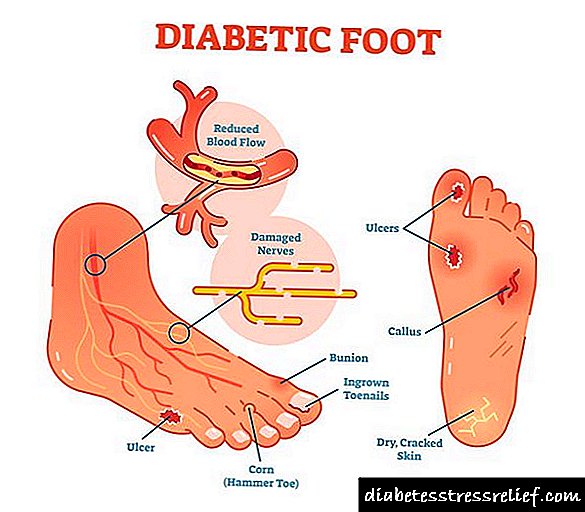
ડાયાબિટીક પગ: લક્ષણો, સારવાર અને નિવારણ

ડાયાબિટીક ફુટ સિન્ડ્રોમ (ડાયાબિટીક પગઅંગ્રેજી ડાયાબિટીક પગ) - ડાયાબિટીક ન્યુરોપથી, માઇક્રો અને મેક્રોઆંગોપેથી, osસ્ટિઓઆર્થ્રોપથીની પૃષ્ઠભૂમિ સામે વિકાસશીલ શરીરરચનાત્મક અને કાર્યાત્મક ફેરફારોનું એક જટિલ, પગના નરમ પેશીઓના આઘાત અને ચેપમાં ફાળો આપે છે, પ્યુર્યુલન્ટ-નેક્રોટિક પ્રક્રિયાના વિકાસમાં અને અદ્યતન કેસોમાં વિચ્છેદન તરફ દોરી જાય છે. ડાયાબિટીક ફુટ સિન્ડ્રોમ એક સામૂહિક ખ્યાલ છે જે ડાયાબિટીસ મેલિટસની અંતમાં જટિલતાઓને સમૂહને એક કરે છે, જેમાં દર્દીના પગમાં પેથોલોજીકલ ફેરફારો પ્યુર્યુલન્ટ-નેક્રોટિક પ્રક્રિયાઓ, અલ્સર અને ઓસ્ટિઓર્ટિક્યુલર જખમના સ્વરૂપમાં વિકસે છે જે પેરિફેરલ ચેતા, રક્ત વાહિનીઓ, ત્વચા અને નરમ પેશીઓ, હાડકાંના વિશિષ્ટ ફેરફારોની પૃષ્ઠભૂમિ સામે થાય છે. અને સાંધા. કેટલાક કિસ્સાઓમાં, ખ્યાલ "ડાયાબિટીક પગ" સ્વતંત્ર નોસોલોજિકલ સ્વરૂપનો ઉપયોગ થતો નથી, પરંતુ તેના ઘટક રોગો (ફોલ્લો, કફ, ગેંગ્રેન અને અન્ય) સૂચવવામાં આવે છે.
વર્ગીકરણ
ડાયાબિટીક ફુટ સિન્ડ્રોમ એ ડાયાબિટીઝના અંગ કાપવાનું મુખ્ય કારણ છે. ડાયાબિટીઝવાળા લગભગ 8-10% દર્દીઓ અસરગ્રસ્ત છે, અને તેમાંથી 40-50% જોખમ જૂથોમાં સોંપવામાં આવી શકે છે. 10 વખત વધુ વખત, ડાયાબિટીક ફીટ સિન્ડ્રોમ બીજા પ્રકારના ડાયાબિટીસ મેલીટસવાળા વ્યક્તિઓમાં વિકાસ પામે છે. ઓછામાં ઓછા 47% દર્દીઓમાં, સારવાર શક્ય પછીથી શરૂ થાય છે. પરિણામ એ હાથપગના વિચ્છેદન છે, જે દર્દીઓની મૃત્યુદરમાં 2 ગણો વધારો કરે છે અને દર્દીઓની સારવાર અને પુનર્વસનની વધુ કિંમત 3 ગણો વધારે છે. નિદાનની રણનીતિ, ક્લિનિકલ પરીક્ષા, દર્દીઓની સારવારમાં સુધારો દર્દીઓમાં અંગવિચ્છેદનની આવર્તનને 43-85% સુધી ઘટાડી શકે છે.
ડાયાબિટીક ફુટ સિંડ્રોમ રોગની શરૂઆતથી 7-10 વર્ષ સુધીમાં 1 ડાયાબિટીસ મેલીટસવાળા મોટાભાગના દર્દીઓમાં વિકસે છે. સ્ત્રોત 2536 દિવસ ઉલ્લેખિત નથી , પ્રકાર 2 ડાયાબિટીસવાળા દર્દીઓમાં રોગની શરૂઆતથી થઈ શકે છે. 85% કેસોમાં, તે વિવિધ તીવ્રતાના પગના અલ્સર દ્વારા રજૂ થાય છે. તે ડાયાબિટીઝના દર્દીઓની કુલ સંખ્યાના 4-10% માં મળી આવે છે.
વર્ગીકરણ સંપાદન |ડાયાબિટીક પગના સિન્ડ્રોમના વિકાસના કારણો અને પદ્ધતિઓ
ડાયાબિટીક ફુટ સિંડ્રોમ પરિબળોના સંસર્ગના પરિણામે વિકસે છે, જેમ કે:
- પેરિફેરલ પોલિનોરોપેથી (પગની વિકૃતિ તરફ દોરી જાય છે, જે ચાલતી અને standingભી રહેતી વખતે તેની શારીરિક સ્થિતિને અટકાવે છે, અને તમામ પ્રકારની સંવેદનશીલતામાં ઘટાડો (પીડા, કંપન, સ્પર્શેન્દ્રિય, તાપમાન) - આ ફેરફારોના પરિણામે, પ્યુર્યુલન્ટ-નેક્રોટિક જખમનું જોખમ વધે છે),
- એન્જીયોપેથી (ડાયાબિટીસ મેલીટસમાં વેસ્ક્યુલર નુકસાન, જે આવશ્યકરૂપે એથરોસ્ક્લેરોટિક પ્રક્રિયા છે - પરિણામે, વાહિનીઓ દ્વારા લોહીનો પ્રવાહ મુશ્કેલ બને છે અને વ્યક્તિગત પેશીના ભાગોમાં ઇસ્કેમિયા થાય છે),
- ન્યુરોસ્ટેરોર્થોપથી (teસ્ટિઓપોરોસિસ, teસ્ટિઓસ્ક્લેરોસિસ, આર્ટિક્યુલર સપાટીઓનો વિનાશ, હાડકાના વ્યક્તિગત ભાગોનો વિનાશ, પેથોલોજીકલ ફ્રેક્ચર),
- નીચલા હાથપગની ધમનીઓના રોગોને નાબૂદ કરવો,
- ઇજાઓ અને પગની વિરૂપતા,
- ચેપ, ખાસ કરીને ફંગલ ચેપ,
- પ્રતિરક્ષા સામાન્ય અને સ્થાનિક ઘટાડો.
ડાયાબિટીક પગના સિન્ડ્રોમની ક્લિનિકલ લાક્ષણિકતાઓ
ડાયાબિટીસના પગની સમસ્યાઓ પરનું આંતરરાષ્ટ્રીય કાર્યકારી જૂથ આ સિંડ્રોમના સારને પ્રતિબિંબિત કરતી વર્ગોને ઓળખે છે:
- અંગોને લોહીનો પુરવઠો
- તેમની સંવેદનશીલતા
- અલ્સર ખામી કદ,
- હારની depthંડાઈ
- ચેપી પ્રક્રિયા.
ક્લિનિકલ લક્ષણોની લાક્ષણિકતાઓને આધારે ડાયાબિટીક ફુટ સિન્ડ્રોમના 3 જૂથોને અલગ પાડવામાં આવે છે:
ન્યુરોપેથીક સ્વરૂપ ન્યુરોપથી, પેશીઓનું કમ્પ્રેશન, તેમના વિકૃતિ, ચેપ અને એડીમાનું પરિણામ છે. પેપ્ટીક અલ્સર પગના તે ભાગોમાં થાય છે, જે મહત્તમ ભાર માટેનો હિસ્સો ધરાવે છે. ડાયાબિટીસના પગના 70% કેસોમાં રોગના આ સ્વરૂપનું નિદાન થાય છે, મુખ્યત્વે 40 વર્ષથી ઓછી ઉંમરના લોકોમાં 5 વર્ષ કે તેથી વધુ ડાયાબિટીસનો અનુભવ હોય છે, જે ઘણીવાર દારૂનો દુરૂપયોગ કરે છે. એક નિયમ મુજબ, પગના ગંભીર વિકૃતિના વિસ્તારોમાં, અલ્સર ઉચ્ચ દબાણ, હાયપરકેરેટોસિસના સ્થળો, એકમાત્ર, ઇન્ટરડિજિટલ જગ્યાઓના ક્ષેત્રમાં, સ્થાનિકમાં આવે છે. ધબકારા પીડારહિત છે. દર્દીઓ પેરેસ્થેસીયા (કળતર, ચપટી, અસરગ્રસ્ત વિસ્તારોમાં સળગતી સનસનાટીભર્યા) અને રાત્રે તીવ્ર પીડાની ફરિયાદ કરે છે. હાથપગની ચામડી શુષ્ક, ગરમ હોય છે, પગની પેરિફેરલ ધમનીઓ પર ધબકારા સચવાય છે, સંવેદનશીલતા - પીડા, તાપમાન અને કંપન - ઘટાડવામાં આવે છે, હીલ અને ઘૂંટણની પ્રતિક્રિયા નબળી પડી જાય છે, સ્નાયુઓ atrophied છે, પગ વિકૃત છે, teસ્ટિઓઆર્થ્રોપથી નક્કી થાય છે.
ઇસ્કેમિક સ્વરૂપ રુધિરવાહિનીઓના અવરોધ અને લોહી ન મેળવતા અંતર્ગત પેશીઓના પરિણામે નેક્રોસિસનું પરિણામ છે. સાથોસાથ કાર્ડિયોવાસ્ક્યુલર પેથોલોજી (આઇએચડી, ધમની હાયપરટેન્શન, એથરોસ્ક્લેરોસિસ), તેમજ દૂષિત ધૂમ્રપાન કરનારાઓમાં 55 થી વધુ લોકોમાં તે 10% કેસોમાં નિદાન થાય છે. તે આ ભાગમાં દુખાવો, ભાગના ભાગના સાયનોસિસ (વાદળી) તરીકે પોતાને પ્રગટ કરે છે. પ્રક્રિયા જેમ જેમ આગળ વધે છે તેમ, ત્વચા પર અલ્સેરેટિવ ખામી રચાય છે, જે ઝડપથી પહોળાઈ અને depthંડાઈમાં વધારો કરે છે અને તે ક્ષેત્રમાં સૌથી વધુ ઉચ્ચારણ થાય છે જ્યાં લોહીનો પ્રવાહ ન્યૂનતમ છે. ત્વચા નિસ્તેજ, સાયનોટિક, ભેજવાળી, સ્પર્શ માટે ઠંડી છે. સંવેદનશીલતા સાચવી. પગની પેરિફેરલ ધમનીઓમાં લહેરિયું ઝડપથી ઘટાડો અથવા ગેરહાજર છે. અંગના ભાગોમાં જ્યાં લોહીનો પ્રવાહ સંપૂર્ણપણે ગેરહાજર હોય છે, ત્યાં પેશીઓ મરી જાય છે - ગેંગ્રેન વિકસે છે, જેને અંગના ભાગના કાપણીની જરૂર પડે છે.
મિશ્ર સ્વરૂપ ન્યુરોપેથિક અને ઇસ્કેમિક સ્વરૂપોના સંકેતોના જોડાણ દ્વારા વર્ગીકૃત થયેલ છે અને ચેતા અને રક્ત નલિકા બંનેને નુકસાન દ્વારા પ્રગટ થાય છે. અગ્રણી લક્ષણો તેના પર આધાર રાખે છે કે કયા રોગકારક રોગની કડી વધુ સ્પષ્ટ છે. રોગનું આ સ્વરૂપ ખાસ કરીને ખતરનાક છે, કારણ કે આ કિસ્સામાં પેઇન સિન્ડ્રોમ નબળુ અથવા એકદમ ગેરહાજર છે - દર્દીઓ હંમેશા મદદ લેવા દોડાવે નથી ("તે નુકસાન પહોંચાડતું નથી") અને ત્યારે જ અલ્સર મોટો થઈ જાય અને પેશીઓમાં વિકસિત થાય ત્યારે જ ડ doctorક્ટરની પાસે આવે છે. ઉલટાવી શકાય તેવું, બિન-દવા-મધ્યસ્થી ફેરફારો.
ડાયાબિટીક પગના સિન્ડ્રોમનું નિદાન
સૈદ્ધાંતિકરૂપે, આ નિદાન કરવા માટે, તે ડાયાબિટીઝ મેલીટસવાળા દર્દીના પગની તપાસ કરવા અને ઉપર વર્ણવેલ લાક્ષણિકતાવાળા ફેરફારો શોધવા માટે પૂરતું હોઈ શકે છે. જો કે, નિદાનને સ્પષ્ટ કરવા માટે, નિયમ પ્રમાણે, દર્દીને વધારાની પરીક્ષા પદ્ધતિઓ અને સાંકડી નિષ્ણાતોની સલાહ સૂચવવામાં આવે છે.
નિદાન કરતી વખતે, તેમજ દરેક અનુગામી પરીક્ષા સાથે, દર્દી સૂચવવામાં આવે છે:
- ગ્લાયકેમિક પ્રોફાઇલ અને ગ્લાયકોસાઇલેટેડ હિમોગ્લોબિનનો નિર્ણય,
- લોહીના લિપિડ્સનું નિર્ધારણ (એલડીએલ, એચડીએલ, કોલેસ્ટરોલ, ટ્રાઇગ્લાઇસેરાઇડ્સ),
- પગની ઘૂંટી-બ્રchશિયલ ઇન્ડેક્સનું માપન,
- એન્ડોક્રિનોલોજિસ્ટની સલાહ,
- સર્જનની સલાહ (ન્યુરોલોજીકલ itણપના આકારણી અને સ્પંદન સંવેદનશીલતાના થ્રેશોલ્ડના માપન સાથે),
- ન્યુરોલોજીસ્ટ પરામર્શ,
- નેત્ર ચિકિત્સક સાથે સલાહ (વેસ્ક્યુલર પેથોલોજીને શોધવા માટે આંખના દિવસની ફરજિયાત પરીક્ષા સાથે).
પગની તીવ્ર વિકૃતિઓવાળા દર્દીઓને પગના એક્સ-રે સૂચવવામાં આવે છે, ત્યારબાદ ઓર્થોપેડિક પરામર્શ થાય છે.
પગની પેરિફેરલ ધમનીઓમાં પલ્સની અછત અથવા તૂટક તૂટક ક્લicationનિકેશનના ક્લિનિકના દર્દીઓ માટે અલ્ટ્રાસાઉન્ડ ડોપ્લેરોગ્રાફી અને કલર ડ્યુપ્લેક્સ મેપિંગ હાથ ધરવામાં આવે છે, ત્યારબાદ વેસ્ક્યુલર સર્જનની સલાહ લેવામાં આવે છે.
પગના વિસ્તારમાં અલ્સરવાળા દર્દીઓને એન્ટિબાયોટિક્સ પ્રત્યેની બીજની સંસ્કૃતિની સંવેદનશીલતાના અનુસરણ સાથે, એક અલગ અલગ ઘા સાથે વાવવામાં આવે છે, deepંડા અલ્સરના કિસ્સામાં - પગની રેડિયોગ્રાફી.
ડાયાબિટીક પગ સિન્ડ્રોમ સારવાર
આ રોગવિજ્ forાન માટે રોગનિવારક ઉપાયોના સંકુલમાં નીચેના પાસાઓ શામેલ છે:
- "ડાયાબિટીક પગ" શાળામાં દર્દીઓની તાલીમ,
- ડાયાબિટીસ મેલિટસ માટે વળતર (દર્દી દ્વારા પ્રાપ્ત થેરેપીમાં કરેક્શન - મૌખિક હાયપોગ્લાયકેમિક દવાઓની માત્રામાં વધારો, ઇન્સ્યુલિન સૂચવવા અથવા તેની માત્રા વધારવી, આહાર વિશે વિગતવાર સ્પષ્ટતા),
- એન્ટિબાયોટિક ઉપચાર (નિયમ પ્રમાણે, બ્રોડ-સ્પેક્ટ્રમ એન્ટિબાયોટિક્સનો ઉપયોગ થાય છે અથવા તે સંવેદનશીલ બીજવાળા બેક્ટેરિયલ સંસ્કૃતિનો ઉપયોગ થાય છે),
- રોગનિવારક સારવાર (પીડા દવા),
- સ્થાનિક ઉપચાર (ખામીની આસપાસની ત્વચાને મટાડવું, અંગના એડેમા અને પ્યુર્યુલન્ટ નેક્રોટિકને દૂર કરવું, અલ્સરમાં જ બળતરાત્મક ફેરફારો),
- રોગપ્રતિકારક શક્તિમાં વધારો - બંને સામાન્ય અને સ્થાનિક.
પ્રારંભિક તબક્કે, અલ્સેરેટિવ ખામી માટે સ્થાનિક ઉપચાર, પગના અસરગ્રસ્ત વિસ્તારને ઉતારવું, એન્ટિબાયોટિક્સ (સેફ્ટ્રાઇક્સોન) સૂચવે છે, દવાઓ કે જે લોહીના પ્રવાહમાં સુધારો કરે છે (એક્ટોવેજિન, પેન્ટોક્સિફ્લીન, નોર્મોવેન), આલ્ફા-લિપોઇક એસિડ તૈયારીઓ (બર્લિશન, એસ્પાલિપોન), લેસર થેરેપીની ભલામણ કરવામાં આવે છે.
પછીના તબક્કે, સારવાર સર્જિકલ હોસ્પિટલમાં કરવામાં આવે છે, જ્યાં નેક્રિક્ટોમી, અલ્સર ખામીની odટોોડર્મopપ્લાસ્ટી અને, છેલ્લા ઉપાય તરીકે, અંગનું વિચ્છેદન કરી શકાય છે.
ડાયાબિટીક પગના સિન્ડ્રોમની સારવાર માટે નવી પદ્ધતિઓ છે, જે અલ્સેરેટિવ ખામીને ઝડપી ઉપચાર તરફ દોરી જાય છે અને અંગવિચ્છેદનની જરૂરિયાતને ઘટાડે છે. દુર્ભાગ્યવશ, આમાંથી કેટલીક પદ્ધતિઓનો હજુ સુધી પૂરતો અભ્યાસ કરવામાં આવ્યો નથી, અને કેટલીક પસંદગીના વિશ્વ ક્લિનિક્સમાં કરવામાં આવી છે, તેથી જ તેઓ આ રોગવિજ્ .ાન સાથેના દરેક દર્દી માટે સુલભ નથી. આ પદ્ધતિઓમાં શામેલ છે:
- વૃદ્ધિ પરિબળ ઉપચાર
- એક્સ્ટ્રાકોર્પોરીઅલ શોક વેવ ઉપચાર,
- સ્ટેમ સેલ ટ્રીટમેન્ટ
- પ્લાઝ્મા જેટ સારવાર,
- બાયો-મિકેનિકલ પદ્ધતિ, વગેરે.
ડાયાબિટીક ફુટ સિંડ્રોમ નિવારણ
ડાયાબિટીક અલ્સરના દેખાવને રોકવા માટે, તમારે આ કરવું જોઈએ:
- લોહીમાં શર્કરાના સ્તરને સખત રીતે નિયંત્રિત કરો,
- નીચલા હાથપગની ત્વચાની સ્વચ્છતાના નિયમોનું પાલન કરો (દિવસમાં 2 વખત ધોવા અને શુષ્ક શુષ્ક (સાફ કરવું નહીં!) ત્વચા, ફક્ત ગરમ પાણી લાગુ કરો, ઠંડા અથવા ગરમ પાણીનો સંપર્ક ટાળો),
- દરરોજ કાળજીપૂર્વક પગની ચામડીનું નિરીક્ષણ કરો જેથી સમયસર સ્ફફ્સ, ક callલ્યુસ, તિરાડો,
- હીટિંગ પેડ્સનો ઉપયોગ કરવાનું ટાળો
- દરરોજ કાંકરા અને અન્ય વિદેશી પદાર્થો માટે જૂતા તપાસો, તેમજ આંતરિક નુકસાન કે જે મકાઈના દેખાવમાં ફાળો આપી શકે છે,
- સીમ સાથે અન્ડરવેર પહેરશો નહીં,
- ચુસ્ત, ચુસ્ત પગરખાં, તેમજ ઇનસોલ્સ વિના અથવા એકદમ પગ પર જૂતા ન પહેરવા,
- ઉઘાડપગું ન જાવ
- પેચોનો ઉપયોગ કરશો નહીં
- જ્યારે મકાઈ દેખાય છે, ત્યારે તેમની જાતે સારવાર કરવાનો પ્રયાસ ન કરો, પરંતુ નિષ્ણાતની મદદ લેશો,
- જો કોઈ આઘાતજનક ઇજાઓ થાય છે, તો ડ doctorક્ટરની સલાહ પણ લો.
કયા ડોક્ટરનો સંપર્ક કરવો
ડાયાબિટીસના પગની રોકથામ અને ઉપચાર માટે, એન્ડોક્રિનોલોજિસ્ટ દ્વારા અવલોકન કરવું જરૂરી છે. પેરિફેરલ ચેતા અને રુધિરવાહિનીઓની સ્થિતિનું મૂલ્યાંકન કરવા માટે, ડ doctorક્ટર ન્યુરોલોજીસ્ટ, નેત્ર ચિકિત્સક અને વેસ્ક્યુલર સર્જનની સલાહ લેશે. ડાયાબિટીક ફુટ સિન્ડ્રોમવાળા દર્દીના જીવનમાં સુધારણા કરતી ઓર્થોપેડિક ઇનસોલ્સ અને અન્ય ઉપકરણો પસંદ કરવા માટે thર્થોપેડિસ્ટની સહાયની જરૂર છે. ગેંગ્રેનના વિકાસ સાથે, શસ્ત્રક્રિયા કરવામાં આવે છે.
રોગની વ્યાખ્યા. રોગના કારણો
ડાયાબિટીક પગ (ડાયાબિટીક ફુટ સિન્ડ્રોમ, સીડીએસ) એ ચેપ, અલ્સર અથવા deepંડા પેશીઓના વિનાશના સ્વરૂપમાં ડાયાબિટીસ મેલીટસની ગંભીર ગૂંચવણ છે, જે ચેતા અંત અને ચેતા તંતુઓના વિનાશને કારણે પગના મેક્રોસ્ટ્રક્ચર અને લોહીના માઇક્રોસિરક્યુલેશનના ઉલ્લંઘનને કારણે થાય છે.
ડીએસિસનું મુખ્ય કારણ ડાયાબિટીસ મેલીટસ (ડીએમ) છે. અને તેમ છતાં, ડાયાબિટીક ફુટ સિંડ્રોમ 7.0-8.0 એમએમઓએલ / એલ કરતા વધુના લોહીમાં ગ્લુકોઝના સ્તરમાં વૃદ્ધિના પ્રથમ દિવસથી વિકસિત થતો નથી, ડાયાબિટીસના નિદાનવાળા દરેક દર્દીને આવી ભયંકર ગૂંચવણથી પરિચિત હોવા જોઈએ.
એસડીએસ વિવિધ ડિગ્રીમાં અને વિવિધ સ્વરૂપોમાં વિકસિત થાય છે:
- ટાઇપ 1 ડાયાબિટીસવાળા 60% દર્દીઓમાં 5-7 વર્ષ પછી (ગ્લુકોઝનું સ્તર 8 એમએમઓએલ / એલ કરતા વધારે),
- નોન-ઇન્સ્યુલિન આધારિત પ્રકાર 2 ડાયાબિટીસ (ગ્લુકોઝનું સ્તર 8-9 એમએમઓએલ / એલ) ના 10% દર્દીઓમાં 15-20 વર્ષ પછી - ઘણીવાર વિવિધ ઇટીઓલોજીઝના osસ્ટિઓપેથોલોજી, આઘાત અને પગની ત્વચાકોપ સાથે થાય છે.
- 10-15 વર્ષ પછી, 90% દર્દીઓમાં ટાઇપ 2 ડાયાબિટીઝ ઇન્સ્યુલિન આધારિત છે.
સીડીએસમાં અલ્સર વિકાસના મુખ્ય "ટ્રિગર્સ":
- અસ્વસ્થતા પગરખાં પહેરીને. હું પગના સાંધા પરનો ભાર બદલવા, ત્વચાને સ્ક્વિઝ અથવા સ્ક્ફ કરવા, સ્થાનિક માઇક્રોસ્કેમિયા, ઘૂસણખોરી અથવા નેક્રોસિસ માટે જૂતામાં કોઈપણ ખામી પેદા કરી શકું છું:
- અયોગ્ય જૂતાનું કદ (જરૂરી કરતાં નાના અથવા મોટા)
- પહેરવામાં અને / અથવા ઉચ્ચ રાહ,
- આ insole પર ડાઘ
- એકમાત્ર ખામી
- ભીના પગરખાં
- મોસમ જૂતાની મેળ ખાતી નથી.
- શરીરનું વજન વધ્યું. પગના ક્ષેત્રને જોતા, શરીરના વજનમાં વધારો (1 કિલો પણ), પગના દરેક સંયુક્ત પરનો ભાર પણ વધે છે. સૌથી સંવેદનશીલ ક્ષેત્ર પ્લાન્ટર સપાટી છે.
- ત્વચાની બાહ્ય ત્વચા (સપાટી) ની વૃદ્ધિ. ડાયાબિટીઝની પૃષ્ઠભૂમિ સામે ત્વચામાં વિક્ષેપિત મેટાબોલિક પ્રક્રિયાઓને લીધે આ પ્રક્રિયા થાય છે (ત્વચાના સ્તરોમાં જાડા બાહ્ય ત્વચા "કusલસ" હેઠળ, માઇક્રોક્રિક્લેશન વિક્ષેપિત થાય છે, જે માઇક્રો-ઇસ્કેમિયા અને નેક્રોસિસ તરફ દોરી જાય છે).
- માઇક્રોટ્રોમા:
- પ્રાણી કરડવા
- છોડના કાંટાવાળા ઇન્જેક્શન,
- પેડિક્યુર, વગેરે સાથેના કાપ.
- મુખ્ય ધમનીઓના સ્ટેનોસિસ (સંકુચિત) અને અવરોધ (અવરોધ). પગ અને પગમાં રક્ત પુરવઠાના અભાવના પરિણામે, માઇક્રો-ઇસ્કેમિયા અને હાથપગના ગેંગ્રેનનો વિકાસ માઇક્રોઇસ્કેમિયામાં જોડાય છે.


ઘણીવાર એસડીએસમાં અલ્સરના અનેક કારણોનું સંયોજન હોય છે.
ડાયાબિટીસના પગના લક્ષણો
ડાયાબિટીઝના વિકાસ માટેનો પ્રારંભિક બિંદુ એ ડાયાબિટીસ મેલિટસ નિદાનની તારીખ નથી, પરંતુ તે સમય હતો જ્યારે ડાયાબિટીઝના પ્રથમ લક્ષણો મળ્યા હતા (લોહીમાં ગ્લુકોઝ, શુષ્ક મો mouthા અને અન્યમાં એક જ વધારો).
વી.ડી.એસ. ના લક્ષણો:
- નિષ્ક્રિયતા આવે છે, મરચી હોય છે, બર્ન થાય છે, પગમાં સોજો આવે છે અને અન્ય અપ્રિય સંવેદનાઓ,
- પગ અને પગ પર વાળ ખરતા, પરસેવો થવો,
- ત્વચાના વિકૃતિકરણ (હાયપરિમિઆ, હાયપરપીગમેન્ટેશન, સાયનોસિસ),





મોટેભાગે, દૂરવર્તી હાથપગ ટ્રોફિક ફેરફારોથી પ્રભાવિત થાય છે: આંગળીઓ અને પગની પ્લાન્ટર મેટાટેર્સલ હાડકાઓના માથાના પ્રક્ષેપણમાં. ટ્રોફિક અલ્સરની રચનાનું ઝોન તેની ઘટનાના કારણ પર આધારિત છે.
ડાયાબિટીક પગના વિકાસના કારણો અને પદ્ધતિઓ
ડાયાબિટીક ફુટ સિંડ્રોમમાં મુખ્ય પેથોજેનેટિક લિંક્સ એન્જિયોપેથી, ન્યુરોપથી અને ચેપ છે. ડાયાબિટીસ મેલિટસમાં લાંબા ગાળાના અકારણ હાયપરગ્લાયકેમિઆને કારણે રક્ત વાહિનીઓ (ડાયાબિટીક મેક્રોઆંગોપેથી અને માઇક્રોઆંગોપેથી), તેમજ પેરિફેરલ ચેતા (ડાયાબિટીક ન્યુરોપથી) માં ચોક્કસ ફેરફાર થાય છે.
એન્જીયોપેથીઝ રક્ત વાહિનીઓની સ્થિતિસ્થાપકતા અને પેટન્ટિસીસમાં ઘટાડો, રક્ત સ્નિગ્ધતામાં વધારો તરફ દોરી જાય છે, જે ઇનર્વેશન અને સામાન્ય ટ્રોફિક પેશીઓના ઉલ્લંઘન સાથે છે, ચેતા અંતની સંવેદનશીલતામાં ઘટાડો.
પ્રોટીનનું ગ્લાયકોસિલેશન, સંયુક્ત ગતિશીલતામાં ઘટાડોનું કારણ બને છે, જે પગના હાડકાંની એક સાથે વિકૃતિ અને પગ પરના સામાન્ય બાયોમેકનિકલ લોડનું ઉલ્લંઘન કરે છે (ડાયાબિટીક osસ્ટિઓઆર્થ્રોપથી, ચાર્કોટના પગ).
બદલાયેલા રક્ત પરિભ્રમણની પૃષ્ઠભૂમિની સામે, સંવેદનશીલતામાં ઘટાડો અને પેશીઓના રક્ષણાત્મક કાર્ય, કોઈપણ, પગમાં નાના આઘાત (નાના ઉઝરડા, ઘર્ષણ, તિરાડો, માઇક્રોપોરોસ) લાંબા ગાળાના બિન-હીલિંગ ટ્રોફિક અલ્સરની રચના તરફ દોરી જાય છે.
પેપ્ટીક અલ્સર ખામી હંમેશા સ્ટેફાયલોકોસી, કોલિબેસિલી, સ્ટ્રેપ્ટોકોસી, એનારોબિક માઇક્રોફલોરાથી ચેપ લાગે છે. બેક્ટેરિયલ હાયલુરોનિડેઝ આજુબાજુના પેશીઓને ooીલું પાડે છે, ચેપ ફેલાવવામાં અને નેક્રોટિક ફેરફારોમાં ફાળો આપે છે જે સબક્યુટેનીયસ ચરબી, સ્નાયુ પેશીઓ અને અસ્થિ-અસ્થિબંધન ઉપકરણને સમાવે છે.
અલ્સરના ચેપ સાથે, અંગના ફોલ્લા, કફ અને ગેંગ્રેન થવાનું જોખમ વધે છે.
ડાયાબિટીસ મેલિટસવાળા તમામ દર્દીઓમાં ડાયાબિટીસના પગના વિકાસના સંભવિત જોખમ હોવા છતાં, વધતા જોખમ જૂથમાં પેરિફેરલ પોલિનોરોપેથી, વેસ્ક્યુલર એથરોસ્ક્લેરોસિસ, હાયપરલિપિડેમિયા, કોરોનરી હાર્ટ ડિસીઝ, ધમનીય હાયપરટેન્શન, દારૂ અને ધૂમ્રપાન કરનારાઓ શામેલ છે.
સ્થાનીકૃત પેશીઓમાં પરિવર્તન થાય છે - કહેવાતા નાના પગની સમસ્યાઓ: ઉદભવેલા અંગૂઠા, નખના ફંગલ ચેપ, ત્વચા, મકાઈ અને મકાઈના માયકોઝ, તિરાડની રાહ, પગની અપૂરતી સ્વચ્છતા, ડાયાબિટીઝના deepંડા નુકસાનનું જોખમ વધારે છે.
આ ખામીનું કારણ અયોગ્ય રીતે પસંદ કરેલ જૂતા (વધુ પડતા સાંકડા અથવા ચુસ્ત) હોઈ શકે છે. અંગની સંવેદનશીલતા ઘટાડવાથી દર્દીને એવું લાગવાની મંજૂરી આપતી નથી કે પગરખાં ખૂબ દબાવતા, સળીયાથી અને પગને ઇજા પહોંચાડે છે.
જટિલતાઓને કારણો
લાંબા સમય સુધી હાઈ બ્લડ શુગરનું સ્તર શરીરને નકારાત્મક અસર કરે છે. તે ખાંડની concentંચી સાંદ્રતા છે જે રક્ત વાહિનીઓ અને હાડકાની પેશીઓના વિનાશનું કારણ છે.
આ ઉપરાંત, હૃદયમાંથી નીચલા હાથપગના દૂરના હોવાને કારણે, લોહી તેમનામાં નબળું વહે છે, વેસ્ક્યુલર ફેરફારોને ઉત્તેજિત કરે છે. સુગરનું ઉચ્ચ સ્તર નર્વ અંત માટે હાનિકારક છે.
સંવેદનશીલતા ઓછી થાય છે, વ્યક્તિને પગ સારી લાગતા નથી, દુ feelખ અનુભવતા નથી.
પ્રકાર 1 અને ટાઇપ 2 ડાયાબિટીઝની યોગ્ય સારવાર વિનાશ અટકાવી શકે છે અને ચેતા અંતને પુનર્સ્થાપિત કરી શકે છે.
ડાયાબિટીક ફુટ સિંડ્રોમના વિકાસનું મુખ્ય કારણ ન્યુરોપથી છે, એલિવેટેડ લોહીમાં ગ્લુકોઝના સ્તરને કારણે ચેતા તંતુઓને નુકસાન.
- સેન્સરી ન્યુરોપથી એ હકીકત તરફ દોરી જાય છે કે ત્વચાની સ્પર્શ, કંપન, દબાણ, તાપમાનમાં ફેરફાર અને અન્ય પરિબળોની સંવેદનશીલતા ખોવાઈ ગઈ છે.
- મોટર ન્યુરોપથી સ્નાયુઓની કૃશતા, પગની વિરૂપતાનું કારણ બને છે.
- Onટોનોમિક ન્યુરોપથીને લીધે, ત્વચા પરસેવાની ક્ષમતા ગુમાવે છે, તે સુકાઈ જાય છે અને સરળતાથી તિરાડ પડે છે.
આ તમામ પ્રકારની ન્યુરોપથી લગભગ હંમેશાં એકબીજા સાથે જોડાયેલી હોય છે.
વ walkingકિંગ દરમિયાન, પગના વ્યક્તિગત ભાગોને અતિશય દબાણનો સામનો કરવો પડે છે. આને કારણે, નરમ પેશીઓ ધીમે ધીમે નાશ પામે છે અને પેપ્ટીક અલ્સર રચાય છે.
તીક્ષ્ણ objectબ્જેક્ટ અથવા થર્મલ બર્ન સાથે યાંત્રિક ઇજાની ક્રિયા હેઠળ કેટલીકવાર ત્વચાની અખંડિતતાનું ઉલ્લંઘન ઝડપથી થઈ શકે છે, જે દર્દીને ન્યુરોપથીને લીધે લાગતું નથી. ઉપરાંત, ડાયાબિટીસ એથરોસ્ક્લેરોસિસના વિકાસને વેગ આપે છે, તેથી જ પગમાં રક્ત પરિભ્રમણ વિક્ષેપિત થાય છે.
ડાયાબિટીઝમાં ત્વચા ફોલ્લીઓ અને જખમનું વર્ગીકરણ
કોઈ ખાસ રોગવિજ્ .ાનવિષયક ઘટકનું વર્ચસ્વ જોતાં, ઇસ્કેમિક (5-10%), ન્યુરોપેથિક (60-75%) અને ડાયાબિટીક પગના મિશ્રિત - ન્યુરોઇસ્કેમિક (20-30%) સ્વરૂપને અલગ પાડવામાં આવે છે. ડાયાબિટીસના પગના ઇસ્કેમિક સ્વરૂપમાં, મોટા અને નાના વાહિનીઓની હારને લીધે અંગને લોહીની સપ્લાયનું ઉલ્લંઘન મુખ્ય છે.
કોરોનરી સિન્ડ્રોમ તીવ્ર નિરંતર એડિમા, તૂટક તૂટક ક્લicationડિકેશન, પગમાં દુખાવો, પગની ઝડપી થાક, ત્વચાની રંગદ્રવ્ય વગેરે સાથે થાય છે.
ન્યુરોપેથિક ડાયાબિટીક પગ દૂરના હાથપગના નર્વસ સિસ્ટમના નુકસાન સાથે વિકસે છે. ન્યુરોપેથિક પગના સંકેતો શુષ્ક ત્વચા, હાયપરકેરેટોસિસ, હાથપગના એહાઇડ્રોસિસ, વિવિધ પ્રકારની સંવેદનશીલતામાં ઘટાડો (થર્મલ, પીડા, સ્પર્શેન્દ્રિય, વગેરે), પગના હાડકાંનું વિકૃતિ, સપાટ પગ, સ્વયંભૂ અસ્થિભંગ છે.
વ્યક્તિની ત્વચા પર થતા કોઈપણ પરિવર્તન શરીરની આંતરિક સમસ્યાઓ સૂચવે છે. બાહ્ય ત્વચાના દેખાવ દ્વારા ત્વચારોગ વિજ્ .ાનીઓ ઘણીવાર પ્રારંભિક નિદાન કરે છે અને દર્દીને વિશિષ્ટ નિષ્ણાતને મોકલે છે.
ડાયાબિટીઝ મેલીટસમાં એક પ્રકારનું બાહ્ય અભિવ્યક્તિઓ પણ હોય છે, જે ચિકિત્સક અથવા ત્વચા ડ doctorક્ટરનો સંપર્ક કરવા માટે સિગ્નલ હોવું જોઈએ. ડાયાબિટીઝથી થતી ફોલ્લીઓ રોગના નિદાનના લાંબા સમય પહેલા માનવ શરીર પર દેખાય છે અથવા આ બિમારીમાં ફાળો આપનાર પરિબળ હોઈ શકે છે, દરેક શિક્ષિત વ્યક્તિને જાણવી જોઈએ.
ડાયાબિટીસ સૂચવતા ત્વચાની સમસ્યાઓનું વર્ગીકરણ
રક્ત વાહિનીઓ, નસો અને રુધિરકેશિકાઓમાં વધારે ખાંડ સ્થિર થાય છે તે હકીકતને આધારે પ્રથમ સ્થાને તે બદલાશે. કાર્બોહાઇડ્રેટ ચયાપચયની પ્રક્રિયા વિક્ષેપિત થાય છે, જે બાહ્ય ત્વચાના કોષોને ખોરાકના સપ્લાયમાં નિષ્ફળતા તરફ દોરી જાય છે. ત્વચા તેની સ્થિતિસ્થાપકતા ગુમાવે છે, તે શુષ્ક બને છે, છાલવું.
ડાયાબિટીસના વિકાસના વિવિધ સમયગાળામાં આવા ફેરફારો ન થઈ શકે, કારણ કે આ રોગનું એક પણ સ્વરૂપ નથી. કેટલીકવાર કોઈ વ્યક્તિ ગ્લુકોઝના શોષણની સમસ્યા વિશે પણ જાણતો નથી, અને ત્વચા પર ફોલ્લીઓ સંકેત આપે છે.
ડાયાબિટીક ફુટ સિન્ડ્રોમની રચના કરતી જખમોને વર્ગીકૃત કરવા માટેના ઘણા વિકલ્પો છે. જો કે, આમાંના કોઈપણ અભિગમ સામાન્ય રીતે સ્વીકૃત નથી.
ઉદાહરણ તરીકે, અલ્સર તેમની depthંડાઈ દ્વારા વર્ગીકૃત કરી શકાય છે. ઘા erંડા, રોગનો તબક્કો વધુ અદ્યતન અને વિચ્છેદન કરવું પડશે તેવી સંભાવના વધારે છે.
એક પૂર્વવર્તી પરિબળ કે જે પૂર્વસૂચનને વધુ ખરાબ કરે છે એથરોસ્ક્લેરોસિસને કારણે પગમાં રક્ત પરિભ્રમણ બગડે છે, જેને ઇસ્કેમિયા કહે છે.
તમારા પગની સમસ્યાઓનું મુખ્ય કારણ છે
અને આ ગૂંચવણમાંથી કેવી રીતે પુન recoverપ્રાપ્ત કરવું તે શોધી કા .ો. તે અંધત્વ અને કિડનીની ગંભીર સમસ્યાઓથી વિપરીત, સારવાર કરી શકાય છે. જો તમે પ્રયાસ કરો છો, તો તમે પગમાં ચેતા અને રુધિરવાહિનીઓના આરોગ્યને પુન restoreસ્થાપિત કરી શકો છો. આ કેવી રીતે કરવું તે વિડિઓમાં વર્ણવેલ છે. દર્દીઓની સફળતાની વાર્તાઓ જેણે અંગવિચ્છેદન ટાળવામાં વ્યવસ્થાપિત કર્યા, અને તે જ સમયે અન્ય મુશ્કેલીઓ આપવામાં આવે છે.
ડાયાબિટીક પગનું વેગનર વર્ગીકરણ લોકપ્રિય છે. તેણી આ રોગના 5 (ખરેખર 6) તબક્કાઓ સૂચવે છે:
- 0 - અસ્થિ વિરૂપતા, પૂર્વ-અલ્સેરેટેડ જખમ,
- 1 - સુપરફિસિયલ અલ્સર - ત્વચાને નુકસાન થયું છે, પરંતુ સબક્યુટેનીય પેશીઓ અને સ્નાયુઓ હજી શામેલ નથી,
- 2 - deepંડા અલ્સર - કંડરા, હાડકાં અને સાંધા ઘામાં દેખાય છે,
- - - teસ્ટિઓમેલિટિસ - મોટી માત્રામાં પરુની રચના સાથે, હાડકા, અસ્થિ મજ્જા અને આસપાસના નરમ પેશીઓનું નેક્રોસિસ,
- 4 - ગેંગ્રેન, પગના નાના ભાગનું વિઝ્યુઅલ બ્લેકનીંગ,
- 5 - પગમાં ગેંગ્રેન ફેલાય છે, દર્દીના જીવનને બચાવવા તાત્કાલિક અંગવિચ્છેદન જરૂરી છે.
નિદાન અતિરિક્ત માહિતી પણ સૂચવી શકે છે. ખાસ કરીને, પોલિનોરોપથી એ ચેતા તંતુઓના ડાયાબિટીક જખમ છે. ચેતા સંવેદનશીલતાની ખોટને લીધે, ડાયાબિટીસને ચાલતી વખતે મળતા પગ અને ઇજાઓ અને નુકસાનની નોંધ લેતી નથી. જો ઘાની સારવાર ન કરવામાં આવે તો, પછી તેમાં સૂક્ષ્મજીવાણુઓ ગુણાકાર કરે છે અને ટૂંક સમયમાં તે ગેંગ્રેન આવે છે.
ડાયાબિટીક પગનું ઇસ્કેમિક સ્વરૂપ - આ નિદાનનો અર્થ એ છે કે એથરોસ્ક્લેરોટિક તકતીઓ દ્વારા રક્ત વાહિનીઓના અવરોધને કારણે પગમાં રક્ત પરિભ્રમણ અવ્યવસ્થિત થાય છે. આવા કિસ્સાઓમાં, જખમ ખૂબ જ ધીમેથી મટાડતા હોય છે. પગમાં વાદળી રંગ હોઈ શકે છે. ઘણીવાર નખની ધીમી વૃદ્ધિ થાય છે. ઇસ્કેમિયાની સમસ્યાને પોલિનેરોપેથી સાથે જોડી શકાય છે.
ડાયાબિટીઝની આ ગૂંચવણના પરિણામો શું છે?
સૌથી અપ્રિય પરિણામ ગેંગ્રેન છે, જેને આંગળી, પગ અથવા પગના અંગવિચ્છેદનની જરૂર હોય છે. પેથોજેનિક બેક્ટેરિયા દ્વારા થતાં નશોથી પણ દર્દી મરી શકે છે.
ડાયાબિટીક પગની સારવાર મૃત્યુ, અંગવિચ્છેદન અને અપંગતાને ટાળવાનો છે. ધ્યાનમાં રાખો કે પગ કાપવાનું એ વિશ્વનો અંત નથી.
તે પછી, તમે પ્રોસ્થેસિસ પહેરી શકો છો અને સંપૂર્ણ જીવન જીવી શકો છો. ડાયાબિટીઝ વધુ ગંભીર, સાચી વિનાશક ગૂંચવણો પેદા કરી શકે છે.
એટલે કે, અંધત્વ અથવા રેનલ નિષ્ફળતાને ડાયાલિસિસની જરૂર પડે છે.
બાળકોમાં ડાયાબિટીઝ મેલીટસ: લક્ષણો, નિદાન, સારવાર, નિવારણ
બાળકોમાં ડાયાબિટીઝ મેલીટસ એ એક ગંભીર ક્રોનિક રોગ છે. નીચે તમે શોધી કા hisશો કે તેના લક્ષણો અને ચિહ્નો શું છે, નિદાનની પુષ્ટિ અથવા ખંડન કેવી રીતે કરવું.
અસરકારક સારવારની પદ્ધતિઓનું વિગતવાર વર્ણન કરવામાં આવે છે. આ માહિતી તમને તમારા બાળકને તીવ્ર અને લાંબી ગૂંચવણોથી બચાવવામાં મદદ કરશે.
વાંચો કે માતાપિતા તેમના બાળકોને સામાન્ય વિકાસ અને વિકાસ કેવી રીતે પ્રદાન કરી શકે છે. નિવારણ પદ્ધતિઓ પણ જુઓ - જો તમને માતાપિતા બીમાર હોય તો બાળપણના ડાયાબિટીઝનું જોખમ કેવી રીતે ઘટાડવું.
લક્ષણો અને ચિહ્નો

ડાયાબિટીસના પગનું મુખ્ય લક્ષણ પગના અલ્સર છે જે લાંબા સમય સુધી મટાડતા નથી. જો હાનિકારક બેક્ટેરિયા તેમાં ગુણાકાર કરે છે, તો પછી આ અલ્સર અસામાન્ય વ્યક્તિ માટે ખરેખર ભયાનક લાગે છે.
યોગ્ય સારવારની ગેરહાજરીમાં, ચેપ ગેંગ્રેનનું કારણ બની શકે છે. અંગૂઠા, પગ અથવા આખા પગને કા Aવા માટે જરૂરી રહેશે.
નહિંતર, દર્દી નશોથી મરી શકે છે. અલ્સર ઉપરાંત, ડાયાબિટીસના પગના ચિન્હોમાં આ શામેલ હોઈ શકે છે:
- ક callલ્યુસ
- પગની નખ અને ત્વચાના ફંગલ ચેપ,
- ટ્વિસ્ટેડ આંગળીઓ
- ingrown નખ
- ત્વચા માં તિરાડો.
કેટલીકવાર આ હકીકતને કારણે દુખાવો થાય છે કે પગરખાં અયોગ્ય રીતે પસંદ કરવામાં આવે છે, પગની સોજો માટે રચાયેલ નથી.
એથરોસ્ક્લેરોસિસને લીધે ક્ષતિગ્રસ્ત રક્ત પરિભ્રમણ, આંતર-તૂટક ક્લicationડિકેશન તરીકે ઓળખાતી પીડાના કારણ બની શકે છે. જો તમને પગમાં દુખાવો થવાની ચિંતા છે, તો અહીં દુ painખની દવા વિશે વાંચો.
જો કે, મોટાભાગના કિસ્સાઓમાં, દર્દીની પીડા સંવેદનશીલતા ડાયાબિટીક ન્યુરોપથીને કારણે ખોવાઈ જાય છે. લાલાશ, સોજો - અયોગ્ય જૂતા સાથે ચેપ અથવા ત્વચાના સળીયાથી સંકેત.
તે પણ થાય છે કે સ્પર્શ દ્વારા પગના ચેપગ્રસ્ત વિસ્તારનું તાપમાન આસપાસના પેશીઓ કરતા 2 અથવા વધુ ડિગ્રી વધારે હોય છે. બ્લડ પોઇઝનિંગ તાવ અથવા શરદીનું કારણ બની શકે છે.
લાક્ષણિક લક્ષણો
પ્રારંભિક તબક્કે દુખાવો થતો નથી. ચેતા અંતનો એક ભાગ નાશ પામે છે, તેઓ પીડા આવેગ મોકલતા નથી, તેથી લોકો તેમના પગમાં અંતમાં સમસ્યાઓ લે છે. ડાયાબિટીઝના પગના પ્રથમ સંકેતો ડાયાબિટીસમાં પગના સરળ નુકસાન દ્વારા વ્યક્ત કરવામાં આવે છે:
- ક callલ્યુસ
- આંગળી પર સાંધા બળતરા,
- પગ અને નખના ફંગલ ચેપ,
- નેઇલ ઇંગ્રોથ (ઓંકોક્રિપ્ટોસિસ),
- પગની શુષ્ક ત્વચા
- આંગળીઓનું વિરૂપતા.
ઇસ્કેમિક સ્વરૂપ
પદાર્પણમાં, ડાયાબિટીક પગના સિન્ડ્રોમનું ઇસ્કેમિક સ્વરૂપ પગમાં દુખાવો દ્વારા પ્રગટ થાય છે જ્યારે પગની ઝડપી થાક, લંગડા સાથે વારાફરતી, જેના પછી પગની સતત એડીમા વિકસે છે. પગ અસ્પષ્ટ અને સ્પર્શ માટે ઠંડા હોય છે, પગની ધમનીઓમાં ધબકારા નબળા અથવા ગેરહાજર હોય છે. નિસ્તેજ ત્વચાની પૃષ્ઠભૂમિની સામે, હાયપરપીગમેન્ટેશનના ક્ષેત્રો ઘણીવાર દેખાય છે.
લાક્ષણિક રીતે, મકાઈની હાજરી જે આંગળીઓ, રાહ, આઇ અને વી મેટાટોર્સોફેલેંજિયલ સાંધા, પગની ઘૂંટી પર લાંબા સમય સુધી મટાડતી નથી. ત્યારબાદ, દુ painfulખદાયક અલ્સર તેમની જગ્યાએ વિકસે છે, જેનો તળિયા કાળા-ભુરો રંગના સ્કેબથી isંકાયેલ છે. અતિશય એક્સ્યુડેશન એ એટીપિકલ (શુષ્ક ત્વચા નેક્રોસિસ) છે.
ડાયાબિટીસના પગનું નિદાન
પ્રારંભિક નિદાનમાં, સ્વ-પરીક્ષણ મહત્વપૂર્ણ છે. કોઈ વ્યક્તિએ ઘરનું દૈનિક નિરીક્ષણ કરવું જોઈએ અને પગ કેવી દેખાય છે તેનું મોનિટર કરવું જોઈએ: સૂકા પગ, રંગ, આંગળીઓનું વિરૂપતા. આ ઉપરાંત, ડાયાબિટીસ મેલિટસના નિદાન સાથે, વ્યક્તિને એન્ડોક્રિનોલોજિસ્ટ, ઓર્થોપેડિસ્ટ અને વેસ્ક્યુલર સર્જન દ્વારા તપાસ કરવી જોઈએ.
ડાયાબિટીક પગનું પ્રારંભિક નિદાન એ પરીક્ષાઓની શ્રેણી પર આધાર રાખે છે. ડાયાબિટીઝના દર્દીઓની દેખરેખ અને નિરીક્ષણ માટેના અલ્ગોરિધમનો વિકાસ કરવામાં આવ્યો છે:
- પ્રારંભિક નિરીક્ષણ:
- ઇતિહાસ લેવાનું, લક્ષણોનું વર્ણન,
- નિરીક્ષણ
- પ્રોબિંગ.
- નર્વસ સિસ્ટમની સ્થિતિનું વિશ્લેષણ:
- કંપન સંવેદનશીલતા
- પીડા સંવેદનશીલતા, સ્પર્શ અને તાપમાન,
- સ્નાયુ પેશીઓને નુકસાનની ડિગ્રી,
- ઇલેક્ટ્રોમોગ્રાફીનો ઉપયોગ કરીને પેરિફેરલ નર્વ રાજ્ય.
- રક્ત વાહિનીઓની સ્થિતિનું વિશ્લેષણ:
- ડોપ્લેરોમેટ્રી
- ડોપ્લેરોગ્રાફી.
- હાથપગનો એક્સ-રે (નુકસાનની ડિગ્રી એક્સ-રે પર દેખાય છે).
- પ્રયોગશાળા પરીક્ષણો:
- બ્લડ સુગર
- બેક્ટેરિઓલોજિકલ અને સામાન્ય રક્ત વિશ્લેષણ.
ડાયાબિટીસના પગના વિકાસનું .ંચું જોખમ ધરાવતા દર્દીઓ માત્ર એન્ડોક્રિનોલોજિસ્ટ-ડાયાબetટોલોજિસ્ટ જ નહીં, પણ પોડોલોજિસ્ટ, વેસ્ક્યુલર સર્જન, ઓર્થોપેડિસ્ટમાં પણ અવલોકન કરવા જોઈએ. ફેરફારોને ઓળખવામાં મહત્વપૂર્ણ ભૂમિકા સ્વ-પરીક્ષણને આપવામાં આવે છે, જેનો હેતુ સમયસર ડાયાબિટીસના પગની લાક્ષણિકતા શોધી કા toવાનો છે: ત્વચાના રંગમાં ફેરફાર, શુષ્કતા, સોજો અને દુખાવો, આંગળીઓનું વળાંક, ફંગલ ચેપ વગેરે.
ડાયાબિટીસના પગના નિદાનમાં ડાયાબિટીસ મેલીટસની અવધિ સ્પષ્ટ કરવા, પગની ઘૂંટી-બ્રchચિયલ ઇન્ડેક્સ અને રીફ્લેક્સિસ નક્કી કરવા સાથે પગની તપાસ કરવી, સ્પર્શેન્દ્રિય, કંપનશીલ અને તાપમાનની સંવેદનશીલતાનું મૂલ્યાંકન કરવું છે.
ડાયાબિટીક પગના સિન્ડ્રોમમાં ખાસ ધ્યાન લેબોરેટરી ડાયગ્નોસ્ટિક ડેટાને આપવામાં આવે છે - લોહીમાં ગ્લુકોઝ, ગ્લાયકોસાઇલેટેડ હિમોગ્લોબિન, કોલેસ્ટરોલ, લિપોપ્રોટીન, પેશાબમાં ખાંડ અને કીટોન શરીરની હાજરીના સૂચકાંકો.
ડાયાબિટીક પગના ઇસ્કેમિક સ્વરૂપ સાથે, નીચલા હાથપગના વાહિનીઓનો અલ્ટ્રાસાઉન્ડ, એક્સ-રે વિરોધાભાસ એન્જીયોગ્રાફી અને પેરિફેરલ સીટી આર્ટિઓગ્રાફી કરવામાં આવે છે. જો teસ્ટિઓઆર્થ્રોપથીની શંકા હોય, તો 2 પ્રોજેક્શન્સમાં પગનો એક્સ-રે, એક્સ-રે અને અલ્ટ્રાસાઉન્ડ ડેન્સિટોમેટ્રી કરવામાં આવે છે. પેપ્ટીક અલ્સરની હાજરીને માઇક્રોફલોરા પર અલગ તળિયાના વાવણીના પરિણામો અને અલ્સરની ધાર પ્રાપ્ત કરવાની જરૂર છે.
કઈ સારવારની જરૂર છે?
સારવાર કેટલી અસરકારક રહેશે તે પ્રક્રિયાની તીવ્રતા પર આધારિત છે. દર્દીને પુન recoveryપ્રાપ્તિ વધારવા માટે અલ્સર, સપોર્શન, આગાહીઓ નથી.
પરંતુ સંવેદનશીલતા સાથે સંકળાયેલા પગની પ્રાથમિક સમસ્યાઓ શોધી કા after્યા પછી પણ, તંદુરસ્ત સ્થિતિને પુનoringસ્થાપિત કરવાના હેતુસર સમયસર જટિલ સારવાર શરૂ કરવી મહત્વપૂર્ણ છે. ડાયાબિટીસના પગની સારવાર લોક ઉપચારથી પ્રારંભિક તબક્કે અને ડ doctorક્ટરની પરવાનગીથી જ શક્ય છે.
ડાયાબિટીસના પગની સારવાર ઘણી દિશામાં કરવામાં આવે છે:
- ગ્લુકોઝ ચયાપચય નિયંત્રણ,
- ઘાવની સર્જિકલ સારવાર,
- એન્ટિબાયોટિક્સ લેવા
- જ્યારે ચાલતા હો ત્યારે અસરગ્રસ્ત વિસ્તારને અનલોડ કરવો,
- દૈનિક નિરીક્ષણ, પગની સંભાળના નિયમોનું પાલન.
કેટલાક આવશ્યક પગલાં ફક્ત વિશિષ્ટ તબીબી કેન્દ્રોમાં જ કરી શકાય છે, પરંતુ મુખ્ય ઉપચાર ઘરે છે. દેખીતી રીતે, તમારે ગ્લુકોઝનું સ્તર શક્ય તેટલું સામાન્ય નજીક લાવવાનો પ્રયાસ કરવાની જરૂર છે.
વધુ વિગતવાર "બ્લડ સુગર કેવી રીતે ઓછું કરવું" લેખ વાંચો. ચેપગ્રસ્ત ઘાની હાજરીમાં, સામાન્ય રીતે સર્જિકલ સારવારની જરૂર હોય છે.
કોઈ સર્જનની ભાગીદારી વિના તમે એન્ટિબાયોટિક્સ લેવાનું મર્યાદિત કરી શકતા નથી. તેણે બધી અવ્યવસ્થિત પેશીઓને દૂર કરવી આવશ્યક છે.
દર્દીઓને દરરોજ તપાસ કરવામાં આવે છે અને જ્યાં સુધી તે સંપૂર્ણ રૂઝાય નથી ત્યાં સુધી ઘાની સંભાળ શીખવવામાં આવે છે. આ ડાયાબિટીસના પગની officesફિસોમાં કામ કરતા નિષ્ણાતો દ્વારા કરવામાં આવે છે.
ઘણા વિવિધ પ્રકારના બેક્ટેરિયા ઘા અને પગના અલ્સરનું કારણ બની શકે છે. પ્રથમ, વિશ્લેષણની સહાયથી, તે નક્કી કરે છે કે કયા સુક્ષ્મજીવાણુઓ સમસ્યાઓ બનાવે છે, અને પછી એન્ટિબાયોટિક્સ સૂચવવામાં આવે છે જે તેમની સામે અસરકારક છે.
Spectક્શનના વિશાળ સ્પેક્ટ્રમવાળી સાર્વત્રિક દવાઓ -૦- %૦% થી વધુ કેસોમાં મદદ કરતી નથી. આ પૃષ્ઠ પર વિગતવાર એન્ટિબાયોટિક માહિતી પ્રકાશિત થતી નથી જેથી દર્દીઓને સ્વ-દવા માટે પ્રોત્સાહિત ન થાય.
સૌથી ખરાબ, જો ડાયાબિટીસ પર બેક્ટેરિયા દ્વારા હુમલો કરવામાં આવે છે જેણે આધુનિક દવાઓ સામે પ્રતિકાર કર્યો છે.
ભીની ગેંગ્રેન, કlegલેજ, deepંડા ફોલ્લાઓ એ ગંભીર ગૂંચવણો છે જે દર્દીના અંગોના જીવન અથવા સલામતીને જોખમમાં મૂકે છે. તેમની સારવાર માટે, એન્ટિબાયોટિક્સ સામાન્ય રીતે હોસ્પિટલના સેટિંગમાં ઇન્જેક્શનથી લેવી પડે છે.
સફળતા કેવી રીતે ઇમાનદારીથી ઘાની સારવાર કરવામાં આવે છે તેના પર આધાર રાખે છે. હળવા કેસોમાં, ડાયાબિટીસના પગની સારવાર માટે ઘરે એન્ટીબાયોટીક ગોળીઓ લેવામાં આવે છે.
ડાયાબિટીસને કિડનીની ગૂંચવણો હોઈ શકે છે તે હકીકત ધ્યાનમાં લેતા ડોકટરે કાળજીપૂર્વક તેમના ડોઝને સમાયોજિત કરવું આવશ્યક છે
સ્રાવ ડ્રેસિંગને સ્થિર કરવું
ડાયાબિટીક પગની સારવાર માટેના મુખ્ય અભિગમો આ છે: કાર્બોહાઇડ્રેટ ચયાપચય અને બ્લડ પ્રેશરમાં સુધારણા, અસરગ્રસ્ત અંગને અનલોડ કરવું, ઘાની સ્થાનિક સારવાર, પ્રણાલીગત દવા ઉપચાર, અને જો બિનઅસરકારક, સર્જિકલ સારવાર.
પ્રકાર 1 ડાયાબિટીસ મેલીટસમાં ગ્લાયસીમિયાના સ્તરને optimપ્ટિમાઇઝ કરવા માટે, ઇન્સ્યુલિન ડોઝ એડજસ્ટમેન્ટ કરવામાં આવે છે, ટાઇપ 2 ડાયાબિટીસમાં, દર્દીને ઇન્સ્યુલિન ઉપચારમાં સ્થાનાંતરિત કરવામાં આવે છે. બ્લડ પ્રેશરને સામાન્ય બનાવવા માટે, β-બ્લocકર, ACE અવરોધકો, કેલ્શિયમ વિરોધી, મૂત્રવર્ધક પદાર્થનો ઉપયોગ થાય છે.
પ્યુર્યુલન્ટ-નેક્રોટિક જખમની હાજરીમાં (ખાસ કરીને ડાયાબિટીસના પગના ન્યુરોપેથીક સ્વરૂપ સાથે), હલનચલનને મર્યાદિત કરીને, ક્રutચ અથવા વ્હીલચેર, ખાસ વિકલાંગ ઉપકરણો, ઇનસોલ્સ અથવા પગરખાંનો ઉપયોગ કરીને અસરગ્રસ્ત અંગને અનલોડ કરવાની શાસનની ખાતરી કરવી જરૂરી છે.
ડાયાબિટીક પગના સિન્ડ્રોમમાં અલ્સેરેટિવ ખામીની હાજરીને કારણે ઘાની વ્યવસ્થિત સારવારની જરૂર છે - નેક્રોટિક પેશીઓનું વિસર્જન, એન્ટીબેક્ટેરિયલ અને એન્ટિસેપ્ટિક એજન્ટોનો ઉપયોગ કરીને ડ્રેસિંગ્સ.
ડાયાબિટીક પગના કારણો
 ડાયાબિટીક ફુટ સિંડ્રોમના વિકાસનું મુખ્ય કારણ ક્રોનિક હાયપરગ્લાયકેમિઆ છે, જે સતત એલિવેટેડ રક્ત ખાંડના સ્તરમાં પોતાને મેનીફેસ્ટ કરે છે. તે ડાયાબિટીઝ માટે નબળુ વળતર છે જે પગના નુકસાન સહિત તમામ ડાયાબિટીસ ગૂંચવણોના વિકાસ તરફ દોરી જાય છે.
ડાયાબિટીક ફુટ સિંડ્રોમના વિકાસનું મુખ્ય કારણ ક્રોનિક હાયપરગ્લાયકેમિઆ છે, જે સતત એલિવેટેડ રક્ત ખાંડના સ્તરમાં પોતાને મેનીફેસ્ટ કરે છે. તે ડાયાબિટીઝ માટે નબળુ વળતર છે જે પગના નુકસાન સહિત તમામ ડાયાબિટીસ ગૂંચવણોના વિકાસ તરફ દોરી જાય છે.
લોહીમાં ગ્લુકોઝની concentંચી સાંદ્રતા રક્તવાહિનીઓની દિવાલોનો નાશ કરે છે, જેનાથી રક્તવાહિની તંત્રને ભારે નુકસાન થાય છે. ખાસ કરીને જીવલેણ એ પેરિફેરલ રુધિરાભિસરણ તંત્ર પર ડાયાબિટીસની અસર છે, જે ઉપલા અને નીચલા હાથપગમાં રક્ત પુરવઠો વિક્ષેપિત કરે છે.
આના પરિણામે, પગના પેશીઓ oxygenક્સિજન અને પોષક તત્ત્વોની તીવ્ર ઉણપ અનુભવવાનું શરૂ કરે છે, જે તેમના ક્રમિક નેક્રોસિસ તરફ દોરી જાય છે. અપૂરતું રક્ત પરિભ્રમણ ચેતા તંતુઓના વિનાશનું કારણ પણ બને છે, જે સંવેદનશીલતાના અંગોને વંચિત રાખે છે અને વિવિધ ઇજાઓ, કટ, મચકોડ, વિરૂપતા, બર્ન્સ અને હિમ લાગવા માટે વધુ સંવેદનશીલ બનાવે છે.
ડાયાબિટીક પગના સિન્ડ્રોમનું કારણ:
- એન્જીયોપેથી - હૃદયના પેરિફેરલ વાહિનીઓને નુકસાન,
- ન્યુરોપથી - પેરિફેરલ ચેતા અંતનો વિનાશ,
- ન્યુરોસ્ટેઓર્થ્રોપથી - અસ્થિના વિવિધ રોગો: teસ્ટિઓપોરોસિસ, teસ્ટિઓસ્ક્લેરોસિસ, સંયુક્ત નુકસાન, હાડકાની નબળાઇમાં વધારો, પેથોલોજીકલ ફ્રેક્ચર,
- પગની ગંભીર ઇજાઓ, તેના વિકૃતિને ઉશ્કેરણી,
- ચેપી અને ફંગલ ત્વચા રોગો
- રોગપ્રતિકારક શક્તિમાં નોંધપાત્ર બગાડ, બંને સામાન્ય અને સ્થાનિક.
ડાયાબિટીઝ માટે પગરખાં પસંદ કરવાનાં નિયમો
 ડાયાબિટીસના પગના નિવારણમાં વિશેષ મહત્વ પગરખાંની યોગ્ય પસંદગી છે. જ્યારે પહેર્યા ત્યારે થોડી અસુવિધા પણ ડાયાબિટીસના ગંભીર પરિણામો તરફ દોરી શકે છે, જેમ કે ન -લિંગ-અલ્સરની રચના અને પગની વિરૂપતા.
ડાયાબિટીસના પગના નિવારણમાં વિશેષ મહત્વ પગરખાંની યોગ્ય પસંદગી છે. જ્યારે પહેર્યા ત્યારે થોડી અસુવિધા પણ ડાયાબિટીસના ગંભીર પરિણામો તરફ દોરી શકે છે, જેમ કે ન -લિંગ-અલ્સરની રચના અને પગની વિરૂપતા.
પગરખાં પસંદ કરતી વખતે, તમારે કુદરતી સામગ્રીથી બનેલા આરામદાયક મોડેલોને પ્રાધાન્ય આપવું જોઈએ જે પગને શ્વાસ લેવાની મંજૂરી આપે. ડાયાબિટીઝમાં આનું ખૂબ મહત્વ છે, કારણ કે હીટ ટ્રાન્સફરનું ઉલ્લંઘન અને વધુ પડતો પરસેવો ફંગલ ઇન્ફેક્શનના વિકાસને ઉત્તેજિત કરી શકે છે.
આ ઉપરાંત, પગની વિરૂપતાના નિવારણ અને સારવાર માટે, દર્દી ખાસ ઓર્થોપેડિક ઇનસોલ્સનો ઉપયોગ કરી શકે છે જે પગને આરામ અને સંરક્ષણ આપે છે. આવા ઇનસોલ્સ વિવિધ સામગ્રીમાંથી બનાવવામાં આવી શકે છે, જેમાં સિલિકોન અને જેલ શામેલ હોય છે, તેમજ મસાજ કોટિંગ અને આકારની મેમરી પણ હોઈ શકે છે.
કેવી રીતે યોગ્ય પગરખાં પસંદ કરવા:
- ડાયાબિટીઝના શૂઝમાં ઓછામાં ઓછી સંખ્યામાં ટાંકા હોવા જોઈએ અને જો તે લગભગ અદ્રશ્ય હોય તો વધુ સારું. સંપૂર્ણ વિકલ્પ સીમલેસ પગરખાં છે,
- જૂતાની પહોળાઈ દર્દીના પગની પહોળાઈ કરતા થોડી મોટી હોવી જોઈએ,
- ડાયાબિટીસના દર્દીઓ માટે સૌથી વધુ આરામદાયક પગરખાં લેસિંગ અથવા વેલ્ક્રોવાળા પગરખાં છે, જે તેના વોલ્યુમને સમાયોજિત કરવાનું સરળ બનાવે છે,
- ડાયાબિટીઝના શુઝને ક્રોસથી ક્રોસ સુધી દોરવામાં આવવી જોઈએ નહીં, પરંતુ સમાંતર,
- ડાયાબિટીસ માટેના પગરખાં પસંદ કરવા માટે, રોલ સાથેના નક્કર સોલવાળા મોડેલોને પ્રાધાન્ય આપવું જોઈએ,
- જૂતાની ટોચ અને તેની અસ્તર નરમ સ્થિતિસ્થાપક સામગ્રીથી બનેલી હોવી જોઈએ,
- પગરખાં ખરીદતી વખતે, ડાયાબિટીસના દર્દીઓએ ઓર્થોપેડિક ઇન્સોલના જોડાણ માટે જરૂરી વધારાના વોલ્યુમની હાજરી પર ધ્યાન આપવું જોઈએ,
- સારા જૂતામાં નરમ આરામદાયક ઇન્સોલ હોવો જોઈએ જે ઓછામાં ઓછું 1 સે.મી.
- બપોર પછી નવી જોડીના જૂતા ખરીદવા જવું વધુ સારું છે. આ સમયે, દર્દીના પગ થોડું ફૂલે છે, અને તે કદને વધુ યોગ્ય રીતે પસંદ કરવામાં સમર્થ હશે,
- જો દર્દીને પગની સ્પષ્ટ અસંવેદનશીલતા હોય, તો પગને પસંદ કરવા માટે તમારે પગના પગરખાં ન માપવા જોઈએ, પરંતુ અગાઉ કાર્ડબોર્ડથી કાપેલા પગના સમોચ્ચ દાખલ કરવું વધુ સારું છે,
- જ્યારે દર્દીમાં પગની ખોડખાપણું નિદાન કરવામાં આવે છે, ત્યારે વ્યક્તિગત ઓર્થોપેડિક ઇનસોલ્સના નિર્માણ માટે નિષ્ણાતોની મદદ લેવી જરૂરી છે.
ડાયાબિટીક પગ પ્રોફીલેક્સીસ
 ડાયાબિટીસના પગને રોકવા માટેનો આધાર એ ડાયાબિટીસ મેલીટસની સાચી સારવાર છે, એટલે કે બ્લડ સુગરના સ્તરનું નિયમિત નિરીક્ષણ. તે શ્રેષ્ઠ છે જો શરીરમાં ગ્લુકોઝનું સ્તર શક્ય તેટલું સામાન્ય નજીક હશે અને 6.5 એમએમઓએલ / એલ કરતા વધુ નહીં હોય.
ડાયાબિટીસના પગને રોકવા માટેનો આધાર એ ડાયાબિટીસ મેલીટસની સાચી સારવાર છે, એટલે કે બ્લડ સુગરના સ્તરનું નિયમિત નિરીક્ષણ. તે શ્રેષ્ઠ છે જો શરીરમાં ગ્લુકોઝનું સ્તર શક્ય તેટલું સામાન્ય નજીક હશે અને 6.5 એમએમઓએલ / એલ કરતા વધુ નહીં હોય.
આ કરવા માટે, દર્દીએ દરરોજ ઇન્સ્યુલિન પિચકારી લેવી જોઈએ અથવા ખાંડ ઘટાડવાની દવાઓ લેવી જોઈએ. આ ઉપરાંત, રક્ત ખાંડના સ્તરના અસરકારક સુધારણા માટે, દર્દીએ કડક લો-કાર્બ આહારનું પાલન કરવું જોઈએ અને નિયમિતપણે કસરત કરવી જોઈએ.
પગની સંભાળ, તે જ રીતે મહત્વપૂર્ણ છે, જે સામાન્ય લોકોમાં સ્વીકૃત છે તેનાથી નોંધપાત્ર રીતે અલગ હોવું જોઈએ. આ સ્વચ્છતા પ્રક્રિયાઓ સાથે, તે યાદ રાખવું મહત્વપૂર્ણ છે કે ડાયાબિટીસના દર્દીઓમાં પગની સંવેદનશીલતા નોંધપાત્ર રીતે ઓછી થઈ છે, જેનો અર્થ છે કે તેઓ પીડા અથવા તાપમાનનું પૂરતા પ્રમાણમાં મૂલ્યાંકન કરી શકતા નથી.
આ ઉપરાંત, ખાંડનું પ્રમાણ વધારે હોય તેવા લોકોએ તેમના પગની ત્વચા પર થતી સહેજ ઈજાને પણ ટાળવી જોઈએ, કારણ કે ડાયાબિટીસની સાથે, ઘા ખૂબ નબળા પડે છે અને સરળતાથી ચેપ લાગે છે. આ ટ્રોફિક અલ્સર અને પેશીઓ નેક્રોસિસની રચના તરફ દોરી શકે છે, અને ભવિષ્યમાં અંગ ગુમાવવાનું કારણ બને છે.
પગની સંભાળના નિયમો:
- ડાયાબિટીઝથી પગ ધોવા એ દરરોજ ગરમ પાણી અને હળવા સાબુ હોવા જોઈએ. તમારા પગને વોશક્લોથથી ન ઘસો, નહીં તો તેનાથી ઇજાઓ થઈ શકે છે,
- પગને નરમ સાફ ટુવાલથી સાફ કરો, નરમાશથી પાણી પલાળી લો. આંગળીઓ વચ્ચે ત્વચાને સારી રીતે સૂકવી લેવી મહત્વપૂર્ણ છે, કારણ કે ત્યાં જ ઘણી વાર અલ્સર દેખાય છે,
- ડાયાબિટીઝના દર્દીઓને ગરમ અથવા ઠંડા નહાવા અથવા પગ વધારવા અથવા હીટિંગ પેડથી ગરમ કરવાની ભલામણ કરવામાં આવતી નથી. જો પગની સંવેદનશીલતા ઓછી થઈ ગઈ છે, તો પછી તમે સ્નાનમાં જાઓ તે પહેલાં તમારે હાથથી પાણીનું તાપમાન તપાસવું જરૂરી છે,
- દરરોજ ફક્ત સ્વચ્છ મોજાં, સ્ટોકિંગ્સ અથવા ટાઇટ્સ પહેરો. આ કિસ્સામાં, તમારે સીમ્સ વિના અને ચુસ્ત સ્થિતિસ્થાપક વગર મોજાં ખરીદવા જોઈએ. મોજાં અખંડ હોવા જોઈએ, જેમાં સીવેલા અથવા કટકા કરાયેલા છિદ્રો વિના,
- ઘરે પણ ડાયાબિટીસના દર્દીઓ માટે મોજાં પહેરો, અથવા વધુ સારું, નરમ ચપ્પલ. ડાયાબિટીસના દર્દીઓએ તેમના પગના એકમાત્ર ઇજા ન પહોંચાડવા માટે ઉઘાડપગું ચાલવાની ભલામણ કરવામાં આવતી નથી. ગરમ સપાટી પર ચાલવું, જેમ કે ગરમ રેતી, ખાસ કરીને નુકસાનકારક છે,
- પગરખાં હંમેશા મોસમમાં બંધબેસતા હોવા જોઈએ. ડાયાબિટીસના પગને સ્થિર થવા અથવા પરસેવો થવો જોઈએ નહીં,
- તમારે એકદમ જાડા સોલ સાથે ફક્ત આરામદાયક પગરખાં પસંદ કરવાની જરૂર છે. શૂઝને ડંખ અથવા ઘસવાની મંજૂરી હોવી જોઈએ નહીં. બંધ પગરખાં હંમેશાં મોજાં સાથે પહેરવા જોઈએ,
- સેન્ડલ અથવા સેન્ડલ પહેરવાનું શ્રેષ્ઠ નથી. અંગૂઠા અને બીજા અંગૂઠા વચ્ચેના પટ્ટાવાળા ખાસ કરીને ખતરનાક પ્રકારના જૂતા,
- તમે તમારા પગરખાં પહેરો તે પહેલાં, તમારે હંમેશાં ઇનસોલને સમાયોજિત કરવો જોઈએ અને પત્થરો અને અન્ય અતિરિક્ત પદાર્થોને દૂર કરવી જોઈએ જે તમારા પગને ઘસશે અને અલ્સર પેદા કરી શકે છે,
- સહેજ ઈજાથી પણ પગની ત્વચાને સુરક્ષિત રાખવી જરૂરી છે. જ્યારે મકાઈઓ અથવા મકાઈઓ દેખાય છે, ત્યારે તમારે તેમની જાતે સારવાર ન કરવી જોઈએ, પરંતુ ડ doctorક્ટરની મદદ લેવી વધુ સારું છે,
- આયોડિન, તેજસ્વી લીલો અથવા આલ્કોહોલ જેવા આક્રમક એજન્ટો સાથે ઘાની સારવાર ન કરો. તેમને મીરામિસ્ટિન, ક્લોરહેક્સિડાઇન અથવા ડાયોક્સિડિનથી લુબ્રિકેટ કરવું વધુ સારું છે, અને પછી ઈજાના સ્થળ પર સાફ ડ્રેસિંગ મૂકવું,
- તમારા નખને ખૂબ કાળજીપૂર્વક કાપો. આ ખીલીના ખૂણાને કાપી નાખવાનો પ્રયાસ ન કરતા સીધી લાઇનમાં થવું જોઈએ. જો નેઇલ પ્લેટ ઘટ્ટ થવા લાગી, તો કાપતા પહેલા તેને ફાઇલ સાથે પ્રક્રિયા કરવી જોઈએ,
- દરરોજ ડાયાબિટીઝના દર્દીઓ માટે ખાસ ક્રીમથી પગને લુબ્રિકેટ કરો, જે ત્વચાની સ્થિતિ સુધારવામાં, લોહીનો પ્રવાહ વધારવામાં અને પગને ચેપથી બચાવવા માટે મદદ કરે છે,
- દરરોજ સાંજે, સંભવિત નુકસાન માટે પગની કાળજીપૂર્વક તપાસ કરો, જેમ કે મકાઈ, નાની ઇજાઓ અને કાપ.
વ્યાયામ અને મસાજ
 ડાયાબિટીઝ માટે નિયમિત પગની મસાજ પગમાં રક્ત પરિભ્રમણને સામાન્ય બનાવવા, સ્નાયુઓની તણાવ દૂર કરવા અને સાંધાની ગતિશીલતામાં સુધારવામાં મદદ કરે છે, જે તેમને વિકૃતિથી સુરક્ષિત કરે છે. પગની મસાજ સ્વતંત્ર રીતે અથવા નિષ્ણાતની સેવાઓનો આશરો લઈને કરી શકાય છે.
ડાયાબિટીઝ માટે નિયમિત પગની મસાજ પગમાં રક્ત પરિભ્રમણને સામાન્ય બનાવવા, સ્નાયુઓની તણાવ દૂર કરવા અને સાંધાની ગતિશીલતામાં સુધારવામાં મદદ કરે છે, જે તેમને વિકૃતિથી સુરક્ષિત કરે છે. પગની મસાજ સ્વતંત્ર રીતે અથવા નિષ્ણાતની સેવાઓનો આશરો લઈને કરી શકાય છે.
ડાયાબિટીસના પગની રોકથામ માટે મસાજ ત્વચાની સળીયાથી દૂર રહેવાથી, નમ્ર હલનચલનથી થવું જોઈએ. ત્વચાને થતા નુકસાનને બાકાત રાખવા માટે, મસાજ દરમિયાન, મસાજ તેલ અથવા ક્રીમનો ઉપયોગ કરવો જરૂરી છે.
મસાજ પૂર્ણ થયા પછી, તમારે તમારા પગને ગરમ પાણીથી ધોવા, નરમ ટુવાલથી શુષ્ક સાફ કરવું, ક્રીમથી ગ્રીસ કરવી જે ડાયાબિટીક પગના વિકાસને અટકાવે છે અને સ્વચ્છ મોજાં પર મૂકે છે.
ડાયાબિટીઝમાં નિયમિત શારીરિક વ્યાયામથી પગના સ્વાસ્થ્યમાં પણ ફાયદો થઈ શકે છે. પગ માટે ચાર્જ કરવાનો આખો સેટ છે, જે સ્નાયુઓને મજબૂત બનાવવામાં, સંયુક્ત પેશીઓને પુન restoreસ્થાપિત કરવામાં, સંવેદનશીલતા વધારવામાં અને લોહીનો પ્રવાહ વધારવામાં મદદ કરે છે.
પગ માટે કસરતોનો સમૂહ:
- ખુરશી પર બેસો, તમારા પગને તમારી આગળ લંબાવો અને તેને તમારી રાહ પર મૂકો. હવે મોજાં તમારી તરફ ખેંચો, અને પછી તમારાથી દૂર જાઓ.
- ખુરશી પર બેસવું, તમારા ઘૂંટણને વાળવું અને તેને તમારી સામે મુકો. આગળ, તમારે શક્ય ત્યાં સુધી સksક્સને અલગ કરવાની જરૂર છે, અને પછી ફરીથી ઘટાડવા. આ કિસ્સામાં, રાહ એક સાથે રાખવી જોઈએ.
- પગની ગોળાકાર હિલચાલ કરવા માટે, એક પગ ઉભા કરો અને વજન પર રાખો, પ્રથમ ઘડિયાળની દિશામાં અને પછી ઘડિયાળની દિશામાં.
- વૈકલ્પિક રીતે સ્વીઝ કરો અને અંગૂઠા દૂર કરો.
ડાયાબિટીઝના પગ જેવી જોખમી ગૂંચવણ ટાળવા માટે, જેના નિવારણ માટે તદ્દન ગંભીર પ્રયત્નોની જરૂર હોય છે, બધી ખરાબ ટેવોને સંપૂર્ણપણે છોડી દેવી જરૂરી છે. સૌ પ્રથમ, આ ધૂમ્રપાનની ચિંતા કરે છે, જે રુધિરાભિસરણ તંત્રને ગંભીર ફટકો આપે છે.
વેસ્ક્યુલર એથરોસ્ક્લેરોસિસ અને થ્રોમ્બોફ્લેબિટિસના વિકાસ માટેનું મુખ્ય કારણ ધૂમ્રપાન છે, જે શરીરમાં રક્ત પરિભ્રમણને નબળી પાડે છે. દરરોજ થોડી માત્રામાં સિગરેટનું ધૂમ્રપાન, ખાસ કરીને નીચલા હાથપગમાં, રક્ત વાહિનીઓના અવરોધમાં અને ડાયાબિટીસના પગની રચનામાં ફાળો આપે છે.
ડાયાબિટીઝ મેલિટસમાં આલ્કોહોલિક પીણા પણ ખૂબ હાનિકારક છે, કારણ કે તે બ્લડ સુગરમાં સ્પાઇક્સનું કારણ બને છે. એટલે કે, બ્લડ સુગરનું અસ્થિર સ્તર ડાયાબિટીસના પગની સિન્ડ્રોમ સહિત, ડાયાબિટીઝની તમામ ગૂંચવણોના વિકાસ તરફ દોરી જાય છે.
આ લેખમાંની વિડિઓનો નિષ્ણાત રોકથામની પદ્ધતિઓ અને ડાયાબિટીસના પગની પ્રકૃતિ વિશે વાત કરશે.
ડાયાબિટીક પગ કેમ વિકસે છે?
ડાયાબિટીસના પગનો વિકાસ લાંબા ગાળાના ડાયાબિટીસ મેલીટસ રોગ દ્વારા 15-20 વર્ષ પહેલાં કરવામાં આવે છે અને ટાઇપ 2 અથવા ટાઇપ 1 ડાયાબિટીસના નબળા વળતરને લીધે દેખાતી અન્ય ગૂંચવણોની હાજરી છે.
આ રોગવિજ્ologyાનના દેખાવમાં ફાળો આપવાના મુખ્ય કારણો છે:
- નીચલા હાથપગના રુધિરવાહિનીઓની હાર - લાંબા સમય સુધી હાઈપરગ્લાયકેમિઆ વિવિધ કેલિબર્સની રક્ત વાહિનીઓની દિવાલોમાં માળખાકીય ફેરફારો તરફ દોરી જાય છે.
- ડાયાબિટીક એંજિયોપેથી અને ન્યુરોપથી - જહાજોમાં પરિવર્તન તેમની સ્થિતિસ્થાપકતા, સ્પષ્ટતા, તેમજ સ્થિરતા અને લોહીના સ્નિગ્ધતામાં ઘટાડો તરફ દોરી જાય છે. વેસ્ક્યુલર પેથોલોજીના પરિણામે, ત્યાં ઘટાડો થાય છે, અને પછી ચેતા અંતની સંવેદનશીલતાનું સંપૂર્ણ નુકસાન. આ પ્રક્રિયાઓ સંયુક્ત ગતિશીલતામાં ઘટાડોનું કારણ બને છે, જે પગ પરના ખોટા ભાર તરફ દોરી જાય છે. ભવિષ્યમાં, તેનું વિરૂપતા અને ડાયાબિટીક teસ્ટિઓઆર્થ્રોપથી અથવા ચાર્કોટના પગનો વિકાસ થાય છે.
- બેક્ટેરિયલ ચેપ - નરમ પેશીઓમાં ન્યુરોટ્રોફિક ફેરફારોની પૃષ્ઠભૂમિ સામે, ઓછી પ્રતિરક્ષા સાથે સંયોજનમાં, કોઈપણ ત્વચાની ઇજા અલ્સેરેટિવ પ્રક્રિયા તરફ દોરી જાય છે જેની સારવાર કરવી મુશ્કેલ છે અને લાંબા સમય સુધી તે મટાડતી નથી. મોટેભાગે ઘાવ સ્ટેફાયલોકોકસ અથવા એનારોબિક ચેપથી ચેપ લાગે છે, જે પ્રક્રિયાને ફેલાવવા અને નેક્રોસિસની રચના તરફ દોરી જાય છે. આ કિસ્સામાં, ફોલ્લો, કફ અથવા ગ gangંગ્રેઇનનું જોખમ છે.
નખ, મકાઈ, ખીલીમાં તિરાડો અથવા નેઇલ પ્લેટોના ફંગલ જખમ પણ ડાયાબિટીક પગના વિકાસને ઉત્તેજિત કરી શકે છે.
પ્રથમ સંકેતો અને લક્ષણો
પગ અથવા નેઇલ પ્લેટોની ત્વચામાં કોઈપણ ફેરફારોનો દેખાવ, તેમજ સંવેદનશીલતામાં ઘટાડો એ ડાયાબિટીસની ગૂંચવણોના વિકાસને લગતું પ્રતિકૂળ લક્ષણ છે.
ડાયાબિટીસના પગના વિકાસના પ્રથમ સંકેતો:
- બધી પ્રકારની સંવેદનશીલતા (સ્પર્શ, પીડા, તાપમાન) ની ઘટ અથવા ગેરહાજરી,
- પરિચિત અને પહેલાં આરામદાયક પગરખાંમાં અગવડતા,
- મકાઈ અને મકાઈની રચના,
- એક ઉત્સાહી વિગતો દર્શાવતું દેખાવ,
- વિગતો દર્શાવતું પ્લેટ ઘાટા,
- કોઈ સ્પષ્ટ કારણોસર પગની સોજો અને વિકૃતિકરણ,
- શુષ્ક ત્વચા, છાલ સાથે,
- કળતર, નિષ્ક્રિયતા આવે છે, "ક્રોલિંગ કમકમાટી" ની લાગણીના રૂપમાં પગમાં અપ્રિય સંવેદનાઓ.
ડાયાબિટીસના પગના ક્લિનિકલ લાક્ષણિકતાઓની લાક્ષણિકતા એ છે કે નીચલા હાથપગ પર ન nonલિંગ હીલિંગ, ત્વચાની તિરાડો અથવા અલ્સરની હાજરી છે. જો ચેપ થાય છે, તો પ્રક્રિયા અતિશય સ્રાવ દ્વારા જટિલ છે, એક અપ્રિય ગંધ સાથે.

પગમાં સમયાંતરે દુખાવો, ભાર દ્વારા તીવ્ર, વૈકલ્પિક ક્લોડિફિકેશન, સક્રિય હિલચાલમાં અવરોધ બની જાય છે. પગમાં લોહીના પ્રવાહનું ઉલ્લંઘન પગના સોજોને ઉશ્કેરે છે, પરિણામે પગની ચામડી વાદળી રંગીન અને ચોક્કસ ચમકે મેળવે છે. નિષ્ક્રિયતા આવે છે, અંગોમાં કળતર કાયમી બને છે.
દુર્લભ કિસ્સાઓમાં, અકાળ અથવા અપૂરતી સારવાર સાથે, પ્રક્રિયા ચાર્કોટના પગના વિકાસ દ્વારા જટીલ થઈ શકે છે, જેમાં પગ અને પગની ઘૂંટીના સાંધાના નાના સાંધાઓનો ક્રમિક વિનાશ થાય છે. આ રોગવિજ્ .ાનવિષયક પ્રક્રિયા બિન-ચેપી અને એકતરફી છે.
ડાયાબિટીક પગનું વર્ગીકરણ
કેટલાક ક્લિનિકલ લક્ષણોના વ્યાપને આધારે, ડાયાબિટીસના પગના વર્ગીકરણમાં નીચેના સ્વરૂપો અલગ પડે છે:
- ઇસ્કેમિક સ્વરૂપ (10% કેસ સુધી) - મુખ્ય લક્ષણ એ વિવિધ કેલિબર્સની રક્ત વાહિનીઓને નુકસાનને કારણે પગમાં લોહીના પ્રવાહનું ઉલ્લંઘન છે. રોગના ક્લિનિકમાં, પગમાં સતત સોજો, પગમાં દુખાવો, તૂટક તૂટક ધબકારા, પગમાં ઝડપી થાક, ત્વચાની વિકૃતિકરણ જેવા લક્ષણો દર્શાવવામાં આવે છે. પગ પર કઠોળની નબળાઇ અથવા ગેરહાજરી છે, તેમજ સતત પેલર અને ઠંડીની લાગણી છે. સંવેદનશીલતા સચવાયેલી રહે છે.
- ન્યુરોપેથીક સ્વરૂપ (75% કેસ સુધી) - પેરિફેરલ ચેતા નુકસાન શુષ્કતા અને પગની ત્વચાની છાલ સ્વરૂપમાં જોવા મળે છે, સંવેદનશીલતામાં ઘટાડો થાય છે, પરસેવોમાં તીવ્ર ઘટાડો, સપાટ પગનો વિકાસ અને પગના વિકૃતિ. રોગના આ સ્વરૂપની એક લાક્ષણિકતા લક્ષણ એ છે કે પગમાં કચરા અને deepંડા તિરાડોની હાજરી, તેના પર અથવા આંગળીઓ વચ્ચેની જગ્યાઓ પર અલ્સરનો દેખાવ. ત્વચા ગરમ છે, પેરિફેરલ ધમનીઓમાં પલ્સશન સચવાય છે. સ્નાયુની કૃશતા સાથે પગની વિરૂપતા નોંધવામાં આવે છે.
- મિશ્ર ન્યુરોઇસ્કેમિક સ્વરૂપ (30% કેસો સુધી) - પગના ચેતા અંત અને વેસ્ક્યુલર નેટવર્કને નુકસાનના લક્ષણો. આ ફોર્મમાં એક ખતરનાક લક્ષણ છે - પીડાની ગેરહાજરી, જે દર્દીઓની ડ lateક્ટરની અંતમાં સારવારનું પરિણામ છે. મોટા અલ્સરની હાજરી અને પેશીઓમાં ઉલટાવી શકાય તેવું પ્રક્રિયાઓનો વિકાસ રોગવિજ્ ofાનની રૂ conિચુસ્ત સારવારને બિનઅસરકારક બનાવે છે.

વેગનર એફ. ડબ્લ્યુટીક ફુટ વર્ગીકરણ:
- પગલું શૂન્ય - રોગની બાહ્ય લાક્ષણિકતાઓ પગની ચામડીના નિસ્તેજ સ્વરૂપમાં નોંધાય છે, છાલ સાથે, મકાઈની હાજરી અને પગની વિરૂપતા,
- સ્ટેજ 1 - ત્વચાની અંદર સુપરફિસિયલ અલ્સેરેટિવ પ્રક્રિયાનો દેખાવ,
- સ્ટેજ 2 - હાડકાની પેશીઓને નુકસાન કર્યા વિના deepંડા અલ્સરનો વિકાસ,
- સ્ટેજ 3 - હાડકાની સંડોવણી સાથે અલ્સર પ્રક્રિયાની અંદરની પ્રગતિ,
- સ્ટેજ 4 - મર્યાદિત પ્રકૃતિની ગેંગરેનસ પ્રક્રિયાના વિકાસ,
- સ્ટેજ 5 - એક વ્યાપક ગેંગરેનસ પ્રક્રિયાના વિકાસ.
રૂ Conિચુસ્ત
ડાયાબિટીસના પગની રૂativeિચુસ્ત સારવાર કાર્બોહાઇડ્રેટ ચયાપચયની ફરજિયાત સુધારણાથી શરૂ થાય છે, જેનો હેતુ સામાન્ય રક્ત ગ્લુકોઝ જાળવવા માટે છે. પ્રકાર 1 ડાયાબિટીસના સંકેતો અનુસાર, ઇન્સ્યુલિન ડોઝ એડજસ્ટમેન્ટ કરવામાં આવે છે. ટાઇપ 2 ડાયાબિટીસમાં, ખાંડ ઘટાડતી દવાઓ + ઇન્સ્યુલિન ઉપચારની પ્રિસ્ક્રિપ્શનની માત્રામાં વધારો.
બ્લડ પ્રેશર સૂચકાંકો પણ સુધારણાને પાત્ર છે, સામાન્યકરણ માટે, જે દવાઓના નીચેના જૂથોનો ઉપયોગ થાય છે:
- બીટા-બ્લocકર્સ - નેવિબolોલ, કાર્વેડિલોલ,
- એસીઇ અવરોધકો - બર્લીપ્રિલ, કેપ્ટોપ્રિલ,
- કેલ્શિયમ વિરોધી - કોરીનફર, નિકાર્ડિપિન,
- મૂત્રવર્ધક પદાર્થ - હાયપોથાઇઝાઇડ, ઇંડાપામાઇડ.
રોગના તબક્કે તેના આધારે, ડાયાબિટીક પગના સિન્ડ્રોમ માટેની ઉપચારની પદ્ધતિ અલગ હશે. ડાયાબિટીસના પગના પ્રારંભિક તબક્કામાં, ઉપચારાત્મક પગલાનો હેતુ પેઇન સિન્ડ્રોમ અટકાવવા, મેદસ્વીપણાને દૂર કરવા અને પેશીઓના પોષણમાં સુધારો કરવાનો છે. આ હેતુ માટે, નીચેની દવાઓ સૂચવવામાં આવે છે:
- એન્ટિસ્પેસ્મોડિક્સ અને સ્નાયુઓમાં રાહત કે જે પીડા ઘટાડે છે - પેપેવેરીન, ડ્રોટાવેરીન,
- વેસ્ક્યુલર એજન્ટો અથવા એન્જીયોપ્રોટેક્ટર્સ કે જે પેશીઓમાં માઇક્રોસિરિક્યુલેશન અને ચયાપચયમાં સુધારો કરે છે - પેન્ટોક્સિફેલીન, વેનોરટન,
- એન્ટિઓક્સિડેન્ટ્સ કે જે કાર્બોહાઇડ્રેટ ચયાપચયમાં સુધારો કરે છે અને ઓક્સિડેટીવ પ્રક્રિયાઓને નિષ્ક્રિય કરે છે - લિપોઇક એસિડ, ટોકોફેરોલ,
- દવાઓ કે જે વેસ્ક્યુલર દિવાલને પુનર્સ્થાપિત કરે છે - ટ્રોક્સેર્યુટિન, ડેટ્રેલેક્સ,
- બ્રોડ-સ્પેક્ટ્રમ એન્ટિબાયોટિક્સ - સેફાલોસ્પોરીન્સ, મ Macક્રોલાઇડ્સ,
- ડિટોક્સિફિકેશન થેરેપી - વિવિધ ઉકેલોના નસમાં વહીવટ,
- પુનoraસ્થાપિત દવાઓ,
- વિટામિન ઉપચાર.

પગના પ્યુર્યુલન્ટ-નેક્રોટિક જખમ સાથે ખૂબ મહત્વ છે તે સ્થાનિક ઉપચાર સાથે સંયોજનમાં ઉતારવું છે. આ હેતુ માટે, ખાસ ઓર્થોપેડિક જૂતા અથવા ઇન્સોલ્સ, ક્રutચ, વ્હીલચેરનો ઉપયોગ અસરગ્રસ્ત અંગમાંથી તાણ દૂર કરવા માટે થાય છે.
અલ્સેરેટિવ ખામીની સ્થાનિક સારવારમાં વિવિધ એન્ટિબેક્ટેરિયલ, એન્ટિસેપ્ટિક એજન્ટો અને ઘા પર ખાસ હાઇડ્રોજેલ ડ્રેસિંગ્સનો ઉપયોગ શામેલ છે. અલ્સરની આજુબાજુ મકાઈ અને મકાઈઓ દૂર કરવા પણ જરૂરી છે, જે વ્રણના પગ પરનો ભાર ઘટાડે છે.
સર્જિકલ
ડાયાબિટીસના પગની સર્જિકલ સારવારનો ઉપયોગ જો રૂ conિચુસ્ત ઉપચાર દ્વારા અસર ન થાય, તેમજ પગના ગેંગ્રેનના વિકાસમાં મહત્વપૂર્ણ સંકેતો માટે અને પ્રક્રિયા નીચલા પગમાં ફેલાય છે.
જહાજો પરની શસ્ત્રક્રિયા તમને રોગની પ્રગતિ રોકવા અને સામાન્ય પેશીઓના પોષણને પુન restoreસ્થાપિત કરવાની મંજૂરી આપે છે, જે ત્વચાની ખામીને ઝડપી ઉપચાર તરફ દોરી જાય છે. ડાયાબિટીક પગના સિન્ડ્રોમની સારવાર માટે સામાન્ય રીતે ઉપયોગમાં લેવામાં આવતી સર્જિકલ પદ્ધતિઓ છે:
- બાયપાસ સર્જરી - ટ્રાન્સપ્લાન્ટનો ઉપયોગ કરીને લોહીના પ્રવાહ માટે એક વધારાનું વર્કરાઉન્ડ બનાવવું.
- બલૂન એન્જીયોપ્લાસ્ટી - તેના પોતાના સંકુચિત જહાજમાં ખાસ બલૂનની રજૂઆત, જે તેના વિસ્તરણ અને લોહીના પ્રવાહને પુનorationસ્થાપિત કરવામાં યાંત્રિક રીતે ફાળો આપે છે. તે પછી, પુનntsસ્થાપિત પાત્રમાં સ્ટેન્ટ્સ શામેલ કરવામાં આવે છે, એટલે કે, ધાતુની ફ્રેમ જે વહાણને સાંકડી થવાથી અટકાવે છે.
- સિમ્પેથેક્ટોમી - કટિ મેરૂદંડમાં ચોક્કસ ચેતાને દૂર કરવા, વેસ્ક્યુલર અસ્થિર માટે જવાબદાર છે. સર્જન માટે તકનીકી કામગીરીમાં આ તકનીક મુશ્કેલ છે અને ભાગ્યે જ ફક્ત અમુક સંકેતો માટે વપરાય છે.
આવા વોલ્યુમેટ્રિક સર્જિકલ હસ્તક્ષેપો ઉપરાંત, પગ પરના ઘાની સારવારમાં, "માઇનોર" શસ્ત્રક્રિયાનો ઉપયોગ થાય છે, એટલે કે નેક્રોટિક પેશીઓ, મકાઈઓ, મસ્તકની ચામડીવાળા મકાઈઓને દૂર કરવું. ઘાને શુદ્ધ કરવા અને ઘાના ચેપના ફેલાવાને રોકવા માટે આવા ઓપરેશન્સ જરૂરી છે.
આવા હસ્તક્ષેપ પછી, રક્ત પ્રવાહ વેસ્ક્યુલર સર્જરીનો ઉપયોગ કરીને સુધારેલ છે. પરંતુ જો ગેંગ્રેન ફેલાવવાની પ્રક્રિયા રોકી શકાતી નથી, તો પછી આખો પગ કાપી નાખવામાં આવે છે.
નવી સારવાર
ડાયાબિટીસના પગની સારવાર માટેની પરંપરાગત પદ્ધતિઓ ઉપરાંત, ડોકટરો ઉપચારની નવીનતમ પદ્ધતિઓ લાગુ કરવાનું શરૂ કરી રહ્યા છે, જેમાં નીચેનાનો સમાવેશ થાય છે:
- આઘાત તરંગ ઉપચાર - ઘાવની સારવાર એકોસ્ટિક આવેગનો ઉપયોગ કરીને કરવામાં આવે છે,
- સ્ટેમ સેલનો ઉપયોગ
- પ્લાઝ્મા જેટની પદ્ધતિ - આયનોઇઝ્ડ પ્લાઝ્મા ધરાવતા બીમ સાથે ઘાની સારવાર કરવામાં આવે છે,
- જખમો બાયોમેકનિકલ સારવાર.
ડાયાબિટીસ પગની સારવારની પસંદગી હંમેશા નિષ્ણાત દ્વારા નક્કી કરવામાં આવશે, ધ્યાનમાં લેતા ઉદ્દેશ્ય ડેટા, રોગવિજ્ologicalાનવિષયક પ્રક્રિયાના વિકાસનો તબક્કો અને શરીરની વ્યક્તિગત લાક્ષણિકતાઓ.
પગની સંભાળ
ડાયાબિટીઝ મેલીટસવાળા દર્દીઓએ માત્ર લોહીમાં ગ્લુકોઝના સ્તરની દેખરેખ રાખવી જોઈએ નહીં, પરંતુ તેમના પગની સંભાળ પણ લેવી જોઈએ, કારણ કે ડાયાબિટીસ ગંભીર ગૂંચવણો આપે છે જે અપંગતા તરફ દોરી શકે છે. નિવારણ માટે એક પૂર્વશરત પગની સંભાળ છે, જેમાં નીચેના પગલાં શામેલ છે:
- ઘરની પરિસ્થિતિઓ સહિત ક્યાંય પણ ઉઘાડપગું ચાલવાનું બાકાત રાખવામાં આવ્યું છે. આ વિવિધ ઇજાઓને ટાળશે, કારણ કે એક નાનો પેરેસીસ અથવા પગ પરના ઇન્જેક્શન પણ મોટી સમસ્યામાં ફેરવી શકે છે.
- જો પગ સતત થીજી રહે છે, તો wનના મોજાંનો ઉપયોગ કરવો જરૂરી છે. તે જ સમયે, સ્થિતિસ્થાપકને નીચલા પગ કડક ન કરવા જોઈએ જેથી મુક્ત પરિભ્રમણમાં અવરોધ ન આવે. પગની હૂંફનો ઉપયોગ બાકાત રાખવામાં આવ્યો છે, કારણ કે ઓછી સંવેદનશીલતા સાથે પગની ત્વચાને બર્ન કરવી શક્ય છે.
- ઓરડાના તાપમાને પાણીથી દરરોજ તમારા પગ ધોવાનું સુનિશ્ચિત કરો, તેના પછી સંપૂર્ણ લૂછી, ખાસ કરીને ઇન્ટરડિજિટલ જગ્યાઓ પર.
- આંગળીઓ વચ્ચેની પ્રક્રિયાને બાદ કરતા, યુરિયા ધરાવતા વિશિષ્ટ ક્રિમ સાથે પગનું દૈનિક લ્યુબ્રિકેશન.
- પાણીની કાર્યવાહી પછી પગને વધુ પડતા પરસેવો થવાની સાથે, ટેલ્કમ પાવડર અથવા બેબી પાવડરનો ઉપયોગ કરવાની ભલામણ કરવામાં આવે છે.
- ત્વચાને ઈજા પહોંચાડવા માટે કાતર અથવા ફોર્સેપ્સથી નખ કાપવાને બાકાત રાખવામાં આવે છે. આ કિસ્સામાં, નેઇલ પ્લેટના ખૂણાઓ પર ખાસ ધ્યાન આપીને, નખની પ્રક્રિયા કરવા માટે ગ્લાસ નેઇલ ફાઇલનો ઉપયોગ થાય છે.
- રાહ, સૂકા મકાઈ અથવા મકાઈની સારવાર ફક્ત પ્યુમિસ અથવા કોસ્મેટિક ફાઇલોની સહાયથી થવી જોઈએ. પગની પ્રારંભિક બાફવું, મકાઈને દૂર કરવા માટે વિશિષ્ટ ઉકેલો અને પ્લાસ્ટરનો ઉપયોગ બાકાત છે.
રોગનિવારક જિમ્નેસ્ટિક્સ
ડાયાબિટીઝના દર્દીઓ માટે શારિરીક કસરત કરવી જરૂરી છે, કારણ કે તે માત્ર લોહીમાં ગ્લુકોઝની સાંદ્રતા ઘટાડવામાં ફાળો આપે છે, પરંતુ શરીરની સંરક્ષણમાં પણ વધારો કરે છે. સૌ પ્રથમ, તે ડોઝિંગ વ walkingકિંગ છે. આ ઉપરાંત, નીચેની રમતો સકારાત્મક પરિણામ આપે છે:
- સ્કીઇંગ
- સ્વિમિંગ
- બેડમિંટન રમત
- ટેબલ ટેનિસની રમત.
દર્દીની સામાન્ય સ્થિતિ અને ડાયાબિટીસ મેલિટસની ગૂંચવણોના વિકાસના તબક્કાને ધ્યાનમાં રાખીને, ખાસ ઉપચારાત્મક જિમ્નેસ્ટિક કસરતો ફક્ત શારીરિક ઉપચારના ડ doctorક્ટર દ્વારા જ પસંદ કરવી આવશ્યક છે. કસરત ઉપચાર સંકુલની અમલીકરણ ધીમી ગતિમાં કરવામાં આવે છે, ધીમે ધીમે વર્ગોનો ભાર અને સમય વધે છે.
ઉપચારાત્મક જિમ્નેસ્ટિક્સના સંકુલમાં એક સારો ઉમેરો એ ટેમ્પરિંગ પ્રક્રિયાઓ છે, જે નિષ્ણાત દ્વારા સૂચવવામાં આવે છે. ડાયાબિટીઝની સારવાર માટેનો આ અભિગમ દર્દીના સ્વાસ્થ્યને સુધારવાની દ્રષ્ટિએ સારું પરિણામ આપે છે.

ઓર્થોપેડિક જૂતા
ડાયાબિટીઝના દર્દીઓ માટેના જૂતાની ખાસ જરૂરિયાતોને પૂર્ણ કરવી આવશ્યક છે, કારણ કે તે જીવનની ગુણવત્તામાં ઘટાડોને મોટા પ્રમાણમાં અટકાવે છે, જે ડાયાબિટીઝની ગૂંચવણોના વિકાસને અટકાવે છે. ઓર્થોપેડિક જૂતાની પોતાની લાક્ષણિકતાઓ છે, જે નીચેના સ્વરૂપમાં પ્રગટ થાય છે:
- અંગૂઠાના વિસ્તારમાં સખત ભાગનો અભાવ,
- કઠોર (સખત એકમાત્ર),
- જૂતાની અંદર સીમનો અભાવ,
- ઓર્થોપેડિક ઇનસોલ્સ માટે પગરખાંના વધારાના વોલ્યુમ, જે રોગવિજ્ologicalાનવિષયક પ્રક્રિયાની પ્રકૃતિને ધ્યાનમાં લેતા નિષ્ણાત દ્વારા પસંદ કરવામાં આવે છે,
- જૂતાના ઉત્પાદન માટે ઉચ્ચ ગુણવત્તાની કાચી સામગ્રી, જેમાં ડાયપર ફોલ્લીઓ અટકાવવા માટે તેમની શોષક સામગ્રીથી આંતરિક સપાટીને સમાપ્ત કરવા સહિત.
સમયસર સારવાર શરૂ થઈ, ડાયાબિટીસના પગના સિન્ડ્રોમના પ્રારંભિક અભિવ્યક્તિઓ માટે તમામ ડ doctorક્ટરની ભલામણોનો કડક અમલ જીવનની ગુણવત્તા અને દર્દીની કાર્યક્ષમતા બંને સંબંધિત સકારાત્મક પૂર્વસૂચન આપે છે. પરંતુ જો deepંડા અલ્સરની રચના સાથે પ્રક્રિયા વધુ તીવ્ર માર્ગમાં જાય છે, તો પૂર્વસૂચન પ્રતિકૂળ રહેશે, કારણ કે મોટાભાગના કિસ્સાઓમાં આવા ઉલ્લંઘનથી દર્દી અપંગતા તરફ દોરી જાય છે.
ડાયાબિટીસના પગના પેથોજેનેસિસ
એસડીએસના વિકાસની પદ્ધતિ એ નીચેના રોગવિજ્ sequાનવિષયક ક્રમ છે:
- હોર્મોન ઇન્સ્યુલિનનું અપૂરતું ઉત્પાદન
- હાઈપરગ્લાયકેમિઆ (લોહીમાં ગ્લુકોઝમાં વધારો),
- વેસ્ક્યુલર દિવાલ દ્વારા લોહી, ઓક્સિજન અને અન્ય ટ્રેસ તત્વોના માઇક્રોક્રિક્લેશનનું અવરોધ,
- ચેતા તંતુઓ અને રીસેપ્ટર્સનો વિનાશ,
- પગના પેશીઓના સૂક્ષ્મ અને મેક્રોઇસ્કેમિયા,
- ટ્રોફિક અલ્સરની ઘટના.
આમ, એસડીએસ સાથે, નીચલા અંગના બધા પેશીઓને નુકસાન થાય છે.

ડાયાબિટીઝમાં ઇન્સ્યુલિનની ઉણપના પરિણામે, લોહીમાં ગ્લુકોઝનું પ્રમાણ વધે છે. આ બદલામાં, નાના અને મોટા બંને જહાજોની સ્થિતિને નકારાત્મક અસર કરે છે:
- રુધિરવાહિનીઓની દિવાલો પર રોગપ્રતિકારક પદાર્થ એકઠા થાય છે,
- પટલ એડેમેટસ બની જાય છે,
- જહાજો લ્યુમેન સાંકડી.
આ ફેરફારોના પરિણામે, રક્ત પરિભ્રમણ અવ્યવસ્થિત થાય છે અને નાના લોહી ગંઠાઈ જાય છે. શરીરમાં આ ફેરફારો કોષોમાં ટ્રેસ તત્વો અને ઓક્સિજનના પૂરતા પ્રમાણમાં પ્રવેશ અટકાવે છે અને તેથી ચયાપચયની ખલેલ તરફ દોરી જાય છે. પેશીઓમાં ઓક્સિજન ભૂખમરો સેલ ડિવિઝનની પ્રક્રિયા ધીમું કરે છે અને તેમનો સડો ઉશ્કેરે છે.
લોહીમાં ગ્લુકોઝમાં વધારો ચેતા તંતુઓને પણ નુકસાન પહોંચાડે છે - સંવેદનશીલતા ઓછી થાય છે.

પગના પેશીઓમાં થતી તમામ વિનાશક પ્રક્રિયાઓ એ હકીકત તરફ દોરી જાય છે કે ત્વચાને કોઈ નુકસાન થવું એ એક સરળ પ્રક્રિયા બની જાય છે, અને હીલિંગ લાંબું છે. પગની સ્થિતિને વધારવા માટે તે ચેપમાં જોડાઈ શકે છે, જે ગેંગ્રેન - ટીશ્યુ નેક્રોસિસની રચના તરફ દોરી શકે છે.