વૃદ્ધ અને યુવાનમાં અલગ સિસ્ટોલિક હાયપરટેન્શન: લક્ષણો અને સારવાર
તથ્યો સાથેની સૌથી વધુ શક્ય ચોકસાઈ અને સુસંગતતા સુનિશ્ચિત કરવા માટે, તમામ iLive સામગ્રીની તબીબી નિષ્ણાતો દ્વારા સમીક્ષા કરવામાં આવે છે.
અમારી પાસે માહિતીના સ્રોત પસંદ કરવા માટે કડક નિયમો છે અને અમે ફક્ત પ્રતિષ્ઠિત સાઇટ્સ, શૈક્ષણિક સંશોધન સંસ્થાઓ અને જો શક્ય હોય તો, સાબિત તબીબી સંશોધનનો સંદર્ભ લો. મહેરબાની કરીને નોંધ કરો કે કૌંસની સંખ્યા (, વગેરે) આવા અભ્યાસની અરસપરસ લિંક્સ છે.
જો તમને લાગે કે અમારી કોઈપણ સામગ્રી અચોક્કસ, જૂની અથવા અન્યથા પ્રશ્નાર્થ છે, તો તેને પસંદ કરો અને Ctrl + enter દબાવો.
જ્યારે નિદાન સિસ્ટોલિક હાયપરટેન્શન તરીકે ઘડવામાં આવે છે, ત્યારે આનો અર્થ એ થાય છે કે સિસ્ટોલના તબક્કામાં બ્લડ પ્રેશર - હૃદયના સંકોચન - શારીરિક ધોરણ (અને ઓછામાં ઓછું 140 એમએમએચજી છે) કરતાં વધી જાય છે, અને ડાયસ્ટોલિક પ્રેશર (જ્યારે હૃદયની સ્નાયુ સંકોચન વચ્ચે આરામ કરે છે) પર નિશ્ચિત કરવામાં આવે છે. 90 એમએમએચજી કલા.
વૃદ્ધ લોકોમાં, ખાસ કરીને સ્ત્રીઓમાં આ પ્રકારનું હાયપરટેન્શન વધુ જોવા મળે છે. અને હકીકતમાં, 60 વર્ષથી વધુ ઉંમરના હાયપરટેન્શનવાળા મોટાભાગના દર્દીઓમાં, તે ચોક્કસ રીતે અલગ સિસ્ટોલિક હાયપરટેન્શન છે જેનું અવલોકન થાય છે.
સંશોધનકારોએ 1990 ના દાયકામાં સિસ્ટોલિક પ્રેશરનું મહત્વ સ્થાપિત કર્યું, જ્યારે બહાર આવ્યું કે ડાયાસ્ટોલિક બ્લડ પ્રેશર ઓછું વધઘટ થાય છે, અને સિસ્ટોલિક પ્રેશર જે વધે છે જીવનભર વધે છે તે કોરોનરી હ્રદય રોગ અને સ્ટ્રોકનું જોખમ છે.
, , , , , , , , ,
રોગશાસ્ત્ર
યુક્રેનના આરોગ્ય મંત્રાલયના આંકડા અનુસાર, 12.1 મિલિયન લોકોને ધમનીય હાયપરટેન્શનનું નિદાન થાય છે, જે 2000 માં 37.2% કરતા વધારે છે.
તદુપરાંત, 60-69 વર્ષની વયના દર્દીઓમાં અલગ સિસ્ટોલિક હાયપરટેન્શન 40% થી 80% કિસ્સાઓમાં હોય છે, અને 80 વર્ષથી વધુની - 95%.
જર્નલ tensionફ હાયપરટેન્શન અનુસાર, વૃદ્ધોમાં એકલતા સિસ્ટોલિક ધમનીય હાયપરટેન્શન, હૃદય રોગના વિકાસમાં એક પૂર્વસૈતિક પરિબળ છે, ત્યાં પણ સિસ્ટોલિક બ્લડ પ્રેશરનું સ્તર 150-160 મીમી એચ.જી. આર્ટ., જે દર્દીઓના ત્રીજા ભાગમાં હ્રદયની સમસ્યાઓની મુશ્કેલીઓને ઉશ્કેરે છે.
ધમનીય હાયપરટેન્શન એ કોરોનરી હ્રદય રોગ, સેરેબ્રોવાસ્ક્યુલર રોગ અને રેનલ નિષ્ફળતા સાથે સંકળાયેલ હોવાના કારણે રોગચાળા અને મૃત્યુદરનું મુખ્ય કારણ છે. અધ્યયનોએ દર્શાવ્યું છે કે ઉત્તર અમેરિકામાં દર્દીઓમાં 500 હજાર સ્ટ્રોક (જેનો અડધો મૃત્યુ થાય છે) અને દર વર્ષે લગભગ એક મિલિયન મ્યોકાર્ડિયલ ઇન્ફાર્ક્શનમાં હાઇપરટેન્શન એ મુખ્ય રોગકારક પરિબળ છે. હાઈ બ્લડ પ્રેશરવાળા દર્દીઓમાં, 10 વર્ષથી વધુ પ્રથમ કાર્ડિયોવાસ્ક્યુલર લક્ષણોની સંચિત આવર્તન પુરુષોમાં 10% અને સ્ત્રીઓમાં 4.4% છે.
અને એનએચએનએએસ ડેટા (રાષ્ટ્રીય આરોગ્ય અને પોષણ પરીક્ષા સર્વે) સૂચવે છે કે તાજેતરના દાયકાઓમાં યુવા લોકોમાં (20-30 વર્ષથી વધુની) સિસ્ટોલિક હાયપરટેન્શન બમણાથી વધુ થઈ છે - 2.6-3-2% કિસ્સાઓમાં.
હાઈપરથાઇરોઇડિઝમમાં સિસ્ટોલિક હાયપરટેન્શનનો વ્યાપ 20-30% છે.
, , , ,
સિસ્ટોલિક હાયપરટેન્શનના કારણો
ક્લિનિશિયનો દ્વારા સ્થાપિત સિસ્ટોલિક હાયપરટેન્શનના કારણો સંબંધિત છે:
- વહાણની દિવાલોની આંતરિક બાજુ (એથરોસ્ક્લેરોસિસ) ની અંદરની બાજુએ ચરબી (કોલેસ્ટરોલ) ના સંચયને કારણે મોટી ધમનીઓની સ્થિતિસ્થાપકતામાં વય સંબંધિત ઘટાડો,
- એરોર્ટિક અપૂર્ણતા સાથે - હૃદયના એઓર્ટિક વાલ્વનું ઉલ્લંઘન (ડાબી ક્ષેપકમાંથી એઓર્ટાના બહાર નીકળવાના સ્થળે),
- એરોટિક કમાન (ટાકાયાસુ એરોર્ટિરાઇટિસ) ના ગ્રાન્યુલોમેટસ imટોઇમ્યુન ધમની સાથે,
- હાઈપરએલ્ડોસ્ટેરોનિઝમ (એડ્રેનલ કોર્ટેક્સની વધેલી પ્રવૃત્તિ અને હોર્મોન એલ્ડોસ્ટેરોનના ઉત્પાદનમાં વધારો, જે રક્ત પરિભ્રમણનું પ્રમાણ વધારવામાં ફાળો આપે છે),
- થાઇરોઇડ પ્રવૃત્તિમાં વધારો (થાઇરોટોક્સિકોસિસ અથવા હાયપરથાઇરોઇડિઝમ) સાથે,
- કિડનીના રોગો સાથે, ખાસ કરીને, રેનલ ધમની સ્ટેનોસિસ,
- મેટાબોલિક સિન્ડ્રોમ સાથે
- એનિમિયા સાથે.
આ કિસ્સામાં, એઓર્ટિક વાલ્વની અપૂર્ણતા સાથે સિસ્ટોલિક હાયપરટેન્શન, એઓર્ટિક કમાનની ધમની, હાઈપરથાઇરોઇડિઝમ અથવા એનિમિયાને રોગનિવારક અથવા ગૌણ માનવામાં આવે છે.
સૌથી સામાન્ય કારણોમાં, જેના કારણે યુવાન લોકોમાં સિસ્ટોલિક હાયપરટેન્શન વિકસી શકે છે, નિષ્ણાતો વય-સંબંધિત હોર્મોનલ ફેરફારોને કહે છે. જો કે, યુવાન અને મધ્યમ ઉંમરે હાયપરટેન્શન ભવિષ્યમાં ગંભીર રક્તવાહિની પેથોલોજીનું જોખમ વધારે છે.
, , , , , , ,
જોખમ પરિબળો
હાયપરટેન્શનના વિકાસમાં, વૃદ્ધાવસ્થા, કસરતનો અભાવ, ચરબી, મીઠું અને આલ્કોહોલનો દુરૂપયોગ, હાઈ બ્લડ કોલેસ્ટરોલ, શરીરમાં કેલ્શિયમની ઉણપ, ડાયાબિટીઝ મેલીટસ અને મેદસ્વીપણા જેવા જોખમી પરિબળો દ્વારા મહત્વપૂર્ણ ભૂમિકા ભજવવામાં આવે છે.
જો રોગ રક્ત સંબંધીઓમાં હોય તો સિસ્ટોલિક હાયપરટેન્શનની સંભાવના વધી છે, કારણ કે બ્લડ પ્રેશર રેગ્યુલેશનની કેટલીક સુવિધાઓ જનીનો સાથે સંક્રમિત થાય છે.
, , , , , , , , , , , , ,
અલગ સિસ્ટોલિક હાયપરટેન્શનના વિકાસના પેથોજેનેસિસને નિયમન અને બ્લડ પ્રેશરના નિયંત્રણની જટિલ પ્રક્રિયાના ઘણા વિકારો દ્વારા સમજાવવામાં આવે છે - કાર્ડિયાક આઉટપુટ અને પ્રણાલીગત વેસ્ક્યુલર પ્રતિકારનું પરિણામ.
ધમનીવાળા હાયપરટેન્શન સાથે, કાં તો કાર્ડિયાક આઉટપુટમાં વધારો, અથવા પ્રણાલીગત વેસ્ક્યુલર પ્રતિકારમાં વધારો, અથવા બંને, એક સાથે જોઇ શકાય છે.
બ્લડ પ્રેશરનું ન્યુરોજેનિક નિયંત્રણ વાસોમોટર સેન્ટર દ્વારા હાથ ધરવામાં આવે છે - મેડ્યુલા બેરોસેપ્ટર્સનું એક ક્લસ્ટર, જે વેસ્ક્યુલર દિવાલના ખેંચાણનો પ્રતિસાદ આપે છે, એફરેન્ટ આવેગ પ્રવૃત્તિમાં વધારો કરે છે. આ બદલામાં, પ્રભાવી સહાનુભૂતિશીલ પ્રવૃત્તિને ઘટાડે છે અને વ .ગસ ચેતાના સ્વરને વધારે છે, જે હૃદયના ધબકારાને ઘટાડે છે અને રુધિરવાહિનીઓ વિસ્તરે છે. જો કે, વય સાથે, બેરોસેપ્ટર્સની સંવેદનશીલતા ધીમે ધીમે ઓછી થાય છે, જે વૃદ્ધોમાં સિસ્ટોલિક હાયપરટેન્શનનું લક્ષણ છે.
બ્લડ પ્રેશર અને સમગ્ર રક્ત પરિભ્રમણ પ્રક્રિયા પણ શરીરના રેનિન-એન્જીયોટેન્સિન સિસ્ટમ દ્વારા નિયંત્રિત થાય છે. રેનિનના પ્રભાવ હેઠળ, કિડનીના પેરી-બ્યુકલ ઉપકરણનું એક એન્ઝાઇમ, રક્ત વાહિની-કડક હોર્મોન એન્જીયોટન્સિનનું નિષ્ક્રિય એન્જીયોટેન્સિન I પેપ્ટાઇડમાં બાયોકેમિકલ પરિવર્તન થાય છે. બાદમાં સક્રિય tક્ટેપ્પ્ટાઇડ એન્જીયોટેન્સિન II અને એસીઇટીંગ en એન્જિએટિવ acts એન્જિએટિવ્સ પર બદલાય છે. રક્ત વાહિનીઓનું લ્યુમેન અને કોર્ટીકોસ્ટેરોઇડ હોર્મોન એડ્રેનલ કોર્ટેક્સ એલ્ડોસ્ટેરોનનું પ્રકાશન. બદલામાં, રક્તમાં એલ્ડોસ્ટેરોનના સ્તરમાં વધારો, લોહીમાં ફરતા રક્તના પ્રમાણમાં સોડિયમ આયનો (ના +) અને પોટેશિયમ (કે +) ના સંતુલનમાં વધારો, તેમજ બ્લડ પ્રેશરમાં વધારો ફાળો આપે છે. હાઈપેરાલ્ડોસ્ટેરોનિઝમ સાથે આવું જ થાય છે.
માર્ગ દ્વારા, રેનેટિનનું પ્રકાશન પણ કેટેકોમિનાઇન્સ (એડ્રેનાલિન, નોરેપીનેફ્રાઇન, ડોપામાઇન) દ્વારા સહાનુભૂતિશીલ નર્વસ સિસ્ટમના β-renડ્રેનર્જિક રીસેપ્ટર્સના ઉત્તેજના સાથે વધે છે, જે વધુ પડતા શારીરિક શ્રમ દરમિયાન સાયકો-ભાવનાત્મક અતિશય વધારો, આક્રમકતા અને તનાવ (ટ્રેકોકો) અને એડ્રેકોકોસિસ્ટિક (અતિશય) વધારો કરે છે.
રક્ત વાહિનીઓની દિવાલોના સ્નાયુ તંતુઓને આરામ કરનાર એટ્રિઅલ નેટ્યુરેટિક પેપ્ટાઇડ (એએનપી), જ્યારે તે ખેંચાય છે અને પેશાબ (મૂત્રવર્ધક પદાર્થ), કિડની દ્વારા નાનું વિસર્જન અને બ્લડ પ્રેશરમાં મધ્યમ ઘટાડો થાય ત્યારે તે એટ્રિયાના મ્યોકાર્ડિયલ કોશિકાઓ (કાર્ડિયોમiસાયટ્સ) માંથી મુક્ત થાય છે. મ્યોકાર્ડિયમ સાથે સમસ્યાઓ સાથે, એએનપીનું સ્તર ઘટે છે અને સિસ્ટોલમાં બ્લડ પ્રેશર વધે છે.
આ ઉપરાંત, આ પ્રકારના હાયપરટેન્શનવાળા દર્દીઓમાં વેસ્ક્યુલર એન્ડોથેલિયલ સેલ ફંક્શન નબળી પડી શકે છે. એન્ડોથેલિયમની વેસ્ક્યુલર અસ્તર એંડોટિલિનનું સંશ્લેષણ કરે છે, જે સૌથી શક્તિશાળી વાસોકોન્સ્ટ્રિક્ટર પેપ્ટાઇડ સંયોજનો છે. તેમનું વધેલા સંશ્લેષણ અથવા સંવેદનશીલતા એન્ડોટિલેન -1 નાઇટ્રિક oxકસાઈડના નિર્માણમાં ઘટાડો લાવી શકે છે, જે વાસોડિલેશનમાં ફાળો આપે છે - રક્ત વાહિનીઓની દિવાલોમાં રાહત.
અને હાયપરથાઇરોઇડિઝમમાં એકલતા સિસ્ટોલિક હાયપરટેન્શનના પેથોજેનેસિસ એ હકીકતને કારણે છે કે હૃદયના સંકોચન સમયે હોર્મોન ટ્રાયોડિઓથેરોનિન કાર્ડિયાક આઉટપુટ અને બ્લડ પ્રેશરમાં વધારો કરે છે.
, , , , , , , , , , , , ,
અલગ સિસ્ટોલિક હાયપરટેન્શન - તે શું છે
હાયપરટેન્શન એક રોગ કહેવાય છે કે જેમાં બ્લડ પ્રેશરમાં તીવ્ર વધારો થાય છે. તેની એક જાતો અલગ સિસ્ટોલિક હાયપરટેન્શન છે, જે ઉપલા દબાણમાં વધારો અને નીચલા ઘટાડો દ્વારા વર્ગીકૃત થયેલ છે. જોકે બાદમાં સામાન્ય મર્યાદામાં રહી શકે છે.
હેઠળ સિસ્ટોલિક દબાણજ્યારે બ્લડ પ્રેશર એ ક્ષણે થાય છે જ્યારે હૃદય લોહી દબાણ કરે છે. તેનું સૂચક રક્ત વાહિનીઓની દિવાલો, હૃદયના સંકોચનની આવર્તન અને શક્તિ દ્વારા કરવામાં આવેલા પ્રતિકાર પર આધારિત છે.
ડાયસ્ટોલિક દબાણ હૃદયની માંસપેશીઓના આરામ સમયે ધમનીઓમાં શું દબાણ બતાવે છે. તેના મૂલ્યો લઘુત્તમ સીમા છે અને પેરિફેરલ જહાજોના પ્રતિકારની શક્તિ દર્શાવે છે.
અલગ સિસ્ટોલિક હાયપરટેન્શનનાં કારણો:
- વધુ પડતા મીઠાના સેવન
- ધૂમ્રપાન
- ચરબીયુક્ત ખોરાક
- વારસાગત વલણ
- હવામાન પરિસ્થિતિઓ
- બેઠાડુ જીવનશૈલી
- વારંવાર તણાવ
- દારૂ પીવો
- સ્થૂળતા.
જોકે ઉપરોક્ત કારણો કોઈપણ વય માટે સાર્વત્રિક છે, તેઓ ઘણીવાર રોગની શરૂઆતને ઉશ્કેરે છે યુવાન લોકોમાં.
ઉંમર સાથે વ withસ્ક્યુલર સ્થિતિસ્થાપકતાના નુકસાન દ્વારા સિનિયર્સ લાક્ષણિકતા છે.છે, જે તેમને તંદુરસ્ત વ્યક્તિની ધમનીઓની પ્રતિક્રિયા આપે છે તે રીતે દબાણ ફેરફારો પ્રત્યે પ્રતિક્રિયા આપવાની મંજૂરી આપતું નથી.
50 વર્ષના માઇલ સ્ટોન પછી એટ્રિયામાં થયેલા વધારાને ધ્યાનમાં લેવું મહત્વપૂર્ણ છે, જે સિસ્ટોલિક દબાણમાં વધારાને પણ અસર કરે છે.
જુવાન અને વૃદ્ધાનું નિદાન
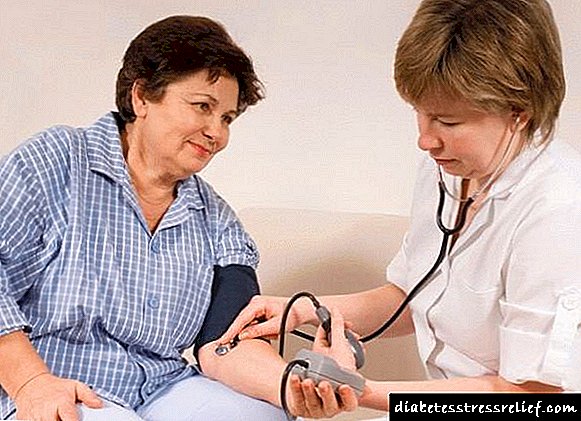
તમે પોતે પણ અલગ હાયપરટેન્શનનું નિદાન કરી શકો છો. આ કરવા માટે, હાથ પર બ્લડ પ્રેશર માપવા માટે એક ઉપકરણ રાખવું પૂરતું છે.
તમે કોઈપણ ફાર્મસીમાં ટેનોમીટર ખરીદી શકો છો. સૂચકાંકોનો સંપૂર્ણ ધોરણ માનવામાં આવે છે 120/80.
જો કે, વિવિધ લોકોમાં, આ સૂચકાંકો બદલાય છે. તેથી, જ્યારે તમે ખરાબ લાગે ત્યારે જ ટ periodનોમિટરનો સમયાંતરે ઉપયોગ કરવો મહત્વપૂર્ણ છે, પરંતુ તમારા શરીર માટે કયા દબાણને શ્રેષ્ઠ છે તે નક્કી કરવા માટે સામાન્ય સ્થિતિમાં પણ.
માપદંડ પહેલાં ખોરાક ન ખાવું, કસરત ન કરવી, દારૂ અને તમાકુ ન પીવો તે મહત્વનું છે, નહીં તો ઉપરોક્ત તમામ સૂચકાંકોને અસર કરી શકે છે અને તેમને બદલી શકે છે.
પરિણામે, તમને ખોટી માહિતી પ્રાપ્ત થશે. જો સૂચકાંકો ધોરણથી નોંધપાત્ર રીતે અલગ હોય, તો તમારે નિષ્ણાતની સલાહ લેવી જોઈએ અને તે નિદાનની સ્થાપના કરવા માટે સક્ષમ હશે. વયની સાથે, અલગ સિસ્ટોલિક હાયપરટેન્શનનું જોખમ વ્યવસ્થિત રીતે વધે છે તે જોતા, તમારે નિવારણ માટે તમારા ડ doctorક્ટરનો સંપર્ક કરવો જોઈએ.
તબીબી સુવિધામાં, જો કોઈ રોગની શંકા છે ઇલેક્ટ્રોકાર્ડિયોગ્રાફી (ઇસીજી) લખો).
વૃદ્ધોમાં સારવાર
વૃદ્ધોમાં અલગ સિસ્ટોલિક હાયપરટેન્શનની સારવાર આક્રમક હોવી જોઈએ નહીં. ડ્રગ થેરાપી રક્તવાહિની તંત્રની ગૂંચવણો ઉશ્કેરે છે, તેથી તેઓ અપવાદરૂપ કિસ્સાઓમાં તેનો આશરો લેવાનો પ્રયાસ કરે છે.
પરંતુ જો દવાઓનો કોર્સ હજી પણ સૂચવવામાં આવે છે, તો પછી ચોક્કસ ડોઝ નક્કી કરવો અત્યંત મહત્વપૂર્ણ છે. સિસ્ટોલિક દબાણમાં થોડો વધારો થવા સાથે, જીવનશૈલીમાં સરળ ફેરફાર, ઉપચારાત્મક આહારનું પાલન કરવું, ખરાબ ટેવો છોડી દેવા અને હળવા શારિરીક કસરતોમાં શામેલ થવાની સલાહ આપવામાં આવે છે.
પરિણામે, તમે માત્ર બ્લડ પ્રેશરને સામાન્ય બનાવી શકતા નથી, પરંતુ સમગ્ર શરીરને પણ કાયાકલ્પ કરી શકો છો.
યુવાન લોકોમાં અલગ સિસ્ટોલિક હાયપરટેન્શન - લક્ષણો
યુવાનોમાં, અલગ સિસ્ટોલિક હાયપરટેન્શન એ માથાનો દુખાવો, શરીરની અસંતોષકારક સામાન્ય સ્થિતિ અને વધેલી થાક દ્વારા વર્ગીકૃત થયેલ છે.
હાયપરટેન્શનનું નિદાન કરવું વધુ મુશ્કેલ છે, કારણ કે મોટાભાગના દર્દીઓ માને છે કે દબાણ સમસ્યાઓ વૃદ્ધોની સંખ્યા છે. અને લક્ષણો જીવનશૈલીની માત્ર આડઅસર છે.
યુવાન માટેની સારવારની પદ્ધતિઓ
ઉપચારની પદ્ધતિ રોગના તબક્કે અને લક્ષણોની તીવ્રતા પર આધારિત છે. હળવા સ્વરૂપોમાં, આહાર સૂચવવામાં આવે છે, તે તંદુરસ્ત જીવનશૈલીના નિયમોનું પાલન કરવાની સલાહ આપવામાં આવે છે અને રોગની ગતિશીલતાનું નિરીક્ષણ કરવા માટે સમયાંતરે ડ doctorક્ટરની મુલાકાત લેવાની ભલામણ કરવામાં આવે છે. વધુ ગંભીર સ્વરૂપોમાં, દવાઓનો કોર્સ સૂચવવામાં આવે છે.
લોક ઉપાયો સાથેની સારવાર
લોક ઉપાયો સાથે અલગ હાયપરટેન્શનની સારવાર ફક્ત તેના હળવા સ્વરૂપો સાથે જ કરવામાં આવે છે.
સૌથી સામાન્ય ઘટકોમાં મધ, લસણ, ચોકબેરી, સૂર્યમુખીના બીજ, લીંબુ, દૂધ, બિર્ચ કળીઓ અને બેરબેરી છે. તેમની પાસેથી ડેકોક્શન્સ બનાવવામાં આવે છે અને ટિંકચર બનાવવામાં આવે છે.
સ્વ-દવાથી વધુ ખરાબ થવા માટે શરીરમાં થતા સહેજ ફેરફાર પર ધ્યાન આપવું ખૂબ જ મહત્વપૂર્ણ છે. જો કોઈ હોય, તો નિષ્ણાતની સલાહ લો.
સૌથી અસરકારક દવાઓમાંની એક માનવામાં આવે છે લોખંડની જાળીવાળું શેતૂર મૂળ ના ઉકાળો: પદાર્થનો એક ચમચી 0.5 લિટરમાં રેડવામાં આવે છે. પાણી, ઉકાળો, દિવસનો આગ્રહ રાખો, ફિલ્ટર કરો અને પાણીને બદલે પીવો.
અલગ સિસ્ટોલિક હાયપરટેન્શન માટેની દવાઓ
નિષ્ણાતની મુનસફી પર, એસીઈ અવરોધકોને પ્રથમ સૂચવવામાં આવી શકે છે.
મૂત્રવર્ધક પદાર્થ જેમ કે એરીફોન અને હાયપોથિયાઝાઇડ.
કેલ્શિયમ વિરોધી જેની હાનિને સૌથી અસરકારક માનવામાં આવે છે નિકાર્ડિપીન, લોમિર, વેરાપામિલ અને ફેલોદિપિન.
ભવિષ્યમાં, ધમનીઓની સ્થિતિસ્થાપકતા વધારવા માટે, વાસોએક્ટિવ દવાઓ સૂચવવામાં આવે છે.
કઈ દવાઓ સૂચવવામાં આવશે અને કયા સંયોજનોમાં ફક્ત તબીબી નિષ્ણાતના નિર્ણય પર આધાર રાખે છે. અને તે બદલામાં, દર્દીની ઉંમર, રોગનો તબક્કો, વ્યક્તિગત અસહિષ્ણુતા અને અન્ય પરિબળોને આધારે સારવારનો કોર્સ લખી દેશે.
અલગ સિસ્ટોલિક હાયપરટેન્શન: યુવાન અને વૃદ્ધમાં સારવાર
જ્યારે સિસ્ટોલિક પ્રેશર મૂલ્ય વધારવામાં આવે છે (140 મીમીએચજીથી વધુ), અને ડાયસ્ટોલિક પ્રેશર સામાન્ય અથવા થોડો ઘટાડો થાય છે (90 એમએમએચજી કરતા ઓછું), ત્યારે નિદાન “અલગ સિસ્ટોલિક હાયપરટેન્શન” છે. ઘણીવાર હૃદયના ધબકારામાં વધારો થઈ શકે છે.
સિસ્ટોલિક સૂચકને સામાન્ય બનાવવા અને પરિણામોના વિકાસને રોકવા માટે, વિવિધ જૂથોની દવાઓ સૂચવવામાં આવે છે (સારટાન્સ, બીટા-બ્લોકર, વગેરે), તેમજ વિશેષ પોષણ અને શારીરિક પ્રવૃત્તિ. સમયસર ઉપચાર સાથે, પૂર્વસૂચન સકારાત્મક છે.
રોગના કારણો
જો પહેલાં એવું માનવામાં આવતું હતું કે ધમનીનું હાયપરટેન્શન એ વૃદ્ધ લોકોમાં સહજ એક પેથોલોજી છે, હવે તે કોઈ પણ ઉંમરે વિકસે છે. તેમ છતાં, બ્લડ પ્રેશર (બીપી) ના વધારાને અસર કરતી મુખ્ય પરિબળ વય-સંબંધિત ફેરફારો છે.
વૃદ્ધ લોકોમાં, તેમની દિવાલો પર કોલેજન, ગ્લાયકોસિમિનોગ્લાયકેન્સ, ઇલાસ્ટિન અને કેલ્શિયમના જમાનાને કારણે વેસ્ક્યુલર સ્થિતિસ્થાપકતામાં ઘટાડો થાય છે. પરિણામે, ધમનીઓ બ્લડ પ્રેશરમાં થતા ફેરફારોનો જવાબ આપવાનું બંધ કરે છે.
વય હૃદય, કિડની અને રુધિરવાહિનીઓના કામકાજના બગાડને પણ અસર કરે છે. તેથી, problemsડ્રેનો અને બેરોરેસેપ્ટર્સની સંવેદનશીલતામાં ઘટાડો, કાર્ડિયાક આઉટપુટમાં ઘટાડો અને મગજનો રક્ત પુરવઠો અને રેનલ રક્ત પ્રવાહમાં ઘટાડો જેવી સમસ્યાઓ bloodભી થાય છે.
50 વર્ષની ઉંમરેથી, એટ્રિયાનું પ્રમાણ વધે છે, રેનલ ગ્લોમેર્યુલી સ્ક્લેરોસાઇઝ થાય છે, તેમનું શુદ્ધિકરણ ઘટે છે, અને એન્ડોથેલિયમ આધારિત આરામના પરિબળોના ઉત્પાદનનો અભાવ છે.
અલગ સિસ્ટોલિક હાયપરટેન્શન (આઇસીડી -10 આઇએસએજી) નો વિકાસ પણ આનુવંશિક વલણથી પ્રભાવિત છે.
આ રોગ બે સ્વરૂપમાં આગળ વધે છે - પ્રાથમિક અને માધ્યમિક. પ્રાથમિક સ્વરૂપ પેથોલોજીઓ દ્વારા વર્ગીકૃત થયેલ છે જે હાયપરટેન્શનના દેખાવમાં ફાળો આપે છે. આઇએસએજીનું ગૌણ સ્વરૂપ હૃદયના જથ્થામાં વધારા દ્વારા પ્રગટ થાય છે. આ ઉપરાંત, વાલ્વની અપૂર્ણતા, એનિમિયા, એટ્રિઓવેન્ટ્રિક્યુલર બ્લ blockક, વગેરે જોડાઈ શકે છે.
વય-સંબંધિત ફેરફારો અને આનુવંશિક પરિબળ ઉપરાંત, ઇસહના કારણોમાં શામેલ છે:
- સતત તાણ અને ભાવનાત્મક ઓવરસ્ટ્રેન એ મનુષ્યમાં વિવિધ પેથોલોજીના ઉત્તેજક છે.
- ઓછી પ્રવૃત્તિવાળી જીવનશૈલી જેમાં વાહિનીઓ જરૂરી ભાર મેળવતા નથી, ત્યાં સમય જતાં સ્થિતિસ્થાપકતા ગુમાવે છે.
- અસંતુલિત આહાર: ખારા, ચરબીયુક્ત અથવા તળેલા ખોરાકનો ઉપયોગ રક્તવાહિની તંત્રને નકારાત્મક અસર કરે છે.
- અન્ય રોગોની હાજરી જે ધમનીઓની સ્થિતિને અસર કરે છે, ઉદાહરણ તરીકે, ડાયાબિટીઝ મેલીટસ, રેનલ ડિસફંક્શન, વગેરે.
- નબળી પર્યાવરણીય પરિસ્થિતિઓ અને ધૂમ્રપાન, જે રક્ત વાહિનીઓની સ્થિતિ પર હાનિકારક અસર કરે છે.
- શરીરમાં ખનિજોની અછત જેમ કે મેગ્નેશિયમ, જે થ્રોમ્બોસિસ અને પોટેશિયમ અટકાવે છે, જે વધારે પડતા ક્ષારને દૂર કરે છે અને આવેગ કરે છે.
રોગનું કારણ વધારે વજન હોઈ શકે છે, જેમાં જહાજો સઘન રીતે કામ કરવાનું શરૂ કરે છે, ઝડપથી બહાર નીકળી જાય છે.
વૃદ્ધોમાં અલગ સિસ્ટોલિક હાયપરટેન્શનની સારવાર

હંમેશાં 120 દ્વારા 80 નું દબાણ રાખવા માટે, પાણીમાં થોડા ટીપાં ઉમેરો.
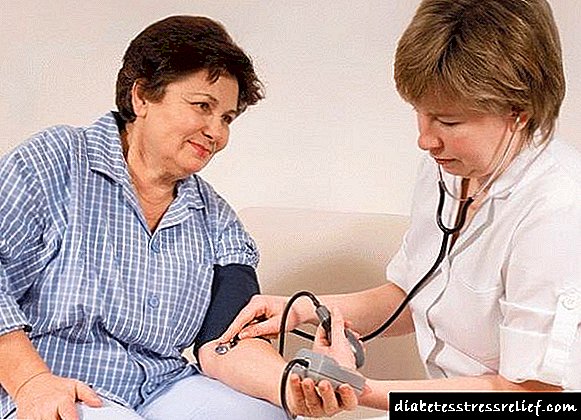 અલગ સિસ્ટોલિક હાયપરટેન્શન એ રક્તવાહિની તંત્રની પેથોલોજી છે જેમાં ઉપલા, સિસ્ટોલિક દબાણમાં ગંભીરતાપૂર્વક વધારો થાય છે, અને નીચલા સામાન્ય રહે છે. મોટેભાગે, હાયપરટેન્સિવ દર્દીઓ ટોનોમીટર પર 160/90 મીમી એચ.જી. મૂલ્યો જુએ છે. જોખમ જૂથમાં અદ્યતન વયના લોકો શામેલ છે: હાયપરટેન્શનની સંભાવના 30% ની નજીક આવી રહી છે. સમયસર થેરેપીનો અભાવ વેસ્ક્યુલર થ્રોમ્બોસિસ, મ્યોકાર્ડિયલ ઇન્ફાર્ક્શન, સ્ટ્રોક, હાર્ટ નિષ્ફળતા તરફ દોરી શકે છે. આને અવગણવા માટે, તમારે વૃદ્ધોમાં અલગ સિસ્ટોલિક હાયપરટેન્શનની સારવાર કેવી રીતે કરવી તે જાણવાની જરૂર છે.
અલગ સિસ્ટોલિક હાયપરટેન્શન એ રક્તવાહિની તંત્રની પેથોલોજી છે જેમાં ઉપલા, સિસ્ટોલિક દબાણમાં ગંભીરતાપૂર્વક વધારો થાય છે, અને નીચલા સામાન્ય રહે છે. મોટેભાગે, હાયપરટેન્સિવ દર્દીઓ ટોનોમીટર પર 160/90 મીમી એચ.જી. મૂલ્યો જુએ છે. જોખમ જૂથમાં અદ્યતન વયના લોકો શામેલ છે: હાયપરટેન્શનની સંભાવના 30% ની નજીક આવી રહી છે. સમયસર થેરેપીનો અભાવ વેસ્ક્યુલર થ્રોમ્બોસિસ, મ્યોકાર્ડિયલ ઇન્ફાર્ક્શન, સ્ટ્રોક, હાર્ટ નિષ્ફળતા તરફ દોરી શકે છે. આને અવગણવા માટે, તમારે વૃદ્ધોમાં અલગ સિસ્ટોલિક હાયપરટેન્શનની સારવાર કેવી રીતે કરવી તે જાણવાની જરૂર છે.
રોગનું વર્ગીકરણ
વિશ્વ આરોગ્ય સંગઠને સ્વતંત્ર રોગવિજ્ asાન તરીકે આઇએસએજીને નાબૂદ કરી દીધી છે. હવે આ રોગ ધમનીય હાયપરટેન્શનનું એક પ્રકાર માનવામાં આવે છે. સિસ્ટોલિક દબાણના કદના આધારે, રોગની નીચેની ડિગ્રી અલગ પડે છે:
- જો એસબીપી સૂચકાંકો 140 થી 159 મીમી એચજીની રેન્જમાં હોય, તો દર્દી રોગની 1 ડિગ્રી સુધારે છે,
- જો સિસ્ટોલિક સૂચકાંકો 160 થી 179 એમએમએચજીની રેન્જમાં હોય, તો અલગ હાયપરટેન્શનની 2 જી ડિગ્રી નિદાન થાય છે,
- જો સિસ્ટોલિક દબાણ 180 એમએમએચજી સુધી પહોંચી ગયું છે અને તેનાથી પણ વધુ એ રોગની 3 જી ડિગ્રી છે.
ડોકટરો આ રોગવિજ્ .ાનના બીજા પ્રકારને અલગ પાડે છે - બોર્ડરલાઇન. તે સિસ્ટોલિક દબાણ મૂલ્યો દ્વારા 140 થી 149 એમએમએચજી સુધીના લાક્ષણિકતાઓ દ્વારા વર્ગીકૃત થયેલ છે, જ્યારે ડાયસ્ટોલિક દબાણ 90 એમએમએચજીના સ્તર સુધી જાય છે. અને નીચે. તે સ્થાપિત કરવામાં આવ્યું છે કે સમય જતાં દવાની હસ્તક્ષેપની ગેરહાજરીમાં, અલગ બોર્ડરલાઇન હાયપરટેન્શન સ્થિર ધમનીના હાયપરટેન્શનમાં ફેરવાય છે, સમસ્યા બની શકે છે.
મોટાભાગના અધ્યયન સૂચવે છે કે રોગની શરૂઆતનું મુખ્ય કારણ વેસ્ક્યુલર સિસ્ટમમાં વય-સંબંધિત ફેરફારો છે. રક્ત વાહિનીઓની સ્થિતિસ્થાપકતા, ખાસ કરીને, રુધિરકેશિકાઓ, વર્ષોથી ઓછી થાય છે, આ લોહીના પ્રવાહના વેગમાં ઘટાડો કરે છે. આ ઉપરાંત, કોલેસ્ટેરોલના થાપણોને લીધે વાહિનીઓનું લ્યુમેન બદલાય છે, જે રક્તની ગતિને પણ અવરોધે છે. રોગના વિકાસમાં લોહીના સ્નિગ્ધતામાં વધારો થાય છે. નોંધ્યું છે કે વધુ વજનવાળા લોકો ઝડપથી માંદા પડે છે.
યુવાન લોકોમાં, કુપોષણના પરિણામે, સિસ્ટોલિક હાયપરટેન્શનનો વિકાસ થાય છે. જો આહારમાં કોલેસ્ટેરોલની વિપુલ માત્રાવાળા ખોરાકનો સમાવેશ થાય છે, તો આ જહાજોના લ્યુમેન અને રોગની ધીમે ધીમે સંકુચિતતા તરફ દોરી જાય છે. ખરાબ ટેવો (આલ્કોહોલ અને ધૂમ્રપાન) પણ રોગનું જોખમ વધારે છે. આવા પરિબળોની હાજરી પેથોલોજીના વિકાસને અસર કરી શકે છે:
- હૃદય રોગ
- અપર્યાપ્ત એર્ર્ટિક વાલ્વ ફંક્શન,
- ડાયાબિટીસ મેલીટસ
- રક્ત પુરવઠા પ્રણાલીમાં કન્જેસ્ટિવ પ્રક્રિયાઓ (ઉદાહરણ તરીકે, એથરોસ્ક્લેરોસિસ),
- હાયપરથાઇરોઇડિઝમ
- એઓર્ટિક ઝોનના રીસેપ્ટર્સ અને તેની શાખાને નુકસાન,
- મગજના તે ભાગનું ઇસ્કેમિયા જે બ્લડ પ્રેશરને નિયંત્રિત કરે છે,
- ક્રોનિક કિડની રોગો, તેમાં જીવલેણ નિયોપ્લેઝમ,
- સ્ટ્રોકના પરિણામો,
- ગભરાટ
- પોટેશિયમ અને શરીરના પ્રવાહીમાં મેગ્નેશિયમની ઓછી માત્રા, વધુ માત્રામાં કેલ્શિયમ અને સોડિયમ.
મોટે ભાગે, સ્ત્રીઓમાં આ રોગની શરૂઆત જે મેનોપોઝના સમયગાળામાં પ્રવેશ કરે છે તે નોંધવામાં આવે છે. આ સમયે, વિશિષ્ટ હોર્મોન્સના સંશ્લેષણને કારણે શરીરનો પ્રતિકાર ઓછો થાય છે.
સિમ્પ્ટોમેટોલોજી
અલગ સિસ્ટોલિક હાયપરટેન્શન દર્દીઓ દ્વારા અનુભવાય નહીં. લાંબા સમય સુધી હાઈ બ્લડ પ્રેશર હોવા છતાં પણ સામાન્ય રોગચાળો ચિંતા કરતું નથી, તેથી જ રોગની શરૂઆતનો સમય ચૂકી જાય છે. રોગના મુખ્ય સંકેતો એ ટેમ્પોરલ અથવા occસિપિટલ ઝોનમાં સતત માથાનો દુખાવો, હૃદય પીડા છે. આ ઉપરાંત, ISAG પ્રગટ થાય છે:
- દ્રશ્ય ક્ષતિ, દૃષ્ટિકોણના ક્ષેત્રમાં પોઇન્ટ્સ અને ફોલ્લીઓનો દેખાવ,
- સુસ્તી વધારો
- ટિનીટસ
- પેટની ડિસ્કિનેસિયા, ઉબકા,
- બેચેની સાથે ચક્કર,
- અવ્યવસ્થિત અવકાશી દિશા
વૃદ્ધ દર્દીઓમાં, રોગની હાજરી રાત્રે અથવા સવારે પ્રેશર સર્જનો દ્વારા સંકેત આપી શકાય છે. હાયપરટેન્સિવ કટોકટી એ પણ રોગની પ્રગતિની નિશાની છે.
ડાયગ્નોસ્ટિક પગલાં
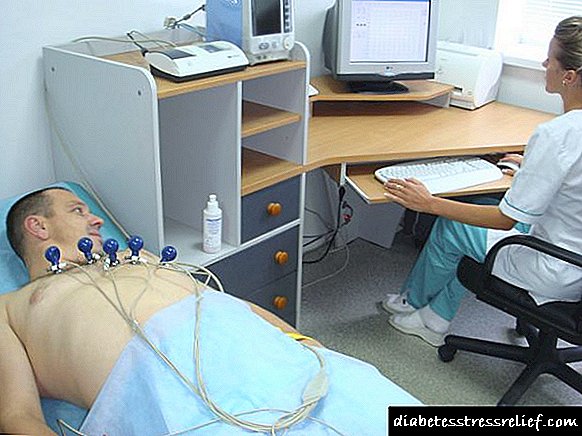
સચોટ નિદાન માટે ફક્ત ડ aક્ટર જ હકદાર છે. રિસેપ્શનમાં આવતા પહેલા, તમારે બ્લડ પ્રેશરમાં ફેરફારની દેખરેખ રાખવાની જરૂર છે. આ કરવા માટે, 1-2 દિવસની અંદર, સમાન સમય અંતરાલો પર, બંને હાથ પરના દબાણને માપવા અને રેકોર્ડ કરો. સવારે અને રાત્રે ટોનમીટર રીડિંગ્સને વધારીને ધ્યાન આપવું જોઈએ. જિલ્લા નિષ્ણાત એનામેનેસિસ હાથ ધરશે, હૃદયમાં અવાજની હાજરી નક્કી કરશે.
નાની ઉંમરે
યુવાનીમાં રોગ થવાનું જોખમ વધારે છે. નિદાન કરતી વખતે, શરીરના શારીરિક સૂચકાંકો જરૂરી ધ્યાનમાં લેવામાં આવ્યાં છે, કારણ કે તેઓ લોહીના પ્રવાહમાં છૂટેલા લોહીની માત્રાને અસર કરે છે. ડ doctorક્ટરને વૃદ્ધિ, વજન, શરીરના કુલ જથ્થાની નોંધ લેવી જોઈએ. આ સમજવા માટે મદદ કરશે કે પેરિફેરલ વેસ્ક્યુલર પ્રતિકાર કેવી રીતે ઘટાડો થયો, પછી ભલે તે સિસ્ટોલિક દબાણમાં વધારો કરે.
જ્યારે ઇતિહાસે તીવ્ર શારીરિક શ્રમની હાજરી પર ધ્યાન આપવું જોઈએ, ત્યારે તેઓ આઈએચસીના વિકાસને પણ અસર કરે છે. નિષ્કર્ષ મેળવવા માટે, તમારે ઇસીજી કરવાની જરૂર છે, હૃદયનો અલ્ટ્રાસાઉન્ડ, સામાન્ય રક્ત અને પેશાબ પરીક્ષણો, બ્લડ સુગરનો અભ્યાસ.
વૃદ્ધ લોકોમાં
વૃદ્ધ દર્દીની સારવાર યોગ્ય રીતે સૂચવવા માટે, ડ studiesક્ટરને આવા અભ્યાસના પરિણામોની જરૂર પડી શકે છે:
- હ્રદય લયના વિક્ષેપને શોધવા માટે - ઇલેક્ટ્રોકાર્ડિયોગ્રામ્સ,
- હૃદયના વાલ્વ અને દિવાલોની કાર્યાત્મક સ્થિતિ નક્કી કરવા માટે - ઇકોકાર્ડિયોગ્રાફી,
- મગજના વાહિનીઓમાં રક્ત વાહિનીઓની ગુણવત્તાના નિદાન માટે - ટ્રાન્સક્રranનિયલ ડોપ્લેરોગ્રાફી,
- સામાન્ય રક્ત પરીક્ષણ
- પેશાબની સિસ્ટમના પેથોલોજીઓ માટે પેશાબ વિશ્લેષણ,
- લોહીની બાયોકેમિકલ રચના.

વૃદ્ધાવસ્થામાં અલગ સિસ્ટોલિક હાયપરટેન્શનના નિદાન માટે લાંબા ગાળા માટે એકીકૃત અભિગમ અને નિરીક્ષણની જરૂર છે.
કેવી રીતે સારવાર કરવી
અલગ સિસ્ટોલિક હાયપરટેન્શનની સારવાર માટે, ચયાપચયની ખલેલના જોખમને દૂર કરવા તમારે શક્ય તેટલી ઝડપથી શરૂઆત કરવાની જરૂર છે. આ લક્ષ્ય અંગોના કાર્યાત્મક વિકારની સંભાવનાને ઘટાડશે, સ્ટ્રોક, હૃદયરોગનો હુમલો, રક્તવાહિનીની ગૂંચવણોથી મૃત્યુદર અને કોરોનરી અપૂર્ણતાની સંભાવનાને ઘટાડશે.
દવાઓની પસંદગી વ્યક્તિગત લાક્ષણિકતાઓ ધ્યાનમાં લે છે. સિસ્ટોલિક દબાણમાં ધીમે ધીમે ઘટાડો થવા માટે દવાઓની પ્રારંભિક માત્રા ઓછી હોવી જોઈએ, જેથી કિડની અને સેન્ટ્રલ નર્વસ સિસ્ટમના અપૂરતા કામથી દર્દીની સુખાકારીમાં બગાડ ન થાય. અવયવોની કાર્યાત્મક સ્થિતિનું નિરીક્ષણ સતત હોવું જોઈએ, તેમાં વિવિધ સ્થિતિઓમાં (જૂઠું બોલવું અને બેસવું) બ્લડ પ્રેશરનું માપન જ નથી, પરંતુ નિયમિત રક્ત અને પેશાબ પરીક્ષણો પણ શામેલ છે.
તેમના વિના, અલગ સિસ્ટોલિક હાયપરટેન્શનની સારવાર કલ્પનાશીલ નથી. તેમ છતાં, ડોકટરોમાં વિવાદ તેમની અસરકારકતા વિશે મૌન નથી, બ્લડ પ્રેશર ઘટાડવાના ઉદ્દેશ્ય માટે ઉપચારનો મુખ્ય ઘટક મૂત્રવર્ધક પદાર્થ છે. વૃદ્ધ દર્દીઓ દ્વારા આ સસ્તી દવાઓ સારી રીતે સહન કરવામાં આવે છે, ચયાપચય પર ઓછામાં ઓછી અસર પડે છે અને એસબીપીને અસરકારક રીતે ઘટાડવામાં સક્ષમ છે. મૂત્રવર્ધક પદાર્થો લેતી વખતે કાર્ડિયોવાસ્ક્યુલર ગૂંચવણો થવાનું જોખમ 2 ગણો ઘટાડે છે. મૂત્રવર્ધક પદાર્થ - રોગની સારવારમાં પ્રથમ મહત્વની દવાઓ. જ્યારે જીઆઈએચ સૂચવવામાં આવે છે:
બીટા બ્લocકર
આ દવાઓ બીટા-renડ્રેનર્જિક રીસેપ્ટર્સના કાર્યને દબાવી દે છે, ત્યારબાદ રક્ત વાહિનીઓનું પેરિફેરલ પ્રતિકાર વધે છે, હૃદયના સંકોચનની તીવ્રતા અને શક્તિમાં ઘટાડો થાય છે અને નાના ધમનીઓનો સ્વર વધે છે. એરોર્ટા અને તેની શાખામાં રીસેપ્ટર્સની સ્થિતિને દવાઓ અસર કરે છે, જે દબાણને નિયંત્રિત કરે છે. દવાઓ વાહિનીઓના સરળ સ્નાયુઓની વાસોમોટર ક્રિયા માટે જવાબદાર મગજના કેન્દ્રોને ઉત્તેજીત કરે છે.
બીટા-એડ્રેનરજિક અવરોધિત કરનારા એજન્ટો મ્યોકાર્ડિયલ ઇન્ફાર્ક્શન પછી દર્દીઓને પુનર્સ્થાપિત કરવા માટે સાબિત થયા છે. આ જૂથની દવાઓ તમામ વય જૂથોના દર્દીઓને સૂચવવામાં આવે છે (જો ત્યાં ડાયાબિટીસ મેલીટસ, અસ્થમા, અવરોધક શ્વાસનળીનો સોજો ન હોય). તે હોઈ શકે છે:
કેલ્શિયમ વિરોધી
દવાઓ વાસોપ્રોટેક્ટીવ ક્રિયા અને આડઅસરોની નાની સૂચિની હાજરી દ્વારા વર્ગીકૃત થયેલ છે. તેઓ ડાબા ક્ષેપકની વૃદ્ધિને અટકાવે છે, વેસ્ક્યુલર સ્ટેનોસિસ ઘટાડે છે, ત્યાં મગજનો પરિભ્રમણ સકારાત્મક રીતે અસર કરે છે, જે વૃદ્ધોની સારવારમાં મહત્વપૂર્ણ છે. દવાઓ સક્રિય રીતે લોહીના સ્નિગ્ધતાને ઘટાડે છે, તેમાં કેલ્શિયમની માત્રા ઘટાડે છે, અને પ્લેટલેટ સંલગ્નતા અને લોહીના ગંઠાવાનું અટકાવે છે. આમાં શામેલ છે:
- નિફેડિપિન, તેના એનાલોગ અદાલત,
- વેરાપામિલ
- ઇસરાદિપાઇન.

ACE અવરોધકો
આ જૂથની દવાઓ હૃદયની સરળ સ્નાયુઓની હાયપરટ્રોફીને વિરુદ્ધ બનાવે છે, કોશિકાઓના ગુણાકારને અટકાવે છે, કોરોનરી અને રેનલ પરિભ્રમણમાં સુધારો કરે છે, સેન્ટ્રલ નર્વસ સિસ્ટમમાં લોહીનો પ્રવાહ. એસીઇ અવરોધકો વાસોોડિલેટરના ભંગાણને અવરોધે છે, જે વાસોોડિલેશનને ઉત્તેજિત કરે છે. વૃદ્ધ દર્દીઓમાં સાવધાની સાથે, અલગ સિસ્ટોલિક હાયપરટેન્શનમાં કાલ્પનિક પરિણામ મેળવવા માટે:
નિવારણ
આઇએસએચની સારવાર માટેનો પ્રાથમિક ઉપાય એ આહારનું નિયમન છે. આહારમાંથી તમારે પશુ ચરબી, મીઠી, મીઠું ચડાવેલું અને પીવામાં વાનગીઓવાળા તમામ ઉત્પાદનોને દૂર કરવાની જરૂર છે. આ વધુ વજન સામે લડવામાં મદદ કરશે, જે મોટેભાગે, આ રોગની સાથે રહે છે. ધૂમ્રપાન નકારાત્મક રીતે ISH ની સુખાકારીને અસર કરે છે. આલ્કોહોલિક પીણા, મજબૂત કોફી અને ચાને બાકાત રાખવી જરૂરી છે. ખાંડને મધની મધ્યમ માત્રાથી બદલવી આવશ્યક છે.
રસોઈ એ ઉત્પાદનોના પોષક મૂલ્યના ન્યૂનતમ નુકસાન સાથે હોવી જોઈએ, આ માટે, જો શક્ય હોય તો, શાકભાજી અને ફળો રાંધવા જોઈએ નહીં. તાજા ફળો, ઓછી કેલરીવાળા ડેરી ઉત્પાદનો, દુર્બળ માંસને પ્રાધાન્ય આપવું જોઈએ. ચરબી ફક્ત માછલીઓ હોઈ શકે છે, તેમાં તંદુરસ્ત ઓમેગા -3 ફેટી એસિડ્સ છે.
સ્થિતિનું સામાન્યકરણ તાજી હવા અને મધ્યમ શારીરિક પ્રવૃત્તિમાં લાંબી રોકવામાં ફાળો આપે છે. આ બધી લાંબી રાતની sleepંઘ સાથે સંયોજનમાં પેશીઓના પોષણમાં સુધારો થાય છે અને શરીરમાંથી ઝેર દૂર થાય છે. દબાણ સંકેતો તણાવપૂર્ણ પરિસ્થિતિઓની હાજરીથી પ્રભાવિત થાય છે; બ્લડ પ્રેશર ઓછું કરવા માટે, વધેલી ગભરાટ અને અતિશય આરામ ટાળવો જોઈએ. પરંપરાગત દવામાં પણ પૂરતા પ્રમાણમાં ભંડોળ હોય છે જે બ્લડ પ્રેશરને સામાન્ય બનાવી શકે છે.
સમયસર ડ્રગની સારવારની ગેરહાજરીમાં, કાર્યાત્મક વિકારોમાં વૃદ્ધિ અને રક્તવાહિની તંત્રમાં ગૂંચવણોના વિકાસનું જોખમ છે. તેઓ સ્ટ્રોક, હાર્ટ એટેક, હાયપરટેન્સિવ કટોકટી તરફ દોરી શકે છે, જે બદલામાં અપંગતા અને મૃત્યુનું કારણ બને છે.
તે જ સમયે, સારવાર શારીરિક અને માનસિક પૂર્ણતા જાળવવામાં મદદ કરે છે, સકારાત્મક ભાવનાત્મક પૃષ્ઠભૂમિને સમર્થન આપે છે.
વૃદ્ધોમાં આઇએસએચની સારવાર કેવી રીતે કરવામાં આવે છે?
ક્લાસિકલ ટ્રીટમેન્ટ રીજીમેન્ટનો હેતુ સિસ્ટોલિક બ્લડ પ્રેશર (એસબીપી) ની બે-તબક્કો ઘટાડવાનો છે. કાર્ડિયોલોજિસ્ટ્સ સંખ્યાબંધ દવાઓ સાથે 2 તબક્કામાં થેરાપી કરાવવાની ભલામણ કરે છે: થિયાઝાઇડ્સ, મૂત્રવર્ધક પદાર્થ, કેલ્શિયમ વિરોધી, એસીઈ અવરોધકો. સારવાર દરમિયાન, બ્લડ પ્રેશરનું સતત નિરીક્ષણ કરવું જરૂરી છે.
વૃદ્ધોને દવા ઉપચારના પ્રારંભિક તબક્કે સૌથી ઓછી શક્ય માત્રા સૂચવવામાં આવે છે. જો દર્દીની તંદુરસ્તી બગડે નહીં, તો સિસ્ટોલિક દબાણના આધારે ડોઝ વધે છે. જો દવા બિનઅસરકારક છે (જ્યારે એસબીપી તેનું મૂલ્ય બદલતું નથી), તો સારવારની પદ્ધતિમાં સુધારો કરવો જરૂરી છે.
વૃદ્ધોમાં એકલા હાઈપરટેન્શનની સારવારમાં નીચેના કાર્યો છે:
- ખૂબ આરોગ્યપ્રદ સંદર્ભ સૂચકાંકો માટે બ્લડ પ્રેશર ઘટાડવું,
- રક્તવાહિની તંત્રના રોગોની રોકથામ,
- સ્ટ્રોક, હાર્ટ એટેકના જોખમો ઘટાડવા,
- મૃત્યુદરનું જોખમ ઘટાડવું, તેનું કારણ એ હાઈ બ્લડ પ્રેશરની પૃષ્ઠભૂમિ સામે આંતરિક અવયવોની હાર છે.
 10 વર્ષ પહેલાં પણ, હૃદયરોગવિજ્ાનીઓ વૃદ્ધોમાં આઇએસએચની સારવાર કરવી યોગ્ય માનતા ન હતા. કારણ એ છે કે વય-સંબંધિત ફેરફારોને કારણે દર્દીઓ રક્ત વાહિનીઓ અને ધમનીઓની કઠોરતાની પ્રક્રિયા વિકસાવે છે. વૃદ્ધાવસ્થામાં હાયપરટેન્શનની સારવાર કરવી મુશ્કેલ અને જોખમી છે, કારણ કે દવા લીધા પછી આડઅસરોનું જોખમ વધારે છે.
10 વર્ષ પહેલાં પણ, હૃદયરોગવિજ્ાનીઓ વૃદ્ધોમાં આઇએસએચની સારવાર કરવી યોગ્ય માનતા ન હતા. કારણ એ છે કે વય-સંબંધિત ફેરફારોને કારણે દર્દીઓ રક્ત વાહિનીઓ અને ધમનીઓની કઠોરતાની પ્રક્રિયા વિકસાવે છે. વૃદ્ધાવસ્થામાં હાયપરટેન્શનની સારવાર કરવી મુશ્કેલ અને જોખમી છે, કારણ કે દવા લીધા પછી આડઅસરોનું જોખમ વધારે છે.
આધુનિક એન્ટિહાઇપરટેન્સિવ દવાઓવાળા દર્દીઓની સારવાર સ્ટ્રોકની આવર્તન, રક્તવાહિની તંત્રની મુશ્કેલીઓ ઘટાડી શકે છે, તેમજ દર્દીઓમાં કોરોનરી મૃત્યુદર ઘટાડે છે.
60 વર્ષ કે તેથી વધુ ઉંમરના આઇએસએચ દર્દીઓએ નવી પે generationીની હાયપોટેન્શન દવાઓ સાથે દવા સૂચવવી જોઈએ. આમ, હાયપરટેન્શનના જીવનની ગુણવત્તામાં સુધારો થશે, અસ્તિત્વનો પૂર્વસૂચન વધુ અનુકૂળ રહેશે.
આઇએસએચની તબીબી સારવારના સિદ્ધાંતો
કાર્ડિયોલોજિસ્ટ્સનો સામનો કરવા માટેનું પ્રથમ કાર્ય બ્લડ પ્રેશરને 30% ઘટાડવાનું છે. બ્લડ પ્રેશરને 40 અથવા તેથી વધુ એકમો દ્વારા ઘટાડવાની સ્પષ્ટ ભલામણ કરવામાં આવતી નથી, કારણ કે દર્દીએ રક્ત પરિભ્રમણ, કિડનીનું કાર્ય અને મગજની નિષ્ફળતાને નબળી બનાવી છે.
વૃદ્ધોમાં અલગ સિસ્ટોલિક હાયપરટેન્શનના ઉપચાર માટેના અન્ય સિદ્ધાંતો છે:
 Lyingભા રહેતાં, દબાણ માપન. આમ, ઓર્થોસ્ટેટિક હાયપોટેન્શન અટકાવવાનું શક્ય છે - દબાણમાં તીવ્ર ઘટાડો,
Lyingભા રહેતાં, દબાણ માપન. આમ, ઓર્થોસ્ટેટિક હાયપોટેન્શન અટકાવવાનું શક્ય છે - દબાણમાં તીવ્ર ઘટાડો,- સૌથી ઓછી સંભવિત માત્રા સાથે એન્ટિહાઇપરટેન્સિવ દવાઓ લેવાનું શરૂ કરવું જરૂરી છે. દવાની માત્રામાં વધારો કરવાથી સુખાકારીમાં તીવ્ર બગાડ થઈ શકે છે,
- સારવારની પદ્ધતિ સરળ હોવી જોઈએ,
- નજીવા શારીરિક શ્રમ, ફિઝિયોથેરાપ્યુટિક પદ્ધતિઓ સાથે ડ્રગ થેરેપીને જોડવાની ભલામણ કરવામાં આવે છે. ડ doctorક્ટર સાથે કરાર દ્વારા, પરંપરાગત દવાને મંજૂરી આપવામાં આવે છે,
- દવાઓની પસંદગી વ્યક્તિગત યોજના અનુસાર કરવામાં આવે છે, દર્દીના ઇતિહાસના આધારે, અન્ય ક્રોનિક રોગોની હાજરીને આધારે.
જ્યારે કાર્ડિયોલોજિસ્ટ દર્દી માટે સારવાર મોડેલ સૂચવે છે, ત્યારે દર્દીની ઉંમર અને વૃદ્ધોમાં અલગ સિસ્ટોલિક હાયપરટેન્શનનો અભ્યાસક્રમ ધ્યાનમાં લેવું જરૂરી છે. શા માટે?
વૃદ્ધ લોકોમાં આઇએસએચની સારવાર અંગેના ઘણા તાજેતરના અધ્યયન દર્શાવે છે કે એન્ટિહાઇપરટેન્સિવ દવાઓનો લાંબા સમય સુધી ઉપયોગ કરવાથી તેમની ઉપચારાત્મક અસર યુવાન, આધેડ દર્દીઓની તુલનામાં ઓછી છે.કારણ એ છે કે વૃદ્ધોમાં, પ્લાઝ્મામાં રેઇનિન ઉત્પાદનની ડિગ્રી ઓછી અથવા અશક્ત હોય છે. પરંતુ, જો તમે એડ્રેનર્જિક રીસેપ્ટર્સ અને કેલ્શિયમ બ્લocકર્સ સાથે સારવાર કરો છો, તો અસરકારકતા વધુ હશે.
વૃદ્ધ લોકોમાં, બ્લડ પ્રેશરમાં કૂદકા બદલાતા હોય છે, જે તેમને એન્ટિહિપરપ્રેસિવ દવાઓથી રોકવામાં મુશ્કેલ છે. ઉપરાંત, હાયપોટેન્શન સાથે સંયોજનમાં રીફ્લેક્સિસના કાર્યનું ઉલ્લંઘન છે.
વૃદ્ધોમાં બ્લડ પ્રેશરમાં ઘટાડો થવાનો દર
 આઇએસએચવાળા દર્દીને જાણવું જોઈએ કે તેના પ્રારંભિક દબાણ સૂચકાંકો શું છે અને કયા નિશાનીઓ માટે તેને ઘટાડવું જરૂરી છે. એક રાષ્ટ્રીય સમિતિ છે જે સિસ્ટોલિક હાયપરટેન્શનની સારવારનું મૂલ્યાંકન, ઓળખ અને સલાહ આપે છે. તેમના જણાવ્યા મુજબ, બ્લડ પ્રેશર ઘટાડવા માટેનું શ્રેષ્ઠ કંપનવિસ્તાર 20 યુનિટથી વધુ નથી, જો કે પ્રારંભિક સિસ્ટેલોક જ્ knowledgeાન લગભગ 160-180 મીમી એચ.જી. ઉદાહરણ તરીકે, સિસ્ટોલિક બ્લડ પ્રેશરનું શરૂઆતમાં ઉગાડવામાં આવેલા વર્ષોના દર્દીમાં 180 એમએમએચજી તરીકે નિદાન થયું હતું, અને તે મુજબ, તેને ઘટાડવા 160 (સારવારના પ્રથમ તબક્કે) જરૂરી છે.
આઇએસએચવાળા દર્દીને જાણવું જોઈએ કે તેના પ્રારંભિક દબાણ સૂચકાંકો શું છે અને કયા નિશાનીઓ માટે તેને ઘટાડવું જરૂરી છે. એક રાષ્ટ્રીય સમિતિ છે જે સિસ્ટોલિક હાયપરટેન્શનની સારવારનું મૂલ્યાંકન, ઓળખ અને સલાહ આપે છે. તેમના જણાવ્યા મુજબ, બ્લડ પ્રેશર ઘટાડવા માટેનું શ્રેષ્ઠ કંપનવિસ્તાર 20 યુનિટથી વધુ નથી, જો કે પ્રારંભિક સિસ્ટેલોક જ્ knowledgeાન લગભગ 160-180 મીમી એચ.જી. ઉદાહરણ તરીકે, સિસ્ટોલિક બ્લડ પ્રેશરનું શરૂઆતમાં ઉગાડવામાં આવેલા વર્ષોના દર્દીમાં 180 એમએમએચજી તરીકે નિદાન થયું હતું, અને તે મુજબ, તેને ઘટાડવા 160 (સારવારના પ્રથમ તબક્કે) જરૂરી છે.
મહત્વપૂર્ણ! વૃદ્ધોમાં સિસ્ટોલિક આઇસોલેટેડ હાયપરટેન્શનની સારવારમાં બ્લડ પ્રેશરના પ્રારંભિક મૂલ્યમાં 10% (મહત્તમ 15%) નો ઘટાડો થાય છે. ઉપચાર દરમિયાન 30૦% સુધીના બ્લડ પ્રેશરમાં ઘટાડો એ મહત્વપૂર્ણ માનવામાં આવે છે અને માનવ આરોગ્ય અને જીવનને પણ જોખમી છે.
આઇએસએચવાળા દર્દીઓ માટે એક પેટર્ન છે: જો કોઈ વ્યક્તિને કોરોનરી હાર્ટ ડિસીઝ (સીએચડી) ના રૂપમાં સહવર્તી રોગ ન હોય, તો બ્લડ પ્રેશર ઓછું થાય છે, દર્દીની આયુષ્ય વધુ લાંબું હોય છે. પરંતુ, જો દર્દીને કોરોનરી ધમની બિમારીનું નિદાન થાય છે, તો પછી સામાન્ય તંદુરસ્ત મૂલ્યોના દબાણમાં તીવ્ર ઘટાડો, અસ્થિર કોરોનરી પરિભ્રમણ તરફ દોરી શકે છે.
મ્યોકાર્ડિયલ ઇન્ફાર્ક્શનની લઘુત્તમ સંભાવના ફક્ત ત્યારે જ હાજર હોય છે જો ડાયસ્ટોલિક દબાણ 90 મીમી એચ.જી.
આઇએસએચવાળા દર્દીઓમાં દબાણમાં તીવ્ર ઘટાડો તરફ દોરી જાય છે:
- ન્યુરોલોજીકલ ડિસઓર્ડર
- સેરેબ્રોવાસ્ક્યુલર અકસ્માત,
- હાર્ટ નિષ્ફળતા
- ઘાતક પરિણામ.
હાયપરટેન્સિવ દર્દીઓમાં 60 વર્ષથી વધુ ઉંમરના દર્દીઓમાં બ્લડ પ્રેશરમાં ઘટાડો થોડા મહિનામાં થવો જોઈએ. આવા કંપનવિસ્તારને શ્રેષ્ઠ માનવામાં આવે છે. મૂત્રવર્ધક પદાર્થ, કેલ્શિયમ વિરોધી, એન્જીયોટેન્સિન અવરોધકો: ઘણી દવાઓ સાથે સારવાર હાથ ધરવી જોઈએ.
મૂત્રવર્ધક પદાર્થ સારવાર
 મૂત્રવર્ધક પદાર્થ આઇએસએચવાળા હાયપરટેન્સિવ દર્દીઓ માટે સૂચવવામાં આવે છે કારણ કે તેમની ઉપચારાત્મક અસર, આડઅસરોની લઘુત્તમ સંખ્યા અને વૃદ્ધ વ્યક્તિની અનુકૂલનક્ષમતા. સૌથી સામાન્ય હાઇડ્રોક્લોરોથિયાઝાઇડ મૂત્રવર્ધક પદાર્થના મૂત્રવર્ધક પદાર્થની પ્રારંભિક માત્રા 12.5 મિલી હોવી જોઈએ. દિવસમાં એકવાર એપ્લિકેશન બતાવવામાં આવે છે. જો દર્દી દવા સારી રીતે સહન ન કરે, તો પછી ડોઝ ઘટાડવો જોઈએ અથવા અઠવાડિયાના થોડા દિવસોમાં શેડ્યૂલ ઘટાડવું જોઈએ.
મૂત્રવર્ધક પદાર્થ આઇએસએચવાળા હાયપરટેન્સિવ દર્દીઓ માટે સૂચવવામાં આવે છે કારણ કે તેમની ઉપચારાત્મક અસર, આડઅસરોની લઘુત્તમ સંખ્યા અને વૃદ્ધ વ્યક્તિની અનુકૂલનક્ષમતા. સૌથી સામાન્ય હાઇડ્રોક્લોરોથિયાઝાઇડ મૂત્રવર્ધક પદાર્થના મૂત્રવર્ધક પદાર્થની પ્રારંભિક માત્રા 12.5 મિલી હોવી જોઈએ. દિવસમાં એકવાર એપ્લિકેશન બતાવવામાં આવે છે. જો દર્દી દવા સારી રીતે સહન ન કરે, તો પછી ડોઝ ઘટાડવો જોઈએ અથવા અઠવાડિયાના થોડા દિવસોમાં શેડ્યૂલ ઘટાડવું જોઈએ.
હાયપરટેન્શનની સારવાર અંગેના વિશ્વના આંકડા અનુસાર, મૂત્રવર્ધક પદાર્થ અસરકારક ઉપચારાત્મક પદ્ધતિઓમાં અગ્રણી સ્થાન ધરાવે છે. રક્તવાહિની તંત્રની કામગીરી, તેમજ મૃત્યુદરના જોખમો ઘટાડવા પર ડ્રગનો ફાયદાકારક પ્રભાવ પડે છે. મૂત્રવર્ધક પદાર્થ સ્ટ્રોક, હાર્ટ એટેક, કોરોનરી હ્રદય રોગની સંભાવના ઘટાડે છે.
હાયપરટેન્સિવ દર્દીઓ સૂચવવામાં આવે છે દવાઓ: હાઇડ્રોક્લોરોથિયાઝાઇડ, ઇંડાપામાઇડ. અન્ય પ્રકારની દવાઓને આજે શરીર પર થતી અસરો અને આડઅસરની દ્રષ્ટિએ અપ્રચલિત માનવામાં આવે છે.
મૂત્રવર્ધક પદાર્થની સીધી અસર રક્ત વાહિનીઓ પર પડે છે, પ્લેટલેટ્સ અને પ્રોસ્ટાગ્લાન્ડિન્સના સ્ત્રાવમાં વધારો થાય છે. ઇંડાપામાઇડ એ નબળાઇ ગ્લુકોઝ સહિષ્ણુતાવાળા દર્દીઓ માટે સૂચવવામાં આવે છે, કારણ કે અન્ય પ્રકારનાં મૂત્રવર્ધક પદાર્થ આ નિષ્ફળતાને ઉત્તેજિત કરે છે.
મૂત્રવર્ધક પદાર્થોવાળા આઇએસએચ માટે અસરકારક ઉપચાર પદ્ધતિ: એટેનોલ સાથે સંયોજનમાં ઓછી માત્રા ક્લોર્ટિલીડોન (12.5 મિલિગ્રામ / દિવસથી વધુ નહીં). આવી ઉપચારના પરિણામે, દર્દી સ્ટ્રોક, હાર્ટ એટેક, વેસ્ક્યુલર રોગો, મ્યોકાર્ડિયલ જખમની ઘટનામાં ઘટાડો કરે છે.
કેલ્શિયમ વિરોધી સારવાર
 કેલ્શિયમ વિરોધી (એકે) દર્દીઓને અલગ સિસ્ટોલિક હાયપરટેન્શનની સારવાર માટે સૂચવવામાં આવે છે. દવાઓ એન્ટિહાઇપરટેન્સિવ છે, ડાયાસ્ટોલિક પ્રેશરના સામાન્ય સૂચકાંકોને અસર કરતી નથી, આડઅસરો વિના. એકે લોહીના બાયોકેમિકલ પરિમાણોને બદલતા નથી, કિડનીમાં લોહીના પ્રવાહને ખલેલ પહોંચાડતા નથી, ડાબા ક્ષેપકની પેશીઓને બદલાવતા નથી.
કેલ્શિયમ વિરોધી (એકે) દર્દીઓને અલગ સિસ્ટોલિક હાયપરટેન્શનની સારવાર માટે સૂચવવામાં આવે છે. દવાઓ એન્ટિહાઇપરટેન્સિવ છે, ડાયાસ્ટોલિક પ્રેશરના સામાન્ય સૂચકાંકોને અસર કરતી નથી, આડઅસરો વિના. એકે લોહીના બાયોકેમિકલ પરિમાણોને બદલતા નથી, કિડનીમાં લોહીના પ્રવાહને ખલેલ પહોંચાડતા નથી, ડાબા ક્ષેપકની પેશીઓને બદલાવતા નથી.
એકેનો આધુનિક પ્રતિનિધિ એ ડ્રગ નિફેડિપિન છે. આ ઉપાયથી સમાન અસરની દવાઓથી વિપરીત ટાકીકાર્ડિયા, માથાનો દુખાવો, ઉબકા થવાનું કારણ નથી. નિફેડિપિનના ડેરિવેટિવ્ઝ - ડાયહાઇડ્રોપાયરિડિન. આ ડ્રગ અને અન્ય એકે વચ્ચેનો મુખ્ય તફાવત એ સક્રિય ડોઝ સ્વરૂપોની ધીમી પ્રકાશન, પેશીઓમાં તેમનું સંચય છે, તેથી, દર્દીને દવાની ઓછામાં ઓછી માત્રાની જરૂર પડશે. હાયપરટેન્સિવ દર્દીઓને એડલાટ એસએલ અથવા પ્રોકાર્ડિયા એક્સએલના સ્વરૂપમાં કેલ્શિયમ વિરોધી સૂચવવામાં આવે છે.
સહવર્તી નિદાનવાળા વૃદ્ધ દર્દીઓમાં કેલ્શિયમ વિરોધી ઉપચારની રણનીતિ માટે યોગ્ય છે: ડાયાબિટીસ મેલિટસ, હૃદયની નિષ્ફળતા, કાર્ડિયાક અસ્થમા, કોરોનરી હ્રદય રોગ, રક્ત વાહિની પેથોલોજીઓ. પ્રારંભિક મોનોથેરાપી તરીકે, એમેલોડિપિન 5 મિલિગ્રામની માત્રામાં સૂચવવામાં આવે છે. પ્રથમ-લાઇન એકે દવાઓમાં શામેલ છે: ઇસરાડિપિન (ડોઝ 2.5 મિલિગ્રામ), વેરાપામિલ (ડોઝ 240 મિલિગ્રામ), નિફેડિપિન (ડોઝ 30 મિલિગ્રામ).
બી-બ્લocકર, એસીએફ અવરોધકો સાથેની સારવાર
 બી-બ્લocકરનો ઉપયોગ અસરકારક એન્ટિહાઇપરટેન્સિવ દવાઓ તરીકે થાય છે, જેમ કે તમામ ઉંમરના દર્દીઓમાં. ડ્રગની અસર મ્યોકાર્ડિયલ ઇજેક્શનમાં ઘટાડો, એડ્રેનર્જિક રીસેપ્ટર્સના નાકાબંધી, નોરેપીનેફ્રાઇનના ઉત્પાદનમાં ઘટાડો, મ્યોકાર્ડિયમમાં શિરાયુક્ત લોહીના પ્રવાહમાં ઘટાડોને કારણે છે. તમે 60 થી વધુ ઉંમરના દર્દીને બ્લocકર્સ સોંપો તે પહેલાં, કિડની અને યકૃતની સ્થિતિની તપાસ કરવી જરૂરી છે. હાયપરટેન્સિવ આઇએસએચની સારવાર પદ્ધતિમાં સૂચિમાંથી દવાઓ શામેલ છે: 5 મિલિગ્રામની ઓછામાં ઓછી માત્રામાં પ્રોરેનોલોલ, એટેનોલોલ, મેટ્રોપ્રોલ, બીટાક્સોલોલ.
બી-બ્લocકરનો ઉપયોગ અસરકારક એન્ટિહાઇપરટેન્સિવ દવાઓ તરીકે થાય છે, જેમ કે તમામ ઉંમરના દર્દીઓમાં. ડ્રગની અસર મ્યોકાર્ડિયલ ઇજેક્શનમાં ઘટાડો, એડ્રેનર્જિક રીસેપ્ટર્સના નાકાબંધી, નોરેપીનેફ્રાઇનના ઉત્પાદનમાં ઘટાડો, મ્યોકાર્ડિયમમાં શિરાયુક્ત લોહીના પ્રવાહમાં ઘટાડોને કારણે છે. તમે 60 થી વધુ ઉંમરના દર્દીને બ્લocકર્સ સોંપો તે પહેલાં, કિડની અને યકૃતની સ્થિતિની તપાસ કરવી જરૂરી છે. હાયપરટેન્સિવ આઇએસએચની સારવાર પદ્ધતિમાં સૂચિમાંથી દવાઓ શામેલ છે: 5 મિલિગ્રામની ઓછામાં ઓછી માત્રામાં પ્રોરેનોલોલ, એટેનોલોલ, મેટ્રોપ્રોલ, બીટાક્સોલોલ.
એસીએફ અવરોધકો રેઇનિન પ્રવૃત્તિમાં ઘટાડો માટે સૂચવવામાં આવે છે. એન્ટિહાઇપરટેન્સિવ અસર એસીએફ, એન્જીયોટેન્સિન, એલ્ડોસ્ટેરોન અને લોહીના પ્લાઝ્મામાં એક સાથે પોટેશિયમમાં એક સાથે વધારો ઉત્પાદનને દબાવીને કરવામાં આવે છે. આ કિસ્સામાં, દર્દી મહત્વપૂર્ણ અવયવોના લોહીના પ્રવાહમાં વિક્ષેપ પાડતો નથી: મગજ, કિડની અને મ્યોકારના ભાગો. એસીએફ અવરોધકોને સેરેબ્રલ એન્સેફાલોપથીવાળી દવાઓ માટે સૂચવવામાં આવે છે, જેમાં કોઈ આડઅસર નથી. વૃદ્ધોમાં અલગ સિસ્ટોલિક હાયપરટેન્શનની યોજના અનુસાર સારવાર કરવામાં આવે છે: કેપ્ટોપ્રિલ (ડોઝ 25 મિલિગ્રામ), એન્લાપ્રિલ (ડોઝ 5 મિલિગ્રામ), રેમીપ્રિલ (ડોઝ 5 મિલિગ્રામ), ફોસિનોપ્રિલ (10 મિલિગ્રામ).
નિષ્કર્ષમાં, ફરી એકવાર યાદ કરવા યોગ્ય છે કે વૃદ્ધોમાં જીઆઈએચની સારવાર ખૂબ નમ્ર સરળ યોજના અનુસાર કરવામાં આવે છે. ઉપચાર દવાઓની સૌથી ઓછી શક્ય માત્રાથી શરૂ થાય છે. આડઅસરોની ગેરહાજરીમાં, ડોઝ વધારી શકાય છે. પ્રારંભિક મૂલ્યોના 10-15% કરતા વધુ દ્વારા દર્દીના દબાણને ઘટાડવાની ભલામણ કરવામાં આવતી નથી. આઇએસએચ નિદાનવાળા વૃદ્ધો માટે બ્લડ પ્રેશરમાં 30% નો ઘટાડો એ ગંભીર છે.
સિસ્ટોલિક હાયપરટેન્શન શું છે?
અલગ સિસ્ટોલિક હાયપરટેન્શન (હાયપરટેન્શન), અથવા આઈએસએચ (આઇએસએજી) દ્વારા, આપણે હાયપરટેન્શનના સ્વરૂપને સમજીએ છીએ, જે 140 મીમી એચજીથી વધુના સિસ્ટોલિક (ઉપલા) પ્રેશરમાં વધારો તરફ દોરી જાય છે. આર્ટ., જ્યારે ડાયાસ્ટોલિક પ્રેશર 90 મીમી આરટીની અંદર હોય છે. કલા. અને આગળ વધતું નથી. કેટલાક દર્દીઓમાં ડાયાસ્ટોલિક દબાણ પણ થોડું ઓછું થાય છે.
આંકડા અનુસાર, હાયપરટેન્શનવાળા લગભગ 1/3 લોકોને આ નિદાન થાય છે. વૃદ્ધ લોકોમાં, 25% કેસોમાં ISH થાય છે. યુવાનોમાં, પેથોલોજી ઓછી સામાન્ય છે, લગભગ 40% વસ્તી 40% થી ઓછી વસ્તીમાં. હ્રદય રોગ અને વેસ્ક્યુલર ગૂંચવણો - હાયપરટેન્સિવ કટોકટી, સ્ટ્રોક, મ્યોકાર્ડિયલ ઇન્ફાર્ક્શનથી જીવલેણ પરિણામની દ્રષ્ટિએ આ પ્રકારનું હાયપરટેન્શન વધુ જોખમી છે. તેથી, સ્ટ્રોકનું જોખમ 2.5 ગણો વધે છે, કાર્ડિયોવાસ્ક્યુલર મૃત્યુદરનું એકંદર જોખમ - 3 - 5 વખત.
રોગની નીચેની ડિગ્રી અલગ પડે છે:
- 140 - 149 મીમી આરટીના દબાણ સાથે બોર્ડરલાઇન. કલા.
- 140 - 159 મીમી આરટીના દબાણ સાથે પ્રથમ. કલા.
- બીજું 160 - 179 મીમી આરટીના દબાણ સાથે. કલા.
- 180 મીમીથી વધુ આરટીના દબાણવાળા ત્રીજા. કલા.

નીચું ડાયસ્ટોલિક દબાણ 90 મીમી એચ.જી.થી ઉપર વધતું નથી. કલા.
સિસ્ટોલિક હાયપરટેન્શનના કારણો
બ્લડ પ્રેશરમાં વધારો એ વૃદ્ધત્વના કુદરતી પરિણામ તરીકે માન્યતા નથી, અને છતાં વાહિની વસ્ત્રો હાયપરટેન્શનના વિકાસ માટે એક મહત્વપૂર્ણ જોખમ પરિબળ છે. વૃદ્ધ લોકોમાં, પેથોલોજી વધુ વખત તીવ્રતાના ક્રમમાં નોંધવામાં આવે છે. વય સાથે, ધમનીઓની દિવાલોની સ્થિતિસ્થાપકતામાં ઘટાડો થાય છે, એથરોસ્ક્લેરોટિક તકતીઓ અને કેલ્શિયમ તેમના પર જમા થાય છે. આ સિસ્ટોલમાં ફેરફારના દબાણ માટે વાહિનીઓના પ્રતિભાવમાં બગાડનું કારણ બને છે.
શરીરમાં અન્ય પ્રક્રિયાઓ કે જે વય સાથે ISH ના દેખાવનું કારણ બને છે તે નીચે મુજબ છે:
- કાર્ડિયાક આઉટપુટમાં ઘટાડો થવાને કારણે રેનલ, સ્નાયુઓ અને મગજનો રક્ત પ્રવાહમાં ઘટાડો,
- ગ્લોમેર્યુલર ગાળણક્રિયા દરમાં ઘટાડો,
- વાહિનીઓ અને હૃદયના ચોક્કસ રીસેપ્ટર્સની સંવેદનશીલતામાં ઘટાડો.
જો સિસ્ટોલિક પ્રેશરમાં વધારાના સ્પષ્ટ કારણો શોધી શકાય નહીં, તો હાયપરટેન્શન પ્રાથમિક તરીકે માન્યતા પ્રાપ્ત થાય છે. પહેલાં, ધૂમ્રપાન કરનારા લોકોમાં, દારૂના નશો કરનારાઓમાં, ચરબીયુક્ત, મીઠું ચડાવેલું અને અન્ય હાનિકારક ખોરાક પીવામાં પેથોલોજી વિકસી શકે છે. સગર્ભાવસ્થા દરમિયાન, એક યુવાન સ્ત્રી ISH ના લક્ષણો વિકસાવી શકે છે, અને બાળજન્મ પછી તેના પોતાના પર અદૃશ્ય થઈ શકે છે.
ગૌણ હાયપરટેન્શન ઘણા રોગો અને પરિસ્થિતિઓ દ્વારા થાય છે, જે મુખ્ય છે:
- ડાયાબિટીસ મેલીટસ
- વેસ્ક્યુલર એથરોસ્ક્લેરોસિસ,
- હ્રદયની નિષ્ફળતા,
- એક સ્ટ્રોક
- એઓર્ટિક વાલ્વની અપૂર્ણતા,
- હાયપરથાઇરોઇડિઝમ
- ગંભીર એનિમિયા
- લાંબા સમય સુધી તાવ
- હૃદયનું એ.વી. બ્લ blockક,
- હૃદય ખામી
- એરોર્ટિટિસ
- એડ્રેનલ ગ્રંથીઓ, કિડની,
- ઇત્સેન્કો-કુશિંગ સિન્ડ્રોમ,
- ક્રોનિક રેનલ નિષ્ફળતા
- કેલ્શિયમનું એલિવેટેડ સ્તર, લોહીમાં સોડિયમ,
- લાંબી તાણ.
ત્યાં એક તબીબી ઇસાહ છે - એક રોગ જેમાં અમુક દવાઓ (મુખ્યત્વે સ્ટીરોઈડ હોર્મોન્સ, ગર્ભનિરોધક) ના ઉપયોગને કારણે દબાણનું સામાન્ય સ્તર વધે છે.
રોગના લક્ષણો
સામાન્ય રીતે, સિસ્ટોલિક હાયપરટેન્શનના સૌથી મહત્વપૂર્ણ અભિવ્યક્તિઓ વય પર આધારીત નથી, તેમ છતાં, યુવાન લોકોમાં તેઓ પોતાને રોગના પ્રથમ તબક્કામાં લાંબા સમય સુધી અનુભવતા નથી.
હાયપરટેન્શનવાળા દર્દીઓ મોટેભાગે હ્રદયની પીડાની ફરિયાદ કરે છે, મોટે ભાગે નિસ્તેજ, દુખાવો, ખૂબ જ ભાગ્યે જ - ટાંકો, મજબૂત. સામાન્ય લક્ષણોમાં, નબળાઇ, કામ કરવાની ક્ષમતામાં ઘટાડો અને સુસ્તી છે. શારીરિક પ્રવૃત્તિ અને સામાન્ય દૈનિક પ્રવૃત્તિઓને સહન કરવાની ક્ષમતામાં તીવ્ર ઘટાડો થાય છે.

પુરુષોમાં, જીઆઈએચ વધુ ઝડપથી પ્રગતિ કરી શકે છે, જે smokingંચા ધૂમ્રપાનના દર, નબળા પોષણ અને આલ્કોહોલના દુરૂપયોગ સાથે સંકળાયેલું છે. સ્ત્રીઓમાં, રોગનો વિકાસ ઘણીવાર મેનોપોઝમાં થાય છે, જ્યારે રક્ત વાહિનીઓનો કુદરતી સંરક્ષણ સેક્સ હોર્મોન્સ સાથે સમાપ્ત થાય છે.
વૃદ્ધ લોકોમાં રોગના કોર્સની વિચિત્રતા હોય છે, એટલે કે, ગંભીર ગૂંચવણો થવાનું જોખમ. આ ISH ની હાજરીની અવધિ અને ઉચ્ચ સ્તરના દબાણને કારણે છે. વૃદ્ધ લોકોમાં ઘણીવાર સહવર્તી રોગો હોય છે - ડાયાબિટીઝ, એથરોસ્ક્લેરોસિસ, સંધિવા, જાડાપણું અને અન્ય. આ સંદર્ભે, વૃદ્ધો વધુ વખત નિશાચર હાયપરટેન્શન, અથવા આરામ હાયપરટેન્શન ધરાવે છે. જાગૃતિ પછી દબાણમાં ઝડપી વધારો લાક્ષણિકતા છે. આવા લક્ષણો ગંભીર ગૂંચવણોના હાર્બીંગર્સને અનુરૂપ છે - ઇસ્કેમિક અને હેમોરhaજિક સ્ટ્રોક, મ્યોકાર્ડિયલ ઇન્ફાર્ક્શન.
અન્ય પ્રકારનાં હાયપરટેન્શનની જેમ જી.એચ.આઇ., હાયપરટેન્શન કટોકટી તરીકે પોતાને પ્રગટ કરી શકે છે. ઉપલા દબાણ ઝડપથી 200 મીમી એચ.જી. સુધી વધે છે. કલા. અને higherંચું, નીચું લગભગ યથાવત રહે છે. કટોકટી મગજના વાસણોના ખેંચાણ તરફ દોરી જાય છે અને સ્ટ્રોકમાં સમાપ્ત થઈ શકે છે. પરંતુ ઘણીવાર હાયપરટેન્સિવ કટોકટી સુરક્ષિત રીતે સમાપ્ત થાય છે, દબાણ સામાન્ય થઈ જાય છે.

આઇએસએચનું નિદાન
નિદાન તે વ્યક્તિને કરવામાં આવે છે, જે દર 2 થી 3 અઠવાડિયામાં ડ homeક્ટરની ત્રણ મુલાકાતો સાથે અથવા ઘરેલું દબાણના માપ પર, તેનું સ્તર 140/90 મીમી આરટી હોય છે. કલા. અને વધુ. જો હાયપરટેન્શનના લાક્ષણિક લક્ષણો છે, પરંતુ દબાણનું ચોક્કસ સ્તર નક્કી કરવું શક્ય નથી, તો દૈનિક દેખરેખ રાખવી જોઈએ, જે સવારમાં, સૂચકાંકો પર વિશેષ ધ્યાન આપે છે.
રોગના કારણો શોધવા માટે, ગૌણ હાયપરટેન્શનના નિદાનની પુષ્ટિ / બાકાત કરો, બીજી ઘણી પરીક્ષાઓ સૂચવવામાં આવે છે:
- સામાન્ય, બાયોકેમિકલ રક્ત પરીક્ષણો,
- રેનલ અપૂર્ણાંકનો અભ્યાસ,
- લિપિડ પ્રોફાઇલ
- ઇસીજી અને હૃદયના અલ્ટ્રાસાઉન્ડ, કોરોનરી વાહિનીઓ,
- કિડની અને એડ્રેનલ ગ્રંથીઓનું અલ્ટ્રાસાઉન્ડ,
- થાઇરોઇડ હોર્મોન્સનું વિશ્લેષણ, વગેરે.
નાની ઉંમરે આઈએસએજી
યુવાન લોકોનું સમયસર નિદાન ખૂબ મહત્વનું છે, કારણ કે કોરોનરી હાર્ટ ડિસીઝ થવાનું જોખમ ખૂબ વધી જાય છે, કારણ કે સ્ટ્રોકથી મૃત્યુનું જોખમ છે (સમાન વય જૂથના તંદુરસ્ત લોકોની તુલનામાં). યુવાનો વધુ વખત ધૂમ્રપાન કરે છે, આલ્કોહોલ પીવે છે, તાણમાંથી પસાર થાય છે, તેથી, ઇસહહાનું ઝડપી પ્રગતિ શક્ય છે.
વૃદ્ધોમાં હાયપરટેન્શન
નિવૃત્તિ વયના દર્દીઓ માટે વિશેષ અભિગમની જરૂર હોય છે, કારણ કે તેમની પાસે હાઈ બ્લડ પ્રેશર ઉપરાંત અન્ય ઘણા રોગો છે. નિદાનના પરિણામોને લીધેલી દવાઓ દ્વારા અસર થઈ શકે છે, તેથી, તબીબી ઇતિહાસને યોગ્ય રીતે એકત્રિત કરવો અને સંકળાયેલ તમામ જોખમ પરિબળોને ધ્યાનમાં લેવું ખૂબ જ મહત્વપૂર્ણ છે.
વૃદ્ધાવસ્થામાં વ્યક્તિમાં દબાણનું માપન કરતી વખતે, 250 મીમી એચ.જી. સુધી હવાને પંપ કરવી મહત્વપૂર્ણ છે. આર્ટ., પછી તેને ખૂબ ધીરે ધીરે નીચે કરો. માપન પ્રક્રિયા બેસતી અને standingભી રહેતી હોવી જ જોઇએ (પછીના કિસ્સામાં, એક હાથ પછી એક મિનિટ પછી અને upભી સ્થિતિ લીધા પછી બીજા હાથ પર 5 મિનિટ). 25% વૃદ્ધ લોકોમાં સફેદ કોટ હાયપરટેન્શન હોય છે, અને દબાણનું સ્તર વાસ્તવિક ચિત્રને પ્રતિબિંબિત કરી શકતું નથી.

હાયપરટેન્શન સારવાર
સારવારનો હેતુ: રોગને અલગ કરો અને સ્ટ્રોક, હાર્ટ એટેક, હાયપરટેન્શન, અચાનક કાર્ડિયાક મૃત્યુનું જોખમ ઘટાડે છે. આ કરવા માટે, વ્યક્તિને ઘણી દવાઓ સૂચવવામાં આવે છે જે ફક્ત વ્યક્તિગત રૂપે પસંદ કરવામાં આવે છે.
નોન-ડ્રગ ઉપચાર ખૂબ જ મહત્વપૂર્ણ છે. ચરબીયુક્ત ખોરાક, ખારા ખોરાકમાં ઘટાડો સાથેનો આહાર આવશ્યકપણે સૂચવવામાં આવે છે. તમારે ધૂમ્રપાન, કોફી, આલ્કોહોલ, મજબૂત ચા પીવાનું બંધ કરવું જોઈએ. વધારે વજન લડવા, હાયપરલિપિડેમિયા (ઉદાહરણ તરીકે, ક્રેસ્ટર, રોસુવાસ્ટેટિન) ની વિશેષ દવાઓ લેવી મહત્વપૂર્ણ છે. વ્યાયામ ઉપચાર, ચાલવા, તણાવ પ્રતિકાર વધારવા માટેની વિવિધ પદ્ધતિઓ સૂચવવામાં આવે છે.
આઇએસએજી સાથે બ્લડ પ્રેશર ઘટાડવાની દવાઓ માત્ર સિસ્ટોલિક પ્રેશર ઘટાડવી જોઈએ, અને ડાયાસ્ટોલિકને મજબૂત વધઘટ થવી જોઈએ નહીં. ડાયાબિટીઝવાળા લોકોમાં, 120 મીમી એચ.જી. સુધીની ઉપલા આંકડો પ્રાપ્ત કરવો મહત્વપૂર્ણ છે, બાકીનામાં - 140 મીમી એચ.જી. બ્લડ પ્રેશરને ધીરે ધીરે ઘટાડવું જરૂરી છે જેથી ચેતનાના નુકસાન, ભંગાણ, ઇસ્કેમિક સ્ટ્રોકને ઉશ્કેરવું નહીં.
હાયપરટેન્શન માટે મૂત્રવર્ધક પદાર્થ
લાક્ષણિક રીતે, મૂત્રવર્ધક પદાર્થ એ આઇએસએચની સારવારમાં પ્રથમ-લાઇન દવાઓ છે. લગભગ તમામ દર્દીઓને સોંપેલ, કારણ કે તેઓ હૃદયના સ્ટ્રોકનું પ્રમાણ ઘટાડે છે, લોહીના પ્લાઝ્માની માત્રા ઘટાડે છે, વાહિનીઓની દિવાલોની એક્સ્ટેન્સિબિલિટીને શ્રેષ્ઠ બનાવે છે. મૂત્રવર્ધક પદાર્થ તે દર્દીઓની સારવારમાં ઉત્તમ સાબિત થયા છે જેમાં હાયપરટેન્શન હૃદયની નિષ્ફળતા સાથે જોડાયેલું છે.
મૂત્રવર્ધક પદાર્થોના ઘણા પ્રકારો છે:
- થિઆઝાઇડ (ક્લોરોથિયાઝાઇડ),
- સંયુક્ત (ત્રિમપુર),
- લૂપબેક (લસિક્સ),
- પોટેશિયમ-સ્પેરિંગ (વેરોશપીરોન).
લાક્ષણિક રીતે, મૂત્રવર્ધક પદાર્થને આઈએસએચની સારવારમાં બીટા-બ્લocકર સાથે જોડવામાં આવે છે, જે વધુ સારા પરિણામો આપે છે.
બી-બ્લocકર
જ્યારે આ દવાઓના સક્રિય પદાર્થો શરીરમાં પ્રવેશ કરે છે, ત્યારે તેઓ વિશિષ્ટ બીટા રીસેપ્ટર્સને અવરોધિત કરવાનું શરૂ કરે છે, ત્યાં આઇએચડી વિકસાવવાનું જોખમ ઘટાડવાની હ્રદય સહિત હૃદયની વિવિધ મુશ્કેલીઓ અટકાવે છે.
તેઓ સામાન્ય રીતે અન્ય દવાઓ સાથે સંયોજનમાં સૂચવવામાં આવે છે, જોકે હાયપરટેન્શનના પ્રારંભિક તબક્કે તેઓ દબાણને સ્વતંત્ર રીતે સામાન્ય કરી શકે છે. જૂથની સૌથી પ્રખ્યાત દવાઓ બેટાલોક, લોગિમેક્સ, મેટ્રોપ્રોલ-તેવા છે.
અલગ સિસ્ટોલિક હાયપરટેન્શન શું છે?
આ એલિવેટેડ સિસ્ટોલિક પ્રેશર (એક ઉપલા સૂચક) દ્વારા વર્ગીકૃત થયેલ એક રોગ છે, જ્યારે ડાયાસ્ટોલિક દબાણ સામાન્ય અથવા ઘટાડો રહે છે. આની સમાંતર, કેટલાક દર્દીઓમાં પલ્સ દબાણમાં વધારો જોવા મળે છે.વૃદ્ધ લોકોમાં બીમાર થવાનું જોખમ યુવાન લોકો કરતા અનેકગણું વધારે છે: 65 વર્ષથી વધુ ઉંમરના દર્દીઓમાં, આ નિદાન લગભગ 50% માં કરવામાં આવે છે. અલગ ધમનીનું હાયપરટેન્શન જોખમી છે કારણ કે તે કાર્ડિયાક અને વેસ્ક્યુલર ગૂંચવણો (સ્ટ્રોક, કટોકટી, હાર્ટ એટેક) ને કારણે મૃત્યુનું વધુ જોખમ ધરાવે છે.
એક નિયમ મુજબ, અલગ સિસ્ટોલિક હાયપરટેન્શનના સંકેતો વય પર આધારીત નથી, તેમ છતાં, યુવાન લોકોમાં તેઓ પોતાને લાંબા સમય સુધી બતાવતા નથી અને રોગના પ્રાથમિક સ્વરૂપોનું ધ્યાન દોરતું નથી. માંદગીનો સૌથી સામાન્ય લક્ષણ એ માથાનો દુખાવો છે, જે મંદિરો અને ગળામાં સ્થાનિક છે. પીડા સિન્ડ્રોમ સાથે મળીને અવલોકન કરી શકાય છે:
- ચક્કર
- ઉબકા, omલટી,
- તમારી આંખો પહેલાં ઉડે છે
- બેભાન
- પીડા, નીરસ પાત્રના હૃદયમાં દુખાવો,
- નબળાઇ
- ઘટાડો કામગીરી
- સંકલનનું ઉલ્લંઘન
- સુસ્તી

જુવાન અને વૃદ્ધ લોકોમાં અલગ સિસ્ટોલિક હાયપરટેન્શનની સારવાર
ધમનીય હાયપરટેન્શન એ રક્તવાહિની તંત્રનો સૌથી સામાન્ય રોગ છે. પેથોલોજી યુવાન સ્ત્રીઓ અને પુરુષોમાં પણ થઈ શકે છે, અને વૃદ્ધાવસ્થામાં તેનું નિદાન લગભગ દરેક બીજા વ્યક્તિમાં થાય છે.
જો 130/85 એમએમએચજી સુધીના દબાણનો આંકડો સામાન્ય માનવામાં આવે છે. કલા., પછી હાયપરટેન્શન સાથે, સૂચક વધે છે - સહેજ અથવા ગંભીર ડિગ્રી સુધી. અલગ સિસ્ટોલિક હાયપરટેન્શન રોગવિજ્ .ાનની વિવિધતાઓમાંની એક છે, જે ગંભીર ગૂંચવણોના વિકાસ માટે જોખમી છે.
લિકેજ સુવિધાઓ
નબળા પોષણ અને ખરાબ ટેવોને લીધે પુરુષોમાં, અલગ સિસ્ટોલિક હાયપરટેન્શન ઝડપથી પ્રગતિ કરે છે. સ્ત્રીઓમાં, પેથોલોજીનો વિકાસ ઘણીવાર મેનોપોઝ દરમિયાન જોવા મળે છે, સેક્સ હોર્મોન્સ દ્વારા રક્ત વાહિનીઓના કુદરતી સંરક્ષણને નબળું પાડવું સાથે. વૃદ્ધ દર્દીઓમાં, રોગનો કોર્સ મુશ્કેલીઓના વધતા જોખમ સાથે સંકળાયેલ છે. આ આઈએસએચની હાજરીની અવધિ અને ખૂબ highંચા દબાણનું કારણ છે. આ ઉપરાંત, 65 થી વધુ લોકો સામાન્ય રીતે સહવર્તી રોગો ધરાવે છે - સંધિવા, ડાયાબિટીસ, એથરોસ્ક્લેરોસિસ અને મેદસ્વીપણા.
આ રોગ એ હકીકતનું કારણ બને છે કે વૃદ્ધ લોકો રાત્રિના સમયે હાયપરટેન્શન (બાકીના હાયપરટેન્શન) પ્રગટ કરે છે. આ ઉપરાંત, આવા દર્દીઓ જાગૃત થવા પર દબાણમાં ઝડપથી વધારો અનુભવે છે. આ લક્ષણ રોગવિજ્ .ાન શક્ય નિકટવર્તી ગૂંચવણો સૂચવે છે - હેમોરhaજિક અને ઇસ્કેમિક સ્ટ્રોક, મ્યોકાર્ડિયલ ઇન્ફાર્ક્શન. અલગ સિસ્ટોલિક હાયપરટેન્શન પોતાને હાયપરટેન્સિવ કટોકટી તરીકે પ્રગટ કરી શકે છે, જ્યારે ઉપલા દબાણમાં 200 મીમી એચ.જી. કલા. અને higherંચું અને નીચું યથાવત રહે છે. કટોકટી વાસોસ્પેઝમ તરફ દોરી જાય છે, જે સ્ટ્રોકમાં પરિણમી શકે છે.
ટોનોમીટર સૂચકમાં વધારો એ શરીરના વૃદ્ધત્વનો કુદરતી પરિણામ નથી, પરંતુ વાહિની વસ્ત્રો હાયપરટેન્શનના વિકાસ માટેનું જોખમકારક પરિબળ છે, તેથી, વૃદ્ધ લોકોમાં, આ રોગનું નિદાન ઘણી વાર કરવામાં આવે છે. વય સાથે, ધમનીઓની દિવાલો ઓછી સ્થિતિસ્થાપક બને છે, કેલ્શિયમ અને એથરોસ્ક્લેરોટિક તકતીઓ તેમના પર સ્થાયી થાય છે, જે રક્તવાહિનીઓના સિસ્ટેલમાં ફેરફારના દબાણમાં પ્રતિક્રિયામાં બગાડનું કારણ બને છે. શરીરમાં અન્ય પ્રક્રિયાઓ કે જે અલગ સિસ્ટોલિક હાયપરટેન્શનના દેખાવને ઉત્તેજિત કરે છે:
- કિડની, મસ્ક્યુલોસ્કેલેટલ સિસ્ટમ, કાર્ડિયાક આઉટપુટમાં ઘટાડાને કારણે સ્નાયુઓ,
- જહાજોમાં ખાસ રીસેપ્ટર્સની સંવેદનશીલતા, હૃદય,
- ઘટાડો ગ્લોમેર્યુલર ગાળણક્રિયા દર.
સિસ્ટોલિક દબાણમાં વધારાના સ્પષ્ટ કારણોની ગેરહાજરીમાં, હાયપરટેન્શનને પ્રાથમિક તરીકે માન્યતા આપવામાં આવે છે. યુવાનોમાં, ધૂમ્રપાન, ચરબીયુક્ત અથવા મીઠાવાળા ખોરાકનો દુરુપયોગ, દારૂના વારંવાર વપરાશ વગેરેના કારણે પેથોલોજી દેખાઈ શકે છે, એકલતા સિસ્ટોલિક પ્રકારનું ગૌણ હાયપરટેન્શન ઘણી પરિસ્થિતિઓ અને પેથોલોજીઓનું કારણ બની શકે છે. રોગના દેખાવને આવા નકારાત્મક પરિબળો દ્વારા અસર થાય છે:
- એઓર્ટિક વાલ્વની અપૂર્ણતા,
- ગંભીર એનિમિયા
- હૃદય ખામી
- ડાયાબિટીસ મેલીટસ
- હ્રદયની નિષ્ફળતા,
- વેસ્ક્યુલર એથરોસ્ક્લેરોસિસ,
- અગાઉના સ્ટ્રોક
- લાંબા સમય સુધી તાવ
- હાયપરથાઇરોઇડિઝમ
- હૃદયનું એ.વી. બ્લ blockક,
- એડ્રેનલ ગ્રંથીઓ અથવા કિડનીના ગાંઠ,
- ઇત્સેન્કો-કુશિંગ સિન્ડ્રોમ,
- એરોર્ટિટિસ
- ક્રોનિક કિડની નિષ્ફળતા,
- લાંબા સમય સુધી તણાવ
- લોહીમાં સોડિયમ, કેલ્શિયમનું ઉચ્ચ સ્તર.

રોગના પ્રકારો
નિદાનની પ્રક્રિયામાં ડ doctorક્ટર ચોક્કસ પ્રકારનાં અલગ સિસ્ટોલિક હાયપરટેન્શન શોધી શકે છે. પેથોલોજીને નીચેના પ્રકારોમાં વર્ગીકૃત કરવામાં આવે છે:
- પ્રાથમિક અથવા આવશ્યક. આ રોગના કારણો સ્થાપિત થયા નથી, જ્યારે હાયપરટેન્શન એ રક્ત વાહિનીઓ અથવા અન્ય અવયવો / પ્રણાલીના અન્ય પેથોલોજીનું પરિણામ નથી. એક નિયમ તરીકે, પ્રાથમિક અલગ સિસ્ટોલિક હાયપરટેન્શન વારસાગત છે.
- ગૌણ અથવા લક્ષણવાળું. મગજના પેથોલોજીઝ, કિડની, વગેરેની પૃષ્ઠભૂમિ સામે દેખાય છે.
- અલગ સિસ્ટોલિક હાયપરટેન્શનના ખોટા સ્વરૂપો. આમાં "વ્હાઇટ કોટ હાયપરટેન્શન" શામેલ છે, જે ડોકટરો અને ઓર્થોસ્ટેટિકના ડરવાળા લોકોમાં થાય છે, જેનાથી માથામાં ઇજાઓ થાય છે.
વૃદ્ધોમાં અલગ સિસ્ટોલિક હાયપરટેન્શન
અલગ સિસ્ટોલિક હાયપરટેન્શનને સામાન્ય અથવા ઓછા ડાયસ્ટોલિક દબાણ સાથે સિસ્ટોલિક બ્લડ પ્રેશરમાં વધારો તરીકે વ્યાખ્યાયિત કરવામાં આવે છે. આ રોગ સાથે, પલ્સ પ્રેશરમાં વધારો થાય છે, જેને સિસ્ટોલિક અને ડાયસ્ટોલિક બ્લડ પ્રેશર વચ્ચેના તફાવત તરીકે વ્યાખ્યાયિત કરવામાં આવે છે. અલગ સિસ્ટોલિક હાયપરટેન્શન એ પ્રાથમિક હાયપરટેન્શનના વિવિધ પ્રકાર તરીકે પ્રસ્તુત થઈ શકે છે, સામાન્ય રીતે વૃદ્ધોમાં જોવા મળે છે, અથવા ગૌણ (ગૌણ એકલતાવાળા સિસ્ટોલિક હાયપરટેન્શન) હોઈ શકે છે, વિવિધ રોગવિજ્ conditionsાનવિષયક સ્થિતિઓનું અભિવ્યક્તિ છે, જેમાં મધ્યમ અને ગંભીર એરોર્ટિક અપૂર્ણતા, ધમની નળી, તીવ્ર એનિમિયા અને કિડનીને નુકસાન છે. . ગૌણ હાયપરટેન્શનના કિસ્સામાં, મૂળ કારણોના નાબૂદ સાથે, બ્લડ પ્રેશરનું સામાન્યકરણ શક્ય છે.

ડાયાસ્ટોલિક બ્લડ પ્રેશર ઘણા વર્ષોથી હાયપરટેન્શનના નિદાન અને પૂર્વસૂચનના માર્કર તરીકે માનવામાં આવે છે, અને મોટાભાગના અભ્યાસ રક્તવાહિનીની જટિલતાઓને અને મૃત્યુદર પર ડાયસ્ટોલિક દબાણના પ્રભાવની આકારણી માટે સમર્પિત છે. જો કે, આ અભિગમ અતાર્કિક સાબિત થયો છે અને તાજેતરના ઘણા મોટા અભ્યાસના પરિણામો સાથે જોડાણમાં પરિવર્તન આવ્યું છે. તેઓએ કાર્ડિયોવાસ્ક્યુલર જખમના વિકાસમાં સિસ્ટોલિક બ્લડ પ્રેશરની અગ્રણી ભૂમિકા દર્શાવી. તેથી, તે બતાવવામાં આવ્યું હતું કે ડાયસ્ટોલિક દબાણ કરતા વધારે પ્રમાણમાં સિસ્ટોલિક દબાણ, 45 વર્ષથી વધુ ઉંમરના લોકોમાં સ્ટ્રોક અને કોરોનરી હૃદય રોગની ઘટનાને નક્કી કરે છે. અભ્યાસ અનુસાર, અલગ સિસ્ટોલિક હાયપરટેન્શનવાળા વ્યક્તિઓમાં, રક્તવાહિનીની જટિલતાઓ અને મૃત્યુદરનું જોખમ 2-3 ગણા વધારે છે. તદુપરાંત, સિસ્ટોલિક બ્લડ પ્રેશર (160 મીમી એચ.જી.થી વધુ નહીં) માં થોડો વધારો હોવા છતાં પણ હૃદય અને મગજની ગૂંચવણોના જોખમમાં નોંધપાત્ર વધારો થયો છે. વય સાથે, સિસ્ટોલિક બ્લડ પ્રેશરની પૂર્વસૂચન ભૂમિકામાં વધારો થયો.
તમારું અલગ સિસ્ટોલિક હાયપરટેન્શન કેટલું મજબૂત છે?
“આઇસોલેટેડ સિસ્ટોલિક હાયપરટેન્શન” નું નિદાન સિલિસ્ટિક બ્લડ પ્રેશરના સ્તરે કરવામાં આવે છે જે 140 એમએમએચજી કરતા વધારે અથવા તેના બરાબર છે. આર્ટ., 90 મીમી આરટીથી નીચે ડાયાસ્ટોલિક દબાણના સ્તર સાથે. કલા. સિસ્ટોલિક બ્લડ પ્રેશરના સ્તરને આધારે ત્યાં 4 ડિગ્રી અલગ સિસ્ટોલિક હાયપરટેન્શન છે:
નોંધ કોઈપણ ડિગ્રીના અલગ સિસ્ટોલિક હાયપરટેન્શન સાથે, ડાયાસ્ટોલિક ("નીચું") બ્લડ પ્રેશર 90 મીમી એચ.જી.થી વધુ હોતું નથી. કલા.
વિવિધ સમુદાયોમાં એકલતા સિસ્ટોલિક હાયપરટેન્શનનો વ્યાપ એકદમ વ્યાપકપણે બદલાય છે (1 થી 43% સુધી), જે અભ્યાસ કરેલી વસ્તીના વિજાતીયતાને કારણે છે. વય સાથે અલગ સિસ્ટોલિક હાયપરટેન્શનના વ્યાપમાં સ્પષ્ટ વધારો છે. 30 વર્ષીય ફ્રેમિંગહામ અધ્યયનના વિશ્લેષણમાં 14% પુરુષો અને 23% સ્ત્રીઓમાં આ સમસ્યાની હાજરી દર્શાવે છે, જ્યારે 60 થી વધુ લોકોમાં તે 2/3 કેસોમાં નોંધ્યું છે.
- હાયપરટેન્શનનો ઇલાજ કરવાનો શ્રેષ્ઠ માર્ગ (ઝડપી, સરળ, આરોગ્ય માટે સારું, “કેમિકલ” દવાઓ અને આહાર પૂરવણીઓ વિના)
- હાયપરટેન્શન એ તબક્કો 1 અને 2 થી પુન recoverપ્રાપ્ત કરવાની લોક રીત છે
- હાયપરટેન્શનના કારણો અને તેને કેવી રીતે દૂર કરવું. હાયપરટેન્શન પરીક્ષણો
- દવાઓ વિના હાયપરટેન્શનની અસરકારક સારવાર
વય સાથે, વ્યક્તિમાં સિસ્ટોલિક બ્લડ પ્રેશરમાં વધારો જોવા મળે છે, જ્યારે સરેરાશ દબાણમાં કોઈ નોંધપાત્ર વધારો થતો નથી, કારણ કે 70 વર્ષ પછી ડાયાસ્ટોલિક દબાણમાં ઘટાડો થાય છે, ધમનીની જડતાના વિકાસને કારણે.
વૃદ્ધોમાં અલગ સિસ્ટોલિક હાયપરટેન્શનના વિકાસની પદ્ધતિઓ જટિલ અને છેવટે અસ્પષ્ટ લાગે છે. હાયપરટેન્શનનો વિકાસ શાસ્ત્રીય રીતે કેલિબર અને / અથવા નાના ધમનીઓ અને ધમનીઓના ઘટાડા સાથે સંકળાયેલ છે, જે સંપૂર્ણ પેરિફેરલ વેસ્ક્યુલર પ્રતિકારમાં વૃદ્ધિનું કારણ બને છે. સિસ્ટોલિક બ્લડ પ્રેશરમાં એક અલગ વધારો પાલન ઘટાડો અને / અથવા રક્ત વાહિનીઓના સ્ટ્રોક વોલ્યુમમાં વધારો થવાને કારણે હોઈ શકે છે. આ ઉપરાંત, રેનિન-એન્જીયોટેન્સિન પ્રણાલીમાં વય-સંબંધિત ફેરફારો, રેનલ ફંક્શન અને ઇલેક્ટ્રોલાઇટ સંતુલન, તેમજ એડિપોઝ પેશીના સમૂહમાં વધારો જેવા પરિબળો અલગ સિસ્ટોલિક હાયપરટેન્શનના વિકાસમાં ભૂમિકા ભજવે છે.
ધમનીઓના એથરોસ્ક્લેરોટિક જખમના પરિણામે, સિસ્ટોલિક બ્લડ પ્રેશર અને પલ્સ પ્રેશરમાં વધારો, બદલામાં, ધમનીની દિવાલના યાંત્રિક "થાક" માં વધારો તરફ દોરી જાય છે. આ ધમનીઓના વધુ સ્ક્લેરોટિક જખમમાં ફાળો આપે છે, જેના કારણે "દુષ્ટ વર્તુળ" નો વિકાસ થાય છે. એરોર્ટા અને ધમનીઓની કઠોરતા હૃદયની ડાબી વેન્ટ્રિક્યુલર હાયપરટ્રોફી, ધમનીની સ્ક્લેરોસિસ, વેસ્ક્યુલર ડીલેટેશન અને હૃદયને લોહીની સપ્લાયના નબળા થવા તરફ દોરી જાય છે.
અલગ સિસ્ટોલિક હાયપરટેન્શનનું નિદાન
હાયપરટેન્શનના અન્ય સ્વરૂપોની જેમ, અલગ સિસ્ટોલિક હાયપરટેન્શનનું નિદાન દબાણના એક માપનના આધારે થવું જોઈએ નહીં. વિષયની બીજી મુલાકાત પછી જ સ્થિર રોગવિજ્ .ાનની હાજરી સ્થાપિત કરવાની ભલામણ કરવામાં આવે છે, જે પ્રથમ મુલાકાત પછી થોડા અઠવાડિયામાં હાથ ધરવામાં આવવી જોઈએ. બ્લડ પ્રેશરના ઉચ્ચ સ્તરવાળા લોકો (200 એમએમએચજીથી ઉપરના સિસ્ટોલિક પ્રેશર) અથવા કોરોનરી હાર્ટ ડિસીઝ અને / અથવા સેરેબ્રલ આર્ટિરોસ્ક્લેરોસિસના ક્લિનિકલ લાક્ષણિકતાઓવાળા લોકો સિવાય, આ અભિગમની ભલામણ તમામ વિષયો માટે કરવામાં આવે છે.

બ્રchચિયલ ધમનીના તીવ્ર સ્ક્લેરોટિક જખમવાળા વૃદ્ધ લોકો માટે, જે ટોનોમીટર કફને સંકોચન અટકાવે છે અને દબાણને વધારે પડતું કહે છે, "સ્યુડોહાઇપરટેન્શન" શબ્દનો ઉપયોગ થાય છે.
બ્લડ પ્રેશરમાં હંગામી પરિસ્થિતિમાં વધારો જ્યારે દર્દી ડ aક્ટરની મુલાકાત લે છે, જેને "વ્હાઇટ કોટ હાયપરટેન્શન" કહેવામાં આવે છે, ત્યારે તેને સાચા ધમનીનું હાયપરટેન્શન માનવું જોઈએ નહીં. આવા કેસોમાં નિદાનની સ્પષ્ટતા માટે, બ્લડ પ્રેશરની બહારના દર્દીઓ (ઘરે) દેખરેખ સૂચવવામાં આવે છે.
કેટલાક કિસ્સાઓમાં, અલગ સિસ્ટોલિક હાયપરટેન્શનનું સમયસર નિદાન થતું નથી. આનું કારણ સબક્લાવિયન ધમનીના ગંભીર એથરોસ્ક્લેરોસિસની હાજરી હોઈ શકે છે, જે ડાબી અને જમણી બાજુના સિસ્ટોલિક દબાણમાં નોંધપાત્ર તફાવતો દ્વારા પ્રગટ થાય છે. આવી પરિસ્થિતિઓમાં, હાથ પર બ્લડ પ્રેશરને સાચા દબાણ તરીકે માનવું જોઈએ, જ્યાં તેનું ઉચ્ચ સ્તર છે. કેટલાક વૃદ્ધ લોકોમાં, 2 કલાક સુધીના બ્લડ પ્રેશરમાં બપોરની ડ્રોપ જોવા મળે છે, જે "સ્યુડોહાઇપોટેંશન" નું કારણ પણ હોઈ શકે છે. આ સંદર્ભે, દબાણનું માપન કરતી વખતે, તમારે ખાવાનો સમય ધ્યાનમાં લેવો જોઈએ.
અને છેવટે, વૃદ્ધોમાં, ઓર્થોસ્ટેટિક હાયપોટેન્શન વારંવાર થાય છે. 20 મીમી આરટી દ્વારા સિસ્ટોલિક બ્લડ પ્રેશરમાં ઘટાડો થવાનું નિદાન થાય છે. કલા. અને વધુ આડી સ્થિતિ અથવા બેઠકની સ્થિતિથી vertભી સ્થિતિમાં ખસેડ્યા પછી. ઓર્થોસ્ટેટિક હાયપોટેન્શન (હાયપોટેન્શન) એ ઘણીવાર કેરોટિડ ધમનીઓના સ્ટેનોસિસ સાથે સંકળાયેલું છે અને તે ધોધ અને ઇજાઓ તરફ દોરી શકે છે. તેની હાજરી સ્થાપિત કરવા માટે, measureભી સ્થિતિમાં સંક્રમણ પછી 1-3 મિનિટ પછી દબાણને માપવું જરૂરી છે.
આપેલું છે કે અલગ સિસ્ટોલિક હાયપરટેન્શન એ પ્રાથમિક અને ગૌણ હોઈ શકે છે, કોઈ પણ દર્દીમાં તેના નિદાનની સ્પષ્ટતા માટે માત્ર બ્લડ પ્રેશરનું માપન પૂરતું નથી. સંકેતો અનુસાર, વધારાની પ્રયોગશાળા પરીક્ષણો જરૂરી છે.
રોગની ગૂંચવણો
એકલતાવાળા સિસ્ટોલિક પ્રકારનાં રોગ ધરાવતા હાયપરટેન્સિવ દર્દીઓને મુશ્કેલીઓની શક્યતાને અસરકારક રીતે ઘટાડવા માટે દૈનિક બ્લડ પ્રેશર તપાસ અને સુધારાત્મક ઉપચારની જરૂર હોય છે. તેમાંના સૌથી સામાન્ય છે:
- હૃદય નિષ્ફળતા
- હાર્ટ એટેક
- મેટાબોલિક કાર્ડિયોવાસ્ક્યુલર ગૂંચવણો,
- વેસ્ક્યુલર જડતામાં વધારો,
- રક્ત પ્રવાહ પ્રતિકાર વધારો,
- એક સ્ટ્રોક.
સિસ્ટોલિક દબાણ કેવી રીતે ઘટાડવું
અલગ સિસ્ટોલિક પ્રકારનાં હાયપરટેન્શનના ઉપચારનો ધ્યેય એ છે કે પેથોલોજી બંધ કરવી અને ગૂંચવણોનું જોખમ ઘટાડવું. આ કરવા માટે, દર્દીને ડ drugsક્ટર દ્વારા વ્યક્તિગત રીતે પસંદ કરેલી ઘણી દવાઓ સૂચવવામાં આવે છે. જ્યારે એસીઈ અવરોધકો, બી-બ્લocકર (કેલ્શિયમ ચેનલ બ્લocકર), મૂત્રવર્ધક પદાર્થ, બીટા-બ્લocકર, એન્જીયોટેન્સિન રીસેપ્ટર બ્લkersકર, કેલ્શિયમ વિરોધી લોકો લેતી વખતે દબાણ ઓછું થવાનું શરૂ થાય છે. રોગના પ્રારંભિક તબક્કે, બિન-દવાની સારવારનો પ્રયાસ કરવામાં આવે છે.
નોન-ડ્રગ ટ્રીટમેન્ટ
આઇએસએચને દૂર કરવા માટે એક ફરજિયાત પગલું એ એક આહાર છે જે ચરબીયુક્ત, મીઠાવાળા ખોરાકના વપરાશમાં ઘટાડો સૂચવે છે. આ ઉપરાંત, તમારે કોફી, આલ્કોહોલ, મજબૂત ચા પીવાનું બંધ કરવું જોઈએ, ધૂમ્રપાન કરવાનું બંધ કરવું જોઈએ. દબાણને સામાન્ય બનાવવા માટે, વધુ વજન સાથે વ્યવહાર કરવો મહત્વપૂર્ણ છે. ડ doctorક્ટર લખી શકે છે:
- સંતુલિત પાવર મેનૂ. આહારનો આધાર એ ઓછી ચરબીયુક્ત ડેરી ઉત્પાદનો, ફળો, વનસ્પતિ તેલ, બ્રાન, દરિયાઈ માછલી, મરઘાં છે. તે જ સમયે, પ્રાણીઓની ચરબી, મીઠાઈઓ, અથાણું ઘટાડવામાં આવે છે. દરરોજ મીઠાના વપરાશને ઘટાડીને 2.4 ગ્રામ કરવામાં આવે છે, જ્યારે ખાવામાં આવતા ઉત્પાદનોમાં તેની સામગ્રી ધ્યાનમાં લેવી જ જોઇએ.
- નિયમિત ચાલ, કસરત ઉપચાર, રમતો. યોગ્ય સ્વિમિંગ, ટેનિસ, સાયકલિંગ, વગેરે.
- તાણ પ્રતિકાર વધારવાની પદ્ધતિઓ. તમારે ચિકિત્સકની સહાયની જરૂર પડી શકે છે.
- પરંપરાગત દવાના ઉપાય. હર્બલ ડેકોક્શન્સ, તાજા ફળ અને વનસ્પતિના રસના મિશ્રણો, મધમાખી ઉછેરના ઉત્પાદનોનો ઉપયોગ કરો.
સિસ્ટોલિક બ્લડ પ્રેશરને ઓછું કરવાની દવાઓ
આઇએસએચ સાથે દબાણ ઘટાડવા માટેની દવાઓ ફક્ત ઉપરનું સૂચક ઓછું કરવું જોઈએ, નીચલા યથાવત છોડીને. ડાયાબિટીઝવાળા લોકોમાં, 120 એમએમએચજી સુધીનું ઉચ્ચ ટોનોમીટર મૂલ્ય પ્રાપ્ત કરવું જરૂરી છે. આર્ટ., બાકીના ટોનોમીટર સ્કેલ 140 મીમી આરટી બતાવવા જોઈએ. કલા. અથવા નીચી. દબાણમાં પરિવર્તન ધીમે ધીમે થવું જોઈએ જેથી ઇસ્કેમિક સ્ટ્રોક, ચેતનાની ખોટ, વગેરેને ઉશ્કેરવામાં ન આવે. નીચેની દવાઓ અલગ સિસ્ટોલિક હાયપરટેન્શનની સારવાર માટે વપરાય છે.
- ત્રિમપુર. "મૂત્રવર્ધક પદાર્થ" નામની દવાઓના જૂથનો સંદર્ભ આપે છે, તેમાં ટ્રાયમ્ટેરેન અને હાઇડ્રોક્લોરોથિયાઝાઇડ હોય છે. મૂત્રવર્ધક પદાર્થ ડિસ્ટલ ટ્યુબ્યુલ્સમાં સોડિયમ આયનોના રિબ્સોર્પ્શનને ઘટાડે છે. આ ઉપરાંત, દવા શરીરમાંથી કેલ્શિયમ, કલોરિન, સોડિયમ અને જળ આયનોને દૂર કરે છે, જ્યારે કેલ્શિયમ આયનોના વિસર્જનની પ્રક્રિયાને ધીમું કરે છે. અલગ સિસ્ટોલિક હાયપરટેન્શનના ઉપચાર માટે, દરરોજ 2 થી 4 ગોળીઓનો ડોઝ સૂચવવામાં આવે છે.
- બેટાલોક. દવા એ બી-બ્લocકર્સનું એક જૂથ છે, જે, જ્યારે ઇન્જેસ્ટ કરવામાં આવે છે, ત્યારે હૃદયની ગૂંચવણોને અટકાવતા, ચોક્કસ બીટા રીસેપ્ટર્સને અવરોધિત કરવાનું શરૂ કરે છે. એક નિયમ તરીકે, તેઓ અન્ય દવાઓ સાથે મળીને સૂચવવામાં આવે છે, જો કે, અલગ સિસ્ટોલિક હાયપરટેન્શનના પ્રારંભિક તબક્કે, તેઓ સ્વતંત્ર રીતે સામાન્ય પર દબાણ લાવી શકે છે. ડોઝ તમારા ડ doctorક્ટર સાથે સંમત છે.
- નિફેડિપિન. એજન્ટ કેલ્શિયમ વિરોધી વર્ગની છે. ડ્રગની ક્રિયા કોષોમાં કેલ્શિયમ ચેનલોને અવરોધિત કરવા, તેમજ વેસ્ક્યુલર દિવાલોના તંતુઓના સંકોચનના ઉલ્લંઘન પર આધારિત છે. પરિણામે, જહાજો આરામ કરે છે, જે ચેતા સંકેતોને ઓછો પ્રતિસાદ આપે છે અને ખેંચાણ બંધ કરે છે. ગોળીઓ લીધા પછી રુધિરાભિસરણ તંત્રનું કાર્ય સામાન્ય રીતે પાછું આવે છે. સારવારની શરૂઆતમાં, 1 ટેબ્લેટ દિવસમાં 2-3 વખત સૂચવવામાં આવે છે, જો જરૂરી હોય તો, ડોઝ દિવસમાં 1-2 વખત 2 ગોળીઓમાં વધારવામાં આવે છે.
- ઈનાલાપ્રીલ. એક નિયમ મુજબ, ડાયાબિટીસ મેલીટસવાળા દર્દીઓ અને ડાબી ક્ષેપકની સિસ્ટોલિક નિષ્ક્રિયતાવાળા લોકો માટે આ પ્રકારની દવાઓ (એસીઇ અવરોધકો) સૂચવવામાં આવે છે. સાધન એન્ઝાઇમની ક્રિયાને નિયંત્રિત કરવામાં સક્ષમ છે, જે વાસોસ્પેઝમ અને ધમની હાયપરટેન્શનના વિકાસનું કારણ બને છે. અલગ સિસ્ટોલિક હાયપરટેન્શન સાથે, ડ્રગની પ્રવાહી માત્રા 2.5-5 મિલિગ્રામ છે, પરંતુ ડ mgક્ટરના નિર્દેશન મુજબ 20 મિલિગ્રામ સુધી પહોંચી શકે છે.

 Lyingભા રહેતાં, દબાણ માપન. આમ, ઓર્થોસ્ટેટિક હાયપોટેન્શન અટકાવવાનું શક્ય છે - દબાણમાં તીવ્ર ઘટાડો,
Lyingભા રહેતાં, દબાણ માપન. આમ, ઓર્થોસ્ટેટિક હાયપોટેન્શન અટકાવવાનું શક્ય છે - દબાણમાં તીવ્ર ઘટાડો,