ડાયાબિટીઝ અને ક્ષતિગ્રસ્ત રેનલ ફંક્શન: તે કેવી રીતે જોડાયેલ છે, સમસ્યાના કારણો, લક્ષણો, નિદાન, ઉપચાર
નેફ્રોપથી એ ડાયાબિટીસ મેલિટસમાં કિડનીની ચોક્કસ ક્ષતિ છે, જે રોગના અંતમાં ગૂંચવણ તરીકે વર્ગીકૃત કરવામાં આવે છે, જે પ્રણાલીગત એન્જીયોપેથીની પૃષ્ઠભૂમિ સામે વિકાસ પામે છે.
ડાયાબિટીક નેફ્રોપથીનો મુખ્ય ભય રેનલ નિષ્ફળતાનો વિકાસ છે, જે મૃત્યુ તરફ દોરી શકે છે.
નિવારક અને ઉપચારાત્મક પગલાઓની સમયસર જોગવાઈ કિડનીના વાહિનીઓને નુકસાનની તીવ્રતાને ઘટાડી શકે છે, અને તેથી દર્દીના જીવનની ગુણવત્તાને વિસ્તૃત અને સુધારી શકે છે.
પેથોલોજીના વિકાસની સુવિધાઓ
ડાયાબિટીક નેફ્રોપથી શબ્દ દ્વારા, ડોકટરોનો અર્થ કિડની (માઇક્રોએંગોપથી) ને ખવડાવતા વાહિનીઓના તમામ પ્રકારના જખમ થાય છે, જે અંગના પેશીઓમાં મેટાબોલિક ડિસઓર્ડરને કારણે થાય છે. પેથોલોજી ગ્લોમેર્યુલોસ્ક્લેરોસિસ તરીકે પણ ઓળખાય છે. ડાયાબિટીઝના દર્દીઓમાં, 75% કેસોમાં ગ્લોમેરોલોસ્ક્લેરોસિસ જોવા મળે છે.
કિડની રોગ આવા પરિબળોના પ્રભાવ હેઠળ વિકસે છે:
- ગ્લાયકેમિક નિયંત્રણનો અભાવ,
- બ્લડ પ્રેશરમાં સમયાંતરે વધારો,
- લિપિડ પ્રોફાઇલમાં વિચલનો,
- ડાયાબિટીસનો લાંબા સમય સુધી કોર્સ,
- આનુવંશિક વલણ
કિડની રોગના વિકાસ માટે ઘણા સિદ્ધાંતો છે - મેટાબોલિક અને હેમોડાયનેમિક એ હાઈપરગ્લાયકેમિઆને લીધે રોગની ઘટના સૂચવે છે, લોહીના સીરમમાં ગ્લુકોઝનું ઉચ્ચ સ્તર. આનુવંશિક થિયરી કહે છે કે કિડની રોગ દર્દીના આનુવંશિક વલણને પરિણામે થાય છે.
કિડનીનું મુખ્ય કાર્ય લોહીનું શુદ્ધિકરણ છે, જે શરીર કેશિકા લૂપ્સ, કહેવાતા ગ્લોમેરોલી અથવા ગ્લોમેર્યુલી દ્વારા કરે છે. પ્રક્રિયાની ગહન ફિલ્ટરેશન સપાટી વિસ્તાર અને દબાણ દ્વારા નક્કી કરવામાં આવે છે.
આ ઉપરાંત, ગ્લોમેર્યુલર ગાળણક્રિયા દર ડાયાબિટીસ નેફ્રોપથીના વર્ગીકરણમાં એક પરિબળ માનવામાં આવે છે અને રેનલ નિષ્ફળતાની ડિગ્રીના નિદાનમાં વધારાની લાક્ષણિકતા તરીકે ગણવામાં આવે છે. ડાયાબિટીઝ મેલીટસ એ એક એવી પદ્ધતિ છે જે શુદ્ધિકરણના દરને ઘટાડે છે.
મેટાબોલિક વિક્ષેપના કિસ્સામાં, પ્રોટીન, લિપિડ અને કાર્બોહાઇડ્રેટ ચયાપચયની મોટી સંખ્યામાં ઉત્પાદનો રચાય છે અને માનવ રક્તમાં એકઠા થાય છે. લોહી, ગ્લાયકોપ્રોટીન, પ્રોટીન અને લિપિડ સાથે કિડનીમાં પ્રવેશવું પેશીઓમાં જમા થાય છે, જે રેનલ ગ્લોમેરોલી અને ક્ષતિગ્રસ્ત કાર્યક્ષમતાને નુકસાન પહોંચાડે છે.
ગ્લોમર્યુલોસ્ક્લેરોસિસના પેથોલોજીકલ એનાટોમી
ગ્લોમેરૂલોસ્ક્લેરોસિસના નીચે આપેલા આકારરૂપને અલગ પાડવામાં આવે છે:
- નોડ્યુલર સ્વરૂપ રેનલ ગ્લોમેર્યુલીમાં અંડાકાર આકારના સ્ક્લેરોટિક નોડ્યુલ્સની રચનામાં વ્યક્ત થાય છે અને પ્રકાર 1 ડાયાબિટીસ મેલીટસમાં વધુ વખત જોવા મળે છે. નોડ્યુલ્સ મોટાભાગના રેનલ ગ્લોમેરોલી પર કબજો કરી શકે છે, જેના કારણે આસપાસની બેસમેન્ટ પટલના પેશીઓમાં એન્યુરિઝમ્સ અને રોગવિજ્ologicalાનવિષયક જાડું થવું,
- રોગના ફેલાયેલું સ્વરૂપ નોડ્યુલ્સની રચના વિના ગ્લોમેર્યુલી અને પટલના પેશીઓના સમાન જાડામાં દર્શાવવામાં આવે છે,
- ગ્લુમેર્યુલર રુધિરકેશિકાઓની સપાટી પર રાઉન્ડ રચનાઓની રચના સાથે એક્ઝ્યુડેટિવ સ્વરૂપ છે.
કેટલાક કિસ્સાઓમાં, કિડની પેથોલોજીના નોડ્યુલર અને ડિફ્યુઝ સ્વરૂપોનો એક સાથે વિકાસ શક્ય છે.
ડાયાબિટીસ મેલિટસના વિકાસ દરમિયાન, કિડનીને નુકસાન થાય છે, ઉપકલામાં ડિજનરેટિવ ફેરફારો થાય છે, ભોંયરું પટલ પેરાપ્રોટીન એકઠા કરે છે અને હાયલિન જેવા બને છે, અને પેશીઓ જોડાયેલી અને ચરબીયુક્ત લોકો દ્વારા બદલાઈ જાય છે.
ડાયાબિટીક નેફ્રોપથીના પરિણામે, ગ્લોમેર્યુલી મૃત્યુ પામે છે, કિડની તેમની કાર્યક્ષમતા ગુમાવે છે, પેરીગ્લોમેર્યુલર ફાઇબ્રોસિસ વિકસે છે, અને પછી રેનલ નિષ્ફળતા.
રોગના લક્ષણો
ડાયાબિટીઝ મેલિટસમાં, કિડનીમાંના બધા રોગવિજ્ .ાનવિષયક ફેરફારો, ઉચ્ચ ખાંડની સામગ્રી સાથે રક્ત ગાળણક્રિયાની પૃષ્ઠભૂમિ સામે વિકાસ કરે છે - મુખ્ય નુકસાનકર્તા પરિબળ. અતિરિક્ત ગ્લુકોઝ અંગના પેશીઓ પર સીધી ઝેરી અસર કરે છે, તેમની શુદ્ધિકરણ ક્ષમતાઓ ઘટાડે છે.
પટલની વધેલી અભેદ્યતાને કારણે, પ્રોટીન (આલ્બ્યુમિન), જે કુદરતી કાર્યક્ષમતા સાથે, લોહીમાં રહે છે, પેશાબમાં પ્રવેશ કરે છે. પેશાબમાં આલ્બ્યુમિનની વધેલી માત્રાની હાજરી એ ડાયાબિટીસ નેફ્રોપથી માટેનું મુખ્ય નિદાન માપદંડ છે.
કિડની રોગના લાક્ષણિક લક્ષણોમાં આ શામેલ છે:
- પ્રોટીન્યુરિયા - પેશાબના વિશ્લેષણમાં પ્રોટીનની તપાસ,
- રેટિનોપેથી - આંખના રેટિનાને નુકસાન,
- હાયપરટેન્શન - હાઈ બ્લડ પ્રેશર.
ડાયાબિટીસમાં કિડની પેથોલોજીના સૂચિબદ્ધ લક્ષણોનું સંયોજન તેમની તીવ્રતામાં વધારો કરે છે, તેથી, આ રોગના નિદાન માટેના માપદંડ તરીકે કામ કરે છે.
રોગના વિકાસના પ્રારંભિક તબક્કે, કિડનીનું નુકસાન એસિમ્પ્ટોમેટિક છે. શક્ય ગૂંચવણો ટાળવા માટે, ડોકટરો ડાયાબિટીઝના તમામ દર્દીઓ માટે વાર્ષિક પરીક્ષાની ભલામણ કરે છે. ફરજિયાત છે ક્રિએટિનાઇન માટે રક્ત અને પેશાબ પરીક્ષણો, ગ્લોમેર્યુલર ગાળણક્રિયા દરની ગણતરી અને આલ્બ્યુમિન માટે પેશાબ પરીક્ષણો.
જે દર્દીઓ, તેમના આનુવંશિક વલણને કારણે, જોખમમાં હોય છે, તેઓએ ડાયાબિટીઝ અને ગ્લોમેર્યુલોસ્ક્લેરોસિસના લક્ષણોના સંયોજન પર ધ્યાન આપવું જોઈએ:
- પેશાબ (પોલિરીઆ) ની માત્રામાં વધારો,
- સુસ્તી, નબળાઇ, શ્વાસની તકલીફ,
- ખંજવાળ, ત્વચા ચેપ,
- હાઈ બ્લડ પ્રેશર
- મોંમાં ધાતુના સ્વાદનો દેખાવ,
- તરસ વધી
- વારંવાર પગમાં ખેંચાણ
- સોજો
- કોઈ સ્પષ્ટ કારણોસર વજન ઘટાડવું
- ધીમી ઘા હીલિંગ
- ઝાડા, ઉબકા અથવા omલટી,
- પેશાબની નળીઓનો વિસ્તાર ચેપ
- ચેતના ગુમાવવી.
સમયસર તબીબી તપાસ એ એક માત્ર રસ્તો છે જે ડાયાબિટીસ કિડનીના નુકસાનની શરૂઆતને ચૂકી ન જાય અને શરીરમાં બદલી ન શકાય તેવા પરિવર્તનના વિકાસને અટકાવે.
તબક્કા અને ક્લિનિકલ લાક્ષણિકતાઓ
ડાયાબિટીઝ સાથે, કિડનીના નુકસાનમાં તબક્કાવાર વિકાસ થાય છે:
- પ્રારંભિક તબક્કો રોગના દૃશ્યમાન ચિહ્નો વિના પસાર થાય છે. કિડનીને પ્રાથમિક નુકસાન એ ઉચ્ચ ગ્લોમેર્યુલર ગાળણક્રિયા દર અને રેનલ લોહીના પ્રવાહની તીવ્રતા દ્વારા સૂચવવામાં આવે છે,
- ગ્લોમેરોલોસ્ક્લેરોસિસના વિવિધ ક્લિનિકલ લાક્ષણિકતાઓ સંક્રમણના તબક્કા દરમિયાન જોવા મળે છે. રેનલ ગ્લોમેરોલીની રચના ધીમે ધીમે બદલાઈ જાય છે, રુધિરકેશિકાઓની દિવાલો ગાen બને છે. માઇક્રોઆલ્બુમિન હજી પણ સામાન્ય મર્યાદામાં છે. રક્ત પ્રવાહની તીવ્રતા અને લોહીનું શુદ્ધિકરણ દર ઉચ્ચ સ્તર પર રહે છે,
- ડાયાબિટીઝને લીધે કિડનીને નુકસાન પહેલાનું નેફ્રોટિક સ્ટેજ એ આલ્બ્યુમિનના સ્તરમાં વધારાની લાક્ષણિકતા છે. બ્લડ પ્રેશરમાં સમયાંતરે વધારો થાય છે,
- નેફ્રોટિક સ્ટેજ સાથે, કિડની પેથોલોજીના તમામ લાક્ષણિક સંકેતો નિશ્ચિતપણે નિરીક્ષણ કરવામાં આવે છે - પ્રોટીન્યુરિયા, રેનલ લોહીના પ્રવાહમાં ઘટાડો અને લોહીનું શુદ્ધિકરણ દર, બ્લડ પ્રેશરમાં સતત વધારો. લોહીમાં ક્રિએટિનાઇનનું પ્રમાણ થોડું વધ્યું છે. રક્ત પરીક્ષણો સૂચકાંકોમાં વધારો દર્શાવે છે - ESR, કોલેસ્ટરોલ, વગેરે. કદાચ પેશાબ પરીક્ષણોમાં લોહીનો દેખાવ,
- કિડનીના ડાયાબિટીસ પેથોલોજીના વિકાસમાં અંતિમ તબક્કો એ નેફ્રોસ્ક્લેરોટિક સ્ટેજ (યુરેમિક) છે. તે કિડનીની કાર્યક્ષમતામાં તીવ્ર ઘટાડો, પ્રોટીન સૂચકાંકોમાં ઘટાડોની પૃષ્ઠભૂમિ સામે રક્ત પરીક્ષણોમાં યુરિયા અને ક્રિએટિનાઇનની માત્રામાં વધારો દ્વારા વર્ગીકૃત થયેલ છે. પેશાબમાં લોહી અને પ્રોટીન છે, તીવ્ર એનિમિયા વિકસે છે. બ્લડ પ્રેશરમાં વધારોની ડિગ્રી મર્યાદાના મૂલ્યો સુધી પહોંચે છે. લોહીમાં શર્કરાનું પ્રમાણ ઘટી શકે છે.
ડાયાબિટીઝ મેલિટસમાં ગૂંચવણોના વિકાસનો છેલ્લો તબક્કો ઉલટાવી શકાય તેવું માનવામાં આવે છે અને ક્રોનિક રેનલ નિષ્ફળતા તરફ દોરી જાય છે, જેમાં શરીર ડાયાલીસીસ દ્વારા અથવા લોહીને સાફ કરીને અથવા કિડની ટ્રાન્સપ્લાન્ટ દ્વારા જાળવવામાં આવે છે.

ડાયગ્નોસ્ટિક સુવિધાઓ
ડાયાબિટીસ મેલિટસમાં રેનલ ડિસફંક્શનની પ્રગતિ ધીમે ધીમે પોતાને મેનીફેસ્ટ કરે છે અને હંમેશાં પરીક્ષણના પરિણામો સામાન્ય મૂલ્યોથી નોંધપાત્ર રીતે અલગ હોતા નથી. આ કારણ છે કે પેશાબમાં આલ્બ્યુમિનમાં વધારો તરત જ થતો નથી, પરંતુ જેમ કે કિડની પેથોલોજી વિકસે છે.
ડાયાબિટીઝની રેનલ ગૂંચવણોના અન્ય ક્લિનિકલ અભિવ્યક્તિઓ, બ્લડ પ્રેશરમાં વધારો અને એડીમાનો દેખાવ, ગ્લોમેર્યુલર ગાળણક્રિયા દરમાં ઘટાડો થવા માટે શરીરના પ્રતિભાવ તરીકે ગણવામાં આવે છે.
તેથી, પ્રોટીન્યુરિયાની ઓળખ અને રેનલ ગ્લોમેર્યુલર ગાળણક્રિયા દર સૂચકાંકોના નિર્ધારણ સૌથી માહિતીપ્રદ નિદાન પદ્ધતિઓ રહે છે.
ડાયાબિટીસ મેલિટસમાં કિડની અને અન્ય અવયવોની સ્થિતિને અસરકારક રીતે નક્કી કરો પ્રયોગશાળા પરીક્ષણોનો ઉપયોગ કરીને પણ કરી શકાય છે:
- ફ્રુક્ટોસામિનનું વિશ્લેષણ તમને કિડનીની ગૂંચવણોનું નિદાન કરવાની અથવા રેનલ નિષ્ફળતાના વિકાસની સંભાવના સ્થાપિત કરવાની મંજૂરી આપે છે,
- સામાન્ય રક્ત પરીક્ષણ શરીરમાં બળતરા પ્રક્રિયાઓ, ચેપ અથવા એનિમિયાના વિકાસની હાજરીને ન્યાય આપવાનું શક્ય બનાવે છે જે ડાયાબિટીસમાં કિડની પેથોલોજી સાથે છે,
- બાયોકેમિકલ પ્લાઝ્મા વિશ્લેષણમાં ક્રિએટિનાઇન, કુલ પ્રોટીન, કોલેસ્ટરોલ અને યુરિયાની માત્રા બતાવવામાં આવે છે - સૂચક જે ડાયાબિટીઝમાં કિડનીની ગૂંચવણોનું નિદાન કરવામાં મદદ કરે છે,
- મેગ્નેશિયમની ઉણપ નક્કી કરવાથી કિડનીની તકલીફ સહિત દર્દીમાં હાઈ બ્લડ પ્રેશરના કારણોને શોધવા માટે મદદ મળે છે,
- પેશાબની નળીઓનો વિસ્તાર ચેપ, તેમજ પ્રોટીન, ખાંડ અને એસિટોન,
- માઇક્રોઆલ્બ્યુમિન વિશ્લેષણ તેમના વિકાસના પ્રારંભિક તબક્કે ડાયાબિટીઝમાં કિડનીની ગૂંચવણોનું નિદાન કરવા માટે જરૂરી છે.
કિડની અને અન્ય અવયવોના નિષ્ક્રિયતાના સૌથી અસરકારક નિદાન માટે, હાર્ડવેર અને ઇન્સ્ટ્રુમેન્ટલ પરીક્ષા પદ્ધતિઓનો ઉપયોગ થાય છે. નેત્રરોગવિજ્ologistાનીની મુલાકાત કિડનીની ગૂંચવણના લાક્ષણિક લક્ષણ - રેટિનોપેથીને ઓળખવામાં મદદ કરે છે.
કિડનીનો અલ્ટ્રાસાઉન્ડ એક પદ્ધતિ છે જે અંગના પેશીઓમાં માળખાકીય ફેરફારો નક્કી કરે છે. પેથોલોજીકલ પ્રક્રિયાના વિકાસને શોધવા માટે, વ્યવસ્થિત રીતે કિડનીનો અલ્ટ્રાસાઉન્ડ પસાર કરવાની ભલામણ કરવામાં આવે છે.
મોટાભાગના કેસોમાં, રોગવિજ્ .ાનવિષયક ગૂંચવણો એ સ્વાસ્થ્ય પ્રત્યેના વ્યર્થ વલણ તરીકે ચેપનું પરિણામ નથી. ડ doctorક્ટરની નિયમિત મુલાકાત, તેની બધી ભલામણોનો અમલ અને તંદુરસ્ત જીવનશૈલી આરોગ્યને સુધારશે અને ડાયાબિટીક નેફ્રોપથીના ભયંકર પરિણામોને ટાળશે.
કિડની પર ડાયાબિટીઝ કેવી રીતે અસર કરે છે?
ડાયાબિટીઝમાં કિડનીને લક્ષ્ય અંગો તરીકે વર્ગીકૃત કરવામાં આવે છે. ડાયાબિટીઝ મેલીટસ વિવિધ અવયવો અને સિસ્ટમોને અસર કરે છે, અને રેનલ એપિથેલિયમના કોષો પરની અસર બાકાત નથી.
ચાલુ ડ્રગ થેરેપીની પૃષ્ઠભૂમિ સામે પણ, ગંભીર રોગો વિકસે છે. સૌથી સામાન્ય પેથોલોજીઓમાંના એક છે:
- ડાયાબિટીક નેફ્રોપથી. ગ્લુકોઝનું વધેલા સ્તર, ગાળણક્રિયા પ્રક્રિયાઓ માટે જવાબદાર માળખાકીય તત્વો, તેમજ વેસ્ક્યુલર ઘટકોને નુકસાન તરફ દોરી જાય છે. પરિણામે, સતત પ્રગતિશીલ પ્રક્રિયા ડાયાબિટીસ મેલીટસની હાજરીમાં કિડનીની નિષ્ફળતા તરફ દોરી જાય છે, જે દર્દીની મૃત્યુ તરફ દોરી જાય છે.
તેથી, ડાયાબિટીઝ સાથે, નેફ્રોપેથિક ફેરફારોના રૂપમાં કિડનીની ગૂંચવણો ખાસ કરીને જોખમી છે. એક ખાસ આહાર ડાયાબિટીઝ મેલિટસમાં કિડનીની નિષ્ફળતાની સંભાવનાને ઘટાડે છે, કારણ કે ગ્લુકોઝની ઓછી માત્રા વિનાશક પ્રક્રિયાઓના વિકાસને અટકાવે છે,
પત્થરોની રચનાની પૃષ્ઠભૂમિ સામે અંગમાં વિનાશક ફેરફારો રુધિરાભિસરણ વિકારો તરફ દોરી જાય છે, તેમજ ક્ષતિગ્રસ્ત શોષણ કાર્ય સાથે ટ્રોફિક પ્રક્રિયાઓ. હાઈપરગ્લાયકેમિઆ સાથે એલ્ડોસ્ટેરોનમાં શરીરની સંવેદનશીલતામાં ઘટાડો થવાને લીધે, મીઠાના સંચય થાય છે.
ડાયાબિટીઝમાં કિડની રોગના કારણો
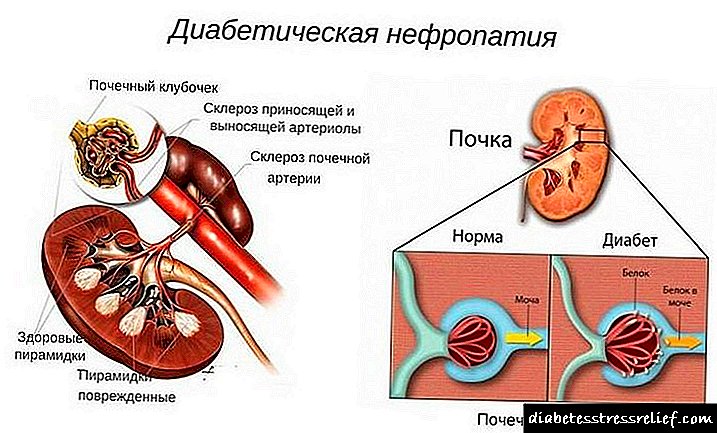
રચાયેલ ડાયાબિટીસ મેલિટસથી કિડનીને નુકસાન એ આ રોગની સૌથી સામાન્ય ગૂંચવણો છે. આ glંચી ગ્લુકોઝની સામગ્રી સાથે રક્ત ગાળણક્રિયા અને તેના અંગ માળખાને નુકસાનને કારણે છે.
નેફ્રોપથીના વિકાસ માટેના જોખમનાં પરિબળોમાં અફર ન શકાય તેવા હાયપરગ્લાયકેમિઆ, અશક્ત ચરબી ચયાપચય, ધમનીનું હાયપરટેન્શન, ખરાબ ટેવો અને વધુ વજન છે.
ધીમે ધીમે ક્ષતિગ્રસ્ત ફિલ્ટર તત્વો ડાઘોમાં ફેરવાય છે. પરિણામે, ડાયાબિટીઝની કિડની લોહીની સફાઇ માટે જવાબદાર પેશીઓની માત્રામાં ઘટાડો થવાને કારણે તેમના કાર્યો કરી શકતી નથી.
પ્રક્રિયા જેમ જેમ આગળ વધે છે, નશો વિકસે છે, જે કિડનીની નિષ્ફળતાનું કારણ બની શકે છે. આ તબક્કે, દર્દીને સમયસર સારવારની જરૂર પડે છે, જેમાં ડ્રગનો ઉપયોગ તેમજ ડાયાલિસિસનો સમાવેશ થાય છે.
સમયસર ઉપચારની ગેરહાજરીમાં, શુદ્ધિકરણના કાર્યનું ઉલ્લંઘન પેશીઓના અવરોધને કારણે થાય છે, જે પેશાબમાં પ્રોટીનના વપરાશ દ્વારા પ્રગટ થાય છે, જે સામાન્ય રીતે જૈવિક પ્રવાહીમાં હોવું જોઈએ નહીં.
કોઈ અંગના કામમાં ઘટાડો ટર્મિનલ પરિસ્થિતિઓના વિકાસ તરફ દોરી શકે છે. ડાયાબિટીઝને કારણે પેથોલોજીનો સૌથી ખતરનાક કોર્સ ધમનીના હાયપરટેન્શનના ઉમેરા સાથે સંકળાયેલ છે. આ કિસ્સામાં, ડાયાબિટીસ કિડની એર્ટિરોઇલ્સ લાવવા અને વહન કરવાના સ્વરમાં અસંતુલન અનુભવે છે.
હાયપરગ્લાયકેમિક રાજ્યની પૃષ્ઠભૂમિ સામે દબાણમાં વધારો અને વેસ્ક્યુલર દિવાલનો વિનાશ, બાયોકેમિકલ પ્રક્રિયાઓમાં સંખ્યાબંધ પેથોલોજીકલ ફેરફારો સાથે મેટાબોલિક ડિસઓર્ડર તરફ દોરી જાય છે.
રેનલ મેમ્બ્રેનમાં સમાયેલ ગ્લાયકોસાઇલેટેડ પ્રોટીન એન્ઝાઇમ્સની પ્રવૃત્તિમાં વધારો કરે છે જે વેસ્ક્યુલર દિવાલની અભેદ્યતા અને મુક્ત રેડિકલ્સની રચનામાં વધારો કરે છે. આ મિકેનિઝમ ડાયાબિટીસ નેફ્રોપથીના વિકાસને વેગ આપે છે.
પેથોલોજીના વિકાસના લક્ષણો

નેફ્રોપેથીના 5 ક્લિનિકલ તબક્કાઓ છે:
- એસિમ્પ્ટોમેટિક કોર્સ. લક્ષણો ગેરહાજર છે, પેથોલોજી અતિરિક્ત નિદાન પદ્ધતિઓનો ઉપયોગ કરીને શોધી કા .વામાં આવે છે.
- કિડનીની રચનામાં પ્રારંભિક ફેરફારોનો તબક્કો. ગ્લોમેર્યુલર ગાળણક્રિયા ધીમે ધીમે કથળવાનું શરૂ કરે છે.
- પ્રિનેફ્રોટિક કોર્સ. માઇક્રોઆલ્બુમિનની સાંદ્રતામાં વધારો ક્લિનિકલી નોંધપાત્ર પ્રોટીન્યુરિયાના વિકાસ તરફ દોરી નથી. કેટલાક દર્દીઓમાં હાયપરટેન્શનના લક્ષણો હોઈ શકે છે.
- નેફ્રોટિક કોર્સ. બ્લડ પ્રેશરમાં વધારો સતત જોવા મળે છે. પ્રોટીન પેશાબમાં મળી આવે છે; લોહીના વિશ્લેષણથી એરિથ્રોસાઇટ સેડિમેન્ટેશન રેટ અને કોલેસ્ટ્રોલમાં વધારો દર્શાવે છે. ફિલ્ટરિંગનું કાર્ય ઓછું થયું છે, દર્દીઓમાં એડીમા છે.
- યુરેમિક વર્તમાન. ફિલ્ટરિંગ કાર્યમાં ઘટાડો એ હકીકત તરફ દોરી જાય છે કે ક્રિએટિનાઇન અને યુરિયા ઉચ્ચ સાંદ્રતામાં લોહીમાં સમાયેલ છે. પ્રોટીનમાં ઘટાડો એડીમાના વિકાસ તરફ દોરી જાય છે અને બ્લડ પ્રેશરમાં નિર્ણાયક વધારો કરે છે.
ડાયાબિટીક નેફ્રોપથી લાંબા સમય સુધી પોતાને પ્રગટ કરી શકશે નહીં અને દર્દીના જીવનની ગુણવત્તાને અસર કરશે નહીં. આ કિસ્સામાં, તેના લક્ષણો સંપૂર્ણપણે ગેરહાજર છે.
પ્રથમ અને બીજા તબક્કે, સુખાકારીમાં નાના ફેરફારો નોંધવામાં આવે છે. ડાયાબિટીઝની પૃષ્ઠભૂમિ સામે, કિડનીને નુકસાન થવાનું શરૂ થાય છે, કટિ પ્રદેશમાં અગવડતા દેખાય છે. દર્દીઓમાં, એડેમેટસ સિન્ડ્રોમનો વિકાસ થતો નથી. તે જ સમયે, પેશાબમાં કોઈ પ્રોટીન નથી.
ત્રીજા તબક્કે, નેફ્રોપેથીનું કોઈ સ્પષ્ટ અભિવ્યક્તિ નથી. જ્યારે કોઈ નિષ્ણાતનો સંપર્ક કરવામાં આવે છે, ત્યારે દર્દીઓ બ્લડ પ્રેશરમાં ધીમે ધીમે વધારો થવાની ફરિયાદ કરી શકે છે. દવાઓ લેવાથી અસ્થાયી ઘટાડો થાય છે. પ્રોટીન પેશાબમાં મળી આવે છે.
પેથોલોજીકલ પ્રક્રિયાના ચોથા તબક્કે, ધમનીનું હાયપરટેન્શન સ્થિર બને છે અને તેની સાથે ટાકીકાર્ડિયા છે. દિવસ દરમિયાન ચહેરા અને અંગો પર લાક્ષણિક સ્થાનિકીકરણ સાથે એડીમામાં વધારો થાય છે.
થાક અને માથાનો દુખાવો વધવાથી થાક અને પ્રભાવમાં ઘટાડો સાથે એકંદર આરોગ્યનું ઉલ્લંઘન થાય છે. દુખાવો પેટની પોલાણ અને છાતીમાં પણ લંબાય છે.
નેફ્રોપથીના પાંચમા તબક્કામાં ચહેરાની સતત એડીમા અને પેટની પોલાણમાં પ્રવાહીના સંચય, ભૂખમાં ઘટાડો, ઝાડા, omલટી અને auseબકાની લાક્ષણિકતા છે.
દરરોજ પેશાબનું પ્રમાણ ધીમે ધીમે ઘટતું જાય છે. નબળાઇ અને થાક દર્દીની પ્રવૃત્તિને મર્યાદિત કરે છે, જેનાથી સામાન્ય વસ્તુઓ કરવાનું મુશ્કેલ બને છે.
દર્દીને ડાયાબિટીઝ થયાના થોડા વર્ષો પછી ગ્લોમેર્યુલર ઉપકરણમાં ફેરફાર શરૂ થાય છે. સુખાકારી ઝડપથી 10-15 વર્ષમાં વધુ ખરાબ થઈ શકે છે.
લક્ષણોની તીવ્રતા તેના પર નિર્ભર રહેશે કે વિકાસશીલ ડાયાબિટીસ કિડનીને કેવી અસર કરે છે.
ડાયાબિટીઝ માટેની નિદાન પદ્ધતિઓ

દર્દીની તપાસ કર્યા પછી, ડ doctorક્ટર નિદાન પરીક્ષણોની શ્રેણીબદ્ધ સૂચવે છે. જો ડાયાબિટીસમાં કિડનીની નિષ્ફળતા પ્રારંભિક તબક્કે મળી આવે છે, તો આ પૂર્વસૂચનને ખૂબ સુધારશે.
ઉપયોગમાં લેવામાં આવતી મુખ્ય નિદાન પદ્ધતિઓમાંથી:
- સામાન્ય ક્લિનિકલ રક્ત પરીક્ષણ,
- પેશાબનું સામાન્ય તબીબી વિશ્લેષણ,
- રક્ત બાયોકેમિસ્ટ્રી એલ્બુમિન અને ક્રિએટિનાઇનના સ્તરના નિર્ધાર સાથે,
- ઝિમ્નીટસ્કીનું નમૂના,
- રેબર્ગ-તરીવ પરીક્ષણ, જે ગ્લોમેર્યુલર ગાળણક્રિયા દરને માપવા માટે પરવાનગી આપે છે.
વિશ્લેષણ અમને રોગની ગંભીરતા અને ઉપચારની અસરકારકતાનો ન્યાય કરવાની મંજૂરી આપે છે.
ડાયાબિટીસ માટે કિડનીની સારવાર

પ્રકાર 1 અથવા ટાઇપ 2 ડાયાબિટીસ માટે કિડનીની સારવાર દવા સાથે કરવામાં આવે છે. ક્લિનિકલ લક્ષણોનું મૂલ્યાંકન કર્યા પછી, રોગના તબક્કાને નિર્ધારિત કરતી વખતે, તેમજ અંગોના શક્ય ઉલ્લંઘન પછી દવાઓની પસંદગી હાથ ધરવામાં આવે છે.
નીચેના ડ્રગ જૂથોનો ઉપયોગ થાય છે:
- ACE અવરોધકો. હાયપરટેન્શન દવાઓ બ્લડ પ્રેશરને સ્થિર કરવા માટે બનાવવામાં આવી છે, જે નેફ્રોપથીના માર્ગને વધારે છે. રક્તવાહિની તંત્રની કામગીરી અને નેફ્રોપેથીની પ્રગતિની રોકથામ પર હકારાત્મક અસર એસીઈ અવરોધકોના લાંબા અને નિયમિત ઉપયોગ દ્વારા પ્રાપ્ત થાય છે.
- ઇન્સ્યુલિન તૈયારીઓ. આ દવાઓ પેથોલોજીના કારણ પર કાર્ય કરે છે અને બ્લડ સુગર ઘટાડે છે. આ રેનલ ફિલ્ટર અને રુધિરવાહિનીઓના વિનાશને ધીમું કરે છે. ડોઝ દ્વારા રક્ત સીરમમાં ગ્લુકોઝના સ્તરને ધ્યાનમાં રાખીને ડોઝની પસંદગી કરવામાં આવે છે,
- હાયપોગ્લાયકેમિક એજન્ટો. ટેબ્લેટ કરેલી દવાઓનો સ્વાગત બ્લડ સુગરને નિયંત્રિત કરવાની મંજૂરી આપે છે. ક્રિયા કરવાની પદ્ધતિ ઇન્સ્યુલિન જેવી જ છે. સારવાર દરમિયાન, તમારે ગ્લુકોઝનું સ્તર માપવાની જરૂર છે, જો જરૂરી હોય તો, ડોઝ ઓછો થાય છે અથવા વધે છે.
ડાયાલિસિસ અથવા કિડની ટ્રાન્સપ્લાન્ટેશનનો ઉપયોગ ચાલુ ડ્રગ થેરેપીની અસર અને ગાળણક્રિયાના કાર્યમાં ઘટાડોની ગેરહાજરીમાં થાય છે, જે સૂચક છે જે 15 મિલી / મિનિટ / 1.73 એમ 2 ની કિંમત સુધી પહોંચતું નથી.
આ કિસ્સામાં, રિપ્લેસમેન્ટ થેરેપી સૂચવવામાં આવે છે, જેનો હેતુ દર્દીની સુખાકારીને સ્થિર કરવાનું છે.
આ ઉપરાંત, તેનો ઉપયોગ હાયપરકલેમિયા માટે થવો જોઈએ, જે ડ્રગના સંપર્કમાં અને શરીરમાં પ્રવાહી રીટેન્શન માટે યોગ્ય નથી. જો પ્રોટીન-energyર્જા કુપોષણના દૃશ્યમાન લક્ષણોનો દેખાવ નોંધવામાં આવે તો પ્રત્યારોપણ જરૂરી છે.
હેમોડાયલિસીસ પ્રક્રિયામાં કૃત્રિમ કિડની ઉપકરણનો ઉપયોગ કરીને લોહીને ફિલ્ટર કરવું શામેલ છે. તેનો આચરણ અઠવાડિયા દરમિયાન ત્રણ વખત બતાવવામાં આવે છે.
ડિટોક્સિફિકેશન ઉપરાંત, તે બ્લડ પ્રેશર ઘટાડવામાં મદદ કરે છે. દબાણ અને ચેપના સંભવિત ઘટાડાને લીધે ડાયાલિસિસ આત્યંતિક સાવધાની સાથે કરવામાં આવે છે.
નેફ્રોપથીની ઉપચાર એક ઇનપેશન્ટ અથવા આઉટપેશન્ટ સેટિંગમાં હાથ ધરવામાં આવે છે. રોગના પ્રારંભિક તબક્કે, તેમજ સંતોષકારક પરીક્ષણ પરિણામો સાથે બહારના દર્દીઓની સારવાર હાથ ધરવામાં આવે છે.
આ કિસ્સામાં, તમારે રોગવિજ્ .ાનવિષયક પ્રક્રિયાની ગતિશીલતાનું મૂલ્યાંકન કરવા માટે દવાઓ લેવાના સમયગાળા દરમિયાન નિયમિતપણે કોઈ નિષ્ણાતની મુલાકાત લેવી જોઈએ. ગંભીર કિસ્સાઓમાં, જો કિડનીના નુકસાન સાથે અંગની કામગીરીના સ્પષ્ટ ઉલ્લંઘન થાય છે, તો સારવાર હોસ્પિટલમાં કરવામાં આવે છે.
ડાયાબિટીક નેફ્રોપથી માટે આહાર

ડાયાબિટીઝવાળા કિડની માટેનો ઉપચાર એ ઉપચારનો આધાર છે, કારણ કે આહારનું પાલન અને આહારમાં તંદુરસ્ત ખોરાકનો સમાવેશ દર્દીની સ્થિતિને સ્થિર કરવામાં મદદ કરે છે અને ગૂંચવણોનું જોખમ ઘટાડે છે.
- મીઠાઈનો ઉપયોગ કરવાનો ઇનકાર કન્ફેક્શનરી, ખાંડનો મોટો ટકાવારી ધરાવતા ઉત્પાદનો, લોહીમાં ગ્લુકોઝના સ્તરમાં વધારાને કારણે દર્દીની સ્થિતિમાં બગાડ તરફ દોરી જાય છે,
- મીઠું પ્રતિબંધ. મોટા પ્રમાણમાં મીઠું ધરાવતા ખોરાક પેશીઓમાં પ્રવાહી જાળવણી, કિડનીના તાણમાં વધારો,
- નાના ભાગોમાં ખોરાક ખાવું. દર્દીઓ માટે પિરસવાનું પ્રમાણ ઘટાડવાનું મહત્વનું છે, કારણ કે એકવાર મોટી માત્રામાં ખોરાક ખાવામાં આવે છે, તે માત્ર પાચક માર્ગ પરનો ભાર વધે છે, પણ લોહીમાં ગ્લુકોઝમાં ઝડપી વૃદ્ધિ તરફ દોરી જાય છે. તે ધ્યાનમાં લેવું આવશ્યક છે કે ડાયાબિટીસ મેલ્લીટસમાં પાચન ઉત્સેચકોનું ઉત્પાદન ક્ષતિગ્રસ્ત છે. સરેરાશ સેવા આપતા વોલ્યુમ 200-300 ગ્રામ છે,
- સંતુલિત મેનૂ. ડાયાબિટીઝના આહારમાંથી ચરબીયુક્ત, તળેલા, તેમજ પીવામાં અને લોટના ઉત્પાદનોનો બાકાત energyર્જાની અભાવ અને દર્દીના નબળા સ્વાસ્થ્ય તરફ દોરી શકે છે. તેથી, ઉલટાવી શકાય તેવા પરિણામોના વિકાસ સુધી, પૂર્વજ્linાની ફેરફારોના તબક્કે મેનૂને સંતુલિત કરવું મહત્વપૂર્ણ છે.
દૈનિક પોષણ યોજનામાં પૂરતા પ્રમાણમાં કાર્બોહાઇડ્રેટ, પ્રોટીન અને ચરબી ખાવાનો સમાવેશ થાય છે. વિવિધ ટ્રેસ એલિમેન્ટ્સ શરીરમાં દાખલ થવું આવશ્યક છે, ખાસ કરીને ક્રોનિક રેનલ નિષ્ફળતા સાથે.
આ તબક્કે, રેનલ અવરોધ ફાયદાકારક પદાર્થોને લીક કરવાનું શરૂ કરે છે, તેમને પેશાબ દ્વારા શરીરમાંથી દૂર કરે છે.

ડાયાબિટીઝવાળા દર્દીઓ માટે સલામત ખોરાકની પસંદગી કરતી વખતે મુખ્ય સૂચક ગ્લાયકેમિક ઇન્ડેક્સનું માપન છે. તે કાર્બોહાઈડ્રેટનું પ્રમાણ પ્રતિબિંબિત કરે છે જે શરીરમાં પ્રવેશ કરે છે અને તૂટી જાય છે અને ગ્લુકોઝના સ્તરને અસર કરે છે.
નેફ્રોપથી માટેના આહારનો મુખ્ય ઉદ્દેશ એ ઓછી ગ્લાયકેમિક ઇન્ડેક્સવાળા ખોરાકની પસંદગી છે. તેઓ લાંબા સમય સુધી શોષાય છે અને ગ્લુકોઝના સ્તરોમાં ઝડપથી વૃદ્ધિ તરફ દોરી જતા નથી. પસંદગી આપવી આવશ્યક છે:
- ફળો અને તેનાં રસ ઝરતાં ફળોની, જેમ કે વિવિધ પ્રકારના કરન્ટસ, લીલા ગૂઝબેરી, સફરજન અને સાઇટ્રસ ફળો,
- લીલા કઠોળ, રીંગણા, ડુંગળી, દાળ, વટાણા અને વિવિધ પ્રકારના કોબી સહિત શાકભાજી.
- મોતી જવ અને જવના ગ્રુટ્સ, જંગલી ચોખા, બિયાં સાથેનો દાણો અને બલ્ગુર,
- ઉમેરવામાં ખાંડ અને ખાટા વગર ડેરી ઉત્પાદનો.
આ રોગવિજ્ .ાનના દર્દીઓએ એવા ખોરાકનો ઉપયોગ કરવો જરૂરી છે કે જેનો ગ્લાયકેમિક ઇન્ડેક્સ 50 એકમોથી વધુ ન હોય. ફળો અથવા તેનાં રસ ઝરતાં ફળોની જેમ કે ગરમીનો ઉપચાર કરાવ્યો ન હોય તેવા ઉત્પાદનોનો ઉપયોગ મુખ્યત્વે સવારે થવો જોઈએ.
યાંત્રિક પ્રક્રિયા દરમિયાન મૂલ્યવાન ફાઇબરના નુકસાનને લીધે, દરરોજ મેનુમાં તાજી સ્ક્વિઝ્ડ કરેલા રસ અથવા છૂંદેલા બટાકા ઉમેરવાની ભલામણ કરવામાં આવતી નથી.
ડાયાબિટીઝમાં કિડની રોગની રોકથામ
ડાયાબિટીઝ મેલિટસમાં કિડનીને નુકસાન ખાસ કરીને તીવ્ર હોવાથી, દર્દીઓ અને નિષ્ણાતોનું કાર્ય જે અવલોકન કરે છે તે અંગનું જતન કરવું છે.
ડાયાબિટીસના દર્દીઓએ નિયમિતપણે તેમના બ્લડ પ્રેશર પર નજર રાખવી જરૂરી છે. અન્ય નિવારક પગલાં પૈકી, આ છે:
- નિયમિત ગ્લુકોઝ મોનિટરિંગ
- પ્રયોગશાળાના પરિમાણોનું મૂલ્યાંકન,
- ડ doctorક્ટર દ્વારા સૂચવવામાં આવેલી દવાઓનું સેવન ફરજિયાત છે.
- સહવર્તી પેથોલોજીનો ઉપચાર.
દર્દીઓ માટે નિયમિતપણે કિડનીની તપાસ કરાવવી મહત્વપૂર્ણ છે, કારણ કે અગાઉ ફેરફારોની તપાસ તમને ઉપચારને વ્યવસ્થિત કરવાની અને ગૂંચવણોના વિકાસને અટકાવવાની મંજૂરી આપશે.