ડાયાબિટીસથી સ્વાદુપિંડને કેવી રીતે પુનર્સ્થાપિત કરવું
સ્વાદુપિંડનું ટાપુઓ, જેને લેન્ગેરહન્સ આઇલેટ્સ પણ કહેવામાં આવે છે, તે સ્વાદુપિંડમાં ફેલાયેલા કોષોના નાના ક્લસ્ટરો છે. સ્વાદુપિંડનો ભાગ 15-20 સે.મી., લાંબી આકાર ધરાવતો એક અંગ છે, જે પેટના નીચેના ભાગની પાછળ સ્થિત છે.
સ્વાદુપિંડના આઇલેટ્સમાં ઘણા પ્રકારના કોષો હોય છે, જેમાં બીટા કોષો શામેલ છે જે હોર્મોન ઇન્સ્યુલિન ઉત્પન્ન કરે છે. સ્વાદુપિંડ એ ઉત્સેચકો પણ બનાવે છે જે શરીરને ખોરાકને પચાવવામાં અને શોષવામાં મદદ કરે છે.

જ્યારે ખાવું પછી લોહીમાં શર્કરાનું પ્રમાણ વધે છે, ત્યારે સ્વાદુપિંડ રક્ત પ્રવાહમાં ઇન્સ્યુલિન મુક્ત કરીને પ્રતિક્રિયા આપે છે. ઇન્સ્યુલિન શરીરના તમામ કોષોને લોહીમાંથી ગ્લુકોઝ શોષી લેવામાં અને helpsર્જા ઉત્પન્ન કરવા માટે તેનો ઉપયોગ કરવામાં મદદ કરે છે.
ડાયાબિટીઝ મેલીટસ વિકસે છે જ્યારે સ્વાદુપિંડ પૂરતું ઇન્સ્યુલિન ઉત્પન્ન કરતું નથી, શરીરના કોષો આ હોર્મોનનો ઉપયોગ પૂરતી કાર્યક્ષમતા સાથે અથવા બંને કારણોસર કરતા નથી. પરિણામે, ગ્લુકોઝ લોહીમાં એકઠું થાય છે, અને તે શરીરના કોષો દ્વારા તેમાંથી શોષાય નથી.
પ્રકાર 1 ડાયાબિટીસમાં, સ્વાદુપિંડનું બીટા કોષો ઇન્સ્યુલિનનું ઉત્પાદન બંધ કરે છે, કારણ કે શરીરની રોગપ્રતિકારક શક્તિ હુમલો કરે છે અને તેનો નાશ કરે છે. રોગપ્રતિકારક શક્તિ બેક્ટેરિયા, વાયરસ અને અન્ય સંભવિત હાનિકારક વિદેશી પદાર્થો શોધી કા destroીને નાશ કરીને લોકોને ચેપથી સુરક્ષિત કરે છે. પ્રકાર 1 ડાયાબિટીસવાળા લોકોએ જીવન માટે દરરોજ ઇન્સ્યુલિન લેવું જોઈએ.
ટાઇપ 2 ડાયાબિટીસ મેલીટસ સામાન્ય રીતે ઇન્સ્યુલિન રેઝિસ્ટન્સ નામની સ્થિતિથી શરૂ થાય છે, જેમાં શરીર ઇન્સ્યુલિનનો અસરકારક રીતે ઉપયોગ કરવામાં અસમર્થ છે. સમય જતાં, આ હોર્મોનનું ઉત્પાદન પણ ઘટે છે, તેથી ટાઇપ 2 ડાયાબિટીસના ઘણા દર્દીઓએ આખરે ઇન્સ્યુલિન લેવાનું રહેશે.
સ્વાદુપિંડનું આઇલેટ ટ્રાન્સપ્લાન્ટ શું છે?
સ્વાદુપિંડના ટાપુઓના બે પ્રકારનાં ટ્રાન્સપ્લાન્ટેશન (ટ્રાન્સપ્લાન્ટેશન) છે:
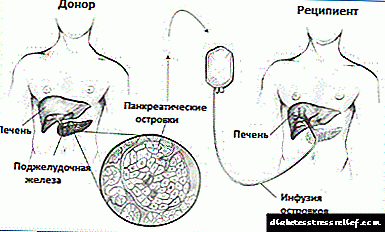
લgerંગરહsન્સના આઇલેટ્સનું ફાળવણી એ એક પ્રક્રિયા છે જે દરમિયાન મૃત દાતાના સ્વાદુપિંડમાંથી આઇલેટ સાફ કરવામાં આવે છે, પ્રક્રિયા કરવામાં આવે છે અને બીજા વ્યક્તિમાં ટ્રાન્સપ્લાન્ટ કરવામાં આવે છે. હાલમાં, સ્વાદુપિંડના ટાપુઓના ફાળવણીને એક પ્રાયોગિક પ્રક્રિયા માનવામાં આવે છે, કારણ કે તેમના પ્રત્યારોપણની તકનીક હજી સુધી પૂરતી સફળ નથી.
દરેક સ્વાદુપિંડનું આઇલેટ એલોટ ટ્રાન્સપ્લાન્ટેશન માટે, વૈજ્ .ાનિકો મૃત દાતાના સ્વાદુપિંડમાંથી તેને દૂર કરવા માટે વિશિષ્ટ ઉત્સેચકોનો ઉપયોગ કરે છે. પછી આઇલેટ્સ સાફ કરવામાં આવે છે અને પ્રયોગશાળામાં ગણવામાં આવે છે.
સામાન્ય રીતે, પ્રાપ્તકર્તાઓને બે પ્રેરણા મળે છે, જેમાં પ્રત્યેક 400,000 થી 500,000 ટાપુઓ હોય છે. પ્રત્યારોપણ પછી, આ ટાપુઓના બીટા કોષો ઇન્સ્યુલિન ઉત્પન્ન અને સ્ત્રાવ કરવાનું શરૂ કરે છે.
લંગરહsન્સ આઇલેટ એલોટ ટ્રાન્સપ્લાન્ટેશન પ્રકાર 1 ડાયાબિટીસવાળા દર્દીઓ માટે કરવામાં આવે છે જેમણે લોહીમાં શર્કરાનું સ્તર નબળી રીતે નિયંત્રિત કર્યું છે. ટ્રાન્સપ્લાન્ટનો હેતુ આ દર્દીઓને દરરોજ ઇન્સ્યુલિન ઇન્જેક્શન સાથે અથવા વિના પ્રમાણમાં સામાન્ય રક્ત ગ્લુકોઝનું સ્તર પ્રાપ્ત કરવામાં સહાય કરે છે.
બેભાન હાયપોગ્લાયકેમિઆના જોખમને ઘટાડવા અથવા તેને દૂર કરવા (એક ખતરનાક સ્થિતિ જેમાં દર્દીને હાયપોગ્લાયસીમીઆના લક્ષણો ન લાગે). જ્યારે કોઈ વ્યક્તિ હાઈપોગ્લાયકેમિઆનો અભિગમ અનુભવે છે, ત્યારે તે લોહીમાં ગ્લુકોઝનું સ્તર તેના માટેના સામાન્ય મૂલ્યોમાં વધારવાનાં પગલાં લઈ શકે છે.
સ્વાદુપિંડનું આઇલેટ એલોટ ટ્રાન્સપ્લાન્ટેશન ફક્ત તે હોસ્પિટલોમાં જ કરવામાં આવે છે કે જેમણે આ સારવાર પદ્ધતિના ક્લિનિકલ ટ્રાયલ્સ માટેની પરવાનગી મેળવી છે. ટ્રાન્સપ્લાન્ટ્સ ઘણીવાર રેડિયોલોજીસ્ટ દ્વારા કરવામાં આવે છે - ડોકટરો જે તબીબી ઇમેજિંગમાં નિષ્ણાત છે.એક રેડિયોલોજિસ્ટ એક્સ-રે અને અલ્ટ્રાસાઉન્ડનો ઉપયોગ કરીને લિવર કેથેટરના નિવેશને યકૃતની પોર્ટલ નસની ઉપરની પેટની દિવાલના નાના કાપ દ્વારા માર્ગદર્શન આપે છે.
પોર્ટલ નસ એક મોટી રક્ત વાહિની છે જે યકૃતમાં લોહી વહન કરે છે. પોર્ટલ નસમાં દાખલ કરેલા કેથેટર દ્વારા ધીમે ધીમે આ ટાપુઓ યકૃતમાં દાખલ થાય છે. એક નિયમ તરીકે, આ પ્રક્રિયા સ્થાનિક અથવા સામાન્ય એનેસ્થેસિયા હેઠળ કરવામાં આવે છે.
ઇન્સ્યુલિનની જરૂરિયાત ઘટાડવા અથવા તેને દૂર કરવા માટે પૂરતા પ્રમાણમાં આઇલેટ કાર્યરત થવા માટે દર્દીઓને ઘણીવાર બે અથવા વધુ ટ્રાન્સપ્લાન્ટની જરૂર હોય છે.
સંપૂર્ણ સ્વાદુપિંડનું સર્જિકલ દૂર કરવા - - તીવ્ર ક્રોનિક અથવા લાંબા ગાળાના સ્વાદુપિંડનો રોગ ધરાવતા દર્દીઓમાં, જે અન્ય સારવાર પદ્ધતિઓ માટે અનુકૂળ નથી, સ્વાદુપિંડનું આઇલેટ otટોટ્રાન્સપ્લેટેશન કુલ સ્વાદુપિંડના પછી કરવામાં આવે છે. આ પ્રક્રિયાને પ્રાયોગિક માનવામાં આવતું નથી. પ્રકાર 1 ડાયાબિટીઝવાળા દર્દીઓમાં લેંગેન્હન્સ આઇલેટ otટોટ્રાન્સપ્લેટેશન કરવામાં આવતું નથી.
પ્રક્રિયા સામાન્ય એનેસ્થેસિયા હેઠળ હોસ્પિટલમાં થાય છે. પ્રથમ, સર્જન સ્વાદુપિંડને દૂર કરે છે, જ્યાંથી સ્વાદુપિંડના આઇલેટ્સ કા .વામાં આવે છે. એક કલાકની અંદર, શુદ્ધિકૃત આઇલેટ્સ દર્દીના યકૃતમાં કેથેટર દ્વારા દાખલ કરવામાં આવે છે. આવા ટ્રાન્સપ્લાન્ટનું લક્ષ્ય એ છે કે શરીરને ઇન્સ્યુલિન ઉત્પન્ન કરવા માટે પૂરતા લ Lanંગરેહન્સ આઇલેટ્સ પ્રદાન કરવામાં આવે.
સ્વાદુપિંડના ટાપુઓના ટ્રાન્સપ્લાન્ટ પછી શું થાય છે?
લ Lanંગરેહન્સના ટાપુઓ પ્રત્યારોપણ પછી તરત જ ઇન્સ્યુલિન છોડવાનું શરૂ કરે છે. જો કે, તેમની સંપૂર્ણ કામગીરી અને નવી રુધિરવાહિનીઓની વૃદ્ધિમાં સમય લાગે છે.
ટ્રાન્સપ્લાન્ટેડ આઇલેટ્સનું સંપૂર્ણ ઓપરેશન શરૂ થાય તે પહેલાં પ્રાપ્તકર્તાઓએ ઇન્સ્યુલિન ઇન્જેક્શન ચાલુ રાખવું પડશે. તેઓ પ્રત્યારોપણ પહેલાં અને પછી વિશેષ તૈયારીઓ પણ લઈ શકે છે જે લ Lanંગરહ Lanન્સના ટાપુઓના સફળ એન્ક્રાફ્ટમેન્ટ અને લાંબા ગાળાના કાર્યમાં ફાળો આપે છે.
જો કે, એક સ્વયંપ્રતિરક્ષા પ્રતિસાદ જે દર્દીના પોતાના બીટા કોષોને નષ્ટ કરે છે તે ફરીથી ટ્રાન્સપ્લાન્ટેડ ટાપુઓ પર હુમલો કરી શકે છે. તેમ છતાં યકૃત દાતા આઇલેટ ઇન્ફ્યુઝન માટે પરંપરાગત સ્થળ છે, વૈજ્ .ાનિકો સ્નાયુ પેશીઓ અને અન્ય અવયવો સહિત વૈકલ્પિક સાઇટ્સ પર સંશોધન કરી રહ્યા છે.
સ્વાદુપિંડનું આઇલેટ ફાળવણીના ફાયદા અને ગેરફાયદા શું છે?
લેન્ગેરહન્સ આઇલેટ એલોટ ટ્રાન્સપ્લાન્ટેશનના ફાયદામાં લોહીમાં ગ્લુકોઝ નિયંત્રણમાં સુધારો, ડાયાબિટીઝ માટેના ઇન્સ્યુલિનના ઘટાડા અથવા નાબૂદ અને હાયપોગ્લાયકેમિઆ નિવારણ શામેલ છે. સ્વાદુપિંડનું કાપડ રોપવાનો વિકલ્પ એ છે કે સમગ્ર સ્વાદુપિંડનું ટ્રાન્સપ્લાન્ટ, જે મોટા ભાગે કિડની ટ્રાન્સપ્લાન્ટ દ્વારા કરવામાં આવે છે.
સમગ્ર સ્વાદુપિંડનું પ્રત્યારોપણ કરવાના ફાયદા ઓછા ઇન્સ્યુલિન અવલંબન અને લાંબા સમય સુધી અંગ કાર્ય કરે છે. સ્વાદુપિંડના ટ્રાન્સપ્લાન્ટનો મુખ્ય ગેરલાભ એ છે કે તે ખૂબ જટિલ operationપરેશન છે જેમાં ગૂંચવણો અને મૃત્યુનું જોખમ છે.
સ્વાદુપિંડનું આઇલેટ એલોટ ટ્રાન્સપ્લાન્ટેશન બેભાન હાયપોગ્લાયકેમિઆને ટાળવા માટે પણ મદદ કરી શકે છે. વૈજ્ .ાનિક અધ્યયનોએ બતાવ્યું છે કે ટ્રાન્સપ્લાન્ટ પછી આંશિક રીતે કાર્યરત આઇલેટ્સ પણ આ ખતરનાક સ્થિતિને રોકી શકે છે.
આઇલેટ એલોટ્રાન્સપોલેશન દ્વારા બ્લડ ગ્લુકોઝ કંટ્રોલમાં સુધારો એ પણ ડાયાબિટીઝ સંબંધિત સમસ્યાઓ, જેમ કે હૃદય અને કિડની રોગ, ચેતા અને આંખના નુકસાનને ધીમું અથવા અટકાવી શકે છે. આ શક્યતાને શોધવા માટે સંશોધન ચાલુ છે.
સ્વાદુપિંડનું આઇલેટ એલોટ ટ્રાન્સપ્લાન્ટેશનના ગેરફાયદામાં પ્રક્રિયા સાથે જ સંકળાયેલા જોખમો શામેલ છે - ખાસ કરીને, રક્તસ્રાવ અથવા થ્રોમ્બોસિસ. ટ્રાન્સપ્લાન્ટેડ આઇલેટ્સ આંશિક અથવા સંપૂર્ણપણે કાર્ય કરવાનું બંધ કરી શકે છે.અન્ય જોખમો રોગપ્રતિકારક તંત્રને ટ્રાન્સપ્લાન્ટેડ આઇલેટ્સને નકારતા અટકાવવા માટે રોગપ્રતિકારક શક્તિની આડઅસરો સાથે સંકળાયેલા છે.
જો દર્દીની પહેલેથી જ ટ્રાન્સપ્લાન્ટેડ કિડની હોય અને તે પહેલેથી જ ઇમ્યુનોસપ્રેસિવ દવાઓ લેતી હોય, તો ફક્ત જોખમો આઇલેટ ઇન્ફ્યુઝન અને ઇમ્યુનોસપ્રેસિવ દવાઓનો આડઅસરો છે જે એલોટ ટ્રાન્સપ્લાન્ટ દરમિયાન આપવામાં આવે છે. આ દવાઓ સ્વતrans ટ્રાન્સપ્લાન્ટેશન માટે જરૂરી નથી, કારણ કે રજૂ કરેલા કોષો દર્દીના પોતાના શરીરમાંથી લેવામાં આવે છે.
લેંગરેહન્સના આઇલેટ્સના પ્રત્યારોપણની અસરકારકતા શું છે?
યુનાઇટેડ સ્ટેટ્સમાં 1999 થી 2009 સુધી, 571 દર્દીઓ પર સ્વાદુપિંડના આઇલેટ્સનું ફાળવણી કરવામાં આવ્યું હતું. કેટલાક કિસ્સાઓમાં, આ પ્રક્રિયા કિડની ટ્રાન્સપ્લાન્ટ સાથે મળીને કરવામાં આવી હતી. મોટાભાગના દર્દીઓને એક અથવા બે આઇલેટ રેડવાની ક્રિયા મળી હતી. દાયકાના અંતમાં, એક જ પ્રેરણા દરમિયાન મેળવેલા આઇલેટની સરેરાશ સંખ્યા 463,000 હતી.
આંકડા મુજબ, પ્રત્યારોપણ પછીના વર્ષ દરમિયાન, આશરે 60% પ્રાપ્તકર્તાઓએ ઇન્સ્યુલિનથી સ્વતંત્રતા મેળવી હતી, જેનો અર્થ છે કે ઓછામાં ઓછા 14 દિવસ સુધી ઇન્સ્યુલિનના ઇન્જેક્શન બંધ કરવું.
પ્રત્યારોપણ પછી બીજા વર્ષના અંતે, 50% પ્રાપ્તકર્તાઓ ઓછામાં ઓછા 14 દિવસ સુધી ઇન્જેક્શન બંધ કરી શકે છે. જો કે, ટી-ઇન્સ્યુલિનની લાંબા ગાળાની સ્વતંત્રતા જાળવવી મુશ્કેલ છે, અને આખરે મોટાભાગના દર્દીઓને ફરીથી ઇન્સ્યુલિન લેવાની ફરજ પડી હતી.
શ્રેષ્ઠ એલોગ્રાફ્ટ પરિણામો સાથે સંકળાયેલા પરિબળો ઓળખવામાં આવ્યાં:
- ઉંમર - 35 વર્ષ અને તેથી વધુ ઉંમરના.
- પ્રત્યારોપણ પહેલાં લોહીમાં ટ્રાઇગ્લાઇસેરાઇડ્સનું નીચું સ્તર.
- પ્રત્યારોપણ પહેલાં ઇન્સ્યુલિનની ઓછી માત્રા.
જો કે, વૈજ્ .ાનિક પુરાવા સૂચવે છે કે લ Lanંગર્હેન્સના ટ્રાન્સપ્લાન્ટેડ ટાપુઓનું આંશિકરૂપે કાર્ય કરવાથી પણ લોહીમાં શર્કરા નિયંત્રણ અને ઇન્સ્યુલિનની ઓછી માત્રામાં સુધારો થઈ શકે છે.
ઇમ્યુનોસપ્રેસન્ટ્સની ભૂમિકા શું છે?
કોઈ પણ ટ્રાન્સપ્લાન્ટમાં અસ્વીકાર, એક સામાન્ય સમસ્યાને રોકવા માટે ઇમ્યુનોસપ્રેસિવ દવાઓ જરૂરી છે.
વૈજ્entistsાનિકોએ તાજેતરના વર્ષોમાં લેન્ગરેન્સના ટાપુઓના પ્રત્યારોપણના ક્ષેત્રે ઘણી સફળતા પ્રાપ્ત કરી છે. 2000 માં, કેનેડિયન વૈજ્ .ાનિકોએ તેમનો ટ્રાન્સપ્લાન્ટ પ્રોટોકોલ (એડમોન્ટન પ્રોટોકોલ) પ્રકાશિત કર્યો, જે વિશ્વભરના તબીબી અને સંશોધન કેન્દ્રો દ્વારા સ્વીકારવામાં આવ્યો છે અને તેમાં સુધારો ચાલુ છે.
એડમોન્ટન પ્રોટોકોલ ઇમ્યુનોસપ્રેસિવ દવાઓનો નવો જોડાણ, ડેક્લિઝુમાબ, સિરોલિમસ અને ટેક્રોલિમસ સહિતના ઉપયોગનો પરિચય આપે છે. વૈજ્entistsાનિકોએ આ પ્રોટોકોલના ફેરફારોનો વિકાસ અને અભ્યાસ કરવાનું ચાલુ રાખ્યું છે, જેમાં સુધારેલ સારવારની યોજનાઓ છે જે ટ્રાન્સપ્લાન્ટ સફળતામાં વધારો કરવામાં મદદ કરે છે. જુદા જુદા કેન્દ્રોમાં આ યોજનાઓ જુદી હોઈ શકે છે.
લેંગેરેહન્સ આઇલેટ ટ્રાન્સપ્લાન્ટેશનમાં ઉપયોગમાં લેવાતા અન્ય ઇમ્યુનોસપ્રેસન્ટ્સના ઉદાહરણોમાં એન્ટિથાઇમોસાઇટ ગ્લોબ્યુલિન, બેલાટાસેપ્ટ, ઇટેનસેપ્ટ, એલેમટુઝુમાબ, બેસાલિક્સિમેબ, એવરોલિમસ અને માઇકોફેનોલેટ મોફેટિલ શામેલ છે. વૈજ્ .ાનિકો એવી દવાઓની પણ શોધખોળ કરી રહ્યા છે જે એક્સ્નેટીડ અને સીતાગ્લાપ્ટિન જેવી ઇમ્યુનોસપ્રેસન્ટ્સના જૂથ સાથે સંબંધિત નથી.
ઇમ્યુનોસપ્રેસિવ દવાઓ પર ગંભીર આડઅસરો હોય છે, અને તેમની લાંબા ગાળાની અસરો હજી પણ સંપૂર્ણ રીતે સમજી શકાતી નથી. તાત્કાલિક આડઅસરોમાં મૌખિક અલ્સર અને પાચનની સમસ્યાઓ (જેમ કે અસ્વસ્થ પેટ અને ઝાડા) નો સમાવેશ થાય છે. દર્દીઓ પણ વિકાસ કરી શકે છે:
- રક્ત કોલેસ્ટરોલ વધારો.
- હાઈ બ્લડ પ્રેશર.
- એનિમિયા (લોહીમાં લાલ રક્તકણો અને હિમોગ્લોબિનની સંખ્યામાં ઘટાડો).
- થાક
- શ્વેત રક્તકણોની સંખ્યામાં ઘટાડો.
- રેનલ કાર્ય ક્ષતિ.
- બેક્ટેરિયલ અને વાયરલ ચેપ પ્રત્યેની સંવેદનશીલતામાં વધારો.
ઇમ્યુનોસપ્રેસન્ટ્સ લેવાથી અમુક પ્રકારના ગાંઠ અને કેન્સર થવાનું જોખમ પણ વધે છે.
વૈજ્ .ાનિકો પ્રત્યારોપણની ટાપુઓ પ્રત્યે પ્રતિરક્ષા સિસ્ટમની સહનશીલતા પ્રાપ્ત કરવાના માર્ગો શોધવાનું ચાલુ રાખે છે, જેમાં રોગપ્રતિકારક શક્તિ તેમને પરાયું તરીકે માન્યતા આપતી નથી.
ઇમ્યુન સહિષ્ણુતા ઇમ્યુનોસપ્રેસિવ દવાઓ લીધા વિના ટ્રાન્સપ્લાન્ટેડ આઇલેટ્સના કાર્યને ટેકો આપશે. ઉદાહરણ તરીકે, એક પદ્ધતિ એ છે કે ખાસ કોટિંગમાં સમાવિષ્ટ આઇલેટ્સનું ટ્રાન્સપ્લાન્ટ જે અસ્વીકારની પ્રતિક્રિયાને રોકવામાં મદદ કરી શકે છે.
સ્વાદુપિંડના ટાપુઓના ફાળવણીનો સામનો કરવામાં અવરોધો શું છે?
લેન્જરહેન્સના ટાપુઓના ફાળવણીના વ્યાપક ઉપયોગમાં મુખ્ય દાતાનો અભાવ એ મુખ્ય અવરોધ છે. આ ઉપરાંત, બધા દાતા સ્વાદુપિંડ આઇલેટ નિષ્કર્ષણ માટે યોગ્ય નથી, કારણ કે તે પસંદગીના તમામ માપદંડને પૂર્ણ કરતા નથી.
તે પણ ધ્યાનમાં રાખવું જોઈએ કે પ્રત્યારોપણ માટે આઇલેટ્સની તૈયારી દરમિયાન, તેઓ ઘણીવાર નુકસાન થાય છે. તેથી, દર વર્ષે ખૂબ ઓછા ટ્રાન્સપ્લાન્ટ કરવામાં આવે છે.
વૈજ્entistsાનિકો આ સમસ્યા હલ કરવા માટે વિવિધ પદ્ધતિઓનો અભ્યાસ કરી રહ્યા છે. ઉદાહરણ તરીકે, જીવંત દાતા તરફથી સ્વાદુપિંડનો માત્ર એક ભાગનો ઉપયોગ કરવામાં આવે છે; ડુક્કરના સ્વાદુપિંડના આઇલેટ્સનો ઉપયોગ થાય છે.
વૈજ્ .ાનિકોએ વાંદરા સહિતના અન્ય પ્રાણીઓમાં ડુક્કરના ટાપુઓનું પ્રત્યારોપણ કર્યું, તેમને ખાસ કોટિંગમાં બાંધી દીધા હતા અથવા અસ્વીકાર અટકાવવા માટે દવાઓનો ઉપયોગ કર્યો હતો. બીજો અભિગમ એ અન્ય પ્રકારનાં કોષોમાંથી આઇલેટ્સ બનાવવાનો છે - ઉદાહરણ તરીકે, સ્ટેમ સેલથી.
આ ઉપરાંત, નાણાકીય અવરોધો વ્યાપક આઇલેટ ફાળવણીમાં અવરોધે છે. ઉદાહરણ તરીકે, યુનાઇટેડ સ્ટેટ્સમાં, ટ્રાન્સપ્લાન્ટ તકનીકને પ્રાયોગિક માનવામાં આવે છે, તેથી તેને સંશોધન ભંડોળમાંથી નાણાં પૂરા પાડવામાં આવે છે, કારણ કે વીમા આવી પદ્ધતિઓને આવરી લેતું નથી.
પોષણ અને આહાર
જે વ્યક્તિ સ્વાદુપિંડનું કાપડનું ટ્રાન્સપ્લાન્ટેશન કરાવ્યું છે, તેણે ડોકટરો અને પોષણવિજ્istsાનીઓ દ્વારા વિકસિત આહારનું પાલન કરવું જોઈએ. પ્રત્યારોપણ પછી લેવામાં આવેલી ઇમ્યુનોસપ્રેસિવ દવાઓ વજનમાં વધારો કરી શકે છે. શરીરના વજન, બ્લડ પ્રેશર, બ્લડ કોલેસ્ટરોલ અને લોહીમાં શર્કરાના સ્તરને નિયંત્રિત કરવા માટે સ્વસ્થ આહાર મહત્વપૂર્ણ છે.
ડાયાબિટીઝ એસેન્શિયલ્સ
ડાયાબિટીઝને 21 મી સદીના રોગચાળા તરીકે ઓળખવામાં આવે છે. આંકડા મુજબ, પુખ્ત દર્દીઓમાં આ ઘટના દર 8.5% છે. 2014 માં, 422 મિલિયન દર્દીઓ નોંધાયા હતા, તેની સરખામણીમાં, 1980 માં દર્દીઓની સંખ્યા માત્ર 108 મિલિયન હતી ડાયાબિટીઝ મેલીટસ એક એવી બિમારી છે જે એક જબરદસ્ત ગતિએ ફેલાય છે, જે મેદસ્વીપણાને જાળવી રાખે છે.
પેથોલોજીનો વિકાસ અંતocસ્ત્રાવી પ્રણાલીના વિક્ષેપથી શરૂ થાય છે. તે જ સમયે, ડાયાબિટીઝની શરૂઆતના ચોક્કસ કારણો હજી સ્પષ્ટ નથી. જો કે, ત્યાં ઘણા પરિબળો છે જે રોગના જોખમને વધારે છે: જાતિ, વય, આનુવંશિકતા, વધુ વજન, રોગવિજ્ologicalાનવિષયક ગર્ભાવસ્થા, વગેરે.
રોગના બે મુખ્ય સ્વરૂપો જાણીતા છે - પ્રથમ (ઇન્સ્યુલિન આધારિત) અને બીજો (ઇન્સ્યુલિન આધારિત નહીં).
પ્રથમ પ્રકારની ડાયાબિટીસનું નિદાન મુખ્યત્વે નાની ઉંમરે થાય છે. પેથોલોજી એ સ્વાદુપિંડ દ્વારા ઇન્સ્યુલિનના ઉત્પાદનના સંપૂર્ણ સમાપ્તિ દ્વારા વર્ગીકૃત થયેલ છે, એક હોર્મોન જે લોહીમાં ગ્લુકોઝની સામગ્રીને સામાન્ય બનાવે છે. આ કિસ્સામાં, ઇન્સ્યુલિન ઉપચાર સૂચવવામાં આવે છે - ઇન્સ્યુલિનના ઇન્જેક્શનનો નિયમિત વહીવટ.
બીજો પ્રકારનો રોગ 40-45 વર્ષની ઉંમરે થાય છે. એક નિયમ મુજબ, વધારે વજન અથવા આનુવંશિક વલણને કારણે, ઇન્સ્યુલિન લક્ષ્ય કોષોમાં પ્રવેશવાનું બંધ કરે છે, કારણ કે તે તેના માટે ખોટી રીતે પ્રતિક્રિયા આપવાનું શરૂ કરે છે. આ પ્રક્રિયાને ઇન્સ્યુલિન પ્રતિકાર કહેવામાં આવે છે. પરિણામે, સ્વાદુપિંડનો શ્વાસ ઓછો થઈ ગયો છે અને ખાંડ-લોઅરિંગ હોર્મોનની આવશ્યક માત્રા ઉત્પન્ન કરવામાં અસમર્થ છે. સમયસર નિદાન સાથે, દવાઓનો ઉપયોગ કર્યા વિના ગ્લુકોઝનું નિરીક્ષણ કરી શકાય છે, આ માટે યોગ્ય પોષણ અને કસરતનું પાલન કરવું પૂરતું છે.વધુ અદ્યતન કેસોમાં, તમારે હાયપોગ્લાયકેમિક ગોળીઓ લેવી પડે છે અથવા ઇન્સ્યુલિનના ઇન્જેક્શન્સ લેવાનું હોય છે.
રોગના મુખ્ય લક્ષણો પોલ્યુરિયા અને તીવ્ર તરસ છે. આ પેશાબની વ્યવસ્થાના કાર્ય સાથે એકબીજા સાથે જોડાયેલ છે. અતિશય ખાંડ કિડની દ્વારા વિસર્જન કરવામાં આવે છે, અને આ માટે તેમને વધુ પ્રવાહીની જરૂર પડે છે, જે પેશીઓમાંથી લેવામાં આવે છે. પરિણામે, વ્યક્તિ વધુ પાણી પીવાનું શરૂ કરે છે અને શૌચાલયની ઘણી વાર મુલાકાત લે છે. પણ, ડાયાબિટીસ નીચેના લક્ષણો અનુભવી શકે છે:
- નીચલા અને ઉપલા અંગોમાં કળતર,
- તીવ્ર થાક, કામગીરીમાં ઘટાડો,
- દ્રષ્ટિની ક્ષતિ,
- હાથ અને પગ માં નિષ્ક્રિયતા આવે છે,
- માથાનો દુખાવો અને ચક્કર,
- ચીડિયાપણું, નબળુ sleepંઘ,
- લાંબા સમય સુધી ઘા મટાડવું.
આ ઉપરાંત ત્વચામાં ચેપ પણ આવી શકે છે.
ડાયાબિટીસ માટે સ્વાદુપિંડનું શસ્ત્રક્રિયા: પ્રત્યારોપણની કિંમત
પ્રકાર 1 ડાયાબિટીસ એ ઇન્સ્યુલિન આધારિત રોગ છે અને આ રોગનું વિશ્વવ્યાપી રોગ સૌથી સામાન્ય છે.
તબીબી આંકડા મુજબ, વિશ્વમાં આજે આ પ્રકારના રોગથી પીડિત 80૦ મિલિયન દર્દીઓ છે. આ સમયગાળા દરમિયાન, ઇન્સ્યુલિન આધારિત ડાયાબિટીસ મેલીટસથી પીડાતા દર્દીઓની સંખ્યામાં વધારો તરફ સતત વલણ રહે છે.
આ ક્ષણે ચિકિત્સાના ક્ષેત્રના નિષ્ણાતો સારવારની શાસ્ત્રીય પદ્ધતિઓના ઉપયોગ દ્વારા રોગના વિકાસના પરિણામોનો સામનો કરવા માટે એકદમ સફળતાપૂર્વક મેનેજ કરે છે.
| વિડિઓ (રમવા માટે ક્લિક કરો). |
ડાયાબિટીઝની સારવારમાં નોંધપાત્ર પ્રગતિ હોવા છતાં, સમસ્યાઓ ariseભી થાય છે જે પ્રકાર 1 ડાયાબિટીઝ મેલીટસની પ્રગતિમાં ગૂંચવણોના દેખાવ સાથે સંકળાયેલ છે, જેને સ્વાદુપિંડનું ટ્રાન્સપ્લાન્ટની જરૂર પડી શકે છે.
તબીબી આંકડા મુજબ, ડાયાબિટીઝ ઇન્સ્યુલિન આધારિત સ્વરૂપે પીડિત લોકો, અન્ય કરતા વધુ વખત:
- અંધ જાઓ
- કિડની નિષ્ફળતાથી પીડાય છે,
- ગેંગ્રેનની સારવાર કરવામાં મદદ લેવી,
- હૃદય અને વેસ્ક્યુલર સિસ્ટમના કામમાં વિકારની સારવારમાં મદદ લેવી.
આ સમસ્યાઓ ઉપરાંત, એવું પણ જાણવા મળ્યું છે કે ડાયાબિટીસ પ્રકાર 1 થી પીડિત ડાયાબિટીઝનું સરેરાશ આયુષ્ય લગભગ 30% ટૂંકા છે જેમને આ રોગ નથી અને એલિવેટેડ બ્લડ સુગર લેવલથી પીડાતા નથી.
દવાઓના હાલના તબક્કે, ઇન્સ્યુલિન આધારિત ડાયાબિટીસની સારવાર માટેની દવાઓની પદ્ધતિ સૌથી સામાન્ય છે. ઇન્સ્યુલિન ધરાવતી દવાઓનો ઉપયોગ કરીને રિપ્લેસમેન્ટ થેરેપીનો ઉપયોગ હંમેશાં પૂરતો અસરકારક હોતો નથી, અને આવી ઉપચારની કિંમત ઘણી વધારે હોય છે.
સબસ્ટીટ્યુશન થેરેપીના ઉપયોગની અપૂરતી અસરકારકતા, ડોઝની ઉપયોગની દવાઓની પસંદગીની જટિલતાને કારણે છે. દર્દીના શરીરની બધી વ્યક્તિગત લાક્ષણિકતાઓ ધ્યાનમાં લેતા, દરેક કેસમાં આવા ડોઝની પસંદગી કરવી જોઈએ, જે અનુભવી એન્ડોક્રિનોલોજિસ્ટ્સ માટે પણ કરવાનું મુશ્કેલ હોઈ શકે છે.
આ તમામ સંજોગોમાં ડોકટરોને રોગની સારવારની નવી રીતો શોધવા માટે ઉશ્કેરવામાં આવ્યા હતા.
વૈજ્ scientistsાનિકોને સારવારની નવી પદ્ધતિઓની શોધ માટે પૂછવામાં આવેલા મુખ્ય કારણો નીચે મુજબ છે:
- રોગની તીવ્રતા.
- રોગના પરિણામની પ્રકૃતિ.
- સુગર એક્સચેંજની પ્રક્રિયામાં મુશ્કેલીઓ સમાયોજિત કરવામાં મુશ્કેલીઓ છે.
આ રોગની સારવાર કરવાની સૌથી આધુનિક પદ્ધતિઓ છે:
- હાર્ડવેર સારવાર પદ્ધતિઓ,
- સ્વાદુપિંડનું પ્રત્યારોપણ
- સ્વાદુપિંડનું ટ્રાન્સપ્લાન્ટ
- સ્વાદુપિંડના પેશીઓના આઇલેટ કોષોનું પ્રત્યારોપણ.
પ્રથમ પ્રકારનાં ડાયાબિટીસ મેલ્લીટસમાં, શરીર બીટા કોશિકાઓના કાર્યમાં ઉલ્લંઘનને કારણે થતી મેટાબોલિક શિફ્ટનો દેખાવ બતાવે છે. લેન્જરહેન્સના ટાપુઓની સેલ્યુલર સામગ્રીને ટ્રાન્સપ્લાન્ટ કરીને મેટાબોલિક પાળીને દૂર કરી શકાય છે.સ્વાદુપિંડના પેશીઓના આ વિસ્તારોના કોષો શરીરમાં હોર્મોન ઇન્સ્યુલિનના સંશ્લેષણ માટે જવાબદાર છે.
સ્વાદુપિંડનું ડાયાબિટીસ શસ્ત્રક્રિયા કાર્યને સુધારી શકે છે અને મેટાબોલિક પ્રક્રિયાઓમાં શક્ય વિચલનોને નિયંત્રિત કરી શકે છે. આ ઉપરાંત, શસ્ત્રક્રિયા રોગની વધુ પ્રગતિ અને ડાયાબિટીઝ સાથે સંકળાયેલ ગૂંચવણોના શરીરમાં દેખાવને અટકાવી શકે છે.
પ્રકાર 1 ડાયાબિટીસ માટેની શસ્ત્રક્રિયા ન્યાયી છે.
આઇલેટ સેલ શરીરમાં મેટાબોલિક પ્રક્રિયાઓના ગોઠવણ માટે લાંબા સમય સુધી જવાબદાર રહેવા માટે સક્ષમ નથી. આ કારણોસર, દાતા ગ્રંથિના ફાળવણીનો ઉપયોગ કરવો શ્રેષ્ઠ છે કે જેણે શક્ય તેટલી તેની કાર્યાત્મક ક્ષમતાઓ જાળવી રાખી છે.
સમાન પ્રક્રિયા હાથ ધરવામાં તે શરતોની ખાતરી કરવી શામેલ છે જેના હેઠળ મેટાબોલિક પ્રક્રિયાઓની નિષ્ફળતાને અવરોધિત કરવાની ખાતરી આપવામાં આવે છે.
કેટલાક કિસ્સાઓમાં, શસ્ત્રક્રિયા પછી, પ્રકાર 1 ડાયાબિટીસ મેલીટસના વિકાસ દ્વારા ઉશ્કેરવામાં આવતી ગૂંચવણોના વિપરીત વિકાસને હાંસલ કરવાની અથવા તેમની પ્રગતિ અટકાવવાની વાસ્તવિક સંભાવના છે.
ડાયાબિટીઝમાં સ્વાદુપિંડનું ટ્રાન્સપ્લાન્ટેશન ભાગ્યે જ અન્ય અવયવોના પ્રત્યારોપણ માટે સૂચવવામાં આવે છે. આ સર્જિકલ સારવાર એક મોટો ખતરો છે. જો પ્રભાવના અન્ય સાધન પૂરતા ન હોય તો ઘણી વખત શસ્ત્રક્રિયાનો ઉપયોગ કરવામાં આવે છે. આવી સર્જિકલ હસ્તક્ષેપોમાં આચાર સંબંધિત અલગ તકનીકી અને સંસ્થાકીય મુશ્કેલીઓ શામેલ છે.
તબીબી પ્રેક્ટિસમાં, રોગને દૂર કરવાની આધુનિક પદ્ધતિઓ અલગ પાડવામાં આવે છે.
- હાર્ડવેર સારવારની પદ્ધતિઓ.
- સ્વાદુપિંડનું શસ્ત્રક્રિયા.
- સ્વાદુપિંડનું ટ્રાન્સપ્લાન્ટેશન.
- સ્વાદુપિંડનું આઇલેટ ટ્રાન્સપ્લાન્ટેશન.
ડાયાબિટીસ પેથોલોજીમાં બીટા કોષોની કુદરતી પ્રવૃત્તિમાં ફેરફારને કારણે વિકસિત મેટાબોલિક શિફ્ટને ઓળખવાનું શક્ય છે તે હકીકતને લીધે, પેન્થોલોજી થેરેપી લેન્જરહેન્સના ટાપુઓને બદલવાની પ્રક્રિયા દ્વારા પૂર્વનિર્ધારિત કરવામાં આવશે.
આ સર્જિકલ ઉપચાર ચયાપચયની ઘટનામાં અસંગતતાઓને દૂર કરવામાં અથવા ડાયાબિટીસના અભિવ્યક્તિની વારંવાર પુનરાવર્તિત ગૂંચવણોની રચનાની બાંયધરી આપવામાં મદદ કરે છે, જે ગ્લુકોઝને પાત્ર છે, સર્જિકલ સારવારની highંચી કિંમતને ધ્યાનમાં લીધા વગર.
ડાયાબિટીઝમાં, આ નિર્ણય સારી રીતે સ્થાપિત છે.
શરીરના આઇલેટ સેલ દર્દીઓમાં કાર્બોહાઇડ્રેટ ચયાપચયના નિયમન માટે જવાબદાર બનવા માટે લાંબા સમય સુધી અસમર્થ હોય છે. તેથી, દાતા ગ્રંથિના લ Lanન્ગેરહન્સના આઇલેટ્સના અવેજીના એલોગ્રાફ્ટ્સનો ઉપયોગ થાય છે, જેમાં તેમની પોતાની પ્રવૃત્તિ મહત્તમ સુધી સાચવવામાં આવે છે. આ ઘટના નmર્મogગ્લાયકેમિઆ માટે સંજોગોની ઉપલબ્ધતા અને મેટાબોલિક મિકેનિઝમ્સના અન્ય અવરોધની અપેક્ષા રાખે છે.
કેટલીક પરિસ્થિતિઓમાં, ડાયાબિટીસ રોગની વિકસિત ગૂંચવણોની વિરુદ્ધ રચના હાંસલ કરવી અથવા તેને રોકવા શક્ય બને છે.
ડાયાબિટીક પેથોલોજીમાં સ્વાદુપિંડનું પ્રત્યારોપણ એક ખતરનાક પ્રક્રિયા છે, કારણ કે આવી હસ્તક્ષેપો ફક્ત ખૂબ જ આત્યંતિક પરિસ્થિતિઓમાં કરવામાં આવે છે.
સ્વાદુપિંડનું અંગ પ્રત્યારોપણ ઘણીવાર એવા લોકો માટે કરવામાં આવે છે કે જેઓ બંને પ્રકારના 1 ડાયાબિટીઝથી પીડાય છે અને રેનલ હલકી ગુણવત્તાવાળા 2 જી પહેલાથી જ દર્દીના સ્વરૂપમાં બદલી ન શકાય તેવી મુશ્કેલીઓનો અનુભવ કરવાનું શરૂ કરે તે પહેલાં જ પ્રગટ થાય છે:
- જોવાની ક્ષમતાના સંપૂર્ણ નુકસાન સાથે રેટિનોપેથી
- મોટા અને નાના વાહિનીઓના રોગો,
- ન્યુરોપથી
- નેફ્રોપેથી,
- અંતocસ્ત્રાવી હીનતા
સ્વાદુપિંડનું નેક્રોસિસ દ્વારા ઉશ્કેરવામાં આવેલા ગૌણ ડાયાબિટીસ રોગની હાજરીમાં પણ ગ્રંથિનું પ્રત્યારોપણ કરવામાં આવે છે, જે તીવ્ર તબક્કામાં અને નબળુ સ્વાદુપિંડની રચનામાં સ્વાદુપિંડની એક જટિલતા બની હતી, પરંતુ જો રોગ રચનાના તબક્કે હોય તો.
મોટેભાગે ટ્રાન્સપ્લાન્ટ પરિબળ હિમોક્રોમેટોસિસ છે, તેમજ પીડિતની ખાંડ માટે પ્રતિરક્ષા છે.
તેના બદલે દુર્લભ પરિસ્થિતિઓમાં, ડાયાબિટીસ માટે ગ્રંથિનું પ્રત્યારોપણ ઘણા દર્દીઓના દર્દીઓ માટે સૂચવવામાં આવે છે.
- સ્વાદુપિંડનું પેશીઓનું નેક્રોસિસ.
- સૌમ્ય અથવા જીવલેણ કોર્સની ગાંઠની રચના દ્વારા ગ્રંથિને નુકસાન.
- પેરીટોનિયમમાં પ્યુલ્યુન્ટ ઇનફ્લેમેટરી ઘટના, જે સ્વાદુપિંડના પેશીઓને ગંભીર નુકસાનના વિકાસ તરફ દોરી જાય છે, કોઈપણ ઉપચાર માટે યોગ્ય નથી.
મોટેભાગે, રેનલ હલકી ગુણવત્તાવાળા દેખાવ સાથે, દર્દીને સ્વાદુપિંડના ટ્રાન્સપ્લાન્ટની સાથે, સ્વાદુપિંડની સાથે તરત જ કિડની ઓપરેશન કરવાની પણ જરૂર રહેશે.
સંકેતો ઉપરાંત, સ્વાદુપિંડનું ટ્રાન્સપ્લાન્ટ વિવિધ કારણોસર શક્ય નહીં હોય.
- ગૌણ અભ્યાસક્રમના નિયોપ્લાઝમ્સની હાજરી અને રચના.
- હૃદય રોગ, ગંભીર વેસ્ક્યુલર અપૂર્ણતા દ્વારા વર્ગીકૃત થયેલ.
- ડાયાબિટીસની ગૂંચવણો.
- ફેફસાના પેથોલોજીઝ, સ્ટ્રોક, ચેપી કોર્સની હાજરી.
- દારૂ, ડ્રગ્સનું વ્યસન.
- ગંભીર માનસિક અભિવ્યક્તિના વિકાર.
- શરીરના નબળા રક્ષણાત્મક કાર્યો.
- એડ્સ
જો દર્દીની સ્થિતિ સંતોષકારક હોય તો સર્જિકલ સારવાર શક્ય છે. નહિંતર, મૃત્યુનું જોખમ છે.
સર્જિકલ હસ્તક્ષેપની શક્યતા અને ટ્રાન્સપ્લાન્ટ સાથે સંકળાયેલા કેસોને ઓળખતા પહેલા, પરીક્ષાઓનો સમૂહ હાથ ધરવામાં આવે છે. અધ્યયનમાં નીચેના નિદાનના પગલાં શામેલ છે:
- રક્ત પ્રકાર વિશ્લેષણ,
- ગણતરી ટોમોગ્રાફી,
- ઇલેક્ટ્રોકાર્ડિયોગ્રામ
- બાયોકેમિકલ સ્તરે રક્ત પરીક્ષણ,
- હૃદય સ્નાયુ, પેરીટોનિયમ, અલ્ટ્રાસાઉન્ડ ડાયગ્નોસ્ટિક્સ
- બ્લડ સેરોલોજી,
- પેશાબ અને રક્ત વિશ્લેષણ,
- પેશી સુસંગતતા એન્ટિજેન્સનો અભ્યાસ,
- સ્ટર્નમનો એક્સ-રે.
દર્દીને ચિકિત્સક, સર્જન, ગેસ્ટ્રોએંટોરોલોજિસ્ટ દ્વારા સંપૂર્ણ પરીક્ષાની જરૂર પડશે. કેટલીકવાર તમારે આવા ડોકટરો સાથે પરીક્ષણની જરૂર હોય છે:
એક વ્યાપક નિદાન માટે આભાર, ટ્રાન્સપ્લાન્ટેડ અંગને નકારી કા ofવાની ધમકીને ઓળખવી શક્ય છે. જો વિશ્લેષણના સમયગાળા દરમિયાન નિર્ધારિત તમામ સૂચકાંકો સામાન્ય છે, તો ડોકટરો સ્વાદુપિંડનું ટ્રાન્સપ્લાન્ટ અને દાતા શોધવાની યોજના ધરાવે છે.
જીવાણુ વ્યક્તિમાં પેશીઓના નમૂના લેવામાં આવે છે અને જેનું મગજ મરણ પામ્યું હતું.
પરીક્ષણોના પરિણામો, એકંદર સુખાકારી અને તે પણ સ્વાદુપિંડને કેવી રીતે અસર થાય છે તેના આધારે, ડ doctorક્ટર સ્વાદુપિંડના ટ્રાન્સપ્લાન્ટ માટે હસ્તક્ષેપ પસંદ કરશે.
- શસ્ત્રક્રિયામાં આખા અંગનું પ્રત્યારોપણ કરવું શામેલ છે.
- પૂંછડી અથવા ગ્રંથિના અન્ય લોબનું પ્રત્યારોપણ.
- ડ્યુઓડેનમના અંગ અને ભાગને દૂર કરવા જરૂરી છે.
- લેન્જરહેન્સ કોષોના નસમાં ઇંજેક્શન.
જ્યારે સમગ્ર સ્વાદુપિંડનું પ્રત્યારોપણ કરતી વખતે, તેને ડ્યુઓડેનમ 12 ના ભાગ સાથે લો. જો કે, ગ્રંથિ નાના આંતરડા અથવા મૂત્રાશય સાથે જોડાઈ શકે છે. જો સ્વાદુપિંડનો માત્ર અપૂર્ણાંક ટ્રાન્સપ્લાન્ટ કરવામાં આવે છે, તો પછી સર્જિકલ હસ્તક્ષેપ સ્વાદુપિંડનો રસ દૂર કરવામાં સમાવે છે. આ કરવા માટે, 2 પદ્ધતિઓનો ઉપયોગ કરો.
- નિયોપ્રિનનો ઉપયોગ કરીને આઉટપુટ ચેનલને અવરોધિત કરી રહ્યા છીએ.
- નાના આંતરડા અથવા મૂત્રાશયમાં અંગનો રસ દૂર કરવો. જ્યારે રસ મૂત્રાશયમાં નાખવામાં આવે છે, ત્યારે ચેપ થવાનું જોખમ ઘટે છે.
સ્વાદુપિંડનું ટ્રાન્સપ્લાન્ટ, કિડનીની જેમ, ઇલિયાક ફોસામાં થાય છે. પ્રક્રિયા જટિલ અને લાંબી છે. સામાન્ય રીતે anપરેશન સામાન્ય એનેસ્થેસિયા હેઠળ કરવામાં આવે છે, જે ગંભીર ગૂંચવણોનું જોખમ ઘટાડે છે.
કેટલીકવાર, કરોડરજ્જુની નળી સ્થાપિત થાય છે, જેના કારણે સ્થિતિને દૂર કરવા માટે પ્રત્યારોપણ પછી એનેસ્થેસિયા પહોંચાડે છે.
તબક્કામાં ગ્રંથિની સર્જિકલ સારવાર:
- દાતાને ગર્ભાશયની ધમની દ્વારા એન્ટિકોએગ્યુલેશન માટે દવા આપવામાં આવે છે, ત્યારબાદ એક પ્રિઝર્વેટિવ સોલ્યુશનનો ઉપયોગ કરવામાં આવે છે.
- આગળ, અંગને દૂર કરવામાં આવે છે અને ઠંડા મીઠાના સોલ્યુશનથી ઠંડુ કરવામાં આવે છે.
- સુનિશ્ચિત કામગીરી કરો.પ્રાપ્તકર્તાને ડિસેક્શન કરવામાં આવે છે, પછી તંદુરસ્ત ગ્રંથિ અથવા કોઈ ભાગ આઇલ ફોસા ઝોનમાં ટ્રાન્સપ્લાન્ટ કરવામાં આવે છે.
- ધમનીઓ, નસો અને ઓર્ગન આઉટલેટ કેનાલ તબક્કામાં જોડાય છે.
જો દર્દી ડાયાબિટીઝ સામે કિડનીના કામમાં બદલાવ લાવે, તો ડબલ ઓપરેશન શક્ય છે. આનાથી અનુકૂળ પરિણામની સંભાવના વધશે.
સફળ ટ્રાન્સપ્લાન્ટ સાથે, દર્દી ઝડપથી સામાન્ય કાર્બોહાઇડ્રેટ ચયાપચયમાં પાછા આવશે, તેથી તેને ઇમ્યુનોસપ્રેસિવ ટેબ્લેટ્સથી બદલીને, નિયમિત રીતે ઇન્સ્યુલિન લગાડવાની જરૂર નથી. તેમના ઉપયોગથી ટ્રાન્સપ્લાન્ટેડ સ્વાદુપિંડને નકારી શકાય નહીં.
ઇમ્યુનોસપ્રેસિવ ઉપચાર 2-3- drugs ડ્રગના ઉપયોગથી હાથ ધરવામાં આવે છે જેમાં ક્રિયા કરવાની જુદી જુદી પદ્ધતિ છે.
સમસ્યાના કોઈપણ સર્જિકલ સમાધાનની જેમ, રોપવું ડાયાબિટીઝની આવી ગૂંચવણોના વિકાસને ઉત્તેજિત કરી શકે છે, જેની દવાઓ સમસ્યા હલ કરી શકતી નથી.
- પેરીટોનિયમમાં ચેપી ઘટનાની રચના.
- પ્રત્યારોપણ કરેલ અંગના વર્તુળમાં પ્રવાહીની હાજરી.
- તીવ્રતાના વિવિધ સ્તરો પર રક્તસ્રાવનો વિકાસ.
તે થાય છે કે પ્રત્યારોપણની ગ્રંથિનો અસ્વીકાર થાય છે. આ પેશાબમાં એમીલેઝની હાજરી સૂચવે છે. અને બાયોપ્સી કરવામાં આવે તો પણ આ શોધી શકાય છે. આયર્ન કદમાં વધારો કરવાનું શરૂ કરશે. અલ્ટ્રાસાઉન્ડ સ્કેન શોધવાનું લગભગ અશક્ય છે, કારણ કે શરીરમાં અસ્પષ્ટ ધાર છે.
ટ્રાન્સપ્લાન્ટ સર્જિકલ સારવારમાં દર્દી માટે લાંબા અને મુશ્કેલ પુનર્વસનનો સમાવેશ થાય છે. આ સમયે, ઇમ્યુનોસપ્રેસિવ દવાઓ તેમને સૂચવવામાં આવે છે, જેથી અંગ સારી રીતે મૂળમાં આવે.
શું ટ્રાન્સપ્લાન્ટેશન પછી સ્વાદુપિંડનો ઉપચાર થઈ શકે છે?
આંકડા મુજબ, સ્વાદુપિંડનું ટ્રાન્સપ્લાન્ટ કરવામાં આવે તે પછીનું અસ્તિત્વ 2% કરતા વધુ સમયગાળા માટે 80% દર્દીઓમાં જોવા મળે છે.
જો સ્વાદુપિંડનું દાતા પાસેથી સ્વાદુપિંડનું પ્રત્યારોપણ કરવામાં આવ્યું હતું, તો પૂર્વસૂચન વધુ અનુકૂળ છે, અને લગભગ 40% દર્દીઓ 10 વર્ષથી વધુ જીવે છે, અને 70% જેઓ 2 વર્ષથી વધુ જીવતા નથી.
નસોની પદ્ધતિ દ્વારા શરીરના કોષોની રજૂઆત એ શ્રેષ્ઠ બાજુથી નહીં, પણ સાબિત થઈ છે, હવે તકનીકને અંતિમ રૂપ આપવામાં આવી રહ્યું છે. આ પદ્ધતિની જટિલતા કોષોની ઇચ્છિત સંખ્યામાંથી પ્રાપ્ત કરવા માટે એક ગ્રંથિની અપૂર્ણતામાં રહેલી છે.
ડાયાબિટીસ માટે સ્વાદુપિંડનું પ્રત્યારોપણ
માનવ શરીરના સૌથી મહત્વપૂર્ણ અંગોમાંનું એક સ્વાદુપિંડ છે.
તે પેટની પોલાણમાં સ્થિત છે અને અનેક કાર્યો કરે છે, જેમાંના સૌથી મહત્વપૂર્ણ પાચનમાં સામેલ એન્ઝાઇમ્સનું સંશ્લેષણ છે (એક્ઝોક્રાઇન) અને કાર્બોહાઇડ્રેટ્સના ચયાપચયમાં શામેલ હોર્મોન્સની રચના. અંગની ખોટી પ્રવૃત્તિથી ખૂબ ગંભીર પરિણામો થઈ શકે છે - સ્વાદુપિંડનું નેક્રોસિસ, ડાયાબિટીઝ મેલીટસ અને કેટલાક કિસ્સાઓમાં મૃત્યુ. કેટલીકવાર, ઘણાં વિવિધ કારણોસર, લોખંડ તેના કાર્યોને આંશિક અથવા સંપૂર્ણ રીતે પૂર્ણ કરવાનું બંધ કરે છે, તેથી તેના પ્રત્યારોપણનો પ્રશ્ન .ભો થાય છે.
હાલમાં, ઘણા દેશોમાં ટ્રાન્સપ્લાન્ટ operationsપરેશન કરવામાં આવે છે, જે આપણને આ દિશામાં દવાના સતત વિકાસ વિશે વાત કરવાની મંજૂરી આપે છે. પ્રકાર 1 ડાયાબિટીસ માટેનું સ્વાદુપિંડનું ટ્રાન્સપ્લાન્ટ નમૂનાઓમાંથી એક 1891 માં પાછું બનાવવામાં આવ્યું હતું, જે ઇન્સ્યુલિનની શોધના ત્રીસ વર્ષ પહેલા હતું, જોકે, અમેરિકામાં આ પ્રકારનું ઓપરેશન સૌ પ્રથમ 1966 માં કરવામાં આવ્યું હતું.
સ્ટીરોઇડ્સના જોડાણમાં સાયક્લોસ્પોરીન એનો ઉપયોગ કરવાને કારણે, આજે પ panનક્રેટીક ટ્રાન્સપ્લાન્ટેશનના ક્ષેત્રમાં દવામાં એક નોંધપાત્ર પગલું ભર્યું છે.
નિદાન, સંકેતો અને શસ્ત્રક્રિયા માટે વિરોધાભાસી
Ofપરેશનની સમાપ્તિની અસરકારકતા અને સફળતા ઘણા પરિબળો પર આધારિત છે, કારણ કે આ પ્રક્રિયા ફક્ત આત્યંતિક કેસોમાં દર્શાવવામાં આવે છે અને તેની કિંમત ઘણી વધારે હોય છે. દરેક દર્દીએ પરીક્ષાઓ અને ડાયગ્નોસ્ટિક્સની શ્રેણીમાંથી પસાર થવું આવશ્યક છે, પરિણામો અનુસાર ડ theક્ટર પ્રક્રિયાની યોગ્યતા નક્કી કરે છે.ડાયગ્નોસ્ટિક્સના ઘણા પ્રકારો છે, જેમાંથી સૌથી નીચેના નીચે મુજબ છે:
- ચિકિત્સક અને ઉચ્ચ નિષ્ણાંત ડોકટરોની પરામર્શ દ્વારા સંપૂર્ણ તપાસ - ગેસ્ટ્રોએંટોરોલોજિસ્ટ, સર્જન, એનેસ્થેટીસ્ટ, દંત ચિકિત્સક, સ્ત્રીરોગચિકિત્સક અને અન્ય,
- હૃદયના સ્નાયુઓની અલ્ટ્રાસાઉન્ડ પરીક્ષા, પેરીટોનિયલ અવયવો, છાતીનો એક્સ-રે, ઇલેક્ટ્રોકાર્ડિયોગ્રામ, ગણતરી કરેલ ટોમોગ્રાફી,
- રક્તના વિવિધ નમૂનાઓ
- એક વિશિષ્ટ વિશ્લેષણ જે એન્ટિજેન્સની હાજરીને ઓળખે છે, જે પેશીઓની સુસંગતતા માટે મહત્વપૂર્ણ છે.
કોઈપણ સર્જિકલ મેનીપ્યુલેશન દર્દી માટે એક ખતરનાક પ્રક્રિયા હોવાથી, એવા ઘણાં સંકેતો છે કે જેના હેઠળ સ્વાદુપિંડનું પ્રત્યારોપણ એ સામાન્ય માનવ પ્રવૃત્તિને સુનિશ્ચિત કરવા માટેનો એકમાત્ર શક્ય વિકલ્પ છે:
- આ રોગની ગંભીર ગૂંચવણો, જેમ કે રેટિનોપેથી, જે અંધત્વ, વેસ્ક્યુલર પેથોલોજીઝ, વિવિધ પ્રકારનાં નેફ્રોપથી, હાયપરલેબિલીટી, માં વિકસી શકે છે, શરૂ થતાં પહેલાં પ્રકાર 1 ડાયાબિટીસ મેલિટસમાં સ્વાદુપિંડનું પ્રત્યારોપણ.
- ગૌણ ડાયાબિટીસ મેલીટસ, જે સ્વાદુપિંડના ખાસ કોર્સને કારણે થઈ શકે છે, જેમાં સ્વાદુપિંડનું નેક્રોસિસ વિકસે છે, સ્વાદુપિંડનું કેન્સર, ઇન્સ્યુલિન માટે દર્દીની પ્રતિરક્ષા, હિમોક્રોમેટોસિસ,
- જીવલેણ અથવા સૌમ્ય નિયોપ્લાઝમ, વ્યાપક પેશી મૃત્યુ, પેરીટોનિયમમાં વિવિધ પ્રકારના બળતરા સહિત અંગના પેશીઓના માળખાકીય જખમની હાજરી.
ઉપરોક્ત દરેક સંકેતો તેનાથી વિરોધાભાસી છે, તેથી પ્રત્યારોપણની શક્યતાનો પ્રશ્ન દરેક દર્દી માટે વ્યક્તિગત રૂપે માનવામાં આવે છે અને તે ડ doctorક્ટર દ્વારા નક્કી કરવામાં આવે છે જે પ્રક્રિયાના તમામ જોખમો અને શક્ય નકારાત્મક પરિણામોનું મૂલ્યાંકન કરે છે.
સંકેતો ઉપરાંત, ત્યાં ઘણાં વિરોધાભાસ છે જેમાં સ્વાદુપિંડનું ટ્રાન્સપ્લાન્ટ કરવા માટે સખત પ્રતિબંધિત છે:
- જીવલેણ નિયોપ્લાઝમની હાજરી અને વિકાસ,
- હૃદયના વિવિધ રોગો, જેમાં વેસ્ક્યુલર અપૂર્ણતા વ્યક્ત કરવામાં આવે છે,
- ડાયાબિટીસની ગૂંચવણો
- ફેફસાના રોગો, સ્ટ્રોક અથવા ચેપી રોગોની હાજરી
- વ્યસન અથવા મદ્યપાન,
- ગંભીર માનસિક વિકાર,
- નબળી પ્રતિરક્ષા.
તે યાદ રાખવું અગત્યનું છે કે દર્દી સંતોષકારક સ્થિતિમાં અને સુખાકારીમાં હોય તો જ ગ્રંથી પ્રત્યારોપણની કામગીરી કરવામાં આવે છે. નહિંતર, દર્દી માટે મૃત્યુનું જોખમ રહેલું છે.
સ્વાદુપિંડનું ટ્રાન્સપ્લાન્ટેશન ભાગ્યે જ કરવામાં આવતી સર્જિકલ પ્રક્રિયા છે, જેનો હેતુ શરીરમાં ઇન્સ્યુલિનના યોગ્ય સ્ત્રાવને પુનર્સ્થાપિત કરવાનો છે.
Ofપરેશનનું કારણ પ્રગતિશીલ ડાયાબિટીસ (રોગનિવારક અથવા રેનલ નિષ્ફળતાની ધમકી સાથે) અને અન્ય શરતો હોઈ શકે છે જેમાં અંગ કામ કરવાનું બંધ કરે છે.
સ્વાદુપિંડમાં બે મુખ્ય કાર્યો છે. પ્રથમ એ પાચક ઉત્સેચકોના ફોલિક્યુલર કોષોનું ઉત્પાદન છે જે અંગની ચેનલમાંથી સામાન્ય પિત્ત નળી અને ડ્યુઓડેનમ સુધી જાય છે. ત્યાં તેઓ પ્રોટીન અને ચરબીના પાચનમાં મહત્વપૂર્ણ ભૂમિકા ભજવે છે.
આંતરિક સ્ત્રાવ એ એક વધુ જટિલ પદ્ધતિ છે જે તમને શરીરમાં ગ્લુકોઝના સ્તરને નિયંત્રિત કરવાની મંજૂરી આપે છે.
આ પેટનો અંગ એક સિક્રેટરી ફંક્શન કરે છે. તેની રચના, વાસ્ક્યુલાઇઝેશન અને સ્થાનને લીધે, સ્થાન પર સર્જિકલ પ્રક્રિયાઓ કરવી મુશ્કેલ છે.
તેમ છતાં, સ્વાદુપિંડનું ટ્રાન્સપ્લાન્ટ ઓપરેશન કરવામાં આવે છે, કારણ કે પ્રત્યારોપણ પછી ડાયાબિટીઝનો દર્દી ખાંડના સ્તર પર સતત દેખરેખ રાખવા અને ઇન્સ્યુલિનના ઉપયોગથી સ્વતંત્ર થઈ શકે છે. લાંબા ગાળે, ગંભીર, જીવલેણ મુશ્કેલીઓ ટાળો.
સર્જનો માટે, આવા ઓપરેશન એ એક વાસ્તવિક પડકાર છે. સ્વાદુપિંડ ત્રણ ધમનીઓમાંથી નિષ્ક્રિય થાય છે:
- શ્રેષ્ઠ મેસેન્ટેરિક ધમની,
- સ્પ્લેનિક ધમની,
- ગેસ્ટ્રો ડ્યુઓડેનલ ધમની.
સ્વાદુપિંડ અને કિડનીના એક સાથે ટ્રાન્સપ્લાન્ટેશન સાથે, તે પેલ્વિક પ્રદેશમાં, આઇલ હાડકાઓની આંતરિક બાજુ પર રોપવામાં આવે છે, અને બંને અવયવોની ધમનીઓ આંતરિક ફેમોરલ ધમનીઓ સાથે જોડાયેલ છે.
અમારા વાચકોના પત્રો
મારી દાદી લાંબા સમયથી ડાયાબિટીઝથી બીમાર છે (પ્રકાર 2), પરંતુ તાજેતરમાં તેના પગ અને આંતરિક અવયવો પર મુશ્કેલીઓ .ભી થઈ છે.
મને આકસ્મિક રીતે ઇન્ટરનેટ પર એક લેખ મળ્યો જેણે શાબ્દિક રીતે મારું જીવન બચાવી લીધું. મારા માટે ત્રાસ જોવો મુશ્કેલ હતો, અને ઓરડામાં આવતી દુર્ગંધથી મને પાગલ કરવામાં આવી રહ્યો હતો.
સારવાર દરમિયાન, ગ્રેનીએ તેનો મૂડ પણ બદલી નાખ્યો. તેણીએ કહ્યું કે તેના પગને વધુ ઇજા થશે નહીં અને અલ્સર પ્રગતિ કરી શકશે નહીં, આવતા અઠવાડિયે આપણે ડ doctorક્ટરની .ફિસમાં જઈશું. લેખની લિંક ફેલાવો
સ્વાદુપિંડનું પ્રત્યારોપણ પ્રકાર 1 અથવા પ્રકાર 2 ડાયાબિટીસ માટે કરવામાં આવે છે. પાચક તંત્રના ગ્રંથિ અંગનું પ્રત્યારોપણ એ આજકાલ ડાયાબિટીઝને સંપૂર્ણપણે મટાડવાનો એકમાત્ર રસ્તો છે, જે બાહ્ય ઇન્સ્યુલિનની જરૂરિયાત વિના નોર્મ norગ્લાયકેમિઆ તરફ દોરી જાય છે.
એક્ઝોક્રાઇન અને અંતocસ્ત્રાવી સ્ત્રાવના અંગ પ્રત્યારોપણ એક અત્યંત જટિલ પ્રક્રિયા છે, જે પ્રમાણમાં highંચા જોખમ સાથે છે.
આક્રમક દખલનું કારણ આ હોઈ શકે છે:
2019 માં ખાંડ કેવી રીતે સામાન્ય રાખવી
- ડાયાબિટીક પરિવર્તન
- રોગનો માર્ગ, જેમાં મુશ્કેલીઓ ઝડપથી વિકસિત થાય છે જે ગંભીર વિકલાંગતા અથવા મૃત્યુનું કારણ બની શકે છે.
કિડનીની નિષ્ફળતા સાથે ડાયાબિટીઝનો સૌથી સામાન્ય સંકેત છે. આવા દર્દી ઇન્સ્યુલિન ઉપચાર કરે છે અને તે જ સમયે, નિયમિત ડાયાલીસીસ કરે છે. આવા દર્દીઓમાં સ્વાદુપિંડનું પ્રત્યારોપણ કિડની સાથે અથવા કિડની પ્રત્યારોપણ પછી થાય છે. આ ડાયાબિટીઝના દર્દીને સંપૂર્ણ સ્વસ્થ થવાની તક આપે છે.
ડાયાબિટીઝની રેનલ ગૂંચવણો હજી વિકસિત નથી, પરંતુ સ્વાદુપિંડની અપૂર્ણતાના સ્પષ્ટ સંકેતોવાળા દર્દીઓ કહેવાતા પ્રોએક્ટિવ ટ્રાન્સપ્લાન્ટેશન માટે લાયક છે. જો ટ્રાન્સપ્લાન્ટેડ અંગનું પ્રત્યારોપણ યોગ્ય રીતે કરવામાં આવે અને ટ્રાન્સપ્લાન્ટ નામંજૂર ન થાય તો દર્દીની સ્વાસ્થ્યની સ્થિતિ સામાન્ય છે.
- તેને ઇન્સ્યુલિન લેવાની જરૂર નથી,
- તે સામાન્ય જીવન અને કામ પર પાછા આવી શકે છે.
સફળ ટ્રાન્સપ્લાન્ટ પછીની સ્ત્રીઓ, ઇમ્યુનોસપ્રેસન્ટ્સ (ટ્રાન્સપ્લાન્ટ પરિવર્તન અટકાવવા માટે) ની જરૂર હોવા છતાં, ગર્ભવતી થઈ શકે છે અને બાળકોને જન્મ આપે છે.
પ્રત્યારોપણ માટેના બાકીના (જોકે ખૂબ જ દુર્લભ) સંકેતો છે:
- એક્સ્ટ્રાકોર્પોરીઅલ સ્વાદુપિંડની અપૂર્ણતા,
- સ્વાદુપિંડનું સિરોસિસ,
- સ્વાદુપિંડનું કેન્સર અસરકારક રીતે દૂર કર્યા પછીની સ્થિતિ, કેન્સરની પુનરાવર્તન વિના.
આ શરતો ઇન્સ્યુલિનની ઉણપ અને ગૌણ ડાયાબિટીસનાં લક્ષણોનું કારણ બને છે (તેની તમામ પરિચરની મુશ્કેલીઓ સાથે).
પાચક તંત્રના ગ્રંથિ અંગનું પ્રત્યારોપણ શારીરિક અને ચયાપચય સંતુલનને સામાન્ય બનાવવામાં મદદ કરી શકે છે. તે તમને જીવલેણ ગૂંચવણો, મુખ્યત્વે ગંભીર હાયપો- અને હાયપરગ્લાયકેમિઆ, જે એસિડિસિસ સાથે થઈ શકે છે અથવા કોમા તરફ દોરી શકે છે, સામે લડવાની મંજૂરી પણ આપે છે.
રક્તવાહિનીના રોગો માટેના જોખમી પરિબળો પર સ્વાદુપિંડનું પ્રત્યારોપણની અસર અને કેટલીક તીવ્ર ગૂંચવણોના વિકાસમાં વિલંબ પણ સાબિત થયો છે.
સ્વાદુપિંડનું પ્રત્યારોપણ એ ડાયાબિટીઝની અસરકારક સારવાર છે. ટ્રાન્સપ્લાન્ટ ઓપરેશન ત્રણ મુખ્ય રીતે કરી શકાય છે:
- ગ્રંથીયાનું અંગ જ રોપવું,
- કિડની સાથે સ્વાદુપિંડનું રોપવું,
- કિડની ટ્રાન્સપ્લાન્ટ પછી સ્વાદુપિંડનું ટ્રાન્સપ્લાન્ટ.
સ્વાદુપિંડનું પોતાનું ટ્રાન્સપ્લાન્ટેશન (કહેવાતા અદ્યતન ટ્રાન્સપ્લાન્ટેશન) સામાન્ય રીતે કામ કરતી કિડનીવાળા દર્દીઓમાં કરવામાં આવે છે, જેમાં ઇન્સ્યુલિન સાથે યોગ્ય સારવાર હોવા છતાં, નોંધપાત્ર ગ્લાયકેમિક વધઘટ જોવા મળે છે.
આ સ્થિતિ ડાયાબિટીઝની ગંભીર ગૂંચવણોના વિકાસ તરફ દોરી શકે છે, અને શસ્ત્રક્રિયા આને અટકાવી શકે છે.
અમે અમારી સાઇટના વાચકોને ડિસ્કાઉન્ટ ઓફર કરીએ છીએ!
તેમ છતાં, સ્વાદુપિંડનું પ્રત્યારોપણ ફક્ત કેટલાક દર્દીઓમાં જ કરવામાં આવે છે, કારણ કે ઘણીવાર ડાયાબિટીસ કિડનીનો નાશ કરે છે અને અન્ય મુશ્કેલીઓનું કારણ બને છે. તેથી, કિડની અને સ્વાદુપિંડનું એક સાથે ટ્રાન્સપ્લાન્ટેશન કરવું વધુ સલાહભર્યું છે. ડાયાબિટીઝમાં આ સૌથી સામાન્ય રીતે કરવામાં આવે છે.
તમે અગાઉ ટ્રાન્સપ્લાન્ટ થયેલ કિડનીથી સ્વાદુપિંડનું ટ્રાન્સપ્લાન્ટ પણ બનાવી શકો છો, પરંતુ પછી બે જુદા જુદા દાતાઓના આવા અવયવો દર્દીની પુન recoveryપ્રાપ્તિની શક્યતાને ઘટાડે છે.
ઉપરોક્ત પદ્ધતિઓનો વિકલ્પ એ સ્વાદુપિંડના સ્વાદુપિંડના આઇલેટ્સનું પ્રત્યારોપણ છે. પ્રક્રિયાના સાર એ કેથેટર દ્વારા દાતા કોષોનું પ્રત્યારોપણ છે. જો કે, આ તકનીક સમગ્ર અંગના પ્રત્યારોપણ કરતા ઓછી અસરકારક છે.
સ્વાદુપિંડનું ટ્રાન્સપ્લાન્ટેશન (કિડની ટ્રાન્સપ્લાન્ટ સાથે સંયોજનમાં) એક એવી પ્રક્રિયા છે જે દર્દીની ઇન્સ્યુલિન અથવા નિયમિત ડાયાલીસીસની જરૂરિયાત વિના સામાન્ય રીતે કાર્ય કરવાની ક્ષમતાને પુન restoreસ્થાપિત કરી શકે છે.
આવી પ્રક્રિયા દ્રષ્ટિની ખોટ, ગૌણ ગેંગરેનસ ફેરફારો સાથેના અંગોના વિચ્છેદને રોકવામાં મદદ કરશે. આધુનિક દવાઓની ઉપલબ્ધિઓ બદલ આભાર, આ 60-70% ઓપરેશનમાં થાય છે.
તેમ છતાં, performપરેશન કરવું મુશ્કેલ છે, ગૂંચવણો શક્ય છે. સૌથી સામાન્ય મુદ્દાઓ છે:
- ટ્રાન્સપ્લાન્ટેડ અંગની બળતરા (શસ્ત્રક્રિયા દરમિયાન ઇસ્કેમિયા અથવા સઘન હેરફેરને કારણે),
- ટ્રાન્સપ્લાન્ટેડ ઓર્ગન નેક્રોસિસ (વેસ્ક્યુલર એનાસ્ટોમોઝમાં થ્રોમ્બોઇમ્બોલિક ગૂંચવણોને કારણે),
- ટ્રાન્સપ્લાન્ટ અસ્વીકાર (જેને સમજૂતીની પણ જરૂર પડી શકે છે - રોપાયેલા અંગો દૂર કરવું),
- રક્તસ્રાવ, ચેપ અને પોસ્ટઓપરેટિવ ફિસ્ટ્યુલાસ.
કેટલાક કિસ્સાઓમાં, તે પણ શક્ય છે કે સારી રીતે કલમવાળી કલમ (નિષ્ફળતાના સંકેતો વિના) કોઈ સિક્રેરી ફંક્શન ન કરે. તેથી, સ્વાદુપિંડના પ્રત્યારોપણ માટે દર્દીની લાયકાત એ સરળ પ્રક્રિયા નથી. તે માટે ઘણા નિષ્ણાતો દ્વારા દર્દીની સ્થિતિનું વ્યક્તિગત આકારણી જરૂરી છે.
ગૂંચવણોની ટકાવારી એકદમ વધારે છે. એવા કેન્દ્રોમાં પણ કે જ્યાં ખૂબ લાયક નિષ્ણાતો કાર્ય કરે છે, ત્યાં 31-32% દર્દીઓમાં મુશ્કેલીઓ .ભી થાય છે. પોસ્ટopeપરેટિવ પુનર્વસન કોર્સ પ્રાપ્તકર્તા માટે દાતાની યોગ્ય પસંદગી પર આધારિત છે.
દર્દીમાં પોસ્ટopeપરેટિવ ગૂંચવણો માટેના મુખ્ય જોખમ પરિબળો:
લગભગ 10-20 ટકા પોસ્ટ .પરેટિવ જટિલતાઓમાં ટ્રાન્સપ્લાન્ટ થ્રોમ્બોસિસ શામેલ છે. 70 ટકામાં, તે શસ્ત્રક્રિયા પછીના સાત દિવસની અંદર મળી આવે છે (સામાન્ય રીતે ટ્રાન્સપ્લાન્ટ અંગને દૂર કરવું જરૂરી છે).
અંગ પ્રત્યારોપણ પછી રક્તસ્રાવ એ જટિલતાઓના એક કારણોમાં માનવામાં આવે છે. તે વેસ્ક્યુલર એનાસ્ટોમોસિસ લિક, ઇન્ટ્રા પેટની રક્તસ્રાવ અને જઠરાંત્રિય માર્ગમાં રક્તસ્રાવ સાથે સંકળાયેલ હોઈ શકે છે.
સ્વાદુપિંડની બળતરા વારંવાર ટ્રાન્સપ્લાન્ટેશન દ્વારા થતાં ઇસ્કેમિક નુકસાનથી થાય છે. આ શસ્ત્રક્રિયા પછીના 3-4 અઠવાડિયા સુધી ટકી શકે છે. આંતરડાના ફિસ્ટુલા - સામાન્ય રીતે રોપ્યા પછીના પ્રથમ ત્રણ મહિના દરમિયાન થાય છે, તીવ્ર પેટમાં દુખાવો થાય છે. મોટાભાગના દર્દીઓને ઝડપી સર્જિકલ હસ્તક્ષેપની જરૂર પડે છે.
શસ્ત્રક્રિયા પછી ત્રણ મહિનાની અંદર, ઇન્ટ્રા-પેટમાં ચેપ વિકસી શકે છે. ફાળો આપનારા પરિબળો છે:
- દાતાની વૃદ્ધાવસ્થા,
- પ્રત્યારોપણ પહેલાં પેરીટોનિયલ ડાયાલિસિસનો ઉપયોગ,
- ઠંડા ઇસ્કેમિયાનો લાંબા સમય,
- સિરોલીમસનો ઉપયોગ કરીને સ્વાદુપિંડનું બળતરા અને રોગપ્રતિકારક શક્તિ.
ઇન્ટ્રાપેરીટોનેઅલ ફંગલ ચેપ - દર્દીઓની પોસ્ટપેરેટિવ મૃત્યુદરમાં વધારો.
સિક્રેટરી સ્વાદુપિંડના અંગના પ્રત્યારોપણની પ્રક્રિયા હાથ ધરતા પહેલા, પરિબળો ધ્યાનમાં લેવામાં આવે છે જેમાં ઓપરેશન બિનસલાહભર્યું છે:
- જીવલેણ ગાંઠો
- પ્રગતિશીલ ઇસ્કેમિક કાર્ડિયોપેથી,
- માનસિક વિકાર
- નબળી રોગપ્રતિકારક શક્તિ અથવા એઇડ્સ,
- અદ્યતન એથરોસ્ક્લેરોટિક ફેરફારો,
- લાંબી શ્વસન નિષ્ફળતા,
- ક્રોનિક વાયરલ અને બેક્ટેરિયલ ચેપ જેની સારવાર કરી શકાતી નથી,
- વય (45 વર્ષથી વધુ ઉંમરના વ્યક્તિઓ માટે શસ્ત્રક્રિયાની ભલામણ કરવામાં આવતી નથી).
પ્રત્યારોપણની પ્રક્રિયા પર મુખ્ય પ્રતિબંધ તે છે જ્યારે શરીરમાં જીવલેણ કેન્સર, તેમજ ગંભીર માનસિક વિકાર હોય છે. શસ્ત્રક્રિયા પહેલાં તીવ્ર સ્વરૂપમાં કોઈપણ રોગને દૂર કરવો જોઈએ.
ડાયાબિટીઝ હંમેશા જીવલેણ ગૂંચવણો તરફ દોરી જાય છે. અતિશય બ્લડ સુગર અત્યંત જોખમી છે.
ડિસેમ્બર 2018 માં એલેક્ઝાંડર માયસ્નીકોવએ ડાયાબિટીઝની સારવાર વિશે એક ખુલાસો આપ્યો હતો. સંપૂર્ણ વાંચો
ડાયાબિટીસ માટે સ્વાદુપિંડનું પ્રત્યારોપણ
એક વૈકલ્પિક સારવાર એ ડાયાબિટીસ માટે સ્વાદુપિંડનું પ્રત્યારોપણ છે. ઓપરેશન ઇન્સ્યુલિનના દૈનિક વહીવટ પરની પરાધીનતાને દૂર કરવામાં મદદ કરે છે, આવી ઉપચાર પ્રકાર 1 ડાયાબિટીસવાળા દર્દીઓ માટે સંબંધિત છે, અને પ્રકાર 2 આવી દખલ માટે સંકેતો સૂચવી શકે છે. પરંતુ દર્દીઓએ શસ્ત્રક્રિયા સાથે સંકળાયેલા તમામ સંભવિત જોખમો ધ્યાનમાં લેવાની આવશ્યકતા છે, અને એ હકીકત છે કે મોટાભાગના કિસ્સાઓમાં અસ્વીકારને ટાળવા માટે આજીવન દવાઓનો ટેકો જરૂરી છે.
અંતર્ગત રોગના જટિલ અભ્યાસક્રમથી પીડાતા દર્દીઓ માટે સ્વાદુપિંડનું પ્રત્યારોપણ કરવામાં આવે છે. સ્વાદુપિંડ એક ખૂબ જ નાજુક અંગ છે અને તેનું પ્રત્યારોપણ ઘણા જોખમો અને ગૂંચવણો સાથે સંકળાયેલું છે, તેથી જ્યારે તે સંપૂર્ણપણે જરૂરી હોય ત્યારે જ હાથ ધરવામાં આવે છે. ઉપયોગ માટેના સંકેતો એ રોગની નીચેની પ્રકારની ગૂંચવણો હશે:
- તીવ્ર મૂત્રપિંડની નિષ્ફળતા અથવા ડાયાબિટીસ મેલિટસવાળા દર્દીઓ માટે હેમોડાયલિસિસ પર સ્વિચ કરો,
- ડાયાબિટીઝના નિદાનવાળા દર્દીઓમાં કિડનીના રોપવાની હાજરી,
- ઇન્સ્યુલિન સારવાર માટે પ્રતિભાવ અભાવ,
- કાર્બોહાઇડ્રેટ વિક્ષેપના ગંભીર સ્વરૂપો.
પાછા સમાવિષ્ટોના કોષ્ટક પર
તબીબી પ્રેક્ટિસમાં, સંપૂર્ણ અથવા આંશિક સ્વાદુપિંડનું ટ્રાન્સપ્લાન્ટ વપરાય છે. જ્યારે દાતા અંગની પ્રત્યારોપણ કરતી વખતે, ડોકટરો દર્દીના સ્વાદુપિંડને દૂર કરતા નથી, કેમ કે હૃદય અથવા કિડની પ્રત્યારોપણની રૂomaિગત છે. કિડની સાથે, બરોળની વારાફરતી અથવા ક્રમિક ટ્રાન્સપ્લાન્ટેશનનો અભ્યાસ કરો. આવી કામગીરી મોટી ટકાવારીના કેસમાં સકારાત્મક પરિણામ આપે છે. તબીબી પ્રેક્ટિસ આવા પ્રકારના સ્વાદુપિંડનું સર્જરી કરે છે:
રોગની સારવાર માટે અસરકારક તકનીકને લેન્ગરેન્સના ટાપુઓનો પર્સિડ સેલ માનવામાં આવે છે.
- દાતા પાસેથી પ્રત્યારોપણ - પેટની પોલાણના વિચ્છેદન સાથે operationપરેશન કરવામાં આવે છે.
- લેન્ગરેન્સ સેલ ટ્રાન્સપ્લાન્ટેશન - કોષોના આઇલેટ એક અથવા વધુ દાતાઓ પાસેથી લેવામાં આવે છે અને કેથેટરનો ઉપયોગ કરીને દર્દીના યકૃતની પોર્ટલ નસમાં રોપવામાં આવે છે.
- બરોળ અને કિડનીના એક સાથે ટ્રાન્સપ્લાન્ટેશન, આ પ્રક્રિયા વધતા જોખમ સાથે સંકળાયેલી છે, પરંતુ તેમાં હકારાત્મક ગતિશીલતાની ટકાવારી વધારે છે.
- ખાસ ઉપકરણનો ઉપયોગ કરીને દાતા કોષોનું પ્રત્યારોપણ જે તેમને ઓક્સિજન ખવડાવે છે અને અસ્વીકાર્ય પ્રક્રિયાને અટકાવે છે (અધ્યયન હેઠળ).
- બીટા કોષોનું ટ્રાન્સપ્લાન્ટ જે ઇન્સ્યુલિન ઉત્પન્ન કરે છે.
પાછા સમાવિષ્ટોના કોષ્ટક પર
સ્વાદુપિંડનું સર્જરી મોટા જોખમ સાથે સંકળાયેલું છે, કારણ કે આ અંગ બદલે નાજુક છે અને ક્ષતિગ્રસ્ત કોષો પુન beસ્થાપિત કરી શકાતા નથી, જેમ કે યકૃતના કોષો. દાતા અંગના પ્રત્યારોપણ પછી, મોટાભાગના કિસ્સાઓમાં, દવાઓનો આજીવન વહીવટ વિદેશી શરીર પ્રત્યેની પ્રતિરક્ષા પ્રતિક્રિયાને દબાવવા માટે જરૂરી છે - અસ્વીકાર.
લેંગેરેહન્સના આઇલેટ સેલ્સનું પ્રત્યારોપણ શરીર માટેના તીવ્ર તણાવ સાથે સંકળાયેલું નથી અને તે પછીના રોગપ્રતિકારક દવાઓનો વહીવટ જરૂરી નથી. કોષો સીધા રુધિરાભિસરણ તંત્રમાં રોપવામાં આવ્યા હોવાથી, પ્રક્રિયાની અસર પ્રક્રિયા પછી તરત જ જોવા મળે છે. નીચેના દિવસોમાં, કોષનું કાર્ય વધે છે.
એક દર્દી કે જેણે પ્રત્યારોપણ કરવાનું નક્કી કર્યું છે તેની ખાતરી કરવી આવશ્યક છે કે તેના જીવન માટેનું જોખમ withપરેશન સાથે સંકળાયેલા જોખમો અને theપરેશનના પરિણામે જે પરિણામો ભોગવવા પડશે તેના પરિણામોને યોગ્ય ઠેરવે છે.
ઇઝરાયલી વૈજ્ .ાનિકો દ્વારા એક નવું વિકાસ એ એક ખાસ ઉપકરણ છે જેમાં તંદુરસ્ત દાતાના કોષો મૂકવામાં આવે છે, તેઓ દર્દીના શરીરને ખાસ નળીઓ સાથે જોડે છે, અને તેના લોહીમાં ઇન્સ્યુલિનની યોગ્ય માત્રા ઉત્પન્ન કરે છે. સમાન સિસ્ટમ મુજબ, કોષો ઓક્સિજન મેળવે છે, જ્યારે રોગપ્રતિકારક પ્રતિક્રિયાથી સુરક્ષિત રહે છે, પરંતુ આવા ઉપકરણો હજી પણ વિકાસ હેઠળ છે. બીટા સેલ ટ્રાન્સપ્લાન્ટેશનની જેમ, જે ડાયાબિટીઝ રોગની સારવારમાં પણ ક્રાંતિ લાવી શકે છે.
ડાયાબિટીસમાં સ્વાદુપિંડનું પ્રત્યારોપણ માટે વિરોધાભાસ
ઓપરેશન કેન્સરમાં બિનસલાહભર્યું છે. તમે નર્વસ સિસ્ટમની કામગીરીમાં માનસિક અથવા તીવ્ર વિક્ષેપ ધરાવતા દર્દીઓનું પ્રત્યારોપણ કરી શકતા નથી. બીજો contraindication ગંભીર રક્તવાહિની રોગની હાજરી હશે. Operationપરેશન કરવામાં આવતું નથી અને જો ગંભીર ચેપી રોગો હાજર હોય, ત્યાં સુધી તે દૂર ન થાય ત્યાં સુધી.
યુરકોવ, આઈ.બી. હોર્મોનલ ડિસઓર્ડર અને રોગોની હેન્ડબુક / I. બી. યૂર્કોવ. - એમ .: ફોનિક્સ, 2017 .-- 698 પી.
પ્રકાર 2 ડાયાબિટીસ મેલીટસવાળા દર્દીઓની જટિલ સારવારમાં operaપરેટિવ પિરિઓરોન્ટિક્સમાં નવી ટેક્નોલ Morજી, મોરોઝ બી.ટી., ખ્રમોવા ઇ. એ., શુતોવ એસ. બી., નૌકા પ્રિન્ટિંગ હાઉસ - એમ., 2012. - 160 પૃષ્ઠ.
માલાખોવ જી.પી. હીલિંગ પ્રેક્ટિસ, બુક 1 (ડાયાબિટીઝ અને અન્ય રોગો). એસપીબી., પબ્લિશિંગ હાઉસ "ગેનેશા", 1999, 190 પૃષ્ઠ., એક્સ્ટ્રા. 11,000 નકલો- ઝોલondંડઝ એમ.વાય.એ. ડાયાબિટીઝની નવી સમજ. સેન્ટ પીટર્સબર્ગ, પબ્લિશિંગ હાઉસ "ડો", 1997,172 પૃષ્ઠ. "ડાયાબિટીઝ" નામના આ જ પુસ્તકનું પુન: છાપ. નવી સમજ. ” એસપીબી., પબ્લિશિંગ હાઉસ "ઓલ", 1999., 224 પાના, 15,000 નકલોનું પરિભ્રમણ.
- વિનોગ્રાડોવ વી.વી. સ્વાદુપિંડના ગાંઠો અને કોથળીઓને, સ્ટેટ પબ્લિશિંગ હાઉસ Medicalફ મેડિકલ લિટરેચર - એમ., 2016. - 218 પી.

મને મારી રજૂઆત કરવા દો. મારું નામ એલેના છે. હું 10 વર્ષથી વધુ સમયથી એન્ડોક્રિનોલોજિસ્ટ તરીકે કાર્યરત છું. હું માનું છું કે હું હાલમાં મારા ક્ષેત્રમાં એક વ્યાવસાયિક છું અને હું સાઇટ પરના બધા મુલાકાતીઓને જટિલ અને તેથી કાર્યો નહીં હલ કરવામાં મદદ કરવા માંગું છું. શક્ય તેટલી બધી જરૂરી માહિતી પ્રદાન કરવા માટે સાઇટ માટેની બધી સામગ્રી એકત્રિત કરવામાં આવી છે અને કાળજીપૂર્વક પ્રક્રિયા કરવામાં આવે છે. વેબસાઇટ પર વર્ણવેલ છે તે લાગુ પાડવા પહેલાં, નિષ્ણાતો સાથે ફરજિયાત પરામર્શ હંમેશા જરૂરી છે.
પ્રત્યારોપણ માટે સંકેતો
તબીબી પ્રેક્ટિસમાં, રોગને દૂર કરવાની આધુનિક પદ્ધતિઓ અલગ પાડવામાં આવે છે.
- હાર્ડવેર સારવારની પદ્ધતિઓ.
- સ્વાદુપિંડનું શસ્ત્રક્રિયા.
- સ્વાદુપિંડનું ટ્રાન્સપ્લાન્ટેશન.
- સ્વાદુપિંડનું આઇલેટ ટ્રાન્સપ્લાન્ટેશન.
ડાયાબિટીસ પેથોલોજીમાં બીટા કોષોની કુદરતી પ્રવૃત્તિમાં ફેરફારને કારણે વિકસિત મેટાબોલિક શિફ્ટને ઓળખવાનું શક્ય છે તે હકીકતને લીધે, પેન્થોલોજી થેરેપી લેન્જરહેન્સના ટાપુઓને બદલવાની પ્રક્રિયા દ્વારા પૂર્વનિર્ધારિત કરવામાં આવશે.
આ સર્જિકલ ઉપચાર ચયાપચયની ઘટનામાં અસંગતતાઓને દૂર કરવામાં અથવા ડાયાબિટીસના અભિવ્યક્તિની વારંવાર પુનરાવર્તિત ગૂંચવણોની રચનાની બાંયધરી આપવામાં મદદ કરે છે, જે ગ્લુકોઝને પાત્ર છે, સર્જિકલ સારવારની highંચી કિંમતને ધ્યાનમાં લીધા વગર.
ડાયાબિટીઝમાં, આ નિર્ણય સારી રીતે સ્થાપિત છે.
શરીરના આઇલેટ સેલ દર્દીઓમાં કાર્બોહાઇડ્રેટ ચયાપચયના નિયમન માટે જવાબદાર બનવા માટે લાંબા સમય સુધી અસમર્થ હોય છે. તેથી, દાતા ગ્રંથિના લ Lanન્ગેરહન્સના આઇલેટ્સના અવેજીના એલોગ્રાફ્ટ્સનો ઉપયોગ થાય છે, જેમાં તેમની પોતાની પ્રવૃત્તિ મહત્તમ સુધી સાચવવામાં આવે છે. આ ઘટના નmર્મogગ્લાયકેમિઆ માટે સંજોગોની ઉપલબ્ધતા અને મેટાબોલિક મિકેનિઝમ્સના અન્ય અવરોધની અપેક્ષા રાખે છે.
કેટલીક પરિસ્થિતિઓમાં, ડાયાબિટીસ રોગની વિકસિત ગૂંચવણોની વિરુદ્ધ રચના હાંસલ કરવી અથવા તેને રોકવા શક્ય બને છે.
ડાયાબિટીક પેથોલોજીમાં સ્વાદુપિંડનું પ્રત્યારોપણ એક ખતરનાક પ્રક્રિયા છે, કારણ કે આવી હસ્તક્ષેપો ફક્ત ખૂબ જ આત્યંતિક પરિસ્થિતિઓમાં કરવામાં આવે છે.
સ્વાદુપિંડનું અંગ પ્રત્યારોપણ ઘણીવાર એવા લોકો માટે કરવામાં આવે છે કે જેઓ બંને પ્રકારના 1 ડાયાબિટીઝથી પીડાય છે અને રેનલ હલકી ગુણવત્તાવાળા 2 જી પહેલાથી જ દર્દીના સ્વરૂપમાં બદલી ન શકાય તેવી મુશ્કેલીઓનો અનુભવ કરવાનું શરૂ કરે તે પહેલાં જ પ્રગટ થાય છે:
- જોવાની ક્ષમતાના સંપૂર્ણ નુકસાન સાથે રેટિનોપેથી
- મોટા અને નાના વાહિનીઓના રોગો,
- ન્યુરોપથી
- નેફ્રોપેથી,
- અંતocસ્ત્રાવી હીનતા
સ્વાદુપિંડનું નેક્રોસિસ દ્વારા ઉશ્કેરવામાં આવેલા ગૌણ ડાયાબિટીસ રોગની હાજરીમાં પણ ગ્રંથિનું પ્રત્યારોપણ કરવામાં આવે છે, જે તીવ્ર તબક્કામાં અને નબળુ સ્વાદુપિંડની રચનામાં સ્વાદુપિંડની એક જટિલતા બની હતી, પરંતુ જો રોગ રચનાના તબક્કે હોય તો.
મોટેભાગે ટ્રાન્સપ્લાન્ટ પરિબળ હિમોક્રોમેટોસિસ છે, તેમજ પીડિતની ખાંડ માટે પ્રતિરક્ષા છે.
તેના બદલે દુર્લભ પરિસ્થિતિઓમાં, ડાયાબિટીસ માટે ગ્રંથિનું પ્રત્યારોપણ ઘણા દર્દીઓના દર્દીઓ માટે સૂચવવામાં આવે છે.
- સ્વાદુપિંડનું પેશીઓનું નેક્રોસિસ.
- સૌમ્ય અથવા જીવલેણ કોર્સની ગાંઠની રચના દ્વારા ગ્રંથિને નુકસાન.
- પેરીટોનિયમમાં પ્યુલ્યુન્ટ ઇનફ્લેમેટરી ઘટના, જે સ્વાદુપિંડના પેશીઓને ગંભીર નુકસાનના વિકાસ તરફ દોરી જાય છે, કોઈપણ ઉપચાર માટે યોગ્ય નથી.
મોટેભાગે, રેનલ હલકી ગુણવત્તાવાળા દેખાવ સાથે, દર્દીને સ્વાદુપિંડના ટ્રાન્સપ્લાન્ટની સાથે, સ્વાદુપિંડની સાથે તરત જ કિડની ઓપરેશન કરવાની પણ જરૂર રહેશે.
પ્રત્યારોપણ બિનસલાહભર્યું
સંકેતો ઉપરાંત, સ્વાદુપિંડનું ટ્રાન્સપ્લાન્ટ વિવિધ કારણોસર શક્ય નહીં હોય.
- ગૌણ અભ્યાસક્રમના નિયોપ્લાઝમ્સની હાજરી અને રચના.
- હૃદય રોગ, ગંભીર વેસ્ક્યુલર અપૂર્ણતા દ્વારા વર્ગીકૃત થયેલ.
- ડાયાબિટીસની ગૂંચવણો.
- ફેફસાના પેથોલોજીઝ, સ્ટ્રોક, ચેપી કોર્સની હાજરી.
- દારૂ, ડ્રગ્સનું વ્યસન.
- ગંભીર માનસિક અભિવ્યક્તિના વિકાર.
- શરીરના નબળા રક્ષણાત્મક કાર્યો.
- એડ્સ
જો દર્દીની સ્થિતિ સંતોષકારક હોય તો સર્જિકલ સારવાર શક્ય છે. નહિંતર, મૃત્યુનું જોખમ છે.
પ્રત્યારોપણ પહેલાં નિદાન
સર્જિકલ હસ્તક્ષેપની શક્યતા અને ટ્રાન્સપ્લાન્ટ સાથે સંકળાયેલા કેસોને ઓળખતા પહેલા, પરીક્ષાઓનો સમૂહ હાથ ધરવામાં આવે છે. અધ્યયનમાં નીચેના નિદાનના પગલાં શામેલ છે:
- રક્ત પ્રકાર વિશ્લેષણ,
- ગણતરી ટોમોગ્રાફી,
- ઇલેક્ટ્રોકાર્ડિયોગ્રામ
- બાયોકેમિકલ સ્તરે રક્ત પરીક્ષણ,
- હૃદય સ્નાયુ, પેરીટોનિયમ, અલ્ટ્રાસાઉન્ડ ડાયગ્નોસ્ટિક્સ
- બ્લડ સેરોલોજી,
- પેશાબ અને રક્ત વિશ્લેષણ,
- પેશી સુસંગતતા એન્ટિજેન્સનો અભ્યાસ,
- સ્ટર્નમનો એક્સ-રે.
દર્દીને ચિકિત્સક, સર્જન, ગેસ્ટ્રોએંટોરોલોજિસ્ટ દ્વારા સંપૂર્ણ પરીક્ષાની જરૂર પડશે. કેટલીકવાર તમારે આવા ડોકટરો સાથે પરીક્ષણની જરૂર હોય છે:
- એન્ડોક્રિનોલોજિસ્ટ
- કાર્ડિયોલોજિસ્ટ
- સ્ત્રીરોગચિકિત્સક
- દંત ચિકિત્સક.
એક વ્યાપક નિદાન માટે આભાર, ટ્રાન્સપ્લાન્ટેડ અંગને નકારી કા ofવાની ધમકીને ઓળખવી શક્ય છે. જો વિશ્લેષણના સમયગાળા દરમિયાન નિર્ધારિત તમામ સૂચકાંકો સામાન્ય છે, તો ડોકટરો સ્વાદુપિંડનું ટ્રાન્સપ્લાન્ટ અને દાતા શોધવાની યોજના ધરાવે છે.
જીવાણુ વ્યક્તિમાં પેશીઓના નમૂના લેવામાં આવે છે અને જેનું મગજ મરણ પામ્યું હતું.
ટ્રાન્સપ્લાન્ટ કામગીરી કેવી રીતે કરવામાં આવે છે?
પરીક્ષણોના પરિણામો, એકંદર સુખાકારી અને તે પણ સ્વાદુપિંડને કેવી રીતે અસર થાય છે તેના આધારે, ડ doctorક્ટર સ્વાદુપિંડના ટ્રાન્સપ્લાન્ટ માટે હસ્તક્ષેપ પસંદ કરશે.
- શસ્ત્રક્રિયામાં આખા અંગનું પ્રત્યારોપણ કરવું શામેલ છે.
- પૂંછડી અથવા ગ્રંથિના અન્ય લોબનું પ્રત્યારોપણ.
- ડ્યુઓડેનમના અંગ અને ભાગને દૂર કરવા જરૂરી છે.
- લેન્જરહેન્સ કોષોના નસમાં ઇંજેક્શન.
જ્યારે સમગ્ર સ્વાદુપિંડનું પ્રત્યારોપણ કરતી વખતે, તેને ડ્યુઓડેનમ 12 ના ભાગ સાથે લો. જો કે, ગ્રંથિ નાના આંતરડા અથવા મૂત્રાશય સાથે જોડાઈ શકે છે.જો સ્વાદુપિંડનો માત્ર અપૂર્ણાંક ટ્રાન્સપ્લાન્ટ કરવામાં આવે છે, તો પછી સર્જિકલ હસ્તક્ષેપ સ્વાદુપિંડનો રસ દૂર કરવામાં સમાવે છે. આ કરવા માટે, 2 પદ્ધતિઓનો ઉપયોગ કરો.
- નિયોપ્રિનનો ઉપયોગ કરીને આઉટપુટ ચેનલને અવરોધિત કરી રહ્યા છીએ.
- નાના આંતરડા અથવા મૂત્રાશયમાં અંગનો રસ દૂર કરવો. જ્યારે રસ મૂત્રાશયમાં નાખવામાં આવે છે, ત્યારે ચેપ થવાનું જોખમ ઘટે છે.
સ્વાદુપિંડનું ટ્રાન્સપ્લાન્ટ, કિડનીની જેમ, ઇલિયાક ફોસામાં થાય છે. પ્રક્રિયા જટિલ અને લાંબી છે. સામાન્ય રીતે anપરેશન સામાન્ય એનેસ્થેસિયા હેઠળ કરવામાં આવે છે, જે ગંભીર ગૂંચવણોનું જોખમ ઘટાડે છે.
કેટલીકવાર, કરોડરજ્જુની નળી સ્થાપિત થાય છે, જેના કારણે સ્થિતિને દૂર કરવા માટે પ્રત્યારોપણ પછી એનેસ્થેસિયા પહોંચાડે છે.
તબક્કામાં ગ્રંથિની સર્જિકલ સારવાર:
- દાતાને ગર્ભાશયની ધમની દ્વારા એન્ટિકોએગ્યુલેશન માટે દવા આપવામાં આવે છે, ત્યારબાદ એક પ્રિઝર્વેટિવ સોલ્યુશનનો ઉપયોગ કરવામાં આવે છે.
- આગળ, અંગને દૂર કરવામાં આવે છે અને ઠંડા મીઠાના સોલ્યુશનથી ઠંડુ કરવામાં આવે છે.
- સુનિશ્ચિત કામગીરી કરો. પ્રાપ્તકર્તાને ડિસેક્શન કરવામાં આવે છે, પછી તંદુરસ્ત ગ્રંથિ અથવા કોઈ ભાગ આઇલ ફોસા ઝોનમાં ટ્રાન્સપ્લાન્ટ કરવામાં આવે છે.
- ધમનીઓ, નસો અને ઓર્ગન આઉટલેટ કેનાલ તબક્કામાં જોડાય છે.
જો દર્દી ડાયાબિટીઝ સામે કિડનીના કામમાં બદલાવ લાવે, તો ડબલ ઓપરેશન શક્ય છે. આનાથી અનુકૂળ પરિણામની સંભાવના વધશે.
સફળ ટ્રાન્સપ્લાન્ટ સાથે, દર્દી ઝડપથી સામાન્ય કાર્બોહાઇડ્રેટ ચયાપચયમાં પાછા આવશે, તેથી તેને ઇમ્યુનોસપ્રેસિવ ટેબ્લેટ્સથી બદલીને, નિયમિત રીતે ઇન્સ્યુલિન લગાડવાની જરૂર નથી. તેમના ઉપયોગથી ટ્રાન્સપ્લાન્ટેડ સ્વાદુપિંડને નકારી શકાય નહીં.
ઇમ્યુનોસપ્રેસિવ ઉપચાર 2-3- drugs ડ્રગના ઉપયોગથી હાથ ધરવામાં આવે છે જેમાં ક્રિયા કરવાની જુદી જુદી પદ્ધતિ છે.
સમસ્યાના કોઈપણ સર્જિકલ સમાધાનની જેમ, રોપવું ડાયાબિટીઝની આવી ગૂંચવણોના વિકાસને ઉત્તેજિત કરી શકે છે, જેની દવાઓ સમસ્યા હલ કરી શકતી નથી.
- પેરીટોનિયમમાં ચેપી ઘટનાની રચના.
- પ્રત્યારોપણ કરેલ અંગના વર્તુળમાં પ્રવાહીની હાજરી.
- તીવ્રતાના વિવિધ સ્તરો પર રક્તસ્રાવનો વિકાસ.
તે થાય છે કે પ્રત્યારોપણની ગ્રંથિનો અસ્વીકાર થાય છે. આ પેશાબમાં એમીલેઝની હાજરી સૂચવે છે. અને બાયોપ્સી કરવામાં આવે તો પણ આ શોધી શકાય છે. આયર્ન કદમાં વધારો કરવાનું શરૂ કરશે. અલ્ટ્રાસાઉન્ડ સ્કેન શોધવાનું લગભગ અશક્ય છે, કારણ કે શરીરમાં અસ્પષ્ટ ધાર છે.
ટ્રાન્સપ્લાન્ટ સર્જરી પછી પૂર્વસૂચન
ટ્રાન્સપ્લાન્ટ સર્જિકલ સારવારમાં દર્દી માટે લાંબા અને મુશ્કેલ પુનર્વસનનો સમાવેશ થાય છે. આ સમયે, ઇમ્યુનોસપ્રેસિવ દવાઓ તેમને સૂચવવામાં આવે છે, જેથી અંગ સારી રીતે મૂળમાં આવે.
શું ટ્રાન્સપ્લાન્ટેશન પછી સ્વાદુપિંડનો ઉપચાર થઈ શકે છે?
આંકડા મુજબ, સ્વાદુપિંડનું ટ્રાન્સપ્લાન્ટ કરવામાં આવે તે પછીનું અસ્તિત્વ 2% કરતા વધુ સમયગાળા માટે 80% દર્દીઓમાં જોવા મળે છે.
જો સ્વાદુપિંડનું દાતા પાસેથી સ્વાદુપિંડનું પ્રત્યારોપણ કરવામાં આવ્યું હતું, તો પૂર્વસૂચન વધુ અનુકૂળ છે, અને લગભગ 40% દર્દીઓ 10 વર્ષથી વધુ જીવે છે, અને 70% જેઓ 2 વર્ષથી વધુ જીવતા નથી.
નસોની પદ્ધતિ દ્વારા શરીરના કોષોની રજૂઆત એ શ્રેષ્ઠ બાજુથી નહીં, પણ સાબિત થઈ છે, હવે તકનીકને અંતિમ રૂપ આપવામાં આવી રહ્યું છે. આ પદ્ધતિની જટિલતા કોષોની ઇચ્છિત સંખ્યામાંથી પ્રાપ્ત કરવા માટે એક ગ્રંથિની અપૂર્ણતામાં રહેલી છે.
ગ્રંથિ ટ્રાન્સપ્લાન્ટના પ્રકાર
આમૂલ ઉપચાર વિવિધ ભાગોમાં કરી શકાય છે. ઓપરેશન દરમિયાન, પ્રત્યારોપણ:
- ગ્રંથિના વ્યક્તિગત ભાગો (પૂંછડી અથવા શરીર),
- સ્વાદુપિંડનું ઉત્પાદન જટિલ (તરત જ ડ્યુઓડેનમના ભાગ સાથેની તમામ ગ્રંથીઓ તરત જ તેને અડીને),
- સંપૂર્ણપણે લોહ અને કિડની એક સાથે (90% કિસ્સાઓ),
- પ્રારંભિક કિડની પ્રત્યારોપણ પછી સ્વાદુપિંડ,
- ઇન્સ્યુલિન ઉત્પન્ન કરનાર દાતા બીટા કોષોની સંસ્કૃતિ.
શસ્ત્રક્રિયાની માત્રા અંગના પેશીઓને નુકસાનની મર્યાદા, દર્દીની સામાન્ય સ્થિતિ અને સર્વેક્ષણના ડેટા પર આધારિત છે. સર્જન દ્વારા નિર્ણય લેવામાં આવ્યો છે.
Plannedપરેશનની યોજના છે, કારણ કે તેમાં દર્દી અને ટ્રાન્સપ્લાન્ટની ગંભીર તૈયારી જરૂરી છે.
ડાયાબિટીઝ માટે સ્વાદુપિંડની દવાથી દર્દીની અસરકારક રીતે સારવાર થાય તે માટે, તે કયા પ્રકારનો રોગ વિકસાવ્યો છે તે શોધવું જરૂરી છે. તે ઘણા પરિબળો પર આધારિત છે. મુખ્ય ભૂમિકા રોગની ઉંમર અને પેથોજેનેસિસ દ્વારા ભજવવામાં આવે છે.
ડાયાબિટીઝ મેલીટસ અંતocસ્ત્રાવી સ્વાદુપિંડની પેથોલોજીનો સંદર્ભ આપે છે. તે લ Lanંગરહsન્સના ટાપુઓ દ્વારા રજૂ થાય છે અને સમગ્ર અવયવોના માત્ર 2% જ ભાગ ધરાવે છે.
આ ટાપુઓ રચના અને કાર્યમાં જુદા જુદા કોષો દ્વારા રચાય છે. તેઓ હોર્મોન્સના સ્ત્રાવ દ્વારા એક થાય છે - સક્રિય ઘટકો જે વિવિધ પ્રકારના ચયાપચય, પાચન અને વૃદ્ધિને નિયંત્રિત કરે છે.
સામાન્ય રીતે, અંત typesસ્ત્રાવી કોષોના 5 પ્રકારો અલગ પડે છે, જે હોર્મોન્સના ઉત્પાદનમાં નોંધપાત્ર ભૂમિકા ભજવે છે. તેમાંના કાર્બોહાઇડ્રેટ ચયાપચય સાથે સંકળાયેલા છે:
- બીટા કોષો (60%) જે ઇન્સ્યુલિન ઉત્પન્ન કરે છે અને ઓછી માત્રામાં - એમિલિન, જે ખાંડના સ્તરના નિયમનમાં પણ શામેલ છે,
- આલ્ફા સેલ્સ (25%) સ્ત્રાવ ગ્લુકોગન - ઇન્સ્યુલિન વિરોધી (ચરબી તૂટી જાય છે, લોહીમાં ગ્લુકોઝનું પ્રમાણ વધે છે).
સ્વાદુપિંડ પરની કામગીરીની સંપૂર્ણ વિવિધતાને જૂથોમાં વહેંચવામાં આવે છે, જે દખલની માત્રા અને પદ્ધતિને આધારે છે. વોલ્યુમ દ્વારા, તેઓ અંગ-બચાવ કરી શકે છે અથવા ગ્રંથી અથવા તેના ભાગને દૂર કરવા સાથે.
અંગ સંરક્ષણ કામગીરી
મોટાભાગના સ્વાદુપિંડનું ટ્રાન્સપ્લાન્ટ ઓપરેશન ટાઇપ 1 ડાયાબિટીઝ અને સહવર્તી રેનલ નિષ્ફળતાવાળા દર્દીઓમાં કિડની પ્રત્યારોપણની સાથે કરવામાં આવે છે. બીજા મોટા જૂથમાં દર્દીઓનો સમાવેશ થાય છે જે કિડની ટ્રાન્સપ્લાન્ટ પછી સ્વાદુપિંડનું ટ્રાન્સપ્લાન્ટ કરે છે.
છેલ્લા જૂથમાં દર્દીઓનો સમાવેશ થાય છે જેમને રેનલ નિષ્ફળતા નથી, જે એકલા સ્વાદુપિંડનું પ્રત્યારોપણ કરે છે. એક અલગ પcનક્રેટિક ટ્રાન્સપ્લાન્ટના જૂથમાં એક વર્ષના ટ્રાન્સપ્લાન્ટ ટકી રહેવાની ટકાવારી 70-75% છે, જ્યારે સ્વાદુપિંડ અને કિડનીના એક સાથે અને બિન-વારાફરતી પ્રત્યારોપણ પછી દર્દીઓમાં 80-85% ની સરખામણીએ.
એક અલગ પcનકreatરેટિક ટ્રાન્સપ્લાન્ટ પછી ટ્રાન્સપ્લાન્ટ અસ્વીકારના લક્ષણો, એક નિયમ તરીકે, મુખ્યત્વે કિડનીના નુકસાન દ્વારા પ્રગટ થાય છે. ટાઇપ I ડાયાબિટીસ મેલીટસવાળા દર્દીઓમાં, કિડની ટ્રાન્સપ્લાન્ટમાં સ્વાદુપિંડનું ટ્રાન્સપ્લાન્ટ ઉમેરવાથી દર્દી અને ટ્રાન્સપ્લાન્ટ બંને માટે આડઅસરોની સંખ્યામાં નોંધપાત્ર વધારો થતો નથી.
સ્વાદુપિંડ અને કિડનીના એક સાથે ટ્રાન્સપ્લાન્ટેશન પછીના બે તૃતીયાંશ દર્દીઓ હવે તેના પર નિર્ભર નથી.
નીચેનામાં ડાયાબિટીસ મેલિટસમાં સ્વાદુપિંડનું પ્રત્યારોપણ માટેની એનેસ્થેટિક પ્રક્રિયાઓ વર્ણવવામાં આવી છે.
ટ્રાન્સપ્લાન્ટોલોજિસ્ટ્સ નીચેના પ્રકારના સ્વાદુપિંડનું ટ્રાન્સપ્લાન્ટ કામગીરી કરી શકે છે.
- સંપૂર્ણ ગ્રંથિ ટ્રાન્સપ્લાન્ટ
- ગ્રંથિ પૂંછડી પ્રત્યારોપણ,
- ગ્રંથિના શરીરના ભાગના પ્રત્યારોપણ,
- પેનક્રીયો-ડ્યુઓડીનલ (ગ્રંથિ અને ડ્યુઓડેનમનો ભાગ) જટિલનું ટ્રાન્સપ્લાન્ટેશન,
- ગ્રંથિની બીટા સેલ સંસ્કૃતિનો નસમાં વહીવટ.
સ્વાદુપિંડના ટ્રાન્સપ્લાન્ટ સર્જરીના પ્રકારની વ્યાખ્યા દર્દીની નિદાન પરીક્ષા દરમિયાન પ્રાપ્ત કરેલા તમામ ડેટાના વિશ્લેષણ પછી નક્કી કરવામાં આવે છે. તે ગ્રંથિ પેશીઓને નુકસાનની લાક્ષણિકતાઓ અને દર્દીના શરીરની સામાન્ય સ્થિતિ પર આધારિત છે.
ઓપરેશન પોતે દર્દીને સામાન્ય એનેસ્થેસીયા માટે તૈયાર કર્યા પછી અને દર્દીની ચેતનાને બંધ કર્યા પછી કરવામાં આવે છે. આવા સર્જિકલ હસ્તક્ષેપની અવધિ ક્લિનિકલ કેસોની જટિલતા, ટ્રાન્સપ્લાન્ટ સર્જન અને એનેસ્થેસિયોલોજી ટીમની સજ્જતા દ્વારા નક્કી કરવામાં આવે છે.
રોગવિજ્ .ાનવિષયક સ્થિતિના વિકાસને આધારે, ડાયાબિટીઝમાં વિવિધ અભિવ્યક્તિઓ હોય છે. પ્રથમ, દર્દી પીડા અનુભવે છે, પાચક અસ્વસ્થતાથી પીડાય છે, અને પછી ડાયાબિટીસનું નિદાન થાય છે.
વિકાસના પ્રારંભિક તબક્કે, પ્રાથમિક કાર્બોહાઇડ્રેટ મેટાબોલિઝમ ડિસઓર્ડર જોવા મળે છે, જે ખાંડની સાંદ્રતામાં ઘટાડો દ્વારા પ્રગટ થાય છે. આ રીતે સ્વાદુપિંડનું પ્રકાર ડાયાબિટીસ પોતાને મેનીફેસ્ટ કરે છે.ઇન્સ્યુલિનની iencyણપ ડાયાબિટીક કેટોએસિડોસિસ તરફ દોરી જાય છે, મોટા, મધ્યમ અને નાના વાહિનીઓ દુર્લભ કિસ્સાઓમાં અસરગ્રસ્ત થાય છે.
આ પ્રકારના રોગમાં સ્વાદુપિંડનું પુનર્સ્થાપન સલ્ફોનીલ્યુરિયા તૈયારીઓ, યોગ્ય પોષણ અને શારીરિક પ્રવૃત્તિનો ઉપયોગ કરીને કરવામાં આવે છે.
ટાઇપ 2 ડાયાબિટીસમાં, ગ્લુકોઝનું સ્તર વધે છે. પેથોલોજી ઉપલા પેટમાં તીવ્ર પીડા અને ખોરાકના પાચનના ઉલ્લંઘન સાથે છે. આ રોગ કેટલાક તબક્કામાં વિકસે છે:
- ક્ષય સાથે વૈકલ્પિક ગ્રંથિમાં બળતરા પ્રક્રિયાના ઉત્તેજનાના સમયગાળા.
- બીટા કોષોમાં બળતરા કાર્બોહાઇડ્રેટ મેટાબોલિઝમ ડિસઓર્ડરનું કારણ બને છે.
- ટાઇપ 2 ડાયાબિટીઝ બનવા માંડે છે.
રોગના વિકાસની શરૂઆત સાથે, વ્યક્તિ પીડાય છે:
- સતત સુકા મોં
- તમારી તરસ છીપાવવા માટે અસમર્થતા
- પેશાબની માત્રામાં વધારો,
- શરીરના વજનમાં ઘટાડો અથવા તીવ્ર વધારો,
- ત્વચાની તીવ્ર ખંજવાળ અને શુષ્કતા,
- ત્વચા પર ફોલ્લીઓ ફોલ્લીઓના દેખાવ પ્રત્યે અતિસંવેદનશીલતા,
- નબળાઇ અને પરસેવો,
- નબળા ઘા

આ એવા સંકેતો છે જે રોગના વિકાસની શરૂઆત સૂચવે છે. તમે તેમને અવગણી શકો નહીં. ડ doctorક્ટરની સલાહ લેવી અને તપાસ કરવી જરૂરી છે.
પ્રયોગશાળા સંશોધન
નિદાનની ચકાસણી કરતી વખતે લેબોરેટરી ડાયગ્નોસ્ટિક્સ આવશ્યક છે. વિશ્લેષણ અંગને કાર્યાત્મક નુકસાનની ડિગ્રીનું મૂલ્યાંકન કરવાનું શક્ય બનાવે છે.
તદુપરાંત, ઉત્સર્જનનું ઉલ્લંઘન (ઉત્પન્ન પાચક ઉત્સેચકોનું સ્તર) અને ગ્રંથિના વધારાનું (લોહી અને પેશાબમાં ખાંડ) વિધેયો, તેમજ પ neighboringનક્રીઆઇટિસ (ટ્રાંઝામિનેસિસ, બિલીરૂબિન અને તેના અપૂર્ણાંકનું સ્તર, તેના ઘટકો સાથેના કુલ પ્રોટીન) ની સાથોસાથ પડોશી અવયવોમાં બળતરા બદલાવ નક્કી કરવામાં આવે છે.
- સામાન્ય રક્ત પરીક્ષણ - તે અભ્યાસના સમયે બળતરા પ્રક્રિયાની હાજરી નક્કી કરે છે (વધારો ESR, લ્યુકોસાઇટોસિસ),
- બાયોકેમિકલ અધ્યયન: લોહી અને પેશાબના ડાયસ્ટેસિસ, બ્લડ સુગર અને પેશાબ, કોપ્રોગ્રામ.
રક્ત ખાંડમાં અથવા સામાન્ય સંખ્યામાં અવારનવાર વધારો થવાના કિસ્સામાં, પરંતુ તરસની ફરિયાદ સાથે, ક્યારેક સુકા મોં, કાર્બોહાઇડ્રેટ નાસ્તો અથવા ટીએસએચ (ઉપવાસ ગ્લુકોઝ મળી આવે ત્યારે ગ્લુકોઝ સહિષ્ણુતા પરીક્ષણ) સાથે બ્લડ સુગર નક્કી કરવું જરૂરી છે. કાર્બોહાઇડ્રેટ નાસ્તો પછી કલાકો). આમ, સુપ્ત ડાયાબિટીસ મળી આવે છે.
ઇન્સ્ટ્રુમેન્ટલ ડાયગ્નોસ્ટિક્સ
સૌથી વધુ પ્રમાણમાં ઉપયોગમાં લેવાતા એ રેટ્રોપેરિટoneનિયલ સ્પેસનો અલ્ટ્રાસાઉન્ડ છે, જ્યાં સ્વાદુપિંડ સ્થિત છે અને પેટની પોલાણ.
સ્વાદુપિંડ અને પેટના અવયવોની અલ્ટ્રાસાઉન્ડ પરીક્ષા એ સૌથી સલામત અને સૌથી અનુકૂળ નિદાન પદ્ધતિ છે, જેમાં વધારે સમય લેતો નથી, મેનીપ્યુલેશન પહેલાં ઉપવાસ સિવાય, ખાસ તૈયારીની જરૂર હોતી નથી.

અલ્ટ્રાસાઉન્ડ સ્વાદુપિંડની પરિસ્થિતિઓનું નિરીક્ષણ કરવું અને તેને ગતિશીલતામાં ટ્ર trackક કરવાનું શક્ય બનાવે છે, કોઈપણ વયનો બાળક પણ તેને સહન કરી શકે છે. તેથી, સારવાર પછી લોખંડ કેવી રીતે પુન restoredસ્થાપિત થાય છે તે જોવા માટે દર છ મહિનામાં એકવાર અલ્ટ્રાસાઉન્ડ કરવું જરૂરી છે.
જો પ્રક્રિયા તીવ્ર હોય, તો ગ્રંથિની સોજો જોવા મળે છે, તેનું કદ વધે છે, અને પેશીઓની ઘનતા બદલાય છે.
ડાયાબિટીસના લાંબા કોર્સ સાથે, અલ્ટ્રાસાઉન્ડ પર અલ્ટ્રાસાઉન્ડ સ્કેન દેખાય છે, મુખ્યત્વે સ્વાદુપિંડના માથામાં, અંગનું કદ સામાન્ય કરતા સામાન્ય રીતે ઘણું ઓછું થઈ જાય છે.
સ્વાદુપિંડના ફેરફારો, જે ડાયાબિટીસ મેલિટસમાં જોવાય છે, તેમાં સ્વાદુપિંડના વિકારની ચિત્ર લાક્ષણિકતા છે. તદુપરાંત, પડોશી અવયવોમાં પરિવર્તન એક સાથે નક્કી કરવામાં આવે છે: યકૃત અને પિત્તાશય.
એક્સ-રે પદ્ધતિઓમાં શામેલ છે:
- વિરોધાભાસની રજૂઆત સાથે સર્વે રેડિયોગ્રાફી તમને નલિકાઓ, કેલ્સિફિકેશનના ક્ષેત્રો, સંકુચિત અથવા વિરસંગ નળીનો વિસ્તરણ, કે જે કાર્બનિક પેશીઓમાં પરિવર્તન અથવા મોટા ફોલ્લો, ગાંઠ, કેલક્યુલસના સંકુચિતતાના પરોક્ષ સંકેત છે તેમાં મોટા કેલ્ક્યુલી જોવા દે છે.
- એન્ડોસ્કોપિક રેટ્રોગ્રેડ ચોલેંગીયોપેંક્રોગ્રાફી - એક વિરોધાભાસી એજન્ટને ડ્યુઓડેનમમાંથી ગ્રંથિના નળીઓમાં એન્ડોસ્કોપનો ઉપયોગ કરીને ઇન્જેક્ટ કરવામાં આવે છે.
- એન્જીયોગ્રાફી - વિપરીત (વાહિનીઓમાં) નો ઉપયોગ પણ થાય છે.
- પેટની પોલાણ અને રેટ્રોપેરિટitનિયલ સ્પેસનું સીટી સ્કેન, જે રોગવિજ્ .ાનવિષયક ફેરફારોના નિદાનની સંભાવનાને નોંધપાત્ર રીતે વધારી શકે છે.
ઇન્સ્ટ્રુમેન્ટલ ડાયગ્નોસ્ટિક્સ, અલ્ટ્રાસાઉન્ડ ઉપરાંત, શામેલ છે:
- ડ્યુઓડેનમ અને પેટના મ્યુકોસ મેમ્બ્રેનની સ્થિતિનો અભ્યાસ કરવા માટે ઇએફજીડીએસ (એસોફેગોફિબ્રોગસ્ટ્રોડ્યુડોનોસ્કોપી) - ઘણીવાર આ રોગવિજ્ાન સ્વાદુપિંડની બળતરા અથવા તેની ગૂંચવણનું પરોક્ષ સંકેત છે,
- એમઆરઆઈ - ચુંબકીય પડઘો ઇમેજિંગ.
સ્વાદુપિંડનું ડાયાબિટીસ સારવાર
ડાયાબિટીસ મેલીટસ મોટાભાગના કિસ્સાઓમાં સ્વાદુપિંડની પૃષ્ઠભૂમિ સામે થાય છે. આ બે રોગો સંબંધિત છે કારણ કે ઇન્સ્યુલિન, જે કાર્બોહાઇડ્રેટ ચયાપચયમાં શામેલ છે, તે લેન્જરહેન્સના ટાપુઓના બીટા કોષો દ્વારા ઉત્પન્ન થાય છે, જે ખાસ ગ્રંથીય રચનાઓથી ઘેરાયેલા હોય છે - એસિની જે પાચક ઉત્સેચકો ઉત્પન્ન કરે છે.
સ્વાદુપિંડમાં બળતરા પ્રક્રિયામાં, તેના બાહ્ય કાર્ય સાથેની ગ્રંથિની પેશી માત્ર અસરગ્રસ્ત નથી, પણ આઇલેટ પણ છે, ડાયાબિટીસ મેલિટસના વિકાસ સાથે.
તેથી, જટિલ ઉપચાર સૂચવવામાં આવે છે, શામેલ:
- જીવનશૈલી ફેરફાર
- આહાર ખોરાક
- દવા ઉપચાર
- ગંભીર કિસ્સાઓમાં સર્જિકલ પદ્ધતિઓ.
એન્ડોક્રિનોલોજિસ્ટ ખાંડના સ્તરને અસર કરતી inalષધીય વનસ્પતિઓનો ઉપયોગ કરીને ઓછી ગ્લાયસીમિયા સાથે વૈકલ્પિક દવાઓની વાનગીઓ લખી શકે છે.
ડ્રગ ઉપચાર
ડાયાબિટીઝમાં સ્વાદુપિંડ માટે વ્યાપક દવા ઉપચાર એ મુખ્ય ઉપચાર પદ્ધતિ છે. દર્દીને ગેસ્ટ્રોએંટોરોલોજિસ્ટ અને એન્ડોક્રિનોલોજિસ્ટ દ્વારા અવલોકન કરવામાં આવે છે, ખાંડ ઘટાડતી દવાઓ, તેમજ નર્વસ અને વેસ્ક્યુલર સિસ્ટમના જખમ સાથે જોડાણમાં વિટામિન, વેસ્ક્યુલર, નૂટ્રોપિક્સનું સંકુલ પ્રાપ્ત થાય છે. સારવારની માત્રા ગ્લાયસીમિયા અને ડાયાબિટીઝની ગૂંચવણો પર આધારિત છે.
- એન્ઝાઇમ રિપ્લેસમેન્ટ થેરેપી - ડોઝ અને વહીવટની અવધિ અંગના નુકસાનની ડિગ્રી પર આધારિત છે. કેટલીકવાર આ દવાઓ જીવન માટે સૂચવવામાં આવે છે, તેમજ હાઈપોગ્લાયકેમિક.
- પીડા લક્ષણો અને તેની તીવ્રતાની હાજરીમાં એન્ટિસ્પેસ્મોડિક્સ અને પેઇનકિલર્સ.
- ક્રિયાના વિવિધ મિકેનિઝમ સાથે એન્ટિસેક્રેટરી દવાઓ: પીપીઆઈ (પ્રોટોન પંપ અવરોધકો), એચ 2-હિસ્ટામાઇન રીસેપ્ટર બ્લocકર, એન્ટાસિડ્સ. આવી ઉપચાર દર્દીને ઘરે સારવાર માટે આભારી છે. તીવ્ર સ્વાદુપિંડનો સોજો અથવા ક્રોનિક સારવારની તીવ્ર વૃદ્ધિ એક હોસ્પિટલમાં હાથ ધરવામાં આવે છે, સઘન સંભાળ એકમમાં શરૂ થાય છે, જ્યાં વધારાના પ્રેરણા ઉકેલો, એન્ટિફેરમેન્ટ એજન્ટો, માદક દ્રવ્યોનાશક દવાઓનો ઉપયોગ થાય છે.
પુન aપ્રાપ્તિ પદ્ધતિ તરીકે સ્વાદુપિંડનું પ્રત્યારોપણ
સબસ્ટીટ્યુશન થેરેપીનો ઉપયોગ કરતી વખતે, તેની અસર બધા દર્દીઓમાં ન હોઈ શકે, અને દરેક વ્યક્તિ આવી સારવારનો ખર્ચ કરી શકે તેમ નથી. આ સહેલાઇથી એ હકીકત દ્વારા સમજાવી શકાય છે કે ઉપચાર માટેની દવાઓ અને તેની સાચી માત્રા પસંદ કરવી ખૂબ મુશ્કેલ છે, ખાસ કરીને કારણ કે તેને વ્યક્તિગત રૂપે ઉત્પન્ન કરવું જરૂરી છે.
સારવારની નવી પદ્ધતિઓ શોધવા માટે ડોકટરો દબાણ:
- ડાયાબિટીસની તીવ્રતા
- રોગના પરિણામની પ્રકૃતિ,
- કાર્બોહાઇડ્રેટ ચયાપચયની મુશ્કેલીઓને સુધારવામાં મુશ્કેલી.
આ રોગથી છૂટકારો મેળવવા માટેની વધુ આધુનિક પદ્ધતિઓમાં શામેલ છે:
- સારવારની હાર્ડવેર પદ્ધતિઓ,
- સ્વાદુપિંડનું પ્રત્યારોપણ,
- સ્વાદુપિંડનું ટ્રાન્સપ્લાન્ટ
- આઇલેટ સેલ ટ્રાન્સપ્લાન્ટેશન.
ડાયાબિટીસ મેલીટસમાં, બીટા કોશિકાઓની ખામીને લીધે દેખાતા મેટાબોલિક શિફ્ટ શોધી શકાય છે તે હકીકતને કારણે, રોગની સારવાર લેન્ગેરહન્સના આઇલેટ્સના ટ્રાન્સપ્લાન્ટને કારણે થઈ શકે છે.
આ પ્રકારની સર્જિકલ હસ્તક્ષેપ ચયાપચયની પ્રક્રિયામાં વિચલનોને નિયંત્રિત કરવામાં અથવા ડાયાબિટીસ મેલિટસ, ઇન્સ્યુલિન આધારિત, કોર્સની ગંભીર ગૌણ ગૂંચવણોના વિકાસને રોકવા માટેની બાંયધરી બની શકે છે, શસ્ત્રક્રિયાના costંચા ખર્ચ હોવા છતાં, ડાયાબિટીસ સાથે આ નિર્ણય ન્યાયી છે.
દર્દીઓમાં કાર્બોહાઇડ્રેટ ચયાપચયની ગોઠવણ માટે આઇલેટ સેલ લાંબા સમય સુધી જવાબદાર રહેવા માટે સક્ષમ નથી. તેથી જ દાતા સ્વાદુપિંડના ફાળવણીનો આશરો લેવો શ્રેષ્ઠ છે, જેણે તેના કાર્યો મહત્તમ સુધી જાળવી રાખ્યા છે.સમાન પ્રક્રિયામાં નોર્મોગ્લાયસીમિયા માટેની શરતો પ્રદાન કરવી અને ત્યારબાદ મેટાબોલિક મિકેનિઝમ્સની નિષ્ફળતાને અવરોધિત કરવી શામેલ છે.
કેટલાક કેસોમાં, ડાયાબિટીઝની જટિલતાઓના વિકાસને વિરુદ્ધ બનાવવાની વાસ્તવિક તક છે જે શરૂ થઈ છે અથવા તેને રોકવા માટે.
- સ્વાદુપિંડનું કોષ ટ્રાન્સપ્લાન્ટ
- નિષ્કર્ષ
આંશિક માફીના તબક્કાથી જીવનભર ઇન્સ્યુલિન પરાધીનતાના ક્રોનિક તબક્કામાં પ્રગતિ સામાન્ય રીતે usually-કોષોના અવશેષ કાર્યમાં ધીમે ધીમે ઘટાડો દ્વારા વર્ગીકૃત થયેલ છે. પરંતુ ક્લિનિકલ દૃષ્ટિકોણથી, તે આંતરવર્તી રોગના ઉમેરા સાથે વધી શકે છે.
હાલમાં, બાહ્ય પ્રકારનાં 1 ડાયાબિટીઝવાળા બાળકો અને કિશોરો માટે રિપ્લેસમેન્ટ થેરાપીનું એક માત્ર સ્વરૂપ એક્સોજેનસ ઇન્સ્યુલિન રિપ્લેસમેન્ટ થેરાપી છે. જોકે સ્વાદુપિંડના કોષો પ્રત્યારોપણ જેવા કેટલાક અન્ય પ્રાયોગિક ઉપચારની તપાસ ચાલી રહી છે.
સ્વાદુપિંડનું કોષ ટ્રાન્સપ્લાન્ટ
સ્વાદુપિંડનું પ્રત્યારોપણ એ પ્રકાર 1 ડાયાબિટીસ માટેની પ્રાયોગિક સારવાર છે. આઇલેટ ટ્રાન્સપ્લાન્ટેશનથી દર્દીને યકૃતમાં રેડવાની પ્રક્રિયા દ્વારા દાતા પાસેથી અલગ કોષોના ફાળવણીનું સૂચન થાય છે.
આ પ્રક્રિયા પછી, રોગપ્રતિકારક દવાઓ સામાન્ય રીતે સૂચવવામાં આવે છે. આજની તારીખમાં, 60% દર્દીઓમાં આ સારવારની સફળતા જોવા મળે છે.
પૂરતી સંખ્યામાં લેગેરsન્સ આઇલેટ્સના સફળ રોપણ સાથે, ઇન્સ્યુલિનનો ઇનકાર એક વર્ષમાં શક્ય છે.
સંસ્કૃતિમાં વિકસિત પર્યાપ્ત બીટા કોષોની પૂરતી સંખ્યાને એકત્રિત કરવા માટે બીટા કોષો માટે ઓછી ઝેરી ઇમ્યુનોસપ્રેસિવ એજન્ટો અને સુધારેલી તકનીકીની રજૂઆત પછી આઇલેટ ટ્રાન્સપ્લાન્ટેશન વધુ સફળ બન્યું.
ગતિશીલ નિરીક્ષણ સાથે ઇન્સ્યુલિન આધારિત રહે તેવા વિષયોની સંખ્યામાં ઘટાડો થાય છે. પ્રત્યારોપણમાં બીટા કોષોની પૂરતી સંખ્યા મેળવવા માટે કેટલાક દાતા સ્વાદુપિંડની જરૂર પડે છે.
હાલમાં, મુખ્ય સંકેત એ તોળાઈ રહેલી હાયપોગ્લાયકેમિઆ પ્રત્યે સંવેદનશીલતાની સારવાર છે, જેનો ઉપયોગ અન્ય પદ્ધતિઓનો ઉપયોગ કરીને કરી શકાતો નથી. જેમ કે ટાઇપ 1 ડાયાબિટીઝવાળા પુખ્ત વયના લોકોમાં ઇન્સ્યુલિનના લાંબા સમય સુધી સબક્યુટેનીયસ પ્રેરણા.
ઇમ્યુનોસપ્રેસિવ દવાઓ લેતી વખતે નેફ્રોટોક્સિસિટીનું જોખમ હોવાથી, મોટાભાગના રોગનિવારક કાર્યક્રમોમાં ડાયાબિટીસ નેફ્રોપથીના વિકાસના સંજોગોનું આકારણી કરવા માટે ડાયાબિટીસ મેલીટસની પૂરતી અવધિ ધરાવતા 18 વર્ષથી વધુ ઉંમરના દર્દીઓનો સમાવેશ થાય છે.
ક્રોનિક ઇમ્યુનોસપ્રેસિવ ઉપચારની જરૂરિયાત વિના રોગપ્રતિકારક સહિષ્ણુતાના ક્લિનિકલ પ્રેક્ટિસમાં પ્રવેશ એ ભવિષ્યની ઉપચારનું મુખ્ય લક્ષ્ય છે. વિવો અને વિટ્રો નિયોજેનેસિસમાં ઇઝલેટ કોષોના સહનશીલતા અને પુનર્જીવનની સંભવિતતા માટે સંભવિત હિમેટોપોએટીક સ્ટેમ સેલ ઉપચાર ઝડપથી સંશોધન ક્ષેત્રમાં વિકાસશીલ છે.
સ્વાદુપિંડનું ટ્રાન્સપ્લાન્ટેશન 1 વર્ષ સુધી ઉચ્ચ સ્તરના ટ્રાન્સપ્લાન્ટ અસ્તિત્વને પ્રાપ્ત કરવાની મંજૂરી આપે છે. પરંતુ ત્યાં નોંધપાત્ર સર્જિકલ જોખમો છે અને સુસંગત કિડની ટ્રાન્સપ્લાન્ટેશન વિના લાંબા ગાળાના રોગપ્રતિકારક શક્તિની જરૂરિયાત છે, જે બાળકો અને કિશોરોમાં આ પદ્ધતિનો ઉપયોગ કરવાની મંજૂરી આપતી નથી.
ઉપરોક્ત અધ્યયનની સફળતા છતાં, આજે ઘણા વિરોધાભાસી અને મર્યાદાઓ છે. ડાયાબિટીઝની સારવારની આ પદ્ધતિના વ્યાપક ઉપયોગમાં મુખ્ય અવરોધ એ પ્રત્યારોપણ માટે સામગ્રીની અભાવ અને જીવન ટકાવી રાખવા માટેના ભંડોળનો અભાવ છે.
પરંતુ વિશ્વવ્યાપી સંશોધનકારો આ સમસ્યા પર કામ કરી રહ્યા છે. ખાસ કરીને, અસ્તિત્વમાં સુધારણા માટેની શ્રેષ્ઠ પદ્ધતિઓમાંની એક, સ્વાદુપિંડના આઇસ્લેટ્સનો વિશેષ કોટિંગ વિકસાવવામાં આવ્યો છે.
જે તેમને રોગપ્રતિકારક શક્તિથી સુરક્ષિત કરે છે અને ઇન્સ્યુલિનના પ્રકાશનમાં દખલ કરતું નથી. સ્વાદુપિંડનું આઇલેટ ટ્રાન્સપ્લાન્ટેશનની costંચી કિંમત પણ મોટા પ્રમાણમાં રોપવામાં અવરોધ .ભી કરે છે.
મુખ્ય ગૂંચવણોમાંથી, જીવલેણ ગાંઠોની રચનાની શક્યતા અને રેનલ ફંક્શન પર ઇમ્યુનોસપ્રેસન્ટ્સના પ્રેરણાને પ્રકાશિત કરવામાં આવે છે.
ડાયાબિટીઝ એટલે શું
ડાયાબિટીઝ મેલીટસ એ શરીરમાં મેટાબોલિક ડિસઓર્ડર છે જે હાઈ બ્લડ સુગરને કારણે વિકસે છે. ડબ્લ્યુએચઓ (વર્લ્ડ હેલ્થ ઓર્ગેનાઇઝેશન) ના અનુસાર, ગ્રહના દરેક પાંચમા વતનીને ડાયાબિટીઝ છે. આજે, ડાયાબિટીઝને એક અસાધ્ય રોગ તરીકે વર્ગીકૃત કરવામાં આવે છે. ડાયાબિટીઝના બે પ્રકારો વચ્ચેના તફાવતને સમજવામાં આ સાચું છે કે નહીં તે પ્રશ્નના જવાબમાં.
ડાયાબિટીઝ મટાડી શકાય છે?
ડાયાબિટીઝના બે પ્રકાર છે: પ્રકાર 1 ડાયાબિટીસ (દુર્બળ ડાયાબિટીસ, યંગ ડાયાબિટીસ) અને પ્રકાર II ડાયાબિટીસ (વૃદ્ધ ડાયાબિટીસ, વધુ વજનવાળા ડાયાબિટીસ). સમાન લક્ષણો હોવા છતાં, આ રોગો શરીરમાં થતી વિવિધ કારણો અને પ્રક્રિયાઓને કારણે થાય છે, અને તેથી, તેમની સારવાર જુદી જુદી રીતે કરવામાં આવે છે.
જો ટાઇપ II ડાયાબિટીસ શારીરિક નિષ્ક્રિયતા, વધુ વજન, વધેલા કોલેસ્ટરોલ સાથે, વય સંબંધિત ફેરફારોથી ઓછી અસરકારક સ્વાદુપિંડ તરફ દોરી જાય છે, તો પછી આ સમસ્યાઓ દૂર કરવાના હેતુથી સારવાર કરવામાં આવે છે.
પ્રકાર II ડાયાબિટીસની સારવાર, સૌ પ્રથમ, ખરાબ ટેવોથી છુટકારો મેળવવી, અને દર્દીનું ભાગ્ય તેના હાથમાં છે.
ટાઇપ I ડાયાબિટીઝ હાલમાં અસાધ્ય રોગ માનવામાં આવે છે. તંદુરસ્ત વ્યક્તિમાં હોર્મોન ઇન્સ્યુલિનની મદદથી બ્લડ સુગરનું સામાન્ય સ્તર જાળવવામાં આવે છે, જે સ્વાદુપિંડના બીટા કોષો દ્વારા ઉત્પન્ન થાય છે.
ડાયાબિટીસ મેલીટસવાળા દર્દીઓમાં, રોગપ્રતિકારક શક્તિમાં ખામી હોવાને કારણે, સ્વાદુપિંડ યોગ્ય માત્રામાં ઇન્સ્યુલિન ઉત્પન્ન કરવાનું બંધ કરે છે. બીટા કોષોના સંપૂર્ણ મૃત્યુ સુધી પ્રક્રિયા ચાલુ રહે છે.
તેથી, દર્દીઓને દરરોજ ઇન્સ્યુલિન લગાડવા અથવા ઇન્સ્યુલિન પંપ સાથે ચાલવાની ફરજ પડે છે. આ ઉપરાંત, દર્દીઓ દિવસમાં ઘણી વખત બ્લડ સુગર પરીક્ષણો કરે છે.
ઓપરેશન્સ ટેક્નોલોજીઓ
સંતુલિત આહાર એ સામાન્ય ખાંડનું સ્તર અને સ્વાદુપિંડનું કાર્ય જાળવવાના મુખ્ય ઘટકોમાંનું એક છે.
પ્રકાર 2 ડાયાબિટીઝ માટે તમારા આહારમાં ફેરફાર તમને દવાઓને ટાળવામાં મદદ કરશે.
ડાયાબિટીઝના દર્દીઓને સરળતાથી સુપાચ્ય કાર્બોહાઈડ્રેટ અને ચરબી ખાવાની મનાઈ છે.
પેટની સફેદ લીટી સાથે મિડલાઇન ચીરો દ્વારા દાતા અંગને ઇલિયાક ફોસા (કિડની પણ ત્યાં મૂકવામાં આવે છે) માં મૂકવામાં આવે છે. તે પ્રાપ્તકર્તાની એરોર્ટાથી તેના જહાજો દ્વારા ધમનીય રક્ત પરિભ્રમણ મેળવે છે.
વેનસ આઉટફ્લો પોર્ટલ નસ સિસ્ટમ (આ સૌથી શારીરિક માર્ગ છે) અથવા ગૌણ વેના કાવા દ્વારા છે. સ્વાદુપિંડ એ નાના આંતરડાના દિવાલ સાથે અથવા દર્દીની બાજુથી મૂત્રાશય સાથે જોડાયેલ છે.
અસ્તિત્વના શ્રેષ્ઠ પૂર્વસૂચન સાથેની સૌથી શારીરિક અને પ્રમાણમાં સલામત પદ્ધતિ એ સ્વાદુપિંડ અને કિડનીનું એક સાથે ટ્રાન્સપ્લાન્ટેશન છે. આવી કામગીરીની કિંમત અન્ય તમામ વિકલ્પોથી નોંધપાત્ર રીતે વધી જાય છે, તેની તૈયારી અને આચાર અને સર્જનની ઉચ્ચ લાયકાત માટે તે ઘણો સમય લે છે.
અંગ પ્રત્યારોપણની શસ્ત્રક્રિયા અને તેના પરિણામ સીધા કેટલાક પરિબળો પર આધારિત છે. તે ધ્યાનમાં લેવું મહત્વપૂર્ણ છે:
- શસ્ત્રક્રિયા સમયે કરવામાં આવેલા ટ્રાન્સપ્લાન્ટ કાર્યોની માત્રા,
- મૃત્યુ સમયે દાતાની વય અને સામાન્ય સ્થિતિ,
- દાતા અને પ્રાપ્તકર્તા પેશીઓની બધી બાબતોમાં સુસંગતતા,
- દર્દીની હેમોડાયનેમિક સ્થિરતા.
હાલના આંકડા મુજબ, શબ દાતા પાસેથી સ્વાદુપિંડના પ્રત્યારોપણ પછીનો અસ્તિત્વ ટકાવી રાખવાનો દર છે:
- બે વર્ષ - 83% કેસોમાં,
- લગભગ પાંચ વર્ષ - 72% પર.
ડાયાબિટીસથી સ્વાદુપિંડની સારવાર કેવી રીતે કરવી, ડ doctorક્ટર નક્કી કરે છે. દર્દીની સ્થિતિને આધારે, શરીરના કામને ટેકો આપવા માટે દવા અથવા ઉપચારની સર્જિકલ પદ્ધતિઓ સૂચવવામાં આવે છે
જો સહાયક પદ્ધતિઓની સહાયક પરિણામો પ્રાપ્ત થયા નથી, તો પછી ડાયાબિટીઝના સ્વાદુપિંડમાં દર્દીને સ્વસ્થ અંગનું પ્રત્યારોપણ કરીને જ સુધારી શકાય છે.આવા pathપરેશન હંમેશાં કોઈપણ પ્રકારની પેથોલોજીવાળા લોકો માટે જરૂરી હોય છે. સામાન્ય રીતે લેંગેરેહન્સના આઇલેટના પ્રત્યારોપણ કરાયેલા કોષો, જે ઇન્સ્યુલિનના સંશ્લેષણ માટે જવાબદાર છે. ડાયાબિટીઝનું ટ્રાન્સપ્લાન્ટ કરવામાં આવે છે જો:
- ઇંજેક્ડ ઇન્સ્યુલિન સામે પ્રતિકાર પ્રગટ થાય છે,
- મેટાબોલિક ડિસઓર્ડર
- ડાયાબિટીઝ ગંભીર ગૂંચવણો તરફ દોરી છે.
યોગ્ય કામગીરી ગ્રંથિની સંપૂર્ણ પુન restસ્થાપન સુનિશ્ચિત કરે છે. જો રોગના વિકાસના પ્રારંભિક તબક્કે ટ્રાન્સપ્લાન્ટેશન કરવામાં આવે તો શ્રેષ્ઠ અસર પ્રાપ્ત થઈ શકે છે, કારણ કે ભવિષ્યમાં ગૌણ રોગો ડાયાબિટીસમાં જોડાશે, જે પુન recoveryપ્રાપ્તિ પ્રક્રિયાને અવરોધે છે.
સ્વાદુપિંડ પરના ઓપરેશનની તકનીકના આધારે, ત્યાં 3 પ્રકારો છે:
ન્યૂનતમ આક્રમક શસ્ત્રક્રિયા
આ સ્વાદુપિંડ પર લેપ્રોસ્કોપિક areપરેશન છે, પેટની ત્વચા પર કેટલાક નાના ચીરો દ્વારા કરવામાં આવે છે. તેમના દ્વારા વિડિઓ લેપ્રોસ્કોપ અને વિશેષ સાધનો રજૂ કરવામાં આવ્યા છે. સર્જન સ્ક્રીન પર ofપરેશનની પ્રગતિ પર નજર રાખે છે. આવા હસ્તક્ષેપો પછી, પુનર્વસવાટ ખૂબ ટૂંકા હોય છે, અને હોસ્પિટલમાં રોકાવાની લંબાઈ ઘણા દિવસોમાં ઘટાડે છે.
લોહીહીન કામગીરી
તેઓ મુખ્યત્વે ગ્રંથિની ગાંઠોને દૂર કરવા માટે વપરાય છે. આમાં રેડિયોસર્જરી - નિર્દેશિત શક્તિશાળી રેડિયેશન (સાયબર-છરી) નો ઉપયોગ કરીને દૂર કરવા, ક્રિઓસર્જરી - ગાંઠ ઠંડું, ધ્યાન કેન્દ્રિત અલ્ટ્રાસાઉન્ડ, લેસર સર્જરી શામેલ છે. જો સાયબર-છરીને શરીર સાથે સંપર્ક કરવાની જરૂર જ હોતી નથી, તો બીજી તકનીકો ડ્યુઓડેનમમાં દાખલ કરેલી ચકાસણી દ્વારા કરવામાં આવે છે.
સ્વાદુપિંડનું શસ્ત્રક્રિયા પછી, પૂર્વસૂચન, પોસ્ટopeપરેટિવ સમયગાળા, પુનર્વસવાટની ગુણવત્તા, જટિલતાઓના વિકાસ અને તેના પર આધારિત છે અને તે અસામાન્ય નથી. ઘણીવાર વિકસિત થતી ગૂંચવણોમાં:
- આંતર-પેટમાં રક્તસ્રાવ.
- થ્રોમ્બોસિસ અને થ્રોમ્બોએમ્બોલિઝમ.
- ચેપ, ફોલ્લાઓ, પેરીટોનિટિસનો વિકાસ.
- સ્વાદુપિંડનું ભગંદર રચના.
લગભગ હંમેશા સ્વાદુપિંડની શસ્ત્રક્રિયાના અનિવાર્ય પરિણામ એ એન્ઝાઇમની ઉણપ અને પાચક અસ્વસ્થતા હોય છે, અને જ્યારે પૂંછડીનું સંશોધન થાય છે ત્યારે ડાયાબિટીસ મેલીટસ વિકસે છે. આ ઘટનાની ભરપાઈ એન્ઝાઇમ તૈયારીઓ-અવેજી અને હાયપોગ્લાયકેમિક એજન્ટોની નિમણૂક દ્વારા કરી શકાય છે.
કોઈ પણ સંજોગોમાં, સ્વાદુપિંડનું સર્જરી પછીનું જીવન બદલાઈ રહ્યું છે અને તેની સમીક્ષા કરવાની જરૂર છે. સૌ પ્રથમ, ખરાબ ટેવોથી ભાગ લેવો અને આહારનું સખત પાલન કરવું જરૂરી છે: આલ્કોહોલ, ચરબીયુક્ત અને મસાલેદાર વાનગીઓ, મીઠાઇ.
સ્વાદુપિંડનું સર્જરી પછી શું કરી શકાય છે? આહારમાં પૂરતી માત્રામાં પ્રોટીન (દુર્બળ માંસ, માછલી, કુટીર ચીઝ), ફાઇબર અને વિટામિન શામેલ હોવા જોઈએ: અનાજ અનાજ, શાકભાજી, ફળો, ,ષધિઓ, medicષધીય વનસ્પતિઓમાંથી ચા. નાના ભાગોમાં દિવસમાં ઓછામાં ઓછું 5 વખત ખોરાક લેવો જોઈએ.
મહત્વપૂર્ણ! શસ્ત્રક્રિયા પછી આહારનું પાલન કરવામાં નિષ્ફળતા તેના પરિણામોને નકારી શકે છે અને સ્વાસ્થ્યને ન ભરવા યોગ્ય નુકસાન પહોંચાડે છે.
તંદુરસ્ત જીવનશૈલી તરફ દોરી જવું, શારીરિક પ્રવૃત્તિને સારી આરામ સાથે જોડવું અને ડ aક્ટર દ્વારા નિયમિત અવલોકન કરવું પણ જરૂરી છે.
ડાયાબિટીઝ મેલીટસ એકલા ટ્રાન્સપ્લાન્ટેશન માટે સંકેત નથી. શસ્ત્રક્રિયાની ભલામણ આના માટે કરી શકાય છે:

રૂ conિચુસ્ત ઉપચારની અપૂર્ણતા,
જો successfulપરેશન સફળ થાય છે, તો અંગના બધા કાર્યો સંપૂર્ણપણે પુન restoredસ્થાપિત થાય છે. રોગના પ્રારંભિક તબક્કે પ્રત્યારોપણ સૌથી અસરકારક છે, કારણ કે ત્યારબાદ કુદરતી પુન subseપ્રાપ્તિમાં અવરોધ ધરાવતા ગૌણ વિકારો મુખ્ય બિમારીમાં જોડાય છે.
પ્રગતિશીલ રેટિનોપેથીની પૃષ્ઠભૂમિ સામે, સર્જિકલ સારવારનું પરિણામ વિપરીત હોઈ શકે છે, જો કે, complicationsપરેશનની નિષ્ફળતા પર મુશ્કેલીઓનું જોખમ વધવાની સંભાવનાથી વધી શકતું નથી.
પ્રકાર 1 ડાયાબિટીસ મેલીટસમાં, ઇન્સ્યુલિનની સારવાર પ્રત્યારોપણ સુધી ચાલુ રહે છે.જો દર્દી શ્રેષ્ઠ સ્થિતિમાં તેના સ્વાસ્થ્યને જાળવવા માટે જરૂરી તબીબી સારવારમાંથી પસાર થાય છે, તો સારવારની તૈયારી સમગ્ર તૈયારીના તબક્કે યથાવત રહે છે.
રોગના પ્રકારને ધ્યાનમાં લીધા વિના, દર્દી રક્તવાહિની તંત્રની તપાસ કરે છે, સામાન્ય પરીક્ષણો કરે છે, એન્ડોક્રિનોલોજિસ્ટ અને નેફ્રોલોજિસ્ટની મુલાકાત લે છે, તેમજ ડાયાબિટીસ મેલિટસની ગૂંચવણોની હાજરીમાં અન્ય વિશેષજ્istsોની. ટ્રાન્સપ્લાન્ટ ડોકટરે સ્વાદુપિંડની સ્થિતિનું મૂલ્યાંકન કરવું જોઈએ અને તૈયારીના તબક્કે મેળવેલા અભ્યાસના પરિણામોથી પરિચિત થવું જોઈએ.
શસ્ત્રક્રિયા પહેલાં ટૂંક સમયમાં, તમારે લોહી પાતળા લેવાનું બંધ કરવું જોઈએ. શસ્ત્રક્રિયાના ઓછામાં ઓછા 8 કલાક પહેલાં, ખોરાક અને પ્રવાહી બંધ કરવામાં આવે છે.
શસ્ત્રક્રિયા પછીના એક દિવસની અંદર, દર્દીએ હોસ્પિટલનો પલંગ ન છોડવો જોઈએ. એક દિવસ પછી, પ્રવાહીનો ઉપયોગ કરવાની મંજૂરી છે, ત્રણ દિવસ પછી - ખોરાકનો ઉપયોગ માન્ય છે.
સ્વાદુપિંડ પ્રત્યારોપણ પછી તરત જ સામાન્ય સ્થિતિમાં કાર્ય કરવાનું શરૂ કરે છે. જો કે, શસ્ત્રક્રિયા પછીના એક અઠવાડિયા પહેલાં, રોજિંદા જીવનમાં પાછા ફરવું શક્ય નથી.
બે મહિનામાં, સંપૂર્ણ પુન recoveryપ્રાપ્તિ થાય છે. દર્દીને અસ્વીકાર ન થાય તે માટે રોગપ્રતિકારક શક્તિને દબાવવા માટે દવાઓ આપવામાં આવે છે. આ સમયગાળા માટે, તમારે ચેપ પકડવાનું જોખમ વધારે હોવાને કારણે તમારે અન્ય લોકો સાથે સંપર્ક મર્યાદિત કરવો જોઈએ અને જાહેર સ્થળોએ રહેવું જોઈએ.
પ્રત્યારોપણના પ્રકારને ધ્યાનમાં લીધા વિના, દર્દીઓએ જીવન માટે રોગપ્રતિકારક દવાઓ લેવી જોઈએ, જે તેમની પ્રતિરક્ષા નબળી પાડશે, શક્ય અસ્વીકાર સામે રક્ષણ આપશે અને અમુક પ્રકારના કેન્સરનું જોખમ વધારે છે. તેથી જ દર્દીઓને કેન્સર, મુખ્યત્વે પાચક અવયવોના નિવારણને ધ્યાનમાં રાખીને દવાઓ આપવી જોઈએ.
સ્વાદુપિંડના ટ્રાન્સપ્લાન્ટેશનના સંકેતો નક્કી કરવા માટે, દર્દીએ એક વ્યાપક પરીક્ષા કરવી આવશ્યક છે, જેનો પ્રોટોકોલ આરોગ્યની સામાન્ય સ્થિતિ દ્વારા નક્કી કરવામાં આવે છે. દર્દીની પરીક્ષા યોજનામાં ઇન્સ્ટ્રુમેન્ટલ અને લેબોરેટરી ડાયગ્નોસ્ટિક્સના પ્રકારો શામેલ હોઈ શકે છે:
- ચિકિત્સક, ગેસ્ટ્રોએંટોરોલોજિસ્ટ અથવા પેટના સર્જન દ્વારા પરીક્ષા,
- સાંકડી વિશેષતાના નિષ્ણાતોની સલાહ: એન્ડોક્રિનોલોજિસ્ટ, એનેસ્થેટીસ્ટ, કાર્ડિયોલોજિસ્ટ, ડેન્ટિસ્ટ, ગાયનેકોલોજિસ્ટ, વગેરે.
- પેટના અવયવો, રક્ત વાહિનીઓ અને, જો જરૂરી હોય તો, અન્ય અંગોનું અલ્ટ્રાસાઉન્ડ.
- ક્લિનિકલ લોહી અને પેશાબનાં પરીક્ષણો
- સેરોલોજિકલ રક્ત પરીક્ષણો,
- રક્ત પરીક્ષણ
- છાતીનો એક્સ-રે,
- ઇસીજી
- હૃદયનો અલ્ટ્રાસાઉન્ડ,
- બાયોકેમિકલ રક્ત પરીક્ષણો,
- સી.ટી.
- ટીશ્યુ સુસંગતતા એન્ટિજેન્સ ખોડ.
વ્યવહારમાં, મોટાભાગના કિસ્સાઓમાં, આ પ્રકારની સર્જિકલ હસ્તક્ષેપ આ રોગોની આવી જટીલતાઓના વિકાસ પહેલાં, પ્રકાર 1 અથવા પ્રકાર 2 ડાયાબિટીસ મેલીટસવાળા દર્દીઓ માટે સૂચવવામાં આવે છે:
- હાઈપરલેબલ ડાયાબિટીસ
- અંધત્વના ભય સાથે રેટિનોપેથી,
- નેફ્રોપથીનું અંતિમ તબક્કો,
- ન્યુરોપથી
- અંતocસ્ત્રાવી અથવા બાહ્ય નિષ્ફળતા,
- મોટા જહાજો અથવા માઇક્રોવેસેલ્સની ગંભીર રોગવિજ્ .ાન.
ગૌણ ડાયાબિટીસ માટે ગ્રંથી પ્રત્યારોપણ સૂચવી શકાય છે. આ પેથોલોજી નીચેના કારણોસર થઈ શકે છે:
- સ્વાદુપિંડનું નેક્રોસિસના વિકાસ સાથે ગંભીર સ્વાદુપિંડ,
- સ્વાદુપિંડનું કેન્સર
- હિમોક્રોમેટોસિસ
- ઇન્સ્યુલિન પ્રતિકાર કુશિંગના સિન્ડ્રોમ, એક્રોમેગલી અને સગર્ભાવસ્થા ડાયાબિટીસને કારણે થાય છે.
અત્યંત દુર્લભ કેસોમાં, પેન્ક્રીઆસ ટ્રાન્સપ્લાન્ટ પેથોલોજીવાળા દર્દીઓ માટે સૂચવવામાં આવે છે જે આ અંગને માળખાકીય નુકસાન સાથે છે. આમાં શામેલ છે:
- જીવલેણ અથવા સૌમ્ય ગાંઠો દ્વારા ગ્રંથિ પેશીઓને વ્યાપક નુકસાન,
- ગ્રંથિ પેશીના વિસ્તૃત નેક્રોસિસ,
- પેટની પોલાણમાં પ્યુર્યુલન્ટ બળતરા, ગ્રંથિ પેશીઓને નુકસાન પહોંચાડવાનું કારણ બને છે અને અસહ્ય.
આવા સર્જિકલ હસ્તક્ષેપ સાથે સંકળાયેલ નાણાકીય, તકનીકી અને સંગઠનાત્મક મુશ્કેલીઓને કારણે આવા કિસ્સાઓમાં સ્વાદુપિંડનું ટ્રાન્સપ્લાન્ટેશન ખૂબ જ દુર્લભ છે.
શસ્ત્રક્રિયા માટેના સંકેતો
પ્રકાર 1 ડાયાબિટીઝવાળા બધા દર્દીઓ માટે સ્વાદુપિંડનું પ્રત્યારોપણ સૂચવવામાં આવે છે, પરંતુ ઘણા કારણોસર આ શક્ય નથી. સ્ટેટ ક્વોટા એવા દર્દીઓ માટે ઓપરેશન કરવાની મંજૂરી આપે છે જે ઇન્સ્યુલિનના ઇન્જેક્શનને સહન કરતા નથી, બાળકો, જે લોકો સતત ઇન્સ્યુલિન પંપનો ઉપયોગ કરવામાં અસમર્થ હોય છે, અને ઇન્જેક્શન બનાવે છે.
સ્વાદુપિંડનું દર્દીઓમાં ફેરબદલ થવું જોઈએ જે રિપ્લેસમેન્ટ થેરેપીની પ્રતિબદ્ધતા દ્વારા અલગ ન હોય અને જેમને એલિવેટેડ રક્ત ગ્લુકોઝ સ્તર સાથે સંકળાયેલ રોગો થવાનું જોખમ વધારે હોય.
સંશોધન કેન્દ્ર મુજબ. શુમાકોવા, ઓપરેશન નીચેની શરતો હેઠળ કરવામાં આવતું નથી:
- અસાધ્ય ચેપ (વાયરલ હેપેટાઇટિસ, એચ.આય. વી),
- જીવલેણ ગાંઠો
- ટર્મિનલ સ્ટેટ્સ
- ડ્રગ અને દારૂનું વ્યસન,
- અસમાજિક વર્તન
- મહત્વપૂર્ણ અવયવોની કામગીરીમાં ગેરવાજબી ખોડખાંપણ અને ખલેલ.
ઉપરોક્ત ઉપરાંત, ઇમ્યુનોસપ્રેસિવ ઉપચારને નબળી રીતે સહન કરનારા લોકો માટે દખલ કરવામાં આવતી નથી.
નોંધ: સ્વાદુપિંડના ટ્રાન્સપ્લાન્ટ સર્જરીમાં તબીબી સંભાળના ધોરણો શામેલ નથી અને ફરજિયાત તબીબી વીમા દ્વારા ચૂકવણી કરવામાં આવતી નથી. તમે કાર્યવાહી માટે જાતે ચૂકવણી કરી શકો છો, પરંતુ તે ખર્ચાળ છે. મોટાભાગના દર્દીઓ આરોગ્ય મંત્રાલયના ક્વોટા હેઠળ ટ્રાન્સપ્લાન્ટ થાય છે.
મુખ્યત્વે ગંભીર માંદગીના દર્દીઓ દ્વારા ઓપરેશનની આવશ્યકતા હોય છે, જ્યારે ડાયાબિટીઝ માટેની માનક સારવાર બિનઅસરકારક હોય છે અને ત્યાં પહેલેથી જ ગૂંચવણો હોય છે. તેથી, શસ્ત્રક્રિયાથી વિરોધાભાસી સંબંધિત છે:
- ઉંમર - કરતાં વધુ 55 વર્ષ
- શરીરમાં જીવલેણ નિયોપ્લેઝમની હાજરી,
- મ્યોકાર્ડિયલ ઇન્ફાર્ક્શન અથવા સ્ટ્રોકનો ઇતિહાસ,
- ગંભીર એથરોસ્ક્લેરોટિક ફેરફારોને કારણે વેસ્ક્યુલર અને હાર્ટ પેથોલોજી (કોરોનરી હાર્ટ ડિસીઝના જટિલ સ્વરૂપો, એરોટા અને ઇલિયાક જહાજોના એથરોસ્ક્લેરોસિસને deepંડા નુકસાન, ભૂતકાળની કોરોનરી ધમની સર્જરી),
- નિમ્ન ઇજેક્શન કાર્ડિયોમાયોપથી,
- ડાયાબિટીસની ગંભીર ગૂંચવણો
- સક્રિય ક્ષય રોગ
- વ્યસન, મદ્યપાન, એડ્સ.
હાલના જીવલેણ નિયોપ્લાઝમ સાથે સ્વાદુપિંડનું ટ્રાન્સપ્લાન્ટ કરવાની ભલામણ કરવામાં આવતી નથી.
આવી કામગીરી હાથ ધરવા પર મુખ્ય પ્રતિબંધ તે કિસ્સાઓ છે જ્યારે શરીરમાં જીવલેણ ગાંઠો હોય છે જે સુધારી શકાતા નથી, તેમજ સાયકોસિસ પણ છે. Formપરેશન પહેલાં તીવ્ર સ્વરૂપમાં કોઈપણ રોગને દૂર કરી દેવા જોઈએ. આ એવા કિસ્સાઓમાં લાગુ પડે છે જ્યાં રોગ માત્ર ઇન્સ્યુલિન આધારિત ડાયાબિટીસ મેલીટસથી થાય છે, પણ આપણે ચેપી પ્રકૃતિના રોગો વિશે પણ વાત કરી રહ્યા છીએ.
ડાયેથોથેરાપી - પુન recoveryપ્રાપ્તિ પદ્ધતિ તરીકે
સ્વાદુપિંડની તકલીફની રોકથામ એ દારૂ અને ધૂમ્રપાન, પરેજી પાળવી (ચરબીયુક્ત ખોરાકને બાકાત રાખવી, મીઠાઇ પર પ્રતિબંધ મૂકવો) નો અસ્વીકાર છે. ડાયાબિટીઝ મેલિટસમાં, આહાર કોષ્ટક નંબર 9 સૂચવવામાં આવે છે, જેમાં સરળતાથી સુપાચ્ય અને મર્યાદિત અજીર્ણ કાર્બોહાઇડ્રેટ્સને બાકાત રાખવામાં આવે છે.
સ્વાદુપિંડનો રોગ સાથે, કોષ્ટક નંબર 5 નું અવલોકન કરવામાં આવે છે: ચરબી ઉપરાંત, મસાલેદાર, તળેલા, ખારી, પીવામાં પ્રતિબંધિત છે. પોષણ પરના પ્રતિબંધો રોગની તીવ્રતા અને સ્વાદુપિંડની સ્થિતિ પર આધારિત છે, તે ડ theક્ટર દ્વારા સૂચવવામાં આવે છે જે તેમને સુધારે છે.
શારીરિક પ્રવૃત્તિ, ચાલવું, વ્યવસ્થિત વ્યાયામ અને સ્વાદુપિંડ માટે ખાસ માલિશ શામેલ ફિઝિયોથેરાપ્યુટિક સારવારની ભલામણ કરવામાં આવે છે. તે અગ્રવર્તી પેટની દિવાલના સ્વરને બદલવા, પડોશી અંગો અને સ્વાદુપિંડની ક્રિયાને ઉત્તેજિત કરવાના હેતુથી શ્વાસ લેવાની કવાયતનો એક જટિલ છે.
ચેતા તાણ અને મનો-ભાવનાત્મક ભારને દૂર કરવા અથવા ઘટાડવાનું મહત્વપૂર્ણ છે.
જો તમને ખરાબ લાગે છે, તો ડ aક્ટરની સલાહ લેવાની ભલામણ કરવામાં આવે છે, સ્વ-દવા ન કરો.આ કિસ્સામાં, તમે સ્વાદુપિંડને બચાવી શકો છો: રોગ અને તેની ગૂંચવણોના વિગતવાર ક્લિનિકલ ચિત્રના વિકાસને સમયસર અટકાવો.
ગેલિના, 43 વર્ષ, કાઝાન
સ્વાદુપિંડમાં પીડા માટે, શરદી, ભૂખ, અને શાંતિ શ્રેષ્ઠ મદદ કરે છે. રોગના લક્ષણોની શરૂઆત પછી ઓછામાં ઓછા પ્રથમ 2-3 દિવસમાં, આ નિયમ સખત રીતે અવલોકન કરવો આવશ્યક છે.
પછી તમે ધીમે ધીમે ફાજલ આહારમાં ફેરબદલ કરી શકો છો, દવાઓ લેવાનું શરૂ કરો - એન્ઝાઇમ્સ, એન્ટિસેક્રેટરી દવાઓ. પરંતુ આપણે એ હકીકત માટે તૈયાર હોવું જોઈએ કે આ શરીર ઝડપથી પુન restoredસ્થાપિત નથી.
તે ઘણા મહિના લેશે, ઓછું નહીં. મેં તેનો જાતે અનુભવ કર્યો.
બધા નિયમોનું પાલન કરવું મુશ્કેલ હતું, પરંતુ હવે સ્થિતિમાં ઘણો સુધારો થયો છે.
સ્વાદુપિંડનું સંચાલન શું અસર કરે છે?
સ્વાદુપિંડ એક અત્યંત જટિલ અને સરસ રચનાવાળા એક અંગ છે જે તે જ સમયે પાચન અને અંતocસ્ત્રાવી કાર્યો કરે છે. વિવિધ બાહ્ય અને આંતરિક પરિબળોનો પ્રભાવ તેના કાર્યમાં વિક્ષેપ લાવી શકે છે અને અંગની સ્થિતિને પણ અસર કરી શકે છે. સ્ત્રાવ માટે જવાબદાર ક્ષતિગ્રસ્ત ગ્રંથિ કાર્યના કિસ્સામાં, સ્વાદુપિંડના સ્વરૂપમાં બળતરા પ્રક્રિયા મોટે ભાગે થાય છે. જો રોગવિજ્ologicalાનવિષયક ફેરફારો અંતocસ્ત્રાવી પ્રવૃત્તિને અસર કરે છે, તો ડાયાબિટીસ તેના તમામ લાક્ષણિક લક્ષણો સાથે વિકસે છે.
સ્વાદુપિંડનું બળતરા ઇન્સ્યુલિનના ઉત્પાદનમાં અવરોધે છે અને ખોરાકની વિરામ અને પાચન માટે તેની માત્રા અપૂરતી બની જાય છે. આ સ્થિતિ પ્રથમ પ્રકારનાં ડાયાબિટીસને અનુરૂપ છે, બીજા પ્રકારનાં ડાયાબિટીસ સાથે, ગ્રંથિની કાર્યક્ષમતા બદલાતી નથી અને ઇન્સ્યુલિન સામાન્ય માત્રામાં ઉત્પન્ન થાય છે, પરંતુ શરીર આ હોર્મોનને સામાન્ય રીતે સમજી શકતું નથી.
સ્વાદુપિંડની કામગીરીને અસર કરતી અને લોહીમાં ગ્લુકોઝના સ્તરમાં ફેરફાર લાવવાનાં મુખ્ય પરિબળો છે:
- સિસ્ટિક ફાઇબ્રોસિસ રોગ અને અન્ય વારસાગત રોગવિજ્ologiesાન,
- સ્વાદુપિંડના સ્વાદુપિંડના પેશીઓને અસર કરતી બળતરા અને તેની ગૂંચવણો, જેમ કે ફાઇબ્રોસિસના વિકાસ સાથે સ્વાદુપિંડનું નેક્રોસિસ,
- સૌમ્ય પ્રકૃતિ સાથે એક મોટી ગાંઠ, તેમજ ગ્રંથિના શરીરને સંકુચિત કરતી અન્ય ગાંઠો,
- સ્વાદુપિંડની સર્જિકલ હસ્તક્ષેપ અને ઇજાઓ,
- એડ્રેનલ ગ્રંથીઓને અસર કરતી રોગો
- એથરોસ્ક્લેરોસિસના વિકાસના પરિણામે રક્ત પરિભ્રમણનું ઉલ્લંઘન અને ગ્રંથિનું પોષણ,
- રોગો જન્મ સમયે પ્રાપ્ત થાય છે, પરંતુ આનુવંશિક વિકૃતિઓથી સંબંધિત નથી,
- કુપોષણના સ્વરૂપમાં બાહ્ય કારણોની અસર અને ખરાબ ટેવોની હાજરી,
- મોટી માત્રામાં કાર્બોહાઇડ્રેટ ઉત્પાદનોનો ઉપયોગ, પરિણામે હાયપોગ્લાયકેમિક કોમાને ઇન્સ્યુલિનના ઉત્પાદનના ઉલ્લંઘન સાથે ઉત્તેજિત કરી શકાય છે.
- ગર્ભાવસ્થાનો સમયગાળો.
આ આંતરિક પરિબળો ઉપરાંત, બાહ્ય કારણો પણ છે જે સ્વાદુપિંડની કામગીરીને અસર કરે છે અને તેના કાર્યને ખામીયુક્ત બનાવી શકે છે:
- જાડાપણું
- પાચક તંત્રના અન્ય અંગોની અવયવમાં પેથોલોજીકલ ડિસઓર્ડર સીધા જ સ્વાદુપિંડથી સંબંધિત છે, મોટેભાગે આ પિત્તાશય અને તેના નળીઓને લાગુ પડે છે,
- સ્વાદુપિંડમાં વાયરલ ચેપનો પ્રવેશ અને ફેલાવો,
- હેલમિન્થિક ઉપદ્રવની હાજરી,
- બેક્ટેરિયલ પેથોજેન્સ સાથે સ્વાદુપિંડનું ચેપ જે પ્યુર્યુલન્ટ પ્રક્રિયાઓના વિકાસમાં ફાળો આપે છે,
- એસ્ટ્રોજેન્સ, ટેટ્રાસાયક્લાઇન એન્ટિબાયોટિક્સ, કોર્ટીકોસ્ટેરોઈડ્સ અને નોન-સ્ટીરોઇડ દવાઓના રૂપમાં અમુક દવાઓનો લાંબા ગાળાના ઉપયોગ,
- ગર્ભનિરોધકનો લાંબા ગાળાના ઉપયોગ,
- સ્વયંપ્રતિરક્ષા રોગોની હાજરી.

આવી પરિસ્થિતિઓ સ્વાદુપિંડમાં રોગવિજ્ .ાનવિષયક પ્રક્રિયાઓ તરફ દોરી શકે નહીં, જો કે, અનુકૂળ પરિસ્થિતિઓની રચના અને તેમની પોતાની રક્ષણાત્મક શક્તિઓને નબળી પાડવાની સાથે, આ સંભાવના જીવનભર રહે છે.
સ્વાદુપિંડનો ડાયાબિટીસ કેવી રીતે વિકાસ કરે છે?
સ્વાદુપિંડના ડાયાબિટીસના ઇટીઓલોજી અંગે હજી સુધી કોઈ સહમતિ નથી.તેના વિકાસને ઇન્સ્યુલર ઉપકરણમાં ધીમે ધીમે થતાં વિનાશ અને સ્ક્લેરોટેશન પ્રક્રિયાઓ માનવામાં આવે છે, આમ પાચક ઉત્સેચકો ઉત્પન્ન કરતા કોશિકાઓની બળતરાને પ્રતિક્રિયા આપે છે. પહેલેથી જ નોંધ્યું છે તેમ, સ્વાદુપિંડનું મિશ્રણ સ્ત્રાવ દ્વારા વર્ગીકૃત કરવામાં આવે છે, જે પાચન માટે ઉત્સેચકોના ઉત્પાદનમાં સમાવે છે અને હોર્મોન્સના ઉત્પાદન માટેના અંગ તરીકે પણ કામ કરે છે જે તેના ઉપયોગને કારણે રક્ત ખાંડનું નિયમન કરે છે.
સ્વાદુપિંડનો સોજો અથવા આલ્કોહોલના દુરૂપયોગથી થતી બળતરાના ક્રોનિક સ્વરૂપની હાજરી ઘણીવાર એ હકીકત માટે ફાળો આપે છે કે રોગવિજ્ .ાનવિષયક પરિવર્તન ફક્ત અંગમાં જ થતું નથી, પરંતુ ઇન્સ્યુલિન ઉપકરણમાં પણ છે, જે આઇલેટ્સના રૂપમાં ગ્રંથિમાં સ્થિત છે, જેને લંગરહsન્સ કહેવામાં આવે છે.
ડાયાબિટીસ જેવા રોગના વિકાસ માટે પ્રોત્સાહન એ અંતocસ્ત્રાવી પ્રણાલીમાં અન્ય ફેરફારો હોઈ શકે છે, તેઓ મોટે ભાગે આ રીતે સેવા આપી શકે છે:
- ઇસ્ચેન્કો-કુશિંગ રોગ,
- ફેયોક્રોમાસાયટોમા રોગ,
- ગ્લુકોગોનોમાની હાજરી,
- વિલ્સન-કોનોવાલોવ પેથોલોજી,
- હિમોક્રોમેટોસિસનો વિકાસ.
ડાયાબિટીઝના લક્ષણો કોહન સિન્ડ્રોમના પરિણામે થઇ શકે છે, જ્યારે દર્દીનું પોટેશિયમ ચયાપચય નબળું હોય છે. આ તત્વની અભાવના પરિણામે, યકૃતના હિપેટોસાયટ્સ સંપૂર્ણપણે ખાંડનો ઉપયોગ કરી શકતા નથી, જે શરીરની હાયપરગ્લાયકેમિક સ્થિતિ તરફ દોરી જાય છે.
એ નોંધ્યું છે કે ડાયાબિટીસ સામાન્ય રીતે સ્વાદુપિંડની સાથે હોય છે, કારણ કે સ્વાદુપિંડનો ડાયાબિટીસ ઇન્સ્યુલિન ઉપકરણના વિનાશના પ્રભાવ હેઠળ વિકાસ કરવાનું શરૂ કરે છે, જે સ્વયંપ્રતિરક્ષા વિકારને લીધે થઈ શકે છે.
ડાયાબિટીઝને તેના બે પ્રકારોમાં વર્ગીકૃત કરવામાં આવે છે, પ્રથમ અને બીજો. સ્વાદુપિંડનો ડાયાબિટીસ તેના વિકાસને સ્વયંપ્રતિરક્ષામાં નિષ્ફળતા માટે owણી રાખે છે, પ્રકાર 1 ડાયાબિટીસના નિયમો અનુસાર વિકસિત થાય છે, પરંતુ આ રોગથી કેટલાક તફાવતો છે જેને ખાસ અભિગમની જરૂર છે:
- સ્વાદુપિંડના ડાયાબિટીસમાં ઇન્સ્યુલિનના ઉપયોગથી, તીવ્ર હાયપરગ્લાયકેમિઆ વિકસી શકે છે.
- ઇન્સ્યુલિનની અપૂરતી માત્રા ઘણીવાર કેટોસિડોસિસનું કારણ બને છે.
- ડાયાબિટીઝના આ સ્વરૂપને ડાયજેસ્ટ કાર્બોહાઇડ્રેટ્સની મર્યાદિત માત્રાવાળા આહાર દ્વારા સરળતાથી સુધારવામાં આવે છે.
- ડાયાબિટીઝના સ્વાદુપિંડનો પ્રકાર ડાયાબિટીક દવાઓનો ઉપયોગ કરીને ઉપચારને સારી પ્રતિક્રિયા આપે છે.
સ્વાદુપિંડનો ડાયાબિટીસ અને તેના શાસ્ત્રીય પ્રકાર વચ્ચેનો મુખ્ય તફાવત એ ઇન્સ્યુલિન હોર્મોનની ઉણપ નથી, પરંતુ પાચક ઉત્સેચકો દ્વારા ગ્રંથિના બીટા કોષોને સીધો નુકસાન. તદુપરાંત, સ્વાદુપિંડનો રોગ પોતે જ, ડાયાબિટીસ મેલિટસની પૃષ્ઠભૂમિ સામે, જુદા જુદા વિકાસ પામે છે, ગ્રંથિમાં બળતરા ધીમે ધીમે આગળ વધે છે, ક્રોનિક પ્રકૃતિ હોય છે જેમાં કોઈ વધારો થતો નથી.

રોગના વિકાસ સાથે, તમે તેના લાક્ષણિકતાઓને નોંધી શકો છો:
- વિવિધ તીવ્રતાના દુfulખદાયક લક્ષણો
- પાચક વિકાર છે,
- દર્દીઓ પેટનું ફૂલવું, હાર્ટબર્ન, અતિસારની લાગણી અનુભવે છે.
લાંબા ગાળાના ક્રોનિક પેન્ક્રેટાઇટિસ, લગભગ અડધા કિસ્સાઓમાં, ડાયાબિટીસ મેલિટસ તરફ દોરી જાય છે, જે અન્ય કારણોસર થતાં ડાયાબિટીઝ કરતા બે ગણી વધારે હોય છે.
ડાયાબિટીસના પ્રકારો
સારવાર વધુ અસરકારક બને તે માટે, દર્દીને કયા પ્રકારનું ડાયાબિટીસ થાય છે તે શોધવું જરૂરી છે. ડાયાબિટીઝ મેલીટસ અંતocસ્ત્રાવી પ્રણાલીને અસર કરે છે, અને આ દિશામાં સામેલ કોષો એક અલગ માળખું ધરાવે છે, વિવિધ કાર્યો કરે છે અને લેન્ગ્રેન્સના ટાપુઓમાં એક થાય છે, જે કુલ સ્વાદુપિંડના લગભગ બે ટકા ભાગ ધરાવે છે. આ કોષો દ્વારા ઉત્પન્ન થયેલ હોર્મોન્સનું સ્ત્રાવ, પાચક અને વૃદ્ધિમાં ચયાપચયમાં સામેલ સક્રિય ઘટકોનો સમાવેશ કરે છે.
કુલ સંખ્યામાંથી, કાર્બોહાઇડ્રેટ ચયાપચયમાં સામેલ હોર્મોન્સ સાથે સંકળાયેલા ઘણા પ્રકારનાં અંતocસ્ત્રાવી કોષો અલગ પાડવામાં આવે છે:
- બીટા કોષો - રક્ત ખાંડના નિયમન માટે જરૂરી ઇન્સ્યુલિન અને ઓછી માત્રામાં એમિલિન ઉત્પન્ન કરવું,
- આલ્ફા કોષો ગ્લુકોગન ઉત્પન્ન કરવું, ચરબીના ભંગાણમાં શામેલ છે અને ગ્લુકોઝનું સ્તર વધે છે.
તેઓ ડાયાબિટીઝને તેના વિકાસની પદ્ધતિ દ્વારા, તેમજ રોગના વિવિધ ક્લિનિકલ લાક્ષણિકતાઓના સંદર્ભમાં અલગ પાડે છે:
- પ્રકાર 1 ડાયાબિટીસ. તે ઇન્સ્યુલિન આધારિત આ રોગ છે, સામાન્ય રીતે નાની ઉંમરે વિકાસ પામે છે, જોકે તાજેતરમાં તેમાં વધારો થયો છે અને આ રોગનું નિદાન 40-45 વર્ષની વયના લોકોમાં થાય છે. મોટાભાગના બીટા કોશિકાઓના મૃત્યુ પછી રોગનો માર્ગ વધુ ખરાબ થાય છે, જે શરીરની સ્વયંપ્રતિરક્ષાની સ્થિતિ સાથે થાય છે, જ્યારે તે તેના પોતાના કોષો સામે એન્ટિબોડીઝનું ઉન્નત ઉત્પાદન શરૂ કરે છે. પરિણામ એ કોષોનું મૃત્યુ છે જે ઇન્સ્યુલિન ઉત્પન્ન કરે છે અને તેની ગંભીર ખામી છે.
- પ્રકાર 2 ડાયાબિટીસ. ઇન્સ્યુલિનના પ્રમાણમાં નીચલા સ્તરની લાક્ષણિકતા, બિન-ઇન્સ્યુલિન આધારિત રોગ. સામાન્ય રીતે વધારે વજનવાળા વૃદ્ધ લોકો તેનાથી પીડાય છે. વિકાસ પદ્ધતિમાં ઇન્સ્યુલિનના સામાન્ય ઉત્પાદનમાં શામેલ હોય છે, પરંતુ ગ્લુકોઝથી તેમના સંતૃપ્તિ માટે કોષો સાથેના તેના સંપર્કની અશક્યતામાં. સેલ, બદલામાં, કાર્બોહાઈડ્રેટની ઉણપ હોય છે અને આ હોર્મોનનું ઉત્પાદન વધારવા માટે સંકેત આપવાનું શરૂ કરે છે. આવી વૃદ્ધિ અનિશ્ચિત સમય માટે ચાલુ રાખવામાં સક્ષમ ન હોવાથી, ઉત્પાદિત ઇન્સ્યુલિનમાં તીવ્ર ઘટાડો થવાની ક્ષણ આવે છે.
- અંતમાં ડાયાબિટીસ મેલીટસ. તે ગુપ્ત રીતે આગળ વધે છે, સામાન્ય ઇન્સ્યુલિનના ઉત્પાદન સાથે, આ કિસ્સામાં સ્વાદુપિંડનું નુકસાન અને તંદુરસ્ત નથી, અને શરીર આ હોર્મોનને સમજી શકતું નથી.
- સિમ્પ્ટોમેટિક ડાયાબિટીસ. તે સ્વાદુપિંડના પેથોલોજીના પરિણામે ગૌણ રોગ છે. આનાથી ઇન્સ્યુલિનના ઉત્પાદનમાં તીવ્ર ઘટાડો થાય છે, જેમ કે ટાઇપ 1 ડાયાબિટીસ અને વિકાસના ક્લિનિકલ ચિત્ર સાથે - ટાઇપ 2 ડાયાબિટીઝની જેમ.
- સગર્ભાવસ્થા ડાયાબિટીસ. તે સગર્ભા સ્ત્રીઓમાં સગર્ભાવસ્થાના બીજા ભાગમાં થાય છે. તે દુર્લભ છે અને ગર્ભ દ્વારા હોર્મોન્સના ઉત્પાદનમાં પોતાને મેનીફેસ્ટ કરે છે જે માતાના શરીર દ્વારા ઇન્સ્યુલિનના શોષણને અવરોધે છે. સામાન્ય ઇન્સ્યુલિનના સ્તર પ્રત્યે તેની માતાના કોષોની સંવેદનશીલતાના પરિણામે સ્ત્રીની બ્લડ સુગર વધે છે.
- ડાયાબિટીઝ મેલીટસકુપોષણના જવાબમાં વિકાસશીલભૂખમરાને કારણે સામાન્ય રીતે ઉષ્ણકટિબંધીય અને સબટ્રોપિક્સના દેશોમાં રહેતા વિવિધ ઉંમરના લોકોમાં જોવા મળે છે.
ડાયાબિટીસ મેલિટસના ઇટીઓલોજીને ધ્યાનમાં લીધા વિના, તેના તમામ પ્રકારો ગંભીર હાયપરગ્લાયકેમિઆ સાથે હોય છે, ગ્લુકોસુરિયાના સ્વરૂપમાં આ સ્થિતિને કારણે ક્યારેક મુશ્કેલીઓ થાય છે. આ કિસ્સામાં, ચરબી energyર્જાના સ્ત્રોત બની જાય છે, તેની સાથે લિપોલીસીસ પ્રક્રિયાઓ થાય છે, પરિણામે મોટી સંખ્યામાં કેટટોન બોડીઝ રચાય છે. તેઓ, બદલામાં, ચયાપચયની વિકૃતિઓથી શરીર પર ઝેરી અસર કરે છે.
સ્વાદુપિંડના ડાયાબિટીસના લક્ષણો
સ્વાદુપિંડનો ડાયાબિટીસ સામાન્ય રીતે નર્વસ ઉત્તેજનામાં વધારો અને સામાન્ય અથવા પાતળા શરીરની નજીકના દર્દીઓને અસર કરે છે. આ રોગ હંમેશાં ડિસપ્પેસિયા, અતિસાર, તેમજ nબકા, હાર્ટબર્ન અને પેટનું ફૂલવું ના હુમલાના વિકાસ સાથે જઠરાંત્રિય માર્ગના ઉલ્લંઘનના લક્ષણો સાથે આવે છે. લક્ષણો તરીકે, એપિજastસ્ટ્રિક ક્ષેત્રમાં દુ painfulખદાયક સંવેદનાઓ, અને ખૂબ જ તીવ્રતા ધરાવતા, લેવા જોઈએ. સ્વાદુપિંડની બળતરા સાથે હાયપરગ્લાયસીમિયાનો વિકાસ ક્રમિક છે, સામાન્ય રીતે આ લક્ષણની તીવ્રતા રોગની શરૂઆતથી પાંચથી સાત વર્ષ પછી જોવા મળે છે.
આ પ્રકારનું ડાયાબિટીસ સામાન્ય રીતે હળવા ડિગ્રી તરફ આગળ વધે છે અને તેની સાથે લોહીમાં ગ્લુકોઝમાં મધ્યમ વધારો થાય છે અને હાયપોગ્લાયકેમિઆના વારંવાર વારંવાર હુમલાઓ થાય છે. સામાન્ય રીતે, દર્દીઓ હાયપરગ્લાયકેમિઆથી સંતોષકારક લાગે છે, 11 એમએમઓએલ / એલ સુધી પહોંચે છે, અને રોગના ઉચ્ચારણ લક્ષણોનો અનુભવ કરતા નથી. જો આ સૂચક હજી વધુ વધે છે, તો પછી દર્દીઓ સતત તરસ, પોલ્યુરિયા, શુષ્ક ત્વચા, વગેરેના સ્વરૂપમાં સ્વાદુપિંડના ડાયાબિટીસના લાક્ષણિક લાક્ષણિકતાઓનો અનુભવ કરવાનું શરૂ કરે છે.સામાન્ય રીતે રોગ દરમિયાન વિવિધ ચેપ અને ત્વચાના રોગો સાથે.
સ્વાદુપિંડના ડાયાબિટીઝ અને તેના અન્ય પ્રકારો વચ્ચેનો તફાવત એ સુગર-બર્નિંગ દવાઓ અને આહારની આવશ્યકતાઓના ઉપયોગથી તેની સારવારની અસરકારકતા છે.
ટાઇપ -2 ડાયાબિટીસમાં સ્વાદુપિંડનો રોગ કેવી રીતે પ્રગટ થાય છે?
લાક્ષણિક રીતે, ટાઇપ 2 ડાયાબિટીઝનું કારણ એ છે કે સ્વાદુપિંડનો વિકાસ ક્રોનિક સ્વાદુપિંડનો વિકાસ છે. આ અંગમાં બળતરા પ્રક્રિયાના સમયે લોહીમાં શર્કરામાં વધારો થવાનું કારણ છે. આ રોગ ડાબી બાજુના હાયપોકોન્ડ્રીયમમાં તીવ્ર પીડા અને પાચક પ્રક્રિયાઓના ઉલ્લંઘન તરીકે પોતાને મેનીફેસ્ટ કરે છે.
રોગના વિકાસના કેટલાક સમયગાળા છે:
- સ્વાદુપિંડના અતિસંવેદનશીલતા અને ક્ષતિના સમયગાળાના વૈકલ્પિક તબક્કાઓ છે,
- બીટા-સેલની બળતરાના પરિણામે, કાર્બોહાઇડ્રેટ મેટાબોલિઝમ ડિસઓર્ડર થાય છે,
- સ્વાદુપિંડનો વધુ વિકાસ ટાઇપ 2 ડાયાબિટીસનું કારણ બને છે.
આ બંને રોગો, પોતાને એક સાથે પ્રગટ કરવાથી, દર્દીના શરીર પર નકારાત્મક અસર વધારે છે. તેથી, સ્વાદુપિંડના દર્દીઓ માત્ર અંતર્ગત રોગની સારવાર કરતા નથી, પરંતુ કેટલીક પોષક જરૂરિયાતોનું પણ પાલન કરે છે.
પ્રકારનાં ડાયાબિટીસ સાથે સ્વાદુપિંડનું પરિણામ, પીડાદાયક લક્ષણો, સામાન્ય રીતે પાંસળીની નીચે ડાબી બાજુએ સ્થાનીકૃત કરવામાં આવે છે. રોગના વિકાસના પ્રથમ મહિનામાં, દુખાવો સામાન્ય રીતે લાંબા સમય સુધી રહેતો નથી, ત્યારબાદ લાંબી લુલ આવે છે. જો દર્દીઓ આ હુમલાઓ વિશે વ્યર્થ હોય અને આહારનું પાલન ન કરતા હોય, તો પછી સ્વાદુપિંડનો જઠરાંત્રિય વિકારના લક્ષણો સાથે, એક ક્રોનિક સ્વરૂપ લે છે.
સ્વાદુપિંડનો દુખાવો ડાયાબિટીઝ સાથે સંકળાયેલ છે
ડાયાબિટીસ હંમેશા સ્વાદુપિંડમાં વિવિધ પેથોલોજીઓ સાથે સમાપ્ત થાય છે જે ઇન્સ્યુલિનના ઉત્પાદનમાં દખલ કરે છે. આ બધા સમય દરમિયાન, આ અંગમાં ડિસ્ટ્રોફિક ફેરફારો થવાનું ચાલુ રહે છે, પરિણામે અંતocસ્ત્રાવી કોષો પીડાય છે અને ગ્રંથિનું કાર્ય ક્ષતિગ્રસ્ત છે. મૃત અંત endસ્ત્રાવી કોશિકાઓની જગ્યા કનેક્ટિવ પેશીઓ દ્વારા કબજે કરવામાં આવે છે, બાકીના તંદુરસ્ત કોષોની કાર્યક્ષમતાને વિક્ષેપિત કરે છે. ગ્રંથિની સ્થિતિમાં રોગવિજ્ .ાનવિષયક પરિવર્તન આ અંગની સંપૂર્ણ મૃત્યુ તરફ દોરી શકે છે, અને રોગની પ્રગતિ સાથે તેમનો વિકાસ પીડાના વધુને વધુ ઉચ્ચારણ અભિવ્યક્તિ સાથે છે, જેની તીવ્રતા સીધા નુકસાનની ડિગ્રી પર આધારિત છે.
પીડા પદ્ધતિ
સામાન્ય રીતે, ડાયાબિટીસનો પ્રારંભિક તબક્કો તીવ્ર પીડા સાથે હોતો નથી, મોટેભાગે પેઇન સિન્ડ્રોમ પેન્ક્રીઆઇટિસના સ્વરૂપમાં બળતરા પ્રક્રિયા દ્વારા સ્વાદુપિંડને નુકસાનના પરિણામે વિકસે છે. પ્રારંભિક તબક્કો, જે દરમિયાન શાંત સમયગાળા માટે પીડાદાયક લક્ષણોમાં ફેરફાર હોય છે, તે દસ વર્ષ અથવા તેથી વધુ સમય સુધી ટકી શકે છે. ભવિષ્યમાં, પીડા વધુ તીવ્ર બને છે અને અન્ય લક્ષણો તેમાં જોડાય છે, જે પાચનતંત્રમાં પરિવર્તન સૂચવે છે.
ક્રોનિક સ્વરૂપમાં સ્વાદુપિંડના સંક્રમણ સાથે, ગ્લુકોઝ સહિષ્ણુતાની રચના સાથે, સ્વાદુપિંડમાં કોષના વિનાશનો દર વધે છે. લોહીમાં ખાંડનું સ્તર ફક્ત ખાધા પછી જ વધે છે અને ખાલી પેટ પર તે સામાન્ય રહે છે તે હકીકત હોવા છતાં, વિનાશની પ્રક્રિયા સાથેનો દુખાવો વધુ તીવ્ર બને છે. મોટાભાગના કિસ્સાઓમાં, તે સ્વાદુપિંડના રસના પ્રકાશન સમયે, ખાવું પછી થાય છે. દુ painfulખદાયક લક્ષણનું સ્થાનિકીકરણ, સ્વાદુપિંડના કયા ભાગને અસર કરે છે તેના પર સીધો આધાર રાખે છે. અંગને સંપૂર્ણ નુકસાન સાથે, દર્દીને મજબૂત કમરપટ પીડા અનુભવે છે, જેને શક્તિશાળી દવાઓથી ભાગ્યે જ દૂર કરી શકાય છે.
બીટા સેલ ઉન્નતિ
બીટા કોશિકાઓની સંખ્યામાં વધારો કરીને જે ઇન્સ્યુલિન ઉત્પન્ન કરે છે તેની સંખ્યા વધારીને ડાયાબિટીસમાં આંતરડાની સ્વાદુપિંડનું સ્ત્રાવ ઘટાડવાની સમસ્યાને હલ કરવી શક્ય છે.આ હેતુ માટે, તેમના પોતાના કોષો ક્લોન કરવામાં આવે છે, જેના પછી તેમને ગ્રંથિમાં રોપવામાં આવે છે. આ મેનિપ્યુલેશન્સ માટે આભાર, અંગ દ્વારા ખોવાયેલા કાર્યોની સંપૂર્ણ પુનorationસ્થાપના અને તેમાં ઉત્પન્ન થતી મેટાબોલિક પ્રક્રિયાઓની સુધારણા થાય છે.
વિશેષ પ્રોટીન તૈયારીઓ બદલ આભાર, ટ્રાન્સપ્લાન્ટેડ કોષોના સ્થાનાંતરણ માટે ટેકો પૂરો પાડવામાં આવે છે, જે આવશ્યક રૂપે ફક્ત પ્રત્યારોપણની સામગ્રી હોય છે, પૂર્ણ-વૃદ્ધ પરિપક્વ બીટા કોષોમાં, જે પૂરતી ઇન્સ્યુલિન ઉત્પન્ન કરી શકે છે. આ દવાઓ પણ અકબંધ બીટા કોષો દ્વારા ઇન્સ્યુલિનના ઉત્પાદનમાં વધારો કરે છે.
ઇમ્યુનોમોડ્યુલેશન દ્વારા અંગને કેવી રીતે પુનર્સ્થાપિત કરવો?
સ્વાદુપિંડના બળતરાના પરિણામે સ્વાદુપિંડને નુકસાન થવાના કિસ્સામાં, કોઈપણ સંજોગોમાં ચોક્કસ સંખ્યામાં બીટા કોષો સચવાયેલા છે. જો કે, શરીર જ્યારે સ્વાદુપિંડની સ્થિતિમાં નકારાત્મક ફેરફારોના પ્રભાવ હેઠળ રહે છે, ત્યારે બાકીના બંધારણોનો નાશ કરવાના હેતુથી એન્ટિબોડીઝનું ઉત્પાદન કરવાનું ચાલુ રાખે છે. એન્ટિબોડીઝનો નાશ કરી શકે તેવા સક્રિય પદાર્થોવાળી વિશેષ દવાની રજૂઆત સાથે પરિસ્થિતિને નવી પદ્ધતિની મદદથી બચાવવી શક્ય છે. પરિણામે, ગ્રંથિના કોષો અકબંધ રહે છે અને તેમની સંખ્યામાં સક્રિયપણે વધારો કરવાનું શરૂ કરે છે.
લોક ઉપાયો સાથેની સારવાર
ઉપચારની વધુ અસરકારકતા માટે, તમે લોક ઉપાયોની મદદથી સારવાર સાથે પૂરક કરી શકો છો. આ ગુણવત્તામાં, સ્વાદુપિંડની પુન restસ્થાપના માટે જરૂરી ગુણધર્મો ધરાવતા inalષધીય છોડના આધારે ડેકોક્શન્સ અને રેડવાની ક્રિયાઓનો ઉપયોગ થાય છે.

ખાસ ઘટાડતા ગુણધર્મો જે બળતરાના કિસ્સામાં સ્વાદુપિંડની સ્થિતિને અનુકૂળ અસર કરે છે તે એક સરળ છે અને તે જ સમયે, દૂધમાં ઓટ અનાજનો અસરકારક ઉકાળો. તેની તૈયારી માટે, આખા ઓટ અનાજના 0.5 કપ 45 મિનિટ માટે 1.5 લિટર દૂધમાં ઉકાળવામાં આવે છે, ત્યારબાદ અનાજ કચડી નાખવામાં આવે છે અને તે વધુ 15 મિનિટ સુધી સણસણવું ચાલુ રાખે છે. સૂપ ફિલ્ટર કરવામાં આવે છે અને દિવસમાં ચાર વખત અડધા ગ્લાસમાં લઈ જાય છે.
લોકપ્રિય અનુભવના આધારે બીજી ઘણી અસરકારક પદ્ધતિઓ છે જે સ્વાદુપિંડની પુન restસ્થાપનામાં ફાળો આપે છે. જો કે, તમારા ડ doctorક્ટરની મંજૂરી પ્રાપ્ત થયા પછી તેનો ઉપયોગ કરવો વધુ સારું છે.
આહાર અને રોગ નિવારણ
ડાયાબિટીઝની આહાર આવશ્યકતાઓ એ આ રોગની સારવારમાં નિર્ણાયક પરિબળો છે. મૂળભૂત રીતે, તેમાં મફિન, કન્ફેક્શનરી, મીઠી પેસ્ટ્રી વગેરેના સ્વરૂપમાં પ્રકાશ કાર્બોહાઇડ્રેટ ધરાવતા ઉત્પાદનોના વપરાશના મહત્તમ પ્રતિબંધમાં સમાવેશ થાય છે. પોષણનો આધાર તળેલા ખોરાક, ગરમ મસાલા, શણગારો, ઘટ્ટ સમૃદ્ધ બ્રોથને બાદ કરતાં ઓછી ચરબીવાળી સામગ્રીવાળા પ્રોટીન ખોરાક હોવા જોઈએ.
સ્વાદુપિંડના ડાયાબિટીસના વિકાસ સામે નિવારક પગલા તરીકે, તમારા સ્વાદુપિંડની સ્થિતિને નિયંત્રિત કરવી અને તેના આરોગ્યની સંભાળ રાખવી જરૂરી છે. સૌ પ્રથમ, તમારે કોઈ પણ આલ્કોહોલનો ત્યાગ કરવો, આહારનું પાલન કરવું અને સતત થવું જરૂરી છે, અને માત્ર વધતા જતા સમયગાળા દરમિયાન જ નહીં, અને આ શરીરની સ્થિતિમાં બગાડના પ્રથમ લક્ષણો સાથે, ડ doctorક્ટરની મુલાકાત મુલતવી રાખશો નહીં.
પ્રિય વાચકો, શું આ લેખ મદદગાર હતો? ડાયાબિટીસ માટેની સ્વાદુપિંડની સારવાર વિશે તમે શું વિચારો છો? ટિપ્પણીઓ પ્રતિસાદ મૂકો! તમારો અભિપ્રાય અમારા માટે મહત્વપૂર્ણ છે!

વેલેરી:
મને લાગે છે કે ડાયાબિટીઝની સારવારમાં મુખ્ય સ્થાન એ આહાર છે. તમે જે પણ દવા લો છો, અને જો તમે ખોટી રીતે ખાવ છો, તો પછી કંઈપણ મદદ કરશે નહીં, બધી સારવાર ડ્રેઇનથી નીચે જશે.
ઇંગા:
આહાર, અલબત્ત, મહત્વપૂર્ણ છે, પરંતુ ઘણા કિસ્સાઓમાં ઉત્સેચકો જરૂરી છે. તેઓ સ્વાદુપિંડને તેના કાર્યો કરવામાં મદદ કરશે.