જો કોઈ બાળક એસિટોનેમિક સિન્ડ્રોમ વિકસાવે તો શું કરવું? ઉપચાર માટેનાં કારણો અને ભલામણો
| બાળકોમાં એસિટોનેમિક સિન્ડ્રોમ | |
|---|---|
 કેટો જૂથ | |
બાળકોમાં એસિટોનેમિક સિન્ડ્રોમ (બાળપણના કીટોટિક હાઇપોગ્લાયકેમિઆ, નોન ડાયાબિટીક કેટોએસિડોસિસ, ચક્રીય એસિટોનેમિક omલટીનું સિન્ડ્રોમ, એસિટોનેમિક omલટી) - લોહીના પ્લાઝ્મામાં કીટોન શરીરની સાંદ્રતામાં વધારો થવાને કારણે લક્ષણોનો સમૂહ - એક રોગવિજ્ .ાનવિષયક સ્થિતિ જે મુખ્યત્વે બાળપણમાં થાય છે, સંપૂર્ણ સુખાકારીના વૈકલ્પિક સમયગાળા દ્વારા steલટીના સ્ટીરિયોટાઇડ પુનરાવર્તિત એપિસોડ દ્વારા પ્રગટ થાય છે. ત્યાં પ્રાથમિક (ઇડિઓપેથિક) - આહારમાં ભૂલો (લાંબા ભૂખ્યા થોભો) અને ગૌણ (સોમેટિક, ચેપી, અંતocસ્ત્રાવી રોગો, જખમ અને કેન્દ્રીય નર્વસ સિસ્ટમના ગાંઠો સામે) એસિટોનેમિક સિન્ડ્રોમના પરિણામે વિકાસ થાય છે.
વર્ગીકરણ
પ્રાથમિક એસિટોનેમિક સિન્ડ્રોમ 1 થી 12 વર્ષની વયના 6% ... 13 વર્ષમાં 4 ... 6% માં થાય છે. તે છોકરીઓમાં વધુ જોવા મળે છે (છોકરીઓ / છોકરાઓનું પ્રમાણ 11/9 છે). ચક્રીય એસિટોનેમિક omલટીના સિન્ડ્રોમના અભિવ્યક્તિની સરેરાશ વય 5.2 વર્ષ છે. ઘણી વાર (લગભગ 90% કેસોમાં), વારંવાર કટોકટી ઉલટીના વિકાસ દ્વારા કટોકટીનો સમયગાળો વધતો જાય છે, જેને એસિટોનેમિક તરીકે વ્યાખ્યાયિત કરવામાં આવે છે. આશરે 50% દર્દીઓને નસોમાં રહેલા પ્રવાહી દ્વારા એસિટોન કટોકટીથી રાહતની જરૂર હોય છે.
ગૌણ એસિટોનેમિક સિન્ડ્રોમના વ્યાપ પરના ડેટા સ્થાનિક અને વિદેશી બંનેમાં ગેરહાજર છે. સાહિત્ય.
વર્ગીકરણ સંપાદન |સામાન્ય માહિતી
એસિટોનેમિક સિન્ડ્રોમ (ચક્રીય એસિટોનેમિક omલટી સિન્ડ્રોમ, નોન ડાયાબિટીક કેટોએસિડોસિસ) એ રોગવિષયક સ્થિતિ છે, જેમાં કીટોન બોડીઝ (એસિટોન, બી-હાઇડ્રોક્સિબ્યુટ્રિક એસિડ, એસેટોએસિટીક એસિડ) ના લોહીના સ્તરમાં વધારો થાય છે, જે એમિનો એસિડ્સ અને ચરબીના મેટાબોલિક ડિસઓર્ડરને કારણે રચાય છે. બાળકોમાં એસિટોનેમિક સિન્ડ્રોમ એસીટોન કટોકટીના વારંવાર થવાના કિસ્સામાં હોવાનું કહેવાય છે.
બાળ ચિકિત્સામાં, ત્યાં પ્રાથમિક (આઇડિયોપેથિક) એસિટોનેમિક સિન્ડ્રોમ છે, જે એક સ્વતંત્ર પેથોલોજી છે, અને ગૌણ એસિટોનેમિક સિન્ડ્રોમ, ઘણા રોગોની સાથે છે. 1 વર્ષથી 12-13 વર્ષની વયના લગભગ 5% બાળકો પ્રાથમિક એસિટોનેમિક સિન્ડ્રોમના વિકાસ માટે ભરેલા હોય છે, છોકરીઓનું છોકરાઓનું પ્રમાણ 11: 9 છે.
ગૌણ હાયપરકેટોનેમિયા બાળકોમાં વિઘટનશીલ ડાયાબિટીસ મેલીટસ, ઇન્સ્યુલિન હાયપોગ્લાઇસીમિયા, હાયપરિન્સ્યુલિનિઝમ, થાઇરોટોક્સિકોસિસ, ઇટસેન્કો-કુશિંગ રોગ, ગ્લાયકોજેન રોગ, માથામાં ઈજા, તુર્કીની કાઠીમાં મગજની ગાંઠો, ઝેરી યકૃતને નુકસાન, ચેપી ઝેરીશકિત, લ્યુકેમિયા, એનિમિયા, લ્યુકેમિયા શરતો. ત્યારબાદ ગૌણ એસિટોનેમિક સિન્ડ્રોમનો અભ્યાસક્રમ અને પૂર્વસૂચન અંતર્ગત રોગ દ્વારા નક્કી કરવામાં આવે છે, ત્યારબાદ આપણે પ્રાથમિક બિન-ડાયાબિટીક કીટોસિડોસિસ પર ધ્યાન કેન્દ્રિત કરીશું.

એસીટોનેમિક સિન્ડ્રોમનો વિકાસ બાળકના આહારમાં કાર્બોહાઇડ્રેટની સંપૂર્ણ અથવા સંબંધિત અપૂર્ણતા અથવા ફેટી એસિડ્સ અને કેટોજેનિક એમિનો એસિડ્સના પ્રભાવ પર આધારિત છે. એસિટોનેમિક સિન્ડ્રોમનો વિકાસ oxક્સિડેટીવ પ્રક્રિયાઓમાં સામેલ યકૃત ઉત્સેચકોની અભાવમાં ફાળો આપે છે. આ ઉપરાંત, બાળકોમાં ચયાપચયની લાક્ષણિકતાઓ એવી છે કે ત્યાં કેટટોલીસિસમાં ઘટાડો થાય છે, કીટોન શરીરના ઉપયોગની પ્રક્રિયા.
સંપૂર્ણ અથવા સંબંધિત કાર્બોહાઈડ્રેટની ઉણપ સાથે, શરીરની energyર્જાની જરૂરિયાતો નિ fatશુલ્ક ફેટી એસિડ્સની વધુ માત્રાની રચના સાથે ઉન્નત લિપોલીસીસ દ્વારા સરભર કરવામાં આવે છે. યકૃતમાં સામાન્ય ચયાપચયની શરતો હેઠળ, મુક્ત ફેટી એસિડ્સ મેટાબોલિટ એસિટિલ-કtyનેઝાઇમ એમાં પરિવર્તિત થાય છે, જે પછીથી ફેટી એસિડ્સના પુનyસંગ્રહમાં અને કોલેસ્ટ્રોલની રચનામાં ભાગ લે છે. એસિટિલ કોએનઝાઇમ એનો માત્ર એક નાનો ભાગ કેટટોન બોડીઝની રચનામાં ખર્ચવામાં આવે છે.
ઉન્નત લિપોલીસીસ સાથે, એસિટિલ કોએન્ઝાઇમ એનું પ્રમાણ વધુ પડતું હોય છે, અને ફેટી એસિડ્સ અને કોલેસ્ટ્રોલની રચનાને સક્રિય કરે છે તે ઉત્સેચકોની પ્રવૃત્તિ અપૂરતી છે. તેથી, એસિટિલ કોએન્ઝાઇમ એ નો ઉપયોગ મુખ્યત્વે કેટટોલીસ દ્વારા થાય છે.
મોટી સંખ્યામાં કીટોન બોડીઝ (એસીટોન, બી-હાઇડ્રોક્સિબ્યુટ્રિક એસિડ, એસેટોએસિટીક એસિડ) એસિડ-બેઝ અને વોટર-ઇલેક્ટ્રોલાઇટ સંતુલનનું ઉલ્લંઘન કરે છે, સેન્ટ્રલ નર્વસ સિસ્ટમ અને ગેસ્ટ્રોઇંટેસ્ટાઇનલ માર્ગ પર ઝેરી અસર પડે છે, જે એસિટોન સિન્ડ્રોમના ક્લિનિકમાં પ્રતિબિંબિત થાય છે.
માનસિક તણાવ, નશો, દુખાવો, ઉધરસ, ચેપ (તીવ્ર શ્વસન વાયરલ ચેપ, ગેસ્ટ્રોએન્ટેરાઇટિસ, ન્યુમોનિયા, ન્યુરોઇન્ફેક્શન) એ એસેટોનેમિક સિન્ડ્રોમને ઉશ્કેરતા પરિબળો હોઈ શકે છે. એસિટોનેમિક સિન્ડ્રોમના વિકાસમાં મહત્વની ભૂમિકા પોષણયુક્ત પરિબળો દ્વારા ભૂમિકા ભજવવામાં આવે છે - ભૂખમરો, અતિશય આહાર, પ્રોટીન અને ચરબીયુક્ત ખોરાકનો વધુ પડતો વપરાશ કાર્બોહાઈડ્રેટની અછત સાથે. નવજાત શિશુમાં એસિટોનિક સિન્ડ્રોમ સામાન્ય રીતે અંતમાં ટોક્સિકોસિસ - નેફ્રોપથી સાથે સંકળાયેલું છે, જે સગર્ભા સ્ત્રીમાં જોવા મળે છે.
એસિટોનેમિક સિન્ડ્રોમના લક્ષણો
એસેટોનેમિક સિન્ડ્રોમ ઘણી વાર બાળકોમાં બંધારણીય વિકૃતિઓ (ન્યુરો-આર્થ્રિટિક ડાયાથેસિસ) ધરાવતા બાળકોમાં જોવા મળે છે. આવા બાળકોમાં વધારો ઉત્તેજના અને નર્વસ સિસ્ટમના ઝડપી થાક દ્વારા અલગ પાડવામાં આવે છે, તેઓ પાતળા શારીરિક હોય છે, ઘણી વાર શરમાળ હોય છે, ન્યુરોસિસ અને બેચેન sleepંઘથી પીડાય છે. તે જ સમયે, બંધારણના ન્યુરો-આર્થ્રિટિક વિસંગતતાવાળા બાળક તેના સાથીદારો કરતા ભાષણ, મેમરી અને અન્ય જ્ognાનાત્મક પ્રક્રિયાઓનો વિકાસ કરે છે. ન્યુરો-આર્થ્રિટિક ડાયાથેસિસવાળા બાળકો પ્યુરિન અને યુરિક એસિડના ક્ષતિગ્રસ્ત ચયાપચયની સંભાવના ધરાવે છે, તેથી, પુખ્તાવસ્થામાં તેઓ યુરોલિથિઆસિસ, સંધિવા, સંધિવા, ગ્લોમેર્યુલોનફ્રાઇટિસ, મેદસ્વીતા, પ્રકાર 2 ડાયાબિટીસ થવાનું જોખમ ધરાવે છે.
એસીટોન સિન્ડ્રોમના લાક્ષણિક અભિવ્યક્તિ એ એસીટોન કટોકટી છે. એસિટોનેમિક સિન્ડ્રોમ સાથે સમાન કટોકટી અચાનક અથવા પૂર્વવર્તીઓ (કહેવાતા રોગનું લક્ષણ) પછી વિકસી શકે છે: સુસ્તી અથવા આંદોલન, ભૂખનો અભાવ, ઉબકા, આધાશીશી જેવા માથાનો દુખાવો, વગેરે.
એસિટોનેમિક કટોકટીનું એક લાક્ષણિક ક્લિનિક પુનરાવર્તિત અથવા અચોક્કસ ઉલટી દ્વારા વર્ગીકૃત થયેલ છે, જે બાળકને ખવડાવવા અથવા પીવા માટે પ્રયત્ન કરતી વખતે થાય છે. એસિટોનેમિક સિન્ડ્રોમ સાથે omલટી થવાની પૃષ્ઠભૂમિની વિરુદ્ધ, નશો અને ડિહાઇડ્રેશનના સંકેતો ઝડપથી વિકાસ પામે છે (સ્નાયુ હાયપોટેન્શન, ynડિનેમિયા, બ્લશ સાથે ત્વચાનો નિસ્તેજ).
મોટરની ઉત્તેજના અને બાળકની અસ્વસ્થતાને સુસ્તી અને નબળાઇ દ્વારા બદલવામાં આવે છે, એસિટોનેમિક સિન્ડ્રોમના તીવ્ર અભ્યાસક્રમ સાથે, મેનિજેજલ લક્ષણો અને આંચકી શક્ય છે. તાવ (.5 37.-3--38.° ડિગ્રી સે.), પેટમાં દુખાવો, ઝાડા અથવા સ્ટૂલ રીટેન્શન લાક્ષણિકતા છે. બાળકના મોંમાંથી, ત્વચા, પેશાબ અને omલટીમાંથી, એસીટોનની ગંધ નીકળી જાય છે.
એસિટોનેમિક સિન્ડ્રોમના પ્રથમ હુમલા સામાન્ય રીતે 2-3 વર્ષની ઉંમરે દેખાય છે, 7 વર્ષથી વધુ વાર બને છે અને 12-13 વર્ષની ઉંમરે સંપૂર્ણપણે અદૃશ્ય થઈ જાય છે.
એસિટોનેમિક સિન્ડ્રોમનું નિદાન
એસિટોનેમિક સિન્ડ્રોમની માન્યતા એનિમેનેસિસ અને ફરિયાદો, ક્લિનિકલ લક્ષણો અને પ્રયોગશાળાના પરિણામોના અભ્યાસ દ્વારા સરળ બનાવવામાં આવે છે. પ્રાથમિક અને ગૌણ એસિટોનેમિક સિન્ડ્રોમ વચ્ચેનો તફાવત ખાતરી કરો.
કટોકટી દરમિયાન એસિટોનેમિક સિન્ડ્રોમવાળા બાળકની ઉદ્દેશ્યી તપાસમાં હૃદયના ધ્વનિ, ટાકીકાર્ડિયા, એરિથમિયા, શુષ્ક ત્વચા અને મ્યુકોસ મેમ્બ્રેન, ત્વચાની ગાંઠમાં ઘટાડો, આંસુના ઉત્પાદનમાં ઘટાડો, ટાકીપનિયા, હિપેટોમેગલી અને ડાયેરેસિસમાં ઘટાડો જોવા મળે છે.
એસિટોનેમિક સિન્ડ્રોમ માટે ક્લિનિકલ રક્ત પરીક્ષણ લ્યુકોસાઇટોસિસ, ન્યુટ્રોફિલિયા, એક્સિલરેટેડ ઇએસઆર, એક સામાન્ય પેશાબ પરીક્ષણ - વિવિધ ડિગ્રી (+++++ થી) ની કેટોન્યુરિયા દ્વારા વર્ગીકૃત થયેલ છે. બાયોકેમિકલ રક્ત પરીક્ષણમાં, હાયપોનેટ્રેમિયા (એક્સ્ટ્રા સેલ્યુલર પ્રવાહીના નુકસાન સાથે) અથવા હાયપરનેટ્રેમિયા (ઇન્ટ્રાસેલ્યુલર પ્રવાહીના નુકસાન સાથે), હાયપર- અથવા હાયપોકલેમિયા, યુરિયા અને યુરિક એસિડનું સ્તર, સામાન્ય અથવા મધ્યમ હાયપોગ્લાયકેમિઆ જોઇ શકાય છે.
પ્રાથમિક એસિટોનેમિક સિન્ડ્રોમનું વિશિષ્ટ નિદાન ગૌણ કીટોસિડોસિસ, એક તીવ્ર પેટ (બાળકોમાં એપેન્ડિસાઈટિસ, પેરીટોનિટિસ), ન્યુરોસર્જિકલ પેથોલોજી (મેનિન્જાઇટિસ, એન્સેફાલીટીસ, મગજનો શોથ), ઝેર અને આંતરડાના ચેપ સાથે કરવામાં આવે છે. આ સંદર્ભમાં, બાળ ચિકિત્સા એન્ડોક્રિનોલોજિસ્ટ, બાળરોગ ચેપી રોગ વિશેષજ્,, બાળ ચિકિત્સા ગેસ્ટ્રોએંટોરોલોજિસ્ટ દ્વારા વધારાની સલાહ લેવી જોઈએ.
એસિટોનેમિક સિન્ડ્રોમ સારવાર
એસિટોનેમિક સિન્ડ્રોમની સારવારના મુખ્ય ક્ષેત્રોમાં આંતર-સમયગાળા દરમિયાન કટોકટી અને જાળવણી ઉપચારનો રાહત છે, જેનો ઉદ્દેશ વધતી જતી સંખ્યાને ઘટાડવાનો છે.
એસિટોનેમિક કટોકટી સાથે, બાળકની હોસ્પિટલમાં દાખલ થવાનો સંકેત છે. આહારમાં સુધારો કરવામાં આવે છે: ચરબી સખત મર્યાદિત હોય છે, સુપાચ્ય કાર્બોહાઈડ્રેટ અને પુષ્કળ અપૂર્ણાંક પીણું લેવાની ભલામણ કરવામાં આવે છે. સોડિયમ બાયકાર્બોનેટના સોલ્યુશન સાથે શુદ્ધિકરણ એનિમા સેટ કરવાની સલાહ આપવામાં આવે છે જે આંતરડામાં પ્રવેશતા કેટોન શરીરના ભાગને તટસ્થ બનાવે છે. એસિટોનેમિક સિન્ડ્રોમ સાથે ઓરલ રિહાઇડ્રેશન આલ્કલાઇન ખનિજ જળ અને સંયુક્ત ઉકેલો દ્વારા હાથ ધરવામાં આવે છે. ગંભીર ડિહાઇડ્રેશન સાથે, પ્રેરણા ઉપચાર હાથ ધરવામાં આવે છે - 5% ગ્લુકોઝના નસમાં ડ્રીપ, ખારા ઉકેલો. સિમ્પ્ટોમેટિક થેરેપીમાં એન્ટિમેટિક દવાઓ, એન્ટિસ્પેસ્મોડિક્સ, શામક દવાઓનો પરિચય શામેલ છે. યોગ્ય ઉપચાર સાથે, એસિટોનેમિક કટોકટીના લક્ષણો 2-5 દિવસથી ઓછા થઈ જાય છે.
ઇન્ટરિટિકલ પીરિયડ્સમાં, એસિટોનેમિક સિન્ડ્રોમવાળા બાળકનું બાળરોગ ચિકિત્સક દ્વારા નિરીક્ષણ કરવામાં આવે છે. યોગ્ય પોષણ (પ્લાન્ટ-દૂધ આહાર, ચરબીયુક્ત ખોરાકની મર્યાદા), ચેપી રોગો અને મનો-ભાવનાત્મક ભારનો બચાવ, પાણી અને ટેમ્પરિંગ પ્રક્રિયાઓ (બાથ, કોન્ટ્રાસ્ટ શાવર્સ, ડુચ્સ, રુબડાઉન્સ), પર્યાપ્ત sleepંઘ અને તાજી હવામાં રહેવું જરૂરી છે.
એસિટોનેમિક સિન્ડ્રોમવાળા બાળકને મલ્ટિવિટામિન્સ, હેપેટોપ્રોટેક્ટર્સ, ઉત્સેચકો, શામક ઉપચાર, મસાજ, કોપ્રોગ્રામ નિયંત્રણના નિવારક અભ્યાસક્રમો બતાવવામાં આવે છે. પેશાબ એસિટોનને નિયંત્રિત કરવા માટે, ડાયગ્નોસ્ટિક ટેસ્ટ સ્ટ્રીપ્સનો ઉપયોગ કરીને કીટોન બ bodiesડીઝની સામગ્રી માટે સ્વતંત્ર રીતે પેશાબની તપાસ કરવાની ભલામણ કરવામાં આવે છે.
એસિટોનેમિક સિન્ડ્રોમવાળા બાળકોને પેડિયાટ્રિક એન્ડોક્રિનોલોજિસ્ટમાં રજિસ્ટર કરાવવું જોઈએ, વાર્ષિક રક્ત ગ્લુકોઝ, કિડનીનો અલ્ટ્રાસાઉન્ડ અને પેટની પોલાણના અલ્ટ્રાસાઉન્ડનો અભ્યાસ કરવો જોઈએ.
આ શું છે
એસિટોનેમિક સિન્ડ્રોમ એ એક એવી સ્થિતિ છે જે ત્યારે થાય છે જ્યારે બાળકના શરીરમાં મેટાબોલિક પ્રક્રિયાઓ ખલેલ પહોંચાડે છે, મેટાબોલિક પ્રક્રિયાઓમાં એક પ્રકારની ખામી. આ કિસ્સામાં, અવયવોની કોઈ ખોડખાંપણ, તેમની ખૂબ જ રચનામાં વિકૃતિઓ શોધી શકાતી નથી, માત્ર કાર્યકારી, ઉદાહરણ તરીકે, સ્વાદુપિંડ અને યકૃતનું નિયમન નથી.
આ સિન્ડ્રોમ પોતે જ બંધારણના કહેવાતા ન્યુરો-આર્થ્રિટિક અસંગતતાના અભિવ્યક્તિઓમાંથી એક છે (ન્યુરો-આર્થ્રિટિક ડાયાથેસિસ એ જ સ્થિતિનું જૂનું નામ છે). બાળકના આંતરિક અવયવો અને નર્વસ સિસ્ટમના વિશિષ્ટ કાર્ય સાથે સંયોજનમાં આ પાત્ર લક્ષણોનો એક ચોક્કસ સમૂહ છે.
ઘટનાના કારણો
વધુ વખત, બાળકોમાં એસિટોનેમિક સિન્ડ્રોમ થાય છે, પરંતુ તે પુખ્ત વયના લોકોમાં પણ થાય છે. તેના કારણોમાં શામેલ છે:
- કિડની રોગ - ખાસ કરીને રેનલ નિષ્ફળતામાં,
- પાચક એન્ઝાઇમની ઉણપ - વારસાગત અથવા હસ્તગત,
- અંતocસ્ત્રાવી પ્રણાલીના જન્મજાત અથવા હસ્તગત વિકારો,
- ડાયાથેસિસ - ન્યુરોજેનિક અને આર્થ્રિટિક,
- બિલીયરી નળી ડિસ્કીનેસિયા.
શિશુમાં, આ સ્થિતિ સગર્ભા સ્ત્રી અથવા નેફ્રોપથીના અંતમાં ગર્ભાવસ્થાના પરિણામ હોઈ શકે છે.
બાહ્ય પરિબળો જે એસિટોન સિંડ્રોમનું કારણ બને છે:
- ઉપવાસ, ખાસ કરીને લાંબા,
- ચેપ
- ઝેરી અસર - માંદગી દરમિયાન નશો સહિત,
- કુપોષણને કારણે પાચક વિકાર,
- નેફ્રોપેથી
પુખ્ત વયના લોકોમાં, કીટોન બોડીઝનું સૌથી સામાન્ય સંચય ડાયાબિટીઝને કારણે થાય છે. ઇન્સ્યુલિનની iencyણપ કાર્બનિક સિસ્ટમોના કોષોમાં ગ્લુકોઝના પ્રવેશને અવરોધે છે, જે શરીરમાં એકઠા થાય છે.
એસેટોનેમિક સિન્ડ્રોમ ઘણી વાર બાળકોમાં બંધારણીય વિકૃતિઓ (ન્યુરો-આર્થ્રિટિક ડાયાથેસિસ) ધરાવતા બાળકોમાં જોવા મળે છે. આવા બાળકોમાં વધારો ઉત્તેજના અને નર્વસ સિસ્ટમના ઝડપી થાક દ્વારા અલગ પાડવામાં આવે છે, તેઓ પાતળા શારીરિક હોય છે, ઘણી વાર શરમાળ હોય છે, ન્યુરોસિસ અને બેચેન sleepંઘથી પીડાય છે.
તે જ સમયે, બંધારણના ન્યુરો-આર્થ્રિટિક વિસંગતતાવાળા બાળક તેના સાથીદારો કરતા ભાષણ, મેમરી અને અન્ય જ્ognાનાત્મક પ્રક્રિયાઓનો વિકાસ કરે છે. ન્યુરો-આર્થ્રિટિક ડાયાથેસિસવાળા બાળકોને પ્યુરિન અને યુરિક એસિડના ક્ષતિગ્રસ્ત ચયાપચયની સંભાવના છે, તેથી, પુખ્તાવસ્થામાં તેઓ યુરોલિથિઆસિસ, સંધિવા, સંધિવા, ગ્લોમેર્યુલોનફ્રાઇટિસ, મેદસ્વીતા અને પ્રકાર 2 ડાયાબિટીસ થવાનું જોખમ ધરાવે છે.
એસિટોનેમિક સિન્ડ્રોમના લક્ષણો:
- એક બાળક તેના મોંમાંથી એસિટોનની ગંધ લે છે. સમાન ગંધ બાળકની ત્વચા અને પેશાબમાંથી આવે છે.
- ડિહાઇડ્રેશન અને નશો, ત્વચાનો નિસ્તેજ, બિનઆરોગ્યપ્રદ બ્લશનો દેખાવ.
- Vલટીની હાજરી, જે 3-4-. વખતથી વધુ વખત થઈ શકે છે, ખાસ કરીને જ્યારે કંઈક પીવા અથવા ખાવાનો પ્રયાસ કરતી વખતે. પહેલા 1-5 દિવસમાં Vલટી થઈ શકે છે.
- હ્રદયના અવાજો, એરિથમિયા અને ટાકીકાર્ડિયાનું વિક્ષેપ.
- ભૂખનો અભાવ.
- શરીરના તાપમાનમાં વધારો (સામાન્ય રીતે 37.50С-38.50С સુધી)
- એકવાર કટોકટી શરૂ થઈ જાય, પછી બાળક બેચેન અને ઉશ્કેરાઈ જાય છે, ત્યારબાદ તે સુસ્તી, નીરસ અને નબળુ થઈ જાય છે. ખૂબ દુર્લભ છે, પરંતુ ખેંચાણ થઈ શકે છે.
- પેટમાં ખેંચાણ દુખાવો, સ્ટૂલ રીટેન્શન, ઉબકા (સ્પાસ્ટિક પેટનો સિન્ડ્રોમ) જોવા મળે છે.
મોટેભાગે, એસિટોનેમિક સિન્ડ્રોમના લક્ષણો કુપોષણ સાથે થાય છે - આહારમાં કાર્બોહાઇડ્રેટ્સની માત્રા અને તેમાં કેટોજેનિક અને ફેટી એમિનો એસિડનો વ્યાપ. બાળકોમાં એક્સિલરેટેડ મેટાબોલિઝમ હોય છે, અને પાચક સિસ્ટમ હજી પણ પૂરતા પ્રમાણમાં અનુકૂળ હોતી નથી, પરિણામે કેટટોલીસિસમાં ઘટાડો થાય છે - કેટોન શરીરના ઉપયોગની પ્રક્રિયા ધીમું પડે છે.
સિન્ડ્રોમનું નિદાન
પેશાબમાં એસિટોન નક્કી કરવા માટે માતાપિતા જાતે ઝડપી નિદાન કરી શકે છે - ફાર્માસીમાં વેચાયેલી વિશેષ ડાયગ્નોસ્ટિક સ્ટ્રીપ્સ મદદ કરી શકે છે. તેમને પેશાબના ભાગમાં નીચે લાવવાની જરૂર છે અને, વિશિષ્ટ સ્કેલનો ઉપયોગ કરીને, એસિટોનનું સ્તર નક્કી કરો.
પ્રયોગશાળામાં, પેશાબના ક્લિનિકલ વિશ્લેષણમાં, કેટોન્સની હાજરી "એક વત્તા" (+) થી "ચાર પ્લસ" (++++) સુધી નક્કી કરવામાં આવે છે. લાઇટ એટેક - + અથવા ++ પર કેટોન્સનું સ્તર, પછી બાળકને ઘરે સારવાર આપી શકાય છે. "ત્રણ પ્લુસિસ" લોહીમાં કેટોન શરીરના સ્તરમાં 400 ગણો વધારો, અને ચાર - 600 વખત દ્વારા અનુરૂપ છે. આ કિસ્સાઓમાં, હોસ્પિટલમાં દાખલ થવું જરૂરી છે - એસીટોનની આવી માત્રા કોમા અને મગજના નુકસાનના વિકાસ માટે જોખમી છે. ડોકટરે ચોક્કસપણે એસીટોન સિંડ્રોમની પ્રકૃતિ નક્કી કરવી આવશ્યક છે: તે પ્રાથમિક છે કે ગૌણ - વિકસિત, ઉદાહરણ તરીકે, ડાયાબિટીઝની ગૂંચવણ તરીકે.
1994 માં આંતરરાષ્ટ્રીય બાળરોગની સંમતિમાં, ડોકટરોએ આવા નિદાન માટે વિશેષ માપદંડ નક્કી કર્યા, તેઓ મૂળભૂત અને વધારાના ભાગમાં વહેંચાયેલા છે.
- intensલટી એ એપિસોડિકલી પુનરાવર્તન કરવામાં આવે છે, વિવિધ તીવ્રતાના પરિણામે,
- હુમલાઓ વચ્ચે બાળકની સામાન્ય સ્થિતિના અંતરાલો હોય છે,
- કટોકટીનો સમયગાળો કેટલાક કલાકોથી લઈને 2-5 દિવસ સુધીનો હોય છે,
- નકારાત્મક પ્રયોગશાળા, રેડિયોલોજીકલ અને એન્ડોસ્કોપિક પરીક્ષાનું પરિણામ, ઉલ્ટીના કારણની પુષ્ટિ, પાચક માર્ગના રોગવિજ્ .ાનના અભિવ્યક્તિ તરીકે.
વધારાના માપદંડમાં શામેલ છે:
- ઉલટીના એપિસોડ્સ લાક્ષણિકતા અને વલણવાળું છે, અનુગામી એપિસોડ સમય, તીવ્રતા અને અવધિમાં પાછલા રાશિઓ જેવા જ છે, અને હુમલાઓ સ્વયંભૂ સમાપ્ત થઈ શકે છે.
- ઉલટીના હુમલા સાથે nબકા, પેટમાં દુખાવો, માથાનો દુખાવો અને નબળાઇ, ફોટોફોબિયા અને બાળકની સુસ્તી આવે છે.
ડાયાબિટીક કેટોએસિડોસિસ (ડાયાબિટીસની ગૂંચવણો), તીવ્ર જઠરાંત્રિય પેથોલોજી - પેરીટોનિટિસ, એપેન્ડિસાઈટિસના બાકાત સાથે પણ નિદાન કરવામાં આવે છે. ન્યુરોસર્જિકલ પેથોલોજી (મેનિન્જાઇટિસ, એન્સેફાલીટીસ, સેરેબ્રલ એડીમા), ચેપી રોગવિજ્ .ાન અને ઝેરને પણ બાકાત રાખવામાં આવે છે.

એસિટોનેમિક સિન્ડ્રોમની સારવાર કેવી રીતે કરવી
એસીટોન કટોકટીના વિકાસ સાથે, બાળકને હોસ્પિટલમાં દાખલ કરવું આવશ્યક છે. આહારમાં કરેક્શન કરો: સરળતાથી સુપાચ્ય કાર્બોહાઈડ્રેટનું સેવન કરવું, ચરબીયુક્ત ખોરાકને કડક રીતે મર્યાદિત કરવો, મોટી માત્રામાં અપૂર્ણાંક પીણું આપવાની ભલામણ કરવામાં આવે છે. સોડિયમ બાયકાર્બોનેટ સાથે શુદ્ધિકરણ એનિમાની સારી અસર, જેનો એક ઉકેલ આંતરડામાં પ્રવેશતા કેટોન શરીરના ભાગને તટસ્થ કરવામાં સક્ષમ છે. સંયુક્ત સોલ્યુશન્સ (ઓર્સોલ, રેહાઇડ્રોન, વગેરે), તેમજ આલ્કલાઇન ખનિજ જળનો ઉપયોગ કરીને મૌખિક રીહાઇડ્રેશન બતાવવામાં આવ્યું છે.
બાળકોમાં ડાયાબિટીક કેટોએસિડોસિસના ઉપચારની મુખ્ય દિશાઓ:
1) આહાર (પ્રવાહીથી સમૃદ્ધ અને મર્યાદિત ચરબીવાળા સહેલાઇથી ઉપલબ્ધ કાર્બોહાઇડ્રેટ) બધા દર્દીઓ માટે સૂચવવામાં આવે છે.
2) પ્રોક્નેનેટિક્સ (મોટિલિયમ, મેટોક્લોપ્રાઇમideડ), ઉત્સેચકો અને કાર્બોહાઇડ્રેટ મેટાબોલિઝમ (થિઆમાઇન, કોકરબોક્સિલેઝ, પાયરિડોક્સિન) ના કોફેક્ટર્સની નિમણૂક, ખોરાકની સહિષ્ણુતા અને ચરબી અને કાર્બોહાઇડ્રેટ ચયાપચયની સામાન્યકરણની પહેલાંની પુનorationસ્થાપનામાં ફાળો આપે છે.
3) પ્રેરણા ઉપચાર:
- ડિહાઇડ્રેશન (એક્સ્ટ્રા સેલ્યુલર પ્રવાહીની ઉણપ) ને ઝડપથી દૂર કરે છે, પરફ્યુઝન અને માઇક્રોસિરક્યુલેશન સુધારે છે,
- આલ્કલાઇનિંગ એજન્ટો ધરાવે છે, પ્લાઝ્મા બાયકાર્બોનેટ (એસિડ-બેઝ સંતુલનને સામાન્ય બનાવે છે) ની પુન recoveryપ્રાપ્તિને વેગ આપે છે,
- પૂરતા પ્રમાણમાં સરળતાથી ઉપલબ્ધ કાર્બોહાઇડ્રેટ્સ શામેલ છે જે વિવિધ રીતે ચયાપચય કરે છે, જેમાં ઇન્સ્યુલિન સિવાયના સ્વતંત્રનો સમાવેશ થાય છે,
4) ઇટીયોટ્રોપિક ઉપચાર (એન્ટિબાયોટિક્સ અને એન્ટિવાયરલ દવાઓ) સૂચનો અનુસાર સૂચવવામાં આવે છે.
હળવા કીટોસિસ (++ સુધી એસિટ્યુન્યુરિયા) ના કિસ્સામાં, જે નોંધપાત્ર ડિહાઇડ્રેશન, વોટર-ઇલેક્ટ્રોલાઇટ વિક્ષેપ અને અયોગ્ય omલટીઓ સાથે નથી, આયુ સાથે સંબંધિત ડોઝમાં પ્રોક્નેનેટિક્સની નિમણૂક સાથે આહાર ઉપચાર અને મૌખિક રિહાઇડ્રેશન અને અંતર્ગત રોગની ઇટીયોટ્રોપિક ઉપચાર સૂચવવામાં આવે છે.
એસિટોનેમિક સિન્ડ્રોમની સારવારમાં, મુખ્ય પદ્ધતિઓ તે છે જે સંકટોનો સામનો કરવા માટે છે. સહાયક ઉપચાર કે જે બિમારીઓને ઘટાડવામાં મદદ કરે છે તે ખૂબ જ મહત્વપૂર્ણ છે.
પ્રેરણા ઉપચાર
પ્રેરણા ઉપચારની નિમણૂક માટેના સંકેતો:
- સતત ફરીથી વાપરી શકાય તેવી ઉલટી જે પ્રોક્નેનેટિક્સના ઉપયોગ પછી બંધ થતી નથી,
- હેમોડાયનેમિક અને માઇક્રોસિરિક્યુલેશન ડિસઓર્ડરની હાજરી,
- ક્ષતિગ્રસ્ત ચેતનાના ચિહ્નો (મૂર્ખતા, કોમા),
- મધ્યમ (શરીરના વજનના 10% સુધી) ની હાજરી અને ગંભીર (શરીરના વજનના 15% સુધી) ડિહાઇડ્રેશન,
- વધેલા એનિઓનિક અંતરાલ સાથે વિઘટનયુક્ત મેટાબોલિક કેટોસિડોસિસની હાજરી,
- મૌખિક રિહાઇડ્રેશન (ચહેરાના હાડપિંજર અને મૌખિક પોલાણના વિકાસમાં વિસંગતતાઓ), ન્યુરોલોજીકલ ડિસઓર્ડર્સ (બલ્બર અને સ્યુડોબલ્બર) માટે એનાટોમિકલ અને કાર્યાત્મક મુશ્કેલીઓની હાજરી.
પ્રેરણા ઉપચાર શરૂ કરતા પહેલા, હિમોડિનેમિક્સ, એસિડ-બેઝ અને વોટર-ઇલેક્ટ્રોલાઇટ સંતુલન નક્કી કરવા માટે, વિશ્વસનીય વેન્યુસ એક્સેસ (પ્રાધાન્ય પેરિફેરલ) સુનિશ્ચિત કરવું જરૂરી છે.

પોષણ ભલામણો
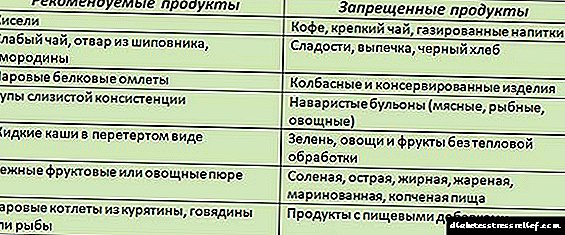
ઉત્પાદનો કે જે એસિટોનેમિક સિન્ડ્રોમથી પીડાતા બાળકોના આહારમાંથી સ્પષ્ટ રીતે બાકાત છે:
- કિવિ
- કેવિઅર
- ખાટા ક્રીમ - કોઈપણ
- સોરેલ અને પાલક,
- યુવાન વાછરડાનું માંસ
- alફલ - ચરબી, કિડની, મગજ, ફેફસાં, યકૃત,
- માંસ - બતક, ડુક્કરનું માંસ, ઘેટાંના,
- સમૃદ્ધ બ્રોથ્સ - માંસ અને મશરૂમ,
- શાકભાજી - લીલા કઠોળ, લીલા વટાણા, બ્રોકોલી, કોબીજ, સૂકા ફળો,
- પીવામાં વાનગીઓ અને સોસેજ
- તમારે કોકો, ચોકલેટ છોડી દેવો પડશે - બાર અને પીણાંમાં.
ડાયેટ મેનૂમાં આવશ્યકપણે શામેલ છે: ચોખા, વનસ્પતિ સૂપ, છૂંદેલા બટાકાની પોર્રીજ. જો લક્ષણો એક અઠવાડિયાની અંદર પાછા ન આવે, તો તમે ધીમે ધીમે આહારમાં માંસ (તળેલા નહીં), ફટાકડા, herષધિઓ અને શાકભાજી ઉમેરી શકો છો.
જો સિન્ડ્રોમનાં લક્ષણો ફરીથી પાછા આવે તો આહાર હંમેશાં વ્યવસ્થિત થઈ શકે છે. જો તમને ખરાબ શ્વાસ આવે છે, તો તમારે ઘણું પાણી ઉમેરવાની જરૂર છે, જે તમારે નાના ભાગોમાં પીવાની જરૂર છે
- આહારના પ્રથમ દિવસે, બાળકને રાઈ બ્રેડ ફટાકડા સિવાય બીજું કંઇ આપવું જોઈએ નહીં.
- બીજા દિવસે, તમે ચોખાના સૂપ અથવા આહારમાં શેકવામાં સફરજન ઉમેરી શકો છો.
- જો બધું યોગ્ય રીતે કરવામાં આવે છે, તો પછી ત્રીજા દિવસે, ઉબકા અને ઝાડા પસાર થશે.
જો લક્ષણો જાય છે તો કોઈ પણ સંજોગોમાં આહાર પૂર્ણ ન કરો. ડોકટરો તેના તમામ નિયમોનું કડક પાલન કરવાની ભલામણ કરે છે. સાતમા દિવસે, તમે બિસ્કિટ કૂકીઝ, ચોખાના પોર્રીજ (માખણ વિના), વનસ્પતિ સૂપને આહારમાં ઉમેરી શકો છો. જો શરીરનું તાપમાન વધતું નથી, અને એસિટોનની ગંધ જાય છે, તો પછી બાળકનું પોષણ વધુ વૈવિધ્યસભર બનાવી શકાય છે. તમે ઓછી ચરબીવાળી માછલી, છૂંદેલા શાકભાજી, બિયાં સાથેનો દાણો, ડેરી ઉત્પાદનો ઉમેરી શકો છો.

નિવારક પગલાં
જે માતાપિતાનું બાળક આ રોગના દેખાવ માટે સંવેદનશીલ હોય છે, તેમની ફર્સ્ટ-એઇડ કીટમાં ગ્લુકોઝ અને ફ્રુક્ટોઝની તૈયારી હોવી જોઈએ. હાથમાં હંમેશા સુકા જરદાળુ, કિસમિસ, સૂકા ફળો હોવા જોઈએ. બાળકનું પોષણ અપૂર્ણાંક (દિવસમાં 5 વખત) અને સંતુલિત હોવું જોઈએ. જલદી જ એસિટોનમાં વધારો થવાના સંકેત છે, તમારે તરત જ બાળકને કંઈક મીઠું આપવું જ જોઇએ.
બાળકોને મનોવૈજ્ orાનિક અથવા શારીરિક રૂપે, વધુ પડતી મહેનત કરવાની મંજૂરી આપવી જોઈએ નહીં. પ્રકૃતિ, પાણીની કાર્યવાહી, સામાન્ય આઠ-કલાકની sleepંઘ, ટેમ્પરિંગ કાર્યવાહીમાં દૈનિક ચાલવા બતાવવું.
હુમલા વચ્ચે કટોકટીની નિવારક સારવાર હાથ ધરવી સારી છે. આ વર્ષમાં બે વાર -ફ-સીઝન કરવામાં આવે છે.
એસિટોનેમિક સિન્ડ્રોમના કારણો
મોટે ભાગે, એસેટોનેમિક સિન્ડ્રોમ 12-13 વર્ષ સુધીના બાળકોમાં વિકસે છે. આ એ હકીકતને કારણે છે કે લોહીમાં એસિટોન અને એસેટોએસિટીક એસિડનું પ્રમાણ વધે છે. આ પ્રક્રિયા કહેવાતા એસિટોન કટોકટીના વિકાસ તરફ દોરી જાય છે. જો આવા કટોકટી નિયમિતપણે થાય છે, તો પછી આપણે રોગ વિશે વાત કરી શકીએ છીએ.
એક નિયમ મુજબ, એસિટોનેમિક સિન્ડ્રોમ નિશ્ચિત અંત endસ્ત્રાવી રોગો (ડાયાબિટીસ, થાઇરોટોક્સિકોસિસ), લ્યુકેમિયા, હેમોલિટીક એનિમિયા અને જઠરાંત્રિય માર્ગના રોગોથી પીડાતા બાળકોમાં થાય છે. ઘણીવાર આ રોગવિજ્ .ાન એક ઉશ્કેરાટ પછી થાય છે, યકૃતનો અસામાન્ય વિકાસ, મગજની ગાંઠ, ભૂખમરો.
પેથોજેનેસિસ
સામાન્ય શારીરિક પરિસ્થિતિઓમાં પ્રોટીન, કાર્બોહાઇડ્રેટ અને ચરબીની કેટબોલિઝમની પદ્ધતિઓ કહેવાતા ક્રેબ્સ ચક્રના અમુક ચોક્કસ તબક્કે છેદે છે. આ energyર્જાનો સાર્વત્રિક સ્રોત છે જે શરીરને યોગ્ય રીતે વિકાસ માટે પરવાનગી આપે છે.
ભૂખમરો અથવા પ્રોટીન અને ચરબીયુક્ત ખોરાકના વધુ પડતા વપરાશ સાથે, સતત તાણ કીટોસિસનો વિકાસ કરે છે. જો શરીર તે જ સમયે કાર્બોહાઇડ્રેટ્સની સંબંધિત અથવા સંપૂર્ણ ખાધનો અનુભવ કરે છે, તો તે લિપોલીસીસને ઉત્તેજિત કરે છે, જે energyર્જાની જરૂરિયાતને સંતોષવા જોઈએ.
કેટોન સંસ્થાઓ કાં તો પાણી અને કાર્બન ડાયોક્સાઇડની સ્થિતિમાં પેશીઓમાં ઓક્સિડાઇઝ થવાનું શરૂ કરે છે અથવા કિડની, જઠરાંત્રિય માર્ગ અને ફેફસા દ્વારા વિસર્જન કરે છે. તે જ છે, જો કેટોન બromeડીઝના ઉપયોગનો દર તેમના સંશ્લેષણના દર કરતા ઓછો હોય તો એસિટોનેમિક સિન્ડ્રોમ વિકસિત થવાનું શરૂ થાય છે.
એસિટોનેમિક ઉલટીના મુખ્ય લક્ષણો છે:
- નર્વસ ચીડિયાપણું વધારો.
- કેટોએસિડોસિસ.
- વારંવાર લિપિડ મેટાબોલિઝમ ડિસઓર્ડર.
- ડાયાબિટીસનું અભિવ્યક્તિ.
અહીં, આનુવંશિકતા ખૂબ જ મહત્વપૂર્ણ ભૂમિકા ભજવે છે. જો કોઈ બાળકના સબંધીઓને મેટાબોલિક રોગો (સંધિવા, પિત્તાશય રોગ અને યુરોલિથિઆસિસ, એથરોસ્ક્લેરોસિસ, આધાશીશી) હોવાનું નિદાન થયું હોય, તો સંભવ છે કે બાળકને આ સિન્ડ્રોમ મળશે. યોગ્ય પોષણ પણ મહત્વપૂર્ણ છે.
પુખ્ત વયના લોકોમાં એસિટોનેમિક સિન્ડ્રોમ
પુખ્ત વયના લોકોમાં, જ્યારે પ્યુરિન અથવા પ્રોટીન સંતુલન ખલેલ થાય છે ત્યારે એસિટોનેમિક સિન્ડ્રોમ વિકસી શકે છે. આ કિસ્સામાં, શરીરમાં કીટોન બોડીની સાંદ્રતા વધે છે. તે સમજવું જોઈએ કે કેટોન્સને આપણા શરીરના સામાન્ય ઘટકો માનવામાં આવે છે. તેઓ energyર્જાના મુખ્ય સ્ત્રોત છે. જો શરીરને પૂરતા પ્રમાણમાં કાર્બોહાઈડ્રેટ મળે છે, તો આ એસિટોનના અતિશય ઉત્પાદનને અટકાવે છે.
પુખ્ત વયના લોકો હંમેશાં યોગ્ય પોષણ વિશે ભૂલી જાય છે, જે હકીકત તરફ દોરી જાય છે કે કેટોન સંયોજનો એકઠા થવાનું શરૂ કરે છે. આ નશોનું કારણ છે, જે ઉલટી દ્વારા પ્રગટ થાય છે.
વધુમાં, પુખ્ત વયના લોકોમાં એસિટોન સિન્ડ્રોમના કારણો આ હોઈ શકે છે:
- સતત વોલ્ટેજ.
- ઝેરી અને પોષક અસરો.
- રેનલ નિષ્ફળતા.
- પર્યાપ્ત કાર્બોહાઈડ્રેટ વિના ખોટો આહાર.
- અંતocસ્ત્રાવી પ્રણાલીમાં વિકાર.
- ઉપવાસ અને આહાર.
- જન્મજાત રોગવિજ્ .ાન.
ટાઇપ 2 ડાયાબિટીસના વિકાસને મજબૂત રીતે અસર કરે છે.
પુખ્ત વયના લોકોમાં એસિટોન સિન્ડ્રોમની શરૂઆતના લક્ષણો:
- હૃદયનો દર નબળો પડી રહ્યો છે.
- શરીરમાં લોહીની કુલ માત્રામાં નોંધપાત્ર ઘટાડો થયો છે.
- ત્વચા નિસ્તેજ છે, ગાલ પર બ્લશ ગ્લોઝ છે.
- એપિગastસ્ટ્રિક ક્ષેત્રમાં, સ્પાસ્મોડિક પીડા થાય છે.
- ડિહાઇડ્રેશન.
- લોહીમાં ગ્લુકોઝનું પ્રમાણ ઘટી ગયું છે.
- Auseબકા અને omલટી.
જટિલતાઓને અને પરિણામો
મોટી સંખ્યામાં કેટોન્સ, જે એસિટોનેમિક સિન્ડ્રોમ તરફ દોરી જાય છે, ગંભીર પરિણામોનું કારણ બને છે. સૌથી ગંભીર છે મેટાબોલિક એસિડિસિસજ્યારે શરીરના આંતરિક વાતાવરણમાં એસિડિએશન થાય છે. આનાથી તમામ અવયવોને નુકસાન થઈ શકે છે.
બાળક ઝડપથી શ્વાસ લે છે, ફેફસામાં લોહીનો પ્રવાહ વધે છે, અન્ય અવયવોમાં ઘટાડો થાય છે. આ ઉપરાંત, કીટોન્સ મગજની પેશીઓને સીધી અસર કરે છે. એસીટોન સિન્ડ્રોમવાળા બાળક સુસ્ત અને હતાશ છે.
નિદાનમાં કયા માપદંડોનો ઉપયોગ કરવામાં આવે છે?
- ઉલટીના એપિસોડ સતત પુનરાવર્તિત થાય છે અને ખૂબ જ મજબૂત.
- એપિસોડની વચ્ચે, વિવિધ અવધિ સાથે શાંત સમયગાળા હોઈ શકે છે.
- ઉલટી ઘણા દિવસો સુધી થઈ શકે છે.
- પાચનતંત્રમાં ઉલટીને અસામાન્યતાઓ સાથે જોડવી અશક્ય છે.
- Omલટીના હુમલાઓ બીબા .ાળ છે.
- કેટલીકવાર સારવાર વિના, ઉલટી ખૂબ જ અચાનક સમાપ્ત થાય છે.
- ત્યાં સહવર્તી લક્ષણો છે: ઉબકા, માથાનો દુખાવો, પેટનો દુખાવો, ફોટોફોબિયા, અવરોધ, એડિનેમિયા.
- દર્દી નિસ્તેજ છે, તેને તાવ, ઝાડા થઈ શકે છે.
- Theલટીમાં તમે પિત્ત, લોહી, લાળ જોઈ શકો છો.
લેબોરેટરી પરીક્ષણો
ક્લિનિકલ રક્ત પરીક્ષણમાં કોઈ ફેરફાર નથી. સામાન્ય રીતે ચિત્ર ફક્ત પેથોલોજી બતાવે છે જે સિન્ડ્રોમના વિકાસ તરફ દોરી ગયું છે.
ત્યાં પેશાબની કસોટી પણ છે જેમાં તમે કેટોન્યુરિયા (એક વત્તા અથવા ચાર વત્તા) જોઈ શકો છો. જો કે, પેશાબમાં ગ્લુકોઝની હાજરી એ ખાસ લક્ષણ નથી.
નિદાન નક્કી કરવામાં ખૂબ જ મહત્વપૂર્ણ છે - પરિણામે પ્રાપ્ત ડેટા બાયોકેમિકલ રક્ત પરીક્ષણ. આ કિસ્સામાં, theલટીનો સમયગાળો લાંબો છે, ડિહાઇડ્રેશન વધારે છે. પ્લાઝ્મામાં હિમેટ્રોકિટ અને પ્રોટીનનો નોંધપાત્ર .ંચો દર હોય છે. ડિહાઇડ્રેશનને કારણે રક્તમાં યુરિયા પણ વધે છે.
ઇન્સ્ટ્રુમેન્ટલ ડાયગ્નોસ્ટિક્સ
એક ખૂબ જ મહત્વપૂર્ણ નિદાન પદ્ધતિ એ એકોકાર્ડિયોસ્કોપી છે. તેની સાથે, તમે કેન્દ્રિય હેમોડાયનેમિક્સના સૂચકાંકો જોઈ શકો છો:
- ડાબી વેન્ટ્રિકલનું ડાયસ્ટોલિક વોલ્યુમ ઘણીવાર ઓછું થાય છે,
- વેનિસ પ્રેશર ઘટે છે
- ઇજેક્શન અપૂર્ણાંક પણ સાધારણ ઘટાડો થયો છે,
- આ બધાની પૃષ્ઠભૂમિ સામે, ટાકીકાર્ડિયાને કારણે કાર્ડિયાક ઇન્ડેક્સ વધે છે.
જો એસીટોન કટોકટી પહેલાથી વિકસિત થઈ હોય
તરત જ કહેવાતા આહાર સુધારણા કરો. તે સરળતાથી સુપાચ્ય કાર્બોહાઈડ્રેટ, ચરબીયુક્ત ખોરાકને મર્યાદિત કરવા, અપૂર્ણાંક પોષણ અને પીણું પ્રદાન કરવા પર આધારિત છે. કેટલીકવાર તેઓ સોડિયમ બાયકાર્બોનેટ સાથે એક ખાસ સફાઇ એનિમા મૂકે છે. આ આંતરડામાં પહેલેથી પ્રવેશી ગયેલી કેટટોન સંસ્થાઓને દૂર કરવામાં મદદ કરે છે.
રેહાઇડ્રોન અથવા ઓર્સોલ જેવા ઉકેલો સાથે ઓરલ રિહાઇડ્રેશન.
જો ડિહાઇડ્રેશન ગંભીર હોય, તો તે 5% ગ્લુકોઝ અને ખારા ઉકેલોના નસમાં પ્રેરણા હાથ ધરવા જરૂરી છે. ઘણીવાર એન્ટિસ્પેસ્મોડિક્સ, શામક અને એન્ટિમેટિક્સ વહીવટ કરવામાં આવે છે. યોગ્ય ઉપચાર સાથે, 2-5 દિવસ પછી સિન્ડ્રોમના લક્ષણો અદૃશ્ય થઈ જાય છે.
દવાઓ
સક્રિય કાર્બન. સોર્બેંટ, જે ખૂબ જ લોકપ્રિય છે. આ કોલસો છોડ અથવા પ્રાણી મૂળનો છે. તેની શોષક પ્રવૃત્તિ વધારવા માટે વિશેષ પ્રક્રિયા. એક નિયમ મુજબ, એસિટોન કટોકટીની શરૂઆતમાં, શરીરમાંથી ઝેર દૂર કરવા સૂચવવામાં આવે છે. મુખ્ય આડઅસરોમાં: કબજિયાત અથવા ઝાડા, દુર્બળ બોડી પ્રોટીન, વિટામિન અને ચરબી.
સક્રિય ચારકોલ ગેસ્ટ્રિક રક્તસ્રાવ, પેટના અલ્સરના કિસ્સામાં બિનસલાહભર્યું છે.
મોટિલિયમ. તે એન્ટિમેમેટિક છે જે ડોપામાઇન રીસેપ્ટર્સને અવરોધિત કરે છે. સક્રિય સક્રિય પદાર્થ ડોમ્પરિડોન છે. બાળકો માટે, ડોઝ એ દિવસમાં 3-4 વખત 1 ગોળી છે, પુખ્ત વયના લોકો અને 12 વર્ષથી વધુ ઉંમરના બાળકો માટે - 1-2 ગોળીઓ દિવસમાં 3-4 વખત.
કેટલીકવાર મોટિલિયમ આવી આડઅસરો પેદા કરી શકે છે: આંતરડાની ખેંચાણ, આંતરડાની વિકૃતિઓ, એક્સ્ટ્રાપાયર્મિડલ સિન્ડ્રોમ, માથાનો દુખાવો, સુસ્તી, ગભરાટ, પ્લાઝ્મા પ્રોલેક્ટીનનું સ્તર.
ગેસ્ટ્રિક રક્તસ્રાવ, જઠરાંત્રિય માર્ગના યાંત્રિક અવરોધ, શરીરનું વજન 35 કિગ્રા સુધી, ઘટકોમાં વ્યક્તિગત અસહિષ્ણુતા સાથે ડ્રગનો ઉપયોગ કરવાની ભલામણ કરવામાં આવતી નથી.
મેટોક્લોપ્રાઇડ. એક જાણીતી એન્ટિમિમેટિક દવા જે ઉબકા દૂર કરવામાં મદદ કરે છે આંતરડાની ગતિને ઉત્તેજિત કરે છે. પુખ્ત વહનને દિવસમાં 3-4 વખત 10 મિલિગ્રામ સુધી લેવાની ભલામણ કરવામાં આવે છે. 6 વર્ષથી વધુ ઉંમરના બાળકોને દિવસમાં 1-3 મિલિગ્રામ સુધી 1-3 વખત સૂચવવામાં આવે છે.
ડ્રગ લેવાથી આડઅસરો છે: ઝાડા, કબજિયાત, શુષ્ક મોં, માથાનો દુખાવો, સુસ્તી, હતાશા, ચક્કર, એગ્રાન્યુલોસાયટોસિસ, એલર્જીક પ્રતિક્રિયા.
તે પેટમાં રક્તસ્રાવ, પેટની છિદ્ર, યાંત્રિક અવરોધ, વાઈ, ફેકોરોસાયટોમા, ગ્લુકોમા, ગર્ભાવસ્થા, સ્તનપાન સાથે લઈ શકાતું નથી.
થિઆમાઇન. આ દવા વિટામિનની ઉણપ અને હાયપોવિટામિનોસિસ બી 1 માટે લેવામાં આવે છે. જો દવાઓના ઘટકો પ્રત્યે અતિસંવેદનશીલતા લેવી નહીં. આડઅસરો આ છે: ક્વિંકની એડિમા, ખંજવાળ, ફોલ્લીઓ, અિટકarરીઆ.
એટોક્સિલ. આ દવા પાચનતંત્રમાં ઝેર શોષી લેવામાં અને શરીરમાંથી તેને દૂર કરવામાં મદદ કરે છે. આ ઉપરાંત, તે લોહી, ત્વચા અને પેશીઓમાંથી હાનિકારક પદાર્થોને દૂર કરે છે. પરિણામે, શરીરનું તાપમાન ઘટે છે, omલટી થવી બંધ થાય છે.
તૈયારી પાવડરના સ્વરૂપમાં છે જ્યાંથી સસ્પેન્શન તૈયાર કરવામાં આવે છે. સાત વર્ષનાં બાળકો દરરોજ 12 ગ્રામ દવા પી શકે છે. સાત વર્ષથી ઓછી વયના બાળકો માટે ડોઝ ડોક્ટર દ્વારા સૂચવવામાં આવવો જોઈએ.
વૈકલ્પિક સારવાર
એસિટોનેમિક સિન્ડ્રોમની સારવાર ઘરે કરી શકાય છે. પરંતુ અહીં તમારે એ હકીકત પર ધ્યાન આપવું જોઈએ કે તમે ફક્ત એવા સાધનોનો ઉપયોગ કરી શકો છો જે એસીટોન ઘટાડી શકે.
જો તમને બાળકની સ્થિતિમાં કોઈ સુધારો જોવા મળતો નથી, તો તમારે તાત્કાલિક ડ aક્ટરની સલાહ લેવી જોઈએ.
આ કિસ્સામાં વૈકલ્પિક સારવાર ફક્ત એસિટોનની અપ્રિય ગંધ દૂર કરવા, તાપમાન ઘટાડવા અથવા vલટી દૂર કરવા માટે યોગ્ય છે. ઉદાહરણ તરીકે, દુર્ગંધ દૂર કરવા માટે સોરેલના ઉકાળો અથવા કૂતરો ગુલાબ પર આધારિત ખાસ ચાના આદર્શ છે.
હર્બલ સારવાર
સામાન્ય રીતે herષધિઓનો ઉપયોગ થાય છે, ઉલટી બંધ કરવા માટે. આ કરવા માટે, આવા ડેકોક્શન્સ તૈયાર કરો:
1 ચમચી medicષધીય લીંબુ મલમ લો અને ઉકળતા પાણીનો 1 કપ રેડવો. લગભગ એક કલાક આગ્રહ રાખો, ગરમ કપડાથી લપેટાયેલા. દિવસમાં છ વખત 1 ચમચી તાણ અને પીવો.
1 પીરસવાનો મોટો ચમચો લો, ઉકળતા પાણીનો ગ્લાસ રેડવું. બે કલાકનો આગ્રહ રાખો. દિવસમાં 4 વખત, એક ચમચી લો.
એસીટોન સિન્ડ્રોમ માટે પોષણ અને આહાર
એસિટોનેમિક સિન્ડ્રોમના દેખાવના મુખ્ય કારણોમાં એક કુપોષણ છે. ભવિષ્યમાં ફરીથી avoidથલો ન આવે તે માટે, તમારા બાળકના દૈનિક આહારને સખત રીતે નિયંત્રિત કરવો જરૂરી છે.
પ્રિઝર્વેટિવ્સ, કાર્બોરેટેડ પીણાં અથવા ચિપ્સમાં વધારે હોય તેવા ખોરાકનો સમાવેશ કરશો નહીં. તમારા બાળકને વધુ ચરબીયુક્ત અથવા તળેલા ખોરાક ન આપો.
એસીટોન સિન્ડ્રોમની સારવાર માટે, તમારે બેથી ત્રણ અઠવાડિયા સુધી આહારનું પાલન કરવું જોઈએ. આહાર મેનૂમાં આવશ્યકપણે શામેલ છે: ચોખાના પોર્રીજ, વનસ્પતિ સૂપ, છૂંદેલા બટાકા જો લક્ષણો એક અઠવાડિયાની અંદર પાછા નહીં આવે, તો તમે ધીમે ધીમે આહારમાં માંસ (તળેલા નહીં), ફટાકડા, ગ્રીન્સ અને શાકભાજી ઉમેરી શકો છો.
જો સિન્ડ્રોમનાં લક્ષણો ફરીથી પાછા આવે તો આહાર હંમેશાં વ્યવસ્થિત થઈ શકે છે. જો અપ્રિય શ્વાસ આવે, તો તમારે ઘણું પાણી ઉમેરવાની જરૂર છે, જે તમારે નાના ભાગોમાં પીવાની જરૂર છે જો લક્ષણો અદૃશ્ય થઈ ગયા હોય તો કોઈ પણ સંજોગોમાં આહાર સમાપ્ત કરશો નહીં. ડોકટરો તેમના તમામ નિયમોનું કડક પાલન કરવાની ભલામણ કરે છે. સાતમા દિવસે, તમે આહાર બિસ્કિટ કૂકીઝ, ચોખાના પોર્રીજ (માખણ વિના), વનસ્પતિ સૂપ ઉમેરી શકો છો.
જો શરીરનું તાપમાન વધતું નથી, અને એસિટોનની ગંધ દૂર થાય છે, તો પછી બાળકનું પોષણ વધુ વૈવિધ્યસભર હોઈ શકે છે. તમે ઓછી ચરબીવાળી માછલી, છૂંદેલા બટાકા, બિયાં સાથેનો દાણો, ડેરી ઉત્પાદનો ઉમેરી શકો છો.
તબીબી નિષ્ણાતના લેખો
એસિટોનેમિક સિન્ડ્રોમ અથવા એએસ એ લક્ષણોનું એક સંકુલ છે જેમાં કેટોન સંસ્થાઓની સામગ્રી (ખાસ કરીને,,-હાઇડ્રોક્સિબ્યુટ્રિક અને એસેટોએસિટીક એસિડ, તેમજ એસિટોન, લોહીમાં વધારો).
તે ફેટી એસિડ્સના અપૂર્ણ oxક્સિડેશનના ઉત્પાદનો છે, અને જો તેમની સામગ્રી વધે છે, તો ચયાપચયમાં ફેરફાર થાય છે.
,
નિવારણ
એકવાર તમારું બાળક સ્વસ્થ થઈ જાય, તો તમારે રોગ અટકાવવો જ જોઇએ. જો આ કરવામાં આવ્યું નથી, તો પછી એસિટોન સિન્ડ્રોમ ક્રોનિક બની શકે છે. શરૂઆતના દિવસોમાં, વિશેષ આહારનું પાલન કરવાનું ધ્યાન રાખો, ચરબીયુક્ત અને મસાલાવાળા ખોરાકનો ઇનકાર કરો. આહાર સમાપ્ત થયા પછી, તમારે ધીમે ધીમે અને ખૂબ કાળજીપૂર્વક અન્ય ઉત્પાદનોના દૈનિક આહારમાં પ્રવેશ કરવાની જરૂર છે.
આરોગ્યપ્રદ ખોરાક લેવો ખૂબ જ મહત્વપૂર્ણ છે. જો તમે તમારા બાળકના આહારમાં તમામ જરૂરી ખોરાક શામેલ કરો છો, તો પછી તેના સ્વાસ્થ્ય માટે કંઈપણ જોખમમાં મુકશે નહીં. તેને સક્રિય જીવનશૈલી પ્રદાન કરવાનો પ્રયાસ કરો, તાણ ટાળો, પ્રતિરક્ષા મજબૂત કરો અને માઇક્રોફલોરા જાળવો.
આ રોગનું નિદાન સામાન્ય રીતે અનુકૂળ હોય છે. સામાન્ય રીતે, 11-12 વર્ષની ઉંમરે, એસિટોનેમિક સિન્ડ્રોમ સ્વતંત્ર રીતે અદૃશ્ય થઈ જાય છે, તેમજ તેના બધા લક્ષણો.
જો તમે તાત્કાલિક કોઈ નિષ્ણાત પાસેથી લાયક સહાયની વિનંતી કરો છો, તો આ ઘણી મુશ્કેલીઓ અને પરિણામોને ટાળવામાં મદદ કરશે.
એસિટોનેમિક સિન્ડ્રોમ પરનો વિડિઓ. લેખક: નિઆનકોવ્સ્કી સર્જે લિયોનીડોવિચ
પ્રોફેસર, ફેકલ્ટી અને હોસ્પિટલના બાળ ચિકિત્સા વિભાગના વડા
એસિટોનેમિક omલટી સિન્ડ્રોમ
એસિટોનેમિક omલટી સિન્ડ્રોમ એ ન્યુરો-આર્થ્રિટિક ડાયાથેસિસમાં સહવર્તી સિન્ડ્રોમ છે. આ રોગ બાળકના શરીરના ઉપકરણની સુવિધા માનવામાં આવે છે. તે એ હકીકત દ્વારા વર્ગીકૃત થયેલ છે કે ખનિજ અને પ્યુરિન ચયાપચય બદલાય છે. સમાન સ્થિતિનું નિદાન 3-5% બાળકોમાં થાય છે. તદુપરાંત, તાજેતરનાં વર્ષોમાં દર્દીઓની સંખ્યા સતત વધી રહી છે.
એસિટોનેમિક omલટી સિન્ડ્રોમના મુખ્ય લક્ષણો છે:
- નર્વસ ચીડિયાપણું વધે છે.
- કેટોએસિડોસિસ.
- વારંવાર લિપિડ મેટાબોલિઝમ ડિસઓર્ડર.
- ડાયાબિટીસનું અભિવ્યક્તિ.
અહીં, આનુવંશિકતા ખૂબ જ મહત્વપૂર્ણ ભૂમિકા ભજવે છે. જો બાળકના સંબંધીઓને મેટાબોલિક રોગો (સંધિવા, કોલેલિટિઆસિસ અને યુરોલિથિઆસિસ, એથરોસ્ક્લેરોસિસ, માઇગ્રેઇન્સ) હોવાનું નિદાન થયું હતું, તો ઉચ્ચ સંભાવના સાથે બાળક આ સિન્ડ્રોમથી બીમાર હશે. યોગ્ય પોષણ દ્વારા પણ ઓછામાં ઓછી ભૂમિકા ભજવવામાં આવતી નથી.
, ,
વૈકલ્પિક સારવાર
એસિટોનેમિક સિન્ડ્રોમની સારવાર ઘરે કરી શકાય છે. પરંતુ અહીં તે હકીકત પર ધ્યાન આપવું યોગ્ય છે કે તમે ફક્ત તે જ ઉત્પાદનોનો ઉપયોગ કરી શકો છો જે એસિટોનને નીચે લાવી શકે છે. જો તમને બાળકની સ્થિતિમાં કોઈ સુધારો જોવા મળતો નથી, તો તમારે તાત્કાલિક ડ aક્ટરની સલાહ લેવી જોઈએ. આ કિસ્સામાં વૈકલ્પિક સારવાર ફક્ત એસિટોનની અપ્રિય ગંધને દૂર કરવા, તાપમાન ઘટાડવા અથવા omલટીથી રાહત મેળવવા માટે યોગ્ય છે. ઉદાહરણ તરીકે, ગંધ દૂર કરવા માટે, સોરેલ સૂપ અથવા ગુલાબ હિપ્સ પર આધારિત ખાસ ચા યોગ્ય છે.
, , , , , , , ,
એસિટોનેમિક સિન્ડ્રોમ માટે પોષણ અને આહાર
એસિટોનેમિક સિન્ડ્રોમના દેખાવનું એક મુખ્ય કારણ કુપોષણ છે. ભવિષ્યમાં રોગ ફરીથી ન આવે તે માટે, તમારા બાળકના દૈનિક આહારને સખત રીતે નિયંત્રિત કરવો જરૂરી છે. પ્રિઝર્વેટિવ્સ, કાર્બોરેટેડ પીણાં, ચિપ્સની ઉચ્ચ સામગ્રીવાળા ઉત્પાદનોનો સમાવેશ કરવો જરૂરી નથી. તમારા બાળકને વધુ ચરબીયુક્ત અથવા તળેલા ખોરાક ન આપો.
એસિટોનેમિક સિન્ડ્રોમની સારવાર સફળ થવા માટે, તમારે બેથી ત્રણ અઠવાડિયા સુધી આહારનું પાલન કરવું જોઈએ. ડાયેટ મેનૂમાં આવશ્યકપણે શામેલ છે: ચોખા, વનસ્પતિ સૂપ, છૂંદેલા બટાકાની પોર્રીજ. જો લક્ષણો એક અઠવાડિયાની અંદર પાછા ન આવે, તો તમે ધીમે ધીમે આહારમાં માંસ (તળેલા નહીં), ફટાકડા, herષધિઓ અને શાકભાજી ઉમેરી શકો છો.
જો સિન્ડ્રોમનાં લક્ષણો ફરીથી પાછા આવે તો આહાર હંમેશાં વ્યવસ્થિત થઈ શકે છે. જો તમને ખરાબ શ્વાસ આવે છે, તો તમારે ઘણું પાણી ઉમેરવાની જરૂર છે, જે તમારે નાના ભાગોમાં પીવાની જરૂર છે.
આહારના પ્રથમ દિવસે, બાળકને રાઈ બ્રેડ ફટાકડા સિવાય બીજું કંઇ આપવું જોઈએ નહીં.
બીજા દિવસે, તમે ચોખાના સૂપ અથવા આહારમાં શેકવામાં સફરજન ઉમેરી શકો છો.
જો બધું યોગ્ય રીતે કરવામાં આવે છે, તો પછી ત્રીજા દિવસે, ઉબકા અને ઝાડા પસાર થશે.
જો લક્ષણો જાય છે તો કોઈ પણ સંજોગોમાં આહાર પૂર્ણ ન કરો. ડોકટરો તેના તમામ નિયમોનું કડક પાલન કરવાની ભલામણ કરે છે. સાતમા દિવસે, તમે બિસ્કિટ કૂકીઝ, ચોખાના પોર્રીજ (માખણ વિના), વનસ્પતિ સૂપને આહારમાં ઉમેરી શકો છો.
જો શરીરનું તાપમાન વધતું નથી, અને એસિટોનની ગંધ જાય છે, તો પછી બાળકનું પોષણ વધુ વૈવિધ્યસભર બનાવી શકાય છે. તમે ઓછી ચરબીવાળી માછલી, છૂંદેલા શાકભાજી, બિયાં સાથેનો દાણો, ડેરી ઉત્પાદનો ઉમેરી શકો છો.