ઇઝરેલમાં ટાઇપ 1 ડાયાબિટીસની સારવાર
વિરોધી બી. સેપેસીઆ એબી 1934 અને બી થાઇલેન્ડિનેસિસ 295 ના 8 પ્રકારો, જે કેનામસાયિન સામે પ્રતિકારની ખોટ દ્વારા વર્ગીકૃત કરવામાં આવ્યા હતા, પરંતુ ક્લોરામ્ફેનિકોલનો પ્રતિકાર જાળવી રાખ્યો હતો અને તે જ સમયે એક્નોટોરોફી પ્રાપ્ત કરી, જે રંગસૂત્રમાં Tn9 નું સંકલન સૂચવે છે. હોલિડા યોજના અનુસાર તેમની પોષક જરૂરિયાતોનું નિર્ધારણ બતાવ્યું હતું કે ટ્રાંપોઝન પ્રેરિત પરિવર્તનોનો સમાવેશ પ્રોલાઇન અથવા ગ્લુટામાઇન પર આધારિત છે. સમય જતાં, એસટીકે ક્લોન્સનો એક ભાગ પ્રોટોટ્રોફીમાં ફેરવાઈ ગયો, જે સંભવત the રંગસૂત્રની સાથે ટ્રાન્સપોઝનની હિલચાલને કારણે છે.
આ કાર્ય પ્લાઝ્મિડ Rts1 :: Tn9 ના ઇ. કોલી કેએસ 707 (Rts1 :: Tn9) થી બી. સેપેસીયા એબી 1934 અને બી. થાઇલેન્ડનેસિસ 295 તાણ સાથે પ્રાપ્તકર્તા સેલ દીઠ 6 × 10-8 ની આવર્તન દરમિયાન ટ્રાન્સમિશનની સંભાવના અને સ્થિતિ બતાવે છે. . પ્લાઝમિડ એન્ટીબાયોટીક પ્રતિકાર સાથે આનુવંશિક રીતે સુધારેલા તાણ પ્રાપ્ત થયા હતા, જેમાંથી નિર્ધારકો નવા યજમાનમાં અસરકારક રીતે વ્યક્ત થાય છે, અને તાણના પ્રતિકારને કનામસાયિન અને ક્લોરામ્ફેનિકોલમાં 3-6 વખત વધારી દે છે. ટ્રાન્સકંજુગેટ્સે સોનેરી હેમ્સ્ટર માટેના વાયર્યુલેન્સ અને પી એક્યુલેટા માટે સાયટોપેથોજેનિસિટીમાં ઘટાડો દર્શાવ્યો હતો. રંગસૂત્રમાં Tn9 ને એકીકૃત કરવાની સંભાવના બતાવવામાં આવી છે.
આમ, આપણે નિષ્કર્ષ કા .ી શકીએ કે પ્લાઝમિડ આરટીએસ 1 :: ટીએન 9, તેમજ સુસંગતતા જૂથના પ્લાઝમિડ પી -1 નો ઉપયોગ બર્ખોલ્ડરના આનુવંશિક અધ્યયનમાં થઈ શકે છે.
1. વોરોનીના ઓ. એલ., ચેર્નુખા એમ. યુ., શાગ્યાનિઆન આઇ.એ. એટ. // મોલેક્યુલર જિનેટિક્સ, માઇક્રોબાયોલોજી અને વાઇરોલોજી. - 2013. - નંબર 2 - એસ 22-30.
2. કાલિન્કિના ઇ.વી., એજિએવા એન.પી., મેરીનોવા ઓ.એ. એટ એટલ. // ખાસ કરીને ખતરનાક ચેપની સમસ્યાઓ. - 2008. - નંબર 96 - એસ. 32-35.
3. મોલ્ચનોવા ઇ.વી., શોધ નંબર 2485182 માટેની એજિવા એન.પી. પેટન્ટ, પરોક્ષ રીતે સાયટોપેથોજેનિકિટી / તારીખ 23.01.2012 ના આધારે પેથોજેનિક બર્ખોલ્ડિઆના તાણના વાઇરલન્સનું મૂલ્યાંકન કરવાની એક પદ્ધતિ.
4. મોરોઝોવા એમ.વી., મેરિનોવા એલ.કે., સીમોવા આઇ.કે. એટ અલ. // રેમ્સના વોલ્ગોગ્રાડ સાયન્ટિફિક સેન્ટરનું બુલેટિન. - 2006. - નંબર 1. - એસ. 38-40.
5. પીટર્સ એમ. કે., શિપોવસ્કાયા એન. પી., મેરીનોવા એલ. કે. // માઇક્રોબાયોલોજીકલ જર્નલ. - 1983. - ટી 45. - વી. 3. - એસ. 11-14.
6. કોનેયે ટી., વાંદમ્મે પી. // એન્વાયર્ન. માઇક્રોબાયોલ. - 2003. - ભાગ. 5. - પી 719-729.
7. ડીશેઝર ડી // એફઇએમએસ માઇક્રોબાયોલ. લેટ. - 2007. - ભાગ. 277 (1). - પી 64-69.
8. મુરાતા ટી., ઓહનીશી એમ., એરા ટી., એટ અલ. // જે. બેક્ટેરિઓલ. - 2002. - ભાગ. 184. - પી 3194-3202.
મોલ્ચાનોવા એલેના વ્લાદિમીરોવના - કે.બી. એન.,
એસ એન એસ સંગ્રહ કેન્દ્ર એફક્યુઝેડ વોલ્ગોગ્રાડ રિસર્ચ એન્ટી-પ્લેગ ઇન્સ્ટિટ્યૂટ Rફ રોસ્પોટ્રેબનાડઝોર, મોલેક્યુલર બાયોલોજી અને જિનેટિક્સ વિભાગના સહાયક, વોલ્ગોગ્રાડ સ્ટેટ મેડિકલ યુનિવર્સિટી ઇ-મેઇલ: [email protected]
ડાયાબિટીઝના બાળકોની સારવારમાં આધુનિક ઇન્સલ્ટન્સ મેલ્લીટસ ટાઇપ I: "માટે" અને "સામે"
એન. યુ. ઓટ્ટો, જી. આર સગીતોવા, એમ. યા. લેડ્યાયેવ
પ્રાદેશિક ચિલ્ડ્રન્સ ક્લિનિકલ હ Hospitalસ્પિટલ નામ આપવામાં આવ્યું એન.એન. સિલિશ્ચેવા, આસ્ટ્રાખાન,
આસ્ટ્રકન સ્ટેટ મેડિકલ એકેડેમી,
વોલ્ગોગ્રાડ સ્ટેટ મેડિકલ યુનિવર્સિટી
દર્દીઓના જીવનની ગુણવત્તામાં સુધારણા માટેના એક પક્ષને પર્યાપ્ત પસંદ કરેલ ઇન્સ્યુલિન ઉપચાર માનવામાં આવે છે. આપણા પોતાના ક્લિનિકલ અનુભવના આધારે, દવાના પ્રકાર, બાળકની ઉંમર અને હોસ્પિટલના પલંગ પર આધારિત ઇન્સ્યુલિનનો ઉપયોગ કરવાની રણનીતિ સૂચવવામાં આવે છે.
કી શબ્દો: બાળકો, ટાઇપ હું ડાયાબિટીસ મેલીટસ, ઇન્સ્યુલિન થેરેપી.
હું ડાયાબિટીઝના પ્રકાર સાથેના બાળકોની સારવારમાં આધુનિક ઇનસોલીંગનો ઉપયોગ કરવાના ગુણ અને સંકેતો
એન. યુ. Ioઓ, જી. આર. સગીતોવા
દર્દીઓના જીવનની ગુણવત્તામાં સુધારો લાવવા માટે પૂરતા પ્રમાણમાં પસંદ કરેલી ઇન્સ્યુલિન ઉપચાર એ એક આવશ્યક મુદ્દા માનવામાં આવે છે. અમે ડ્રગના પ્રકાર, અમારા ક્લિનિકલ અનુભવના આધારે બાળકની ઉંમરના આધારે ઇન્સ્યુલિનના વ્યૂહાત્મક ઉપયોગના અભિગમો સૂચવીએ છીએ.
કી શબ્દો: બાળકો, ટાઇપ હું ડાયાબિટીઝ, ઇન્સ્યુલિન થેરેપી.
રાષ્ટ્રીય અને રાષ્ટ્રીય કાર્ય સાથે સંબંધિત સમસ્યાઓનો અભ્યાસ 1, 2. ઝડપી ડાયાબિટીઝ, ખાસ કરીને બાળકોમાં, આ રોગનું કારણ માનવામાં આવે છે.
અંક 4 (48). 2013 57
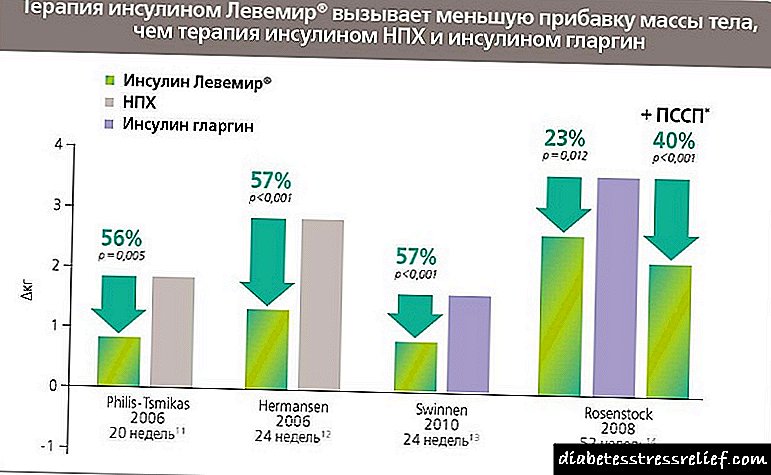
ગંભીર ઇન્સ્યુલિન ઉણપ. એટલા માટે રિપ્લેસમેન્ટ ઇન્સ્યુલિન ઉપચાર એ બાળકોમાં ટાઇપ -1 ડાયાબિટીસની એકમાત્ર સારવાર છે. 2012 થી, આવશ્યક અને આવશ્યક દવાઓની સૂચિ અમલમાં છે, 7 ડિસેમ્બર, 2011 ના નંબર 2199-r ના રશિયન ફેડરેશનની સરકારના હુકમનામું દ્વારા મંજૂરી આપવામાં આવી છે, જેમાં ઇન્સ્યુલિન શામેલ છે. પ્રકાર 1 ડાયાબિટીસ માટેનો સૌથી તર્કસંગત ઉપચાર એ તીવ્ર ઇન્સ્યુલિન થેરેપી માનવામાં આવે છે - ઇન્સ્યુલિનના બહુવિધ ઇન્જેક્શનો એક પદ્ધતિ જે ઇન્સ્યુલિનના શારીરિક સ્ત્રાવની નકલ કરે છે. સારવાર એ ઇન્સ્યુલિનના બે પ્રકારનાં ચામડીનું વહીવટ છે. વધુ વખત આ ટૂંકા ઇન્સ્યુલિન (એક્ટ્રાપિડ અથવા હ્યુમુલિન રેગ્યુલર) અથવા અલ્ટ્રાશોર્ટ (નોવોરાપિડ અથવા હુમાલોગ) નો ઉપયોગ છે, જે મુખ્ય ભોજન પહેલાં આપવામાં આવે છે (એક પ્રકારનું ખોરાક સ્ત્રાવનું અનુકરણ થાય છે) અને માધ્યમ-અવધિ ઇન્સ્યુલિન (પ્રોટોફન, હ્યુમુલિન એનપીએચ) અથવા લાંબા-અભિનય (લેન્ટસ) ( મુખ્ય અથવા મૂળભૂત સ્ત્રાવનું અનુકરણ ખોરાકથી). દિવસમાં 1-2 વખત 3, 5 ની રજૂઆત કરવામાં આવે છે. પ્રેક્ટિસ કરનારા ડોકટરો, "નવા" ઇન્સ્યુલિનના "વૃદ્ધ" લોકોના મહાન ફાયદાઓ વિશે ઘણું સાંભળે છે, એક્ટ્રાપિડ અને પ્રોટોફન (કંપની) જેવા પ્રથમ માનવ આનુવંશિક રીતે એન્જીનિયરિંગ (બાયોસાયન્થેટીક) ઇન્સ્યુલિનથી સંપૂર્ણપણે દૂર રહેવાનો પ્રયત્ન કરે છે. નોવો નોર્ડીસ્ક, ડેનમાર્ક), હ્યુમુલિન રેગ્યુલર અને હ્યુમુલિન એનપીએચ, (એલી લીલી, યુએસએ). સમાન કંપનીઓના ઇન્સ્યુલિનના ઉપયોગમાં સંક્રમણ, પરંતુ અલ્ટ્રાશોર્ટ એક્શન (હ્યુમન એનાલોગ્સ) - ઇન્સ્યુલિન એસ્પાર્ટ (વ્યાપારી નામ નોવોરાપીડ) અને ઇન્સ્યુલિન લિઝપ્રો (હુમાલોગ) એ હકીકત દ્વારા ન્યાયી છે કે તેઓ ઝડપી અભિનય કરે છે. વ્યવહારુ સ્વાસ્થ્ય સંભાળમાં આધુનિક લાંબા-અભિનય કરતા ઇન્સ્યુલિનમાંથી, ગ્લેર્ગિન (લેન્ટસ) (એવેન્ટિસ, જર્મની) અને ડીટેમિર (લેવેમિર) (નોવો નોર્ડીસ્ક, ડેનમાર્ક) નો વધુ ઉપયોગ સારવારમાં થાય છે. અલ્ટ્રાશોર્ટ ઇન્સ્યુલિનનો ફાયદો એ છે કે ખાવું પહેલાં સમયનો સામનો કરવાની જરૂર નથી, દર્દીઓ મુક્તપણે ખાવાની રચના અને સમય બદલી નાખે છે, અને દર્દીઓના જીવનની ગુણવત્તાની આકારણી કરવાના દૃષ્ટિકોણથી આ અત્યંત મહત્વપૂર્ણ છે. લેન્ટસ એ 24-કલાકનું ઇન્સ્યુલિન છે જે એક દિવસમાં એકવાર વહીવટ કરવામાં આવે છે, મધ્યમ-અભિનય કરતા ઇન્સ્યુલિન (પ્રોટોફાના અને હ્યુમુલિન એનપીએચ) થી વિપરીત, જે બે વાર (સવાર અને સાંજ) સંચાલિત થાય છે, જે બદલામાં, ઇન્જેક્શનની સંખ્યામાં ઘટાડો કરે છે. આધુનિક ઇન્સ્યુલિનનો એકમાત્ર ખામી એ કિંમત છે, જે, ઉદાહરણ તરીકે, એક્ટ્રાપિડ અને પ્રોટોફન અને હ્યુમુલિનની કિંમત 3 ગણા કરતા વધારે વધી જાય છે.
ઇન્સ્યુલિનની લાક્ષણિકતાઓનો અભ્યાસ, હોસ્પિટલમાં પ્રકાર 1 ડાયાબિટીઝવાળા દર્દીઓ દ્વારા કેટલા દિવસો વિતાવે છે અને વયના આધારે ઇન્સ્યુલિનનો સરેરાશ દૈનિક માત્રા ધ્યાનમાં લે છે.
144 બાળકો અને કિશોરોના તબીબી દસ્તાવેજો (ફોર્મ 112, ફોર્મ 003 / વાય) નું વિગતવાર વિશ્લેષણ હાથ ધરવામાં આવ્યું હતું
પ્રકારનો ડાયાબિટીસ મેલિટસ જેની તપાસ 2012 માં એન્ડોક્રિનોલોજી વિભાગમાં કરવામાં આવી હતી અને સારવાર કરવામાં આવી હતી. મોટા ભાગે ઉપયોગમાં લેવામાં આવતી સારવાર પદ્ધતિઓ "નવી" પે generationીના ઇન્સ્યુલિન હતા: અલ્ટ્રાશોર્ટ એક્શન હુમાલોગ અથવા નોવોરાપીડ (70%) લાંબા સમય સુધી ઇન્સ્યુલિન લેન્ટસ (50%) સાથે જોડાણમાં અને લેવેમિર સાથે સંયોજનમાં 1/5 બાળકોમાં. "ઓલ્ડ" જનરેશન ઇન્સ્યુલિન, જેમ કે હ્યુમુલિન - નિયમિત અને એનપીએચ. બાળકોના એક ક્વાર્ટરથી વધુ પ્રાપ્ત થયા, અને Act% બાળકો એક્ટ્રાપિડ અને પ્રોટોફanન. મોટેભાગે, ટૂંકા અભિનય અને મધ્યમ સમયગાળાના ઇન્સ્યુલિનના સંયોજનનો ઉપયોગ કરવામાં આવતો હતો - એક્ટ્રાપિડ + પ્રોટોફન, હ્યુમુલિન નિયમિત + હ્યુમુલિન એનપીએચ, અલ્ટ્રાશોર્ટ અને લાંબા સમય સુધી ઇન્સ્યુલિન-હુમાલોગ + લેન્ટસ અને નોવોરાપીડ + લેવેમિર (95%). ઓછા ઉપયોગમાં લેવાતા: હ્યુમુલિન રેગ્યુલર + લેન્ટસ, એક્ટ્રાપિડ + લેન્ટસ, એક્ટ્રાપિડ + લેવેમિર, નોવોરાપીડ + લેન્ટસ (5%), જે નિવાસ સ્થાને ઇન્સ્યુલિન તૈયારીઓની જોગવાઈ સાથે સંકળાયેલ છે. 11-17 વર્ષનાં બાળકો અને કિશોરોમાં, ઇન્સ્યુલિનની નવીનતમ પે generationી - હુમાલોગ અને લેન્ટસ - નો ઉપયોગ સામાન્ય શાળા 7-10 વર્ષના બાળકોમાં - નોવોરાપીડ અને લેવેમિર, નાના બાળકોમાં - હ્યુમુલિન રેગ્યુલર અને હ્યુમુલિન એનપીએચ. નાના વય જૂથોમાં ઇન્સ્યુલિનની આવી પસંદગી હુમાપેન અને નોવો-પેન ઇન્સ્યુલિન સિરીંજ પેનની 0.5 સપ્લાયના નાના ઇન્જેક્શન પગલાની સારી સપ્લાયને કારણે થાય છે. ઉપચાર દરમિયાન પથારીના દિવસોની સંખ્યાના સૂચકનું વિશ્લેષણ કરતા, અમે નોંધ્યું કે અલ્ટ્રા-શોર્ટ અને શોર્ટ-એક્ટિંગ ઇન્સ્યુલિન (હુમાલોગ, નોવોરાપીડ, એક્ટ્રાપિડા, હ્યુમુલિન રેગ્યુલર) નો ઉપયોગ કરવાના કિસ્સામાં, પલંગ પરનો સૌથી નાનો નોવોવરાપી-હાઉસ સાથે સારવાર દરમિયાન નોંધવામાં આવ્યો હતો - સરેરાશ બેડ દિવસ 16.6 સૌથી મોટો - હુમાલોગની સારવાર સાથે - 18.5. 11-6 વર્ષના બાળકોના જૂથમાં હુમાલોગનો ઉપયોગ કરતી વખતે, નોવoraરાપિડા - 4-6 વર્ષ જૂનાં જૂથમાં, હ્યુમુલિન રેગ્યુલર - 4-6 વર્ષ જૂનાં જૂથમાં, 15-17 વર્ષનાં કિશોરોમાં એક્ટ્રાપિડા, ટૂંકા ગાળાના સરેરાશ બેડ રોકાણની અવલોકન કરવામાં આવી હતી. મધ્યમ અવધિ અને લાંબા ગાળાની ક્રિયાના ઇન્સ્યુલિનનો ઉપયોગ કરતી વખતે (પ્રોટોફન, હ્યુમુલિન એનપીએચ, લેન્ટસ, લેવેમિર), પ્રોટોફanન સારવાર સાથે સૌથી નાનો સમય નોંધવામાં આવ્યો હતો - સરેરાશ બેડ-ડે 16.2 છે, અને લેન્ટસ-ટ્રીટડ સાથેનો સૌથી મોટો - સરેરાશ બેડ-ડે 18.8 હતો. લantન્ટસનો ઉપયોગ કરતી વખતે ટૂંકા બેડ-ડેની નોંધ 7-10 વર્ષના જૂથમાં કરવામાં આવી હતી, લેવમિરા - 4-6 વર્ષ અને 15-17 વર્ષ જૂથમાં, પ્રોટોફાના - 15-17 વર્ષ જૂથમાં, હ્યુમુલિન એનપીએચ - 4-6 વર્ષ જૂથમાં. સૌથી લાંબો પલંગ દિવસ એ 11-14 વર્ષ (જે સંભવતibly હોર્મોનલ લોડના સમયગાળા સાથે જોડાયેલ છે) ની ઉંમર માટે લાક્ષણિકતા છે અને 20.2 બેડ દિવસ છે. અલ્ટ્રાશortર્ટ ઇન્સ્યુલિન સાથેની સારવારમાં, 15 (નોવોરાપીડ) ની સરેરાશ દૈનિક માત્રા 17 એકમો (હુમા લોગ) છે અને ટૂંકી-અભિનય ઇન્સ્યુલિનની "જૂની" પે generationી માટે, ઇન્સ્યુલિનની સરેરાશ દૈનિક માત્રા 15.8 (હ્યુમુલિન નિયમિત) છે - 17.7 એકમો (એક્ટ્રાપિડ). "નવા" લાંબા-અભિનયિત ઇન્સ્યુલિનમાં પણ નોંધપાત્ર ફાયદા નથી: 12.3 (લેવેમિર) ની સરેરાશ દૈનિક માત્રા 13.1 એકમ (લેન્ટસ) છે, અને "જૂની" ઇન્સ્યુલિન
અંક 4 (48). 2013
12.7 (હ્યુમુલિન એનપીએચ) ની સરેરાશ દૈનિક માત્રાની સરેરાશ અવધિ 13.9 એકમ (પ્રોટોફofન) છે. બધા ઇન્સ્યુલિન માટે, એક વસ્તુ લાક્ષણિકતા છે: વય પ્રમાણના પ્રમાણમાં માત્રા વધે છે, ઇન્સ્યુલિનના ડોઝમાં 1.5–3 ગણો તીવ્ર આવે છે, જે પૂર્વશાળાના બાળકોની તુલનામાં 7–14 વર્ષની ઉંમરે આવે છે. નાના બાળકો (1-3 વર્ષ) માટે, દરેક ઇન્સ્યુલિન (4-8 એકમો) ની ઓછામાં ઓછી સરેરાશ દૈનિક માત્રા, અને મહત્તમ માત્રા - 15-17 વર્ષની વય (17-28 એકમો) માટે. અલ્ટ્રા-શોર્ટ-એક્ટિંગ ઇન્સ્યુલિન અને ટૂંકા અભિનયવાળા ઇન્સ્યુલિન (હુમાલોગ, નોવોરાપીડ, એકટ્રાપિડ, હ્યુમુલિન રેગ્યુલર) નો ઉપયોગ કરતી વખતે, ઇન્સ્યુલિનની સૌથી ઓછી સરેરાશ દૈનિક માત્રા જીવનના 1-3 વર્ષ (5.1 એકમો), નોવોરાપીડ 7-10 વર્ષ (13) પર હુમાલોગમાં જોવા મળે છે. , 2 એકમો), 7-10 વર્ષમાં એક્ટ્રાપિડા (14.0 એકમો). મધ્યમ અવધિ અને લાંબા-અભિનયના ઇન્સ્યુલિનનો ઉપયોગ કરતી વખતે (પ્રોટોફન, હ્યુમુલિન એનપીએચ, લેન્ટસ, લેવેમિર), ઇન્સ્યુલિનનો સૌથી ઓછો સરેરાશ દૈનિક જીવનના 1-6 વર્ષમાં હ્યુમુલિન એનપીએચમાં જોવા મળ્યો - 4.5 એકમો. 7-10 વર્ષની ઉંમરે, લેન્ટસ અને લેવેમિરની માત્રા મધ્યમ સમયગાળાના ઇન્સ્યુલિન (પ્રોટોફન અને એનપીએચ) નો ઉપયોગ કરતા 1.5 ગણો ઓછો છે. અમે માનીએ છીએ કે 11-14 વર્ષની ઉંમરે, લેન્ટસને લાભ આપવાનું વધુ સારું છે, કારણ કે તેનો ઉપયોગ કરતી વખતે (13.2 એકમો) સૌથી ઓછી માત્રા છે. પ્રોટોફanન (17 એકમો) અને લેન્ટસ (17.8 એકમો) નો ઉપયોગ કરતી વખતે 15-17 વર્ષમાં, સૌથી ઓછી માત્રા.
1. "નવા" ઇન્સ્યુલિનનો ઉપયોગ કરતી વખતે પથારીમાં રહેવાની લંબાઈ અને સરેરાશ દૈનિક માત્રામાં કોઈ નોંધપાત્ર ઘટાડો થયો નથી.
2. બેડ-ડે દર અને ઇન્સ્યુલિનના દૈનિક ડોઝ પર ઉપચારની અસર પર ધ્યાન કેન્દ્રિત કરતા, અમે નીચેના શ્રેષ્ઠ અભિગમોનો ઉપયોગ સૂચવીએ છીએ: હુમાલોગની ભલામણ 1-3 વર્ષ અને 11-14 વર્ષની ઉંમરે કરી શકાય છે, 4-10 વર્ષમાં નોવોરાપીડ, હ્યુમુલિન નિયમિતમાં ભલામણ કરી શકાય છે. 4-6 વર્ષનો, 1-6 વર્ષનો એનપીએચ, લેવા-વર્લ્ડ 4-10 અને 15-17 વર્ષનો, લેન્ટસ 7-17 વર્ષનો, એક્ટ્રાપિડ 7-10 વર્ષનો, એક્ટ્રાપિડ અને પ્રોટોફન (આધુનિક ભલામણોથી વિરુદ્ધ) 15-17 વર્ષનો .
1. ડેડોવ આઈ.આઈ., કુરેવા ટી.એલ., પીટરકોવા વી. એ., બાળકો અને કિશોરોમાં શચેર્બા-ચેવા એલ. એન. ડાયાબિટીસ મેલિટસ. - એમ .: યુનિવર્સમ પબ્લિશિંગ, 2002 .-- 203 પી.
2. ડેડોવ આઈ.આઈ., મેલ્નિચેન્કો જી.એ. ટ્રીટમેન્ટ રેજિન્સ. એન્ડોક્રિનોલોજી. - એમ .: લિટર્રા, 2007 .-- 85 પી.
3. ડેડોવ આઇ.આઇ., પીટરકોવા વી.એ., કુરેવા ટી. એલ. રશિયન બાળકો અને કિશોરોમાં ડાયાબિટીઝની સારવાર અંગેની સંમતિ. // ફરમાટેકા. - 2010. - નંબર 3. - એસ. 7-10.
4. ડાયાબિટીઝ મેલિટસ // ડાયાબિટીઝવાળા દર્દીઓની વિશેષ સંભાળ માટે એલ્ગોરિધમ્સ. - 2011. - નંબર 3 (વિશેષ)
5. અમેરિકન ડાયડેટ્સ એસોસિએશન. ડાયાબિટીઝમાં તબીબી સંભાળના ધોરણો // ડાયાબિટીઝ કેર. - 2009. - ભાગ. 32 (સહાયક 1). - પી. 13-61.
Toટો નતાલ્યા યુર્યેવના - પ્રાદેશિક ચિલ્ડ્રન્સ ક્લિનિકલ હ Hospitalસ્પિટલના એન્ડોક્રિનોલોજી વિભાગના વડાના નામ બાદમાં એન. એન. સિલિશ્ચેવા ”, ઇ-મેઇલ: સગીટ્રોવા- ગુલનારા@yandex.ru
બાળકોમાં પાયલોનિફ્રીટીસના સક્રિય તબક્કામાં વિકાસ અને Oક્સિડેટિવ તણાવના અભ્યાસક્રમોની વિશિષ્ટતાઓ
સ્મોલેન્સ્ક સ્ટેટ મેડિકલ એકેડેમી
Children children બાળકોમાં પ્રોક્સિડન્ટ અને એન્ટીoxકિસડન્ટ સિસ્ટમ્સ પર સંશોધન ડેટા પ્રસ્તુત કરવામાં આવ્યો છે, જેમાં 49 બાળકોમાં સક્રિય પાયલોનેફ્રીટીસ અને 1 થી 17 વર્ષની વયના 30 તંદુરસ્ત બાળકો છે. પાયલોનેફ્રીટીસમાં તેના અભ્યાસક્રમના આધારે ઓક્સિડેટીવ તાણના વિકાસ અને તેના અભ્યાસક્રમની વિચિત્રતા જાહેર કરવામાં આવી છે.
કી શબ્દો: પાયલોનેફ્રીટીસ, બાળકો, idક્સિડેટીવ તાણ, પ્રતિક્રિયાશીલ oxygenક્સિજન પ્રજાતિઓ, એન્ટીoxકિસડન્ટ સંરક્ષણ, રસાયણ વિચ્છેદન.
બાળકોમાં પાયલોનિફ્રીટીસના સક્રિય તબક્કામાં વિકાસ અને Xક્સિડેટિવ તણાવની ગતિવિધિઓની વિશિષ્ટતાઓ
આ લેખમાં children pro બાળકોમાં પ્રોક્સિડન્ટ અને એન્ટીoxકિસડન્ટ સિસ્ટમ્સના અભ્યાસનો ડેટા રજૂ કરવામાં આવ્યો છે, જેમાં પાયલોનેફ્રીટીસના સક્રિય તબક્કાવાળા 49 બાળકો અને 1 થી 17 વર્ષની 30 તંદુરસ્ત બાળકોનો સમાવેશ છે. પાયલોનેફ્રાટીસમાં ઓક્સિડેટીવ તણાવની લાક્ષણિકતાઓ, તેના અભ્યાસક્રમના આધારે, નક્કી.
કી શબ્દો: પાયલોનેફ્રીટીસ, બાળકો, ઓક્સિડેટીવ તણાવ, પ્રતિક્રિયાશીલ ઓક્સિજન પ્રજાતિઓ, એન્ટીoxકિસડેટીવ સંરક્ષણ, રસાયણ વિચ્છેદન.
હસ્તગત પેથોલોજીની રચનામાં, પેશાબનું વિસર્જન લોનફાઇટિસ છે. નિ: શુલ્ક આમૂલ પ્રક્રિયાઓ બાળકોમાં શરીર પ્રણાલીમાં બળતરાની એક ટ્રિગર સિસ્ટમ્સની છે.
પ્રકાર 1 ડાયાબિટીસ મેલિટસ: સંકેતો, આહાર અને પ્રકાર 1 ડાયાબિટીસની રોકથામ
સાંધાઓની સારવાર માટે, અમારા વાચકોએ સફળતાપૂર્વક ડાયબNનટનો ઉપયોગ કર્યો છે. આ ઉત્પાદનની આવી લોકપ્રિયતા જોઈને, અમે તેને તમારા ધ્યાન પર આપવાનું નક્કી કર્યું.
થોડાક દાયકાઓ પહેલાં, ડાયાબિટીઝને એક વય સંબંધિત રોગ માનવામાં આવતો હતો - એક નાની ઉંમરે, કેટલાક તેને પીડાય છે. કમનસીબે, તાજેતરમાં એકદમ નાની ઉંમરે ડાયાબિટીસના વિકાસ તરફ વલણ રહ્યું છે. વૃદ્ધ લોકો અને યુવાન લોકોમાં રોગના વિકાસના કારણો અલગ અલગ હોય છે: જો વય સાથે આ સ્વાદુપિંડ સહિત શરીરના કાર્યોના સામાન્ય ક્ષીણમાં ફાળો આપે છે, તો પછી યુવાન શરીરમાં આ ઇન્સ્યુલિનની અછતને કારણે છે. પહેલાં, ડાયાબિટીઝના આ સ્વરૂપને "ઇન્સ્યુલિન આધારિત ડાયાબિટીસ મેલીટસ" કહેવામાં આવતું હતું. હવે તે વધુ સામાન્ય થઈ ગયું છે - ટાઇપ 1 ડાયાબિટીસ. તે એક મેટાબોલિક રોગ છે જે હાઈપરગ્લાયકેમિઆ દ્વારા વર્ગીકૃત થયેલ છે.
શબ્દોની ગ્લોસરી: હાઈપરગ્લાયકેમિઆ એ ક્લિનિકલ લક્ષણ છે જે રક્ત સીરમમાં ગ્લુકોઝ (સુગર) ની વધેલી સામગ્રીને સૂચવે છે.
પ્રકાર 1 ડાયાબિટીસ અને ટાઇપ 2 ડાયાબિટીઝ વચ્ચેનો મુખ્ય તફાવત એ છે કે બીજા કિસ્સામાં, શરીર સ્વતંત્ર રીતે ઇન્સ્યુલિન ઉત્પન્ન કરી શકે છે અને તે મુજબ, લોહીની સુગરને ધીમે ધીમે ઘટાડે છે. પ્રથમ પ્રકારના રોગમાં, ઇન્સ્યુલિન સ્વતંત્ર રીતે ઉત્પન્ન થતું નથી અને દર્દી સીધી ખાંડ-ઘટાડતી દવાઓ અને ઇન્સ્યુલિનના ઇન્જેક્શન લેવાનું પર આધાર રાખે છે.
પ્રકાર 1 ડાયાબિટીસ મેલીટસ સામાન્ય રીતે રોગના આવા તીવ્ર અભ્યાસક્રમથી શરૂ થાય છે કે જ્યારે હાયપરગ્લાયકેમિઆના પ્રથમ સંકેતો દેખાયા ત્યારે દર્દી તે દિવસનું નામ પણ લઈ શકશે:
- સુકા મોં
- તરસ
- ઝડપી પેશાબ.
વજનમાં તીવ્ર ઘટાડો, કેટલીકવાર દર મહિને 10-15 કિલો સુધી પહોંચે છે, તે પણ પ્રકાર 1 ડાયાબિટીસના લક્ષણોમાંનું એક છે.
 નિદાનની પુષ્ટિ કરવા માટે, લોહી અને પેશાબનું બાયોકેમિકલ વિશ્લેષણ સૂચવવામાં આવે છે. જો પરીક્ષણો હાઈ બ્લડ શુગરની હાજરી દર્શાવે છે, અને એસિટોન અને ગ્લુકોઝ પેશાબમાં હોય, તો નિદાનની પુષ્ટિ થાય છે.
નિદાનની પુષ્ટિ કરવા માટે, લોહી અને પેશાબનું બાયોકેમિકલ વિશ્લેષણ સૂચવવામાં આવે છે. જો પરીક્ષણો હાઈ બ્લડ શુગરની હાજરી દર્શાવે છે, અને એસિટોન અને ગ્લુકોઝ પેશાબમાં હોય, તો નિદાનની પુષ્ટિ થાય છે.
પ્રકાર 1 ડાયાબિટીઝ એ એક સ્વયંપ્રતિરક્ષા રોગ છે, અને તે હંમેશાં સમાન રોગો સાથે જોડાય છે - ફેલાવો ઝેરી ગોઇટર (ગ્રેવ્સ રોગ), સ્વયંપ્રતિરક્ષા થાઇરોઇડિસ.
રોગનો કોર્સ
ખૂબ જ તીવ્ર શરૂઆત હોવા છતાં, ઇન્સ્યુલિન આધારિત ડાયાબિટીસ ધીમે ધીમે વિકસે છે. સુપ્ત, સુપ્ત અવધિ કેટલીકવાર કેટલાક વર્ષો સુધી ચાલે છે. અને માત્ર ત્યારે જ જ્યારે cells-કોષોનો વિનાશ 80% સુધી પહોંચે છે, ત્યારે ક્લિનિકલ લક્ષણો દેખાવાનું શરૂ થાય છે.
શબ્દોની ગ્લોસરી: cells - કોષો - અંતocસ્ત્રાવી સ્વાદુપિંડના કોષોના પ્રકારોમાંથી એક. બીટા કોષો ઇન્સ્યુલિન હોર્મોન ઉત્પન્ન કરે છે, જે લોહીમાં શર્કરા ઘટાડે છે.
પ્રકાર 1 ડાયાબિટીસના વિકાસમાં, છ તબક્કાઓ અલગ પાડવામાં આવે છે:
- આનુવંશિક વલણનો તબક્કો. એ નોંધવું જોઇએ કે આનુવંશિક વલણ ધરાવતા લોકોમાં ફક્ત 2-5% લોકોને 1 ડાયાબિટીઝ ટાઇપ કરવાની તક મળે છે. રોગના વલણ પર વિશ્વસનીય ડેટા મેળવવા માટે, રોગના આનુવંશિક માર્કર્સનો અભ્યાસ કરવો જરૂરી છે. એચએલએ એન્ટિજેન્સની હાજરી સૂચવે છે કે ઇન્સ્યુલિન આધારિત ડાયાબિટીસ થવાનું જોખમ ખૂબ વધારે છે. સીરમમાં, આ ચિહ્ન રોગના પ્રથમ ક્લિનિકલ લાક્ષણિકતાઓના 5-10 વર્ષ પહેલાં દેખાય છે.
- સ્વયંપ્રતિરક્ષા પ્રક્રિયાની શરૂઆત. બાહ્ય પરિબળો જે રોગની શરૂઆતને ઉત્તેજીત કરી શકે છે તે હોઈ શકે છે - વાયરલ રોગો (ગાલપચોળિયા, રૂબેલા, સાયટોમેગાલોવાયરસ), દવાઓ, તાણ, પોષણ - રચનામાં પ્રાણી પ્રોટીન સાથે દૂધના મિશ્રણોનો ઉપયોગ, નાઇટ્રોસamમિનવાળા ઉત્પાદનો. 60% કેસોમાં, તે બાહ્ય પરિબળો હતા જે પ્રકાર 1 ડાયાબિટીસના વિકાસ માટે પ્રારંભ બટન બન્યા. સ્વાદુપિંડનું ઇન્સ્યુલિન સ્ત્રાવ આ તબક્કે હજી સુધી થયું નથી, પરંતુ રોગપ્રતિકારક પરીક્ષણ એન્ટિબોડીઝની હાજરીને પહેલાથી નક્કી કરે છે.
- ઇમ્યુનોલોજિકલ ડિસઓર્ડરનો વિકાસ. તેને કેટલીકવાર ક્રોનિક ologટોલોગસ ઇન્સ્યુલિન કહેવામાં આવે છે.આ તબક્કે, હજી પણ કોઈ ચયાપચયની પાળી નથી, પરંતુ બેટ્ટા કોષોનો ક્રમિક વિનાશ થવાનું શરૂ થાય છે. રક્તમાં β-કોષોની વિવિધ રચનાઓ માટે ચોક્કસ autoટો-એન્ટિબોડીઝ હોય છે - ઇન્સ્યુલિનથી સ્વત anti એન્ટિબોડીઝ. સ્ટેજમાં લાક્ષણિકતા લક્ષણો નથી. નિદાનમાં (સામાન્ય રીતે નસમાં ગ્લુકોઝ સહિષ્ણુતા પરીક્ષણ), ઇન્સ્યુલિન સ્ત્રાવના પ્રથમ તબક્કાના નુકસાનને શોધી કા .વામાં આવે છે.
- ગંભીર રોગપ્રતિકારક વિકાર - સુપ્ત ડાયાબિટીસ મેલીટસ. જોકે ગ્લુકોઝ સહિષ્ણુતા નબળી છે, ડાયાબિટીઝના હજી સુધી કોઈ ક્લિનિકલ લક્ષણો નથી. મૌખિક ગ્લુકોઝ સહિષ્ણુતા પરીક્ષણ ઉપવાસ ગ્લુકોઝમાં વધારો દર્શાવે છે, જે લગભગ half-કોષોના અડધા નાશને કારણે થાય છે. મોટેભાગે આ તબક્કે દર્દીઓ દુ: ખની ફરિયાદ કરે છે, ફરી ફરતી ફરંક્યુલોસિસ, નેત્રસ્તર દાહ.
- ઇન્સ્યુલિનના શેષ સ્ત્રાવ સાથે પ્રથમ પ્રકારનું સ્પષ્ટ ડાયાબિટીસ મેલીટસ. આ તબક્કે, રોગના તમામ ક્લિનિકલ લક્ષણો સંપૂર્ણપણે પ્રગટ થાય છે. આ રોગ તીવ્ર છે - યોગ્ય સારવાર વિના, 2 અઠવાડિયા પછી એક જીવલેણ સ્થિતિ વિકસે છે - ડાયાબિટીક કેટોએસિડોસિસ. Cells-કોષોનો વિનાશ 80-90% સુધી પહોંચે છે, જો કે, ઇન્સ્યુલિનનો અવશેષ સ્ત્રાવ હજી પણ સચવાય છે. જો સમયસર ઇન્સ્યુલિન ઉપચાર શરૂ થાય છે, તો કેટલાક દર્દીઓમાં રોગના સ્થિર કોર્સનો સમયગાળો શરૂ થાય છે - "હનીમૂન", જે બાહ્ય ઇન્સ્યુલિનની ઓછામાં ઓછી આવશ્યકતા દ્વારા વર્ગીકૃત થયેલ છે.
- સંપૂર્ણ ઇન્સ્યુલિનની ઉણપ સાથે ડાયાબિટીસ મેલીટસ - કુલ ડાયાબિટીસ. Cells-કોષોનો વિનાશ એક નિર્ણાયક સ્તરે પહોંચ્યો, શરીર દ્વારા ઇન્સ્યુલિનનું સ્ત્રાવ સંપૂર્ણપણે બંધ થઈ ગયું. ઇન્સ્યુલિનના નિયમિત ડોઝ વિના સામાન્ય ચયાપચય શક્ય નથી.
પ્રકાર 1 ડાયાબિટીસ મેલીટસના તમામ કેસોમાં નથી, રોગનો આ પ્રકારનો વિકાસ થાય છે.
ઇન્સ્યુલિન આધારિત ડાયાબિટીસ મેલીટસ માટે સારવાર
 પ્રકાર 1 ડાયાબિટીઝની સારવાર એ સખત આહાર અને નિયમિત ઇન્સ્યુલિનના ઇન્જેક્શન અથવા ખાંડ ઘટાડતી દવાઓ લેવી છે. દુર્ભાગ્યે, ડાયાબિટીઝનો ઇલાજ નથી. ઉપચારનું લક્ષ્ય એ છે કે શરીરની સામાન્ય કામગીરી જાળવી રાખવી અને જટિલતાઓને અટકાવવાનું છે.
પ્રકાર 1 ડાયાબિટીઝની સારવાર એ સખત આહાર અને નિયમિત ઇન્સ્યુલિનના ઇન્જેક્શન અથવા ખાંડ ઘટાડતી દવાઓ લેવી છે. દુર્ભાગ્યે, ડાયાબિટીઝનો ઇલાજ નથી. ઉપચારનું લક્ષ્ય એ છે કે શરીરની સામાન્ય કામગીરી જાળવી રાખવી અને જટિલતાઓને અટકાવવાનું છે.
જો ઇન્સ્યુલિનની માત્રાની ગણતરી યોગ્ય રીતે કરવામાં આવે તો, સામાન્ય વ્યક્તિના મેનૂમાંથી કોઈ ખાસ તફાવત નથી. નોંધપાત્ર તફાવત એ છે કે વપરાશમાં સહેલાઇથી સુપાચ્ય કાર્બોહાઈડ્રેટની માત્રાની ગણતરી કરવાની જરૂર છે. આ તમને શક્ય તેટલી સચોટ રીતે ઇન્સ્યુલિનની જરૂરી રકમની ગણતરી કરવાની મંજૂરી આપે છે.
- ખોરાક શક્ય તેટલું વૈવિધ્યસભર હોવું જોઈએ.
- શ્રેષ્ઠ આહાર - દિવસમાં ઓછામાં ઓછા 4 વખત, નાના ભાગોમાં,
- ભોજન દીઠ સરેરાશ ભાગ 500-600 કેલરી છે, જો વજન ઘટાડવાની જરૂર હોય, તો પછી પણ ઓછી
- શારીરિક શ્રમ દરમિયાન કાર્બોહાઈડ્રેટનું પ્રમાણ વધારી શકાય છે - દેશની યાત્રા, તાલીમ,
- બાફેલી વાનગીઓને પ્રાધાન્ય આપવું જરૂરી છે. ચરબીયુક્ત, તળેલું, મસાલેદાર, પીવામાં - માત્ર મર્યાદિત માત્રામાં.
મહત્વપૂર્ણ! કોઈ પણ સંજોગોમાં ડાયાબિટીઝવાળા ભોજનને છોડશો નહીં. અતિશય આહારની જેમ.
ખાસ કરીને સ્વીટનર્સવાળા ઉત્પાદનો પર ધ્યાન આપવું જોઈએ - તેમાંના કેટલાકમાં ખાંડ કરતા થોડી ઓછી કેલરી હોય છે. ઓછી કેલરીવાળા સ્વીટનર્સમાં એસ્પાર્ટમ, સેકરાઇડ, સ્ટીવીયોસાઇડ, સાયક્લેમેટ શામેલ છે. ફ્રેક્ટોઝ, ઝાયલીટોલ અને સોરબીટોલમાં ઘણી કેલરી હોય છે. ભૂલશો નહીં કે ઇન્સ્યુલિનના ડોઝની ગણતરી કરતી વખતે સ્વીટનર્સ ધ્યાનમાં લેવામાં આવે છે, વત્તા બધું એટલું સરળ નથી, ફ્રુટોઝનું નુકસાન અને ફાયદા લગભગ સમાન છે!
 ખાસ કરીને માંદા બાળકો અને કિશોરો માટેના આહારનું પાલન કરવું મુશ્કેલ છે. માતાપિતા તરફથી સતત નિરીક્ષણ કરવું જરૂરી છે જેથી બાળક પ્રતિબંધિત ખોરાક ન ખાય અને ગંભીર ગૂંચવણો ઉશ્કેરે નહીં.
ખાસ કરીને માંદા બાળકો અને કિશોરો માટેના આહારનું પાલન કરવું મુશ્કેલ છે. માતાપિતા તરફથી સતત નિરીક્ષણ કરવું જરૂરી છે જેથી બાળક પ્રતિબંધિત ખોરાક ન ખાય અને ગંભીર ગૂંચવણો ઉશ્કેરે નહીં.
પ્રથમ પ્રકારનાં ડાયાબિટીસ મેલીટસમાં સખત પ્રતિબંધિત ઉત્પાદનો: ચોકલેટ, બિસ્કીટ, ખાંડ, જામ, મીઠાઈઓ અને આવા, જેમાં મોટા પ્રમાણમાં સુપાચ્ય કાર્બોહાઇડ્રેટ્સ હોય છે. ફળ - દ્રાક્ષ.
ઇન્સ્યુલિનની માત્રા દરેક વ્યક્તિગત ભોજન અને દૈનિક માટે ગણતરી કરવી આવશ્યક છે, ભલે ગઈકાલનું મેનૂ આજથી નોંધપાત્ર રીતે અલગ ન હોય. આ મુખ્યત્વે એ હકીકતને કારણે છે કે દિવસ દરમિયાન ઇન્સ્યુલિનની જરૂરિયાત બદલાઈ શકે છે.
ધ્યાન! દારૂ!
પ્રકાર 1 ડાયાબિટીસ માટે આલ્કોહોલની નાની માત્રા પર પ્રતિબંધ નથી. આલ્કોહોલ પીવાનું જોખમ નીચે મુજબ છે - જ્યારે નશો કરવામાં આવે છે, ત્યારે વ્યક્તિ તેની સ્થિતિને નિયંત્રિત કરી શકતો નથી અને સમયસર બ્લડ સુગરમાં વધારો થવાના જોખમી સંકેતોને ધ્યાનમાં લેતો નથી અને ઇન્સ્યુલિનનું ઇન્જેક્શન બનાવવાનો સમય નથી.
આ ઉપરાંત, હાયપોગ્લાયકેમિક રાજ્ય અને તેના સંકેતો નશોના સંકેતો સાથે સુસંગત છે - મૂંઝવણભર્યું ભાષણ, હલનચલનનું ક્ષતિપૂર્ણ સંકલન. અને જો આ સ્થિતિ સાર્વજનિક સ્થાનેથી શરૂ થઈ, તો દારૂની ગંધ બીજાને સમયસર માનવ જીવન માટેના જોખમની આકારણી કરવાની મંજૂરી આપતી નથી. તદનુસાર, જીવન બચાવવા માટે જરૂરી સમય ગુમ થઈ જાય છે.
શારીરિક પ્રવૃત્તિ
શારીરિક પ્રવૃત્તિ એ કોઈપણ વ્યક્તિના સામાન્ય જીવન માટે અનિવાર્ય સ્થિતિ છે. ડાયાબિટીઝ મેલિટસમાં, કસરત બિનસલાહભર્યું નથી, પરંતુ શરીર માટે શક્ય તેટલું ઉપયોગી બનાવવા માટે કેટલાક નિયમો છે.
- પ્રથમ નિયમ. ડાયાબિટીસના લાંબા ગાળાના વળતરની પૃષ્ઠભૂમિ સામે જ શારીરિક પ્રવૃત્તિ હાથ ધરી શકાય છે. રક્ત ખાંડના સ્તરે 15 એમએમઓએલ / એલ કરતા વધુ, કસરત બિનસલાહભર્યું છે.
- બીજો નિયમ. સક્રિય લોડ્સ સાથે - શારીરિક શિક્ષણ, તરણ, એક ડિસ્કો પણ - તમારે દર અડધા કલાકે 1 X.E. વધુમાં. તે બ્રેડનો ટુકડો, એક સફરજન હોઈ શકે છે.
- ત્રીજો નિયમ. જો શારીરિક પ્રવૃત્તિ પૂરતી લાંબી હોય, તો ઇન્સ્યુલિનની માત્રા 20-50% સુધી ઘટાડવી જરૂરી છે. જો હાઈપોગ્લાયસીમિયાએ હજી પણ પોતાને અનુભવાય છે, તો પછી સરળતાથી સુપાચ્ય કાર્બોહાઈડ્રેટ - રસ, મીઠા પીણાં લઈને તેની ભરપાઈ કરવી વધુ સારું છે.
- નિયમ ચાર મુખ્ય ભોજન પછી કેટલાક કલાકો પછી વ્યાયામ શ્રેષ્ઠ કરવામાં આવે છે. આ સમયે, હાયપોગ્લાયકેમિઆ થવાની સંભાવના ઓછી છે.
- પાંચમો નિયમ. શારીરિક પ્રવૃત્તિએ દર્દીની વ્યક્તિગત લાક્ષણિકતાઓ - વય, તંદુરસ્તી, સામાન્ય આરોગ્ય ધ્યાનમાં લેવું જોઈએ.
પૂરતા પ્રમાણમાં પ્રવાહી પીવાની ખાતરી કરો, કારણ કે કસરત દરમિયાન શરીરમાં પ્રવાહીનું નુકસાન વધે છે. તમારે કસરતની તીવ્રતા ઘટાડીને, વધુ હળવાશ તરફ જવાથી વર્ગો સમાપ્ત કરવાની જરૂર છે. આ શરીરને ધીમે ધીમે ઠંડુ થવા દેશે અને relaxપરેશનના વધુ હળવા મોડમાં જશે.
પ્રકાર 1 અને ટાઇપ 2 ડાયાબિટીઝ માટે હળદર
- હળદરના ફાયદાઓ વિશે
- ઉપયોગ વિશે
- વાનગીઓ વિશે
ડાયાબિટીઝ મેલીટસને સક્રિય સારવારની જરૂર છે, જેમાં નિષ્ણાત દ્વારા મંજૂર કરાયેલી દવાઓનો જ સમાવેશ થતો નથી, પરંતુ કેટલીક પરંપરાગત દવાઓની પદ્ધતિઓનો પણ સમાવેશ થાય છે. આ પ્રકારની સારવારને પ્રકાર 1 અને ટાઇપ 2 ડાયાબિટીસ માટે સૌથી સંપૂર્ણ માનવું જોઈએ, ઇન્સ્યુલિન આંચકો ટાળવા માટે મદદ કરશે. આ સંદર્ભે, એ નોંધવું જોઇએ કે હળદર જેવા મસાલાઓને ડાયાબિટીઝમાંથી પુન theપ્રાપ્ત કરવામાં વિશેષ ભૂમિકા આપવામાં આવે છે. તેની ઉપયોગી ગુણધર્મો, એપ્લિકેશનની ઘોંઘાટ અને વધુ પછીથી ટેક્સ્ટમાં.
હળદરના ફાયદાઓ વિશે
હકીકતમાં, ખૂબ લાંબા સમયથી હળદર લેવાના તમામ કારણોની સૂચિબદ્ધ કરવું શક્ય છે, કારણ કે તે ખરેખર ઉપયોગી સંસ્કૃતિ છે જે નિશ્ચિતરૂપે કોઈપણ પ્રકારની ડાયાબિટીસ મેલીટસ માટે ઉપયોગી થશે અને વધેલા ઇન્સ્યુલિનને ઉશ્કેરશે નહીં. તેની સાથેની સારવાર હાથ ધરવી જોઈએ, કારણ કે તે:
- બ્લડ પ્રેશરને સામાન્ય બનાવે છે,
- ખરાબ કોલેસ્ટ્રોલનું પ્રમાણ ઘટાડે છે અને એથરોસ્ક્લેરોસિસને રોકવાનું શક્ય બનાવે છે,
- પ્રતિરક્ષાને શ્રેષ્ઠ બનાવે છે
- શરદી સામે રક્ષણ બનાવે છે, અસરકારક રીતે તેમની સારવાર કરે છે - ઇન્સ્યુલિન સિરીંજનો ઉપયોગ ઉપચાર માટે પણ થઈ શકે છે,
- રક્તવાહિની તંત્રની વધુ સક્રિય કામગીરી આપે છે.
આ ઉપરાંત, હળદર એ કુદરતી મૂળની સૌથી શક્તિશાળી એન્ટિબાયોટિક્સમાંની એક છે. તે આંતરડાની માઇક્રોફલોરાને નુકસાન પહોંચાડવા માટે કોઈપણ રીતે સક્ષમ નથી. ઉપરાંત, આ મસાલા લેવાનું કારણ એ પણ છે કે તેમાં બળતરા વિરોધી લાક્ષણિકતાઓ છે અને તે માત્ર ચરબીયુક્ત ખોરાક ખાવાની ઇચ્છાને ઘટાડવામાં સમર્થ છે, પણ ઇન્સ્યુલિનનો સંગ્રહ સુનિશ્ચિત કરવા માટે, આ પ્રક્રિયાના પરિણામોની સારવાર કરવા માટે પણ સક્ષમ છે. આ બધા, અલબત્ત, ડાયાબિટીઝ માટે ઉપયોગી છે, પ્રથમ અને બીજો પ્રકાર.
નિષ્ણાતો લોહીમાં ગ્લુકોઝના પ્રમાણમાં ઘટાડો અને એડિપોઝ પેશીઓની માત્રામાં ઘટાડો પણ નોંધે છે, જે, અલબત્ત, ડાયાબિટીઝની આરોગ્યની સ્થિતિને નકારાત્મક અસર કરે છે. તેથી જ તેનો નિકાલ થવો જોઈએ, તેમજ શરીરમાં સમસ્યા જે ઇન્સ્યુલિન ઉત્પન્ન કરે છે. આ ઉપરાંત, ડાયાબિટીઝ સાથે હળદરની સારવાર ડાયાબિટીસ મેલિટસની હાજરીમાં કોઈપણ ગૂંચવણોના વિકાસને સ્થગિત અથવા મંજૂરી આપતી નથી. ખાસ કરીને, આ ફક્ત એથરોસ્ક્લેરોસિસ પર જ નહીં, પણ સંધિવાને પણ લાગુ પડે છે.
હળદરના ઘટકોની સૂચિમાં તે વિટામિન શામેલ છે જે જૂથ બી, સી, ઇ અને કે સાથે જોડાયેલા છે, તેમજ ટ્રેસ એલિમેન્ટ્સ, પ્રાકૃતિક એન્ટીoxકિસડન્ટો અને આવશ્યક તેલો સાથે કર્ક્યુમિન પણ શામેલ છે. તેથી જ વર્ણવેલ સીઝનિંગ દરેક ડાયાબિટીસના દર્દીઓ દ્વારા લેવી જ જોઇએ.
આવી સમૃદ્ધ રચના માનવ શરીરમાં થતી બધી ચયાપચય પ્રક્રિયાઓને સંપૂર્ણપણે અસર કરે છે, તેથી દરરોજ તેનો ઉપયોગ કરવાની સલાહ આપવામાં આવે છે. આવી સારવાર ખાતર હાથ ધરવામાં આવવી જોઈએ:
- વિવિધ રોગોની રોકથામ,
- પ્રતિરક્ષા "ગુણવત્તા" વધારો.
ઉપયોગ વિશે
હળદરના સક્રિય ઉપયોગની પ્રક્રિયામાં, કેટલાક નિયમોનું પાલન કરવું જોઈએ.
આપેલ છે કે આ હજી પણ ઉચ્ચારણ સ્વાદ સાથે પકવવાની પ્રક્રિયા છે, તમારે તેના ઉપયોગથી દૂર રહેવું જોઈએ નહીં.
તે જ સમયે, જ્યારે કોઈપણ પ્રકારની ડાયાબિટીસ મેલિટસ જઠરાંત્રિય માર્ગની સમસ્યાઓ સાથે હોય છે, ત્યારે નિષ્ણાતની સલાહ લીધા પછી જ હળદરનો ઉપયોગ કરવાની સલાહ આપવામાં આવે છે.
કર્ક્યુમિન સાથેની સારવાર લોહીમાં કોલેસ્ટરોલનું પ્રમાણ ઘટાડવાની અને લોહીની રચનાને izingપ્ટિમાઇઝ કરવાની તકો ખોલે છે. તે જ સમયે, તે માત્ર શુદ્ધ થતું નથી, પરંતુ લાલ રક્તકણોનું ઉત્પાદન સુધરે છે, અને પ્લેટલેટ્સના ઉત્પાદનની ડિગ્રી પણ ઓછી થાય છે. આ સંદર્ભમાં, લો આ મસાલા કાળજીપૂર્વક અને લોહીની સમસ્યાવાળા લોકોને હોવું જોઈએ.
શરીરમાંથી હાનિકારક પદાર્થો અને ઝેર દૂર કરવાની તેની ક્ષમતાને જોતાં, તેણીને દવાઓનો લાંબા સમય સુધી ઉપયોગ કરવા અથવા ડાયાબિટીઝની વધતી સારવાર સાથે ખોરાકમાં ઉમેરવાની સલાહ આપવામાં આવે છે. ઉપરાંત, સારવાર વિવિધ પ્રકારના જંતુનાશકો અને રસાયણોથી ઝેર માટે સંબંધિત રહેશે.
તેના પ્રત્યેક ઉપચાર ગુણધર્મ બદલ આભાર, કોઈપણ પ્રકારના ડાયાબિટીઝના દર્દીઓ માટે હળદર:
- લોહીમાં ગ્લુકોઝનું પ્રમાણ જ ઓછું કરતું નથી,
- પણ શરીરની ઝડપી એકંદર પુન recoveryપ્રાપ્તિ કરે છે.
આ ઉપરાંત, વર્ણવેલ મસાલાઓનો સમયાંતરે ઉપયોગ જોખમ ધરાવતા લોકો માટે ડાયાબિટીસ મેલીટસની શરૂઆતથી બચવાનું શક્ય બનાવે છે. તેથી જ ડાયાબિટીઝમાં હળદર એ ખોરાકનો આવશ્યક ભાગ હોવી જ જોઇએ. તેના ઉપયોગ સાથેની વાનગીઓ શું છે?
વાનગીઓ વિશે
કોઈપણ પ્રકારની ડાયાબિટીસ માટે હળદરની વાનગીઓ એકસરખી રહે છે. ઉદાહરણ તરીકે, તમે ખૂબ જ સ્વસ્થ ચા બનાવી શકો છો, જેમાં નીચેના ઘટકો શામેલ છે: ત્રણ ચમચી બ્લેક ટી, એક ક્વાર્ટર ચમચી તજ, બે ચમચી હળદર અને આદુના ત્રણ નાના ટુકડા.
ઉપરાંત, કેફિર, મધ અને સ્વાદ અનુસારનું દૂધ આ ચામાં શામેલ હોવું જોઈએ - ડાયાબિટીઝ માટે બધા ઘટકો ફરજિયાત છે.
રસોઈ નીચેના અલ્ગોરિધમ મુજબ થાય છે: હળદર ઉકળતા પાણી સાથે રેડવામાં આવે છે, તેમજ કાળી ચા, તજ, આદુ અને મધ. આ બધું સંપૂર્ણપણે મિશ્રિત થાય છે, ઠંડુ થાય છે અને કેફિર ઉમેરવામાં આવે છે. સવારે અથવા સાંજે ચાનો ઉપયોગ કરવો માન્ય છે, દરેક એક ગ્લાસ. તમે હળદર સાથે માંસની ખીર પણ તૈયાર કરી શકો છો, જે ડાયાબિટીઝના દર્દીઓ માટે મહાન છે.
અદલાબદલી ડુંગળી અને માંસ (પ્રાધાન્ય બાફેલી બીફ) માંસ ગ્રાઇન્ડરનો અથવા બ્લેન્ડર સાથે. આ બધું વનસ્પતિ તેલવાળી એક પાનમાં નાખ્યો છે અને લગભગ દસ મિનિટ માટે તળેલું છે. આગળ:
- ડુંગળી સાથે ઠંડુ કરેલું માંસ બાકીના ઘટકો (ઇંડા, herષધિઓ, હળદર, ખાટી ક્રીમ અને માખણ) સાથે ભેળવવામાં આવે છે,
- એક ખાસ પકવવા ડીશ માં નાખ્યો.
50 મિનિટ માટે ઓછામાં ઓછા 180 ડિગ્રી તાપમાન પર એક વાનગી તૈયાર કરવામાં આવે છે. તે ડાયાબિટીઝ માટે ખરેખર ઉપયોગી થશે અને માત્ર શરીરને સંતૃપ્ત કરવાની જ નહીં, પણ ઉપયોગી પદાર્થોથી સમૃદ્ધ બનાવવાની પણ તક પૂરી પાડશે.
પાતળા ઇન્સ્યુલિન હુમાલોગથી પ્રકાર 1 ડાયાબિટીસવાળા બાળકની સારવાર: પોલિશ અનુભવ
સપ્ટેમ્બર 2012 માં પ્રકાશિત થયેલા પોલિશ ડોકટરો દ્વારા કરવામાં આવેલા લેખના અંગ્રેજીના અનુવાદનું અમે તમારા ધ્યાન પર ધ્યાન આપીશું. આ ખરેખર ઉપયોગી ઇન્સ્યુલિન મંદન સામગ્રીમાંથી એક છે. અમારી સાઇટના વાચકો, જેમાં પુખ્ત વયના લોકો શામેલ હોય છે, જેઓ ઓછા-કાર્બોહાઈડ્રેટ આહારથી તેમના ડાયાબિટીસને નિયંત્રિત કરે છે, તેમને ઇન્સ્યુલિનને પાતળું કરવું પડે છે, કારણ કે અન્યથા ડોઝ ખૂબ વધારે હશે. દુર્ભાગ્યે, સત્તાવાર દવા, તેમજ ઇન્સ્યુલિન અને સિરીંજના ઉત્પાદકો, આ મુદ્દાને અવગણે છે. લેખના ટેક્સ્ટ પછી, ખૂબ જ તળિયે અમારી ટિપ્પણીઓ વાંચો.

પ્રકાર 1 ડાયાબિટીસવાળા નાના બાળકો માટે, ઇન્સ્યુલિનની દૈનિક માત્રા ઘણીવાર 5-10 યુનિટથી ઓછી હોય છે. આનો અર્થ એ કે દરરોજ આવા દર્દીઓએ 100 પીઆઈસીઇએસ / મિલીની સાંદ્રતામાં 0.05-0.1 મિલીથી ઓછી ઇન્સ્યુલિન દાખલ કરવાની જરૂર છે. કેટલાક બાળકોને ખાવામાં આવેલા 10 ગ્રામ કાર્બોહાઇડ્રેટ્સને toાંકવા માટે ફક્ત 0.2-0.3 બોલ્સ (ટૂંકા) ઇન્સ્યુલિનના પીક્સની જરૂર હોય છે. 100 PIECES / મિલીની સાંદ્રતામાં ઇન્સ્યુલિન સોલ્યુશનના 0.002-0.003 મિલીની આ એક નજીવી, માઇક્રોસ્કોપિક ડોઝ છે.
મારે ઇન્સ્યુલિનને પાતળું કરવાની જરૂર કેમ છે
જો ડાયાબિટીઝની સારવાર માટે ઇન્સ્યુલિનના ખૂબ ઓછા ડોઝની આવશ્યકતા હોય, તો સિરીંજ અથવા ઇન્સ્યુલિન પંપ દ્વારા ઇન્સ્યુલિનનો ચોક્કસ અને સ્થિર સબક્યુટેનીયસ એડમિનિસ્ટ્રેશન સુનિશ્ચિત કરવાનો પ્રયાસ કરતી વખતે આ સમસ્યાઓ ઉભી કરે છે. પંપમાં, અલાર્મ વારંવાર ઉશ્કેરવામાં આવે છે.
સાંધાઓની સારવાર માટે, અમારા વાચકોએ સફળતાપૂર્વક ડાયબNનટનો ઉપયોગ કર્યો છે. આ ઉત્પાદનની આવી લોકપ્રિયતા જોઈને, અમે તેને તમારા ધ્યાન પર આપવાનું નક્કી કર્યું.

ટાઇપ 1 ડાયાબિટીઝનું નિદાન નાની ઉંમરે બાળકોમાં થાય છે. તેથી, ઇન્સ્યુલિનના ખૂબ ઓછા ડોઝનું સંચાલન કરવાની સમસ્યા વધુને વધુ દર્દીઓ પર અસર કરે છે. સામાન્ય રીતે, ઇન્સ્યુલિન લિસ્પ્રો (હુમાલોગ), ઉત્પાદક દ્વારા પૂરા પાડવામાં આવેલા ખાસ પ્રવાહીથી ભળે છે, તેનો ઉપયોગ શિશુઓમાં ઇમ્પ્યુલિન ઉપચાર માટે કરવામાં આવે છે. આજના લેખમાં, અમે નાના બાળકમાં પંપ ઇન્સ્યુલિન ઉપચાર માટે, 10 પીઆઈસીઇએસ / એમએલની સાંદ્રતા માટે, ઇન્સ્યુલિન લાઇસ્પ્રો (હુમાલોગ) નો ઉપયોગ કરીને, 10 વખત ખારાથી ભળેલા ઉપયોગનો અનુભવ પ્રસ્તુત કરીએ છીએ.
- પુખ્ત વયના અને બાળકો માટે 1 ડાયાબિટીસ સારવારનો કાર્યક્રમ લખો
- પ્રકાર 1 ડાયાબિટીસ આહાર
- હનીમૂન સમયગાળો અને તેને કેવી રીતે વધારવો
- પીડારહિત ઇન્સ્યુલિન ઇન્જેક્શનની તકનીક
- બાળકમાં ટાઇપ 1 ડાયાબિટીસની સારવાર યોગ્ય આહારનો ઉપયોગ કરીને ઇન્સ્યુલિન વિના કરવામાં આવે છે. પરિવાર સાથે મુલાકાત.
- કિડનીના વિનાશને ધીમું કેવી રીતે કરવું
તમે કેમ હુમાલોગને ખારાથી ભળેલા પ્રયાસ કરવાનો નિર્ણય કર્યો?
2.5 વર્ષનો છોકરો, 12 મહિનાથી પહેલેથી જ ટાઇપ 1 ડાયાબિટીઝથી પીડિત છે, શરૂઆતથી જ તેની સારવાર પમ્પ ઇન્સ્યુલિન થેરેપીથી કરવામાં આવે છે. પહેલા તેઓએ નોવોરાપિડ ઇન્સ્યુલિનનો ઉપયોગ કર્યો, પછી તેઓ હુમાલોગ તરફ વળ્યા. બાળકની ભૂખ નબળી હતી, અને તેની heightંચાઈ અને વજન તેની ઉંમર અને લિંગ માટે સામાન્ય શ્રેણીના તળિયાની નજીક હતા. ગ્લાયકેટેડ હિમોગ્લોબિન - 6.4-6.7%. ઇન્સ્યુલિન પંપ સાથે તકનીકી સમસ્યાઓ ઘણી વાર થાય છે - અઠવાડિયામાં ઘણી વખત. આને કારણે, દરેક પ્રેરણા સેટનો ઉપયોગ 2 દિવસથી વધુ સમય માટે થઈ શકતો નથી. બ્લડ સુગરમાં વધઘટ વધારે છે (9.6 ± 5.16 એમએમઓએલ / એલ), ખાંડ એક દિવસમાં 10-17 વખત માપવામાં આવી હતી. ઇન્સ્યુલિનનો ડોઝ દરરોજ 4.0-6.5 IU હતો (0.41-0.62 IU / કિગ્રા શરીરનું વજન), જેમાંથી 18-25% મૂળભૂત હતું.
- ઇન્સ્યુલિનથી ડાયાબિટીઝની સારવાર: અહીંથી પ્રારંભ કરો. ઇન્સ્યુલિનના પ્રકારો અને તેના સંગ્રહ માટેના નિયમો.
- કયા પ્રકારનું ઇન્સ્યુલિન ઇન્જેક્શન આપવું, કયા સમયે અને કયા ડોઝમાં. પ્રકાર 1 ડાયાબિટીસ અને પ્રકાર 2 ડાયાબિટીસ માટેની યોજનાઓ.
- પીડારહિત રીતે ઇન્સ્યુલિન ઇન્જેક્શન કેવી રીતે બનાવવું. સબક્યુટેનીયસ ઇન્સ્યુલિન તકનીક
- તેમને ઇન્સ્યુલિન સિરીંજ, સિરીંજ પેન અને સોય. કઈ સિરીંજનો ઉપયોગ કરવો તે વધુ સારું છે.
- લેન્ટસ અને લેવેમિર - વિસ્તૃત-અભિનય ઇન્સ્યુલિન. સવારે ખાંડને સામાન્ય પેટ ખાલી કરો
- અલ્ટ્રાશોર્ટ ઇન્સ્યુલિન હુમાલોગ, નોવોરાપિડ અને એપીડ્રા. માનવ ટૂંકા ઇન્સ્યુલિન
- ભોજન પહેલાં ઇન્સ્યુલિનની માત્રાની ગણતરી. જો તે કૂદી જાય તો ખાંડને સામાન્ય કેવી રીતે ઓછી કરવી
- નીચા ડોઝને સચોટ રીતે ઇન્જેક્ટ કરવા માટે ઇન્સ્યુલિનને કેવી રીતે પાતળું કરવું
- ઇન્સ્યુલિન પંપ: ગુણદોષ.પમ્પ ઇન્સ્યુલિન ઉપચાર
જે સમસ્યાઓ અમને ઇન્સ્યુલિનને ખારાથી પાતળા કરવાનો પ્રયાસ કરવા માટે પ્રોત્સાહન આપતી હતી તે નીચે મુજબ છે:
- ઉત્પાદક તરફથી "બ્રાન્ડેડ" ઇન્સ્યુલિન પાતળા પ્રવાહી વ્યવહારીક ઉપલબ્ધ નથી.
- દર્દીએ લોહીમાં બિલીરૂબિન અને પિત્ત એસિડ્સના સ્તરમાં ક્ષણિક વધારો દર્શાવ્યો. આનો અર્થ એ થઈ શકે છે કે ઇન્સ્યુલિન અને પ્રોપરાઇટરી ડિલ્યુશન ફ્લુઇડ (મેટાક્રેસોલ અને ફેનોલ) માં સમાયેલ પ્રિઝર્વેટિવ્સ તેના યકૃત માટે હાનિકારક છે.
ઇથિક્સ કમિટીએ ઇન્સ્યુલિનના ઉપયોગ માટેના ખારાથી ભરાયેલા ઉપયોગના પ્રયાસને મંજૂરી આપી હતી. માતાપિતાએ જાણકાર સંમતિ દસ્તાવેજ પર સહી કરી. તેમને ખારાથી ઇન્સ્યુલિન કેવી રીતે પાતળું કરવું અને ઇન્સ્યુલિન પંપની સેટિંગ્સ કેવી રીતે સેટ કરવી તે વિશે વિગતવાર સૂચનાઓ પ્રાપ્ત થઈ.
પાતળા ઇન્સ્યુલિન સાથે પંપ ઇન્સ્યુલિન ઉપચારના પરિણામો
માતાપિતાએ ઇન્સ્યુલિન સાથે પંપ ઉપચારનો ઉપયોગ કરવાનું શરૂ કર્યું, બહારના દર્દીઓના આધારે, ખારા દ્વારા 10 વખત પાતળા, એટલે કે ઘરે, નિષ્ણાતો દ્વારા સતત દેખરેખ વિના. પાતળા ઇન્સ્યુલિન હુમાલોગનો સોલ્યુશન દર 3 દિવસે ફરીથી તૈયાર કરવામાં આવે છે. હવે, ઇન્સ્યુલિન પંપનો ઉપયોગ કરીને, ઇન્સ્યુલિનની વાસ્તવિક માત્રા કરતા 10 ગણો વધુ પ્રવાહી બાળકના શરીરમાં નાખવામાં આવ્યું.
નવી શાસન હેઠળ ડાયાબિટીસની સારવારના પ્રથમ દિવસથી, ઇન્સ્યુલિન પંપ સાથે તકનીકી સમસ્યાઓની આવર્તન નોંધપાત્ર ઘટાડો થયો. રક્ત ખાંડનું સ્તર ઘટી ગયું અને વધુ અનુમાનજનક બન્યું, 7.7 ± 3.94 એમએમઓએલ / એલ સુધી. દિવસમાં 13-14 વખત રક્ત ખાંડ માપવાના પરિણામો અનુસાર આ સૂચક છે. આગામી 20 મહિનામાં, ઇન્સ્યુલિન ક્રિસ્ટલ્સ દ્વારા પંપની કેન્યુલામાં અવરોધ માત્ર 3 વાર જોવા મળ્યો હતો. ગંભીર હાઈપોગ્લાયસીમિયાનો એક એપિસોડ થયો (બ્લડ સુગર 1.22 એમએમઓએલ / એલ હતી), જેને ગ્લુકોગનનું સંચાલન જરૂરી હતું. આ કિસ્સામાં, બાળક 2-3 મિનિટ માટે હોશ ગુમાવી બેસે છે. પ્રથમ 15 મહિનામાં ગ્લાયકેટેડ હિમોગ્લોબિન 6.3-6.9% હતો, પરંતુ આગામી 5 મહિનામાં તે વારંવાર શરદીના ચેપની પૃષ્ઠભૂમિ સામે 7.3-7.5% સુધી વધ્યો.

હુમાલોગ ઇન્સ્યુલિનની માત્રા, 10 વખત ભળી અને પમ્પ દ્વારા સંચાલિત, 2.8–4.6 યુ / દિવસ (0.2-0.37 યુ / કિગ્રા શરીરનું વજન) હતું, જેમાંથી 35-55% મૂળભૂત હતા, ભૂખ અને ચેપી રોગની હાજરીના આધારે. બાળકની હજી પણ ભૂખ ઓછી છે, અને તેનાથી બ્લડ સુગરના તેના નિયંત્રણને નકારાત્મક અસર પડે છે. પરંતુ તે સામાન્ય રીતે વિકાસ કરી રહ્યો છે, heightંચાઇ અને વજનમાં વધારો થયો છે, જો કે આ સૂચકાંકો હજી વય ધોરણની નીચલી મર્યાદા પર છે. લોહીમાં બિલીરૂબિન અને પિત્ત એસિડનું સ્તર સામાન્યમાં ઘટાડો થયો. ઇન્સ્યુલિન પંપ સાથે તકનીકી સમસ્યાઓની આવર્તન નોંધપાત્ર ઘટાડો થયો છે. માતાપિતા ખુશ છે. 100 આઇયુ / મિલીની સાંદ્રતામાં તેઓએ બાળકને ઇન્સ્યુલિનમાં પાછા સ્થાનાંતરિત કરવાનો ઇનકાર કર્યો.
અમે ફક્ત એક જ કેસ પર વિચારણા કરી છે, પરંતુ અમારો અનુભવ અન્ય પદ્ધતિઓ માટે ઉપયોગી થઈ શકે છે. અમે સૂચવીએ છીએ કે પમ્પ આધારિત ઇન્સ્યુલિન ઉપચાર સાથે 10 વખત હ્યુમાલોગ ઇન્સ્યુલિનનો ઉપયોગ કરવાથી તકનીકી સમસ્યાઓ દૂર કરવામાં મદદ મળી શકે છે. ઇન્સ્યુલિનના ખૂબ ઓછા ડોઝની જરૂર હોય તેવા બાળક માટે સારવારની આ પદ્ધતિ સલામત બની. સફળ સારવારમાં મુખ્ય પરિબળ માતાપિતા સાથે સહયોગ અને નિષ્ણાતો દ્વારા પ્રક્રિયાની કાળજીપૂર્વક નિરીક્ષણ કરવું છે. જ્યારે નાના બાળકો માટે ક્લોઝ-સાયકલ ઇન્સ્યુલિન એડમિનિસ્ટ્રેશન સિસ્ટમ્સ વિકસિત કરવામાં આવે ત્યારે ઇન્સ્યુલિન ડિલ્યુશન પદ્ધતિ ઉપયોગમાં આવી શકે છે. અંતિમ નિષ્કર્ષ દોરવા માટે, વધુ સંશોધન જરૂરી છે, તેમજ ઇન્સ્યુલિન ઉત્પાદકોની ટિપ્પણીઓ.
સાઇટ પર ટિપ્પણીઓ ડાયાબેટ -મેડ.કોમ

ટૂંકા અને અલ્ટ્રાશોર્ટ પ્રકારના ઇન્સ્યુલિન માટે, આ પ્રથાને ઉત્પાદકો દ્વારા સત્તાવાર રીતે મંજૂરી નથી, પરંતુ તે પણ પ્રતિબંધિત નથી. ડાયાબિટીઝ ફોરમમાં, તમે શોધી શકો છો કે તે વધુ કે ઓછા સારા પરિણામ આપે છે. તમે ભોજન પહેલાં હુમાલોગથી એક્ટ્રાપિડ પર સ્વિચ કરી શકો છો જે વધુ ધીમેથી અને સરળ રીતે કાર્ય કરે છે. પરંતુ જો તમે ખરેખર કોઈ બાળકમાં ડાયાબિટીઝને નિયંત્રિત કરવા માંગો છો, તો તમારે તેને પણ પાતળું કરવું પડશે.
તે સત્તાવાર રીતે સાબિત થયું છે કે ટાઇપ 1 ડાયાબિટીસવાળા નાના બાળકોને ઇન્સ્યુલિનથી પાતળા કરવાની જરૂર છે જેથી તેઓ સામાન્ય રીતે નાના ડોઝને ઇન્જેકશન આપી શકે. અને જો તમે અમારા પ્રકાર 2 ડાયાબિટીઝ સારવાર કાર્યક્રમ અથવા પ્રકાર 1 ડાયાબિટીસ સારવાર કાર્યક્રમ અનુસરો છો, એટલે કે, ઓછા કાર્બોહાઇડ્રેટ ખોરાકને અનુસરો, તો ઉચ્ચ સંભાવના સાથે માત્ર બાળકો જ નહીં, પુખ્ત વયના લોકો પણ ઇન્સ્યુલિનને પાતળું કરવાની જરૂર પડશે. કારણ કે જો તમે ઇન્સ્યુલિનના પ્રમાણભૂત ઉચ્ચ ડોઝ દાખલ કરો છો, તો તે બ્લડ સુગરમાં સ્પાઇક્સ અને હાઈપોગ્લાયકેમિઆના વારંવારના કિસ્સાઓમાં પરિણમે છે.
દુર્ભાગ્યે, સત્તાવાર દવા સંપૂર્ણપણે ઇન્સ્યુલિન પાતળા થવાના મુદ્દાને અવગણે છે. આજની તારીખમાં, રશિયન બોલતા દેશોમાં ડાયાબિટીઝના ઉપચાર વિશેનું સૌથી અધિકૃત પ્રકાશન, આઇ. ડેડોવ અને એમ. વી. શેસ્તાકોવા દ્વારા સંપાદિત 2011 ની બે-વોલ્યુમ આવૃત્તિ છે.

આ એક નક્કર રંગ આવૃત્તિ છે, લગભગ 1,400 પૃષ્ઠો. અરે, તે સૌથી નાના બાળકોમાં ટાઇપ 1 ડાયાબિટીઝની સારવારના વિભાગમાં પણ, ઇન્સ્યુલિનને પાતળું કેવી રીતે કરવું તે વિશે એક પણ શબ્દ કહેતો નથી. પુખ્ત વયના લોકોનો ઉલ્લેખ કરવો નહીં. લોહીમાં શર્કરાને નિયંત્રિત કરવાનો અને ડાયાબિટીઝની ગૂંચવણોને રોકવાનો આ સૌથી અસરકારક માર્ગ હોવા છતાં, લેખકો ઓછી કાર્બોહાઇડ્રેટ આહારને પણ સંપૂર્ણપણે અવગણે છે. આ સામૂહિક ગાંડપણ છે.
Fairચિત્યમાં, અમે નોંધીએ છીએ કે સમાન સામૂહિક ગાંડપણ વિદેશમાં થઈ રહ્યું છે. તાજા અંગ્રેજી ભાષાનું પાઠયપુસ્તકો અને ડાયાબિટીઝની સારવાર અંગેના સંદર્ભ પુસ્તકો પણ ઓછા કાર્બોહાઇડ્રેટ ખોરાક અથવા ઇન્સ્યુલિનના નબળાઈ વિશે વાત કરતા નથી. હું ફક્ત અમારા મુખ્ય લેખ, "ઇન્સ્યુલિનને ચોક્કસપણે ઓછી માત્રામાં કેવી રીતે ઘટાડવું" નો અભ્યાસ કરવા માટે વિનંતી કરી શકું છું. પદ્ધતિઓમાં ઉપયોગ કરો કે જે પહેલાથી જ વ્યવહારમાં અસરકારક સાબિત થઈ છે, અને જાતે પ્રયોગ કરો.
1970 ના દાયકામાં, સત્તાવાર દવાએ ઓછામાં ઓછા 5 વર્ષ સુધી ઘરેલું રક્ત ગ્લુકોઝ મીટરના દેખાવનો પ્રતિકાર કર્યો, જે ડાયાબિટીસના દર્દીઓને સ્વતંત્ર રીતે તેમના બ્લડ સુગરને માપવા માટે સક્ષમ બનાવશે. આ બધા વર્ષોમાં, ડોકટરોએ ભારપૂર્વક જણાવ્યું છે કે ડાયાબિટીસ સાથે, તંદુરસ્ત લોકોમાં લોહીની સુગર સામાન્ય રાખવી તે નકામું અને જોખમી પણ છે. ડ detail. બર્ન્સટિનનું જીવનચરિત્ર વધુ વિગતવાર વાંચો. આ દિવસોમાં, ઇતિહાસ પ્રકાર 1 અને પ્રકાર 2 ડાયાબિટીઝને નિયંત્રણમાં રાખવા માટે ઓછા કાર્બ આહારથી પોતાને પુનરાવર્તન કરે છે.
ટાઇપ 1 ડાયાબિટીઝવાળા નાના બાળકો માટે પણ આપણે ઇન્સ્યુલિન પંપ શા માટે વાપરવાની ભલામણ કરતા નથી તે વાંચો. સ્તનપાન સમાપ્ત થતાની સાથે જ તમારા બાળકને લો-કાર્બ આહાર પર લો. ઇન્સ્યુલિન સિરીંજને પમ્પ સાથે બદલવાની ભલામણ ત્યારે જ કરવામાં આવશે જ્યારે પમ્પ્સ રક્ત ખાંડને માપવાનું શીખશે અને આ માપનાં પરિણામો અનુસાર આપમેળે ઇન્સ્યુલિનની માત્રાને સમાયોજિત કરશે. લેખમાં, ભવિષ્યના આવા અદ્યતન ઇન્સ્યુલિન પમ્પ્સને "બંધ સાયકલ સિસ્ટમ્સ" કહેવામાં આવે છે. અને હજી પણ, તેઓ ઉદભવેલી કેટલીક અવિશ્વસનીય સમસ્યાઓ અદૃશ્ય થઈ જશે નહીં.
જો તમે લેખો પરની ટિપ્પણીઓમાં ઇન્સ્યુલિન ઘટાડા પરના તમારા પ્રયોગોનાં પરિણામો શેર કરો છો, તો તમે ડાયાબિટીઝના દર્દીઓના વિશાળ રશિયન ભાષી સમુદાયને મદદ કરશે.
ડtorક્ટર ક Commentમેન્ટરી
સ્રાવ પછી, માતાપિતાએ ભલામણ કરેલા 9 ટેબલને 6-8 XE ની નીચી-કાર્બ આહારથી બદલ્યું, અનાજ, બ્રેડ, મીઠી ફળો, ખાંડ, ખાંડ સાથેના તમામ પીણાઓને સંપૂર્ણપણે દૂર કર્યા. વધુમાં આલ્કલાઇન પીણું અને ફિઝીયોથેરાપી કસરતો.
04/07/2016 થી પ્રતિરક્ષા પુન restoreસ્થાપિત કરવા માટે, ફોનિક્સ ફોહો સેલ પોષણ (મોનોસેકરાઇડ્સ, ડિસેકરાઇડ્સ, કોર્ડિસેપ્સ ધરાવતા જૈવિક ઉત્પાદનો) નો ઉપયોગ નિયમન, શુદ્ધિકરણ અને પોષણ યોજના અનુસાર કરવામાં આવ્યો છે.
ધીરે ધીરે, ગ્લાયસીમિયામાં ઘટાડો થતાં, ઇન્સ્યુલિન સંચાલિત ડોઝમાં ઘટાડો થયો. 2 મહિના પછી, દર્દી સક્ષમ હતી સંપૂર્ણપણે ઇન્સ્યુલિન ઉપચાર નાબૂદ. માતાના પત્રમાંથી:10 મી જૂન અમે ઇન્સ્યુલિનનો સંપૂર્ણ ઇનકાર કર્યો, જ્યારે ખાંડનું પ્રમાણ તદ્દન સ્થિર રહ્યું: 8.8 થી mm એમએમઓએલ / એલ સુધી, ખાધા પછી .5..5-9 એમએમઓએલ / એલની ટોચ પર પહોંચ્યો. "
09/10/2016 બાહ્ય ઇન્સ્યુલિન પાછો ખેંચ્યાના 3 મહિના પછી: ગ્લાયકેટેડ હિમોગ્લોબિન 6 %સી પેપટાઇડ 0.53 એનજી / મિલી, 0.79 - 4.19 ના ધોરણ સાથે. સૂચક સૂચવે છે તેમના પોતાના ઇન્સ્યુલિન ઉત્પાદન પુન restoreસ્થાપિત કરવા માટે.
મમ્મી બાળકને યાદ કરો
08.10.2016
આખરે, હું તમને પરિણામ વિષે લખું છું.
કિશોર 14 વર્ષનો, 27 ફેબ્રુઆરી, 2016 ના રોજ પ્રકાર 1 ડાયાબિટીસનું અભિવ્યક્તિ, ગ્લાઇકેટેડ હિમોગ્લોબિન 13.8, એન્ટિબોડી પરીક્ષણો બધા સકારાત્મક છે (પ્રકાર 1 ડાયાબિટીસની પુષ્ટિ). ઇન્સ્યુલિન થેરેપી સૂચવવામાં આવી હતી: લેન્ટસના 10 એકમો (દરરોજ 1 વખત) અને ભોજન દીઠ idપિડ્રાના 6-7 એકમો (દિવસમાં 3 વખત). લોહીમાં ગ્લુકોઝનું સ્તર 6 થી 12 એકમ સાથે 3 માર્ચે હોસ્પિટલમાંથી રજા આપવામાં આવી છે.
સ્રાવ પછી તરત જ, આહારમાં ફેરફાર કરવામાં આવ્યો: દરરોજ ભલામણ કરવામાં આવતી 18-20 XE ને બદલે દરરોજ 6-8 XE, અનાજ, બ્રેડ, મીઠી ફળો, ખાંડ, ખાંડ પરના બધા પીણાં સંપૂર્ણપણે બાકાત રાખવામાં આવ્યા હતા. કુલ, પોષણનો આધાર હતો: માંસ, માછલી, શાકભાજી, સીફૂડ, કુટીર ચીઝ, દહીં, બદામ અને બીજ.
April એપ્રિલ, ૧ Dr. On Dr. ના રોજ ડો.તત્ય્યુકની ભલામણથી ફોહોની તૈયારીનો વહીવટ શરૂ કરવામાં આવ્યો. તે જ સમયે, તેઓએ એક્યુપંક્ચરનો અભ્યાસક્રમ લીધો અને એકદમ કડક આહાર અને રમતનો પરિચય આપ્યો.
ઇન્સ્યુલિનની માત્રા સતત ઓછી થતી જતી હતી, જે સંભવિત સંકલિત અભિગમ અને "હનીમૂન" ને કારણે થાય છે, જે ક્યારેક ડાયાબિટીઝના અભિવ્યક્તિ પછી થાય છે.
25 મે, 2016 ના રોજ ગ્લાયકેટેડ હિમોગ્લોબિન 6.8 ના સ્તરે હતો. હાઈપર- અને હાઈપોગ્લાયકેમિઆ વિના સુગરનું સ્તર એકદમ સ્થિર હતું.
10 જૂને, અમે ઇન્સ્યુલિનને સંપૂર્ણપણે છોડી દીધી, જ્યારે ખાંડ પછી ખાંડનું પ્રમાણ levels.8 થી from ની રેન્જમાં એકદમ સ્થિર રહ્યું, જે ખાધા પછી .5..5-- એકમની ટોચ પર પહોંચ્યું. ફોહો દવાઓનો આહાર અને આહારનું પાલન યથાવત રહ્યું.
ઉનાળામાં, મોસમી ફળો અને શાકભાજીઓ વધુમાં રજૂ કરવામાં આવ્યા હતા (તેનો પ્રતિકાર કરવો મુશ્કેલ છે, કારણ કે અન્ય બે બાળકો તે બધું ખાય છે). ત્યાં પીચ, અને તડબૂચ અને તમામ પ્રકારના બેરી હતા. બટાટા વ્યવહારીક રીતે ખાંડ વધારતા નથી (ખાસ કરીને સલાડમાં ઠંડા હોય છે), પરંતુ આપણે સિદ્ધાંતમાં છૂંદેલા બટાકા ખાતા નથી.
10 સપ્ટેમ્બરના કુલ પરિણામો: ગ્લાયકેટેડ હિમોગ્લોબિન 6 એકમો, સી-પેપ્ટાઇડ 0.53 એકમો, 0.79 - 4.19 ના ધોરણ સાથે. ઉપર વર્ણવેલ કિશોર વયે, પણ આપણા બે અન્ય બાળકો માટે પણ ફોહો ઉત્પાદનોનો રિસેપ્શન સામાન્ય બની ગયો છે.
અપડેટ 10.09.2016 બાહ્ય ઇન્સ્યુલિન રદ થયાના 3 મહિના પછી: ગ્લાયકેટેડ હિમોગ્લોબિન 6,0 % સામાન્ય (2.0 - 6.0), સી-પેપ્ટાઇડ 0.53 એનજી / મિલી ધોરણ (0.79 - 4.19) પર.
12/17/2016 અપડેટ્સ એક્ઝોજેનસ ઇન્સ્યુલિન બંધ કર્યાના 6 મહિના પછી: ગ્લાયકેટેડ હિમોગ્લોબિન 5,6 % (2.0 - 6.0), સી-પેપ્ટાઇડ 0.88 એનજી / મિલી (0,79 – 4,19). બંને સૂચકાંકો સામાન્ય છે, જે સ્વાદુપિંડના કાર્યની સંપૂર્ણ પુનorationસ્થાપના સૂચવે છે. કાર્ય એ પરિણામને રાખતી વખતે આહારને સરળતાથી વિસ્તૃત કરવાનું છે.
પ્રકાર 1 ડાયાબિટીસનું પેથોજેનેસિસ
- જનીન થિયરી - 6 માં રંગસૂત્ર પર 2 મ્યુટન્ટ જનીનો. તેઓ એચ.એલ.એ.-સિસ્ટમ સાથે સંકળાયેલા છે, જે શરીર અને બીટા કોષોના પ્રતિભાવને વિવિધ હાયપરટેન્શન માટે નક્કી કરે છે.
- વાયરલ થિયરી (ડાયાબિટીઝના આગાહીવાળા લોકોમાં વાયરલ ચેપ બીટા કોષોને તીવ્ર નુકસાન પહોંચાડે છે અથવા આઇલેટ પેશીઓમાં સ્વયંપ્રતિરક્ષા પ્રતિક્રિયાના વિકાસ સાથે વાયરસની સ્થિરતા તરફ દોરી જાય છે.)
આધાર સંપૂર્ણ ઇન્સ્યુલિનની ઉણપ છે.
ઇન્સ્યુલિન આધારિત પેશીઓમાં પ્રવેશવા માટે ગ્લુકોઝની અસમર્થતા energyર્જાની ઉણપ તરફ દોરી જાય છે, પરિણામે તીવ્ર લિપોલીસીસ અને પ્રોટીઓલિસીસ થાય છે, જે વજન ઘટાડવા સાથે સંકળાયેલું છે ગ્લાયસીમિયામાં વધારો હાયપરmસ્મોલિટીનું કારણ બને છે, જે mસ્મોટિક ડાયુરિસિસ અને ગંભીર ડિહાઇડ્રેશનની સાથે છે. ઇન્સ્યુલિનની ઉણપ અને energyર્જાની ઉણપની સ્થિતિમાં, કોન્ટિરેન્સ્યુલર હોર્મોન્સનું ઉત્પાદન નિષિદ્ધ કરવામાં આવે છે, જે ગ્લાયસીમિયા હોવા છતાં, જી.એન.જી. ની ઉત્તેજનાનું કારણ બને છે. એડિપોઝ ટીશ્યુમાં વધેલા લિપોલીસીસથી એફએએસની સાંદ્રતામાં નોંધપાત્ર વધારો થાય છે. ઇન્સ્યુલિનની ઉણપ સાથે, યકૃતની લિપોસેન્થેટીક ક્ષમતાને દબાવવામાં આવે છે, અને મફત એફએએસ કેટોજેનેસિસમાં સામેલ થવા લાગે છે. કીટોન બોડીઝનું સંચય ડાયાબિટીક કીટોસિસના વિકાસ તરફ દોરી જાય છે, અને ભવિષ્યમાં - કેટોસીડોસિસ. ડિહાઇડ્રેશન અને એસિડિસિસમાં ક્રમિક વૃદ્ધિ સાથે, કોમા વિકસે છે, જે ઇન્સ્યુલિન ઉપચાર અને રિહાઇડ્રેશનની ગેરહાજરીમાં અનિવાર્યપણે મૃત્યુમાં સમાપ્ત થાય છે.
-લાંબા-અભિનય - લેન્ટસ (4 કલાક પછી ક્રિયાની શરૂઆત, ક્રિયાનો સમયગાળો - 28 કલાક સુધી).
ઇનસુલિંગના વિશ્લેષણ
Short ટૂંકા અભિનયવાળા ઇન્સ્યુલિનથી ઇન્સ્યુલિન એનાલોગ (ઉદાહરણ તરીકે, લિઝપ્રો ઇન્સ્યુલિન) તરફ સ્વિચ કરવાથી તમે દર્દીઓને ખોરાકની માત્રામાં રાહત પૂરી પાડવા માટે પરવાનગી આપે છે, જેને કામના કારણે વારંવાર તેને બદલવાની ફરજ પડે છે.
Iz લિઝપ્રો ઇન્સ્યુલિનની અસર ઇન્જેક્શન પછી તરત જ શરૂ થાય છે, તેથી દવા ભોજન પહેલાં અથવા તે દરમિયાન તરત જ આપી શકાય છે.
Clin ક્લિનિકલ ટ્રાયલ્સમાં, લિઝપ્રો ઇન્સ્યુલિન ટૂંકા અભિનયની આનુવંશિક રીતે એન્જીનિયરિંગ ઇન્સ્યુલિનની તુલનામાં ડાયાબિટીસ નિયંત્રણમાં સુધારો બતાવી શક્યો નથી.
12 વર્ષથી ઓછી ઉંમરના બાળકો અને સગર્ભા સ્ત્રીઓમાં ઇન્સ્યુલિન એનાલોગની ભલામણ કરવામાં આવી નથી.
પરિચય પદ્ધતિ INSULIN
Skin ઇન્જેક્શન સાઇટ પર ચામડીનો ગણો હોવો આવશ્યક છે જેથી સોય ત્વચાની નીચે જાય અને સ્નાયુ પેશીઓમાં ન જાય. ત્વચાની ગડી પહોળી હોવી જોઈએ, સોય 45-60 ° ના ખૂણા પર ત્વચામાં દાખલ થવી જોઈએ.
An ઇન્જેક્શન સાઇટ પસંદ કરતી વખતે ત્વચાના ગાense વિસ્તારોને ટાળવું જોઈએ. ઈન્જેક્શન સાઇટ્સ આડેધડ બદલી શકાતા નથી.
Shoulder ખભાની ત્વચા હેઠળ ઇન્જેક્શન ન લો.
■ ટૂંકા અભિનયવાળા ઇન્સ્યુલિનને ભોજન પહેલાંના 20-30 મિનિટ પહેલાં અગ્રવર્તી પેટની દિવાલની સબક્યુટેનીયસ ફેટી પેશીઓમાં ઇન્જેક્ટ કરવામાં આવવી જોઈએ (ઇન્સ્યુલિન એનાલોગ ભોજન પહેલાં તરત જ આપવામાં આવે છે).
■ લાંબા અભિનયવાળા ઇન્સ્યુલિન જાંઘ અથવા નિતંબની ચામડીની ચરબીમાં ઇન્જેક્ટ કરવામાં આવે છે.
■ અલ્ટ્રા શોર્ટ-એક્ટિંગ ઇન્સ્યુલિન ઇન્જેક્શન (હુમાલોગ અથવા નોવોરાપીડ) ભોજન પહેલાં તરત જ આપવામાં આવે છે, અને જો જરૂરી હોય તો, ભોજન દરમિયાન અથવા તરત જ.
Patient દર્દીને સમજાવવું જોઈએ કે ગરમી અને કસરતથી ઇન્સ્યુલિન શોષણનો દર વધે છે, અને ઠંડી તેને ઘટાડે છે.
Same એક જ સિરીંજ અને સોય 2-3 દિવસમાં 4-6 વખત વાપરી શકાય છે.
Type પ્રકાર 1 ડાયાબિટીઝવાળા બધા બાળકો અને કિશોરો, ડાયાબિટીઝથી પીડાતી સગર્ભા સ્ત્રીઓ, ડાયાબિટીઝને લીધે નીચલા હાથપગના દ્રષ્ટિ નબળાઇવાળા દર્દીઓ અને ઇન્સ્યુલિન ઇન્જેક્ટર (સિરીંજ પેન) આપવી જોઈએ!
ઇન્સ્યુલિંગની જરૂરિયાતને પરિબળ કરતી બાબતો
C ઇન્ટરકોરન્ટ બીમારી અથવા અન્ય તાણથી ઇન્સ્યુલિનની જરૂરિયાત વધે છે.
Ical શારીરિક પ્રવૃત્તિ ગ્લુકોઝનો ઉપયોગ વધારે છે અને જો ઇન્સ્યુલિનની માત્રા ઓછી ન કરવામાં આવે અથવા વધારાના કાર્બોહાઇડ્રેટ લેવામાં આવે તો હાઈપોગ્લાયકેમિઆમાં ફાળો આપી શકે છે.
■ સોમોગી ફેનોમોનન: ઇન્સ્યુલિન પ્રેરિત હાયપોગ્લાયસીમિયા કોન્ટિરેન્સ્યુલર હોર્મોન્સ (એડ્રેનાલિન, કોર્ટિસોલ, ગ્રોથ હોર્મોન અને ગ્લુકોગન) નું પ્રકાશનનું કારણ બને છે, જેને હાઇપરગ્લાયકેમિઆનું કારણ માનવામાં આવે છે. હાયપરગ્લાયકેમિઆના આ કારણની અવગણના અને ઇન્સ્યુલિનની માત્રામાં વધારો થવાથી પણ વધુ ગંભીર હાઈપોગ્લાયકેમિઆ થાય છે. Sleepંઘ દરમિયાન હાઈપોગ્લાયસીમિયા ઉપવાસ રક્ત ગ્લુકોઝની સાંદ્રતામાં વધારોનું અપ્રગટ કારણ હોઈ શકે છે, કદાચ આ કિસ્સામાં, ઇન્સ્યુલિનની માત્રામાં ઘટાડો તમને સવારની હાયપોગ્લાયકેમિઆને સુધારવાની મંજૂરી આપે છે.
Morning "મોર્નિંગ ડawnન" ની ઘટના (ડાયાબિટીઝ અને સામાન્ય બંનેમાં જોવા મળે છે) - લોહીમાં ગ્લુકોઝમાં સવારે 5 થી 7 ની વચ્ચે તીવ્ર વધારો, અગાઉના હાયપોગ્લાયસીમ વિના પ્રારંભિક કલાકોમાં વૃદ્ધિ હોર્મોનની અતિસંવેદનશીલતાને કારણે થાય છે.
ઇનસાઇલ થેરપીની સમાપ્તિઓ
■ હાઇપોગ્લાયકેમિઆ.
And સ્થાનિક અને પ્રણાલીગત એલર્જીક પ્રતિક્રિયાઓ (માનવ ઇન્સ્યુલિનની રજૂઆત સાથે અત્યંત દુર્લભ).
B તંતુમય અને ચરબીયુક્ત પેશીઓ ધરાવતા ગાંઠની રચના ઇન્સ્યુલિનના ઇન્જેક્શન સાઇટ પર થઈ શકે છે, સંભવત fat ચરબીના કોષો પર ઇન્સ્યુલિનના સ્થાનિક લિપોજેનિક પ્રભાવને કારણે. જ્યારે લિપોહાઇપરટ્રોફીની સાઇટ્સ પર ઈન્જેક્શન બંધ કરવામાં આવે ત્યારે રચનામાં કદમાં ઘટાડો થઈ શકે છે.