એરિથમિયા સાથે ડિબિક્ટર
મેટાબોલિક એજન્ટ ડિબીકોર ક્ષતિગ્રસ્ત કોષો, પેશીઓ અને અંગ પ્રણાલીઓમાં મેટાબોલિક પ્રક્રિયાઓના નિયમન માટે સૂચવવામાં આવે છે, અને તેનો ઉપયોગ હૃદયરોગના જટિલ ઉપચારમાં થાય છે, પ્રથમ અથવા બીજા ડિગ્રીના ડાયાબિટીસ મેલીટસ. સ્વ-વહીવટ અથવા ડ contraક્ટર દ્વારા ભલામણ કરેલ ડોઝના સ્વતંત્ર પરિવર્તનની મંજૂરી નથી, ગંભીર contraindications અને આડઅસરોની ગેરહાજરીને ધ્યાનમાં લીધા વગર.
કાર્ડિયાક એરિથમિયાઝના કારણો અને લોક ઉપચાર સાથે તેની સારવાર

ઘણા વર્ષોથી, હાયપરટેન્શનનો નિષ્ફળ લડવું?
ઇન્સ્ટિટ્યૂટનાં વડા: “હાઈપરટેન્શનને દરરોજ લેવાથી મટાડવું કેટલું સરળ છે તે તમે આશ્ચર્યચકિત થઈ જશો.
એરિથેમિયા એ એક હૃદય રોગ છે જે જુદી જુદી ઉંમરના દર્દીઓમાં જોવા મળે છે. તે હસ્તગત અને જન્મજાત છે. મોટેભાગે, દર્દીઓમાં ધમની ફાઇબરિલેશન હોય છે, પરંતુ ત્યાં અન્ય પ્રકારો છે: એક્સ્ટ્રાસિસ્ટોલ, બ્રેડીકાર્ડિયા, ટાકીકાર્ડિયા અને હૃદયની સ્નાયુઓની નાકાબંધી.
એરિથેમિયા હૃદય દરમાં ફેરફાર સાથે છે, જે સુખાકારીમાં બગાડ અને કાર્બનિક જખમના વિકાસનું કારણ બને છે. દિવસ દરમિયાન, વ્યક્તિની પલ્સ બદલાય છે, શારીરિક પ્રવૃત્તિ અને અશાંતિની પૃષ્ઠભૂમિ સામે વેગ આપે છે, આરામ દરમિયાન ધીમું પડે છે. તણાવપૂર્ણ પરિસ્થિતિઓ જે નિયમિતપણે આવર્તી આવે છે તે વિક્ષેપોનું કારણ બને છે. પ્રારંભિક તબક્કે, જ્યાં સુધી વળતર આપનારા ફેરફારો ન થાય ત્યાં સુધી, લોક ઉપાયોથી એરિથિમિયાઝની સારવાર શક્ય છે. તમારે ડ traditionalક્ટરની સલાહ લીધા પછી જ પરંપરાગત ઉપચાર શરૂ કરવાની જરૂર છે. ઘરે એરિથિમિયાની સારવાર તમને રોગના લક્ષણોને દૂર કરવા, દર્દીના સ્વાસ્થ્યને સરળ બનાવવા અને અસામાન્ય ધબકારાના કારણોથી છૂટકારો મેળવવા માટે પરવાનગી આપે છે.
ડીબીકોરાના ઉપયોગ માટેની સૂચનાઓ
દવા ડિબીકોર ચયાપચયની અસર સાથે દવાઓના ફાર્માકોલોજીકલ જૂથની છે. આ ભંડોળના રિસેપ્શનથી ઓક્સિજન પરિવહન અને લોહીનું કાર્ય, energyર્જા સંતુલન સુધારણા અને વિવિધ અવયવોના કોષોના મેટાબોલિક ડિસઓર્ડર જેવી મેટાબોલિક પ્રક્રિયાઓને સામાન્ય બનાવવાની અસર પડે છે. સારવાર દરમિયાન, તંદુરસ્ત પેશીઓની energyર્જા પુરવઠો પુન restoredસ્થાપિત થાય છે.
ફાર્માકોડિનેમિક્સ અને ફાર્માકોકેનેટિક્સ
ડિબીકોરનો મુખ્ય સક્રિય પદાર્થ - ટૌરિન - સલ્ફર ધરાવતા એમિનો એસિડ્સ (સિસ્ટાઇન, મેથિઓનાઇન, સિસ્ટામાઇન) નું ચયાપચય ઉત્પાદન છે. ડ્રગ લેવાથી પટલ-રક્ષણાત્મક, ક્ષતિગ્રસ્ત કોષો પર ઓસ્મોરેગ્યુલેટરી અસર હોય છે, સેલ્યુલર ફોસ્ફોલિપિડ રચનાને અસર કરે છે, કોષમાં કેલ્શિયમ અને પોટેશિયમનું આયન વિનિમય સ્થિર થાય છે. ક્લિનિકલ અભ્યાસ દરમિયાન, ન્યુરોટ્રાન્સમીટર અવરોધક અસરના ગુણધર્મો, ગામા-એમિનોબ્યુટીરિક એસિડ્સ, પ્રોલેક્ટીન, એડ્રેનાલિન અને અન્ય હોર્મોન્સના પ્રકાશનને અસર કરે છે.
ડિબીકોર દવા યકૃત, હૃદય, અન્ય અવયવો અને પેશીઓમાં મેટાબોલિક પ્રક્રિયાઓને સુધારે છે. તે હેપેટોપ્રોટેક્ટર છે - અપૂર્ણતા અથવા યકૃતના અન્ય પ્રસારિત રોગોના કિસ્સામાં, તે સાયટોલિસીસની તીવ્રતા ઘટાડે છે અને લોહીનો પ્રવાહ વધારે છે. તે પલ્મોનરી અને રુધિરાભિસરણ પ્રવાહમાં ભીડ ઘટાડે છે, તેથી, તે રક્તવાહિની નિષ્ફળતાની સારવારમાં વપરાય છે. ડાયસ્ટોલિક ઇન્ટ્રાકાર્ડિયાક પ્રેશર ઘટાડે છે, હૃદયના સ્નાયુઓની સંકોચનશીલતા સુધારે છે. હાયપરટેન્શનવાળા દર્દીઓમાં બ્લડ પ્રેશર સાધારણ ઘટાડે છે.
ડાયાબિટીઝ સાથે, સેવનની શરૂઆતના 10-14 દિવસ પછી, લોહીમાં શર્કરાનું સ્તર ઘટે છે. હાયપરલિપિડેમિયા અને હાયપરકોલેસ્ટેરોલિયા ઘટાડે છે. કાર્ડિયાક ગ્લાયકોસાઇડ્સ અથવા કેલ્શિયમ ચેનલ રીસેપ્ટર બ્લocકર્સના ઓવરડોઝ સાથે જોડાણમાં ઝેરના કિસ્સામાં, તે આડઅસરોની તીવ્રતાને ઘટાડે છે અને મારણ ગણવામાં આવે છે. લાંબા સમય સુધી ઉપયોગથી (છ મહિના અથવા તેથી વધુ સમય સુધી), રેટિનાના માઇક્રોક્રિક્યુલર રક્ત પ્રવાહમાં સુધારો નોંધવામાં આવે છે.
તે પાચનતંત્રમાં શોષાય છે.ડિબીકોરના 500 મિલિગ્રામની એક માત્રા સાથે, લોહીમાં ટૌરીન 15-30 મિનિટ પછી મળી આવે છે. મહત્તમ સાંદ્રતાનું સ્તર 2 કલાક પછી થાય છે. ડ્રગનો સક્રિય પદાર્થ માનવ શરીરના તમામ કોષોમાં ચયાપચય થાય છે, ઉત્સર્જનનો સમયગાળો 24 કલાક છે (કિડની દ્વારા વિસર્જન). લાંબા સમય સુધી ઉપયોગથી, તે ઉપચારાત્મક ડોઝમાં ધીમે ધીમે પેશીઓ અને અવયવોમાં એકઠા થાય છે.

ડિબીકોર ડ્રગના ઉપયોગ માટે સંકેતો
દવા ડિબીકોર એ રોગો અને સ્થિતિઓ માટે સૂચવવામાં આવે છે જેને સેલ્યુલર મેટાબોલિક પ્રક્રિયાઓને સામાન્ય બનાવવી જરૂરી છે. ઉપયોગ માટેના સંકેતો આ છે:
- હૃદયની કાર્યાત્મક વિકૃતિઓ - વિવિધ ઇટીઓલોજીઝની રક્તવાહિની નિષ્ફળતા,
- ડાયાબિટીસ મેલીટસ 1 અને 2 ડિગ્રીની જટિલ ઉપચાર, મધ્યમ એલિવેટેડ કોલેસ્ટરોલ સહિત,
- રેટિના જખમ - આંખના કોર્નિયાના મોતિયા, ઇજાઓ અને અધોગતિ,
- કાર્ડિયાક ગ્લાયકોસાઇડ્સ સાથે ઝેર પછી શરીરના નશો,
- એન્ટિફંગલ દવાઓના લાંબા સમય સુધી ઉપયોગ સાથે ડ્રગ હિપેટાઇટિસના વિકાસને અટકાવવા,
- સ્થૂળતા સારવાર
- એડ્રેનાલિન અને અન્ય ન્યુરોટ્રાન્સમિટરના ઉત્પાદનની ઉત્તેજના.
ડોઝ અને વહીવટ
ડીબીકોર ગોળીઓ મૌખિક રીતે લેવામાં આવે છે, જમ્યાના 20-30 મિનિટ પહેલાં, પુષ્કળ પ્રવાહી પીવું. નિદાન અને રોગવિજ્ologicalાનવિષયક પ્રક્રિયાઓના વિકાસની ડિગ્રીના આધારે, ડોઝની પદ્ધતિ, ડોઝ, કોર્સની અવધિ, હાજરી આપતા ચિકિત્સક દ્વારા વ્યક્તિગત રીતે પસંદ કરવામાં આવે છે. ઉપયોગ માટેની સત્તાવાર સૂચનાઓ દ્વારા ભલામણ કરેલ એપ્લિકેશન રેજિમેન્ટ્સ:
- હાર્ટ નિષ્ફળતા - 250-500 મિલિગ્રામ, દિવસમાં બે વાર, એક મહિના માટે. દૈનિક ડોઝ દરરોજ 6-8 ગોળીઓ સુધી વધી શકે છે અથવા ડ toક્ટરના સંકેતો અને ભલામણો અનુસાર 1-2 થઈ શકે છે.
- ટાઇપ 1 ડાયાબિટીસ મેલીટસ - દિવસમાં બે વખત 500 મિલિગ્રામ, ઇન્સ્યુલિનની તૈયારી ઉપરાંત, નિયમ પ્રમાણે સતત સારવારનો કોર્સ, 4 થી 6 મહિનાનો હોય છે.
- ટાઇપ 2 ડાયાબિટીઝ મેલીટસ - દિવસમાં બે વાર 500 મિલિગ્રામ, હાયપોગ્લાયકેમિક દવાઓ સાથે સમાંતર અથવા મોનોથેરાપીના ભાગ રૂપે, કોર્સનો સમયગાળો ડ theક્ટર દ્વારા સૂચવ્યા પ્રમાણે છે.
- કાર્ડિયાક ગ્લાયકોસાઇડ નશો - લક્ષણો અદૃશ્ય થઈ જાય તે પહેલાં એક દિવસમાં 750 મિલિગ્રામ.
લોક ઉપચાર
કાર્ડિયોલોજિસ્ટની સલાહ લીધા પછી પરંપરાગત દવાઓની મદદથી એરિથિમિયાની સારવાર હાથ ધરવી જોઈએ. સામાન્ય રીતે તેઓ શરીરની ઝડપી પુન recoveryપ્રાપ્તિ માટે ઉપચારની બિન-પરંપરાગત પદ્ધતિઓનો ઉપયોગ કરવાની સલાહ આપે છે, કારણ કે દવાઓ સાથે, ઘરેલું ઉપાય ઝડપથી અને સફળતાપૂર્વક રોગના તમામ અભિવ્યક્તિઓને દૂર કરવામાં મદદ કરે છે.
ડિહાઇડ્રેશન, થોડું પણ, લોહીની સ્નિગ્ધતામાં વધારો કરી શકે છે અને એરિથમિયાનું કારણ બની શકે છે. હુમલો દરમિયાન પ્રથમ સહાય એ એક ગ્લાસ ઠંડા પાણી પીવું છે: તે તાણ, અસ્વસ્થતા અને ચક્કર ઘટાડવામાં મદદ કરે છે.
ઘરે એરિથિમિયાને દૂર કરવા માટે, હૃદયની ન્યુરોસિસ સાથે ગભરાટના હુમલો સાથે, તે ધોવા માટે ઉપયોગી છે. પ્રક્રિયા, ઠંડા ફુવારોની સાથે, નર્વસ સિસ્ટમને "રીબૂટ કરે છે", તેની સહાનુભૂતિ અને પેરાસિમ્પેથેટિક પ્રવૃત્તિને સંતુલિત કરે છે.
ખનિજોની સમૃદ્ધ સામગ્રીને કારણે, બ્રાઉન સુગર ઇલેક્ટ્રોલાઇટ્સ (મેગ્નેશિયમ, પોટેશિયમ, કેલ્શિયમ અને જસત) નું સંતુલન પુન restસ્થાપિત કરે છે, જેની deficણપ ધબકારાને ખલેલ પહોંચાડે છે. લોહથી સમૃદ્ધ રચના એનિમિયામાં મદદ કરે છે, જે એરિથમિયાના કારણોમાંનું એક છે. એક જટિલ કાર્બોહાઇડ્રેટ હોવાથી, પદાર્થ સરળતાથી શોષાય છે. આવશ્યક રકમ 30-50 ગ્રામ છે, જે એક ગ્લાસ પાણીમાં ભળી શકાય છે.
કોષોમાં ઓક્સિજનનો પ્રવાહ ખોરવાયો હોવાથી મેગ્નેશિયમની ઉણપ એરીધિમિયાને ઉશ્કેરે છે. ખનિજ કોરોનરી ધમનીને હળવા કરે છે, કાર્ડિયોમાયોસાઇટ્સમાં એટીપીથી energyર્જાના ઉત્પાદનને પ્રોત્સાહન આપે છે. દિવસમાં ત્રણ વખત 150-250 મિલિગ્રામ લેવાથી તમે હાર્ટ ફંક્શનમાં વધારો કરી શકો છો. તેનાં રસ ઝરતાં ફળોની અને હોથોર્ન અર્ક હૃદય રોગોમાં એક જટિલ અસર ધરાવે છે, પરંતુ બે વાર કામ કરે છે. પદાર્થો કોરોનરી ધમનીઓમાં રાહતનું કારણ બને છે અને દબાણ ઘટાડે છે, એટલે કે, લક્ષણો દૂર કરે છે.બાયોકેમિકલ અને energyર્જાના કારણો કે જેના કારણે હુમલો થયો તે વણઉકેલાયેલ છે, અને શરીરએ તેમને વળતર ચૂકવવું પડશે. કારણ કે બ્રાડીકાર્ડિયા, એરિથમિયા, લો બ્લડ પ્રેશર અને ગર્ભાવસ્થામાં ફળો પર પ્રતિબંધ છે. એક પ્રવેગક ધબકારા, પ્રેમેનોપોઝના લક્ષણ તરીકે, હોથોર્નના ટિંકચરની મદદથી શાંત થાય છે. તમારે દિવસમાં ત્રણ વખત એક ગ્લાસ પાણીમાં 20 ટીપાં ઉમેરવા જોઈએ. દવાની અસરકારકતા એક અઠવાડિયામાં જ પ્રગટ થાય છે. ઓછા દબાણ હેઠળ ટિંકચરનો ઉપયોગ કરી શકાતો નથી.
હોથોર્ન, રોઝશીપ, મધરવortર્ટ પાંદડા અને લીલી ચાના બે ચમચી પર આધારિત પીણું બાફેલી પાણીનો ગ્લાસ રેડશે, એક કલાક માટે છોડી દો. હાયપરટેન્શન અને હ્રદયની ન્યુરોસિસ સાથે હૃદયની લયને નિયંત્રિત કરવા માટે સાધનનો ઉપયોગ સામાન્ય ચાના પાનના બદલે દિવસના સમયે થાય છે.
વેલેરીયન રુટનો સંગ્રહ, ત્રણ પાંદડાની ઘડિયાળના પાંદડા અને પેપરમિન્ટ, દરેક એક ચમચી, ઉકળતા પાણીના ગ્લાસ સાથે રેડવામાં આવે છે અને એક કલાક રેડવામાં આવે છે. ફિલ્ટરિંગ પછી, દવા દિવસમાં ત્રણ વખત ભોજન પહેલાં 30 મિનિટ પહેલાં ચમચી લેવામાં આવે છે.
બ્લેન્ડરની મદદથી 3 કપ વિબુર્નમ ફળ કચડી નાખવામાં આવે છે અને બે લિટર ઉકળતા પાણીથી રેડવામાં આવે છે. મિશ્રણ છ કલાક માટે સંતૃપ્ત થાય છે, 500 મિલી મધના ઉમેરા સાથે ફિલ્ટર થાય છે. ઉત્પાદન રેફ્રિજરેટરમાં સંગ્રહિત થાય છે અને કાચના ત્રીજા ભાગમાં બે અઠવાડિયા સુધી એક કોર્સમાં દિવસમાં ત્રણ વખત ઉપયોગમાં લેવાય છે. આ રચના હૃદયની સમસ્યાઓ માટે અસરકારક છે, જેમ કે દર્દીઓની સમીક્ષાઓ દ્વારા પુરાવા મળે છે.
બિર્ચ કળીઓનો ઉકાળો (ઉકળતા પાણીના ગ્લાસ દીઠ એક ચમચી) સવારે અને સાંજે અડધા પીરસવામાં લેવામાં આવે છે. તમે 10 ગ્રામ લીંબુ મલમ, સેન્ટ જ્હોન વtર્ટ, મધરવortર્ટ અને બિર્ચના પાનને ભેળવી શકો છો, ઉકળતા પાણી રેડશો અને તેને લગભગ એક કલાક માટે ઉકાળો. દરરોજ એક ક્વાર્ટર કપ પીવો.
જ્યારે ધબકારા ધીમું થાય છે, ત્યારે લીંબુ અને લસણ પર આધારિત એક સાધનનો ઉપયોગ કરવામાં આવે છે. દસ ફળો કાપવા, ઉકળતા પાણી રેડવું, 10 મિનિટ પછી, રસ સ્વીઝ અને ડઝન ભૂકો લસણના લવિંગ સાથે ભળવું જરૂરી છે. ઉત્પાદનમાં એક ચમચી મધ ઉમેરવામાં આવે છે, અને આ રચના રેફ્રિજરેટરમાં દસ દિવસ વયની હોય છે, સમયાંતરે ધ્રુજારી થતી હોય છે. નર્વસ સિસ્ટમ અને રુધિરવાહિનીઓના સ્વરને વધારવા માટે, ખાલી પેટ પર ચાર ચમચીની માત્રામાં સોલ્યુશન લો.
એટ્રિલ ફાઇબિલેશનને ઇલાજ કરવા માટે, વેલેરીયન, લીંબુ મલમ અને યારો (મૂળ ઘટકો 3: 3: 2 ના પ્રમાણમાં લેવામાં આવે છે) ના મૂળનો સંગ્રહ બનાવવો જરૂરી છે. લેવામાં આવતી bsષધિઓ સંપૂર્ણ રીતે મિશ્રિત થાય છે, મિશ્રણના 2 ચમચી માપે છે અને તેમને એક ગ્લાસ બિન-ગરમ પાણીથી ભરો. પછી આગ્રહ કરવા માટે રચનાને 3 કલાક બાકી રાખવી આવશ્યક છે, તે પછી તે બાફેલી અને ફિલ્ટર થાય છે. દિવસ દરમિયાન નાના ભાગોમાં તૈયાર સૂપ લો. આરોગ્યમાં નોંધપાત્ર સુધારો 2-3 દિવસ પછી થાય છે. દૃશ્યમાન પરિણામો માટે, દર વખતે ઉત્પાદનનો નવો ભાગ તૈયાર કરતી વખતે, 7-દિવસીય સારવારનો કોર્સ કરાવવાની ભલામણ કરવામાં આવે છે.
ડ્રગ ક્રિયાપ્રતિક્રિયા
તે અન્ય ફાર્માકોલોજીકલ જૂથો (હાયપોગ્લાયકેમિક એજન્ટ્સ, ઇન્સ્યુલિન તૈયારીઓ) ની દવાઓ સાથે મળીને સૂચવી શકાય છે. મેટાબોલિક પ્રક્રિયાઓ પર ટૌરિનની અસર કાર્ડિયાક ગ્લાયકોસાઇડ્સ અને કેલ્શિયમ ચેનલ બ્લocકર્સની અસરકારકતામાં વધારો કરે છે, તેથી, સમાંતર સેવન સાથે, આ દવાઓની માત્રાને અડધી કરવાની ભલામણ કરવામાં આવે છે.

આડઅસરો અને ઓવરડોઝ
ડિબિકર થેરેપી, આડઅસરોના દેખાવ વિના, દર્દીઓ દ્વારા સારી રીતે સહન કરે છે. મુખ્ય અથવા સહાયક ઘટકો પ્રત્યે વધેલી સંવેદનશીલતા અથવા વ્યક્તિગત અસહિષ્ણુતા સાથે, ત્વચા પર ફોલ્લીઓ (અિટકarરીયા) ના સ્વરૂપમાં એલર્જીક પ્રતિક્રિયાઓ જોવા મળી હતી. આવા કિસ્સાઓમાં, ઉપચાર અથવા એન્ટિહિસ્ટેમાઈનની નિમણૂકને રદ કરવું શક્ય છે. ડ્રગ લેતી વખતે ડાયાબિટીસ મેલિટસ સાથે, હાયપોગ્લાયસીમિયા વિકસી શકે છે, ઇન્સ્યુલિન તૈયારીઓના ડોઝને સમાયોજિત કરવું જરૂરી છે.
બિનસલાહભર્યું
ટૌરિન અથવા ડ્રગના અન્ય ઘટકો પ્રત્યે વ્યક્તિગત અસહિષ્ણુતા માટે આ દવા સૂચવવામાં આવતી નથી. 18 વર્ષથી ઓછી ઉંમરના વ્યક્તિઓ દ્વારા રિસેપ્શનનો contraindication છે.ગર્ભ પરના મુખ્ય સક્રિય પદાર્થની અસરો અને તેની રચનાની પ્રક્રિયાઓના અપૂરતા ડેટાને લીધે સગર્ભાવસ્થા દરમિયાન અને સ્તનપાન દરમિયાન ઉપયોગની ભલામણ કરવામાં આવતી નથી.
ડિબીકોરની એનાલોગ્સ
જો વ્યક્તિગત અસહિષ્ણુતા જોવા મળે છે (ઉદાહરણ તરીકે, ત્વચાની એલર્જીના સ્વરૂપમાં), તો ડ doctorક્ટર ડ્રગને સ્ટ્રક્ચરલ એનાલોગ (ટૌરિન બુફસ અથવા ટauફonન) માંથી બદલી શકે છે, અથવા ક્રિયાની સમાન પદ્ધતિવાળી દવા સાથે. આ દવાઓમાં શામેલ છે:
- ફ્લાવરપોટ - ચયાપચયને વધારવા અને પેશીઓની energyર્જા પુરવઠામાં સુધારો કરવા માટેની દવા, હૃદયની બિમારીઓ, રેટિના નુકસાન સાથે આંખના રોગો માટે સૂચવવામાં આવે છે.
- મેક્સિકોર એ એન્ટિહાઇપોક્સિક, ન્યુરોપ્રોટેક્ટીવ, નૂટ્રોપિક, એનિસોયોલિટીક અને એન્ટીoxકિસડન્ટ એજન્ટ છે જેનો ઉપયોગ ઇસ્કેમિયામાં અને મ્યોકાર્ડિયલ ઇન્ફાર્ક્શનના તીવ્ર તબક્કામાં થાય છે.
- મેટમેક્સ એ એંજીયોપ્રોટેક્ટર છે જેનો ઉપયોગ હાર્ટ રોગો અને ફંડસ વાહિનીઓની સારવારમાં થાય છે.
- નિયોકાર્ડિલ - એન્ટિઆંગિનાલ, એન્ટિએરિટાઇમિક, એન્ટીoxકિસડન્ટ, કાર્ડિયોટોનિક, એન્ટિપ્લેલેટ, એન્ટિસ્પેસ્મોડિક, એન્ટિહિપોક્સિક, ન્યુરોપ્રોટેક્ટીવ, એન્ટિથરોસ્ક્લેરોટિક.
- પ્રેડક્ટલ એંટીહિપoxક્સિક અસરવાળી દવા છે જે energyર્જા ચયાપચયને સુધારે છે.
- હthથોર્ન ટિંકચર એ હ્રદય રોગની સારવારમાં કાર્ડિયોટોનિક એન્ટિસ્પાસોડોડિક અસર સાથેનો હર્બલ ઉપાય છે.

ડીબીકોર ભાવ
હોમ ડિલિવરી સાથે તમે ફાર્મસીઓમાં અથવા વિશિષ્ટ resourcesનલાઇન સ્રોતો પર ડ્રગ ખરીદી શકો છો. આ માટે ડ doctorક્ટરનું પ્રિસ્ક્રિપ્શન જરૂરી નથી. મોસ્કો ફાર્મસીઓમાં ડ્રગ રીલિઝના તમામ પ્રકારો માટેની કિંમત શ્રેણી:
| પ્રકાશન ફોર્મ | સરેરાશ ભાવ, રુબેલ્સમાં |
|---|---|
| કાર્ડ્સમાં ગોળીઓ 250 નંબર 30. પેકેજિંગ | 269 |
| ગોળીઓ 250 કાર્ડ દીઠ 60 નંબર. પેકેજિંગ | 475 |
| ગોળીઓ 500 ની 30 બોટલમાં | 425 |
| એક બોટલમાં 500 નંબર 60 ની ગોળીઓ | 550 |
અણ્ણા, 32 વર્ષ. મિત્રની ભલામણ પર, તેણીએ ખોરાક દરમિયાન વજન ઘટાડવા માટે ડિબિકોર લીધો, કાર્બોહાઇડ્રેટ મુક્ત આહારની સમાંતર 2 મહિના માટે દિવસમાં 2 ગોળીઓ પીધી. તે ઓછી ચીડિયા અને નર્વસ બન્યું, 7 કિલો વજન ઓછું કરવું શક્ય હતું. મેં તેને લેવાથી કોઈ આડઅસર નિહાળી નથી, આ આખા સમય દરમ્યાન મને સારું લાગ્યું.
સેર્ગેય, years૨ વર્ષનો મને પ્રકાર 1 ડાયાબિટીસ હોવાનું નિદાન થયું હતું, એક વ્યાપક ઉપચારના ભાગ રૂપે ડિબીકોર સૂચવવામાં આવ્યું હતું. હું દિવસમાં બે વાર 500 મિલિગ્રામની ગોળી લેઉં છું, જમ્યાના અડધા કલાક પહેલાં. સેવનના છઠ્ઠા અઠવાડિયામાં ખાંડ લગભગ સામાન્ય થઈ ગઈ હતી. સાધન સસ્તું છે, ડ doctorક્ટર કહે છે કે આગામી કોર્સમાં ગતિશીલતા જાળવી રાખતા, તમે ઇન્સ્યુલિનની તૈયારીની માત્રા ઘટાડવાનો પ્રયાસ કરી શકો છો.
46 વર્ષીય મરિના. મારા હૃદયની નિષ્ફળતાનું નિદાન 3 વર્ષ પહેલાં થયું હતું. ડિબીકોરને તાજેતરમાં ભલામણ કરવામાં આવી હતી, ડ theક્ટરને દરરોજ ચાર ગોળીઓ લેવાનું સૂચવવામાં આવ્યું હતું, તેને ત્રણ ડોઝમાં વહેંચવામાં આવ્યું હતું. દબાણ સૂચકાંકોમાં સુધારો થયો, તેણીએ શાંત થવાનું શરૂ કર્યું, તેનો સામાન્ય સ્વર સામાન્ય થઈ ગયો. હું સંતુષ્ટ છું, હું વર્ષમાં બે કે ત્રણ વખત અભ્યાસક્રમોમાં પીશ.
ડાયાબિટીસમાં એરિથિમિયાના કારણો
ડાયાબિટીઝમાં હૃદયની સ્નાયુઓની સ્થિતિ આવા ફેરફારો દ્વારા વર્ગીકૃત થયેલ છે:
- માંસપેશીઓના સ્તરમાં લોહીના ગ્લુકોઝમાં વધારો થવાને કારણે, અસામાન્ય રચના (ગ્લાયકેટેડ) ના પ્રોટીન રચાય છે.
- ઇન્સ્યુલિનની ઉણપ સાથે, મ્યોકાર્ડિઓસાઇટ્સમાં geneર્જા ઉત્પન્ન કરવા માટે પોષક તત્વોનો અભાવ છે.
- ચરબી અને પ્રોટીનનો ઉપયોગ energyર્જા સ્ત્રોત તરીકે થાય છે. આ કોષોમાં ઝેરી કેટટોન બોડીઝના સંચય તરફ દોરી જાય છે.
- પ્રગતિશીલ એથરોસ્ક્લેરોસિસ કોરોનરી ધમનીઓ દ્વારા લોહીના પ્રવાહમાં ઘટાડો તરફ દોરી જાય છે.
- સ્વાયત્ત ન્યુરોપથી સાથે, હૃદયની ઇનર્વેશન અવ્યવસ્થિત થાય છે.
આ બધા મ્યોકાર્ડિયમના વહન અને ઉત્તેજનાના ઉલ્લંઘન તરફ દોરી જાય છે, વિવિધ પ્રકારનાં લય વિક્ષેપનો વિકાસ, સંકોચનના બળમાં ઘટાડો. આ ઉપરાંત, હોર્મોનલ ચયાપચયની પેથોલોજી લોહીની ઇલેક્ટ્રોલાઇટ રચનામાં વિચલનોનું કારણ બને છે, જેમાંથી સૌથી ખતરનાક મેગ્નેશિયમ અને પોટેશિયમની અભાવ છે.
ડાયાબિટીસમાં એરિથમિયાઝનું વર્ગીકરણ
મ્યોકાર્ડિયમમાં વિદ્યુત આવેગ બનાવવા માટે, સાઇનસ નોડના વિશેષ કોષો છે. સામાન્ય રીતે તેઓ પેસમેકર હોય છે. ડાયાબિટીઝમાં મેટાબોલિક પ્રક્રિયાઓમાં ફેરફારના પ્રભાવ હેઠળ, સાઇનસ એરિથેમિયાના નીચેના પ્રકારો થાય છે:
- ટાકીકાર્ડિયા - વારંવાર પરંતુ લયબદ્ધ સંકોચન,
- બ્રેડીકાર્ડિયા - દર ધબકારા પ્રતિ મિનિટ 60 ધબકારાથી નીચે
- એરિથમિયા (અનિયમિત લય) સાઇનસ મૂળ,
- એક્સ્ટ્રાસિસ્ટોલ (અસાધારણ ઘટાડો).
જ્યારે સિગ્નલ જનરેશનનું સ્ત્રોત બદલાય છે, ત્યારે riaટ્રિયા અથવા વેન્ટ્રિકલ્સનું ફ્લિરિંગ અને ફાઇબરિલેશન વિકસે છે. મ્યોકાર્ડિયમની સાથે આવેગના પ્રવાહને ધીમું કરવાથી વિવિધ પ્રકારનું નાકાબંધી થાય છે. ડાયાબિટીઝ મેલિટસમાં, સંયુક્ત પ્રકારના એરિથમિયા થઈ શકે છે.
હૃદય નિષ્ફળતાના લક્ષણો
કેટલાક પ્રકારની લય વિક્ષેપ પોતાને તબીબી રૂપે પ્રગટ કરી શકતા નથી અને ઇસીજી નિદાન દરમિયાન શોધી કા .વામાં આવે છે. એરિથિમિયાના સંકેતો તેના પ્રકાર, પલ્સ રેટ, હૃદયની અંદરના રક્ત પરિભ્રમણ પરના પ્રભાવ, લોહીનો પ્રવાહ, મગજ અને કિડની પર આધાર રાખે છે. સૌથી લાક્ષણિક લક્ષણો છે:
- વિક્ષેપો અને હૃદયની વિલીન (એક્સ્ટ્રાસિસ્ટોલ અથવા સાઇનસ એરિથમિયા સાથે),
- ટાકીકાર્ડિયા સાથે વારંવાર હૃદયના ધબકારા,
- મૂર્છા, નબળાઇ અને ચક્કર એ બ્રેડીકાર્ડિયા અથવા સાઇનસ નિષ્ફળતાનું નિશાની છે.
ફ્લિકર અથવા ટાકીકાર્ડિયાના એટેક (પેરોક્સિઝમ) ને હ્રદયના ધબકારામાં અચાનક વધારા તરીકે અનુભવાય છે, જે પ્રતિ મિનિટ 200 ધબકારા સુધી પહોંચે છે. Rialટ્રિઅલ ફાઇબિલેશનના સતત સ્વરૂપ સાથે, ત્યાં કોઈ અભિવ્યક્ત લક્ષણો હોઈ શકતા નથી.
ટાઇપ 2 ડાયાબિટીઝમાં એરિથિમિયા શા માટે વારંવાર થાય છે
પ્રકાર 2 ડાયાબિટીઝ મેલીટસ મોટાભાગે સ્થૂળતા, ધમનીના હાયપરટેન્શન અને એથરોસ્ક્લેરોટિક વેસ્ક્યુલર ફેરફારોની પૃષ્ઠભૂમિની વિરુદ્ધ વિકસે છે. જો લોહીમાં ગ્લુકોઝનું ઉચ્ચ સ્તર હોય, તો આ બધી વિકૃતિઓ પ્રગતિ કરે છે.
મ્યોકાર્ડિયમમાં ગંભીર ડિસ્ટ્રોફિક પ્રક્રિયાઓનું એક પરિબળ એ ઇન્સ્યુલિનનું વધતું સ્તર છે. આ હોર્મોનમાં પેશીઓની સંવેદનશીલતાના અભાવની ભરપાઈભર્યું પ્રતિક્રિયા છે.
ઇન્સ્યુલિન લીવરમાં કોલેસ્ટરોલ સંશ્લેષણમાં પરિણમે છે, સબક્યુટેનીય પેશીઓમાં ચરબીનો જથ્થો, લોહીના થરને વધારે છે. તેથી, પ્રકાર 2 ડાયાબિટીઝવાળા દર્દીઓમાં, રક્ત વાહિનીઓની દિવાલો ઝડપથી નાશ પામે છે, અને પરિણામે, હૃદયની માંસપેશીઓમાં લોહીનું પરિભ્રમણ ઘટે છે, અને તેના સંકોચનની લય ખલેલ પહોંચે છે.
ડાયાબિટીઝમાં એરિથમિયાસનો ભય શું છે
એરિથેમિયાના ગંભીર સ્વરૂપો, સંકોચનનો સંપૂર્ણ સ્ટોપ, રક્ત વાહિનીઓનું થ્રોમ્બોએમ્બોલિક અવરોધ, તીવ્ર હેમોડાયનેમિક વિક્ષેપ - પલ્મોનરી એડીમા, તેમજ સ્ટ્રોક અને હાર્ટ એટેક તરફ દોરી શકે છે.
સ્નાયુ તંતુઓ - વેન્ટ્રિક્યુલર ફાઇબિલેશનના અસંગઠિત સંકોચનના વિકાસની દ્રષ્ટિએ કોઈપણ પ્રકારની લય વિક્ષેપ સંભવિત જોખમી છે. નીચેના સંકેતો વધી રહ્યા છે:
- ગંભીર નબળાઇ
- ક્ષતિગ્રસ્ત ચેતના
- મૂત્રાશય અને આંતરડા અનૈચ્છિક ખાલી થવું,
- બ્લડ પ્રેશર ટીપાં
- પલ્સ શોધવાનું બંધ કરે છે,
- ખેંચાણ શરૂ થાય છે
- શ્વાસ અને ધબકારા બંધ થાય છે
- તબીબી મૃત્યુ થાય છે.
તેથી, જ્યારે ડાયાબિટીસ ચક્કર આવે છે, ત્યારે તમારે તાકીદે તમારી બ્લડ સુગરને માપવાની જરૂર છે.
અનિયમિત હ્રદય લયનું નિદાન
લયની અવ્યવસ્થાને નિર્ધારિત કરવા માટે, ઇસીજી અભ્યાસ કરવામાં આવે છે, અને તૂટક તૂટક અથવા પેરોક્સિસ્મલ એરિથમિયાના કિસ્સામાં, દિવસ દરમિયાન મોનિટરિંગ સૂચવવામાં આવે છે. જુબાની અનુસાર, હૃદયની પોલાણ અથવા અન્નનળીમાં ઇલેક્ટ્રોડ્સની રજૂઆત દ્વારા ઇલેક્ટ્રોફિઝિયોલોજિકલ અભ્યાસ સૂચવવામાં આવે છે. તે જ સમયે, આંતરિક અને બાહ્ય ઇલેક્ટ્રોકાર્ડિઓગ્રાફીના સૂચક એક સાથે રેકોર્ડ કરવામાં આવે છે.
સુપ્ત એરિથમિયા શોધવા માટે કસરત પરીક્ષણો નીચેની જાતોમાં હોઈ શકે છે:
- સ્ક્વોટ્સ
- વ walkingકિંગ
- સાયકલ એર્ગોમીટર અથવા ટ્રેડમિલ,
- ડિપાયરિડામોલ અથવા એટીપીનો વહીવટ.
કાર્ડિયોગ્રામની તપાસ લોડ પહેલાં અને પછી કરવામાં આવે છે. આ તમને મ્યોકાર્ડિયમની અનામત ક્ષમતા અને લયના વિક્ષેપ માટે વળતર માટે ન્યાય આપવા માટે પરવાનગી આપે છે.
ડ્રગ ઉપચાર
એરિથમિયાના પ્રકારને આધારે, બ્લocકર્સના 4 વર્ગો સૂચવવામાં આવી શકે છે:
- સોડિયમ ચેનલો (પ્રોક્કેનામાઇડ, એમિનાલિન, લિડોકેઇન, ઇટાટ્સિઝિન),
- બીટા રીસેપ્ટર્સ (એટેનોલોલ, મેટ્રોપ્રોલોલ),
- પોટેશિયમ ચેનલો (કોર્ડારોન, ઓર્નિડ),
- કેલ્શિયમ ચેનલો (વેરાપામિલ, દિલ્ટીઆઝેમ).
હાયપરગ્લાયકેમિઆ વળતર પ્રાપ્ત થાય ત્યારે જ એન્ટિએરિટિમેટિક દવાઓનો ઉપયોગ થાય છે. આ કિસ્સામાં, લોહીમાં ગ્લુકોઝની માત્રા જ નહીં, પણ કોલેસ્ટરોલ, ટ્રાઇગ્લાઇસેરાઇડ્સ, નીચા અને ઉચ્ચ ઘનતાવાળા લિપોપ્રોટીનનું પ્રમાણ, ગ્લાયકેટેડ હિમોગ્લોબિન અને બ્લડ પ્રેશરનું મૂલ્યાંકન કરવામાં આવે છે.
કાર્ડિયાક સર્જિકલ પદ્ધતિઓ
ડ્રગની સારવારની અપૂરતી અસર સાથે, દર્દીઓના જીવનને સંભવિત જોખમવાળી તીવ્ર લય વિક્ષેપના કિસ્સામાં વધુ આમૂલ પદ્ધતિઓનો ઉપયોગ કરી શકાય છે. નીચેની પદ્ધતિઓ લાગુ:
- અન્નનળી દ્વારા ઇલેક્ટ્રિક કઠોળ દ્વારા ઉત્તેજના,
- હૃદયના નીચા દર પર કૃત્રિમ લય સ્રોત (પેસમેકર) નું રોપવું,
- પેરોક્સિસ્મલ ટાકીકાર્ડિયા અને ફાઇબિલેશન માટે કાર્ડિઓવર્ટર ઇન્સ્ટોલેશન,
- રેડિયો તરંગોનો ઉપયોગ કરીને લયના અસામાન્ય સ્ત્રોત સાથે મ્યોકાર્ડિયમના ક્ષેત્રોનું કુર્ટેરાઇઝેશન,
- ઓપન હાર્ટ સર્જરી.
ડાયાબિટીસમાં એરિમિઆની રોકથામ
ડાયાબિટીસના દર્દીઓમાં એરિથિમિયાના વિકાસને રોકવા માટેની સૌથી મહત્વપૂર્ણ રીત એ છે કે શારીરિક ધોરણની નજીક ગ્લાયસીમિયાનો આગ્રહણીય સ્તર જાળવવો.
આ કરવા માટે, તમારે સહેલાઇથી સુપાચ્ય કાર્બોહાઇડ્રેટ્સ અને પ્રાણી મૂળના ચરબીના અપવાદ સાથે આહારનું સખત પાલન કરવું જોઈએ, સૂચિત દવાઓ લેવી, તેમજ ડોઝ શારીરિક પ્રવૃત્તિ.
માનસિક-ભાવનાત્મક તણાવ સાથે સંકળાયેલા ભારને મર્યાદિત કરવા, ધૂમ્રપાન, કોફી, energyર્જા, આલ્કોહોલનો સંપૂર્ણ રીતે ત્યાગ કરવો જરૂરી છે. એરિમિમિઆની સારવાર ફક્ત ઇસીજી અને લેબોરેટરી ડાયગ્નોસ્ટિક્સની દેખરેખ હેઠળ નિષ્ણાત દ્વારા જ હાથ ધરવામાં આવવી જોઈએ.
ડાયાબિટીસમાં એરિમિઆઝનો વિકાસ એ ડાયાબિટીક કાર્ડિયોમાયોપથી, ન્યુરોપથી અને કોરોનરી વાહિનીઓના એથરોસ્ક્લેરોટિક જખમનું અભિવ્યક્તિ છે. તેનો અભ્યાસક્રમ એસિમ્પ્ટોમેટિક લયના વિક્ષેપથી જીવન જોખમી પરિસ્થિતિઓ સુધીનો હોઈ શકે છે. સારવાર માટે, રક્ત ખાંડનું સ્તર સામાન્ય કરવામાં આવે છે, એન્ટિઆરેધમિક દવાઓનો ઉપયોગ કરવામાં આવે છે, અને જો બિનઅસરકારક હોય તો સર્જિકલ સારવારનો ઉપયોગ કરવામાં આવે છે.
ઉપયોગી વિડિઓ
ડાયાબિટીઝથી થતી ગૂંચવણોને રોકવા માટે, આ વિડિઓ જુઓ:
એરિથિમિયાઝ માટેની પેનાંગિન દવા એરેલ ફાઇબરિલેશન સહિત, સારવારના હેતુ અને નિવારણ માટે બંને સૂચવવામાં આવે છે. ડ્રગ કેવી રીતે લેવું, એરિથિમિયા માટે પેનાંગિન ફોર્ટે પસંદ કરવાનું ક્યારે સારું છે?
એરિથમિયા, ટાકીકાર્ડિયા અથવા એક્સ્ટ્રાસિસ્ટોલ માટે યોગ્ય રીતે બનેલું આહાર હૃદયના કાર્યને સુધારવામાં મદદ કરશે. પોષણના નિયમોમાં પુરુષો અને સ્ત્રીઓ માટે મર્યાદાઓ અને વિરોધાભાસ હોય છે. ખાસ કરીને કાળજીપૂર્વક એરિયલ ફાઇબરિલેશન સાથે પસંદ કરેલી વાનગીઓ, જ્યારે વોરફરીન લેતી વખતે.
જો સસ્તી એનાપ્રિલિન એરીથેમિયા માટે સૂચવવામાં આવે છે, તો તેને કેવી રીતે પીવું? Rialટ્રીલ ફાઇબ્રીલેશન માટેની ગોળીઓમાં વિરોધાભાસ છે, તેથી તમારે ડ doctorક્ટરની સલાહ લેવી જરૂરી છે. પ્રવેશ નિયમો શું છે?
જો રાત્રે એરિથિમિયા થાય છે, તો સવારે વ્યક્તિ સંપૂર્ણ તૂટે છે, નિંદ્રા અનુભવે છે. ઘણીવાર સામાન્ય રીતે, એરિથમિયા અનિદ્રા, ડર દ્વારા પૂરક છે. સ્ત્રીઓમાં sleepingંઘતી વખતે, સૂતા સૂતા વખતે આંચકી કેમ આવે છે? કયા કારણો છે? ટાકીકાર્ડીયાના હુમલા, ડૂબતા હૃદય, અચાનક ધબકારા શા માટે થાય છે? સારવાર શું છે?
કેટલીકવાર એરિથિમિયા અને બ્રેડીકાર્ડિયા એક સાથે થાય છે. અથવા બ્રાડીકાર્ડિયાની પૃષ્ઠભૂમિ સામે એરિથેમિયા (એટ્રિલ ફાઇબિલેશન સહિત), તેના વલણ સાથે. કઈ દવાઓ અને એન્ટિઆરેથિમિક્સ પીવા માટે? સારવાર કેવી રીતે ચાલી રહી છે?
તે જ સમયે, ડાયાબિટીસ અને એન્જેના પેક્ટોરિસ આરોગ્ય માટે ગંભીર ગંભીર ખતરો છે. ટાઇપ 2 ડાયાબિટીઝથી કંઠમાળ પેક્ટોરિસની સારવાર કેવી રીતે કરવી? હૃદયની લયમાં કઈ વિક્ષેપ થાય છે?
ડાયાબિટીઝમાં એથરોસ્ક્લેરોસિસના વિકાસને ટાળવા માટે લગભગ કોઈએ વ્યવસ્થાપિત નથી કર્યું. આ બંને પેથોલોજીઓનો ગા close સંબંધ છે, કારણ કે વધેલી ખાંડ રક્ત વાહિનીઓની દિવાલોને નકારાત્મક અસર કરે છે, દર્દીઓમાં નીચલા હાથપગના એથરોસ્ક્લેરોસિસને નાબૂદ કરવાના વિકાસને ઉશ્કેરે છે. સારવાર આહાર સાથે થાય છે.
જેમને શંકા છે કે તેમને હ્રદયની લયની તકલીફ છે, તે એટ્રીલ ફાઇબરિલેશનના કારણો અને લક્ષણો જાણવા માટે ઉપયોગી છે. પુરુષો અને સ્ત્રીઓમાં તે કેમ ?ભો થાય છે અને વિકાસ થાય છે? પેરોક્સિસ્મલ અને ઇડિયોપેથિક એટ્રિઅલ ફાઇબિલેશન વચ્ચે શું તફાવત છે?
હ્રદયની સમસ્યાઓ, એથરોસ્ક્લેરોટિક તકતીઓ અને અન્ય પરિબળોની હાજરીમાં સ્ટ્રોક પછી એરિથિમિયા થાય છે. અનિચ્છનીય જીવનશૈલીમાં પાછા ફરવાના કારણે એટ્રિલ ફાઇબરિલેશન પણ દેખાય છે.
પોષણ ભલામણો
ઇલેક્ટ્રોલાઇટ સંતુલન નર્વસ સિસ્ટમ દ્વારા જાળવવામાં આવે છે. જો લોહીમાં સોડિયમ ઓછું થાય છે, તો કિડની દ્વારા વધુ પેશાબનું વિસર્જન થાય છે, અને ક્ષારમાં વધારો થાય છે, તેનાથી વિપરીત, તરસ દેખાય છે.
જ્યારે હાર્ટ સેલ હળવા થાય છે, ત્યાં સોડિયમ અને કેલ્શિયમની બહાર ઘણાં બધાં હોય છે, અને અંદર મેગ્નેશિયમ અને પોટેશિયમ હોય છે. ડિપolaલેરાઇઝેશન સાથે, સોડિયમ અને કેલ્શિયમ આયન અંદરની તરફ પ્રવેશે છે, અને પોટેશિયમ અને મેગ્નેશિયમ - બાહ્ય. તે કોષ ઉપકરણમાં કેલ્શિયમનું સેવન છે જે મ્યોકાર્ડિયમના સંકોચનનું કારણ બને છે. કેલ્શિયમની વધતી સાંદ્રતા સાથે, પોટેશિયમ-સોડિયમ પમ્પ ચાલુ થાય છે, આયનોને તેમની મૂળ સ્થિતિમાં પાછા આવવા દે છે અને કોષમાં રાહત થાય છે - રિપ્લેરેશન, જેને મેગ્નેશિયમ આયનોની જરૂર હોય છે.
લોહીમાં મેગ્નેશિયમનું સ્વસ્થ સ્તર 1.4-2.5 મેક / એલ છે, તેની વૃદ્ધિ સાથે, પ્રત્યાવર્તન અવધિ વધે છે, ઉત્તેજના અને વાહકતામાં ઘટાડો થાય છે. તેથી, મેગ્નેશિયમ સલ્ફેટનો ઉપયોગ ટાકીકાર્ડિયાના અસ્થિરતા માટે અને અસ્થાયીરૂપે લક્ષણને દૂર કરવા માટે થાય છે. 27 મેક / એલ સુધીની એલિવેટેડ સાંદ્રતા, વેન્ટ્રિકલ્સમાં પલ્સની અવધિમાં વધારો કરે છે, પીક્યૂ (આર) લંબાવે છે, જેમાં એટ્રિઓવન્ટ્રિક્યુલર નાકાબંધી, ક્યુઆરએસ સંકુલનો વિસ્તરણ અને કાર્ડિયાક અરેસ્ટ શામેલ છે. અતિશય મેગ્નેશિયમ સુપ્રાવેન્ટ્રિક્યુલર અને વેન્ટ્રિક્યુલર એરિથમિયાઝનું કારણ બને છે. એલિવેટેડ માઇક્રોન્યુટ્રિએન્ટ સ્તર પણ ડિહાઇડ્રેશન, કિડની રોગ, ડાયાબિટીક એસિડિસિસ, હાયપોથાઇરોડિઝમ અને જીવલેણ ગાંઠો દર્શાવે છે.
ખોરાકમાં ચરબીયુક્ત ખોરાક અને કેલ્શિયમ મેગ્નેશિયમના શોષણમાં દખલ કરે છે. મોટેભાગે, અછતનું કારણ લાંબા સમય સુધી ઝાડા, તાણ, જ્યારે પદાર્થ ઉત્તેજના કઠોળના પ્રસારણ પર ખર્ચવામાં આવે છે. મેગ્નેશિયમ કેળા, કઠોળ, ઇંડા જરદી, ચીઝમાં જોવા મળે છે.
અતિશય કેલ્શિયમ એટ્રીઓવેન્ટ્રિક્યુલર નાકાબંધી માટે, એટ્રિલ ફાઇબરિલેશન, 65% ના સ્તર સાથે સાઇનસ ટાકીકાર્ડિયા માટે જવાબદાર છે. જો તમે કેલ્શિયમ મીઠાને નસમાં ઇંજેકટ કરો છો, તો મ્યોકાર્ડિયલ ઉત્તેજના વધશે. સોડિયમ વિરોધી છે, કેલ્શિયમ આયનોની સાંદ્રતા ઘટાડે છે. સંતુલન પેરહોર્મોન દ્વારા નિયંત્રિત થાય છે, કારણ કે ખનિજ વધારે માત્રામાં હાયપરપેરેથાઇરોડિઝમ (ગાંઠની રચના) અથવા વિટામિન ડીનો વધુપડતો કારણ બને છે હૃદયના સ્નાયુ કોશિકાઓની શક્તિ ઘટાડે છે, આંતરડામાં શોષણ કરવાની ક્ષમતા, વિટામિન ડીની ઉણપ અને આહારમાં ઓક્સાલિક એસિડનું ઉલ્લંઘન કરવામાં આવે છે.
કેલ્શિયમ શોષણ ઘણા પરિબળો પર આધારિત છે:
- ખોરાકમાં વધુ ચરબી ખનિજોને દૂર કરવા તરફ દોરી જાય છે.
- મેગ્નેશિયમની મોટી માત્રા પણ કેલ્શિયમના શોષણમાં દખલ કરે છે.
- ફોસ્ફરસનું વધુ પડતું સેવન એ આધુનિક પોષણમાં એક વલણ છે, જે ધમનીઓના કેલિસિફિકેશન, કિડની પત્થરોની રચના તરફ દોરી જાય છે. સ્ટ્રોબેરી અને અખરોટ બે પદાર્થોના શ્રેષ્ઠ સંયોજનનું એક ઉદાહરણ છે.
- લીલી શાકભાજીમાં વધારે ઓક્સાલિક એસિડ પરિણમે છે અદ્રાવ્ય ક્ષારની રચના, જે કિડની માટે હાનિકારક છે.
કારણ કે કેલ્શિયમના શ્રેષ્ઠ સ્રોત કુટીર ચીઝ, લીલા ડુંગળી, સુંગધી પાનવાળી એક વિલાયતી વનસ્પતિ, દુર્બળ માંસ છે.
પોટેશિયમની ઉણપ સાથે, એડીમા, સ્નાયુઓમાં દુખાવો, નબળાઇ અને એરિથિમિયાની પૃષ્ઠભૂમિ સામે ચીડિયાપણું વિકસે છે. મ્યોકાર્ડિયમમાં આયનોની તીવ્ર તંગી સાથે (ઉદાહરણ તરીકે, હૃદયની નિષ્ફળતા સાથે), વહન વિક્ષેપિત થાય છે, વેન્ટ્રિક્યુલર ફાઇબ્રીલેશન વિકસે છે, ત્યારબાદ મૃત્યુ થાય છે. શરીર કિસમિસ, સૂકા જરદાળુ, જેકેટ બટાકામાંથી પોટેશિયમ મેળવે છે.
આહારમાં પોટેશિયમની ઉણપ ભાગ્યે જ થાય છે, પરંતુ તેની અભાવ દબાણ અને નબળાઇમાં ઘટાડો દ્વારા પ્રગટ થાય છે. પોટેશિયમ આહાર તમને સંતુલન સંતુલિત કરવાની મંજૂરી આપે છે, પરંતુ તેના હેતુ માટે ખનિજો માટે રક્ત પરીક્ષણની જરૂર છે.
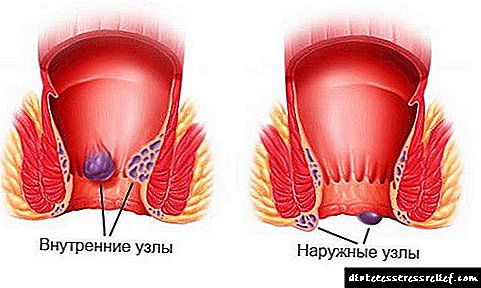
એટ્રીઅલ ફાઇબિલેશન: કારણો, સ્વરૂપો, પૂર્વસૂચન, સંકેતો, કેવી રીતે સારવાર કરવી
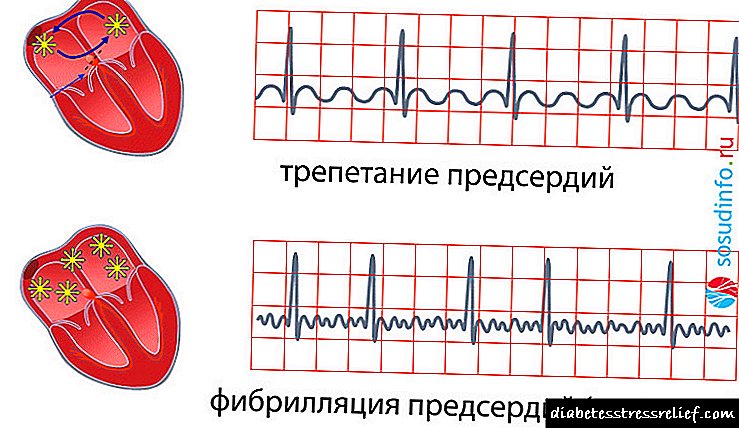
સાઇનસ નોડમાં અથવા ધમની પેશીઓમાં આવેગ પરિભ્રમણના રોગવિજ્ focusાનવિષયક ધ્યાનની ઘટના દ્વારા થતી લય વિક્ષેપના એક પ્રકારમાં એટ્રિઅલ ફાઇબ્રીલેશન છે, જે અનિયમિત, ઝડપી અને અસ્તવ્યસ્ત એટ્રિયલ મ્યોકાર્ડિયલ સંકોચન દ્વારા દર્શાવવામાં આવે છે, અને વારંવાર અને અનિયમિત ધબકારાની સંવેદના દ્વારા પ્રગટ થાય છે.
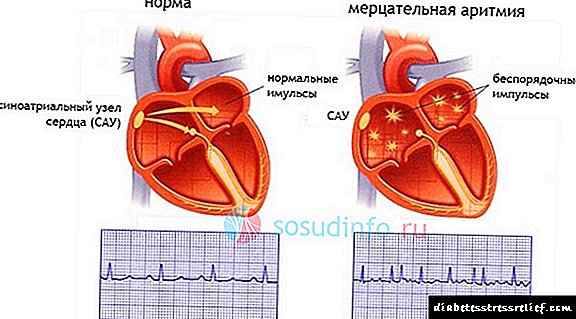
Rialટ્રીલ ફાઇબ્રીલેશન, પેરોક્સિસ્મલ, નિરંતર સ્વરૂપ
Rialટ્રિઅલ ફાઇબ્રીલેશનની સામાન્ય ખ્યાલમાં, ફાઇબિલેશન (ફ્લિકર) અને એટ્રિલ ફ્લટરને અલગ પાડવામાં આવે છે. પ્રથમ પ્રકારમાં, ધમની સંકોચન એ "છીછરા તરંગ" છે, જેમાં પ્રતિ મિનિટ આશરે 500 ની નાડી છે, જે વેન્ટ્રિક્યુલર સંકોચન આપે છે. બીજા પ્રકારનાં ધમની સંકોચન સાથે, આશરે 300-400 પ્રતિ મિનિટ, "મોટી-તરંગ", પણ વેન્ટ્રિકલ્સને વધુ વખત કરાર કરવા માટેનું કારણ બને છે. પ્રથમ અને બીજા પ્રકાર બંનેમાં વેન્ટ્રિક્યુલર સંકોચન પ્રતિ મિનિટ 200 થી વધુ સુધી પહોંચી શકે છે, પરંતુ ધમની ફડફડાટ સાથે, લય નિયમિત થઈ શકે છે - આ કહેવાતા લયબદ્ધ છે, અથવા એટ્રીલ ફ્લટરનું યોગ્ય સ્વરૂપ છે.
અમારા વાચકોએ હાયપરટેન્શનની સારવાર માટે સફળતાપૂર્વક રેકાર્ડિયોનો ઉપયોગ કર્યો છે. આ ઉત્પાદનની આવી લોકપ્રિયતા જોઈને, અમે તેને તમારા ધ્યાન પર આપવાનું નક્કી કર્યું.
આ ઉપરાંત, એરીયલ ફાઇબિલેશન અને ફફડાટ એક સમયે એક દર્દીમાં ચોક્કસ સમયગાળા માટે એક સાથે થઈ શકે છે, ઉદાહરણ તરીકે, ફ્લિકરના પેરોક્સિસમ સાથે - એથ્રીલ ફ્લટર. મોટે ભાગે, ધમની ફ્લટર દરમિયાન, વેન્ટ્રિકલ્સના વેન્ટ્રિક્યુલર સંકોચનની આવર્તન સામાન્ય મર્યાદામાં રહી શકે છે, અને પછી યોગ્ય નિદાન માટે કાર્ડિયોગ્રામનું વધુ સચોટ વિશ્લેષણ જરૂરી છે.
આ રોગના કોર્સના સિદ્ધાંત અનુસાર, એટ્રિલ ફાઇબિલેશનના આવા ભાગ ઉપરાંત, નીચેના સ્વરૂપો અલગ પાડવામાં આવે છે:
- પેરોક્સિસ્મલ, હૃદયના કામમાં વિક્ષેપોની ઘટના દ્વારા વર્ગીકૃત થયેલ છે અને ઇસીજી દ્વારા પ્રથમ 24-48 કલાક (સાત દિવસ સુધી) દરમિયાન રેકોર્ડ કરવામાં આવે છે, જેને તેમના પોતાના પર અથવા દવાઓની મદદથી રોકી શકાય છે,
- સતત, લયના ખલેલ જેવા કે rialટ્રિયલ ફાઇબિલેશન અથવા સાત દિવસથી વધુ સમય માટે ફફડાટ દ્વારા લાક્ષણિકતા, પરંતુ લયના સ્વયંભૂ અથવા ડ્રગ પુન drugસ્થાપના માટે સક્ષમ,
- લાંબા ગાળાના, એક વર્ષથી વધુ સમયથી અસ્તિત્વમાં છે, પરંતુ દવાઓ અથવા ઇલેક્ટ્રોકાર્ડિઓવર્ઝન (ડિફિબ્રિલેટરનો ઉપયોગ કરીને સાઇનસ લયની પુનorationસ્થાપના) ની રજૂઆત દ્વારા લયને પુનર્સ્થાપિત કરવામાં સક્ષમ,
- કાયમી - વર્ષોથી હાજર, સાઇનસ લયને પુનર્સ્થાપિત કરવાની ક્ષમતાના અભાવ દ્વારા વર્ગીકૃત થયેલ એક સ્વરૂપ.
વેન્ટ્રિક્યુલર સંકોચનની આવર્તનના આધારે બ્ર bડી, નોર્મો અને rialટ્રિઅલ ફાઇબિલેશનના ટાકીસિસ્ટોલિક ચલોને અલગ પાડવામાં આવે છે. તદનુસાર, પ્રથમ કિસ્સામાં, વેન્ટ્રિક્યુલર સંકોચનની આવર્તન પ્રતિ મિનિટ 55-60 કરતા ઓછી છે, બીજામાં - 60-90 પ્રતિ મિનિટ અને ત્રીજામાં - 90 અથવા વધુ મિનિટ દીઠ.
આંકડા
રશિયા અને વિદેશમાં હાથ ધરાયેલા અભ્યાસ મુજબ, 60 વર્ષથી વધુ વસ્તીના 5% અને 80 વર્ષથી વધુ વસ્તીના 10% લોકોમાં, એટ્રિલ ફાઇબરિલેશન થાય છે. તે જ સમયે, સ્ત્રીઓ પુરૂષો કરતા 1.5 ગણી વધુ વખત એટ્રિલ ફાઇબરિલેશનથી પીડાય છે. એરિથિમિયાનો ભય એ છે કે પેરોક્સિસ્મલ અથવા કાયમી સ્વરૂપોવાળા દર્દીઓમાં, સ્ટ્રોક અને અન્ય થ્રોમ્બોએમ્બોલિક ગૂંચવણો 5 વખત વધુ વખત થાય છે.
હૃદયની ખામીવાળા દર્દીઓમાં, ધમની ફાઇબરિલેશન એ તમામ કેસોના 60% કરતા વધારે, અને કોરોનરી હ્રદય રોગવાળા દર્દીઓમાં - લગભગ 10% કેસોમાં થાય છે.
એટ્રિલ ફાઇબિલેશન સાથે શું થાય છે?
આ લય વિક્ષેપમાં પેથોજેનેટિક ફેરફારો નીચેની પ્રક્રિયાઓને કારણે છે. સામાન્ય મ્યોકાર્ડિયલ પેશીઓમાં, ઇલેક્ટ્રિકલ ઇમ્પ્લસ નિર્દેશાત્મક રીતે આગળ વધે છે - સાઇનસ નોડથી atટિઓવેન્ટ્રિક્યુલર જંકશનની બાજુ તરફ. જો આવેગ (બળતરા, નેક્રોસિસ, વગેરે) ના માર્ગમાં કોઈ અવરોધ છે, તો આવેગ આ અવરોધને બાયપાસ કરી શકતો નથી અને વિરુદ્ધ દિશામાં આગળ વધવાની ફરજ પાડવામાં આવે છે, ફરીથી મ્યોકાર્ડિયલ વિભાગોમાં ઉત્તેજનાનું કારણ બને છે જેણે હમણાં જ કરાર કર્યો છે.આમ, આવેગના સતત પરિભ્રમણનું પેથોલોજીકલ કેન્દ્ર બનાવવામાં આવે છે.
Rialટ્રિઅલ પેશીના કેટલાક વિસ્તારોમાં સતત ઉત્તેજના એ હકીકત તરફ દોરી જાય છે કે આ વિસ્તારો બાકીના એથ્રીલ મ્યોકાર્ડિયમ સુધી ઉત્તેજનાને વિસ્તૃત કરે છે, અને તેના તંતુઓ વ્યક્તિગત રીતે, અવ્યવસ્થિત અને અનિયમિત રીતે ઘટાડો થાય છે, પરંતુ ઘણી વાર.
ભવિષ્યમાં, આવેગ એટ્રીવેન્ટ્રિક્યુલર જંકશન દ્વારા હાથ ધરવામાં આવે છે, પરંતુ તેની પ્રમાણમાં નાની "થ્રુપુટ" ક્ષમતાને કારણે, આવેગનો માત્ર ભાગ વેન્ટ્રિકલ્સ સુધી પહોંચે છે, જે વિવિધ ફ્રીક્વન્સીઝ પર કરાર કરવાનું શરૂ કરે છે અને અનિયમિત પણ.
એટ્રિલ ફાઇબિલેશનનું કારણ શું છે?
મોટાભાગના કેસોમાં, એથ્રીયલ ફાઇબરિલેશન મ્યોકાર્ડિયમને કાર્બનિક નુકસાનના પરિણામે થાય છે. આ પ્રકારના રોગો મુખ્યત્વે હૃદયની ખામી છે. સમય જતાં સ્ટેનોસિસ અથવા વાલ્વની અપૂર્ણતાના પરિણામે, દર્દી કાર્ડિયોમાયોપેથી વિકસાવે છે - મ્યોકાર્ડિયમની રચના અને આકારવિજ્ .ાનમાં ફેરફાર. કાર્ડિયોમિયોપેથી એ હકીકત તરફ દોરી જાય છે કે હૃદયની સામાન્ય સ્નાયુ તંતુઓના ભાગને હાયપરટ્રોફિક (જાડા) તંતુઓ દ્વારા બદલવામાં આવે છે, જે સામાન્ય રીતે આવેગ કરવાની ક્ષમતા ગુમાવે છે. જ્યારે સ્ટેનોસિસ અને / અથવા મિટ્રલ અને ટ્રાઇક્યુસિડ વાલ્વની અપૂર્ણતા આવે છે ત્યારે હાયપરટ્રોફાઇડ પેશીઓના ક્ષેત્ર એટ્રીયામાં પલ્સશનની પેથોલોજીકલ કેન્દ્ર છે.
આગળનો રોગ, એથ્રીલ ફાઇબરિલેશનની ઘટનામાં બીજા સ્થાને કબજો કરવો એ હૃદય અને તીવ્ર અને સ્થાનાંતરિત મ્યોકાર્ડિયલ ઇન્ફાર્ક્શન સહિત હૃદય રોગ છે. એરિથમિયાના વિકાસનો માર્ગ ખામી સમાન છે, સામાન્ય સ્નાયુ પેશીઓના માત્ર ભાગોને હાયપરટ્રોફિકથી નહીં, પરંતુ નેક્રોટિક તંતુઓ દ્વારા બદલવામાં આવે છે.
એરિથિમિયાઝનું નોંધપાત્ર કારણ કાર્ડિયોસ્ક્લેરોસિસ પણ છે - સામાન્ય સ્નાયુ કોષોને બદલે કનેક્ટિવ (ડાઘ) પેશીનો ફેલાવો. હૃદયરોગના હુમલા અથવા મ્યોકાર્ડિટિસ (વાયરલ અથવા બેક્ટેરિયલ પ્રકૃતિના હૃદયની પેશીઓમાં બળતરા બદલાવ) પછી કાર્ડિયોસ્ક્લેરોસિસ થોડા મહિનાઓ અથવા વર્ષોમાં રચાય છે. એટ્રિલ ફાઇબિલેશન ઘણીવાર મ્યોકાર્ડિયલ ઇન્ફાર્ક્શનના તીવ્ર સમયગાળામાં અથવા તીવ્ર મ્યોકાર્ડિટિસમાં જોવા મળે છે.
કેટલાક દર્દીઓમાં, અંતrialસ્ત્રાવી પ્રણાલીના રોગોને લીધે હૃદયને કાર્બનિક નુકસાનની ગેરહાજરીમાં એટ્રિલ ફાઇબરિલેશન થાય છે. આ કિસ્સામાં સૌથી સામાન્ય કારણ થાઇરોઇડ રોગ છે, તેની સાથે લોહીમાં તેના હોર્મોન્સનું વધારાનું પ્રકાશન. આ સ્થિતિને હાઇપરથાઇરોઇડિઝમ કહેવામાં આવે છે, જે નોડ્યુલર અથવા autoટોઇમ્યુન ગોઇટર સાથે થાય છે. આ ઉપરાંત, હૃદય પર થાઇરોઇડ હોર્મોન્સની સતત ઉત્તેજક અસર ડિસોર્મોનલ કાર્ડિયોમિયોપેથીની રચના તરફ દોરી જાય છે, જે પોતે જ એટ્રિયામાં અશક્ત વહન તરફ દોરી શકે છે.
મુખ્ય કારણો ઉપરાંત, જોખમી પરિબળો ઓળખી શકાય છે જે કોઈ ચોક્કસ દર્દીમાં એથ્રીલ ફાઇબરિલેશન થવાની સંભાવના વધારે છે. આમાં 50 થી વધુ વય, સ્ત્રી જાતિ, સ્થૂળતા, હાયપરટેન્શન, અંત ,સ્ત્રાવી પેથોલોજી, જેમાં ડાયાબિટીસ મેલીટસ, હૃદય રોગનો ઇતિહાસ શામેલ છે.
ઇતિહાસમાં એરિથમિયાના ઇતિહાસ ધરાવતા લોકોમાં એટ્રિલ ફાઇબિલેશનની પેરોક્સિઝમની ઘટનાને ઉશ્કેરતા પરિબળોમાં એવી સ્થિતિઓ શામેલ છે જે કાર્ડિયાક પ્રવૃત્તિના સ્વાયત્ત નિયમનમાં ફેરફારનું કારણ બને છે.
ઉદાહરણ તરીકે, યોનિમાર્ગ ચેતા (યોનિ, પેરાસિમ્પેથેટિક અસરો) ની મુખ્ય અસર સાથે, એરિથેમિયાનો હુમલો ભારે ભોજન પછી, શરીરના વારા દરમિયાન, રાત્રે અથવા દિવસના આરામ દરમિયાન, વગેરે શરૂ થઈ શકે છે, જ્યારે સહાનુભૂતિક ચેતા હૃદયને પ્રભાવિત કરે છે, ત્યારે એરીધિમિયાની ઘટનાની ઘટના અથવા બગડે છે. તાણ, ભય, મજબૂત લાગણીઓ અથવા શારીરિક પ્રવૃત્તિના પરિણામે isesભી થાય છે - એટલે કે તે બધી સ્થિતિઓ જે લોહીમાં એડ્રેનાલિન અને નોરેપીનેફ્રાઇનના વધતા સ્ત્રાવ સાથે આવે છે.
એથ્રીલ ફાઇબ્રીલેશનના લક્ષણો
વ્યક્તિગત દર્દીઓમાં એટ્રિલ ફાઇબ્રીલેશનના લક્ષણો અલગ અલગ હોઈ શકે છે.તદુપરાંત, ક્લિનિકલ લાક્ષણિકતાઓ મોટા ભાગે એટ્રિલ ફાઇબિલેશનના સ્વરૂપ અને વિવિધતા દ્વારા નક્કી કરવામાં આવે છે.

તેથી, ઉદાહરણ તરીકે, પેરોક્સિસ્મલ એટ્રિલ ફાઇબરિલેશનનું ક્લિનિક તેજસ્વી અને લાક્ષણિકતા છે. સંપૂર્ણ આરોગ્ય અથવા નાના પૂર્વવર્તીઓની પૃષ્ઠભૂમિ (દર્દીને શ્વાસની તકલીફ, હૃદયના વિસ્તારમાં પીડા) ની સામે, દર્દી અચાનક અપ્રિય લક્ષણો અનુભવે છે - ઝડપી ધબકારાની તીવ્ર લાગણી, હવાના અભાવની લાગણી, ગૂંગળામણનો હુમલો, છાતી અને ગળામાં કોમાની લાગણી, શ્વાસ લેવાની અથવા બહાર આવવાની અક્ષમતા. આ કિસ્સામાં, દર્દીઓના વર્ણન અનુસાર, હૃદય એક "સસલું પૂંછડી" ની જેમ ધ્રુજતું હોય છે, છાતીમાંથી કૂદી જવા માટે તૈયાર છે, વગેરે. આ સૌથી લાક્ષણિકતા લક્ષણ ઉપરાંત, કેટલાક દર્દીઓમાં વનસ્પતિના અભિવ્યક્તિઓ હોય છે - વધુ પડતો પરસેવો, શરીરમાં આંતરિક કંપનની લાગણી, લાલાશ અથવા ચહેરાની ત્વચાને ઉબકાવું, lightબકા, હળવાશની લાગણી. સરળ ભાષામાં આ લક્ષણ સંકુલને લયનું "ભંગાણ" કહેવામાં આવે છે.
પરંતુ ભયંકર સંકેતો કે જેને સંબંધીઓને ચેતવવા જોઈએ અને દર્દીની તપાસ કરતા ડ doctorક્ટર લોહીના દબાણમાં ઉપરની તરફ (૧ mm૦ એમએમએચજીથી વધુ) તીવ્ર જમ્પ અથવા conલટું, દબાણમાં નોંધપાત્ર ઘટાડો (mm૦ એમએમએચજીથી ઓછું) છે, કારણ કે ત્યાં ઉચ્ચ દબાણનું ઉચ્ચ જોખમ છે. સ્ટ્રોક અને લો બ્લડ પ્રેશર એ તીવ્ર હાર્ટ નિષ્ફળતા અથવા એરિથhythમોજેનિક આંચકોનું નિશાની છે.
ક્લિનિકલ લાક્ષણિકતાઓ તેજસ્વી હોય છે, હૃદય દર વધારે છે. તેમ છતાં, ત્યાં અપવાદો છે જ્યારે દર્દી સંતોષકારક રૂપે પ્રતિ મિનિટ 120-150 ની આવર્તન સહન કરે છે, અને, તેનાથી વિપરીત, બ્રાડિસિસ્ટોલિક વેરિએન્ટવાળા દર્દીને હૃદયની નિષ્ફળતા અને ચક્કર નોર્મો- અને ટાકીસિસ્ટોલની તુલનામાં વધુ સ્પષ્ટ થાય છે.
Atટ્રિઅલ ફાઇબ્રીલેશન અથવા ફફડાટની બિનસલાહભર્યા, સતત સ્વરૂપ સાથે, હાર્ટ રેટ દર મિનિટે સામાન્ય રીતે 80-120 હોય છે. દર્દીઓ આવી લયની આદત પામે છે, અને માત્ર શારીરિક પરિશ્રમથી હૃદયના કામમાં વિક્ષેપો અનુભવતા નથી. પરંતુ અહીં, તીવ્ર હૃદયની નિષ્ફળતાના વિકાસને લીધે, શારીરિક શ્રમ દરમિયાન શ્વાસ લેવામાં તકલીફ થવાની ફરિયાદો સામે આવે છે, અને ઘણીવાર ઓછામાં ઓછી સ્થાનિક પ્રવૃત્તિઓ અને આરામ સાથે.
ડાયગ્નોસ્ટિક્સ
એથ્રીલ ફાઇબ્રીલેશન નિદાન માટેના અલ્ગોરિધમમાં નીચેના મુદ્દાઓ શામેલ છે:
- દર્દીની નિરીક્ષણ અને પૂછપરછ. તેથી, ફરિયાદો અને એનામેનેસિસ એકત્રિત કરવાની પ્રક્રિયામાં પણ, તે સ્થાપિત કરવું શક્ય છે કે દર્દીને કોઈ પણ પ્રકારની લય વિક્ષેપ છે. પલ્સને મિનિટ દીઠ ગણતરી કરવી અને તેની અનિયમિતતા નક્કી કરવી એ ડrialક્ટરને એટ્રિલ ફાઇબરિલેશનનો વિચાર પૂછશે.
- ઇસીજી ડાયગ્નોસ્ટિક્સ એટ્રીલ ફાઇબ્રીલેશનની પુષ્ટિ કરવા માટે એક સરળ, સસ્તું અને માહિતીપ્રદ પદ્ધતિ છે. જ્યારે એમ્બ્યુલન્સ ટીમને બોલાવવામાં આવે છે અથવા ક્લિનિકમાં વિક્ષેપોવાળા દર્દીની પ્રારંભિક સારવાર દરમિયાન કાર્ડિયોગ્રામ પહેલેથી જ કરવામાં આવે છે.
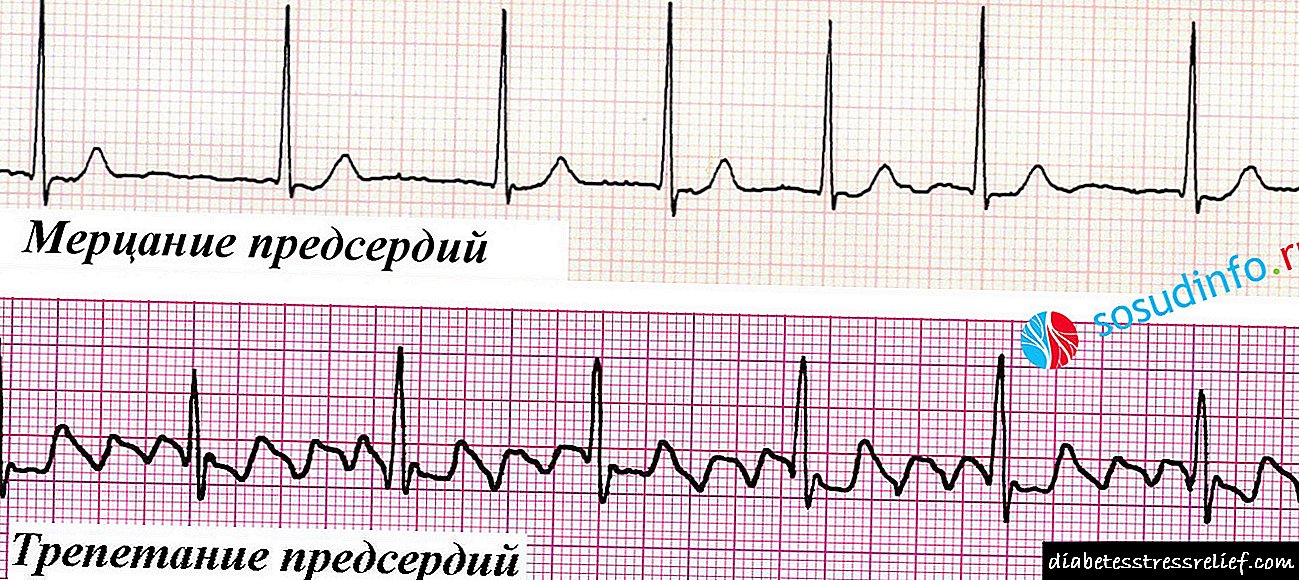
ધમની ફાઇબરિલેશન માટેના માપદંડ છે:
 સાઇનસ વિનાની લયની હાજરી (સાઇનસ નોડના કોષોમાં દેખાતી નથી), જે દરેક વેન્ટ્રિક્યુલર સંકુલની સામે પી તરંગોની ગેરહાજરી દ્વારા પ્રગટ થાય છે,
સાઇનસ વિનાની લયની હાજરી (સાઇનસ નોડના કોષોમાં દેખાતી નથી), જે દરેક વેન્ટ્રિક્યુલર સંકુલની સામે પી તરંગોની ગેરહાજરી દ્વારા પ્રગટ થાય છે,- અનિયમિત લયની હાજરી, જે વિવિધ આર-આર અંતરાલો દ્વારા પ્રગટ થાય છે - વેન્ટ્રિક્યુલર સંકોચનને પ્રતિબિંબિત કરતી સંકુલના વચ્ચેનો અલગ અંતરાલ,
- હાર્ટ રેટ વિવિધ કદના હોઈ શકે છે - 40-50 થી 120-150 પ્રતિ મિનિટ અથવા વધુ,
- ક્યૂઆરએસ સંકુલ (વેન્ટ્રિક્યુલર સંકુલ) બદલાયા નથી,
- ફ્લિકરિંગ તરંગો એફ અથવા ફ્લterટર વેવ્સ એ આઇસોલીન પર દેખાય છે.
- ઇસીજી પછી, હોસ્પિટલમાં હોસ્પિટલમાં દાખલ થવાના સંકેતો નક્કી કરવામાં આવે છે (નીચે જુઓ). હોસ્પિટલમાં દાખલ થવાની ઘટનામાં, કાર્ડિયોલોજી, ઉપચાર અથવા એરિથિમmલ departmentજી વિભાગમાં આગળની તપાસ હાથ ધરવામાં આવે છે; હોસ્પિટલમાં દાખલ થવાનો ઇનકારના કિસ્સામાં, દર્દીને નિવાસ સ્થાને ક્લિનિકમાં વધુ તપાસ માટે મોકલવામાં આવે છે.
- વધારાની ડાયગ્નોસ્ટિક પદ્ધતિઓમાંથી, હંમેશા સૂચવવામાં આવતી અને માહિતીપ્રદ ઇસીજી અને બ્લડ પ્રેશરનું દૈનિક નિરીક્ષણ છે. આ પદ્ધતિથી તમે એરિથિમિયાના ટૂંકા રનની નોંધણી પણ કરી શકો છો જે પ્રમાણભૂત કાર્ડિયોગ્રામ પર "કેચ" નથી, અને ઉપચારની ગુણવત્તાની આકારણી કરવામાં પણ મદદ કરે છે.
- હૃદયનો અલ્ટ્રાસાઉન્ડ, અથવા ઇકો-સીએસ (ઇકો-કાર્ડિયોસ્કોપી).તે હૃદય રોગની ઇમેજિંગ નિદાનમાં "ગોલ્ડ સ્ટાન્ડર્ડ" છે, કારણ કે તે શોધી શકે છે
મ્યોકાર્ડિયલ કોન્ટ્રેક્ટિલિટીના નોંધપાત્ર ઉલ્લંઘન, તેના માળખાકીય વિકારો અને ડાબા ક્ષેપકના ઇજેક્શન અપૂર્ણાંકનું મૂલ્યાંકન કરવા માટે, જે સતત કર્ણક ફાઇબરિલેશનના સતત સ્વરૂપ સાથે હૃદયની નિષ્ફળતા માટે ઉપચારની અસરકારકતાનું મૂલ્યાંકન કરવા માટે નિર્ણાયક માપદંડ છે. - ટ્રાંસોફેગલ ઇલેક્ટ્રોફિઝિયોલોજિકલ પરીક્ષા (પીઇએફઆઈ) એ મ્યોકાર્ડિયમના કૃત્રિમ ઉત્તેજના પર અને ફ્લિકરની ઉશ્કેરણી પર આધારિત એક પદ્ધતિ છે, જે તરત જ એક ઇસીજી પર રેકોર્ડ કરી શકાય છે. તે એરિથમિયા રજીસ્ટર કરવાના ઉદ્દેશ્ય સાથે હાથ ધરવામાં આવે છે, જે દર્દીને વ્યક્તિલક્ષી સંવેદનાઓ સાથે તબીબી રીતે ખલેલ પહોંચાડે છે, પરંતુ ઇસીજી (હોલ્ટર મોનિટરિંગનો ઉપયોગ કરીને) પર નોંધાયેલ નથી.
- ચેસ્ટ એક્સ-રેનો ઉપયોગ પેરોક્સિસ્મલ ફોર્મ (શંકાસ્પદ પલ્મોનરી એમબોલિઝમ) અને સતત સ્વરૂપવાળા દર્દીઓની તપાસ કરવા માટે કરવામાં આવે છે (હૃદયની નિષ્ફળતાને લીધે ફેફસામાં વેનિસ કન્જેશનનું મૂલ્યાંકન કરવા માટે).
- સામાન્ય અને બાયોકેમિકલ રક્ત પરીક્ષણો, લોહીમાં થાઇરોઇડ હોર્મોન્સના સ્તરનો અભ્યાસ, થાઇરોઇડ ગ્રંથિનું અલ્ટ્રાસાઉન્ડ - કાર્ડિયોમાયોપેથીઓના વિભિન્ન નિદાનમાં મદદ કરે છે.
સૈદ્ધાંતિકરૂપે, એથ્રીલ ફાઇબિલેશનના નિદાન માટે, લાક્ષણિકતાઓની ફરિયાદો (હાર્ટ નિષ્ફળતા, છાતીમાં દુખાવો, ગૂંગળામણ), એનામેનેસિસ (તીવ્ર સમયથી આવે છે અથવા લાંબા સમયથી અસ્તિત્વમાં છે), અને ઇટ્રીજ ફાઇબ્રીલેશન અથવા ફ્લ .ટરના સંકેતો સાથેનો એક ઇસીજી પૂરતો છે. જો કે, આવી લય વિક્ષેપનું કારણ શોધવા માટે ફક્ત દર્દીની સંપૂર્ણ તપાસની પ્રક્રિયામાં જ હોવું જોઈએ.
એથ્રીલ ફાઇબ્રીલેશન માટેની સારવારની યુક્તિઓ
પેરોક્સિસ્મલ અને કાયમી સ્વરૂપોની atટ્રિ ફાઇબરિલેશન માટેની ઉપચાર વિવિધ છે. પ્રથમ સ્વરૂપમાં સહાય કરવાનો હેતુ કટોકટીની સંભાળ પૂરી પાડવાનો અને લયબદ્ધ પુનર્વસન ઉપચાર હાથ ધરવાનો છે. બીજા સ્વરૂપમાં, દવાઓનો સતત ઉપયોગ સાથે લયબદ્ધ ઉપચારની નિમણૂક એ અગ્રતા છે. સતત સ્વરૂપ બંને લય-પુનoringસ્થાપિત ઉપચારને આધિન હોઈ શકે છે, અને, પછીની નિષ્ફળતાના કિસ્સામાં, લય-ઘટાડતી દવાઓનો ઉપયોગ કરીને સતત સ્વરૂપમાં સ્થાયી સ્થાનાંતરિત થાય છે.
પેરોક્સિસ્મલ એટ્રિલ ફાઇબરિલેશનની સારવાર
ફ્લિકર અથવા ફ્લટર પેરોક્સિઝમની રાહત પહેલાથી જ પ્રિફhસ્પિટલ તબક્કે કરવામાં આવે છે - એમ્બ્યુલન્સ દ્વારા અથવા ક્લિનિકમાં.
એરિથિમિયા એટેક માટેની મુખ્ય દવાઓમાંથી, નીચેનાનો ઉપયોગ નસોમાં થાય છે:
- ધ્રુવીકરણ મિશ્રણ એ પોટેશિયમ ક્લોરાઇડ 4% + ગ્લુકોઝ 5% 400 મિલી + 5 યુ ઇન્સ્યુલિનનું દ્રાવણ છે. ડાયાબિટીસ મેલીટસવાળા દર્દીઓમાં, ગ્લુકોઝ-ઇન્સ્યુલિન મિશ્રણને બદલે, શારીરિક. સોલ્યુશન (સોડિયમ ક્લોરાઇડ 0.9%) 200 અથવા 400 મિલી.
- પેન્ગિનિન અથવા એસ્પરટેમનો ઉકેલો નસમાં 10 મિલી.
- પ્રોક્નેમાઇડનો સોલ્યુશન 10% 5 અથવા ખારામાં 10 મિલી. હાયપોટેન્શન (નીચા દબાણ) ની વૃત્તિ સાથે ડ્રગ હાયપોટેન્શન, પતન અને ચેતનાના નુકસાનને રોકવા માટે મેસાટોન સાથે વારાફરતી સંચાલિત થવું જોઈએ.
- 5 મિલિગ્રામ / કિગ્રા શરીરના વજનના ડોઝમાં કોર્ડરોન 5% ગ્લુકોઝ સોલ્યુશન પર નસમાં ધીમે ધીમે અથવા ટપક થાય છે. તેનો ઉપયોગ અન્ય એન્ટિઆરેથેમિક દવાઓથી અલગ કરવા માટે થવો જોઈએ.
- નસોમાં ધીમે ધીમે અથવા મીઠાના 200 મિલીમાં નસોમાં ધીરે ધીરે 10 મિલીમાં સ્ટ્રોફantન્ટિન 0.025% 1 મિલી. તેનો ઉપયોગ ફક્ત ગ્લાયકોસાઇડ નશો (ડિગોક્સિન, કોર્ગ્લાઇકન, સ્ટ્રોફેંથિન, વગેરેનો ક્રોનિક ઓવરડોઝ) ની ગેરહાજરીમાં થઈ શકે છે.
દવાઓના વહીવટ પછી, 20-30 મિનિટ પછી, દર્દીને એક ઇસીજી થશે અને, સાઇનસ લયની ગેરહાજરીમાં, હોસ્પિટલમાં દાખલ થવાના મુદ્દાને હલ કરવા માટે તેને હોસ્પિટલના દર્દી વિભાગમાં લઈ જવી જોઈએ. પ્રવેશ વિભાગના સ્તરે લયની પુનorationસ્થાપના હાથ ધરવામાં આવતી નથી, દર્દીને વિભાગમાં હોસ્પિટલમાં દાખલ કરવામાં આવે છે, જ્યાં સારવાર શરૂ થઈ.
હોસ્પિટલમાં દાખલ થવા માટેના સંકેતો:
- એરિથમિયાના પ્રથમ શોધાયેલ પેરોક્સિસ્મલ સ્વરૂપ,
- લાંબી પેરોક્સિઝમ (ત્રણથી સાત દિવસ સુધી), કારણ કે ત્યાં થ્રોમ્બોએમ્બોલિક જટિલતાઓને વિકસિત થવાની સંભાવના છે,
- પેરોક્સિસ્મ જે પ્રી-હોસ્પીટલ તબક્કે ડોક નથી,
- વિકસિત ગૂંચવણો (તીવ્ર હાર્ટ નિષ્ફળતા, પલ્મોનરી એડીમા, પલ્મોનરી એમબોલિઝમ, હાર્ટ એટેક અથવા સ્ટ્રોક) સાથે પેરોક્સિઝમ,
- ફ્લિકરના સતત સ્વરૂપ સાથે હૃદયની નિષ્ફળતાનું વિક્ષેપ.
સતત એથ્રીલ ફાઇબરિલેશનની સારવાર
ફ્લિકરના સતત સ્વરૂપના કિસ્સામાં, ડ doctorક્ટરએ દવા અને / અથવા કાર્ડિયોવર્ઝન સાથે સાઇનસ લયને પુનર્સ્થાપિત કરવાનો પ્રયત્ન કરવો જોઈએ. આ કારણ કે પુન sinસ્થાપિત સાઇનસ લય સાથે, થ્રોમ્બોએમ્બોલિક જટિલતાઓને વિકસાવવાનું જોખમ સતત ફોર્મની તુલનામાં ઘણું ઓછું હોય છે, અને તીવ્ર હૃદયની નિષ્ફળતા પણ ઓછી પ્રગતિ કરે છે. સાઇનસ લયની સફળ પુનorationસ્થાપનાના કિસ્સામાં, દર્દીએ સતત એન્ટિઆરેધમિક દવાઓ લેવી જોઈએ, ઉદાહરણ તરીકે, એમીઓડેરોન, કોર્ડરોન અથવા પ્રોપેફેનોન (પ્રોપેનોર્મ, રિધમમોર).
આમ, નિરંતર સ્વરૂપ સાથેની યુક્તિઓ નીચે મુજબ છે - દર્દીને સાત દિવસથી વધુ સમય સુધી એટ્રિલ ફાઇબરિલેશન સાથે પોલિક્લિનિકમાં અવલોકન કરવામાં આવે છે, ઉદાહરણ તરીકે, નિષ્ફળ પેરોક્સિઝમ રાહત સાથે હોસ્પિટલમાંથી સ્રાવ પછી અને દર્દી દ્વારા લેવામાં આવતી ગોળીઓની બિનઅસરકારકતા સાથે. જો ડ doctorક્ટર સાઇનસ લયને પુનર્સ્થાપિત કરવાનો પ્રયાસ કરવાનું નક્કી કરે છે, તો તે ફરીથી દર્દીને લયની તબીબી પુન restસ્થાપનાના હેતુથી અથવા કાર્ડિયોવર્ઝન માટે આયોજિત હોસ્પિટલમાં દાખલ કરવા માટે મોકલે છે. જો દર્દીને બિનસલાહભર્યું હોય (હાર્ટ એટેક અને સ્ટ્રોક, ઇકોકાર્ડિયોસ્કોપી, સારવાર ન કરાયેલ હાયપરથાઇરismઇડિઝમ, ગંભીર ક્રોનિક હાર્ટ નિષ્ફળતા, બે વર્ષથી વધુ સમય સુધી એરિમિથિયાના પ્રિસ્ક્રિપ્શનના પરિણામો અનુસાર હૃદયના પોલાણમાં લોહીના ગંઠાવાનું), તો સતત સ્વરૂપ દવાઓના અન્ય જૂથોના ઉપયોગથી કાયમી સ્વરૂપમાં ફેરવાય છે.
સતત એથ્રીલ ફાઇબરિલેશનની સારવાર
આ સ્વરૂપમાં, દર્દીને ટેબ્લેટની તૈયારી સૂચવવામાં આવે છે જે હૃદયના ધબકારાને ઘટાડે છે. મુખ્ય લોકો બીટા-બ્લocકર અને કાર્ડિયાક ગ્લાયકોસાઇડ્સનું જૂથ છે, ઉદાહરણ તરીકે, કોનકોર 5 મિલિગ્રામ x 1 સમય દીઠ સમય, કોરોનલ 5 મિલિગ્રામ x 1 દિવસ દીઠ, દા.ત. 25 એમજી x દિવસમાં 2 વખત, બેટાલોક ઝોક 25-50 મિલિગ્રામ x 1 દિવસ દીઠ સમય અને અન્ય. કાર્ડિયાક ગ્લાયકોસાઇડ્સમાંથી, ડિગોક્સિન 0.025 મિલિગ્રામ વપરાય છે, 1/2 ટેબ્લેટ x દિવસમાં 2 વખત - 5 દિવસ, વિરામ - 2 દિવસ (શનિ, સૂર્ય).
! એન્ટિકોએગ્યુલેન્ટ્સ અને એન્ટિપ્લેલેટ એજન્ટો સૂચવવા, ઉદાહરણ તરીકે, બપોરના સમયે કાર્ડિયોમેગ્નાઇલ 100 મિલિગ્રામ, અથવા લંચ સમયે ક્લોપીડidગ્રેલ 75 મિલિગ્રામ, અથવા વોરફેરિન 2.5-5 મિલિગ્રામ x 1 દિવસ દીઠ (હંમેશા આઈઆરઆરના નિયંત્રણ હેઠળ હોય છે - લોહીના કોગ્યુલેશન સિસ્ટમનો પરિમાણ, 2.0-2.5 સામાન્ય રીતે સૂચવવામાં આવે છે). આ દવાઓ થ્રોમ્બોસિસમાં વધારો અટકાવે છે અને હાર્ટ એટેક અને સ્ટ્રોકનું જોખમ ઘટાડે છે.
દીર્ઘકાલીન હૃદયની નિષ્ફળતાનો ઉપચાર મૂત્રવર્ધક પદાર્થ (સવારે ઇંડાપામાઇડ 1.5 મિલિગ્રામ, સવારે વેરોશપીરોન 25 મિલિગ્રામ) અને એસીઇ અવરોધકો (સવારે પ્રેસ્ટિઅરિયમ 5 મિલિગ્રામ, દિવસમાં 2 મિલિગ્રામ x, લિસિનોપ્રિલ 5 મિલિગ્રામ), જે રક્ત વાહિનીઓ અને હૃદય પર ઓર્ગેનોપ્રોટેક્ટિવ અસર ધરાવે છે.
જ્યારે કાર્ડિયોવર્સન સૂચવવામાં આવે છે?
કાર્ડિયોવર્ઝન એ દવાઓનો ઉપયોગ કરીને (ઉપર જુઓ) અથવા ઇલેક્ટ્રિક પ્રવાહ કે જે છાતીમાંથી પસાર થાય છે અને હૃદયની વિદ્યુત પ્રવૃત્તિને અસર કરે છે તે દર્દીમાં પ્રારંભિક હૃદય દરની પુન .સ્થાપના છે.
ઇલેક્ટ્રિકલ કાર્ડિયોવર્ઝન કટોકટી અથવા સુનિશ્ચિત ધોરણે ડિફિબ્રિલેટરનો ઉપયોગ કરીને કરવામાં આવે છે. નિશ્ચેતનનો ઉપયોગ કરીને આ પ્રકારની સહાય ફક્ત સઘન સંભાળ એકમમાં જ આપવી જોઈએ.
કટોકટી કાર્ડિયોવર્ઝન માટે સંકેત એરીથેમોજેનિક આંચકોના વિકાસ સાથે બે દિવસથી વધુ સમયગાળા સાથે એટ્રિલ ફાઇબિલેશનનું પેરોક્સિસ્મ છે.
આયોજિત કાર્ડિયોવર્ઝન માટે સંકેત - બે દિવસથી વધુ સમયગાળા સાથે પેરોક્સિઝમ, તબીબી રૂપે બંધ થતું નથી, ધમનીના પોલાણમાં લોહીના ગંઠાવાનું ગેરહાજરીમાં, હૃદયના ટ્રાંસેસોફેજલ અલ્ટ્રાસાઉન્ડ દ્વારા પુષ્ટિ આપવામાં આવે છે. હૃદયમાં લોહીના ગંઠાવાનું નિદાન થાય છે તે કિસ્સામાં, દર્દી એક મહિના માટે બહારના દર્દીઓના આધારે વોરફરીન લે છે, જે દરમિયાન લોહીનું ગંઠન મોટા ભાગના કેસોમાં ઓગળી જાય છે, અને તે પછી, રક્તના ગંઠાવવાની ગેરહાજરીમાં હૃદયના બીજા અલ્ટ્રાસાઉન્ડ પછી, રક્તવાહિનીના મુદ્દાને હલ કરવા માટે પાછા હોસ્પિટલમાં મોકલવામાં આવે છે.
આમ, આયોજિત કાર્ડિયોવર્ઝન મુખ્યત્વે ડ doctorક્ટરની સાઇનસ લયને atટ્રિઅલ ફાઇબિલેશનના સતત સ્વરૂપ સાથે પુન restoreસ્થાપિત કરવાની ઇચ્છા સાથે હાથ ધરવામાં આવે છે.
તકનીકી રૂપે, ઇન્ટ્રાવેનસ ડ્રગ્સનો ઉપયોગ કરીને દર્દીને એનેસ્થેસાઇટીસ કરવામાં આવે તે પછી, ડિફેબ્રીલેટર ઇલેક્ટ્રોડ્સને અગ્રવર્તી છાતીની દિવાલ પર લાગુ કરીને કાર્ડિયોવર્ઝન કરવામાં આવે છે. તે પછી, ડિફિબ્રિલેટર સ્રાવ પહોંચાડે છે, જે હૃદયની લયને પણ અસર કરે છે. સફળતાનો દર ખૂબ isંચો છે અને સાઇનસ લયની સફળ પુન restસ્થાપનામાં 90% કરતા વધુનો હિસ્સો બનાવે છે. જો કે, દર્દીઓના બધા જૂથો માટે કાર્ડિયોવર્સન યોગ્ય નથી, ઘણા કિસ્સાઓમાં (ઉદાહરણ તરીકે, વૃદ્ધ લોકોમાં), એમએ ઝડપથી ફરીથી વિકાસ કરશે.
કાર્ડિયોવર્ઝન પછીની થ્રોમ્બોએમ્બોલિક ગૂંચવણો એન્ટિકોએગ્યુલન્ટ્સ અને એન્ટિપ્લેટલેટ એજન્ટ્સ ન લીધેલા દર્દીઓમાં 5% જેટલી તેમજ એરીથેમિયાની શરૂઆતથી આવી દવાઓ મેળવતા દર્દીઓમાં આશરે 1% જેટલી હોય છે.
જ્યારે સર્જિકલ સારવાર સૂચવવામાં આવે છે
Rialટ્રિઅલ ફાઇબિલેશનની સર્જિકલ સારવારમાં ઘણા લક્ષ્યો હોઈ શકે છે. તેથી, ઉદાહરણ તરીકે, એરિટિમિઆના મુખ્ય કારણ તરીકે હૃદયની ખામી સાથે, રોગના સર્જિકલ કરેક્શનમાં મોટા પ્રમાણમાં કેસોમાં સ્વતંત્ર કામગીરી તરીકે, એથ્રીલ ફાઇબરિલેશનના વધુ પડતા અટકાવે છે.
હૃદયની અન્ય રોગોમાં, રેડિયોફ્રીક્વન્સી અથવા હૃદયની લેસર એબ્લેશન નીચેના કેસોમાં વાજબી છે:
- Atટ્રિ ફાઇબિલેશનના વારંવાર પેરોક્સિસમ્સ સાથે એન્ટિઆરેથેમિક થેરેપીની અપૂર્ણતા,
- હ્રદયની નિષ્ફળતાની ઝડપી પ્રગતિ સાથે ફ્લિકરનું કાયમી સ્વરૂપ,
- એન્ટિએરિટાયમિક દવાઓમાં અસહિષ્ણુતા.
રેડિયોફ્રીક્વન્સી એબ્યુલેશન એ હકીકતમાં શામેલ છે કે નાડીના રોગવિજ્ .ાનવિષયક પરિભ્રમણમાં સામેલ એટ્રિયાના વિસ્તારોને અંતે રેડિયો સેન્સર સાથેના ઇલેક્ટ્રોડ સાથે સંપર્કમાં લેવામાં આવે છે. ઇલેક્ટ્રોડને દર્દીમાં સામાન્ય એનેસ્થેસિયા હેઠળ દાખલ કરવામાં આવે છે જે એક્સ-રે ટેલિવિઝનના નિયંત્રણ હેઠળ ફેમોરલ ધમની દ્વારા થાય છે. Safeપરેશન સલામત અને ઓછી આઘાતજનક છે, થોડો સમય લે છે અને દર્દી માટે અગવડતાનું કારણ નથી. આરએફએ રશિયન ફેડરેશનના આરોગ્ય મંત્રાલયના ક્વોટા પર અથવા દર્દીના પોતાના પૈસા માટે કરી શકાય છે.
શું લોક ઉપાયો સાથેની સારવાર સ્વીકાર્ય છે?
કેટલાક દર્દીઓ તેમના ઉપસ્થિત ચિકિત્સકની ભલામણોની અવગણના કરી શકે છે અને પરંપરાગત દવા પદ્ધતિઓનો ઉપયોગ કરીને સ્વતંત્ર રીતે સારવાર લેવાનું શરૂ કરી શકે છે. સ્વતંત્ર ઉપચાર તરીકે, જડીબુટ્ટીઓ અને ડેકોક્શન્સનું સેવન કરવાની ભલામણ કરવામાં આવતી નથી. પરંતુ સહાયક પદ્ધતિ તરીકે, મુખ્ય દવા ઉપચાર ઉપરાંત, દર્દી સુખદ છોડમાંથી ઉકાળો લઈ શકે છે, જે નર્વસ અને રક્તવાહિની તંત્ર પર ફાયદાકારક અસર કરે છે. ઉદાહરણ તરીકે, વેલેરીયન, હોથોર્ન, ક્લોવર, કેમોલી, ફુદીનો અને લીંબુ મલમના ડેકોક્શન્સ અને રેડવાની ક્રિયાનો ઉપયોગ ઘણીવાર થાય છે. કોઈ પણ સંજોગોમાં, દર્દીએ આવી herષધિઓ લેવા વિશે ઉપસ્થિત ડ doctorક્ટરને જાણ કરવી જોઈએ.
પ્રકાર 1 ડાયાબિટીઝના સંપૂર્ણ ઉપાય માટે ઉમેદવાર
આ લેખની સામગ્રીનો ઉપયોગ સ્વ-દવા માટે કરી શકાતો નથી. ડ doctorક્ટરની પ્રિસ્ક્રિપ્શન વિના કોઈ પણ દવા લેવી એ તમારા સ્વાસ્થ્ય માટે જોખમી છે.
વેરાપામિલ દવાઓના જૂથ સાથે સંબંધિત છે - કેલ્શિયમ ટ્યુબ્યુલ બ્લocકર્સ. દવાઓનું આ જૂથ સરળ અને કાર્ડિયાક સ્નાયુઓની ઉત્તેજનાને ઘટાડવા માટે વિકસાવવામાં આવ્યું હતું, અને તે હાયપરટેન્શન, કોરોનરી હાર્ટ ડિસીઝ અને કાર્ડિયાક એરિથમિયામાં પણ ઉપયોગી હતું.
પરંતુ તાજેતરમાં, તે શોધી કા .્યું છે કે વેરાપામિલ કેલ્શિયમ ચેનલ અવરોધક TXNIP પ્રોટીન (ડાયાબિટીસ મેલીટસનું કારણ) ની અભિવ્યક્તિને અટકાવે છે (અટકાવે છે) - સ્વાદુપિંડનું cells-કોશિકાઓ અને વર્તે છે 1 ડાયાબિટીસના મૃત્યુનું કથિત કારણ. આમ, પ્રથમ એવી દવા મળી હતી કે જે ડાયાબિટીઝને સંપૂર્ણપણે મટાડવાનો દાવો કરે છે. વિટ્રો અને ઉંદરોમાં ઉત્તમ પરિણામો પ્રાપ્ત થયા. ઉંદરમાં, cells-કોષોના મૃત્યુને અટકાવવાનું અને તેમના મૃત્યુની પ્રક્રિયાને વિરુદ્ધ કરવાનું શક્ય હતું.
માનવીમાં ક્લિનિકલ ટ્રાયલ 2015 ની શરૂઆતમાં શરૂ થઈ હતી. આ 52 લોકોનો સમાવેશ કરતો ડબલ-બ્લાઇંડ અભ્યાસ છે. પરિણામ 2016 ની શરૂઆતમાં જાહેર કરવામાં આવશે.
ડાયાબિટીઝના ઉપચાર માટે વેરાપામિલની તપાસની માત્રા દિવસમાં 2-3 વખત 120-160 મિલિગ્રામ છે.
સંશોધન, લેખો અને ચર્ચાઓની લિંક્સ:
આ સમાચાર ઘણા પ્રકારનાં દર્દીઓને પ્રકાર 1 ડાયાબિટીસના નિદાનથી એટલા પ્રભાવિત કર્યા કે તેઓએ ક્લિનિકલ ટ્રાયલનો અંત કર્યાની રાહ જોયા વિના પહેલેથી જ વેરાપામિલ લેવાનું શરૂ કર્યું. અને તેઓ દાવો કરે છે કે તેમના સી-પેપ્ટાઇડનું સ્તર વધવાનું શરૂ થયું છે. કોઈને શંકા નથી કે વેરાપામિલ 1 ડાયાબિટીસની સારવાર કરે છે. નિષ્ણાતો ફક્ત એક જ પ્રશ્ન સાથે સંબંધિત છે - વેરાપામિલ ટાઇપ 1 ડાયાબિટીસને સંપૂર્ણપણે પરાજિત કરી શકે છે, અથવા તેને જીવન માટે લેવાની જરૂર રહેશે.
વધુ સારા સમાચાર છે. વેરાપામિલ સાયટોક્રોમ દ્વારા તેના પોતાના ચયાપચયને અટકાવે છે. અને તેથી, તે જ અસર જાળવી રાખતા સમય સાથે તેની માત્રા ઘટાડી શકાય છે.
પણ સવાલ એ છે. આખા શરીર માટે વેરાપામિલ કેટલું સારું અથવા ખરાબ છે? છેવટે, અમે વૃદ્ધત્વ પ્રક્રિયાઓના અવરોધમાં રસ ધરાવીએ છીએ. આવું કરવા માટે, ચાલો આ લેખની માળખામાં દવાની બાકીની હકારાત્મક અને નકારાત્મક અસરો પર વિચાર કરીએ અને અંતિમ નિષ્કર્ષ કરીએ - શું તે અમને બતાવવામાં આવ્યું છે કે નહીં.
નાટકીય રીતે કેન્સર મટાડવાની શક્યતા વધી જાય છે

વેરાપામિલ એ પી-ગ્લાયકોપ્રોટીનનું બળવાન અવરોધક છે. આનો અર્થ શું છે? પી-જી.પી. (પી-ગ્લાયકોપ્રોટીન અથવા મલ્ટિડ્રેગ રેઝિસ્ટિન પ્રોટીન) એ પ્રોટીન છે જે પ્રાણીઓ અને ફૂગમાં હાનિકારક પદાર્થો સામે રક્ષણ આપવા માટે હાજર છે - દવાઓ સહિત. તે આ પ્રોટીન છે જે દવાઓનો સંપૂર્ણ પ્રભાવ બતાવવાથી રોકે છે. અને તે પણ વધુ. કેટલાક પ્રકારના કેન્સરની ગાંઠો પી-જી.પી. પ્રોટીનના સ્તરમાં વધારો કરે છે, આમ ડ્રગ થેરેપીને પ્રતિકાર પ્રદાન કરે છે. અને જો તમે આ સુરક્ષાને દૂર કરો છો, તો પછી તમે સમાન અસર પ્રાપ્ત કરીને, એન્ટિ-કેન્સર દવાઓનો ડોઝ ખૂબ ઘટાડી શકો છો. અને આ ખૂબ મહત્વનું છે - કારણ કે આપણે જેટલું ઓછું ડોઝ વાપરીશું, આ ડ્રગથી આપણે આપણા શરીરને ઓછું નુકસાન પહોંચાડીશું.
વેરાપામિલ, પી-જી.પી. પ્રોટીનની પ્રવૃત્તિને દબાવવાથી મગજમાં કોઈ કિમોચિકિત્સા દવાઓ (અને ફક્ત જીવલેણ ગાંઠો માટેની દવાઓ) ની ડિલિવરીમાં નાટકીય રીતે વધારો કરે છે. અને આ જીવલેણ મગજની ગાંઠના પ્રકારનાં ડ્રગ-પ્રતિરોધક પ્રકારનાં અસ્તિત્વ અને સંપૂર્ણ ઉપાયની શક્યતાને મોટા પ્રમાણમાં વધારે છે. ઉદાહરણ તરીકે, ગ્લાયિઓબ્લાસ્ટomaમા (મગજની ગાંઠ) ની સારવાર માટે તેને દવાઓ સાથે જોડી શકાય છે.
આંતરડામાં, પી-જી.પી. પ્રોટીન પણ ભારપૂર્વક વ્યક્ત કરવામાં આવે છે. આ ઘણી દવાઓનું શોષણ મોટા પ્રમાણમાં ઘટાડે છે. અને વેરાપામિલ તેમની જૈવઉપલબ્ધતામાં વધારો કરી શકે છે.
વેરાપામિલ શક્તિશાળી મગજને વૃદ્ધત્વથી સુરક્ષિત કરે છે

વેરાપામિલ મગજને ચેતા કોષના મૃત્યુથી સુરક્ષિત કરે છે:
- માઇક્રોક્લિયા (ચેતા કોષોનો નાશ કરનાર કોશિકાઓ) ની બળતરા અને પ્રવૃત્તિને અટકાવે છે
- ચેતાકોષોમાં કેલ્શિયમ પ્રવેશ અટકાવે છે
અભ્યાસમાં વેરાપામિલે કર્ક્યુમિન, મેમેન્ટાઇન અને બાઇકાલીન કરતાં મગજનું વધુ શક્તિશાળી રક્ષણ બતાવ્યું છે.
સંશોધન લિંક્સ:
લગભગ 60% થી વધુ લોકો પાર્કિન્સન રોગથી પીડાય છે, જે અલ્ઝાઇમર રોગ પછી વૃદ્ધોમાં બીજો સૌથી સામાન્ય ક્રોનિક પ્રગતિશીલ ન્યુરોોડિજનરેટિવ ડિસઓર્ડર છે. વેરાપામિલ પાર્કિન્સન રોગનું જોખમ ઘટાડે છે.
અભ્યાસ કડી:
વેરાપામિલ એક શક્તિશાળી opટોફેગી પ્રેરક
માનવીય વૃદ્ધત્વના કારણોમાંનું એક ઇન્ટ્રાસેલ્યુલર ભંગારનું સંચય છે. ઇન્ટ્રાસેલ્યુલર કાટમાળ સામે લડવાનો મુખ્ય અર્થ autટોફેગી છે. અહીં autટોફેગી શું મળી શકે તે વિશે. ક્લાસિક સંસ્કરણમાં, એમટીઓઆર કિનાઝ પ્રવૃત્તિના દમન દ્વારા opટોફેગી સક્રિય થાય છે. સમયાંતરે ઉપવાસ, ઓછી કેલરીયુક્ત આહાર અને ઘણી દવાઓ આ કરે છે: મેટફોર્મિન, ગ્લુકોસામાઇન અને અન્ય ઘણા. પરંતુ એમટીઓઆર કિનાઝની પ્રવૃત્તિને ઘટાડવાની સમસ્યા એ છે કે તે સ્નાયુઓના નિર્માણમાં દખલ કરે છે, અને એમટીઓઆર પ્રવૃત્તિના અતિશય દમન સાથે, સરકોપેનિઆ (સ્નાયુ સમૂહમાં ઘટાડો) થાય છે. પરંતુ વેરાપામિલમાં એમટીઓઆરને બાયપાસ કરીને opટોફેગી શામેલ છે.
સંશોધન લિંક્સ:
વેરાપામિલની નકારાત્મક અસરો
પ્રોટીન પી-જી.પી. (જે આ લેખમાં અગાઉ વર્ણવવામાં આવ્યું હતું) હિમેટોપોએટીક સ્ટેમ સેલ્સને ઝેરથી સુરક્ષિત રાખે છે.અને વેરાપામિલ દ્વારા પી-જી.પી. પ્રવૃત્તિની સતત અવરોધ આ સ્ટેમ સેલ્સના ડીએનએને નુકસાન પહોંચાડી શકે છે. કદાચ - આનો અર્થ એ નથી કે તે નુકસાન તરફ દોરી જશે. પરંતુ જો આ સ્થિતિ છે, તો વેરાપામિલ સંભવત ste સ્ટેમ સેલ્સની વૃદ્ધ વૃદ્ધત્વનું કારણ બની શકે છે, જેનો અર્થ છે કે તે સતત ઉપયોગથી આયુષ્ય ટૂંકાવી શકે છે. આ પ્રયોગોમાં ચકાસવું આવશ્યક છે. આ વિચારણાઓના આધારે, અમે તારણ કા .ીએ છીએ કે વેરાપામિલનો સતત ઉપયોગ થવો જોઈએ નહીં. અને તે અભ્યાસક્રમોમાં લાગુ થવું જોઈએ. ઉદાહરણ તરીકે, કેન્સર વિરોધી દવાઓ સાથે સારવાર દરમિયાન તેમની જૈવઉપલબ્ધતામાં નાટકીય રીતે વધારો થાય છે. સમયાંતરે, સાંધાઓની સારવાર માટેના અભ્યાસક્રમો, વગેરે. અભ્યાસક્રમોની સમયાંતરે અરજી કરવાથી નકારાત્મક અસર થશે નહીં, પરંતુ સંભવત even આયુષ્ય પણ લાંબા સમય સુધી રહેશે.
અને આજે, આપણા માટે, વેરાપામિલ એ એક મૂલ્યવાન દવા છે જે પ્રકાર 1 ડાયાબિટીસની સારવાર કરે છે, તેમજ કેન્સર વિરોધી ઉપચારની અસરકારકતામાં નાટકીય રીતે વધારો કરવા માટે એક શક્તિશાળી સાધન છે.
સાવધાની: વેરાપામિલ મેટફોર્મિનની સુગર-ઘટાડવાની અસરને ઘટાડે છે
અભ્યાસ કડી:
આ લેખની સામગ્રીનો ઉપયોગ સ્વ-દવા માટે કરી શકાતો નથી. ડ doctorક્ટરની પ્રિસ્ક્રિપ્શન વિના કોઈ પણ દવા લેવી એ તમારા સ્વાસ્થ્ય માટે જોખમી છે.
અમે તમને નવા બ્લોગ લેખ માટે ન્યૂઝલેટર પર સબ્સ્ક્રાઇબ કરવા આમંત્રણ આપીએ છીએ.
પ્રિય વાચક જો તમને આ બ્લોગની સામગ્રી ઉપયોગી લાગે છે અને તમે આ માહિતી દરેક માટે ઉપલબ્ધ થાય તેવું ઇચ્છતા હોવ, તો પછી તમે ફક્ત થોડી મિનિટોનો સમય કા yourીને તમારા બ્લોગને પ્રોત્સાહિત કરવામાં મદદ કરી શકો છો. આ કરવા માટે, લિંકને અનુસરો.
અમે પણ વાંચવાની ભલામણ કરીએ છીએ:
- પ્રોસ્ટેટ કેન્સર માટેની સસ્તી અને સલામત સારવાર.
- જીવલેણ મગજની ગાંઠની પહેલેથી જ સારવાર કરવામાં આવી રહી છે.
- સ્તન કેન્સરની સારવાર.
- માનવ વૃદ્ધત્વને કેવી રીતે અટકાવવું https://nestarenie.ru/
વૃષભ અને તેના મુખ્ય કાર્યો
ટૌરિન સલ્ફોનિક એસિડ એ ચયાપચયની ક્રિયાઓ, કેલ્શિયમ, મેગ્નેશિયમ અને અન્ય ટ્રેસ તત્વોના શોષણ માટે જવાબદાર પદાર્થ છે. તેને કેટલીકવાર સલ્ફર ધરાવતા એમિનો એસિડ કહેવામાં આવે છે, જેની એક જટિલ અસર હોય છે:
- પેશીઓમાં મેટાબોલિક પ્રક્રિયાઓ પુનoresસ્થાપિત કરે છે,
- લિપિડ, energyર્જા ચયાપચયને સામાન્ય બનાવે છે,
- મોતિયા, એથરોસ્ક્લેરોસિસ, કન્સલ્વિવ સિંડ્રોમ, ડાયાબિટીઝ મેલીટસ, હાયપરટેન્શન,
- રક્ત વાહિનીઓની દિવાલોમાં એથરોસ્ક્લેરોટિક ફેરફારોની પૃષ્ઠભૂમિ પર અચાનક મૃત્યુનું જોખમ ઘટાડે છે,
- કોલેસ્ટરોલ ઘટાડે છે
- ડાયાબિટીઝની સારવારમાં ડ્રગની માત્રા ઘટાડવામાં મદદ કરે છે.
વૃષાવસ્થામાં વૃષભ ઉણપ ખાસ કરીને ખતરનાક બની જાય છે, જ્યારે તેનો કુદરતી સંશ્લેષણ ઓછો થાય છે, ત્યારે મેટાબોલિક સિન્ડ્રોમ, હોર્મોનલ ફેરફારો, ડાયાબિટીઝ મેલીટસ, મેદસ્વીતા, એથરોસ્ક્લેરોસિસ અને હાયપરટેન્શનના વિકાસની પૂર્વશક્તિ ઉદ્ભવે છે. મોટાભાગના રશિયનો આ સલ્ફોનિક એસિડની નીચી સામગ્રીથી પીડાય છે, તેને સમજ્યા વિના પણ. સંશોધન મુજબ, નિયમિતપણે સીફૂડ ખાતા લોકોમાં એથરોસ્ક્લેરોસિસ થવાની સંભાવના ઓછી હોય છે. પરંતુ, દુર્ભાગ્યે, દરિયાઈ માછલી મુખ્યત્વે પ્રિમોરીના રહેવાસીઓને ઉપલબ્ધ છે; તે અન્ય રશિયનોના દૈનિક આહારમાં ભાગ્યે જ હાજર હોય છે.
હૃદયની મુશ્કેલીઓ અને જોખમનાં પરિબળો
 બ્લડ ગ્લુકોઝના સતત સ્તરને કારણે ડાયાબિટીઝનું જીવન ટૂંકું રહે છે. આ સ્થિતિને હાયપરગ્લાયકેમિઆ કહેવામાં આવે છે, જેનો સીધો પ્રભાવ એથરોસ્ક્લેરોટિક તકતીઓની રચના પર પડે છે. બાદમાં સાંકડી અથવા વાહિનીઓના લ્યુમેનને અવરોધિત કરે છે, જે હૃદયની સ્નાયુના ઇસ્કેમિયા તરફ દોરી જાય છે.
બ્લડ ગ્લુકોઝના સતત સ્તરને કારણે ડાયાબિટીઝનું જીવન ટૂંકું રહે છે. આ સ્થિતિને હાયપરગ્લાયકેમિઆ કહેવામાં આવે છે, જેનો સીધો પ્રભાવ એથરોસ્ક્લેરોટિક તકતીઓની રચના પર પડે છે. બાદમાં સાંકડી અથવા વાહિનીઓના લ્યુમેનને અવરોધિત કરે છે, જે હૃદયની સ્નાયુના ઇસ્કેમિયા તરફ દોરી જાય છે.
મોટાભાગના ડોકટરોને ખાતરી છે કે ખાંડનો વધુ પ્રમાણ એ એન્ડોથેલિયલ ડિસફંક્શનને ઉશ્કેરે છે - લિપિડ એકઠા કરવાનું ક્ષેત્ર. આના પરિણામે, જહાજોની દિવાલો વધુ પ્રવેશ્ય બને છે અને તકતીઓ રચાય છે.
હાયપરગ્લાયકેમિઆ ઓક્સિડેટીવ તાણના સક્રિયકરણ અને મુક્ત રેડિકલની રચનામાં પણ ફાળો આપે છે, જે એન્ડોથેલિયમ પર પણ નકારાત્મક અસર કરે છે.
શ્રેણીબદ્ધ અભ્યાસ પછી, ડાયાબિટીઝ મેલીટસમાં કોરોનરી હ્રદય રોગની સંભાવના અને ગ્લાઇકેટેડ હિમોગ્લોબિનમાં વધારો વચ્ચે સંબંધ સ્થાપિત થયો. તેથી, જો એચબીએ 1 સી 1% વધે છે, તો ઇસ્કેમિયાનું જોખમ 10% વધે છે.
જો દર્દીને પ્રતિકૂળ પરિબળોનો સંપર્ક કરવામાં આવે તો ડાયાબિટીઝ મેલીટસ અને રક્તવાહિનીના રોગો આંતરસંબંધિત ખ્યાલ બનશે:
મેદસ્વીપણા, જો ડાયાબિટીસના સંબંધીઓમાંના કોઈને હાર્ટ એટેક આવે છે, ઘણી વખત હાઈ બ્લડ પ્રેશર, તમાકુનો ધૂમ્રપાન, દારૂનો દુરૂપયોગ, કોલેસ્ટ્રોલની હાજરી અને લોહીમાં ટ્રાઇગ્લાઇસેરાઇડ્સ.
હૃદયરોગના કયા રોગો ડાયાબિટીઝની ગૂંચવણ હોઈ શકે છે?
તમારી ખાંડ સૂચવો અથવા ભલામણો માટે લિંગ પસંદ કરો
 મોટેભાગે, હાયપરગ્લાયકેમિઆ સાથે, ડાયાબિટીક કાર્ડિયોમાયોપથી વિકસે છે. ડાયાબિટીસ વળતરવાળા દર્દીઓમાં મ્યોકાર્ડિયમની ખામી હોવા પર આ રોગ દેખાય છે.
મોટેભાગે, હાયપરગ્લાયકેમિઆ સાથે, ડાયાબિટીક કાર્ડિયોમાયોપથી વિકસે છે. ડાયાબિટીસ વળતરવાળા દર્દીઓમાં મ્યોકાર્ડિયમની ખામી હોવા પર આ રોગ દેખાય છે.
મોટેભાગે રોગ લગભગ એસિમ્પ્ટોમેટિક હોય છે. પરંતુ કેટલીકવાર દર્દ પીડા અને એરિથમિક હાર્ટબીટ (ટાકીકાર્ડિયા, બ્રેડીકાર્ડિયા) દ્વારા પીડાય છે.
તે જ સમયે, મુખ્ય અંગ સઘન સ્થિતિમાં લોહી અને કાર્યોને પંપવાનું બંધ કરે છે, જેના કારણે તેના પરિમાણોમાં વધારો થાય છે. તેથી, આ સ્થિતિને ડાયાબિટીક હૃદય કહેવામાં આવે છે. પુખ્તાવસ્થામાં પેથોલોજી ભટકતા પીડા, સોજો, શ્વાસની તકલીફ અને છાતીમાં અગવડતા દ્વારા પ્રગટ થઈ શકે છે જે કસરત પછી થાય છે.
ડાયાબિટીઝવાળા હૃદય રોગ, તંદુરસ્ત લોકોની તુલનામાં 3-5 વખત વધુ વિકાસ પામે છે. તે નોંધનીય છે કે કોરોનરી હૃદય રોગનું જોખમ અંતર્ગત રોગની તીવ્રતા પર આધારિત નથી, પરંતુ તેના સમયગાળા પર.
ડાયાબિટીઝના દર્દીઓમાં ઇસ્કેમિયા હંમેશાં ઉચ્ચારણ ચિહ્નો વિના થાય છે, જે ઘણી વખત પીડારહિત હૃદયના સ્નાયુઓના ઇન્ફાર્ક્શનના વિકાસ તરફ દોરી જાય છે. તદુપરાંત, રોગ મોજામાં આગળ વધે છે, જ્યારે તીવ્ર હુમલાને ક્રોનિક કોર્સ દ્વારા બદલવામાં આવે છે.
કોરોનરી હ્રદય રોગની લાક્ષણિકતાઓ એ છે કે મ્યોકાર્ડિયમમાં હેમરેજ થયા પછી, ક્રોનિક હાયપરગ્લાયકેમિઆની પૃષ્ઠભૂમિ સામે, કાર્ડિયાક સિન્ડ્રોમ, હૃદયની નિષ્ફળતા, અને કોરોનરી ધમનીઓને નુકસાન ઝડપથી થવાનું શરૂ થાય છે. ડાયાબિટીસના દર્દીઓમાં ઇસ્કેમિયાનું ક્લિનિકલ ચિત્ર:
શ્વાસની તકલીફ, એરિથમિયા, શ્વાસની તકલીફ, હૃદયના દુખાવાને દબાવવી, મૃત્યુના ભય સાથે સંકળાયેલ ચિંતા.
ડાયાબિટીસ સાથે ઇસ્કેમિયાનું સંયોજન મ્યોકાર્ડિયલ ઇન્ફાર્ક્શનના વિકાસ તરફ દોરી શકે છે. તદુપરાંત, આ ગૂંચવણમાં કેટલીક સુવિધાઓ છે, જેમ કે ખલેલ પહોંચાડવી, ગરદન, જડબા અથવા ખભા બ્લેડમાં વિક્ષેપિત હૃદયની ધબકારા, પલ્મોનરી એડીમા, હૃદય પીડા. કેટલીકવાર દર્દી છાતી, nબકા અને omલટીમાં તીવ્ર સંકુચિત પીડા અનુભવે છે.
દુર્ભાગ્યે, ઘણા દર્દીઓને હાર્ટ એટેક આવે છે કારણ કે તેઓને ડાયાબિટીઝની હાજરી અંગે પણ શંકા હોતી નથી. દરમિયાન, હાયપરગ્લાયકેમિઆના સંપર્કમાં જીવલેણ ગૂંચવણો થાય છે.
ડાયાબિટીઝના દર્દીઓમાં એન્જેના પેક્ટોરિસ થવાની સંભાવના બમણી થાય છે. તેના મુખ્ય અભિવ્યક્તિઓ ધબકારા, હાલાકી, પરસેવો અને શ્વાસ લેવામાં તકલીફ છે.
એન્જેના પેક્ટોરિસ, જે ડાયાબિટીઝની પૃષ્ઠભૂમિ સામે .ભી થાય છે, તેની પોતાની લાક્ષણિકતાઓ છે. તેથી, તેના વિકાસને અંતર્ગત રોગની તીવ્રતા દ્વારા નહીં, પરંતુ હૃદયના જખમની અવધિ દ્વારા અસર થાય છે. આ ઉપરાંત, ઉચ્ચ ખાંડવાળા દર્દીઓમાં, મ્યોકાર્ડિયમને અપૂરતા રક્ત પુરવઠા તંદુરસ્ત લોકોની તુલનામાં ખૂબ ઝડપથી વિકસે છે.
ઘણા ડાયાબિટીઝના દર્દીઓમાં, કંઠમાળ પેક્ટોરિસના લક્ષણો હળવા અથવા સંપૂર્ણપણે ગેરહાજર હોય છે. તદુપરાંત, તેમની પાસે હંમેશાં હૃદયની લયમાં ખામી હોય છે, જે ઘણીવાર મૃત્યુમાં સમાપ્ત થાય છે.
પ્રકાર 2 ડાયાબિટીઝનું બીજું પરિણામ હૃદયની નિષ્ફળતા છે, જે, હાયપરગ્લાયકેમિઆથી heartભી થતી હૃદયની અન્ય ગૂંચવણોની જેમ, તેની પોતાની વિશિષ્ટતાઓ ધરાવે છે. તેથી, ઉચ્ચ ખાંડ સાથે હૃદયની નિષ્ફળતા ઘણીવાર નાની ઉંમરે વિકસે છે, ખાસ કરીને પુરુષોમાં. રોગના લાક્ષણિક લક્ષણોમાં શામેલ છે:
સોજો અને હાથપગની બ્લુનેસ, વિસ્તૃત હૃદય, વારંવાર પેશાબ, થાક, વજનમાં વધારો, પ્રવાહી રીટેન્શન, ચક્કર, શ્વાસની તકલીફ, ઉધરસ.
ડાયાબિટીક મ્યોકાર્ડિયલ ડિસ્ટ્રોફી પણ હૃદયના ધબકારાની લયના ઉલ્લંઘન તરફ દોરી જાય છે. પેથોલોજી મેટાબોલિક પ્રક્રિયાઓમાં ખામીને લીધે થાય છે, ઇન્સ્યુલિનની ઉણપથી ઉશ્કેરવામાં આવે છે, જે મ્યોકાર્ડિયલ કોષો દ્વારા ગ્લુકોઝ પસાર થવામાં જટિલ બનાવે છે. પરિણામે, ઓક્સિડાઇઝ્ડ ફેટી એસિડ્સ હૃદયની સ્નાયુમાં એકઠા થાય છે.
મ્યોકાર્ડિયલ ડિસ્ટ્રોફીનો કોર્સ વહન વિક્ષેપ, ફ્લિકરિંગ એરિથમિયાસ, એક્સ્ટ્રાસિસ્ટોલ અથવા પેરાસિસ્ટોલના ફોકસીના દેખાવ તરફ દોરી જાય છે. ઉપરાંત, ડાયાબિટીઝમાં માઇક્રોએંજીયોપથી મ્યોકાર્ડિયમને ખવડાવતા નાના જહાજોની હારમાં ફાળો આપે છે.
સાઇનસ ટાકીકાર્ડિયા નર્વસ અથવા શારીરિક ઓવરસ્ટ્રેન સાથે થાય છે. છેવટે, શરીરને પોષક તત્વો અને ઓક્સિજન પ્રદાન કરવા માટે પ્રવેગિત હૃદય કાર્ય જરૂરી છે. પરંતુ જો બ્લડ સુગર સતત વધે છે, તો પછી હૃદયને ઉન્નત સ્થિતિમાં કામ કરવાની ફરજ પાડવામાં આવે છે.
જો કે, ડાયાબિટીઝના દર્દીઓમાં, મ્યોકાર્ડિયમ ઝડપથી સંકુચિત થઈ શકતું નથી. પરિણામે, ઓક્સિજન અને પોષક તત્વો હૃદયમાં પ્રવેશતા નથી, જે ઘણી વાર હાર્ટ એટેક અને મૃત્યુ તરફ દોરી જાય છે.
ડાયાબિટીક ન્યુરોપથી સાથે, હાર્ટ રેટની ચલતા વિકસી શકે છે. પાત્રની આ સ્થિતિ માટે, પેરિફેરલ વેસ્ક્યુલર સિસ્ટમના પ્રતિકારમાં વધઘટને લીધે એરિથમિયા થાય છે, જેને એનએસએ નિયંત્રિત કરવું આવશ્યક છે.
અન્ય ડાયાબિટીસની ગૂંચવણ એ ઓર્થોસ્ટેટિક હાયપોટેન્શન છે. તેઓ બ્લડ પ્રેશરના ઘટાડા દ્વારા પ્રગટ થાય છે. હાયપરટેન્શનનાં ચિહ્નો ચક્કર આવવા, દુ: ખાવો અને ચક્કર આવે છે. પણ, તે જાગવા પછી નબળાઇ અને સતત માથાનો દુખાવો દ્વારા વર્ગીકૃત થયેલ છે.
લોહીમાં સુગરમાં તીવ્ર વધારો થવાથી ઘણી બધી ગૂંચવણો રહેલી છે, તેથી ડાયાબિટીઝમાં હૃદયને કેવી રીતે મજબૂત બનાવવું તે જાણવું અગત્યનું છે અને જો રોગ પહેલેથી વિકસિત થયો હોય તો કઈ સારવાર પસંદ કરવી.
પીકેઆઈ શું છે અને પેન્શનની ગણતરી કેવી રીતે કરવી?
"વીમા પેન્શન પર" ફેડરલ કાયદો અપનાવવા સાથે, "વૃદ્ધાવસ્થા માટે" નાણાં મેળવવા માટેની નવી પ્રક્રિયા આપણા જીવનમાં આવી છે. હવે તમે અમુક ચોક્કસ વય પ્રાપ્ત કરવા માટે પ્રાપ્ત કરેલી નોટની સંખ્યા, કામ કરેલા વર્ષો પર નહીં, પરંતુ પેન્શન પોઇન્ટ જેવી વસ્તુ પર આધારિત રહેશે. આ શું છે
કલાકો X ની શરૂઆત સમયે વ્યક્તિ દ્વારા સંચિત બધા અનુભવને બિંદુઓમાં રૂપાંતરિત કરવામાં આવે છે. તેમના સંયોજનને વ્યક્તિગત પેન્શન ગુણાંક, સંક્ષિપ્ત આઇપીકે કહેવામાં આવે છે. આમ, પેન્શનની ગણતરી નીચે મુજબ છે.
- પી - પેન્શન
- એફ - રાજ્ય દ્વારા વાર્ષિક ધોરણે સ્થાપિત કરવામાં આવેલી એક નિશ્ચિત રકમ,
- એન - જેની પાસે તે પેન્શનનો ભંડોળ પૂરું પાડે છે,
- બી - પેન્શન પોઇન્ટની સંખ્યા,
- શનિ - વર્તમાન વર્ષમાં 1 પેન્શન પોઇન્ટની કિંમત.
પેન્શન માટે અરજી શરૂ કરવા માટે, અરજદારે નીચેની શરતો પૂરી કરવી આવશ્યક છે:
- રાજ્ય દ્વારા સ્થાપિત નિવૃત્તિ વય સુધી પહોંચો,
- લઘુત્તમ કરતા વધારે અથવા તેનાથી વધુ વરિષ્ઠતા હોવી જોઈએ,
- પેન્શન પોઇન્ટની ઓછામાં ઓછી સંખ્યા મેળવવા માટે.
જો ઓછામાં ઓછી એક શરતો પૂરી ન થાય તો, નાગરિક પાસે બે રીત છે:
- બધી શરતો પૂરી ન થાય ત્યાં સુધી કામ કરવાનું ચાલુ રાખો,
- જરૂરી વય સુધી પહોંચ્યા પછી સામાજિક પેન્શનની ગણતરી માટે પેન્શન ફંડમાં અરજી કરો (સ્ત્રીઓ / પુરુષો માટે અનુક્રમે 60/65 વર્ષ).
કામના દરેક વર્ષ માટે પેન્શન પોઇન્ટ આપવામાં આવે છે. તેથી, પછીથી કોઈ વ્યક્તિ પેન્શન માટે અરજી કરવાનું છોડી દે છે, તેણી પાસે વધુ પોઇન્ટ હશે. પરંતુ ત્યાં ન્યૂનતમ મર્યાદા મૂલ્ય પણ છે. પોઇન્ટ નહીં - પેન્શન નહીં. આજે, ન્યૂનતમ સ્કોર 11.4 છે, અને 2025 માં આ મૂલ્ય 30 સુધી પહોંચશે.
તે જ રીતે, સેવાની લઘુત્તમ લંબાઈ પ્રમાણસર વધારવામાં આવશે. 2017 માં નિવૃત્તિ લેનારાઓ માટે, 7 વર્ષ સુધી કામ કરવું પૂરતું છે, ભવિષ્યમાં આ આંકડો વધારીને 15 કરવામાં આવશે અને 2025 માં તે એટલું બધુ હશે. નોંધનીય છે કે આ સમયગાળામાં આવા સમયગાળા પણ શામેલ છે:
- હુકમનામું
- લશ્કરી સેવા
- અપંગ અવધિ
- અટકાયત
- મજૂર વિનિમય અંતે ખર્ચવામાં સમય
- બીજો.
વ્યક્તિગત પેન્શન ગુણાંક (આઈપીસી) નું મૂલ્ય: તે શું છે?
પહેલાં, પેન્શન પ્રાપ્ત કરવાનું પ્રારંભ કરવા માટે, કોઈ નાગરિકને તેની વરિષ્ઠતા સૂચવવાની હતી અને દસ્તાવેજો સાથે તેની પુષ્ટિ કરવાની હતી. પરંતુ 2015 થી, ભવિષ્યના નિવૃત્ત સ્વતંત્ર રીતે તેમની નિવૃત્તિ આવકનું નિયમન કરી શકે છે. આ માટે, પેન્શન ઘણા ભાગોમાં વહેંચાયેલું છે: ભંડોળ પૂરું પાડવું અને વીમો. બાદમાં નિશ્ચિત અને સમાધાન થઈ શકે છે.
આ સ્થિતિમાં, નાગરિકને ઘણા મહત્વપૂર્ણ પરિમાણો મળવા જોઈએ:
- ઓછામાં ઓછું 15 વર્ષનો વીમો અનુભવ છે.
- નિવૃત્તિ વય સુધી પહોંચો.
- ડેટા પ્રદાન કરો જે પુષ્ટિ કરે છે કે સેવાની સમગ્ર લંબાઈ માટે પેન્શન ગુણાંક ઓછામાં ઓછા 30 પોઇન્ટ હતા.
વ્યક્તિગત પેન્શન ગુણાંક (આઈપીસી) ની કિંમત, તે શું છે અને "તે શું ખાય છે" ની કિંમત વિશે બોલતા, તે સમજવું યોગ્ય છે કે આ મૂલ્ય દર વર્ષે આપવામાં આવતા પોઇન્ટમાં ગણવામાં આવે છે, પેન્શનરના પગાર અને આવકના સ્તરના આધારે. બદલામાં, સ્કોરિંગ સિસ્ટમ મુજબ, કાર્યનો અનુભવ અને વેતનનું સ્તર ધ્યાનમાં લેવામાં આવે છે. 2014 સુધી, આ સૂચક પણ ટેક્સ સેવામાં ફાળો આપવાની રકમ પર આધારીત હતો.
તદનુસાર, આજે, જો કોઈ નાગરિકને 2016 ની તુલનામાં 2017 માં વધુ આવક પ્રાપ્ત થઈ, તો વ્યક્તિગત પેન્શન ગુણાંક (પેન્શન સ્કોર) વધારે હશે.
તે ધ્યાનમાં લેવું પણ યોગ્ય છે કે 2015 થી 2025 સુધી એક ખાસ સંક્રમણ અવધિ પૂરી પાડવામાં આવે છે. આનો અર્થ એ છે કે દર વર્ષે પેન્શનની ગણતરી માટેની શરતો કડક કરવામાં આવશે, ગણતરીના મુદ્દાઓની કિંમત દેશમાં ફુગાવા અને આર્થિક સૂચકાંકો અનુસાર વધશે.
વ્યક્તિગત પેન્શન ગુણાંક (આઈપીસી) ની કિંમતની વિભાવનાને વધુ સારી રીતે સમજવા માટે, તે શું છે અને તેની ગણતરી કેવી રીતે કરવામાં આવે છે, તે માટે કેટલાક મહત્વપૂર્ણ પાસાઓ વિશે વધુ વિગતવાર ધ્યાનમાં લેવું યોગ્ય છે. આ અમે કરીશું.
વાર્ષિક આઈપીસીની ગણતરી કેવી રીતે કરવામાં આવે છે?
2015 પહેલાં, સરકારે એક વ્યક્તિગત પેન્શન ગુણાંક સૂત્ર તૈયાર કર્યું હતું, જે નીચે મુજબ છે: પીસી = એમએફ / એસ, જ્યાં:
- પીસી કોઈ ચોક્કસ નાગરિકના પેન્શન પોઇન્ટની કુલ રકમનું પ્રતિનિધિત્વ કરે છે.
- એમએફ - આ વીમાનો એક ભાગ છે (પેન્શનના નિશ્ચિત અને ભંડોળના ભાગની કપાતને ધ્યાનમાં લેતા).
- સી ગણતરીના સમયે આઈપીસીની કિંમત રજૂ કરે છે.
આ સૂત્ર મુજબ, સંચિત પોઇન્ટની માત્રા સ્વતંત્ર રીતે ગણતરી કરવી એકદમ સરળ છે. તદનુસાર, પેન્શન વળતર કોઈ નાગરિકની રાહ જોશે તે શોધવા માટે, એફઆઈયુનો સંપર્ક કરવો જરૂરી નથી. એકમાત્ર વસ્તુ કે જેની સ્પષ્ટતા કરવાની જરૂર છે તે લાભ દર છે, જે 6%, 10% અથવા 16% હોઈ શકે છે.
એચઆઇપીસીની સ્વતંત્ર રીતે ગણતરી કરવા માટે, નીચેના સમીકરણોનો ઉપયોગ કરવો જરૂરી છે: એચઆઇપીસી = (એસએમ / એમવી) * 10, જ્યાં:
- એસ.એમ. પસંદ કરેલા ટેરિફ (ટકામાં) પર ફાળો આપવાની ચૂકવણી થશે.
- એમવી એ ચુકવણી કરવાનો એક નિશ્ચિત સ્તર છે, જે 16% હશે.
આ સમીકરણ બદલ આભાર, ભાવિ પેન્શનર તેની બધી કાર્યકારી પ્રવૃત્તિઓ માટે કેટલા બિંદુઓ એકઠા કરી શકે તે બરાબર નક્કી કરવું શક્ય છે. જો તે જ સમયે નાગરિક પેન્શન ચુકવણીના ભંડોળના ઘટકનો ઇનકાર કરે છે, તો પછી તે વાર્ષિક દરમાં આંશિક વધારો કરી શકશે. તદનુસાર, ભથ્થાની રકમ પણ વધુ હશે.
અગાઉ સૂચવ્યા મુજબ, પેન્શનરનો સ્કોર જેટલો .ંચો છે, ચુકવણીનો હિસ્સો વધારે છે. જો કે, તે ધ્યાનમાં રાખવું જોઈએ કે મહત્તમ આઈપીસી (વ્યક્તિગત પેન્શન ગુણાંક) છે, જે 7.38 પોઇન્ટ છે. તેને પ્રાપ્ત કરવા માટે, વર્ષ દરમિયાન નાગરિકને મહત્તમ પગાર મેળવવો આવશ્યક છે.
આઇપીસીની બધી જટિલતાઓને સરળ બનાવવા માટે, એક ઉદાહરણ ધ્યાનમાં લો. માની લો કે કોઈ ચોક્કસ નાગરિકે તેની જાતે પ્રવૃત્તિ માટે કેટલા બિંદુઓ એકત્રિત કરવામાં સક્ષમ છે અને 25,000 રુબેલ્સની માત્રામાં માસિક ચૂકવણી મેળવવા માટે તેણીને હજી કેટલી જરૂર છે તેની ગણતરી કરવાનું નક્કી કર્યું છે.
વીમા પેન્શનનો નિશ્ચિત ભાગ સામાન્ય રીતે 4559 રુબેલ્સનો હોય છે.તે જ સમયે, સ્ત્રીને 18,300 રુબેલ્સ જેટલી પેન્શન મળે છે.
તદનુસાર, ભાવિ પેન્શનર માટે ચૂકવણીની રકમ 13 741 રુબેલ્સ જેટલી હશે (અમે 18 નિયત વીમાના ભાગથી દૂર લઈશું).
આઈપીસીની ગણતરી કરવા માટે, 13 741 ને 74.28 દ્વારા વિભાજીત કરો અને લગભગ 185 પોઇન્ટ મેળવો. આ ઇચ્છિત મૂલ્ય છે. જો તમે ઘણી વિપરીત ગણતરીઓ કરો છો, તો તે શોધવા માટે સરળ છે કે 25,000 રુબેલ્સ પ્રાપ્ત કરવા માટે, પેન્શનરને દર મહિને બીજા 90 પોઇન્ટ એકઠા કરવા જ જોઈએ.
મોટા પ્રમાણમાં, આ સૂચકની કિંમત એક વિશિષ્ટ સંખ્યા છે, જે રાજ્ય દ્વારા વાર્ષિક ધોરણે નક્કી કરવામાં આવે છે. ઉદાહરણ તરીકે, 2015 માં, આઈપીસી 64 રુબેલ્સની બરાબર હતી, અને ફેબ્રુઆરી 2016 માં ફુગાવાના સામાન્ય વધારાને કારણે, આ સૂચક વધીને 74 રુબેલ્સ થઈ ગયો. આ વર્ષે, આ ગુણોત્તરની કિંમત એક પૈસોવાળી 78 રુબેલ્સ છે.
જો કોઈ પેન્શનર મોટી આઈપીસી મેળવે છે, તો ફક્ત મહત્તમ શક્ય સૂચક ધ્યાનમાં લેવામાં આવશે.
નિouશંકપણે, દરેક પેન્શનરને લાગે છે કે ભાવિ ચુકવણીની સ્વતંત્ર ગણતરી એ ખૂબ જ જટિલ પ્રક્રિયા છે. હકીકતમાં, બધું એટલું ડરામણી નથી. મુખ્ય વસ્તુ એ છે કે જરૂરી સૂત્રોનો ઉપયોગ કેવી રીતે કરવો અને પેન્શનના ભાગની ટકાવારી કેવી રીતે નક્કી કરવી તે શીખવું. જો જરૂરી હોય તો, તમે પેન્શન ફંડની મુલાકાત લઈ શકો છો અને પેન્શન ચૂકવણીની પ્રારંભિક ગણતરી માટે કહી શકો છો.
તેમ છતાં, તે સમજવું યોગ્ય છે કે પરિસ્થિતિ સતત બદલાતી રહે છે. કદાચ થોડા વર્ષોમાં, પેન્શનની ગણતરી અને તેના સૂચકાંકો અન્ય સૂત્રો અનુસાર હાથ ધરવામાં આવશે. જો કે, વરિષ્ઠતા હંમેશાં આ પ્રકારનાં ફાયદાઓનું અવિચ્છેદ્ય ઘટક રહેશે.
કોણ દવા સૂચવવામાં આવે છે
ડાયાબિટીઝના દર્દીઓ સામાન્ય રીતે જટિલ સારવાર સૂચવે છે. દવાઓ એવી રીતે પસંદ કરવામાં આવે છે કે તેઓ ઓછામાં ઓછી માત્રામાં વધુ સારી અસરકારકતા પ્રદાન કરે. મોટાભાગના હાયપોગ્લાયકેમિક એજન્ટોની આડઅસર હોય છે, જે વધતી માત્રા સાથે વધે છે. મેટફોર્મિન પાચન તંત્ર દ્વારા નબળી રીતે સહન કરવામાં આવે છે, સલ્ફોનીલ્યુરિયા તૈયારીઓ બીટા કોશિકાઓના વિનાશને વેગ આપે છે, ઇન્સ્યુલિન વજન વધારવામાં ફાળો આપે છે.
ડિબીકોર એક સંપૂર્ણપણે કુદરતી, સલામત અને અસરકારક ઉપાય છે જેનો વર્ચ્યુઅલ રીતે કોઈ વિરોધાભાસ અને આડઅસર નથી. તે ડાયાબિટીઝ માટે વપરાયેલી બધી દવાઓ સાથે સુસંગત છે. ડિબીકોરનો રિસેપ્શન તમને હાયપોગ્લાયકેમિક એજન્ટોની માત્રા ઘટાડવાની, ગ્લુકોઝના ઝેરી અસરથી અંગોને સુરક્ષિત રાખવા અને વેસ્ક્યુલર કામગીરીને જાળવી રાખવા માટે પરવાનગી આપે છે.
ઉપયોગ માટેની સૂચનાઓ અનુસાર, ડિબીકોર નીચેના વિકારોની સારવાર માટે સૂચવવામાં આવે છે:
ડાયાબિટીઝ અને પ્રેશર સર્જનો એ ભૂતકાળની વાત હશે
ડાયાબિટીઝ એ લગભગ 80% બધા સ્ટ્રોક અને અંગવિચ્છેદનનું કારણ છે. હૃદયમાંથી અથવા મગજના ભરાયેલા ધમનીઓને કારણે 10 માંથી 7 લોકો મૃત્યુ પામે છે. લગભગ તમામ કેસોમાં, આ ભયંકર અંતનું કારણ સમાન છે - હાઈ બ્લડ સુગર.
ખાંડ નીચે ફેંકી દેવી જોઈએ અને અન્યથા કંઇ નહીં. પરંતુ આ રોગનો જાતે ઇલાજ કરતું નથી, પરંતુ માત્ર તપાસ સામે લડવામાં મદદ કરે છે, અને રોગનું કારણ નહીં.
ડાયાબિટીઝ માટે સત્તાવાર રીતે ભલામણ કરવામાં આવતી અને તેમના કાર્યમાં એન્ડોક્રિનોલોજિસ્ટ્સ દ્વારા ઉપયોગમાં લેવામાં આવતી એકમાત્ર દવા છે જી ડાઓ ડાયાબિટીઝ એડહેસિવ.
ડ્રગની અસરકારકતા, માનક પદ્ધતિ અનુસાર ગણવામાં આવે છે (દર્દીઓની સંખ્યા કે જેઓ સારવાર લેતા 100 લોકોના જૂથના કુલ દર્દીઓની સંખ્યામાં સુધારો કરે છે):
- ખાંડનું સામાન્યકરણ - 95%
- નસ થ્રોમ્બોસિસ નાબૂદ - 70%
- મજબૂત ધબકારા દૂર - 90%
- હાઈ બ્લડ પ્રેશરથી રાહત - 92%
- દિવસ દરમિયાન ઉત્સાહ, રાત્રે નિંદ્રામાં સુધારો - 97%
જી દાઓ ઉત્પાદકો કોઈ વ્યવસાયિક સંસ્થા નથી અને રાજ્ય દ્વારા ભંડોળ પૂરું પાડવામાં આવે છે. તેથી, હવે દરેક નિવાસીને 50% ડિસ્કાઉન્ટ પર દવા લેવાની તક મળે છે.
- ડાયાબિટીસ મેલીટસ
- રક્તવાહિની નિષ્ફળતા
- ગ્લાયકોસિડિક નશો,
- ખાસ કરીને એન્ટિફંગલમાં, ડ્રગના લાંબા સમય સુધી ઉપયોગ સાથે યકૃતના રોગોની રોકથામ.
Dibikor ક્રિયા
વૃષભની શોધ કર્યા પછી, લાંબા સમય સુધી વૈજ્ .ાનિકો સમજી શક્યા નહીં કે શરીરને શા માટે તેની જરૂર છે.તે બહાર આવ્યું છે કે સામાન્ય ચયાપચયની સાથે ટૌરિનનો રક્ષણાત્મક પ્રભાવ નથી. રોગનિવારક અસર ફક્ત પેથોલોજીની હાજરીમાં, નિયમ તરીકે, કાર્બોહાઇડ્રેટ અને લિપિડ ચયાપચયમાં દેખાવાનું શરૂ થાય છે. ડીબીકોર ઉલ્લંઘનના પ્રારંભિક તબક્કામાં કાર્ય કરે છે, ગૂંચવણોના વિકાસને અટકાવે છે.
- સૂચવેલ ડોઝમાં, ડ્રગ ખાંડ ઘટાડે છે. ઉપયોગના 3 મહિના પછી, ગ્લાયકેટેડ હિમોગ્લોબિન સરેરાશ 0.9% દ્વારા ઘટે છે. નવા નિદાન ડાયાબિટીઝ અને પૂર્વસૂચન ડાયાબિટીસવાળા દર્દીઓમાં શ્રેષ્ઠ પરિણામો જોવા મળે છે.
- તેનો ઉપયોગ ડાયાબિટીઝના દર્દીઓમાં વેસ્ક્યુલર ગૂંચવણોને રોકવા માટે થાય છે. દવા રક્ત કોલેસ્ટરોલ અને ટ્રાઇગ્લાઇસેરાઇડ્સ ઘટાડે છે, પેશીઓમાં રક્ત પરિભ્રમણને સુધારે છે.
- હૃદયરોગ સાથે, ડિબીકોર મ્યોકાર્ડિયલ સંકોચન, લોહીનો પ્રવાહ સુધારે છે, શ્વાસની તકલીફ ઘટાડે છે. દવા કાર્ડિયાક ગ્લાયકોસાઇડ્સની સારવારની અસરકારકતામાં વધારો કરે છે અને તેમની માત્રા ઘટાડે છે. ડોકટરોના જણાવ્યા મુજબ, તે દર્દીઓની સામાન્ય સ્થિતિ, શારીરિક શ્રમ પ્રત્યેની સહનશીલતામાં સુધારો કરે છે.
- લાંબા સમય સુધી ડિબીકોરનો ઉપયોગ કંજુન્ક્ટીવામાં માઇક્રોસિરિક્યુલેશનને ઉત્તેજિત કરે છે. એવું માનવામાં આવે છે કે તેનો ઉપયોગ ડાયાબિટીક રેટિનોપેથીને રોકવા માટે થઈ શકે છે.
- ગ્લિકોસાઇડ્સના ઓવરડોઝના કિસ્સામાં, ઉબકા અને એરિથિમિયાને દૂર કરે છે, ડિબીકોર એક મારણ તરીકે કામ કરવામાં સક્ષમ છે. બીટા-બ્લocકર અને કateટminલેમિનાઇમ્સ સામે પણ સમાન અસર જોવા મળી.
પ્રકાશન ફોર્મ અને ડોઝ
ડિબિક્ટર ફ્લેટ વ્હાઇટ ગોળીઓના રૂપમાં પ્રકાશિત થાય છે. તે 10 ટુકડાઓ છે જે દરેકને ફોલ્લામાં મૂકવામાં આવે છે. 3 અથવા 6 ફોલ્લાઓના પેકેજમાં અને ઉપયોગ માટેની સૂચનાઓ. દવા ગરમી અને ખુલ્લા સૂર્યપ્રકાશથી સુરક્ષિત હોવી જોઈએ. આવી પરિસ્થિતિઓમાં, તે 3 વર્ષ સુધી ગુણધર્મ જાળવી રાખે છે.
ઉપયોગમાં સરળતા માટે, ડિબીકોર પાસે 2 ડોઝ છે:
- 500 મિલિગ્રામ એ પ્રમાણભૂત રોગનિવારક માત્રા છે. ડાયાબિટીસ મેલીટસ માટે 500 મિલિગ્રામની 2 ગોળીઓ સૂચવવામાં આવે છે, જ્યારે તે જોખમી દવાઓ લેતી વખતે યકૃતને સુરક્ષિત કરે. ડીબીકોર 500 ગોળીઓ જોખમમાં છે, તેમને અડધા ભાગમાં વહેંચી શકાય છે,
- 250 મિલિગ્રામ હૃદયની નિષ્ફળતા માટે સૂચવવામાં આવી શકે છે. આ કિસ્સામાં, ડોઝ વ્યાપકપણે બદલાય છે: 125 મિલિગ્રામ (1/2 ટેબ્લેટ) થી 3 જી (12 ગોળીઓ). દવાઓની જરૂરી રકમ ડ doctorક્ટર દ્વારા પસંદ કરવામાં આવે છે, ધ્યાનમાં લેવામાં આવતી અન્ય દવાઓ ધ્યાનમાં લે છે. જો ગ્લાયકોસિડિક નશો દૂર કરવો જરૂરી છે, તો દરરોજ ડિબીકોર ઓછામાં ઓછું 750 મિલિગ્રામ સૂચવવામાં આવે છે.
દવાની આડઅસર
Dibicor ની વ્યવહારિક રૂપે શરીર માટે આડઅસરો નથી. ગોળીના સહાયક ઘટકો માટે એલર્જીક પ્રતિક્રિયા ખૂબ જ દુર્લભ છે. ટૌરિન પોતે એક કુદરતી એમિનો એસિડ છે, તેથી તે એલર્જીનું કારણ નથી.
પેટની વધેલી એસિડિટીએ લાંબા ગાળાના ઉપયોગથી અલ્સરની વૃદ્ધિ થઈ શકે છે. આવી સમસ્યાઓ સાથે, ડિબીકોરની સારવાર સાથે ડ doctorક્ટર સાથે સંમત થવું જોઈએ. કદાચ તે ગોળીઓથી નહીં, પણ ખોરાકમાંથી ટૌરિન મેળવવાની ભલામણ કરશે.
શ્રેષ્ઠ કુદરતી સ્ત્રોતો:
 મેડિકલ સાયન્સના ડોક્ટર, ડાયાબિટીઝ ઇન્સ્ટિટ્યૂટના વડા - તાત્યાણા યાકોવલેવા
મેડિકલ સાયન્સના ડોક્ટર, ડાયાબિટીઝ ઇન્સ્ટિટ્યૂટના વડા - તાત્યાણા યાકોવલેવા
હું ઘણાં વર્ષોથી ડાયાબિટીસનો અભ્યાસ કરું છું. જ્યારે ઘણા લોકો મૃત્યુ પામે છે ત્યારે તે ડરામણી છે, અને ડાયાબિટીઝના કારણે પણ વધુ અક્ષમ થઈ જાય છે.
હું ખુશખબર જણાવવામાં ઉતાવળ કરું છું - રશિયન એકેડેમી Medicalફ મેડિકલ સાયન્સિસના એન્ડોક્રિનોલોજીકલ રિસર્ચ સેંટરએ એક એવી દવા વિકસિત કરી છે જે ડાયાબિટીસ મેલિટસને સંપૂર્ણપણે મટાડે છે. અત્યારે, આ દવાની અસરકારકતા 98% ની નજીક આવી રહી છે.
બીજો એક સારા સમાચાર: આરોગ્ય મંત્રાલયે એક વિશેષ પ્રોગ્રામ સ્વીકારવાનું સુરક્ષિત રાખ્યું છે જે દવાની highંચી કિંમતને વળતર આપે છે. રશિયામાં, ડાયાબિટીસના દર્દીઓ 17 ફેબ્રુઆરી પહેલાં મેળવી શકે છે - ફક્ત 147 રુબેલ્સ માટે!
>> ડ્રેગ મેળવવા વિશે વધુ જાણો
| ઉત્પાદન | 100 ગ્રામમાં ટurરિન, મિલિગ્રામ | જરૂર% |
| તુર્કી, લાલ માંસ | 361 | 72 |
| ટુના | 284 | 57 |
| ચિકન, લાલ માંસ | 173 | 34 |
| લાલ માછલી | 132 | 26 |
| યકૃત, પક્ષી હૃદય | 118 | 23 |
| બીફ હાર્ટ | 66 | 13 |
ડાયાબિટીઝના દર્દીઓમાં ટૌરિનની ઉણપ જોવા મળે છે, તેથી પ્રથમ વખત તેનું સેવન જરૂરિયાતો કરતા વધારે હોવું જોઈએ.
ડાયાબિટીઝના ઉપાય શું છે?
2012 ના મધ્યભાગ સુધી, ડાયાબિટીઝની દવાઓના નીચેના જૂથો છે (ઇન્સ્યુલિન સિવાય):
- ગોળીઓ જે ઇન્સ્યુલિન પ્રત્યે કોશિકાઓની સંવેદનશીલતા વધારે છે.
- દવાઓ કે જે સ્વાદુપિંડને વધુ ઇન્સ્યુલિન ઉત્પન્ન કરવા માટે ઉત્તેજીત કરે છે.
- 2000 ના દાયકાના મધ્યભાગથી ડાયાબિટીસ માટેની નવી દવાઓ. આમાં એવી દવાઓ શામેલ છે કે જે બધાથી અલગ રીતે કાર્ય કરે છે, અને તેથી કોઈક રીતે તેમને સુંદર રીતે જોડવાનું મુશ્કેલ છે. આ ડ્રગના બે જૂથો છે જે ઇંટરિટિન પ્રવૃત્તિ સાથે છે અને કદાચ સમય જતાં કેટલાક વધુ દેખાશે.
ત્યાં ગ્લુકોબાઈ (એકાર્બોઝ) ગોળીઓ પણ છે જે જઠરાંત્રિય માર્ગમાં ગ્લુકોઝના શોષણને અવરોધે છે. તે ઘણીવાર પાચક અપસેટનું કારણ બને છે, અને સૌથી અગત્યનું, જો તમે ઓછા કાર્બોહાઇડ્રેટ આહારને અનુસરો છો, તો પછી તેમને લેવાથી કોઈ અર્થ નથી. જો તમે ઓછા કાર્બોહાઇડ્રેટ આહારનું પાલન કરી શકતા નથી, કારણ કે તમે ખાઉધરાપણું વધે છે, તો પછી ડાયાબિટીઝની દવાઓનો ઉપયોગ કરો જે ભૂખને કાબૂમાં રાખવામાં મદદ કરે છે. અને ગ્લુકોબિયા વધારે ઉપયોગમાં લેશે નહીં. તેથી, આ અંતે તેની ચર્ચા.

અમે તમને ફરી એક વખત યાદ અપાવીએ છીએ: ગોળી દવાઓ ફક્ત ટાઇપ 2 ડાયાબિટીસ માટે ઉપયોગી થઈ શકે છે. પ્રકાર 1 ડાયાબિટીસમાં, ત્યાં કોઈ દવાઓ નથી, ફક્ત ઇન્સ્યુલિનના ઇન્જેક્શન છે. સ્પષ્ટતા. પ્રકાર 1 ડાયાબિટીઝ માટે સિઓફોર અથવા ગ્લુકોફેજ ગોળીઓનો પ્રયાસ કરી શકાય છે જો દર્દી મેદસ્વી છે, તો તેની ઇન્સ્યુલિન પ્રત્યેની કોષની સંવેદનશીલતા ઓછી થઈ છે, અને તેથી તેને ઇન્સ્યુલિનની નોંધપાત્ર માત્રા ઇન્જેકશન કરવાની ફરજ પાડવામાં આવે છે. આ સ્થિતિમાં સિઓફોર અથવા ગ્લુકોફેજની નિમણૂક તમારા ડ doctorક્ટર સાથે ચર્ચા કરવી જોઈએ.
ડાયાબિટીઝની કયા પ્રકારની દવાઓથી ફાયદો થતો નથી, પરંતુ નુકસાન થાય છે
ડાયાબિટીઝ માટેની દવાઓ છે જે દર્દીઓ માટે ફાયદા લાવતી નથી, પરંતુ સતત નુકસાન પહોંચાડે છે. અને હવે તમે જાણશો કે આ દવાઓ શું છે. હાનિકારક ડાયાબિટીસ દવાઓ એ ગોળીઓ છે જે સ્વાદુપિંડને વધુ ઇન્સ્યુલિન ઉત્પન્ન કરવા માટે ઉત્તેજીત કરે છે. તેમને છોડી દો! તેઓ ડાયાબિટીઝના દર્દીઓના સ્વાસ્થ્યને નોંધપાત્ર નુકસાન પહોંચાડે છે. સ્વાદુપિંડ દ્વારા ઇન્સ્યુલિનના ઉત્પાદનને ઉત્તેજીત કરતી ગોળીઓમાં સલ્ફોનીલ્યુરિયા ડેરિવેટિવ્ઝ અને મેગલિટીનાઇડ્સ જૂથોની દવાઓ શામેલ છે. ડોકટરો હજી પણ તેમને ટાઇપ 2 ડાયાબિટીસ માટે સૂચવવાનું પસંદ કરે છે, પરંતુ આ ખોટું અને દર્દીઓ માટે હાનિકારક છે. ચાલો જોઈએ શા માટે.
પ્રકાર 2 ડાયાબિટીઝમાં, નિયમ પ્રમાણે, દર્દીઓ પણ આ ગોળીઓ વિના ઓછું ઇન્સ્યુલિન પેદા કરતા નથી, અને તંદુરસ્ત લોકો કરતા 2-3 ગણા વધારે હોય છે. તમે સી-પેપ્ટાઇડ માટે સરળતાથી આ રક્ત પરીક્ષણની પુષ્ટિ કરી શકો છો. ડાયાબિટીઝના દર્દીઓમાં સમસ્યા એ છે કે ઇન્સ્યુલિનની ક્રિયા પ્રત્યે કોશિકાઓની સંવેદનશીલતા ઓછી છે. આ મેટાબોલિક ડિસઓર્ડરને ઇન્સ્યુલિન રેઝિસ્ટન્સ કહેવામાં આવે છે. આવી સ્થિતિમાં, સ્વાદુપિંડ દ્વારા ઇન્સ્યુલિનના સ્ત્રાવને ઉત્તેજીત કરતી ગોળીઓ લેવી તે પીડિત, ચાલતા ઘોડાને ચાબુક મારવા જેવી જ છે, જે, તેની બધી શક્તિ સાથે, એક ભારે ગાડી ખેંચે છે. એક કમનસીબ ઘોડો શાફ્ટમાં જ મરી શકે છે.
સંચાલિત ઘોડાની ભૂમિકા તમારા સ્વાદુપિંડની છે. તેમાં બીટા કોષો છે જે ઇન્સ્યુલિન ઉત્પન્ન કરે છે. તેઓ પહેલાથી જ વધેલા ભાર સાથે કામ કરે છે. સલ્ફonyનીલ્યુરિયા ડેરિવેટિવ્ઝ અથવા મેગ્લિટીનાઇડ્સની ગોળીઓની ક્રિયા હેઠળ તેઓ “બર્ન આઉટ” થાય છે, એટલે કે, તેઓ મોટા પ્રમાણમાં મૃત્યુ પામે છે. આ પછી, ઇન્સ્યુલિનનું ઉત્પાદન ઘટે છે, અને સારવાર યોગ્ય પ્રકાર 2 ડાયાબિટીસ વધુ તીવ્ર અને અસાધ્ય ઇન્સ્યુલિન આધારિત 1 પ્રકારની ડાયાબિટીસમાં ફેરવાય છે.

સ્વાદુપિંડનું ઇન્સ્યુલિન ઉત્પન્ન કરતી ગોળીઓનો બીજો મોટો ખામી એ છે કે તે હાયપોગ્લાયકેમિઆનું કારણ બને છે. આવું ઘણીવાર થાય છે જો દર્દીએ ગોળીઓનો ખોટો ડોઝ લીધો હોય અથવા સમયસર ખાવાનું ભૂલી ગયો હોય. પ્રકાર 2 ડાયાબિટીઝની સારવારની પદ્ધતિઓ કે જેની અસરકારક રીતે તમે બ્લડ સુગર ઘટાડવાની ભલામણ કરો છો, જ્યારે હાયપોગ્લાયકેમિઆનું જોખમ વ્યવહારીક રીતે શૂન્ય છે.
મોટા પાયે અધ્યયનોએ બતાવ્યું છે કે સલ્ફોનીલ્યુરિયા ડેરિવેટિવ્ઝ, તેમને લેતા દર્દીઓમાં હાર્ટ એટેક અને કેન્સરથી મૃત્યુદર સહિતના તમામ કારણોથી મૃત્યુદરમાં વધારો કરે છે. તેઓ કોરોનરી અને અન્ય ધમનીઓમાં રક્ત પરિભ્રમણને વિક્ષેપિત કરે છે, એટીપી સંવેદનશીલ કેલ્શિયમ ચેનલોને અવરોધે છે જે રક્ત વાહિનીઓને આરામ કરે છે.આ અસર ફક્ત જૂથની નવીનતમ દવાઓ માટે જ સાબિત નથી. પરંતુ, ઉપરોક્ત વર્ણવેલ કારણોસર, તેઓને લેવી જોઈએ નહીં.
જો ટાઇપ 2 ડાયાબિટીઝની કાળજીપૂર્વક નિમ્ન-કાર્બોહાઈડ્રેટ આહાર, કસરત અને ઇન્સ્યુલિન ઇન્જેક્શનથી નિરીક્ષણ કરવામાં આવે છે, તો જો જરૂરી હોય તો, ક્ષતિગ્રસ્ત અથવા નબળી પડી ગયેલી બીટા કોશિકાઓ તેમનું કાર્ય પુન restoreસ્થાપિત કરી શકે છે. પ્રકાર 2 ડાયાબિટીઝની અસરકારક સારવાર માટે પ્રોગ્રામ જાણો અને તેનું પાલન કરો. આ ગોળીઓ લેવા કરતાં વધુ સારું છે - સલ્ફોનીલ્યુરિયા ડેરિવેટિવ્ઝ અથવા મેગ્લિટિનાઇડ્સ, જે બીટા કોષોને નાશ કરશે અને ડાયાબિટીસની સમસ્યાઓમાં વધારો કરશે. અમે આ ગોળીઓના બધા નામ અહીં સૂચિબદ્ધ કરી શકતા નથી, કારણ કે તેમાંના ઘણા બધા છે.
નીચે મુજબ કરવું જોઈએ. તમને સૂચવવામાં આવેલી ડાયાબિટીઝની ગોળીઓ માટેની સૂચનાઓ વાંચો. જો તે તારણ આપે છે કે તેઓ સલ્ફોનીલ્યુરિયા ડેરિવેટિવ્ઝ અથવા મેગલિટીનાઇડ્સના વર્ગના છે, તો તેમને ન લો. તેના બદલે, પ્રકાર 2 ડાયાબિટીસ પ્રોગ્રામનો અભ્યાસ કરો અને તેનું પાલન કરો. ત્યાં સંયોજન ગોળીઓ પણ છે જેમાં બે સક્રિય ઘટકો શામેલ છે: સલ્ફોનીલ્યુરિયા ડેરિવેટિવ પ્લસ મેટફોર્મિન. જો તમને આ વિકલ્પ સોંપવામાં આવ્યો છે, તો તેમાંથી "શુદ્ધ" મેટફોર્મિન (સિઓફોર અથવા ગ્લાયકોફાઝ) પર સ્વિચ કરો.
ટાઇપ 2 ડાયાબિટીઝની સારવાર કરવાની સાચી રીત એ છે કે ઇન્સ્યુલિન પ્રત્યેની કોશિકાઓની સંવેદનશીલતા સુધારવાનો પ્રયાસ કરવો. ઇન્સ્યુલિન પ્રતિકાર અંગેનો અમારો લેખ વાંચો. તે તમને કેવી રીતે કરવું તે કહે છે. તે પછી, તમારે ઇન્સ્યુલિનના ઉત્પાદનને ઉત્તેજીત કરવાની જરૂર નથી. જો ડાયાબિટીઝનો કેસ ખૂબ અદ્યતન નથી, તો વ્યક્તિની પોતાની ઇન્સ્યુલિન સામાન્ય રક્ત ખાંડને જાળવવા માટે પૂરતું હશે.
ગોળીઓ સાથે ઇન્સ્યુલિન ઇન્જેક્શનને બદલવાનો પ્રયાસ કરશો નહીં.
ઓછામાં ઓછા 3 દિવસ, અને પ્રાધાન્ય આખા અઠવાડિયામાં કુલ રક્ત ખાંડ નિયંત્રણ કરો. જો ભોજન પછી ઓછામાં ઓછી એકવાર ખાંડ 9 મીમીલો / એલ અથવા વધારે નીકળી જાય, તો તરત જ ઇન્સ્યુલિનથી સારવાર ઓછી કરો, ઓછા કાર્બોહાઇડ્રેટવાળા આહાર સાથે. કારણ કે અહીં કોઈ દવા મદદ કરશે નહીં. સૌ પ્રથમ, ઇન્સ્યુલિન ઇન્જેક્શન અને યોગ્ય આહારની સહાયથી, ખાતરી કરો કે તમારી બ્લડ શુગર લક્ષ્યના મૂલ્યો તરફ જાય છે. અને પછી તમે પહેલેથી જ વિચારશો કે ઇન્સ્યુલિનની માત્રા ઘટાડવા માટે ગોળીઓનો ઉપયોગ કેવી રીતે કરવો અથવા તેને સંપૂર્ણપણે છોડી દેવો.
પ્રકાર 2 ડાયાબિટીસના દર્દીઓ તેમની ઇન્સ્યુલિન સારવાર શરૂ કરવા અનિશ્ચિત સમય માટે વિલંબ કરવા માગે છે. ચોક્કસ આ હેતુ માટે તમે ડાયાબિટીઝ દવાઓનાં પૃષ્ઠ પર ગયા, બરાબર? કેટલાક કારણોસર, દરેક માને છે કે ઇન્સ્યુલિનની સારવારને પ્રતિરક્ષા સાથે અવગણવામાં આવી શકે છે, અને ડાયાબિટીઝની ગૂંચવણો કોઈને ધમકી આપે છે, તેમને નહીં. અને આ ડાયાબિટીસના દર્દીઓ માટે ખૂબ જ મૂર્ખ વર્તન છે. જો આવા “આશાવાદી” હાર્ટ એટેકથી મરી જાય છે, તો હું કહીશ કે તે ભાગ્યશાળી હતો. કારણ કે ત્યાં ખરાબ વિકલ્પો છે:
- ગેંગ્રેન અને પગ કાપવાનું,
- અંધત્વ
- રેનલ નિષ્ફળતાથી મરણોત્સર્જન
આ ડાયાબિટીઝની ગૂંચવણો છે જે સૌથી ખરાબ દુશ્મન ઇચ્છશે નહીં. તેમની તુલનામાં, હાર્ટ એટેકથી ઝડપી અને સરળ મૃત્યુ એ એક વાસ્તવિક સફળતા છે. તદુપરાંત, આપણા દેશમાં, જે તેના અપંગ નાગરિકોને વધુ ટેકો આપતું નથી.
તેથી, ઇન્સ્યુલિન એ ટાઇપ 2 ડાયાબિટીઝ માટેનો અદભૂત ઉપાય છે. જો તમે તેને ખૂબ જ પ્રેમ કરો છો, તો પછી તે તમને ઉપરોક્ત ગૂંચવણોથી નજીકના ઓળખાણથી બચાવે છે. જો ઇન્સ્યુલિનથી ડિસ્પેન્સ થઈ શકતું નથી તે સ્પષ્ટ છે, તો પછી તેને ઝડપથી ઇન્જેક્શન આપવાનું શરૂ કરો, સમય બગાડો નહીં. અંધત્વની સ્થિતિમાં અથવા કોઈ અંગના વિચ્છેદન પછી, ડાયાબિટીસમાં સામાન્ય રીતે થોડા વર્ષોની અપંગતા હોય છે. આ સમય દરમિયાન, તેમણે સમયસર ઇન્સ્યુલિન ઇન્જેક્શન આપવાનું શરૂ ન કર્યું ત્યારે તે શું મૂર્ખ હતો તે વિશે કાળજીપૂર્વક વિચારવાનું સંચાલન કરે છે ...
કેટલાક કિસ્સાઓમાં, ઇન્સ્યુલિન સાથે મિત્રતા બનાવવી મહત્વપૂર્ણ અને ઝડપી છે:
- ઓછા કાર્બોહાઇડ્રેટ આહાર પર, ખાધા પછી તમારું બ્લડ સુગર 9 એમએમઓએલ / એલ અને તેથી ઉપર વધે છે.
- લો-કાર્બોહાઇડ્રેટ આહાર, કસરત અને “રાઇટ” ગોળીઓનું સંયોજન 6.0 એમએમઓએલ / એલની નીચે ખાધા પછી તમારી ખાંડ ઘટાડવામાં મદદ કરતું નથી.
ઇન્સ્યુલિનને તમારા બધા હૃદયથી પ્રેમ કરો કારણ કે તે તમારો મહાન મિત્ર, તારણહાર અને ડાયાબિટીઝની ગૂંચવણો સામે પ્રોટેક્ટર છે. તમારે પીડારહિત ઇન્જેક્શન્સની તકનીકમાં નિપુણતા મેળવવાની જરૂર છે, એક સમયપત્રક પર ખંતપૂર્વક ઇન્સ્યુલિન ઇન્જેક્શન કરો અને તે જ સમયે પ્રવૃત્તિઓ કરો જેથી તમે તેની માત્રા ઘટાડી શકો. જો તમે ડાયાબિટીઝ ટ્રીટમેન્ટ પ્રોગ્રામને ખંતથી અમલમાં મૂકશો (આનંદ સાથે વ્યાયામ કરવો તે ખાસ કરીને મહત્વપૂર્ણ છે), તો પછી તમે ચોક્કસપણે ઇન્સ્યુલિનના નાના ડોઝથી મેનેજ કરી શકો છો ઉચ્ચ સંભાવના સાથે, તમે ઇન્જેક્શનનો સંપૂર્ણ ઇનકાર કરી શકશો. પરંતુ ડાયાબિટીઝની વિકસિત ગૂંચવણોના ભાવે આ કરી શકાતું નથી.
ટાકીકાર્ડિયા અથવા અસામાન્ય હાર્ટબીટ શા માટે દેખાય છે
ધબકારા એ વધતી અથવા ઝડપી ધબકારાની લાગણી છે. ઘણીવાર ટાકીકાર્ડિયા સાથે થાય છે, એટલે કે, દર મિનિટમાં 90 થી વધુ ધબકારાના ધબકારામાં વધારો. તે વ્યક્તિલક્ષી લક્ષણ છે.
લોકો કેટલીકવાર સામાન્ય ધબકારાને પણ અનુભવે છે, તે જ સમયે, કેટલીક વખત ગંભીર લયની ખલેલ અનુભવાય નહીં. સંવેદના પોતે હૃદય રોગનો સંપૂર્ણ સૂચક નથી.
તનાવ અથવા શારીરિક પ્રવૃત્તિ પ્રત્યેની સામાન્ય પ્રતિક્રિયા એ હૃદયની ધબકારા વધે છે. ફક્ત જો ત્યાં અન્ય લક્ષણો હોય, તો ધબકારા ચોક્કસ પેથોલોજી વિશે વાત કરી શકે છે. હ્રદયની ધબકારાની સાથે રહેલ લક્ષણવિજ્ .ાન એ હાલના બિમારી પર આધારિત છે.
ટાકીકાર્ડિયા અને ધબકારા સાથે થઈ શકે છે:
- મ્યોકાર્ડિટિસ, એન્ડોકાર્ડિટિસ,
- એરિથમિયાસ
- કાર્ડિયોસ્ક્લેરોસિસ, મ્યોકાર્ડિયલ ડિસ્ટ્રોફી,
- એનિમિયા
- વનસ્પતિ-વેસ્ક્યુલર ડાયસ્ટોનિયા,
- હૃદય ખામી
- ધમની હાયપરટેન્શન
- ન્યુરોસિસ
- અંતocસ્ત્રાવી વિકાર,
- મેનોપોઝ
- ફિવર્સ.
કેટલીકવાર ટાકીકાર્ડિયા અને ધબકારા સાથે સંયોજન ચિંતા સાથે જોડાય છે, અને વધારાની વનસ્પતિના અભિવ્યક્તિઓ (ધ્રૂજારી અને કંપન) વ્યક્તિને ડર અને પ્રતીતિનું કારણ બને છે કે તેને અત્યંત જોખમી રોગ છે.
આ કિસ્સાઓમાં, મનોચિકિત્સા ઉપચારની ભાગીદારી જરૂરી છે. દૈનિક હોલ્ટર ઇસીજી મોનિટરિંગ અને ડિસ્ચાર્જ પરીક્ષણો પછી કાર્ડિયોવાસ્ક્યુલર સિસ્ટમનો ઉદ્દેશ ચિત્ર આપવામાં આવે છે.
ઇન્સ્યુલિન અવલંબન સાથે ટાકીકાર્ડિયાના લક્ષણો
ડાયાબિટીઝમાં કાર્ડિયાક એરિથમિયા પોતાને ફ્લિરિંગ એરિથમિયા જેવી રીતે પ્રગટ કરી શકે છે, એટલે કે, ટાકીકાર્ડિયા અને હૃદય દરનું ઉલ્લંઘન. ડાયાબિટીઝવાળા વ્યક્તિમાં આ હોઈ શકે છે:
જો ડાયાબિટીઝવાળા વ્યક્તિએ આ શરતો શોધી કા .ી હોય, તો તમારે ડ doctorક્ટરની સલાહ લેવી અને વધારાની પરીક્ષા લેવાની જરૂર છે. ફક્ત આ જ રીતે તમે તમારી જાતને એથ્રીલ ફાઇબરિલેશનના નકારાત્મક પરિણામોથી બચાવી શકો છો અને યોગ્ય સારવાર પ્રદાન કરી શકો છો.
તમારે ધ્યાન રાખવું જોઈએ કે દવા હંમેશા જરૂરી નથી. ડાયાબિટીસના દર્દીઓ ઘણા વર્ષોથી એમ.એ.ના લક્ષણો સાથે જીવી શકે છે. કેટલીકવાર રક્તવાહિની તંત્રનું કાર્ય ઝડપથી બગડે છે અને મ્યોકાર્ડિયલ ઇન્ફાર્ક્શન અથવા અન્ય મુશ્કેલીઓ તરફ દોરી શકે છે.
તેથી, ધબકારાને વધારવા માટે તમારે ડ doctorક્ટરની સલાહ લેવી જરૂરી છે.
એરિથમિયાઝનું વર્ગીકરણ
 હૃદયમાં એવા કોષો છે જે વિદ્યુત આવેગ ઉત્પન્ન કરી શકે છે. આ આવેગના પ્રભાવ હેઠળ, હૃદયના સંકોચન થાય છે. આવેગ ઉત્પન્ન કરતા કોષોને પેસમેકર કહેવામાં આવે છે.
હૃદયમાં એવા કોષો છે જે વિદ્યુત આવેગ ઉત્પન્ન કરી શકે છે. આ આવેગના પ્રભાવ હેઠળ, હૃદયના સંકોચન થાય છે. આવેગ ઉત્પન્ન કરતા કોષોને પેસમેકર કહેવામાં આવે છે.
સામાન્ય સ્થિતિમાં પેસમેકર સાઇનસ નોડ છે, જે જમણા કર્ણકની દિવાલમાં સ્થિત છે. સામાન્ય ધબકારાને સાઇનસ રિધમ પણ કહેવામાં આવે છે. સામાન્ય રીતે, બાકીનો હાર્ટ રેટ દર મિનિટમાં 60 થી 90 ધબકારા વચ્ચે હોય છે. સાઇનસ નોડ onટોનોમિક નર્વસ સિસ્ટમને નિયંત્રિત કરે છે.
જો સાઇનસ નોડ યોગ્ય રીતે કાર્ય કરતું નથી, તો પછી એરિથમિયાની આવી જાતો શક્ય છે:
- નિયમિત વારંવાર સાઇનસ લય - "સાઇનસ ટાકીકાર્ડિયા",
- નિયમિત દુર્લભ સાઇનસ લય - "સાઇનસ બ્રેડીકાર્ડિયા",
- અનિયમિત "સાઇનસ એરિથમિયા".
એક દુર્લભ અથવા વારંવાર સાઇનસ લય એ ધોરણની વિવિધતા હોઈ શકે છે. ઉદાહરણ તરીકે, ભાવનાત્મક અથવા શારીરિક તાણથી, આરામ કરતાં હૃદય વધુ વખત સંકુચિત થાય છે.એથ્લેટ્સમાં, રક્તવાહિની તંત્રની તાલીમને લીધે, સામાન્ય નાડી એકદમ દુર્લભ હોય છે અને તે દર મિનિટમાં 34 થી 40 ધબકારા સુધીની હોય છે.
દવાઓ કે જે આવર્તનમાં વધારો અને તેની મંદીનું કારણ હૃદયની લયને અસર કરી શકે છે.
પેસમેકર તેમાંના કોષો તરીકે પણ કાર્ય કરી શકે છે:
- એટ્રીવેન્ટ્રિક્યુલર નોડ
- એટ્રિયા
- વેન્ટ્રિકલ્સ.
એટ્રિલ લય એ એક ખ્યાલ છે જેનો અર્થ એ કે પેસમેકર એટ્રિયામાં છે, પરંતુ સાઇનસ નોડમાં નથી.
- વેન્ટ્રિક્યુલર એરિથમિયા,
- riટ્રીવેન્ટ્રિક્યુલર એરિથમિયા,
- ટાકીકાર્ડિયા - હૃદય દર,
- બ્રેડીકાર્ડિયા - દુર્લભ હૃદયના સંકોચન,
- ધમની એરિથમિયા,
- એક્સ્ટ્રાસિસ્ટોલ્સ - અકાળ સંકોચન,
- વિલંબિત સંકોચન.
એરિથિમિયાસ કાર્બનિક અને કાર્યાત્મક હોઈ શકે છે. એ નોંધવું જોઇએ કે કેટલાક પ્રકારના કાર્ડિયાક એરિથમિયા અચાનક રુધિરાભિસરણ ધરપકડ, એરિથmoમોજેનિક આંચકો, ઇસ્કેમિક સ્ટ્રોક અથવા મ્યોકાર્ડિયલ ઇન્ફાર્ક્શન સાથે સંકળાયેલા છે.
Dibikor ની રચના અને સ્વરૂપ
 સફેદ ગોળ ગોળીઓમાં ડિબીકોર બહાર આવે છે.
સફેદ ગોળ ગોળીઓમાં ડિબીકોર બહાર આવે છે.
તેઓ ચુસ્ત પેકેજિંગ અને મુદ્રિત એલ્યુમિનિયમ વરખમાં ભરેલા છે.
એક પેકમાં 10 ગોળીઓ શામેલ છે. 3-6 ટુકડાઓનાં પેકેજો. દરેક કાર્ડબોર્ડ બક્સમાં સૂચનાઓ હોય છે.
ડિબીકોરમાં સક્રિય પદાર્થ ટૌરિન, તેમજ સહાયક ઘટકો શામેલ છે:
- માઇક્રોક્રિસ્ટલાઇન સેલ્યુલોઝ,
- બટાકાની સ્ટાર્ચ
- સિલિકોન
- કેલ્શિયમ
ટૌરિન પટલ-રક્ષણાત્મક એજન્ટોના જૂથનો સભ્ય છે જે મેટાબોલિક પ્રક્રિયાઓને સક્રિય કરે છે. પદાર્થ કોષોમાં પોટેશિયમ અને કેલ્શિયમના વિનિમયને પણ નિયંત્રિત કરે છે. તે નર્વસ ઉત્તેજના ઘટાડે છે અને સેન્ટ્રલ નર્વસ સિસ્ટમ સુધારે છે.
દવા માત્ર લોહીમાં ગ્લુકોઝના સામાન્યકરણમાં ફાળો આપે છે, પણ રક્ત વાહિનીઓની સ્થિતિ પર પણ સકારાત્મક અસર કરે છે. આ સાધન લોહીના સ્ટેસીસ અને હાયપરટેન્શનની ઘટનાને ઘટાડે છે. હૃદયની માંસપેશીઓની કામગીરીમાં પણ એક સુધારણા છે. આમ, ડાઇબીકોર ડાયાબિટીસ મેલિટસની સારવારમાં, તેમજ હાઈ બ્લડ પ્રેશરની પસંદગીની દવા તરીકે ગણવામાં આવે છે.
એલિવેટેડ કોલેસ્ટરોલ સાથે, ડિબીકોર લોહીના પ્લાઝ્મામાં તેની માત્રાને optimપ્ટિમાઇઝ કરવામાં મદદ કરે છે. તે સીધા ટ્રાઇગ્લાઇસેરાઇડ્સના દરને અસર કરે છે. ગ્લાયકેમિક સ્તર સાથે કામ કરતી વખતે આ અત્યંત મહત્વપૂર્ણ છે.
દવા ડિબીકોર પેરિફેરલ રક્ત પ્રવાહને હકારાત્મક અસર કરે છે, ફાઇબર સહિતના માઇક્રોક્રિક્લેશનમાં સુધારો કરે છે. આમ, ડાયાબિટીઝની ગૂંચવણોના વિકાસને રોકવું શક્ય છે, ઉદાહરણ તરીકે, ડાયાબિટીક રેટિનોપેથીની રચના.
ગ્લાયસીમિયામાં સુધારણાને કારણે, માનવ શરીરના એકંદર સ્વરમાં નોંધપાત્ર સુધારો થયો છે અને ડાયાબિટીસનું ક્લિનિકલ ચિત્ર સામાન્ય થયું છે. દવા ડિબીકોર જઠરાંત્રિય માર્ગમાં ઝડપી શોષણ દ્વારા વર્ગીકૃત થયેલ છે.
ઇન્જેશનના દો and કે બે કલાક પછી પીક પ્લાઝ્માની સાંદ્રતા જોવા મળે છે. 24 કલાક પછી, દવા શરીરમાંથી સંપૂર્ણપણે વિસર્જન કરે છે. લોહીમાં શર્કરાના સ્તરને લાંબા ગાળાના સામાન્ય બનાવવાની દવાના નિયમિત ઉપયોગના કેટલાક અઠવાડિયા પછી થાય છે.
દવાનો ઉપયોગ કરવા માટેની સૂચનાઓ
 એરિથિમિયા માટે ડિબિક્ટર મૌખિક રીતે સૂચવવામાં આવે છે. હૃદયની નિષ્ફળતામાં, ડ્રગનો ઉપયોગ ભોજન પહેલાં 15 મિનિટ પહેલાં દિવસમાં બે વખત 250-500 મિલિગ્રામ પર કરવામાં આવે છે. સારવારનો સમયગાળો 30 દિવસનો છે.
એરિથિમિયા માટે ડિબિક્ટર મૌખિક રીતે સૂચવવામાં આવે છે. હૃદયની નિષ્ફળતામાં, ડ્રગનો ઉપયોગ ભોજન પહેલાં 15 મિનિટ પહેલાં દિવસમાં બે વખત 250-500 મિલિગ્રામ પર કરવામાં આવે છે. સારવારનો સમયગાળો 30 દિવસનો છે.
જો જરૂરી હોય તો, ડોઝ દરરોજ કેટલાક ગ્રામ સુધી વધારી શકાય છે. કેટલાક કિસ્સાઓમાં, ડ doctorક્ટર એક સમયે ડ્રગની માત્રાને 125 મિલિગ્રામ સુધી ઘટાડવાનું નક્કી કરે છે.
જો નશો કાર્ડિયાક ગ્લાયકોસાઇડ્સના ઉપયોગને કારણે થાય છે, તો પછી દૈનિક ઓછામાં ઓછી 750 મિલિગ્રામની માત્રામાં દવાનો ઉપયોગ કરવામાં આવે છે. પ્રકાર 1 ડાયાબિટીસમાં, ઇન્સ્યુલિન ઉપચાર સાથે દિવસમાં બે વખત 500 મિલિગ્રામ દવા સૂચવવામાં આવે છે. આવી સારવાર, સરેરાશ, છ મહિના સુધી ચાલે છે.
પ્રકાર 2 ના રોગના પ્રકાર સાથે, તમારે દિવસમાં બે વાર 500 મિલિગ્રામ લેવાની જરૂર છે (જો તે મોનોથેરાપીની વાત આવે છે). ડાબીકોરનો ઉપયોગ અન્ય મૌખિક દવાઓ સાથે પણ કરી શકાય છે.મધ્યમ હાયપરકોલેસ્ટેરોલિયા સહિત આ પ્રકારના રોગમાં, ડિબીકોરને દિવસમાં બે વાર 500 મિલિગ્રામ સૂચવવામાં આવે છે.
અભ્યાસક્રમનો સમયગાળો ફક્ત ઉપસ્થિત ચિકિત્સક દ્વારા જ નક્કી કરી શકાય છે. હેપેટોપ્રોટેક્ટર તરીકે, આ દવા એન્ટિફંગલ એજન્ટો સાથે દરરોજ 500 મિલિગ્રામ દરે વપરાય છે.
જો દવા ખોટી રીતે લેવામાં આવે છે અને તે બેકાબૂ છે, તો પછી વ્યક્તિ એલર્જીક પ્રતિક્રિયા શરૂ કરી શકે છે. પરંતુ આ અત્યંત દુર્લભ કિસ્સાઓમાં થાય છે.
શેલ્ફ લાઇફ અને સ્ટોરેજ સુવિધાઓ
જોડાયેલ સૂચનો અનુસાર, ડિબીકોર પ્રકાશથી સુરક્ષિત, સૂકી જગ્યાએ વિશિષ્ટ રૂપે સંગ્રહિત થવો જોઈએ. તે સુનિશ્ચિત કરવું જરૂરી છે કે બાળકોને દવા ઉપલબ્ધ નથી. સંગ્રહ દરમિયાન હવાનું તાપમાન 26 ડિગ્રી કરતા વધુ હોવું જોઈએ નહીં. આ ડ્રગનું શેલ્ફ લાઇફ પ્રકાશનની તારીખથી ત્રણ વર્ષ છે. આ સમય પછી, દવાનો ઉપયોગ થવાનો નથી અને તેનો નિકાલ કરવો આવશ્યક છે.
ડ્રગના એનાલોગ્સ
 ડિબીકોરના 60 થી વધુ એનાલોગ ઉપલબ્ધ છે. બધા એનાલોગને બે જૂથોમાં વહેંચી શકાય છે. પ્રથમમાં, ત્યાં મુખ્ય પદાર્થ ટૌરિનવાળી દવાઓ છે, બીજા જૂથમાં બીજી મૂળભૂત પદાર્થોવાળી દવાઓ છે, પરંતુ સમાન અભિગમ અને સમાન ફાર્માકોલોજીકલ અસર.
ડિબીકોરના 60 થી વધુ એનાલોગ ઉપલબ્ધ છે. બધા એનાલોગને બે જૂથોમાં વહેંચી શકાય છે. પ્રથમમાં, ત્યાં મુખ્ય પદાર્થ ટૌરિનવાળી દવાઓ છે, બીજા જૂથમાં બીજી મૂળભૂત પદાર્થોવાળી દવાઓ છે, પરંતુ સમાન અભિગમ અને સમાન ફાર્માકોલોજીકલ અસર.
ટૌરિન (ટૌરિન) એ યુનાઇટેડ સ્ટેટ્સમાં ઉત્પાદિત એક દવા છે, જે 2000 રુબેલ્સના એક પેકેજની કિંમત છે. 500 મિલિગ્રામના પેકેજમાં સો કેપ્સ્યુલ્સ છે. આ સાધન pharmaનલાઇન ફાર્મસીઓ દ્વારા વેચવામાં આવે છે. ઉત્પાદક દ્વારા અનેક રોગોની સારવાર માટે ભલામણ કરેલ.
સેન્ટ્રલ નર્વસ સિસ્ટમ પર વૃષભ શાંતિપૂર્ણ અસર પડે છે. પદાર્થ હકારાત્મક રીતે હૃદયની સ્થિતિને અસર કરે છે, માદક દ્રવ્યોના વ્યસન અને મદ્યપાનથી છુટકારો મેળવવામાં મદદ કરે છે. જીનીટોરીનરી સિસ્ટમ પર હીલિંગ ઇફેક્ટની હાજરી સ્થાપિત થઈ છે.
ઇવાલર કાર્ડિયો એક્ટિવ ટૌરિન એ રશિયન ઉત્પાદકની દવા છે. પેકેજ દીઠ તેની કિંમત 260 - 430 રુબેલ્સ છે. સાધન ફાર્મસી સાંકળોમાં ઉપલબ્ધ છે, તે કોઈ પ્રિસ્ક્રિપ્શન વિના વિતરિત કરવામાં આવે છે. તે ઇન્ટ્રાકાર્ડિઆક (ડાયાસ્ટોલિક) દબાણવાળા દર્દીઓ માટે સૂચવવામાં આવે છે, તેમજ મ્યોકાર્ડિયલ સંકોચનશીલતા વધારવા માટે.
ઉપરાંત, હાઈ બ્લડ પ્રેશરવાળા દર્દીઓ માટે દવા સૂચવવામાં આવે છે. ડ્રગની મદદથી, લોહીમાં ગ્લુકોઝ, ટ્રાઇગ્લાઇસેરાઇડ્સ અને કોલેસ્ટરોલની સાંદ્રતા નિયંત્રિત થાય છે.
ઓર્થો ટૌરીન એર્ગો એક રશિયન દવા છે, પેકેજ દીઠ તેની કિંમત 450 - 900 રુબેલ્સની રેન્જમાં છે. તૌરિન ઉપરાંત, આ જૈવિક સક્રિય એડિટિવના ભાગ રૂપે, ત્યાં છે:
- સુક્સિનિક એસિડ
- ફોલિક એસિડ
- વિટામિન ઇ
- લિપોઇક એસિડ
- બી વિટામિન,
- જસત
- રોઝશીપ અર્ક.
ઉત્પાદન કેપ્સ્યુલ્સમાં ઉપલબ્ધ છે. આ રચનામાં ખાસ સક્રિય પદાર્થો શામેલ છે જે શરીરના સહનશક્તિ અને રક્ષણાત્મક કાર્યોને સુધારે છે. તે વિશ્વસનીય રીતે સ્થાપિત થયેલ છે કે દવા ચીડિયાપણું ઘટાડે છે અને sleepંઘ પર ફાયદાકારક અસર કરે છે. આ ઉપરાંત બ્લડ પ્રેશર ઓછું થાય છે અને હાર્ટ રેટમાં સુધારો થાય છે.
ઓર્થોમોલેક્યુલર સંકુલ દ્વારા જીવવિજ્icallyાનવિષયક સક્રિય ઉમેરણો એટલે કે આહાર પૂરવણીઓનો અર્થ થાય છે. આવા ભંડોળની રચનામાં શામેલ છે:
- ખનિજો
- વિટામિન
- એમિનો એસિડ્સ
- વૃષભ
- બહુઅસંતૃપ્ત ફેટી એસિડ્સ,
- સો કરતાં વધુ inalષધીય છોડનો અર્ક,
- વધારાના સક્રિય તત્વો.
હવે મોટી સંખ્યામાં વિવિધ thર્થોમેલિક્યુલર સંકુલ બનાવવામાં આવ્યા છે જે વ્યક્તિના તમામ અવયવો અને સિસ્ટમોને સકારાત્મક અસર કરે છે.
રક્તવાહિની તંત્રના પેથોલોજીના ઉપચારમાં, વિટામિન અને ખનિજ સંકુલ વેસ્ક્યુલર સ્થિતિસ્થાપકતામાં સુધારો કરવા, બ્લડ પ્રેશર ઘટાડવા, મગજના કાર્યને ઉત્તેજિત કરવા અને રક્ત પરિભ્રમણને સામાન્ય બનાવવા માટે અસરકારક છે.
ડ્રગના એનાલોગ્સ આ છે:
ડોકટરો મેલ્ડોનિયમ સાથે દવાઓ લખી આપે છે:
- ડાયાબિટીસ સાથે હૃદય રોગ,
- મ્યોકાર્ડિયલ ડિસ્ટ્રોફી,
- ક્રોનિક હાર્ટ નિષ્ફળતા,
- રુધિરાભિસરણ વિકૃતિઓ.
આ ભંડોળ શારીરિક શ્રમ દરમિયાન પણ અસર દર્શાવે છે, રક્તવાહિની તંત્રનું વોલ્ટેજ ઓછું કરે છે.
સૌથી વધુ લોકપ્રિય અને જાણીતા એનાલોગ્સ છે:
- ટauફonન
- એટીએફ લાંબી
- તૌફોરીન ઓઝેડ,
- વાઝોપ્રો
- હોથોર્નનું ટિંકચર,
- ત્રિમાળા
- ટ્રાઇઝાઇપિન
- ટ્રાઇકાર્ડ
- રિમેકોડ
- ઇવાબ 5
- આગાહી
- કપિકોર,
- નિયોકાર્ડિલ
- કાર્ડક્ટલ,
- મેથોનેટ.
ડીબીકોરમ અને અન્ય દવાઓ લેતી વખતે કોઈ નકારાત્મક ક્રિયાપ્રતિક્રિયા જોવા મળી નથી. તે સ્થાપિત કરવામાં આવ્યું છે કે કાર્ડિયાક ગ્લાયકોસાઇડ્સની ઇનોટ્રોપિક અસરમાં વધારો કરી શકાય છે.
મૂત્રવર્ધક પદાર્થ સાથે ડિબીકોરનો ઉપયોગ કરવાની ભલામણ કરવામાં આવતી નથી.
શું એટ્રિલ ફાઇબિલેશનની ગૂંચવણો શક્ય છે?
જટિલતાઓમાં, પલ્મોનરી થ્રોમ્બોએમ્બોલિઝમ (પીઇ), તીવ્ર હાર્ટ એટેક અને તીવ્ર સ્ટ્રોક, તેમજ એરિથrમોજેનિક આંચકો અને તીવ્ર હાર્ટ નિષ્ફળતા (પલ્મોનરી એડીમા) સૌથી સામાન્ય છે.
સૌથી નોંધપાત્ર ગૂંચવણ એ સ્ટ્રોક છે. મગજના વાસણોમાં થ્રોમ્બસ શોટને કારણે ઇસ્કેમિક સ્ટ્રોક (ઉદાહરણ તરીકે, જ્યારે પેરોક્સિઝમ અટકે છે) એટ્રિઅલ ફાઇબરિલેશનની શરૂઆત પછીના પ્રથમ પાંચ વર્ષમાં 5% દર્દીઓમાં થાય છે.
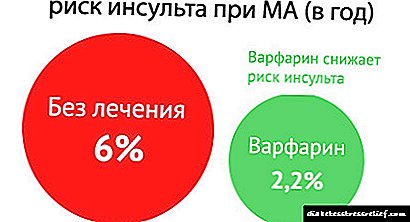
થ્રોમ્બોએમ્બોલિક ગૂંચવણો (સ્ટ્રોક અને પલ્મોનરી એમબોલિઝમ) ની રોકથામ એન્ટિકoઓગ્યુલન્ટ્સ અને એન્ટિપ્લેલેટ એજન્ટોનો સતત ઉપયોગ છે. જો કે, અહીં કેટલીક ઘોંઘાટ છે. તેથી, ઉદાહરણ તરીકે, રક્તસ્રાવના વધતા જોખમ સાથે, દર્દીને હેમોરહેજિક સ્ટ્રોકના વિકાસ સાથે મગજમાં હેમરેજ થવાની સંભાવના હોય છે. એન્ટિકોએગ્યુલન્ટ ઉપચારની શરૂઆતથી પ્રથમ વર્ષમાં દર્દીઓમાં આ સ્થિતિ વિકસાવવાનું જોખમ 1% કરતા વધારે છે. એન્ટિકોએગ્યુલન્ટના સમયસર ડોઝ ગોઠવણ સાથે આઇએનઆર (ઓછામાં ઓછા એક મહિનામાં એકવાર) ની નિયમિત દેખરેખ એ રક્તસ્રાવની વધારાનું નિવારણ છે.
વિડિઓ: એથ્રીલ ફાઇબરિલેશનને લીધે સ્ટ્રોક કેવી રીતે થાય છે
એટ્રિલ ફાઇબરિલેશનવાળા જીવનનો પૂર્વસૂચન મુખ્યત્વે રોગના કારણો દ્વારા નક્કી કરવામાં આવે છે. ઉદાહરણ તરીકે, તીવ્ર મ્યોકાર્ડિયલ ઇન્ફાર્ક્શનથી બચી ગયેલા અને નોંધપાત્ર કાર્ડિયોસ્ક્લેરોસિસ સાથે, જીવન માટે ટૂંકા ગાળાના પૂર્વસૂચન અનુકૂળ હોઈ શકે છે, અને આરોગ્ય માટે અને મધ્યમ ગાળાના બિનતરફેણકારીમાં, કારણ કે ટૂંકા ગાળામાં દર્દી ક્રોનિક હ્રદયની નિષ્ફળતા વિકસે છે, જીવનની ગુણવત્તામાં ઘટાડો અને ટૂંકાવે છે. અવધિ.
તેમ છતાં, ડ doctorક્ટર દ્વારા સૂચવવામાં આવેલી દવાઓનું નિયમિત સેવન કરવાથી, જીવન અને સ્વાસ્થ્ય માટેનો પૂર્વસંધાવ નિtedશંકપણે સુધરશે. અને એમ.એ.ના સતત ફોર્મ ધરાવતા દર્દીઓ, ઓછી વળતર સાથે, વળતર સાથે, તેની સાથે 20-40 વર્ષ સુધી પણ જીવે છે.
ડ્રગની રચના અને ગુણધર્મો
દવા ફાર્મસીઓમાં કેપ્સ્યુલ્સના સ્વરૂપમાં ઉપલબ્ધ છે. એક કેપ્સ્યુલમાં 0.1 ગ્રામ ચોકબેરી પાવડર (પર્વત રાખ), હોથોર્ન અર્કના 0.08 ગ્રામ, 0.04 જી.આર. વિટામિન ઇ, 0.02 જી.આર. મેગ્નેશિયમ oxકસાઈડ અને 0.02 જી.આર. પોટેશિયમ સાઇટ્રેટ.
દવા બ્લડ પ્રેશર ઘટાડે છે, બ્લડ કોલેસ્ટરોલને સામાન્ય બનાવે છે અને સેન્ટ્રલ નર્વસ સિસ્ટમને શાંત પાડે છે.
રોગનિવારક અસર
એરોનીયા એરોનીયામાં ઘણાં ઉપયોગી ગુણધર્મો છે જેનો ઉપયોગ હાયપરટેન્શન, ટાકીકાર્ડિયા, એટ્રિલ ફાઇબિલેશન અને એથરોસ્ક્લેરોસિસની સારવારમાં થાય છે. તે રક્ત પરિભ્રમણને સુધારે છે, બળતરાથી રાહત આપે છે અને નર્વસ સિસ્ટમની વધેલી ઉત્તેજના માટે વપરાય છે. કેપ્સ્યુલ્સમાં સોર્બીટોલ હોય છે, જેનો આભાર ડાયાબિટીઝ માટેના કેપ્સ્યુલ્સ લેવાની ભલામણ કરવામાં આવે છે.
હોથોર્ન ફળોનો અર્ક મગજની હૃદય અને રુધિરવાહિનીઓમાં રક્ત પરિભ્રમણને સુધારે છે, નર્વસ સિસ્ટમને શાંત કરે છે, બ્લડ પ્રેશર અને ખાંડનું સ્તર ઘટાડે છે.
પૂરક મગજ અને હૃદયની રુધિરવાહિનીઓને વિસ્તૃત કરે છે, કોરોનરી રક્ત પ્રવાહ વધારે છે, રક્ત સ્નિગ્ધતા ઘટાડે છે, રક્ત વાહિનીઓની દિવાલોને મજબૂત કરે છે.
હૃદયને મજબૂત બનાવવું એ ડ્રગ "એડી નોર્મ" ના સક્રિય પદાર્થમાં ફાળો આપે છે.
તમારે દવા ક્યારે લેવી જોઈએ?
આના ઉપયોગ માટે એડિટિવની ભલામણ કરવામાં આવે છે:
- વિવિધ કાર્ડિયાક વિકૃતિઓ,
- સહાયક તરીકે ટાકીકાર્ડિયા અને એરિથમિયાના હળવા સ્વરૂપો,
- હાયપરટેન્શન
- પેરિફેરલ વેસ્ક્યુલર ઇનર્વેશન (એન્જીયોન્યુરોસિસ) ના ડિસઓર્ડર સાથે સંકળાયેલ વેસ્ક્યુલર ડિસઓર્ડર.
દવા "એડ નોર્મા": ઉપયોગ માટે સૂચનો
નીચેના સૂચનો અનુસાર પૂરક લો:
- રોગની તીવ્રતાના આધારે, ભોજન દરમિયાન સવારે અથવા સાંજે 1-2 કેપ્સ્યુલ્સ લો અથવા તરત જ તેના પછી,
- શુધ્ધ પાણી (પ્રાધાન્ય બાફેલી),
- ઓછામાં ઓછા 2 મહિના સુધી સારવાર ચાલુ રાખો. દવાની અવધિ સ્પષ્ટ કરવા માટે, ડ doctorક્ટરની સલાહ લેવી જરૂરી છે.
ગોળીઓ "એડી નોર્મ" માનવ શરીરને અનુકૂળ અસર કરે છે
દવાની વિવિધતા
ઉત્પાદકોએ દવા સુધારી અને નવું સંસ્કરણ પ્રકાશિત કર્યું - "એડ નોર્મા ફ Forteર્ટ". તૈયારીમાં માર્શમોલો સૂકા અને મેડોવ્વિટ્સના અર્ક ઉમેરવામાં આવ્યા છે. ઉપરાંત, વધુ મજબુત અસર માટે, વિટામિન ઇ અને સીને દવામાં ઉમેરવામાં આવ્યા.
ઉપયોગી ઘટકો સાથે સમૃદ્ધિ એ હકીકત તરફ દોરી ગઈ કે સારવારનો કોર્સ બે મહિનાથી 20 દિવસમાં ઘટાડો થયો.
શું હું ગર્ભાવસ્થા દરમિયાન લઈ શકું છું?
ઘણી વાર, ગર્ભાવસ્થા દરમિયાન હાઈ બ્લડ પ્રેશર દેખાય છે. યુ.એસ.એસ.આર. ના દિવસોમાં, ડોકટરોએ ભાગ્યે જ સગર્ભા સ્ત્રીઓમાં હાયપરટેન્શનની સારવાર તરફ ધ્યાન આપ્યું હતું અને, કોઈપણ વિચલનો સાથે, અંતમાં ટોક્સિકોસિસ હોવાનું નિદાન થયું હતું. વિશ્વવ્યાપી ગર્ભાવસ્થા દરમિયાન હાયપરટેન્શનની ગૂંચવણોથી દર વર્ષે 50 હજારથી વધુ મહિલાઓ મૃત્યુ પામે છે. તેથી, તમારે આ રોગના નિદાન અને સારવાર માટે ગંભીરતાથી સંપર્ક કરવાની જરૂર છે.
ગર્ભાવસ્થા દરમિયાન અને સ્તનપાન દરમિયાન ડ્રગ લેવાની પ્રતિબંધ છે.
શું "હેલ નોર્મ" ના કોઈ એનાલોગ છે?
એનાલોગમાં ચોકબેરી અને ચોકબેરી સાથેના આહાર પૂરવણીઓ શામેલ છે. ગોળીઓમાં નીચેનાનો સમાવેશ થાય છે:
- બીટા-બ્લocકર "નેબિવolોલ", દબાણ હેઠળ "એગિલોક". આ દવાઓ ધમનીની હાયપરટેન્શન, એન્જીના પેક્ટોરિસ, હાર્ટ નિષ્ફળતા, કાર્ડિયાક એરિથમિયા માટે વપરાય છે. હૃદય દરને નિયંત્રિત કરવાની સ્થિતિ સાથે.
- એસીઇ અવરોધકો: રેનલ પ્રેશર પર ક Capપ્ટોપ્રિલ, લિસિનોપ્રિલ ગોળીઓ. લેતા પહેલા, ડ doctorક્ટરની સલાહ લેવી હિતાવહ છે.
- "ઇંડાપામાઇડ" પ્રેશર પિલ્સ, મૂત્રવર્ધક પદાર્થ અથવા "ફ્યુરોસેમાઇડ". દવાઓનો ઉપયોગ અન્ય દવાઓ સાથે સંયોજનમાં બ્લડ પ્રેશર ઘટાડવા માટે થાય છે.
- ઠીક છે "સ્પ Spઝમલ્ગન" દબાણમાં. આ દવા પેશાબની નળીઓનો વિસ્તાર રોગો (પીડા સિન્ડ્રોમની હાજરીમાં), પાચક અંગો, ગેસ્ટિક અને આંતરડાના આંતરડા, અને પિત્તાશય રોગની સારવાર માટે બનાવાયેલ છે.
- દબાણ માટે "નિમેસિલ" લેવાની ભલામણ કરવામાં આવતી નથી, કારણ કે તે દબાણને સામાન્ય બનાવવાના હેતુસર દવાઓની અસરકારકતા ઘટાડે છે.
ડોકટરો સમીક્ષા કરે છે
હાયપરટેન્શન અને એરિથિમિયાના ઉપચારમાં "હેલ નોર્મ" એ એક સારો ઉમેરો છે. તેમાં કુદરતી અને આરોગ્યપ્રદ ઘટકો શામેલ છે જે તમારા દબાણને સામાન્ય પરત લાવવામાં મદદ કરશે. લેતા પહેલા, તમારા ડ doctorક્ટરની સલાહ લેવી ખાતરી કરો અને ખાતરી કરો કે તમને દવાના અમુક ઘટકોથી એલર્જી નથી.

 સાઇનસ વિનાની લયની હાજરી (સાઇનસ નોડના કોષોમાં દેખાતી નથી), જે દરેક વેન્ટ્રિક્યુલર સંકુલની સામે પી તરંગોની ગેરહાજરી દ્વારા પ્રગટ થાય છે,
સાઇનસ વિનાની લયની હાજરી (સાઇનસ નોડના કોષોમાં દેખાતી નથી), જે દરેક વેન્ટ્રિક્યુલર સંકુલની સામે પી તરંગોની ગેરહાજરી દ્વારા પ્રગટ થાય છે,