બાળકના મોંમાંથી એસિટોનની ગંધ
જો બાળક તેના મો fromામાંથી એસિટોનની સુગંધ લેતો હોય તો એકદમ atypical પરિસ્થિતિ. માતાપિતા માટે આ ગંધ ચિંતાજનક અને ખૂબ જ ભયાનક છે. આ ઘટનાનો સ્રોત ફેફસાંને છોડતી હવા છે. તેથી જ, મૌખિક પોલાણની સ્વચ્છતા પ્રક્રિયાઓ હાથ ધર્યા પછી પણ, બાળકમાંથી એસીટોન ખરાબ શ્વાસ અદૃશ્ય થતું નથી. આ સ્થિતિ કેટલાક રોગોની લાક્ષણિકતા છે. તેમાંથી કેટલાક નિર્દોષ છે અને સામાન્ય શારીરિક સ્થિતિનો સંદર્ભ આપે છે, જ્યારે અન્ય, તેનાથી વિરુદ્ધ, ડ doctorક્ટરની મુલાકાત લેવાનું તીવ્ર કારણ છે.
કયા પરિણામે, શરીરમાં એસિટોન રચાય છે?
કોઈપણ જીવતંત્ર ગ્લુકોઝના ભંગાણથી energyર્જાનો સૌથી મોટો હિસ્સો મેળવે છે. લોહીના પ્રવાહ સાથે, તે આખા શરીરમાં ફેલાય છે અને દરેક કોષ સુધી પહોંચે છે. એવા કિસ્સામાં જ્યારે ગ્લુકોઝ લેવાની ગુણાંક અપૂરતી હોય છે, અથવા કોષોમાં તેની પ્રવેશ સાથે સમસ્યા હોય છે, ત્યારે energyર્જા સ્ત્રોત માટે વૈકલ્પિક શોધ સિગ્નલ પ્રાપ્ત થાય છે. મોટેભાગે, ચરબીની થાપણો આવા સ્રોત હોય છે.
આ વિભાજનનું પરિણામ એસિટોન સહિતના વિવિધ પદાર્થો સાથે લોહીના પ્રવાહમાં ભરાય છે. લોહીમાં એકવાર, તે કિડની અને ફેફસાં સહિત વિવિધ અવયવોમાં પ્રવેશ કરે છે. જો એસિટોનની સામગ્રી માટે પેશાબનો નમુનો લેવામાં આવે છે, તો પરિણામ હકારાત્મક આવશે, અને જે શ્વાસ બહાર કા isવામાં આવે છે તેમાં તે એસીટોનની જેમ ગંધ આવશે.
બાળકમાં એસિટોનની ગંધના સૌથી સામાન્ય કારણો:
- ખોરાકના સેવનથી દૂર રહેવું (ભૂખમરો)
- ઝેર નિર્જલીકરણ,
- કિડની અને યકૃતના રોગો
- હાઈપોગ્લાયકેમિઆ,
- ડાયાબિટીસ મેલીટસ
- થાઇરોઇડ રોગ
- 10 વર્ષથી ઓછી ઉંમરના બાળકોની આનુવંશિક વૃત્તિ.
ખોટા આહાર સાથે એસીટોનની ગંધ
સારવારમાં કેટલાક રોગો છે જેમાં બાળકોને આહારનું પાલન કરવું જરૂરી છે, ઉદાહરણ તરીકે, તે એલર્જીક પ્રતિક્રિયા અથવા પોસ્ટઓપરેટિવ સમયગાળો હોઈ શકે છે. બંને કિસ્સાઓમાં, પ્રતિબંધિત ખોરાકની વિસ્તૃત સૂચિની હાજરીને કારણે અયોગ્ય રીતે સંતુલિત આહાર સુખાકારીના ગંભીર બગાડ તરફ દોરી શકે છે.
જો કેટલાક સમયગાળા માટે તમે કાર્બોહાઇડ્રેટવાળા ખોરાકનો ઇનકાર કરો છો, તો આ energyર્જાના અભાવને ઉત્તેજિત કરે છે, અને પરિણામે, ચરબીયુક્ત પેશીઓનો વિનાશ. પરિણામ એ હાનિકારક તત્વો સાથે લોહીના પ્રવાહને ભરવાનું છે, પરિણામે શરીરનો નશો અને વિવિધ મહત્વપૂર્ણ સિસ્ટમોના કામમાં અસંતુલન રહેલું છે.
બાળક એસિટોનની જેમ ગંધ લાવવાનું શરૂ કરે છે, ત્વચા અકુદરતી નિસ્તેજ બને છે, નેઇલ પ્લેટ સ્તરીય થાય છે, વારંવાર ચક્કર આવે છે, ખંજવાળ દેખાય છે - અને આ હજી પણ વધતા શરીરના આહારના લક્ષણોની અપૂર્ણ સૂચિ છે.
માતાપિતાએ ધ્યાન રાખવું જોઈએ કે પરામર્શ ડ doctorક્ટરએ એક આહાર નિષ્ણાતનો સંદર્ભ લેવો જોઈએ કે જે બાળક સાથેના રોગોને ધ્યાનમાં રાખીને સંતુલિત આહાર પર કામ કરશે. આવી સેવાઓ પ્રદાન કરવામાં નિષ્ફળતા, પરિણામ ન કરી શકે તેવા પરિણામોમાં પરિણમી શકે છે.
ડાયાબિટીઝ મેલીટસ
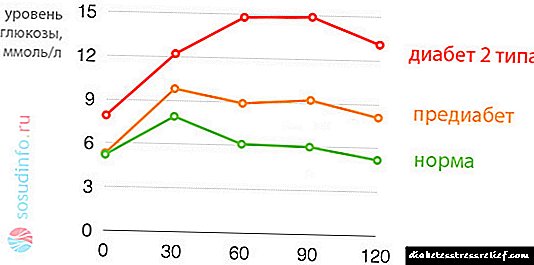
બાળકમાં એસિટોન શ્વાસનું સૌથી સામાન્ય નિદાન કારણ એ છે ડાયાબિટીસ મેલીટસ. લોહીના પ્રવાહમાં ખાંડની અતિશય સાંદ્રતાને કારણે, ઇન્સ્યુલિનની અછતને કારણે કોશિકાઓમાં પ્રવેશ કરવો અશક્ય બની જાય છે. તેથી સંભવિત જીવન માટે જોખમી સ્થિતિ શરૂ થાય છે - ડાયાબિટીક કીટોએસિડોસિસ. આ ગૂંચવણના સૌથી સંભવિત કારણમાં 16 એમએમઓએલ / એલ કરતા વધુની રક્ત રચનામાં ગ્લુકોઝ ગુણાંક છે.
કેટોએસિડોસિસના લક્ષણ સૂચકાંકો:
- સકારાત્મક એસિટોન પરીક્ષણ,
- બાળકના મોંમાંથી એસિટોનની ગંધ,
- પાણીથી સંતૃપ્ત નથી,
- ઝેરોસ્ટોમીયા (સુકા મોં)
- સ્થાનિક પેટનો દુખાવો,
- omલટી
- ચેતના તીવ્ર હતાશા,
- કોમાની સ્થિતિ.
આ સૂચકાંકોની ઓળખના સમયે, તમારે તાત્કાલિક કટોકટી સંભાળને ક callલ કરવો જોઈએ, જેમ કે આ સ્થિતિના પરિણામો આગળના જીવન માટે જોખમી બની શકે છે.
નીચેના જોખમ પરિબળોવાળા બાળકોમાં એસિટોનની ગંધ સૌથી ખતરનાક છે:
- ટાઇપ 1 ડાયાબિટીઝનું પ્રથમ વખત નિદાન થયું,
- ટાઇપ 2 ડાયાબિટીસ મેલીટસ ખોટા અથવા અકાળે ઇંજેકશનવાળા ઇન્સ્યુલિન સાથે,
- ચેપી જૂથના રોગો, નિદાન પ્રકાર 2 ડાયાબિટીસ મેલીટસ સાથે કામગીરી.
કેટોએસિડોસિસ સારવારની પદ્ધતિઓ:
- સૌ પ્રથમ, ઇન્સ્યુલિન આપવામાં આવે છે. જ્યારે કોઈ દર્દી હોસ્પિટલમાં પ્રવેશ કરે છે, ત્યારે ટપક પદ્ધતિ દ્વારા ઇન્સ્યુલિન તૈયારીઓનું ઇન્ટ્રામસ્ક્યુલર એડમિનિસ્ટ્રેશન કરવામાં આવે છે.
- પાણી-મીઠું સંતુલન પુન restoreસ્થાપિત કરવાનાં પગલાં.
- પિત્તાશય અને કિડની - સૌથી વધુ પ્રભાવ ધરાવતા અંગોની યોગ્ય કામગીરી માટે સપોર્ટ.
નિવારક પગલાં એ ઉપસ્થિત ચિકિત્સકની ભલામણોની સ્પષ્ટ સહનશક્તિ છે, એટલે કે, ઇન્સ્યુલિનનો સાચો અને સમયસર વહીવટ, તેમજ માતાપિતાની તકેદારી અને, કોઈપણ ભયાનક સૂચક માટે, નિષ્ણાતનો સંપર્ક કરો.
બાળકોમાં એસીટોન ગંધના સૌથી સામાન્ય કારણો
ટેબલમાં, તમે સ્પષ્ટ રીતે જોઈ શકો છો કે બાળકને તેના મો mouthામાંથી એસિટોનની ગંધ કેમ આવે છે, કયા લક્ષણો સાથે છે અને કયા ડ doctorક્ટરની સલાહ લેવી જોઈએ.
મોંમાંથી બાળકમાં એસીટોનની ગંધના મૂળ કારણો
કારણો અને તેની સાથેના લક્ષણો
હું મદદ માટે કોનો સંપર્ક કરીશ?
એસેટોનોમિક સિન્ડ્રોમ (નોન ડાયાબિટીક કીટોએસિડોસિસ, ચક્રીય એસિટોનેમિક vલટીનું સિન્ડ્રોમ, એસિટોનેમિક ઉલટી)
એસિટોન સિન્ડ્રોમ બે પ્રકારનાં છે: પ્રાથમિક અને માધ્યમિક. પ્રથમ કિસ્સામાં, બાળકની આ સ્થિતિનું કારણ અસંતુલિત આહાર અથવા ભૂખમરો બની જાય છે. બીજો ચેપ, ચેપી અથવા બિન-ચેપી પ્રકાર પછીના વિકાસ દ્વારા વર્ગીકૃત થયેલ છે. મોટેભાગે વારંવાર ઉલટી થવી, બાળકના ખોરાકનો ઇનકાર, સુસ્તી, સુસ્તી અને મોંમાંથી એસિટોનની ગંધ દ્વારા પ્રગટ થાય છે.
એસેટોનોમિક સિન્ડ્રોમ શિશુઓમાં સામાન્ય છે જેમના નાના માતાપિતા બાળકના આહારનું નિરીક્ષણ કરતા નથી. બાળરોગ ચિકિત્સક (અવિરત omલટી, એમ્બ્યુલન્સ સાથે) દ્વારા પ્રથમ સહાય પૂરી પાડવામાં આવે છે. બાળકની સ્થિતિ અને ઉંમરને આધારે, ડ doctorક્ટર નિષ્ણાતને મોકલે છે, મોટેભાગે ચેપી રોગના નિષ્ણાત, કારણ કે પ્રારંભિક તબક્કે ખરાબ શ્વાસના કારણને ઓળખવા માટે તે ખૂબ મુશ્કેલ છે.
પાચનતંત્રના રોગો (એલર્જી, હેલમિન્થીઆસિસ, ડિસબાયોસિસ)
બાળકોમાં જઠરાંત્રિય માર્ગની સમસ્યાઓનું સામાન્ય કારણ એક વર્ષની ઉંમરે પૂરક ખોરાકના અયોગ્ય વહીવટની પૃષ્ઠભૂમિ સામે થાય છે. માતાપિતા ચરબીયુક્ત ખોરાક આપવાનું શરૂ કરે છે, જે ડિસબાયોસિસ અથવા એલર્જીક પ્રતિક્રિયાનું મુખ્ય પરિબળ બને છે. બાળક પેટમાં થાક, થાક અનુભવી શકે છે. આ સ્થિતિની પૃષ્ઠભૂમિની વિરુદ્ધ, શરીર ખોરાક લેવાનું બંધ કરે છે, વિપુલ પ્રમાણમાં છૂટક સ્ટૂલ શરૂ કરે છે, ઉલટી થાય છે. નાના બાળકોમાં, આ સ્થિતિમાં હેલમિન્થિક આક્રમણ પણ જોવા મળે છે. બાળક ચીડિયા બને છે, ખરાબ સૂઈ જાય છે અને તોફાની છે.
સૌ પ્રથમ, તેઓ બાળરોગ ચિકિત્સકની મુલાકાત લે છે, જે તેમને વધુ પરીક્ષા માટે મોકલે છે. ઉચ્ચારણ લક્ષણો સાથે, વધુ વિગતવાર નિદાન માટે, હોસ્પિટલમાં દાખલ થવું શક્ય છે.
સાર્સ, ઇએનટી (ENT) અવયવોના રોગો
રોગનો પ્રથમ તબક્કો એસિટોન શ્વાસ સાથે હોઈ શકે છે. આ બિમારી તાવ, અવરોધ, વહેતું નાક, ગળામાં દુખાવો અથવા શરદીના અન્ય ચિન્હો દ્વારા પ્રગટ થઈ શકે છે.
આવા લક્ષણોના કારણો ઓળખો બાળરોગ ચિકિત્સક અને ઇએનટી ડ doctorક્ટરની પરામર્શ કરવામાં મદદ કરશે.
થાઇરોઇડ રોગ
હાઈપરથાઇરોઇડિઝમવાળા થાઇરોઇડ હોર્મોન્સના ઉત્પાદનમાં વધારો એ બાળકના શરીરમાં મેટાબોલિક પ્રક્રિયાઓના તીવ્ર પ્રવેગને ઉશ્કેરે છે. મોંમાંથી એસિટોનની ગંધ ઉપરાંત, બાળકોમાં નીચેના લક્ષણો દેખાઈ શકે છે:
- તાવ
- પેટમાં દુખાવોનું સ્થાનિકીકરણ,
- કમળો વિકાસ
- ઉત્તેજિત અથવા અવરોધિત રાજ્ય
આ રોગ એન્ડોક્રિનોલોજિસ્ટ દ્વારા સારવારની વિશિષ્ટતાઓ હેઠળ આવે છે. થાઇરોટોક્સિક કટોકટી એ એક ખતરનાક સિન્ડ્રોમ છે જેને હોસ્પિટલમાં દાખલ કરવું જરૂરી છે. આંતરસ્ત્રાવીય પ્રકાશનને બંધ કરવા, ડિહાઇડ્રેશનને દૂર કરવા અને યકૃત અને કિડનીને સ્થિર કરવા માટે, ડ્રramપર્સના ઇન્ટ્રામસ્ક્યુલર ઇન્જેક્શન દ્વારા સારવાર હાથ ધરવામાં આવે છે.
ખોરાક અથવા કાર્બન મોનોક્સાઇડ ઝેર
દવાઓના અનિયંત્રિત ઇન્ટેકનું પરિણામ, નબળી-ગુણવત્તાવાળા અથવા અપૂરતા થર્મલી પ્રક્રિયાવાળા ખોરાકનો ઉપયોગ, તેમજ ઝેરી પદાર્થોના વરાળવાળા ફેફસાંનું સંતૃપ્તિ, ઝેર બની જાય છે. નીચેના સંકેતો દ્વારા રોગ નક્કી કરવું શક્ય છે:
- બાળકની મૌખિક પોલાણમાંથી એસિટોનની ગંધ,
- છૂટક સ્ટૂલ
- વારંવાર omલટી
- સુસ્તી, સુસ્તી,
- એલિવેટેડ તાપમાન (હંમેશાં નહીં)
- ઠંડી.
જો આવા લક્ષણો દેખાય, તો તમારે એમ્બ્યુલન્સ બોલાવવાની જરૂર છે. બાળકને ચેપી રોગોની હોસ્પિટલમાં દાખલ કરવામાં આવશે, જ્યાં તેઓ રાજ્યને સ્થિર કરવા અને શરીરમાંથી ઝેર દૂર કરવા માટે તમામ જરૂરી પગલાં લેશે.
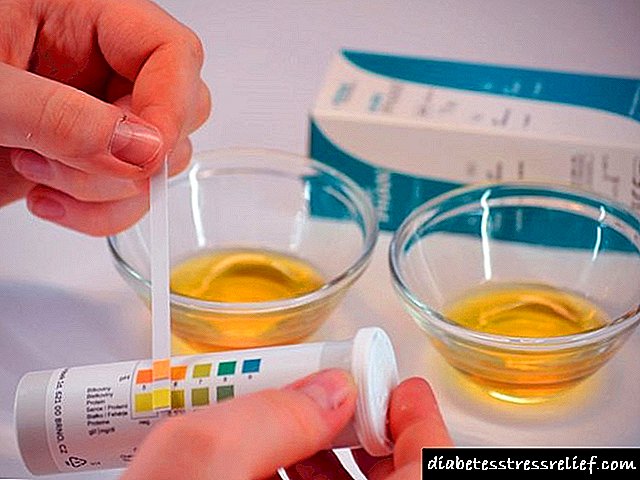
પેશાબમાં એસીટોન માટે સ્વ-નિર્ધારણની પદ્ધતિઓ
વિશેષ પરીક્ષણ સ્ટ્રીપ્સ (એસેટોન્ટેસ્ટ, નોર્મા, યુરિકેટ, વગેરે) નો ઉપયોગ કરીને પેશાબમાં કેટટોન બોડીઝ (એસિટોન) ની સ્વતંત્ર રીતે નિર્ધારિત કરવું શક્ય છે. આ માટે, જંતુરહિત કન્ટેનરમાં પરીક્ષણ પેશાબના નમૂના એકત્રિત કરવા અને પરીક્ષકને સ્ટ્રીપ પર સૂચવેલા સ્તર સુધી ઘટાડવું જરૂરી છે. આવશ્યક સમયની રાહ જોયા પછી (સૂચનોમાં સૂચવ્યા પ્રમાણે), સૂચક પરીક્ષણના પેકેજિંગ પરના સ્કેલ સાથે સ્ટ્રીપના રંગની તુલના કરવી જરૂરી છે. પરીક્ષણ સામગ્રીમાં કીટોની સંખ્યાના આધારે, પરીક્ષણની પટ્ટીનો રંગ બદલાશે.
પરીક્ષણની પટ્ટી પર વધુ સંતૃપ્ત રંગ, પેશાબના નમૂનામાં વધુ કેટટોન બોડી.
એસેટોનોમીમાં આનુવંશિક વલણ
કેટલાક માતાપિતા ક્યારેક-ક્યારેક તેમના બાળકના મોંમાંથી એસિટોનની અકુદરતી ગંધને પકડે છે. આવા લક્ષણો એ જિનેટિકલી એન્જિનિયરિંગ એસેટોનોમીવાળા બાળકોની લાક્ષણિકતા છે. કોઈપણ આક્રમક લોકોના સંપર્કમાં આવતા પરિણામે, બાળકનું શરીર તરત જ એસીટોનમાં વધારા સાથે પ્રતિક્રિયા આપવાનું શરૂ કરે છે. કેટલાકમાં, આવા કિસ્સાઓ વર્ષમાં ત્રણ વખત થાય છે, અન્યમાં - દરેક સાર્સ રોગ સાથે.
શરીરના તાપમાનમાં વધારો સાથે વાયરલ ચેપ અથવા ઝેરને લીધે, બાળકના શરીરમાં સંરક્ષણ સક્રિય કરવા માટે પૂરતા પ્રમાણમાં ગ્લુકોઝ હોઈ શકતા નથી. મોટેભાગે, એસેટોનોમીની સંભાવના ધરાવતા બાળકોમાં બ્લડ સુગરનું સ્તર ધોરણના નીચલા સ્તરે હોય છે અને જ્યારે કોઈપણ પ્રકારના વાયરસના સંપર્કમાં આવે ત્યારે તે ઝડપથી ઘટવાનું શરૂ કરે છે. વધુ obtainર્જા મેળવવા માટે ચરબીના ભંગાણની પ્રક્રિયા સક્રિય થાય છે.
એસીટોન સહિતના હાનિકારક પદાર્થોનું પ્રકાશન નશોના ચિન્હોને ઉશ્કેરે છે. આ સ્થિતિ બાળકને કોઈ જોખમ આપતું નથી અને સંપૂર્ણ પુન recoveryપ્રાપ્તિ પછી તે જાતે અદૃશ્ય થઈ જાય છે. જો કે, આવા બાળકોના માતાપિતા, હંમેશા ચેતવણીમાં રહેવું અને પેશાબમાં કેટોન્સનું સ્તર તપાસવું જરૂરી છે.
એસિટોનની ગંધ એ એક સિગ્નલ છે જે શરીર તેની સિસ્ટમોની યોગ્ય કામગીરીના ઉલ્લંઘનના પરિણામે આપે છે. સાથેના લક્ષણો પર વધુ ધ્યાન આપવું અને સમયસર ડ doctorક્ટરની સલાહ લેવી યોગ્ય છે.
બાળકમાં એસિટોન શ્વાસના કારણો
મુખ્ય કારણો ચરબી અને કાર્બોહાઇડ્રેટ્સના ચયાપચયની સમસ્યાઓ સાથે સંકળાયેલા છે - કીટોસિસ (કેટોજેનેસિસ) અને કીટોન શરીરના કેટબોલિઝમ. જ્યારે, ઇન્સ્યુલિનના અભાવને લીધે, શરીરમાં energyર્જા માટે ગ્લુકોઝનો અભાવ હોય છે, સંગ્રહિત ચરબી બળી જાય છે (જે એડિપોઝ પેશીઓના કોશિકાઓમાં ટ્રાઇગ્લાઇસેરાઇડ્સના રૂપમાં હોય છે) શરૂ થાય છે. આ બાયોકેમિકલ પ્રક્રિયા આડપેદાશોની રચના સાથે થાય છે - કીટોન બ bodiesડીઝ (કીટોન્સ). આ ઉપરાંત, ઇન્સ્યુલિનની ઉણપ સાથે, સ્નાયુઓના પેશીઓના કોશિકાઓમાં કેટોન્સનો ઉપયોગ ઓછો થાય છે, જે શરીરમાં તેમની સામગ્રીમાં પણ વધારો કરે છે. કીટોન શરીરનો વધુ પડતો શરીર માટે ઝેરી છે અને શ્વાસ બહાર કા duringતી વખતે એસીટોનની ગંધ સાથે કેટોસિડોસિસ તરફ દોરી જાય છે, જે આ હોઈ શકે છે:
- પ્રથમ પ્રકારનાં ડાયાબિટીસ મેલિટસ (ઇન્સ્યુલિન આધારિત, સ્વયંપ્રતિરક્ષા ઇટીઓલોજી ધરાવતા) સાથે,
- જન્મજાત સિન્ડ્રોમ્સ સાથે, જેમાં ઇન્સ્યુલિનની ઉણપ અને ક્ષતિગ્રસ્ત કાર્બોહાઇડ્રેટ ચયાપચય (લreરેન્સ-મૂન-બર્ડે-બીડલ, વુલ્ફ્રામ, મોર્ગાગ્ની-મોરેલ-સ્ટુઅર્ટ, પ્રેડર-વિલ, ક્લિનફેલટર, લિંચ-કપ્લાન-હેન, મQuક્યુઅરી સિન્ડ્રોમ્સ) સાથે છે,
- કાર્યાત્મક રેનલ નિષ્ફળતાના કિસ્સામાં (ખાસ કરીને, ગ્લોમેર્યુલર ગાળણક્રિયા દરમાં ઘટાડો સાથે),
- ચોક્કસ યકૃત ઉત્સેચકોની અછત સાથે,
- સ્વાદુપિંડ અને બાળકની એડ્રેનલ ગ્રંથીઓની તીવ્ર તકલીફ સાથે,
- હાઈપરથાઇરોઇડિઝમ (કફોત્પાદક સહિત) ને કારણે થાઇરોઇડ હોર્મોન્સના ઉચ્ચ સ્તર સાથે.
, , ,
જોખમ પરિબળો
એસીટોન ગંધના દેખાવ માટેના જોખમી પરિબળો નોંધવામાં આવે છે, જેમ કે તાપમાનમાં નોંધપાત્ર વધારો, સતત ચેપ, હેલમિન્થિક આક્રમણ અને તણાવપૂર્ણ પરિસ્થિતિઓ સાથે ચેપી રોગો.
નાની ઉંમરે, જોખમનું પરિબળ એ કાર્બોહાઇડ્રેટ્સની જરૂરી માત્રાની અભાવ ધરાવતા બાળકોનું અપૂરતું પોષણ પણ છે. મોટી માત્રામાં ચરબી, તેમજ શારીરિક ઓવરલોડના ઉપયોગથી કેટોસિસ ઉત્તેજિત થઈ શકે છે.
તે ધ્યાનમાં લેવું જોઈએ કે કોર્ટીકોસ્ટેરોઇડ્સ (એડ્રેનલ કોર્ટેક્સ પર પ્રતિકૂળ અસર કરે છે) અને રીકોમ્બિનન્ટ ઇંટરફેરોન આલ્ફા -2 બી ધરાવતા એન્ટિવાયરલ એજન્ટો બાળકોમાં imટોઇમ્યુન ડાયાબિટીસના વિકાસને ઉત્તેજીત કરી શકે છે.
, ,
બાળક અથવા કિશોરોમાં મોcetામાંથી એસિટોનની ગંધની હાજરી એસિટોનેમિયા (હાઇપરસેટોનેમિયા) સૂચવે છે - લોહીમાં કેટોન્સની વધુ સામગ્રી. ઓક્સિડાઇઝિંગ, તેઓ લોહીનું pH ઓછું કરે છે, એટલે કે, તેની એસિડિટીએ વધારે છે અને એસિડિસિસ તરફ દોરી જાય છે.
ડાયાબિટીસ મેલીટસમાં હાઈપેરાસિટોનેમિયા અને કીટોસિડોસિસના પેથોજેનેસિસ ઇન્સ્યુલિન અને હાયપોગ્લાયકેમિઆના અભાવને કારણે થાય છે, જે વધેલા લિપોલીસીસ તરફ દોરી જાય છે - ફેટી એસિડ્સમાં ટ્રાઇગ્લાઇસિરાઇડ્સનું વિભાજન અને યકૃતમાં પરિવહન. હિપેટોસાયટ્સમાં, તેઓ એસિટિલ કોએનઝાઇમ એ (એસિટિલ સીએએ) રચવા માટે ઓક્સિડાઇઝ્ડ થાય છે, અને તેનાથી વધારે પ્રમાણમાં કેટોન્સ, એસેટોએસેટીક એસિડ અને β-હાઇડ્રોક્સિબ્યુટેરેટ રચાય છે. યકૃત ઘણા કીટોન્સની પ્રક્રિયા સાથે સામનો કરતું નથી, અને લોહીમાં તેમનું સ્તર વધે છે. આગળ, ceસિટોએસિટીક એસિડ ડાયમથાઇલિટoneન (એસિટોન) માં ડીકારબોક્સિલેટેડ છે, જે ફેફસાં, પરસેવો ગ્રંથીઓ અને કિડની (પેશાબ સાથે) દ્વારા શરીરમાંથી વિસર્જન કરે છે. શ્વાસ બહાર કા airતી હવામાં આ પદાર્થની વધેલી માત્રા સાથે, મોંમાંથી એસિટોનની ગંધ પણ અનુભવાય છે.
ફેટી એસિડ્સના oxક્સિડેશનમાં કોષ અને પટલ ઉત્સેચકો (CoA ટ્રાન્સફરસ, એસિઇલ CoA ડિહાઇડ્રોજેનેઝ, th-thioketolase, carnitine, carnitine acyltransferase, વગેરે) ની આવશ્યકતા હોય છે, અને જન્મજાત સિન્ડ્રોમ્સમાં તેમની આનુવંશિક રીતે નક્કી કરેલી ઉણપ એ કેટોન ચયાપચય વિકારનું મુખ્ય કારણ છે. કેટલાક કિસ્સાઓમાં, એક્સ રંગસૂત્ર પર સ્થિત હેપેટિક એન્ઝાઇમ ફોસ્ફોરીલેઝના જનીનનું પરિવર્તન દોષિત છે, જે તેની ઉણપ અથવા પ્રવૃત્તિમાં ઘટાડો તરફ દોરી જાય છે. એકથી પાંચ વર્ષની વયના બાળકોમાં, પરિવર્તનીય જનીનની હાજરી મોંમાંથી એસિટોનની ગંધ, અને વૃદ્ધિ મંદતા અને હિપેટોમેગલી (વિસ્તૃત યકૃત) બંને દ્વારા પ્રગટ થાય છે. સમય જતાં, યકૃતનું કદ સામાન્ય થાય છે, મોટાભાગના કિસ્સાઓમાં બાળક વૃદ્ધિના સાથીદારો સાથે પકડવાનું શરૂ કરે છે, પરંતુ તંતુમય સેપ્ટા યકૃતમાં રચાય છે અને બળતરાના સંકેતો પણ હોઈ શકે છે.
હાઈપરથાઇરોઇડિઝમ દરમિયાન થાઇરોઇડ હોર્મોન્સના વધતા ઉત્પાદનના કેસોમાં કેટોએસિડોસિસના વિકાસને ચરબી અને પ્રોટીનના ચયાપચયના ઉલ્લંઘન દ્વારા સમજાવવામાં આવે છે, કારણ કે થાઇરોઇડ હોર્મોન્સ (થાઇરોક્સિન, ટ્રાઇઓડોથિઓરોઇન, વગેરે) જ સામાન્ય ચયાપચય (પ્રોટીન ભંગાણ સહિત) ને વેગ આપે છે, પણ પ્રતિકાર પણ રચે છે. ઇન્સ્યુલિન. અધ્યયનોએ થાઇરોઇડ પેથોલોજીઓ અને ટાઇપ 1 ડાયાબિટીસને સ્વયંપ્રતિરક્ષા કરવા માટે એક મજબૂત આનુવંશિક વલણ બતાવ્યું છે.
અને બાળકો દ્વારા લેવામાં આવતા ખોરાકમાં ચરબીની વધુ માત્રા સાથે, ચરબીયુક્ત એસિડ્સનું એડિપોઝ પેશીઓના કોષોના સાયટોસોલ ટ્રાઇગ્લાઇસેરાઇડ્સમાં પરિવર્તન મુશ્કેલ છે, તેથી જ તેમાંથી કેટલાક યકૃતના કોષોના મિટોકોન્ડ્રિયામાં છે, જ્યાં તેઓ કેટોન્સ રચવા માટે oxક્સિડાઇઝ્ડ હોય છે.
,
ડિસઓર્ડર સુવિધાઓ
જો બાળકને તેના મો mouthામાંથી એસિટોનની ગંધ આવે છે, તો આ એક ગંભીર લક્ષણ છે, જેનું કારણ તરત જ નક્કી કરવું જોઈએ અને સારવારનો કોર્સ શરૂ કરવો જોઈએ.
મોટા ભાગના કિસ્સાઓમાં ઘણા માતા-પિતાને તબીબી સુવિધાઓમાં જવાની કોઈ ઉતાવળ નથી, અને તેઓ જાતે દાંત સાફ કરીને અપ્રિય ગંધ દૂર કરવાનો પ્રયાસ કરી રહ્યા છે. પરંતુ જો તમે આ પ્રક્રિયા વારંવાર કરો તો પણ અપશુકનિયાળ લક્ષણ દૂર કરી શકાતા નથી.

ઉપરાંત, બાળકમાં અપ્રિય ગંધ ઉપરાંત ત્યાં બીજી એક લક્ષણવિજ્ologyાન છે: ઉલટી, ઉબકા, ચક્કર, ચીડિયાપણું અને નબળાઇ.
એસિટોનેમિક સિન્ડ્રોમનાં ચિહ્નો:
- સુસ્ત બાળક સક્રિય રમતોને ટાળે છે.
- રંગ નિસ્તેજ છે, શ્યામ વર્તુળો આંખો હેઠળ દેખાય છે.
- ભૂખ કે મનોભાવ નથી.
- માથાનો દુખાવો વારંવાર થવું.

- શરીરનું તાપમાન 40 ડિગ્રીએ વધે છે.
- ઉઝરડા આંખો હેઠળ દેખાય છે, ત્વચા નિસ્તેજ બને છે
- પેરોક્સિસ્મલ પીડા આંતરડામાં દેખાય છે.
- પેશાબમાં પણ એસીટોનની સુગંધ આવે છે.
બાળકમાં એસિટોનેમિક ઉલટી એ ખૂબ જ જીવલેણ છે. શરીર મોટા પ્રમાણમાં પ્રવાહી ગુમાવે છે, મીઠું સંતુલન ખલેલ પહોંચે છે. વધુ ગંભીર સ્વરૂપમાં, ખેંચાણ, પેટની ખેંચાણ અને ઝાડા દેખાય છે. સમયસર મદદ બાળકને મૃત્યુથી બચાવવામાં મદદ કરશે.
રોગના પ્રથમ લક્ષણો 2-3- 2-3 વર્ષના બાળકમાં જોવા મળે છે. પછી રોગના લક્ષણો 6-8 વર્ષની ઉંમરે દેખાય છે. 13 વર્ષની ઉંમરે, આ રોગ સંપૂર્ણપણે અદૃશ્ય થઈ જાય છે, કારણ કે યકૃતની રચના સમાપ્ત થાય છે અને આ વય દ્વારા શરીરમાં ગ્લુકોઝનો પૂરતો પુરવઠો છે.
એસિટોનેમિક રોગની તીવ્ર વૃદ્ધિ એ કુપોષણ, આનુવંશિકતાના એક કારણ તરીકે થાય છે. જો બાળકના કુટુંબમાં સંબંધીઓ હોય જેનું ઉલ્લંઘન હતું ચયાપચય, ડાયાબિટીઝ મેલીટસ, પિત્તાશય રોગ, તો પછી આ રોગોનું જોખમ નોંધપાત્ર રીતે વધારે હશે. પરીક્ષણ દરમિયાન ડ doctorક્ટર દ્વારા ચોક્કસ નિદાન કરવામાં આવશે.
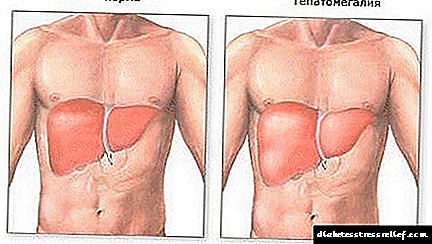
કિડની અને યકૃત રોગ
કિડની અને યકૃતના કાર્યાત્મક કાર્યમાં થતા કોઈપણ ફેરફારો બાળકોમાં એસિટોન ગંધની રચનાને ઉશ્કેરે છે. યકૃત એ સફાઇ કરતું અંગ છે જે શરીરમાંથી સડો ઉત્પાદનો અને ઝેરને દૂર કરવામાં મદદ કરે છે. નિષ્ફળતાના કિસ્સામાં, તેઓ એકઠા થશે, આખરે શરીરના ઝેર તરફ દોરી જાય છે.
યકૃત નિષ્ફળતાના લક્ષણો છે:
- ત્વચા પીળી
- આંખની કીકી
- બાજુમાં તીક્ષ્ણ પીડા છે, જે નીચેની પીઠને પાછું આપે છે,
- જ્યારે દબાવવામાં આવે ત્યારે, તમે તેમાં નોંધપાત્ર વધારો શોધી શકો છો,
- ત્વચા અને પેશાબમાંથી એસીટોનની ગંધ આ રોગની ઉપેક્ષા સૂચવે છે.
અંતocસ્ત્રાવી રોગો
થાઇરોઇડ ગ્રંથિ માનવ શરીરમાં હોર્મોનલ પૃષ્ઠભૂમિ માટે જવાબદાર છે. ઘણીવાર આ શરીરની કામગીરીમાં પરિવર્તન આવે છે. ઉદાહરણ તરીકે, લોખંડ હોર્મોન્સ ઉત્પન્ન કરતું નથી અથવા વધારે પ્રમાણમાં નથી.
ખરાબ શ્વાસ એ અતિશય માત્રામાં થાઇરોઇડ હોર્મોનથી આવી શકે છે. હાયપરથાઇરોઇડિઝમ એ ઘણા લક્ષણો દ્વારા વર્ગીકૃત થયેલ છે:
- એલિવેટેડ શરીરનું તાપમાન લાંબા સમય સુધી રહે છે.
- ગરમીની ઉત્તેજના છે.
- ઉત્તેજના અથવા orલટું, સુસ્તી, ઉદાસીનતા વધી છે.
- વારંવાર માથાનો દુખાવો.
- એસીટોન પર હકારાત્મક પરિણામ.
રોગ ક્યારેક જીવલેણજો તમે સમયસર તબીબી સંસ્થાનો સંપર્ક ન કરો તો. ત્યાં, નિષ્ણાતો એવા પરિબળો સ્થાપિત કરશે જે રોગોને ઉશ્કેરે છે, દવાઓ અને આહાર સૂચવે છે. સંયોજનમાં, તેઓ આંતરસ્ત્રાવીય પૃષ્ઠભૂમિને સામાન્યમાં પાછા લાવવામાં મદદ કરશે.
ડિસઓર્ડરનું નિદાન
બાળકના શરીરમાં એસિટોનની સાંદ્રતા ઘરે સ્વતંત્ર રીતે ચકાસી શકાય છે. આ માટે તે જરૂરી છે કોઈપણ ફાર્મસીમાં વિશેષ પરીક્ષણ ખરીદો અને એક મિનિટ માટે બાળકના પેશાબ સાથે કન્ટેનરમાં નીચું. સૂચકનો રંગ બતાવશે કે કેટલું એસિટોન છે. સવારે પ્રક્રિયા કરવાની ભલામણ કરવામાં આવે છે.
જો પરીક્ષણ ધોરણથી વિચલનો બતાવતું ન હોય, તો પણ તમારે નિષ્ણાતોનો સંપર્ક કરવો જોઈએ.
કોઈપણ રોગની તાત્કાલિક સારવાર થવી જોઈએ, અને પછીથી બંધ ન કરવી જોઈએ. દરરોજ, બાળકની સામાન્ય સ્થિતિ ફક્ત વધુ ખરાબ થઈ શકે છે. ઉપચારમાં બે ક્ષેત્રો હોય છે:
- ગ્લુકોઝથી શરીરની વૃદ્ધિ.
- કીટોન્સની તાત્કાલિક ઉપાડ.

બાળકના શરીરમાં ગ્લુકોઝની સાંદ્રતા વધારવા માટે, તમારે મધ, ખાંડના ઉમેરા સાથે કોમ્પોટ્સ, ચા પીવી જોઈએ. પ્રવાહી દર પાંચ મિનિટમાં એક ચમચી દ્વારા પીવું જોઈએ. તેનાથી ગેગ રિફ્લેક્સ રાહત મળશે. રાત્રે, તમારે ચોક્કસપણે તમારા બાળકને પાણી આપવું જોઈએ, માત્ર મીઠી પીણાં જ નહીં, પણ ખનિજ જળ પણ આપવું જોઈએ. અદ્યતન કેસોમાં, ડ્રોપર્સ મૂકવામાં આવે છે.
બાળકોને ખોરાક ખાવાની ફરજ પાડશો નહીં. જલદી ભૂખ દેખાશે, બાળકને સૂપ અથવા છૂંદેલા બટાકાથી ખવડાવવું શક્ય બનશે. ખોરાકની માત્રા ન્યૂનતમ હોવી જોઈએ.
દવાઓનો ઉપયોગ
મોટેભાગે, જ્યારે એસીટોનના એલિવેટેડ સ્તરના પ્રથમ લક્ષણો શોધી કા ,ીએ ત્યારે, આ દવાઓનો ઉપયોગ કરવામાં આવે છે:
- એટોક્સિલ. દવા શરીરમાંથી ઝેર દૂર કરવામાં મદદ કરે છે.
- રેહાઇડ્રોન. એસિડ-બેઝ બેલેન્સને સામાન્યમાં લાવો.
- સ્મેક્ટા. તે તેની ક્રિયામાં toટોક્સિલ જેવું લાગે છે, તે પેટની દિવાલોમાં ઝેરના શોષણને અટકાવે છે.
- રોગના તીવ્ર સમયગાળાના અંતે, બાળકને દવા આપવી જોઈએ સ્ટીમોલ. તેનો ઉપયોગ કર્યા પછી, સામાન્ય સ્થિતિમાં સુધારો થશે. દવા બેટરગિન યકૃતને સામાન્ય બનાવે છે.
- જો સ્વાદુપિંડમાં સમસ્યા જોવા મળે છે, તો તે સૂચવવામાં આવે છે ક્રેઓન. તે પાચનમાં સુધારો કરે છે.
એસીટોન રોગ સાથે સંકળાયેલા નથી તે મોંમાંથી દુ: ખી શ્વાસમાંથી છુટકારો મેળવવા માટે, સમય-ચકાસાયેલ માધ્યમોનો ઉપયોગ કરો.
બાળકોમાં એસીટોન વધવા સાથે, કડક આહારનું પાલન કરવું જરૂરી છે જેથી કોઈ રીલેપ્સ ન થાય. પ્રિઝર્વેટિવ્સમાં વધારે ખોરાક લેવાની સખત પ્રતિબંધ છે. તેનો ઇનકાર કરવો જરૂરી છે: કાર્બોરેટેડ પીણાં, લીંબુ, તળેલી અને ચરબીયુક્ત ખોરાક, ચીપો, વિવિધ ચટણીઓ, સરસવ અને ખાટા ક્રીમ, ફૂલકોબી.

આહાર જોઈએ બે થી ત્રણ અઠવાડિયા અવલોકન કરો. બાળકને વનસ્પતિ સૂપ, છૂંદેલા બટાટા, અનાજ ખવડાવવા જરૂરી છે. એક અઠવાડિયા પછી, બાળક બાફેલી અથવા બેકડ આહાર માંસ રસોઇ કરી શકે છે. અને બે અઠવાડિયા પછી તેને થોડી ગ્રીન્સ અને શાકભાજી આપવાની મંજૂરી છે.
ડ Dr.ક્ટર કોમરોવ્સ્કી બાળકોમાં એસિટોનની ગંધના દેખાવ વિશે શું કહે છે?
કોમેરોવ્સ્કી અનુસાર, એસિટોનેમિક સિન્ડ્રોમ રોગ નથી, પણ ચયાપચયની એક વિશિષ્ટ સુવિધા છે એક બાળક માં. ડ doctorક્ટરે કહ્યું કે, સિન્ડ્રોમના ચોક્કસ કારણોનું નામ આપવું મુશ્કેલ છે. મુખ્ય મુદ્દાઓમાં શામેલ છે: ડાયાબિટીઝ મેલીટસ, ભૂખમરો, યકૃતનું કાર્ય નબળું, જટિલ ચેપી રોગો, માથામાં ઇજાઓ.
ડ doctorક્ટર દાવો કરે છે કે આનુવંશિકતા એક વધારાનું કારણ છે. એસીટોન સિન્ડ્રોમના વિકાસની અસર બાળકની સ્થિતિથી થાય છે. માતાપિતાએ બાળકનું નિરીક્ષણ કરવું જોઈએ, કાળજીપૂર્વક લક્ષણોનો અભ્યાસ કરવો જોઈએ.
વિશેષજ્ .ો ગભરાશો નહીં તેવી ભલામણ કરો જો બાળકમાં એસિટોનની ગંધ મળી આવે, તો તે નિષ્ક્રિય રહેવાનું પણ અશક્ય છે. બંને માતાપિતાએ જરૂરી હોય ત્યારે બાળકની મદદ કરવા તૈયાર રહેવું જોઈએ.
ડો.કોમરોવ્સ્કી તરફથી ભલામણો
કોઈ પણ રોગ માટે તાત્કાલિક સારવાર આપવી કરતાં નિવારક પગલાં લેવાનું વધુ સરળ છે, એમ ઇવજેની ઓલેગોવિચ કહે છે. એસિટોનેમિક સિન્ડ્રોમના પ્રથમ સંકેત પર તરત જ દવાઓનો ઉપયોગ કરશો નહીં - તે બાળકને નુકસાન પહોંચાડી શકે છે. કેટલાક નિયમો પરિવાર અને ખાસ કરીને બાળકના દૈનિક જીવનમાં દાખલ થવું જોઈએ.
બાળકના આહારમાં, પ્રાણીની ચરબીનું પ્રમાણ ન્યૂનતમ હોવું જોઈએ. તેમને સામાન્ય રીતે ખોરાકમાંથી બાકાત રાખવું શ્રેષ્ઠ છે. સરળ શબ્દોમાં, માખણ, માંસને મોટી માત્રામાં, માર્જરિન, ઇંડા છોડવાની ભલામણ કરવામાં આવે છે. સોડા પીણાં, પીવામાં માંસ, મસાલેદાર સીઝનીંગ્સ અને અથાણાં પર કડક પ્રતિબંધ છે.
પિરસવાનું નાનું હોવું જોઈએ. કોઈપણ જરૂરિયાત સાથે, બાળકને ખોરાક લાવવાની જરૂર છે, તેથી શરીરમાં ગ્લુકોઝ ઝડપથી સામાન્ય થઈ જશે. બાળકને દિવસમાં ઓછામાં ઓછા 5-6 વખત ખોરાક લેવો જોઈએ. આહાર લગભગ એક મહિના સુધી ચાલે છે.
ડ doctorક્ટર પાણી, છૂંદેલા બટાટા, સફરજન પર વિવિધ અનાજ રાંધવાની સલાહ આપે છે. કાચા ફળોની મંજૂરી નથી., તેઓ ફક્ત બેકડ સ્વરૂપમાં જ ખાઇ શકે છે. તમારા બાળકને વધુ સુકા ફળ, કિસમિસ આપવી. આહારમાં શાકભાજી, દુર્બળ માંસનો સમાવેશ થવો જોઈએ.
મુખ્ય ભોજનની વચ્ચે, નિષ્ણાતો બાળકને પાણી પર કેળું, સોજી પોર્રીજ આપવાની ભલામણ કરે છે. તેમાં હળવા કાર્બોહાઈડ્રેટ હોય છે. બાળકને પુષ્કળ પાણી પીવું જ જોઇએ. તે બાળકના શરીરના તાપમાને ગરમ થવું જોઈએ.
પુખ્ત વયના લોકો, મો fromામાંથી એસિટોનની ગંધના કારણો સંપૂર્ણપણે અલગ હોઈ શકે છે. જો તમે આવી સમસ્યા વિશે ચિંતિત છો, તો તેના સંભવિત સ્ત્રોતો અને સારવાર તપાસો.
આ શું છે
જ્યારે મો mouthામાંથી અથવા બાળકના પેશાબની લેબોરેટરીમાં એસિટોનની ગંધ આવે છે, ત્યારે એસિટોન જોવા મળે છે (વિચારવાનું ડરામણી છે!), આ એસીટોન સિન્ડ્રોમ છે. આવા નિદાન એક થી 13 વર્ષની વયના લગભગ 6-8% બાળકો દ્વારા કરવામાં આવે છે. લોકોએ લાંબા સમયથી સમસ્યાનું જટિલ નામ "બાળકોમાં એસિટોન" વાક્યમાં ઘટાડ્યું છે.

સિન્ડ્રોમની શરૂઆત એ હકીકતને કારણે છે કે બાળકના લોહીમાં કેટોન સંસ્થાઓની સામગ્રીમાં નોંધપાત્ર વધારો થાય છે, જે બદલામાં, ચરબીના ભંગાણના પરિણામે રચાય છે. આ જટિલ પ્રક્રિયા દરમિયાન, એસિટોન બહાર આવે છે. તે પેશાબમાં વિસર્જન કરે છે, જો શરીરમાં પ્રવાહીની થોડી માત્રા પણ હોય તો તે લોહીના પ્રવાહમાં પ્રવેશ કરે છે, પેટ અને આંતરડામાં બળતરા કરે છે અને મગજમાં આક્રમક રીતે કાર્ય કરે છે. તેથી ત્યાં એસિટોનેમિક ઉલટી છે - એક ખતરનાક સ્થિતિ અને તાત્કાલિક સહાયની જરૂર છે.
જ્યારે બાળક યકૃતમાં ગ્લાયકોજેનથી ચાલે છે ત્યારે એસિટોનની રચના શરૂ થાય છે. આ પદાર્થ જ શરીરને જીવન માટે energyર્જા બનાવવામાં મદદ કરે છે. જો ભાર મોટો હોય (તણાવ, માંદગી, સક્રિય શારીરિક પ્રવૃત્તિ), energyર્જા ઝડપથી પીવામાં આવે છે, તો ગ્લુકોઝ ચૂકી શકે છે. અને પછી ચરબી "અપરાધી" - એસીટોન ના પ્રકાશન સાથે તૂટી જાય છે.

પુખ્ત વયના લોકોમાં, આ સ્થિતિ ભાગ્યે જ થાય છે, કારણ કે તેમની પાસે વધુ સમૃદ્ધ ગ્લાયકોજેન સ્ટોર્સ છે. તેમના અપૂર્ણ યકૃતવાળા બાળકો ફક્ત આવા જ સપના જોઈ શકે છે. તેથી બાળપણમાં સિન્ડ્રોમના વિકાસની આવર્તન.
જોખમ એ છે કે ન્યુરોસિસ અને sleepંઘની ખલેલ, શરમાળ અને વધુ પડતા મોબાઇલથી પીડાતા પાતળા-શારીરિક બાળકો છે. ડોકટરોના અવલોકનો અનુસાર, તેઓ ભાષણનો વિકાસ અગાઉ કરે છે, સાથીઓની તુલનામાં તેમની પાસે માનસિક અને બૌદ્ધિક વિકાસનો દર વધારે છે.

બાળકમાં એસિટોનેમિક સિન્ડ્રોમની કેટલીક લાક્ષણિકતાના સંકેતો અનુસાર શંકા થઈ શકે છે:
- બાળક સુસ્ત અને અવરોધાય છે, ત્વચા નિસ્તેજ છે, આંખોની નીચે શ્યામ વર્તુળો છે.
- તેની ભૂખ નબળી છે અને મૂડ નથી.
- બાળક માથાનો દુખાવોની ફરિયાદ કરે છે, જે હુમલાઓની પ્રકૃતિ છે.

તમે એસિટોનેમિક vલટી થવાની ઘટના વિશે વાત કરી શકો છો જ્યારે બાળકમાં તીવ્ર ઉબકા અને omલટી થાય છે, જે ઝડપથી પ્રવાહીનું નુકસાન, મીઠાના સંતુલનનું અસંતુલન, ગંભીર સ્વરૂપમાં થઈ શકે છે - હુમલાના દેખાવ, પેટમાં દુખાવો, સહવર્તી ઝાડા અને સમયસર સહાય પૂરી પાડવામાં નિષ્ફળતાના કિસ્સામાં. - ડિહાઇડ્રેશનથી જીવલેણ.
જ્યારે બાળક rome- The વર્ષનો થાય છે ત્યારે સિન્ડ્રોમની પ્રથમ "ગળી જાય છે", મોટા ભાગે કટોકટી 6--8 વર્ષની ઉંમરે ફરી શકે છે, અને 13 વર્ષ સુધી, એક નિયમ પ્રમાણે, રોગના બધા સંકેતો સંપૂર્ણપણે અદૃશ્ય થઈ જાય છે, કારણ કે યકૃત પહેલેથી જ રચાયેલ છે અને શરીર આ વય ગ્લુકોઝનો પૂરતો પુરવઠો એકઠા કરે છે.

એસિટોનેમિક સિન્ડ્રોમના અતિશય વૃદ્ધિના કારણો કુપોષણ, બોજવાળા આનુવંશિકતા સહિતના ઘણા પરિબળોમાં રહે છે. જો બાળકના કુટુંબમાં મેટાબોલિક ડિસઓર્ડર્સ (ડાયાબિટીસ મેલીટસ, કોલેલેથિઆસિસ, પેડગ્રા સાથે) સાથે સંબંધ હોય, તો બાળકમાં સ્થિતિનું જોખમ વધે છે.
ડ doctorક્ટર પેશાબ અને લોહીના પ્રયોગશાળા પરીક્ષણો પર આધાર રાખીને નિદાનની સચોટ નિશ્ચિતતા સ્થાપિત કરી શકે છે.

બાળકોમાં એસિટોન પર કોમોરોવ્સ્કી
કોમેરોવ્સ્કી માને છે કે એસિટોનેમિક સિન્ડ્રોમ એ કોઈ રોગ નથી, પરંતુ બાળકમાં ફક્ત એક વ્યક્તિગત મેટાબોલિક લક્ષણ છે. માતાપિતાને બાળકોના શરીરમાં કઈ પ્રક્રિયાઓ થઈ રહી છે તે વિશે વિગતવાર વિચાર હોવો જોઈએ. સંક્ષિપ્તમાં, તેઓ ઉપર વર્ણવેલ છે.
ડ doctorક્ટરે કહ્યું કે, સિન્ડ્રોમના કારણો એ મootટ પોઇન્ટ છે. મુખ્ય લોકોમાં, તે ડાયાબિટીસ મેલીટસ, ભૂખમરો, યકૃતના રોગો, સ્વાદુપિંડ અને એડ્રેનલ ગ્રંથીઓની પ્રવૃત્તિમાં વિકારનું નામ લે છે, ગંભીર ચેપી રોગોનો ભોગ બને છે, તેમજ, વિચિત્ર રીતે, ઉશ્કેરાટ અને માથામાં ઇજાઓ કરે છે.
ડો. કોમોરોવ્સ્કીના બાળકોના એસીટોન પરના કાર્યક્રમનું વિમોચન
એકલા આનુવંશિકતા પર્યાપ્ત નથી, ડ theક્ટર ખાતરી છે. યકૃતના સ્વાસ્થ્ય પર, મેટાબોલિક પ્રક્રિયાઓની ગતિ પર, ખાસ કરીને ચરબી કેવી રીતે ઝડપથી તૂટી શકે છે તેના પર, કિડનીની હાનિકારક પદાર્થોને દૂર કરવાની ક્ષમતા પર, બાળક તેના પર ખૂબ જ આધાર રાખે છે.
ડ doctorક્ટર ભારપૂર્વક કહે છે કે માતાપિતા કે જેઓ બાળકમાં મો fromામાંથી એસિટોનની ગંધ શોધી કા .ે છે, તેઓએ ગભરાવું જોઈએ નહીં. જો કે, તમે તેને ધ્યાન આપ્યા વિના છોડી શકતા નથી, જો જરૂરી હોય તો, મમ્મી-પપ્પા પ્રથમ સહાય પ્રદાન કરવા માટે તૈયાર હોવા જોઈએ.
બાળકો દ્વારા સિન્ડ્રોમની સારવાર પસંદ કરવી જોઈએ, કારણ કે તે ખૂબ જ સ્વાદિષ્ટ છે. ગ્લુકોઝની ઉણપને દૂર કરવા માટેનો મુખ્ય ઉપાય એક સ્વીટ પીણું, મીઠાઇઓ છે. એસિટોનેમિક સિન્ડ્રોમવાળા બાળકને તેમાંથી પૂરતું પ્રાપ્ત કરવું જોઈએ. તેથી, પ્રથમ શંકા પર પણ, માતાપિતાએ બાળકમાંથી એસિટોનનો ગંધ આવતાની સાથે જ, તેને ગ્લુકોઝ આપવાનું શરૂ કરવું જોઈએ. તે ટેબ્લેટ અથવા ઉકેલમાં હોઈ શકે છે. મુખ્ય વસ્તુ તેને ઘણીવાર પીવી છે - દર પાંચ મિનિટમાં એક ચમચી, જો આપણે બાળક વિશે વાત કરીશું, જો બાળક પહેલેથી જ મોટું છે, તો તે જ અંતરાઓ પર એક ચમચી અથવા બે ચમચી.

બાળકને સોડા (એક ચમચી સોડા અને ગરમ પાણીનો ગ્લાસ) સાથે શુદ્ધિકરણ એનિમા આપવાની સલાહ આપવામાં આવે છે, અને પાણી-મીઠાના સંતુલનને પુનર્સ્થાપિત કરવું જરૂરી હોય તો રેજિડ્રોનનો પુરવઠો તૈયાર કરવો.
જો માતાપિતા સમયસર પહેલને કાબૂમાં લેવાનું મેનેજ કરે છે, તો આ સમાપ્ત થશે. જો સહેજ વિલંબને મંજૂરી આપવામાં આવે તો, vલટી થવાનું, સિન્ડ્રોમના વધુ ગંભીર અભિવ્યક્તિની શરૂઆત થવાની સંભાવના છે.


એસિટોનેમિયા સાથે, તે સામાન્ય રીતે એટલી તીવ્ર હોય છે કે હવે બાળકને મીઠી ચા અથવા કોમ્પોટ આપવાનું શક્ય નથી. તેણે જે પીધું હતું તે તરત જ બહારની તરફ વળે છે. અહીં કોમોરોવ્સ્કી ઝડપથી કામ કરવાની ભલામણ કરે છે. પ્રાધાન્ય એમ્બ્યુલન્સને ડ doctorક્ટરને ક callલ કરવો જરૂરી છે. આવી omલટી બંધ કરવા માટે, મોટાભાગના કિસ્સાઓમાં તેને ડ્રોપર દ્વારા બાળકમાં મોટી માત્રામાં સ્વીટ લિક્વિડ, ફાર્માસ્યુટિકલ ગ્લુકોઝનું ઇન્જેક્ટ કરવું જરૂરી છે.

આ ઉપરાંત, ડ્રગના ઇન્જેક્શન દ્વારા બાળકને omલટી થવાથી અટકાવવામાં આવશે નહીં (સામાન્ય રીતે “ત્સરુકલ” નો ઉપયોગ કરો). જ્યારે vલટી રીફ્લેક્સ દવાઓના પ્રભાવ હેઠળ ઘટાડે છે, ત્યારે બાળકને મીઠા પાણી, ખાંડ, ગ્લુકોઝ સાથે ચા સાથે સક્રિયપણે પાણી આપવાનું શરૂ કરવું જરૂરી છે. મુખ્ય વસ્તુ એ છે કે પીણું ખરેખર પુષ્કળ હતું. તે યાદ રાખવું જોઈએ, કોમોરોવ્સ્કી કહે છે કે, “ત્સરુકલ” અને તેના જેવી દવાઓ સરેરાશ 2-3- 2-3 કલાક ચાલે છે. પ્રવાહી ખોટ અને ગ્લુકોઝ સપ્લાયને સંપૂર્ણપણે પુનર્સ્થાપિત કરવા માટે માતાપિતા પાસે આ જ સમય છે, નહીં તો vલટી ફરીથી શરૂ થશે અને બાળકની સ્થિતિ વધુ ખરાબ થઈ જશે.


તે સારું રહેશે જો બાળકને ઘરે નહીં, પણ હોસ્પિટલમાં સિન્ડ્રોમનો તીવ્ર હુમલો આવે. સ્વ-દવા, એવજેની ઓલેગોવિચ પર ભાર મૂકે છે, ઘણું નુકસાન કરી શકે છે, તેથી જો સારવાર નિષ્ણાતોની દેખરેખ હેઠળ હોય તો તે વધુ સારું રહેશે.

ડો.કોમરોવ્સ્કી દ્વારા સૂચનો
એજેટોની ઓલેગોવિચ કહે છે કે, એસિટોનેમિક સિન્ડ્રોમની કટોકટીને તાત્કાલિક દૂર કરવા કરતાં અટકાવવી વધુ સરળ છે. ખાસ કરીને સ્થિતિની સારવાર કરવાની કોઈ જરૂર નથી; સમગ્ર પરિવાર અને ખાસ કરીને બાળકના દૈનિક જીવનમાં કેટલાક નિયમો દાખલ કરવા જોઈએ.
બાળકના આહારમાં પ્રાણીઓની ચરબી જેટલી ઓછી હોવી જોઈએ. આદર્શરીતે, તેઓ બધા ન હોવા જોઈએ. બીજા શબ્દોમાં કહીએ તો, તમારે બાળકને માખણ, મોટા પ્રમાણમાં માંસ, માર્જરિન, ઇંડા આપવાની જરૂર નથી, ખૂબ કાળજીપૂર્વક તમારે દૂધ આપવાની જરૂર છે. ધૂમ્રપાન કરાયેલ ખોરાક, સોડા, અથાણાં, અથાણાંવાળા શાકભાજી અને સીઝનીંગ સખત પ્રતિબંધિત છે. અને મીઠું ઓછું.
કટોકટી પછી, બાળકને તેની કોઈપણ જરૂરિયાતો અનુસાર ખાવા માટે આપવાની જરૂર છે, કારણ કે બાળકના શરીરમાં ઝડપથી તેના ગ્લાયકોજેનિક અનામતને પુનર્સ્થાપિત કરવું આવશ્યક છે.બાળકને દિવસમાં ઓછામાં ઓછું 5-6 વખત ખાવું જોઈએ. આહારની કુલ અવધિ લગભગ એક મહિના છે. કોમોરોવ્સ્કીએ તેને પાણી પર અનાજ, છૂંદેલા બટાકા, પકાવવાની નાની ભઠ્ઠીમાં શેકવામાં સફરજન, સૂકા ફળનો ફળનો મુરબ્બો, શુદ્ધ કિસમિસ, ઓછી માત્રામાં દુર્બળ માંસ, તાજા ફળો અને શાકભાજી, વનસ્પતિ સૂપ અને સૂપ આપવાની ભલામણ કરી છે. જો બાળક વધુ વખત ખાવાનું પૂછે છે, તો ભોજનની વચ્ચે તમે તેને કહેવાતા પ્રકાશ કાર્બોહાઇડ્રેટ - કેળા, સોજી પાણી પર આપી શકો છો.

- કુટુંબના હોમ મેડિસિન કેબિનેટમાં જ્યાં બાળક "એસિટોનથી" રહે છે ત્યાં પેશાબમાં કીટોન બ bodiesડીઝના નિર્ધાર પર ખાસ ફાર્મસી ટેસ્ટ સ્ટ્રીપ્સ હોવી જોઈએ. ગ્લુકોઝના આગળના ભાગને વધારતી વખતે, તમે ઘરે ઘરે આવી વિશ્લેષણ કરી શકો છો. પરિણામનું દૃષ્ટિની મૂલ્યાંકન કરવામાં આવશે: પરીક્ષણ બતાવે છે “+/-” - બાળકની સ્થિતિ હળવી તરીકે વર્ગીકૃત કરવામાં આવે છે, કીટોન સંસ્થાઓની સંખ્યા લિટર દીઠ 0.5 એમએમઓલ કરતા વધુ નથી. જો પરીક્ષણ “+” બતાવે છે, તો કેટટોન બોડીઝનું પ્રમાણ લિટર દીઠ આશરે 1.5 એમએમઓલ છે. આ પણ એક નમ્ર સ્થિતિ છે, બાળકને ઘરે સારવાર આપી શકાય છે. "++" બતાવતો બાર સૂચવે છે કે પેશાબમાં લિટર દીઠ આશરે 4 એમએમઓએલ કીટોન બોડી હોય છે. આ મધ્યસ્થ સ્થિતિ છે. બાળક સાથે ડ doctorક્ટર પાસે જવાની સલાહ આપવામાં આવે છે. પરીક્ષણ પર "+++" એ તકલીફનો સંકેત છે! આનો અર્થ એ છે કે બાળક ગંભીર સ્થિતિમાં છે, કીટોન સંસ્થાઓની સંખ્યા લિટર દીઠ 10 એમએમઓલથી વધુ છે. તાત્કાલિક હોસ્પિટલમાં દાખલ થવાની જરૂર છે.
બાળકને પુષ્કળ પીણું આપવું, માતાપિતાને જાણ હોવું જોઈએ કે જો ઠંડા ન હોય તો પ્રવાહી ઝડપથી શોષી લેવામાં આવશે, પરંતુ તેનું તાપમાન બાળકના શરીરના તાપમાન જેવું જ છે.
હુમલાઓની પુનરાવૃત્તિને રોકવા માટે, કોમોરોવ્સ્કી ફાર્મસીમાં વિટામિન તૈયારી "નિકોટિનામાઇડ" (મુખ્ય વિટામિન પીપી) ખરીદવા અને બાળકને આપવાની સલાહ આપે છે, કારણ કે તે ગ્લુકોઝ ચયાપચયના નિયમનમાં અસરકારક રીતે સંકળાયેલ છે.
ડાયાબિટીસ મેલિટસથી થતી સ્થિતિને બાદ કરતાં, વર્ણવેલ સારવારની પદ્ધતિ, કોમોરોવ્સ્કી પર ભાર મૂકે છે, મોટાભાગના પ્રકારનાં એસિટોનેમિક સિન્ડ્રોમ માટે સંબંધિત છે. આ ગંભીર બિમારી સાથે, સે દીઠ ગ્લુકોઝની ઉણપ નથી; ત્યાં બીજી સમસ્યા છે - તે શરીર દ્વારા શોષાય નથી. આવા "એસિટોન" ની સારવાર અલગ રીતે થવી જોઈએ, અને એન્ડોક્રિનોલોજિસ્ટે આ કરવું જોઈએ.


- જે બાળકને ઓછામાં ઓછું એક વખત એસિટોન કટોકટીનો સામનો કરવો પડ્યો હતો તેને તાજી હવામાં વધુ સમય પસાર કરવો, ઘણું ચાલવું, રમત રમવાની જરૂર છે. જો કે, માતાપિતાએ તેમના બાળકની શારીરિક પ્રવૃત્તિને ચોક્કસપણે નિયંત્રિત કરવી આવશ્યક છે. તેઓ વધુ પડતા ન હોવા જોઈએ, તેને મંજૂરી ન હોવી જોઈએ કે બાળક તાલીમ આપવા અથવા ખાલી પેટ પર ચાલવા ગયો. Energyર્જાના પ્રકાશનમાં ગ્લુકોઝની જરૂર પડશે, અને જો તે પૂરતું નથી, તો હુમલો ફરીથી થઈ શકે છે.

- દુર્ગંધ
- ડoma. કોમરોવ્સ્કી
- એસિટોનની ગંધ
તબીબી નિરીક્ષક, સાયકોસોમેટિક્સમાં નિષ્ણાત, 4 બાળકોની માતા
બાળકમાં એસિટોન ક્યાંથી આવે છે?
બાળકના શરીરમાં એસિટોન પુખ્ત વયે સમાન સિદ્ધાંત અનુસાર રચાય છે. આ કાર્બનિક પદાર્થ એ પ્રોટીન અને ચરબીના આંશિક ભંગાણનું પરિણામ છે, જે ગતિશીલ જીવનશૈલી માટે બાળકો માટે જરૂરી energyર્જાનો મુખ્ય સ્ત્રોત માનવામાં આવે છે. જો શરીરમાં પૂરતું પ્રોટીન ન હોય તો, ચરબી ક્રિયામાં આવે છે, વિરામ દરમિયાન, વિવિધ ઝેરી સંયોજનો (કેટોન્સ) બહાર આવે છે. એસિટોન આમાંના એક કાર્બનિક ઘટકો છે.
ઝેરના નિર્માણનો વધતો દર એ હકીકત તરફ દોરી જાય છે કે શરીર સમયસર બહાર લાવવા માટે સમય ન હોવાને કારણે શરીર તેની જાતે સામનો કરી શકતું નથી. પરિણામે, એસીટોનની ગંધ બાળકમાંથી નીકળે છે, ત્યાં ઝેરી પદાર્થો સાથે એક તીવ્ર ઝેર છે જે માત્ર અમુક અવયવોને જ નહીં, પરંતુ બાળકના મગજને પણ નુકસાન પહોંચાડે છે.
શિશુમાં એસીટોન ગંધના દેખાવના કારણો
શિશુમાં એસિટોનની ગંધના કારણો માટે ઘણા કારણો હોઈ શકે છે:
- પૂરક ખોરાક અથવા નવા ઉત્પાદનના બાળકના મેનૂની રજૂઆત,
- નર્સિંગ માતાની ખોટી આહાર,
- મૌખિક પોલાણ સાથે સમસ્યાઓ
- આંતરડાની ડિસબાયોસિસ,
- ઇન્સ્યુલિનનો અભાવ
- વાયરલ ચેપ અને શ્વસનતંત્રના બળતરા રોગો,
- ડિહાઇડ્રેશન પછી ઝેર,
- આનુવંશિક વલણ
- કીડા વગેરેથી શરીરમાં ચેપ.
પૂરક ખોરાકની રજૂઆત અથવા નર્સિંગ માતા દ્વારા ખાવામાં આવેલા નવા ઉત્પાદનની જઠરાંત્રિય પ્રતિક્રિયા
બાળકમાં એસિટોનની ગંધ માટેનું એક કારણ એ છે કે પ્રથમ ખોરાકની રજૂઆત. પહેલાં બાળકના મેનૂ પરના અજાણ્યા ઉત્પાદનો પણ તેના શરીરમાં એસિટોનના સ્તરમાં વધારો કરી શકે છે. તળેલું અને ચરબીયુક્ત ખોરાક એ છે કે જેની સાથે બાળકનું પેટ અગાઉ પરિચિત ન હતું. તેથી જ તે તેના પેટમાં ભારેપણું અને પીડાની લાગણી પેદા કરી શકે છે. ઉલટી અને અસ્વસ્થ સ્ટૂલ ઘણીવાર આ લક્ષણોમાં જોડાય છે. નર્સિંગ માતા દ્વારા નવા ઉત્પાદનોનો ઉપયોગ બાળકમાં એસીટોનની અપ્રિય ગંધનું સાધન પણ બની શકે છે.
મૌખિક રોગો
કેન્ડિડાયાસીસ દ્વારા ઉશ્કેરવામાં આવતા સ્ટોમેટાઇટિસ ઘણી વાર બાળકના મોંમાંથી ચોક્કસ ગંધને નીચે આપે છે. જીભ અને પેumsાની સપાટી સફેદ તકતીની જાડા પડથી coveredંકાયેલી હોય છે. દંત રોગો (ઉદાહરણ તરીકે, અસ્થિક્ષય), તેમજ મૌખિક પોલાણમાં થતા વિવિધ ચેપ અને બળતરા પણ ખાટા શ્વાસ લેવાનું કારણ બની શકે છે.
સુકા મોં એ જોડાણનું એક બીજું પરિબળ છે, જેની સાથે બાળકના મોંમાં દુર્ગંધ આવે છે. યોગ્ય તાપમાન શાસન સાથે ભેજનો અભાવ એ પેથોજેન્સના જીવન અને તેના આગળના પ્રસાર માટે શ્રેષ્ઠ સ્થિતિ છે. આ સંદર્ભે, બાળકના મો mouthામાં લાળનો અભાવ થોડો અપ્રિય ગંધ પેદા કરી શકે છે.
આંતરડાની ડિસબાયોસિસ
બાળકોમાં આંતરડાની અસ્વસ્થતા એ પીવામાં ખાવામાં આથો લાક્ષણિકતા છે. પરિણામે, ખોરાક સાથે આવતા કાર્બોહાઇડ્રેટ્સ કંઈપણમાં પરિવર્તન કર્યા વિના અર્થહીન તૂટી જાય છે. આ એ હકીકત તરફ દોરી જાય છે કે શરીરમાં પોષક તત્ત્વોનો અભાવ છે, જે પછીથી ફરી ભરવું મુશ્કેલ છે.
આંતરડાની નિષ્ફળતાના મુખ્ય લક્ષણો છે:
- નાભિના સ્થાન પર કોલિક,
- પેટના જથ્થામાં વધારો અને લાક્ષણિકતામાં ગડબડી
- ગંધહીન વાયુઓ.
સાર્સ અને ઇએનટી અંગોના અન્ય રોગોની શરૂઆત
ઘણી વાર, વાયરલ રોગો પહેલાં અથવા તે દરમિયાન બાળકને એસીટોનની ખરાબ ગંધ આવે છે. આ પદાર્થના સ્તરમાં વધારાના લાક્ષણિક લક્ષણો છે:
- હાઈપરથર્મિયા
- auseબકા અને omલટી
- અસ્વસ્થ સ્ટૂલ.
આવા લક્ષણોના દેખાવમાં મુખ્ય પરિબળ એ પ્રવેગક ચયાપચયની પ્રક્રિયા અને દર્દીની ભૂખમાં બગાડ છે, જે પ્રતિરક્ષા નબળાઇ સાથે સંકળાયેલ છે. આ કિસ્સામાં, ચરબી અને પ્રોટીન ઝડપથી તૂટી જવાનું શરૂ કરે છે, લોહીમાં એસિટોન બોડીઝનું પ્રમાણ વધે છે. એન્ટિબાયોટિક ઉપચાર પરિસ્થિતિને વધુ તીવ્ર બનાવે છે, તેથી વધુ કેટોન્સના સંચયનું કારણ બને છે.
નિયમ પ્રમાણે, આ સ્થિતિ બાળકના સ્વાસ્થ્ય માટે કોઈ ખતરો નથી અને સાર્સ પેથોજેન્સના નાબૂદ પછી તરત જ અદૃશ્ય થઈ જાય છે. ભવિષ્યમાં આવા એસિટોન “હુમલાઓ” ની પુનરાવર્તન ટાળવા માટે, બાળકને ગરમ પ્રવાહી પીવા અને તેના શરીરમાં ગ્લુકોઝના સ્તરને મોનિટર કરવા માટે વધુ આપવાની જરૂર છે.
એસિટોનેમિક સિન્ડ્રોમ
બાળકના મોંમાંથી એસિડ ગંધના દેખાવના ઘણા કારણોમાંનું એક એસિટોનેમિક સિન્ડ્રોમની હાજરી છે. પેથોલોજીકલ સ્થિતિની બે જાતો છે:
- પ્રાથમિક (તેનો દેખાવ તંદુરસ્ત બાળકોમાં ટૂંકા ગાળાના વિકાર સાથે સંકળાયેલ છે),
- ગૌણ (વિવિધ રોગોના વિકાસ સાથે જોડાયેલા દેખાય છે).
સિન્ડ્રોમ એક સાથે અનેક લક્ષણોના અભિવ્યક્તિ દ્વારા વર્ગીકૃત થયેલ છે:
- નબળાઇ અને થાક
- વારંવાર omલટી
- મૌખિક પોલાણમાંથી એક ચોક્કસ ગંધ,
- સામાન્ય sleepંઘનો અભાવ,
- સતત પીવાની ઇચ્છા,
- ત્વચા બળતરા.
હેલમિન્થિક આક્રમણ
કેટલાક માતાપિતા ખાસ કરીને બાળકમાં હેલ્મિન્થની હાજરી વિશે ચિંતિત નથી. .લટાનું, તેઓ પરિસ્થિતિની ગંભીરતાને ઓછો અંદાજ આપે છે, પરોપજીવીઓને હાનિકારક કૃમિ માનતા હોય છે કે જે યોગ્ય દવા લઈને સરળતાથી દૂર થઈ શકે છે. જો કે, બધું વધુ ગંભીર છે - કૃમિ શરીરને તેમની મહત્વપૂર્ણ પ્રવૃત્તિના ઉત્પાદનોથી ભરાય છે અને તેના નશો તરફ દોરી જાય છે. આના પરિણામે, લોહીમાં એસિટોનનું સ્તર વધે છે, જે બાળકોમાં શ્વાસ લેવાનું એક સ્રોત છે.
આ સંદર્ભે, માતાપિતા, બાળકમાંથી ખાટાની ગંધ લેતા, જ્યારે તેઓ તેમના બાળક સાથે કૃમિ ઇંડાની હાજરી માટે મળનું વિશ્લેષણ પસાર કરતા હોય ત્યારે તે યાદ રાખવું જોઈએ. જો આવા અભ્યાસ લાંબા સમયથી કરવામાં આવે છે, તો તે નજીકના ભવિષ્યમાં થવું જોઈએ, જેથી સકારાત્મક પરિણામ આવે ત્યારે, શું અને કેવી રીતે સારવાર કરવી તે જાણવા માટે.
અંતocસ્ત્રાવી પ્રણાલીના રોગો (ડાયાબિટીસ મેલીટસ, થાઇરોઇડ ડિસફંક્શન)
બાળકમાં ઇન્સ્યુલિનની ઉણપ જેવી ગંભીર બીમારીની હાજરી એસીટોન શ્વાસનું સૌથી સામાન્ય કારણ છે. ઇન્સ્યુલિનના અભાવને લીધે, ખાંડ કોષોમાં પ્રવેશ કરી શકશે નહીં. આના પરિણામે, ડાયાબિટીક કીટોએસિડોસિસ શરૂ થાય છે, જે દર્દીના જીવન માટે જોખમ બનાવે છે. આ કિસ્સામાં, લોહીમાં ગ્લુકોઝ સૂચક 16 એમએમઓએલ / એલની કિંમત કરતા વધુ છે.
આમ, કાર્બોહાઇડ્રેટ ચયાપચયનું ઉલ્લંઘન મગજના કોષોને ગ્લુકોઝ ભૂખમરો અને લોહીમાં આ પદાર્થના સંચય તરફ દોરી જાય છે. પરિણામે, મગજ કેટોન્સના ઉત્પાદનને ઉત્તેજીત કરે છે, એસિટોનના માત્રાત્મક સૂચકને વધારે છે. આ સ્થિતિની લાક્ષણિકતા નિશાનીઓ:
- બાળકને હંમેશાં તરસ લાગે છે (અને રાત્રે પીવા માટે પણ જાગે છે),
- ઉત્તમ ભૂખ સાથે શરીરના વજનમાં નોંધપાત્ર નુકસાન,
- આખા શરીરમાં બાહ્ય ત્વચાના બાહ્ય પડને સૂકવી, તેના છાલ અને ખંજવાળ,
- નબળાઇ અને સુસ્તી (બાળક સક્રિય રમતો, વારંવાર ગેરવાજબી મૂડનો ઇનકાર કરે છે).
બાળકમાં એસિટોન શ્વાસના મુખ્ય કારણોની સૂચિમાં એન્ડોક્રાઇન રોગો પણ છે. સ્વાદુપિંડ અને થાઇરોઇડ ગ્રંથિની ખામીને લીધે હોર્મોન્સનું પ્રવેગક ઉત્પાદન એ હકીકત તરફ દોરી જાય છે કે ચયાપચય એ એક્સિલરેટેડ મોડમાં થાય છે, જેનો અર્થ લોહીમાં એસિટોનનું ઝડપી સંચય છે. તદુપરાંત, દર્દીમાં તાપમાન, અતિશય ચિકિત્સા અથવા, તેનાથી વિપરીત, અવરોધ, સુસ્તી અને નિષ્ક્રિયતામાં તીવ્ર વધારો થાય છે. આ ઉપરાંત, બાળક પેટમાં દુખાવો દ્વારા ખલેલ પહોંચાડી શકે છે, ત્વચાની પીળી રંગની સ્વર દેખાઈ શકે છે, સાયકોસિસ વિકસી શકે છે, અને હાઈપોગ્લાયકેમિક કોમા પણ થઈ શકે છે.
યકૃત અને કિડની રોગ
યકૃત અથવા કિડનીની કામગીરીમાં અસામાન્યતાઓ - આ બીજું કારણ છે કે બાળકના શ્વાસ "ખાટા" છે. આ બાબત એ છે કે શરીરમાંથી તમામ "કચરો" (ઝેરી સંયોજનો અને અધોગતિ ઉત્પાદનો) આ અંગો દ્વારા બહાર કાreવામાં આવે છે, અને તેમની કામગીરીમાં ઉલ્લંઘન એ હકીકત તરફ દોરી જાય છે કે શરીર સાફ નથી, જે પછીના ઝેર દ્વારા ખતરનાક છે. ઝેરમાં એસીટોન છે, જે શ્વાસ બહાર કા duringતી વખતે લાક્ષણિક ગંધની હાજરી અને પેશાબમાં વધેલી સામગ્રી દ્વારા પોતાને અનુભવે છે.
યકૃત અને કિડનીમાં સમસ્યાઓ, જે ક્રોનિક હોય છે, તે પોતાને આના સ્વરૂપમાં પ્રગટ કરી શકે છે:
- જમણી બાજુમાં દુખાવો, કટિ ક્ષેત્રમાં ફેલાયેલ,
- સફરજન યલોનનેસ
- પીળી ત્વચા ટોનનો દેખાવ,
- ઉબકા
- omલટી
- ખંજવાળ દેખાવ
- થાક.
મારે કયા ડ doctorક્ટર પાસે જવું જોઈએ?
જ્યારે બાળકને એસીટોનની જેમ ગંધ આવવા લાગે છે ત્યારે ઘણા માતાપિતા ગભરાવાનું શરૂ કરે છે. તેઓ જાણતા નથી કે શું કરવું અને કયા નિષ્ણાતનો સંપર્ક કરવો. જો કે, તમે વિલંબ કરી શકતા નથી - બાળકને તાત્કાલિક ધોરણે ક્વોલિફાઇડ તબીબી સહાયની જરૂર છે. પહેલા જેણે દર્દીની તપાસ કરવી તે બાળરોગ ચિકિત્સક છે. કઈ સારવાર સૂચવવી તે સમજવા માટે, ડ doctorક્ટર બાળક સાથેના માતાપિતાને પરીક્ષણો સૂચવે છે. આગળ, પ્રાપ્ત પરિણામોના આધારે, બાળ ચિકિત્સક સંકુચિત નિષ્ણાતોને દિશા આપે છે.
બાળરોગ ચિકિત્સક એસિટોનની ગંધ કેમ કરે છે તે સમજવા માટે સંકલિત અભિગમ પણ લઈ શકે છે. આ કરવા માટે, તે વધારાની પરીક્ષાઓની નિમણૂક કરે છે (વ્યાવસાયિક ડોકટરોની સલાહ, હાર્ડવેર અધ્યયન, વગેરે). જલદી સમસ્યાનું કારણ સ્પષ્ટ થાય છે, બાળકને એક સાંકડી પ્રોફાઇલ ડ doctorક્ટર પાસે મોકલવામાં આવે છે.
જો દર્દીમાંથી એસીટોનની નબળા સુગંધ થાઇરોઇડ ગ્રંથિના રોગો સાથે સંકળાયેલી હોય, તો એન્ડોક્રિનોલોજિસ્ટ વધુ તપાસ અને સારવાર હાથ ધરે છે. જો તે તારણ આપે છે કે બાળકને શ્વસન અંગોના રોગ સાથે સંકળાયેલ અપ્રિય ગંધની સમસ્યા છે, તો તમારે ટીબી ડ doctorક્ટરની સલાહ લેવી પડશે. જો શ્વાસ બહાર મૂકવાના સમયે એસિટોનની સુગંધ આવે તો બાળરોગના ગેસ્ટ્રોએંટોરોલોજિસ્ટ મદદ કરશે. જો સમસ્યા ગમ અથવા દાંતના રોગની છે, તો તમારે સહાય માટે દંત ચિકિત્સકની સલાહ લેવી પડશે. જો રક્તવાહિની રોગ હોય તો કાર્ડિયોલોજિસ્ટની સહાયની જરૂર છે. કેટલીક પરિસ્થિતિઓમાં, તમારે ન્યુરોલોજીસ્ટની સલાહ લેવાની જરૂર પડી શકે છે.
રોગનિવારક ઉપાયોનો સમૂહ બાળકના લોહીમાં એસિટોનના સ્તરમાં વૃદ્ધિને કારણે સ્રોતને દૂર કરવાના લક્ષ્યમાં હોવો જોઈએ. એકવાર તે નાબૂદ થઈ જાય, પછી એસીટોનની અપ્રિય ગંધ અદૃશ્ય થઈ જશે. જો ડ doctorક્ટર નક્કી કરે છે કે બાળકને દર્દીની સારવારની જરૂર નથી, તો માતાપિતા તેને ઘરે લઈ જશે.
એસિટોનેમિક સિન્ડ્રોમ શું છે?
એસિટોનેમિયા એ એવી સ્થિતિ છે જે શરીરમાં ચરબી અને કાર્બોહાઇડ્રેટ ચયાપચયનું ઉલ્લંઘન કરતી વખતે થાય છે. તેની સામાન્ય કામગીરીને જાળવવા માટે સતત energyર્જાના પ્રવાહની જરૂર હોય છે, જે ખોરાકના ભંગાણ દરમિયાન પ્રકાશિત થાય છે. સામાન્ય પરિસ્થિતિઓમાં, energyર્જા મુખ્યત્વે કાર્બોહાઇડ્રેટ્સમાંથી મુક્ત થાય છે. આ કિસ્સામાં, ગ્લુકોઝ રચાય છે, જે મગજ અને અન્ય અવયવોના કાર્ય માટે જરૂરી છે. કાર્બોહાઇડ્રેટ્સ યકૃતમાં ગ્લાયકોજેનના રૂપમાં જમા થાય છે, આને લીધે, શરીરમાં energyર્જા અનામત બનાવવામાં આવે છે.
શારીરિક અથવા માનસિક પ્રવૃત્તિ ગ્લાયકોજેન સ્ટોર્સમાં ધીમે ધીમે ઘટાડો તરફ દોરી જાય છે. જો કોઈ કારણોસર તે ખાલી થઈ જાય છે, તો શરીર ચરબીયુક્ત પેશીઓને વિભાજીત કરીને - વધારાના સ્રોતમાંથી energyર્જાના અભાવ માટે શરીર બનાવવાનું શરૂ કરે છે. તે જ સમયે, એસીટોન અને અન્ય કીટોન્સ બાય-પ્રોડક્ટ્સ તરીકે રચાય છે. સામાન્ય રીતે, તેઓ કિડની દ્વારા વિસર્જન કરે છે. લોહીના પ્લાઝ્મામાં કેટોન્સનું વધુ પડતું સંચય ઝેર તરફ દોરી જાય છે.
જો એસિટોનની ગંધ બાળકમાંથી આવે છે, તો આ સૂચવે છે કે શરીર energyર્જાના તાણમાંથી પસાર થઈ રહ્યું છે, ગ્લાયકોજેનની ઉણપ છે, અને ચરબી અને પ્રોટીનનું વધતું ભંગાણ છે. પ્રવાહીની અછત અને પેશાબની માત્રામાં ઘટાડો થવાને કારણે કિડની તેના વિસર્જનના કાર્યનો સામનો કરી શકતી નથી, તેના પરિણામે એસીટોનની વધુ માત્રા રચાય છે.
પરિણામે, બાળક એસિટોનેમિક સિન્ડ્રોમ (એસિટોનેમિક ઉલટીના હુમલા) વિકસાવે છે. બાળકના શરીરમાં, ગ્લાયકોજેન સ્ટોર્સ પુખ્ત વયના લોકો કરતા ઘણા ગણા ઓછા હોય છે, તેથી 2 થી 13 વર્ષની ઉંમરે સમાન સ્થિતિ સામાન્ય હોઈ શકે છે.
પ્રાથમિક એસિટોનેમિક સિન્ડ્રોમ એ બાળકોના શરીરવિજ્ children'sાનની લાક્ષણિકતાઓ સાથે સંકળાયેલ ઘટના છે. તે વિવિધ પરિસ્થિતિઓમાં ઉદ્ભવતા energyર્જા માટે શરીરની વધતી આવશ્યકતાના જોડાણમાં પોતાને પ્રગટ કરે છે.
ગૌણ સિન્ડ્રોમ ચયાપચય માટે જવાબદાર આંતરિક અવયવોના રોગોના પરિણામે પોતાને મેનીફેસ્ટ કરે છે. આ સ્થિતિ ગંભીર રોગવિજ્ .ાન છે.
જો બાળકમાં એસિટોનેમિયાના હુમલા (સંકટ) વ્યવસ્થિત રીતે પુનરાવર્તિત થાય છે, તેમજ જો તે કિશોરાવસ્થામાં અદૃશ્ય થતો નથી, તો આ ગંભીર અને ખતરનાક રોગની હાજરી સૂચવે છે જેને કાળજીપૂર્વક નિદાન અને ઉપચારની જરૂર છે.
એસિટોનની ગંધના કારણો
કાર્બોહાઇડ્રેટ-ચરબીવાળા ચયાપચયના ઉલ્લંઘનનાં કારણો નબળા પોષણ, વપરાશ કરેલા ખોરાકમાંથી energyર્જા મેળવવા માટે જરૂરી ઉત્સેચકોનો અભાવ, તેમજ આ પદાર્થો પ્રત્યે શરીરની સંવેદનશીલતા હોઈ શકે છે. ભાર (સ્નાયુઓ, માનસિક અથવા તણાવ સંબંધિત) જેટલું વધારે છે, forર્જાની જરૂરિયાત વધારે છે.
એસિટોનના ધોરણને ઓળંગી જવાના કારણો અને ચોક્કસ ગંધના દેખાવ આ હોઈ શકે છે:
- કુપોષણ. સૌ પ્રથમ, બાળકના આહારમાં આ અતિશય માત્રામાં પ્રોટીન અને ચરબી છે. ઘણા કિશોરો આહાર દ્વારા વજન ઓછું કરે છે. એક લોકપ્રિય, ખાસ કરીને કાર્બોહાઇડ્રેટ મુક્ત આહાર, જે લોટ અને મીઠાઈઓ પર સંપૂર્ણ પ્રતિબંધ, અને ચરબીયુક્ત માંસ, ડેરી ઉત્પાદનો અને અન્ય પ્રોટીનના ઉપયોગ દ્વારા કેલરી ફરીથી ભરવા રજૂ કરે છે.વજન ઘટાડવાની અસર ખૂબ જ ઝડપથી પ્રાપ્ત થાય છે, પરંતુ તેનું પરિણામ એસિટોનેમિક સિન્ડ્રોમ છે. ગંધનું કારણ બાળકના વધુ પડતા આહારનું નિયંત્રણ પણ હોઈ શકે છે.
- પ્રવાહીનું અપૂરતું સેવન. તે લોહીનું જાડું થવું અને તેમાં એસીટોનની સાંદ્રતામાં વધારો તરફ દોરી જાય છે.
- ખૂબ activeર્જાની આવશ્યકતા માટે ખૂબ જ સક્રિય રમતો.
- માનસિક તાણમાં વધારો.
- તણાવપૂર્ણ પરિસ્થિતિઓ. ઉદાહરણ તરીકે, મો mouthામાંથી એસિટોનની ગંધનો દેખાવ એ તેના માતાપિતા સાથેના ઝઘડા, તેના સાથીદારો સાથે નબળા સંબંધો અને તેના બાહ્ય ડેટાથી અસંતોષ વિશે બાળકની તીવ્ર લાગણીઓનું પરિણામ હોઈ શકે છે.
- શરદી, ચેપી રોગો સાથે શરીરના તાપમાનમાં વધારો. શરીર માટે તાણ એ ઇજાઓ, ઓપરેશન છે. એસીટોનની ગંધનું કારણ એ પણ પીડા છે જે દાંતમાં ફેરફાર અથવા દાંતના સડો સાથેના બાળકોમાં થાય છે.
ચેતવણી: ભય એ છે કે લાંબાગાળાનો આહાર અથવા સંપૂર્ણ ભૂખમરો ડાયાબિટીઝ મેલિટસ, વિટામિનની ઉણપ, યકૃતના રોગો અને અન્ય મહત્વપૂર્ણ અંગો તરફ દોરી જાય છે. કિશોરના નાજુક શરીરમાં આવા ઉલ્લંઘનનું જોખમ ખાસ કરીને વધારે છે.
એસિટોનેમિક સિન્ડ્રોમ દરેકમાં પ્રગટ થતો નથી. તેમાંના કેટલાકમાં, એક સાથે આવા ઘણા પરિબળો હોવા છતાં, શરીર ઓવરલોડ સાથે કોપ કરે છે, એસીટોનનું સ્તર વધતું નથી. અન્યમાં, contraryલટું, એસિટોનેમિયા પરિચિત પરિસ્થિતિઓમાં સહેજ ફેરફાર સાથે દેખાય છે. આ વારંવાર આનુવંશિક વલણને કારણે થાય છે.
શું પેથોલોજીઓ શરીરમાં એસિટોનની વધુ માત્રા કરે છે
ઘણીવાર બાળકમાં ચોક્કસ ગંધ સ્વાદુપિંડ, કિડની, યકૃત, જઠરાંત્રિય માર્ગના અંગો, થાઇરોઇડ ગ્રંથિની ખામી સાથે સંકળાયેલ ક્રોનિક રોગોમાં દેખાય છે.
ડાયાબિટીઝ મેલીટસ. ગ્લુકોઝના ભંગાણ માટે જરૂરી હોર્મોન ઇન્સ્યુલિનના ઉત્પાદનમાં ઘટાડો એ આ રોગની લાક્ષણિકતા અભિવ્યક્તિ છે. પેથોલોજીનું કારણ સ્વાદુપિંડનું અપૂર્ણતા છે. તે જ સમયે, લોહીમાં ખાંડ (ગ્લુકોઝ) નું સ્તર એલિવેટેડ છે, પરંતુ શરીર energyર્જાની ભૂખનો અનુભવ કરે છે. પ્રોટીન અને ચરબીનું ઉન્નત ભંગાણ પેશાબમાં એસિટોનની ગંધના દેખાવ તરફ દોરી જાય છે.
થાઇરોટોક્સિકોસિસ. થાઇરોઇડ ગ્રંથિના આ રોગ સાથે, ત્યાં થાઇરોઇડ હોર્મોન્સનું અતિશય ઉત્પાદન થાય છે જે પ્રોટીન અને ચરબીના ભંગાણને વધારી શકે છે. તે જ સમયે, શરીરમાં ઝેર આપતા કેટોન્સની સામગ્રી લોહીમાં નોંધપાત્ર વધારો કરે છે.
યકૃત રોગ. આ શરીરમાં, ઉત્સેચકો ઉત્પન્ન થાય છે જે ચયાપચયના સામાન્ય અભ્યાસક્રમને સુનિશ્ચિત કરે છે. પેશી અધોગતિ જે હેપેટાઇટિસ દરમિયાન થાય છે, અથવા સેલ વિનાશ ગ્લુકોઝ પ્રોસેસિંગમાં ખામી તરફ દોરી જાય છે, શરીરમાં ઝેરી પદાર્થોનું સંચય.
કિડની રોગ. દીર્ઘકાલીન બળતરા અથવા કિડનીના અધોગતિ, ક્ષતિગ્રસ્ત પેશાબ તરફ દોરી જાય છે, કેટોન્સનું સંચય. પરિણામે, પેશાબમાં એક મજબૂત એસિટોન ગંધ દેખાય છે.
બાળકના શરીરમાં અતિશય એસિટોનના લક્ષણો
ઉબકાના દેખાવ જેવા લક્ષણો, જે પાણી ખાવા અથવા પીવાના કોઈપણ પ્રયાસ દરમિયાન તીવ્ર અચોક્કસ ઉલટીમાં ફેરવાય છે, એસીટોન સંકટની ઘટના સૂચવે છે. ડિહાઇડ્રેશનથી વધુ નશો થાય છે. ત્વચાની સુકાઈ નિર્જલીકરણની વાત કરે છે.
ખાવાની અસમર્થતા, energyર્જાના ઝડપી નુકસાન, નબળાઇનું કારણ બને છે. જો તમે દર્દીને સમયસર સહાયતા ન કરો તો, એસિટોનેમિક કોમા થાય છે.
સ્થિતિનું વધુ ખરાબ થવું એ શરીરના તાપમાનમાં વધારો, ગાલ પર અને તે જ સમયે પેલ્લર પર અનિચ્છનીય બ્લશનો દેખાવ દ્વારા સૂચવવામાં આવે છે. બાળકમાં ઉત્તેજના અને ગભરાટ વધ્યો છે, જે ધીમે ધીમે ઉદાસીનતા અને સુસ્તીથી બદલાઈ જાય છે. ગંભીર કિસ્સાઓમાં, ખેંચાણ અને મેનિન્જાઇટિસના લક્ષણો જોવા મળે છે.
પેટની ખેંચાણ, ઝાડા અથવા કબજિયાત દેખાય છે. દર્દીમાંથી ગંધ આવે છે, જે vલટી અને પેશાબમાં સમાયેલ છે. હુમલો દરમિયાન, બાળકના હ્રદયની ગતિ ઝડપી થાય છે અને એરિથમિયા જોવા મળે છે.

પ્રાથમિક એસિટોનેમિયાથી પીડાતા બાળકમાં, જપ્તીની આવર્તન 6-7 વર્ષની ઉંમરે મહત્તમ છે. પછી તેઓ નબળા પડે છે અને ગંભીર રોગોની ગેરહાજરીમાં 12-13 વર્ષ સુધી અદૃશ્ય થઈ જાય છે.
ડાયાથેસીસથી પીડાતા બાળકોમાં એસિટોનેમિક કટોકટી ઘણીવાર જોવા મળે છે, જે મેટાબોલિક ડિસઓર્ડરનું લાક્ષણિક અભિવ્યક્તિ છે. એક નિયમ તરીકે, આવા દર્દીઓમાં ઓછા વજન, પાતળાપણું, નર્વસ સિસ્ટમની અસ્થિરતા (આંસુ, સ્પર્શશીલ, હઠીલા) લાક્ષણિકતા છે. જો કે, તે નોંધ્યું છે કે માનસિક રીતે તેઓ સાથીદારો કરતા વધુ વિકસિત હોય છે, અને તે શીખવા માટે સંવેદનશીલ હોય છે.
નોંધ: એસીટોનેમિયાથી પીડાતા બાળકોમાં, ત્યાં પછીથી અંતocસ્ત્રાવી વિકાર, મેદસ્વીપણું, તેમજ યુરોલિથિઆસિસ અને સંધિવા (અયોગ્ય પાણી-મીઠું ચયાપચયનું પરિણામ) થવાનું જોખમ રહેલું છે. તેથી, આવા પરિણામો અથવા સમયસર સારવારને રોકવા માટે તેમની સમયાંતરે તપાસ કરવાની જરૂર છે.
જો કોઈ બાળકને હુમલો આવે તો શું કરવું
જો બાળકને પ્રથમ વખત હુમલો થાય છે, તો તીવ્ર ઉલટી જોવા મળે છે, તાપમાનમાં વધારો થાય છે, મોંમાંથી એસિટોનની ગંધ આવે છે, તો પછી માતાપિતાએ ચોક્કસપણે એમ્બ્યુલન્સને બોલાવવી જોઈએ, કારણ કે સ્થિતિ ખૂબ જ ઝડપથી બગડે છે.
આવા માતા-પિતાને પહેલાથી જ આવા હુમલાઓ દરમિયાન બાળકને પ્રથમ સહાય પૂરી પાડવાનો અનુભવ હોય છે, તે સામાન્ય રીતે નજીકના સંકટ (સુસ્તી, auseબકા, નાભિમાં દુખાવો, એસીટોનની ગંધ) નો સંકેત આપે છે. ફાર્મસી એસિટોન માટે વિશેષ પરીક્ષણો વેચે છે, જેની મદદથી તમે ધોરણથી વિચલન અને બાળકની સ્થિતિના ભયની ડિગ્રી સ્થાપિત કરી શકો છો. જો કેટોન્સની સામગ્રી ઓછી છે, તો બાળકની સ્થિતિ ઘરે સુધરવામાં આવે છે.
નીચેના પગલાં લેવા જોઈએ:
- જો બાળકને તેના મો fromામાંથી એસિટોનની ગંધ આવે છે, તો તેને ગેસ વિના આલ્કલાઇન મીનરલ પાણી (સોનાના ઉદાહરણ તરીકે) અથવા ફાર્મસીમાં વેચવામાં આવેલા રેહાઇડ્રોન સોલ્યુશન સાથે સોલ્ડર કરવું જરૂરી છે. તમારા બાળકને ડ્રાયફ્રૂટ કોમ્પોટ (ખાંડ મુક્ત) આપવા માટે ઉપયોગી છે. તમારે નાના ભાગોમાં પીવાની જરૂર છે (1 ટીસ્પૂન), પરંતુ ઘણી વાર. આ ઝેરની સાંદ્રતા ઘટાડવામાં, તેમની બળતરા અસરને તટસ્થ કરવામાં અને omલટી થવામાં રોકવામાં મદદ કરશે. દિવસ દરમિયાન નશામાં રહેવાની જરૂરિયાતવાળા પ્રવાહીના કુલ જથ્થાની ગણતરી બાળકના વજન (શરીરના વજનના 1 કિલો દીઠ 120 મિલી) ના આધારે થાય છે.
- જો તેમ છતાં vલટી ખોલવામાં આવે છે અને બાળકને પીણું આપવું અશક્ય છે, તો સોડાના સોલ્યુશન સાથે એક એનિમા બનાવવામાં આવે છે (1 ચમચી. ભાગ્યે જ ગરમ પાણીના 1 ગ્લાસ). આ ફક્ત કેટોન્સથી આંતરડા ધોવા માટે જ નહીં, પણ શરીરનું તાપમાન ઓછું કરવા માટે પણ જરૂરી છે.
- આ હુમલાને કારણે હાઈપરગ્લાયકેમિઆને દૂર કરવા માટે, બાળકને 40% ગ્લુકોઝ સોલ્યુશન (ફાર્મસી) આપવામાં આવે છે.
- જો, આવા પગલાઓ પછી, સુધારણા થતી નથી, તો ડ selfક્ટરને ક callલ કરવો જરૂરી છે અને બાળકને તાત્કાલિક હોસ્પિટલમાં દાખલ કરવી જરૂરી છે.

જો એસિટોનની ગંધ દૂર કરવી શક્ય હતી, તો બાળકને ખવડાવવાનાં નિયમોનું પાલન કરવું જરૂરી છે. પ્રથમ દિવસે તેને કોઈ ખોરાક ન આપવો જોઈએ. 2-3 દિવસ સુધી, તેને ખોરાકમાં પાણીમાં ફટાકડા, ફટાકડા, ઓટમીલ રજૂ કરવાની મંજૂરી છે. અઠવાડિયા દરમિયાન, તમે તમારા આહારમાં વનસ્પતિ સૂપ, છૂંદેલા બટાકા અને બેકડ સફરજન ઉમેરી શકો છો.
1 મહિનાની અંદર આહારનું પાલન કરવું જરૂરી છે. આ સમયે, આથો દૂધ ઉત્પાદનો (ખાટા ક્રીમ સિવાય), ઇંડા, સ્ટ્યૂડ શાકભાજી અને ફળો, તેમજ વિવિધ અનાજમાંથી અનાજનો ઉપયોગ કરવાની મંજૂરી છે. તમે તમારા બાળકને થોડું દુર્બળ માંસ, સસલાનું માંસ, ઓછી ચરબીવાળી બાફેલી માછલી આપી શકો છો. પીવા માટે, કરન્ટસ અને ક્રેનબriesરી, તેમજ સૂકા ફળો, લીલી ચામાંથી કોમ્પોટ્સનો ઉપયોગ કરવાની ભલામણ કરવામાં આવે છે.
બાળકને બ્રોથ, ચરબીવાળા માંસ, સોસેજ, હેરિંગ, યકૃત, કઠોળ, કઠોળ અને કેટલાક અન્ય ઉત્પાદનો આપવાનું પ્રતિબંધિત છે. આહારનું પાલન કરવું એ નવા હુમલાઓને અટકાવશે. આહાર પ્રતિબંધની અવધિ વિશે તમારા ડ doctorક્ટરની સલાહ લો.
એસિટોનેમિયા અને હોસ્પીટલ સારવારનું નિદાન
જ્યારે બાળકને હોસ્પિટલમાં દાખલ કરવામાં આવે છે, ત્યારે નિદાન સ્થાપિત કરવા માટે, સામાન્ય રક્ત અને પેશાબ પરીક્ષણ, તેમજ ખાંડ, યુરિક એસિડ અને અન્ય ઘટકો માટેના બાયોકેમિકલ વિશ્લેષણ કરવામાં આવે છે. જો જરૂરી હોય તો, લક્ષણોનું કારણ શોધવા માટે અન્ય નિષ્ણાતો (પેડિયાટ્રિક એન્ડોક્રિનોલોજિસ્ટ, યુરોલોજિસ્ટ, ગેસ્ટ્રોએંટોરોલોજિસ્ટ) દ્વારા દર્દીની તપાસ કરવામાં આવે છે.
સારવારની મુખ્ય દિશાઓ એ હુમલોનું દમન છે, તેની ઘટનાના કારણોને દૂર કરવી. લોહીને શુદ્ધ કરવા અને તેની રચનાને સામાન્ય બનાવવા માટે ખારા ઉકેલોનું એક નસોના નસમાં, ગ્લુકોઝ હાથ ધરવામાં આવે છે. બાળકને એન્ટિમેટિક્સ, શામક અને એન્ટિસ્પેસોડિક્સ સૂચવવામાં આવે છે. હુમલાઓ વચ્ચેના સમયગાળામાં, તે યકૃતને ઝેર (હેપેટોપ્રોટેક્ટર્સ), તેમજ ઉત્સેચકો અને મલ્ટિવિટામિન્સથી બચાવવા માટે દવાઓ લે છે.