સ્વાદુપિંડના સૌમ્ય ગાંઠો
સ્વાદુપિંડનો રોગ અતિરિક્ત રોગો દ્વારા વારંવાર જટિલ હોય છે. તેમાંથી એક સ્વાદુપિંડનું ફોલ્લો છે, જેની સારવાર શરીરમાં આનુવંશિક વિકૃતિઓ (અને આખા શરીર) દ્વારા જટિલ છે. નવી નિદાન પદ્ધતિઓ (મેગ્નેટિક રેઝોનન્સ ઇમેજિંગ અને કોમ્પ્યુટેડ ટોમોગ્રાફી, અલ્ટ્રાસાઉન્ડ) ના આગમન સાથે તપાસની સંખ્યામાં વધારો થયો છે.
સ્વાદુપિંડનો સોજો 18% માં પ્રવાહીવાળા કેપ્સ્યુલ્સ દ્વારા જટિલ છે, બાકીના કિસ્સાઓ ઇજાઓને કારણે થાય છે જેને શસ્ત્રક્રિયાની જરૂર હોય છે. દર્દીઓનો પાંચમો ભાગ વૈકલ્પિક પદ્ધતિઓ દ્વારા અથવા સ્વયંભૂ રીતે મટાડવામાં આવે છે. બાકીના દર્દીઓ સ્વાદુપિંડના ફોલ્લોથી અસ્વસ્થ છે, જેનું ઓપરેશન એકમાત્ર ઉપાય (ડ્રેનેજ) માનવામાં આવતું હતું. Complexપરેશનને જટિલ માનવામાં આવે છે, તે પેરીટોનિટીસ, પેટની પોલાણના ફોલ્લાઓ, સપોર્શન, રક્તસ્રાવની ધમકી આપે છે.
સ્વાદુપિંડનું ફોલ્લો દૂર
એંસી કિસ્સામાં, ડોકટરો સ્વાદુપિંડના ફોલ્લોને દૂર કરવાની ભલામણ કરે છે, શક્ય પરિણામોની ચેતવણી આપે છે. સારવાર પ્રક્રિયામાં સર્જનોની દખલની જટિલતાને લીધે નવી પદ્ધતિઓની શોધ શરૂ થઈ. આઉટપુટ એ ઘણી પદ્ધતિઓ હતી જેને ત્વચા (operationપરેશન) ખોલવાની જરૂર નથી:
- ત્વચા દ્વારા ડ્રેનેજ - અલ્ટ્રાસાઉન્ડ (અથવા એક્સ-રે ટેલિવિઝન) નો ઉપયોગ કરીને અંગ નિયંત્રણ સાથે આવશ્યકપણે જોડાયેલા
- આકાંક્ષા સાથે ત્વચા દ્વારા પંચર - અલ્ટ્રાસાઉન્ડ પરીક્ષા હેઠળ સોય સાથે કરવામાં આવે છે
બંને કિસ્સાઓમાં, સ્થાનિક એનેસ્થેસિયા, કેપ્સ્યુલને 1.7 મીમીની સોયથી પંચર કરવામાં આવે છે, સમાવિષ્ટો ખાલી કરવામાં આવે છે. પંચર ચેનલ બૂગી છે, ત્રણ-મીલીમીટર ડ્રેનેજ મૂકવામાં આવી છે. આ પદ્ધતિનો ગેરલાભ એ સીમા અંગોની ઇજા થવાનું ભય છે, રેટ્રોપેરીટોનલ અને આંતરિક જગ્યાના સંદેશાવ્યવહાર. જ્યારે દર્દી બેરિયમ સલ્ફેટનો ગ્લાસ પીવે છે ત્યારે વિરોધાભાસી દ્વારા ઉણપને દૂર કરો, જે પડોશી અવયવોને સ્પષ્ટ રીતે ઓળખવાનું શક્ય બનાવે છે.
સ્વાદુપિંડનું ફોલ્લો સારવાર
સ્વાદુપિંડ પર કોથળીઓને સુરક્ષિત રીતે દૂર કરવું હંમેશાં શક્ય નથી, તેથી, ગેસ્ટ્રોએન્ટેરોલોજિસ્ટ ડેકોક્શન્સ અને bsષધિઓના રેડવાની ભલામણ કરે છે. વધુ વખત તેઓ પથારી, મુલીન, યારો, ક્લોવર, બોરડockકનો ઉપયોગ કરે છે. તે બધા ભોજન પહેલાં બીમાર લેવામાં આવે છે, ઉકાળોને સમર્થન આપવામાં આવે છે, ફિલ્ટર થાય છે. ડોઝ એ એક ચમચી છે. એક વ્યાપક તકનીક લોક રેસીપીનો ઉપયોગ કરે છે:
- સમાન ભાગોમાં સેલેંડિન, કેલેન્ડુલા, યારો 120 મિનિટ આગ્રહ રાખે છે (ઉપચારનો મહિનો 50 ગ્રામ દરરોજ)
- પાછલી સારવારના અંત પછી, તેઓ તુરંત જ એક નવી શરૂ કરે છે - કેલેન્ડુલા, કેળ, (તીર), અગાઉના પ્રિસ્ક્રિપ્શન અનુસાર ટેન્સી, પરંતુ, સતત અડધા વર્ષ સુધી
બીન શીંગો, મકાઈના કલંક, સ્ટ્રોબેરીના પાંદડા, બ્લુબેરી અને લિંગનબેરીના પ્રવાહ સાથે પ્રવાહી કેપ્સ્યુલ્સની વૃદ્ધિ ધીમી પાડે છે. અડધા મહિનાનો કોર્સ કોઈપણ વય માટે સલામત છે, વિરામ સારવારના સમયગાળાની બરાબર છે, જે ઘણી વખત પુનરાવર્તિત થાય છે.
સ્વાદુપિંડનું ફોલ્લો શસ્ત્રક્રિયા
જ્યારે સ્વાદુપિંડનું ફોલ્લો દૂર કરવાની વાત આવે છે, ત્યારે તમારે પ્રથમ વસ્તુ પસંદ કરવાની જરૂર છે તે છે સર્જિકલ સારવારની પદ્ધતિ. તે તેના કદ અને સ્થાન પર આધારિત છે. એક આમૂલ રૂservિચુસ્ત operationપરેશન - સ્વાદુપિંડનું એક રિસેક્શન - ફોલ્લો દ્વારા અસરગ્રસ્ત સ્થળે કરવામાં આવે છે. આ રીતે ઉપચાર કરવો શક્ય છે, જો નિયોપ્લાઝમ પ્રમાણમાં પ્રમાણમાં નાનું હોય અને પ્રકૃતિમાં સાચું હોય તો. આ કિસ્સામાં, ગાંઠનું સ્થાન સ્વાદુપિંડના વિભાગોમાં હોવું જોઈએ, જેને ડિસ્ટલ કહેવામાં આવે છે.
જો નિયોપ્લાઝમને સ્યુડોસિસ્ટ તરીકે ઓળખવામાં આવે છે, તો આ સર્જિકલ હસ્તક્ષેપ કરી શકાતો નથી, કારણ કે આવી રચનાઓનો બાહ્ય ભાગ નજીકના આંતરિક અવયવો દ્વારા રચાય છે. અંગ પર ખાસ પ્રકારના કોઇલિંગના કિસ્સાઓમાં - સ્યુડોસિસ્ટ્સ, ડ્રેઇનિંગ પ્રકૃતિના સંચાલનનો આશરો લેવામાં આવે છે. જો તે અવયવના પ્રામાણિક ક્ષેત્રમાં હોય, તો પછી સાયસ્ટોગસ્ટ્રોસ્ટોમી કરવામાં આવે છે. નાના ગાંઠોના દેખાવના કિસ્સામાં, સ્વાદુપિંડના ફોલ્લોની સારવાર ટ્રાંસ્ડુઝેડેનલ સાયસ્ટુડિયોડેનોસ્તોમી દ્વારા કરવામાં આવે છે. તે અંગના માથામાં ગાંઠની રચના સાથે હાથ ધરવામાં આવે છે. જો ત્યાં કોઈ અંતર છે અને ત્યાં પ્યુર્યુલન્ટ પેરીટોનિટીસની સંભાવના છે, તો મર્સુપાયલાઈઝેશન કરવામાં આવે છે. પેરીટોનિયમના તેના હેમિંગની મદદથી આ ડ્રેનેજ છે. આ પ્રકારના ઓપરેશનનો ભાગ્યે જ આશરો લેવામાં આવે છે.
સ્વાદુપિંડનું ફોલ્લો એક રોગવિજ્ .ાનવિષયક સ્થિતિ છે, જેમાં અંગના પેરિનેહમેટસ સ્તરમાં સ્વાદુપિંડનું સ્ત્રાવ અને પેશીઓના ડિટ્રિટસ ફોર્મથી ભરેલા પોલાણની રચનાઓ. સિસ્ટિક પોલાણમાં, સ્વાદુપિંડના નેક્રોટિક (ડાઇ) ના કોષો, તંતુમય પેશીઓ દ્વારા બદલવામાં આવે છે. મલિનગ્ન સ્ટ્રક્ચર્સમાં અધોગતિના જોખમને કારણે કોથળીઓને આરોગ્ય માટે ગંભીર સંકટ છે, પુરુષો અને સ્ત્રીઓમાં રચના થઈ શકે છે, બાળકો પણ તેનો અપવાદ નથી.
પેથોલોજીના વિકાસની પદ્ધતિ અને કારણો
પ્રોટીન, કાર્બોહાઈડ્રેટ, ચરબીના વિરામ અને ત્યારબાદ શોષણમાં સ્વાદુપિંડની મહત્વપૂર્ણ ભૂમિકા છે. આ અંગમાં કોથળીઓના દેખાવની આગાહી એક મૂર્ધન્ય માળખું છે. ગ્રંથિમાં સિસ્ટીક રચનાઓની રચના સામાન્ય નથી અને તે અંગની રચનામાં જન્મજાત ખામીને કારણે છે, અથવા ગૌણ પરિબળો.
ઘટનાની પદ્ધતિ અંગના પોતાના પેશીઓના વિનાશ પર આધારિત છે. નકારાત્મક પરિબળોના પ્રભાવ હેઠળ, સ્વાદુપિંડના પેરેનહેમેટસ સ્તરમાં મૃત પેશીઓના જૂથો રચાય છે, શરીર તંદુરસ્ત લોકોથી રોગવિજ્ .ાનવિષયક વિસ્તારને સીમિત કરે છે - એક કેપ્સ્યુલ રચનાત્મક અથવા તંતુમય કોષોમાંથી રચાય છે. કેપ્સ્યુલ ધીમે ધીમે દાણાદાર સામગ્રી અને ગુપ્તથી ભરવામાં આવે છે - આ રીતે ફોલ્લો દેખાય છે.
પેથોલોજીના દેખાવના સામાન્ય કારણો:
- ગ્રંથિના નલિકાઓના જન્મજાત અવરોધ,
- પત્થરોની હાજરી
- સ્વાદુપિંડનો - તીવ્ર, ક્રોનિક, આલ્કોહોલિક,
- સ્વાદુપિંડનું નેક્રોસિસ,
- અંગ ઇજાઓ
- અંતocસ્ત્રાવી બિમારીઓ - મેદસ્વીપણું, ડાયાબિટીઝ,
- પરોપજીવી ચેપ.
પેથોલોજી વર્ગીકરણ
કોથળીઓને આમાં વર્ગીકૃત કરવામાં આવે છે:
- સાચું (જન્મજાત) - ગ્રંથિની પોલાણની રચનાઓ જન્મથી હાજર હોય છે, રચનાની પ્રક્રિયા પ્રસૂતિ અવધિમાં નાખવામાં આવે છે. જન્મજાત કોથળીઓમાં કદમાં વધારો થતો નથી, તેમની પોલાણમાં સંપૂર્ણપણે સ્ક્વોમસ કોષો હોય છે. સ્વાદુપિંડના નળીઓના અવરોધને કારણે સાચા કોથળીઓનો દેખાવ તંતુમય પેશીઓની રચના સાથે બળતરા તરફ દોરી જાય છે - આ રોગવિજ્ .ાનને "સિસ્ટિક ફાઇબ્રોસિસ" અથવા પોલિસિસ્ટિક કહેવામાં આવે છે.
- ખોટા (સ્યુડોસિસ્ટ્સ) - પોલાણ રચનાઓ, જે સ્વાદુપિંડ, ઇજાઓ અને ગૌણ પ્રકૃતિના અન્ય પરિબળોમાં બળતરા પ્રક્રિયાઓની પૃષ્ઠભૂમિની વિરુદ્ધ દેખાયા.
પેથોલોજીકલ પોલાણ સ્વાદુપિંડના જુદા જુદા ભાગોમાં - માથા, શરીર અને પૂંછડી પર રચના કરી શકે છે. આંકડા અનુસાર, માથાના ફોલ્લોનું ભાગ્યે જ નિદાન થાય છે, બધા કિસ્સાઓમાં 15% માં, 85% શરીરના અંગ અને પૂંછડીના સિસ્ટીક જખમને કારણે થાય છે. લગભગ 90% કેસોમાં, કોથળીઓને પ્રકૃતિ ગૌણ હોય છે અને સ્થાનાંતરિત સ્વાદુપિંડની પૃષ્ઠભૂમિ સામે વિકાસ થાય છે. 10% કેસો અંગ આઘાત સાથે સંકળાયેલા છે.
એટલાન્ટા વર્ગીકરણ એ સિસ્ટીક રચનાઓ પર લાગુ કરવામાં આવે છે જે તીવ્ર સ્વાદુપિંડનો સોજો પછી દેખાય છે:
- તીવ્ર કોથળીઓ - ઝડપથી દેખાય છે, સારી રીતે રચાયેલી દિવાલો નથી, ગ્રંથિના નળીઓ, પેરિનહિમેટસ સ્તર અથવા રેસા પોલાણની જેમ કાર્ય કરી શકે છે,
- સબએક્યુટ (ક્રોનિક) - તીવ્રમાંથી વિકાસ થાય છે કારણ કે પોલાણની દિવાલો તંતુમય અને દાણાદાર પેશીઓમાંથી બને છે,
- ફોલ્લો - માળખું પ્યુર્યુલન્ટ બળતરા, પોલાણમાં સીરોસ સમાવિષ્ટો ભરાય છે.
પેથોલોજીના કોર્સના દૃષ્ટિકોણથી, કોથળીઓને આ પ્રમાણે છે:
- ભગંદર, રક્ત, પરુ અથવા છિદ્ર દ્વારા જટિલ,
- અનિયંત્રિત.
ક્લિનિકલ ચિત્ર
સ્વાદુપિંડના ફોલ્લોના લક્ષણો હંમેશાં ધ્યાન આપતા નથી. ક્લિનિકલ લાક્ષણિકતાઓ પોલાણના કદ, તેમના સ્થાનિકીકરણ, મૂળને કારણે છે. કદમાં 50 મીમી સુધીની ગ્રંથિમાં એકલ સિસ્ટીક રચનાઓની હાજરીમાં, ત્યાં કોઈ સ્પષ્ટ સંકેતો નથી - ફોલ્લો નલિકાઓ અને પડોશી અંગો પર દબાણ કરતું નથી, ચેતા અંતને સંકોચતું નથી - દર્દીને અગવડતાનો અનુભવ થતો નથી.
મોટી બહુવિધ પોલાણની હાજરી આબેહૂબ ક્લિનિકલ લાક્ષણિકતાઓ આપે છે, એક ઉત્તમ લક્ષણ પીડા છે. પીડાની પ્રકૃતિ સિસ્ટિક જખમની ડિગ્રી નક્કી કરી શકે છે:
- જ્યારે પેન્ક્રેટાઇટિસની સામે ખોટી કોથળીઓની રચના થાય છે, ત્યારે પીડા કટિ પ્રદેશ અને ડાબી બાજુને coveringાંકતી, મજબૂત અને તીક્ષ્ણ હોય છે,
- અસહિષ્ણુ દર્દ જે અચાનક દેખાય છે તે પોલાણમાં ભંગાણ અથવા પૂરવાનું સૂચવે છે, ખાસ કરીને જો દર્દીને તાવ હોય,
- સોલાર પ્લેક્સસને સ્ક્વિઝિંગ કરતી ફોલ્લોની હાજરી, પીઠ પર ફેલાતા સળગતા દુખાવાથી પોતાને જાગૃત કરે છે.
પીડા ઉપરાંત, પેથોલોજી અન્ય લક્ષણો દ્વારા પ્રગટ થાય છે:
- auseબકા અને omલટી
- સ્ટિટોરેઆ (સ્ટૂલમાં ચરબીના ટીપાં) સહિત સ્ટૂલ ડિસઓર્ડર,
- પાચક વિકાર, પોષક તત્ત્વોનું નબળું શોષણ અને વજન ઘટાડવું,
- ભૂખ ઓછી
- subfebrile અંકો માટે તાવ.
જટિલતાઓને
સ્વાદુપિંડનું ફોલ્લો ખાસ કરીને કેન્સરગ્રસ્ત ગાંઠમાં અધોગતિની સંભાવનાને કારણે જોખમી છે. રચના દ્વારા, સિસ્ટિક પોલાણ સૌમ્ય અને જીવલેણ હોઈ શકે છે. સ્વાદુપિંડનું કેન્સર એ એક ગંભીર, લગભગ અસાધ્ય સ્થિતિ છે, જેનો વ્યાપક મેટાસ્ટેસિસ સાથે ઝડપી કોર્સ દ્વારા વર્ગીકૃત કરવામાં આવે છે. ફાટવાના જોખમ અને પેરીટોનિટિસના અનુગામી વિકાસને કારણે સૌમ્ય કોથળીઓ ઓછા જોખમી નથી.
ફિસ્ટુલાની રચના એ બીજી ગંભીર ગૂંચવણ છે. સિસ્ટીક રચનાઓની છિદ્ર સાથે, સંપૂર્ણ અને અપૂર્ણ ફિસ્ટ્યુલાઝ દેખાય છે - પેથોલોજીકલ ફકરાઓ જે બાહ્ય વાતાવરણ અથવા અન્ય અવયવો સાથે વાતચીત કરે છે. ભગંદરની હાજરી ચેપ અને બેક્ટેરિયલ પ્રક્રિયાઓના વિકાસનું જોખમ વધારે છે.
પેટના પોલાણની ગ્રંથી અને અડીને આવેલા અંગોના જહાજો અને નલિકાઓ પર મોટા કોથળીઓ દબાવતા નકારાત્મક પરિણામો પેદા કરે છે:
- માથામાં કોથળીઓને સ્થાનિકીકરણ સાથે અવરોધક કમળોનો વિકાસ,
- પોર્ટલ નસને સ્ક્વિઝ કરતી વખતે પગ પર સોજો આવે છે,
- પેશાબના માર્ગ પર દબાણ સાથે ડિસ્યુરિક ડિસઓર્ડર,
- આંતરડાની લૂપ્સમાં લ્યુમેનને સ્વીઝ કરતી વખતે આંતરડાની અવરોધ (એક દુર્લભ સ્થિતિ જે મોટા સ્વાદુપિંડનું આંતરડાની હાજરીમાં થાય છે).
પેથોલોજી તપાસ
ડ doctorક્ટર જે શંકાસ્પદ સ્વાદુપિંડના ફોલ્લોવાળા વ્યક્તિઓની તપાસ કરે છે અને સારવાર કરે છે તે ગેસ્ટ્રોએન્ટોલોજિસ્ટ છે. પ્રારંભિક સારવારમાં, એનામનેસિસ જરૂરી છે, દર્દીની ફરિયાદોનો સ્પષ્ટતા અને પેલેપ્શન સાથેની પરીક્ષા. પેટના ક્ષેત્રની જાતે તપાસ સાથે, સ્પષ્ટ સીમાઓ સાથેનો પ્રસરણ અનુભવાય છે. સંપૂર્ણ પરીક્ષામાં પ્રયોગશાળા અને ઇન્સ્ટ્રુમેન્ટલ પદ્ધતિઓનું સંયોજન શામેલ છે.
પ્રયોગશાળા પરીક્ષણોની સૂચિમાં બાયોકેમિસ્ટ્રી સહિત રક્ત પરીક્ષણો શામેલ છે. પેથોલોજીની હાજરીમાં, ઇએસઆર અને બિલીરૂબિન સૂચકાંકો (વધારો), લ્યુકોસાઇટોસિસ, આલ્કલાઇન ફોસ્ફેટિસની વધેલી પ્રવૃત્તિ શોધી કા detectedવામાં આવશે. યુરિનલિસીસ આડકતરી રીતે જટિલ કોથળીઓને બળતરાના સંકેતો બતાવી શકે છે - પેશાબમાં સામાન્ય પેશાબ અને સફેદ રક્તકણો જોવા મળે છે.
પેથોલોજીની પુષ્ટિ કરતી વખતે વિશ્વસનીય માહિતી સાધન પદ્ધતિઓ દ્વારા કરવામાં આવે છે:
- અલ્ટ્રાસાઉન્ડ તમને સિસ્ટીક પોલાણનું કદ, તેમની સંખ્યા, ગૂંચવણોની હાજરી,
- એમઆરઆઈ, ગ્રંથિના નળીઓ સાથે સિસ્ટીક રચનાઓના સંબંધ, કદને સ્પષ્ટ અને સચોટપણે આકારણી કરવાનું શક્ય બનાવે છે,
- ગ્રંથિની પરિણીહામમાં પેથોલોજીકલ પોલાણના સ્થાનને સ્પષ્ટ કરવા માટે વધારાની પદ્ધતિ તરીકે સિંટીગ્રાફી (રેડિઓનક્લાઇડ ઇમેજિંગ) નો ઉપયોગ થાય છે,
- ઉચ્ચ ચોકસાઇ પદ્ધતિ તરીકે એન્ડોસ્કોપિક રીટ્રોગ્રેડ ચોલેંગીયોપેંક્રોગ્રાફી, પોલાણની રચના, તેની બંધારણ અને નલિકાઓ સાથેના જોડાણ વિશે વિગતવાર વિગતો આપે છે, પરંતુ પરીક્ષા દરમિયાન ચેપનું ઉચ્ચ જોખમ ધરાવે છે,
- પેટની પોલાણની પેનોરેમિક રેડિયોગ્રાફનો ઉપયોગ પોલાણની સીમાઓને ઓળખવા માટે થાય છે.
જો સિસ્ટીક રચનાઓની આંતરિક સ્તરની રચના અસ્પષ્ટ છે, તો જીવલેણતાની પુષ્ટિ કરવા અથવા તેને રદિયો આપવા માટે સ્વાદુપિંડનું પેશીઓનું બાયોપ્સી ફરજિયાત છે. બાયોપ્સી અલ્ટ્રાસાઉન્ડ સ્કેનની દેખરેખ હેઠળ અથવા સીટી સ્કેન દરમિયાન કરવામાં આવે છે. બાયોપ્સી દરમિયાન વિભેદક નિદાન, સમયસર onંકોલોજીની શોધ અને કેન્સરના કોષોના વિકાસને અટકાવવા માટે પરવાનગી આપે છે.
સ્વાદુપિંડના કોથળીઓની સારવાર સર્જિકલ હસ્તક્ષેપ દ્વારા કરવામાં આવે છે. પુષ્ટિ થયેલ બહુવિધ કોથળીઓને લગતી દવાઓ બિનઅસરકારક છે. ઓપરેશન એકલા નાના (30-50 મીમી સુધીના કોથળીઓને) સિસ્ટ માટે સૂચવવામાં આવતું નથી, જો તેઓ પડોશી અવયવોને અસર કરતા નથી અને નકારાત્મક લક્ષણોનું કારણ આપતા નથી. મેટાસ્ટેસિસને રોકવા માટે, નાના કદમાં પણ, જીવલેણ ફોલ્લો દૂર કરવો જરૂરી છે.
સર્જિકલ ગેસ્ટ્રોએન્ટેરોલોજીમાં, સ્વાદુપિંડના ફોલ્લો સામે લડવા માટે 3 પદ્ધતિઓનો ઉપયોગ કરવામાં આવે છે:
- રોગવિજ્ologicalાનવિષયક કેન્દ્ર દૂર કરવું - રીસેક્શન,
- ફોલ્લો ડ્રેનેજ (બાહ્ય અને આંતરિક),
- લેપ્રોસ્કોપી
જ્યારે ઉત્તેજિત થાય છે, ફોલ્લો શરીર અને સ્વાદુપિંડનો અડીને ભાગ દૂર કરવામાં આવે છે. ઉત્તેજનાનું વોલ્યુમ પોલાણના કદ, ગ્રંથિના પેરિનહેમેટસ સ્તરની સ્થિતિ પર આધારિત છે - તેઓ માથા, દૂરવર્તી, સ્વાદુપિંડનું એક સંશોધન કરે છે.
ફોલ્લોનો આંતરિક ડ્રેનેજ ફોલ્લો શરીર અને પેટ, ડ્યુઓડેનમ અથવા નાના આંતરડાના વચ્ચેના એનાસ્ટોમોસિસ દ્વારા કરવામાં આવે છે. આંતરિક ડ્રેનેજ એ એક સલામત અને શારીરિક પદ્ધતિ છે જે દર્દીની સ્થિતિમાં સુધારો કરે છે - પોલાણની સામગ્રીનો માર્ગ સુનિશ્ચિત થાય છે, પીડા અદૃશ્ય થઈ જાય છે, ફરીથી થવાની સંભાવના ઓછી છે.
પેથોલોજીના જટિલ કોર્સ સાથે ફોલ્લોની બાહ્ય ડ્રેનેજ હાથ ધરવામાં આવે છે:
- પ્યુર્યુલન્ટ એક્સ્યુડેટનું સંચય,
- અનફોર્મ્ડ સિસ્ટીક પોલાણ,
- ફોલ્લોની દિવાલોમાં વધેલા વેસ્ક્યુલાઇઝેશન (નવા જહાજોની રચના),
- સામાન્ય ગંભીર સ્થિતિ.
બાહ્ય ડ્રેનેજ સાથે, નકારાત્મક પરિણામો ભગંદર રચના, કદમાં કોથળીઓને વિસ્તૃત કરવા, નવી રચનાઓની વૃદ્ધિના સ્વરૂપમાં થઈ શકે છે. ક્યારેક, સેપ્સિસ વિકસે છે. કોઈ પણ સંજોગોમાં, બાહ્ય અને આંતરિક ડ્રેનેજ ફક્ત સૌમ્ય બંધારણ સાથે કરવામાં આવે છે.
લેપ્રોસ્કોપી એક નમ્ર પદ્ધતિ છે, તેનો ફાયદો એ છે કે વ્યાપક સર્જિકલ ચીરોની ગેરહાજરી અને દર્દીની ઝડપી પુન recoveryપ્રાપ્તિ. લેપ્રોસ્કોપી વિશાળ, સિંગલ સિસ્ટિક સ્ટ્રક્ચર્સને દૂર કરવા માટે યોગ્ય છે. આ ન્યુનત્તમ આક્રમક હસ્તક્ષેપનો સાર એ છે કે સમાવિષ્ટોના ચૂસણ સાથે સમસ્યા કેન્દ્રમાં પંચર સોયની રજૂઆત.
દવાઓ સાથે થેરપી અંતર્ગત રોગને સુધારવાનો છે. સ્વાદુપિંડની હાજરીમાં, સ્વાદુપિંડમાંથી પર્યાપ્ત પાચન અને અનલોડિંગ સુનિશ્ચિત કરવા માટે ઉત્સેચકોની નિમણૂક કરવી જરૂરી છે. પીડાને દૂર કરવા માટે, એન્ટિસ્પેસ્મોડિક્સ અને એનાલિજેક્સનો ઉપયોગ થાય છે. બ્લડ ગ્લુકોઝ નિયંત્રણ ફરજિયાત છે, જો તે ખલેલ પહોંચાડે, તો યોગ્ય દવાઓ સૂચવવામાં આવે છે.
સિસ્ટીક જખમ માટે આહાર મહત્તમ સ્વાદુપિંડના ફાજલ પર આધારિત છે. યોગ્ય રીતે વ્યવસ્થિત પોષણ રોગના ફરીથી થવાનું જોખમ ઘટાડે છે અને ગ્રંથિની એન્ઝાઇમેટિક ક્ષમતાઓને ટેકો આપે છે. સ્વાદુપિંડના ફોલ્લો સાથે પોષણના સિદ્ધાંતો:
- સમાન સમય અંતરાલો (3-4 કલાક) પર અપૂર્ણાંક પોષણ,
- બધા ખાદ્ય પદાર્થોને સંપૂર્ણ રીતે સાફ અને અદલાબદલી કરવામાં આવે છે,
- રસોઈ પદ્ધતિઓ - રસોઈ, પકવવા, સ્ટ્યૂઇંગ,
- ચરબીયુક્ત અને તળેલું ઇનકાર
- બ્રેડ અને કન્ફેક્શનરીમાં પ્રતિબંધ,
- આહારનો આધાર પ્રોટીન ખોરાક છે (છોડ આધારિત પ્રોટીન દૈનિક માત્રાના 30% કરતા વધુ ન હોવો જોઈએ).
દર્દીઓને ચરબીવાળા માંસ, મશરૂમ્સ, કઠોળ ખાવાની સખત પ્રતિબંધ છે. સૌથી વધુ ઉપયોગી ખોરાક હીટ ટ્રીટમેન્ટ પછી ઓછી ચરબીવાળી સામગ્રી, ચિકન અને ટર્કી માંસ, બાફેલા ઇંડા અને શાકભાજીવાળા ડેરી ઉત્પાદનો છે. પીણામાંથી, બિન-કેન્દ્રિત રસ, જેલી અને સ્ટ્યૂડ ફળ ઉપયોગી છે. આહાર - જીવનકાળ, સહેજ હળવાશથી બગાડ થાય છે.
અસ્તિત્વ માટેના પૂર્વસૂચન રોગવિજ્ .ાનના મૂળ કારણો, કોર્સ અને ઉપચારની પર્યાપ્તતા પર આધારિત છે. આ રોગ ઉચ્ચ સ્તરની ગૂંચવણો દ્વારા વર્ગીકૃત થયેલ છે - 10-50% દર્દીઓમાં, રોગનો માર્ગ ઓન્કોલોજી, ચેપ અને આંતરિક હેમરેજિસ સાથે આવે છે. રીસેક્શન પછી, નવી કોથળીઓનો વિકાસ થવાની સંભાવના છે.તબીબી સલાહને આધિન, નિયમિત દેખરેખ રાખવા અને ઉત્સેચકો લેવાથી, સામાન્ય આયુષ્ય જાળવવાની તક છે.
Pથલો અટકાવવા અને સ્થિર સ્થિતિ જાળવવા માટે, દર્દીઓએ આ કરવું જોઈએ:
- ખોરાક વળગી
- દારૂ છોડી દો
- જઠરાંત્રિય માર્ગની સમસ્યાઓ માટે સમયસર પ્રતિક્રિયા.
સ્વાદુપિંડનું સિસ્ટીક જખમ એક દુર્લભ બિમારી છે, યોગ્ય ઉપચારની ગેરહાજરીમાં, પરિણામો દુloખદાયક છે. આધુનિક દવાઓની શક્યતાઓ રોગને સફળતાપૂર્વક કાબુ કરી શકે છે અને દર્દીઓને સંપૂર્ણ રીતે જીવવા માટે સક્ષમ બનાવે છે. મુખ્ય વસ્તુ એ પ્રારંભિક નિદાન અને કોથળીઓને છૂટકારો મેળવવા માટેની એક સારી રીતે પસંદ કરેલી પદ્ધતિ છે.
સ્વાદુપિંડનું ફોલ્લો એન્ઝાઇમેટિક સમાવિષ્ટોથી ભરેલી રચના છે. તેની ઘટનાના મુખ્ય કારણો આઘાત અથવા બળતરાને કારણે નુકસાન છે.
લક્ષણો રચનાના સ્થાન અને કદ પર આધારિત છે. નિદાનમાં અલ્ટ્રાસાઉન્ડ, સીટી, એમઆરઆઈ શામેલ છે. તે પછી, રૂ conિચુસ્ત અથવા સર્જિકલ સારવાર સૂચવવામાં આવે છે.
રચનાઓનાં પ્રકારો અને તફાવતો
સ્વાદુપિંડ પર કોથળીઓનું વર્ગીકરણ કોર્સની પ્રકૃતિ, સ્થાનિકીકરણ અને આંતરિક રચના અનુસાર કરવામાં આવે છે. તેમના દેખાવ શરીરના વિવિધ ભાગોમાં જોઇ શકાય છે, આના સંદર્ભમાં ત્રણ પ્રકારો છે:
- માથાના ફોલ્લો. તે અન્ય કરતા ઓછા સામાન્ય છે, ભરણ બેગની પોલાણમાં રચાય છે. એક ગૂંચવણ ડ્યુઓડેનમને પિંચ કરી શકે છે.
- પૂંછડી ફોલ્લો સ્વાદુપિંડના સાંકડી છેડે સ્થિત છે. તેના રેટ્રોપેરિટitનિયલ સ્થાનિકીકરણ, બાજુના પેશીઓને પ્રતિકૂળ અસર કરતું નથી.
- અંગના શરીર પર સ્થાનાંતરિત એક ગાંઠ એ આ પ્રકારની સૌથી સામાન્ય રચના છે. આવા ફોલ્લોની હાજરી પેટ અને કોલોનની સ્થિતિમાં પરિવર્તનથી ભરપૂર છે.
શિક્ષણની રચના તેના દેખાવના કારણો સાથે સ્પષ્ટ જોડાણ ધરાવે છે. બંધારણ બદલાય છે:
- એક ખોટો ફોલ્લો જે રોગ પછી દેખાય છે. તેની પાસે ઉપકલાની કોઈ ગ્રંથિવાળું સ્તર નથી.
- એક સાચો ફોલ્લો જે ગર્ભાશયમાં અંગ રચનાના તબક્કે થાય છે. ખૂબ જ ભાગ્યે જ નિદાન થાય છે, ઉપકલા હોય છે.
જો રચના એ સ્વાદુપિંડનું પરિણામ છે, તો પછી કોર્સની પ્રકૃતિ અનુસાર, એટલાન્ટાના વર્ગીકરણ અનુસાર, તેઓ અલગ પાડે છે:
- મસાલેદાર. આ કિસ્સામાં ગાંઠની દિવાલની સ્પષ્ટ રચના હોતી નથી.
- સબએક્યુટ, જે તેના તંતુમય અથવા દાણાદાર રૂપરેખા દ્વારા મર્યાદિત છે.
- એક ફોલ્લો કે જે પોલાણમાં પ્યુર્યુલન્ટ એક્સ્યુડેટની હાજરી દ્વારા વર્ગીકૃત થયેલ છે.
ગાંઠના વિકાસના મુખ્ય કારણો
શિક્ષણનું સાચું સ્વરૂપ ઇન્ટ્રાઉટેરિન ઓર્ગન પેથોલોજીઝની લાક્ષણિકતા છે. તે તેના નોંધપાત્ર કદ, ફરિયાદોની ગેરહાજરી, માળખાની અંદરના ઉપકલાના સ્તર દ્વારા અલગ પડે છે. તમે અલ્ટ્રાસાઉન્ડ સ્કેન દરમિયાન આવા ફોલ્લો શોધી શકો છો.
કેટલીકવાર સાચા સ્વરૂપ ખોટા થઈ શકે છે. જ્યારે ગર્ભાશયમાં નલિકાઓ અવરોધિત થાય છે ત્યારે પ્રાથમિક ફોલ્લો દેખાય છે ત્યારે આ થાય છે. એક વિભાજીત સ્ત્રાવ ઉત્તેજિત થાય છે, જેનાથી તીવ્ર બળતરા થાય છે. આવી પરિસ્થિતિઓમાં, તંતુમય પેશીઓ રચાય છે, આ પ્રક્રિયાને સિસ્ટિક ફાઇબ્રોસિસ કહેવામાં આવે છે.
સ્યુડોસિસ્ટ્સના દેખાવના કારણો એ શરીરની કામગીરીનું ઉલ્લંઘન છે.
- બળતરા પ્રક્રિયાઓ, ઉદાહરણ તરીકે, સ્વાદુપિંડ, સ્વાદુપિંડનું નેક્રોસિસ. સૌથી સામાન્ય પરિબળો સાથે, c૦% કરતા વધારે ખોટા બંધારણના કિસ્સાઓ સ્વાદુપિંડનો સોજો પછી દેખાય છે.
- પેનક્રિઓલિથિઆસિસ, જ્યારે પત્થરો નલિકાઓને અવરોધિત કરે છે.
- અંગની ઇજા આ કારણોસર 14% ખોટા કોથળીઓ રચાય છે. આમાંથી, 85% ગ્રંથિના શરીર અને પૂંછડીને ઇજા પહોંચાડે છે, અને 15% માથા પર પડે છે.
- અયોગ્ય પોષણ. ચરબીયુક્ત, મસાલેદાર ખોરાકનો દુરુપયોગ સ્થૂળતા તરફ દોરી જાય છે, જે લિપિડ ચયાપચયનું ઉલ્લંઘનનું કારણ બને છે.
- સ્વાસ્થ્યપ્રદ જીવનશૈલી, ખાસ કરીને દારૂનું વ્યસન.
- અંગ પર ગાંઠો.
- હેલ્મિન્થ રોગની હાજરી, ખાસ કરીને સિસ્ટિકરોસિસ અને ઇચિનોકોકોસીસ.
- જઠરાંત્રિય માર્ગના કોઈપણ અંગ પર સર્જિકલ હસ્તક્ષેપ.
- ડાયાબિટીઝ મેલીટસ.
ફોલ્લોના દેખાવના સંકેતો
લક્ષણો હળવા અગવડતા અથવા તીવ્ર પીડા તરીકે પ્રગટ થઈ શકે છે, તે રચનાના કદ અને સ્થાન પર આધારિત છે. નાના કોથળીઓને કારણે ગંભીર સમસ્યાઓ .ભી થતી નથી, કારણ કે તેઓ અંગોને સંકુચિત કરતા નથી, અપવાદ બહુવિધ રચનાઓ છે.
જો ગાંઠનું કદ નોંધપાત્ર છે, તો દર્દીને લાગે છે:
- તીવ્ર સ્વરૂપમાં સ્વાદુપિંડનો હુમલો. પેરોક્સિસ્મલ કમરપટો દુખાવો આલ્કોહોલ ખાવાથી અથવા પીધા પછી વધે છે, અને એન્ટિસ્પેસ્મોડિક્સ અને એનએસએઆઇડી લેવાથી રાહત થતી નથી. ઉલટી, પેટનું ફૂલવું, ઝાડા આ સ્થિતિમાં જોડાઇ શકે છે. એક મહિના પછી, દર્દી ફરીથી થવું પહેલાં વધુ સારું બને છે.
- આગલી ફ્લેશ તીવ્રતા અને અવધિમાં ભિન્ન છે.
- ઠંડી, શરીરનું તાપમાન વધી શકે છે.
- સામાન્ય નબળાઇ, થાક, સુસ્તી દ્વારા વર્ગીકૃત થયેલ.
- ગંભીરતા દેખાય છે, મુખ્યત્વે ડાબી બાજુના હાયપોકોન્ડ્રીયમમાં.
- પીળા રંગની રંગભેર પ્રાપ્ત કરતાં ચહેરાની ત્વચા બદલાઈ જાય છે.
- પેશાબ વધુ વારંવાર થવાની, તરસનો ત્રાસ બને છે.
સંકેતોમાં દ્રશ્ય પ્રદર્શન હોઈ શકે છે.. આ કિસ્સામાં, સ્ટર્નમની નીચે દિવાલનું એક પ્રસરણ દેખાય છે. મોટેભાગે, આ ગ્રંથિના માથા પર સ્થિત એક મોટી રચના સૂચવે છે.
લક્ષણોની પ્રકૃતિ શિક્ષણનું સ્થાનિકીકરણ સૂચવી શકે છે. જો તે અંગના માથા પર સ્થિત હોય છે અને પિત્ત નલિકાઓ સ્વીઝ કરે છે, તો પછી દર્દી ઉબકા અને ઉલટીની વિનંતી દ્વારા, ઇન્ટિગ્યુમેન્ટની યલોનેસ દ્વારા સતાવે છે.
જ્યારે ગ્રંથિના મુખ્ય નળીની પ્રક્રિયામાં શામેલ થાય છે, ત્યારે પાચક અસ્વસ્થતા, ઝાડા, ગંભીર પીડા સિન્ડ્રોમ જોવા મળે છે. તાવ સાથે નબળાઇ ચેપને લીધે ફોલ્લાઓનો વિકાસ સૂચવે છે.
ડાયગ્નોસ્ટિક્સ
એનામેનેસિસ એકત્રિત કરવા અને પરીક્ષણો પસાર કરવા ઉપરાંત, પેથોલોજીને ઓળખવા માટે એક ઇન્સ્ટ્રુમેન્ટલ પરીક્ષા હાથ ધરવામાં આવે છે, જેમાં શામેલ છે:
- પેટનો અલ્ટ્રાસાઉન્ડ. આ પદ્ધતિ તમને ફોલ્લોની હાજરી, તેનું કદ, સ્થાન અને આકાર નક્કી કરવાની મંજૂરી આપે છે. સ્વસ્થ સ્વાદુપિંડનું નિર્દેશન કાળા કંદની ઇકોજેનિક રચના દ્વારા કરવામાં આવે છે. અંગના શરીર પર હળવા ગોળાકાર વિસ્તાર દ્વારા ફોલ્લોની હાજરી નક્કી કરી શકાય છે. જો રચનાની પોતાની દિવાલો હોય, તો પછી તેઓ સરળ ધારવાળા સ્પષ્ટ સમોચ્ચ દ્વારા રજૂ થાય છે.
- એમઆરઆઈ સંબંધિત લક્ષણો સાથેના અન્ય રોગવિજ્ .ાનથી સિસ્ટને અલગ કરવામાં મદદ કરે છે.
- સી.ટી.
- ઇઆરસીપી તમને ખાસ એન્ડોસ્કોપ દ્વારા નલિકાઓની દિવાલોની તપાસ કરવા અને બાયોકેમિકલ, માઇક્રોબાયોલોજીકલ અને સાયટોલોજીકલ વિશ્લેષણ માટે પંચર લેવાની મંજૂરી આપે છે. તેની માહિતીપ્રદ હોવા છતાં, આવા નિદાન ખૂબ જ દુર્લભ છે, કારણ કે તેમાં દર્દીના ચેપનું જોખમ વધારે છે.
પ્રયોગશાળાના અભ્યાસ ભાગ્યે જ પેથોલોજીકલ ડેટા દર્શાવે છે, પરંતુ ફોલ્લોના વિસ્તારમાં છુપાયેલા રક્તસ્રાવને નિર્ધારિત કરવામાં મદદ કરે છે.
પરંપરાગત સારવાર પદ્ધતિ
ગેસ્ટ્રોએન્ટેરોલોજિસ્ટ આ કિસ્સામાં પ્રતીક્ષા અને જુઓ સ્થિતિ પ્રદાન કરે છે:
- કોથળીઓને એક બનાવ.
- નાના કદનું શિક્ષણ (2-3 સે.મી. સુધી)
- પોલાણની સ્પષ્ટ મર્યાદા.
- પડોશી અંગ પર મુશ્કેલીઓ અને અસરોની ગેરહાજરી.
આ કિસ્સામાં, ડ doctorક્ટરની ભલામણોમાં આહાર અને દવા શામેલ છે:
- અસરગ્રસ્ત વિસ્તારના ચેપને રોકવા માટે એન્ટીબેક્ટેરિયલ એજન્ટો જરૂરી છે. ટેટ્રાસાયક્લાઇન અને સેફાલોસ્પોરીન તૈયારીઓ મુખ્યત્વે વપરાય છે.
- પ્રોટોન પંપ અવરોધકો પીડા દૂર કરવામાં અને એન્ઝાઇમ સ્ત્રાવને ઘટાડવામાં મદદ કરે છે. આ ઓમેપ્રઝોલ, ઓમેઝ, રાબેપ્રઝોલ છે.
- પાચનમાં સુધારો કરવા માટે, ઉત્સેચક ઉત્તેજકોનો ઉપયોગ થાય છે, ઉદાહરણ તરીકે, ક્રિઓન, પેનક્રેટિન.
દવાઓ લેતા એક મહિના પછી, તેઓ ફરીથી નિદાન કરે છે.
જો શિક્ષણ કદમાં વધારો કરતું નથી અને દર્દીને સુધારણાની અનુભૂતિ થાય છે, તો પછી ગેસ્ટ્રોએંટોરોલોજિસ્ટ છ મહિનામાં અલ્ટ્રાસાઉન્ડની અનુગામી મુલાકાતની નિમણૂક કરે છે. જ્યારે ઉપચાર ઇચ્છિત અસર લાવતો નથી અને ફોલ્લો સતત વધતો જાય છે, ત્યારે એક સુનિશ્ચિત કામગીરી સૂચવવામાં આવે છે.
દર્દીઓ ઘણીવાર રસ લે છે કે શું શિક્ષણ પોતાને ઉકેલી શકે છે. એવા કિસ્સાઓ છે કે જ્યારે 3-5 મહિના પછી, યોગ્ય પોષણ અને યોગ્ય દવાઓ લેતા, ગાંઠ અદૃશ્ય થઈ ગઈ. પરંતુ આ મુખ્યત્વે પેન્ક્રેટાઇટિસના પરિણામે ખોટા કોથળીઓને લાગુ પડે છે. રોગના ક્રોનિક અભ્યાસક્રમમાં, પ્રક્રિયામાં ઝડપી વિકાસ લાક્ષણિકતા છે.
Whenપરેશન ક્યારે જરૂરી છે?
રૂ conિચુસ્ત ઉપચારની બિનઅસરકારકતા સાથે, શસ્ત્રક્રિયા સૂચવવામાં આવે છે. સર્જિકલ હસ્તક્ષેપની ઘણી પદ્ધતિઓ જાણીતી છે, જેમાં ન્યૂનતમ આક્રમક કાર્યવાહીનો સમાવેશ થાય છે.
ફોલ્લોના પર્ક્યુટેનિયસ કા removalી નાખવાની મુશ્કેલીઓનું સૌથી ઓછું જોખમ છે. આ પદ્ધતિ શરીરના અથવા અંગના માથા પર એક જ રચનાને શોધવા માટે અસરકારક છે.. Duringપરેશન દરમિયાન, અસરગ્રસ્ત વિસ્તાર એનેસ્થેસીયાઇઝ કરવામાં આવે છે, ત્યારબાદ એપિગastસ્ટ્રિક ઝોનમાં એક નાના કાપમાં એસ્પિરેટર અથવા પંચર સોય દાખલ કરવામાં આવે છે.
પ્રક્રિયાના પ્રકાર પર ધ્યાન કેન્દ્રિત કરીને, સર્જન આ કરી શકે છે:
- જ્યારે રાસાયણિક સક્રિય એજન્ટને સાફ પોલાણમાં ઇન્જેક્ટ કરવામાં આવે છે ત્યારે ફોલ્લોનું સ્ક્લેરોસિસ. આ કિસ્સામાં, ફોલ્લો જોડાયેલી પેશીઓ દ્વારા બંધ થાય છે.
- પંચર ડ્રેનેજ, જે પોલાણને સાફ કરવા અને એક્ઝ્યુડેટના આઉટફ્લો માટે રબર ટ્યુબ સ્થાપિત કરવા માટેનો સમાવેશ કરે છે. સ્રાવના સમાપ્તિ પછી ગટરનું દૂર થાય છે. આ પ્રક્રિયામાં વિરોધાભાસ એ ફોલ્લોનું મોટા કદ અથવા નળી બંધ થવું છે.
જ્યારે પર્ક્યુટેનિયસ શસ્ત્રક્રિયા શક્ય નથી, ત્યારે સર્જન લેપ્રોસ્કોપિક સર્જરી કરે છે. આ માટે, 2 ચીરો બનાવવામાં આવે છે, જેના દ્વારા એન્ડોસ્કોપિક ઇન્સ્ટ્રુમેન્ટ્સ શામેલ કરવામાં આવે છે.
તમે આ કરી શકો છો:
- પોલાણના ઉદઘાટન અને ડેબ્રીડમેન્ટ અને ફોલ્લોના અનુગામી suturing સાથે ઉત્તેજના અને અવ્યવસ્થા. તે ફક્ત રચનાના સુપરફિસિયલ સ્થાન સાથે બતાવવામાં આવે છે.
- ગ્રંથિના અસરગ્રસ્ત ભાગનું સંશોધન. તે મોટા શિક્ષણની હાજરીમાં હાથ ધરવામાં આવે છે. અસરગ્રસ્ત વિસ્તારમાં એક અંગની સાઇટ દૂર કરવામાં આવે છે.
- ઓપરેશન ફ્રે. તે નળીના મજબૂત વિસ્તરણવાળા દર્દીઓ માટે સૂચવવામાં આવે છે. Duringપરેશન દરમિયાન, ગ્રંથિનું નળી નાના આંતરડામાં સ્યુચર થાય છે.
લેપ્રોસ્કોપિક મેનિપ્યુલેશન્સનું ગેરલાભ એ ગૂંચવણોનું riskંચું જોખમ છે. આ તકનીકોનો ઉપયોગ કરવાની સંભાવનાની ગેરહાજરીમાં, લેપ્રોટોમી operationપરેશન કરવામાં આવે છે.
આ એક સામાન્ય કામગીરી છે, જેમાં લાંબા સમય સુધી પુનર્વસન સમયગાળો શામેલ છે.
આ કિસ્સામાં, તમે ખર્ચ કરી શકો છો:
- ફોલ્લોનું ઉત્તેજના અને બાહ્ય ડ્રેનેજ.
- ગ્રંથિનું સંપૂર્ણ અને આંશિક રીસેક્શન ખોલો.
- મર્સુપાયલાઇઝેશન. આ કિસ્સામાં, પોલાણની autટોપ્સી અને સેનિટેશન કરવામાં આવે છે, પછી ચીરાની ધાર અને ફોલ્લોની દિવાલો sutured છે. આ મેનીપ્યુલેશનનો ગેરલાભ એ મૂર્તિપૂજક માર્ગોનું જોખમ છે.
વૈકલ્પિક પદ્ધતિઓ અને સારવારમાં તેનો ઉપયોગ
દર્દી દ્વારા ઉપયોગમાં લેવામાં આવતા તમામ લોક ઉપાયો ગેસ્ટ્રોએન્ટોલોજિસ્ટ સાથે સંમત થવી જોઈએ. મૂળભૂત રીતે, સારવાર હર્બલ તૈયારીઓ સાથે કરવામાં આવે છે, બળતરાને દૂર કરવામાં અને અંગના પેશીઓને પુન restoreસ્થાપિત કરવામાં મદદ કરે છે:
- કેલેંડુલા, સેલેંડિન અને યારો સમાન પ્રમાણમાં લેવામાં આવે છે. મિશ્રણનો 1 ચમચી ઉકળતા પાણીના 250 મિલીલીટરમાં રેડવામાં આવે છે અને લગભગ 2 કલાક આગ્રહ રાખે છે, તે પછી તે 60 મિલીમાં ભોજન પહેલાં લેવામાં આવે છે.
- ટેન્સી અને કેલેન્ડુલાના 2 ભાગ લો, કેળના તીરનો 1 ભાગ, ઉકળતા પાણીનો ગ્લાસ પસંદ કરો અને તેને 2 કલાક માટે ઉકાળો. ખેંચાણ કર્યા પછી, તેઓ 1 મહિના માટે દરરોજ 60 મિલી પીવે છે.
- પ્રેરણા સ્ટ્રોબેરી, લિંગનબેરી, બ્લુબેરી, બીન પાંદડા, મકાઈના લાંછનનાં પાંદડાના સમાન ભાગોમાંથી બનાવવામાં આવે છે. 1 ચમચી થી. ઉકળતા પાણીના 250 મિલીલીટર મિશ્રણના ચમચીમાં ઉમેરવામાં આવે છે અને તેને આખી રાત રેડવાની મંજૂરી છે. ખેંચાણ કર્યા પછી, 2 અઠવાડિયા સુધી દરરોજ 125 મિલિલીટર પીવો. 7 દિવસના વિરામ પછી, કોર્સ પુનરાવર્તિત થાય છે.
યોગ્ય પોષણનું મહત્વ
ફોલ્લોની હાજરીમાં આહારમાં ચરબીયુક્ત, મીઠાવાળા ખોરાક અને કાર્બોહાઇડ્રેટ્સના નિયંત્રણને બાકાત રાખવામાં આવે છે. વાનગીઓને પાણીમાં બાફવું અથવા બાફવું જરૂરી છે. આહારમાં ફળો અને શાકભાજી ઉમેરવા જોઈએ.
તમે જે ખાશો તે ગરમ અથવા ઠંડો ન હોવો જોઈએ.. સારવારના સમયગાળા માટે, આલ્કોહોલિક પીણાઓનું સેવન પ્રતિબંધિત છે. દર્દીના પોષણમાં દિવસના 5-6 ભોજનનો સમાવેશ કરવો જોઈએ, નાના ભાગોમાં.
જ્યારે ફોલ્લો મોટા કદમાં પહોંચે છે અને દર્દીની સ્થિતિને અસર કરે છે, ત્યારે એક સુનિશ્ચિત operationપરેશન સૂચવવામાં આવે છે. સર્જિકલ હસ્તક્ષેપની તૈયારીમાં, દર્દીને ફાજલ આહારનું નિરીક્ષણ કરવાની ભલામણ કરવામાં આવે છે, પોષક નિષ્ણાત અંદાજિત મેનૂ બનાવવામાં મદદ કરશે, જેમાં ઉચ્ચ સામગ્રી શામેલ હોવી જોઈએ:
- પ્રોટીન, તેમાંના અડધા પ્રાણીઓના મૂળના ઉત્પાદનો સાથે સંબંધિત હોવા જોઈએ.
- વિટામિન્સ, ખાસ કરીને બી જૂથો, એ અને સી.
- લિપોટ્રોપિક કમ્પોઝિશન પ્રોડક્ટ્સ.
ચરબી, કાર્બોહાઈડ્રેટ અને ઉચ્ચ કોલેસ્ટ્રોલવાળા ખોરાકને બાકાત રાખવું પણ જરૂરી છે.
ફોલ્લો પરિણામ
રોગવિજ્ .ાનના સમયસર નિદાન સાથે જ પૂર્વસૂચન અનુકૂળ છે. જટિલતાઓને સપોર્શન, આંતરિક રક્તસ્રાવ અને ભગંદરના દેખાવના રૂપમાં અવલોકન કરવામાં આવે છે. સૌથી ખરાબ કિસ્સામાં, પરિણામો ભયંકર હોઈ શકે છે: એક ફોલ્લો ભંગાણ અથવા રચના જીવલેણ બની જાય છે.
શસ્ત્રક્રિયા પછી પણ ફરીથી pથલો થવાનું જોખમ મહાન છે.
નિવારક પગલાં
સ્વાદુપિંડના ફોલ્લોના જોખમને જાણીને, તમારે તમારા આરોગ્ય પર દેખરેખ રાખવી પડશે અને ઘણા નિયમોનું પાલન કરવું પડશે:
- ખરાબ ટેવોનો ઇનકાર કરો: ધૂમ્રપાન, દારૂ પીવો.
- એક સક્રિય જીવનશૈલી દોરી.
- આહારનું પાલન કરો, જો વધારે વજન હોય તો તમારે યોગ્ય આહાર અને કસરતોના સમૂહની મદદથી બિનજરૂરી કિલોગ્રામથી છૂટકારો મેળવવાની જરૂર છે.
- સમયસર તમામ જઠરાંત્રિય પેથોલોજીનો ઉપચાર કરો.
- ફક્ત ડ doctorક્ટરની દેખરેખ હેઠળ દવાઓ લો અને આગ્રહણીય અવધિ કરતા વધારે નહીં.
સ્વાદુપિંડનું ફોલ્લો તેના ઝડપી વિકાસ અને નજીકના અંગોના ઉલ્લંઘન માટે જોખમી છે. રૂ Conિચુસ્ત સારવાર બિનઅસરકારક છે, ખાસ કરીને મોટી રચનાઓની હાજરીમાં. તેથી, નિદાન પછી, આહાર અને નિવારક અલ્ટ્રાસાઉન્ડની ભલામણ કરવામાં આવે છે. મોટા કોથળીઓ અથવા પ્યુર્યુલન્ટ એક્સ્યુડેટની હાજરીમાં પોલાણના ગટરનું આયોજિત કામગીરી હાથ ધરવામાં આવે છે.
સિસ્ટાડેનોમસ
સૌથી સામાન્ય સૌમ્ય નિયોપ્લાઝમ જે સ્વાદુપિંડના નળીયુક્ત ઉપકલામાંથી વિકસિત થાય છે. તે સ્વાદુપિંડના તમામ સિસ્ટીક જખમોના 10-15% અને તેના ગાંઠના જખમના 1.5-4% માં થાય છે. ઘણીવાર ગ્રંથિની પૂંછડી અથવા શરીરમાં સ્થાનિક. મોટે ભાગે સ્ત્રીઓ પીડાય છે.
હાલના ડબ્લ્યુએચઓ આંતરરાષ્ટ્રીય હિસ્ટોલોજિકલ વર્ગીકરણ (જે. ક્લોપેલ એટ અલ., 1996) અનુસાર, સૌમ્ય સ્વાદુપિંડનું સિસ્ટિક ગાંઠોના 3 પ્રકારોને અલગ પાડવામાં આવે છે: સેરોસ, મ્યુકિનસ સિસ્ટાડેનોમા અને ઇન્ટ્રાએડ્રalટલ પેપિલરી-મ્યુકિનસ ગાંઠ.
સીરિયસ સિસ્ટેડેનોમા
મોટાભાગના કેસોમાં આ પ્રકારના સ્વાદુપિંડનું સિસ્ટેડેનોમા એ પોલાણની રચના છે, જેની અંદર સ્પષ્ટ જલીય પ્રવાહી હોય છે. સેરોસ સિસ્ટાડેનોમાની ઇટીઓલોજી અસ્પષ્ટ છે, જોકે એવું માનવામાં આવે છે કે તે ઝેડપી 25 ના રંગસૂત્રમાં ફેરફારને કારણે સ્વાદુપિંડના એસિનીના ઉપકલા કોષોમાંથી વિકાસ કરી શકે છે.
સ્વાદુપિંડના સિસ્ટીક ગાંઠોની મેક્રોસ્કોપિક રચનાની લાક્ષણિકતા એ છે કે તેમની પેશીની વધારાની પેશી રચનાઓ - સેપ્ટા અથવા નક્કર જનતા (ફિગ. 58-11).

ફિગ. 58-11. સીરousસ સ્વાદુપિંડનું પૂંછડી સિસ્ટાડેનોમા: એ - વિભાગીય તૈયારી, બી - મેગ્નેટિક રેઝોનન્સ ઇમેજિંગ.
સીરોસ સિસ્ટેડેનોમાની દિવાલોની હિસ્ટોલોજીકલ પરીક્ષણ આંતરિક ઉપકલાની અસ્તર દર્શાવે છે, જેમાં એકલ-સ્તર ઘન કણો છે, અને હિસ્ટોકેમિકલ સ્ટેનિંગ દરમિયાન, ગ્લાયકોજેનવાળા ગ્રાન્યુલ્સ આ ઉપકલા કોષોની અંદર જોવા મળે છે.
સેરોસ સિસ્ટાડેનોમા સાથે, સેપ્ટમ સિસ્ટિક ગાંઠને ઘણા નાના કોથળમાં વહેંચે છે, જેનાથી તે હનીકોમ્બ જેવો દેખાય છે. સિસ્ટાડેનોમાની રચનાના આ પ્રકારને માઇક્રોસિસ્ટીક કહેવામાં આવે છે અને તે સ્વાદુપિંડના સીરોસ સિસ્ટિક ગાંઠ માટે જ લાક્ષણિકતા માનવામાં આવે છે. જો કે, સેરોસ સિસ્ટીક ગાંઠની મેક્રોસ્કોપિક રચનાનો બીજો પ્રકાર છે, જ્યારે તે કોઈ યુગલિંગી ફોલ્લો જેવો દેખાય છે, અને આંતરિક ભાગો તેમાં સંપૂર્ણપણે ગેરહાજર હોય છે. સીરસ સિસ્ટાડેનોમાના આ પ્રકારને મેક્રોસિસ્ટિક અથવા ઓલિગોસાયસ્ટિક કહેવામાં આવે છે. સ્યુડો-કોથળીઓને અલગ પાડવું મુશ્કેલ છે.
આ રોગ ખૂબ જ ધીરે ધીરે પ્રગતિ કરે છે, અને લાંબા ગાળાના નિરીક્ષણો સીરસ સિસ્ટેડેનોમાના કદમાં વધારો જાહેર કરી શકતા નથી. તેના જીવલેણ રૂપાંતરના કેસો સિર cyસ સિસ્ટાડેનોકાર્સિનોમામાં આવે છે.
આવા સિસ્ટિક ગાંઠનું કદ સામાન્ય રીતે 5-7 સે.મી.થી વધુ હોતું નથી ઘણીવાર રોગ નિવારક પરીક્ષા દરમિયાન જોવા મળે છે. ક્લિનિકલ લક્ષણો ભાગ્યે જ વ્યક્ત કરવામાં આવે છે, નોંધપાત્ર છે, મોટેભાગે તે એપિગastસ્ટ્રિક ક્ષેત્રમાં તીવ્ર પીડા છે. ડાયગ્નોસ્ટિક્સમાં, મુખ્ય અર્થ છે અલ્ટ્રાસાઉન્ડ સ્કેન, સી.ટી. અને એમઆરઆઈતેમજ એન્ડોસોનોગ્રાફી. સ્યુડોસિસ્ટ્સ સાથેના વિભેદક નિદાન માટે, તમે ઉપયોગ કરી શકો છો મહાપ્રાણ અને સામગ્રી પરીક્ષા સાથે પર્ક્યુટેનિયસ ફાઇન-સોય પંચર એમિલેઝની પ્રવૃત્તિ અને ખાસ કરીને સેલ્યુલર કમ્પોઝિશન પર.
આ વિવિધ પ્રકારના સિસ્ટીક ગાંઠોની સૂચિબદ્ધ સુવિધાઓનું સંયોજન સર્જિકલ હસ્તક્ષેપને ટાળે છે અને દર્દીઓ માટે વાર્ષિક વાદ્ય પરીક્ષણની ભલામણ કરે છે. Symptomsપરેશનમાં લક્ષણોમાં વધારો અને ફોલ્લોના કદમાં 5-6 સે.મી.થી વધુ વધારો સૂચવવામાં આવે છે સર્જિકલ સારવારની પદ્ધતિઓમાં ઉત્તેજના વધારે સારી છે, અને આ સ્વાદુપિંડનું પૂંછડી આર્થિક રીસેક્શનમાં ફોલ્લોના સ્થાનિકીકરણ સાથે જ સ્વીકાર્ય છે. બાહ્ય અથવા આંતરિક ડ્રેનેજનું સંચાલન અસ્વીકાર્ય છે. ફોલ્લોની દિવાલની કટોકટીની હિસ્ટોલોજીકલ પરીક્ષણનું મહત્વ, જેના વિના હંમેશાં અપૂરતી પદ્ધતિ અથવા શસ્ત્રક્રિયાની માત્રા પસંદ કરવાનું જોખમ રહેલું છે, ખાસ કરીને નજીવા આક્રમક પદ્ધતિઓના વ્યાપક ઉપયોગની પરિસ્થિતિઓમાં, તેના પર ભાર મૂકવો જોઈએ.
મ્યુકિનસ સિસ્ટેડેનોમા
મ્યુકિનસ સિસ્ટાડેનોમા એ બંધારણના બહુપદી દ્વારા વર્ગીકૃત થયેલ છે. મોટા ભાગના કિસ્સાઓમાં, તે એક વિશાળ મલ્ટિ-ચેમ્બર ફોલ્લો છે (ફિગ. 58-12), જાડા દિવાલ સાથે ચીકણું મ્યુકસ અથવા હેમોરહેજિક સમાવિષ્ટોથી ભરેલું છે.
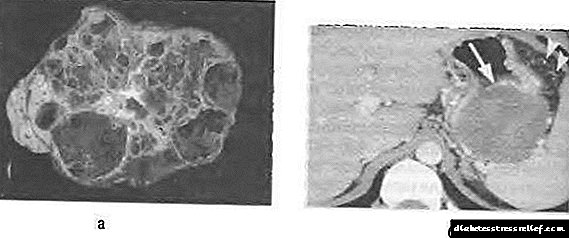
ફિગ. 58-12. સ્વાદુપિંડનું મ્યુસિનોસ સિસ્ટેડેનોમા: એ - વિભાગીય તૈયારી, બી - કોન્ટ્રાસ્ટ વૃદ્ધિ સાથે ગણતરી કરેલ ટોમોગ્રામ.
મોટેભાગે, તેમાં આંતરિક ભાગો (મેક્રોસિસ્ટીક ઓલિગોસિસ્ટીક ફોર્મ) વગરના એક લિંગી ફોલ્લોની રચના હોય છે. એકદમ સામાન્ય પૂર્વધારણા મુજબ, એવું માનવામાં આવે છે કે મ્યુકિનસ સિસ્ટિક ગાંઠ અંડાશયના પેશીઓમાંથી વિકસે છે, જેનાં તત્વો પ્રારંભિક ઇન્ટ્રાઉટરિન વિકાસના સમયગાળામાં સ્વાદુપિંડના બુકમાર્કમાં આવે છે. મ્યુકિનસ સિસ્ટાડેનોમાની દિવાલ અને સેપ્ટમની સ્ટ્રોમલ પેશી અંડાશયના સ્ટ્રોમલ પેશી સાથે ખૂબ સમાન છે, તેથી જ તેને અંડાશય જેવા સ્ટ્રોમા કહેવામાં આવે છે. આ મ્યુકિનસ સિસ્ટિક ગાંઠની રચનાની વિશિષ્ટ લાક્ષણિકતાઓમાંની એક માનવામાં આવે છે. મ્યુકિનસ સિસ્ટિક ગાંઠની દિવાલની હિસ્ટોલોજીકલ રચનામાં મ્યુસીન ધરાવતા પ્રિઝમેટિક ઉપકલાનો સમાવેશ થાય છે ઉપકલાની અસ્તર દ્વારા વર્ગીકૃત કરવામાં આવે છે. આ કિસ્સામાં ગ્લાયકોજેન માટે હિસ્ટોકેમિકલ સ્ટેનિંગ નકારાત્મક પરિણામ આપે છે.
મ્યુકિનસ સિસ્ટેડેનોમા પ્રમાણમાં ઝડપથી પ્રગતિ કરે છે, અને તે શોધી કા timeવામાં આવે છે, તે સામાન્ય રીતે વ્યાસ 10-15 સે.મી. તેથી, એક અસ્પષ્ટ પરંતુ સતત પીડા સિન્ડ્રોમ, એપિગastસ્ટ્રિયમમાં અગવડતાની લાગણી એ તેની લાક્ષણિકતા હોઈ શકે છે. સામાન્ય પિત્ત નળી, ડ્યુઓડેનમ અને મુખ્ય સ્વાદુપિંડની નળીના આ ગાંઠના કમ્પ્રેશન અથવા અવરોધના એક અવલોકનોનું વર્ણન છે. આવા સિસ્ટીક ગાંઠની સૌથી અગત્યની લાક્ષણિકતા એ જીવલેણ રૂપાંતર માટેની ખૂબ જ potentialંચી સંભાવના છે.
ઘણા અભ્યાસોએ બતાવ્યું છે કે વ્યવહારીક રૂપે કોઈપણ મ્યુકિનસ સિસ્ટિક ગાંઠમાં, સમય જતાં, ગંભીર ઉપકલા ડિસપ્લેસિયાના ક્ષેત્ર દેખાય છે, સિટુમાં કાર્સિનોમામાં અને પછી સ્વાદુપિંડનું સિસ્ટેડેનોકર્સિનોમા.
અલ્ટ્રાસાઉન્ડ અને સીટી અનુસાર, આશરે 20-30% કેસોમાં, તેની બાહ્ય દિવાલનું કેલિસિફિકેશન મળી આવે છે. કેટલાક કિસ્સાઓમાં, ઇન્ટ્રાવેનસ બોલ્સ ઉન્નતીકરણ સાથે સીટી અભ્યાસ દરમિયાન, સિસ્ટીક ગાંઠની પાર્ટીશનો અને દિવાલમાં વિરોધાભાસ માધ્યમના સંચયને શોધી શકાય છે (ફિગ. 58-12 જુઓ). ઇન્ટ્રાકavવેટરી સ્ટ્રક્ચર્સ અને સિસ્ટિક ગાંઠની દિવાલની રક્તવાહિનીઓની હાજરીને કારણે, સિપ્ટિક ગાંઠની અંદર કોલેટરલ રક્ત પ્રવાહ, ડ્યુપ્લેક્સ સ્કેન મોડમાં અલ્ટ્રાસાઉન્ડથી પણ શોધી શકાય છે.
સિસ્ટીક ગાંઠના નિદાન માટે બાકીના સ્વાદુપિંડની પેરેંચાઇમાની સ્થિતિ થોડી મહત્વની છે. ધ્યાનમાં લેવું મહત્વપૂર્ણ છે કે આવા ગાંઠો સાથે તે માળખાકીય ફેરફારોને આધિન નથી. તે જ સમયે, સ્વાદુપિંડનું એક સ્યુડોસિસ્ટ, સ્ક્લેરોસિસ, એટ્રોફી, કેલિફિકેશનનો સમાવેશ અને સ્વાદુપિંડનો મુખ્ય નળીનો વિસ્તરણ તેના પેરેન્કાયમામાં ઘણીવાર જોવા મળે છે. મ્યુકિનસ સિસ્ટાડેનોમા સ્વાદુપિંડનું સિસ્ટાડેનોકાર્સિનોમા જેવું જ છે. પરંતુ અનુસાર સી.ટી. અથવા અલ્ટ્રાસાઉન્ડ સ્કેન ફક્ત સિસ્ટાડેનોકાર્સિનોમાથી આસપાસના પેશીઓમાં ગાંઠના આક્રમણના સંકેત, પ્રાદેશિક લસિકા ગાંઠોમાં વધારો અથવા અન્ય અવયવોમાં દૂરના મેટાસ્ટેસેસ શોધી શકાય છે. તેમની વચ્ચે તફાવત કરવા માટે, ગાંઠના માર્કર્સ (સીઇએ અને સીએ -19-9) ને ઓળખવું મહત્વપૂર્ણ છે.
સ્વાદુપિંડના સિસ્ટીક ગાંઠોના નિદાન માટેની મોટી તકો ખુલી છે એમઆરઆઈ. તે માત્ર અંગોની છબી પ્રાપ્ત કરવા અને તેની પ્રક્રિયા કરવાની મંજૂરી આપતું નથી, પણ સાથે સાથે T1- અને T2- ભારિત છબીઓના અધ્યયનમાં જૈવિક પ્રવાહીના કેટલાક ભૌતિક ગુણધર્મોનું મૂલ્યાંકન પણ કરી શકે છે. આ ડેટાનો ઉપયોગ મ્યુકિનસ સિસ્ટિક ગાંઠમાંથી સેરોસના વિભેદક નિદાનમાં થઈ શકે છે. સેરોસ સિસ્ટેડેનોમામાં, ઇન્ટ્રાકavવેટરી પ્રવાહી ટી 1 - અને weંચી - ટી 2-ભારિત ઇમેજમાં ઓછી સિગ્નલની તીવ્રતા દ્વારા વર્ગીકૃત થયેલ છે. મ્યુકિનસ સિસ્ટિક ગાંઠની આંતરિક સામગ્રીમાંથી સંકેત, ટી 1-વેઇટડ ઇમેજમાં વધુ તીવ્ર છે.
સ્વાદુપિંડના સ્યુડોસિસ્ટ્સ માટે, સેરોસ સિસ્ટેડેનોમાની જેમ, ટી 1-વેઇટડ ઇમેજમાં ઓછી સિગ્નલની તીવ્રતા અને ટી 2-વેઇટ ઇમેજની inંચીતા લાક્ષણિકતા છે. જો કે, સ્યુડોસિસ્ટની અંદર લોહીના ગંઠાવાનું અથવા સીક્વેસ્ટરની હાજરી પ્રાપ્ત સિગ્નલની લાક્ષણિકતાઓ બદલી શકે છે.
મેગ્નેટિક રેઝોનન્સ પેનક્રેટીકોલોજીઓગ્રાફી તમને ફોલ્લો અને સ્વાદુપિંડના મુખ્ય નળી વચ્ચેનો સંબંધ સ્થાપિત કરવાની મંજૂરી આપે છે. સેરોસ અને મ્યુકિનસ સિસ્ટિક ગાંઠો સાથે, આ સંબંધ ગેરહાજર છે. અને ઇન્ટ્રાએડ્રાસ્ટલ પેપિલરી-મ્યુકિનસ ગાંઠ સાથે, તેનાથી વિપરીત, ફોલ્લોના પોલાણ સાથે જોડાયેલ એક જર્જરિત મુખ્ય નળી એ તેની મુખ્ય વિશિષ્ટ નિદાન સુવિધાઓ છે.
જો કે, સિસ્ટિક ગાંઠના નિદાનમાં અલ્ટ્રાસાઉન્ડ અને સીટીની વિશિષ્ટતા 50-60% કરતા વધી નથી. ભૂલભરેલા તારણોની મુખ્ય માત્રા સિસ્ટિક ગાંઠની રચનાના ઓલિગોસાયસ્ટિક ચલ સાથે ઉદ્ભવે છે.
શંકાસ્પદ કિસ્સાઓમાં, જ્યારે સ્વાદુપિંડના સિસ્ટીક જખમની પ્રકૃતિ અસ્પષ્ટ રહે છે, ત્યારે તેનો ઉપયોગ કરવાની સલાહ આપવામાં આવે છે પર્ક્યુટેનિયસ ટABબ કોથળીઓ પછી બાયોકેમિકલ અને સાયટોલોજિકલ વિશ્લેષણ. સ્વાદુપિંડમાં પેથોલોજીકલ પ્રક્રિયાઓના નિદાન માટેની આશાસ્પદ પદ્ધતિઓમાંની એક પદ્ધતિ છે એન્ડોસ્કોપિક અલ્ટ્રાસાઉન્ડઉચ્ચ રીઝોલ્યુશન રાખવું.
મ્યુકિનસ સિસ્ટેડેનોમાની સારવારમાં સક્રિય સર્જિકલ યુક્તિઓ તેના કદને ધ્યાનમાં લીધા વગર, જે આ પ્રકારના ખાસ પ્રકારના ફોલ્લોના જીવલેણ જોખમોના .ંચા જોખમને કારણે છે. સર્જિકલ સારવાર પદ્ધતિઓમાં, ફક્ત તેના સંપૂર્ણ નિવારણને સામાન્ય રીતે સ્વીકાર્ય છે, સામાન્ય રીતે પંચર, બાયોપ્સી, સાયટોલોજીકલ અને નિદાનની હિસ્ટોલોજીકલ પુષ્ટિ પછી અનુરૂપ સ્વાદુપિંડનું સંશોધન થાય છે.
તે ધ્યાનમાં રાખવું જોઈએ કે સિસ્ટિક ગાંઠની દિવાલમાં વારંવાર આંતરિક ઉપકલાનો અભાવ હોય તેવા વિસ્તારો હોય છે. ફોલ્લોની દિવાલના કેટલાક ટુકડાઓ તપાસને આધિન છે, તેમાં મુખ્યત્વે એવા ક્ષેત્રોનો સમાવેશ થાય છે જ્યાં ઇન્ટ્રાકavવેટરી પેશી વૃદ્ધિ અથવા સેપ્ટા સ્થિત છે.
ઇન્ટ્રાએડેટલ પેપિલરી-મ્યુકિનસ ગાંઠ
ગાંઠનું નિદાન કરવું આ એક દુર્લભ અને મુશ્કેલ છે. તે કોઈપણ ઉંમરે થાય છે. તે સ્વાદુપિંડના મુખ્ય અથવા બાજુની નળીઓના પ્રિઝમેટિક, મ્યુકિન ઉત્પાદક ઉપકલામાંથી વિકસે છે અને મુખ્યત્વે તેના માથા અથવા હૂક આકારની પ્રક્રિયામાં સ્થાનિક થાય છે. આવા ગાંઠો પેપિલેરી ઉપકલાના વૃદ્ધિના સ્વરૂપમાં રજૂ થાય છે, જાડા લાળ પેદા કરે છે અને સ્વાદુપિંડના મુખ્ય અને બાજુની નલિકાઓના તીવ્ર વિસ્તરણ સાથે હોય છે. કેટલાક કિસ્સાઓમાં, ત્યાં ગ્રંથિના કોઈપણ ભાગનો મુખ્ય જખમ હોઈ શકે છે. આ પ્રકારના ગાંઠમાં જીવલેણતાનું જોખમ રહેલું છે.
મોર્ફોલોજિકલ સિવાય, ઇન્સ્ટ્રુમેન્ટલ રિસર્ચની કોઈપણ પદ્ધતિઓ નળીની સાથે ગાંઠના પ્રસારની સાચી સીમાઓ નક્કી કરવામાં સમર્થ નથી તે હકીકતને કારણે, મુખ્ય ઉપચાર પદ્ધતિ કુલ સ્વાદુપિંડની છે. કેટલાક કિસ્સાઓમાં, વિભાગોની તાત્કાલિક હિસ્ટોલોજીકલ પરીક્ષા સાથે દૃશ્યમાન ફેરફારોની સીમામાં ગ્રંથિને દૂર કરવાની મંજૂરી છે.
સ્વાદુપિંડ પર ફરીથી રચનાત્મક પ્લાસ્ટિક સર્જરી
સ્વાદુપિંડ એ પેટની પોલાણના સૌથી મોટા અવયવોમાંનું એક છે, જે પાચન અને પોષક તત્વોના જોડાણની પ્રક્રિયાને સુનિશ્ચિત કરવા માટે જરૂરી હોર્મોન્સ અને ઉત્સેચકોના સંશ્લેષણના કાર્યો કરે છે. જ્યારે શસ્ત્રક્રિયા દ્વારા સ્વાદુપિંડનો ઉપચાર કરવામાં આવે ત્યારે, પાચનતંત્રના કાર્યને પુનર્સ્થાપિત કરવા માટે વધારાની પુનstરચનાત્મક પ્લાસ્ટિક સર્જરી જરૂરી છે, જેને ઉચ્ચ ગુણવત્તાવાળું નિષ્ણાતની જરૂર હોય છે.
તેમાં નળીઓવાળા નાના ગ્રંથીઓ હોય છે. જીવલેણ અને સૌમ્ય ગાંઠો ગ્રંથિની કોષોમાંથી રચાય છે, બળતરા પ્રક્રિયાઓના વિકાસ સાથે, ગ્રંથિમાં કોથળીઓને અને ફોલ્લાઓ થઈ શકે છે, અને પત્થરો તેના નલિકાઓમાં રચાય છે. આ રોગોની સારવાર માટે, વિવિધ સ્વાદુપિંડનું શસ્ત્રક્રિયા:
- સ્વાદુપિંડનું ફોલ્લો - ઓપરેશન આ રચનાને શરીરના પેશીઓમાંથી રક્ત વાહિનીઓના સંપૂર્ણ બંધન સાથે અલગ પાડવાનો સમાવેશ થાય છે,
- સ્વાદુપિંડના પત્થરો - ઓપરેશન રોગના ગંભીર કિસ્સાઓમાં કરવામાં આવે છે અને સ્વાદુપિંડના રસનો સામાન્ય પ્રવાહ બનાવવા માટેના ઉપાયોનો સમૂહ શામેલ છે. એક પત્થરોને દૂર કરવા માટે, પેનક્રેટોટોમી કરવામાં આવે છે - પથ્થર અને તેના નિષ્કર્ષણ ઉપરના પેશીઓનું વિચ્છેદન. બહુવિધ પત્થરો સાથે, નળી ગ્રંથિની પૂંછડીમાંથી ખુલે છે,
- સ્વાદુપિંડ દૂર - કામગીરી આઘાત, કેન્સર, સ્વાદુપિંડનું નેક્રોસિસને લીધે અંગના નોંધપાત્ર નુકસાન માટે સંકેત.
શરીરમાં જીવલેણ પ્રક્રિયાઓના વિકાસ સાથે, તેની સારવાર માટે શસ્ત્રક્રિયા એકમાત્ર વિકલ્પ છે. સંપૂર્ણ ઇલાજ ફક્ત અન્ય અવયવોમાં મેટાસ્ટેસિસની ગેરહાજરીમાં જ મેળવી શકાય છે.
જો ગાંઠ ગ્રંથિના માથામાં સ્થિત હોય, તો પાઈલોરસ પદ્ધતિ સામાન્ય રીતે પ્રાધાન્ય આપવામાં આવે છે, જે પરંપરાગત વ્હિપ્લ ઓપરેશનથી વિપરીત, તમને પેટના ભાગને બચાવવા દે છે. આ દર્દીના જીવનની ગુણવત્તામાં સુધારો કરે છે, કારણ કે તેને ગેસ્ટ્રિક રિસેક્શન (ઉદાહરણ તરીકે, ડમ્પિંગ સિન્ડ્રોમ) ના પરિણામો સાથે સામનો કરવો પડતો નથી.
સ્વાદુપિંડનું સર્જરી - પરિણામ
Pancreatectomy બે રીતે કરી શકાય છે. જ્યારે ગ્રંથિના માથા પર ગાંઠનું સ્થાનિકીકરણ કરવામાં આવે છે, ત્યારે વ્હિપ્લની શસ્ત્રક્રિયાની ભલામણ કરવામાં આવે છે, જેમાં માથાનો ભાગ અને ડ્યુઓડેનમનો ભાગ, તેમજ પેટ, પિત્તાશય, પિત્ત નળીઓ અને લસિકા ગાંઠોનો સમાવેશ થાય છે. આગળના તબક્કે, ડ્યુઓડેનમ અને પિત્ત નળીઓના પ્લાસ્ટિક સાથે આંતરડામાંથી ખોરાકનો પ્રવેશ પુન isસ્થાપિત થાય છે.
આ કામગીરીમાં, સ્વાદુપિંડ અને આસપાસના પેશીઓ દૂર કરવા ઉપરાંત, સર્જિકલ હસ્તક્ષેપનો એક ખૂબ જ મહત્વપૂર્ણ તબક્કો એ સ્ટમ્પમાંથી સ્વાદુપિંડનું સ્ત્રાવ અને પિત્તની બાહ્યપ્રવાહના પુનર્નિર્માણ અને રચનાનો તબક્કો છે. ઓપરેશન દરમિયાન, પાચક અંગોનો આ વિભાગ નીચેના એનાસ્ટોમોઝની રચના સાથે ફરીથી "ફરીથી ભેગા થાય છે":
- પેટ અને જેજુનમનું આઉટપુટ વિભાગ,
- સ્વાદુપિંડનું સ્ટમ્પ અને આંતરડાની લૂપનું નળી,
- આંતરડા સાથે સામાન્ય પિત્ત નળી.
એનાસ્ટોમોસિસ એ કૃત્રિમ સંયોજન છે (આંતરડામાંથી આંટીઓ, આંતરડાની લૂપના અસ્થિબંધન અને પિત્ત નળી), જે તમને માર્ગ સાથે પ્રવાહીના માર્ગને જાળવી રાખવા દે છે.
સ્વાદુપિંડના નળીને પેટમાં અને આંતરડામાં નહીં (પેનક્રેટોગ્રાસ્ટ્રોઆનાસ્ટોમોસીસ) ના ઉત્સર્જનની તકનીકનો પણ ઉપયોગ કરી શકાય છે. આ તમામ પગલાને પાચક તંત્રના કાર્યને પુનર્સ્થાપિત કરવા માટે વધારાની પુનstરચનાત્મક પ્લાસ્ટિક સર્જરીની જરૂર પડે છે, જેને ઉચ્ચ ગુણવત્તાવાળું નિષ્ણાતની જરૂર હોય છે.
પુનર્નિર્માણ-પ્લાસ્ટિક OFપરેશન્સના પ્રદર્શન માટે પધ્ધતિ
પાચનતંત્રના પુનર્નિર્માણ માટે મોટી સંખ્યામાં વિકલ્પો અને તકનીકીઓ વિકસાવવામાં આવી છે. સૌથી સામાન્ય વિકલ્પમાં પેટ અને જેજુનમ સાથે ગ્રંથિના સ્ટમ્પને અનસ્તમોસિંગ શામેલ છે. સ્વાદુપિંડનું અથવા ગેસ્ટ્રિક અથવા સ્વાદુપિંડનું આંતરડાની anastomosis બે પદ્ધતિઓ દ્વારા બનાવવામાં આવે છે:
ઇમ્પ્લાન્ટેશન અથવા ઇન્ટ્યુસેપ્શનનો ઉપયોગ કરીને, જે નબળા કેપ્સ્યુલ અને સ્વાદુપિંડના નળીના સામાન્ય કેલિબરવાળા નરમ સ્વાદુપિંડ માટે સૂચવવામાં આવે છે,
મ્યુકોસલ મ્યુકોસા પદ્ધતિ, જેમાં સ્વાદુપિંડનું નળી અને પેટ અથવા જેજુનમના મ્યુકોસ મેમ્બ્રેનનો સમાવેશ થાય છે. આ પદ્ધતિનો ઉપયોગ સ્વાદુપિંડના નળીના નોંધપાત્ર વિસ્તરણ અને ક્રોનિક પેરેન્કાયમામાં ક્રોનિક પેરેન્ટાઇટિસના કારણે વધેલી ઘનતા માટે થાય છે.
પોસ્ટરોપેટિવ પેરિઓડ
સ્વાદુપિંડને દૂર કરવાની શસ્ત્રક્રિયામાં ખોરાકની સાથે પાચક ઉત્સેચકોની જરૂર હોય છે.
ખાંડ માટે રક્ત પરીક્ષણોની પણ ભલામણ કરવામાં આવે છે, કારણ કે સ્વાદુપિંડની દરમિયાનગીરીઓ ડાયાબિટીઝનું જોખમ વધારે છે. રક્ત ગ્લુકોઝની સાંદ્રતાના દૈનિક દેખરેખનો ઉપયોગ કરીને વર્ષમાં બે વાર પરીક્ષણ કરવામાં આવે છે. આ ઉપરાંત, મૌખિક ગ્લુકોઝ સહિષ્ણુતા પરીક્ષણ કરી શકાય છે. જો તમને પોષણ સાથે સમસ્યા હોય તો, આહાર જરૂરી છે.
સ્વાદુપિંડનું સર્જરી પછીનું જીવન: પરિણામ શું છે?
| વિડિઓ (રમવા માટે ક્લિક કરો). |
ગ્રેટ પિરોગોવએ એકવાર કહ્યું હતું: "ઓપરેશન એ દવા માટે શરમજનક છે." આ ઉમેરવું જોઈએ - દર્દી માટે પણ.
શરૂઆતી બિમારીઓની સારવાર માટે આપણી સતત અનિચ્છા, તે સમય સાથે પસાર થશે તેવી અપેક્ષા અને તંદુરસ્ત વર્તનના મૂળભૂત ધોરણોની ઉપેક્ષા આપણને operatingપરેટિંગ ટેબલ તરફ દોરી જાય છે. ટોટલી અનપેક્ષિત.
કોઈપણ ઓપરેશન એ શરીર માટે એક વિશાળ તણાવ છે. 25% કેસોમાં સ્વાદુપિંડનું શસ્ત્રક્રિયા મૃત્યુ તરફ દોરી જાય છે, અને 100% અપંગતા તરફ દોરી જાય છે. શસ્ત્રક્રિયા પછી દર્દીઓની આયુષ્ય ઓછું હોય છે.
સ્વાદુપિંડ પર સર્જિકલ હસ્તક્ષેપના પ્રકારો
| વિડિઓ (રમવા માટે ક્લિક કરો). |
આજે, સ્વાદુપિંડ પરની ક્રિયાઓ નીચેની પદ્ધતિઓનો ઉપયોગ કરીને કરવામાં આવે છે:
ઓપરેશન દરમિયાન, તેની રચના, સ્થાન અને શરીરવિજ્ .ાનને કારણે ઘણી મુશ્કેલીઓ .ભી થાય છે.
આયર્નમાં ગ્રંથિની, નાજુક પેશી હોય છે. તેને ટાળવું ખૂબ મુશ્કેલ છે, તેને આંગળીના સરળ સ્પર્શથી નુકસાન થઈ શકે છે.
આ એક અનપેયર્ડ અંગ છે, ગ્રંથિ કિડનીની બાજુમાં સ્થિત છે, તેની આસપાસ ત્યાં ખાલી નસો, પેટની એરોટા, ધમની, પિત્ત નળીઓ અને ડ્યુઓડેનમની સાથે તેમાં સામાન્ય રક્ત પરિભ્રમણ હોય છે. મોટેભાગે જ્યારે તમે ગ્રંથીનો ભાગ દૂર કરો છો, ત્યારે તમારે ડ્યુઓડેનમ દૂર કરવું પડશે. આસપાસના પેશીઓને નુકસાન કર્યા વિના આ અંગમાં પહોંચવું પણ ખૂબ મુશ્કેલ છે.
લોખંડ ઉત્પન્ન કરે છે તે ઉત્સેચકોની activityંચી પ્રવૃત્તિને કારણે, જ્યારે અસામાન્ય હોય છે, ત્યારે ઉત્સેચકો ખોરાકને બદલે, આયર્નને જ પચાવી શકે છે. જો ઓપરેશન દરમિયાન એન્ઝાઇમ લોહીના પ્રવાહમાં પ્રવેશ કરે છે, તો તાત્કાલિક તીવ્ર આંચકો આવશે.
આ અંગની માળખાકીય સુવિધાઓને કારણે, તેના કોષોમાં સોજોવાળા કોષો, કોથળીઓને, ફોલ્લાઓ અને પત્થરો રચાય છે. આ સર્વ માત્ર શસ્ત્રક્રિયા દ્વારા મટાડવામાં આવે છે.
સ્વાદુપિંડનું સર્જરી તેની complexંચી જટિલતા અને highંચા મૃત્યુ દરને કારણે સામાન્ય નથી. મર્યાદિત સંખ્યામાં કારણો તેમના અમલીકરણ માટે સૂચક છે:
- સ્વાદુપિંડનું નેક્રોસિસ,
- ગાંઠ, જીવલેણ અને સૌમ્ય,
- મોટાભાગની ગ્રંથિને નુકસાન સાથેની ઇજા,
- ફોલ્લો વિકાસ
- જન્મ ખામી
- પેરીટોનિટિસ
- અવરોધિત નળીમાં પત્થરો
- ફોલ્લીઓ અને ભગંદર.
Oftenપરેશન ઘણીવાર ઘણા તબક્કામાં થાય છે, કારણ કે એક જ સમયે કામની સમગ્ર રકમનું નિર્માણ કરવું અશક્ય છે.
તેના રોગમાં સ્વાદુપિંડનું વર્તન અણધારી છે, સ્વાદુપિંડના ઘણા રોગોના કારણો અસ્પષ્ટ છે. મોટાભાગના રોગોની સારવારને લઈને નોંધપાત્ર વિવાદ છે.
આજે, ગ્રંથિ ટ્રાન્સપ્લાન્ટનું ઓપરેશન શક્ય છે, પરંતુ આ ઓપરેશન પછી દર્દી સરેરાશ ત્રણ વર્ષ જીવંત રહેશે. લોખંડ અડધા કલાક કરતા વધુ સમય સુધી લોહીના પ્રવાહની ગેરહાજરીને સહન કરતું નથી. જ્યારે સ્થિર થાય છે, ત્યારે તેનો ઉપયોગ કરી શકાય છે, પાંચ કલાકથી વધુ નહીં. જ્યારે પ્રત્યારોપણ કરવામાં આવે છે, ત્યારે તે તેની જગ્યાએ નહીં, પરંતુ પેરીટોનિયમમાં મૂકવામાં આવે છે.
સ્વાદુપિંડનું પ્રત્યારોપણ એ ટ્રાન્સપ્લાન્ટોલોજીમાં સૌથી અસ્પષ્ટ પદ્ધતિ છે.
મોટી તકનીકી મુશ્કેલીઓને લીધે, ગ્રંથિનું પ્રત્યારોપણ વ્યવહારીક રીતે કરવામાં આવતું નથી. શસ્ત્રક્રિયા કરવા માટેની નવી પદ્ધતિઓ માટે શોધ ચાલી રહી છે, કૃત્રિમ ગ્રંથિના ઉત્પાદનના ક્ષેત્રમાં સંશોધન કરવામાં આવી રહ્યું છે.
કામગીરીના કારણો અલગ છે, સંચાલનની પદ્ધતિઓ પણ ઘણી ઓછી છે, ઓછામાં ઓછા પંદર વિકલ્પો:
- સ્વાદુપિંડના જખમને ટાળવું,
- ન્યુરેક્ટોમી
- સાયસ્ટોએન્ટ્રોસ્ટોમી,
- ફોલ્લોનું મર્સ્યુનાઇઝેશન
- ડાબેરી રીસેક્શન,
- પેપિલોટોમી અને અન્ય.
સૌથી જરૂરી કેસોમાં અનુભવી સર્જનો દ્વારા ઓપરેશન કરવામાં આવે છે.
શસ્ત્રક્રિયા પછી દર્દીની સારવારનો સમયગાળો તે પહેલાં તેના સ્વાસ્થ્યની સ્થિતિ અને સર્જન દ્વારા પસંદ કરાયેલ શસ્ત્રક્રિયાની પદ્ધતિ પર આધારિત છે.
આ રોગ કે જેમાં સર્જિકલ હસ્તક્ષેપની જરૂર પડે છે, તે દર્દીને અસર કરતી રહે તે પછી, નિવારક પગલાંની પદ્ધતિઓ અને દર્દીની જીવનશૈલી નક્કી કરે છે.
ગ્રંથિના દૂર કરેલા ભાગોને પુનર્સ્થાપિત કરવું અશક્ય છે; તે ક્યાં તો સંપૂર્ણપણે દૂર કરવામાં આવતું નથી. શસ્ત્રક્રિયા પછી, વ્યક્તિ ગ્રંથિના દૂર કરેલા ભાગમાં હોર્મોન્સ અને ઉત્સેચકોની ગેરહાજરીથી પીડાય છે; શરીરની પાચક પ્રવૃત્તિ કાયમી ધોરણે વિક્ષેપિત થાય છે.
સ્વાદુપિંડ પરના ઓપરેશન પછી પુન theપ્રાપ્તિના સમયગાળા દરમિયાન, દર્દી લાંબા સમયથી હોસ્પિટલના પુનર્વસન વિભાગમાં છે. ઘણીવાર વિવિધ પોસ્ટopeપરેટિવ ગૂંચવણો હોય છે:
- પેરીટોનિટિસ
- રક્તસ્ત્રાવ
- ડાયાબિટીસની ગૂંચવણ
- રેનલ નિષ્ફળતા
- રુધિરાભિસરણ નિષ્ફળતા.
તબીબી કેન્દ્રમાં પુનoveryપ્રાપ્તિ હોસ્પિટલમાં બે મહિના સુધી ચાલે છે, પાચનતંત્ર બદલાતી કામગીરીની પરિસ્થિતિઓને અનુરૂપ હોવું જોઈએ.
શસ્ત્રક્રિયા પછી, વ્યક્તિને કૃત્રિમ નસમાં પોષણમાં સ્થાનાંતરિત કરવામાં આવે છે. કૃત્રિમ પોષણના સમયગાળાની પુન recoveryપ્રાપ્તિ પર નોંધપાત્ર અસર પડે છે. નસમાં પોષણ 5 થી 10 દિવસ સુધી કરવામાં આવે છે. આવા આહારનો ઉપચાર કરવો શસ્ત્રક્રિયા પછીની ગૂંચવણો ઘટાડવાની મંજૂરી આપે છે.
દર્દીના પુનર્વસનની પોસ્ટ Postપરેટિવ પદ્ધતિઓમાં નીચેની કાર્યવાહી શામેલ છે:
- કડક આહાર
- નિયમિત વ્યાયામ
- ખાંડને નિયંત્રિત કરવા માટે ઇન્સ્યુલિનનો ઉપયોગ,
- ખોરાકને પચાવવા માટે ઉત્સેચકોનો ઉપયોગ.
શક્ય ગૂંચવણોને રોકવા માટે દર્દીની સ્થિતિની સતત તબીબી દેખરેખ જરૂરી છે.
હોસ્પિટલમાંથી સ્રાવ પછી બે અઠવાડિયામાં, દર્દીને સંપૂર્ણ આરામ અને બેડ આરામની ભલામણ કરવામાં આવે છે.
ચાલવું, પુસ્તકો વાંચવું અને અન્ય શક્ય શારીરિક પ્રવૃત્તિ દર્દીની સુખાકારી અનુસાર તેના સમયપત્રકમાં ઉમેરવામાં આવે છે, વધુ પડતું કામ કરવું એકદમ અશક્ય છે.
ઉપચારની વ્યૂહરચના, ઉપસ્થિત ચિકિત્સક દ્વારા તબીબી ઇતિહાસ સાથે પરિચિત થયા પછી, beforeપરેશન પહેલાં અને પરીક્ષણોની તુલના પછી વિકસાવી છે.
આહારમાં, આલ્કોહોલ, ચરબીયુક્ત, મસાલેદાર અને એસિડિક ખોરાકનો ઉપયોગ બાકાત રાખવો જોઈએ.
જોકે શસ્ત્રક્રિયા પછી માનવ આરોગ્યની સ્થિતિ તેના અમલીકરણની પદ્ધતિ, તેના પછીની તબીબી પ્રક્રિયાઓની ગુણવત્તા પર આધારિત છે, શસ્ત્રક્રિયા પછી મૃત્યુદર ખૂબ remainsંચો રહે છે.
સ્વાદુપિંડનું સર્જરી (સ્વાદુપિંડનું) સામાન્ય રીતે કેન્સરની સારવાર માટે સૂચવવામાં આવે છે. ઓપરેશન દરમિયાન, તેઓ ગ્રંથિના બધા ભાગ અથવા ભાગને દૂર કરી શકે છે. તેઓ પડોશી અંગો પણ દૂર કરી શકે છે, જેમ કે:
- - બરોળ અને પિત્તાશય,
- - લસિકા ગાંઠો,
- - નાના આંતરડાના અથવા પેટનો ભાગ.
સ્વાદુપિંડ પર શસ્ત્રક્રિયા પછીનું નિદાન ઘણા પરિબળો પર આધારિત છે:
- - ofપરેશનની પદ્ધતિ,
- - દર્દીની પૂર્વશરત સ્થિતિ શું હતી,
- - દવાખાના અને ઉપચારાત્મક પગલાંની ગુણવત્તા,
- - દર્દીનું યોગ્ય પોષણ અને સક્રિય સંભાળ.
કોથળીઓને દૂર કરો, તીવ્ર સ્વાદુપિંડનો સોજો, સ્વાદુપિંડમાં પત્થરો અને અન્ય રોગવિજ્ .ાનવિષયક સ્થિતિઓ જેના માટે શસ્ત્રક્રિયા કરવામાં આવી હતી અને જેમાં સમગ્ર અંગને દૂર કરવામાં આવ્યો હતો અથવા અંગનો માત્ર એક ભાગ દર્દીની સામાન્ય સ્થિતિ અને સામાન્ય પૂર્વસૂચનને અસર કરવાનું બંધ કરતું નથી.
ઉદાહરણ તરીકે, કેન્સર સાથેનું ઓપરેશન ફરીથી થવાના વિકાસને ધમકી આપે છે. આ કારણોસર, આવા afterપરેશન પછી ટકી રહેવાની પૂર્વસૂચન ખૂબ notંચી નથી. કેન્સરના દર્દીઓ માટે, શસ્ત્રક્રિયા પછી, જો કોઈ અપ્રિય લક્ષણો જોવા મળે છે, તો કેન્સર રીલેપ્સના વિકાસ અને સમયસર મેટાસ્ટેસેસના વિકાસને નિર્ધારિત કરવા માટે વિશેષ વધારાની પરીક્ષણો સૂચવવામાં આવે છે.
નબળા અભ્યાસવાળા રોગો અને સ્વાદુપિંડનું શસ્ત્રક્રિયાના અંધારાવાળા જંગલમાં, નિસર્ગોપચારિક ડોકટરો આપણને આપેલી આશાની કિરણ છે.
સુપ્રસિદ્ધ ન્યુટ્રિશનિસ્ટ આર્નોલ્ડ એરેટે 20 મી સદીની શરૂઆતમાં લખ્યું: "બધા રોગો, અપવાદ વિના, ફક્ત અકુદરતી ખોરાક અને દરેક ગ્રામ વધારે ખોરાકમાંથી આવે છે." 21 મી સદીની શરૂઆતમાં અકુદરતી ખોરાક કેવી રીતે બન્યો તે વિશે વિચારો.
રોગોથી છૂટકારો મેળવવા માટે, તમારે કાચા ખાદ્ય ખાનારા અથવા શાકાહારી બનવાની જરૂર નથી, તમારે ફક્ત જીવંત પોષણના સિદ્ધાંતોનું પાલન કરવાની જરૂર છે, જે એરેટ એ જ નામના પુસ્તકમાં સૂચવ્યું છે.
લોકો કંઇપણમાં રોગોના કારણો શોધે છે - ચેપમાં, અંગોની અચાનક બળતરા, જન્મની ખામી, પરંતુ ખોરાકમાં નહીં. તેથી, આજે ઘણા રોગોના કારણો રહસ્યમય અને અક્ષમ્ય છે. તબીબી જ્cyાનકોશમાં માંદગીના કારણો વાંચો - તે હંમેશાં અજ્ unknownાત હોય છે.
આ આદત શરીરની જરૂરિયાત કરતા દસ ગણી વધારે છે, અને મોટાભાગના જંક ફૂડ માટે, માનવતા સાથે ક્રૂર મજાક ભજવે છે.
કોઈપણ રોગનો અર્થ થાય છે વિદેશી પદાર્થોની હાજરી, એટલે કે, માનવ શરીરમાં ઝેર. તેમાંથી છુટકારો મેળવવો તે જ સમયે સરળ અને મુશ્કેલ હોઈ શકે છે.
સરળતા એ જાણીતી ભલામણોમાં રહેલી છે: શરીરને શુદ્ધ કરવા માટે ખોરાકની માત્રામાં નાટકીય રીતે ઘટાડો. ખોરાક કુદરતી અને કુદરતી હોવો જોઈએ. કસરત શરીરને સાફ કરવાની પ્રક્રિયાને વેગ આપે છે. શરીરને ઠીક કરવા માટે સૂર્ય સ્નાન ખૂબ જ ઉપયોગી છે. હવાના સ્નાન પાણીના સ્નાન કરતા ઓછા મહત્વના નથી, કારણ કે પોષણ કરતાં હવા શરીર માટે વધુ મહત્વની છે.
સ્વાદુપિંડ પર શસ્ત્રક્રિયા પછી આહાર
સ્વાદુપિંડ પર દખલ કર્યા પછી ખૂબ જ મહત્વપૂર્ણ બિંદુને આહાર, તેમજ રોગનિવારક પોષણ માનવામાં આવે છે. હસ્તક્ષેપ પછી, પાચન અંગો સંપૂર્ણ કામ કરી શકતા નથી. આહારનો ઉપયોગ કરવાથી તેમના પરનો ભાર ઓછો થાય છે. આહાર મેનૂ અને તેની અવધિ ડ individક્ટર દ્વારા વ્યક્તિગત રૂપે સૂચવવામાં આવે છે.
સામાન્ય રીતે, બિમારીઓ અને પેથોલોજીઓ સાથે, દર્દીઓએ એવા કોઈપણ ઉત્પાદનોને છોડી દેવાની જરૂર હોય છે જે ઉત્સેચકોના ઉત્પાદનમાં વધારો કરે છે જે ખોરાકના ભંગાણમાં ફાળો આપે છે. સ્વાદુપિંડ પર શસ્ત્રક્રિયા કર્યા પછી, તેની કાર્યક્ષમતાને દવાઓ દ્વારા વળતર આપવું આવશ્યક છે. તમારા ડ bloodક્ટર તમારી રક્ત ખાંડને સામાન્ય બનાવવા માટે ઇન્સ્યુલિન ઇન્જેક્શન લખી શકે છે. ઉપરાંત, ડોકટરો ઘણીવાર વિટામિન એ, ઇ, કે, ડી અને બી 12 લખે છે.
પોસ્ટopeપરેટિવ મેડિકલ પોષણમાં સામાન્ય રીતે નીચેના પગલાં શામેલ હોય છે:
1) કૃત્રિમ પોષણ:
- તપાસનો ઉપયોગ કરીને,
2) પોષણનું કુદરતી સ્વરૂપ.
શસ્ત્રક્રિયા પછી, કૃત્રિમ પોષણની સારી અસર થાય છે.
આ સમયગાળામાં આહાર ઉપચાર નીચેના તબક્કાઓ સમાવે છે:
1 લી તબક્કો. ફક્ત 7-12 દિવસ માટે પેરેંટલ પોષણ. આ તબક્કાની અવધિ કામગીરીની જટિલતા પર આધારિત છે.
2 જી મંચ. આ તબક્કો કુદરતી પોષણમાં સંક્રમણ છે અને અહીં તેઓ આંશિક પેરેંટલ પોષણનો ઉપયોગ કરે છે.
3 જી તબક્કો. દર્દીને સંપૂર્ણપણે કુદરતી આહાર સૂચવવામાં આવે છે. દર્દીઓના પાચન અંગો પરનો ભાર ધીમે ધીમે વધારવો જરૂરી છે:
- પ્રથમ, પ્રથમ અઠવાડિયામાં, દર્દીઓને આહાર નંબર 0 સૂચવવામાં આવે છે.
- પછી, બીજા અઠવાડિયા માટે, તેઓ આહાર નંબર 1 એ લખે છે,
- તો પછી, બીજા અઠવાડિયામાં આહાર નંબર 1 બી પર સ્વિચ કરવાની ભલામણ કરવામાં આવે છે,
- પછીના તબક્કામાં બે મહિના સુધી આહાર નંબર 5 પી ની પ્રથમ સંસ્કરણની નિમણૂક કરો,
- પછી છ મહિનાથી એક વર્ષના સમયગાળા માટે, આહાર નંબર 5 પીનો બીજો પ્રકાર સૂચવવામાં આવે છે.
દર્દીને હોસ્પિટલમાંથી ડિસ્ચાર્જ કર્યા પછી, નીચેના ઉત્પાદનોના સેવનને મર્યાદિત કરવું જરૂરી છે:
- મસાલા અને સીઝનીંગ,
- બરછટ ફાઇબરવાળા ખોરાક.
દર્દીના પોષણમાં આવશ્યકરૂપે પ્રોટીન હોવું જોઈએ, અને તેમાં ઓછામાં ઓછું ચરબી, ખાંડ અને કાર્બોહાઈડ્રેટ હોવો જોઈએ.
સમગ્ર પોસ્ટopeપરેટિવ સમયગાળો, દર્દી વિવિધ નકારાત્મક પેથોલોજીના વિકાસને રોકવા માટે સખત તબીબી દેખરેખ હેઠળ હોવો જોઈએ.