ડાયાબિટીઝ એનેસ્થેસિયા: શું ટાઇપ 2 રોગ માટે સામાન્ય એનેસ્થેસિયા કરવાનું શક્ય છે?
તેઓ oxygenક્સિજનના મુખ્ય માર્ગ તરીકે કાર્ય કરે છે, અને તેથી એનેસ્થેટીસ્ટ્સ તેમને શ્વાસની વિશેષ નળી સ્થાપિત કરવા માટે ઉપયોગ કરે છે, પરંતુ ખાંડની માત્રામાં વધુ પ્રમાણમાં દર્દીને કહેવાતા "આર્ટિક્યુલર સિન્ડ્રોમ" હોઈ શકે છે.
માણસની ગળા અને જડબાને સખત બનાવીને, તે જરૂરી ટ્યુબ રજૂ કરવા અને ઇન્સ્ટોલ કરવાની પ્રક્રિયાને જટિલ બનાવી શકે છે.
આકાંક્ષાનું જોખમ
જ્યારે પેટ (એસિડ અથવા ખોરાક) ની સામગ્રી અન્નનળી ઉપર જાય છે અને શ્વાસનળી અને ફેફસામાં પ્રવેશી શકે છે, ત્યારે મહાપ્રાણ થાય છે.
ડાયાબિટીસના દર્દીઓ મોટા ભાગે ગેસ્ટ્રોપેરિસિસથી પીડાય છે (પેટ ખાલી કરવાની પ્રક્રિયા ધીમી હોય છે), અને તેનાથી એસિડ અથવા ખોરાક ફેફસામાં પ્રવેશી શકે છે અને નુકસાન અથવા ન્યુમોનિયા તરફ દોરી શકે છે.
ડાયાબિટીઝ અને હૃદય રોગ માટે એનેસ્થેસિયા
હકીકતમાં, આ બિમારીમાં રક્તવાહિનીના રોગોનું જોખમ ઘણી વખત વધે છે, ઘણી વાર દર્દીઓમાં ધમનીની ભીડ જેવી સમસ્યા હોય છે, ઉપરાંત, ડાયાબિટીસના દર્દીઓમાં હંમેશાં કોઈ ચોક્કસ હૃદય રોગ સૂચવતા સ્પષ્ટ સંકેતો હોતા નથી. આ બધા પોસ્ટopeપરેટિવ અને operationalપરેશનલ ગૂંચવણોના જોખમો વધારે છે: હાર્ટ એટેક, એરિથમિયા, ઇસ્કેમિયા, કાર્ડિયાક અરેસ્ટ અને અન્ય.
તેમને ઘટાડવા માટે, અનુભવી એનેસ્થેટીસ્ટ ચોક્કસપણે મુખ્ય મહત્વપૂર્ણ સંકેતોનું કાળજીપૂર્વક પાલન કરશે અને ઇસીજીનું નિરીક્ષણ કરશે.
એનેસ્થેસિયા અને "ડાયાબિટીક કિડની"
ડાયાબિટીઝના દર્દીઓમાં નેફ્રોપથી થવાની સંભાવના છે અને બધા વધારે પડતા ગ્લુકોઝને લીધે, કિડની ખાસ કરીને તાણમાં આવે છે. આ શરીરના કામમાં વિકૃતિઓ ચયાપચયમાં ફેરફાર કરે છે, કેટલાક પેઇનકિલર્સ શરીરમાંથી નબળી રીતે બહાર કા .વામાં આવશે, અમુક દવાઓ પ્રત્યેની પ્રતિક્રિયા સંપૂર્ણપણે અપેક્ષિત હોઈ શકે છે.
કિડની ઇલેક્ટ્રોલાઇટ્સના સંતુલન માટે જવાબદાર હોવાથી, જેમ કે કેલ્શિયમ, સોડિયમ અને પોટેશિયમ, આ પદાર્થોનું બદલાયેલ સંતુલન અથવા અયોગ્ય નિયમન ગંભીર પરિણામો તરફ દોરી શકે છે - ઓપરેશન દરમિયાન આ બધું ધ્યાનમાં લેવું આવશ્યક છે.
હાઈપોગ્લાયકેમિઆ અને હાયપરગ્લાયકેમિઆ
રક્ત ખાંડને લીધે ઘણી સમસ્યાઓ વિકસી શકે છે, કારણ કે તે બદલામાં કાં તો ખૂબ નીચું હોઈ શકે છે અથવા, .લટું, શસ્ત્રક્રિયા પછી શરીરના તાણ પ્રત્યેની પ્રતિક્રિયા ફક્ત તેની વૃદ્ધિ હોઈ શકે છે. હાયપોગ્લાયકેમિઆ એકાગ્રતા સાથે કેટલીક મુશ્કેલીઓ createsભી કરે છે, વિચાર કરવાની પ્રક્રિયા અથવા ચેતનાના સ્તરને બદલી નાખે છે, અને તેથી પોસ્ટopeપરેટિવ સમયગાળામાં તે ડ્રગ અથવા સ્ટ્રોકની પ્રતિક્રિયાથી મૂંઝવણમાં આવી શકે છે.
કોઈ પણ સંજોગોમાં, એનેસ્થેસિયોલોજિસ્ટને બધી સંભવિત સમસ્યાઓ અને મુશ્કેલીઓથી સારી રીતે જાગૃત હોવું જોઈએ અને તેમની સાથે વ્યવહાર કરવા માટે તૈયાર રહેવું જોઈએ.
ફેફસાંનું કાર્ય
લાંબા ગાળાના નબળા ગ્લુકોઝ નિયંત્રણવાળા 1 ડાયાબિટીસના દર્દીઓએ ફેફસાંનું કાર્ય ઘટાડ્યું છે અને ન્યુમોનિયા જેવી ગૂંચવણોમાં વધુ સંવેદનશીલ હોઇ શકે છે. ટાઇપ 2 ડાયાબિટીઝવાળા ઘણા દર્દીઓમાં મેદસ્વીપણા શસ્ત્રક્રિયા પછી ફેફસાં અને ઓક્સિજનની સમસ્યાઓનું સંભવિત સંભવિત પણ હોઈ શકે છે. અધ્યયન પછીના સમયગાળામાં ડાયાબિટીઝવાળા દર્દીઓમાં શ્વસન દર વધારે હોવાનું પણ દર્શાવ્યું છે.
નર્વ ડિસફંક્શન
 નર્વ ડિસફંક્શનને કારણે, theપરેટિંગ ટેબલ પર સ્થિતિ સાથે સંકળાયેલ ઇજાઓ સામાન્ય છે, આ ડાયાબિટીઝના દર્દીઓમાં જોવા મળે છે. ડાયાબિટીસના દર્દીઓ અલ્સર અને ચેપનું જોખમ ધરાવે છે, ખાસ કરીને પગ અને અંગૂઠા, એવા વિસ્તારોમાં કે જે નર્વ ડિસફંક્શનને કારણે સુન્ન થઈ જાય છે. સાઇટ, એનેસ્થેસિયોલોજી પરનો શ્રેષ્ઠ સંદર્ભ પુસ્તક, લખે છે કે ડાયાબિટીઝના દર્દી સામાન્ય એનેસ્થેસીયા હેઠળ બેભાન હોય ત્યારે આ વિસ્તારોની કાળજીપૂર્વક સંરચના કરવી જોઈએ.
નર્વ ડિસફંક્શનને કારણે, theપરેટિંગ ટેબલ પર સ્થિતિ સાથે સંકળાયેલ ઇજાઓ સામાન્ય છે, આ ડાયાબિટીઝના દર્દીઓમાં જોવા મળે છે. ડાયાબિટીસના દર્દીઓ અલ્સર અને ચેપનું જોખમ ધરાવે છે, ખાસ કરીને પગ અને અંગૂઠા, એવા વિસ્તારોમાં કે જે નર્વ ડિસફંક્શનને કારણે સુન્ન થઈ જાય છે. સાઇટ, એનેસ્થેસિયોલોજી પરનો શ્રેષ્ઠ સંદર્ભ પુસ્તક, લખે છે કે ડાયાબિટીઝના દર્દી સામાન્ય એનેસ્થેસીયા હેઠળ બેભાન હોય ત્યારે આ વિસ્તારોની કાળજીપૂર્વક સંરચના કરવી જોઈએ.
Onટોનોમિક ન્યુરોપથી
Onટોનોમિક નર્વસ સિસ્ટમના નુકસાનનો અર્થ એ છે કે હૃદયના ધબકારા, લય અને બ્લડ પ્રેશરમાં પરિવર્તન વધુ નોંધપાત્ર અને સારવાર માટે વધુ મુશ્કેલ હોઈ શકે છે. ફરીથી, એનેસ્થેટીસ્ટ્સ આ સમસ્યાઓથી વાકેફ છે અને તેમની સાથે વ્યવહાર કરવા માટે તૈયાર છે.
દર્દીને શસ્ત્રક્રિયા માટે તૈયાર કરી રહ્યા છીએ
મુખ્ય વસ્તુ એ છે કે દખલ દરમિયાન દર્દીઓ, અને તેથી પણ વધુ તાકીદવાળા, ખાંડ પરીક્ષણની જરૂર છે! પેટના હસ્તક્ષેપ પહેલાંના દર્દીઓને ઇન્સ્યુલિનની જરૂર હોય છે. સારવાર પદ્ધતિ નિયમિત છે. દિવસ દરમિયાન, દર્દીએ આ દવા ત્રણથી ચાર વખત દાખલ કરવી આવશ્યક છે. ગંભીર કિસ્સાઓમાં અને ડાયાબિટીસના લેબલ કોર્સ સાથે, ઇન્સ્યુલિનના પાંચ ગણા વહીવટની મંજૂરી છે. દિવસ દરમ્યાન લોહીમાં શર્કરાનું કાળજીપૂર્વક નિરીક્ષણ કરવું જરૂરી છે.
લાંબી કાર્યવાહીની ઇન્સ્યુલિન તૈયારીઓનો ઉપયોગ કરવો અવ્યવહારુ છે. રાત્રે મધ્યમ-અભિનયિત ઇન્સ્યુલિનના એક ઇન્જેક્શનની મંજૂરી છે. આ ચેતવણી એ હકીકતને કારણે છે કે ઓપરેશન પહેલાં, ડોઝ ગોઠવણ જરૂરી છે. અને, અલબત્ત, તમારે સતત ગ્લુકોઝ સ્તરને માપવાની જરૂર છે.
આહાર તે રોગને ધ્યાનમાં રાખીને સૂચવવામાં આવે છે જેના માટે ઓપરેશન કરવામાં આવે છે. એસિડિસિસના વિકાસને રોકવા માટે, દર્દી ચરબીમાં મર્યાદિત છે. જો ત્યાં કોઈ વિરોધાભાસ નથી, તો પછી મોટી માત્રા સૂચવવામાં આવે છે (આલ્કલાઇન પાણી શ્રેષ્ઠ છે).
જો કોઈ ઓપરેશન સૂચવવામાં આવે છે જે પછી દર્દીને સામાન્ય રીતે ખાવાની મંજૂરી આપવામાં આવશે નહીં, તો ઇન્સ્યુલિનનો અડધો ડોઝ ઓપરેશન પહેલાં તરત જ આપવામાં આવે છે. અડધા કલાક પછી, તમારે ગ્લુકોઝ સોલ્યુશન (40% ની સાંદ્રતામાં 20-40 મિલિલીટર) દાખલ કરવું આવશ્યક છે.
પછી પાંચ ટકા ગ્લુકોઝ સોલ્યુશન ટપકવામાં આવે છે. એનેસ્થેસિયા સામાન્ય રીતે ઇન્સ્યુલિનની વધેલી જરૂરિયાતમાં ફાળો આપે છે, તેથી દર્દીને શસ્ત્રક્રિયા પહેલાં તૈયાર કરતી વખતે તમારે ખૂબ કાળજી લેવાની જરૂર છે.
ગંભીર ડાયાબિટીઝની સારવાર પણ વાંચો
શસ્ત્રક્રિયા પહેલાં આહાર આવી ભલામણો પર આધારિત છે:
- કેલરીના પ્રમાણમાં ઘટાડો,
- વારંવાર ભોજન (દિવસમાં છ વખત),
- કોઈપણ સેકરાઇડ્સને બાકાત રાખવું,
- સંતૃપ્ત ચરબી પ્રતિબંધ
- કોલેસ્ટરોલ ધરાવતા ખોરાક પર પ્રતિબંધ,
- આહાર ફાઇબરવાળા ખોરાકના આહારમાં સમાવેશ,
- દારૂ બાકાત.
હેમોડાયનેમિક પેથોલોજીનું સુધારણા પણ જરૂરી છે. ખરેખર, આ રોગવાળા દર્દીઓ હાર્ટ એટેકનું જોખમ નોંધપાત્ર રીતે વધારે છે. ડાયાબિટીઝના દર્દીઓમાં, પીડારહિત પ્રકારના કોરોનરી હૃદય રોગ થવાની સંભાવના ઘણી વખત વધારે હોય છે.
શસ્ત્રક્રિયા માટે દર્દીની તત્પરતાના માપદંડ છે:
- સામાન્ય અથવા નજીકમાં સામાન્ય ગ્લુકોઝ સ્તર (લાંબા ગાળાની બીમારીવાળા દર્દીઓમાં, આવા સૂચકાંકો 10 એમએમઓલ કરતા વધારે ન હોવા જોઈએ),
- ગ્લુકોસુરિયા (પેશાબમાં ખાંડ) નાબૂદી,
- કેટોએસિડોસિસ નાબૂદી,
- પેશાબ એસિટોનનો અભાવ,
- હાયપરટેન્શન નાબૂદી.
ડાયાબિટીસની શસ્ત્રક્રિયા
એવા કિસ્સાઓ છે કે જ્યારે રોગ માટે અપૂરતા વળતરની સ્થિતિમાં દર્દીનું onપરેશન કરવાની જરૂર હોય છે. આ કિસ્સામાં, toપરેશન કેટોસિડોસિસને દૂર કરવાના ઉદ્દેશ્યના પગલાઓની પૃષ્ઠભૂમિ સામે સૂચવવામાં આવે છે. આ ફક્ત ઇન્સ્યુલિનના સખત વ્યાખ્યાયિત ડોઝના પૂરતા વહીવટ દ્વારા પ્રાપ્ત કરી શકાય છે. આલ્કાલીસની રજૂઆત અનિચ્છનીય છે, કારણ કે તે પ્રતિકૂળ પરિણામો તરફ દોરી જાય છે:
- હાયપોકalemલેમિયામાં વધારો,
- ઇન્ટ્રાસેલ્યુલર એસિડિસિસ,
- કેલ્શિયમ ઉણપ
- હાયપોટેન્શન
- સેરેબ્રલ એડીમાનો ભય.
સોડિયમ બાયકાર્બોનેટ ફક્ત .0.૦ કરતા ઓછી એસિડ રક્ત ગણતરી સાથે સંચાલિત કરી શકાય છે. પર્યાપ્ત ઓક્સિજનનું સેવન સુનિશ્ચિત કરવું મહત્વપૂર્ણ છે. એન્ટિબાયોટિક ઉપચાર સૂચવવામાં આવે છે, ખાસ કરીને જો શરીરનું તાપમાન એલિવેટેડ હોય.
ખાંડના સ્તર પર ફરજિયાત નિયંત્રણ સાથે, ઇન્સ્યુલિન (અપૂર્ણાંક પણ) નું સંચાલન કરવું મહત્વપૂર્ણ છે. લાંબા-અભિનયથી ઇન્સ્યુલિન પણ આપવામાં આવે છે, પરંતુ ગ્લાયકેમિક નિયંત્રણ કોઈપણ રીતે જાળવવું જોઈએ.
શસ્ત્રક્રિયા અને નેફ્રોપથી
ડાયાબિટીઝના દર્દીઓની અપંગતા અને મૃત્યુનું મુખ્ય કારણ નેફ્રોપથી છે. તે મુખ્યત્વે ગ્લોમેર્યુલર વેસ્ક્યુલર સ્વરના હ્યુમરલ રેગ્યુલેશનમાં અવ્યવસ્થાને કારણે થાય છે. શસ્ત્રક્રિયા પહેલાં, શક્ય તેટલું શક્ય કિડનીની તકલીફ દૂર કરવી જરૂરી છે. રોગનિવારક ઉપાયોમાં ઘણા મુદ્દાઓ શામેલ છે.
- કાર્બોહાઇડ્રેટ ચયાપચયની સુધારણા (તે કાળજીપૂર્વક ઇન્સ્યુલિન ઉપચાર સાથે સંકળાયેલ હોવું જ જોઈએ, કારણ કે રેનલ ઇન્સ્યુલિનેઝ રેનલ નિષ્ફળતાની જેમ આગળ વધે છે, અને આ હોર્મોનની જરૂરિયાત ઘટતી જાય છે).
- બ્લડ પ્રેશરનું સંપૂર્ણ સુધારણા અને નિયંત્રણ.
- ગ્લોમેર્યુલર હાયપરટેન્શન (એસીઈ અવરોધકો સૂચવવામાં આવે છે) નાબૂદ.
- પ્રાણી પ્રોટીન પ્રતિબંધ સાથેનો આહાર (પ્રોટીન્યુરિયા માટે).
- ચરબી ચયાપચયની વિકારની સુધારણા (યોગ્ય દવાઓનો ઉપયોગ કરીને હાથ ધરવા માટે સલાહ આપવામાં આવે છે).
આવા પગલાં ડાયાબિટીઝની ગૂંચવણોવાળા દર્દીઓમાં સફળ operationપરેશન અને પોસ્ટopeપરેટિવ સમયગાળા દરમિયાન પ્રાપ્ત કરવાનું શક્ય બનાવે છે.
ડાયાબિટીઝ એનેસ્થેસિયાના લક્ષણો
એનેસ્થેસિયા હાથ ધરતી વખતે, ગ્લિસેમિયાના સ્તરને નિયંત્રિત કરવી અત્યંત મહત્વપૂર્ણ છે, દરેક દર્દી માટે વ્યક્તિગત રીતે યોગ્ય પરિમાણો પસંદ કરવામાં આવે છે. તેના સંપૂર્ણ સામાન્યીકરણ માટે પ્રયત્ન કરવો જરૂરી નથી, કારણ કે હાઈપોગ્લાયકેમિઆ હાઈપરગ્લાયકેમિઆ કરતા વધુ જોખમી છે.
આ પણ વાંચો ડાયાબિટીઝની સ્વ-મોનિટરિંગ ડાયરી શું છે?
આધુનિક એનેસ્થેસિયાની પૃષ્ઠભૂમિની સામે, ખાંડમાં ઘટાડો થવાના સંકેતો સરળ અથવા સંપૂર્ણ વિકૃત થાય છે. ખાસ કરીને, આંદોલન, કોમા અને આંચકી જેવી ઘટના દેખાતી નથી. આ ઉપરાંત, એનેસ્થેસિયા દરમિયાન, હાયપોગ્લાયકેમિઆને અપૂરતી એનેસ્થેસિયાથી અલગ પાડવું મુશ્કેલ છે. આ બધા સૂચવે છે કે એનેસ્થેસીયોલોજિસ્ટ એનેસ્થેસીયાના સંચાલનમાં મહાન અનુભવ અને સાવધાનીની જરૂર હોય છે.
સામાન્ય શબ્દોમાં, કોઈ એનેસ્થેસીયાની આવી લાક્ષણિકતાઓ અલગ કરી શકે છે.
- શસ્ત્રક્રિયા દરમિયાન, ડાયાબિટીઝની તીવ્રતાના આધારે, ઇન્સ્યુલિનવાળા ગ્લુકોઝનું સંચાલન કરવું આવશ્યક છે. સુગર નિયંત્રણ સતત હોવું જોઈએ: તેનો વધારો અપૂર્ણાંક ઇન્સ્યુલિન ઇન્જેક્શન દ્વારા સુધારેલ છે.
- તે યાદ રાખવું જ જોઇએ કે એનેસ્થેસિયા માટેની ઇન્હેલ્ડ દવાઓ ગ્લાયસીમિયામાં વધારો કરે છે.
- દર્દીને સ્થાનિક એનેસ્થેસિયા માટે દવાઓ સાથે ઇન્જેક્ટ કરી શકાય છે: તેઓ સહેજ ગ્લિસેમિયાને અસર કરે છે. નસમાં એનેસ્થેસિયાનો ઉપયોગ પણ થાય છે.
- એનેસ્થેસિયાની પર્યાપ્તતા પર દેખરેખ રાખવાની ખાતરી કરો.
- ટૂંકા ગાળાના દખલ સાથે સ્થાનિક એનેસ્થેસિયાનો ઉપયોગ કરી શકાય છે.
- હેમોડાયનેમિક્સનું નિરીક્ષણ કરવાની ખાતરી કરો: દર્દીઓ દબાણ ઘટાડવાનું સહન કરતા નથી.
- લાંબા સમય સુધી દરમિયાનગીરી સાથે, મલ્ટિકોમ્પોંન્ટ એનેસ્થેસિયાનો ઉપયોગ કરી શકાય છે: તેની સુગર પર ઓછામાં ઓછી અસર પડે છે.
સંપૂર્ણ વિરોધાભાસ
આ સૂચિ શરતી છે. કેટલાક કિસ્સાઓમાં, ઉપર જણાવ્યા મુજબ, deepંડા નિશ્ચેતનનો ઉપયોગ જો તેઓ હાજર હોય તો પણ થાય છે. અમે એનેસ્થેસિયાના મુખ્ય વિરોધાભાસની સૂચિબદ્ધ કરીએ છીએ:
- દર્દીને ગંભીર અથવા પ્રગતિશીલ સ્વરૂપમાં શ્વાસનળીના અસ્થમા જેવા રોગ છે. આ સ્થિતિ સીધા anંડા એનેસ્થેસિયા સાથે લેરીંજલ ઇન્ટ્યુબેશનના ભય સાથે સંકળાયેલી છે. આ મેનીપ્યુલેશન ગ્લોટીસ બંધ થવા અથવા બ્રોન્કોસ્પેઝમના દેખાવનું કારણ બની શકે છે, માનવ જીવન માટે જોખમી છે. તેથી જ શ્વાસનળીની અસ્થમા અને સામાન્ય એનેસ્થેસિયા એ એક ખતરનાક સંયોજન છે.
- ન્યુમોનિયા શસ્ત્રક્રિયા પછી, આ કિસ્સામાં પલ્મોનરી એડીમા વિકસી શકે છે.
- રક્તવાહિની તંત્રના ગંભીર રોગો. આમાં મ્યોકાર્ડિયલ ઇન્ફાર્ક્શન, છ મહિના કરતાં પહેલાં સહન, તીવ્ર હૃદયની નિષ્ફળતા, તેમજ અનસમ્પેન્ડેટેડ હૃદયની નિષ્ફળતાનો સમાવેશ થાય છે. બાદમાં ઘણીવાર તીવ્ર પરસેવો, સોજો અને શ્વાસની તીવ્ર તકલીફ હોય છે. એટ્રિલ ફાઇબિલેશન, જેમાં હૃદય દર દર મિનિટે એક સો ધબકારા સુધી પહોંચે છે, તે અસ્વીકાર્ય પરિસ્થિતિઓને પણ સંદર્ભિત કરે છે.
- એપીલેપ્સી, સ્કિઝોફ્રેનિઆ અને કેટલાક અન્ય માનસિક અને ન્યુરોલોજીકલ રોગો. આવા નિદાન માટેના બિનસલાહભર્યા એનેસ્થેટિકસના ઉપયોગ માટે બીમાર વ્યક્તિની અણધાર્યા પ્રતિક્રિયા સાથે સંકળાયેલા છે.
- અસ્થાયી, પરંતુ સંપૂર્ણ વિરોધાભાસ માટે, જેમાં સામાન્ય એનેસ્થેસિયા હેઠળનું ઓપરેશન સામાન્ય રીતે કરવામાં આવતું નથી, તે આલ્કોહોલિક અથવા માદક દ્રવ્યોનો નશો છે. અહીં મુદ્દો એ છે કે એનેસ્થેટિકસ કામ કરશે નહીં, તેથી આ પ્રક્રિયા અશક્ય છે. આલ્કોહોલ અથવા માદક દ્રવ્યોની સ્થિતિમાં દર્દીને શસ્ત્રક્રિયા શરીરના સંપૂર્ણ બિનઝેરીકરણ પછી જ કરી શકાય છે. ઘણીવાર આ કિસ્સામાં, નર્કોલોજિસ્ટની સહાય કરવી જરૂરી છે. જનરલ એનેસ્થેસિયાનો ઉપયોગ ફક્ત કટોકટીના તબીબી કારણોસર આલ્કોહોલ અથવા ડ્રગના નશાની સ્થિતિમાં દર્દીઓ માટે થાય છે. જો કે, આ કિસ્સામાં, એનેસ્થેટિકસ અને માદક દ્રવ્યોનાશક દવાઓનો મોટો ડોઝ શરીરમાં ઇન્જેક્ટ કરવામાં આવે છે, જે પછીથી અણધારી અસર તરફ દોરી શકે છે.
અમે વાંચવાની પણ ભલામણ કરીએ છીએ: એનેસ્થેસિયા વિશેનું સંપૂર્ણ સત્ય
શું ડાયાબિટીઝ માટે શસ્ત્રક્રિયા કરવાનું શક્ય છે?
તેના જીવનમાં દરેક વ્યક્તિને સર્જિકલ હસ્તક્ષેપની આવશ્યકતાનો સામનો કરવો પડી શકે છે. ડાયાબિટીસના દર્દીઓમાં, આંકડા મુજબ, દરેક સેકંડ આનો સામનો કરે છે. ડાયાબિટીઝ પરના આંકડા ખુશ નથી: આ ઘટનાઓ વધી રહી છે અને રશિયામાં દર 10 લોકો પહેલાથી જ આ રોગથી પીડાય છે.
સમસ્યાની પ્રકૃતિ
જે ભયંકર છે તે પોતે પેથોલોજી નથી, પરંતુ તેના પરિણામો અને તે મુશ્કેલ જીવનશૈલી છે જે આ કિસ્સામાં ઉદ્ભવે છે.
ડાયાબિટીઝ પોતે જ લેવા માટેના વિરોધાભાસ હોઈ શકે નહીં, પરંતુ સર્જિકલ હસ્તક્ષેપ માટે આવા દર્દીની વિશેષ તૈયારી જરૂરી છે. આ દર્દી પોતે અને સ્ટાફને લાગુ પડે છે.
સ્વાસ્થ્યનાં કારણોસર, કટોકટીની દખલગીરી હાથ ધરવામાં આવે છે, પરંતુ આયોજિત લોકો સાથે, દર્દીને તૈયાર હોવું જ જોઇએ.
તદુપરાંત, ડાયાબિટીસ મેલિટસની શસ્ત્રક્રિયા પહેલાં, દરમ્યાન અને પછીનો આખો સમયગાળો તંદુરસ્ત લોકો કરતા સ્પષ્ટ રીતે અલગ છે. જોખમ એ છે કે ડાયાબિટીઝના દર્દીઓમાં તંદુરસ્તી મુશ્કેલી અને વધુ ધીમેથી થાય છે, ઘણી વાર ઘણી મુશ્કેલીઓ આપે છે.
ડાયાબિટીસ તૈયાર કરવા માટે શું જરૂરી છે?
શસ્ત્રક્રિયા હંમેશા ડાયાબિટીઝ માટે કરવામાં આવે છે, પરંતુ અમુક શરતોને પાત્ર છે, જેમાંથી મુખ્ય રોગની સ્થિતિનું વળતર છે. આ વિના, આયોજિત હસ્તક્ષેપો હાથ ધરવામાં આવશે નહીં. તે શસ્ત્રક્રિયામાં કટોકટીની સ્થિતિની ચિંતા કરતું નથી.
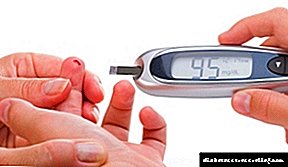
કોઈપણ તૈયારી ગ્લાયસીમિયાના માપ સાથે શરૂ થાય છે. કોઈ પણ પ્રકારની શસ્ત્રક્રિયા માટે એકમાત્ર સંપૂર્ણ contraindication એ ડાયાબિટીસ કોમાની સ્થિતિ છે. પછી દર્દીને અગાઉ આ સ્થિતિમાંથી પાછો ખેંચી લેવામાં આવે છે.
ભરપાઈવાળા ડાયાબિટીસ અને ઓપરેશન્સના નાના જથ્થા સાથે, જો દર્દીને પીઆરએસપી મળે છે, તો દરમિયાનગીરી દરમિયાન ઇન્સ્યુલિનમાં સ્થાનાંતરિત કરવું જરૂરી નથી.
સ્થાનિક એનેસ્થેસિયા અને ઇન્સ્યુલિનના પ્રિસ્ક્રિપ્શન સાથેના નાના ઓપરેશન સાથે તે પહેલા જ, ઇન્સ્યુલિનની પદ્ધતિ બદલાતી નથી.
સવારે, તેને ઇન્સ્યુલિન આપવામાં આવે છે, તે સવારનો નાસ્તો કરે છે અને operatingપરેટિંગ રૂમમાં લઈ જવામાં આવે છે, અને બપોરના ભોજન પછી 2 કલાક પછી. ગંભીર આયોજિત અને પેટની મેનીપ્યુલેશન્સ સાથે, હોસ્પિટલમાં દાખલ થતાં પહેલાં સૂચવેલ સારવારને ધ્યાનમાં લીધા વિના, દર્દીને હંમેશા તેની નિમણૂકના તમામ નિયમો અનુસાર ઇન્સ્યુલિન ઇન્જેક્શનમાં સ્થાનાંતરિત કરવામાં આવે છે.
સામાન્ય રીતે, ઇન્સ્યુલિન દિવસમાં 3-4 વખત, અને ડાયાબિટીસના ગંભીર અસ્થિર સ્વરૂપોમાં, 5 વખત આપવામાં આવે છે. ઇન્સ્યુલિન એક સરળ, મધ્યમ અભિનય, લાંબા સમય સુધી ચલાવવામાં આવે છે. તે જ સમયે, દિવસ દરમિયાન ગ્લિસેમિયા અને ગ્લુકોસુરિયાનું નિયંત્રણ ફરજિયાત છે.
લાંબા સમય સુધી ઉપયોગ થતો નથી કારણ કે શસ્ત્રક્રિયા દરમિયાન અને પુનર્વસન સમયગાળા દરમિયાન ગ્લિસીમિયા અને હોર્મોનની માત્રાને સચોટ રીતે નિયંત્રિત કરવું અશક્ય છે. જો દર્દીને બિગુઆનાઇડ્સ પ્રાપ્ત થાય છે, તો તેઓ ઇન્સ્યુલિન દ્વારા રદ કરવામાં આવે છે.
આ એસિડિસિસના વિકાસને બાકાત રાખવા માટે કરવામાં આવે છે. સમાન હેતુ માટે, afterપરેશન પછી, હંમેશાં આહાર સૂચવવામાં આવે છે: ભારે આલ્કલાઇન પીણું, સંતૃપ્ત ચરબી, દારૂ અને કોઈપણ શર્કરા, કોલેસ્ટ્રોલ ધરાવતા ઉત્પાદનોનું પ્રતિબંધ અથવા બાકાત.
કેલરી ઓછી થાય છે, ઇનટેક દિવસમાં 6 વખત કચડી નાખવામાં આવે છે, આહારમાં ફાઇબર ફરજિયાત છે. એમઆઈ વિકસાવવાની સંભાવના વધવાની સંભાવનામાં હેમોડાયનેમિક પરિમાણોને ખૂબ મહાન ધ્યાન આપવું જોઈએ.
કપટી પરિસ્થિતિ એ છે કે ડાયાબિટીઝના દર્દીઓમાં તે ઘણીવાર તેના દુ painfulખદાયક સ્વરૂપ વિના વિકસે છે. Forપરેશન માટેની સજ્જતા માટેનો માપદંડ: લોહીમાં શર્કરાની ધોરણ, લાંબા ગાળાની બીમારીવાળા દર્દીઓમાં - 10 એમએમઓએલ / એલ કરતા વધારે નહીં, કેટોએસિડોસિસ અને ગ્લુકોસુરિયાના સંકેતોનો અભાવ, પેશાબમાં એસીટોન, બ્લડ પ્રેશરનું સામાન્યકરણ.
ડાયાબિટીઝના દર્દીઓમાં એનેસ્થેસિયાની સુવિધાઓ
ડાયાબિટીસના દર્દીઓ બ્લડ પ્રેશરમાં ઘટાડો સહન કરતા નથી, તેથી દેખરેખ રાખવી જરૂરી છે. આવા દર્દીઓના મલ્ટિકોમ્પોમ્પોન્ટમાં એનેસ્થેસિયા વાપરવાનું વધુ સારું છે, જ્યારે હાઈપરગ્લાયકેમિઆનું જોખમ નથી. દર્દીઓ આવા એનેસ્થેસિયાને શ્રેષ્ઠ રીતે સહન કરે છે.
સામાન્ય એનેસ્થેસીયા હેઠળ કરવામાં આવેલા મોટા પેટના ઓપરેશનમાં, જ્યારે શસ્ત્રક્રિયા પછી અને પહેલાં બંને ભોજનને બાકાત રાખવામાં આવે છે, ત્યારે લગભગ ½ સવારે ઇન્સ્યુલિનનો ડોઝ શસ્ત્રક્રિયા પહેલાં આપવામાં આવે છે.
તેના અડધા કલાક પછી, 40-40 ગ્લુકોઝ સોલ્યુશનના 20-40 મિલી નસોમાં નિયોજન આપવામાં આવે છે, ત્યારબાદ 5% ગ્લુકોઝ સોલ્યુશનનો સતત ડ્રોપવાઇઝ એડમિનિસ્ટ્રેશન કરવામાં આવે છે. તે પછી, ઇન્સ્યુલિન અને ડેક્સ્ટ્રોઝની માત્રા ગ્લાયસીમિયા અને ગ્લુકોસ્યુરિયાના સ્તર અનુસાર ગોઠવવામાં આવે છે, જે ઓપરેશનની અવધિ 2 કલાકથી વધુ હોય તો કલાકદીઠ નક્કી કરવામાં આવે છે.
તાકીદની કામગીરીમાં, રક્ત ખાંડની તાત્કાલિક તપાસ કરવામાં આવે છે, ઇન્સ્યુલિનની પદ્ધતિને અનુસરવી મુશ્કેલ છે, તે ઓપરેશન દરમિયાન, લોહી અને પેશાબમાં ખાંડના સ્તર અનુસાર સુયોજિત થયેલ છે, hourપરેશનની અવધિ 2 કલાકથી વધુ છે કે કેમ તે દર કલાકે તપાસવું.
જો ડાયાબિટીસનું પ્રથમ વખત નિદાન થયું હોય, તો દર્દીની ઇન્સ્યુલિન પ્રત્યે સંવેદનશીલતા નક્કી કરવામાં આવે છે. કટોકટી કામગીરીમાં કીટોસિડોસિસના લક્ષણો સાથે ડાયાબિટીસના વિઘટન સાથે, તેને રસ્તામાં દૂર કરવાના પગલાં લેવામાં આવે છે. આયોજિત - કામગીરી મુલતવી રાખવામાં આવી છે.
સામાન્ય એનેસ્થેસિયા સાથે, કોઈપણ વ્યક્તિના શરીરમાં મેટાબોલિક તાણ ઉત્પન્ન થાય છે, અને ઇન્સ્યુલિનની જરૂરિયાત વધે છે. સ્થિર સ્થિતિ પ્રાપ્ત કરવી જરૂરી છે, તેથી, દિવસમાં 2-6 વખત ઇન્સ્યુલિન આપવામાં આવે છે.
પોસ્ટઓપરેટિવ સમયગાળો
આ અવધિનું નિરીક્ષણ ડોકટરો દ્વારા ખાસ કરીને કાળજીપૂર્વક કરવું જોઈએ, તે ઘટનાઓનું પરિણામ અને વધુ વિકાસ નક્કી કરે છે. સુગર નિયંત્રણ કલાકે થવું જોઈએ.
શસ્ત્રક્રિયા પછી, જો દર્દીને પહેલેથી જ ઇન્સ્યુલિન પ્રાપ્ત થઈ હોય, તો તે રદ કરી શકાતું નથી. આ એસિડિસિસનું કારણ બનશે. શસ્ત્રક્રિયા પછી, તમારે એસીટોન માટે દૈનિક પેશાબ પરીક્ષણની પણ જરૂર છે.
જો સ્થિતિ સ્થિર થઈ ગઈ છે અને ડાયાબિટીઝની ભરપાઈ કરવામાં આવે છે, તો -6--6 દિવસ પછી, દર્દીને ઇન્સ્યુલિનની તેના સામાન્ય શાખામાં સ્થાનાંતરિત કરવામાં આવે છે.
ડાયાબિટીઝના દર્દીઓમાં શસ્ત્રક્રિયા પછીની સીમ તંદુરસ્ત લોકોની તુલનામાં વધુ લાંબી મટાડતી તે ખંજવાળ કરી શકે છે, પરંતુ તમે તેને ક્યારેય કાંસકો કરી શકતા નથી. શસ્ત્રક્રિયા પછીનો આહાર ફક્ત બાકી રહે છે.
ઇન્સ્યુલિન પાછું ખેંચી શકાય છે અને સલ્ફોનીલ્યુરિયા તૈયારીઓમાં ફક્ત એક મહિના પછી અથવા આત્યંતિક કેસોમાં, દખલ પછી 3 અઠવાડિયા પછી બદલી શકાય છે. પરંતુ તે જ સમયે, બળતરા વિના, ઘા સારી રીતે મટાડવો જોઈએ.
તે ઘણીવાર થાય છે કે ડાયાબિટીસનું સુપ્ત સ્વરૂપ ધરાવતા, સર્જનોની હેરફેર પછી, દર્દીને ખુલ્લું સ્વરૂપ પ્રાપ્ત થાય છે જેને તેઓએ પહેલાથી ઉશ્કેર્યા છે.
તેથી, ડાયાબિટીઝની શસ્ત્રક્રિયાના મુખ્ય સિદ્ધાંતો છે: સ્થિતિનું સૌથી ઝડપી સ્થિરતા, કારણ કે રોગવિજ્ .ાનની પ્રગતિને કારણે delayedપરેશનમાં વિલંબ થઈ શકતો નથી, ઉનાળામાં ઓપરેશન ટાળવું જોઈએ, અને હંમેશા એન્ટિબાયોટિક્સથી આવરી લેવામાં આવવું જોઈએ. શું હું ટાઇપ 2 ડાયાબિટીઝની સર્જરી કરાવી શકું છું? કોઈપણ પ્રકારની ડાયાબિટીસ સાથે, તૈયારી મૂળભૂત રીતે સમાન હોય છે.
તૈયારી: ગ્લાયસીમિયા 8-9 એકમ હોવી જોઈએ, જેમાં લાંબા સમયથી ચાલતી બીમારી 10 એકમો છે. બીજા પ્રકારમાં પણ એનનું બ્લડ પ્રેશર હોવું જોઈએ, પેશાબમાં એસીટોન અને ખાંડ હોવી જોઈએ નહીં.
ડાયાબિટીસના દર્દીઓમાં વારંવાર સર્જિકલ પેથોલોજીઓ
જો અન્ય પ્રકારની સારવાર બિનઅસરકારક અથવા અશક્ય હોય તો સ્વાદુપિંડનું શસ્ત્રક્રિયા કરવામાં આવે છે.
સંકેતો: તીક્ષ્ણ ચયાપચયની અવ્યવસ્થા, ડાયાબિટીઝની ગંભીર ગૂંચવણોને કારણે દર્દીના જીવન માટે ખતરો, રૂ conિચુસ્ત સારવારથી કોઈ પરિણામ મળતું નથી, તમે ઇન્સ્યુલિનનું એસસી ઇન્જેક્શન ન કરી શકો.
જો ત્યાં કોઈ સહવર્તી પેથોલોજી નથી, તો એક દિવસ પછી સંચાલિત સ્વાદુપિંડ સામાન્ય રીતે કામ કરવાનું શરૂ કરે છે. પુનર્વસન 2 મહિના લે છે.
ઓપ્થાલ્મોલોજિક ઓપરેશન્સ
મોટેભાગે રોગના અનુભવ સાથે, ડાયાબિટીસ રેટિનોપેથી અને ડાયાબિટીઝના મોતિયામાં વિકાસ થાય છે - આંખના લેન્સનું વાદળછાયું. દ્રષ્ટિના સંપૂર્ણ નુકસાનનું જોખમ છે અને ઉપાયની કટ્ટરપંથીતા આમાંથી છૂટકારો મેળવવાનો એકમાત્ર રસ્તો છે. ડાયાબિટીઝમાં મોતિયાની પરિપક્વતાની અપેક્ષા કરી શકાતી નથી. આમૂલ પગલા વિના, મોતિયાના રિસોર્પ્શનનો દર ખૂબ ઓછો છે.
આમૂલ પગલાના અમલીકરણ માટે, નીચેની શરતોને પૂર્ણ કરવી આવશ્યક છે: ડાયાબિટીસ અને સામાન્ય રક્ત ખાંડ માટે વળતર, 50% કરતા વધુની દ્રષ્ટિની ખોટ, સફળ પરિણામ માટે કોઈ સહવર્તી ક્રોનિક પેથોલોજીઝ નથી.
મોતિયા માટે શસ્ત્રક્રિયામાં વિલંબ ન કરવો અને તે માટે તરત જ સંમત થવું વધુ સારું છે, કારણ કે ડાયાબિટીક રેટિનોપેથી થાય છે ત્યારે તે સંપૂર્ણ અંધત્વના વિકાસ સાથે પ્રગતિ કરે છે.
મોતિયા દૂર કરવામાં આવ્યાં નથી જો:
- દ્રષ્ટિ સંપૂર્ણપણે ખોવાઈ ગઈ છે
- ડાયાબિટીઝની ભરપાઈ કરવામાં આવતી નથી,
- રેટિના પર ડાઘો છે,
- આઇરિસ પર નિયોપ્લેઝમ છે; આંખના દાહક રોગો છે.
પ્રક્રિયામાં ફેકોઇમ્યુસિફિકેશન શામેલ છે: લેસર અથવા અલ્ટ્રાસાઉન્ડ. પદ્ધતિનો સાર: લેન્સમાં 1 માઇક્રો ચીરો બનાવવામાં આવે છે - એક પંચર, જેના દ્વારા ઉપર વર્ણવ્યા પ્રમાણે લેન્સને કચડી નાખવામાં આવે છે.
બીજા પંચર સાથે, લેન્સના ટુકડાઓ મહત્વાકાંક્ષી બને છે. પછી એક જ કૃત્રિમ લેન્સ, જૈવિક લેન્સ, તે જ પંચર દ્વારા રજૂ કરવામાં આવે છે. આ પદ્ધતિનો ફાયદો એ છે કે રક્ત વાહિનીઓ અને પેશીઓને ઇજા થતી નથી, સીમની જરૂર નથી.
મેનીપ્યુલેશનને બહારના દર્દીઓના દર્દીઓનું નિરીક્ષણ માનવું જરૂરી નથી. દ્રષ્ટિ 1-2 દિવસમાં પુન isસ્થાપિત થાય છે.
આંખના ટીપાંનો ઉપયોગ, રોગની શરૂઆતમાં પણ, સમસ્યા હલ થશે નહીં, માત્ર અસ્થાયીરૂપે પ્રક્રિયાની પ્રગતિ સ્થગિત કરવામાં આવે છે.
તૈયારી અને તેના સિદ્ધાંતો અન્ય કામગીરીથી અલગ નથી. ડાયાબિટીસ મેલ્લીટસમાં આવી કામગીરી થોડી આઘાતજનક શ્રેણીની છે. ઘણીવાર, કાર્યકારી વયના નાના દર્દીઓમાં પેથોલોજીનો વિકાસ થાય છે, જ્યારે સારા પરિણામની સંભાવનામાં વધારો થાય છે.
દખલની પ્રક્રિયા 10 થી 30 મિનિટ સુધી ચાલે છે, સ્થાનિક એનેસ્થેસિયા લાગુ કરવામાં આવે છે, ક્લિનિકમાં એક દિવસ કરતાં વધુ સમય માટે રોકાઈ શકતા નથી. મુશ્કેલીઓ દુર્લભ છે. નેત્રરોગવિજ્ .ાની હંમેશાં એન્ડોક્રિનોલોજિસ્ટ સાથે નજીકથી કાર્ય કરે છે.
પ્લાસ્ટિક સર્જરી
ઘણીવાર પ્લાસ્ટિકની જરૂર અથવા ઇચ્છા હોઈ શકે છે. તંદુરસ્ત લોકો માટે પણ પ્લાસ્ટિક સર્જરી હંમેશા અણધારી હોય છે.
આવા દર્દીને લેવા ડોકટરો ખૂબ જ અચકાતા હોય છે. જો તમને કોઈ ડ doctorક્ટર મળે કે જે પરીક્ષણો એકત્રિત કર્યા વિના ચાલાકી કરવા સંમત થાય, તો ભાગ્યે જ આ ભાગ્ય છે. કયા પ્રકારનાં સંશોધનની જરૂર છે? એન્ડોક્રિનોલોજિસ્ટ, ઓપ્ટોમેટ્રીસ્ટ, જનરલ પ્રેક્ટિશનર, બ્લડ બાયોકેમિસ્ટ્રી, પેશાબ અને કીટોન સંસ્થાઓની હાજરી માટે લોહી, વી.એસ.કે. અને એચ.જી. માટે લોહી દ્વારા પરીક્ષા આવા કેસોમાં તકેદારી - સૌ પ્રથમ!
ડાયાબિટીઝનું ઓપરેશન
આ કહેવાતા શામેલ છે મેટાબોલિક શસ્ત્રક્રિયા - એટલે કે સર્જનના દખલ માટેના સંકેતો એ ડાયાબિટીઝમાં મેટાબોલિક ડિસઓર્ડરની સુધારણા છે. આવા કિસ્સાઓમાં, "ગેસ્ટ્રિક બાયપાસ સર્જરી" કરવામાં આવે છે - પેટને 2 ભાગોમાં વહેંચવામાં આવે છે અને નાના આંતરડાને બંધ કરવામાં આવે છે.
આ પ્રકાર 2 ડાયાબિટીઝમાં ઓપરેશન નંબર 1 છે.
શસ્ત્રક્રિયાનું પરિણામ એ ગ્લાયસીમિયાનું સામાન્યકરણ, વજનમાં સામાન્ય ઘટાડો, અતિશય આહારની અસમર્થતા, કારણ કે ખોરાક તરત જ નાનાને બાયપાસ કરીને ઇલિયમમાં પ્રવેશ કરશે.
પદ્ધતિને અસરકારક માનવામાં આવે છે, 92% દર્દીઓ હવે પીએસએસપી લેતા નથી. %% ની સંપૂર્ણ મુક્તિ છે. આવા મેનિપ્યુલેશન્સના ફાયદા જેમાં તે આમૂલ નથી, લેપ્રોસ્કોપીનો ઉપયોગ કરીને કરવામાં આવે છે.
બળતરા પ્રક્રિયાઓ અને આડઅસરો ઓછી થાય છે. ત્યાં કોઈ નિશાન નથી અને પુનર્વસવાટનો સમયગાળો ટૂંકા કરવામાં આવે છે, દર્દીને ઝડપથી રજા આપવામાં આવે છે.
બાયપાસ સર્જરી માટેના સંકેતો છે: 30-65 વર્ષની વય, ઇન્સ્યુલિનનો અનુભવ 7 વર્ષથી વધુ ન હોવો જોઈએ, ડાયાબિટીસનો અનુભવ 30, પ્રકાર 2 ડાયાબિટીસ.
ડાયાબિટીઝ માટે કોઈ ઓપરેશન કરવા માટે ઉચ્ચ ગુણવત્તાવાળા ડ doctorક્ટરની જરૂર પડે છે.
પ્રકાર 1 ડાયાબિટીસ: ડાયાબિટીઝ માટે અંતિમ ઉપાય ડાયાબિટીસ મેલીટસની સર્જરીની સારવાર કેવી રીતે કરવી - ડાયાબિટીસના પગની સર્જરીને માનવું મુશ્કેલ: ફોલ્લો ખોલવો, સ્ટેન્ટિંગ, બાયપાસ સર્જરી
શું હું ડાયાબિટીઝ માટે એનેસ્થેસિયા કરી શકું છું?

ડાયાબિટીઝ ઉચ્ચ ગ્લુકોઝ સ્તર દ્વારા વેસ્ક્યુલર દિવાલોને નુકસાનની પૃષ્ઠભૂમિ અને અપર્યાપ્ત રક્ત પુરવઠાના વિકાસ, લગભગ તમામ અવયવો અને સિસ્ટમોના નિષ્કર્ષણની વિરુદ્ધ થાય છે.
ગ્લુકોઝના શોષણમાં મુશ્કેલીઓ અને રોગપ્રતિકારક શક્તિમાં ઘટાડો થવાને લીધે પેશીના પોષણની અપૂર્ણતા સર્જિકલ હસ્તક્ષેપ દરમિયાન ગૂંચવણોના વારંવાર વિકાસ તરફ દોરી જાય છે. આ ઉપરાંત, શસ્ત્રક્રિયા પછીની પુન recoveryપ્રાપ્તિ પ્રક્રિયા, પોસ્ટ postપરેટિવ ઘાવની ધીમી ઉપાય દ્વારા અવરોધાય છે.
આ સંદર્ભે, ડાયાબિટીઝના દર્દીઓએ શસ્ત્રક્રિયા દરમિયાન પૂર્વસંવેદનશીલ તૈયારી અને એનેસ્થેસિયાની વિશેષ યુક્તિઓની જરૂર પડે છે.
ડાયાબિટીઝ માટે શસ્ત્રક્રિયા માટેની તૈયારી
શસ્ત્રક્રિયા પછી મુશ્કેલીઓ અટકાવવાનું મુખ્ય કાર્ય એ ડાયાબિટીઝના દર્દીઓમાં હાઈ બ્લડ સુગરનું સુધારણા છે. આ માટે, આહાર મુખ્યત્વે નિયંત્રિત થાય છે. શસ્ત્રક્રિયા પહેલાં આહાર ઉપચારના મૂળ નિયમો:
- ઉચ્ચ કેલરીવાળા ખોરાકનો બાકાત.
- નાના ભાગોમાં દિવસમાં છ ભોજન.
- ખાંડ, મીઠાઈઓ, લોટ અને કન્ફેક્શનરી, મીઠા ફળોનું બાકાત.
- પશુ ચરબીની મર્યાદા અને કોલેસ્ટેરોલમાં foodsંચા ખોરાકને બાકાત રાખવું: ચરબીવાળા માંસ, તળેલા પ્રાણી ચરબી, ખોરાક, ચરબીયુક્ત, offફલ, ફેટી ખાટા ક્રીમ, કુટીર ચીઝ અને ક્રીમ, માખણ.
- આલ્કોહોલિક પીણા પર પ્રતિબંધ.
- શાકભાજી, સ્વેટવિનિત ફળો, બ્ર branનમાંથી આહાર ફાઇબર સાથેના આહારમાં સમૃદ્ધિ.
ડાયાબિટીસ અથવા નબળાઇ ગ્લુકોઝ સહિષ્ણુતાના હળવા સ્વરૂપ સાથે, સખત આહાર રક્ત ખાંડને ઘટાડવા માટે પૂરતો હોઈ શકે છે, અન્ય તમામ કિસ્સાઓમાં, ખાંડ-ઘટાડતી દવાઓનું ડોઝ એડજસ્ટમેન્ટ કરવામાં આવે છે. દરરોજ દર્દીઓ માટે લાંબા સમયથી ચાલતી ગોળીઓ અને ઇન્સ્યુલિન રદ કરવામાં આવે છે. ટૂંકા ઇન્સ્યુલિનનો ઉપયોગ સૂચવવામાં આવે છે.
જો રક્ત ગ્લિસેમિયા 13.8 મીમીલોલ / એલ કરતા વધારે હોય, તો ઇન્સ્યુલિનના 1 - 2 યુનિટ્સ દર કલાકે નસોમાં ચલાવવામાં આવે છે, પરંતુ 8.2 એમએમઓએલ / એલ કરતા ઓછું સૂચક ઘટાડવાની ભલામણ કરવામાં આવતી નથી. ડાયાબિટીસના લાંબા કોર્સ સાથે, તેઓ 9 એમએમઓએલ / એલની નજીકના સ્તર અને પેશાબમાં એસિટોનની ગેરહાજરી દ્વારા માર્ગદર્શન આપે છે. પેશાબમાં ગ્લુકોઝનું વિસર્જન ખોરાકમાં કાર્બોહાઈડ્રેટની સામગ્રીના 5% કરતા વધુ ન હોવું જોઈએ.
ડાયાબિટીઝના દર્દીઓમાં લોહીમાં શર્કરા જાળવવા ઉપરાંત, તેઓ હાથ ધરે છે:
- હૃદય અને બ્લડ પ્રેશરમાં વિકારની સારવાર.
- કિડની જાળવણી.
- ડાયાબિટીક ન્યુરોપથીની સારવાર.
- ચેપી ગૂંચવણોથી બચાવ.
ડાયાબિટીઝમાં હાર્ટ એટેક, ધમનીનું હાયપરટેન્શન થવાનું જોખમ વધારે છે. હૃદયના જખમ ઇસ્કેમિક રોગ, મ્યોકાર્ડિયલ ડિસ્ટ્રોફી, કાર્ડિયાક સ્નાયુ ન્યુરોપથીના સ્વરૂપમાં હોઈ શકે છે. હ્રદયરોગની લાક્ષણિકતા એ પીડારહિત હાર્ટ એટેકના સ્વરૂપો છે, જે ગૂંગળામણ, ચેતના ગુમાવવા અથવા હ્રદય લયના ઉલ્લંઘન દ્વારા પ્રગટ થાય છે.
હૃદય રોગમાં, તીવ્ર કોરોનરી અપૂર્ણતા ઝડપથી પ્રગતિ કરે છે, જેના કારણે અચાનક મૃત્યુ થાય છે. ડાયાબિટીઝના દર્દીઓ કાર્બોહાઇડ્રેટ ચયાપચય પર નકારાત્મક અસર હોવાને કારણે બીટા-બ્લocકર અને કેલ્શિયમ વિરોધી લોકો સાથે પરંપરાગત સારવાર બતાવ્યા નથી.
કાર્ડિયાક પેથોલોજીવાળા ડાયાબિટીસવાળા દર્દીઓના forપરેશન માટેની તૈયારી માટે, ડિપાયરિડામોલ તૈયારીઓનો ઉપયોગ કરવામાં આવે છે - ક્યુરેન્ટિલ, પર્સantટિન. તે પેરિફેરલ રક્ત પરિભ્રમણને સુધારે છે, હૃદયના સંકોચનને મજબૂત કરે છે અને તે જ સમયે પેશીઓમાં ઇન્સ્યુલિનની હિલચાલને વેગ આપે છે.
ડાયાબિટીઝવાળા દર્દીઓમાં બ્લડ પ્રેશર ઘટાડવું એ સોડિયમ રીટેન્શન પર ઇન્સ્યુલિનની અસરથી જટિલ છે. સોડિયમ સાથે, શરીરમાં પ્રવાહી જાળવી રાખવામાં આવે છે, જહાજની દિવાલનો એડીમા તેને વાસોકન્સ્ટ્રિટિવ હોર્મોન્સની ક્રિયા પ્રત્યે સંવેદનશીલ બનાવે છે. આ ઉપરાંત, ડાયાબિટીસમાં કિડનીને નુકસાન, રક્ત વાહિનીઓમાં એથરોસ્ક્લેરોટિક ફેરફારો અને મેદસ્વીપણું હાયપરટેન્શનમાં વધારો કરે છે.
દબાણ ઘટાડવા માટે, એડ્રેનર્જિક અવરોધિત જૂથોની દવાઓ સાથે ઉપચાર કરવો વધુ સારું છે: બીટા 1 (બેટાલોક), આલ્ફા 1 (એબ્રાંટિલ), અને એન્જીયોટેન્સિન-કન્વર્ટીંગ એન્ઝાઇમ અવરોધકો (એન્એપ, કપટોન) સાથે પણ. વૃદ્ધ લોકોમાં, ઉપચાર મૂત્રવર્ધક પદાર્થોથી શરૂ થાય છે, અન્ય જૂથોની દવાઓ સાથે જોડાય છે. ગ્લ્યુઅરેનormર્મમાં દબાણ ઘટાડવાની મિલકતની નોંધ લેવામાં આવી હતી.
જ્યારે નેફ્રોપથીના સંકેતો દેખાય છે, ત્યારે મીઠું 1-2 ગ્રામ સુધી મર્યાદિત હોય છે, પ્રાણી પ્રોટીન દરરોજ 40 ગ્રામ સુધી. જો ક્ષતિગ્રસ્ત ચરબી ચયાપચયના અભિવ્યક્તિઓ ખોરાક દ્વારા દૂર કરવામાં આવતી નથી, તો પછી દવાઓ કોલેસ્ટરોલને ઓછી કરવા સૂચવવામાં આવે છે. ડાયાબિટીક પોલિનોરોપેથીમાં, થિઓગમ્મા અથવા બેલિથિયનનો ઉપયોગ સૂચવવામાં આવે છે.
રોગપ્રતિકારક સુધારણા પણ હાથ ધરવામાં આવે છે, સંકેતો સાથે - એન્ટિબાયોટિક સારવાર.
ડાયાબિટીઝ એનેસ્થેસિયા
Duringપરેશન દરમિયાન, તેઓ લોહીમાં ગ્લુકોઝનું સ્તર જાળવવાનો પ્રયાસ કરે છે, તેના ઘટાડાને અટકાવે છે, કારણ કે આ મગજમાં ગૂંચવણો તરફ દોરી શકે છે. એનેસ્થેસિયાની સ્થિતિમાં હાઇપોગ્લાયકેમિઆના લક્ષણો પર ધ્યાન કેન્દ્રિત કરવું અશક્ય છે. જનરલ એનેસ્થેસિયા તેમને શોધી કા .વાની મંજૂરી આપતું નથી, તેથી, ખાંડ માટે રક્ત પરીક્ષણનો ઉપયોગ કરવામાં આવે છે. તે દર 2 કલાક લેવામાં આવે છે.
એનેસ્થેટિકસના મોટા ડોઝ, તેમજ તેમના લાંબા ગાળાના વહીવટ લોહીમાં ગ્લુકોઝ ઘટાડે છે. તેથી, duringપરેશન દરમિયાન એનેસ્થેસિયા દરમિયાન, ગ્લુકોઝ અને ઇન્સ્યુલિનનું મિશ્રણ આપવામાં આવે છે. એનેસ્થેસિયા દરમિયાન ઇન્સ્યુલિનની ક્રિયા સામાન્ય પરિસ્થિતિઓ કરતા લાંબી હોય છે, તેથી સામાન્ય ગ્લુકોઝનું સ્તર હાયપોગ્લાયકેમિઆ દ્વારા ઝડપથી બદલાઈ જાય છે.
એનેસ્થેસિયા માટે દવાઓનો ઉપયોગ કરતી વખતે, તમારે કાર્બોહાઇડ્રેટ્સના ચયાપચય પરની તેમની અસર ધ્યાનમાં લેવાની જરૂર છે:
- ઈથર અને ફ્લોરોટોન સાથે ઇન્હેલેશન એનેસ્થેસિયા ગ્લુકોઝનું સ્તર વધે છે.
- બાર્બિટ્યુરેટ્સ કોષોમાં ઇન્સ્યુલિન પ્રવેશને ઉત્તેજિત કરે છે.
- કેટામાઇન સ્વાદુપિંડની પ્રવૃત્તિમાં વધારો કરે છે.
- ચયાપચયની ન્યુનતમ અસર આના દ્વારા રજૂ કરવામાં આવે છે: ડ્રોપરીડોલ, સોડિયમ xyક્સીબ્યુટેરેટ, નેલબુફિન.
સ્થાનિક એનેસ્થેસિયા હેઠળ ટૂંકા ગાળાના ઓપરેશન કરવામાં આવે છે, ભાવનાત્મક રીતે અસંતુલિત દર્દીઓમાં તેને એન્ટિસાઈકોટિક્સથી વધારી શકાય છે. નીચલા હાથપગ અને સિઝેરિયન વિભાગ પરની કામગીરી માટે, કરોડરજ્જુ અથવા એપિડ્યુરલ એનેસ્થેસિયાનો ઉપયોગ થાય છે.
ઇન્જેક્શનના સ્વરૂપમાં ડાયાબિટીસ મેલિટસ માટે એનેસ્થેસિયા અથવા કેથેટરની રજૂઆત દર્દીઓની સંભાવનાના વિકાસની સંવેદનશીલતાને કારણે સંપૂર્ણ વંધ્યત્વની સ્થિતિ હેઠળ હાથ ધરવામાં આવવી જોઈએ.
બ્લડ પ્રેશર પણ મોટા પ્રમાણમાં ઘટાડી શકાતું નથી, કારણ કે ડાયાબિટીસના દર્દીઓ હાયપોટેન્શન સહન કરતા નથી. લાક્ષણિક રીતે, નસમાં પ્રવાહી અને ઇલેક્ટ્રોલાઇટ્સ દ્વારા દબાણ વધારવામાં આવે છે. વાસોકોન્સ્ટ્રિક્ટર દવાઓની ભલામણ કરવામાં આવતી નથી.
લોહીની ખોટ ફરી ભરવા માટે, ડેક્સ્ટ્રાન્સનો ઉપયોગ કરશો નહીં - પોલિગ્લાયુકિન, રેઓપોલીગ્લાયુકિન, કારણ કે તેઓ ગ્લુકોઝમાં તૂટી ગયા છે. તેમના વહીવટથી ગંભીર હાયપરગ્લાયકેમિઆ અને ગ્લાયસિમિક કોમા થઈ શકે છે.
હાર્ટમેન અથવા રીંગરના સોલ્યુશનનો ઉપયોગ થતો નથી, કારણ કે યકૃતમાં તેમની પાસેથી લેક્ટેટ ગ્લુકોઝમાં ફેરવી શકે છે.
જટિલતાઓને
ડાયાબિટીઝના દર્દીઓમાં પોસ્ટઓપરેટિવ જટિલતાઓ એ હકીકત સાથે સંકળાયેલ છે કે લોહીમાં ઘટાડો, એનેસ્થેટિકસનો ઉપયોગ અને શસ્ત્રક્રિયા પછી દુખાવો યકૃતમાં ગ્લુકોઝ સંશ્લેષણને સક્રિય કરે છે, કીટોન શરીરની રચના કરે છે, અને ચરબી અને પ્રોટીન તૂટી જાય છે.
ડાયાબિટીઝની ગૂંચવણોની સારવાર માટે extensiveપરેશન સર્જરી સાથે અથવા ઓપરેશન દરમિયાન, હાયપરગ્લાયકેમિઆ ખૂબ વધારે હોઈ શકે છે. તેથી, દર્દીઓને સઘન સંભાળ એકમોમાં મૂકવામાં આવે છે અને દર 2 કલાકે બ્લડ સુગર, હાર્ટ અને ફેફસાના કાર્ય પર નજર રાખવામાં આવે છે.
શોર્ટ-એક્ટિંગ ઇન્સ્યુલિનનો ઉપયોગ કેટોસિડોસિસ અને કોમાથી બચવા માટે થાય છે. 5% ગ્લુકોઝના સોલ્યુશન સાથે તેને નસોમાં દાખલ કરો. ગ્લાયસીમિયા 5 થી 11 એમએમઓએલ / એલની રેન્જમાં જાળવવામાં આવે છે.
ઓપરેશન પછીના સાતમા દિવસથી, તમે ખાંડ ઘટાડવા માટે દર્દીને લાંબા સમય સુધી ઇન્સ્યુલિન અથવા ગોળીઓમાં પાછા આપી શકો છો. ગોળીઓ પર સ્વિચ કરવા માટે, સાંજની માત્રા પહેલા રદ કરવામાં આવે છે, અને પછી દર બીજા દિવસે અને છેવટે, સવારની માત્રા.
લોહીમાં ગ્લુકોઝના સ્થિર સ્તરને જાળવવા માટે, શસ્ત્રક્રિયા પછી પીડાની પૂરતી રાહત જરૂરી છે. સામાન્ય રીતે, એનાલિજેક્સનો ઉપયોગ આ માટે થાય છે - કેતનોવ, નાલબુફિન, ટ્ર Traમાડોલ.
પોસ્ટopeપરેટિવ સમયગાળામાં ડાયાબિટીસના દર્દીઓએ ક્રિયાના વિશાળ સ્પેક્ટ્રમના એન્ટિબાયોટિક્સ સૂચવવામાં આવે છે અને 2 થી 3 જાતિઓના સંયોજનોનો ઉપયોગ કરવામાં આવે છે. સેમિઝેન્થેટીક પેનિસિલિન્સ, સેફાલોસ્પોરીન્સ અને એમિનોગ્લાયકોસાઇડ્સનો ઉપયોગ થાય છે. એન્ટિબાયોટિક્સ ઉપરાંત, મેટ્રોનીડાઝોલ અથવા ક્લિંડામિસિન સૂચવવામાં આવે છે.
પ્રોટીન મિશ્રણો પેરેંટલ પોષણ માટે વપરાય છે, કારણ કે ગ્લુકોઝ સોલ્યુશન્સના લાંબા સમય સુધી ઉપયોગથી હાયપરગ્લાયકેમિઆ થાય છે, અને લિપિડ મિશ્રણનો ઉપયોગ ડાયાબિટીક કીટોસિડોસિસ તરફ દોરી જાય છે.પ્રોટીનની ઉણપને પૂરક કરવા માટે, જે લોહીમાં ગ્લુકોઝનું સ્તર પણ વધારી શકે છે, ડાયાબિટીઝના દર્દીઓ માટે ખાસ મિશ્રણ - ન્યુટ્રિક કોમ્પ્ટ ડાયાબિટીઝ અને ડાયઝન - વિકસાવવામાં આવ્યા છે.
આ લેખમાં વિડિઓમાં એનેસ્થેસિયાના પ્રકારો વિશેની માહિતી પ્રદાન કરવામાં આવી છે.
તમારી ખાંડનો સંકેત આપો અથવા ભલામણો માટે લિંગ પસંદ કરો. શોધ્યું નથી. બતાવી રહ્યું છે. શોધ્યું નથી. બતાવી રહ્યું છે. શોધી રહ્યું નથી.
શું ડાયાબિટીઝ માટે શસ્ત્રક્રિયા કરાવવી શક્ય છે: મુદ્દાના પાસાં

ડાયાબિટીસવાળા લોકો, એક ડિગ્રી અથવા બીજા, શસ્ત્રક્રિયા કરે છે. રોગોની સંખ્યા જેમાં સર્જિકલ સારવાર સૂચવી શકાય તે ખૂબ મોટી છે.
જો કે, દર્દીને શસ્ત્રક્રિયા માટે ડાયાબિટીઝવાળા દર્દીને તૈયાર કરવાની સુવિધાઓ, તેનો અભ્યાસક્રમ અને પોસ્ટopeપરેટિવ સમયગાળાનો કોર્સ તંદુરસ્ત લોકોથી નોંધપાત્ર રીતે અલગ છે.
ડાયાબિટીઝની શસ્ત્રક્રિયાની સુવિધાઓ ધ્યાનમાં લો.
ઓપરેશન માટેની શરતો શું છે
યાદ રાખો કે રોગ પોતે ઓપરેશન માટે વિરોધાભાસી નથી. તદુપરાંત, કેટલાક કિસ્સાઓમાં તે મહત્વપૂર્ણ આવશ્યકતા અનુસાર હાથ ધરવામાં આવે છે.
સફળ ઓપરેશન માટેની મુખ્ય શરત એ રોગનું વળતર છે. અને એક વધુ બાબત: તંદુરસ્ત દર્દીઓ નાના દર્દીઓ પણ બાહ્ય દર્દીઓના આધારે કરે છે (ઉદાહરણ તરીકે, ઇંગ્રોઉન નેઇલ કા orીને અથવા ફોલ્લો ખોલવા) ફક્ત એક સર્જિકલ વોર્ડમાં થવું જોઈએ.
ડાયાબિટીઝના નબળા વળતર સાથે, આયોજિત ઓપરેશન કરી શકાતું નથી. પ્રથમ, ડાયાબિટીઝની ભરપાઇ માટે પગલાં લેવા જોઈએ. અલબત્ત, જ્યારે મહત્વપૂર્ણ સંકેતો અનુસાર ઓપરેશન કરવામાં આવે છે ત્યારે આ કેસ પર લાગુ પડતું નથી.
હસ્તક્ષેપની ચોક્કસ વિરોધાભાસ એ ડાયાબિટીસ કોમા છે. આવા કિસ્સાઓમાં, દર્દીને જોખમી સ્થિતિમાંથી દૂર કરવા તાત્કાલિક પગલાં લેવામાં આવે છે. તેમના પછી જ ઓપરેશન કરી શકાય છે.
દર્દીને શસ્ત્રક્રિયા માટે તૈયાર કરી રહ્યા છીએ
મુખ્ય વસ્તુ એ છે કે દખલ દરમિયાન દર્દીઓ, અને તેથી પણ વધુ તાકીદવાળા, ખાંડ પરીક્ષણની જરૂર છે! પેટના હસ્તક્ષેપ પહેલાંના દર્દીઓને ઇન્સ્યુલિનની જરૂર હોય છે. સારવાર પદ્ધતિ નિયમિત છે.
દિવસ દરમિયાન, દર્દીએ આ દવા ત્રણથી ચાર વખત દાખલ કરવી આવશ્યક છે. ગંભીર કિસ્સાઓમાં અને ડાયાબિટીસના લેબલ કોર્સ સાથે, ઇન્સ્યુલિનના પાંચ ગણા વહીવટની મંજૂરી છે.
દિવસ દરમ્યાન લોહીમાં શર્કરાનું કાળજીપૂર્વક નિરીક્ષણ કરવું જરૂરી છે.
લાંબી કાર્યવાહીની ઇન્સ્યુલિન તૈયારીઓનો ઉપયોગ કરવો અવ્યવહારુ છે. રાત્રે મધ્યમ-અભિનયિત ઇન્સ્યુલિનના એક ઇન્જેક્શનની મંજૂરી છે. આ ચેતવણી એ હકીકતને કારણે છે કે ઓપરેશન પહેલાં, ડોઝ ગોઠવણ જરૂરી છે. અને, અલબત્ત, તમારે સતત ગ્લુકોઝ સ્તરને માપવાની જરૂર છે.
આહાર તે રોગને ધ્યાનમાં રાખીને સૂચવવામાં આવે છે જેના માટે ઓપરેશન કરવામાં આવે છે. એસિડિસિસના વિકાસને રોકવા માટે, દર્દી ચરબીમાં મર્યાદિત છે. જો ત્યાં કોઈ વિરોધાભાસ નથી, તો પછી મોટી માત્રા સૂચવવામાં આવે છે (આલ્કલાઇન પાણી શ્રેષ્ઠ છે).
જો કોઈ ઓપરેશન સૂચવવામાં આવે છે જે પછી દર્દીને સામાન્ય રીતે ખાવાની મંજૂરી આપવામાં આવશે નહીં, તો ઇન્સ્યુલિનનો અડધો ડોઝ ઓપરેશન પહેલાં તરત જ આપવામાં આવે છે. અડધા કલાક પછી, તમારે ગ્લુકોઝ સોલ્યુશન (40% ની સાંદ્રતામાં 20-40 મિલિલીટર) દાખલ કરવું આવશ્યક છે.
પછી પાંચ ટકા ગ્લુકોઝ સોલ્યુશન ટપકવામાં આવે છે. એનેસ્થેસિયા સામાન્ય રીતે ઇન્સ્યુલિનની વધેલી જરૂરિયાતમાં ફાળો આપે છે, તેથી દર્દીને શસ્ત્રક્રિયા પહેલાં તૈયાર કરતી વખતે તમારે ખૂબ કાળજી લેવાની જરૂર છે.
ઇન્સ્યુલિન અને તેના પ્રકારો પણ વાંચો
શસ્ત્રક્રિયા પહેલાં આહાર આવી ભલામણો પર આધારિત છે:
- કેલરીના પ્રમાણમાં ઘટાડો,
- વારંવાર ભોજન (દિવસમાં છ વખત),
- કોઈપણ સેકરાઇડ્સને બાકાત રાખવું,
- સંતૃપ્ત ચરબી પ્રતિબંધ
- કોલેસ્ટરોલ ધરાવતા ખોરાક પર પ્રતિબંધ,
- આહાર ફાઇબરવાળા ખોરાકના આહારમાં સમાવેશ,
- દારૂ બાકાત.
હેમોડાયનેમિક પેથોલોજીનું સુધારણા પણ જરૂરી છે. ખરેખર, આ રોગવાળા દર્દીઓ હાર્ટ એટેકનું જોખમ નોંધપાત્ર રીતે વધારે છે. ડાયાબિટીઝના દર્દીઓમાં, પીડારહિત પ્રકારના કોરોનરી હૃદય રોગ થવાની સંભાવના ઘણી વખત વધારે હોય છે.
શસ્ત્રક્રિયા માટે દર્દીની તત્પરતાના માપદંડ છે:
- સામાન્ય અથવા નજીકમાં સામાન્ય ગ્લુકોઝ સ્તર (લાંબા ગાળાની બીમારીવાળા દર્દીઓમાં, આવા સૂચકાંકો 10 એમએમઓલ કરતા વધારે ન હોવા જોઈએ),
- ગ્લુકોસુરિયા (પેશાબમાં ખાંડ) નાબૂદી,
- કેટોએસિડોસિસ નાબૂદી,
- પેશાબ એસિટોનનો અભાવ,
- હાયપરટેન્શન નાબૂદી.
ડાયાબિટીસની શસ્ત્રક્રિયા
એવા કિસ્સાઓ છે કે જ્યારે રોગ માટે અપૂરતા વળતરની સ્થિતિમાં દર્દીનું onપરેશન કરવાની જરૂર હોય છે. આ કિસ્સામાં, toપરેશન કેટોસિડોસિસને દૂર કરવાના ઉદ્દેશ્યના પગલાઓની પૃષ્ઠભૂમિ સામે સૂચવવામાં આવે છે. આ ફક્ત ઇન્સ્યુલિનના સખત વ્યાખ્યાયિત ડોઝના પૂરતા વહીવટ દ્વારા પ્રાપ્ત કરી શકાય છે. આલ્કાલીસની રજૂઆત અનિચ્છનીય છે, કારણ કે તે પ્રતિકૂળ પરિણામો તરફ દોરી જાય છે:
- હાયપોકalemલેમિયામાં વધારો,
- ઇન્ટ્રાસેલ્યુલર એસિડિસિસ,
- કેલ્શિયમ ઉણપ
- હાયપોટેન્શન
- સેરેબ્રલ એડીમાનો ભય.
સોડિયમ બાયકાર્બોનેટ ફક્ત .0.૦ કરતા ઓછી એસિડ રક્ત ગણતરી સાથે સંચાલિત કરી શકાય છે. પર્યાપ્ત ઓક્સિજનનું સેવન સુનિશ્ચિત કરવું મહત્વપૂર્ણ છે. એન્ટિબાયોટિક ઉપચાર સૂચવવામાં આવે છે, ખાસ કરીને જો શરીરનું તાપમાન એલિવેટેડ હોય.
ખાંડના સ્તર પર ફરજિયાત નિયંત્રણ સાથે, ઇન્સ્યુલિન (અપૂર્ણાંક પણ) નું સંચાલન કરવું મહત્વપૂર્ણ છે. લાંબા-અભિનયથી ઇન્સ્યુલિન પણ આપવામાં આવે છે, પરંતુ ગ્લાયકેમિક નિયંત્રણ કોઈપણ રીતે જાળવવું જોઈએ.
શસ્ત્રક્રિયા અને નેફ્રોપથી
ડાયાબિટીઝના દર્દીઓની અપંગતા અને મૃત્યુનું મુખ્ય કારણ નેફ્રોપથી છે. તે મુખ્યત્વે ગ્લોમેર્યુલર વેસ્ક્યુલર સ્વરના હ્યુમરલ રેગ્યુલેશનમાં અવ્યવસ્થાને કારણે થાય છે. શસ્ત્રક્રિયા પહેલાં, શક્ય તેટલું શક્ય કિડનીની તકલીફ દૂર કરવી જરૂરી છે. રોગનિવારક ઉપાયોમાં ઘણા મુદ્દાઓ શામેલ છે.
- કાર્બોહાઇડ્રેટ ચયાપચયની સુધારણા (તે કાળજીપૂર્વક ઇન્સ્યુલિન ઉપચાર સાથે સંકળાયેલ હોવું જ જોઈએ, કારણ કે રેનલ ઇન્સ્યુલિનેઝ રેનલ નિષ્ફળતાની જેમ આગળ વધે છે, અને આ હોર્મોનની જરૂરિયાત ઘટતી જાય છે).
- બ્લડ પ્રેશરનું સંપૂર્ણ સુધારણા અને નિયંત્રણ.
- ગ્લોમેર્યુલર હાયપરટેન્શન (એસીઈ અવરોધકો સૂચવવામાં આવે છે) નાબૂદ.
- પ્રાણી પ્રોટીન પ્રતિબંધ સાથેનો આહાર (પ્રોટીન્યુરિયા માટે).
- ચરબી ચયાપચયની વિકારની સુધારણા (યોગ્ય દવાઓનો ઉપયોગ કરીને હાથ ધરવા માટે સલાહ આપવામાં આવે છે).
આવા પગલાં ડાયાબિટીઝની ગૂંચવણોવાળા દર્દીઓમાં સફળ operationપરેશન અને પોસ્ટopeપરેટિવ સમયગાળા દરમિયાન પ્રાપ્ત કરવાનું શક્ય બનાવે છે.
ડાયાબિટીઝ એનેસ્થેસિયાના લક્ષણો
એનેસ્થેસિયા હાથ ધરતી વખતે, ગ્લિસેમિયાના સ્તરને નિયંત્રિત કરવી અત્યંત મહત્વપૂર્ણ છે, દરેક દર્દી માટે વ્યક્તિગત રીતે યોગ્ય પરિમાણો પસંદ કરવામાં આવે છે. તેના સંપૂર્ણ સામાન્યીકરણ માટે પ્રયત્ન કરવો જરૂરી નથી, કારણ કે હાઈપોગ્લાયકેમિઆ હાઈપરગ્લાયકેમિઆ કરતા વધુ જોખમી છે.
સ્ટેમ સેલ ડાયાબિટીસ થેરેપી પણ વાંચો
આધુનિક એનેસ્થેસિયાની પૃષ્ઠભૂમિની સામે, ખાંડમાં ઘટાડો થવાના સંકેતો સરળ અથવા સંપૂર્ણ વિકૃત થાય છે.
ખાસ કરીને, આંદોલન, કોમા અને આંચકી જેવી ઘટના દેખાતી નથી. આ ઉપરાંત, એનેસ્થેસિયા દરમિયાન, હાયપોગ્લાયકેમિઆને અપૂરતી એનેસ્થેસિયાથી અલગ પાડવું મુશ્કેલ છે.
આ બધા સૂચવે છે કે એનેસ્થેસીયોલોજિસ્ટ એનેસ્થેસીયાના સંચાલનમાં મહાન અનુભવ અને સાવધાનીની જરૂર હોય છે.
સામાન્ય શબ્દોમાં, કોઈ એનેસ્થેસીયાની આવી લાક્ષણિકતાઓ અલગ કરી શકે છે.
- શસ્ત્રક્રિયા દરમિયાન, ડાયાબિટીઝની તીવ્રતાના આધારે, ઇન્સ્યુલિનવાળા ગ્લુકોઝનું સંચાલન કરવું આવશ્યક છે. સુગર નિયંત્રણ સતત હોવું જોઈએ: તેનો વધારો અપૂર્ણાંક ઇન્સ્યુલિન ઇન્જેક્શન દ્વારા સુધારેલ છે.
- તે યાદ રાખવું જ જોઇએ કે એનેસ્થેસિયા માટેની ઇન્હેલ્ડ દવાઓ ગ્લાયસીમિયામાં વધારો કરે છે.
- દર્દીને સ્થાનિક એનેસ્થેસિયા માટે દવાઓ સાથે ઇન્જેક્ટ કરી શકાય છે: તેઓ સહેજ ગ્લિસેમિયાને અસર કરે છે. નસમાં એનેસ્થેસિયાનો ઉપયોગ પણ થાય છે.
- એનેસ્થેસિયાની પર્યાપ્તતા પર દેખરેખ રાખવાની ખાતરી કરો.
- ટૂંકા ગાળાના દખલ સાથે સ્થાનિક એનેસ્થેસિયાનો ઉપયોગ કરી શકાય છે.
- હેમોડાયનેમિક્સનું નિરીક્ષણ કરવાની ખાતરી કરો: દર્દીઓ દબાણ ઘટાડવાનું સહન કરતા નથી.
- લાંબા સમય સુધી દરમિયાનગીરી સાથે, મલ્ટિકોમ્પોંન્ટ એનેસ્થેસિયાનો ઉપયોગ કરી શકાય છે: તેની સુગર પર ઓછામાં ઓછી અસર પડે છે.
પોસ્ટઓપરેટિવ સમયગાળાની સુવિધાઓ
પોસ્ટopeપરેટિવ સમયગાળામાં ડાયાબિટીસ સાથે, દર્દીઓમાં જે ઇન્સ્યુલિન પાછું આ હોર્મોન મેળવ્યું હતું તે પાછું ખેંચવું અસ્વીકાર્ય છે! આવી ભૂલ દર્દીમાં એસિડિસિસના વિકાસને ધમકી આપે છે.
દુર્લભ કિસ્સાઓમાં, દર્દીઓની આ કેટેગરીમાં લોહીમાં ગ્લુકોઝનું સામાન્ય સ્તર જાળવવું શક્ય છે. પરંતુ તે પછી પણ, તેઓ ઇન્સ્યુલિનને અપૂર્ણાંકરૂપે (8 એકમો કરતા વધુ નહીં) ઇન્જેક્શન આપવામાં આવે છે, હંમેશાં 5% ગ્લુકોઝ સાથે દિવસમાં બેથી ત્રણ વખત.
તેમાં એસીટોનના જોખમને કારણે દૈનિક પેશાબની કાળજીપૂર્વક દેખરેખ રાખવી જરૂરી છે.
પૂરી પાડવામાં આવેલ કે દર્દીની સ્થિતિ સ્થિર થઈ ગઈ છે, અને ડાયાબિટીસની ભરપાઇ કરવામાં આવે છે, લગભગ છ દિવસ પછી (કેટલીકવાર પછી), દર્દીને ઇન્સ્યુલિન વહીવટની નિયમિત (ઓપરેશન પહેલાંની એક) પદ્ધતિમાં તબદીલ કરવામાં આવે છે. શસ્ત્રક્રિયા પછીના પ્રારંભિક સમયગાળામાં જે દર્દીઓને ઓએસ દીઠ ખોરાક લેવાની મંજૂરી ન હતી, તેઓને બાકીના પોષણ અને ઇન્સ્યુલિનના ઇન્જેક્શન સૂચવવામાં આવે છે.
તમે તેમને ખાંડ ઘટાડવાની દવાઓમાં સ્થાનાંતરિત કરી શકો છો જો જખમ મટાડવામાં આવે છે, અને ત્યાં કોઈ બળતરાની ઘટના નથી. અને અલબત્ત, ડાયાબિટીઝની ભરપાઈ કરવી જ જોઇએ. નહિંતર, ઇન્સ્યુલિન ઇન્જેક્શન જરૂરી છે.
જો હસ્તક્ષેપ તાકીદે હતો, તો ઇન્સ્યુલિનની ચોક્કસ માત્રાની ગણતરી કરવી મુશ્કેલ છે. પછી તે ખાંડના સ્તર દ્વારા નક્કી થાય છે. તેનું નિરીક્ષણ કલાકે (!) થવું જ જોઇએ. આ હોર્મોન પ્રત્યે દર્દીની સંવેદનશીલતા નક્કી કરવી મહત્વપૂર્ણ છે, ખાસ કરીને જ્યારે ડાયાબિટીઝની પ્રથમ તપાસ થઈ છે.
તેથી, ડાયાબિટીઝની શસ્ત્રક્રિયા તદ્દન શક્ય છે. તે ડાયાબિટીસના ગંભીર સ્વરૂપોમાં પણ થઈ શકે છે - મુખ્ય વસ્તુ વધુ કે ઓછા પર્યાપ્ત વળતર પ્રાપ્ત કરવાનું છે. .પરેશન કરવા માટે ડ theક્ટરનો વિશાળ અનુભવ અને દર્દીની સ્થિતિનું કાળજીપૂર્વક નિરીક્ષણ કરવું જરૂરી છે.
દંત ચિકિત્સામાં ડાયાબિટીઝ એનેસ્થેસિયા

જો તમને અથવા તમારા નજીકના કોઈને ડાયાબિટીઝ હોય તો આ માહિતી ઉપયોગી થશે.
દંત ચિકિત્સામાં ડાયાબિટીઝ મેલીટસ - સારવાર, પ્રોસ્થેટિક્સ, પ્રત્યારોપણ અને દાંત નિષ્કર્ષણ
ડાયાબિટીસ મેલીટસ એ મૌખિક પોલાણના કેટલાક રોગોના વિકાસનું કારણ છે અને અગવડતા દેખાય છે: ડાયાબિટીસવાળા દર્દીઓમાં, નરમ પેશીઓમાં લોહીમાં ગ્લુકોઝ અને અશક્ત પરિભ્રમણને લીધે, શુષ્ક મોંની લાગણી, લાળમાં ઘટાડો થાય છે, મૌખિક પોલાણમાં પેથોજેનિક સુક્ષ્મસજીવોની સંખ્યા સક્રિયપણે વધી રહી છે.
દાંતના મીનોની રચનામાં ફેરફારો છે - આ દાંતના સડોનું કારણ છે.
તે જ સમયે, દર્દીઓમાં શરીરના રક્ષણાત્મક કાર્યોમાં નોંધપાત્ર નબળાઇ જોવા મળે છે, ચેપ પ્રત્યે સંવેદનશીલતાનું જોખમ વધે છે. આ ચેપ મૌખિક પોલાણના રોગોનું કારણ બને છે, જેમ કે જીંગિવાઇટિસ, પિરિઓડોન્ટાઇટિસ, પિરિઓડોન્ટલ રોગ.
દાંતના રોગોનું પ્રારંભિક નિદાન અને તેમની સમયસર સારવાર દાંતની જાળવણીમાં નિર્ણાયક ભૂમિકા ભજવે છે.
તેથી જ, ડાયાબિટીઝવાળા દર્દીઓના જીવનની ગુણવત્તામાં સુધારો કરવા માટે, પ્રેક્ટિસ કરતી એન્ડોક્રિનોલોજિસ્ટ્સ અને દંત ચિકિત્સકો વચ્ચેના સંબંધની સ્પષ્ટ સંસ્થા પ્રદાન કરવી જરૂરી છે.
આ કિસ્સામાં, દંત ચિકિત્સકની પસંદગી કાળજીપૂર્વક થવી જોઈએ. તે યાદ રાખવું જ જોઇએ કે ડાયાબિટીસવાળા દર્દીઓની સારવાર અને પ્રોસ્થેટિક્સની વિશિષ્ટતાઓ સાથે દંત ચિકિત્સક સારી રીતે પરિચિત હોવા જોઈએ.
ડાયાબિટીઝ માટે ડેન્ટલ સારવાર
ડાયાબિટીઝના દર્દીઓમાં દંત સારવાર રોગના વળતરના તબક્કે કરવામાં આવે છે. મૌખિક પોલાણમાં ગંભીર ચેપી રોગના વિકાસના કિસ્સામાં, સારવાર બિનસલાહભર્યા ડાયાબિટીસ સાથે થઈ શકે છે, પરંતુ ઇન્સ્યુલિનની માત્રા લીધા પછી જ. આ કિસ્સામાં, દર્દીને એન્ટિબાયોટિક્સ અને analનલજેક્સ સૂચવવામાં આવે છે.
એનેસ્થેસિયા (એનેસ્થેસિયા) નો ઉપયોગ ફક્ત વળતરની સ્થિતિ સાથે થઈ શકે છે. નહિંતર, સ્થાનિક નિશ્ચેતનાનો ઉપયોગ મફતમાં કરી શકાય છે.
ડાયાબિટીસ, પ્રોસ્થેટિક્સ માટે ડેન્ટલ ઇમ્પ્લાન્ટ્સ
ડાયાબિટીસ માટે ડેન્ટલ પ્રોસ્થેટિક્સને દંત ચિકિત્સક પાસેથી વિશેષ જ્ knowledgeાન અને કુશળતાની જરૂર હોય છે: ડાયાબિટીઝવાળા દર્દીઓમાં પીડા સંવેદનશીલતા માટે નોંધપાત્ર વધારો થ્રેશોલ્ડ હોય છે, તેમની પાસે ખૂબ જ ઓછી પ્રતિરક્ષા હોય છે, તેઓ ઝડપથી થાકી જાય છે - પ્રોસ્થેટિક્સની યોજના કરતી વખતે આ ધ્યાનમાં લેવી જોઈએ.
ડાયાબિટીસના દર્દીઓ માટે યોગ્ય લોડ બેલેન્સિંગ માટેની બધી આવશ્યકતાઓને પૂરી કરવી આવશ્યક છે. તે જ સમયે, તેઓ ખાસ સામગ્રીથી બનેલા હોવા જોઈએ, કારણ કે પ્રોસ્થેટિક્સમાં વ્યાપકપણે ઉપયોગમાં લેવામાં આવતા ધાતુના સંયોજનો લાળની માત્રા અને ગુણવત્તાને અસર કરે છે અને એલર્જીક પ્રતિક્રિયા પેદા કરી શકે છે.
સૌથી વધુ લોકપ્રિય આજે સિરામિક તાજ છે, જેનો ઉપયોગ ડાયાબિટીસ મેલિટસવાળા દર્દીઓ માટે પ્રોસ્થેટિક્સ માટે થાય છે અને તેમની તાકાત લાક્ષણિકતાઓ અને સૌંદર્યલક્ષી ગુણધર્મોમાં મેટલ સિરામિક્સથી હલકી ગુણવત્તાવાળા નથી.
ડાયાબિટીઝના દર્દીઓમાં ડેન્ટલ ઇમ્પ્લાન્ટ શક્ય છે. જો કે, આ કિસ્સામાં, તે ખૂબ કાળજીથી અને માત્ર એક નિષ્ણાત દ્વારા થવું જોઈએ જે ડાયાબિટીઝના દર્દીઓમાં ડેન્ટલ ઇમ્પ્લાન્ટ્સની બધી ઘોંઘાટ જાણે છે. આ કિસ્સામાં, પ્રત્યારોપણ માત્ર ડાયાબિટીઝના વળતરવાળા તબક્કા સાથે થવું જોઈએ.
ડાયાબિટીઝ માટે ડેન્ટલ નિષ્કર્ષણ
ડાયાબિટીઝવાળા દર્દીમાં દાંતનો નિષ્કર્ષણ મૌખિક પોલાણમાં તીવ્ર બળતરા પ્રક્રિયાના વિકાસ તરફ દોરી શકે છે. તેથી જ ઇન્સ્યુલિનના ઇન્જેક્શન પછી સવારે દાંત કા removeી નાખવા જરૂરી છે. આ કિસ્સામાં, ઇન્સ્યુલિનનો ડોઝ થોડો વધારવો જોઈએ (એન્ડોક્રિનોલોજિસ્ટની સલાહ લો). શસ્ત્રક્રિયા પહેલાં તરત જ, મૌખિક પોલાણને એન્ટિસેપ્ટિકથી કોગળા કરો.
ડાયાબિટીઝ માટે ડેન્ટલ કેર
જ્યારે તમને ડાયાબિટીઝ હોય છે - હાઈ બ્લડ સુગર તમારા શરીરને નુકસાન પહોંચાડે છે - જેમાં તમારા દાંત અને પેumsા છે. જો તમે તમારા દાંતની સ્થિતિ માટે જવાબદારી લેશો તો આને ટાળી શકાય છે.
ડાયાબિટીસના પ્રકારને ધ્યાનમાં લીધા વિના, તમારી બ્લડ સુગરને નિયંત્રણમાં રાખવું એ એક મુખ્ય કાર્ય છે. લોહીમાં શર્કરાનું સ્તર જેટલું ,ંચું છે, તેનું જોખમ વધારે છે:
દાંતનો સડો મૌખિક પોલાણમાં ઘણા પ્રકારના બેક્ટેરિયા હોય છે.
જ્યારે ખાવા અને પીણામાં સ્ટાર્ચ અને ખાંડ આ બેક્ટેરિયા સાથે ક્રિયાપ્રતિક્રિયા કરે છે, ત્યારે દાંત પર સ્ટીકી કોટિંગ રચાય છે, જે ટારટારની રચના તરફ દોરી જાય છે.
ટાર્ટરમાં રહેલા એસિડ્સ દાંતના મીનોને વિઘટિત કરે છે, જે દાંતના સડો તરફ દોરી શકે છે. લોહીમાં શર્કરાનું સ્તર જેટલું ,ંચું છે, ખાંડ અને સ્ટાર્ચનો પુરવઠો વધારે છે, તે તમારા દાંતને વધુ એસિડ નુકસાન પહોંચાડે છે.
પ્રારંભિક તબક્કામાં ગમ રોગ (જીંજીવાઇટિસ). જો તમે નિયમિત બ્રશ કરીને તમારા દાંત પર નરમ તકતી કા removeતા નથી, તો તે તારતમાં ફેરવાય છે. દાંત પર વધુ પ્રમાણમાં તીક્ષ્ણ તાર, તે વધુ પ્રમાણમાં ગમ - દાંતના ગળાની આસપાસના ગમનો ભાગ ખીજવતો હોય છે. સમય જતાં, ગમ સોજો થઈ જાય છે અને સરળતાથી લોહી વહે છે. આ જીંજીવાઇટિસ છે.
પ્રગતિશીલ ગમ રોગ (પિરિઓરોન્ટાઇટિસ). સારવાર ન કરાયેલ જીંજીવાઇટિસ વધુ ગંભીર રોગવિજ્ toાન તરફ દોરી શકે છે જેને પીરિઓડોન્ટાઇટિસ કહેવામાં આવે છે, જ્યારે તમારા દાંતને ટેકો આપતા નરમ પેશી અને હાડકા નાશ પામે છે, તેઓ મોબાઇલ બની શકે છે અને બહાર પડી શકે છે.
ડાયાબિટીઝ ધરાવતા લોકોમાં પિરિઓડોન્ટાઇટિસ એક વધુ ગંભીર તબક્કો છે કારણ કે ડાયાબિટીસ ચેપનો પ્રતિકાર કરવાની ક્ષમતા ઘટાડે છે. પિરિઓડોન્ટાઇટિસ ચેપ તમારા બ્લડ સુગરમાં વધારો પણ કરી શકે છે, જે તમારી ડાયાબિટીસનું સંચાલન કરવાનું વધુ મુશ્કેલ બનાવે છે.
તમારા દાંતની સંભાળ રાખો
તમારા દાંત અને પેumsાના નુકસાનથી બચવા માટે, ડાયાબિટીઝ અને ડેન્ટલ કેરને ગંભીરતાથી લો:
તમારા બ્લડ સુગરને મોનિટર કરો અને લક્ષ્યની મર્યાદામાં તમારી રક્ત ખાંડને રાખવા માટે તમારા ડ doctorક્ટરની સૂચનાનું પાલન કરો. તમે તમારા બ્લડ સુગરને જેટલું સારું નિયંત્રણ કરો છો, તમને જીંજીવાઇટિસ અને દંત સંબંધી રોગો થવાની સંભાવના ઓછી છે.
દિવસમાં બે વાર દાંત સાફ કરો (જો નાસ્તા પછી શક્ય હોય તો). એક માધ્યમ સખત ટૂથબ્રશ (દાંતની વૃદ્ધિ દરમિયાન નરમ) અને ટૂથપેસ્ટનો ઉપયોગ કરો જેમાં ફ્લોરાઇડ હોય છે. ઉત્સાહપૂર્ણ અથવા અચાનક હલનચલન ટાળો જે તમારા ગમને બળતરા અને ઇજા પહોંચાડે. ઇલેક્ટ્રિક ટૂથબ્રશનો ઉપયોગ કરવાનો વિચાર કરો.
દિવસમાં ઓછામાં ઓછા એક વખત ડેન્ટલ ફ્લોસ (ફ્લોસ) થી તમારા દાંત સાફ કરો. ફ્લોસિંગ દાંત વચ્ચેની તકતી દૂર કરવામાં મદદ કરે છે.
દંત ચિકિત્સકની નિયમિત મુલાકાતની સૂચિ બનાવો. પત્થરો અને દાંતના સડો માટે વ્યાવસાયિક ડેન્ટલ સ્વચ્છતા માટે વર્ષમાં ઓછામાં ઓછા બે વખત તમારા ડેન્ટિસ્ટની મુલાકાત લો. ડેન્ટલ હસ્તક્ષેપ દરમિયાન હાયપોગ્લાયકેમિઆને રોકવા માટે, દંત ચિકિત્સકની મુલાકાત લેતા પહેલા ખાવ અથવા નાસ્તો કરો તે માટે તમારા ડેન્ટિસ્ટને યાદ કરો.
ગમ રોગના પ્રારંભિક લક્ષણો માટે જુઓ. ગમ રોગના કોઈપણ લક્ષણોની જાણ તમારા ડેન્ટિસ્ટને કરો. મૌખિક રોગ અને દાંતના દુ ofખાવાના અન્ય સંકેતો માટે તમારા દંત ચિકિત્સકની પણ મુલાકાત લો.
ધૂમ્રપાન કરવાનું બંધ કરો. ધૂમ્રપાન કરવાથી ગમ રોગ સહિતની ડાયાબિટીસની ગંભીર ગૂંચવણોનું જોખમ વધે છે.
ડાયાબિટીઝ નિયંત્રણ જીવનભરની પ્રતિબદ્ધતા છે, અને આમાં દંત સંભાળ શામેલ છે. તમારા પ્રયત્નોને જીવનભર તંદુરસ્ત દાંત અને પેumsા મળશે.
દંત ચિકિત્સામાં ડાયાબિટીઝ મેલીટસ - દૂર કરવા, સારવાર, પ્રોસ્થેટિક્સ, દંત રોપ
રશિયન ફેડરેશનના આરોગ્ય મંત્રાલય: “મીટર અને પરીક્ષણ પટ્ટાઓ કાardો. મેટફોર્મિન, ડાયાબેટોન, સિઓફોર, ગ્લુકોફેજ અને જાનુવીયસ નહીં! તેની સાથે આની સારવાર કરો. "
મૌખિક પોલાણની કેટલીક સુવિધાઓના વિકાસનું કારણ ડાયાબિટીસ મેલીટસ છે.
ખાસ કરીને, ડાયાબિટીઝના દર્દીઓમાં, લોહીમાં ગ્લુકોઝના વધેલા સ્તર અને નરમ પેશીઓમાં રુધિરાભિસરણ વિકારો સાથે જોડાણમાં, શુષ્ક મોંની લાગણી, લાળમાં ઘટાડો અને ચેયલોસિસ વિકસે છે.
આ ઉપરાંત, મૌખિક પોલાણમાં રોગકારક સુક્ષ્મસજીવોની સંખ્યા સક્રિયપણે વધી રહી છે. દાંતના મીનોની રચનામાં પણ ફેરફારો છે, જે અસ્થિક્ષયના વધતા સ્તરનું કારણ છે.
તે જ સમયે, દર્દીઓમાં શરીરના રક્ષણાત્મક કાર્યોમાં નોંધપાત્ર નબળાઇ જોવા મળે છે, અને તેથી, ચેપના સંપર્કમાં આવવાનું જોખમ વધે છે. આ ચેપ મૌખિક પોલાણના ગંભીર રોગોનું કારણ બને છે, જેમ કે જીંજીવાઇટિસ, પિરિઓડોન્ટાઇટિસ, પિરિઓડોન્ટલ રોગ.
મૌખિક પોલાણના રોગોનું પ્રારંભિક નિદાન અને તેમની સમયસર સારવાર દાંતની જાળવણીમાં નિર્ણાયક ભૂમિકા ભજવે છે.
તેથી જ ડાયાબિટીઝના દર્દીએ એન્ડોક્રિનોલોજિસ્ટની જેમ નિયમિતતા સાથે ડેન્ટિસ્ટ્રીની મુલાકાત લેવી જોઈએ. આ કિસ્સામાં, દંત ચિકિત્સાની પસંદગી કાળજીપૂર્વક સંપર્ક કરવો જોઈએ.
તે યાદ રાખવું જોઈએ કે ડાયાબિટીસના દર્દીઓની સારવાર અને પ્રોસ્થેટિક્સ વિશે દંત ચિકિત્સકને પરિચિત હોવા જોઈએ.
ડાયાબિટીસ, દંત ચિકિત્સા માટે ડેન્ટલ સારવાર
ડાયાબિટીઝના દર્દીઓમાં દંત સારવાર એ રોગના વળતર સ્વરૂપ સાથે કરવામાં આવે છે. મૌખિક પોલાણમાં ગંભીર ચેપી રોગના વિકાસના કિસ્સામાં, સારવાર બિનસલાહભર્યા ડાયાબિટીસ સાથે થઈ શકે છે, પરંતુ ઇન્સ્યુલિનની માત્રા લીધા પછી જ. આ કિસ્સામાં, દર્દીને એન્ટિબાયોટિક્સ અને analનલજેક્સ સૂચવવામાં આવે છે.
એનેસ્થેસિયાની વાત કરીએ તો, તેનો ઉપયોગ ફક્ત વળતરની સ્થિતિ સાથે થઈ શકે છે. ફક્ત આ કિસ્સામાં, સ્થાનિક નિશ્ચેતનાનો મફત ઉપયોગ કરી શકાય છે.
ડાયાબિટીસમાં ડેન્ટલ પ્રોસ્થેટિક્સ અને રોપવું
ફાર્મસીઓ ફરી એક વાર ડાયાબિટીઝના દર્દીઓને રોકવા માંગે છે. ત્યાં એક સમજદાર આધુનિક યુરોપિયન દવા છે, પરંતુ તે તેના વિશે ચૂપ રહે છે. તે.
ડાયાબિટીસ માટે ડેન્ટલ પ્રોસ્થેટિક્સ માટે દંત ચિકિત્સકનું વિશેષ જ્ requiresાન જરૂરી છે. ત્યારથી, દરેક ડ doctorક્ટર જાણે છે કે ડાયાબિટીસવાળા દર્દીઓમાં, પીડા સંવેદનશીલતાના થ્રેશોલ્ડમાં નોંધપાત્ર વધારો થાય છે, તેમની પ્રતિરક્ષા ખૂબ ઓછી થાય છે, અને તેઓ ઝડપથી થાકી જાય છે.
ડાયાબિટીસના દર્દીઓ માટે યોગ્ય લોડ બેલેન્સિંગ માટેની આવશ્યકતાઓને પૂરી કરવી આવશ્યક છે. તદુપરાંત, તેઓ ખાસ સામગ્રીથી બનેલા હોવા જોઈએ - નિકલ-ક્રોમિયમ અને કોબાલ્ટ-ક્રોમિયમ એલોય. પ્રોસ્થેટિક્સમાં વ્યાપકપણે ઉપયોગમાં લેવામાં આવતા ધાતુના સંયોજનો લાળની માત્રા અને ગુણવત્તાને અસર કરે છે અને તે એલર્જીક પ્રતિક્રિયા પેદા કરી શકે છે.
સૌથી વધુ લોકપ્રિય આજે સિરામિક તાજ છે, જેનો ઉપયોગ ડાયાબિટીસ મેલિટસવાળા દર્દીઓ માટે પ્રોસ્થેટિક્સ માટે થાય છે અને તેમની તાકાત લાક્ષણિકતાઓ અને સૌંદર્યલક્ષી ગુણધર્મોમાં મેટલ સિરામિક્સથી હલકી ગુણવત્તાવાળા નથી.
ડાયાબિટીઝના દર્દીઓમાં ડેન્ટલ ઇમ્પ્લાન્ટ શક્ય છે. જો કે, આ કિસ્સામાં, તે ખૂબ કાળજીથી અને માત્ર એક સારા નિષ્ણાત સાથે થવું જોઈએ જે ડાયાબિટીઝના દર્દીઓમાં ડેન્ટલ ઇમ્પ્લાન્ટ્સની બધી ઘોંઘાટ જાણે છે. આ કિસ્સામાં, પ્રત્યારોપણ માત્ર વળતરવાળા ડાયાબિટીસ સાથે થવું જોઈએ.
ડાયાબિટીઝ અને એનેસ્થેસિયા: જોખમો શું છે?

ડાયાબિટીઝ એ બ્લડ સુગર અને / અથવા હોર્મોન ઇન્સ્યુલિનની ઉણપ અથવા પ્રતિકારના આંતરિક નિયંત્રણનું ઉલ્લંઘન છે. ડાયાબિટીઝ મેલીટસ - લગભગ દરેક શરીર સિસ્ટમમાં વિચલનોના પરિણામો સાથેનો પ્રણાલીગત રોગ. આને કારણે, ડાયાબિટીઝના દર્દીઓમાં શસ્ત્રક્રિયા અને એનેસ્થેસિયા દરમિયાન વધુ જોખમ હોઈ શકે છે.
ડાયાબિટીઝ માટે ડેન્ટલ નિષ્કર્ષણ
ડાયાબિટીઝવાળા દર્દીમાં દાંતનો નિષ્કર્ષણ મૌખિક પોલાણમાં તીવ્ર બળતરા પ્રક્રિયાના વિકાસ તરફ દોરી શકે છે. અને દૂર કરવાની પ્રક્રિયા પોતે જ રોગના વિઘટનનું કારણ બની શકે છે.
તેથી જ ઇન્સ્યુલિનના ઇન્જેક્શન પછી સવારે દાંત કા removeી નાખવા જરૂરી છે. આ કિસ્સામાં, ઇન્સ્યુલિનની માત્રામાં થોડો વધારો કરવાની જરૂર છે.
શસ્ત્રક્રિયા પહેલાં તરત જ, મૌખિક પોલાણને એન્ટિસેપ્ટિકથી કોગળા કરો.
મને 31 વર્ષથી ડાયાબિટીસ હતો. તે હવે સ્વસ્થ છે. પરંતુ, આ કેપ્સ્યુલ્સ સામાન્ય લોકો માટે inacક્સેસ કરી શકાય તેવા છે, તેઓ ફાર્મસીઓ વેચવા માંગતા નથી, તે તેમના માટે ફાયદાકારક નથી.
ડાયાબિટીઝ, હ્રદયરોગ અને એનેસ્થેસિયા
ડાયાબિટીસના દર્દીઓમાં ધમનીઓ સખ્તાઇ જેવા હ્રદય રોગનો ઝડપી અને વધતો દર હોય છે. હકીકતમાં, ડાયાબિટીઝ જોખમ વધારે છે રક્તવાહિની રોગ ચાર થી પાંચ વખત. આ ઉપરાંત, જ્યારે હ્રદય રોગ હોય ત્યારે ડાયાબિટીઝના દર્દીઓમાં હંમેશાં સ્પષ્ટ સંકેતો હોતા નથી (ઉદાહરણ તરીકે, છાતીમાં દુખાવો ઓછો થાય છે).
આ સર્જિકલ અને પોસ્ટ andપરેટિવ રક્તવાહિની મુશ્કેલીઓનું જોખમ વધારે છે. મ્યોકાર્ડિયલ ઇન્ફાર્ક્શન, કાર્ડિયાક ઇસ્કેમિયા, એરિથમિયા અને કાર્ડિયાક અરેસ્ટ થવાનું જોખમ વધ્યું છે. નિશ્ચેતન ચિકિત્સક આ જોખમને ઘટાડવા માટે ઇસીજી અને મહત્વપૂર્ણ સંકેતોનું કાળજીપૂર્વક નિરીક્ષણ કરશે.
ડાયાબિટીક કિડની અને એનેસ્થેસિયા
નેફ્રોપેથી - કિડની રોગ - ડાયાબિટીઝના દર્દીઓમાં હાજર રહેવાની સંભાવના. આ ડાયાબિટીઝના દર્દીઓમાં વધુ પડતા ગ્લુકોઝને કારણે છે જેનાથી કિડની બહાર આવે છે.
કિડની રોગ ચિકિત્સા અને અમુક પીડા દવાઓ દૂર કરવાને બદલે છે, જેનાથી અમુક દવાઓ પ્રત્યેની અણધારી પ્રતિક્રિયા થાય છે, તેમજ જોખમી દવાઓ બનાવવાની સંભાવના.
કિડની પણ શરીરમાં મહત્વપૂર્ણ ઇલેક્ટ્રોલાઇટ્સ, જેમ કે સોડિયમ, પોટેશિયમ અને કેલ્શિયમ સંતુલિત કરવામાં મદદ કરવા માટે જવાબદાર છે. આ પદાર્થોના અયોગ્ય નિયમન અથવા બદલાતા સંતુલનથી જીવલેણ કાર્ડિયાક એરિથમિયા જેવા ખતરનાક પરિણામો થઈ શકે છે.
હાઈ બ્લડ સુગરના જોખમો
જ્યારે બ્લડ શુગર ખૂબ highંચા સ્તરે વધે છે ત્યારે ડાયાબિટીસ કીટોએસિડોસિસનું પ્રકાર 1 ડાયાબિટીસના જોખમમાં હોય છે. ડાયાબિટીક કેટોએસિડોસિસ, જેમ તમે જાણો છો, તે અતિશય રક્ત ખાંડના અયોગ્ય ચયાપચયની અસરોથી નીચે આવે છે. પ્રકાર 1 ડાયાબિટીઝમાં ઇન્સ્યુલિનની ગેરહાજરીમાં, ખાંડ શરીરના બળતણ તરીકે બાળી શકાતી નથી.
તેના બદલે, ચરબી વધુ પડતા તૂટી જાય છે અને આ ચયાપચયની પેટા-પ્રોડકટ તરીકે કેટોન્સ વધે છે. જ્યારે લોહીમાં એકઠા થાય ત્યારે કેટોન્સ ઝેરી હોય છે. એસિડ્રોસિસ, લો બ્લડ પીએચ (હાઇ એસિડ લેવલ), આખા શરીરમાં ખતરનાક પરિવર્તનનું કારણ બને છે. જોખમોમાં કિડનીની નિષ્ફળતા, મગજનો એડીમા, ઇલેક્ટ્રોલાઇટ સમસ્યાઓ અને હૃદયની નિષ્ફળતાનો સમાવેશ થાય છે.
પ્રકાર 2 ડાયાબિટીઝના દર્દીઓમાં, એક સ્થિતિ જે હાયપરerસ્મોલર સિન્ડ્રોમ કહેવાય છે. ખૂબ હાઈ બ્લડ સુગરના પરિણામે કિડની દ્વારા પ્રવાહીની ખોટમાં વધારો થાય છે.
ગંભીર ડિહાઇડ્રેશન અને ખતરનાક રીતે નીચા પોટેશિયમનું સ્તર એ આ સ્થિતિના કેટલાક જોખમો છે.
તેને "નોન-કેટોન" સિન્ડ્રોમ પણ કહેવામાં આવે છે, કારણ કે કેટોન્સ સામાન્ય રીતે ઉત્પન્ન થતા નથી પ્રકાર 2 ડાયાબિટીસ કેટલાક ઇન્સ્યુલિન હાજર છે, તેમના નિર્માણને અટકાવે છે.
લો બ્લડ સુગરના જોખમો
લો બ્લડ સુગર, જેને હાઈપોગ્લાયકેમિઆ કહેવામાં આવે છે, વિચારવાની પ્રક્રિયામાં અથવા ચેતનાના સ્તરમાં એકાગ્રતા અને અન્ય ફેરફારો સાથે મુશ્કેલીઓ બનાવે છે.
હાઈપોગ્લાયકેમિઆ અન્ય સમસ્યાઓ, જેમ કે દવાઓ અથવા સ્ટ્રોકના ઓવરડોઝથી, બિનજરૂરી પરીક્ષણ અને ઉપચાર તરફ દોરી જાય છે, સાથે પોસ્ટopeપરેટિવ સમયગાળામાં મૂંઝવણ થઈ શકે છે.
લો બ્લડ સુગર પણ એડ્રેનાલિનનું કારણ બને છે, જેનાથી ઝડપી અથવા અનિયમિત ધબકારા થઈ શકે છે. કાર્ડિયાક અને નર્વસ સિસ્ટમની અન્ય સમસ્યાઓ પણ થઈ શકે છે.
સંકેતો અને વિરોધાભાસી
ડોકટરો ઘણા કારણો ઓળખે છે જે ડાયાબિટીસ મેલિટસ પ્રકારો 1 અને 2 માટે પ્રત્યારોપણની સ્થાપનાને જટિલ બનાવે છે. ઉદાહરણ તરીકે, સૌથી સામાન્ય ગૂંચવણોમાં એક છે દાંતની અસ્વીકાર.
ડાયાબિટીઝ મેલીટસ એ નાના રક્ત વાહિનીઓ દ્વારા લોહીના પ્રવાહના બગાડની લાક્ષણિકતા છે, જે હાડકાની રચનામાં મંદી તરફ દોરી જાય છે. આ સ્થિતિ પેથોલોજીના ઇન્સ્યુલિન-આધારિત ફોર્મ સાથે વધુ સામાન્ય છે.
પ્રત્યારોપણની ગૂંચવણો તરફ દોરી જાય તેવું બીજું પરિબળ એ રોગપ્રતિકારક શક્તિની ખામી છે.
ડાયાબિટીઝમાં ડેન્ટલ ઇમ્પ્લાન્ટ્સ સફળ થવા માટે, નીચેની શરતો પૂરી કરવી આવશ્યક છે.
- કોઈપણ દાંતની સારવાર એન્ડોક્રિનોલોજિસ્ટ સાથે મળીને હાથ ધરવામાં આવે છે, જે મુખ્ય રોગવિજ્ .ાનની પ્રક્રિયાને નિયંત્રિત કરે છે.
- ટાઇપ 2 ડાયાબિટીઝ મેલિટસમાં, દર્દીઓ માટે સખત આહાર સૂચવવામાં આવે છે, અને ખાસ કરીને ગંભીર કિસ્સાઓમાં અસ્થાયી ઇન્સ્યુલિન ઉપચારની જરૂર હોય છે.
- સારવારના સમયગાળા દરમિયાન દર્દીઓએ ધૂમ્રપાન અને દારૂ પીવાનું સંપૂર્ણપણે બંધ કરવું જોઈએ.
- ડાયાબિટીસ મેલીટસમાં પ્રોસ્થેટિક્સ અથવા દાંતનો નિષ્કર્ષણ 7.0 એમએમઓએલ / એલ કરતા વધારે ન ગ્લાયકેમિક સૂચકાંકો સાથે શક્ય છે.
- સારા પરિણામ મેળવવા માટે, દર્દીઓએ અન્ય રોગવિજ્ fromાનથી પીડાતા ન હોવી જોઈએ જે રોપવું જટિલ બનાવી શકે છે. જો ત્યાં કોઈ રોગો છે, તો પછી સતત માફીનો તબક્કો પ્રાપ્ત કરવો જોઈએ.
- એક મહત્વપૂર્ણ મુદ્દો મૌખિક સંભાળ માટેના તમામ જરૂરી નિયમોનું પાલન છે. સંચાલિત નિષ્ણાત આ સર્વશ્રેષ્ઠ વિશે જણાવશે.
પ્રક્રિયાની મહત્તમ સફળતા માટે, બધા દર્દીઓએ સર્જિકલ હસ્તક્ષેપની સુવિધાઓ જાણવાની જરૂર છે. કોઈપણ બળતરા રોગના વિકાસની કોઈ તક ન આપવા માટે, એન્ટીબેક્ટેરિયલ ઉપચાર 10 દિવસથી વધુ સમય સૂચવવામાં આવે છે.
તે મહત્વનું છે કે પુન recoveryપ્રાપ્તિના સમયગાળા દરમિયાન ગ્લાયકેમિક પ્રોફાઇલ 9.0 એમએમઓએલ / એલ કરતા વધુ ન હોય, જે પ્રોથેસ્થેસિસને વધુ સારી રીતે રુટ લેવાની તક આપશે. બધી બળતરા સ્થિતિ અદૃશ્ય થઈ જાય ત્યાં સુધી, દર્દીઓએ નિયમિતપણે દંત ચિકિત્સકની મુલાકાત લેવી જોઈએ.
આ પણ વાંચો: મૌખિક પોલાણમાં ડાયાબિટીઝનું અભિવ્યક્તિ: ડાયાબિટીઝમાં ગૂંચવણો.
પ્રકાર 1 ડાયાબિટીઝમાં અથવા પ્રકાર 2 ના ગંભીર સ્વરૂપોમાં, જે આશરે છ મહિના છે, તેના અસંગત સમયના વધારોને ધ્યાનમાં લેવું મહત્વપૂર્ણ છે.
તે હકીકતને પણ ધ્યાનમાં લેવી જોઈએ કે બધા ડોકટરો ડાયાબિટીઝ મેલિટસમાં તાત્કાલિક સ્રાવ સાથે રોપવાની ભલામણ કરતા નથી. આ દર્દીઓની મેટાબોલિક પ્રક્રિયાઓમાં ઘટાડોને કારણે છે.
મેનીપ્યુલેશનની સફળતા શું નક્કી કરે છે
પ્રક્રિયાના અનુકૂળ પરિણામ એ રોગના સમયગાળા અને તેના પ્રકાર દ્વારા નક્કી કરવામાં આવે છે. લાંબા સમય સુધી કોઈ વ્યક્તિ ડાયાબિટીઝથી પીડાય છે, નિષ્ફળતાની સંભાવના વધારે છે. જો કે, જો ગ્લાયસીમિયા સૂચકાંકો સામાન્ય મર્યાદામાં હોય, અને દર્દી સુગરને સારી રીતે નિયંત્રિત કરે, તો ડાયાબિટીસનો પ્રથમ કે બીજો પ્રકારનો વાંધો નથી, રોપવું સારી રીતે જશે.
યોગ્ય પોષક આહાર સફળતાની શક્યતાને વધારે છે, કારણ કે તે તમને ખાંડનું સ્તર ઘટાડવાની મંજૂરી આપે છે, શરીરને જરૂરી પોષક તત્વોથી સંતૃપ્ત કરે છે.
લાંબા ગાળાના ઇન્સ્યુલિન ઉપચાર સાથે, ગ્લાયકેમિક પ્રોફાઇલની અસ્થિરતા સાથે, પ્રત્યારોપણ મૂકવા જોઈએ નહીં.
તે ધ્યાનમાં રાખવું જોઈએ કે કોઈ પણ ઘાની સપાટીના ઇન્સ્યુલિન-આધારિત ઉપચાર સાથે પેથોલોજીના હળવા સ્વરૂપો કરતાં વધુ સમય લાગે છે.
ડોકટરોના ક્લિનિકલ અનુભવ મુજબ, જે દર્દીઓ મૌખિક પોલાણની પ્રારંભિક સ્વચ્છતા કરાવતા હોય તેઓ સફળ થવાની સંભાવના ઘણી વધારે હોય છે. અહીં, સામાન્ય રોગનિવારક દંત ચિકિત્સા બચાવ કામગીરી માટે આવે છે, જેનાથી તમે દાંતને મટાડવું અને બળતરા દૂર કરી શકો છો. એન્ટિમાઇક્રોબાયલ્સને અગાઉથી લેવાની ભલામણ પણ કરવામાં આવે છે.
જો દર્દીઓ પાસે હોય તો પ્રક્રિયાની સફળતામાં નોંધપાત્ર ઘટાડો થાય છે:
- માલવાહક દાંત
- ચેપી પ્રક્રિયાઓ
- રક્તવાહિની તંત્રના રોગો, ખાસ કરીને હૃદયની નિષ્ફળતાના લક્ષણો સાથે,
- પિરિઓડોન્ટલ રોગ, પિરિઓડોન્ટાઇટિસ,
- ઝેરોસ્તોમિઆ.
રુટ લેવાની ક્ષમતા પર ડોકટરોએ ઇમ્પ્લાન્ટ ડિઝાઇનની અસર ધ્યાનમાં લેવી જોઈએ. વિશેષ મહત્વ એ પરિમાણો છે. તમારે વધુ પડતા લાંબા અથવા ટૂંકા ન પસંદ કરવા જોઈએ, 10-13 મીમી પર રોકવું વધુ સારું છે.
ઇમ્પ્લાન્ટ ઘટકોની શક્ય એલર્જીને રોકવા માટે, લાળની રચનામાં થતા ફેરફારોને રોકવા માટે, તમારે કોબાલ્ટ અથવા નિકલની બનેલી રચનાઓ પસંદ કરવી જોઈએ, ક્રોમિયમ સાથે તેમના એલોય. ડિઝાઇનમાં ગુણવત્તાની જરૂરિયાત, દાંત પરના ભારનું યોગ્ય વિતરણ આવશ્યક છે.
આંકડા દર્શાવે છે કે વધુ સારા પ્રત્યારોપણની નીચલા જડબામાં મૂળ આવે છે. રચનાનું મોડેલિંગ કરતી વખતે ઓર્થોપેડિસ્ટ્સે આ હકીકત ધ્યાનમાં લેવી જોઈએ.
ડાયાબિટીસ માટે પ્રોસ્થેટિક્સની સુવિધાઓ
પ્રકાર 1 અને ટાઇપ 2 ડાયાબિટીસ માટે ડેન્ટલ પ્રોસ્થેટિક્સ એ સરળ કાર્ય નથી.
તેને વિકલાંગ દંત ચિકિત્સક, દંત ચિકિત્સક, પિરિઓડોન્ટિસ્ટ અને ડેન્ટલ સર્જન, તેમજ દર્દીના ભાગની ઘણી શરતોથી ઉચ્ચ વ્યાવસાયીકરણની આવશ્યકતા છે.
અને આ પરિસ્થિતિઓમાંથી મુખ્ય વસ્તુ એ છે કે ડાયાબિટીઝની સારી ભરપાઇ થવી જોઈએ, એટલે કે, ઓર્થોપેડિક સારવારના સંપૂર્ણ સમય દરમિયાન ખાંડનું સ્તર સામાન્યની નજીક છે.
આ ઉપરાંત, દર્દીઓએ કડક રીતે સ્વચ્છતાનું અવલોકન કરવું જોઈએ: ખાધા પછી દાંત સાફ કરો (અથવા ઓછામાં ઓછું મોં કોગળા કરો) અને ખાસ ફ્લોસથી દાંત વચ્ચે ખોરાકનો કાટમાળ દૂર કરો.
પ્રોસ્થેટિક્સ પહેલાં, તમારે એન્ડોક્રિનોલોજિસ્ટની સલાહ લેવી જરૂરી છે. મૌખિક પોલાણની ફરજિયાત તૈયારી જરૂરી છે: આમાં અસ્થિક્ષય, પિરિઓરોન્ટાઇટિસ, દાંતના નિષ્કર્ષણની સારવાર શામેલ છે.
ડેન્ટલ પ્રક્રિયાઓ દરમિયાન, નરમ પેશીઓ ઘાયલ થાય છે, અને જેમ તમે જાણો છો, બિનસલાહભર્યા ડાયાબિટીસ સાથે, ઘા ખૂબ નબળી પડે છે અને વધુ સમય જરૂરી છે.
શું ડાયાબિટીઝ ઓપરેશન શક્ય છે અને તેમની તૈયારી કેવી રીતે કરવી?

ડાયાબિટીસ માટે ઓપરેશન કરે છે? હા, તેઓ કરે છે, પરંતુ દર્દીને શસ્ત્રક્રિયા માટે વધુ સંપૂર્ણ તૈયારીની જરૂર હોય છે. મુશ્કેલી એ હકીકતમાં રહેલી છે કે બિમારીમાં કાર્બોહાઇડ્રેટ અને મેટાબોલિક પ્રક્રિયાઓનું ઉલ્લંઘન છે, જે ગંભીર પરિણામો ઉશ્કેરે છે.
ડાયાબિટીઝ વગરની દર્દીઓની તુલનામાં ડાયાબિટીઝની શસ્ત્રક્રિયા પછી ઘાના ઉપચારમાં ઘણો સમય લાગે છે. આ ઉપરાંત, બળતરા પ્રક્રિયાના વિકાસનું જોખમ વધે છે, જે પુનર્વસન સમયગાળાને લંબાવી શકે છે અને સામાન્ય રીતે આરોગ્યની સ્થિતિને વધુ ખરાબ કરી શકે છે. જો દર્દી ડાયાબિટીઝના સુપ્ત સ્વરૂપથી પીડાય છે, તો પછી શસ્ત્રક્રિયા પછી, ખુલ્લા સ્વરૂપમાં સંક્રમણ થઈ શકે છે.
તો શું ડાયાબિટીઝ ઓપરેશન કરે છે? જો આમૂલ ઉપચાર માટે કોઈ સીધો સંકેત હોય, તો તેઓ કરે છે. પરંતુ દર્દીને વિશેષ તાલીમ બતાવવામાં આવે છે જે આરોગ્યના જોખમોને ઘટાડશે.
કોઈપણ જટિલતાના ofપરેશનની સફળતાની ચાવી એ રોગની ભરપાઈ કરવાના લક્ષ્યો છે. રોગના કોર્સની પ્રકૃતિને લીધે, surgicalપરેટિંગ રૂમમાં પણ સૌથી સરળ સર્જિકલ હસ્તક્ષેપ કરવો આવશ્યક છે;
જો આપણે કોઈ આયોજિત ઓપરેશન વિશે વાત કરી રહ્યા છીએ, તો ડાયાબિટીઝનું સારું વળતર મળે ત્યાં સુધી તે મુલતવી રાખવામાં આવશે. કટોકટીની સ્થિતિમાં, જીવન માટેનું જોખમ વિશ્લેષણ કરવામાં આવે છે અને તેના આધારે નિર્ણય લેવામાં આવે છે.
આમૂલ ઉપચારના મુખ્ય સિદ્ધાંતો:
- ઓપરેશનમાં વિલંબ થઈ શકતો નથી - દર્દીને શક્ય તેટલું જલ્દી સ્થિર થવું અને ઓપરેશન કરવું જરૂરી છે,
- ગરમીની seasonતુમાં performપરેશન કરવાની ભલામણ કરવામાં આવતી નથી,
- એન્ટીબાયોટીક્સના રક્ષણ હેઠળ તમામ કામગીરી કરવામાં આવે છે.
સામાન્ય રીતે, દર્દીની તૈયારી હંમેશાં ગ્લુકોઝ માટે રક્ત પરીક્ષણથી શરૂ થાય છે. શસ્ત્રક્રિયા પહેલાં તરત જ, હોર્મોન ઉપચાર જરૂરી છે - પાછલા દિવસમાં દર્દીને 3-4 ઇન્જેક્શન માટે હોર્મોન્સની આવશ્યક માત્રા આપવામાં આવે છે. રોગના અદ્યતન સ્વરૂપ સાથે, હોર્મોનલ ડ્રગના પાંચમા ઇન્જેક્શનની જરૂર પડી શકે છે.
જ્યારે શસ્ત્રક્રિયા માટે ડાયાબિટીસના દર્દીની તૈયારી કરો છો, ત્યારે ટૂંકા અભિનયવાળા ઇન્સ્યુલિનનો ઉપયોગ કરવાની સલાહ આપવામાં આવે છે, કારણ કે પ્રક્રિયા પહેલાં તરત જ, ઉગ્ર ઉત્તેજનાનો અતિરેકમાં હોર્મોનનું સમાધાન જરૂરી છે. તૈયારીનો ફરજિયાત ઘટક ઉપચારાત્મક આહાર છે.
ઓપરેશન પહેલાં તરત જ, નીચેની ક્રિયાઓ કરવામાં આવે છે:
- ઇન્સ્યુલિન 0.5 ડોઝ વહીવટ,
- ઇન્સ્યુલિનના ઇન્જેક્શન પછી અડધા કલાક પહેલાં ગ્લુકોઝની રજૂઆત.
નીચેના સૂચકાંકો સૂચવે છે કે દર્દી પ્રકાર 2 ડાયાબિટીઝની શસ્ત્રક્રિયા માટે તૈયાર છે:
- બ્લડ ગ્લુકોઝ 8-9 એકમ છે. અપવાદ એ દર્દીઓનો છે જેમને લાંબા સમયથી ડાયાબિટીસ હોવાનું નિદાન થયું છે, આ કિસ્સામાં 10 એકમોની મંજૂરી છે,
- બ્લડ પ્રેશર સામાન્ય અથવા થોડું સામાન્ય કરતા થોડું ઓછું હોય છે,
- યુરિનલિસીસમાં એસીટોન અને ખાંડ માટે સકારાત્મક પ્રતિસાદ નથી.
ડાયાબિટીસને તેની સામાન્ય સ્થિતિમાં સુધારો લાવવા માટે ઓપરેશન સૂચવવામાં આવે છે. જ્યારે રોગની સારવાર માટેની અન્ય પદ્ધતિઓ બિનઅસરકારક અથવા અશક્ય હોય ત્યારે આવા નિર્ણય લેવામાં આવે છે. અને તે ચોક્કસપણે આમૂલ ઉપચાર છે જે આજે સૌથી આધુનિક અને અસરકારક માનવામાં આવે છે.
હાજરી આપતા ચિકિત્સકને રૂ conિચુસ્ત ઉપચારથી આમૂલ ઉપચારમાં સંક્રમણ અંગે નિર્ણય લેવા માટે, ત્યાં સ્પષ્ટ સંકેતો હોવા આવશ્યક છે. શસ્ત્રક્રિયાના કારણો છે:
- પેથોલોજીકલ મેટાબોલિક ડિસઓર્ડર જે દર્દીના જીવનને સીધો ખતરો આપે છે,
- ડાયાબિટીઝની ગંભીર ગૂંચવણોની ઓળખ,
- રૂ conિચુસ્ત સારવારની ઓછી અસરકારકતા,
- હોર્મોનના સબક્યુટેનીયસ ઇન્જેક્શન્સ માટે બિનસલાહભર્યું.
પૂરી પાડવામાં આવેલ કે દર્દીના અન્ય અવયવો અને સિસ્ટમોમાં ગંભીર રોગવિજ્ .ાન નથી, ઓપરેશનના એક દિવસ પહેલાથી, સ્વાદુપિંડ સામાન્ય રીતે કાર્ય કરે છે. સંપૂર્ણ પુનર્વસન કોર્સમાં લગભગ બે મહિનાનો સમય લાગે છે.
ડાયાબિટીસના દર્દીઓ માટે કરોડરજ્જુ સર્જરી
ડાયાબિટીસ માટે કરોડરજ્જુની શસ્ત્રક્રિયા, વિજ્ andાન અને ચિકિત્સાના વિકાસના વર્તમાન સ્તરે પણ, ખૂબ જ સમસ્યારૂપ રહે છે. તદુપરાંત, duringપરેશન દરમિયાન નહીં, પરંતુ પુનર્વસન સમયગાળા દરમિયાન સમસ્યાઓ .ભી થવા લાગે છે. સૌથી મુશ્કેલ બાબત એ છે કે ડાયાબિટીસના ઇન્સ્યુલિન આધારિત સ્વરૂપોવાળા દર્દીઓ માટે - rated 78% ઓપરેટ થયેલા દર્દીઓમાં, એક અથવા બીજા પ્રકારની ગંભીરતાની જટિલતાઓ બહાર આવી હતી.
નિષ્કર્ષમાં, અમે કહી શકીએ કે ડાયાબિટીઝના નિદાનવાળા દર્દીઓ માટે કોઈપણ સર્જિકલ ઓપરેશન શક્ય છે. અને આમૂલ ઉપચારની સફળતા મોટા ભાગે દર્દીની સ્થિતિના તબીબી ગોઠવણની ચોકસાઈ અને ડાયાબિટીસ વળતરના પરિણામો પર આધારિત છે.
આ ઉપરાંત, ડાયાબિટીસના દર્દીઓ સાથે કામ કરવા માટે, સર્જન ટીમ અને એનેસ્થેટીસ્ટ, બંને પાસે વ્યાવસાયીકરણનું પૂરતું સ્તર હોવું આવશ્યક છે.