ડાયાબિટીક પગ

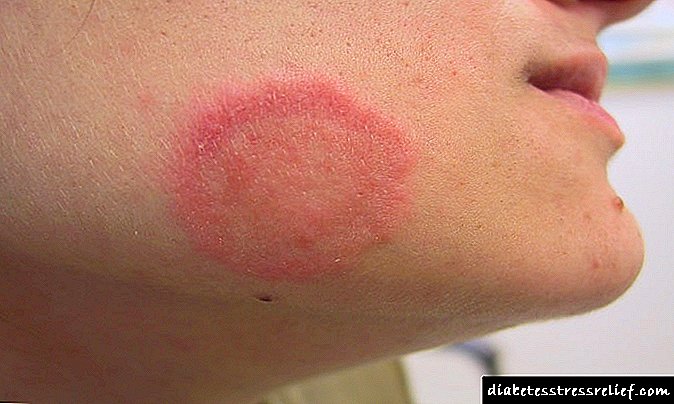
ડાયાબિટીક ફુટ સિન્ડ્રોમ (એસડીએસ) એ સડો ડાયાબિટીઝ મેલીટસની ગૂંચવણ છે, જે પગના પેશીઓમાં કાર્યાત્મક અને શરીરરચનાત્મક ફેરફારો દ્વારા વર્ગીકૃત થયેલ છે. પેથોલોજી મેટાબોલિક ડિસઓર્ડર્સના પરિણામે વિકસે છે, જે રક્ત વાહિનીઓની દિવાલોના વિનાશ અને દૂરના પગમાં લોહીના પ્રવાહમાં મંદીનો સમાવેશ કરે છે. તેના લક્ષણો એકમાત્ર, હાયપરકેરેટોસિસ, પગમાં દુખાવો, અલ્સેરેટિવ નેક્રોટિક જખમની તિરાડો છે.
ડાયાબિટીસના પગનો સાર અને આઈસીડી -10 અનુસાર તેનો કોડ
એન્ડોક્રિનોલોજીમાં, આ રોગ એનેટોમિકલ અને કાર્યાત્મક ફેરફારોના સંકુલ તરીકે માનવામાં આવે છે જે teસ્ટિઓઆર્થ્રોપથી, ન્યુરોટ્રોફિક ડિસઓર્ડર્સ, મેક્રો- અને માઇક્રોએંગિઓપેથીની પૃષ્ઠભૂમિ સામે થાય છે. આ પ્યુર્યુલન્ટ-નેક્રોટિક પ્રતિક્રિયાઓના વિકાસને લાગુ કરે છે જે હાડકા અને નરમ માળખામાં આઘાતનું જોખમ વધારે છે. અદ્યતન કેસોમાં, એસડીએસ ગેંગ્રેન સાથે હોય છે, જે ઘણીવાર ફક્ત પગ સુધી જ નહીં, પણ નીચલા પગમાં પણ વિસ્તરે છે. આ સ્થિતિમાં, દર્દીઓને નીચલા હાથપગના ટર્મિનલ વિભાગનું અંગવિચ્છેદન બતાવવામાં આવે છે.
ડાયાબિટીક ફીટ એ સામાન્ય શબ્દ છે જે વિઘટનશીલ ડાયાબિટીઝની ઘણી મુશ્કેલીઓને જોડે છે. તેમના વિકાસના કિસ્સામાં, પગમાં પેથોલોજીકલ ફેરફારો જોવા મળે છે, તેની સાથે હાડકા-સાંધા અને સ્નાયુ-અસ્થિબંધન રચનાઓને નુકસાન થાય છે. પેરિફેરલ જહાજો, ત્વચા, ચેતા, સાંધા અને હાડકાંના ક્ષતિગ્રસ્ત કાર્યોના પરિણામે નેક્રોટિક પ્રક્રિયાઓ પ્રગટ થાય છે.
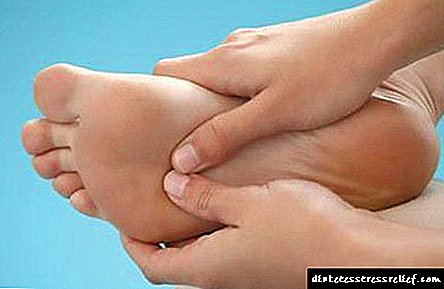
રોગોના આંતરરાષ્ટ્રીય વર્ગીકરણ (આઇસીડી -10) માં, અંતocસ્ત્રાવી પેથોલોજીને ડાયાબિટીસ મેલીટસ E10-E14 તરીકે વર્ગીકૃત કરવામાં આવે છે. તેને કોડિંગ E10.5 અથવા E11.5 સોંપેલ છે, જે રોગના ઇટીઓલોજી અને ફોર્મ પર આધારિત છે.
વિકાસનાં કારણો અને પદ્ધતિ
એસડીએસની મુખ્ય પેથોજેનેટિક લિંક્સમાં ચેપ, એન્જીયોપેથી અને ન્યુરોપથી શામેલ છે. ડાયાબિટીઝના દર્દીઓમાં, ઘણીવાર લાંબા સમય સુધી અયોગ્ય હાયપરગ્લાયકેમિઆ હોય છે, જે પેરિફેરલ નસો અને ધમનીઓ, તેમજ ચેતામાં રોગવિજ્ologicalાનવિષયક પરિવર્તન લાવી શકે છે. એન્જીયોપેથી રુધિરકેશિકાઓના નેટવર્કની પેટન્ટન્સી અને તાકાતમાં ઘટાડો, રક્તના સ્નિગ્ધતાની ડિગ્રીમાં વધારો થવાની ઉત્તેજીત કરે છે, જેના કારણે અસ્થિબંધન સ્નાયુઓની રચનાના રક્ત પરિભ્રમણ અને પોષણનું ઉલ્લંઘન છે.
રોગના પેથોજેનેસિસમાં મહત્વપૂર્ણ ભૂમિકા આવા ઉશ્કેરણીજનક પરિબળો દ્વારા ભજવવામાં આવે છે:
- ન્યુરોપથી - રક્ત વાહિનીઓને નુકસાન અને પેશીઓના અપૂરતા પોષણને કારણે નર્વસ સિસ્ટમની કામગીરીમાં વિકાર.
- ડાયાબિટીઝના દર્દીઓમાં ક્ષતિગ્રસ્ત પ્રોટીન અને લિપિડ મેટાબોલિઝમના કારણે વેસ્ક્યુલર દિવાલની સ્વરમાં ઘટાડો એ મroક્રોઆંગોપેથી છે.
- Teસ્ટિઓઆર્થ્રોપથી એ લોહીમાં શર્કરાની વૃદ્ધિની પૃષ્ઠભૂમિ સામે હાડકાં અને આર્ટિક્યુલર સાંધાનો વિનાશ છે અને ન્યુરોપથીના વિકાસને કારણે પગની સ્રાવમાં ફેરફાર.
ડાયાબિટીક પગ એ અંતocસ્ત્રાવી પેથોલોજીઝની એક જગ્યાએ દુર્લભ અને ભયંકર ગૂંચવણો છે. પ્રોટીનનાં ગ્લાયકોસિલેશનમાં વધારો થવાને કારણે, આર્ટિક્યુલર સાંધાઓની ગતિ ઓછી થાય છે, હાડકાંનો આકાર બદલાય છે અને ક્ષતિગ્રસ્ત પગ પરનો ભાર વધે છે. પેશીની સંવેદનશીલતામાં ઘટાડો થવાને પરિણામે, સહેજ આઘાત અલ્સેરેટિવ ખામીના દેખાવ તરફ દોરી જાય છે જે લાંબા સમય સુધી મટાડતા નથી.
પગની ત્વચા પર રચાયેલી ટ્રોફિક અલ્સર રોગકારક બેક્ટેરિયાથી ચેપ લગાવી શકે છે:
- સ્ટ્રેપ્ટોકોસી,
- કોલિબાસિલી
- સ્ટેફાયલોકોસી.
પેથોજેન્સ હાયલ્યુરોનિડેઝ ઉત્પન્ન કરે છે, જે પેશીઓને sensીલું પાડે છે, અને તેથી તે એડિપોઝ પેશીઓ, સ્નાયુ તંતુઓ અને અસ્થિ-અસ્થિબંધન રચનાઓનું નેક્રોસિસ વિકસાવે છે. ત્વચાની ચેપી બળતરા સાથે, ફેલાયેલા પ્યુર્યુલન્ટ બળતરા અને પગની ગેંગ્રેન થવાનું જોખમ વધે છે.
વિઘટનયુક્ત ડાયાબિટીસ સાથે, અંગોમાં સ્થાનિક ફેરફારો થવાની સંભાવના વધે છે. તેમને "નાના પગની સમસ્યાઓ" કહેવામાં આવે છે:
- નેઇલ ઇંગ્રોથ,
- ક callલ્યુસ
- ફંગલ ત્વચા જખમ,
- મકાઈ,
- ઓન્કોમીકોસીસ,
- રાહ માં તિરાડો.
ડાયાબિટીસના પગની જટિલતાઓને અસ્વસ્થતાવાળા પગરખાં પહેરવાને કારણે થાય છે. પેશીઓની સંવેદનશીલતામાં ઘટાડો થવાને કારણે, દર્દીઓને એવું લાગતું નથી કે ખરીદેલા પગરખાં અથવા પગરખાં આંગળીઓ અને પગને સળીયાથી અથવા સ્ક્વિઝિંગ કરે છે.

ડાયાબિટીક પગનું વર્ગીકરણ
રોગના પ્રવર્તમાન લક્ષણોને આધારે, ડાયાબિટીસના ત્રણ પ્રકારનાં પગને અલગ પાડી શકાય છે:
- ઇસ્કેમિક - એન્જીયોપથીની પૃષ્ઠભૂમિ સામે થાય છે અને 7-10% કિસ્સાઓમાં થાય છે. તે અંગોમાં નબળુ રક્ત પ્રવાહ, પેશીઓમાં પોષણ અને ગેસના વિનિમયમાં બગાડ દ્વારા વર્ગીકૃત થયેલ છે. ડાયાબિટીસના પગનું ઇસ્કેમિક સ્વરૂપ ઘણીવાર નસો અને ધમનીઓના વિનાશ અથવા વિનાશ સાથે હોય છે. પેથોલોજીના મુખ્ય અભિવ્યક્તિઓ છે: પગમાં સોજો, પગમાં તીવ્ર પીડા, ત્વચાની હાયપરપીગ્મેન્ટેશન, ચાલતી વખતે થાક, લંગડા.
- ન્યુરોપેથીક - ટર્મિનલ અંગના અવ્યવસ્થિત ઇનર્વેશનનું પરિણામ. તે એસડીએસના તમામ સ્વરૂપોના 60-75% કેસોમાં થાય છે. ડાયાબિટીક પગના ન્યુરોપેથીક સ્વરૂપના લાક્ષણિક ચિહ્નોમાં આનો સમાવેશ થાય છે: એન્હાઇડ્રોસિસ, હાયપરકેરેટોસિસ અને સ્વયંભૂ અસ્થિભંગ, સંવેદનશીલતામાં ઘટાડો (તાપમાન, સ્પર્શેન્દ્રિય), શુષ્ક ત્વચા, મેટાટેરસસ વિકૃતિ, સપાટ પગ.
- મિશ્ર - એસડીએસના ઉપરોક્ત સ્વરૂપોના અભિવ્યક્તિઓને જોડે છે. ડાયાબિટીક પગના ન્યુરોઇસ્કેમિક સ્વરૂપનું નિદાન 25-30% કેસોમાં થાય છે.
ગૂંચવણોના આધારે, રોગનું બીજું વર્ગીકરણ એન્ડોક્રિનોલોજીમાં વપરાય છે, જે મુજબ તે પાંચ પ્રકારોમાં વહેંચાયેલું છે:
- રોગવિજ્ .ાનવિષયક અસ્થિભંગ
- ક્રોનિક અંગ ઇસ્કેમિયા,
- પગની ખોડ
- મેનકબર્ગ કેલ્સીફાઇંગ સ્ક્લેરોસિસ,
- અલ્સર, સ્થાનિકીકરણ, વેગનર અનુસાર ડિગ્રી.
વીડીએસની તીવ્રતા
ડાયાબિટીસ મેલિટસમાં ડાયાબિટીસના પગના લક્ષણોની તીવ્રતાના આધારે, પેથોલોજીના નીચેના તબક્કાઓ ઓળખી શકાય છે:
- 0 - અંગોમાં રોગવિજ્ .ાનવિષયક પરિવર્તન હજુ પણ ગેરહાજર છે, તેમછતાં, તેમની ઘટનાની પૂર્વજરૂરીયાતો ઉદભવે છે: પગની વિરૂપતા, પેશીઓની સંવેદનશીલતામાં ઘટાડો, ત્વચાની છાલ.
- 1 - બાહ્ય ત્વચાની સપાટી પર પ્રથમ ટ્રોફિક ઘાવ રચાય છે, પરંતુ તેમનો ફેલાવો ફક્ત પગ દ્વારા મર્યાદિત છે.
- 2 - ત્વચાકોષ જ નહીં, પણ સબક્યુટેનીય પેશીઓવાળા સ્નાયુઓ વિનાશમાંથી પસાર થવાનું શરૂ કરે છે. બળતરાના કેન્દ્રમાં સ્થાનો પર અસ્થિ-આર્ટિક્યુલર રચના હજી પણ અસરગ્રસ્ત નથી.
- 3 - અસ્થિબંધન અને હાડકાં બળતરા પ્રક્રિયાઓમાં સામેલ છે, જેના કારણે પગના અસ્થિભંગનું જોખમ વધે છે.
- 4 - પગના નેક્રોટિક જખમને લીધે, મર્યાદિત પ્રકારના ગેંગ્રેનનો વિકાસ થાય છે.
- 5 - બળતરાના ઝડપી પ્રસારથી ગેંગ્રેન પેશીઓને વ્યાપક નુકસાન થાય છે, માત્ર પગ જ નહીં, પણ નીચેનો પગ પણ.
ડાયાબિટીસના પગના વિકાસના પ્રારંભિક તબક્કે, ડાયાબિટીસ મેલીટસવાળા દર્દીઓ જટિલતાઓની હાજરી વિશે પણ જાણતા નથી. અસરગ્રસ્ત પગ સામાન્યની જેમ જુએ છે, જોકે તેમાં પીડા અને તાપમાનની સંવેદનશીલતા ઓછી થાય છે. આ રોગના ન્યુરોપેથીક સ્વરૂપવાળા દર્દીઓ અસ્વસ્થતા પગરખાં પહેરે છે, જે આંગળીઓ પર દબાણ લાવે છે અને નરમ પેશીઓને લોહીની સપ્લાયમાં અવરોધે છે, પરંતુ અગવડતા અનુભવતા નથી.
એકમાત્ર અનુગામી તિરાડો, ઘર્ષણ અને જર્જરિત ફૂટેલા ત્વચા અને નખના માયકોટિક જખમનું કારણ બને છે.

લક્ષણો અને જોખમ જૂથો
એસડીએસની ક્લિનિકલ લાક્ષણિકતાઓ રોગના સ્વરૂપ અને પેથોલોજીના વિકાસના તબક્કા દ્વારા નક્કી કરવામાં આવે છે. ડાયાબિટીસના પગના પ્રથમ સંકેતો છે:
- નીચલા હાથપગના સોજો,
- પીડા જ્યારે પીડા
- ત્વચાકોપની સંવેદનશીલતામાં ફેરફાર.
ડાયાબિટીઝના દર્દીઓએ આરામ દરમિયાન પગમાં થાક અને અસ્વસ્થતાની ચેતવણી આપવી જોઈએ. ડાયાબિટીસના પગનો દેખાવ ઘણીવાર નબળા લોહીના પ્રવાહ અને પેશી ઇસ્કેમિયા સાથે સંકળાયેલ ત્વચાના રંગમાં ફેરફાર દ્વારા સૂચવવામાં આવે છે. ઉપરાંત, દર્દીઓને નાના ઘર્ષણ અને તિરાડોની લાંબી ઉપચાર દ્વારા સાવચેત થવું જોઈએ.
ન્યુરોપેથીક ડાયાબિટીક પગના સંકેતો
પગના તે ભાગોમાં રોગવિજ્ .ાનવિષયક પ્રતિક્રિયાઓની ઘટના દ્વારા એસડીએસ લાક્ષણિકતા છે જે ચાલતી વખતે અથવા .ભા રહીને મહત્તમ દબાણ અનુભવે છે. જખમ મુખ્યત્વે આંતરભાષીય વિસ્તારો, હીલ અને અંગૂઠાના ઓશિકાઓ દ્વારા અસરગ્રસ્ત છે. ડાયાબિટીસના પગના મુખ્ય ચિહ્નો અને લક્ષણોમાં શામેલ છે:
- પગની સોજો પગની ઘૂંટીના સંયુક્તની નીચે,
- પગ પર મકાઈનો દેખાવ,
- એકમાત્ર ત્વચાની જાડાઈ,
- સુકા ત્વચાકોપ
- પગની સપાટી પર અલ્સર,
- આંગળીઓનું વિરૂપતા.
એસડીએસના ન્યુરોપેથીક સ્વરૂપ સાથે, તે સ્થળોએ ટ્રોફિક ઇજાઓ દેખાય છે જે ચાલતી વખતે મહત્તમ દબાણનો વિષય બને છે. જ્યારે હાડકાંને નુકસાન થાય છે, ત્યારે આંગળીઓનું વિરૂપતા થાય છે, અને તેથી તે હૂક આકારનું બને છે.
ઇસ્કેમિક ડાયાબિટીક પગનો અભિવ્યક્તિ
રોગની શરૂઆત વ walkingકિંગ દરમિયાન પીડાની ઘટના અને ચળવળ દરમિયાન સ્નાયુઓની ઝડપી થાક દ્વારા વર્ગીકૃત થયેલ છે. પેથોલોજીના આ સ્વરૂપનું એક લાક્ષણિકતા અભિવ્યક્તિ એ તૂટક તૂટક છે. પેશીઓને અપૂરતી રક્ત પુરવઠા અને પગમાં દુખાવોને કારણે, દર્દીને અગવડતાની તીવ્રતા ઘટાડવા માટે લંગડા પાડવાની ફરજ પડે છે.

ડાયાબિટીક પગના ઇસ્કેમિક પ્રકારનાં નીચેના લક્ષણોને વિશેષજ્ો અલગ પાડે છે:
- પગની ઘૂંટીમાં સોજો,
- ત્વચા નિખારવું,
- ત્વચાકોપનું હાયપરપીગ્મેન્ટેશન,
- એકમાત્ર અલ્સેરેશન,
- પગની ધમનીઓમાં ધબકારાની અભાવ,
- અલ્સર પર કાળા-બ્રાઉન scabs.
જો નીચલા હાથપગની સંવેદનશીલતા ઓછી થાય છે, અને ત્વચાની સપાટી પર હાયપરપીગ્મેન્ટેશનના ક્ષેત્રો દેખાય છે, તો તે એસડીએસના ઇસ્કેમિક સ્વરૂપના વિકાસને સૂચવી શકે છે.
રોગના તબક્કાને નિર્ધારિત કરવા માટે, તે અંતરનું મૂલ્યાંકન કરો કે જે દર્દી સહાય વિના કા overcomeી શકે છે. જો મુસાફરી કરેલી અંતરની લંબાઈ 200 મીટર કરતા વધુ ન હોય, તો એસડીએસની 3 જી ડિગ્રી નિદાન થાય છે. રોગની પ્રગતિ સાથે, ટીશ્યુ નેક્રોસિસ જોવા મળે છે, જેના કારણે પાછળથી ગેંગ્રેન વિકસે છે.
ડાયાબિટીસ ગેંગ્રેનનું અભિવ્યક્તિ
ગેંગરેનસ જખમ સડો ડાયાબિટીઝ અને એસડીએસની સૌથી ભયંકર ગૂંચવણ છે. તે નીચલા હાથપગમાં નબળુ રક્ત પ્રવાહ, પેશીઓનું નબળું પોષણ અને ત્વચાના ક્ષતિગ્રસ્ત વિસ્તારોમાં ચેપી બળતરાને કારણે વિકસે છે. ગેંગ્રેનનું સંભવિત પરિણામ એ દર્દીનું મૃત્યુ છે, તેથી, જો કોઈ સમસ્યા મળી આવે છે, તો તે અંગોના અસરગ્રસ્ત વિસ્તારોના વિચ્છેદનનો આશરો લે છે.
જોખમ જૂથો
ભયંકર ગૂંચવણોનો ભય તમામ ડાયાબિટીસના દર્દીઓ માટે અસ્તિત્વમાં છે, પરંતુ મોટા ભાગે એસ.ડી.એસ. થી પીડાતા દર્દીઓમાં થાય છે:
- ધમની હાયપરટેન્શન
- પોલિનોરોપેથી
- હાયપરલિપિડેમિયા,
- હાયપરકેરેટોસિસ
- હૃદય રોગ
- પગની ખોડ
- એથરોસ્ક્લેરોસિસ, વગેરે.
આંકડા મુજબ, ડાયાબિટીઝવાળા 40% થી વધુ દર્દીઓમાં વધુ જોખમ હોય છે. ખતરનાક ગૂંચવણોને રોકવા માટે, દર વર્ષે ઓછામાં ઓછા 1 વખત નિષ્ણાતની સાથે નિયમિત પરીક્ષા લેવાની ભલામણ કરવામાં આવે છે. રોગના વિઘટનયુક્ત સ્વરૂપમાં, પ્રોફીલેક્ટીક ઉપચાર સૂચવવામાં આવે છે જેનું લક્ષ્ય અંગોમાં લોહીનું પરિભ્રમણ અને ટ્રોફિક પેશીઓમાં સુધારણા છે.

ડાયગ્નોસ્ટિક્સ
એસડીએસવાળા દર્દીઓની તપાસ કરતી વખતે, મલ્ટિડિસિપ્પ્લિનરી અભિગમનો ઉપયોગ કરવામાં આવે છે. ડાયાબિટીસના પગના નિદાનમાં માત્ર ડાયાબિટીસના નિષ્ણાત સાથે જ નહીં, પરંતુ સંબંધિત વિશેષતાના ડોકટરો - એન્ડોક્રિનોલોજિસ્ટ, ઓર્થોપેડિસ્ટ, પોડોલોજિસ્ટ, વેસ્ક્યુલર સર્જન, વગેરે સાથે પણ પરામર્શ શામેલ છે. આ રોગની તપાસમાં આત્મનિરીક્ષણ મુખ્ય ભૂમિકા નિભાવે છે, જેનો હેતુ નીચેના પેથોલોજીકલ ફેરફારોની સમયસર શોધ છે:
- આંગળીની ખોડ
- શુષ્ક ત્વચા
- પીડા જ્યારે પીડા,
- નખની માયકોટિક જખમ,
- ત્વચા નિખારવું.
ડાયાબિટીક પગના સિન્ડ્રોમ માટેની નિદાન પદ્ધતિઓ રોગના ક્લિનિકલ લાક્ષણિકતાઓ અને સંકળાયેલ ગૂંચવણો દ્વારા નક્કી કરવામાં આવે છે. ગંભીર લક્ષણોની ગેરહાજરીમાં, નીચેની પરીક્ષા પદ્ધતિઓનો ઉપયોગ કરવામાં આવે છે:
- રક્ત પરીક્ષણ - લોહીના સીરમમાં ગ્લુકોઝ, કોલેસ્ટરોલ અને લિપોપ્રોટીનનું સ્તર નક્કી કરે છે.
- શારીરિક પરીક્ષા - તમને પેશીઓની પીડા, કંપન, સ્પર્શેન્દ્રિય અને તાપમાનની સંવેદનશીલતાની ડિગ્રી નક્કી કરવાની મંજૂરી આપે છે.
- યુરીનાલિસિસ - કીટોન બોડીઝ અને ખાંડની સાંદ્રતા દર્શાવે છે.
એસડીએસના ઇસ્કેમિક સ્વરૂપમાં સ્નાયુ-અસ્થિબંધન અને હાડકાના બંધારણને નુકસાનની ડિગ્રી, જેમ કે પદ્ધતિઓનો ઉપયોગ કરીને નક્કી કરવામાં આવે છે:
- એક્સ-રે કોન્ટ્રાસ્ટ એન્જીયોગ્રાફી - નીચલા હાથપગમાં પેરિફેરલ ધમનીઓની સ્થિતિનું આકારણી.
- અલ્ટ્રાસોનિક ડેન્સિટોમેટ્રી એ અસ્થિ ખનિજ ઘનતાને માપવા માટેની એક આક્રમક પદ્ધતિ છે.
- પેરિફેરલ સીટી આર્ટિટોગ્રાફી એ રક્ત વાહિનીઓનું ટોમોગ્રાફિક સ્કેન છે જે સ્ટેનોટિક જખમ શોધવા માટે કરવામાં આવે છે.
- પગની વાહિનીઓનું અલ્ટ્રાસાઉન્ડ - નીચલા હાથપગમાં ધમનીય રક્ત પ્રવાહની ગતિનું આકારણી
- પ્યુર્યુલન્ટ સ્રાવનું બેકસેડિંગ - નેક્રોટિક પેશીના નુકસાન સાથે ચેપના કારક એજન્ટની વ્યાખ્યા.
નિદાન દરમિયાન, ઉપરોક્ત તમામ હાર્ડવેર અભ્યાસના પરિણામો ધ્યાનમાં લેવામાં આવે છે. જો કોઈ નિષ્ણાતને teસ્ટિઓઆર્થ્રોપથીની શંકા હોય, તો પગનો એક એક્સ-રે બે અંદાજોમાં કરવામાં આવે છે.
ડાયાબિટીક પગની સારવાર

ઉપચારના સિદ્ધાંતો ડાયાબિટીઝવાળા દર્દીઓમાં ડાયાબિટીસ મેલિટસના વિકાસના તબક્કા અને વિકાસના તબક્કે પર આધાર રાખે છે. ડાયાબિટીક પગના સિન્ડ્રોમની વ્યાપક સારવારમાં આ શામેલ છે:
- ફાર્માકોથેરાપી
- અલ્સરની સ્થાનિક સારવાર,
- આહાર કાર્યક્રમનું પાલન,
- સર્જિકલ હસ્તક્ષેપ.
રક્ત ખાંડના સ્તરને optimપ્ટિમાઇઝ કરવા માટે, ઇન્સ્યુલિનની માત્રામાં ફેરફાર અથવા દર્દીને સઘન ઇન્સ્યુલિન ઉપચારમાં સ્થાનાંતરિત કરવું જરૂરી છે. અલ્સેરેટિવ ખામી અને ગેંગરેનસ જખમની હાજરીમાં, તેઓ સર્જિકલ હસ્તક્ષેપનો આશરો લે છે.
દવાઓ
ઘરે ડાયાબિટીસના પગની રૂservિચુસ્ત સારવારમાં મૂળભૂત અને વધારાના પગલા શામેલ હોઈ શકે છે. હાથપગમાં રોગવિજ્ologicalાનવિષયક પરિવર્તનને રોકવા માટે, દવાઓ અંતર્ગત રોગની સારવારના હેતુથી, એટલે કે. ડાયાબિટીસ. જ્યારે ટ્રોફિક અલ્સર દેખાય છે, ત્યારે એન્ટિબાયોટિક ઉપચાર નીચેના એન્ટીબાયોટીક્સની મદદથી શક્ય છે:
- ક્લિન્ડામિસિન, રિફામ્પિસિન - સ્ટેફ ચેપનો નાશ કરે છે.
- એર્ટાપેનેમ, સેફ્ટ્રાઇક્સોન - કોલિફોર્મ બેક્ટેરિયાના સેલ્યુલર માળખાંનો નાશ કરે છે.
- એરિથ્રોમિસિન, એમોક્સિસિલિન - સ્ટ્રેપ્ટોકોસીના વિકાસને અટકાવે છે.
- ડપ્ટોમીસીન, લાઇનઝોલિડ - સૂક્ષ્મજીવાણુઓનાં મેથિસિલિન-પ્રતિરોધક તાણને નષ્ટ કરો.
રોગના ગંભીર કિસ્સાઓમાં, પ્રણાલીગત દવાઓનું નસમાં વહીવટ હાથ ધરવામાં આવે છે. શરીરમાં પેથોજેન્સની સાંદ્રતામાં ઘટાડો અલ્સર અને પેશીઓના પુનર્જીવનના ઉપચારને પ્રોત્સાહન આપે છે. ડાયાબિટીક પગના અલ્સરની સારવારમાં મલમ સાથે ઘાવની સારવાર શામેલ છે જેમાં યુરિયા, એન્ટીoxકિસડન્ટો અને એન્ટિસેપ્ટિક્સ - ડાયડર્મ, વિટ્રા, યુરિયા, ડાયલટ્રાડેર્મ્સ હોય છે.
દવાઓનો વ્યવસ્થિત ઉપયોગ નેક્રોટિક પ્રક્રિયાઓ અને બળતરાની પ્રગતિને અટકાવે છે.
વિઘટન એ ડાયાબિટીઝવાળા ડાયાબિટીસવાળા દર્દીઓમાં ડાયાબિટીસ મેલીટસની સારી પ્રોફીલેક્સીસ છે. પગ પર મધ્યમ ભાર એ અંગો અને ટ્રોફિક પેશીઓમાં લોહીના પ્રવાહના સામાન્યકરણમાં ફાળો આપે છે. સ્નાયુઓને મજબૂત કરવા અને રક્ત વાહિનીઓની સ્થિતિસ્થાપકતા વધારવા માટે, નીચેની કસરતોનો ઉપયોગ કરી શકાય છે:
- અંગૂઠાથી રબરના દળને સ્ક્વિઝિંગ,
- અંગૂઠા ઉપર iftingંચકવું
- પગની અંદર અને બહાર ચાલવું,
- નળાકાર પદાર્થોના પગ સાથે સવારી,
- તમારી આંગળીઓથી ફ્લોરમાંથી કાપડનો ટુકડો પકડ્યો.

આવશ્યક રોગનિવારક અસર પ્રાપ્ત કરવા માટે, દરરોજ સવારે અને સાંજના કલાકો દરમિયાન કસરતો કરવાની ભલામણ કરવામાં આવે છે. વ્યવહારુ અવલોકનો અનુસાર, કસરત ઉપચાર જટિલતાઓના જોખમને 2.5 ગણો ઘટાડે છે.
હીરુડોથેરાપી
તબીબી લીચેઝથી એસડીએસની સફળતાપૂર્વક સારવાર કરવામાં આવે છે. ચામડીની સપાટીને ચૂસવાના ક્ષણે, તેઓ હીરુડિન સ્ત્રાવવાનું શરૂ કરે છે, જે લોહીના હેમોડાયનેમિક પરિમાણોને અસર કરે છે, ત્યાં અંગોમાં લોહીનું પરિભ્રમણ સુધારે છે. હીરુડોથેરાપી એ ડાયાબિટીઝની સારવાર માટેનું માનક નથી, પરંતુ તેનો ઉપયોગ તેની effectivenessંચી અસરકારકતાને કારણે થાય છે.
હીરુડિન ઉપરાંત, તબીબી જંતુઓ ઘણા રોગનિવારક સક્રિય પદાર્થોને સ્ત્રાવ કરે છે જે ડાયાબિટીઝની સ્થિતિ પર ફાયદાકારક અસર કરે છે:
- વિબુર્નમ - રક્ત કોશિકાઓની સંલગ્નતા અને પગની insંડા નસોમાં લોહીના ગંઠાવાનું નિર્માણ અટકાવે છે,
- ડેસ્ટાબિલેઝ - એક બેક્ટેરિઓસ્ટેટિક અસર ધરાવે છે, ત્યાં પગ પર ઘાના ચેપી બળતરાનું જોખમ ઘટાડે છે,
- હાયલ્યુરોનિડેઝ - ઇન્ટરસેલ્યુલર પ્રવાહીના પ્રવાહને વેગ આપે છે, જે એડીમાની ઘટનાને અટકાવે છે.
હાયરુડોથેરાપીમાં, નિસ્તેજ બ્રાઉન અથવા લીલોતરી રંગના કેટલાક ચોક્કસ જંતુઓનો ઉપયોગ થાય છે, જે લોહીના ગંઠાઈ જવાને અટકાવતા ચોક્કસ ઉત્સેચકોનો સ્ત્રાવ કરે છે.
રોગની સારવાર દરમિયાન તર્કસંગત પોષણની ઉપચારની અસરકારકતા અને દર્દીઓની પુન recoveryપ્રાપ્તિની ગતિ પર નોંધપાત્ર અસર પડે છે. એસડીએસ માટે રોગનિવારક આહાર વિવિધ સમસ્યાઓ હલ કરવાનો છે:
- કોલેસ્ટરોલ ઘટાડો,
- બ્લડ સુગર સ્થિરતા
- વજન ઘટાડો અને અંગો પર ભાર,
- વિટામિનનો અભાવ શરીરમાં ફરી ભરવું.
ડાયાબિટીઝમાં મેટાબોલિક પ્રક્રિયાઓની આંશિક પુનorationસ્થાપન પણ વેસ્ક્યુલર ગૂંચવણો, ઇસ્કેમિયા અને ગેંગ્રેનના વિકાસને અટકાવે છે. ન્યુટ્રિશનિસ્ટના મતે આહારમાં હર્બલ પ્રોડક્ટ્સનો વિજય થવો જોઈએ. તેઓ ખાંડમાંથી લોહીના પ્રવાહમાં ખાંડના શોષણને અટકાવે છે, જે પ્લાઝ્મા ગ્લુકોઝના સ્તરને પુન restoreસ્થાપિત કરવામાં મદદ કરે છે.
ડાયેટરી પ્રોગ્રામ મુજબ, ડાયાબિટીઝના દર્દીઓમાં આવા ઉત્પાદનો શામેલ હોવા જોઈએ:
- લીલા કઠોળ
- રીંગણા
- કાકડીઓ
- લીલા વટાણા
- કોબી
- beets
- મૂળો
- મશરૂમ્સ
- ટામેટાં
- કચુંબરની વનસ્પતિ
- ઝુચિની
- લીલી ચા.
નિષ્ણાતો ખોરાકમાંથી કન્ફેક્શનરી, આલ્કોહોલિક પીણા, સોજી, પ્રાણી ચરબી, સફેદ બ્રેડ, પાસ્તા અને સોયાના ઉત્પાદનોને સંપૂર્ણપણે દૂર કરવાની ભલામણ કરે છે. વિવિધ સાંદ્રતામાં, તેમાં ખાંડ હોય છે, જેનાથી લોહીમાં શર્કરામાં વધારો થાય છે.

લોક ઉપાયો
એસડીએસ સાથે ત્વચામાં બળતરા પ્રક્રિયાઓની તીવ્રતા ઘટાડવા માટે, inalષધીય વનસ્પતિઓ અને ખાદ્ય ઉત્પાદનોમાંથી તૈયાર દવાઓનો ઉપયોગ કરી શકાય છે. તેમાંના ઘણામાં એન્ટિફ્લોજિસ્ટિક, ઘાને હીલિંગ અને એન્ટિસેપ્ટિક ગુણધર્મો છે.
ડાયાબિટીસના પગની સારવાર લોક ઉપચાર સાથેનો ઉપયોગ પ્રણાલીગત અને સ્થાનિક દવા ઉપચારના જોડાણ તરીકે થઈ શકે છે.
શ્રેષ્ઠ વાનગીઓમાં શામેલ છે:
- લવિંગ તેલ સાથે લોશન: ઘણા સ્તરોમાં ગળી ગzeસનો ટુકડો પ્રવાહીમાં ભેજવાળી હોય છે અને અસરગ્રસ્ત વિસ્તારોમાં 2-3 કલાક લાગુ પડે છે. પ્રક્રિયાને દિવસમાં ઘણી વખત ત્વચાને નરમ કરવા અને ટ્રોફિક અલ્સરના ઉપચારને વેગ આપવા માટે કરવામાં આવે છે.
- ચોખાના લોટની રોટી: ચોખા નાજુકાઈના અને પછી ઓગાળવામાં આવે છે. એક નાનો કેક જાડા મિશ્રણમાંથી મોલ્ડ કરવામાં આવે છે, જે પગ પર લાગુ પડે છે, ક્લીંગ ફિલ્મ અને ગરમ રૂમાલથી coveredંકાયેલો છે.
- સીરમ સાથે સંકુચિત કરો: સુતરાઉ oolન અથવા ગૌઝનો ટુકડો પ્રવાહીમાં ભીના થાય છે અને રાહ અથવા અલ્સરમાં તિરાડો પર લાગુ થાય છે, અને પછી તેને ક્લીંગ ફિલ્મથી લપેટવામાં આવે છે. પ્રક્રિયાને સપ્પેરેશનને અટકાવવા માટે દિવસમાં 3-4 વખત પુનરાવર્તિત થવી જોઈએ.
તમારે પહેલા ડ doctorક્ટરની સલાહ લીધા વિના લોક ઉપાયોના ઉપયોગનો આશરો લેવો જોઈએ નહીં.
ઓર્થોપેડિક જૂતા
હાડકાંનું નિરાકરણ અને પગના સ્નાયુઓની સ્થિતિસ્થાપકતામાં ઘટાડો થવાથી ઇજા થવાની સંભાવના વધારે છે. હાડકાંની રચનાઓના વિકૃતિને રોકવા અને અસ્થિભંગને ટાળવા માટે, ડાયાબિટીસના દર્દીઓને માત્ર ઓર્થોપેડિક જૂતા પહેરવાની સલાહ આપવામાં આવે છે. તેને ખરીદતી વખતે, તમારે નીચેના પસંદગીના માપદંડ દ્વારા માર્ગદર્શન આપવું જોઈએ:
- આંતરિક સીમની ન્યૂનતમ સંખ્યા.
- કઠોર અને નોન-સ્લિપ એકમાત્ર.
- સ્ટ્રેચ અપર.
- પૂરતી ઇનસોલે જાડાઈ (ઓછામાં ઓછી 1 સે.મી.)
- વેલ્ક્રોનો ઉપયોગ કરીને વોલ્યુમને સમાયોજિત કરવાની ક્ષમતા.
યોગ્ય રીતે પસંદ કરેલા પગરખાં અંગૂઠા અને હીલ પરનો ભાર ઘટાડવામાં મદદ કરશે, તેમજ પગને સ્ક્વિઝિંગ અને મકાઈની રચનાને રોકવામાં મદદ કરશે.
શસ્ત્રક્રિયા

સર્જિકલ સારવારની જરૂરિયાત તદ્દન ભયંકર ગૂંચવણોના ઉદભવને કારણે છે. શસ્ત્રક્રિયાના સંકેતોમાં આ શામેલ હોઈ શકે છે:
- પેશી નેક્રોસિસ
- કફ
- ફોલ્લો
- રક્ત વાહિનીઓ અવરોધ
- ઇજાઓ.
ડાયાબિટીઝની સારવારમાં થતી ગૂંચવણોને આધારે, નીચેના પ્રકારનાં ઓપરેશનનો ઉપયોગ કરી શકાય છે:
- નેક્રિટોમી - બિન-વ્યવહારુ પેશીઓનું વિસર્જન,
- એન્જીયોપ્લાસ્ટી - અસરગ્રસ્ત જહાજોના આંતરિક વ્યાસને વિસ્તૃત કરવા અને લોહીના પ્રવાહને સામાન્ય બનાવવા માટે,
- અંગવિચ્છેદન - ગેંગરેનસ જખમના કિસ્સામાં ટર્મિનલ અંગને દૂર કરવું.
આધુનિક શસ્ત્રક્રિયા પગમાં ધમની રક્ત પુરવઠાને પુનર્સ્થાપિત કરવાના હેતુસર ઓછામાં ઓછી 10 વિવિધ ઓછામાં ઓછી આક્રમક તકનીકો પ્રદાન કરવામાં સક્ષમ છે. મોસ્કોના ક્લિનિક્સમાં પેશી ટ્રોફિઝમને સામાન્ય બનાવવા માટે, વેસ્ક્યુલર સર્જરી જેમ કે ઓટોવેનસ બાયપાસ, થ્રોમ્બોએમ્બિઓલેક્ટોમી, એન્ડોવાસ્ક્યુલર ડિલેટેશન, વગેરે.
નવીનતમ સારવાર
ઘણાં વર્ષોથી, વૈજ્ .ાનિકો રોગમાંથી છૂટકારો મેળવવા માટે નવી રીતો વિકસાવી રહ્યા છે, જેનો ઉદ્દેશ ટ્રોફિક અલ્સરની ઝડપથી ઉપચાર અને ગેંગ્રેનને રોકવા માટે છે. જર્મનીમાં, સીડીએસ માટેની વધુ અસરકારક ઉપચાર શરૂ થવાની શરૂઆત થઈ ગઈ છે, જેમાં શામેલ છે:
- બાયોમેકનિકલ સારવાર
- પ્લાઝ્મા જેટ પદ્ધતિ
- વૃદ્ધિ પરિબળ સારવાર
- એક્સ્ટ્રાકોર્પોરીઅલ શોક વેવ ઉપચાર.
ઘણા ડોકટરોના જણાવ્યા અનુસાર, ડાયાબિટીસના પગની સારવારમાં એક સૌથી આશાસ્પદ ક્ષેત્ર એ સ્ટેમ સેલ્સનો ઉપયોગ કરવાની તકનીક છે. રોગની સારવારના વિવિધ તબક્કે તેનો ઉપયોગ ક્ષતિગ્રસ્ત પેશીઓના સ્વ-નવીકરણ અને ટ્રોફિક ઘાવના ઉપચારમાં ફાળો આપે છે.
પગની સંભાળ: વિગતવાર સૂચનાઓ

જો કોઈ વ્યક્તિ ડાયાબિટીઝથી પીડાય છે, તો તેનો અર્થ એ કે તે આપમેળે જોખમ જૂથમાં આવે છે. તેથી જ જ્યારે ડાયાબિટીસના દર્દીઓએ પગની બળતરાના સહેજ સંકેતો દેખાય છે ત્યારે ડ aક્ટરની મદદ લેવી જોઈએ. વીડીએસ માટે પગની સંભાળમાં ઘણા નિયમો શામેલ છે:
- દૈનિક ધોવા. દિવસમાં ઓછામાં ઓછા બે વાર, તમારે તમારા પગ ધોવાની જરૂર છે, ઇન્ટરડિજિટલ ક્ષેત્ર પર વિશેષ ધ્યાન આપવું જોઈએ. પ્રક્રિયા પછી, ત્વચાને સંપૂર્ણપણે સૂકવી અને એન્ટિસેપ્ટિકથી સારવાર કરવી જોઈએ.
- તાપમાનના તફાવતોથી દૂર રહેવું. ડાયાબિટીસના દર્દીઓએ હાથપગના ઓવરહિટીંગ અને હાઈપોથર્મિયાથી સાવધ રહેવું જોઈએ, કારણ કે આ પગમાં નબળા રક્ત પરિભ્રમણ અને ન્યુરોપથીના વિકાસ તરફ દોરી શકે છે.
- અંગોની દૈનિક પરીક્ષા. સ્ક્રેચમુદ્દે, ઘર્ષણ અથવા તિરાડોની તપાસના કિસ્સામાં, ત્વચાને જંતુનાશક અને ઘા મટાડતા મલમની સારવાર કરવી જરૂરી છે.
- મોજાંનો દૈનિક ફેરફાર. સ્વચ્છતા ત્વચા અને નખના માયકોસિસના વિકાસનું જોખમ ઘટાડે છે. તેથી, ડોકટરો દરરોજ ઓછામાં ઓછું 1 સમય મોજાં અથવા સ્ટોકિંગ્સ બદલવાની ભલામણ કરે છે.
- નખની યોગ્ય સુવ્યવસ્થિતતા. નરમ પેશીઓમાં નેઇલ પ્લેટોના ઉદ્ભવને રોકવા માટે, તેમને ખૂણાઓને ગોળાકાર કર્યા વગર જ સીધા કાપવા જોઈએ.
ડાયાબિટીસના પગની આગાહી અને નિવારણ
એસડીએસ એ જીવન માટે જોખમી ગૂંચવણ છે. જો કે, ડ્રગ થેરાપીના સમયસર પસાર થવાની સાથે અને નિવારક પગલાઓની પાલન સાથે, ટ્રોફિક અલ્સર અને ગેંગ્રેનનું જોખમ ઘટાડવાનું શક્ય છે. ડાયાબિટીસના પગના નિવારણમાં શામેલ છે:
- દૈનિક ધોવા અને પગનું નિરીક્ષણ,
- ફક્ત ઓર્થોપેડિક જૂતા પહેર્યા,
- લોહીમાં શર્કરાના સ્તરનું નિયમિત નિરીક્ષણ,
- સીમલેસ મોજાં અને સ્ટોકિંગ્સનો ઉપયોગ,
- મકાઈના પ્લાસ્ટરના ઉપયોગની અસ્વીકાર,
- બળતરા અથવા આઘાતજનક ત્વચાને નુકસાન માટે ડ doctorક્ટર પાસે જવું.
પગની સંભાળની સરળ માર્ગદર્શિકાને અનુસરીને 84% કેસોમાં મુશ્કેલીઓ ટાળવામાં મદદ મળે છે. તે સમજવું આવશ્યક છે કે અંગ કાપણીના મુખ્ય કારણોમાં એસ.ડી.એસ. ટીશ્યુ નેક્રોસિસને રોકવા માટે, દર્દીઓએ તેમના સ્વાસ્થ્યનું નિરીક્ષણ કરવું જોઈએ, ત્વચારોગ સંબંધી રોગોની સમયસર સારવાર કરવી જોઈએ અને પગની ઇજાઓ અટકાવવા માટે સક્ષમ હોવું જોઈએ.
સામાન્ય માહિતી
એન્ડોક્રિનોલોજીમાં, ડાયાબિટીક પગના સિંડ્રોમને નીચલા હાથપગના અંતરિયાળ ભાગોમાં માઇક્રોસિરિક્યુલેટરી અને ન્યુરોટ્રોફિક ડિસઓર્ડરના સંકુલ તરીકે સમજવામાં આવે છે, જેનાથી ત્વચા અને નરમ પેશીઓ, હાડકા અને સંયુક્ત જખમની અલ્સેરેટિવ નેક્રોટિક પ્રક્રિયાઓ થાય છે. ડાયાબિટીસના પગને લાક્ષણિકતામાં ફેરફાર, ડાયાબિટીસની શરૂઆત પછી 15-20 વર્ષ પછી થાય છે. આ ગૂંચવણ 10% દર્દીઓમાં થાય છે, ડાયાબિટીઝના 40-50% દર્દીઓમાં જોખમ રહેલું છે. ડાયાબિટીક પગના ઓછામાં ઓછા 90% કેસ ટાઇપ 2 ડાયાબિટીઝ સાથે સંકળાયેલા છે.
હાલમાં, ડાયાબિટીસના પગવાળા દર્દીઓની સંભાળની સંસ્થા સંપૂર્ણથી દૂર છે: લગભગ અડધા કેસોમાં, સારવાર અંતિમ તબક્કામાં શરૂ થાય છે, જે અંગને કા ampવાની જરૂરિયાત, દર્દીઓની અપંગતા અને મૃત્યુદરમાં વધારો તરફ દોરી જાય છે.

ડાયાબિટીક પગના વિકાસના કારણો અને પદ્ધતિઓ
ડાયાબિટીક ફુટ સિંડ્રોમમાં મુખ્ય પેથોજેનેટિક લિંક્સ એન્જિયોપેથી, ન્યુરોપથી અને ચેપ છે. ડાયાબિટીસ મેલિટસમાં લાંબા ગાળાના અકારણ હાયપરગ્લાયકેમિઆને કારણે રક્ત વાહિનીઓ (ડાયાબિટીક મેક્રોઆંગોપિયો અને માઇક્રોઆંગોપેથી), તેમજ પેરિફેરલ ચેતા (ડાયાબિટીક ન્યુરોપથી) માં ચોક્કસ ફેરફાર થાય છે. એન્જીયોપેથીઝ રક્ત વાહિનીઓની સ્થિતિસ્થાપકતા અને પેટન્ટિસીસમાં ઘટાડો, રક્ત સ્નિગ્ધતામાં વધારો તરફ દોરી જાય છે, જે ઇનર્વેશન અને સામાન્ય ટ્રોફિક પેશીઓના ઉલ્લંઘન સાથે છે, ચેતા અંતની સંવેદનશીલતામાં ઘટાડો.
પ્રોટીનનું ગ્લાયકોસિલેશન, સંયુક્ત ગતિશીલતામાં ઘટાડોનું કારણ બને છે, જે પગના હાડકાંની એક સાથે વિકૃતિ અને પગ પરના સામાન્ય બાયોમેકનિકલ લોડનું ઉલ્લંઘન કરે છે (ડાયાબિટીક osસ્ટિઓઆર્થ્રોપથી, ચાર્કોટના પગ). બદલાયેલા રક્ત પરિભ્રમણની પૃષ્ઠભૂમિની સામે, સંવેદનશીલતામાં ઘટાડો અને પેશીઓના રક્ષણાત્મક કાર્ય, કોઈપણ, પગમાં નાના આઘાત (નાના ઉઝરડા, ઘર્ષણ, તિરાડો, માઇક્રોપોરોસ) લાંબા ગાળાના બિન-હીલિંગ ટ્રોફિક અલ્સરની રચના તરફ દોરી જાય છે. પેપ્ટીક અલ્સર ખામી હંમેશા સ્ટેફાયલોકોસી, કોલિબેસિલી, સ્ટ્રેપ્ટોકોસી, એનારોબિક માઇક્રોફલોરાથી ચેપ લાગે છે. બેક્ટેરિયલ હાયલુરોનિડેઝ આજુબાજુના પેશીઓને ooીલું પાડે છે, ચેપના ફેલાવા માટે ફાળો આપે છે અને નેક્રોટિક ફેરફારો કે જે સબક્યુટેનીયસ ચરબી, સ્નાયુ પેશીઓ અને અસ્થિ-અસ્થિબંધન ઉપકરણનો સમાવેશ કરે છે. અલ્સરના ચેપ સાથે, અંગના ફોલ્લા, કફ અને ગેંગ્રેન થવાનું જોખમ વધે છે.
ડાયાબિટીસ મેલિટસવાળા તમામ દર્દીઓમાં ડાયાબિટીસના પગના વિકાસનું સંભવિત જોખમ હોવા છતાં, વધતા જોખમ જૂથમાં પેરિફેરલ પોલિનોરોપેથી, વેસ્ક્યુલર એથરોસ્ક્લેરોસિસ, હાયપરલિપિડેમિયા, કોરોનરી ધમની રોગ, હાયપરટેન્શન, આલ્કોહોલ અને ધૂમ્રપાનના દુરૂપયોગની વ્યક્તિઓ શામેલ છે.
સ્થાનિક પેશીઓમાં પરિવર્તન થાય છે - કહેવાતા નાના પગની સમસ્યાઓ: ઉદભવેલા અંગૂઠા, નખના ફંગલ ચેપ, ત્વચા માયકોઝ, મકાઈ અને મકાઈ, તિરાડની રાહ, અને અપર્યાપ્ત પગની સ્વચ્છતા ડાયાબિટીઝના deepંડા નુકસાનનું જોખમ વધારે છે. આ ખામીનું કારણ અયોગ્ય રીતે પસંદ કરેલ જૂતા (વધુ પડતા સાંકડા અથવા ચુસ્ત) હોઈ શકે છે. અંગની સંવેદનશીલતા ઘટાડવાથી દર્દીને એવું લાગવાની મંજૂરી આપતી નથી કે પગરખાં ખૂબ દબાવતા, સળીયાથી અને પગને ઇજા પહોંચાડે છે.
ડાયાબિટીક પગના સ્વરૂપોનું વર્ગીકરણ
કોઈ ખાસ રોગવિજ્ .ાનવિષયક ઘટકનું વર્ચસ્વ જોતાં, ઇસ્કેમિક (5-10%), ન્યુરોપેથિક (60-75%) અને ડાયાબિટીક પગના મિશ્રિત - ન્યુરોઇસ્કેમિક (20-30%) સ્વરૂપને અલગ પાડવામાં આવે છે. ડાયાબિટીસના પગના ઇસ્કેમિક સ્વરૂપમાં, મોટા અને નાના વાહિનીઓની હારને લીધે અંગને લોહીની સપ્લાયનું ઉલ્લંઘન મુખ્ય છે. કોરોનરી સિન્ડ્રોમ તીવ્ર નિરંતર એડિમા, તૂટક તૂટક ક્લેડીફિકેશન, પગમાં દુખાવો, પગની થાક, ત્વચાની રંગદ્રવ્ય વગેરે સાથે થાય છે.
ન્યુરોપેથિક ડાયાબિટીક પગ દૂરના હાથપગના નર્વસ સિસ્ટમના નુકસાન સાથે વિકસે છે. ન્યુરોપેથિક પગના સંકેતો શુષ્ક ત્વચા, હાયપરકેરેટોસિસ, હાથપગનો એહાઇડ્રોસિસ, વિવિધ પ્રકારની સંવેદનશીલતામાં ઘટાડો (થર્મલ, પીડા, સ્પર્શેન્દ્રિય, વગેરે), પગના હાડકાંનું વિરૂપતા, સપાટ પગ, સ્વયંભૂ અસ્થિભંગ છે.
ડાયાબિટીક પગના મિશ્રિત સ્વરૂપ સાથે, ઇસ્કેમિક અને ન્યુરોપેથીક પરિબળો સમાનરૂપે ઉચ્ચારવામાં આવે છે. ડાયાબિટીક પગના સિન્ડ્રોમ દરમિયાન થતી અભિવ્યક્તિઓની તીવ્રતાના આધારે, તબક્કાઓ અલગ પાડવામાં આવે છે:
0 - ડાયાબિટીસના પગને વિકસાવવાનું ઉચ્ચ જોખમ: પગ, મકાઈ, હાયપરકેરેટોસિસની વિકૃતિ છે, પરંતુ ત્યાં કોઈ અલ્સેરેટિવ ખામી નથી. 1 - સ્ટેજ સુપરફિસિયલ અલ્સર, ત્વચા સુધી મર્યાદિત 2 - ચામડી, સબક્યુટેનીયસ ચરબી, સ્નાયુ પેશીઓ, રજ્જૂ, પરંતુ હાડકાંને નુકસાન કર્યા વિના deepંડા અલ્સરનો તબક્કો 3 - હાડકાના નુકસાન સાથે ઠંડા અલ્સરનો તબક્કો 4 - મર્યાદિત ગેંગ્રેનનો તબક્કો 5 - વ્યાપક ગેંગ્રેનનો તબક્કો.
ઇસ્કેમિક સ્વરૂપ
પદાર્પણમાં, ડાયાબિટીક પગના સિન્ડ્રોમનું ઇસ્કેમિક સ્વરૂપ પગમાં દુખાવો દ્વારા પ્રગટ થાય છે જ્યારે પગની ઝડપી થાક, લંગડા સાથે વારાફરતી, જેના પછી પગની સતત એડીમા વિકસે છે. પગ અસ્પષ્ટ અને સ્પર્શ માટે ઠંડા હોય છે, પગની ધમનીઓમાં ધબકારા નબળા અથવા ગેરહાજર હોય છે. નિસ્તેજ ત્વચાની પૃષ્ઠભૂમિની સામે, હાયપરપીગમેન્ટેશનના ક્ષેત્રો ઘણીવાર દેખાય છે.
લાક્ષણિક રીતે, મકાઈની હાજરી જે આંગળીઓ, રાહ, આઇ અને વી મેટાટોર્સોફેલેંજિયલ સાંધા, પગની ઘૂંટી પર લાંબા સમય સુધી મટાડતી નથી. ત્યારબાદ, દુ painfulખદાયક અલ્સર તેમની જગ્યાએ વિકસે છે, જેનો તળિયા કાળા-ભુરો રંગના સ્કેબથી isંકાયેલ છે. અતિશય એક્સ્યુડેશન એ એટીપિકલ (શુષ્ક ત્વચા નેક્રોસિસ) છે.
ડાયાબિટીસના પગના ઇસ્કેમિક સ્વરૂપ દરમિયાન, 4 તબક્કાઓ અલગ પાડવામાં આવે છે: પ્રથમ તબક્કો ધરાવતો દર્દી લગભગ 1 કિ.મી.ની પીડા વગર પીછેહઠ કરી શકે છે, બીજાથી - લગભગ 200 મી, ત્રીજાથી - 200 મીટરથી ઓછું, કેટલાક કિસ્સાઓમાં પીડા બાકીના સમયે થાય છે, ચોથા તબક્કામાં ગંભીર ઇસ્કેમિયા દ્વારા વર્ગીકૃત થયેલ છે અને પગ અથવા નીચલા પગના ગેંગ્રેન તરફ દોરી જતા, અંગૂઠાની નેક્રોસિસ.
ન્યુરોપેથીક સ્વરૂપ
ડાયાબિટીક પગના ન્યુરોપેથીક સ્વરૂપ ન્યુરોપેથિક અલ્સર, teસ્ટિઓઆર્થ્રોપથી અને ન્યુરોપેથીક એડીમા તરીકે થઈ શકે છે. પગના વિસ્તારોમાં ન્યુરોપેથિક જખમ સૌથી વધુ દબાણ હેઠળ વિકસિત થાય છે - આંગળીઓના ફhaલેંજની વચ્ચે, અંગૂઠા પર, વગેરે. ક Callલ્યુસ, હાયપરકેરેટોસિસના ગા d વિસ્તારો, જેની નીચે અલ્સર રચાય છે. ન્યુરોપેથિક અલ્સર સાથે, ત્વચા ગરમ અને શુષ્ક છે, ઘર્ષણ, deepંડા તિરાડો, હાયપરરેમિક પીડાદાયક અલ્સર, પગ પર edematous ધાર જોવા મળે છે.
Teસ્ટિઓઆર્થ્રોપથી અથવા ચાર્કોટ સંયુક્ત, ડાયાબિટીસના પગના રૂપમાં, teસ્ટિઓઆર્ટિક્યુલર ઉપકરણના વિનાશ દ્વારા વર્ગીકૃત થયેલ છે, જે ઓસ્ટીયોપોરોસિસ, સ્વયંભૂ અસ્થિભંગ, સોજો અને સાંધા (સામાન્ય રીતે ઘૂંટણની) વિકૃતિ દ્વારા પ્રગટ થાય છે. ન્યુરોપેથિક એડીમા સાથે, ઇન્ટર્સ્ટિશલ પ્રવાહી સબક્યુટેનીય પેશીઓમાં એકઠા થાય છે, જે પગમાં રોગવિજ્ologicalાનવિષયક ફેરફારોને વધુ તીવ્ર બનાવે છે.
ડાયાબિટીક પગના વિવિધ પ્રકારના ન્યુરોપેથીક સ્વરૂપ માટે, ધમનીઓમાં પલ્સશન જાળવવા, રીફ્લેક્સ અને સંવેદનશીલતામાં ઘટાડો, પીડારહિત અલ્સેરેટિવ નેક્રોટિક પેશીઓના જખમમાં નોંધપાત્ર પ્રમાણમાં વધારો થાય છે, વધેલા ભારના સ્થળોમાં અલ્સરનું સ્થાનિકીકરણ (આંગળીઓ પર), પગની વિશિષ્ટ વિકૃતિઓ (હૂક-આકાર જેવા) આંગળીઓ, અસ્થિના માથાને બહાર કા .ીને).