પ્રકાર 1 ડાયાબિટીસ
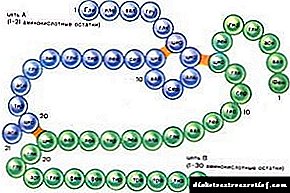
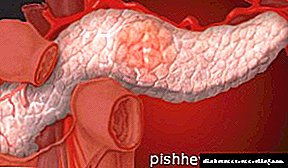
સ્વાદુપિંડમાં બીટા કોષો છે જે ઇન્સ્યુલિનનું સંશ્લેષણ કરે છે. ઇન્સ્યુલિન લોહીના પ્લાઝ્માથી તેને જરૂરી પેશીઓમાં ગ્લુકોઝના પરિવહનમાં સામેલ છે. નીચેના અવયવોમાં ખાસ કરીને ગ્લુકોઝની oseંચી માંગ હોય છે: આંખો, હૃદય, રક્ત વાહિનીઓ, કિડની, નર્વસ સિસ્ટમ. પ્રકાર 1 ડાયાબિટીસનો સાર એ છે કે સ્વાદુપિંડના બીટા કોષો અચાનક મૃત્યુ પામે છે અને ઇન્સ્યુલિનનું સંશ્લેષણ બંધ કરે છે. લોહીમાં ઘણું ગ્લુકોઝ છે, પરંતુ તે જરૂરી અંગો સુધી પહોંચતું નથી. અંગોમાં ખાંડની ઉણપ હોય છે, અને લોહીમાં હાયપરગ્લાયકેમિઆ થાય છે.
પ્રકાર 1 ડાયાબિટીઝ કેવી રીતે પ્રગટ થાય છે
પ્રકાર 1 ડાયાબિટીસ તીવ્ર રીતે શરૂ થાય છે. દર્દીને ઉચ્ચારણ તરસ, શુષ્ક મોં હોય છે, તે ઘણા બધા પ્રવાહી પીવે છે અને પેશાબ કરે છે. કેટલાક દર્દીઓને ખોરાક અને auseબકા વિશે તિરસ્કાર હોય છે, જ્યારે અન્ય લોકો તેનાથી વિપરીત, ઘણું ખાય છે. જો કે, તે બંને ઝડપથી વજન ઘટાડે છે - થોડા અઠવાડિયામાં 20 કિગ્રા સુધી. ઉપરાંત, દર્દીઓ નબળાઇ, ચક્કર, કામગીરીમાં ઘટાડો, સુસ્તીથી ચિંતિત છે. પ્રકાર 1 ડાયાબિટીસ મેલીટસવાળા દર્દીઓમાં સારવાર વિના, કેટોએસિડોસિસ ઝડપથી સેટ થઈ જાય છે, જે કેટોસિડોટિક કોમામાં જઈ શકે છે.
પ્રકાર 1 ડાયાબિટીસ
પ્રકાર 1 ડાયાબિટીઝની સારવાર એ દવાઓને સંચાલિત કરવા માટેનો એક વ્યક્તિગત પ્રોગ્રામ છે જેમાં ઇન્સ્યુલિન હોય છે, કારણ કે ખૂબ જ ગંભીર કિસ્સાઓમાં, તમારું પોતાનું ઇન્સ્યુલિન કોઈ સંશ્લેષણમાં નથી.
તેથી, પ્રકાર 1 ડાયાબિટીસ મેલીટસના ઉપચારના 2 મુખ્ય સિદ્ધાંતો:
- આહાર અને આત્મ-નિયંત્રણ
- ઇન્સ્યુલિન ઉપચાર.
ટાઇપ 1 ડાયાબિટીઝની સારવાર માટે આજે બહારથી ઇન્સ્યુલિનનો પરિચય છે. જો દવા ઉત્પાદકોમાંથી કોઈ એક એવી દવાઓનું ઉત્પાદન કરવાનો દાવો કરે છે જે આ રોગને મટાડી શકે છે, તો આ એક અસ્પષ્ટ છેતરપિંડી છે.
ત્યાં 2 પ્રકારની દવાઓ છે જેમાં ઇન્સ્યુલિન હોય છે:
- ટૂંકા અભિનયવાળા ઇન્સ્યુલિન (હુમાલોગ, એક્ટ્રેપિડ, વગેરે),
- લાંબા-અભિનયવાળા ઇન્સ્યુલિન (લેન્ટસ, પ્રોટોફન, લેવેમિર, વગેરે).
ઇન્સ્યુલિનની સૌથી સામાન્ય પદ્ધતિ નીચે મુજબ છે:
- સવારે - લાંબા-અભિનય ઇન્સ્યુલિન,
- સવારના નાસ્તા, લંચ, ડિનર - ટૂંકા અભિનયવાળા ઇન્સ્યુલિન,
- રાત્રે - વિસ્તૃત-અભિનય ઇન્સ્યુલિન.
ઇન્સ્યુલિનની માત્રા સામાન્ય રીતે એન્ડોક્રિનોલોજિસ્ટ દ્વારા પસંદ કરવામાં આવે છે. જો કે, ટૂંકા અભિનયવાળા ઇન્સ્યુલિનની માત્રા જે ભોજન પહેલાં આપવામાં આવે છે તે તેના અંદાજિત વોલ્યુમ પર આધારિત છે. ડાયાબિટીઝની શાળામાં, ડાયાબિટીઝના દર્દીઓને ખોરાકમાં સમાયેલા બ્રેડ યુનિટની ગણતરી કરવા અને જરૂરીયાત પ્રમાણે ટૂંકા ઇન્સ્યુલિનનું સંચાલન કરવાનું શીખવવામાં આવે છે. દરરોજ, ડાયાબિટીઝના તમામ દર્દીઓએ તેમના લોહીમાં શર્કરાના સ્તરનું નિરીક્ષણ વ્યક્તિગત રક્ત ગ્લુકોઝ મીટરથી કરવું જોઈએ.
પ્રકાર 1 ડાયાબિટીસ આજીવન છે. દુર્ભાગ્યે, આ રોગ આજે અસાધ્ય છે.
પ્રકાર 1 ડાયાબિટીસ આહાર
ઉપચાર શરૂ કરતા પહેલા, પદ્ધતિની પસંદગી, રોગના કારણો, તેના લક્ષણો કે લક્ષણો, નિદાનની પદ્ધતિઓ ધ્યાનમાં લેવી જરૂરી છે. ડાયાબિટીઝ મેલીટસ એ સ્વાદુપિંડના કામનું ઉલ્લંઘન છે, માનવ શરીરમાં કેટલીક પ્રક્રિયાઓ, ઇન્સ્યુલિનના અભાવથી ઉશ્કેરવામાં આવે છે. રોગના કિસ્સામાં, હોર્મોનના ઉત્પાદન માટે જવાબદાર સ્વાદુપિંડના કોષો તેમના કાર્યને સંપૂર્ણ રીતે સક્ષમ કરવામાં સક્ષમ નથી. પરિણામે, ખાંડના સૂચકાંકો વધે છે, જે અવયવો, આરોગ્યના કામને નકારાત્મક અસર કરે છે.
ઇન્સ્યુલિનની ઉણપ અને અતિશય રક્ત ખાંડના કારણે અફર અસરો થાય છે: ક્ષતિગ્રસ્ત દ્રષ્ટિ, મગજનું કાર્ય, રક્ત વાહિનીઓ ખાલી થાય છે. હોર્મોન, મેટાબોલિક પ્રક્રિયાના સ્તરને નિયંત્રિત કરવા માટે, પ્રકાર 1 ડાયાબિટીઝ મેલીટસના નિદાનવાળા દર્દીઓએ તેમના જીવન દરમ્યાન દરરોજ ઇન્જેક્શન આપવું જરૂરી છે. ઇન્સ્યુલિન પ્રકાર 1 ડાયાબિટીઝ વિના સારવાર શક્ય નથી, હોર્મોનની માત્રા વ્યક્તિગત રૂપે નિયમન કરવામાં આવે છે.
વૈજ્entistsાનિકોને વિશ્વસનીય કારણો ખબર નથી હોતા જેનાથી હોર્મોન ઇન્સ્યુલિનની ઉણપ ઉશ્કેરે છે. ઉચ્ચ ડિગ્રી સંભાવના સાથે દલીલ કરવી શક્ય છે કે પ્રકાર 1 ડાયાબિટીસના વિકાસમાં મુખ્ય મુદ્દો એ સ્વાદુપિંડમાં સ્થિત cells-કોષોનો નાશ છે. અને આ સમસ્યા માટેની પૂર્વજરૂરીયાતો વિવિધ પરિબળો હોઈ શકે છે.
- જનીનોની હાજરી જે ડાયાબિટીઝના વારસાગત વલણ નક્કી કરે છે.
- રોગપ્રતિકારક શક્તિની ખોટી કામગીરી, સ્વયંપ્રતિરક્ષા પ્રક્રિયાઓનો કોર્સ.
- ભૂતકાળમાં ચેપી, વાયરલ રોગો, ઉદાહરણ તરીકે, ઓરી, ગાલપચોળિયા, હેપેટાઇટિસ, ચિકનપોક્સ.
- તાણ, સતત માનસિક તાણ.
પ્રકાર 1 ડાયાબિટીઝ માટે, લક્ષણો બીજા પ્રકારની જેમ સ્વાભાવિક હોય છે. બધા ચિહ્નો પૂરતા પ્રમાણમાં ઉચ્ચારવામાં આવતા નથી, તેથી, કેટોએસિડોસિસની શરૂઆત ન થાય ત્યાં સુધી ભાગ્યે જ દર્દીને ચિંતા થાય છે, જે ક્યારેક આ રોગની બદલી ન શકાય તેવી ગૂંચવણો તરફ દોરી જાય છે. તમારા સ્વાસ્થ્યનું કાળજીપૂર્વક નિરીક્ષણ કરવું મહત્વપૂર્ણ છે અને જો ડાયાબિટીઝના ઘણા સંકેતો મળી આવે છે, તો તમારે રક્ત પરીક્ષણ, પેશાબની કસોટી લેવી જોઈએ અને રોગમાં નિષ્ણાત ડ doctorક્ટરની મુલાકાત લેવી જોઈએ - એન્ડોક્રિનોલોજિસ્ટ. રોગના પ્રથમ પ્રકારનાં લક્ષણો:
- સતત તીવ્ર તરસ.
- સુકા મોં.
- વારંવાર પેશાબ કરવો (દિવસ અને રાત).
- મજબૂત ભૂખ, પરંતુ દર્દી નોંધપાત્ર વજન ગુમાવે છે.
- વિઝ્યુઅલ ક્ષતિ, સ્પષ્ટ રૂપરેખા વિના બધું અસ્પષ્ટ બની જાય છે.
- થાક, સુસ્તી.
- વારંવાર, અચાનક મૂડ સ્વિંગ્સ, નબળાઇ, ચીડિયાપણું, ઝંખનાની વૃત્તિ.
- સ્ત્રીઓ ઘનિષ્ઠ અવયવોના ક્ષેત્રમાં ચેપી રોગોના વિકાસ દ્વારા વર્ગીકૃત થયેલ છે જે સ્થાનિક ઉપચારનો પ્રતિસાદ આપતી નથી.

જો કેટોએસિડોસિસ (ગૂંચવણો) પહેલાથી જ શરૂ થઈ ગઈ હોય, તો વધારાના લક્ષણો જોવા મળે છે:
- સ્પષ્ટ ડિહાઇડ્રેશન, શુષ્ક ત્વચા.
- શ્વાસ વારંવાર, deepંડા બને છે.
- મૌખિક પોલાણમાંથી ગંધ અપ્રિય છે - એસિટોનની સુગંધ.
- શરીરની સામાન્ય નબળાઇ, ઉબકા, ચેતનાનું નુકસાન શક્ય છે.
પ્રકાર 1 ડાયાબિટીસ મેલિટસ માટે સારવારની ફરજિયાત દિશા એ સતત ઇન્સ્યુલિન ઇન્જેક્શન છે. પરંતુ વધારાની તકનીકો રોગના કોર્સને હકારાત્મક અસર કરી શકે છે, તેના લક્ષણોમાં સરળતા લાવી શકે છે અને ગૂંચવણોની ઘટનાને અટકાવી શકે છે. ઉપચાર કરનાર ડ doctorક્ટરની સલાહ લીધા પછી અને તેની મંજૂરી મેળવ્યા પછી જ આ અથવા સારવારની અન્ય પદ્ધતિઓ લાગુ કરવી અને તેનો ઉપયોગ કરવો શક્ય છે.
રોગની સારવાર માટેનો એક મહત્વપૂર્ણ મુદ્દો એ છે કે પ્રકાર 1 ડાયાબિટીસ માટે યોગ્ય પોષણ. યોગ્ય રીતે બનેલો, પસંદ કરેલો આહાર ગ્લુકોઝના સ્તરોમાં વધારો ઘટાડવા, અટકાવવામાં મદદ કરશે, તેથી ઇન્સ્યુલિનની માત્રા ઘટાડવાનું શક્ય બનશે. ટી 1 ડીએમ માટે પોષણ:
- મેનુ આરોગ્યના ખર્ચે ન હોવું જોઈએ.
- ખોરાક માટે, તમારે વિવિધ ઉત્પાદનો પસંદ કરવા જોઈએ.
- ડાયાબિટીસ સાથે, તમારે કુદરતી ઉત્પાદનોની પસંદગી કરવી જોઈએ.
- એક અઠવાડિયા માટે મેનુ બનાવવાની ભલામણ કરવામાં આવે છે, ડીશ અને તેના ઘટકોનું કાળજીપૂર્વક વિશ્લેષણ કરો.
- ખોરાકનું સેવન અવલોકન કરો, ઇન્સ્યુલિનના ઇન્જેક્શનનો સમય, રાત્રે ખાવું ટાળો.
- ભોજન નાના ભાગોમાં હોવું જોઈએ, દિવસમાં ઓછામાં ઓછા 5 વખત વહેંચાયેલું હોવું જોઈએ.
- આહારમાંથી શુગર ખાંડને બાકાત રાખો, જે ખાસ કરીને ડાયાબિટીઝ મેલિટસવાળા દર્દીઓ માટે જોખમી છે.
- "પ્રતિબંધિત" સૂચિમાંથી ખોરાકનું સેવન કરશો નહીં.
- તે ધૂમ્રપાન છોડી દેવા યોગ્ય છે.

શું ખાવા માટે સખત પ્રતિબંધિત છે:
- સુગર ધરાવતું - બધી પ્રકારની મીઠાઈઓ (મીઠાઈઓ, ચોકલેટ, કેક).
- ડાયાબિટીસ મેલિટસ ડેઝર્ટ રેડ વાઇન અને ઓછા આલ્કોહોલ પીણાંના કિસ્સામાં આલ્કોહોલ, ખાસ કરીને જોખમી છે.
- મીઠા ફળ (દા.ત. કેરી, કેળા, દ્રાક્ષ, તરબૂચ)
- સ્પાર્કલિંગ પાણી.
- ફાસ્ટ ફૂડ પ્રોડક્ટ્સ.
- પીવામાં માંસ, અથાણાં, ચરબીયુક્ત બ્રોથ.
નમૂના ખોરાક, દર્દી મેનુ:
- મુખ્ય ભોજન એ નાસ્તો છે. પોર્રીજ, ઇંડા, ગ્રીન્સ, અનવેઇટેડ ચા પસંદ કરવાનું વધુ સારું છે.
- પ્રથમ નાસ્તો ઓછો ખાંડ ફળો અથવા શાકભાજી છે.
- બપોરનું ભોજન - વનસ્પતિ સૂપ, શાકભાજી ડબલ બોઇલરમાં અથવા સ્ટ્યુઇંગ દ્વારા, માંસ અથવા માછલીનો બાફેલી ભાગ.
- નાસ્તો - ઓછી ચરબીવાળા ખાટા-દૂધના ઉત્પાદનો, વનસ્પતિ કચુંબર અથવા સ્વેઇન્ડ ચા વગરની બ્રેડ.
- ડિનર - બાફેલી અથવા સ્ટ્યૂડ માંસ, શાકભાજી - તાજી અથવા વરાળ, બાફેલી માછલી, ચરબીની માત્રાની ઓછી ટકાવારીવાળા ડેરી ઉત્પાદનો.

શારીરિક વ્યાયામ
ડાયાબિટીઝની સારવાર માટેની એક પદ્ધતિ રમતગમત છે. સ્વાભાવિક રીતે, રોગમાંથી છૂટકારો મેળવવામાં બિલકુલ કામ થતું નથી, પરંતુ તે બ્લડ શુગર ઘટાડવામાં મદદ કરે છે. દુર્લભ કિસ્સાઓમાં, તાણથી ગ્લુકોઝમાં વધારો થઈ શકે છે, તેથી તમે વર્ગો શરૂ કરતા પહેલા, તમારે ડ doctorક્ટરની સલાહ લેવાની જરૂર છે. ડાયાબિટીઝની હાજરીમાં તાલીમ દરમિયાન, તાલીમની મધ્યમાં અને અંતે, કસરત કરતા પહેલા ખાંડનું માપન કરવું મહત્વપૂર્ણ છે. તમારે સતત ઇન્સ્યુલિનનું નિરીક્ષણ કરવાની જરૂર છે અને ચોક્કસ સંકેતો માટે વર્કઆઉટને રદ કરવું વધુ સારું છે:
- 5.5 એમએમઓએલ / એલ - એક નીચો દર કે જેમાં રમતો રમવી અસુરક્ષિત હોઈ શકે છે. ભલામણ કરવામાં આવે છે કે તમે તમારી વર્કઆઉટ શરૂ કરતા પહેલા ઉચ્ચ કાર્બોહાઇડ્રેટ ઉત્પાદન (જેમ કે બ્રેડ) ખાય છે.
- 5.5–13.5 એમએમઓએલ / એલ રેન્જના સૂચકાંકો તાલીમ માટે લીલો પ્રકાશ આપે છે.
- 13.8 એમએમઓએલ / એલથી ઉપરના સૂચક શારીરિક પરિશ્રમની અનિશ્ચિતતા સૂચવે છે, આ કેટોએસિડોસિસના વિકાસ માટે પ્રોત્સાહન તરીકે કામ કરી શકે છે, અને 16.7 એમએમઓએલ / એલ પર સખત પ્રતિબંધિત છે.
- જો તાલીમ દરમિયાન ખાંડ 8.8 એમએમઓએલ / એલ અથવા તેનાથી ઓછી થઈ ગઈ હોય, તો તરત જ કસરત કરવાનું બંધ કરો.

પ્રકાર 1 ડાયાબિટીઝના દર્દીઓ માટે શારીરિક કસરતો કરવા તેની પોતાની લાક્ષણિકતાઓ છે:
- વર્ગો મહત્તમ અસર પ્રાપ્ત કરવા માટે તાજી હવામાં રાખવી જોઈએ.
- પ્રકાર 1 ડાયાબિટીઝના વર્ગોની નિયમિતતા અને અવધિ અડધા કલાક, ચાલીસ મિનિટ, અઠવાડિયામાં પાંચ વખત અથવા દરેક બીજા દિવસે વર્ગ સાથે 1 કલાક છે.
- વર્કઆઉટ પર જવું, હાઈપોગ્લાયકેમિઆને રોકવા માટે નાસ્તામાં થોડુંક ખોરાક લેવાનું યોગ્ય છે.
- પ્રથમ તબક્કામાં, સમય સાથે, સરળ કસરતો પસંદ કરો, ધીમે ધીમે તેમને જટિલ બનાવો, ભાર વધારશો.
- કસરત તરીકે તે આદર્શ છે: જોગિંગ, સ્ટ્રેચિંગ, સ્ક્વોટ્સ, શરીરના વારા, સઘન erરોબિક્સ, શક્તિ કસરતો.
ડાયાબિટીઝ માટે દવાઓ
ડાયાબotટ ડાયાબિટીસ કેપ્સ્યુલ્સ એ અસરકારક દવા છે જે જર્મન વૈજ્ scientistsાનિકો દ્વારા લેબર વોન ડો. હેમ્બર્ગમાં બડબર્ગ. ડાયાબિનોટ ડાયાબિટીઝની દવાઓમાં યુરોપમાં પ્રથમ સ્થાન મેળવ્યું હતું.
ફોબ્રીનોલ - બ્લડ સુગર ઘટાડે છે, સ્વાદુપિંડને સ્થિર કરે છે, શરીરનું વજન ઘટાડે છે અને બ્લડ પ્રેશરને સામાન્ય બનાવે છે. મર્યાદિત પાર્ટી!

- લઘુ અભિનય ઇન્સ્યુલિન. આ હોર્મોન ઇન્જેસ્ટ થયાના પંદર મિનિટ પછી લાગુ થાય છે.
- વહીવટ પછી 2 કલાક પછી એક મધ્યમ-અભિનય કરતી દવા સક્રિય થાય છે.
- ઇંજેક્શન પછી લાંબા, અભિનયવાળા ઇન્સ્યુલિન ચાર, છ કલાક પછી કામ કરવાનું શરૂ કરે છે.
પાતળા સોય અથવા પંપ સાથે વિશેષ સિરીંજનો ઉપયોગ કરીને, ઇન્જેક્શન દ્વારા પ્રકાર 1 ડાયાબિટીસના દર્દીઓના શરીરમાં ઇન્સ્યુલિન લગાડવાનું શક્ય છે.
દવાઓના બીજા જૂથમાં શામેલ છે:
- એસીઈ (એન્જીયોટન્સિન-કન્વર્ટીંગ એન્ઝાઇમ અવરોધક) - એક એવી દવા જે બ્લડ પ્રેશરને સામાન્ય બનાવવામાં મદદ કરે છે, કિડની રોગના વિકાસને અટકાવે છે અથવા ધીમું કરે છે.
- પ્રકાર 1 ડાયાબિટીઝ સાથે aroભી થતી જઠરાંત્રિય માર્ગની સમસ્યાઓનો સામનો કરવા માટેની દવાઓ. ડ્રગની પસંદગી ફ્રોલિક પેથોલોજી અને સમસ્યાની પ્રકૃતિ પર આધારિત છે. તે એરિથ્રોમિસિન અથવા સેર્યુકલ હોઈ શકે છે.
- જો હૃદય અથવા વેસ્ક્યુલર રોગ સાથે વલણ હોય તો, તેને એસ્પિરિન અથવા કાર્ડિયોમેગ્નાઇલ લેવાની ભલામણ કરવામાં આવે છે.
- પેરિફેરલ ન્યુરોપથીની ઘટનામાં, એનેસ્થેટિક અસરવાળી દવાઓનો ઉપયોગ કરવામાં આવે છે.
- જો શક્તિ, ઉત્થાન સાથે સમસ્યા હોય તો, તમે વાયગ્રા, સિઆલિસનો ઉપયોગ કરી શકો છો.
- સિમ્વાસ્ટેટિન અથવા લોવાસ્ટેટિન કોલેસ્ટરોલ ઘટાડવામાં મદદ કરશે.

લોક ઉપાયો
પ્રકાર 1 ડાયાબિટીસ મેલીટસવાળા ઘણા દર્દીઓ રોગનો સામનો કરવા માટે પરંપરાગત પદ્ધતિઓનો ઉપયોગ કરે છે. કેટલાક ખોરાક, bsષધિઓ, ફી બ્લડ સુગરનું પ્રમાણ ઘટાડી શકે છે અથવા તેને સામાન્ય બનાવી શકે છે. વૈકલ્પિક, ઘરેલું દવા માટે લોકપ્રિય ઉપાય આ છે:
- કઠોળ (5-7 ટુકડાઓ) ઓરડાના તાપમાને 100 મિલી પાણી આખી રાત રેડવું. ખાલી પેટ પર, સોજો દાળો અને પ્રવાહી પીવો. સવારના નાસ્તામાં એક કલાક વિલંબ થવો જોઈએ.
- એક રેડવાની ક્રિયા બનાવો જેમાં 0.2 લિટર પાણી અને 100 ગ્રામ ઓટ અનાજ શામેલ છે. દિવસમાં ત્રણ વખત વાપરવા માટે હું 0.5 કપ ડોઝ કરું છું.
- 1 કપ પાણી (ઉકળતા પાણી) અને 1 ચમચીના મિશ્રણ સાથે રાત માટે થર્મોસ ભરો. એલ નાગદમન. સવારે ડ્રેઇન કરો અને પંદર દિવસ માટે દરેક 1/3 કપ પીવો.
- કપચી બને ત્યાં સુધી લસણના થોડા મધ્યમ લવિંગને ગ્રાઇન્ડ કરો, પાણી (0.5 લિટર) ઉમેરો અને ગરમ જગ્યાએ અડધો કલાક આગ્રહ કરો. ડાયાબિટીઝ માટે, આખો દિવસ ચા તરીકે પીવો.
- 7 મિનિટ સુધી, આઇવીના 30 ગ્રામ રાંધવા, 0.5 લિટર પાણીથી ભીના કરો, ઘણા કલાકો સુધી આગ્રહ કરો, ડ્રેઇન કરો. પ્રવેશના નિયમો: મુખ્ય ભોજન પહેલાં પીવો.
- ચાળીસ અખરોટના પાર્ટીશનો એકત્રિત કરો, શુદ્ધ પાણીમાં 0.2 એલ ઉમેરો અને પાણીના સ્નાનમાં એક કલાક માટે સણસણવું. એક ચમચી ખાતા પહેલા ટિંકચરને ડ્રેઇન કરો અને પીવો.

નવી સારવાર
ડાયાબિટીસ મેલીટસ અને તેના ઉપચારની પદ્ધતિઓના અધ્યયન પર કામ વિશ્વના વિવિધ દેશોમાં ઘણા દાયકાઓથી ચાલુ છે. વૈજ્ scientistsાનિકોનું એક જૂથ છે જેનું મુખ્ય લક્ષ્ય આ મુદ્દાને હલ કરવાનું છે. તેમના સંશોધનને ફાર્માસ્યુટિકલ કંપનીઓ, મોટી કંપનીઓ, ચેરિટીઝ, ફાઉન્ડેશનો અને તે પણ રાજ્ય દ્વારા નાણાં પૂરા પાડવામાં આવે છે. પ્રકાર 1 ડાયાબિટીસને લગતી વિકાસની ઘણી આશાસ્પદ તકનીકીઓ છે:
- વૈજ્entistsાનિકો માનવ સ્ટેમ સેલને બીટા કોષોમાં અધોગળિત બનાવવાનો પ્રયાસ કરી રહ્યા છે, જે હોર્મોન ઉત્પન્ન કરવાનું કાર્ય અને ડાયાબિટીઝના ઇલાજ માટે સક્ષમ છે. પરંતુ અભ્યાસના તાર્કિક નિષ્કર્ષ અને ડાયાબિટીઝવાળા લોકોની સારવાર માટે સાધનનો ઉપયોગ કરવાની સંભાવના, તે હજી પણ દૂર છે.
- અન્ય સંશોધનકારો એક રસી પર કામ કરી રહ્યા છે જે સ્વયંપ્રતિરક્ષા પ્રક્રિયાને વિકસિત થવાથી અટકાવે છે, જેમાં સ્વાદુપિંડના બીટા કોષોને ફટકો પડે છે, અને ડાયાબિટીઝ મેલીટસ વિકસે છે.

જે લોકોને પ્રકાર 1 ડાયાબિટીસ હોવાનું નિદાન થયું છે તેઓએ તેની સાથે રહેવાનું શીખ્યા, ઇન્સ્યુલિનના ઇન્જેક્શનની સતત જરૂરિયાત સાથે જીવતા, તેમની ટેવો અને પસંદગીઓને બદલીને. પ્રકાર 1 ડાયાબિટીસના દર્દીઓ સંપૂર્ણ જીવન જીવે છે, આનંદ કરે છે અને દરેક ક્ષણની પ્રશંસા કરે છે, વૈજ્ scientistsાનિકોની આશા સાથે જે એક દિવસ તેમના દુર્ભાગ્યથી "જાદુની ગોળી" ની શોધ કરશે. જો તમને ટાઇપ 1 ડાયાબિટીઝ મેલીટસની સમસ્યા આવી છે, તો સારવારની વૈકલ્પિક પદ્ધતિઓ જાણો અથવા ફક્ત તમારો અભિપ્રાય શેર કરવા માટે તૈયાર છો - એક ટિપ્પણી મૂકો.
બાહ્ય પરિબળો
પ્રકાર 1 ડાયાબિટીસના ઇટીઓલોજીમાં પર્યાવરણીય પરિબળો પણ નોંધપાત્ર ભૂમિકા ભજવે છે.
સમાન જિનોટાઇપ્સવાળા સમાન જોડિયા ફક્ત 30-50% કિસ્સાઓમાં એક સાથે ડાયાબિટીસથી પીડાય છે.
જુદા જુદા દેશોમાં કોકેશિયન જાતિના લોકોમાં રોગનો વ્યાપ દસ ગણો જુદો છે. એવું જોવા મળ્યું છે કે જે લોકો ડાયાબિટીઝની ઓછી ઘટનાઓ ધરાવતા વિસ્તારોમાંથી સ્થળાંતર કરતા હોય છે, તેમના જન્મના દેશમાં રહેતા લોકોમાં ટાઇપ 1 ડાયાબિટીસ વધુ જોવા મળે છે.
દવાઓ અને અન્ય રસાયણો ફેરફાર કરો
અગાઉ એન્ટિબાયોટિક તરીકે ઉપયોગમાં લેવાયેલા સ્ટ્રેપ્ટોઝોકિન, હાલમાં મેટાસ્ટેટિક સ્વાદુપિંડનું કેન્સરની સારવારમાં ઉપયોગમાં લેવાય છે, તે સ્વાદુપિંડના બીટા કોષો માટે એટલું ઝેરી છે કે તેનો ઉપયોગ પ્રાણીઓના પ્રયોગોમાં આ કોષોને નુકસાન પહોંચાડવા માટે થાય છે.
1976-1979માં યુ.એસ.એ. માં વપરાયેલ ઉંદર ઝેર પિરીન્યુરોન (પાયરીમિનીલ, વેકોર), જે કેટલાક દેશોમાં ઉપયોગમાં લેવાય છે, સ્વાદુપિંડના બીટા કોષોને પસંદગીયુક્ત રીતે નુકસાન પહોંચાડે છે.
પ્રકાર 1 ડાયાબિટીસના વિકાસની પેથોજેનેટિક મિકેનિઝમ અંતocસ્ત્રાવી કોષો દ્વારા ઇન્સ્યુલિનના ઉત્પાદનની અપૂર્ણતા પર આધારિત છે (લેંગેરેન્સના સ્વાદુપિંડના આઇલેટ્સના કોષો). પ્રકાર 1 ડાયાબિટીઝ ડાયાબિટીઝના તમામ કિસ્સાઓમાં 5-10% હિસ્સો ધરાવે છે, જે ઘણીવાર બાળપણ અથવા કિશોરાવસ્થામાં વિકસે છે. આ પ્રકારના ડાયાબિટીસ લક્ષણોના પ્રારંભિક અભિવ્યક્તિ દ્વારા વર્ગીકૃત થયેલ છે, જે સમય જતાં ઝડપથી પ્રગતિ કરે છે.એકમાત્ર સારવાર જીવનભર ઇન્સ્યુલિન ઇન્જેક્શન છે જે દર્દીના ચયાપચયને સામાન્ય બનાવે છે. સારવાર ન કરવામાં આવે તો, પ્રકાર 1 ડાયાબિટીસ ઝડપથી પ્રગતિ કરે છે અને ડાયાબિટીક કાર્ડિયોમાયોપથી, સ્ટ્રોક, રેનલ નિષ્ફળતા, ડાયાબિટીક રેટિનોપેથી, ડાયાબિટીક પગના અલ્સર, કેટોસિડોસિસ અને ડાયાબિટીક કોમા જેવી ગંભીર ગૂંચવણો તરફ દોરી જાય છે, જે દર્દીની અપંગતા અથવા મૃત્યુ તરફ દોરી જાય છે.
વર્લ્ડ હેલ્થ ઓર્ગેનાઇઝેશનની વ્યાખ્યા, ડાયગ્નોસિસ અને ડાયાબિટીસનું વર્ગીકરણ અને તેની ગૂંચવણોની 1999 આવૃત્તિ નીચેની વર્ગીકરણ પૂરી પાડે છે:
| ડાયાબિટીસનો પ્રકાર | રોગની લાક્ષણિકતાઓ |
| પ્રકાર 1 ડાયાબિટીસ | સ્વાદુપિંડનું cell-સેલ વિનાશ, સામાન્ય રીતે સંપૂર્ણ ઇન્સ્યુલિનની ઉણપ તરફ દોરી જાય છે. |
| સ્વયંપ્રતિરક્ષા | |
| ઇડિઓપેથિક | |
| પ્રકાર 2 ડાયાબિટીસ | મુખ્ય ઇન્સ્યુલિન પ્રતિકાર અને સંબંધિત ઇન્સ્યુલિનની ઉણપ અથવા ઇન્સ્યુલિનના પ્રતિકાર સાથે અથવા તેના વિના ઇન્સ્યુલિન સ્ત્રાવમાં મુખ્ય ખામી છે. |
| સગર્ભાવસ્થા ડાયાબિટીસ | ગર્ભાવસ્થા દરમિયાન થાય છે. |
| ડાયાબિટીઝના અન્ય પ્રકારો | |
| Cell-સેલ ફંક્શનમાં આનુવંશિક ખામીઓ | MODY-1, MODY-2, MODY-3, MODY-4, mitochondrial DNA mutation, અન્ય. |
| ઇન્સ્યુલિનની ક્રિયામાં આનુવંશિક ખામીઓ | પ્રકાર ઇન્સ્યુલિન રેઝિસ્ટન્સ, લેપ્રેચchaનિઝમ, રેબ્સન-મેન્ડેનહાલ સિન્ડ્રોમ, લિપોએટ્રોફિક ડાયાબિટીસ, અન્ય. |
| બાહ્ય સ્વાદુપિંડનું રોગો | સ્વાદુપિંડનો રોગ, આઘાત / સ્વાદુપિંડનું, નિયોપ્લેસિયા, સિસ્ટિક ફાઇબ્રોસિસ, હિમોક્રોમેટોસિસ, ફાઇબ્રોક્લેક્યુલિયસ પેનક્રેટોપેથી. |
| એન્ડોક્રિનોપેથીઝ | Romeક્રોમેગલી, કુશિંગનું સિન્ડ્રોમ, ગ્લુકોગોનોમા, ફેયોક્રોમોસાયટોમા, થાઇરોટોક્સિકોસિસ, સોમાટોસ્ટેટિનોમા, એલ્ડોસ્ટેરોમા, અન્ય. |
| ડ્રગ અથવા કેમિકલ ડાયાબિટીસ | વેક્ટર, થિયાઝાઇડ્સ, પેન્ટામાઇડિન, ડિલેન્ટિન, નિકોટિનિક એસિડ, α-ઇંટરફેરોન, ગ્લુકોકોર્ટિકોઇડ્સ, β-બ્લocકર, થાઇરોઇડ હોર્મોન્સ, ડાયઝોક્સાઇડ, અન્ય. |
| ચેપી ડાયાબિટીસ | સાયટમેગાલોવાયરસ, રુબેલા, ઈન્ફલ્યુએન્ઝા વાયરસ, વાયરલ હેપેટાઇટિસ બી અને સી, ઓપિસ્ફોર્કીઆસિસ, ઇચિનોકોક્સીસિસ, ક્લોનકોરોરોસિસ, ક્રિપ્ટોસ્પરોડિયોસિસ, ગિઆર્ડિઆસિસ |
| રોગપ્રતિકારક-મધ્યસ્થ ડાયાબિટીસના અસામાન્ય સ્વરૂપો | "સખત માણસ" - સિન્ડ્રોમ (અસ્થિરતા સિન્ડ્રોમ), ઇન્સ્યુલિન રીસેપ્ટર્સમાં એન્ટિબોડીઝની હાજરી, ઇન્સ્યુલિનમાં એન્ટિબોડીઝની હાજરી, અન્ય. |
| ડાયાબિટીઝ સાથે સંકળાયેલ અન્ય આનુવંશિક સિન્ડ્રોમ્સ | ડાઉન સિન્ડ્રોમ, લોરેન્સ-મૂન-બીડલ સિન્ડ્રોમ, ક્લીનફેલ્ટર સિન્ડ્રોમ, મ્યોટોનિક ડિસ્ટ્રોફી, ટર્નર સિન્ડ્રોમ, પોર્ફિરિયા, વુલ્ફ્રામ સિન્ડ્રોમ, પ્રિડર-વિલ સિન્ડ્રોમ, ફ્રીડ્રેઇક એટેક્સિયા, હન્ટિંગ્ટનના કોરિયા, અન્ય. |
લેંગેરેહન્સના સ્વાદુપિંડના ટાપુઓના β-કોષોના અપૂરતા સ્ત્રાવને કારણે શરીરમાં ઇન્સ્યુલિનની ઉણપ વિકસે છે.
ઇન્સ્યુલિનની ઉણપને લીધે, ઇન્સ્યુલિન આધારિત પેશીઓ (યકૃત, ચરબી અને સ્નાયુ) લોહીમાં ગ્લુકોઝ ગ્રહણ કરવાની તેમની ક્ષમતા ગુમાવે છે અને પરિણામે, લોહીમાં ગ્લુકોઝનું સ્તર વધે છે (હાયપરગ્લાયકેમિઆ) - ડાયાબિટીસનું મુખ્ય નિદાન. ઇન્સ્યુલિનની ઉણપને કારણે, ચરબીના ભંગાણ એડીપોઝ પેશીઓમાં ઉત્તેજીત થાય છે, જે રક્તમાં તેમના સ્તરમાં વધારો તરફ દોરી જાય છે, અને સ્નાયુ પેશીઓમાં પ્રોટીન ભંગાણ ઉત્તેજીત થાય છે, જે લોહીમાં એમિનો એસિડ્સના વપરાશમાં વધારો તરફ દોરી જાય છે. ચરબી અને પ્રોટીનનાં કેટબોલિઝમના સબસ્ટ્રેટ્સ યકૃત દ્વારા કીટોન બોડીમાં પરિવર્તિત થાય છે, જે ઇન્સ્યુલિનની ઉણપની પૃષ્ઠભૂમિ સામે energyર્જા સંતુલન જાળવવા માટે બિન-ઇન્સ્યુલિન આધારિત પેશીઓ (મુખ્યત્વે મગજ) દ્વારા ઉપયોગમાં લેવાય છે.
ગ્લુકોઝુરિયા એ લોહીમાંથી હાઈ બ્લડ ગ્લુકોઝને દૂર કરવા માટે અનુકૂલનશીલ પદ્ધતિ છે જ્યારે ગ્લુકોઝનું સ્તર કિડની (લગભગ 10 એમએમઓએલ / એલ) ની થ્રેશોલ્ડ મૂલ્ય કરતાં વધી જાય છે. ગ્લુકોઝ એ mસ્મોલોજિકલી સક્રિય પદાર્થ છે અને પેશાબમાં તેની સાંદ્રતામાં વધારો પાણી (પોલિરીઆ) ના વધતા ઉત્સર્જનને ઉત્તેજિત કરે છે, જે આખરે ડિહાઇડ્રેશન તરફ દોરી શકે છે જો પાણીના નુકસાનને પૂરતા પ્રમાણમાં વધેલા પ્રવાહી ઇન્ટેક (પોલિડિપ્સિયા) દ્વારા વળતર આપવામાં નહીં આવે. પેશાબમાં પાણીના વધતા નુકસાન સાથે, ખનિજ ક્ષાર પણ ખોવાઈ જાય છે - સોડિયમ, પોટેશિયમ, કેલ્શિયમ અને મેગ્નેશિયમના ક cશન્સની ,ણપ, કલોરિન, ફોસ્ફેટ અને બાયકાર્બોનેટની ionsનોન વિકસે છે.
પ્રથમ પ્રકારના ડાયાબિટીસ મેલીટસના વિકાસના 6 તબક્કા છે (ઇન્સ્યુલિન આધારિત)
- એચએલએ સિસ્ટમ સાથે સંકળાયેલ ડાયાબિટીસનું આનુવંશિક વલણ.
- કાલ્પનિક પ્રારંભિક ટોર્ક. વિવિધ ડાયાબિટીક પરિબળો દ્વારા β-કોષોને નુકસાન અને રોગપ્રતિકારક પ્રક્રિયામાં ટ્રિગર. દર્દીઓમાં નાના ટિટરમાં પહેલેથી જ આઇલેટ કોષો માટે એન્ટિબોડીઝ હોય છે, પરંતુ ઇન્સ્યુલિન સ્ત્રાવ હજી સુધી સહન કરતું નથી.
- સક્રિય imટોઇમ્યુન ઇન્સ્યુલિન. એન્ટિબોડી ટાઇટર વધારે છે, cells-કોષોની સંખ્યા ઘટે છે, ઇન્સ્યુલિન સ્ત્રાવ ઓછું થાય છે.
- ગ્લુકોઝ-ઉત્તેજિત ઇન્સ્યુલિન સ્ત્રાવ ઘટાડો. તણાવપૂર્ણ પરિસ્થિતિઓમાં, દર્દી ક્ષણિક અશક્ત ગ્લુકોઝ સહિષ્ણુતા (એનટીજી) અને અશક્ત ઉપવાસ પ્લાઝ્મા ગ્લુકોઝ (એનજીએફ) શોધી શકે છે.
- ડાયાબિટીસનું ક્લિનિકલ અભિવ્યક્તિ, જેમાં "હનીમૂન" ના સંભવિત એપિસોડનો સમાવેશ થાય છે. ઇન્સ્યુલિન સ્ત્રાવ તીવ્ર ઘટાડો થાય છે, કારણ કે 90% કરતા વધારે cells-કોષો મરી ગયા છે.
- Β કોષોનો સંપૂર્ણ વિનાશ, ઇન્સ્યુલિન સ્ત્રાવના સંપૂર્ણ સમાપ્તિ.
રોગના નૈદાનિક અભિવ્યક્તિઓ માત્ર ડાયાબિટીસ મેલિટસના પ્રકાર દ્વારા જ નહીં, પણ તેના અભ્યાસક્રમના સમયગાળા, કાર્બોહાઇડ્રેટ ચયાપચયની વળતરની ડિગ્રી, વેસ્ક્યુલર ગૂંચવણોની હાજરી અને અન્ય વિકારો દ્વારા પણ થાય છે. પરંપરાગત રીતે, ક્લિનિકલ લક્ષણોને બે જૂથોમાં વહેંચવામાં આવે છે:
- રોગના વિઘટનને દર્શાવતા લક્ષણો,
- ડાયાબિટીસ એન્જીયોપેથીઝ, ન્યુરોપેથીઝ અને અન્ય જટિલ અથવા સહવર્તી પેથોલોજીઓની હાજરી અને તીવ્રતા સાથે સંકળાયેલા લક્ષણો.
- હાયપરગ્લાયકેમિઆ ગ્લુકોસુરિયાના દેખાવનું કારણ બને છે. હાઈ બ્લડ સુગર (હાયપરગ્લાયકેમિઆ) ના ચિન્હો: પોલિરીઆ, પોલિડિપ્સિયા, વધેલી ભૂખ સાથે વજન ઘટાડવું, સુકા મોં, નબળાઇ
- માઇક્રોએંજિઓપેથીઝ (ડાયાબિટીક રેટિનોપેથી, ન્યુરોપથી, નેફ્રોપથી),
- મેક્રોઆંગિયોપેથીઝ (કોરોનરી ધમનીઓનું એથરોસ્ક્લેરોસિસ, એરોટા, જીએમ વાહિનીઓ, નીચલા હાથપગ), ડાયાબિટીક ફુટ સિન્ડ્રોમ
- સહવર્તી પેથોલોજી: ફુરન્ક્યુલોસિસ, કોલપાઇટિસ, યોનિલાઇટિસ, પેશાબની નળીઓનો વિસ્તાર ચેપ અને તેથી વધુ.
ક્લિનિકલ પ્રેક્ટિસમાં, ડાયાબિટીસના નિદાન માટેના પૂરતા માપદંડ એ હાઈપરગ્લાયકેમિઆ (પોલિરીઆ અને પોલિડિપ્સિયા) અને લેબોરેટરી દ્વારા પુષ્ટિ થયેલ હાઈપરગ્લાયકેમિઆના લક્ષણો છે - કેશિકા રક્તના પ્લાઝ્મામાં ગ્લુકોઝ .0 7.0 એમએમઓએલ / એલ (126 મિલિગ્રામ / ડીએલ) ખાલી પેટ અને / અથવા .1 11.1 એમએમઓએલ / એલ પર (200 મિલિગ્રામ / ડીએલ) ગ્લુકોઝ સહિષ્ણુતા પરીક્ષણના 2 કલાક પછી. એચબીએ 1 સી લેવલ> 6.5%. જ્યારે નિદાન સ્થાપિત થાય છે, ત્યારે ડ doctorક્ટર નીચેની અલ્ગોરિધમ મુજબ કાર્ય કરે છે.
- એવા રોગોને બાકાત કરો જે સમાન લક્ષણો (તરસ, પોલીયુરિયા, વજન ઘટાડવું) દ્વારા પ્રગટ થાય છે: ડાયાબિટીસ ઇન્સિપિડસ, સાયકોજેનિક પોલિડિપ્સિયા, હાયપરપેરthyથાઇરોઇડિઝમ, ક્રોનિક રેનલ નિષ્ફળતા, વગેરે. આ તબક્કે હાઇપરગ્લાયકેમિઆ સિન્ડ્રોમના પ્રયોગશાળા નિવેદનમાં સમાપ્ત થાય છે.
- ડાયાબિટીસનું નosસોલોજિકલ સ્વરૂપ ઉલ્લેખિત છે. સૌ પ્રથમ, રોગો કે જે જૂથમાં સમાવિષ્ટ છે "ડાયાબિટીઝના અન્ય ચોક્કસ પ્રકારો" બાકાત છે. અને તે પછી જ ટાઇપ 1 ડાયાબિટીસ અથવા ટાઇપ 2 ડાયાબિટીસનો મુદ્દો હલ થાય છે. ખાલી પેટ પર અને કસરત કર્યા પછી સી-પેપ્ટાઇડનું સ્તર નક્કી કરવું. સમાન પદ્ધતિઓનો ઉપયોગ કરીને, લોહીમાં જીએડી એન્ટિબોડીઝની સાંદ્રતાના સ્તરનો અંદાજ છે.
- કેટોએસિડોસિસ, હાયપરerસ્મોલર કોમા
- હાયપોગ્લાયકેમિક કોમા (ઇન્સ્યુલિનના ઓવરડોઝના કિસ્સામાં)
- ડાયાબિટીક માઇક્રો અને મેક્રોઆંગોપેથી - અસ્થિર વેસ્ક્યુલર અભેદ્યતા, નબળાઇમાં વધારો, થ્રોમ્બોસિસનું વલણ, વેસ્ક્યુલર એથરોસ્ક્લેરોસિસના વિકાસમાં,
- ડાયાબિટીક પોલિનોરોપથી - પેરિફેરલ નર્વ પોલિનોરિટિસ, ચેતા થડ, પેરેસીસ અને લકવો સાથે દુખાવો,
- ડાયાબિટીક આર્થ્રોપથી - સાંધાનો દુખાવો, "ક્રંચિંગ", ગતિશીલતાની મર્યાદા, સાયનોવિયલ પ્રવાહીની માત્રામાં ઘટાડો અને તેની સ્નિગ્ધતામાં વધારો,
- ડાયાબિટીક નેત્રરોગ ચિકિત્સા - મોતિયાના પ્રારંભિક વિકાસ (લેન્સની ક્લાઉડિંગ), રેટિનોપેથી (રેટિનાના જખમ),
- ડાયાબિટીક નેફ્રોપથી - પેશાબમાં પ્રોટીન અને લોહીના કોષોના દેખાવ સાથેની કિડનીને નુકસાન, અને ગ્લોમેરોલoneનફ્રીટીસ અને રેનલ નિષ્ફળતાના વિકાસ સાથેના ગંભીર કિસ્સાઓમાં,
- ડાયાબિટીક એન્સેફાલોપથી - માનસિકતા અને મૂડમાં ફેરફાર, ભાવનાત્મક લેબલિટી અથવા ડિપ્રેસન, સેન્ટ્રલ નર્વસ સિસ્ટમ નશોના લક્ષણો.
સામાન્ય સિદ્ધાંતો ફેરફાર કરો
સારવારના મુખ્ય લક્ષ્યો:
- ડાયાબિટીઝના તમામ ક્લિનિકલ લક્ષણોનો નાબૂદ
- સમય જતાં શ્રેષ્ઠ મેટાબોલિક નિયંત્રણ પ્રાપ્ત કરવું.
- ડાયાબિટીઝની તીવ્ર અને લાંબી ગૂંચવણોનું નિવારણ
- દર્દીઓ માટે ઉચ્ચ ગુણવત્તાની જીવનની ખાતરી.
આ લક્ષ્યોને પ્રાપ્ત કરવા માટે લાગુ:
- આહાર
- dosed વ્યક્તિગત શારીરિક પ્રવૃત્તિ (DIF)
- દર્દીઓને આત્મ-નિયંત્રણ અને સારવારની સૌથી સરળ પદ્ધતિઓ (તેમના રોગનું સંચાલન) શીખવવી
- સતત આત્મ-નિયંત્રણ
ઇન્સ્યુલિન થેરપી ફેરફાર કરો
ઇન્સ્યુલિન ઉપચાર એ કાર્બોહાઇડ્રેટ ચયાપચયની વિકૃતિઓ, હાયપરગ્લાયકેમિઆની રોકથામ અને ડાયાબિટીઝની ગૂંચવણોને રોકવા માટેના મહત્તમ શક્ય વળતરને ધ્યાનમાં રાખીને કરવામાં આવે છે. પ્રકાર 1 ડાયાબિટીસવાળા લોકો માટે ઇન્સ્યુલિનનું વહીવટ મહત્વપૂર્ણ છે અને ટાઇપ 2 ડાયાબિટીઝવાળા લોકો માટે કેટલીક પરિસ્થિતિઓમાં તેનો ઉપયોગ કરી શકાય છે. પ્રકાર 1 અને ટાઇપ 2 ડાયાબિટીસવાળા લોકોને ઇન્સ્યુલિન વહન કરવાની એક રીત ઇન્સ્યુલિન પંપ દ્વારા છે.
પાઇલટ સંપાદન
બીએચટી -3021 ડીએનએ રસીના ક્લિનિકલ ટ્રાયલ્સના પ્રથમ તબક્કામાં 18 વર્ષથી વધુ ઉંમરના 80 દર્દીઓએ ભાગ લીધો હતો, જેમને છેલ્લા 5 વર્ષમાં ટાઇપ 1 ડાયાબિટીસ હોવાનું નિદાન થયું હતું. તેમાંથી અડધાને 12 અઠવાડિયા માટે BHT-3021 ના સાપ્તાહિક ઇન્ટ્રામસ્ક્યુલર ઇન્જેક્શન મળ્યા, અને બીજા ભાગમાં પ્લેસિબો મળ્યો. આ સમયગાળા પછી, રસી પ્રાપ્ત કરનાર જૂથે રક્તમાં સી-પેપ્ટાઇડ્સના સ્તરમાં વધારો દર્શાવ્યો - એક બાયોમાર્કર જે બીટા-સેલ કાર્યની પુનorationસ્થાપના સૂચવે છે.
કેટોજેનિક આહારનો ઉપયોગ તમને સારી ગ્લુકોઝ નિયંત્રણ પ્રાપ્ત કરવાની મંજૂરી આપે છે, ગૂંચવણોના જોખમો ઘટાડે છે.
ફંડ્સ જે સ્વાદુપિંડનું એન્ઝાઇમેટિક કાર્ય સુધારે છે. સંપાદિત કરો
સ્વાદુપિંડના જખમ સાથેના જોડાણમાં: હાઈપોક્સિયા સામેની લડત (હાઈપરબેરિક oxygenક્સિજન, સાયટોક્રોમ, oveક્ટિવginગિન) એપ્રોટીનિન, ક્રિઅન, ફેસ્ટલ, ઇમ્યુનોમોડ્યુલેટિંગ થેરાપી (ચેપી, વાયરલની હાજરીમાં) અને ડાયાબિટીઝના સંકળાયેલ ગૂંચવણો માટે: સમયસર કરેક્શન / દૂર (સ્વાદુપિંડ, ઇચિનોકોક્કલ ફોલ્લો, ઓપિસ્ટોર્ચીઆસિસ, કેન્ડિડાયાસીસ, ક્રિપ્ટોસ્પોરોડિયોસિસ) તેના ફોસીની સમયસર શરૂઆત.
ઝેરી અને સંધિવાત્મક ઇટીઓલોજીમાં ફેરફાર કરો
એક્સ્ટ્રાકોર્પોરીઅલ ડિટોક્સિફિકેશન (હેમોડાયલિસીસ). સમયસર નિદાન અને નાબૂદી / મૂળ કારણની સુધારણા (એસ.એલ.ઈ. માટે ડી-પેનિસિલિમાઇન, હિમોક્રોમેટોસિસ માટે ડેફેરલ), કોર્ટીકોસ્ટેરોઈડ્સ, થિયાઝાઇડ્સ, વગેરે નાબૂદી, જે રોગના અભિવ્યક્તિને ઉત્તેજીત કરવા માટે ઉત્પ્રેરક તરીકે સેવા આપી હતી, વિશિષ્ટ મારણ ઉપચારનો ઉપયોગ કરીને તેમના નિવારણ)
નવી પદ્ધતિ સંપાદન
સાન ફ્રાન્સિસ્કો ખાતેની યુનિવર્સિટી ઓફ કેલિફોર્નિયાના સંશોધકોએ માનવ સ્ટેમ સેલને પરિપક્વ ઇન્સ્યુલિન ઉત્પાદિત કોષો (બીટા કોષો) માં ફેરવનારા સૌ પ્રથમ હતા, જે પ્રકાર 1 ડાયાબિટીસ (ટી 1) ના ઉપચારના વિકાસમાં મોટી સફળતા હતી.
ટી 1 ડાયાબિટીઝના દર્દીઓમાં નાશ પામેલા આ કોષોને બદલવું, લાંબા સમયથી પુનર્જીવન દવાનું સ્વપ્ન છે. વિજ્entistsાનીઓ સમજી શક્યા નહીં કે પ્રયોગશાળાની સ્થિતિમાં બીટા કોશિકાઓ કેવી રીતે ઉગાડવી જેથી તેઓ તંદુરસ્ત લોકોની જેમ કાર્ય કરે.
કૃત્રિમ બીટા કોષો મેળવવાની ચાવી એ તંદુરસ્ત વ્યક્તિમાં લgerન્ગેરહન્સના ટાપુઓમાં તેમની રચનાની પ્રક્રિયા હતી.
વૈજ્entistsાનિકો પ્રયોગશાળામાં આ પ્રક્રિયાને ફરીથી ઉત્પન્ન કરવામાં સમર્થ હતા. તેઓએ કૃત્રિમ રીતે આંશિક રીતે જુદા પામેલા સ્વાદુપિંડના સ્ટેમ કોષોને અલગ કર્યા અને તેમને આઇલેટ ક્લસ્ટર્સમાં રૂપાંતરિત કર્યા. પછી કોશિકાઓના વિકાસમાં અચાનક વેગ આવ્યો. પુખ્ત ઇન્સ્યુલિન ઉત્પન્ન કરતા કોષો કરતા રક્ત ખાંડ માટે બીટા કોષો વધુ પ્રબળ પ્રતિક્રિયા આપવાનું શરૂ કર્યું. તેમ જ, ઓછા અભ્યાસ કરેલા આલ્ફા અને ડેલ્ટા કોષો સહિત, આ આઇલેટની આખી "નજીક" વિકસાવવાનું શરૂ કર્યું, કારણ કે પ્રયોગશાળાની શરતોમાં તે કરવાનું શક્ય ક્યારેય નહોતું.