પ્રકાર 1 અને પ્રકાર 2 ડાયાબિટીઝ કેવી રીતે ફેલાય છે, વારસાગત ડાયાબિટીઝની રોકથામ
સાંધાઓની સારવાર માટે, અમારા વાચકોએ સફળતાપૂર્વક ડાયબNનટનો ઉપયોગ કર્યો છે. આ ઉત્પાદનની લોકપ્રિયતા જોઈને, અમે તેને તમારા ધ્યાન પર આપવાનું નક્કી કર્યું.
ડાયાબિટીઝ મેલીટસ એ ગંભીર રોગ છે જે ખર્ચાળ સારવાર માટે જરૂરી છે અને રોગ દ્વારા નિર્ધારિત પરિસ્થિતિઓમાં દર્દીના જીવનનું સંપૂર્ણ પુનર્ગઠન જરૂરી છે. ડાયાબિટીઝનો ઇલાજ કરી શકાતો નથી; જીવનભર દર્દીઓ તેમના આરોગ્યને જાળવવા માટે મહત્વપૂર્ણ દવાઓ લેવાની ફરજ પાડે છે.
તેથી, આ બિમારીથી પીડિત લોકો આ પ્રશ્નમાં રસ લે છે: શું ડાયાબિટીઝ વારસા દ્વારા ફેલાય છે? છેવટે, કોઈ ઇચ્છતું નથી કે તેના બાળકો બીમાર પડે. મુદ્દાને સમજવા માટે, આ રોગના કારણો અને પ્રકારો પર વિચાર કરો.
રોગના કારણો
ડાયાબિટીસ મેલ્લીટસ સ્વાદુપિંડની હોર્મોન ઇન્સ્યુલિન પેદા કરવામાં અસમર્થતા અથવા તેના અપૂરતા ઉત્પાદનના પરિણામે થાય છે. ઇન્સ્યુલિન શરીરના પેશીઓના કોષોમાં ગ્લુકોઝ પહોંચાડવા માટે જરૂરી છે, જે જ્યારે ખોરાક તૂટે ત્યારે લોહીના પ્રવાહમાં પ્રવેશ કરે છે.
કોઈ પણ બીમારીથી મુક્ત નથી. પરંતુ, કોઈપણ રોગની જેમ, ડાયાબિટીઝ કોઈ કારણોસર થતો નથી.
તમે નીચેના સંજોગોમાં બીમાર પડી શકો છો:
- વારસાગત વલણ
- સ્વાદુપિંડનો રોગ
- વધારે વજન, જાડાપણું,
- દારૂનો દુરૂપયોગ
- બેઠાડુ જીવનશૈલી, નિષ્ક્રિયતા,
- ચેપી અને વાયરલ રોગોનું સ્થાનાંતરણ જે પ્રતિરક્ષામાં ઘટાડો તરફ દોરી જાય છે,
- સતત તાણ અને એડ્રેનાલાઇનમાં ધસારો,
- ડાયાબિટીક અસરનું કારણ બને છે તેવી દવાઓ લેવી.
ડાયાબિટીઝના પ્રકાર
ડાયાબિટીસના સૌથી સામાન્ય પ્રકાર છે:
- ઇન્સ્યુલિન આધારિત ડાયાબિટીસ મેલીટસ (ડીએમ 1). સ્વાદુપિંડ વ્યવહારીક રીતે ઇન્સ્યુલિન ઉત્પન્ન કરતું નથી અથવા શરીરના સંપૂર્ણ કાર્ય માટે પૂરતું ઉત્પાદન કરતું નથી. દર્દીને જીવન માટે ઇન્સ્યુલિન લગાડવામાં આવે છે, ઇન્જેક્શન વિના તે મરી શકે છે. T1DM એ લગભગ બધા કિસ્સાઓમાં 15% હિસ્સો આપ્યો છે.
- બિન-ઇન્સ્યુલિન આધારિત ડાયાબિટીસ મેલીટસ (ડીએમ 2). દર્દીઓના સ્નાયુ કોષો ઇન્સ્યુલિન ગ્રહણ કરી શકતા નથી, જે સામાન્ય રીતે શરીર દ્વારા ઉત્પન્ન થાય છે. ડાયાબિટીઝ સાથે, 2 દર્દીઓને આહાર અને દવાઓ સૂચવવામાં આવે છે જે ઇન્સ્યુલિનના વપરાશને ઉત્તેજિત કરે છે.
ડાયાબિટીઝ અને આનુવંશિકતા
એક અભિપ્રાય છે કે પ્રકાર 1 ડાયાબિટીસ એ વારસાગત રોગ છે, અને પ્રકાર 2 ડાયાબિટીસ 90% કેસોમાં પ્રાપ્ત થાય છે. પરંતુ તાજેતરના અધ્યયનો ડેટા દર્શાવે છે કે પાછલી પે generationsીમાં ટાઇપ 2 ડાયાબિટીસના દર્દીઓમાં બીમાર સંબંધીઓ પણ હોય છે.
હા, આનુવંશિકતા એ એક મુખ્ય પરિબળ છે. વૈજ્entistsાનિકોએ શોધી કા .્યું છે કે રોગનું જોખમ જનીનો દ્વારા ફેલાય છે. પરંતુ તે કહેવું ખોટું હશે કે ડાયાબિટીઝ વારસામાં છે. માત્ર અવસ્થા વારસામાં મળે છે. કોઈ વ્યક્તિ બીમાર થાય છે કે કેમ તે ઘણા સંબંધિત પરિબળો પર આધારિત છે: જીવનશૈલી, પોષણ, તાણની હાજરી અને અન્ય રોગો.
જોખમો શું છે
માંદગી થવાની કુલ સંભાવનાના આનુવંશિકતા 60-80% છે. જો પાછલી પે generationsીમાં કોઈ વ્યક્તિ ડાયાબિટીઝથી સંબંધિત હોય અથવા તેના સંબંધમાં હોય, તો તે પેટર્નના આધારે ઓળખાયેલા જોખમોની સંભાવનામાં છે:
- ઇન્સ્યુલિન-આધારિત ફોર્મ સ્ત્રીઓ કરતાં પુરુષોમાં વધુ જોવા મળે છે.
- ઇન્સ્યુલિન-આધારિત ફોર્મ પે aી દ્વારા પ્રસારિત કરી શકાય છે. જો દાદા-દાદીને ડાયાબિટીસ હોય, અને તેમના બાળકો સ્વસ્થ હોય, તો પૌત્રો બીમાર થઈ શકે છે.
- માતાપિતામાંના એકમાં રોગ સાથે ડાયાબિટીસ મેલિટસ 1 ના બાળક દ્વારા વારસાની સંભાવના 5% છે. જો માતા બીમાર છે, તો પછી બાળક માટે માંદગીનું જોખમ 3% છે, જો પિતા 9% છે, તો બંને માતાપિતા 21% છે.
- વય સાથે, ડાયાબિટીસ 1 થવાનું જોખમ ઘટે છે. જો કોઈ વ્યક્તિ મજબૂત વલણ ધરાવે છે, તો ઘણી વખત તે નાનપણથી માંદા થવાનું શરૂ કરે છે.
- માતાપિતામાંના એકમાં ટાઇપ 2 ડાયાબિટીસવાળા બાળકોમાં બીમારીની સંભાવના 80% સુધી પહોંચે છે. જ્યારે બંને માતાપિતા બીમાર હોય છે, ત્યારે શક્યતા વધારે હોય છે. વધારે વજન અને ખોટી જીવનશૈલી રોગની શરૂઆતને વેગ આપે છે.
- જોખમોનું મૂલ્યાંકન કરતી વખતે, ફક્ત નજીકના સંબંધીઓને ધ્યાનમાં લેવામાં આવતા નથી. ડાયાબિટીઝ મેલીટસ ધરાવતા વ્યક્તિના વધુ સંબંધીઓ, તેના માંદા થવાનું જોખમ .ંચું હોય છે, જો કે બધા સંબંધીઓને સમાન પ્રકારનું ડાયાબિટીસ હોય.
- એક ખતરનાક સમયગાળો એ ગર્ભાવસ્થા છે. વીસમા અઠવાડિયામાં highંચી પૂર્વવૃત્તિ સાથે, માતાની બ્લડ સુગરનું સ્તર વધી શકે છે. બાળજન્મ પછી, લક્ષણ ક્યાં તો ટ્રેસ વિના અદૃશ્ય થઈ જાય છે અથવા કોઈ પણ પ્રકારના ડાયાબિટીસ મેલ્લીટસમાં વિકસે છે.
- જો કોઈ સમાન જોડિયામાં લક્ષણો હોય તો, બીજો બાળક ટાઇપ 1 ડાયાબિટીઝના 50% કેસોમાં અને ટાઇપ 2 ડાયાબિટીઝના 70% કેસોમાં બીમાર પડી જશે.

પ્રશ્ન arભો થાય છે: શું રોગના ફેલાવાને રોકવું શક્ય છે? દુર્ભાગ્યે, જોકે વૈજ્ .ાનિકોએ ડાયાબિટીઝને વારસામાં કેવી રીતે મળે છે તે શોધ્યું છે, તે આ પ્રક્રિયાને પ્રભાવિત કરી શકતા નથી.
નિવારણ
જો તમારા સંબંધીઓ આ બિમારીથી પીડાય છે અને તમને જોખમ છે, તો નિરાશ થશો નહીં. આનો અર્થ એ નથી કે તમે ડાયાબિટીઝના વારસો મેળવશો. સાચી જીવનશૈલી રોગને વિલંબ કરવામાં અથવા તેનાથી દૂર રહેવામાં મદદ કરે છે.
નીચેની ભલામણોને અનુસરો:
- નિયમિત પરીક્ષાઓ. વર્ષમાં ઓછામાં ઓછા એક વખત તેની તપાસ કરવાની ભલામણ કરવામાં આવે છે. ડાયાબિટીઝ છુપાયેલા સ્વરૂપમાં વર્ષો અને દાયકાઓ સુધી થઈ શકે છે. તેથી, માત્ર ઉપવાસ ગ્લાયસીમિયાનો અભ્યાસ કરવો જ નહીં, પણ ગ્લુકોઝ સહિષ્ણુતા પરીક્ષણ પણ કરવો જરૂરી છે. જલદી તમે રોગના ચિન્હો શોધી કા actionો અને કાર્યવાહી કરો, તે વધુ સરળ બનશે. આ ખાસ કરીને નાના બાળકો માટે સાચું છે. દેખરેખ અને નિયંત્રણ જન્મથી હાથ ધરવું જોઈએ.

- વજન ટ્રેકિંગ. પ્રેક્ટિસ બતાવે છે કે, ટાઇપ 2 ડાયાબિટીઝવાળા 80% દર્દીઓ સંપૂર્ણ લોકો છે. વધારે વજન એ એક પરિબળ છે જે રોગને ઉત્તેજિત કરે છે, તેથી તમારે તેને ટાળવાની જરૂર છે. યોગ્ય પોષણ અને કસરત તમને વજનનો ટ્ર keepક રાખવામાં મદદ કરશે.
- યોગ્ય પોષણ. ભોજન નિયમિત હોવું જોઈએ. તમારા મીઠા અને સ્ટાર્ચયુક્ત ખોરાકની માત્રા મર્યાદિત કરો. દારૂ પીવાનું ટાળો.
- શારીરિક પ્રવૃત્તિ. બેઠાડુ જીવનશૈલી એ ડાયાબિટીસના વિકાસ માટેના એકસાથે પરિબળો છે. તમારી દિનચર્યામાં નિયમિત વ્યાયામ દિનચર્યાઓનો પરિચય આપો. ખૂબ ઉપયોગી તાજી હવામાં ચાલે છે. દિવસમાં ઓછામાં ઓછા અડધા કલાક માટે ઝડપી ચાલો.

વધારે કામ ન કરવાનો, શાસનનું પાલન કરવાનો પ્રયાસ કરો, તાણ ટાળો. આ રોગને ઉશ્કેરતા પરિબળોને નકારી કા .શે.
ડાયાબિટીસના પ્રકારો અને રોગના સંક્રમણમાં આનુવંશિકતાની ભૂમિકા
આ રોગ થાય છે કારણ કે સ્વાદુપિંડના બીટા કોષોને નુકસાન થાય છે. પછી, બદલામાં, શરીર સ્વયંપ્રતિરક્ષા પ્રક્રિયાઓ શરૂ કરે છે જેમાં ટી-લિમ્ફોસાઇટ્સ સામેલ હોય છે અને તે જ સમયે કોશિકાઓની સપાટી પર એમએચસી પ્રોટીન ઉત્પન્ન થાય છે.
ચોક્કસ જનીનોની હાજરીના કિસ્સામાં (તેમાંના લગભગ પચાસ છે), સ્વાદુપિંડના કોષોનું મોટા પ્રમાણમાં મૃત્યુ થાય છે. આ જીનોટાઇપ માતાપિતા પાસેથી તેમના બાળકોને વારસામાં પ્રાપ્ત થાય છે.
- પ્રકાર 1 ડાયાબિટીસ મેલિટસ (ઇન્સ્યુલિન આધારિત). સ્વાદુપિંડ થોડું ઇન્સ્યુલિન ઉત્પન્ન કરે છે.
- પ્રકાર 2 ડાયાબિટીસ મેલીટસ (ઇન્સ્યુલિન પ્રતિરોધક). શરીર લોહીમાંથી ગ્લુકોઝનો ઉપયોગ કરી શકતું નથી.

પ્રકાર 1 ડાયાબિટીસ વારસામાં છે
આ પ્રકારની ડાયાબિટીઝની એક વિશિષ્ટ લાક્ષણિકતા એ છે કે તે પોતાને પ્રથમ પે generationીમાં નહીં, પણ પછીની રાશિઓમાં પ્રગટ કરી શકે છે. તે તારણ આપે છે કે જો માતાપિતાને આ રોગ નથી, તો તેનો અર્થ એ નથી કે તેમના બાળકો તેને પીડાશે નહીં.
વૈજ્ scientistsાનિકો દ્વારા સાબિત થયેલી બીજી અપ્રિય હકીકત એ છે કે જોખમનાં પરિબળો ન હોય તો પણ પ્રકાર 1 ડાયાબિટીઝનું સંક્રમણ થઈ શકે છે. નિવારક પગલાં (આહાર, મધ્યમ શારીરિક પ્રવૃત્તિ) નો અમલ હંમેશાં વ્યક્તિને આ રોગથી દૂર રહેવાની મંજૂરી આપતો નથી.
તેથી એક સક્ષમ નિષ્ણાત પણ, હાથ પરના તમામ જરૂરી પરીક્ષણ પરિણામો મેળવે છે, "શું ટાઇપ 1 ડાયાબિટીસ મેલિટસ વારસામાં પ્રાપ્ત કરવામાં સક્ષમ છે?" આ પ્રશ્નના જવાબ આપી શકશે નહીં, તે સમયના ચોક્કસ સમયે દર્દીની સ્થિતિ વિશે માત્ર ચુકાદો રજૂ કરી શકે છે. આ ક્યાં તો રોગના સંકેતોની સંપૂર્ણ ગેરહાજરી, અથવા ડાયાબિટીસ અથવા પૂર્વસૂચન રોગની હાજરી હોઈ શકે છે.

પ્રેડિબાઇટિસમાં બ્લડ સુગરમાં વધારો અને તેના પરિણામે ગ્લાયકોસાઇલેટેડ હિમોગ્લોબિન જેવા સૂચકની સંખ્યા વધુ છે. જો તમે વધેલા ખાંડને વિશેષ આહાર અને કસરત દ્વારા સમયસર સરભર નહીં કરો તો આ વિનાશક પરિણામો તરફ દોરી શકે છે. અમે ઇન્સ્યુલિન ઉત્પન્ન કરનારા કોષોના વિશાળ વિનાશ વિશે વાત કરી રહ્યા છીએ.
પ્રકાર 1 ડાયાબિટીઝ વારસામાં છે કે કેમ તે પ્રશ્નના જવાબ મેળવવા માટે, તમે આંકડા સંદર્ભિત કરી શકો છો. જો તમે સંખ્યાઓ પર વિશ્વાસ કરો છો, તો પછી વારસાગત પરિબળો સાથે સંકળાયેલ રોગિષ્ઠતાની ટકાવારી ખૂબ ઓછી છે (2-10%).
જો પિતા બીમાર છે, તો પછી આ રોગ વારસાગત થવાની સંભાવના છે - 9%. જો માતા માંદગીમાં હોય, તો ફક્ત 3%.
જો આપણે સરખા જોડિયાના કેસને ધ્યાનમાં લઈએ, તો પછી માતાપિતા બંને બિમારીથી પીડાય છે, તો તેમના ડાયાબિટીસ થવાની સંભાવના લગભગ 20% હશે. પરંતુ જો આ રોગ એક દંપતીમાંથી એક બાળકમાં જ પ્રગટ થાય છે, તો પછી બીજામાં, મોટા ભાગે, પણ આ રોગ છે. તે થોડા સમય માટે ગુપ્ત રીતે આગળ વધી શકે છે અને નૈદાનિક લક્ષણો ન હોઈ શકે. ઘટનાઓના આવા વિકાસની સંભાવના લગભગ 50% છે.
જો તમે વર્ષોના ઓછામાં ઓછા એક વખત સુગર પરીક્ષણો લો છો, તો પછી આ સમયસર રોગને ઓળખવા અને તેની સારવાર કરવા માટે આ પૂરતું છે. આ સ્થિતિમાં, અવયવો અને પેશીઓમાં ઉલટાવી શકાય તેવું પરિવર્તન લાવવાનો સમય નહીં હોય.
એ નોંધવું જોઇએ કે તાજેતરના ડેટાના આધારે ટાઇપ 1 ડાયાબિટીઝની ઘટનાઓ ઓછી થવા લાગી છે. તદુપરાંત, લગભગ 30 વર્ષની ઉંમરે, માંદા થવાની સંભાવના લગભગ નાશ પામે છે.
પ્રકાર 2 ડાયાબિટીસ વારસામાં છે
પરંતુ ડાયાબિટીઝનો આ પ્રકાર ચોક્કસપણે વારસામાં પ્રાપ્ત કરવામાં સક્ષમ છે. જો માતાપિતામાંથી એક બીમાર છે, તો તેના બાળકને આ રોગનો આશરે 80% થવાનું જોખમ છે. જો પિતા અને માતા બંને આ રોગથી પીડાય છે, તો પછી તેમના બાળકોને રોગ ટાળવાની લગભગ કોઈ શક્યતા રહેશે નહીં.
જો આપણે સરખા જોડિયા વચ્ચે સરખામણી કરીએ, તો પછી જો તેમાંના કોઈને રોગ છે, તો બીજો પણ 80% ની સંભાવના સાથે પ્રગટ થશે.
આ હોવા છતાં, કોઈ એવી માન્યતાનું પાલન કરી શકતું નથી કે આવી સ્થિતિમાં ડાયાબિટીઝને ટાળી શકાય નહીં. જો તમે તમારી જીવનશૈલીમાં ફેરફાર કરો છો, તો કેટલાક નિયમોનું પાલન કરો, તો પછી બીમાર થવાનું જોખમ નોંધપાત્ર રીતે ઘટશે અથવા સંપૂર્ણ રીતે અદૃશ્ય થઈ જશે.

ચાલો આપણે એવા નિયમો જોઈએ કે જેના પર તમારે ભારણ વંશપરંપરાગત ઇતિહાસની હાજરીમાં રોગની શરૂઆત ન થાય તે માટે તમારે પાલન કરવું જોઈએ:
- તમારે તમારા આહારમાંથી ઝડપી કાર્બોહાઇડ્રેટ્સને બાકાત રાખવાની જરૂર છે. સખત પ્રતિબંધ હેઠળ, બધા કેક, કેક, મીઠાઈઓ, કૂકીઝ, પેસ્ટ્રી. ઉપરાંત, હાનિકારક અર્ધ-તૈયાર ઉત્પાદનો, ચોકલેટ બાર, ચિપ્સ, સોડા અને તેથી વધુ ખરીદશો નહીં. ધીમું કાર્બોહાઇડ્રેટ પસંદ કરવું વધુ સારું છે, અને રાત્રિભોજન પહેલાં તેમને ખાવાની પણ મંજૂરી છે.
- પીવામાં ચરબીનું પ્રમાણ ઓછું કરો. હકીકત એ છે કે ઇન્સ્યુલિન રીસેપ્ટર્સમાં ફેરફારને કારણે તેઓ કોશિકાઓ દ્વારા ગ્લુકોઝના સામાન્ય શોષણમાં દખલ કરે છે.
- સક્રિય જીવનશૈલીનું પાલન કરવાનો પ્રયાસ કરો.
- સતત પરીક્ષણોનું નિરીક્ષણ કરો (ગ્લાયકોસાઇલેટેડ હિમોગ્લોબિન, ગ્લુકોઝ).
- તમારા બ્લડ પ્રેશરને મોનિટર કરો.
- પીવામાં મીઠાની માત્રા ઓછી કરો. તે પહેલા મુશ્કેલ હોઈ શકે છે. પરંતુ થોડા સમય પછી, રીસેપ્ટર્સ અનુકૂલન કરે છે, અને મીઠું ચડાવેલું ખોરાક હવે સ્વાદહીન લાગશે નહીં.
- તણાવપૂર્ણ પરિસ્થિતિઓમાં પર્યાપ્ત પ્રતિક્રિયા આપવાનું શીખો.
- પ્રારંભિક બાળપણથી કાર્યવાહી સખ્તાઇ.
જો તમે આ નિયમોનું પાલન કરો છો અને સાચી જીવનશૈલી જીવી શકો છો, તો પછી ત્યાં એક અનુકૂળ આનુવંશિકતા હોવા છતાં, તંદુરસ્ત જીવન જીવવું શક્ય છે. તે બધું વ્યક્તિની ઇચ્છાશક્તિ અને ખંત પર આધારિત છે. પરંતુ આ એન્ડોક્રિનોલોજિસ્ટ દ્વારા નિવારક પરીક્ષાઓ અને રક્ત પરીક્ષણોના નિયંત્રણને રદ કરતું નથી.
શું રોગ વારસાગત છે?
ડાયાબિટીઝ મેલીટસ એ એક ગંભીર રોગ છે કે જ્યાંથી ન તો બાળકો અને પુખ્ત વયનોનો વીમો લેવામાં આવે છે. તે જન્મજાત અને હસ્તગત કરી શકાય છે. સ્વાભાવિક રીતે, આવી બિમારીથી પીડાતા માતાપિતા પોતાને એક સવાલ પૂછે છે: ડાયાબિટીઝ બાળકોને વારસામાં મળ્યું છે કે કેમ તે કેવી રીતે શોધી શકાય.

ડાયાબિટીઝ કેવી રીતે ફેલાય છે?
આ રોગ કાર્બોહાઇડ્રેટ ચયાપચયના માનવ શરીરમાં ઉલ્લંઘન દ્વારા વર્ગીકૃત થયેલ છે. આવા રોગવિજ્ .ાન, વારસો દ્વારા અન્ય કેસોમાં પ્રસારિત, વિવિધ પ્રકારનાં હોઈ શકે છે. સૌથી સામાન્ય પ્રકાર 1 અને પ્રકાર 2 ડાયાબિટીસ માનવામાં આવે છે. 1 પ્રકારનો વારસાગત સ્વભાવ હોય છે. પ્રકાર 2 મુખ્યત્વે હસ્તગત કરવામાં આવે છે, 90% કેસોમાં. આને આરોગ્યપ્રદ જીવનશૈલી, જંક ફૂડ, પર્યાવરણીય પરિબળોની અવગણના દ્વારા સુવિધા આપવામાં આવે છે. કેટલીક દવાઓ, ખાસ કરીને કૃત્રિમ હોર્મોન્સમાં, ડાયાબિટીક અસર હોય છે. આ રોગ થવાના જોખમે આલ્કોહોલનો ઉપયોગ બંધ કરવો જ જોઇએ. સ્વાદુપિંડનો રોગ એ રોગની સંભાવનાનું જોખમી સૂચક છે. જો તે પૂરતું ઇન્સ્યુલિન ઉત્પન્ન કરતું નથી, તો પછી તમે ડાયાબિટીઝના માર્ગ પર છો.
જો આપણે માતાપિતામાંથી કયા બાળકમાં ડાયાબિટીઝના સંક્રમણના જોખમને વધારે અસર કરે છે તે વિશે વાત કરીશું, તો પછી પ્રકાર 1 ડાયાબિટીઝવાળા 9% કેસોમાં, પિતા "દોષી" છે, અને માત્ર 3% માતા છે. એક નિયમ પ્રમાણે, ડાયાબિટીઝ પે generationી દ્વારા ફેલાય છે. તેથી જો તમારા માતાપિતાને ડાયાબિટીસ મેલીટસ હોવાનું નિદાન થાય છે અને તમારી પાસે નથી, તો કદાચ તમારા બાળકોને આવી જન્મજાત બિમારી મળશે. વારસોના કાયદામાંથી આ નિષ્કર્ષ કા .ી શકાય છે.
બાળકમાં ડાયાબિટીઝના ચિન્હો
માતાપિતાએ નીચેના લક્ષણો પર ધ્યાન આપવાની જરૂર છે:

- તરસનું બાંધકામ. આ એક ચિંતાજનક લક્ષણ હોઈ શકે છે જો બાળક પહેલા આટલી વાર ન પીતો હોય, અને હવે તે તરસ્યો છે.
- દિવસના કોઈપણ સમયે ઝડપી પેશાબ.
- વજન ઓછું કરવું.
- મોટા બાળકોમાં - થાક, નબળાઇ.
આ કિસ્સામાં, સલાહ માટે ડ doctorક્ટરની સલાહ લેવી વધુ સારું છે.
જો કે, કોઈ નિરાશ થઈ શકતું નથી, કારણ કે ખરાબ આનુવંશિકતા હોવા છતાં, દરેક વ્યક્તિ ટાઈપ 2 ડાયાબિટીઝ મેલીટસની શરૂઆતને ટાળવાનું અથવા ઓછામાં ઓછું વિલંબ કરવા માટે પરવડી શકે છે.
સૌ પ્રથમ, તમારે તમારા પોતાના પોષણ વિશે વિચારવાની જરૂર છે. એક ખતરનાક આનુવંશિકતા હોવાથી, તમારે કાળજીપૂર્વક નિરીક્ષણ કરવાની જરૂર છે કે તમારા શરીરમાં કેટલું કાર્બોહાઇડ્રેટ પ્રવેશ કરે છે. અલબત્ત, કેક, પેસ્ટ્રી અને અન્ય મીઠાઈઓને સંપૂર્ણપણે છોડી દેવાની જરૂર નથી. ભાગ્યે જ તેમનું સેવન કરવું મહત્વપૂર્ણ છે. ઉપરાંત, તમારા શરીરમાં કેટલું મીઠું જાય છે તેના પર ધ્યાન આપો. દૈનિક દર - 3 જી કરતા વધુ નહીં.
સાંધાઓની સારવાર માટે, અમારા વાચકોએ સફળતાપૂર્વક ડાયબNનટનો ઉપયોગ કર્યો છે. આ ઉત્પાદનની લોકપ્રિયતા જોઈને, અમે તેને તમારા ધ્યાન પર આપવાનું નક્કી કર્યું.
 તમારી દિનચર્યામાં શારીરિક પ્રવૃત્તિનો સમાવેશ કરો. આઉટડોર વોક ખાસ કરીને મદદગાર છે. દિવસનો અડધો કલાક ચાલવું તમને શારીરિક નિષ્ક્રિયતાથી બચાવે છે.
તમારી દિનચર્યામાં શારીરિક પ્રવૃત્તિનો સમાવેશ કરો. આઉટડોર વોક ખાસ કરીને મદદગાર છે. દિવસનો અડધો કલાક ચાલવું તમને શારીરિક નિષ્ક્રિયતાથી બચાવે છે.
તમારી નર્વસ સિસ્ટમનો ટ્ર Keepક રાખો. હાલમાં, લોકો પહેલા કરતાં તણાવ માટે વધુ સંવેદનશીલ હોય છે. તમે જાતે ડિપ્રેશનમાં નહીં વાળી શકો, કારણ કે ડાયાબિટીસથી તે ખાસ કરીને જોખમી છે. દરેક વ્યક્તિ જાણે છે કે મોટાભાગના લોકો તેમની સ્થિતિ "કબજે" કરવાનો પ્રયાસ કરે છે, ત્યાં ફક્ત તેને વધારે તીવ્ર બનાવે છે. હતાશાનો સામનો કરવો મુશ્કેલ નથી: શરીર પરનો શારીરિક ભાર વધારવા માટે તે પૂરતું છે, ઉદાહરણ તરીકે, પૂલમાં નોંધણી અથવા જિમ જવું.
આમ, અલબત્ત, ડાયાબિટીઝ એવા બાળકોમાં વધુ જોવા મળે છે જેમના માતાપિતા આ ગંભીર બિમારીથી પીડાય છે, કારણ કે તે વારસાગત છે. જો કે, હંમેશાં એવું થતું નથી.
અને જો તમને અથવા તમારા બાળકને ડાયાબિટીઝ, યોગ્ય પોષણ, કસરત, મીઠાઇઓનો મર્યાદિત સેવન હોય તો પણ રમતગમત સામાન્ય જાળવવામાં મદદ કરશે.
છેવટે, કોઈ વ્યક્તિ, જો ઇચ્છિત હોય, તો તે તેના પોતાના વિચારો અનુસાર પોતાનું જીવન બનાવી શકે છે.
વારસાગત રોગો અને ડાયાબિટીસ વિશે
દરેક જીવતંત્રમાં તેની કાર્યાત્મક ક્ષમતાઓ અને મોર્ફોલોજિકલ પાત્રોને અનુગામી પે generationsી સુધી પહોંચાડવાની જૈવિક ક્ષમતા હોય છે.કોઈ ચોક્કસ રોગ વિશેની માહિતી, માતાપિતા, દાદા-દાદીના જનીનોમાં જડિત, આપમેળે વારસો દ્વારા પસાર થાય છે. જનીન પેથોલોજીનું અભિવ્યક્તિ અને વિકાસ જૂથના જોડાણ પર આધારિત છે.
કુલ, વારસાગત રોગોના ત્રણ જૂથોને અલગ પાડવામાં આવે છે:
- જીન. તેઓ ડેઓક્સિરીબonન્યુક્લીક એસિડ (ડીએનએ) મcક્રોમોલેક્યુલને નુકસાનના પરિણામે જન્મે છે, જે પે generationી દર પે geી આનુવંશિક માહિતીના સંરક્ષણ અને ટ્રાન્સમિશનની ખાતરી આપે છે. એટલે કે, એક રંગસૂત્ર (એલીલ્સ) ના જનીનોનું પરિવર્તન પરમાણુ સ્તરે થાય છે. (ઉદાહરણો: ફિનાઇલકેટોન્યુરિયા, અલકપ્ટોન્યુરિયા, ગૌચર રોગ, લેક્ટોઝ અસહિષ્ણુતા, બિલીરૂબિન, હિમોફિલિયા, મેટાબોલિક ડિસઓર્ડર વગેરે).
- ક્રોમોસોમલ સિન્ડ્રોમ્સ. તેઓ ગુણાત્મક-માત્રાત્મક રંગસૂત્ર સમૂહના ઉલ્લંઘનને કારણે ઉદ્ભવે છે, જે માતાપિતામાંના એકના જંતુનાશક કોષોમાં પરિવર્તનના પરિણામે વિકસે છે (ટર્નર-શેર્શેવસ્કી સિન્ડ્રોમ, ડાઉન સિન્ડ્રોમ, વોલ્ફ-હિર્શહોર્ન સિન્ડ્રોમ, એડવર્ડ્સ સિન્ડ્રોમ અને અન્ય).
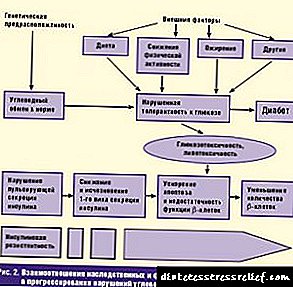
- અવસ્થા સાથે પેથોલોજી. તેઓ બદલાયેલ જીન પૂલની હાજરી દ્વારા વર્ગીકૃત થયેલ છે, પરંતુ આ ફેરફારોની ફરજિયાત પ્રવૃત્તિ દ્વારા નહીં. રોગોનું અભિવ્યક્તિ જીન પરિવર્તન કેવી રીતે થયું અને બાહ્ય જીવનશૈલીની પરિસ્થિતિને કેવી અસર કરે છે તેના પર નિર્ભર છે. (ઉદાહરણો: ક્રોનિક બિન-કમ્યુનિકેબલ રોગો: ડાયાબિટીઝ, ઇસ્કેમિયા, અલ્સર, વગેરે).
આ વર્ગીકરણના આધારે, ડાયાબિટીઝ વારસાગત છે, કારણ કે તેની હાજરી આનુવંશિક રીતે સમાવિષ્ટ છે. પરંતુ પેથોલોજીનો વિકાસ પરિવર્તનના પ્રકાર અને બાહ્ય સ્થિતિ દ્વારા નક્કી થાય છે. દરેક રંગસૂત્ર (સામાન્ય રીતે) માં બે જનીનો હોય છે, જ્યારે તેમાંના એકમાં ફેરફાર થાય છે, ત્યારે બીજો એક પરિવર્તિત થઈ શકતો નથી. જ્યારે ક્ષતિગ્રસ્ત જીન તંદુરસ્તને અવરોધે છે, ત્યારે પ્રભાવશાળી પરિવર્તન વિકસે છે, જે આનુવંશિક રોગની પ્રગતિ તરફ દોરી જાય છે. જો તંદુરસ્ત જનીનમાં "બે માટે કામ" કરવાની શક્તિ હોય તો વારસાગત રોગ aંઘની સ્થિતિમાં જાય છે.
જન્મજાત મેટાબોલિક ડિસઓર્ડર અને ડાયાબિટીસ જેવી અન્ય બાયોકેમિકલ પ્રક્રિયાઓના વિકાર, મંદ આધાર પર સંક્રમિત થાય છે. ડાયાબિટીસ મેલ્લીટસના કારણે, સતત પરિવર્તન થવાના કારણે, શરીરમાં સમાન વિકારોવાળા બે જનીનો હોવા જોઈએ. તે છે, તે બંનેના માતાપિતા પાસેથી વારસો મેળવવા માટે. જો કે, આનુવંશિક માહિતીનું સ્થાનાંતરણ સીધું હોવું જરૂરી નથી. માતાપિતા કહેવાતા અવગણો પે generationીના જૂથનો ભાગ બની શકે છે, અને ડાયાબિટીઝ દાદા દાદીથી ફેલાય છે.
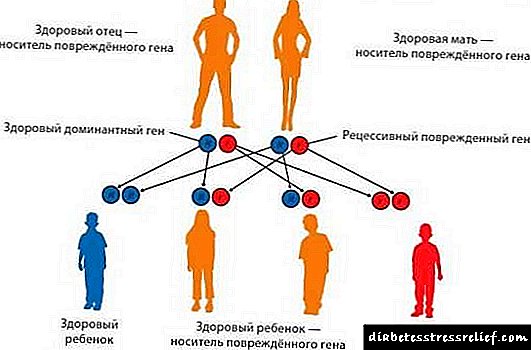
અનુકૂળ પરિવર્તન વારસાની રીત
બાહ્ય પરિસ્થિતિઓના પ્રભાવ હેઠળ મંદીવાળા લક્ષણની પ્રકૃતિ બદલાઈ શકે છે. રોગના વિકાસ માટે, ચોક્કસ ટ્રિગર્સ (ટ્રિગર્સ) નું સક્રિયકરણ જરૂરી છે, એટલે કે, શરીર પર નકારાત્મક અસર પડે છે. માતાપિતામાં ડાયાબિટીઝની હાજરી બાળકોમાં તેના વિકાસની બાંયધરી આપતી નથી. બાળકને આ રોગની સંભાવના વારસામાં મળે છે, એટલે કે, સક્રિયકરણ માટે અસરગ્રસ્ત જનીનોનો સમૂહ, જેમાં ચોક્કસ શરતો જરૂરી છે.
રોગના પ્રકારો અને શક્ય આનુવંશિક જોખમો
ડાયાબિટીઝ મેલીટસ એ મુખ્યત્વે એક અત્યંત સક્રિય જૈવિક પદાર્થ - ઇન્સ્યુલિનના શરીર દ્વારા ઉત્પાદિત અને વેચાણમાં ખામી છે. આ હોર્મોન energyર્જાના મુખ્ય સ્રોત તરીકે શરીરના કોષોમાં ગ્લુકોઝની પરિવહન અને અનુકૂલન માટે જવાબદાર છે. આ રોગનું ટાઇપોફિકેશન અંતocસ્ત્રાવી વિકારની પ્રકૃતિને કારણે છે.
ડાયાબિટીઝ વારસાગત છે કે નહીં?
ડાયાબિટીઝ મેલીટસ એ એક ક્રોનિક કોર્સનો સામાન્ય રોગ છે. લગભગ દરેકમાં મિત્રો છે જે તેમની સાથે બીમાર છે, અને સંબંધીઓમાં આવી પેથોલોજી છે - માતા, પિતા, દાદી. તેથી જ ઘણાને રસ છે કે ડાયાબિટીઝ વારસાગત છે કે કેમ?
તબીબી પ્રેક્ટિસમાં, બે પ્રકારનાં પેથોલોજીને અલગ પાડવામાં આવે છે: પ્રકાર 1 ડાયાબિટીસ મેલિટસ અને પ્રકાર 2 ડાયાબિટીસ મેલીટસ. પ્રથમ પ્રકારના પેથોલોજીને ઇન્સ્યુલિન આધારિત પણ કહેવામાં આવે છે, અને નિદાન ત્યારે કરવામાં આવે છે જ્યારે હોર્મોન ઇન્સ્યુલિન વ્યવહારીક રીતે શરીરમાં ઉત્પન્ન થતું નથી, અથવા આંશિક સંશ્લેષણ કરવામાં આવે છે.
| વિડિઓ (રમવા માટે ક્લિક કરો). |
પ્રકાર 2 ના "મીઠી" રોગ સાથે, દર્દીની ઇન્સ્યુલિનથી સ્વતંત્રતા પ્રગટ થાય છે. આ કિસ્સામાં, સ્વાદુપિંડનો સ્વતંત્ર રીતે હોર્મોન ઉત્પન્ન થાય છે, પરંતુ શરીરમાં ખામીને લીધે પેશીઓની સંવેદનશીલતામાં ઘટાડો જોવા મળે છે, અને તે સંપૂર્ણ રીતે શોષી શકતા નથી અથવા તેની પ્રક્રિયા કરી શકતા નથી, અને આ થોડા સમય પછી સમસ્યાઓ તરફ દોરી જાય છે.
ઘણા ડાયાબિટીઝના દર્દીઓ આશ્ચર્ય કરે છે કે ડાયાબિટીઝ કેવી રીતે સંક્રમિત થાય છે. શું આ રોગ માતાથી બાળકમાં થઈ શકે છે, પરંતુ પિતા દ્વારા? જો કોઈ માતાપિતાને ડાયાબિટીઝ હોય, તો આ રોગ વારસામાં મળે તેવી સંભાવના કેટલી છે?
લોકોને ડાયાબિટીઝ શા માટે છે અને તેના વિકાસનું કારણ શું છે? ચોક્કસપણે કોઈ પણ ડાયાબિટીઝથી બીમાર થઈ શકે છે, અને પેથોલોજી સામે પોતાનો વીમો લેવાનું લગભગ અશક્ય છે. ડાયાબિટીસનો વિકાસ ચોક્કસ જોખમ પરિબળો દ્વારા પ્રભાવિત થાય છે.
પેથોલોજીના વિકાસને ઉશ્કેરતા પરિબળોમાં નીચેનાનો સમાવેશ થાય છે: શરીરનું વજન અથવા કોઈપણ ડિગ્રીનું મેદસ્વીપણું, સ્વાદુપિંડની બિમારીઓ, શરીરમાં મેટાબોલિક ડિસઓર્ડર, બેઠાડુ જીવનશૈલી, સતત તાણ, ઘણા રોગો જે માનવ રોગપ્રતિકારક શક્તિની કાર્યક્ષમતાને અવરોધે છે. અહીં તમે આનુવંશિક પરિબળ લખી શકો છો.
જેમ તમે જોઈ શકો છો, મોટાભાગના પરિબળોને અટકાવી અને તેને દૂર કરી શકાય છે, પરંતુ જો વારસાગત પરિબળ હોય તો શું? દુર્ભાગ્યે, જીન સામે લડવું એ સંપૂર્ણપણે નકામું છે.
પરંતુ એમ કહેવું કે ડાયાબિટીઝ વારસાગત છે, ઉદાહરણ તરીકે, માતાથી બાળક સુધી, અથવા બીજા માતાપિતા પાસેથી, મૂળભૂત રીતે ખોટું નિવેદન છે. સામાન્ય રીતે કહીએ તો, પેથોલોજીનો પૂર્વગ્રહ સંક્રમિત થઈ શકે છે, વધુ કંઇ નહીં.
વલણ શું છે? અહીં તમારે આ રોગ વિશેની કેટલીક સૂક્ષ્મતાને સ્પષ્ટ કરવાની જરૂર છે:
- બીજો પ્રકાર અને પ્રકાર 1 ડાયાબિટીસ વારસાગત રીતે મળેલ છે. એટલે કે, લક્ષણો વારસામાં પ્રાપ્ત થાય છે જે એક પરિબળ પર આધારિત નથી, પરંતુ જનીનોના સંપૂર્ણ જૂથ પર આધારિત છે જે ફક્ત પરોક્ષ રીતે પ્રભાવ પાડવા માટે સક્ષમ છે; તેઓ અત્યંત નબળી અસર કરી શકે છે.
- આ સંદર્ભમાં, અમે કહી શકીએ કે જોખમના પરિબળો વ્યક્તિને અસર કરી શકે છે, પરિણામે જનીનોની અસરમાં વધારો થાય છે.
જો આપણે ટકાવારી ગુણોત્તર વિશે વાત કરીએ, તો ત્યાં અમુક સૂક્ષ્મતા છે. ઉદાહરણ તરીકે, પતિ અને પત્નીમાં બધું સ્વાસ્થ્યની સાથે હોય છે, પરંતુ જ્યારે બાળકો દેખાય છે, ત્યારે બાળકને પ્રકાર 1 ડાયાબિટીસ હોવાનું નિદાન થાય છે. અને આ એ હકીકતને કારણે છે કે આનુવંશિક વલણ એક પે generationી દ્વારા બાળકમાં સંક્રમિત થયું હતું.
તે નોંધવું યોગ્ય છે કે પુરુષ લાઇનમાં ડાયાબિટીઝ થવાની સંભાવના સ્ત્રી લાઇનની તુલનામાં ઘણી વધારે છે (ઉદાહરણ તરીકે, દાદાથી).
આંકડા કહે છે કે બાળકોમાં ડાયાબિટીઝ થવાની સંભાવના, જો એક માતાપિતા બીમાર હોય, તો તે ફક્ત 1% છે. જો બંને માતાપિતાને પ્રથમ પ્રકારનો રોગ છે, તો પછી ટકાવારી 21 થાય છે.
તે જ સમયે, પ્રકાર 1 ડાયાબિટીઝથી પીડાતા સંબંધીઓની સંખ્યા ધ્યાનમાં લેવી ફરજિયાત છે.
ડાયાબિટીઝ અને આનુવંશિકતા એ બે ખ્યાલ છે જે અમુક અંશે સંબંધિત છે, પરંતુ ઘણા લોકો જે વિચારે છે તે પ્રમાણે નથી. ઘણાં ચિંતા કરે છે કે જો માતાને ડાયાબિટીઝ છે, તો પછી તેણીને સંતાન પણ હશે. ના, તે બિલકુલ નથી.
બાળકો બધા પુખ્ત વયના લોકો જેવા રોગના પરિબળોથી ગ્રસ્ત છે. ખાલી, જો ત્યાં આનુવંશિક વલણ હોય, તો પછી આપણે પેથોલોજી વિકસાવવાની સંભાવના વિશે વિચારી શકીએ છીએ, પરંતુ દોષી વ્યક્તિ વિશે નહીં.
આ ક્ષણમાં, તમે ચોક્કસ વત્તા શોધી શકો છો. બાળકોને ડાયાબિટીઝ "હસ્તગત" થઈ શકે છે તે જાણીને, આનુવંશિક લાઇન દ્વારા પ્રસારિત જનીનોના વિસ્તરણને અસર કરી શકે તેવા પરિબળોને અટકાવવું આવશ્યક છે.
જો આપણે પેથોલોજીના બીજા પ્રકાર વિશે વાત કરીશું, તો તે સંભવિત છે કે તેને વારસામાં મળશે. જ્યારે આ રોગનું નિદાન ફક્ત એક માતાપિતામાં થાય છે, ત્યારે ભવિષ્યમાં પુત્ર કે પુત્રી સમાન રોગવિજ્ .ાનની સંભાવના 80% છે.
જો ડાયાબિટીસનું નિદાન બંને માતાપિતામાં થાય છે, તો બાળકમાં ડાયાબિટીઝનું "ટ્રાન્સમિશન" 100% ની નજીક છે. પરંતુ ફરીથી, તમારે જોખમ પરિબળોને યાદ રાખવાની જરૂર છે, અને તેમને જાણીને, તમે સમયસર જરૂરી પગલાં લઈ શકો છો. આ કિસ્સામાં સૌથી ખતરનાક પરિબળ સ્થૂળતા છે.
માતાપિતાએ સમજવું જોઈએ કે ડાયાબિટીસનું કારણ ઘણા પરિબળોમાં રહેલું છે, અને તે જ સમયે કેટલાકના પ્રભાવ હેઠળ, પેથોલોજીના વિકાસનું જોખમ વધે છે. પ્રદાન કરેલી માહિતીને ધ્યાનમાં રાખીને, નીચેના નિષ્કર્ષ કા beી શકાય:
- માતાપિતાએ તેમના બાળકના જીવનમાંથી જોખમનાં પરિબળોને બાકાત રાખવા માટે તમામ જરૂરી પગલાં લેવા જોઈએ.
- ઉદાહરણ તરીકે, એક પરિબળ અસંખ્ય વાયરલ રોગો છે જે રોગપ્રતિકારક શક્તિને નબળી પાડે છે, તેથી, બાળકને સખત બનાવવાની જરૂર છે.
- પ્રારંભિક બાળપણથી, બાળકના વજનને નિયંત્રિત કરવાની, તેની પ્રવૃત્તિ અને ગતિશીલતાનું નિરીક્ષણ કરવાની ભલામણ કરવામાં આવે છે.
- બાળકોને તંદુરસ્ત જીવનશૈલી સાથે પરિચય કરવો જરૂરી છે. ઉદાહરણ તરીકે, રમત વિભાગમાં લખો.
ઘણા લોકો કે જેમણે ડાયાબિટીઝ મેલીટસનો અનુભવ કર્યો નથી તે સમજી શકતા નથી કે તે શરીરમાં કેમ વિકસે છે, અને પેથોલોજીની ગૂંચવણો શું છે. નબળા શિક્ષણની પૃષ્ઠભૂમિ સામે, ઘણા લોકો પૂછે છે કે શું ડાયાબિટીઝ જૈવિક પ્રવાહી (લાળ, લોહી) દ્વારા ફેલાય છે.
આવા પ્રશ્નનો કોઈ જવાબ નથી, ડાયાબિટીઝ આ કરી શકતો નથી, અને ખરેખર તે કોઈ પણ રીતે કરી શકતો નથી. ડાયાબિટીઝ મહત્તમ એક પે generationી (પ્રથમ પ્રકાર) પછી "સંક્રમિત" થઈ શકે છે, અને પછી રોગ પોતે જ સંક્રમિત થતો નથી, પરંતુ નબળા પ્રભાવવાળા જનીનો.
ઉપર વર્ણવ્યા મુજબ, ડાયાબિટીઝ સંક્રમિત થાય છે કે કેમ તેનો જવાબ ના છે. ડાયાબિટીઝના પ્રકારમાં એકમાત્ર બિંદુ વારસો હોઈ શકે છે. વધુ સ્પષ્ટ રીતે, બાળકમાં ડાયાબિટીઝના ચોક્કસ પ્રકારનાં વિકાસની સંભાવનામાં, પૂરી પાડવામાં આવેલ છે કે એક માતાપિતામાં બીમારીનો ઇતિહાસ હોય, અથવા બંને માતાપિતા.
નિ parentsશંકપણે, બંને માતાપિતામાં ડાયાબિટીસ સાથે, ત્યાં ચોક્કસ જોખમ છે કે તે બાળકોમાં હશે. જો કે, આ કિસ્સામાં, રોગને રોકવા માટે તમામ શક્ય અને માતાપિતા પર નિર્ભર બધું કરવું જરૂરી છે.
આરોગ્ય કર્મચારીઓ દલીલ કરે છે કે બિનતરફેણકારી આનુવંશિક વાક્ય સજા નથી, અને જોખમના કેટલાક પરિબળોને દૂર કરવામાં સહાય માટે બાળપણથી જ કેટલીક ભલામણોનું પાલન કરવું આવશ્યક છે.
ડાયાબિટીઝની પ્રાથમિક નિવારણ એ યોગ્ય પોષણ (આહારમાંથી કાર્બોહાઇડ્રેટ ઉત્પાદનોની બાકાત) અને બાળકની સખ્તાઇ, બાળપણથી પ્રારંભ થાય છે. તદુપરાંત, નજીકના સંબંધીઓને ડાયાબિટીઝ હોય તો, આખા કુટુંબના પોષણના સિદ્ધાંતોની સમીક્ષા કરવી જોઈએ.
તમારે સમજવું જરૂરી છે કે આ કોઈ અસ્થાયી પગલું નથી - આ કળીની જીવનશૈલીમાં પરિવર્તન છે. એક દિવસ અથવા કેટલાક અઠવાડિયામાં નહીં, પરંતુ ચાલુ ધોરણે યોગ્ય રીતે ખાવું જરૂરી છે. બાળકના વજનનું નિરીક્ષણ કરવું ખૂબ જ મહત્વપૂર્ણ છે, તેથી, નીચેના ઉત્પાદનોને ખોરાકમાંથી બાકાત રાખો:
- ચોકલેટ્સ.
- કાર્બોનેટેડ પીણાં.
- કૂકીઝ, વગેરે.
ચિપ્સ, સ્વીટ ચોકલેટ બાર અથવા કૂકીઝના રૂપમાં તમારે તમારા બાળકને હાનિકારક નાસ્તા ન આપવાની જરૂર છે. આ બધા પેટ માટે હાનિકારક છે, તેમાં ઉચ્ચ કેલરી સામગ્રી છે, જે વધારે વજન તરફ દોરી જાય છે, પરિણામે, પેથોલોજીકલ પરિબળોમાંનું એક.
જો તે પુખ્ત વયના માટે મુશ્કેલ છે કે જેની પાસે પહેલેથી જ તેની જીવનશૈલીમાં ફેરફાર કરવાની કેટલીક ટેવ છે, તો જ્યારે બાળક પ્રારંભિક વયેથી નિવારક પગલાં રજૂ કરવામાં આવે ત્યારે બાળક સાથે બધું ખૂબ સરળ બને છે.
છેવટે, બાળકને ખબર નથી હોતી કે ચોકલેટ બાર અથવા સ્વાદિષ્ટ કેન્ડી શું છે, તેથી તે શા માટે તે ખાઇ શકતું નથી તે સમજાવવા માટે તે ખૂબ સરળ છે. તેની પાસે કાર્બોહાઇડ્રેટ ખોરાકની કોઈ તૃષ્ણા નથી.
જો પેથોલોજીમાં વારસાગત વલણ હોય, તો તમારે તેના તરફ દોરી જતા પરિબળોને બાકાત રાખવાનો પ્રયાસ કરવો જરૂરી છે. ચોક્કસપણે, આ 100% વીમો આપતો નથી, પરંતુ રોગ થવાનું જોખમ નોંધપાત્ર રીતે ઘટશે. આ લેખમાંની વિડિઓ ડાયાબિટીઝના પ્રકારો અને પ્રકારો વિશે વાત કરે છે.
ઇન્સ્યુલિન આધારિત અને ઇન્સ્યુલિન પ્રતિરોધક સ્વરૂપનું ડાયાબિટીસ મેલીટસ એ એક લાંબી રોગ છે જેની સારવાર કરી શકાતી નથી. પ્રકાર 1 રોગ કોઈ પણ ઉંમરે વિકસી શકે છે, જ્યારે પ્રકાર 2 ડાયાબિટીસ મેલીટસ મોટા ભાગે 40 વર્ષ પછી થાય છે.
પેથોલોજીનો વિકાસ સ્વાદુપિંડમાં હોર્મોન ઇન્સ્યુલિનના ઉત્પાદનની વિચિત્રતા સાથે સંકળાયેલ છે. પ્રથમ પ્રકારના રોગમાં આંતરિક ઇન્સ્યુલિનના અભાવ દ્વારા વર્ગીકૃત કરવામાં આવે છે, પરિણામે લોહીમાં ગ્લુકોઝનું સંચય થાય છે.
સ્વાદુપિંડમાં ઇન્સ્યુલિનના ઉત્પાદનમાં સમાપ્તિ સ્વયંપ્રતિરક્ષા પ્રક્રિયાના પરિણામે થાય છે, પરિણામે વ્યક્તિની પોતાની પ્રતિરક્ષા હોર્મોન ઉત્પન્ન કરતા કોષોને અવરોધે છે. આ શા માટે થાય છે તે હજી સુધી સ્પષ્ટ કરવામાં આવ્યું નથી, કારણ કે આનુવંશિકતા અને પેથોલોજીના વિકાસ વચ્ચેનો સીધો સંબંધ છે.
પ્રકાર 2 ડાયાબિટીઝ એ નબળા કાર્બોહાઇડ્રેટ ચયાપચયની લાક્ષણિકતા છે, જેમાં ગ્લુકોઝ પ્રત્યેની કોષની સંવેદનશીલતા નબળી પડે છે, એટલે કે, ગ્લુકોઝ તેના હેતુવાળા હેતુ માટે પીવામાં આવતી નથી અને શરીરમાં એકઠા થાય છે. વ્યક્તિનું પોતાનું ઇન્સ્યુલિન ઉત્પન્ન થાય છે, અને તેના ઉત્પાદનને ઉત્તેજીત કરવાની કોઈ જરૂર નથી. સામાન્ય રીતે આ વધારે વજનની પૃષ્ઠભૂમિ સામે વિકસે છે, જે મેટાબોલિક ડિસઓર્ડર લગાવે છે.
પ્રથમ (ઇન્સ્યુલિન આધારિત) પ્રકારમાં ઇંજેક્શન દ્વારા શરીરમાં ઇન્સ્યુલિનના ઇન્જેક્શનની જરૂર હોય છે. ડાયેટ થેરેપીની મદદથી બીજો પ્રકારનો રોગ (ઇન્સ્યુલિન પ્રતિરોધક) ઈન્જેક્શન વિના સારવાર આપવામાં આવે છે.
ઇન્સ્યુલિન-આધારિત ફોર્મ સ્વયંપ્રતિરક્ષા પ્રક્રિયાના પરિણામે વિકસે છે, જેના કારણો હજુ સુધી સ્પષ્ટ કરાયા નથી. ઇન્સ્યુલિન પ્રતિરોધક સ્વરૂપ મેટાબોલિક વિક્ષેપ સાથે સંકળાયેલ છે.
નીચેના પરિબળો ડાયાબિટીસના વિકાસને ઉત્તેજિત કરી શકે છે:
- સ્વાદુપિંડના રોગો
- તણાવ અને આંતરસ્ત્રાવીય વિક્ષેપો,
- સ્થૂળતા
- શારીરિક પ્રવૃત્તિનો અભાવ,
- મેટાબોલિક ડિસઓર્ડર
- સાઇડ ડાયાબિટીસ અસર સાથે અમુક દવાઓ લેવી,
- વારસાગત વલણ
આ રોગ વારસાગત છે, પરંતુ તે સામાન્ય રીતે માનવામાં આવે છે તે રીતે નથી. જો માતાપિતામાંથી કોઈ એકને આ રોગ હોય છે, તો જીન્સનું જૂથ જે રોગનું કારણ બને છે તે બાળકને આપવામાં આવે છે, પરંતુ બાળક સ્વસ્થ જન્મે છે. ડાયાબિટીસના વિકાસ માટે જવાબદાર જનીનોને સક્રિય કરવા માટે, એક દબાણની જરૂર છે, જે બાકીના જોખમ પરિબળોને ઘટાડવા માટે શક્ય તેટલું બધું કરી અટકાવી શકાય છે. જો માતાપિતામાંથી કોઈને ટાઇપ 2 ડાયાબિટીસ હોય તો આ સાચું છે.
ડાયાબિટીસ મેલીટસ માતા અથવા પિતા પાસેથી વારસામાં છે કે કેમ તે અંગેના પ્રશ્નના સ્પષ્ટ જવાબ આપવાનું મુશ્કેલ છે.
આ રોગના વિકાસ માટે જવાબદાર જીન મોટા ભાગે પિતૃની બાજુએ ફેલાય છે. જો કે, આ રોગ થવાનું કોઈ સો ટકા જોખમ નથી. પ્રથમ અથવા બીજા પ્રકારનાં ડાયાબિટીસ મેલિટસના વિકાસ માટે, આનુવંશિકતા મહત્વપૂર્ણ ભૂમિકા ભજવે છે, પરંતુ મૂળભૂત નહીં.
ઉદાહરણ તરીકે, પ્રકાર 1 ડાયાબિટીસ સંપૂર્ણ તંદુરસ્ત માતાપિતાવાળા બાળકમાં થઈ શકે છે. તે ઘણીવાર તારણ આપે છે કે આ પેથોલોજી જૂની પે generationી - દાદીમા અથવા તો મહાન-દાદીમાંના એકમાં જોવા મળી હતી. આ કિસ્સામાં, માતાપિતા જનીનનું વાહક હતા, પરંતુ તેઓ પોતે બીમાર થયા ન હતા.
ડાયાબિટીઝ કેવી રીતે સંક્રમિત થાય છે અને જેને આ જનીન વારસામાં મળ્યું છે તેમને શું કરવું તે સ્પષ્ટપણે જવાબ આપવું મુશ્કેલ છે. આ રોગના વિકાસ માટે દબાણની જરૂર છે. જો ઇન્સ્યુલિન-સ્વતંત્ર સ્વરૂપ સાથે આવી પ્રેરણા એક ખોટી જીવનશૈલી અને મેદસ્વીપણા બની જાય છે, તો પછી પ્રકાર 1 રોગના કારણો હજુ પણ ખાતરી માટે જાણીતા નથી.
તમે ઘણી વાર એવી ગેરસમજ સાંભળી શકો છો કે ટાઇપ 2 ડાયાબિટીસ એ વારસાગત રોગ છે. આ નિવેદન સંપૂર્ણપણે સાચું નથી, કારણ કે આ એક હસ્તગત રોગવિજ્ologyાન છે જે વ્યક્તિમાં વૃદ્ધત્વ સાથે દેખાઈ શકે છે, જેના સંબંધીઓમાં ડાયાબિટીઝના દર્દીઓ નથી.
જો બંને માતાપિતામાં રોગનું ઇન્સ્યુલિન આધારિત આકાર હોય, તો ડાયાબિટીઝને તેમના બાળકમાં વારસા દ્વારા સંક્રમિત થવાની સંભાવના લગભગ 17% છે, પરંતુ બાળક બીમાર થશે કે નહીં તે સ્પષ્ટપણે કહેવું અશક્ય છે.
જો પેથોલોજી માત્ર એક માતાપિતામાં જણાય છે, તો બાળકોમાં રોગ થવાની સંભાવના 5% કરતા વધુ નથી. પ્રકાર 1 ડાયાબિટીસના વિકાસને રોકવા અશક્ય છે, તેથી માતાપિતાએ બાળકના સ્વાસ્થ્યની કાળજીપૂર્વક નિરીક્ષણ કરવું જોઈએ અને નિયમિતપણે લોહીમાં શર્કરાનું માપવું જોઈએ.
ઇન્સ્યુલિન-સ્વતંત્ર સ્વરૂપ મેટાબોલિક ડિસઓર્ડર દ્વારા વર્ગીકૃત થયેલ છે.ડાયાબિટીઝ અને મેટાબોલિક ડિસઓર્ડર બંને માતાપિતા પાસેથી બાળકોમાં સંક્રમિત થાય છે તે હકીકતને કારણે, આ કિસ્સામાં બાળક બીમાર થવાની સંભાવના ઘણી વધારે છે અને જો માતાપિતા બંને બીમાર હોય તો લગભગ 70% છે. જો કે, પેથોલોજીના ઇન્સ્યુલિન પ્રતિરોધક સ્વરૂપના વિકાસ માટે, એક દબાણની જરૂર છે, જેની ભૂમિકા બેઠાડુ જીવનશૈલી, મેદસ્વીતા, અસંતુલિત આહાર અથવા તાણ છે. આ કિસ્સામાં જીવનશૈલીમાં પરિવર્તન રોગના જોખમને નોંધપાત્ર રીતે ઘટાડી શકે છે.
ડાયાબિટીસ સંપર્ક દ્વારા, લોહી દ્વારા થાય છે કે નહીં, તે પ્રશ્ન તમે વારંવાર સાંભળી શકો છો. તે યાદ રાખવું જોઈએ કે આ કોઈ વાયરલ અથવા ચેપી રોગ નથી, તેથી, જ્યારે કોઈ દર્દી અથવા તેના લોહીના સંપર્કમાં હોય ત્યારે ચેપનું જોખમ હોતું નથી.
ઇન્સ્યુલિન આધારિત રોગનો પ્રકાર
પ્રકાર 1 ડાયાબિટીસના વિકાસની પદ્ધતિ, સ્વાદુપિંડની ઇન્સ્યુલિન ઉત્પાદનના અંતocસ્ત્રાવી કાર્યમાં નિષ્ફળતા સાથે સંકળાયેલી છે. ઇન્સ્યુલિન વિના, નીચેની પ્રતિક્રિયાઓ થાય છે: ગ્લુકોનિયોજેનેસિસની પ્રક્રિયા વેગવાન થાય છે - પ્રોટીન ખોરાકમાંથી એમિનો એસિડનું પ્રકાશન, તેમનો વધુ સાકર અને વધુ લોહીમાં પ્રવાહ, લોહીમાં ગ્લુકોઝનું સંચય, કારણ કે પેશીઓ અને કોષો સુધી પહોંચાડવા માટે કોઈ નથી. કૃત્રિમ રીતે જૈવિક પ્રક્રિયાઓની નકલ કરવા માટે, દર્દીને તબીબી ઇન્સ્યુલિનના નિયમિત ઇન્જેક્શનની જરૂર હોય છે.
ડાયાબિટીઝ ટેસ્ટ
પ્રથમ પ્રકારનાં ડાયાબિટીસના વિકાસ માટે બે મુખ્ય કારણો છે:
- નિષ્ક્રિય આનુવંશિકતા. ક્ષતિગ્રસ્ત જનીન અથવા મંદીવાળા પરિવર્તનનું પ્રભુત્વ.
- સ્વયંપ્રતિરક્ષા પ્રક્રિયાઓનો વિકાસ. રોગપ્રતિકારક શક્તિની નિષ્ફળતા, વિનાશક માટે રક્ષણાત્મક કાર્યોમાં પરિવર્તન લાક્ષણિકતા, તમારા પોતાના શરીરના કોષો સામે નિર્દેશિત.
વિકારોનું સક્રિયકરણ (સ્વયંપ્રતિરક્ષા અને આનુવંશિક) ઘણા પરિબળોના પ્રભાવ હેઠળ થાય છે:
- વાયરલ ઇટીઓલોજીના ચેપી રોગો. તીવ્ર અને ક્રોનિક ચેપ રોગપ્રતિકારક શક્તિને સંતુલનથી દૂર રાખે છે. સૌથી ભયંકર એચ.આય.વી અને એડ્સ, હર્પેટીક વાયરસ છે: કોક્સસીકી, સાયટોમેગાલોવાયરસ, હ્યુમન હર્પીઝ વાયરસ પ્રકાર 4 (એપ્સટિન-બાર).
- અસંખ્ય એલર્જી, એટલે કે, રોગપ્રતિકારક શક્તિ કટોકટી સ્થિતિમાં એન્ટિબોડીઝ ઉત્પન્ન કરે છે, જે તેની ખામી તરફ દોરી જાય છે.
- બિનઆરોગ્યપ્રદ આહાર સાથેની હાઈપોડાયનેમિક જીવનશૈલી. મેનૂમાં સરળ કાર્બોહાઇડ્રેટ્સની વિપુલતા સ્વાદુપિંડના પેથોલોજી તરફ દોરી જાય છે, મોટરની અપૂરતી પ્રવૃત્તિ મેટાબોલિક પ્રક્રિયાઓને ધીમું કરે છે અને મેદસ્વીપણાને ઉશ્કેરે છે.
આ ઉપરાંત, અમુક દવાઓનું ખોટું સેવન સંભવિત ડાયાબિટીઝના દર્દીઓ માટે જોખમી હોઈ શકે છે.
પ્રકાર 1 ડાયાબિટીસના જોખમો
તબીબી આંકડા મુજબ, પિતા પાસેથી વારસામાં મળેલા પરિવર્તિત જનીનો 9% કેસોમાં બાળકમાં ડાયાબિટીસના વિકાસ દ્વારા પ્રગટ થાય છે. જો પૂર્વજોગ માતૃત્વ પર વારસામાં આવે તો ટકાવારી -5--5 રહેશે. કિસ્સામાં જ્યારે બંને માતાપિતામાં ડાયાબિટીસનું નિદાન થાય છે, ત્યારે સંભાવના 21% સુધી પહોંચે છે. ડાયાબિટીઝવાળા અન્ય નજીકના સંબંધીઓ અને ડાયાબિટીઝવાળા માતાપિતાની હાજરીમાં, જોખમ 4 ગણો વધે છે.
પે aી દ્વારા રોગના સંક્રમણના કિસ્સામાં જ્યારે માતાપિતા ફક્ત આનુવંશિક માહિતીના વાહક હોય છે, ત્યારે બાળકોમાં 1 પ્રકાર નક્કી કરવામાં આવે છે. ડાયાબિટીસના પ્રથમ પ્રકારને કિશોર ડાયાબિટીસ કહેવામાં આવે છે, કારણ કે દર્દીઓનું મુખ્ય જૂથ બાળકો અને કિશોરો છે. આ રોગ મોટે ભાગે નવજાત શિશુમાં અથવા તરુણાવસ્થા દરમિયાન બાળકોમાં પોતાને પ્રગટ કરે છે. ઉંમર સાથે પેથોલોજીનું જોખમ ઘટે છે. 20-25 વર્ષ પછી, રોગના ઇન્સ્યુલિન આધારિત સ્વરૂપનું નિદાન થતું નથી, એવું માનવામાં આવે છે કે બાળકને વંશપરંપરાગત વલણ "વધ્યું" છે.
જો બાળકોમાંના એકમાં જોડિયાને ડાયાબિટીઝ હોવાનું નિદાન થાય છે, તો બીજામાં તે પછીથી અડધા કેસોમાં વિકસે છે. એક મહત્વપૂર્ણ ભય સગર્ભાવસ્થા ડાયાબિટીસ છે. પેરીનેટલ અવધિમાં સ્ત્રીમાં જે રોગ થયો છે તે ડિલિવરી પછી અદૃશ્ય થઈ શકે છે, અથવા ક્રોનિક પેથોલોજીમાં વિકસી શકે છે. કેસની આવર્તન આશરે 25% હોય છે, જ્યારે રોગનો પ્રકાર કોઈપણ હોઈ શકે છે.

ઇન્સ્યુલિન-સ્વતંત્ર પેથોલોજી
પ્રકાર 2 ડાયાબિટીઝ અને પ્રકાર 1 ડાયાબિટીસ વચ્ચેનો મુખ્ય તફાવત એ છે કે સ્વાદુપિંડ ઇન્સ્યુલિનનું ઉત્પાદન બંધ કરતું નથી. સમસ્યા એ છે કે શરીરના પેશીઓ અને કોષોની પર્યાપ્તતાને સમજવા અને તર્કસંગત રીતે હોર્મોન ખર્ચવામાં અસમર્થતા છે. આ સ્થિતિને ઇન્સ્યુલિન રેઝિસ્ટન્સ (અશક્ત સંવેદનશીલતા અને પ્રતિસાદ) કહેવામાં આવે છે. ઇન્સ્યુલિનની નિષ્ક્રિયતાના પરિણામે, લોહીમાં ખાંડ એકઠા થાય છે.
સ્વાદુપિંડ દ્વારા અંતocસ્ત્રાવી પ્રવૃત્તિ (ઇન્સ્યુલિન ઉત્પાદન) નો સંપૂર્ણ સમાપ્તિ માત્ર વિઘટનના ગંભીર તબક્કામાં જ જોવા મળે છે, જ્યારે રોગ ઇન્સ્યુલિન આધારિત હોય છે. ટાઇપ 2 ડાયાબિટીઝ વારસામાં પ્રાપ્ત થાય છે કે કોઈ વ્યક્તિ જીવન દરમિયાન હસ્તગત કરે છે કે કેમ તે અંગેના પ્રશ્નના કોઈ ચોક્કસ જવાબ નથી. રોગના વિકાસ બંને બાહ્ય કારણો અને ક્ષતિગ્રસ્ત જનીનોના હાલના જૂથ દ્વારા પ્રભાવિત છે. આ બે પરિબળોના જોડાણથી 80% કેસોમાં ટાઇપ 2 ડાયાબિટીસ થાય છે.
બાહ્ય કારણો કે જે ઇન્સ્યુલિન આધારિત ડાયાબિટીસના વિકાસને નિર્ધારિત કરે છે:
- કારણોને દૂર કરવાને બદલે, લક્ષણોની અયોગ્ય સારવાર સાથે વારંવાર એલર્જી,
- હૃદય, રક્ત વાહિનીઓ, સ્વાદુપિંડનું ક્રોનિક રોગો,
- અયોગ્ય ખાવાની વર્તણૂક (મોનોસેકરાઇડ્સ અને ડિસેચરાઇડ્સનો દુરુપયોગ),
- આલ્કોહોલિક પીણાના અનિયંત્રિત ઇન્ટેક,
- હોર્મોન ધરાવતી દવાઓ સાથે લાંબા ગાળાની સારવાર,
- સગર્ભાવસ્થા સગર્ભાવસ્થા ડાયાબિટીસ દ્વારા જટિલ.
ઇન્સ્યુલિન પ્રતિકાર તકલીફની પૃષ્ઠભૂમિ સામે થાય છે (તાણયુક્ત ન્યુરોસાયકોલોજીકલ રાજ્યમાં કાયમી રોકાણ). તંદુરસ્ત જીવનશૈલી અને નિવારક પગલાંના પાલન સાથે, ટાઇપ 2 ડાયાબિટીઝના વારસાગત પરિબળ એક એક કારણ તરીકે કામ કરી શકશે નહીં.
પ્રકાર 2 ડાયાબિટીસનું જોખમ
પુખ્ત વયના લોકો ઇન્સ્યુલિન-સ્વતંત્ર પેથોલોજી માટે સંવેદનશીલ હોય છે. મોટેભાગે, રોગ 40+ વર્ષની ઉંમરે પોતાને ઘોષણા કરે છે. લિંગ પ્રમાણે, ટાઇપ -2 ડાયાબિટીસ સ્ત્રીઓમાં મેનોપોઝ અને મેનોપોઝ દરમિયાન વધુ જોવા મળે છે. આ શરીરમાં સઘન હોર્મોનલ ફેરફારોને કારણે છે. સેક્સ હોર્મોન્સ (પ્રોજેસ્ટેરોન અને એસ્ટ્રોજન), થાઇરોઇડ હોર્મોન્સનું ઉત્પાદન ઘટે છે, પરિણામે શરીર મેટાબોલિક પ્રક્રિયાઓ પર નિયંત્રણ ગુમાવે છે.
આ ઉપરાંત, આંતરસ્ત્રાવીય બદલાવ વજનમાં વધારો તરફ દોરી જાય છે. કોષો ઇન્સ્યુલિન પ્રત્યેની સંવેદનશીલતા ગુમાવે છે, તેનું ઉત્પાદન, theલટું, વય સાથે વધે છે. ઇન્સ્યુલિન પ્રતિકાર વિકસે છે. વારસા દ્વારા રોગના ઇન્સ્યુલિન-સ્વતંત્ર સ્વરૂપના સંક્રમણની સંભાવના ઘણી વધારે છે. માતૃત્વ અથવા પૈતૃક બાજુ પર - 80% સુધી, બંને માતાપિતામાં અસરગ્રસ્ત જનીનોની હાજરીમાં - 100% સુધી. પરંતુ આનુવંશિક વલણ ગતિમાં રહેવા માટે, પ્રતિકૂળ બાહ્ય પ્રભાવના રૂપમાં ઉશ્કેરણી કરવી જરૂરી છે.

પ્રકાર 2 ડાયાબિટીઝની પ્રગતિ માટેના મુખ્ય ટ્રિગર સ્થૂળતા અને મદ્યપાન માનવામાં આવે છે.
ડાયાબિટીસનો બીજો પ્રકાર વારસાગત કારણોની ભાગીદારી વિના વિકાસ કરી શકે છે. સ્થૂળતા અંત endસ્ત્રાવી અને મેટાબોલિક નિષ્ફળતા તરફ દોરી જાય છે, મદ્યપાનથી સ્વાદુપિંડના કોષોને મારી નાખે છે. પરિણામે, ઇન્સ્યુલિન પ્રત્યે પેશીની સંવેદનશીલતા નબળી પડી છે. બંને પ્રકારની ડાયાબિટીઝ ચેપી રોગો નથી. ઉત્પત્તિના બિન-ચેપી સ્વભાવને લીધે, લોહી દ્વારા અથવા અન્ય રીતે અંતocસ્ત્રાવી પેથોલોજીથી ચેપ લાગવું સંપૂર્ણપણે અશક્ય છે.
ડાયાબિટીઝનું ઉદ્દેશ્ય નિવારણ
ડાયાબિટીઝ એ ફરજિયાત રોગ નથી, પરંતુ વારસાગત વલણ છે, તેથી જાતે ટાઇપ -2 ડાયાબિટીઝથી બચાવવાની આશા છે. પ્રથમ પ્રકારની તકોમાં આનુવંશિક વ્યસન સાથે, દુર્ભાગ્યવશ, ત્યાં ક્યાં અથવા ખૂબ ઓછા છે. જો જન્મ સમયે પેથોલોજીનું નિદાન થતું નથી, તો માતાપિતાએ પોષણ અને રહેવાની આવા શરતો બનાવવી જરૂરી છે જેમાં ક્ષતિગ્રસ્ત જનીનોને પ્રવૃત્તિમાં ઉશ્કેરવું અશક્ય હશે.
આવા પગલાં 100% ગેરંટી આપતા નથી, જો કે, જ્યારે 20 વર્ષ સુધી રોકી રાખવું અને રોગને છેતરવું શક્ય છે, ત્યારે ભવિષ્યમાં સંક્રમણની સંભાવના લગભગ શૂન્ય છે. ઇન્સ્યુલિન-સ્વતંત્ર પેથોલોજીની રોકથામ એ શક્ય ટ્રિગર્સના અપવાદ સાથે તંદુરસ્ત જીવનશૈલી છે. નિવારક પગલાંમાં શામેલ છે:
- આહાર સુધારણા (ઝડપી કાર્બોહાઈડ્રેટ અને આલ્કોહોલિક પીણા પર કડક મર્યાદા નક્કી કરવી),
- આહારનું પાલન (દિવસમાં ઓછામાં ઓછું 5 વખત) અને સિંગલ પિરસવાનું પ્રતિબંધ (350 જીઆર કરતાં વધુ નહીં.),
- પીવાના શાસનનું પાલન (દરરોજ 1.5 - 2 લિટર પ્રવાહી),
- તર્કસંગત વ્યાયામ
- વિટામિન અને ખનિજ સંકુલ અને હર્બલ તૈયારીઓ,
- રક્ત ગણતરીઓ પર નજર રાખવા માટે ડ theક્ટરની નિયમિત મુલાકાત લેવી,
- શરીરના વજન પર સખત નિયંત્રણ.
જો તમે ડાયાબિટીઝથી બચવા માંગો છો, તો ઉપરોક્ત ઉપાય એ અસ્થાયી પગલા નથી, પરંતુ જીવનનો માર્ગ છે. આનુવંશિક રોગોની આગાહી આગાહી કરી શકાતી નથી. નજીકના સંબંધીઓમાં ડાયાબિટીઝના દર્દીઓની હાજરી જાણીને, તમારે રોગને ટાળવાનો પ્રયત્ન કરવો જોઈએ અથવા ઓછામાં ઓછું તેના વિકાસમાં વિલંબ કરવો જોઈએ.
પ્રથમ પ્રકારનો રોગ
પ્રથમ અને બીજા પ્રકારનાં રોગો એ સંપૂર્ણપણે અલગ રોગો છે. તેમનો અભ્યાસક્રમ અને જુદા જુદા કારણો છે. એકમાત્ર વસ્તુ જે તેઓમાં સામાન્ય છે તે છે પેથોલોજીકલ રોગોના પરિણામે, ત્યાં એક સામાન્ય લક્ષણ છે - લોહી દ્વારા અભ્યાસ દરમિયાન ખાંડના સ્તરમાં વધારો. તેથી, ડાયાબિટીઝ વારસાગત છે કે કેમ તે શોધવા માટે, તેનું સ્વરૂપ ધ્યાનમાં લેવું જરૂરી છે.
પ્રકાર 1 ડાયાબિટીસ ઘણી વાર વારસામાં આવે છે. આ રોગ સ્વયંપ્રતિરક્ષા પ્રક્રિયાના પરિણામે થાય છે. આ પ્રક્રિયા સ્વાદુપિંડના ખાસ કોષોને મારી નાખે છે જે ઇન્સ્યુલિન ઉત્પન્ન કરે છે. પરિણામે, અંતે, શરીરમાં ઇન્સ્યુલિન ઉત્પન્ન કરવાનું કંઈ નથી. આ કિસ્સામાં, ફક્ત ઇન્સ્યુલિનના ઇન્જેક્શન દર્દીને મદદ કરી શકે છે, એટલે કે, કાળજીપૂર્વક ગણતરીની માત્રામાં બહારથી તેનું સંચાલન કરવું.
આ ક્ષણે, ડાયાબિટીઝ કેવી રીતે સંક્રમિત થાય છે તેના લગભગ તમામ ડેટા મળી આવે છે. જો કે, તે ઉપચાર થઈ શકે છે કે કેમ અને બાળકોમાં તેના વિકાસને અટકાવવાનું શક્ય છે કે કેમ તે પ્રશ્નોના જવાબો હજી પણ નકારાત્મક છે. હાલમાં, વિજ્ scientistsાનીઓ અમુક રોગોના માતા અથવા પિતાની વારસોને પ્રભાવિત કરી શકતા નથી, તેમજ સ્વયંપ્રતિરક્ષા પ્રક્રિયાઓ અટકાવી શકે છે. પરંતુ એક કૃત્રિમ સ્વાદુપિંડનો વિકાસ થઈ રહ્યો છે - તે બાહ્યરૂપે જોડાયેલ હશે અને આપમેળે ઇન્સ્યુલિનની આવશ્યક માત્રાની ગણતરી કરશે, અને પછી તેને શરીરમાં ઇન્જેક્ટ કરશે.
બીજો પ્રકારનો રોગ
પ્રકાર 2 ડાયાબિટીઝ વારસામાં છે કે કેમ તે પ્રશ્નના જવાબ પણ સકારાત્મક છે. તેની ઘટના માટે વારસાગત વલણ છે. જ્યારે ઇન્સ્યુલિન સ્વાદુપિંડ દ્વારા સામાન્ય વોલ્યુમમાં ઉત્પન્ન થાય છે ત્યારે આ રોગ વિકસે છે.
જો કે, શરીરના પેશીઓમાં ઇન્સ્યુલિન રીસેપ્ટર્સ (મુખ્યત્વે ચરબી), જે ઇન્સ્યુલિન સાથે જોડાયેલ હોવું જ જોઈએ અને ગ્લુકોઝ કોશિકાઓમાં પહોંચાડે છે, તે કાર્ય કરતું નથી અથવા પૂરતું કાર્ય કરતું નથી. પરિણામે, ગ્લુકોઝ કોષોમાં પ્રવેશતું નથી, પરંતુ લોહીમાં એકઠા થાય છે. કોષો, જોકે, ગ્લુકોઝની અછતનો સંકેત આપે છે, જેના કારણે સ્વાદુપિંડ વધુ ઇન્સ્યુલિન ઉત્પન્ન કરે છે. રીસેપ્ટર્સની ઓછી કાર્યક્ષમતા તરફ વલણ અને વારસાગત છે.
આ મોડમાં કામ કરતી વખતે, સ્વાદુપિંડ ઝડપથી ખાલી થઈ જાય છે. ઇન્સ્યુલિન ઉત્પન્ન કરનારા કોષો નાશ પામે છે. પેશીઓ તંતુમય દ્વારા બદલી શકાય છે. આ કિસ્સામાં, ઇન્સ્યુલિન ઉત્પન્ન કરવા માટે વધુ કંઇ નથી, અને બીજા પ્રકારની નિષ્ફળતા પ્રથમમાં જાય છે. જો પિતા અથવા માતા પાસેથી વારસામાં નહીં આવે તો પ્રથમ પ્રકારની નિષ્ફળતા થઈ શકે છે તે પ્રશ્નના જવાબમાં આ છે.
વારસો
ડાયાબિટીઝ સ્ત્રી અને પુરુષ બંને રેખાઓ સાથે સંક્રમિત થાય છે. વારસોની લાક્ષણિકતાઓ નીચે મુજબ છે:
- પ્રથમ પ્રકારનાં ડાયાબિટીસ 10% કેસોમાં પિતા પાસેથી, 3 થી 7% માં માતા દ્વારા ફેલાય છે. તે 20 વર્ષથી વધુ ઉંમરના બાળકમાં આ કિસ્સામાં પોતાને મેનીફેસ્ટ કરે છે, સામાન્ય રીતે તાણ અથવા ગંભીર બીમારીના પરિણામે, એટલે કે, નબળી પ્રતિરક્ષા સાથે,
- જ્યારે બંને માતાપિતા માંદા હોય છે, ત્યારે બાળક હોવાની સંભાવના - ડાયાબિટીસ 70 - 80% છે. જો કે, જો તમે 20 વર્ષ સુધી તમારા બાળકને તાણ અને ગંભીર બીમારીઓથી સુરક્ષિત કરો છો, તો પછી તે આ પ્રકારની બિમારીને "વિકસિત" કરી શકે છે,
- બીજો પ્રકારનો ડાયાબિટીસ મેલિટસ આનુવંશિકતાને પણ પૂર્વનિર્ધારિત કરી શકે છે. તે મોટી ઉંમરે પોતાને મેનીફેસ્ટ કરે છે - 30 વર્ષ પછી. મોટેભાગે દાદા-દાદીથી સંક્રમિત થાય છે, જ્યારે કોઈ એકના સંબંધીમાંથી ટ્રાન્સમિશન થવાની સંભાવના વધારે હોય છે - 30%. જો બંને માતાપિતા ડાયાબિટીસના રોગથી પીડાતા હોય, તો માંદગીથી બાળક લેવાની સંભાવના 100% છે,
- પ્રકાર 2 ડાયાબિટીઝને ફક્ત વારસામાં જ નહીં, પણ અનિચ્છનીય જીવનશૈલીના પરિણામ રૂપે પ્રાપ્ત કરી શકાય છે,
- પ્રથમ પ્રકારની નિષ્ફળતા માટે, પુરૂષ લાઇન, તેમજ પુરુષ બાળક દ્વારા પ્રસારિત થવાનું જોખમ સ્ત્રી કરતા વધારે છે
- જો પ્રથમ પ્રકારની બીમારી દાદા દાદી દ્વારા સહન કરવામાં આવી હતી, તો પછી તેમના પૌત્રો પણ બીમાર હોવાની સંભાવના 10% છે. જ્યારે તેમના માતાપિતા ફક્ત 3 - 5% સંભાવનાથી બીમાર થઈ શકે છે.
માતાપિતાએ ધ્યાનમાં લેવું જોઈએ કે જો જોડિયામાંથી કોઈને ઇન્સ્યુલિન આશ્રિત સ્વરૂપમાં ડાયાબિટીસ હોવાનું નિદાન થાય છે, તો પછી બીજી જોડિયા પણ બીમાર હોવાની સંભાવના 50% છે. જ્યારે તે બિન-ઇન્સ્યુલિન-સ્વતંત્ર સ્વરૂપની વાત આવે છે - 70%.
રોગ પ્રસારણ
કેટલાક લોકોને આશ્ચર્ય પણ થાય છે કે ડાયાબિટીઝ કેવી રીતે સંક્રમિત થાય છે. તેના પ્રકારને ધ્યાનમાં લીધા વગર, આ નિષ્ફળતાને પ્રસારિત કરવાનો એકમાત્ર રસ્તો વારસો દ્વારા છે. એટલે કે, તેઓ લોહી દ્વારા ચેપ લગાવી શકતા નથી, તે તંદુરસ્ત બિમાર વ્યક્તિના શારિરીક સંપર્ક દ્વારા ફેલાય નથી.
જો કે, તેઓ ફક્ત તેમના માતાપિતાના વારસો દ્વારા બીમાર થઈ શકે છે. પ્રકાર 2 ડાયાબિટીસ તેના પોતાના પર થાય છે. આનાં ઘણાં કારણો છે:
- વૃદ્ધાવસ્થામાં, રીસેપ્ટર્સની અસરકારકતા ઓછી થાય છે, અને તેઓ ઇન્સ્યુલિન સાથે વધુ ખરાબ બાંધવા લાગે છે,
- જાડાપણું રીસેપ્ટર્સ અથવા તેમના નુકસાનના વિનાશ તરફ દોરી જાય છે, તેથી તમારે વજનનું નિરીક્ષણ કરવાની જરૂર છે,
- શારીરિક પ્રવૃત્તિનો અભાવ એ હકીકત તરફ દોરી જાય છે કે ગ્લુકોઝ ધીમે ધીમે energyર્જામાં ફેરવાય છે અને લોહીમાં એકઠા થાય છે,
- ખરાબ ટેવો (ધૂમ્રપાન, મદ્યપાન) ચયાપચયને વિક્ષેપિત કરે છે અને ચયાપચયને નકારાત્મક અસર કરે છે, જે ડાયાબિટીસ મેલિટસનું કારણ બની શકે છે,
- અયોગ્ય પોષણ - પ્રિઝર્વેટિવ્સ, કાર્બોહાઇડ્રેટ્સ, ચરબીનો દુરુપયોગ પણ માંદા થવાની સંભાવના વધારે છે.
મોટે ભાગે વારસાગત રોગ, ડાયાબિટીસ મેલીટસ "હસ્તગત" અને સ્વતંત્ર રીતે થઈ શકે છે. તેથી, તમારા આરોગ્યને કાળજીપૂર્વક ધ્યાનમાં લેવું અને તમારી જીવનશૈલીનું નિરીક્ષણ કરવું તે યોગ્ય છે, ખાસ કરીને આ બિમારી માટે જોખમ ધરાવતા લોકો માટે.
ડાયાબિટીઝ વારસાગત છે, વારસો પદ્ધતિઓ
ડાયાબિટીઝ મેલીટસ એ એક બિમારી છે જે ઘણા લોકો (મોટાભાગે વૃદ્ધો) ને અસર કરે છે. તે જ સમયે, પુરુષો કરતાં સ્ત્રીઓ ઘણી વાર બીમાર પડે છે. રોગના બે સ્વરૂપો છે - પ્રથમ અને બીજો પ્રકાર. તેઓ ઘટના, પ્રવાહના દાખલા, લક્ષણો અને વારસોના માર્ગના કારણોમાં અલગ છે. એવું માનવામાં આવે છે કે જે લોકોના સંબંધીઓ ડાયાબિટીસ છે તેમને આ રોગનું જોખમ વધારે છે અને તેમના સ્વાસ્થ્ય વિશે વધુ કાળજી લેવી જોઈએ. તો સવાલ એ છે કે, ડાયાબિટીઝ વારસામાં મળે છે?
પ્રથમ અને બીજા પ્રકારનાં રોગો એ સંપૂર્ણપણે અલગ રોગો છે. તેમનો અભ્યાસક્રમ અને જુદા જુદા કારણો છે. એકમાત્ર વસ્તુ જે તેઓમાં સામાન્ય છે તે છે પેથોલોજીકલ રોગોના પરિણામે, એક સામાન્ય લક્ષણ જોવા મળે છે - લોહી દ્વારા અભ્યાસ દરમિયાન ખાંડના સ્તરમાં વધારો. તેથી, ડાયાબિટીઝ વારસાગત છે કે કેમ તે શોધવા માટે, તેનું સ્વરૂપ ધ્યાનમાં લેવું જરૂરી છે.
પ્રકાર 1 ડાયાબિટીસ ઘણી વાર વારસામાં આવે છે. આ રોગ સ્વયંપ્રતિરક્ષા પ્રક્રિયાના પરિણામે થાય છે. આ પ્રક્રિયા સ્વાદુપિંડના ખાસ કોષોને મારી નાખે છે જે ઇન્સ્યુલિન ઉત્પન્ન કરે છે. પરિણામે, અંતે, શરીરમાં ઇન્સ્યુલિન ઉત્પન્ન કરવાનું કંઈ નથી. આ કિસ્સામાં, ફક્ત ઇન્સ્યુલિનના ઇન્જેક્શન દર્દીને મદદ કરી શકે છે, એટલે કે, કાળજીપૂર્વક ગણતરીની માત્રામાં બહારથી તેનું સંચાલન કરવું.
આ ક્ષણે, ડાયાબિટીઝ કેવી રીતે સંક્રમિત થાય છે તેના લગભગ તમામ ડેટા મળી આવે છે.જો કે, તે ઉપચાર થઈ શકે છે કે કેમ અને બાળકોમાં તેના વિકાસને અટકાવવાનું શક્ય છે કે કેમ તે પ્રશ્નોના જવાબો હજી પણ નકારાત્મક છે. હાલમાં, વિજ્ scientistsાનીઓ અમુક રોગોના માતા અથવા પિતાની વારસોને પ્રભાવિત કરી શકતા નથી, તેમજ સ્વયંપ્રતિરક્ષા પ્રક્રિયાઓ અટકાવી શકે છે. પરંતુ એક કૃત્રિમ સ્વાદુપિંડનો વિકાસ થઈ રહ્યો છે - તે બાહ્યરૂપે જોડાયેલ હશે અને આપમેળે ઇન્સ્યુલિનની આવશ્યક માત્રાની ગણતરી કરશે, અને પછી તેને શરીરમાં ઇન્જેક્ટ કરશે.
પ્રકાર 2 ડાયાબિટીઝ વારસામાં છે કે કેમ તે પ્રશ્નના જવાબ પણ સકારાત્મક છે. તેની ઘટના માટે વારસાગત વલણ છે. જ્યારે ઇન્સ્યુલિન સ્વાદુપિંડ દ્વારા સામાન્ય વોલ્યુમમાં ઉત્પન્ન થાય છે ત્યારે આ રોગ વિકસે છે.
જો કે, શરીરના પેશીઓમાં ઇન્સ્યુલિન રીસેપ્ટર્સ (મુખ્યત્વે ચરબી), જે ઇન્સ્યુલિન સાથે જોડાયેલ હોવું જ જોઈએ અને ગ્લુકોઝ કોશિકાઓમાં પહોંચાડે છે, તે કાર્ય કરતું નથી અથવા પૂરતું કાર્ય કરતું નથી. પરિણામે, ગ્લુકોઝ કોષોમાં પ્રવેશતું નથી, પરંતુ લોહીમાં એકઠા થાય છે. કોષો, જોકે, ગ્લુકોઝની અછતનો સંકેત આપે છે, જેના કારણે સ્વાદુપિંડ વધુ ઇન્સ્યુલિન ઉત્પન્ન કરે છે. રીસેપ્ટર્સની ઓછી કાર્યક્ષમતા તરફ વલણ અને વારસાગત છે.
આ મોડમાં કામ કરતી વખતે, સ્વાદુપિંડ ઝડપથી ખાલી થઈ જાય છે. ઇન્સ્યુલિન ઉત્પન્ન કરનારા કોષો નાશ પામે છે. પેશીઓ તંતુમય દ્વારા બદલી શકાય છે. આ કિસ્સામાં, ઇન્સ્યુલિન ઉત્પન્ન કરવા માટે વધુ કંઇ નથી, અને બીજા પ્રકારની નિષ્ફળતા પ્રથમમાં જાય છે. જો પિતા અથવા માતા પાસેથી વારસામાં નહીં આવે તો પ્રથમ પ્રકારની નિષ્ફળતા થઈ શકે છે તે પ્રશ્નના જવાબમાં આ છે.
ડાયાબિટીઝ સ્ત્રી અને પુરુષ બંને રેખાઓ સાથે સંક્રમિત થાય છે. વારસોની લાક્ષણિકતાઓ નીચે મુજબ છે:
- પ્રથમ પ્રકારનાં ડાયાબિટીસ 10% કેસોમાં પિતા પાસેથી, 3 થી 7% માં માતા દ્વારા ફેલાય છે. તે 20 વર્ષથી વધુ ઉંમરના બાળકમાં આ કિસ્સામાં પોતાને મેનીફેસ્ટ કરે છે, સામાન્ય રીતે તાણ અથવા ગંભીર બીમારીના પરિણામે, એટલે કે, નબળી પ્રતિરક્ષા સાથે,
- જ્યારે બંને માતાપિતા માંદા હોય છે, ત્યારે બાળક હોવાની સંભાવના - ડાયાબિટીસ 70 - 80% છે. જો કે, જો તમે 20 વર્ષ સુધી તમારા બાળકને તાણ અને ગંભીર બીમારીઓથી સુરક્ષિત કરો છો, તો પછી તે આ પ્રકારની બિમારીને "વિકસિત" કરી શકે છે,
- બીજો પ્રકારનો ડાયાબિટીસ મેલિટસ આનુવંશિકતાને પણ પૂર્વનિર્ધારિત કરી શકે છે. તે મોટી ઉંમરે પોતાને મેનીફેસ્ટ કરે છે - 30 વર્ષ પછી. મોટેભાગે દાદા-દાદીથી સંક્રમિત થાય છે, જ્યારે કોઈ એકના સંબંધીમાંથી ટ્રાન્સમિશન થવાની સંભાવના વધારે હોય છે - 30%. જો બંને માતાપિતા ડાયાબિટીસના રોગથી પીડાતા હોય, તો માંદગીથી બાળક લેવાની સંભાવના 100% છે,
- પ્રકાર 2 ડાયાબિટીઝને ફક્ત વારસામાં જ નહીં, પણ અનિચ્છનીય જીવનશૈલીના પરિણામ રૂપે પ્રાપ્ત કરી શકાય છે,
- પ્રથમ પ્રકારની નિષ્ફળતા માટે, પુરૂષ લાઇન, તેમજ પુરુષ બાળક દ્વારા પ્રસારિત થવાનું જોખમ સ્ત્રી કરતા વધારે છે
- જો પ્રથમ પ્રકારની બીમારી દાદા દાદી દ્વારા સહન કરવામાં આવી હતી, તો પછી તેમના પૌત્રો પણ બીમાર હોવાની સંભાવના 10% છે. જ્યારે તેમના માતાપિતા ફક્ત 3 - 5% સંભાવનાથી બીમાર થઈ શકે છે.
માતાપિતાએ ધ્યાનમાં લેવું જોઈએ કે જો જોડિયામાંથી કોઈને ઇન્સ્યુલિન આશ્રિત સ્વરૂપમાં ડાયાબિટીસ હોવાનું નિદાન થાય છે, તો પછી બીજી જોડિયા પણ બીમાર હોવાની સંભાવના 50% છે. જ્યારે તે બિન-ઇન્સ્યુલિન-સ્વતંત્ર સ્વરૂપની વાત આવે છે - 70%.
કેટલાક લોકોને આશ્ચર્ય પણ થાય છે કે ડાયાબિટીઝ કેવી રીતે સંક્રમિત થાય છે. તેના પ્રકારને ધ્યાનમાં લીધા વગર, આ નિષ્ફળતાને પ્રસારિત કરવાનો એકમાત્ર રસ્તો વારસો દ્વારા છે. એટલે કે, તેઓ લોહી દ્વારા ચેપ લગાવી શકતા નથી, તે તંદુરસ્ત બિમાર વ્યક્તિના શારિરીક સંપર્ક દ્વારા ફેલાય નથી.
જો કે, તેઓ ફક્ત તેમના માતાપિતાના વારસો દ્વારા બીમાર થઈ શકે છે. પ્રકાર 2 ડાયાબિટીસ તેના પોતાના પર થાય છે. આનાં ઘણાં કારણો છે:
- વૃદ્ધાવસ્થામાં, રીસેપ્ટર્સની અસરકારકતા ઓછી થાય છે, અને તેઓ ઇન્સ્યુલિન સાથે વધુ ખરાબ બાંધવા લાગે છે,
- જાડાપણું રીસેપ્ટર્સ અથવા તેમના નુકસાનના વિનાશ તરફ દોરી જાય છે, તેથી તમારે વજનનું નિરીક્ષણ કરવાની જરૂર છે,
- શારીરિક પ્રવૃત્તિનો અભાવ એ હકીકત તરફ દોરી જાય છે કે ગ્લુકોઝ ધીમે ધીમે energyર્જામાં ફેરવાય છે અને લોહીમાં એકઠા થાય છે,
- ખરાબ ટેવો (ધૂમ્રપાન, મદ્યપાન) ચયાપચયને વિક્ષેપિત કરે છે અને ચયાપચયને નકારાત્મક અસર કરે છે, જે ડાયાબિટીસ મેલિટસનું કારણ બની શકે છે,
- અયોગ્ય પોષણ - પ્રિઝર્વેટિવ્સ, કાર્બોહાઇડ્રેટ્સ, ચરબીનો દુરુપયોગ પણ માંદા થવાની સંભાવના વધારે છે.
મોટે ભાગે વારસાગત રોગ, ડાયાબિટીસ મેલીટસ "હસ્તગત" અને સ્વતંત્ર રીતે થઈ શકે છે. તેથી, તમારા આરોગ્યને કાળજીપૂર્વક ધ્યાનમાં લેવું અને તમારી જીવનશૈલીનું નિરીક્ષણ કરવું તે યોગ્ય છે, ખાસ કરીને આ બિમારી માટે જોખમ ધરાવતા લોકો માટે.
ડાયાબિટીઝ મેલીટસ અંતocસ્ત્રાવી લાંબી રોગોનો સંદર્ભ આપે છે. તેના દેખાવનું કારણ એ છે કે હોર્મોન ઇન્સ્યુલિનની ગેરહાજરી અથવા અપૂરતી સ્ત્રાવ સાથે અથવા આંતરિક પેશીઓ દ્વારા તેની અજીર્ણતા સાથે સંકળાયેલ શરીરના કામમાં ખામી છે. ડાયાબિટીઝના 2 મુખ્ય સ્વરૂપો છે અને રોગનો એક સંભાવના વારસામાં મળી શકે છે.
વર્લ્ડ હેલ્થ ઓર્ગેનાઇઝેશન દ્વારા ડાયાબિટીઝના 2 મુખ્ય પ્રકારો ઓળખવામાં આવ્યા છે. આ છે:
- ઇન્સ્યુલિન આધારિત ડાયાબિટીસ મેલીટસ અથવા પ્રકાર 1 ડાયાબિટીસ. આવા નિદાન કરવામાં આવે છે જો ઇન્સ્યુલિનનું નિર્માણ બધા અથવા અંશમાં થતું નથી (કુલના 20% કરતા ઓછું).
- ડાયાબિટીઝ મેલીટસ અથવા પ્રકાર 2 ડાયાબિટીસ. આ તે સમયે થાય છે જ્યારે ઇન્સ્યુલિન સામાન્ય શ્રેણીમાં અથવા તેનાથી ઉપર બનાવવામાં આવે છે, પરંતુ આંતરિક પેશીઓની સંવેદનશીલતામાં ઘટાડો થવાને કારણે, તે શરીરમાં શોષાય નથી.
આ બંને પ્રકારનો રોગ ડાયાબિટીઝના કુલ સંખ્યાના 97% જેટલાને અસર કરે છે. બાકીના 3% રોગ બિન-સુગર પ્રકારના અને અન્ય પ્રકારનાં રોગમાં છે.
દરેકને ડાયાબિટીસ થઈ શકે છે, સિદ્ધાંતમાં, સંજોગોના વિશિષ્ટ સમૂહ હેઠળ, પરંતુ ત્યાં જોખમ પરિબળો છે જે રોગના અભિવ્યક્તિની સંભાવનાને નોંધપાત્ર રીતે વધારે છે. આમાં શામેલ છે:
- વારસાગત વલણ
- વધારે વજન, જાડાપણું,
- સ્વાદુપિંડના રોગો અને પદાર્થોના સામાન્ય વોલ્યુમનું ઉલ્લંઘન,
- નિષ્ક્રિય જીવનશૈલી અને બેઠાડુ કાર્ય,
- તાણ અને પરિસ્થિતિઓ જેમાં એડ્રેનાલાઇનમાં ધસારો થાય છે,
- દારૂનો દુરૂપયોગ
- રોગો, જે દરમિયાન ઇન્સ્યુલિન પ્રત્યેની આંતરિક પેશીઓની સંવેદનશીલતા ઓછી થાય છે,
- ચેપી, વાયરલ અને બળતરા રોગો જે પ્રતિરક્ષા ઘટાડે છે,
- ડાયાબિટીક અસર સાથે દવાઓ લેવી.
અને જો તમે હજી પણ આ મોટાભાગના પરિબળો સાથે "લડ" કરી શકો છો, તો પછી તમે જનીનો સાથે દલીલ કરી શકતા નથી.
સીધી રીતે કહેવું અશક્ય છે કે આ રોગ વારસાગત છે. હકીકતમાં, રોગના આ સ્વરૂપના વિકાસની એક વલણ ફેલાય છે. તેના વિકાસ માટે એક કોષ નહીં, પરંતુ એક જૂથ જવાબદાર છે. અને શું મહત્વનું છે, બંને પ્રકારો બહુવિધ રીતે પ્રસારિત થાય છે, એટલે કે, જોખમ પરિબળોની હાજરી વિના, રોગ પોતાને પ્રગટ કરશે નહીં. આ ઉપરાંત, દરેક એસડી વ્યક્તિગત રૂપે પ્રસારિત થાય છે, અને તે એક બીજાથી સ્વતંત્ર છે.
જો આપણે ટકાવારીને ધ્યાનમાં લઈએ, તો પછી આનુવંશિકતા જેવા જોખમી પરિબળ માંદા થવાની સંભાવનાના 60-80% હશે. અને અહીં તે દરેક પ્રકારોને અલગથી ધ્યાનમાં લેવાનું સલાહ આપવામાં આવે છે. છેવટે, રોગો અલગ છે.
તેથી ટાઇપ 1 ડાયાબિટીઝ સાથે, માતાપિતા એકદમ તંદુરસ્ત હોવા છતાં પણ રોગના અભિવ્યક્તિની સંભાવના છે. આ એ હકીકતને કારણે છે કે રોગ પે generationી દ્વારા સંક્રમિત થઈ શકે છે. બાળકોમાં રોગના ઇન્સ્યુલિન આધારિત આકારના વિકાસની સંભાવના 5-10% હશે, અને માતાપિતા માટે ફક્ત 2-5%. પુરુષ તરફ, જોખમ સ્ત્રી કરતાં વધુ હશે.
માતાપિતા અને બાળકો વચ્ચેનું જોડાણ સમાન જોડિયાઓ જેટલું મજબૂત નથી. માતાપિતામાંના એકમાં ટાઇપ 1 ડાયાબિટીઝની હાજરીમાં આ પ્રકારના રોગને વારસામાં લેવાની સંભાવના માત્ર 5% છે, પિતા અને માતા બંને બીમાર છે, જેનો અર્થ એ કે બીમારી થવાનું જોખમ 100 માંથી 21% સુધી વધશે. જો જોડિયામાંથી કોઈ એક ડાયાબિટીસ છે, તો પછી બીજા બાળકને સમાન નિદાન સાથે નિદાન કરવામાં આવે તેવી સંભાવના ઇન્સ્યુલિન આધારિત સ્વરૂપની સાથે 50% અને ઇન્સ્યુલિન-સ્વતંત્ર સ્વરૂપે 70% સુધી વધે છે.
કોઈ રોગ થવાની સંભાવના નક્કી કરતી વખતે, કોઈએ નજીકના સંબંધીઓમાં આવા રોગની હાજરીને ધ્યાનમાં લેવી જોઈએ. કોઈ વ્યક્તિના વાતાવરણમાં ડાયાબિટીઝના સંબંધીઓની સંખ્યા જેટલી વધારે હોય છે, તેનામાં રોગ થવાનું જોખમ વધારે છે. આ પેટર્ન ફક્ત તે જ સ્થિતિ સાથે લાગુ પડે છે કે દરેકને રોગનું એક સમાન સ્વરૂપ હોય છે, એટલે કે, ફક્ત ટાઇપ 1 ડાયાબિટીસ અથવા ફક્ત ટાઇપ 2 ડાયાબિટીસ. ધીમે ધીમે, ઉંમર સાથે, મનુષ્યમાં ઇન્સ્યુલિન આધારિત ડાયાબિટીસ થવાની સંભાવના ઓછી થાય છે.
જો આપણે સગર્ભા સ્ત્રીઓના ડાયાબિટીઝ વિશે વાત કરીએ, તો પછી આનુવંશિકતા પણ ભૂમિકા ભજવે છે. જ્યારે આ રોગની familyંચી કુટુંબની વલણ અવલોકન કરે છે, ત્યારે દલીલ કરી શકાય છે કે બાળકના ગર્ભધારણ દરમિયાન, ક્યાંક 20 મી અઠવાડિયામાં, હાઈ બ્લડ સુગર શોધી શકાય છે. જન્મ આપ્યા પછી, મોટાભાગના કિસ્સાઓમાં તે કોઈ ટ્રેસ વિના પસાર થાય છે, પરંતુ સ્ત્રીઓની અમુક ટકાવારીમાં તે પ્રકાર 1 અથવા પ્રકાર 2 ડાયાબિટીસમાં વિકસે છે.
ટાઇપ 2 ડાયાબિટીસ સાથે, તેને વારસો સુધી પહોંચાડવાની સંભાવના ઘણી વધારે છે. તેથી જો માતાપિતામાંથી કોઈ બીમાર છે, તો પછી બાળકમાં રોગનું જોખમ 80% હશે.
આવા નિદાનની હાજરીમાં, પોપ અને માતા બંને, બાળકોમાં તેના સંક્રમણની સંભાવના 100% સુધી વધી જાય છે.
વધારે વજન ફક્ત રોગના વિકાસને વેગ આપશે.
જેમ કે તે ઉપરની સામગ્રીથી સ્પષ્ટ થાય છે, તે આ રોગ છે જે વારસાગત નથી. સંબંધીઓ-ડાયાબિટીઝના દર્દીઓની હાજરી રોગના વિકાસની પરિસ્થિતિ અને પૂર્વગ્રહને અસર કરે છે, પરંતુ બાહ્ય પરિબળો વિના, ડાયાબિટીઝ મેલીટસ પોતાને પ્રગટ કરી શકશે નહીં.
અસ્તામિરોવા એચ., અખ્મોનોવ એમ. ડાયાબિટીસના દર્દીઓનો મોટો જ્cyાનકોશ, એકસ્મો - એમ., 2013 .-- 416 પૃષ્ઠ.
માણસની પરીક્ષા / એસ.યુ. કાલિન્ચેન્કો એટ અલ. - એમ .: પ્રેક્ટિકલ મેડિસિન, 2016. - 160 પી.
ડાયાબિટીસ માટે ઘરેલું સારવાર. - એમ .: એન્ટિસ, 2001 .-- 526 પી.- લિફલેન્ડ્સકી વી.જી., ઝક્રેવસ્કી વી.વી., એન્ડ્રોનોવા એમ.એન. ખોરાકના ઉપચાર ગુણધર્મો, બે ભાગમાં. એસપીબી., પબ્લિશિંગ હાઉસ "એબીસી", 1997, 335 પૃષ્ઠો અને 287 પૃષ્ઠો, પરિભ્રમણ 20,000 નકલો.
- એન્ટોનોવા, આર.પી. ડાયાબિટીસ મેલિટસ અને મેદસ્વીપણું / આર.પી.વાળા દર્દીઓ માટે ઘરે ક્લિનિકલ પોષણ. એન્ટોનોવા. - એમ .: પ્રોફીકેએસ, 2004 .-- 240 પી.

મને મારી રજૂઆત કરવા દો. મારું નામ એલેના છે. હું 10 વર્ષથી વધુ સમયથી એન્ડોક્રિનોલોજિસ્ટ તરીકે કાર્યરત છું. હું માનું છું કે હું હાલમાં મારા ક્ષેત્રમાં એક વ્યાવસાયિક છું અને હું સાઇટ પરના બધા મુલાકાતીઓને જટિલ અને તેથી કાર્યો નહીં હલ કરવામાં મદદ કરવા માંગું છું. શક્ય તેટલી બધી જરૂરી માહિતી પ્રદાન કરવા માટે સાઇટ માટેની બધી સામગ્રી એકત્રિત કરવામાં આવી છે અને કાળજીપૂર્વક પ્રક્રિયા કરવામાં આવે છે. વેબસાઇટ પર વર્ણવેલ છે તે લાગુ પાડવા પહેલાં, નિષ્ણાતો સાથે ફરજિયાત પરામર્શ હંમેશા જરૂરી છે.