હાયપરગ્લાયકેમિઆ - તે શું છે, પ્રકારો, પેથોજેનેસિસ અને સિન્ડ્રોમની સારવાર
કાર્બોહાઇડ્રેટ ચયાપચયના ઉલ્લંઘનમાં, હાયપરગ્લાયકેમિઆ વિકસી શકે છે (લોહીમાં ગ્લુકોઝની સાંદ્રતા તેના કરતા વધારે છે
5.5 એમએમઓએલ / એલ) અને હાયપોગ્લાયકેમિઆ (3.3 એમએમઓએલ / એલ કરતા ઓછું).
લોહીમાં ગ્લુકોઝનું સ્તર નમૂનાના પ્રકાર પર આધારિત છે (આખું લોહી, વેન્યુસ અથવા રુધિરકેશિકા, પ્લાઝ્મા) અને નમૂનાના મોડ પર (ખાલી પેટ પર - સવારે ગ્લુકોઝનું સ્તર ઓછામાં ઓછું 8 કલાક ઉપવાસ પછી, ગ્લુકોઝ સહિષ્ણુતા પરીક્ષણના 2 કલાક પછી).
હાયપોગ્લાયકેમિઆના પેથોજેનેસિસ સાથે સંકળાયેલ છે:
- લોહીમાં ગ્લુકોઝનું અપૂરતું સેવન,
લોહીમાંથી ગ્લુકોઝનું ઝડપી વેગ
આ પરિબળોનું મિશ્રણ.
શારીરિક અને પેથોલોજીકલ હાયપોગ્લાયકેમિઆ વચ્ચેનો તફાવત.
શારીરિક હાયપોગ્લાયકેમિઆ. તે ગંભીર અને લાંબા સમય સુધી શારીરિક શ્રમ સાથે, લાંબા સમય સુધી માનસિક તાણથી મળ્યું છે, સ્તનપાન દરમિયાન સ્ત્રીઓમાં, લોહીમાં ઇન્સ્યુલિનની ભરપાઈ પ્રકાશનને કારણે, એલિમેન્ટરી હાયપરગ્લાયકેમિઆ પછી વિકસે છે.
પેથોલોજીકલ હાયપોગ્લાયકેમિઆ (હાયપરિન્સ્યુલિનિઝમ). તે સારવાર દરમિયાન ઇન્સ્યુલિનના ઓવરડોઝના સંબંધમાં ડાયાબિટીસ મેલીટસવાળા દર્દીઓમાં જોવા મળે છે. કારણો: સ્વાદુપિંડનું આઇલેટ સેલ એડેનોમા (ઇન્સ્યુલોમા), ઝોલિંગર-એલિસન સિન્ડ્રોમ (સ્વાદુપિંડનું એડેનોમા અથવા કાર્સિનોમા, જે ગ્લુકોગન અને ગેસ્ટ્રિનના સ્ત્રાવ માટે જવાબદાર લેંગેરેહન્સના આઇલેટ્સના cells-કોષોમાંથી વિકસે છે).
પેથોલોજીકલ હાયપોગ્લાયકેમિઆ (હાયપરઇન્સ્યુલિનિઝમ વિના). તે જાહેર થયું છે: ગ્લુકોઝ માટેના થ્રેશોલ્ડમાં ઘટાડો સાથે કિડની પેથોલોજી સાથે, જે પેશાબમાં ગ્લુકોઝનું નુકસાન તરફ દોરી જાય છે, કાર્બોહાઇડ્રેટનું અશક્ત શોષણ કરે છે, યકૃતના રોગો ગ્લાયકોજેન સંશ્લેષણ અને ગ્લુકોનોજેનેસિસના અવરોધ સાથે (તીવ્ર અને ક્રોનિક હિપેટાઇટિસ), ગ્લુકોકોર્ટીકોસિટીસ અભાવ,1, ગેલેક્ટોઝેમિયા અને ગ્લાયકોજેનોસિસ, ભૂખમરો અથવા કુપોષણ (એલિમેન્ટરી હાયપોગ્લાયકેમિઆ) ના યકૃત સ્વરૂપો સાથે, નવજાત શિશુમાં કાર્બોહાઇડ્રેટ ચયાપચયના નિયમનના મિકેનિઝમ્સની અપૂર્ણતા.
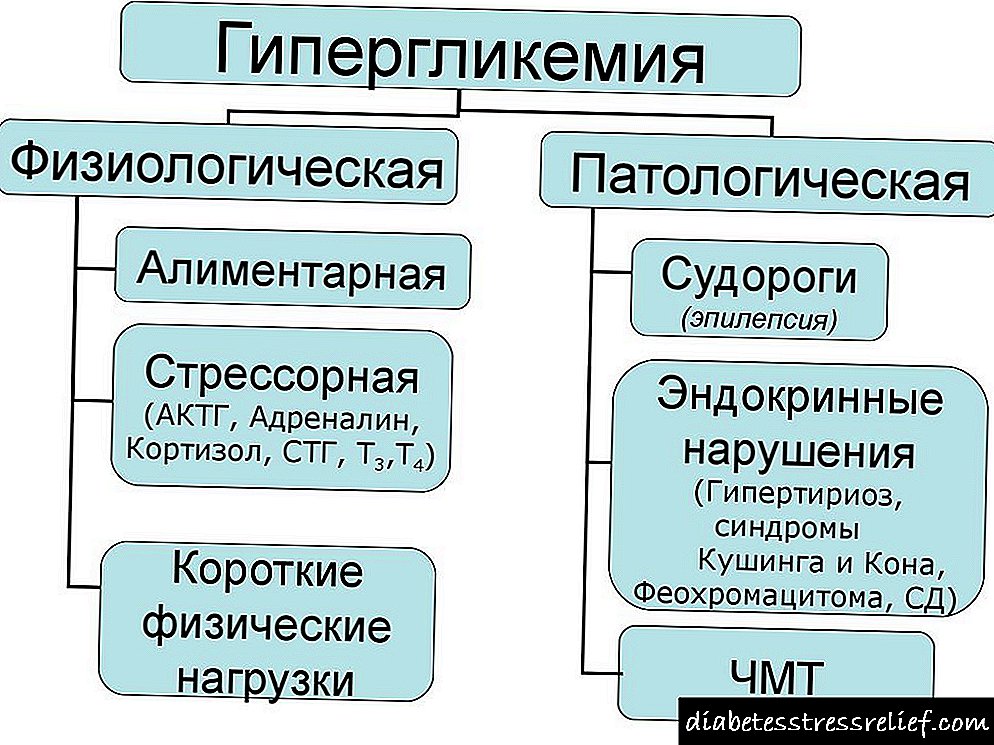
હાઈપરગ્લાયકેમિઆ વધુ જોવા મળે છે. હાઈપરગ્લાયકેમિઆના પ્રકારો છે.
શારીરિક હાયપરગ્લાયકેમિઆ. આ ઝડપથી ઉલટાવી શકાય તેવી સ્થિતિઓ છે. લોહીમાં ગ્લુકોઝનું સામાન્યકરણ બાહ્ય સુધારાત્મક ક્રિયાઓ વિના થાય છે. આમાં શામેલ છે:
1. એલિમેન્ટરી હાઈપરગ્લાયકેમિઆ. કાર્બોહાઈડ્રેટવાળા ખોરાકના સેવનને કારણે. આંતરડામાંથી તેના ઝડપી શોષણને કારણે લોહીમાં ગ્લુકોઝની સાંદ્રતા વધે છે. લ theંગરહsન્સના સ્વાદુપિંડના આઇલેટ્સના cells-કોષો દ્વારા હોર્મોન સ્ત્રાવનું સક્રિયકરણ, ખોરાક મૌખિક પોલાણમાં પ્રવેશ્યા પછી અને મહત્તમ સુધી પહોંચે છે જ્યારે ખોરાક ડ્યુઓડેનમ અને નાના આંતરડામાં આગળ વધે છે. ઇન્સ્યુલિન અને લોહીમાં ગ્લુકોઝની સાંદ્રતામાં શિખરો સમય સાથે એકરુપ થાય છે. આમ, ઇન્સ્યુલિન માત્ર શરીરના કોષોમાં ખોરાક કાર્બોહાઈડ્રેટની ઉપલબ્ધતાને સુનિશ્ચિત કરે છે, પરંતુ લોહીમાં ગ્લુકોઝની સાંદ્રતામાં વધારોને પણ મર્યાદિત કરે છે, પેશાબમાં થતી ખોટને અટકાવે છે.
2. ન્યુરોજેનિક હાઇપરગ્લાયકેમિઆ. તે ભાવનાત્મક તાણના પ્રતિભાવમાં વિકસે છે અને લોહીના પ્રવાહમાં કેટેકોલેમિન્સના પ્રકાશનને કારણે છે, જે એડ્રેનલ મેડુલામાં રચાય છે અને તેમના હાયપરગ્લાયકેમિક અસરોને ખ્યાલ કરે છે. મુક્ત ગ્લુકોઝ ઝડપથી લોહીના પ્રવાહમાં પ્રવેશ કરે છે, જેનાથી હાયપરગ્લાયકેમિઆ થાય છે.
પેથોલોજીકલ હાયપરગ્લાયકેમિઆ. કારણો:
1) ન્યુરોએન્ડ્રોક્રાઇન ડિસઓર્ડર - હાઈપો- અને હાયપરગ્લાયકેમિક ક્રિયાના હોર્મોન્સના ગુણોત્તરનું ઉલ્લંઘન (કફોત્પાદક ગ્રંથિના રોગો સાથે, એડ્રેનલ કોર્ટેક્સના ગાંઠો, ઇન્સ્યુલિન, ગ્લુકોગોનોમાના અપૂરતા ઉત્પાદન સાથે),
2) સેન્ટ્રલ નર્વસ સિસ્ટમના કાર્બનિક જખમ, સેરેબ્રોવેસ્ક્યુલર અકસ્માત,
)) સિરહોસિસમાં ક્ષતિગ્રસ્ત યકૃત કાર્ય,
)) જ્યારે સ્નાયુ ગ્લાયકોજેન ભંગાણ અને સ્તનપાનની રચના થાય છે ત્યારે માનસિક પરિસ્થિતિઓ, જેમાંથી યકૃતમાં ગ્લુકોઝનું સંશ્લેષણ થાય છે,
5) માદક દ્રવ્યો (મોર્ફિન, ઈથર) ની અસર, ઉત્તેજક સહાનુભૂતિ નર્વસ સિસ્ટમ, હાયપરગ્લાયકેમિઆના વિકાસમાં ફાળો આપે છે.
હાઈપરગ્લાયકેમિઆ શું છે: પેથોજેનેસિસ, લક્ષણો, શક્ય ગૂંચવણો અને સારવારની યુક્તિ
હાઈપરગ્લાયકેમિઆવાળા ડોકટરો એવી સ્થિતિ સૂચવે છે કે જેમાં લોહીની તપાસ ઉચ્ચ ગ્લુકોઝનું સ્તર દર્શાવે છે. ખાંડ વિવિધ કારણોસર વધે છે. આનો અર્થ ડાયાબિટીઝ હોવું જરૂરી નથી.
હાઈપરગ્લાયકેમિઆની રચના શું છે, કયા પ્રકારનાં થાય છે, તેમાં કઈ મુશ્કેલીઓ હોય છે, તેનું નિદાન અને સારવાર કેવી રીતે થાય છે - લેખ આ બધા વિશે જણાવશે.
આ શું છે
હાઈપરગ્લાયકેમિઆ એ સામાન્ય ઉપલા મર્યાદાથી ઉપરના પ્લાઝ્મા ખાંડની સાંદ્રતા દ્વારા વર્ગીકૃત થયેલ છે.
ઇન્સ્યુલિનની ઉણપને કારણે, કોષો ભૂખનો અનુભવ કરવાનું શરૂ કરે છે, ફેટી એસિડ્સ, ગ્લુકોઝ અને સંપૂર્ણપણે oxક્સિડાઇઝેશન ગ્રહણ કરવાની તેમની ક્ષમતા ગુમાવે છે. પરિણામે, એસીટોન રચવા અને એકઠું થવાનું શરૂ થાય છે. આ ઘણા અવયવો અને સિસ્ટમોના કામમાં મેટાબોલિક પ્રક્રિયાઓ અને ખામીને ઉલ્લંઘન કરે છે.
હાઈપરગ્લાયકેમિઆના કોર્સના આવા તબક્કાઓ છે:
- મધ્યમ
- પૂર્વવર્તી
- કોમેટોઝ.
હાયપરગ્લાયકેમિઆની મુખ્ય લાક્ષણિકતાઓ:
ડાયાબિટીસમાં હાઈપરગ્લાયકેમિઆ વધુ જોવા મળે છે. પરંતુ તે અન્ય પેથોલોજીઓ દ્વારા અવલોકન કરી શકાય છે. કેટલીકવાર સુગર તંદુરસ્ત વ્યક્તિમાં વધે છે.
અતિશય ગ્લુકોઝ અંગો અને સિસ્ટમોની કામગીરીને નકારાત્મક અસર કરે છે. તેથી, તમારે સમયાંતરે વિશ્લેષણ માટે લોહી આપવું જોઈએ.
વર્ગીકરણ
લક્ષણોની તીવ્રતાના આધારે, હાયપરગ્લાયકેમિઆ થાય છે:
- પ્રકાશ. ઉપવાસ ગ્લુકોઝનું સ્તર 6 થી 10 એમએમઓએલ / એલ સુધીની હોય છે.
- મધ્યમ તીવ્રતા (મૂલ્ય 10 થી 16 એમએમઓએલ / એલ સુધીની હોય છે),
- ભારે (લોહીમાં ગ્લુકોઝ મીટર 16 એમએમઓએલ / એલ ઉપર બતાવે છે). જો મૂલ્ય 16.5 એમએમઓએલ / એલ કરતા વધારે હોય, તો ત્યાં કોમા અથવા પૂર્વવર્તી રાજ્યનું જોખમ છે.
ડાયાબિટીઝના નિદાનવાળા દર્દીઓમાં, હાયપરગ્લાયકેમિઆને બે પ્રકારોમાં વર્ગીકૃત કરવામાં આવે છે:
- ડિપિંગ. જો દર્દીએ લગભગ 8 કલાક સુધી ખાધું નથી, તો પ્લાઝ્મા ગ્લુકોઝનું સ્તર 7.2 એમએમઓએલ / એલ અથવા વધુ સુધી વધે છે,
- અનુગામી. ખાધા પછી થાય છે. ખાંડ 10 એમએમઓએલ / એલ કરતા વધી જાય છે.
હાયપરગ્લાયકેમિઆ પણ અલગ પડે છે:
- રોગવિજ્ .ાનવિષયક. તે અંતocસ્ત્રાવી વિકૃતિઓ સાથે થાય છે. ડાયાબિટીસના દર્દીઓ માટે લાક્ષણિકતા,
- શારીરિક. ક્ષણિક છે. તે શારીરિક ઓવરસ્ટ્રેનના પરિણામે થાય છે, સરળતાથી સુપાચ્ય કાર્બોહાઈડ્રેટ, મજબૂત લાગણીઓ, તાણ,
- મિશ્રિત.
કારણોના આધારે, હાયપરગ્લાયકેમિઆને અલગ પાડવામાં આવે છે:
- ક્રોનિક. વારસાગત પરિબળોના પ્રભાવ હેઠળ દેખાય છે. હાયપરગ્લાયકેમિઆ સિન્ડ્રોમ કેટલીકવાર હસ્તગત સ્વાદુપિંડના રોગોની પૃષ્ઠભૂમિ સામે થાય છે. પ્રકાર 1 ડાયાબિટીસના દર્દીઓ માટે લાક્ષણિક,
- તણાવપૂર્ણ. તે મનો-ભાવનાત્મક સ્વભાવના આંચકાની પ્રતિક્રિયા તરીકે પોતાને પ્રગટ કરે છે. માનવ શરીરમાં તણાવપૂર્ણ પરિસ્થિતિઓની પૃષ્ઠભૂમિની સામે, ગ્લાયકોજેનેસિસની પ્રક્રિયામાં અવરોધે તેવા હોર્મોન્સનું સંશ્લેષણ ઉત્તેજીત થાય છે. આ સમયે પણ, ગ્લુકોનોજેનેસિસ અને ગ્લાયકોજેનોલિસીસની પ્રક્રિયાઓ વિસ્તૃત છે. આંતરસ્ત્રાવીય સ્તરનું આ અસંતુલન પ્લાઝ્મા ખાંડમાં વધારો તરફ દોરી જાય છે,
- તબીબી. ખાધા પછી અવલોકન કર્યું. તે પેથોલોજીકલ પરિસ્થિતિઓ સાથે સંબંધિત નથી. સુક્ષ્મ કાર્બોહાઈડ્રેટ ધરાવતા ઉત્પાદનોની અતિશય માત્રા લેતી વખતે તે થાય છે. આ પ્રકારના ઉપચાર માટે સારવારની જરૂર હોતી નથી. થોડા સમય પછી, સૂચકાંકો સ્વતંત્રરૂપે સામાન્ય થઈ જાય છે,
- આંતરસ્ત્રાવીય. તે અંતocસ્ત્રાવી રોગોની પૃષ્ઠભૂમિ સામે હોર્મોનલ અસંતુલન સાથે થાય છે. કેટેકોલેમિન્સ અને ગ્લુકોકોર્ટિકોઇડ્સ લોહીમાં ગ્લુકોઝમાં વધારો કરે છે.
હાયપોથાલામિક કેન્દ્રોના કોષોના કુપોષણને કારણે કેન્દ્રિય મૂળના હાયપરગ્લાયકેમિઆ વિકસે છે.
નબળુ રક્ત પરિભ્રમણ એસટીએચ-આરએફના પ્રકાશનનું કારણ બને છે, ગ્લાયકોનોજેનેસિસમાં વધારો થયો છે.
સેન્ટ્રલ નર્વસ સિસ્ટમના ચેપી ઝેરી અથવા આઘાતજનક નુકસાનને કારણે હાઈપરગ્લાયકેમિઆના પેથોજેનેસિસ સમાન છે. ઇન્સ્યુલિન ઉપકરણ વધુ પ્રમાણમાં હોર્મોન મુક્ત કરીને ઉચ્ચ ખાંડને પ્રતિક્રિયા આપે છે.ઇન્સ્યુલર ઉપકરણની એટ્રોફી સાથે, ગ્લુકોઝને ઉચ્ચ સ્તર પર રાખવામાં આવે છે. તેને ઘટાડવા માટે, તમારે વિશેષ દવાઓ રજૂ કરવી પડશે.
હાઈપરગ્લાયકેમિઆ સાથે, ગ્લુકોસુરિયાનું જોખમ રહેલું છે. સામાન્ય રીતે આવું થાય છે જ્યારે ગ્લુકોઝ સૂચક કિડનીની સુગર થ્રેશોલ્ડથી આગળ જાય છે - 170-180 મિલિગ્રામ.
ઉપલબ્ધ પુરસ્કારો (બધા મફત!)
- પેપલ કેશ (1000 ડોલર સુધી)
- વેસ્ટર્ન યુનિયન ટ્રાન્સફર ($ 1000 સુધી)
- BestBuy ભેટ કાર્ડ (1000 ડોલર સુધી)
- નેવેગ ગિફ્ટ કાર્ડ્સ (1000 $ સુધી)
- ઇબે ગિફ્ટ કાર્ડ્સ (1000 ડોલર સુધી)
- એમેઝોન ભેટ કાર્ડ (1000 ડોલર સુધી)
- સેમસંગ ગેલેક્સી એસ 10
- Appleપલ આઇફોન XS મેક્સ
- અને ઘણી વધુ ભેટો
તમારે ફક્ત નીચે આપેલા બટનને ક્લિક કરો (બદલો મેળવો) અને સૂચિબદ્ધ કોઈપણ anyફર પૂર્ણ કરો, પછીથી તમે તમારું પુરસ્કાર પસંદ કરી શકશો (મર્યાદિત માત્રામાં!):
હાયપરગ્લાયકેમિઆ એ એક સ્થિતિ છે જેમાં લોહીમાં સમાયેલ ગ્લુકોઝનું સ્તર માનક સૂચક કરતા વધારે હશે. જો વધારો નોંધપાત્ર છે, તો કોમાનું એક ઉચ્ચ જોખમ (હાયપરગ્લાયકેમિક અથવા હાયપરosસ્મોલર) બનાવવામાં આવે છે, જે વિકલાંગતા તરફ દોરી શકે છે અને, પેથોલોજીના વધુ ગંભીર સ્વરૂપોમાં, મૃત્યુ પણ કરી શકે છે. લેખમાં, જો હાઈપરગ્લાયકેમિઆ, પેથોજેનેસિસ, પ્રકારો અને પેથોલોજીના મુખ્ય લક્ષણો જાહેર થાય છે, તો આપણે શું કરવું તે ધ્યાનમાં લઈશું.
અસ્થાયી અને લાંબા સમય સુધી હાયપરગ્લાયકેમિઆના કારણો
હાયપરગ્લાયકેમિક રાજ્ય લાંબા સમય સુધી ટકી શકે છે અથવા ટૂંકા ગાળાની ઘટના બની શકે છે.
પ્લાઝ્મા ગ્લુકોઝમાં કામચલાઉ વૃદ્ધિના કારણો નીચે આપેલ છે.
- વારંવાર તણાવ
- કાર્બોહાઇડ્રેટ ખોરાકનો વધુ પડતો સેવન,
- ગર્ભાવસ્થા
- તીવ્ર પીડા જેમાં લોહીમાં થાઇરોક્સિન અને એડ્રેનાલાઇનમાં વધારો થાય છે,
- વિટામિન સી અને બી 1 ની ઉણપ,
- કાર્બોહાઇડ્રેટ ઓક્સાઇડ ઝેર,
- ભારે રક્તસ્ત્રાવ
- સ્ટેરોઇડ ડાયાબિટીસ
- એડ્રેનલ કોર્ટેક્સનું હાયપરપ્લેસિયા,
- દવાઓના કેટલાક જૂથો લેતા. ઉદાહરણ તરીકે, એન્ટીડિપ્રેસન્ટ્સ, મૂત્રવર્ધક પદાર્થો, બીટા બ્લkersકર, ફેન્ટામિડિન, નિયાસિન ખાંડમાં વધારો કરે છે,
- ચેપી રોગો
- અસંતુલિત શારીરિક પ્રવૃત્તિ.
લાંબા ગાળાના હાઇપરગ્લાયકેમિઆ કાર્બોહાઇડ્રેટ ચયાપચયના ઉલ્લંઘન અને અંતocસ્ત્રાવી અંગોના ખામીને કારણે છે.
હાયપરગ્લાયકેમિઆના સૌથી સામાન્ય કારણો નીચે સૂચિબદ્ધ છે:
- પ્રથમ પ્રકારનાં ડાયાબિટીસ સાથે, સ્વાદુપિંડના કોશિકાઓના વિનાશ, અંગમાં બળતરા પ્રક્રિયાઓને કારણે ઇન્સ્યુલિન સંશ્લેષણમાં ખૂબ ઘટાડો થાય છે. જ્યારે હોર્મોન ઉત્પન્ન કરનારા 75% કોષોનો નાશ થાય છે, ત્યારે હાયપરગ્લાયકેમિઆ થાય છે,
- ડાયાબિટીઝના બીજા સ્વરૂપમાં, શરીરના કોષોમાં ઇન્સ્યુલિનની સંવેદનશીલતા નબળી પડી છે. પર્યાપ્ત ઉત્પાદન સાથે પણ હોર્મોન શોષાય નહીં. તેથી, લોહીમાં ગ્લુકોઝ વધે છે.
હાઈપરગ્લાયકેમિઆના કારણોને જાણીને, તેને ઉશ્કેરતા પરિબળોને ટાળીને, ખાંડમાં વધારો થવાની સંભાવના ઘટાડવાની તક છે.
જ્યારે ગ્લુકોઝ સામાન્ય કરતાં ઉપર હોય છે, ત્યારે વ્યક્તિ નીચેના લક્ષણોનો દેખાવ ધ્યાનમાં લે છે:
- શુષ્ક મોં
- તીવ્ર અગમ્ય તરસ
- અસ્પષ્ટ દ્રષ્ટિ
- થાક
- વારંવાર પેશાબ કરવો (મુખ્યત્વે રાત્રે),
- પેશાબની માત્રામાં વધારો,
- ઝડપી વજન ઘટાડો
- બિન-હીલિંગ જખમો
- થ્રશ દેખાવ,
- ચેપના વારંવાર રિલેપ્સિસ.
કીટોએસિડોસિસ માટે, જે ડાયાબિટીસમાં જોવા મળે છે, નીચેના અભિવ્યક્તિઓ લાક્ષણિકતા છે:
- મોંમાંથી ફળની ગંધ
- પેટમાં દુખાવો,
- નિર્જલીકરણ
- મૂંઝવણ અને ચેતનાની ખોટ
- ફેફસાના હાયપરવેન્ટિલેશન
- ઉબકા
- સુસ્તી
- omલટી
જો ઉપર વર્ણવેલ ચિહ્નો દેખાય છે, તો ખાંડ માટે લોહી તપાસવું અને યોગ્ય પગલાં લેવા જરૂરી છે.
મુખ્ય વર્ગીકરણ
જો હાઈપરગ્લાયકેમિઆનું નિદાન થાય છે, તો મારે શું કરવું જોઈએ? શરૂઆતમાં, હુમલો અટકાવવા માટે ઓળખાયેલ પેથોલોજીનો પ્રકાર સ્થાપિત કરવો જરૂરી છે. આ રોગ વિવિધ સ્વરૂપોમાં થઈ શકે છે, જે રચનાની પદ્ધતિમાં અને વ્યક્તિ પર પ્રભાવના પ્રકારમાં અલગ પડે છે. ડાયાબિટીસ મેલીટસ (ડીએમ) વાળા લોકો મોટે ભાગે પોસ્ટ પોસ્ટરેન્ડિયલ ફોર્મનો સામનો કરે છે.
"હાઇપોગ્લાયસીમિયા" નિદાન એ પ્રકારનાં નીચેના વર્ગીકરણના આધારે બનાવવામાં આવે છે:
- ક્રોનિક તે સ્વાદુપિંડના પેથોલોજીની પૃષ્ઠભૂમિ સામે વિકસે છે.
- ભાવનાત્મક તે લાંબા સમય સુધી અનુભવો અને તણાવપૂર્ણ પરિસ્થિતિ પછી ઉશ્કેરવામાં આવે છે.
- એલિમેન્ટરી. તે ખાધા પછી તરત જ થાય છે.
- આંતરસ્ત્રાવીય શરીરની આંતરસ્ત્રાવીય પૃષ્ઠભૂમિની દૂષિતતા તેને ઉશ્કેરે છે.
દરેક દૃશ્યને વધુ વિગતવાર ધ્યાનમાં લો.
જટિલતાઓને
જાણવું અગત્યનું છે! સમય જતાં, ખાંડના સ્તરની સમસ્યાઓથી રોગોનો સંપૂર્ણ સમૂહ થઈ શકે છે, જેમ કે દ્રષ્ટિ, ત્વચા અને વાળ, અલ્સર, ગેંગ્રેન અને કેન્સરગ્રસ્ત ગાંઠો જેવી સમસ્યાઓ! લોકોએ ખાંડના સ્તરને સામાન્ય બનાવવા માટે કડવો અનુભવ શીખવ્યો ...
જો ગ્લાયકોજેનને સામાન્ય સ્થિતિમાં ન લાવવામાં આવે, તો ગંભીર ગૂંચવણો વિકસે છે:
ટાઇપ 2 ડાયાબિટીસમાં કેટોએસિડોસિસ ભાગ્યે જ જોવા મળે છે. તે પ્રકાર 1 ડાયાબિટીસના લક્ષણોની વધુ લાક્ષણિકતા છે. આ સ્થિતિમાં, લોહીની એસિડિટીએ વધારો થાય છે. જો તમે કોઈ વ્યક્તિને પ્રાથમિક સહાય ન આપો તો તે કોમામાં આવી જશે અને મરી જશે.
ડાયગ્નોસ્ટિક્સ
હાયપરગ્લાયકેમિઆની સારવાર કરતા પહેલા, તમારે ખાંડનું સ્તર અને તેની વૃદ્ધિનું કારણ નક્કી કરવાની જરૂર છે. આ હેતુ માટે, પ્રયોગશાળા પરીક્ષા સૂચવવામાં આવે છે. ખાંડની સાંદ્રતા શોધવા માટે, બાયોકેમિકલ પ્લાઝ્મા વિશ્લેષણ કરવામાં આવે છે. લોહીના નમૂના સવારે ખાલી પેટ પર લેવામાં આવે છે.
જો પરીક્ષણ પરિણામ 126 મિલિગ્રામ / ડીએલની નજીક હોય, તો આ ડાયાબિટીઝ સૂચવે છે.
નિદાનની સ્પષ્ટતા માટે, પેથોમોર્ફોલોજિકલ અભ્યાસ કરો. તે બતાવે છે કે સ્વાદુપિંડની તકલીફ એ જીવલેણતા સાથે સંકળાયેલ છે.
સંપૂર્ણ પરીક્ષા નકારશો નહીં. નબળી સ્થિતિનું કારણ ઓળખવું મહત્વપૂર્ણ છે. પછી સારવાર વધુ અસરકારક રહેશે.
જો ગ્લુકોઝનું સ્તર થોડું વધ્યું છે, તો પછી કાર્બોહાઇડ્રેટ લોડ પરીક્ષણ પુનરાવર્તન થાય છે. આ કરવા માટે, તેઓ એક ગ્લાસ મીઠા પાણી પીવે છે અને થોડા કલાકો પછી તેઓ બાયોકેમિસ્ટ્રી માટે રક્તદાન કરે છે.
તાણના પરિબળને દૂર કરવા માટે, એક અઠવાડિયા પછી બીજી પ્રયોગશાળા નિદાન સૂચવવામાં આવે છે. સામાન્ય પેશાબ પરીક્ષણ અને ગ્લાયકોસાઇલેટેડ હિમોગ્લોબિન માટે પરીક્ષણ પાસ કરવાની ભલામણ પણ કરવામાં આવે છે.
હળવા હાઈપરગ્લાયકેમિઆને દવાઓની સારવાર માટે જરૂરી નથી. જીવનશૈલી, આહારમાં ફેરફાર કરીને ગ્લુકોઝનું સ્તર સામાન્ય કરવામાં આવે છે.
તે નિયમિતપણે શારીરિક કસરત કરવા માટે પણ ઉપયોગી છે જે વ્યક્તિની સ્થિતિ અને ઉંમરને અનુરૂપ છે. જો ડાયાબિટીસનું નિદાન થાય છે, તો પછી ઇન્સ્યુલિનના ઇન્જેક્શનની જરૂર પડશે.
હાયપરગ્લાયકેમિઆની સારવાર માટે આજે, એન્ડોક્રિનોલોજિસ્ટ સક્રિય રીતે આવી દવાઓનો ઉપયોગ કરી રહ્યા છે:
- વિક્ટોઝા. ભૂખને કાબૂમાં રાખે છે અને અતિશય આહારની શક્યતા ઘટાડે છે,
- સિઓફોર. પ્લાઝ્મા ગ્લુકોઝ એકાગ્રતા ઘટાડે છે,
- ગ્લુકોફેજ. તે સિઓફોરની જેમ કાર્ય કરે છે,
- અક્ટોઝ. ઇન્સ્યુલિન પ્રત્યે માનવ શરીરના કોષોની સંવેદનશીલતા વધારે છે.
સારવારની પદ્ધતિ, એન્ડોક્રિનોલોજિસ્ટની માત્રા દરેક દર્દી માટે વ્યક્તિગત રીતે પસંદ કરે છે. ઉપચાર દરમિયાન, પોષણનું નિરીક્ષણ કરવું મહત્વપૂર્ણ છે. ડાયાબિટીસવાળા લોકોમાં જે હાયપોગ્લાયકેમિક એજન્ટોનો ઉપયોગ કરે છે, અયોગ્ય ભોજન દ્વારા હાયપોગ્લાયકેમિઆ શક્ય છે.
જો હાયપરગ્લાયકેમિઆનું કારણ તીવ્ર પેનક્રેટાઇટિસ અથવા બીજો રોગ છે, તો અંતર્ગત પેથોલોજીનો ઉપચાર કરવો જરૂરી છે.
ઇન્ટરનેટ પર પરંપરાગત દવાઓની ઘણી પદ્ધતિઓ છે જે હાયપરગ્લાયકેમિઆને દૂર કરી શકે છે. ચોક્કસ છોડમાં સમાવિષ્ટ આવશ્યક તેલ લોહીમાં ખાંડની સાંદ્રતા ઘટાડવામાં અને દર્દીની સ્થિતિને સ્થિર કરવામાં મદદ કરે છે.
આ ગુણધર્મો ખાસ કરીને જ્યુનિપર, નીલગિરી અને ગેરેનિયમમાં ઉચ્ચારવામાં આવે છે. ઉપયોગી એ બિર્ચ પાંદડા, બ્લુબેરી, બર્ડોકના રાઇઝોમ્સનો એક ઉકાળો, બીન પાંદડામાંથી ચા છે.
કોઈપણ લોક રચનાઓ ડ doctorક્ટર સાથે સંમત હોવી આવશ્યક છે. નહિંતર, સ્થિતિ વધુ ખરાબ થવાનું જોખમ છે.
નિવારણ
હાઈપરગ્લાયકેમિઆના વિકાસને ટાળવા માટે, નિવારક પગલાં લેવા જોઈએ. તે દરરોજ મધ્યમ શારીરિક પ્રવૃત્તિ કરવા માટે ઉપયોગી છે. સમયસર તમામ રોગોની સારવાર કરવી જરૂરી છે. આ તે વ્યક્તિને લાગુ પડે છે જેને ડાયાબિટીઝ નથી.
અંતocસ્ત્રાવી વિકારની હાજરીમાં, ગ્લુકોઝના સ્તરો અને ડ toક્ટરની સમયાંતરે મુલાકાતની દેખરેખ દ્વારા ખાંડમાં ઉછાળો ટાળી શકાય છે.
નિવારણનો એક મહત્વપૂર્ણ ઘટક યોગ્ય પોષણ છે. આહાર દરેક દર્દી માટે ડ doctorક્ટર દ્વારા વ્યક્તિગત રીતે પસંદ કરવામાં આવે છે.
ત્યાં સામાન્ય નિયમો છે જે હાયપરગ્લાયકેમિઆ થવાનું જોખમ ઘટાડી શકે છે:
- અતિશય આહાર નથી. તંદુરસ્ત ખોરાકની પણ મોટી માત્રા સ્વાદુપિંડ પર તાણ લાવે છે,
- એક નિયત સમયે ખાય છે,
- નાના ભાગોમાં અપૂર્ણાંક ખાય છે,
- ભોજનના કેલરીના સેવનનું નિરીક્ષણ કરો,
- આહારમાં સરળતાથી સુપાચ્ય કાર્બોહાઈડ્રેટનું પ્રમાણ ઘટાડવા માટે,
- વિટામિન સંકુલ લો.
જો તમે આવા નિયમોનું પાલન કરો છો, તો ઉચ્ચ ખાંડ સાથે કોઈ સમસ્યા નહીં હોય.
ગર્ભાવસ્થા અને નવજાતમાં
ગર્ભાવસ્થા દરમિયાન, શરીરમાં ગંભીર ફેરફારો થાય છે. સગર્ભાવસ્થા ડાયાબિટીસ ક્યારેક વિકાસ પામે છે. આ હોર્મોન્સના સ્તરમાં વધારા દ્વારા સમજાવવામાં આવ્યું છે જે ઇન્સ્યુલિન વિરોધી તરીકે કામ કરે છે.
હાયપોવિટામિનોસિસ, અસંતુલિત આહાર, તાણ, નોંધપાત્ર રક્ત નુકશાન, સતત દવાઓ કાર્બોહાઇડ્રેટ મેટાબોલિઝમ ડિસઓર્ડરનું કારણ બની શકે છે.
સગર્ભાવસ્થા દરમિયાન તાણથી બચવું મહત્વપૂર્ણ છે
જોખમ જૂથમાં સ્થિતિમાં મહિલાઓ શામેલ છે:
- બહુવિધ ગર્ભાવસ્થા સાથે
- વધારે વજન
- જે 4 કિલોગ્રામથી વધુ વજન ધરાવતા બાળકોને જન્મ આપતો હતો,
- જેઓ સ્વાદુપિંડનું પેથોલોજીઓ ધરાવે છે.
હાયપરગ્લાયકેમિઆ ફક્ત ગર્ભવતી સ્ત્રીની સ્થિતિ જ નહીં, પણ બાળકના સ્વાસ્થ્યને પણ નકારાત્મક અસર કરે છે.
નવજાત શિશુ માટે, પરિણામોની સૂચિ નીચે આપેલ છે:
સ્થિર ઉચ્ચ ખાંડવાળા નવજાતમાં, વિકાસની અસામાન્યતાઓ, સંખ્યાબંધ અવયવો અને સિસ્ટમોના કામમાં ખામી જોવા મળી શકે છે.
બાળકોમાં હાઈપરગ્લાયકેમિઆનું કારણ ચેપ હોઈ શકે છે, અમુક દવાઓ લેતા, વિવિધ પેથોલોજીઓ.
સગર્ભા સ્ત્રી અને નવજાતમાં હાઈપરગ્લાયકેમિઆને રોકવા માટે, પોષણ, ખાંડનું સ્તર, વજનનું નિરીક્ષણ કરવું મહત્વપૂર્ણ છે. સગર્ભા માતાએ સમયસર સુનિશ્ચિત પરીક્ષાઓ લેવી જરૂરી છે.
સંબંધિત વિડિઓઝ
વિડિઓમાં હાયપરગ્લાયકેમિઆના લક્ષણો અને સંભવિત પરિણામો વિશે:
આમ, અતિશય ખાવું, સ્વાદુપિંડનું પેથોલોજી અને અન્ય અવયવોની પૃષ્ઠભૂમિ સામે હાઈપરગ્લાયકેમિઆ જોવા મળે છે. જો ગ્લુકોઝનું સ્તર સામાન્ય ન કરવામાં આવે તો ગંભીર ગૂંચવણો વિકસી શકે છે. તેથી, જ્યારે લાક્ષણિકતા લક્ષણો દેખાય છે, ત્યારે તમારે તરત જ ડ doctorક્ટરનો સંપર્ક કરવો જોઈએ.
તે પરીક્ષા સૂચવે છે અને અસરકારક સારવાર પદ્ધતિ પસંદ કરશે. સગર્ભા સ્ત્રીઓએ પોતાના વિશે ખાસ ધ્યાન રાખવું જોઈએ. છેવટે, હાઈપરગ્લાયકેમિઆ ફક્ત ભાવિ માતાની સ્થિતિને જ નહીં, પણ બાળકના આરોગ્ય અને વિકાસને પણ નકારાત્મક અસર કરે છે.
હાયપરગ્લાયકેમિઆ સિન્ડ્રોમ
હાઈપરગ્લાયકેમિઆ સિન્ડ્રોમ એ બ્લડ સુગરમાં વધારો છે. આ રોગવિજ્ાન અંતocસ્ત્રાવી પ્રણાલીના રોગોવાળા લોકોમાં થઈ શકે છે, મોટેભાગે ડાયાબિટીઝવાળા લોકોમાં. આ સિન્ડ્રોમ ઘણાં વર્ષોથી અને થોડીવારમાં બંનેનો વિકાસ કરી શકે છે.
હાયપરગ્લાયકેમિઆના ત્રણ પ્રકારો તેમની તીવ્રતા અનુસાર પરંપરાગત રીતે અલગ પડે છે: હળવા, મધ્યમ અને તીવ્ર. લોહીમાં ગ્લુકોઝના સ્તરને આધારે જાતિઓ અલગ પડે છે. ડાયાબિટીઝવાળા લોકો માટે, સિન્ડ્રોમના પોતાના સ્વરૂપો હોય છે:
- ઉપવાસ, હાઈપરગ્લાયકેમિઆ (ત્યારે થાય છે જો જોખમવાળી વ્યક્તિએ આઠ કલાકથી વધુ સમય સુધી ખાધું ન હોય),
- બપોરે હાઇપરગ્લાયકેમિઆ (જ્યારે ખાધા પછી ગ્લુકોઝનું પ્રમાણ વધે છે).
ઉપરાંત, આ રોગવિજ્ .ાનને અસ્થાયી અને નિરંતર વિભાજિત કરવામાં આવે છે. નીચે સતત હાયપરગ્લાયકેમિઆના કારણો વિશે વાંચો, પરંતુ નીચેના પરિબળો હંગામી કારણ બની શકે છે:
- લાંબા સમય સુધી તણાવ
- કાર્બોહાઇડ્રેટનું સેવન
- ભારે રક્ત નુકશાન
- વિટામિન સી અથવા બી 1 નો અભાવ,
- ગર્ભાવસ્થા
અસ્થાયી હાયપરગ્લાયકેમિઆને દૂર કરવા માટે, તે તેના સ્રોતને દૂર કરવા અને આગળની ક્રિયાઓ માટે નિષ્ણાતની સલાહ લેવા માટે પૂરતું છે જેથી પરિસ્થિતિ નિયંત્રણમાંથી બહાર ન આવે અને ક્રોનિક ન બને.
સિન્ડ્રોમની અસ્થાયી પ્રકૃતિને સતત પેથોલોજી બનતા અટકાવવા માટે, તેના કારણો વિશે જાણવું મહત્વપૂર્ણ છે.
હાયપરગ્લાયકેમિઆ: કારણો
આ વિચલનનું કારણ ઓછું ઇન્સ્યુલિનનું સ્તર છે. આ હોર્મોન સ્વાદુપિંડ દ્વારા બનાવવામાં આવે છે, અને શરીરને ગ્લુકોઝ પર પ્રક્રિયા કરવા માટે તેની જરૂર છે. મોટેભાગે, ડાયાબિટીઝ મેલીટસવાળા દર્દીઓમાં ઇન્સ્યુલિનની ઉણપ ચોક્કસપણે પ્રગટ થાય છે (પહેલા તેના સ્તરમાં ઘટાડો થાય છે, અને પછી શરીર તેના પૂરતા સ્તર હોવા છતાં પણ ઇન્સ્યુલિન કોષોને ઓળખવાનું બંધ કરે છે).
આમ, જો હાઈપરગ્લાયકેમિઆ પોતાને મેનીફેસ્ટ કરે છે જો ડાયાબિટીઝથી પીડિત વ્યક્તિ દવા અથવા ઇન્સ્યુલિનના ઇન્જેક્શનથી ચૂકી જાય છે, અથવા કોઈ વિશેષ આહારનું ઉલ્લંઘન કરે છે.
સિન્ડ્રોમ તે લોકોમાં પણ જોવા મળે છે જેમને બલિમિઆ નર્વોસા થવાની સંભાવના છે - એક એવી સ્થિતિ જ્યાં વ્યક્તિ તેના શરીરની જરૂરિયાત કરતા વધારે ખોરાક લે છે.ઉપર જણાવ્યા મુજબ, કાર્બોહાઇડ્રેટનું સેવન વધારવું એ ધોરણથી અસ્થાયી વિચલન તરફ દોરી જાય છે, પરંતુ બુલિમિઆ નર્વોસા લાંબા ગાળાની બીમારી છે, અને હાયપરગ્લાયકેમિઆને ક્રોનિક બનવા માટે પૂરતો સમય છે.
હાઈપરગ્લાયકેમિઆ એ ચેપને કારણે પણ થઈ શકે છે જે અંતocસ્ત્રાવી પ્રણાલીને રક્ષણાત્મક હોર્મોન્સ ઉત્પન્ન કરે છે, જે બદલામાં ઇન્સ્યુલિનના ઉત્પાદનમાં અવરોધે છે.
પેથોલોજી કોઈપણ ડ્રગની આડઅસર તરીકે પણ વિકાસ કરી શકે છે.
સમયસર આ વિચલનને ઓળખવા માટે, તે જાણવું મહત્વપૂર્ણ છે કે તે પોતાને કેવી રીતે પ્રગટ કરે છે, કારણ કે ખાંડના સ્તરમાં તીવ્ર વધારો કોમા તરફ દોરી શકે છે.
- લાંબા સમય સુધી સૂકા મોં અને તીવ્ર તરસ (ગ્લુકોઝની concentંચી સાંદ્રતાને કારણે પેશીઓમાંથી પ્રવાહી દૂર થાય છે, આ મોટે ભાગે મ્યુકોસ મેમ્બ્રેન પર થાય છે, તેથી સૂકા મોં),
- વારંવાર પેશાબ કરવો (ક્ષતિગ્રસ્ત રેનલ કાર્ય સાથે સંકળાયેલ),
- નબળાઇ (પ્રવાહીના મોટા પ્રમાણને લીધે, કોષોમાં મેટાબોલિઝમ ધીમું થાય છે, અનુક્રમે, energyર્જા ઉત્પાદન ઓછું થાય છે),
- વજન ઘટાડવું (ફરીથી, પ્રવાહીના નુકસાનને કારણે, શરીરનું વજન પણ ઓછું થાય છે),
- થાક અને નબળાઇ,
- દ્રષ્ટિની ક્ષતિ
- બળતરા સ્થિતિ
- મલમ
એવા લોકો માટે કે જેઓને એક અથવા બીજા કારણોસર હાઈપરગ્લાયકેમિઆ થવાનો સંભાવના છે, ત્યાં અતિશય રોગોના નિવારણ માટે ઘણા નિવારક પગલાં છે:
- ડ doctorક્ટર દ્વારા સૂચવવામાં આવેલા આહારનું નિરીક્ષણ કરવું અને યોગ્ય ભારણ કરવો જરૂરી છે,
- ખાંડ ઘટાડતી દવાઓ અને ઇન્સ્યુલિનના ઇંજેક્શનનું સેવન અવગણવું અનિચ્છનીય છે,
- રક્ત ખાંડનું સ્તર નિયમિત અને તે જ સમયે શ્રેષ્ઠ માપવામાં આવે છે,
- લોહીમાં ગ્લુકોઝ સ્તરના તમામ કૂદકા વિશે ડ doctorક્ટરને જાણ કરવી જરૂરી છે,
- ફક્ત કિસ્સામાં, તમારી સાથે હંમેશા ખાંડ ઘટાડવાની દવાઓ લેવાનો પ્રયત્ન કરો
ઉપર જણાવ્યા પ્રમાણે, હાઈપરગ્લાયકેમિઆ ખાસ કરીને ડાયાબિટીઝવાળા લોકોમાં પોતાને મેનીફેસ્ટ કરે છે.
ત્યારબાદ, આંકડા મુજબ, આખા વસ્તીમાં આવા લોકોના 8% લોકો છે, હાયપરગ્લાયકેમિઆના પ્રથમ અભિવ્યક્તિઓ પર તાત્કાલિક ક્રિયાઓની માહિતી કોઈ પણ માટે અનાવશ્યક રહેશે નહીં: સૌ પ્રથમ, તમારે ક્રોશેટ્સમાં ખાંડનું સ્તર માપવું જોઈએ, જો તે એલિવેટેડ હોય, તો ઇન્સ્યુલિન ઇન્જેક્શન બનાવો અને આ પગલાંઓ પુનરાવર્તન કરો. ખાંડનું સ્તર ઘટી જાય ત્યાં સુધી દર બે કલાકે જો તેમાં કોઈ સુધારો થયો નથી, તો તમારે તાત્કાલિક ડ doctorક્ટરની સલાહ લેવી જોઈએ.
શક્ય તેટલું પ્રવાહી પીવું જરૂરી છે, આલ્કલાઇન ખનિજ જળ શ્રેષ્ઠ અનુકૂળ છે, જો અસામાન્ય શુષ્ક ત્વચા અવલોકન કરવામાં આવે છે, તો તમે તેને ભીના ટુવાલથી સાફ કરી શકો છો.
તમારે સમજવું જ જોઇએ કે હાઈપરગ્લાયકેમિઆ તમારા માટે ક્રોનિક નથી અને એક સમયના કારણોસર થાય છે, તો જટિલતાઓને અને ડાયાબિટીસના વિકાસને રોકવા માટે ડ doctorક્ટરની સલાહ લેવી અને જરૂરી પરીક્ષણો લેવાનું શ્રેષ્ઠ છે.
આ લેખ 340 વખત જોવાયો હતો
હાયપરગ્લાયકેમિઆ: લક્ષણો અને સારવાર
 કેટેગરી: અંતocસ્ત્રાવી સિસ્ટમ જોવાઈ: 28524
કેટેગરી: અંતocસ્ત્રાવી સિસ્ટમ જોવાઈ: 28524
ડાયાબિટીસ મેલીટસ સહિત અંત endસ્ત્રાવી પ્રણાલીના રોગોની પૃષ્ઠભૂમિ સામે લોહીના પ્રવાહમાં ગ્લુકોઝની સાંદ્રતામાં વધારો થવાને કારણે હાઈપરગ્લાયકેમિઆ એ પેથોલોજીકલ સ્થિતિ છે. સામાન્ય રક્ત ખાંડનું સ્તર 3.3 થી 5.5 એમએમઓએલ / એલ છે. ગ્લિસેમિયા સાથે, સૂચકાંકો 6-7 મીમીલોલ / એલ સુધી વધે છે. આઇસીડી -10 માટે કોડ આર73.9 છે.
આ સ્થિતિ ખૂબ જ જોખમી છે, કારણ કે સમયસર પ્રાથમિક સારવારની જોગવાઈ વિના, કોમા થાય છે. જ્યારે પ્રથમ લક્ષણો દેખાય છે, જે બિમારીનો સંકેત આપે છે, ત્યારે તરત જ એમ્બ્યુલન્સ ટીમને ક toલ કરવો જરૂરી છે.
હાયપરગ્લાયકેમિઆના વિકાસનું મુખ્ય કારણ માનવ શરીરમાં હોર્મોન ઇન્સ્યુલિનની ઓછી સાંદ્રતા છે (આ હોર્મોનનો મુખ્ય હેતુ લોહીના પ્રવાહમાં ખાંડનું સ્તર ઘટાડવાનું છે). એ નોંધવું યોગ્ય છે કે હાયપરગ્લાયકેમિઆ લાંબી અને ટૂંકા ગાળાની છે.
અસ્થાયી હાયપરગ્લાયકેમિઆના કારણો:
- કાર્બન ઓક્સાઇડથી શરીરને ઝેર આપવું,
- ખોરાક સાથે કાર્બોહાઈડ્રેટનો વધુ પડતો વપરાશ,
- ગંભીર પીડા સિન્ડ્રોમ, જે એડ્રેનાલિન અને થાઇરોક્સિનના વધતા સ્ત્રાવ સાથે છે,
- એક બાળક જન્મ,
- તણાવ
- ભારે રક્તસ્ત્રાવ
- સ્ટેરોઇડ ડાયાબિટીસ અથવા એડ્રેનલ હાયપરપ્લેસિયા,
- વિટામિન બી 1 અને સીના હાયપોવિટામિનોસિસ.
રોગના લાંબા સ્વરૂપનું મુખ્ય કારણ કાર્બોહાઇડ્રેટ ચયાપચયમાં ન્યુરો-એન્ડોક્રાઇન નિયમનની નિષ્ફળતા છે.
હાયપરગ્લાયકેમિઆના મુખ્ય કારણો
ક્રોનિક
આ ફોર્મ ડાયાબિટીઝ સામે પ્રગતિ કરે છે. ઇન્સ્યુલિનનું સ્ત્રાવ ઓછું થવું એ આ સ્થિતિનું મુખ્ય કારણ છે. સ્વાદુપિંડનું કોષ નુકસાન આમાં ફાળો આપે છે, તેમજ વારસાગત પરિબળો.
ક્રોનિક સ્વરૂપ બે પ્રકારનો છે:
- અનુગામી હાયપરગ્લાયકેમિઆ. ખાધા પછી ખાંડની સાંદ્રતા વધે છે,
- ડિપિંગ. જો કોઈ વ્યક્તિ 8 કલાક સુધી કોઈ પણ ખોરાક લેતો નથી, તો તે વિકાસ પામે છે.
- સરળ. ખાંડનું સ્તર 6.7 થી 8.2 એમએમઓએલ / એલ સુધી છે.
- સરેરાશ 8.3 થી 11 એમએમઓએલ / એલ છે,
- ભારે - 11.1 mmol / l ઉપર સૂચક.
એલિમેન્ટરી
પરચૂરણ સ્વરૂપને શારીરિક સ્થિતિ માનવામાં આવે છે જે વ્યક્તિ ઘણા બધા કાર્બોહાઇડ્રેટ્સ ખાધા પછી પ્રગતિ કરે છે. ખાધા પછી એક કલાકમાં ગ્લુકોઝની સાંદ્રતા વધે છે. એલિમેન્ટરી હાયપરગ્લાયકેમિઆને સુધારવાની જરૂર નથી, કારણ કે ખાંડનું સ્તર સ્વતંત્ર રીતે સામાન્ય સ્તરે પાછું આવે છે.
સિમ્પ્ટોમેટોલોજી
લોહીના પ્રવાહમાં ગ્લુકોઝના સ્તરમાં તીવ્ર વૃદ્ધિને તુરંત જ ઓળખવી જરૂરી છે જેથી દર્દીને પ્રાથમિક સારવાર આપવામાં આવે અને ખતરનાક ગૂંચવણોની પ્રગતિ અટકાવવામાં આવે. આ કરવા માટે, તમારે હાયપરગ્લાયકેમિઆના મુખ્ય લક્ષણો જાણવાની જરૂર છે:
- તીવ્ર ચીડિયાપણું, જ્યારે કોઈ પણ વસ્તુથી પ્રેરિત નથી,
- તીવ્ર તરસ
- હોઠ નિષ્ક્રિયતા આવે છે
- તીવ્ર ઠંડી
- ભૂખમાં વધારો (લાક્ષણિકતા લક્ષણ),
- વધુ પડતો પરસેવો
- ગંભીર માથાનો દુખાવો
- ધ્યાન ઘટ્યું,
- માંદગીનું લક્ષણ લક્ષણ એ દર્દીના મોંમાંથી એસિટોનની ગંધ આવે છે,
- થાક
- વારંવાર પેશાબ કરવો,
- શુષ્ક ત્વચા.
બાળકોમાં હાઈપરગ્લાયકેમિઆ
બાળકોમાં હાઈપરગ્લાયકેમિઆ એ લોહીના પ્રવાહમાં ખાંડની સાંદ્રતામાં 6.5 એમએમઓએલ / એલ વધારો દ્વારા વર્ગીકૃત થયેલ છે. તે નોંધવું યોગ્ય છે કે તેમની પાસે આ સ્થિતિ છે કેટલાક કિસ્સાઓમાં એક પણ લક્ષણ વિના થઇ શકે છે.
હાયપરગ્લાયકેમિઆનું નિદાન હંમેશાં નવજાત શિશુમાં થાય છે. હમણાં સુધી, ચિકિત્સકો નિશ્ચિતતા સાથે કહી શકતા નથી કે આ સ્થિતિનો વિકાસ ખરેખર કયા કારણોસર થાય છે.
જે બાળકોનું વજન 1.5 કિલો કરતા ઓછું હોય, અથવા સેપ્સિસ, એન્સેફાલીટીસ, મેનિન્જાઇટિસ અને અન્ય ખતરનાક બિમારીઓનો ભોગ બનેલા બાળકોમાં ખાંડ વધુ વખત વધે છે.
જો આ રોગવિજ્ .ાનવિષયક સ્થિતિનું સમયસર નિદાન ન થાય અને બાળકને મદદ ન કરવામાં આવે, તો મગજના કોષોનું કાર્ય વિક્ષેપિત થાય છે, જે બદલામાં હેમરેજિસ અને સોજોના દેખાવ તરફ દોરી જાય છે.
હાયપરગ્લાયકેમિઆ
હાઈપરગ્લાયકેમિઆના હુમલાના કિસ્સામાં સહાય કરો:
- પેટમાં વધેલી એસિડિટીને તટસ્થ કરવી મહત્વપૂર્ણ છે. આ માટે, દર્દીને વધુ શાકભાજી અને ફળો ખાવા, તેમજ સોડિયમ સાથે ખનિજ જળ પીવા માટે આપવામાં આવે છે,
- ભીના ટુવાલથી ત્વચા સાફ કરો. શરીર નિર્જલીકૃત છે, અને આ રીતે ખોવાયેલા પ્રવાહીને બનાવે છે,
- સોડા સોલ્યુશન સાથે ગેસ્ટ્રિક લેવેજ - શરીરમાંથી એસિટોનને દૂર કરવામાં મદદ કરે છે.
હાયપરગ્લાયકેમિઆની સારવાર તરત જ હાથ ધરવી જોઈએ, કારણ કે પ્રથમ લક્ષણો પ્રગટ થાય છે. મદદ એ છે કે તમારા ખાંડનું સ્તર ઓછું કરવા માટે ઇન્સ્યુલિનનું સંચાલન કરવું.
તમારે જંતુરહિત ઉકેલો સાથે ડિટોક્સિફિકેશન અને ડિહાઇડ્રેશન ઉપચાર પણ કરવો જોઈએ. હાયપરગ્લાયકેમિઆની સારવાર દરમિયાન, આહાર, sleepંઘ અને આરામનું પાલન કરવું પણ જરૂરી છે.
સમયસર સહાય માત્ર દર્દીની સ્થિતિને સામાન્ય બનાવવામાં મદદ કરશે નહીં, પણ ખતરનાક ગૂંચવણોથી પણ બચી શકે છે.
સમાન લક્ષણોવાળા રોગો:
કેટોએસિડોસિસ (મેચિંગ લક્ષણો: 12 માંથી 6)
કેટોએસિડોસિસ એ ડાયાબિટીસ મેલિટસની એક ખતરનાક ગૂંચવણ છે, જે, પૂરતા અને સમયસર સારવાર વિના, ડાયાબિટીસ કોમા અથવા તો મૃત્યુનું કારણ પણ બની શકે છે.
શરત પ્રગતિ શરૂ થાય છે જો માનવ શરીર ગ્લુકોઝનો anર્જા સ્ત્રોત તરીકે સંપૂર્ણ રીતે ઉપયોગ કરી શકતો નથી, કારણ કે તેમાં હોર્મોન ઇન્સ્યુલિનનો અભાવ છે.
આ સ્થિતિમાં, વળતર આપવાની પદ્ધતિ સક્રિય થાય છે, અને શરીર આવતા ચરબીનો energyર્જા સ્ત્રોત તરીકે ઉપયોગ કરવાનું શરૂ કરે છે.
... ડાયાબિટીઝ ઇન્સિપિડસ (લક્ષણો સાથે મેળ ખાતા: 12 માંથી 5)
ડાયાબિટીઝ ઇંસિપિડસ એ એક સિન્ડ્રોમ છે જે શરીરમાં વાસોપ્ર્રેસિનના અભાવને કારણે થાય છે, જેને એન્ટીડ્યુરેટિક હોર્મોન તરીકે પણ વ્યાખ્યાયિત કરવામાં આવે છે. ડાયાબિટીઝ ઇન્સિપિડસ, જેનાં લક્ષણો એ જળ ચયાપચયનું ઉલ્લંઘન છે અને એક સાથે વધતા પોલીયુરિયા (પેશાબની રચનામાં વધારો) સાથે સતત તરસ તરીકે પ્રગટ થાય છે, તે દરમિયાન, એક દુર્લભ રોગ છે.
... પ્રેમેનોપોઝ (મેચિંગ લક્ષણો: 12 માંથી 5)
પ્રેમેનોપોઝ એ સ્ત્રીના જીવનનો એક વિશિષ્ટ સમયગાળો છે, જેનો શબ્દ દરેક સ્ત્રી પ્રતિનિધિ માટે વ્યક્તિગત હોય છે. નબળા અને ઝાંખુ માસિક ચક્ર અને મેનોપોઝ દરમિયાન થતી છેલ્લી માસિક સ્રાવ વચ્ચે આ એક પ્રકારનું અંતર છે.
... પુરુષોમાં ડાયાબિટીઝ (સમાન લક્ષણો: 12 માંથી 5)
પુરુષોમાં ડાયાબિટીઝ મેલીટસ એ અંતocસ્ત્રાવી પ્રણાલીનો રોગ છે, જેની પૃષ્ઠભૂમિ સામે માનવ શરીરમાં પ્રવાહી અને કાર્બોહાઇડ્રેટ્સના વિનિમયનું ઉલ્લંઘન છે. આ સ્વાદુપિંડની તકલીફ તરફ દોરી જાય છે, જે એક મહત્વપૂર્ણ હોર્મોન - ઇન્સ્યુલિનના ઉત્પાદન માટે જવાબદાર છે, પરિણામે ખાંડ ગ્લુકોઝમાં ફેરવાતું નથી અને લોહીમાં એકઠા થાય છે.
... બાળકોમાં ડાયાબિટીઝ મેલીટસ (લક્ષણો સાથે મેળ ખાતા: 12 માંથી 5)
બાળકોમાં ડાયાબિટીઝ મેલિટસ સ્વાદુપિંડના નિષ્ક્રિયતાને આધારે કાર્બોહાઇડ્રેટ સહિત મેટાબોલિક ડિસઓર્ડર છે. આ આંતરિક અંગ ઇન્સ્યુલિનના ઉત્પાદન માટે જવાબદાર છે, જે ડાયાબિટીઝમાં ખૂબ ઓછી અથવા સંપૂર્ણ પ્રતિરક્ષા જોઇ શકાય છે. ઘટના દર 500 બાળકો દીઠ 1 બાળક છે, અને નવજાત બાળકોમાં - 1 શિશુથી 400 હજાર.
પોસ્ટપ્રndન્ડિઅલ, એલિમેન્ટરી, શારીરિક હાયપરગ્લાયકેમિઆ
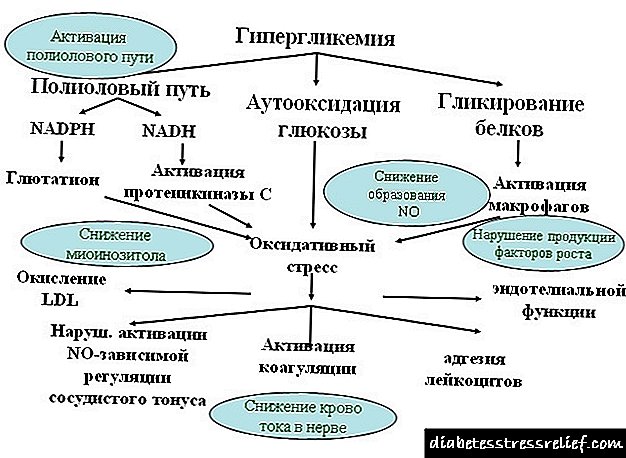
હાઈપરગ્લાયકેમિઆ એ કાર્બોહાઇડ્રેટ મેટાબોલિઝમ ડિસઓર્ડરનું ક્લિનિકલ અભિવ્યક્તિ છે જે લોહીમાં શર્કરામાં નોંધપાત્ર વધારો સાથે વિકસે છે. ઉપવાસ રક્ત ખાંડ દર 3.3 - 5, 5 એમએમઓએલ / એલ છે.
હાયપરગ્લાયકેમિઆનું પેથોજેનેસિસ પ્રમાણમાં સરળ છે - આ ગ્લુકોઝ અપટેક અને ઉપયોગના સ્તર વચ્ચેનો મેળ ખાતો નથી. અપર્યાપ્ત રિસાયક્લિંગ પ્રક્રિયા શરીરમાં સાકરના વધેલા વપરાશ અથવા ઘટાડેલા પરિણામો દ્વારા પરિણમે છે.
તે ઇન્સ્યુલિનની ગેરહાજરીમાં અથવા હોર્મોન્સના વધતા સંશ્લેષણ સાથે વિકસે છે જે આ રોગવિજ્ .ાનનું કારણ બને છે. સૈદ્ધાંતિક રીતે, રક્ત ખાંડમાં વધારો શારીરિક અને રોગવિજ્ .ાનવિષયક બંને હોઈ શકે છે.
આ પ્રકારના ઉલ્લંઘનને ઘણા પ્રકારના હાયપરગ્લાયકેમિઆમાં વહેંચવામાં આવે છે:
- ઇન્સ્યુલિનના ઉત્પાદન માટે જવાબદાર સ્વાદુપિંડના ક્ષતિગ્રસ્ત કામગીરીની પ્રક્રિયામાં વિકાસ. આ રીતે ક્રોનિક હાયપરગ્લાયસીમિયા વિકસે છે જો સ્વાદુપિંડનું ખલેલ અથવા ઘટાડો થાય છે, તો ગ્લુકોઝના ભંગાણની પ્રક્રિયા - ગ્લાયકોલિસીસ, તીવ્ર ઘટાડો થાય છે અને લોહીમાં ખાંડના સંચય તરફ દોરી જાય છે. આવી ક્રોનિક પેથોલોજી ડાયાબિટીસ મેલિટસ, તેમજ સ્વાદુપિંડના દાહક રોગો દરમિયાન વિકસે છે: તીવ્ર પેનક્રેટાઇટિસ (રોગના વિસ્તરણ દરમિયાન માત્ર હાઇપરગ્લાયકેમિઆની ઘટના), વગેરે.
- અન્ય પ્રકારો: - ખોરાકના સેવન સાથે સંકળાયેલ એલિમેન્ટરી હાયપરગ્લાયકેમિઆ, - કેન્દ્રીય મૂળના હાયપરગ્લાયકેમિઆ, - ભાવનાત્મક અથવા તણાવપૂર્ણ - મજબૂત મનો-ભાવનાત્મક તાણના સમયગાળા દરમિયાન વિકાસશીલ - - સેન્ટ્રલ નર્વસ સિસ્ટમ પર ઝેરી અને યાંત્રિક રીએજેન્ટ્સના સંપર્કના સમયગાળા દરમિયાન વિકાસશીલ. ખોપરી અને મગજના યાંત્રિક ઇજાઓ, મગજ અને કરોડરજ્જુની ગાંઠો, નશોની સ્થિતિઓ, મગજના પટલની બળતરા, એનેસ્થેસિયા, વગેરે. - હોર્મોનલ - હાયપરગ્લાયકેમિઆ, જેનો ઇટીઓલોજી હોર્મોનલ અસંતુલન છે - હિપેટિક હાયપરગ્લાયકેમિઆ.
શારીરિક અને પોષક
શારીરિક હાયપરગ્લાયકેમિઆમાં એલિમેન્ટરી અને ન્યુરોજેનિક પેથોજેનેસિસ શામેલ છે. શારીરિક પ્રકાર સાથે, વળતર પ્રક્રિયાઓને કોઈપણ સુધારાત્મક હસ્તક્ષેપની જરૂર હોતી નથી, કારણ કે ગ્લુકોઝનું સ્તર સ્વતંત્ર રીતે સામાન્ય થાય છે.
કાર્બોહાઈડ્રેટથી ભરપૂર ભોજન દરમિયાન એલિમેન્ટરી હાયપરગ્લાયકેમિઆ (શારીરિક) વિકસે છે, આ એક સામાન્ય શારીરિક સ્થિતિ છે.
ખાધા પછી પ્રથમ કલાકના અંત સુધીમાં ગ્લુકોઝના સ્તરમાં વધારો જોવા મળે છે, એક કલાક પછી કિંમતોમાં ઘટાડો થાય છે અને સામાન્ય મૂલ્યો સુધી પહોંચે છે.
એલિવેટેડ બ્લડ સુગરમાં ઝડપી ઘટાડો પૂરા પાડતા પરિબળ ઇન્સ્યુલિનના ઉપયોગ પર આધારિત છે, સ્વાદુપિંડના લેંગેર્હાન્સના ટાપુઓ દ્વારા ઉત્પન્ન થયેલ હોર્મોન.
આ હોર્મોનનું ઉત્પાદન ભોજન દરમિયાન પ્રતિબિંબીત રીતે કરવામાં આવે છે અને જ્યારે એક ખાદ્ય ગઠ્ઠો નાના આંતરડાની શરૂઆતમાં પ્રવેશ કરે છે, ત્યારે સક્રિય શોષણ થાય છે તે ટોચ પર પહોંચે છે. ઇન્સ્યુલિન શરીરના કોષોમાં ગ્લુકોઝ પરમાણુઓના સક્રિય પરિવહનમાં સામેલ છે.
ઇન્સ્યુલિન લોહીમાં ખાંડની માત્રાને સંતુલિત કરે છે અને તેના ઝડપી ઉત્પાદનને કારણે, હાયપરગ્લાયકેમિઆ અને ગ્લાયકોસુરિયા અટકાવે છે. આ શારીરિક હાયપરગ્લાયકેમિઆને અન્ય જાતિઓથી અલગ પાડે છે, ઉદાહરણ તરીકે, આંતરસ્ત્રાવીય, ભાવનાત્મક, તણાવપૂર્ણ, અનુગામી, ક્ષણિક, ક્રોનિક અને હિપેટિકથી.
જો તમે સુપાચ્ય પ્રોટીન અને કાર્બોહાઈડ્રેટથી ખોરાકનો દુરુપયોગ કરો તો સામાન્ય શારીરિક પ્રક્રિયા ઝડપથી રોગવિજ્ .ાનવિષયક પ્રક્રિયામાં ફેરવી શકે છે. ખરેખર, રક્ત ખાંડમાં નોંધપાત્ર વધારામાં વળતર આપતી મિકેનિઝમ - ગ્લાયકોજેનોલિસિસ શામેલ છે, અને તેથી, હાયપરગ્લાયકેમિઆ થાય છે.
ભાવનાત્મક (તણાવપૂર્ણ)
ભાવનાત્મક અથવા તણાવપૂર્ણ હાયપરગ્લાયકેમિઆ એ ન્યુરોજેનિક પેથોજેનેટિક મિકેનિઝમ દ્વારા વર્ગીકૃત થયેલ છે. મોટેભાગે, કારણ તણાવપૂર્ણ પ્રતિક્રિયાઓ, ન્યુરોસાયકિક આંદોલન, કારણભૂતતા વગેરે હોઈ શકે છે. સહાનુભૂતિ અને થાઇરોઇડ સિસ્ટમ્સના સક્રિયકરણને કારણે ગંભીર તણાવ સાથે, તાણ પેથોલોજી શરૂ કરવામાં આવે છે.
હોર્મોન્સનું સક્રિય ઉત્પાદન: કેટેલોમિનાઇન્સ, ગ્લુકોકોર્ટિકોઇડ્સ, ટ્રાઇઓડિઓ- અને ટેટ્રેઆડોરેનિન - ગ્લાયકોજેનેસિસના સ્ટોપ તરફ દોરી જાય છે અને ગ્લુકોઓજેનેસિસ અને ગ્લાયકોજેનોલિસિસમાં વધારો તરફ દોરી જાય છે. લોહીમાં કેટેકોલેમિન્સની ક્રિયા એડેનીલેટ સાયક્લેઝના સક્રિયકરણ તરફ દોરી જાય છે, જે હાડપિંજરના સ્નાયુ કોશિકાઓ અને યકૃતના સાયટોપ્લાઝમમાં ચક્રીય એડેનોસોમ્મોનોફોસ્ફેટની સાંદ્રતાને ઉત્તેજિત કરે છે.
ચક્રીય એએમપી પ્રોટીન કિનાઝ પર કાર્ય કરે છે, જે ગ્લાયકોજેનોલિસીસમાં મહત્વપૂર્ણ ભૂમિકા ભજવે છે. આ પ્રોટીન કિનેઝ તે દર નક્કી કરે છે કે ગ્લાયકોજેન જે હિપેટોસાઇટ્સ અને મ્યોસાઇટ્સમાં તૂટે છે. મુક્ત ગ્લુકોઝને લીધે, ભાવનાત્મક અથવા તણાવપૂર્ણ હાયપરગ્લાયકેમિઆ મળી આવે છે.
સમગ્ર પ્રક્રિયા કાર્બોહાઇડ્રેટ્સના ઝડપી ગતિ માટે શારીરિક નિયમો અનુસાર થાય છે, જે અનામત છે અને ભવિષ્યમાં ઉન્નત શારીરિક અથવા માનસિક પ્રવૃત્તિની પ્રક્રિયામાં energyર્જાના સ્ત્રોત તરીકે સેવા આપે છે.
આંતરસ્ત્રાવીય
કેટલાક રોગોમાં ચોક્કસ હોર્મોન્સના સ્તરમાં વધારો લોહીના પ્રવાહમાં ખાંડની સાંદ્રતાને અસર કરે છે. ગ્લુકોઝનું સ્તર વધારતા હોર્મોન્સ:
- ગ્લુકોકોર્ટિકોઇડ્સ,
- ગ્લુકોગન,
- કેટેલોમિનાઇન્સ
- થાઇરોઇડ હોર્મોન્સ.
સિમ્પ્ટોમેટોલોજી
લોહીના પ્રવાહમાં ગ્લુકોઝના સ્તરમાં તીવ્ર વૃદ્ધિને તુરંત જ ઓળખવી જરૂરી છે જેથી દર્દીને પ્રાથમિક સારવાર આપવામાં આવે અને ખતરનાક ગૂંચવણોની પ્રગતિ અટકાવવામાં આવે. આ કરવા માટે, તમારે હાયપરગ્લાયકેમિઆના મુખ્ય લક્ષણો જાણવાની જરૂર છે:
- તીવ્ર ચીડિયાપણું, જ્યારે કોઈ પણ વસ્તુથી પ્રેરિત નથી,
- તીવ્ર તરસ
- હોઠ નિષ્ક્રિયતા આવે છે
- તીવ્ર ઠંડી
- ભૂખમાં વધારો (લાક્ષણિકતા લક્ષણ),
- વધુ પડતો પરસેવો
- ગંભીર માથાનો દુખાવો
- ધ્યાન ઘટ્યું,
- માંદગીનું લક્ષણ લક્ષણ એ દર્દીના મોંમાંથી એસિટોનની ગંધ આવે છે,
- થાક
- વારંવાર પેશાબ કરવો,
- શુષ્ક ત્વચા.
બાળકોમાં હાઈપરગ્લાયકેમિઆ
બાળકોમાં હાઈપરગ્લાયકેમિઆ એ લોહીના પ્રવાહમાં ખાંડની સાંદ્રતામાં 6.5 એમએમઓએલ / એલ વધારો દ્વારા વર્ગીકૃત થયેલ છે. તે નોંધવું યોગ્ય છે કે તેમની પાસે આ સ્થિતિ છે કેટલાક કિસ્સાઓમાં એક પણ લક્ષણ વિના થઇ શકે છે.
હાયપરગ્લાયકેમિઆનું નિદાન હંમેશાં નવજાત શિશુમાં થાય છે. હમણાં સુધી, ચિકિત્સકો નિશ્ચિતતા સાથે કહી શકતા નથી કે આ સ્થિતિનો વિકાસ ખરેખર કયા કારણોસર થાય છે.
જે બાળકોનું વજન 1.5 કિલો કરતા ઓછું હોય, અથવા સેપ્સિસ, એન્સેફાલીટીસ, મેનિન્જાઇટિસ અને અન્ય ખતરનાક બિમારીઓનો ભોગ બનેલા બાળકોમાં ખાંડ વધુ વખત વધે છે.
જો આ રોગવિજ્ .ાનવિષયક સ્થિતિનું સમયસર નિદાન ન થાય અને બાળકને મદદ ન કરવામાં આવે, તો મગજના કોષોનું કાર્ય વિક્ષેપિત થાય છે, જે બદલામાં હેમરેજિસ અને સોજોના દેખાવ તરફ દોરી જાય છે.
હાયપરગ્લાયકેમિઆ
હાઈપરગ્લાયકેમિઆના હુમલાના કિસ્સામાં સહાય કરો:
- પેટમાં વધેલી એસિડિટીને તટસ્થ કરવી મહત્વપૂર્ણ છે. આ માટે, દર્દીને વધુ શાકભાજી અને ફળો ખાવા, તેમજ સોડિયમ સાથે ખનિજ જળ પીવા માટે આપવામાં આવે છે,
- ભીના ટુવાલથી ત્વચા સાફ કરો. શરીર નિર્જલીકૃત છે, અને આ રીતે ખોવાયેલા પ્રવાહીને બનાવે છે,
- સોડા સોલ્યુશન સાથે ગેસ્ટ્રિક લેવેજ - શરીરમાંથી એસિટોનને દૂર કરવામાં મદદ કરે છે.
હાયપરગ્લાયકેમિઆની સારવાર તરત જ હાથ ધરવી જોઈએ, કારણ કે પ્રથમ લક્ષણો પ્રગટ થાય છે. મદદ એ છે કે તમારા ખાંડનું સ્તર ઓછું કરવા માટે ઇન્સ્યુલિનનું સંચાલન કરવું.
તમારે જંતુરહિત ઉકેલો સાથે ડિટોક્સિફિકેશન અને ડિહાઇડ્રેશન ઉપચાર પણ કરવો જોઈએ. હાયપરગ્લાયકેમિઆની સારવાર દરમિયાન, આહાર, sleepંઘ અને આરામનું પાલન કરવું પણ જરૂરી છે.
સમયસર સહાય માત્ર દર્દીની સ્થિતિને સામાન્ય બનાવવામાં મદદ કરશે નહીં, પણ ખતરનાક ગૂંચવણોથી પણ બચી શકે છે.
સમાન લક્ષણોવાળા રોગો:
કેટોએસિડોસિસ (મેચિંગ લક્ષણો: 12 માંથી 6)
કેટોએસિડોસિસ એ ડાયાબિટીસ મેલિટસની એક ખતરનાક ગૂંચવણ છે, જે, પૂરતા અને સમયસર સારવાર વિના, ડાયાબિટીસ કોમા અથવા તો મૃત્યુનું કારણ પણ બની શકે છે.
શરત પ્રગતિ શરૂ થાય છે જો માનવ શરીર ગ્લુકોઝનો anર્જા સ્ત્રોત તરીકે સંપૂર્ણ રીતે ઉપયોગ કરી શકતો નથી, કારણ કે તેમાં હોર્મોન ઇન્સ્યુલિનનો અભાવ છે.
આ સ્થિતિમાં, વળતર આપવાની પદ્ધતિ સક્રિય થાય છે, અને શરીર આવતા ચરબીનો energyર્જા સ્ત્રોત તરીકે ઉપયોગ કરવાનું શરૂ કરે છે.
... ડાયાબિટીઝ ઇન્સિપિડસ (લક્ષણો સાથે મેળ ખાતા: 12 માંથી 5)
ડાયાબિટીઝ ઇંસિપિડસ એ એક સિન્ડ્રોમ છે જે શરીરમાં વાસોપ્ર્રેસિનના અભાવને કારણે થાય છે, જેને એન્ટીડ્યુરેટિક હોર્મોન તરીકે પણ વ્યાખ્યાયિત કરવામાં આવે છે. ડાયાબિટીઝ ઇન્સિપિડસ, જેનાં લક્ષણો એ જળ ચયાપચયનું ઉલ્લંઘન છે અને એક સાથે વધતા પોલીયુરિયા (પેશાબની રચનામાં વધારો) સાથે સતત તરસ તરીકે પ્રગટ થાય છે, તે દરમિયાન, એક દુર્લભ રોગ છે.
... પ્રેમેનોપોઝ (મેચિંગ લક્ષણો: 12 માંથી 5)
પ્રેમેનોપોઝ એ સ્ત્રીના જીવનનો એક વિશિષ્ટ સમયગાળો છે, જેનો શબ્દ દરેક સ્ત્રી પ્રતિનિધિ માટે વ્યક્તિગત હોય છે. નબળા અને ઝાંખુ માસિક ચક્ર અને મેનોપોઝ દરમિયાન થતી છેલ્લી માસિક સ્રાવ વચ્ચે આ એક પ્રકારનું અંતર છે.
... પુરુષોમાં ડાયાબિટીઝ (સમાન લક્ષણો: 12 માંથી 5)
પુરુષોમાં ડાયાબિટીઝ મેલીટસ એ અંતocસ્ત્રાવી પ્રણાલીનો રોગ છે, જેની પૃષ્ઠભૂમિ સામે માનવ શરીરમાં પ્રવાહી અને કાર્બોહાઇડ્રેટ્સના વિનિમયનું ઉલ્લંઘન છે. આ સ્વાદુપિંડની તકલીફ તરફ દોરી જાય છે, જે એક મહત્વપૂર્ણ હોર્મોન - ઇન્સ્યુલિનના ઉત્પાદન માટે જવાબદાર છે, પરિણામે ખાંડ ગ્લુકોઝમાં ફેરવાતું નથી અને લોહીમાં એકઠા થાય છે.
... બાળકોમાં ડાયાબિટીઝ મેલીટસ (લક્ષણો સાથે મેળ ખાતા: 12 માંથી 5)
બાળકોમાં ડાયાબિટીઝ મેલિટસ સ્વાદુપિંડના નિષ્ક્રિયતાને આધારે કાર્બોહાઇડ્રેટ સહિત મેટાબોલિક ડિસઓર્ડર છે. આ આંતરિક અંગ ઇન્સ્યુલિનના ઉત્પાદન માટે જવાબદાર છે, જે ડાયાબિટીઝમાં ખૂબ ઓછી અથવા સંપૂર્ણ પ્રતિરક્ષા જોઇ શકાય છે. ઘટના દર 500 બાળકો દીઠ 1 બાળક છે, અને નવજાત બાળકોમાં - 1 શિશુથી 400 હજાર.
પોસ્ટપ્રndન્ડિઅલ, એલિમેન્ટરી, શારીરિક હાયપરગ્લાયકેમિઆ
હાઈપરગ્લાયકેમિઆ એ કાર્બોહાઇડ્રેટ મેટાબોલિઝમ ડિસઓર્ડરનું ક્લિનિકલ અભિવ્યક્તિ છે જે લોહીમાં શર્કરામાં નોંધપાત્ર વધારો સાથે વિકસે છે. ઉપવાસ રક્ત ખાંડ દર 3.3 - 5, 5 એમએમઓએલ / એલ છે.
હાયપરગ્લાયકેમિઆનું પેથોજેનેસિસ પ્રમાણમાં સરળ છે - આ ગ્લુકોઝ અપટેક અને ઉપયોગના સ્તર વચ્ચેનો મેળ ખાતો નથી. અપર્યાપ્ત રિસાયક્લિંગ પ્રક્રિયા શરીરમાં સાકરના વધેલા વપરાશ અથવા ઘટાડેલા પરિણામો દ્વારા પરિણમે છે.
તે ઇન્સ્યુલિનની ગેરહાજરીમાં અથવા હોર્મોન્સના વધતા સંશ્લેષણ સાથે વિકસે છે જે આ રોગવિજ્ .ાનનું કારણ બને છે. સૈદ્ધાંતિક રીતે, રક્ત ખાંડમાં વધારો શારીરિક અને રોગવિજ્ .ાનવિષયક બંને હોઈ શકે છે.
આ પ્રકારના ઉલ્લંઘનને ઘણા પ્રકારના હાયપરગ્લાયકેમિઆમાં વહેંચવામાં આવે છે:
- ઇન્સ્યુલિનના ઉત્પાદન માટે જવાબદાર સ્વાદુપિંડના ક્ષતિગ્રસ્ત કામગીરીની પ્રક્રિયામાં વિકાસ. આ રીતે ક્રોનિક હાયપરગ્લાયસીમિયા વિકસે છે જો સ્વાદુપિંડનું ખલેલ અથવા ઘટાડો થાય છે, તો ગ્લુકોઝના ભંગાણની પ્રક્રિયા - ગ્લાયકોલિસીસ, તીવ્ર ઘટાડો થાય છે અને લોહીમાં ખાંડના સંચય તરફ દોરી જાય છે. આવી ક્રોનિક પેથોલોજી ડાયાબિટીસ મેલિટસ, તેમજ સ્વાદુપિંડના દાહક રોગો દરમિયાન વિકસે છે: તીવ્ર પેનક્રેટાઇટિસ (રોગના વિસ્તરણ દરમિયાન માત્ર હાઇપરગ્લાયકેમિઆની ઘટના), વગેરે.
- અન્ય પ્રકારો: - ખોરાકના સેવન સાથે સંકળાયેલ એલિમેન્ટરી હાયપરગ્લાયકેમિઆ, - કેન્દ્રીય મૂળના હાયપરગ્લાયકેમિઆ, - ભાવનાત્મક અથવા તણાવપૂર્ણ - મજબૂત મનો-ભાવનાત્મક તાણના સમયગાળા દરમિયાન વિકાસશીલ - - સેન્ટ્રલ નર્વસ સિસ્ટમ પર ઝેરી અને યાંત્રિક રીએજેન્ટ્સના સંપર્કના સમયગાળા દરમિયાન વિકાસશીલ. ખોપરી અને મગજના યાંત્રિક ઇજાઓ, મગજ અને કરોડરજ્જુની ગાંઠો, નશોની સ્થિતિઓ, મગજના પટલની બળતરા, એનેસ્થેસિયા, વગેરે. - હોર્મોનલ - હાયપરગ્લાયકેમિઆ, જેનો ઇટીઓલોજી હોર્મોનલ અસંતુલન છે - હિપેટિક હાયપરગ્લાયકેમિઆ.
શારીરિક અને પોષક
શારીરિક હાયપરગ્લાયકેમિઆમાં એલિમેન્ટરી અને ન્યુરોજેનિક પેથોજેનેસિસ શામેલ છે. શારીરિક પ્રકાર સાથે, વળતર પ્રક્રિયાઓને કોઈપણ સુધારાત્મક હસ્તક્ષેપની જરૂર હોતી નથી, કારણ કે ગ્લુકોઝનું સ્તર સ્વતંત્ર રીતે સામાન્ય થાય છે.
કાર્બોહાઈડ્રેટથી ભરપૂર ભોજન દરમિયાન એલિમેન્ટરી હાયપરગ્લાયકેમિઆ (શારીરિક) વિકસે છે, આ એક સામાન્ય શારીરિક સ્થિતિ છે.
ખાધા પછી પ્રથમ કલાકના અંત સુધીમાં ગ્લુકોઝના સ્તરમાં વધારો જોવા મળે છે, એક કલાક પછી કિંમતોમાં ઘટાડો થાય છે અને સામાન્ય મૂલ્યો સુધી પહોંચે છે.
એલિવેટેડ બ્લડ સુગરમાં ઝડપી ઘટાડો પૂરા પાડતા પરિબળ ઇન્સ્યુલિનના ઉપયોગ પર આધારિત છે, સ્વાદુપિંડના લેંગેર્હાન્સના ટાપુઓ દ્વારા ઉત્પન્ન થયેલ હોર્મોન.
આ હોર્મોનનું ઉત્પાદન ભોજન દરમિયાન પ્રતિબિંબીત રીતે કરવામાં આવે છે અને જ્યારે એક ખાદ્ય ગઠ્ઠો નાના આંતરડાની શરૂઆતમાં પ્રવેશ કરે છે, ત્યારે સક્રિય શોષણ થાય છે તે ટોચ પર પહોંચે છે. ઇન્સ્યુલિન શરીરના કોષોમાં ગ્લુકોઝ પરમાણુઓના સક્રિય પરિવહનમાં સામેલ છે.
ઇન્સ્યુલિન લોહીમાં ખાંડની માત્રાને સંતુલિત કરે છે અને તેના ઝડપી ઉત્પાદનને કારણે, હાયપરગ્લાયકેમિઆ અને ગ્લાયકોસુરિયા અટકાવે છે. આ શારીરિક હાયપરગ્લાયકેમિઆને અન્ય જાતિઓથી અલગ પાડે છે, ઉદાહરણ તરીકે, આંતરસ્ત્રાવીય, ભાવનાત્મક, તણાવપૂર્ણ, અનુગામી, ક્ષણિક, ક્રોનિક અને હિપેટિકથી.
જો તમે સુપાચ્ય પ્રોટીન અને કાર્બોહાઈડ્રેટથી ખોરાકનો દુરુપયોગ કરો તો સામાન્ય શારીરિક પ્રક્રિયા ઝડપથી રોગવિજ્ .ાનવિષયક પ્રક્રિયામાં ફેરવી શકે છે. ખરેખર, રક્ત ખાંડમાં નોંધપાત્ર વધારામાં વળતર આપતી મિકેનિઝમ - ગ્લાયકોજેનોલિસિસ શામેલ છે, અને તેથી, હાયપરગ્લાયકેમિઆ થાય છે.
પોસ્ટપ્રndન્ડિયલ
પોસ્ટપ્ર્રાન્ડિયલ હાયપરગ્લાયકેમિઆની નોંધ લેવામાં આવે છે જો, પ્રમાણભૂત ભોજન કર્યા પછી, રક્ત ખાંડની સાંદ્રતા 10 એમએમઓએલ / એલ કરતા વધી જાય. આંતરડામાં ગ્લુકોઝનું ઝડપી શોષણ અને લોહીના પ્રવાહમાં તેના પ્રવેશને ડ્રગ - એકાર્બોઝ લેવાથી અટકાવી શકાય છે.
જો કે, રક્ત ખાંડમાં અનુગામી વધારોની સારવારમાં મુખ્ય વસ્તુ એ સરળતાથી સુપાચ્ય પોલિઆઈ અને ઓલિગોસાકેરાઇડ્સના સેવનના પ્રમાણમાં ઘટાડો સાથે પરેજી પાળવી છે.
ક્ષણિક, તેમજ પોસ્ટપ્રાન્ડિયલ હાયપરગ્લાયકેમિઆ, કાર્બોહાઈડ્રેટથી સમૃદ્ધ ભોજન ખાધા પછી અથવા ગંભીર માનસિક તાણ પછી તરત જ થાય છે, એટલે કે onટોનોમિક નર્વસ સિસ્ટમનું ઉત્તેજના.
ખાંડની સાંદ્રતામાં વધારો ઝડપી છે, પરંતુ ટૂંકા ગાળામાં સામાન્યકરણ નોંધવામાં આવે છે. લુપ્ત થવાની આ ગતિમાં પોસ્ટપ્રાએન્ડિયલ અને ક્ષણિક પેથોલોજીઓ અન્ય પ્રજાતિઓથી ચોક્કસપણે અલગ છે.
ભાવનાત્મક (તણાવપૂર્ણ)
ભાવનાત્મક અથવા તણાવપૂર્ણ હાયપરગ્લાયકેમિઆ એ ન્યુરોજેનિક પેથોજેનેટિક મિકેનિઝમ દ્વારા વર્ગીકૃત થયેલ છે. મોટેભાગે, કારણ તણાવપૂર્ણ પ્રતિક્રિયાઓ, ન્યુરોસાયકિક આંદોલન, કારણભૂતતા વગેરે હોઈ શકે છે. સહાનુભૂતિ અને થાઇરોઇડ સિસ્ટમ્સના સક્રિયકરણને કારણે ગંભીર તણાવ સાથે, તાણ પેથોલોજી શરૂ કરવામાં આવે છે.
હોર્મોન્સનું સક્રિય ઉત્પાદન: કેટેલોમિનાઇન્સ, ગ્લુકોકોર્ટિકોઇડ્સ, ટ્રાઇઓડિઓ- અને ટેટ્રેઆડોરેનિન - ગ્લાયકોજેનેસિસના સ્ટોપ તરફ દોરી જાય છે અને ગ્લુકોઓજેનેસિસ અને ગ્લાયકોજેનોલિસિસમાં વધારો તરફ દોરી જાય છે. લોહીમાં કેટેકોલેમિન્સની ક્રિયા એડેનીલેટ સાયક્લેઝના સક્રિયકરણ તરફ દોરી જાય છે, જે હાડપિંજરના સ્નાયુ કોશિકાઓ અને યકૃતના સાયટોપ્લાઝમમાં ચક્રીય એડેનોસોમ્મોનોફોસ્ફેટની સાંદ્રતાને ઉત્તેજિત કરે છે.
ચક્રીય એએમપી પ્રોટીન કિનાઝ પર કાર્ય કરે છે, જે ગ્લાયકોજેનોલિસીસમાં મહત્વપૂર્ણ ભૂમિકા ભજવે છે. આ પ્રોટીન કિનેઝ તે દર નક્કી કરે છે કે ગ્લાયકોજેન જે હિપેટોસાઇટ્સ અને મ્યોસાઇટ્સમાં તૂટે છે. મુક્ત ગ્લુકોઝને લીધે, ભાવનાત્મક અથવા તણાવપૂર્ણ હાયપરગ્લાયકેમિઆ મળી આવે છે.
સમગ્ર પ્રક્રિયા કાર્બોહાઇડ્રેટ્સના ઝડપી ગતિ માટે શારીરિક નિયમો અનુસાર થાય છે, જે અનામત છે અને ભવિષ્યમાં ઉન્નત શારીરિક અથવા માનસિક પ્રવૃત્તિની પ્રક્રિયામાં energyર્જાના સ્ત્રોત તરીકે સેવા આપે છે.
આંતરસ્ત્રાવીય
હોર્મોનલ હાયપરગ્લાયકેમિઆ હોર્મોન્સના અતિશય ઉત્પાદન સાથે વિકસે છે જે રક્ત સીરમમાં ખાંડનું સ્તર વધારે છે. લોહીમાં ગ્લુકોઝમાં વધારો અને તેમની અસરના સિદ્ધાંતોનું કારણ હોર્મોન્સ નીચે મુજબ છે:
1) લેન્ગેરહન્સના ટાપુઓના કોષોના હાયપરપ્લેસિયા સાથે, ગ્લુકોગનનું સંશ્લેષણ ઉત્તેજીત થાય છે, જે યકૃતના કોષોમાં ગ્લુકોનોજેનેસિસ અને ગ્લાયકોજેનોલિસિસને ઉત્તેજિત કરે છે,
2) ગ્લુકોકોર્ટિકોઇડ્સની ગાંઠોની હાજરીમાં સમાન અસર હોય છે,
)) એડ્રેનલ ગ્રંથીઓના મગજના ભાગના ફેકોમોસાઇટોમા, કેટેકોલેમિન્સની વધેલી માત્રાનું સંશ્લેષણ પૂરું પાડે છે, જે બદલામાં ગ્લાયકોજેનોલિસિસને ઉત્તેજિત કરે છે,
)) ઉચ્ચ સાંદ્રતામાં વૃદ્ધિ હોર્મોન શરીરના અનેક પેશીઓમાં ગ્લાયકોલિસીસ બંધ કરે છે,
5) થાઇરોઇડ હોર્મોન્સ ગ્લાયકોજેનોલિસીસ અને ગ્લુકોયોજેનેસિસને વેગ આપે છે અને વિપરીત પ્રક્રિયાને અટકાવે છે. પ્રક્રિયામાં અપૂરતા ઇન્સ્યુલિન ઉત્પાદન અથવા તેની અસરો નબળા થવાની સાથે, તેમજ ગ્લુકોઝમાં વધારો થનારા હોર્મોન્સના સંશ્લેષણમાં વૃદ્ધિ થાય છે.
હાયપરગ્લાયકેમિઆ લક્ષણો, સારવાર, વર્ણન

હાયપરગ્લાયકેમિઆ એટલે અંતocસ્ત્રાવી પ્રણાલીના અનેક રોગોનું લક્ષણ, જે આદર્શની તુલનામાં લોહીના સીરમમાં ગ્લુકોઝની વધેલી અથવા વધુ પડતી સામગ્રી દ્વારા વ્યક્ત થાય છે. આ પ્રકારનું લક્ષણ ડાયાબિટીસ મેલીટસ અને અન્ય અંતocસ્ત્રાવી રોગોની લાક્ષણિકતા છે.
ખાંડની સામગ્રી (ગ્લુકોઝ) ના ધોરણને 3.3 - 3.5 એમએમઓએલ / એલનું સ્તર માનવામાં આવે છે. જો આ સૂચક 6-7 મોલ / એલના સ્તર કરતાં વધી જાય, તો પછી હાયપરગ્લાયકેમિઆના નિદાન માટેના સંકેતો છે.
ખાંડનું વધારાનું સ્તર 16.5 એમએમઓએલ / એલ અને તેથી વધુ એ કોમાના વિકાસને સૂચવે છે.
લોહીના સીરમમાં ગ્લુકોઝના સ્તર દ્વારા હાઇપરગ્લાયકેમિઆના ત્રણ સ્તર નક્કી કરવામાં આવે છે.
- ખાંડમાં 6 - 10 એમએમઓએલ / એલના વધારા સાથે હળવા લક્ષણ નક્કી કરવામાં આવે છે.
- મધ્યમ તીવ્રતાનું નિદાન 10 થી 16 એમએમઓએલ / એલ ગ્લુકોઝ સામગ્રીથી થાય છે.
- લક્ષણની તીવ્ર અભિવ્યક્તિ એ 16 એમએમઓએલ / એલથી ઉપરની ખાંડનું સ્તર છે.
ડાયાબિટીઝના દર્દીઓ માટે સીરમ શુગરમાં વધારો થવાના બે પ્રકારના અભિવ્યક્તિઓ છે.
જો દર્દી લગભગ 8 કલાક સુધી ન ખાતો હોય અને તેનું ગ્લુકોઝનું સ્તર 7.2 એમએમઓએલ / એલથી ઉપર આવે છે, તો પછી તેઓ ઉપવાસની હાઈપરગ્લાયકેમિઆની વાત કરે છે.
પોસ્ટપ્ર્રાન્ડિયલ હાયપરગ્લાયકેમિઆ તે નક્કી કરવામાં આવે છે જ્યારે ખાધા પછી, ખાંડનું સ્તર 10 એમએમઓએલ / એલ કરતા વધી જાય.
જો ગ્લુકોઝ લેવલના સૂચક, ડાયાબિટીઝ મેલીટસના નિદાનની ગેરહાજરીમાં, વિપુલ પ્રમાણમાં ખોરાક પછી 10 એમએમઓએલ / એલ સુધી વધે છે, તો પછી વ્યક્તિને બીજી વિવિધતાનું ડાયાબિટીઝ થવાની સંભાવના છે.
હાઈપરગ્લાયકેમિઆના પરિણામો શરીરમાં અનેક વિકારોમાં દર્શાવવામાં આવ્યા હોવાથી, ડાયાબિટીઝના નિદાનવાળા દર્દીઓને લોહીમાં ગ્લુકોઝના સ્તરનું સતત નિરીક્ષણ કરવું જરૂરી છે.
હાયપરગ્લાયકેમિઆના પરિણામો નર્વસ સિસ્ટમ, રક્ત વાહિનીઓ અને અન્ય પેથોલોજીના ઉલ્લંઘન દ્વારા પ્રગટ થઈ શકે છે. આમાં કેટોસીડોસિસ અને કોમા જેવી ગંભીર ગૂંચવણો શામેલ છે.
હાયપરગ્લાયકેમિઆ અને તેના કારણોના વિકાસની પદ્ધતિ
લક્ષણના વિકાસનું મુખ્ય કારણ હોર્મોન ઇન્સ્યુલિનનું ઓછું ઉત્પાદન છે, જે લોહીમાં ખાંડની સાંદ્રતા ઘટાડે છે.
હાઈપરગ્લાયસીમિયા વિકાસની પદ્ધતિ એ સ્વાદુપિંડ દ્વારા સૌથી મહત્વપૂર્ણ હોર્મોન્સમાંથી એકની અપૂરતી રચના છે, જે કાર્બોહાઇડ્રેટ ચયાપચયને અસર કરે છે અને લોહીમાં શર્કરાના સ્તરને નિયંત્રિત કરે છે.
સ્વાદુપિંડ માનવ અંતocસ્ત્રાવી પ્રણાલીમાં પ્રવેશ કરે છે અને બધા પેશીઓ અને અવયવો માટે ગ્લુકોઝની જરૂરી રકમના expenditureર્જા ખર્ચને ફરીથી ભરે છે.
પરંતુ ગ્લુકોઝના પરિવહન અને નિયંત્રણ માટે, હોર્મોન ઇન્સ્યુલિન જરૂરી છે, જેના વિના ખાંડનું પ્રમાણ નિયમન થતું નથી અને પરિણામે, કોષ ભૂખમરો અને લોહીમાં તેની વધારે પડતી ઘટના થાય છે.
તેથી, તેઓ હંમેશાં હાયપરગ્લાયકેમિઆના વિકાસની પદ્ધતિ સાથે સેલ્યુલર સ્તરે સંઘર્ષ વિશે વાત કરે છે.
લાંબા અને અસ્થાયી હાયપરગ્લાયકેમિઆ વચ્ચેનો તફાવત.
જ્યારે આહારમાં ઉચ્ચ કાર્બોહાઈડ્રેટ સામગ્રીવાળા ઉચ્ચ કેલરીવાળા ખોરાકનો ઉપયોગ કરવામાં આવે છે ત્યારે અસ્થાયી હાયપરગ્લાયકેમિઆ થઈ શકે છે.
રક્ત ખાંડમાં હંગામી વધારો એ પીડાના પરિણામે લોહીના પ્રવાહમાં એડ્રેનાલિન અને થાઇરોક્સિનના પ્રકાશનનું કારણ બની શકે છે.
મોટેભાગે, હાયપરગ્લાયકેમિઆ તણાવપૂર્ણ પરિસ્થિતિઓની પૃષ્ઠભૂમિ, ગર્ભાવસ્થા, એડ્રેનલ કોર્ટેક્સના હાયપરપ્લેસિયા, શરીરમાં વિટામિન બી 1 અને સીના નીચલા સ્તરે, કાર્બન ઓક્સાઇડ દ્વારા ઝેર સાથે, રક્તસ્રાવના પરિણામે થાય છે. ઘણી વાર તેઓ હાયપરગ્લાયકેમિઆ અને કેટલીક દવાઓ - ફેન્ટામાઇડિન, id-બ્લocકર, કોર્ટીકોસ્ટેરોઈડ્સ, એનાઇડ પ્રિઝમ અને અન્ય ઘણી દવાઓ ઉશ્કેરે છે.
ન્યુરો-એન્ડોક્રાઇન પ્રકૃતિના કાર્બોહાઇડ્રેટ ચયાપચયના નિયમનના ઉલ્લંઘનમાં લાંબા સમય સુધી હાઈપરગ્લાયકેમિઆ વિકસે છે.
તાણ હાયપરગ્લાયકેમિઆ
હાયપરગ્લાયકેમિઆ ઘણીવાર એવા લોકોની સાથે હોય છે જેમણે નર્વસ બ્રેકડાઉન, મ્યોકાર્ડિયલ ઇન્ફાર્ક્શન અથવા સ્ટ્રોકના રૂપમાં તીવ્ર તણાવનો અનુભવ કર્યો હોય.
તદુપરાંત, ડાયાબિટીઝના ઇતિહાસની ગેરહાજરીમાં પણ આવા હાયપરગ્લાયકેમિઆ ઘણીવાર વિકાસ પામે છે.
તબીબી નિરીક્ષણો હાર્ટ એટેક અને સ્ટ્રોકવાળા દર્દીઓની વધેલી મૃત્યુદરને તણાવ હાયપરગ્લાયકેમિઆના વિકાસ સાથે જોડે છે, એટલે કે. બ્લડ સુગર વધારો સાથે.
તાણ દરમિયાન ગ્લુકોઝનું સ્તર વધારવાની પદ્ધતિને કાઉન્ટરિન્સુલિન એન્ડોજેનસ હોર્મોન્સ - ગ્લુકોકોર્ટિકોઇડ્સ, કેટેકોલામિનિસ અને અન્ય દ્વારા ઉત્તેજિત કરવામાં આવે છે. આ સંદર્ભે, તણાવપૂર્ણ હાયપરગ્લાયકેમિઆના લક્ષણોના અભિવ્યક્તિ સાથે ડાયાબિટીસના વિકાસ વિશે વાત કરવી હંમેશાં શક્ય નથી.
બ્લડ સુગર વધારે પડવાનું કારણ શું છે?
હાઈપરગ્લાયકેમિઆના પેથોજેનેસિસ એ સ્વાદુપિંડના કોષો દ્વારા ઇન્સ્યુલિનનું અપૂરતું ઉત્પાદન છે.
પી, બ્લોકક્વોટ 5,0,0,0,0 ->

પી, બ્લોકક્વોટ 6.0,0,0,0,0 ->
ઇન્સ્યુલિન વિના, ગ્લુકોઝ, જે ખોરાક સાથે ઇન્જેસ્ટ કરવામાં આવે છે, તે કોષો દ્વારા શોષાય નથી.
પી, બ્લોકક્વોટ 7,0,0,0,0 ->
મેટાબોલિક ડિસઓર્ડર ફક્ત ઇન્સ્યુલિનના અભાવથી જ નહીં, પણ ઇન્સ્યુલિન પ્રત્યે સેલ્યુલર સંવેદનશીલતાનું ઉલ્લંઘન પણ થઈ શકે છે.
પી, બ્લોકક્વોટ 8,0,0,0,0 ->
તેથી ત્યાં કોશિકાઓની energyર્જા ભૂખમરોની સ્થિતિ આવે છે, જે લોહીમાં ગ્લુકોઝની વધુ માત્રા સાથે આવે છે.
પી, બ્લોકક્વોટ 9,0,0,0,0 ->
આ કિસ્સામાં, કોષની ભૂખ માટે શરીરનો પ્રતિસાદ વિકસી શકે છે: યકૃત ગ્લાયકોજેન પર ગ્લુકોઝમાં પ્રક્રિયા કરવાનું શરૂ કરશે અને તેને લોહીમાં ફેંકી દેશે, જે હકીકતમાં સમસ્યા હલ કરતું નથી, પરંતુ ફક્ત તેને વધારે છે.
પી, બ્લોકક્વોટ 10,0,0,0,0 ->

પી, બ્લોકક્વોટ 11,0,0,0,0 ->
હાયપરગ્લાયકેમિઆ: પેથોજેનેસિસ

આ રોગવિજ્ .ાન ઘણા પરિબળો દ્વારા નક્કી કરવામાં આવે છે. પરંતુ સૌથી મહત્વપૂર્ણ એ ડાયાબિટીસ મેલિટસમાં હાઈપરગ્લાયકેમિઆની પદ્ધતિ છે, કારણ કે તે તે છે જેમને મુખ્ય માનવામાં આવે છે.
હાયપરગ્લાયકેમિઆના વધારાના કારણો છે:
- સગર્ભાવસ્થા ડાયાબિટીસ.
- થાઇરોઇડ ગ્રંથિમાં ઓન્કોલોજીકલ રચનાઓ અથવા ગાંઠો. થાઇરોઇડ કેન્સરના નિદાન માટે, લેખ જુઓ.
- ચોક્કસ દવાઓ સાથે લાંબા ગાળાની સારવાર.
- થાઇરોઇડ હોર્મોન્સનું ઉત્પાદન વધ્યું (હાઇપરથાઇરોઇડિઝમ).
- સ્વાદુપિંડમાં બળતરા પ્રક્રિયાઓ.
- નર્વસ બ્રેકડાઉન્સ, ભાવનાત્મક અનુભવો.
- ઓન્કોલોજી.
- કુશિંગ સિન્ડ્રોમ.
પ્રકાર 1 ડાયાબિટીસમાં, ઇન્સ્યુલિનનું વહીવટ હાથ ધરવામાં આવતું નથી, તે ડાયાબિટીઝની વિરોધી દવાઓ લેવાનું જ રહે છે. જો દર્દીને ટાઇપ 2 ડાયાબિટીસ હોય, તો ઇન્સ્યુલિન જરૂરી છે.

નવજાત શિશુમાં હાયપરગ્લાયકેમિઆ
તે ખૂબ જ સામાન્ય છે, વિશ્લેષણનું પરિણામ (એમએમઓએલ / એલ):
- ઉપવાસ - 6.5 થી વધુ નહીં.
- ખાધા પછી - 9.
પેથોલોજી મોટા ભાગે 1.5 કિલોગ્રામ વજન સાથે જન્મેલા અકાળ બાળકોમાં જોવા મળે છે. જો સગર્ભાવસ્થા દરમિયાન માતાઓ સેપ્સિસ, મેનિન્જાઇટિસ, એન્સેફિલિટિસથી પીડાય હોય તો બાળકોને જોખમ જૂથ તરીકે ગણી શકાય.
ઉદ્ભવી અને સારવાર ન કરાયેલ સ્થિતિનો મુખ્ય ભય એ શરીરનું ઝડપી નિર્જલીકરણ, અશક્ત સુખાકારી, શરીરનું વજન ઘટાડવું છે. પરિણામે, અંતocસ્ત્રાવી પ્રણાલીની અન્ય પેથોલોજીઓ .ભી થાય છે.
હાયપરગ્લાયકેમિઆના લક્ષણો
હાયપરગ્લાયકેમિઆના પરિણામો અનૈતિક હોવાના હકીકતને લીધે, તેના અભિવ્યક્તિના પ્રથમ લાક્ષણિક સંકેતો પર લોહીમાં શર્કરાને ઘટાડવાનાં પગલાં લેવાનું મહત્વપૂર્ણ છે.
અગત્યના અને લાક્ષણિક લક્ષણો એ છે કે અચાનક તરસ, ભૂખમાં વધારો અને અવિરત ભૂખ, વારંવાર પેશાબ કરવો, દ્રષ્ટિમાં ઘટાડો - એક પડદો અને આંખોની સામે ઉડે છે.
ખાંડનું સ્તર વધતા દર્દીઓ થાક, માથાનો દુખાવો, વિક્ષેપ અને ચીડિયાપણુંની સતત અનુભૂતિ અનુભવે છે.
ઉચ્ચારણ લક્ષણોમાં વધુ પડતો પરસેવો થવો, શરદી થવી, હોઠની સુન્નતા અને શુષ્ક ત્વચા શામેલ છે.
ઉચ્ચ ખાંડનું સ્તર મોંમાંથી એસિટોનની ગંધ દ્વારા વર્ગીકૃત થયેલ છે.
ખૂબ જ ભાગ્યે જ, હાયપરગ્લાયકેમિઆ એસિમ્પ્ટોમેટિક હોય છે.
હાયપરગ્લાયકેમિઆ કરેક્શન
એલિવેટેડ બ્લડ સુગરનું સ્તર આજે વ્યાપક પ્રમાણમાં હોવાથી, બંને ડાયાબિટીઝનું લક્ષણ અને અન્ય રોગોનું નિશાન છે, તેથી ઝડપથી પ્રતિક્રિયા આપવી અને હાયપરગ્લાયકેમિઆને સુધારવી જરૂરી છે.
ખાંડના સ્તરમાં તીવ્ર વધારો અને ઉપરોક્ત સંકેતોના અભિવ્યક્તિ સાથે, દર્દીને કેલ્શિયમ અથવા સોડિયમ સાથે ક્ષારયુક્ત ખનિજ પાણી આપવું જરૂરી છે. ક્લોરિનેટેડ પાણી સંપૂર્ણપણે બાકાત છે.
તમે દર્દીને એક ગ્લાસ પાણી સોડાના 1-2 ચમચી સાથે પી શકો છો અથવા સમાન રચના સાથે આંતરડાને શુદ્ધ કરી શકો છો. એસીટોનને દૂર કરવા માટે, પેટ એક જ સાંદ્રતાના સોલ્યુશનથી ધોવાઇ જાય છે.
ભીની ત્વચા સળિયા મદદ કરશે, ઘૂંટણની નીચે કાંડા, કપાળ, ગળાના વિસ્તારને સઘન રીતે સાફ કરશે.
જો શક્ય હોય તો, ગ્લુકોઝનું સ્તર ઓળખવું જરૂરી છે અને જો તે 14 મોલ / એલથી ઉપર છે, તો તાત્કાલિક ઇન્સ્યુલિન દાખલ કરવાની જરૂર છે. ઇન્સ્યુલિનના ઇન્જેક્શન ખાંડના સ્તરને સામાન્ય બનાવવા માટે કરવામાં આવે છે.
હાયપરગ્લાયકેમિઆના તાત્કાલિક સુધારણા પછી, વિગતવાર નિદાન અને વધુ સારવાર માટે એન્ડોક્રિનોલોજિસ્ટની સલાહ લેવી જરૂરી છે.
મોટાભાગના કિસ્સાઓમાં, ઇન્સ્યુલિનના ઇન્જેક્શનનો ઉપયોગ હાયપરગ્લાયકેમિઆની સારવારમાં થાય છે. આ ઉપરાંત, અંતર્ગત રોગની સારવાર માટે જરૂરી પગલાં શામેલ છે, એસિડ-બેઝ સંતુલનનું વિઘટન અને સમાનતા હાથ ધરવામાં આવે છે.
જો દર્દીને બ્લડ સુગરમાં ત્રણ દિવસ સુધી સતત વધારો થાય છે, તો પછી વ્યક્તિગત સારવાર યોજના અને પોષણ, મજૂર અને બાકીનાને સમાયોજિત કરવા માટેની ટીપ્સ વિકસિત કરવામાં આવે છે.
હાયપરગ્લાયકેમિક સ્થિતિઓ, તેમના પ્રકારો અને વિકાસ પદ્ધતિઓ
 19 પહેલાનું પૃષ્ઠ 2 ના 19 આગલું ⇒
19 પહેલાનું પૃષ્ઠ 2 ના 19 આગલું ⇒
ગ્લુકોઝ એ શરીરમાં શક્તિનો મુખ્ય સ્રોત છે શર્કરા અથવા રુધિરકેશિકા રક્તમાં ગ્લુકોઝનું સ્તર નક્કી કરવામાં આવે છે. રુધિરકેશિકાના રક્તના વિશ્લેષણમાં, ગ્લુકોઝનું સામાન્ય સ્તર 3.3 - 5.5 એમએમઓએલ / એલ, વેનિસ લોહી 4.1 - 5.9 એમએમઓએલ / એલ છે.
ઇન્સ્યુલિન એકમાત્ર હોર્મોન છે antidiabetogenic ક્રિયા, એટલે કે હાયપોગ્લાયકેમિક ક્રિયા (ગ્લુકોઝ ઘટાડે છે). ઇન્સ્યુલિન બાયોસિન્થેટીસિસ સ્વાદુપિંડનું સ્વાદુપિંડના આઇલેટ્સના cells-કોષોમાં કરવામાં આવે છે. ગ્લુકોઝ એ cells-કોષો દ્વારા ઇન્સ્યુલિન સ્ત્રાવનું મુખ્ય નિયમનકાર છે.
હાયપરગ્લાયકેમિઆ: હાઈ બ્લડ સુગર કરતાં વધુ 6 એમએમઓએલ / એલ. ગ્લિસેમિયા 10 એમએમઓએલ / એલ કરતા વધારે સાથે, ગ્લુકોસુરિયા દેખાય છે.
1. એલિમેન્ટરી - કાર્બોહાઈડ્રેટની મોટી માત્રા લીધા પછી 1-1.5 કલાક.
2. ન્યુરોજેનિક - ભાવનાત્મક ઉત્તેજના (ઝડપી પસાર).
એ) સ્વાદુપિંડના આઇલેટ ઉપકરણની સંપૂર્ણ અથવા સંબંધિત અપૂર્ણતા સાથે:
- સંપૂર્ણ - ઇન્સ્યુલિનના ઉત્પાદનમાં ઘટાડો થવાને કારણે
- સંબંધિત - કોષો પર ઇન્સ્યુલિન રીસેપ્ટર્સની સંખ્યામાં ઘટાડો થવાને કારણે
બી) કફોત્પાદક ગ્રંથિના રોગો માટે (એસટીએચ અને એસીટીએચ વધેલું)
સી) એડ્રેનલ મેડુલા (ફિઓક્રોમોસાયટોમા) ની એક ગાંઠ - એડ્રેનાલિન રશ
ડી) ગ્લુકોગન, થાઇરોઇડિન, ગ્લુકોકોર્ટિકોઇડ્સ, સોમોટ્રોપિન અને કોર્ટિકોટ્રોપિનના અતિશય રક્ત સ્તર.
ગ્લાયકોકોટ્રીકોઇડ્સ ડાયાબિટીસ મેલીટસ અને ઇટસેન્કો-કુશિંગ રોગમાં હાયપરગ્લાયકેમિઆના કાર્યમાં સંકળાયેલા છે.
Exc. ઉત્સર્જન - જો ગ્લુકોઝ 8 એમએમઓએલ / એલ કરતા વધારે હોય, તો તે પેશાબમાં દેખાય છે:
- અપૂર્ણ સ્વાદુપિંડનું કાર્ય સાથે
- કિડનીમાં ફોસ્ફોરીલેશન અને ડિફોસ્ફોરીલેશન ઉત્સેચકોની ઉણપ સાથે
- ચેપી અને નર્વસ રોગો સાથે.
5. હાયપોથાલેમસ, મસૂર ન્યુક્લિયસ અને મોટા મગજના મૂળભૂત માળખાના સ્ટ્રાઇટમના ગ્રે કંદમાં બળતરા.
6. પીડા માટે, વાઈના હુમલા દરમિયાન.
હેક્સોકિનેઝ પ્રતિક્રિયાના દરમાં ઘટાડો, ગ્લાયકોનોજેનેસિસમાં વધારો અને ગ્લુકોઝ -6-ફોસ્ફેટ પ્રવૃત્તિમાં વધારો એ મુખ્ય કારણો છે. ડાયાબિટીક હાયપરગ્લાયકેમિઆ.
- શુષ્ક ત્વચા અને મ્યુકોસ મેમ્બ્રેન
ટૂંકા ગાળાના હાયપરગ્લાયકેમિઆ એ અનુકૂલનશીલ મૂલ્ય છે.
કાયમી - કાર્બોહાઇડ્રેટ્સનું નુકસાન અને હાનિકારક અસર.
ઇન્સ્યુલિન આધારિત પેશી કોશિકાઓ દ્વારા બાહ્ય ગ્લુકોઝના ઉપયોગનું ઉલ્લંઘન
ડાયાબિટીક હોર્મોન્સની સંખ્યા અને પ્રવૃત્તિમાં વધારો કરીને ગ્લુકોઝના અંતoસ્ત્રાવી સ્રોતોની સક્રિયકરણ: ગ્લુકોગન અને એડ્રેનાલિનની ક્રિયાને કારણે ગ્લાયકોજેનોલિસિસમાં વધારો, ગ્લુકોકોર્ટિકોઇડ્સના કારણે ગ્લુકોનોજેનેસિસનું સક્રિયકરણ.
હાયપોગ્લાયકેમિક સ્થિતિઓ, તેમના પ્રકારો અને વિકાસ પદ્ધતિઓ.
હાઈપોગ્લાયકેમિઆ - લોહીમાં ગ્લુકોઝમાં 3.5 એમએમઓએલ / એલ કરતા ઓછું ઘટાડો:
1. એલિમેન્ટરી (મોટી માત્રામાં કાર્બોહાઈડ્રેટ, ઇન્સ્યુલિનના વપરાશ પછી 3-5 કલાક).
2. સખત શારીરિક કાર્ય.
3. નર્સિંગ સ્ત્રીઓમાં.
4. ન્યુરોજેનિક (ઉત્તેજના સાથે - હાયપરિન્સ્યુલિનેમિઆ).
5. રોગો માટે:
એ) સ્વાદુપિંડનું કાર્ય (ઇન્સ્યુલોમા, એડેનોમા, કેન્સર) માં વધારો સાથે,
બી) ડાયાબિટીઝની સારવારમાં ઇન્સ્યુલિનનો વધુ માત્રા,
સી) યકૃત નુકસાન,
ડી) કોન્ટ્રાસિન્સ્યુલર હોર્મોન્સના વધારામાં ઘટાડો - ગ્લુકોગન, કોર્ટિસોન, એડ્રેનાલિન, ગ્રોથ હોર્મોન (એડ્રેનલ કોર્ટેક્સનું હાયફંક્શન, અગ્રવર્તી કફોત્પાદક, થાઇરોઇડ ગ્રંથિ),
ઇ) જઠરાંત્રિય માર્ગને નુકસાન,
6. હાયપોથાલેમસ, કફોત્પાદક કફોત્પાદક, એડિસન રોગના ગાંઠો સાથે.
હાયપોગ્લાયકેમિક સિન્ડ્રોમ (લોહીમાં ગ્લુકોઝ 3.3 એમએમઓએલ / એલ કરતા ઓછું):
- ટૂંકા ગાળાની ચિંતા, આક્રમકતા
- પરસેવો, ધ્રુજારી, ખેંચાણ
- ચેતનાનું નુકસાન (કોમા હાઇપોગ્લાયકેમિક, લોહીમાં ગ્લુકોઝ 2.5 એમએમઓએલ / એલ કરતા ઓછું)
- શ્વાસ અને હૃદય દરમાં વધારો
- આંખની કીકી તંગ છે
- અનૈચ્છિક પેશાબ અને આંતરડાની હિલચાલ.
- 40% ગ્લુકોઝનું iv 60-80 મિલી
- મીઠી ચા જ્યારે ચેતના પરત આવે છે
રક્ત ગ્લુકોઝમાં 2.5 એમએમઓએલ / એલની નીચે ઘટાડો સાથે, હાયપોગ્લાયકેમિક કોમા વિકસી શકે છે.
ડાયાબિટીઝ મેલીટસ: વર્ગીકરણ, ઇટીઓલોજી, પેથોજેનેસિસ.
ડાયાબિટીઝ મેલીટસ. - સંપૂર્ણ અથવા સંબંધિત ઇન્સ્યુલિનની ઉણપને લીધે થતો રોગ.
I. પ્રકાર 1 ડાયાબિટીસ અથવા કિશોર ડાયાબિટીસજો કે, કોઈપણ વયના લોકો બીમાર થઈ શકે છે (cell-સેલ વિનાશ સંપૂર્ણ આજીવન ઇન્સ્યુલિનની ઉણપના વિકાસ તરફ દોરી જાય છે)
એલએડીએ સહિત સ્વતimપ્રતિરક્ષા,
II. પ્રકાર 2 ડાયાબિટીસ (ઇન્સ્યુલિન પ્રતિકારની પૃષ્ઠભૂમિ પર ઇન્સ્યુલિન સ્ત્રાવમાં ખામી)
સગર્ભાવસ્થા ડાયાબિટીસ - હાઈપરગ્લાયકેમિઆ દ્વારા વર્ગીકૃત થયેલ પેથોલોજીકલ સ્થિતિ જે કેટલીક સ્ત્રીઓમાં ગર્ભાવસ્થા દરમિયાન થાય છે અને સામાન્ય રીતે બાળજન્મ પછી સ્વયંભૂ અદૃશ્ય થઈ જાય છે.
હળવો કોર્સ
આ રોગનું હળવું (હું ડિગ્રી) સ્વરૂપ ગ્લિસેમિયાના નીચલા સ્તર દ્વારા વર્ગીકૃત થયેલ છે, જે ખાલી પેટ પર 8 એમએમઓએલ / એલ કરતાં વધી શકતું નથી, જ્યારે આખા દિવસમાં લોહીમાં ખાંડની માત્રામાં કોઈ મોટી વધઘટ નથી, તો મામૂલી દૈનિક ગ્લુકોસુરિયા (નિશાનોથી 20 જી / એલ સુધી). આહાર ઉપચાર દ્વારા વળતર જાળવવામાં આવે છે. ડાયાબિટીસના હળવા સ્વરૂપ સાથે, ડાયાબિટીસ મેલીટસવાળા દર્દીમાં પૂર્વજરૂરી અને કાર્યાત્મક તબક્કાની એન્જીયોરોપથી નિદાન કરી શકાય છે.
મધ્યમ તીવ્રતા
ડાયાબિટીસની મધ્યમ (II ડિગ્રી) તીવ્રતા સાથે, ઉપવાસ ગ્લાયસીમિયા વધે છે, નિયમ પ્રમાણે, 14 એમએમઓએલ / એલ સુધી, દિવસ દરમિયાન ગ્લાયકેમિક વધઘટ, દૈનિક ગ્લુકોસુરિયા સામાન્ય રીતે 40 ગ્રામ / એલ કરતાં વધી શકતા નથી, કેટોસિસ અથવા કેટોસિડોસિસ ક્યારેક-ક્યારેક વિકસે છે.
ડાયાબિટીસની વળતર આહાર દ્વારા અને ખાંડને ઘટાડતા મૌખિક એજન્ટોના વહીવટ દ્વારા અથવા ઇન્સ્યુલિનના વહીવટ દ્વારા (ગૌણ સલ્ફાઇમાઇડ પ્રતિકારના કિસ્સામાં) પ્રાપ્ત થાય છે જે દરરોજ 40 OD કરતા વધારે નથી.
આ દર્દીઓમાં, વિવિધ સ્થાનિકીકરણ અને કાર્યાત્મક તબક્કાના ડાયાબિટીસ એન્જીયોનોરોપથી શોધી શકાય છે.
ગંભીર અભ્યાસક્રમ
ડાયાબિટીસના ગંભીર (III ડિગ્રી) ફોર્મ ગ્લાયસીમિયા (14 એમએમઓએલ / એલ કરતા વધુ ખાલી પેટ પર), રક્ત ખાંડમાં દિવસ દરમિયાન નોંધપાત્ર વધઘટ, ઉચ્ચ ગ્લુકોસુરિયા (40-50 જી / એલથી વધુ) દ્વારા વર્ગીકૃત થયેલ છે. દર્દીઓને 60 ઓડી અથવા વધુ ડોઝ પર સતત ઇન્સ્યુલિન ઉપચારની જરૂર હોય છે, તેમની પાસે વિવિધ ડાયાબિટીક એન્જીયોન્યુરોપથી છે.
ડાયાબિટીસ મેલિટસના પેથોજેનેસિસમાં, બે મુખ્ય લિંક્સને અલગ પાડવામાં આવે છે:
1. સ્વાદુપિંડના અંતocસ્ત્રાવી કોષો દ્વારા ઇન્સ્યુલિનનું અપૂરતું ઉત્પાદન,
2. રચનામાં ફેરફાર અથવા ઇન્સ્યુલિન માટેના ચોક્કસ રીસેપ્ટર્સની સંખ્યામાં ઘટાડો, ઇન્સ્યુલિનની રચનામાં ફેરફાર અથવા સેલ ઓર્ગેનલ્સમાં રીસેપ્ટર્સથી સંકેત સંક્રમણના અંતtraકોશિક પદ્ધતિઓનું ઉલ્લંઘન પરિણામે શરીરના પેશીઓ (ઇન્સ્યુલિન પ્રતિકાર) ના કોષો સાથે ઇન્સ્યુલિનની ક્રિયાપ્રતિક્રિયાનું ઉલ્લંઘન.
ડાયાબિટીઝનો વારસાગત વલણ છે. જો માતાપિતામાંથી કોઈ બીમાર છે, તો પછી પ્રકાર 1 ડાયાબિટીઝ વારસામાં લેવાની સંભાવના 10% છે, અને પ્રકાર 2 ડાયાબિટીસ 80% છે.
ઇન્સ્યુલિન આધારિત ડાયાબિટીસ મેલીટસ (આઈડીડી) ના ક્લિનિકલ અને પ્રયોગશાળાના અભિવ્યક્તિઓનું પેથોજેનેસિસ.
ઇન્સ્યુલિન આધારિત ડાયાબિટીસ મેલીટસ (પ્રકાર 1) . વિકાસ મિકેનિઝમના આધારે ઇડીઆઈને આમાં વહેંચી શકાય: સ્વયંપ્રતિરક્ષા, વાયરસથી પ્રેરિત અને ધીમી પ્રગતિ.
ઇડીઆઈનું ઇટીઓલોજી: ઇડીઆઈ માટે કોઈ વારસાગત વલણ નથી, કારણ કે માતાપિતા પાસેથી બાળકમાં ખામીયુક્ત જનીનનું સંક્રમણ થવાની સંભાવના ખૂબ ઓછી છે (4% કરતા ઓછી). એવું સૂચવવામાં આવ્યું છે કે ઇડીઆઈ એ એચએલએ રંગસૂત્રના ટૂંકા હાથ પર સ્થિત કેટલાક એચએલએ હિસ્ટોકોમ્પેટીબિલિટી એન્ટિજેન્સ સાથે સંકળાયેલ એક autoટોઇમ્યુન ડિસઓર્ડર છે. આઈડીડીને ઉશ્કેરતા બાહ્ય ઇટીઓલોજિકલ પરિબળો વાયરલ ચેપ છે: કોક્સસીકી વાયરસ, રુબેલા, સાયટોમેગાલોવાયરસ, બાહ્ય ઝેર, દૂધ પ્રોટીન.
પ્રકાર 1 ડાયાબિટીસના વિકાસની પેથોજેનેટિક મિકેનિઝમ અંતocસ્ત્રાવી કોશિકાઓ (પેનક્રેટિક લેન્ગર્હન્સ ટાપુઓના cells-કોષો) દ્વારા ઇન્સ્યુલિનના ઉત્પાદનની અપૂર્ણતા પર આધારિત છે.
પ્રકાર 1 ડાયાબિટીઝ ડાયાબિટીઝના તમામ કિસ્સાઓમાં 5-10% હિસ્સો ધરાવે છે, જે ઘણીવાર બાળપણ અથવા કિશોરાવસ્થામાં વિકસે છે. આ પ્રકારના ડાયાબિટીસ લક્ષણોના પ્રારંભિક અભિવ્યક્તિ દ્વારા વર્ગીકૃત થયેલ છે, જે સમય જતાં ઝડપથી પ્રગતિ કરે છે.
એકમાત્ર સારવાર જીવનભર ઇન્સ્યુલિનના ઇન્જેક્શન છે,
· હાયપરગ્લાયકેમિઆ ગ્લુકોસુરિયાના દેખાવનું કારણ બને છે. હાઈ બ્લડ સુગર (હાયપરગ્લાયકેમિઆ) ના ચિન્હો: પોલિરીઆ, પોલિડિપ્સિયા, વધેલી ભૂખ સાથે વજન ઘટાડવું, સુકા મોં, નબળાઇ
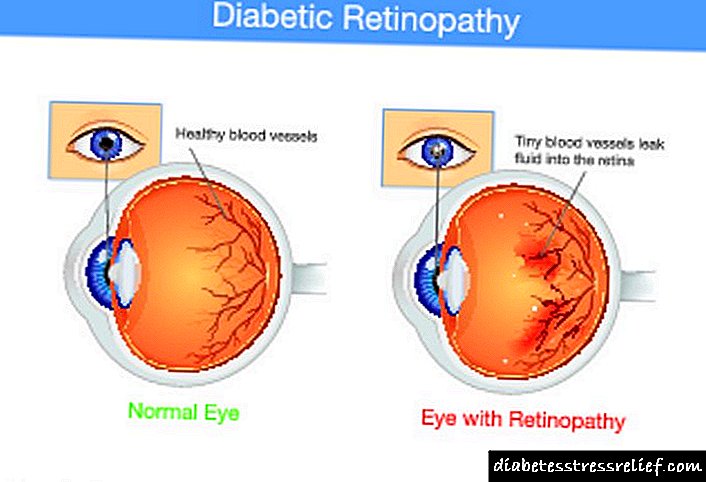
માઇક્રોઆંગિઓપેથીઝ (ડાયાબિટીક રેટિનોપેથી, ન્યુરોપથી, નેફ્રોપથી),
· મેક્રોઆંગિયોપેથીઝ (કોરોનરી ધમનીઓનું એથરોસ્ક્લેરોસિસ, એરોટા, જીએમ વાહિનીઓ, નીચલા હાથપગ), ડાયાબિટીક ફુટ સિન્ડ્રોમ
એકસરખી પેથોલોજી: ફુરન્ક્યુલોસિસ, કોલપાઇટિસ, યોનિલાઇટિસ, પેશાબની નળીઓનો વિસ્તાર ચેપ અને તેથી વધુ.
ઇડીઆઇ (કિશોર) - લક્ષણો 30 વર્ષની વય પહેલાં થાય છે, ટોચની ઘટના 5-11 વર્ષ છે, જે ઇન્સ્યુલિનોપેનિયા અને કેટોનેમિયાની વૃત્તિ દ્વારા વર્ગીકૃત થયેલ છે. તેના વિકાસની પદ્ધતિઓ અનુસાર, બે સ્વરૂપો અલગ પડે છે - સ્વયંપ્રતિરક્ષા અને વાયરસથી પ્રેરિત.
1.સ્વયંપ્રતિરક્ષા ડાયાબિટીસ સ્વાદુપિંડને રોગપ્રતિકારક નુકસાનના સંકેતોની હાજરી દ્વારા વર્ગીકૃત થયેલ છે. ડાયાબિટીસવાળા 90% દર્દીઓમાં, આઇલેટ્સની સાયટોપ્લાઝમિક પટલના એન્ટિજેન્સ સામે સ્વયંપ્રતિરક્ષા એન્ટિબોડીઝની હાજરી મળી હતી.
ડાયાબિટીઝના ક્લિનિકલ સંકેતોના વિકાસ પહેલાં પણ એન્ટિબોડીઝ નક્કી કરવામાં આવે છે અને ડાયાબિટીસની શરૂઆત પછી ઘણાં વર્ષો સુધી ઉચ્ચ સ્તર પર જાળવવામાં આવે છે; અન્ય અંત endસ્ત્રાવી અંગોના કોષોમાં એન્ટિબોડીઝ હોઈ શકે છે.
લિમ્ફોસાઇટિક ઘૂસણખોરી અને ટી-લિમ્ફોસાઇટ્સ (સીડી 8 +) અને ટી-સહાયક કોષો (સીડી 4 +) ના સ્વયંપ્રતિરક્ષા સાયટોટોક્સિક ક્લોન્સ દ્વારા કોષોના હુમલાને લીધે, લેન્ગરેન્સના આઇલેટ્સના cells-કોષોનું સાયટોલિસીસ થાય છે.
ડી.એમ.માં સ્વાદુપિંડનું પેશીઓને નુકસાન પહોંચાડવાની વધારાની પદ્ધતિ એ cell-સેલ એપોપ્ટોસિસ છે જે નાઈટ્રિક oxકસાઈડ દ્વારા પ્રેરિત થાય છે, જે β-કોષોમાં રચાય છે જ્યારે તેઓ રોગપ્રતિકારક ક્ષતિગ્રસ્ત થાય છે અને મેક્રોફેજેસ જે આઇલેટ ઉપકરણ (આશરે 10 મેક્રોફેજેસ આઇલેટ) બનાવે છે. ડાયાબિટીસના ક્લિનિકલ લક્ષણો દેખાય છે જ્યારે 75-85% આઇલેટ સેલ્સનો નાશ થાય છે.
2. વાયરસથી પ્રેરિત ડાયાબિટીસ . બધા વાયરલ ચેપ ડાયાબિટીઝ મેલિટસના વિકાસ માટે પ્રેરિત કરવામાં સક્ષમ નથી, આ માટે, વાયરસ સ્વાદુપિંડના વૃદ્ધિના કોષોને સીધા જ સંક્રમિત કરવા માટે સક્ષમ હોવો જોઈએ.
આવા વાયરસમાં રૂબેલા વાયરસ, કોક્સસીકી વાયરસ, ચિકનપોક્સ, સાયટોમેગાલોવાયરસ, ઈન્ફલ્યુએન્ઝા વાયરસ, ગાલપચોળિયાં, હિપેટાઇટિસ શામેલ છે. પછીના કિસ્સામાં, એન્ટિબોડીઝ, જે શરીર સામાન્ય રીતે વાયરસનો નાશ કરવા માટે "ફેંકી દે છે", ધ્યેય પર અટકતા નથી અને તેમના પોતાના કોષો પર હુમલો કરવાનું શરૂ કરે છે.
માટે વાયરસ પ્રેરિત ડાયાબિટીસ સ્વાદુપિંડના ટાપુઓના એન્ટિજેન્સ માટે માત્ર એન્ટિબોડીઝની ટૂંકા ગાળાની રચના લાક્ષણિકતા છે, જે, નિયમ પ્રમાણે, એક વર્ષમાં અદૃશ્ય થઈ જાય છે.
આ પ્રકારના ડાયાબિટીસ અન્ય અંતocસ્ત્રાવી અવયવોના imટોઇમ્યુન જખમ સાથે જોડાયેલા નથી; તે ageટોઇમ્યુન પ્રકાર કરતા નાની ઉંમરે વિકસે છે. આ દર્દીઓની લાક્ષણિકતા લાક્ષણિકતા એ એક્સોજેનસ ઇન્સ્યુલિનમાં એન્ટિબોડીઝ બનાવવાની વૃત્તિ છે.
નિસુલિન-સ્વતંત્ર ડાયાબિટીસ મેલીટસ (એનઆઈડીડીએમ) ના ક્લિનિકલ અને પ્રયોગશાળાના અભિવ્યક્તિઓનું પેથોજેનેસિસ.
બિન-ઇન્સ્યુલિન આધારિત ડાયાબિટીસ મેલીટસ (આઇએનડી), સેનિલ
જોખમ પરિબળો:
— ઉંમર વધુ વખત વ્યક્તિઓમાં ડાયાબિટીસનું અભિવ્યક્તિ 30-50 વર્ષ કરતાં જૂની
- વારસાગત પરિબળ. ડાયાબિટીઝના દર્દીઓના સંબંધીઓમાં આઈએનડી ઘણી વખત વધારે જોવા મળે છે. જો બંને માતાપિતા ડાયાબિટીઝથી બીમાર હોય, તો તેમના જીવન દરમિયાન તેમના બાળકો માટે ડાયાબિટીઝ થવાનું જોખમ 100% છે, જો માતાપિતામાંથી કોઈ બીમાર છે - 50%, ભાઈ અથવા બહેનમાં ડાયાબિટીઝના કિસ્સામાં - 25%.
- મેદસ્વીતા, (85-90% સુધી) દર્દીઓ મેદસ્વી છે
- શારીરિક નિષ્ક્રિયતા
આઇએનડીનો પેથોજેનેસિસ (પ્રકાર 2).
એનઆઈડીડીએમના પ્રારંભિક તબક્કે, લોહીમાં ઇન્સ્યુલિનનું સ્તર સામાન્ય રીતે સામાન્ય અથવા એલિવેટેડ હોય છે, જે ઘટનાને પ્રતિબિંબિત કરે છે. ઇન્સ્યુલિન પ્રતિકાર.
ટાઇપ 2 ડાયાબિટીઝ મેલીટસમાં, ઇન્સ્યુલિન સ્ત્રાવના ઉત્તેજનાના સંદર્ભમાં ગ્લુકોઝની અસર નબળી પડે છે, ઇન્સ્યુલિન સ્ત્રાવ (સ્પંડિયલ) માં પ્રારંભિક શિખરોનો અભાવ છે IND સાથે દર્દીઓમાં ખાવું પછી ઇન્સ્યુલિન સાંદ્રતા ધીમે ધીમે વધે છે, ખાવું પછી 30-45 મિનિટમાં મહત્તમ મૂલ્ય સુધી પહોંચે છે (જુઓ. ફિગ. 5) કારણ કે ગ્લુકોઝમાં ઇન્સ્યુલિનના સ્ત્રાવમાં દર્દીઓમાં પ્રારંભિક પ્રતિક્રિયા ઓછી હોય છે, પરંતુ ઇન્સ્યુલિનના ઉત્પાદનને ઉત્તેજીત કરનાર અન્ય પદાર્થો પ્રત્યેનો પ્રતિસાદ, ક્ષતિગ્રસ્ત નથી, તેથી તે cells-કોષો પર ચોક્કસ ગ્લુકોઝ રીસેપ્ટર્સનું ઉલ્લંઘન અથવા ગ્લુકોઝ GLUT-2 માટે ટ્રાન્સપોર્ટરોનું ઉલ્લંઘન સૂચવે છે.
સ્વાદુપિંડના આઇલેટ કોષો અને પેરિફેરલ પેશી ઇન્સ્યુલિન પ્રતિકાર દ્વારા ઇન્સ્યુલિન સ્ત્રાવમાં આનુવંશિક રીતે નિર્ધારિત ખામી સાથે, એક દુષ્ટ વર્તુળ રચાય છે: ઇન્સ્યુલિન પ્રતિકાર વધુ મજબૂત હોય છે, તેના પર કાબુ મેળવવા માટે આઈસલેટ કોશિકાઓ દ્વારા વધુ ઇન્સ્યુલિન ઉત્પન્ન થાય છે, અને લોહીમાં ઇન્સ્યુલિનની સાંદ્રતા જેટલી ઓછી હોય છે, તેટલી ઓછી સંવેદનશીલતા. પેશીઓ.
પેરિફેરલ પેશીઓના સ્તરે:
સ્વીકારનાર:
અસામાન્ય ઇન્સ્યુલિનનું સંશ્લેષણ
ઉચ્ચ ઇન્સ્યુલિનેઝ પ્રવૃત્તિ
પ્રોન્સુલિનના ઇન્સ્યુલિનમાં રૂપાંતરનું ઉલ્લંઘન
રીસેપ્ટર:
ઇન્સ્યુલિન રીસેપ્ટર જનીનનું પરિવર્તન (રીસેપ્ટરના sub-subunit નો ખામી)
- ઇન્સ્યુલિન આધારિત કોષો પર રીસેપ્ટર્સની સંખ્યાને મર્યાદિત કરવી, ઉદાહરણ તરીકે સ્થૂળતામાં
રીસેપ્ટર એફિનીટીની સંવેદન (સંવેદનશીલતા)
—લાંબા સમય સુધી હાઈપરગ્લાયકેમિઆ β-કોષોના ડિસેન્સિટાઇઝેશન તરફ દોરી જાય છે, જે તેમની ગુપ્ત પ્રવૃત્તિમાં બગાડ દ્વારા પ્રગટ થાય છે.
પોસ્ટરેસેપ્ટર:
સિગ્નલ ટ્રાન્સમિશન અને ફોસ્ફોરીલેશનનું ઉલ્લંઘન
ગ્લુકોઝ માટે ટ્રાન્સપોર્ટરોની ખામી અથવા ઉણપને કારણે સિગ્નલ ટ્રાન્સમિશનનું ઉલ્લંઘન (GLUT 4, 6)
સ્વાદુપિંડનું સ્તર:
—ક્ષતિગ્રસ્ત ગ્લુકોઝ પરિવહન GLUT 2 અણુઓની સંખ્યા અથવા ખામીમાં ઘટાડો થવાને કારણે, જે β-કોષોમાં એકમાત્ર ગ્લુકોઝ ટ્રાન્સપોર્ટર છે.
ડાયાબિટીસ મેલિટસના ક્લિનિકલ અને લેબોરેટરી અભિવ્યક્તિઓ:
હાયપરગ્લાયકેમિઆ - લોહીમાં ગ્લુકોઝની સાંદ્રતા 6 એમએમઓએલ / એલ કરતા વધારે છે, આઈએનડી સાથે, લોહીમાં ગ્લુકોઝનું સ્તર .5 mm..5 એમએમઓએલ / લિટરના ખગોળીય આંકડા પર પહોંચી શકે છે.
હાયપરગ્લાયકેમિઆ એ તેનું પરિણામ છે:
ઇન્સ્યુલિન આધારિત પેશી કોશિકાઓ દ્વારા બાહ્ય ગ્લુકોઝના ઉપયોગનું ઉલ્લંઘન
ડાયાબિટીક હોર્મોન્સની સંખ્યા અને પ્રવૃત્તિમાં વધારો કરીને ગ્લુકોઝના અંતoસ્ત્રાવી સ્રોતોની સક્રિયકરણ: ગ્લુકોગન અને એડ્રેનાલિનની ક્રિયાને કારણે ગ્લાયકોજેનોલિસિસમાં વધારો, ગ્લુકોકોર્ટિકોઇડ્સના કારણે ગ્લુકોનોજેનેસિસનું સક્રિયકરણ.
રક્ત ખાંડમાં 10 એમએમઓએલ / એલ કરતા વધારે (ગ્લુકોઝ માટે રેનલ અવરોધ) દેખાય છે ગ્લુકોસુરિયા.
પોલિડિપ્સિયા છેહાયપરગ્લાયકેમિઆનું પરિણામ. ગ્લુકોઝ એ એક otસ્મોટલી સક્રિય પદાર્થ છે જે સેલ ડિહાઇડ્રેશન અને તરસના વિકાસનું કારણ બને છે.
પોલ્યુરિયા(દરરોજ 10 લિટર પેશાબ સુધી) ઓસ્મોટિકલી સક્રિય ગ્લુકોઝ અને પોલિડિપ્સિયા (પીવાની જરૂરિયાત વધે છે) ની સાંદ્રતામાં વધારો થવાનું પરિણામ છે.અને ઇલેક્ટ્રોલાઇટિમિઆ)ના, સીએ, ક્લ, કે, એમ.જી., લોહીના સ્નિગ્ધતા, હેમોડાયનેમિક ડિસઓર્ડરમાં વધારો.
પોલિફેગી - કટાબોલિક પ્રક્રિયાઓને લીધે ભૂખમાં વધારો (પ્રોટીઓલિસિસ અને લિપોલીસીસનો અસાધારણ ઘટના).
વજન ઘટાડવું (IDDM માટે વિશિષ્ટ) - પ્રોટીઓલિસીસ અને લિપોલીસીસને કારણે વિકસે છે.
હાયપરઝોટેમિયા - એમિનો એસિડના ભંગાણ દરમિયાન, એમોનિયા, યુરિયા અને અન્ય નાઇટ્રોજનસ મેટાબોલિક ઉત્પાદનોની રચના થાય છે.
કેટોનેમિયા(લોહીમાં કીટોન શરીરની હાજરી)અને કેટોન્યુરિયા(પેશાબમાં કીટોન શરીરની હાજરી)–સામાન્ય રીતે ઇડીનો અભિવ્યક્તિ હોય છે. કેટોન સંસ્થાઓ: એસીટોન, એસિટtoએસિટીક એસિડ, β-હાઇડ્રોક્સિબ્યુટ્રિક એસિડ. કીટોસિસનું મુખ્ય કારણ ચરબીનું ભંગાણ, એસિટિલ સીએએની રચનામાં વધારો અને ક્રેબ્સ ચક્રમાં તેનું અપર્યાપ્ત ઓક્સિડેશન છે.
સીબીએસનું ઉલ્લંઘન -એસિડિક ઉત્પાદનો (કેટોન બ bodiesડીઝ, એફએફએ, લેક્ટિક એસિડ, એચ +) ના સંચયને કારણે મેટાબોલિક એસિડિસિસ કોમાના વિકાસમાં પરિણમી શકે છે.
ગ્લાયકોસિલેશનહિમોગ્લોબિન, કોષ પટલ પ્રોટીન અને સેલ ઓર્ગેનેલ્સ તેમના કાર્યને નુકસાન તરફ દોરી જાય છે. હાઈપરગ્લાયકેમિઆની સ્થિતિમાં ડાયાબિટીસના દર્દીઓમાં ગ્લાયકોસાઇલેટેડ હિમોગ્લોબિન - એચબીએલસી - ની સામગ્રી 2-3 અઠવાડિયામાં 2-3 ગણો વધે છે. હિમોગ્લોબિનના ગ્લાયકોસિલેશનને લીધે, હાયપોક્સિયાનું હેમિક સ્વરૂપ રચાય છે.
ગ્લાયકોસિલેટેડ હિમોગ્લોબિન વૈવિધ્યસભર જૈવિક પ્રવૃત્તિ દર્શાવે છે: તે એન્ડોથેલિયલ કોષોની અભેદ્યતામાં વધારો કરે છે, મેક્રોફેજ, એન્ડોથેલિયલ અને મેસેંગિયલ સેલ્સના રીસેપ્ટર્સને જોડે છે, સાયક્રોકinesન્સને મેક્રોફેજેસને સક્રિય કરે છે, NO ની રચનાને અવરોધે છે, એલસીડીએશનને વધારે છે.
હાયપરગ્લાયકેમિઆના મુખ્ય લક્ષણો
દવામાં, હાયપરગ્લાયકેમિઆના ક્લિનિકના ત્રણ મુખ્ય ચિહ્નો છે:
પી, બ્લોકક્વોટ 12,0,0,0,0 ->
- વારંવાર પેશાબ કરવો,
- તરસ, પૂરતું પાણી પીધા પછી પણ,
- કોઈ સ્પષ્ટ કારણોસર વજન ઘટાડવું.
રોગના મુખ્ય લક્ષણો ઉપરાંત, ત્યાં ઘણા વધુ છે:
પી, બ્લોકક્વોટ 13,0,0,0,0 ->
- ત્વચા પર કાપ ધીમો હીલિંગ,
- શુષ્ક ત્વચા, ખંજવાળ,
- કોઈ કારણ વગર થાક
- દૂરદૃષ્ટિ અથવા દૂરદર્શન, આંખોની સામે પડદોની લાગણી,
- અસહ્ય કેન્ડિડાયાસીસ અથવા કાનની તીવ્ર બળતરા,
- deepંડા ઘોંઘાટીયા શ્વાસ, એરિથિમિયા.
 માંદગી અને તેની જટિલતાનું એક મહત્વપૂર્ણ લક્ષણ એ કેટોન્યુરિયા છે, જે દરમિયાન પેશાબમાં એસિટોન અથવા કેટોએસિડોસિસ મળી આવે છે, જે ડાયાબિટીસની કટોકટી અને કોમા તરફ દોરી જાય છે.
માંદગી અને તેની જટિલતાનું એક મહત્વપૂર્ણ લક્ષણ એ કેટોન્યુરિયા છે, જે દરમિયાન પેશાબમાં એસિટોન અથવા કેટોએસિડોસિસ મળી આવે છે, જે ડાયાબિટીસની કટોકટી અને કોમા તરફ દોરી જાય છે.
પી, બ્લોકક્વોટ 14,0,0,0,0 ->
આ ગૂંચવણોની પદ્ધતિ નીચે મુજબ છે.
પી, બ્લોકક્વોટ 15,0,0,0,0 ->
- ગ્લુકોઝ કોષોમાં પ્રવેશતું નથી, તેથી લોહીમાં તેનું પ્રમાણ વધે છે.
- યકૃત ગ્લાયકોજેનને ગ્લુકોઝમાં વિભાજિત કરવાનું શરૂ કરે છે જેથી કોશિકાઓથી તેનું પોષણ થાય, પરંતુ તે શરીરના પેશીઓના કોષોમાં પણ પ્રવેશતું નથી.
- તે જ સમયે, energyર્જાના ઉત્પાદન માટેના કોષો ચરબીનું વિભાજન કરવાનું શરૂ કરે છે, જે, જ્યારે તે સડો થાય છે, ત્યારે કેટોન સંસ્થાઓ ઉત્પન્ન કરે છે, એટલે કે એસિટોન.
- મોટી માત્રામાં એસિટોન કિડનીમાંથી પસાર થાય છે અને તેમનું કાર્ય અવરોધે છે.
મૂત્રપિંડની નિષ્ફળતાની સ્થિતિ છે, ગંભીર સ્વરૂપોમાં, જેમાં હિમોડિઆલિસીસની જરૂર હોઇ શકે છે.
પી, બ્લોકક્વોટ 16,0,0,0,0 ->

પી, બ્લોકક્વોટ 17,0,0,0,0,0 ->
હાયપરગ્લાયકેમિઆના કારણો
હાઈપરગ્લાયકેમિઆ થવાનું જોખમ તરફ દોરી જતા પરિબળોને ઘણા જૂથોમાં વહેંચી શકાય છે:
પી, બ્લોકક્વોટ 31,0,0,0,0 ->
- ઇન્સ્યુલિન આધારિત
- શારીરિક
- બિન-ડાયાબિટીક
- આંતરસ્ત્રાવીય.
લોહીમાં ખાંડની વધારે માત્રાની સ્થિતિ માત્ર ડાયાબિટીસના વિકાસ દ્વારા જ થઈ શકે છે, પરંતુ શરીરને યોગ્ય માત્રામાં હોર્મોન્સ પ્રદાન કરવા માટે તેના કાર્યોના સ્વાદુપિંડનું નુકસાન, તેમજ અન્ય કારણોસર પણ થઈ શકે છે.
પી, બ્લોકક્વોટ 32,0,0,0,0 ->

પી, બ્લોકક્વોટ 33,0,0,0,0 ->
ડાયાબિટીક કારણો
પ્રથમ અને બીજા પ્રકારનાં ડાયાબિટીસ મેલીટસમાં ક્રોનિક હાયપરગ્લાયકેમિઆ વિકસે છે.
પી, બ્લોકક્વોટ 34,0,0,0,0 ->
ડાયાબિટીઝમાં એલિવેટેડ બ્લડ ગ્લુકોઝના સૂચકાંકો કાયમી હોવાથી, હાયપરગ્લાયકેમિઆને ક્રોનિક કહેવામાં આવે છે.
પી, બ્લોકક્વોટ 35,0,0,0,0 ->

પી, બ્લોકક્વોટ 36,0,0,0,0 ->
સ્વાદુપિંડના હોર્મોન-રચના કોષો દ્વારા ઇન્સ્યુલિનના અપૂરતા ઉત્પાદનને કારણે પેથોલોજી વિકસે છે.
પી, બ્લોકક્વોટ 37,0,0,0,0 ->
તેથી, હાડપિંજર કોષો અને શરીરની અન્ય સિસ્ટમોમાં પ્રવેશ્યા વિના લોહીમાં ગ્લુકોઝ એકઠું થાય છે. આ કિસ્સામાં લક્ષણો સતત અને લાંબા સમય સુધી હોય છે.
પી, બ્લોકક્વોટ 38,0,0,0,0 ->
ડાયાબિટીસમાં ક્રોનિક હાયપરગ્લાયકેમિઆ સિન્ડ્રોમ
ક્રોનિક હાયપરગ્લાયકેમિઆ સિન્ડ્રોમ માત્ર ઇન્સ્યુલિનની ઉણપથી જ નથી થતું. તેમાં કેટલીક નેફ્રોપેથી અને એન્જીયોપેથીઓ શામેલ છે.
પી, બ્લોકક્વોટ 39,0,0,0,0 ->
લક્ષણ સંકુલનું અભિવ્યક્તિ એ નીચેના રોગો છે:
પી, બ્લોકક્વોટ 40,0,0,0,0 ->
- સ્વાદુપિંડનું કેન્સર
- વિવિધ તીવ્રતાના સ્વાદુપિંડ,
- ચેપી એજન્ટો દ્વારા થતા રોગો
- આનુવંશિક વિકૃતિઓ અને વિવિધ સિન્ડ્રોમ્સ.
હાઈપરગ્લાયકેમિઆ સિન્ડ્રોમમાં એલર્જી સહિત વિવિધ રોગપ્રતિકારક વિકાર શામેલ હોઈ શકે છે. ક્રોનિક ઇન્સ્યુલિનની ઉણપમાં, મગજનો આર્ટિરોસ્ક્લેરોસિસ યકૃતના કાર્યક્ષેપને લીધે થઈ શકે છે.
પી, બ્લોકક્વોટ 41,0,0,0,0 ->

પી, બ્લોકક્વોટ 42,0,0,0,0 ->
શારીરિક હાયપરગ્લાયકેમિઆ
તેના અભિવ્યક્તિઓમાં શારીરિક હાયપરગ્લાયકેમિઆને ત્રણ પ્રકારોમાં વહેંચવામાં આવે છે:
પી, બ્લોકક્વોટ 43,0,0,0,0 ->
- પ્રસૂતિ પછીની હાયપરગ્લાયકેમિઆ, જે દરમિયાન અતિશય આહાર અને એક સાથે મોટી સંખ્યામાં કેલરીના એક સાથે વપરાશને કારણે રક્ત ખાંડમાં હંગામી વધારો થાય છે.
- ક્ષણિક હાયપરગ્લાયકેમિઆ વિશ્લેષણ દરમિયાન અયોગ્ય રક્ત સંગ્રહ દ્વારા નક્કી કરવામાં આવે છે.
આ વિષય વિશ્લેષણ પહેલાં કંઇક ખાવું અથવા નર્વસ થઈને ખાંડ માટે સીરમ પહોંચાડવાનાં નિયમોનું ઉલ્લંઘન કરી શકે છે.
પી, બ્લોકક્વોટ 44,0,0,0,0 ->
આ કિસ્સામાં, પરિણામ ખાંડના ઉપવાસ દર કરતા વધુ પડતો બતાવશે, જે દર્દી પાસે ખરેખર નથી.
પી, બ્લોકક્વોટ 45,0,0,0,0 ->
- તણાવપૂર્ણ હાયપરગ્લાયકેમિઆ અથવા ભાવનાત્મક તાણ મજબૂત અનુભવ પછી અથવા લાંબા સમય સુધી તણાવના પરિણામે થાય છે.
ગ્લુકોઝ સાંદ્રતા અનુગામી ઘટાડો સાથે તેની ટોચ પર પહોંચે છે.
પી, બ્લોકક્વોટ 46,0,0,0,0 ->
તાણના હોર્મોન્સના પ્રકાશનને કારણે આવું થાય છે: કોર્ટીસોલ અને એડ્રેનાલિન, જે ગ્લાયકોજેનને ગ્લુકોઝમાં રૂપાંતરને અસર કરે છે. આમ, લોહીમાં ખાંડનું પ્રમાણ ઝડપથી વધે છે.
પી, બ્લોકક્વોટ 47,1,0,0,0 ->
- તીવ્ર હાયપરગ્લાયકેમિઆ શારીરિક પ્રવૃત્તિના અતિરેકને કારણે થઈ શકે છે, કારણ કે સ્નાયુઓના કામથી કોશિકાઓની તીવ્ર energyર્જા ભૂખમરો થઈ શકે છે, જે યકૃતમાં ગ્લાયકોજેન સ્ટોર્સમાંથી ગ્લુકોઝના રક્તને લોહીમાં મુક્ત કરશે.
ઘણીવાર અનિશ્ચિત ઇટીઓલોજીનો હાયપરગ્લાયકેમિઆ હોય છે, જ્યારે રક્ત ખાંડમાં વધારો થવાના કારણો નક્કી કરી શકાતા નથી.

પી, બ્લોકક્વોટ 49,0,0,0,0 ->
બિન-ડાયાબિટીક પરિબળો
રક્ત ખાંડમાં વધારો કરવાની પદ્ધતિ બળતરા પ્રક્રિયા અથવા ચેપ દ્વારા ઉશ્કેરવામાં આવી શકે છે.
પી, બ્લોકક્વોટ 54,0,0,0,0 ->
હાયપરગ્લાયકેમિઆના નીચેના બિન-ડાયાબિટીક કારણોને અલગ પાડવામાં આવે છે:
પી, બ્લોકક્વોટ 55,0,0,0,0 ->
- મ્યોકાર્ડિયલ ઇન્ફાર્ક્શન અથવા સ્ટ્રોક,
- જીનીટોરીનરી સિસ્ટમની વિવિધ પેથોલોજીઓ જે પેશાબમાં ગ્લુકોઝના નુકસાનને અસર કરે છે,
- સળગાવવાની ઘટના,
- એડ્રેનલ અપૂર્ણતા,
- સ્વાદુપિંડનું ઓન્કોલોજી, તીવ્ર અને ક્રોનિક સ્વાદુપિંડ,
- નવજાત શિશુમાં મેટાબોલિક અપૂર્ણતા,
- હાઈપરથાઇરોઇડિઝમ, એક્રોમેગલી અને અન્ય અંતocસ્ત્રાવી રોગો,
- યકૃતના રોગો, જેમાં ગ્લાયકોજેન ઉત્પાદનમાં ઘટાડો અને ગ્લુકોનિયોજેનેસિસ, વિટામિન બી 1 ની ઉણપ, ક્રોનિક હિપેટાઇટિસ અને યકૃત સિરોસિસ,
- વારસાગત આનુવંશિક વિકૃતિઓ.
લોહીમાં ગ્લુકોઝની સાંદ્રતાના ધોરણ કરતા વધારે છે જે વિવિધ ઇજાઓ, સ્ટ્રોક, હાર્ટ એટેકને પ્રતિક્રિયાશીલ હાયપરગ્લાયકેમિઆ કહેવામાં આવે છે, જે આંકડા અનુસાર, આ હુમલાથી બચી ગયેલા લોકોમાં મૃત્યુનું જોખમ વધારે છે તે સંકેત આપે છે.
પી, બ્લોકક્વોટ 56,0,0,0,0 ->

પી, બ્લોકક્વોટ 57,0,0,0,0 ->
હાયપરગ્લાયકેમિઆ સિન્ડ્રોમ સારવાર
હાઈપરગ્લાયકેમિઆ સિન્ડ્રોમનાં ઘણાં કારણો છે, તેથી તેની સારવાર માત્ર નિદાન અને અસરકારક કારણોના નિદાન અને નિદાન પર આધારિત હશે.
પી, બ્લોકક્વોટ 64,0,0,0,0 ->
સૌ પ્રથમ, ડોકટરો ચેપ અને બળતરા પ્રક્રિયાઓને દૂર કરવા માટે ખૂબ ધ્યાન આપે છે, અને કાર્બોહાઇડ્રેટ્સના ઓછા પ્રમાણમાં એક વિશેષ આહાર સૂચવે છે.
પી, બ્લોકક્વોટ 65,0,0,0,0 ->
ડાયાબિટીઝવાળા લોકો માટે, ઇન્સ્યુલિન રિપ્લેસમેન્ટ થેરેપી તરત જ સૂચવવામાં આવે છે.
પી, બ્લોકક્વોટ 66,0,0,0,0 ->
રક્ત ખાંડમાં તીવ્ર વૃદ્ધિ સાથે, મૌખિક પ્રોન્ડિયલ રેગ્યુલેટર્સ, રેગagગ્લાઈનાઇડ અને નાટેગ્લાઈનાઇડનું વહીવટ હકારાત્મક સાબિત થયું છે.
પી, બ્લોકક્વોટ 67,0,0,0,0 ->
એમિનો એસિડમાંથી મેળવેલા સક્રિય પદાર્થો, ખોરાકના સેવનના ઇન્સ્યુલિન પ્રતિસાદની પુનorationસ્થાપનામાં સામેલ છે.
પી, બ્લોકક્વોટ 68,0,0,0,0 ->
ડ્રગ લેવાની સુગમતા, જે આહારના માત્રા સાથે સીધી રીતે સંબંધિત છે, હાયપરગ્લાયકેમિઆવાળા લોકોના જીવનની ગુણવત્તાનું ઉલ્લંઘન કરતી નથી.
પી, બ્લોકક્વોટ 69,0,0,0,0 ->
લાંબા ગાળાના હાયપરગ્લાયકેમિઆની નિરીક્ષણ ફક્ત એન્ડોક્રિનોલોજિસ્ટ દ્વારા જ નહીં, પણ અન્ય નિષ્ણાતો દ્વારા પણ થવી જોઈએ:
પી, બ્લોકક્વોટ 70,0,0,1,0 ->
- કાર્ડિયોલોજિસ્ટ
- ન્યુરોલોજીસ્ટ
- નેત્ર ચિકિત્સક
- યુરોલોજિસ્ટ.
આમ, નિષ્ણાતોની દેખરેખ હેઠળ અન્ય અવયવોમાં મુશ્કેલીઓ થવાની સંભાવના રહે છે. આ કરવા માટે, દર છ મહિનામાં એકવાર અથવા જરૂરિયાત મુજબ વ્યવસાયિક પરીક્ષા લેવાની ભલામણ કરવામાં આવે છે.
પી, બ્લોકક્વોટ 71,0,0,0,0 ->

પી, બ્લોકક્વોટ 72,0,0,0,0 ->
પ્રથમ સહાય
તીવ્ર હાયપરગ્લાયકેમિઆ અથવા હાયપરગ્લાયકેમિક કટોકટીની સ્થિતિમાં, પીડિતાને ઝડપી પ્રથમ સહાયની જરૂર પડી શકે છે:
પી, બ્લોકક્વોટ 73,0,0,0,0 ->
- શરૂ કરવા માટે, જો શક્ય હોય તો, તમારે ગ્લુકોમીટરથી બ્લડ સુગરને માપવાની જરૂર છે, જે વધારે સમય લેતો નથી. જો ગ્લુકોઝમાં તીક્ષ્ણ કૂદકાની આશંકાને પુષ્ટિ આપવામાં આવે તો, પગલા લેવા નીચેના પગલાં લેવા જોઈએ:
- એમ્બ્યુલન્સને ક Callલ કરો, કારણ કે કોઈ વ્યાવસાયિક દ્વારા ફક્ત તબીબી હસ્તક્ષેપ જ ગંભીર પરિણામો અટકાવવામાં મદદ કરી શકે છે.
- શરીરમાંથી હાનિકારક પદાર્થોને દૂર કરવા માટે, પીડિત વ્યક્તિને પુષ્કળ પીણું આપો. પ્રથમ અડધા કલાકમાં, આ ઓછામાં ઓછું 1 લિટર શુદ્ધ પાણી હોવું જોઈએ, અને પછી દર કલાકે અડધો લિટર પાણી આપો.
- જો દર્દીની હોશ ઉડી ગઈ હોય, તો તમારે તેને તેની બાજુમાં મૂકવું જોઈએ જેથી તે તેની પોતાની જીભથી ગૂંગળામણ ન કરે.
જો કોઈ વ્યક્તિ જાણે છે કે તેને ડાયાબિટીઝ છે અને તે જરૂરી દવાઓનો ઉપયોગ કરે છે, ખાસ કરીને ઇન્સ્યુલિન, તો પછી તેને એક ઇન્જેક્શન આપવાની જરૂર છે, પરંતુ માત્ર જો ગ્લુકોઝનું સ્તર 15 એમએમઓએલ / એલ કરતા વધારે હોય, કારણ કે ઇન્સ્યુલિનની તૈયારીનો અકાળ ઉપયોગ ખાંડમાં તીવ્ર ઘટાડો કરે છે, જે વ્યક્તિ માટે જોખમી પણ છે. .
પી, બ્લોકક્વોટ 74,0,0,0,0 ->

પી, બ્લોકક્વોટ 75,0,0,0,0 ->
હાઈપરગ્લાયકેમિઆ માટે આહાર
હાયપરગ્લાયકેમિઆના નિદાન સાથે, દર્દીને વિશેષ આહાર સૂચવવામાં આવે છે, જેનું તેણે સતત પાલન કરવું જોઈએ.
પી, બ્લોકક્વોટ 76,0,0,0,0 ->
તેને સરળ અને જટિલ કાર્બોહાઇડ્રેટવાળા ખોરાક ખાવાની મંજૂરી નથી. આ, સૌ પ્રથમ, નીચે આપેલા ઉત્પાદનો છે:
પી, બ્લોકક્વોટ 77,0,0,0,0 ->
- મીઠાઈઓ, કેક,
- બેકિંગ
- પાસ્તા
- મીઠા ફળ
- બટાટા
- અંજીર.
હાઈપરગ્લાયકેમિઆ આ રોગથી પીડિત વ્યક્તિની ખાવાની ચોક્કસ વર્તણૂકોને અસર કરે છે.
પી, બ્લોકક્વોટ 78,0,0,0,0 ->
નીચેના નિયમોને આધિન, તમે બ્લડ સુગરનું સંતુલન જાળવી શકો છો:
પી, બ્લોકક્વોટ 79,0,0,0,0 ->
- ભોજન વચ્ચેનો સમય ઓછો કરો, ઘણીવાર નાના ભાગોમાં,
- તળેલા ખોરાક તેમજ મસાલેદાર ખોરાક પર કાપ મૂકવો,
- આહારમાં મોટી સંખ્યામાં તાજી શાકભાજી અને સ્વિઝ્ટેન ફળોનો સમાવેશ કરો,
- સફેદ માંસ, ઇંડા, - ઘણા પ્રોટીન ખાય છે.
- આહારમાં આથો દૂધની સામગ્રીનો સમાવેશ કરો,
- મીઠાઈઓનો, તમે ફક્ત સૂકા ફળ અથવા વિશેષ મીઠાઈઓનો ઉપયોગ કરી શકો છો,
- વધુ પાણી પીવું.
આ સરળ નિયમો તમને વધુ સારું લાગે છે અને મુશ્કેલીઓની સંભાવના ઘટાડશે.
પી, બ્લોકક્વોટ 80,0,0,0,0 ->

પી, બ્લોકક્વોટ 81,0,0,0,0 ->
લોક ઉપાયો સાથેની સારવાર
લોહીમાં શર્કરા જાળવવા માટેની વૈકલ્પિક પદ્ધતિ હર્બલ દવા છે. છોડ અસંખ્ય આલ્કલોઇડ્સમાંથી પસંદ કરવામાં આવે છે:
પી, બ્લોકક્વોટ 82,0,0,0,0 ->
- ડેંડિલિઅન
- ઇલેકમ્પેન
- બકરી પાંદડા.
આલ્કલોઇડ્સમાં ઇન્સ્યુલિનની જેમ, ગ્લુકોઝ સેલ મેમ્બ્રેનમાંથી પસાર થવામાં મદદ કરવા માટે ક્ષમતા છે, ત્યાં ચયાપચયને સામાન્ય બનાવે છે.
પી, બ્લોકક્વોટ 83,0,0,0,0 ->
બીનની સારવાર માટે એક ઉત્તમ રેસીપી: બે લિટર ઉકળતા પાણીમાં પચાસ યુવાન કઠોળ લો. વરાળ સ્નાનમાં લગભગ ત્રણ કલાક માટે દાળો રસોઇ કરો. અડધા ગ્લાસમાં ભોજન પહેલાં એક દિવસમાં 4 વખત સૂપ તાણ અને આ ઉપાય પીવો. પ્રવેશનો કોર્સ એક વાર્ષિક ક્વાર્ટરથી ઓછો નથી.
પી, બ્લોકક્વોટ 84,0,0,0,0 ->

પી, બ્લોકક્વોટ 85,0,0,0,0 ->
એક અસરકારક લોક પદ્ધતિઓ એ છે કે દવા તરીકે યરૂશાલેમના આર્ટિકોકનો ઉપયોગ. આ કરવા માટે, તેને એક કલાકના એક ક્વાર્ટર સુધી ઉકાળો અને અડધા કલાક માટે ભોજન પહેલાં ઠંડુ બ્રોથ લો.
પી, બ્લોકક્વોટ 86,0,0,0,0 ->
નીચેના છોડના ઉકાળો અને રેડવાની ક્રિયાઓ ઓછી અસરકારક નથી:
પી, બ્લોકક્વોટ 87,0,0,0,0 ->
- બ્લુબેરી પાંદડા
- લીલાક ફૂલો,
- ખાડી પર્ણ
- હોર્સરાડિશ પાંદડા અને મૂળ,
- ઉકાળવા ઓટ
- લાલ જિનસેંગ.
ઇન્સ્યુલિન રિપ્લેસમેન્ટ ફંક્શન ઉપરાંત, તેમની પાસે રોગપ્રતિકારક શક્તિને મજબૂત કરવાની અને યકૃતને હાનિકારક પદાર્થોની પ્રક્રિયામાં સામનો કરવામાં મદદ કરવાની ક્ષમતા પણ છે.
પી, બ્લોકક્વોટ 88,0,0,0,0 ->
બ્લુબેરીના પાંદડા પણ મૂત્રવર્ધક પદાર્થ અસર ધરાવે છે અને કિડનીની ગૂંચવણો અટકાવે છે.
પી, બ્લોકક્વોટ 89,0,0,0,0 ->
ખાડી પર્ણ શરીરમાંથી ફાયદાકારક પદાર્થોના લીચિંગને રોકવામાં મદદ કરે છે, અને તે સંધિવાને ઉત્તમ નિવારણ તરીકે પણ કામ કરે છે.
પી, બ્લોકક્વોટ 90,0,0,0,0 ->
પી, બ્લોકક્વોટ 91,0,0,0,0 ->