સગર્ભાવસ્થા ડાયાબિટીસ સાથે જન્મ આપવો

સગર્ભાવસ્થા ડાયાબિટીઝને હાજરી આપતા ચિકિત્સકની બધી ભલામણોનું સખત પાલન કરવાની જરૂર છે. નહિંતર, આ રોગ બાળકના વિકાસ અને માતાના સ્વાસ્થ્ય બંનેને નકારાત્મક અસર કરશે.
સ્ત્રીની સ્વાદુપિંડની પ્રવૃત્તિ ખોરવાય છે, કારણ કે શરીર ફક્ત લોહીમાં ગ્લુકોઝની જરૂરી માત્રા સાથે કાર્ય કરે છે જે શરીર ઉત્પન્ન કરે છે. જો સુગરનો ધોરણ વધે છે, તો વધારે ઇન્સ્યુલિન ઉત્પન્ન થાય છે.
ગર્ભાવસ્થા દરમિયાન, સ્ત્રીના તમામ આંતરિક અવયવો તાણમાં હોય છે, અને ઉચ્ચ ગ્લુકોઝ સ્તર સાથે, તેમનું કાર્ય જટિલ છે. આ યકૃત પર ખાસ કરીને નકારાત્મક અસર કરે છે: બીમારી તેની અપૂર્ણતા તરફ દોરી જાય છે.
સગર્ભાવસ્થા ઇટીઓલોજીનું ડાયાબિટીસ, ગર્ભવતી માતાની રોગપ્રતિકારક શક્તિને નબળી પાડે છે, જે પહેલેથી જ નબળી પડી ગઈ છે. આ ચેપી રોગવિજ્ .ાનના વિકાસનું કારણ બને છે જે ગર્ભના જીવન પર પ્રતિકૂળ અસર કરે છે.
બાળકના જન્મ પછી, ગ્લુકોઝનું સ્તર ઝડપથી ઘટી શકે છે, જે શરીરમાં પણ ફટકારશે. બાળજન્મ પછી સગર્ભાવસ્થા ડાયાબિટીસનું મુખ્ય ભય પ્રકાર 2 ડાયાબિટીઝ થવાનું જોખમ છે.
કારણો
ગર્ભાવસ્થા દરમિયાન, કોઈપણ સ્ત્રી જીડીએમ મેળવી શકે છે: શરીર દ્વારા ઉત્પાદિત ઇન્સ્યુલિનમાં પેશીઓની સંવેદનશીલતા ઓછી થાય છે. પરિણામે, ઇન્સ્યુલિન પ્રતિકાર શરૂ થાય છે, જેમાં સગર્ભા માતાના લોહીમાં હોર્મોનનું પ્રમાણ વધે છે.
પ્લેસેન્ટા અને બાળકને ઘણી ખાંડની જરૂર હોય છે. પરંતુ તેનો સક્રિય ઉપયોગ હોમિયોસ્ટેસિસની પ્રક્રિયાને પ્રતિકૂળ અસર કરે છે. સ્વાદુપિંડ ગ્લુકોઝની ઉણપને દૂર કરવા માટે વધુ પડતા ઇન્સ્યુલિનનું ઉત્પાદન કરવાનું શરૂ કરે છે.
વધુ હોર્મોનનું પ્રમાણ હોવાને કારણે, અંગના કોષો નિષ્ફળ જાય છે. સમય જતાં, સ્વાદુપિંડનો ઇન્સ્યુલિનના ઇચ્છિત સ્તરનું ઉત્પાદન કરવાનું બંધ કરે છે, અને સગર્ભાવસ્થા ડાયાબિટીસ વિકસે છે.
માતાના લોહીમાં બાળકના જન્મ પછી, સુગર ઇન્ડેક્સ સામાન્ય પર પાછા આવે છે. પરંતુ આ હકીકત કોઈ બાંયધરી નથી કે આ રોગ ભવિષ્યમાં કોઈ સ્ત્રીને વટાવી શકશે નહીં.
ગર્ભાવસ્થાના જોખમના પરિબળો
ડોકટરો સગર્ભા સ્ત્રીઓની કેટેગરીઝ ઓળખે છે જેમને સગર્ભાવસ્થા ડાયાબિટીસ થવાની સંભાવના છે. આવી સ્ત્રીઓમાં, નીચે મુજબ જોવા મળે છે:
- પેશાબમાં ગ્લુકોઝમાં વધારો.
- કાર્બોહાઇડ્રેટ ચયાપચયમાં નિષ્ફળતા.
- મેટાબોલિક પ્રક્રિયાઓના ઉલ્લંઘન સાથે શરીરનું વધારાનું વજન.
- 30 વર્ષથી વધુ ઉંમર.
- આનુવંશિકતા - નજીકના સંબંધીઓમાં પ્રકાર 2 ડાયાબિટીસની હાજરી.
- સગર્ભાવસ્થાના પાછલા સમયગાળામાં અવલોકન કરાયેલું ગેસ્ટિસિસ, ગંભીર ઝેર.
- હૃદય અને રુધિરવાહિનીઓનું પેથોલોજી.
- ભૂતકાળની સગર્ભાવસ્થા ડાયાબિટીસ.
- કસુવાવડ, મૃત બાળક અથવા મોટા બાળકનો જન્મ, જેના શરીરનું વજન 4 કિલોથી વધુ છે.
- નર્વસ સિસ્ટમ, રક્ત વાહિનીઓ, પાછલા બાળકોમાં હૃદયનું જન્મજાત ખોડ.
જો કોઈ સ્ત્રી આમાંથી ઓછામાં ઓછી એક કેટેગરીમાં આવે છે, તો પછી સ્ત્રીરોગચિકિત્સક તેની સ્થિતિનું વિશેષ દેખરેખ રાખે છે. દર્દીને બ્લડ સુગરનું વારંવાર નિરીક્ષણ કરવાની જરૂર રહેશે.
ચિહ્નો અને લક્ષણો

સગર્ભા સ્ત્રીમાં લક્ષણો દ્વારા સગર્ભાવસ્થા ડાયાબિટીસની ગણતરી કરવી હંમેશાં શક્ય નથી. આ એ હકીકતને કારણે છે કે પેથોલોજીના અભિવ્યક્તિઓ તંદુરસ્ત સ્ત્રીમાં થઈ શકે છે.
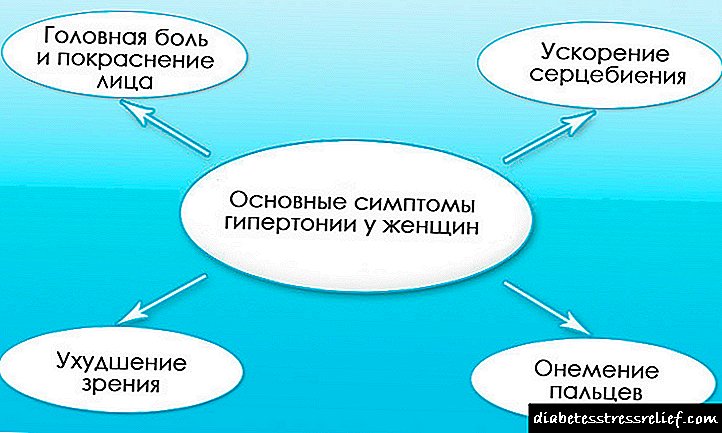
રોગ સાથે, દર્દી ઝડપી થાક, અસ્પષ્ટ દ્રષ્ટિ, શુષ્ક મોંની લાગણી, બધી હવામાન પરિસ્થિતિઓમાં પીવાની નિરંતર ઇચ્છા વિશે ચિંતિત છે.
મહિલા પણ મૂત્રાશયને ખાલી કરવાની વારંવાર વિનંતીની ફરિયાદ કરે છે. લાક્ષણિક રીતે, આ લક્ષણ પછીના તબક્કામાં સગર્ભા સ્ત્રીઓને સતાવે છે, પરંતુ ડાયાબિટીસ સાથે તે પ્રથમ ત્રિમાસિકમાં પણ થાય છે.
ડાયગ્નોસ્ટિક્સ
સગર્ભાવસ્થા ડાયાબિટીસને શોધવા માટે, ડ doctorક્ટર ગ્લુકોઝ માટે પ્રયોગશાળા રક્ત પરીક્ષણ સૂચવે છે. વિશ્લેષણ દર 3 મહિના પછી કરવામાં આવે છે. સામાન્ય રક્ત ખાંડ 5.1 એમએમઓએલ / એલ કરતા વધારે નથી.
જો અભ્યાસ આ મૂલ્ય કરતા વધુ મૂલ્ય બતાવે છે, તો ડ doctorક્ટર ગ્લુકોઝ સહિષ્ણુતા પરીક્ષણ સૂચવે છે. આ હેતુ માટે, દર્દીને સવારે ખાલી પેટ પર લોહી લેવામાં આવે છે, પછી તેમને પીવા માટે એક ગ્લાસ મીઠા પાણી આપવામાં આવે છે અને પ્રથમ પરીક્ષણના એક કલાક પછી બીજી વાર વિશ્લેષણ કરવામાં આવે છે. આવા નિદાન 2 અઠવાડિયા પછી ફરીથી હાથ ધરવામાં આવે છે.
સગર્ભાવસ્થા ડાયાબિટીસ સાથે જન્મ આપવો
જ્યારે ગર્ભાવસ્થા દરમિયાન ડાયાબિટીઝના લક્ષણો પ્રગટ થાય છે, ત્યારે મજૂરની મહિલા તરત જ એ હકીકત માટે તૈયાર કરવામાં આવે છે કે જો તમે કુદરતી રીતે જન્મ આપો છો, તો આ બાળક અને માતા બંનેમાં મુશ્કેલીઓ પેદા કરી શકે છે. તેથી, ઘણીવાર આ નિદાન સાથે સગર્ભા સ્ત્રીઓને સિઝેરિયન વિભાગ આપવામાં આવે છે, જેનાથી નવજાત અને મજૂરીમાં મહિલા માટે આઘાતજનક પરિસ્થિતિઓનું જોખમ ઓછું થાય છે.
આ દર્દીના શરીરની શારીરિક રચનાઓને લીધે હોઈ શકે છે (એક સાંકડી નિતંબ તેના પોતાના કોલરબોનના અસ્થિભંગના ભયને કારણે, મોટા બાળકને જાતે જ જન્મ આપવાની મંજૂરી આપતો નથી), નવજાત શિબિરાનું નિદાન પણ શક્ય છે, વગેરે. આ બધા બાળજન્મની પ્રક્રિયામાં વાસ્તવિક ખતરો છે. તેથી, ડોકટરોના બધા સૂચનો અવલોકન કરવા જોઈએ.
સામાન્ય રીતે, કુદરતી બાળજન્મ સહન કરી શકાય છે. તે બધા સગર્ભા સ્ત્રીના લોહીના સ્તરોમાં હોર્મોન્સના સ્તર અને બાળજન્મ દરમિયાન કોઈ જોખમની ગેરહાજરી પર આધારિત છે.
સગર્ભાવસ્થાના ડાયાબિટીસના નિદાન સાથે, જેમણે અંતે જન્મ આપ્યો, તે હકીકતની પુષ્ટિ કરી શકે છે કે જન્મ પછી, ડાયાબિટીઝ મેલીટસ હવે પોતાને પ્રગટ કરતું નથી, અને સમય જતાં ખાંડનું પ્રમાણ સામાન્ય થઈ જાય છે. દુર્લભ અપવાદો છે, પરંતુ આ પહેલેથી જ જટિલતાઓના વિકાસ સાથે છે.
સગર્ભાવસ્થા ડાયાબિટીસ: ક્યાં જન્મ આપવો
જ્યારે સગર્ભા સ્ત્રીમાં સગર્ભાવસ્થા ડાયાબિટીસની તપાસ થાય છે, ત્યારે તમારે પહેલા ડિલિવરીનું સ્થળ નક્કી કરવું જોઈએ અને નીચેના પરિબળો ધ્યાનમાં લેવું જોઈએ:
- દર 24 કલાકમાં નવજાતનાં લોહીમાં શર્કરાના સ્તરની સતત દેખરેખની ખાતરી કરવી,
- સર્જિકલ હસ્તક્ષેપની સંભાવના,
- સગર્ભાવસ્થા ડાયાબિટીઝવાળા દર્દીઓ માટે તમામ જરૂરી દવાઓની ઉપલબ્ધતા.
જો જરૂરી હોય તો, ગર્ભવતી માતાને તે હોસ્પિટલ સાથે કરાર કરવાની તક છે જેમાં તેણી જન્મ લેશે, ત્યાં આ ઘટનાની સંપૂર્ણ પ્રક્રિયાને કાયદેસર રીતે એકીકૃત કરવી. બાળજન્મ પછી બાળકને મોનિટર કરવા માટે જરૂરી ડોકટરોની શોધની શક્યતાને બાદ કરતાં, આ બધું અગાઉથી થવું આવશ્યક છે.
સગર્ભાવસ્થાના ડાયાબિટીસના નિદાન સાથે મજૂરમાં વિશેષ પ્રસૂતિ હોસ્પિટલોમાં આ ઓપરેશનો કરવાનો બહોળો અનુભવ છે, જે હંમેશાં નિયમિત હોસ્પિટલમાં કરી શકાતો નથી. તે જાણવું પણ યોગ્ય છે કે જ્યારે આખી પ્રક્રિયાના ડ doctorક્ટરની યોજના અને સલાહ લો. બાળજન્મના સંગઠનની બાબતોમાં, ડ doctorક્ટર પ્રસૂતિ કરતી સ્ત્રીમાં આ રોગના નિદાન વિશેની ખાસ નોંધ સાથે આવશ્યક દિશા લખવા માટે બંધાયેલા છે, જે જન્મ અને નવજાતનાં સ્વાસ્થ્ય બંનેને અસર કરી શકે છે.
જ્યારે સગર્ભાવસ્થા ડાયાબિટીસનું નિદાન થાય છે, ત્યારે ક્યાં જન્મ આપવો તે એક સમસ્યાઓ છે. તેથી, જન્મ સ્થળ, ઉપર સૂચવ્યા મુજબ, હંમેશાં એક ડ byક્ટર દ્વારા સૂચવવું જોઈએ, જેમણે સગર્ભાવસ્થાની સંપૂર્ણ પ્રક્રિયાને અવલોકન કરી છે. દર્દી સાથે દરેક વસ્તુની વાટાઘાટો કરવામાં આવે છે. યોગ્ય રીતે અને યોગ્ય રીતે બાળજન્મ માટેની તમામ જરૂરી તૈયારીઓ કરવા માટે. આમ, મનોવૈજ્icallyાનિક રૂપે માત્ર બાળજન્મની સ્ત્રીને જ તૈયાર કરતું નથી, પરંતુ નવજાતની સતત દેખરેખ રાખવાની જરૂરિયાત વિશે ચેતવણી પણ છે, જેથી દુર્ભાગ્યે, ભાગ્યે જ બને છે. નવજાતનાં શારીરિક પરિમાણોને જ નિયંત્રિત કરવું જરૂરી છે, પરંતુ લોહીમાં ગ્લુકોઝનું સ્તર, પહેલેથી જ નિર્ધારિત છે. આમ, ભવિષ્યમાં બાળકમાં ડાયાબિટીઝના અભિવ્યક્તિને દૂર કરવું. તબીબી આંકડા દર્શાવે છે કે ગર્ભાવસ્થા દરમિયાન માતામાં સગર્ભાવસ્થાના ડાયાબિટીસના માત્ર 4% કિસ્સામાં, ડાયાબિટીસના નિદાન સાથે બાળકનો જન્મ થઈ શકે છે.
જેમણે ડાયાબિટીઝથી જન્મ આપ્યો છે તેમના માટે, પહેલેથી જ ઉલ્લેખિત મંચ, તમને અન્ય સગર્ભા માતાઓ સાથે તમારો અનુભવ શેર કરવાની મંજૂરી આપે છે અથવા ફક્ત તમારા પ્રભાવોને વહેંચવાની તક આપે છે જેનાથી તમને બોલવાની તક મળશે. સ્ત્રીની માનસિક સ્થિતિ માટે શું મહત્વનું છે.
સગર્ભાવસ્થા ડાયાબિટીસ સાથે, તેઓ કયા અઠવાડિયામાં જન્મ આપે છે?
સગર્ભા સ્ત્રીઓમાંના એક સામાન્ય પ્રશ્નોના જવાબ: "તેઓ કયા અઠવાડિયા પર સગર્ભાવસ્થા ડાયાબિટીસ સાથે જન્મ આપે છે?", આ હશે: "38 થી 40 અઠવાડિયા સુધીનો સમયગાળો." જ્યારે માતા અથવા બાળકને નુકસાન પહોંચાડ્યા વિના બાળજન્મનું કારણ બને છે અને સર્જિકલ હસ્તક્ષેપ કરવો શક્ય છે. આમ, શરીરના મહત્વપૂર્ણ કાર્યોમાં બગાડ થવાનું જોખમ ઘટાડે છે.
બ groક્સ ગ્રatsટ્સ - ઉપયોગી ગુણધર્મો અને રસપ્રદ તથ્યો

ઘણા વર્ષોથી ડાયાબિટીઝ સાથે અસફળ સંઘર્ષ કરી રહ્યા છો?
સંસ્થાના વડા: “તમે આશ્ચર્યચકિત થઈ જશો કે દરરોજ સેવન કરીને ડાયાબિટીઝનો ઇલાજ કરવો કેટલું સરળ છે.
 જવના ગ્રatsટ્સ એ શરીર માટે જરૂરી વિટામિન અને ખનિજોનો સ્રોત છે. તેમાં ઉચ્ચ પોષક મૂલ્ય છે અને તે ઝડપથી શોષાય છે.
જવના ગ્રatsટ્સ એ શરીર માટે જરૂરી વિટામિન અને ખનિજોનો સ્રોત છે. તેમાં ઉચ્ચ પોષક મૂલ્ય છે અને તે ઝડપથી શોષાય છે.
અનાજમાં મોટા પ્રમાણમાં કાર્બોહાઇડ્રેટ હોવા છતાં, એન્ડોક્રિનોલોજિસ્ટ્સ ડાયાબિટીસવાળા લોકોને તેને નાના ભાગોમાં ખાવાની સલાહ આપે છે.
કોષ - આ અનાજ શું છે?
 એક કોષ મોતી જવ સાથે હંમેશાં મૂંઝવણમાં હોય છે, કારણ કે આ બંને અનાજ જવમાંથી મેળવવામાં આવે છે. તફાવત એ છે કે જવની પોપડીઓ જવની કર્નલને કચડી નાખવાથી બનાવવામાં આવે છે, અને જવના ગ્રુટ્સ પીસવાથી.
એક કોષ મોતી જવ સાથે હંમેશાં મૂંઝવણમાં હોય છે, કારણ કે આ બંને અનાજ જવમાંથી મેળવવામાં આવે છે. તફાવત એ છે કે જવની પોપડીઓ જવની કર્નલને કચડી નાખવાથી બનાવવામાં આવે છે, અને જવના ગ્રુટ્સ પીસવાથી.
પિલાણ પ્રક્રિયા દરમિયાન, ઉત્પાદનમાં વધુ ફાઇબર જાળવવામાં આવે છે અને ફૂલની ફિલ્મો અને કોઈપણ અશુદ્ધિઓથી ક્રrouપ વધુ શુદ્ધ થાય છે.
તેથી, બ barક્સ જવ કરતા વધુ સ્વાદિષ્ટ અને આરોગ્યપ્રદ માનવામાં આવે છે. તે જાતોમાં વિભાજિત નથી, પરંતુ કચડી તત્વોના કદ અનુસાર વર્ગીકૃત કરવામાં આવે છે - નંબર 1, નંબર 2 અથવા નંબર 3.
જવ અનાજનાં કુટુંબ સાથે સંબંધિત છે અને તે સૌથી પ્રાચીન ઉગાડવામાં આવતા છોડમાંથી એક છે. લગભગ 10 હજાર વર્ષ પહેલાં મધ્ય પૂર્વમાં તેની ખેતી કરવામાં આવી હતી. પ્રકૃતિમાં, જંગલીમાં જવ મધ્ય એશિયા, ટ્રાંસકોકેશિયા, તુર્કી, સીરિયામાં વધે છે. આ એક ખૂબ જ અભેદ્ય પ્લાન્ટ છે જેનો પાક વધારે થાય છે.
આપણા દેશમાં, ફક્ત 100 વર્ષ પહેલાં, આ અનાજમાંથી વાનગીઓ ઉત્સવની ગણવામાં આવતી હતી. જવના પોર્રીજ વિના જમીનના માલિકો અથવા શ્રીમંત ખેડુતોના પરિવારમાં એક પણ નોંધપાત્ર તહેવાર પૂર્ણ થયો ન હતો.
રસપ્રદ તથ્યો
20 મી સદીની શરૂઆત સુધી જવના ગ્રatsટ્સ પ્રાચીન સમયથી અત્યંત લોકપ્રિય હતા અને તે ખૂબ જ ખર્ચાળ અને ઉચ્ચ-ગુણવત્તાવાળા ઉત્પાદન માનવામાં આવતું હતું. આજકાલ, બ boxક્સ અનિશ્ચિતપણે ભૂલી ગયો છે, અને તેનું સ્થાન ચોખા અને બિયાં સાથેનો દાણો દ્વારા લેવામાં આવ્યો હતો.
ઘણી સદીઓથી બ boxક્સની આગેવાની હોવાથી, તેના વિશે ઘણા રસપ્રદ તથ્યો જાણીતા છે:
- ઝાર નિકોલસ II ના monપચારિક રાજ્યાભિષેક દરમિયાન આમંત્રિત ઉમરાવો દ્વારા આ પોર્રીજ પીરસવામાં આવી હતી.
- બાઇબલમાં જવ શબ્દ 20 વખત ઉપયોગમાં લેવામાં આવ્યો હતો, અને તેનો ઉલ્લેખ rડિસી Homeફ હોમરમાં થયો હતો.
- રોમન ગ્લેડીયેટર્સની મુખ્ય વાનગી જવ પોર્રીજ હતી, તે દસ્તાવેજ છે કે પ્રાચીન લડવૈયાઓને "વેરાન માણસો" કહેવામાં આવતું હતું.
- આધુનિક માપન પ્રણાલીઓના આગમન પહેલાં, જવના અનાજનો ઉપયોગ વજન અને લંબાઈ સૂચવવા માટે થતો હતો. ત્રણ અનાજ 1 ઇંચ બરાબર અને પાંચ અનાજનું વજન 1 અરબી કેરેટ હતું.
- ઇજિપ્તની કબરોમાં જવના દાણા મળી આવ્યા હતા.
- આધુનિક સમયમાં, પુરાતત્ત્વવિદોએ 10,700 વર્ષ જૂનું જવ બીજ શોધી કા .્યું છે, જે તેને પ્રાચીન અનાજ - ઘઉં સાથેના એક વૈશ્વિક પગલા પર મૂકે છે.
- આજે, જવ અનાજની વચ્ચે વાવેતરવાળા વિસ્તારોમાં ચોથું સ્થાન મેળવે છે.
- એવું માનવામાં આવે છે કે જવ બિયર એ સૌથી જૂનું આલ્કોહોલિક પીણું છે.
જવના પોલાણના ફાયદા વિશે વિડિઓ:
વિટામિન્સ, ટ્રેસ એલિમેન્ટ્સ અને કેલરી
જવને યોગ્ય રીતે ઉપયોગી અનાજમાંથી એક માનવામાં આવે છે. તેમાં ઘણા વિટામિન, ખનિજો અને ટ્રેસ એલિમેન્ટ હોય છે. લગભગ 7% બરછટ તંતુઓ છે જે પાચનમાં સુધારો કરે છે. ઉત્પાદનમાં ઉચ્ચ કેલરી સામગ્રી હોય છે, અને શામેલ વનસ્પતિ પ્રોટીન લગભગ 100% શરીર દ્વારા શોષાય છે.
100 ગ્રામ પોષણ મૂલ્ય:
- ચરબી - 1.3 જી
- પ્રોટીન - 10 ગ્રામ
- કાર્બોહાઇડ્રેટ - 65.7 ગ્રામ
- પાણી - 14 ગ્રામ
- ફાઇબર -13 ગ્રામ
- રાખ - 1.2 જી.
ઉત્પાદનની કેલરી સામગ્રી ઘઉં - 320 કેલરી કરતાં વધી ગઈ છે.
ઉત્પાદનમાં પોષક તત્વોનું ટેબલ (100 ગ્રામ દીઠ):
દૈનિક ભથ્થાની ટકાવારી
ઉપયોગી ગુણધર્મો
પ્રાચીન કાળથી, અમારા પૂર્વજો જઠરાંત્રિય માર્ગના વિવિધ રોગો અને વિવિધ શરદીના કુદરતી ઉપાય તરીકે જવના પોલાડાઓનો ઉપયોગ કરે છે. બ spક્સનો ઉપયોગ ઝટપટથી રાહત મેળવવા અને બળતરાની સારવાર માટે કરવામાં આવતો હતો.
પ્રાચીન ફિલસૂફ એવિસેન દાવો કર્યો હતો કે પોર્રિજનું નિયમિત સેવન કરવાથી શરીરમાં ઝેર અને ઝેરી તત્વોને છુટકારો મળે છે, સાથે સાથે એલર્જીની ઘટનાને અટકાવવામાં પણ મદદ મળે છે.
એક કોષ, મોતી જવ અને ઘણા અન્ય અનાજથી વિપરીત, બાળક અને આહાર ખોરાક માટે વાપરી શકાય છે. ખોરાકમાં તેનો નિયમિત ઉપયોગ કરવાથી શરીર મજબૂત બને છે અને ખાદ્ય ખર્ચમાં નોંધપાત્ર ઘટાડો થશે.
જવના પોલાણમાં ઘણી ઉપયોગી ગુણધર્મો છે:
- બળતરા વિરોધી અને એન્ટિસ્પેસોડોમિક.
- પોર્રીજ ચરબીના ભંગાણને વેગ આપે છે અને નવી સબક્યુટેનીયસ થાપણોના દેખાવનો પ્રતિકાર કરે છે.
- કોષમાં ઘણા ઉપયોગી વિટામિન્સ અને ખનિજો શામેલ છે.
- તંદુરસ્ત પ્રોટીનની હાજરી, જે લગભગ સંપૂર્ણપણે શરીર દ્વારા શોષાય છે.
- તેમાં કુદરતી એન્ટિબાયોટિક હોર્ડેસિન શામેલ છે, જેમાં બળતરા વિરોધી ગુણધર્મો છે અને ત્વચા ફૂગની સારવાર કરે છે.
- પોર્રીજની એક પરબિડીયું અસર છે, જે આંતરડાઓને અનુકૂળ અસર કરે છે.
- એક કોષ વિશેષરૂપે તૈયાર કરી શકાય છે અને તેનો ઉપયોગ બાળક અથવા આહાર ખોરાક તરીકે થઈ શકે છે.
- તેની મૂત્રવર્ધક પદાર્થ અસર છે, જે બદલામાં, શરીરમાં મેટાબોલિક પ્રક્રિયાઓને વેગ આપે છે.
- પરંપરાગત દવામાં ઉત્પાદનનો વ્યાપકપણે ઉપયોગ થાય છે. જવના ઉકાળોનો ઉપયોગ આર્થ્રિટિક પીડાને દૂર કરવા માટે થાય છે.
- દ્રષ્ટિ સુધારે છે અને આંખની કીકીના રેટિનાને પુનર્સ્થાપિત કરે છે.
- ઉચ્ચ ફાઇબર સામગ્રી. આને કારણે, ઉત્પાદન વધુ વજનવાળા લોકો માટે ઉપયોગી છે. ડાયેટરી ફાઇબર ઝેરને દૂર કરવામાં અને પાચનને સામાન્ય બનાવવા માટે મદદ કરે છે.
- તેની સામાન્ય મજબૂતીકરણ અસર હોય છે, અને જીનીટોરીનરી અને અંતocસ્ત્રાવી પ્રણાલીની કામગીરીમાં પણ સુધારો થાય છે.
- કોષોનો ઉપયોગ એ એલર્જીક પ્રતિક્રિયાઓ સામે નિવારક પગલું છે.
- ડાયાબિટીઝ સામેની લડતમાં મદદ કરે છે.
- પોર્રિજ એ લોકો માટે સૂચવવામાં આવે છે જેમને હાયપરટેન્શન અને યકૃત, કિડની, પેશાબની નળીઓનો વિસ્તાર અને પિત્તાશયના રોગો છે.
- પ્રોડક્ટ એન્ટીડિપ્રેસન્ટ્સમાં રહેલી ગુણધર્મો બતાવે છે - તે ભાવનાત્મક સ્થિતિમાં સુધારો કરવામાં અને ડિપ્રેસનનો સામનો કરવામાં મદદ કરે છે.
- તેની સકારાત્મક અસર છે અને પુરુષ શક્તિને પુનoresસ્થાપિત કરે છે.
- પોર્રીજ ખાવાથી રક્ત વાહિનીઓ પર ફાયદાકારક અસર પડે છે, ત્યાં રક્ત પરિભ્રમણમાં સુધારો થાય છે.
- સેલમાં પદાર્થ લાઇસિન હોય છે, જે કોલેજનના યોગ્ય ઉત્પાદન માટે જવાબદાર છે. આ નખ અને વાળને મજબૂત બનાવવામાં મદદ કરે છે, અને કરચલીઓને પણ લીસું કરે છે અને તેમના દેખાવનો પ્રતિકાર કરે છે.
જવના પોલાણ વિશે ડ Dr.. માલશેવા તરફથી વિડિઓ:
કોણ જવના પોર્રીજ ન કરી શકે?
વાજબી માત્રામાં જવના પોર્રીજનો ઉપયોગ કરવાથી શરીરને નુકસાન થશે નહીં. સેલના ઉપયોગમાં વિરોધાભાસ એ સેલિયાક રોગના રોગની હાજરી છે, એક રોગ જેમાં શરીર ગ્લુટેન પ્રોટીનને સંપૂર્ણપણે પ્રક્રિયા કરતું નથી.
એલર્જીક પ્રતિક્રિયાના કિસ્સામાં જવ ખાવાનું બંધ કરવાની ભલામણ કરવામાં આવે છે. અસ્વસ્થ ગેસ્ટ્રોઇંટેસ્ટીનલ માર્ગ સાથે, ઉત્પાદન ખાવું નિષ્ણાતની સલાહ લીધા પછી જ શક્ય છે.
જવના પોર્રીજનું મોટા પ્રમાણમાં સેવન કરવાથી જાડાપણું થઈ શકે છે. ઉપરાંત, વધારાના પાઉન્ડનો દેખાવ પાણીમાં નહીં, પણ દૂધ અથવા ક્રીમમાં કોષોની તૈયારી તરફ દોરી શકે છે. વજનમાં વધારો એ ઉત્પાદના ઉચ્ચ પોષક મૂલ્યને કારણે થાય છે, જેથી આવું ન થાય, જવના ગ્ર groટ્સને અઠવાડિયામાં 3-4 વખત કરતાં વધુ ન ખાવું જોઈએ.
સગર્ભા સ્ત્રીઓએ કોષોનો મોટો ભાગ ન લેવો જોઈએ. ગર્ભાવસ્થાના પછીના તબક્કામાં, પોર્રિજ બનાવતા પદાર્થો અકાળ જન્મને ઉત્તેજીત કરી શકે છે.
ડાયાબિટીઝ માટે જવ પોર્રીજ ખાવાની સાવધાની સાથે ડોકટરો સલાહ આપે છે. પ્રકાર 2 ડાયાબિટીઝ માટે સામાન્ય કોષનું સેવન શું છે? અનાજનું ગ્લાયકેમિક અનુક્રમણિકા 50 છે. આ સરેરાશ મૂલ્ય છે, જેનો અર્થ એ છે કે ડાયાબિટીઝવાળા વ્યક્તિ અઠવાડિયામાં 2-3 વખત પોરીજ પરવડી શકે તેમ નથી.
પસંદગી અને સંગ્રહ માટેના નિયમો
ગુણવત્તાવાળા અનાજ પસંદ કરવા અને તેને યોગ્ય રીતે સંગ્રહિત કરવા માટે, તમારે નીચેની માહિતી જાણવાની જરૂર છે:
- અનાજમાં ઘાટા અનાજ, ભરેલા ગઠ્ઠો, બગ્સ અથવા કાટમાળ ન હોવો જોઈએ. આ શેલ્ફ લાઇફ અને ઉત્પાદનના સ્વાદને અસર કરે છે.
- ખરીદતા પહેલા, તમારે કોષને ગંધ આપવી જોઈએ, જો ગંધ વિષમય અથવા અનાજ માટે અસામાન્ય હોય તો - ઉત્પાદન સંભવત બગડેલું છે.
- નવીનતમ ઉત્પાદન તારીખ સાથે જવના પોપડાઓ ખરીદવાનું વધુ સારું છે.
- કોષને અંધારાવાળી જગ્યાએ સંગ્રહિત કરો જ્યાં ભેજ અને ગંધ ન હોય. Theાંકણ સાથે અનાજને ગ્લાસ જારમાં પેકેજિંગમાંથી સ્થાનાંતરિત કરવું આદર્શ હશે.
- અનાજ બે વર્ષથી વધુ સમય સુધી સંગ્રહિત થવું જોઈએ નહીં, કારણ કે તેમાં મothથ અને અન્ય જંતુઓ મળી શકે છે.
ડાયાબિટીસના શ્રેષ્ઠ ઉત્પાદનો
ડાયાબિટીઝના બે સ્વરૂપો છે: પ્રથમ અને બીજો પ્રકાર. બંને પ્રકારો સાથે, રક્ત ખાંડમાં અસંતુલન અને ઇન્સ્યુલિનની સમસ્યા શરીરમાં જોવા મળે છે.
 ઇન્સ્યુલિન એક હોર્મોન છે જે ગ્લુકોઝને સેલ્યુલર energyર્જામાં ફેરવવામાં મદદ કરે છે, જે કોષોને પોષક તત્વોનું ચયાપચય કરવાની જરૂર છે. પ્રકાર I ડાયાબિટીસને સામાન્ય રીતે યુવાન ડાયાબિટીસ કહેવામાં આવે છે કારણ કે તે જીવનના પ્રારંભિક તબક્કામાં થાય છે. સ્વાદુપિંડ પૂરતું ઇન્સ્યુલિન ઉત્પન્ન કરતું નથી, અથવા તે બિલકુલ પેદા કરતું નથી, અને તે શરીરમાં ઇન્જેક્શન અથવા ગોળીઓ દ્વારા પહોંચાડવું આવશ્યક છે.
ઇન્સ્યુલિન એક હોર્મોન છે જે ગ્લુકોઝને સેલ્યુલર energyર્જામાં ફેરવવામાં મદદ કરે છે, જે કોષોને પોષક તત્વોનું ચયાપચય કરવાની જરૂર છે. પ્રકાર I ડાયાબિટીસને સામાન્ય રીતે યુવાન ડાયાબિટીસ કહેવામાં આવે છે કારણ કે તે જીવનના પ્રારંભિક તબક્કામાં થાય છે. સ્વાદુપિંડ પૂરતું ઇન્સ્યુલિન ઉત્પન્ન કરતું નથી, અથવા તે બિલકુલ પેદા કરતું નથી, અને તે શરીરમાં ઇન્જેક્શન અથવા ગોળીઓ દ્વારા પહોંચાડવું આવશ્યક છે.
સ્વાદુપિંડ પ્રકાર 2 ડાયાબિટીસ સાથે કામ કરે છે, અને પછીના સમયમાં થાય છે. જો કે, આ કિસ્સામાં શરીર ઇન્સ્યુલિન પ્રતિરોધક છે, અથવા પૂરતા પ્રમાણમાં ઇન્સ્યુલિનનો ઉપયોગ કરતું નથી. લોહીમાં શર્કરાના સ્તરને જાળવવા માટે ઘણીવાર આ પ્રકારની ડાયાબિટીસને કસરત અને આહાર દ્વારા નિયંત્રિત કરી શકાય છે.
લાંબી હાઈ બ્લડ સુગર એ બંને પ્રકારની ડાયાબિટીસનું સૂચક છે. પરંતુ કેટલીકવાર બ્લડ સુગર ઓછી રાખવામાં આવે છે, ખાસ કરીને ટાઇપ -2 ડાયાબિટીઝ.
ડાયાબિટીઝના ઘણા લક્ષણો થાઇરોઇડ અને એડ્રેનલ ગ્રંથિની સમસ્યાઓ સાથે સંકળાયેલા છે, જેમ કે ફાઈબ્રોમીઆલ્ગીઆ. તેથી, તમારી આરોગ્ય સમસ્યાઓ ડાયાબિટીઝ સાથે સંબંધિત છે કે નહીં તે નિર્ધારિત કરવા માટે તમારે તમારા સુગર સ્તરની તપાસ કરવાની જરૂર છે.
ડાયાબિટીઝ એટલે શું
દેખીતી રીતે, ડાયાબિટીસના દર્દીઓમાં ખોરાકમાં ઉચ્ચ ગ્લાયકેમિક ઇન્ડેક્સ ન હોવા જોઈએ. આ રિફાઈન્ડ સ્ટાર્ચ, ખાંડ, ઉચ્ચ ફ્રુક્ટોઝ કોર્ન સીરપ, મીઠાઈઓ અને કૂકીઝ સાથે મધ છે.
હાયપોગ્લાયકેમિઆ માટે અનસ્વિટીન ફળોનો રસ ટૂંકા ગાળાના ઉપાય છે, પરંતુ જો તમારી પાસે હાઈ બ્લડ શુગર હોય તો અનિલિટેડ રસને ટાળવો જોઈએ.
શું તમે જાણો છો કે ઘણા પ્રકારનાં ફાસ્ટ ફૂડમાં ખાંડ ઘણો હોય છે, પછી ભલે તે મીઠી ન હોય? તેમને ટાળો.
(1) શાકભાજી, ખાસ કરીને લીલી રંગની - તમે તેને દરરોજ ખાઈ શકો છો. બાફેલી શાકભાજી અને કાચા શાકભાજીના સલાડ દરેક માટે પોષક છે. સ્ટોર્સમાંથી સલાડ ડ્રેસિંગ્સમાં ઘણીવાર ખાંડ અને સ્વીટનર્સ હોય છે. સોયા સિવાય સરકો અને લીંબુ / ચૂનો સિવાય રિફ્યુઅલિંગ માટે ફક્ત ઠંડા-દબાયેલા વનસ્પતિ તેલનો ઉપયોગ કરો.
(૨) સ્વાદ અને પોષણ આપવા માટે તમારા કચુંબરમાં એવોકાડોઝ કાપો. એવોકાડોસમાં ગ્લાયસિમિક ઇન્ડેક્સ ઓછો હોય છે અને તેમાં ઘણાં ઓમેગા -3 પણ હોય છે, જે લાંબા સમય સુધી બળતરાના ઉપચારમાં મદદ કરે છે, જે ઘણીવાર ડાયાબિટીઝ સાથે સંકળાયેલ છે, તેમજ અન્ય ગંભીર રોગો તરફ દોરી જાય છે. એવોકાડો પણ વનસ્પતિ પ્રોટીનનો ઉત્તમ સ્રોત છે.
()) અખરોટ પણ ઓછી ગ્લાયકેમિક અનુક્રમણિકા ધરાવે છે અને ઓમેગા -3 નો સ્રોત છે. તમે તેમને સલાડમાં ઉમેરી શકો છો.
()) તાજી સમુદ્રની માછલીઓ, ખાસ કરીને ટ્યૂના અને સ salલ્મોન, ઓમેગા -3 માં સમૃદ્ધ છે અને ઓછી ગ્લાયકેમિક ઇન્ડેક્સ છે. જો તમને માંસ ગમે છે, તો પછી તેમની પાસે ઓછી ગ્લાયકેમિક અનુક્રમણિકા છે. પરંતુ ખેતરના પ્રાણીઓમાં રજૂ કરવામાં આવતા એન્ટિબાયોટિક્સ અને હોર્મોન્સને ટાળવા માટે ઘાસ-ખવડાયેલા પશુધન માંસને વળગી રહેવાનો પ્રયાસ કરો.
(5) અનાજનો મુદ્દો વધુ જટિલ છે. દેખીતી રીતે, પ્રોસેસ્ડ અનાજને ટાળવું આવશ્યક છે. પરંતુ કેટલાક આખા અનાજમાં ઉચ્ચ ગ્લાયકેમિક અનુક્રમણિકા હોય છે. એક સારો વિકલ્પ એ ક્વિનોઆ અને બિયાં સાથેનો દાણો છે. કાર્બનિક બ્રાઉન રાઇસ કેટલાક ડાયાબિટીઝના દર્દીઓ માટે યોગ્ય હોઈ શકે છે, કારણ કે તે ઝડપથી ગ્લુકોઝમાં ફેરવાતું નથી. પરંતુ ઘણા પોષણવિજ્istsાનીઓ દરરોજ તેનું સેવન કરવાની ભલામણ કરતા નથી.
()) વાનગીઓમાં વિવિધ કઠોળ ઉમેરી શકાય છે. ફળોમાં પ્રોટીન અને ફાઇબર ભરપુર હોય છે અને બટાકાની તુલનામાં તેમાં ગ્લાયકેમિક ઇન્ડેક્સ ઓછો હોય છે. તેમને શાકભાજી સાથે પણ મિશ્રિત કરી શકાય છે અથવા સાઇડ ડિશ તરીકે પીરસાય છે.
પ્રકાર 2 ડાયાબિટીસવાળા જન્મો: સગર્ભાવસ્થા ડાયાબિટીસ સાથે કોણે જન્મ આપ્યો?
ડાયાબિટીઝમાં બાળજન્મ એ રોગના કોર્સની લાક્ષણિકતાઓ, તેની તીવ્રતા, વળતરની ડિગ્રી અને વિકાસશીલ ગર્ભની કાર્યાત્મક સ્થિતિ, તેમજ પ્રસૂતિ જટિલતાઓની હાજરીને ધ્યાનમાં રાખીને વ્યક્તિગત રીતે નક્કી કરવામાં આવે છે.
આજકાલનું દવાનું વિકાસનું સ્તર વિકાસશીલ ગર્ભમાં રોગ સંક્રમિત કર્યા વિના ટાઇપ 1 અને પ્રકાર 2 ડાયાબિટીઝને જન્મ આપવાની મંજૂરી આપે છે. આ રોગને બાળકમાં સંક્રમિત થવાનું જોખમ છે, જો ફક્ત કોઈ સ્ત્રી પ્રકાર 1 ડાયાબિટીઝથી પીડાય છે, તે 2% છે, અને જો પિતામાં કોઈ રોગ હોય તો, રોગ થવાનું જોખમ 5% સુધી વધી જાય છે. માતાપિતા બંનેમાં પ્રકાર 1 અથવા પ્રકાર 2 ડાયાબિટીસ સાથે, નવજાતમાં રોગની સંભાવના 25% સુધી વધી જાય છે.
પ્રકાર 1 અને પ્રકાર 2 ડાયાબિટીઝની સગર્ભા સ્ત્રીએ ગર્ભાવસ્થાના આયોજન માટે જવાબદાર અભિગમ અપનાવવો જોઈએ. આ એ હકીકતને કારણે છે કે જ્યારે ડાયાબિટીઝની સગર્ભા સ્ત્રી શરીરમાં ગર્ભ વહન કરે છે, ત્યારે પરિવર્તન થાય છે જે સગર્ભા માતાની સ્થિતિને વધુ ખરાબ કરે છે, અને આ બાળકના સ્વાસ્થ્યને નકારાત્મક અસર કરી શકે છે.
સાંધાઓની સારવાર માટે, અમારા વાચકોએ સફળતાપૂર્વક ડાયબNનટનો ઉપયોગ કર્યો છે. આ ઉત્પાદનની લોકપ્રિયતા જોઈને, અમે તેને તમારા ધ્યાન પર આપવાનું નક્કી કર્યું.
આવા ફેરફારોમાં શામેલ હોઈ શકે છે:
- સ્ત્રીના સ્વાસ્થ્ય પછીની સામાન્ય બગાડ,
- મુશ્કેલીઓ થઈ શકે છે જે બાળકને જન્મ લેતા અટકાવે છે,
- તેના ઇન્ટ્રાઉટેરિન વિકાસની પ્રક્રિયામાં બાળક વિવિધ જન્મજાત પેથોલોજીઓ મેળવી શકે છે.
 ડાયાબિટીઝથી પીડાતી સ્ત્રીને વિભાવનાના 3-4 મહિના પહેલા ગર્ભાવસ્થા માટે યોજના કરવી અને તેની તૈયારી કરવી જોઈએ. ગર્ભ પર વિકાસશીલ રોગની અસરને વળતર આપવા માટે આવી લાંબી તૈયારી કરવી જરૂરી છે.
ડાયાબિટીઝથી પીડાતી સ્ત્રીને વિભાવનાના 3-4 મહિના પહેલા ગર્ભાવસ્થા માટે યોજના કરવી અને તેની તૈયારી કરવી જોઈએ. ગર્ભ પર વિકાસશીલ રોગની અસરને વળતર આપવા માટે આવી લાંબી તૈયારી કરવી જરૂરી છે.
જો સગર્ભાવસ્થા સારી રીતે ચાલે છે, અને માંદગી વળતરની તબક્કે છે, તો પછી ડાયાબિટીઝમાં જન્મ પસાર થવામાં સમસ્યા નથી, ડિલિવરી સમયસર થાય છે.
જે મહિલાઓએ ડાયાબિટીઝ મેલીટસમાં જન્મ આપ્યો છે તે જાણે છે કે જો ડાયાબિટીઝની સંપૂર્ણ ભરપાઇ કરવામાં નહીં આવે, તો એવી જટિલતાઓ formભી કરવી શક્ય છે કે જે ડાયાબિટીઝ મેલિટસમાં મજૂર પેદા કરવા માટે દબાણ કરે છે.
37 અઠવાડિયા પછી, આયોજિત સિઝેરિયન વિભાગની નિમણૂક કરવાની ભલામણ કરવામાં આવે છે.
પ્રકાર 1 અથવા ટાઇપ 2 ડાયાબિટીસ માટે, સગર્ભા સ્ત્રીને તબીબી સુવિધાની પૂર્વ-પસંદગી કરવાની જરૂર છે જેમાં વિશેષ પ્રસૂતિ હોસ્પિટલ હોય. આવી સંસ્થામાં હોવાથી, સગર્ભા સ્ત્રી એન્ડોક્રિનોલોજિસ્ટની નજીકની દેખરેખ હેઠળ હોય છે, અને જો જરૂરી હોય તો, સ્ત્રીને અન્ય તબીબી નિષ્ણાતો દ્વારા સહાય કરવામાં આવે છે.
ડાયાબિટીઝમાં જન્મ આપ્યો તે દરેક વ્યક્તિ જાણે છે કે જન્મ પહેલાં અને બાળકના જન્મ પછી બંને, શરીરમાં શર્કરાના સ્તરનું નિયમિત નિરીક્ષણ કરવું જરૂરી છે.
ગર્ભના વિકાસ માટે ડાયાબિટીસનું જોખમ શું છે?
ડાયાબિટીઝ મેલીટસ અને ગર્ભાવસ્થા એ રોગના વિકાસ સાથે ખતરનાક છે, ગર્ભમાં વિવિધ ખામીની સંભાવના વધે છે. આ એ હકીકતનું પરિણામ છે કે વિકાસશીલ ગર્ભ માતા પાસેથી કાર્બોહાઇડ્રેટ પોષણ મેળવે છે અને તે જ સમયે ગ્લુકોઝ પીવામાં આવે છે, ગર્ભને હોર્મોન ઇન્સ્યુલિનની જરૂરી માત્રા પ્રાપ્ત થતી નથી, તે હકીકત હોવા છતાં કે વિકાસશીલ બાળકનું સ્વાદુપિંડ વિકસિત નથી અને ઇન્સ્યુલિન પેદા કરવામાં અસમર્થ છે.
પ્રકાર 1 અને પ્રકાર 2 ડાયાબિટીસમાં, હાયપરગ્લાયકેમિઆની સતત સ્થિતિ energyર્જાના અભાવને ઉત્તેજિત કરે છે, પરિણામે બાળકનું શરીર ખોટી રીતે વિકસે છે.
ગર્ભમાં પોતાના સ્વાદુપિંડનો વિકાસ બીજા ત્રિમાસિકમાં થવાનું શરૂ થાય છે. માતાના શરીરમાં ખાંડની વધુ માત્રાની ઘટનામાં, રચના પછી સ્વાદુપિંડમાં વધારો તણાવનો અનુભવ થવાની શરૂઆત થાય છે, કારણ કે તે એક હોર્મોન ઉત્પન્ન કરે છે જે માત્ર તેના પોતાના શરીરમાં ગ્લુકોઝનો ઉપયોગ ન કરે, પણ માતાના બ્લડ સુગર સ્તરને સામાન્ય બનાવશે.
ઇન્સ્યુલિનના ઉત્પાદનમાં વધારો હાયપરિન્સ્યુલિનમિયાના વિકાસને ઉશ્કેરે છે. ઇન્સ્યુલિનના ઉત્પાદનમાં વધારો ગર્ભમાં હાઈપોગ્લાયકેમિઆ તરફ દોરી જાય છે; વધુમાં, ગર્ભમાં શ્વસન નિષ્ફળતા અને શ્વાસ લેવાય છે.
ગર્ભમાં ખાંડની ખૂબ ઓછી માત્રા મૃત્યુ તરફ દોરી શકે છે.
સગર્ભા સ્ત્રીઓમાં સગર્ભાવસ્થા ડાયાબિટીસ
 સગર્ભા સ્ત્રીઓ ખાધા પછી બ્લડ પ્લાઝ્મામાં ખાંડનું પ્રમાણ વધારવાનું વલણ ધરાવે છે. આ પરિસ્થિતિ શર્કરાના શોષણની પ્રક્રિયાના પ્રવેગક અને વપરાશમાં લેવાયેલા ખોરાકના શોષણના સમયના વધારાને કારણે છે. આ જઠરાંત્રિય માર્ગની પ્રવૃત્તિમાં ઘટાડો થવાને કારણે છે. સગર્ભાવસ્થા દરમિયાન સ્વાદુપિંડના કામમાં ઉલ્લંઘનની હાજરીમાં, સ્ત્રીને સગર્ભાવસ્થા ડાયાબિટીસ થઈ શકે છે.
સગર્ભા સ્ત્રીઓ ખાધા પછી બ્લડ પ્લાઝ્મામાં ખાંડનું પ્રમાણ વધારવાનું વલણ ધરાવે છે. આ પરિસ્થિતિ શર્કરાના શોષણની પ્રક્રિયાના પ્રવેગક અને વપરાશમાં લેવાયેલા ખોરાકના શોષણના સમયના વધારાને કારણે છે. આ જઠરાંત્રિય માર્ગની પ્રવૃત્તિમાં ઘટાડો થવાને કારણે છે. સગર્ભાવસ્થા દરમિયાન સ્વાદુપિંડના કામમાં ઉલ્લંઘનની હાજરીમાં, સ્ત્રીને સગર્ભાવસ્થા ડાયાબિટીસ થઈ શકે છે.
આ પ્રકારની બિમારીની કોઈ સંભાવનાને ઓળખવા માટે, પ્રથમ માત્રા દરમિયાન ગ્લુકોઝ સહિષ્ણુતા પરીક્ષણ કરવામાં આવે છે. જો પરીક્ષણ દરમિયાન નકારાત્મક પરિણામ પ્રાપ્ત થાય છે, તો પછી બીજી પરીક્ષણ ગર્ભાવસ્થાના 24 થી 28 અઠવાડિયાની વચ્ચે થવી જોઈએ.
જો કોઈ સકારાત્મક પરીક્ષણ પરિણામ આવે છે, તો ડ theક્ટરએ ગર્ભાવસ્થા દરમિયાન ગર્ભવતી સ્ત્રીનું અવલોકન કરવું જોઈએ, શરીરમાં કોઈપણ પ્રકારની ડાયાબિટીસના વિકાસને ધ્યાનમાં લેતા. સહનશીલતા પરીક્ષણ ઉપાયના 8-14 કલાક પછી હાથ ધરવામાં આવવું જોઈએ, જે દરમિયાન માત્ર પાણીની મંજૂરી છે. પરીક્ષણ માટેનો શ્રેષ્ઠ સમય સવારનો છે.
સાથોસાથ ગ્લુકોઝ સહિષ્ણુતા પરીક્ષણ સાથે, લોહી પ્રયોગશાળાના પરીક્ષણ માટે નસોમાંથી લેવામાં આવે છે. પ્રયોગશાળા પદ્ધતિ દ્વારા તરત જ વેનિસ લોહી લીધા પછી, પ્લાઝ્મામાં કેટલી ખાંડ છે તે નક્કી કરો.
જો વિશ્લેષણ રક્ત ખાંડ 11.1 એમએમઓએલ / એલ કરતા વધારે નક્કી કરે છે, તો પછી એક સ્ત્રીને સગર્ભાવસ્થા ડાયાબિટીસ હોવાનું નિદાન થાય છે.
પ્રકાર 1 ડાયાબિટીઝથી સગર્ભા સ્ત્રી અને બાળજન્મની સારવાર
 સગર્ભાવસ્થાના ડાયાબિટીઝની ભરપાઇ માટે ખાસ આહારનો ઉપયોગ કરવામાં આવે છે. જો આહાર પોષણની રજૂઆત કરવી જરૂરી છે, તો તે યાદ રાખવું જોઈએ કે સગર્ભા સ્ત્રી દ્વારા વપરાશમાં લેવામાં આવતા ઉત્પાદનોના energyર્જા મૂલ્યમાં તીવ્ર ઘટાડો કરી શકાતો નથી. મોટી માત્રામાં કાર્બોહાઈડ્રેટ ધરાવતા ઉચ્ચ-ઉર્જા ઉત્પાદનોના સેવનને નાબૂદ કરવું ધીમે ધીમે હાથ ધરવું જોઈએ.
સગર્ભાવસ્થાના ડાયાબિટીઝની ભરપાઇ માટે ખાસ આહારનો ઉપયોગ કરવામાં આવે છે. જો આહાર પોષણની રજૂઆત કરવી જરૂરી છે, તો તે યાદ રાખવું જોઈએ કે સગર્ભા સ્ત્રી દ્વારા વપરાશમાં લેવામાં આવતા ઉત્પાદનોના energyર્જા મૂલ્યમાં તીવ્ર ઘટાડો કરી શકાતો નથી. મોટી માત્રામાં કાર્બોહાઈડ્રેટ ધરાવતા ઉચ્ચ-ઉર્જા ઉત્પાદનોના સેવનને નાબૂદ કરવું ધીમે ધીમે હાથ ધરવું જોઈએ.
સગર્ભા સ્ત્રીના યોગ્ય પોષણમાં એક સમયે ઓછી માત્રામાં આહારનો સમાવેશ થાય છે. જો ખોરાકનું સેવન અપૂર્ણાંક બની જાય તો તે વધુ સારું છે - દિવસમાં પાંચથી છ વખત. હળવા કાર્બોહાઇડ્રેટ્સને ખોરાકમાંથી બાકાત રાખવો જોઈએ અને ચરબીયુક્ત ખોરાકનો વપરાશ ઓછો કરવો જોઈએ.
આ તે હકીકતને કારણે છે કે પ્રકાશ કાર્બોહાઇડ્રેટ રક્ત ખાંડમાં નાટકીયરૂપે વધારો કરી શકે છે, અને ઇન્સ્યુલિનના અભાવ સાથે ચરબી કેટોન સંસ્થાઓની રચના તરફ દોરી જાય છે, જે ઝેરનું કારણ બને છે. સગર્ભા સ્ત્રીના આહારમાં, તાજા ફળો અને શાકભાજી, તેમજ ગ્રીન્સ, હાજર હોવા આવશ્યક છે.
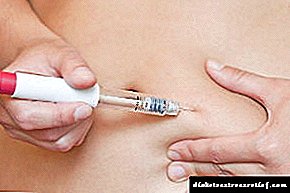
એક સ્ત્રીએ પોતાને શરીરમાં સતત ખાંડનું નિરીક્ષણ કરવું જોઈએ અને આ સૂચકના આધારે ઇન્સ્યુલિનની માત્રાને નિયંત્રિત કરવી જોઈએ. જો, આહારને પગલે, રક્ત ખાંડમાં કોઈ ઘટાડો થતો નથી, તો ગર્ભાવસ્થા પર નજર રાખનાર ડ doctorક્ટર ઇન્સ્યુલિન સાથે ઉપચાર સૂચવે છે.
રક્ત ખાંડ ઘટાડવા માટેની ગોળીઓ, આ સમયગાળા દરમિયાન તેનો ઉપયોગ કરવાની ભલામણ કરવામાં આવતી નથી, કારણ કે તે ગર્ભને નુકસાન પહોંચાડી શકે છે. ઉપચાર દરમિયાન ઇન્સ્યુલિનની માત્રાને યોગ્ય રીતે પસંદ કરવા માટે, સગર્ભા સ્ત્રીને તબીબી સંસ્થાના એન્ડોક્રિનોલોજી વિભાગમાં હોસ્પિટલમાં દાખલ કરવી જોઈએ.
જો કોઈ સ્ત્રીને સગર્ભાવસ્થા ડાયાબિટીસનું નિદાન થાય છે, તો પછી શ્રેષ્ઠ વિકલ્પ એ 38 અઠવાડિયાથી વધુ ન હોય તેવા સમયગાળા માટે કુદરતી જન્મ છે. સગર્ભા સ્ત્રીના શરીર ઉપર ડ doctorક્ટરની સતત દેખરેખ હેઠળ જન્મ ઉત્તેજના હોવી જોઈએ. સ્ત્રીના શરીર અને ગર્ભની તપાસ પછી મજૂરને ઉત્તેજીત કરવું જરૂરી છે.
આ સમયગાળામાં જન્મેલો બાળક શારીરિક જન્મની પ્રક્રિયાને સહન કરે છે.
ઇન્સ્યુલિન રોગની સારવાર માટે સગર્ભાવસ્થા ડાયાબિટીસના ઉપયોગના કિસ્સામાં, બાળજન્મ પછી એન્ડોક્રિનોલોજિસ્ટ ઇન્સ્યુલિન ઉપચારના વધુ ઉપયોગની જરૂરિયાત નક્કી કરે છે.
જે મહિલાઓએ ડાયાબિટીઝ સાથે જન્મ આપ્યો છે તે જાણે છે કે બાળજન્મની જગ્યા લેતો સિઝેરિયન વિભાગ ત્યારે જ કરવામાં આવે છે જ્યારે આના માટે પ્રસૂતિ સંકેતો હોય.
આવા સંકેતો હાયપોક્સિયા, વિકાસમાં વિલંબ અથવા અન્ય ગૂંચવણોની સંભાવના હોઈ શકે છે.
ડાયાબિટીઝના દર્દીઓની ડિલિવરી
ડાયાબિટીઝ મેલીટસ અને બાળજન્મની હાજરીમાં, અને ગર્ભાવસ્થાની સંપૂર્ણ પ્રક્રિયા એન્ડોક્રિનોલોજિસ્ટની કડક દેખરેખ હેઠળ થવી જોઈએ.
ડ doctorક્ટર દ્વારા ડિલિવરી માટે તારીખ કેવી રીતે પસંદ કરવી તે પ્રશ્ન વ્યક્તિગત ધોરણે નક્કી કરવામાં આવે છે અને તે ઘણા પરિબળો પર આધારિત છે, મુખ્ય મુદ્દાઓ છે:
- રોગની ગંભીરતા
- વળતરની ડિગ્રીનો ઉપયોગ,
- વિકાસશીલ બાળકની સ્થિતિ,
- ઓળખીતી પ્રસૂતિ વિષયક મુશ્કેલીઓની હાજરી.
 મોટેભાગે, વિવિધ વિકારોની સંખ્યામાં વધારો થવાને કારણે, ડિલિવરી 37-38 અઠવાડિયામાં કરવામાં આવે છે.
મોટેભાગે, વિવિધ વિકારોની સંખ્યામાં વધારો થવાને કારણે, ડિલિવરી 37-38 અઠવાડિયામાં કરવામાં આવે છે.
શ્રેષ્ઠ વિકલ્પ એ ડિલિવરીની પદ્ધતિ છે, જેમાં માતા માતાની કુદરતી જન્મ નહેર દ્વારા બાળકનો જન્મ કરશે. બાળજન્મની પ્રક્રિયા દરમિયાન, સ્ત્રીનો ગ્લાયસીમિયા સ્તર દર બે કલાકે માપવામાં આવે છે. ઇન્સ્યુલિન ઉપચારના ઉપયોગ દ્વારા ડાયાબિટીસ મેલિટસના પૂરતા પ્રમાણમાં વિઘટન કરવા માટે આ જરૂરી છે.
સ્વયંસ્ફુરિત જન્મનો મુદ્દો ગર્ભની ખંત અને સ્ત્રીના નિતંબની હાજરીના કિસ્સામાં લેવામાં આવે છે સામાન્ય ડાયાબિટીસ, તેમજ ડાયાબિટીસ મેલીટસની હાજરી દ્વારા ઉશ્કેરવામાં આવેલા ગર્ભ અને માતાની ગૂંચવણોની ગેરહાજરીમાં. જો સગર્ભા બાળક પ્રથમ હોય અને સ્ત્રીમાં નાના પેલ્વિસ સાથે ગર્ભ મોટો હોય તો સિઝેરિયન વિભાગ કરવામાં આવે છે.
પ્રથમ પ્રકારનાં ડાયાબિટીસ મેલ્લીટસના ડિલિવરી દરમિયાન, ગ્લાયસીમિયાની નિરીક્ષણ જરૂરી છે, આ પ્રક્રિયાનો હેતુ હાયપોગ્લાયકેમિક રાજ્યની સંભાવનાને ઘટાડવાનો છે, એક ફેક્પ્લેસિમિક કોમા સુધી. મજૂરની પીડા દરમિયાન, સ્નાયુઓનું સક્રિય કાર્ય થાય છે, જે ઇન્સ્યુલિનવાળી દવાઓનો ઉપયોગ કર્યા વિના રક્ત પ્લાઝ્મામાં ખાંડની માત્રામાં તીવ્ર ઘટાડો તરફ દોરી જાય છે.
નવજાત શિશુ માટે પુનર્જીવન પગલાં હાથ ધરવા
 નવજાત શિશુ માટે પુનર્જીવનનો મૂળ સિદ્ધાંત તેની સ્થિતિ, પરિપક્વતાની ડિગ્રી અને ડિલિવરી દરમિયાન ઉપયોગમાં લેવામાં આવતી પદ્ધતિઓ પર આધારીત છે. ડાયાબિટીઝની માતાઓમાં જન્મેલા નવજાત શિશુમાં, ઘણીવાર ડાયાબિટીસ ફેટોપથીના સંકેતો હોય છે, જે વિવિધ સંયોજનોમાં વિવિધ આવર્તન સાથે થઈ શકે છે.
નવજાત શિશુ માટે પુનર્જીવનનો મૂળ સિદ્ધાંત તેની સ્થિતિ, પરિપક્વતાની ડિગ્રી અને ડિલિવરી દરમિયાન ઉપયોગમાં લેવામાં આવતી પદ્ધતિઓ પર આધારીત છે. ડાયાબિટીઝની માતાઓમાં જન્મેલા નવજાત શિશુમાં, ઘણીવાર ડાયાબિટીસ ફેટોપથીના સંકેતો હોય છે, જે વિવિધ સંયોજનોમાં વિવિધ આવર્તન સાથે થઈ શકે છે.
ડાયાબિટીક ફેટોપથીના સંકેતો સાથે જન્મેલા બાળકોને ખાસ કાળજી લેવી જરૂરી છે. જન્મ પછી પ્રથમ વખત, આવા નવજાતને શ્વાસ, ગ્લાયસીમિયા, એસિડિસિસ અને સેન્ટ્રલ નર્વસ સિસ્ટમને શક્ય નુકસાન માટે ખાસ નિયંત્રણની જરૂર હોય છે.
પુનર્જીવનના મુખ્ય સિદ્ધાંતો છે:
- હાયપોગ્લાયકેમિઆના વિકાસની રોકથામ.
- બાળકની સ્થિતિની ગતિશીલ દેખરેખ રાખવી.
- સિન્ડ્રોમિક ઉપચાર હાથ ધરવા.
પ્રારંભિક નવજાત અવધિમાં, ડાયાબિટીક ફેટોપથીવાળા નવજાત શિશુઓ તેમની આસપાસની દુનિયામાં અનુકૂલન લેવાનું ખૂબ મુશ્કેલ છે. ગંભીર અનુકૂલન એ ઘણીવાર વિકાર જેવા કે કjનજ્યુશન કમળો, ઝેરી એરિથ્રેમ, વજન ઘટાડવું અને સામાન્ય પરિમાણોમાં તેની ધીમી પુન recoveryપ્રાપ્તિ જેવા વિકાસ સાથે આવે છે. આ લેખમાંની વિડિઓ તમને સુગરનો ધોરણ શું છે તે સમજવામાં મદદ કરશે.
ડાયાબિટીઝ ગર્ભાવસ્થા
આવી સમસ્યાનું સફળ ડિલિવરી ફક્ત સંપૂર્ણ આત્મ-નિયંત્રણથી જ શક્ય છે, જે ગર્ભના ઇંડાની રચના પહેલાં જ શરૂ થવી જોઈએ.બ્લડ સુગરનું માપન હવે ખૂબ સરળ થઈ ગયું છે. આધુનિક પોર્ટેબલ બ્લડ ગ્લુકોઝ મીટર દરેક માટે ઉપલબ્ધ છે.

સગર્ભા સ્ત્રીઓમાં ડાયાબિટીઝ
પ્રથમ ત્રણ મહિનામાં, ઇન્સ્યુલિન આવશ્યકતાઓમાં હંગામી ઘટાડો થાય છે, કારણ કે શરીર હોર્મોન પ્રત્યે વધુ સંવેદનશીલ બને છે. મુશ્કેલીઓ વિના આ પ્રમાણમાં શાંત સમય છે.
બીજા ત્રિમાસિકમાં, બ્લડ સુગર વધે છે. હાયપરગ્લાયકેમિઆ થાય છે, જે ઇન્સ્યુલિનના અપૂરતા સેવનથી કોમા તરફ દોરી જાય છે.
ગર્ભાવસ્થાના અંતિમ અઠવાડિયામાં, ખાંડ ઓછી થાય છે. ઇન્સ્યુલિન ઉપચાર 20-30% દ્વારા ઘટાડવામાં આવે છે. ગર્ભાવસ્થા દરમિયાન ડાયાબિટીઝ એ ગૂંચવણો માટે જોખમી છે:
- પોલિહાઇડ્રેમનીઓસ
- પ્રારંભિક જન્મ
- પ્રિક્લેમ્પસિયા
- હાયપોક્સિયા
- પેશાબની નળીઓનો વિસ્તાર ચેપ
- ગર્ભના વિકાસની પેથોલોજી,
- કસુવાવડ.
ડ doctorક્ટરનું કાર્ય જોખમો ઘટાડવાનું છે.
પ્રકાર 1 ડાયાબિટીસમાં બાળજન્મ
આ પ્રકારના રોગ સાથે, બ્લડ સુગરમાં તીવ્ર પરિવર્તન થાય છે. ડ doctorક્ટરએ સમયસર પ્રતિક્રિયા આપવી અને ઇન્સ્યુલિનની માત્રાને સમાયોજિત કરવી આવશ્યક છે. પ્રસૂતિ કરતી સ્ત્રીને ઓછામાં ઓછી times વખત હોસ્પીટલમાં બચાવવા માટે નાખવી આવશ્યક છે, જ્યાં ડોકટરો સગર્ભા સ્ત્રીની સ્થિતિનું નિરીક્ષણ કરે છે અને સારવાર કરે છે.
22 અઠવાડિયા સુધી - ડોકટરો સંપૂર્ણ તપાસ કરે છે, ગર્ભાવસ્થાની ચાલુ / સમાપ્તિ પર નિર્ણય લે છે.
22-24 અઠવાડિયામાં - વૃદ્ધિના તબક્કે, ખાંડ સુધારણા કરવાની જરૂર છે.
32-34 અઠવાડિયામાં - ડિલિવરી યુક્તિઓ ધ્યાનમાં લેવામાં આવે છે.
સ્ત્રીને સ્વ-શિસ્ત, સખત આહાર આવશ્યક છે. ગર્ભાવસ્થા પહેલાં લાંબા સમય સુધી નોર્માગ્લાયકેમિઆ રહે છે, બાળકને સહન કરવું તે વધુ સરળ છે. ગૂંચવણો 100% ટાળી શકાતી નથી, પરંતુ તેમના વિકાસનું જોખમ નોંધપાત્ર રીતે ઘટાડી શકાય છે. ડાયાબિટીઝના ગુણવત્તાવાળા વળતર સાથે, સ્ત્રીને કુદરતી શરતોમાં તેના પોતાના પર જન્મ આપવાની મંજૂરી છે. અપૂરતી ખાંડની ભરપાઈ સાથે, નબળી ગર્ભાવસ્થા, મજૂરને 36-38 અઠવાડિયાના સમયગાળા માટે ઉત્તેજીત કરવામાં આવે છે. ગંભીર ગૂંચવણો - સિઝેરિયન વિભાગ માટે સંકેત.
શારીરિક જન્મ શક્ય છે જો:
- રોગ સારી રીતે નિયંત્રિત છે
- પ્રસૂતિ યોજનાની કોઈ જટિલતાઓ નથી (સાંકડી પેલ્વિસ, ગર્ભાશયના ડાઘ, વગેરે),
- ફળનું વજન 4 કિલો કરતા વધારે નથી,
- ડિલિવરી દરમિયાન માતા અને બાળકની સ્થિતિનું નિરીક્ષણ કરવાની તકનીકી ક્ષમતા ડોકટરોમાં હોય છે.
સગર્ભાવસ્થા ડાયાબિટીસ સાથેના જન્મ
વિભાવના પછીના 15-17 અઠવાડિયામાં આંતરસ્ત્રાવીય બદલાવના આધારે, કેટલીક સ્ત્રીઓમાં સગર્ભાવસ્થા ડાયાબિટીઝ થાય છે. સગર્ભા સ્ત્રીમાં પ્રથમ ત્રણ મહિનામાં ગ્લુકોઝ સહિષ્ણુતા જોવા મળે છે.
રોગના વિકાસમાં ફાળો આપે છે:
- આનુવંશિકતા
- આંતરસ્ત્રાવીય વિક્ષેપો
- ગર્ભનો મોટો સમૂહ,
- વધારો વજન
- ઉંમર
આ પ્રકારના ડાયાબિટીસ ઘણીવાર બાળજન્મ પછી જાતે જ જાય છે. પરંતુ આનો અર્થ એ નથી કે સગર્ભાવસ્થા ડાયાબિટીસ સુરક્ષિત છે. વધુ પડતા ઇન્સ્યુલિન ગર્ભ પર નકારાત્મક અસરોનું કારણ બને છે. તેથી, ઉપસ્થિત ચિકિત્સકની ભલામણોનું સખતપણે પાલન કરવું મહત્વપૂર્ણ છે. જીડીએમ ખાતે બાળજન્મ સુનિશ્ચિત થયેલ છે. ડિલિવરી પછી, માતાને પ્રકાર 2 ડાયાબિટીઝ થવાનું જોખમ છે. ચારમાંથી એક મહિલા આ સમસ્યાનો સામનો કરે છે.
| વ્રત ખાંડ | ખાંડ પછીના 2 કલાક પછી ખાંડનું સ્તર | નિદાન |
|---|---|---|
| 3.3-5.5 એમએમઓએલ - આંગળીથી 4.0-6.1 એમએમઓએલ - નસમાંથી | 7.8 મોલથી વધુ નહીં | ધોરણ |
| 5.5-6.1 એમએમઓએલ - આંગળીથી | 7.8 એમએમઓલથી વધુ નહીં | ઉપવાસ રક્ત ગ્લુકોઝ |
| 3.3-5.5 - આંગળીથી | 7.8 થી 11.1 એમએમઓએલ | ક્ષતિગ્રસ્ત ગ્લુકોઝ સહનશીલતા |
| 5.5-6.1 એમએમઓએલ | 7.8 થી 11.11 એમએમઓએલ | પ્રિડિબાઇટિસ |
| 6.1 એમએમઓએલથી વધુ | 11.0 એમએમઓલથી ઉપરના દિવસ દરમ્યાન ભોજન પછી અથવા કોઈપણ માપન પછી 11.0 મી.મી. | ડાયાબિટીઝ મેલીટસ |
દરેક સ્ત્રી સ્વસ્થ બાળકને બહાર કા andવા અને જન્મ આપવાનું સપનું છે. ડાયાબિટીઝ સાથે, આ લક્ષ્ય પ્રાપ્ત કરવું ઘણી વખત વધુ મુશ્કેલ બને છે. અતુલ્ય પ્રયત્નો, સહનશક્તિ, માનસિક વલણ અને સ્વ-શિસ્તની આવશ્યકતા છે.
સગર્ભા માતાએ આ કરવું જોઈએ:
- તમારી ગર્ભાવસ્થાની યોજના અગાઉથી કરો,
- ડ strictlyક્ટરની સૂચના અનુસાર સખત રીતે કાર્ય કરો, અને મંચની માતાની સલાહ પ્રમાણે નહીં,
- આહાર અવલોકન,
- બ્લડ સુગરને માપવા માટે દિવસમાં 10 વખત આળસુ ન બનો.
પછી ગર્ભાવસ્થા ગૂંચવણો વિના આગળ વધશે, અને બાળજન્મ સરળતાથી, સર્જિકલ હસ્તક્ષેપ વિના પસાર થશે. ડાયાબિટીઝની સ્ત્રીઓ માટે આજની દવા એક અનોખી તક આપે છે. તે ચૂકી ન જવું જોઈએ.

મારું નામ આન્દ્રે છે, હું 35 વર્ષથી વધુ સમયથી ડાયાબિટીસ છું. મારી સાઇટની મુલાકાત લેવા બદલ આભાર. ડાયાબી ડાયાબિટીઝવાળા લોકોને મદદ કરવા વિશે.
હું વિવિધ રોગો વિશે લેખો લખું છું અને મોસ્કોમાં લોકોને મદદની જરૂર સલાહ આપું છું, કારણ કે જીવનના ઘણા દાયકાઓથી મેં વ્યક્તિગત અનુભવથી ઘણી વસ્તુઓ જોયેલી છે, ઘણાં માધ્યમો અને દવાઓનો પ્રયાસ કર્યો છે. આ વર્ષ 2019 માં, તકનીકો ખૂબ વિકાસશીલ છે, લોકોને ડાયાબિટીઝના આરામદાયક જીવન માટે આ ક્ષણે શોધાયેલ ઘણી વસ્તુઓ વિશે ખબર નથી, તેથી મેં મારું ધ્યેય શોધી કા diabetes્યું અને ડાયાબિટીઝવાળા લોકોને મદદ કરી, જ્યાં સુધી શક્ય હોય, સરળ અને સુખી રહે.
સારવાર કેવી રીતે ચાલી રહી છે?

જો સગર્ભા સ્ત્રીમાં સગર્ભાવસ્થા ડાયાબિટીસના નિદાનની પુષ્ટિ થાય છે, તો પછી સારવાર જટિલ રીતે કરવામાં આવે છે. બાળકના જન્મ સુધી થેરાપી કરવામાં આવે છે.
પેથોલોજી યોજનામાં શામેલ છે:
- આહાર પોષણ, જે મુખ્ય સારવાર છે.
- મધ્યમ શારીરિક પ્રવૃત્તિ. ડોકટરો લાંબા પગપાળા ચાલને સૌથી યોગ્ય વિકલ્પ માને છે.
- રક્ત ગ્લુકોઝનું દૈનિક દેખરેખ.
- પેશાબના પ્રયોગશાળાના અભ્યાસનો વ્યવસ્થિત પેસેજ.
- બ્લડ પ્રેશર મોનિટરિંગ.
મોટાભાગની મહિલાઓ બાળકને જન્મ આપે છે, આ રોગથી છૂટકારો મેળવવા માટે આહારનું પાલન કરવું તે પૂરતું છે. જો દર્દી ઉપસ્થિત ચિકિત્સકની ભલામણોનું પાલન કરે છે, તો પછી ડ્રગનો ઉપયોગ કર્યા વિના કરવાનું શક્ય છે.
જો આહાર ખોરાક પેથોલોજીનો સામનો કરતો નથી, તો ડ doctorક્ટર ઇન્સ્યુલિન ઉપચાર સૂચવે છે. ઇન્જેક્શન દ્વારા હોર્મોન આપવામાં આવે છે. ગર્ભાવસ્થા દરમિયાન બ્લડ સુગર ઘટાડતી દવાઓ સૂચવવામાં આવતી નથી, કારણ કે તે ગર્ભને નુકસાન પહોંચાડી શકે છે.
આહાર ખોરાક
સગર્ભાવસ્થા સગર્ભાવસ્થા ડાયાબિટીસ ઉપચાર એ આહાર વિના નથી થતો - સગર્ભા દર્દીઓની સારવાર માટેનો આ મૂળ નિયમ છે. ખોરાક વિવિધ, સંતુલિત હોવો જોઈએ. મેનૂના energyર્જા મૂલ્યને ઝડપથી ઘટાડવાની મનાઈ છે.
ડોકટરો દિવસમાં 5-6 વખત અને નાના ભાગોમાં ખાવાની સલાહ આપે છે. મોટાભાગના ભોજન સવારે લેવામાં આવે છે. ભૂખની લાગણીઓને અટકાવવા માટે તે જરૂરી છે.
આહારમાંથી, તમારે કાર્બોહાઇડ્રેટ્સને દૂર કરવાની જરૂર છે જે સરળતાથી પાચન થાય છે. આ વાનગીઓમાં કેક, કેક, રોલ્સ, કેળા, દ્રાક્ષ શામેલ છે. આ ખોરાક ખાવાથી બ્લડ સુગરનું સ્તર ઝડપથી વધે છે. સ્વાદિષ્ટ, પણ હાનિકારક ફાસ્ટ ફૂડ - ફાસ્ટ ફૂડથી પણ ઇનકાર કરવો જરૂરી છે.
તમારે ચરબીયુક્ત સામગ્રીની ofંચી ડિગ્રીવાળા માખણ, મેયોનેઝ અને અન્ય ઉત્પાદનોનો વપરાશ ઓછો કરવાની જરૂર પડશે. સંતૃપ્ત ચરબીના સેવનની ટકાવારી 10 થી વધુ ન હોવી જોઈએ માંસની વાનગીઓમાંથી, સોસેજ, ડુક્કરનું માંસ, અર્ધ-તૈયાર ખોરાકને બાકાત રાખવું જોઈએ. તેના બદલે, ઓછી ચરબીવાળી જાતો - ગોમાંસ, મરઘાં, માછલીઓનો ઉપયોગ કરવાની ભલામણ કરવામાં આવે છે.
દૈનિક મેનૂમાં મોટા પ્રમાણમાં ફાઇબરવાળા ખોરાક હોવા જોઈએ: બ્રેડ, અનાજ, લીલા શાકભાજી, ગ્રીન્સ. ફાઈબર ઉપરાંત, તેમની પાસે માનવ શરીરના જીવન માટે જરૂરી ઘણા વિટામિન્સ અને ખનિજો છે.
જીડીએમ સાથે જન્મો કેવી રીતે થાય છે?

સ્ત્રીની તપાસ કર્યા પછી ડ doctorક્ટર નક્કી કરે છે કે સગર્ભાવસ્થા ડાયાબિટીઝ સાથે જન્મ કેવી રીતે આગળ વધવો જોઈએ. ત્યાં ફક્ત બે વિકલ્પો છે: કુદરતી ડિલિવરી અને સિઝેરિયન વિભાગ. પદ્ધતિની પસંદગી સગર્ભા સ્ત્રીમાં પેથોલોજીના કોર્સના તબક્કા પર આધારિત છે.
જો મજૂર પ્રવૃત્તિ અનપેક્ષિત રીતે શરૂ થઈ હતી અથવા ઉત્તેજના હાથ ધરવામાં આવી છે, તો પછી કુદરતી રીતે બાળકનો જન્મ ફક્ત નીચેના કિસ્સાઓમાં જ શક્ય લાગે છે:
- બાળકના માથાના કદ માતાના પેલ્વિસના પરિમાણો સાથે મેળ ખાય છે.
- બાળકનું શરીરનું વજન 4 કિલોથી વધુ નથી.
- ગર્ભની સાચી રજૂઆત downલટું છે.
- જન્મ દરમિયાન ગર્ભની સ્થિતિને દૃષ્ટિની નિરીક્ષણ કરવાની ક્ષમતા.
- બાળકમાં તીવ્ર હાયપોક્સિયાની ગેરહાજરી, અને જન્મજાત ખોડખાંપણ.
જે સ્ત્રીઓ સગર્ભાવસ્થા દરમિયાન સગર્ભાવસ્થા ડાયાબિટીસ મેલીટસથી પીડાય છે, તેઓ કેટલીક સમસ્યાઓનો સામનો કરે છે: તેઓ સમય પહેલા અમ્નિઓટિક પ્રવાહી મેળવે છે, અકાળે જન્મ આપે છે, અને જ્યારે બાળકનો જન્મ થાય છે, ત્યારે માતા તેના શરીરમાં ખૂબ નબળાઇ અનુભવે છે, જે પ્રયાસ કરવાની પ્રક્રિયામાં પ્રયત્નો કરવાથી અટકાવે છે.
જો કોઈ સ્ત્રી સગર્ભાવસ્થા દરમિયાન ડાયાબિટીઝથી પીડાય છે, તો તેણીએ ડોકટરોની દેખરેખ હેઠળ હોસ્પિટલમાં હોવું જોઈએ. સામાન્ય રીતે, જન્મ પછી, બાળકને ઇન્સ્યુલિન ઇન્જેક્શનની જરૂર હોતી નથી. પરંતુ બાળકને 1.5 મહિના સુધી ડોકટરોના નિયંત્રણમાં રાખવું જોઈએ અને તેની સુગર સહિષ્ણુતા તપાસો, જે આ રોગ દ્વારા બાળકને નુકસાન પહોંચાડ્યું છે કે કેમ તે શોધવામાં મદદ કરશે.
નિવારણ

સગર્ભાવસ્થાના સમયગાળા દરમિયાન સગર્ભાવસ્થાના ડાયાબિટીઝની ઘટના અને તેની મુશ્કેલીઓથી પોતાને સંપૂર્ણપણે સુરક્ષિત રાખવું લગભગ અશક્ય છે. મોટેભાગે પેથોલોજી ભાવિ માતાને અસર કરે છે જેને જોખમ પણ નથી. ગર્ભાવસ્થા દરમિયાન પોષણના નિયમોનું પાલન એ સૌથી મહત્વપૂર્ણ નિવારક પગલું છે.
જો ભૂતકાળમાં કોઈ સ્ત્રીને બાળકની રાહ જોતી વખતે ડાયાબિટીસ હોય, તો પછીના બાળકનું આયોજન કરવું આવશ્યક છે. છેલ્લા જન્મ પછીના 2 વર્ષ પહેલાં તેને જન્મ આપવાની મંજૂરી છે. સગર્ભાવસ્થાના રોગના પુનરાવર્તનને રોકવા માટે, શરીરના વજનની દેખરેખ રાખવા, દૈનિક શારિરીક કસરતોમાં નિયમિતપણે લોહીમાં શર્કરા માટે નિયમિતપણે પ્રયોગશાળા પરીક્ષણો લેવાનું શરૂ કરવા માટે વિભાવનાના 6 મહિના પહેલાં તે જરૂરી છે.
ડ doctorક્ટરની સલાહ વિના દવાઓ ન લો. મનસ્વી પ્રવેશ સાથેની કેટલીક દવાઓ, પ્રશ્નમાં પેથોલોજીના વિકાસ તરફ દોરી શકે છે.
સગર્ભા સ્ત્રી અને તેના બાળક માટે સગર્ભાવસ્થા ડાયાબિટીસ પ્રતિકૂળ પરિણામો તરફ દોરી શકે છે. તેથી, સગર્ભાવસ્થાની યોજના કરવી અને ડ doctorક્ટરની બધી ભલામણોને અનુસરો તે અત્યંત મહત્વપૂર્ણ છે.