ગર્ભાવસ્થા દરમિયાન ડાયાબિટીઝ

ડાયાબિટીઝથી પીડિત મહિલાઓમાં પ્રેગ્નન્સી મેનેજમેંટની સમસ્યા એ આખી દુનિયામાં તાત્કાલિક સમસ્યા છે.
સ્ત્રીઓમાં ડાયાબિટીઝના સંકેતો પર ધ્યાન કેન્દ્રિત કરતા, ક્લિનિકલ પ્રેક્ટિસમાં આ રોગના ત્રણ મુખ્ય પ્રકારો જાહેર થયા:
- પ્રથમ પ્રકાર આઇડીડીએમ છે, ઉચ્ચારણ ઇન્સ્યુલિન અવલંબન સાથે,
- બીજો પ્રકાર એનઆઈડીડીએમ છે, જેમાં બિન-ઇન્સ્યુલિન સ્વતંત્રતા છે,
- ત્રીજો પ્રકાર એચડી, સગર્ભાવસ્થા ડાયાબિટીસ છે.
સ્ત્રીઓમાં ડાયાબિટીઝના ઘણા સંકેતો દ્વારા, ત્રીજો પ્રકાર ઘણીવાર નક્કી કરવામાં આવે છે, જે ગર્ભાવસ્થાના 28 અઠવાડિયા પછી વિકાસ કરી શકે છે. તે સ્ત્રીઓમાં સગર્ભાવસ્થા દરમિયાન ગ્લુકોઝના વપરાશના ક્ષણિક ઉલ્લંઘનમાં પોતાને પ્રગટ કરે છે.
ડાયાબિટીસનો સૌથી સામાન્ય પ્રકાર આઈડીડીએમ છે. પુરુષોમાં આ પ્રકારની ડાયાબિટીસના સંકેતો સ્ત્રીઓમાં સમાન છે. જો આપણે બાળકોમાં આવા ડાયાબિટીઝના સંકેતો કેવી રીતે શોધાય છે તે વિશે વાત કરીશું, તો પછી તરુણાવસ્થા દરમિયાન આવું મોટાભાગે થાય છે.
30 થી વધુ વયસ્કોમાં ટાઇપ 3 ડાયાબિટીસ મેલીટસના સંકેતો ઓછા સામાન્ય છે, રોગ એટલો ગંભીર નથી. એચડી વાળા સ્ત્રીઓમાં ઓછામાં ઓછા નિદાન. જો તમને ડાયાબિટીસ મેલીટસના પ્રથમ સંકેતો દેખાય છે, તો તમારે ગંભીર પરિણામો ટાળવા માટે તરત જ ડ doctorક્ટરની સલાહ લેવી જોઈએ.
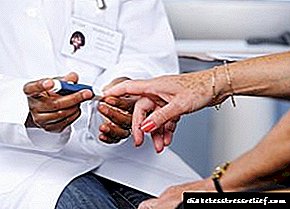
જ્યારે પુખ્ત સગર્ભા સ્ત્રીઓમાં ડાયાબિટીઝના સંકેતો મળી આવે છે, ત્યારે ડોકટરો ગર્ભાવસ્થાના કોર્સની નજીકથી દેખરેખ રાખવાનું શરૂ કરે છે. સગર્ભા સ્ત્રીઓમાં આઈડીડીએમ એ વધેલી લાબિલીટી દ્વારા વર્ગીકૃત થયેલ છે અને અનડ્યુલિંગથી આગળ વધે છે. લાક્ષણિકતા એ ગર્ભવતી સ્ત્રીમાં ડાયાબિટીઝની નિશાની છે, કારણ કે આ રોગના લક્ષણોમાં વધારો થાય છે. ઉપરાંત, સગર્ભા સ્ત્રીમાં આઈડીડીએમ એંજીયોપેથીઓના પ્રારંભિક વિકાસ અને કેટોસીડોસિસની વૃત્તિ દ્વારા અલગ પડે છે. જો તમે આ રોગનો સામનો કરી રહ્યા છો, તો પછી તમે જાણો છો કે પુરુષોમાં ડાયાબિટીઝના સંકેતો સંપૂર્ણપણે અલગ છે.
ગર્ભાવસ્થા દરમિયાન ડાયાબિટીઝના ચિન્હો
ગર્ભાવસ્થાના પ્રથમ અઠવાડિયામાં, લગભગ બધી સગર્ભા સ્ત્રીઓમાં રોગનો કોર્સ યથાવત છે. એસ્ટ્રોજનને કારણે સંભવિત કાર્બોહાઇડ્રેટ સહનશીલતા. આ સ્વાદુપિંડને ઇન્સ્યુલિન સ્ત્રાવિત કરવા માટે ઉત્તેજીત કરશે. પુખ્ત સગર્ભા સ્ત્રીઓમાં ડાયાબિટીસ મેલીટસના સંકેતો પણ નોંધાયા છે, જેમ કે પેરિફેરલ ગ્લુકોઝનું પ્રમાણ, ગ્લાયસીમિયાનો ઘટાડો, હાયપોગ્લાયકેમિઆના અભિવ્યક્તિ, જેના કારણે ઇન્સ્યુલિનની માત્રા ઘટાડવી આવશ્યક છે.
સામાન્ય રીતે, ડાયાબિટીઝવાળા દર્દીઓમાં ગર્ભાવસ્થાના પહેલા ભાગમાં કોઈ ગૂંચવણો વિના પસાર થાય છે. ત્યાં એક જ ધમકી છે - સ્વયંભૂ કસુવાવડનું જોખમ.
સગર્ભાવસ્થાના મધ્યમાં, બિનસલાહભર્યા હોર્મોન્સની પ્રવૃત્તિ વધે છે, જેમાંથી પ્રોલેક્ટીન, ગ્લુકોગન અને પ્લેસેન્ટલ લેક્ટોજન છે. આને કારણે, કાર્બોહાઇડ્રેટ સહનશીલતા ઓછી થાય છે, અને ડાયાબિટીઝના સામાન્ય ચિહ્નોમાં વધારો થાય છે. ગ્લાયસીમિયા અને ગ્લુકોસુરિયાનું સ્તર વધે છે. ત્યાં એક તક છે કે કેટોસિડોસિસ વિકસિત થવાનું શરૂ થશે. તે આ સમયે છે કે તમારે ઇન્સ્યુલિનની માત્રા વધારવાની જરૂર છે.
જટિલતાઓને ગર્ભાવસ્થાના બીજા ભાગમાં પ્રથમ કરતા વધુ લાક્ષણિકતા છે. અકાળ જન્મ, પેશાબની નળીઓનો વિસ્તાર ચેપ, અંતમાં સગર્ભાવસ્થા, ગર્ભની હાયપોક્સિયા, પોલિહાઇડ્રેમનીઓસ જેવી પ્રસૂતિ જટિલતાઓનું જોખમ છે.
ગર્ભાવસ્થાના અંતિમ તબક્કામાં ડાયાબિટીઝના કયા સંકેતોની અપેક્ષા રાખવી જોઈએ? આ વિરોધાભાસી પ્રકારના હોર્મોન્સના સ્તરમાં ઘટાડો, ગ્લાયસીમિયાના સ્તરમાં ઘટાડો છે, અને તેથી ઇન્સ્યુલિનની માત્રા લેવામાં આવે છે. કાર્બોહાઇડ્રેટ સહનશીલતા પણ ફરી વધે છે.
બાળજન્મ દરમિયાન અને તેના પછી ડાયાબિટીસનાં કયા ચિહ્નો છે?
બાળજન્મ દરમિયાન, ડાયાબિટીઝની સગર્ભા સ્ત્રીઓમાં હાયપરગ્લાયકેમિઆ થઈ શકે છે. હાયપોગ્લાયકેમિઆ અને / અથવા એસિડિસિસની સ્થિતિ પણ લાક્ષણિકતા છે. પોસ્ટપાર્ટમ સમયગાળાના પ્રથમ દિવસોમાં ડોકટરો દ્વારા ડાયાબિટીઝના નિશાનીઓ માટે, પ્રથમ ત્રણથી ચાર દિવસોમાં ગ્લાયસીમિયામાં આ માત્ર ઘટાડો છે. ચોથા કે પાંચમા દિવસે, બધું સામાન્ય થઈ જશે. તમે ખાતરીપૂર્વક કહી શકો છો કે પુરુષોમાં ડાયાબિટીઝના આવા સંકેતો જોવાની શક્યતા નથી.
મોટા ગર્ભની હાજરીથી જન્મ પ્રક્રિયા જટિલ છે.
આ રોગથી પીડાતા માતાઓથી બાળકોમાં ડાયાબિટીઝના ચિન્હો
જો માતાને ડાયાબિટીઝના એક અથવા વધુ સંકેતો હોય, અને પછી નિદાનની પુષ્ટિ થાય છે, તો આ માત્ર ગર્ભના વિકાસ પર જ નહીં, પણ નવજાત શિશુ પર પણ ભારે અસર કરી શકે છે. ડાયાબિટીઝ મેલીટસના કેટલાક સંકેતો છે જે ડાયાબિટીઝની માતામાં જન્મેલા બાળકોને સામાન્ય બાળકોથી અલગ કરી શકે છે.
બાળકોમાં ડાયાબિટીઝના સંકેતોમાં, એક લાક્ષણિક દેખાવને અલગ કરી શકાય છે: ચરબીયુક્ત સબક્યુટેનીયસ પેશીઓ, ગોળાકાર ચંદ્ર-આકારનો ચહેરો ખૂબ વિકસિત છે. ઉપરાંત, નવજાતમાં ડાયાબિટીસના પ્રથમ સંકેતોને સોજો, સિસ્ટમો અને અંગોની કાર્યાત્મક અપરિપક્વતા, ખોડખાંપણની નોંધપાત્ર આવર્તન, સાયનોસિસ કહી શકાય. આ ઉપરાંત, એક વિશાળ સમૂહ અને અંગો અને ચહેરાની ચામડી પર ઘણા બધા હેમરેજિસ પણ બાળપણના ડાયાબિટીસના પ્રથમ સંકેતો છે.
ડાયાબિટીઝથી ગર્ભનિરોધકનું સૌથી ગંભીર અભિવ્યક્તિ એ છે કે બાળકોમાં પેરીનેટલ મૃત્યુ દર .ંચો છે. ડાયાબિટીઝની માતાના નવજાત બાળકોને ગર્ભાશયની બહાર રહેવાની સ્થિતિની આદત પડવાની હલકી ગુણવત્તાવાળી અને ધીમી પ્રક્રિયાઓ દ્વારા વર્ગીકૃત કરવામાં આવે છે. આ સુસ્તી, હાયપોટેન્શન, હાયપોરેફ્લેક્સિયાના સ્વરૂપમાં પ્રગટ થાય છે. બાળકમાં હેમોડાયનેમિક્સ અસ્થિર હોય છે, વજન ધીમે ધીમે પુન isસ્થાપિત થાય છે. ઉપરાંત, બાળકમાં તીવ્ર શ્વસન તકલીફનું વલણ વધી શકે છે.
રોગશાસ્ત્ર
વિવિધ સ્રોતો અનુસાર, ગર્ભાવસ્થાના ડાયાબિટીસ દ્વારા તમામ ગર્ભાવસ્થાના 1 થી 14% સુધી (અભ્યાસ કરેલી વસ્તી અને ઉપયોગમાં લેવામાં આવતી નિદાન પદ્ધતિઓ પર આધાર રાખીને) જટિલ છે.
પ્રજનન વયની સ્ત્રીઓમાં પ્રકાર 1 અને પ્રકાર 2 ડાયાબિટીસનો વ્યાપ 2% છે, ગર્ભાવસ્થાના ડાયાબિટીસના 5% સહિત સગર્ભાવસ્થાના ડાયાબિટીસના 5% કિસ્સાઓમાં, સગર્ભાવસ્થાના ડાયાબિટીસના 4.5. cases% કિસ્સાઓમાં, સગર્ભાવસ્થામાં સ્ત્રીને ડાયાબિટીઝ હોય છે, તે તમામ ગર્ભાવસ્થાના 1% માં. ડાયાબિટીસ.
ગર્ભના અસ્થિરતામાં વધારો થવાનાં કારણો છે મેક્રોસોમિયા, હાઈપોગ્લાયસીમિયા, જન્મજાત ખોડખાંપણ, શ્વસન નિષ્ફળતા સિન્ડ્રોમ, હાયપરબિલિરૂબિનેમિઆ, પાયોક્લેસીમિયા, પોલિસીથેમિયા, હાયપોમાગ્નેસીમિયા. નીચે આપેલ પી. વ્હાઇટનું વર્ગીકરણ છે, જે માતૃત્વના ડાયાબિટીસની અવધિ અને ગૂંચવણ પર આધાર રાખીને, શક્ય બાળકની સંભાવનાની સંખ્યા (પી,%) દર્શાવે છે.
- વર્ગ એ. ક્ષતિગ્રસ્ત ગ્લુકોઝ સહિષ્ણુતા અને ગૂંચવણોની ગેરહાજરી - પી = 100,
- વર્ગ બી. 10 વર્ષથી ઓછી ડાયાબિટીસની અવધિ, 20 વર્ષથી વધુની ઉંમરે ઉદ્ભવી, વેસ્ક્યુલર ગૂંચવણો નહીં - p = 67,
- વર્ગ સી. 10 થી શ્લેટનો સમયગાળો, 10-19 વર્ષમાં ઉદભવ્યો, ત્યાં વેસ્ક્યુલર ગૂંચવણો નથી - p = 48,
- વર્ગ ડી. 20 વર્ષથી વધુ સમયગાળો, 10 વર્ષ સુધીનો સમયગાળો, રેટિનોપેથી અથવા પગના વાસણોનું કેલિસિફિકેશન - પી = 32,
- વર્ગ ઇ. પેલ્વિસના જહાજોનું ગણતરી - પી = 13,
- વર્ગ એફ. નેફ્રોપથી - પી = 3.
, , , , ,
ગર્ભાવસ્થા દરમિયાન ડાયાબિટીઝના કારણો
સગર્ભા ડાયાબિટીસ, અથવા ગેસ્ટાજેન ડાયાબિટીસ, ગ્લુકોઝ સહિષ્ણુતા (એનટીજી) નું ઉલ્લંઘન છે જે ગર્ભાવસ્થા દરમિયાન થાય છે અને બાળજન્મ પછી અદૃશ્ય થઈ જાય છે. આવા ડાયાબિટીસ માટેના ડાયગ્નોસ્ટિક માપદંડ એ નીચેના ત્રણ મૂલ્યો, કેમ્પેરી રક્તમાં ગ્લિસેમિયાના કોઈપણ બે સૂચકાંકોની સંખ્યા વધારે છે: એમએમઓએલ / એલ: ખાલી પેટ પર - 8.8, 1 એચ - 9.6 પછી, અને 2 કલાક પછી - 8 ગ્લુકોઝના મૌખિક ભાર પછી.
સગર્ભાવસ્થા દરમિયાન અશક્ત ગ્લુકોઝ સહિષ્ણુતા, બિનસલાહભર્યા પ્લેસેન્ટલ હોર્મોન્સ, તેમજ ઇન્સ્યુલિન પ્રતિકારની શારીરિક અસરને પ્રતિબિંબિત કરે છે અને લગભગ 2% સગર્ભા સ્ત્રીઓમાં વિકાસ પામે છે. નબળાઇ ગ્લુકોઝ સહિષ્ણુતાની પ્રારંભિક તપાસ બે કારણોસર મહત્વપૂર્ણ છે: પ્રથમ, ડાયાબિટીઝની 40% સ્ત્રીઓ જે ગર્ભાવસ્થાના ઇતિહાસ ધરાવે છે, તેઓ 6-8 વર્ષમાં ક્લિનિકલ ડાયાબિટીસ વિકસાવે છે અને તેથી, તેમને ફોલો-અપની જરૂર છે, અને બીજું, ઉલ્લંઘનની પૃષ્ઠભૂમિ સામે ગ્લુકોઝ સહિષ્ણુતા એ જ રીતે અગાઉ સ્થાપિત ડાયાબિટીસ મેલીટસવાળા દર્દીઓની જેમ પેરીનેટલ મૃત્યુ અને ફેટોપેથીનું જોખમ વધારે છે.
, , , , ,
જોખમ પરિબળો
ડ pregnantક્ટરની સગર્ભા સ્ત્રીની પ્રથમ મુલાકાત વખતે, સગર્ભાવસ્થા ડાયાબિટીસ થવાનું જોખમનું મૂલ્યાંકન કરવું જરૂરી છે, કારણ કે આગળના ડાયગ્નોસ્ટિક યુક્તિઓ આના પર નિર્ભર છે. સગર્ભાવસ્થાના ડાયાબિટીસના જોખમના જૂથમાં 25 વર્ષથી ઓછી વયની મહિલાઓનો સમાવેશ થાય છે, સગર્ભાવસ્થા પહેલાં શરીરના સામાન્ય વજન સાથે, જેની સગપણની પ્રથમ ડિગ્રીના સંબંધીઓમાં ડાયાબિટીસ મેલીટસનો કોઈ ઇતિહાસ નથી, જેમને કાર્બોહાઇડ્રેટ મેટાબોલિઝમ (ગ્લુકોસુરિયા સહિત) ના પાછલા વિકારોમાં ક્યારેય ન હોય, અસહ્ય પ્રસૂતિ ઇતિહાસ. સગર્ભાવસ્થા ડાયાબિટીઝ થવાનું ઓછું જોખમ ધરાવતા જૂથમાં સ્ત્રીને સોંપવા માટે, આ બધા લક્ષણો જરૂરી છે. સ્ત્રીઓના આ જૂથમાં, તાણ પરીક્ષણોનો ઉપયોગ કરીને પરીક્ષણ હાથ ધરવામાં આવતું નથી અને તે ઉપવાસ ગ્લાયસીમિયાના નિયમિત દેખરેખ સુધી મર્યાદિત છે.
સ્થાનિક અને વિદેશી નિષ્ણાતોના સર્વસંમત અભિપ્રાય મુજબ, નોંધપાત્ર મેદસ્વીપણું ધરાવતી સ્ત્રીઓ (BMI kg30 કિગ્રા / મીટર 2), સગપણની પ્રથમ ડિગ્રીના સંબંધીઓમાં ડાયાબિટીસ મેલીટસ, સગર્ભાવસ્થા ડાયાબિટીસનો ઇતિહાસ અથવા કોઈપણ કાર્બોહાઇડ્રેટ ચયાપચય વિકૃતિઓ સગર્ભાવસ્થા ડાયાબિટીસ થવાનું જોખમ વધારે છે. ગર્ભાવસ્થા બહાર. સ્ત્રીને ઉચ્ચ જોખમવાળા જૂથમાં સોંપવા માટે, સૂચિબદ્ધ લક્ષણોમાંથી એક પૂરતું છે. આ મહિલાઓની ડ theક્ટરની પ્રથમ મુલાકાત વખતે પરીક્ષણ કરવામાં આવે છે (ખાલી પેટ પર લોહીમાં ગ્લુકોઝની સાંદ્રતા અને 100 ગ્રામ ગ્લુકોઝ સાથેની એક પરીક્ષણ નક્કી કરવાની ભલામણ કરવામાં આવે છે, નીચેની પ્રક્રિયા જુઓ).
સગર્ભાવસ્થાના ડાયાબિટીસના વિકાસનું સરેરાશ જોખમ ધરાવતા જૂથમાં એવી સ્ત્રીઓ શામેલ છે જે ઓછી અને ઉચ્ચ જોખમ ધરાવતા જૂથોમાં નથી: ઉદાહરણ તરીકે, ગર્ભાવસ્થા પહેલા શરીરના વજનમાં થોડો વધારે વજન ધરાવતા, ગર્ભધારણ પ્રસૂતિ ઇતિહાસ (મોટા ગર્ભ, પોલિહાઇડ્રેમનીઓસ, સ્વયંભૂ ગર્ભપાત, સગર્ભાવસ્થા, ગર્ભના ખોડખાંપણ, સ્થિર જન્મ) ) અને અન્ય. આ જૂથમાં, સગર્ભાવસ્થા ડાયાબિટીસના વિકાસ માટે મહત્વપૂર્ણ સમયે પરીક્ષણ કરવામાં આવે છે - ગર્ભાવસ્થાના 24-28 અઠવાડિયા (પરીક્ષા સ્ક્રીનીંગ પરીક્ષણથી પ્રારંભ થાય છે).
,
પ્રેજેસ્ટશનલ ડાયાબિટીસ
પ્રકાર 1 અને પ્રકાર 2 ડાયાબિટીસ મેલિટસવાળા સગર્ભા સ્ત્રીઓમાં લક્ષણો વળતરની માત્રા અને રોગના સમયગાળા પર આધારિત છે અને મુખ્યત્વે ડાયાબિટીઝની તીવ્ર વેસ્ક્યુલર ગૂંચવણોની હાજરી અને સ્ટેજ દ્વારા નક્કી કરવામાં આવે છે (ધમનીની હાયપરટેન્શન, ડાયાબિટીક રેટિનોપેથી, ડાયાબિટીક નેફ્રોપથી, ડાયાબિટીક પોલિનોરોપેથી, વગેરે).
, , ,
સગર્ભાવસ્થા ડાયાબિટીસ
સગર્ભાવસ્થા ડાયાબિટીસના લક્ષણો હાયપરગ્લાયકેમિઆની ડિગ્રી પર આધારિત છે. તે પોતાને નજીવા ઉપવાસ હાયપરગ્લાયકેમિઆ, પોસ્ટપ્રાન્ડિયલ હાયપરગ્લાયકેમિઆ અથવા ઉચ્ચ ગ્લાયકેમિક સ્તરવાળા ડાયાબિટીસનું ક્લાસિકલ ચિત્ર વિકસાવે છે તે સાથે પ્રગટ થઈ શકે છે. મોટાભાગના કેસોમાં, ક્લિનિકલ લાક્ષણિકતાઓ ગેરહાજર અથવા અસ્પષ્ટ હોય છે. એક નિયમ મુજબ, ત્યાં વિવિધ ડિગ્રીની સ્થૂળતા છે, ઘણીવાર - ગર્ભાવસ્થા દરમિયાન ઝડપી વજન. ઉચ્ચ ગ્લાયસીમિયા સાથે, પોલીયુરિયા, તરસ, ભૂખમાં વધારો, વગેરે વિશે ફરિયાદો દેખાય છે. નિદાન માટેની સૌથી મોટી મુશ્કેલીઓ મધ્યવર્તી હાયપરગ્લાયકેમિઆવાળા સગર્ભાવસ્થાના ડાયાબિટીસના કિસ્સાઓ છે, જ્યારે ગ્લુકોસુરિયા અને ઉપવાસ હાયપરગ્લાયકેમિઆ ઘણીવાર શોધી શકાતા નથી.
આપણા દેશમાં, સગર્ભાવસ્થા ડાયાબિટીઝના નિદાન માટે સામાન્ય અભિગમો નથી. વર્તમાન ભલામણો અનુસાર, સગર્ભાવસ્થા ડાયાબિટીસનું નિદાન તેના વિકાસ માટેના જોખમ પરિબળોના નિર્ધારણ અને મધ્યમ અને ઉચ્ચ જોખમ જૂથોમાં ગ્લુકોઝ લોડ સાથેના પરીક્ષણોના ઉપયોગ પર આધારિત હોવું જોઈએ.
સગર્ભા સ્ત્રીઓમાં કાર્બોહાઇડ્રેટ ચયાપચયની વિકૃતિઓ પૈકી, તે તફાવત કરવો જરૂરી છે:
- ડાયાબિટીઝ જે ગર્ભાવસ્થા પહેલા સગર્ભાવસ્થા (સગર્ભાવસ્થા ડાયાબિટીસ) પહેલાં સ્ત્રીમાં હતો - પ્રકાર 1 ડાયાબિટીઝ, પ્રકાર 2 ડાયાબિટીઝ, ડાયાબિટીસના અન્ય પ્રકારો.
- સગર્ભાવસ્થા અથવા ગર્ભવતી ડાયાબિટીસ - ગર્ભાવસ્થા દરમિયાન શરૂઆત અને પ્રથમ તપાસ સાથે ક્ષતિગ્રસ્ત કાર્બોહાઇડ્રેટ ચયાપચયની કોઈપણ ડિગ્રી (એકલતાવાળા ઉપવાસ હાયપરગ્લાયકેમિઆથી ક્લિનિક રૂપે સ્પષ્ટ ડાયાબિટીસ સુધીની).
, , ,
સગર્ભાવસ્થા ડાયાબિટીસનું વર્ગીકરણ
સગર્ભાવસ્થા ડાયાબિટીઝ છે, ઉપયોગમાં લેવાતી સારવારની પદ્ધતિના આધારે:
- આહાર ઉપચાર દ્વારા વળતર,
- ઇન્સ્યુલિન ઉપચાર દ્વારા વળતર.
રોગના વળતરની ડિગ્રી અનુસાર:
- વળતર
- વિઘટન.
- ઇ 10 ઇન્સ્યુલિન આધારિત ડાયાબિટીસ મેલીટસ (આધુનિક વર્ગીકરણમાં - પ્રકાર 1 ડાયાબિટીસ મેલીટસ)
- E11 નોન-ઇન્સ્યુલિન આધારિત ડાયાબિટીસ મેલીટસ (વર્તમાન વર્ગીકરણમાં પ્રકાર 2 ડાયાબિટીસ)
- ઇ 10 (ઇ 11) .0 - કોમા સાથે
- ઇ 10 (ઇ 11) .1 - કેટોએસિડોસિસ સાથે
- E10 (E11) .2 - કિડનીના નુકસાન સાથે
- E10 (E11) .3 - આંખના નુકસાન સાથે
- E10 (E11) .4 - ન્યુરોલોજીકલ ગૂંચવણો સાથે
- E10 (E11) .5 - પેરિફેરલ સર્ક્યુલેશન ડિસઓર્ડર સાથે
- E10 (E11) .6 - અન્ય સ્પષ્ટ કરેલી ગૂંચવણો સાથે
- E10 (E11) .7 - બહુવિધ મુશ્કેલીઓ સાથે
- E10 (E11) .8 - અનિશ્ચિત મુશ્કેલીઓ સાથે
- ઇ 10 (ઇ 11) .9 - મુશ્કેલીઓ વિના
- 024.4 સગર્ભા સ્ત્રીઓ ડાયાબિટીસ.
, , , , , ,
જટિલતાઓને અને પરિણામો
ગર્ભાવસ્થા ડાયાબિટીસ ઉપરાંત, ગર્ભાવસ્થા ડાયાબિટીસ મેલિટસ પ્રકાર I અથવા II સામે અલગ છે. માતા અને ગર્ભમાં વિકસિત મુશ્કેલીઓ ઘટાડવા માટે, પ્રારંભિક ગર્ભાવસ્થાના દર્દીઓની આ શ્રેણીમાં ડાયાબિટીઝના મહત્તમ વળતરની જરૂર છે. આ માટે, ડાયાબિટીઝ મેલીટસવાળા દર્દીઓએ જ્યારે ડાયાબિટીસને સ્થિર કરવા, સ્ક્રિનીંગ કરવા અને સહવર્તી ચેપી રોગોને દૂર કરવા માટે ગર્ભાવસ્થાને શોધી કા hospitalતી વખતે હોસ્પિટલમાં દાખલ થવું જોઈએ. પ્રથમ અને પુનરાવર્તિત હોસ્પિટલાઇઝેશન દરમિયાન, સુસંગત પાયલોનેફ્રીટીસની હાજરીમાં સમયસર તપાસ અને ઉપચાર માટે પેશાબના અવયવોની તપાસ કરવી જરૂરી છે, તેમજ ડાયાબિટીક નેફ્રોપથીને શોધવા માટે, ગ્લોમેર્યુલર ફિલ્ટરેશન, દૈનિક પ્રોટીન્યુરિયા અને સીરમ ક્રિએટિનિનનું નિરીક્ષણ કરવા વિશેષ ધ્યાન આપવું જોઈએ. ફંડસની સ્થિતિનું મૂલ્યાંકન કરવા અને રેટિનોપેથી શોધવા માટે, સગર્ભા સ્ત્રીઓની આંખના નિષ્ણાંત દ્વારા તપાસ કરવી જોઈએ. ધમનીની હાયપરટેન્શનની હાજરી, ખાસ કરીને ડાયાસ્ટોલિક દબાણમાં 90 મીમી એચ.જી.થી વધુ વધારો. આર્ટ., એન્ટિહાઇપરટેન્સિવ ઉપચાર માટેનો સંકેત છે. ધમનીવાળા હાયપરટેન્શનવાળા સગર્ભા સ્ત્રીઓમાં મૂત્રવર્ધક પદાર્થનો ઉપયોગ બતાવવામાં આવતો નથી. પરીક્ષા પછી, તેઓ ગર્ભાવસ્થા જાળવવાની સંભાવના વિશે નિર્ણય લે છે. ડાયાબિટીઝ મેલીટસમાં તેના સમાપ્તિના સંકેતો, જે ગર્ભાવસ્થા પહેલા થાય છે, તે ગર્ભમાં મૃત્યુદર અને ગર્ભપાતની percentageંચી ટકાવારીને કારણે છે, જે ડાયાબિટીઝની અવધિ અને ગૂંચવણો સાથે સુસંગત છે. ડાયાબિટીઝવાળા સ્ત્રીઓમાં ગર્ભના મૃત્યુ દરમાં વધારો, શ્વસન નિષ્ફળતા સિન્ડ્રોમ અને જન્મજાત ખોડખાંપણની હાજરીને કારણે સ્થિરજન્મ અને નવજાત મૃત્યુ બંનેને કારણે થાય છે.
, , , , , ,
ગર્ભાવસ્થા દરમિયાન ડાયાબિટીસનું નિદાન
સગર્ભાવસ્થા ડાયાબિટીસના નિદાન માટે ઘરેલું અને વિદેશી નિષ્ણાતો નીચેની રીતો પ્રદાન કરે છે. સગર્ભાવસ્થા ડાયાબિટીઝનું highંચું જોખમ ધરાવતી સ્ત્રીઓમાં એક-પગલું અભિગમ સૌથી આર્થિક રીતે સધ્ધર છે. તેમાં 100 ગ્રામ ગ્લુકોઝ સાથે ડાયગ્નોસ્ટિક પરીક્ષણ કરવામાં આવે છે. મધ્યમ-જોખમ જૂથ માટે દ્વિ-પગલાની અભિગમની ભલામણ કરવામાં આવે છે. આ પદ્ધતિની મદદથી, 50 ગ્રામ ગ્લુકોઝ સાથે પ્રથમ તપાસ કરવામાં આવે છે, અને તેના ઉલ્લંઘનના કિસ્સામાં, 100 ગ્રામ પરીક્ષણ કરવામાં આવે છે.
સ્ક્રિનિંગ ટેસ્ટ હાથ ધરવાની પદ્ધતિ નીચે મુજબ છે: એક મહિલા ગ્લાસ પાણીમાં ઓગળેલા 50 ગ્રામ ગ્લુકોઝ (કોઈપણ સમયે, ખાલી પેટ પર નહીં) પીવે છે, અને એક કલાક પછી, વેઇનસ પ્લાઝ્મામાં ગ્લુકોઝ નક્કી થાય છે. જો એક કલાક પછી પ્લાઝ્મા ગ્લુકોઝ 7.2 એમએમઓએલ / એલ કરતા ઓછું હોય, તો પરીક્ષણ નકારાત્મક માનવામાં આવે છે અને પરીક્ષા સમાપ્ત થાય છે. (કેટલાક માર્ગદર્શિકાઓ સકારાત્મક સ્ક્રિનિંગ કસોટીના માપદંડ તરીકે 7.8 એમએમઓએલ / એલ ગ્લાયસિમિક સ્તર સૂચવે છે, પરંતુ સૂચવે છે કે 7.2 એમએમઓએલ / એલ ગ્લાયકેમિક સ્તર સગર્ભાવસ્થાના ડાયાબિટીસના જોખમનું વધુ સંવેદનશીલ માર્કર છે.) જો પ્લાઝ્મા ગ્લુકોઝ છે અથવા 7.2 એમએમઓએલ / એલ કરતા વધારે, 100 ગ્રામ ગ્લુકોઝ સાથેનું પરીક્ષણ સૂચવવામાં આવે છે.
100 ગ્રામ ગ્લુકોઝ સાથેની પરીક્ષણ પ્રક્રિયા વધુ કડક પ્રોટોકોલ પ્રદાન કરે છે. આ અભ્યાસ સવારે ખાલી પેટ પર કરવામાં આવે છે, રાત્રિના 8-8 કલાક ઉપવાસ કર્યા પછી, સામાન્ય આહારની પૃષ્ઠભૂમિ (દિવસમાં ઓછામાં ઓછા 150 ગ્રામ કાર્બોહાઈડ્રેટ) અને અમર્યાદિત શારીરિક પ્રવૃત્તિ, અભ્યાસના ઓછામાં ઓછા 3 દિવસ પહેલાં.પરીક્ષણ દરમિયાન, તમારે બેસવું જોઈએ, ધૂમ્રપાન કરવા પર પ્રતિબંધ છે. પરીક્ષણ દરમિયાન, ઉપવાસ વેનસ પ્લાઝ્મા ગ્લાયસીમિયા 1 કલાક, 2 કલાક અને કવાયત પછી 3 કલાક પછી નક્કી કરવામાં આવે છે. સગર્ભાવસ્થા ડાયાબિટીસનું નિદાન સ્થાપિત થયેલ છે જો 2 અથવા વધુ ગ્લાયકેમિક મૂલ્યો નીચેના આંકડાઓ સમાન અથવા વધુ હોય: ખાલી પેટ પર - 5.3 એમએમઓએલ / એલ, 1 એચ પછી - 10 એમએમઓએલ / એલ, 2 કલાક પછી - 8.6 એમએમઓએલ / એલ, 3 કલાક પછી - 7.8 એમએમઓએલ / એલ. વૈકલ્પિક અભિગમ એ છે કે 75 ગ્રામ ગ્લુકોઝ (સમાન પ્રોટોકોલ) સાથેના બે-કલાકના પરીક્ષણનો ઉપયોગ કરવો. આ કિસ્સામાં સગર્ભાવસ્થા ડાયાબિટીસનું નિદાન સ્થાપિત કરવા માટે, તે જરૂરી છે કે 2 અથવા વધુ વ્યાખ્યાઓમાં વેઇનસ પ્લાઝ્મા ગ્લિસેમિયાનું સ્તર નીચેના મૂલ્યોની બરાબર અથવા તેથી વધુ છે: ખાલી પેટ પર - 5.3 એમએમઓએલ / એલ, 1 એચ પછી - 10 એમએમઓએલ / એલ, 2 કલાક પછી - 8.6 એમએમઓએલ / એલ. જો કે, અમેરિકન ડાયાબિટીઝ એસોસિએશનના નિષ્ણાતોના જણાવ્યા મુજબ, આ અભિગમમાં 100 ગ્રામ નમૂનાની માન્યતા નથી. 100 ગ્રામ ગ્લુકોઝ સાથે પરીક્ષણ કરતી વખતે વિશ્લેષણમાં ગ્લાયસીમિયાના ચોથા (ત્રણ કલાક) નિશ્ચયનો ઉપયોગ કરવાથી તમે ગર્ભવતી સ્ત્રીમાં કાર્બોહાઇડ્રેટ ચયાપચયની સ્થિતિને વધુ વિશ્વસનીય રીતે ચકાસી શકો છો. એ નોંધવું જોઇએ કે કેટલાક કિસ્સાઓમાં સગર્ભાવસ્થાના ડાયાબિટીસના જોખમમાં સ્ત્રીઓમાં ગ્લાસેમિયાના ઉપવાસની નિયમિત દેખરેખ સગર્ભાવસ્થાના ડાયાબિટીસને સંપૂર્ણપણે બાકાત રાખી શકતી નથી, કારણ કે સગર્ભા સ્ત્રીઓમાં સામાન્ય ઉપવાસ ગ્લાસીમિયા બિન-ગર્ભવતી મહિલાઓની તુલનામાં થોડો ઓછો હોય છે. આમ, ઉપવાસ ન norર્મogગ્લાયકેમિઆ પોસ્ટપ્રાન્ડિયલ ગ્લાયસીમિયાની હાજરીને બાકાત રાખતું નથી, જે સગર્ભાવસ્થા ડાયાબિટીસનું અભિવ્યક્તિ છે અને ફક્ત તાણ પરીક્ષણોના પરિણામે જ શોધી શકાય છે. જો સગર્ભા સ્ત્રી વેનિસ પ્લાઝ્મામાં ઉચ્ચ ગ્લાયકેમિક આકૃતિઓ પ્રગટ કરે છે: ખાલી પેટ પર 7 એમએમઓએલ / એલથી વધુ અને રેન્ડમ લોહીના નમૂનામાં - 11.1 થી વધુ અને નિદાન પરીક્ષણોના બીજા દિવસે આ મૂલ્યોની પુષ્ટિ જરૂરી નથી, અને સગર્ભાવસ્થા ડાયાબિટીસનું નિદાન સ્થાપિત માનવામાં આવે છે.
, , , , , ,