પ્રકાર 2 ડાયાબિટીસ મેલીટસ શું છે (ઇન્સ્યુલિન આધારિત નહીં)
ટાઇપ 2 ડાયાબિટીસ એ અંતocસ્ત્રાવી રોગ છે જેમાં રક્ત વ્યવસ્થામાં ખાંડમાં સતત વધારો થતો રહે છે. આ રોગ સ્વાદુપિંડના કોષો દ્વારા ઉત્પાદિત ગ્લુકોઝની સેલ્યુલર અને પેશીઓની સંવેદનશીલતામાં ફેરફારમાં પોતાને મેનીફેસ્ટ કરે છે. આ પ્રકારનો રોગ સૌથી સામાન્ય માનવામાં આવે છે.
ટાઇપ 2 ડાયાબિટીઝ એટલે શું
પ્રકાર 2 ડાયાબિટીઝ, તે શું છે? જ્યારે દર્દી નિદાનનો અવાજ ઉઠાવતો હોય ત્યારે ડ officeક્ટરની officeફિસમાં હંમેશાં આવો જ પ્રશ્ન ઉભો થાય છે. પેથોલોજી 40-60 વર્ષની શ્રેણીમાં થાય છે. આ કારણોસર, તેને સામાન્ય રીતે વૃદ્ધોના રોગ કહેવામાં આવે છે. નોંધનીય છે કે તાજેતરના વર્ષોમાં, પ્રકાર 2 ડાયાબિટીસ ઓછી થઈ ગઈ છે, અને 40 વર્ષ ન હોય તેવા દર્દીઓમાં સુગર રોગનું નિરીક્ષણ કરવું તે સામાન્ય નથી.
રોગનો બીજો પ્રકાર એ સ્વાદુપિંડના લેંગેરેહન્સના ટાપુઓ દ્વારા ઉત્પાદિત ઇન્સ્યુલિનમાં શરીરના કોષોની ક્ષમતામાં ફેરફાર દ્વારા વર્ગીકૃત થયેલ છે. દવામાં, આ પ્રક્રિયાને ઇન્સ્યુલિન પ્રતિકાર કહેવામાં આવે છે. આ કારણોસર, ગ્લુકોઝ energyર્જાના મુખ્ય સ્રોત, ખાંડને કોષો સુધી યોગ્ય રીતે પહોંચાડવામાં અસમર્થ છે, કારણ કે લોહીના પ્રવાહમાં ગ્લુકોઝનું સંતૃપ્તિ વધી રહ્યું છે.
Energyર્જાના અભાવને વળતર આપવા માટે સ્વાદુપિંડ દ્વારા પહેલાં કરતાં વધુ ખાંડ સ્ત્રાવ કરવામાં આવે છે. પરંતુ ઇન્સ્યુલિન પ્રતિકાર ક્યાંય જતા નથી. જો તમે આ સમયગાળા દરમિયાન ઉપચાર સૂચવતા નથી, તો પછી સ્વાદુપિંડનો અવક્ષય આવશે અને વધુ ખાંડ એક ઉણપમાં ફેરવાશે. જ્યારે ખાંડ અનુક્રમણિકા 20 એમએમઓએલ / એલ અથવા વધુ સુધી વધશે, જ્યારે ધોરણ 3.3--3. mm એમએમઓએલ / એલ હશે.
સ્ટેજ 2 ડાયાબિટીસ મેલીટસ.
- પ્રથમ તબક્કે, દરરોજ ડ્રગના કેપ્સ્યુલનો ઉપયોગ કરીને, આહારમાં ફેરફાર કરીને દર્દીની સુખાકારીમાં સુધારો થાય છે, જે ખાંડને ઓછું કરે છે.
- બીજા તબક્કામાં, જો તમે ખાંડ ઘટાડતી દવાના દિવસમાં 2-3 કેપ્સ્યુલ્સ પીતા હોવ તો દર્દીની સ્થિતિ સામાન્ય થાય છે.
- ત્રીજી ડિગ્રી - ખાંડ ઘટાડતી દવાઓ ઉપરાંત, ઇન્સ્યુલિન આપવામાં આવે છે.
જ્યારે ગ્લુકોઝ ગુણાંક સામાન્ય કરતા થોડો વધારે હોય છે, પરંતુ ગૂંચવણોમાં કોઈ વલણ હોતું નથી, ત્યારે આ સ્થિતિને વળતર કહેવામાં આવે છે. આ કહે છે કે શરીર હજી પણ કાર્બોહાઇડ્રેટ ચયાપચયની વિકૃતિઓનો સામનો કરવામાં સક્ષમ છે.
રોગના કારણો
ટાઇપ 2 ડાયાબિટીસ મેલીટસની રચના વારસાગત પરિબળ અને તે કારણોના સંયોજનને ઉશ્કેરે છે જે આખા જીવન દરમિયાન શરીરને અસર કરે છે. પુખ્ત વયે, નકારાત્મક અસર ખાંડની કોશિકાઓની સંવેદનશીલતા ઘટાડે છે, પરિણામે તેમને પૂરતું ઇન્સ્યુલિન મળતું નથી.
ટાઇપ 2 ડાયાબિટીસ મેલિટસવાળા ડોકટરોએ વિગતવાર કારણોની ગણતરી કરી નથી, પરંતુ વર્તમાન અધ્યયનના સંદર્ભમાં, આ રોગ ગ્લુકોઝની માત્રા અથવા રીસેપ્ટર સેલ્યુલર સંવેદનશીલતાને અલગ કરીને વિકસે છે.
પ્રકાર 2 ડાયાબિટીસ મેલીટસનાં કારણો:
- જાડાપણું - વર્તમાન ચરબી ખાંડનો ઉપયોગ કરવાની કોષોની ક્ષમતાને ઘટાડે છે. ટાઇપ 2 ડાયાબિટીઝની રચના માટે વધુ વજન એ જોખમનું પરિબળ છે. 1% 90 દર્દીઓ મેદસ્વીપણાને જાહેર કરે છે,
- કસરતનો અભાવ - મોટર પ્રવૃત્તિના અભાવને કારણે ઘણા અવયવોના કાર્યને નકારાત્મક અસર પડે છે અને કોશિકાઓમાં મેટાબોલિક પ્રક્રિયાઓના અવરોધ તરફ દોરી જાય છે. હાઈપોડાયનેમિક જીવનશૈલી સ્નાયુઓ દ્વારા શર્કરાના ઘટાડા અને રક્ત સિસ્ટમમાં તેના સંચય દ્વારા આગળ કરવામાં આવે છે,
- ટાઇપ 2 ડાયાબિટીઝ મેલીટસના વિકાસમાં ખોટો આહાર એ મુખ્ય પરિબળ છે, જે વધારે કેલરી સામગ્રી દ્વારા રજૂ થાય છે. બીજું કારણ એ છે કે મોટી માત્રામાં શુદ્ધ ખાંડનું સેવન થાય છે, જે ઝડપથી લોહીના પ્રવાહમાં પ્રવેશ કરે છે, જેનાથી ઇન્સ્યુલિન સ્ત્રાવ થાય છે,
- અંતocસ્ત્રાવી રોગો - પ્રકાર 2 ડાયાબિટીસ, સ્વાદુપિંડની પૃષ્ઠભૂમિ પર વિકસિત થાય છે, સ્વાદુપિંડનું ગાંઠ રચના, કફોત્પાદક લઘુતા,
- ચેપી કોર્સની પેથોલોજી - સૌથી ખતરનાક રોગોની નોંધ ફ્લૂ, હિપેટાઇટિસ, હર્પીઝ.
રોગોમાં, ખાંડના પેશીઓના પ્રતિકારને અસર કરતા મુખ્ય કારણો તરુણાવસ્થા, જાતિ, જાતિ દરમિયાન વૃદ્ધિ હોર્મોન્સની અસર (પ્રકાર 2 ડાયાબિટીસ સ્ત્રીઓમાં વધુ સામાન્ય છે), અને મેદસ્વીપણા છે.
પ્રકાર 2 ડાયાબિટીસના લક્ષણો
મૂળભૂત રીતે, ટાઇપ 2 ડાયાબિટીસ મેલીટસના લક્ષણોમાં આબેહૂબ ચિત્ર હોતું નથી, અને પેથોલોજીનું નિદાન ફક્ત ખાલી પેટ માટે આયોજિત પ્રયોગશાળા વિશ્લેષણના કિસ્સામાં જ થઈ શકે છે.
મોટે ભાગે, ટાઇપ 2 ડાયાબિટીસ મેલીટસ સિંડ્રોમ્સ 40 પછીના લોકોમાં બનવાનું શરૂ થાય છે જેમની જાડાપણા, હાઈ બ્લડ પ્રેશર અને અન્ય લક્ષણો છે.
પ્રકાર 2 ડાયાબિટીઝના ચિન્હો નીચે પ્રમાણે દેખાય છે:
- તરસ, સુકા મોં ની લાગણી
- અતિશય પેશાબ,
- ખૂજલીવાળું ત્વચા
- સ્નાયુની નબળાઇ
- સ્થૂળતા
- ઘાવ સારી રીતે મટાડતા નથી.
દર્દીને લાંબા સમય સુધી ટાઇપ 2 ડાયાબિટીસના ચિહ્નો ન દેખાય. દર્દીને ટાઇપ 2 ડાયાબિટીસના આ લક્ષણો લાગે છે:
- સહેજ સૂકા મોં
- ખૂજલીવાળું ત્વચા
- તરસ
- ત્વચા પર અલ્સર દેખાય છે, મ્યુકોસ મેમ્બ્રેન,
- થ્રેશ,
- ગમ પીડા
- દાંતની ખોટ
- દ્રષ્ટિ ઘટાડો.
આ સૂચવે છે કે ગ્લુકોઝ, કોશિકાઓમાં પ્રવેશ કર્યા વિના, ઉપકલાના છિદ્રો દ્વારા, વેસ્ક્યુલર દિવાલોમાં જાય છે. અને ગ્લુકોઝ પર, બેક્ટેરિયા અને ફૂગનું સારું પ્રજનન થાય છે.
પેશીઓમાં ખાંડની અપૂરતી માત્રા સાથે, ભૂખ વધે છે, દર્દીઓમાં ટાઇપ 2 ડાયાબિટીસ ખાવાથી 2 કલાક પછી ભૂખ દ્વારા પોતાને મેનીફેસ્ટ કરે છે. કેલરીની માત્રામાં વધારાને ધ્યાનમાં લીધા વિના, સમૂહ તે જ રહે છે અથવા ઘટાડો થાય છે, કારણ કે ખાંડ શોષાયેલી નથી, તે પેશાબ સાથે છોડે છે.
બીજા પ્રકારનો રોગ ધરાવતી છોકરીઓ અને સ્ત્રીઓ જીની કેન્ડિડાયાસીસનો સામનો કરે છે, છોકરાઓ અને પુરુષો પેશાબની નળીઓનો વિસ્તાર ચેપથી પીડાય છે. ઘણા દર્દીઓ આંગળીઓમાં કળતર નોંધે છે, તેમના પગ સુન્ન છે. ખાવું પછી, દર્દી બીમાર લાગે છે, ઉલટી થઈ શકે છે. બ્લડ પ્રેશરમાં વધારો થાય છે, માથાનો દુખાવો, ચક્કર ઘણીવાર ખલેલ પહોંચાડે છે.
શક્ય ગૂંચવણો
ઇન્સ્યુલિન આધારિત ડાયાબિટીસનું નિદાન થયા પછી, દર્દીને લોહીમાં ગ્લુકોઝના સતત નિયંત્રણની આદત લેવી જોઈએ, વ્યવસ્થિત રીતે દવાઓનો ઉપયોગ કરવો જોઈએ જે ગ્લુકોઝને ઓછું કરે છે, સારવાર ટેબલને અનુસરે છે અને ખરાબ ટેવોને દૂર કરે છે.
તે સમજવું આવશ્યક છે કે ખાંડનું વધતું મૂલ્ય વાહિનીઓને નકારાત્મક અસર કરે છે, જે વિવિધ ગૂંચવણો તરફ દોરી જાય છે.
ખાંડના સ્તરને સામાન્ય રાખવાથી, નકારાત્મક પરિણામોનું જોખમ નોંધપાત્ર રીતે ઘટાડવામાં આવશે.
જટિલતાઓને જૂથોમાં વહેંચવામાં આવે છે - તીવ્ર અને ક્રોનિક કોર્સ.
- તીવ્ર કોર્સના પ્રકાર 2 ડાયાબિટીસના વિકાસમાં કોમા શામેલ છે, જે કારણ દર્દીની તીવ્ર વિઘટન સ્થિતિમાં આવેલું છે. આવું થાય છે જ્યારે ઇન્સ્યુલિનનો વધુ માત્રા હોય, આહારનું ઉલ્લંઘન અને સૂચિત દવાઓનો વ્યવસ્થિત, અનિયંત્રિત ઉપયોગ નહીં.
- લાંબી ગૂંચવણોમાં લાંબા સમય સુધી ધીમે ધીમે વિકાસ થાય છે.
બહુવિધ ક્રોનિક ગૂંચવણોવાળા ઇન્સ્યુલિન આધારિત ડાયાબિટીસ મેલિટસ જૂથોમાં વહેંચાયેલું છે.
- માઇક્રોવેસ્ક્યુલર - નાના વાહિનીઓ - રુધિરકેશિકાઓ, વેન્યુલ્સ, આર્ટિઓરિઓલ્સના સ્તરે જખમ છે. આંખના રેટિનાને અસર થાય છે, એન્યુરિઝમ્સ રચાય છે જે કોઈપણ સમયે ફાટી શકે છે. આવી ગૂંચવણો આખરે દ્રષ્ટિ ગુમાવવા તરફ દોરી જાય છે. ઉપરાંત, દર્દી રેનલ હલકી ગુણવત્તાનો વિકાસ કરે છે.
- મ Macક્રોવાસ્ક્યુલર - મોટા જહાજોને અસર થાય છે. મ્યોકાર્ડિયલ ઇસ્કેમિયા, મગજ, પેરિફેરલ વેસ્ક્યુલર રોગ વિકસે છે. આ એથરોસ્ક્લેરોટિક વેસ્ક્યુલર નુકસાન તરફ દોરી જાય છે, 2 ફોર્મની બિમારીની હાજરી તેમના દેખાવના ભયને 4 ગણો વધારે છે. પેથોલોજીવાળા દર્દીઓમાં અંગો કાપવાની ધમકી 20 ગણો વધે છે.
- ન્યુરોપથી - કેન્દ્રિય, પેરિફેરલ નર્વસ સિસ્ટમના નુકસાન દ્વારા વર્ગીકૃત થયેલ. હાયપરગ્લાયકેમિઆ સતત ચેતા તંતુઓને અસર કરે છે, બાયોકેમિકલ વિક્ષેપ વિકસિત થાય છે, પરિણામે રેસા દ્વારા આવેગનું કુદરતી વહન બદલાય છે.
રોગનું નિદાન
બીજા ડિગ્રીના ડાયાબિટીસ મેલ્લીટસની હાજરીની પુષ્ટિ અથવા અસ્વીકૃત અભ્યાસ.
- ખાંડ માટે રક્ત પરીક્ષણ.
- ગ્લાયકેટેડ હિમોગ્લોબિનની ગણતરી.
- ખાંડ અને કીટોન સંસ્થાઓ માટે પેશાબની પરીક્ષા.
- ગ્લુકોઝ સહિષ્ણુતા પરીક્ષણ.
પ્રારંભિક તબક્કામાં, સુગર સહિષ્ણુતાના પરીક્ષણ દ્વારા પ્રકાર 2 ડાયાબિટીસ શોધી શકાય છે. સામગ્રી ઘણી વખત લેવામાં આવે છે. પ્રથમ, લોહી ખાલી પેટ પર લેવામાં આવે છે, અને પછી દર્દી 75 ગ્રામ ગ્લુકોઝ પીવે છે. જ્યારે 2 કલાક પસાર થાય છે, ત્યારે તેઓ ફરીથી વાડ બનાવે છે. સામાન્ય સૂચક 2 કલાક પછી 7.8 એમએમઓએલ / એલ છે, જો પ્રકાર 2 ડાયાબિટીસ જોવામાં આવે, તો આ મૂલ્ય 11 એમએમઓએલ / એલ છે.
પ્રકાર 2 ડાયાબિટીસનું નિદાન કરવા માટે, દર 30 મિનિટમાં 4 વખત લોહીના નમૂના લેવામાં આવે છે. ખાંડના ભારના જવાબમાં ગ્લુકોઝ ગુણાંકનું મૂલ્યાંકન કરતી વખતે આ પદ્ધતિ વધુ માહિતીપ્રદ છે.
પ્રકાર 2 ડાયાબિટીસ
પ્રકાર 2 ડાયાબિટીઝની સારવાર કેવી રીતે કરવી? જલદી રોગ મળી આવે છે, આહાર કોષ્ટક અને દવાઓ ગ્લુકોઝ ઘટાડવાની સૂચવવામાં આવે છે. જો રોગના પ્રારંભિક તબક્કે દર્દી તેને નિપ કરવાનું સંચાલન કરે છે, તો તે કડક ઉપચારાત્મક આહારનું પાલન કરે છે, પછી દવાઓ લેવાનું રદ કરવામાં આવે છે.
ટેબલ પરની બધી ભલામણો અને પ્રવૃત્તિના સ્તરનું અવલોકન કરવું, પછી ટાઇપ 2 ડાયાબિટીઝ ગૂંચવણો આપશે નહીં, જે દર્દીને સારું લાગે છે.
ડ્રગ ઉપચાર
પ્રકાર 2 ડાયાબિટીઝ મેલીટસમાં, લોહીમાં તેની જરૂરી સંતૃપ્તિ પ્રાપ્ત કરવા માટે, વધારાના ઇન્સ્યુલિન ઉત્પન્ન કરવા માટે કોશિકાઓને ઉત્તેજીત કરવા માટે સુગર-લોઅર ગોળીઓના ઉપયોગથી સારવાર હાથ ધરવામાં આવે છે. પ્રકાર 2 ડાયાબિટીઝની સારવાર ડ aક્ટર દ્વારા સૂચવવામાં આવે છે, જે દવાઓ જાતે જ પસંદ કરે છે.
ટાઇપ 2 ડાયાબિટીઝનો ઇલાજ કેવી રીતે કરવો? દવાઓના જૂથો છે જે પેથોલોજી સામે લડવામાં મદદ કરે છે
- બિગુનાઇડ્સ - યકૃત દ્વારા ખાંડની કામગીરીને અવરોધે છે, ઇન્સ્યુલિન પ્રતિકાર ઘટાડે છે અને જઠરાંત્રિય માર્ગમાંથી શર્કરાનું શોષણ કરે છે. આ જૂથમાં ગ્લાયકોન, સિઓફોર, ગ્લાયકોફાઝ, ગ્લાયફોર્મિન, લેંગેરિન શામેલ છે. આ દવાઓ લેક્ટિક એસિડિસિસનું જોખમ વધારી શકે છે, વિટામિન બી 12 ના શોષણને નકારાત્મક અસર કરે છે.
- ગ્લિટાઝોન - પેશીઓમાં ગ્લુકોઝનો ઉપયોગ કરવાની ફરજ પડી. પ્રવાહી રીટેન્શન અને એડિપોઝ પેશીઓની વૃદ્ધિને કારણે દવાઓ વજનમાં વધારો કરી શકે છે - અવેંડિયા, રોગલિટ, પિઓગ્લર.
- સલ્ફોનીલ્યુરિયાના વ્યુત્પન્ન - ખાંડના સંશ્લેષણને વધારવામાં મદદ કરે છે. જો તમે તેમને લાંબા સમય સુધી લેશો, તો અસરકારકતા ખોવાઈ જશે - ગ્લિડેનીલ, ગ્લિડીઆબ, ગ્લુકોબિન.
- ગ્લુકોસિડેઝ અવરોધકો - આંતરડામાં સેકરાઇડ્સના ભંગાણને અટકાવો. પ્રતિકૂળ પ્રતિક્રિયાઓ તેમના સેવનથી થઈ શકે છે - પેટનું ફૂલવું, auseબકા, ડાયેરીયા. ગ્લાય્યુકોબે, ડાયસ્ટાબોલ સૂચવેલ દવાઓમાંથી.
- પ્રોટીન અવરોધક - પેશાબ દ્વારા વધુ પડતા ગ્લુકોઝને દૂર કરવામાં સક્ષમ. જીનીટોરીનરી માર્ગના ચેપનો ભય છે - ફોર્સિગ, જાર્ડિન્સ, ઇનવોકાના.
જ્યારે દવાઓ સાથે ખાંડને સામાન્ય મૂલ્યમાં લાવવી શક્ય ન હોય ત્યારે ઇન્સ્યુલિનના ઇન્જેક્શન સૂચવવામાં આવે છે. આ પ્રક્રિયા રોગની પ્રગતિ સાથે જોવા મળે છે, તેની સાથે તેના પોતાના હોર્મોનના સંશ્લેષણમાં ઘટાડો થાય છે.
આહારનું પાલન કરતી વખતે અને ગ્લુકોઝ ઘટાડતી દવાઓ લેતી વખતે ઇન્સ્યુલિન ઉપચાર ન્યાયી ઠરે છે, ગ્લાયકેટેડ હિમોગ્લોબિન અનુક્રમણિકા 9% કરતા વધુ હશે.
ડાયાબિટીઝ માટે લોક ઉપચાર
એવા છોડ અને ઉત્પાદનો છે જે રક્ત ખાંડના મૂલ્યને અસર કરે છે, લેંગેરેહન્સના ટાપુઓ દ્વારા ઇન્સ્યુલિનના ઉત્પાદનમાં વધારો કરે છે.
પ્રકાર 2 ડાયાબિટીઝની સારવાર નીચેના ઉત્પાદનોનો ઉપયોગ કરીને કરવામાં આવે છે:
- તજ - આ રચનામાં એવા પદાર્થો શામેલ છે જે મેટાબોલિક પ્રક્રિયાઓને ફાયદાકારક રીતે અસર કરે છે. મસાલાનો ચમચી ઉમેરીને ચાની ભલામણ કરવામાં આવે છે,
- ચિકોરી - રોગ નિવારણ તરીકે ઉપયોગ માટે ભલામણ કરેલ. તેમાં ખનિજ તત્વો, આવશ્યક તેલ, વિટામિન બી 1, સી હોય છે. ચિકરીને હાયપરટેન્શન, વેસ્ક્યુલર તકતીઓની હાજરી અને વિવિધ ચેપ માટે સલાહ આપવામાં આવે છે. ચિકોરીનો ઉપયોગ કરીને, રોગપ્રતિકારક શક્તિને મજબૂત બનાવવા અને તાણથી છૂટકારો મેળવવા માટે ડેકોક્શન્સ તૈયાર કરવામાં આવે છે,
- બ્લુબેરી - ઉત્પાદનની ભાગીદારીથી રોગની સારવાર માટે દવાઓ છે. ડેકોક્શન્સ બ્લુબેરીના પાંદડામાંથી બનાવવામાં આવે છે - એક ચમચી ઉત્પાદનમાં પાણી ભરાય છે અને બોઇલમાં લાવવામાં આવે છે. દિવસમાં 2 કલાક પછી સૂપ પીવો.
ટાઇપ 2 ડાયાબિટીસની વૈકલ્પિક સારવાર, મોનોથેરાપી તરીકે અસરકારકતા લાવતું નથી. આ પદ્ધતિ સહાયક, સહાયક અને દવાઓ સાથે સંયોજન છે.
ડાયાબિટીસ મેલિટસ 2 ડિગ્રી માટે આહાર
પ્રકાર 2 ડાયાબિટીઝ મેલીટસમાં પોષક પરિવર્તનનો સાર એ જઠરાંત્રિય માર્ગમાં પ્રવેશતા પોષક તત્વોનું નિયમન છે. દર્દીને કયા પ્રકારનું પોષણ જરૂરી છે, ડ doctorક્ટર રોગની ગંભીરતા, સંકળાયેલ પેથોલોજીઝ, વય ધ્યાનમાં લેતા, વ્યક્તિગત રીતે નક્કી કરે છે.
ડાયાબિટીઝ મેલિટસ પ્રકાર 2 માં, આહાર અને સારવારમાં વિવિધ પ્રકારનાં આહાર કોષ્ટકો શામેલ છે, જેનો ઉપયોગ ઇન્સ્યુલિન આધારિત ન હોય તેવા સ્વરૂપમાં થાય છે - નંબર 9, લો-કાર્બ આહાર. તે બધા વિગતોમાં ભિન્ન છે, જ્યારે તે સમાન છે કે કાર્બોહાઇડ્રેટ્સનું સેવન સખત મર્યાદિત છે. આ ઝડપી કાર્બોહાઈડ્રેટ ધરાવતા ખોરાકને લાગુ પડે છે.
- શુદ્ધ ખાંડ.
- સાચવે છે
- હલવાઈ
- ચોકલેટ
- માખણ બેકિંગ.
કાર્બોહાઇડ્રેટનું પ્રમાણ ઓછું કરવા ઉપરાંત, તેઓ વજન ઘટાડવાનો પ્રયાસ કરે છે, કારણ કે શરીરનું વજન વધારવું એ એક પરિબળ છે જે પેથોલોજીના વિકાસને વધારે છે.
જો પ્રકાર 2 ડાયાબિટીસ વિકસે છે, તો દર્દીઓમાં લક્ષણો અને સારવાર શરીરની વ્યક્તિગત લાક્ષણિકતાઓ અનુસાર અલગ પડે છે. મુશ્કેલીઓ અટકાવવા માટે ડ doctorક્ટરની બધી ભલામણોનું પાલન કરવું મહત્વપૂર્ણ છે.
પ્રકાર 2 ડાયાબિટીસ મેલીટસ
પ્રકાર 2 ડાયાબિટીસ સામાન્ય રીતે પુખ્તાવસ્થામાં પ્રગટ થાય છે. જો કે, ડબ્લ્યુએચઓ અનુસાર, નાની ઉંમરે દર્દીઓની સંખ્યામાં તાજેતરમાં વધારો થયો છે.

દુર્ભાગ્યે, પ્રકાર 2 ઇન્સ્યુલિન ઉપચારને બાકાત રાખતો નથી
- જે વ્યક્તિ આનુવંશિક રીતે 2 ડાયાબિટીસ લખે છે,
- કુટુંબમાં ડાયાબિટીઝની સગર્ભા સ્ત્રીઓ
- લોહીની ચરબીવાળા લોકો
- ધમનીવાળા હાયપરટેન્શનવાળા વ્યક્તિઓ.
પ્રકાર 2 ડાયાબિટીઝ ખૂબ જોખમી છે, કારણ કે પ્રારંભિક સમયગાળામાં તે થોડુંક સિવાય ઉચ્ચ ખાંડકોઈ લક્ષણો આપશો નહીં.
પરંતુ આ ગૂંચવણોના વિકાસ તરફ દોરી જાય છે:
- ડાયાબિટીક રેટિનોપેથી રેટિના. નુકસાન આડકતરી રીતે થાય છે: પ્રથમ, રુધિરકેશિકાઓ, પછી કોષ પટલમાં રીસેપ્ટર્સ અને ચેતા તંતુઓ.
- ડાયાબિટીક ન્યુરોપથીમુખ્યત્વે પેરિફેરલ ચેતા. ડાયાબિટીઝની સામાન્ય ગૂંચવણ. અડધા દર્દીઓમાં આવી જટિલતા હોય છે.
- ડાયાબિટીક નેફ્રોપથી - આ રેનલ નિષ્ફળતા છે, પેશાબમાં વિસર્જન કરેલા પ્રોટીનની વૃદ્ધિ દ્વારા પ્રગટ થાય છે.
ઇન્સ્યુલિન આધારિત ડાયાબિટીસ મેલીટસ (એનઆઈડીડીએમ) ના પેથોજેનેસિસ
બિન-ઇન્સ્યુલિન આધારિત ડાયાબિટીસ મેલીટસ (એનઆઈડીડીએમ) ક્ષતિગ્રસ્ત ઇન્સ્યુલિન સ્ત્રાવ અને તેની ક્રિયા સામે પ્રતિકારને લીધે થાય છે. સામાન્ય રીતે, ઇન્સ્યુલિનનું મુખ્ય સ્ત્રાવ લયબદ્ધ રીતે થાય છે, ગ્લુકોઝના ભારના જવાબમાં. બિન-ઇન્સ્યુલિન આધારિત ડાયાબિટીસ મેલીટસ (એનઆઈડીડીએમ) ના દર્દીઓમાં, ઇન્સ્યુલિનનું મૂળભૂત લયબદ્ધ પ્રકાશન નબળાઇ છે, ગ્લુકોઝ લોડિંગનો પ્રતિસાદ અપૂરતો છે, અને ઇન્સ્યુલિનનું મૂળભૂત સ્તર એલિવેટેડ છે, જો કે તે હાયપરગ્લાયકેમિઆ કરતા પ્રમાણમાં ઓછું છે.
સ્થિર પ્રથમ દેખાય છે હાઈપરગ્લાયકેમિઆ અને હાયપરિન્સ્યુલેનેમિયા, જે ઇન્સ્યુલિન આધારિત નહિતર ડાયાબિટીસ મેલીટસ (એનઆઈડીડીએમ) ના વિકાસની શરૂઆત કરે છે. સ્થિર હાયપરગ્લાયકેમિઆ આઇલેટ બી-સેલ્સની સંવેદનશીલતામાં ઘટાડો કરે છે, જે આપેલ રક્ત ગ્લુકોઝના સ્તર માટે ઇન્સ્યુલિન પ્રકાશનમાં ઘટાડો તરફ દોરી જાય છે. એ જ રીતે, ઇન્સ્યુલિનનો ક્રમિક રીતે એલિવેટેડ બેસલ લેવલ ઇન્સ્યુલિન રીસેપ્ટર્સને અટકાવે છે, જેનાથી ઇન્સ્યુલિન પ્રતિકાર વધે છે.
વધુમાં, સંવેદનશીલતા હોવાથી ઇન્સ્યુલિન ગ્લુકોગનનું વધતું સ્ત્રાવ, ગ્લુકોગનના વધુ પ્રમાણના પરિણામે, યકૃતમાંથી ગ્લુકોઝનું પ્રકાશન વધે છે, જે હાયપરગ્લાયકેમિઆમાં વધારો કરે છે. અંતે, આ દુષ્ટ ચક્ર બિન-ઇન્સ્યુલિન આધારિત ડાયાબિટીસ મેલિટસ તરફ દોરી જાય છે.
લાક્ષણિક બિન-ઇન્સ્યુલિન આધારિત ડાયાબિટીસ મેલીટસ આનુવંશિક વલણ અને પર્યાવરણીય પરિબળોના સંયોજનથી ઉત્પન્ન થાય છે.આનુવંશિક વલણને સમર્થન આપતા નિરીક્ષણોમાં મોનોઝિગસ અને ડિઝિગોટિક જોડિયા, પારિવારિક સંચય અને વિવિધ વસ્તીમાં વ્યાપક પ્રમાણમાં તફાવત શામેલ છે.
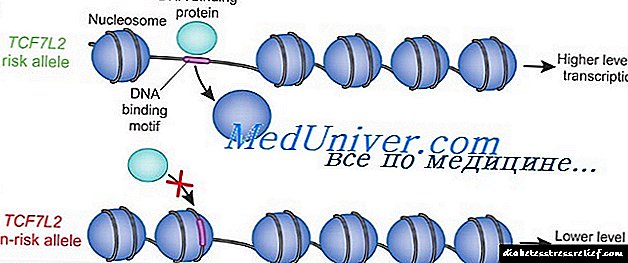
તેમ છતાં વારસોનો પ્રકાર માનવામાં આવે છે મલ્ટિ-ફેક્ટર, વય, લિંગ, વંશીયતા, શારીરિક સ્થિતિ, આહાર, ધૂમ્રપાન, જાડાપણું અને ચરબી વિતરણના પ્રભાવથી અવરોધાયેલા મુખ્ય જનીનોની ઓળખને થોડી સફળતા પ્રાપ્ત થઈ છે.
સંપૂર્ણ જીનોમ સ્ક્રીનીંગ બતાવ્યું કે નોન-ઇન્સ્યુલિન આધારિત ડાયાબિટીસ મેલિટસવાળા આઇસલેન્ડિક વસ્તીમાં, ટ્રાંસ્ક્રિપ્શન ફેક્ટર ટીસીએફ 7 એલ 2 ની ઇન્ટ્રોનમાં ટૂંકા ટandન્ડમ રીપીટની બહુપત્ની એલિલ્સ નજીકથી જોડાયેલા છે. હેટરોઝાઇગોટ્સ (population 38% વસ્તી) અને હોમોઝાયગોટિસ (the% વસ્તી) નોન-કેરિયર્સની તુલનાએ અનુક્રમે ૧. 1.5 અને ૨. and ગણો એનઆઈડીડીએમનું જોખમ છે.
એલિવેટેડ જોખમ કેરિયર્સમાં, ટીસીએફ 7 એલ 2 ડેનિશ અને અમેરિકન દર્દી જૂથોમાં પણ મળી હતી. આ એલીલ સાથે સંકળાયેલ એનઆઈડીડીએમનું જોખમ 21% છે. ટીસીએફ 7 એલ 2 ગ્લુકોગન હોર્મોનની અભિવ્યક્તિમાં સામેલ એક ટ્રાંસ્ક્રિપ્શન પરિબળને એન્કોડ કરે છે, જે રક્ત ગ્લુકોઝની સાંદ્રતામાં વધારો કરે છે, ઇન્સ્યુલિનની કાર્યવાહીની વિરુદ્ધ કાર્ય કરે છે, જે રક્ત ગ્લુકોઝનું સ્તર ઘટાડે છે. ફિનિશ અને મેક્સીકન જૂથોની તપાસથી એક અલગ વલણ જાહેર થયું, પીપીઆરજી જીનમાં પ્રોગો 12 એ 1 એનું પરિવર્તન, જે સ્પષ્ટપણે આ વસ્તી માટે ચોક્કસ છે અને એનઆઈડીડીએમના 25% વસ્તીના જોખમને પૂરો પાડે છે.
વધુ વારંવાર એલીલે પ્રોલીન 85% ની આવર્તન સાથે થાય છે અને તે ડાયાબિટીઝના જોખમમાં (1.25 વખત) થોડો વધારો કરે છે.
જીન PPARG - પરમાણુ હોર્મોન રીસેપ્ટર પરિવારનો સભ્ય અને ચરબી કોષોના કાર્ય અને તફાવતને નિયંત્રિત કરવા માટે મહત્વપૂર્ણ છે.
ભૂમિકાની પુષ્ટિ પરિબળો પર્યાવરણીય પરિબળોમાં મોનોઝિગોટિક જોડિયામાં 100% કરતા પણ ઓછા સુમેળ, આનુવંશિક રીતે સમાન વસતીમાં વિતરણમાં તફાવત અને જીવનશૈલી, પોષણ, જાડાપણું, ગર્ભાવસ્થા અને તાણ સાથે જોડાણ શામેલ છે. પ્રાયોગિક રૂપે પુષ્ટિ કરવામાં આવી છે કે ઇન્સ્યુલિન આધારિત ડાયાબિટીસ મેલિટસના વિકાસ માટે આનુવંશિક વલણ પૂર્વજરૂરીયાત હોવા છતાં, ઇન્સ્યુલિન આધારિત ડાયાબિટીસ મેલિટસ (એનઆઈડીડીએમ) ની ક્લિનિકલ અભિવ્યક્તિ પર્યાવરણીય પરિબળોના પ્રભાવ પર ખૂબ આધારિત છે.
ઇન્સ્યુલિન આધારિત ડાયાબિટીસ મેલીટસ (એનઆઈડીડીએમ) નો ફેનોટાઇપ અને વિકાસ.
સામાન્ય રીતે બિન-ઇન્સ્યુલિન આધારિત ડાયાબિટીસ મેલીટસ (એનઆઈડીડીએમ) એ મધ્યયુગીન અથવા તેથી વધુ ઉંમરના મેદસ્વી લોકોમાં જોવા મળે છે, જોકે માંદગી બાળકો અને યુવાનોની સંખ્યા યુવાનોમાં મેદસ્વી અને અપૂરતી ગતિશીલતાની સંખ્યામાં વધારો થવાને કારણે વધી રહી છે.
પ્રકાર 2 ડાયાબિટીસ ક્રમિક શરૂઆત છે અને સામાન્ય રીતે એલિવેટેડ ગ્લુકોઝ સ્તર દ્વારા પ્રમાણિત પરીક્ષા સાથે નિદાન કરવામાં આવે છે. પ્રકાર 1 ડાયાબિટીસવાળા દર્દીઓથી વિપરીત, નોન-ઇન્સ્યુલિન આધારિત ડાયાબિટીસ મેલીટસ (એનઆઈડીડીએમ) ના દર્દીઓ સામાન્ય રીતે કેટોએસિડોસિસ વિકસિત કરતા નથી. મૂળભૂત રીતે, નોન-ઇન્સ્યુલિન આધારિત ડાયાબિટીસ મેલિટસ (એનઆઈડીડીએમ) નો વિકાસ ત્રણ ક્લિનિકલ તબક્કાઓમાં વહેંચાયેલો છે.
ગ્લુકોઝ એકાગ્રતા પ્રથમ લોહી એલિવેટેડ ઇન્સ્યુલિનના સ્તર હોવા છતાં સામાન્ય રહે છે, જે સૂચવે છે કે ઇન્સ્યુલિનના લક્ષ્ય પેશીઓ હોર્મોનના પ્રભાવ માટે પ્રમાણમાં પ્રતિરોધક રહે છે. પછી, ઇન્સ્યુલિનની વધેલી સાંદ્રતા હોવા છતાં, વ્યાયામ પછી હાયપરગ્લાયકેમિઆ વિકસે છે. અંતે, નબળા ઇન્સ્યુલિન સ્ત્રાવને લીધે ભૂખ હાયપરગ્લાયકેમિઆ થાય છે અને ડાયાબિટીસનું ક્લિનિકલ ચિત્ર.
હાઈપરગ્લાયકેમિઆ ઉપરાંત, મેટાબોલિક વિકારોઆઇલેટ બી-સેલ ડિસફંક્શન અને ઇન્સ્યુલિન પ્રતિકાર કારણે એથરોસ્ક્લેરોસિસ, પેરિફેરલ ન્યુરોપથી, રેનલ પેથોલોજી, મોતિયા અને રેટિનોપેથીને કારણે થાય છે. બિન-ઇન્સ્યુલિન આધારિત ડાયાબિટીસ મેલીટસ (એનઆઈડીડીએમ) ધરાવતા છ દર્દીઓમાંના એકમાં, રેનલ નિષ્ફળતા અથવા નીચલા હાથપગના વિચ્છેદનની જરૂરિયાતવાળી ગંભીર વેસ્ક્યુલર પેથોલોજી વિકસે છે, રેટિનોપેથીના વિકાસને કારણે પાંચમાંથી એક આંધળું થઈ જાય છે.
આનો વિકાસ જટિલતાઓને આનુવંશિક પૃષ્ઠભૂમિ અને ચયાપચય નિયંત્રણની ગુણવત્તાને કારણે. ગ્લાયકોસાઇલેટેડ હિમોગ્લોબિન (HbA1c) નું સ્તર નક્કી કરીને ક્રોનિક હાયપરગ્લાયકેમિઆ શોધી શકાય છે. કડક, શક્ય તેટલું સામાન્ય નજીક, એચબીએ 1 સીના સ્તરના નિર્ધારણ સાથે, ગ્લુકોઝ એકાગ્રતા (7% કરતા વધુ નહીં) જાળવવાથી, ગૂંચવણોનું જોખમ 35-75% ઘટાડે છે અને સરેરાશ આયુષ્ય વધારી શકે છે, જે હાલમાં સ્થાપના પછીના 17 વર્ષ સરેરાશ છે કેટલાક વર્ષોથી નિદાન.
ફેનોટાઇપિક સુવિધાઓ બિન-ઇન્સ્યુલિન આધારિત ડાયાબિટીસ મેલીટસનું અભિવ્યક્તિ:
On શરૂઆતની ઉંમર: નાનપણથી પુખ્તવય સુધી
• હાયપરગ્લાયકેમિઆ
Ins સંબંધિત ઇન્સ્યુલિનની ઉણપ
• ઇન્સ્યુલિન પ્રતિકાર
Es સ્થૂળતા
Black ત્વચા કાળા થવાના એકેથોસિસ
ઇન્સ્યુલિન આધારિત ડાયાબિટીસ મેલીટસ (એનઆઈડીડીએમ) ની સારવાર
ઘટી શરીરનું વજનવધેલી શારીરિક પ્રવૃત્તિ અને આહારમાં ફેરફાર, ઇન્સ્યુલિન આધારિત ડાયાબિટીસ મેલીટસ (એનઆઈડીડીએમ) વાળા મોટાભાગના દર્દીઓમાં ઇન્સ્યુલિનની સંવેદનશીલતા નોંધપાત્ર રીતે સુધારવામાં મદદ કરે છે. દુર્ભાગ્યવશ, ઘણા દર્દીઓ સુધારવા માટે તેમની જીવનશૈલીમાં ધરમૂળથી ફેરફાર કરવા અસમર્થ અથવા અસમર્થ હોય છે, અને સલ્ફોનીલ્યુરેટ્સ અને બિગુઆનાઇડ્સ જેવી મૌખિક હાયપોગ્લાયકેમિક દવાઓથી સારવારની જરૂર પડે છે. થાઇઝોલિડિનેડીઅનેસ, ત્રીજા વર્ગની દવાઓ, પી.પી.આર.જી. સાથે બંધનકર્તા દ્વારા ઇન્સ્યુલિન પ્રતિકાર ઘટાડે છે.
તમે ચોથાનો ઉપયોગ પણ કરી શકો છો ડ્રગ કેટેગરી - gl-ગ્લુકોસિડેઝ અવરોધકો, ગ્લુકોઝના આંતરડાના શોષણને ધીમું કરીને અભિનય કરે છે. આ ડ્રગના દરેક વર્ગોને ઇન્સ્યુલિન આધારિત ડાયાબિટીસ મેલિટસ (એનઆઈડીડીએમ) માટે મોનોથેરાપી તરીકે મંજૂરી આપવામાં આવે છે. જો તેમાંથી એક રોગના વિકાસને રોકતો નથી, તો બીજા વર્ગની દવા ઉમેરી શકાય છે.
ઓરલ હાયપોગ્લાયકેમિક તૈયારીઓ વજન ઘટાડવા, શારીરિક પ્રવૃત્તિમાં વધારો અને આહારમાં પરિવર્તન જેવા ગ્લુકોઝ નિયંત્રણ પ્રાપ્ત કરવામાં એટલું અસરકારક નથી. ગ્લુકોઝ નિયંત્રણ પ્રાપ્ત કરવા અને ગૂંચવણોનું જોખમ ઘટાડવા માટે, કેટલાક દર્દીઓને ઇન્સ્યુલિન ઉપચારની જરૂર હોય છે, જો કે, તે ઇન્સ્યુલિન પ્રતિકાર વધારે છે, હાયપરિન્સ્યુલિનમિયા અને જાડાપણું વધારે છે.
ઇન્સ્યુલિન આધારિત ડાયાબિટીસ મેલિટસ (એનઆઈડીડીએમ) ના વારસાના જોખમો
વસ્તીનું જોખમ બિન-ઇન્સ્યુલિન આધારિત ડાયાબિટીસ મેલીટસ (એનઆઈડીડીએમ) એ અભ્યાસ કરેલી વસ્તી પર ખૂબ નિર્ભર છે, મોટાભાગની વસ્તીમાં આ જોખમ 1 થી 5% સુધીનું છે, જોકે યુએસએમાં તે 6-7% છે. જો દર્દીમાં બીમાર ભાઈ-બહેન હોય, તો જોખમ 10% સુધી વધે છે, બીમાર ભાઈ-બહેનોની હાજરી અને સગા સંબંધની પ્રથમ ડિગ્રી સાથેનો અન્ય સંબંધી 20% સુધીનું જોખમ વધારે છે, જો મોનોઝિગોટિક જોડિયા બીમાર છે, તો જોખમ 50-100% સુધી વધે છે.
આ ઉપરાંત, નોન-ઇન્સ્યુલિન આધારિત ડાયાબિટીસ મેલીટસ (એનઆઈડીડીએમ) ના કેટલાક સ્વરૂપો પ્રકાર 1 ડાયાબિટીસથી ઓવરલેપ થયા હોવાથી, ન -ન-ઇન્સ્યુલિન આધારિત ડાયાબિટીસ મેલીટસ (એનઆઈડીડીએમ) વાળા માતા-પિતાનાં બાળકોને પ્રકાર 1 ડાયાબિટીસ થવાનું 10 માં 1 નું અનુભવનું જોખમ રહેલું છે.
બિન-ઇન્સ્યુલિન આધારિત ડાયાબિટીસ મેલિટસનું ઉદાહરણ. અમેરિકન ભારતીય પીમા આદિજાતિ, તંદુરસ્ત 38 વર્ષીય એમ.પી., બિન-ઇન્સ્યુલિન આધારિત ડાયાબિટીસ મેલીટસ (એનઆઈડીડીએમ) ના વિકાસના જોખમ વિશે સલાહ લે છે. તેના બંને માતા-પિતા નોન-ઇન્સ્યુલિન આધારિત ડાયાબિટીસ મેલીટસથી પીડાય છે, તેના પિતાનું મ્યોકાર્ડિયલ ઇન્ફાર્ક્શનથી 60 ની ઉંમરે અને માતાની રેનલ નિષ્ફળતાથી 55 ની ઉંમરે અવસાન થયું હતું. એક પૈતૃક દાદા અને એક મોટી બહેન પણ બિન-ઇન્સ્યુલિન આધારિત ડાયાબિટીસ મેલીટસથી પીડાઈ હતી, પરંતુ તે અને તેના ચાર નાના ભાઈ-બહેન સ્વસ્થ છે.
સગીરને બાદ કરતાં પરીક્ષાનો ડેટા સામાન્ય હતો સ્થૂળતા, ઉપવાસ રક્ત ગ્લુકોઝ સામાન્ય છે, જો કે, મૌખિક ગ્લુકોઝ લોડ મળ્યા પછી ઇન્સ્યુલિન અને લોહીમાં શર્કરાના સ્તરમાં વધારો જોવા મળે છે. આ પરિણામો મેટાબોલિક રાજ્યના પ્રારંભિક અભિવ્યક્તિઓ સાથે સુસંગત છે, સંભવત non ઇન્સ્યુલિન આધારિત ડાયાબિટીસ મેલિટસ તરફ દોરી જાય છે. તેના ડ doctorક્ટર દર્દીને તેમની જીવનશૈલી બદલવા, વજન ઓછું કરવા અને શારીરિક પ્રવૃત્તિમાં વધારો કરવાની સલાહ આપે છે. દર્દીએ તેના ચરબીનું પ્રમાણ તીવ્ર રીતે ઘટાડ્યું, સાયકલ ચલાવવાનું શરૂ કર્યું અને અઠવાડિયામાં ત્રણ વખત દોડવું, તેના શરીરનું વજન 10 કિલો જેટલું ઓછું થયું, અને તેની ગ્લુકોઝ સહિષ્ણુતા અને ઇન્સ્યુલિનનું સ્તર સામાન્ય થઈ ગયું.
દેખાવ માટેનાં કારણો




રોગના દેખાવનું મુખ્ય કારણ ઇન્સ્યુલિન પ્રતિકાર છે - ઇન્સ્યુલિન પ્રત્યેની કોશિકાઓની સંવેદનશીલતામાં નોંધપાત્ર ઘટાડો.
સ્વાદુપિંડ રોગના ગંભીર કિસ્સાઓમાં કુદરતી ઇન્સ્યુલિન ઉત્પન્ન કરવાની ક્ષમતા ગુમાવે છે.
પ્રારંભિક તબક્કે, દર્દીના લોહીમાં હજી પણ કુદરતી ઇન્સ્યુલિનનો થોડો જથ્થો હોય છે, પરંતુ તે હવે સુગર લેવલને ઘટાડવામાં સમર્થ નથી, કારણ કે કોષો હોર્મોનની અસરો પ્રત્યે સંવેદનશીલ નથી.
એક મહત્વપૂર્ણ પાસું સ્થૂળતા છે, જેમાં ચરબી પેશીઓ વિશાળ માત્રામાં એકઠા થાય છે, જેનાથી કોષોની સંવેદનશીલતા ઓછી થાય છે, અને આ સ્થૂળતાની પ્રક્રિયાને વેગ આપે છે.

ખાંડની બીમારીથી બીમાર થવાની સંભાવના વધારે હશે:
- અસંતુલિત આહાર સાથે, ખોરાકમાં અથવા ઉત્પાદનોમાં કાર્બોહાઈડ્રેટની મોટી માત્રાની હાજરીમાં જરૂરી તત્વોની ગેરહાજરી.
- વધારે વજન
- બેઠાડુ જીવનશૈલી સાથે,
- ધમનીય હાયપરટેન્શન સાથે.
જોખમ જૂથો
નીચેની કેટેગરીના લોકો જોખમ જૂથના છે:

- કુટુંબમાં ડાયાબિટીસવાળા લોકો
- મેદસ્વી
- ગર્ભાવસ્થા દરમિયાન અમુક રોગવિજ્ hadાન ધરાવતા સ્ત્રીઓ, અથવા ચાર કિલોગ્રામથી વધુ વજન ધરાવતા બાળકોને જન્મ આપ્યો હતો,
- એડ્રેનલ ગ્રંથિ ગાંઠ, એક્રોમેગલી અથવા કફોત્પાદક ગાંઠવાળા દર્દીઓ,
- એથરોસ્ક્લેરોસિસ, હાયપરટેન્શન, કંઠમાળ પેક્ટોરિસ,
- જે લોકો મોતિયા વિકસાવવા માંડે છે
- અમુક એલર્જિક બિમારીઓથી બીમાર,
- જે લોકોએ પહેલાથી જ હાર્ટ એટેક, સ્ટ્રોક, વિવિધ ચેપ અથવા ગર્ભાવસ્થાને લીધે ખાંડની માત્રામાં વધારો અનુભવ્યો છે.
પ્રકાર 2 ડાયાબિટીસ મેલીટસના લક્ષણો અને તેમના નિર્ધારણ માટેની પદ્ધતિઓ

ડાયાબિટીઝ અગ્નિની જેમ આ ઉપાયથી ભયભીત છે!
તમારે ફક્ત અરજી કરવાની જરૂર છે ...

એક નિયમ મુજબ, આ રોગ ઉચ્ચારણ લક્ષણો સાથે નથી, અને નિદાન ફક્ત આયોજિત પ્રયોગશાળાના અભ્યાસના કિસ્સામાં જ સ્થાપિત કરી શકાય છે.
કોઈ પણ ખોરાક ન ખાવું તે અભ્યાસ પહેલાં મહત્વપૂર્ણ છે - ફક્ત ખાલી પેટ.
આ રોગ સાથે, દર્દીઓમાં વિવિધ પ્રકારની ગૂંચવણો હોય છે, તેઓ તેમની સારવાર માટે હોસ્પિટલમાં જાય છે અને પ્રક્રિયામાં એવું બહાર આવે છે કે તેઓ ડાયાબિટીઝને કારણે છે. ઉદાહરણ તરીકે, દર્દીઓ દ્રષ્ટિની સમસ્યાઓના કારણે નેત્ર ચિકિત્સકની મુલાકાત લે છે અને ઘણીવાર આ સમસ્યાનું કારણ ડાયાબિટીઝ આંખને નુકસાન છે.
મોટે ભાગે, પ્રકાર 2 ડાયાબિટીસ મેદસ્વી, હાયપરટેન્શન અને અન્ય બિમારીઓવાળા લોકો દ્વારા અનુભવાય છે. વય કેટેગરી દ્વારા - મોટે ભાગે ચાલીસ વર્ષથી વધુ વયના લોકો.
આ રોગના વિશિષ્ટ લક્ષણોમાં નિયમિત રાત્રિના પેશાબ કરવો, શરીરમાં પાણીનો અભાવ (સતત પીવાની ઇચ્છા), ફંગલ ત્વચાના રોગોનો સમાવેશ થાય છે. આ સંકેતોના દેખાવનું કારણ મોટી સંખ્યામાં બીટા કોષોનું નુકસાન માનવામાં આવે છે, કારણ કે આ રોગ પહેલાથી જ ચાલી રહ્યો છે, અથવા સ્ટ્રોક અથવા હાર્ટ એટેક જેવા ગંભીર રોગો છે.
પેથોલોજી નીચેના તબક્કામાં વહેંચાયેલું છે:
- ઉલટાવી શકાય તેવું
- આંશિક ઉલટાવી શકાય તેવું
- કાર્બોહાઇડ્રેટ ચયાપચયમાં ઉલટાવી ન શકાય તેવી ખામીવાળા સ્ટેજ.
બીજા પ્રકારનાં ડાયાબિટીસની નીચેની ડિગ્રી અલગ પડે છે:
હળવા કેસના કિસ્સામાં, ખાંડની માત્રામાં ઘટાડો કરતા ભંડોળ (એક કેપ્સ્યુલ પૂરતો હશે) અથવા પોષણમાં મૂળભૂત પરિવર્તનને લીધે દર્દીની સ્થિતિમાં સુધારો થઈ શકે છે. સરેરાશ ડિગ્રીના કિસ્સામાં, સ્થિતિને સામાન્ય બનાવવા માટે, તમારે દરરોજ ડોઝને બે કે ત્રણ કેપ્સ્યુલ્સમાં વધારવાની જરૂર રહેશે. જો રોગ ગંભીર બની ગયો હોય, તો ખાંડ-ઘટાડતા કેપ્સ્યુલ્સ ઉપરાંત, તમારે ઇન્સ્યુલિનના પરિચયનો પણ આશરો લેવો પડશે.
ટાઇપ 2 ડાયાબિટીઝ એટલે શું
દવામાં, ડાયાબિટીઝના બે પ્રકારોને અલગ પાડવામાં આવે છે: ઇન્સ્યુલિન આધારિત અને બિન-ઇન્સ્યુલિન આધારિત. પ્રકાર 2 ડાયાબિટીસ ઇન્સ્યુલિન આધારિત નથી. પ્રકાર 1 રોગથી વિપરીત, પ્રકાર 2 સાથે, સ્વાદુપિંડ અકબંધ રહે છે, અને લhanન્ગેરહન્સ (ટletsંકો (સ્વાદુપિંડનો ભાગ જે ઇન્સ્યુલિન કોષો ઉત્પન્ન કરે છે) સફળતાપૂર્વક તેમના કાર્યો કરે છે.
પ્રકાર 2 ડાયાબિટીસનું મુખ્ય કારણ પેશી કોષોમાં ઇન્સ્યુલિન રીસેપ્ટર્સની સંવેદનશીલતામાં ઘટાડો છે.
કેમ ટાઇપ 2 ડાયાબિટીઝ થાય છે: વૈજ્ .ાનિકોએ પેથોલોજીકલ સ્થિતિનું કારણ શોધી કા .્યું છે
ઉલ્લંઘનનો ગુનેગાર એડીપોનેક્ટીન હોર્મોન (જીબીપી -28) છે, જે એડીપોસાઇટ્સ દ્વારા બનાવવામાં આવે છે - આંતરિક અવયવોના એડિપોઝ પેશીઓના કોષો. એડીપોનેક્ટીનનું મુખ્ય કાર્ય એમીનો એસિડની સ્થિતિમાં શરીરની ચરબીનું ભંગાણ છે. તે આ પ્રક્રિયા છે જે સ્થૂળતાને અટકાવે છે. આ ઉપરાંત, હોર્મોન એથરોસ્ક્લેરોટિક તકતીઓની રચનાને અટકાવે છે, કોલેસ્ટરોલને સામાન્ય બનાવે છે, અને થ્રોમ્બોસિસની સંભાવનાને ઘટાડે છે.
ઉત્પાદિત onડિપોનેક્ટીન અને બોડી માસ ઇન્ડેક્સની માત્રા વચ્ચેનો સીધો સંબંધ છે. વ્યક્તિ જેટલો પાતળો હોય છે, તેના શરીર દ્વારા આ હોર્મોન ઉત્પન્ન થાય છે. અને .લટું: ઉચ્ચ શરીરનું વજન સીધા જ જીબીપી -28 ની માત્રામાં ઘટાડો સાથે સંબંધિત છે.
આ હોર્મોન ફક્ત 1994 માં જ મળી આવ્યો હતો, તે સમય સુધી, ટાઇપ 2 ડાયાબિટીઝની શરૂઆતની પદ્ધતિનો અભ્યાસ કરવામાં આવ્યો ન હતો અને, તે મુજબ, યોગ્ય રીતે સારવાર કરી શકાતી નહોતી, તેથી, પ્રકાર 2 ડાયાબિટીસનું નિદાન એ આજીવન સજા સમાન હતું. તાજેતરના અધ્યયનોએ બતાવ્યું છે કે એડિપોનેક્ટીન ગ્લુકોઝ ચયાપચયને સીધી અસર કરે છે, ડાયાબિટીસના વિકાસને અસર કરે છે. આ શોધ બિન-ઇન્સ્યુલિન આધારિત ડાયાબિટીઝની સારવાર માટે નવી રીત પ્રદાન કરે છે.
એડીપોનેક્ટીન ઘણી મહત્વપૂર્ણ પ્રક્રિયાઓને અસર કરે છે, આ ઓછી હોર્મોનનું સ્તર ધરાવતા ડાયાબિટીઝમાં મોટી સંખ્યામાં ગૂંચવણો સમજાવે છે. ખાસ કરીને, GBP-28:
- યકૃતમાં ચરબીની રચના અટકાવે છે,
- શ્રેષ્ઠ લ્યુમેન અને વેસ્ક્યુલર સ્થિતિસ્થાપકતા જાળવી રાખે છે,
- આંતરિક અંગોની સપાટી પર આંતરડાની ચરબી જમા થવાથી અટકાવે છે,
- એથરોસ્ક્લેરોસિસનું નિદાન કરવામાં મદદ કરે છે, કારણ કે હોર્મોન કોષો વેસ્ક્યુલર માઇક્રોટ્રોમામાં જમા થાય છે,
- ચયાપચય વધે છે અને વજન ઘટાડવા પ્રોત્સાહન આપે છે,
- રુધિરવાહિનીઓ અને ધમનીઓની બળતરા ઘટાડે છે,
- ઓક્સિજનની ઉણપના કિસ્સામાં મ્યોકાર્ડિયમ નેક્રોસિસથી સુરક્ષિત કરે છે.
આ હોર્મોનના સ્તરમાં ઘટાડો થતાં, વ્યક્તિ બીમાર થઈ જાય છે, અને તેના શરીરમાં પ્રક્રિયાઓની એક જટિલતા ખલેલ પહોંચાડે છે.
મેદસ્વીપણા અને પ્રકાર 2 ડાયાબિટીસનો સંબંધ
મોટાભાગના કેસોમાં ટાઇપ 2 ડાયાબિટીસનો ગુનેગાર આંતરડાની ચરબી હોય છે. વધારે વજન વધારવા પર આ બરાબર ચરબી નથી જે બાજુઓ અને કમર પર જમા થાય છે. વિસેરલ ચરબીના દેખાવનું કારણ એ છે કે શરીરમાં પ્રવેશતા ખોરાક અને વ્યર્થ energyર્જા વચ્ચેનો મેળ ખાતો નથી.
ઉચ્ચ ચરબીયુક્ત અને કાર્બોહાઇડ્રેટ ખોરાકમાં energyર્જા અનામત હોય છે, તેથી લોટ અને કન્ફેક્શનરી, તળેલા બટાટા અને માંસની ચટણી સાથેનો પાસ્તાનો ઉત્સાહ વધારે વજનથી ભરપૂર છે. વધુ પડતી અવ્યવસ્થિત energyર્જા શરીરના ચરબી ભંડારમાં એટલે કે સબક્યુટેનીયસ ચરબીના સ્તરમાં અને આંતરડાની ચરબીમાં પસાર થાય છે.
- સબક્યુટેનીયસ ચરબીની એક વિશિષ્ટ રચના છે. તે હિપ્સ, કમર, પેટની દિવાલ, મહિલાઓના પગ પર વિતરિત થાય છે. આકૃતિને વધુ ગોળાકાર બનાવવી, પરંતુ વાજબી મર્યાદામાં, આવા "ફરી ભરવું" સ્વાસ્થ્ય માટે મોટો ખતરો નથી. આ ચરબી, સામાન્ય ચયાપચય અને આહાર સાથે, તે આવવા જેટલું જ સરળ છે.
- તબીબી દ્રષ્ટિકોણથી શરીરની ચરબીનો પ્રકાર (શરીરની ચરબી) અવિશ્વસનીય ખતરનાક છે. ઓછી માત્રામાં, શરીરને તેની જરૂર હોય છે, કારણ કે આંતરિક અવયવોને યાંત્રિક નુકસાનથી સુરક્ષિત કરે છે, અને energyર્જાના અવક્ષયના કિસ્સામાં ફાજલ ડેપો પણ છે. પરંતુ તેનો વધુ પડતો ભાગ શરીર માટે પહેલેથી જ આપત્તિ છે.
પેટની ચરબી સીરસ પટલ હેઠળ એકઠા થાય છે - દરેક અંગની આજુબાજુની પાતળી જોડાયેલી પટલ. મોટાભાગના કિસ્સાઓમાં, પેટની ચરબી એ પેટના અવયવોની સપાટી પર સ્થિત હોય છે, તેથી સમસ્યાની લાક્ષણિકતા લક્ષણ એ પેટનું વિસ્તરણ થાય છે, જે શરીરના અન્ય ભાગોની પૃષ્ઠભૂમિ સામે અપ્રમાણસર મોટી છે. સામાન્ય રીતે, આવી ચરબીની માત્રા શરીરની ચરબીના કુલ સમૂહના 15% કરતા વધુ ન હોવી જોઈએ. જો તે ઘણું વધારે છે, યકૃતમાં લોહીના પ્રવાહ સાથે, કોલેસ્ટરોલમાં પ્રક્રિયા થાય છે. એથરોસ્ક્લેરોસિસ થવાનું જોખમ છે, જે સ્ટ્રોક અથવા હાર્ટ એટેક તરફ દોરી જાય છે.
પેટની ચરબી સ્ત્રાવના એડીપોનેક્ટીનનું પ્રમાણ ઘટાડે છે, અને તે ઇન્સ્યુલિન પ્રત્યેની કોશિકાઓની સંવેદનશીલતાને સીધી અસર કરે છે. પરિણામે, વ્યક્તિ ઇન્સ્યુલિન પ્રતિકાર વિકસે છે અને પ્રકાર 2 ડાયાબિટીસ વિકસે છે.
પ્રકાર 2 ડાયાબિટીઝ અને પ્રકાર 1 ડાયાબિટીસ વચ્ચે શું તફાવત છે
નામો અને કેટલાક લક્ષણોની સમાનતા હોવા છતાં, પ્રકાર 1 અને પ્રકાર 2 ડાયાબિટીઝનો સ્વભાવ અને અભ્યાસક્રમ અલગ છે.
| પ્રકાર 1 ડાયાબિટીસ | પ્રકાર 2 ડાયાબિટીસ |
| સામાન્ય રીતે 20 વર્ષની વયે નિદાન | 40 થી વધુ લોકોમાં સામાન્ય |
| ખાંડ ઝડપથી વધે છે | રોગનો ધીમો વિકાસ |
| દર્દી નાટકીય રીતે વજન ગુમાવે છે | દર્દીનું વજન વધારે જોવા મળે છે |
| દર્દીની જીવનશૈલીને ધ્યાનમાં લીધા વિના દેખાય છે | રોગના વિકાસમાં ખૂબ મહત્વ એ જીવનશૈલી છે |
| આ રોગ ઝડપથી અને હિંસક રીતે દેખાય છે. | લાંબા સમય સુધી કોઈ લક્ષણો નથી. |
| ઇન્સ્યુલિન સામાન્ય કરતાં નોંધપાત્ર નીચે | ઇન્સ્યુલિન સામાન્ય કરતા થોડું વધારે છે |
| સુગર ઘટાડતી દવાઓ બિનઅસરકારક છે | સુગર અવેજી સારી રીતે મદદ કરે છે |
| આ રોગ અસાધ્ય છે | જો તમે કોઈ આહારનું પાલન કરો છો, તો ઇલાજ કરવાની વૃત્તિઓ છે |
| ઇન્સ્યુલિન ઉપચાર વિના, વ્યક્તિ મૃત્યુ પામે છે | કોઈ ઇન્જેક્ટેબલ ઇન્સ્યુલિનની જરૂર નથી |
ડાયાબિટીઝ મીઠાઈમાંથી આવે છે?
તમારા બાળપણની મીઠાઇઓને આધુનિક મીઠાઈઓ સાથે તુલના ન કરો. તેઓ વધુ ઉચ્ચ કેલરી અને હાનિકારક છે. તેમના ઉત્પાદનમાં, ટ્રાન્સ ચરબી, પ્રિઝર્વેટિવ્સ, રંગોનો ઉપયોગ થાય છે, અને સ્વાદુપિંડ પર આ એક વધારાનો ભાર છે.
કમ્પ્યુટર રમતોમાં બાળકો માટે જુસ્સો શારીરિક નિષ્ક્રિયતા તરફ દોરી જાય છે અને પરિણામે, આંતરડાની ચરબીમાં વધારો. અને તે ટાઇપ 2 ડાયાબિટીઝના વિકાસમાં ચોક્કસપણે મુખ્ય ગુનેગાર છે. તેથી, ડોકટરો હવે આશ્ચર્ય નથી કરતા કે પ્રાથમિક શાળાની વયના બાળકો આવી "પુખ્ત" બિમારીથી પીડાય છે.
પ્રકાર 2 ડાયાબિટીઝનું જોખમ જૂથ
વૈજ્entistsાનિકોએ આગાહી કરી છે કે ટાઇપ 2 ડાયાબિટીસ 2000 ના દાયકાની તુલનામાં 21 મી સદીના મધ્યમાં 5 વખત વધુ વખત જોવા મળશે. આ પર્યાવરણીય અધોગતિ, ફાસ્ટ ફૂડના લોકપ્રિયતા, શારીરિક નિષ્ક્રિયતા, તેમજ એ હકીકત છે કે પે theી એક પુખ્ત વયની બની જશે, જેનું બાળપણ કમ્પ્યુટરથી વિક્ષેપ વિના પસાર થયું છે. બીજા શબ્દોમાં કહીએ તો, જોખમ જૂથ એ બધા આધુનિક યુવાનો માટે છે કે જેઓ સ્વસ્થ આહાર અને રમતગમતને અવગણે છે.
જોખમ જૂથમાં પણ શામેલ છે:
40 વર્ષથી વધુ ઉંમરના લોકો. તેમ છતાં દરેક વ્યક્તિની પોતાની શરીરની લાક્ષણિકતાઓ હોય છે, 40 વર્ષ-વૃદ્ધાવસ્થા મૂળભૂત રીતે ડાયાબિટીઝના આબેહૂબ સંકેતોના વિકાસ માટે સરહદ છે.
- સ્ત્રીઓ. ચાલીસ પછી, મેનોપોઝ માટેની તૈયારી કરતી સ્ત્રીઓ દર વર્ષે ઓછી અને ઓછી સેક્સ હોર્મોન્સ ઉત્પન્ન કરે છે જે મેટાબોલિક પ્રક્રિયાઓને ટેકો આપે છે.
- પુરુષો. 40 વર્ષની ઉંમરે, એક પુરુષ પરાકાષ્ઠા શરૂ થાય છે, જે કેટલાક કારણોસર ઘણા પુરુષોએ સાંભળ્યા પણ નથી. આ ઉંમરે, પુરુષ શરીર હોર્મોનલ પ્રવૃત્તિને પણ ઘટાડે છે.
મેનોપોઝની શરૂઆત સાથે, જેઓ આખી જિંદગી પાતળા રહ્યા, તેઓ વજન વધારવા માંડે છે. તેથી જ, 40 વર્ષ પછી, તમારે વપરાશમાં આવતી કેલરીની માત્રામાં નોંધપાત્ર ઘટાડો કરવો જોઈએ અને વજનનું નિરીક્ષણ કરવાનું પ્રારંભ કરવું જોઈએ.
હાઈ બોડી માસ ઇન્ડેક્સ (BMI) વાળા લોકો. વર્લ્ડ હેલ્થ ઓર્ગેનાઇઝેશન દ્વારા વૃદ્ધિ અને માનવ વજન વચ્ચે પત્રવ્યવહારની ડિગ્રીની ગણતરી માટે સૂચક આ સૂચક છે. માપદંડ ખૂબ મનસ્વી છે, કારણ કે તે વ્યક્તિની ઉંમર અને વ્યવસાય ધ્યાનમાં લેતા નથી. જો કે, તેઓએ ક્યારે બંધ કરવું અને વજન ઓછું કરવાનું શરૂ કરવું તે સમજવું જોઈએ.
- સરેરાશ, સૂત્ર નીચે મુજબ છે: (સે.મી. વૃદ્ધિ - 100) ± 10%. એટલે કે 162 સે.મી.ની withંચાઇ સાથે, સ્ત્રીનું સામાન્ય રીતે 68 કિલોથી વધુ વજન ન હોવું જોઈએ જેથી સ્વાસ્થ્ય સમસ્યાઓ ન થાય.
- કમરનો પરિઘ પણ મહત્વપૂર્ણ છે. પુરુષોમાં, મહત્તમ આકૃતિ 102 સે.મી., સ્ત્રીઓમાં - 88 સે.મી. જો કમર વધારે હોય તો, આ સ્ત્રાવની ચરબીની વધુ માત્રા સૂચવે છે, જે અંગો પર જમા થાય છે.
વધારે વજન હોવાને લીધે એડીપોનેક્ટીન ઉત્પાદનમાં અવરોધ આવે છે, જે ઇન્સ્યુલિનને energyર્જામાં રૂપાંતરિત કરવા અને તેના કોષમાં પહોંચાડવા માટે જવાબદાર છે,
હાયપોડિનેમિઆ - ચળવળનો અભાવ . રમત અને કસરત સ્નાયુઓમાં ગ્લુકોઝની જરૂરિયાત વધારે છે. ચળવળની ગેરહાજરીમાં, લોહીમાં વધારે ગ્લુકોઝ રહે છે, જે ઇન્સ્યુલિન પ્રત્યે સંવેદનશીલતામાં ઘટાડો તરફ દોરી જાય છે. આ રીતે ડાયાબિટીઝનો વિકાસ થાય છે.
કુપોષણ - "ઝડપી" કાર્બોહાઈડ્રેટનું સતત વપરાશ. ફાસ્ટ ફૂડ, ચોકલેટ બાર, રેસ્ટોરન્ટ ફૂડ, મેકડોનાલ્ડ્સની ગૂડીઝ, ચિપ્સ અને સોડામાં ઘણાં સરળતાથી કાર્બોહાઈડ્રેટ અને સ્ટાર્ચ ઓછા અથવા ઓછા ફાયબરવાળા હોય છે. કાર્બોહાઇડ્રેટ્સ ઝડપથી લોહીના પ્રવાહમાં પ્રવેશ કરે છે, તેમને વધુ ઇન્સ્યુલિન ઉત્પન્ન કરવા દબાણ કરે છે. જો તમે આ વારંવાર કરો છો, તો ઇન્સ્યુલિન પ્રતિકાર રચાય છે.
વારંવાર તણાવ. તાણ દરમિયાન, શરીરમાં મોટી માત્રામાં એડ્રેનાલિન બહાર આવે છે - હોર્મોન ઇન્સ્યુલિન વિરોધી. તદનુસાર, લોહીમાં વધુ એડ્રેનાલિન, ગ્લુકોઝનું સ્તર .ંચું. બ્લડ સુગરનું સ્તર વધે છે, પરંતુ કોષો તેમાંથી ઉર્જા મેળવી શકતા નથી. કિડની દ્વારા અતિશય ગ્લુકોઝ વિસર્જન કરવામાં આવે છે, જે તેમના કાર્યને નકારાત્મક અસર કરે છે. તેથી ટાઇપ 2 ડાયાબિટીસ શરૂ થાય છે, જેને કોઈ વ્યક્તિ રોકી શકતો હતો.
પ્રકાર 2 ડાયાબિટીઝ કેવી રીતે મળી આવે છે: નિદાન
ટાઇપ 2 ડાયાબિટીઝની તપાસમાં મુશ્કેલી એ છે કે આ રોગ વર્ષોથી પોતાને પ્રગટ કરી શકતો નથી. જો કે, વહેલી તકે સમસ્યાને ઓળખવામાં આવે છે, દર્દીની સંપૂર્ણ પુન .પ્રાપ્તિ માટે વધુ તકો રહે છે.
- ખાંડ માટે રક્ત પરીક્ષણ. સરળ પરીક્ષણ ખાંડ માટે લોહી લે છે. તે ખાલી પેટ પર કરવામાં આવે છે, અને દર્દીને આંગળીમાંથી લોહી લેવામાં આવે છે. 3.3 થી 5.5 એમએમઓએલ / એલની ગ્લુકોઝ સાંદ્રતા સામાન્ય માનવામાં આવે છે. ઉપરની બધી બાબતો, દસમા ભાગ પણ, પહેલેથી જ ચિંતાનું કારણ છે. જો કે, આવા વિશ્લેષણ સંપૂર્ણ ચિત્ર આપતું નથી. શક્ય છે કે દર્દી તેના પહેલા દિવસે તેના જન્મદિવસ પર ગયો હોય, અને વિશ્લેષણમાં તહેવારના પરિણામો દર્શાવ્યા હતા. રક્તદાન પહેલાં એક દિવસ પહેલા કન્ફેક્શનરી પર ઝૂકવું નહીં તે સલાહ આપવામાં આવે છે.
- ગ્લાયકેમિક હિમોગ્લોબિન માટે વિશ્લેષણ. ગ્લાયકેમિક હિમોગ્લોબિનનું વધુ છટાદાર સૂચક. તે વિકાસના પ્રારંભિક તબક્કે આ રોગની ઓળખ કરે છે, અને ડાયાબિટીઝની સંભાવના ધરાવતા લોકોને પણ ઓળખે છે. વિશ્લેષણ એ હકીકત પર આધારિત છે કે લાલ રક્તકણો, જેમાં હિમોગ્લોબિનનો સમાવેશ થાય છે, લગભગ 120 દિવસ સુધી શરીરમાં "જીવંત" રહે છે, અને પછી બિલીરૂબિન માટે બરોળમાં વિઘટન થાય છે. આ સમયગાળા દરમિયાન, તેઓ કોષોને ઓક્સિજન પહોંચાડે છે અને કાર્બન ડાયોક્સાઇડ દૂર કરે છે.
ગ્લાયકેટેડ હિમોગ્લોબિન માટે વિશ્લેષણ કાર્બોહાઇડ્રેટ ચયાપચયની પ્રક્રિયા બતાવે છે. જો ગ્લાયકેમિક હિમોગ્લોબિનની ટકાવારી સામાન્ય કરતા વધારે હોય છે, પરંતુ ગ્લુકોઝ માટે લોહીની ચકાસણી સામાન્ય રહે છે, તો તે ડાયાબિટીઝ અથવા પ્રિડીબીટીસના વિકાસના પ્રારંભિક તબક્કાને સૂચવે છે.
ડાયના મેડિકલ સેન્ટરના એન્ડોક્રિનોલોજિસ્ટ 40 વર્ષથી વધુ ઉંમરના તમામ દર્દીઓને નિયમિતપણે શરીરની વિસ્તૃત તપાસ કરવા અને તેમના લોહીમાં શર્કરાના સ્તરની કાળજીપૂર્વક દેખરેખ રાખવા આગ્રહ રાખે છે. આ તમને ડાયાબિટીઝના સંકેતોને સમયસર શોધવાની અને ગંભીર ગૂંચવણો ટાળવાની મંજૂરી આપશે.
રક્ત ખાંડના સૂચક: ધોરણો અને ઉલ્લંઘન
| વિશ્લેષણ | પુરુષો | સ્ત્રીઓ | ||
| ધોરણ | રોગવિજ્ .ાન | ધોરણ | રોગવિજ્ .ાન | |
| ગ્લાયકેટેડ હિમોગ્લોબિન% (30 વર્ષ સુધી) | 4,5-5,5 | 5.5 ઉપર | 4-5 | 5 થી વધુ |
| ગ્લાયકેટેડ હિમોગ્લોબિન% (30 થી 50 વર્ષ) નો દર | 5,5-6,5 | 6.5 ઉપર | 5-7 | 7 ઉપર |
| ખાલી પેટ પર આંગળીનું લોહી, એમએમઓએલ / એલ | 3,3–5,5 | 5.5 ઉપર | 3,3–5,5 | 5.5 ઉપર |
| 75 ગ્રામ ગ્લુકોઝ લીધા પછી વિશ્લેષણ, એમએમઓએલ / એલ | કરતાં ઓછી 7.8 | 7.8 ઉપર | કરતાં ઓછી 7.8 | 7.8 ઉપર |
| એડીપોનેક્ટીન એસે, મિલિગ્રામ / મિલી | 10 થી વધુ | 10 કરતા ઓછા | 10 થી વધુ | 10 કરતા ઓછા |
ટાઇપ 2 ડાયાબિટીઝની સારવાર કેવી રીતે કરવામાં આવે છે?
ડાયાબિટીઝની તપાસ પછી દર્દીને સૂચવવામાં આવેલી પ્રથમ વસ્તુ એ કડક આહાર છે. દૈનિક કેલરીનું પ્રમાણ 2000 કરતા વધારે ન હોવું જોઈએ. તે જ સમયે, XE (બ્રેડ એકમો) જેવી વિભાવના રજૂ કરવામાં આવી છે.
1 XE એ 25 ગ્રામ બ્રેડ અથવા 12 ગ્રામ પાચન કાર્બોહાઈડ્રેટ છે. પ્રકાર 2 ડાયાબિટીસવાળા દર્દીએ દરરોજ 20 XE કરતા વધારે વપરાશ ન કરવો જોઇએ. સ્થૂળતા સાથે, ધોરણ 10 સીબી સુધી ઘટે છે, અને ભારે શારીરિક કાર્ય સાથે 25 XE વધે છે.
દર્દી દિવસ દરમિયાન સમાનરૂપે કાર્બોહાઇડ્રેટયુક્ત ખોરાકનું વિતરણ કરે છે. XE ની મોટી માત્રાવાળા ઉત્પાદનોમાં મધ, સૂકા જરદાળુ, સફેદ અને કાળી બ્રેડ, અનાજ, પાસ્તા, મીઠાઈઓ શામેલ છે. તદનુસાર, આ ઉત્પાદનોનો વપરાશ મર્યાદિત રીતે થવો જોઈએ.
XE માં માછલી, માંસ અને ઇંડા બધા જ નથી. શાકભાજી, ફળો અને .ષધિઓમાં થોડું XE. તેના આધારે, પ્રકાર 2 ડાયાબિટીઝવાળા દર્દીના આહારમાં માંસ અને માછલીની વાનગીઓ, તેમજ સલાડ અને ફળના ટુકડા હોવા જોઈએ.
જો ડાયાબિટીસમાં પ્રગતિશીલ તબક્કો હોય, તો દર્દીને દવાઓ સૂચવવામાં આવે છે.
- ગ્લિટાઝોન્સ (રોગિટ, અવંડિયા) કોષોમાંથી ગ્લુકોઝ દૂર કરવાની પ્રક્રિયાને વેગ આપે છે,
- બિગુઆનાઇડ્સ (લેંગેરિન, સિઓફોર) ગ્લુકોઝમાં કોષોની સંવેદનશીલતામાં વધારો કરે છે,
- સલ્ફોનીલ્યુરિયા ડેરિવેટિવ્ઝ (ગ્લિડીઆબ, ગ્લુકોબિન) સ્વાદુપિંડ દ્વારા ઇન્સ્યુલિનના ઉત્પાદનને ઉત્તેજીત કરે છે,
- પ્રોટીન અવરોધક એસજીએલટી 2 (ઇનવોકાના, જાર્ડિન્સ) શરીરમાંથી વધુ પડતા ગ્લુકોઝને દૂર કરે છે.
આ બધી દવાઓની ગંભીર આડઅસરો છે. ઉપરાંત, સમય જતાં, તેમની અસરકારકતા ઓછી થાય છે. સમય જતાં, અદ્યતન ડાયાબિટીસ સાથે, દર્દીને ઇન્સ્યુલિનના ઇન્જેક્શન સૂચવવામાં આવે છે, અને પ્રકાર 2 ડાયાબિટીઝ અસાધ્ય પ્રકાર 1 માં વિકસે છે. તેથી જ, સારવાર શરૂ કરવા અને રોગની પ્રગતિ અટકાવવા માટે, સમયસર રોગને ઓળખવું એટલું મહત્વપૂર્ણ છે.
સેન્ટ પીટર્સબર્ગમાં ડાયાબિટીસનાં પરીક્ષણો ક્યાં લેવા
સેન્ટ પીટર્સબર્ગ ક્લિનિક ડાયનામાં ટાઇપ 2 ડાયાબિટીસ માટેની પરીક્ષણો કરી શકાય છે. અહીં તમે નવા નિષ્ણાત ઉપકરણ પર સ્વાદુપિંડનો અલ્ટ્રાસાઉન્ડ મેળવી શકો છો. તે પછી, તમે અનુભવી એન્ડોક્રિનોલોજિસ્ટની સલાહ મેળવી શકો છો.
ડાયના ક્લિનિકના એન્ડોક્રિનોલોજિસ્ટ્સ વ્યાપકપણે ઇન્સ્યુલિન આધારિત ડાયાબિટીસ મેલીટસની સારવાર માટે સંપર્ક કરે છે, યોગ્ય પોષણ, ખરાબ ટેવોને નકારવા અને તર્કસંગત રીતે પસંદ કરેલી દવાઓની શારીરિક પ્રવૃત્તિને જોડે છે.
8-800-707-1560 પર સ્ત્રીરોગચિકિત્સક સાથે એપોઇન્ટમેન્ટ કરો, ક callલ પાછો મંગાવો અથવા પૃષ્ઠ પર પ્રવેશ ફોર્મ ભરો!
જો તમને કોઈ ભૂલ લાગે છે, તો કૃપા કરીને ટેક્સ્ટનો ભાગ પસંદ કરો અને દબાવો Ctrl + enter
આઇસીડી -10 કોડ
રોગોના આંતરરાષ્ટ્રીય વર્ગીકરણમાં, આ બિમારી ચોથા વર્ગની છે અને તે ફકરા E11 હેઠળ ડાયાબિટીસ મેલીટસ (E10-E14) ના બ્લોકમાં સ્થિત છે.

વર્ગ E11 માં ડાયાબિટીસ મેલીટસ (જાડાપણું અને તે વિના બંને) શામેલ છે:
- યુવાન લોકોમાં
- પુખ્તવયના આગમન સાથે,
- પુખ્ત વયે દેખાવ સાથે,
- જો કીટોસિસનો કોઈ પૂર્વવર્તીતા ન હોય તો,
- રોગના સ્થિર કોર્સ સાથે.
પ્રકાર 2 ડાયાબિટીઝ બાકાત છે:
- જો આ રોગ ખોરાકના અપૂરતા સેવનને કારણે છે,
- ગર્ભાવસ્થા દરમિયાન, બાળજન્મ દરમિયાન અને પોસ્ટપાર્ટમ સમયગાળાની શરૂઆત દરમિયાન,
- નવજાત શિશુમાં,
- જો ગ્લાયકોસુરિયા હોય,
- જો ગ્લુકોઝ સહિષ્ણુતા નબળી છે,
- રક્ત ઇન્સ્યુલિનના સ્તરમાં પોસ્ટopeપરેટિવ વધારો સાથે.
જોખમ અને ગૂંચવણો
પ્રકાર 2 ડાયાબિટીસ મેલીટસ ખાસ કરીને વેસ્ક્યુલર સિસ્ટમ પર નકારાત્મક અસર કરે છે.

ડાયાબિટીઝ એ વિવિધ હૃદય અને વેસ્ક્યુલર રોગોનું કારણ છે
દર્દીને અંગોની વેસ્ક્યુલર સિસ્ટમની પેથોલોજીઓ આવી શકે છે તે હકીકત ઉપરાંત, અન્ય લાક્ષણિક લક્ષણો પણ વિકસી શકે છે:
- વાળ બહાર પડતા
- શુષ્ક ત્વચા
- નખની બગડતી સ્થિતિ,
- એનિમિયા
- પ્લેટલેટની ગણતરીમાં ઘટાડો.
ખૂબ ગંભીર ડાયાબિટીસ ગૂંચવણોમાં શામેલ છે:

- એથરોસ્ક્લેરોસિસનો વિકાસ, જે કોરોનરી રક્ત પુરવઠામાં વિકારનું કારણ બને છે, તેમજ મગજના પેશીઓ અને અંગોને લોહીની સપ્લાય કરે છે,
- મગજમાં તીવ્ર રુધિરાભિસરણ વિકૃતિઓ,
- ક્ષતિગ્રસ્ત રેનલ ફંક્શન,
- રેટિના નુકસાન
- ચેતા તંતુઓ અને પેશીઓની સરળ સંસ્થા,
- નીચલા હાથપગ પર ધોવાણ અને અલ્સર,
- બેક્ટેરિયા અથવા ફૂગ દ્વારા થતા ચેપનો ઉપચાર કરવો મુશ્કેલ છે,
- કોમા.
નિદાન અને સારવાર
રોગના વિકાસના પ્રારંભિક તબક્કે, તે યોગ્ય પોષણ અવલોકન કરવા માટે પૂરતી હશે, તેમજ દવાઓનો ઉપયોગ કર્યા વિના વિશેષ શારીરિક કસરતોનો આશરો લેશે.
તે ખૂબ મહત્વનું છે કે શરીરનું વજન સામાન્ય મર્યાદામાં હોય, જે કાર્બોહાઇડ્રેટ ચયાપચયની પુન .સ્થાપના અને ખાંડના સ્તરની સ્થિરતાને હકારાત્મક અસર કરશે. પ્રશ્નમાં પ્રકારનાં ડાયાબિટીઝના અન્ય તબક્કાઓના કિસ્સામાં, દવા પહેલેથી જ જરૂરી છે.
બીમારીની સારવાર માટેના સૌથી સામાન્ય ઉપાયોમાં આ શામેલ છે:

- ટોલબ્યુટામાઇડસ્વાદુપિંડને અસર કરે છે અને ત્યાંથી ઇન્સ્યુલિનના સ્ત્રાવને સક્રિય કરે છે. આ દવા વૃદ્ધ દર્દીઓ માટે યોગ્ય છે કે જેમની પાસે રોગની વળતર અને સબકમ્પેન્સટરી સ્થિતિ છે. જ્યારે ઉપયોગ થાય છે, ત્યારે એલર્જીક પ્રતિક્રિયા અને ક્ષણિક કમળો શક્ય છે, જેમાં ત્વચા પીળી થઈ જાય છે,
- ગ્લિપાઇઝાઇડવૃદ્ધોમાં ડાયાબિટીઝની સારવારમાં તેમજ નબળાઇ પ્રતિરક્ષા અને નબળા એડ્રેનલ ગ્રંથિનાં દર્દીઓ માટે,
- મનીનીલ, રીસેપ્ટર્સની સંવેદનશીલતામાં વધારો કરે છે જે ઇન્સ્યુલિનને માને છે. આ દવા ઇન્સ્યુલિનના કુદરતી ઉત્પાદનને સ્થિર કરે છે. શરૂઆતમાં, તે એક ટેબ્લેટ લેવામાં આવે છે, પરંતુ ભવિષ્યમાં, જો જરૂરી હોય તો, ડોઝ વધારી શકાય છે,
- મેટફોર્મિન, જે ઇન્સ્યુલિન બાઉન્ડ અને ફ્રી પ્રકારના ગુણોત્તરના સ્થિરતાને કારણે ફાર્માકોલોજીકલ ગતિશીલતામાં ફેરફાર કરે છે. મોટેભાગે તે દર્દીઓનો ઉપયોગ કરવામાં આવે છે જેઓ વજનવાળા અને મેદસ્વી છે. મૂત્રપિંડની નિષ્ફળતામાં આ દવા બિનસલાહભર્યું છે,
- એકબરોઝ, નાના આંતરડામાં કાર્બોહાઈડ્રેટનું પાચન અને શોષણ અટકાવે છે, ત્યાં કાર્બોહાઈડ્રેટની ઉચ્ચ સામગ્રી સાથે ખાવું હોય ત્યારે લોહીમાં ખાંડની માત્રામાં વધારો કરવાની તીવ્રતા ઘટાડે છે. ક્રોનિક આંતરડાના રોગોના કિસ્સામાં અને ગર્ભાવસ્થા દરમિયાન દવા બિનસલાહભર્યા છે.
પ્રકાર 2 ડાયાબિટીઝ પોષણ

દર્દીઓએ નાના ભાગોમાં દિવસમાં પાંચ કે છ વખત ખાવું જરૂરી છે, માત્ર ભૂખ સામે લડવું નહીં, પણ ખાંડનું સ્તર સ્થિર કરવું.
હાયપોગ્લાયકેમિઆની સંભાવના ઓછી થઈ છે. આની સમાંતર સાથે, દિવસમાં ત્રણ વખત ખાવાનું માન્ય છે, જ્યારે પરિણામની ચિંતા ન કરતા, જો કે, દર્દીના શરીરની વ્યક્તિગત લાક્ષણિકતાઓ અહીં નોંધપાત્ર ભૂમિકા ભજવે છે.
પ્રોસેસિંગ પ્રોડક્ટ્સની પ્રક્રિયા પર ધ્યાન આપવું મહત્વપૂર્ણ છે - મરઘાંમાંથી માંસ અને ત્વચામાંથી ચરબી દૂર કરો, અને રાંધવા, પકવવા અને સ્ટીવિંગનો આશરો લો.
પ્રતિબંધિત ઉત્પાદનો:
- સોસેજ
- મેયોનેઝ
- અર્ધ-તૈયાર ઉત્પાદનો
- ખાટા ક્રીમ
- ડુક્કર અને ઘેટાં માંસ
- ફેટી ડેરી ઉત્પાદનો,
- ઉચ્ચ ચરબીયુક્ત સામગ્રી સાથે હાર્ડ ચીઝ.

મંજૂરી અને પ્રતિબંધિત ઉત્પાદનો
ઉત્પાદનોને ઓછી માત્રામાં મંજૂરી:
માન્ય ઉત્પાદનો:
- વનસ્પતિ ફાઇબર ઉત્પાદનો
- દૂધ અને ખાટાવાળા દૂધના ઉત્પાદનો,
- દુર્બળ માછલી અને માંસ,
- અનાજ આધારિત ઉત્પાદનો
- શાકભાજી અને ફળો (જો તેમાં ખાંડની માત્રા ઓછી હોય, જેમ કે ટામેટાં અને સફરજન).
ગ્લાયકેમિક ઇન્ડેક્સ ફૂડ સિલેક્શન
બધા ખાદ્ય ઉત્પાદનોમાં એક અથવા બીજા ગ્લાયકેમિક અનુક્રમણિકા હોય છે, જે થાય છે:
- નીચા (0-55 એકમો),
- માધ્યમ (55-70 એકમો),
- ઉચ્ચ (70 એકમો અથવા વધુ).
જૂથ અનુક્રમણિકાના ઉચ્ચ સ્તરવાળા ઉત્પાદનો ડાયાબિટીસના દર્દીઓ માટે યોગ્ય નથી, કારણ કે તેમના ઉપયોગથી આંચકી આવે છે અને સૌથી ખરાબ કિસ્સામાં, દર્દી કોમામાં રહે છે. ફક્ત ખૂબ જ દુર્લભ કેસોમાં અને માત્રામાં ચોક્કસ પ્રતિબંધો સાથે ઉપયોગ માન્ય છે.
નિવારણ

રોગને રોકવા માટે, તંદુરસ્ત આહારના સિદ્ધાંતોનું પાલન કરવું મહત્વપૂર્ણ છે.
નિર્દોષ ખોરાક ખાવું તે માત્ર પ્રશ્નાર્થ બિમારીથી જ નહીં, પરંતુ અન્ય રોગોથી પણ ઉત્તમ નિવારણ તરીકે સેવા આપી શકે છે.
એવી ભલામણ કરવામાં આવે છે કે વિચારણા હેઠળના પગલાઓનો હેતુ ફક્ત ઘટાડવાનો નહીં, પરંતુ આહારમાંથી કોઈપણ હાનિકારક ખોરાકને દૂર કરવાનો છે. આ ઉપરાંત, શારીરિક પ્રવૃત્તિ પર ધ્યાન આપવું પણ યોગ્ય છે. જો તંદુરસ્તી અથવા જિમ્નેસ્ટિક પ્રક્રિયાઓ દર્દી માટે યોગ્ય નથી, તો તમે અન્ય લોડ વિકલ્પો પસંદ કરી શકો છો, જેમ કે નૃત્ય, વlingકિંગ, સાયકલિંગ અને વધુ.
ચાલવું વધુ વાર હોય છે, પરિવહન દ્વારા આગળ વધવાને બદલે, એલિવેટર ભૂલી જાઓ અને સીડી પર ઇચ્છિત ફ્લોર પર ચ climbો.
સંબંધિત વિડિઓઝ
ટીવી શોમાં ટાઇપ -2 ડાયાબિટીસના સંકેતો પર, એલેના માલિશેવા સાથે "લાઇવ હેલ્ધી!"
ડાયાબિટીઝ મેલીટસ, ખાસ કરીને વિચારણા હેઠળના પ્રકાર, એક ખૂબ જ ગંભીર બિમારી છે, જેના કારણો હંમેશા સ્પષ્ટ નથી. સમયસર નિદાન અને પર્યાપ્ત ઉપચાર આ રોગ સામેની લડતમાં મોટી ભૂમિકા ભજવે છે, કારણ કે આ રીતે ગંભીર ગૂંચવણો અટકાવી શકાય છે.