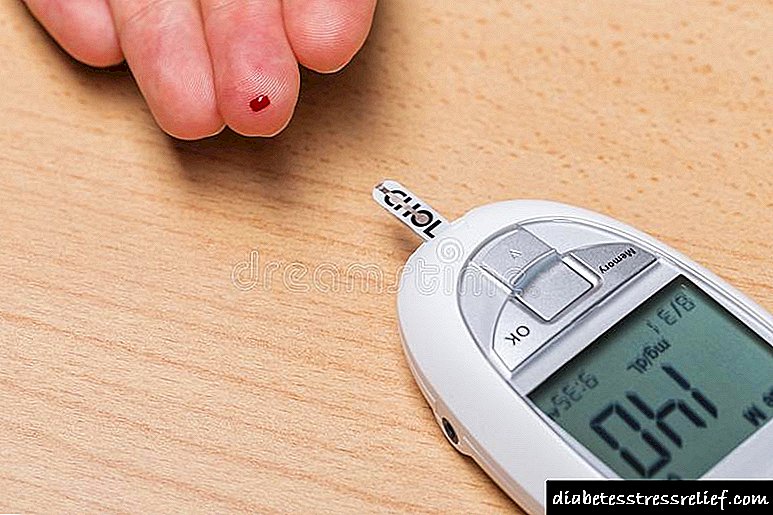
ગેસ્ટ્રોપેરિસિસ: લક્ષણો અને ડાયાબિટીસની સારવાર
* આરએસસીઆઇ અનુસાર 2017 માટે અસરના પરિબળ
ઉચ્ચ અટેસ્ટિશન કમિશનના પીઅર-રિવ્યુ થયેલ વૈજ્ .ાનિક પ્રકાશનોની સૂચિમાં જર્નલનો સમાવેશ કરવામાં આવ્યો છે.

નવા અંકમાં વાંચો
પેટનું કાર્ય (એમઇએફ) એ પાચન પ્રક્રિયાના સૌથી મહત્વપૂર્ણ ઘટક છે. એમઇએફ ડિસઓર્ડર, ગેસ્ટ્રોએસોફેજલ રિફ્લક્સ રોગ (જીઇઆરડી), પેપ્ટિક અલ્સર (યુબી) અને પેટના ડ્યુઓડેનમ (ડ્યુઓડેનમ), કાર્યાત્મક ડિસપ્પેસિયાના ક્લિનિકલ લાક્ષણિકતાઓ, પૂર્વસૂચન અને ઉપચારની યુક્તિઓ નક્કી કરે છે. પેટના એમઇએફની વિકૃતિઓ પાચક તંત્રના ઘણા રોગો, મેટાબોલિક ડિસઓર્ડર્સ, અંતocસ્ત્રાવી, માનસિક બીમારી, સંખ્યાબંધ દવાઓની આડઅસરો સાથે આવે છે.
ડાયાબિટીસ ગેસ્ટ્રોપેરિસિસ (ડીજી) શબ્દનો ઉપયોગ ડાયાબિટીસ મેલિટસ (ડીએમ) માં પેટના એમઇએફના ઉલ્લંઘનના પર્યાય તરીકે થાય છે. આ ખ્યાલ - "ગેસ્ટ્રોપેરિસિસ ડાયાબિટીકumરમ" - કસાંડર દ્વારા 1958 માં રજૂ કરવામાં આવી હતી. બોઆઝે 1925 માં પ્રથમ વખત ડાયાબિટીઝમાં પેટના MEF ને ઘટાડવા માટે ક્લિનિક વર્ણવ્યું હતું. 1937 માં ફેરરોઇરે એમઇએફના ઉલ્લંઘનનું રેડિયોલોજીકલ ચિત્ર રજૂ કર્યું. યાંત્રિક અવરોધની ગેરહાજરીમાં પેટમાંથી ડ્યુઓડેનમમાં સમાવિષ્ટોના પ્રવાહને ધીમું કરતી તીવ્રતાના વિવિધ ડિગ્રી તરીકે ડીજીને માનવામાં આવે છે. તે જ સમયે, "ગેસ્ટ્રોપેરિસિસ" શબ્દનો બીજો અર્થ એ છે કે પેટના એમઇએફનું ઉલ્લંઘન કરવું, પેરિસ્ટાલિસિસની ગેરહાજરી અને સ્થળાંતર.
એમઇએફ ડિસઓર્ડરના સંકુલમાં પણ જળાશયમાં ફેરફાર, મિશ્રણ, પેટના ખોરાકના ગ્રહણનો સમાવેશ થાય છે, પરંતુ સ્થળાંતરની મંદી (ઘટાડો) એ સૌથી વધુ મહત્વ ધરાવે છે. આ નિષ્ક્રિયતાના મુખ્ય ઘટકો પેરીસ્ટાલિસિસ, આવાસ અને સંકલનના વિકાર છે.
જ્યારે એમઇએફ ઘટકો અસંગત હોય છે, ત્યારે વિવિધ પ્રકારની સંવેદનાઓ ઉત્પન્ન થાય છે: આવાસની અવ્યવસ્થાના કિસ્સામાં - પ્રારંભિક સંતૃપ્તિ, નબળા સંકલનના કિસ્સામાં - એપિજastસ્ટ્રિક તીવ્રતા અને ઓવરફ્લોની લાગણી, ક્ષતિગ્રસ્ત પેરીસ્ટાલિસિસના કિસ્સામાં - ઉબકા અને ઉલટી.
ડાયાબિટીક onટોનોમિક (ઓટોનોમિક) ન્યુરોપથી (ડીએએન) 5-8 એ ડીજીનું મુખ્ય કારણ માનવામાં આવે છે. 1945 માં, એક્સ-રે કરતી વખતે, રુન્ડલ્સએ પ્રથમ ડાયાબિટીક પેરિફેરલ પોલિનોરોપેથી અને પેટમાંથી બેરિયમ સલ્ફેટના સસ્પેન્શનને વિલંબિત સ્થળાંતર વચ્ચેના જોડાણની નોંધ લીધી.
ડીએનના વિવિધ સ્વરૂપો વચ્ચેના સંબંધનો પ્રશ્ન અસ્પષ્ટ રહે છે: ઉદાહરણ તરીકે, તે બતાવવામાં આવ્યું હતું કે દર્દીમાં ડીએનનું કાર્ડિયાક સ્વરૂપ હોય ત્યારે, ગેસ્ટ્રિક એમઇએફ વિક્ષેપ માટે તપાસ કરવાની સલાહ આપવામાં આવે છે 10, 11, અન્ય લેખકોએ આવા સંબંધને 12, 13 માં જાહેર ન કર્યા.
તે જાણીતું છે કે ડાયાબિટીસની અંતમાં વધુની ગૂંચવણોના વિકાસમાં ક્રોનિક હાયપરગ્લાયકેમિઆ મુખ્ય ભૂમિકા નિભાવે છે. જો કે, ડાયાબિટીસમાં ગેસ્ટિક એમઇએફના ઉલ્લંઘનમાં કાર્બોહાઇડ્રેટ ચયાપચયના વિઘટનનું યોગદાન એટલું સ્પષ્ટ નથી. સંખ્યાબંધ અધ્યયનમાં, એચબીએ 1 સીના સ્તરને ગેસ્ટ્રિક એમઇએફ વિક્ષેપ 12, 14 માટેનું જોખમ પરિબળ કહેવામાં આવતું હતું, જ્યારે અન્ય અભ્યાસોએ આ સંબંધને 10, 13, 15 જાહેર કર્યો નથી. કેટલાક સંશોધનકારોએ નોંધ્યું છે કે ડાયાબિટીસની અવધિ ગેસ્ટિક એમઇએફ 11-13, 15 ને અસર કરતી નથી.
ડાયાબિટીઝવાળા દર્દીઓમાં એમઇએફની ધીમી ગતિથી કાર્બોહાઇડ્રેટ ચયાપચયમાં બગાડ થઈ શકે છે, જે હાઈપો- અને હાયપરગ્લાયકેમિઆના એપિસોડ દ્વારા પ્રગટ થાય છે. નાના આંતરડામાં કાર્બોહાઈડ્રેટનું સેવન ધીમી થવાને કારણે પોસ્ટપ્રraન્ડિઅલ હાયપોગ્લાયકેમિઆ થાય છે. પોસ્ટબsસોર્પ્શન અવધિમાં, શોષણનું મેળ ખાતું નથી અને ઇન્સ્યુલિનની અસર હાયપરગ્લાયકેમિઆ તરફ દોરી જાય છે. ગ્લાયસીમિયા સ્તરમાં કૂદકા ડાયાબિટીઝની અંતમાં જટિલતાઓના વિકાસને સંભવિત કરે છે, અને તે દર્દીઓ દ્વારા નબળી રીતે સહન કરવામાં આવે છે. ધીમું ઇવેક્યુએશન મૌખિક દવાઓની અસરકારકતાને નકારાત્મક અસર કરે છે અને પોસ્ટઓપરેટિવ અવધિને જટિલ બનાવે છે. તે ધ્યાનમાં લઈ શકાય છે કે એમઇએફના ઉલ્લંઘનના લક્ષણો જીવનની ગુણવત્તાને ગંભીર અસર કરે છે.ડાયાબિટીઝના દર્દીઓની આયુષ્ય પર ડીએચની અસરના કોઈ ખાતરીપૂર્વકના અભ્યાસ નથી. અમે ફક્ત એક લેખ નોંધીને નોંધી શકીએ છીએ કે ડીજીની હાજરી આ સૂચકને અસર કરતું નથી.
ડાયાબિટીઝમાં ગેસ્ટ્રિક એમઇએફ વિક્ષેપનો વ્યાપ 25–65% 12, 13, 15 છે. આવી વિસંગતતાઓ તપાસવામાં આવેલી વસ્તીના વિશિષ્ટતા અને માહિતી માટે વિવિધ નિદાન પદ્ધતિઓ દ્વારા સમજાવી શકાય છે. અભ્યાસ 17, 18 દરમિયાન ગ્લાયસીમિયાનો દર અને ઘણી દવાઓનું સેવન ખાલી કરાવવાના દરને પણ અસર કરે છે.
ક્લિનિકલ પ્રેક્ટિસમાં, ડીજીનું નિદાન હંમેશા સમયસર થતું નથી. આ મોટાભાગે ક્લિનિકલ માપદંડની અભાવ અને ઉદ્દેશ્ય નિદાનની જટિલતાને કારણે છે. ડીજી સાથે જોવા મળેલા લક્ષણોની સૂચિમાં શામેલ છે: ભૂખ ઓછી થવી, ખાવું પછી ભારેપણુંની લાગણી, સંપૂર્ણતાની પ્રારંભિક લાગણી, auseબકા, ઉલટી થવી, એપિજastસ્ટ્રિક ક્ષેત્રમાં પેટની પીડા અને અસ્વસ્થતા, હાયપો- અને હાયપરગ્લાયકેમિઆના વૈકલ્પિક સમયગાળા, વજનમાં ઘટાડો શરીર.
જો કે, એ નોંધવું જોઇએ કે એમઇએફ ડિસઓર્ડરના પેથોગ્નોમોનિક લક્ષણો ઓછા છે. નૌક એટ અલ. દર્શાવ્યું કે ડાયાબિટીઝ અને ગેસ્ટ્રિક એમ.એફ.એફ.થી પીડિત દર્દીઓ વહેલી તૃપ્તિ, auseબકા અને omલટી થવાની સંભાવના વધારે હોય છે. કે. જોન્સ એટ અલ. દ્વારા કરવામાં આવેલા એક અધ્યયનમાં, એવું દર્શાવવામાં આવ્યું છે કે પેટનું ફૂલવું એ એકમાત્ર લક્ષણ છે જે ગેસ્ટ્રિક એમઇએફ વિક્ષેપ સાથે સુસંગત છે. પેટના એમઇએફનું ઉલ્લંઘન ધરાવતા કેટલાક દર્દીઓમાં આંતરડાની તકલીફના સહવર્તી સંકેતો હોય છે, કબજિયાત અને / અથવા ઝાડા દ્વારા પ્રગટ થાય છે. ગંભીર કિસ્સાઓમાં, ગેસ્ટ્રોપેરેસીસ સાથે, સતત omલટી, ઇલેક્ટ્રોલાઇટ ડિસઓર્ડર અને વજન ઘટાડવું નોંધ્યું છે.
નોંધનીય છે કે ગેસ્ટ્રોએસોફેજલ રિફ્લક્સને કારણે કેટલાક લક્ષણો જોવા મળે છે. ડાયાબિટીઝમાં જીઈઆરડી માટે, 20-25 ની ઘણી પૂર્વજરૂરીયાતો છે. ડીએનનાં પરિણામ રૂપે નીચલા એસોફેજીઅલ સ્ફિંક્ટરની મુખ્ય નિષ્ફળતા ધ્યાનમાં લો. તે જાણીતું છે કે વિલંબિત સ્થળાંતર પોતે જ જીઇઆરડીના વિકાસમાં નોંધપાત્ર પરિબળ છે.
ગેસ્ટ્રિક અલ્સર અને ડ્યુઓડેનમનો વિકાસ સ્થળાંતરને અસર કરે છે. મોટે ભાગે, ડાયાબિટીસમાં અલ્સર લાક્ષણિક પીડા વિના થાય છે. તે બતાવવામાં આવ્યું હતું કે અલ્સર અને ડાયાબિટીસના સંયોજનવાળા 28% દર્દીઓમાં, મ્યૂટ અલ્સરની નોંધ લેવામાં આવી છે. તે નોંધ્યું હતું કે 20-30% કેસોમાં અલ્સર અને ડાયાબિટીસના સંયોજન સાથે, ડી.એચ.
તેના વસાહતીકરણની તપાસમાં હેલિકોબેક્ટર (એચ.) પાયલોરી નાબૂદ કરવાની જરૂરિયાતનો પ્રશ્ન ખૂબ જ મુશ્કેલ છે. રક્તમાં પેપ્સિનોજન I, II અને ક્રોનિક એટ્રોફિક ગેસ્ટ્રાઇટિસના અભ્યાસ દરમિયાન અલ્સરની હાજરી પુષ્ટિ આપી હતી, GERD અને ડાયાબિટીસના સહઅસ્તિત્વ સાથે પ્રોટોન પંપ અવરોધકોનો લાંબા સમય સુધી ઉપયોગ કરવાની જરૂરિયાત, અને બિન-સ્ટીરોઇડ બળતરા વિરોધી દવાઓનો ઉપયોગ (એનએસએઆઈડી) અને એન્ટીકોએગ્યુલેન્ટ્સ નિષેધ. ડાયાબિટીઝના દર્દીઓમાં હેલિકોબેક્ટર પાયલોરી ચેપ દ્વારા ગેસ્ટ્રિક મ્યુકોસાનું વસાહતીકરણ 29, 30 ની વસ્તીમાં જોવા મળતા કરતા અલગ નથી.
ડાયાબિટીઝવાળા દર્દીઓમાં ડિસપ્પ્ટીક ફરિયાદોની ઓળખ સાથે ડાયગ્નોસ્ટિક શોધ અનએક્સ્પ્લોર્ડ ડિસપેપ્સિયા માટેની ક્રિયાઓને અનુરૂપ છે. સૌ પ્રથમ, ગાંઠો અને ગેસ્ટ્રિક અલ્સર, તેમજ ડ્યુઓડેનમ, યાંત્રિક કારણ, પોર્ટલ હાયપરટેન્શન બાકાત છે. ડીજીનું ઇન્સ્ટ્રુમેન્ટલ નિદાન તમને લક્ષણોની ઉત્પત્તિ નક્કી કરવા અને ફરિયાદની ગેરહાજરીમાં ડીજીને ઓળખવાની મંજૂરી આપે છે. સ્વાભાવિક રીતે, આ અભ્યાસ કાર્બનિક પેથોલોજીના બાકાત પછી હાથ ધરવામાં આવે છે.
ટેક્નેટીયમ સાથેની ગેસ્ટ્રિક સિંટીગ્રાફી એ ગેસ્ટ્રિક એમઇએફ વિકારોનું નિદાન માટે "ગોલ્ડ સ્ટાન્ડર્ડ" છે. 2000 માં, એક પ્રમાણિત પદ્ધતિને મંજૂરી આપવામાં આવી હતી: સિંટીગ્રાફી દરમિયાન, દર્દી ટેક્નેટીયમવાળા લેબલવાળા ખોરાકનો વપરાશ કરે છે, અને ત્યારબાદ પેટમાંથી તેની બહાર નીકળવું દર 15 મિનિટમાં 4 કલાક માટે માપવામાં આવે છે. ગેસ્ટ્રિક એમઇએફને અસર કરતી દવાઓનું સ્વાગત 48-72 કલાકની અંદર બંધ થવું જોઈએ. અભ્યાસ પહેલાં. 2 કલાક કે તેથી વધુ સમય પછી પેટમાં ખોરાકના 60% કરતા વધુ વિલંબ, ખાધા પછી 4 કલાક પછી 10% એમઇએફના ઉલ્લંઘન માટેનું એક નિદાન માપદંડ છે. પદ્ધતિની સંવેદનશીલતા 93% છે, વિશિષ્ટતા 62% છે.
સ્થિર કાર્બન અથવા સોડિયમ આઇસોટોપવાળા લેબલવાળા (કેપ્રિલિક) એસિડનો ઉપયોગ કરીને શ્વાસ પરીક્ષણ એ પેટમાંથી ખોરાકને બહાર કા ofવાના દરના નિદાન માટે વૈકલ્પિક પદ્ધતિ છે.આ પદ્ધતિનો આધાર એ 13 સી આઇસોટોપવાળા લેબલવાળા દવાઓ લીધા પછી શ્વાસ બહાર મૂકતા હવામાં 13 સી / 12 સી આઇસોટોપ રેશિયોમાં ફેરફાર પરના ડેટા વિશ્લેષણ છે. પરીક્ષણમાં ડાયગ્નોસ્ટિક દવાઓનો સ્થિર આઇસોટોપ્સ અને નાના ડોઝનો ઉપયોગ તેને સલામત બનાવે છે. પરીક્ષણ શરૂ કરતા પહેલા, દર્દી શ્વાસ બહાર મૂકતા હવાના નમૂનાઓ એકત્રિત કરવા માટે એક પરીક્ષણ ટ્યુબમાં શ્વાસ બહાર કા :ે છે: આ નમૂનાનો ઉપયોગ અનુગામી તુલના માટે કરવામાં આવશે. પછી દર્દી (કેપ્રીલિક) એસિડ (અથવા સોડિયમ) સાથે મિશ્રિત પ્રમાણભૂત નાસ્તો લે છે, ત્યારબાદ તે દર 15 મિનિટમાં 4 કલાક માટે પરીક્ષણ ટ્યુબમાં શ્વાસ બહાર કા .ે છે. પેટના એસિડિક વાતાવરણમાં ઓક્ટોનોઇક એસિડ વિઘટતું નથી, જ્યારે તે નાના આંતરડામાં પ્રવેશ કરે છે, ત્યારે તે ઝડપથી શોષાય છે અને પછી યકૃતમાં ચીરો અને ઓક્સિડેશનમાંથી પસાર થાય છે. પરિણામે, તે રચાય છે, જે શ્વાસ બહાર કા carbonેલા કાર્બન ડાયોક્સાઇડમાં 13 સીના પ્રમાણમાં વધારો તરફ દોરી જાય છે. શ્વાસ બહાર કા carbonેલા કાર્બન ડાયોક્સાઇડમાં 13 સી / 12 સી આઇસોટોપ રેશિયોનું વિશ્લેષણ એક વિશિષ્ટ ઉપયોગ દ્વારા કરવામાં આવે છે. શ્વાસ પરીક્ષણની માહિતી સામગ્રી સિંટીગ્રાફી સાથે સુસંગત છે. પદ્ધતિની સંવેદનશીલતા 86% છે, વિશિષ્ટતા 80% છે. શ્વાસ પરીક્ષણના ફાયદાઓ અમલીકરણ અને સલામતીની સરળતા છે: કિરણોત્સર્ગના સંપર્કની ગેરહાજરી સગર્ભા સ્ત્રીઓ અને બાળકોમાં પણ તેનો ઉપયોગ કરવાની મંજૂરી આપે છે.
પેટનો અલ્ટ્રાસાઉન્ડ તમને આડકતરી રીતે પેટમાંથી પ્રવાહીના સ્થૂળતાને નિર્ધારિત કરવાની મંજૂરી આપે છે, ખાવું પછી 4 કલાકની અંદર ક્રમિકરૂપે તેના સમાવિષ્ટોના અવશેષ પ્રમાણનું મૂલ્યાંકન કરે છે.
પેટના MEF ની આકારણી કરવા માટે બેરિયમ સલ્ફેટ સાથેનો એક્સ-રે અભ્યાસ ફક્ત આપણા દેશમાં ઉપયોગમાં લેવામાં આવે છે, પ્રમાણમાં ઓછા ખર્ચના કારણે અને તે લગભગ કોઈ તબીબી સંસ્થામાં ચલાવવાની સંભાવનાને કારણે તે સૌથી સસ્તું નિદાન પદ્ધતિ છે. પદ્ધતિના ગેરફાયદા છે:, એમઇએફના ઉલ્લંઘનના અંતમાં તબક્કાની તપાસની શક્યતા - ગેસ્ટ્રોપેરિસિસ,, નોંધપાત્ર કિરણોત્સર્ગના સંપર્કમાં, જેમાં દર્દી અભ્યાસ દરમિયાન ખુલ્લી પડે છે. તેથી, બંને અલ્સર અને ડાયાબિટીઝથી પીડાતા દર્દીઓમાં પેટના લ્યુમેનમાં સ્વીકૃત બેરિયમ સલ્ફેટ 20-24 કલાક પછી મળી આવે છે.
ટાઇપ 2 ડાયાબિટીઝવાળા 84 84 દર્દીઓમાં અમે શ્વાસ પરીક્ષણનો ઉપયોગ કરીને પેટનો એમઇએફ અભ્યાસ હાથ ધર્યો. સ્ત્રીઓ 50 (59.5%), પુરુષો - 34 (40.5%), વય - 38 (29, 47) વર્ષ, ડાયાબિટીસની અવધિ 22.5 (16, 30.8) વર્ષની હતી. બધા દર્દીઓમાં ડી.એન.
આઇસોટોપ શ્વાસ પરીક્ષણ મુજબ, ગેસ્ટ્રિક એમઇએફ ડિસ્ટર્બન (T½> 75 મિનિટ) ની તપાસ 84 84 માંથી in 38 (.2 45.૨%) દર્દીઓમાં કરવામાં આવી હતી (જેનો અર્થ T½ = 102.6 ± 31.1 મિનિટ) છે. પેટમાંથી ડ્યુઓડેનમ (75 મિનિટ 120 મિનિટ) સુધી ખોરાકને સ્થાનાંતરિત કરવામાં એક સાધારણ મંદી 8 (9.5%) દર્દીઓમાં જોવા મળી હતી (સરેરાશ ટી = 147.7 ± 40.2 મિનિટ). Of 84 દર્દીઓમાં min 75 મિનિટ (સરેરાશ T½ = 52.5 ± 10.2 મિનિટ) કરતા ઓછું સ્થળાંતર જોવા મળ્યું.
અમે પેટની એમઇએફની સ્થિતિ (કોષ્ટક 1) ના આધારે ગેસ્ટ્રોઇંટેસ્ટાઇનલ ફરિયાદોનું વિશ્લેષણ કર્યું છે.
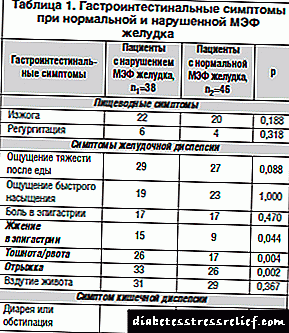
લક્ષણોની ઘટનાનું વિશ્લેષણ કરતી વખતે, એવું જોવા મળ્યું કે ગેસ્ટ્રિક એમઇએફ વિક્ષેપવાળા દર્દીઓના જૂથમાં, ગેસ્ટ્રિક ડિસપ્પેસિયાના લક્ષણો આંકડાકીય રીતે નોંધપાત્ર રીતે પ્રવર્તતા હતા: એપિગastસ્ટ્રિક ક્ષેત્રમાં બર્નિંગ સનસનાટીભર્યા (19.6% વિરુદ્ધ 39.5%, χ2 = 4.041, પી = 0.044), ઉબકા / ઉલટી ( .4 68..4% વિરુદ્ધ .0 37.૦%, χ2 = 0.108, પી = 0.004), બેલ્ચિંગ (.8 86..8% વિરુદ્ધ .5 56.%%, χ2 = 0.108, પી = 0.002).
જ્યારે ડાયાબિટીઝના દર્દીઓમાં ગેસ્ટ્રિક એમઇએફના તમામ સંભવિત આગાહી કરનારા / માર્કર્સને મલ્ટિવtivરિયેટ વિશ્લેષણમાં શામેલ કરવામાં આવ્યા હતા, ત્યારે અમે વય, લિંગ, ડાયાબિટીઝના સમયગાળા, ડાયાબિટીઝના અંતમાં જટિલતાઓના વ્યાપ અને ગેસ્ટિક એમઇએફ અને સામાન્ય એમઇએફવાળા દર્દીઓના જૂથો વચ્ચે કાર્બોહાઇડ્રેટ ચયાપચયની સંખ્યામાં આંકડાકીય રીતે નોંધપાત્ર તફાવત સ્થાપિત કરી શક્યા નહીં. પેટ. ગેસ્ટ્રિક એમઇએફ વિક્ષેપના 3 માર્કર્સ ઓળખાયા: ઉબકા / ઉલટી - મતભેદો ગુણોત્તર 2.8 (1.0, 7.6, 95% સીઆઈ) અને બેલ્ચિંગ - અવરોધો ગુણોત્તર 3.8 (1.1, 12.8, 95% સીઆઈ) ) ડાયાબિટીસમાં ગેસ્ટ્રિક, અન્નનળી અને આંતરડાની તકલીફના અભિવ્યક્તિઓનું સંયોજન નોંધવું શક્ય છે. આ એક ઇટીયોપેથોજેનેટિક પરિબળ - ડીએનનું પરિણામ હોઈ શકે છે.
ગેસ્ટ્રોએસોફેજલ રિફ્લક્સ અને પોસ્ટપ્રાન્ડિયલ ડિસપેપ્સિયાના અભિવ્યક્તિઓનું જોડાણ, દેખીતી રીતે, પેટના એમઇએફ - ડીજીના ઉલ્લંઘન સાથે સંકળાયેલું છે.
અમારા અધ્યયનમાં, ગ્લાયકેટેડ હિમોગ્લોબિનના સ્તરનું મૂલ્યાંકન કરતી વખતે, એમઇએફના ઉલ્લંઘનવાળા અને ગેસ્ટિક એમઇએફના ઉલ્લંઘન વિના દર્દીઓ વચ્ચે કોઈ આંકડાકીય નોંધપાત્ર તફાવત નથી: 8.0 (7.3, 9.0) વિરુદ્ધ સરેરાશ 8.4 (6.4, 9.5) ) મિનિટ (પી = 0.216). અમારા અધ્યયન મુજબ, ઉપવાસ ગ્લાયસીમિયા પણ ગેસ્ટ્રિક એમઇએફ પર અસર કરતું નથી: દર્દીઓમાં ગેસ્ટિક એમઇએફ વિક્ષેપવાળા દર્દીઓમાં સરેરાશ 9.2 (4.4, 11.8) પેટના સામાન્ય એમઇએફ (પી = 0.611) સાથે.
ડીજીની સારવારમાં તબીબી પોષણ અને ડ્રગ થેરેપી શામેલ છે.ડીએચ માટેના આહારમાં એવા ખોરાકનો બાકાત શામેલ છે જેમાં પેટમાં લાંબા ગાળાની યાંત્રિક અસરની જરૂર હોય છે (બરછટ ક્રૂડ ફાઇબર, સાઇનવી માંસ, સખત ધૂમ્રપાન કરેલું સોસેજ), ખાલી કરાવવાનું (ચરબી) ધીમું, પોષણની ભલામણ કરવામાં આવે છે.
એમઇએફ ડિસઓર્ડરની સારવારમાં ઉપયોગમાં લેવામાં આવતી મુખ્ય દવાઓ પ્રોક્નેનેટિક્સ છે. આ પેટાજૂથની દવાઓ, ગેસ્ટ્રિક ગતિને સામાન્ય બનાવવા ઉપરાંત, નીચલા અન્નનળીના સ્ફિન્ક્ટરનો સ્વર વધારે છે. ડોકટરોના શસ્ત્રાગારમાં બિન-પસંદગીયુક્ત પ્રકારનાં ડોપામાઇન રીસેપ્ટર બ્લocકર (મેટોક્લોપ્રાઇમ )ડ), પસંદગીયુક્ત પે generationsીઓ (ડોમ્પરિડોન) અને ક્રિયાના સંયુક્ત પદ્ધતિ (આઇટોપ્રાઇડ) સાથે પ્રોક્નેનેટિક્સ શામેલ છે.
મેટ્રોક્લોપ્રાઇડ એ એગોનિસ્ટ, ડોપામાઇન વિરોધી અને પેટની દિવાલના સરળ સ્નાયુ કોષોનો સીધો ઉત્તેજક છે. ડ્રગ ગેસ્ટ્રિક ગતિને વધારે છે, સંકલન સુધારે છે, અને omલટીના કેન્દ્રમાં ટ્રિગર ઝોનના ડોપામાઇન રીસેપ્ટર્સને અવરોધિત કરીને સ્વતંત્ર એન્ટિમેમેટિક અસર પણ કરે છે. પેટના એમઇએફના ઉલ્લંઘનમાં મેટ્રોક્લોપ્રાઇડની અસરકારકતા ઘણાં અભ્યાસોમાં સાબિત થઈ છે. જો કે, મેટોક્લોપ્રાઇમાઇડથી સારવાર લેતા 30% દર્દીઓ ગંભીર આડઅસર કરે છે: એક્સ્ટ્રાપાયરમિડલ ડિસઓર્ડર્સ, સુસ્તી, હતાશા, હાયપરપ્રોલેક્ટીનેમિયા. આ લોહી-મગજના અવરોધમાં પ્રવેશ કરવાની તેની ક્ષમતાને કારણે છે, જે તેના વ્યાપક ઉપયોગને મર્યાદિત કરે છે.
યુરોપિયન દવાઓની એજન્સીની ડ્રગ કંટ્રોલ કમિટી ભલામણ કરે છે કે મેટોક્લોપ્રાઇડનો ઉપયોગ મોટરની ક્ષતિને સુધારવા માટે ન થવી જોઈએ અને ફક્ત કેમોથેરેપી દરમિયાન ગંભીર ઉલટીવાળા કેન્સરના દર્દીઓને 5 દિવસથી વધુ નહીં અને 30 મિલિગ્રામ / દિવસથી વધુ સૂચવવું જોઈએ.
ડોમ્પેરીડોન એ એક અત્યંત પસંદગીયુક્ત પેરિફેરલ ડોપામાઇન વિરોધી છે જે રક્ત-મગજની અવરોધને પાર કરતું નથી. દવા નીચલા અન્નનળીના સ્ફિંક્ટરનું દબાણ વધે છે, અન્નનળી અને એન્ટ્રમની ગતિશીલતાને સક્રિય કરે છે. લોહી-મગજની અવરોધની બહાર ચોથા વેન્ટ્રિકલના તળિયે સ્થિત ચેમોરેસેપ્ટર ટ્રિગર ઝોનની પ્રવૃત્તિના દમનને કારણે તે એન્ટિમેમેટિક અસર ધરાવે છે. યુનાઇટેડ સ્ટેટ્સના ફૂડ એન્ડ ડ્રગ એડમિનિસ્ટ્રેશન (એફડીએ) દ્વારા આ દવાને મંજૂરી આપવામાં આવી નથી જ્યારે તેનો ઉપયોગ કરવામાં આવે ત્યારે અચાનક મૃત્યુનું જોખમ વધે છે, અને દવા ઘણા યુરોપિયન દેશોમાં સૂચવવામાં આવે છે.
ઇટopપ્રાઇડ એ ક્રિયાના સંયુક્ત મિકેનિઝમ સાથેનો પ્રોક્નેનેટિક્સ છે. ઇટopપ્રાઇડ પેટની પ્રોપ્સીસિવ ગતિને વધારે છે અને તેના ખાલી થવાને વેગ આપે છે, લોહી-મગજની અવરોધ. Outside, 34 34 ની બહાર ચોથા વેન્ટ્રિકલના તળિયે સ્થિત ટ્રિગર ઝોન ચેમોસેપ્ટર્સ સાથેની ક્રિયાપ્રતિક્રિયાને લીધે એન્ટિમેમેટિક અસર થાય છે. ડ્રગમાં પ્રોક્નેનેટિક ક્રિયા (ડceક્ટિંગ અને એસિટિલકોલિનેસ્ટેરાના અવરોધ) ની ડબલ મિકેનિઝમ છે. આઇટોપ્રાઇડ લેતી વખતે, કોઈ ગંભીર આડઅસર જોવા મળી નહીં કે જે અન્ય પ્રોક્નેનેટિક્સની લાક્ષણિકતા છે, ખાસ કરીને, ક્યુટી અંતરાલની કોઈ લંબાઈ નથી. ડ્રગમાં લોહી-મગજની અવરોધને ઓછામાં ઓછા ભેદવાની ક્ષમતા છે. ઇટોપ્રીડ મેટાબોલિઝમ જ્યારે સાયટોક્રોમ પી 450 સિસ્ટમના એન્ઝાઇમ્સ દ્વારા ચયાપચયની દવાઓ લે છે ત્યારે અનિચ્છનીય ડ્રગની ક્રિયાપ્રતિક્રિયાઓને ટાળે છે.
ક્લિનિકલ અધ્યયનમાં, ગેસ્ટ્રોએન્ટેરોલોજીકલ પ્રેક્ટિસમાં અને ડી.એચ.ની સારવારમાં ઇટopપ્રાઇડની અસરકારકતા સાબિત થઈ છે. નોરીટેક એટ અલના એક અધ્યયનમાં. ડાયાબિટીક પેરિફેરલ પોલિનોરોપથી, ગેસ્ટ્રિક એમઇએફની વિક્ષેપ અને પેટના કાર્બનિક રોગોની ગેરહાજરીવાળા પ્રકારનાં ડાયાબિટીસવાળા 12 દર્દીઓ એસોફેગોગ્રાસ્ટ્રોડ્યુડોનોસ્કોપી 38, 39 અનુસાર સમાવવામાં આવ્યા હતા. સપ્તાહ દરમિયાન, દર્દીઓએ 150 મિલિગ્રામ / દિવસની માત્રામાં ઇટોપ્રાઇડ મેળવ્યો. ઇટopપ્રાઇડ થેરાપી દ્વારા પેટમાંથી બહાર પાડવામાં આવતા રેડિયોપેક ટ tagગ્સની સંખ્યામાં વધારો જોવા મળ્યો છે. બાસ્ક એટ અલ દ્વારા હાથ ધરવામાં આવેલા અભ્યાસમાં સમાન પરિણામો મળ્યા છે.. એ નોંધવું જોઇએ કે સ્ટીવન્સ એટ અલ., જેમણે ડાયાબિટીઝના લાંબા ઇતિહાસવાળા દર્દીઓમાં ગેસ્ટ્રિક એમઇએફ પર આઇટ્રોપ્રાઇડની અસરનો પણ અભ્યાસ કર્યો હતો, તે પ્લેસબોની તુલનામાં, ઇટopપ્રાઇડ સાથેની સારવાર દરમિયાન પેટમાંથી ખોરાક ખાલી કરાવવામાં થોડો જ પ્રવેગક નોંધ્યું હતું. ક્લિનિકલ લક્ષણો પર ઇટopપ્રાઇડ અને પ્લેસબોની અસરમાં કોઈ તફાવત નહોતો. ગેસ્ટ્રોએંટોરોલોજીકલ પ્રેક્ટિસમાં ઇટopપ્રાઇડ સાથેની સારવારનો સકારાત્મક અનુભવ અમને ડીજી માટે ડ્રગની ભલામણ કરવાની મંજૂરી આપે છે.
ગેસ્ટ્રિક એમઇએફ ડિસઓર્ડરનું સમયસર નિદાન અને ઉપચાર એ હાઈપરિન્સ્યુલિનમિયાના લક્ષણોની તીવ્રતા ઘટાડશે, કાર્બોહાઇડ્રેટ ચયાપચયની વળતરમાં સુધારો કરશે અને ડાયાબિટીઝની અંતમાં મુશ્કેલીઓ વિકસિત અને પ્રગતિનું જોખમ ઘટાડશે અને દર્દીઓના જીવનની ગુણવત્તામાં સુધારો કરશે.
- ડાયાબિટીસના દર્દીઓમાં કેસન્ડર પી. એસિમ્પ્ટોમેટિક ગેસ્ટ્રિક રીટેન્શન (ગેસ્ટ્રોપેરિસિસ ડાયાબિટીકumરમ) // એન ઇન્ટ મેડ. 1958. ભાગ. 48. આર 797–812.
- બોસ I. પેટના રોગો // નવમી આવૃત્તિ. લેપઝિગ, જ્યોર્જ થાઇમ. 1925.P. 200.
- ફેરોઇર જે. ડાયાબિટીક પેટ // દવામાં થિસિસ. પેરિસ 1937.
- વસીમ એસ., મોશ્રી બી., ડ્રેગનોવ પી .: વર્તમાન ડાયગ્નોસ્ટિક પડકારો અને મેનેજમેન્ટ બાબતો // વર્લ્ડ જે ગેસ્ટ્રોએન્ટરોલ. 2009. ભાગ. 15 (1). આર. 25-37. સમીક્ષા
- પોગ્રોમોવ એ.પી., બતુરોવા ઓટોનોમિક ન્યુરોપથી અને પાચક અવયવો // ફર્મેટકા. 2011. - નંબર 5 (218). એસ 42-45.
- ટાકાચેવા ઓ.એન., વર્ટકીન ઓટોનોમિક ન્યુરોપથી: ડોકટરો માટે માર્ગદર્શિકા. એમ., 2009.
- જોન્સ કેએલ, રુસો એ, સ્ટીવન્સ જેઈ. એટ અલ. ડાયાબિટીઝમાં ગેસ્ટ્રિક ખાલી થવામાં વિલંબના ઉપચારકો // ડાયાબિટીઝ કેર. 2001. ભાગ. 24 (7). આર. 1264-1269.
- મોલ્ડોવાન સી., ડુમિત્રસકુ ડી.એલ., ડેમિયન એલ. એટ અલ. ડાયાબિટીસ મેલિટસમાં ગેસ્ટ્રોપેરિસિસ: એક અભ્યાસ // રોમ જે ગેસ્ટ્રોએન્ટરોલ. 2005. ભાગ. 14 (1). આર 19-22.
- રુન્ડલ્સ ન્યુરોપથી. 125 કેસોના રિપોર્ટ સાથેની સામાન્ય સમીક્ષા // મેડિસિન 1945. વોલ્યુમ. 24. આર. 111-160.
- Jટોનોમિક ન્યુરોપથી અને માઇક્રોવાસ્ક્યુલોપેથી // એક્ટ Med મેડમાં એસોસિયેશન ઇન કોઝકર એમ.એસ., કાયાહન આઈ.કે., બાવબેક એન. ડાયાબિટીક ગેસ્ટ્રોપેરિસિસ. ઓકાયમા. 2002. ભાગ. 56. નંબર 5. આર. 237–243.
- મેરિઓ આર., ફેસ્ટા એ., બર્ગમેન એચ. એટ અલ. ટાઇપ I ડાયાબિટીસમાં ધીમી ગેસ્ટ્રિક ખાલી થવું: onટોનોમિક અને પેરિફેરલ ન્યુરોપથી, લોહીમાં ગ્લુકોઝ અને ગ્લાયકેમિક નિયંત્રણ // ડાયાબિટીઝ કેર સાથે સંબંધ. 1997. ભાગ. 20. આર. 419-423.
- ડી બ્લોક સી.ઇ., ડી લીયુવ આઈ.એચ., પેલકમેનસ પી.એ. એટ અલ. ટાઇપ 1 ડાયાબિટીસમાં વિલંબિત ગેસ્ટ્રિક ખાલી થવું અને ગેસ્ટિક સ્વયંપ્રતિરક્ષા // ડાયાબિટીઝ કેર. 2002. ભાગ. 25 (5). આર .912-927.
- જોન્સ કે.એલ., રુસો એ., સ્ટીવન્સ જે.ઇ. એટ અલ. ડાયાબિટીઝમાં વિલંબિત ગેસ્ટ્રિક ખાલી થવાના આગાહીઓ // ડાયાબિટીઝ કેર. 2001. ભાગ. 24. આર 1264-1269.
- ક્યુચિઆરા એસ., ફ્રાન્ઝિઝ એ., સાલ્વિઆ જી. એટ અલ. ગેસ્ટ્રિક ખાલી થવામાં વિલંબ અને આઈડીડીએમ // ડાયાબિટીસ કેરમાં ગેસ્ટ્રિક ઇલેક્ટ્રિકલ ડિરેંજમેન્ટ. 1998. ભાગ. 21. આર 438–443.
- પંકકીન જે., ફ્ર્ક્કીલા એમ., માટ્ઝ્કે એસ. એટ અલ. પ્રકાર 1 ડાયાબિટીસવાળા દર્દીઓમાં પેટના ઉપલા લક્ષણો: ઓટોનોમિક ન્યુરોપથી // ડાયાબિટીને કારણે ગેસ્ટ્રિક ખાલી થવામાં ક્ષતિથી સંબંધિત નથી. મેડ. 2008. ભાગ. 25. આર 570-577.
- કોંગ એમ.એફ., હોરોવિટ્ઝ એમ., જોન્સ કે.એલ. એટ અલ. ડાયાબિટીક ગેસ્ટ્રોપેરિસિસનો કુદરતી ઇતિહાસ // ડાયાબિટીઝ કેર. 1999. ભાગ. 22. આર. 503-507.
- રુસો એ., સ્ટીવેન્સ જે.ઈ., ચેન આર. એટ અલ. હાઈપોગ્લાયકેમિઆ લાંબા ગાળાના પ્રકાર 1 ડાયાબિટીઝમાં સોલિડ્સ અને પ્રવાહીના ગેસ્ટિક ખાલી થવાને વેગ આપે છે // જે ક્લિન એન્ડોક્રિનોલ મેટાબ. 2005. ભાગ. 90. આર 448–4495.
- સેમ્સમ એમ., અક્કર્મન્સ એલ.એમ., જેબિંક આર.જે. એટ અલ. હાઈપરગ્લાયકેમિઆમાં ગેસ્ટ્રોઇંટેસ્ટીનલ મોટર મિકેનિઝમ્સ, ટાઇપ I ડાયાબિટીઝ મેલીટસ // ગટમાં વિલંબિત ગેસ્ટ્રિક ખાલી કરવા માટે પ્રેરિત કરે છે. 1997. ભાગ. 40. આર 641-646.
- નાવક ટી. જહોનસન સી.પી., કલબ્ફ્લેઇશ જે.એચ. એટ અલ. ઇન્સ્યુલિન આશ્રિત ડાયાબિટીસ મેલીટસ // ગટવાળા દર્દીઓમાં ખૂબ જ ચલ ગેસ્ટ્રિક ખાલી થવું. 1995. ભાગ. 37. આર. 23-29.
- લિટ્સ યુ.જી., ગેલ્સ્ટિયન જી.આર., ડાયાબિટીસ મેલીટસની માર્ચેન્કો જટિલતાઓને // કન્સિલિયમ મેડિકમ. 2007. નંબર 2.
- ડાયાબિટીસ મેલીટસવાળા અન્નનળીના જી.આર.ડી.વાળા દર્દીઓમાં અન્નનળીનો ઉપયોગ કરીને બસિએવા ઝેડ.કે., બસિએવા ઓ.ઓ., શાવલોહોવા ઇ.એ., કેખોએવા એ.યુ., કુસોવા // વિજ્ andાન અને શિક્ષણની આધુનિક સમસ્યાઓ. 2013. નંબર 6.
- ડાયાબિટીસ માટે ફેડોરચેન્કો અને પેપ્ટીક અલ્સર સાથે તેનું સંયોજન // પેસિફિક મેડિકલ જર્નલ. 2005. નંબર 1. પી. 20-23.
- સિરોટિન બી.ઝેડ., ફેડોર્ચેન્કો યુ.એલ., વિટકો એલ.જી., મેરેનિન ડાયાબિટીસ અને અન્નનળી રોગવિજ્ .ાન // ગેસ્ટ્રોએન્ટરોલોજીની ક્લિનિકલ સંભાવનાઓ, હિપેટોલોજી. નંબર 6. પી. 22-25. 2009.
- ડાયાબિટીસ મેલ્લીટસમાં ફેડોર્ચેન્કો રિફ્લક્સ રોગ // દવા અને ફાર્મસીના સમાચાર. 2012. નંબર 407 (ગેસ્ટ્રોએન્ટરોલોજી). એસ .13.
- કોર્નીવા એન.વી., ફેડોર્ચેન્કો યુ.એલ., ડાયાબિટીસ મેલીટસમાં ગેસ્ટ્રોએસોફેજલ રિફ્લક્સ રોગના માર્ગમાં શ્રીમંત // સાઇબેરીયન મેડિકલ જર્નલ. 2011. ટી. 26. નંબર 3. ઇશ્યૂ. 1, પૃષ્ઠ 57-61.
- ઝિનાટ્યુલિન એમ.આર., ઝિમ્મરમેન વાય.એસ., કોયાર્ડ્સ ડાયાબિટીસ અને પેપ્ટીક અલ્સર // પ્રાયોગિક અને ક્લિનિકલ ગેસ્ટ્રોએન્ટરોલોજી. 2003. નંબર 5. પી. 17-24.
- ફેડોર્ચેન્કો યુ.એલ., કોબ્લોવા એન.એમ., ડાયાબિટીસ મેલીટસમાં ક્રોનિક ગેસ્ટ્રોડ્યુડિએનલ અલ્સર અને તેમના ક્માટેલ // રોઝ સાથેની સારવારમાં ઓબુખોવા કોર્સ. જર્નલ ગેસ્ટ્રોએન્ટરોલ., હેપેટોલ. અને કોલોપ્રોક્ટોલ. 2002. નંબર 2. પી. 82-88.
- કુલેશોવ ઇ.વી., કુલેશોવ ડાયાબિટીઝ અને સર્જિકલ રોગો. એમ. 1996.216 પૃષ્ઠ.
- ડી લુઇસ ડી.એ., કorderર્ડોરો જે.એમ., કેબાલેરો સી. એટ અલ. ગેસ્ટ્રિક ખાલી થવા પર હેલિકોબેક્ટર પાયલોરી ચેપના ઉપચારની અસર અને પ્રકાર 1 ડાયાબિટીઝ મેલીટસ // ડાયાબિટીસ રેઝમાં ગ્લિકેમિક નિયંત્રણ પર તેના પ્રભાવ. ક્લિન. પ્રેક્ટિસ 2001. વોલ્યુમ. 52. પૂ. 1.
- જેન્ટલ એસ., ટર્કો એસ., ઓલિવીરો બી. એટ અલ. ટાઇપ 2 ડાયાબિટીઝ મેલીટસ // ડાયાબિટીસ રેસિસવાળા ડિસપ્પ્ટિક દર્દીઓમાં હેલિકોબેક્ટર પાયલોરી ઇન્ફેક્શનના જોખમ પરિબળ તરીકે autટોનોમિક ન્યુરોપથીની ભૂમિકા. ક્લિન, પ્રેક્ટિસ. 1998. ભાગ. 42. પી. 41.
- વસીમ એસ., મોશ્રી બી., ડ્રેગનોવ પી .: વર્તમાન ડાયગ્નોસ્ટિક પડકારો અને મેનેજમેન્ટ બાબતો // વર્લ્ડ જે ગેસ્ટ્રોએન્ટરોલ. 2009. ભાગ. 15 (1). આર. 25-37. સમીક્ષા
- ટાઇટ ડાયાબિટીઝ મેલીટસ // ડાયાબિટીઝ મેલીટસવાળા દર્દીઓમાં ઓટોનોમિક ન્યુરોપથીના અભિવ્યક્તિ તરીકે, ઉપલા પાચક સિસ્ટમના ક્લેફોર્ટોવા-ઇવેક્યુએશન ડિસઓર્ડ્સ, લિટ્સ યુ.જી., નેવમેર્ઝિટ્સ્કી VI, 2007. નંબર 2. પી. 25-32.
- ઇવાશકિન વી.ટી., પેટની ક્ષતિગ્રસ્ત મોટર ફંક્શનવાળા દર્દીઓની તપાસ અને સારવાર માટે શેપ્ટુલિન ભલામણો. એમ., 2008.
- હાસ્લર - વર્તમાન વિભાવનાઓ અને વિચારણાઓ // મેડસ્કેપ જે મેડ. 2008. ભાગ. 10 (1). આર. 16. સમીક્ષા.
- પેટના મોટર ફંક્શનનું શેપ્ટ્યુલિન અને તેમની સારવારમાં ઇટોપ્રાઇડના નવા પ્રોક્નેનેટિક્સનો ઉપયોગ કરવાની સંભાવના // કન્સિલિયમ મેડિકમ. 2008. વી. 9. નંબર 7. પી. 9–13.
- લેઝેબનિક પાચક વિકાર પ્રોક્નેનેટિક્સ // મેડિકલ બુલેટિન. 2014. નંબર 7 (656). એસ .13.
- સ્ટ્રોસ એસ.એમ., સ્ટર્કેનબૂમ એમ.સી., બ્લુમિંક જી.એસ. એટ અલ. દવાઓ અને અચાનક કાર્ડિયાક મૃત્યુનું જોખમ // યુરો હાર્ટ જે. 2005. ભાગ. 26. આર 2007-2012.
- સીમા ગુપ્તા, વિનોદ કપૂર વગેરે. પુખ્ત તંદુરસ્ત સ્વયંસેવકોમાં ક્યુટી અંતરાલ પર ઇટોપ્રાઇડ હાઇડ્રોક્લોરાઇડની અસર //. 2005. ભાગ. 12. એન. 4.
- નોરીટેક એમ. એટ અલ. ડાયાબિટીસ ગેસ્ટ્રોપેરિસિસ // ઇસોપ્રાઇડ હાઇડ્રોક્લોરીડની અસર // કિસોથી રિંશો. 1997. ભાગ. 31 (8). આર. 2785–2791.
- બાસ્ક., નોરીટાકે એમ., મિઝોગામી એચ. એટ અલ. ડાયાબિટીસ ગેસ્ટ્રોપેરિસિસ // ગેસ્ટ્રોએન્ટરોલોજીવાળા દર્દીઓમાં ગેસ્ટ્રિક ખાલી થવા પર ઇટોપ્રાઇડ હાઇડ્રોક્લોરિડની અસરકારકતા. 2005. ભાગ. 128. પી. 969.
- સ્ટીવન્સ જે.ઇ., રુસો એ., મેડડોક્સ એ.એફ. એટ અલ. ડાયાબિટીસ મેલીટસ // ન્યુરોગાસ્ટ્રોએન્ટરોલ મોટિલમાં ગેસ્ટ્રિક ખાલી થવા પર આઇટોપ્રાઇડની અસર. 2008. ભાગ. 2 (5). 456-463 આર.
ફક્ત નોંધાયેલા વપરાશકર્તાઓ માટે
ડાયાબિટીક ગેસ્ટ્રોપેરિસિસના લક્ષણો
પ્રારંભિક તબક્કે, રોગ લગભગ એસિમ્પટમેટિક છે. ફક્ત ગંભીર સ્વરૂપોમાં ગેસ્ટ્રોપેરેસિસને નીચેના ચિહ્નો દ્વારા માન્યતા આપી શકાય છે:
- ખાવું પછી હાર્ટબર્ન અને પેટનો દુખાવો,
- હળવા નાસ્તા પછી પણ પેટની ભારે અને પેટની પૂર્ણતાની લાગણી,
- કબજિયાત, ઝાડા પછી,
- મોં માં ખાટો, ખરાબ સ્વાદ.
જો લક્ષણો ગેરહાજર હોય, તો ગેસ્ટ્રોપેરેસિસનું નિદાન નબળુ લોહીમાં શર્કરાના સ્તર દ્વારા થઈ શકે છે. ડાયાબિટીક ગેસ્ટ્રોપેરેસિસ સામાન્ય રક્ત ખાંડ જાળવવાનું મુશ્કેલ બનાવે છે, પછી ભલે ડાયાબિટીસના દર્દી ઓછા કાર્બોહાઇડ્રેટવાળા આહારનું પાલન કરે.
ડાયાબિટીક ગેસ્ટ્રોપેરિસિસના પરિણામો
 ગેસ્ટ્રોપેરિસિસ અને ડાયાબિટીસ ગેસ્ટ્રોપેરિસિસ એ બે અલગ અલગ ખ્યાલો અને શરતો છે. પ્રથમ કિસ્સામાં, પેટનો આંશિક લકવો ગર્ભિત છે. બીજામાં - અસ્થિર રક્ત ખાંડથી પીડાતા દર્દીઓમાં નબળુ પેટ.
ગેસ્ટ્રોપેરિસિસ અને ડાયાબિટીસ ગેસ્ટ્રોપેરિસિસ એ બે અલગ અલગ ખ્યાલો અને શરતો છે. પ્રથમ કિસ્સામાં, પેટનો આંશિક લકવો ગર્ભિત છે. બીજામાં - અસ્થિર રક્ત ખાંડથી પીડાતા દર્દીઓમાં નબળુ પેટ.
આ રોગના વિકાસનું મુખ્ય કારણ લોહીમાં ગ્લુકોઝના સ્થિર સ્તરે થવાના કારણે યોનિમાર્ગ ચેતાના કાર્યોનું ઉલ્લંઘન છે.
આ ચેતા અનન્ય છે, તે માનવ શરીરના અસંખ્ય કાર્યોને નિયંત્રિત કરે છે, જે ચેતનાની સીધી ભાગીદારી વિના કરવામાં આવે છે. આમાં શામેલ છે:
- પાચન
- ધબકારા
- પુરુષ ઉત્થાન, વગેરે.
જો કોઈ દર્દી ગેસ્ટ્રોપેરિસિસનો વિકાસ કરે તો શું થાય છે?
- પેટ ખૂબ જ ધીમેથી ખાલી થઈ રહ્યું હોવાથી, તે પાછલા એક પછીના ભોજનના સમય સુધી પૂર્ણ રહે છે.
- તેથી, નાના ભાગો પણ પેટમાં પૂર્ણતા અને ભારેપણુંની લાગણીનું કારણ બને છે.
- રોગના ગંભીર સ્વરૂપોમાં, અનેક ભોજન સતત એકઠા થઈ શકે છે.
- આ કિસ્સામાં, દર્દી પેટમાં દુખાવો, પેટનું ફૂલવું, આંતરડા, પીડા, અસ્વસ્થ પેટ જેવા લક્ષણોની ફરિયાદ કરે છે.
પ્રારંભિક તબક્કે, આ રોગ ફક્ત બ્લડ સુગરના નિયમિત માપન સાથે જ શોધાય છે. હકીકત એ છે કે ગેસ્ટ્રોપેરેસીસ, હળવા સ્વરૂપમાં પણ, તમને લોહીમાં ગ્લુકોઝના પ્રમાણને નિયંત્રિત કરવાની મંજૂરી આપતું નથી. આહારને જટિલ બનાવવી પરિસ્થિતિને વધુ જટિલ બનાવે છે.
મહત્વપૂર્ણ: જ્યારે ચરબીયુક્ત, ઉચ્ચ કેલરીવાળા ખોરાક, કેફીનવાળા ખોરાક, આલ્કોહોલ અથવા ટ્રાઇસાયક્લિક એન્ટીડિપ્રેસન્ટ્સ લેતા હો ત્યારે, ગેસ્ટ્રિક ખાલી થવું વધુ ધીમું થાય છે.
બ્લડ સુગર પર અસર
લોહીમાં ગ્લુકોઝનું પ્રમાણ પેટના ખાલી થવા પર કેવી રીતે આધાર રાખે છે તે સમજવા માટે, તમારે પ્રથમ આકાર લેવાની જરૂર છે કે પ્રકાર 1 ડાયાબિટીઝથી પીડાતા દર્દીના શરીરમાં શું થાય છે.
ખાવું તે પહેલાં, તેને ઝડપી-અભિનયથી ઇન્સ્યુલિન લગાડવાની જરૂર છે.
પી ઈન્જેક્શન પછી, દર્દીએ કંઈક ખાવું જ જોઇએ. જો આ ન થાય, તો બ્લડ સુગર ઘટવાનું શરૂ કરશે અને હાઈપોગ્લાયકેમિઆ તરફ દોરી શકે છે. આહારની ગેસ્ટ્રોપેરિસિસ સાથે, જ્યારે ખોરાક પેટમાં અચાનક રહે છે, વર્ચ્યુઅલ રીતે તે જ થાય છે. શરીરને જરૂરી પોષક તત્વો પ્રાપ્ત થયા નથી, હાયપોગ્લાયકેમિઆ વિકસે છે. બધા નિયમો અનુસાર ઇન્સ્યુલિન સમયસર સંચાલિત કરવામાં આવતું હતું, અને ભોજન થયું તે હકીકત હોવા છતાં.
ઈન્જેક્શન પછી, દર્દીએ કંઈક ખાવું જ જોઇએ. જો આ ન થાય, તો બ્લડ સુગર ઘટવાનું શરૂ કરશે અને હાઈપોગ્લાયકેમિઆ તરફ દોરી શકે છે. આહારની ગેસ્ટ્રોપેરિસિસ સાથે, જ્યારે ખોરાક પેટમાં અચાનક રહે છે, વર્ચ્યુઅલ રીતે તે જ થાય છે. શરીરને જરૂરી પોષક તત્વો પ્રાપ્ત થયા નથી, હાયપોગ્લાયકેમિઆ વિકસે છે. બધા નિયમો અનુસાર ઇન્સ્યુલિન સમયસર સંચાલિત કરવામાં આવતું હતું, અને ભોજન થયું તે હકીકત હોવા છતાં.
સમસ્યા એ છે કે ડાયાબિટીસને ક્યારે ખબર હોતી નથી કે બરાબર પેટ ક્યારે ખોરાકને આગળ અને ખાલી ખસેડશે. આ કિસ્સામાં, તે પછીથી ઇન્સ્યુલિન લગાવી શક્યું હતું. અથવા, ઝડપી અભિનય કરતી દવાને બદલે, માધ્યમ અથવા લાંબા-અભિનયની દવાનો ઉપયોગ કરો.
પરંતુ કપટી બાબત એ છે કે ડાયાબિટીસ ગેસ્ટ્રોપેરેસીસ એ એક અણધારી ઘટના છે. પેટ ક્યારે ખાલી થશે તે અંગે કોઈ પણ ખાતરીપૂર્વક કહી શકશે નહીં. રોગવિજ્ .ાન અને અશક્ત દરવાજાની કામગીરીની ગેરહાજરીમાં, ખોરાકની હિલચાલ તેની પ્રાપ્તિ પછી થોડીવારમાં થઈ શકે છે. પેટને સંપૂર્ણ ખાલી કરવા માટે મહત્તમ સમય 3 કલાક છે.
જો ત્યાં પાયલોરસની ખેંચાણ હોય અને વાલ્વ બંધ હોય, તો પછી ખોરાક ઘણા કલાકો સુધી પેટમાં હોઈ શકે છે. અને ક્યારેક થોડા દિવસો. બોટમ લાઇન: બ્લડ સુગરનું સ્તર સતત જટિલ પર નીચે જાય છે, અને પછી અચાનક સ્કાઈરોકેટ, જલદી ખાલી થાય છે.
તેથી જ જો પૂરતી સારવાર સૂચવવા માટે લોહીમાં ગ્લુકોઝનું સ્તર નિયંત્રિત કરવું જરૂરી હોય તો સમસ્યા મોટી મુશ્કેલીઓ બનાવે છે. આ ઉપરાંત, એવી સમસ્યાઓ ariseભી થાય છે કે જેઓ ઇન્સ્યુલિન લગાડવાની જગ્યાએ, ગોળીઓમાં ઇન્સ્યુલિન લે છે.
આ કિસ્સામાં, સ્વાદુપિંડનું હોર્મોન ખાલી ગ્રહણ કરવામાં આવશે નહીં, અસ્પષ્ટ ખોરાકની સાથે પેટમાં લંબાય છે.
ટાઇપ 2 ડાયાબિટીસમાં ગેસ્ટ્રોપેરિસિસમાં તફાવત
સ્વાદુપિંડ હજી પણ બીજા પ્રકારનાં ડાયાબિટીઝમાં ઇન્સ્યુલિનનું સંશ્લેષણ કરવામાં સક્ષમ હોવાથી, રોગના આ સ્વરૂપથી પીડાતા દર્દીઓમાં ઘણી ઓછી સમસ્યાઓ હોય છે. તેમની પાસે સખત સમય પણ છે: ઇન્સ્યુલિનનો પૂરતો જથ્થો ત્યારે જ પેદા થાય છે જ્યારે ખોરાક આંતરડામાં ગયો હોય અને સંપૂર્ણ પાચન થાય.
 જો આવું થતું નથી, તો લોહીમાં માત્ર ખાંડનું ન્યુનત્તમ સ્તર જળવાય છે, ફક્ત હાઈપોગ્લાયકેમિઆને રોકવા માટે પૂરતું છે.
જો આવું થતું નથી, તો લોહીમાં માત્ર ખાંડનું ન્યુનત્તમ સ્તર જળવાય છે, ફક્ત હાઈપોગ્લાયકેમિઆને રોકવા માટે પૂરતું છે.
ટાઇપ 2 રોગવાળા ડાયાબિટીઝના દર્દીઓ માટે સ્વીકૃત લો-કાર્બ આહારને આધિન, ત્યાં ઇન્સ્યુલિનના મોટા ડોઝની જરૂર નથી. તેથી, આ સંદર્ભે ગેસ્ટ્રોપેરેસીસના અભિવ્યક્તિઓ ખૂબ ડરામણી નથી.
આ ઉપરાંત, જો ખાલી થવું ધીમું છે પરંતુ સ્થિર છે, તો બ્લડ સુગરનું જરૂરી સ્તર હજી પણ જાળવવામાં આવશે. અચાનક અને સંપૂર્ણ પેટ ખાલી થવાથી સમસ્યાઓ .ભી થાય છે. પછી ગ્લુકોઝની માત્રા પરવાનગીની મર્યાદાથી ઝડપથી વધી જશે.
તમે ફક્ત ઝડપી કાર્યકારી ઇન્સ્યુલિન ઇંજેક્શનની મદદથી તેને સામાન્ય કરી શકો છો. પરંતુ તે પછી પણ, ફક્ત થોડા જ કલાકોમાં નબળા બીટા કોષો જેટલું ઇન્સ્યુલિન સંશ્લેષણ કરી શકશે જેથી સુગર લેવલ સામાન્ય થાય.
બીજી મોટી સમસ્યા, અને ગેસ્ટ્રોપેરિસિસ સારવારની જરૂર શા માટેનું બીજું કારણ છે, તે છે સવારના પરો .ના સિન્ડ્રોમ. અહીં તમે નોંધ કરી શકો છો:
- ધારો કે કોઈ દર્દીને સપર સવાર હોય, તો તેના લોહીમાં ગ્લુકોઝનું સ્તર સામાન્ય છે.
- પરંતુ ખોરાક તરત જ પચ્યો નહીં અને પેટમાં જ રહ્યો.
- જો તે રાત્રે આંતરડામાં ફરે છે, તો સવારે ડાયાબિટીસ વધુ પડતા હાઈ બ્લડ શુગરથી જાગે છે.
ઓછા કાર્બોહાઇડ્રેટ આહારને આધિન અને પ્રકાર 2 ડાયાબિટીસમાં ઇન્સ્યુલિનના ઓછા ડોઝની રજૂઆત, ગેસ્ટ્રોપેરેસીસ સાથે હાયપોગ્લાયકેમિઆનું જોખમ ઓછું છે.
તે દર્દીઓમાં મુશ્કેલીઓ ariseભી થાય છે જેઓ વિશેષ આહારનું પાલન કરે છે અને તે જ સમયે નિયમિતપણે ઇન્સ્યુલિનની મોટી માત્રાનું સંચાલન કરે છે. તેઓ ઘણીવાર સુગરના સ્તરોમાં અચાનક ફેરફાર અને ગંભીર હાયપોગ્લાયકેમિઆના હુમલાથી પીડાય છે.
ગેસ્ટ્રોપેરેસીસની પુષ્ટિ કરતી વખતે શું કરવું
જો દર્દીમાં ડાયાબિટીક ગેસ્ટ્રોપેરિસિસના હળવા લક્ષણો પણ હોય છે, અને લોહીમાં ગ્લુકોઝના બહુવિધ માપ નિદાનની પુષ્ટિ કરે છે, તો સુગર સ્પાઇક્સને કાબૂમાં રાખવાનો માર્ગ શોધવો જરૂરી છે. ઇન્સ્યુલિન ડોઝમાં સતત ફેરફાર કરીને સારવાર પરિણામ આપશે નહીં, પરંતુ ફક્ત નુકસાન પહોંચાડે છે.
આમ, તમે પરિસ્થિતિને વધુ તીવ્ર બનાવી શકો છો અને નવી મુશ્કેલીઓ મેળવી શકો છો, પરંતુ તમે હાયપોગ્લાયકેમિઆના હુમલાને ટાળી શકશો નહીં. વિલંબિત ગેસ્ટ્રિક ખાલી થવાની સારવાર માટે ઘણી પદ્ધતિઓ છે, તે બધા નીચે વર્ણવેલ છે.
કારણો અને સંકેતો
 નર્વસ સિન્ડ્રોમના દેખાવમાં અગ્રણી પરિબળ એ જ્યારે રક્ત નર્વને નુકસાન થાય છે ત્યારે લોહીમાં શર્કરાનું વધુ પ્રમાણ છે. અન્ય કારણો પણ પેરેસીસની ઘટનામાં ફાળો આપે છે - હાયપોથાઇરોડિઝમ, ઇજાઓ અને ગેસ્ટ્રોઇંટેસ્ટીનલ રોગો (અલ્સર), વેસ્ક્યુલર પેથોલોજીઝ, તાણ, મંદાગ્નિ નર્વોસા, સ્ક્લેરોર્મા, બ્લડ પ્રેશરને સામાન્ય બનાવતી દવાઓથી આડઅસર.
નર્વસ સિન્ડ્રોમના દેખાવમાં અગ્રણી પરિબળ એ જ્યારે રક્ત નર્વને નુકસાન થાય છે ત્યારે લોહીમાં શર્કરાનું વધુ પ્રમાણ છે. અન્ય કારણો પણ પેરેસીસની ઘટનામાં ફાળો આપે છે - હાયપોથાઇરોડિઝમ, ઇજાઓ અને ગેસ્ટ્રોઇંટેસ્ટીનલ રોગો (અલ્સર), વેસ્ક્યુલર પેથોલોજીઝ, તાણ, મંદાગ્નિ નર્વોસા, સ્ક્લેરોર્મા, બ્લડ પ્રેશરને સામાન્ય બનાવતી દવાઓથી આડઅસર.
કેટલીકવાર ડાયાબિટીઝમાં ગેસ્ટ્રોપેરિસિસ કેટલાક પૂર્વનિર્ધારણ પરિબળોની પૃષ્ઠભૂમિ સામે થાય છે. ઉદાહરણ તરીકે, ચરબીયુક્ત ખોરાક, કોફી પીણાં અને આલ્કોહોલનો દુરૂપયોગ કરનાર વ્યક્તિમાં આ પ્રકારનો રોગ થવાનું જોખમ વધારે છે.
તે યાદ રાખવું યોગ્ય છે કે પેરેસીસનું ડાયાબિટીક સ્વરૂપ સામાન્ય કરતાં અલગ છે કે ક્રોનિક હાયપરગ્લાયકેમિઆવાળા દર્દીઓમાં પેટ નબળું પડે છે. અને બીજા કિસ્સામાં, ફક્ત અંગનું અપૂર્ણ લકવો જ નોંધવામાં આવે છે.
પેટ ખાલી થવું ધીમું હોવાથી, દર્દી ભોજન પછી, વિરામ દરમિયાન અને નવા ભોજન દરમિયાન પણ પૂર્ણતાની અનુભૂતિ અનુભવે છે. તેથી, ખોરાકનો એક નાનો ભાગ પણ પેટના ઉપરના ભાગમાં ભારેપણુંની લાગણી પેદા કરે છે.
રોગના વિકૃત કોર્સ સાથે, પેટમાં એક સાથે ખોરાકની ઘણી પિરસવાનું એકઠા કરવામાં આવે છે. આ કિસ્સામાં, નીચેના લક્ષણો વિકસે છે:
તદુપરાંત, પેટ ખાલી થવામાં વિલંબ થવાથી ખોરાકના જોડાણની પ્રક્રિયાઓ પર નકારાત્મક અસર પડે છે, જે દર્દીના એકંદર સ્વાસ્થ્યને પ્રતિકૂળ અસર કરે છે.
તે નોંધવું યોગ્ય છે કે ગેસ્ટ્રોપેરેસીસનું પ્રારંભિક સ્વરૂપ ફક્ત ગ્લુકોઝ મૂલ્યોના સતત દેખરેખથી જ શોધી શકાય છે.
ન્યુરોલોજીકલ સિન્ડ્રોમ સુગરના સ્તરને ટ્રેકિંગ કરવાની પ્રક્રિયાને જટિલ બનાવે છે. સાચા આહારનું પાલન ન કરવાથી પરિસ્થિતિ વધુ વિકટ બની છે.
ગ્લિસેમિયા પર ગેસ્ટ્રોપેરિસિસની અસર અને ડાયાબિટીઝના બીજા પ્રકારમાં તેના કોર્સની સુવિધાઓ
 જ્યારે ડાયાબિટીસ ઇન્સ્યુલિનને ભોજન પહેલાં ઇન્જેક્શન આપે છે અથવા સ્વાદુપિંડના ઇન્સ્યુલિન ઉત્પાદનને સક્રિય કરતી દવાઓનો ઉપયોગ કરે છે, ત્યારે ગ્લુકોઝનું પ્રમાણ સ્થિર થાય છે. પરંતુ જો દવાઓ લીધા વિના અથવા ઇન્સ્યુલિનનું ઇન્જેક્શન ખોરાક લીધા વિના કરવામાં આવે, તો પછી ખાંડની સાંદ્રતા મોટા પ્રમાણમાં ઓછી થઈ શકે છે. અને ડાયાબિટીસમાં ગેસ્ટ્રોપેરિસિસ પણ હાઇપોગ્લાયકેમિઆને ઉશ્કેરે છે.
જ્યારે ડાયાબિટીસ ઇન્સ્યુલિનને ભોજન પહેલાં ઇન્જેક્શન આપે છે અથવા સ્વાદુપિંડના ઇન્સ્યુલિન ઉત્પાદનને સક્રિય કરતી દવાઓનો ઉપયોગ કરે છે, ત્યારે ગ્લુકોઝનું પ્રમાણ સ્થિર થાય છે. પરંતુ જો દવાઓ લીધા વિના અથવા ઇન્સ્યુલિનનું ઇન્જેક્શન ખોરાક લીધા વિના કરવામાં આવે, તો પછી ખાંડની સાંદ્રતા મોટા પ્રમાણમાં ઓછી થઈ શકે છે. અને ડાયાબિટીસમાં ગેસ્ટ્રોપેરિસિસ પણ હાઇપોગ્લાયકેમિઆને ઉશ્કેરે છે.
જો પેટ યોગ્ય રીતે કાર્ય કરી રહ્યું છે, તો પછી જમ્યા પછી તરત જ આંતરડાને અનુસરે છે. પરંતુ ડાયાબિટીક પેરેસીસના કિસ્સામાં, ખોરાક થોડા કલાકો અથવા તો દિવસોમાં આંતરડામાં હોઈ શકે છે.
આ ઘટના ઘણીવાર રક્ત ખાંડની સાંદ્રતામાં તીવ્ર ઘટાડો તરફ દોરી જાય છે, જે 60-120 મિનિટ પછી થાય છે. ખાધા પછી. અને 12 કલાક પછી, જ્યારે ખોરાક આંતરડામાં પ્રવેશ કરે છે, ખાંડનું સ્તર, તેનાથી વિપરીત, નોંધપાત્ર રીતે વધે છે.
પ્રકાર 1 ડાયાબિટીસ સાથે, ગેસ્ટ્રોપેરિસિસનો કોર્સ ખૂબ જ સમસ્યારૂપ છે. જો કે, રોગના ઇન્સ્યુલિનથી સ્વતંત્ર સ્વરૂપ સાથે, સ્વાદુપિંડ સ્વતંત્ર રીતે એક હોર્મોન ઉત્પન્ન કરે છે, તેથી જઠરાંત્રિય માર્ગના પેરેસિસવાળા દર્દીને વધુ સારું લાગે છે.
ઇન્સ્યુલિનનું ઉત્પાદન ત્યારે થાય છે જ્યારે ખોરાક પેટમાંથી આંતરડામાં પ્રવેશ કરે છે. જ્યારે ખોરાક પેટમાં હોય ત્યારે, નીચા બેસલ ગ્લુકોઝની સાંદ્રતા નોંધવામાં આવે છે. જો કે, જ્યારે દર્દી ડાયાબિટીઝ માટે આહાર ઉપચારના સિદ્ધાંતોનું પાલન કરે છે, ત્યારે તેને હોર્મોનની ઓછામાં ઓછી માત્રાની જરૂર હોય છે, જે હાયપોગ્લાયકેમિઆના દેખાવમાં ફાળો આપતું નથી.
જો પેટ ધીમે ધીમે ખાલી થઈ રહ્યું છે, તો આ પ્રક્રિયાની ગતિ સમાન છે. જો કે, પ્રકાર 2 ડાયાબિટીસમાં, લોહીમાં શર્કરાનું સ્તર સામાન્ય છે. પરંતુ અચાનક અને અચાનક ખાલી થવાની સ્થિતિમાં, ગ્લુકોઝનું વાંચન નાટકીય રીતે વધી શકે છે. તદુપરાંત, ઇન્સ્યુલિન ઇન્જેક્શનની રજૂઆત પહેલાં આ સ્થિતિ બંધ થતી નથી.
એ નોંધવું યોગ્ય છે કે ડાયાબિટીક ગેસ્ટ્રોપેરિસિસ એ એક કારણ હોઈ શકે છે જે સવારના નાસ્તામાં ખાંડની સાંદ્રતામાં વધારોને અસર કરે છે.
તેથી, જો રાત્રિભોજન પછી ખોરાક પેટમાં રહે છે, તો પછી પાચક પ્રક્રિયા રાત્રે કરવામાં આવશે અને જાગવાની પછી ખાંડના સ્તરને વધારે પડતું મહત્વ આપવામાં આવશે.
નિદાન અને સારવાર
 ડાયાબિટીઝમાં પેટના પેરેસીસને ઓળખવા અને તેના વિકાસના તબક્કાને નક્કી કરવા માટે, તમારે સતત 2-3 અઠવાડિયા સુધી સુગરના મૂલ્યોનું નિરીક્ષણ કરવું અને રેકોર્ડ કરવું જરૂરી છે. આ ઉપરાંત, ગેસ્ટ્રોએંટોરોલોજિસ્ટ દ્વારા દર્દીની તપાસ કરવી આવશ્યક છે.
ડાયાબિટીઝમાં પેટના પેરેસીસને ઓળખવા અને તેના વિકાસના તબક્કાને નક્કી કરવા માટે, તમારે સતત 2-3 અઠવાડિયા સુધી સુગરના મૂલ્યોનું નિરીક્ષણ કરવું અને રેકોર્ડ કરવું જરૂરી છે. આ ઉપરાંત, ગેસ્ટ્રોએંટોરોલોજિસ્ટ દ્વારા દર્દીની તપાસ કરવી આવશ્યક છે.
ન્યુરોલોજીકલ સિન્ડ્રોમની હાજરી નીચેની ઘટના દ્વારા સૂચવવામાં આવે છે, જે સ્વ-નિરીક્ષણ ડાયરી રાખતી વખતે શોધી શકાય છે. તેથી, ખાવું પછી 1 અથવા 3 કલાક પછી, ગ્લુકોઝની સાંદ્રતા સતત સામાન્ય રહે છે, અને સમયસર રાત્રિભોજન સાથે પણ ઉપવાસ ખાંડનું પ્રમાણ વધે છે.
તદુપરાંત, પેરેસીસ સાથે, સવારે ગ્લાયસીમિયાનું સ્તર સતત વધઘટ થાય છે. અને ખોરાક ખાધા પછી, ખાંડનું પ્રમાણ સામાન્ય રહે છે અને જમ્યા પછી માત્ર 5 કલાક જ વધે છે.
જો તમે વિશેષ પરીક્ષણ કરો તો તમે ડાયાબિટીઝમાં ગેસ્ટ્રોપેરિસિસ પણ શોધી શકો છો. પ્રયોગ એ ભોજન પહેલાં ઇન્સ્યુલિન લગાડવાનો નથી, પરંતુ તમારે રાત્રિભોજનને પણ ના પાડવાની જરૂર છે, અને રાત્રે ઇન્જેક્શન આપવું પડશે. ખાલી પેટ પર સૂત્ર ખાંડ સૂચકાંકો રેકોર્ડ કરીશું.
જો ડાયાબિટીસનો કોર્સ જટિલ નથી, તો સવારના ગ્લાયસીમિયા સામાન્ય હોવા જોઈએ. જો કે, પેરેસીસ સાથે, હાયપોગ્લાયકેમિઆ મોટા ભાગે ડાયાબિટીસ મેલિટસમાં થાય છે.
ડાયાબિટીક ગેસ્ટ્રોપેરિસિસ માટેની ઉપચાર એ ચોક્કસ જીવનશૈલીનું પાલન કરવું અને ખાંડના સ્તરને નિયમિતપણે નિરીક્ષણ કરવું છે.ઉપચારનો મુખ્ય ઉદ્દેશ એ વોગસ નર્વ ફંક્શનની પુન .સ્થાપના છે, જેના કારણે પેટ ફરીથી સામાન્ય રીતે કામ કરવાનું શરૂ કરશે.
ડાયાબિટીઝની ગૂંચવણાનો વ્યાપકપણે ઉપચાર કરવો જોઈએ:
- દવા લેવી
- ખાસ જિમ્નેસ્ટિક્સ
- પરેજી પાળવી.
તેથી, ખાલી થવાની પ્રક્રિયાને વેગ આપવા માટે, ડ doctorક્ટર સીરપ અથવા ગોળીઓના રૂપમાં દવાઓ સૂચવે છે. આવા ભંડોળમાં મોટિલિયમ, બેટિન હાઇડ્રોક્લોરાઇડ અને પેપ્સિન, મેટોક્લોપ્રાઇમાઇડ અને અન્ય શામેલ છે.
વ્યાયામ અને આહાર
 ડાયાબિટીક ગેસ્ટ્રોપેરિસિસ સાથે, ખાસ જિમ્નેસ્ટિક્સ થવું જોઈએ, જેની મદદથી તમે સુસ્તીવાળી ગેસ્ટ્રિક દિવાલોને મજબૂત કરી શકો છો. આ શરીરના સામાન્ય કાર્યને સ્થાપિત કરવાની મંજૂરી આપશે અને ઝડપથી ખાલી થવામાં ફાળો આપશે.
ડાયાબિટીક ગેસ્ટ્રોપેરિસિસ સાથે, ખાસ જિમ્નેસ્ટિક્સ થવું જોઈએ, જેની મદદથી તમે સુસ્તીવાળી ગેસ્ટ્રિક દિવાલોને મજબૂત કરી શકો છો. આ શરીરના સામાન્ય કાર્યને સ્થાપિત કરવાની મંજૂરી આપશે અને ઝડપથી ખાલી થવામાં ફાળો આપશે.
સરળ કસરત જમ્યા પછી ચાલતી હોય છે, જે ઓછામાં ઓછી 60 મિનિટ ચાલવી જોઈએ. રાત્રિભોજન પછી સહેલ કરવી શ્રેષ્ઠ છે. અને ડાયાબિટીસના દર્દીઓ જે સારું લાગે છે તે લાઇટ જોગિંગ કરી શકે છે.
પેટના Deepંડા ઉપાડથી આંતરડાની ગતિ ઝડપી કરવામાં પણ મદદ મળશે. આ કસરત ખાધા પછી કરવામાં આવે છે. ઇચ્છિત અસર પ્રાપ્ત કરવા માટે, તે નિયમિતપણે કરવું જરૂરી છે અને થોડા અઠવાડિયા પછી પેટની માંસપેશીઓ અને દિવાલો મજબૂત બનશે, જે પાચનની પ્રક્રિયા પર હકારાત્મક અસર કરશે.
વ્યાયામ 4 મિનિટ કરવી જોઈએ. આ સમયના જથ્થા માટે, ઓછામાં ઓછું 100 વખત પેટ પાછું ખેંચવું જોઈએ.
વધુમાં, deepંડા forwardોળાવ આગળ અને પાછળ બનાવવા માટે ઉપયોગી છે, જે જઠરાંત્રિય માર્ગની સાથે ખોરાકની પ્રગતિમાં સુધારો કરશે. કસરત દરરોજ ઓછામાં ઓછી 20 વાર થવી જોઈએ.
ડાયાબિટીસ ગેસ્ટ્રોપેરેસીસના અપ્રિય લક્ષણોને દૂર કરવા માટે, વિશેષ આહારનું પાલન કરવું અને કેટલાક નિયમોનું પાલન કરવું મહત્વપૂર્ણ છે:
- ખાતા પહેલા, તમારે ખાંડ વગર 2 કપ પાણી અથવા ચા પીવી જોઈએ,
- જો ભોજન પહેલાં ઇન્સ્યુલિનના ઇન્જેક્શનની જરૂર ન હોય, તો પછી ભોજન દરરોજ 4-6 નાસ્તામાં વધારવું જોઈએ,
- ફાઇબરથી સમૃદ્ધ ખોરાકનો ઉપયોગ પહેલાં જમીન પર હોવો જોઈએ,
- છેલ્લું ભોજન સૂવાના સમયે 5 કલાક પહેલાં ન હોવું જોઈએ,
- અજીર્ણ માંસની જાતો કા discardી નાખવી જોઈએ (ડુક્કરનું માંસ, રમત, બીફ),
- રાત્રિભોજન માટે ખિસકોલી ન ખાય,
- બધા ખોરાક ઓછામાં ઓછા 40 વખત ચાવવું જોઈએ.
માંસ ગ્રાઇન્ડરનો માં નાજુકાઈના, આહાર માંસ (ચિકન, ટર્કી, સસલું) ને પ્રાધાન્ય આપવું જોઈએ. સંપૂર્ણ પુન recoveryપ્રાપ્તિ થાય ત્યાં સુધી સીફૂડ ન ખાવાનું વધુ સારું છે.
જો આહાર ઉપચાર યોગ્ય પરિણામો લાવતો નથી, તો પછી દર્દીને અર્ધ-પ્રવાહી અથવા પ્રવાહી ખોરાકમાં સ્થાનાંતરિત કરવામાં આવે છે.
ઘણા લોકો જાણતા નથી કે ગેસ્ટ્રોપેરિસિસ માટે ચ્યુઇંગમ એ અસરકારક ઉપાય છે. છેવટે, તે ગેસ્ટ્રિક દિવાલો પર સરળ સ્નાયુઓના સંકોચનની પ્રક્રિયાને ઉત્તેજીત કરે છે, પાયલોરિક વાલ્વને નબળી પાડે છે.
તે જ સમયે, તમારે ખાંડના સ્તર વિશે ચિંતા ન કરવી જોઈએ, કારણ કે એક ચ્યુઇંગ પ્લેટમાં ફક્ત 1 ગ્રામ ઝાયલિટોલ હોય છે, જે ગ્લાયસીમિયા પર નોંધપાત્ર અસર કરતું નથી. તેથી, દરેક ભોજન પછી, ગમ લગભગ એક કલાક માટે ચાવવું જોઈએ. આ લેખમાંની વિડિઓ ડાયાબિટીઝની ગૂંચવણો વિશે વધારાની માહિતી પ્રદાન કરશે.
ગેસ્ટ્રોપેરેસીસને નિયંત્રિત કરવા માટે આહારમાં સમાયોજન
ડાયાબિટીસ ગેસ્ટ્રોપેરિસિસના લક્ષણોને નોંધપાત્ર રીતે ઘટાડે છે તે સૌથી શ્રેષ્ઠ સારવાર એ એક વિશેષ આહાર છે. આદર્શરીતે, તેને પેટના કામને ઉત્તેજીત કરવા અને આંતરડાની ગતિશીલતામાં સુધારણાના કસરતોના સમૂહ સાથે જોડો.
ઘણા દર્દીઓ માટે તાત્કાલિક નવા આહાર અને આહારમાં ફેરવવું મુશ્કેલ છે. તેથી, સરળ ફેરફારોથી ધરમૂળથી બદલાતા આને ધીમે ધીમે કરવાની ભલામણ કરવામાં આવે છે. પછી સારવાર સલામત અને અસરકારક રહેશે.
- ખાવું તે પહેલાં, તમારે કોઈપણ પ્રવાહીના બે ગ્લાસ સુધી ચોક્કસપણે પીવું આવશ્યક છે - મુખ્ય વસ્તુ તે મીઠી નથી, તેમાં કેફીન અને આલ્કોહોલ નથી.
- શક્ય તેટલું ફાયબર ઇન્ટેક ઘટાડવું. જો આ પદાર્થ ધરાવતા ઉત્પાદનોને હજી પણ આહારમાં શામેલ કરવામાં આવે છે, તો ઉપયોગ કરતા પહેલા બ્લેન્ડરમાં તેને કડક બનાવવાની ભલામણ કરવામાં આવે છે.
- નરમ ખોરાક પણ ખૂબ કાળજીપૂર્વક ચાવવું જોઈએ - ઓછામાં ઓછું 40 વખત.
- જાતોને ડાયજેસ્ટ કરવા માટે તમારે મુશ્કેલ માંસનો સંપૂર્ણ ત્યાગ કરવો જોઈએ - આ ગોમાંસ, ડુક્કરનું માંસ, રમત છે. નાજુકાઈના માંસ અથવા બાફેલી મરઘાં માંસની વાનગીઓને પ્રાધાન્ય આપવું જોઈએ, માંસ ગ્રાઇન્ડરનો દ્વારા નાજુકાઈના. છીપવાળી ખાદ્ય માછલી ન ખાય.
- રાત્રિભોજન સૂવાના સમયે પાંચ કલાક પહેલાં હોવું જોઈએ નહીં. તે જ સમયે, ડિનરમાં ઓછામાં ઓછું પ્રોટીન હોવું જોઈએ - તેમાંથી કેટલાક સવારના નાસ્તામાં સ્થાનાંતરિત કરવું વધુ સારું છે.
- જો ભોજન પહેલાં ઇન્સ્યુલિન દાખલ કરવાની જરૂર ન હોય, તો તમારે ત્રણ દિવસનું ભોજન 4-6 નાનામાં નાંખવાની જરૂર છે.
- રોગના ગંભીર સ્વરૂપોમાં, જ્યારે આહારની સારવાર અપેક્ષિત પરિણામો લાવતી નથી, પ્રવાહી અને અર્ધ-પ્રવાહી ખોરાક પર સ્વિચ કરવું જરૂરી છે.
જો ડાયાબિટીસના પેટને ગેસ્ટ્રોપેરિસિસથી અસર થાય છે, તો કોઈપણ સ્વરૂપમાં ફાઇબર, સરળતાથી દ્રાવ્ય પણ, વાલ્વમાં પ્લગની રચનાને ઉત્તેજિત કરી શકે છે. તેથી, તેનો ઉપયોગ ફક્ત રોગના હળવા સ્વરૂપોમાં જ માન્ય છે, પરંતુ ઓછી માત્રામાં.
આ બ્લડ સુગરમાં સુધારો કરશે. શણ અથવા કેળના દાણા જેવા બરછટ ફાઇબર ધરાવતા રેચકલાઓને સંપૂર્ણપણે કા discardી નાખવા જોઈએ.
ગેસ્ટ્રોપેરિસિસ એટલે શું?
ડાયાબિટીક ગેસ્ટ્રોપેરિસિસ એ પેટના સ્નાયુઓની આંશિક લકવો છે, જે ખાવું પછી પેટની જગ્યાને વિલંબિત તરફ દોરી જાય છે. આ રોગનો વિકાસ પેટના સ્નાયુ પેશીઓના ધીમું કામને ઉશ્કેરે છે, જેની કાર્યાત્મક ખલેલ ફૂડ કોમાની રચનામાં ફાળો આપે છે. સડો થવાની પ્રક્રિયામાં અચૂક ખોરાકની લાંબી થાપણો. પરિણામે, પેથોજેનિક વનસ્પતિનું પ્રજનન થાય છે, જે પાચનતંત્ર પર હાનિકારક અસર કરે છે.

આ પ્રકારના રોગવિજ્ologicalાનવિષયક વિકાર એ માત્ર ડાયાબિટીસવાળા લોકો માટે જ લાક્ષણિકતા નથી, પરંતુ તેમાં અંતર્ગત પ્રમાણમાં વધારે છે. પ્રકાર 1 રોગ સાથે, ગેસ્ટ્રોપેરિસિસ એ ટાઇપ 2 ડાયાબિટીઝવાળા લોકો કરતાં વધુ સામાન્ય છે.
આઇસીડી -10 રોગનો હોદ્દો: કે 31.8.0 * પેટનું એટોની (ગેસ્ટ્રોપેરિસિસ).
રોગના વિકાસના મુખ્ય સંકેતો
ગેસ્ટ્રોપેરેસીસ સાથે, દર્દી ખોરાકની ઝડપી તૃષ્ટીની ફરિયાદ કરે છે, જોકે હકીકતમાં ખૂબ ઓછું ખોરાક ખાવામાં આવ્યો હતો. તે જ સમયે, પેટ ભરેલું છે, તે નુકસાન પહોંચાડે છે, જેમ કે અતિશય આહાર સાથે થાય છે. જો કે, વ્યક્તિ ધીમે ધીમે વજન ઘટાડતો જાય છે. તેને કબજિયાત, પેટનું ફૂલવું અને ખાધા પછી વારંવાર omલટી થવી પડે છે.
આ રોગવિજ્ .ાનને તાત્કાલિક શંકાસ્પદ કરી શકાતું નથી, તેથી જ્યારે પ્રથમ અલાર્મિંગ લક્ષણો થાય છે ત્યારે ગેસ્ટ્રોએંટોરોલોજિસ્ટ દ્વારા કાળજીપૂર્વક તપાસ કરવી જરૂરી છે.
અયોગ્ય આહાર, તળેલું, ચરબીયુક્ત અને આલ્કોહોલનો દુરૂપયોગ રોગનો માર્ગ વધારે છે અને ડાયાબિટીસના દર્દીઓમાં ગેસ્ટ્રોપેરિસિસના વિકાસમાં વધારો કરે છે.

ઘણાં વર્ષોથી હું ડાયાબિટીઝની સમસ્યાનો અભ્યાસ કરી રહ્યો છું. જ્યારે ઘણા લોકો મૃત્યુ પામે છે ત્યારે તે ડરામણી છે, અને ડાયાબિટીઝના કારણે પણ વધુ અક્ષમ થઈ જાય છે.
હું ખુશખબર જણાવવામાં ઉતાવળ કરું છું - રશિયન એકેડેમી Medicalફ મેડિકલ સાયન્સિસના એન્ડોક્રિનોલોજી રિસર્ચ સેંટરએ એક એવી દવા વિકસાવી છે જે ડાયાબિટીઝને સંપૂર્ણપણે મટાડે છે. અત્યારે, આ દવાની અસરકારકતા 100% ની નજીક છે.
બીજો એક સારા સમાચાર: આરોગ્ય મંત્રાલયે એક વિશેષ પ્રોગ્રામ સ્વીકારવાનું સુરક્ષિત રાખ્યું છે જે દવાની આખી કિંમતને વળતર આપે છે. રશિયા અને સીઆઈએસ દેશોમાં ડાયાબિટીસ પહેલાં 6 જુલાઈએ ઉપાય મળી શકે છે - મફત!
મોટે ભાગે, ડાયાબિટીક ગેસ્ટ્રોપaresરેસીસની તીવ્રતા અને અભિવ્યક્તિની ડિગ્રી હોય છે. પરંતુ મોટેભાગે ગેસ્ટ્રોપેરેસીસ સાથે, નીચેના લક્ષણો જોવા મળે છે:
- eatingબકા, ખાધા પછી omલટી થવી,
- પેટનું ફૂલવું
- તૃપ્તિની લાગણીની શરૂઆત,
- પેટમાં દુખાવો,
- ઉધરસ, હાર્ટબર્ન,
- પેટનો લાક્ષણિકતા ઓવરફ્લો નથી,
- મંદાગ્નિ
મુખ્ય ભોજન પછી, નિયમ પ્રમાણે, રોગમાં occursલટી રીફ્લેક્સ થાય છે. જો કે, રોગના તીવ્ર સ્વરૂપમાં omલટીના હુમલાને ખોરાક વિના ઉશ્કેરવામાં આવી શકે છે (પેટમાં ખોરાક અને ગેસ્ટિકનો રસ વધુ પડતો સંચય સાથે). રોગવિજ્ .ાન ફૂડ પ્રોસેસિંગને અસર કરતી હોવાથી, vલટીમાં ખોરાક અને પિત્તનો મોટો હિસ્સો છે.
રોગના ગંભીર સ્વરૂપનો પાચનતંત્ર પર નકારાત્મક પ્રભાવ પડે છે, જે તેમનું યોગ્ય કાર્ય કરતા નથી અને ત્યાં ઉપયોગી ટ્રેસ તત્વોથી શરીરને સંતૃપ્ત કરવાનું બંધ કરે છે. પરિણામે, પદાર્થોની નોંધપાત્ર અભાવ શરીરના વજનને ઘટાડવામાં મદદ કરે છે, ધીમે ધીમે નિર્જલીકરણ અને શરીરને ઘટાડે છે.
ગેસ્ટ્રોપેરિસિસના લક્ષણો જીવનની સામાન્ય લયમાં નાટકીય રૂપે ફેરફાર કરે છે. પીડિત લોકો નબળાઇ, થાક, બળતરાની લાગણી અનુભવે છે. આ એક સતત ચક્ર છે, જે શરીરમાં સતત પ્રતિબિંબિત થાય છે અને સામાન્ય સ્થિતિમાં તેને સ્થિર રીતે કાર્ય કરવાની મંજૂરી આપતું નથી. દૈનિક આંતરસ્ત્રાવીય બદલાવ અને glંચા ગ્લુકોઝનું પરિણામ વધુ કથળેલી સ્થિતિમાં આવે છે. પેથોલોજીવાળા લોકો નર્વસ બ્રેકડાઉનથી પીડાય છે અને વ્યવહારિક રીતે ડિપ્રેસનમાંથી બહાર આવતાં નથી.
પ્રકાર 1 અને પ્રકાર 2 ડાયાબિટીસમાં રોગની સુવિધા
ટાઇપ 1 ડાયાબિટીઝવાળા લોકો ટાઇપ 2 ડાયાબિટીસવાળા લોકો કરતાં વધુ મુશ્કેલીઓનો સામનો કરે છે જેમને ઇન્સ્યુલિનનો કુદરતી સંશ્લેષણ હોય છે. મોટેભાગે, પ્રતિકૃતિનો ક્ષણ આંતરડાના નળીઓમાં કપચીને પરિવહન કર્યા પછી થાય છે. પરંતુ લેવાયેલ ખોરાક પેટમાં જ રહે છે, લોહીમાં ગ્લુકોઝનો સંબંધિત દર ઓછો સાંદ્રતા છે.
રોગની લાક્ષણિકતાઓ
ડાયાબિટીક ગેસ્ટ્રોપેરેસીસ એ એક સ્થિતિ છે જેમાં પેટના સ્નાયુઓની અપૂર્ણ લકવો થાય છે. આ ખોરાકના પાચનની પ્રક્રિયામાં મુશ્કેલી અને આંતરડામાં તેની વધુ ગતિ સાથે છે. ડાયાબિટીક ગેસ્ટ્રોપેરેસીસ સાથે, વિવિધ જઠરાંત્રિય પેથોલોજીઝની વધુ પ્રગતિ શક્ય છે.
આ રોગ લોહીમાં ખાંડની વધેલી સાંદ્રતાની પૃષ્ઠભૂમિ સામે વિકસે છે. તે તરત દેખાતું નથી, પ્રક્રિયામાં ઘણા વર્ષો લાગે છે. ઇન્સ્યુલિન આધારિત લોકો દ્વારા વારંવાર આ ગૂંચવણ અનુભવાય છે. પ્રકાર 2 રોગવાળા ડાયાબિટીઝના દર્દીઓમાં, ગેસ્ટ્રોપેરેસિસ ઘણી વાર ઓછી વિકસે છે.
તંદુરસ્ત લોકોમાં, પેટની સ્નાયુઓ સંકુચિત થાય છે, જ્યારે ખોરાકની પ્રક્રિયા થાય છે અને ભાગ આંતરડામાં જાય છે. ડાયાબિટીઝમાં, જઠરાંત્રિય માર્ગના કામના નિયમન સહિત, નર્વસ સિસ્ટમ ખલેલ પહોંચાડે છે. આ તે હકીકતને કારણે છે કે ગ્લુકોઝની વધેલી સાંદ્રતા, વ vagગસ ચેતાને નુકસાન પહોંચાડી શકે છે. એસિડ્સ, ઉત્સેચકો, સ્નાયુઓ કે જે પાચન પ્રક્રિયામાં સામેલ છે સંશ્લેષણ માટે જવાબદાર ચેતા અસરગ્રસ્ત છે. જઠરાંત્રિય માર્ગના કોઈપણ ભાગમાં સમસ્યાઓ શરૂ થઈ શકે છે.
માંદગીના સંકેતો
ડાયાબિટીઝના દર્દીઓએ જાણવું જોઇએ કે ગેસ્ટ્રોપેરિસિસ ડાયાબિટીઝમાં કેવી રીતે થઈ શકે છે. જો દર્દીને સંવેદનાના નુકસાનનો ઇતિહાસ હોય, તો ત્યાં પ્રતિક્રિયાઓ, શુષ્ક પગમાં બગડતા હતા, પછી પાચક સમસ્યાઓ વિકસી શકે છે.
ગેસ્ટ્રોપેરિસિસના ચિન્હોમાં શામેલ છે:
- ઉધરસ અથવા હિચકીનો દેખાવ,
- ખાધા પછી auseબકા, omલટી થવી,
- પ્રથમ ચમચી પછી પેટની પૂર્ણતાની લાગણી,
- ખાવાથી પેટમાં દુખાવો અને અસ્વસ્થતા,
- ભૂખની નોંધપાત્ર ખોટ,
- સતત હાર્ટબર્ન
- પેટનું ફૂલવું
- ઝાડા
- કબજિયાત
- ભલામણ કરેલા આહારના કડક પાલન સાથે પણ ગ્લુકોઝની સાંદ્રતામાં કૂદકા.
આહારના કોઈપણ ઉલ્લંઘન સાથે, ગેસ્ટ્રોપેરેસીસના લક્ષણો વધુ તીવ્ર બને છે. તળેલા ખોરાક, મફિન્સ, ચરબીયુક્ત, તંતુયુક્ત ખોરાક, સોડા ખાધા પછી સ્થિતિ વધુ બગડે છે. લક્ષણોની તીવ્રતા રોગની તીવ્રતા અને શરીરની લાક્ષણિકતાઓ પર આધારિત છે.
પ્રારંભિક તબક્કે, ડોકટરો હંમેશા ગેસ્ટ્રોપેરિસિસના વિકાસ પર શંકા કરી શકતા નથી. રોગની લાક્ષણિકતા એ છે કે સામાન્ય ગ્લુકોઝનું સ્તર જાળવવું લગભગ અશક્ય છે.
રોગના કારણો
બધા ડાયાબિટીસના દર્દીઓથી ગેસ્ટ્રોપેરેસીસ વિકસિત થાય છે તે જોતાં, અન્ય ઉત્તેજક પરિબળો કયા છે તે શોધવાનું જરૂરી છે. મુખ્ય કારણ એ નર્વસ સિસ્ટમની કામગીરીનું ઉલ્લંઘન અને વ vagગસ ચેતાને નુકસાન છે. પરંતુ વધુ વખત, આ રોગ દર્દીઓમાં દેખાય છે:
- જઠરાંત્રિય માર્ગની સમસ્યાઓ
- હાઈપોથાઇરોડિસમ
- ગેસ્ટ્રિક અલ્સર,
- વેસ્ક્યુલર રોગ
- સ્ક્લેરોડર્મા,
- પેટ, આંતરડાની ઇજાઓનો ઇતિહાસ છે,
- ગભરાટથી મંદાગ્નિ વિકસિત,
- ગંભીર તાણ.
ગેસ્ટ્રોપેરેસીસ એંટીહાઇપરટેન્સિવ દવાઓના ઉપયોગમાં એક ગૂંચવણ હોઈ શકે છે. કેટલાક કિસ્સાઓમાં, કારણ પરિબળોનું સંયોજન છે, તેથી સમજવા માટે, કઈ સમસ્યાઓ .ભી થઈ છે તેના કારણે, ડ togetherક્ટર સાથે મળીને તે જરૂરી છે.
કોફી, ચરબીયુક્ત ખોરાક, આલ્કોહોલ માટે અતિશય ઉત્સાહ સાથે ગેસ્ટ્રોપેરેસીસ થવાની સંભાવના વધે છે. છેવટે, આવા ખોરાક પેટની સ્થિતિને વધુ ખરાબ કરે છે.
મહત્વપૂર્ણ સુવિધાઓ
ઇન્સ્યુલિન આધારિત પ્રકારની બીમારીવાળા દર્દીઓને ભોજન પહેલાં ઇન્સ્યુલિન આપવું જોઈએ. પ્રકાર 2 ડાયાબિટીઝમાં, દર્દીઓ ઇન્સ્યુલિનના ઉત્પાદનને ઉત્તેજીત કરવા અને કોષો દ્વારા તેના શોષણની પ્રક્રિયામાં સુધારો કરવા માટે રચાયેલ વિશેષ દવાઓ પીવે છે. તે જ સમયે, ખોરાક શરીરમાં દાખલ થવો જોઈએ, જો તે ગેરહાજર હોય, તો ખાંડનું સ્તર નિર્ણાયક સ્તર પર આવી શકે છે.
ગેસ્ટ્રોપેરિસિસ રોગ એ હકીકત દ્વારા વર્ગીકૃત થયેલ છે કે ખોરાક સામાન્ય રીતે શરીરમાં સમાઈ જાય છે. આ સ્વાસ્થ્યને નકારાત્મક અસર કરે છે. આ રોગ સાથે, પેટમાંથી આંતરડામાં ખોરાક તરત જ પ્રવેશી શકે છે, અથવા કદાચ થોડા દિવસો પછી. ખોરાકની ગેરહાજરીમાં, ડાયાબિટીઝના દર્દીઓ હાયપોગ્લાયકેમિઆના સંકેતો દર્શાવે છે. જેમ જેમ ખોરાક આંતરડામાં જાય છે, હાઈપરગ્લાયકેમિઆ વિકસી શકે છે.
ટાઇપ 2 ડાયાબિટીસના દર્દીઓમાં ગેસ્ટ્રોપેરિસિસ ઇન્સ્યુલિન આધારિત ડાયાબિટીઝવાળા દર્દીઓની તુલનામાં ઘણી ઓછી સમસ્યાઓનું કારણ બને છે. ખરેખર, રોગના ઇન્સ્યુલિન-સ્વતંત્ર સ્વરૂપ સાથે, હોર્મોનના કુદરતી સંશ્લેષણની પ્રક્રિયાને ખલેલ પહોંચાડવામાં આવતી નથી (રોગના અપવાદ સાથે ગંભીર સ્વરૂપમાં). તેથી, તેનું ઉત્પાદન તે ક્ષણે શરૂ થાય છે જ્યારે ખોરાક પેટમાંથી આંતરડામાં જાય છે.
જો ગેસ્ટ્રિક ખાલી થવું સામાન્ય કરતાં ધીમું હોય છે, પરંતુ તે જ દરે, તો પછી ડાયાબિટીઝના પ્રકારમાં ડાયાબિટીઝમાં ખાંડ એ જ સ્તરે રહેશે. પરંતુ એવા કિસ્સાઓમાં કે જ્યાં તીવ્ર આંતરડામાં ખોરાકને મોટા પ્રમાણમાં ખવડાવવામાં આવે છે, ખાંડની સાંદ્રતા સઘન રીતે વધે છે. ડાયાબિટીસ હાઈપરગ્લાયકેમિઆ માટે સ્વતંત્ર રીતે વળતર આપી શકતું નથી.
આ રોગ સાથે, સવારે સુગરનું ઉચ્ચ સ્તર જોવા મળી શકે છે. આ તે હકીકતને કારણે છે કે સાંજે ખોરાક તરત જ આંતરડામાં પ્રવેશી શકતો નથી અને પાચન થવાનું શરૂ કરે છે. પ્રક્રિયા રાત્રે અથવા સવારે શરૂ થાય છે. તેથી, sleepંઘ પછી, ખાંડ એલિવેટેડ છે.
રોગનું નિદાન
ડાયાબિટીક ગેસ્ટ્રોપેરેસીસ નક્કી કરવા માટે, ગેસ્ટ્રોએન્ટરોલોજિસ્ટ્સ દ્વારા દર્દીની તપાસ અને પૂછપરછ જરૂરી છે. ડ pathક્ટરોએ અન્ય પેથોલોજીઓ સાથે વિભેદક નિદાન કરવું જોઈએ. અને સચોટ નિદાન માટે, લોહીમાં ગ્લુકોઝના સ્તરોનું સંપૂર્ણ સ્વ-નિરીક્ષણ કરવું જરૂરી છે. અવલોકન કેટલાક અઠવાડિયા સુધી કરવામાં આવે છે.
જ્યારે સ્થિતિની દેખરેખ રાખે છે, ત્યારે દર્દીએ ખાંડની સાંદ્રતા નિયમિતપણે તપાસવી જોઈએ:
- ખોરાક ખાધાના 1-3- 1-3 કલાક પછી, ખાંડના મૂલ્યો સામાન્ય રહે છે (તે સમાન હોવું જોઈએ નહીં),
- જમ્યા પછી, ગ્લુકોઝમાં કૂદકો આવતો નથી, પરંતુ તેની સાંદ્રતા ભોજન પછી 4--6 કલાક વધે છે,
- ઉપવાસ ખાંડના સૂચકાંકો ખૂબ વધારે છે, પરંતુ અગાઉથી તેમની આગાહી કરવી અશક્ય છે, તેઓ દિવસે ને દિવસે બદલાતા રહે છે.
ડાયાબિટીક ગેસ્ટ્રોપેરિસિસને આમાંના 2-3 ચિહ્નોની હાજરી દ્વારા શંકા થઈ શકે છે. પરંતુ સૌથી સચોટ ડાયગ્નોસ્ટિક લક્ષણ એ છે કે સવારની ખાંડમાં વધારો.
સામાન્ય રીતે, જ્યારે ગેસ્ટ્રોપેરેસીસ થાય છે, ત્યારે દર્દી ગ્લુકોઝની સાંદ્રતાને નિયંત્રિત કરી શકતો નથી, તે ઉપયોગમાં લેવામાં આવતી ખાંડ-ઘટાડતી દવાઓનું પ્રમાણ વધારવાનું શરૂ કરે છે. પરિણામે, સ્થિતિ ફક્ત વધુ ખરાબ થાય છે: ખાંડમાં કૂદકા કાયમી બને છે.
ઇન્સ્યુલિન આધારિત દર્દીઓને આવા પ્રયોગ કરવાની સલાહ આપવામાં આવે છે. સાંજનું ભોજન છોડવું જોઈએ, ઇન્સ્યુલિન પણ આપવું જોઈએ નહીં. પરંતુ રાત્રે તમારે ઇન્સ્યુલિનનું ઇન્જેક્શન બનાવવું જોઈએ, ખાંડ-ઘટાડવાની જરૂરી દવાઓ લેવી જોઈએ. દવા (ઇન્સ્યુલિન ઇંજેક્શન) લીધા પછી અને સવારે ખાલી પેટ પર ગ્લુકોઝ સ્તર તપાસો. જઠરાંત્રિય માર્ગના માંસપેશીઓના કામકાજમાં ખામી વિના ડાયાબિટીસના સામાન્ય કોર્સ સાથે, સૂચક સામાન્ય હોવા જોઈએ. ગેસ્ટ્રોપેરિસિસ સાથે, ખાંડની સાંદ્રતા ઓછી થશે.
રાત્રિભોજનને પહેલાંના સમય માટે મુલતવી રાખવા અને ખાંડના સ્તરમાં થયેલા ફેરફારોનું નિરીક્ષણ કરવાની પણ ભલામણ કરવામાં આવે છે. જો સાંજના ભોજન વિના સવારે ખાંડ સામાન્ય રહે છે, અને રાત્રિભોજન સાથે સવારે ઉઠે છે, તો ડ doctorક્ટર ડાયાબિટીસ ગેસ્ટ્રોપેરિસિસનું નિદાન કરી શકે છે.
અલગથી, ડોકટરો આવી પરીક્ષાઓ સૂચવે છે.
- બેરિયમ સસ્પેન્શનનો ઉપયોગ કરીને રેડિયોગ્રાફી. આ અભ્યાસ અમને અન્નનળીમાં અવરોધક ફેરફારોને બાકાત રાખવા અને તેની સ્થિતિનું મૂલ્યાંકન કરવાની મંજૂરી આપે છે.
- ગેસ્ટ્રિક મેનોમેટ્રીનું સંચાલન. પ્રક્રિયા દરમિયાન, જઠરાંત્રિય માર્ગના વિવિધ ભાગોમાં દબાણનું મૂલ્યાંકન કરવામાં આવે છે.
- અલ્ટ્રાસાઉન્ડનો ઉપયોગ કરીને, તમે આંતરિક અવયવોના રૂપરેખા જોઈ શકો છો.
- ઉપલા પાચક માર્ગની એન્ડોસ્કોપિક પરીક્ષા. પ્રક્રિયા દરમિયાન, પેટની આંતરિક સપાટીની સ્થિતિનું મૂલ્યાંકન કરવામાં આવે છે.
- ઇલેક્ટ્રોગ્રાસ્ટ્રોએન્ટ્રોગ્રાફી યોજવી. પરીક્ષા તમને પેટની વિદ્યુત પ્રવૃત્તિને માપવાની મંજૂરી આપે છે.
ગેસ્ટ્રોએંટોરોલોજિસ્ટને પેટના અલ્સર, ધાન્યના લોટમાં રહેલું નત્રિલ દ્રવ્યની એલર્જી, ગેસ્ટ્રોઇનટેસ્ટીનલ ચીડિયાપણું અને હિઆટલ હર્નીઆની તપાસ કરવી જોઈએ.
ઉપચારની યુક્તિ
ડાયાબિટીક ગેસ્ટ્રોપેરિસિસની પુષ્ટિ કરતી વખતે, તે યાદ રાખવું જોઈએ કે ઇન્સ્યુલિનની માત્રામાં ફેરફાર કરીને રાજ્યને સામાન્ય બનાવવું અશક્ય છે. આ ફક્ત ખાંડમાં સ્પાઇક્સ તરફ દોરી જશે અને ડાયાબિટીસની સ્થિતિને વધુ ખરાબ કરશે. અન્ય માર્ગ અનુસરો. પેટને ખાલી કરવાની અને આંતરડામાં ખોરાક ખસેડવાની પ્રક્રિયામાં દર્દીએ સુધારણા હાંસલ કરવી જોઈએ.
નિદાનની પુષ્ટિ કર્યા પછી, તમારે જીવનની સ્થિતિને સખત રીતે નિરીક્ષણ કરવાનું શરૂ કરવું જોઈએ. મુખ્ય કારણ એ વ vagગસ ચેતાનું વિક્ષેપ છે. જો તેના કાર્યોને પુનર્સ્થાપિત કરવું શક્ય છે, તો પછી પેટના કામ અને રક્ત વાહિનીઓ અને હૃદયની સ્થિતિને સામાન્ય બનાવવી શક્ય છે.
સ્થિતિને સામાન્ય બનાવવાના હેતુથી ડ Docક્ટર્સ 4 પદ્ધતિઓના જૂથોને અલગ પાડે છે:
- દવા ઉપચાર
- ખાધા પછી ખાસ શારીરિક કસરતો કરી રહ્યા છીએ,
- નાના આહારમાં ફેરફાર
- પોષક યોજનાનો સંપૂર્ણ સુધારો, પ્રવાહી અથવા અર્ધ-પ્રવાહી સ્વરૂપમાં ખોરાકનો ઉપયોગ.
પરંતુ જો તમે સંયોજનમાં બધી પદ્ધતિઓનો ઉપયોગ કરો છો તો તમે ઉપચારના નોંધપાત્ર પરિણામો પ્રાપ્ત કરી શકો છો.
સારવાર માટે, વિશેષ દવાઓ સૂચવવામાં આવે છે જે ખોરાકને પચાવવાની પ્રક્રિયાને વેગ આપે છે. ગેસ્ટ્રોપેરિસિસના હળવા સ્વરૂપો સાથે, તમારે માત્ર રાત્રે જ ગોળીઓ પીવાની જરૂર છે. છેવટે, રાત્રિભોજન એ સૌથી ખરાબ પચાય છે. કદાચ આ સાંજે દર્દીઓની પ્રવૃત્તિમાં ઘટાડો થવાના કારણે છે.
દવાઓ સીરપ અથવા ગોળીઓના સ્વરૂપમાં ઉપલબ્ધ છે. બાદની અસરકારકતા ઘણી ઓછી છે, તેથી, દવાઓના પ્રવાહી સ્વરૂપોનો ઉપયોગ કરવો વધુ સારું છે.
આવા માધ્યમો સૂચવી શકાય છે:
- મોટિલિયમ (ડોમ્પીરીડોન),
- મેટોક્લોપ્રાઇડ
- સુપરપેપાયએન્ઝાઇમપ્લસ નામ હેઠળ ઉત્સેચકોથી સમૃદ્ધ ચ્યુએબલ ગોળીઓ,
- "એસિડિન-પેપ્સિન" (પેપ્સિન સાથે સંયોજનમાં બેટેન હાઇડ્રોક્લોરાઇડ).
વ્યાયામ દર્દીઓ તેમના પોતાના પર કામગીરી શરૂ કરી શકે છે. દવાઓના ઉપયોગની તુલનામાં આ પદ્ધતિની અસરકારકતા વધારે છે. ડાયાબિટીઝના દર્દીઓએ ખાસ કસરતો કરવી જોઇએ કે જે પેટમાં પ્રવેશ્યા પછી આંતરડામાં ખોરાક ખાલી કરવાની પ્રક્રિયાને વેગ આપે છે. તેઓ તમને પેટની દિવાલોને મજબૂત કરવાની મંજૂરી આપે છે, જે સુસ્ત બની ગઈ છે અને પાચનને સામાન્ય બનાવે છે.
- પેટ શરૂ કરવામાં મદદ કરવાની શ્રેષ્ઠ પદ્ધતિ એ ચાલવું છે. જમ્યા પછી, ખાસ કરીને રાત્રિભોજન પછી, બેસવું અથવા સૂવું સખત પ્રતિબંધિત છે.
- સખત પેટની ખેંચાણ પણ ઉપયોગી છે - આ ખાધા પછી તરત જ થવું જોઈએ. 4 મિનિટમાં, પેટને 100 કરતા વધુ વખત ખેંચવું જોઈએ.
- આગળ અને પાછળ ઝુકાવીને ખોરાકની પ્રગતિની પ્રક્રિયામાં સુધારો કરો. 20 પુનરાવર્તનો પૂરતા છે.
આવા ચોક્કસ ચાર્જ નિયમિતપણે કરો.
ડાયાબિટીક ગેસ્ટ્રોપેરિસિસ માટે, ચ્યુઇંગમની ભલામણ કરવામાં આવે છે: આ પેટના સરળ સ્નાયુઓના સંકોચનને ઉત્તેજિત કરવામાં મદદ કરે છે.
દર્દીઓનો આહાર તંતુમય અને ચરબીયુક્ત ખોરાક ન હોવો જોઈએ, તેમને પચાવવું મુશ્કેલ છે, પાચનની પ્રક્રિયા ધીમી પડે છે. ખોરાકને પ્રવાહી અને અર્ધ-પ્રવાહી સ્વરૂપમાં પસંદગી આપવી જોઈએ.
ડાયાબિટીક ગેસ્ટ્રોપેરિસિસ કઈ સમસ્યાઓ ?ભી કરે છે?
ગેસ્ટ્રોપેરિસિસ એટલે "પેટનો આંશિક લકવો", અને ડાયાબિટીક ગેસ્ટ્રોપેરિસિસ એટલે "ડાયાબિટીઝવાળા દર્દીઓમાં નબળુ પેટ." તેનું મુખ્ય કારણ ક્રોનિકલી એલિવેટેડ બ્લડ સુગરને કારણે વ .ગસ ચેતાની હાર છે. આ ચેતા શરીરમાં ઘણા કાર્યોને સેવા આપે છે જે ચેતના વિના થાય છે, જેમાં ધબકારા અને પાચનનો સમાવેશ થાય છે. પુરુષોમાં, વ vagગસ ચેતાની ડાયાબિટીસ ન્યુરોપથી પણ શક્તિ સાથે સમસ્યાઓ પેદા કરી શકે છે. ડાયાબિટીક ગેસ્ટ્રોપેરિસિસ કેવી રીતે પ્રગટ થાય છે તે સમજવા માટે, તમારે નીચે આપેલા ચિત્રનો અભ્યાસ કરવાની જરૂર છે.

જમ્યા પછી ડાબી બાજુ પેટ સારી સ્થિતિમાં છે. તેની સામગ્રી ધીમે ધીમે પાઈલોરસ દ્વારા આંતરડામાં જાય છે. પ્રવેશદ્વારનો વાલ્વ પહોળો ખુલ્લો છે (સ્નાયુ હળવા). પેટમાંથી અન્નનળીમાં બર્પિંગ અને ખોરાકમાં પ્રવેશ ન થાય તે માટે નીચલા એસોફેજલ સ્ફિંક્ટરને સખ્તાઇથી બંધ કરવામાં આવે છે. પેટની માંસપેશીઓની દિવાલો સમયાંતરે સંકુચિત થાય છે અને ખોરાકની સામાન્ય ગતિમાં ફાળો આપે છે.
જમણી બાજુએ આપણે ડાયાબિટીસના દર્દીનું પેટ જોયું છે જેણે ગેસ્ટ્રોફેરેસીસ વિકસાવી છે. પેટની માંસપેશીઓની દિવાલોની સામાન્ય લયબદ્ધ હિલચાલ થતી નથી. પાયલોરસ બંધ છે, અને આ પેટમાંથી આંતરડામાં ખોરાકની હિલચાલમાં દખલ કરે છે. કેટલીકવાર પેલોરસમાં ફક્ત એક નાનો અંતર હોઈ શકે છે, જેમાં પેંસિલ કરતાં વધુ ન હોય તેવા વ્યાસ હોય છે, જેના દ્વારા પ્રવાહી ખોરાક ટીપાં સાથે આંતરડામાં વહે છે. જો દરવાજાની વાલ્વ છૂટી જાય, તો પછી દર્દીને નાભિની નીચેથી ખેંચાણની લાગણી થાય છે.
અન્નનળીના નીચલા સ્ફિંક્ટર હળવા અને ખુલ્લા હોવાના કારણે, પેટની સામગ્રી, એસિડથી સંતૃપ્ત, અન્નનળીમાં પાછા ફેલાય છે. આનાથી હાર્ટબર્ન થાય છે, ખાસ કરીને જ્યારે કોઈ વ્યક્તિ આડો પડેલો હોય. અન્નનળી એ વ્યાપક ટ્યુબ છે જે ફેરીનેક્સને પેટ સાથે જોડે છે. એસિડના પ્રભાવ હેઠળ, તેની દિવાલોના બર્ન્સ થાય છે. તે હંમેશાં થાય છે કે નિયમિત હાર્ટબર્નને કારણે, દાંત પણ નાશ પામે છે.
જો પેટ ખાલી ન થાય, જેમ સામાન્ય છે, તો પછી વ્યક્તિ નાના ભોજન પછી પણ ભીડની લાગણી અનુભવે છે. ખૂબ જ ગંભીર કેસોમાં, સળંગ અનેક ભોજન પેટમાં એકઠા થાય છે, અને આનાથી તીવ્ર ફૂલેલું થાય છે. જો કે, મોટાભાગના કિસ્સાઓમાં, ડાયાબિટીસને શંકા હોતી નથી કે જ્યાં સુધી તે પ્રકાર 1 ડાયાબિટીઝ સારવારનો કાર્યક્રમ અથવા પ્રકાર 2 ડાયાબિટીઝ સારવાર કાર્યક્રમ શરૂ ન કરે ત્યાં સુધી તેને ગેસ્ટ્રોપેરિસિસ છે. અમારી ડાયાબિટીઝ ટ્રીટમેન્ટ રેજિમેન્ટ્સને તમારા બ્લડ સુગરનું કાળજીપૂર્વક નિરીક્ષણ કરવું જરૂરી છે, અને અહીં ગેસ્ટ્રોપેરેસીસની સમસ્યા સામાન્ય રીતે જોવા મળે છે.
ડાયાબિટીક ગેસ્ટ્રોપેરિસિસ, તેના હળવા સ્વરૂપમાં પણ, બ્લડ સુગરના સામાન્ય નિયંત્રણમાં દખલ કરે છે. જો તમે કેફીન, ચરબીયુક્ત ખોરાક, આલ્કોહોલ અથવા ટ્રાઇસાયક્લિક એન્ટીડિપ્રેસન્ટ્સનું સેવન કરો છો, તો તે પેટની ખાલી જગ્યા પણ ધીમું કરે છે અને સમસ્યાઓ વધારે છે.
કેમ ગેસ્ટ્રોપેરિસિસ બ્લડ સુગરમાં સ્પાઇક્સનું કારણ બને છે
ડાયાબિટીસનું શું થાય છે તે ધ્યાનમાં લો, જેમને ભોજનના જવાબમાં ઇન્સ્યુલિન સ્ત્રાવનો વર્ચ્યુઅલ રીતે પ્રથમ તબક્કો નથી. તે ભોજન પહેલાં પોતાને ઝડપી ઇન્સ્યુલિનનો ઇન્જેક્ટ કરે છે અથવા ડાયાબિટીસની ગોળીઓ લે છે જે સ્વાદુપિંડનું ઇન્સ્યુલિન ઉત્પાદનને ઉત્તેજીત કરે છે. તમે આ ગોળીઓ લેવાનું શા માટે બંધ કરવું જોઈએ અને તેઓ શું નુકસાન પહોંચાડે છે તે વાંચો. જો તેણે ઇન્સ્યુલિન લગાડ્યો અથવા ગોળીઓ લીધી, અને પછી જમવાનું છોડી દીધું, તો તેની બ્લડ સુગર હાઈપોગ્લાયકેમિઆના સ્તરે ખૂબ જ નીચી જશે. દુર્ભાગ્યે, ડાયાબિટીક ગેસ્ટ્રોપેરેસિસમાં લગભગ તે જ અસર હોય છે જેમ કે ભોજન છોડવામાં આવે છે.

જો ડાયાબિટીસના દર્દીને ખબર હોય કે તેનું પેટ આંતરડામાં ક્યારે ખાવું છે, તો તે ઇન્સ્યુલિનના ઇન્જેક્શનમાં વિલંબ કરી શકે છે અથવા ક્રિયાને ધીમું કરવા માટે ઝડપી ઇન્સ્યુલિનમાં મધ્યમ એનપીએચ-ઇન્સ્યુલિન ઉમેરી શકે છે. પરંતુ ડાયાબિટીક ગેસ્ટ્રોપેરેસીસની સમસ્યા એ તેની અપેક્ષિતતા છે. આપણે પહેલાં ક્યારેય જાણતા નથી કે ખાધા પછી પેટ કેટલી ઝડપથી ખાલી થાય છે. જો ત્યાં પાયલોરિક ખેંચાણ ન હોય, તો પછી પેટ થોડી મિનિટો પછી આંશિક રીતે ખાલી થઈ શકે છે, અને સંપૂર્ણપણે 3 કલાકની અંદર. પરંતુ જો દ્વારપાલનો વાલ્વ ચુસ્ત રીતે બંધ હોય, તો પછી ખોરાક ઘણા દિવસો સુધી પેટમાં રહી શકે છે.આના પરિણામે, રક્ત ખાંડ ખાવું પછી 1-2 કલાક પછી "પ્લinthઇન્ટની નીચે" પડી શકે છે, અને પછી અચાનક 12 કલાક પછી ઉડી જાય છે, જ્યારે પેટ આખરે આંતરડાને તેની સામગ્રી આપે છે.
અમે ડાયાબિટીસ ગેસ્ટ્રોપેરિસિસમાં પાચનની અપેક્ષિતતાની તપાસ કરી. ઇન્સ્યુલિન આધારિત ડાયાબિટીસ દર્દીઓમાં બ્લડ સુગરને નિયંત્રણમાં રાખવું તે ખૂબ મુશ્કેલ બનાવે છે. ડાયાબિટીસના દર્દીઓ માટે પણ સમસ્યાઓ ઉભી થાય છે, જો તેઓ સ્વાદુપિંડ દ્વારા ઇન્સ્યુલિનના ઉત્પાદનને ઉત્તેજીત કરતી ગોળીઓ લે છે, જેને આપણે છોડી દેવાની ભલામણ કરીએ છીએ.
ટાઇપ 2 ડાયાબિટીસમાં ગેસ્ટ્રોપેરિસિસની સુવિધાઓ
ટાઇપ 2 ડાયાબિટીઝવાળા દર્દીઓમાં ડાયાબિટીક ગેસ્ટ્રોપેરિસિસ ટાઇપ 1 ડાયાબિટીસવાળા દર્દીઓ કરતા ઓછી તીવ્ર સમસ્યાઓ પેદા કરે છે, કારણ કે તેઓનું હજી પણ તેમનું પોતાનું સ્વાદુપિંડનું ઇન્સ્યુલિન ઉત્પાદન છે. ઇન્સ્યુલિનનું મહત્વપૂર્ણ ઉત્પાદન ત્યારે જ થાય છે જ્યારે પેટમાંથી ખોરાક આંતરડામાં પ્રવેશ કરે છે. પેટ ખાલી ન થાય ત્યાં સુધી, લોહીમાં માત્ર નીચું બેસલ (ઉપવાસ) ઇન્સ્યુલિનનું સાંદ્રતા જળવાય છે. જો ટાઇપ 2 ડાયાબિટીસવાળા દર્દી લો-કાર્બોહાઇડ્રેટ આહારનું નિરીક્ષણ કરે છે, તો પછી ઇન્જેક્શનમાં તેને માત્ર ઇન્સ્યુલિનની માત્રા ઓછી માત્રા મળે છે, જે હાઈપોગ્લાયસીમિયાનો ગંભીર ખતરો નથી.
જો પેટ ધીમે ધીમે ખાલી થઈ રહ્યું છે, પરંતુ સતત ગતિએ, તો પછી ટાઇપ 2 ડાયાબિટીઝવાળા દર્દીઓમાં સ્વાદુપિંડના બીટા કોશિકાઓની પ્રવૃત્તિ સામાન્ય રીતે સામાન્ય રક્ત ખાંડ રાખવા માટે પૂરતી છે. પરંતુ જો અચાનક પેટ સંપૂર્ણ ખાલી થઈ જાય, તો પછી બ્લડ સુગરમાં એક કૂદકો આવે છે, જે ઝડપી ઇન્સ્યુલિનના ઇન્જેક્શન વિના તરત જ ઓલવી શકાતા નથી. ફક્ત થોડા કલાકોમાં, નબળા બીટા કોષો ખાંડને સામાન્યમાં પાછો લાવવા માટે પૂરતા પ્રમાણમાં ઇન્સ્યુલિન ઉત્પન્ન કરી શકે છે.
ડાયાબિટીક ગેસ્ટ્રોપેરિસિસ એ સવારે પરોawnની અસાધારણ ઘટના પછી ઉપવાસી સવારની ખાંડનું બીજું સૌથી સામાન્ય કારણ છે. જો તમારું ડિનર સમયસર તમારું પેટ છોડતું નથી, તો રાત્રે પાચન થાય છે. આવી સ્થિતિમાં, ડાયાબિટીસ સામાન્ય ખાંડ સાથે પથારીમાં જઈ શકે છે, અને પછી વધેલી ખાંડ સાથે સવારે ઉઠે છે. કોઈ પણ સંજોગોમાં, જો તમે ઓછી કાર્બોહાઇડ્રેટ આહારનું પાલન કરો છો અને ઇન્સ્યુલિનની ઓછી માત્રામાં ઇન્જેક્ટ કરો છો અથવા જો તમે 2 ડાયાબિટીસને ટાઇપ કરતા નથી, તો ગેસ્ટ્રોપેરેસિસ તમને હાઈપોગ્લાયસીમિયાનો ભય નથી. ડાયાબિટીસના દર્દીઓ કે જેઓ “સંતુલિત” આહારનું પાલન કરે છે અને ઇન્સ્યુલિનનો ડોઝ વધારે પ્રમાણમાં લે છે. ડાયાબિટીક ગેસ્ટ્રોપaresરેસીસને લીધે, તેઓ ખાંડમાં નોંધપાત્ર ઉછાળો અને ગંભીર હાઈપોગ્લાયકેમિઆના વારંવારના એપિસોડમાં અનુભવે છે.
પ્રકાર 1 અને ટાઇપ 2 ડાયાબિટીસ માટે ઓછા કાર્બોહાઇડ્રેટ આહાર માટેની વાનગીઓ અહીં ઉપલબ્ધ છે.
ડાયાબિટીઝની આ ગૂંચવણનું નિદાન કેવી રીતે કરવું
તમને ડાયાબિટીક ગેસ્ટ્રોપેરિસિસ છે કે નહીં તે સમજવા માટે, અને જો એમ હોય તો, કેટલા મજબૂત, તમારે કેટલાક અઠવાડિયા સુધી રક્ત ખાંડના કુલ સ્વયં-નિયંત્રણના પરિણામોના રેકોર્ડનો અભ્યાસ કરવાની જરૂર છે. ગેસ્ટ્રોએંટેરોસ્ટોલ .જિસ્ટની તપાસ કરાવવી તે પણ મદદરૂપ છે કે જે ગેસ્ટ્રોઇંટેસ્ટાઇનલ માર્ગમાં સમસ્યાઓ છે કે જે ડાયાબિટીઝથી સંબંધિત નથી.
કુલ ખાંડના સ્વયં-નિયંત્રણના પરિણામોના રેકોર્ડ્સમાં, તમારે નીચેની પરિસ્થિતિઓ હાજર છે કે કેમ તેના પર ધ્યાન આપવાની જરૂર છે:
- સામાન્ય રીતે બ્લડ સુગર ભોજન પછી 1-3 કલાક (જરૂરી નથી દરેક વખત) થાય છે.
- ખાધા પછી, ખાંડ સામાન્ય છે, અને પછી કોઈ સ્પષ્ટ કારણોસર, 5 કલાક પછી અથવા પછી વધે છે.
- સવારના ઉપવાસમાં બ્લડ શુગરની સમસ્યાઓ, ડાયાબિટીઝે ગઈકાલે વહેલા રાત્રિભોજન કર્યા પછી પણ - સૂતા પહેલા hours કલાક પહેલાં અથવા તે પહેલાં પણ. અથવા સવારમાં બ્લડ સુગર એ અપેક્ષિત વર્તન કરે છે, એ હકીકત હોવા છતાં પણ કે દર્દી વહેલું જમતું હોય છે.
જો પરિસ્થિતિઓ નંબર 1 અને 2 એક સાથે થાય છે, તો પછી ગેસ્ટ્રોપેરિસિસની શંકા કરવા માટે આ પૂરતું છે. બાકીના વગર પણ સિચ્યુએશન નંબર 3 તમને ડાયાબિટીસ ગેસ્ટ્રોપેરિસિસનું નિદાન કરવાની મંજૂરી આપે છે. જો ખાલી પેટ પર લોહીમાં સવારની સુગરની સમસ્યા હોય, તો પછી ડાયાબિટીઝના દર્દી રાત્રે તેના વિસ્તૃત ઇન્સ્યુલિન અથવા ગોળીઓનો ડોઝ ધીરે ધીરે વધારી શકે છે.અંતે, તે તારણ આપે છે કે રાત્રે તેને ડાયાબિટીઝની નોંધપાત્ર માત્રા મળે છે, જે સવારની માત્રાથી નોંધપાત્ર પ્રમાણમાં વધી જાય છે, તે હકીકત છતાં કે તે વહેલા જમતો હતો. તે પછી, સવારના ઉપવાસ બ્લડ સુગર અણધારી વર્તન કરશે. કેટલાક દિવસોમાં, તે એલિવેટેડ રહેશે, જ્યારે અન્ય લોકો પર તે સામાન્ય અથવા ખૂબ નીચી હશે. સુગર અણધારીતા ગેસ્ટ્રોપેરિસિસને શંકા કરવા માટેનું મુખ્ય સંકેત છે.

જો આપણે જોયું કે સવારના ઉપવાસમાં બ્લડ સુગર અણધારી વર્તન કરે છે, તો પછી આપણે ડાયાબિટીસ ગેસ્ટ્રોપેરિસિસની પુષ્ટિ કરવા અથવા તેને રદિયો આપવા માટે એક પ્રયોગ કરી શકીએ છીએ. એક દિવસ રાત્રિભોજન અવગણો અને, તે મુજબ, રાત્રિભોજન પહેલાં ઝડપી ઇન્સ્યુલિન ન લગાડો. આ કિસ્સામાં, રાત્રે તમારે વિસ્તૃત ઇન્સ્યુલિન અને / અથવા ડાયાબિટીસની ગોળીઓની સામાન્ય માત્રાનો ઉપયોગ કરવાની જરૂર છે. સૂવાનો સમય પહેલાં તમારી બ્લડ સુગરને માપો અને પછી સવારે જગાડતા જ ખાલી પેટ. એવું માનવામાં આવે છે કે તમને રાત્રે સામાન્ય ખાંડ મળશે. જો ખાંડ વિના, સવારની ખાંડ સામાન્ય થઈ ગઈ અથવા ઓછી થઈ, તો પછી, સંભવત,, ગેસ્ટ્રોપેરેસીસ તેની સાથે સમસ્યાઓનું કારણ બને છે.
પ્રયોગ પછી, કેટલાક દિવસો માટે પ્રારંભિક રાત્રિભોજન. સૂતાં પહેલાં અને બીજા દિવસે સવારે તમારી સુગર સાંજે કેવી રીતે વર્તે છે તે જુઓ. પછી ફરીથી પ્રયોગનું પુનરાવર્તન કરો. પછી ફરીથી, થોડા દિવસોનું ભોજન કરો અને જુઓ. જો લોહીમાં શુગર રાત્રિભોજન વિના સવારે સામાન્ય અથવા ઓછી હોય છે, અને જ્યારે તમે રાત્રિભોજન કરો છો, ત્યારે તે બીજા દિવસે સવારે ફેરવાય છે, પછી તમને ડાયાબિટીક ગેસ્ટ્રોપેરિસિસ ચોક્કસપણે થાય છે. નીચે વિગતવાર વર્ણવેલ પદ્ધતિઓનો ઉપયોગ કરીને તમે તેની સારવાર અને નિયંત્રણ કરી શકો છો.
જો ડાયાબિટીસ કાર્બોહાઈડ્રેટથી વધારે ભારયુક્ત "સંતુલિત" આહાર પર ખાય છે, તો પછી ગેસ્ટ્રોપેરિસિસની હાજરીને ધ્યાનમાં લીધા વિના, તેની રક્ત ખાંડ કોઈ પણ સંજોગોમાં, અણધારી વર્તન કરશે.
જો પ્રયોગો અસ્પષ્ટ પરિણામ આપતા નથી, તો તમારે ગેસ્ટ્રોએંટોરોલોજિસ્ટ દ્વારા તપાસ કરવાની જરૂર છે અને નીચેની સમસ્યાઓમાંથી કોઈ છે કે નહીં તે શોધી કા :વાની જરૂર છે:
- પેટ અથવા ડ્યુઓડેનલ અલ્સર,
- ઇરોઝિવ અથવા એટ્રોફિક ગેસ્ટ્રાઇટિસ,
- જઠરાંત્રિય બળતરા
- હીટાલ હર્નીયા
- સેલિયાક રોગ (ધાન્યના લોટમાં રહેલું નત્રિલ દ્રવ્ય એલર્જી),
- અન્ય ગેસ્ટ્રોએન્ટેરોલોજીકલ રોગો.
ગેસ્ટ્રોએંટોરોલોજિસ્ટ દ્વારા પરીક્ષા કોઈ પણ સંજોગોમાં ઉપયોગી થશે. જઠરાંત્રિય માર્ગની સમસ્યાઓ, જે ઉપર સૂચિબદ્ધ છે, સારવાર માટે સારો પ્રતિસાદ આપે છે જો તમે ડ carefullyક્ટરની ભલામણોને કાળજીપૂર્વક અનુસરો છો. આ ઉપચાર ડાયાબિટીઝમાં બ્લડ સુગર નિયંત્રણને સુધારવામાં મદદ કરે છે.
ડાયાબિટીક ગેસ્ટ્રોપaresરેસીસને નિયંત્રિત કરવાની પદ્ધતિઓ
તેથી, પુષ્ટિ મળી હતી કે બ્લડ સુગરના કુલ સ્વયં નિયંત્રણના પરિણામો અનુસાર, તેમજ ઉપર વર્ણવેલ પ્રયોગની ઘણી પુનરાવર્તનો પછી તમે ડાયાબિટીસ ગેસ્ટ્રોપેરિસિસ વિકસિત કર્યો છે. સૌ પ્રથમ, તમારે શીખવાની જરૂર છે કે ઇન્સ્યુલિનના ડોઝની જાદુગરી કરીને આ સમસ્યાને નિયંત્રણમાં લઈ શકાતી નથી. આવા પ્રયત્નો ફક્ત બ્લડ સુગરમાં સ્પાઇક્સ તરફ દોરી જાય છે અને ડાયાબિટીઝની મુશ્કેલીઓ વધે છે, અને તે હાઈપોગ્લાયકેમિઆનું જોખમ પણ વધારે છે. ડાયાબિટીક ગેસ્ટ્રોપેરિસિસને નિયંત્રિત કરવા માટે, તમારે ખાવું પછી ગેસ્ટ્રિક ખાલી થવું સુધારવા માટે પ્રયત્ન કરવાની જરૂર છે, અને નીચે કેટલીક પદ્ધતિઓ વર્ણવેલ છે.

જો તમારી પાસે ગેસ્ટ્રોપેરિસિસ છે, તો પછી જીવનમાં પરેશાની અન્ય તમામ દર્દીઓ કરતા વધારે છે જે આપણો પ્રકાર 1 ડાયાબિટીસ સારવાર કાર્યક્રમ અથવા ટાઇપ 2 ડાયાબિટીઝ સારવાર કાર્યક્રમ અમલમાં મુકી રહ્યા છે. જો તમે કાળજીપૂર્વક શાસનને અનુસરો છો તો તમે ફક્ત આ સમસ્યાને નિયંત્રણમાં લઈ શકો છો અને સામાન્ય રક્ત ખાંડને જાળવી શકો છો. પરંતુ આ નોંધપાત્ર ફાયદા આપે છે. જેમ તમે જાણો છો, ડાયાબિટીક ગેસ્ટ્રોપaresરેસીસ ક્રોનિકલી એલિવેટેડ રક્ત ખાંડ દ્વારા થતી વ .ગસ ચેતાને નુકસાનને કારણે થાય છે. જો ડાયાબિટીઝને ઘણા મહિનાઓ અથવા વર્ષો સુધી શિસ્તબદ્ધ કરવામાં આવે છે, તો વાગસ ચેતા કાર્ય પુન functionસ્થાપિત થાય છે. પરંતુ આ ચેતા માત્ર પાચનમાં જ નહીં, પરંતુ હૃદયના ધબકારા અને શરીરના અન્ય સ્વાયત કાર્યોને પણ નિયંત્રિત કરે છે. ગેસ્ટ્રોપેરેસીસના ઉપચાર ઉપરાંત, તમને આરોગ્યની નોંધપાત્ર સુધારણા પ્રાપ્ત થશે. જ્યારે ડાયાબિટીક ન્યુરોપથી જાય છે, ત્યારે ઘણા પુરુષો પણ ક્ષમતા સુધારશે.
ખાધા પછી ગેસ્ટ્રિક ખાલી થવાની રીતને 4 જૂથોમાં વહેંચવામાં આવે છે:
- દવા લેવી
- વિશેષ કસરતો અને ભોજન દરમિયાન અને પછી મસાજ,
- આહારમાં નાના ફેરફાર
- ગંભીર આહારમાં પરિવર્તન, પ્રવાહી અથવા અર્ધ-પ્રવાહી ખોરાકનો ઉપયોગ.
નિયમ પ્રમાણે, આ બધી પદ્ધતિઓ એકલા પૂરતા પ્રમાણમાં કામ કરતી નથી, પરંતુ સાથે મળીને તેઓ ખૂબ જ ગંભીર કેસોમાં પણ સામાન્ય રક્ત ખાંડ મેળવી શકે છે. આ લેખ વાંચ્યા પછી, તમે બહાર કા figureશો કે તેમને તમારી ટેવ અને પસંદગીઓમાં કેવી રીતે અનુકૂલન કરવું.
ડાયાબિટીસ ગેસ્ટ્રોપેરિસિસની સારવારના લક્ષ્યો છે:
- લક્ષણોમાં ઘટાડો અથવા સંપૂર્ણ સમાપ્તિ - પ્રારંભિક તૃપ્તિ, ઉબકા, બેલ્ચિંગ, હાર્ટબર્ન, પેટનું ફૂલવું, કબજિયાત.
- ખાધા પછી ઓછી ખાંડની ઘટના ઓછી કરો.
- ખાલી પેટ (ગેસ્ટ્રોપેરિસિસનું મુખ્ય સંકેત) પર સવારે રક્ત ખાંડનું સામાન્યકરણ.
- સુગંધિત સુગર સ્પાઇક્સ, રક્ત ખાંડના કુલ સ્વયં-નિયંત્રણના વધુ સ્થિર પરિણામો.
જો તમે ગેસ્ટ્રોપેરિસિસની સારવાર કરો છો અને તે જ સમયે ઓછા કાર્બ આહારને અનુસરો છો તો તમે ફક્ત આ સૂચિમાંથી છેલ્લા 3 પોઇન્ટ્સ સુધી પહોંચી શકો છો. આજની તારીખમાં, ડાયાબિટીઝના દર્દીઓ માટે ખાંડના વધારાથી છૂટકારો મેળવવાનો કોઈ રસ્તો નથી, જે કાર્બોહાઇડ્રેટ્સથી વધુપડતું "સંતુલિત" આહારનું પાલન કરે છે. કારણ કે આવા આહારમાં ઇન્સ્યુલિનના મોટા ડોઝને ઇન્જેક્શન આપવાની જરૂર હોય છે, જે અણધારી રીતે કાર્ય કરે છે. જો તમે હજી સુધી તે કર્યું નથી, તો લાઇટ લોડ પદ્ધતિ શું છે તે જાણો.
ગોળીઓ અથવા પ્રવાહી ચાસણીના સ્વરૂપમાં દવાઓ
કોઈ દવા ડાયાબિટીસ ગેસ્ટ્રોપેરિસિસનો ઇલાજ કરી શકતી નથી. એક માત્ર વસ્તુ જે ડાયાબિટીઝની આ ગૂંચવણથી છુટકારો મેળવી શકે છે તે સતત ઘણા વર્ષોથી સામાન્ય રક્ત ખાંડ છે. જો કે, કેટલીક દવાઓ ખાધા પછી ગેસ્ટ્રિક ખાલી થવાની ઝડપ વધારી શકે છે, ખાસ કરીને જો તમારી ગેસ્ટ્રોપેરેસીસ હળવા અથવા મધ્યમ હોય. આ રક્ત ખાંડમાં વધઘટને સરળ કરવામાં મદદ કરે છે.
મોટાભાગના ડાયાબિટીઝના દર્દીઓએ દરેક ભોજન પહેલાં ગોળીઓ લેવી પડે છે. જો ગેસ્ટ્રોપેરેસીસ હળવા સ્વરૂપમાં છે, તો પછી તમે રાત્રિભોજન પહેલાં દવા લેવાનું સંચાલન કરી શકો છો. કેટલાક કારણોસર, ડાયાબિટીઝના દર્દીઓમાં રાત્રિભોજનનું પાચન કરવું સૌથી મુશ્કેલ છે. કદાચ કારણ કે રાત્રિભોજન પછી તેઓ દિવસની તુલનામાં ઓછી શારીરિક પ્રવૃત્તિમાં વ્યસ્ત હોય છે અથવા કારણ કે તેઓ રાત્રિભોજન માટેનું સૌથી મોટું ભોજન ખાય છે. એવું માનવામાં આવે છે કે તંદુરસ્ત લોકોમાં રાત્રિભોજન પછી ગેસ્ટ્રિક ખાલી થવું પણ અન્ય ભોજન કરતા ધીમું હોય છે.

ડાયાબિટીક ગેસ્ટ્રોપેરિસિસ માટેની દવાઓ ગોળીઓ અથવા પ્રવાહી સીરપના સ્વરૂપમાં હોઈ શકે છે. ગોળીઓ સામાન્ય રીતે ઓછી અસરકારક હોય છે, કારણ કે તેઓ કાર્ય કરવાનું શરૂ કરતા પહેલા, તેમને પેટમાં વિસર્જન અને આત્મસાત કરવું જ જોઇએ. જો શક્ય હોય તો, પ્રવાહી દવાઓનો ઉપયોગ કરવો વધુ સારું છે. ડાયાબિટીક ગેસ્ટ્રોપaresરેસીસ માટે તમે જે ગોળી લેશો તે ગળતાં પહેલાં કાળજીપૂર્વક ચાવવી જ જોઇએ. જો તમે ગોળીઓ ચાવ્યા વગર લેતા હો, તો પછી તેઓ થોડા કલાકો પછી જ કાર્ય કરવાનું શરૂ કરશે.
સુપર પપૈયા એન્ઝાઇમ પ્લસ - એન્ઝાઇમ ચેવેબલ ગોળીઓ
બર્ન્સટાઇને તેમની પુસ્તક ડ Dr.. બર્નસ્ટેઇન ડાયાબિટીઝ સોલ્યુશન લખે છે કે પાચક ઉત્સેચકો લેવાથી ડાયાબિટીઝ ગેસ્ટ્રોપેરિસિસના ઘણા દર્દીઓમાં મદદ મળે છે. ખાસ કરીને, તે દાવો કરે છે કે દર્દીઓ ખાસ કરીને સુપર પપૈયા એન્ઝાઇમ પ્લસની પ્રશંસા કરે છે. આ ફુદીનાના સ્વાદવાળી ચેવેબલ ગોળીઓ છે. તેઓ પેટનું ફૂલવું અને ઉધરસની સમસ્યાઓનું નિરાકરણ લાવે છે, અને ઘણા ડાયાબિટીસના દર્દીઓ રક્ત ખાંડમાં થતી વધઘટને સરળ કરવામાં મદદ કરે છે જેનો તેઓ ગેસ્ટ્રોપેરિસિસને કારણે અનુભવે છે.

સુપર પપૈયા એન્ઝાઇમ પ્લસમાં પેપૈન, એમાઇલેઝ, લિપેઝ, સેલ્યુલેઝ અને બ્રોમેલેન, જે પ્રોટીન, ચરબી, કાર્બોહાઈડ્રેટ અને ફાઇબરને પાચનમાં મદદ કરે છે જ્યારે તેઓ હજી પણ પેટમાં છે. દરેક ભોજન સાથે 3-5 ગોળીઓ ચાવવાની ભલામણ કરવામાં આવે છે: તમે ખાવાનું શરૂ કરો તે પહેલાં, ખોરાક સાથે અને તે પછી પણ. આ પ્રોડક્ટમાં સોર્બીટોલ અને અન્ય સ્વીટનર્સ છે, પરંતુ થોડી માત્રામાં, જે તમારા બ્લડ સુગર પર નોંધપાત્ર અસર કરતું નથી.હું અહીં પાચક ઉત્સેચકોવાળા આ વિશિષ્ટ ઉત્પાદનનો ઉલ્લેખ કરું છું, કારણ કે ડ B.બર્નસ્ટિન તેમના પુસ્તકમાં તેમના વિશે વિશેષ લખે છે. મેઇલ પેકેજોના સ્વરૂપમાં ડિલિવરી સાથે iHerb પર ઉત્પાદનોને કેવી રીતે ઓર્ડર આપવી તે અંગેના સૂચનો ડાઉનલોડ કરો.
મોટિલિયમ (ડોમ્પીરીડોન)
ડાયાબિટીસ ગેસ્ટ્રોપaresરેસીસ માટે, ડ B. બર્નસ્ટિન નીચે જણાવેલ ડોઝમાં આ દવા સૂચવે છે - જમ્યાના 1 કલાક પહેલાં બે 10 મિલિગ્રામ ગોળીઓ ચાવ અને એક ગ્લાસ પાણી પીવો, તમે સોડા કરી શકો છો. ડોઝ વધારશો નહીં, કારણ કે આ પુરુષોમાં શક્તિની સાથે સાથે સ્ત્રીઓમાં માસિક સ્રાવની અછત તરફ દોરી શકે છે. ડોમ્પિરીડોન એ સક્રિય પદાર્થ છે, અને મોટિલિયમ એ વ્યાપારી નામ છે, જે હેઠળ ડ્રગ વેચાય છે.

આ લેખમાં વર્ણવેલ અન્ય દવાઓ જેવી નહીં, ખાસ રીતે ખાવું પછી પેટમાંથી ખોરાકને ખાલી કરાવવા માટે મોટિલિયમ ઉત્તેજીત કરે છે. તેથી, તેને અન્ય દવાઓ સાથે સંયોજનમાં વાપરવા માટે સલાહ આપવામાં આવે છે, પરંતુ મેટોક્લોપ્રાઇડ સાથે નહીં, જેની નીચે આપણે ચર્ચા કરીશું. જો મોટિલિયમ લેવાથી આડઅસર થાય છે, તો જ્યારે તેઓ આ ડ્રગનો ઉપયોગ કરવાનું બંધ કરે છે ત્યારે તે અદૃશ્ય થઈ જાય છે.
મેટોક્લોપ્રાઇડ
મેટ્રોક્લોપ્રાઇડ એ ખાધા પછી ગેસ્ટ્રિક ખાલી કરવા માટેનો સૌથી શક્તિશાળી ઉત્તેજક છે. તે ડોમ્પેરીડોનની જેમ જ કાર્ય કરે છે, પેટમાં ડોપામાઇનની અસર અટકાવે છે (અવરોધે છે). ડોમ્પેરીડોનથી વિપરીત, આ દવા મગજમાં ઘૂસી જાય છે, તેથી જ તે ઘણી વાર ગંભીર આડઅસરો - સુસ્તી, હતાશા, અસ્વસ્થતા, તેમજ પાર્કિન્સન રોગ જેવા મળતા સિન્ડ્રોમ્સનું કારણ બને છે. કેટલાક લોકોમાં, આ આડઅસરો તરત જ થાય છે, જ્યારે અન્ય લોકોમાં - મેટોક્લોપ્રાઇડ સાથે કેટલાક મહિનાઓની સારવાર પછી.

મેટોક્લોપ્રોમાઇડની આડઅસર માટેનો મારણ એ ડિફેનહાઇડ્રેમાઇન હાઇડ્રોક્લોરાઇડ છે, જે ડિફેનહાઇડ્રેમાઇન તરીકે ઓળખાય છે. જો મેટોક્લોપ્રાઇમાઇડના વહીવટને લીધે આ પ્રકારની ગંભીર આડઅસર થાય છે કે જેને ડિફેનહાઇડ્રેમાઇન હાઇડ્રોક્લોરાઇડથી સારવાર લેવી જરૂરી છે, તો મેટોક્લોપ્રાઇમાઇડ કાયમ માટે છોડી દેવા જોઈએ. Months મહિના કે તેથી વધુ સમયથી સારવાર કરાયેલા લોકો દ્વારા અચાનક મેટોક્લોપ્રાઇડ બંધ કરવું માનસિક વર્તણૂક તરફ દોરી શકે છે. તેથી, આ દવાની માત્રા શૂન્ય સુધી ધીરે ધીરે ઘટાડવી જોઈએ.
ડાયાબિટીસ ગેસ્ટ્રોપેરિસિસની સારવાર માટે, ડ B. બર્નસ્ટેઇન ફક્ત ખૂબ જ આત્યંતિક કેસોમાં મેટોક્લોપ્રેમાઇડ સૂચવે છે, કારણ કે આડઅસરો વારંવાર થાય છે અને ગંભીર હોય છે. આ ટૂલનો ઉપયોગ કરતા પહેલા, અમે લેખમાં સૂચિબદ્ધ અન્ય બધા વિકલ્પોનો પ્રયાસ કરો, જેમાં કસરત, મસાજ અને આહારમાં પરિવર્તનનો સમાવેશ થાય છે. મેટ્રોક્લોપ્રાઇડ ફક્ત ડ doctorક્ટર દ્વારા સૂચવેલા અને તે સૂચવેલા ડોઝમાં જ લઈ શકાય છે.
બેટેન હાઇડ્રોક્લોરાઇડ + પેપ્સિન
બેટેન હાઇડ્રોક્લોરાઇડ + પેપ્સિન એ શક્તિશાળી મિશ્રણ છે જે પેટમાં ખવાયેલા ખોરાકના વિરામને ઉત્તેજિત કરે છે. વધુ ખોરાક પેટમાં પચાય છે, શક્યતા છે કે તે ઝડપથી આંતરડામાં પ્રવેશ કરશે. પેપ્સિન એક પાચક એન્ઝાઇમ છે. બેટેન હાઇડ્રોક્લોરાઇડ એક પદાર્થ છે જ્યાંથી હાઇડ્રોક્લોરિક એસિડ રચાય છે, જે પેટની એસિડિટીએ વધારે છે. બેટેન હાઇડ્રોક્લોરાઇડ + પેપ્સિન લેતા પહેલા, ગેસ્ટ્રોએંટોરોલોજિસ્ટ સાથે પરીક્ષા કરો અને તેની સલાહ લો. તમારા ગેસ્ટિક રસની એસિડિટીને માપો. જો એસિડિટી એલિવેટેડ અથવા તો સામાન્ય પણ હોય તો - બેટેન હાઇડ્રોક્લોરાઇડ + પેપ્સિન યોગ્ય નથી. આ એક શક્તિશાળી સાધન છે, પરંતુ જો ગેસ્ટ્રોએંટોરોલોજિસ્ટની ભલામણ વિના ઉપયોગ કરવામાં આવે તો, પરિણામ ગંભીર હશે. તે એવા લોકો માટે બનાવાયેલ છે જેમને ગેસ્ટ્રિક જ્યુસની એસિડિટીએ વધારો થાય છે. જો તમારી એસિડિટી સામાન્ય છે, તો પછી સુપર પપૈયા એન્ઝાઇમ પ્લસ એન્ઝાઇમ કીટનો પ્રયાસ કરો, જે આપણે ઉપર લખ્યું છે.
એફેડિન-પેપ્સિન ગોળીઓના રૂપમાં ફાર્મસીમાં બેટેન હાઇડ્રોક્લોરાઇડ + પેપ્સિન ખરીદી શકાય છે

અથવા યુએસએ તરફથી મેઇલ ડિલિવરી સાથે orderર્ડર કરો, ઉદાહરણ તરીકે, આ એડિટિવના રૂપમાં

ડ Dr.. બર્નસ્ટેઇન ભોજનની મધ્યમાં 1 ટેબ્લેટ અથવા કેપ્સ્યુલથી પ્રારંભ કરવાની ભલામણ કરે છે.ખાલી પેટ પર ક્યારેય પણ બેટાઈન હાઇડ્રોક્લોરાઇડ + પેપ્સિન ન લો! જો હાર્ટબર્ન એક કેપ્સ્યુલથી ન થાય, તો પછીની વખતે તમે માત્રા 2 થી વધારીને, અને પછી દરેક ભોજન માટે 3 કેપ્સ્યુલ્સ વધારી શકો છો. બેટેન હાઇડ્રોક્લોરાઇડ + પેપ્સિન, વાગસ ચેતાને ઉત્તેજિત કરતું નથી. તેથી, આ સાધન ડાયાબિટીસ ગેસ્ટ્રોપેરિસિસના સૌથી ગંભીર કિસ્સાઓમાં પણ આંશિક રીતે મદદ કરે છે. જો કે, તેની પાસે ઘણા વિરોધાભાસી અને મર્યાદાઓ છે. બિનસલાહભર્યું - ગેસ્ટ્રાઇટિસ, અન્નનળી, પેટના અલ્સર અથવા ડ્યુઓડેનલ અલ્સર.
કસરતો જે ખાધા પછી ગેસ્ટ્રિક ખાલી કરે છે
ડાયાબિટીસ ગેસ્ટ્રોપેરિસિસની સારવાર માટે દવા કરતા શારીરિક ઉપચાર વધુ અસરકારક છે. તે પણ મફત છે અને તેની કોઈ આડઅસર નથી. ડાયાબિટીઝ સંબંધિત અન્ય પરિસ્થિતિઓમાં, દવાઓ ફક્ત તે જ દર્દીઓ માટે જરૂરી છે કે જેઓ વ્યાયામ કરવામાં ખૂબ આળસુ હોય છે. તેથી, ચાલો આપણે શોધી કા .ીએ કે કસરત કર્યા પછી ખાધા પછી પેટમાંથી ખોરાક કા .વાને ઝડપી બનાવે છે. સ્વસ્થ પેટમાં, દિવાલોની સરળ સ્નાયુઓને ગેસ્ટ્રોઇંટેસ્ટીનલ માર્ગ દ્વારા ખોરાકને પસાર થવા માટે લયબદ્ધ રીતે કરાર કરવામાં આવે છે. ડાયાબિટીસ ગેસ્ટ્રોપેરિસિસથી અસરગ્રસ્ત પેટમાં, દિવાલોનું સ્નાયુબદ્ધ સુસ્ત છે અને તે સંકોચન કરતું નથી. તે તારણ આપે છે કે સરળ શારીરિક કસરતોની સહાયથી, જેનું આપણે નીચે વર્ણન કરીશું, તમે આ સંકોચનનું અનુકરણ કરી શકો છો અને પેટમાંથી ખોરાકને સ્થાનાંતરિત કરી શકો છો.
તમે કદાચ નોંધ્યું છે કે ખાધા પછી ચાલવાથી પાચનમાં સુધારો થાય છે. આ અસર ડાયાબિટીસ ગેસ્ટ્રોપેરિસિસવાળા દર્દીઓ માટે ખાસ કરીને મૂલ્યવાન છે. તેથી, ડ Dr.. બર્નસ્ટાઇન ભલામણ કરે છે તે પ્રથમ કસરત, ખાસ કરીને રાત્રિભોજન પછી, ખાવું પછી 1 કલાક સરેરાશ અથવા ઝડપી ગતિએ ચાલવું. અમે ચાલવા પણ નહીં ચલાવવાની ભલામણ કરીએ છીએ, પરંતુ ચી-ચાલતી તકનીક અનુસાર રાહતભર્યા જોગિંગ. આ તકનીકનો ઉપયોગ કરીને, તમે ભોજન કર્યા પછી પણ દોડવામાં આનંદ મેળવશો. ખાતરી કરો કે દોડવાથી તમને આનંદ મળે છે!

આગળની કસરત એક દર્દી દ્વારા ડ Dr.. બર્ન્સટિન સાથે શેર કરવામાં આવી હતી જેણે તેને તેના યોગ પ્રશિક્ષક પાસેથી માન્યતા આપી હતી અને ખાતરી કરી હતી કે તે ખરેખર મદદ કરે છે. શક્ય તેટલું deepંડા પેટમાં દોરવું જરૂરી છે જેથી તેઓ પાંસળીને વળગી રહે, અને પછી તેને ચડાવવું જેથી તે ડ્રમની જેમ વિશાળ અને બહિર્મુખ બને. ખાવું પછી, લયબદ્ધ રીતે આ સરળ ક્રિયાને તમે જેટલી વાર કરી શકો તેટલું પુનરાવર્તન કરો. થોડા અઠવાડિયા અથવા મહિનામાં, તમારા પેટની માંસપેશીઓ મજબૂત અને મજબૂત બનશે. તમે કંટાળો આવે તે પહેલાં તમે કસરતને વધુ અને વધુ વખત પુનરાવર્તિત કરી શકો છો. ધ્યેય તે સળંગ અનેક સો વખત ચલાવવાનું છે. 100 પ્રતિનિધિઓ 4 મિનિટથી ઓછા સમય લે છે. જ્યારે તમે 300-400 પુનરાવર્તનો કરવાનું શીખો અને ખાવું પછી દર વખતે 15 મિનિટ વિતાવશો, ત્યારે બ્લડ સુગરમાં વધઘટ ખૂબ સરળ બનશે.
બીજી સમાન કસરત જે તમારે ભોજન પછી કરવાની જરૂર છે. બેસો અથવા standingભા રહો, જ્યાં સુધી તમે કરી શકો ત્યાં પાછા વાળવું. પછી શક્ય તેટલું ઓછું આગળ ઝૂકવું. તમે કરી શકો તેટલા સળંગમાં ઘણી વખત પુનરાવર્તન કરો. આ કસરત, તેમજ ઉપર આપેલ એક ખૂબ જ સરળ છે, તે મૂર્ખ લાગે છે. જો કે, તેઓ ખાધા પછી પેટમાંથી ખોરાકને સ્થાનાંતરિત કરવા, ડાયાબિટીસ ગેસ્ટ્રોપેરિસિસમાં મદદ કરે છે, અને જો તમે શિસ્તબદ્ધ છો તો બ્લડ સુગર નિયંત્રણમાં સુધારો કરે છે.
ચ્યુઇંગ ગમ - ડાયાબિટીસ ગેસ્ટ્રોપેરિસિસનો ઉપાય
જ્યારે તમે ચાવશો, લાળ છૂટી થાય છે. તેમાં માત્ર પાચક ઉત્સેચકો જ નથી, પણ પેટની દિવાલો પર સ્નાયુઓના સરળ સંકોચનને ઉત્તેજિત કરે છે અને પાયલોરિક વાલ્વને આરામ આપે છે. સુગર ફ્રી ચ્યુઇંગમ 1 ગ્રામથી વધુની ઝીલીટોલ ધરાવતું નથી, અને આ તમારા બ્લડ સુગર પર ગંભીર અસર કરે તેવી સંભાવના નથી. તમારે ખાવું પછી આખા કલાક માટે એક પ્લેટ ચાવવાની અથવા ડ્રેજે કરવાની જરૂર છે. આ કસરત અને આહારમાં પરિવર્તન ઉપરાંત ડાયાબિટીસ ગેસ્ટ્રોપેરિસિસના કોર્સમાં સુધારો કરે છે. સતત ઘણી પ્લેટો અથવા ડમ્પલિંગનો ઉપયોગ કરશો નહીં, કારણ કે આ તમારી બ્લડ શુગરને વધારે છે.
ગેસ્ટ્રોપેરિસિસને નિયંત્રિત કરવા માટે ડાયાબિટીસના ખોરાકમાં કેવી રીતે ફેરફાર કરવો
ડાયાબિટીસ ગેસ્ટ્રોપેરેસીસને નિયંત્રિત કરવા માટેના આહાર પદ્ધતિઓ દવાઓ કરતાં વધુ અસરકારક છે. ખાસ કરીને જો તમે તેમને પહેલાના વિભાગમાં વર્ણવેલ શારીરિક કસરતો સાથે જોડો છો. સમસ્યા એ છે કે ડાયાબિટીઝવાળા લોકોને ખરેખર આહારમાં પરિવર્તનની જરૂર નથી હોતી જેને અમલ કરવાની જરૂર છે. ચાલો આ ફેરફારોની સૂચિ કરીએ, સૌથી સરળથી ખૂબ જટિલ સુધી:
- દરેક ભોજન પહેલાં તમારે ઓછામાં ઓછું 2 ગ્લાસ પ્રવાહી પીવું જોઈએ. આ પ્રવાહીમાં ખાંડ અને અન્ય કાર્બોહાઇડ્રેટ્સ, તેમજ કેફીન અને આલ્કોહોલ હોવો જોઈએ નહીં.
- ફાઇબરનો ભાગ ઓછો કરો અથવા તેને ખાવું પણ બંધ કરો. અર્ધ-પ્રવાહી સુધી, શાકભાજીવાળા ફાઇબર, પહેલાં બ્લેન્ડરમાં ગ્રાઇન્ડ કરો.
- તમે જે ખોરાક ખાઓ છો તે ખૂબ જ ધીમેથી અને કાળજીપૂર્વક ચાવ. દરેક ડંખ ઓછામાં ઓછા 40 વખત ચાવ.
- માંસ ગ્રાઇન્ડરનોમાં ગ્રાઉન્ડ ન હોય તેવા આહારમાંથી માંસને દૂર કરો, એટલે કે મીટબsલ્સ પર જાઓ. પાચન માટે મુશ્કેલ એવા માંસને સંપૂર્ણપણે બાકાત રાખો. આ માંસ, ચરબીયુક્ત પક્ષી, ડુક્કરનું માંસ અને રમત છે. શેલફિશ ખાવાનું પણ અનિચ્છનીય છે.
- સૂવાનો સમય પહેલાં, 5-6 કલાક પહેલાં વહેલું રાત્રિભોજન કરો. રાત્રિભોજન સમયે પ્રોટીનનો ભાગ ઓછો કરો, પ્રોટીનનો ભાગ રાત્રિભોજનથી નાસ્તામાં અને બપોરના સમયે સ્થાનાંતરિત કરો.
- જો તમે ભોજન પહેલાં ઝડપી ઇન્સ્યુલિન લગાડતા નથી, તો પછી દિવસમાં 3 વખત નહીં, પરંતુ ઘણી વાર, 4-6 વખત, નાના ભાગોમાં ખાવું.
- ડાયાબિટીક ગેસ્ટ્રોપેરેસીસના સૌથી ગંભીર કેસોમાં, અર્ધ-પ્રવાહી અને પ્રવાહી ખોરાક પર સ્વિચ કરો.
ડાયાબિટીક ગેસ્ટ્રોપેરિસિસથી અસરગ્રસ્ત પેટમાં, દ્રાવ્ય અને અદ્રાવ્ય ફાઇબર ક corર્ક બનાવી શકે છે અને સાંકડી ગેટકીપર વાલ્વને સંપૂર્ણપણે પ્લગ કરી શકે છે. સામાન્ય પરિસ્થિતિમાં, આ કોઈ સમસ્યા નથી, કારણ કે ગેટકીર વાલ્વ પહોળો છે. જો ડાયાબિટીસ ગેસ્ટ્રોપેરેસીસ હળવા હોય, તો જ્યારે તમે ડાયેટરી ફાઇબરનો ભાગ ઘટાડશો, તેને સંપૂર્ણપણે નાબૂદ કરો, અથવા ઓછામાં ઓછા શાકભાજીને પાચનમાં સહેલાઇથી પીસો ત્યારે બ્લડ સુગર કંટ્રોલ સુધરશે. રેચક બીજ અથવા ચાંચડના છોડ (સાયલિયમ) ના રૂપમાં ફાઇબર ધરાવતા રેચકાનો ઉપયોગ કરશો નહીં.
રાત્રિભોજનને બદલે બપોરના ભોજન અને નાસ્તામાં તમારા પ્રોટીનનું સેવનનો ભાગ સ્થાનાંતરિત કરો
મોટાભાગના લોકો માટે, દિવસનો સૌથી મોટો ભોજન એ રાત્રિભોજન છે. રાત્રિભોજન માટે, તેઓ માંસ અથવા અન્ય પ્રોટીન ખોરાકની સૌથી મોટી પિરસવાનું ખાય છે. ડાયાબિટીઝના દર્દીઓ માટે કે જેમણે ગેસ્ટ્રોપેરિસિસનો વિકાસ કર્યો છે, આ ખોરાક ખાલી પેટ પર સવારે બ્લડ સુગરના નિયંત્રણને ખૂબ જટિલ બનાવે છે. એનિમલ પ્રોટીન, ખાસ કરીને લાલ માંસ, ઘણીવાર પેટમાં પાયલોરિક વાલ્વને ભરાય છે, જે સ્નાયુઓની ખેંચાણને કારણે સંકુચિત છે. સોલ્યુશન - નાસ્તામાં અને બપોરના ભોજન માટે તમારા કેટલાક પ્રાણી પ્રોટીનનું સેવન સ્થાનાંતરિત કરો.
રાત્રિભોજન માટે 60 ગ્રામ પ્રોટીનથી વધુ નહીં છોડો, એટલે કે 300 ગ્રામ પ્રોટીન ફૂડથી વધુ નહીં, અને તે પણ ઓછું સારું છે. તે કટલેટ અથવા નાજુકાઈના બીફ સ્ટીક, ચીઝ અથવા ઇંડાના સ્વરૂપમાં માછલી, માંસ હોઈ શકે છે. ખાતરી કરો કે આ પગલાના પરિણામ રૂપે, ખાલી પેટ પર સવારે તમારી ખાંડ સામાન્ય કરતાં ઘણી વધુ નજીક આવશે. અલબત્ત, જ્યારે તમે રાત્રિભોજનથી પ્રોટીનને અન્ય ભોજનમાં સ્થાનાંતરિત કરો છો, તો પછી ભોજન પહેલાં ઝડપી ઇન્સ્યુલિનની અનુરૂપ માત્રાને પણ આંશિક સ્થાનાંતરણ કરવાની જરૂર છે. સંભવત,, રાત્રે લાંબા સમય સુધી ઇન્સ્યુલિન અથવા ડાયાબિટીઝની ગોળીઓની માત્રા પણ સવારની બ્લડ સુગર બગડ્યા વિના ઘટાડી શકાય છે.

તે ચાલુ થઈ શકે છે કે રાત્રિભોજનથી નાસ્તામાં અને બપોરના સમયે પ્રોટીનના ભાગને સ્થાનાંતરિત કરવાના પરિણામે, તમારી ખાંડ આ ભોજન પછી વધવાનું શરૂ કરશે, પછી ભલે તમે ભોજન પહેલાં ફાસ્ટ ઇન્સ્યુલિનની માત્રાને યોગ્ય રીતે બદલ્યા હોય. આખી રાત હાઈ બ્લડ સુગરને ટકાવી રાખવા કરતાં આ ઓછી દુષ્ટ છે. જો તમે ભોજન પહેલાં ઝડપી ઇન્સ્યુલિન ન લગાડતા હોવ તો, ખાંડને વધુ સ્થિર અને સામાન્ય કરતાં નજીક બનાવવા માટે દિવસમાં 4 વખત નાનું ભોજન કરો. અને જો તમે ઇન્સ્યુલિન બિલકુલ ઇન્જેક્શન આપતા નથી, તો પછી નાના ભાગોમાં પણ દિવસમાં 5-6 વખત ખાવાનું વધુ સારું છે. યાદ કરો કે જો તમે ખાવું પહેલાં ઝડપી ઇન્સ્યુલિન લગાડો, તો તમારે દર 5 કલાકે ખાવું જરૂરી છે જેથી ઇન્સ્યુલિન ડોઝની અસરો એકબીજાને ઓવરલેપ ન કરે.
આલ્કોહોલ અને કેફીનનું સેવન ખાધા પછી પેટમાંથી ખોરાક કાacવાનું ધીમું કરે છે. પેપરમિન્ટ અને ચોકલેટની સમાન અસર.જો તમારા ડાયાબિટીસ ગેસ્ટ્રોપેરેસીસ મધ્યમ અથવા તીવ્ર હોય તો આ બધા પદાર્થોથી બચવું જોઈએ, ખાસ કરીને ડિનર સમયે.
અર્ધ પ્રવાહી અને પ્રવાહી ખોરાક - ગેસ્ટ્રોપેરેસીસ માટેનો આમૂલ ઉપાય
ડાયાબિટીક ગેસ્ટ્રોપaresરેસીસનો સૌથી આમૂલ ઉપાય અર્ધ-પ્રવાહી અથવા પ્રવાહી ખોરાકમાં ફેરવવું છે. જો આ કરવામાં આવે, તો પછી વ્યક્તિ ખાવાની આનંદનો મોટો ભાગ ગુમાવે છે. આ જેવા ઓછા લોકો. બીજી તરફ, ડાયાબિટીઝના દર્દીમાં બ્લડ સુગર સામાન્યની નજીક આવે છે તેની ખાતરી કરવાનો આ એકમાત્ર રસ્તો હોઈ શકે છે. જો તમે તેને કેટલાક મહિનાઓ અથવા વર્ષો સુધી જાળવી રાખો છો, તો પછી વ vagગસ ચેતાનું કાર્ય ધીમે ધીમે પુન recoverસ્થાપિત થશે અને ગેસ્ટ્રોપેરિસિસ પસાર થશે. પછી બ્લડ સુગર નિયંત્રણમાં સમાધાન કર્યા વિના સામાન્ય રીતે ખાવાનું શક્ય બનશે. આ પાથ એક સમયે ખુદ ડો. બર્ન્સટિન હતા.
ડાયાબિટીક ગેસ્ટ્રોપેરિસિસ માટે અર્ધ પ્રવાહી આહાર વાનગીઓમાં બાળકના ખોરાક અને સફેદ આખા દૂધનો દહીં શામેલ છે. તમે સ્ટોરમાં ઓછી કાર્બોહાઇડ્રેટ શાકભાજીઓ તેમજ બાળક ખોરાક સાથેના બરણીઓના રૂપમાં કાર્બોહાઇડ્રેટ મુક્ત પ્રાણી ઉત્પાદનો ખરીદી શકો છો. આ ઉત્પાદનોની પસંદગી કરતી વખતે તમારે લેબલ્સનો કાળજીપૂર્વક અભ્યાસ કરવાની જરૂર છે. દહીં કેવી રીતે પસંદ કરવું, અમે નીચે ચર્ચા કરીશું. ફક્ત દહીં યોગ્ય છે, જે પ્રવાહી નથી, પરંતુ જેલીના રૂપમાં છે. તે યુરોપ અને યુનાઇટેડ સ્ટેટ્સમાં વેચાય છે, પરંતુ રશિયન બોલતા દેશોમાં તે મેળવવું મુશ્કેલ છે.

લો-કાર્બોહાઇડ્રેટ આહાર માટે મેનૂ બનાવવા પરના લેખમાં, અમે ધ્યાન દોર્યું છે કે જેટલી વધુ પ્રોસેસ્ડ શાકભાજી હોય છે, તે ઝડપથી રક્ત ખાંડ વધારે છે. ડાયાબિટીસ ગેસ્ટ્રોફેરેસીસ માટે અર્ધ-પ્રવાહી શાકભાજી ખાવાની ભલામણ સાથે આ કેવી રીતે સુસંગત છે? હકીકત એ છે કે જો ડાયાબિટીઝની આ ગૂંચવણ વિકસે છે, તો પછી ખોરાક પેટમાંથી આંતરડામાં ખૂબ ધીરે ધીરે પ્રવેશ કરે છે. આ બેબી ફૂડવાળા જારમાંથી અર્ધ-પ્રવાહી શાકભાજી પર પણ લાગુ પડે છે. સૌથી વધુ “ટેન્ડર” શાકભાજીઓમાં પણ બ્લડ સુગર વધારવાનો સમય ભાગ્યે જ સમય હોય છે માટે ઝડપી ઇન્સ્યુલિનની ક્રિયા ચાલુ રાખશો, જે તમે ખાવું તે પહેલાં પિચકારી લો છો. અને પછી, મોટે ભાગે, ખાવું તે પહેલાં, ટૂંકા ઇન્સ્યુલિનની ક્રિયા ધીમી કરવી જરૂરી રહેશે, તેને મધ્યમ એનપીએચ-ઇન્સ્યુલિન પ્રોટાફાન સાથે ભળી.
જો તમે ડાયાબિટીસ ગેસ્ટ્રોપેરિસિસને નિયંત્રિત કરવા માટે અર્ધ-પ્રવાહી પોષણ તરફ સ્વિચ કરો છો, તો પછી તમારા શરીરમાં પ્રોટીનની ઉણપને રોકવાનો પ્રયાસ કરો. બેઠાડુ જીવનશૈલી તરફ દોરી જતા વ્યક્તિએ દરરોજ તેના આદર્શ શરીરના વજનના 1 કિલો દીઠ 0.8 ગ્રામ પ્રોટીન લેવું જોઈએ. પ્રોટીન ખોરાકમાં આશરે 20% શુદ્ધ પ્રોટીન હોય છે, એટલે કે, તમારે આદર્શ શરીરના વજનના 1 કિલો દીઠ આશરે 4 ગ્રામ પ્રોટીન ઉત્પાદનો લેવાની જરૂર છે. જો તમે તેના વિશે વિચારો છો, તો પછી આ પર્યાપ્ત નથી. જે લોકો શારીરિક શિક્ષણમાં રોકાયેલા હોય છે, તેમ જ બાળકો અને કિશોરો જે મોટા થાય છે તેમને 1.5-2 ગણી વધુ પ્રોટીનની જરૂર હોય છે.
આખા દૂધમાં સફેદ દહીં મધ્યસ્થતા (!) માં ઉત્પાદન છે જે ડાયાબિટીસ ગેસ્ટ્રોપેરિસિસ સહિત ડાયાબિટીસ માટે ઓછા કાર્બોહાઇડ્રેટ આહાર માટે યોગ્ય છે. આ જેલીના સ્વરૂપમાં સફેદ દહીંનો સંદર્ભ આપે છે, પ્રવાહી નહીં, ચરબી રહિત નહીં, ખાંડ, ફળ, જામ વગેરે ઉમેર્યા વિના તે યુરોપ અને યુએસએમાં ખૂબ જ સામાન્ય છે, પરંતુ રશિયન બોલતા દેશોમાં નહીં. સ્વાદ માટેના આ દહીંમાં તમે સ્ટીવિયા અને તજ ઉમેરી શકો છો. ઓછી ચરબીવાળા દહીં ન ખાઓ કારણ કે તેમાં ડાયાબિટીઝ કરતા વધુ કાર્બોહાઇડ્રેટ હોય છે.
અર્ધ-પ્રવાહી પૂરતી મદદ ન કરે તેવા કિસ્સામાં ડાયાબિટીસ ગેસ્ટ્રોપેરિસિસને નિયંત્રિત કરવા માટે આપણે પ્રવાહી ખોરાકનો ઉપયોગ કરીએ છીએ. બોડીબિલ્ડિંગમાં રોકાયેલા લોકો માટે આ ખાસ ઉત્પાદનો છે. તે બધામાં ઘણાં પ્રોટીન હોય છે, તે પાવડરના રૂપમાં વેચાય છે જે પાણીમાં ભળી જવું જોઈએ અને નશામાં હોવું જોઈએ. અમે ફક્ત તે જ માટે યોગ્ય છીએ જેમાં ઓછામાં ઓછું કાર્બોહાઈડ્રેટ હોય છે અને, અલબત્ત, એનાબોલિક સ્ટીરોઇડ્સ જેવી "રસાયણશાસ્ત્ર" નો કોઈ એડિટિવ્સ. તમારા શરીરને જરૂરી બધા એમિનો એસિડ્સ મેળવવા માટે ઇંડા અથવા છાશમાંથી બનાવેલ બોડીબિલ્ડિંગ પ્રોટીનનો ઉપયોગ કરો. સોયા પ્રોટીન બોડીબિલ્ડિંગ પ્રોડક્ટ્સ શ્રેષ્ઠ પસંદગી નથી. તેમાં સ્ત્રી હોર્મોન એસ્ટ્રોજનની સમાન રચનામાં પદાર્થો - સ્ટેરોલ્સ - હોઈ શકે છે.
ગેસ્ટ્રોપેરિસિસને અનુકૂળ થવા માટે ભોજન પહેલાં ઇન્સ્યુલિન કેવી રીતે ઇન્જેક્ટ કરવું
ડાયાબિટીસ ગેસ્ટ્રોપેરિસિસની પરિસ્થિતિઓમાં ભોજન પહેલાં ઝડપી ઇન્સ્યુલિનનો ઉપયોગ કરવાની પરંપરાગત પદ્ધતિઓ યોગ્ય નથી. તેઓ હાયપોગ્લાયકેમિઆનું જોખમ એ હકીકતને કારણે વધારે છે કે ખોરાક ધીમે ધીમે શોષાય છે અને રક્ત ખાંડને સમયસર વધારવાનો સમય નથી. તેથી, તમારે ઇન્સ્યુલિનની ક્રિયા ધીમી કરવાની જરૂર છે. સૌ પ્રથમ, ગ્લુકોમીટરની સહાયથી જાણો કે તમારા ખાયલા ખોરાકને કયા વિલંબથી પચવામાં આવે છે. ટૂંકા રાશિઓ સાથે ભોજન પહેલાં અલ્ટ્રાશોર્ટ ઇન્સ્યુલિનને પણ બદલો. તમે ખાવું 40-45 મિનિટ પહેલાં નહીં, પણ આપણે સામાન્ય રીતે કરીએ છીએ, પણ તમે જમવા બેસો તે પહેલાં જ તમે તેને કાપવાનો પ્રયાસ કરી શકો છો. આ કિસ્સામાં, ગેસ્ટ્રોપેરિસિસને નિયંત્રિત કરવા માટેનાં પગલાંનો ઉપયોગ કરો, જે આપણે લેખમાં ઉપર વર્ણવ્યું છે.
જો, આ હોવા છતાં, ટૂંકા ઇન્સ્યુલિન હજી પણ ખૂબ ઝડપથી કાર્ય કરે છે, તો પછી તેને જમવાના મધ્યમાં અથવા જ્યારે તમે ખાવાનું પૂરું કરી લીધું હોય ત્યારે પણ ઇન્જેક્શનનો પ્રયાસ કરો. સૌથી આમૂલ ઉપાય એ છે કે મધ્યમ એનપીએચ-ઇન્સ્યુલિન સાથે ટૂંકા ઇન્સ્યુલિનની માત્રાના ભાગને બદલો. ડાયાબિટીક ગેસ્ટ્રોપેરિસિસ એ એક માત્ર પરિસ્થિતિ છે જ્યારે તેને એક ઇન્જેક્શનમાં વિવિધ પ્રકારનાં ઇન્સ્યુલિનનું મિશ્રણ કરવાની મંજૂરી આપવામાં આવે છે.

ચાલો કહીએ કે તમારે ટૂંકા ઇન્સ્યુલિનના 4 એકમો અને મધ્યમ એનપીએચ-ઇન્સ્યુલિનના 1 એકમનું મિશ્રણ ઇન્જેક્ટ કરવાની જરૂર છે. આ કરવા માટે, તમે પહેલા સિરિંજમાં ટૂંકા ઇન્સ્યુલિનના 4 એકમો ઇન્જેકશન કરો છો, હંમેશની જેમ. પછી સિરીંજની સોયને એનપીએચ-ઇન્સ્યુલિનની શીશીમાં દાખલ કરો અને સમગ્ર રચનાને ઘણી વખત જોરશોરથી હલાવો. પ્રોટામિન કણોને ધ્રુજાવ્યા પછી સ્થાયી થવાનો સમય ન આવે ત્યાં સુધી તરત જ શીશીમાંથી ઇન્સ્યુલિનની 1 યુનિટી લો, અને લગભગ 5 યુ હવા. એર પરપોટા સિરીંજમાં ટૂંકા અને એનપીએચ-ઇન્સ્યુલિનને મિશ્રિત કરવામાં મદદ કરશે. આ કરવા માટે, ઘણી વખત સિરીંજને પાછળથી ફેરવો. હવે તમે ઇન્સ્યુલિન અને થોડું હવાનું મિશ્રણ ઇન્જેક્ટ કરી શકો છો. સબક્યુટેનીયસ હવાના પરપોટા કોઈ નુકસાન પહોંચાડશે નહીં.
જો તમને ડાયાબિટીક ગેસ્ટ્રોપેરિસિસ છે, તો પછી જમ્યા પહેલા અલ્ટ્રાશોર્ટ ઇન્સ્યુલિનનો ઉપયોગ ઝડપી ઇન્સ્યુલિન તરીકે ન કરો. કારણ કે સામાન્ય ટૂંકા ઇન્સ્યુલિન પણ આવી પરિસ્થિતિમાં ખૂબ ઝડપથી કાર્ય કરે છે, અને તેથી પણ, અલ્ટ્રાશshર્ટ, જે વધુ ઝડપથી કાર્ય કરે છે તે પણ યોગ્ય નથી. હાઈ બ્લડ શુગરને સામાન્ય બનાવવા માટે અલ્ટ્રાશોર્ટ ઇન્સ્યુલિનનો ઉપયોગ ફક્ત કરેક્શન બોલ્સ તરીકે થઈ શકે છે. જો તમે ભોજન પહેલાં ટૂંકા અને એનપીએચ-ઇન્સ્યુલિનનું મિશ્રણ ઇન્જેકટ કરો છો, તો તમે જાગ્યા પછી જ સવારે સુધારણા બોલ્સમાં દાખલ થઈ શકો છો. ભોજન પહેલાં ઝડપી ઇન્સ્યુલિન તરીકે, તમે ફક્ત ટૂંકા અથવા ટૂંકા અને એનપીએચ-ઇન્સ્યુલિનના મિશ્રણનો ઉપયોગ કરી શકો છો.