તબીબી સલાહ મંચ: નીચલા અંગોની ધમનીઓના Obથલોરેશન એથરોસ્ક્લેરોસિસ - તબીબી સલાહ મંચ
એપોઇન્ટમેન્ટ +7 (495) 103-46-23, ધો. માયસ્નીત્સકાયા, 19
ખાનગી સંદેશાઓમાં અને ફોન દ્વારા સલાહ નથી ચાલુ છે.
ગેરહાજરીમાં સારવાર વિશે
રશિયન કાયદા અનુસાર (રશિયન ફેડરેશન નંબર 323-the "રશિયન ફેડરેશનમાં નાગરિકોના સ્વાસ્થ્યને સુરક્ષિત કરવાની મૂળ બાબતો પર") ના ફેડરલ લ Lawની કલમ 70 ફક્ત ઉપસ્થિત ચિકિત્સકને જ સારવાર સૂચવવાનો અધિકાર છે.
"દર્દીની સંપૂર્ણ સમયની પરીક્ષા વિના નિદાન માત્ર ગેરકાયદેસર નથી, પરંતુ નાગરિકોના જીવન અને આરોગ્યને પણ નુકસાન પહોંચાડવાનો સીધો ખતરો છે. દર્દીના સ્વાસ્થ્યનું રિમોટ મોનિટરિંગ વ્યક્તિગત નિમણૂક પછી ઉપસ્થિત ચિકિત્સક દ્વારા સૂચવવામાં આવે છે."
રોઝડ્રાવાનાડાઝોર.
વેસ્ક્યુલર સર્જનની સલાહ.
નવી સંદેશ બનાવો.
પરંતુ તમે અનધિકૃત વપરાશકર્તા છો.
જો તમે અગાઉ નોંધાયેલું છે, તો પછી "લ loginગિન" (સાઇટના ઉપરના જમણા ભાગમાં લ loginગિન ફોર્મ). જો આ અહીં તમારી પ્રથમ વખત છે, તો સાઇન અપ કરો.
જો તમે નોંધણી કરો છો, તો તમે ભવિષ્યમાં તમારા સંદેશાઓના જવાબોને ટ્ર trackક કરી શકશો, અન્ય વપરાશકર્તાઓ અને સલાહકારો સાથે રસપ્રદ વિષયોમાં સંવાદ ચાલુ રાખો. આ ઉપરાંત, નોંધણી તમને સલાહકારો અને સાઇટના અન્ય વપરાશકર્તાઓ સાથે ખાનગી પત્રવ્યવહાર કરવાની મંજૂરી આપશે.
# 1 ડ_

- શિખાઉ સભ્ય
- જૂથ: મધ્યસ્થી
- 12 પોસ્ટ્સ
- જોડાવાની તારીખ: 19 માર્ચ 08
- જાતિ: પુરુષ
- શહેર: કિવ
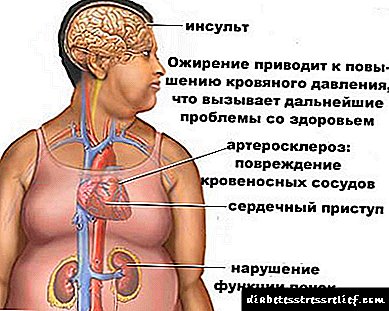
એથરોસ્ક્લેરોસિસ કાiteી નાખવું શું છે?
કોલેસ્ટરોલ તકતીઓની ધમનીઓની દિવાલો પરનો દેખાવ, ધમનીના સંકુચિત (નાશ) તરફ દોરી જાય છે અને બદલાયેલી ધમનીને ખવડાવતા અંગ અથવા પેશીઓને રક્ત પુરવઠાના ઉલ્લંઘન તરફ દોરી જાય છે.
એથરોસ્ક્લેરોટિક તકતીઓ માનવ શરીરની કોઈપણ ધમનીઓમાં થઈ શકે છે, જો કે, તેઓ મોટાભાગે નીચલા હાથપગની ધમનીઓમાં જોવા મળે છે. આ રોગની ઘટના તરફ દોરી જાય છે - નીચલા હાથપગના એથરોસ્ક્લેરોસિસ ઇમલિટેરેન્સ.
એથરોસ્ક્લેરોસિસને નાબૂદ કરવાના કારણો શું છે?
એથરોસ્ક્લેરોટિક તકતીઓના ચોક્કસ કારણો અસ્પષ્ટ છે, જો કે, આ પ્રક્રિયામાં એક મહત્વપૂર્ણ ભૂમિકા ચયાપચયની વિકૃતિઓ છે, શરીરમાં ચરબી ચયાપચયની વિશિષ્ટ વિકારોમાં. આ રોગમાં કોઈ આનુવંશિક વલણ છે તેમાં કોઈ શંકા નથી, પરંતુ ત્યાં વધુ મહત્વપૂર્ણ પરિબળો છે: ધૂમ્રપાન (%%%), ડાયાબિટીસ મેલીટસ (૧.2.૨%), મેદસ્વીતા (२१%), હાયપરકોલેસ્ટેરોલિયા (%૧%), ધમનીનું હાયપરટેન્શન (% 47%). ધમની પથારીના એથરોસ્ક્લેરોટિક જખમના વિકાસ માટે પ્રમાણમાં સતત જોખમી પરિબળો કુપોષણ, ધૂમ્રપાન, બેઠાડુ જીવનશૈલી છે. દેખીતી રીતે, આ એ હકીકતને સમજાવે છે કે પુરુષો નીચલા હાથપગના એથરોસ્ક્લેરોસિસ ઇમિટિટેરેન્સવાળા દર્દીઓમાં વર્ચસ્વ ધરાવે છે.
રશિયન ફેડરેશનના આરોગ્ય મંત્રાલયના જણાવ્યા અનુસાર, નીચલા હાથપગના લાંબા ગાળાના રોગો, 5 થી 15% વસ્તીથી પીડાય છે.
નીચલા હાથપગના એથરોસ્ક્લેરોસિસ ઇસીટેરેન્સવાળા દર્દીઓની મુખ્ય વય પુરુષો માટે 60-69 વર્ષ, સ્ત્રીઓ માટે 70-79 વર્ષ છે.
નીચલા અંગની ધમનીઓના એથરોસ્ક્લેરોસિસ ઇમ્યુટેરેન્સના લક્ષણો શું છે?
નીચલા હાથપગની ધમનીઓના એથરોસ્ક્લેરોટિક જખમનું સૌથી સામાન્ય લક્ષણ તૂટક તૂટક છે. . દર્દીઓ પીડા, ખેંચાણ, સુન્નતાની નોંધ લે છે જે ચાલતી વખતે અને આરામ કરતી વખતે પસાર થાય છે, જાંઘ, ગ્લુટેઅલ પ્રદેશ (ઉચ્ચ તૂટક તૂટક આડંબર) ના સ્નાયુઓમાં, નીચલા પગ (નીચા તૂટક તૂટક આડંબર).આ એક નિશાની છે કે બાકીના ભાગમાં નીચલા હાથપગના સ્નાયુઓ પૂરતા પ્રમાણમાં રક્ત સાથે પૂરા પાડવામાં આવે છે, અને કસરત દરમિયાન, સંકુચિત ધમની પૂરતું રક્ત પહોંચાડી શકતું નથી, ઓક્સિજન ભૂખમરો થાય છે.
ધમનીને વધુ સંકુચિત કરવાથી, તેના સંપૂર્ણ અવરોધ (અવરોધ) સુધી, પીડા નીચલા ભાર પર દેખાય છે (સ્પષ્ટ માપદંડ એ મુસાફરી કરેલું અંતર છે, જેના પછી પીડા દેખાય છે), પછી તેઓ ખલેલ પહોંચાડે છે અને સંપૂર્ણ રીતે આરામ કરે છે. આ કિસ્સામાં, નીચલા પગની સ્થિતિ પીડા રાહત માટે ફાળો આપે છે. આરામ સમયે પીડા ધમનીમાં સંપૂર્ણ અવરોધ સૂચવે છે, આ કિસ્સામાં લોહીનો પુરવઠો કોલેટરલ્સને કારણે થાય છે - નાની ધમનીઓ ભરાયેલા (ધૂમ્રપાન કરેલી) ધમનીની સમાંતર ચાલતી હોય છે.
સ્થિતિની વધુ તીવ્રતા સાથે, ચામડી પર બિન-હીલિંગ અલ્સર દેખાવાનું શરૂ થાય છે. , સંપૂર્ણ મૃત્યુ - ગેંગ્રેન સુધી તેઓ ધીમે ધીમે વધે છે અને enંડા થાય છે . ગેંગ્રેન સામાન્ય રીતે પગના અંગૂઠાથી શરૂ થાય છે, પર્યાપ્ત ઉપચારની ગેરહાજરીમાં, ગેંગ્રેન ફેલાવાની .ંચાઇ ધમનીઓમાં ફેરફારના સ્તર અને ડિગ્રી દ્વારા નક્કી થાય છે.
ધમનીઓને નુકસાનની ડિગ્રીનો સૌથી સરળ અને સૌથી ઉદ્દેશ્યક અભ્યાસ એ સેગમેન્ટલ દબાણનું માપન છે. એક વિશેષ ઉપકરણ પગની ધમનીઓ પર બ્લડ પ્રેશરનું માપન કરે છે, જે હંમેશાં ક્લાસિકલ માપેલા બ્લડ પ્રેશર કરતા ઓછું હોય છે. શાસ્ત્રીય રીતે માપેલા બ્લડ પ્રેશર અને પગની ધમનીઓ પર બ્લડ પ્રેશર વચ્ચેનો તફાવત વધુ, ધમનીઓને વધુ નુકસાન.
નીચલા હાથપગના એથરોસ્ક્લેરોસિસ ઇલિટેરેન્સની સારવાર.
દરેક દર્દીની સારવારની યુક્તિઓ વ્યક્તિગત રૂપે વિકસિત થાય છે અને ધમનીઓને થતાં નુકસાનના સ્તર, હદ અને ડિગ્રી પર આધાર રાખે છે, સહવર્તી રોગોની હાજરી. જો કે, ત્યાં લક્ષણોની તીવ્રતાને અનુરૂપ કેટલાક સામાન્ય માપદંડો છે:
1. તૂટક તૂટક વલણ સાથે ધમનીના સંકુચિત ભાગની હાજરી ધારવામાં આવે છે. આ કિસ્સામાં, એન્ડોવાસ્ક્યુલર સારવાર અસરકારક છે: જર્જરિત અથવા સ્ટેન્ટિંગ સંકુચિત ધમની ક્ષેત્ર.
2. આરામ સમયે પીડા માટે એવું માનવામાં આવે છે કે કોલેટરલ દ્વારા પગમાં લોહીની સપ્લાય સાથે ધમનીનો સંપૂર્ણ ભરાયેલા વિભાગ છે. આ કિસ્સામાં, એન્ડોવાસ્ક્યુલર સારવાર ઓછી અસરકારક છે અને જ્યારે ભરાયેલા વિસ્તાર દ્વારા કેથેટરનું સંચાલન કરવું શક્ય છે ત્યારે જ તેનો ઉપયોગ થાય છે - જે ફક્ત નાના અવરોધ (અવ્યવસ્થા) દ્વારા શક્ય છે. લાંબા તારણો સાથે, સર્જિકલ પદ્ધતિઓ વધુ લાગુ પડે છે. ઉપચાર: એથરોસ્ક્લેરોટિક પ્લેક્સ (endન્ટર્ટેકટોમી) ની ખુલ્લી નિરાકરણ અથવા નસ અથવા પેશીઓના કૃત્રિમ અંગ (બાયપાસ) સાથે અસરગ્રસ્ત વિસ્તારની ફેરબદલ. બહુવિધ જખમ સાથે, સંયુક્ત કામગીરી ઘણીવાર ઉપયોગમાં લેવાય છે. - ધમનીના અવ્યવસ્થિત વિભાગને બંધ કરી દેવું અને સંકુચિત વ્યક્તિને વહેંચવું.
3. અલ્સર અથવા ગેંગ્રેનની હાજરી નબળા કોલેટરલ રક્ત પ્રવાહ સાથે ધમનીઓના વ્યાપક ધમની અવ્યવસ્થા, મલ્ટિલેવલ જખમ સૂચવે છે. આ કિસ્સામાં સર્જિકલ સારવારના વિકલ્પોમાં ઘટાડો થયો છે. સ્વતંત્ર પદ્ધતિ તરીકે એન્ડોવાસ્ક્યુલર સારવાર બિનઅસરકારક છે, જો કે તેનો ઉપયોગ ખુલ્લા સર્જિકલ ઓપરેશન સાથે સંયોજનમાં થઈ શકે છે. જો ધમનીની પુનર્નિર્માણ અથવા તેની અસમર્થતા કરવી અશક્ય છે, તો અંગવિચ્છેદન કરવામાં આવે છે અસરગ્રસ્ત અંગ
દર્દીઓનું ધ્યાન: ધમનીનું એથરોસ્ક્લેરોટિક જખમ જેટલું ઓછું છે, સારવાર સરળ અને વધુ સફળ છે. તેથી જ નીચલા હાથપગના એથરોસ્ક્લેરોસિસને નાબૂદ કરવાનો તબક્કો, સારવાર માટે સૌથી અનુકૂળ, તૂટક તૂટક આક્ષેપની અવસ્થા છે. જો વર્ણવેલ લક્ષણો જોવા મળે છે, તો વેસ્ક્યુલર અથવા એન્ડોવાસ્ક્યુલર સર્જનની તાકીદની સલાહ લેવી જરૂરી છે. "સારા સમય સુધી" સારવારની શરૂઆતમાં વિલંબ કરીને તમે રોગની પ્રગતિમાં ફાળો આપો છો અને નજીકના ભવિષ્યમાં અંગવિચ્છેદનની સંભાવનામાં વધારો કરો.
નીચલા અંગની ધમનીઓની એન્ડોવાસ્ક્યુલર સારવારની પદ્ધતિઓ
એક્સ-ઓરડામાં, એન્ડોવાસ્ક્યુલરની સંપૂર્ણ વંધ્યત્વને આધિન, સર્જન ફેમોરલ, એક્ષિલરી અથવા અન્ય ધમની અને ધમનીમાં કેથેટરનું પંચર કરે છે. અસરગ્રસ્ત ધમની સાઇટ પર કેથેટર લાવવામાં આવે છે, તેનાથી વિપરીત અભ્યાસ કરવામાં આવે છે - ધમની વિષયકૃતિ, જે તમને સંકુચિતતા (અવધિ) ની હદ અને ડિગ્રી નિર્દિષ્ટ કરવાની મંજૂરી આપે છે. એક વાહક અસરગ્રસ્ત વિસ્તારમાંથી પસાર થાય છે - નરમ ટીપ સાથે મેટલ શબ્દમાળા. એક કેથેટર બલૂન, પ્લાસ્ટિકનો બલૂન સાથેનો કેથેટર, કડક રીતે વ્યાખ્યાયિત વ્યાસના ઉચ્ચ દબાણ હેઠળ ફૂલેલું છે, અસરગ્રસ્ત વિસ્તારમાં વાહકની સાથે સ્થાપિત થયેલ છે. પછી સંકુચિતતાના સ્થળે મલ્ટીપલ બલૂન ફુગાવા (વિક્ષેપ) ઉત્પન્ન કરો. તે જ સમયે, એથરોસ્ક્લેરોટિક તકતીઓ ધમનીની દિવાલમાં દબાવવામાં આવે છે અને સમાનરૂપે સ્મૂથ કરવામાં આવે છે, જહાજનો લ્યુમેન વધે છે. કંટ્રોલ આર્ટેરોગ્રાફી કરવામાં આવે છે. જો ધમનીની પેટની પુન restસ્થાપના સંતોષકારક છે, તો પ્રક્રિયા પૂર્ણ થઈ છે. જો એક સંકુચિત અથવા બંધ વિસ્તાર સચવાય છે (સ્થિતિસ્થાપક કંકણ, બહારથી કમ્પ્રેશન, કિક), સ્ટેન્ટ ઇન્સ્ટોલ થયેલ છે જખમની સાઇટમાં - ઓપનવર્ક સાથે મેટલવર્ક, એક બલૂન દ્વારા વિસ્તૃત કરી શકાય છે અને ધમનીના લ્યુમેનને અંદરથી મજબૂત બનાવે છે, તેને નીચે પડતા અટકાવે છે. ધમનીની પેટન્ટન્સીની પુનorationસ્થાપના પછી, એન્ડોવાસ્ક્યુલર ઉપકરણોને ધમનીમાંથી દૂર કરવામાં આવે છે, પંચર સાઇટ હાથ દ્વારા 5-10 મિનિટ સુધી દબાવવામાં આવે છે (જ્યાં સુધી પંચર સાઇટમાંથી રક્તસ્રાવ બંધ ન થાય ત્યાં સુધી), પછી 12 કલાક માટે દબાણ પટ્ટી લાગુ પડે છે, બેડ રેસ્ટ આગલી સવાર સુધી સૂચવવામાં આવે છે. થ્રોમ્બોલિટીક્સ (હેપરિન, ફ્રેક્સીપ્રિન) ઘણા દિવસો માટે સૂચવવામાં આવે છે, ત્યારબાદ પરોક્ષ એન્ટિકnticગ્યુલન્ટ્સ (એસ્પિરિન, ફેનીલાઇન, વગેરે) 2-3 મહિના માટે સંચાલિત થાય છે.
પરિણામો
ધમનીની પેટન્ટન્સીની પુનorationસ્થાપના પછી તરત જ, પગની ધમનીઓ પર સેગમેન્ટલ દબાણ વધે છે, અને અંતર્ગત ધમનીવાળા ભાગો પર પલ્સ પુન restoredસ્થાપિત થાય છે. જો આ અંગ લાંબા સમયથી અપૂરતી રક્ત પુરવઠાની સ્થિતિમાં હોય, તો લોહીના પ્રવાહની પુનorationસ્થાપના, કહેવાતા રિપ્રફ્યુઝન સિન્ડ્રોમ તરફ દોરી શકે છે. અસામાન્ય રીતે મોટા લોહીના પ્રવાહમાં અંગની લાલાશ, સોજો, ક્યારેક પીડા થાય છે. લોહીના પુરવઠાની નવી શરતો માટે અંગ "ઉપયોગમાં લેવાય" પછી થોડા દિવસો પછી આ સ્થિતિ અદૃશ્ય થઈ જાય છે.
આડઅસરો, ગૂંચવણો, ફરીથી થવું.
બંને નીચલા હાથપગના ધમનીના જખમની હાજરીમાં, તેમાંથી એકમાં લોહીના પ્રવાહની પુનorationસ્થાપના બીજામાં લોહીના પ્રવાહના ઘટાડા તરફ દોરી જાય છે. પરિણામે, હાથપગ પરના તૂટક તૂટક આક્ષેપ કે જે અગાઉ તંદુરસ્ત માનવામાં આવતો હતો તે શસ્ત્રક્રિયા પછી દેખાઈ શકે છે. તેથી, ફક્ત એક તરફ પીડાદાયક લક્ષણો હોવા છતાં, બંને અંગોની તપાસ કરવી મહત્વપૂર્ણ છે.
કોઈપણ એન્ડોવાસ્ક્યુલર હસ્તક્ષેપની સૌથી સામાન્ય ગૂંચવણ એ પંચર સાઇટનો હિમેટોમા છે. આ ગૂંચવણમાં વધારાના હોસ્પિટલમાં દાખલ થવાની જરૂર નથી, મોટાભાગના કિસ્સાઓમાં તેની રૂ conિચુસ્ત રીતે સારવાર કરવામાં આવે છે.
ધમની નુકસાનની જગ્યા પર જટિલતાઓને (ધમની થ્રોમ્બોસિસ, ધમનીનું આંશિક અથવા સંપૂર્ણ ભંગાણ) પ્રમાણમાં દુર્લભ છે, તેમની આવર્તન સર્જનના અનુભવ, ઉપકરણોની ગુણવત્તા અને ધમનીના નુકસાનની તીવ્રતા પર આધારિત છે. ઉદાહરણ તરીકે, કેલિસિફિકેશનની હાજરી (ધમનીની તકતીઓ ચૂનોથી coveredંકાયેલી હોય છે) તેના વિસ્તરણ દરમિયાન ધમનીની દિવાલના ભંગાણની સંભાવના વધારે છે. ઘણા કેસોમાં, આવી જટિલતાઓને એન્ડોવાસ્ક્યુલર દૂર કરી શકાય છે, પરંતુ ઘણી વાર ખુલ્લી શસ્ત્રક્રિયાની જરૂર રહે છે.
ધમનીની અપૂર્ણતાના લક્ષણોની ફરીથી ઘટના અથવા વધુ ખરાબ થવાનું કારણ બને છે, જે ઝડપથી ધૂમ્રપાનના વિભાજનને વારંવાર સંકુચિત કરવામાં આવે છે અથવા સ્ટેન્ટની જગ્યા પર ઇન્ટિમા (ધમનીની આંતરિક અસ્તર) ની વૃદ્ધિ થાય છે. આ કિસ્સામાં, વારંવાર એન્ડોવાસ્ક્યુલર હસ્તક્ષેપો કરવામાં આવે છે, તેમની બિનઅસરકારકતા સાથે - સર્જિકલ સારવાર. જો કે, નીચલા હાથપગની ધમનીનું સૌથી સામાન્ય વારંવાર સંકુચિત એથરોસ્ક્લેરોસિસની પ્રગતિ સાથે સંકળાયેલું છે. એથરોસ્ક્લેરોટિક તકતીઓનો ફરીથી વિકાસ વારંવાર એન્ડોવાસ્ક્યુલર અને સર્જિકલ હસ્તક્ષેપ જરૂરી બનાવે છે.તેથી, એથેરોસ્ક્લેરોસિસને ઘટાડતા દર્દીઓ માટે બ્લડ પ્રેશર, કોલેસ્ટરોલનું નિરીક્ષણ અને વ્યવસ્થિત કરવું, ધૂમ્રપાન છોડવું, ચોક્કસ આહારનું પાલન કરવું, મોટર પ્રવૃત્તિની રીત બદલવી - ખાસ કરીને, કેટલીકવાર જીવનશૈલીમાં ધરમૂળથી પરિવર્તન લાવવું તે ખાસ કરીને મહત્વપૂર્ણ છે. ફક્ત આ કિસ્સામાં, નીચલા હાથપગની ધમનીની અપૂર્ણતા માટેની કોઈપણ સારવારના પરિણામો લાંબા ગાળાના હશે.
નીચલા હાથપગની ધમનીઓના એથરોસ્ક્લેરોસિસ - કારણો, નિદાન અને ઉપચાર
- ધમનીઓનું એર્ટિરોસ્ક્લેરોસિસ શું છે
- રોગના કારણો
- રોગના મુખ્ય અભિવ્યક્તિઓ
- પેથોલોજી વર્ગીકરણ
- ડાયગ્નોસ્ટિક્સ
- સારવાર
- રૂ Conિચુસ્ત ઉપચારના સિદ્ધાંતો
- ન્યૂનતમ આક્રમક સારવાર
- સર્જિકલ સારવાર
- લોક પદ્ધતિઓનો ઉપયોગ કરવો

ઘણા વર્ષોથી CHOLESTEROL સાથે અસફળ સંઘર્ષ કરી રહ્યાં છો?
સંસ્થાના વડા: “તમે દરરોજ ખાલી લેવાથી કોલેસ્ટરોલ ઓછું કરવું કેટલું સરળ છે તે તમે આશ્ચર્યચકિત થઈ જશો.
નીચલા હાથપગની ધમનીઓના એથરોસ્ક્લેરોસિસ એ એક ખતરનાક વેસ્ક્યુલર પેથોલોજી છે જે મુખ્યત્વે વૃદ્ધાવસ્થામાં વિકસે છે. પ્રારંભિક તબક્કે, રોગ લાક્ષણિકતાના લક્ષણોને પ્રગટ કરતો નથી, અદ્યતન કેસોમાં, ગંભીર ગૂંચવણોને રોકવા માટે અંગ કાપવાની જરૂર પડી શકે છે.
ધમનીઓના એથરોસ્ક્લેરોસિસના પ્રથમ સંકેતો પર સમયસર તપાસ, ડ theક્ટરને દર્દીને ઉપચારનો અસરકારક રૂ conિચુસ્ત અભ્યાસક્રમ લખી શકે છે.
કોની ભલામણ કરી શકાય છે
તે રોગોવાળા દર્દીઓ માટે પગના વાહિનીઓનું શંટિંગ આવશ્યક હોઇ શકે છે જે નીચલા હાથપગની નસો અને ધમનીઓને ગંભીર રોગવિજ્ andાન અને વિકૃતિ તરફ દોરી જાય છે.
સંકેતોમાં આ શામેલ હોઈ શકે છે:
- પેરિફેરલ ધમનીઓનું એન્યુરિઝમ.
- પગ પરના વાહિનીઓના લ્યુમેનને સંકુચિત કરવા સાથે arન્ડાર્ટેરિટિસ.
- કાયમની અતિશય ફૂલેલી નસો અને થ્રોમ્બોસિસ.
- એથરોસ્ક્લેરોસિસ અને અન્ય રોગો કે જે એથરોસ્ક્લેરોટિક થાપણોને ઉશ્કેરતા હતા.
- ડાયાબિટીક ફીટ સિન્ડ્રોમ.
- ટ્રોફિક અલ્સર અને ગેંગ્રેનની ધમકી.
જ્યારે દર્દીઓએ એન્જીયોપ્લાસ્ટી પર પ્રતિબંધ હોય અથવા સ્ટેન્ટિંગ શક્ય ન હોય ત્યારે શન્ટને સુટ કરવો એ એક સારો વિકલ્પ છે.
ઓપરેશન એકદમ જટિલ છે અને માઇક્રોસ્કોપિક સ્તરે સર્જનને ઉચ્ચ ચોકસાઇની જરૂર છે. વેસ્ક્યુલર બાયપાસ સર્જરી સાથેની સારવારમાં પગની નસ અથવા ધમનીના અસરગ્રસ્ત વિસ્તારના કાર્યાત્મક ફેરબદલનો સમાવેશ થાય છે. શંટ એ સમસ્યાના સ્થાન પર સીધા સીવેલું છે, જેથી ભવિષ્યમાં, લોહી એક વિકૃત વાસણને બદલે તેના દ્વારા ફેલાય. શન્ટ તરીકે, ડોકટરો સpફેનસ ડોનર નસનો ઉપયોગ કરી શકે છે, જે દર્દી દ્વારા જાતે લેવામાં આવે છે અથવા કૃત્રિમ બાયકોમ્પેક્ટીબલ સામગ્રીનો ઉપયોગ કરી શકે છે.
પૂર્વ ક્રિયાત્મક ક્રિયાઓ
નસની બાયપાસ સર્જરીને નસોના સમસ્યાના ક્ષેત્રને સ્થાનિક બનાવવા માટે, તેમજ દર્દીની સ્થિતિને સ્પષ્ટ કરવા માટે નિદાન પ્રક્રિયાઓ જરૂરી છે. રસોઈ અગાઉથી અથવા શસ્ત્રક્રિયાના દિવસે કરી શકાય છે.
ઓપરેશન પહેલાં, તેમાંથી પસાર થવું ફરજિયાત છે:
- સામાન્ય ક્લિનિકલ ટ્રાયલ.
- મેગ્નેટિક રેઝોનન્સ એન્જીયોગ્રાફી.
- ડુપ્લેક્સ અલ્ટ્રાસાઉન્ડ સ્કેનીંગ.
- કોન્ટ્રાસ્ટ રેડિયોગ્રાફિક પરીક્ષા.

પ્રક્રિયા પહેલાં, નસોના સમસ્યા વિસ્તારનું સ્થાન નક્કી કરવા માટે પગનું નિદાન કરવામાં આવે છે.
જ્યારે બધા અભ્યાસની કુલતાનું આકારણ પૂર્ણ થાય છે અને ડ doctorક્ટર પગના બાયપાસ વાહિનીઓની જરૂરિયાત વિશે નિર્ણય લે છે, ત્યારે ઓપરેશનની તારીખ સોંપવામાં આવશે.
પ્રગતિ
શંટિંગ કેવી રીતે કરવું? આ પ્રશ્ન ઘણા દર્દીઓની ચિંતા કરે છે. તે સામાન્ય એનેસ્થેસિયા અથવા સ્થાનિક એનેસ્થેસિયા હેઠળ હાથ ધરવામાં આવે છે, જેથી રોગ અને નિવૃત્ત નબળા લોકો માટે પણ સારવાર યોગ્ય છે. તમે ઇન્ટરનેટ પર વિડિઓનો ઉપયોગ કરીને બાયપાસ ofપરેશનની ચાવીરૂપ ક્ષણોથી પરિચિત થઈ શકો છો.
જો તમે stagesપરેશનને તબક્કામાં વહેંચો છો, તો પછી અમે નીચેનાને અલગ પાડી શકીએ:
- ડ theક્ટર પગ પરના વાસણના જખમની સ્થળની ઉપરની ચામડી અને સ્નાયુઓનું કવર ખોલે છે જેથી તે ઉપકરણોને શારીરિક provideક્સેસ આપી શકાય.
- અસરગ્રસ્ત ધમની અથવા નસ શોધવા અને વિકૃત વિસ્તારને પ્રકાશિત કરવો.
- વૈકલ્પિક રીતે, વિરૂપતા ક્ષેત્રની ઉપર અને નીચે કટ બનાવવામાં આવે છે અને શન્ટના અંતને હેમ્ડ કરવામાં આવે છે.
- એક જટિલ કામગીરી દરમિયાન, ઘણા શન્ટ્સ માઇક્રોવેસેલ્સ પર સ્થાપિત કરી શકાય છે.
- પગ પર સ્યુટર્ડ ખુલ્લા વિભાગ.
- શ shંટિંગ, correctપરેટેડ જહાજમાં લોહીનો પ્રવાહ અને પગમાં લોહીની સપ્લાયની પુનorationસ્થાપના માટે એન્જીયોગ્રાફી અને અલ્ટ્રાસાઉન્ડની પદ્ધતિઓ તપાસો.
ઓપરેશનનો સમયગાળો શન્ટ સ્થાપિત કરવાની જટિલતા પર આધારિત છે. તે સામાન્ય રીતે લગભગ 2 કલાક ટકી શકે છે. જો શંકા છે કે successfulપરેશન સફળ રહ્યું હતું, તો પછી તેઓ જહાજોના વિપરીત રેડિયોગ્રાફીનું નિદાન કરે છે.
પોસ્ટઓપરેટિવ સમયગાળો
શસ્ત્રક્રિયા પછી, દર્દી લગભગ 10 દિવસ સુધી હોસ્પિટલમાં રહેશે. આ બધા સમયે તે ડોકટરો અને તબીબી કર્મચારીઓની દેખરેખ હેઠળ પુનર્વસન કરશે. પ્રથમ બે દિવસમાં, દર્દીને ફક્ત ચીરોની જગ્યા પર જ નહીં, પરંતુ સમગ્ર પગમાં પીડા અને બર્નિંગ સનસનાટીભર્યા અનુભવ થઈ શકે છે. આ પેશીઓના પોષણની પુનorationસ્થાપના અને તેમના પુનર્જીવનની પ્રક્રિયાને કારણે છે.
તેથી, સારવાર પછીની અવધિમાં પીડા દવાઓ લેવી, એન્ટિબાયોટિક્સ, કોમ્પ્રેસ લાગુ કરવું, ડ્રેસિંગ્સ બદલવી અને સીવી ટ્રીટમેન્ટનો સમાવેશ કરવામાં આવશે. જો બળતરા પ્રક્રિયા થાય છે, તો હોસ્પિટલમાં દાખલ થવાનો સમયગાળો વધારી શકાય છે. પરંતુ જો ત્યાં કોઈ ગૂંચવણો ન હોય, તો પછી દર્દીને રજા આપવામાં આવે છે અને વધુ પુનર્વસન માટે ઘરે છોડવામાં આવે છે.

પોસ્ટopeપરેટિવ અવધિમાં એન્ટિબાયોટિક્સ લેવાનો સમાવેશ થાય છે.
પુનર્વસન અને નિવારણ
પુનર્વસન સમયગાળા દરમિયાન, દર્દી બહારના દર્દીઓના આધારે સારવાર ચાલુ રાખી શકે છે. હવે હોસ્પિટલમાં રહેવું જરૂરી નથી, પરંતુ તમારે ફિઝીયોથેરાપિસ્ટ અને કસરત ઉપચારની મુલાકાત લેવી પડશે. દવાને લંબાવવામાં થોડો સમય લાગી શકે છે. ડ pharmaક્ટર તેમના માટે પ્રિસ્ક્રિપ્શન લખશે જો તેઓ ફાર્મસીઓમાં મુક્તપણે વિતરિત ન કરવામાં આવે તો. ઉપરાંત, સ્રાવ સમયે, તેઓ સામાન્ય રીતે ફોલેબોલોજિસ્ટ સાથે બીજી નિમણૂક માટે ટિકિટ આપે છે અથવા નિવાસ સ્થાને કોઈ નિષ્ણાતને રેફરલ આપે છે.
હૃદયની રક્ત વાહિનીઓ બંધ કર્યા પછી, ઘણીવાર દર્દીઓએ વધારે વજન ઘટાડવાની અને પોષણ પદ્ધતિમાં ફેરફાર કરવાની જરૂર હોય છે. આહારમાં વિટામિન અને ફાઇબરથી સમૃદ્ધ છોડના ખોરાક ઉમેરવા જરૂરી છે. ભોજનમાં વધુ ઓછી ચરબીવાળા ભોજનનો સમાવેશ થવો જોઈએ. વપરાશમાં લેવામાં આવતા ખોરાકની કુલ માત્રા વૃદ્ધિ-વજન સૂચકાંકો અને દર્દીની ઉંમર અનુસાર સામાન્ય થવી જોઈએ.
ઝડપી પુન recoveryપ્રાપ્તિ માટે તંદુરસ્ત જીવનશૈલી તરફ દોરી જવી જોઈએ, ધૂમ્રપાન કરવાનું બંધ કરો. આ હૃદય દર અને રક્તવાહિની પ્રવૃત્તિને સામાન્ય બનાવે છે. જો સોજો આવવાનું વલણ ચાલુ રહે છે, તો પછી તમારા ડ withક્ટરની સલાહ લીધા પછી તમે મીઠા મુક્ત આહારનો આશરો લઈ શકો છો. તે એક અઠવાડિયાથી એક મહિના સુધી ચાલશે, કોર્સની આવર્તન ન્યુટ્રિશનિસ્ટ દ્વારા નક્કી કરવામાં આવશે.
વેસ્ક્યુલર બાયપાસ સર્જરી પછી, દર્દીઓને મધ્યમ શારીરિક પ્રવૃત્તિ બતાવવામાં આવે છે, પરંતુ તે પ્રવૃત્તિઓ જ્યાં તમારે ઘણું standભા રહેવું જોઈએ તે ટાળવું જોઈએ. ધીરે ધીરે, દર્દી સંપૂર્ણપણે રોજિંદા જીવનમાં પાછા આવશે. પરંતુ શિરા રોગોની સારવારની રોકથામ અને નિવારણ માટે ડ doctorક્ટરની મુલાકાત લેવાનું ભૂલશો નહીં તેની ભલામણ કરવામાં આવે છે.
પુનર્વસન સમયગાળા દરમિયાન, તમારે તમારા આહાર પર દેખરેખ રાખવાની જરૂર છે.
નીચલા હાથપગના એથરોસ્ક્લેરોસિસ માટે શસ્ત્રક્રિયા: સમીક્ષાઓ
જો નીચલા હાથપગના એથરોસ્ક્લેરોસિસના ખાસ કરીને ગંભીર અને અદ્યતન સ્વરૂપમાં દર્દી શોધી કા .વામાં આવે છે, તો કેટલાક કિસ્સાઓમાં નીચલા હાથપગના વિચ્છેદન જેવા ઉપચારમાં બીજો કોઈ રસ્તો નથી.
નીચલા હાથપગના એથરોસ્ક્લેરોસિસનું અવલોકન એ મધ્યમ અને મોટા કેલિબરનો એક લાંબી પ્રગતિશીલ વેસ્ક્યુલર રોગ છે, લાંબા સમય સુધી ડિસલિપિડેમિયાના સંયોજનના પરિણામે વિકાસ પામે છે અને ધમનીની દિવાલને નુકસાન થાય છે, યોગ્ય સારવારની ગેરહાજરીમાં જટિલતાઓને અને અપંગતા તરફ દોરી જાય છે.
એથરોસ્ક્લેરોસિસ એનકેના વિકાસના કારણો
અંગોના વાસણોમાં એથરોસ્ક્લેરોટિક ફેરફારોના વિકાસ માટેના વિશાળ કારણો છે.
એથરોસ્ક્લેરોસિસના વિકાસ તરફ દોરી જતા કારણોને બે જૂથોમાં વહેંચી શકાય છે.
આવા કારણોનાં જૂથો એ રક્ત પ્લાઝ્મામાં અને તેના પરિબળોના કુલ કોલેસ્ટરોલના સ્તરમાં વધારો કરવામાં ફાળો આપતા પરિબળો છે અને જેના પરિબળો, જેની ક્રિયા ધમનીઓના ઇન્ટિમાને નુકસાન પહોંચાડે છે.
પ્રથમ જૂથમાં શામેલ છે:
- કોલેસ્ટરોલ વધારવાનું સૌથી સામાન્ય કારણ તર્કસંગત આહારનું પાલન કરવામાં નિષ્ફળતા છે - પૌષ્ટિક ચરબી અને કોલેસ્ટેરોલથી સમૃદ્ધ ખોરાક, તેમજ મોટા પ્રમાણમાં તેલ, તૂમ્રપિત, મીઠાવાળા ખોરાક અને ફાસ્ટ ફૂડમાં તળેલા ખોરાક ખાવાથી. ફાયબર સ્ત્રોતોના આહારમાં ઘટાડો એ મહત્વનું મહત્વ છે - લીલા શાકભાજી, ફળો, અનાજ અને લીલીઓ, પીવાના શાસનનું પાલન ન કરવું, મોટી સંખ્યામાં સ્વીટ સોડા, કોફી, ચાનો ઉપયોગ.
- કૌટુંબિક વૃદ્ધિ પણ મહત્વપૂર્ણ છે - બંને રક્તવાહિની તંત્રના રોગો, મેદસ્વીપણું, મેટાબોલિક સિન્ડ્રોમ, અન્ય અંતocસ્ત્રાવી પેથોલોજીઓ અને કુટુંબના ડિસલિપિડેમિયા, હોમોસિસ્ટેનેમિયા અને મેટાબોલિક ડિસઓર્ડરના અન્ય રોગો માટે.
બીજા જૂથના કારણોમાં શામેલ છે:
- ખરાબ ટેવો - અતિશય આલ્કોહોલનું સેવન અને ધૂમ્રપાન એ વાહિનીની દિવાલના આંતરિક સ્તરને અસર કરે છે, તેની રચનાને નાશ કરે છે અને એથરોમેટસ જનતા અને લોહીના ગંઠાવાનું જોડાણ માટેની પરિસ્થિતિઓ બનાવે છે,
- અપૂરતી શારીરિક પ્રવૃત્તિ - નીચલા સ્તરની શારીરિક પ્રવૃત્તિ અને બેઠાડુ જીવનશૈલી સાથે, ત્યાં નીચલા હાથપગના વાહિનીઓમાં લોહી અટકેલું રહેવાનું વલણ હોય છે, તેમાં દબાણ વધે છે અને એન્ડોથેલિયમને ઇજા પહોંચાડે છે,
- અતિશય શારીરિક પ્રવૃત્તિ, સખત મહેનત - પગના સ્નાયુઓના માઇક્રોટ્રામા તરફ દોરી જાય છે અને તે મુજબ, તેમના જહાજો, કોલેસ્ટ્રોલ તકતીઓના વિકાસ માટેની પરિસ્થિતિઓ બનાવે છે,
- ઇજાઓ અને હાથપગની હાયપોથર્મિયા - પગ, ઇસ્કેમિયાના ક્ષતિગ્રસ્ત વિસ્તારોમાં રુધિરાભિસરણ વિકાર તરફ દોરી જાય છે.
- એથરોસ્ક્લેરોસિસની ઘટના સહવર્તી પેથોલોજીઓ - થ્રોમ્બોટિક અથવા થ્રોમ્બોએમ્બોલિક રોગો, અમુક દવાઓનો ઉપયોગ - સંયુક્ત મૌખિક contraceptives, ગ્લુકોકોર્ટિકોસ્ટેરોઇડ્સ દ્વારા અસરગ્રસ્ત છે.
અન્ય પરિબળોમાં વયનો સમાવેશ થાય છે (વૃદ્ધ લોકોમાં વેસ્ક્યુલર સ્થિતિસ્થાપકતા ઓછી થાય છે) અને લિંગ (મોટેભાગે આ રોગ પુરુષોમાં વિકસે છે, કારણ કે સ્ત્રી સેક્સ હોર્મોન્સ એન્ડોથેલિયમ પર રક્ષણાત્મક અસર કરે છે).
જખમ અને લક્ષણોના પ્રકાર
મોટેભાગે, આ પ્રકારના વેસ્ક્યુલર જખમ જોવા મળે છે - આંશિક અથવા સ્ટેનોસિસ - ધમનીનો વ્યાસ સંપૂર્ણપણે અવરોધિત નથી. તે જ સમયે, લોહીનો પ્રવાહ જટિલ નથી, ગૂંચવણો અને નોંધપાત્ર લક્ષણોનું કારણ નથી, રૂ conિચુસ્ત સારવારની પદ્ધતિઓ માટે સરળતાથી અનુકૂળ છે.
બીજો પ્રકાર - અવ્યવસ્થા - લ્યુમેન અડધાથી વધુ દ્વારા અવરોધિત છે, લોહીનો પ્રવાહ ક્ષતિગ્રસ્ત અથવા સંપૂર્ણપણે ગેરહાજર છે, વિવિધ સતત લક્ષણો અને ગૂંચવણોનું કારણ બને છે, સર્જિકલ સારવારની જરૂર છે, અને અપંગતા તરફ દોરી શકે છે.
નીચલા હાથપગના એથરોસ્ક્લેરોસિસ ઇમ્યુટેરેન્સના લક્ષણો વૈવિધ્યસભર છે અને રોગની પ્રગતિની ડિગ્રી પર આધારિત છે.
સૌથી સામાન્ય લક્ષણો છે:
- પગમાં તીવ્રતા અને અગવડતા, પીડા સુધી, શારિરીક પરિશ્રમ પછી, લાંબા સમય સુધી ચાલવું.
- થર્મલ સંવેદનશીલતાનું ઉલ્લંઘન - ઠંડા પગની સતત વ્યક્તિલક્ષી લાગણી.
- ક્ષતિગ્રસ્ત વિસ્તારની સ્પર્શેન્દ્રિય અને પીડાની સંવેદનશીલતાનું ઉલ્લંઘન.
- મુશ્કેલ વ walkingકિંગ, જ્યારે atથેરોસ્ક્લેરોટિક તકતી ઇલિયાક ધમનીઓ પર એરોટિક બાયર્ફિકેશનની સાઇટ પર સ્થિત હોય છે - તૂટક તૂટક આક્ષેપ.
- પીડા સિન્ડ્રોમ - નોંધપાત્ર પરિશ્રમ અથવા લાંબી ચાલવા પછી વાછરડા અથવા જાંઘની માંસપેશીઓમાં દુખાવો થવાથી, આરામ અથવા રાત્રે પણ, સતત પીડા તરફ દોડવું. એથરોસ્ક્લેરોસિસમાં દુ ofખની પ્રકૃતિને કારણે, સામાન્ય રીતે નિસ્તેજ, નિરંતર નિરંતર, શારીરિક શ્રમ દરમિયાન વધી શકે છે.
- ત્વચાના ઉષ્ણકટિબંધીય ઉલ્લંઘન અને તેના જોડાણો, સ્નાયુઓ - ત્વચાની પાતળા અને સુકાઈ, તેના રંગમાં ફેરફાર (રોગના પ્રારંભિક તબક્કે નિસ્તેજથી જાંબુરી અને કાળા સુધી ગેંગ્રેન અને પેશી નેક્રોસિસની રચના દરમિયાન), અસરગ્રસ્ત વિસ્તારોમાં વાળ ખરવા, જાડા થવું, બરડ નખ, સ્નાયુઓનું કૃશતા,પગની ત્વચા પર જખમોને સુધારવામાં વિલંબ, ટ્રોફિક અલ્સરની રચના, ત્વચાની નેક્રોસિસ અને નરમ પેશીઓ.
પગના રુધિરાભિસરણ વિક્ષેપનો ઉદ્દેશ્ય સંકેત એ છે કે દૂરની ધમનીઓમાં પલ્સની ગેરહાજરી - પોપલાઇટલ, પગની ઘૂંટી અને જાંઘની ધમનીઓ. એથરોસ્ક્લેરોસિસના પ્રારંભિક નિદાન અને સ્વ-નિદાન માટે આ લક્ષણ ખાસ કરીને મૂલ્યવાન છે.
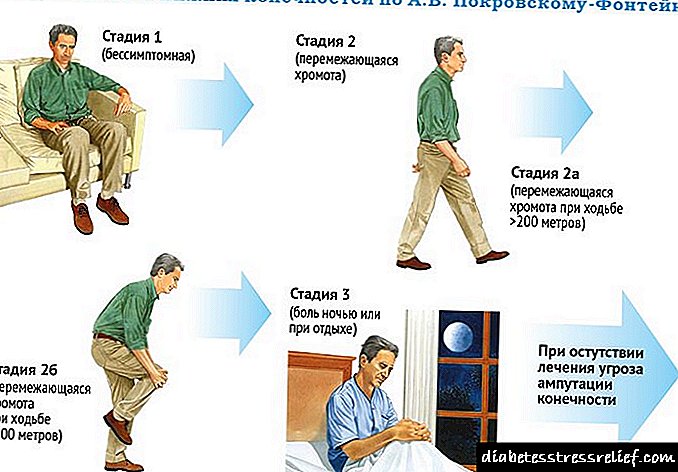
એથરોસ્ક્લેરોસિસ એનકેના તબક્કા
 રોગને તે તબક્કાઓ અનુસાર વર્ગીકૃત કરવામાં આવે છે જેના પર સારવારની આગળની યુક્તિઓ આધાર રાખે છે - ડ doctorક્ટરની પસંદગી અથવા રૂ conિચુસ્ત યુક્તિઓ અથવા સર્જિકલ પદ્ધતિઓનો ઉપયોગ.
રોગને તે તબક્કાઓ અનુસાર વર્ગીકૃત કરવામાં આવે છે જેના પર સારવારની આગળની યુક્તિઓ આધાર રાખે છે - ડ doctorક્ટરની પસંદગી અથવા રૂ conિચુસ્ત યુક્તિઓ અથવા સર્જિકલ પદ્ધતિઓનો ઉપયોગ.
પ્રથમ તબક્કે નિદાન થાય છે જ્યારે નોંધપાત્ર શારીરિક પરિશ્રમ પછી જ પીડા થાય છે, 1 કિલોમીટરથી વધુનું અંતર વ walkingકિંગ પીડારહિત છે. આ તબક્કે, દર્દીને રૂ conિચુસ્ત સારવારની જરૂર પડે છે - જીવનશૈલીમાં ફેરફાર, અને સંકેતો માટે - ડ્રગ થેરેપી.
બીજા તબક્કામાં શારીરિક પ્રવૃત્તિમાં સહનશીલતામાં ઘટાડો, 250 મીટરથી 1 કિલોમીટરના અંતરે ચાલતી વખતે પગની સ્નાયુઓમાં દુખાવો થવાની લાક્ષણિકતા છે. આવા દર્દીઓ માટે, સારવારની પદ્ધતિમાં ડ્રગ અને ડ્રગની બિન-પદ્ધતિઓનો ઉપયોગ કરવામાં આવે છે.
ત્રીજો તબક્કો એ પીડારહિત વ walkingકિંગનું અંતર 50 થી 250 મીટર છે, અન્ય લક્ષણો હાજર છે - ટ્રોફિક, અશક્ત સંવેદનશીલતા, પીડા પણ રાત્રે અને આરામ સમયે શક્ય છે. આવા દર્દીઓ માટે, ઉપચારની medicષધીય અને ન્યૂનતમ આક્રમક સર્જિકલ પદ્ધતિઓને જોડવી જરૂરી છે.
ચોથા તબક્કામાં ત્રીજાની બધી લાક્ષણિકતાઓ છે, પરંતુ ઇસ્કેમિક ગૂંચવણોની ઘટના દ્વારા પૂરક છે - ટ્રોફિક અલ્સર, ગેંગ્રેન. નિયમ પ્રમાણે, આવા દર્દીઓ માટે સર્જિકલ સારવારની પદ્ધતિઓનો ઉપયોગ કરવામાં આવે છે, કારણ કે આ તબક્કે અયોગ્ય અને અકાળ સારવારવાળા દર્દીની અપંગતાની શક્યતા વધારે છે.
નીચલા હાથપગના એથરોસ્ક્લેરોસિસનું નિદાન
 નિદાનનું પ્રથમ પગલું એ તબીબી ઇતિહાસને કાળજીપૂર્વક એકત્રિત કરવાનું છે (ભૂતકાળ અને લાંબી બીમારીઓ, ઓપરેશન્સ, ઇજાઓ, પારિવારિક વૃત્તિઓ, જીવનશૈલી, પોષણ, ખરાબ ટેવો).
નિદાનનું પ્રથમ પગલું એ તબીબી ઇતિહાસને કાળજીપૂર્વક એકત્રિત કરવાનું છે (ભૂતકાળ અને લાંબી બીમારીઓ, ઓપરેશન્સ, ઇજાઓ, પારિવારિક વૃત્તિઓ, જીવનશૈલી, પોષણ, ખરાબ ટેવો).
રોગનો ઇતિહાસ પણ મહત્વપૂર્ણ છે (શરૂઆત, સંભવિત કારણો, પ્રથમ લક્ષણો, રોગની અવધિ, તેનો વિકાસ, અગાઉની સારવાર, તેના પરિણામો).
નિદાનની પુષ્ટિ કરવા માટે નીચેની પદ્ધતિઓ વૈકલ્પિક છે.
આમાં લેબોરેટરી પરીક્ષણો શામેલ છે:
- રક્તની સંપૂર્ણ ગણતરી, સામાન્ય પેશાબનું વિશ્લેષણ.
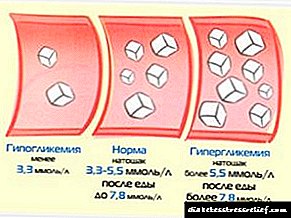
- બ્લડ ગ્લુકોઝ (ડાયાબિટીસનું નિદાન અને ડાયાબિટીક એન્જીયોપેથીનું બાકાત).
- બાયોકેમિકલ રક્ત પરીક્ષણ - લિપિડ સ્પેક્ટ્રમ નક્કી કરો (કુલ કોલેસ્ટરોલનું સ્તર, ઉચ્ચ અને નીચા ઘનતાવાળા લિપોપ્રોટીનનું સ્તર, ટ્રાઇગ્લાઇસેરાઇડ્સ), યકૃત (એએલએટી, એએસીએટી, આલ્કલાઇન ફોસ્ફેટ પણ મહત્વપૂર્ણ છે - સ્ટેટિન્સ આ પરિમાણોમાં વધારો સાથે બિનસલાહભર્યું છે) અને રેનલ (ક્રિએટિનાઇન, યુરિયા) પરીક્ષણો.
વધારાની ઇન્સ્ટ્રુમેન્ટલ પરીક્ષા પદ્ધતિઓ હાથ ધર્યા પછી અંતિમ નિદાન નક્કી કરવામાં આવે છે, જે તમને નુકસાનનું સ્તર, જહાજના પેટન્ટસીનો વ્યાસ અને લોહીના પ્રવાહની કલ્પના કરવા માટે પણ પરવાનગી આપે છે.
આમાં શામેલ છે:
- અંગોની જહાજો અને એક્સ-રે છબીઓમાં એક્સ-રે કોન્ટ્રાસ્ટ એજન્ટની રજૂઆતના આધારે, એન્જિયોગ્રાફી એ એક સરળ અને સસ્તી નિદાન પદ્ધતિ છે,
- મલ્ટિસ્પીરલ કમ્પ્યુટેડ ટોમોગ્રાફી અને મેગ્નેટિક રેઝોનન્સ ઇમેજિંગ એ માહિતીપ્રદ સંશોધન પદ્ધતિઓ છે જે વેસ્ક્યુલર અવરોધના સ્તરને કલ્પના કરવામાં મદદ કરે છે,
- ડ્યુપ્લેક્સ અલ્ટ્રાસાઉન્ડ સ્કેનીંગ એથરોસ્ક્લેરોસિસને નાબૂદ કરવાના નિદાન માટેનું સોનું ધોરણ છે, ક્ષતિગ્રસ્ત વિસ્તાર દ્વારા રક્ત પ્રવાહને ટ્ર flowક કરવાનું, કોલેટરલ વાહિનીઓને કલ્પના કરવા માટે શક્ય બનાવે છે.
ડાયગ્નોસ્ટિક પગલાઓના સંકુલમાં, પગ અને પગ પરના બ્લડ પ્રેશરને માપવા, પગની ઘૂંટી-બ્રchચિયલ ઇન્ડેક્સની ગણતરી શામેલ છે.
નીચલા હાથપગના એથરોસ્ક્લેરોસિસ માટે માનક સારવાર
 સારવાર રોગના લક્ષણો, તેના તબક્કે અને તેના પર દર્દીની જીવનશૈલી, ડ્રગ ટ્રીટમેન્ટ અને સર્જિકલ પદ્ધતિઓમાં ફેરફારનો સમાવેશ કરે છે.
સારવાર રોગના લક્ષણો, તેના તબક્કે અને તેના પર દર્દીની જીવનશૈલી, ડ્રગ ટ્રીટમેન્ટ અને સર્જિકલ પદ્ધતિઓમાં ફેરફારનો સમાવેશ કરે છે.
પ્રારંભિક તબક્કાની સારવાર રૂ conિચુસ્ત રીતે હાથ ધરી શકાય છે, દર્દીને આહાર, મધ્યમ શારીરિક પ્રવૃત્તિ અને પગની સંભાળ વિશે ભલામણો આપવામાં આવે છે.
એથેરોસ્ક્લેરોસિસના ઉપચાર માટેનો આહાર સંતુલિત હોવો જોઈએ, શાકભાજી અને ફળો, અનાજ, માંસ અને માછલીની ઓછી ચરબીવાળી જાતો અને પીવાના પૂરતા પ્રમાણમાં શામેલ થવું જોઈએ.
પ્રોટીનના સ્રોત તરીકે, ચિકન માંસ, ઓછી ચરબીવાળી માછલી, લીંબુ, સોયા, ચિકન ઇંડા પ્રોટીન યોગ્ય છે.
ચરબીયુક્ત ખોરાકને સંપૂર્ણપણે બાકાત રાખવામાં આવે છે - સોસેજ, પેસ્ટ, યોલ્સ, ફાસ્ટ ફૂડ, સગવડતા ખોરાક.
પગની યોગ્ય સંભાળ પણ મહત્વપૂર્ણ છે - હાયપોથર્મિયાથી બચવા, આરામદાયક પહેરવા, નજીક ન હોવું, જો શક્ય હોય તો ઓર્થોપેડિક જૂતા, પેડિક્યુર્સ યોગ્ય રીતે કરવા, એન્ટિસેપ્ટિક્સથી ત્વચા પર નાના ઘાની સારવાર કરો.
Herષધિઓ અથવા મીઠું, માલિશના ઉકાળો સાથે વિરોધાભાસી પગના સ્નાનનો ઉપયોગ કરવાની પણ સલાહ આપવામાં આવે છે.
ઇન્ટરનેટ પર તમે સારવાર માટેના લોક સૂચનો વિશેની સકારાત્મક સમીક્ષાઓ મેળવી શકો છો, તેમાં ઓલિવ અથવા સમુદ્ર બકથ્રોન તેલ સાથે ત્વચાને ઘસતા તેલ, પર્વત રાખ અથવા સુવાદાણાના ડેકોક્શન્સનો સમાવેશ થાય છે. પરંતુ તે યાદ રાખવું જોઈએ કે અન્ય સારવાર સાથે અને contraindication ની ગેરહાજરીમાં આવી વાનગીઓ લાગુ કરવી જરૂરી છે.
એથરોસ્ક્લેરોસિસની ડ્રગ સારવાર:
- હાયપોલિપિડેમિક એજન્ટ્સ - એટરોવાસ્ટેટિન, રોસુવાસ્ટેટિન, સિમ્વાસ્ટેટિન, ફાઇબ્રેટ્સ, નિકોટિનિક એસિડ.
- એન્ટિસ્પેસ્મોડિક્સ - નો-શ્પા, ડ્રોટાવેરીન, પાપાવેરીન.
- વાસોએક્ટિવ દવાઓ - વાઝોપ્રોસ્ટન, ટ્રેન્ટલ, ક્યુરેન્ટિલ, સિલોસ્ટેઝોલ.
- એન્ટિપ્લેલેટ એજન્ટ્સ અને એન્ટીકોએગ્યુલેન્ટ્સ - એસ્પિરિન, કાર્ડિયોમાગ્નાઇલ, મેગ્નીકોર, ફ્રેક્સીપરિન, હેપરિન, એનોક્સિપરિન, ક્લોપિડોગ્રેલ.
આ ઉપરાંત, સારવાર પ્રક્રિયામાં વિટામિન ઉપચાર અને ફિઝીયોથેરાપીનો ઉપયોગ થાય છે.
એથરોસ્ક્લેરોસિસની સર્જિકલ સારવાર
 પ્રથમ અને બીજા તબક્કામાં લોહીના પ્રવાહને પુન restoreસ્થાપિત કરવા માટે, નીચા આક્રમક એન્ડોવાસ્ક્યુલર usedપરેશનનો ઉપયોગ કરવામાં આવે છે - સ્ટેન્ટિંગ, બાયપાસ સર્જરી, બલૂન એન્જીયોપ્લાસ્ટી, થ્રોમ્બેંડાર્ટેરેક્ટિઓમી, એન્જીઓપ્લાસ્ટી વધુ એલોપ્રોસ્થેટિક્સ અથવા opટોપ્રોસ્થેટિક્સ સાથે.
પ્રથમ અને બીજા તબક્કામાં લોહીના પ્રવાહને પુન restoreસ્થાપિત કરવા માટે, નીચા આક્રમક એન્ડોવાસ્ક્યુલર usedપરેશનનો ઉપયોગ કરવામાં આવે છે - સ્ટેન્ટિંગ, બાયપાસ સર્જરી, બલૂન એન્જીયોપ્લાસ્ટી, થ્રોમ્બેંડાર્ટેરેક્ટિઓમી, એન્જીઓપ્લાસ્ટી વધુ એલોપ્રોસ્થેટિક્સ અથવા opટોપ્રોસ્થેટિક્સ સાથે.
એથરોસ્ક્લેરોસિસના ત્રીજા અને ચોથા તબક્કાની સારવાર માટે, જટિલ સારવારનો ઉપયોગ કરવામાં આવે છે, જેમાં જીવન અને આહારના માર્ગ, ડ્રગની સારવાર અને શસ્ત્રક્રિયાની સામાન્ય ભલામણો શામેલ છે.
ગંભીર ઇસ્કેમિયાવાળા દર્દીઓ માટે, ન્યૂનતમ આક્રમક શસ્ત્રક્રિયાની પ્રેક્ટિસ કરવી શક્ય નથી, કારણ કે લોહીનો પ્રવાહ નોંધપાત્ર રીતે નબળો છે, અને બદલી ન શકાય તેવા ઇસ્કેમિક અને નેક્રોટિક ફેરફારો થાય છે.
કેટલીકવાર આવી પરિસ્થિતિઓમાં બહાર નીકળવાનો એકમાત્ર રસ્તો, નેક્રોટિક પેશીઓની વિશાળ માત્રાની હાજરીમાં, ફક્ત નરમ જ નહીં પણ હાડકાની પેશીઓને પણ નુકસાન થાય છે, તે અસરગ્રસ્ત વિસ્તારનું વિચ્છેદન છે.
આ એક સૌથી પ્રાચીન સર્જિકલ ઓપરેશન છે, તેનો સાર એ છે કે હાડકાની સાથે અંગના ભાગને કા removeી નાખવું, એથરોસ્ક્લેરોસિસ સાથે નીચલા હાથપગના વિચ્છેદનનો ઉપયોગ ફક્ત એવા કિસ્સાઓમાં થાય છે જ્યારે રોગગ્રસ્ત પેશીઓને બચાવવાનું શક્ય નથી.
વેસ્ક્યુલર અવ્યવસ્થાના સ્તર અને નજીકના વિસ્તારોમાં પરિવર્તનના આધારે highંચી અને નીચી કાપણીને અલગ પાડવામાં આવે છે.
જ્યારે આંગળીઓ, પગ, નીચલા પગના નિવેશ સાથે, અંગ ઘૂંટણની ઉપરથી કાપી નાખવામાં આવે છે, ત્યારે ઉચ્ચ અવયવો કહેવામાં આવે છે.
બહિષ્કારને પ્રાથમિક અને માધ્યમિકમાં પણ વહેંચવામાં આવે છે.
ઉપયોગ માટે સંકેતો - સંપૂર્ણ વેસ્ક્યુલર અવ્યવસ્થા, તીવ્ર પીડા સાથે, રૂ conિચુસ્ત ઉપચારની અસરનો અભાવ, ત્વચા અને સ્નાયુઓમાં નેક્રોટિક ફેરફારો.
આમૂલ શસ્ત્રક્રિયા જટિલતાઓની ઘટનાને અટકાવે છે - સેપ્સિસ, અન્ય અવયવોના ગૌણ ચેપ.
તે યાદ રાખવું આવશ્યક છે કે અંગવિચ્છેદન પછી, આ તબક્કે સારવાર સમાપ્ત થતી નથી, કારણ કે એથરોસ્ક્લેરોસિસ ઘણીવાર મલ્ટિફોકલ આગળ વધે છે, અને ટૂંક સમયમાં રક્ત પ્રવાહની વિક્ષેપ સાથેની પરિસ્થિતિ ફરીથી થઈ શકે છે.
આમૂલ સર્જિકલ હસ્તક્ષેપ પછી, પુનorationસ્થાપનાનાં પગલાં જરૂરી છે - બાયપાસ સર્જરી અથવા સ્ટેન્ટિંગ, દૂર કરેલા સંયુક્તની પ્રોસ્થેટિક્સ.
એથરોસ્ક્લેરોસિસ ઇમિટિટેરેન્સની રોકથામમાં શારીરિક પ્રવૃત્તિ જાળવી રાખવી, તર્કસંગત આહારનું પાલન કરવું, ધૂમ્રપાન અને આલ્કોહોલનો દુરૂપયોગ છોડવો, કોલેસ્ટરોલ અને અન્ય લિપિડ અપૂર્ણાંકોનું સમયાંતરે નિરીક્ષણ કરવું, બ્લડ પ્રેશર, સહવર્તી પેથોલોજીનું સમયસર ઉપચાર.
એથરોસ્ક્લેરોસિસની સારવાર કેવી રીતે કરવામાં આવે છે તે આ લેખમાંની વિડિઓમાં વર્ણવવામાં આવ્યું છે.
ધમનીઓનું એર્ટિરોસ્ક્લેરોસિસ શું છે
શરીરના કોઈપણ ભાગની અપરિવર્તિત ધમનીઓમાં આવા લ્યુમેન હોય છે જે અનહિરિત હિલચાલ પ્રદાન કરે છે  રક્ત અને પેશી પોષણ અનુક્રમે.
રક્ત અને પેશી પોષણ અનુક્રમે.
અંગોની મુખ્ય ધમનીનું એથરોસ્ક્લેરોટિક સંકુચિતતા એ આંતરિક દિવાલો પર ચરબીના સંચયનું પરિણામ છે. રચના કરતી તકતીઓ સૌ પ્રથમ ઇન્ટરસેલ્યુલર જગ્યામાં નિશ્ચિત કરવામાં આવે છે, પેથોલોજીના વિકાસના આ તબક્કાને "ચરબીનો ડાઘ" શબ્દ દ્વારા સૂચવવાનો રિવાજ છે.
આ તબક્કે થતા ફેરફારોને હજી પણ રોકી શકાય છે, પરંતુ રક્ત વાહિનીઓની તપાસ કરતી વખતે આવા તકતીઓ મોટે ભાગે તક દ્વારા શોધી કા .વામાં આવે છે.
ધીરે ધીરે, એથરોસ્ક્લેરોટિક તકતીઓ મોટી થાય છે, અને આ તે હકીકત તરફ દોરી જાય છે કે જહાજોનો વ્યાસ નાનો બને છે અને તે મુજબ, શારીરિક રક્ત પુરવઠો ખલેલ પહોંચે છે. ઓક્સિજન અને પોષક તત્ત્વોનો અભાવ અસરગ્રસ્ત જહાજોની સ્થિતિસ્થાપકતામાં ઘટાડો, તેમની વધતી નાજુકતા અને નજીકના પેશીઓમાં ફેરફારનું કારણ બને છે.
ધીરે ધીરે, ચરબીની તકતીની અંદર કેલ્શિયમ એકઠું થાય છે, તે સખત બને છે. એથરોકાલ્સિનોસિસ રક્ત પુરવઠાને નોંધપાત્ર રીતે વિક્ષેપિત કરે છે, હાયપોક્સિયાના પરિણામે, પેશીઓ નેક્રોસિસ થાય છે. થ્રોમ્બસ પ્લેકના અંતિમ ભાગોથી શક્ય અલગ થવાનું જોખમ છે, જે મોટી ધમનીને બંધ કરી શકે છે અને બદલી ન શકાય તેવા પરિવર્તન લાવી શકે છે.
નીચલા હાથપગની ધમનીઓના સ્ટેનોસિંગ એથરોસ્ક્લેરોસિસ 60 વર્ષથી વધુ ઉંમરના વૃદ્ધ દર્દીઓમાં વધુ જોવા મળે છે, પરંતુ 40 વર્ષથી ઓછી ઉંમરના યુવાનોમાં આ રોગ ભાગ્યે જ નિદાન થાય છે. પુરુષો સ્ત્રીઓ કરતા લગભગ 8 ગણા વધારે બીમાર હોય છે, અને લાંબા ગાળાના ધૂમ્રપાન રક્તવાહિનીઓને સંકુચિત કરવામાં અને ધમનીઓમાં તકતી જમા કરવામાં મહત્વપૂર્ણ ભૂમિકા ભજવે છે.
રોગના કારણો
નીચલા હાથપગની મુખ્ય ધમનીઓના સ્ટેનોસિંગ એથરોસ્ક્લેરોસિસ વિવિધ પરિબળોના પ્રભાવ હેઠળ થાય છે જે રોગને ઉશ્કેરે છે.
લોકોમાં પેથોલોજી વિકસિત થવાની સંભાવના:
- વારસાગત વલણ સાથે. જનીનો સાથે, શરીરમાં લિપિડ ચયાપચયની લાક્ષણિકતાઓ, આંતરસ્ત્રાવીય સ્તર, ધમનીની દિવાલની રચના અને રોગપ્રતિકારક શક્તિની વિશિષ્ટતા, જે એથરોસ્ક્લેરોસિસના વિકાસ દરને અસર કરે છે, સંક્રમિત થાય છે.
- ખરાબ ટેવો સાથે. સિગરેટની નિકોટિન એથેરોજેનિક અસરથી સંપન્ન છે, પરંતુ આ ઉપરાંત, ધૂમ્રપાન કરવાથી રક્ત વાહિનીઓનું ઝરણું થાય છે, અને આ તે છે જે રક્ત પ્રવાહને બગડે છે અને ધમનીઓમાં ખરાબ કોલેસ્ટ્રોલ લંબાય છે. આલ્કોહોલ અને ડ્રગ્સ શરીર માટે ઓછું હાનિકારક નથી, તેઓ વેસ્ક્યુલર દિવાલની સામાન્ય કામગીરીમાં પણ ખૂબ જ ઝડપથી ફેરફાર કરે છે. બીજી બાજુ, નાની માત્રામાં ઉચ્ચ ગુણવત્તાવાળા આલ્કોહોલનો ઉપયોગ એ જહાજોની અંદર તકતીના થાપણોનું નિવારણ માનવામાં આવે છે.
- સહવર્તી રોગો સાથે. ડાયાબિટીસ મેલિટસમાં નીચલા હાથપગના એથરોસ્ક્લેરોસિસ મુશ્કેલ છે, આ નિદાન કોલેસ્ટ્રોલ તકતીઓવાળા દર્દીઓ ખૂબ જ ઝડપથી રચાય છે. જોખમ જૂથમાં તે લોકો શામેલ છે જેની પાસે હાયપરટેન્શન અને થાઇરોઇડ હાયપોથાઇરોઇડિઝમનો લાંબો ઇતિહાસ છે.
- સ્થૂળતા.

- અપૂરતી શારીરિક પ્રવૃત્તિ સાથે. હાયપોથાયનેમીઆ નીચલા હાથપગમાં લોહીના સ્થિરતામાં ફાળો આપે છે, એટલે કે, કોલેસ્ટરોલના જુબાની માટે યોગ્ય પરિસ્થિતિઓ બનાવવામાં આવે છે.
- મનો-ભાવનાત્મક લંબાવું અથવા વારંવાર આવનારા તણાવ સાથે.
- મોટી ધમનીઓમાં બળતરા પ્રક્રિયાઓ સાથે.
એથરોસ્ક્લેરોસિસનું જોખમ વય સાથે વધે છે, અને ઉત્તેજક પરિબળો માનવ શરીર પર કાર્ય કરે છે, વેસ્ક્યુલર નુકસાનની સંભાવના વધારે છે.
તે નોંધ્યું છે કે અંગોની ધમનીઓના એથરોસ્ક્લેરોસિસ મોટાભાગે બહોળા હિમ લાગવાથી ચામડીનું સૂજવું, ગંભીર ઈજા, પેટની શસ્ત્રક્રિયા પછી વિકસિત થવાનું શરૂ થાય છે.
રોગના મુખ્ય અભિવ્યક્તિઓ
તમારા સ્વાસ્થ્ય પ્રત્યે સાવચેતીપૂર્વક ધ્યાન આપતા, અંગોના એથરોસ્ક્લેરોસિસના પ્રારંભિક લક્ષણો પણ તેમના પોતાના પર શંકાસ્પદ થઈ શકે છે.

જો નીચેના ફેરફારો રેકોર્ડ કરવામાં આવે તો ટૂંકી પરીક્ષા લેવાની ભલામણ કરવામાં આવે છે:
- પગમાં ખંજવાળ અને વિસર્પી. મોટે ભાગે, દર્દીઓ તે લક્ષણોની સમાનતા નક્કી કરે છે જે લાંબા સમય સુધી અંગ કાપ્યા પછી દેખાય છે. પરંતુ એથરોસ્ક્લેરોસિસવાળા પગમાં અસ્વસ્થ સંવેદના સહવર્તી કારણો વિના થાય છે.
- અસરગ્રસ્ત અંગમાં ઠંડીની સંવેદના. આ લક્ષણ વર્ષના ગરમ asonsતુઓમાં જોવા મળે છે.
- ચામડીનો નિસ્તેજ.
- પગ, હિપ્સ, પગ પર શરીરની ચરબી અને સ્નાયુઓમાં ઘટાડો. ટીશ્યુ અધોગતિ એ પોષક તત્ત્વો અને oxygenક્સિજનના અભાવ સાથે સંકળાયેલ છે.
- ચામડીની છાલ, પગમાં તિરાડો, નખની વિકૃતિકરણ. એથરોસ્ક્લેરોસિસની પૃષ્ઠભૂમિની સામે, ફૂગના રોગોનો વારંવાર વિકાસ થાય છે.
- અનુગામી વાળની વૃદ્ધિ વગર પગ પર વાળ ખરવા. આ ફેરફાર ત્વચામાં ડીજનરેટિવ પ્રક્રિયાઓ સાથે પણ સંકળાયેલ છે.
- પીડા શરૂઆતમાં, શારીરિક શ્રમ દરમિયાન દુ painfulખદાયક સંવેદનાઓ પ્રારંભિક તબક્કે “વૈકલ્પિક ક્લોડિકેશન” દેખાય છે. અદ્યતન કેસોમાં, પીડા આરામ કરી શકે છે.
- પગ અને પગની ત્વચા પર અકુદરતી બર્ગન્ડીનો દારૂનો દેખાવ. ડાર્કનીંગ થ્રોમ્બોસિસ સૂચવે છે, અને નેક્રોસિસનું હર્બિંગર છે.
- ટ્રોફિક, હીલિંગ ન કરાવતા પગના અલ્સર, વધુ વખત તેઓ પગના ક્ષેત્રમાં રચાય છે.
- ગેંગ્રેન ટીશ્યુ નેક્રોસિસ એથરોસ્ક્લેરોસિસના અંતિમ તબક્કે થાય છે, ડાયાબિટીઝવાળા લોકોમાં ઝડપી જટિલતા રચાય છે અને સંખ્યાબંધ અન્ય સહવર્તી પેથોલોજીઓ.
પેથોલોજી વર્ગીકરણ
આ રોગની ધમનીઓ અને રોગના લક્ષણોમાં ફેરફાર અનુસાર વર્ગીકૃત કરવામાં આવે છે.
પેથોલોજીના 4 તબક્કા છે:
- પ્રથમ તબક્કો પૂર્વજરૂરી છે. આ તબક્કે, લિપોઇડosisસિસ થાય છે - ચરબીના ચયાપચયમાં કુલ ફેરફાર, જે ધમનીઓમાં ગ્રીસ સ્પોટના દેખાવ દ્વારા પ્રગટ થાય છે. પગમાં દુખાવો ફક્ત લાંબા અંતર સુધી ચાલવા પછી અથવા નીચલા અંગો પર ભાર મૂકતા ગંભીર શારીરિક શ્રમ પછી થાય છે. આરામ કર્યા પછી, પીડા દૂર થાય છે.
- પેથોલોજીના બીજા તબક્કે, પગ પર 250-1000 મીટરની અંતરને કાબૂ કર્યા પછી હાથપગમાં દુ .ખાવો પહેલેથી જ દેખાય છે.
- ત્રીજા તબક્કામાં, ઇસ્કેમિયા એક મહત્વપૂર્ણ મૂલ્ય સુધી પહોંચે છે. અંગોમાં દુખાવો 50-100 મીટરથી આગળ નીકળી ગયા પછી થાય છે.
- ચોથો તબક્કો એ શક્ય અનુગામી ગેંગ્રેન સાથે અલ્સર અને નેક્રોસિસના દેખાવનો તબક્કો છે. કોઈ વ્યક્તિ આરામ દરમિયાન રાત્રે પણ પગમાં તીવ્ર પીડા અને અગવડતા અનુભવે છે.
ડાયગ્નોસ્ટિક્સ
કોઈ અનુભવી ડ doctorક્ટર દર્દીની તપાસ કરતી વખતે પહેલાથી જ નીચલા હાથપગની ધમનીઓને નુકસાનની શંકા કરી શકે છે. ત્વચાના રંગ, પેશીઓની કૃશતા, ધમનીઓના ધબકારા તરફ ધ્યાન આપવામાં આવે છે.
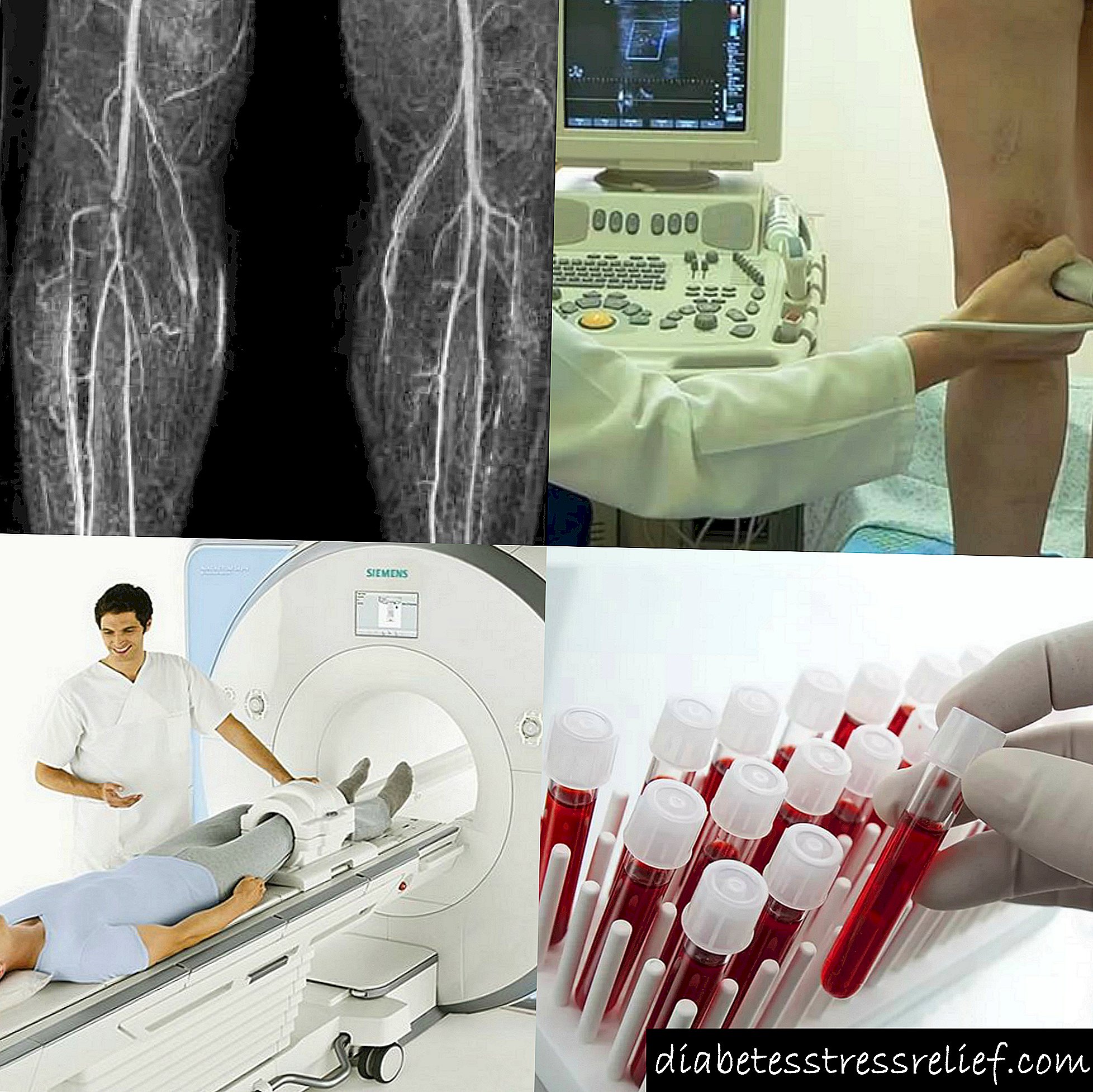
સચોટ નિદાન માટે, નિમણૂક કરો:
- એન્જીયોગ્રાફી. રુધિરવાહિનીઓના ફેરફારોનો અભ્યાસ કરવા માટેની આ સૌથી સચોટ સાધન પદ્ધતિ છે. પ્રથમ, કોન્ટ્રાસ્ટ એજન્ટને ફેમોરલ ધમનીમાં ઇન્જેક્ટ કરવામાં આવે છે અને તે પછી અંગનો એક્સ-રે લેવામાં આવે છે. એન્જીયોગ્રાફી તમને વાસોકન્સ્ટ્રિક્શનના તમામ સ્થાનો અને બાયપાસ ધમનીય નેટવર્કની હાજરી નક્કી કરવાની મંજૂરી આપે છે. આ પ્રક્રિયા આક્રમક હોવાથી, તે કિડનીના ગંભીર રોગોથી અને કોન્ટ્રાસ્ટ માધ્યમ (આયોડિન) ની અસહિષ્ણુતા સાથે કરવામાં આવતી નથી.
- અલ્ટ્રાસાઉન્ડ ડોપ્લેરોગ્રાફી - તકનીક તમને 95% કેસોમાં સંકુચિત સાઇટ્સ શોધવાની મંજૂરી આપે છે.
- ગણતરી કરેલ ટોમોગ્રાફી.
- ખરાબ કોલેસ્ટ્રોલ અને લોહીના કોગ્યુલેશન સમયની સામગ્રી નક્કી કરવા માટે રક્ત પરીક્ષણો.
અમારા વાચકોએ કોલેસ્ટરોલ ઓછું કરવા એટેરોલનો સફળતાપૂર્વક ઉપયોગ કર્યો છે. આ ઉત્પાદનની લોકપ્રિયતા જોઈને, અમે તેને તમારા ધ્યાન પર આપવાનું નક્કી કર્યું.
એથરોસ્ક્લેરોટિક જખમનું નિદાન અને ડિગ્રી બધા પરીક્ષાના ડેટાના મૂલ્યાંકન પછી જ બનાવવામાં આવે છે.સારવાર પસંદ કરેલ પેથોલોજીના આધારે પસંદ કરવામાં આવે છે.
જો દર્દી નસીબદાર હોય અને વિકાસના પ્રારંભિક તબક્કે રોગવિજ્ establishedાનની સ્થાપના થાય, તો આગળના ફેરફારોને રોકવા અને હાલના વિકારોને તટસ્થ કરવા માટે, ફક્ત શરીર પર ઉશ્કેરણીજનક પરિબળોના પ્રભાવને બાકાત રાખવાની જરૂર પડી શકે છે.
તે જરૂરી છે:
- સૌ પ્રથમ, ધૂમ્રપાન કરવાનું બંધ કરો
- એવી રીતે ખાય છે કે ખરાબ કોલેસ્ટ્રોલના સ્ત્રોત જેટલું પ્રાણીની ચરબી ઓછી હોય છે,
- જો વધારાનું પાઉન્ડ હોય તો વજન ઓછું કરો,
- 140 મીમી એચ.જી.થી ઉપરના બ્લડ પ્રેશરમાં વધારો અટકાવો. ધો
- શારીરિક પ્રવૃત્તિને મજબૂત બનાવવી. પગના વાસણો માટે, ચાલવું, સાયકલ ચલાવવું, તરવું ઉપયોગી છે, તમે ઘરે કસરત બાઇક કરી શકો છો,
- લાંબી રોગોની સારવાર માટે. જો તમને ડાયાબિટીઝ હોય, તો તમારે સતત લોહીમાં ગ્લુકોઝનું સામાન્ય સ્તર જાળવવું જરૂરી છે.
પેથોલોજીના બીજા અને ત્યારબાદના તબક્કામાં નીચલા હાથપગના ધમનીઓના સ્ટેનોટિક એથરોસ્ક્લેરોસિસની સારવારને રૂ conિચુસ્ત, ન્યૂનતમ આક્રમક અને સર્જિકલમાં વહેંચવામાં આવે છે.
રૂ Conિચુસ્ત ઉપચારના સિદ્ધાંતો
ઉપચારની રૂservિચુસ્ત પદ્ધતિઓમાં દવાઓ અને ફિઝીયોથેરાપી લેવાનું શામેલ છે. દવાઓમાં જાહેર થયેલા ફેરફારોને આધારે ખાસ પસંદ કરવાના અભ્યાસક્રમો 1.5-2 મહિના માટે બનાવવામાં આવ્યા છે, તેઓને વર્ષમાં 4 વખત પુનરાવર્તિત કરવાની જરૂર છે.
મુખ્યત્વે વપરાયેલી દવાઓમાંથી:
- અસંતુષ્ટ, એટલે કે, એજન્ટો કે જે લોહીના ગંઠાવાનું નિર્માણ અટકાવે છે. સૌથી પ્રખ્યાત અસંમત એસ્પિરિન છે.

- દવાઓ કે જે લોહીના પ્રવાહના ગુણધર્મોને સુધારે છે. આ રિઓપોલિગ્લ્યુકિન છે (હોસ્પિટલમાં નસોમાં સંચાલિત) અને પેન્ટોક્સિફેલિન.
- એન્ટિસ્પેસમોડિક્સ. આ દવાઓનો પ્રભાવ વાસોકોન્સ્ટ્રિક્શનને ઘટાડવાનો છે, જે લોહીના પ્રવાહમાં સુધારો કરે છે.
- એન્ટિકoગ્યુલેન્ટ્સ વિઘટનના તબક્કે સૂચવવામાં આવે છે.
લોહીમાં કોલેસ્ટરોલના સામાન્યકરણ માટે સ્ટેટિન્સનો હેતુ દર્શાવવામાં આવ્યો છે. એથરોસ્ક્લેરોસિસમાં, એન્ઝાઇમ તૈયારીઓ પણ ઘણીવાર ઉપયોગમાં લેવાય છે, કારણ કે મોટાભાગના કિસ્સાઓમાં રોગ સ્વાદુપિંડમાં પરિવર્તનની સાથે આવે છે.
કેટલીક દવાઓ એકવાર નશામાં હોવી જ જોઇએ, અન્ય સમયાંતરે ઉપયોગમાં લેવાય છે, કેટલાક કિસ્સાઓમાં જીવન માટે દવાઓ લેવાની જરૂર રહેશે. ઉપચારની પદ્ધતિની પસંદગીની સુવિધાઓ પેથોલોજી અને સંબંધિત બિમારીઓના તબક્કે આધાર રાખે છે.
ન્યૂનતમ આક્રમક સારવાર
નીચલા હાથપગના એથરોસ્ક્લેરોસિસવાળા દર્દીઓ માટે નવીન સારવાર - બલૂન ડિલેટેશન,  એન્જીયોપ્લાસ્ટી, અસરગ્રસ્ત ધમનીઓની સ્ટેનિંગ. આ નજીવી આક્રમક કાર્યવાહી વ્યાપક શસ્ત્રક્રિયા વિના લોહીના પ્રવાહને પુન restoreસ્થાપિત કરે છે.
એન્જીયોપ્લાસ્ટી, અસરગ્રસ્ત ધમનીઓની સ્ટેનિંગ. આ નજીવી આક્રમક કાર્યવાહી વ્યાપક શસ્ત્રક્રિયા વિના લોહીના પ્રવાહને પુન restoreસ્થાપિત કરે છે.
તેઓ ખાસ સાધનોની મદદથી હાથ ધરવામાં આવે છે, પુનર્વસન સમયગાળો થોડો સમય લે છે અને દર્દી ઘરે સ્વસ્થ થઈ શકે છે.
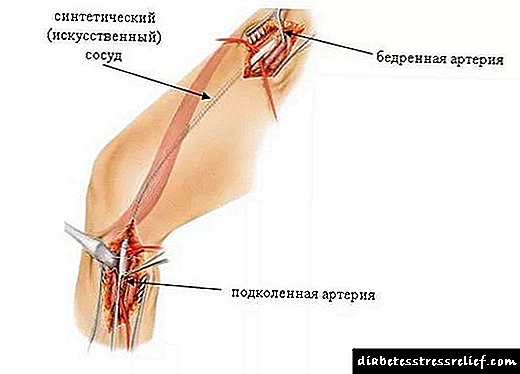
સર્જિકલ સારવાર
નજીવી આક્રમક તકનીકો હંમેશા ઉપયોગમાં ન આવે. જો વાહિનીઓના ભરાયેલા વિભાગો લાંબા હોય, તો પછી રક્ત પરિભ્રમણને પુનર્સ્થાપિત કરવા માટે સર્જિકલ હસ્તક્ષેપ જરૂરી છે. દર્દીને એક પ્રકારની શસ્ત્રક્રિયા આપવામાં આવે છે:
- કૃત્રિમ સામગ્રીવાળા વાસણના બદલાયેલા ભાગની પ્રોસ્થેટિક્સ.
- બાયપાસ સર્જરી એ કૃત્રિમ ચેનલની રચના છે જે લોહીના રુધિરાભિસરણ માર્ગ દ્વારા રક્ત પરિભ્રમણને જરૂર મુજબ પરવાનગી આપશે.
- થ્રોમ્બેન્ડરટેરેક્ટોમી - વાસણોમાં એથરોસ્ક્લેરોટિક તકતીઓ કાપી.
એવા કિસ્સામાં કે જ્યાં ગેંગ્રેઇનનું નિદાન થાય છે અને રક્ત પરિભ્રમણની પુનorationસ્થાપના માટે કોઈ શરતો નથી, અંગનું વિચ્છેદન કરવું જરૂરી છે. આ ઓપરેશન દર્દીના જીવનને બચાવવા માટે સૂચવવામાં આવે છે.
લોક પદ્ધતિઓનો ઉપયોગ કરવો
પરંપરાગત દવાઓના સૂચનો એથરોસ્ક્લેરોસિસ માટે નકામું છે, જો તમે તમારા ડ doctorક્ટર દ્વારા સૂચવેલ દવાઓનો ઉપયોગ ન કરો તો. પરંતુ herષધિઓના વિવિધ ઉકાળો, વિશેષ સ્નાન, ટિંકચર રક્ત વાહિનીઓની સ્થિતિ અને લોહીની રચનામાં સુધારો કરવામાં અને શરીરના એકંદર પ્રતિકારને વધારવામાં મદદ કરે છે.
ભલામણ કરેલ ઉપયોગ:
- ઘોડાના ચેસ્ટનટ, સામાન્ય હોપ્સના ઉકાળો. આ herષધિઓ રક્ત પરિભ્રમણમાં વધારો કરે છે.
- ખીજવવું સ્નાન.તેમના ઉપયોગથી માઇક્રોસિરિક્યુલેશનમાં સુધારો થાય છે અને એથરોસ્ક્લેરોસિસ દરમિયાન અગવડતા ઘટાડવામાં મદદ મળે છે.
- લસણની દવા. લસણના 10 લવિંગને છાલવાળી, કચડી નાખવાની અને એક ગ્લાસ અશુદ્ધ વનસ્પતિ તેલ રેડવાની જરૂર છે. મિશ્રણ એક દિવસ માટે રેડવું જોઈએ, જે પછી તેનો ઉપચાર કરી શકાય છે. સારવાર માટે, લસણનું એક ચમચી તાજી સ્ક્વિઝ્ડ લીંબુનો રસ એક ચમચી સાથે મિશ્રિત કરવામાં આવે છે, દિવસમાં ત્રણ વખત ડ્રગ પીવો.
આહારનું પાલન કરવાની ખાતરી કરો. એથેરોસ્ક્લેરોસિસ ગ્રેપફ્રૂટ, તરબૂચ, વિબુર્નમ, બદામ, ચીઝ અને ચરબીયુક્ત માછલીઓ સાથે વધુ શાકભાજી અને ફળો ખાવાની ભલામણ કરવામાં આવે છે. તે હંમેશાં યાદ રાખવું જોઈએ કે એથરોસ્ક્લેરોસિસ સાથે માખણ, ચરબીયુક્ત માંસ, સોસેજ, પેસ્ટ્સ, alફલ, મફિન, ચરબી મેયોનેઝનો ઉપયોગ લગભગ સંપૂર્ણપણે દૂર થવો જોઈએ.
આહારનું પાલન ફક્ત વાસણોમાં સ્થિતિસ્થાપકતાને પુન restoreસ્થાપિત કરશે નહીં, પરંતુ સમગ્ર જીવતંત્રની સ્થિતિને હકારાત્મક અસર કરશે. તમારે વધુ પીવાની જરૂર છે, શુદ્ધ પાણી, સ્ટ્યૂડ ફળ, લીલી ચા અથવા લીંબુ સાથેની ચા, કેટલાક હર્બલ ઉપાયોના ડેકોક્શન્સનો ઉપયોગ કરવો ઉપયોગી છે.
મલ્ટિપલ એથરોસ્ક્લેરોસિસના ઉપચાર માટેના સિદ્ધાંતો
તાજેતરમાં, મલ્ટિપલ એથરોસ્ક્લેરોસિસ જેવા ગંભીર રોગના વિકાસનું સ્તર, ધમનીવાહિનીઓને અસર કરતી પેથોલોજી, નોંધપાત્ર રીતે વધ્યું છે. આ રોગને ઘણા પ્રકારોમાં વહેંચી શકાય છે, પરંતુ તેમાંથી સૌથી સામાન્ય એ નીચલા હાથપગના એથરોસ્ક્લેરોસિસ છે. જો તમે સમયસર ડ aક્ટરની સલાહ ન લો, તો આ રોગ મુશ્કેલીઓ ઉશ્કેરે છે જે વ્યક્તિની જીવનશૈલીને નોંધપાત્ર રીતે બગાડે છે.

ઘટનાની ઇટીઓલોજી
ધૂમ્રપાન એ માત્ર ફેલાયેલા એથરોસ્ક્લેરોસિસના વિકાસનું મુખ્ય કારણ છે, પણ સામાન્ય રીતે સ્ક્લેરોસિસનું પણ કારણ છે, કારણ કે નિકોટિન રક્ત વાહિનીઓના મેઘમાં ફાળો આપે છે, અને પરિણામે, સામાન્ય રક્ત પ્રવાહમાં ખલેલ પહોંચે છે.
ધૂમ્રપાન કરવા ઉપરાંત, એથેરોસ્ક્લેરોસિસના વિકાસ તરફ દોરી રહેલા ઘણા કારણો છે:
- હાઈ બ્લડ પ્રેશર
- અંતocસ્ત્રાવી રોગો, ખાસ કરીને ડાયાબિટીઝ મેલીટસ,
- નબળું ગુણવત્તાવાળું ખોરાક.
 વધુ વજન, બેઠાડુ જીવનશૈલી, વારંવાર તણાવ અને નર્વસ તાણ, એક વારસાગત પરિબળ - આ બધા પણ એથરોસ્ક્લેરોસિસના વિકાસ તરફ દોરી શકે છે.
વધુ વજન, બેઠાડુ જીવનશૈલી, વારંવાર તણાવ અને નર્વસ તાણ, એક વારસાગત પરિબળ - આ બધા પણ એથરોસ્ક્લેરોસિસના વિકાસ તરફ દોરી શકે છે.
એ નોંધવું જોઇએ કે આ રોગ મોટે ભાગે મહિલાઓને અસર કરે છે. આ ઉપરાંત, આ રોગ કોઈપણ ઉંમરે વિકસી શકે છે, પરંતુ મૂળભૂત રીતે તે 20 થી 40 વર્ષનો સમયગાળો છે.
લક્ષણવાળું અભિવ્યક્તિ
પ્રસારિત એથરોસ્ક્લેરોસિસના લક્ષણો પગમાં થોડી અગવડતા સાથે શરૂ થાય છે, જે મુખ્યત્વે લાંબા સમય સુધી ચાલવા સાથે થઈ શકે છે. થોડા સમય પછી, પીડા વધુ તીવ્ર અને વધુ તીવ્ર બને છે અને સંપૂર્ણ આરામની સ્થિતિમાં પણ થઈ શકે છે. ધીમે ધીમે, અંગૂઠાની સુન્નતા અને શરદી પ્રત્યે સંવેદનશીલતા જેવા લક્ષણો દેખાય છે.
પુરુષોમાં, નીચલા હાથપગના પ્રસારિત એથરોસ્ક્લેરોસિસ દરમિયાન, નપુંસકતા વિકસી શકે છે, આ ક્ષતિગ્રસ્ત લોહીના પ્રવાહને કારણે છે. મોટેભાગે દર્દી માથામાં સતત અવાજ, આધાશીશી, હલનચલનનું ક્ષતિશીલ સંકલન, તીવ્ર ચીડિયાપણું અને અસ્પષ્ટતા, ઝડપી ધબકારા અને આધાશીશી દેખાય જેવા લક્ષણો પણ અવલોકન કરી શકે છે.
અમારા વાચકોએ કોલેસ્ટરોલ ઓછું કરવા એટેરોલનો સફળતાપૂર્વક ઉપયોગ કર્યો છે. આ ઉત્પાદનની લોકપ્રિયતા જોઈને, અમે તેને તમારા ધ્યાન પર આપવાનું નક્કી કર્યું.
 વેસ્ક્યુલર એથરોસ્ક્લેરોસિસની હાજરી નક્કી કરવા માટે, દર્દીને પરીક્ષણો કરવાની અને શ્રેણીબદ્ધ પરીક્ષાઓ સોંપવાની સોંપણી કરવામાં આવે છે.
વેસ્ક્યુલર એથરોસ્ક્લેરોસિસની હાજરી નક્કી કરવા માટે, દર્દીને પરીક્ષણો કરવાની અને શ્રેણીબદ્ધ પરીક્ષાઓ સોંપવાની સોંપણી કરવામાં આવે છે.
પ્રથમ તમારે સામાન્ય રક્ત અને પેશાબ પરીક્ષણો કરવાની જરૂર છે, સાથે સાથે ખાંડ અને કોલેસ્ટરોલ પરીક્ષણો અને લોહીના કોગ્યુલેશનને નિર્ધારિત કરવું. મોટે ભાગે, ડોકટરો નિદાનની પુષ્ટિ કરવા માટે અલ્ટ્રાસાઉન્ડ સ્કેન અને એક્સ-રેની ભલામણ કરે છે.
વધારાના વિશ્લેષણ તરીકે, એન્જીયોગ્રાફી સૂચવવામાં આવે છે. આ પદ્ધતિનો ઉપયોગ કરીને, તમે એથરોસ્ક્લેરોસિસની હાજરીને ચોક્કસપણે ચકાસી શકો છો. આ રીતે નિદાન કરતી વખતે, દર્દીના મગજના વાસણમાં એક ખાસ પદાર્થ દાખલ કરવામાં આવે છે, જે વેસ્ક્યુલર કોમ્પેક્શનની ડિગ્રી સ્થાપિત કરવાની મંજૂરી આપશે.
ડ doctorક્ટરની સલાહ લેવી અને ડાયગ્નોસ્ટિક્સ હાથ ધરવા તે ખૂબ જ પ્રથમ લક્ષણોમાં જરૂરી છે, કારણ કે રોગના પ્રારંભિક તબક્કે એથરોસ્ક્લેરોસિસનો ઉપચાર કરવો સરળ છે.
સારવારના સિદ્ધાંતો
 રોગના વધુ વિકાસને અટકાવવાથી ફેલાયેલા એથરોસ્ક્લેરોસિસની સારવાર શરૂ થવી જ જોઇએ. એવા કિસ્સામાં જ્યારે પેથોલોજી હજી વિકાસના પ્રારંભિક તબક્કે છે, ત્યારે ઉપચારની માત્ર રૂ conિચુસ્ત પદ્ધતિઓ દ્વારા વિતરણ કરી શકાય છે.
રોગના વધુ વિકાસને અટકાવવાથી ફેલાયેલા એથરોસ્ક્લેરોસિસની સારવાર શરૂ થવી જ જોઇએ. એવા કિસ્સામાં જ્યારે પેથોલોજી હજી વિકાસના પ્રારંભિક તબક્કે છે, ત્યારે ઉપચારની માત્ર રૂ conિચુસ્ત પદ્ધતિઓ દ્વારા વિતરણ કરી શકાય છે.
સામાન્ય રીતે, દવાઓ લોહીના કોલેસ્ટરોલને ઘટાડવા સૂચવવામાં આવે છે - કોલેસ્ટાયરામાઇન, કોલેસ્ટિપોલ. રક્ત વાહિનીઓ અને લોહીના લિપિડને ઓછું કરવા માટે, નિકોટિનામાઇડ અથવા નિકોવરિન જેવી દવાઓની ભલામણ કરવામાં આવે છે.
સેરીવાસ્ટેટિન, મેડોસ્ટેટિન અને એટરોવાસ્ટેટિન દવાઓની મદદથી તમે લોહીના સ્નિગ્ધતાના સ્તરને સામાન્ય બનાવી શકો છો. જો નીચલા હાથપગના એથરોસ્ક્લેરોસિસ જેવા રોગ સાથે, ત્વચાને નુકસાન થાય છે, તો પછી પેથોલોજીને દૂર કરવા માટે સૌથી અસરકારક માધ્યમ એ છે જાપાની સોફોરા મલમ.
કેટલાક કિસ્સાઓમાં, જ્યારે રોગની ગંભીર અવગણના કરવામાં આવે છે, ત્યારે સર્જિકલ હસ્તક્ષેપની જરૂર પડી શકે છે, જે વિવિધ રીતે કરી શકાય છે:
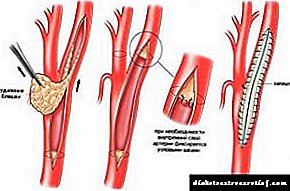 એન્ડાર્ટરેક્ટોમી. આ કામગીરી દરમિયાન, વાસણની આંતરિક દિવાલ, જે તકતીઓથી દૂષિત હોય છે, તે દૂર કરવામાં આવે છે અને તેને સ્ક્રેપ કરવામાં આવે છે. ઉપચારની આ પદ્ધતિનો આભાર, એક લ્યુમેન ફરીથી ધમનીમાં દેખાય છે, પરિણામે રક્ત પરિભ્રમણ પુન restoredસ્થાપિત થાય છે.
એન્ડાર્ટરેક્ટોમી. આ કામગીરી દરમિયાન, વાસણની આંતરિક દિવાલ, જે તકતીઓથી દૂષિત હોય છે, તે દૂર કરવામાં આવે છે અને તેને સ્ક્રેપ કરવામાં આવે છે. ઉપચારની આ પદ્ધતિનો આભાર, એક લ્યુમેન ફરીથી ધમનીમાં દેખાય છે, પરિણામે રક્ત પરિભ્રમણ પુન restoredસ્થાપિત થાય છે.- પ્રોસ્થેટિક્સ. આ કામગીરી દરમિયાન, જહાજના અસરગ્રસ્ત વિસ્તારને સંપૂર્ણપણે દૂર કરવામાં આવે છે અને કૃત્રિમ કૃત્રિમ અંગ સાથે બદલવામાં આવે છે.
- એક્સ-રે સર્જરી. આ પદ્ધતિ સાથે, સમગ્ર ક્રિયા નાના પંચર દ્વારા હાથ ધરવામાં આવે છે. જો દર્દીના જીવનમાં riskંચું જોખમ હોય તો આવી સર્જિકલ હસ્તક્ષેપની ભલામણ કરવામાં આવે છે.
- ટ્રાંસલ્યુમિનલ એન્જીયોપ્લાસ્ટી. શસ્ત્રક્રિયા દરમિયાન, ક્ષતિગ્રસ્ત ધમની કેથેટરથી વિસ્તૃત થાય છે.
- સ્ટેન્ટિંગ. ઓપરેશન દરમિયાન, સ્ટેન્ટનો ઉપયોગ કરવામાં આવે છે, જેની મદદથી જહાજ વિસ્તૃત થાય છે, જે લોહીના પ્રવાહને ફરીથી ખસેડવાની શરૂઆત કરે છે.

તે યાદ રાખવું અગત્યનું છે કે આ એક ખૂબ જ ગંભીર રોગ છે જેનો તાત્કાલિક ઉપચાર કરવો જ જોઇએ અને કોઈ પણ સંજોગોમાં સ્વતંત્ર ઉપચારમાં રોકાયેલા ન હોવા જોઈએ, કારણ કે આ ગંભીર બદલી ન શકાય તેવા પરિણામોથી ભરેલું હોઈ શકે છે. ડોકટરે દર્દીને પ્રસારિત એથરોસ્ક્લેરોસિસની વિભાવનાથી પરિચિત થવું જોઈએ, તે શું છે તે કહેવું જોઈએ અને જો તમામ સૂચવેલ સૂચનો અને ભલામણોનું પાલન ન કરવામાં આવે તો શક્ય ગંભીર પરિણામો વિશે ચેતવણી આપવી જોઈએ. આ રોગની ઉપચાર એ સંપૂર્ણ રૂપે વ્યક્તિગત છે, અને રોગ ફક્ત કયા તબક્કાથી આગળ વધી રહ્યો છે અને દર્દીની સામાન્ય સ્થિતિના આધારે ફક્ત એક ડ doctorક્ટર જ તે લખી શકે છે.
વિશેષ આહાર
મલ્ટીપલ એથરોસ્ક્લેરોસિસવાળા દર્દીઓ માટે આહારનું સખત પાલન મહત્વપૂર્ણ ભૂમિકા ભજવે છે, કારણ કે આ રોગવિજ્ .ાનની વધુ પ્રગતિને રોકવામાં મદદ કરશે. સૌ પ્રથમ, ઉચ્ચ કેલરીવાળા ખોરાકનો ઇનકાર કરવો જરૂરી છે, એટલે કે, દર્દીને ચિકન સિવાય, ચરબીયુક્ત ખોરાક અને માંસના વપરાશને મર્યાદિત કરવાની જરૂર છે.
 પનીર, કુટીર ચીઝ, ક્રીમ જેવા ડેરી ઉત્પાદનોને આહારમાંથી બાકાત રાખવો જોઈએ, ઇંડા જરદીનો ઉપયોગ કરવાની ભલામણ કરવામાં આવતી નથી.
પનીર, કુટીર ચીઝ, ક્રીમ જેવા ડેરી ઉત્પાદનોને આહારમાંથી બાકાત રાખવો જોઈએ, ઇંડા જરદીનો ઉપયોગ કરવાની ભલામણ કરવામાં આવતી નથી.
એપ્લિકેશનમાંથી વનસ્પતિ તેલનો ઉપયોગ ઘટાડવો અથવા દૂર કરવો જરૂરી છે, કારણ કે તે શરીરમાં લિપિડ્સ ઘટાડવામાં મદદ કરે છે, જે પગના વાહિનીઓના સ્ક્લેરોસિસના વિકાસમાં ફાળો આપે છે. આ ઉપરાંત, વનસ્પતિ તેલોનો વધુ પડતો વપરાશ લોહીના પેથોલોજીકલ ડિસઓર્ડરના વિકાસનું કારણ બની શકે છે અને થ્રોમ્બોસિસ તરફ દોરી શકે છે. ફેલાયેલા એથરોસ્ક્લેરોસિસની સારવાર કરતી વખતે, તે યાદ રાખવું અગત્યનું છે કે દર્દી બિનસલાહભર્યું છે: આઈસ્ક્રીમ, ચોકલેટ, આલ્કોહોલ, કેક, વિવિધ કોકટેલપણ.
આહારમાં આખા લોટને આધારે તૈયાર કરેલા ખોરાકને શામેલ કરવો જરૂરી છે, કારણ કે તે શરીરમાંથી ધાતુઓ, સાંદ્ર અને નાઇટ્રેટ્સને દૂર કરે છે અને શરીરમાં કોલેસ્ટ્રોલ બંધન કરવામાં ફાળો આપે છે.આયોડિન એથરોસ્ક્લેરોસિસના વિકાસને બાકાત રાખે છે, તેથી સ્ક્વિડ, મસલ્સ, સીવીડ, કરચલા જેવા મોટા પ્રમાણમાં દરિયાઇ મૂળના ઉત્પાદનો ખાવાની ભલામણ કરવામાં આવે છે. શરીરમાં ચરબીની ચયાપચયની પ્રક્રિયાને સામાન્ય બનાવવા માટે, વિટામિન બી 6 ની ભલામણ કરવામાં આવે છે. લીલોતરી, સોયાબીન, બેકડ બટાટા, ફળો, તાજી શાકભાજી, બ્લેક કrantsરન્ટ્સ, દહીં, મકાઈ - આ બધુ શરીર પર ફાયદાકારક અસર કરે છે અને એથરોસ્ક્લેરોસિસના વિકાસને રોકવામાં મદદ કરશે.
મુખ્ય ઉપચાર પછી ઓછામાં ઓછા છ મહિના સુધી આહારનું અવલોકન કરવું આવશ્યક છે. તે યાદ રાખવું અગત્યનું છે કે ફક્ત સખત આહાર અને ઉપસ્થિત ચિકિત્સકની બધી સૂચનાઓનું પાલન કરીને, તમે મલ્ટીપલ એથરોસ્ક્લેરોસિસ જેવી ગંભીર બીમારીને હરાવી શકો છો, જેના પછી વ્યક્તિ ફરીથી સંપૂર્ણ જીવન પ્રાપ્ત કરી શકશે.
ચુકવણીનો મુદ્દો અને નિષ્કર્ષ
ઘણાને રસ છે કે નસ બાયપાસ સર્જરીનો ખર્ચ કેટલો છે? ઓપરેશનની કિંમત માત્ર નિષ્ણાતની લાયકાતો દ્વારા જ નહીં, પણ ક્લિનિકના પ્રાદેશિક સ્થાન દ્વારા પણ નક્કી કરવામાં આવે છે જ્યાં તે કરવામાં આવશે. મોસ્કોમાં, તેની કિંમત વધુ હશે, જો કે તબીબી સેવાઓની જોગવાઈની ગુણવત્તામાં વિટેબસ્ક ગૌણ નહીં હોય. તે યાદ રાખવું આવશ્યક છે કે, ઓપરેશન ઉપરાંત, દર્દીને હોસ્પિટલમાં થોડો વધુ સમય પસાર કરવો પડશે. પેઇડ સિંગલ અને ડબલ અથવા મલ્ટિ-બેડ રૂમમાં રહેવાની સુવિધા અલગ છે.
સરેરાશ ભાવ કે જેના માટે તમે પગના વાસણો પર performપરેશન કરી શકો છો તે લગભગ 100-150 હજાર રશિયન રુબેલ્સ છે. અને ઘણી બાબતોમાં બાયપાસ સર્જરીનો કેટલો ખર્ચ થશે તે પ્રશ્નના જવાબ તેના પર આધાર રાખે છે કે તે ખાનગી ક્લિનિકમાં કરવામાં આવશે કે રાજ્યની સંસ્થામાં. શક્ય છે કે રકમનો ઓછામાં ઓછો ભાગ તબીબી વીમા પ policyલિસી હેઠળ ચૂકવણી કરવામાં સમર્થ હશે જેથી બેંક દ્વારા ઉધાર લેવામાં ન આવે. પરંતુ જો દર્દી અથવા તેના સંબંધીઓના ખર્ચે શન્ટિંગ સંપૂર્ણ રીતે હાથ ધરવામાં આવ્યું હતું, તો પછી તમે સારવાર માટે ટેક્સ રિફંડ માટે અરજી કરી શકો છો.
એડવાન્સ્ડ એથરોસ્ક્લેરોસિસ, વેનિસ અવરોધ, અને પગની વેસ્ક્યુલર સિસ્ટમની સંખ્યાબંધ અન્ય રોગોની સારવાર માટે વેસ્ક્યુલર બાયપાસ સર્જરી સારી રીતે સ્થાપિત છે. સારવારના સારા પરિણામ મેળવવા માટે, મુખ્ય વસ્તુ તે મેડિકલ સેન્ટર પસંદ કરવાનું છે જ્યાં તમે નિયમિતપણે વેસ્ક્યુલર સર્જરી કરો છો અને તમામ જરૂરી ડાયગ્નોસ્ટિક સાધનો છે.
દર્દીની સમીક્ષાઓ સકારાત્મક અને નકારાત્મક બંને છે. પરંતુ સમયસર સાચી સર્જિકલ હસ્તક્ષેપ કરવામાં આવે છે જે ફક્ત જીવન બચાવે છે અને અંગવિચ્છેદનને ટાળવા માટે મદદ કરશે, પણ અંગોને આરોગ્યને પુનર્સ્થાપિત કરશે.
સ્ત્રી-પુરુષ બંનેમાં વેસ્ક્યુલર રોગો જોવા મળે છે. વધુ વખત પેથોલોજીઓ મધ્યમ અને વૃદ્ધાવસ્થાના લોકોને અસર કરે છે. ઓછા લોકોમાં, વેસ્ક્યુલર રોગ યુવાન લોકોમાં જોવા મળે છે. કેટલાક કિસ્સાઓમાં, આવી પેથોલોજી જન્મજાત છે. વેસ્ક્યુલર સિસ્ટમના જખમનું વિશિષ્ટ સ્થાનિકીકરણ એ કોરોનરી, મગજનો ધમનીઓ, ગુદામાર્ગની નસો અને નીચલા હાથપગ છે. જો કે, પ્રણાલીગત વેસ્ક્યુલાટીસ સાથે, પ્રક્રિયા આખા શરીરમાં ફેલાય છે. સર્જનનો સંપર્ક કરવા માટેના સામાન્ય કારણોમાંનું એક કાયમની અતિશય ફૂલેલી નસો છે. આ રોગવિજ્ .ાન ઘણીવાર સ્ત્રીઓમાં થાય છે. લાક્ષણિક લક્ષણો છે: કન્વોલ્યુટેડ નસો, તેમનો વિસ્તરણ, પ્રોટ્રુઝન. એથરોસ્ક્લેરોસિસ એ બીજી વેસ્ક્યુલર રોગ છે. તે ભરાયેલા ધમનીઓ અને ક્ષતિગ્રસ્ત લોહીના ત્રાસ તરફ દોરી જાય છે. બંને રોગવિજ્ withાન સાથેના અદ્યતન કેસોમાં, નીચલા હાથપગના નળીઓને બાયપાસ કરવામાં આવે છે. આ એક સર્જિકલ ઓપરેશન છે, જેનો આભાર લોહીનો પ્રવાહ સંપૂર્ણપણે પુન completelyસ્થાપિત કરી શકાય છે.
કયા હેતુથી પગના વાસણો શન્ટિંગમાંથી પસાર થાય છે?
નસો અને ધમનીઓના રોગો માટે ફરજિયાત માપ એ નીચલા હાથપગના બાયપાસ વાહિનીઓ છે. પ્રારંભિક તબક્કે સારવાર રૂ conિચુસ્ત રીતે હાથ ધરવામાં આવે છે. એથરોસ્ક્લેરોટિક જખમથી પીડાતા દર્દીઓને લિપિડ-લોઅરિંગ દવાઓ (દવાઓ એટરોવાસ્ટેટિન, ફેનોફિબ્રાટ), આહાર સૂચવવામાં આવે છે. કાયમની અતિશય ફૂલેલી નસો સાથે, ખાસ સ્થિતિસ્થાપક અન્ડરવેર પહેર્યા, સ્ક્લેરોથેરાપીની ભલામણ કરવામાં આવે છે.નીચલા હાથપગના વાહિનીઓનું શન્ટિંગ ધમની અથવા નસના લ્યુમેનના ઉચ્ચારણ અવરોધ સાથે કરવામાં આવે છે, થ્રોમ્બોસિસનું riskંચું જોખમ અને ગેંગ્રેનનો વિકાસ. આ પ્રક્રિયા એક સર્જિકલ પ્રક્રિયા છે, તે એન્જીયોસર્જન દ્વારા થવી આવશ્યક છે. બાયપાસ સર્જરી એ રોપણી સાથેના જહાજના ભાગની બદલી છે. પરિણામે, રક્ત પુરવઠો પુન isસ્થાપિત થાય છે, અને થ્રોમ્બોસિસનું જોખમ નોંધપાત્ર રીતે ઓછું થાય છે. શન્ટ કૃત્રિમ સામગ્રી અથવા દર્દીની પોતાની પેશીઓથી બનાવી શકાય છે. મોટે ભાગે પડોશી નીચલા અંગ વાહિનીઓ રોપતા તરીકે ઉપયોગમાં લેવાય છે. સામગ્રીની પસંદગી ક્ષતિગ્રસ્ત ધમની અથવા નસના વ્યાસ પર તેમજ પેથોલોજીની લાક્ષણિકતાઓ પર આધારિત છે.
નીચલા હાથપગના બાયપાસ વાહિનીઓ માટેના સંકેતો
નીચલા હાથપગના વાહિનીઓને બાયપાસ કરવાની શસ્ત્રક્રિયા હોસ્પિટલના વિશિષ્ટ અથવા સર્જિકલ વિભાગમાં કરવામાં આવે છે. તે મુશ્કેલ કાર્યવાહીનો સંદર્ભ આપે છે, તેથી, તે ફક્ત સખત સંકેતો અનુસાર થવું જોઈએ. જો ધમની અથવા નસના વ્યાસના 50% કરતા વધુ ગાબડા હોય તો બાયપાસ વાહિનીઓનો આશરો લેવો યોગ્ય છે. ઓપરેશન નક્કી કરતા પહેલા, ડોકટરો રૂિચુસ્ત સારવાર સૂચવે છે. ઉપચારની અસરની ગેરહાજરીમાં સર્જિકલ હસ્તક્ષેપ કરવામાં આવે છે. નીચલા હાથપગના બાયપાસ વાહિનીઓ માટે નીચેના સંકેતો ઓળખવામાં આવે છે:
- આર્ટિરોસ્ક્લેરોસિસ ઇમિટિઅરેન્સ ધમનીઓ.
- વેનિસ સિસ્ટમની પેથોલોજીઝ ચિહ્નિત. વધુ વખત કાયમની અતિશય ફૂલેલી નસો અને થ્રોમ્બોફ્લેબીટીસની ધમકીઓ સાથે, સ્ટેન્ટિંગ અથવા એન્જીયોપ્લાસ્ટી કરવામાં આવે છે. સારવારની આવી પદ્ધતિઓના વિરોધાભાસ સાથે, વહાણ બાયપાસ સર્જરી કરવામાં આવે છે.
- એન્ડેરેટીટીસ. આ રોગવિજ્ .ાન સાથે, બળતરા પ્રતિક્રિયા નાના જહાજોના પ્રગતિશીલ નાબૂદ સાથે જોડાય છે. ધીરે ધીરે, ધમનીઓ સંપૂર્ણ રીતે ભરાયેલી થઈ જાય છે, પગના ગેંગ્રેન તરફ દોરી જાય છે. આ રોગ પુરુષની વસ્તીમાં વધુ જોવા મળે છે.
- નીચલા હાથપગની ધમનીઓનું એન્યુરિઝમ. રક્તસ્રાવના riskંચા જોખમ સાથે પેથોલોજી જોખમી છે, જેને રોકવું અત્યંત મુશ્કેલ છે.
કેટલાક કિસ્સાઓમાં, નીચલા હાથપગના નળીઓને અંગૂઠા અથવા પગના ગેંગ્રેનથી બાય કરવામાં આવે છે. આ સર્જિકલ હસ્તક્ષેપની પૂર્વસૂચન હંમેશાં અનુકૂળ હોતી નથી અને નેક્રોસિસના ક્ષેત્ર અને શરીરની વ્યક્તિગત લાક્ષણિકતાઓ પર આધારિત છે. કેટલાક કિસ્સાઓમાં, gangપરેશન ગેંગ્રેનને મટાડવું અથવા અસરગ્રસ્ત ફોકસના કદમાં ઘટાડો તરફ દોરી જાય છે.
કઈ પરિસ્થિતિઓમાં શન્ટિંગ વિરોધાભાસી છે?
વેસ્ક્યુલર બાયપાસ સર્જરીની અસરકારકતા હોવા છતાં, તે યાદ રાખવું યોગ્ય છે કે આવી કામગીરી ખૂબ ગંભીર છે. તેથી, તે ફક્ત એવા કિસ્સાઓમાં કરવામાં આવે છે જ્યાં સારવારની અન્ય પદ્ધતિઓ મદદ કરતી નથી. બાયપાસ સર્જરી માટે ઘણા વિરોધાભાસી છે. તેમાંના છે:
ચેપી રોગો, ત્વચાને નુકસાન, ડાયાબિટીસ મેલીટસના વિઘટનના કિસ્સામાં નીચલા હાથપગના નળીઓનું શંટિંગ હાથ ધરવામાં આવતું નથી. આ કિસ્સાઓમાં, દર્દીની સ્થિતિ સ્થિર થયા પછી ઓપરેશન કરવામાં આવે છે.
શન્ટિંગ તકનીકીઓ
મોટેભાગે, ધમની બાયપાસ સર્જરી કરવામાં આવે છે. આ એ હકીકતને કારણે છે કે આવી પેથોલોજી વધુ સામાન્ય છે. આ ઉપરાંત, વેનિસ નુકસાન સાથે, અન્ય સારવાર પદ્ધતિઓની ભલામણ કરવામાં આવે છે. તેમાંથી બલૂન એન્જીયોપ્લાસ્ટી અને સ્ટેન્ટિંગ શામેલ છે. ધમનીય રક્ત પ્રવાહને પુન restoreસ્થાપિત કરવા માટે શન્ટ તરીકે, જાંઘની સpફેનસ નસનો ઉપયોગ કરો. વિશાળ જખમ વિસ્તાર અથવા જહાજોની અસંતોષકારક સ્થિતિ સાથે, કૃત્રિમ પ્રત્યારોપણનો ઉપયોગ થાય છે. ઓપરેશન માટેની ઘણી તકનીકીઓ છે. તેમાંના છે:
- એરોટો-બાયફેમરલ બાયપાસ સર્જરી. ઇન્ગ્યુનલ પ્રદેશના સ્તરે સર્જિકલ હસ્તક્ષેપ કરવામાં આવે છે. Ofપરેશનનો સાર એઓર્ટાના પેટના ભાગ અને ફેમોરલ ધમનીઓ વચ્ચે બાયપાસ એનાસ્ટોમોસીસ બનાવવાનું છે.
- ફેમોરલ પોપલાઇટલ બાયપાસ સર્જરી. નીચલા અંગની બે મોટી ધમની વચ્ચે betweenનાસ્ટોમોસિસ રચાય છે. શન્ટ એ જાંઘના પાયા પર ઉદ્ભવે છે અને ઘૂંટણની સંયુક્ત (સંયુક્તની નીચે અથવા ઉપર) ના વિસ્તારમાં લાવવામાં આવે છે.
- ક્રોસ બાયપાસએનાસ્ટોમોસિસ બે ફેમોરલ ધમનીઓ વચ્ચે પસાર થાય છે (જમણા પગથી ડાબા નીચલા ભાગ સુધી અથવા aલટું)
- ફેમોરોટિબિયલ શન્ટિંગ વેસ્ક્યુલર કલમ ફેમોરલ અને ટિબિયલ ધમનીઓને જોડે છે.
વેસ્ક્યુલર બાયપાસ સર્જરી માટે દર્દીની તૈયારી
બાયપાસ સર્જરી માટેની તૈયારીમાં ડાયગ્નોસ્ટિક પ્રક્રિયાઓની શ્રેણી, તેમજ ડ્રગનો ઉપયોગ શામેલ છે. ઓપરેશન પહેલાં, પ્રયોગશાળા પરીક્ષા કરવી જરૂરી છે: ઓએકે, ઓએએમ, બાયોકેમિકલ રક્ત પરીક્ષણ, કોગ્યુલોગ્રામ. નીચલા હાથપગના જહાજોની ડોપ્લેરોગ્રાફી, ઇસીજી, ઇકોકાર્ડિયોગ્રાફી પણ કરવામાં આવે છે. શસ્ત્રક્રિયા દરમિયાન થ્રોમ્બોસિસથી બચવા માટે, લોહી પાતળા કરનારાઓ તેના એક અઠવાડિયા પહેલાં સૂચવવામાં આવે છે. આમાં એસ્પિરિન કાર્ડિયો, મેગ્નીકોર જેવી દવાઓ શામેલ છે. એન્ટિબાયોટિક્સ અને બળતરા વિરોધી દવાઓ પણ સૂચવવામાં આવે છે. સાંજે, operationપરેશનની પૂર્વસંધ્યાએ, પાણી અને ખોરાક લેવાનું બંધ કરવું જરૂરી છે.
નીચલા હાથપગના બાયપાસ વાહનો માટેની તકનીક
નીચલા હાથપગના વાહિનીઓને બાયપાસ કરવું એ એક જટિલ કામગીરી છે, જેને સર્જનની ઉચ્ચ વ્યાવસાયીકરણની જરૂર છે. મેનિપ્યુલેશન સામાન્ય એનેસ્થેસીયા હેઠળ કરવામાં આવે છે. ત્વચા અને અંતર્ગત પેશીઓનો કાપ 2 સ્થળોએ હાથ ધરવામાં આવે છે - ધમનીના અસરગ્રસ્ત વિસ્તારની ઉપર અને નીચે. રક્તસ્ત્રાવ અટકાવવા માટે વાસણમાં ક્લેમ્પ્સ લગાવવામાં આવે છે. અસરગ્રસ્ત વિસ્તારનું મૂલ્યાંકન કર્યા પછી, જહાજ પર એક ચીરો બનાવવામાં આવે છે અને શન્ટ એક બાજુ નક્કી કરવામાં આવે છે. આગળ, સ્નાયુઓ અને રજ્જૂ વચ્ચે વેસ્ક્યુલર ફ્લpપ નક્કી કરવામાં આવે છે. આમ, શંટ ધીમે ધીમે બીજા ચીરો (જખમની ઉપર) ની જગ્યાએ લાવવામાં આવે છે અને તેનો અંત નિશ્ચિત છે. તે પછી, સર્જન લોહીના પ્રવાહની સ્થિતિનું મૂલ્યાંકન કરે છે. જ્યારે સફળ ઓપરેશન ધમની ધબકારા શરૂ થાય છે. કેટલાક કિસ્સાઓમાં, ઇન્સ્ટ્રુમેન્ટલ પરીક્ષા પદ્ધતિઓ કરવામાં આવે છે. શસ્ત્રક્રિયામાં અંતિમ પગલું એ tissueંડા પેશીઓ અને ત્વચાને કાપવામાં આવે છે.
પોસ્ટઓપરેટિવ સમયગાળો કેવી રીતે છે?
શસ્ત્રક્રિયા કરાવનાર દર્દીની ઇનપેશન્ટ મોનિટરિંગ ખૂબ જ મહત્વપૂર્ણ છે. ખાસ કરીને જો આ મેનીપ્યુલેશન નીચલા હાથપગના વાહિનીઓને બાયપાસ કરી રહ્યું હોય. સફળ સારવાર સાથેનો પોસ્ટopeપરેટિવ સમયગાળો લગભગ 2 અઠવાડિયા જેટલો હોય છે. 7-10 મી દિવસે સર્જન ટાંકા દૂર કરે છે. જ્યારે દર્દી હોસ્પિટલમાં હોય ત્યારે, સારવારની અસરકારકતાના આકારણી માટે નિદાન પ્રક્રિયાઓ કરવી જરૂરી છે. આ ઉપરાંત, ડ doctorક્ટરને ખાતરી કરવી આવશ્યક છે કે ત્યાં કોઈ પોસ્ટopeપરેટિવ ગૂંચવણો નથી. પહેલેથી જ શસ્ત્રક્રિયા પછીના પ્રથમ દિવસોમાં, standભા રહેવાની ભલામણ કરવામાં આવે છે. બેઠા અને પડેલા સ્થાને, નીચલા અંગો ઉભા રાજ્યમાં નિશ્ચિત હોવા જોઈએ.
પુનoveryપ્રાપ્તિ ભલામણો
નીચલા હાથપગના વાહિનીઓ બંધ કર્યા પછી, લોહીના પ્રવાહની સ્થિતિનું નિરીક્ષણ કરવું જરૂરી છે. આ માટે, દર્દીની સમયાંતરે તપાસ થવી જોઈએ (અલ્ટ્રાસાઉન્ડ અને ડોપ્લર અલ્ટ્રાસાઉન્ડ). આગ્રહણીય:
- ધૂમ્રપાન કરવાનું બંધ કરો.
- થ્રોમ્બોસિસને રોકવા માટે એન્ટિપ્લેટલેટ દવાઓ લો.
- શરીરના વજન પર નજર રાખો. બીએમઆઈમાં વધારા સાથે, એક લિપિડ ઘટાડતો આહાર અને ડ્રગની સારવાર સૂચવવામાં આવે છે.
- દરરોજ ચાલો.
- ખાસ સ્ટોકિંગ્સ (મોજાં) અને પગરખાં પહેરો.
નીચલા હાથપગની વેસ્ક્યુલર બાયપાસ સર્જરી: દર્દીની સમીક્ષાઓ
શસ્ત્રક્રિયા કરાવનારા દર્દીઓની સમીક્ષાઓ મોટે ભાગે હકારાત્મક હોય છે. દર્દીઓમાં દુખાવો, પગમાં સુન્નતામાં ઘટાડો નોંધાયો. જો કે, ઘણા કિસ્સાઓમાં, લોકો થોડા સમય પછી લક્ષણોની પુનરાવર્તનની ફરિયાદ કરે છે. આ પડોશી ધમનીઓ અને નસોને નુકસાનને કારણે છે. તે યાદ રાખવું યોગ્ય છે કે બાયપાસ સર્જરી એથરોસ્ક્લેરોસિસની સારવાર નથી, અને શસ્ત્રક્રિયા પછી વેસ્ક્યુલર નુકસાનનું કારણ અદૃશ્ય થતું નથી. તેથી, થ્રોમ્બોસિસ અને ગેંગ્રેનના વિકાસને ટાળવા માટે, નિવારક પગલાંનું અવલોકન કરવું મહત્વપૂર્ણ છે.
નીચલા હાથપગના બાયપાસ વાહિનીઓ: કામગીરીની મુશ્કેલીઓ
Ofપરેશનની ગૂંચવણોમાં શન્ટમાં લોહીના ગંઠાવાનું નિર્માણ, તીવ્ર હૃદયની નિષ્ફળતા, પલ્મોનરી એમબોલિઝમનો વિકાસ શામેલ છે. પુન recoveryપ્રાપ્તિ અવધિમાં, સિવેન વિસ્તારમાં ઘાની સહાયતા અને તેમાંથી લોહી વહેવું શક્ય છે.Complexપરેશનને જટિલ અને લાંબી (3 કલાક સુધી) માનવામાં આવે છે તે છતાં, મુશ્કેલીઓ ભાગ્યે જ જોવા મળે છે. તેમના વિકાસની આવર્તન આશરે 2% છે.
આરોગ્ય-ua.org એ તમામ વિશેષતાઓના બાળરોગ અને પુખ્ત વયના ડોકટરોની consultationનલાઇન પરામર્શ માટે એક તબીબી પોર્ટલ છે. તમે વિશે કોઈ પ્રશ્ન પૂછી શકો છો ‘લેગ બાયપાસ’ અને નિ onlineશુલ્ક doctorનલાઇન ડ doctorક્ટરની સલાહ મેળવો.
એન્ટિપ્લેટલેટ ઉપચારમાં વૈજ્ .ાનિક અને ક્લિનિકલ પ્રગતિ
પાછલા દાયકામાં, રક્તવાહિની રોગના વિકાસમાં પ્લેટલેટની મુખ્ય ભૂમિકા સ્થાપિત થઈ છે. ખરેખર, પ્લેટલેટ્સના મહત્વની સ્પષ્ટતાએ મોટી સંખ્યામાં દવાઓનો વિકાસ ઉત્તેજિત કર્યો, ...
પેરિફેરલ ધમની એન્યુરિઝમ્સ
"એન્યુરિઝમ" શબ્દમાં રક્ત પરિભ્રમણની નોંધપાત્ર સમસ્યાઓ માટે નુકસાનકારક પરિબળોના સંપર્કમાં આવવાથી અને વિવિધ વિકારો તરફ દોરી જવાતા વાહિની અથવા હૃદયના પવિત્ર પાતળાને વર્ણવવામાં આવે છે.
શસ્ત્રક્રિયા પછી, શન્ટિંગ પગ ઘૂંટણની બાજુથી પસાર થાય છે શસ્ત્રક્રિયા પછી 5 મહિના ઘૂંટણની ઉપરના શરીર સીમ માટે સુન્ન છે
જુલાઈ 23, 2012
જવાબો સ્ટેશુક રુસલાન પેટ્રોવિચ:
પ્રથમ કેટેગરીના ડોક્ટર સર્જન, પી.એચ.ડી.
હેલો એનાસ્તાસિયા! બાયપાસ કામગીરી દરમિયાન, ચામડીની ચીરો અને ચામડીની પેશી ઘણીવાર ચેતા શાખાઓને નુકસાન પહોંચાડે છે, જે ત્વચાની સંવેદનશીલતા માટે જવાબદાર છે. લાક્ષણિક રીતે, સંવેદનાત્મક ક્ષતિ 6-12 મહિનાની અંદર અદૃશ્ય થઈ જાય છે. આ રક્ત પરિભ્રમણને અસર કરતું નથી. પરંતુ સંપૂર્ણ નિશ્ચિતતા માટે, તમારા ડ doctorક્ટરની સલાહ લેવી વધુ સારું છે.
Augustગસ્ટ 02, 2012
જવાબો તારાસ્યુક યુરી એનાટોલીયેવિચ:
રક્તવાહિની સર્જરી વિભાગના ડોક્ટર
હેલો એનાસ્તાસિયા! મોટે ભાગે, સર્જિકલ એક્સેસ (ચીરો) દરમિયાન ચેતા શાખાને ઇજા થઈ હતી. આ પ્રમાણમાં વારંવાર, પરંતુ આવા operationsપરેશન્સમાં ગંભીર ગૂંચવણ નથી (અન્યથા તમે વાસણોમાં જઈ શકતા નથી). નિયમ પ્રમાણે, આવી અપ્રિય ઘટના દો and વર્ષ પછી પોતાને દ્વારા પસાર થાય છે, અથવા ન્યુરોલોજીસ્ટની સલાહ લો.
નમસ્તે ડોક્ટર! ડાયાબિટીઝ અને એથરોસ્ક્લેરોસિસને કારણે મારી માતા (70) ને ગંભીર પગ ઇસ્કેમિયા છે. આ બધું આ વર્ષના ફેબ્રુઆરીમાં શરૂ થયું હતું (પહેલાં, તેણી પીડાથી પીડાતી ન હતી), રાત્રે તીવ્ર પીડા, અને પછી આખો દિવસ, બે વખત હોસ્પિટલોમાં મૂકે છે, ડ્રોપર્સ મૂકે છે, પરંતુ કંઇ મદદ કરી શક્યું નહીં, અંગૂઠાની વચ્ચે એક ઘા રચાયો હતો, સર્જનએ કહ્યું હતું કે તમારે આંગળી દૂર કરવાની જરૂર છે કારણ કે ઝેન્ટ્રોનટ પહેલાથી એક હાડકું છે. હવે તે વેસ્ક્યુલર સર્જરીના વિભાગમાં હોસ્પિટલમાં છે, એક પગની તપાસ કરવામાં આવી હતી, એક ડોપ્લરે બતાવ્યું હતું કે પગમાં લગભગ કોઈ ધબકતું નથી, જહાજોમાં લોહીનો પ્રવાહ ઓછો છે, તેઓએ કહ્યું હતું કે પગને બચાવવા માટેનો એકમાત્ર રસ્તો બાયપાસ સર્જરી છે. મારો સવાલ છે: હવે તેઓ તેની ક્લિનિકમાં તપાસ કરશે, બીજું કંપ કરવાનું શક્ય છે કે પછી મોડું થઈ ગયું છે, આવા સંજોગોમાં શટ કરવા માટે બહુ મોડું થયું છે? પગ સંવેદનશીલ છે, તે આંગળીઓને ખસેડી શકે છે, તે કાળો થઈ શકતો નથી, તે ફક્ત દુtsખ પહોંચાડે છે. અગાઉથી ખૂબ ખૂબ આભાર.
જૂન 03, 2011
જવાબો વ્લાસોવા ઓલ્ગા વ્લાદિમીરોવના:
હેલ્લો ઓલ્ગા! બાયપાસ સર્જરીની સંભાવનાના પ્રશ્નના સમાધાનની નિરીક્ષણ ફક્ત સંપૂર્ણ પરીક્ષા પછી જ થઈ શકે છે, જે તમારા માટે કરવામાં આવે છે, પરંતુ પ્રક્રિયામાં ગેંગ્રેન અને હાડકાની પેશીઓની હાજરીમાં બાયપાસ સર્જરી કરવી અયોગ્ય છે.
નમસ્તે મારા પતિને પગના જહાજનો એથરોસ્ક્લેરોસિસ છે, 90% અવરોધ. શું શન્ટિંગ, પ્રોસ્થેટિક્સ વિના કરવાનું શક્ય છે? અને જો નહીં, તો આવા ઓપરેશન માટે કેટલું ખર્ચ થાય છે અને તે ક્યાં થઈ શકે છે.
25 ડિસેમ્બર, 2013
જવાબો લિર્નિક સેર્ગેઇ વિલેનોવિચ:
વેસ્ક્યુલર સર્જન
પ્રિય એલેના. મેં તમારા પત્રનો જવાબ પહેલેથી જ આપી દીધો છે, તમે તેને સાઇટ સાઇટ પર મારા પૃષ્ઠ પર મોકલ્યો છે.
નીચલા હાથપગના વાહિનીઓમાં લોહીના પ્રવાહને પુનoringસ્થાપિત કરવાની તકનીકીઓ છે. તેઓ અલગ હોઈ શકે છે. આ શન્ટ ઓપરેશન્સ, એન્ડોવાસ્ક્યુલર ડિલેટેશન અને અન્ય તકનીકો છે.
પરંતુ તમારા પતિની તપાસ કર્યા વિના, વધારાના ડાયગ્નોસ્ટિક્સ વિના, તમારા પ્રશ્નના જવાબ આપવાનું અશક્ય છે, આ દર્દીમાં કઈ તકનીક શક્ય છે અને તે વધુ સારું પરિણામ આપશે.શક્ય છે કે આવી અવગણના સાથે, ઉપરોક્ત કોઈપણ પદ્ધતિઓ પહેલાથી લાગુ કરી શકાતી નથી.
આપની, વેસ્ક્યુલર સર્જન લીર્નિક એસ.વી.
મારા મિત્રને થ્રોમ્બોફ્લેબિટિસ અને નીચલા હાથપગના એથરોસ્ક્લેરોસિસનું નિદાન થયું હતું, કાયમની અતિશય ફૂલેલી નસો પછી બધાએ કહ્યું કે તેણી ગેંગ્રેન ગઈ હતી અને તેનો જમણો પગ કાutી નાખવા માંગતી હતી પરંતુ બાયપાસ સર્જરી કરી અને એક પ્રકારનું ઈંજેકશન સૂચવ્યું જે ખૂબ ખર્ચાળ છે. કૃપા કરીને મને કહો કે બાયપાસ સર્જરી મારી દાદીના પગને રાખવામાં મદદ કરશે અને તેને શું કહેવામાં આવે છે. તેઓએ અમને નામનું ઈંજેક્શન નથી કહ્યું.બાબુલા 72 વર્ષના છે.
જુલાઈ 18, 2013
જવાબો સાચેવ વિક્ટર એનાટોલીયેવિચ:
દરેક પરિસ્થિતિ વ્યક્તિગત છે. પરંતુ શન્ટિંગની મદદથી એક કરતા વધારે પગ બચાવી લેવામાં આવ્યા. અને એક યોગ્ય ઇંજેક્શન સંભવત prost પ્રોસ્ટાગ્લાન્ડિન્સ (અલ્પ્રોસ્ટstanન, વાસોપ્રોસ્ટન, ઇલોમેડિન) છે. ફક્ત તેમને જ કોર્સ દ્વારા વેધન કરવાની જરૂર છે, અને એકવાર નહીં. અથવા, કદાચ, બીજું શું છે?) આવી લાક્ષણિકતાઓ દ્વારા ડ્રગ સાથે આવવું મુશ્કેલ છે).
હેલો, કૃપા કરીને મને કહો, મારા દાદા (75 વર્ષ) ને કોરોનરી હાર્ટ ડિસીઝ, જંતુઓનું નિદાન થયું હતું. તેની પાસે પેટની પોલાણમાં ઘણો પ્રવાહી છે, તેમજ પગ રેડવામાં આવે છે. ગઈકાલે, એક પ્રવાહીમાં પણ પગમાંથી પ્રવાહી નીકળવાનું શરૂ થયું (ત્વચા તૂટી ગઈ). મૂત્રવર્ધક પદાર્થ કેટલાક કારણોસર મદદ કરતું નથી. આપણે પ્રવાહી કેવી રીતે ચલાવી શકીએ? પેટની દિવાલને પંચર કરવા અને પ્રવાહી મુક્ત કરવા માટે એક વિકલ્પ છે, પરંતુ પગનું શું? તેમાંથી પ્રવાહી કેવી રીતે ચલાવવું?
અને હજુ સુધી, અમે હાર્ટ બાયપાસ સર્જરી વિશે વિચારી રહ્યા છીએ, પરંતુ તે ગંભીર સ્થિતિમાં છે અને તેને કિવ અથવા ડોનિટ્સ્ક (અમે લ્યુગન્સ્ક ક્ષેત્રમાંથી) લઈ જઇશું નહીં તેવું ભયભીત છે, કદાચ આના પર કેટલીક ટીપ્સ છે? સ્થાનિક ડોકટરોએ જણાવ્યું કે શસ્ત્રક્રિયા કરવામાં મોડુ થઈ ગયું છે, પરંતુ તેઓએ કોરોનરી એન્જીયોગ્રાફી પણ કરી નથી.
08 ફેબ્રુઆરી, 2013
બગાએવ મિખાઇલ વેલેન્ટિનોવિચ જવાબો:
ઉચ્ચતમ વર્ગનો કાર્ડિયાક સર્જન
નમસ્તે. દુર્ભાગ્યવશ, તમે હવે કંટાળ્યા વિશે વિચાર કરી શકતા નથી. આવી ગંભીર સ્થિતિ એ શસ્ત્રક્રિયા માટે વિરોધાભાસ છે, તે મદદ કરશે નહીં. કોરોનોગ્રાફી બતાવવામાં આવતી નથી (સ્થિતિની તીવ્રતા અનુસાર). મૂત્રવર્ધક પદાર્થ ફક્ત નસોમાં જ આપી શકાય છે. અરે, સમુદાયના ચિકિત્સકો હવે તમારા દાદાની સારવાર કરશે.
નમસ્તે ક્યાંક 25 વર્ષ સુધીનું મારું વજન 52-54 કિલો છે. ત્યાં 4 મહિના માટે કોઈ સમયગાળો ન હતો અને હું 30 કિલો દ્વારા પુન recoveredપ્રાપ્ત થયો. 27 વર્ષની ઉંમરે, હું ગર્ભવતી થઈ, 10 કિલોગ્રામ વધારી., 8 તરત જ જન્મ્યો. ગર્ભાવસ્થાના 8 મહિનામાં, તેણીએ તેનો પગ તોડી નાખ્યો.
જન્મ પછી 8-10 મહિના પછી, રક્તસ્રાવ શરૂ થયો, હોર્મોન્સથી બંધ થવું પડ્યું, અન્ય ભંડોળ મદદ કરી શક્યા નહીં. લગભગ 3 મહિના પછી, ડિસિનોને કામ કરવાનું શરૂ કર્યું અને મેં હોર્મોન્સ પીવાનું બંધ કરી દીધું. મારી વિરોધાભાસ છે - પગમાં ખેંચાણ (સમયાંતરે નસોની સારવાર લેવી) ખૂબ જ ચીડિયા હતા, તેથી મેં હોર્મોન્સ (રેગ્યુલોન) પીવાનું બંધ કર્યું. 28-29 વર્ષમાં, અસ્થિભંગની નજીકના સંયુક્તમાં એક ગૂંચવણ complicભી થઈ. વધારાના વિશ્લેષણ કરવામાં આવ્યાં ન હતાં. મને સાંધાના નિદાન વિશે ખાતરી નથી. ક્યાંક 30 વર્ષમાં મારા 7 મહિના માટેનો સમયગાળો અદૃશ્ય થઈ ગયો. ફરીથી આશરે 24 કિલો વજન વધ્યું. હવે 32, લાંબા સમયથી વજન નથી. છેલ્લી વખત 107 કિલો વજન હતું. હું કસરત કરવાનો પ્રયત્ન કરું છું, પરંતુ તે ખરેખર મને દુtsખ પહોંચાડે છે. ઘૂંટણના સાંધા અને હાથ પર પણ, પીઠમાં દુખાવો થાય છે.
મને ખાતરી નથી કે ગેસ્ટ્રિક બાયપાસ સર્જરી મને મદદ કરશે, હું તમારો અભિપ્રાય જાણવા માંગતો હતો.
હું કડક આહાર પર બેસતો નથી, પરંતુ હું મુખ્યત્વે ઘરે બનાવેલું ખોરાક ખાઉં છું.
13 ફેબ્રુઆરી, 2013
જવાબો વેન્ટસ્કોવસ્કાયા એલેના વ્લાદિમિરોવના:
પ્રિય ઓકસના! તમારે તપાસ કરવાની જરૂર છે. આ કરવા માટે, તમારે ગેસ્ટ્રોએંટોરોલોજિસ્ટ, કાર્ડિયોલોજિસ્ટ અને સ્ત્રીરોગચિકિત્સકની મુલાકાત લેવાની જરૂર છે. કોઈપણ વજનમાં પોષણ અત્યંત મહત્વપૂર્ણ છે. વ્યક્તિગત આહાર પસંદ કરવો જરૂરી છે. શક્ય બાયપાસ સર્જરીની વાત કરીએ તો, તમે ગેસ્ટ્રોએંટોરોલોજિસ્ટ સાથે વ્યક્તિગત પરામર્શ કરીને પરીક્ષા પછી આ મુદ્દા પર ચર્ચા કરી શકો છો.
અલ્લા એનાટોલીયેવનાને પૂછે છે:
હું 56 વર્ષનો છું. 25 વર્ષથી હાયપરટેન્શન. માતા અને પિતાની લાઇન પર આનુવંશિકતા .. પિતાને હાર્ટ એટેક આવ્યો. સ્ટ્રોક, તીવ્ર હૃદય નિષ્ફળતા મૃત્યુ પામ્યા હતા. માતાનું મૃત્યુ 69 વર્ષની ઉંમરે થયું - એક ડ doctorક્ટર હતી .. તેણી મારા હાથમાં તરત જ મરી ગઈ. તે હાયપરટેન્સિવ હતી .. હૃદયની ફરિયાદ કરી હતી, પરંતુ કોઈ ઉપાય થયો ન હતો.તેમનું મોત તાત્કાલિક હતું.ભાઈ, 56 વર્ષ, એક માઇક્રોઇંફિક્શન હતું, બાયપાસ, અને સ્વપ્નમાં 3 મહિના પછી મૃત્યુ પામ્યો. મારી પાસે એક નાનું ફાઇબ્રોઇડ, કરોડરજ્જુ એમઆરઆઈ છે - ઇન્ટરવર્ટિબ્રલ ડિસ્ક એલ 50 સી 1, ઓસ્ટિઓચ્રોન્ડ્રોસિસ, સ્પોન્ડિલેરથ્રોસિસ, ઘૂંટણ, ખભાના સાંધાના સંધિવાનું ડોર્સલ પ્રોટ્રુઝન. મારી આખી જિંદગી મારી સાથે વર્તે છે. ક્લોનીડાઇનથી 20 વર્ષની ઉંમરે પ્રારંભ કરો. 25 વર્ષની ઉંમરે ફિનોપ્ટિનના હૃદયમાં નિષ્ફળતા .. પણ એક્સ્ટ્રોસાઇટolesલ્સ સમયાંતરે દેખાય છે .. ઉપકરણ પર નિશ્ચિત છે. એકગ અને ઇકો પર, ડોકટરોને કંઈ ખાસ મળતું નથી. ઘણા વર્ષોથી, લોહીમાં લોહીનું સ્તર elevંચું હતું ... પરંતુ તેઓએ કહ્યું કે તમે કામ કરી શકો છો .. તે ડરામણી નથી ... મે મહિનાથી, તમારા પગ ખૂબ જ સુજી ગયા છે ... અલ્ટ્રાસાઉન્ડ ... નીચલા હાથપગની શિરાહિત અપૂર્ણતા ... પણ મને લાગે છે કે મારા હાથથી તે જ બકવાસ છે ... પગ ... પગ અને પગ રાત્રે અને દિવસ સાથે મળીને હાથ ... ડેટ્રેલેક્સ, વેનોરસ, ફ્લેબોડિયા 600 માંથી એડિમા ઓછી થતી નથી. મલમ મદદ કરતું નથી .. ગ્રાઇન્ડને લોહી દાન કરો એન્ટિગોગ ... મર્યાદા મર્યાદિત છે ... લિમ્ફોસાઇટ્સમાં વધારો ... મેં જાતે પેઇડ શેલ્ફમાં આવું કરવાનું કહ્યું. સામાન્ય રક્ત કંઇ બતાવતું નથી ... બીજું કોણ ફેરવવું ... કયા ડોકટરો ... કયા કેન્દ્રોમાં. મસ્કોવાઇટ .. તેનું આખું જીવન 40 વર્ષના અનુભવ માટે કાર્ય કર્યું .. શાળામાં .... પૈસા ચૂકવેલ સંશોધન પાછળ ખૂબ ખર્ચ કરવામાં આવ્યાં, કેમ કે તેઓ એક સરળ શેલ્ફમાં કંઇપણ પ્રદાન કરતા નથી .. અથવા તેઓને કંઈપણ ખબર નથી. સહાય. મારી પૌત્રી ફક્ત 2 વર્ષની છે ... મારે કામ કરવાની જરૂર છે .. મારે સાંકળમાં બેસવું અથવા એક સાથે મારા માતાપિતા પાસે જવું નથી ... મારો ભાઈ પીતો નથી, ધૂમ્રપાન કરતો નથી ... પણ at 56 વાગ્યે બાપ. At૧ માં પિતા, મસ્કિવિટીઝ માટે એવા કેન્દ્રો છે કે જ્યાં તમારી તપાસ કરી શકાય. અને ડોકટરોની શોધમાં આસપાસ ન ભાગો. તેમને ક્યાંક મોકલવા માટે શેલ્ફમાં કોઈ કારણ દેખાતું નથી ... અને 2 વર્ષના બાળકના પગ પર સોજો જુએ છે ... સાદર એ.એ.
સપ્ટેમ્બર 24, 2012
વાઝક્ઝ એસ્ટુઆર્ડો એડ્યુઆર્ડોવિચ જવાબો:
જનરલ પ્રેક્ટિશનર, પી.એચ.ડી.
હેલો અલ્લા એનાટોલીયેવના! હું તમને સીધા જ કહીશ: જોખમ પરિબળો, ખાસ કરીને, સંબંધીઓ વિશેની માહિતી, તમારા લાંબા સમય સુધી હાયપરટેન્શન, સ્ત્રી અવયવોની સમસ્યાઓ અને teસ્ટિઓર્ટિક્યુલર સિસ્ટમ કોઈપણ સ્તર અને લાયકાતના ડ doctorક્ટર માટે સરળ કાર્ય નથી. પરંતુ તમારે નિરાશ થવાની જરૂર નથી, ખાસ કરીને કારણ કે તમારી પૌત્રી છે, સંભવત. અન્ય પ્રેમાળ સંબંધીઓ છે, જેના માટે તમારે જીવવાનું અને જીવવાનું છે. આટલા વર્ષોથી તમે આ સમસ્યાઓ સાથે જીવવાનું શીખ્યા છો, પરંતુ મુશ્કેલી વિના તે સમજી શકાય તેવું છે. હાલમાં, ઘણી બધી આધુનિક દવાઓ છે જે અનુક્રમે તમારી સ્થિતિની આગાહી અને જીવનની ગુણવત્તામાં સુધારો કરે છે, જે તમારા સંબંધીઓના મૃત્યુ પહેલાં ઉપલબ્ધ નહોતી.
તમારી સારવારમાં મુખ્યત્વે હાયપરટેન્શન અને હાર્ટ સપોર્ટને નિયંત્રિત કરવા પર ધ્યાન કેન્દ્રિત કરવું જોઈએ. બાકીની દરેક વસ્તુ (કરોડરજ્જુ, સાંધા, સ્ત્રી અંગો) ને ફક્ત રોગનિવારક ઉપચારની જરૂર છે. હું તમને ગેરહાજરીમાં કહી શકતો નથી કે કઈ દવાઓ તમારા માટે યોગ્ય છે, કારણ કે તે તમારા હાજરી આપતા ચિકિત્સકને વધુ દૃશ્યક્ષમ હશે - હું તમને વિશ્વાસ કરવા અને ઘણીવાર તેની સાથે સલાહ લેવાની સલાહ આપું છું, સહિત અને ક્યાં અને કોની સાથે સલાહ લેવી તે પ્રશ્નના આધારે. હું હમણાં જ પુનરાવર્તન કરું છું: તે તમારા નિદાનને તપાસમાં રાખવાનું છે, ગૂંચવણો ટાળવા માટે, અને સંપૂર્ણ સારવાર વિશે નહીં. આપણે તે સ્વાસ્થ્ય સમસ્યાઓ અને જીવન મુશ્કેલીઓ હોવા છતાં, શક્ય તેટલું ગુણાત્મક રીતે જીવવું જોઈએ.
મારા પિતાને ડાયાબિટીઝ છે. બાયપાસ સર્જરી 5 વર્ષ પહેલા એક પગ પર કરવામાં આવી હતી, આજે બીજા પગ પર આંશિક બાયપાસ સર્જરી કરવામાં આવી હતી અને આ પગ પર તેને એક વર્ષ માટે હીલ પર નોન-હીલિંગ અલ્સર હતું. શું કરવું
Octoberક્ટોબર 03, 2011
જવાબો અગાબાબોવ અર્નેસ્ટ ડેનિયલવિચ:
સામાન્ય વ્યવસાયી
હેલો મરિના, જો શક્ય હોય તો, મને બધી પરીક્ષા મોકલો અને હોસ્પિટલમાંથી મને ડિસ્ચાર્જ ઇ-મેઇલ દ્વારા મોકલો, આ પરિસ્થિતિના ઉદ્દેશ્ય આકારણીને મંજૂરી આપશે - ઇમેઇલ સુરક્ષિત
શુભ બપોર મારા પપ્પાએ aપરેશન “ortરોટા-કેનાનલ બાયપાસ સર્જરી” કરાવ્યું અને તેના પગમાંથી એક નસ લીધી, તેની છાતી સાજા થઈ ગઈ, પરંતુ કંઈક ફૂલવાનું શરૂ થયું અને લાલ થઈ ગયું. હોસ્પિટલમાં ન જવા માટે આપણે શું કરવું જોઈએ?
Augustગસ્ટ 18, 2011
બગાએવ મિખાઇલ વેલેન્ટિનોવિચ જવાબો:
ઉચ્ચતમ વર્ગનો કાર્ડિયાક સર્જન
નમસ્તે. હોસ્પિટલમાં જાઓ.
ઇજાના 7 કલાક પછી હાથને સીવ્યો હતો
કોઈ અંગના આઘાતજનક અંગવિચ્છેદન સાથે, ડ doctorsક્ટરોને સફળતાની probંચી સંભાવના સાથે વિખેરાયેલા હાથ અથવા પગને સીવવા અને તેમાં રક્ત પરિભ્રમણને પુનર્સ્થાપિત કરવા માટે 2-3 કલાકથી વધુ સમય હોતો નથી. ડલ્લાસનો એક સર્જન 7 કલાક પછી દર્દીનો હાથ બચાવી શક્યો.
શસ્ત્રક્રિયા વિના હાર્ટ વાલ્વ બદલાશે
રશ યુનિવર્સિટી મેડિકલ સેન્ટરના કાર્ડિયાક સર્જનો જન્મજાત હૃદયરોગના દર્દીઓ માટે ન્યૂનતમ આક્રમક ટ્રાન્સકાથેટર વાલ્વ રિપ્લેસમેન્ટની ઓફર કરે છે.આ તકનીકમાં ખુલ્લી શસ્ત્રક્રિયાની જરૂર નથી
નીચલા હાથપગના જહાજોની એન્જીયોપ્લાસ્ટી કેવી રીતે કરવામાં આવે છે?

ઘણા વર્ષોથી, હાયપરટેન્શનનો નિષ્ફળ લડવું?
ઇન્સ્ટિટ્યૂટનાં વડા: “હાઈપરટેન્શનને દરરોજ લેવાથી મટાડવું કેટલું સરળ છે તે તમે આશ્ચર્યચકિત થઈ જશો.
એન્જીયોપ્લાસ્ટી એ એક આધુનિક હાઇટેક પ્રક્રિયા છે જે નીચલા હાથપગમાં સ્થિત શામેલ વાહિનીઓમાં પેટન્ટસીને પુન restoreસ્થાપિત કરવામાં મદદ કરે છે. ધમનીનું લ્યુમેન એથરોસ્ક્લેરોટિક તકતીઓને લીધે સંકુચિત અથવા બંધ થઈ શકે છે, જે આંતરિક ધમની દિવાલ પર કોલેસ્ટ્રોલ, ચરબી અને અન્ય પદાર્થોના જુબાનીને કારણે રચાય છે.
- શસ્ત્રક્રિયા માટેના સંકેતો
- કામગીરી કેવી રીતે કરવામાં આવે છે?
- દર્દી સમીક્ષાઓ
શસ્ત્રક્રિયા માટેના સંકેતો
એન્જીયોપ્લાસ્ટીનો ઉપયોગ નીચેના જખમ દ્વારા થતાં લક્ષણોની સારવાર માટે થાય છે.
અમારા વાચકોએ હાયપરટેન્શનની સારવાર માટે સફળતાપૂર્વક રેકાર્ડિયોનો ઉપયોગ કર્યો છે. આ ઉત્પાદનની લોકપ્રિયતા જોઈને, અમે તેને તમારા ધ્યાન પર આપવાનું નક્કી કર્યું.
- ઇસ્કેમિક હૃદય રોગ,
- પેરિફેરલ વેસ્ક્યુલર રોગ
- કેરોટિડ ધમનીને નુકસાન,
- રેનોવેસ્ક્યુલર રોગ.
નીચલા હાથપગમાં સ્થિત ધમનીઓની એન્જીયોપ્લાસ્ટી ડાયાબિટીક પગના સિન્ડ્રોમ દ્વારા કરી શકાય છે. આ પદ્ધતિ સાથે લોહીના પ્રવાહને પુનoringસ્થાપિત કરીને, અંગના અંગવિચ્છેદનને ટાળી શકાય છે અને પગ પરના ટ્રોફિક અલ્સર મટાડવામાં આવે છે.
કામગીરી કેવી રીતે કરવામાં આવે છે?
પ્રથમ, દર્દીને એવી દવા આપવામાં આવે છે જે આરામ કરવામાં મદદ કરે છે અને ભાવનાત્મક તણાવનો અનુભવ નહીં કરે. ઓપરેશન જટિલ નથી તે હકીકત હોવા છતાં, તે શાંત થવા માટે હજી પણ ઉપયોગી થશે. કેથેટર શામેલ કરવામાં આવે છે તે સ્થળે, સ્થાનિક નિશ્ચેતન કરવામાં આવે છે. કેટલાક દર્દીઓ પ્રક્રિયા દરમિયાન સૂઈ જાય છે.
બંધ જહાજોના લ્યુમેનનું પુનર્સ્થાપન
તે પછી, ડ doctorક્ટર રક્ત વાહિનીમાં એક કેથેટર મૂકે છે, જે એક લવચીક અને ખૂબ પાતળી નળી છે. એક્સ-રેની મદદથી, ડ doctorક્ટર કેથેટરની ગતિ અને સ્થાન જુએ છે.
રક્ત વાહિનીના સંકુચિત સ્થાનેથી એક પાતળા કંડક્ટર પસાર થાય છે, જેની સાથે અંતમાં માઇક્રોબonલન સાથેનું મિનિ-કેથેટર ચાલે છે.
જ્યારે તે યોગ્ય સ્થાને પહોંચે છે, ત્યારે બલૂન ફૂલે છે, જેથી અસરગ્રસ્ત વિસ્તાર સીધો થઈ જાય. પછી આ જગ્યાએ સ્ટેન્ટ રોપવામાં આવે છે, જે ભવિષ્યમાં સારા રક્ત પ્રવાહને સુનિશ્ચિત કરે છે. આરોપણ પછી, બધા સાધનો દૂર કરવામાં આવે છે.
પ્રક્રિયા પછી, રક્તસ્રાવ ટાળવા માટે દબાણ પટ્ટી લાગુ કરવામાં આવે છે. દર્દીને આરામ રૂમમાં લઈ જવામાં આવે છે. સામાન્ય રીતે હોસ્પિટલમાં તે એકથી ત્રણ દિવસ વિતાવે છે.
આજે, પ્રક્રિયાની સફળતા 100% ની નજીક છે. તેમ છતાં તે નોંધવું યોગ્ય છે કે આવા જટિલ કિસ્સાઓ છે જેમાં કોરોનરી ધમનીઓને નુકસાન જોવા મળે છે, જે એન્જીયોપ્લાસ્ટીને મંજૂરી આપતું નથી અથવા પ્રક્રિયાને જટિલ બનાવે છે. તે ભાગ્યે જ થાય છે કે શસ્ત્રક્રિયા પછી, વારંવાર સ્ટેનોસિસ વિકસિત થાય છે, આ છ મહિનાની અંદર થાય છે.
જેમ તમે જોઈ શકો છો, એન્જીયોપ્લાસ્ટી એ ત્વચા પરના નાના પંચર દ્વારા કરવામાં આવતી ન્યૂનતમ આક્રમક પ્રક્રિયા છે. આ ઉપરાંત, એક વિશાળ વત્તા એ છે કે સામાન્ય એનેસ્થેસિયા લાગુ કરવામાં આવતું નથી, જેનો અર્થ એ કે દર્દીના શરીરને વધારાના તાણનો અનુભવ થતો નથી.
દર્દી સમીક્ષાઓ
કેટલાક લોકોની સમીક્ષાઓથી એન્જીયોપ્લાસ્ટી પર વિશ્વાસ કરવો જોઇએ કે કેમ તે તમે શોધી શકો છો. ઉદાહરણ તરીકે, એક વ્યક્તિએ કહ્યું કે સ્ટેન્ટિંગ એક ઉત્તમ, ઓછી આઘાતજનક તકનીક છે જે ગંભીર ગૂંચવણો ટાળે છે. એક દર્દી, જેણે બે વાર એન્જીયોપ્લાસ્ટી કરી હતી, તેણે કહ્યું કે તમારે આવી ઉપયોગી પ્રક્રિયાથી ડરવું જોઈએ નહીં.
જો, તેના અનુસાર, પહેલી વાર તે ડરતી હતી, તો બીજી વાર તે શાંત હતી. તેણીએ કહ્યું તેમ, જીવન ખૂબ સરળ બને છે. બીજા માણસે કહ્યું કે ડ aક્ટર જે એન્જીયોપ્લાસ્ટીની ભલામણ કરે છે તે ખૂબ જ સક્ષમ રીતે કાર્ય કરે છે, કારણ કે તે ખરેખર ગંભીર ગૂંચવણો ટાળવામાં મદદ કરે છે.
જેમ તમે જોઈ શકો છો, એન્જીયોપ્લાસ્ટી ખરેખર મૂર્ત લાભ લાવે છે, બંને ડોકટરો અને દર્દીઓ પોતે આ વિશે બોલે છે.તેથી, તમારે તેને પકડવામાંથી ડરવું જોઈએ નહીં, તેનાથી .લટું, તમારે ખુશ થવાની જરૂર છે, કારણ કે આ જીવનની ગુણવત્તાને સુધારવાની એક શ્રેષ્ઠ તક છે.
- એક ટિપ્પણી છોડીને, તમે વપરાશકર્તા કરાર સ્વીકારો છો
- એરિથિમિયા
- એથરોસ્ક્લેરોસિસ
- કાયમની અતિશય ફૂલેલી નસો
- વેરીકોસેલ
- નસો
- હેમોરહોઇડ્સ
- હાયપરટેન્શન
- હાયપોટેન્શન
- ડાયગ્નોસ્ટિક્સ
- ડાયસ્ટોનિયા
- સ્ટ્રોક
- હાર્ટ એટેક
- ઇસ્કેમિયા
- લોહી
- કામગીરી
- હાર્ટ
- વેસલ્સ
- એન્જેના પેક્ટોરિસ
- ટાકીકાર્ડિયા
- થ્રોમ્બોસિસ અને થ્રોમ્બોફ્લેબિટિસ
- હાર્ટ ટી
- હાયપરટોનિયમ
- દબાણ બંગડી
- નોર્મલાઇફ
- અલ્લાપીનિન
- અસ્પરકમ
- ડેટ્રેલેક્સ
સેરેબ્રલ એથરોસ્ક્લેરોસિસના ચિહ્નો અને સારવાર
મનુષ્યમાં, બધા અવયવો બાહ્ય પ્રભાવને આધિન છે. શરીરમાં પ્રતિકૂળ પરિબળોના પ્રભાવ હેઠળ, નિષ્ફળતા થાય છે, વિવિધ રોગોના સ્વરૂપમાં પ્રગટ થાય છે. મગજ પણ તેનો અપવાદ ન હતું. મુખ્ય અંગના સૌથી સામાન્ય રોગોમાં એક એથરોસ્ક્લેરોસિસ છે. એક ખતરનાક પ્રકારનો રોગ ચોક્કસપણે મગજનો એથરોસ્ક્લેરોસિસ છે. ચાલો તે સમજવાનો પ્રયત્ન કરીએ કે મગજનો એથરોસ્ક્લેરોસિસ શું છે અને તેના નાબૂદ માટે કઈ પદ્ધતિઓ અસ્તિત્વમાં છે.
પરીક્ષાઓ અને ઉપચાર
મગજના વાહિનીઓનું એથરોસ્ક્લેરોસિસ, ખાસ કરીને રોગની શરૂઆતમાં, તે નક્કી કરવું મુશ્કેલ છે. પરંતુ સેરેબ્રલ એથરોસ્ક્લેરોસિસની સારવાર કેવી રીતે કરવી? અને ઘણીવાર તમારે આ ક્ષેત્રના વિવિધ નિષ્ણાતો તરફ વળવું પડશે. પ્રથમ, આ લક્ષણવાળા માનવામાં આવેલા દર્દી માટે કોઈ ચિકિત્સક દ્વારા તપાસ કરવી જરૂરી છે, જે વિશેષ ડોકટરોની સાંકડી પ્રોફાઇલને એક દિશા આપશે. આ કાર્ડિયોલોજિસ્ટ, ન્યુરોપેથોલોજિસ્ટ અને એન્જીયોસર્જન છે. સેરેબ્રલ એથરોસ્ક્લેરોસિસને ઓળખવા માટે, પરીક્ષાઓ જરૂરી છે:
- આંતરરાષ્ટ્રીય નોર્મલાઇઝ્ડ રેશિયો (આઈએનઆર), કોગ્યુલેશન પરિમાણના ધોરણને શોધવા માટે રક્તદાન.
- ડોપ્લેરોગ્રાફીનો ઉપયોગ કરીને વધારાની-મગજનો ધમનીઓનો અલ્ટ્રાસાઉન્ડ.
- ટ્રાંસક્રranનિયલ ડોપ્લેરોગ્રાફી મગજની અંદર રક્ત વાહિનીઓનો અભ્યાસ છે.
- એન્જીયોગ્રાફિક પરીક્ષા તમને એક્સ-રે દ્વારા મગજનો જહાજો તપાસવાની મંજૂરી આપે છે. એક ખાસ પદાર્થ નસમાં નાખવામાં આવે છે જેથી રોગવિજ્ pathાનને સંપૂર્ણ રીતે ઓળખી શકાય. પરંતુ આ પદ્ધતિના જોખમને લીધે, તે કડક પુરાવાના પરિણામ રૂપે સૂચવવામાં આવે છે.
- ઇલેક્ટ્રોએન્સેફાલોગ્રામ. આ પદ્ધતિ મગજના કોર્ટીકલ રચનાઓને શોધવા માટે મદદ કરે છે.
- રોગપ્રતિકારક વિશ્લેષણ તમને માનવ શરીરમાં કોલેસ્ટરોલનું સ્તર નક્કી કરવાની મંજૂરી આપે છે.
- જ્યારે દર્દીને સ્ટ્રોક થયો હોય તેવા કિસ્સાઓમાં કમ્પ્યુટેડ ટોમોગ્રાફીનો ઉપયોગ કરવામાં આવે છે. આ પદ્ધતિ તમને સેરેબ્રલ એથરોસ્ક્લેરોસિસની વધુ સારવાર કેવી રીતે કરવી તે નિર્ધારિત કરવાની મંજૂરી આપે છે.
- મેગ્નેટિક રેઝોનન્સ થેરેપી (એમઆરઆઈ) - આ પદ્ધતિ તમને રોગના લક્ષણોને વધુ સચોટ રીતે ઓળખવાની મંજૂરી આપે છે.
એક નિષ્ણાત કે જેણે જવાબદારી સાથે હાલની પરીક્ષામાં સંપર્ક કર્યો છે, મગજનો એથરોસ્ક્લેરોસિસની ડિગ્રી અને ફોર્મ નક્કી કરવામાં સક્ષમ હશે. પરિણામે, યોગ્ય સારવાર વિકલ્પ પસંદ કરવાનું શક્ય બને છે.
સેરેબ્રલ એથરોસ્ક્લેરોસિસની સારવાર
આ પ્રથામાં, સેરેબ્રલ એથરોસ્ક્લેરોસિસની સારવારની બે પદ્ધતિઓ છે. આ એક તબીબી પદ્ધતિ અને સર્જિકલ હસ્તક્ષેપ છે. પરંતુ, આની સાથે, દર્દીને સખત આરામ અને વિશેષ આહારની જરૂર હોય છે. જો તબક્કો પ્રારંભિક છે, તો પછી દવા પદ્ધતિઓનો ઉપયોગ નીચેના પ્રકારના દવાઓની સારવાર માટે કરવામાં આવે છે:
- એન્ટિપ્લેલેટ એજન્ટો એસ્પિરિન છે, જે ક્ષતિગ્રસ્ત તકતી પર લોહી ગંઠાવાનું જોખમ ઘટાડે છે. આમ, ઇસ્કેમિક સ્ટ્રોકનું જોખમ નોંધપાત્ર રીતે ઘટાડ્યું છે,
- લિપિડ-લોઅરિંગ દવાઓ રોગની પ્રગતિને અટકાવવાનું લક્ષ્ય છે. શ્રેષ્ઠ દવા સ્ટેટિન છે. તે જીવનભર લેવામાં આવે છે. પરંતુ દવાની માત્રા લોહીના વાંચનના આધારે ગોઠવવી જોઈએ,
- બળતરા વિરોધી દવાઓ વેસ્ક્યુલર દિવાલ ઘટાડવામાં અને તેને બાહ્ય પ્રતિકૂળ પરિબળો માટે વધુ પ્રતિરોધક બનાવવામાં મદદ કરે છે,
- vasodilating અસર સાથે દવાઓ.આ પ્રકારની દવા વેસ્ક્યુલર સ્પેસમ ઘટાડે છે, ત્યાં ન્યુરોન્સમાં લોહીનો પ્રવાહ વધે છે. આમાં શામેલ છે: “યુફિલિન”, “પેપેવેરીન”, “ડિપ્રોફેન”,
- તબીબી પ્રેક્ટિસમાં દબાણને નિયંત્રિત કરવા માટે હાયપોટેન્ટીવ દવાઓનો ઉપયોગ થાય છે. આ દવાઓમાં શામેલ છે: “એન્લાપ્રીલ”, “રામિપ્રિલ”, “કેપ્ટોપ્રિલ”,
- પિરાસીટમ અને પિકામિલન એ દવાઓ છે જે મગજના કાર્ય અને મગજનો પરિભ્રમણ સુધારે છે.

જો દર્દીએ એથરોસ્ક્લેરોસિસનો અંતિમ તબક્કો જાહેર કર્યો, તો પછી સર્જિકલ હસ્તક્ષેપ જરૂરી છે. કયા સમય પછી સર્જરી કરાવવી શ્રેષ્ઠ છે? વહેલા આ કરવામાં આવે છે, દર્દીના જીવન અને આરોગ્ય માટે વધુ સારું છે. સ્ટેનોસિંગ સેરેબ્રલ એથરોસ્ક્લેરોસિસ સામાન્ય અને આંતરિક કેરોટિડ ધમનીઓ પર ખુલ્લેઆમ ચલાવવામાં આવવી જોઈએ. આ કામગીરી મગજનો વાહિનીઓના અલ્ટ્રાસાઉન્ડ ડાયગ્નોસ્ટિક્સની કડક દેખરેખ હેઠળ હાથ ધરવામાં આવે છે.
મગજના આંતરિક ધમનીઓની વાત કરીએ તો, સ્ટેજીંગ - બલૂન દાખલ દ્વારા સર્જિકલ હસ્તક્ષેપ થાય છે. આ Afterપરેશન પછી, ઉપસ્થિત ચિકિત્સક જીવનભર મતભેદનો ઉપયોગ સૂચવે છે.
સેરેબ્રલ આર્ટિરોસ્ક્લેરોસિસનો પ્રારંભિક તબક્કો સંજોગોનો અનુકૂળ સમૂહ છે. પરંતુ તમારે ડ theક્ટરનાં બધાં સૂચનોનું નિરંતરપણે પાલન કરવું જોઈએ અને ચોક્કસ આહારનું પાલન કરવું જોઈએ. રોગના બીજા તબક્કે, એથરોસ્ક્લેરોસિસનું સંપૂર્ણ દૂર કરવું અશક્ય છે. રોગના વિકાસના તબક્કાને સ્થગિત કરવું અને સ્ટ્રોકની ઘટનાને અટકાવવાનું જ શક્ય છે. રોગના વિકાસના ત્રીજા તબક્કાની વાત છે, જો તે સમયે સર્જિકલ હસ્તક્ષેપ ન કરવામાં આવે તો તે દર્દીની મૃત્યુ તરફ દોરી જાય છે.
સેરેબ્રલ એથરોસ્ક્લેરોસિસ એ એક લાંબી બિમારી છે, તેથી તમારે એ હકીકત માટે તૈયાર રહેવું જોઈએ કે સારવાર જીવનભર રહેશે. કદાચ લોક ઉપાયોની સારવાર. પરંતુ આ પ્રકારના રોગથી જોખમ ન લેવું વધુ સારું છે. જો તમે યોગ્ય સારવાર પસંદ કરો છો અને જવાબદારીપૂર્વક આ પ્રકારના રોગની સારવાર કરો છો, તો પછી વ્યક્તિ ફક્ત લાંબું જીવન જ ગણાવી શકશે નહીં, પણ કાર્યક્ષમ પણ રહી શકે છે.
વેસ્ક્યુલર સમસ્યા નિવારણ
રોગની રોકથામ અને રોગના 3 ડિગ્રીથી વધુ વિકાસની રોકથામ છે. ખોરાકમાં ચરબીયુક્ત, ખારી અને મસાલાવાળા ખોરાક ન હોવા જોઈએ. કેલરી સામગ્રી ઓછી કરવી મહત્વપૂર્ણ છે. 2000 - 2500 કેલરી દરરોજ માન્ય છે. ખાટા-દૂધના ઉત્પાદનો, દરિયાઈ માછલી અને દુર્બળ માંસનો વધુ વખત વપરાશ કરવો જોઇએ. અને શણગારા અને રીંગણાના ઉત્પાદનો ખાવાની ખાતરી કરો. તેઓ લોહીનું કોલેસ્ટરોલ ઘટાડે છે અને ચયાપચયને optimપ્ટિમાઇઝ કરે છે. દરરોજ 1.5 લિટર પ્રવાહી પીવાનું ભૂલશો નહીં. નિવારણ એ પ્રાથમિક અને ગૌણ છે.
પ્રાથમિક:
- ધૂમ્રપાન અને દારૂ પીવા પર પ્રતિબંધ,
- બ્લડ સુગર સામાન્ય હોવી જોઈએ
- દિવસમાં લગભગ એક કલાક નિયમિત ચાલવું,
- તણાવપૂર્ણ પરિસ્થિતિઓને દૂર કરો
- તરવું, દોડવું, ધ્યાન, યોગ, વગેરે.
ગૌણ નિવારણ જીવનભરના નિષ્ણાત દ્વારા સૂચવવામાં આવેલી દવાઓનો ઉપયોગ સમાવે છે.
નિવારણ અને આહાર ખૂબ મહત્વપૂર્ણ છે, અને જો તમે આનું પાલન કરો છો, તો પછી મગજનો એથરોસ્ક્લેરોસિસ અને તેના પરિણામો ટાળવાનું શક્ય છે. સમગ્ર બીમારી દરમિયાન હાજરી આપતા ચિકિત્સક સાથે સલાહ લેવી પણ જરૂરી છે.
નિફેડિપિન કેવી રીતે લેવું અને કયા દબાણ પર: સૂચનાઓ

બ્લડ પ્રેશર કૂદકા ઘણા આધુનિક લોકોને ચિંતા કરે છે, નાની ઉંમરે પણ. તેથી, દરેક આ સૂચકને સામાન્ય બનાવવાનો સૌથી અસરકારક માર્ગ શોધવાનો પ્રયાસ કરી રહ્યો છે. ફાર્માકોલોજીના આધુનિક બજાર પરની આ દવાઓમાંની એક નિફેડિપિન છે, જેનો ઉપયોગ કરવા માટેની સૂચનાઓને વિગતવાર ધ્યાનમાં લેવી જોઈએ. આપણે કયા દબાણનો ઉપયોગ કરવો જોઇએ તે પણ શોધી કા .ીએ છીએ.
- દવાની રચના
- ઉપયોગ માટે સંકેતો
- ડોઝ: સૂચનો
- આડઅસર
- દવાનો ઉપયોગ માટે વિરોધાભાસી
- ગર્ભાવસ્થા દરમિયાન નિફેડિપિન
- અન્ય દવાઓ સાથે ક્રિયાપ્રતિક્રિયા
- ડ્રગના એનાલોગ્સ
| કયા દબાણ પર હું અમલોદિપિન દવા લઈ શકું છું |
| બેટ Betક્સolોલ નામની દવાના ઉપયોગ માટેની સૂચનાઓ |
| હું કયા દબાણ પર વાલ્ઝ લઈ શકું છું |
| નોર્મોડિપાઇન: ઉપયોગ માટે સૂચનો |
દવાની રચના
નિફેડિપિન કેલ્શિયમ ચેનલ બ્લocકર્સના જૂથથી સંબંધિત છે. આ દવા ગોળીઓના સ્વરૂપમાં ઉપલબ્ધ છે. આ ડ્રગનો સક્રિય ઘટક નિફેડિપિન છે. તેની રચનામાં આવા સહાયક ઘટકો શામેલ છે:
- માઇક્રોક્રિસ્ટલાઇન સેલ્યુલોઝ,
- મેગ્નેશિયમ સ્ટીઅરેટ,
- હાઈપ્રોમેલોઝ,
- ટાઇટેનિયમ ડાયોક્સાઇડ
- ટેલ્કમ પાવડર
- દૂધ ખાંડ
- બટાકાની સ્ટાર્ચ.
આ રચનાને લીધે, નિફેડિપિન રક્તવાહિની તંત્રની કામગીરી પર ફાયદાકારક અસર કરે છે, બ્લડ પ્રેશર સૂચકને ફરીથી સામાન્યમાં લાવે છે. આ દવા કાઉન્ટર પર વેચાય છે. રશિયામાં સરેરાશ કિંમત 35 રુબેલ્સ છે. યુક્રેનમાં, દવાની આશરે કિંમત 7 યુએચ છે. નિફેડિપિન સસ્તી દવાઓમાંની એક છે, પરંતુ, તેમ છતાં, તે ખૂબ અસરકારક છે.
ઉપયોગ માટે સંકેતો
મારે કયા દબાણ પર નિફેડેપિન લેવી જોઈએ? તે એલિવેટેડ બ્લડ પ્રેશર માટે સૂચવવામાં આવે છે. તેથી, આ દવા હાયપરટેન્શનથી શરીરને અસર કરવાની સૌથી પ્રખ્યાત રીતોમાંની એક છે. આવી બિમારીઓ માટે પણ તેનો ઉપયોગ કરવાની ભલામણ કરવામાં આવે છે:
- કંઠમાળ પેક્ટોરિસ
- ક્રોનિક ઇસ્કેમિક હૃદય રોગ,
- હૃદય નિષ્ફળતા.
આ ઉપરાંત, આવા કિસ્સાઓમાં હાયપરટેન્શન માટે પ્રોફીલેક્ટીક તરીકે નિફેડિપિનનો ઉપયોગ થાય છે:
- દર્દીની વૃદ્ધાવસ્થા
- સિસ્ટોલિક હાયપરટેન્શન,
- નીચલા હાથપગના કેરોટિડ ધમનીના વાહિનીઓનું એથરોસ્ક્લેરોસિસ,
- ગર્ભાવસ્થા દરમિયાન સ્ત્રીઓ.

અમારા વાચકોએ હાયપરટેન્શનની સારવાર માટે સફળતાપૂર્વક રેકાર્ડિયોનો ઉપયોગ કર્યો છે. આ ઉત્પાદનની લોકપ્રિયતા જોઈને, અમે તેને તમારા ધ્યાન પર આપવાનું નક્કી કર્યું.
ડોઝ: સૂચનો
નિફેડિપિન ગોળીઓ બ્લડ પ્રેશર ઘટાડવા માટે લાંબા સમય સુધી વાપરી શકાય છે. શ્રેષ્ઠ દૈનિક માત્રા 3 ગોળીઓ છે. જો જરૂરી હોય તો, તે દિવસમાં 2 વખત 2 ગોળીઓમાં વધારી શકાય છે. દવાની મહત્તમ દૈનિક માત્રા 4 ગોળીઓ છે. તે ભૂલવું જોઈએ નહીં કે આવી પરિસ્થિતિઓમાં દવાઓની માત્રા 2 ગણો ઘટાડવી જોઈએ:
- વૃદ્ધાવસ્થામાં, જો જટિલ ઉપચાર સૂચવવામાં આવે છે,
- ક્ષતિગ્રસ્ત યકૃત કાર્ય,
- મગજનો દુર્ઘટના
બ્લડ પ્રેશરમાં તીવ્ર વધારો સાથે, ટેબ્લેટ જીભની નીચે મૂકવી આવશ્યક છે. ઝડપી કાર્યવાહી માટે, તમે તેને પૂર્વ-ચાવવી શકો છો.

આડઅસર
મોટાભાગના કિસ્સાઓમાં, નિફેડિપિન ખૂબ સરળતાથી સહન કરવામાં આવે છે. પરંતુ ગોળીઓના વધુ પડતા ઉપયોગ સાથે, આવી આડઅસરો જોઇ શકાય છે:
- રક્તવાહિની તંત્રમાંથી: તાવ, ધબકારા, બ્લડ પ્રેશરમાં તીવ્ર ઘટાડો, હૃદયની નિષ્ફળતા.
- સેન્ટ્રલ નર્વસ સિસ્ટમમાંથી: માથાનો દુખાવો, ચક્કર, ઝડપી ઓવરવર્ક, sleepંઘની ખલેલ, હળવા કંપન.
- જઠરાંત્રિય માર્ગમાંથી: nબકા, ક્યારેક ઉલટી, કબજિયાત અથવા ઝાડા તરફ દોરી જાય છે.
- ત્વચામાંથી: અિટકarરીયા, ખંજવાળ, અન્ય ફોલ્લીઓના સ્વરૂપમાં એલર્જિક અભિવ્યક્તિ.
- જનનેન્દ્રિય તંત્રમાંથી: દરરોજ પેશાબની માત્રામાં વધારો, રેનલ સિસ્ટમનો બગાડ.
ચિકિત્સકની દેખરેખ વિના નિફેડિપિનનો લાંબા ગાળાના ઉપયોગથી લીવર ફંક્શન, તેમજ દ્રષ્ટિની ક્ષતિ તરફ દોરી જાય છે.







 એન્ડાર્ટરેક્ટોમી. આ કામગીરી દરમિયાન, વાસણની આંતરિક દિવાલ, જે તકતીઓથી દૂષિત હોય છે, તે દૂર કરવામાં આવે છે અને તેને સ્ક્રેપ કરવામાં આવે છે. ઉપચારની આ પદ્ધતિનો આભાર, એક લ્યુમેન ફરીથી ધમનીમાં દેખાય છે, પરિણામે રક્ત પરિભ્રમણ પુન restoredસ્થાપિત થાય છે.
એન્ડાર્ટરેક્ટોમી. આ કામગીરી દરમિયાન, વાસણની આંતરિક દિવાલ, જે તકતીઓથી દૂષિત હોય છે, તે દૂર કરવામાં આવે છે અને તેને સ્ક્રેપ કરવામાં આવે છે. ઉપચારની આ પદ્ધતિનો આભાર, એક લ્યુમેન ફરીથી ધમનીમાં દેખાય છે, પરિણામે રક્ત પરિભ્રમણ પુન restoredસ્થાપિત થાય છે.