ડાયાબિટીઝવાળા દર્દીઓ માટે જીવનની ગુણવત્તા

ડાયાબિટીઝ મેલીટસ એક એવો રોગ છે જે સંપૂર્ણ રીતે દૂર થઈ શકતો નથી. તેથી, તેની અસર માનવ જીવન પર પડે છે. ખાવું, શારીરિક પ્રવૃત્તિને મર્યાદિત રાખવી, જાગવું અને સૂવું, ખાંડ ઓછી કરવાની ગોળીઓ લેવી અથવા ઇન્સ્યુલિન ઇન્જેક્શન આપવું - આ બધા વ્યક્તિને શિસ્તબદ્ધ કરે છે, તેને તેના રોજિંદા સમયપત્રકમાં અગાઉથી વિચારવું દબાણ કરે છે.
આ શરૂઆતમાં ખૂબ જટિલ લાગી શકે છે. પરંતુ જો તમે ડાયાબિટીઝ માટેના ક્લિનિકલ માર્ગદર્શિકાઓનું પાલન કરો છો, તો તમે વૈવિધ્યસભર અને સ્વાદિષ્ટ ખાય શકો છો, રમત રમી શકો છો અને મહાન અનુભવો છો.
ભોજન કેવી રીતે ગોઠવવું?

ડાયાબિટીસ માટે ભોજનની સંખ્યા, નાના ભાગોમાં, 5-6 વખત છે. તે મહત્વનું છે કે ખોરાકની કેલરી સામગ્રી ઓછી છે, અને ગ્લાયકેમિક અનુક્રમણિકા મધ્યમ અથવા નાની છે.
આ આવશ્યક છે જેથી કોઈ વ્યક્તિ શરીરનું વધારે વજન ન લે અને લોહીમાં ગ્લુકોઝમાં નોંધપાત્ર ફેરફારો ટાળી શકે.
આ ઉપરાંત, ખોરાકનો નાનો ભાગ પાચનતંત્ર પરનો ભાર ઘટાડી શકે છે. ગેસ્ટ્રિક અને આંતરડાના ઓવરલોડ્સને ડાયાબિટીઝની જરૂર હોતી નથી. અમેરિકન નિષ્ણાતો તદ્દન યોગ્ય રીતે "આહાર" શબ્દ ટાળવાનો પ્રયાસ કરે છે, તેને બદલીને "પોષણ યોજના" બનાવે છે.
આ સંપૂર્ણ રીતે યોગ્ય છે, કારણ કે "આહાર" શબ્દનો અર્થ કંઈક અસ્થાયી છે. દર્દી માટે શ્રેષ્ઠ મેનુ બનાવે છે, એન્ડોક્રિનોલોજિસ્ટ તેની પોષક પસંદગીઓ, ઉંમર, શરીરનું વજન અને મેટાબોલિક સુવિધાઓ ધ્યાનમાં લે છે.
કેટલાક દર્દીઓ માટે, ઓછી કેલરી સામગ્રી સાથે સંતુલિત આહાર યોગ્ય છે, અન્ય લોકો માટે - ઓછી કાર્બ આહાર, અને ત્રીજા માટે - ઓછી ચરબીવાળી સામગ્રીવાળા ખોરાક. આહાર વધુ સારી રીતે કોઈ વ્યક્તિ માટે યોગ્ય છે, આહારમાં ખામી અને વિક્ષેપોનું જોખમ ઓછું છે.
અહીં પોષણ આયોજનના મૂળ સિદ્ધાંતો છે:

- સવારના નાસ્તામાં ધીમા કાર્બોહાઇડ્રેટવાળા ખોરાકનો સમાવેશ કરવો આવશ્યક છે. આ જરૂરી છે જેથી શરીર આખા દિવસ માટે energyર્જાથી સંતૃપ્ત થાય,
- ભોજન વચ્ચે મહત્તમ અંતરાલ 3 કલાક છે,
- જો ત્યાં તીવ્ર ભૂખ હોય, તો તમારે ગ્લુકોઝનું સ્તર માપવાની અને ઉપયોગી કંઈક સાથે નાસ્તો લેવાની જરૂર છે (ઉદાહરણ તરીકે, સફરજન અથવા થોડા બદામ ખાઓ). જો ડિવાઇસ ઓછી ખાંડ બતાવે છે, તો તમારે ઝડપી કાર્બોહાઈડ્રેટવાળી વાનગી ખાવી જોઈએ,
- ડાયાબિટીસ માંસ ખાવાનું સારું છે કે તે પોરીજ સાથે નહીં, પણ શાકભાજીની સાઇડ ડિશથી, કારણ કે તે વધુ સારી રીતે શોષાય છે,
- તમે ભૂખની લાગણી સાથે સુતા નથી. રાત્રે એક ગ્લાસ અનઇસ્ટીન દહીં અથવા ઓછી ચરબીવાળા કીફિર આ લાગણીથી છુટકારો મેળવવામાં મદદ કરશે.
કેફિર, કાપણી અથવા બાફેલી બીટ જેવા ખોરાક પાચનમાં મદદ કરે છે. તે જ હેતુ માટે, 15 મિનિટમાં 250 મિલીલીટર પાણી પીવું ઉપયોગી છે. નાસ્તા પહેલાં. ખોરાક વધુ સારી રીતે પચવામાં આવશે.



તમને ડાયાબિટીઝ કયા પ્રકારનું છે તે ધ્યાનમાં લીધા વિના પ્રારંભિક આહારમાં સમાયોજનની જરૂર છે.
ઇન્સ્યુલિન આધારિત ડાયાબિટીસવાળા લોકોમાં આહાર થોડો ઓછો કડક હોય છે.
દર્દી ઇન્સ્યુલિનની માત્રાની ગણતરી કરી શકે છે તેના આધારે કે શું ખાવાની યોજના છે. જો કે, બધા ડાયાબિટીઝના દર્દીઓએ નોંધપાત્ર કાર્બોહાઇડ્રેટ લોડવાળા ખોરાકને ટાળવો જોઈએ. આવા વિકારોને લીધે ગ્લુકોઝના સ્તરમાં તફાવત જટિલતાઓનું જોખમ વધારે છે.
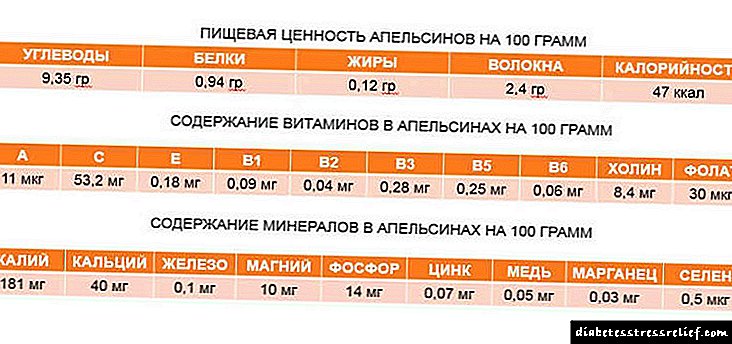
ડાયાબિટીસના આહારનો આધાર શાકભાજી છે. સૌ પ્રથમ, કારણ કે તેઓ ચયાપચયની ગતિમાં ફાળો આપે છે. ડાયાબિટીસમાં, મેટાબોલિક પ્રક્રિયાઓ ધીમું થાય છે, તેથી તમારે દિવસમાં 3 થી 4 વખત શાકભાજી ખાવાની જરૂર છે. આ કિસ્સામાં, શરીરને વિટામિન્સ, ખનિજો અને ટ્રેસ એલિમેન્ટ્સનો તમામ જરૂરી સેટ મળે છે.
તેમાંથી શાકભાજી અને વાનગીઓ પાચનમાં સુધારો કરે છે, કબજિયાત અને તેનાથી સંબંધિત નશોના જોખમને ઘટાડે છે. આ સંદર્ભે ફળો પણ ઉપયોગી છે, પરંતુ તમારે ગ્લાયકેમિક ઇન્ડેક્સ પર ધ્યાન આપવાની જરૂર છે. તે ખૂબ વધારે ન હોવું જોઈએ.

પોષણમાં મુખ્ય ભાર પ્રાધાન્ય તાજી શાકભાજી પર છે
ઓછી ચરબીવાળી જાતિઓની તૈયારી માટે માછલી અને માંસની પસંદગી કરવી જોઈએ. તેમને પકાવવાની નાની ભઠ્ઠીમાં થોડી માત્રામાં તેલ, બાફેલી અથવા બાફેલી સાથે રાંધવાનું શ્રેષ્ઠ છે. માછલી અઠવાડિયામાં લગભગ 2 વખત આહારમાં હોવી જોઈએ, માંસ - દરરોજ.
યોગ્ય જાતો: ચિકન અથવા ટર્કી (ત્વચા વિના), સસલાનું માંસ. ડાયાબિટીસ માટે માછલીના સૌથી ઉપયોગી પ્રકારોમાં છે હેક, ટિલાપિયા અને પોલોક. તેઓ એકદમ સ્વાદિષ્ટ, ઉપયોગી પદાર્થોથી ભરપુર છે.

ચરબીયુક્ત માંસ, ડુક્કરનું માંસ, ડકલિંગ્સ, હંસ અને ચરબીયુક્ત માછલી ખાવાથી બચવું વધુ સારું છે, કારણ કે આ ઉત્પાદનોમાંથી વાનગીઓ "બેડ" કોલેસ્ટરોલની સાંદ્રતામાં વધારો કરે છે અને સ્વાદુપિંડ પર તાણ લાવે છે.
અનાજનાં સૌથી ઉપયોગી પ્રકાર છે: બિયાં સાથેનો દાણો, વટાણા, ઘઉં અને બાજરી.
આ ઉત્પાદનોનો ગ્લાયકેમિક અનુક્રમણિકા સરેરાશ સ્તરે છે, તેમાં મોટા પ્રમાણમાં ખનિજો અને વિટામિન હોય છે. પરંતુ આહારમાંથી પોલિશ્ડ ચોખા અને સોજી બાકાત રાખવી જોઈએ. તેમની પાસે ઉચ્ચ કેલરી સામગ્રી છે, પરંતુ થોડા ઉપયોગી પદાર્થો છે.
લોહીમાં ગ્લુકોઝ નિયંત્રણ
 ડાયાબિટીઝની સારવાર અને ગૂંચવણોના નિવારણમાં આ એક સૌથી મહત્વપૂર્ણ મુદ્દો છે. મીટરના નિયમિત ઉપયોગથી, તમે પૂરતા પગલાં લેવા માટે હાયપર- અથવા હાઈપોગ્લાયકેમિઆને ઓળખી શકો છો.
ડાયાબિટીઝની સારવાર અને ગૂંચવણોના નિવારણમાં આ એક સૌથી મહત્વપૂર્ણ મુદ્દો છે. મીટરના નિયમિત ઉપયોગથી, તમે પૂરતા પગલાં લેવા માટે હાયપર- અથવા હાઈપોગ્લાયકેમિઆને ઓળખી શકો છો.
જલદી દુ aખદાયક સ્થિતિને શોધી કા ,વામાં આવે છે, તબીબી ઉપાયો વધુ અસરકારક હોય છે, દર્દીના સ્વાસ્થ્યને જાળવવાની વધુ સંભાવનાઓ હોય છે.
ઉપકરણને સચોટ મૂલ્યો બતાવવા માટે, સમયાંતરે તેને કેલિબ્રેટ કરવું અને નિયંત્રણ માપન કરવું જરૂરી છે. તમે સમાપ્ત થયેલ પરીક્ષણ સ્ટ્રીપ્સનો ઉપયોગ કરી શકતા નથી, કારણ કે પરિણામ સત્યથી દૂર રહેશે.
ડિવાઇસમાં નિયમિત રૂપે બેટરી બદલવી મહત્વપૂર્ણ છે, કારણ કે રીડિંગ્સની સચોટતા તેના પર મોટા પ્રમાણમાં નિર્ભર છે.
રોગનિવારક ઉપાયો

ડાયાબિટીઝ અગ્નિની જેમ આ ઉપાયથી ભયભીત છે!
તમારે ફક્ત અરજી કરવાની જરૂર છે ...
પ્રકાર 1 ડાયાબિટીસના દર્દીઓએ ઇન્સ્યુલિન ઇન્જેક્શન્સની પદ્ધતિને અનુસરવી જોઈએ.
રોગના આ સ્વરૂપ સાથે, ઇન્જેક્શન વિના કરવું અશક્ય છે, કારણ કે ઇન્સ્યુલિન સ્ત્રાવ પૂરતું નથી. કોઈ તાર્કિક પોષણ દર્દીને મદદ કરશે નહીં જો તે રેન્ડમ ઇન્જેક્શન બનાવે છે અથવા તેની અવગણના કરે છે.
તે મહત્વનું છે કે ડાયાબિટીસ જાણે છે કે તે કયા ખોરાકમાં ખાય છે તેના આધારે, સંચાલિત હોર્મોનની માત્રાની ગણતરી કેવી રીતે કરવી. ઉપરાંત, દર્દીને જ્ shortાનની જરૂર હોય છે કે અસર કેવી રીતે ટૂંકા અને લાંબા સમય સુધી ઇન્સ્યુલિનથી અલગ પડે છે.
ટાઇપ 2 ડાયાબિટીઝની વિચિત્રતા એ છે કે ઇન્સ્યુલિનનું સ્ત્રાવણ સામાન્ય છે, અને જો તેમાં ઘટાડો કરવામાં આવે તો તે નજીવું છે. આ કિસ્સામાં, દર્દીને હોર્મોન ઇન્જેક્શનની જરૂર નથી.

પ્રકાર 2 ડાયાબિટીઝની મુખ્ય વસ્તુ યોગ્ય પોષણ અને શારીરિક શિક્ષણ છે.
જો આ સામાન્ય ગ્લુકોઝનું સ્તર જાળવવા માટે પૂરતું નથી, તો દર્દી માટે ખાંડ ઘટાડવાની ગોળીઓ સૂચવવામાં આવે છે. ફક્ત નિષ્ણાત જ દવાઓ પસંદ કરી શકે છે.
સ્વ-દવા અને અનિયંત્રિત દવાઓના પ્રયત્નો ફક્ત રોગની સ્થિતિમાં વધારો કરશે.
કેટલીકવાર કોઈ ડ doctorક્ટર ટાઇપ 2 ડાયાબિટીઝના દર્દીઓ માટે ઇન્સ્યુલિનના ઇન્જેક્શન સૂચવે છે. આ સામાન્ય રીતે અસ્થાયી પગલા હોય છે, અને તેને છોડી દેવા જોઈએ નહીં.
રોગના વ્યક્તિલક્ષી ચિત્રનો અભ્યાસ. ડાયાબિટીઝના દર્દીઓના સંપૂર્ણ તબીબી, માનસિક અને સામાજિક પુનર્વસનની શ્રેષ્ઠ રીતોનું વિશ્લેષણ. ડાયાબિટીઝવાળા દર્દીઓની ક્લિનિકલ અને માનસિક લાક્ષણિકતાઓ સાથે જીવનની ગુણવત્તાના સંબંધ.
| મથાળા | દવા |
| જુઓ | શબ્દ કાગળ |
| ભાષા | રશિયન |
| તારીખ ઉમેરવામાં | 22.07.2015 |
| ફાઇલનું કદ | 566.8 કે |

સમાન દસ્તાવેજો
આપણા સમયની વૈશ્વિક સમસ્યાઓમાંની એક તરીકે ડાયાબિટીઝ. 2005-2007 માટે ડાયાબિટીઝવાળા દર્દીઓના કેસ ઇતિહાસની પસંદગી. ડાયાબિટીસ મેલીટસવાળા દર્દીઓમાં આત્મ-નિયંત્રણનું સ્તર. ગૂંચવણોની સંભાવના. ખોરાકમાં કોલેસ્ટરોલનું પ્રમાણ.
ટર્મ પેપર 529.4 કે, ઉમેર્યું 3/11/2009
પ્રિમોર્સ્કી ટેરીટરીમાં ડાયાબિટીઝવાળા નાગરિકોના તબીબી અને સામાજિક સુરક્ષાના ક્ષેત્રમાં રાજ્ય નીતિના અમલીકરણનો અભ્યાસ અને વિશ્લેષણ. અગ્રતા રાષ્ટ્રીય આરોગ્ય કાર્યક્રમ માટે પ્રેફરન્શિયલ ડ્રગની જોગવાઈમાં સુધારો કરવા માટેની દરખાસ્તો.
થિસિસ 82.9 કે, 05/14/2014 ઉમેર્યા
દર્દીઓમાં ધમનીય હાયપરટેન્શનના સર્કડિયન લયનો અભ્યાસ. ધમનીય હાયપરટેન્શન અને ડાયાબિટીસ મેલીટસનું સંયોજન હૃદય અને રક્તવાહિનીઓની મુશ્કેલીઓથી દર્દીઓના મૃત્યુનું મુખ્ય કારણ છે. બ્લડ પ્રેશરની દૈનિક દેખરેખની પ્રકૃતિ.
પ્રેક્ટિસ રિપોર્ટ 54.9 કે, 02.10.2014 ઉમેરી
ડાયાબિટીઝની સમસ્યાના તબીબી પાસાં. ડાયાબિટીઝવાળા દર્દીઓના વ્યક્તિત્વની માનસિક લાક્ષણિકતાઓ. સાયકોસોમેટિક ડિસઓર્ડર ધરાવતા વ્યક્તિઓને માનસિક સહાય માટેની સામાન્ય જોગવાઈઓ. માનસિક રોગો માટે મનોચિકિત્સાના સિદ્ધાંતો.
થિસિસ 103.6 કે, 03/17/2011 ઉમેર્યા
ખાંડની સામગ્રી, કુલ કોલેસ્ટરોલનું સ્તર, શરીરનું વજન, બ્લડ પ્રેશર, હાર્ટ રેટ પર ચોકલેટની અસરનો અભ્યાસ. પ્રકાર 2 ડાયાબિટીઝવાળા દર્દીઓની નર્સિંગ કેરમાં નર્સની વ્યાવસાયિક ભૂમિકાનું વિશ્લેષણ.
થીસીસ 2,2 એમ, 06/16/2015 ઉમેર્યા
ઇટીઓલોજી, પેથોજેનેસિસ, વિકાસના તબક્કા અને રોગના લક્ષણો. ડાયાબિટીસ મેલીટસવાળા દર્દીઓની સારવારની પદ્ધતિઓ, નિવારક પુનર્વસન, જટિલતાઓને અને કટોકટીની સ્થિતિ. આહાર અને ડ્રગ ઉપચારના મૂળ સિદ્ધાંતો. શારીરિક પ્રવૃત્તિના ફાયદા.
ટર્મ પેપર 637.3 કે, 10.26.2014 ઉમેર્યું
ડાયાબિટીઝ મેલીટસ, તેના પ્રકારો અને કારણો. આંકડાકીય મૂલ્યાંકન અને સ્ટેટિસ્ટિક પેકેજની મદદથી ડાયાબિટીઝની ઘટનાના સૂચકાંકોનું વિશ્લેષણ. મલ્ટિપ્રેસ રીગ્રેસન મોડેલનું નિર્માણ, સહસંબંધ અને લેગ સહસંબંધનું વિશ્લેષણ.
ટર્મ પેપર 1000.6 કે, 07/06/2008 ઉમેર્યું
વ્યવહારિક આરોગ્ય સંભાળના આધાર તરીકે નર્સિંગ. ડાયાબિટીસનું લક્ષણ. સોમેટિક વિભાગમાં ડાયાબિટીઝથી પીડાતા બાળકો માટે હોસ્પિટલ અને નર્સિંગ કેરના કાર્યનું સંગઠન. નર્સિંગ હસ્તક્ષેપની શ્રેણીઓ.
ટર્મ પેપર 470.2 કે, 07/10/2015 ઉમેર્યું
ઇટીઓલોજી અને ડાયાબિટીસના ક્લિનિકલ લાક્ષણિકતાઓ. ઇન્સ્યુલિન સ્ટોરેજ નિયમોના પ્રકાર. ઇન્સ્યુલિન ઉપચારની વિભાવના અને શાસન. ઇન્સ્યુલિનના ઇન્જેક્શન પછી ઉદ્ભવતા ગૂંચવણોનો અભ્યાસ. ડાયાબિટીઝના દર્દીઓને શિક્ષિત કરવામાં નર્સની ભૂમિકા.
ટર્મ પેપર 30.1 કે, ઉમેર્યું 1/6/2016
ડાયાબિટીઝનું વૈશ્વિક સમસ્યા તરીકે લાક્ષણિકતા. રોગના વિકાસના વર્ગીકરણ અને તબક્કાઓનો અભ્યાસ. ડાયાબિટીઝમાં નર્સિંગ પ્રક્રિયાની સુવિધાઓ. પેશન્ટ કેર ટેકનોલોજી. હાયપોગ્લાયકેમિક સ્થિતિ માટે પ્રથમ સહાય.
ટર્મ પેપર 509.8 કે, 08/17/2015 ઉમેર્યું
આર્કાઇવ્સમાં કામ કરે છે તે યુનિવર્સિટીઓની આવશ્યકતાઓ અનુસાર સુંદર રીતે બનાવવામાં આવ્યું છે અને તેમાં ડ્રોઇંગ, આકૃતિઓ, સૂત્રો વગેરે છે.
પીપીટી, પીપીટીએક્સ અને પીડીએફ ફાઇલો ફક્ત આર્કાઇવ્સમાં પ્રસ્તુત કરવામાં આવે છે.
કાર્યને ડાઉનલોડ કરવાની ભલામણ કરી.
પેથોલોજીના કારણો
રોગની ઇટીઓલોજી પેથોલોજીના પ્રકારને આધારે અલગ પડે છે.
પ્રકાર 2 ડાયાબિટીસ આવા પરિબળોને કારણે વિકસે છે:
- આનુવંશિક વલણ
- સ્થૂળતાના વિવિધ ડિગ્રી,
- પ્રારંભિક ગર્ભાવસ્થા
- બેઠાડુ જીવનશૈલી
- ખાવા વિકાર
- હોર્મોન ધરાવતી દવાઓ લેવી
- તરુણાવસ્થા
- અંતocસ્ત્રાવી સિસ્ટમ રોગો.
રોગનું વર્ગીકરણ
રોગના પેથોજેનેસિસ એ અવયવોના કોષોમાં ગ્લુકોઝના શોષણમાં મુશ્કેલી છે, જે લોહીમાં તેના સંચય તરફ દોરી જાય છે. આ ઇન્સ્યુલિનના અપૂરતા સંશ્લેષણને કારણે થઈ શકે છે અથવા જ્યારે સેલ રીસેપ્ટર્સ હોર્મોન પ્રત્યે સંવેદનશીલતા ગુમાવે છે.
રોગના વિકાસના મિકેનિઝમમાં તફાવતને આધારે, ડાયાબિટીસ મેલીટસને ઘણા પ્રકારોમાં વહેંચવામાં આવે છે:
- પ્રકાર 1 ડાયાબિટીસ એ ઇન્સ્યુલિન આધારિત ડાયાબિટીસ છે.
 તે ઇન્સ્યુલિનના ઉત્પાદન માટે જવાબદાર સ્વાદુપિંડના પેશીઓના વિનાશના પરિણામે વિકસે છે. પરિણામે, હોર્મોનની અપૂરતી માત્રા ઉત્પન્ન થાય છે અને લોહીના પ્લાઝ્મામાં ગ્લુકોઝનું સ્તર વધવાનું શરૂ થાય છે. પ્રકાર 1 ડાયાબિટીસ એ જન્મજાત રોગ છે અને મુખ્યત્વે બાળકો અને કિશોરોમાં જન્મથી લઈને 12 વર્ષ સુધીની નિદાન થાય છે.
તે ઇન્સ્યુલિનના ઉત્પાદન માટે જવાબદાર સ્વાદુપિંડના પેશીઓના વિનાશના પરિણામે વિકસે છે. પરિણામે, હોર્મોનની અપૂરતી માત્રા ઉત્પન્ન થાય છે અને લોહીના પ્લાઝ્મામાં ગ્લુકોઝનું સ્તર વધવાનું શરૂ થાય છે. પ્રકાર 1 ડાયાબિટીસ એ જન્મજાત રોગ છે અને મુખ્યત્વે બાળકો અને કિશોરોમાં જન્મથી લઈને 12 વર્ષ સુધીની નિદાન થાય છે. - પ્રકાર 2 ડાયાબિટીસ એ પેથોલોજીનું ઇન્સ્યુલિન-સ્વતંત્ર સ્વરૂપ છે. આ કિસ્સામાં, ઇન્સ્યુલિનનો અભાવ નથી, પરંતુ કોષો હોર્મોનથી રોગપ્રતિકારક બને છે અને પેશીઓમાં ગ્લુકોઝનું શોષણ મુશ્કેલ છે. તેનાથી શરીરમાં ખાંડ પણ વધે છે. બાળપણમાં ટાઇપ 2 ડાયાબિટીઝ વ્યવહારીક શોધી શકાતું નથી અને આખા જીવન દરમિયાન વિકાસ પામે છે. 35-40 વર્ષથી વધુ ઉંમરના પુખ્ત દર્દીઓ રોગ માટે વધુ સંવેદનશીલ હોય છે.
રોગવિજ્ologyાનનો અભ્યાસક્રમની તીવ્રતા અનુસાર વર્ગીકૃત કરવામાં આવે છે:
- 1 ડિગ્રી - સ્થિર પ્લાઝ્મા ખાંડનું સ્તર 8 એમએમઓએલ / એલ કરતા વધુ ન હોય તેવા હળવા સ્વરૂપ,
- 2 ડિગ્રી - દિવસ દરમિયાન ગ્લુકોઝ સૂચકાંકોમાં પરિવર્તન અને મધ્યસ્થતા 14 એમએમએલ / એલ સુધી પહોંચવાની મધ્યસ્થ સ્થિતિ.
- ગ્રેડ 3 - 14 એમએમઓએલ / એલથી ઉપરના ગ્લુકોઝના સ્તરમાં વધારા સાથે એક ગંભીર સ્વરૂપ.
સારવારના જવાબમાં ડાયાબિટીઝ તબક્કાવાર અલગ પડે છે.
- વળતર તબક્કો - ઉપચાર દરમિયાન, સુગર સૂચકાંકો સ્વીકાર્ય ધોરણોના સ્તરે જાળવવામાં આવે છે,
- સબકમ્પેન્સેશન તબક્કો - સારવારના પરિણામે ગ્લુકોઝનો થોડો વધારે પ્રમાણ,
- વિઘટન તબક્કો - શરીર ચાલુ ઉપચારને પ્રતિક્રિયા આપતું નથી અને ખાંડના મૂલ્યો નોંધપાત્ર રીતે ઓળંગી ગયા છે.
બાળકોમાં ડાયાબિટીઝની સારવાર માટે ક્લિનિકલ માર્ગદર્શિકા
ડાયાબિટીઝ મેલીટસ બાળપણમાં વધુને વધુ નિદાન થાય છે અને બાળપણના લાંબા રોગોના કિસ્સાઓની આવકમાં તે બીજા ક્રમે આવે છે.
આ જન્મજાત અને અસાધ્ય રોગવિજ્ .ાન ક્ષીણ કાર્બોહાઇડ્રેટ ચયાપચયને કારણે થાય છે અને લોહીના પ્લાઝ્મામાં ખાંડની સાંદ્રતામાં વધારો થાય છે.
નાના દર્દીનું આરોગ્ય અને ગંભીર ગૂંચવણો ofભી થવાની સંભાવના સમયસર નિદાન અને સારવાર પર આધારીત છે.
પ્રકાર 2 ડાયાબિટીસનું નિદાન અને સારવાર
રશિયન ફેડરેશનના જનરલ પ્રેક્ટિશનર્સ (ફેમિલી ડtorsક્ટર્સ) ની એસોસિયેશન
ડાયગ્નોસિસ, સારવાર અને નિવારણ
સામાન્ય તબીબી પ્રથામાં
વિકાસકર્તાઓ: આર.એ. નદેવા

2. આઇસીડી -10 અનુસાર કોડ્સ
3. ટાઇપ 2 ડાયાબિટીસનો રોગશાસ્ત્ર
4. પરિબળો અને જોખમ જૂથો
5. સ્ક્રિનિંગ ટાઇપ 2 ડાયાબિટીસ
6. ડાયાબિટીસનું વર્ગીકરણ. ડાયાબિટીસના નિદાનની રચના માટે જરૂરીયાતો.
7. બહારના દર્દીઓને આધારે પુખ્ત વયના લોકોમાં રોગના નિદાનના સિદ્ધાંતો. વિશિષ્ટ નિદાન.
8. વહેલા નિદાન માટેના માપદંડ
9. ડાયાબિટીઝની ગૂંચવણોનું વર્ગીકરણ.
10. આઉટપેશન્ટ થેરેપીના સામાન્ય સિદ્ધાંતો
10.1. એચબીએ 1 સી માટે સારવારના લક્ષ્યોની વ્યક્તિગત પસંદગી માટે અલ્ગોરિધમનો
10.2. લિપિડ ચયાપચય નિયંત્રણના સૂચક
10.3. બ્લડ પ્રેશર મોનિટરિંગ
10.4. જીવનશૈલી પરિવર્તન
10.5. ડ્રગ ઉપચાર
10.6. પ્રારંભિક એચબીએ 1 સીના આધારે સારવારની યુક્તિઓની સ્તરીકરણ
10.7. પ્રકાર 2 ડાયાબિટીઝ માટે ઇન્સ્યુલિન ઉપચાર.
10.8. વૃદ્ધાવસ્થામાં પ્રકાર 2 ડાયાબિટીઝની સારવારની સુવિધાઓ.
10.9. બાળકો અને કિશોરોમાં ટાઇપ 2 ડાયાબિટીઝની સારવારની સુવિધાઓ.
10.10. સગર્ભા સ્ત્રીઓમાં પ્રકાર 2 ડાયાબિટીસની સારવારની સુવિધાઓ.
11. નિષ્ણાતની સલાહ માટેના સંકેતો
12. દર્દીને હોસ્પિટલમાં દાખલ કરવા માટેના સંકેતો
13. નિવારણ. દર્દીનું શિક્ષણ
15. ગૂંચવણો વિના ટાઇપ 2 ડાયાબિટીસવાળા દર્દીઓની દેખરેખ
એએચ - ધમનીય હાયપરટેન્શન
એજીપીપી -1- ગ્લુકોગન જેવા પેપ્ટાઇડ એગોનિસ્ટ 1
હેલ - બ્લડ પ્રેશર
જીડીએમ - સગર્ભાવસ્થા ડાયાબિટીસ
ડીકેએ - ડાયાબિટીક કીટોએસિડોસિસ
ડી.એન. - ડાયાબિટીસ નેફ્રોપથી
ડીઆર - ડાયાબિટીક રેટિનોપેથી
IDDP-4 - ડિપ્પ્ટીલ પેપ્ટિડેઝ અવરોધકો
આઇસીડી - શોર્ટ-એક્ટિંગ (અલ્ટ્રા શોર્ટ) ઇન્સ્યુલિન
BMI - બોડી માસ ઇન્ડેક્સ
આઈપીડી - ઇન્સ્યુલિન માધ્યમ (લાંબી) ક્રિયા
એનજીએન - ઉપવાસ ગ્લાયસીમિયા
એનટીજી - ક્ષતિગ્રસ્ત ગ્લુકોઝ સહિષ્ણુતા
પીજીટીટી - ઓરલ ગ્લુકોઝ સહિષ્ણુતા પરીક્ષણ
પીએસએસપી - મૌખિક હાયપોગ્લાયકેમિક દવાઓ
આરએઈ - એન્ડોક્રિનોલોજિસ્ટ્સની રશિયન એસોસિએશન
ડાયાબિટીઝ મેલીટસ
એમએસપી - ખાંડ ઘટાડતી દવાઓ
ટીઝેડડી - થિયાઝોલિડિનેડોનેસ (ગ્લિટાઝોન)
સીકેડી - ક્રોનિક કિડની રોગ
XE - બ્રેડ એકમ
એચએલવીપી - ઉચ્ચ ઘનતાવાળા લિપોપ્રોટીન કોલેસ્ટરોલ
એચએલએનપી - ઓછી ઘનતાવાળા લિપોપ્રોટીન કોલેસ્ટરોલ
એચબીએ 1 સી - ગ્લાયકોસાઇલેટેડ હિમોગ્લોબિન
ડાયાબિટીઝ મેલીટસ (ડીએમ) એ મેટાબોલિક (મેટાબોલિક) રોગોનો જૂથ છે, જે હાયપરગ્લાયકેમિઆ દ્વારા વર્ગીકૃત થયેલ છે, જે ક્ષતિગ્રસ્ત ઇન્સ્યુલિન સ્ત્રાવ, ઇન્સ્યુલિનની અસરો અથવા આ બંને પરિબળોનું પરિણામ છે. ડાયાબિટીઝમાં તીવ્ર હાયપરગ્લાયકેમિઆ, વિવિધ અવયવો, ખાસ કરીને આંખો, કિડની, ચેતા, હૃદય અને રુધિરવાહિનીઓની ક્ષતિ, નિષ્ક્રિયતા અને અપૂર્ણતા સાથે છે.
ઇ 10 ઇન્સ્યુલિન આધારિત ડાયાબિટીસ મેલીટસ
E11 નોન-ઇન્સ્યુલિન આધારિત ડાયાબિટીસ મેલીટસ
E12 ન્યુટ્રિશનલ ડાયાબિટીસ
E13 ડાયાબિટીસ મેલીટસના અન્ય નિર્દિષ્ટ પ્રકારો
E14 ડાયાબિટીઝ મેલીટસ, અનિશ્ચિત
O24 સગર્ભાવસ્થા ડાયાબિટીસ
R73 હાઈ બ્લડ ગ્લુકોઝ
(જેમાં નબળાઇ ગ્લુકોઝ સહિષ્ણુતા અને અશક્ત ઉપવાસ ગ્લુકોઝ શામેલ છે)
3. ટાઇપ 2 ડાયાબિટીસનું રોગશાસ્ત્ર.
ડાયાબિટીઝની સામાન્ય રચનામાં, પ્રકાર 2 ડાયાબિટીસ 90-95% છે. છેલ્લાં 30 વર્ષોમાં, ડાયાબિટીઝના બનાવોમાં વધારો થવાના દરને ક્ષય રોગ અને એચ.આય.વી જેવા સંક્રામક રોગોથી આગળ નીકળી ગયો છે.
વિશ્વમાં છેલ્લા 10 વર્ષમાં ડાયાબિટીઝના દર્દીઓની સંખ્યા 2013 સુધીમાં બમણી અને 371 મિલિયન લોકો સુધી પહોંચી ગઈ છે. ફેલાવાના રોગચાળાને લીધે ડિસેમ્બર 2006 માં યુનાઇટેડ નેશન્સને "ડાયાબિટીઝની રોકથામ, સારવાર અને નિવારણ અને તેની જટિલતાઓને અને સરકારના આરોગ્ય કાર્યક્રમોમાં તેમના સમાવેશ માટે રાષ્ટ્રીય કાર્યક્રમો બનાવવાની હાકલ કરી હતી."
રશિયન ફેડરેશનમાં જાન્યુઆરી 2013 સુધીમાં ડાયાબિટીઝવાળા દર્દીઓના સ્ટેટ રજિસ્ટર મુજબ, તબીબી સંસ્થાઓની accessક્સેસની દ્રષ્ટિએ diabetes.779 9 મિલિયન દર્દીઓ ડાયાબિટીઝના દર્દીઓ છે. જો કે, વાસ્તવિક વ્યાપ નોંધાયેલ "સર્ક્યુલેશન દ્વારા" થી નોંધાયેલા કરતાં times- times ગણો વધારે છે. જે લગભગ 7% વસ્તી છે. યુરોપિયન વસ્તીમાં, પ્રકાર 2 ડાયાબિટીઝનું પ્રમાણ 3-8% છે (ક્ષતિગ્રસ્ત ગ્લુકોઝ સહિષ્ણુતા સાથે - 10-15%).
ડાયાબિટીઝના વૈશ્વિક રોગચાળાના સૌથી ખતરનાક પરિણામો એ તેની પ્રણાલીગત વેસ્ક્યુલર ગૂંચવણો છે - નેફ્રોપથી, રેટિનોપેથી, હૃદય, મગજ, નીચલા હાથપગના પેરિફેરલ જહાજોના મુખ્ય જહાજોને નુકસાન. તે આ જટિલતાઓને છે જે ડાયાબિટીઝના દર્દીઓમાં અપંગતા અને મૃત્યુદરનું મુખ્ય કારણ છે.
4. પરિબળો અને જોખમ જૂથો.
પ્રકાર 2 ડાયાબિટીઝ માટેનું જોખમ પરિબળો
- વજન અને મેદસ્વીપણા (BMI≥25 કિગ્રા / એમ 2 *).
- ડાયાબિટીઝનો પારિવારિક ઇતિહાસ (માતા-પિતા અથવા પ્રકાર 2 ડાયાબિટીસવાળા ભાઈ-બહેનો)
-સામાન્ય શારીરિક પ્રવૃત્તિ.
નબળુ ઉપવાસ ગ્લાયસીમિયા અથવા ગ્લુકોઝ સહિષ્ણુતાનો ક્ષતિગ્રસ્ત ઇતિહાસ.
-ગેસ્ટ ડાયાબિટીસ મેલીટસ અથવા ઇતિહાસમાં મોટા ગર્ભનો જન્મ.
-Rર્ટિલિયલ હાયપરટેન્શન (40140/90 મીમી એચ.જી. અથવા એન્ટિહિપરપ્રેસિવ દવા).
- એચડીએલ કોલેસ્ટરોલ ≤0.9 એમએમઓએલ / એલ અને / અથવા ટ્રાઇગ્લાઇસેરાઇડ સ્તર ≥2.82 એમએમઓએલ / એલ.
બાળકોમાં ડાયાબિટીસના નિદાનના પ્રારંભિક તબક્કે પહેલેથી જ નર્સિંગ પ્રક્રિયાનું ખૂબ મહત્વ છે.
નર્સ રોગના સંભવિત કારણોના સ્પષ્ટ ચિત્રને સંકલિત કરવા માટે જરૂરી ડેટા એકત્રિત કરવામાં મદદ કરે છે, નાના દર્દીને પ્રયોગશાળા અને ઇન્સ્ટ્રુમેન્ટલ અભ્યાસ માટે તૈયાર કરવામાં ભાગ લે છે, અને હોસ્પિટલમાં અને ઘરે ઉપચાર દરમિયાન નર્સિંગ કેર પ્રદાન કરે છે.
ટાઇપ 2 ડાયાબિટીઝ મેલીટસ (નોન-ઇન્સ્યુલિન આધારિત) એ પેથોલોજી છે જે શરીરમાં ક્ષતિગ્રસ્ત કાર્બોહાઇડ્રેટ ઉત્પાદન દ્વારા વર્ગીકૃત થયેલ છે. સામાન્ય સ્થિતિમાં, માનવ શરીર ઇન્સ્યુલિન (એક હોર્મોન) ઉત્પન્ન કરે છે, જે શરીરના પેશીઓ માટે પોષક કોષોમાં ગ્લુકોઝની પ્રક્રિયા કરે છે.
બિન-ઇન્સ્યુલિન આધારિત ડાયાબિટીસ મેલિટસમાં, આ કોષો વધુ સક્રિય રીતે મુક્ત થાય છે, પરંતુ ઇન્સ્યુલિન યોગ્ય રીતે energyર્જાનું વિતરણ કરતી નથી. આ સંદર્ભે, સ્વાદુપિંડનો વેર સાથે તેને ઉત્પન્ન કરવાનું શરૂ કરે છે. વધેલા ઉત્સર્જનથી શરીરના કોષોને અવક્ષય થાય છે, બાકીની ખાંડ લોહીમાં એકઠા થાય છે, જે ટાઇપ 2 ડાયાબિટીઝના મુખ્ય લક્ષણમાં વિકસે છે - હાયપરગ્લાયકેમિઆ.
પ્રકાર 1 ડાયાબિટીઝ ઇન્સ્યુલિન ઉપચાર
બાળકોમાં ડાયાબિટીઝ માટેની ક્લિનિકલ ભલામણો નિદાન રોગના પ્રકાર પર આધારિત છે.
સારવારના મહત્વપૂર્ણ મુદ્દાઓ છે:
- દવા ઉપચાર
- આહાર ખોરાક
- શારીરિક પ્રવૃત્તિમાં વધારો,
- ફિઝીયોથેરાપી.
પ્રકાર 1 પેથોલોજી સાથે, ઉપચારનો આધાર ઇન્સ્યુલિન ઉપચાર છે. ઇન્સ્યુલિન સિરીંજ અથવા પંપ દ્વારા ત્વચાની નીચે ઇન્જેક્શન બનાવવામાં આવે છે. આલ્કોહોલ ધરાવતી તૈયારી સાથે ત્વચા પૂર્વ-શુદ્ધ છે.
હોર્મોનને ધીમે ધીમે સંચાલિત કરવું આવશ્યક છે અને શરીરના સમાન ક્ષેત્રમાં પ્રવેશવાનું ટાળતા, ઈન્જેક્શન સાઇટને વૈકલ્પિક બનાવવું જરૂરી છે.
ઇંજેક્શન પેટના ભાગમાં, નાળના ભાગમાં, જાંઘમાં, કાંડામાં અને ખભાના બ્લેડમાં થઈ શકે છે.
ડ doctorક્ટર ડોઝ અને દૈનિક ઇન્જેક્શનની સંખ્યાની ગણતરી કરે છે, અને ઇન્સ્યુલિન વહીવટનું શેડ્યૂલ સખત રીતે અવલોકન કરવું જોઈએ.
વધારામાં, આવી દવાઓ સૂચવવામાં આવી શકે છે:
- ખાંડ ઘટાડતા એજન્ટો,
- એનાબોલિક સ્ટેરોઇડ્સ
- બળતરા વિરોધી અને એન્ટીબેક્ટેરિયલ દવાઓ,
- દબાણ ઘટાડવા એજન્ટો
- સલ્ફોનીલ્યુરિયા તૈયારીઓ
- વિટામિન જટિલ.
નાના દર્દીના જીવન માટે આહારનું પાલન એક પૂર્વશરત છે.
આહારના મુખ્ય સિદ્ધાંતો નીચે મુજબ છે:
- ત્રણ મુખ્ય ભોજન અને ત્રણ નાસ્તા દરરોજ,
- મોટાભાગના કાર્બોહાઇડ્રેટ એ દિવસના પહેલા ભાગમાં હોય છે,
- ખાંડને સંપૂર્ણપણે દૂર કરો અને તેને કુદરતી સ્વીટનર્સથી બદલો,
- ઝડપી કાર્બોહાઈડ્રેટ, મીઠાઈઓ અને ચરબીયુક્ત ખોરાકથી સમૃદ્ધ ખોરાક ખાવાનો ઇનકાર કરો,
- આહારમાંથી ઘઉંના લોટમાંથી પેસ્ટ્રી અને બેકડ માલ કા removeી નાખો,
- તમારા મીઠા ફળોનો વપરાશ મર્યાદિત કરો,
- આહારમાં વધુ તાજી ગ્રીન્સ, શાકભાજી, સાઇટ્રસ અને સ્વિસ્ટેન ફળો દાખલ કરો,
- સફેદ બ્રેડને રાઇ અથવા આખા અનાજના લોટથી બદલો,
- માંસ, માછલી અને ડેરી ઉત્પાદનોમાં ચરબી ઓછી હોવી જોઈએ,
- આહારમાં મીઠું, મસાલા અને ગરમ મસાલા મર્યાદિત કરો,
- દરરોજ પાણીના સંતુલનને જાળવવા માટે શુદ્ધ પાણીનો ધોરણ પીવો, દર કિલોગ્રામ દીઠ 30 મિલિગ્રામના દરે.
આહાર પોષણ એ જીવનનો માર્ગ બનવો જોઈએ અને સતત તેનું પાલન કરવું જરૂરી રહેશે. મોટા બાળકને XE (બ્રેડ એકમો) ની ગણતરી કરવાની અને ઇન્સ્યુલિન સિરીંજ અથવા પેન સંભાળવાની કુશળતામાં તાલીમ લેવાની જરૂર છે.
ફક્ત આ કિસ્સામાં, તમે રક્ત પ્લાઝ્મામાં ખાંડના સ્વીકાર્ય સ્તરને સફળતાપૂર્વક જાળવી શકો છો અને બાળકની સુખાકારી પર આધાર રાખી શકો છો.
એક નિયમ મુજબ, જો દર્દીને પ્રથમ પ્રકારનો રોગ હોય, તો ડ doctorક્ટરની મુખ્ય ભલામણ, અલબત્ત, ઇન્સ્યુલિનનો ઉપયોગ હશે. તે સમજવું આવશ્યક છે કે ઇન્સ્યુલિન ઉપચારની પદ્ધતિ નિયમિત અને ચોક્કસ દર્દી માટે યોગ્ય હોવી જોઈએ.
સામાન્ય રીતે, તીવ્ર પ્રક્રિયામાં ઇન્સ્યુલિન ઉપચારનો ઉપયોગ થાય છે, એટલે કે, ઇન્સ્યુલિનની દૈનિક માત્રાને કેટલાક ડોઝમાં વહેંચવામાં આવે છે, જ્યારે:
- ઇન્સ્યુલિનના એક ભાગ સાથે, તમારે આવનારા બધા ગ્લુકોઝનો નિકાલ કરવો આવશ્યક છે,
- ઇન્સ્યુલિનની માત્રા સ્વાદુપિંડનો મુખ્ય સ્રાવનું અનુકરણ કરવું જોઈએ.
ઇન્સ્યુલિન થેરેપીમાં ડ્રગની રજૂઆત શામેલ છે, જેની ક્રિયાની અવધિ અલગ છે.
સવારે અને સૂતા પહેલા, દર્દીને લાંબા સમય સુધી એક્શન ઇન્સ્યુલિન લગાડવામાં આવે છે, અને ખાવું પછી, ટૂંકા અભિનયવાળા ઇન્સ્યુલિનનો ઉપયોગ કરવામાં આવે છે. ઇન્સ્યુલિનની માત્રા હંમેશાં અલગ હોય છે, અને તે ખાવામાં લોહીમાં ખાંડ અને કાર્બોહાઈડ્રેટનાં સ્તર પર આધારિત છે.
ઇન્સ્યુલિનને મેડિકલ સિરીંજથી ઇન્જેક્ટ કરવામાં આવે છે. ખાસ સિરીંજ પેનથી જાઓ. પ્રકાર 1 ડાયાબિટીઝના દરેક દર્દીને રાજ્યના ખર્ચે સિરીંજ પેનથી સજ્જ હોવું જોઈએ.
પ્રકાર 1 ડાયાબિટીસવાળા લોકોનું પોષણ સામાન્ય કરતા અલગ નથી, એટલે કે, પ્રોટીન, ચરબી અને કાર્બોહાઇડ્રેટ તંદુરસ્ત વ્યક્તિમાં જેટલી જ માત્રામાં પૂરા પાડવામાં આવવી જોઈએ. મોટેભાગે, કાર્બોહાઇડ્રેટ ખોરાકનું શોષણ નક્કી કરવા માટે, ડોકટરો બ્રેડ એકમોની સિસ્ટમનો ઉપયોગ કરે છે.
પ્રકાર 1 ડાયાબિટીસ સાથે, લગભગ દરેક દર્દીને તેમના પોતાના જિમ્નેસ્ટિક્સ સૂચવવામાં આવે છે. તેનો ઉપયોગ રક્ત ખાંડ ઘટાડશે નહીં, પરંતુ દર્દીની શારીરિક સ્થિતિ સુધારવામાં મદદ કરશે. એવા કિસ્સાઓ છે કે જ્યારે કોઈ શારીરિક પ્રવૃત્તિ બિનસલાહભર્યું હોય.
જો ટાઇપ 2 ડાયાબિટીસ મેલીટસ પ્રગતિ કરવાનું શરૂ કરે છે, તો પછી ડોકટરોએ ઇન્સ્યુલિન ઉપચારની જરૂરિયાત વિશે ચેતવણી આપી છે.
ગેલ્વસ - ઉપયોગ માટેની સૂચનાઓ, દવા વિશે વારંવાર પૂછાતા પ્રશ્નોના જવાબો
ઉપરાંત, ડાયાબિટીસ મેલિટસ નિદાન કરતી વખતે ડ theક્ટર આપે છે તે ક્લિનિકલ ભલામણોમાં મધ્યમ શારીરિક શ્રમ શામેલ છે.
યોગ્ય રીતે રચાયેલ શારીરિક શિક્ષણ આમાં ફાળો આપે છે:
- સક્રિય કાર્બોહાઇડ્રેટ ચયાપચય,
- વજન ઘટાડો
- રક્તવાહિની તંત્રની સામાન્ય કામગીરીને જાળવી રાખવી.
કસરતો ઉપસ્થિત ચિકિત્સક દ્વારા પસંદ કરવામાં આવે છે. તે દર્દીની ઉંમર, રોગનો કોર્સ અને સામાન્ય સ્થિતિ જેવા પરિમાણો દ્વારા માર્ગદર્શન આપે છે. સરેરાશ ચાર્જિંગ સમય અડધો કલાકથી એક કલાક સુધીની હોય છે. દર અઠવાડિયે વર્કઆઉટ્સની ન્યૂનતમ સંખ્યા ત્રણ વખત છે.
ગેલવસ એ હાઇપોગ્લાયકેમિક એજન્ટ છે જે ટાઇપ 2 ડાયાબિટીઝમાં ગ્લાયસીમિયાને નિયંત્રિત કરવા માટે રચાયેલ છે. દવાનો મૂળ સક્રિય ઘટક એ વિલ્ડાગ્લાપ્ટિન છે. આ દવા ગોળીઓના સ્વરૂપમાં બહાર પાડવામાં આવે છે. બંને ચિકિત્સકો અને ડાયાબિટીસના દર્દીઓએ ગેલ્વસ તરફથી સકારાત્મક પ્રતિસાદ મેળવ્યો.
તે ઇન્સ્યુલિન અને ગ્લુકોગનના ચયાપચયને શક્તિશાળી રીતે નિયંત્રિત કરે છે. યુરોપિયન એન્ટિઆડીબેટિક એસોસિએશન દાવો કરે છે કે મોનોથેરાપીમાં ગેલ્વસને ત્યારે જ વાપરવાની સલાહ આપવામાં આવે છે જ્યારે મેટફોર્મિન દર્દી માટે બિનસલાહભર્યું હોય. પ્રકાર 2 રોગવાળા ઇન્સ્યુલિન આધારિત ડાયાબિટીસના દર્દીઓ માટે, ગેલ્વસ પોપલિંગની સંખ્યા અને ઇન્સ્યુલિનના ઇન્જેક્શનની માત્રા ઘટાડવામાં મદદ કરે છે.
4-5.11. II આંતરરાષ્ટ્રીય ભાગીદારી સાથેની તમામ રશિયન પરિષદ “ડાયાબિટીઝ: મેક્રો- અને માઇક્રોવાસ્ક્યુલર ગૂંચવણો” યોજાશે
લોહીમાં ખાંડની વધેલી સાંદ્રતા તીવ્ર અને ક્રોનિક ગૂંચવણોના વિકાસ તરફ દોરી જાય છે. થોડા દિવસો અને કલાકોમાં જ ગંભીર પરિણામો રચાય છે, અને આ કિસ્સામાં, કટોકટીની તબીબી સહાયની આવશ્યકતા છે, અન્યથા મૃત્યુનું જોખમ વધ્યું છે.
રશિયાના આરોગ્ય મંત્રાલયના ફેડરલ રાજ્ય અંદાજપત્રીય સંસ્થા "એન્ડોક્રિનોલોજિકલ સાયન્ટિફિક સેન્ટર" અને જાહેર સંસ્થા "રશિયન એસોસિએશન Endફ એન્ડોક્રિનોલોજિસ્ટ્સ" ની જાહેરાત
આંતરરાષ્ટ્રીય ભાગીદારી સાથેની II ઓલ-રશિયન પરિષદ "ડાયાબિટીઝ: મેક્રો- અને માઇક્રોવેસ્ક્યુલર ગૂંચવણો"
તારીખ: 4-5 નવેમ્બર
આની સ્વીકૃતિ: 25 સપ્ટેમ્બર સુધી,
પૂર્વ-પ્રારંભિક નોંધણી: 01 ઓક્ટોબર સુધી,
સ્થળ: મોસ્કો, સ્ટમ્પ્ડ. દિમિત્રી ઉલિયાનોવ, બિલ્ડિંગ 11, બિલ્ડિંગ 3 (રશિયન આરોગ્ય મંત્રાલયનું એફએસબીઆઇ એન્ડોક્રિનોલોજિકલ રિસર્ચ સેન્ટર)
ડાયાબિટીસ માટે આહાર
ડાયાબિટીસ માટેનો આહાર રોગના ઉપચાર (નિયંત્રણ) નું મુખ્ય માધ્યમ છે, તીવ્ર અને લાંબી ગૂંચવણોનું નિવારણ છે. તમે કયા આહાર પર પસંદગી કરો છો, પરિણામો સૌથી વધુ આધાર રાખે છે.
તમારે તે નક્કી કરવાની જરૂર છે કે તમે કયા ખોરાક ખાશો અને કયા બાકાત છે, દિવસમાં કેટલી વાર અને કયા સમયે ખાવું, તેમજ તમે કેલરીની ગણતરી અને મર્યાદા રાખશો કે કેમ. ગોળીઓ અને ઇન્સ્યુલિનનો ડોઝ પસંદ કરેલા આહારમાં સમાયોજિત થાય છે.
પ્રકાર 1 અને પ્રકાર 2 ડાયાબિટીઝની સારવારના લક્ષ્યો છે:
- રક્ત ખાંડને સ્વીકાર્ય મર્યાદામાં જાળવી રાખો,
- હાર્ટ એટેક, સ્ટ્રોક, અન્ય તીવ્ર અને ક્રોનિક ગૂંચવણોનું જોખમ ઘટાડે છે,
- સ્થિર સુખાકારી, શરદી અને અન્ય ચેપ સામે પ્રતિકાર,
- વજન ઓછું કરવું જો દર્દીનું વજન વધારે છે.
ઉપર જણાવેલ ધ્યેયો પ્રાપ્ત કરવામાં શારીરિક પ્રવૃત્તિ, દવાઓ અને ઇન્સ્યુલિનના ઇન્જેક્શન મહત્વપૂર્ણ ભૂમિકા ભજવે છે. પરંતુ હજી પણ આહાર પ્રથમ આવે છે.
ડાયાબિટ મેડ વેબસાઇટ. કોમ પ્રકાર 1 અને પ્રકાર 2 ડાયાબિટીઝવાળા રશિયન બોલતા દર્દીઓમાં ઓછા કાર્બોહાઇડ્રેટ આહારને પ્રોત્સાહન આપવાનું કામ કરે છે.
તે ખરેખર મદદ કરે છે, સામાન્ય આહાર નંબર 9 થી વિપરીત. સાઇટ પરની માહિતી પ્રખ્યાત અમેરિકન ચિકિત્સક રિચાર્ડ બર્નસ્ટિનની સામગ્રી પર આધારિત છે, જે પોતે 65 વર્ષથી ગંભીર પ્રકારનાં ડાયાબિટીઝથી જીવે છે.
તે હજી પણ, 80 વર્ષથી વધુની ઉંમરે, સારું લાગે છે, શારીરિક શિક્ષણમાં રોકાયેલું છે, દર્દીઓ સાથે કામ કરવાનું ચાલુ રાખે છે અને લેખો પ્રકાશિત કરે છે.
ડાયાબિટીઝના પ્રકાર
પ્રકાર 1 ડાયાબિટીસ, સ્વાદુપિંડના બીટા કોશિકાઓના વિનાશને કારણે ઇન્સ્યુલિનની ઉણપ દ્વારા વર્ગીકૃત થયેલ છે, જે હોર્મોનની સંપૂર્ણ અભાવ તરફ દોરી જાય છે. મોટેભાગે આ રોગવિજ્ologyાનનું સ્વરૂપ યુવાન લોકોમાં જોવા મળે છે, તે લક્ષણો આપે છે: પોલીયુરિયા, વજન ઘટાડવું, કીટોસિસનો વિકાસ, ઉત્તેજક તરસ.
જો કે, પ્રકાર 1 ડાયાબિટીસ કોઈપણ ઉંમરે થઈ શકે છે, ધીમે ધીમે પ્રગતિ કરે છે. પુખ્ત વયના લોકોમાં સુપ્ત સ્વયંપ્રતિરક્ષા ડાયાબિટીસ સાથે, વર્ષોથી ઇન્સ્યુલિનની ઉણપ વિકસે છે. સ્વાદુપિંડના બીટા-સેલ anટોંટીબોડીઝ ઉત્પન્ન કરનારા દર્દીઓમાં, ડાયાબિટીસ મેલીટસ અથવા તેના અત્યંત ધીમી વિકાસનું તીવ્ર અભિવ્યક્તિ જોઇ શકાય છે.
પ્રકાર 2 ડાયાબિટીઝ બીટા કોષોની અછત દ્વારા વર્ગીકૃત થયેલ છે, જે જુદી જુદી તીવ્રતાના સ્થૂળતા, બેઠાડુ જીવનશૈલી સાથે સંકળાયેલું છે. શરૂઆતમાં, ઇન્સ્યુલિનનું ઉત્પાદન નબળું છે, જે પોસ્ટપ્રાન્ડિયલ હાયપરગ્લાયકેમિઆને ઉશ્કેરે છે. આ પછી, ઉપવાસ હાઈપરગ્લાયકેમિઆ થાય છે.
પ્રકાર 2 ડાયાબિટીસ મોટાભાગે વૃદ્ધ દર્દીઓમાં જોવા મળે છે, લગભગ 90% ડાયાબિટીસ રોગના આ ખાસ સ્વરૂપથી પીડાય છે. જેમ જેમ સ્થૂળતા ફેલાય છે, તેમ ડોકટરો કહે છે:
- ટાઇપ 2 ડાયાબિટીસની શરૂઆત માટે એક નાની વય,
- રોગ પ્રારંભિક અભિવ્યક્તિ.
ડાયાબિટીઝનું બીજું એક સ્વરૂપ છે - સગર્ભાવસ્થા, તે ગર્ભાવસ્થા દરમિયાન સ્ત્રીઓમાં વિકસે છે. તે સ્ત્રીઓમાં ટાઇપ 2 ડાયાબિટીસ થવાનું જોખમ વધ્યું છે જેમને બાળકને વહન કરતી વખતે બ્લડ સુગરની સમસ્યા હતી.
આ રોગના અન્ય વિશિષ્ટ સ્વરૂપો: જનીન પરિવર્તન, ગૌણ ડાયાબિટીસ, રાસાયણિક અથવા ડ્રગ-પ્રેરિત ડાયાબિટીસના એક જ કિસ્સા.
ડાયાબિટીસનું નેશનલ રજિસ્ટર ફક્ત આ તથ્યની પુષ્ટિ કરે છે.
ગૂંચવણો શું હોઈ શકે છે
સુગર લેવલ મેન વુમન તમારી ખાંડને સ્પષ્ટ કરો અથવા ભલામણો માટે એક લિંગ પસંદ કરો .058 શોધી રહ્યાં નથી મળ્યા માણસની ઉંમર નક્કી કરો એજ 45 શોધતી નથી મળી મહિલાની ઉંમર સ્પષ્ટ કરો એજ 45 શોધ્યું નથી મળ્યું
લાંબા સમયથી જાણીતું છે કે, આ જોખમ ડાયાબિટીસથી જ નથી, પરંતુ તેની ગૂંચવણોમાં છે, અને આવા આરોગ્ય વિકારમાં વિવિધ તીવ્રતા હોઈ શકે છે. મોટેભાગે, દર્દી મેમરીમાં ઝડપથી બગાડ, મગજની અશક્ત પ્રવૃત્તિ, શરીરના વજનમાં ફેરફારની ફરિયાદ કરે છે.
વર્લ્ડ હેલ્થ ઓર્ગેનાઇઝેશન (ડબ્લ્યુએચઓ) દાવો કરે છે કે ડાયાબિટીઝના દર્દી વહેલા અથવા પછીના સમયમાં પેશાબના ક્ષેત્રની કામગીરીમાં વિક્ષેપ પાડશે, માસિક સ્રાવની હાયપરટ્રોફીવાળી સ્ત્રીઓ માસિક સ્રાવની અનિયમિતતા અનુભવી શકે છે, સ્ત્રી વંધ્યત્વ બની શકે છે, અને પુરુષ નપુંસક બની શકે છે.
રોગની એક ખતરનાક ગૂંચવણ એ દ્રષ્ટિની ગુણવત્તામાં ઘટાડો થશે, તેના સંપૂર્ણ નુકસાન અને અંધત્વને નકારી શકાય નહીં. રક્ત ખાંડમાં વિક્ષેપો સાથે, ગંભીર સમસ્યાઓ દાંત, મૌખિક પોલાણ, ત્વચા, યકૃત, કિડનીથી શરૂ થાય છે. દર્દી જલ્દીથી highંચા અને નીચા તાપમાન પ્રત્યે સંવેદનશીલતા ગુમાવે છે, તીવ્રતાના વિવિધ ડિગ્રીનો દુખાવો.
અદ્યતન ડાયાબિટીસ નોંધના ઉલ્લંઘનવાળા દર્દીઓ:
- ત્વચાની અતિશય શુષ્કતા,
- અલ્સર, તિરાડો અને ત્વચાના અન્ય જખમનો દેખાવ.
આ ઉપરાંત, રક્ત પરિભ્રમણ નોંધપાત્ર રીતે નબળું પડે છે, રક્ત વાહિનીઓની સ્થિતિસ્થાપકતા ખોવાઈ જાય છે. ડાયાબિટીઝમાં, વર્ષો પછી, નીચલા હાથપગ વિકૃત થાય છે, રક્તવાહિની તંત્રના ભાગ પર ગંભીર સમસ્યાઓ થાય છે. રુધિરાભિસરણ વિકારોને લીધે, ડાયાબિટીક ન્યુરોપથી, હાથપગના ગેંગ્રેન અને તેના પરિણામે - અસરગ્રસ્ત પગનું વધુ વિચ્છેદન થવાનું જોખમ રહેલું છે. એક નિયમ તરીકે, 50 વર્ષથી વધુ ઉંમરના પુરુષોમાં પ્રથમ અથવા બીજા ડાયાબિટીસના વિકાસ સાથે આ થાય છે.
જો પ્રથમ પ્રકારનાં ડાયાબિટીસ મેલીટસને રોકવા માટે સમસ્યારૂપ છે, તો બીજા પ્રકારનાં રોગના વિકાસને રોકવું તદ્દન શક્ય છે, આ માટે ડબ્લ્યુએચઓએ ડાયાબિટીસ મેલીટસવાળા દર્દીઓ માટે અને પેથોલોજીકલ સ્થિતિની પ્રગતિને રોકવા માંગતા દર્દીઓ માટે ભલામણો વિકસાવી છે. આ ખાસ કરીને એવા દર્દીઓ માટે સાચું છે જે ગ્લાયસીમિયામાં તફાવત અને લોહીમાં શર્કરાની સાંદ્રતામાં ઝડપથી વૃદ્ધિની સંભાવના ધરાવે છે, આ થાય છે:
- ખરાબ આનુવંશિકતા સાથે,
- સ્વાદુપિંડના રોગો સાથે.
જો તમે ડોકટરોની બધી સૂચનાઓનું પાલન કરો તો તમે ટાઇપ 2 ડાયાબિટીસથી પોતાને બચાવી શકો છો.
ડાયાબિટીઝથી બચવા માટેની રીતો
જો તમે હાયપરગ્લાયકેમિઆના કારણોને તુરંત જ કા discardી નાખો છો, જેના પર કોઈ વ્યક્તિ પ્રભાવ પાડવા સક્ષમ નથી, તો પછી લગભગ 99% કેસોમાં ડાયાબિટીસના વિકાસને અટકાવવું શક્ય છે. એન્ડોક્રિનોલોજિસ્ટ ભલામણ કરે છે કે જો વધારે હોય તો દર્દીઓ વજન ઓછું કરવાનો પ્રયાસ કરે છે.
જો તમે ઓછામાં ઓછું 5 કિલોગ્રામ વજન ઓછું કરો છો, તો તમે 70% દ્વારા તરત જ રોગોને રોકી શકો છો.
ડtorsક્ટરો લોકોને તંદુરસ્ત જીવનશૈલી, મધ્યમ શારીરિક પ્રવૃત્તિનું પાલન કરવાની સલાહ આપે છે, કારણ કે આવા પગલા હંમેશા ફાયદાકારક હોય છે.
તે દરરોજ પર્યાપ્ત હોઈ શકે છે:
- લાંબા ચાલવા
- બાઇક ચલાવો
- ચલાવવા માટે.
આ પ્રકારનો ભાર સ્નાયુ ઉપકરણોને સારી રીતે મજબૂત બનાવશે, અને વજન સૂચકાંકોના સામાન્યકરણમાં પણ ફાળો આપે છે. ડtorsક્ટરો પુષ્ટિ કરે છે કે સૂચિત પદ્ધતિઓ ડાયાબિટીઝના જોખમને નોંધપાત્ર રીતે ઘટાડે છે. દિવસમાં 30 મિનિટની શારીરિક પ્રવૃત્તિ ડાયાબિટીઝની સંભાવનાને લગભગ 80% ઘટાડશે.
વ walkingકિંગ દરમિયાન, હોર્મોન ઇન્સ્યુલિનનું એસિમિલેશન સુધરે છે, તે કોશિકાઓમાં સક્રિયપણે પ્રવેશ કરે છે. આમ, રક્ત વાહિનીઓની દિવાલો gluing દ્વારા ગ્લુકોઝનું સંચય તૂટી જાય છે અને દૂર થાય છે.
ડબ્લ્યુએચઓ (વર્લ્ડ હેલ્થ ડિવિઝન) દ્વારા ભલામણ કરવામાં આવેલી બીજી પદ્ધતિ, સારવાર ન કરાયેલ અનાજ પાકોનો ઉપયોગ છે. પરંતુ આવા ખોરાકનો ઉપયોગ કરતા પહેલા, તમારે તેની રચનાથી પોતાને પરિચિત કરવાની જરૂર છે, ગ્લાયકેમિક અનુક્રમણિકા, ખાંડની સામગ્રી શોધી કા .વી જોઈએ. ડાયાબિટીઝ અને તેની ગૂંચવણોને કેવી રીતે અટકાવી શકાય તેના પર ડાયાબિટીઝના દર્દીઓ માટે અન્ય ટીપ્સ છે.
બીજા પ્રકારનાં ડાયાબિટીસ મેલિટસનો વિકાસ અનુકૂળ ખોરાક લેવાની ટેવને છોડી દેવામાં મદદ કરશે, કારણ કે આવા ખોરાકથી નુકસાન સિવાય બીજું કંઇ થતું નથી. બાકાત રાખવું પણ જરૂરી છે:
- ફાસ્ટ ફૂડ
- બધા પ્રકારના તૈયાર ખોરાક,
- અન્ય industrialદ્યોગિક ઉત્પાદનો.
ચરબીયુક્ત માંસનો ત્યાગ કરવો, મરઘાં, કાચી શાકભાજી સાથે બદલો કરવો જરૂરી છે. ડોકટરો સૂચવે છે કે ડાયાબિટીસ અને ચરબીવાળા માંસ વચ્ચેની કડી વધુ પડતા કોલેસ્ટરોલમાં લેવી જોઈએ. લોહીમાં આ પદાર્થ જેટલું ઓછું છે, તે સુખાકારીને સામાન્ય બનાવવાની અને ડાયાબિટીઝને નકારી કા .વાની શક્યતા વધારે છે.
તજ ઘણા લોકોને ડાયાબિટીઝવાળા લોકોને મદદ કરે છે, તેની અસરકારકતા ઘણા વૈજ્ .ાનિક અધ્યયન દ્વારા સાબિત થઈ છે. તજનું સેવન કરનારા લોકો માટે, ડાયાબિટીસ મેલીટસ અને ગ્લાયકેમિક સ્તરમાં ફેરફારની સંભાવના લગભગ 10% જેટલી ઓછી થઈ છે. આવા હકારાત્મક અસરને તજની રચનામાં વિશેષ એન્ઝાઇમની હાજરી દ્વારા સરળતાથી સમજાવી શકાય છે, જેનો શરીર પર સકારાત્મક પ્રભાવ છે, અને કોષોને હોર્મોન ઇન્સ્યુલિન સાથે યોગ્ય રીતે સંપર્ક કરવામાં પણ મદદ કરે છે. તેથી, ડોકટરોની ભલામણ - ડાયાબિટીઝથી બચવા માટે આહારમાં તજનો સમાવેશ કરવો હિતાવહ છે.
નિયમિતપણે આરામ કરવો, સારી sleepંઘ માટે સમય શોધવો અને તાણ ટાળવું એ પણ એટલું જ મહત્વપૂર્ણ છે, જે દર્દીની સ્થિતિમાં પણ સુધારો કરશે. જો તમે આવા નિયમનું પાલન કરતા નથી, તો શરીર પ્રતિભાવ માટે તાકાત એકઠું કરવાનું શરૂ કરે છે, તે સતત તણાવમાં રહે છે, વ્યક્તિની પલ્સ સતત વધે છે, તેના માથામાં દુખાવો થાય છે, અને ચિંતાની ઉત્તેજક કારણહીન લાગણી પસાર થતી નથી. સૂચિત અભિગમ કોઈપણ વયના દર્દીઓમાં ડાયાબિટીઝના કારણો અને લક્ષણોના નિવારણ માટે યોગ્ય છે.
તાણ પર કાબૂ મેળવવામાં મદદ કરશે:
- યોગ વર્ગો (જિમ્નેસ્ટિક્સ શરીરને જાગૃત કરશે, તેને સંકલિત કાર્ય માટે સેટ કરશે),
- ઉતાવળ વિના બધું કરો (કોઈપણ ક્રિયા કરતા પહેલા, તે થોડા deepંડા શ્વાસ અને શ્વાસ લેવાનું બતાવવામાં આવે છે),
- આરામ માટે સમય ફાળવવા માટે (અઠવાડિયામાં એકવાર સમસ્યાઓ વિશે વિચાર્યા વિના દિવસની રજા લેવી ઉપયોગી છે).
પૂરતી sleepંઘ લેવી પણ મહત્વપૂર્ણ છે, sleepંઘ ફક્ત કોઈ વ્યક્તિ માટે અનિવાર્ય હોય છે, તે ડાયાબિટીઝને રોકવા માટેનું એક ઉત્તમ પગલું છે. સરેરાશ, તમારે દિવસમાં 6 થી 8 કલાક સુધી sleepંઘવાની જરૂર છે, જો કોઈ વ્યક્તિને પૂરતી .ંઘ આવતી નથી, તો ડાયાબિટીઝ મેલીટસ થવાની સંભાવના લગભગ બે ગણી વધી જાય છે. તદુપરાંત, ખૂબ લાંબા સમય સુધી સૂવું પણ હાનિકારક છે, દિવસમાં 8 કલાકથી વધુ sleepંઘની અવધિ હાયપરગ્લાયકેમિઆનું જોખમ તરત જ ત્રણ વખત વધારશે.
પરિવારના સભ્યો સાથે નિયમિત વાતચીત કરવાથી ટાઇપ 2 ડાયાબિટીઝમાં મદદ મળશે. ડોકટરોએ લાંબા સમયથી નોંધ્યું છે કે એકલા દર્દીઓમાં વધુને વધુ વ્યસનો હોય છે, આ ફક્ત તેમની સ્થિતિ વધારે છે.
બ્લડ સુગરના સૂચકાંકોને માપવા માટે તે સમય સમય પર ભલામણ કરવામાં આવે છે, એવું બને છે કે ડાયાબિટીસ સુપ્ત સ્વરૂપમાં થાય છે, લાક્ષણિકતા લક્ષણો આપતું નથી. પ્રારંભિક તબક્કે પેથોલોજી નક્કી કરવા માટે, તમારે ખાંડના મૂલ્યો માટે પરીક્ષણો કરવાની જરૂર છે.
વર્ષમાં ઓછામાં ઓછું એકવાર રક્તદાન કરવું શ્રેષ્ઠ છે.
ડાયગ્નોસ્ટિક એલ્ગોરિધમ
દર્દીએ દરરોજ ગ્લાયસીમિયાનું નિરીક્ષણ કરવું જોઈએ, દિવસમાં ઓછામાં ઓછા 4 વખત. ગ્લાયકેટેડ હિમોગ્લોબિન નક્કી કરવા માટે ક્વાર્ટર દીઠ ઓછામાં ઓછું 1 વખત રક્તદાન કરો. દર છ મહિના પછી, તમારે ખાંડ માટે લોહી અને પેશાબનાં પરીક્ષણો લેવાની જરૂર રહેશે. વર્ષમાં એકવાર, દર્દી બાયોકેમિસ્ટ્રી માટે રક્તદાન કરે છે.
રાષ્ટ્રીય ડાયાબિટીસ માર્ગદર્શિકા ડબ્લ્યુએચઓ દિશાનિર્દેશો સાથે સુસંગત છે. ડબ્લ્યુએચઓ ના એક અભ્યાસમાં દર્શાવવામાં આવ્યું છે કે ડાયાબિટીઝ એ માત્ર રાષ્ટ્રીય જ નહીં, પણ વૈશ્વિક ઘટના પણ છે. સંસ્થાએ આરોગ્ય સંભાળ પ્રણાલીમાં ટાઇપ 1 અને ટાઇપ 2 ડાયાબિટીઝની સારવાર માટે માર્ગદર્શિકા અમલમાં મૂકી છે. આ ભલામણો ડાયાબિટીસના નિદાન માટે અને દર્દીઓને પ્રથમ સહાય પૂરી પાડવા માટે લાક્ષણિક અલ્ગોરિધમ્સ પ્રદાન કરે છે. 2017 માં, ચિકિત્સકોના કાર્યકારી જૂથે "ડાયાબિટીઝના દર્દીઓની વિશેષ તબીબી સંભાળ માટે એલ્ગોરિધમ્સ." ની 8 મી આવૃત્તિ વિકસાવી.
નિદાન રોગ સાથે, ડાયાબિટીસના દર્દીઓએ ડોકટરોની ક્લિનિકલ ભલામણોનું પાલન કરવું જોઈએ. બ્લડ પ્રેશરમાં કૂદકાને કાબૂમાં રાખવું જરૂરી છે. ડાયગ્નોસ્ટિક અલ્ગોરિધમનો અર્થ એ છે કે ડ doctorક્ટરની દેખરેખ હેઠળ ડાયાબિટીસના કાયમી રહેવા માટે. ડ doctorક્ટર વધુમાં વધુ દવાઓ લખી શકે છે. સચોટ નિદાન સ્થાપિત કરવા માટે, તમારે તપાસ કરવાની જરૂર છે. ડાયાબિટીસના દર્દીઓએ પેરીટોનિયમનો અલ્ટ્રાસાઉન્ડ, ઇલેક્ટ્રોકાર્ડિયોગ્રામ અને હોલ્ટર બ્લડ પ્રેશર મોનિટરિંગની જરૂર પડે છે. દર્દીને નેત્ર ચિકિત્સક, કાર્ડિયોલોજિસ્ટ, સ્ત્રીરોગચિકિત્સક અથવા યુરોલોજિસ્ટ, ન્યુરોલોજીસ્ટ અને આનુવંશિકવિજ્ .ાની (જો ત્યાં સહવર્તી બિમારીઓ હોય તો) ની મુલાકાત લેવાની સલાહ આપવામાં આવે છે.
ડાયાબિટીક પોષણ
ઉપવાસના દિવસો અને આહાર, આ પ્રકારના રોગ સાથે, ફરજિયાત આવશ્યકતાઓમાં શામેલ છે.
મુખ્ય નિયમ એ છે કે ભોજન છોડવું અને થોડું ખાવું નહીં, પરંતુ ઘણીવાર (દિવસમાં 5-6 વખત). ડાયાબિટીઝ માટે ઉપવાસના દિવસો જરૂરી છે. ઇન્સ્યુલિન આધારિત દર્દીઓ માટે, ઇન્સ્યુલિનનું સ્તર સામાન્ય મર્યાદામાં રાખવું મહત્વપૂર્ણ છે. દર્દીને આહારમાંથી ખાંડવાળા ઉત્પાદનોને બાકાત રાખવાની જરૂર છે. ટાઇપ 2 ડાયાબિટીઝ મેલીટસના કિસ્સામાં, તેઓ વિશેષ આહારનું પાલન કરે છે - ટેબલ નંબર. આવા પોષણ લોહીમાં ગ્લુકોઝના સ્તરને સામાન્ય બનાવવાની મંજૂરી આપે છે.
મેનૂમાં ચરબી, પ્રોટીન અને કાર્બોહાઈડ્રેટની માત્રા પર ધ્યાન આપો. કાર્બોહાઇડ્રેટ ખોરાકમાં 60% થી વધુ ખોરાક લેવો જોઈએ નહીં, અને પ્રોટીન અને ચરબી 20% કરતા વધારે ન લેવી જોઈએ. દર્દીને પશુ ચરબી અને સરળ કાર્બોહાઇડ્રેટ્સથી બાકાત રાખવામાં આવે છે. ડાયાબિટીઝવાળા બાળકોમાં, ખોરાક છૂંદેલા શકાય છે. ડાયાબિટીસ અનાજ (બિયાં સાથેનો દાણો, ચોખા, ઘઉં), શાકભાજી અને ફળોને ઓછામાં ઓછી ખાંડની સામગ્રી સાથે પસંદ કરે છે.
ખાંડને બદલે, ખાંડના અવેજી - ઝાયલીટોલ અને સોરબીટોલ, સેકરિન અથવા ફ્રુટોઝનો ઉપયોગ કરવો વધુ સારું છે. ડાયાબિટીસના દર્દીઓ ખોરાકની કેલરી સામગ્રીની ગણતરી કરે છે અને ખોરાકની ડાયરી રાખે છે. ખાવું પછી, ડાયાબિટીસ ફક્ત 15 મિનિટ પછી ઇન્સ્યુલિન લઈ શકે છે. પ્રકાર 1 ડાયાબિટીસ મેલ્લીટસ તમને ક્યારેક ક્યારેક 100-150 ગ્રામ ડ્રાય અથવા ટેબલ વાઇન પીવા દે છે (5% કરતા વધારે તાકાત નહીં). પ્રકાર 2 ડાયાબિટીસમાં, આલ્કોહોલ બિનસલાહભર્યું છે. ડાયાબિટીસના દર્દીઓ માટે વિશેષતાના ઉત્પાદનો સ્ટોર્સ પર ખરીદવામાં આવે છે.
ડાયાબિટીક ઉત્પાદનો - સ્વીટનર્સ, મીઠાઈઓ, દૂધનો વિકલ્પ - બંને પ્રકારના ડાયાબિટીસવાળા દર્દીઓ માટે યોગ્ય છે. તેઓ તમને ડાયાબિટીઝના મેનુમાં વિવિધતા લાવવા દે છે.
સગર્ભા સ્ત્રીઓમાં ડાયાબિટીઝ

પ્રકાર 1 ડાયાબિટીઝવાળી સગર્ભા સ્ત્રીઓ માટે, ગર્ભાવસ્થાના વિવિધ સમયગાળામાં ઇન્સ્યુલિનની જરૂરિયાત અલગ હોય છે. શક્ય છે કે કોઈ સ્ત્રી થોડા સમય માટે ઈન્જેક્શન વિના કરી શકે.
ફક્ત ડ doctorક્ટર ઇન્જેક્શન્સની માત્રાને સમાયોજિત કરી શકે છે અને દવાઓ પસંદ કરી શકે છે.
આહારમાં ફેરફાર કરવો પણ જરૂરી રહેશે, કારણ કે સગર્ભાવસ્થાના સમયગાળા દરમિયાન, પોષક તત્ત્વોની જરૂરિયાત વધે છે. એક અલગ કેટેગરી એ સગર્ભાવસ્થા ડાયાબિટીસ છે, જે ગર્ભાવસ્થા દરમિયાન વિકસે છે. આ કિસ્સામાં, ઇન્સ્યુલિન સૂચવવામાં આવતું નથી, અને આહારની મદદથી સામાન્ય ગ્લુકોઝનું સ્તર જાળવવામાં આવે છે.
જો સગર્ભા સ્ત્રી ડ doctorક્ટરની તમામ ભલામણોનું પાલન કરે છે, તો કાર્બોહાઇડ્રેટ ચયાપચય સામાન્ય રીતે બાળકના જન્મ પછી સામાન્ય થાય છે.
ડાયાબિટીક પગ
ડાયાબિટીસ ફીટ એ ડાયાબિટીઝની એક જટિલતાઓને છે. તેનો મુખ્ય સંકેત એ પગના પેશીઓની રચનામાં પરિવર્તન છે. સિન્ડ્રોમના પ્રથમ હર્બીંગર્સ પગમાં કળતર, ત્વચાની વિકૃતિકરણ, સંવેદનાનું આંશિક નુકસાન છે.
જો કોઈ કાર્યવાહી કરવામાં આવી નથી, તો રોગ વધે છે. રડતા ટ્રોફિક અલ્સર પગ પર દેખાય છે, ખૂબ જ મુશ્કેલીથી ઉપચાર કરે છે. ચેપમાં જોડાવાથી દર્દીના મૃત્યુ સુધી ગેંગ્રેનનો વિકાસ થઈ શકે છે.

ડાયાબિટીક પગના નિવારણમાં શામેલ છે.
- સારા પગની સ્વચ્છતા
- રક્ત પરિભ્રમણને સામાન્ય બનાવવા માટે દૈનિક સ્વ-મસાજ,
- નાના ઘર્ષણ અને ઇજાઓ માટે પગની નિયમિત તપાસ,
- રાહ વગર આરામદાયક પગરખાં પહેર્યા,
- સુકાઈ જવાથી બચવા માટે પગની ત્વચાને ખાસ લોશન અથવા ક્રિમથી નિયમિત નર આર્દ્રતા આપવી.
પરામર્શ પર એન્ડોક્રિનોલોજિસ્ટ પગની ત્વચાની સ્થિતિનું મૂલ્યાંકન કરે છે અને, જો જરૂરી હોય તો, દવાઓ સૂચવે છે જે પેશીઓને રક્ત પુરવઠાને સામાન્ય બનાવે છે.
કિડની અને આંખોની ગૂંચવણો: તેમને કેવી રીતે અટકાવવું
ડાયાબિટીઝની બીજી ગૂંચવણ એ ડાયાબિટીક નેફ્રોપથી છે. ગ્લુકોઝની concentંચી સાંદ્રતા સાથે, લોહીનું સ્નિગ્ધતા વધે છે, અને કિડની દ્વારા તેને ફિલ્ટર કરવું મુશ્કેલ છે.
જો આ અસાધારણ ઘટના હાયપરટેન્શન સાથે હોય, તો રેનલ નિષ્ફળતા થવાનું aંચું જોખમ રહેલું છે. આ સ્થિતિમાં, દર્દીને જીવન જાળવવા માટે એક "કૃત્રિમ કિડની" ઉપકરણની જરૂર પડશે.
મુશ્કેલીઓ ટાળવા માટે, તમારે આ કરવું જોઈએ:
- ખાંડને લક્ષ્ય સ્તરે જાળવી રાખો, સતત ગ્લુકોઝનું નિરીક્ષણ કરો,
- પીવામાં મીઠાની માત્રા ઘટાડે છે. આ એડીમાને ટાળશે અને સામાન્ય બ્લડ પ્રેશર જાળવશે,
- લોહીમાં "ખરાબ" કોલેસ્ટ્રોલનું ઉચ્ચ સ્તર ટાળો,
- સંપૂર્ણપણે ધૂમ્રપાન અને આલ્કોહોલિક પીણા છોડી દો.
આ પગલાં હૃદય અને વેસ્ક્યુલર રોગોનું સારું નિવારણ છે.
ડાયાબિટીસના દર્દીઓમાં હાર્ટ એટેક અને સ્ટ્રોક વધુ ગંભીર હોય છે અને જોખમી પરિણામોની ધમકી આપે છે. આંખો સાથે સંકળાયેલ વારંવાર અને ગૂંચવણો. ડાયાબિટીઝની પૃષ્ઠભૂમિ સામે રેટિનામાં ફેરફાર, અંધત્વ તરફ, દ્રષ્ટિમાં ઘટાડો તરફ દોરી જાય છે. રેટિનોપેથી ટાળી શકાતી નથી, પરંતુ તેની પ્રગતિ ધીમી થઈ શકે છે.
સંબંધિત વિડિઓઝ
વિડિઓમાં ડાયાબિટીઝ નિવારણ પદ્ધતિઓ વિશે:
ડાયાબિટીઝ એ એક રોગ છે જે વ્યક્તિના જીવનમાં સંપૂર્ણ ફેરફાર કરે છે. જો કે, ડોકટરોની ભલામણોનું પાલન અને સુખાકારીનું નિયંત્રણ તમને આ રોગવિજ્ .ાન સાથે કેવી રીતે જીવવું તે શીખવાની મંજૂરી આપે છે. ભરપાઇવાળા ડાયાબિટીસ સાથે, દર્દીનું જીવનશૈલી અને સુખાકારી સારું છે, અને ગૂંચવણોની સંભાવના ઓછી છે.
સંબંધિત લેખ
વિશ્વમાં આજે ડાયાબિટીઝ મેલિટસની રોગચાળો છે - કેસોની સંખ્યા ઝડપથી વધી રહી છે, જ્યારે રોગની શોધ કરવાની ઉંમર સતત ઓછી થઈ રહી છે. આના માટે રાજ્યને તંદુરસ્ત જીવનશૈલીને પ્રોત્સાહન આપવા અને ડાયાબિટીઝ અને તેનાથી સંબંધિત રોગોના નિવારણ માટે વિશેષ પ્રોગ્રામો રજૂ કરવાની જરૂર છે.
 ડાયાબિટીઝ મેલીટસ એ એક તીવ્ર મેટાબોલિક રોગ છે જે લાંબી ચુસ્ત લોહીમાં શર્કરાના સ્તર દ્વારા વર્ગીકૃત થયેલ છે.
ડાયાબિટીઝ મેલીટસ એ એક તીવ્ર મેટાબોલિક રોગ છે જે લાંબી ચુસ્ત લોહીમાં શર્કરાના સ્તર દ્વારા વર્ગીકૃત થયેલ છે.
આ કાં તો સ્વાદુપિંડ દ્વારા ઇન્સ્યુલિનના ઉત્પાદનના ઉલ્લંઘનના પરિણામે અથવા ઇન્સ્યુલિનની ક્રિયાના ઉલ્લંઘનના પરિણામે અથવા આ બંને પરિબળોના પ્રભાવ હેઠળ થાય છે.
અમે તમને જણાવીશું કે ડાયાબિટીઝ એટલે શું, ક્લિનિકલ ભલામણો જેના માટે નિષ્ણાતને યોગ્ય રીતે નિદાન કરવામાં અને પર્યાપ્ત સારવાર સૂચવવામાં મદદ મળે છે, જે દર્દીના જીવનની ગુણવત્તામાં નોંધપાત્ર સુધારો કરી શકે છે.
આઇસીડી -10 ડાયાબિટીસ કોડ
ડાયાબિટીક દિવસની શાંતિ
પ્રકાર 2 ડાયાબિટીઝ માટેની માર્ગદર્શિકામાં દર્દીને અનુવર્તી સમાવેશ થાય છે. દૈનિક શાસન તમને એકઠાં થવા દેશે, વધારે પડતો ખોરાક અને આખો દિવસ શારીરિક રીતે સક્રિય રહેવા માટે નહીં. ઉઠો અને તે જ સમયે પથારીમાં જાઓ. તેમની વચ્ચેના અંતરાલોવાળા દર્દીઓ માટે ભોજનની ગણતરી કરવામાં આવે છે. ડાયાબિટીઝનો દર્દી માનસિક અને શારીરિક રીતે તાણ લાવી શકતો નથી. સવારે, સક્રિય રીતે આરામ કરવા અથવા જિમની મુલાકાત લેવા માટે ઉપયોગી છે. બપોરે, અને પ્રાધાન્ય સૂવાનો સમય પહેલાં, ચાલવા, તાજી હવા શ્વાસ લેવાનું ઉપયોગી છે. જીવનપદ્ધતિનું અવલોકન કરવું, ડાયાબિટીસ એક સામાન્ય જીવનશૈલી તરફ દોરી શકે છે જે તંદુરસ્ત વ્યક્તિના દિવસની શાખાઓથી શક્ય તેટલું નજીક છે અને તે અલગ નથી.
ડાયાબિટીઝ મેલીટસ: ક્લિનિકલ માર્ગદર્શિકા
ડાયાબિટીઝ મેલીટસમાં ક્રોનિક હાયપરગ્લાયકેમિઆ, વિવિધ અવયવો અને પ્રણાલીઓની આંખો, હૃદય, કિડની, ચેતા, રુધિરવાહિનીઓની અપૂર્ણતાના નુકસાન, તકલીફ અને વિકાસમાં ફાળો આપે છે.
ડીએમ અનેક પેથોજેનેટિક પ્રક્રિયાઓની ભાગીદારી સાથે વિકસિત થાય છે - સ્વાદુપિંડના cells-કોષોને સ્વયંપ્રતિરક્ષાથી નુકસાનથી, સંપૂર્ણ ઇન્સ્યુલિનની ઉણપના વિકાર સાથે, જે પેરિફેરલ લક્ષ્યના અવયવોમાં ઇન્સ્યુલિન પ્રતિકારના વિકાસનું કારણ બને છે.
ડાયાબિટીસનું વર્ગીકરણ
ડાયાબિટીઝના બે સ્વરૂપો છે:
1 લી પ્રકાર (cells-કોષોનો વિનાશ વિકસે છે, જે સામાન્ય રીતે સંપૂર્ણ ઇન્સ્યુલિનની ઉણપ તરફ દોરી જાય છે):
- ઇમ્યુનો-મધ્યસ્થી
- ઇડિઓપેથિક
પ્રકાર 2 (મુખ્ય ઇન્સ્યુલિન પ્રતિકાર અને સંબંધિત ઇન્સ્યુલિનની ઉણપ સાથે અથવા ઇન્સ્યુલિન સ્ત્રાવના મુખ્ય ઉલ્લંઘન સાથે અથવા ઇન્સ્યુલિન પ્રતિકાર સાથે અથવા વગર).
સગર્ભાવસ્થા ડાયાબિટીઝની સારવારમાં મોબાઇલ તકનીકીઓ. રિમોટ મોનિટરિંગ સિસ્ટમ વિશે, અમે "ડેપ્યુટી ચીફ ફિઝિશિયન" જર્નલમાં કહીશું
ડાયાબિટીસના અન્ય પ્રકારો:
- Β-કોષોના કાર્યમાં આનુવંશિક રીતે નિર્ધારિત ખામી.
- ઇન્સ્યુલિનની ક્રિયામાં આનુવંશિક રીતે નિર્ધારિત ખામી.
- બાહ્ય સ્વાદુપિંડનું રોગો.
- એન્ડોક્રિનોપેથી.
- ડાયાબિટીઝ, અમુક દવાઓ અથવા રસાયણોના ઉપયોગથી ઉશ્કેરવામાં આવે છે.
- ચેપી રોગવિજ્ .ાન.
- રોગપ્રતિકારક-મધ્યસ્થ ડાયાબિટીસના અસામાન્ય સ્વરૂપો.
- ડાયાબિટીસ સાથે જોડાયેલ અન્ય આનુવંશિક રીતે નક્કી કરેલા સિન્ડ્રોમ્સ.
- સગર્ભાવસ્થા ડાયાબિટીસ મેલીટસ (ગર્ભાવસ્થા દરમિયાન સ્ત્રીઓમાં થાય છે).
લોહીમાં શર્કરામાં તીવ્ર વધારો થવાના સંકેતો:
- વારંવાર પેશાબ કરવો,
- સતત તરસ
- ધ્યાન કેન્દ્રિત કર્યા વિના વજન ઘટાડવું, કેટલીક વખત ભૂખ સાથે વધારો,
- ઓછી કાર્યક્ષમતા, થાક, નબળાઇ,
- ત્વચા અને મ્યુકોસ મેમ્બ્રેન પર ખંજવાળ આવે છે.
- દ્રશ્ય ઉગ્રતામાં ઘટાડો,
- વૃદ્ધિ મંદી (બાળકો અને કિશોરોમાં),
- પ્રતિરક્ષા ઘટાડો, ચેપ પ્રત્યે સંવેદનશીલતા.
પ્રકાર 2 ડાયાબિટીસ
પ્રકાર 2 ડાયાબિટીઝ એ ડાયાબિટીઝના તમામ કિસ્સાઓમાં 95% છે. આજે, આ રોગવિજ્ાન એ એચ.આય.વી અને ક્ષય રોગ જેવા ગંભીર રોગોને પણ વ્યાપક રીતે પછાડ્યું છે. પાછલા 10 વર્ષોમાં, નિદાન ડાયાબિટીસના દર્દીઓની સંખ્યા બમણી થઈ ગઈ છે.
આ સંદર્ભમાં, વિશ્વના ઘણા દેશોમાંથી, ડાયાબિટીઝની રોકથામ અને સારવાર માટેના રાષ્ટ્રીય કાર્યક્રમો અને તેની ગૂંચવણો બનાવવામાં આવી રહી છે, જેનો સમાવેશ સરકારના આરોગ્ય કાર્યક્રમોમાં કરવામાં આવે છે.
ડાયાબિટીસ મેલિટસ પર ક્લિનિકલ ભલામણો -2018 આ રોગ માટે ઉપચારના નીચેના ક્ષેત્રોને ધ્યાનમાં લે છે:
- આહાર સમીક્ષા અને મધ્યમ નિયમિત શારીરિક પ્રવૃત્તિ સહિત જીવનશૈલી સુધારણા,
- ખાંડ ઘટાડતી દવાઓ લેવી,
- જટિલતાઓને અટકાવવા, જોખમી પરિબળો (બ્લડ પ્રેશર, કિડનીની તીવ્ર રોગ, વગેરે) પર નિયંત્રણ.
- દર્દી શિક્ષણ, આત્મ-નિયંત્રણ.
ડાયાબિટીસ થેરેપીનો હેતુ કાર્બોહાઇડ્રેટ અને ચરબી ચયાપચયને સામાન્ય બનાવવાનો છે, તેમજ બ્લડ પ્રેશર ઘટાડવાનો છે.
ક્લિનિકલ આહાર ઉપચાર
ડાયાબિટીઝની સારવારમાં આહારમાં સુધારો કરવો એ સૌથી મહત્વપૂર્ણ ઘટક છે. ખાંડ ઘટાડવાની દવાઓના ઉપયોગને ધ્યાનમાં લીધા વિના, બધા દર્દીઓ દ્વારા આહારનું પાલન કરવું જોઈએ.
તે જ સમયે, સામાન્ય વજનવાળા દર્દીઓએ તેમના દૈનિક મેનૂની કેલરી સામગ્રીને મર્યાદિત કરવાની જરૂર નથી.
પોષણ ભલામણો:
- શરીરના અતિશય વજન સાથે, એક પૂર્વશરત એ છ મહિનાથી એક વર્ષ દરમિયાન પ્રારંભિક શરીરના વજનના 7-7% વજન ઘટાડવાનું છે, જે દરરોજ 500-1000 કેસીએલની કેલરી ખાધ દ્વારા પ્રાપ્ત થાય છે, પરંતુ પુરુષો માટે દરરોજ 1500 કેસીએલથી ઓછું નથી અને દિવસના 1200 કેસીએલ માટે. સ્ત્રીઓ.
- તમારે શક્ય તેટલું સરળ કાર્બોહાઈડ્રેટ અને ચરબી મર્યાદિત કરવી જોઈએ, ગ્રીન્સ, શાકભાજી, માછલીની વિપુલતાવાળા કહેવાતા "ભૂમધ્ય" આહારનું પાલન કરવાની ભલામણ કરવામાં આવે છે.
- તે ભૂખે મરવા માટે સખત પ્રતિબંધિત છે.
- ટાઇપ 1 ડાયાબિટીસવાળા દર્દીઓ, શોર્ટ-એક્ટિંગ ઇન્સ્યુલિનનો ઉપયોગ કરીને, XE સિસ્ટમ અનુસાર કાર્બોહાઇડ્રેટ્સની સામગ્રી પર નજર રાખવા માટે બતાવવામાં આવે છે.
- તમે અવારનવાર પોષક ખાંડના અવેજી ખાઈ શકો છો.
- આહાર ફાઇબર (આખા અનાજ, bsષધિઓ, શાકભાજી, થૂલું) અને અસંતૃપ્ત ફેટી એસિડ્સ (માછલી, વનસ્પતિ તેલ ઓછી માત્રામાં) માં સમૃદ્ધ દૈનિક મેનૂ ખોરાકમાં શામેલ થવાની ભલામણ કરવામાં આવે છે.
- સંતૃપ્ત ચરબીનું સેવન મર્યાદિત કરવું જરૂરી છે (તેઓ કુલ કેલરી સામગ્રીના 7% કરતા વધુ ન હોવા જોઈએ), ટ્રાન્સ ચરબી.
- સ્ત્રીઓ માટે દરરોજ 1 પરંપરાગત એકમ અને પુરુષો માટે 2 પરંપરાગત એકમો (1 પરંપરાગત એકમ = શુદ્ધ એથિલ આલ્કોહોલના 15 ગ્રામ) ના પ્રમાણમાં આલ્કોહોલ પીવો શક્ય છે, જો કે દર્દીને સ્વાદુપિંડ, ન્યુરોપથી, હાયપરટ્રિગ્લાઇસેરાઇડિઆ, મદ્યપાન ન થાય.
- વિટામિન સી અને ડીને એન્ટી studiedકિસડન્ટો તરીકે લેવાની ભલામણ કરવામાં આવતી નથી કારણ કે તેમના વહીવટના લાંબા ગાળાના પરિણામોનો અભ્યાસ કરવામાં આવ્યો નથી.
શારીરિક પ્રવૃત્તિ માર્ગદર્શિકા
શારીરિક પ્રવૃત્તિ કાર્બોહાઇડ્રેટ ચયાપચયને સામાન્ય બનાવી શકે છે. વજન ઘટાડવા અને સામાન્ય વજન જાળવવામાં પણ તેઓ ફાળો આપે છે.
પ્રકાર 2 ડાયાબિટીઝ મેલિટસ માટેની ક્લિનિકલ ભલામણો, દર અઠવાડિયે ઓછામાં ઓછા 150 મિનિટ માટે મધ્યમ તીવ્રતા (મહત્તમ ધબકારાના 50-70%) દૈનિક નિયમિત કસરતની સલાહ આપે છે.
અતિશય અથવા લાંબા સમય સુધી શારીરિક પ્રવૃત્તિ તીવ્ર અથવા વિલંબિત હાયપોગ્લાયકેમિઆને ઉત્તેજિત કરી શકે છે, તેથી ભલામણ કરવામાં આવે છે કે દર્દીઓ કસરત કરતા પહેલા એન્ટિહિપરગ્લાયકેમિક એજન્ટોના ઉપયોગને શ્રેષ્ઠ બનાવે છે. બ્લડ સુગર સાથે 13 એમએમઓએલ / એલ ઉપર, શારીરિક પ્રવૃત્તિ પર પ્રતિબંધ છે.
પ્રકાર 2 ડાયાબિટીઝની સારવાર આના પર આધારિત છે:
- જીવનશૈલી સુધારણા, એટલે કે, આહારની સમીક્ષા અને વ્યક્તિની શારીરિક પ્રવૃત્તિમાં વધારો,
- નિદાન દરમિયાન ગ્લાયકેટેડ હિમોગ્લોબિનના પ્રારંભિક સ્તરના આધારે સારવારની યુક્તિઓની સ્તરીકરણ.
- સુગર-લોઅરિંગ થેરેપીની અસરકારકતા દર 3 મહિનામાં ગ્લાયકેટેડ હિમોગ્લોબિનના સ્તર દ્વારા નિરીક્ષણ કરવામાં આવે છે,
- ગ્લાયકેટેડ હિમોગ્લોબિનના ઘટાડાના દરનું મૂલ્યાંકન,
- હાયપોગ્લાયકેમિક થેરેપીમાં તેની અશક્તતા સાથે ફેરફાર (ગ્લાયકેટેડ હિમોગ્લોબિનના વ્યક્તિગત લક્ષ્યોની ગેરહાજરીમાં) છ મહિના પછી કરવામાં આવે છે.
પ્રકાર 2 ડાયાબિટીઝ માટે ઇન્સ્યુલિન ઉપચાર
નવા નિદાન કરેલ પ્રકાર 2 ડાયાબિટીસ સાથે ઇન્સ્યુલિન ઇન્જેક્શનની નિમણૂક માટેના સંકેતો:
- સડો ના ગંભીર ક્લિનિકલ લક્ષણો સાથે સંયોજનમાં 9% થી વધુ ગ્લાયકેટેડ હિમોગ્લોબિન સ્તર,
- અન્ય ખાંડ-ઘટાડતી દવાઓની મહત્તમ સહન માત્રા સાથે સંયોજન ઉપચારમાં ગ્લાયસિમિક નિયંત્રણના વ્યક્તિગત લક્ષ્યોની સિદ્ધિનો અભાવ,
- નિમણૂક માટે વિરોધાભાસની હાજરી અથવા અન્ય ખાંડ ઘટાડતી દવાઓ માટે અસહિષ્ણુતા,
- કેટોએસિડોસિસ
- શસ્ત્રક્રિયાની જરૂરિયાત, તીવ્ર આંતરવર્તી સ્થિતિઓ અને ક્રોનિક રોગોના અતિશય વૃદ્ધિ, કાર્બોહાઇડ્રેટ ચયાપચયના વિઘટન સાથે (ઇન્સ્યુલિન ઉપચારમાં હંગામી સ્થાનાંતરણ શક્ય છે).

ડાયાબિટીસની ગૂંચવણો: ક્લિનિકલ ભલામણો
ડાયાબિટીઝની સૌથી ગંભીર અને જોખમી ગૂંચવણો, જે દર્દીની અપંગતા અને મૃત્યુ તરફ દોરી જાય છે, તે પ્રણાલીગત વેસ્ક્યુલર જખમ છે:
- નેફ્રોપથી
- રેટિનોપેથી
- કોરોનરી વાહિનીઓની હાર.
- મગજના વાહિનીઓને નુકસાન.
- નીચલા હાથપગના પેરિફેરલ જહાજોની હાર.
પ્રકાર 2 ડાયાબિટીઝના વિકાસ માટેના જોખમનાં પરિબળો:
- 45 વર્ષ કે તેથી વધુ ઉંમર
- વધારે વજન, જાડાપણું,
- ડાયાબિટીસ માટે બોજારૂપ વંશપરંપરા,
- બેઠાડુ જીવનશૈલી
- ખાલી પેટ પર નબળાઇ ગ્લાયસીમિયા, નબળાઇ ગ્લુકોઝ સહિષ્ણુતા,
- સગર્ભાવસ્થા ડાયાબિટીસ, ઇતિહાસમાં એક મોટી ગર્ભ,
- ધમની હાયપરટેન્શન
- હાઈ બ્લડ કોલેસ્ટરોલ
- પોલિસિસ્ટિક અંડાશયના સિન્ડ્રોમ,
- હૃદય અને રુધિરવાહિનીઓના રોગોની હાજરી.
ડાયાબિટીસના દર્દીઓ માટે શુઝ
ડાયાબિટીસના દર્દીઓ માટે ખાસ રચાયેલ પગરખાં છે, કારણ કે પગમાં ઇજા થવાની સંભાવના છે.
પ્રકાર 2 ડાયાબિટીઝ માર્ગદર્શિકા જણાવે છે કે ડાયાબિટીસનું આરોગ્ય જૂતાની પસંદગી પર આધારિત છે. આરામદાયક પગરખાં પહેરવા જ જોઇએ. ડાયાબિટીઝના દર્દીના પગ હોવાથી - નબળા સ્થાને, ચુસ્ત પગરખાં નીચલા હાથપગને નુકસાનનું જોખમ વધારે છે. પગને સુરક્ષિત રાખવું જોઈએ, કારણ કે ત્યાં ચેતા અંત અને નાના રુધિરવાહિનીઓ છે. જ્યારે ચુસ્ત જૂતા સાથે પગને સ્ક્વિઝિંગ કરતી વખતે, ત્યાં પગમાં લોહીની સપ્લાયનું ઉલ્લંઘન છે. આમ, પગ અસંવેદનશીલ બને છે, ઘણી વખત ઘાયલ થાય છે અને ઘાવ લાંબા સમય સુધી મટાડવામાં આવે છે. ચુસ્ત બૂટ પહેરીને પગથી અલ્સર પગ પર દેખાય છે. આ ગેંગ્રેન અને નીચલા હાથપગના વિચ્છેદનને ધમકી આપે છે. નીચલા હાથપગની સમસ્યાઓથી બચવા માટે દર્દી સરળ ટીપ્સનો ઉપયોગ કરી શકે છે:
- પગરખાં પહેરતા પહેલા, જૂતાની તપાસ કરો,
- અરીસાની સામે પગનું નિરીક્ષણ કરવા માટે દરરોજ,
- ચુસ્ત પગરખાં અથવા ક thatલ્યુસને ઘસનારાઓથી બચો
- પગ માટે દરરોજ મસાજ અથવા વ્યાયામ વ્યાયામ કરો,
- નેઇલ પ્લેટના ખૂણા કાપ્યા વિના તમારા નખને નરમાશથી ટ્રિમ કરો,
- અન્ય લોકોના પગરખાંનો ઉપયોગ કરશો નહીં
- સૂકા ભીના પગરખાં જેથી ફૂગ ફેલાય નહીં,
- નેઇલ ફૂગને સમયસર સારવાર કરો,
- જો તમને પગમાં દુખાવો થાય છે, તો ડ doctorક્ટરની મુલાકાત લેવાની ખાતરી કરો.
ડાયાબિટીસના દર્દીઓ highંચી અપેક્ષા પહેરવામાં contraindication છે. એક અપવાદ એ ન્યુરોપથીના દર્દીઓ છે, તેમને ઓછી ગતિએ પગરખાં પહેરવાની મનાઈ છે. પગરખાં પસંદ કરતી વખતે, ડાયાબિટીઝના દર્દીઓ માટે આવી ભલામણો છે, જેનું પાલન કરવું જોઈએ:
- પગરખાં પર ઘણી વાર પ્રયત્ન કરો,
- નવા પગરખાંમાં સ્ટોરની આસપાસ ચાલો.
- એકમાત્ર ઇન્સોલ્સ સરળ, બિન-આઘાતજનક પગની ત્વચા પસંદ કરે છે.
રમત અને શારીરિક પ્રવૃત્તિ
પ્રકાર 1 ડાયાબિટીસનું નિદાન કરતી વખતે, રમતો માટેની ભલામણોનું પાલન કરવું જોઈએ. શારીરિક પ્રવૃત્તિ પર પ્રતિબંધ નથી, પરંતુ વધારાની ઉપચાર તરીકે માનવામાં આવે છે. પ્રકાર 1 ડાયાબિટીઝમાં રમતો રમતી વખતે, ઇન્સ્યુલિન પ્રતિકારમાં ઘટાડો જોવા મળે છે. ઇન્સ્યુલિન આધારીત ડાયાબિટીસ સાથે, સેવન કરેલા ઇન્સ્યુલિનની માત્રા ઓછી થાય છે. મધ્યમ વર્કલોડ આંતરિક અવયવોને સુધારે છે. ડાયાબિટીઝના દર્દીઓ માટે આકાર આપવી, ઝડપી ચાલવું અને તંદુરસ્તી વધુ ફાયદાકારક માનવામાં આવે છે. કોઈ ટ્રેનર સાથે જીમમાં શામેલ થવું વધુ સારું છે. તે કસરતોનો વિશેષ સમૂહ પસંદ કરશે અથવા કોઈ વ્યક્તિ માટે તેનો ખાસ વિકાસ કરશે. સહકારી રોગોવાળા દર્દીઓમાં રમતગમત બિનસલાહભર્યું છે. તેથી, રેટિનોપેથી સાથે, કસરતો પગમાં વાહિનીઓ સાથે સમસ્યાઓ વધારે છે, સ્થિતિ વધુ ખરાબ કરે છે. રોગના અનિયંત્રિત અભિવ્યક્તિવાળા દર્દીઓ માટે શારીરિક કસરતોમાં શામેલ થવું તે બિનસલાહભર્યું છે.
હુમલો કરવામાં સહાય માટેના નિયમો
કોઈ રોગને પોષક સમયપત્રકનું પાલન કરવું જરૂરી છે, કારણ કે ભૂખ દર્દીને મારી શકે છે.
હાઈપોગ્લાયકેમિક હુમલો ભૂખ દ્વારા ઉશ્કેરવામાં આવે છે. ડાયાબિટીસ માટે આ સ્થિતિ જોખમી છે. દર્દીના સબંધીઓને દર્દીને મદદ કરવાના મહત્વના મુદ્દાઓ જાણવી જોઈએ - એક મહત્વપૂર્ણ પ્રક્રિયા. હાઈપોગ્લાયકેમિક એટેક સાથે, ઇન્સ્યુલિન આધારિત ડાયાબિટીસના દર્દીઓને ભોજન આપવું જ જોઇએ. ડાયાબિટીઝમાં તેની સાથે "ફૂડ કીટ" હોવી જોઈએ - 10 પીસી. શુદ્ધ ખાંડ, લીંબુનો અડધો લિટર જાર, મીઠી કૂકીઝનો 100 ગ્રામ, 1 સફરજન, 2 સેન્ડવિચ. ડાયાબિટીઝના દર્દીને તાત્કાલિક સુપાચ્ય કાર્બોહાઇડ્રેટ (મધ, ખાંડ) આપવાની જરૂર છે. તમે 50 ગ્રામ પાણીમાં 5% ગ્લુકોઝનું એમ્પુલ પાતળું કરી શકો છો. ગંભીર હાઈપોગ્લાયકેમિઆમાં, ડાયાબિટીસ માટે બાજુમાં આવેલા રહેવું વધુ સારું છે; મૌખિક પોલાણમાં કંઇ હોવું જોઈએ નહીં. 40% ગ્લુકોઝ સોલ્યુશન (100 ગ્રામ સુધી) દર્દીને નસોમાં ઇંજેક્શન આપવામાં આવે છે. જો આ પ્રક્રિયા પુન recoverપ્રાપ્ત કરવામાં મદદ ન કરે, તો દર્દીને ઇન્ટ્રાવેનસ ડ્રોપર આપવામાં આવે છે અને અન્ય 10% ગ્લુકોઝ સોલ્યુશન આપવામાં આવે છે. ડાયાબિટીસના દર્દીઓને હોસ્પિટલમાં દાખલ થવાની જરૂર રહેશે.

 તે ઇન્સ્યુલિનના ઉત્પાદન માટે જવાબદાર સ્વાદુપિંડના પેશીઓના વિનાશના પરિણામે વિકસે છે. પરિણામે, હોર્મોનની અપૂરતી માત્રા ઉત્પન્ન થાય છે અને લોહીના પ્લાઝ્મામાં ગ્લુકોઝનું સ્તર વધવાનું શરૂ થાય છે. પ્રકાર 1 ડાયાબિટીસ એ જન્મજાત રોગ છે અને મુખ્યત્વે બાળકો અને કિશોરોમાં જન્મથી લઈને 12 વર્ષ સુધીની નિદાન થાય છે.
તે ઇન્સ્યુલિનના ઉત્પાદન માટે જવાબદાર સ્વાદુપિંડના પેશીઓના વિનાશના પરિણામે વિકસે છે. પરિણામે, હોર્મોનની અપૂરતી માત્રા ઉત્પન્ન થાય છે અને લોહીના પ્લાઝ્મામાં ગ્લુકોઝનું સ્તર વધવાનું શરૂ થાય છે. પ્રકાર 1 ડાયાબિટીસ એ જન્મજાત રોગ છે અને મુખ્યત્વે બાળકો અને કિશોરોમાં જન્મથી લઈને 12 વર્ષ સુધીની નિદાન થાય છે.