માનવ ત્વચા રોગો: ડાયાબિટીઝ મેલીટસની મુશ્કેલીઓ (ફોટો અને વર્ણન)
એન્ડોક્રિનોલોજિસ્ટ્સ સહિત વિવિધ વિશેષતાઓના ડોકટરો, રોગવિજ્ .ાનવિષયક ત્વચાના ફેરફારોનો સામનો કરે છે. ત્વચાના જખમ કાં તો આકસ્મિક શોધો અથવા દર્દીની મુખ્ય ફરિયાદ હોઈ શકે છે. પ્રથમ નજરમાં હાનિકારક, ત્વચા પરિવર્તન એ કોઈ ગંભીર બીમારીનું એકમાત્ર સંકેત હોઈ શકે છે. ત્વચા એ સંશોધન માટેનો સૌથી સુલભ અંગ છે અને તે જ સમયે સૌથી મહત્વપૂર્ણ માહિતીનો સ્રોત છે. ત્વચાના જખમ ઘણા આંતરિક રોગોમાં નિદાનની સ્પષ્ટતા કરી શકે છે, જેમાં ડાયાબિટીસ મેલીટસ (ડીએમ) નો સમાવેશ થાય છે.
ડાયાબિટીઝમાં ત્વચા પરિવર્તન એકદમ સામાન્ય છે. ડાયાબિટીઝના પેથોજેનેસિસના અંતર્ગત ગંભીર મેટાબોલિક વિક્ષેપ ત્વચા સહિત લગભગ તમામ અવયવો અને પેશીઓમાં પરિણમે છે.
કેટલાક ડાયાબિટીઝથી સંબંધિત ત્વચા લક્ષણો મેટાબોલિક ફેરફારોનું સીધું પરિણામ છે, જેમ કે હાયપરગ્લાયકેમિઆ અને હાયપરલિપિડેમિયા 4, 7. વેસ્ક્યુલર, નર્વસ અથવા રોગપ્રતિકારક શક્તિઓને પ્રગતિશીલ નુકસાન પણ ત્વચાના અભિવ્યક્તિના વિકાસમાં નોંધપાત્ર ફાળો આપે છે. ડાયાબિટીઝથી સંબંધિત અન્ય ત્વચારોગના જખમની પદ્ધતિઓ 7, 20 અજાણ છે.
ઇન્સ્યુલિન પ્રતિરોધક પ્રકાર 2 ડાયાબિટીસના પ્રારંભિક તબક્કામાં જોવા મળે છે તેમ હાયપરિન્સ્યુલેનેમિયા ત્વચાના ફેરફારોમાં પણ ફાળો આપી શકે છે.
ડાયાબિટીઝ મેક્રો- અને માઇક્રોઆંગિઓપેથીની ત્વચાની મુશ્કેલીઓનો અભ્યાસક્રમ પણ નોંધપાત્ર રીતે વધે છે. ડાયાબિટીઝના દર્દીઓમાં, વેસ્ક્યુલર દિવાલની "લિકેજ" અથવા અભેદ્યતામાં વધારો થાય છે, સહાનુભૂતિશીલ ઇનર્વેશન અને હાયપોક્સેમિક તાણ 4, 43 ની વાહિની પ્રતિક્રિયા ઓછી થાય છે. મોટા જહાજોના ધમની આડિઓરોસ્ક્લેરોસિસ સાથે સંયોજનમાં, આ માઇક્રોવાસ્ક્યુલર ડિસઓર્ડર ડાયાબિટીક અલ્સરની રચનામાં ફાળો આપે છે. આ ઉપરાંત, ડાયાબિટીઝ સાથે, ત્વચાની અસ્વસ્થતા સંવેદનશીલતાની ખોટ વિકસે છે, જે ચેપ અને નુકસાનની સંભાવના છે. એક નિયમ તરીકે, ડાયાબિટીક ત્વચાના જખમનો વારંવાર અતિશયોક્તિ સાથે લાંબો અને સતત કોર્સ હોય છે અને તેનો ઉપચાર કરવો મુશ્કેલ છે.
ડાયાબિટીઝમાં ત્વચાના જખમના ઘણા વર્ગીકરણ છે, તે ક્લિનિકલ લાક્ષણિકતાઓ અને ત્વચા પરિવર્તનના પેથોજેનેસિસના કેટલાક પાસાઓ પર આધારિત છે. ખલેબનીકોવા એ.એન. ના વર્ગીકરણ અનુસાર, મરિચેવા એન.વી. (2011) ડાયાબિટીઝમાં શરતી ત્વચા પેથોલોજીને પાંચ મુખ્ય જૂથોમાં વહેંચવામાં આવે છે:
1) ત્વચાકોપ ડાયાબિટીસ સાથે સંકળાયેલ,
2) ડાયાબિટીસ અને ઇન્સ્યુલિન પ્રતિકાર સાથે સંકળાયેલ ત્વચા રોગવિજ્ ,ાન,
3) એન્જીયોપેથી સાથે સંકળાયેલ ત્વચા પેથોલોજી,
)) આઇડિયોપેથિક ફોલ્લીઓ,
5) બેક્ટેરિયલ અને ફંગલ ચેપ.
Reન્દ્રે એ. કાલુસ, એન્ડી જે. ચાયન, જ્હોન ઇ. ઓલેર્યુડ (2012) દ્વારા વર્ણવેલ વર્ગીકરણમાં, ડાયાબિટીઝથી સંબંધિત ત્વચાના જખમના નીચેના જૂથોને અલગ પાડવામાં આવે છે:
1) ચયાપચયની ક્રિયા, વેસ્ક્યુલર, ન્યુરોલોજીકલ અથવા રોગપ્રતિકારક વિકાર (ડાયાબિટીક સ્ક્લેરેડીમા, બ્લેક એકન્ટોસિસ, ત્વચાની ડાયાબિટીક જાડાઈ, સાંધાની ગતિશીલતા અને સ્ક્લેરોર્ડેમા જેવા સિન્ડ્રોમ પર પ્રતિબંધ, ભડકોના ઝેન્થoમસ, ત્વચા ચેપ (બેક્ટેરિયલ, ફંગલ), ડાયાબિટીક અલ્સર) સાથે સંકળાયેલ ડાયાબિટીસની ત્વચા અભિવ્યક્તિઓ.
2) અસ્પષ્ટ પેથોજેનેસિસ સાથે ડાયાબિટીઝ સાથે સંકળાયેલ રોગો (લિપોઇડ નેક્રોબાયોસિસ, કોણીય ગ્રાન્યુલોમા, ડાયાબિટીક મૂત્રાશય, ડાયાબિટીક ત્વચાકોપ).
આ વર્ગીકરણ વ્યવહારીક રીતે અલગ નથી અને ફક્ત એકબીજાના પૂરક છે.
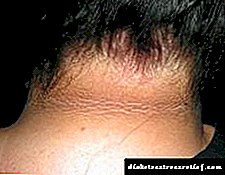
ડાયાબિટીઝ સાથે સંકળાયેલ ત્વચાકોપમાં ડાયાબિટીક સ્ક્લેરોડીમા શામેલ છે. સ્ક્લેરેડીમા એ સ્થૂળતાના સંયોજનમાં લાંબા ગાળાના ડાયાબિટીસથી વધુ સામાન્ય છે અને ફેલાયેલ સપ્રમાણતા સૂચિત ત્વચાના ફેરફારો દ્વારા મુખ્યત્વે ગળા અને પીઠના ઉપરના ભાગમાં નારંગીની છાલની જેમ દેખાય છે. વિવિધ લેખકોના જણાવ્યા અનુસાર, ડાયાબિટીઝના દર્દીઓમાં તેની ઘટનાની આવર્તન 2.5-14% 28, 25, 50 છે.
એવું સૂચવવામાં આવ્યું હતું કે ડાયાબિટીક સ્ક્લેરેડીમાના પેથોજેનેસિસમાં ફાઇબ્રોબ્લાસ્ટ્સ દ્વારા એક્સ્ટ્રા સેલ્યુલર મેટ્રિક્સ અણુઓના અનિયંત્રિત ઉત્પાદનમાં સમાવેશ થાય છે, જે કોલેજન બંડલ્સને જાડું કરે છે અને ગ્લાયકોસિમિનોગ્લાયકેન્સ (જીએજી) ના જુબાની તરફ દોરી જાય છે. ડાયાબિટીક સ્ક્લેરોડીમાવાળા દર્દીઓ અસરગ્રસ્ત ત્વચાના વિસ્તારોમાં પીડા અને પ્રકાશ સંવેદનશીલતામાં ઘટાડો અનુભવી શકે છે, તેમજ ઉપલા અંગો અને ગળાની ગતિમાં મુશ્કેલીઓની ફરિયાદ કરી શકે છે. આત્યંતિક કેસોમાં, આ રોગ સાંધાની ગતિશીલતાના સંપૂર્ણ નુકસાન તરફ દોરી શકે છે, જો કે, સ્ક્લેરેડીમાની હાજરી રેટિનોપેથી, નેફ્રોપથી, ન્યુરોપથી અથવા મોટા જહાજો 4, 25 ને નુકસાન સાથે સંકળાયેલ નથી.
ફોટો 1. ડાયાબિટીસ સ્ક્લેરેડીમા

ઇન્સ્યુલિન પ્રતિકાર અને મેદસ્વીપણા સાથેનું જોડાણ કાળા એકન્ટોસિસ (એકન્ટોસિસ નિગ્રિકન્સ) માં જોઇ શકાય છે, જે ગળામાં પેપિલોમેટસ વૃદ્ધિ સાથે ત્વચાના હાયપરપીગમેન્ટેશનના ક્ષેત્રોમાં અને મોટા ગણોમાં પ્રગટ થાય છે. ઇન્સ્યુલિન દ્વારા એકેન્થોસિસના વિકાસમાં કેન્દ્રિય ભૂમિકા ભજવવામાં આવે છે. Anકનthથોસિસથી પીડિત સ્ત્રીઓમાં, ઇન્સ્યુલિન રીસેપ્ટર અથવા એન્ટી-ઇન્સ્યુલિન એન્ટિબોડી રીસેપ્ટર (પ્રકાર એ અને પ્રકાર બી સિન્ડ્રોમ) ના કાર્યાત્મક પરિવર્તનનું નુકસાન 18, 31 શોધી શકાય છે. એવું માનવામાં આવે છે કે ત્વચામાં વૃદ્ધિ પરિબળના વધુ પડતા ઉત્તેજનાથી કેરેટિનોસાઇટ્સ અને ફાઇબ્રોબ્લાસ્ટ્સના વિકસિત પ્રસાર થાય છે, પરિણામે ક્લિનિકલ વિકાસ થાય છે. કાળા એકેન્થોસિસના અભિવ્યક્તિઓ. ઇન્સ્યુલિન રેઝિસ્ટન્સ અને હાયપરિન્સ્યુલિનમિયાની સ્થિતિમાં, કેરાટિનોસાઇટ્સ અને ફાઇબ્રોબ્લાસ્ટ્સ પર આઇજીએફ -1 રીસેપ્ટર્સ પર ઇન્સ્યુલિનની વધુ પડતી બંધનને લીધે, એકોન્થોસિસ વિકાસ કરી શકે છે. બ્લેક anકનthથોસિસના પેથોજેનેસિસમાં વિવિધ વિકાસ પરિબળોની ભૂમિકાની તરફેણમાં પુરાવા એકઠા થતાં રહે છે.
ફોટો 2. બ્લેક એકેન્થોસિસ
નિદાન ડાયાબિટીસ અને હાયપરટ્રિગ્લાઇસેરાઇડિઆ ત્વચા પર વિસ્ફોટકારક ઝેન્થોમોસ 46, 8 ને ઉશ્કેરે છે તેઓ લાલ-પીળો પેપ્યુલ્સ 1-4 મીમી કદના હોય છે અંગોની નિતંબ અને એક્સ્ટેન્સર સપાટી પર સ્થિત છે. પેથોલોજીકલ તત્વો અનાજના રૂપમાં દેખાય છે અને સમય જતાં તકતીઓની રચનામાં મર્જ થઈ શકે છે. શરૂઆતમાં, ત્વચાના તત્વોમાં ટ્રાઇગ્લાઇસેરાઇડ્સનું વર્ચસ્વ હોય છે, પરંતુ તેઓ તેમના સડો સાથે કોલેસ્ટરોલ કરતાં વધુ સરળતાથી એકત્રીત થાય છે, તેથી વધુને વધુ કોલેસ્ટરોલ ત્વચામાં એકઠા થાય છે.
ઇન્સ્યુલિન એ એલડીએલ પ્રવૃત્તિનું એક મહત્વપૂર્ણ નિયમનકાર છે. એન્ઝાઇમની ઉણપની ડિગ્રી અને સીરમ ટ્રાઇગ્લાઇસેરાઇડ્સના અનુગામી શુદ્ધિકરણ, ઇન્સ્યુલિનની ઉણપ અને હાઇપરગ્લાયકેમિઆના સૂચકાંકોના પ્રમાણસર છે. પ્લાઝ્મા લિપોપ્રોટિન્સની મંજૂરી એ ઇન્સ્યુલિનના પૂરતા સ્તર પર આધારિત છે. અનિયંત્રિત ડાયાબિટીઝમાં, ચિકિત્સા અને અતિશય નિમ્ન ગીર્તનતા ક્લોમીક્રોન્સ અને ટ્રાયગ્લાઇસેરાઇડ્સથી સંતૃપ્ત લિપોપ્રોટીન મુક્ત કરવામાં અસમર્થતા, પ્લાઝ્મા ટ્રાઇગ્લાઇસેરાઇડ્સમાં કેટલાક હજારમાં વધારો કરી શકે છે. અનિયંત્રિત ડાયાબિટીસ એ મોટા પ્રમાણમાં હાયપરટ્રીગ્લાઇસેરિડેમીઆ 4, 26, 29 નું સામાન્ય કારણ છે.
ફોટો 3 વિસ્ફોટકારક xanthomas

ડાયાબિટીઝવાળા દર્દીઓ ત્વચા ચેપી રોગોના વિકાસ માટે જોખમ ધરાવે છે, ખાસ કરીને નબળા ગ્લાયકેમિક નિયંત્રણ સાથે. ડાયાબિટીઝવાળા દર્દીઓની ત્વચાની સપાટી પર, તંદુરસ્ત વ્યક્તિઓની તુલનામાં 2.5 ગણો વધુ સુક્ષ્મસજીવો શોધી કા .વામાં આવે છે, અને ડાયાબિટીઝવાળા દર્દીઓમાં ત્વચાની બેક્ટેરિયલ પ્રવૃત્તિ 20% ની સરેરાશથી ઓછી હોય છે. આ ઘટાડો ડાયાબિટીઝની ગંભીરતા સાથે સીધો સંબંધ ધરાવે છે. ચેપી અને બળતરા રોગો એંજિઓ અને ન્યુરોપેથીઝના સંબંધમાં મુખ્યત્વે નીચલા હાથપગની ત્વચા પર વિકાસ પામે છે. કારણ સામાન્ય રીતે પોલિમીક્રોબાયલ ઇન્ફેક્શન છે: સ્ટેફાયલોકોકસ ureરિયસ, સ્ટ્રેપ્ટોકોકસ જૂથો એ અને બી, ગ્રામ-નેગેટિવ એરોબિક બેક્ટેરિયા અને ઘણા એનારોબ્સ. પાયોડર્મા મુખ્યત્વે ફોલિક્યુલિટિસ, ઇક્ટીમા, એરિસીપેલા દ્વારા રજૂ થાય છે અને ખરજવું દ્વારા જટિલ બની શકે છે. આ ઉપરાંત, ફુરન્ક્યુલોસિસ, કાર્બનકલ્સ, પેરોનીચીઆ, સોફ્ટ પેશી ચેપનો વિકાસ શક્ય છે.
ડાયાબિટીઝ મેલિટસની પૃષ્ઠભૂમિની સામે, ફંગલ ઇન્ફેક્શનની વધેલી આવર્તન જોવા મળે છે, જે આ વર્ગના દર્દીઓમાં થતા રોગોની રચનામાં, વિવિધ લેખકો અનુસાર, ,૨. - -% 45% 14, 9. હાયપરક્લેમિયાની સ્થિતિમાં, ફૂગ સક્રિય રીતે તેમની મેટાબોલિક પ્રક્રિયાઓ માટે ખાંડનો ઉપયોગ કરે છે અને સઘન રીતે ગુણાકાર કરે છે. રોગ. ડાયાબિટીસ મેલિટસમાં, નીચલા હાથપગના વાહિનીઓમાં માઇક્રોસિરક્યુલેશન, અંતocસ્ત્રાવી પેથોલોજી વિનાની વ્યક્તિઓની તુલનામાં 20 ગણા વધુ વખત જોવા મળે છે, જે પગ અને ઓન્કોમીકોસિસીસના ફંગલ ઇન્ફેક્શનના વિકાસમાં ફાળો આપે છે. ફંગલ ઇન્ફેક્શનના પ્રેરક એજન્ટ્સ ત્વચારોગ અને કેન્ડીડા આલ્બીકન્સ છે. તદુપરાંત, સામાન્ય વસ્તીમાં, સી એલ્બિકન્સ દ્વારા થતા ફંગલ ત્વચાના જખમ 20% કરતા વધુ નથી, જ્યારે સોમેટલી બોજોવાળા દર્દીઓમાં આ સૂચક 80 થી 90% સુધી વધે છે. એ નોંધવું જોઇએ કે રજિસ્ટર્ડ ત્વચા કેન્ડિડાયાસીસનો 80% ડાયાબિટીઝવાળા દર્દીઓમાં થાય છે. સૌથી સામાન્ય ઇન્ટરટિગો (એક્સેલરી, ઇનગ્યુનલ, ઇન્ટરડિજિટલ જગ્યાઓને નુકસાન સાથે), વલ્વોવોગિનાઇટિસ, બેલેનિટીસ, પેરોનીચીઆ, ગ્લોસિટિસ અને કોણીય ચેલેટીસ. ક્લિનિકલ યોનિમાર્ગ આથોના ચેપ ઉપરાંત, ડાયાબિટીઝના દર્દીઓમાં એસિમ્પ્ટોમેટિક વાહનની ઘટનામાં પણ વધારો થાય છે.
ફોટો 4 મોટા ફોલ્ડ્સના કેન્ડિડાયાસીસ

ડાયાબિટીઝ સાથે સંકળાયેલ રોગો અને અસ્પષ્ટ પેથોજેનેસિસ ધરાવતા રોગોમાં લિપોઈડ નેક્રોબાયોસિસ, કોણીય ગ્રાન્યુલોમા, ડાયાબિટીક મૂત્રાશય અને ડાયાબિટીક ત્વચાકોપનો સમાવેશ થાય છે.
લિપોઈડ નેક્રોબાયોસિસ (ઓપેનહેમ-ઉર્બાચ રોગ) એ વેસ્ક્યુલર-એક્સચેંજ પ્રકૃતિનો દુર્લભ ક્રોનિક ગ્રાન્યુલોમેટસ રોગ છે, જે ત્વચાના તે ભાગોમાં લિપિડ જુબાની સાથે સ્થાનિક લિપોઇડિસિસ છે જ્યાં કોલેજનનું અધોગતિ અથવા નેક્રોબાયોસિસ છે. ત્વચાકોપના પ્રથમ લક્ષણો સામાન્ય રીતે 20 થી 60 વર્ષની વય જૂથમાં થાય છે. બાળપણમાં, ઓપેનહેમ-ઉર્બાચ રોગ ભાગ્યે જ જોવા મળે છે. ડાયાબિટીઝના દર્દીઓમાં લિપોઈડ નેક્રોબાયોસિસની ઘટનાની આવર્તન 0.1.3% 38, 6 છે.
ઓપેનહાઇમ-ઉર્બાચ રોગની ક્લિનિકલ ચિત્ર ખૂબ જ વૈવિધ્યસભર છે. પ્રક્રિયામાં ત્વચાના વિવિધ ક્ષેત્રો શામેલ હોઈ શકે છે, પરંતુ મુખ્યત્વે પગની અગ્રવર્તી સપાટીઓની ત્વચા. આને કદાચ એ હકીકત દ્વારા સમજાવી શકાય છે કે ડાયાબિટીસમાં, શરૂઆતમાં નીચલા હાથપગના નાના જહાજોમાં પેથોલોજીકલ ફેરફારો થાય છે. લાક્ષણિક રીતે, લિપોઇડ નેક્રોબાયોસિસ એક અથવા વધુ સ્પષ્ટ રીતે વ્યાખ્યાયિત પીળી-ભુરો તકતીઓ તરીકે દેખાય છે. તત્વોમાં જાંબુડિયા અનિયમિત ધાર હોય છે જે ત્વચાની સપાટીથી ઉપર ઉતરી શકે છે અથવા સજ્જ થઈ શકે છે. સમય જતાં, તત્વો સંરેખિત થાય છે અને કેન્દ્રિય પીળો અથવા નારંગી પ્રદેશ એટ્રોફિક થઈ જાય છે; ટેલિંગિએક્ટેસિઆસ ઘણીવાર જોઇ શકાય છે, જે અસરગ્રસ્ત વિસ્તારોને “ચમકદાર પોર્સેલેઇન” ની ચમક આપે છે. તકતીઓના ક્ષેત્રમાં 44, 2, 42 ની સંવેદનશીલતાનું નુકસાન છે.
ફોટો 5 લિપોઈડ નેક્રોબાયોસિસ

20% દર્દીઓમાં સામાન્યકૃત કોણીય ગ્રાન્યુલોમા એ અગાઉના નિદાન ન કરેલા પ્રકાર 2 ડાયાબિટીસનું પ્રથમ સંકેત છે. ડાયાબિટીસ સાથે કોણીય ગ્રાન્યુલોમાનો સંબંધ ચર્ચાનો વિષય રહે છે, કારણ કે તે અન્ય રોગો સાથે સંકળાયેલ હોઈ શકે છે. સ્થાનિકીકૃત, સામાન્યકૃત, તેમજ ડાયાબિટીસ 3, 37, 24 સાથે સંકળાયેલ ક્યુલર ગ્રાનુલોમાના સબક્યુટેનીયસ નોડ્યુલર અને છિદ્રિત સ્વરૂપો અવલોકન કરવામાં આવ્યા હતા.
કોણીય ગ્રાન્યુલોમાના વિશિષ્ટ ઇતિહાસમાં કેન્દ્રમાં એક સાથે રિઝોલ્યુશન સાથે પરિઘ પર વધતા એક અથવા વધુ પેપ્યુલ્સ શામેલ છે. ફોક્સી ત્વચાના કુદરતી રંગને બચાવી શકે છે અથવા એરિથેમેટસ અથવા જાંબુડિયા હોઈ શકે છે. વ્યાસ 1 થી 5 સે.મી. સુધીના સામાન્ય કદના ફોકસી. રિંગ-આકારના ગ્રાન્યુલોમા, એક નિયમ તરીકે, એસિમ્પ્ટોમેટિક છે, ત્વચાની હળવા ખંજવાળ શક્ય છે, પીડાદાયક ફોકસી ભાગ્યે જ જોવા મળે છે.
ફોટો 6 રીંગ-આકારના ગ્રાનુલોમા

ડાયાબિટીક બ્યુલોસિસ એ સબપાઇડરલ બુલસ ત્વચાકોપ છે જે ડાયાબિટીઝના દર્દીઓમાં જોવા મળે છે.
પ્રથમ વખત, ડાયાબિટીઝમાં ત્વચાના જખમ માટેના એક વિકલ્પ તરીકે પરપોટા 1930 માં ડી. ક્રેમર દ્વારા અવલોકન કરવામાં આવ્યું હતું. એ. કેન્ટવેલ અને ડબલ્યુ. માર્ટઝે આ સ્થિતિને ડાયાબિટીક બ્યુલોસિસ 23,11 તરીકે વર્ણવી હતી.
ડાયાબિટીઝના દર્દીઓમાં ફોલ્લીઓ થવાનું કારણ સ્પષ્ટ નથી. માઇક્રોએંજીયોપેથી અને સ્થાનિક મેટાબોલિક ડિસઓર્ડરની ભૂમિકા વિશે સિદ્ધાંતો છે. ડાયાબિટીક બ્યુલોસિસ મુખ્યત્વે લાંબા ગાળાના ડાયાબિટીસવાળા વ્યક્તિઓમાં થાય છે, સ્ત્રીઓમાં કંઈક વધુ વખત. રોગની શરૂઆતની ઉંમર 17 થી 79 વર્ષ સુધીની હોય છે.
કેટલાક મિલીમીટરથી લઈને કેટલાક સેન્ટિમીટર (સામાન્ય રીતે નીચલા હાથપગની ચામડી પર) ના કદના પરપોટા બદલાતી ત્વચા પર દેખાય છે. બે પ્રકારના જખમ અલગ પાડવામાં આવે છે: ઇન્ટ્રાએપાઇડરલી સ્થિત ફોલ્લાઓ જે ડાઘની રચના વિના અદૃશ્ય થઈ જાય છે, અને સબપાઇડરલ ફોલ્લાઓ, જેના પછી એટ્રોફાઇડ ડાઘો રહે છે. ફોલ્લીઓ મુખ્યત્વે પગ અને પગ પર સ્થાનીકૃત હોય છે, પરંતુ હાથ અને કપાળ પર થઈ શકે છે. પરપોટા સ્વયંભૂ 2-5 અઠવાડિયા પછી ઉકેલે છે, ફરીથી થવું શક્ય છે.
ફોટો 7 ડાયાબિટીક પરપોટો

નીચલા હાથપગના “ટ્રોફિક ત્વચા પરિવર્તન, અથવા "સ્પોટેડ શિન" નું પ્રથમ વર્ણન 1964 માં ડાયાબિટીસના માર્કર તરીકે કરવામાં આવ્યું હતું. તે પછી ટૂંક સમયમાં જ બિન્કલેએ ડાયાબિટીસ “ડર્મોપથી” શબ્દની રચના કરી અને આ રોગવિજ્ .ાનવિષયક પરિવર્તનને રેટિનોપેથી, નેફ્રોપથી અને ન્યુરોપથી સાથે સુસંગત બનાવવા માટે. ડાયાબિટીસ ત્વચાકોપ ડાયાબિટીસના લાંબા કોર્સવાળા દર્દીઓમાં વધુ જોવા મળે છે અને તે 29, 40 પુરુષોમાં વધુ જોવા મળે છે. તબીબી રીતે, તે એક નાનો (1 સે.મી.થી ઓછો) એ ગુલાબીથી ભુરો રંગનો અને પ્રિટીબાયલ વિસ્તારોમાં સ્થિત ડાઘ પેશી જેવો દેખાય છે. આ તત્વોમાં એસિમ્પ્ટોમેટિક કોર્સ હોય છે અને 1-2 વર્ષ પછી અદૃશ્ય થઈ જાય છે, થોડું એટ્રોફી અથવા હાયપોપીગ્મેન્ટેશન પાછળ છોડી દે છે. નવા તત્વોનો ઉદભવ સૂચવે છે કે રંગદ્રવ્ય અને એટ્રોફી એ સતત સ્થિતિઓ છે.
ફોટો 8 ડાયાબિટીક ત્વચાકોપ

વિનિમય-અંતocસ્ત્રાવી વિકૃતિઓ ઘણીવાર કેટલાક ત્વચારોગના વિકાસ માટે ટ્રિગર હોય છે. આ રોગો દરમિયાન અને એન્ડોક્રિનોપેથીની હાજરી વચ્ચેનો ચોક્કસ સંબંધ નોંધવામાં આવે છે. લિકેન પ્લાનસવાળા 19% દર્દીઓમાં ગંભીર ડાયાબિટીસની શોધ થઈ હતી, તેમાંના કેટલાકમાં ગ્લુકોઝ સહિષ્ણુતા પરિક્ષણમાં નોંધપાત્ર ફેરફાર થયો હતો. મોટેભાગે, લિકેન પ્લાનસ સાથે મૌખિક શ્વૈષ્મકળામાં નુકસાન ડાયાબિટીસ અને હાયપરટેન્શન (પોટેકાઇવ-ગ્રિંશ્પન સિન્ડ્રોમ) સાથે જોડાયેલું છે, અને મ્યુકોસ મેમ્બ્રેન પરના ફોલ્લીઓ, એક નિયમ તરીકે, પ્રકૃતિમાં કાટ અને અલ્સેરેટિવ છે. સorરાયિસસ અને સામાન્ય સ્વાસ્થ્ય વચ્ચેના સંબંધને નિર્ધારિત કરવા માટેના મોટા પાયે અધ્યયનમાં, એવું જાણવા મળ્યું છે કે સorરાયિસસ ધરાવતી સ્ત્રીઓમાં ડાયાબિટીસ થવાની સંભાવના% 63% વધારે હોય છે, જે દર્દીઓમાં આ ત્વચાકોપ ન હોય તેની તુલનામાં હોય છે. ડાયાબિટીઝની પૃષ્ઠભૂમિની વિરુદ્ધ, સisરાયિસિસ વધુ તીવ્ર છે, જેમ કે એક્સ્યુડેટિવ સorરાયિસિસ, સoriરoriરaticટિક પોલિઆર્થરાઇટિસ, મોટા ગણોના સorરાયિસિસ જેવા સ્વરૂપ જોવા મળે છે.
આમ, ત્વચા ફેરફારો એ ડાયાબિટીસની લાક્ષણિકતા પ્રણાલીગત પેથોલોજીકલ પ્રક્રિયાઓ સાથે સારી રીતે સંકળાયેલ હોઈ શકે છે. ડાયાબિટીઝની પૃષ્ઠભૂમિ સામે અથવા વિકાસશીલ ત્વચાકોપ અને ડર્મોપેથીઝનું ક્લિનિકલ અને પેથોમોર્ફોલોજિકલ ચિત્ર મેટાબોલિક, વેસ્ક્યુલર, ન્યુરોલોજીકલ અને રોગપ્રતિકારક વિકાર પર આધારિત છે.
સમીક્ષાકર્તાઓ:
વલિવા એફ.વી., તબીબી વિજ્ ofાનના ડ doctorક્ટર, પ્રોફેસર, વડા. કોર્સ, એન્ડોક્રિનોલોજી, એન્ડોક્રિનોલોજીના કોર્સ સાથે હોસ્પિટલ થેરાપી વિભાગના પ્રોફેસર જી.બી.યુ.યુ. વી.પી.ઓ. "રશિયન ફેડરેશનના આરોગ્ય મંત્રાલયની કાઝન સ્ટેટ મેડિકલ યુનિવર્સિટી", કાઝન.
સર્જીવા આઇ.જી., એમડી, ફંડામેન્ટલ મેડિસિન વિભાગના પ્રોફેસર, એફએસબીઇઆઇ એચપીઇ, નોવોસિબિર્સ્ક નેશનલ રિસર્ચ સ્ટેટ યુનિવર્સિટી, નોવોસિબિર્સ્ક.
લિપોઆટ્રોફી અને લિપોહાઇપરટ્રોફી

લિપોઆટ્રોફી અને લિપોહાઇપરટ્રોફી
લિપોહાઇપરટ્રોફી એ નરમ ગઠ્ઠો અને વારંવાર ઇન્જેક્શન અથવા પંચરના સ્થળોએ મુશ્કેલીઓ છે. ઇન્સ્યુલિનના ઇન્જેક્શન પીડારહિત રીતે મહત્વપૂર્ણ કેમ છે? સમય જતાં ચરબીનું આ ગઠ્ઠો સખત અને પીડાદાયક બની શકે છે, તેમજ ઇન્સ્યુલિનની સારવારની અસરકારકતા ઘટાડે છે. લિપોહાઇપરટ્રોફી તે જગ્યાએ દેખાય છે જ્યાં ઇન્સ્યુલિન મોટાભાગે સિરીંજ પેન અથવા ઇન્સ્યુલિન પંપ દ્વારા ઇન્જેક્ટ કરવામાં આવે છે.
લિપોઆટ્રોફી, તેનાથી વિપરીત, વારંવાર ઇન્જેક્શનની જગ્યા પર ચરબીનું નુકસાન થાય છે.
નિવારણ અને ઉપચારની મુખ્ય પદ્ધતિ એ છે કે શરીરના વિવિધ ભાગોમાં ઇન્સ્યુલિન લગાડવી અને પેટ અથવા હિપ્સની માત્ર એક બાજુનો ઉપયોગ કરવાનું ટાળવું. જો તેમ છતાં, નોડ્યુલનો દેખાવ જોવા મળે છે, તો પછી શરીરના આ ભાગમાં કેટલાક સમય માટે ઇન્જેક્શન ટાળવું જરૂરી છે, અને તે થોડા સમય પછી અદૃશ્ય થઈ શકે છે. ઈન્જેક્શનના પોઇન્ટ વચ્ચે ઓછામાં ઓછું પાંચ સેન્ટિમીટર રાખવાનો પ્રયાસ કરો. ઓછામાં ઓછા બે અઠવાડિયા સુધી તે જ જગ્યાએ ઇન્જેક્શનને પુનરાવર્તિત કરશો નહીં. જો લિપોહાઇપરટ્રોફી ઝડપથી તમારા શરીર પર દેખાય છે અને ઇન્સ્યુલિનના શોષણમાં દખલ કરે છે, અને નોડ્યુલ્સ ખૂબ મોટા છે, તો લિપોઝક્શન હાથ ધરવાનું વધુ સારું છે. સારવારની અન્ય પદ્ધતિઓ ઇચ્છિત પરિણામ આપી શકશે નહીં.
ડાયાબિટીક ત્વચાકોપ
ડાયાબિટીક ત્વચાકોપ એ ડાયાબિટીઝમાં ત્વચાની સામાન્ય રોગ છે. તે નિર્દોષ છે અને તેને સારવારની જરૂર નથી.
ડાયાબિટીક ત્વચાકોપ હાયપરગ્લાયકેમિઆને કારણે થતી રક્ત વાહિનીઓને નુકસાનને કારણે પ્રકાર 1 અને પ્રકાર 2 ડાયાબિટીઝમાં જોવા મળે છે. ડાયાબિટીઝમાં આ સામાન્ય જખમ અન્ય ડાયાબિટીસ ગૂંચવણો, જેમ કે રેટિનોપેથી અને નેફ્રોપથી સાથે પણ છે.
લક્ષણો એક સેન્ટીમીટર કરતા ઓછા કદવાળા બ્રાઉન અંડાકાર કેક છે જે ધીમે ધીમે એક્સ્ફોલિયેટ થવાનું શરૂ કરે છે. તેઓ નીચલા પગ, જાંઘ અને ફોરઆર્મ્સ પર સ્થિત છે.
ડર્મોપેથીમાં દવાઓ લેવાનું શામેલ નથી, કારણ કે તે હાનિકારક છે. ક્ષતિગ્રસ્ત વિસ્તારોમાં નુકસાન થતું નથી, પરંતુ ખંજવાળ અને ખંજવાળ આવે છે. દુર્ભાગ્યવશ, જો કે, આ ઘણા વર્ષો સુધી ટકી શકે છે, અને જખમનું ધ્યાન વિસ્તૃત થાય છે, ખાસ કરીને જો ડાયાબિટીઝ નિયંત્રણ અપૂરતું હોય. ડાયાબિટીક ત્વચારોગ ધરાવતા લોકોમાં મુખ્ય સમસ્યા એ મુદ્દાની સૌંદર્યલક્ષી બાજુ છે.

બ્લેક એકેન્થોસિસ
બ્લેક એકેન્થોસિસ એ ત્વચા રોગ છે જે હાયપરિન્સ્યુલિનિઝમ (શરીરમાં ઇન્સ્યુલિનનું વધારે ઉત્પાદન) દ્વારા થાય છે. તે ટાઇપ II ડાયાબિટીઝના દર્દીઓમાં દેખાઈ શકે છે, પ્રકાર સામાન્ય રીતે ઓછામાં. પરિણામે, તેઓ ઇન્સ્યુલિન પ્રતિકાર અને મેદસ્વીતાનો વિકાસ કરી શકે છે.
બ્લેક anકનthથોસિસ એક મસો ભુરો અથવા કથ્થઇ-રાખોડી રંગનો છે, થોડો બહિર્મુખ તે ચામડીના ગડીમાં, ગળા પર, બગલમાં, જંઘામૂળ, બગલની આસપાસ અથવા પોપલાઇટલ ફોસામાં સ્થિત છે.
મુખ્ય ઉપચાર એ વજન ઘટાડવાની જરૂર છે, જે ઇન્સ્યુલિન પ્રત્યે સંવેદનશીલતા પણ સુધારે છે.

ત્વચા મૃત્યુ
આ એક ખૂબ જ દુર્લભ રોગ છે જે ઘણીવાર પુખ્ત વયની સ્ત્રીઓમાં ટાઇપ 1 ડાયાબિટીઝ સાથે દેખાય છે. કેટલીકવાર ટાઇપ 2 ડાયાબિટીઝથી પીડિત લોકો પણ અસરગ્રસ્ત થાય છે. ત્વચા મરી જવી એ ડાયાબિટીસનું પ્રથમ લક્ષણ છે. આનું કારણ ત્વચા હેઠળ ચરબીનું અદૃશ્ય થવું, રક્ત વાહિનીઓને નુકસાનને કારણે છે.
તૈલીય ત્વચાને મરી જવાની નિશાની એ ભૂરા અથવા પીળા ફોલ્લીઓ છે, જે ડર્મેઓપથીવાળા ડાયાબિટીસ મેલીટસવાળા દર્દીઓમાં જોવા મળે છે, પરંતુ તે વધુ અને ઓછા છે. લોહીની નળીઓ વધુ દેખાય છે. ફોલ્લીઓ ક્રેક અને ખંજવાળ આવે છે.
ત્વચા નેક્રોસિસની મુખ્ય સારવાર કોર્ટીકોસ્ટેરોઇડ્સ સાથેની સારવાર છે, ઉદાહરણ તરીકે, ઘોડો ચેસ્ટનટ અર્ક અથવા એસિટિલસાલિસિલિક એસિડ. સૌ પ્રથમ, નુકસાનગ્રસ્ત વિસ્તારોને કાળજીપૂર્વક ઇજાઓ અને ચેપથી સુરક્ષિત રાખવું જોઈએ.

કોણીય ગ્રાન્યુલોમા
રિંગ-આકારના ગ્રાન્યુલોમા ડાયાબિટીઝવાળા લોકોમાં એક સામાન્ય રોગ છે. આ ક્રોનિક રિકરિંગ અને ધીરે ધીરે અજ્ unknownાત મૂળના ત્વચાનો વિકાસ કરી રહ્યો છે. આ રોગ મોટે ભાગે પ્રકાર 1 ડાયાબિટીઝ મેલીટસવાળા દર્દીઓ દ્વારા અસરગ્રસ્ત થાય છે, ખાસ કરીને 15 વર્ષથી ઓછી ઉંમરના યુવાનો, જોકે, ક્યારેક ડાયાબ્યુલરી ગ્રાન્યુલોમા વૃદ્ધોને અસર કરી શકે છે, ડાયાબિટીસના પ્રકારને ધ્યાનમાં લીધા વગર.
આ સખત, સપાટ જખમ (ફોલ્લીઓ), જે સામાન્ય રીતે પગ પર સ્થાનિક હોય છે, પરંતુ શરીરના અન્ય ભાગોને પણ પકડી શકે છે.
કોણીય ગ્રાન્યુલોમસની સારવાર તરીકે, ગરમ નાઇટ્રોજન અને કોર્ટીકોસ્ટેરોઇડ મલમનો ઉપયોગ થાય છે. દવાઓ અને ફોટોકેમોથેરાપી (પીયુવી) નો ઉપયોગ કરીને ઉપચારના પ્રસારિત સ્વરૂપોનો ઉપયોગ કરવો પણ શક્ય છે.

ડાયાબિટીક ર્યુબosisસિસ
ડાયાબિટીક ર્યુબosisસિસ મોટેભાગે પ્રકાર 1 ડાયાબિટીસવાળા યુવાન લોકોને અસર કરે છે. તે ગાલમાં રહેલા હાડકાં અને રામરામની ચામડીની લાલાશ, હાથ અને પગ પરની લાક્ષણિકતા છે. તેના કારણમાં ડાયાબિટીસ મેલીટસ અને હાયપરગ્લાયકેમિઆવાળા દર્દીઓમાં અપૂરતા નિયંત્રણ સાથે નાના રક્ત વાહિનીઓને નુકસાન છે.
ડાયાબિટીક એરિથેમા પોતે જ અપ્રિય છે, પરંતુ તેને ખાસ ઉપચારની જરૂર નથી. તમારે આહારનું પાલન કરવું જોઈએ અને બ્લડ સુગર ઘટાડવી જોઈએ. તેનાથી છૂટકારો મેળવવાનો આ એકમાત્ર રસ્તો છે.

પાંડુરોગ, આલ્બિનિઝમ
પ્રકાર 2 ડાયાબિટીઝવાળા લોકોમાં થતી એક જટિલતાઓમાંની એક પાંડુરોગ છે. મુખ્ય લક્ષણો ત્વચા પર સફેદ ફોલ્લીઓ છે, જે પોતાને હાનિકારક નથી, પરંતુ દર્દી માટે સૌંદર્યલક્ષી સમસ્યા બની શકે છે. મોટેભાગે, તેઓ પીઠ, હાથ, ચહેરા અને પગ પર દેખાય છે.
જો પાંડુરોગ પહેલેથી જ દેખાય છે, તો કમનસીબે, તેમાંથી છૂટકારો મેળવવો પૂરતો મુશ્કેલ છે. સફેદ ફોલ્લીઓ સૂર્ય પ્રત્યે ખૂબ સંવેદનશીલ હોય છે, તેથી તેમને ક્રિમ સાથે સૂર્યપ્રકાશના સંપર્કથી બચાવવા માટે ભલામણ કરવામાં આવે છે. સારવાર તરીકે, હર્બલ તૈયારીઓના સંયોજનમાં ફોટોથેરાપી, કોર્ટીકોસ્ટેરોઇડ મલમ યોગ્ય છે.
પાંડુરોગની છૂટકારો મેળવવા માટેની પ્રક્રિયામાં એક વર્ષનો સમય લાગી શકે છે. જો કે, વહેલા તમે સારવાર શરૂ કરો, સફળતાની સંભાવના વધારે.

ફંગલ અને બેક્ટેરિયલ ચેપ
ડાયાબિટીઝ સાથે સંકળાયેલ ફંગલ અને બેક્ટેરિયલ ચેપ હસ્તગત કરવું સરળ છે, પરંતુ ઉપચાર કરવો ખૂબ મુશ્કેલ છે. તે શરીર પર ઉકળે, "જવ", ગુલાબ અથવા યોનિ ફંગલ નખના રૂપમાં દેખાય છે. મુખ્ય લક્ષણો લાલાશ, છાલ, ખંજવાળ, ફોલ્લાઓ અને વધુ છે. ફંગલ અને બેક્ટેરિયલ ચેપને એન્ટિફંગલ દવાઓ અને યોગ્ય રીતે પસંદ કરેલ એન્ટિબાયોટિક્સનો ઉપયોગ કરવો જરૂરી છે. ત્વચારોગ વિજ્ .ાનીની સલાહ લેવાની પણ ભલામણ કરવામાં આવે છે
ડાયાબિટીક પગ

ડાયાબિટીક પગના અલ્સરનું ઉદાહરણ
ડાયાબિટીક ફુટ સિંડ્રોમ એ એક રોગ છે જે ગંભીર ગૂંચવણો અને અસ્થિભંગ તરફ દોરી શકે છે. ડાયાબિટીક પગના અલ્સર સામાન્ય રીતે પગના નીચલા ભાગમાં પ્યુર્યુલન્ટ-નેક્રોટિક પ્રક્રિયાઓ, અલ્સર અને teસ્ટિઓર્ટિક્યુલર જખમના સ્વરૂપમાં થાય છે. તે પ્રકાર 1 અને પ્રકાર 2 ડાયાબિટીસવાળા લોકોના પગ પર સૌથી સામાન્ય છે.
કોઈ પણ સંજોગોમાં, ડાયાબિટીઝમાં ચામડીના રોગોની સારવાર અને ગ્લાયકેમિક નિયંત્રણ માટેની મુખ્ય શરત એચબીએ 1 સીના યોગ્ય સ્તરની સિદ્ધિ છે.
ત્વચારોગવિષયક સમસ્યાઓના કિસ્સામાં, સારવાર કરતા તેમની ઘટનાને અટકાવવા અથવા બ્લડ સુગર જાળવવાનું વધુ સારું છે.