હાયપરટેન્શન 1 ડિગ્રી જોખમ 2 શું છે, કારણો અને લક્ષણો શું છે, તેમજ કેવી રીતે સારવાર કરવી?

ઘણા વર્ષોથી, હાયપરટેન્શનનો નિષ્ફળ લડવું?
ઇન્સ્ટિટ્યૂટનાં વડા: “હાઈપરટેન્શનને દરરોજ લેવાથી મટાડવું કેટલું સરળ છે તે તમે આશ્ચર્યચકિત થઈ જશો.
હાયપરટેન્શન એકદમ સામાન્ય સમસ્યા છે. સૌથી ભયંકર વિકલ્પ એ આ રોગની 3 જી ડિગ્રી છે, જો કે, નિદાન સમયે, જોખમની અવસ્થા અને ડિગ્રી સૂચવવામાં આવે છે.
જે લોકોને હાઈ બ્લડ પ્રેશર હોય છે તેઓએ સમયસર પૂરતા પગલાં લેવા અને મુશ્કેલીઓનું પહેલેથી highંચું જોખમ ન વધારવા માટે આનો અર્થ શું છે તે સમજવું જોઈએ. ઉદાહરણ તરીકે, જો હાયપરટેન્શનનું જોખમ 3 તરીકે નિદાન થાય છે, તો તે શું છે, આ સંખ્યાઓનો અર્થ શું છે?
તેનો અર્થ એ છે કે આવા નિદાનવાળી વ્યક્તિમાં, હાયપરટેન્શનને લીધે મુશ્કેલીઓ થવાનું જોખમ 20 થી 30% હોય છે. જો આ સૂચક ઓળંગાઈ ગયો હોય તો, ગ્રેડ 3 હાયપરટેન્શનનું નિદાન કરવામાં આવે છે, જોખમ 4. બંને નિદાન તાત્કાલિક સારવારના પગલાંની જરૂરિયાત દર્શાવે છે.
ગ્રેડ 3 હાયપરટેન્શન શું છે?
રોગની આ ડિગ્રી ગંભીર માનવામાં આવે છે. તે બ્લડ પ્રેશર સૂચકાંકો દ્વારા નક્કી કરવામાં આવે છે, જે આના જેવા દેખાય છે:
- 180 અથવા વધુ એમએમએચજીનું સિસ્ટોલિક દબાણ,
- ડાયસ્ટોલિક - 110 એમએમએચજી અને ઉપર.
સિસ્ટોલિક પ્રેશર અને ડાયસ્ટોલિક પ્રેશર વચ્ચે શું તફાવત છે - તમે આ લેખમાં વાંચી શકો છો.
તે જ સમયે, બ્લડ પ્રેશરનું સ્તર હંમેશાં એલિવેટેડ હોય છે અને તેને સતત નિશાનીઓ પર રાખવામાં આવે છે જેને જટિલ માનવામાં આવે છે.
હાયપરટેન્શનવાળા દર્દીઓ માટે ઉચ્ચ જોખમવાળા જૂથો
કુલ, હૃદય, રુધિરવાહિનીઓ અને અન્ય લક્ષ્ય અંગોને નુકસાનની સંભાવનાઓ તેમજ વજનના પરિબળોની હાજરીના આધારે આવા 4 જૂથોને અલગ પાડવાનો રિવાજ છે:
- 1 જોખમ - 15% કરતા ઓછું, કોઈ ઉત્તેજક પરિબળો,
- 2 જોખમ - 15 થી 20% સુધી, ત્રણ કરતા વધારે નહીં, વધુ તીવ્ર કારક
- 3 જોખમ - 20-30%, ત્રણથી વધુ ઉગ્ર પરિબળો,
- 4 જોખમ - 30% કરતા વધારે, ત્રણ કરતાં વધુ પરિબળોમાં વધારો, લક્ષ્યના અવયવોને નુકસાન છે.
વજનના પરિબળોમાં ધૂમ્રપાન, અપૂરતી શારીરિક પ્રવૃત્તિ, વધુ વજન, ક્રોનિક તણાવ, નબળુ પોષણ, ડાયાબિટીઝ, અંત endસ્ત્રાવી વિકારોનો સમાવેશ થાય છે.
3 ના જોખમ સાથે ગ્રેડ 3 હાયપરટેન્શન સાથે, આરોગ્ય માટે જોખમ થાય છે.
ઘણા દર્દીઓ 4 જોખમ જૂથોમાં છે. નીચા બ્લડ પ્રેશર સાથે ઉચ્ચ જોખમ શક્ય છે, કારણ કે દરેક જીવતંત્ર વ્યક્તિગત છે અને તેનું પોતાનું સલામતી ગાળો છે.
અમારા વાચકોએ હાયપરટેન્શનની સારવાર માટે સફળતાપૂર્વક રેકાર્ડિયોનો ઉપયોગ કર્યો છે. આ ઉત્પાદનની લોકપ્રિયતા જોઈને, અમે તેને તમારા ધ્યાન પર આપવાનું નક્કી કર્યું.
હાયપરટેન્શનના તબક્કા
ડિગ્રી અને જોખમ જૂથ ઉપરાંત, હાયપરટેન્શનનો તબક્કો પણ નિર્ધારિત છે:
- 1 - લક્ષ્યના અવયવોમાં કોઈ ફેરફાર અને ઇજાઓ નથી (વધુ વિગતો અહીં),
- 2 - ઘણા લક્ષ્ય અવયવોમાં ફેરફાર,
- 3 - લક્ષ્યના અવયવોના નુકસાન ઉપરાંત, મુશ્કેલીઓ: હાર્ટ એટેક, સ્ટ્રોક.
જોખમો and અને with સાથેના ગ્રેડ to માં હાયપરટેન્શનના વિકાસ સાથે, લક્ષણોની નોંધ લેવી અશક્ય છે, કારણ કે તેઓ પોતાને સ્પષ્ટ રીતે પ્રગટ કરે છે. મુખ્ય લક્ષણ બ્લડ પ્રેશરનું એક નિર્ણાયક નિશાન છે, જે રોગના અન્ય તમામ અભિવ્યક્તિનું કારણ બને છે.
- ચક્કર અને ધબકારા માથાનો દુખાવો,
- આંખો સમક્ષ "ફ્લાય્સ" ની ચમકવું,
- સામાન્ય બગાડ,
- હાથ અને પગમાં નબળાઇ,
- વિઝન સમસ્યાઓ.
આવા લક્ષણો શા માટે થાય છે? હાયપરટેન્શનની મુખ્ય સમસ્યા વેસ્ક્યુલર પેશીઓને નુકસાન છે. હાઈ બ્લડ પ્રેશર વેસ્ક્યુલર દિવાલ પરનો ભાર વધારે છે.
તેના પ્રતિભાવમાં, આંતરિક સ્તરને નુકસાન થાય છે, અને વાસણોના સ્નાયુ સ્તરમાં વધારો થાય છે, જેના કારણે તેમના લ્યુમેન સંકુચિત થાય છે. તે જ કારણોસર, વાહિનીઓ ઓછી સ્થિતિસ્થાપક બને છે, કોલેસ્ટરોલ તકતીઓ તેમની દિવાલો પર રચાય છે, વાહિનીઓનું લ્યુમેન વધુ સાંકડી થાય છે, અને રક્ત પરિભ્રમણ હજી વધુ મુશ્કેલ બને છે.
ક્લિનિકલ લાક્ષણિકતાઓ વેસ્ક્યુલર નુકસાનની ડિગ્રી પર આધારિત છે.
સામાન્ય રીતે, આરોગ્યનું જોખમ ખૂબ highંચું હોય છે, અને 3 નું જોખમ ધરાવતું 3 ગ્રેડનું હાયપરટેન્શન, વાસ્તવિકતાથી અસમર્થતાનો ભય રાખે છે. લક્ષ્યાંક અંગો ખાસ કરીને અસરગ્રસ્ત છે:
દિલમાં શું થાય છે
હૃદયની ડાબી વેન્ટ્રિકલ વિસ્તરે છે, તેની દિવાલોમાં સ્નાયુનું સ્તર વધે છે, અને મ્યોકાર્ડિયમની સ્થિતિસ્થાપક ગુણધર્મો બગડે છે. સમય જતાં, ડાબી ક્ષેપક તેના કાર્યો સાથે સંપૂર્ણ રીતે સામનો કરી શકશે નહીં, જે હૃદયની નિષ્ફળતાના વિકાસને ધમકી આપે છે, જો તમે સમયસર પૂરતા પગલાં ન ભરો તો.
આ ઉપરાંત, હેમોડાયનેમિક અસ્થિરતાનો વિકાસ શક્ય છે, મોટા જહાજોને નુકસાનના વધારા સાથે, મ્યોકાર્ડિયલ ઇન્ફાર્ક્શનનું જોખમ વધે છે, જે જીવનને સીધો ખતરો આપે છે.
કિડનીને નુકસાન
કિડની એ એક અંગ છે જે લોહીથી ભરપુર પૂરું પાડવામાં આવે છે, તેથી તેઓ ઘણી વાર હાઈ બ્લડ પ્રેશરથી પીડાય છે. રેનલ વાહિનીઓને નુકસાન તેમના રક્ત પુરવઠાને નકામું બનાવે છે.
પરિણામ ક્રોનિક મૂત્રપિંડની નિષ્ફળતા છે, કારણ કે વાસણોમાં વિનાશક પ્રક્રિયાઓ પેશીઓમાં ફેરફાર તરફ દોરી જાય છે, આ કારણોસર, અંગના કાર્યો નબળા પડે છે. સ્ટેડ 2 હાયપરટેન્શન, ગ્રેડ 3, જોખમ 3 સાથે કિડનીને નુકસાન શક્ય છે.
મગજ પર અસરો
હાયપરટેન્શન સાથે, મગજ રુધિરાભિસરણ વિકૃતિઓથી પણ પીડાય છે. આ સ્ક્લેરોસિસ અને રુધિરવાહિનીઓના સ્વરમાં ઘટાડો, મગજ પોતે જ, તેમજ કરોડરજ્જુની સાથે ચાલતી ધમનીઓને કારણે છે.
પરિસ્થિતિમાં વધારો થાય છે જો દર્દીની વાહિનીઓ મજબૂત રીતે મનાવવામાં આવે છે, જે ઘણીવાર શરીરના આ વિસ્તારમાં થાય છે, કારણ કે કાચબો રક્તના ગંઠાવાનું નિર્માણમાં ફાળો આપે છે. પરિણામે, સમયસર સહાય વિના હાયપરટેન્શનમાં, મગજમાં પોષણ અને oxygenક્સિજનનો અભાવ છે.
દર્દી યાદશક્તિ બગડે છે, ધ્યાન ઓછું કરે છે. બુદ્ધિમાં ઘટાડો સાથે, કદાચ એન્સેફાલોપથીનો વિકાસ. આ ખૂબ જ અપ્રિય પરિણામો છે, કારણ કે તે પ્રભાવ ગુમાવવા તરફ દોરી શકે છે.
મગજને સપ્લાય કરતા વાસણોમાં લોહીના ગંઠાવાનું નિર્માણ, ઇસ્કેમિક સ્ટ્રોકની સંભાવના વધારે છે, અને લોહીના ગંઠાવાનું અલગ થવું એ હેમોરહેજિક સ્ટ્રોક તરફ દોરી શકે છે. આવી પરિસ્થિતિઓના પરિણામો શરીર માટે વિનાશક હોઈ શકે છે.
અપંગતા મેળવવા માટે 4 ના જોખમ સાથે 3 ગ્રેડના હાયપરટેન્શનવાળા સ્ટ્રોકની ઉચ્ચ સંભાવના છે. આ કિસ્સામાં, ક્ષતિગ્રસ્ત મોટર કાર્યો અને વાણીથી સંપૂર્ણ લકવો અને મૃત્યુ સુધી પણ મુશ્કેલીઓ શક્ય છે.
દ્રષ્ટિના અવયવો પર અસરો
3 ડિગ્રી જોખમવાળા ગ્રેડ 3 હાયપરટેન્શનવાળા કેટલાક દર્દીઓમાં, રેટિનાના જહાજોને નુકસાન થાય છે. આ દ્રષ્ટિની તીવ્રતાને વિપરીત અસર કરે છે, તે ઘટે છે, અને આંખો સામે "ફ્લાય્સ" ઝબકવું પણ શક્ય છે. કેટલીકવાર કોઈ વ્યક્તિ આંખની કીકી પર દબાણ અનુભવે છે, આ સ્થિતિમાં તે સતત સુસ્તી અનુભવે છે, અને તેની કાર્યક્ષમતા ઓછી થાય છે.
બીજો ભય - હેમરેજિસ
3 ના જોખમ સાથે ગ્રેડ 3 હાયપરટેન્શનની ભયંકર ગૂંચવણોમાંની એક વિવિધ અવયવોમાં હેમરેજ છે. આનાં બે કારણો છે.
- પ્રથમ, વાસણોની જાડા દિવાલો તેમની સ્થિતિસ્થાપકતાને ખૂબ જ ગુમાવે છે કે તેઓ બરડ થઈ જાય છે.
- બીજું, એન્યુરિઝમની જગ્યા પર હેમરેજિસ શક્ય છે, કારણ કે અહીં ઓવરફ્લોથી વાહિનીઓની દિવાલો પાતળા થઈ જાય છે અને સરળતાથી ફાટી જાય છે.
વાસણ અથવા એન્યુરિઝમના ભંગાણના પરિણામે નાના રક્તસ્રાવ, હેમેટોમાસની રચના તરફ દોરી જાય છે; મોટા ફાટી જવાના કિસ્સામાં, હેમેટોમાસ મોટા પાયે હોઈ શકે છે અને આંતરિક અવયવોને નુકસાન પહોંચાડે છે. ગંભીર રક્તસ્રાવ પણ શક્ય છે, જેને રોકવા માટે તાત્કાલિક તબીબી સહાયની જરૂર છે.
હાયપરટેન્શનના પ્રથમ સંકેતો
એવો અભિપ્રાય છે કે વ્યક્તિ તરત જ દબાણમાં વધારો અનુભવે છે, પરંતુ હંમેશાં આવું થતું નથી. પ્રત્યેકની સંવેદનશીલતાની પોતાની વ્યક્તિગત થ્રેશોલ્ડ છે.
હાયપરટેન્શનનો સૌથી સામાન્ય વિકાસ એ હાયપરટેન્સિવ કટોકટીની શરૂઆત ન થાય ત્યાં સુધી લક્ષણોની ગેરહાજરી છે. આનો અર્થ પહેલાથી જ તબક્કા 3 ના ગ્રેડ 2 હાયપરટેન્શનની હાજરીનો અર્થ છે, કારણ કે આ સ્થિતિ અંગના નુકસાનને દર્શાવે છે.
રોગના એસિમ્પ્ટોમેટિક કોર્સનો સમયગાળો ખૂબ લાંબો હોઈ શકે છે. જો હાયપરટેન્સિવ કટોકટી ન થાય, તો પછી ધીમે ધીમે પ્રથમ લક્ષણો દેખાય છે, જે તરફ દર્દી ઘણીવાર ધ્યાન આપતો નથી, દરેક વસ્તુને થાક અથવા તાણને આભારી છે. 3 નો જોખમ ધરાવતા ગ્રેડ 2 ધમનીય હાયપરટેન્શનના વિકાસ સુધી પણ આવી અવધિ ટકી શકે છે.
શું જોવું
- નિયમિત ચક્કર અને માથાનો દુખાવો,
- મંદિરોમાં ચુસ્તતા અને માથામાં ભારેપણુંની લાગણી,
- ટિનીટસ
- આંખો પહેલાં "ફ્લાય્સ",
- સ્વર 4 માં સામાન્ય ઘટાડો
- Leepંઘમાં ખલેલ.
જો તમે આ લક્ષણો પર ધ્યાન આપતા નથી, તો પછી પ્રક્રિયા આગળ વધે છે, અને જહાજો પરનો વધતો ભાર ધીમે ધીમે તેમને નુકસાન પહોંચાડે છે, તે વધુ ખરાબ રીતે કરી રહ્યા છે, જોખમો વધી રહ્યા છે. આ રોગ આગલા તબક્કામાં અને પછીની ડિગ્રી પર જાય છે. ધમનીનું હાયપરટેન્શન ગ્રેડ 3 જોખમ 3 ખૂબ ઝડપથી પ્રગતિ કરી શકે છે.
પરિણામે, વધુ ગંભીર લક્ષણો દેખાય છે:
- ચીડિયાપણું
- મેમરી ક્ષતિ,
- થોડી કસરત સાથે શ્વાસની તકલીફ,
- દ્રષ્ટિની ક્ષતિ
- હૃદયનો ભંગાણ.
ગ્રેડ 3 હાયપરટેન્શન સાથે, જોખમ 3, મોટા પ્રમાણમાં વેસ્ક્યુલર નુકસાનને લીધે અપંગતા થવાની શક્યતા વધારે છે.
ગ્રેડ 3 હાયપરટેન્શનના કારણો
ગ્રેડ 3 હાયપરટેન્શન જેવી ગંભીર સ્થિતિના વિકાસનું મુખ્ય કારણ સારવારની અછત અથવા અપૂરતી ઉપચાર છે. ડ happenક્ટર અને દર્દીની પોતાની દોષ દ્વારા, આ બંને થઈ શકે છે.
જો ડ doctorક્ટર બિનઅનુભવી અથવા બિનજરૂરી હોય અને સારવારની અયોગ્ય પદ્ધતિ વિકસાવી હોય, તો પછી બ્લડ પ્રેશર ઘટાડવું અને વિનાશક પ્રક્રિયાઓ બંધ કરવી શક્ય રહેશે નહીં. આ જ સમસ્યા એવા દર્દીઓની રાહમાં રહેલી છે જેઓ પોતાને પ્રત્યે ધ્યાન આપતા નથી અને નિષ્ણાતની સૂચનાનું પાલન કરતા નથી.
નિદાન
સાચા નિદાન માટે, એનેમેનેસિસ ખૂબ મહત્વનું છે, એટલે કે, પરીક્ષા દરમિયાન પ્રાપ્ત માહિતી, દસ્તાવેજોથી અને દર્દીની જાતે જ ઓળખાણ. ફરિયાદો, બ્લડ પ્રેશર સૂચકાંકો અને ગૂંચવણોની હાજરી ધ્યાનમાં લેવામાં આવે છે. તમારે બ્લડ પ્રેશરને નિયમિતપણે માપવાની જરૂર છે.
નિદાન કરવા માટે, ડ doctorક્ટરને ગતિશીલ નિરીક્ષણ માટે ડેટાની જરૂર હોય છે. આ કરવા માટે, તમારે આ સૂચકને બે અઠવાડિયા માટે દિવસમાં બે વખત માપવાની જરૂર છે. બ્લડ પ્રેશર માપન ડેટા અમને રક્ત વાહિનીઓની સ્થિતિનું મૂલ્યાંકન કરવાની મંજૂરી આપે છે.
અન્ય ડાયગ્નોસ્ટિક પગલાં
- ફેફસાં અને હૃદયના અવાજો સાંભળીને,
- વેસ્ક્યુલર બંડલની પર્ક્યુસન,
- હાર્ટ ગોઠવણી,
- ઇલેક્ટ્રોકાર્ડિયોગ્રામ
- હૃદય, કિડની અને અન્ય અવયવોનો અલ્ટ્રાસાઉન્ડ.
શરીરની સ્થિતિ સ્પષ્ટ કરવા માટે, વિશ્લેષણ કરવા જરૂરી છે:
આ ઉપરાંત, ડ doctorક્ટર ચોક્કસ દર્દી માટે જરૂરી વધારાની પરીક્ષાઓ લખી શકે છે. સ્ટેજ hyp હાયપરટેન્શન, સ્ટેજ risk રિસ્ક 3 ધરાવતા દર્દીઓમાં વધારાના ઉત્તેજક પરિબળો હાજર હોય છે જેને વધુ સાવચેત વલણની જરૂર હોય છે.
સ્ટેજ 3 હાયપરટેન્શન જોખમ 3 ની સારવાર એ ઉપાયનો સમૂહ સૂચિત કરે છે જેમાં ડ્રગ થેરાપી, આહાર અને સક્રિય જીવનશૈલી શામેલ છે. ફરજિયાત એ ખરાબ ટેવોનો અસ્વીકાર છે - ધૂમ્રપાન અને આલ્કોહોલ પીવો. આ પરિબળો રક્ત વાહિનીઓની સ્થિતિમાં નોંધપાત્ર વધારો કરે છે અને જોખમો વધારે છે.
જોખમો 3 અને 4 સાથે હાયપરટેન્શનની સારવાર માટે, એક દવા સાથે ડ્રગની સારવાર પૂરતી નહીં હોય. વિવિધ જૂથોમાં ડ્રગનું મિશ્રણ જરૂરી છે.
બ્લડ પ્રેશર સૂચકાંકોની સ્થિરતાને સુનિશ્ચિત કરવા માટે, મુખ્યત્વે લાંબા સમય સુધી દવાઓ સૂચવવામાં આવે છે, જે 24 કલાક સુધી ચાલે છે. ગ્રેડ 3 હાયપરટેન્શનની સારવાર માટે દવાઓની પસંદગી હાથ ધરવામાં આવે છે, તે ફક્ત બ્લડ પ્રેશર સૂચકાંકો પર જ નહીં, પણ જટિલતાઓને અને અન્ય રોગોની હાજરી પર પણ આધારિત છે. સૂચવેલ દવાઓ કોઈ ચોક્કસ દર્દી માટે અનિચ્છનીય આડઅસરો ન હોવી જોઈએ.
અમારા વાચકોએ હાયપરટેન્શનની સારવાર માટે સફળતાપૂર્વક રેકાર્ડિયોનો ઉપયોગ કર્યો છે. આ ઉત્પાદનની લોકપ્રિયતા જોઈને, અમે તેને તમારા ધ્યાન પર આપવાનું નક્કી કર્યું.
દવાઓના મુખ્ય જૂથો
- મૂત્રવર્ધક પદાર્થ
- ACE અવરોધકો,
- bl-બ્લ .કર્સ
- કેલ્શિયમ ચેનલ બ્લocકર્સ,
- એટી 2 રીસેપ્ટર બ્લocકર્સ.
ડ્રગ થેરેપી ઉપરાંત, આહાર, કાર્ય અને આરામનું પાલન કરવું જરૂરી છે, તમારી જાતને શક્ય ભાર આપો. સારવારના પરિણામો શરૂ થયા પછી તરત જ અનુભવી શકાતા નથી. લક્ષણો દૂર થવા માટે લાંબો સમય લાગે છે.
મગજનો ઇન્ફાર્ક્શન શું છે?
ઝડપથી દબાણ કેવી રીતે ઓછું કરવું?
અહીં બીટા બ્લkersકર્સની સૂચિ જુઓ.
હાયપરટેન્શન માટે આહાર
હાયપરટેન્શન માટે યોગ્ય પોષણ એ સારવારનો મહત્વપૂર્ણ ભાગ છે.
દબાણમાં વધારો અને વાહિનીઓમાં કોલેસ્ટરોલના સંચયમાં ફાળો આપતા ઉત્પાદનોને બાકાત રાખવું જરૂરી છે.
મીઠાનો ઉપયોગ ઓછો કરવો જોઈએ, આદર્શ રીતે, દિવસમાં અડધા ચમચી કરતા વધુ નહીં.
આગાહી અને નિવારણ
ડિગ્રી 3 જોખમ 3 ની ધમનીય હાયપરટેન્શનને સંપૂર્ણપણે ઇલાજ કરવું અશક્ય છે, પરંતુ વિનાશક પ્રક્રિયાઓને રોકવા અને શરીરને પુન recoverપ્રાપ્ત કરવામાં મદદ કરવા માટે તે વાસ્તવિક છે. ગ્રેડ 3 હાયપરટેન્શનવાળા દર્દીઓની આયુષ્ય રોગના વિકાસની ડિગ્રી, સમયસરતા અને સારવારની ગુણવત્તા અને ઉપસ્થિત ચિકિત્સકની ભલામણો સાથે દર્દીના પાલન પર આધારિત છે.
પૂર્વસૂચન પ્રતિકૂળ હોઈ શકે છે. સૌથી વધુ ચિંતાજનક નિદાન એ 4 ના જોખમ સાથે 3 ડિગ્રીનું 3 હાયપરટેન્શન છે, કારણ કે ત્યાં પ્રતિકૂળ પરિબળો, અને ગંભીર બ્લડ પ્રેશર અને લક્ષ્યના અવયવોને નુકસાન છે.
વાસણોને નિયંત્રણમાં રાખવા માટે, તમારે આરોગ્યને ધ્યાનમાં લીધા વિના નિયમિતપણે પરીક્ષા લેવાની જરૂર છે. તેમાં જરૂરી છે કે વર્ષમાં 1 થી 3 વખત પરીક્ષણો, ઇસીજીની ડિલિવરી શામેલ હોય. દર્દીએ બ્લડ પ્રેશર નિયમિતપણે માપવું જોઈએ. આ અનુકૂળ ટોનોમીટરનો ઉપયોગ કરીને સ્વતંત્ર રીતે કરી શકાય છે.
2 જી ડિગ્રીનું હાયપરટેન્શન - લક્ષણો કેવી રીતે ઓળખવા અને કઈ સારવાર
રક્તવાહિની તંત્રની હાયપરટેન્શન, પેથોલોજી. રોગનું મુખ્ય લક્ષણ ધમનીનું હાયપરટેન્શન છે.
તાજેતરનાં વર્ષોમાં, દર્દીઓની સંખ્યામાં નોંધપાત્ર વધારો થયો છે, અને આ આંકડો સતત વધી રહ્યો છે. બીમાર લોકોની વય શ્રેણી પણ વિસ્તૃત થઈ છે, જો પહેલા તે મુખ્યત્વે વૃદ્ધ લોકો હોત, તો હવે કિશોરો પણ જાણે છે કે હાયપરટેન્શન શું છે.
સમસ્યા એ છે કે હાયપરટેન્શન સારવાર માટે યોગ્ય નથી, જો તે 2 ડિગ્રી સુધી પહોંચી ગયું હોય તો વિશેષ ધ્યાન આપવું જોઈએ.
હાયપરટેન્શનની 2 ડિગ્રી, સુવિધાઓ શું છે
ડtorsક્ટરો હાયપરટેન્શનના વિકાસને ત્રણ ડિગ્રીમાં વહેંચે છે, તેનો મુખ્ય તફાવત એ સરેરાશ બી.પી. 2 ડિગ્રી પર ધમનીય હાયપરટેન્શન એ તીવ્ર એલિવેટેડ દબાણ દ્વારા વર્ગીકૃત થયેલ છે.
સિસ્ટોલિક સૂચક 160 - 179 મીમી, અને ડાયસ્ટોલિક - 100 - 109 મિલિમીટર પારા સુધી વધે છે.
દબાણ સતત છે, સામાન્ય ઘટાડવું ખૂબ મુશ્કેલ છે, આ માટે, દર્દીઓ ગોળીઓ પીવા માટે દબાણ કરે છે.
2 જી ડિગ્રીનું હાયપરટેન્શન હંમેશાં 50 વર્ષથી વધુ ઉંમરના લોકોમાં દેખાય છે. વસ્તુ એ છે કે શરીર વૃદ્ધ થઈ રહ્યું છે, રક્ત વાહિનીઓ ધીરે ધીરે સંકુચિત થઈ રહી છે, રક્ત મુશ્કેલીઓ સાથે વાહિનીઓમાંથી પસાર થાય છે, પરિણામે પેશીઓ અને અવયવોને લોહીની સપ્લાય વિક્ષેપિત થાય છે.
મુખ્ય લક્ષણો
હાઈ બ્લડ પ્રેશર એકમાત્ર લક્ષણ નથી. તે 2 જી ડિગ્રીના હાયપરટેન્શનની સૌથી લાક્ષણિકતા છે, અને નીચેના લક્ષણોના દેખાવને ઉશ્કેરે છે:
એ હકીકતને કારણે કે વસ્તીનો વૃદ્ધ ભાગ માત્ર હાયપરટેન્શનથી પીડાય છે, અમે કહી શકીએ કે તેની ઘટનાના કારણો ફક્ત શરીરની વૃદ્ધાવસ્થા જ નથી. આવા પરિબળોની ક્રિયાને લીધે 2 જી ડીગ્રીની હાયપરટેન્શન વિકસી શકે છે:
બીજા તબક્કાના હાયપરટેન્શન, એક જગ્યાએ કપટી અને અવિશ્વસનીય રોગ. નબળા સૂચકાંકોથી પ્રારંભ કરીને, બ્લડ પ્રેશર ઇન્ડેક્સ ધીમે ધીમે વધી રહ્યું છે. વ્યક્તિ હંમેશાં આવા ફેરફારોની અનુભૂતિ કરતી નથી, સમય જતાં શરીર અનુકૂળ આવે છે. દરમિયાન, અન્ય અવયવો અને સિસ્ટમોનું કામ ખોરવાય છે.
હાયપરટેન્શનના જોખમો શું છે?
હાયપરટેન્શન, ખાસ કરીને 2 તબક્કા, તમામ અંગ સિસ્ટમોને નકારાત્મક અસર કરે છે; નબળા રક્ત પુરવઠાને કારણે તેમનું કાર્ય નબળું પડી શકે છે. શરીરના કામમાં ખલેલ થવાનું જોખમ અનેક ડિગ્રીમાં વહેંચાયેલું છે, વધુ ચોક્કસ 4.
તે વધતા જતા પરિબળોની હાજરી અને જટિલતા પર આધારિત છે.આમાં ખરાબ ટેવો, નિષ્ક્રિય કાર્ય, નબળુ પોષણ, માંદગી, આનુવંશિકતા, શરીરમાં વય સંબંધિત ફેરફારો શામેલ છે.
1 ડિગ્રી. આ રોગમાં વધારો થનારા કોઈ પરિબળો નથી, તેવા કિસ્સામાં અંગના નુકસાનનું જોખમ 15% કરતા વધારે નથી. તે શરીર માટે સૌથી હળવા અને હાનિકારક માનવામાં આવે છે.
હાયપરટેન્શન 2 ડિગ્રી જોખમ 2 - બેથી વધુ ઉત્તેજના આપનારા પરિબળો કરતાં વધુ નહીં, કેટલીકવાર તે હોઈ શકે નહીં. આ કિસ્સામાં, સ્નાયુ પ્રણાલી અને અન્ય મહત્વપૂર્ણ અંગો અને સિસ્ટમોને નુકસાન થવાનું જોખમ 5% વધે છે.
જો દર્દીને માત્ર હાયપરટેન્શનના લક્ષણો બતાવવામાં આવે છે, ત્યારે જો તેને હોર્મોનલ બેકગ્રાઉન્ડમાં સ્ટ્રોક અથવા સમસ્યાઓ ન આવે તો, જોખમ 2 સાથેના ગ્રેડ 2 ની હાયપરટેન્શન દેખાય છે. જો કોઈ વ્યક્તિનું વજન વધારે હોય તો અન્ય સિસ્ટમોમાં ખલેલ થવાનું જોખમ વધે છે.
હાયપરટેન્શન 2 ડિગ્રી જોખમ 3 - જો ત્યાં ત્રણ ઉત્તેજક પરિબળોની અસર હોય તો તે દેખાય છે. આ કિસ્સામાં, પેથોલોજીની સંભાવના 30% સુધી વધે છે.
ત્રીજા જોખમને નિદાન થાય છે જો દર્દીને ડાયાબિટીસ હોય અથવા તેને એથરોસ્ક્લેરોસિસ હોય. આ કિસ્સામાં, કિડની રોગ સક્રિય રીતે પ્રગતિ કરી રહ્યો છે, કોરોનરી વાહિનીઓની સ્થિતિ કથળી રહી છે. જો 30 વર્ષની ઉંમરે આવા નિદાન થાય છે, તો વ્યક્તિને અપંગતા આપવામાં આવી શકે છે.
હાયપરટેન્શન, તબક્કો 3, 2 નું જોખમ એ જીવલેણ છે, આ સ્થિતિમાં વ્યક્તિ હાયપરટેન્સિવ કટોકટી પેદા કરી શકે છે.
એ.એચ.ની ડીગ્રી 2 જોખમ 4 - નિદાન જો ત્યાં 4 અથવા વધુ નકારાત્મક પરિબળો છે. આ કિસ્સામાં, ગૂંચવણોનું જોખમ 30% કરતા વધારે હશે. લક્ષણો સ્પષ્ટ દેખાય છે.
રોગની એક જટિલતા, હાયપરટેન્શન, સ્ટેજ 2 માં આવા જોખમનું સૂચક છે, જ્યારે તેની સાથે કેટલાક વધુ ગંભીર રોગો પણ છે. ઉપરાંત, આ નિદાન એવા લોકોને પણ આપવામાં આવે છે જેઓ હાર્ટ એટેકથી બચી ગયા છે.
જોખમ એ માત્ર એક પૂર્વસૂચન છે, તે પેથોલોજીકલ ફેરફારોની સંભાવના વિશે બોલે છે. દર્દીને તે સમજવામાં મદદ કરે છે કે તે કઈ સ્થિતિમાં છે અને ફેરફારોને અટકાવવા તેની સ્થિતિ સુધારવા માટે તમામ જરૂરી પગલાં લે છે.
ગ્રેડ 2 હાયપરટેન્શનની સારવાર
હાયપરટેન્શનમાં વિવિધ લક્ષણો છે અને તેથી, તબક્કો 2 પર, દરેક દર્દીની સારવાર વ્યક્તિગત રીતે સૂચવવામાં આવે છે. કેવી રીતે ગ્રેડ 2 હાયપરટેન્શનની સારવાર કરવી તે ફક્ત એક ડ doctorક્ટર જ કહેશે.
તબીબી ઇતિહાસ મહત્વપૂર્ણ છે, કારણ કે તે પછી તે દર્દીમાં હાયપરટેન્શનના વિકાસની સુવિધાઓ વિશે જાણે છે. ચિકિત્સક દવાઓ સૂચવે છે, કેટલીકવાર કાર્ડિયોલોજિસ્ટ અથવા ન્યુરોલોજીસ્ટ સાથે સલાહ લેવી જરૂરી છે. હાયપરટેન્શનના નિદાનની પ્રથમ પુષ્ટિ પર દવાઓને આભારી છે, અને તે જીવનભર લેતી રહે છે.
જો દર્દીને વજનમાં સમસ્યા હોય તો ગૂંચવણોનું જોખમ વધે છે. આ કિસ્સામાં, 2 જી ડીગ્રીના હાયપરટેન્શન માટે વિશેષ આહાર સૂચવવામાં આવે છે.
કઈ દવાઓ સૂચવવામાં આવે છે
હાયપરટેન્સિવ દવાઓ સૂચવવામાં આવે છે મૂત્રવર્ધક દવા, તેઓ ચયાપચયને સક્રિય કરે છે, ચયાપચયની પ્રક્રિયામાં સુધારો થાય છે, આમ, પ્રવાહી સક્રિય રીતે વિસર્જન થાય છે અને દબાણ ઓછું થાય છે.
પછી તેઓ એવી દવાઓનો ઉપયોગ કરે છે જે રુધિરવાહિનીઓની દિવાલોને આરામ કરે છે, એસીઇ અવરોધકો આંતરસ્ત્રાવીય સ્તર પર કાર્ય કરે છે. સમાન હેતુ માટે, એન્જીયોટેન્સિન -2 રીસેપ્ટર બ્લocકર સૂચવવામાં આવે છે.
કેટલીકવાર, જો અન્ય દવાઓ બિનઅસરકારક હોય, તો દવાઓ કે જે રુધિરવાહિનીઓની દિવાલોને વિભાજિત કરે છે તે સૂચવવામાં આવી શકે છે. જો તમને હાયપરટેન્શનની ગૂંચવણો અટકાવવા માટે જહાજોમાં બ્લડ પ્રેશર ઝડપથી ઘટાડવાની જરૂર હોય તો આ દવાઓનો ઉપયોગ કરવામાં આવે છે.
આ કારણ છે કે આવી દવાઓની ઘણી આડઅસરો હોય છે જે આ રોગવિજ્ .ાન સાથે ઇચ્છનીય નથી, તેથી તેમનો વહીવટ એક સમયનો હોવો જોઈએ.
2 જી ડીગ્રીનું હાયપરટેન્શન સંયુક્ત પદ્ધતિ દ્વારા સારવાર માટે પોતાને સારી રીતે ધીરે છે. ડ doctorક્ટર બે કે તેથી વધુ દવાઓ સૂચવે છે જે એકબીજાની ક્રિયાને પૂરક બનાવે છે, અને શરીર પર સંપૂર્ણ અસર કરે છે.
આ પદ્ધતિ દર્દી માટે વ્યક્તિગત સક્રિય ઘટકોની વ્યક્તિગત રૂપે પસંદગી કરવાનું શક્ય બનાવે છે, ઇચ્છિત એકાગ્રતા નક્કી કરે છે, જેને બદલી શકાય છે. આડઅસરો માટે પણ દરેક ઉપાયનો અભ્યાસ કરવામાં આવે છે.
હાયપરટેન્શનની સારવારની ગુણવત્તા મોટે ભાગે દર્દી પર આધારીત છે, જો તે ડોકટરોની સલાહ સાંભળે છે, તો વધુ વજન લડવા, યોગ્ય જીવનશૈલી તરફ દોરી જાય છે, જો કોઈ હોય તો. ગૂંચવણોની તે સંભાવના અને પછીના તબક્કામાં સંક્રમણનો દર નોંધપાત્ર ઘટાડો થયો છે.
મગજનો ઇન્ફાર્ક્શન: કારણો, પરિણામો અને સારવાર
મગજનો ઇન્ફાર્ક્શન અથવા ઇસ્કેમિક સ્ટ્રોક એ એક રોગ છે જેમાં મગજનો રક્ત પ્રવાહ વિક્ષેપિત થાય છે. આને લીધે, મગજના કેટલાક ભાગોમાં, oxygenક્સિજન અને પોષક તત્વોનું વહન કરતું લોહી બધામાં પ્રવેશતું નથી અથવા પૂરતું પ્રાપ્ત કરતું નથી.
મૂળભૂત રીતે, ઇસ્કેમિક સેરેબ્રલ ઇન્ફાર્ક્શન 50 વર્ષથી વધુ ઉંમરના લોકોમાં વિકસે છે, પરંતુ તે નાની ઉંમરે પણ થઈ શકે છે.
રોગના કારણો
 આવી રોગવિજ્ .ાન એ ગંભીર ભય છે. મગજનો ઇન્ફાર્ક્શનના કારણો અલગ હોઈ શકે છે.
આવી રોગવિજ્ .ાન એ ગંભીર ભય છે. મગજનો ઇન્ફાર્ક્શનના કારણો અલગ હોઈ શકે છે.
- એથરોસ્ક્લેરોસિસ
- હાયપરટેન્શન
- સ્થૂળતા
- મ્યોકાર્ડિયલ ઇન્ફાર્ક્શન
- હાર્ટ ઇસ્કેમિયા
- હૃદય રોગ
- હૃદય નિષ્ફળતા
- હૃદય લય વિક્ષેપ,
- ડાયાબિટીસ મેલીટસ
- ધમની હાયપરટેન્શન
- ધમનીઓના રોગવિજ્ologicalાનવિષયક પરિવર્તન (થ્રોમ્બોસિસ અને સ્ટેનોસિસ),
- રક્ત સ્નિગ્ધતા વધારો
- ધીમું લોહીનો પ્રવાહ
- ઉચ્ચ કોલેસ્ટરોલ
- શસ્ત્રક્રિયા
- વારંવાર તણાવ
- અતિશય શારીરિક પ્રવૃત્તિ,
- બેઠાડુ જીવનશૈલી.
વૃદ્ધાવસ્થામાં ઇસ્કેમિક સ્ટ્રોક થવાનું જોખમ, મૌખિક ગર્ભનિરોધકનો ઉપયોગ, આલ્કોહોલિક પીણાંનો ઉપયોગ અને ધૂમ્રપાનનો નોંધપાત્ર વધારો.
વર્ગીકરણ
વિકાસલક્ષી સુવિધાઓ અનુસાર, મગજનો ઇન્ફાર્ક્શન કાર્ડિયોએમ્બોલિક, હેમોડાયનામિક, એથરોથ્રોમ્બoticટિક અને લ laક્યુનરમાં વહેંચાયેલું છે.
કાર્ડિયોઇમ્બોલિક સેરેબ્રલ ઇન્ફાર્ક્શન ત્યારે થાય છે જ્યારે લોહીની ગંઠન ખોરાકની ધમનીને બંધ કરે છે.
હેમોડાયનેમિક સ્ટ્રોક બ્લડ પ્રેશરમાં ઘટાડો અથવા કાર્ડિયાક આઉટપુટમાં તીવ્ર ઘટાડોના પરિણામે વિકસે છે.
એથરોથ્રોમ્બોટિક સ્ટ્રોકનું કારણ એથરોસ્ક્લેરોસિસ છે.
જ્યારે નાના વ્યાસ સાથે છિદ્રિત ધમનીઓના જખમ થાય છે ત્યારે મગજના લાકુનાર ઇન્ફાર્ક્શનની રચના થાય છે. ઘણીવાર તે હાઈ બ્લડ પ્રેશરને ઉશ્કેરે છે.
મગજનો ઇન્ફાર્ક્શનના સંકેતો
ઇસ્કેમિક સ્ટ્રોકના અભિવ્યક્તિઓ અત્યંત વૈવિધ્યપુર્ણ છે અને અસરગ્રસ્ત ફોકસીના સ્થાનિકીકરણ પર આધારિત છે. મોટેભાગે, મગજનો ઇન્ફાર્ક્શન, જેનાં લક્ષણો ધીમે ધીમે વધે છે, તે પોતાને ઘોષણા કરે છે:
- વાણી ખોટ
- નબળા ચહેરાના હાવભાવ,
- અંગોનો લકવો
- ખેંચાણ
- ડાયલેટેડ પ્યુપિલ સિન્ડ્રોમ (ફક્ત અસરગ્રસ્ત બાજુ પર),
- કુટિલ ચહેરો
- સાંભળવાની ક્ષતિ
- નિસ્તેજ ચહેરો
- ધબકારા
- દબાણમાં ઘટાડો (કેટલાક કિસ્સાઓમાં, તે વધારો અથવા સામાન્ય રહી શકે છે),
- બેભાન
- જગ્યામાં અભિગમનું નુકસાન.
આ સ્થિતિમાં, દર્દીને જરા પણ દુખાવો થતો નથી. આ પરિસ્થિતિ એ હકીકતને કારણે છે કે મગજમાં કોઈ પીડા રીસેપ્ટર્સ નથી.
સ્ટ્રોકની ગૂંચવણો
ક્ષતિગ્રસ્ત રક્ત પરિભ્રમણને લીધે, મગજના કેટલાક ભાગોમાં oxygenક્સિજન ભૂખમરોનો અનુભવ થાય છે, જેનાથી બદલી ન શકાય તેવા પરિવર્તન થાય છે. જો 7 મિનિટની અંદર કોષોનું પોષણ સામાન્ય થતું નથી, તો તેઓ મરી જાય છે, અને મગજના અમુક વિસ્તારો કાયમી ધોરણે કાર્ય કરવાની ક્ષમતા ગુમાવે છે. તેથી, જો કોઈ વ્યક્તિ સેરેબ્રલ ઇન્ફાર્ક્શનનો ભોગ બને છે, તો પરિણામ સૌથી ગંભીર હશે.
તેથી, દર્દીને વહેલી તકે હોસ્પિટલમાં દાખલ કરવું ખૂબ જ મહત્વપૂર્ણ છે, જે તેની પુન recoveryપ્રાપ્તિની તકોમાં નોંધપાત્ર વધારો કરશે.
નિદાન અને મગજનો ઇન્ફાર્ક્શનનો ઉપચાર
સેરેબ્રલ ઇન્ફાર્ક્શનનું નિદાન ચુંબકીય રેઝોનન્સ ઇમેજિંગ અને કોમ્પ્યુટેડ ટોમોગ્રાફી, સેરેબ્રલ એન્જીયોગ્રાફી, ડોપ્પ્લેગ્રાફી, ડ્યુપ્લેક્સ સ્કેનીંગ, સેરેબ્રોસ્પાઇનલ ફ્લુઇડ અને કેરોટિડ ધમનીઓના અભ્યાસમાં મદદ કરશે.
સેરેબ્રલ ઇન્ફાર્ક્શનની સારવાર લોહીના પ્રવાહને પુન .સ્થાપિત કરવાનો છે. આ હેતુ માટે, દર્દીને એન્ટિકોએગ્યુલન્ટ્સ સૂચવવામાં આવે છે જે લોહીના કોગ્યુલેશનને અટકાવે છે (સૌથી સામાન્ય હેપરિન) અને એન્ટિપ્લેટલેટ એજન્ટો કે જે લોહીના ગંઠાવાનું અટકાવે છે.
 થ્રોમ્બોલિટીક ઉપચાર પણ હાથ ધરવામાં આવે છે, જે દરમિયાન રક્તના ગંઠાવાનું વિસર્જન પ્રોત્સાહન આપતી દવાઓ વાહિનીઓમાં ઇન્જેક્ટ કરવામાં આવે છે.
થ્રોમ્બોલિટીક ઉપચાર પણ હાથ ધરવામાં આવે છે, જે દરમિયાન રક્તના ગંઠાવાનું વિસર્જન પ્રોત્સાહન આપતી દવાઓ વાહિનીઓમાં ઇન્જેક્ટ કરવામાં આવે છે.
જો જરૂરી હોય તો, ડ doctorક્ટર આમૂલ ઉપચારની ભલામણ કરી શકે છે. Carપરેશન બે રીતે કરવામાં આવે છે, જેમાં કેરોટિડ arન્ડરટેક્ટોમી અથવા કેરોટિડ સ્ટેન્ટિંગનો ઉપયોગ કરવામાં આવે છે. કેરોટિડ arન્ટેરેક્ટોમી દરમિયાન, કેરોટિડ ધમનીની આંતરિક દિવાલ દૂર કરવામાં આવે છે. કેરોટિડ સ્ટેન્ટિંગ સાથે, વાહિનીનો અસરગ્રસ્ત ભાગ કૃત્રિમ અંગ સાથે બદલાઈ જાય છે.
સર્જિકલ હસ્તક્ષેપ ભરાયેલી ધમનીઓને દૂર કરે છે, ઇન્ટ્રાકાર્નિયલ ઘટાડે છે અને પર્યુઝન પ્રેશર વધારે છે, મગજનો રક્ત પ્રવાહને ટેકો આપે છે.
પુનર્વસન પગલાં
પુનર્વસન સમયગાળા દરમિયાન, શ્વાસ, પલ્સ અને બ્લડ પ્રેશરને સામાન્ય બનાવવું, મોટર પ્રવૃત્તિ અને વાણી કુશળતાને પુનર્સ્થાપિત કરવું, અને સ્નાયુઓના સ્વરને પુનર્સ્થાપિત કરવું જરૂરી છે. માનસિક સ્વાસ્થ્ય જાળવવાનું વિશેષ મહત્વ છે. તાણ, હતાશા અને નર્વસ આંચકા જે વારંવાર મગજનો ઇન્ફાર્ક્શન પેદા કરી શકે છે તેને મંજૂરી આપવી જોઈએ નહીં, અને 70% કિસ્સાઓમાં તે મૃત્યુમાં સમાપ્ત થાય છે.
તાજી હવામાં ચાલવું, ફિઝીયોથેરાપી કસરત અને સ્પા ટ્રીટમેન્ટ પુનર્વસન માટે મહત્વપૂર્ણ છે. દર્દીએ ઘણી વાર ભાષણ સાંભળવું જોઈએ અને માનસિક પ્રવૃત્તિમાં વ્યસ્ત રહેવું જોઈએ.
રોગ નિવારણ
સારવારમાં નવીનતમ તબીબી પ્રગતિઓનો ઉપયોગ કરવામાં આવે છે તે છતાં, જો મગજનું ઇન્ફાર્ક્શન નિદાન થાય, તો પરિણામો અણધારી હોઈ શકે છે. ઘણીવાર દર્દી સંપૂર્ણ જીવનમાં પાછા આવવા માટે અસમર્થ હોય છે અને તે અક્ષમ રહે છે. આ સંદર્ભમાં, રોગના વિકાસને રોકવા માટે તે ખૂબ જ મહત્વપૂર્ણ છે.
ઇસ્કેમિક સ્ટ્રોકને રોકવા માટે, તમારે આવશ્યક:
- ધૂમ્રપાન છોડી દો
- દારૂના વપરાશને મર્યાદિત કરો,
- જમવું
- કોલેસ્ટરોલ નિયંત્રિત કરો
- વજન ગુમાવો
- મૌખિક ગર્ભનિરોધકનો ઉપયોગ કરશો નહીં,
- રુધિરાભિસરણ તંત્ર અને ડાયાબિટીસના રોગોની સમયસર સારવાર કરો.
પ્રથમ સંકેતો પર, જે આવા ગંભીર રોગવિજ્ .ાનના વિકાસને સૂચવી શકે છે, તમારે તરત જ તબીબી સહાય લેવી જોઈએ.
રોગના લક્ષણો
1 લી ડિગ્રીનું હાયપરટેન્શન હળવા સ્વરૂપ માનવામાં આવે છે. દર્દીઓમાં દબાણ સ્પષ્ટ મર્યાદા, સિસ્ટોલિક 140−159 અને ડાયાસ્ટોલિક 90-99 મીમી આરટીની અંદર રહે છે. કલા. બ્લડ પ્રેશરમાં કૂદકા ઘણા દિવસોના અંતરાલ સાથે જોવા મળે છે. રોગના આ સ્વરૂપના લક્ષણોમાં શામેલ છે:
- માથાનો દુખાવો
- ચક્કર
- ટિનીટસ
- sleepંઘની ખલેલ
- છાતીની ડાબી બાજુએ દુખાવો જે હાથને આપી શકે છે,
- હૃદય ધબકારા,
- આંખો પહેલાં ઉડે છે.
એ નોંધવું મહત્વપૂર્ણ છે કે આ લક્ષણ રોગવિજ્ sympાન ફક્ત વધતા દબાણના સમયગાળા દરમિયાન જ પ્રગટ થાય છે. બાકીનો સમય દર્દીને સામાન્ય લાગે છે. આ રોગનો પૂર્વજ્linાન સ્વરૂપ છે જેનો સંપૂર્ણ ઉપચાર કરી શકાય છે નિદાન કેવી રીતે કરવામાં આવે છે?
ગ્રેડ 1 હાયપરટેન્શનનું નિદાન કરવા માટે, દર્દીના દબાણનું નિરીક્ષણ 6 મહિના સુધી કરવામાં આવે છે. પ્રારંભિક નિદાનનો આધાર એ બ્લડ પ્રેશરમાં કૂદકા છે જે 140-159 સુધી 90-99 મીમી આરટી સુધી છે. કલા., જે મહિના દરમિયાન 3 કરતા વધુ વખત પુનરાવર્તિત કરવામાં આવી હતી. લાક્ષણિક ડાયગ્નોસ્ટિક સંકેતો રેટિનાના જહાજોને સંકુચિત કરે છે, જે ફંડસની તપાસ કરતી વખતે જોવા મળે છે. પેરિફેરલ વાહિનીઓના અલ્ટ્રાસાઉન્ડ સાથે, રેનલ લોહીના પ્રવાહમાં ઘટાડો નોંધવામાં આવે છે.
જ્યારે હાયપરટેન્શનના 1 લી તબક્કે છાતીની દિવાલની રેડિયોગ્રાફી, દર્દીઓમાં હૃદયની કોઈ અસામાન્યતા જોવા મળી ન હતી.
નિદાનની પુષ્ટિ કરવા માટે, પ્રયોગશાળા પરીક્ષણો સૂચવવામાં આવે છે, જેમ કે લિપિડ પ્રોફાઇલ, પેશાબમાં ક્રિએટાઇનનું માપન, લોહીમાં પોટેશિયમ અને ગ્લુકોઝનું નિર્ધારણ, તેમજ સૂત્ર સાથેની વિગતવાર રક્ત પરીક્ષણ.
તબક્કો 1 પર હાયપરટેન્શનની સારવાર હાથ ધરવી આવશ્યક છે, કારણ કે ઉપચારથી સકારાત્મક પરિણામ 90-95% કેસોમાં પ્રાપ્ત થઈ શકે છે. જો બ્લડ પ્રેશરમાં વધારો થવાનું કારણ સમયસર નક્કી કરવામાં આવે છે અને શરીર પર પ્રતિકૂળ પરિબળની અસર ઓછી થાય છે, તો દર્દીનું સ્વાસ્થ્ય સંપૂર્ણપણે પુન restoredસ્થાપિત થઈ શકે છે.
સૌ પ્રથમ, ડોકટરો તમારી જીવનશૈલીમાં ફેરફાર કરવાની સલાહ આપે છે. વધુ વ્યાયામ કરો, ખારા ખોરાકને ટાળો, તમારી રૂટીનને વળગી રહો, 8 કલાકની sleepંઘ રાખો અને તાણ ટાળો.
50% કેસોમાં, ખરાબ ટેવો છોડીને અને તેમના આહારને સામાન્ય બનાવતા, લોકો હાયપરટેન્શનના લક્ષણોથી છૂટકારો મેળવે છે.
જો આ પગલાં પર્યાપ્ત નથી, તો ડ doctorક્ટર દવાઓ પસંદ કરે છે. સ્ટેજ 1 હાયપરટેન્શન પર, દવાઓ પાંચ જૂથોમાંથી સૂચવવામાં આવે છે:
- વાસોડિલેટર - બ્લડ પ્રેશર ઘટાડે છે,
- શામક દવાઓ - શામક અસર કરે છે, નર્વસ સિસ્ટમ સ્થિર કરે છે,
- ન્યુરોટ્રાન્સમીટર - હૃદયના સ્નાયુ પરનો ભાર ઘટાડે છે અને વાસણોમાં ખેંચાણ ઘટાડે છે,
- સ્ટેટિન્સ - લોહીનું કોલેસ્ટરોલ ઘટાડે છે, એથરોસ્ક્લેરોસિસ થવાની સંભાવના ઘટાડે છે,
- મૂત્રવર્ધક પદાર્થ - શરીરમાંથી પ્રવાહી નાબૂદમાં વેગ.
દવાઓની પસંદગી દરેક દર્દી માટે વ્યક્તિગત રીતે ડ doctorક્ટર દ્વારા હાથ ધરવામાં આવે છે. દવાઓની પસંદગી વય, વજન અને સહવર્તી રોગોની હાજરીથી પ્રભાવિત થાય છે.
તબીબી સારવારના પૂરક તરીકે, ડ doctorક્ટર ફિઝીયોથેરાપી લખી શકે છે. ઉદાહરણ તરીકે: એક્યુપંક્ચર, લેસર થેરેપી, હાયપરબેરિક oxygenક્સિજન, તેમજ રોગનિવારક મસાજ. ફિઝીયોથેરાપ્યુટિક સારવાર કૃત્રિમ દવાઓની અસરમાં વધારો કરે છે, નર્વસ તણાવને દૂર કરવામાં અને રક્ત વાહિનીઓને મજબૂત બનાવવામાં મદદ કરે છે.
લોક વાનગીઓ
લોક ઉપાયો સાથે ધમનીની હાયપરટેન્શનની સારવાર પણ ખૂબ સારા પરિણામ આપે છે. શાંત અસર સાથે હીલિંગ bsષધિઓનો ઉપયોગ મુખ્યત્વે થાય છે. બ્લડ પ્રેશરમાં કૂદકાને રોકવા માટે, તેઓ દરરોજ સવારે કેમોલી, લીંબુ મલમ અને વેલેરીયનનો ઉકાળો પીવાની ભલામણ કરે છે. Bsષધિઓને સમાન પ્રમાણમાં મિશ્રિત કરવામાં આવે છે અને 10 મિનિટ માટે ઉકાળવામાં આવે છે. સૂપનો સ્વાદ સુધારવા માટે મધ ઉમેરો.
તમે અડધા લીંબુમાંથી એક ગ્લાસ મિનરલ વોટરમાં એક ચમચી મધ અને રસ ઉમેરીને વધેલા દબાણને સ્થિર કરી શકો છો. એટલે કે એક ગલ્પમાં પીએ. અસર 10-15 મિનિટ પછી નોંધવામાં આવે છે.
ઘણા ફાયટોથેરાપિસ્ટ્સ ભલામણ કરે છે કે હાયપરટેન્શનના બીજા સ્તરના જોખમોવાળા લોકો સલાદ, હ horseર્સરેડિશ, લીંબુ, ગાજર અને મધના રસ પર આધારિત ઉપાયનો ઉપયોગ કરો. બીટ અને ગાજરનો રસ લોખંડની જાળીવાળું હ horseર્સરાડિશ રુટ સાથે મિશ્રિત થાય છે. તાજા લીંબુ ગ્રાઉન્ડ છે અને, ઝાટકો અને એક ચમચી મધ સાથે, એક ગ્લાસમાં રસ સાથે ઉમેરવામાં આવે છે. બધા ઘટકો સારી રીતે મિશ્રિત થાય છે. ગરમીમાં 4 કલાક આગ્રહ કરો અને ત્રણ ચમચી ખાલી પેટ પર પીવામાં આવે છે.
આહાર - શું કરી શકે, શું ન કરી શકે?
સંભવિત હાયપરટેન્શનના આહારમાં, મીઠું, પશુ ચરબી અને કેફીનનું પ્રમાણ ઓછું કરવું આવશ્યક છે. ડેરી ઉત્પાદનો, માછલીની ઓછી ચરબીવાળી જાતો, bsષધિઓ અને તાજી શાકભાજી, ફળોને પ્રાધાન્ય આપવું જોઈએ.
દૈનિક મેનૂને એવી રીતે ડિઝાઇન કરવું જોઈએ કે જેથી લોહીમાં કોલેસ્ટરોલનું પ્રમાણ ઓછું થઈ શકે.
2 ડિગ્રીનું જોખમ ધરાવતા દર્દીએ મીઠી પેસ્ટ્રીઝ, લોટના ઉત્પાદનો, તૈયાર ખોરાક, મરીનેડ્સ અને કાર્બોરેટેડ પીણાંથી બચવું જોઈએ. બધા ખોરાકને બાફવામાં અથવા બાફવાની ભલામણ કરવામાં આવે છે. અઠવાડિયામાં એકવાર તમે ઉપવાસના દિવસો કરી શકો છો, ફક્ત ફળો અથવા કેફિર જ ખાઈ શકો છો.
વ્યાયામ - તે શક્ય છે અને જે
હાયપરટેન્શન માટેની કસરત એ રોગના તબક્કાને અનુરૂપ હોવી જોઈએ. વ્યાયામ ઉપચારનો ઉપયોગ વેસ્ક્યુલર દિવાલોને મજબૂત કરવા અને રક્ત પરિભ્રમણને સામાન્ય બનાવવા માટે થાય છે. રોગના વિકાસના પ્રારંભિક તબક્કે, રોગનિવારક કસરતો દર્દીની સુખાકારી પર હકારાત્મક અસર કરે છે. તેની ચીડિયાપણું ઓછી થાય છે, માથાનો દુખાવો દૂર થાય છે, અને તેની કામ કરવાની ક્ષમતામાં પણ નોંધપાત્ર વધારો થાય છે.
કવાયતનો સમૂહ લાયક ડ doctorક્ટર દ્વારા વિકસિત થવો જોઈએ, પરંતુ, નિયમ પ્રમાણે, હાયપરટેન્સિવ દર્દીઓ માટે કસરત ઉપચાર શામેલ છે:
- ઘૂંટણ સાથે અંગૂઠા પર વ walkingકિંગ
- હાથ ઉપર અને નીચે ઉભા કરે છે
- બાજુઓ તરફ નમે છે, પાછળ અને પાછળ,
- પગ ધ્રુજારી
- સ્થળ પર દોડી
- માથું વળે છે
- સંતુલન જાળવવા જ્યારે એક પગ પર standingભા રહેવું.
હાઈ બ્લડ પ્રેશર, વેઇટ લિફ્ટિંગ, ઉચ્ચ-લયબદ્ધ વ્યાયામો, ભાર સાથે ઉતારને વધારવું, તેમજ જિમ્નેસ્ટિક્સ, જે અંગો અને થડની હિલચાલ વિના સ્નાયુના સંકોચન સાથે છે, તે ટાળવું જોઈએ.
જો તમને જોખમ છે, તો તમારા વજનનું નિરીક્ષણ કરવું મહત્વપૂર્ણ છે, કારણ કે સ્થૂળતા માત્ર હાયપરટેન્શન જ નહીં, પણ હૃદય રોગને પણ પરિણમી શકે છે. દારૂ અને ધૂમ્રપાન છોડી દેવાની ખાતરી કરો - તેઓ રક્ત વાહિનીઓને સાંકડી કરવામાં ફાળો આપે છે.
સખત દિવસ પછી, ખૂબ આરામ કરો. માનસિક કાર્યમાં વ્યસ્ત લોકોને સક્રિય રજા લેવાની સલાહ આપવામાં આવે છે. એવા લોકો માટે કે જેમનું કાર્ય શારીરિક કાર્ય સાથે સંકળાયેલું છે, શાંત લેઝર યોગ્ય છે.
સમયાંતરે ખાંડ માટે રક્ત પરીક્ષણો લો અને દબાણને માપવા, આ રોગના વધુ વિકાસને અટકાવશે.
1 લી ડિગ્રીનું હાયપરટેન્શન માનવ જીવનની ગુણવત્તામાં ઘટાડો કરતું નથી અને તેની કાર્ય કરવાની ક્ષમતાને અસર કરતું નથી, તેથી, મોટાભાગના કિસ્સાઓમાં, આ તબક્કે રક્તવાહિની તંત્રની સમસ્યાઓનું નિદાન અકસ્માત દ્વારા થાય છે. અજ્oranceાનતામાં ન રહેવા માટે, વર્ષમાં ઓછામાં ઓછા એક વખત ડ doctorક્ટર દ્વારા નિવારક પરીક્ષાઓ લેવાની ભલામણ કરવામાં આવે છે. સમયસર નિદાન એ સફળ સારવારનો અડધો ભાગ છે.
ફિઝિયોથેરાપ્યુટિક પદ્ધતિઓ
હાયપરટેન્શનના પ્રારંભિક તબક્કે, સારવારમાં હાઇડ્રોથેરાપી અને થર્મોથેરાપીનો ઉપયોગ શામેલ છે. નીચેની કાર્યવાહી બ્લડ પ્રેશર ઘટાડવામાં મદદ કરે છે:
- બાથહાઉસ. હવાનું તાપમાન 50 ° સેથી વધુ ન હોવું જોઈએ. પ્રક્રિયા નર્વસ સિસ્ટમની કામગીરીને સામાન્ય બનાવે છે, ઝેર અને વધુ પ્રવાહીને દૂર કરવામાં મદદ કરે છે.
- કાર્બન બાથ. કાર્બન ડાયોક્સાઇડ હૃદય અને રુધિરવાહિનીઓ પર ફાયદાકારક અસર કરે છે, બ્લડ પ્રેશરને સામાન્ય બનાવવામાં મદદ કરે છે. પદ્ધતિનો ઉપયોગ તબક્કા 1 હાયપરટેન્શન, એથરોસ્ક્લેરોસિસ, ઇન્ફાર્ક્શન પછીની ગૂંચવણોની સારવાર માટે થાય છે.
- પગ સ્નાન. પગ એકાંતરે ગરમ અને ઠંડા પાણીમાં ડૂબી જાય છે. ગરમીના સંપર્ક સાથે પ્રારંભ કરો. ઉપચારની અસરકારકતા મસાજને સુધારે છે.
દવાઓ
1 લી ડિગ્રીના હાયપરટેન્શન સાથે, ગોળીઓની સારવાર માટે નીચેનો ઉપયોગ થાય છે:
- ACE અવરોધકો (રેમિપ્રિલ, એન્લાપ્રિલ),
- કેલ્શિયમ ચેનલ બ્લocકર્સ (વેરાપામિલ),
- મૂત્રવર્ધક પદાર્થ (સ્પિરોનોલેક્ટોન),
- બીટા-બ્લocકર (એટેનોલolલ).

દરેક જૂથની દવાઓ બ્લડ પ્રેશર વધારવાની ચોક્કસ પદ્ધતિઓ પર અસર કરે છે. હાયપરટેન્શનનો ઉપાય કરી શકાય તેવા માધ્યમોની પસંદગી શરીરની સામાન્ય સ્થિતિ પર આધારિત છે. તબક્કો 1 હાયપરટેન્શન માટે ડોઝ અને દવાઓની પદ્ધતિઓ ચિકિત્સક દ્વારા કમ્પાઇલ કરવામાં આવે છે. કેટલાક કિસ્સાઓમાં, દવાઓનો ઉપયોગ જીવનભર કરવો પડે છે.
લોક ઉપાયો
પ્રારંભિક તબક્કામાં હાયપરટેન્શનની સારવાર માટે નીચેની વૈકલ્પિક વાનગીઓનો ઉપયોગ કરવામાં આવે છે:
- લસણની પ્રેરણા. 2 લવિંગ ઉડી અદલાબદલી અને 200 મિલી ગરમ પાણી રેડવું. 12 કલાક પછી, પ્રોડક્ટ ફિલ્ટર અને સવારે ખાલી પેટ પર લેવામાં આવે છે. ઉપચારનો કોર્સ એક મહિના સુધી ચાલે છે.
- પાઈન શંકુનું ટિંકચર. ઉનાળામાં કાચો માલ મેળવવામાં આવે છે. 100 ગ્રામ ધોવાઇ શંકુ એક ગ્લાસ જારમાં મૂકવામાં આવે છે અને 0.5 એલ વોડકા રેડવામાં આવે છે. સાધન 21 દિવસ માટે રેડવામાં આવે છે, તે પછી તે જાળી દ્વારા ફિલ્ટર કરવામાં આવે છે. 1 ટીસ્પૂનનું ટિંકચર લો. દરેક ભોજન પહેલાં અડધા કલાક. પ્રવાહી પાણીથી ભળી શકાય છે અથવા ચામાં રેડવામાં આવે છે.
- મધ અને ક્રેનબેરી સાથે લીંબુ. લીંબુ એક છીણી પર ગ્રાઉન્ડ છે, 1 ચમચી. એલ પરિણામી સમૂહ સમાન પ્રમાણમાં છૂંદેલા ક્રેનબriesરી અને 1 કપ તાજી મધ સાથે મિશ્રિત થાય છે. મિશ્રણ 1 ચમચી પીવામાં આવે છે. એલ સવારે અને સાંજે.
- ગાજરનો રસ. રક્ત વાહિનીઓની દિવાલોને મજબૂત બનાવવા અને રક્ત પરિભ્રમણને સામાન્ય બનાવતા પદાર્થો શામેલ છે. તાજી સ્ક્વિઝ્ડ કરેલો રસ 200 મિલીલીટર માટે સવારે નશામાં છે.
રોગ માટે આહાર
હાયપરટેન્શનના પ્રારંભિક તબક્કાની સારવારમાં, મસાલેદાર અને ખારા વાનગીઓ, અર્ધ-તૈયાર ઉત્પાદનો, માંસ અને ડુક્કરનું માંસ offફલ, સોડા, તળેલા માંસ અને માછલી, મજબૂત ચા અને કોફીને આહારમાંથી બાકાત રાખવામાં આવે છે.
આહારમાં તાજી શાકભાજી અને ફળો, આહાર માંસ (વાછરડાનું માંસ, સસલું), ઓછી ચરબીવાળી માછલી અને તાજી સ્ક્વિઝ્ડ્ડ રસનો સમાવેશ થાય છે.આ ઉત્પાદનો વિટામિન્સની theણપ માટે બનાવે છે, લાંબી રોગોના વધવાને ટાળવા માટે મદદ કરે છે. પ્રારંભિક તબક્કે, હાયપરટેન્શનની સારવાર સરળતાથી કરવામાં આવે છે. આહારનું પાલન કરવાથી રોગને માફી રાખવામાં મદદ મળે છે.
ગ્રેડ 2 હાયપરટેન્શન શું છે?
બ્લડ પ્રેશરમાં વધારો એ સ્વતંત્ર રોગ કરતાં વધુ લક્ષણ છે. ડોકટરોનું કાર્ય બ્લડ પ્રેશરને સામાન્ય તરફ પાછા લાવવાનું છે, વધતી જતી સંખ્યાને ઘટાડવા માટે.
2 જી ડિગ્રીનું ધમનીય હાયપરટેન્શન પહેલેથી જ એક ખતરનાક નિદાન છે, જે બ્લડ પ્રેશરમાં સ્થિર કૂદકા દ્વારા વર્ગીકૃત થયેલ છે, જૂની પે generationીની વધુ લાક્ષણિકતા. હુમલા સતત હોય છે, અને લાક્ષણિક બીમારીવાળા ટોનોમીટર 160 - 180.100 - 110 મીમી આરટીની મર્યાદા બતાવે છે.
કલા. પીડા લક્ષણો વધુ તીવ્ર બની રહ્યા છે, જો કે બ્લડ પ્રેશરના સ્તરમાં તાજેતરના વધારાને ભાગ્યે જ માનવામાં આવતું હતું.
ગ્રેડ 2 હાયપરટેન્શનના કારણો
સમયસર ઉપચારની ગેરહાજરીમાં ધમનીય હાયપરટેન્શન. દર્દીઓ પહેલાથી જ ગ્રેડ 2 હાયપરટેન્શનના કારણોનો સામનો કરી રહ્યા છે, જેનું નિવારણ ખૂબ જ સમસ્યારૂપ છે. આ તબક્કે, બિમારીને પહેલાથી જ ક્રોનિક, અસાધ્ય માનવામાં આવે છે, અને દર્દી હંમેશા હાથની વાસોોડિલેટર દવાઓ ધરાવે છે. પેથોલોજીકલ પ્રક્રિયાની ઇટીઓલોજી નીચે મુજબ છે:
- રક્ત વાહિનીઓમાં વય સંબંધિત ફેરફારો સાથે એથરોસ્ક્લેરોસિસ,
- આનુવંશિક વલણ
- ડાયાબિટીસ મેલીટસ
- અંતocસ્ત્રાવી સિસ્ટમ રોગો,
- બેઠાડુ જીવનશૈલી
- વધારે વજન, જાડાપણું,
- ખરાબ ટેવોનો વ્યસન,
- ઓન્કોલોજીકલ રોગો
- જટિલ ગર્ભાવસ્થા
- અતિશય મીઠાને લીધે પાણીની ચયાપચય વિક્ષેપિત,
- રેનલ નિષ્ફળતા
- યુરોજેનિટલ પેથોલોજી,
- વિક્ષેપિત આંતરસ્ત્રાવીય પૃષ્ઠભૂમિ,
- શરીર પર લાંબા સમય સુધી તાણનું સંસર્ગ,
- સામાજિક, પર્યાવરણીય પરિબળ.
સ્ટેજ 2 એ.એચ. ની ઇટીઓલોજી
ગ્રેડ 2 હાયપરટેન્શનના કારણો, લક્ષણો અને સારવાર એકબીજા સાથે સંબંધિત છે. તેથી, કયા ઉપચારની ભલામણ કરવામાં આવે છે તે શોધવા પહેલાં, અમે અસાધ્ય રોગના વિકાસને ઉશ્કેરતા સંજોગો અને પરિબળો ધ્યાનમાં લઈએ છીએ.
ડોકટરોએ નોંધ્યું છે કે દર્દીઓ કે જેમણે 50-વર્ષના સીમાચિહ્નરૂપને પાર કર્યા છે, તેઓ આ રોગ માટે સંવેદનશીલ હોય છે. આ તથ્ય શરીરમાં વૃદ્ધત્વની કુદરતી પ્રક્રિયાઓ સાથે સંકળાયેલું છે, જેનાથી વાહિનીઓ વચ્ચે લ્યુમેન સંકુચિત થાય છે, જે બદલામાં રક્ત પરિભ્રમણને વિક્ષેપિત કરે છે.
જીબીના ગ્રેડ 3 ના વિપરીત, રોગનો તબક્કો 2 એ બધા દર્દીઓ માટે જોખમી નથી, કારણ કે આ તબક્કે ઓછી ગૂંચવણો હોય છે, રોગની સારવાર દવા સાથે કરવી વધુ સરળ છે.
હાયપરટેન્શનના 4 પ્રકારનાં જોખમો
2 જી ડિગ્રીની હાયપરટેન્શન એ એક શરતી નિદાન છે, જે રક્તવાહિની તંત્રના કાર્યમાં ગંભીર ઉલ્લંઘન સૂચવે છે, પરંતુ ઉત્તેજક પરિબળોની હાજરીનું વર્ણન કરતા નથી. સામાન્ય રીતે, દર્દીના તબીબી ઇતિહાસમાં જોખમ પરિબળ સૂચવવામાં આવે છે. તેમાંના ચાર છે.
જો ડ doctorક્ટરનું નિદાન જોખમ 1 છે, તો પછી ગૂંચવણો વિકસાવવાની સંભાવના ઓછી છે. તદુપરાંત, આ તબીબી ઇતિહાસમાં પણ નોંધાયેલું નથી, તેઓ ફક્ત ઉત્તેજક પરિબળોની ગેરહાજરીની નોંધ લે છે.
મુશ્કેલીઓનું ન્યુનતમ જોખમ એ છે કે ખરાબ ટેવો, સામાન્ય વજન અને સંતુલિત આહારની ગેરહાજરી. આ સૌથી અનુકૂળ અનુસંધાન છે જેમાં દર્દી ડ valuesક્ટર દ્વારા ભલામણ કરવામાં આવતી દવાઓના નિયમિત સેવનથી સામાન્ય મૂલ્યોના દબાણમાં સતત ઘટાડો પ્રાપ્ત કરી શકે છે.
ઓછામાં ઓછી એક નકારાત્મક પરિબળની હાજરીમાં 2 જી ડિગ્રી અને જોખમ 2 નું ધમનીય હાયપરટેન્શન નિદાન થાય છે, જે સંભવિત રીતે વધુ ગૂંચવણોના વિકાસ તરફ દોરી શકે છે. સામાન્ય રીતે, આવા પરિબળ જીવનશૈલીથી સંબંધિત કંઈક છે - વધુ વજન, ધૂમ્રપાન, વારંવાર પીવું, તણાવપૂર્ણ પરિસ્થિતિમાં કામ કરવું વગેરે. જોખમોનું મૂલ્યાંકન કરતી વખતે, દર્દીની ઉંમર ધ્યાનમાં લેવામાં આવે છે - દર્દીની વૃદ્ધ, જટિલતાઓની સંભાવના વધારે છે.
3 નું જોખમ ધરાવતો ગ્રેડ 2 હાયપરટેન્શન નબળુ પૂર્વસૂચન સૂચવે છે, કારણ કે ત્રીજો જોખમ ક્રોનિક રોગોની હાજરી સૂચવે છે, જે હાયપરટેન્શનના કોર્સને વધુ તીવ્ર બનાવે છે.
સામાન્ય રીતે ત્રીજો જોખમ ડાયાબિટીસ મેલિટસ, રક્ત વાહિનીઓના એથરોસ્ક્લેરોસિસ, રેનલ નિષ્ફળતાવાળા દર્દીઓને સોંપવામાં આવે છે. 3 ની જોખમ ધરાવતા ગ્રેડ 2 હાયપરટેન્શનવાળા દર્દી માટે સંભવિત જીવન માટે જોખમી જોખમો ધરાવતા જટિલતાઓને વિકસાવવાની સંભાવના 30-35% છે.
ક્રોનિક હાયપરટેન્શન અથવા ગ્રેડ 2 હાયપરટેન્શન અને જોખમ 4 નું નિદાન ઘણા ગંભીર ઉત્તેજક પરિબળોની હાજરીમાં થાય છે. આ એક પ્રતિકૂળ પૂર્વસૂચન છે, જે ભવિષ્યમાં મ્યોકાર્ડિયલ ઇન્ફાર્ક્શનનું જોખમ સૂચવે છે.
દરેક દર્દી પોતાના પર જોખમ નક્કી કરી શકે છે. આ માટે, તે ગણતરી કરવી જરૂરી છે કે દર્દી કેટલા ઉગ્ર પરિબળો ધરાવે છે:
- 2 પરિબળો - આ બીજું જોખમ છે, જ્યારે ગૂંચવણોની સંભાવના 15% છે,
- ત્રણ પરિબળોની હાજરીને કારણે 35% સુધીની ગૂંચવણોની સંભાવના સાથે 3 નું જોખમ રહે છે,
- 4 ઉત્તેજક પરિબળો ચોથું જોખમ નક્કી કરે છે, આ કિસ્સામાં ગૂંચવણોની સંભાવના 40% કરતા વધી જાય છે.
- 15% કરતા ઓછા અવયવોમાં 1 જોખમ (ઓછું),
- અંગો (હૃદય, આંખો, કિડની) માં ફેરફારના 2 જોખમ (સરેરાશ) 15-20% દ્વારા. જોખમ ડીગ્રી 2: પ્રેરણા 2 ઉશ્કેરણીજનક પરિબળોથી સામાન્ય કરતાં ઉપર વધે છે, દર્દીનું વજન વધે છે, અંતocસ્ત્રાવી પેથોલોજીઓ શોધી શકાતી નથી,
- 3 જોખમ - 20-30% નું 2 ડિગ્રી જોખમ. દર્દીમાં 3 પરિબળો છે જે દબાણમાં વધારોનું કારણ બને છે (એથરોસ્ક્લેરોસિસ, ડાયાબિટીસ, કિડનીની તકલીફ અથવા અન્ય), કોરોનરી ધમનીઓમાં લોહીનો પ્રવાહ બગડે છે, જે ઇસ્કેમિયા તરફ દોરી જાય છે,
- 4 જોખમ - અંગોને નુકસાન 30%. રોગનો વિકાસ 4 પરિબળોને ઉશ્કેરે છે - દબાણમાં વધારો અને હાયપરટેન્શન (એથરોસ્ક્લેરોસિસ, ઇસ્કેમિયા, ડાયાબિટીઝ, કિડની પેથોલોજી) ની પ્રગતિને અસર કરતી લાંબી રોગો. આ એવા દર્દીઓ છે જે 1-2 હાર્ટ એટેકથી બચી ગયા છે.
ડિગ્રી 2 પર, જોખમ 3 ની આગાહી કરવામાં આવે છે: હાલના જોખમો જટિલતાઓના વિકાસમાં કેટલું ફાળો આપે છે. અને તેનાથી બચવા કયા પરિબળોએ લડવું જોઈએ.
જોખમો એડજસ્ટેબલ છે (જેને દૂર કરી શકાય છે) અને અચોક્કસ. રોગની પ્રગતિના જોખમને ઘટાડવા માટે, તમારે તમારી જીવનશૈલીને ધરમૂળથી બદલવાની જરૂર છે, યોગ્ય જોખમો દૂર કરો (ધૂમ્રપાન, દારૂ બંધ કરો, તમારા શરીરના વજનને સામાન્ય પરત લાવો).
રક્ત વાહિનીઓ, હૃદય, કિડની, આંખો પ્રેશર સર્જનોથી સૌથી વધુ પીડાય છે. આ અવયવોની સ્થિતિ તપાસવી જોઈએ કે ઉચ્ચ દબાણ દ્વારા તેમને શું નુકસાન થયું હતું, શું ગૂંચવણો ટાળી શકાય છે.
ગ્રેડ 1 હાયપરટેન્શનનું લક્ષણ અને પ્રક્રિયાના તબક્કાઓની ઝાંખી
આ તબક્કે જી.બી.ને બોર્ડરલાઇન રાજ્ય માનવામાં આવે છે, એટલે કે, તે બ્લડ પ્રેશરમાં સતત વધારો થતો નથી, પરંતુ તે હવે ધોરણ નથી.
વિશ્વ આરોગ્ય સંગઠને કેટલાક સંદર્ભ મૂલ્યો સ્થાપિત કર્યા છે: 100 થી 140 પ્રતિ 60-90 એમએમએચજી સુધી. આ શ્રેણીમાં શક્ય વ્યક્તિગત વિચલનોનો સમાવેશ થાય છે, જે 10 મીમીથી વધુ ન હોવો જોઈએ.

વર્ગીકરણ મુજબ, હાયપરટેન્શનની ડિગ્રી ફક્ત દબાણ સૂચકાંકોનો સંદર્ભ આપે છે (આ કિસ્સામાં, 140/90 થી 160/100 સુધી), અને સ્ટેજ બતાવે છે કે લક્ષ્યના અવયવો પર કેવી અસર થાય છે. ઉલ્લંઘનની સારાંશ સૂચિ કોષ્ટકમાં રજૂ કરવામાં આવી છે:
| રોગની ડિગ્રી | ટોનોમીટર પરના સૂચકાંકો | માહિતીની જરૂર છે |
| શ્રેષ્ઠ દબાણ | 110-129/70-85 | આ દબાણ પર, હાયપરટેન્શન ગેરહાજર છે. તેના વિકાસના જોખમો ઓછા છે. |
| સામાન્ય રીતે હાઈ બ્લડ પ્રેશર | 130-139/85/89 | કેટલાક ડોકટરો ટોનોમીટર પર આવા સૂચકાંકોને પ્રાગૈતિહાસિક તબક્કા તરીકે માને છે. આ કિસ્સામાં, હાયપરટેન્શન થવાનું જોખમ રહેલું છે. |
| રોગની 1 ડિગ્રી | 140-159/90-99 | આ તબક્કે, દર્દી ગંભીર લક્ષણોનો અનુભવ કરી શકતો નથી. આ તેનું જોખમ છે, કેમ કે તે ઝડપથી અને અગમ્ય રીતે પ્રગતિ કરે છે. |
| ક્રોનિક હાયપરટેન્શનની 2 ડિગ્રી | 160-179/100-109 | રોગના આવા ડિગ્રીના વિકાસ સાથે, લક્ષણો ઉચ્ચારવામાં આવે છે અને અગવડતા પેદા કરે છે. |
| હાયપરટેન્શનની 3 ડિગ્રી | 180 અને ઉપર / 110 અને ઉપર | આ કિસ્સામાં, રોગના અભિવ્યક્તિઓ જીવનધોરણમાં નોંધપાત્ર ઘટાડો કરે છે. મોટાભાગના કેસોમાં, આ તબક્કે લક્ષ્યના અવયવોને ગંભીર નુકસાન જોવા મળે છે. |
કેટલાક સ્રોતોમાં પણ તમે ચોથી ડિગ્રી વિશેની માહિતી મેળવી શકો છો. જો ઉપલા દબાણ 200 થી ઉપર હોય તો તેનું નિદાન થાય છે.
ત્યાં અલગ ડાયસ્ટોલિક અને સિસ્ટોલિક જી.બી. આ કિસ્સામાં, એક સૂચક વધારવામાં આવશે, જ્યારે બીજો નહીં.
ઘણા લોકો તેના વિકાસની બીજી ડિગ્રીમાં જ હાયપરટેન્શનની નોંધ લે છે. આ રોગની સારવારને મોટા પ્રમાણમાં જટિલ બનાવે છે.
હાયપરટેન્શનની બીજી ડિગ્રીના લક્ષણો
ગ્રેડ 2 હાયપરટેન્શનના લક્ષણો એકદમ ઉચ્ચારવામાં આવે છે. તેથી, આ તબક્કે, રોગ ખૂબ જ નોંધપાત્ર નથી.
બીજી ડિગ્રીના હાયપરટેન્શનનાં લક્ષણો:
- માથામાં દુ Pressખાવો અને મંદિરોમાં ધબકવું. આધાશીશી થઈ શકે છે.
- ભાવનાત્મક અસ્થિરતા. દર્દી ગુસ્સો, આંસુઓ અને ચીડિયાપણું ફાટી નીકળે છે.
- અસ્પષ્ટ ત્રાટકશક્તિ. તમારી આંખો સામે નાના બિંદુઓ દેખાઈ શકે છે, અને તમારી આંખો અસ્પષ્ટ થઈ જશે.
- શરીરની સોજો. પગ અને ચહેરો ખાસ કરીને મજબૂત રીતે ફૂલે છે.
- અંગોનો કંપન.
- વિગ વિચારો. સ્થિતિમાં તીવ્ર પરિવર્તન સાથે, અર્ધ-ચક્કર અથવા અસ્પષ્ટ સ્થિતિ આવી શકે છે.
- જ્યારે મોટાભાગના કિસ્સાઓમાં હૃદયની તપાસ કરવામાં આવે છે, ત્યારે હાર્ટ વેન્ટ્રિકલ્સની હાયપરટ્રોફી જોવા મળે છે.
- સામાન્ય રીતે સામાન્ય નબળાઇ હાજર. બીજા ડિગ્રીના હાયપરટેન્શન સાથે, દર્દીની કાર્ય કરવાની ક્ષમતા અને પ્રવૃત્તિમાં નોંધપાત્ર ઘટાડો થયો છે.
- એક કેશિકા નેટવર્ક ચહેરા પર દેખાઈ શકે છે.
- કાનમાં બાહ્ય અવાજોની હાજરી. સંકલનની સમસ્યાઓ આવી શકે છે.
- આંખોમાં, જર્જરિત જહાજો દેખાય છે.
- પેશાબ સાથે સમસ્યા. પેશાબમાં ઘટાડો અથવા વધારો થઈ શકે છે. પેશાબનો રંગ અને પારદર્શિતા પણ બદલાઈ શકે છે.
- હાયપરહિડ્રોસિસ.
- અનિદ્રા અથવા મુશ્કેલી sleepંઘ.
- ચહેરાની લાલાશ અને અંગોના પેલેર.
- હૃદય દરમાં ફેરફાર. હૃદયની માંસપેશીઓના નિષ્ક્રિયતાનાં લક્ષણો પણ જોઇ શકાય છે.
- મગજની પ્રવૃત્તિમાં વિક્ષેપ. દર્દી વિચલિત અને ભુલી જાય છે.
- હવામાન ફેરફારો પ્રત્યે સંવેદનશીલતા.
- ભૂખ ઓછી. ઘણીવાર nબકાની લાગણી થાય છે.



ગ્રેડ 2 હાયપરટેન્શનના આ ચિહ્નો દર્દીમાં ભારે અગવડતા લાવે છે. જો કે, તેઓ ફક્ત ત્યારે જ દેખાય છે જો રોગની ઉપેક્ષા અવગણવામાં આવે. એન્ટિહાઇપરટેન્સિવ દવાઓના નિયમિત ઉપયોગ સાથે અને ડ doctorક્ટરની ભલામણોને અનુસરીને, આવા લક્ષણો અવલોકન કરવામાં આવશે નહીં.
હાયપરટેન્શન 2 ડિગ્રીના વિકાસના કારણો
ક્રોનિક ગ્રેડ 2 હાયપરટેન્શન એ ગ્રેડ 1 હાયપરટેન્શનની અયોગ્ય સારવારનું પરિણામ છે.સામાન્ય રીતે દબાણમાં 160 દ્વારા 100 અને તેથી વધુનો વધારો અચાનક વિકસિત થતો નથી.
આમ, કોઈપણ ડિગ્રીના હાયપરટેન્શનના વિકાસના કારણો સમાન હશે. આ રોગ આનુવંશિકતા, આંતરિક પેથોલોજી અથવા બાહ્ય નકારાત્મક પ્રભાવોને કારણે થઈ શકે છે.
હાયપરટેન્શન, જે બાહ્ય પરિબળો અને આંતરિક રોગવિજ્ologiesાનના પ્રભાવ વિના, તેના પોતાના પર થાય છે, તેને પ્રાથમિક કહેવામાં આવે છે. ડોકટરો આનુવંશિક વલણ દ્વારા તેના વિકાસને સમજાવે છે.
ગૌણ હાયપરટેન્શન અન્ય રોગો અથવા અસામાન્ય જીવનશૈલીથી પરિણમી શકે છે જે રક્તવાહિની તંત્રમાં નકારાત્મક ફેરફારોમાં ફાળો આપે છે.
બાહ્ય પરિબળો
ઘણીવાર હાયપરટેન્શનનું કારણ બાહ્ય નકારાત્મક પરિબળો હોય છે. તેમની વન-ટાઇમ અસર દબાણમાં વધારો તરફ દોરી જાય છે, અને તેમની નિયમિત હાજરી આ સમસ્યાને લાંબી બનાવે છે.
હાયપરટેન્શનના વિકાસમાં કયા નકારાત્મક પરિબળો ફાળો આપે છે:
- જાડાપણું
- દારૂનો દુરૂપયોગ
- ધૂમ્રપાન
- દવાનો ઉપયોગ
- સતત તાણ
- નિયમિત માનસિક અને શારીરિક તાણ,
- બેઠાડુ જીવનશૈલી
- કુપોષણ
- ખારા ખોરાક
- Sleepંઘ અને sleepંઘનો અભાવ,
- કેટલીક દવાઓનું ગેરવાજબી સ્વાગત,
- પુષ્કળ કેફીનવાળા પીણા પીવું.



આ પરિબળો ધીમે ધીમે રક્તવાહિની તંત્રમાં બદલી ન શકાય તેવા ફેરફારો તરફ દોરી જાય છે. પ્રથમ ડિગ્રીના હાયપરટેન્શનની હાજરીમાં, તેઓ દર્દીની સ્થિતિમાં વધારો કરવા માટે ફાળો આપે છે. તે છે, આવા પ્રભાવો સાથે, જીબી ઝડપથી બીજા અને ત્રીજા ડિગ્રીમાં સ્થાનાંતરિત થાય છે.
સંકળાયેલ રોગો
મોટેભાગે, હાયપરટેન્શન એ શરીરમાં થતી અન્ય રોગવિજ્ .ાનવિષયક પ્રક્રિયાઓનું પરિણામ છે. વિવિધ રોગો તેનું કારણ બની શકે છે. તદુપરાંત, વધતો દબાણ ફક્ત રક્તવાહિની તંત્રમાં થતા ફેરફારોથી જ થતો નથી, ક્રોનિક હાયપરટેન્શન ઘણા અન્ય અવયવોના રોગોમાં વિકસે છે.
રોગો જે હાયપરટેન્શનના દેખાવને ઉત્તેજિત કરે છે:
- ડાયાબિટીઝ મેલીટસ
- એડ્રેનલ રોગ
- થાઇરોઇડ પેથોલોજી,
- આંતરસ્ત્રાવીય વિક્ષેપો,
- એથરોસ્ક્લેરોસિસ,
- હૃદય રોગ
- ક્ષતિગ્રસ્ત રેનલ ફંક્શન,
- ધમની સ્ટેનોસિસ,
- રુધિરાભિસરણ તંત્રના તત્વોમાં પેથોલોજીકલ ફેરફારો,
- ગર્ભાવસ્થાના પેથોલોજીકલ કોર્સ,
- કોઈપણ ઇટીઓલોજીના ગાંઠ નિયોપ્લાઝમ્સ,
- હાડકાં અને સાંધાના રોગો.
આમાંના ઘણા રોગો પોતે પણ હાયપરટેન્શન કરતા ઓછા જોખમી નથી. તે જ સમયે, તેમની અસરકારક સારવાર માત્ર પ્રારંભિક તબક્કે કરવામાં આવે છે. તેથી, ક્રોનિક હાયપરટેન્શનના લક્ષણો શોધતી વખતે સંપૂર્ણ પરીક્ષા કરવી ખૂબ જ મહત્વપૂર્ણ છે.
જો ગૌણ હાયપરટેન્શનનો ઉપચાર કરવામાં આવતો નથી, તો પછી ગૌણ જીબી કેટલીકવાર સંપૂર્ણપણે દૂર થઈ શકે છે. આ શક્ય છે જો ક્રોનિક હાયપરટેન્શન તેના વિકાસના પ્રથમ તબક્કે શોધી કા .વામાં આવ્યું, અને અંતર્ગત રોગ સંપૂર્ણપણે નાબૂદ થયો. આ સ્થિતિમાં, દબાણ સામાન્ય રીતે સામાન્ય થાય છે.
તે નોંધવું યોગ્ય છે કે અન્ય રોગોને લીધે થતા ગૌણ હાયપરટેન્શન સાથે, અચાનક મૃત્યુનું જોખમ વધે છે. આ જીબીને જટિલ કહેવામાં આવે છે.
હાયપરટેન્શનના જોખમો શું છે
હાયપરટેન્શનના જોખમની ઘણી ડિગ્રી પણ છે. ત્યાં કુલ 4. છે. તદનુસાર, દર્દીની સ્થિતિ વધુ જોખમી, વધુ જોખમી અને અચાનક મૃત્યુની સંભાવના વધારે છે.
હાયપરટેન્સિવ દર્દીઓનું જોખમ જૂથોમાં વિભાજન, ડ doctorક્ટરને હાઈ બ્લડ પ્રેશરના કારણે આંતરિક અવયવોમાં પરિવર્તનની ઘટનાની આગાહી કરવાની સાથે સાથે તેમના વિકાસની સંભાવનાની ટકાવારી ડિગ્રી નક્કી કરવાની મંજૂરી આપે છે.
તે સમજવું આવશ્યક છે કે જોખમોનો અર્થ એ નથી કે કોઈ પણ સંજોગોમાં દર્દી કેટલીક મુશ્કેલીઓનો સામનો કરશે. આ ફક્ત તેમની આગાહીની સંભાવના માટે આગાહી છે.
ઉદાહરણ તરીકે, યોગ્ય સારવાર સાથે 2 નું જોખમ ધરાવતા ગ્રેડ 2 હાયપરટેન્શનવાળા દર્દી આંતરિક અવયવોમાં કોઈ ફેરફારની ઘટનાને ટાળી શકે છે. જો કે, જો તે ડ doctorક્ટરની ભલામણોનું પાલન ન કરે, તો આવી સમસ્યાઓ દેખાય તેવી સંભાવના છે. આ જ 3 અને 4 ડિગ્રીના જોખમો માટે લાગુ પડે છે.
દર્દીને વિવિધ જોખમો સાથે સંબંધિત, ડ doctorક્ટર ઘણી મહત્વપૂર્ણ ઘોંઘાટ ધ્યાનમાં લે છે. તે જ શક્ય છે કે વધુ કે ઓછા સચોટ આગાહી કરવાનું શક્ય બનાવે છે.
ડ factorsક્ટર કયા પરિબળો ધ્યાનમાં લે છે, દર્દીને જોખમમાં મૂકવા માટે:
- જાતિ અને દર્દીની ઉંમર. સ્ત્રીઓમાં, જોખમ 65 વર્ષની વયે અને પુરુષોમાં 55 દ્વારા વધે છે.
- ક્રોનિક રોગોના ઇતિહાસમાં હાજરી.
- શરીરમાં કોલેસ્ટરોલનું સ્તર. જો આ સૂચક લિટર દીઠ 6.5 એમએમઓલથી વધુ હોય તો જોખમો વધે છે.
- ખરાબ ટેવોની હાજરી. ધૂમ્રપાન, દારૂબંધી, માદક દ્રવ્યો.
- દર્દીનું વજન. વધારે પાઉન્ડ મુશ્કેલીઓ થવાની સંભાવના વધારે છે.
- કાર્ય પ્રવૃત્તિ. તે બેઠાડુ જીવનશૈલી સમાવે તો તે ખાસ કરીને ખતરનાક છે.
હાયપરટેન્શન 2 ડિગ્રી જોખમ 1
1 ના જોખમ સાથે ગ્રેડ 2 હાયપરટેન્શન સાથે, આંતરિક અવયવોમાં પેથોલોજીકલ પરિવર્તન થવાની સંભાવના પંદર ટકા કરતા ઓછી છે.
આ સ્થિતિમાં, ત્યાં કોઈ રોગો અને અન્ય સુસંગત પરિબળો નથી જે જી.બી. આમ, આ કિસ્સામાં હાયપરટેન્શનના લાંબા સમય સુધી અભ્યાસક્રમ હોવા છતાં પણ, લક્ષ્યના અવયવોમાં પેથોલોજીકલ ફેરફારોની સંભાવના ઓછી છે.
પ્રથમ જોખમ જૂથમાં સામાન્ય રીતે પ્રાથમિક હાયપરટેન્શનથી પીડાતા લોકો શામેલ હોય છે. તેમની પાસે ધૂમ્રપાન જેવી ખરાબ ટેવ નથી અને સક્રિય જીવનશૈલી દોરી જાય છે. ઉપરાંત, સામાન્ય રીતે આવા દર્દીઓ 60 વર્ષથી નાના હોય છે.
હાયપરટેન્શન 2 ડિગ્રી જોખમ 2
2 જી ડિગ્રીનું ધમનીય હાયપરટેન્શન, જોખમ 2 નિદાન થાય છે જો દર્દીમાં એવા પરિબળો હોય છે જે રોગનો કોર્સ જટિલ બનાવે છે. સામાન્ય રીતે આ કિસ્સામાં આવી 2 કરતા વધારે સમસ્યાઓ હોતી નથી.
બીજા જોખમે, આંતરિક અવયવોને ગંભીર નુકસાન થવાની સંભાવના 20% સુધી પહોંચે છે. આ કિસ્સામાં, જીવલેણ પરિસ્થિતિઓ વિકસાવવાનું જોખમ પણ વધે છે.
ઉપસ્થિતિમાં પરિબળો જેમાં ડિગ્રી 2 નું જોખમ નિદાન થાય છે તેમાં સંખ્યાબંધ રોગો શામેલ છે. દર્દીની ટેવો અને ઉંમરને પણ ધ્યાનમાં લેવામાં આવે છે.
ડિગ્રી 2 ના જોખમ સાથે કયા પરિબળોનું નિદાન થાય છે:
- ધૂમ્રપાન
- દારૂબંધી
- કસરતનો અભાવ,
- હોર્મોનલ ડિસઓર્ડર
- વધારે વજન
- પુરુષોની ઉંમર 55 વર્ષ પછી,
- સ્ત્રીઓની ઉંમર 65 વર્ષ પછી.
બીજા ડિગ્રી જોખમ સાથે, વેસ્ક્યુલર પેથોલોજીના વિકાસની સંભાવના વધારે છે. અન્ય લક્ષ્ય અંગોમાં ફેરફારની ઘટના ઓછી છે.
હાયપરટેન્શન 2 ડિગ્રી જોખમ 3
ગ્રેડ 3 ના જોખમ સાથે ગ્રેડ 2 હાયપરટેન્શન સાથે, ખતરનાક ગૂંચવણો થવાની સંભાવના 30% સુધી પહોંચી શકે છે. આ કિસ્સામાં, ત્રણ નકારાત્મક પરિબળોની હાજરી જોવા મળે છે. ઉપરાંત, ગંભીર રોગોમાંની એકની હાજરીમાં ગ્રેડ 3 નું જોખમ હોવાનું નિદાન કરવામાં આવે છે.
કયા પરિબળો 3 ડિગ્રીનું જોખમ પેદા કરે છે:
- ડાયાબિટીઝ મેલીટસ
- વધારાના પાઉન્ડ
- નિષ્ક્રિય જીવનની રીત,
- ધૂમ્રપાનનો વ્યસન
- દારૂબંધી
- એથરોસ્ક્લેરોસિસ,
- હોર્મોનલ ડિસઓર્ડર
- જોખમની વય.



તે નોંધવું યોગ્ય છે કે ડાયાબિટીસ મેલિટસમાં, અન્ય નકારાત્મક પ્રભાવોની ગેરહાજરીમાં પણ, ગ્રેડ 3 નું જોખમ હોવાનું નિદાન થાય છે. એથરોસ્ક્લેરોસિસ પર પણ તે જ લાગુ પડે છે.
અન્ય નકારાત્મક પ્રભાવોના કિસ્સામાં, પરિસ્થિતિ કંઈક અલગ છે. ઉદાહરણ તરીકે, જો હાયપરટેન્સિવ વ્યક્તિ નિષ્ક્રિય જીવનશૈલી તરફ દોરી જાય છે અને વજન વધારે છે, પરંતુ તેમાં અન્ય નકારાત્મક સૂચકાંકો નથી, તો પછી જોખમ 2 નું નિદાન થાય છે, જો કે, જો આ બે નકારાત્મક પરિમાણોમાં ત્રીજી વ્યક્તિ ઉમેરવામાં આવે છે, ઉદાહરણ તરીકે, ધૂમ્રપાન કરવું, તો પછી આ ડિગ્રી 3 નું જોખમ હશે.
હાયપરટેન્શનવાળા દર્દીઓ જેઓ આ જોખમ જૂથમાં છે તેઓ હૃદય, કિડની અને રેટિનામાં નકારાત્મક ફેરફારો માટે સૌથી વધુ સંવેદનશીલ હોય છે. ઉપરાંત, જીવલેણ મુશ્કેલીઓ સાથેના હાયપરટેન્સિવ કટોકટીની સંભાવના નોંધપાત્ર રીતે વધે છે.
હાયપરટેન્શનના 3 જોખમો સાથે કયા ફેરફારોની અપેક્ષા છે:
- કિડનીની તકલીફ
- રેટિનાલ એન્જીયોપથી,
- કાર્ડિયાક સ્નાયુ ઇસ્કેમિયા,
- હાર્ટ એટેક.
હાયપરટેન્શન 2 ડિગ્રી જોખમ 4
ગ્રેડ 2 હાયપરટેન્શન અને જોખમ 4 સાથે, ખતરનાક ગૂંચવણો વિકસાવવાની સંભાવના નોંધપાત્ર રીતે વધે છે. તે 30% થી ઉપરની હશે. તદુપરાંત, મોટાભાગના કિસ્સાઓમાં આવા સૂચક 50% ની બરાબર હોય છે.
જો રોગના 4 થી વધુ જટિલ પરિબળો હોય તો ગ્રેડ 4 જોખમનું નિદાન થાય છે. જોખમ 4 પર પણ, બે નકારાત્મક પરિબળો હાજર હોઈ શકે છે, જેમાંથી એક નીચે આપેલ રોગ હશે.
કયા રોગો 4 ડિગ્રીનું જોખમ પેદા કરે છે:
- ડાયાબિટીઝ મેલીટસ
- રેનલ નિષ્ફળતા
- હાર્ટ એટેક
- કાર્ડિયાક સ્નાયુ ઇસ્કેમિયા,
- એથરોસ્ક્લેરોસિસ
4 ડિગ્રીના જોખમ સાથે, ઉપર વર્ણવેલ ગૂંચવણો ઉપરાંત, હૃદયની નિષ્ફળતા થઈ શકે છે. આ કિસ્સામાં, અચાનક મૃત્યુની સંભાવના પણ ઘણી વધારે છે.
હાયપરટેન્શન 2 ડિગ્રીનો ભય શું છે
2 જી ડિગ્રીની હાયપરટેન્શન દર્દીના જીવન અને આરોગ્ય માટે જોખમી છે. આ રાજ્યમાં, ત્યાં ખૂબ .ંચા દબાણ સૂચકાંકો અને ઉચ્ચારણ અગવડતા છે.
160 થી 100 અને તેથી વધુનું દબાણ હાયપરટેન્સિવ કટોકટી, હાર્ટ એટેક અને સ્ટ્રોકનું કારણ બની શકે છે. ખરેખર, આવી પરિસ્થિતિઓ સામાન્ય રીતે ઉચ્ચ મૂલ્યો પર થાય છે તે હકીકત હોવા છતાં, દરેક વ્યક્તિની પોતાની ખતરનાક સીમાઓ હોય છે. અને કેટલાક માટે, આવા સૂચકાંકો પણ જીવલેણ પરિસ્થિતિઓનું કારણ બની શકે છે.
વધુમાં, વધતા દબાણ સાથે, રક્ત પરિભ્રમણ વધુ ખરાબ થાય છે, અને ઓક્સિજન અને અન્ય મહત્વપૂર્ણ ટ્રેસ તત્વો પૂરતી માત્રામાં અંગોમાં પ્રવેશતા નથી. આ તેમની સ્થિતિને નકારાત્મક અસર કરે છે અને છેવટે બદલી ન શકાય તેવા ફેરફારો તરફ દોરી જાય છે.
તેથી, હાયપરટેન્શનના કિસ્સામાં ડ theક્ટરની ભલામણોનું પાલન કરવું તે ખૂબ મહત્વનું છે. છેવટે, યોગ્ય સારવાર વિના, ગ્રેડ 2 હાયપરટેન્શન, એન્યુરિઝમ્સ, એથરોસ્ક્લેરોસિસ, રેનલ ડિસફંક્શન, થ્રોમ્બોસિસ અને હૃદય રોગ જેવી સમસ્યાઓ પેદા કરી શકે છે.
અન્ય અવયવો હાયપરટેન્શનથી પીડાય છે. ઉદાહરણ તરીકે, હાઈ બ્લડ પ્રેશરને કારણે દબાણના બગાડના પરિણામે, મસ્ક્યુલોસ્કેલેટલ સિસ્ટમના રોગોની સંભાવના વધે છે.
હાયપરટેન્શન 2 ડિગ્રી સાથે ગર્ભાવસ્થા
2 જી ડિગ્રીની હાયપરટેન્શન એ ગર્ભાવસ્થા માટે વિરોધાભાસ નથી. આ કિસ્સામાં, સ્ત્રીને તંદુરસ્ત બાળક લેવાની સારી તક છે, જો કે ડ doctorક્ટરની બધી ભલામણોનું પાલન કરવામાં આવે.
તમારે એ સમજવાની જરૂર છે કે જીબીની અવગણનાની આ ડિગ્રી કેટલાક જોખમો સાથે સંકળાયેલ છે. તેથી, હાયપરટેન્શનવાળા સગર્ભા સ્ત્રીઓ માટે વિશેષજ્ byો દ્વારા વધારાયેલ નિયંત્રણ ખાસ કરીને મહત્વપૂર્ણ છે.
હાયપરટેન્શન 2 ડિગ્રીનું નિદાન
હાયપરટેન્શનની સ્વ-સારવાર અશક્ય છે. દર્દીએ સંપૂર્ણ પરીક્ષા કરવી આવશ્યક છે, જે પછી ડ doctorક્ટર તેની વ્યક્તિગત લાક્ષણિકતાઓ અને જટિલ પરિબળોને ધ્યાનમાં લેતા, તેને સારવાર સૂચવે છે.
હાયપરટેન્શન સાથે, તમારે ચિકિત્સક અથવા કાર્ડિયોલોજિસ્ટનો સંપર્ક કરવાની જરૂર છે. ડ doctorક્ટર પ્રારંભિક પરીક્ષા કરશે, જેના આધારે દર્દીને આગળની તપાસ સોંપવામાં આવશે.
નિષ્ણાતની મુલાકાતમાં:
- ડ doctorક્ટર દર્દીના દબાણ અને હાર્ટ રેટને માપે છે,
- ઇતિહાસ સાથે પરિચિતતા
- દર્દીને કેટલાક લક્ષણોની હાજરી માટે પૂછપરછ કરવામાં આવે છે,
- પફનેસ અને વેસ્ક્યુલર નેટવર્ક માટે ત્વચાની તપાસ કરવામાં આવે છે,
- સ્ટેથોસ્કોપથી હૃદય અને ફેફસાંની કામગીરીનો પ્રારંભિક અભ્યાસ.
આ પછી, દર્દીને અન્ય જરૂરી અભ્યાસ સૂચવવામાં આવે છે.
હાયપરટેન્શન માટે સંશોધન:
- અલ્ટ્રાસાઉન્ડ આ પ્રક્રિયાથી તમે એડ્રેનલ ગ્રંથીઓ, થાઇરોઇડ ગ્રંથિ, કિડની અને હૃદયની સ્થિતિ ચકાસી શકો છો.
- ઇકોકાર્ડિયોગ્રાફી અને ઇસીજી. આ અધ્યયન હૃદયની સાચી કામગીરી ચકાસવામાં મદદ કરે છે.
- ડોપ્લેરોગ્રાફી. સ્ટેનોસિસને દૂર કરીને ધમનીઓની સ્થિતિ તપાસવામાં મદદ કરે છે.
- લોહી અને પેશાબનું બાયોકેમિકલ વિશ્લેષણ. આવા અભ્યાસથી પદાર્થો અને હોર્મોન્સના શરીરમાં સાંદ્રતા નક્કી કરવી શક્ય બને છે જે હાયપરટેન્શન અને અન્ય રોગોના વિકાસમાં ફાળો આપે છે.
- એમઆરઆઈ અને સીટી. બધા આંતરિક અવયવોની સ્થિતિ તપાસવા માટે આંખ મારવી.
જોખમ 4 (અત્યંત )ંચો)
જ્યારે પ્રથમ ડિગ્રીનું હાયપરટેન્શન ફક્ત 0.5-2% કિસ્સાઓમાં થાય છે. આ અંગો અને સિસ્ટમો દ્વારા સામાન્ય ઉલ્લંઘન દ્વારા સમજાવાયું છે. સદભાગ્યે, તેમને હજી પણ બ્લડ પ્રેશરમાં થોડો વધારો ધરાવતા દર્દીઓમાં રચના કરવાનો સમય નથી મળ્યો.
સઘન સારવાર સાથે પણ ગૂંચવણોની સંભાવના 40-55% છે.
- વ્યાપક હાર્ટ એટેક.
- હેમોરહેજિક સ્ટ્રોક.
- તીવ્ર રેનલ નિષ્ફળતા.
- પલ્મોનરી પ્રવૃત્તિની નબળાઇ, હાયપરટેન્શન.
- હાર્ટ રિધમની સમસ્યાઓમાં જોખમોમાં 10-15% વધારો થાય છે. આવા દર્દીઓ દર 2-3 મહિનામાં કાર્ડિયોલોજિસ્ટ દ્વારા અવલોકન કરવા જોઈએ અને રોગનિવારક કોર્સને સતત વ્યવસ્થિત કરવો જોઈએ.
સ્ટેજ 1 હાયપરટેન્શન ભાગ્યે જ મૃત્યુ અથવા ગંભીર પરિણામમાં પરિણમે છે. બીજા "પગલા" પર જવા પહેલાં સરેરાશ અવધિ 3-5 વર્ષ છે. ગુમ થયેલ સમય તે મૂલ્યના નથી.
પ્રાથમિક (આવશ્યક) પેથોલોજીના વિકાસના કારણો
હાયપરટેન્શન પ્રાથમિક અથવા ગૌણ હોઈ શકે છે.
આવશ્યક જી.બી. કોઈપણ બાહ્ય પરિબળોને કારણે થતા નથી, તે હંમેશા હૃદય અથવા રુધિરવાહિનીઓની સમસ્યાઓ સાથે સંકળાયેલું છે અને સારવારની દ્રષ્ટિએ તે ખૂબ મુશ્કેલ છે.
સંભવિત વિકાસના પરિબળો નીચે મુજબ છે.
- કોરોનરી ધમની રોગ. તે રક્ત અને ફાયદાકારક પદાર્થો સાથે સ્નાયુ અંગની અપૂરતી જોગવાઈ સાથે સંકળાયેલ છે. તેનો વિકાસ મુખ્યત્વે વૃદ્ધ દર્દીઓમાં થાય છે. તે છેલ્લા સુધી પોતાને જણાવી શકતું નથી, સમયસર સમસ્યાને શોધવા માટેનો એકમાત્ર રસ્તો, પ્રાધાન્ય તાણ પરીક્ષણો સાથે, ઇલેક્ટ્રોકાર્ડિઓગ્રાફી કરવી. આરામ સમયે ડિસપ્નીયા તરફ ધ્યાન દોરવામાં આવે છે, કોઈ સ્પષ્ટ કારણોસર હૃદયની લયના પ્રવેગક અને છાતીમાં દુખાવો થાય છે.

- એરોર્ટા અને તેની શાખાઓનું એથરોસ્ક્લેરોસિસ. રક્ત પુરવઠાના બંધારણમાં કોલેસ્ટ્રોલ તકતીઓની રચના એ પેથોલોજીનો સૌથી સામાન્ય પ્રકાર છે. તે કુપોષણ અથવા ક્ષતિગ્રસ્ત લિપિડ ચયાપચય (વધુ વખત સિસ્ટમમાં) દ્વારા થાય છે. આવી સ્થિતિમાં, દબાણ એ પહેલી કળા પણ નથી. હાયપરટેન્શન સતત isંચું હોય છે, છોડતું નથી, સમય પર આધારીત નથી. ત્યાં કોઈ લક્ષણો નથી, ફક્ત પરીક્ષણો પસાર કરીને (વેન્યુસ લોહીની બાયોકેમિસ્ટ્રી, સામાન્ય અભ્યાસ) પ્રક્રિયાને ઓળખવાનું શક્ય બનશે. વેસ્ક્યુલર સ્ટેનોસિસ સાથે, રક્ત પ્રવાહના વેગનું મૂલ્યાંકન કરવું ડોપ્લેરોગ્રાફી અને એન્જીયોગ્રાફી શક્ય છે.

- હ્રદયની નિષ્ફળતા. તે સિસ્ટોલમાં લોહીના નાના બળેલા ઇજેક્શન સાથે સંકળાયેલું છે. તે સતત વધારો બ્લડ પ્રેશર, ટાકીકાર્ડિયા અથવા બ્રેડીકાર્ડિયા, સ્નાયુઓની નબળાઇ અને શ્વાસની તકલીફ (શ્વાસની તકલીફ, જેમ કે તેઓ કહે છે, "વાદળીમાંથી") દ્વારા વર્ગીકૃત થયેલ છે. કોરોનરી હૃદય રોગ સાથે સમાન ઇટીઓલોજી ધરાવે છે. તે મ્યોકાર્ડિયલ નુકસાન પછી 90% દર્દીઓમાં જોવા મળે છે. આ કટોકટી પછી દર્દીઓની મૃત્યુ અને અપંગતાનું મુખ્ય કારણ છે.

- હાર્ટ એટેક. હાયપરટેન્શનના વિકાસ માટે ટ્રિગર હોઈ શકે છે. કારણ હેમોડાયનેમિક્સ (વાહિનીઓમાં લોહીનું પેટેન્સી) નું ઉલ્લંઘન છે.

- હૃદય અને રુધિરવાહિનીઓના જન્મજાત અને હસ્તગત ખામી. એક નિયમ તરીકે, એરિથમિયા, શ્વાસની તકલીફ, છાતીમાં દુખાવો, બ્લડ પ્રેશરમાં સતત સ્થિર વધારો પોતાને અનુભૂતિ કરે છે. ભાગ્યે જ કિસ્સાઓમાં, દર્દી બીમાર છે તે જાણવાનો એકમાત્ર રસ્તો પોસ્ટમોર્ટમ તપાસ દ્વારા કરવામાં આવે છે.

ગૌણ જીબીનાં કારણો
ગૌણ સ્વરૂપ મેડિકલ કરેક્શનમાં વધુ સામાન્ય અને વધુ સારી રીતે યોગ્ય છે. પેથોલોજી કિડની, નર્વસ અથવા અંતocસ્ત્રાવી પ્રણાલીના રોગોથી થાય છે.
વારંવાર નિદાનમાં:
- ક્રોનિક સેરેબ્રોવેસ્ક્યુલર અપૂર્ણતા. તે સેન્ટ્રલ નર્વસ સિસ્ટમ અવરોધની પ્રક્રિયામાં પરિવર્તન તરફ દોરી જાય છે, વેસ્ક્યુલર સ્વરને અવરોધે છે (ક્યાં તો સ્ટેનોસિસ અથવા આરામ કરો), તેથી દિવસ દરમિયાન પણ બ્લડ પ્રેશરમાં કૂદકો. તે સુસંગત લક્ષણો વિના કરતું નથી, દર્દીઓ ચક્કર નોંધે છે, જ્યારે ખસેડવું હોય ત્યારે ધ્રુજારી. અંગ ઇન્દ્રિયની સમસ્યાઓ પણ શક્ય છે. ધીમે ધીમે મેમરી નબળી પડી. જો ન્યુરોલોજીકલ itણપનું ઓછામાં ઓછું એક શંકાસ્પદ લક્ષણ મળી આવે, તો તમારે ડ doctorક્ટર પાસે જવાની જરૂર છે.

- તીવ્ર સેરેબ્રોવેસ્ક્યુલર અકસ્માત, એટલે કે સ્ટ્રોક. હેમોડાયનેમિક્સના સ્વભાવમાં પરિવર્તનને અસર કરે છે. આ એક પરિણામ છે જે લડવું જ જોઇએ.

- પાયલોનેફ્રાટીસ, નેફ્રાટીસ, વિસર્જન પ્રણાલીની અન્ય પેથોલોજીઓ. હોર્મોન રેનિનના ઉત્પાદનમાં ઉલ્લંઘન વિકસાવે છે, જે એન્જીયોટેન્સિન સાથે સંપર્ક કરે છે, અને વેસ્ક્યુલર સ્વરના સામાન્ય નિયમનનું કારણ બને છે. આ ઉપરાંત, વિસર્જન પ્રણાલીના પેથોલોજીઓ પ્રવાહી રીટેન્શન સાથે પ્રતિક્રિયા આપે છે. આ રોગના વિકાસમાં બીજો પરિબળ છે.કિડનીની પેથોલોજીને ધ્યાનમાં લેવી મુશ્કેલ નથી: નીચલા પીઠમાં દુખાવો, ઝડપી અથવા વધુ પડતી પેશાબ થાય છે, અને પેશાબની વિકૃતિકરણ હોય છે.

- હાયપરથાઇરોઇડિઝમ ટી 3, ટી 4 અને કફોત્પાદક હોર્મોન ટીએસએચની વધેલી સાંદ્રતા, જે થાઇરોઇડ ગ્રંથિને વેગ આપે છે. આ રોગને સતત એલિવેટેડ શરીરનું તાપમાન, એક્ઝોફ્થાલ્મોસ (મણકાની આંખો), થાક, માથાનો દુખાવો, sleepંઘની સમસ્યાઓ અને ગરમીની લાગણી દ્વારા ઓળખી શકાય છે.

- હાયપરકોર્ટિસીઝમ. વધારે નોરેપીનેફ્રાઇન, એડ્રેનાલિન અને કોર્ટિસોલ. હાયપોથાલicમિક-કફોત્પાદક ક્ષેત્રમાં ગાંઠની પ્રક્રિયાના પરિણામે અથવા જોડીવાળા ગ્રંથીઓ પોતાને (ફિઓક્રોમોસાયટોમા, એક ઉત્તમ ઉદાહરણ) એડ્રેનલ કોર્ટેક્સના હોર્મોન્સનું ઉત્પાદન મોટા પ્રમાણમાં થાય છે. ત્રીજા વેન્ટ્રિકલના સ્થાન પર, જર્મીનોમાસ, એડેનોમાસ અને અન્ય નિયોપ્લાસિસ રચાય છે. ઇટસેન્કો-કુશિંગ રોગના સ્વરૂપમાં લક્ષણો પ્રગટ થાય છે. 1 લી ડિગ્રીનું હાયપરટેન્શન વિકસે છે, કરોડરજ્જુને નુકસાનના પરિણામે કમરમાં દુખાવો, કામવાસનામાં સમસ્યા, ઇરેક્ટાઇલ ફંક્શન અને માસિક ચક્ર.
- મ basસ્ક્યુલોસ્કેલેટલ સિસ્ટમના પેથોલોજીઓ, બેસિલર સ્ટ્રક્ચર્સના સંકોચન સાથે. તેઓ માથાના પાછળના ભાગમાં એક સ્પષ્ટ માથાનો દુખાવો આપે છે, વર્ટિગો અને અવકાશમાં અવ્યવસ્થા.

ગૌણ ધમનીના હાયપરટેન્શનની સારવાર મૂળ કારણ (અંતર્ગત રોગ) ને દૂર કરીને કરવામાં આવે છે.
લાક્ષણિક લક્ષણો
ફક્ત જીબીનું આવશ્યક સ્વરૂપ પોતાને અલગતામાં અનુભવે છે. ગૌણ ક્યારેય થતું નથી. નીચે વર્ણવેલ અભિવ્યક્તિઓ ઉપરાંત, તમારે કેન્દ્રીય ચિહ્નો જોવાની જરૂર છે.
1 ડિગ્રી માટે સામાન્ય પેથોલોજીઓમાં:
- માથાનો દુખાવો. Ipસિપિટલ અને પેરિએટલ પ્રદેશમાં. લાંબા સમય સુધી તનાવ પછી, અવકાશમાં શરીરની સ્થિતિમાં પરિવર્તન પછી મજબૂત બને છે. ધબકારાની ધબકારાને વળાંક આપે છે, કચડી નાખે છે, એક ડચકાની જેમ (ઓછી વાર). પ્રક્રિયાના મિશ્રિત ઇટીઓલોજી સાથે, ફેલાયેલી અગવડતા જોવા મળે છે (તે માથાના એક ભાગથી બીજા ભાગમાં જાય છે).
- વર્ટિગો. પગની નીચે પૃથ્વીની અનુભૂતિની સંપૂર્ણ ખોટ સુધી. અવ્યવસ્થા કોચલીઆ અને સેરેબેલમના નુકસાનને કારણે છે.
- થાક, ન્યૂનતમ શારીરિક અને માનસિક તાણ પછી થાક વધે છે.
- તીવ્ર જાગવાના સ્વરૂપમાં leepંઘની સમસ્યાઓ.
- એરિથિમિયા. ટાકીકાર્ડિયા, બ્રેડીકાર્ડિયા અથવા છાતીમાં હલાવતા હ્રદયની લાગણીના પ્રકાર દ્વારા. લક્ષણો પ્રક્રિયાના જટિલ કોર્સને સૂચવે છે. વિશેષ ધ્યાન આપવું જરૂરી છે.
- શ્વાસની તકલીફ. સહેજ લોડ કર્યા પછી અથવા બાકીના સમયે પણ. ચાલવું, સીડી ઉપર જવું, વધુ રમતો રમવું અશક્ય છે. જો કાર્ય વધેલી શારીરિક પ્રવૃત્તિ સાથે સંકળાયેલું છે, તો કાર્યક્ષમતા અને ઉત્પાદકતામાં નોંધપાત્ર ઘટાડો થાય છે.
સ્ટેજ 1 હાયપરટેન્શનનાં લક્ષણો માટે કેન્દ્રીય લક્ષણોવાળી સિસ્ટમમાં એક વ્યાપક આકારણી જરૂરી છે.
પ્રારંભિક તબક્કાના જી.બી. માટે અપ્રતિમ અભિવ્યક્તિઓ
- ચપળ ચહેરો.
- Standભા રહેવાની અને ચાલવાની અક્ષમતા સુધી સ્નાયુઓની નબળાઇ.
- પેરેસીસ, લકવો, વિસર્પી ઉત્તેજના અને અંગોની સુન્નતા ..
- વાણી સમસ્યાઓ.
- ક્ષણિક અંધત્વ અથવા લાલ ફોલ્લીઓની અચાનક શરૂઆત જેવી દ્રશ્ય વિક્ષેપ.
- હૃદયની લય વિક્ષેપ સાથે છાતીમાં અસહ્ય પીડા.
આ કટોકટીની સ્થિતિના લક્ષણો છે જે, 1 લી ડિગ્રીના હાયપરટેન્શન સાથે, લગભગ થતી નથી. સમય પર પ્રતિક્રિયા આપવા માટે તમારે તેમને જાણવાની જરૂર છે. કટોકટીના કિસ્સામાં, એમ્બ્યુલન્સને ક callલ કરો.
શક્ય ગૂંચવણો
ગ્રેડ 1 હાયપરટેન્શન સાથેના પ્રતિકૂળ અસરોની સંભાવના ન્યૂનતમ છે (જેમ કે કહેવામાં આવ્યું હતું, આગામી 10 વર્ષોમાં 0.2-5% અથવા થોડો વધારે).
પરંતુ તમારે આરામ કરવો જોઈએ નહીં. સારવાર વિના, રોગ ઝડપથી વિકસે છે, ખાસ કરીને કેટલાકમાં.
તેથી, તબક્કા 1 અને 2 વચ્ચેની રેખા શોધવાનું બદલે મુશ્કેલ છે; તબીબી હસ્તક્ષેપ વિના ક્ષણ શોધી શકાતી નથી.
- સ્ટ્રોક મગજમાં રુધિરાભિસરણ વિક્ષેપ. તે ગંભીર ન્યુરોલોજીકલ ખાધ તરફ દોરી જાય છે.
- મ્યોકાર્ડિયલ ઇન્ફાર્ક્શન. સ્નાયુઓની રચનાઓનું તીવ્ર નેક્રોસિસ. પ્રથમ અને બીજો બંને અશક્ય છે જો તમે રમત ન રમો અને શરીરને વધારે પડતું લોડ ન કરો તો.
- હિમોફ્થાલેમસ. આંખની કાલ્પનિક હેમરેજ. તે વધુ સામાન્ય છે.તેની સાથે દ્રષ્ટિમાં ઘટાડો, ગંભીર કિસ્સાઓમાં (જો લોહી આંખોના 2/3 સુધી લેવામાં આવ્યું હતું), રેટિનાની ટુકડી સાથે છે. તાત્કાલિક વિટ્રોક્ટોમી સૂચવવામાં આવે છે.
- રેનલ નિષ્ફળતા. રોગના લાંબા સમય સુધી અનિયંત્રિત કોર્સ સાથે.
ગૂંચવણોના વિકાસ પહેલાં સંભવિત દૃશ્ય એ પેથોલોજીનું તબક્કો 2 માં સંક્રમણ છે.
શું તપાસવાની જરૂર છે?
બધા વર્ણવેલ અંગો અને સિસ્ટમો. કાર્ડિયોલોજિસ્ટ, એન્ડોક્રિનોલોજિસ્ટ, નેફ્રોલોજિસ્ટ અને ન્યુરોલોજીસ્ટની દેખરેખ હેઠળ.
હૃદય અને રુધિરવાહિનીઓના નિષ્ણાત - મુલાકાતની દ્રષ્ટિએ પ્રથમ. પ્રક્રિયાના સૂચિત ઇટીઓલોજીના આધારે, અમે અન્ય ડોકટરોની સલાહની જરૂરિયાત વિશે વાત કરી શકીએ છીએ.
આવી પ્રવૃત્તિઓ દ્વારા સર્વે ડિઝાઇન રજૂ કરવામાં આવે છે:
- વધુ નિદાનના વેક્ટરને નક્કી કરવા માટે મૌખિક સર્વેક્ષણ, દર્દીની ફરિયાદોનો નિકાલ દર્દીનું કાર્ય મહત્તમ તેમની લાગણીઓને વર્ણવવાનું છે.
- પગ પર જો શક્ય હોય તો, બે હાથ પર દબાણનું માપન. રક્તવાહિની તંત્રની સ્થિતિના ચોક્કસ આકારણી માટે આ જરૂરી છે. 10-15 મિનિટના અંતરાલ સાથે ઘણી વખત વિતાવ્યું.
- દૈનિક દેખરેખ. તે બ્લડ પ્રેશરના ગતિશીલ દેખરેખમાં સૌથી મોટી ભૂમિકા ભજવે છે. તે કાં તો એક વાર, 24 કલાકની અંદર અથવા અઠવાડિયામાં ઘણી વખત હાથ ધરવામાં આવે છે.
- કાર્ડિયાક પ્રવૃત્તિનો અભ્યાસ (સ્વર, આવર્તન). વિશિષ્ટ પક્ષપાત કાર્ડિયાક સમસ્યાઓનું સમર્થન કરે છે.
- ઇસીજી તમને એરિથમિયા અને અંગના તાણમાં વધારો બંનેને ઓળખવાની મંજૂરી આપે છે.
- ઇકોકાર્ડિયોગ્રાફી. અલ્ટ્રાસોનિક તકનીક. હાયપરટેન્શનનું સામાન્ય લક્ષણ એ ડાબી ક્ષેપકની જાડાઈ (હાયપરટ્રોફી) છે. જમણાની હાર સાથે, પ્રશ્ન પલ્મોનરી પ્રક્રિયા (સંબંધિત ધમનીમાં દબાણ પ્રવેશ) ની સંભાવના વિશે arભો થાય છે. આ એક ભયંકર અને સંભવિત જીવલેણ ગૂંચવણ છે.
- કિડનીનું અલ્ટ્રાસાઉન્ડ.
- છાતીનો એક્સ-રે.
- એન્જીયોગ્રાફી.
- ન્યુરોલોજીકલ સ્થિતિનું મૂલ્યાંકન.
- પેશાબ, લોહીનું વિશ્લેષણ (બાયોકેમિકલ, હોર્મોન્સ માટે, સામાન્ય).
દર્દીને બ્લડ પ્રેશરની ડાયરી પણ રાખવી જરૂરી છે. માપન દિવસમાં ત્રણ વખત હાથ ધરવામાં આવે છે. બધી માહિતી નોટબુકમાં દાખલ કરવામાં આવે છે અને મૂલ્યાંકન માટે ડ doctorક્ટરને પ્રદાન કરવામાં આવે છે.
રોગનિવારક યુક્તિઓ
1 લી ડિગ્રીના હાયપરટેન્શનની સારવાર જટિલ છે: દવાઓ (સર્જિકલ હસ્તક્ષેપ, જો ત્યાં કોઈ અન્ય ઉકેલો ન હોય તો) + જીવનશૈલીમાં પરિવર્તન.
ફાર્માસ્યુટિકલ જૂથો:
- મૂત્રવર્ધક પદાર્થ. ફ્યુરોસેમાઇડ, હાયપોથિયાઝાઇડ, વેરોશપીરોન. તેઓ શરીરમાંથી પ્રવાહીના સ્થાનાંતરણને વેગ આપે છે, કિડનીની પ્રવૃત્તિને સામાન્ય બનાવે છે. તમે તેનો ઉપયોગ અનિયંત્રિત રીતે કરી શકતા નથી: ડાયાબિટીઝ ઇન્સિપિડસ થવાનું જોખમ વધારે છે.
- છોડ અથવા કૃત્રિમ મૂળના સુથિંગ (શામક પદાર્થો). અનુક્રમે સેન્ટ્રલ નર્વસ સિસ્ટમના અવરોધની પ્રક્રિયાઓને સામાન્ય બનાવો, વેસ્ક્યુલર સ્વરના nervousપ્ટિમાઇઝ નર્વસ રેગ્યુલેશન. વેલેરીયન, મધરવોર્ટ (ફક્ત ગોળીઓમાં, આલ્કોહોલના ટિંકચર નહીં), ડાયઝેપમ કરશે.
- એડ્રેનર્જિક બ્લocકર્સ (બીટા અને આલ્ફા) એન્જીયોટેન્સિન, કેટેકોલામિનિસ અને અન્ય પદાર્થો માટે ચોક્કસ રીસેપ્ટર્સની સંવેદનશીલતા ઘટાડવી. પરિણામે, હોર્મોનલ પરિબળો હોવા છતાં, વેસ્ક્યુલર સ્વર સ્થિર થાય છે. નામો: કાર્વેડિલોલ, એનાપ્રિલિન.
જટિલ કેસોમાં, સૂચવવાનું તે અર્થપૂર્ણ છે:
- ACE અવરોધકો. પેરિનીવા, પ્રેસ્ટારિયમ, પેરીંડાપ્રીલ. તેઓ વાસોકંક્સ્ટિક્ટર હોર્મોન એન્જીયોટન્સિનની રચનાને અટકાવે છે. સ્થિતિ વધુ તીવ્ર બનાવવા માટે વપરાય છે.
- કેલ્શિયમ ચેનલ બ્લocકર્સ. વેરેપીમિલ, દિલતીઝેમ. દવાઓ રક્ત વાહિનીઓ અને પેશીઓમાં સીએ આયનોના પ્રવેશને અટકાવે છે, અને હોલો સ્ટ્રક્ચર્સને સંકુચિત થવાથી અટકાવે છે.
સર્જિકલ સારવાર માટે જરૂરી છે:
- હૃદયની ખામી.
- કિડનીનો વિનાશ.
- ગાંઠો.
- એથરોસ્ક્લેરોસિસ ચલાવી રહ્યા છીએ.
આહાર અને જીવનશૈલીમાં સુધારો
જો કે, એકલા દવાથી દવા આપી શકાતી નથી. જીવનશૈલીમાં ધરમૂળથી પરિવર્તન લાવવું જરૂરી છે. આ તબક્કે, આવા પગલાં પહેલા કરતાં વધુ અસરકારક છે.
- ધૂમ્રપાન બંધ
- સંપૂર્ણ સ્વાસ્થ્યવર્ધક (જો ઇચ્છિત હોય તો દર અઠવાડિયે 150 મિલીલીટર રેડ વાઇનથી વધુ નહીં).
- મધ્યમ શારીરિક પ્રવૃત્તિ (કસરત ઉપચાર, એક કલાક માટે દિવસમાં 2 વખત ચાલવું, સરળ વ .કિંગ).
- પીવાના શાસનના સુધારા (દિવસમાં 1.5-1.8 લિટર).
આહારમાં મોટી ભૂમિકા આપવામાં આવે છે. શું ખાય છે:
- તાજા શાકભાજી અને ફળો.
- બાફેલી ફળ.
- કમ્પોટ્સ, ફળ પીણાં.
- અનાજમાંથી પોર્રીજ.
- ઓછી ચરબીવાળા અથવા વનસ્પતિ સૂપ પર સૂપ.
- ચિકન, ટર્કી (પ્રાધાન્ય સ્તન).
- મધ
- સુકા ફળ.
- ખાટા-દૂધના ઉત્પાદનો (ચરબીયુક્ત નહીં).
- માખણ (જરૂરી લેસિથિન સમાવે છે).
- ઇંડા ("સ્વસ્થ" કોલેસ્ટરોલની હાજરીને કારણે).
- બરછટ બ્રેડ.
- રાંધેલી અથવા શેકેલી માછલી.
ઇનકાર કરવાનું વધુ સારું છે:
- તળેલું ભોજન.
- સોસેજ.
- પીવામાં માંસ.
- ચા, કોફી. તે ઉચ્ચ ગુણવત્તાની દાણાદાર ચિકોરીથી બદલવા યોગ્ય છે.
- એનર્જી ડ્રિંક્સ.
- તૈયાર ખોરાક.
- ચોકલેટ
- ખાંડ મોટી માત્રામાં (દિવસ દીઠ 50-70 ગ્રામથી વધુ).
- મીઠું (દિવસમાં 7 ગ્રામ કરતા વધુ નહીં).
સારવાર કોષ્ટક નંબર 10 બતાવવામાં આવ્યું છે. આહાર સુધારણા પોષણ નિષ્ણાત અથવા કાર્ડિયોલોજિસ્ટની દેખરેખ હેઠળ હાથ ધરવામાં આવે છે.
આગાહી અને તે નિર્ધારિત ક્ષણો
રોગવિજ્ .ાનવિષયક પ્રક્રિયાના પરિણામો જોખમ પરિબળો, જીવનશૈલી અને સારવારની ગુણવત્તા પર આધાર રાખે છે.
સંભવિત અભ્યાસક્રમ નક્કી કરતી વખતે ડોકટરો શું ધ્યાન આપે છે:
- કોલેસ્ટરોલેમિયા.
- ધૂમ્રપાન, દારૂ પીવો.
- આનુવંશિકતા દ્વારા બોજો.
- સોમેટિક સહવર્તી પેથોલોજી.
- જાડાપણું અને ક્ષતિગ્રસ્ત લિપિડ ચયાપચય.
- પાછલો સ્ટ્રોક અથવા હાર્ટ એટેક.
- નશો.
- અયોગ્ય પોષણ.
એનામેનેસિસમાં વધુ પરિબળો, પૂર્વસૂચન વધુ ખરાબ અને 1 ડિગ્રીના હાયપરટેન્શનના કોર્સની અવધિ. સંભવત stage તબક્કા 2 માં પ્રારંભિક સંક્રમણ.
નિષ્કર્ષમાં
રક્તવાહિની, વિસર્જન, નર્વસ અથવા અંત endસ્ત્રાવી પ્રણાલીના પેથોલોજીની પૃષ્ઠભૂમિ સામે જીબી વિકસે છે. આ તબક્કે, રોગનો સંપૂર્ણ ઇલાજ કરવો હજી પણ શક્ય છે.
તેથી, તમારે સમય બગાડવો જોઈએ નહીં. કાર્ડિયોલોજિસ્ટ તમને ઉપચારનો કોર્સ પસંદ કરવામાં મદદ કરશે. તમારી જીવનશૈલીમાં પરિવર્તન લાવવું મહત્વપૂર્ણ છે. વ્યવસ્થિત અસર આરોગ્યના સામાન્યકરણમાં ફાળો આપશે.
જોખમો 2, 3, 4 ડિગ્રી
આ હાયપરટેન્શનનું હળવા સ્વરૂપ છે. નીચેના ટોનોમીટર રીડિંગ્સ તેની લાક્ષણિકતા છે: 160 -180 મીમી. એચ.જી. કલા. સિસ્ટોલિક પ્રેશર અને 100 -110 મીમી આરટી. કલા. - ડાયસ્ટોલિક મર્યાદા. ઉચ્ચ દબાણનો સમયગાળો હવે લાંબો છે. ધોરણમાં બ્લડ પ્રેશર અવારનવાર ફિક્સિંગ કરવામાં સફળ થાય છે. આવા પરિમાણો સ્થિર બને છે, સમય સાથે - વધુ તીવ્ર.
એક ડિગ્રીથી બીજામાં સંક્રમણના દરને આધારે, સૌમ્ય અને જીવલેણ હાયપરટેન્શનને અલગ પાડવામાં આવે છે. પછીના કિસ્સામાં, રોગ એવી ગતિએ આગળ વધે છે કે તે જીવલેણ હોઈ શકે છે. રોગનો ભય એ છે કે લોહીની હિલચાલની ગતિમાં વધારો રક્ત વાહિનીઓની કોમ્પેક્શન અને તેના વ્યાસમાં વધુ ઘટાડોને ઉશ્કેરે છે.
લક્ષણો અને ઉપચારની 2 જી ડિગ્રીનું હાયપરટેન્શન મિશ્રિત છે. દબાણમાં વધારો આવા સંકેતો સાથે હોઈ શકે છે:
- ચહેરો સોજો, ખાસ કરીને પોપચા,
- ચહેરાની ત્વચા અતિસંવેદનશીલ હોય છે, સમય જતાં, વેસ્ક્યુલર નેટવર્ક પોતાને પ્રગટ કરે છે,
- અસ્થાયી ક્ષેત્રમાં ધબકારા થવું
- તે જ સમયે, માથાના પાછળના ભાગમાં દુખાવો થાય છે,
- જાગૃત થયા પછી, કોઈ ઉત્સાહ નથી, થાક અને ઉદાસીનતા દિવસભર રહે છે,
- હાથ ફૂલે છે
- તે આંખોમાં અંધારું થઈ જાય છે, "ફ્લાય્સ" સમયાંતરે ઝબકવું,
- સહેજ શ્રમથી હાર્ટ રેટ ઝડપી થાય છે,
- યાદ રાખવામાં સમસ્યા છે,
- માથામાં સામયિક અવાજ
- ભાવનાત્મક લેબિલિટી - ઉત્તેજનાની નીચી થ્રેશોલ્ડ,
- આંખોના જર્જરિત જહાજો (સ્ક્લેરા),
- વેન્ટ્રિક્યુલર દિવાલ સીલ (લોહીના પ્રવાહના પ્રતિકાર માટે વળતર),
- રેનલ નિષ્ફળતામાં અનૈચ્છિક પેશાબ.
ડોકટરો તે ઉશ્કેરે છે તેવું જોખમની ડિગ્રી અનુસાર હાયપરટેન્શનને અલગ પાડે છે. મૂલ્યાંકન કરતી વખતે, ઘણા માપદંડો ધ્યાનમાં લેવામાં આવે છે:
- સ્વાસ્થ્ય જટિલ પરિબળો.
- મગજની કાર્યક્ષમતાના ઉલટાવી શકાય તેવું નુકસાનની સંભાવના.
- અસ્પષ્ટ સંકેતોની ગેરહાજરીમાં પણ પ્રેશર ટીપાંથી પીડાતા અન્ય લોકો કરતા વધુ વખત લક્ષ્યના અવયવોને નુકસાન પહોંચાડવાની સંભાવના.
ક્લિનિકલ ચિત્રને જટિલ બનાવતા વધારાના પરિબળો:
- ઉંમર લાયકાત: પુરુષો - 55 વર્ષ અને તેથી વધુ ઉંમરના, સ્ત્રીઓ - 65 વર્ષથી,
- કોલેસ્ટરોલ - 6.5 એમએમઓએલ / એલ,
- ધૂમ્રપાન કરનારાઓ "અનુભવ સાથે",
- દળેલું વલણ (આનુવંશિક)
- વધારે વજન
- ડાયાબિટીઝ અને અન્ય મેટાબોલિક ડિસઓર્ડર,
- સ્વાસ્થ્યપ્રદ જીવનશૈલી.
સૌથી સહેલી કેટેગરી એ 1 લી ડિગ્રી હાયપરટેન્શન છે, જે સહવર્તી સમસ્યાઓ દ્વારા હજી સુધી વધી નથી. રોગના આ તબક્કાની પૃષ્ઠભૂમિની વિરુદ્ધ, નજીકના ભવિષ્યમાં લક્ષ્ય અંગો માટે મુશ્કેલીઓનું જોખમ 15% છે.
2 જી ડિગ્રી જોખમ 2 ની હાયપરટેન્શન એ ઉત્તેજક પરિબળોની સંપૂર્ણ ગેરહાજરી અથવા સૂચિબદ્ધ પૂર્વજરૂરીયાતોમાંના એક અથવા બેનું અભિવ્યક્તિ છે. સ્ટેજ 2 ની હાયપરટેન્શન 2 સાથેના લક્ષ્ય અંગો માટે મુશ્કેલીઓ થવાની સંભાવના 20% સુધી વધે છે.
3 જી ડિગ્રી જોખમ 3 ના ધમનીય હાયપરટેન્શનનું નિદાન 3 ઉગ્ર ક્ષણોની હાજરીમાં થાય છે. ગૂંચવણોની સંભાવના 30% સુધી વધે છે.
2 ડિગ્રીનું હાયપરટેન્શન, 4 ડિગ્રીનું જોખમ 4 અથવા વધુ ગૂંચવણો સાથે નક્કી કરવામાં આવે છે. પરિસ્થિતિમાં વધારો થવાની સંભાવના 30% છે. રોગની નૈદાનિક સ્થિતિ સ્પષ્ટપણે દેખાય છે.
2 જી ડિગ્રીનું હાયપરટેન્શન, 2 જી જોખમ - દર્દીનું નિદાન થાય છે જો પરીક્ષા સમયે તેને સ્ટ્રોક ન હોય, અંત endસ્ત્રાવી ફેરફારો ન થાય (ડાયાબિટીસ સહિત). હકીકતમાં, માત્ર હાયપરટેન્શન દર્દીની ચિંતા કરે છે. આ તબક્કે પહેલેથી જ બદલી ન શકાય તેવા પરિવર્તનનો ભય દર્દીના વજનમાં નોંધપાત્ર વધારો કરે છે.
જ્યારે ડોકટરો 20-30% દ્વારા હૃદય માટે રીગ્રેસિવ પરિબળોના જોખમનો અંદાજ કા ,ે છે, ત્યારે તેઓ ગ્રેડ 2 હાયપરટેન્શન, જોખમ 3 ની નિદાન કરે છે. દર્દીના સહવર્તી રોગોની સૂચિમાં પહેલેથી જ ડાયાબિટીઝ અને એર્ટિઓરોસ્ક્લેરોસિસ છે, જે રક્ત વાહિનીઓને નુકસાન પહોંચાડે છે.
તે જ સમયે, કિડની પેથોલોજી પ્રગતિ કરી રહી છે. કોરોનરી પરિભ્રમણનું ડિટેઇરેટિંગ, ઇસ્કેમિયાને ઉત્તેજિત કરવું, પહેલેથી જ 30 વર્ષની ઉંમરે ગ્રેડ 2 હાયપરટેન્શનનું નિદાન કરવાનું શક્ય બનાવે છે, લાંબા ગાળે અપંગતા સાથેનું જોખમ નંબર 3.
રોગોના "કલગી" ની હાજરી (એથરોસ્ક્લેરોસિસ, ડાયાબિટીઝ, ઇસ્કેમિયા) સૂચવે છે કે દર્દીને ગ્રેડ 2 હાયપરટેન્શન, જોખમ 4 ની નિદાન થયું છે. આ તબક્કે ધમનીય હાયપરટેન્શન ફક્ત પરિસ્થિતિને જટિલ બનાવે છે. આવા નિદાનને અસરગ્રસ્ત વિસ્તારને ધ્યાનમાં લીધા વિના, 1-2 હાર્ટ એટેકથી બચી ગયેલા દર્દીઓ દ્વારા પ્રાપ્ત થાય છે.
તે સ્પષ્ટ કરવું જોઈએ કે સો જોખમ એક અનુમાનિત ખ્યાલ છે, સંપૂર્ણ નથી. તે ફક્ત ગૂંચવણોની સંભાવના સૂચવે છે. જો દર્દી તેની પરિસ્થિતિના જોખમને સમજે અને યોગ્ય પગલાં લે તો નિદાન સુધારી શકાય છે.
ગ્રેડ 2 હાયપરટેન્શનને હાયપરટેન્શનનો મધ્યમ પ્રકાર માનવામાં આવે છે. ઉપલા થ્રેશોલ્ડ 160-180 મીમી એચ.જી. આર્ટ., નીચું - 100-110 મીમી. એચ.જી. કલા. જો અગાઉની ડિગ્રી સાથે સરખામણી કરવામાં આવે, તો દબાણમાં ફેરફાર બ્લડ પ્રેશરમાં પ્રમાણમાં સતત વધારો દર્શાવે છે. દબાણ લગભગ ક્યારેય થતું નથી.
રોગની રોગવિજ્ .ાનવિષયક લાક્ષણિકતાઓ stably areંચી છે. ચક્કર અને નબળા અવકાશી વલણ સાથે માથાનો દુખાવોનો હુમલો વધુ વારંવાર આવે છે. આંગળીઓ અને અંગૂઠા સુન્ન થાય છે, સતત ફ્લશિંગ થાય છે, આંખોમાં સોજો આવે છે અને ઘાટા થવાને લીધે તે દુ: ખાવો અને થાક લાવે છે.
દર્દી અનિદ્રા અનુભવે છે, કામ કરવાની ક્ષમતા ઓછી થાય છે. જો તમે તાત્કાલિક પગલાં લેતા નથી, તો રોગ આગલી ડિગ્રી પર જાય છે.
ઇન્સ્ટ્રુમેન્ટલ અને શારીરિક પદ્ધતિઓનો ઉપયોગ કરીને કોઈપણ રોગના અભ્યાસમાં. પ્રારંભિક પરીક્ષામાં, ડ doctorક્ટર ફરિયાદો સાંભળે છે, રોગનો સામાન્ય વિચાર બનાવે છે. જો રોગમાં આનુવંશિક પ્રકૃતિ નથી અને તે ફક્ત કેટલાક સંકેતો દ્વારા જ પ્રગટ થાય છે, તો તારણો માટે પૂરતી માહિતી નથી.
સુખાકારી વિશે ફરિયાદો અને તેના અભિવ્યક્તિના લક્ષણો ડ theક્ટરને ગ્રેડ 2 હાયપરટેન્શન વિશે વિચારવાની મંજૂરી આપે છે. આગળનું પગલું બ્લડ પ્રેશરનું નિરીક્ષણ કરવાનું છે. આ માટે, 2 અઠવાડિયાથી વધુ, તેના સૂચકાંકો દિવસમાં બે વાર અપડેટ થાય છે.
જો દર્દીમાં હાયપરટેન્શનની 1 લી ડિગ્રી હોય અને તે પહેલાથી નોંધાયેલ છે, તો બ્લડ પ્રેશરમાં વધુ વધારો સાથે વર્તમાન સારવારની બિનઅસરકારકતા સાથે, સ્પષ્ટ નિદાન આપમેળે સ્થાપિત થાય છે.
શારીરિક પદ્ધતિઓ છે:
- એક ટોનોમીટર સાથે વ્યવસ્થિત બ્લડ પ્રેશરનું નિરીક્ષણ,
- પેરિફેરલ વેસ્ક્યુલર પરીક્ષા,
- સોજો અને હાઈપરિમિઆ માટે ત્વચાના પ્રકારનું આકારણી,
- વેસ્ક્યુલર બંડલની પર્ક્યુસન,
- ફેફસાં અને હૃદયની સ્ટેથોસ્કોપ પરીક્ષા,
- હ્રદયની ગોઠવણીનું પર્ક્યુશન નિર્ધારણ (આંગળીઓને ટેપ કરીને).
પ્રારંભિક પરીક્ષાના તબક્કે હૃદય, કિડની, રુધિરવાહિનીઓના કામમાં ઉલ્લંઘન અંગે અભિપ્રાય બનાવવા માટે અનુભવી નિષ્ણાત પાસે આ તકનીકીઓ છે.
ઇન્સ્ટ્રુમેન્ટલ પદ્ધતિઓ માત્ર સીધા સંશોધનની મંજૂરી આપે છે, તે લક્ષણોની પરોક્ષ પુષ્ટિ પણ પૂરી પાડે છે.
- પિત્તાશય, કિડની, સ્વાદુપિંડ અને અલ્ટ્રાસાઉન્ડવાળા અંત endસ્ત્રાવી ગ્રંથીઓની તપાસ તેમની સ્થિતિને આકારવામાં મદદ કરે છે, જો પેથોલોજી મળી આવે તો તેના પરિણામો ઓળખવા માટે.
- હૃદયનો અલ્ટ્રાસાઉન્ડ, ઇકોકાર્ડિઓગ્રાફી તમને ડાબી હૃદયની વેન્ટ્રિકલની હાયપરટ્રોફીની ડિગ્રી જોવાની મંજૂરી આપે છે. જ્યારે તે ખેંચાય છે, ત્યારે વિઘટનનું સ્તર જાહેર કરો.
- આવા અધ્યયનની સાથે, કાર્ડિયોગ્રામને ડીકોડ કરીને હૃદયની સ્નાયુઓની પ્રવૃત્તિમાંથી આકારણી કરવામાં આવે છે. ઇસીજી ડિસઓર્ડરનું ક્લિનિકલ ચિત્ર જોવાનું શક્ય બનાવે છે.
- ડોપ્લેરોગ્રાફી રેનલ ધમની સ્ટેનોસિસનું આકારણી પ્રદાન કરે છે. હાયપરટેન્શનની પ્રગતિ માટે, 1 જહાજનું સંકુચિતતા પૂરતું છે. તેના થ્રોમ્બોસિસ સાથે, નિદાનને લાક્ષણિકતા આપતા સંકેતો ઝડપથી વીજળી દેખાય છે. થેરપી લાંબી હોય છે અને હંમેશાં અનુમાનનીય હોતી નથી.
- પેશાબ અને રક્ત પરીક્ષણો.
2 જી ડિગ્રીની હાયપરટેન્શન એ પેથોલોજી છે જે મેટાબોલિક પ્રક્રિયાઓ, રેનલ નિષ્ફળતા, અંગોના કાર્યાત્મક ફેરફારોના ઉલ્લંઘન દ્વારા વર્ગીકૃત થયેલ છે.
ગ્રેડ 2 હાયપરટેન્શનની સારવાર કેવી રીતે કરવી? આ યોજના એક સ્થાનિક ચિકિત્સક છે. જો જરૂરી હોય તો, કાર્ડિયોલોજિસ્ટ અને ન્યુરોલોજીસ્ટ સાથે પરામર્શ સૂચવવામાં આવે છે. ગ્રેડ 2 હાયપરટેન્શનની સારવારની પરંપરાગત પદ્ધતિમાં શામેલ છે:
- મૂત્રવર્ધક પદાર્થ (મૂત્રવર્ધક પદાર્થ) જેમ કે થિયાઝાઇડ, રેવલ, વેરોશપીરોન, દીવવેરે, ફ્યુરોસેમાઇડ.
- એન્ટિહાઇપરટેન્સિવ દવાઓ એ સારવારનો આવશ્યક ઘટક છે. આમાં લિસિનોપ્રિલ, બિસોપ્રોલોલ, આર્ટિલરી, ફિઝિયોટન્સ અને તેમના એનાલોગનો સમાવેશ થાય છે.
- એટલે કે કોલેસ્ટરોલની સાંદ્રતા ઘટાડે છે - એટોર્વાસ્ટેટિન, ઝોવાસ્ટીકોર.
- લોહીને પાતળું કરવા માટે, એસ્પિકાર્ડ અને કાર્ડિયોમેગ્નાઇલનો ઉપયોગ કરો.
તે ધ્યાનમાં લેવું અગત્યનું છે કે સારવારની ગુણવત્તા મોટાભાગે તેમના ઉપયોગ માટેના સૂચનોનું પાલન કરવા પર આધારિત છે. હાયપરટેન્શન માટેની સ્વ-દવા ખતરનાક છે. આવા પ્રયોગો અપંગતામાં પરિણમી શકે છે.
ચિકિત્સક ચોક્કસ દર્દીની ઉંમર, શારીરિક અને આરોગ્યની અન્ય લાક્ષણિકતાઓને ધ્યાનમાં રાખીને, સારવારની પદ્ધતિને વ્યક્તિગત રીતે પસંદ કરે છે.
ઉપચાર તરફનો એકીકૃત અભિગમ ઉચ્ચ પ્રક્રિયાઓ માટે ઉચ્ચ હેતુથી તમામ પ્રક્રિયાઓ પર હેતુપૂર્વક કાર્ય કરવાનું શક્ય બનાવે છે.
આ તકનીક તમને ન્યુનત્તમ માત્રામાં ડ્રગ્સ લખવાની મંજૂરી આપે છે, કારણ કે એક સાથે એક્સપોઝર સાથે, તેઓ દરેકની ક્ષમતાઓમાં વધારો કરે છે.
જટિલ ઉપચાર માટેની તૈયારીઓ ખૂબ જ કાળજીપૂર્વક પસંદ કરવામાં આવે છે, કારણ કે તે માત્ર ફાર્માકોડિનેમિક્સને જ સક્રિય કરતું નથી, વિરોધી એકબીજાની અસરકારકતાને શૂન્ય સુધી ઘટાડવામાં સક્ષમ છે. જ્યારે એપોઇન્ટમેન્ટ બનાવતી વખતે, ડ doctorક્ટરને ધ્યાનમાં લેવું આવશ્યક છે:
- દર્દીની ઉંમર
- જીવનશૈલી
- અંતocસ્ત્રાવી વિકૃતિઓ
- ડાયાબિટીઝની હાજરી
- સ્થૂળતાની ટકાવારી
- હૃદય અને રુધિરવાહિનીઓની બાજુથી સંભવિત પેથોલોજીઓ,
- એન્જેના પેક્ટોરિસ,
- ટાકીકાર્ડિયા
- લક્ષ્ય અંગોનું ઉલ્લંઘન,
- કોલેસ્ટરોલની concentંચી સાંદ્રતા.
દવાઓ સાથે ગ્રેડ 2 હાયપરટેન્શનની સારવારમાં દવાઓની નીચેની કેટેગરી શામેલ છે:
- એન્જીયોટન્સિન-કન્વર્ટીંગ એન્ઝાઇમ અવરોધકો એક હોર્મોન ઉત્પન્ન કરે છે જે વેસ્ક્યુલર સ્વરમાં વધારો કરે છે.
- એઆરબી અવરોધકો સમાન અસર ધરાવે છે.
- કેલ્શિયમ ચેનલ બ્લocકર્સ મ્યોકાર્ડિયમ પર કેલ્શિયમની અસરને સક્રિય કરે છે. દવાઓ રુધિરવાહિનીઓને આરામ કરે છે, સ્નાયુઓની સ્વર ઘટાડે છે.
- બીટા-બ્લocકરો હૃદયની માંસપેશીઓના સંકોચનની આવર્તનને ઘટાડે છે, તેના ભારને સરળ બનાવે છે.
- રેનિન અવરોધકોમાં કાર્ડિયોપ્રોટેક્ટીવ અને નેફ્રોપ્રોટેક્ટીવ અસર હોય છે.
ડ doctorક્ટર હંમેશાં બહુહેતુક ગોળીઓ સૂચવે છે. પ્રથમ, મૂત્રવર્ધક પદાર્થ સૂચવવામાં આવે છે.
અસરકારક રીતે વધુ પડતા થિયાઝાઇડ પ્રવાહીને દૂર કરે છે. પુખ્ત વયના લોકો માટે, દૈનિક માત્રા 0.6 - 0.8 ગ્રામ છે, તે 3-4 ડોઝમાં વહેંચવામાં આવે છે.
બાળકો માટે, ડ્રગની ગણતરી બાળકના વજનના 1 કિલો દીઠ 10-20 મિલિગ્રામની માત્રામાં કરવામાં આવે છે. જો આડઅસર થાય છે, તો ડોઝ 30 મિલિગ્રામ સુધી ઘટાડવામાં આવે છે.
કોર્સની અવધિ ડ doctorક્ટર દ્વારા નક્કી કરવામાં આવે છે.થિયાઝાઇડના ઘટકો પ્રત્યેની વ્યક્તિગત સંવેદનશીલતા ઉપરાંત, લ્યુકોપેનિઆ એક વિરોધાભાસ માનવામાં આવે છે.
મૂત્રવર્ધક પદાર્થ સાથે સમાંતર, ચિકિત્સક અવરોધકો સૂચવે છે: કેપ્ટોપ્રિલ, લિસિનોપ્રિલ, એન્લાપ્રિલ, સિલાઝાપ્રિલ, ક્વિનાપ્રિલ, રેમિપ્રિલ.
કેપ્ટોપ્રિલ અને તેના એનાલોગને ભોજન પહેલાં 1 કલાક પહેલાં મૌખિક રીતે લેવામાં આવે છે. ડોઝ શરૂ કરી રહ્યા છીએ - 2 વખત 25 મિલિગ્રામ. જો જરૂરી હોય તો, દર 2 અઠવાડિયામાં, ડોઝને ઇચ્છિત પરિણામ મેળવવા માટે ગોઠવવામાં આવે છે. રેનલ નિષ્ફળતામાં, પ્રારંભિક માત્રા ઓછામાં ઓછી રાખવી જોઈએ. અનુકૂળ પૂર્વસૂચન સાથે, થોડા અઠવાડિયામાં વધારો શક્ય છે.
તેના જૂથની કેપ્ટોપ્રિલ અને દવાઓની મર્યાદાઓ કિડનીની સમસ્યાઓ, એઓર્ટિક ઓરિફિસના સ્ટેનોસિસ, એન્જીયોએડીમા, કાર્ડિયોજેનિક આંચકો, ગર્ભાવસ્થા છે. બાળકોને દવા લખવાની ભલામણ કરવામાં આવતી નથી.
વ્યાપક ઉપચારમાં એઆરબી અવરોધકોનો ઉપયોગ પણ શામેલ છે: લોસોર્ટન, ક candન્ડસાર્ટન, એપ્રોસર્ટન, ટેલ્મિસારટન, ઇરબેસર્તન, ઓલ્મેસારન, વાલ્સારટન.
એક માત્રામાં કેન્ડેસર્તનને દિવસમાં મૌખિક 4 મિલિગ્રામ લેવામાં આવે છે. મહત્તમ ધોરણ 16 મિલિગ્રામ છે, નિવારણ માટે - 8 મિલિગ્રામ, પાયલોનેફ્રીટીસ સાથે, પ્રારંભિક માત્રા 2 મિલિગ્રામ છે. Candesartan ગર્ભવતી અથવા સ્તનપાન કરાવતી સ્ત્રીઓ માટે સૂચિત નથી.
જટિલ ઉપચારમાં એસેબ્યુટોલોલ, મેટોપ્રોલોલ, પિંડોલોલ, ઓક્સપ્રેનોલ, એટેનોલોલ, સોટોરોલ, બિસોપ્રોલોલ, પ્રોપ્રોનોલ, ટિમોલોલ જેવા ગોળીઓમાં બીટા બ્લocકર પણ હાજર છે.
મેટ્રોપ્રોલ એ ભોજન સાથે અથવા પછી લેવામાં આવે છે. લઘુત્તમ માત્રા દિવસ દીઠ 0.05-0.1 ગ્રામ છે, તેને 2 ડોઝમાં વહેંચવો આવશ્યક છે. જો અસર પર્યાપ્ત નથી, તો ડોઝને 0.2 ગ્રામ સુધી વધારવો અથવા બીજા એનાલોગનું એક સાથે સંચાલન સૂચવો. બિનસલાહભર્યું સૂચિ નક્કર છે: બ્રેડીકાર્ડિયા, ડિકોમ્પેંસેટરી હાર્ટ ડિસીઝ, કાર્ડિયોજેનિક આંચકો, કંઠમાળ પેક્ટોરિસ, ગર્ભાવસ્થા.
Herષધિઓનો યોગ્ય રીતે પસંદ કરેલો સંગ્રહ રોગના લક્ષણોને નોંધપાત્ર રીતે રાહત આપે છે.
2 જી ડિગ્રીનું ધમનીય હાયપરટેન્શન - આ રોગ ગંભીર છે અને તેને બાકાત રાખીને ખાસ કામ કરવાની સ્થિતિની જરૂર છે.
- શારીરિક અને ભાવનાત્મક તણાવમાં વધારો,
- ચોક્કસ ગતિએ કામ કરો (કન્વેયર),
- કંપન અને એલિવેટેડ તાપમાન સાથે, ઘોંઘાટીયા રૂમમાં કામ કરો,
- નાઇટ શિફ્ટનું કામ
- વિદ્યુત સેવા, heંચાઈએ કામ,
- કટોકટી બનાવવા માટે સક્ષમ કાર્ય
- તીવ્ર તાપમાનના તફાવતની સ્થિતિ.
ગ્રેડ 2 હાયપરટેન્શન શું છે, જોખમ 2? જોખમો એવા પરિબળો દ્વારા ઓળખવામાં આવે છે જે દર્દીના સ્વાસ્થ્યને વધુ તીવ્ર બનાવે છે, અને તે જ સમયે, લક્ષ્ય અવયવોને ઉલટાવી શકાય તેવું નુકસાનની સંભાવના પણ નિર્ધારિત છે. મગજ, કિડની, હૃદય, આંખો પીડાય છે. કોઈપણ સ્પષ્ટ, અપ્રિય લક્ષણો વિના પણ, લક્ષ્ય અંગોને અસર થઈ શકે છે.
રોગની પ્રગતિની શક્યતા શું વધારે છે?
- ઉંમર વાક્ય. પુરુષો માટે, આ વય 55 છે, સ્ત્રીઓ માટે 65,
- પ્લાઝ્મા કોલેસ્ટરોલ. 1 લિટર દીઠ 6.5 એમએમઓલનું જોખમ,
- લાંબા ધૂમ્રપાન. તે ફક્ત હાયપરટેન્શન તરફ જ નહીં, તેના ધૂમ્રપાન કરનારને ટાળવાનું લગભગ અશક્ય છે,
- જાડાપણું અથવા વધારે વજન. તમારા વજનને સામાન્ય સ્થિતિમાં લાવીને, વ્યક્તિ તેની સાથે કેટલીક ગંભીર આરોગ્ય સમસ્યાઓ ઉતારી શકે છે,
- ડાયાબિટીઝ મેલીટસ. આ રોગ ખરેખર હાયપરટેન્શન જેવા પરિણામો તરફ દોરી શકે છે, કારણ કે આરોગ્યનું નિરીક્ષણ સતત હોવું જોઈએ,
- બેઠાડુ જીવનશૈલી. આ પૃષ્ઠભૂમિની વિરુદ્ધ, કોઈ પણ બિમારી તીવ્ર બને છે, તેથી તમારે શારીરિક રીતે કેટલું સક્રિય છો તે ખરેખર આકારણી કરવાની જરૂર છે,
- સૌથી સહેલી કેટેગરી એ ગ્રેડ 1 હાયપરટેન્શન છે, જે સહવર્તી પરિબળો દ્વારા બોજો નથી. રોગના આવા જ કોર્સની પૃષ્ઠભૂમિની સામે, એક દાયકાના સમયગાળા માટે લક્ષ્ય અંગોને નુકસાન થવાનું જોખમ 15% કરતા વધુ નહીં હોય.
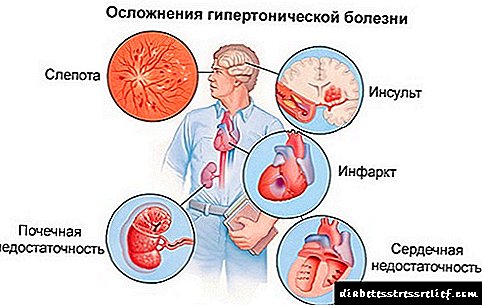
આ તબક્કો અલગ છે કે ટોનોમીટર પરની સંખ્યાઓ પહેલાથી જ ધોરણથી નોંધપાત્ર રીતે વિચલિત થઈ ગઈ છે. સિસ્ટોલિક દબાણ 160-180 મીમી આરટી સુધી વધ્યું. કલા. અને વધુ, અને ડાયસ્ટોલિક - 100-110 મીમી આરટી. કલા. આ ડેટા શાબ્દિક રૂપે કાયમી ધોરણે સંગ્રહિત થાય છે. રોગના લક્ષણો એકદમ અસ્પષ્ટ કહી શકાય.
તમારે સમજવું આવશ્યક છે કે આમાંના ઘણા લક્ષણો અન્ય પેથોલોજીઓમાં સહજ છે, તેથી તમારે તમારા માટે નિદાન કરવાની જરૂર નથી.
આ સંકેતો તેમને પ્રતિક્રિયા ન આપવા અને પરીક્ષા માટે ડ doctorક્ટર પાસે દોડી ન જવા માટે ખૂબ ગંભીર છે.
બધી ડાયગ્નોસ્ટિક તકનીકીઓને શારીરિક અને વાદ્યમાં વહેંચવામાં આવે છે. પ્રથમ, ડ doctorક્ટર દર્દીની ફરિયાદો સાંભળશે. તેમના આધારે, ડ doctorક્ટર પહેલેથી જ પ્રારંભિક નિદાન કરી શકે છે, તેને પેથોલોજી વિશે થોડો ખ્યાલ આવશે. પરંતુ આ સર્વેક્ષણનો સૌથી વધુ માહિતીપ્રદ ભાગ નથી, તેથી મેનીપ્યુલેશન્સની આખી શ્રેણી અનુસરે છે.
તેથી, ગ્રેડ 2 હાયપરટેન્શનનો સંપૂર્ણ ઇલાજ શક્ય છે? દુર્ભાગ્યે, આ રોગ ઉલટાવી શકાય તેવું રહેશે નહીં. આ પહેલી ડિગ્રી છે, જ્યારે લક્ષ્યના અવયવો હજી અસરગ્રસ્ત થયા નથી, સસ્પેન્ડ કરી શકાય છે. પરંતુ આવી ચાલ પણ એક વિશાળ કાર્ય અને દર્દીની તીવ્ર ઇચ્છાશક્તિ છે. બીજી ડિગ્રીનું હાયપરટેન્શન પહેલાથી જ એક વધુ ગંભીર રોગવિજ્ .ાન છે.
સ્વ-સારવાર કુદરતી રીતે બાકાત છે. આ ક્રિયાઓ ફક્ત નુકસાન પહોંચાડી શકે છે, અને એક વ્યક્તિ પહેલાથી જ અપંગતાનો સામનો કરશે, જો તેનાથી વધુ દુ sadખદ પરિણામ પણ નહીં હોય. સારવારની પદ્ધતિ દરેક દર્દી માટે વ્યક્તિગત છે.
તમે કોઈ પ્રકારની દવાઓના સાર્વત્રિક સમૂહ વિશે વાત કરી શકતા નથી. પરીક્ષાનું પરિણામ અને સાથોસાથ રોગોની હાજરી બંને ધ્યાનમાં લેવામાં આવે છે. તેથી, દરેક કિસ્સામાં, તેની પોતાની સારવારની યોજનાઓ સૂચવવામાં આવે છે.
જટિલ ઉપચાર અસરકારક છે, પરંતુ ખૂબ જ નાજુક અભિગમની જરૂર છે. દવાઓ હંમેશાં એકબીજાને ક્રિયામાં મદદ કરતી નથી, અચોક્કસ પ્રિસ્ક્રિપ્શનની મદદથી, એક દવા બીજાની ક્રિયાને અવરોધિત કરી શકે છે, અથવા, જે શક્ય છે, ઉપાયની આડઅસર દ્વારા ભાર મૂકવામાં આવશે.
જ્યારે રોગનિવારક પદ્ધતિને દોરતી વખતે, ડ doctorક્ટર આના પર આધાર રાખે છે:
- દર્દીની ઉંમર
- તેની જીવનશૈલી (ખરાબ ટેવો, શારીરિક પ્રવૃત્તિ),
- હોર્મોનલ ડિસઓર્ડર
- ડાયાબિટીઝની હાજરી
- બોડી માસ ઇન્ડેક્સ (દર્દીનું વજન વધારે છે કે નહીં).

એક અલગ વસ્તુ હૃદય અને રુધિરવાહિનીઓની સ્થિતિ છે. શક્ય છે કે દર્દીને પહેલેથી કંઠમાળ પેક્ટોરિસ અથવા ટાકીકાર્ડિયા હોય, ત્યાં અમુક પ્રકારના હૃદયની તકલીફ હોય છે. ડ doctorક્ટર લક્ષ્ય અંગોની સ્થિતિ પણ જુએ છે. તેમના કાર્યમાં કોઈપણ ખામી એ સારવારને સમાયોજિત કરવાની ફરજ પાડે છે.
ફક્ત તે જ દવાઓ કે જેના પર દર્દીને એલર્જિક જોખમથી બાકાત રાખવામાં આવે છે, તે ડ doctorક્ટરની સલાહ આપી શકે છે. ઉપરાંત, દવાઓ પસંદ કરવામાં આવે છે જેણે પોતાને પહેલાથી જ કામમાં સાબિત કરી દીધી છે. અને જો દવાઓની પસંદગી સાવચેત, સચોટ હતી, તો તમે પ્રથમ વખત દવાઓ લેશો ત્યારે દર્દીની સ્થિતિનું નિરીક્ષણ સમયસર અને સ્પષ્ટ હોવું જોઈએ.
તમે વિવિધ પદ્ધતિઓ, ડ્રગના સંયોજનો દ્વારા હાઇ બ્લડ પ્રેશર રોકી શકો છો. સામાન્ય રીતે, ડ doctorક્ટર એક વ્યાપક સારવાર સૂચવે છે. અને ત્યાં માત્ર દવાઓ જ નથી, પરંતુ પોષણ, શારીરિક પ્રવૃત્તિ, દર્દીની જીવનશૈલીને વ્યવસ્થિત કરવા અંગેની ભલામણો પણ છે.
આપણે મૂત્રવર્ધક પદાર્થનો પણ ઉલ્લેખ કરવો જોઈએ. આ મૂત્રવર્ધક પદાર્થો છે જે શરીરમાંથી અધિક પ્રવાહીને દૂર કરે છે. સારવારની અવધિ ડ doctorક્ટર દ્વારા નિયંત્રિત કરવામાં આવે છે. ડ્રગના ઘટકોમાં વ્યક્તિગત અસહિષ્ણુતાની સંભાવનાને ધ્યાનમાં રાખીને, ડ્રગ પસંદ કરવામાં આવે છે, એલર્જીક પ્રતિક્રિયા.
ગ્રેડ 1 ધમનીય હાયપરટેન્શન હોવાનું નિદાન થયા પછી દર્દી કેવી વર્તન કરે છે તે ખૂબ જ મહત્વપૂર્ણ છે.
જો નિષ્ણાતએ તેને નિયુક્ત કરેલા તમામ સૂચનોને પરિપૂર્ણ કરવા માટે તે જવાબદાર છે, તો આ રોગની 2 જી ડિગ્રીનું આ મુખ્ય અને એકમાત્ર શક્ય નિવારણ હશે.
ગ્રેડ 2 હાયપરટેન્શનની લાક્ષણિકતાઓને સમજવા માટે બ્લડ પ્રેશર વધતા જ રક્તવાહિની તંત્રમાં થતી પેથોલોજીકલ પ્રક્રિયાઓનો અભ્યાસ કરવાથી જ શક્ય છે. આ માટે, હાયપરટેન્શન 1, 2 અને 3 ડિગ્રીની તુલના એકબીજા સાથે કરવી જોઈએ.
હાઈ બ્લડ પ્રેશરનો સામનો કરી રહેલા દર્દીઓ માટે આ માહિતી ખૂબ જ મહત્વપૂર્ણ છે, કારણ કે તે આપણને શક્ય ગૂંચવણો વિશે તારણ કા toવાની મંજૂરી આપે છે જે સમયસર અને પર્યાપ્ત ઉપચારની ગેરહાજરીમાં વિકસે છે.
હાયપરટેન્શન એ ધીમી પ્રગતિશીલ રોગ છે, જેનાં લક્ષણો ઘણાં વર્ષોથી વધે છે.રોગવિજ્ .ાનવિષયક પ્રક્રિયા 100 મિ.મી. એચ.જી. માટે 140 સુધી બ્લડ પ્રેશરમાં સતત વધારો સાથે શરૂ થાય છે. આ મૂલ્યો ગ્રેડ 1 હાયપરટેન્શનને અનુરૂપ છે.
હાયપરટેન્શનના પ્રારંભિક અથવા પ્રથમ તબક્કાની સારવાર આહાર અને ટેવમાં ફેરફાર સાથે કરવામાં આવે છે, દવાઓ ઘણીવાર સૂચવવામાં આવતી નથી, ગૂંચવણોનું જોખમ ઓછું છે.
જો દર્દીનું ગ્રેડ 1 હાયપરટેન્શન હોવાનું નિદાન થાય છે, પરંતુ તેણે ડ doctorક્ટરની ભલામણોને સાંભળ્યું નહીં, તો સમય જતાં રોગ વધતો જાય છે. પ્રગતિનો દર જીવનશૈલી અને ટેવો પર આધારિત છે. વરિષ્ઠ ધૂમ્રપાન કરનારાઓ કે જે આલ્કોહોલનો દુરૂપયોગ કરે છે અને થોડા મહિનાઓ પછી તેનું વજન વધારે છે, તેઓ દબાણમાં પણ વધુ વધારો અનુભવી શકે છે.
2 જી ડિગ્રીના ધમનીય હાયપરટેન્શનમાં નીચેની સુવિધાઓ છે:
- 160-179 મીમી એચ.જી.ની રેન્જમાં ઉપરનું દબાણ,
- હાઈ બ્લડ પ્રેશરના ઉચ્ચારણ લક્ષણો,
- હાયપરટેન્સિવ કટોકટી થવાની સંભાવના,
- લક્ષ્ય અંગના નુકસાનનું જોખમ,
- સતત તબીબી સારવારની જરૂરિયાત.
સુસંગત રોગો અને વિકારોના આધારે લક્ષ્ય અંગના નુકસાનના જોખમનું મૂલ્યાંકન કરવામાં આવે છે. દર્દીમાં જેટલા જોખમ પરિબળો હોય છે, તે 2 જી ડિગ્રીનું હાયપરટેન્શન વધુ જોખમી છે.
ગ્રેડ 2 હાયપરટેન્શન માટે અપૂરતી ઉપચાર રોગની વધુ પ્રગતિ તરફ દોરી જાય છે. 3 જી ડિગ્રીની હાયપરટેન્શન એ ખૂબ જ તીવ્ર ક્રોનિક પેથોલોજી છે, જેમાં મહત્વપૂર્ણ અવયવોના કાર્યમાં વિધેયાત્મક વિકાર છે.
એક નિયમ મુજબ, ગ્રેડ 3 હાયપરટેન્શન દર્દીની આયુષ્ય 7-10 વર્ષ ઘટાડે છે. દર્દીઓમાં, કાર્ડિયાક કારણો (મ્યોકાર્ડિયલ ઇન્ફાર્ક્શન) ને કારણે મૃત્યુ થાય છે.
સામાન્ય રીતે કહીએ તો, તીવ્રતાના 3 જી ડિગ્રીના રોગથી 2 જી ડિગ્રીની હાયપરટેન્શન, લક્ષ્ય અંગો પરની અસરની શક્તિમાં અલગ પડે છે. ગ્રેડ 2 હાયપરટેન્શન સાથે, એક અંગ સામાન્ય રીતે અસરગ્રસ્ત થાય છે - કિડની, અથવા હૃદય, અથવા દ્રષ્ટિના અવયવો.
હાર આ અવયવોના કાર્યમાં કાર્યાત્મક વિકાર દ્વારા પ્રગટ થાય છે. ગ્રેડ 3 હાયપરટેન્શન સાથે, ઘણા ગોલ એક સાથે પીડાય છે, ઘણીવાર કિડની અને હૃદય.
180 મીમીથી વધુ દબાણમાં સતત વધારો થવાને કારણે આ અવયવોમાં ફેરફાર. એચ.જી.
ગ્રેડ 2 હાયપરટેન્શનનાં લક્ષણો એ હાઈ બ્લડ પ્રેશરનાં ચિહ્નો છે, જેમાં શામેલ છે:
- માથાનો દુખાવો
- શ્વાસની તકલીફ
- ટિનીટસ
- આંખો પહેલાં પડદો
- તમારા પોતાના ધબકારાની લાગણી,
- અસ્વસ્થતાની લાગણી
- ચીડિયાપણું.
ચિકિત્સક સારવારની પદ્ધતિ પસંદ કરે છે. જો જરૂરી હોય તો, આવા ડોકટરો દ્વારા કાર્ડિયોલોજિસ્ટ અને ન્યુરોપેથોલોજિસ્ટ તરીકે વધારાઓ કરવામાં આવે છે. દુર્ભાગ્યે, રોગને કાયમ માટે ઉપચાર કરવો શક્ય નથી. બધા પગલાં ધમનીય પરિમાણોને ઘટાડવા અને દર્દીની સ્થિતિમાં સુધારો કરવાનો છે.
ગોળીઓ સૂચવતી વખતે, દર્દીની ઉંમર ધ્યાનમાં લેવામાં આવે છે. યુવાન અને વૃદ્ધ દર્દીઓ માટે સારવાર અલ્ગોરિધમનો અલગ હશે. આ બિંદુ સ્ત્રીઓમાં ગર્ભાવસ્થાને લાગુ પડે છે, કારણ કે આ સમયગાળા દરમિયાન ઘણી દવાઓ ઉપયોગ માટે બિનસલાહભર્યું છે.
દર્દીએ ડ doctorક્ટરની બધી ભલામણોનું પાલન કરવું આવશ્યક છે. સૂચકાંકોના સામાન્યકરણ સાથે હાયપરટેન્સિવ ઉપચારની અનધિકૃત નાબૂદી, વિકલાંગતા અને મૃત્યુનું કારણ બની શકે છે.
જીબી 2 ડિગ્રી માટેનાં પ્રમાણભૂત પ્રિસ્ક્રિપ્શનોની સૂચિમાં ગોળીઓ શામેલ છે:
- શરીરમાંથી વધુ પાણી દૂર કરવા માટે મૂત્રવર્ધક પદાર્થ - વેરોશપીરોન, ફ્યુરોસેમાઇડ.
- એન્ટિહાઇપરટેન્સિવ દવાઓ એ ઉપચારનો અનિવાર્ય ઘટક છે. આમાં હાર્ટીલ, બિસોપ્રોલોલ અને તેના જેવા શામેલ છે.
- લોહીના કોલેસ્ટરોલને ઘટાડવા માટેની દવાઓ - એટોરવાસ્ટેટિન.
- લોહી પાતળા થવા માટે એસ્પકાર્ડ અને તેના એનાલોગ.
હાઇ બ્લડ પ્રેશર સાથે 160 થી 100 મીમી સુધી, ડોઝ વ્યક્તિગત રૂપે સૂચવવામાં આવે છે, નિયમ પ્રમાણે, સરેરાશ ડોઝથી પ્રારંભ કરો. ગોળીઓ, સંકેતો અને ઉપયોગ પરના નિયંત્રણોની પસંદગી કરતી વખતે, આડઅસરોની સંભાવના, ધ્યાનમાં લેવામાં આવે છે.
લાક્ષણિક બિમારીના જોખમને સ્થાપિત કરતી વખતે, ડોકટરો વય, લિંગ, ક્લિનિકલ દર્દીના શરીરમાં ક્રોનિક રોગોની હાજરીને ધ્યાનમાં લે છે.આ માહિતી ક્લિનિકલ પરિણામની આગાહી કરવામાં, આરોગ્યની ગંભીર મુશ્કેલીઓ, અપંગતાની શક્યતા ઘટાડવામાં મદદ કરે છે.
ગ્રેડ 2 હાયપરટેન્શન માટેનું જોખમ 2 એટલે કે બ્લડ પ્રેશર સ્પાઇક્સના પ્રભાવ હેઠળ આંતરિક અવયવોમાં બદલી ન શકાય તેવી પ્રક્રિયાઓ ફક્ત 10 વર્ષ પછી જ જોવા મળે છે, સ્ટ્રોક અને હાર્ટ એટેકની સંભાવના 20% છે.
આ કેસ માટે જોખમનું સ્તર 20-30% છે. ધમનીય હાયપરટેન્શન ગ્રેડ 2 માટેનું જોખમ 3 રોગવિજ્ .ાનવિષયક પરિવર્તન અને આંતરિક અવયવોના વિસ્થાપનને લાક્ષણિકતા આપે છે, જે સમયસર ઉપચારની ગેરહાજરીમાં દર્દીની અપંગતાની શક્યતામાં વધારો કરે છે. ક્લિનિકલ દર્દી માટેના જોખમને ધ્યાનમાં લેતા સારવારની પદ્ધતિ પસંદ કરવામાં આવે છે.
આ જટિલ ક્લિનિકલ ચિત્રની લાક્ષણિકતા છે, જે 30% કરતા વધારેના ભય સ્તરને અનુરૂપ છે. આંતરિક અવયવોમાં માળખાકીય ફેરફારોના ઉચ્ચારણ લક્ષણો છે, અને બ્લડ પ્રેશરમાં કૂદકા અંતરાલ અને વ્યવસ્થિત રીતે લાંબી બને છે.
ગ્રેડ 2 ધમનીય હાયપરટેન્શનવાળા 4 ના જોખમ સાથે, તરત જ પગલાં લેવાની જરૂર છે, નહીં તો અપંગતા અને મૃત્યુને ગૂંચવણોમાં નકારી શકાય છે.
લાક્ષણિક બિમારીના ક્લિનિકલ ચિન્હો ઝડપથી પ્રગતિ કરી રહ્યા છે, આગલા હુમલા દરમિયાન દર્દીને પથારીવશ. મનસ્વી રીતે એન્ટિહાઇપરટેન્સિવ દવાઓ લેતા પહેલા, સામાન્ય સ્વાસ્થ્ય વિશે લાક્ષણિક ફરિયાદોવાળા નિષ્ણાતની સલાહ લેવી જરૂરી છે. ગ્રેડ 2 હાયપરટેન્શનના આવા લક્ષણો પર ખાસ ધ્યાન આપવું જરૂરી છે, જે શરીરની સ્થિતિ પર આધારિત છે:
- લહેરની સંવેદના, મંદિરોમાં દુખાવો,
- તે મારી આંખોમાં અંધારું થઈ રહ્યું છે
- સવારે ટિનીટસ,
- ipસિપીટલ ક્ષેત્રમાં દબાણની સંવેદના,
- ઉચ્ચ ઉત્તેજના
- સોજો ચહેરો અને પોપચા
- ઉપલા અવયવોની સુન્નતા,
- આંખના પ્રોટીન પર રુધિરકેશિકા નેટવર્ક,
- વારંવાર ચક્કર આવે છે
- મારી આંખો પહેલાં હડતાલની મધ્ય
- હૃદય ધબકારા,
- ટાકીકાર્ડિયાના સંકેતો,
- આંખોના સ્ક્લેરાનું વાસોડિલેશન,
- નીચલા હાથપગના સોજો,
- હાયપરમેમિક ત્વચા,
- પેશાબ સાથે સમસ્યાઓ
- આંસુ, ઉદાસીનતા, સુસ્તી,
- અતિશય ચીડિયાપણું
- મેમરી સમસ્યાઓ
- ભાવનાત્મક અસ્થિરતા.
સઘન ઉપચાર શરૂ કરતા પહેલા, કાર્ડિયોલોજિસ્ટ લોહી બનાવનારા અંગોનું વિગતવાર નિદાન કરે છે. લ્યુમેનને સંકુચિત કરવાના કારણો અને વાસણોના વિસ્તરણ, પ્રણાલીગત પરિભ્રમણને સામાન્ય બનાવવું અને વારંવાર થતા હુમલાઓ અટકાવવાનાં કારણો શોધવાનું મહત્વપૂર્ણ છે. ગ્રેડ 2 હાયપરટેન્શનની રૂservિચુસ્ત સારવાર સફળ થવા માટે, નીચેની ક્લિનિકલ ડાયગ્નોસ્ટિક પદ્ધતિઓ સૂચવવામાં આવી છે:
- પેશાબની પ્રક્રિયા
- ડોપ્લેરોગ્રાફી,
- અલ્ટ્રાસાઉન્ડ પરીક્ષા (અલ્ટ્રાસાઉન્ડ),
- ઇકોકાર્ડિયોગ્રાફી,
- રક્ત પરીક્ષણ
- ઇસીજી
ચિકિત્સક નિદાનમાં સામેલ છે, તેમ છતાં, કાર્ડિયોલોજિસ્ટ ગ્રેડ 2 હાયપરટેન્શન માટે ગોળીઓ સૂચવે છે. આ સ્થિતિમાં દર્દી ઉદાસીનતાની લાગણી સાથે જાગૃત થઈ શકે છે, પરંતુ તેણે રોગની ગંભીરતાને સમજવી જ જોઇએ, સૂચિત સારવાર પદ્ધતિનો ભંગ ન કરવો જોઈએ.
ગ્રેડ 2 હાયપરટેન્શન માટેની સૂચિત દવાઓ રોજિંદા જીવનનો ધોરણ બની જાય છે, અને તેમનું મુખ્ય કાર્ય હુમલાઓની સંખ્યા ઘટાડવા, આ તબક્કાના લક્ષણોની તીવ્રતા ઘટાડવાનું છે. જવાબ, ગ્રેડ 2 હાયપરટેન્શનની સારવાર કેવી રીતે કરવી, તે નીચેના ફાર્માકોલોજીકલ દિશાઓ પ્રદાન કરે છે:
- લોહીની ઘનતાને દૂર કરવા માટે (લોહીના પ્રવાહને પાતળા કરવા માટે), એસ્પિરિન, કાર્ડિયોમેગ્નાઇલ, હેપરિન, એસ્પિકાર્ડ લેવી જરૂરી છે.
- દબાણને સામાન્ય બનાવવા માટે, મૂત્રવર્ધક પદાર્થ (મૂત્રવર્ધક પદાર્થ) સૂચવવામાં આવે છે, જેમ કે ડાયવર, ફ્યુરોસેમાઇડ, પાયરેથેનાઇડ, તોરાસીમાઇડ, વેરોશપીરોન, રેવેલ.
- આ નિદાન સાથે, થિઆઝાઇડ્સ (થિઆઝાઇડ ડ્રગ્સ), જેમ કે એરીફોન, ક્લોર્ટિલિડોન, ઇંડાપામાઇડની ભલામણ કરવામાં આવે છે.
- લોહીના કોલેસ્ટરોલને ઘટાડવા માટે, એટોર્વાસ્ટેટિન, એટોરિસ, લિપ્રીમર, ઝોવાસ્ટીકોર જેવી લિપિડ-લોઅરિંગ દવાઓ લેવી જરૂરી છે.
- જહાજોને વિસ્તૃત કરવા માટે, વિવિધ જૂથોની આવી એન્ટિહાઇપરટેન્સિવ દવાઓ સૂચવવામાં આવે છે, જેમ કે ફિઝિયોટન્સ, આર્ટીલ, બિસોપ્રોલોલ, લિસિનોપ્રિલ.
હાયપરટેન્શન અને ગર્ભાવસ્થા કેવી રીતે સંબંધિત છે?
ગર્ભાવસ્થા દરમિયાન હાયપરટેન્શન પ્રથમ સ્ત્રીને આગળ નીકળી શકે છે. પ્રેશરમાં માત્ર એક સમયના કૂદકા છે, સ્ત્રીમાં બ્લડ પ્રેશરમાં એકદમ સ્વાભાવિક થોડો વધારો છે, અને તે એ હકીકતને કારણે છે કે શરીરમાં રક્ત ફરતા પ્રમાણમાં વધારો થાય છે.
હૃદય પરનો ભાર વધે છે, આ શરીરની સિસ્ટમોની કામગીરીમાં નોંધપાત્ર ફેરફાર કરે છે, અને દબાણમાં થોડો વધારો થવાથી આ વ્યક્ત થાય છે.
જો આપણે સગર્ભા માતાની હાયપરટેન્શન વિશે વાત કરીએ, તો તે ખરેખર ગર્ભવતી હાયપરટેન્શન અથવા પ્રિક્લેમ્પસિયા હોઈ શકે છે - એક ગંભીર અને જોખમી પેથોલોજી.
સગર્ભા માતામાં હાયપરટેન્શન નકારાત્મક પરિણામો તરફ દોરી શકે છે:
- એક સ્ટ્રોક
- હાર્ટ એટેક
- ગંભીર દ્રશ્ય ક્ષતિ,
- રેનલ નિષ્ફળતા
- હાર્ટ નિષ્ફળતા.
ક્લિનિકલી, સગર્ભા સ્ત્રીઓમાં હાયપરટેન્શન નીચે મુજબ પોતાને મેનીફેસ્ટ કરે છે: ઉપલા દબાણ 160-180 સુધી વધે છે, નીચું દબાણ 110 થી ઉપર વધે છે. પ્રોટીન્યુરિયા પણ નોંધવામાં આવે છે (આ પેશાબમાં પ્રોટીનમાં વધારો છે) - આ સૂચક 5 જી / દિવસની ઉપર છે. બ્લડ સીરમના વિશ્લેષણમાં ક્રિએટિનાઇન પણ વધેલા મૂલ્યમાં જોવા મળે છે.
પલ્મોનરી એડીમા શક્ય છે, વાળના હુમલાને નકારી કા .વામાં આવતાં નથી, અંગો પ્રભાવિત થાય છે. એક સ્ત્રી માથાનો દુખાવો, દ્રષ્ટિનું આંશિક નુકસાન, પેટમાં તીવ્ર દુખાવો, auseબકા અને vલટી થવાની ફરિયાદ કરે છે, ચક્કર આવે છે.
આ સ્થિતિની સારવાર ફક્ત હોસ્પિટલમાં કરવામાં આવે છે. અચાનક ઉછાળા વિના દબાણ સરળતાથી ઓછું થાય છે. સગર્ભા સ્ત્રીઓ માટે પરંપરાગત દવાઓ પર પ્રતિબંધ છે. તેથી, ઉપચારની યુક્તિઓ અલગ હશે. દવાઓનો નિર્ધારણ ફક્ત ટોનોમીટર પર numbersંચી સંખ્યા સાથે, મોટા પ્રમાણમાં પ્રોટીન્યુરિયા સાથે, યકૃતના કાર્યક્ષમતા અને રક્ત પરીક્ષણમાં નકારાત્મક ડેટા સાથે શરૂ થાય છે.
હાયપરટેન્શનવાળા સગર્ભા સ્ત્રીઓને સામાન્ય રીતે રક્તવાહિની દવા સૂચવવામાં આવે છે - પેપાઝોલ અથવા, ઉદાહરણ તરીકે, એન્ડિપાલ, તેમજ મૂત્રવર્ધક પદાર્થ (કેનેફ્રોન, ફ્યુરોસેમાઇડ, બેરબેરી પર્ણ પ્રેરણા).
પેથોલોજીના લક્ષણો
હાયપરટેન્શનના બીજા તબક્કાના લક્ષણો નોંધવું સરળ છે. વ્યક્તિની સામાન્ય સુખાકારી વધુ ખરાબ થાય છે, માથાનો દુખાવો તીવ્ર થાય છે, હૃદયમાં દુખાવો દેખાય છે. પહેલેથી જ આ સમયગાળા દરમિયાન, મહત્વપૂર્ણ અંગોનું કામ: મગજ, હૃદય અને કિડની વિક્ષેપિત થાય છે. જો તમે ડ doctorક્ટરની સલાહ લેશો નહીં અને યોગ્ય સારવાર શરૂ ન કરો તો, રોગ ઝડપથી, આગામી તબક્કે મુશ્કેલ તબક્કે જશે.
બીજો, એટલે કે, રોગની સરેરાશ ડિગ્રી, પેથોલોજીનો મધ્યમ તબક્કો માનવામાં આવે છે. સિસ્ટોલિક પ્રેશર 160 થી 180 મીમી એચ.જી.ની વચ્ચે વધઘટ થાય છે અને ડાયસ્ટોલિક પ્રેશર 100 થી 110 મીમી એચ.જી. સુધીની હોય છે. હાયપરટેન્શનનો આ તબક્કો બ્લડ પ્રેશરમાં પ્રથમ ડિગ્રીની તુલનામાં લાંબા સમય સુધી વધારો દ્વારા વર્ગીકૃત થયેલ છે.
ટોનોમીટર ભાગ્યે જ સામાન્ય સ્તરે ગુણ બતાવે છે. હાયપરટેન્શનના લક્ષણો મજબૂત અને વધુ વખત દેખાય છે.
દર્દી માથાનો દુખાવોથી પીડાય છે, જે ઘણી વાર ચક્કર સાથે આવે છે અને જગ્યામાં અભિગમ ગુમાવે છે. ગરમ સામાચારો ચહેરા પર સોજો ઉશ્કેરે છે.
ફ્લિરિંગ સાથે વિઝ્યુઅલ ક્ષતિ છે. કેટલીકવાર આંગળીઓ અને અંગૂઠાની ટીપ્સની સંવેદનશીલતાનું નુકસાન થઈ શકે છે.
ડોકટરો સંકેતો અનુસાર જોખમ દ્વારા ધમનીય હાયપરટેન્શનનું વર્ગીકરણ કરે છે જે દર્દીમાં વિવિધ સમસ્યાઓ ઉશ્કેરે છે. આ એવા પરિબળોને ધ્યાનમાં લે છે જે માત્ર દર્દીના સ્વાસ્થ્યને જ બગડે છે, પણ મગજ, હૃદય, યકૃત, કિડનીને પણ બદલી ન શકાય તેવું નુકસાન કરે છે.
- 2 જી ડિગ્રીની હાયપરટેન્શન, જોખમ 2. નિદાન “2 જી ડીગ્રીનો એએચ, જોખમ 2” સ્થાપિત થાય છે જો પરીક્ષા સમયે દર્દીને સ્ટ્રોક ન હતો, અંતocસ્ત્રાવી પ્રણાલીમાં કોઈ ખામી ન હોય, અને બ્લડ પ્રેશરમાં ફક્ત કૂદકા જ ચિંતાનું કારણ છે. જો દર્દીને મેદસ્વીપણાની સમસ્યા હોય, તો પછી અન્ય પેથોલોજીનું જોખમ વધે છે.
- 2 ડીગ્રીની હાયપરટેન્શન, જોખમ 3. 20 - 30% દ્વારા હૃદયના કાર્યમાં સંભવિત પેથોલોજીકલ ફેરફારોની ઘટનામાં "2 જી ડિગ્રીના એએચ, જોખમ 3" સાથે નિદાન. મોટેભાગે, આવા દર્દીઓ ડાયાબિટીઝથી પીડાય છે. અન્ય પેથોલોજીઓમાં - એથેરોસ્ક્લેરોટિક તકતીઓ અને રેનલ ડિસફંક્શન દ્વારા નાના જહાજોને નુકસાન.આ બધી સમસ્યાઓ સાથે મળીને કોરોનરી પરિભ્રમણનું ઉલ્લંઘન અનિવાર્યપણે કોરોનરી રોગ તરફ દોરી જાય છે. ઉપરોક્ત તમામ રોગવિજ્ologiesાનની હાજરીમાં 3 ના જોખમ સાથે 2 જી ડિગ્રીનું હાયપરટેન્શન 35 - 40 વર્ષના યુવાનોમાં પણ નિદાન થાય છે.
- 2 જી ડિગ્રીનું હાયપરટેન્શન, જોખમ 4. એક જ સમયે અનેક ગંભીર રોગોથી પીડાતા દર્દીઓ, જેમ કે કોરોનરી હાર્ટ ડિસીઝ, એથરોસ્ક્લેરોસિસ અને ડાયાબિટીસ મેલીટસ, બિનશરતી નિદાન તરીકે 2 જી ડિગ્રીના એએચ, જોખમ 4 છે. મ્યોકાર્ડિયલ ઇન્ફાર્ક્શન પછી પણ આ નિદાનની ખાતરી કરવામાં આવે છે. અને તે મહત્વનું નથી હોતું કે મ્યોકાર્ડિયમના કયા ક્ષેત્રમાં ઇસ્કેમિક નેક્રોસિસ છે અને નુકસાનનું ક્ષેત્રફળ શું છે. આ બધી પરિસ્થિતિઓમાં, આ રોગ ફક્ત પહેલાથી ઓછું નબળું માનવ સ્વાસ્થ્ય ખરાબ કરે છે.
હાયપરટેન્શન 1 ની નિશાની, જેમાં હાઈ બ્લડ પ્રેશર હોય છે, તે નીચેના લક્ષણોના અભિવ્યક્તિ સાથે હોઈ શકે છે:
- ચહેરા પર સોજો, મુખ્યત્વે આંખોની આજુબાજુ.
- ચહેરા પર વેસ્ક્યુલર મેશ.
- માથાના પાછળના ભાગમાં દુખાવો.
- Fંઘ પછી પણ લાંબી થાક.
- હાથની સોજો.
- આંખો પહેલાં તે અંધારું થઈ જાય છે, કાળા માખીઓ શક્ય છે.
- સહેજ શ્રમથી હૃદયના ધબકારામાં વધારો.
- નબળી મેમરી.
- માથામાં અવાજ.
- ઉદાસીનતા.
- પેશાબની અસંયમ.
ક્લિનિકલ ચિત્ર રોગના મંચ અને સ્વરૂપ પર આધારિત છે.
એન્ટિહાઇપરટેન્સિવ દવાઓ
ગ્રેડ 2 હાયપરટેન્શન માટેની બધી દવાઓ ફક્ત ડ doctorક્ટરના નિર્દેશન મુજબ જ લેવી જોઈએ. નહિંતર, સારવાર ફક્ત અસરકારક રહેશે નહીં.
ડ્રગ થેરેપીની મુખ્ય કડી એ હાયપોટેન્શન દવાઓ છે. તેઓ ઘણા જૂથોમાં વહેંચાયેલા છે, જેમાંના દરેકને તેના ફાયદા અને ગેરફાયદા છે, તેમજ contraindication છે. તેથી, દર્દીની લાક્ષણિકતાઓ ધ્યાનમાં લેતા, હાયપરટેન્શન માટેના ભંડોળની પસંદગી વ્યક્તિગત રીતે કરવામાં આવે છે.
એન્ટિહાઇપરટેન્સિવ દવાઓ:
- મૂત્રવર્ધક દવા. તેઓ પફનેસને ઘટાડવામાં અને શરીરમાંથી વધારાનું પ્રવાહી દૂર કરવામાં મદદ કરે છે. હકીકતમાં, આ મૂત્રવર્ધક પદાર્થ છે. તેમાંના સૌથી વધુ લોકપ્રિય થિયાઝાઇડ, પોટેશિયમ-સ્પેરિંગ અને લૂપબેક છે. મોટે ભાગે, આવી દવાઓ તેમની અસરકારકતા વધારવા માટે અન્ય એન્ટિહાઇપરટેન્સિવ દવાઓ સાથે જોડવામાં આવે છે.
- એસીઇ બ્લocકર. ACE અવરોધને કારણે વાસોોડિલેશનમાં ફાળો. તેઓ શરીરમાં એન્જીઓટેન્સિન -2 ની માત્રા ઘટાડે છે અને બ્રેડિકીનિનના વિરામ પ્રક્રિયાઓને અવરોધિત કરે છે. હૃદયની નિષ્ફળતા અને ડાયાબિટીઝમાં માન્ય એવી કેટલીક એન્ટિહિપેરિટિવ દવાઓમાંથી એકનો સંદર્ભ લો.
- કેલ્શિયમ ચેનલ વિરોધી. સરળ સ્નાયુ કોષોમાં કેલ્શિયમ ઘટાડીને, આ દવાઓ સ્નાયુઓ અને રુધિરવાહિનીઓને આરામ કરવામાં મદદ કરે છે. એરિથિમિયા અને કંઠમાળ પેક્ટોરિસ માટે સૂચવેલ. તેમની પાસે સરેરાશ કાલ્પનિક ક્ષમતા છે.
- એન્જીયોટેન્સિન -2 બ્લocકર. એન્જીયોટેન્સિન -2 રીસેપ્ટર્સને બાંધીને, તેઓ આ હોર્મોનને નિષ્ક્રિય બનાવે છે. આને કારણે, વાસોડિલેશન થાય છે અને દબાણમાં ઘટાડો થાય છે.
- બીટા બ્લocકર. એડ્રેનાલિન અવરોધિત કરો. આને કારણે, દબાણમાં કોઈ વધારો થયો નથી. ઘણીવાર કામચલાઉ જાતીય તકલીફ થાય છે.
વધારાના ભંડોળ
કેટલીકવાર ઉપચારમાં વધારાની દવાઓનો સમાવેશ કરવામાં આવે છે. જો કે, તેનો ઉપયોગ ફક્ત ડ doctorક્ટરની પરવાનગીથી જ શક્ય છે, કારણ કે કેટલીક દવાઓ ઉપરોક્ત દવાઓની ક્રિયાઓને બદલી શકે છે.
ગ્રેડ 2 હાયપરટેન્શન માટે પૂરવણી તરીકે દવાઓ સૂચવવામાં આવે છે:
- મગજ સુધારકો
- કોલેસ્ટરોલ ઘટાડતી દવાઓ
- દવાઓ કે જે લોહીના પ્રવાહમાં વધારો કરે છે.
હાયપરટેન્શન માટે પોષણ
હાયપરટેન્શન સાથે, યોગ્ય પોષણનું પાલન કરવું ખૂબ જ મહત્વપૂર્ણ છે. આના પર કેટલીક સરળ ટીપ્સ આપી છે.
હાયપરટેન્શન માટે પોષણના નિયમો:
- મીઠાની માત્રા મર્યાદિત કરો. આ સીઝનીંગ પ્રવાહી રીટેન્શનને પ્રોત્સાહન આપે છે.
- દિવસના દો water લિટર જેટલા તમારા દૈનિક પાણીના સેવનને ઓછું કરો. સોજો અટકાવવા માટે આ જરૂરી છે.
- ચરબીયુક્ત ખોરાક અને તળેલા ખોરાકને તાજી શાકભાજી અને ફળો, ડેરી ઉત્પાદનો, દુર્બળ માંસનો માર્ગ આપવો જોઈએ. આ કોલેસ્ટરોલ ઘટાડવામાં મદદ કરશે.
- પીવામાં માંસ, અથાણાં, ચટણી અને મરીનેડ્સ પર પણ પ્રતિબંધ છે.
- બધા હાયપરટેન્સિવ દર્દીઓ માટે આલ્કોહોલ પ્રતિબંધિત છે. આવા પીણાં તરત બગાડ તરફ દોરી જાય છે.
- મીઠા ખોરાક અને મીઠાઈઓ બ્લડ પ્રેશર પણ વધારે છે. તેથી, તેમની સંખ્યા ઘટાડવી આવશ્યક છે.
- હાઈપરટેન્શનના આહારમાં કoffeeફી અને સ્ટ strongન્ડ ટી હોવી જોઈએ નહીં.



હાયપરટેન્શન માટે રમત અને જીવનશૈલી
હાયપરટેન્શનના બીજા તબક્કામાં, રમતોને મંજૂરી છે. તે શરીરની સ્થિતિ સુધારવામાં મદદ કરશે અને બ્લડ પ્રેશરના ઘટાડામાં પણ ફાળો આપી શકે છે.
હાયપરટેન્શનમાં, યોગ્ય રમતોને પ્રાધાન્ય આપવું મહત્વપૂર્ણ છે. આ જોગિંગ, વ walkingકિંગ, સ્વિમિંગ, એરોબિક્સ, ફિટનેસ, યોગ, ડાન્સિંગ હોઈ શકે છે. આ સ્થિતિમાં, શ્વાસ લેવાની કસરતો પણ ખૂબ ઉપયોગી છે.
હાયપરટેન્સિવ દર્દીઓ માટે વેઇટ લિફ્ટિંગ, ઉચ્ચ કૂદકા, ઝઘડા વગેરેથી સંબંધિત તમામ પ્રકારની રમતો પર પ્રતિબંધ છે. ઉપરાંત, ઉચ્ચ દબાણ સાથે, વ્યાવસાયિક રમતો બિનસલાહભર્યા છે.
હાયપરટેન્શનનો સામનો કરવા માટે, ફક્ત સક્રિય જીવનશૈલી તરફ દોરી જવું જરૂરી નથી, પણ નકારાત્મક બાહ્ય પરિબળોને ટાળવા માટે પણ. તમારે ખરાબ ટેવો છોડી દેવાની જરૂર છે, તમારી નર્વસ સિસ્ટમને મજબૂત બનાવવી અને શક્ય તેટલું ઓછું તણાવ સાથે વ્યવહાર કરવાનો પ્રયાસ કરવો.
2 જી ડિગ્રીનું હાયપરટેન્શન એ એક ખતરનાક રોગ છે, જે મોટેભાગે મૃત્યુ તરફ દોરી જાય છે. જો કે, જો તમે ડ doctorક્ટરની બધી ભલામણોને અનુસરો અને તંદુરસ્ત જીવનશૈલી દોરો, તો તેઓ ગ્રેડ 2 હાયપરટેન્શન સાથે કેટલું જીવે છે તે પ્રશ્નના જવાબ આશાવાદી હશે. ખરેખર, આ કિસ્સામાં, તમે ખૂબ જ લાંબા સમય સુધી જીવનનો આનંદ માણી શકો છો.