ડાયાબિટીસનું વિશિષ્ટ નિદાન
રેનલ ગ્લુકોસુરિયા ખાંડ માટે રેનલ થ્રેશોલ્ડમાં ઘટાડો થવાને કારણે છે. રેનલ ગ્લુકોસરીઆ સગર્ભા સ્ત્રીઓમાં જોવા મળે છે, પાયલોનેફ્રીટીસ, ગ્લોમેર્યુલોનફ્રીટીસ, ઇન્ટર્સ્ટિશલ નેફ્રાઇટિસ સાથે.
જનરલ: પોલિડિપ્સિયા, પોલીયુરિયા, ગ્લુકોસ્યુરિયા.
- ઉપવાસ રક્ત ગ્લાયસીમિયા
- ગ્લુકોઝ સહિષ્ણુતા પરીક્ષણ (TSH)
રેનલ ડાયાબિટીસ સાથે
તે રેનલ ગ્લુકોસ્યુરિયાની બાજુમાં પેથોજેનેસિસમાં ખૂબ નજીક છે અને વ્યક્તિગત લેખકો દ્વારા તેને એક જ સિન્ડ્રોમ તરીકે વર્ણવવામાં આવે છે. તે ટ્યુબ્યુલર એસિડિસિસને કારણે થાય છે, કિડનીના મેડ્યુલામાં mસ્મોટિક પ્રેશરમાં ઘટાડો, જે એડીએચ (એન્ટિડ્યુરેટિક હોર્મોન) ની દૂરના નળીઓની સંવેદનશીલતામાં ઘટાડો તરફ દોરી જાય છે.
સિન્ડ્રોમ એ જ રોગો માટે લાક્ષણિક છે જે રેનલ ગ્લુકોસુરિયાનું કારણ બને છે, હાયપરપેરાથીરોઇડિઝમ માટે, કોહન્સ સિંડ્રોમ, કેટલીકવાર તે થાઇરોટોક્સિકોસિસ સાથે થાય છે.
જનરલ: પોલીયુરિયા, પોલિડિપ્સિયા, ગ્લુકોસ્યુરિયા.
ગ્લુકોઝ સહિષ્ણુતા પરીક્ષણ (TSH)
મધ્યમથી highંચું
કાર્બોહાઈડ્રેટની માત્રા પર ગ્લુકોસુરિયાની અવલંબન
ડાયાબિટીસ ઇનિસિડસ સાથે
તે અપૂરતા સ્ત્રાવ અથવા એડીએચ (એન્ટિડ્યુરેટિક હોર્મોન) ની અસરને કારણે હાયપોથાલેમસ અથવા હાયપોથાલેમિક-કફોત્પાદક માર્ગના મધ્યવર્તી કેન્દ્રને નુકસાનને કારણે થાય છે.
જનરલ: પોલીયુરિયા, પોલિડિપ્સિયા
પેશાબ ચોક્કસ ગુરુત્વાકર્ષણ
ઉચ્ચ અથવા સામાન્ય
5. કાંસાની ડાયાબિટીસ સાથે હિમોક્રોમેટોસિસ સાથે (ટ્રાઇડ: મેલાસ્મા - પિગમેન્ટ સિરહોસિસ - ડાયાબિટીસ મેલીટસ).
ડાયાબિટીઝ મેલીટસ એ ક્ષતિગ્રસ્ત રંગદ્રવ્ય ચયાપચયની અંતમાં ગૂંચવણ છે. પ્રથમ, ત્વચા ઘાટા થાય છે, પછી સિરોસિસ વિકસે છે, અને માત્ર ત્યારે જ - ડાયાબિટીસ.
ડાયાબિટીઝની સારવારનો મૂળ સિદ્ધાંત એ પ્રાપ્ત કરવાનો છે મેટાબોલિક ડિસઓર્ડરનું સામાન્યકરણ.
આધુનિક સારવાર પદ્ધતિઓ ડાયાબિટીઝમાં શામેલ છે: 1) આહારની સારવાર, 2) ઇન્સ્યુલિન અથવા મૌખિક હાયપોગ્લાયકેમિક દવાઓ સાથે ઉપચાર, 3) શારીરિક પ્રવૃત્તિ, 4) દર્દીની તાલીમ અને સ્વ-નિરીક્ષણ, 5) ડાયાબિટીઝની ગૂંચવણો અટકાવવા અને સારવાર, 6) નોન-ડ્રગ ઉપચારનો ઉપયોગ: મસાજ, એક્યુપંક્ચર, હર્બલ દવા, પ્લાઝ્માફેરીસિસ, હાયપરબેરિક oxygenક્સિજન ઉપચાર, ologટોલોગસ લોહીનું અલ્ટ્રાવાયોલેટ ઇરેડિયેશન.
માટે કામગીરી આકારણી સારવાર માટે નીચેના માપદંડોનો ઉપયોગ કરવામાં આવે છે:
ક્લિનિકલ - તરસ અદૃશ્ય થવું, પોલીયુરિયા, એકંદર સુખાકારીમાં સુધારો, શરીરના વજનમાં સ્થિરતા, કામગીરીની પુનorationસ્થાપના.
પ્રયોગશાળા - ઉપવાસ ગ્લાયસીમિયા, દિવસ દરમિયાન ગ્લિસેમિયા, ગ્લુકોસુરિયા, ગ્લાયકોસાઇલેટેડ હિમોગ્લોબિન અને આલ્બ્યુલિનની સાંદ્રતા.
5. રેટિંગ નિયંત્રણના પ્રશ્નો અને પરીક્ષણો.
5.1. વૃદ્ધિશીલ સ્વાદુપિંડનું કાર્ય માટે, પદાર્થોનું સ્ત્રાવું લાક્ષણિકતા છે:
5.2. ભૂલ શોધો! સ્વાદુપિંડ હોર્મોન્સનું સંશ્લેષણ કરતું નથી:
)) સ્વાદુપિંડનું પોલીપેપ્ટાઇડ,
5.3. ડાયાબિટીસમાં સ્વાદુપિંડનું નુકસાનનું સૌથી લાક્ષણિક લાક્ષણિકતા ચિન્હ છે:
1) આઇલેટ-સેલ ઘૂસણખોરી,
2) આઇલેટ-સેલ ઘૂસણખોરી,
)) આઇલેટ્સના ડી-સેલની ઘૂસણખોરી,
4) સ્વાદુપિંડના જોડાયેલી પેશીઓની ઘૂસણખોરી.
5.4. IDDM માટે લાક્ષણિકતા નથી:
1) શરીરનું વજન વધ્યું
5.5. એનઆઈડીડીએમ માટે લાક્ષણિકતા નથી:
1) હાઈ બ્લડ ઇન્સ્યુલિન સામગ્રી,
2) શરીરનું વજન,
)) ઇન્સ્યુલિન રીસેપ્ટર્સમાં વધારો,
5.6. આઈડીડીએમના નિદાનમાં સૌથી નોંધપાત્ર લક્ષણ છે:
1) વજન ઘટાડવું,
4) હાઈપરગ્લાયકેમિઆ ઉપવાસ.
7.7. એનઆઈડીડીએમના નિદાનમાં સૌથી નોંધપાત્ર સંકેત છે:
1) શરીરના વજનમાં વધારો,
2) માતાપિતામાંના એકમાં ડાયાબિટીસ,
)) ખાધા પછી હાઈપરગ્લાયકેમિઆ,
4) એચબીએની સામગ્રીમાં વધારો1s (ગ્લાયકેટેડ હિમોગ્લોબિન).
5.8. ભૂલ શોધો! ડાયાબિટીક પોલિનોરોપથી લક્ષણો દ્વારા પ્રગટ થાય છે:
1) નીચલા હાથપગના રાત્રિના અતિસંવેદનશીલતા,
2) એક પાતળા પ્રવાહ સાથે પેશાબ,
)) નીચલા હાથપગના હાઇપરહાઇડ્રોલિસિસ,
4) ઉપલા અને નીચલા હાથપગ પર વાળ ખરવા.
5.9. ભૂલ શોધો! ડાયાબિટીક રેટિનોપેથી લક્ષણો દ્વારા પ્રગટ થાય છે:
1) વેનુલ્સનું વિસ્તરણ,
2) રુધિરકેશિકાઓના માઇક્રોએન્યુરિઝમ્સ,
)) પેલ્પેબ્રલ ફિશરનું વિસ્તરણ,
4) રેટિના ટુકડી.
5.10. ભૂલ શોધો! ડાયાબિટીક નેફ્રોપથી લક્ષણો દ્વારા વર્ગીકૃત થયેલ છે:
2) મોટા પ્રમાણમાં ગ્લુકોસુરિયા,
6. વ્યવહારુ કુશળતાની સૂચિ.
અંતocસ્ત્રાવી પ્રણાલીના રોગોવાળા દર્દીઓની પૂછપરછ, ડાયાબિટીસ મેલીટસના વિકાસમાં ફાળો આપતા પરિબળોના ઇતિહાસની ઓળખ, ડાયાબિટીસ મેલીટસ, પોલિડિપ્સિયા, પોલ્યુરિયા, શરીરના વજનમાં ફેરફાર, ડાયાબિટીક ર્યુબોસિસ, હાયપરગ્લાયકેમિઆ, ગ્લુકોસુરિયાના મુખ્ય ક્લિનિકલ સિન્ડ્રોમ્સની ઓળખ. પેટના અવયવો, ખાસ કરીને સ્વાદુપિંડનું પેલ્પશન અને પર્ક્યુશન. પ્રારંભિક નિદાન, ડાયાબિટીઝના દર્દીની પરીક્ષા અને સારવાર માટેની યોજના. ગ્લુકોઝ માટે લોહી અને પેશાબ પરીક્ષણોના પરિણામોનું મૂલ્યાંકન, સ્વાદુપિંડના ઇન્સ્ટ્રુમેન્ટલ સ્ટડીઝનું મૂલ્યાંકન (અલ્ટ્રાસાઉન્ડ, કમ્પ્યુટેડ ટોમોગ્રાફી). સમાન રોગો (રેનલ ગ્લુકોસુરિયા, ડાયાબિટીઝ ઇંસિપિડસ, ડાયાબિટીસ મેલીટસના અંતocસ્ત્રાવી સ્વરૂપો), ડાયાબિટીઝની સારવારની નિમણૂક સાથે વિશિષ્ટ નિદાન.
7. વિદ્યાર્થીઓનું સ્વતંત્ર કાર્ય.
દર્દીના પલંગના વ wardર્ડમાં, પ્રશ્નો, દર્દીઓની સામાન્ય પરીક્ષા. ડાયાબિટીઝના આ સ્વરૂપના વિકાસમાં ફરિયાદો, એનામેનેસિસ, જોખમના પરિબળોને ઓળખે છે. તે દર્દીઓની પૂછપરછ અને તપાસના આધારે ડાયાબિટીસના નિદાનમાં ડાયગ્નોસ્ટિક મૂલ્ય ધરાવતા લક્ષણો અને સિન્ડ્રોમની ઓળખ કરે છે. તે રોગના નૈદાનિક ઇતિહાસ મુજબ પ્રયોગશાળા અને ઇન્સ્ટ્રુમેન્ટલ પરીક્ષાના પરિણામોનું લાયક મૂલ્યાંકન આપે છે. અભ્યાસ ખંડમાં તે આ વિષય પર શિક્ષણ સહાયક સાથે કામ કરે છે.
પ્રકાર 1 અને પ્રકાર 2 ડાયાબિટીસનું નિદાન. ડાયાબિટીસનું વિશિષ્ટ નિદાન
મોટાભાગના કિસ્સાઓમાં ડાયાબિટીસનું નિદાન ડ doctorક્ટર માટે મુશ્કેલ નથી. કારણ કે સામાન્ય રીતે દર્દીઓ ગંભીર સ્થિતિમાં મોડા ડોક્ટર પાસે જાય છે. આવી પરિસ્થિતિઓમાં, ડાયાબિટીઝના લક્ષણો એટલા ઉચ્ચારવામાં આવે છે કે તેમાં કોઈ ભૂલ થશે નહીં. મોટે ભાગે, ડાયાબિટીસ પ્રથમ વખત ડ onક્ટરને તેની જાતે જ નહીં, પરંતુ એમ્બ્યુલન્સ પર, ડાયાબિટીસ કોમામાં બેભાન થઈને ડોક્ટર પાસે જાય છે. કેટલીકવાર લોકો પોતાને અથવા તેમના બાળકોમાં ડાયાબિટીસના પ્રારંભિક લક્ષણો શોધી કા .ે છે અને નિદાનની પુષ્ટિ કરવા અથવા તેને રદિયો આપવા માટે ડ doctorક્ટરની સલાહ લે છે. આ કિસ્સામાં, ડ doctorક્ટર ખાંડ માટે રક્ત પરીક્ષણોની શ્રેણીબદ્ધ સૂચવે છે. આ પરીક્ષણોના પરિણામોના આધારે, ડાયાબિટીસનું નિદાન થાય છે. દર્દીના કયા લક્ષણો છે તે પણ ડ doctorક્ટર ધ્યાનમાં લે છે.
| વિડિઓ (રમવા માટે ક્લિક કરો). |
સૌ પ્રથમ, તેઓ ખાંડ માટે રક્ત પરીક્ષણ કરે છે અને / અથવા ગ્લાયકેટેડ હિમોગ્લોબિન માટે પરીક્ષણ કરે છે. આ વિશ્લેષણ નીચેના બતાવી શકે છે:
- સામાન્ય રક્ત ખાંડ, તંદુરસ્ત ગ્લુકોઝ ચયાપચય,
- ક્ષતિગ્રસ્ત ગ્લુકોઝ સહિષ્ણુતા - પૂર્વસૂચન,
- બ્લડ સુગર એટલી એલિવેટેડ છે કે ટાઇપ 1 અથવા ટાઇપ 2 ડાયાબિટીસનું નિદાન થઈ શકે છે.
બ્લડ સુગર ટેસ્ટ પરિણામો શું કહે છે?
2010 થી, અમેરિકન ડાયાબિટીઝ એસોસિએશને ડાયાબિટીસના નિદાન માટે ગ્લાયકેટેડ હિમોગ્લોબિન માટે રક્ત પરીક્ષણનો સત્તાવાર રીતે ભલામણ કરી છે (આ પરીક્ષણ લો! ભલામણ કરો!). જો આ સૂચક HbA1c> = 6.5% ની કિંમત પ્રાપ્ત થાય છે, તો ડાયાબિટીસનું નિદાન કરવું જોઈએ, વારંવાર પરીક્ષણ દ્વારા પુષ્ટિ આપવી.
ડાયાબિટીસ મેલિટસ પ્રકાર 1 અને 2 નું વિશિષ્ટ નિદાન
પ્રકારનાં 1 ડાયાબિટીસથી 10 થી 10% દર્દીઓ પીડાતા નથી. બાકીના બધાને ટાઇપ 2 ડાયાબિટીઝ છે. પ્રકાર 1 ડાયાબિટીસવાળા દર્દીઓમાં, લક્ષણો તીવ્ર હોય છે, રોગની શરૂઆત તીવ્ર હોય છે, અને સ્થૂળતા સામાન્ય રીતે ગેરહાજર હોય છે. પ્રકાર 2 ડાયાબિટીસના દર્દીઓ વધુ વખત આધેડ અને વૃદ્ધાવસ્થાના મેદસ્વી લોકો હોય છે. તેમની સ્થિતિ એટલી તીવ્ર નથી.
પ્રકાર 1 અને પ્રકાર 2 ડાયાબિટીસના નિદાન માટે, વધારાની રક્ત પરીક્ષણોનો ઉપયોગ થાય છે:
- સ્વાદુપિંડ પોતાનું ઇન્સ્યુલિન ઉત્પન્ન કરે છે કે કેમ તે નક્કી કરવા માટે સી-પેપ્ટાઇડ પર,
- સ્વાદુપિંડના બીટા-કોષોના સ્વયંસંચાલિતો પર એન્ટિજેન્સ હોય છે - તે ઘણીવાર autoટોઇમ્યુન પ્રકાર 1 ડાયાબિટીસના દર્દીઓમાં જોવા મળે છે,
- લોહીમાં કીટોન શરીર પર,
- આનુવંશિક સંશોધન.
પ્રકાર 1 અને પ્રકાર 2 ડાયાબિટીસ મેલિટસ માટેના તફાવત નિદાન એલ્ગોરિધમનો અમે તમારા ધ્યાન પર લઈશું:
આ અલ્ગોરિધમનો પુસ્તક “ડાયાબિટીઝ” માં રજૂ કરવામાં આવ્યો છે. ની સંપાદન હેઠળ નિદાન, સારવાર, નિવારણ " આઇ.આઈ.ડેડોવા, એમ.વી. શેસ્તાકોવા, એમ., 2011
ટાઇપ 2 ડાયાબિટીસમાં, કીટોસીડોસિસ અને ડાયાબિટીસ કોમા અત્યંત દુર્લભ છે. દર્દી ડાયાબિટીઝની ગોળીઓને પ્રતિક્રિયા આપે છે, જ્યારે પ્રકાર 1 ડાયાબિટીસમાં આવી કોઈ પ્રતિક્રિયા નથી. મહેરબાની કરીને નોંધ કરો કે XXI સદીની શરૂઆતથી ટાઇપ 2 ડાયાબિટીસ મેલીટસ ખૂબ "નાનો" થઈ ગયો છે. હવે આ રોગ કિશોરો અને 10 વર્ષના બાળકોમાં પણ જોવા મળે છે.
નિદાન આ હોઈ શકે છે:
- પ્રકાર 1 ડાયાબિટીસ
- પ્રકાર 2 ડાયાબિટીસ
- કારણ સૂચવવા માટે ડાયાબિટીસ.
નિદાનમાં દર્દીને થતી ડાયાબિટીઝની ગૂંચવણો, કે જે, મોટા અને નાના રુધિરવાહિનીઓ (માઇક્રો અને મેક્રોઆંગોપેથી) ના જખમ, તેમજ નર્વસ સિસ્ટમ (ન્યુરોપથી) ની વિગતવાર વર્ણન કરે છે. ડાયાબિટીઝની તીવ્ર અને ક્રોનિક ગૂંચવણોનો વિગતવાર લેખ વાંચો. જો ત્યાં ડાયાબિટીક ફીટ સિન્ડ્રોમ હોય, તો પછી આ નોંધો, તેના આકારને સૂચવતા.
ડાયાબિટીઝની દ્રષ્ટિની ગૂંચવણો - જમણી અને ડાબી આંખમાં રેટિનોપેથીના તબક્કાને સંકેત આપો, પછી ભલે લેસર રેટિનાલ કોગ્યુલેશન અથવા અન્ય સર્જિકલ સારવાર કરવામાં આવી હોય. ડાયાબિટીક નેફ્રોપથી - કિડનીમાં ગૂંચવણો - ક્રોનિક કિડની રોગ, લોહી અને પેશાબના પરીક્ષણોનો તબક્કો સૂચવે છે. ડાયાબિટીક ન્યુરોપથીનું સ્વરૂપ નક્કી થાય છે.
મુખ્ય મુખ્ય રક્ત વાહિનીઓના જખમ:
- જો ત્યાં હૃદય રોગ છે, તો પછી તેનો આકાર દર્શાવો,
- હૃદયની નિષ્ફળતા - તેના એનવાયએચએ કાર્યાત્મક વર્ગ સૂચવો,
- સેરેબ્રોવાસ્ક્યુલર ડિસઓર્ડર કે જે મળી આવ્યા છે તેનું વર્ણન કરો,
- પગની રુધિરાભિસરણ વિકૃતિઓ - - નીચલા હાથપગની ધમનીઓના ક્રોનિક નાબૂદ રોગો તેમના તબક્કાને સૂચવે છે.
જો દર્દીને હાઈ બ્લડ પ્રેશર હોય, તો આ નિદાનમાં નોંધવામાં આવે છે અને હાયપરટેન્શનની ડિગ્રી સૂચવવામાં આવે છે. ખરાબ અને સારા કોલેસ્ટરોલ, ટ્રાઇગ્લાઇસેરાઇડ્સ માટે રક્ત પરીક્ષણોનાં પરિણામો આપવામાં આવે છે. ડાયાબિટીઝ સાથે સંકળાયેલ અન્ય રોગોનું વર્ણન કરો.
દર્દીમાં ડાયાબિટીઝની તીવ્રતાનો ઉલ્લેખ કરવા માટે, નિદાનમાં ડોકટરોની ભલામણ કરવામાં આવતી નથી, જેથી ઉદ્દેશ્યની માહિતી સાથે તેમના વ્યક્તિલક્ષી ચુકાદાઓને મિશ્રિત ન કરવામાં આવે. રોગની તીવ્રતા જટિલતાઓની હાજરી અને તે કેટલા ગંભીર છે તેના દ્વારા નક્કી થાય છે. નિદાન ઘડ્યા પછી, લક્ષ્ય રક્ત ખાંડનું સ્તર સૂચવવામાં આવે છે, જેના માટે દર્દીએ પ્રયત્ન કરવો જોઇએ. તે વ્યક્તિગત રીતે સેટ કરવામાં આવે છે, ડાયાબિટીસની ઉંમર, સામાજિક-આર્થિક પરિસ્થિતિઓ અને આયુષ્યના આધારે. વધુ વાંચો "બ્લડ સુગરના નિયમો".
રોગો જે ઘણીવાર ડાયાબિટીઝ સાથે જોડાય છે
ડાયાબિટીઝને લીધે, લોકોમાં રોગપ્રતિકારક શક્તિ ઓછી થાય છે, તેથી શરદી અને ન્યુમોનિયા હંમેશા વિકાસ પામે છે. ડાયાબિટીઝના દર્દીઓમાં, શ્વસન ચેપ ખાસ કરીને મુશ્કેલ હોય છે, તે ક્રોનિક બની શકે છે. પ્રકાર 1 અને પ્રકાર 2 ડાયાબિટીસના દર્દીઓમાં સામાન્ય રક્ત ખાંડવાળા લોકો કરતા ક્ષય રોગ થવાની શક્યતા ઘણી વધારે છે. ડાયાબિટીઝ અને ક્ષય રોગ પરસ્પર બોજારૂપ છે. આવા દર્દીઓને ક્ષય રોગના ડ lક્ટર દ્વારા આજીવન નિરીક્ષણની જરૂર હોય છે કારણ કે તેમનામાં હંમેશા ક્ષય રોગને વધારવાનું જોખમ રહેલું છે.
ડાયાબિટીસના લાંબા કોર્સ સાથે, સ્વાદુપિંડ દ્વારા પાચક ઉત્સેચકોનું ઉત્પાદન ઘટે છે. પેટ અને આંતરડા ખરાબ કામ કરે છે. આ કારણ છે કે ડાયાબિટીસ જઠરાંત્રિય માર્ગને ખવડાવતા વાહિનીઓને તેમજ તેને નિયંત્રિત કરતી સદીને અસર કરે છે. લેખ પર વધુ વાંચો "ડાયાબિટીક ગેસ્ટ્રોપેરિસિસ". સારા સમાચાર એ છે કે યકૃત વ્યવહારીક ડાયાબિટીઝથી પીડાય નથી, અને જો સારી વળતર પ્રાપ્ત થાય તો જઠરાંત્રિય માર્ગને નુકસાન ઉલટાવી શકાય તેવું છે, એટલે કે.સ્થિર સામાન્ય રક્ત ખાંડ જાળવવા.
પ્રકાર 1 અને પ્રકાર 2 ડાયાબિટીસમાં, કિડની અને પેશાબની નળના ચેપી રોગોનું જોખમ વધારે છે. આ એક ગંભીર સમસ્યા છે, જે એક જ સમયે 3 કારણો છે:
- દર્દીઓમાં પ્રતિરક્ષા ઓછી.
- ઓટોનોમિક ન્યુરોપથીનો વિકાસ,
- લોહીમાં જેટલું ગ્લુકોઝ, પેથોજેનિક સુક્ષ્મજીવાણુઓ વધુ અનુભવે છે.
જો કોઈ બાળક લાંબા સમયથી ડાયાબિટીસની નબળી સારવાર કરે છે, તો પછી આ નબળાઇ વૃદ્ધિ તરફ દોરી જશે. ડાયાબિટીઝવાળી યુવતીઓ માટે ગર્ભવતી થવું વધુ મુશ્કેલ છે. જો ગર્ભવતી થવું શક્ય હતું, તો તંદુરસ્ત બાળકને બહાર કા takingવા અને જન્મ આપવો તે એક અલગ મુદ્દો છે. વધુ માહિતી માટે, લેખ "સગર્ભા સ્ત્રીઓમાં ડાયાબિટીઝની સારવાર" જુઓ.
હેલો સેર્ગેઇ. ગયા અઠવાડિયે પરીક્ષણો લીધા પછી, જ્યારે મને પ્રિડીબાઇટિસ હોવાનું નિદાન થયું ત્યારે મેં તમારી સાઇટ માટે સાઇન અપ કર્યું. બ્લડ ગ્લુકોઝનું સ્તર - 103 મિલિગ્રામ / ડીએલ.
આ અઠવાડિયાની શરૂઆતથી મેં ઓછી કાર્બોહાઇડ્રેટ આહાર (પ્રથમ દિવસ સખત હતો) અને 45 મિનિટ ચાલવાનું શરૂ કર્યું - દિવસ દીઠ 1 કલાક.
હું આજે ભીંગડા પર ગયો - મારે 2 કિલો વજન ઓછું થયું. મને સારું લાગે છે, હું ફળને થોડું ચૂકીશ.
તમારા વિશે થોડું. હું કદી પૂર્ણ થયો નથી. 167 સે.મી.ની Withંચાઇ સાથે, વજન 55-57 કિલોથી વધુ નહીં. મેનોપોઝની શરૂઆત સાથે (51 પર, હવે હું 58 વર્ષની છું), વજન વધવાનું શરૂ થયું. હવે મારું વજન 165 કિ. હંમેશાં એક મહેનતુ વ્યક્તિ રહે છે: કામ, ઘર, પૌત્રો. મને ખરેખર આઈસ્ક્રીમ ગમે છે, પરંતુ તમે જાણો છો, હું હવે તેના વિશે સપના પણ નથી કરી શકતો.
પુત્રી એક નર્સ છે, તે આહાર અને કસરતનું પાલન કરવાની પણ સલાહ આપે છે.
મારી પાસે કાયમની અતિશય ફૂલેલી નસો છે અને હું ડાયાબિટીઝથી ડરું છું.
ભલામણ બદલ આભાર.
ભલામણ બદલ આભાર.
ભલામણો આપવા માટે, તમારે વિશિષ્ટ પ્રશ્નો પૂછવાની જરૂર છે.
થાઇરોઇડ હોર્મોન્સ માટે રક્ત પરીક્ષણો લો - ટી 3 મફત છે અને ટી 4 મફત છે, ફક્ત ટીએસએચ જ નહીં. તમને હાઈપોથાઇરોડિસમ હોઈ શકે છે. જો એમ હોય તો, પછી તેનો ઉપચાર કરવો જ જોઇએ.
તમારી સાઇટ ગમી! હું 20 વર્ષથી ક્રોનિક પેન્ક્રેટાઇટિસ માટે સક્ષમ છું. બીજી તીવ્ર તકરાર પછી, 8.8 ખાધા પછી ખાલી પેટ પર ખાંડ .6..6 બીજા દિવસે ધીમે ધીમે સામાન્ય થઈ જાય છે, જો હું કંઈપણ ન ખાઉં તો હું તમારી ભલામણો વાંચું છું અને ખરેખર તે ગમ્યું છે! ડ theક્ટર પાસે જવું તે નકામું છે! તમે તમારા માટે જાણો છો .. શું મને ટાઇપ 2 ડાયાબિટીઝ છે? તદુપરાંત, ત્યાં ઘણાં તંતુમય ટાપુઓ છે, હું 71 વર્ષનો છું, આભાર!
નમસ્તે. ગયા વર્ષથી ડોકટરો ટાઇપ 2 ડાયાબિટીસનું નિદાન કરી રહ્યા છે. હું મેટફોર્મિન પીઉં છું. હું હવે ત્રણ અઠવાડિયાથી તમારી ભલામણોનું પાલન કરું છું. 160 સે.મી.ની વૃદ્ધિ સાથે 71 કિલો વજન ઓછું થયું, ત્રણ અઠવાડિયામાં લગભગ 4 કિલો. ખાંડ પણ ધીરે ધીરે સ્થિર થવાનું શરૂ કર્યું: એક અઠવાડિયામાં 140 થી તે સવારે 106 અને ક્યારેક 91 થઈ ગઈ. ત્રણ દિવસ સુધી, મને મહત્વપૂર્ણ નથી લાગતું. મારા માથામાં સવારથી જ દુ: ખાવો થવા લાગ્યો અને ફરી ખાંડ ફરી વળી. સવારે, સૂચકાંકો 112, 119 બન્યા, આજે તે પહેલાથી જ 121 છે. અને હજી પણ. ગઈકાલે મેં ખૂબ નાના ભૌતિક ભાર પછી ખાંડ માપ્યું: ભ્રમણકક્ષાના ટ્રેકમાં 15 મિનિટ અને પૂલમાં અડધા કલાક સુધી, ખાંડ વધીને 130 થઈ ગઈ. શું હોઈ શકે? એપોઇન્ટમેન્ટ માટે એન્ડોક્રિનોલોજિસ્ટ મેળવવું લગભગ અશક્ય છે. ઇન્ટરનેટ પર વાંચો. શું આ ડાયાબિટીસનો પ્રથમ પ્રકાર છે? જવાબ માટે આભાર.
નમસ્તે
હું years 37 વર્ષનો છું, heightંચાઇ ૧ ,૦, વજન. 74. મોટેભાગે સૂકા મોં, થાક, પગ પર ફોલ્લીઓ હોય છે (ડોકટરોએ હેમોરેજિક કે કોઈ બીજું નક્કી કર્યું નથી).
આ કિસ્સામાં, વારંવાર પેશાબ થતો નથી, હું રાત્રે ઉઠતો નથી. ગ્લુકોઝ 1.૧, ખાલી પેટ પર શિરામાંથી રક્તદાન કર્યું. શું તે ધ્યાનમાં લઈ શકાય છે કે આ ચોક્કસપણે ડાયાબિટીસ નથી, અથવા
ભાર હેઠળ વિશ્લેષણ કરવાની જરૂર છે? આભાર
હું 34 વર્ષનો છું, આ વર્ષના માર્ચમાં વજન 67 થી 75 કિલોની વચ્ચે વધઘટ થાય છે, તેઓ ઇન્સ્યુલિન વોસુલિન વત્તા મેટફોર્મિન 1000 અને ગ્લિક્લેઝિડ 60 કહે છે ટાઇપ 2 ડાયાબિટીસ. જોકે મારી માતા અને દાદા પાસે છે. હું દિવસમાં બે વખત 10-12 યુનિટ્સ માટે ઇન્સ્યુલિન કરું છું, પરંતુ કેટલાક કારણોસર આ સ્થિતિ ખૂબ જ નબળી છે. થાક, સતત બળતરા અને ગુસ્સો, sleepંઘનો અભાવ, રાત્રે શૌચાલયની વારંવાર વિનંતી, હું બે કે ત્રણ વાર ઉદભવી શકું છું, ઉદાસીનતા અને હતાશા. શું હું ડાયાબિટીઝના પ્રકારને યોગ્ય રીતે ઓળખી શકું છું? પરીક્ષણ પટ્ટી ફક્ત વીસ દિવસ માટે મફત છે, પછી બે મહિના હું પૈસાના માપ્યા વગર ઇન્સ્યુલિન કરું છું. x ખરીદી અને તે પણ આ સમય ખાસ કરીને ઘનિષ્ઠ સ્થળોએ ખંજવાળ માનસિક ખાતે ataet, અને પગ, અને પગ ખૂબ લગભગ krovi.posovetuyte કંઈપણ કૃપા કરીને તિરાડ છે :.
નમસ્તે. સેર્ગેઈ, મને કહો કે મારી પરિસ્થિતિમાં કેવી રીતે રહેવું. ગ્લાયકેટેડ હિમોગ્લોબિન (10.3) નું નિદાન ટી 2 ડીએમ સાથે થયું હતું. ખાંડ ઘણીવાર તીવ્ર ઘટાડો થાય છે, અને હું, અનુક્રમે, ચક્કર.જો લોહીમાં ખાંડ હંમેશાં ખૂબ ઓછી હોય તો હું કેવી રીતે ઓછી કાર્બોહાઇડ્રેટ આહારમાં સ્વિચ કરી શકું? હું સમજું છું કે જો આ સવારે હાયપોગ્લાયકેમિઆ છે, જ્યારે રાત્રે ખોરાકમાં મોટો વિરામ હોય છે, પરંતુ દિવસ દરમિયાન પડવું મને સ્પષ્ટ નથી, કારણ કે હું વારંવાર અને અપૂર્ણાંક ખાઉં છું. હું આવા આહારમાં ફેરવા માટે ભયભીત છું, મારી સ્થિતિ વધુ ખરાબ થવાનો ભય છે.
અન્ય રોગો સાથે ડાયાબિટીસનું વિશિષ્ટ નિદાન
ડાયાબિટીઝ મેલીટસ એ રશિયામાં સૌથી સામાન્ય ક્રોનિક રોગો છે. આજે તે વસ્તીમાં મૃત્યુદરમાં ત્રીજા સ્થાને છે, જે રક્તવાહિની અને કેન્સરના રોગો પછી બીજા ક્રમે છે.
ડાયાબિટીઝનો મુખ્ય ભય એ છે કે આ રોગ વયસ્કો અને વૃદ્ધો અને ખૂબ નાના બાળકો બંનેને અસર કરી શકે છે. આ કિસ્સામાં, રોગના સમયસર નિદાન એ ડાયાબિટીઝની સફળ સારવાર માટે સૌથી અગત્યની સ્થિતિ છે.
આધુનિક દવામાં ડાયાબિટીસ માટેની નિદાનની વ્યાપક ક્ષમતા છે. દર્દી માટે યોગ્ય નિદાન માટે સર્વોચ્ચ મહત્વ એ વિભેદક નિદાન છે, જે ડાયાબિટીસના પ્રકારને ઓળખવામાં અને યોગ્ય ઉપચાર પદ્ધતિને વિકસાવવામાં મદદ કરે છે.
તમામ પ્રકારના ડાયાબિટીઝ મેલીટસમાં સમાન લક્ષણો હોય છે, નામ: એલિવેટેડ બ્લડ સુગર, તીવ્ર તરસ, અતિશય પેશાબ અને નબળાઇ. પરંતુ આ હોવા છતાં, તેમની વચ્ચે નોંધપાત્ર તફાવત છે, જે આ રોગના નિદાન અને ત્યારબાદની સારવારમાં અવગણના કરી શકાતી નથી.
રોગના વિકાસ દર, તેના કોર્સની તીવ્રતા અને ગૂંચવણોની સંભાવના જેવા મહત્વપૂર્ણ પરિબળો ડાયાબિટીઝના પ્રકાર પર આધારિત છે. આ ઉપરાંત, ડાયાબિટીઝના પ્રકારને સ્થાપિત કરીને જ તેની ઘટનાનું સાચું કારણ જાહેર થઈ શકે છે, જેનો અર્થ છે કે તેનો સામનો કરવા માટે સૌથી અસરકારક પદ્ધતિઓ પસંદ કરવી.
આજે દવામાં ડાયાબિટીઝના પાંચ પ્રકાર છે. આ રોગના અન્ય સ્વરૂપો દુર્લભ છે અને સામાન્ય રીતે પેન્ક્રીટાઇટિસ, ગાંઠ અથવા સ્વાદુપિંડની ઇજાઓ, વાયરલ ચેપ, જન્મજાત આનુવંશિક સિન્ડ્રોમ અને વધુ જેવા અન્ય રોગોની ગૂંચવણોના સ્વરૂપમાં વિકસે છે.
ડાયાબિટીસના પ્રકારો:
- પ્રકાર 1 ડાયાબિટીસ
- પ્રકાર 2 ડાયાબિટીસ
- સગર્ભાવસ્થા ડાયાબિટીસ
- સ્ટેરોઇડ ડાયાબિટીસ
- ડાયાબિટીઝ ઇન્સિપિડસ.
મોટેભાગે, દર્દીઓમાં પ્રકાર 2 ડાયાબિટીસ હોવાનું નિદાન થાય છે. આ બિમારીથી થતા રોગના તમામ કેસોમાં તે 90% કરતા વધારે છે. બીજો સૌથી વધુ વ્યાપ એ પ્રકાર 1 ડાયાબિટીસ છે. તે લગભગ 9% દર્દીઓમાં જોવા મળે છે. ડાયાબિટીસના બાકીના પ્રકારોમાં 1.5% દર્દીઓ નથી.
ડાયાબિટીસનું વિભેદક નિદાન દર્દીને કયા પ્રકારનાં રોગથી પીડાય છે તે નક્કી કરવામાં મદદ કરે છે.
તે ખાસ કરીને મહત્વનું છે કે આ ડાયગ્નોસ્ટિક પદ્ધતિ તમને ડાયાબિટીઝના બે સામાન્ય પ્રકારોને અલગ પાડવા માટે પરવાનગી આપે છે, જે તેમ છતાં, તેમની પાસે સમાન ક્લિનિકલ ચિત્ર છે, પરંતુ ઘણી રીતે નોંધપાત્ર રીતે અલગ છે.
પ્રકાર 1 ડાયાબિટીસ તેના પોતાના હોર્મોન, ઇન્સ્યુલિનના ઉત્પાદનના આંશિક અથવા સંપૂર્ણ સમાપ્તિ દ્વારા વર્ગીકૃત થયેલ છે. મોટેભાગે, આ રોગ રોગપ્રતિકારક તંત્રના ગંભીર ઉલ્લંઘનને કારણે વિકસે છે, પરિણામે એન્ટિબોડીઝ માનવ શરીરમાં દેખાય છે જે તેમના સ્વાદુપિંડના કોષો પર હુમલો કરે છે.
પરિણામે, ઇન્સ્યુલિન સ્ત્રાવ કરનારા કોષોનો સંપૂર્ણ વિનાશ થાય છે, જે રક્ત ખાંડમાં તીવ્ર વધારો થાય છે પ્રકાર 1 ડાયાબિટીસ મેલીટસ મોટે ભાગે 7 થી 14 વર્ષની વય જૂથના બાળકોને અસર કરે છે. તદુપરાંત, છોકરીઓ કરતાં છોકરાઓ ઘણી વાર આ રોગથી પીડાય છે.
પ્રકાર 1 ડાયાબિટીસનું નિદાન ફક્ત અસાધારણ કિસ્સાઓમાં 30 વર્ષથી વધુ ઉંમરના લોકોમાં થાય છે. સામાન્ય રીતે, આ પ્રકારની ડાયાબિટીસ થવાનું જોખમ 25 વર્ષ પછી નોંધપાત્ર ઘટાડો થાય છે.
પ્રકાર 1 ડાયાબિટીસ એ નીચેના વિભિન્ન સંકેતો દ્વારા વર્ગીકૃત થયેલ છે:
- ક્રોનિકલી એલિવેટેડ બ્લડ સુગર
- લો સી પેપ્ટાઇડ
- ઓછી ઇન્સ્યુલિન સાંદ્રતા,
- શરીરમાં એન્ટિબોડીઝની હાજરી.
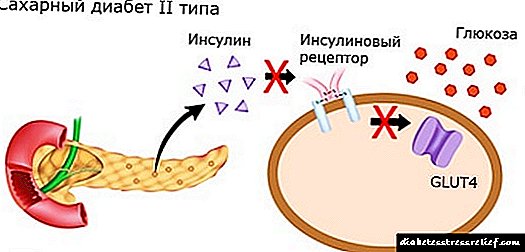
ડાયાબિટીસ મેલીટસ 2 એ ઇન્સ્યુલિન પ્રતિકારના પરિણામે વિકસિત થાય છે, જે ઇન્સ્યુલિનની આંતરિક પેશીઓની સંવેદનશીલતામાં પ્રગટ થાય છે. કેટલીકવાર તે શરીરમાં આ હોર્મોનના સ્ત્રાવમાં આંશિક ઘટાડો સાથે પણ આવે છે.
ટાઇપ 2 ડાયાબિટીસ મેલીટસમાં, કાર્બોહાઇડ્રેટ ચયાપચયનું ઉલ્લંઘન ઓછું જોવા મળે છે. તેથી, ડાયાબિટીઝના બીજા સ્વરૂપવાળા દર્દીઓમાં, લોહીમાં એસિટોનના સ્તરમાં વધારો અત્યંત દુર્લભ છે અને કીટોસિસ અને કેટોસિડોસિસ થવાનું જોખમ ઓછું છે.
પ્રકાર 2 ડાયાબિટીસ મેલીટસનું નિદાન પુરુષો કરતાં સ્ત્રીઓમાં વધુ વખત થાય છે. તે જ સમયે, 45 વર્ષથી વધુની સ્ત્રીઓ એક ખાસ જોખમ જૂથ છે. આ પ્રકારની ડાયાબિટીસ સામાન્ય રીતે પરિપક્વ અને વૃદ્ધાવસ્થાના લોકોની લાક્ષણિકતા વધુ હોય છે.
જો કે, તાજેતરમાં પ્રકાર 2 ડાયાબિટીસને "કાયાકલ્પ" કરવાનું વલણ જોવા મળ્યું છે. આજે, આ રોગ 30 થી ઓછી વયના દર્દીઓમાં વધુને વધુ નિદાન કરવામાં આવે છે.
પ્રકાર 2 ડાયાબિટીસ લાંબી વિકાસ દ્વારા વર્ગીકૃત થયેલ છે, જે લગભગ એસિમ્પટમેટિક હોઈ શકે છે. આ કારણોસર, આ રોગનું નિદાન હંમેશા અંતિમ તબક્કામાં થાય છે, જ્યારે દર્દી વિવિધ જટિલતાઓને, જેમ કે દ્રષ્ટિમાં ઘટાડો, ન-હીલિંગ અલ્સરનો દેખાવ, હૃદય, પેટ, કિડની અને નબળા કામોના અભિવ્યક્તિઓ પ્રગટ કરવાનું શરૂ કરે છે.
પ્રકાર 2 ડાયાબિટીસના વિશિષ્ટ સંકેતો:
- બ્લડ ગ્લુકોઝમાં નોંધપાત્ર વધારો થયો છે,
- ગ્લાયકેટેડ હિમોગ્લોબિનમાં નોંધપાત્ર વધારો થયો છે,
- સી-પેપ્ટાઇડ એલિવેટેડ અથવા સામાન્ય છે,
- ઇન્સ્યુલિન એલિવેટેડ અથવા સામાન્ય છે,
- સ્વાદુપિંડના-કોષો માટે એન્ટિબોડીઝની ગેરહાજરી.
ટાઇપ 2 ડાયાબિટીઝવાળા લગભગ 90% દર્દીઓ વધુ વજન અથવા ગંભીર મેદસ્વી હોય છે.
મોટેભાગે, આ બિમારી એવા લોકોને અસર કરે છે જે પેટની જાડા જાતના સ્થૂળતાવાળા લોકો હોય છે, જેમાં ચરબીનો જથ્થો મુખ્યત્વે પેટમાં રચાય છે.
ડાયાબિટીસ મેલીટસના નિદાન સાથે, વિભેદક નિદાન આ રોગના અન્ય પ્રકારોને ઓળખવામાં મદદ કરે છે.
તેમાંના સૌથી સામાન્ય છે, સગર્ભાવસ્થા ડાયાબિટીસ, સ્ટીરોઈડ ડાયાબિટીસ અને ડાયાબિટીસ ઇન્સિપિડસ.
હોર્મોનલ દવાઓ ગ્લુકોકોર્ટિકોસ્ટેરોઇડ્સના લાંબા સમય સુધી સતત ઉપયોગના પરિણામે સ્ટીરોઇડ ડાયાબિટીસ વિકસે છે. આ બીમારીનું બીજું કારણ ઇત્સેન્કો-કુશિંગનું સિન્ડ્રોમ છે, જે એડ્રેનલ ગ્રંથીઓને અસર કરે છે અને કોર્ટીકોસ્ટેરોઇડ હોર્મોન્સના વધતા ઉત્પાદનને ઉશ્કેરે છે.
સ્ટેરોઇડ ડાયાબિટીસ પ્રકાર 1 ડાયાબિટીસ તરીકે વિકસે છે. આનો અર્થ એ છે કે દર્દીના શરીરમાં આ રોગ સાથે ઇન્સ્યુલિનનું ઉત્પાદન આંશિક અથવા સંપૂર્ણપણે બંધ થઈ ગયું છે અને ઇન્સ્યુલિનની તૈયારીના દૈનિક ઇન્જેક્શનની જરૂર છે.
સ્ટીરોઇડ ડાયાબિટીઝની સારવાર માટેની મુખ્ય સ્થિતિ હોર્મોનલ દવાઓનો સંપૂર્ણ સમાપ્તિ છે. ઘણીવાર આ સંપૂર્ણપણે કાર્બોહાઈડ્રેટ ચયાપચયને સામાન્ય બનાવવા અને ડાયાબિટીઝના તમામ લક્ષણોને દૂર કરવા માટે પૂરતું છે.
સ્ટેરોઇડ ડાયાબિટીસના વિશિષ્ટ સંકેતો:
- રોગનો ધીમો વિકાસ
- લક્ષણોમાં ધીરે ધીરે વધારો.
- બ્લડ સુગરમાં અચાનક સ્પાઇક્સનો અભાવ.
- હાયપરગ્લાયકેમિઆના દુર્લભ વિકાસ,
- હાયપરગ્લાયકેમિક કોમાના વિકાસનું ખૂબ ઓછું જોખમ.
સગર્ભાવસ્થા દરમિયાન સ્ત્રીઓમાં જ સગર્ભાવસ્થા ડાયાબિટીસનો વિકાસ થાય છે. આ રોગના પ્રથમ લક્ષણો, નિયમ તરીકે, સગર્ભાવસ્થાના 6 મહિના પછી દેખાવાનું શરૂ કરે છે. સગર્ભાવસ્થા ડાયાબિટીસ ઘણીવાર સંપૂર્ણપણે તંદુરસ્ત મહિલાઓને અસર કરે છે, જેમને, સગર્ભાવસ્થા પહેલાં, હાઈ બ્લડ સુગર સાથે કોઈ સમસ્યા નહોતી.
આ રોગના વિકાસનું કારણ હોર્મોન્સ છે જે પ્લેસેન્ટા દ્વારા સ્ત્રાવ કરવામાં આવે છે. તે બાળકના સામાન્ય વિકાસ માટે જરૂરી છે, પરંતુ કેટલીકવાર તેઓ ઇન્સ્યુલિનની ક્રિયાને અવરોધે છે અને ખાંડના સામાન્ય શોષણમાં દખલ કરે છે. આના પરિણામે, સ્ત્રીની આંતરિક પેશીઓ ઇન્સ્યુલિન પ્રત્યે સંવેદનશીલ બને છે, જે ઇન્સ્યુલિન પ્રતિકારના વિકાસને ઉશ્કેરે છે.
સગર્ભાવસ્થા ડાયાબિટીસ ઘણીવાર બાળજન્મ પછી સંપૂર્ણપણે અદૃશ્ય થઈ જાય છે, પરંતુ તે સ્ત્રીમાં ટાઇપ 2 ડાયાબિટીઝ થવાનું જોખમ નોંધપાત્ર રીતે વધારે છે.જો સગર્ભાવસ્થા દરમિયાન પ્રથમ સગર્ભાવસ્થા દરમિયાન સ્ત્રીમાં સગર્ભાવસ્થા ડાયાબિટીસ જોવા મળે છે, તો પછી 30% ની સંભાવના સાથે તે અનુગામી લોકોમાં વિકાસ કરશે. આ પ્રકારની ડાયાબિટીસ ઘણીવાર અંતમાં ગર્ભાવસ્થામાં મહિલાઓને અસર કરે છે - 30 વર્ષથી વધુની ઉંમરથી.
જો સગર્ભા માતાનું વજન વધુ હોય, ખાસ કરીને સ્થૂળતાની degreeંચી ડિગ્રી હોય તો સગર્ભાવસ્થા ડાયાબિટીસ થવાનું જોખમ નોંધપાત્ર રીતે વધે છે.
આ ઉપરાંત, આ રોગના વિકાસને પોલિસિસ્ટિક અંડાશયના સિન્ડ્રોમની હાજરીથી અસર થઈ શકે છે.
ડાયાબિટીઝ ઇંસિપિડસ હોર્મોન વાસોપ્ર્રેસિનની તીવ્ર અછતને કારણે વિકસે છે, જે શરીરમાંથી પ્રવાહીના વધુ પડતા સ્ત્રાવને અટકાવે છે. આના પરિણામે, આ પ્રકારના ડાયાબિટીસવાળા દર્દીઓ વધુ પડતી પેશાબ અને તીવ્ર તરસનો અનુભવ કરે છે.
હાયપોન વાસોપ્ર્રેસિન શરીરના મુખ્ય ગ્રંથીઓમાંથી એક દ્વારા હાયપોથાલેમસ દ્વારા ઉત્પન્ન થાય છે. ત્યાંથી, તે કફોત્પાદક ગ્રંથિમાં જાય છે, અને પછી લોહીના પ્રવાહમાં પ્રવેશ કરે છે અને, તેના પ્રવાહ સાથે, કિડનીમાં પ્રવેશ કરે છે. પેશી પર અભિનય દ્વારા, રેનલ ક્વાસોપ્ર્રેસિન પ્રવાહીના પુનર્જીવન અને શરીરમાં ભેજને જાળવવા પ્રોત્સાહન આપે છે.
ડાયાબિટીઝ ઇન્સિપિડસ બે પ્રકારના હોય છે - કેન્દ્રિય અને રેનલ (નેફ્રોજેનિક). હાયપોથાલેમસમાં સૌમ્ય અથવા જીવલેણ ગાંઠની રચનાને કારણે કેન્દ્રીય ડાયાબિટીસ વિકસે છે, જે વાસોપ્રેસિનના ઉત્પાદનમાં તીવ્ર ઘટાડો તરફ દોરી જાય છે.
રેનલ ડાયાબિટીસ ઇન્સિપિડસમાં, લોહીમાં વાસોપ્ર્રેસિનનું સ્તર સામાન્ય રહે છે, પરંતુ કિડનીની પેશીઓ તેની સંવેદનશીલતા ગુમાવે છે. પરિણામે, રેનલ ટ્યુબલ્સના કોષો પાણીને શોષી શકતા નથી, જે ગંભીર ડિહાઇડ્રેશનના વિકાસ તરફ દોરી જાય છે.
ડાયાબિટીસ અને ડાયાબિટીઝ ઇન્સિપિડસ ટેબલનું વિશિષ્ટ નિદાન:
કદાચ તે ડાયાબિટીસ નથી: વિભેદક નિદાન
આપણામાંના મોટા ભાગના ડાયાબિટીઝના મુખ્ય લક્ષણો જાણે છે - એક નિયમ મુજબ, તે તરસ અને વધુ પડતી પેશાબ છે. વજનમાં વધારો, થાક, શુષ્ક ત્વચા અને ત્વચા પર વારંવાર પસ્ટ્યુલર ફોલ્લીઓ ઓછા જાણીતા છે. મોટે ભાગે, આ નિશાનીઓ પ્રયોગશાળા પરીક્ષાના સંકેત છે.
શું તમે આ લક્ષણો જાણો છો?
એ નોંધવું જોઇએ કે દવાઓમાં "ખાંડ" પેથોલોજીના બે સ્વરૂપો છે: એસડી -1 (પ્રથમ પ્રકાર, ઇન્સ્યુલિન આધારિત) અને એસડી -2 (બીજો પ્રકાર, ઇન્સ્યુલિન આધારિત નહીં).
- પ્રથમ પ્રકાર એ સ્વયંપ્રતિરક્ષા વિનાશથી પસાર થતા સ્વાદુપિંડના બીટા કોષોમાં તેના સંશ્લેષણના ઉલ્લંઘનને કારણે શરીરમાં ઇન્સ્યુલિનની લગભગ સંપૂર્ણ ગેરહાજરી દ્વારા વર્ગીકૃત થયેલ છે.
- સીડી -2 ના વિકાસ સાથે, સમસ્યા એ સેલ્યુલર રીસેપ્ટર્સની સંવેદનશીલતાનું ઉલ્લંઘન છે: ત્યાં એક હોર્મોન છે, પરંતુ શરીર તેને યોગ્ય રીતે સમજી શકતું નથી.
પેથોજેનેસિસમાં મહત્વપૂર્ણ તફાવતો
પેથોલોજીના પ્રકારોને કેવી રીતે ભેદ કરવો? પ્રકાર 1 અને પ્રકાર 2 ડાયાબિટીસનું વિભેદક નિદાન નીચે આપેલા કોષ્ટકમાં કરવામાં આવે છે.
કોષ્ટક 1: ડિફરન્સલ ડાયાબિટીસનું નિદાન:
મહત્વપૂર્ણ! રોગના તમામ અંતર્ગત લક્ષણો (પોલીયુરિયા, પોલિડિપ્સિયા, પ્ર્યુરિટસ) આઈડીડીએમ અને એનઆઈડીડીએમ માટે સમાન છે.
ટાઇપ 2 ડાયાબિટીસનું વિશિષ્ટ નિદાન, આઇડીડીએમની જેમ, મુખ્ય સિન્ડ્રોમ્સ અનુસાર હાથ ધરવામાં આવે છે.
ડાયાબિટીસ ઉપરાંત, પોલીયુરિયા અને પોલિડિપ્સિયા આના લક્ષણો હોઈ શકે છે:
- ડાયાબિટીસ ઇન્સિપિડસ,
- ક્રોનિક કિડની રોગ અને રેનલ ક્રોનિક નિષ્ફળતા,
- પ્રાથમિક હાયપરલ્ડોસ્ટેરોનિઝમ,
- હાયપરપેરાથાઇરોઇડિઝમ
- ન્યુરોજેનિક પોલિડેપ્સી.
મહાન તરસ - ગ્લાયસીમિયાના સ્તરને સુધારવા માટે શરીર દ્વારા પ્રયાસ
હાયપરગ્લાયકેમિઆ સિન્ડ્રોમ માટે, પ્રકાર 1 અને પ્રકાર 2 ડાયાબિટીસનું વિભેદક નિદાન આ સાથે હાથ ધરવામાં આવે છે:
- ઇટસેન્કો-કુશિંગ રોગ / સિન્ડ્રોમ,
- સ્ટેરોઇડ ડાયાબિટીસ
- એક્રોમેગલી
- હિમોક્રોમેટોસિસ,
- ડીટીઝેડ,
- ફેયોક્રોમોસાયટોમા
- ક્રોનિક સ્વાદુપિંડ
- યકૃત અને સ્વાદુપિંડના કેટલાક રોગો,
- એલિમેન્ટરી હાયપરગ્લાયકેમિઆ.
હાયપરગ્લાયકેમિઆ - ડાયાબિટીસનું મુખ્ય પ્રયોગશાળા સૂચક
ગ્લુકોસુરિયા સિન્ડ્રોમના વિકાસ સાથે, નીચેના રોગો સાથે પ્રકાર 2 ડાયાબિટીસ અને આઈડીડીએમનું વિભેદક નિદાન હાથ ધરવામાં આવે છે:
- એલિમેન્ટરી ગ્લુકોસ્યુરિયા,
- ગર્ભવતી ગ્લુકોસુરિયા,
- ઝેરી જખમ
- રેનલ ડાયાબિટીસ.
આ રસપ્રદ છે.ગ્લુકોઝ માટે પેશાબની તપાસ કરતી વખતે ખોટા હકારાત્મક પરિણામો જોવા મળે છે જ્યારે વિટામિન સી, એસિટિલસાલિસિલિક એસિડ, સેફલોસ્પોરીન્સનો મોટો ડોઝ લેતી વખતે.
ડાયાબિટીસ અને ડાયાબિટીઝ ઇન્સિપિડસનું વિશિષ્ટ નિદાન એ એન્ડોક્રિનોલોજિસ્ટ્સ માટે ખૂબ રસ છે. આ પેથોલોજીના લક્ષણો સમાન હોવા છતાં, તેમની વિકાસ પદ્ધતિ અને પેથોજેનેસિસ આશ્ચર્યજનક રીતે અલગ છે.
તે વાસોપ્ર્રેસિન નામના હોર્મોન વિશે છે
ડાયાબિટીઝ ઇન્સિપિડસ એ હોર્મોન હાયપોથાલેમસ વાસોપ્ર્રેસિનની તીવ્ર અભાવ સાથે સંકળાયેલ છે, જે સામાન્ય પાણીનું સંતુલન જાળવવા માટે જવાબદાર છે.
હાયપોથાલેમસમાં સ્ત્રાવ થતાં, વાસોપ્ર્રેસિનને કફોત્પાદક ગ્રંથિમાં પરિવહન કરવામાં આવે છે, અને ત્યારબાદ તે કિડની સહિત લોહીના પ્રવાહ સાથે આખા શરીરમાં ફેલાય છે. આ સ્તરે, તે નેફ્રોનમાં પ્રવાહીના પુનabશોષણ અને તેના શરીરમાં જાળવણીને પ્રોત્સાહન આપે છે.
કારણ પર આધાર રાખીને, ડાયાબિટીસ ઇન્સિપિડસ કેન્દ્રિય અને નેફ્રોજેનિક (રેનલ) હોઈ શકે છે. પ્રથમ વખત આઘાતજનક મગજની ઇજાઓ, હાયપોથાલેમસ અથવા કફોત્પાદક ગ્રંથિના નિયોપ્લાઝમની પૃષ્ઠભૂમિ સામે વિકાસ થાય છે. બીજો કિડની પેશીના હોર્મોન પ્રત્યેની વિવિધ ટ્યુબ્યુલપટિયાઝ અને ક્ષતિગ્રસ્ત સંવેદનશીલતાનું પરિણામ છે.
અને ડાયાબિટીઝ, અને પ્રશ્નમાં પેથોલોજી તબીબી તાવ અને વધુ પડતા પેશાબ દ્વારા તબીબી રીતે પ્રગટ થાય છે? પરંતુ તેમની વચ્ચે શું તફાવત છે?
કોષ્ટક 2: ડાયાબિટીઝ અને ડાયાબિટીસ મેલીટસ - વિભેદક નિદાન:
પોલીયુરીયાના તબક્કા દરમિયાન ક્રોનિક રેનલ નિષ્ફળતામાં, દર્દીઓ વારંવાર અતિશય પેશાબની ફરિયાદ કરે છે, જે હાયપરગ્લાયકેમિઆના વિકાસને સૂચવી શકે છે. જો કે, આ કિસ્સામાં, એક વિભેદક નિદાન મદદ કરશે: પ્રકાર 2 ડાયાબિટીસ મેલીટસ અને આઈડીડીએમ, હાઈ બ્લડ સુગર અને ગ્લુકોસુરિયા દ્વારા પણ વર્ગીકૃત થયેલ છે, અને શરીરમાં પ્રવાહી રીટેન્શનના લાંબા સમય સુધી રેનલ નિષ્ફળતા સાથે, એડીએલમાં ઘટાડો. પેશાબની ઘનતા.
એડ્રેનલ ગ્રંથિ અને અન્ય અંતocસ્ત્રાવી વિકૃતિઓનું વિકાર
પ્રાયમરી હાઇપેરેડોસ્ટેરોનિઝમ (ક Connનનું સિન્ડ્રોમ) એ ક્લિનિકલ સિન્ડ્રોમ છે જે એડ્રેનલ ગ્રંથીઓ દ્વારા હોર્મોન એલ્ડોસ્ટેરોનના અતિશય ઉત્પાદન દ્વારા વર્ગીકૃત થયેલ છે.
તેના લક્ષણો એકદમ લાક્ષણિક છે અને ત્રણ સિન્ડ્રોમ દ્વારા પ્રગટ થાય છે:
- સીસીસીની હાર,
- મજ્જાતંતુ વિકૃતિઓ
- ક્ષતિગ્રસ્ત રેનલ કાર્ય.
સીવીએસનો પરાજય, મુખ્યત્વે ધમનીય હાયપરટેન્શન દ્વારા રજૂ થાય છે. ન્યુરોમસ્ક્યુલર સિન્ડ્રોમ હાયપોકalemલેમિયા સાથે સંકળાયેલ છે અને તે સ્નાયુઓની નબળાઇ, જપ્તી અને ટૂંકા ગાળાના લકવો દ્વારા પ્રગટ થાય છે.
નેફ્રોજેનિક સિન્ડ્રોમ દ્વારા રજૂ થાય છે:
- કિડનીની પ્રતિકાર કરવાની ક્ષમતામાં ઘટાડો,
- નિકોટુરિયા
- પોલિરીઆ.
ડાયાબિટીઝના બંને સ્વરૂપોથી વિપરીત, રોગ ક્ષીણ કાર્બોહાઇડ્રેટ ચયાપચય સાથે નથી.
એડ્રેનલ ગ્રંથીઓ નાની પરંતુ મહત્વપૂર્ણ ગ્રંથીઓ છે.
ઇટસેન્કો-કુશિંગ રોગ / સિન્ડ્રોમ એ એડ્રેનલ ગ્રંથિની સંડોવણી સાથેનો ન્યુરોએન્ડ્રોક્રાઇન રોગ છે જે ડિફરન્સલ નિદાનમાં સામેલ છે. તે ગ્લુકોકોર્ટિકોસ્ટેરોઇડ્સના વધુ પડતા સ્ત્રાવ સાથે છે.
ક્લિનિકલી નીચેના લક્ષણો દ્વારા પ્રગટ:
- સ્થૂળતા એક વિશેષ પ્રકાર દ્વારા (વધારે વજન મુખ્યત્વે શરીરના ઉપલા ભાગમાં જમા થાય છે, ચહેરો ચંદ્ર આકારનો બને છે, અને ગાલમાં તેજસ્વી લાલ બ્લશ coveredંકાયેલી હોય છે),
- ગુલાબી અથવા કિરમજી રંગના સ્ટ્રાઈનો દેખાવ,
- ચહેરા અને શરીર પર વાળની અતિશય વૃદ્ધિ (સ્ત્રીઓ સહિત),
- સ્નાયુ હાયપોટેન્શન
- ધમની હાયપરટેન્શન
- ક્ષતિગ્રસ્ત ઇન્સ્યુલિન સંવેદનશીલતા, હાયપરગ્લાયકેમિઆ,
- પ્રતિરક્ષા નબળા.
આ રોગનો લાક્ષણિક પ્રકારનો દર્દી
ધીરે ધીરે ઇન્સ્યુલિન પ્રતિકાર અને હાઈપરગ્લાયકેમિઆના સંકેતો વિકસિત કરવાથી ડ doctorક્ટરને પ્રકાર 2 ડાયાબિટીસના નિદાન વિશે પૂછશે: આ કિસ્સામાં, ઉપર વર્ણવેલ વધારાના લક્ષણોના આકારણી સાથે, એક વિભેદક નિદાન કરવામાં આવે છે.
આ ઉપરાંત, કેટલાક અન્ય અંતocસ્ત્રાવી રોગો (પ્રાથમિક હાયપરથાઇરોઇડિઝમ, ફિઓક્રોમોસાયટોમા), વગેરેથી હાયપરગ્લાયકેમિઆના સંકેતોનો દેખાવ શક્ય છે. આ રોગોનું નિદાન અદ્યતન પ્રયોગશાળા પરિક્ષણોના આધારે હાથ ધરવામાં આવે છે.
સ્વાદુપિંડના પેશીઓના ક્રોનિક દાહક જખમ તેમના સ્ક્લેરોસિસ સાથે કાર્યરત સક્રિય કોષોના ધીમે ધીમે મૃત્યુનું કારણ બને છે. વહેલા અથવા પછીથી, આ અંગની નિષ્ફળતા અને હાયપરગ્લાયકેમિઆના વિકાસ તરફ દોરી જાય છે.
સ્વાદુપિંડ - માત્ર બાહ્ય જ નહીં, પણ અંતocસ્ત્રાવી અંગ
દર્દીની ફરિયાદોના આધારે સિન્ડ્રોમની ગૌણ પ્રકૃતિ પર શંકા થઈ શકે છે (એપિગસ્ટ્રિયમની કમરપટ્ટી, પાછળની તરફ ફેલાતા, auseબકા, ચરબીવાળા તળેલા ખોરાક ખાધા પછી omલટી થવી, સ્ટૂલના વિવિધ વિકારો), તેમજ પ્રયોગશાળા અને ઇન્સ્ટ્રુમેન્ટલ પરીક્ષણો (લોહીમાં એન્ઝાઇમ આલ્ફા-એમીલેઝના સ્તરમાં વધારો, ECHO -અલ્ટ્રાસાઉન્ડ વગેરે દ્વારા બળતરાના સંકેતો).
ધ્યાન આપો! અલગ રીતે, એલિમેન્ટરી હાયપરગ્લાયકેમિઆ અને ગ્લુકોસ્યુરિયા જેવી સ્થિતિને પ્રકાશિત કરવી જરૂરી છે. તેઓ શરીરમાં વધુ કાર્બોહાઇડ્રેટસના સેવનના પ્રતિભાવમાં વિકાસ કરે છે અને, નિયમ પ્રમાણે, ટૂંકા સમય માટે ચાલુ રહે છે.
આમ, ડાયાબિટીઝના મુખ્ય સિન્ડ્રોમ્સનું વિભેદક નિદાન ઘણી રોગો સાથે કરવામાં આવે છે. ફક્ત ક્લિનિકલ ડેટા પર આધારિત નિદાન ફક્ત પ્રારંભિક માનવામાં આવે છે: તે સંપૂર્ણ પ્રયોગશાળા અને ઇન્સ્ટ્રુમેન્ટલ પરીક્ષાના ડેટા પર આધારિત હોવું આવશ્યક છે.
નમસ્તે હું 45 વર્ષનો છું, એક સ્ત્રી, ત્યાં કોઈ વિશેષ ફરિયાદ નથી. તાજેતરમાં માપિત ખાંડ - 8.3. મેં ખાલી પેટ પર રક્તદાન કર્યું નથી, કદાચ આ જ કારણ છે.
થોડા સમય પછી, મેં ફરીથી વિશ્લેષણમાંથી પસાર થવાનું નક્કી કર્યું. પરિણામની ઉપવાસ નસ પણ એલિવેટેડ થઈ હતી - 7.4 એમએમઓએલ / એલ. તે ખરેખર ડાયાબિટીઝ છે? પરંતુ મને એકદમ કોઈ લક્ષણો નથી.
નમસ્તે લેબોરેટરી પરીક્ષણોમાં હાયપરગ્લાયકેમિઆ મોટેભાગે ડાયાબિટીઝના વિકાસને સૂચવે છે. વધારાની પરીક્ષા લેવી કે નહીં તે નક્કી કરવા માટે વ્યક્તિમાં એન્ડોક્રિનોલોજિસ્ટ સાથે સલાહ લેવાની ખાતરી કરો (સૌ પ્રથમ, હું તમને એચબીએસી 1, સ્વાદુપિંડનો અલ્ટ્રાસાઉન્ડ માટે રક્તદાન કરવાની સલાહ આપીશ).
શુભ સાંજ મને કહો, ત્યાં કોઈ વિશ્વસનીય સંકેતો છે જે મારા ડાયાબિટીસને નિર્ધારિત કરવામાં મદદ કરશે. તાજેતરમાં જણાયું કે મેં ઘણી બધી મીઠાઈઓ ખાવાનું શરૂ કર્યું. આ સ્વાસ્થ્ય સમસ્યાનું લક્ષણ હોઈ શકે નહીં.
નમસ્તે મીઠાઈ માટે તૃષ્ણા એ ડાયાબિટીઝનું અભિવ્યક્તિ માનવામાં આવતું નથી. ફિઝિયોલોજીના દૃષ્ટિકોણથી, આવી જરૂરિયાત energyર્જાના અતિશય કાર્ય, તણાવ, હાયપોગ્લાયકેમિઆની અભાવ સૂચવી શકે છે.
ડાયાબિટીઝ પર, બદલામાં, સૂચવી શકે છે:
- શુષ્ક મોં
- તીવ્ર તરસ
- વારંવાર અને નકામું પેશાબ,
- નબળાઇ, કામગીરીમાં ઘટાડો,
- કેટલીકવાર - ત્વચાના અભિવ્યક્તિઓ (તીવ્ર શુષ્કતા, પસ્ટ્યુલર રોગો).
જો તમને આવા લક્ષણો હોય, તો હું ભલામણ કરું છું કે તમે એક સરળ પરીક્ષા કરો - ખાંડ માટે રક્તદાન કરો. તેના માટે સામાન્ય રીતે સ્વીકૃત ધોરણ 3.3-5.5 એમએમઓએલ / એલ છે.
પુખ્ત વયના લોકો સાથે, બધું વધુ કે ઓછા સ્પષ્ટ છે. અને બાળકમાં ડાયાબિટીઝની શંકા કેવી રીતે રાખવી? મેં સાંભળ્યું છે કે બાળકોમાં રોગ ખૂબ જ મુશ્કેલ છે, કોમા અને મૃત્યુ સુધી.
નમસ્તે ખરેખર, બાળકો દર્દીઓની એક વિશેષ કેટેગરી છે જેમાં તબીબી કાર્યકરોની બાજુથી અને માતાપિતાની બાજુથી પણ વધુ ધ્યાન આપવું જરૂરી છે.
બાળપણમાં કોઈ રોગ સાથે ધ્યાન આકર્ષિત કરતી પહેલી વસ્તુ તરસ્યા છે: બાળક નોંધપાત્ર રીતે વધુ પીવાનું શરૂ કરે છે, કેટલીકવાર તે રાત્રે પણ જાગી શકે છે, પાણી માંગે છે.
ડાયાબિટીસનું બીજું સામાન્ય "બાળપણ" નિશાની એ છે કે વારંવાર પેશાબ અને ઇન્સ્યુરિસ. વાસણ પર અથવા શૌચાલયની નજીક તમે પેશાબમાંથી સ્ટીકી ફોલ્લીઓ જોશો જો બાળક ડાયપર પહેરે છે, કારણ કે પેશાબમાં ખાંડની માત્રા વધારે છે, તે ત્વચાને વળગી શકે છે.
તે પછી, વજન ઘટાડવું એ નોંધનીય બને છે: સારી ભૂખ હોવા છતાં પણ બાળક ઝડપથી કિલોગ્રામ ગુમાવે છે. આ ઉપરાંત, astસ્નાનાઇઝેશનના સંકેતો દેખાય છે: બાળક સુસ્ત, સુસ્ત બને છે, ભાગ્યે જ રમતોમાં ભાગ લે છે.
આ બધાએ માતાપિતાને ચેતવણી આપવી જોઈએ. આવા લક્ષણો માટે તાત્કાલિક પરીક્ષા અને તબીબી સલાહની જરૂર હોય છે.
મોટેભાગે લોકોને "સુગર" રોગના ગંભીર લક્ષણો સાથે સારવાર આપવામાં આવે છે, જે નિદાન કરવાની પ્રક્રિયાને જટિલ બનાવતું નથી.વધુ વખત, પ્રારંભિક તબક્કે, જ્યારે ક્લિનિકલ ચિત્ર અસ્પષ્ટ હોય છે, ત્યારે ડાયાબિટીઝનું વિભેદક નિદાન જરૂરી છે. પુષ્ટિ અથવા નામંજૂર કરવા માટે, અને પેથોલોજીના પ્રકારને નિર્ધારિત કરવા માટે, પ્રયોગશાળામાં લોહી અને પેશાબની તપાસનો ઉપયોગ થાય છે. વધુ વિગતવાર અભ્યાસ ડાયાબિટીઝને અન્ય, સમાન મેટાબોલિક ડિસઓર્ડર્સથી અલગ પાડી શકે છે.
ડાયાબિટીસ મેલીટસ (ડીએમ) ના દર્દીઓની સંખ્યા ઝડપથી વધી રહી છે, તેથી સમયસર જરૂરી અભ્યાસ પસાર કરવા માટે મુખ્ય સંકેતો જાણવાનું મહત્વપૂર્ણ છે. રોગના પ્રથમ સંકેતો એ છે કે શુષ્ક મોં, વારંવાર પેશાબ અને શરીરની સામાન્ય સ્થિતિમાં ખલેલ, ઝડપી થાક, નબળાઈ ભૂખ વિના વજનમાં ઘટાડો અને ધીમે ધીમે ઘાવને સુધારવાના સ્વરૂપમાં.
આ પ્રકારની પેથોલોજી 35 વર્ષથી ઓછી ઉંમરના લોકોમાં જોવા મળે છે અને તે ઇન્સ્યુલિન આધારિત છે, કારણ કે વિકાસ પદ્ધતિ ઇન્સ્યુલિનના ઉત્પાદનના ઉલ્લંઘન દ્વારા નક્કી કરવામાં આવે છે, સ્વાદુપિંડમાં ગ્લુકોઝના ભંગાણ માટે જરૂરી હોર્મોન. પ્રકાર 1 ડાયાબિટીસ અનપેક્ષિત રીતે મળી આવે છે અને ઘણીવાર ડાયાબિટીક કોમાથી તરત જ શરૂ થાય છે. તે પીડાદાયક રીતે વજન ગુમાવે છે, ત્વચા ખંજવાળ આવે છે અને બોઇલ દેખાય છે.
પ્રકાર 1 ડાયાબિટીસ મેલિટસથી વિપરીત, લોકો 40 પછી ડાયાબિટીસ મેલીટસનું નિદાન કરે છે. આ રોગની શરૂઆત વધુ વજન અને મેટાબોલિક ડિસઓર્ડર દ્વારા કરવામાં આવે છે. પ્રકાર 2 ડાયાબિટીસ મેલીટસ ધીમે ધીમે અને લગભગ અસ્પષ્ટ રીતે દેખાય છે. શરૂઆતમાં, રોગ ભાગ્યે જ નક્કી કરવામાં આવે છે. 5-6 વર્ષ પછી, લક્ષણો વધુ સ્પષ્ટ થાય છે: ત્યાં ઝડપી થાક, તરસ અને નબળાઇ આવે છે, અને દ્રષ્ટિ બગડે છે.
સિન્ડ્રોમનું મૂલ્યાંકન કરવું મહત્વપૂર્ણ છે જે ડાયાબિટીસની સાથે છે - ન્યુરોટિક, એન્જીયોપેથીક અથવા સંયુક્ત. લાક્ષણિક "સુગર" રોગ માટે, ખાંડ કરતાં લોહીમાં ઇન્સ્યુલિનના સ્તર તરફ તફાવત વધુ લક્ષી છે. ઉચ્ચ સ્તરના હોર્મોન સાથે, ગ્લુકોઝ સામાન્ય અથવા એલિવેટેડ હોય છે, પછી ડાયાબિટીઝની પુષ્ટિ થાય છે. ખાંડની અછત સાથે, પરંતુ વધુ પડતા ઇન્સ્યુલિન સાથે, હાયપરિન્સ્યુલિનેમિયા વિકસે છે - એક પૂર્વનિર્ધારણ રાજ્ય.
ડાયાબિટીસનું નિદાન એ શુગરની વ્યાખ્યા સાથે રક્ત પરીક્ષણના આધારે કરવામાં આવે છે. ડાયાબિટીસનું નિદાન સવારે ખાલી પેટ પર અને એક મનસ્વી ભોજન પછી દિવસ દરમિયાન કરવામાં આવે છે. કાર્બોહાઇડ્રેટ લોડ સાથે પરીક્ષણ પર મહત્વપૂર્ણ ડેટા. લોહીના સીરમમાં ગ્લુકોઝના સ્તરને નિયંત્રિત કરવા માટે પ્રયોગશાળામાં અથવા ઘરેલું નક્કી કરવામાં આવે છે. પરીક્ષણ સ્ટ્રીપ્સ અથવા લોહીમાં ગ્લુકોઝ મીટરનો ઉપયોગ કરો. પ્રકાર 1 અને પ્રકાર 2 ડાયાબિટીઝના ધોરણોને અલગ પાડતા ધોરણો કોષ્ટકમાં આપેલ છે:
ફદેવ, પી.એ. ડાયાબિટીસ મેલીટસ / પી.એ. ફદેવ. - એમ .: પીસ એન્ડ એજ્યુકેશન, 2015. - 208 પી.
ડોલ્ઝેન્કોવા એન.એ. ડાયાબિટીસ દર્દીઓ અને તેમના પ્રિયજનો માટે એક પુસ્તક. એસપીબી., પબ્લિશિંગ હાઉસ "પીટર", 2000,151 પૃષ્ઠો, 25,000 નકલોનું પરિભ્રમણ.
પીટર જે. વોટકીન્સ ડાયાબિટીઝ, બીનમ -, 2006. - 136 સી.

મને મારી રજૂઆત કરવા દો. મારું નામ એલેના છે. હું 10 વર્ષથી વધુ સમયથી એન્ડોક્રિનોલોજિસ્ટ તરીકે કાર્યરત છું. હું માનું છું કે હું હાલમાં મારા ક્ષેત્રમાં એક વ્યાવસાયિક છું અને હું સાઇટ પરના બધા મુલાકાતીઓને જટિલ અને તેથી કાર્યો નહીં હલ કરવામાં મદદ કરવા માંગું છું. શક્ય તેટલી બધી જરૂરી માહિતી પ્રદાન કરવા માટે સાઇટ માટેની બધી સામગ્રી એકત્રિત કરવામાં આવી છે અને કાળજીપૂર્વક પ્રક્રિયા કરવામાં આવે છે. વેબસાઇટ પર વર્ણવેલ છે તે લાગુ પાડવા પહેલાં, નિષ્ણાતો સાથે ફરજિયાત પરામર્શ હંમેશા જરૂરી છે.
ડાયાબિટીઝના પ્રકાર
 તમામ પ્રકારના ડાયાબિટીઝ મેલીટસમાં સમાન લક્ષણો હોય છે, નામ: એલિવેટેડ બ્લડ સુગર, તીવ્ર તરસ, અતિશય પેશાબ અને નબળાઇ. પરંતુ આ હોવા છતાં, તેમની વચ્ચે નોંધપાત્ર તફાવત છે, જે આ રોગના નિદાન અને ત્યારબાદની સારવારમાં અવગણના કરી શકાતી નથી.
તમામ પ્રકારના ડાયાબિટીઝ મેલીટસમાં સમાન લક્ષણો હોય છે, નામ: એલિવેટેડ બ્લડ સુગર, તીવ્ર તરસ, અતિશય પેશાબ અને નબળાઇ. પરંતુ આ હોવા છતાં, તેમની વચ્ચે નોંધપાત્ર તફાવત છે, જે આ રોગના નિદાન અને ત્યારબાદની સારવારમાં અવગણના કરી શકાતી નથી.
રોગના વિકાસ દર, તેના કોર્સની તીવ્રતા અને ગૂંચવણોની સંભાવના જેવા મહત્વપૂર્ણ પરિબળો ડાયાબિટીઝના પ્રકાર પર આધારિત છે. આ ઉપરાંત, ડાયાબિટીઝના પ્રકારને સ્થાપિત કરીને જ તેની ઘટનાનું સાચું કારણ જાહેર થઈ શકે છે, જેનો અર્થ છે કે તેનો સામનો કરવા માટે સૌથી અસરકારક પદ્ધતિઓ પસંદ કરવી.
આજે દવામાં ડાયાબિટીઝના પાંચ પ્રકાર છે. આ રોગના અન્ય સ્વરૂપો દુર્લભ છે અને સામાન્ય રીતે પેન્ક્રીટાઇટિસ, ગાંઠ અથવા સ્વાદુપિંડની ઇજાઓ, વાયરલ ચેપ, જન્મજાત આનુવંશિક સિન્ડ્રોમ અને વધુ જેવા અન્ય રોગોની ગૂંચવણોના સ્વરૂપમાં વિકસે છે.
ડાયાબિટીસના પ્રકારો:
- પ્રકાર 1 ડાયાબિટીસ
- પ્રકાર 2 ડાયાબિટીસ
- સગર્ભાવસ્થા ડાયાબિટીસ
- સ્ટેરોઇડ ડાયાબિટીસ
- ડાયાબિટીઝ ઇન્સિપિડસ.
મોટેભાગે, દર્દીઓમાં પ્રકાર 2 ડાયાબિટીસ હોવાનું નિદાન થાય છે.આ બિમારીથી થતા રોગના તમામ કેસોમાં તે 90% કરતા વધારે છે. બીજો સૌથી વધુ વ્યાપ એ પ્રકાર 1 ડાયાબિટીસ છે. તે લગભગ 9% દર્દીઓમાં જોવા મળે છે. ડાયાબિટીસના બાકીના પ્રકારોમાં 1.5% દર્દીઓ નથી.
ડાયાબિટીસનું વિભેદક નિદાન દર્દીને કયા પ્રકારનાં રોગથી પીડાય છે તે નક્કી કરવામાં મદદ કરે છે.
તે ખાસ કરીને મહત્વનું છે કે આ ડાયગ્નોસ્ટિક પદ્ધતિ તમને ડાયાબિટીઝના બે સામાન્ય પ્રકારોને અલગ પાડવા માટે પરવાનગી આપે છે, જે તેમ છતાં, તેમની પાસે સમાન ક્લિનિકલ ચિત્ર છે, પરંતુ ઘણી રીતે નોંધપાત્ર રીતે અલગ છે.
પ્રકાર 1 ડાયાબિટીસ
પ્રકાર 1 ડાયાબિટીસ તેના પોતાના હોર્મોન, ઇન્સ્યુલિનના ઉત્પાદનના આંશિક અથવા સંપૂર્ણ સમાપ્તિ દ્વારા વર્ગીકૃત થયેલ છે. મોટેભાગે, આ રોગ રોગપ્રતિકારક તંત્રના ગંભીર ઉલ્લંઘનને કારણે વિકસે છે, પરિણામે એન્ટિબોડીઝ માનવ શરીરમાં દેખાય છે જે તેમના સ્વાદુપિંડના કોષો પર હુમલો કરે છે.
પરિણામે, ઇન્સ્યુલિન સ્ત્રાવ કરનારા કોષોનો સંપૂર્ણ વિનાશ થાય છે, જે રક્ત ખાંડમાં તીવ્ર વધારો થાય છે પ્રકાર 1 ડાયાબિટીસ મેલીટસ મોટે ભાગે 7 થી 14 વર્ષની વય જૂથના બાળકોને અસર કરે છે. તદુપરાંત, છોકરીઓ કરતાં છોકરાઓ ઘણી વાર આ રોગથી પીડાય છે.
પ્રકાર 1 ડાયાબિટીસનું નિદાન ફક્ત અસાધારણ કિસ્સાઓમાં 30 વર્ષથી વધુ ઉંમરના લોકોમાં થાય છે. સામાન્ય રીતે, આ પ્રકારની ડાયાબિટીસ થવાનું જોખમ 25 વર્ષ પછી નોંધપાત્ર ઘટાડો થાય છે.
પ્રકાર 1 ડાયાબિટીસ એ નીચેના વિભિન્ન સંકેતો દ્વારા વર્ગીકૃત થયેલ છે:
- ક્રોનિકલી એલિવેટેડ બ્લડ સુગર
- લો સી પેપ્ટાઇડ
- ઓછી ઇન્સ્યુલિન સાંદ્રતા,
- શરીરમાં એન્ટિબોડીઝની હાજરી.
પ્રકાર 2 ડાયાબિટીસ
ડાયાબિટીસ મેલીટસ 2 એ ઇન્સ્યુલિન પ્રતિકારના પરિણામે વિકસિત થાય છે, જે ઇન્સ્યુલિનની આંતરિક પેશીઓની સંવેદનશીલતામાં પ્રગટ થાય છે. કેટલીકવાર તે શરીરમાં આ હોર્મોનના સ્ત્રાવમાં આંશિક ઘટાડો સાથે પણ આવે છે.
ટાઇપ 2 ડાયાબિટીસ મેલીટસમાં, કાર્બોહાઇડ્રેટ ચયાપચયનું ઉલ્લંઘન ઓછું જોવા મળે છે. તેથી, ડાયાબિટીઝના બીજા સ્વરૂપવાળા દર્દીઓમાં, લોહીમાં એસિટોનના સ્તરમાં વધારો અત્યંત દુર્લભ છે અને કીટોસિસ અને કેટોસિડોસિસ થવાનું જોખમ ઓછું છે.
પ્રકાર 2 ડાયાબિટીસ મેલીટસનું નિદાન પુરુષો કરતાં સ્ત્રીઓમાં વધુ વખત થાય છે. તે જ સમયે, 45 વર્ષથી વધુની સ્ત્રીઓ એક ખાસ જોખમ જૂથ છે. આ પ્રકારની ડાયાબિટીસ સામાન્ય રીતે પરિપક્વ અને વૃદ્ધાવસ્થાના લોકોની લાક્ષણિકતા વધુ હોય છે.
જો કે, તાજેતરમાં પ્રકાર 2 ડાયાબિટીસને "કાયાકલ્પ" કરવાનું વલણ જોવા મળ્યું છે. આજે, આ રોગ 30 થી ઓછી વયના દર્દીઓમાં વધુને વધુ નિદાન કરવામાં આવે છે.
પ્રકાર 2 ડાયાબિટીસ લાંબી વિકાસ દ્વારા વર્ગીકૃત થયેલ છે, જે લગભગ એસિમ્પટમેટિક હોઈ શકે છે. આ કારણોસર, આ રોગનું નિદાન હંમેશા અંતિમ તબક્કામાં થાય છે, જ્યારે દર્દી વિવિધ જટિલતાઓને, જેમ કે દ્રષ્ટિમાં ઘટાડો, ન-હીલિંગ અલ્સરનો દેખાવ, હૃદય, પેટ, કિડની અને નબળા કામોના અભિવ્યક્તિઓ પ્રગટ કરવાનું શરૂ કરે છે.
પ્રકાર 2 ડાયાબિટીસના વિશિષ્ટ સંકેતો:
- બ્લડ ગ્લુકોઝમાં નોંધપાત્ર વધારો થયો છે,
- ગ્લાયકેટેડ હિમોગ્લોબિનમાં નોંધપાત્ર વધારો થયો છે,
- સી-પેપ્ટાઇડ એલિવેટેડ અથવા સામાન્ય છે,
- ઇન્સ્યુલિન એલિવેટેડ અથવા સામાન્ય છે,
- સ્વાદુપિંડના-કોષો માટે એન્ટિબોડીઝની ગેરહાજરી.
ટાઇપ 2 ડાયાબિટીઝવાળા લગભગ 90% દર્દીઓ વધુ વજન અથવા ગંભીર મેદસ્વી હોય છે.
| સહી | પ્રકાર 1 ડાયાબિટીસ | પ્રકાર 2 ડાયાબિટીસ |
| વારસાગત વલણ | દુર્લભ | સામાન્ય |
| દર્દીનું વજન | સામાન્ય નીચે | વધારે વજન અને જાડાપણું |
| રોગની શરૂઆત | તીવ્ર વિકાસ | ધીમો વિકાસ |
| શરૂઆતમાં દર્દીની ઉંમર | મોટેભાગે 7 થી 14 વર્ષનાં બાળકો, 15 થી 25 વર્ષનાં યુવાન લોકો | પુખ્ત લોકો 40 વર્ષ અને તેથી વધુ ઉંમરના |
| લક્ષણો | તીવ્ર લક્ષણો | લક્ષણોનો ગર્ભિત અભિવ્યક્તિ |
| ઇન્સ્યુલિનનું સ્તર | ખૂબ ઓછું અથવા ગુમ | એલિવેટેડ |
| સી પેપ્ટાઇડ સ્તર | ગુમ અથવા મોટા પ્રમાણમાં ઘટાડો | ઉચ્ચ |
| Anti-કોષોને એન્ટિબોડીઝ | પ્રકાશમાં આવો | ગેરહાજર છે |
| કેટોએસિડોસિસની વૃત્તિ | ઉચ્ચ | ખૂબ નીચા |
| ઇન્સ્યુલિન પ્રતિકાર | અવલોકન કર્યું નથી | હંમેશા છે |
| હાયપોગ્લાયકેમિક એજન્ટોની અસરકારકતા | બિનઅસરકારક | ખૂબ અસરકારક |
| ઇન્સ્યુલિન ઇન્જેક્શનની જરૂરિયાત | આજીવન | રોગની શરૂઆતથી ખૂટે છે, પાછળથી વિકાસ પામે છે |
| ડાયાબિટીસનો કોર્સ | સમયાંતરે ઉશ્કેરણી સાથે | સ્થિર |
| રોગની asonતુ | પાનખર અને શિયાળામાં ઉશ્કેરણી | અવલોકન કર્યું નથી |
| યુરીનાલિસિસ | ગ્લુકોઝ અને એસીટોન | ગ્લુકોઝ |
ડાયાબિટીસ મેલીટસના નિદાન સાથે, વિભેદક નિદાન આ રોગના અન્ય પ્રકારોને ઓળખવામાં મદદ કરે છે.
સ્ટેરોઇડ ડાયાબિટીસ
હોર્મોનલ દવાઓ ગ્લુકોકોર્ટિકોસ્ટેરોઇડ્સના લાંબા સમય સુધી સતત ઉપયોગના પરિણામે સ્ટીરોઇડ ડાયાબિટીસ વિકસે છે. આ બીમારીનું બીજું કારણ ઇત્સેન્કો-કુશિંગનું સિન્ડ્રોમ છે, જે એડ્રેનલ ગ્રંથીઓને અસર કરે છે અને કોર્ટીકોસ્ટેરોઇડ હોર્મોન્સના વધતા ઉત્પાદનને ઉશ્કેરે છે.
સ્ટેરોઇડ ડાયાબિટીસ પ્રકાર 1 ડાયાબિટીસ તરીકે વિકસે છે. આનો અર્થ એ છે કે દર્દીના શરીરમાં આ રોગ સાથે ઇન્સ્યુલિનનું ઉત્પાદન આંશિક અથવા સંપૂર્ણપણે બંધ થઈ ગયું છે અને ઇન્સ્યુલિનની તૈયારીના દૈનિક ઇન્જેક્શનની જરૂર છે.
સ્ટીરોઇડ ડાયાબિટીઝની સારવાર માટેની મુખ્ય સ્થિતિ હોર્મોનલ દવાઓનો સંપૂર્ણ સમાપ્તિ છે. ઘણીવાર આ સંપૂર્ણપણે કાર્બોહાઈડ્રેટ ચયાપચયને સામાન્ય બનાવવા અને ડાયાબિટીઝના તમામ લક્ષણોને દૂર કરવા માટે પૂરતું છે.
સ્ટેરોઇડ ડાયાબિટીસના વિશિષ્ટ સંકેતો:
- રોગનો ધીમો વિકાસ
- લક્ષણોમાં ધીરે ધીરે વધારો.
- બ્લડ સુગરમાં અચાનક સ્પાઇક્સનો અભાવ.
- હાયપરગ્લાયકેમિઆના દુર્લભ વિકાસ,
- હાયપરગ્લાયકેમિક કોમાના વિકાસનું ખૂબ ઓછું જોખમ.
સગર્ભાવસ્થા ડાયાબિટીસ
સગર્ભાવસ્થા દરમિયાન સ્ત્રીઓમાં જ સગર્ભાવસ્થા ડાયાબિટીસનો વિકાસ થાય છે. આ રોગના પ્રથમ લક્ષણો, નિયમ તરીકે, સગર્ભાવસ્થાના 6 મહિના પછી દેખાવાનું શરૂ કરે છે. સગર્ભાવસ્થા ડાયાબિટીસ ઘણીવાર સંપૂર્ણપણે તંદુરસ્ત મહિલાઓને અસર કરે છે, જેમને, સગર્ભાવસ્થા પહેલાં, હાઈ બ્લડ સુગર સાથે કોઈ સમસ્યા નહોતી.
આ રોગના વિકાસનું કારણ હોર્મોન્સ છે જે પ્લેસેન્ટા દ્વારા સ્ત્રાવ કરવામાં આવે છે. તે બાળકના સામાન્ય વિકાસ માટે જરૂરી છે, પરંતુ કેટલીકવાર તેઓ ઇન્સ્યુલિનની ક્રિયાને અવરોધે છે અને ખાંડના સામાન્ય શોષણમાં દખલ કરે છે. આના પરિણામે, સ્ત્રીની આંતરિક પેશીઓ ઇન્સ્યુલિન પ્રત્યે સંવેદનશીલ બને છે, જે ઇન્સ્યુલિન પ્રતિકારના વિકાસને ઉશ્કેરે છે.
સગર્ભાવસ્થા ડાયાબિટીસ ઘણીવાર બાળજન્મ પછી સંપૂર્ણપણે અદૃશ્ય થઈ જાય છે, પરંતુ તે સ્ત્રીમાં ટાઇપ 2 ડાયાબિટીઝ થવાનું જોખમ નોંધપાત્ર રીતે વધારે છે. જો સગર્ભાવસ્થા દરમિયાન પ્રથમ સગર્ભાવસ્થા દરમિયાન સ્ત્રીમાં સગર્ભાવસ્થા ડાયાબિટીસ જોવા મળે છે, તો પછી 30% ની સંભાવના સાથે તે અનુગામી લોકોમાં વિકાસ કરશે. આ પ્રકારની ડાયાબિટીસ ઘણીવાર અંતમાં ગર્ભાવસ્થામાં મહિલાઓને અસર કરે છે - 30 વર્ષથી વધુની ઉંમરથી.
જો સગર્ભા માતાનું વજન વધુ હોય, ખાસ કરીને સ્થૂળતાની degreeંચી ડિગ્રી હોય તો સગર્ભાવસ્થા ડાયાબિટીસ થવાનું જોખમ નોંધપાત્ર રીતે વધે છે.
ડાયાબિટીઝ ઇન્સિપિડસ
ડાયાબિટીઝ ઇંસિપિડસ હોર્મોન વાસોપ્ર્રેસિનની તીવ્ર અછતને કારણે વિકસે છે, જે શરીરમાંથી પ્રવાહીના વધુ પડતા સ્ત્રાવને અટકાવે છે. આના પરિણામે, આ પ્રકારના ડાયાબિટીસવાળા દર્દીઓ વધુ પડતી પેશાબ અને તીવ્ર તરસનો અનુભવ કરે છે.
હાયપોન વાસોપ્ર્રેસિન શરીરના મુખ્ય ગ્રંથીઓમાંથી એક દ્વારા હાયપોથાલેમસ દ્વારા ઉત્પન્ન થાય છે. ત્યાંથી, તે કફોત્પાદક ગ્રંથિમાં જાય છે, અને પછી લોહીના પ્રવાહમાં પ્રવેશ કરે છે અને, તેના પ્રવાહ સાથે, કિડનીમાં પ્રવેશ કરે છે. પેશી પર અભિનય દ્વારા, રેનલ ક્વાસોપ્ર્રેસિન પ્રવાહીના પુનર્જીવન અને શરીરમાં ભેજને જાળવવા પ્રોત્સાહન આપે છે.
ડાયાબિટીઝ ઇન્સિપિડસ બે પ્રકારના હોય છે - કેન્દ્રિય અને રેનલ (નેફ્રોજેનિક). હાયપોથાલેમસમાં સૌમ્ય અથવા જીવલેણ ગાંઠની રચનાને કારણે કેન્દ્રીય ડાયાબિટીસ વિકસે છે, જે વાસોપ્રેસિનના ઉત્પાદનમાં તીવ્ર ઘટાડો તરફ દોરી જાય છે.
રેનલ ડાયાબિટીસ ઇન્સિપિડસમાં, લોહીમાં વાસોપ્ર્રેસિનનું સ્તર સામાન્ય રહે છે, પરંતુ કિડનીની પેશીઓ તેની સંવેદનશીલતા ગુમાવે છે.પરિણામે, રેનલ ટ્યુબલ્સના કોષો પાણીને શોષી શકતા નથી, જે ગંભીર ડિહાઇડ્રેશનના વિકાસ તરફ દોરી જાય છે.
ડાયાબિટીસ અને ડાયાબિટીઝ ઇન્સિપિડસ ટેબલનું વિશિષ્ટ નિદાન:
| સહી | ડાયાબિટીઝ ઇન્સિપિડસ | ડાયાબિટીઝ મેલીટસ |
| તરસ્યા | ખૂબ ઉચ્ચારવામાં આવે છે | વ્યક્ત કરેલ |
| 24 કલાક પેશાબનું આઉટપુટ | 3 થી 15 લિટર | 3 લિટરથી વધુ નહીં |
| રોગની શરૂઆત | ખૂબ તીક્ષ્ણ | ક્રમિક |
| ખાતરી આપે છે | ઘણીવાર હાજર | ગુમ થયેલ છે |
| હાઈ બ્લડ સુગર | ના | હા |
| પેશાબમાં ગ્લુકોઝની હાજરી | ના | હા |
| પેશાબની સંબંધિત ઘનતા | નીચા | ઉચ્ચ |
| શુષ્ક સાથે વિશ્લેષણમાં દર્દીની સ્થિતિ | નોંધપાત્ર રીતે ખરાબ | બદલાતું નથી |
| શુષ્કના વિશ્લેષણમાં પેશાબની માત્રા વિસર્જન થાય છે | બદલાતો નથી અથવા થોડો ઘટાડો થાય છે | બદલાતું નથી |
| લોહીમાં યુરિક એસિડની સાંદ્રતા | 5 થી વધુ એમએમઓએલ / એલ | માત્ર તીવ્ર બીમારીમાં વધારો થાય છે |
જેમ તમે જોઈ શકો છો, ડાયાબિટીઝના તમામ પ્રકારો ખૂબ સમાન છે અને વિભેદક નિદાન એક પ્રકારનું ડાયાબિટીસ બીજાથી અલગ કરવામાં મદદ કરે છે. યોગ્ય ઉપચારની વ્યૂહરચના અને રોગ સામે સફળ લડત વિકસાવવા માટે આ અત્યંત મહત્વનું છે. આ લેખમાંની વિડિઓ તમને કહે છે કે ડાયાબિટીસનું નિદાન કેવી રીતે થાય છે.
તમારી ખાંડનો સંકેત આપો અથવા ભલામણો માટે લિંગ પસંદ કરો શોધ્યું નથી મળ્યું શોધ્યું નથી મળ્યું નથી
ડાયાબિટીસનું નિદાન કેવી રીતે થાય છે?

ડાયાબિટીસ મેલ્લીટસનું નિદાન અને તેના તફાવત (પ્રકારનું નિર્ધારણ) પ્રયોગશાળા અને ક્લિનિકલ સૂચકાંકોના સેટ પર આધારિત છે.
આવા રોગમાં સ્પષ્ટ સંકેત હોય છે - લોહીમાં શર્કરાના સ્તરમાં સતત વધારો. જો કે, આ બિમારીના વિવિધ પ્રકારો નક્કી કરવા માટે, અન્ય પરિમાણો સેટ કરવા આવશ્યક છે.
સૌથી વધુ વિશ્વસનીય એ વિશેષ પ્રયોગશાળા પદ્ધતિઓ છે જે રોગની પ્રકૃતિ, તેના પ્રકાર અને વિકાસની ડિગ્રીને સચોટ રૂપે ઓળખે છે.
રોગના વિવિધ પ્રકારોની વિશિષ્ટ સુવિધાઓ
હાલમાં, ડાયાબિટીઝના નીચેના પ્રકારોને અલગ પાડવામાં આવે છે:
આ પ્રકારના રોગ સાથે, એલિવેટેડ બ્લડ સુગર ઇન્સ્યુલિનના અભાવને કારણે થાય છે. તે આ હોર્મોન છે જે ગ્લુકોઝને ઝડપથી શરીરના વિવિધ કોષોમાં પ્રવેશ કરવામાં મદદ કરે છે. આ પદાર્થ સ્વાદુપિંડમાં જ બીટા કોષોમાં ઉત્પન્ન થાય છે. આ પ્રકારના ડાયાબિટીઝમાં, બિનતરફેણકારી પરિબળોના સંપર્કને લીધે, આવા કોષો નાશ પામે છે.
ઇન્સ્યુલિન પરમાણુ જેવું જ દેખાય છે.
આના પરિણામે, ગ્રંથિ સામાન્ય જીવન માટે પૂરતી માત્રામાં ઇન્સ્યુલિન ઉત્પન્ન કરી શકશે નહીં. આવી ઉણપથી લોહીમાં શર્કરાના સ્તરમાં સતત વધારો થાય છે.
આ કોષોના મૃત્યુ તરફ દોરી જવાના કારણોમાં ભૂતકાળમાં ચેપ, સતત તાણ, તેમજ શરીરની સ્વયંપ્રતિરક્ષા પ્રક્રિયાઓ હોઈ શકે છે.
આંકડા દર્શાવે છે કે આ રોગના તમામ દર્દીઓમાં આ પ્રકારના ડાયાબિટીસ 10-15% માં જોવા મળે છે.
આ પ્રકારના રોગ સાથે, સ્વાદુપિંડનું કોષ સામાન્ય રીતે કાર્ય કરે છે. તેઓ શરીરમાં પૂરતા પ્રમાણમાં કુદરતી ઇન્સ્યુલિન ઉત્પન્ન કરે છે. જો કે, દર્દીના વિવિધ ઇન્સ્યુલિન આધારિત પેશીઓ આ હોર્મોનનો પૂરતો પ્રતિસાદ આપવાનું બંધ કરે છે. આ ઉલ્લંઘન એ હકીકત તરફ દોરી જાય છે કે દર્દીઓ ઇન્સ્યુલિનની એલિવેટેડ ડોઝ શોધે છે, અને ખાંડનું સ્તર પણ ખૂબ highંચું છે.
ડાયાબિટીસના લાક્ષણિક લક્ષણો
ડાયાબિટીઝના ગુણાત્મક તફાવત નિદાન માટે દર્દીની સામાન્ય સ્થિતિનો અભ્યાસ જરૂરી છે. નીચેના લક્ષણો આ રોગની લાક્ષણિકતા છે:
- સતત તરસ
- વધારો પેશાબ
- ભૂખમાં વધારો, વજન ઘટાડવા સાથે,
- નોંધપાત્ર અને ઝડપી વજનમાં વધારો,
- માથાનો દુખાવો
- ધમની હાયપરટેન્શન
- થાક
- sleepંઘમાં ખલેલ
- સામાન્ય નબળાઇ
- તાત્કાલિક કુટુંબમાં ડાયાબિટીઝની હાજરી,
- વધુ પડતો પરસેવો
- ઘટાડો શારીરિક પ્રવૃત્તિ
- ત્વચા ખંજવાળ,
- પોલિસીસ્ટિક અંડાશય,
- omલટી અથવા omલટી થવી
- ઉચ્ચ ટ્રાઇગ્લાઇસેરાઇડ્સ,
- ઉચ્ચ ઘનતાવાળા લિપોપ્રોટીનનું નીચું સ્તર,
- વારંવાર ચેપી રોગોની હાજરી.
ડાયગ્નોસ્ટિક સાઇન - બ્લડ સુગર
ડાયાબિટીઝવાળા વ્યક્તિનું મુખ્ય સંકેત એ લોહીમાં શર્કરાના સ્તરમાં સતત વધારો છે. તેની ટકાવારી શોધવા માટે, દર્દીઓને રક્ત પરીક્ષણ સૂચવવામાં આવે છે. સામગ્રીના નમૂનાઓ જરૂરી રીતે ખાલી પેટ પર હાથ ધરવામાં આવે છે. પરિમાણના વિશ્લેષણને નક્કી કરવા માટે, ખાલી પેટ પર લેવામાં પ્લાઝ્મા ગ્લુકોઝ, દવામાં, સંક્ષિપ્તમાં સંક્ષેપનો ઉપયોગ કરો - જીપીએન.
રક્ત પરીક્ષણ એ નિદાનનો એક આવશ્યક ભાગ છે.
જો આ સૂચક લિટર દીઠ 7 એમએમઓલથી વધુ છે, તો પછી આ ખાંડની માત્રામાં વધારો સૂચવે છે. આ વિશ્લેષણ પરિણામ માત્ર ડાયાબિટીસ દ્વારા જ થઈ શકે છે, તેના કામચલાઉ વધારો ચેપી રોગો, તણાવપૂર્ણ પરિસ્થિતિઓ અથવા ઇજાઓને ઉત્તેજિત કરી શકે છે. રોગની ગુણાત્મક વ્યાખ્યા માટે, ડાયાબિટીઝનું વિભેદક નિદાન જરૂરી છે.
રોગ નક્કી કરવા માટે, દર્દીઓ સૂચવવામાં આવે છે:
- ગ્લાયકોસાઇલેટેડ હિમોગ્લોબિન સ્તરનું વિશ્લેષણ - આ છેલ્લા 3 મહિનામાં દર્દીમાં સરેરાશ ગ્લાયકેમિક સ્તરના પરિમાણનું મૂલ્યાંકન કરવામાં મદદ કરે છે, આ અભ્યાસ લાંબા ગાળાના અવરોધોમાં ગૂંચવણોના વિકાસની આગાહી કરવા માટે મહત્વપૂર્ણ છે.
- ફ્ર્યુક્ટosસામિનના સ્તરનું વિશ્લેષણ - આ પરીક્ષણ છેલ્લા 20 દિવસમાં ગ્લાયસીમિયાનું સરેરાશ સ્તર નક્કી કરે છે,
- પેશાબ અને લોહીમાં કેટોન્સનું વિશ્લેષણ - આ રોગનો ઉપયોગ આ રોગની તીવ્ર ગૂંચવણોને ઓળખવા માટે થાય છે.
વધારાના ડાયગ્નોસ્ટિક પરીક્ષણો
ડાયાબિટીઝ નક્કી કરવા માટે મૌખિક ગ્લુકોઝ સહિષ્ણુતા પરીક્ષણ (પીએચટીજી) સૂચવવામાં આવી શકે છે. આ પદ્ધતિ સુગરના આ ઉચ્ચ સ્તરનું સાચું કારણ શોધવા માટે મદદ કરે છે.
આ પરીક્ષણ નીચે મુજબ હાથ ધરવામાં આવે છે:
- ખાલી પેટ પર પ્રારંભિક લોહીના નમૂના લેવામાં આવે છે,
- દર્દીને 75 ગ્રામ ગ્લુકોઝનું જલીય દ્રાવણ આપવામાં આવે છે,
- 2 કલાક પછી, વારંવાર લોહીના નમૂના લેવામાં આવે છે,
- કેટલાક કિસ્સાઓમાં, તેઓ સોલ્યુશનના વપરાશ પછી દર 30 મિનિટમાં પરીક્ષણ કરી શકે છે.
જ્યારે, પરીક્ષણના પરિણામે, 2 કલાક પછી, જીપીએન 11.1 એમએમઓલના લિટર દીઠ સ્તર કરતા વધારે હોય છે, આ શરીર દ્વારા ગ્લુકોઝનું ધીમું શોષણ સૂચવે છે.
આવા કિસ્સાઓમાં, આવી પરીક્ષણને ઘણી વખત પુનરાવર્તન કરવાની ભલામણ કરવામાં આવે છે. ફક્ત જ્યારે તમને સમાન પરિણામો મળે અને પુનરાવર્તિત વિશ્લેષણમાં તમે ડાયાબિટીઝનો દાવો કરી શકો.
નિદાનને સ્પષ્ટ કરવા માટે, દૈનિક પેશાબ પરીક્ષણો પણ કરવામાં આવે છે.
સી પેપ્ટાઇડ એસિઝ
આવી પરીક્ષણ એ નક્કી કરવામાં મદદ કરશે કે સ્વાદુપિંડમાં રહેલા કોષો પૂરતા પ્રમાણમાં ઇન્સ્યુલિન ઉત્પન્ન કરવામાં સક્ષમ છે કે નહીં. પ્રથમ પ્રકારનાં રોગ માટે, આ સૂચક નોંધપાત્ર ઘટાડો થશે. બીજા પ્રકારનાં રોગ માટે, આ વિશ્લેષણ સામાન્ય અથવા તો વધશે, તેમ છતાં રોગના અદ્યતન પ્રકારોમાં (લાંબા સમય સુધી અભ્યાસક્રમ સાથે) તે પણ ઘટાડી શકાય છે.
આનુવંશિક વિશ્લેષણ
આ પરીક્ષણ તમને આ રોગના વલણના વારસાગત સંકેતો નક્કી કરવાની મંજૂરી આપે છે. સંખ્યાબંધ આનુવંશિક માર્કર્સના નમૂનાઓ છે જે આ રોગના દર્દીની વલણને સચોટ રીતે ઓળખવાનું શક્ય બનાવે છે.
આનુવંશિક રક્ત પરીક્ષણ.
રોગના પ્રકારોનું નિદાન કરવા માટે, સામગ્રીને ઓળખવા માટે નીચેના પ્રકારનાં અભ્યાસનો ઉપયોગ કરવામાં આવે છે:
- લોહીમાં ઇન્સ્યુલિન - આ પરીક્ષણ આ હોર્મોન માટે પેશીઓની સંવેદનશીલતા નક્કી કરે છે,
- પ્રોન્સ્યુલિન - આ વિશ્લેષણ સ્વાદુપિંડની સ્થિતિને સ્પષ્ટ કરે છે,
- ઘ્રેલિન, લેપ્ટિન, એડિપોનેક્ટીન અને રેઝિસ્ટિન. આવા અધ્યયન સ્થૂળતાના સંભવિત કારણોને ઓળખે છે, અને ચરબીયુક્ત પેશીઓની આંતરસ્ત્રાવીય પ્રવૃત્તિનું મૂલ્યાંકન પણ કરે છે,
દર્દીઓ માટે, સ્તર નક્કી કરવા માટે ચોક્કસ રક્ત પરીક્ષણો સૂચવી શકાય છે:
- યુરિયા પ્રોટીન - પરીક્ષણ તમને પ્રોટીન મેટાબોલિઝમના સ્તરનો અભ્યાસ અને સહવર્તી રોગોને ઓળખવાની મંજૂરી આપે છે,
- ઇલેક્ટ્રોલાઇટ્સ અને ક્રિએટિનાઇન. આ અભ્યાસ તમને કિડનીની પ્રવૃત્તિનું મૂલ્યાંકન કરવાની મંજૂરી આપે છે,
- કોલેસ્ટરોલ, ટ્રાઇગ્લાઇસેરાઇડ્સ, તેમજ નીચા અથવા ઉચ્ચ ઘનતાવાળા લિપોપ્રોટીન.આ વિશ્લેષણ એથરોસ્ક્લેરોસિસની તીવ્રતાનું સ્તર નક્કી કરવાનું શક્ય બનાવે છે, અને તે જ સમયે, રક્તવાહિનીના રોગોના જોખમી પરિબળોને ઓળખવા માટે.
આ ડાયગ્નોસ્ટિક તકનીકોમાં એપ્લિકેશનના તેમના પોતાના ક્ષેત્રો છે. તેમની જરૂરિયાત એન્ડોક્રિનોલોજિસ્ટ અથવા ઉપસ્થિત ચિકિત્સક દ્વારા નક્કી કરવામાં આવે છે.
રોગના અન્ય લાક્ષણિક ચિહ્નો
સચોટ નિદાન કરવા માટે, દર્દી વિશેની બધી માહિતી ધ્યાનમાં લેવી આવશ્યક છે. વિશ્લેષણ એ વ્યક્તિના બધા લક્ષણો અને શારીરિક પરિમાણોથી બનેલું છે. બધા સમાન પરિમાણો અને ડેટાની તપાસ કરવામાં આવે છે.
નીચેના પરિબળો આવા રોગના પ્રકાર 1 માટે લાક્ષણિકતા છે:
- દર્દીની ઉંમર 30 વર્ષથી વધુ છે,
- વજન ઘટાડવું, સામાન્ય અથવા ઉન્નત પોષણ હોવા છતાં,
- ખૂબ જ તીવ્ર શરૂઆત અને રોગનો વિકાસ,
- મોંમાંથી સતત નીકળતી ચોક્કસ ગંધ (એસીટોનનો સ્વાદ). આ લક્ષણ લોહીમાં હાજર કીટોન શરીર સૂચવે છે.
રોગના પ્રકાર 2 માટે, નીચેની શરતો લાક્ષણિકતા છે:
- 40 વર્ષથી વધુ ઉંમરના દર્દી
- રોગનો સુપ્ત (અગોચર) કોર્સ,
- આ રોગ ધીરે ધીરે વિકસ્યો અને લાંબા સમય માટે એસિમ્પટમેટિક હતો.
જ્યારે લોકો અન્ય રોગોવાળા ડોકટરો તરફ વળે છે ત્યારે આ પ્રકારનો રોગ આકસ્મિક રીતે શોધાય છે. તે લાક્ષણિકતા છે કે આ "અન્ય" રોગો ડાયાબિટીઝ દ્વારા ઉત્તેજિત કરવામાં આવ્યા હતા.
ડાયાબિટીઝના પ્રકારની સાચી વ્યાખ્યા, ઉપચારની યોગ્ય વ્યૂહરચના બનાવવાનું શક્ય બનાવે છે. ડાયાબિટીઝનું ઉચ્ચ ગુણવત્તાવાળા ડિફરન્સલ નિદાન તમને રોગને નિયંત્રણમાં લેવાની અને આ રોગથી પીડાતા લોકોના જીવનની ગુણવત્તામાં સુધારો કરવા દે છે.
ડાયાબિટીઝને કેવી રીતે અલગ કરવો


1. પ્રકાર 1 ડાયાબિટીઝ અથવા ઇન્સ્યુલિન આધારિત આ ડાયાબિટીસ - સ્વાદુપિંડની તકલીફ સાથે થાય છે, જ્યારે ઇન્સ્યુલિન શરીરમાં ઉત્પન્ન થવાનું બંધ કરે છે અને નિયમિત ઇન્જેક્શન દ્વારા તેનું સેવન જરૂરી છે.
2. ટાઇપ 2 ડાયાબિટીઝ અથવા ઇન્સ્યુલિન આધારિત નહીં - ઇન્સ્યુલિન ઉત્પન્ન થાય છે, પરંતુ શરીર દ્વારા સંપૂર્ણ રીતે ધ્યાનમાં લેવાનું બંધ થઈ જાય છે.
દરેક પ્રકારનાં ડાયાબિટીઝમાં તેના પોતાના કારણો અને કોર્સની લાક્ષણિકતાઓ હોય છે જેના દ્વારા રોગની શંકા થઈ શકે છે. પરંતુ નિદાન ફક્ત પ્રયોગશાળાના નિદાન પછી જ થઈ શકે છે.
બાહ્ય સંકેતો દ્વારા ડાયાબિટીસની તપાસ
બંને પ્રકારના ડાયાબિટીસના સામાન્ય લક્ષણો એ સતત તરસ અને વારંવાર પેશાબ છે. આ લાક્ષણિકતા લક્ષણો સંભવિત પેથોલોજીની હાજરી સૂચવે છે. લોહીમાં ગ્લુકોઝમાં વધારો એ શરીરના નશોનું કારણ બને છે, જે ત્વચાની ખંજવાળ, એકંદર સ્વાસ્થ્યમાં બગાડ, નબળાઇનો દેખાવ અને ભૂખમાં વધારો થવાનું કારણ બને છે.
પ્રકાર 1 ડાયાબિટીસ દ્વારા વર્ગીકૃત થયેલ છે:
નાની ઉંમરે રોગની તીવ્ર શરૂઆત,
Significantly નોંધપાત્ર પ્રમાણમાં વધી ગયેલી ભૂખ સાથે વજન વધારવાનો અભાવ,
• રોગપ્રતિકારક શક્તિનું ઉલ્લંઘન, જે વારંવાર શરદી અને તેમના પ્યુર્યુલન્ટ ગૂંચવણો, ચામડીના નેક્રોટિક જખમ, મોં અને જનનાંગોના મ્યુકોસ મેમ્બ્રેનના વારંવાર અપવાદરૂપ જખમ દ્વારા પ્રગટ થાય છે.
A એસિટોનની ચોક્કસ ગંધનો દેખાવ, જે ગ્લુકોઝના ભંગાણના કુદરતી ચક્રના ઉલ્લંઘનના સંકેત તરીકે થાય છે.
પ્રકાર 2 ડાયાબિટીઝ માટે નીચેના લક્ષણો લાક્ષણિક છે:
Of શરીરના શારીરિક વૃદ્ધત્વ, કુપોષણ, અને 40 વર્ષ પછી રોગની શરૂઆત
Ant ટૂંકા લક્ષણો અને લાંબી એસિમ્પટમેટિક કોર્સ,
The રોગપ્રતિકારક શક્તિના નાના વિકાર,
Diabetes આ પ્રકારની ડાયાબિટીસ મુખ્યત્વે મહિલાઓને અસર કરે છે.
જો ડાયાબિટીસ મેલિટસના વિકાસ વિશે બાહ્ય સંકેતો અને શંકાઓ દેખાય છે, તો પ્રયોગશાળા નિદાન કરવું જરૂરી છે - તેના વિના, રક્ત ખાંડનું સ્તર નક્કી કરવું અશક્ય છે.
1. લોહીમાં શર્કરાનું નિર્ધારણ
તંદુરસ્ત દર્દીમાં રુધિરકેશિકા રક્તમાં, ગ્લુકોઝની સાંદ્રતા ભોજન પછીના 2 કલાક પછી 5.5, 7.8 એમએમઓએલ / એલ છે. ડાયાબિટીઝ સાથે, ઉપવાસ ગ્લુકોઝ 6.1 છે, 2 કલાક પછી તે 11.1 એમએમઓએલ / એલ બને છે.વેનિસ રક્ત માટે, આ સૂચકાંકો અનુક્રમે 7 અને 11.1 એમએમઓએલ / એલ જેટલા હશે.
ત્યાં એક રોગવિજ્ .ાન પણ છે જેને "ક્ષતિગ્રસ્ત ગ્લુકોઝ સહિષ્ણુતા" કહેવામાં આવે છે, જેને શારીરિક રોગવિજ્ .ાન માનવામાં આવે છે. તેની સાથે, રુધિરકેશિકા રક્ત ખાંડ 6.1, 2 કલાક 7.8 પછી, પરંતુ 11.1 એમએમઓએલ / એલ હશે. આ કિસ્સામાં, રક્ત ખાંડ ઘટાડવા અને કાર્બોહાઇડ્રેટ ચયાપચયને સામાન્ય બનાવવા માટે સખત આહાર, અસરકારક પગલાં જરૂરી છે.
3. ગ્લુકોઝ સહિષ્ણુતા પરીક્ષણ
જીટીટી એ કાર્બોહાઇડ્રેટ ચયાપચયનો અભ્યાસ કરવા માટેની વિશિષ્ટ પદ્ધતિ છે. પરીક્ષણ પહેલાં, ગ્લુકોઝનું સ્તર નક્કી કરવા માટે દર્દી લોહી (ખાલી પેટ પર) લે છે. પછી તેઓ ખાંડ સાથે દર કિલોગ્રામ 1.75 ગ્રામ (75 ગ્રામ કરતા વધુ નહીં) દરે પીવા માટે પાણી આપે છે.
રુધિરકેશિકા રક્તના ખાંડના સ્તરનું માપન દર 30 મિનિટમાં હાથ ધરવામાં આવે છે, અને "સુગર વણાંકો" પ્રાપ્ત સૂચકાંકો અનુસાર બાંધવામાં આવે છે. તંદુરસ્ત દર્દીઓમાં, ઉપવાસ ખાંડનું પ્રમાણ 5.5 અને નીચું એમએમઓએલ / એલ છે.
ખાંડના ભાર પછી 30-60 મિનિટ પછી વધારો શિખરો થાય છે (પરંતુ વધારો પ્રારંભિક ડેટાના 50% કરતા વધુ ન હોવો જોઈએ). 2 કલાક પછી, ગ્લુકોઝનું સ્તર ફરીથી 7.8 એમએમઓએલ / એલથી નીચે આવે છે, ધીમે ધીમે પ્રારંભિક સ્તરની નજીક આવે છે.
ડાયાબિટીસ મેલિટસમાં, પ્રારંભિક ગ્લુકોઝ મૂલ્ય 6.1 એમએમઓએલ / એલ છે. શિખર મોડુ છે અને ખાંડનું સ્તર 11.1 છે. ગ્લુકોઝની સાંદ્રતા 2 કલાક પછી મૂળ ડેટા પર પાછા આવતી નથી અને તે વધુ ચાલુ રહે છે.
4. ઇમ્યુનોરેક્ટિવ ઇન્સ્યુલિનનો નિર્ધારણ પ્રકાર 1 ડાયાબિટીસના ડાયગ્નોસ્ટિક મૂલ્યનો છે.
5. પેશાબમાં એસિટોનની તપાસ એ કેટોએસિડોસિસ નામની ગૂંચવણના વિકાસની નિશાની છે. આ ખાસ કરીને ઇન્સ્યુલિન આધારિત ડાયાબિટીસ માટે સાચું છે.
અસરકારક રીતે તમારા બ્લડ સુગરને કેવી રીતે ઓછું કરવું
અલબત્ત, ડાયગ્નોસ્ટિક પરિણામો પ્રાપ્ત કર્યા પછી, મુખ્ય ઉપચાર, ડ doctorક્ટર દ્વારા સૂચવવામાં આવશે.
વધારાના ભંડોળ તરીકે જે કાર્બોહાઇડ્રેટ ચયાપચયની ઝડપી પુન restસ્થાપનામાં ફાળો આપે છે, તમે "એન્ટીડીબાયોટિક પ્રોગ્રામ" શ્રેણીનો ઉપયોગ કરી શકો છો.
તેઓ નવીન તબીબી વિકાસ અને છોડના વિવિધ ઘટકોના શરીર પરના સકારાત્મક પ્રભાવો વિશેના જ્ knowledgeાનની મદદથી લોક વાનગીઓના આધારે બનાવવામાં આવ્યા છે.
ફાયટોપ્રિરેશન્સ "મેક્સફિબર બેરી", "એપલ ડે", "વીટસ્પેકટર-એસ", "વીટસ્પેકટ્ર-બી" ના એકીકૃત ઉપયોગની સહાયથી:
Excess શરીર વધુ પડતી ખાંડ અને તેના ક્ષીણ ઉત્પાદનોથી છૂટકારો મેળવે છે,
• મેટાબોલિક પ્રક્રિયાઓ વેગ આપશે,
Vir રોગપ્રતિકારક શક્તિના વાયરસ અને ચેપ સામે પ્રતિકાર વધે છે,
• જઠરાંત્રિય માર્ગના કાર્યમાં સુધારો થશે, આંતરડાની માઇક્રોફલોરા અને સ્વાદુપિંડ, યકૃત અને પિત્તરસ વિષયવસ્થા પુન beસ્થાપિત કરવામાં આવશે,
O મનોવૈજ્ stateાનિક સ્થિતિને સામાન્ય બનાવવામાં આવે છે,
• મેમરી, ધ્યાન કેન્દ્રિત કરવાની ક્ષમતા અને પ્રતિક્રિયાની ગતિ પુન beસ્થાપિત કરવામાં આવશે,
Fast "ઝડપી" કાર્બોહાઈડ્રેટની જરૂરિયાત ઓછી થઈ અને પરિણામે વધારે વજન,
I રક્તવાહિની તંત્રની સ્થિતિ અને શરીરના કોષોમાં energyર્જા ચયાપચયમાં સુધારો થશે.
"એન્ટીડિઆબેટીક પ્રોગ્રામ" ની દવાઓની મદદથી, ફક્ત ડાયાબિટીસ મેલીટસની શરૂઆતને અટકાવવાનું જ નહીં, પણ સમગ્ર જીવતંત્રની સ્થિતિ અને કામગીરીમાં નોંધપાત્ર સુધારો કરવો શક્ય છે.
ડાયાબિટીક કેટોએસિડોસિસ અને કેટોએસિડોટિક કોમાનું વિશિષ્ટ નિદાન
તીવ્ર મ્યોકાર્ડિયલ ઇન્ફાર્ક્શન, યુરેમિક, ક્લોરોહાઇડ્રોપેનિક, હાયપરosસ્મોલર અને હાયપોગ્લાયસિમિક કોમાના એપોપ્લેક્સી સ્વરૂપ સાથે ડાયાબિટીક કીટોસિડોસિસના વિભેદક નિદાન ઉપરાંત, તેને પેટની પોલાણ, ભૂખ્યા કીટોસિસ અને આલ્કોહોલિક કેટોસિડોસિસના તીવ્ર સર્જિકલ રોગવિજ્ .ાનથી અલગ પાડવી આવશ્યક છે.
તીવ્ર પેટ ડાયાબિટીસ મેલીટસની હાજરીમાં તીવ્ર સર્જિકલ પેથોલોજીના વિકાસ સાથે ડાયગ્નોસ્ટિક મુશ્કેલીઓ .ભી થાય છે. પેટની પોલાણમાં વિનાશના પરિણામે ચયાપચયનું તીવ્ર વિઘટન, કીટોસિસ અને કેટોએસિડોસિસના વિકાસ સાથે છે, જે કેટોસિડોસિસના પરિણામે arભી થયેલી સ્યુડોપેરીટોનિટીસથી અલગ પાડવાનું ખૂબ મુશ્કેલ છે.
કેટોએસિડોસિસ, લ્યુકોસાઇટોસિસ અને રક્ત એમાઇલેઝમાં વધારો થવાથી નિદાનને વધુ જટિલ બનાવે છે. તદુપરાંત, ડાયાબિટીઝની પૃષ્ઠભૂમિ સામે પેટની પોલાણની તીવ્ર સર્જિકલ પેથોલોજીની હાજરીમાં સર્જિકલ હસ્તક્ષેપનો ઇનકાર અને સ્યુડોપેરીટોનિટીસવાળા દર્દીમાં અન્યાયી ડાયગ્નોસ્ટિક લેપ્રોટોમી, દર્દી માટે સમાન ઘાતક પરિણામો હશે.
આ દર્દીઓમાં નિદાનની શોધ દરમિયાન, તીવ્ર પેટના વિકાસ તરફ દોરી રહેલા તીવ્ર સર્જિકલ રોગોના ચોક્કસ લક્ષણોને સક્રિયપણે ઓળખવા જોઈએ.
ઉદાહરણ તરીકે, તીવ્ર એપેન્ડિસાઈટિસમાં પીડા લાક્ષણિકતા સ્થાનાંતરણ, છિદ્રિત ગેસ્ટ્રિક અલ્સર સાથે ડાયફ્રraમના ગુંબજ ઉપર મુક્ત ગેસની હાજરી, વગેરે.
સ્યુડોપેરીટોનાઇટિસની તરફેણમાં પેટમાં દુખાવો અને પેરીટોનિયલ લક્ષણોની અસંગત પ્રકૃતિ છે.
જ્યારે એનામનેસિસ એકત્રિત કરતી વખતે, પેટની પેથોલોજીના સંકેતોના વિકાસ અને ડાયાબિટીસના વિઘટનને ધ્યાનમાં લેવી જરૂરી છે. જો કે, આ માપદંડનું મૂલ્ય વધારે પડતું ન હોવું જોઈએ.
શંકાસ્પદ કેસોમાં, સાચા નિદાન હંમેશાં લેપ્રોસ્કોપી અને કેટોએસિડોસિસની અજમાયશ સારવાર પછી જ થઈ શકે છે, જે દર્દીની શસ્ત્રક્રિયા માટે તૈયારી દરમિયાન કરવામાં આવે છે.
પર્યાપ્ત રિહાઇડ્રેશન અને ઇન્સ્યુલિન ઉપચારના પરિણામે, ફક્ત થોડા કલાકો પછી, સ્યુડોપેરિટonનાઇટિસના લક્ષણો ઉલટાવી દેવામાં આવે છે, અને તીવ્ર સર્જિકલ પેથોલોજીના સંકેતો વધુ સ્પષ્ટ થાય છે. કોઈ પણ સંજોગોમાં, વિઘટનશીલ ડાયાબિટીસ મેલીટસવાળા દર્દીમાં પેટની સર્જરી કરવાનો નિર્ણય વિભાગના સૌથી અનુભવી સર્જન દ્વારા લેવો જોઈએ.
કેટોએસિડોસિસ અને પેટના તીવ્ર સર્જિકલ પેથોલોજીમાં પેટના સિન્ડ્રોમની સૌથી લાક્ષણિક ક્લિનિકલ લાક્ષણિકતાઓ કોષ્ટકમાં રજૂ કરવામાં આવે છે. ..
કેટોએસિડોસિસ અને સાચા તીવ્ર પેટમાં પેટના સિન્ડ્રોમ માટે વિશિષ્ટ ડાયગ્નોસ્ટિક માપદંડ
સંશોધન પદ્ધતિઓ
ડાયાબિટીઝના નિદાન માટે સૌથી સામાન્ય વિશિષ્ટ પરીક્ષણ એ ધમનીના લોહીમાં ગ્લુકોઝની સાંદ્રતાને શોધવાનું છે. ગ્લુકોમીટર અથવા વિશેષ પરીક્ષણ સ્ટ્રીપ્સનો ઉપયોગ કરીને પરીક્ષણ હાથ ધરવામાં આવે છે. બ્લડ સેમ્પલિંગ ઘણી વખત કરવામાં આવે છે:
- ખાલી પેટ પર - 3.5-5.5 એમએમઓએલ / એલ ગ્લુકોઝ ધોરણ,
- ખાવું પછી - ગ્લુકોઝનું સ્તર 11.2 એમએમઓએલ / એલ કરતા વધુ ન હોવું જોઈએ.
ગ્લુકોઝ સહિષ્ણુતા પરીક્ષણ પણ હાથ ધરવામાં આવે છે, તેનું બીજું નામ લોડ ટેસ્ટ છે. દર્દી ખાલી પેટ પર ગ્લુકોઝ સોલ્યુશન પીવે છે, અને એક કલાક પછી લોહીમાં ગ્લુકોઝનું સ્તર નક્કી કરવામાં આવે છે.
બીજા કલાક પછી, નિયંત્રણ માપન કરવામાં આવે છે, ગ્લુકોઝનું સ્તર 7.8 એમએમઓએલ / એલ કરતા વધારે ન હોવું જોઈએ.
જો સૂચક વધારે હોય, તો પછી આપણે ક્ષતિગ્રસ્ત ગ્લુકોઝ સહિષ્ણુતા વિશે વાત કરી શકીએ છીએ, જે ભવિષ્યમાં ડાયાબિટીઝમાં ફેરવી શકે છે.
જ્યારે ટાઇપ 2 ડાયાબિટીસ મેલીટસનું નિદાન થાય છે, ત્યારે સૂચકાં થોડા જુદા હોય છે:
- ખાલી પેટ પર - 6.1 એમએમઓએલ / એલ સુધી ગ્લુકોઝ ધોરણ,
- સહનશીલતા પરીક્ષણ કરતી વખતે, ગ્લુકોઝનું સ્તર 11.1 એમએમઓએલ / એલ કરતા વધારે ન હોવું જોઈએ.
ઉપરાંત, ડાયાબિટીઝના પ્રયોગશાળા નિદાનમાં ગ્લુકોઝ માટે દરરોજ પેશાબની પરીક્ષા શામેલ છે. તંદુરસ્ત વ્યક્તિના પેશાબમાં ગ્લુકોઝ હોતું નથી. કેટલાક કિસ્સાઓમાં, એસીટોનના સ્તરને નિર્ધારિત કરવા માટે વધારાની પેશાબ પરીક્ષણ કરવામાં આવે છે. જો વિશ્લેષણ સડો ઉત્પાદનો (એસિટોન) નું વધતું સ્તર નક્કી કરે છે, તો આ દર્દીની ગંભીર સ્થિતિ સૂચવે છે.
સી-પેપ્ટાઇડના વિશ્લેષણનો ઉપયોગ કરીને ડાયાબિટીસનું નિદાન હાથ ધરવામાં આવે છે. આ પેપ્ટાઇડની હાજરી અથવા ગેરહાજરી એ એક પ્રકારનો રોગ સૂચવે છે - ઇન્સ્યુલિન આધારિત ડાયાબિટીસ મેલીટસ અથવા બિન-ઇન્સ્યુલિન આધારિત ડાયાબિટીસ મેલીટસ.
જો ગ્લુકોઝ વિશ્લેષણમાં સીમા મૂલ્યો દર્શાવવામાં આવ્યા હોય તો આ વિશ્લેષણ જરૂરી છે. જો, ડાયાબિટીસ ઇન્સ્યુલિન આધારિત છે કે નહીં તે બહાર આવે તો ઇન્સ્યુલિનનો ઉપચારાત્મક ડોઝ લખવા માટે સી-પેપ્ટાઇડ પરીક્ષણ જરૂરી છે.
વધુમાં, ડાયાબિટીઝની મુક્તિ નક્કી કરવા માટે વિશ્લેષણ નિયમિતપણે થવું જોઈએ.
જટિલતાઓને શરીર પર હાનિકારક અસર ન થાય ત્યાં સુધી શક્ય તેટલું વહેલું ડાયાબિટીસને શોધવું શ્રેષ્ઠ છે.
રક્ત ખાંડમાં વધારો સામાન્ય રક્ત પરીક્ષણ સાથે અકસ્માત દ્વારા તદ્દન શોધી શકાય છે. જો એકાગ્રતામાં થોડો વધારો કરવામાં આવે છે, તો પછી આ સ્થિતિને પૂર્વસૂચન કહેવામાં આવે છે. આ કિસ્સામાં, તમારે ડાયાબિટીસના વિકાસને રોકવા માટે ડ doctorક્ટરની સલાહ લેવી જોઈએ અને યોગ્ય ભલામણો લેવી જોઈએ.
ગ્લુકોઝ સહિષ્ણુતા પરીક્ષણ માટેની તૈયારી
ગ્લુકોઝ સહિષ્ણુતા વિશ્લેષણ પસાર કરતા પહેલા, નિદાનને સચોટ પરિણામો આપવા માટે, તમારે જરૂર છે:
- પરીક્ષણના 3 દિવસ પહેલા, કાર્બોહાઇડ્રેટનું પ્રમાણ ઘટાડે છે, દરરોજ 125 ગ્રામ,
- છેલ્લું ભોજન - લોહીના નમૂના લેવાના 14 કલાક પહેલા (ખાલી પેટ પર),
- શારીરિક પ્રવૃત્તિ - વિશ્લેષણના 12 કલાક પહેલા,
- ધૂમ્રપાન - લોહીના નમૂના લેવાના 2 કલાક પહેલા,
- દવાઓ રદ (જન્મ નિયંત્રણ સહિત હોર્મોનલ) - રદ કરવાની શબ્દ ડ doctorક્ટર દ્વારા નક્કી કરવામાં આવે છે.
માસિક સ્રાવ દરમિયાન, ગ્લુકોઝ સહિષ્ણુતા પરીક્ષણની ભલામણ કરવામાં આવતી નથી.
ગૂંચવણોનું નિદાન
ડાયાબિટીઝની વ્યાખ્યા ખૂબ મોડું થઈ હોવાથી, જ્યારે વિવિધ ગૂંચવણો દેખાવા લાગે છે. તેમને સમયસર ઓળખવા માટે વધારાની પરીક્ષા કરવી જરૂરી છે.
નમૂના સર્વેક્ષણ યોજના:
- રેટિનોપેથી અને મોતિયાને નકારી કા ,વા માટે, તમારે કોર્નિયા અને ફંડસ તપાસવું જોઈએ
- કોરોનરી રોગને રોકવા અથવા શોધવા માટે, એક ઇસીજી થવી જોઈએ,
- કિડની નિષ્ફળતા અટકાવવા માટે વિગતવાર પેશાબ પરીક્ષણ.
ડાયાબિટીઝના પ્રકાર 1 અને 2 નું વિશિષ્ટ નિદાન


ડાયાબિટીઝ મેલીટસ એ એક રોગ છે જે બે પ્રકારોમાં વહેંચાયેલો છે, જે તેમના પેથોજેનેસિસથી અલગ છે. તદનુસાર, સારવાર પણ અલગ હશે. વ્યક્તિ કયા પ્રકારનાં રોગથી પીડાય છે તે સ્થાપિત કરવા માટે, ત્યાં એક વિભેદક નિદાન છે. અનુકૂળતા માટે, લાક્ષણિકતાઓનું વિતરણ ક્યારેક તફાવતોનું ટેબલ બનાવે છે.
ડાયાબિટીઝના પ્રકારોનો તફાવત
એ નોંધવું જોઇએ કે દવાઓમાં "ખાંડ" પેથોલોજીના બે સ્વરૂપો છે: એસડી -1 (પ્રથમ પ્રકાર, ઇન્સ્યુલિન આધારિત) અને એસડી -2 (બીજો પ્રકાર, ઇન્સ્યુલિન આધારિત નહીં).
- પ્રથમ પ્રકાર એ સ્વયંપ્રતિરક્ષા વિનાશથી પસાર થતા સ્વાદુપિંડના બીટા કોષોમાં તેના સંશ્લેષણના ઉલ્લંઘનને કારણે શરીરમાં ઇન્સ્યુલિનની લગભગ સંપૂર્ણ ગેરહાજરી દ્વારા વર્ગીકૃત થયેલ છે.
- સીડી -2 ના વિકાસ સાથે, સમસ્યા એ સેલ્યુલર રીસેપ્ટર્સની સંવેદનશીલતાનું ઉલ્લંઘન છે: ત્યાં એક હોર્મોન છે, પરંતુ શરીર તેને યોગ્ય રીતે સમજી શકતું નથી.
પેથોજેનેસિસમાં મહત્વપૂર્ણ તફાવતો
પેથોલોજીના પ્રકારોને કેવી રીતે ભેદ કરવો? પ્રકાર 1 અને પ્રકાર 2 ડાયાબિટીસનું વિભેદક નિદાન નીચે આપેલા કોષ્ટકમાં કરવામાં આવે છે.
કોષ્ટક 1: ડિફરન્સલ ડાયાબિટીસનું નિદાન:
| સહી | એસડી -1 | એસ.ડી.-2 |
| દર્દીઓની ઉંમર | 30 થી ઓછી વયની, ઘણીવાર બાળકો | 40 વર્ષથી વધુ ઉંમરના, ઘણીવાર વૃદ્ધ |
| વર્તમાન | ઝડપી, પ્રગતિશીલ. ગૂંચવણોનો વિકાસ લાક્ષણિકતા છે | ધીમો, લગભગ એસિમ્પટમેટિક |
| શરીરનું વજન | સામાન્ય રીતે ઓછું (પોષક તત્ત્વોના અયોગ્ય શોષણને કારણે) | સામાન્ય રીતે અતિશય, વિસ્સેરલ જાડાપણું |
| વ્યાપ | 10-15% | 85-90% |
મહત્વપૂર્ણ! રોગના તમામ અંતર્ગત લક્ષણો (પોલીયુરિયા, પોલિડિપ્સિયા, પ્ર્યુરિટસ) આઈડીડીએમ અને એનઆઈડીડીએમ માટે સમાન છે.
સિન્ડ્રોમ અને રોગો
ટાઇપ 2 ડાયાબિટીસનું વિશિષ્ટ નિદાન, આઇડીડીએમની જેમ, મુખ્ય સિન્ડ્રોમ્સ અનુસાર હાથ ધરવામાં આવે છે.
ડાયાબિટીસ ઉપરાંત, પોલીયુરિયા અને પોલિડિપ્સિયા આના લક્ષણો હોઈ શકે છે:
- ડાયાબિટીસ ઇન્સિપિડસ,
- ક્રોનિક કિડની રોગ અને રેનલ ક્રોનિક નિષ્ફળતા,
- પ્રાથમિક હાયપરલ્ડોસ્ટેરોનિઝમ,
- હાયપરપેરાથાઇરોઇડિઝમ
- ન્યુરોજેનિક પોલિડેપ્સી.
મહાન તરસ - ગ્લાયસીમિયાના સ્તરને સુધારવા માટે શરીર દ્વારા પ્રયાસ
હાયપરગ્લાયકેમિઆ સિન્ડ્રોમ માટે, પ્રકાર 1 અને પ્રકાર 2 ડાયાબિટીસનું વિભેદક નિદાન આ સાથે હાથ ધરવામાં આવે છે:
- ઇટસેન્કો-કુશિંગ રોગ / સિન્ડ્રોમ,
- સ્ટેરોઇડ ડાયાબિટીસ
- એક્રોમેગલી
- હિમોક્રોમેટોસિસ,
- ડીટીઝેડ,
- ફેયોક્રોમોસાયટોમા
- ક્રોનિક સ્વાદુપિંડ
- યકૃત અને સ્વાદુપિંડના કેટલાક રોગો,
- એલિમેન્ટરી હાયપરગ્લાયકેમિઆ.
હાયપરગ્લાયકેમિઆ - ડાયાબિટીસનું મુખ્ય પ્રયોગશાળા સૂચક
ગ્લુકોસુરિયા સિન્ડ્રોમના વિકાસ સાથે, નીચેના રોગો સાથે પ્રકાર 2 ડાયાબિટીસ અને આઈડીડીએમનું વિભેદક નિદાન હાથ ધરવામાં આવે છે:
- એલિમેન્ટરી ગ્લુકોસ્યુરિયા,
- ગર્ભવતી ગ્લુકોસુરિયા,
- ઝેરી જખમ
- રેનલ ડાયાબિટીસ.
. ગ્લુકોઝ માટે પેશાબની તપાસ કરતી વખતે ખોટા હકારાત્મક પરિણામો જોવા મળે છે જ્યારે વિટામિન સી, એસિટિલસાલિસિલિક એસિડ, સેફલોસ્પોરીન્સનો મોટો ડોઝ લેતી વખતે.
ડાયાબિટીસ અને ડાયાબિટીઝ ઇન્સિપિડસનું વિશિષ્ટ નિદાન એ એન્ડોક્રિનોલોજિસ્ટ્સ માટે ખૂબ રસ છે. આ પેથોલોજીના લક્ષણો સમાન હોવા છતાં, તેમની વિકાસ પદ્ધતિ અને પેથોજેનેસિસ આશ્ચર્યજનક રીતે અલગ છે.
તે વાસોપ્ર્રેસિન નામના હોર્મોન વિશે છે
ડાયાબિટીઝ ઇન્સિપિડસ એ હોર્મોન હાયપોથાલેમસ વાસોપ્ર્રેસિનની તીવ્ર અભાવ સાથે સંકળાયેલ છે, જે સામાન્ય પાણીનું સંતુલન જાળવવા માટે જવાબદાર છે.
હાયપોથાલેમસમાં સ્ત્રાવ થતાં, વાસોપ્ર્રેસિનને કફોત્પાદક ગ્રંથિમાં પરિવહન કરવામાં આવે છે, અને ત્યારબાદ તે કિડની સહિત લોહીના પ્રવાહ સાથે આખા શરીરમાં ફેલાય છે. આ સ્તરે, તે નેફ્રોનમાં પ્રવાહીના પુનabશોષણ અને તેના શરીરમાં જાળવણીને પ્રોત્સાહન આપે છે.
કારણ પર આધાર રાખીને, ડાયાબિટીસ ઇન્સિપિડસ કેન્દ્રિય અને નેફ્રોજેનિક (રેનલ) હોઈ શકે છે. પ્રથમ વખત આઘાતજનક મગજની ઇજાઓ, હાયપોથાલેમસ અથવા કફોત્પાદક ગ્રંથિના નિયોપ્લાઝમની પૃષ્ઠભૂમિ સામે વિકાસ થાય છે. બીજો કિડની પેશીના હોર્મોન પ્રત્યેની વિવિધ ટ્યુબ્યુલપટિયાઝ અને ક્ષતિગ્રસ્ત સંવેદનશીલતાનું પરિણામ છે.
અને ડાયાબિટીઝ, અને પ્રશ્નમાં પેથોલોજી તબીબી તાવ અને વધુ પડતા પેશાબ દ્વારા તબીબી રીતે પ્રગટ થાય છે? પરંતુ તેમની વચ્ચે શું તફાવત છે?
કોષ્ટક 2: ડાયાબિટીઝ અને ડાયાબિટીસ મેલીટસ - વિભેદક નિદાન:
| સહી | ડાયાબિટીસ | |
| ખાંડ | ખાંડ નહીં | |
| તરસ | તે મધ્યમ વ્યક્ત કરવામાં આવે છે | અસહિષ્ણુ |
| દૈનિક પેશાબનું પ્રમાણ | 3 કરતા ઓછી એલ | 15 એલ સુધી |
| રોગની શરૂઆત | ક્રમિક | અચાનક, ખૂબ તીક્ષ્ણ |
| ખાતરી આપે છે | ગુમ થયેલ છે | શક્ય છે |
| હાયપરગ્લાયકેમિઆ | + | — |
| ગ્લુકોસુરિયા | + | — |
| પેશાબની સંબંધિત ઘનતા | વધારો થયો છે | ખૂબ નીચા |
| સુકા પરીક્ષણ | દર્દીની સ્થિતિ બદલાતી નથી | દર્દીની સ્થિતિ નોંધપાત્ર રીતે બગડે છે, ડિહાઇડ્રેશનના સંકેતો દેખાય છે |
ઉંમર તફાવતો
ડાયાબિટીસ મેલીટસ પ્રકારનું નિદાન 1 અને 2, વયના આધારે. રોગનો પ્રથમ પ્રકાર એ યુવાન લોકોનો રોગ છે. ઇન્સ્યુલિનની ઉણપ 20-25 વર્ષની ઉંમરે દેખાય છે. ઇન્સ્યુલિન પ્રતિકાર, જે પેથોલોજીના બીજા પ્રકારમાં જોવા મળે છે, તે વૃદ્ધાવસ્થાની નજીક રચાય છે. આ રોગના આ સ્વરૂપથી પીડિત લોકોનો મોટો ભાગ 50-60 વર્ષની ઉંમરે પહોંચ્યો છે.
ક્રોનિક કિડની રોગ
પોલીયુરીયાના તબક્કા દરમિયાન ક્રોનિક રેનલ નિષ્ફળતામાં, દર્દીઓ વારંવાર અતિશય પેશાબની ફરિયાદ કરે છે, જે હાયપરગ્લાયકેમિઆના વિકાસને સૂચવી શકે છે.
જો કે, આ કિસ્સામાં, એક વિભેદક નિદાન મદદ કરશે: પ્રકાર 2 ડાયાબિટીસ મેલીટસ અને આઈડીડીએમ, હાઈ બ્લડ સુગર અને ગ્લુકોસુરિયા દ્વારા પણ વર્ગીકૃત થયેલ છે, અને શરીરમાં પ્રવાહી રીટેન્શનના લાંબા સમય સુધી રેનલ નિષ્ફળતા સાથે, એડીએલમાં ઘટાડો. પેશાબની ઘનતા.
સીઆરએફ - કિડની રોગની સામાન્ય ગૂંચવણ
સ્વાદુપિંડ અને અન્ય જઠરાંત્રિય રોગો
સ્વાદુપિંડના પેશીઓના ક્રોનિક દાહક જખમ તેમના સ્ક્લેરોસિસ સાથે કાર્યરત સક્રિય કોષોના ધીમે ધીમે મૃત્યુનું કારણ બને છે. વહેલા અથવા પછીથી, આ અંગની નિષ્ફળતા અને હાયપરગ્લાયકેમિઆના વિકાસ તરફ દોરી જાય છે.
સ્વાદુપિંડ - માત્ર બાહ્ય જ નહીં, પણ અંતocસ્ત્રાવી અંગ
દર્દીની ફરિયાદોના આધારે સિન્ડ્રોમની ગૌણ પ્રકૃતિ પર શંકા થઈ શકે છે (એપિગસ્ટ્રિયમની કમરપટ્ટી, પાછળની તરફ ફેલાતા, auseબકા, ચરબીવાળા તળેલા ખોરાક ખાધા પછી omલટી થવી, સ્ટૂલના વિવિધ વિકારો), તેમજ પ્રયોગશાળા અને ઇન્સ્ટ્રુમેન્ટલ પરીક્ષણો (લોહીમાં એન્ઝાઇમ આલ્ફા-એમીલેઝના સ્તરમાં વધારો, ECHO -અલ્ટ્રાસાઉન્ડ વગેરે દ્વારા બળતરાના સંકેતો).
ધ્યાન આપો! અલગ રીતે, એલિમેન્ટરી હાયપરગ્લાયકેમિઆ અને ગ્લુકોસ્યુરિયા જેવી સ્થિતિને પ્રકાશિત કરવી જરૂરી છે. તેઓ શરીરમાં વધુ કાર્બોહાઇડ્રેટસના સેવનના પ્રતિભાવમાં વિકાસ કરે છે અને, નિયમ પ્રમાણે, ટૂંકા સમય માટે ચાલુ રહે છે.
આમ, ડાયાબિટીઝના મુખ્ય સિન્ડ્રોમ્સનું વિભેદક નિદાન ઘણી રોગો સાથે કરવામાં આવે છે.ફક્ત ક્લિનિકલ ડેટા પર આધારિત નિદાન ફક્ત પ્રારંભિક માનવામાં આવે છે: તે સંપૂર્ણ પ્રયોગશાળા અને ઇન્સ્ટ્રુમેન્ટલ પરીક્ષાના ડેટા પર આધારિત હોવું આવશ્યક છે.
એસિમ્પ્ટોમેટીક ડાયાબિટીસ
નમસ્તે હું 45 વર્ષનો છું, એક સ્ત્રી, ત્યાં કોઈ વિશેષ ફરિયાદ નથી. તાજેતરમાં માપિત ખાંડ - 8.3. મેં ખાલી પેટ પર રક્તદાન કર્યું નથી, કદાચ આ જ કારણ છે.
થોડા સમય પછી, મેં ફરીથી વિશ્લેષણમાંથી પસાર થવાનું નક્કી કર્યું. પરિણામની ઉપવાસ નસ પણ એલિવેટેડ થઈ હતી - 7.4 એમએમઓએલ / એલ. તે ખરેખર ડાયાબિટીઝ છે? પરંતુ મને એકદમ કોઈ લક્ષણો નથી.
નમસ્તે લેબોરેટરી પરીક્ષણોમાં હાયપરગ્લાયકેમિઆ મોટેભાગે ડાયાબિટીઝના વિકાસને સૂચવે છે. વધારાની પરીક્ષા લેવી કે નહીં તે નક્કી કરવા માટે વ્યક્તિમાં એન્ડોક્રિનોલોજિસ્ટ સાથે સલાહ લેવાની ખાતરી કરો (સૌ પ્રથમ, હું તમને એચબીએસી 1, સ્વાદુપિંડનો અલ્ટ્રાસાઉન્ડ માટે રક્તદાન કરવાની સલાહ આપીશ).
ત્યાં મોસમી છે?
ડાયાબિટીઝ મેલીટસ એ ચેપી રોગ નથી અને seasonતુશક્તિ શોધી કા shouldવી જોઈએ નહીં, જે બીજા પ્રકારનાં રોગ સાથે જોવા મળે છે. જો કે, કેટલાક વાયરલ ચેપ, પાનખર-શિયાળાના સમયગાળામાં વધુ સામાન્ય, સ્વાદુપિંડને નુકસાન પહોંચાડે છે, પરિણામે ઇન્સ્યુલિન આધારિત (1) પ્રકારની ડાયાબિટીસ બની શકે છે.
સ્વ નિદાન
શુભ સાંજ મને કહો, ત્યાં કોઈ વિશ્વસનીય સંકેતો છે જે મારા ડાયાબિટીસને નિર્ધારિત કરવામાં મદદ કરશે. તાજેતરમાં જણાયું કે મેં ઘણી બધી મીઠાઈઓ ખાવાનું શરૂ કર્યું. આ સ્વાસ્થ્ય સમસ્યાનું લક્ષણ હોઈ શકે નહીં.
નમસ્તે મીઠાઈ માટે તૃષ્ણા એ ડાયાબિટીઝનું અભિવ્યક્તિ માનવામાં આવતું નથી. ફિઝિયોલોજીના દૃષ્ટિકોણથી, આવી જરૂરિયાત energyર્જાના અતિશય કાર્ય, તણાવ, હાયપોગ્લાયકેમિઆની અભાવ સૂચવી શકે છે.
ડાયાબિટીઝ પર, બદલામાં, સૂચવી શકે છે:
- શુષ્ક મોં
- તીવ્ર તરસ
- વારંવાર અને નકામું પેશાબ,
- નબળાઇ, કામગીરીમાં ઘટાડો,
- કેટલીકવાર - ત્વચાના અભિવ્યક્તિઓ (તીવ્ર શુષ્કતા, પસ્ટ્યુલર રોગો).
જો તમને આવા લક્ષણો હોય, તો હું ભલામણ કરું છું કે તમે એક સરળ પરીક્ષા કરો - ખાંડ માટે રક્તદાન કરો. તેના માટે સામાન્ય રીતે સ્વીકૃત ધોરણ 3.3-5.5 એમએમઓએલ / એલ છે.
બાળકમાં ડાયાબિટીઝના ચિન્હો
પુખ્ત વયના લોકો સાથે, બધું વધુ કે ઓછા સ્પષ્ટ છે. અને બાળકમાં ડાયાબિટીઝની શંકા કેવી રીતે રાખવી? મેં સાંભળ્યું છે કે બાળકોમાં રોગ ખૂબ જ મુશ્કેલ છે, કોમા અને મૃત્યુ સુધી.
નમસ્તે ખરેખર, બાળકો દર્દીઓની એક વિશેષ કેટેગરી છે જેમાં તબીબી કાર્યકરોની બાજુથી અને માતાપિતાની બાજુથી પણ વધુ ધ્યાન આપવું જરૂરી છે.
બાળપણમાં કોઈ રોગ સાથે ધ્યાન આકર્ષિત કરતી પહેલી વસ્તુ તરસ્યા છે: બાળક નોંધપાત્ર રીતે વધુ પીવાનું શરૂ કરે છે, કેટલીકવાર તે રાત્રે પણ જાગી શકે છે, પાણી માંગે છે.
ડાયાબિટીસનું બીજું સામાન્ય "બાળપણ" નિશાની એ છે કે વારંવાર પેશાબ અને ઇન્સ્યુરિસ. વાસણ પર અથવા શૌચાલયની નજીક તમે પેશાબમાંથી સ્ટીકી ફોલ્લીઓ જોશો જો બાળક ડાયપર પહેરે છે, કારણ કે પેશાબમાં ખાંડની માત્રા વધારે છે, તે ત્વચાને વળગી શકે છે.
તે પછી, વજન ઘટાડવું એ નોંધનીય બને છે: સારી ભૂખ હોવા છતાં પણ બાળક ઝડપથી કિલોગ્રામ ગુમાવે છે. આ ઉપરાંત, astસ્નાનાઇઝેશનના સંકેતો દેખાય છે: બાળક સુસ્ત, સુસ્ત બને છે, ભાગ્યે જ રમતોમાં ભાગ લે છે.
આ બધાએ માતાપિતાને ચેતવણી આપવી જોઈએ. આવા લક્ષણો માટે તાત્કાલિક પરીક્ષા અને તબીબી સલાહની જરૂર હોય છે.
ડાયાબિટીસનું વિશિષ્ટ નિદાન

મોટેભાગે લોકોને "સુગર" રોગના ગંભીર લક્ષણો સાથે સારવાર આપવામાં આવે છે, જે નિદાન કરવાની પ્રક્રિયાને જટિલ બનાવતું નથી.
વધુ વખત, પ્રારંભિક તબક્કે, જ્યારે ક્લિનિકલ ચિત્ર અસ્પષ્ટ હોય છે, ત્યારે ડાયાબિટીઝનું વિભેદક નિદાન જરૂરી છે.
પુષ્ટિ અથવા નામંજૂર કરવા માટે, અને પેથોલોજીના પ્રકારને નિર્ધારિત કરવા માટે, પ્રયોગશાળામાં લોહી અને પેશાબની તપાસનો ઉપયોગ થાય છે. વધુ વિગતવાર અભ્યાસ ડાયાબિટીઝને અન્ય, સમાન મેટાબોલિક ડિસઓર્ડર્સથી અલગ પાડી શકે છે.
ચિહ્નો અને ડાયાબિટીસનો કોર્સ
ડાયાબિટીસ મેલીટસ (ડીએમ) ના દર્દીઓની સંખ્યા ઝડપથી વધી રહી છે, તેથી સમયસર જરૂરી અભ્યાસ પસાર કરવા માટે મુખ્ય સંકેતો જાણવાનું મહત્વપૂર્ણ છે.રોગના પ્રથમ સંકેતો એ છે કે શુષ્ક મોં, વારંવાર પેશાબ અને શરીરની સામાન્ય સ્થિતિમાં ખલેલ, ઝડપી થાક, નબળાઈ ભૂખ વિના વજનમાં ઘટાડો અને ધીમે ધીમે ઘાવને સુધારવાના સ્વરૂપમાં.
ડાયાબિટીઝ મેલીટસ: વિભેદક નિદાન
સચોટ નિદાન કરવા માટે, લોહીમાં ઇન્સ્યુલિનના સ્તરના સૂચક પર ધ્યાન કેન્દ્રિત કરવું મહત્વપૂર્ણ છે.
સિન્ડ્રોમનું મૂલ્યાંકન કરવું મહત્વપૂર્ણ છે જે ડાયાબિટીસની સાથે છે - ન્યુરોટિક, એન્જીયોપેથીક અથવા સંયુક્ત.
લાક્ષણિક "સુગર" રોગ માટે, ખાંડ કરતાં લોહીમાં ઇન્સ્યુલિનના સ્તર તરફ તફાવત વધુ લક્ષી છે. ઉચ્ચ સ્તરના હોર્મોન સાથે, ગ્લુકોઝ સામાન્ય અથવા એલિવેટેડ હોય છે, પછી ડાયાબિટીઝની પુષ્ટિ થાય છે.
ખાંડની અછત સાથે, પરંતુ વધુ પડતા ઇન્સ્યુલિન સાથે, હાયપરિન્સ્યુલિનેમિયા વિકસે છે - એક પૂર્વનિર્ધારણ રાજ્ય.
તફાવત માટેના માપદંડો શું છે?
ડાયાબિટીસનું નિદાન એ શુગરની વ્યાખ્યા સાથે રક્ત પરીક્ષણના આધારે કરવામાં આવે છે. ડાયાબિટીસનું નિદાન સવારે ખાલી પેટ પર અને એક મનસ્વી ભોજન પછી દિવસ દરમિયાન કરવામાં આવે છે.
કાર્બોહાઇડ્રેટ લોડ સાથે પરીક્ષણ પર મહત્વપૂર્ણ ડેટા. લોહીના સીરમમાં ગ્લુકોઝના સ્તરને નિયંત્રિત કરવા માટે પ્રયોગશાળામાં અથવા ઘરેલું નક્કી કરવામાં આવે છે. પરીક્ષણ સ્ટ્રીપ્સ અથવા લોહીમાં ગ્લુકોઝ મીટરનો ઉપયોગ કરો.
પ્રકાર 1 અને પ્રકાર 2 ડાયાબિટીઝના ધોરણોને અલગ પાડતા ધોરણો કોષ્ટકમાં આપેલ છે:
| સૂચક | પ્રકાર એસડી, એમએમઓએલ / એલ | |
| 1 | 2 | |
| ખાલી પેટ પર | 3,5—5,5 | 6.1 સુધી |
| ખાધા પછી | 11,2 | 9,0 |
| કાર્બોહાઇડ્રેટ લોડ પછી | 7.8 કરતા વધારે નહીં | 11,1 |
ગ્લુકોઝ માટે પેશાબ વિશ્લેષણના પરિણામો ડોકટરો ધ્યાનમાં લે છે.
સૂચક એ પેશાબમાં ગ્લુકોઝના નિર્ધાર સાથે ડાયાબિટીસનું નિદાન છે. તંદુરસ્ત ઘટકમાં, સૂચક શૂન્ય હોવો જોઈએ. વધુ સંપૂર્ણ આકારણી માટે, એસીટોન પરીક્ષણ કરવામાં આવે છે.
બાયોફ્લુઇડમાં આ પદાર્થના ચયાપચયમાં વધારો એ રોગના તીવ્ર વિકાસને સૂચવે છે. તફાવત માટે, સી-પેપ્ટાઇડ પર લોહીનો અભ્યાસ મહત્વપૂર્ણ માનવામાં આવે છે. તેની હાજરી અથવા ગેરહાજરી દ્વારા તેઓ ડાયાબિટીઝના પ્રકાર, વળતરની ડિગ્રીનો નિર્ણય લે છે.
પરિણામ પેથોલોજીના ઇન્સ્યુલિન-આધારિત સ્વરૂપમાં ઇન્સ્યુલિનની માત્રા નક્કી કરશે.
એન્ઝાઇમ સાથે જોડાયેલ ઇમ્યુનોસોર્બન્ટ ખંડ બતાવશે: પ્રકાર 1 ડાયાબિટીસ સાથે સી-પેપ્ટાઇડ ઓછો હોય છે, અને પ્રકાર 2 સાથે તે સામાન્ય અથવા થોડો વધારે હોય છે. પદાર્થ સ્વાદુપિંડની સંભવિત ક્ષમતાઓ બતાવે છે.
પ્રથમ અને બીજા પ્રકારનાં રોગનું વિશિષ્ટ નિદાન એ કોર્સના વજન, ઉંમર અને પ્રકૃતિ જેવા સંકેતો અનુસાર કરવામાં આવે છે. સરખામણી કોષ્ટકમાં આપવામાં આવી છે:
| સૂચક | પ્રકાર એસડી, એમએમઓએલ / એલ | |
| 1 | 2 | |
| વજન | ઘટાડ્યું | ધોરણની ઉપર, સ્થૂળતા સુધી |
| વય વર્ષો | 35 સુધી | 40 પછી |
| વિકાસનો સ્વભાવ | તીક્ષ્ણ, ઝડપી | અસ્પષ્ટ ચિત્ર સાથે સુસ્ત |
| સુવિધાઓ | આજીવન ઇન્સ્યુલિન અવલંબન | પ્રારંભિક તબક્કામાં, ઇન્સ્યુલિન અવલંબન જોવા મળતું નથી, પાછળથી તે વિકસે છે |
| શરીર અને પેશાબમાંથી એસિટોનની સતત તીવ્ર ગંધ |
સમાન રોગો
આવા પેથોલોજીઓ સાથે તફાવત મહત્વપૂર્ણ છે:
ડ doctorક્ટરને સમયસર ડિફ્યુઝ ઝેરી ગોઇટરથી રોગવિજ્ .ાનને અલગ પાડવામાં સમર્થ હોવું જરૂરી છે.
- ઇટસેન્કો-કુશિંગ રોગ,
- કિડની બળતરા પેથોલોજીઝ,
- યકૃત અને સ્વાદુપિંડના રોગો,
- ગંભીર નશો,
- હિમોક્રોમેટોસિસ,
- ઝેરી વિખેરી નાખવું
- ફેયોક્રોમોસાયટોમા.
સગર્ભા સ્ત્રીઓમાં ડાયાબિટીસનું વિશિષ્ટ નિદાન સ્ટીરોઇડ, રેનલ, ડાયાબિટીઝ ઇનિસિડસ અને ડાયાબિટીસ સાથે કરવામાં આવે છે. ગ્લુકોકોર્ટિકોઇડ્સના નિયમિત વહીવટના પરિણામે સ્ટીરોઇડનો વિકાસ થાય છે. ડ્રગના ઉપાડ પછી રાજ્યનું સામાન્યકરણ એ એક વિશિષ્ટ સંકેત છે.
હોર્મોન્સના પ્રભાવ હેઠળ સગર્ભા ડાયાબિટીસ સામાન્ય રીતે 6 મહિનાની ઉંમરે વિકસે છે. મેદસ્વી મહિલાઓનું જોખમ વધારે છે. સુગરલેસ શરીરમાં એન્ટિડ્યુરેટિક હોર્મોનની ગેરહાજરી દ્વારા વર્ગીકૃત થયેલ છે. તે પેશાબ નિયમન માટે જવાબદાર છે. રેનલ લક્ષણોમાં કબજિયાત, omલટી અને તાવ શામેલ છે.
આ કિસ્સામાં, રક્તમાં પોટેશિયમની માત્રામાં વધારો નોંધવામાં આવશે.
પ્રકાર 1 અને પ્રકાર 2 ડાયાબિટીસ મેલીટસનું નિદાન: મુખ્ય માપદંડ

કોઈ પણ રોગની પર્યાપ્ત સારવાર સૂચવવા માટે, સચોટ નિદાન સ્થાપિત કરવા માટે તમારે હંમેશાં ડાયગ્નોસ્ટિક પગલાં લેવા જોઈએ.
કેટલીકવાર કેટલાક પેથોલોજીઓ વચ્ચે વિભેદક નિદાન કરવું જરૂરી બને છે. આ તે હકીકતને કારણે છે કે ઘણા રોગોમાં સમાન લક્ષણો હોઈ શકે છે, એક ક્લિનિકલ ચિત્ર.
યોગ્ય નિષ્કર્ષ આપવા માટે, ડાયાબિટીઝના પ્રકાર 1 અને 2 નું વિભેદક નિદાન હાથ ધરવું જોઈએ.
પેથોલોજી સુવિધાઓ
ડાયાબિટીઝ મેલીટસ એ આજકાલની સૌથી સામાન્ય પેથોલોજીઓમાંની એક છે. તેનું મુખ્ય નિશાની એ ગ્લિસેમિયામાં લાંબા સમય સુધી અને સતત વધારો છે, એટલે કે બ્લડ સુગર.
એક તરફ, આપણી પાસે વિશ્લેષણ પરિણામ છે જે આ હકીકતને પ્રતિબિંબિત કરે છે, એટલે કે, નિદાન સમજી શકાય તેવું છે. પરંતુ પ્રક્રિયાના સચોટ ચિત્ર માટે, એક પરિણામ પૂરતું નથી, કારણ કે, બીજી બાજુ, તમારે જાણવું જોઈએ કે આવી પ્રક્રિયાના બે મુખ્ય પ્રકારોને અલગ પાડવામાં આવે છે.
પર્યાપ્ત ઉપચાર કરવા માટે ડાયાબિટીસના ચોક્કસ પ્રકારનું નિર્ધારણ કરવું ખૂબ જ મહત્વપૂર્ણ છે.
રોગના ઇટીયોપેથોજેનેટિક મિકેનિઝમ્સમાં તેના કોષો સાથે શરીરની સુગર-લોઅરિંગ સિસ્ટમની સામાન્ય ક્રિયાપ્રતિક્રિયાની નિષ્ક્રિયતા આવે છે. મોટેભાગે, તે ઇન્સ્યુલિનની કોષોની પ્રતિક્રિયા અથવા તેના ઉત્પાદનમાં ઘટાડોનું ઉલ્લંઘન છે. તે ધ્યાનમાં રાખવું જોઈએ કે વિવિધ પ્રકારનાં ડાયાબિટીસ સાથે આ પદ્ધતિ પણ જુદી જુદી હોય છે, પરંતુ પરિણામ હંમેશાં સમાન હોય છે - સતત હાયપરગ્લાયકેમિઆ.
પ્રથમ પ્રકાર
ટાઇપ 1 ડાયાબિટીઝ એ ઉત્પાદિત ઇન્સ્યુલિનની ઉણપને કારણે થાય છે. આ હોર્મોન ખાંડને કોષના આંતરિક વાતાવરણમાં પ્રવેશવાની મંજૂરી આપે છે. ઇન્સ્યુલિનનું ઉત્પાદન સ્વાદુપિંડની પૂંછડીમાં, લેન્ગરેન્સના ટાપુઓમાં સ્થિત કહેવાતા બીટા કોષોમાં થાય છે.
પ્રથમ પ્રકારના ડાયાબિટીસ એ હકીકત દ્વારા વર્ગીકૃત થયેલ છે કે વિવિધ પ્રક્રિયાઓના પ્રભાવ હેઠળ, જે ઘણીવાર સ્વયંપ્રતિરક્ષા હોય છે, આ જ કોષોનો વિનાશ તેમની પોતાની પ્રતિરક્ષાને કારણે થાય છે. આ એ હકીકત તરફ દોરી જાય છે કે શરીરમાં હોર્મોનની અછતનો અનુભવ થવાનું શરૂ થાય છે, જે સતત હાયપરગ્લાયકેમિઆ દ્વારા પ્રદર્શિત થાય છે.
આંકડા અનુસાર, આજે આ રોગના તમામ દર્દીઓમાં પ્રકાર 1 ડાયાબિટીસના દર્દીઓનું પ્રમાણ લગભગ 15% છે, જ્યારે મોટાભાગના લોકો યુવા લોકો છે.
આ પણ વાંચો. સ્ટીરોઇડ ડાયાબિટીસના વિકાસ અને કોર્સના લક્ષણો
બીજો પ્રકાર
ટાઇપ 2 ડાયાબિટીઝ મેલીટસ એ ઇન્સ્યુલિન ઉત્પન્ન કરતા કોષોની સામાન્ય કામગીરી દ્વારા વર્ગીકૃત થયેલ છે. એટલે કે, શરીર હંમેશાં આ હોર્મોનની ઉણપનો અનુભવ કરતું નથી.
જો કે, તેના માટે સંવેદનશીલ હોવા આવશ્યક કોષો આ ક્ષમતાને આંશિકરૂપે ગુમાવે છે. આને કારણે, શરીરમાં ઇન્સ્યુલિનની વધતી માત્રા પેદા કરવી પડે છે, જ્યારે તે હંમેશાં પૂરતું નથી.
એટલે કે, આ ક્ષણ ઇન્સ્યુલિન અને બ્લડ સુગર બંનેની સાંદ્રતામાં વધારો દ્વારા વર્ગીકૃત થયેલ છે.
સમય જતાં, સ્વાદુપિંડનો અવક્ષય થાય છે, તેથી રિપ્લેસમેન્ટ ઇન્સ્યુલિન ઉપચાર સૂચવવામાં આવે છે. આવા ડાયાબિટીસને બીજો પ્રકાર કહેવામાં આવે છે, બીજું ઇન્સ્યુલિન આધારિત.
આ રોગવિજ્ .ાનના વિવિધ પ્રકારનો વિકાસ કુપોષણ, ખરાબ ટેવો, શારીરિક નિષ્ક્રિયતા, સ્થૂળતા અને આલ્કોહોલના વપરાશને કારણે છે. તમામ ડાયાબિટીઝના દર્દીઓમાં, 80% થી વધુ બીજા પ્રકારના રોગથી પીડાય છે.
ડાયગ્નોસ્ટિક માપદંડ તરીકે હાયપરગ્લાયકેમિઆ
ડાયાબિટીઝ નક્કી કરવા માટેનો મુખ્ય માપદંડ એ હાયપરગ્લાયકેમિઆ છે. આ લક્ષણને નક્કી કરવા માટે, તમારે ખાંડની સામગ્રી માટે રક્ત પરીક્ષણ લેવું જોઈએ. આ પરીક્ષણને ખાલી પેટ પર લેવાનું શ્રેષ્ઠ છે, તે પછી તે વધુ માહિતીપ્રદ છે. આ ધોરણમાં ગ્લિસેમિયામાં અનુગામી વધારોને કારણે છે, જે રોગના નિદાનને જટિલ બનાવી શકે છે.
જો તમને 7.0 એમએમઓએલ / એલથી વધુનું પરિણામ મળે છે, તો તમે ડાયાબિટીઝની હાજરી પર શંકા કરી શકો છો. તમે આ નિદાન ફક્ત આ પરીક્ષણના પરિણામ પર જ સ્થાપિત કરી શકતા નથી, કારણ કે આવી સ્થિતિ ઘણાં અન્ય કારણોસર હોઈ શકે છે, જેમ કે:
- ગંભીર તાણ
- ઈજા પછી સ્થિતિ
- ચેપી પ્રક્રિયાઓ.
પેથોલોજીની હાજરી નક્કી કરવા માટે, વધારાના ડાયગ્નોસ્ટિક પગલાં હાથ ધરવા જરૂરી છે.
વધારાની પરીક્ષા પદ્ધતિઓ
વધારાની પરીક્ષા પદ્ધતિઓ પૈકી, ગ્લુકોઝ સહિષ્ણુતા પરીક્ષણને મુખ્ય માનવામાં આવે છે. તે ડાયાબિટીઝની હાજરી નક્કી કરવા માટેનું સુવર્ણ માનક પણ છે. પરીક્ષણ નીચે પ્રમાણે હાથ ધરવામાં આવે છે:
- ઉપવાસ ગ્લાયસીમિયા માપવામાં આવે છે
- વિશ્લેષણ પછી તરત જ, કાર્બોહાઇડ્રેટ લોડ કરવામાં આવે છે - ગ્લુકોઝના 75 ગ્રામ,
- બ્લડ સુગર ટેસ્ટ દર કલાકે પુનરાવર્તિત થાય છે,
- ખાસ કરીને ગંભીર ડાયગ્નોસ્ટિક કેસોમાં, દર 30 મિનિટમાં ગ્લિસેમિયા નક્કી કરવાની જરૂર છે.
જન્મજાત ડાયાબિટીઝ એટલે શું
11.1 એમએમઓએલ / એલ ઉપર 2 કલાક પછી પરિણામ પ્રાપ્ત થયા પછી, દર્દીને થોડા દિવસો પછી પરીક્ષણનું પુનરાવર્તન કરવાની ભલામણ કરવામાં આવે છે. ગ્લુકોઝ સહિષ્ણુતા પરીક્ષણના સતત બે હકારાત્મક પરિણામો પ્રાપ્ત થયા પછી, ડાયાબિટીસનું નિદાન સ્થાપિત થાય છે.
પેથોલોજીના પ્રકારનું નિર્ધારણ
નિદાનને સ્પષ્ટ કરવા માટે, તેમજ ડાયાબિટીસના પ્રકારને નિર્ધારિત કરવા માટે, કેટલાક વધારાના પરીક્ષણો કરવામાં આવે છે.
- સી પેપટાઇડ. આ પરીક્ષણ બતાવે છે કે બીટા કોષોમાં ઇન્સ્યુલિનનું ઉત્પાદન થાય છે કે કેમ. પ્રથમ પ્રકારનાં પેથોલોજી સાથે, વિશ્લેષણમાં ઘટાડો થાય છે. બીજો પ્રકાર સામાન્ય મૂલ્યો અથવા થોડો વધારો દ્વારા વર્ગીકૃત થયેલ છે. તે ધ્યાનમાં લેવું મહત્વપૂર્ણ છે કે રોગના લાંબા કોર્સ સાથે, તેમજ તેના અદ્યતન સ્વરૂપો સાથે, સી-પેપ્ટાઇડના સ્તરમાં ઘટાડો નોંધવામાં આવે છે.
- બીટા કોષો માટે એન્ટિબોડીઝનું નિર્ધારણ. જો તે અસ્તિત્વમાં છે, ત્યાં કોઈ શંકા નથી કે દર્દીને પ્રથમ પ્રકારનો રોગ છે.
- કેટલીકવાર આ રોગવિજ્ .ાનમાં આનુવંશિક વલણની હાજરી નક્કી કરવા માટે આનુવંશિક વિશ્લેષણ કરવામાં આવે છે.
અન્ય ડાયગ્નોસ્ટિક માપદંડ
ડાયાબિટીઝના પ્રકારને સચોટપણે સ્થાપિત કરવા માટે, દર્દી વિશેની મહત્તમ માહિતી, પેથોલોજીના ક્લિનિકલ લાક્ષણિકતાઓ અને તેની વ્યક્તિગત અને શારીરિક વિશેષતાઓને ધ્યાનમાં લેવી પણ જરૂરી છે.
તેથી, પ્રથમ પ્રકારનું ડાયાબિટીસ મેલીટસ વધુ વખત નીચેના લક્ષણો દ્વારા વર્ગીકૃત થયેલ છે:
- નાની ઉંમરે પ્રારંભ કરો, સામાન્ય રીતે 30-35 વર્ષ સુધીના,
- રોગ હંમેશાં અચાનક, અચાનક શરૂ થાય છે,
- દર્દીઓ વધુ વજન ગુમાવે છે, તે ધ્યાનમાં લેતા પણ કે તેઓ સામાન્ય કરતાં સામાન્ય અથવા વધુ ખાય છે,
- મોંમાંથી એસિટોનની ગંધ આવે છે, જે ડાયાબિટીઝના વિઘટનને દર્શાવે છે.
પ્રકાર 2 ડાયાબિટીસ મેલીટસ સામાન્ય રીતે આવી સુવિધાઓ દ્વારા અલગ પડે છે.
- 40 વર્ષની વયે રોગની શરૂઆત.
- ધીમી પરંતુ સ્થિર પ્રગતિ સાથે રોગની એસિમ્પ્ટોમેટિક શરૂઆત. ઘણી વાર, સંપૂર્ણપણે અલગ પ્રક્રિયાઓની સારવાર દરમિયાન, ડોકટરો અકસ્માત દ્વારા પેથોલોજી શોધે છે.
- મોટેભાગે વધારે વજનવાળા દર્દીઓમાં જોવા મળે છે.
આ રોગવિજ્ .ાનનું યોગ્ય રીતે હાથ ધરવામાં આવેલું વિભેદક નિદાન તમને દર્દી માટે યોગ્ય ઉપચાર સૂચવવા, યોગ્ય યુક્તિઓ અને આહાર વિકસિત કરવાની મંજૂરી આપે છે. આ પગલાંથી ડાયાબિટીઝથી પીડિત વ્યક્તિના જીવનની ગુણવત્તામાં નોંધપાત્ર સુધારો થશે.
પ્રારંભિક અભિવ્યક્તિઓનો સ્વભાવ
રોગના વિવિધ પ્રકારોનું અભિવ્યક્તિ પણ જુદું જુએ છે. પ્રથમ મૂર્ત સ્વરૂપમાં જોવામાં આવેલી તીવ્ર ઇન્સ્યુલિનની ઉણપથી હાયપરગ્લાયકેમિક અથવા કેટોસીડોટિક કોમા જેવી ગંભીર પરિસ્થિતિઓ થાય છે.
આ કિસ્સામાં પ્રકાર 1 ડાયાબિટીસનું નિદાન કરવું મુશ્કેલ નથી.
ઇન્સ્યુલિન પ્રતિકાર, જે બીજા વિકલ્પ સાથે ઉપલબ્ધ છે, ધીરે ધીરે વિકસે છે, અને રોગની શરૂઆત પછી રોગના પ્રથમ અભિવ્યક્તિઓ શોધી કા .વામાં આવે છે.
ક્લિનિકલ ચિત્ર
પ્રકાર 1 ડાયાબિટીઝનું વિભેદક નિદાન એ છે કે દર્દીઓ વધારે વજન ધરાવતા નથી, અને કેટલાક કિસ્સાઓમાં તે ઘટી પણ શકે છે. બીજો વિકલ્પ દર્દીઓની વિશાળ બહુમતીમાં મેદસ્વીપણું દ્વારા વર્ગીકૃત થયેલ છે.
ઇન્સ્યુલિન આધારિત ફોર્મના લક્ષણો એકદમ ઉચ્ચારવામાં આવે છે:
- સતત તરસ અને સુકા મોં
- ખોરાકની વધારે જરૂરિયાત,
- પેશાબ વધુ વારંવાર થાય છે, પેશાબની માત્રા વધે છે,
- ગંભીર નબળાઇ અને ખંજવાળ વિશે ચિંતા,
- શરદી હંમેશાં વિકસે છે, ત્વચાના જખમ વધુ ખરાબ થાય છે,
- માનસિક ક્ષમતાઓ ઓછી થાય છે.
પ્રકાર 2 ડાયાબિટીઝ મેલીટસનું વિભેદક નિદાન - વધુ ધીરે ધીરે અને ચોરીથી વિકાસ પામે છે:
- મુખ્ય ફરિયાદ અગાઉ અવિચારી થાક છે,
- દર્દીને ઘણા વર્ષોથી પ્રમાણમાં સંતોષકારક લાગે છે,
- જ્યારે કેશિકાના નુકસાન સાથે સંકળાયેલ ગૂંચવણો રચવાનું શરૂ થાય છે ત્યારે રોગવિજ્ sympાનવિષયકતા વધુ સ્પષ્ટ થાય છે.
બાળકોમાં ડાયાબિટીઝનું વિભેદક નિદાન મુખ્યત્વે તેમની પ્રવૃત્તિ અને માનસિક પ્રવૃત્તિના સ્તર સાથે સંકળાયેલું છે. જો બાળક ટૂંકા સમય માટે ઓછું મોબાઈલ બને, તો શાળાની કામગીરી ઓછી થાય છે, અને તાજેતરના સમયમાં વાયરલ ચેપનું એક તથ્ય હતું - તે રોગના 1 પ્રકાર વિશે વિચારવા યોગ્ય છે.
પ્રમાણમાં લાંબા સમય માટે બીજો વિકલ્પ બાળકની પ્રવૃત્તિ અને બુદ્ધિને અસર કરતું નથી, તેથી, તેનું નિદાન કરવું વધુ મુશ્કેલ છે.
પ્રયોગશાળાના સૂચકાંકો
ડાયાબિટીઝ મેલીટસ - વિભેદક નિદાન પ્રયોગશાળાના ડેટા પર પણ આધારિત છે.
પ્રકાર 1 અને 2 ના વિભિન્ન નિદાનમાં ગ્લુકોઝનું સ્તર સૂચક નથી, કારણ કે બંને કિસ્સાઓમાં તે વ્યાપકપણે બદલાઇ શકે છે.
લોહીમાં ઇન્સ્યુલિનની સામગ્રી નક્કી કરવા માટે તે વધુ અસરકારક છે - પ્રથમ સંસ્કરણમાં, તીવ્ર ઘટાડો જોવામાં આવશે, બીજામાં - સામાન્ય અથવા થોડી વધેલી સામગ્રી.
જટિલતાઓને
ઇન્સ્યુલિન આધારિત આ રોગનો પ્રકાર વિવિધ કોમાના રૂપમાં પ્રારંભિક, તીવ્ર ગૂંચવણોના વિકાસ દ્વારા વર્ગીકૃત થયેલ છે. બીજા વિકલ્પમાં, લક્ષ્ય અવયવો - હૃદય, આંખો, નર્વસ સિસ્ટમ અને કિડની - ના નુકસાનના સ્વરૂપમાં અંતમાં ગૂંચવણોનો વિકાસ મુખ્ય છે.
રોગની યોગ્ય ઉપચાર પસંદ કરવા માટે, તેનો પ્રકાર યોગ્ય રીતે સ્થાપિત કરવો જરૂરી છે - આને વિભેદક નિદાનની જરૂર છે.
ડાયાબિટીઝનું વિભેદક નિદાન કેવી રીતે હાથ ધરવામાં આવે છે?

ડાયાબિટીઝ મેલીટસ (ડીએમ), પ્રકારને ધ્યાનમાં લીધા વગર, એક ગંભીર રોગ છે જેને ફરજિયાત સારવારની જરૂર હોય છે. અને આ ઉપચાર પૂરતા પ્રમાણમાં થવા માટે, તેની વિવિધતા સ્પષ્ટ રીતે નક્કી કરવી જરૂરી છે અને સમાન લક્ષણોવાળા અન્ય બિમારીઓની હાજરીની સંભાવનાને બાકાત રાખવી જરૂરી છે. આ તે છે જે ડિફરન્સલ ડાયગ્નોસ્ટિક્સ છે, જેના વિશે આપણે પછી વાત કરીશું.
ડાયાબિટીસ મેલિટસનું નિદાન કરતી વખતે, ડિફરન્સલ ડાયગ્નોસિસ (ડીડી) હંમેશા જરૂરી નથી.
મોટે ભાગે, રોગના લક્ષણો ઉચ્ચારવામાં આવે છે, ખાસ કરીને પ્રકાર 1 ડાયાબિટીસ સાથે - આ કિસ્સામાં, ગ્લુકોઝ માટે એક સરળ રક્ત પરીક્ષણ પૂરતું છે.
જો સૂચકાંકો સામાન્ય કરતા વધારે હોય તો, પ્રકાર 1 ડાયાબિટીસનું નિદાન કરવામાં આવે છે અને તાત્કાલિક સારવાર શરૂ કરવામાં આવે છે, અને તે પછી જ જો જરૂરી હોય તો વધારાના ડાયગ્નોસ્ટિક પગલાં સૂચવવામાં આવે છે.
પ્રકાર 2 ડાયાબિટીઝ સાથે વધુ મુશ્કેલ છે - તેના લક્ષણો એટલા ઉચ્ચારવામાં આવતા નથી, રોગના ઘણા ચિહ્નો વય અથવા અન્ય રોગવિજ્ologiesાનને આભારી છે, તેથી સમાન લક્ષણોવાળા રોગોને બાકાત રાખવું મહત્વપૂર્ણ છે. અને આ કિસ્સામાં, પ્રકાર 2 ડાયાબિટીઝની શંકા સાથે, વિભેદક નિદાન કરવામાં આવે છે.
અજાણ્યા નિદાનવાળા દર્દીઓ માટે પણ તે જરૂરી છે કે જેઓ કોમામાં તબીબી સંસ્થાઓમાં સમાપ્ત થાય છે અથવા રોગોથી પીડાય છે જેની સ્પષ્ટ અભિવ્યક્તિ ટાઇપ 1 અથવા ટાઇપ 2 ડાયાબિટીસ જેવી જ છે. વિભેદક નિદાન (ડીડી) તમને ડાયાબિટીસના પ્રકારને જ સ્થાપિત કરવા દે છે, પરંતુ તેના અભ્યાસક્રમનું સ્વરૂપ (ન્યુરોટિક, એન્જીયોપેથી અથવા સંયુક્ત) પણ છે, જે યોગ્ય ઉપચારની નિમણૂક માટે પણ મહત્વપૂર્ણ છે.
જો દર્દી ઇન્સ્યુલિન તૈયારીઓ ન લે તો જ ડીડી વિશ્વસનીય બની શકે છે. નહિંતર, પરિણામો ખોટા હશે.
ડાયાબિટીઝના આ અથવા અન્ય અભિવ્યક્તિઓ પણ અન્ય રોગોની લાક્ષણિકતા છે. તેથી, નીચેની બીમારીઓને બાકાત રાખવા માટે વિભેદક નિદાનની પ્રક્રિયામાં તે અત્યંત મહત્વપૂર્ણ છે:
વધેલી તરસ અને પેશાબમાં વધારોના લક્ષણો:
- ક્રોનિક પાયલોનેફ્રાટીસ, રેનલ નિષ્ફળતા, રેનલ ડાયાબિટીસ અને રેનલ પેથોલોજીઝ,
- પોલિડિપ્સિયા અને ન્યુરોજેનિક પ્રકૃતિનું પોલીયુરિયા,
- એડ્રેનલ હોર્મોન એલ્ડોસ્ટેરોનના ઉત્પાદનમાં વધારો,
- ફાઈબ્રોસિસ્ટીક teસ્ટાઇટિસ,
- ડાયાબિટીસ ઇન્સિપિડસ (કફોત્પાદક ગ્રંથિની પેથોલોજી).
હાઈપરગ્લાયકેમિઆના લક્ષણ અનુસાર:
- એડ્રેનલ હોર્મોન્સનું વધુ ઉત્પાદન (બીઆઈસી),
- કુશિંગ સિન્ડ્રોમ
- સ્ટેરોઇડ ડાયાબિટીસ
- એક્રોમેગલી
- પેશીઓ અને અવયવોમાં આયર્નનો અસામાન્ય સંચય,
- બાઝેડોવા રોગ
- અંતocસ્ત્રાવી પ્રણાલીના અંગોની ગાંઠ પ્રક્રિયાઓ,
- ન્યુરોજેનિક પ્રકૃતિનું હાયપરગ્લાયકેમિઆ,
- કાર્બોહાઇડ્રેટ ખોરાકના વધુ પડતા વપરાશને કારણે હાઈપરગ્લાયકેમિઆ,
- સ્વાદુપિંડ અને યકૃત વિવિધ પેથોલોજીઓ.
પેશાબમાં ગ્લુકોઝની હાજરીના લક્ષણ અનુસાર:
- ઉપરોક્ત રોગો, હાયપરગ્લાયકેમિઆ દ્વારા પ્રગટ,
- ગર્ભવતી ગ્લુકોસુરિયા,
- રેનલ ડાયાબિટીસ અને કિડનીના અન્ય રોગો,
- ઝેર
- કામચલાઉ આડઅસર તરીકે ગ્લુકોસુરિયા પેદા કરતી દવાઓ લેવી.
પ્રકાર 1 ડાયાબિટીસનું વિશિષ્ટ નિદાન
પ્રકાર 1 ડાયાબિટીઝ એ ઉચ્ચારણ ક્લિનિકલ ચિત્ર સાથેનો એકદમ દુર્લભ રોગ છે, જે, નિયમ પ્રમાણે, એકદમ પ્રારંભિક ઉંમરે થાય છે. જો તમને આ બિમારીના લક્ષણો છે, તો નિદાન કરવા માટે લોહીમાં ગ્લુકોઝ પરીક્ષણ પૂરતું છે.
પ્રથમ પ્રકારનાં ડાયાબિટીસના પ્રાથમિક સંકેતો છે:
- વય મર્યાદા - 30 વર્ષથી ઓછી ઉંમર,
- રોગની અચાનક શરૂઆત
- પૂરતા પ્રમાણમાં અથવા વધારે પોષણ હોવા છતાં, વજન ઘટાડવું,
- શ્વાસ બહાર કા airતી હવામાં એસિટોનની ગંધ, જે લોહીમાં કેટોન શરીરની હાજરી સૂચવે છે.
જો કે, કેટલાક કિસ્સાઓમાં, ખાસ કરીને જ્યારે નાના બાળકોની વાત આવે છે, જેની ઉત્તેજના પ્રત્યેની રોગપ્રતિકારક પ્રતિક્રિયા ખૂબ અણધારી હોય છે, નિદાનને અંતિમ સ્વરૂપ આપવા માટે વધારાના અભ્યાસ હાથ ધરવા પડે છે.
પ્રથમ, દૈનિક પેશાબ વિશ્લેષણ પ્રકાર 1 ડાયાબિટીઝના નિદાનની પુષ્ટિ કરવામાં મદદ કરે છે, અને બીજું, તે મૌખિક ગ્લુકોઝ સહિષ્ણુતા પરીક્ષણ છે, જે નીચેના ક્રમમાં કરવામાં આવે છે:
- વ્રત રક્ત ખાંડનું નિર્ધારણ.
- "ખાંડ" સોલ્યુશનનું સ્વાગત (250-300 મિલી પાણી દીઠ 75 ગ્રામ ડ્રાય ગ્લુકોઝ).
- સોલ્યુશન લીધાના 2 કલાક પછી રક્ત પરીક્ષણનું પુનરાવર્તન કરો.
સુગરનું સ્તર 11.1 એમએમઓએલ / એલ અથવા તેથી વધુ ડાયાબિટીઝની હાજરી સૂચવે છે. કેટલીકવાર, પરીક્ષણના ક્રમમાં, લોહી અડધા કલાકના અંતરાલ સાથે સંશોધન માટે ઘણી વખત લેવામાં આવે છે. તમામ પ્રકારના અકસ્માતોને બાકાત રાખવા માટે કેટલાક સમય પછી પરીક્ષણનું પુનરાવર્તન કરવામાં આવે છે, રોગથી સંબંધિત નથી તેવા પરિબળોનો પ્રભાવ.
જો લેબોરેટરી પરીક્ષણોમાં મધ્યમ હાયપરગ્લાયકેમિઆ દેખાય છે, અને ડાયાબિટીઝના અન્ય લક્ષણો થોડો દેખાય છે, અને જ્યારે 1 વર્ષની ડાયાબિટીસના સંકેતો નાની ઉંમરે દેખાય છે (જે આ પ્રકારના રોગ માટે લાક્ષણિક નથી), ત્યારે ડી-ડી માટે સી-પેપ્ટાઇડના સ્તર માટે લોહીની તપાસનો ઉપયોગ કરવામાં આવે છે. આ વિશ્લેષણ બતાવે છે કે સ્વાદુપિંડ ઇન્સ્યુલિન ઉત્પન્ન કરે છે, જેનો અર્થ છે કે તે ડાયાબિટીઝના પ્રકારને સ્પષ્ટ રીતે નક્કી કરવામાં મદદ કરે છે - પ્રથમ પ્રકારમાં, સી-પેપ્ટાઇડનું સ્તર ઘટાડવામાં આવે છે.
ડીડી પ્રકાર 1 ડાયાબિટીસના માળખામાં, સ્વાદુપિંડના કોષ એન્ટિજેન્સમાં ઓટો એન્ટિબોડીઝની હાજરી માટે વિશ્લેષણ પણ કરી શકાય છે. આવી હાજરી પ્રકાર 1 ડાયાબિટીસ સૂચવે છે. અને છેવટે, પ્રથમ પ્રકારની ડાયાબિટીસના ડીડી માટેની બીજી વધારાની પદ્ધતિ આનુવંશિક વિશ્લેષણ છે, જે પ્રક્રિયામાં આનુવંશિક માર્કર્સ જે રોગના વંશપરંપરાગત વલણને નિર્ધારિત કરે છે તેની તપાસ કરવામાં આવે છે.
જો ત્યાં ડાયાબિટીસનું કોઈ અભિવ્યક્તિ નથી, પરંતુ રક્ત પરીક્ષણ એ 7 એમએમઓએલ / એલ ઉપર ગ્લુકોઝનું સ્તર બતાવે છે, તો બીજા પ્રકારનાં રોગની શંકા હોવાનું કારણ છે. પ્રકાર 2 ડાયાબિટીઝ થવાની સંભાવના દર્શાવતા વધારાના પરિબળો છે:
- 40 વર્ષથી વધુ જૂની
- બેઠાડુ જીવનશૈલી
- વધારે વજન
- જીનીટોરીનરી અને / અથવા રક્તવાહિની તંત્રના રોગો, દ્રષ્ટિના અવયવો, ત્વચા, જે સ્વતંત્ર થઈ શકે છે અથવા ટાઇપ 2 ડાયાબિટીસની ગૂંચવણો છે.
વિભેદક નિદાન માટે (પ્રકાર 2 ડાયાબિટીસના નિદાનની પુષ્ટિ), નીચેના અભ્યાસ હાથ ધરવામાં આવે છે:
- લોહી અને પેશાબના સામાન્ય તબીબી અભ્યાસ, વિવિધ બળતરા, ચેપી રોગોની શક્યતાને બાકાત રાખવા માટે, જે હાયપરગ્લાયકેમિઆનું કારણ પણ બની શકે છે.
- મૌખિક ગ્લુકોઝ સહિષ્ણુતા પરીક્ષણ, જે રોગના કિસ્સામાં 11.1 મીમીલો / એલ કરતાં વધુનું સ્તર બતાવશે.
- સી-પેપ્ટાઇડનું સ્તર નક્કી કરવું, જે ટાઇપ 2 ડાયાબિટીસમાં સામાન્ય અથવા તો એલિવેટેડ હશે. ટાઇપ 2 ડાયાબિટીઝમાં આ સૂચકનો ઘટાડો ફક્ત ગંભીર ઉપેક્ષિત રોગના તબક્કે થાય છે, જ્યારે ખાલી લોહ ઇન્સ્યુલિનનું ઉત્પાદન ઘટાડે છે.
ડીડી ડાયાબિટીક કોમ
કોમા એ એક ખતરનાક સ્થિતિ છે જે ડાયાબિટીઝના દર્દીમાં કોઈપણ સમયે વિકસી શકે છે.
ડાયાબિટીક કોમના ચાર પ્રકાર છે - હાયપોગ્લાયકેમિક, કેટોએસિડoticટિક, હાયપરosસ્મોલર અને લેક્ટાસિડેમિક. તેમાંના દરેકના પોતાના કારણો, સુવિધાઓ અને ઉપચારની પદ્ધતિઓ છે (કેટલીક વખત વિરોધી).
તેથી, દર્દીને કોમાથી સફળ રીતે દૂર કરવા માટે, યોગ્ય વિભેદક નિદાન અત્યંત મહત્વપૂર્ણ છે.
આ કિસ્સામાં ડીડી નીચેની સુવિધાઓના આધારે હાથ ધરવામાં આવે છે:
- શરીરની ડિહાઇડ્રેશનની હાજરી અને ડિગ્રી સૂચવતા લક્ષણો - ત્વચા અને મ્યુકોસ મેમ્બ્રેનનો સુસ્તી અને સુકાતા, આંખની કીકીનો સ્વર ઘટાડો,
- એસિડoticટિક અભિવ્યક્તિઓ - લાક્ષણિકતા શ્વાસ, શ્વાસ બહાર મૂકતા હવામાં એસિટોનની ગંધની હાજરી અથવા ગેરહાજરી,
- સીવીએસ પ્રભાવ સૂચકાંકો - દબાણ, હૃદય દર,
- મૂત્રવર્ધક પદાર્થના સૂચક - પેશાબમાં વધારો, ઘટાડો અથવા ગેરહાજર,
- નર્વસ સિસ્ટમના લક્ષણો - ધબકારા, પરસેવો, બ્લડ પ્રેશર, ધ્રુજારી, પેલેર, ખેંચાણ વગેરેના હુમલા.
માહિતીની અછત સાથે, જે પરિસ્થિતિ માટે સામાન્ય છે જ્યારે દર્દી કોમામાં તબીબી સંસ્થામાં પ્રવેશ કરે છે, દર્દીની વયનું મૂલ્યાંકન કરવું પણ મહત્વપૂર્ણ છે - હાયપરmસ્મોલર અને લેક્ટાસિડેમિક કોમા ભાગ્યે જ યુવાન અથવા મધ્યમ વયે વિકસે છે.
મોટાભાગના કિસ્સાઓમાં, ક્લિનિકલ સેટિંગમાં પ્રાથમિક ડીડી પછી, સ્પષ્ટતા પ્રયોગશાળા નિદાન કરવામાં આવે છે, જે તમને નીચેના સૂચકાંકોના આધારે નિદાનની પુષ્ટિ અને સ્પષ્ટતા કરવાની મંજૂરી આપે છે:
- બ્લડ સુગર, કીટોન બોડીઝ, સોડિયમ અને લેક્ટેટ
- એસિડ-બેઝ રક્ત સંતુલન
અનુભવી આરોગ્ય કર્મચારીઓ દર્દીના ક callલના સ્થાને, ડાયાબિટીસના સાથીઓની પ્રારંભિક ડીડી કરે છે અને, તેની શુદ્ધતા વિશે શંકાની ગેરહાજરીમાં, તબીબી સુવિધા પર પહોંચતા પહેલા પણ કટોકટીના ઉપાયોનો સમૂહ ચલાવવાનું શરૂ કરે છે. સૌથી અગત્યનું, દર્દી માટે બીજા બધાથી સૌથી ખતરનાક હાઇપોગ્લાયકેમિક કોમાને અલગ પાડવા માટે, જે તેમની પ્રકૃતિ દ્વારા હાઇપરગ્લાયકેમિક છે.
ડીડી ડાયાબિટીક પગ
ડાયાબિટીસના પગની ડીડીની પ્રક્રિયામાં, ડાયાબિટીઝ સાથે સંકળાયેલ નથી તેવા નીચલા હાથપગના ચામડીને થતા અન્ય નુકસાનની સંભાવનાને બાકાત રાખવી જરૂરી છે. જો ડાયાબિટીસના પગના નિદાનની પુષ્ટિ થાય છે, તો તે રોગનું સ્વરૂપ નક્કી કરવું જરૂરી છે:
- ન્યુરોપેથિક. પગની સંવેદનશીલતાનો અભાવ, નિષ્ક્રિયતા આવે છે અને કળતર, ખાસ કરીને રાત્રે. તે જ સમયે, પગ ગરમ હોય છે, ત્વચામાં સામાન્ય રંગ હોય છે, વધેલા ભારના સ્થળોએ ત્વચાના વિસ્તારો ખરબચડા થાય છે, સ્ટ્રેટમ કોર્નેમ જાડા થાય છે. આંગળીઓ, પગ અને પગની ઘૂંટી, સોજો વિકસે છે. આ જ વિસ્તારોમાં, પીડારહિત અલ્સર સ્થાનિક થાય છે, અને ભીનું ગેંગ્રેન વિકસી શકે છે.
- ઇસ્કેમિક. ડાયાબિટીક પગના આ સ્વરૂપવાળા દર્દીઓ તૂટક તૂટક વલણથી પીડાય છે. પગથી શરૂ થતી નીચલા હાથપગની ચામડી, વાદળી, એટ્રોફિક અને ક્રેકીંગની સંભાવનાથી નિસ્તેજ છે. આંગળીઓનું વિરૂપતા, આંગળીઓના દુ painfulખદાયક નેક્રોસિસ અને રાહ, શુષ્ક ગેંગ્રેન વિકસી શકે છે.
ડાયાબિટીસના પગનું સાચો ડિફરન્સલ નિદાન તમને સમયસર સારવાર શરૂ કરવાની મંજૂરી આપે છે જેથી ગંભીર ગૂંચવણો ટાળવા માટે કે જેનાથી વિચ્છેદન થાય છે.
નિouશંકપણે, દર્દીને સમયસર અને યોગ્ય કાળજી આપવા, ગંભીર પરિસ્થિતિઓના વિકાસને રોકવા અને જીવનની પૂરતી ગુણવત્તાની ખાતરી કરવા માટે ડાયાબિટીઝ અને તેની ગૂંચવણોનું વિભેદક નિદાન અત્યંત મહત્વપૂર્ણ છે. આધુનિક તબીબી વિજ્ .ાનમાં આવા નિદાન માટેના બધા જરૂરી સાધનો અને તકનીકો છે, તમારે ફક્ત સમયસર તબીબી સુવિધાનો સંપર્ક કરવો જરૂરી છે.