ઇન્સ્યુલિન કોમાના વિકાસની પદ્ધતિ
ઇન્સ્યુલિન આંચકો એ એવી સ્થિતિ છે જે રક્ત ખાંડ (હાઈપોગ્લાયસીમિયા) માં ઘટાડો અને સ્વાદુપિંડ દ્વારા ઉત્પાદિત હોર્મોન ઇન્સ્યુલિનમાં વધારો દ્વારા વર્ગીકૃત થયેલ છે. આ રોગવિજ્ .ાનવિષયક સ્થિતિ આવશ્યકપણે ડાયાબિટીસ મેલિટસની પૃષ્ઠભૂમિ સામે વિકસે છે.
તંદુરસ્ત શરીરમાં, ઇન્સ્યુલિન અને ગ્લુકોઝ હંમેશાં સ્વીકાર્ય ધોરણોમાં હોય છે, પરંતુ ડાયાબિટીસ સાથે, ચયાપચય નબળી પડે છે, અને જો સારવાર ન કરવામાં આવે તો, તે ઇન્સ્યુલિન આંચકોના વિકાસને ઉત્તેજીત કરી શકે છે. નહિંતર, તેને સુગર કટોકટી અથવા હાયપોગ્લાયકેમિક કોમા પણ કહી શકાય.
 આ સ્થિતિ તીવ્ર છે. એક નિયમ મુજબ, તે પૂર્વવર્તી સમયગાળા દ્વારા આગળ આવે છે, પરંતુ કેટલાક કિસ્સાઓમાં તે એટલું ઓછું રહે છે કે દર્દીને પણ તેની નોંધ લેવાનો સમય નથી હોતો. પરિણામે, અચાનક ચેતનાની ખોટ થઈ શકે છે, અને કેટલીકવાર મેડુલા ઓક્સોન્ગાટા દ્વારા નિયંત્રિત કરવામાં આવતા મહત્વપૂર્ણ કાર્યોનું ઉલ્લંઘન થાય છે.
આ સ્થિતિ તીવ્ર છે. એક નિયમ મુજબ, તે પૂર્વવર્તી સમયગાળા દ્વારા આગળ આવે છે, પરંતુ કેટલાક કિસ્સાઓમાં તે એટલું ઓછું રહે છે કે દર્દીને પણ તેની નોંધ લેવાનો સમય નથી હોતો. પરિણામે, અચાનક ચેતનાની ખોટ થઈ શકે છે, અને કેટલીકવાર મેડુલા ઓક્સોન્ગાટા દ્વારા નિયંત્રિત કરવામાં આવતા મહત્વપૂર્ણ કાર્યોનું ઉલ્લંઘન થાય છે.
લોહીમાં ગ્લુકોઝની સાંદ્રતામાં તીવ્ર ઘટાડો તેમજ મગજ દ્વારા ધીરે ધીરે શોષણ સાથે સુગર કટોકટી ઝડપથી વિકસે છે. પૂર્વવર્તી રાજ્ય આવી પદ્ધતિઓ દ્વારા નિયંત્રિત થાય છે:
- ન્યુરોગ્લાયકોપેનિયા - મગજના પદાર્થમાં ખાંડના સ્તરમાં ઘટાડો. તે ન્યુરોલોજીકલ ડિસઓર્ડર, વિવિધ પ્રકારના વર્તન વિકાર, ચેતનાના ખોવા, આકૃતિઓ દ્વારા પ્રગટ થાય છે. પરિણામે, તે કોમામાં ફેરવી શકે છે.
- સહાનુભૂતિયુક્ત એડ્રેનલ સિસ્ટમની ઉત્તેજના, જે વધતી અસ્વસ્થતા અથવા ભય, ટાકીકાર્ડિયા, રક્ત વાહિનીઓ, ઓટોનોમિક નર્વસ સિસ્ટમના વિકારો, પોલિમોટર પ્રતિક્રિયાઓ, પરસેવોમાં વધારો થવાના સ્વરૂપમાં પ્રગટ થાય છે.
હાયપોગ્લાયકેમિક કોમાનો વિકાસ અચાનક થાય છે. પરંતુ પૂર્વાવલોકન લક્ષણો તે પહેલાં. લોહીના પ્લાઝ્મામાં ગ્લુકોઝની સાંદ્રતામાં નાના ઘટાડા દરમિયાન, દર્દીને માથાનો દુખાવો, ભૂખની લાગણી, ગરમ ચમક લાગે છે. આ સામાન્ય નબળાઇની પૃષ્ઠભૂમિ સામે થાય છે. ઉપરાંત, ત્યાં ઝડપી ધબકારા આવે છે, પરસેવોનું ઉત્પાદન વધે છે, ઉપલા અંગોના કંપન અથવા આખા શરીરમાં.
આ તબક્કે, આ સ્થિતિનો સામનો કરવો ખૂબ જ સરળ છે જો તમે કાર્બોહાઇડ્રેટ લો છો. જે દર્દીઓ તેમના રોગથી વાકેફ હોય છે તેઓ હંમેશાં આવી તૈયારીઓ અથવા મીઠા ખોરાક (શુદ્ધ ખાંડના ટુકડાઓ, મીઠી ચા અથવા રસ, મીઠાઈઓ વગેરે) રાખે છે. જ્યારે પ્રથમ લક્ષણો થાય છે, ત્યારે ગ્લુકોઝના સ્તરને સામાન્ય બનાવવા માટે તેનો ઉપયોગ કરવા માટે તે પૂરતું છે.
જો સારવાર લાંબા સમય સુધી કાર્યરત ઇન્સ્યુલિન દ્વારા કરવામાં આવે છે, તો પછી લોહીમાં શર્કરાના સ્તરમાં સૌથી મોટો ઘટાડો બપોરે અને રાત્રે થાય છે. તે આ સમયે છે કે ઇન્સ્યુલિન આંચકો વિકાસ કરી શકે છે. દર્દીઓની sleepંઘ દરમિયાન આ સ્થિતિ વિકસે છે તેવા કિસ્સાઓમાં, લાંબા સમય સુધી તે ધ્યાન આપતું નથી.
આ કિસ્સામાં, નિંદ્રા વિકાર થાય છે, તે સુપરફિસિયલ, બેચેન, ઘણીવાર દુ oftenસ્વપ્નો બની જાય છે. જો કોઈ બાળક કોઈ રોગથી પીડાય છે, તો પછી તે sleepંઘમાં ચીસો પાડી શકે છે અથવા રડશે. તે જાગે પછી, પૂર્વધારણા સ્મૃતિ ભ્રંશ અને મૂંઝવણ જોવા મળે છે.
સવારે અસ્થિર toંઘને કારણે દર્દીઓ અસ્વસ્થ લાગે છે. આ કલાકો દરમિયાન, લોહીમાં ગ્લુકોઝ નોંધપાત્ર રીતે વધે છે, જેને "રિએક્ટિવ ગ્લાયસીમિયા" કહેવામાં આવે છે. રાત્રે ઇન્સ્યુલિનના આંચકા પછી દિવસ દરમિયાન, દર્દી ચીડિયા, તરંગી, નર્વસ રહે છે, ઉદાસીન દેખાય છે, આખા શરીરમાં નબળાઇની લાગણી અનુભવે છે.
સીધા જ હાયપોગ્લાયકેમિક કોમાના સમયગાળા દરમિયાન, નીચેના ક્લિનિકલ લક્ષણો નોંધવામાં આવે છે:
- ત્વચાની નિસ્તેજ અને ભેજ,
- ટાકીકાર્ડિયા
- સ્નાયુ અતિસંવેદનશીલતા.
તે જ સમયે, આંખની કીકીની ગાંઠ સામાન્ય રહે છે, જીભ ભેજવાળી હોય છે, શ્વાસ લયબદ્ધ રહે છે, પરંતુ સમયસર તબીબી સંભાળની ગેરહાજરીમાં, તે ધીમે ધીમે સુપરફિસિયલ બને છે.
ખાંડની કટોકટી, હાયપોટેન્શન, સ્નાયુઓના સ્વરનો અભાવ, બ્રેડીકાર્ડિયા અને શરીરનું તાપમાન સામાન્ય કરતા ઓછી સ્થિતિના લાંબા સમય સુધી સંપર્કમાં રહેવા સાથે. રીફ્લેક્સ પણ નોંધપાત્ર રીતે નબળા અથવા સંપૂર્ણપણે ગેરહાજર હોઈ શકે છે. વિદ્યાર્થીઓ પ્રકાશનો જવાબ આપવાનું બંધ કરે છે.
જો ઇન્સ્યુલિન આંચકોના પ્રારંભિક તબક્કામાં નિદાનની વ્યાખ્યા આપવામાં આવતી નથી અને ત્યાં કોઈ તબીબી સહાય નથી, તો દર્દીની સામાન્ય સ્થિતિમાં તીવ્ર બગાડ જોવા મળે છે. ટ્રિમસ, આંચકી, auseબકા અને omલટી થઈ શકે છે, દર્દી ઉશ્કેરાઈ જાય છે, અને થોડા સમય પછી ચેતનાનું નુકસાન થાય છે.
પેશાબમાં લેબોરેટરી પરીક્ષણો કરતી વખતે, ગ્લુકોઝ શોધી શકાતો નથી. આ કિસ્સામાં, એસીટોન પ્રત્યેની તેની પ્રતિક્રિયા નકારાત્મક અને સકારાત્મક બંને હોઈ શકે છે. પરિણામ કાર્બોહાઇડ્રેટ ચયાપચયની વળતરની ડિગ્રી પર આધારિત છે.
હાઈપોગ્લાયસીમિયાના લક્ષણો સામાન્ય પ્લાઝ્મા ગ્લુકોઝ સ્તર અથવા તેના વધારા સાથે પણ લાંબા સમય સુધી ડાયાબિટીસના દર્દીઓને પજવી શકે છે. ગ્લાયસીમિયામાં તીવ્ર ફેરફારો દ્વારા આને સમજાવવામાં આવ્યું છે, ઉદાહરણ તરીકે, 18 એમએમઓએલ / એલથી 7 એમએમઓએલ / એલ અને તેનાથી વિરુદ્ધ.
ઇન્સ્યુલિન આધારિત ડાયાબિટીસ મેલીટસના ગંભીર સ્વરૂપોવાળા દર્દીઓમાં ઇન્સ્યુલિનનો આંચકો થવાની સંભાવના છે. આ ઉપરાંત, નીચેના પરિબળો આવી સ્થિતિના વિકાસને ઉત્તેજિત કરી શકે છે:
- ઇન્સ્યુલિનની ખોટી માત્રાની રજૂઆત.
- હોર્મોનની રજૂઆત સબક્યુટેનીય નથી, પરંતુ ઇન્ટ્રામસ્ક્યુલરલી છે. આ થઈ શકે છે જો લાંબી સોય સિરીંજમાં હોય અથવા દર્દી દવાની અસરને વેગ આપવા પ્રયાસ કરે છે.
- નોંધપાત્ર શારીરિક પ્રવૃત્તિ, જેના પછી કાર્બોહાઈડ્રેટથી ભરપૂર ખોરાકનો વપરાશ અનુસરતો નથી.
- જો દર્દી ઇન્સ્યુલિનના વહીવટ પછી ખાતો નથી.
- આલ્કોહોલિક પીણાંનો ઉપયોગ.
- જ્યાં ઇન્જેક્શન બનાવવામાં આવ્યું હતું ત્યાં માલિશ કરો.
- ગર્ભાવસ્થાના પ્રથમ ત્રિમાસિક.
- રેનલ નિષ્ફળતા.
- યકૃતની ફેટી અધોગતિ.
ઇન્સ્યુલિન આંચકો વારંવાર એવા લોકોની ચિંતા કરે છે કે જેમાં કિડની, આંતરડા, યકૃત, અંતocસ્ત્રાવી પ્રણાલીના પેથોલોજીની પૃષ્ઠભૂમિ સામે ડાયાબિટીસનો વિકાસ થાય છે.
મોટે ભાગે, સ salલિસીલેટ્સ લીધા પછી અથવા સુલ્ફોનામાઇડ્સ સાથે આ દવાઓનો એક સાથે ઉપયોગ કર્યા પછી ખાંડનું સંકટ થાય છે.
હાયપોગ્લાયકેમિક કોમાની સારવાર ગ્લુકોઝ ઇન્ટ્રાવેનલીસ રજૂઆતથી શરૂ થાય છે. 20-100 મિલીની માત્રામાં 40% સોલ્યુશનનો ઉપયોગ થાય છે. ડોઝ દર્દીની ચેતનાને ઝડપથી કેવી રીતે પ્રાપ્ત કરે છે તેના પર નિર્ભર છે.
ગંભીર કિસ્સાઓમાં, ગ્લુકોગનનો ઉપયોગ થાય છે, ગ્લુકોકોર્ટિકોઇડ્સ નસમાં અથવા ઇન્ટ્રામસ્ક્યુલરલી સંચાલિત થાય છે. ઇપિનેફ્રીન હાઇડ્રોક્લોરાઇડનો 0.1% સોલ્યુશન પણ ઉપયોગમાં લઈ શકાય છે. 1 મિલી સબક્યુટ્યુને ઇંજેક્શન આપવામાં આવે છે.
દર્દીને ગળી જવાના પ્રતિબિંબને જાળવી રાખતા, તે સ્વીટ ડ્રિંક્સ અથવા ગ્લુકોઝ સાથે પીવું જરૂરી છે.
ચેતનાના નુકસાનના કિસ્સામાં, વિદ્યાર્થીઓને પ્રકાશની પ્રતિક્રિયાની ગેરહાજરી અને ગળી ગયેલી રીફ્લેક્સ, દર્દીને જીભની નીચે ગ્લુકોઝના નાના ટીપાંથી ટપકવામાં આવે છે. કોમામાં પણ, આ પદાર્થ સીધા મૌખિક પોલાણમાંથી શોષી શકાય છે. આ ખૂબ કાળજીપૂર્વક કરો જેથી દર્દી ગૂંગળાઈ ન જાય. જેલના રૂપમાં એનાલોગ છે. તમે મધનો પણ ઉપયોગ કરી શકો છો.
કોઈ પણ સંજોગોમાં ઇન્સ્યુલિનનું સંચાલન હાઇપોગ્લાયકેમિક કોમાથી થવું જોઈએ નહીં, કારણ કે તે ફક્ત દર્દીની સ્થિતિને વધુ ખરાબ કરશે અને પુન recoveryપ્રાપ્તિની સંભાવનાને નોંધપાત્ર રીતે ઘટાડશે. આવી પરિસ્થિતિઓમાં આ ડ્રગનો ઉપયોગ જીવલેણ હોઈ શકે છે.
બિનજરૂરી ઇન્સ્યુલિન વહીવટને ટાળવા માટે, કેટલાક ઉત્પાદકો સિરિંજને સ્વચાલિત લ withકથી સજ્જ કરે છે.
પ્રથમ સહાય
કટોકટીની કાળજી યોગ્ય રીતે પૂરી પાડવા માટે, તમારે ઇન્સ્યુલિન આંચકોના બરાબર સંકેતો જાણવાની જરૂર છે. જો તમે સચોટ રીતે નક્કી કર્યું છે કે આ સ્થિતિ થાય છે, તો તરત જ દર્દીને મદદ કરવા આગળ વધો. તે નીચેના તબક્કાઓ સમાવે છે:
- એમ્બ્યુલન્સ ક Callલ કરો.
- ડોકટરોની ટીમના આગમન પહેલાં, દર્દીને આરામદાયક સ્થિતિ લેવામાં મદદ કરો: જૂઠું બોલવું અથવા બેસવું.
- તેને કંઈક મીઠી આપો. તે ખાંડ, ચા, કેન્ડી, મધ, આઈસ્ક્રીમ, જામ હોઈ શકે છે. નિયમ પ્રમાણે, દર્દીઓ આને તેમની સાથે લઈ જાય છે.
- ચેતના ગુમાવવાના કિસ્સામાં, ભોગ બનનારને ગાલ પર ખાંડનો ટુકડો મૂકો. ડાયાબિટીક કોમાથી પણ, તે આરોગ્યને ખાસ નુકસાન કરતું નથી.
આવા કિસ્સાઓમાં ઇમરજન્સી હોસ્પિટલમાં દાખલ થવું જરૂરી છે:
- ગ્લુકોઝનું વારંવાર વહીવટ દર્દીને ચેતનામાં પાછું આપતું નથી, જ્યારે લોહીમાં ગ્લુકોઝનું સ્તર ઓછું રહે છે.
- વારંવાર ઇન્સ્યુલિનના આંચકા વારંવાર.
- જો હાઈપોગ્લાયકેમિક આંચકો દૂર કરવો શક્ય હતું, પરંતુ રક્તવાહિની, નર્વસ સિસ્ટમ સાથે સમસ્યાઓ છે, મગજનો વિકાર દેખાયો, જે અગાઉ ગેરહાજર હતા.
ઇન્સ્યુલિન આંચકો એકદમ ગંભીર ડિસઓર્ડર છે જે દર્દીના જીવન માટે ખર્ચ કરી શકે છે. તેથી, સમયસર કટોકટીની સંભાળ પૂરી પાડવા અને સારવાર માટે જરૂરી કોર્સ ચલાવવાનું સમર્થ છે તે મહત્વનું છે.
ઇન્સ્યુલિન આંચકો શું છે?
 શરીરમાં ખાંડમાં અચાનક ઘટાડો થતાં, ઇન્સ્યુલિન આંચકો અથવા સુગર કટોકટી થાય છે. આ બિંદુએ, હોર્મોન ઇન્સ્યુલિનનું સ્તર નોંધપાત્ર રીતે વધી શકે છે. લક્ષણો ખૂબ જ ઝડપથી વિકાસ પામે છે અને નિર્ણાયક છે.
શરીરમાં ખાંડમાં અચાનક ઘટાડો થતાં, ઇન્સ્યુલિન આંચકો અથવા સુગર કટોકટી થાય છે. આ બિંદુએ, હોર્મોન ઇન્સ્યુલિનનું સ્તર નોંધપાત્ર રીતે વધી શકે છે. લક્ષણો ખૂબ જ ઝડપથી વિકાસ પામે છે અને નિર્ણાયક છે.
કાર્બોહાઇડ્રેટ અને ઓક્સિજન ભૂખમરોને લીધે, મહત્વપૂર્ણ કાર્યો રોગવિજ્icallyાનવિષયક રીતે દબાવવામાં આવે છે. સુગર કટોકટી ડાયાબિટીઝની પૃષ્ઠભૂમિ સામે વિકસે છે. ગ્લુકોઝમાં ડ્રોપને 2.3 એમએમઓએલ / એલની નીચે ગણાવી શકાય તેવું માનવામાં આવે છે.
આ ક્ષણથી, શરીરમાં ઉલટાવી શકાય તેવા પેથોલોજીકલ ફેરફારો થાય છે. પરંતુ જો કોઈ વ્યક્તિ હંમેશાં ખાંડનું સ્તર વધારીને 20 એમએમઓએલ / એલ કરે છે, તો તેના માટે એક નિર્ણાયક સ્થિતિ ગ્લુકોઝમાં 8 એમએમઓએલ / એલ થઈ જશે.
આ પરિસ્થિતિમાં ખૂબ મહત્વ એ છે કે પ્રથમ સહાયની સમયસર જોગવાઈ છે. ઇન્સ્યુલિન આંચકોની સ્થિતિમાં સાચી ક્રિયા વ્યક્તિનું જીવન બચાવી શકે છે.
લક્ષણો અને પ્રથમ સંકેતો
ઇન્સ્યુલિન કોમા થોડા દિવસોમાં વિકાસ કરી શકે છે, તે પૂર્વવર્તી અવસ્થામાંથી પસાર થવું જરૂરી છે. આ તબક્કાને ઠીક કરવી અને તાત્કાલિક સારવાર શરૂ કરવી ખૂબ જ મહત્વપૂર્ણ છે.
| તબક્કાઓ | ચિન્હો |
|---|---|
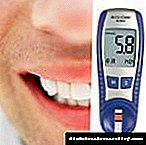
| પ્રથમ | સહેજ ભૂખ, ગ્લુકોમીટર ખાંડમાં ઘટાડો નોંધાવે છે |
| બીજું | તીવ્ર ભૂખ, ભેજ અને એનિમિક ત્વચા, નબળાઇ, વધતી નબળાઇ, માથાનો દુખાવો, ઝડપી ધબકારા, ભય, ઘૂંટણ અને હાથનો કંપન, અસંયમિત હલનચલન |
| ત્રીજું | ડબલ દ્રષ્ટિ, જીભની નિષ્ક્રિયતા આવે છે, પરસેવો વધે છે, આક્રમક પ્રતિકૂળ વર્તન કરે છે |
| ચોથું | અનિયંત્રિત ક્રિયાઓ, ચેતનાનું નુકસાન, ઇન્સ્યુલિન કોમા |
સ્થિતિને સામાન્ય બનાવવા માટે, દર્દીને ધીમા કાર્બોહાઇડ્રેટ્સ - પોરીજ, ખાંડ, મધ, એક મીઠી પીણું લેવાની જરૂર છે.
ઇન્સ્યુલિન આધારિત દર્દીઓ રાત્રે સુગરની કટોકટીથી વધુ પીડાય છે. મૂળભૂત રીતે, ઘણાં આ સ્થિતિને ઘરે ઠીક પણ કરતા નથી.
આ લક્ષણોમાં શામેલ છે:
- ખરાબ છીછરા sleepંઘ
- દુ nightસ્વપ્નો
- ચિંતા
- ચીસો
- રડવું
- મૂંઝવણમાં ચેતન
- જાગરણ પર નબળાઇ,
- ઉદાસીનતા
- ગભરાટ
- મૂડ.

ઇન્સ્યુલિન આંચકો એ એનેમિસિટી અને ત્વચામાં ભેજ દ્વારા વર્ગીકૃત થયેલ છે. શરીરનું તાપમાન ઘટે છે. સામાન્યથી નીચે દબાણ અને પલ્સ ડ્રોપ. ત્યાં કોઈ પ્રતિક્રિયા નથી - વિદ્યાર્થી પ્રકાશ માટે સંવેદનશીલ નથી. ગ્લુકોઝમાં અચાનક વધારો ગ્લુકોમીટરથી શોધી શકાય છે.
આ રાજ્યના ઉશ્કેરણી કરનારાઓ છે:
- ઇન્સ્યુલિનનો વધુ પડતો - ખોટો ડોઝ,
- સ્નાયુમાં હોર્મોનની રજૂઆત, ત્વચાની નીચે નહીં,
- હોર્મોનનાં ઇન્જેક્શન પછી કાર્બોહાઇડ્રેટ નાસ્તાની અવગણના,
- દારૂ પીવો
- ઇન્સ્યુલિન વહીવટ પછી વધુ પડતા ભાર
- ઈન્જેક્શન સાઇટ હેમરેજ - શારીરિક અસર,
- ગર્ભાવસ્થાના પ્રથમ મહિના
- રેનલ નિષ્ફળતા
- પિત્તાશયમાં ફેટી થાપણો,
- આંતરડા રોગ
- અંતocસ્ત્રાવી સિસ્ટમ રોગો
- દવાઓના અયોગ્ય સંયોજન.

ઇન્સ્યુલિન શોક થેરેપીનો ઉપયોગ કરીને માનસિક રીતે બિમાર દર્દીઓમાં આવી પરિસ્થિતિઓ ખાસ કરીને થાય છે. આ પ્રક્રિયા સ્કિઝોફ્રેનિક પેથોલોજીના ઉપાયના ઉદ્દેશ્ય સાથે કરવામાં આવે છે, અને તે ફક્ત દર્દીની લેખિત પરવાનગીથી જ વાપરી શકાય છે. આવી ઘટનાઓ દરમિયાન, દર્દીની સતત દેખરેખ રાખવામાં આવે છે જો જરૂરી હોય તો સમયસર પ્રથમ સહાય આપવામાં આવે.
કેટલીકવાર હાયપોગ્લાયકેમિક કોમા સંપૂર્ણપણે સ્વસ્થ લોકોમાં થઈ શકે છે. મજબૂત ભાવનાત્મક તાણ, ઓછી કાર્બ આહાર અને શરીરને વધુ પડતું કરવું તે ઉશ્કેરણી કરી શકે છે. ડાયાબિટીઝ જેવા જ લક્ષણો હશે.
ઇમરજન્સી કેર
ઇન્સ્યુલિન કોમાથી, યોગ્ય રીતે અને ઝડપથી પ્રથમ સહાય પ્રદાન કરવી ખૂબ જ મહત્વપૂર્ણ છે:
- એમ્બ્યુલન્સ ક Callલ કરો.
- ભોગ બનેલાને આરામદાયક સ્થિતિમાં મૂકો.
- ગ્લુકોમીટરનો ઉપયોગ કરીને બ્લડ સુગર નક્કી કરો. જો આ શક્ય ન હોય તો (ત્યાં કોઈ ઉપકરણ નથી), તો પછી દર્દીને નસમાં 40% ગ્લુકોઝ સોલ્યુશનના 20 મિલી. જો વિક્ષેપિત સ્થિતિ ગ્લુકોઝમાં ઘટાડો સાથે સંકળાયેલ છે, તો સુધારણા ઝડપથી થશે. અને જો નિષ્ક્રિયતા હાયપરગ્લાયકેમિઆ સાથે સંકળાયેલ છે, તો પછી કોઈ ફેરફાર થશે નહીં.
- ભોગ બનનારને મીઠી ચા અથવા સ્વીટ ડ્રિંક આપો. સફેદ બ્રેડ, પોર્રીજ, ખાંડ, મધ અથવા જામનો ટુકડો ખાવાની મંજૂરી આપો. કોઈ પણ સંજોગોમાં આઈસ્ક્રીમ અથવા ચોકલેટ ન આપો - આ ફક્ત નુકસાન કરશે, કારણ કે તે કાર્બોહાઇડ્રેટ્સનું શોષણ ધીમું કરશે. જો કોઈ વ્યક્તિ બેભાન છે, તો પછી તેના ગાલ પર ખાંડનો ટુકડો મૂકો.
- લોહીમાં એડ્રેનાલિનનું પ્રકાશન હાથ ધરવું જરૂરી છે. જો સંવેદનશીલતા નષ્ટ થાય છે, તો પછી પ popપિંગ, ટ્વિકિંગ અને અન્ય પ્રકારની પીડાની બળતરા મદદ કરશે.
- ગંભીર કિસ્સાઓમાં, ગ્લુકોઝ કેન્દ્રીત અથવા ગ્લુકોગન આપવામાં આવે છે.
કટોકટીની સંભાળ ટૂંકા ગાળામાં આવવી જોઈએ, કારણ કે આ પરિસ્થિતિ નિર્ણાયક છે. આગળ, ડોકટરો દર્દીની સ્થિતિ પર સતત દેખરેખ રાખે છે, સાચી સારવાર આપશે. હોસ્પિટલમાં, ખાંડના સ્તર અને નસમાં ગ્લુકોઝનું સતત નિરીક્ષણ કરવામાં આવશે. ગંભીર કિસ્સાઓમાં, કોર્ટિકોસ્ટેરોઇડ દવાઓનો ઉપયોગ થઈ શકે છે.
જો ઇન્સ્યુલિનનો આંચકો નિયમિતપણે આવે છે અથવા એવા લક્ષણો પછી આવે છે જે પહેલાં ન હતા, તો તમારે તરત જ લાયક તબીબી સહાય લેવી જોઈએ. આ એક ખૂબ જ જોખમી સ્થિતિ છે, જે સમયસર સારવારની ગેરહાજરીમાં ગંભીર ગૂંચવણો પેદા કરી શકે છે.
- મગજનો એડીમા,
- સ્ટ્રોક
- સેન્ટ્રલ નર્વસ સિસ્ટમ માટે ઉલટાવી શકાય તેવું નુકસાન,
- વ્યક્તિત્વ પરિવર્તન
- માનસિક ક્ષતિ
- વ્યક્તિત્વ અધોગતિ
- જીવલેણ પરિણામ.
રુધિરાભિસરણ તંત્રના પેથોલોજીથી પીડિત વૃદ્ધ લોકો માટે આ સ્થિતિ અત્યંત જોખમી માનવામાં આવે છે.
સુગર કટોકટી અને સમયસર તબીબી સંભાળના હળવા સ્વરૂપ સાથે, પૂર્વસૂચન તદ્દન અનુકૂળ છે. લક્ષણો ઝડપથી પૂરતી દૂર થાય છે, અને માનવ પુન recoveryપ્રાપ્તિ સરળ છે. પરંતુ ગંભીર સ્વરૂપો સાથે, વ્યક્તિને હંમેશાં સારા પરિણામની આશા રાખવાની જરૂર નથી. અહીં મુખ્ય ભૂમિકા પ્રથમ સહાયની ગુણવત્તા અને સમયસરતા દ્વારા ભજવવામાં આવે છે. સાચી લાંબા ગાળાની ઉપચાર, અલબત્ત, પરિસ્થિતિના પરિણામને અસર કરે છે.
નિષ્ણાતની વિડિઓ:
નિવારક પગલાં
હાઈપોગ્લાયકેમિઆમાં ઇન્સ્યુલિન આંચકો અને કોમા આવે છે. શક્ય ગૂંચવણોને રોકવા માટે, તંદુરસ્ત જીવનશૈલી તરફ દોરી જવું અને સાવચેતીઓનું પાલન કરવું જરૂરી છે.
જોખમવાળી વ્યક્તિએ આ કરવું જોઈએ:
- ગ્લુકોઝમાં અચાનક ડ્રોપ થવા પર સગા સંબંધીઓ અને પ્રથમ સહાય કરનારાઓને ટ્રેન કરો.
- તમારી જાતને નિર્ણાયક પરિસ્થિતિમાં ક્રિયાઓના અલ્ગોરિધમનો જાણો.
- બ્લડ સુગર અને પેશાબની નિયમિત દેખરેખ રાખો. ડાયાબિટીસ સાથે, મહિનામાં ઘણી વખત.
- સુક્ષ્મ, મધ, ફળનો રસ, સફેદ બ્રેડ, ગ્લુકોઝ ગોળીઓ - સુપાચ્ય કાર્બોહાઈડ્રેટવાળા હંમેશાં હાથમાં ખોરાક રાખો. આ હાયપોગ્લાયકેમિઆના સંકેતોને રોકવામાં મદદ કરશે.
- આહારનું પાલન કરો. નિયમિત અંતરાલમાં નાના ભોજન લો. કાર્બોહાઇડ્રેટનું પ્રમાણ ઓછું કરો, અને પ્રોટીન એ કુલ આહારનો અડધો ભાગ હોવો જોઈએ. ખાસ કરીને ખાંડનો ઉપયોગ બાકાત રાખવો.
- શારીરિક પ્રવૃત્તિની પસંદગી માટે યોગ્ય અભિગમ. શારીરિક પ્રવૃત્તિને દૂર કરો જે ગ્લુકોઝનું સ્તર ઘટાડે છે.
- શરીરનું વજન નિયંત્રિત કરો. આ શરીરને ઇન્સ્યુલિનનો યોગ્ય રીતે ઉપયોગ કરવાની મંજૂરી આપશે.
- પ્રણાલીગત જાગૃતતા અને disturbંઘને ખલેલ પહોંચાડો નહીં.
- બ્લડ પ્રેશરને સામાન્ય મર્યાદામાં રાખો.
- દારૂ અને ધૂમ્રપાનનો ઇનકાર કરો.
- તણાવપૂર્ણ ભાવનાત્મક પૃષ્ઠભૂમિને તપાસો.
- ન્યૂનતમ મીઠું લેવાથી કિડની પરનો ભાર ઓછો થશે.
- સંચાલિત ઇન્સ્યુલિનની માત્રાને સખત રીતે અવલોકન કરો.ઇન્જેક્શનને યોગ્ય રીતે કરો - ત્વચાની નીચે.
- ખાંડ ઓછી કરવા માટે દવાઓની દેખરેખ રાખો.
- એન્ટિકોએગ્યુલન્ટ્સ, બીટા-બ્લocકર, સેલિસીલેટ્સ, ટેટ્રાસાયક્લાઇન, એન્ટી ટીબી દવાઓ લેતી વખતે ખાંડને નિયંત્રણમાં રાખવા.
- ડાયાબિટીઝના દર્દીઓ માટે વિશિષ્ટ વિટામિન સંકુલ સાથે નિયમિતપણે શરીરને જાળવો.
- દીર્ઘકાલિન ઉપદ્રવ અને શક્ય રોગવિજ્ .ાનવિષયક સ્થિતિની સમયસર સારવાર કરો.
હાઈપોગ્લાયસીમિયા એ એક વ્યક્તિ માટે જોખમી સ્થિતિ છે, જેના પરિણામે ગંભીર વિકાર અને મૃત્યુ પણ થઈ શકે છે. નિવારણ અને સમયસર શરીરની કાર્યક્ષમતા જાળવવામાં મદદ કરે છે.
ઇન્સ્યુલિન આંચકો શું છે
હોર્મોન ઇન્સ્યુલિન, જે સ્વાદુપિંડનું સ્વાદુપિંડના ટાપુઓમાં ઉત્પન્ન થાય છે, તે કાર્બોહાઇડ્રેટ ચયાપચયના નિયમનમાં મહત્વપૂર્ણ ભૂમિકા ભજવે છે. પ્રકાર 1 ડાયાબિટીઝ સાથે, આ હોર્મોનનું સંશ્લેષણ સંપૂર્ણપણે બંધ થઈ જાય છે, લાંબા સમય સુધી ટાઇપ 2 ડાયાબિટીસ સાથે, ઇન્સ્યુલિનની ગંભીર ઉણપ થઈ શકે છે. બંને કિસ્સાઓમાં, દર્દીને રાસાયણિક રીતે સંશ્લેષણિત હોર્મોનનાં ઇન્જેક્શન સૂચવવામાં આવે છે. ઇન્સ્યુલિનની માત્રા પ્રત્યેક ઈન્જેક્શન માટે અલગથી ગણતરી કરવામાં આવે છે, જ્યારે ખોરાકમાંથી ગ્લુકોઝ લેવાનું જરૂરી ધ્યાનમાં લેવામાં આવે છે.
ડ્રગની રજૂઆત પછી, લોહીમાંથી ગ્લુકોઝ ઇન્સ્યુલિન-સંવેદનશીલ પેશીઓમાં જાય છે: સ્નાયુઓ, ચરબી અને યકૃત. જો ડાયાબિટીઝે પોતાને જરૂરી કરતા વધારે મોટો ડોઝ આપ્યો હોય, તો લોહીના પ્રવાહમાં ગ્લુકોઝનું સ્તર તીવ્ર ઘટાડો થાય છે, મગજ અને કરોડરજ્જુ તેમની energyર્જાનો મુખ્ય સ્રોત ગુમાવે છે, અને તીવ્ર મગજની વિકાર વિકસે છે, જેને ઇન્સ્યુલિન આંચકો પણ કહેવામાં આવે છે. લાક્ષણિક રીતે, જ્યારે ખાંડ 2.8 એમએમઓએલ / એલ અથવા તેનાથી ઓછી થાય ત્યારે આ ગૂંચવણ વિકસે છે. જો ઓવરડોઝ ખૂબ મોટો હોય અને ખાંડ ઝડપથી ડૂબી જાય, તો આંચકાના લક્ષણો early.4 એમએમઓએલ / એલની શરૂઆતમાં શરૂ થઈ શકે છે.
દુર્લભ કિસ્સાઓમાં, ઇન્સ્યુલિન આંચકો એવા લોકોમાં થઈ શકે છે જેઓ ઇન્સ્યુલિન તૈયારીઓનો ઉપયોગ કરતા નથી. આ કિસ્સામાં, લોહીમાં વધુ પડતા ઇન્સ્યુલિનનું કારણ ઇન્સ્યુલિનmaમા હોઈ શકે છે - એક ગાંઠ જે સ્વતંત્ર રીતે ઇન્સ્યુલિન ઉત્પન્ન કરી શકે છે અને તેને લોહીમાં મોટી માત્રામાં ફેંકી શકે છે.
પ્રથમ સંકેતો અને લક્ષણો
ઇન્સ્યુલિન આંચકો 2 તબક્કામાં વિકસે છે, જેમાંના દરેકના પોતાના લક્ષણો છે:
| સ્ટેજ | પ્રચલિત લક્ષણો અને તેમના કારણો | સ્થિતિની નિશાનીઓ |
| 1 સહાનુભૂતિ એડ્રેનલ | વનસ્પતિ, લોહીમાં હોર્મોન્સના પ્રકાશનને કારણે ઉદ્ભવે છે, જે ઇન્સ્યુલિનના વિરોધી છે: એડ્રેનાલિન, સોમાટ્રોપિન, ગ્લુકોગન, વગેરે. |
|
| 2 ગ્લુકોએન્સફાલોપેનિક | ન્યુરોગ્લાયકોપેનિક, હાઈપોગ્લાયકેમિઆને કારણે સેન્ટ્રલ નર્વસ સિસ્ટમના ભંગાણને કારણે થાય છે. |
|
જો સિમ્પેથોએડ્રેનલ તબક્કે હાઈપોગ્લાયસીમિયાને દૂર કરવામાં આવે છે, તો વનસ્પતિના લક્ષણો અદૃશ્ય થઈ જાય છે, દર્દીની સ્થિતિ ઝડપથી સુધરે છે. આ તબક્કો ટૂંકા ગાળાના છે, ઉત્તેજના ઝડપથી અયોગ્ય વર્તન, ક્ષતિપૂર્ણ ચેતના દ્વારા બદલાઈ જાય છે. બીજા તબક્કામાં, ડાયાબિટીસ પોતાને મદદ કરી શકતો નથી, ભલે તે સભાન હોય.
જો બ્લડ શુગર સતત ઘટતું રહે છે, તો દર્દી મૂર્ખ બની જાય છે: મૌન બની જાય છે, થોડું ફરે છે, અન્યને પ્રતિક્રિયા આપતું નથી. જો ઇન્સ્યુલિનનો આંચકો દૂર ન થાય, તો વ્યક્તિ ચેતના ગુમાવે છે, હાયપોગ્લાયકેમિક કોમામાં આવે છે, અને પછી તેનું મૃત્યુ થાય છે.
મોટાભાગના કિસ્સાઓમાં, ઇન્સ્યુલિનના આંચકા તેના પ્રથમ સંકેતોના દેખાવ પછી તરત જ રોકી શકાય છે. એક અપવાદ એ લાંબા ગાળાના ડાયાબિટીસ મેલીટસવાળા દર્દીઓ છે, જેને ઘણી વાર હળવા હાઈપોગ્લાયકેમિઆ હોય છે. આ કિસ્સામાં, સિમ્પેથોએડ્રેનલ સિસ્ટમની કામગીરી ખોરવાય છે, ઓછી ખાંડના પ્રતિભાવમાં હોર્મોન્સનું પ્રકાશન ઓછું થાય છે. હાઈપોગ્લાયકેમિઆને સંકેત આપતા લક્ષણો ખૂબ મોડા દેખાય છે, અને દર્દીને ખાંડ વધારવાના પગલા લેવાનો સમય નથી હોતો. જો ડાયાબિટીઝ જટિલ છે ન્યુરોપથી, દર્દી કોઈપણ પાછલા લક્ષણો વિના ચેતના ગુમાવી શકે છે.
 મેડિકલ સાયન્સના ડોક્ટર, ડાયાબિટીઝ ઇન્સ્ટિટ્યૂટના વડા - તાત્યાણા યાકોવલેવા
મેડિકલ સાયન્સના ડોક્ટર, ડાયાબિટીઝ ઇન્સ્ટિટ્યૂટના વડા - તાત્યાણા યાકોવલેવા
હું ઘણાં વર્ષોથી ડાયાબિટીસનો અભ્યાસ કરું છું. જ્યારે ઘણા લોકો મૃત્યુ પામે છે ત્યારે તે ડરામણી છે, અને ડાયાબિટીઝના કારણે પણ વધુ અક્ષમ થઈ જાય છે.
મને ખુશખબર કહેવાની ઉતાવળ છે - રશિયન એકેડેમી Medicalફ મેડિકલ સાયન્સિસના એન્ડોક્રિનોલોજિકલ રિસર્ચ સેંટરએ એક એવી દવા વિકસાવી છે જે ડાયાબિટીઝને સંપૂર્ણપણે મટાડે છે. અત્યારે, આ દવાની અસરકારકતા 98% ની નજીક આવી રહી છે.
બીજો એક સારા સમાચાર: આરોગ્ય મંત્રાલયે એક વિશેષ પ્રોગ્રામ સ્વીકારવાનું સુરક્ષિત રાખ્યું છે જે દવાની highંચી કિંમતને વળતર આપે છે. રશિયામાં, ડાયાબિટીઝના દર્દીઓ 18 મે સુધી (સમાવિષ્ટ) તે મેળવી શકે છે - ફક્ત 147 રુબેલ્સ માટે!
કેવી રીતે .થલો અટકાવવા માટે
ફરીથી ઇન્સ્યુલિન આંચકો અટકાવવા માટે, એન્ડોક્રિનોલોજિસ્ટ ભલામણ કરે છે:
- ઇન્સ્યુલિનની માત્રાની ગણતરી કરતી વખતે કરવામાં આવેલી તમારી ભૂલો ધ્યાનમાં લેવા માટે, દરેક મેનૂ અને શારીરિક પ્રવૃત્તિની યોજના કરતી વખતે, દરેક હાયપોગ્લાયકેમિઆના કારણોને ઓળખવાનો પ્રયાસ કરો,
- કોઈ પણ સંજોગોમાં ઇન્સ્યુલિન પછી ભોજન છોડશો નહીં, ભાગનું કદ ઘટાડશો નહીં, કાર્બોહાઇડ્રેટ ખોરાકને પ્રોટીનથી બદલશો નહીં,
- ડાયાબિટીઝમાં દારૂનો દુરૂપયોગ ન કરો. નશોની સ્થિતિમાં, ગ્લિસેમિયામાં કૂદકા શક્ય છે, ઇન્સ્યુલિનની ગણતરી અથવા ઇન્જેક્શન આપવાનું જોખમ વધારે છે - આલ્કોહોલ અને ડાયાબિટીઝ વિશે,
- આઘાત પછી થોડો સમય, સામાન્ય કરતાં ઘણી વખત, ખાંડ માપવા, રાત્રે અને સવારના કલાકોમાં ઘણી વખત ઉઠાવો,
- ઇન્જેક્શન તકનીકને સમાયોજિત કરો. ખાતરી કરો કે ઇન્સ્યુલિન ત્વચાની નીચે આવે છે, સ્નાયુઓની નહીં. આ કરવા માટે, તમારે સોયને ટૂંકા ગાળા સાથે બદલવાની જરૂર પડી શકે છે. ઘસશો નહીં, ગરમી ન આપો, ખંજવાળ ન કરો, ઇન્જેક્શન સાઇટ પર મસાજ ન કરો,
- શ્રમ દરમિયાન ગ્લાયસેમિયાની કાળજીપૂર્વક દેખરેખ રાખો, ફક્ત શારીરિક જ નહીં, ભાવનાત્મક પણ,
- ગર્ભાવસ્થાની યોજના બનાવો. પ્રથમ મહિનામાં, ઇન્સ્યુલિનની જરૂરિયાત ઓછી થઈ શકે છે,
- જ્યારે માનવ ઇન્સ્યુલિનથી એનાલોગમાં સ્વિચ કરો ત્યારે, મૂળભૂત તૈયારીની માત્રા અને ટૂંકા ઇન્સ્યુલિનની ગણતરી માટેના બધા સહગુણાંકો પસંદ કરો,
- એન્ડોક્રિનોલોજિસ્ટની સલાહ લીધા વિના દવાઓ લેવાનું શરૂ કરશો નહીં. તેમાંના કેટલાક (દબાણ ઘટાડતા એજન્ટો, ટેટ્રાસાયક્લાઇન, એસ્પિરિન, સલ્ફોનામાઇડ્સ, વગેરે) ઇન્સ્યુલિનની ક્રિયામાં વધારો કરે છે,
- હંમેશાં ઝડપી કાર્બોહાઇડ્રેટ અને ગ્લુકોગન રાખો,
- સંબંધીઓને, મિત્રોને, સાથીઓને તમારી ડાયાબિટીસ વિશે જણાવો, તેમને આંચકાના ચિન્હોથી પરિચિત કરો, સહાયનાં નિયમો શીખવો,
- ડાયાબિટીક બંગડી પહેરો, તમારા નિદાન અને કાર્ડ સાથે તમારા પાસપોર્ટ અથવા વletલેટમાં સૂચવેલ દવાઓ મૂકો.
શીખવાની ખાતરી કરો! શું તમને લાગે છે કે ગોળીઓ અને ઇન્સ્યુલિનનો આજીવન વહીવટ એ ખાંડને નિયંત્રણમાં રાખવાનો એકમાત્ર રસ્તો છે? સાચું નથી! તમે તેનો ઉપયોગ શરૂ કરીને આને જાતે ચકાસી શકો છો. વધુ વાંચો >>