સાથીદારો "પ્રકાર 1 અને પ્રકાર 2 ડાયાબિટીસ મેલીટસ - તીવ્ર અને ક્રોનિક ગૂંચવણો

ડાયાબિટીઝ એ એક સામાન્ય અંતocસ્ત્રાવી વિકાર છે.
આ રોગ વ્યક્તિના જીવનમાં ધરમૂળથી પરિવર્તન લાવે છે, તેમાં અનેક ગંભીર પરિણામો શામેલ છે.
ડાયાબિટીઝની ગૂંચવણો શું છે, તેઓ શા માટે વિકસિત થાય છે, તેમને ઇલાજ કેવી રીતે કરવો તે લેખ કહેશે.
ડાયાબિટીસનું પેથોફિઝિયોલોજી
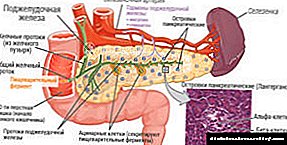
ડાયાબિટીઝની પેથોફિઝિયોલોજિકલ પ્રક્રિયા એ હકીકતથી શરૂ થાય છે કે ઇન્સ્યુલિનનો અભાવ આ હોર્મોન અને હાયપરગ્લાયકેમિઆ પ્રત્યેની કોશિકાઓની સંવેદનશીલતામાં ઘટાડો તરફ દોરી જાય છે.
ખાધા પછી સૌથી વધુ ગ્લુકોઝ સાંદ્રતા જોવા મળે છે. 10 એમએમઓએલ / એલ કરતા વધુની ખાંડના સ્તરે, ગ્લુકોસુરિયા થાય છે, અને પેશાબના ટીપાંના ઓસ્મોટિક દબાણ.
કિડની પાણી અને ઇલેક્ટ્રોલાઇટ્સના પુનર્જીવનને ધીમું કરે છે. પેશાબની દૈનિક માત્રા 3-7 લિટર સુધી પહોંચે છે. પરિણામે, ડિહાઇડ્રેશન થાય છે. ઇન્સ્યુલિનની ગેરહાજરીમાં, ચરબી અને પ્રોટીનનું વધુ પડતું ભંગાણ જોવા મળે છે, જે કોષો માટે forર્જાના સ્ત્રોત તરીકે સેવા આપે છે.
શરીર એમિનો એસિડ અને નાઇટ્રોજન ગુમાવે છે, કેટોન્સ એકઠા કરે છે. પછીના તત્વો ડાયાબિટીસ મેલિટસના રોગવિજ્ .ાનવિષયક શરીરવિજ્ .ાનમાં મોટી ભૂમિકા ભજવે છે: એસેટોએસિટીક અને પી-હાઇડ્રોક્સિબ્યુટ્રિક એસિડ્સને દૂર કરવાથી બફર કેશન્સ, કેટોએસિડોસિસ અને આલ્કલાઇન રિઝર્વમાં ઘટાડો થાય છે.
કેટોએસિડોસિસમાં વધારો કોમા અને મૃત્યુ તરફ દોરી જાય છે.
ડાયાબિટીઝની શક્ય ગૂંચવણોનું વર્ગીકરણ



ડાયાબિટીઝની બધી જટિલતાઓને તીવ્ર અને ક્રોનિકમાં વર્ગીકૃત કરવામાં આવે છે.
કેટોએસિડોસિસ
કેટોએસિડોસિસ એ સૌથી ગંભીર ગૂંચવણ છે જે મોટેભાગે મૃત્યુનું કારણ બને છે.
સામાન્ય રીતે પ્રકાર 1 ડાયાબિટીસના દર્દીઓમાં જોવા મળે છે.
વિકાસ પદ્ધતિ નીચે મુજબ છે: ઇન્સ્યુલિનની ઉણપને કારણે, કોષો ખોરાકમાંથી energyર્જામાં ગ્લુકોઝ પર પ્રક્રિયા કરવાની તેમની ક્ષમતા ગુમાવે છે. શરીર ચરબી થાપણોમાંથી energyર્જા પ્રાપ્ત કરવાનું શરૂ કરે છે, જ્યારે તૂટી જાય છે, ત્યારે કીટોન બોડીઝ રચાય છે.
કિડની ઘણા બધા કીટોન્સને હેન્ડલ કરી શકતી નથી. પછી લોહીની એસિડિટીએ વધારો થાય છે.
હાઈપોગ્લાયકેમિઆ

તે સામાન્યથી ગ્લાયસીમિયાના સ્તરમાં ઘટાડો દ્વારા વર્ગીકૃત થયેલ છે. વારંવાર ઇન્સ્યુલિન આધારિત ન દર્દીઓમાં જોવા મળે છે.
તે પ્રકાશ છે, જેમાં તે મીઠા પાણી પીવા માટે પૂરતું છે, અને ભારે, જેને નસમાં ગ્લુકોઝની જરૂર પડે છે.
હાઈપોગ્લાયકેમિઆના વિકાસનું મુખ્ય કારણ એ છે કે ખોરાક સાથે મેળવેલ કાર્બોહાઈડ્રેટની સંખ્યાના સંબંધમાં પ્લાઝ્મા ઇન્સ્યુલિનનો વધુ પ્રમાણ.
તીવ્ર ગૂંચવણો
 તીવ્ર ગૂંચવણોમાં કેટોસિડોટિક કોમા શામેલ છે. તે પ્રકાર 1 ડાયાબિટીઝમાં થાય છે, જ્યારે ત્યાં ઇન્સ્યુલિનની ચૂકી હોય છે. કેટોન શરીર શરીરમાં એકઠા થાય છે, લોહીનું ઓક્સિડાઇઝ્ડ થાય છે, વધુ પડતી પેશાબના કારણે શરીરમાંથી પ્રવાહી નષ્ટ થાય છે. વ્યક્તિ aંડા કોમામાં પડે છે, ભારે શ્વાસ લે છે, શ્વાસ એસિટોનની ગંધ આવે છે.
તીવ્ર ગૂંચવણોમાં કેટોસિડોટિક કોમા શામેલ છે. તે પ્રકાર 1 ડાયાબિટીઝમાં થાય છે, જ્યારે ત્યાં ઇન્સ્યુલિનની ચૂકી હોય છે. કેટોન શરીર શરીરમાં એકઠા થાય છે, લોહીનું ઓક્સિડાઇઝ્ડ થાય છે, વધુ પડતી પેશાબના કારણે શરીરમાંથી પ્રવાહી નષ્ટ થાય છે. વ્યક્તિ aંડા કોમામાં પડે છે, ભારે શ્વાસ લે છે, શ્વાસ એસિટોનની ગંધ આવે છે.
હાયપરગ્લાયકેમિક હાઇપરસ્મોલર કોમા એ ગંભીર તીવ્ર ગૂંચવણ છે જે વૃદ્ધ દર્દીઓમાં ટાઇપ 2 ડાયાબિટીસ સાથે થાય છે. ટ્રિગર એ ચેપ હોઈ શકે છે, મોટેભાગે ન્યુમોનિયા અથવા પેશાબની નળીઓનો વિસ્તાર ચેપ. તે તીવ્ર ડિહાઇડ્રેશન (ડિહાઇડ્રેશન) આવે છે, બ્લડ સુગર ખૂબ વધારે છે. આ ગૂંચવણ ઘણી વાર થતી નથી, પરંતુ પ્રમાણમાં mortંચો મૃત્યુ દર છે.
દુર્લભ એ લેક્ટાસિડિક કોમા છે, જે આજે ન વપરાયેલી દવાઓ (ફેનફોર્મિન અથવા બુફોર્મિન) સાથે ટાઇપ 2 ડાયાબિટીસ મેલીટસની સારવારના કિસ્સામાં .ભો થયો છે. આ સ્થિતિ આવી શકે છે જો આ ક્ષણે કોઈ વ્યક્તિ ડ doctorક્ટરની દેખરેખ અને સલાહ લીધા વિના કડક આહારનું પાલન કરે છે અથવા જો તે બિગુઆનાઇડ્સ (મેટફોર્મિન) સાથે ડાયાબિટીઝની સારવાર દરમિયાન વધુપડતું પીવે છે.
હાઈપોગ્લાયકેમિક કોમા એ એક ગંભીર ગૂંચવણ છે જે ઇન્સ્યુલિન અથવા ડ્રગના ઓવરડોઝથી થાય છે જે બીટા કોષો દ્વારા ઇન્સ્યુલિન સ્ત્રાવ વધારે છે, અથવા, ઇન્સ્યુલિનની માત્રા ઘટાડ્યા વિના શરીરમાં ખાંડની માત્રામાં વધારો થાય છે (રમતો પ્રવૃત્તિઓ પછી, વગેરે). લોહીમાં ખાંડના મૂલ્યમાં ઘટાડો અને પરિણામે, મગજમાં, સૌ પ્રથમ, તે લોહીમાં ખાંડનું સ્તર વધારવાનો પ્રયાસ કરતા હોર્મોન્સનું પ્રકાશન આવે છે, જે આખરે ચેતનાના નુકસાન તરફ દોરી જાય છે. સૌથી સામાન્ય લક્ષણો પરસેવો, પરસેવો, ભૂખ, ગભરાટ, અસ્વસ્થતા, અશક્ત ધ્યાન છે.
તીવ્ર ગૂંચવણો માટે પ્રથમ સહાય
 જે વ્યક્તિની ઇન્સ્યુલિન અથવા ગોળીઓ દ્વારા સારવાર કરવામાં આવે છે તેને લોહીમાં શર્કરા (હાઈપોગ્લાયકેમિઆ) થવાનું જોખમ રહેલું છે. તમારે આવી પરિસ્થિતિમાં કેવી રીતે સામનો કરવો તે શીખવું જોઈએ. પ્રાધાન્ય મધુર પીણા અથવા રોલ્સના રૂપમાં શરીરને ખાંડની માત્રા પૂરી પાડવી, શક્ય તેટલી વહેલી તકે તે જરૂરી છે. જો હાઈપોગ્લાયસીમિયાવાળા વ્યક્તિ ગળી શકતા નથી, કારણ કે તે બેભાન છે, તો તમારે તેને તેની જીભ હેઠળ ખાંડનો ટુકડો આપવો જોઈએ, અને તરત જ તબીબી સહાય લેવી જોઈએ, દરેક મિનિટ મહત્વપૂર્ણ છે! ડાયાબિટીઝના કોમામાં, ડ doctorક્ટરને બોલાવવાની જરૂર છે, હોસ્પિટલમાં દાખલ થવું જરૂરી છે, ઘરે કંઇપણ કરવું યોગ્ય નથી.
જે વ્યક્તિની ઇન્સ્યુલિન અથવા ગોળીઓ દ્વારા સારવાર કરવામાં આવે છે તેને લોહીમાં શર્કરા (હાઈપોગ્લાયકેમિઆ) થવાનું જોખમ રહેલું છે. તમારે આવી પરિસ્થિતિમાં કેવી રીતે સામનો કરવો તે શીખવું જોઈએ. પ્રાધાન્ય મધુર પીણા અથવા રોલ્સના રૂપમાં શરીરને ખાંડની માત્રા પૂરી પાડવી, શક્ય તેટલી વહેલી તકે તે જરૂરી છે. જો હાઈપોગ્લાયસીમિયાવાળા વ્યક્તિ ગળી શકતા નથી, કારણ કે તે બેભાન છે, તો તમારે તેને તેની જીભ હેઠળ ખાંડનો ટુકડો આપવો જોઈએ, અને તરત જ તબીબી સહાય લેવી જોઈએ, દરેક મિનિટ મહત્વપૂર્ણ છે! ડાયાબિટીઝના કોમામાં, ડ doctorક્ટરને બોલાવવાની જરૂર છે, હોસ્પિટલમાં દાખલ થવું જરૂરી છે, ઘરે કંઇપણ કરવું યોગ્ય નથી.
સમસ્યા એ છે કે હાઈપોગ્લાયકેમિક કોમાને કેવી રીતે અલગ પાડવી, જ્યારે તમારે ડાયાબિટીઝની અન્ય તીવ્ર ગૂંચવણોમાંથી, જ્યારે sugarલટું, એલિવેટેડ ખાંડના મૂલ્યો સાથે સંકળાયેલ હોય, ખાંડ ઉમેરવાની જરૂર હોય. ત્યાં ઘણા તફાવત છે. હાઈપોગ્લાયસીમિયા, અન્ય ડાયાબિટીસ કોમાથી વિપરીત, ઝડપથી વિકસે છે (થોડીવારમાં), ત્વચા પરસેવો આવે છે, ત્યાં કોઈ hingંડા શ્વાસ અને ડિહાઇડ્રેશન (શુષ્ક જીભ) ના ચિહ્નો નથી. જો તમને ખાતરી હોતી નથી, તો હાઈપરગ્લાયકેમિઆ ખાંડવાળા વ્યક્તિને આપવી એ ભૂલ કરશે નહીં, કારણ કે જીવનને ઘણી મિનિટ સુધી જોખમ નથી. પરંતુ જીવલેણ ભૂલ એ હાયપોગ્લાયકેમિઆ દરમિયાન ઇન્સ્યુલિનની રજૂઆત હોઈ શકે છે.
લાંબી ગૂંચવણો
ડાયાબિટીઝની ક્રોનિક ગૂંચવણો 5 વર્ષ અથવા તેથી વધુ સમય સુધી વિકસે છે, ખાસ કરીને એવા લોકોમાં કે જેઓ ઉપચારની આ પદ્ધતિનું પાલન કરતા નથી અને આહારના પગલાંનું પાલન કરતા નથી.
આવા કિસ્સાઓમાં, શરીરમાં ક્યાંય પણ રક્ત વાહિનીઓ અને ચેતાને નુકસાન થઈ શકે છે. ડિસઓર્ડર આંખો, કિડની, પગ, રક્ત પરિભ્રમણ, જઠરાંત્રિય માર્ગના અને જીનીટોરીનરી સિસ્ટમના અવયવોને સૌથી વધુ અસર કરે છે. ડાયાબિટીસ કઇ પ્રકારની ગૂંચવણ વિકસાવી શકે છે તે આગાહી કરવી અશક્ય છે. આનુવંશિકતા દ્વારા એક મહત્વપૂર્ણ ભૂમિકા ભજવવામાં આવે છે.
ટાઇપ 2 ડાયાબિટીઝની ક્રોનિક ગૂંચવણોમાં શામેલ છે:
- ડાયાબિટીક નેફ્રોપથી.
- ડાયાબિટીક રેટિનોપેથી.
- કોરોનરી હૃદય રોગ.
- પેરિફેરલ ધમની રોગ.
- સ્ટ્રોક
- ડાયાબિટીક ન્યુરોપથી.
- ડાયાબિટીક ફીટ સિન્ડ્રોમ.
ડાયાબિટીક નેફ્રોપથી
ડાયાબિટીસને નબળી રીતે નિયંત્રિત કરવાથી કિડની સહિતના વિવિધ અવયવોની નાના રક્ત વાહિનીઓની દિવાલોને નુકસાન થાય છે. આ ડાયાબિટીસ નેફ્રોપથી તરફ દોરી જાય છે.
કિડની દ્વારા, લોહી કહેવાતા વહે છે ગ્લોમેર્યુલી, જે ગ્લોમેર્યુલી જેવું લાગે છે, વ્યક્તિમાં તેમાંથી એક મિલિયન કરતા વધારે હોય છે. તેમાં, લોહી ફિલ્ટર થાય છે અને પ્રથમ પેશાબ રચાય છે, તેમાં કચરો ભળી જાય છે. ગ્લોમેર્યુલીની સ્વસ્થ દિવાલ પ્રોટીન અથવા ફક્ત થોડી માત્રા જેવા મોટા કણો માટે અભેદ્ય છે. કિડનીમાંથી શુદ્ધ લોહી હૃદયમાં પાછા આવે છે.
ડાયાબિટીક રેટિનોપેથી
 ડાયાબિટીક રેટિનોપેથી રેટિનાને અસર કરે છે. રેટિના એ આંખનો એક ભાગ છે જેમાં પ્રકાશ - સળિયા અને શંકુ પ્રાપ્ત કરેલા કોષોનો સમાવેશ થાય છે. આ કોષો આખા જીવન દરમ્યાન પ્રજનન કરી શકતા નથી; તેથી, સારી દ્રષ્ટિ માટે શક્ય હોય ત્યાં સુધી તેમના કાર્યને સાચવવું જરૂરી છે. તેના કાર્ય માટે, રેટિનાને amountર્જા અને oxygenક્સિજનની ચોક્કસ માત્રાની જરૂર હોય છે, જે તે નાના રક્ત વાહિનીઓ દ્વારા પ્રાપ્ત કરે છે જે તેને ગા that વણાટ સાથે પ્રવેશ કરે છે. અને તે આ જહાજો છે જે લોહીમાં ગ્લુકોઝના વધુ પ્રમાણમાં નુકસાન પહોંચાડે છે.
ડાયાબિટીક રેટિનોપેથી રેટિનાને અસર કરે છે. રેટિના એ આંખનો એક ભાગ છે જેમાં પ્રકાશ - સળિયા અને શંકુ પ્રાપ્ત કરેલા કોષોનો સમાવેશ થાય છે. આ કોષો આખા જીવન દરમ્યાન પ્રજનન કરી શકતા નથી; તેથી, સારી દ્રષ્ટિ માટે શક્ય હોય ત્યાં સુધી તેમના કાર્યને સાચવવું જરૂરી છે. તેના કાર્ય માટે, રેટિનાને amountર્જા અને oxygenક્સિજનની ચોક્કસ માત્રાની જરૂર હોય છે, જે તે નાના રક્ત વાહિનીઓ દ્વારા પ્રાપ્ત કરે છે જે તેને ગા that વણાટ સાથે પ્રવેશ કરે છે. અને તે આ જહાજો છે જે લોહીમાં ગ્લુકોઝના વધુ પ્રમાણમાં નુકસાન પહોંચાડે છે.
કોરોનરી હૃદય રોગ
સારવારનો અભાવ અથવા ડાયાબિટીસના નબળા નિયંત્રણથી વ્યક્તિનું જીવન ટૂંકાય છે અને તેની ગુણવત્તા બગડે છે. આમાં નોંધપાત્ર હિસ્સો વેસ્ક્યુલર ગૂંચવણો, બંને માઇક્રોવાસ્ક્યુલર, ડાયાબિટીસ માટે લાક્ષણિક અને મેક્રોવેસ્ક્યુલરનો વિકાસ છે. ડાયાબિટીઝ એથરોસ્ક્લેરોસિસના વિકાસને વેગ આપે છે - ધમનીઓની સંકુચિત અથવા સંપૂર્ણ અવધિ, જે હૃદય, મગજ અને નીચલા હાથપગમાં નબળા રક્ત પરિભ્રમણ તરફ દોરી જાય છે.
પેરિફેરલ ધમની રોગ
પેરિફેરલ ધમની બિમારી 40 વર્ષની વય પછી ઘણી વાર ડાયાબિટીસના દર્દીઓમાં પોતાને મેનીફેસ્ટ કરે છે. તંદુરસ્ત લોકોથી વિપરીત, જેઓ આ અવ્યવસ્થાના વિકાસ દરમિયાન વાછરડામાં દુખાવો અનુભવે છે, ડાયાબિટીઝ મેલીટસવાળા દર્દીઓમાં રોગ ઘણીવાર ગુપ્ત રીતે આગળ વધે છે - ક્યાં તો પીડા વિના (જો સંવેદનશીલતા ન્યુરોપથી સાથે એક જ સમયે ખલેલ પહોંચાડે છે), અથવા પગની ઘૂંટીની આસપાસ અતિશય પીડા છે. આ વિકારોને ભૂલથી ઓર્થોપેડિક સમસ્યાઓ તરીકે માનવામાં આવે છે. સૌથી ગંભીર પરિણામ ગેંગ્રેન છે - સંપૂર્ણ પેશી નેક્રોસિસ, સામાન્ય રીતે આંગળીઓનું.
 તે સર્વાઇકલ અથવા મગજનો ધમનીઓના અવરોધને કારણે થાય છે, કેટલીકવાર મગજમાં પાતળા ધમનીની દિવાલ અને હેમરેજ ફાટી જવાના પરિણામે.
તે સર્વાઇકલ અથવા મગજનો ધમનીઓના અવરોધને કારણે થાય છે, કેટલીકવાર મગજમાં પાતળા ધમનીની દિવાલ અને હેમરેજ ફાટી જવાના પરિણામે.
સ્ટ્રોક મગજના એક કેન્દ્રોને નુકસાન પહોંચાડે છે અને અનુરૂપ કાર્યોના અનુગામી ઉલ્લંઘન તરફ દોરી શકે છે, ઉદાહરણ તરીકે, ભાષણ, મોટર ક્ષમતાઓ, સંપૂર્ણ લકવો, વગેરે. આ કિસ્સામાં, નિવારણ ખૂબ જ મહત્વપૂર્ણ ભૂમિકા ભજવે છે - તંદુરસ્ત જીવનશૈલી અને ડાયાબિટીસનું નિયંત્રણ.
પેરિફેરલ ન્યુરોપથી
 પેરિફેરલ ન્યુરોપથી પગની સદી, કેટલીકવાર હાથની સંવેદનશીલતાના ઉલ્લંઘન દ્વારા પ્રગટ થાય છે. આ ચેતા અમને કંઈક ગરમ અથવા ઠંડા છે કે કેમ, કંઈક દબાવતી હોય છે કે કેમ કે આપણે ઘાયલ થયા છે તે વિશે માહિતી આપે છે. તેથી, ડાયાબિટીસના દર્દીઓમાં અતિશય ઠંડા અથવા temperatureંચા તાપમાનની સમજ, પગરખાં અથવા ઇજાઓથી વિવિધ ઘર્ષણની સમસ્યા હોય છે. આ સ્થળોએ ચેપ સરળતાથી ઉદ્ભવે છે.
પેરિફેરલ ન્યુરોપથી પગની સદી, કેટલીકવાર હાથની સંવેદનશીલતાના ઉલ્લંઘન દ્વારા પ્રગટ થાય છે. આ ચેતા અમને કંઈક ગરમ અથવા ઠંડા છે કે કેમ, કંઈક દબાવતી હોય છે કે કેમ કે આપણે ઘાયલ થયા છે તે વિશે માહિતી આપે છે. તેથી, ડાયાબિટીસના દર્દીઓમાં અતિશય ઠંડા અથવા temperatureંચા તાપમાનની સમજ, પગરખાં અથવા ઇજાઓથી વિવિધ ઘર્ષણની સમસ્યા હોય છે. આ સ્થળોએ ચેપ સરળતાથી ઉદ્ભવે છે.
જો સમયસર ન્યુરોપથીનું નિદાન થાય છે અને સારવાર શરૂ કરવામાં આવે છે, તો તે ગૂંચવણોના વિકાસમાં ન જવું જોઈએ.
હાયપરગ્લાયકેમિઆ
હાયપરગ્લાયકેમિઆ એ એક ગૂંચવણ છે જે ધોરણની ઉપર પ્લાઝ્મા ગ્લુકોઝની સાંદ્રતા દ્વારા વર્ગીકૃત થયેલ છે.
હાયપરગ્લાયકેમિઆના કારણો છે:

- બેક્ટેરિયલ ઇન્ફેક્શનની હાજરી જેમાં પ્યુર્યુલન્ટ ફોસી રચાય છે,
- શારીરિક પ્રવૃત્તિનો અભાવ,
- ઉચ્ચ કેલરી અને ચરબીયુક્ત ખોરાકનો દુરુપયોગ,
- અકાળે ઇન્સ્યુલિન ઇંજેક્શન અથવા સુગર-લોઅરિંગ ટેબ્લેટના અંતમાં ઇન્ટેક,
- તણાવ
- સોમેટિક અંગોના રોગો.
ડાયાબિટીસ કોમા
ડાયાબિટીસ માટે આ એક અત્યંત જોખમી સ્થિતિ છે જેમાં મેટાબોલિક પ્રક્રિયાઓ ખલેલ પહોંચાડે છે. તે ગ્લુકોઝની સાંદ્રતામાં મજબૂત વધારો અથવા ઘટાડોને કારણે થાય છે. તે રોગના પ્રથમ અને બીજા પ્રકારનાં દર્દીઓની લાક્ષણિકતા છે.
ડાયાબિટીસ કોમા થાય છે:

- અતિસંવેદનશીલતા. તે ડિહાઇડ્રેશન દરમિયાન પ્લાઝ્મા ગ્લુકોઝમાં મજબૂત વૃદ્ધિને કારણે વિકસે છે,
- કેટોએસિડોટિક. તે શરીરમાં કેટોન્સના સંચય દ્વારા વર્ગીકૃત થયેલ છે,
- હાયપોગ્લાયકેમિક. તે લોહીના પ્રવાહમાં ખાંડમાં તીવ્ર ઘટાડાને પરિણામે આવે છે,
- લેક્ટિક એસિડિમિઆ. તે યકૃત, હૃદય અને ફેફસામાં ખામીયુક્ત પૃષ્ઠભૂમિ સામે પ્રગતિ કરે છે.
પ્રારંભિક ગૂંચવણો સામાન્ય રીતે તીવ્ર હોય છે, ઝડપથી પ્રગતિ કરે છે. તેથી, જ્યારે તેઓ દેખાય છે, ત્યારે તમારે તાત્કાલિક કાર્યવાહી કરવાની જરૂર છે.
અંતમાં (ક્રોનિક) પરિણામો શું છે?

ડાયાબિટીઝ અગ્નિની જેમ આ ઉપાયથી ભયભીત છે!
તમારે ફક્ત અરજી કરવાની જરૂર છે ...
અંત diabetesસ્ત્રાવી વિકારના નિદાનના 10 વર્ષમાં ક્રોનિક ડાયાબિટીસની ગૂંચવણો વિકસે છે. તેઓ રક્ત વાહિનીઓ, કિડની, યકૃત, આંખો, મગજને નુકસાન દ્વારા રજૂ થાય છે. પરિણામો એકલા અથવા ભેગા થઈ શકે છે.
રેટિનોપેથી અને મોતિયા (ઝોન્યુલર સહિત)

રેટિનોપેથી એટલે રેટિના નુકસાન.
નબળા રક્ત પુરવઠાને કારણે, દ્રશ્ય અંગમાં ગાense ઘુસણખોરી રચાય છે.
અદ્યતન કેસોમાં, વિટ્રીઅસ હેમરેજિસ, રેટિના ટુકડી જોવા મળે છે.
મોતિયા એ ક્રોનિક હાયપરગ્લાયકેમિઆ સિન્ડ્રોમનું એક ઉત્તેજના છે. તે મેઘધનુષ અને લેન્સના અસ્પષ્ટતાને માપવા દ્વારા વર્ગીકૃત થયેલ છે. ડાયાબિટીઝના દર્દીઓમાં, સામાન્ય રીતે એક ઝોનલ મોતિયો થાય છે, જેમાં અનેક કેન્દ્રિય સ્તરોનો વાદળ આવે છે.
મેક્રો અને માઇક્રોવાસ્ક્યુલર એન્જીયોપેથી
એન્જીયોપેથીને ધમનીઓના સામાન્યકૃત જખમ તરીકે સમજવામાં આવે છે.. તે 10-15 વર્ષના અનુભવ સાથે ડાયાબિટીઝના દર્દીઓમાં જોવા મળે છે. ઉલ્લંઘનને મcક્રો- અને માઇક્રોવાસ્ક્યુલરમાં વર્ગીકૃત કરવામાં આવે છે. પ્રથમ કિસ્સામાં, મધ્યમ અને મોટા કેલિબરની વાહિનીઓ અસરગ્રસ્ત છે, બીજામાં - રુધિરકેશિકાઓ, વેન્યુલ્સ અને ધમનીઓ.

નીચલા હાથપગના વાહિનીઓની એન્જીયોપેથી
નીચલા હાથપગની પોલિનોરોપથી
પોલિનોરોપથી એ એક અવ્યવસ્થા છે જેમાં ફેમોરલ, ટ્રિજેમિનલ, ફેશ્યલ, સિયાટિક અને ઓક્યુલોમોટર ચેતા અસરગ્રસ્ત છે.
તે ચેતા તંતુઓને અપૂરતા રક્ત પુરવઠાને કારણે થાય છે. લક્ષણોમાં સંવેદનાનું નુકસાન, તીવ્ર પીડા અને અસરગ્રસ્ત વિસ્તારોમાં બર્નિંગ શામેલ છે. નેક્રોસિસના અલ્સર, ફોક્સી પગ પર રચના કરી શકે છે.
ડાયાબિટીક પગ

ડાયાબિટીક પગ એ એક ગૂંચવણ છે જે ત્વચા, નાના અને મોટી ધમનીઓ, સાંધા, હાડકાં, સ્નાયુઓ અને પગની ચેતાને નુકસાન દ્વારા વર્ગીકૃત થયેલ છે.
દર્દીઓમાં, આંગળીઓ વિકૃત થાય છે, સંવેદનશીલતા ખોવાઈ જાય છે, ત્વચા પર અલ્સર બને છે. વધુ પ્રગતિ સાથે, ગેંગ્રેન થાય છે.
ન્યુરોલોજીકલ રોગો

આ ખૂબ જ પ્રથમ અને વારંવાર ક્રોનિક ગૂંચવણ છે જે ડાયાબિટીઝમાં દેખાય છે. નર્વસ સિસ્ટમના તમામ ભાગો અસરગ્રસ્ત છે: onટોનોમિક અને પેરિફેરલ, મગજ અને કરોડરજ્જુ.
એન્સેફાલોપથી સાંદ્રતામાં ઘટાડો, કાર્ય કરવાની ક્ષમતા, વારંવાર મૂડ સ્વિંગ અને સ્નાયુઓની નબળાઇ દ્વારા પ્રગટ થાય છે.
ત્યાં onટોનોમિક પેરોક્સિમ્સ હોઈ શકે છે, ચક્કર આવે છે. પ્રગતિ સાથે, પિરામિડલ અપૂર્ણતા, વેસ્ટિબ્યુલર ડિસઓર્ડર, આભાસ, લકવો ઉમેરવામાં આવે છે.
અંતમાં મુશ્કેલીઓનો ભય એ છે કે પ્રારંભિક તબક્કે તેઓ ગુપ્ત રીતે આગળ વધે છે. તેમની સમયસર ડાયાબિટીસની તપાસ માટે સમયાંતરે તપાસ કરવામાં આવે છે.
બનાવના આંકડા
વિવિધ દેશોમાં પ્રકાર 1 અને પ્રકાર 2 ડાયાબિટીસનું પ્રમાણ 1 થી 6% સુધી બદલાય છે.
આજે, વિશ્વવ્યાપી 60 કરોડ લોકોમાં પેથોલોજીનું નિદાન થાય છે.
દર્દીઓની કુલ સંખ્યામાં વાર્ષિક 6-10% ઉમેરવામાં આવે છે. અંતocસ્ત્રાવી વિક્ષેપની અનિવાર્ય સહવર્તી ગૂંચવણો પ્રારંભિક વિકલાંગતા અને મૃત્યુદર તરફ દોરી જાય છે.
ડાયાબિટીઝના દર્દીઓમાં, રક્તવાહિની પેથોલોજી 3 વખત થાય છે, હાથપગના ગેંગ્રેન - 20, અંધત્વ - તંદુરસ્ત લોકોની તુલનામાં 10 વખત વધુ.
ડબ્લ્યુએચઓ નિષ્ણાતોના જણાવ્યા અનુસાર, ડાયાબિટીઝ આયુષ્યમાં 7% ઘટાડો કરે છે.
મૂળભૂત પરીક્ષણો અને ડાયગ્નોસ્ટિક પદ્ધતિઓ

ડાયાબિટીઝની ગૂંચવણો નિદાન માટે પ્રયોગશાળા અને સાધન પદ્ધતિઓનો ઉપયોગ કરો.
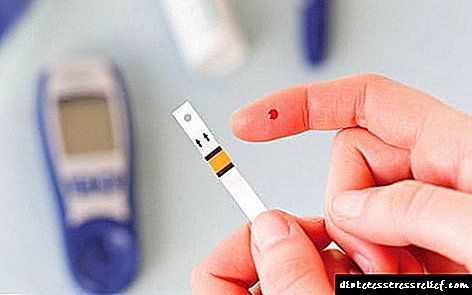
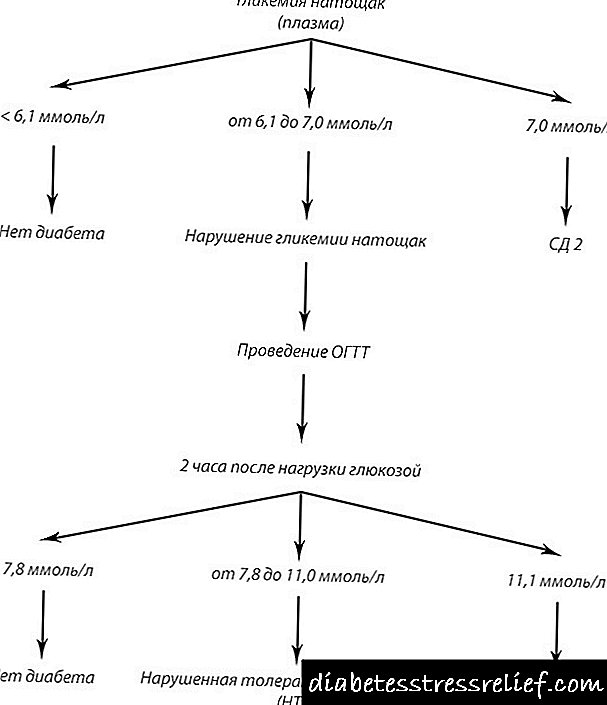
નિષ્ફળ થયા વિના, વ્યક્તિને પેશાબ અને લોહીનું સામાન્ય વિશ્લેષણ સૂચવવામાં આવે છે, પ્લાઝ્મા ગ્લાયસીમિયા સ્તર નક્કી કરવામાં આવે છે.
રેટિનોપેથી અને મોતિયાને બાકાત રાખવા માટે, ફંડસ અને કોર્નિયાની તપાસ કરવામાં આવે છે. કાર્ડિયાક ઇસ્કેમિયાને રોકવા માટે, ઇલેક્ટ્રોકાર્ડિયોગ્રામ બનાવવામાં આવે છે. પેશાબના વિગતવાર વિશ્લેષણનો ઉપયોગ કરીને રેનલ ડિસઓર્ડરનું નિદાન થાય છે.
ડાયાબિટીઝના પરિણામોની સારવાર માટે, હાયપોગ્લાયકેમિક દવાઓનો ઉપયોગ કરવામાં આવે છે, ઇન્સ્યુલિન ઉપચાર હાથ ધરવામાં આવે છે. ઝડપી ઉપચારની અસર માટે, આહારનું પાલન કરવાની ભલામણ કરવામાં આવે છે. કેટલાક કિસ્સાઓમાં, સર્જિકલ હસ્તક્ષેપ સૂચવવામાં આવે છે.
ઇન્સ્યુલિન ઉપચાર અને હાયપોગ્લાયકેમિક દવાઓ

ગૂંચવણોના ઉપચારમાં, મુખ્ય કાર્ય શ્રેષ્ઠ ગ્લુકોઝ સ્તરને પુનર્સ્થાપિત કરવાનું છે.
પછી રોગવિજ્ regાન દુressખાવો શરૂ થાય છે, અભિવ્યક્તિઓ ઓછા સ્પષ્ટ થાય છે. ખાંડની સાંદ્રતા પોષણ, લિપિડ સ્તર, વજન પર આધારિત છે.
પ્રકાર 1 ડાયાબિટીસની સારવાર ઇન્સ્યુલિનના ઇન્જેક્શનથી વિશેષરૂપે કરવામાં આવે છે. આ ઉપચાર સ્વાદુપિંડ દ્વારા હોર્મોનના ઉત્પાદનને સંપૂર્ણપણે બદલે છે. બીજા પ્રકારનાં રોગવિજ્ .ાન સાથે, ખાંડ ઘટાડતી ગોળીઓનો ઉપયોગ થાય છે. કેટલીકવાર ઇન્સ્યુલિનના ઇન્જેક્શન નાના ડોઝમાં ઉમેરવામાં આવે છે.
આહાર ઉપચાર

દરેક દર્દી માટેનો આહાર વ્યક્તિગત રીતે પસંદ કરવામાં આવે છે.શારીરિક પ્રવૃત્તિ, ઉંમર, વજન ધ્યાનમાં લો.
આહાર ઉપચારનું લક્ષ્ય એ છે કે ખાંડ, કોલેસ્ટેરોલ અને ચરબી સામાન્ય મર્યાદામાં જાળવી રાખવી.
પોષણ વિવિધ હોવું જોઈએ અને તેમાં વિટામિન, ખનિજ ક્ષાર, ફાઇબર અને પ્રોટીન જરૂરી માત્રામાં હોવું જોઈએ.
કઈ સમસ્યાઓ માટે સર્જિકલ કેરની જરૂર પડે છે?

ઓપરેશન અહીં કરવામાં આવે છે:
- પગ અને ગેંગ્રેન પર અલ્સરની હાજરી, જે લોહીના ઝેર અને મૃત્યુને ઉત્તેજીત કરી શકે છે,
- રેનલ પેથોલોજીઝ (કિડની ટ્રાન્સપ્લાન્ટ કરનારા સર્જનોના મુખ્ય ગ્રાહકો પ્રકાર 1 અને ટાઇપ 2 ડાયાબિટીસ છે),
- આંખ સમસ્યાઓ
- હૃદયના કામમાં ખલેલ.
જો ડાયાબિટીઝનો વ્યાપક ઉપચાર કરવામાં આવે, તો ઇન્સ્યુલિન થેરેપી અને આહાર સાથે જોડવામાં આવે, તો જટિલતાઓને વિકસાવવાની સંભાવના ઓછી થશે.
ડાયાબિટીસ ગૂંચવણોથી બચાવ

આને રોકવાનો એકમાત્ર રસ્તો એ છે કે ગ્લુકોઝ મેટાબોલિઝમને સારી રીતે વળતર આપવું. રક્તમાં શર્કરાની ધોરણ જેટલી નજીક છે, પાછળથી વ્યક્તિ અંત endસ્ત્રાવી રોગના પરિણામોનો સામનો કરશે.
નિમ્ન કાર્બ આહાર અને શારીરિક પ્રવૃત્તિથી ઇન્સ્યુલિન માંગ ઓછી થાય છે અને આરોગ્ય સુધરે છે..
દર્દીએ વજન સામાન્ય મર્યાદામાં રાખવું જોઈએ. નિવારક હેતુઓ માટે, લોહી અને પેશાબના નિયમિત પરીક્ષણો લેવા અને એન્ડોક્રિનોલોજિસ્ટ દ્વારા પરીક્ષાઓ લેવી પણ જરૂરી છે.
ડાયાબિટીક ફીટ સિન્ડ્રોમ
રોગવિજ્ .ાનવિષયક ફેરફારો પગની ઘૂંટીની નીચે પગની પેશીઓને અસર કરે છે. મોટેભાગે, આપણે પગ પરના અલ્સર અથવા અંગૂઠા પર નેક્રોસિસ વિશે વાત કરી રહ્યા છીએ. ડાયાબિટીસ ફીટ એ ડાયાબિટીઝની સૌથી ખતરનાક ગૂંચવણો છે, પરંતુ 75% કેસો ટાળી શકાય છે. ડાયાબિટીસના દર્દીઓએ દરરોજ અંગોની તપાસ કરવી જોઈએ, સૌથી સામાન્ય ઇજાઓ પર ધ્યાન આપવું જોઈએ, જેથી તેમના વિકાસને ગંભીર સમસ્યામાં અટકાવી શકાય, જેનાથી આંગળીઓ અથવા આખા અંગનું વિચ્છેદન થઈ શકે.