એડ્રેનલ ડાયાબિટીસ
એક માનવ રોગ જે એડ્રેનલ કોર્ટેક્સ દ્વારા ઉત્પાદિત હોર્મોન્સના અતિશય પ્લાઝ્મા સ્તરની પૃષ્ઠભૂમિ સામે વિકસિત થાય છે તેને સ્ટેરોઇડ ડાયાબિટીસ મેલીટસ કહેવામાં આવે છે. દવામાં, આ રોગને ગૌણ ઇન્સ્યુલિન આધારિત પ્રકાર 1 ડાયાબિટીસ મેલીટસ પણ કહેવામાં આવે છે.
આ પ્રકારની ડાયાબિટીસ એ ઇન્સ્યુલિન આધારિત રોગના ગંભીર સ્વરૂપ છે.
રોગના મુખ્ય કારણો અને જોખમનાં પરિબળો
સ્ટીરોઇડ ડાયાબિટીસ શરૂઆતમાં એક રોગ છે જે સ્વાદુપિંડની કામગીરીમાં સમસ્યાઓ સાથે સંકળાયેલ નથી.
જો સામાન્ય કાર્બોહાઇડ્રેટ ચયાપચયવાળા લોકો આ પ્રકારનાં રોગને પ્રાથમિક સ્વરૂપમાં પીડાય છે જો ગ્લુકોકોર્ટિકોસ્ટેરોઇડ્સનો વધુ પડતો માત્રા શરીરમાં થાય છે. શરીરમાં આ હોર્મોન્સનું સ્તર સામાન્ય કર્યા પછી, તેની કામગીરી સામાન્ય થાય છે અને રોગના લક્ષણો અદૃશ્ય થઈ જાય છે.
અમુક પ્રકારની દવાઓના ઉપયોગથી પ્રોટીન અને કાર્બોહાઇડ્રેટ ચયાપચયની પ્રક્રિયાઓ પર નકારાત્મક અસર પડે છે, નકારાત્મક અસરના પરિણામે, તેમના સામાન્ય કોર્સમાં ખલેલ થાય છે, જે લોહીના પ્લાઝ્મામાં નાઇટ્રોજનના સ્તરમાં વધારો તરફ દોરી જાય છે.
એન્ડોક્રિનોલોજિસ્ટ્સ આ કિસ્સામાં ડાયાબિટીસનું નિદાન કરે છે જ્યારે પરીક્ષણો 11.5 એમએમઓએલ / એલના સ્તરે શરીરમાં ખાંડની હાજરીને જાહેર કરે છે અને વધુમાં, પેશાબમાં ગ્લુકોઝની હાજરી મળી આવે છે.
પેથોલોજી ધીમે ધીમે પ્રગતિ કરે છે. આ કારણોસર, પ્રારંભિક તબક્કો, જે ડાયાબિટીસ પહેલાનો તબક્કો છે, જ્યાં ગ્લુકોઝ સહિષ્ણુતા પ્રગટ થાય છે, તે શોધવાનું મુશ્કેલ છે.
દર્દીના શરીરમાં ઇન્સ્યુલિન આધારિત પ્રકારની ડાયાબિટીસ મેલીટસના વિકાસને ઉત્તેજિત કરી શકે તેવા મુખ્ય જોખમ પરિબળો નીચે મુજબ છે:
- કોર્ટિકોસ્ટેરોઇડ્સના આધારે લાંબા સમયથી દવાઓ લેવી,
- વધેલા ડોઝમાં સ્ટેરોઇડ દવાઓનો ઉપચારાત્મક અભ્યાસક્રમ ચલાવવાની પ્રક્રિયામાં ઉપયોગ,
- દર્દીના શરીરમાં ખાંડના સ્તરમાં કૂદકાની ઘટના, જે અજાણ્યા કારણોસર ઉશ્કેરવામાં આવે છે,
- કોઈપણ ડિગ્રીના સ્થૂળતાના દર્દીમાં વિકાસ.
દર્દીમાં આમાંના કોઈપણ પરિબળોની હાજરી દર્દીના શરીરમાં સ્ટીરોઇડ ડાયાબિટીસ થવાની સંભાવનાને ખૂબ વધારે છે.
સ્ટેરોઇડ ડાયાબિટીસના વિકાસના લક્ષણો
 સ્ટીરોઇડ ડાયાબિટીઝની સારવાર એ હકીકત દ્વારા નોંધપાત્ર રીતે જટિલ છે કે ઉચ્ચારણ લાક્ષણિકતા ચિહ્નો સાથે આ રોગ તરત જ માનવ શરીરમાં દેખાતો નથી.
સ્ટીરોઇડ ડાયાબિટીઝની સારવાર એ હકીકત દ્વારા નોંધપાત્ર રીતે જટિલ છે કે ઉચ્ચારણ લાક્ષણિકતા ચિહ્નો સાથે આ રોગ તરત જ માનવ શરીરમાં દેખાતો નથી.
મોટેભાગે, આ પ્રકારના ડાયાબિટીસના વિકાસનું મૂળ કારણ એડ્રેનલ ગ્રંથીઓના કાર્યમાં ઉલ્લંઘન છે, જે આ ગ્રંથીઓના કાર્યને અસર કરતી અમુક બિમારીઓની ઘટનાના પરિણામે પ્રગટ થાય છે.
કેટલાક કિસ્સાઓમાં, માનવ લસિકામાં આ અંતocસ્ત્રાવી ગ્રંથીઓના હોર્મોન્સની વધેલી સામગ્રીના દેખાવ દ્વારા સ્ટીરોઇડ ડાયાબિટીસ ઉત્તેજિત થઈ શકે છે.
સૌથી સામાન્ય લક્ષણો જે પેથોલોજીકલ ડિસઓર્ડરની ઘટના અને વ્યક્તિમાં સ્ટેરોઇડ ડાયાબિટીસ મેલીટસના વિકાસને સંકેત આપે છે તે નીચે મુજબ છે:
- સતત અને અગમ્ય તરસનો ઉદભવ અને શક્ય તેટલું પ્રવાહી પીવાની ઇચ્છા.
- તમે શૌચાલયની મુલાકાત લો અને વધુ પડતી પેશાબની ઘટનાની સંખ્યામાં વધારો.
- શરીરમાં ગ્લાયકેમિક અસંતુલનનો વિકાસ.
- આખા શરીરમાં નબળાઇનો દેખાવ.
- ઝડપી થાકની લાગણીનો દેખાવ.
- શરીરની સામાન્ય સ્થિતિ અને માનવ સુખાકારીનું વિક્ષેપ.
માંદગીના નિદાનમાં મુશ્કેલી એ હકીકતમાં રહેલી છે કે આ સંકેતો અંતocસ્ત્રાવી પ્રણાલીના કાર્ય સાથે સંકળાયેલા ઘણા રોગોના માનવ શરીરમાં વિકાસ દરમિયાન દેખાય છે.તેથી, ઉદાહરણ તરીકે, આ ચિહ્નો શરીરમાં ખામીયુક્ત ઘટનાઓ માટે લાક્ષણિકતા છે, જે એડ્રેનલ કોર્ટેક્સના સામાન્ય કાર્યના ઉલ્લંઘન સાથે સંકળાયેલા છે.
શરીરમાં ડાયાબિટીઝના સ્ટીરોઇડ સ્વરૂપના વિકાસ સાથે, કેટોએસિડોસિસનો વિકાસ મોટે ભાગે જોવા મળતો નથી.
અપવાદરૂપ કિસ્સામાં, જ્યારે રોગ લાંબા સમય સુધી માનવ શરીરમાં પ્રગતિ કરે છે, ત્યારે આ પ્રકારની બિમારીવાળા દર્દીને મો fromામાંથી એસિટોનની લાક્ષણિકતા ગંધ અનુભવાય છે, અને જ્યારે પેશાબની રચનાનું વિશ્લેષણ થાય છે, ત્યારે તેમાં કેટોન્સની હાજરી મળી આવે છે.
તબીબી આંકડા સૂચવે છે કે ટાઇપ 2 ડાયાબિટીઝથી પીડાતા લગભગ 60% દર્દીઓના જૂથમાં સ્વિચ કરવાની સંભાવના છે, જ્યારે રોગનો સ્ટીરોઇડ સ્વરૂપ શરીરમાં વિકસે છે ત્યારે ઇન્સ્યુલિન આધારિત હોય છે.
મોટેભાગે, એન્ટિ-ઇન્સ્યુલિન ઉપચાર ઇચ્છિત હકારાત્મક પરિણામ તરફ દોરી જતો નથી. આવા કિસ્સાઓમાં, ડાયાબિટીઝના દર્દીઓએ કડક આહારનો ઉપયોગ કરવો જરૂરી છે જે કાર્બોહાઇડ્રેટ ખોરાકમાં ઓછું હોય છે.
આ ઉપરાંત, ડાયાબિટીઝ મેલીટસવાળા દર્દી માટે વધારાની સક્રિય આરામ અને વિશેષ શારીરિક કસરતોના સમૂહની ભલામણ કરવામાં આવે છે.
એડ્રેનલ ગ્રંથિની સમસ્યાઓથી ડાયાબિટીસની સારવાર અને નિવારણ
 ડાયાબિટીઝના સ્ટીરોઈડ ફોર્મની સારવાર માટે નાણાંની પસંદગી, ડાયાબિટીસની સારવાર માટે દવાઓની પસંદગી જેવી જ છે, જે ઇન્સ્યુલિન આધારિત છે.
ડાયાબિટીઝના સ્ટીરોઈડ ફોર્મની સારવાર માટે નાણાંની પસંદગી, ડાયાબિટીસની સારવાર માટે દવાઓની પસંદગી જેવી જ છે, જે ઇન્સ્યુલિન આધારિત છે.
પદ્ધતિઓની પસંદગી રોગના સ્વરૂપ અને રોગથી પીડાતા માનવ શરીરની લાક્ષણિકતાઓ પર આધારિત છે.
ફક્ત ઉપસ્થિત ચિકિત્સકને જ ઉપાય માટેના તમામ પગલાં અને દવાઓ માટે જરૂરી સંકુલ લખવાનો અધિકાર છે.
સ્ટેરોઇડ ડાયાબિટીઝની સારવારમાં નીચેના જટિલ પગલાંનો ઉપયોગ શામેલ છે:
- ઇન્સ્યુલિન ધરાવતી તૈયારીઓના ઇન્જેક્શનનો અમલ, આવા ઇન્જેક્શન સ્વાદુપિંડનું કામ સામાન્ય કરવામાં મદદ કરે છે,
- સ્ટેરોઇડ પ્રકારનાં ડાયાબિટીસ મેલીટસથી પીડાતા વ્યક્તિનું એક વિશેષ આહાર પોષણમાં સંક્રમણ, પોષણ માટે વપરાયેલા ઉત્પાદનોમાં કાર્બોહાઈડ્રેટની માત્રા ઓછી હોવી જોઈએ,
- દર્દીના શરીરમાં શર્કરાના સ્તરને સામાન્ય બનાવવા માટે હાયપોગ્લાયકેમિક દવાઓનો ઉપયોગ,
- જટિલ સ્વરૂપમાં રોગના વિકાસના કિસ્સામાં, વધારાની એડ્રેનલ પેશીઓને દૂર કરવા માટે શસ્ત્રક્રિયા કરવામાં આવે છે, જે એડ્રેનલ હોર્મોન્સના દર્દીના શરીર પરના નુકસાનકારક પ્રભાવોને ઘટાડે છે, જે મોટા પ્રમાણમાં ઉત્પન્ન થાય છે,
- માંદગી વ્યક્તિના શરીરમાં મેટાબોલિક ડિસઓર્ડરની ઘટનાને ઉત્તેજિત કરતી દવાઓ લેવાનું બંધ કરવું.
એન્ડોક્રિનોલોજીના ક્ષેત્રના મોટાભાગના તબીબી નિષ્ણાતો માને છે કે સારવારની પદ્ધતિઓના સંયોજનોનો ઉપયોગ ઇચ્છિત હકારાત્મક અસર પ્રાપ્ત કરી શકે છે.
તેથી જ, વધુ અસરકારક સારવાર અને ઉપચારના હકારાત્મક પરિણામ મેળવવા માટે, મૌખિક દવાઓ સાથે, ઇન્સ્યુલિનવાળી દવાઓનાં ઇન્જેક્શન એક સાથે સૂચવવામાં આવે છે.
ઇન્સ્યુલિન ધરાવતી દવાઓના ઇન્જેક્શન તે કિસ્સામાં સૂચવવામાં આવે છે જ્યારે ટેલેટેડ હાયપોગ્લાયકેમિક દવાઓનો ઉપયોગ ઇચ્છિત હકારાત્મક અસર આપતો નથી.
તે યાદ રાખવું જોઈએ કે દર્દીના શરીરમાં ગ્લુકોઝના સ્તરને સામાન્ય બનાવવાનો ઇન્સ્યુલિન ધરાવતી દવાઓનું ઇન્જેક્શન એકમાત્ર અસ્તિત્વમાં નથી.
એડ્રેનલ પેશીના ભાગને દૂર કરવાની શસ્ત્રક્રિયા એ એક આત્યંતિક પગલું છે અને તે ફક્ત અપવાદરૂપ કિસ્સાઓમાં કરવામાં આવે છે. જ્યારે સારવારની અન્ય પદ્ધતિઓનો ઉપયોગ ઇચ્છિત હકારાત્મક પરિણામ લાવતો ન હતો.
શરીરમાં સર્જિકલ હસ્તક્ષેપ હાથ ધરવા, જેમાં એડ્રેનલ પેશીઓનું આંશિક નિવારણ હાથ ધરવામાં આવે છે, તે માનવ આરોગ્ય માટે અસંખ્ય જોખમોના ઉદભવ સાથે સંકળાયેલું છે, તેથી સારવારની આ પદ્ધતિનો ઉપયોગ અત્યંત અનિચ્છનીય છે.
લો કાર્બ આહાર
 ડાયાબિટીઝની સારવારમાં ઉપચારાત્મક પગલાઓનું મુખ્ય લક્ષ્ય એ છે કે બીમાર વ્યક્તિના શરીરમાં ગ્લુકોઝનું સ્તર સામાન્ય કરવું. ડાયાબિટીઝની સારવારનો બીજો ધ્યેય એ છે કે લાંબા સમય સુધી શક્ય તેટલા સમય સુધી ડાયાબિટીઝ સામે શરીરમાં ઉદ્ભવતા શક્ય ગૂંચવણોના દેખાવમાં વિલંબ કરવો.
ડાયાબિટીઝની સારવારમાં ઉપચારાત્મક પગલાઓનું મુખ્ય લક્ષ્ય એ છે કે બીમાર વ્યક્તિના શરીરમાં ગ્લુકોઝનું સ્તર સામાન્ય કરવું. ડાયાબિટીઝની સારવારનો બીજો ધ્યેય એ છે કે લાંબા સમય સુધી શક્ય તેટલા સમય સુધી ડાયાબિટીઝ સામે શરીરમાં ઉદ્ભવતા શક્ય ગૂંચવણોના દેખાવમાં વિલંબ કરવો.
ડાયાબિટીઝના સ્ટીરોઇડ સ્વરૂપની શરૂઆત અને સારવારને રોકવા માટે આહાર સમાયોજન એ સૌથી સહેલો રસ્તો છે. આ પદ્ધતિ, તેની સરળતા હોવા છતાં, ખૂબ અસરકારક છે અને ઇન્સ્યુલિનના ઇન્જેક્શનની તેની અસરકારકતામાં હલકી ગુણવત્તાવાળા નથી.
એડ્રેનલ ગ્રંથીઓ અને આખા શરીર પર ઓછા કાર્બ આહારની સકારાત્મક અસર, ઘણાં ચિહ્નો દ્વારા વર્ગીકૃત થયેલ છે.
નિમ્ન-કાર્બ આહારના શરીર પર હકારાત્મક અસરના મુખ્ય સંકેતો નીચે મુજબ છે:
- ઇન્સ્યુલિન અથવા હાયપોગ્લાયકેમિક દવાઓ માટે શરીરની જરૂરિયાત ઘટાડવી.
- લાંબા સમય સુધી ખાધા પછી ગ્લુકોઝનું સામાન્યકરણ.
- દર્દીની સામાન્ય સુખાકારીમાં સુધારો અને ડાયાબિટીસ મેલિટસની લાક્ષણિકતાના લક્ષણોની અદૃશ્યતા.
- ડાયાબિટીઝની વધુ તીવ્ર ગૂંચવણોની ઘટના અને પ્રગતિનું જોખમ નોંધપાત્ર રીતે ઘટાડ્યું છે.
- દર્દીના શરીરમાં નોંધપાત્ર ઘટાડો કોલેસ્ટેરોલ.
શાકભાજી, ફળો અને તાજી વનસ્પતિઓના આધારે નિમ્ન કાર્બોહાઈડ્રેટ આહાર એક વિશેષ આહાર છે. આ આહારનો ઉપયોગ કરતી વખતે, માંસ અને ડેરી ઉત્પાદનોનો વપરાશ મર્યાદિત માત્રામાં થાય છે.
જો કોઈ વ્યક્તિ સ્થૂળતાનું વિકટ સ્વરૂપ ધરાવે છે અને પ્લાઝ્મા ખાંડમાં 2-3 વખતથી વધુનો સમય આવે છે, તો દર્દીઓને આહારમાં કાર્બોહાઇડ્રેટ મુક્ત આહારનું પાલન કરવાની સલાહ આપવામાં આવે છે - આહાર નંબર 8.
આહાર ભલામણો
 સ્ટેરોઇડ ડાયાબિટીઝના વિકાસને અટકાવવાના માર્ગ તરીકે ચોક્કસ આહારનો વિકાસ કરવામાં આવ્યો છે.
સ્ટેરોઇડ ડાયાબિટીઝના વિકાસને અટકાવવાના માર્ગ તરીકે ચોક્કસ આહારનો વિકાસ કરવામાં આવ્યો છે.
ખોરાક લેવાની આવર્તન એ કોઈ બીમાર વ્યક્તિ દ્વારા લેવામાં આવેલી હાઇપોગ્લાયકેમિક દવાઓના પ્રકાર પર સીધી આધાર રાખે છે.
વિશેષ આહારનો ઉપયોગ કરતી વખતે, તમારે કેટલાક નિયમો અને આવશ્યકતાઓનું પાલન કરવું આવશ્યક છે.
આહાર ખોરાકનો ઉપયોગ કરતી વખતે પાલન કરવું આવશ્યક મૂળભૂત નિયમો:
- દૈનિક આહારનો આધાર એ ફાઇબરથી સમૃદ્ધ ખોરાક હોવો જોઈએ,
- આહારનું પાલન કરતી વખતે ઉત્પાદનોની ગરમીની ઉપચારની મુખ્ય પદ્ધતિઓ સ્ટીવિંગ, ઉકળતા અથવા ઉત્પાદનોની વરાળ પ્રક્રિયા હોવી જોઈએ,
- આહારમાં લાલ માંસને માછલીથી અથવા પાતળા માંસ જેવા ખાવું જોઈએ, ઉદાહરણ તરીકે, ચિકન અથવા સસલું,
- દરરોજ ઓછામાં ઓછું 1.5 લિટર શુદ્ધ પાણી પીવું,
- પાસ્તા, પેસ્ટ્રીઝ, ખાંડ, કન્ફેક્શનરી, ચોખા, બેકરી ઉત્પાદનો જેવા ઉત્પાદનોના ઉપયોગમાં પ્રતિબંધ.
વધારાની દવા તરીકે, દર્દીને હોર્મોન્સ સૂચવવામાં આવે છે જેમાં thatનલજેસિક ગુણધર્મો હોય છે. આ દવાઓનો ઉપયોગ કરવાનું કાર્ય ગ્લુકોકોર્ટિકોઇડ હોર્મોન્સના સ્તરને સંતુલિત કરવાનું છે.
ઉપચાર દરમિયાન, તમારે નિયમિતપણે શરીરમાં ગ્લુકોઝના સ્તરનું નિરીક્ષણ કરવું જોઈએ અને તંદુરસ્ત અને સક્રિય જીવનશૈલીનું પાલન કરવું જોઈએ. ડાયાબિટીઝ માટે યોગ્ય રીતે બાંધવામાં આવતી કસરત ઉપચાર દખલ કરશે નહીં.
સ્ટેરોઇડ ડાયાબિટીસ વિશેની માહિતી આ લેખમાંની વિડિઓમાં આપવામાં આવી છે.
કારણો અને જોખમ પરિબળો
શરૂઆતમાં, રોગ સીધો સંકળાયેલ સ્વાદુપિંડનું કાર્ય સાથે સંકળાયેલ નથી. સામાન્ય કાર્બોહાઇડ્રેટ ચયાપચય ધરાવતા લોકોમાં, ગ્લુકોકોર્ટિકોઇડ્સના ઓવરડોઝના કિસ્સામાં ડાયાબિટીસનું આ સ્વરૂપ પ્રાથમિક સ્વરૂપમાં થઈ શકે છે.તેમને શરીરમાંથી દૂર કર્યા પછી, લક્ષણો અદૃશ્ય થઈ જાય છે. દવાઓ શરીરમાં પ્રોટીન અને કાર્બોહાઇડ્રેટ્સના ચયાપચયને નકારાત્મક અસર કરે છે, પરિણામે તેમના કુદરતી ચયાપચયનું ઉલ્લંઘન થાય છે, પછી વ્યક્તિ લોહીમાં નાઇટ્રોજનનું સ્તર વધે છે.
મોટી માત્રામાં દવાઓ લેવી પ્રોટીન અને કાર્બોહાઇડ્રેટ્સના ચયાપચયને અવરોધે છે.
એન્ડોક્રિનોલોજિસ્ટ્સ સત્તાવાર રીતે નિદાનની સ્થાપના કરે છે જ્યારે પરીક્ષણો બતાવે છે કે લોહીમાં ખાંડની હાજરી 11.5 મીમીલોલના સ્તરે છે અને પેશાબમાં ગ્લુકોઝની પુષ્ટિ થાય છે. પેથોલોજી એકદમ ધીરે ધીરે પ્રગતિ કરે છે, તેથી પ્રારંભિક તબક્કો એ ડાયાબિટીસ પહેલાનો તબક્કો છે, જ્યારે ગ્લુકોઝ સહિષ્ણુતાનું ઉલ્લંઘન થાય છે. તે પછી જ ડ doctorક્ટર અંતિમ નિદાન કરે છે.
જોખમી પરિબળો જે સ્ટીરોઇડ ડાયાબિટીસ તરફ દોરી શકે છે:
- કોર્ટીકોસ્ટેરોઈડ્સ લેવાનો લાંબો કોર્સ,
- વધેલી માત્રામાં સ્ટીરોઇડ દવાઓ લેવી,
- અજાણ્યા કારણોસર બ્લડ સુગરમાં વધારો,
- કોઈપણ ડિગ્રી સ્થૂળતા.
ગ્લુકોકોર્ટિકોઇડ તૈયારીઓ
એવું બને છે કે ગ્લુકોકોર્ટિકોઇડ્સનો ઉપયોગ ડાયાબિટીસના વિકાસ માટેની પરિસ્થિતિઓ બનાવે છે, જે રોગના લક્ષણોના નબળા અભિવ્યક્તિને લીધે અગાઉ જાણીતો નહોતો. આવી સ્થિતિમાં, દર્દીની સામાન્ય સુખાકારીમાં કોમા સુધી અનપેક્ષિત બગડવાની સંભાવના છે. તેથી, ડોકટરો ભલામણ કરે છે કે તમે ડ doctorક્ટરની સલાહ લો અને સ્ટીરોઇડ્સ લેતા પહેલા ડાયાબિટીસનું પરીક્ષણ કરો (ઉદાહરણ તરીકે, જન્મ નિયંત્રણ અથવા મૂત્રવર્ધક પદાર્થ). આ ભલામણ ખાસ કરીને વૃદ્ધો માટે, તેમજ શરીરની વધુ ચરબીવાળા લોકો માટે સંબંધિત છે.
દવાઓ, જેનો ઉપયોગ સ્ટીરોઈડ ડાયાબિટીસને ઉશ્કેરે છે:
- ગ્લુકોકોર્ટિકોઇડ દવાઓ કે જે બળતરા અથવા દમ માટે સૂચવવામાં આવે છે (ઉદાહરણ તરીકે, "ડેક્સામેથાસોન", "પ્રેડનીસોલોન"),
- મૂત્રવર્ધક પદાર્થ ગોળીઓ ("હાયપોથાઇઝાઇડ", "નેવિડ્રેક્સ", "ડિક્લોથિયાઝાઇડ"),
- આંતરસ્ત્રાવીય ગર્ભનિરોધક.
આ દવાઓ ખાસ કરીને મેદસ્વી લોકો માટે જોખમી છે જેને ડાયાબિટીઝનું જોખમ છે.
ગ્લુકોકોર્ટિકોઇડ્સ એક ખાસ પ્રકારનું હોર્મોન છે જે કામ દરમિયાન એડ્રેનલ ગ્રંથિનું નિર્માણ કરે છે. એક નિયમ મુજબ, આ દવાઓની doંચી માત્રા દર્દીને સૂચવવામાં આવે છે જે કિડની ટ્રાન્સપ્લાન્ટ ઓપરેશનમાંથી સાજા થઈ રહ્યો છે. જ્યારે દર્દીને આવી બિમારીઓ હોય ત્યારે ગ્લુકોકોર્ટિકોઇડ દવાઓની નિમણૂક પણ કરવામાં આવે છે:
- શ્વાસનળીની અસ્થમા,
- સંધિવા
- વિવિધ સ્વયંપ્રતિરક્ષા રોગો
- બહુવિધ સ્ક્લેરોસિસ
ઇત્સેન્કો-કુશિંગ રોગ
રોગનું બીજું નામ હાયપરકોર્ટિસીઝમ છે, જે 25-40 વર્ષની મહિલાઓને અસર કરે છે. ન્યુરોએન્ડ્રોક્રાઇન રોગોના જૂથમાં સૌથી તીવ્ર એકમાંનો છે. એડ્રેનલ ગ્રંથીઓની સામાન્ય કામગીરીમાં નિષ્ફળતા, કફોત્પાદક ગ્રંથી અને હાયપોથાલેમસ એ મૂળ કારણ છે. મુખ્ય લક્ષણ જાડાપણું છે, અને વજન, પેટ, પીઠ, ગળા અને ચહેરામાં કેન્દ્રિત છે. વધારાના સંકેતો:
- ચરબીયુક્ત સ્નાયુઓ અને કસરત કરવાની ઇચ્છાનો અભાવ,
- ચામડીના જખમ, ચહેરાના ઉપકલા એક લાક્ષણિકતા રંગીન રંગ મેળવી શકે છે,
- હૃદય દર નીચે પછાડી
- નર્વસ ડિસઓર્ડર્સ - હતાશા, તીવ્ર થાક, તીવ્ર મૂડ સ્વિંગ.
આ રોગની અસર માનવ શરીર પર પડે છે. આંકડા મુજબ, આશરે 30-50% કેસો જીવલેણ છે, તેથી સમયસર નિદાન અને યોગ્ય સારવાર એ દર્દીના જીવનને બચાવવા માટેની ચાવી છે. સારવાર રેડિયેશન થેરેપી દ્વારા અથવા શસ્ત્રક્રિયા દ્વારા કરવામાં આવે છે. સંપૂર્ણ પુન recoveryપ્રાપ્તિની સફળતા વિશેષ પોસ્ટopeપરેટિવ પગલાઓના સમૂહ દ્વારા સુનિશ્ચિત કરવામાં આવે છે.
સ્ટેરોઇડ ડાયાબિટીસના લક્ષણો
સ્ટીરોઇડ ડાયાબિટીઝની સારવાર એ હકીકત દ્વારા વધુ જટિલ છે કે તે પોતાને ઉચ્ચારિત ચિહ્નોથી પ્રગટ કરતી નથી. એક નિયમ મુજબ, રોગની હાજરીનું મુખ્ય મૂળ એડ્રેનલ ગ્રંથીઓના કાર્યમાં ઉલ્લંઘન છે. કેટલીકવાર લસિકામાં એડ્રેનલ હોર્મોન્સની માત્રામાં વધારો થવાથી આ રોગ ઉત્તેજિત થાય છે.
સામાન્ય લક્ષણો જે સ્ટેરોઇડ ડાયાબિટીસના વિકાસને સંકેત આપે છે:
- પુષ્કળ પ્રવાહી પીવા અને પીવાની નિરંતર ઇચ્છા,
- વધુ પડતા પેશાબ સાથે શૌચાલયની સફરમાં વધારો,
- ગ્લાયકેમિક અસંતુલન
- નબળાઇ
- થાક
- એકંદર સ્વાસ્થ્યમાં બગાડ.
મુશ્કેલી એ છે કે આ તે સંકેતો છે જે મોટાભાગના જાણીતા રોગોનું લક્ષણ છે. ઉદાહરણ તરીકે, આવી નિષ્ફળતા એડ્રેનલ કોર્ટેક્સની સામાન્ય કામગીરીના ઉલ્લંઘનને સૂચવી શકે છે. ડાયાબિટીઝના સ્ટીરોઇડ સ્વરૂપ સાથે, કેટોસિડોસિસ નોંધપાત્ર રીતે પ્રગટ થતો નથી. અપવાદરૂપ કિસ્સાઓમાં, જ્યારે રોગ લાંબા સમયથી વિકાસશીલ છે, દર્દીને મોંમાંથી એસિટોનની લાક્ષણિકતા ગંધ આવી શકે છે. કેટલીકવાર પેશાબ પરીક્ષણો કીટોન્સ બતાવે છે.
આંકડા અનુસાર, ટાઇપ 2 ડાયાબિટીઝવાળા લગભગ 60% લોકો રોગના સ્ટીરોઇડ સ્વરૂપવાળા ઇન્સ્યુલિન આધારિત દર્દીઓના જૂથમાં જાય છે. મોટાભાગના કિસ્સાઓમાં, એન્ટિ-ઇન્સ્યુલિન ઉપચાર ઇચ્છિત પરિણામ લાવતું નથી, તેથી દર્દીઓને કાર્બોહાઇડ્રેટ ઉત્પાદનોની ઓછી સામગ્રી, આઉટડોર પ્રવૃત્તિઓ અને શારીરિક કસરતોના સમૂહ સાથે તંદુરસ્ત આહાર સૂચવવામાં આવે છે.
એડ્રેનલ ગ્રંથિની સમસ્યાઓથી ડાયાબિટીસની સારવાર અને નિવારણ
સ્ટીરોઇડ ડાયાબિટીસના ઉપચારની પસંદગી ઇન્સ્યુલિન આધારિત ડાયાબિટીસની સારવાર જેવી જ છે. તકનીક રોગના સ્વરૂપ અને દર્દીના શરીરની વ્યક્તિગત લાક્ષણિકતાઓ પર આધારિત છે. પુન recoveryપ્રાપ્તિ માટે પગલાં અને દવાઓનો જરૂરી સેટ ફક્ત એક અનુભવી ચિકિત્સક દ્વારા સૂચવવામાં આવી શકે છે.
આવશ્યક ક્રિયાઓના સમૂહમાં નીચેના પગલાં શામેલ છે:
- સ્વાદુપિંડનું કાર્ય સામાન્ય બનાવવા માટે ઇન્સ્યુલિન ઇન્જેક્શન,
- કાર્બોહાઇડ્રેટ્સના નીચા એવા વિશેષ આહાર પર સ્વિચ કરો,
- ખાંડ ઘટાડતી દવાઓનો ઉપયોગ,
- મુશ્કેલ કિસ્સાઓમાં, એડ્રેનલ ગ્રંથીઓમાં વધુ પડતી પેશીઓને દૂર કરવા અને હોર્મોન્સના હાનિકારક પ્રભાવોને ઘટાડવા માટે સર્જિકલ હસ્તક્ષેપ જરૂરી છે,
- શરીરમાં મેટાબોલિક ડિસઓર્ડર પેદા કરતી દવાઓનું બંધ.
મોટાભાગના ડોકટરો માને છે કે તે સારવાર પદ્ધતિઓનું સંયોજન છે જે ઇચ્છિત અસર પ્રાપ્ત કરશે. તેથી, મૌખિક દવાઓ ઉપરાંત, ઇન્સ્યુલિનના ઇન્જેક્શન સૂચવવામાં આવે છે.
ઇન્સ્યુલિનની રજૂઆત તે કિસ્સામાં સૂચવવામાં આવે છે જ્યારે ખાંડ ઘટાડતી દવાઓ કાર્યનો સામનો કરી શકતી નથી. એ નોંધવું જોઇએ કે ઇન્સ્યુલિન વહીવટ એ લોહીમાં શર્કરાના સ્તરને સામાન્ય બનાવવાનો એકમાત્ર અસ્તિત્વમાં નથી. એડ્રેનલ ગ્રંથીઓના ભાગને દૂર કરવું એ એક આત્યંતિક પગલું છે અને જ્યારે અન્ય પદ્ધતિઓ મદદ કરતી નથી ત્યારે તે કિસ્સામાં હાથ ધરવામાં આવે છે. આ અંગના પેશીઓને દૂર કરવાની કામગીરી માનવ સ્વાસ્થ્ય માટેના ઘણા જોખમો સાથે સંકળાયેલ છે.
લો કાર્બ આહાર
ડાયાબિટીસ મેલિટસની સારવાર પોતે નક્કી કરે છે તે મુખ્ય લક્ષ્ય એ છે કે દર્દીની સ્થિતિને સામાન્ય બનાવવી અને શક્ય તેટલા લાંબા સમય સુધી શક્ય ગૂંચવણો મુલતવી રાખવી. સ્ટીરોઇડ ડાયાબિટીસ મેલીટસના નિવારણ અને સારવાર માટે પોષણ સમાયોજન એ સૌથી સરળ પદ્ધતિ છે, પરંતુ ઇન્સ્યુલિન અથવા શસ્ત્રક્રિયાની રજૂઆત કરતા આ ઓછી અસરકારક નથી. એડ્રીનલ ગ્રંથીઓ અને આખા શરીર પર લો-કાર્બ આહારની સકારાત્મક અસર, આવા ચિહ્નો દ્વારા વર્ગીકૃત થયેલ છે:
- ઇન્સ્યુલિન અથવા ખાંડ ઘટાડવાની દવાઓની ઓછી જરૂરિયાત,
- ખાધા પછી લાંબા સમય સુધી ખાંડનું સામાન્યકરણ,
- સામાન્ય સુખાકારી અને ડાયાબિટીસના લક્ષણોનો અભાવ,
- વધુ મુશ્કેલીઓનું જોખમ ઓછું થયું છે,
- શરીરમાં કોલેસ્ટરોલનું સ્તર ઘટી જાય છે.
લો-કાર્બ આહાર એ એક વિશેષ આહાર છે જે પુષ્કળ શાકભાજી, ફળો અને તાજી વનસ્પતિઓ ખાવાના આધારે છે. ડેરી ઉત્પાદનો અને માંસ મર્યાદિત માત્રામાં ખાઈ શકાય છે. સ્થૂળતાના તીવ્ર સ્વરૂપ અને રક્તમાં શર્કરાથી 2-3 ગણા વધારે પ્રમાણમાં દર્દીઓને કાર્બોહાઇડ્રેટ મુક્ત આહાર (આહાર 8) ને અનુસરવાની સલાહ આપવામાં આવે છે.
આહાર ભલામણો
સ્ટેરોઇડ ડાયાબિટીઝને રોકવાના માર્ગ તરીકે એક વિશેષ આહાર વિકસાવવામાં આવ્યો છે. મૂળભૂત નિયમો:
- દૈનિક આહારનો આધાર એ ફાઇબરથી સમૃદ્ધ આહાર છે,
- પ્રોસેસિંગ પ્રોડક્ટ્સની રીતો - સ્ટીવિંગ, રસોઈ અથવા સ્ટીમિંગ,
- લાલ માંસને માછલી અથવા ચિકન, સસલાના દુર્બળ માંસથી બદલવું જોઈએ.
- શુદ્ધ પાણી ઓછામાં ઓછું 1.5 લિટર,
- "ખાલી" કાર્બોહાઇડ્રેટ્સ પર પ્રતિબંધ - પાસ્તા, પેસ્ટ્રી, ખાંડ, કન્ફેક્શનરી, ચોખા, રોલ્સ અને બ્રેડ.
ભોજનની આવર્તન દર્દી જે ખાંડ ઘટાડે છે તે પ્રકારની દવા પર આધારિત છે.
વધારાના સાધન તરીકે, દર્દીને એનાબોલિક હોર્મોન્સ સૂચવવામાં આવે છે, જેનું કાર્ય ગ્લુકોકોર્ટિકોઇડ હોર્મોન્સનું સંતુલન રાખવાનું છે. નિયમિત ડાયાબિટીસ જેવા આબેહૂબ સંકેતોમાં સ્ટીરોઇડ ડાયાબિટીસ મેલીટસ પ્રગટ થતો નથી, પરંતુ તેનો અર્થ એ નથી કે તેને અવગણવું જ જોઇએ અને પુન recoverપ્રાપ્ત કરવા માટે કોઈ પગલા ભરવા જોઈએ નહીં. છેવટે, દર્દીના સ્વાસ્થ્યની સ્થિર સારી સ્થિતિ જાળવવા માટે, સુગર રોગના તમામ પ્રકારોનો ઉપચાર કરવો આવશ્યક છે. નિવારક પગલાંનું પાલન કરવું, ગ્લુકોઝના સ્તરનું નિરીક્ષણ કરવું, કસરત કરવી અને તંદુરસ્ત આહાર જાળવવો મહત્વપૂર્ણ છે.
એડ્રેનલ ડાયાબિટીસ

સ્ટીરોઈડ ડાયાબિટીસ - ડાયાબિટીઝ ઇન્સ્યુલિન આધારિત આકાર.
આ રોગ એડ્રેનલ ગ્રંથીઓની ખામી અને એડ્રેનલ કોર્ટેક્સ દ્વારા સ્ત્રાવિત હોર્મોન્સની સાંદ્રતાના લાંબા સમય સુધી વધવાના કારણે વિકસે છે.
આ પ્રકારની ડાયાબિટીસ શરીરની હાલની પેથોલોજીઓ દ્વારા અથવા અમુક દવાઓ લેતા ઉશ્કેરવામાં આવે છે. ડાયાબિટીસના લક્ષણો ધીરે ધીરે વિકસે છે અને તેમાં ઉચ્ચારણ અભિવ્યક્તિઓ નથી.
તીવ્ર એડ્રેનલ અપૂર્ણતા
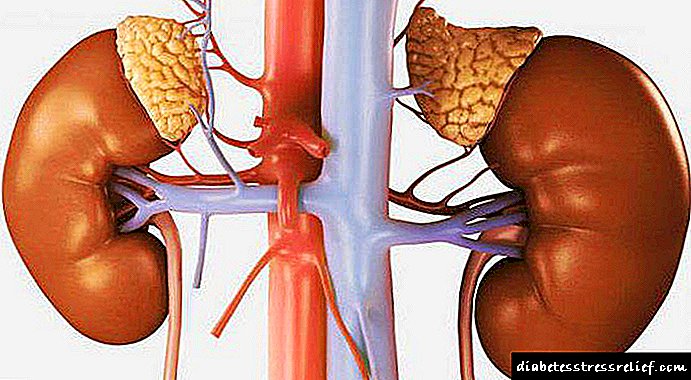

તીવ્ર એડ્રેનલ અપૂર્ણતા (એડિસન કટોકટી) એ એડ્રેનલ કોર્ટેક્સ દ્વારા હોર્મોન ઉત્પાદનમાં તીવ્ર ઘટાડો અથવા સમાપ્તિના પરિણામે તીવ્ર ગંભીર સ્થિતિ છે.
તીવ્ર એડ્રેનલ અપૂર્ણતા મોટા ભાગે ક્રોનિક એડ્રેનલ અપૂર્ણતાવાળા દર્દીઓમાં થાય છે.
ઉદાહરણ તરીકે, જો તેઓ પોતાની અછતને પૂર્ણ કરવા માટે કોર્ટિકોસ્ટેરોઇડ હોર્મોન્સ લેવાનું બંધ કરે છે.
ઇજાઓ, ,પરેશન, તીવ્ર ચેપી રોગોની પૃષ્ઠભૂમિ સામે આ જ વસ્તુ થઈ શકે છે, જ્યારે હવામાન બદલાય છે, તીવ્ર શારીરિક શ્રમ, તીવ્ર માનસિક-ભાવનાત્મક તણાવ.
વધુમાં, એક એડિસન કટોકટી થાય છે:
- એડ્રેનલ ગ્રંથીઓમાં તીવ્ર હેમરેજ અથવા તેમનામાં હાર્ટ એટેકના વિકાસ સાથે (પેશીઓ નેક્રોસિસ),
- મેનિન્જાઇટિસ, સેપ્સિસ, તીવ્ર લોહીનું નુકસાન (ઘાવ, બાળજન્મ), બર્ન રોગ.
શું થાય છે?
એડ્રેનલ ગ્રંથીઓ લગભગ સંપૂર્ણ રીતે હોર્મોન્સનું નિર્માણ કરવાનું બંધ કરે છે, જે તમામ પ્રકારના ચયાપચયનું ઉલ્લંઘન તરફ દોરી જાય છે. સૌ પ્રથમ, શરીરમાં તીવ્ર ડિહાઇડ્રેશન થાય છે અને ફરતા લોહીનું પ્રમાણ ઘટે છે.
પોટેશિયમ ચયાપચયનું ઉલ્લંઘન એ હકીકત તરફ દોરી જાય છે કે હૃદયની સ્નાયુઓ ખરાબ થવા લાગે છે. તે જ સમયે, કાર્બોહાઇડ્રેટ ચયાપચય પીડાય છે: રક્ત ખાંડનું સ્તર ઘટે છે, ઇન્સ્યુલિન પ્રત્યે કોષોની સંવેદનશીલતા વધે છે.
કિડનીનું કામ વ્યગ્ર છે.
વ્યક્તિની સ્થિતિ અચાનક અને ખૂબ જ ઝડપથી બગડે છે:
એડ્રેનલ કટોકટી થોડા કલાકોથી કેટલાક દિવસો સુધી વિકસે છે. પૂર્વ-સંકટ સમયગાળામાં, સ્નાયુઓની નબળાઇ વધે છે, ભૂખ અદૃશ્ય થઈ જાય છે, સ્નાયુઓમાં દુખાવો દેખાય છે.
તીવ્ર એડ્રેનલ અપૂર્ણતા (કટોકટી) ના લક્ષણો:
- બ્લડ પ્રેશર તીવ્ર ઘટાડો થાય છે, જે પુષ્કળ પરસેવો, ઠંડક હાથ અને પગ, અચાનક નબળાઇ દ્વારા પ્રગટ થાય છે,
- હૃદયનું કાર્ય ખલેલ પહોંચાડે છે, એરિથમિયા વિકસે છે,
- ઉબકા અને vલટી, પેટમાં તીવ્ર દુખાવો, ઝાડા,
- પેશાબનું ઉત્પાદન ઝડપથી ઘટે છે (ઓલિગોઅન્યુરિયા),
- ચેતનામાં ખલેલ પડે છે. શરૂઆતમાં, દર્દી નીરસ હતો, બોલવામાં મુશ્કેલી સાથે, તેનો અવાજ શાંત હતો, અસ્પષ્ટ હતો. પછી ભ્રાંતિ, મૂર્છા, કોમા થાય છે
જો આવા લક્ષણો દેખાય, તો તાત્કાલિક હોસ્પિટલમાં દાખલ થવું જરૂરી છે.
ડાયગ્નોસિસ અને સારવાર
તીવ્ર એડ્રેનલ અપૂર્ણતા નિદાન માટે નિમણૂક કરો:
- સામાન્ય રક્ત પરીક્ષણ.લાલ રક્તકણો (એરિથ્રોસાઇટોસિસ) અને હિમોગ્લોબિન (લોહીના ગંઠાઇ જવાને કારણે) ની સંખ્યામાં વધારો થયો છે, લ્યુકોસાઇટ્સ અને ઇએસઆરની સંખ્યામાં વધારો,
- ખાંડ માટે રક્ત પરીક્ષણ: હાઈપોગ્લાયકેમિઆ (ખાંડના સ્તરમાં ઘટાડો),
- રક્તનું બાયોકેમિકલ વિશ્લેષણ: પોટેશિયમ અને ક્રિએટિનાઇનના સ્તરમાં વધારો, સોડિયમ, ક્લોરાઇડ્સના સ્તરમાં ઘટાડો,
- યુરીનાલિસિસ: નક્કી પ્રોટીન, લાલ રક્તકણો, કેટલીકવાર એસિટોન,
- પેશાબ અને લોહીમાં એડ્રેનલ હોર્મોન્સના સ્તરનો અભ્યાસ: કોર્ટીકોસ્ટેરોઇડ્સ (કોર્ટિસોલ, એલ્ડોસ્ટેરોન, વગેરે) ની સંખ્યામાં તીવ્ર ઘટાડો જોવા મળ્યો છે.
- ઇસીજી: હાયપરક્લેમિયાના સંકેતો.
સઘન સંભાળ એકમ અથવા સઘન સંભાળ એકમમાં સારવાર હાથ ધરવામાં આવે છે. સારવારનો આધાર કોર્ટીકોસ્ટેરોઇડ્સ અને વિશિષ્ટ ઉકેલોવાળા ડ્રોપર્સ છે. આઘાતની સ્થિતિથી દર્દીને દૂર કરવા પગલાં પણ લેવામાં આવે છે.
જો સમયસર સારવાર શરૂ કરવામાં આવે, તો દર્દીને સંકટમાંથી બહાર કા ofવાની સંભાવના વધી જાય છે.
પુન recoveryપ્રાપ્તિ પછી, દર્દીઓ હજી પણ એડ્રેનલ ડિસફંક્શનના સંકેતો બતાવે છે, તેથી તેમને એડ્રેનલ કોર્ટેક્સ હોર્મોન્સના કૃત્રિમ એનાલોગ સાથે આજીવન રિપ્લેસમેન્ટ થેરેપીની જરૂર છે.
રોકો
એડ્રેનલ કટોકટીને રોકવા માટે, ક્રોનિક એડ્રેનલ કોર્ટેક્સની અપૂર્ણતા અને કોર્ટીકોસ્ટેરોઇડ્સના સતત ઉપયોગની આવશ્યકતા અન્ય રોગો માટે પર્યાપ્ત હોર્મોન રિપ્લેસમેન્ટ થેરાપી હાથ ધરવી જરૂરી છે.
કોઈ પણ સંજોગોમાં તમારે સ્વતંત્ર રીતે કોર્ટીકોસ્ટેરોઇડ્સ લેવાનું બંધ કરવું જોઈએ નહીં અથવા તેમની માત્રા ઘટાડવી જોઈએ.
એન્ડોક્રિનોલોજિસ્ટ સાથે સતત સંપર્ક જાળવવું જરૂરી છે, જે દર્દીની શારીરિક પ્રવૃત્તિ અને આરોગ્યની સ્થિતિના આધારે ડ્રગની માત્રાને સમાયોજિત કરે છે.
તમે આ લેખ મેડપોર્ટલ.રૂ સાઇટ પર વાંચી શકો છો
ડાયાબિટીઝમાં વેસ્ક્યુલર પ્રક્રિયાઓમાં એડ્રેનલ ગ્રંથીઓની ભૂમિકાનો પ્રશ્ન
રસપ્રદ વાત એ છે કે ડાયાબિટીસ મેલિટસમાં વાહિની પ્રક્રિયાઓમાં એડ્રેનલ ગ્રંથીઓની ભૂમિકાનો પ્રશ્ન છે.
ડાયાબિટીઝ મેલીટસ અને રેટિનોપેથીના 6 દર્દીઓમાં એડ્રેનલ ગ્રંથીઓ દૂર કરવામાં આવી હતી, પરિણામે ડાયાબિટીસ મેલીટસ અને રેટિનોપેથીમાં સુધારો થયો હતો.
મેલિન્સ મુજબ, આવા ઓપરેશનના સંકેતો, વેસ્ક્યુલર ડિસઓર્ડર, હાયપરટેન્શન, ગ્લોમેરોલોસ્ક્લેરોસિસ અને આલ્બ્યુમિન્યુરિયા છે.
હેડસ્ટ્રોમ અને વર્થહામ (હેડસ્ટ્રેમ એ.
વortર્થેમ), એડ્રેનલ ફંક્શનવાળા ડાયાબિટીસ મેલીટસવાળા દર્દીઓમાં રક્ત વાહિનીઓમાં ડીજનરેટિવ ફેરફારોને જોડતા, ગંભીર ડાયાબિટીસ મેલીટસ અને નોંધપાત્ર વેસ્ક્યુલર ડિસઓર્ડરવાળા 7 દર્દીઓમાં દ્વિપક્ષી એડ્રેનાઇલેક્ટોમી કરી હતી.
શસ્ત્રક્રિયા અને પછીના દિવસો પહેલાં, દર્દીઓને કોર્ટીસોન આપવામાં આવતું હતું. લેખકોએ એડ્રેનલ અપૂર્ણતાની ઘટનાનું નિરીક્ષણ કર્યું નથી. બધા દર્દીઓમાં, ઇન્સ્યુલિનની જરૂરિયાત ઓછી થઈ હતી અને બ્લડ પ્રેશર ઓછું થયું હતું, અને લોહીમાં પોટેશિયમ અને શેષ નાઇટ્રોજનમાં પણ ઘટાડો થયો હતો.
પેશાબમાં, પ્રોટીનની માત્રામાં ઘટાડો થયો અને સોજો અદૃશ્ય થઈ ગયો. કેટલાક દર્દીઓએ દ્રશ્ય ઉગ્રતામાં સુધારો કર્યો અને સુખાકારીમાં સુધારો કર્યો. જો કે, લેખકોની નોંધ પ્રમાણે, કેટલાક દર્દીઓમાં રેટિનાની સ્થિતિ બદલાતી નથી અને રેનલ નિષ્ફળતાની ઘટનામાં વધારો થયો છે.
આ ક્લિનિકલ પ્રયોગો દર્શાવે છે કે એડ્રેનલ ગ્રંથીઓ દૂર કરવાથી ડાયાબિટીસનો માર્ગ મધ્યમ થઈ શકે છે. તદુપરાંત, તે એડ્રેનલ કોર્ટેક્સના અતિસંવેદન માટે સૂચવવામાં આવે છે, એડ્રેનલ સિન્ડ્રોમ માટે, ડાયાબિટીસ મેલિટસથી તીવ્ર.
તેથી, સ્પ્રેગ, પ્રિસ્ટલી અને ડોકેટીના કિસ્સામાં (સ્પ્રેક, પ્રિસ્ટલી એ.
ડોકીટી) 3 વર્ષ પહેલાં ડાયાબિટીસ મેલીટસના દર્દીમાં એડ્રેનલ કોર્ટેક્સમાંથી નીકળતી એક જીવલેણ ગાંઠ દૂર કરવામાં આવી હતી, જેનાથી સંપૂર્ણ પુન recoveryપ્રાપ્તિ થઈ હતી.
ગાંઠ સોકર બોલના કદ સુધી પહોંચી અને તેનું વજન 1550 ગ્રામ હતું શસ્ત્રક્રિયા પહેલા બ્લડ સુગર 252 - 375 મિલિગ્રામ%, શસ્ત્રક્રિયા પછીના ત્રીજા દિવસે 107 મિલિગ્રામ%, પછી - 88 મિલિગ્રામ%. કાર્બોહાઇડ્રેટ સહનશીલતા સામાન્ય બની ગઈ છે.
નબળા કાર્બોહાઇડ્રેટ ચયાપચયનું કારણ બનેલા એડ્રેનલ ગાંઠોની અસાધારણ વિરલતાને ધ્યાનમાં લઈએ છીએ, અમે નિરીક્ષણ કરતા દર્દીઓની જાણ કરવી જરૂરી ગણીએ છીએ.
એડ્રેનલ કોર્ટેક્સની હાયફંક્શનની શંકા અને રોગના પ્રથમ લક્ષણો
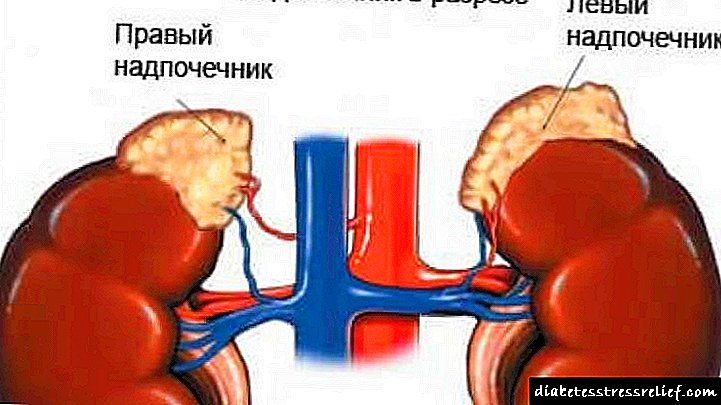
એડ્રેનલ કોર્ટેક્સની નિષ્ક્રિયતા એ એક સિન્ડ્રોમ છે જે મહત્વપૂર્ણ પદાર્થના હોર્મોન્સના ઉત્પાદનના ઉલ્લંઘનને કારણે થાય છે, જે દરેક કિડનીની ટોચ પર સ્થિત છે. એડ્રેનલ કોર્ટેક્સની નિષ્ક્રિયતા આ હોઈ શકે છે:
આ રહસ્યો વ્યક્તિના જીવન દરમ્યાન તેમની હાયપોફંક્શનને પૂર્ણ કરે છે. સ્ત્રીઓમાં એડ્રેનલ ગ્રંથીઓનું કાર્ય પુરુષોમાં આ અંગોની તેમની કામગીરીથી અલગ નથી. એડ્રેનલ કોર્ટેક્સની અપૂર્ણતા વિવિધ કારણોસર થઈ શકે છે. તેમના ચોક્કસ નિશ્ચય માટે, ક્લિનિકમાં ડાયગ્નોસ્ટિક્સ કરવામાં આવે છે.
સામાન્ય જોગવાઈઓ
બાળકોમાં, પ્રાથમિક એડ્રેનલ અપૂર્ણતા પણ થઈ શકે છે. તે જ સમયે, એડ્રેનલ ગ્રંથીઓના કાર્યોમાં ઘટાડો થાય છે. પેથોલોજીની શંકાને કારણે હાયપરકોર્ટિસીઝમ થાય છે, જે શરીરમાં હોર્મોન્સનો અભાવ દર્શાવે છે.
હાઈફર્ફંક્શન શિશુઓમાં પણ થઈ શકે છે. ગર્ભના વિકાસ દરમ્યાન ધોરણમાંથી વિચલનો ઉલ્લંઘન તરફ દોરી જાય છે. નિશાની હોર્મોનનું અપૂરતું ઉત્પાદન હોઈ શકે છે, જે બાળકમાં મેટાબોલિક પ્રક્રિયાઓના કાર્યને અસર કરશે.
તેનાથી વીસીડીની ઉણપ થઈ શકે છે. આ કિસ્સામાં, એડ્રેનલ ગ્રંથીઓ યોગ્ય રીતે તેમનું કામ કરવાનું બંધ કરે છે. એડ્રેનલ અપૂર્ણતાના લક્ષણો અલગ હોઈ શકે છે.
તે પેથોલોજીને નક્કી કરવા માટે વિવિધ ડાયગ્નોસ્ટિક પગલાં પણ કરે છે. સાચા નિદાનથી રોગના કારણોને વધુ સચોટ રીતે નિર્ધારિત કરવું અને સાચી સારવાર સૂચવવામાં આવે છે.
એડ્રેનલ ગ્રંથીઓ: તે શું છે?
ક્ષતિગ્રસ્ત સ્ત્રાવને કારણે એડ્રેનલ કોર્ટેક્સની તકલીફ થઈ શકે છે. આ ગ્રંથીઓ માનવ શરીર માટે નોંધપાત્ર મહત્વ ધરાવે છે. તેઓ ઘણી સિસ્ટમોના સ્થિર કામગીરીને ટેકો આપે છે. આયર્ન બે સ્તરોનો સમાવેશ કરે છે જે ભિન્ન ભૂમિકા ભજવે છે.
કોર્ટિકલ પદાર્થ સરેરાશ 30 પ્રકારના હોર્મોન્સ ઉત્પન્ન કરે છે, જે આ માટે જવાબદાર હોઈ શકે છે:
- માનવ જાતીય વિકાસ.
- બળતરા નિષેધ.
- કાર્બોહાઇડ્રેટ ચયાપચય.
- મીઠું અને પાણીનું સંતુલન.
મગજ પદાર્થ સીએનએસ મધ્યસ્થીઓના ઉત્પાદન માટે જવાબદાર છે. આ છે:
આ ગ્રંથીઓમાંથી આવતા હોર્મોન્સ અન્ય સિસ્ટમ્સના કાર્યને પણ અસર કરે છે. ખાસ કરીને, તેઓ આવી પ્રક્રિયાઓ માટે જવાબદાર છે:
- બ્લડ પ્રેશરનો ધોરણ લાવો.
- શરીરમાં ક્ષાર અને પાણીનો ધોરણ પ્રદાન કરો.
- વ્યક્તિને તણાવથી સુરક્ષિત કરો.
- રોગપ્રતિકારક શક્તિને અસર કરે છે.
એડ્રેનલ કોર્ટેક્સની હાયપોફંક્શન: કારણો
જો એડ્રેનલ ગ્રંથીઓનું ઉલ્લંઘન થાય છે, તો પછી આ ગંભીર ગૂંચવણો અને પેથોલોજીનું કારણ બને છે જે આ હકીકત સાથે સંકળાયેલ છે કે શરીરમાં હોર્મોન્સની અપૂરતી માત્રા હશે.
રોગ કેવી રીતે આગળ વધે છે તેના આધારે, ડોકટરો તેને આમાં વહેંચે છે:
ઉપરાંત, પેથોલોજીને નુકસાનની ડિગ્રીના આધારે વર્ગીકૃત કરી શકાય છે. આ છે:
- પ્રાથમિક બાળજન્મ પછી અથવા આનુવંશિક રોગને કારણે થઈ શકે છે.
- માધ્યમિક જ્યારે કફોત્પાદક ગ્રંથિને નુકસાન થાય છે ત્યારે થાય છે.
- તૃતીય હોર્મોન્સનું સંશ્લેષણ ખોટું છે. જે એડ્રેનલ અવરોધ તરફ દોરી શકે છે.
સિમ્પ્ટોમેટોલોજી
એડ્રેનલ રોગ સાથે, લક્ષણો અલગ હોઈ શકે છે. આ એ હકીકતને કારણે છે કે શરીરમાં વિવિધ નકારાત્મક પ્રક્રિયાઓ થાય છે. તેમાંના છે:
- એલ્ડોસ્ટેરોનની થોડી માત્રામાં પાણીની ઉણપનું કારણ બને છે, જે સેન્ટ્રલ નર્વસ સિસ્ટમ, ગેસ્ટ્રોઇંટેસ્ટાઇનલ માર્ગ અને હૃદય પર નકારાત્મક અસર કરે છે.
- કોર્ટીસોલની થોડી માત્રા મેટાબોલિક ડિસઓર્ડરનું કારણ બને છે. શરીર કાર્બોહાઇડ્રેટ્સને શોષવાનું બંધ કરે છે.
પેથોલોજીના અભિવ્યક્તિઓ
રોગના વિકાસની શરૂઆતમાં, કોઈ વ્યક્તિ અનુભવી શકે છે:
- ભૂખ ઓછી.
- ઘટાડો કામગીરી.
- વજન ઓછું કરવું.
- પાચનતંત્રનું ઉલ્લંઘન.
- પીળા રંગમાં બાહ્ય ત્વચાનો રંગ.
- મીઠાઇ માટે તૃષ્ણા.
ત્વચામાં રંગદ્રવ્ય એ હકીકતને કારણે થાય છે કે શરીરમાં ઘણાં કોર્ટિસોલ ઉત્પન્ન થાય છે. આ હકીકત તરફ દોરી જાય છે કે હોર્મોન મોટા પ્રમાણમાં ઉત્પન્ન થવાનું શરૂ થાય છે, જે ત્વચાના કોષોના રંગ માટે જવાબદાર છે. આ અભિવ્યક્તિની તીવ્રતા આવા હોર્મોનનાં શરીરના સ્તર પર આધારિત છે.
રોગના વિકાસ સાથે, કોઈ વ્યક્તિ આ વિશે ફરિયાદ પણ કરી શકે છે:
- યાદશક્તિ નબળાઇ.
- ઝડપી મ્યોકાર્ડિયલ કાર્ય.
- બ્લડ પ્રેશર ઘટાડવું.
- હતાશા
- પેરીનિયમ માં વાળ ખરવા.
- પેશાબનું ઝડપી ઉત્સર્જન.
ગૌણ પ્રકારના પેથોલોજી સાથે પણ કેટલાક લક્ષણો જોવા મળી શકે છે. આ નોંધપાત્ર લક્ષણો હોઈ શકે છે. આ સ્થિતિ એ હકીકતથી પ્રભાવિત છે કે લોહીમાં ગ્લુકોઝ ઓછો હશે. આ થઈ શકે છે:
- પરસેવો આવે છે.
- નબળાઇ.
- માથાનો દુખાવો.
- ઠંડી.
- હેડ સ્પિન.
- મ્યોકાર્ડિયલ ફંક્શનમાં વધારો.
- બાહ્ય ત્વચાની પેલોર.
- ભૂખ.
- ક્ષતિગ્રસ્ત સંકલન.
ક્રોનિક પ્રકારનાં પેથોલોજીમાં પણ તેના પોતાના લક્ષણો છે, જે પરીક્ષણ દરમિયાન ડ doctorક્ટર માટે યોગ્ય નિદાન કરવાનું શક્ય બનાવે છે. સામાન્ય રીતે, આ પ્રકારનો રોગ હોર્મોન-આધારિત દવાઓનાં મોટા ડોઝના ઉપયોગને કારણે પોતાને મેનીફેસ્ટ કરે છે.
ડાયગ્નોસ્ટિક પદ્ધતિઓ
નિદાન સામાન્ય રીતે આધુનિક પદ્ધતિઓનો ઉપયોગ કરીને કરવામાં આવે છે. સચોટ નિષ્કર્ષ કા ,વા માટે, દર્દીને કેટલાક સાધનસામગ્રી અને પ્રયોગશાળા પરીક્ષણો કરાવવું પડશે, એટલે કે:
પરંતુ આવા પેથોલોજીથી, જેમ કે નિષ્ણાતો કહે છે, પ્રયોગશાળા પદ્ધતિઓનું નિદાન કરવું મુશ્કેલ હોઈ શકે છે. સામાન્ય રીતે, દર્દીને નસોમાં હોર્મોન લગાડવામાં આવે છે, અને પછી તેઓ તેના શરીરની સ્થિતિનું નિરીક્ષણ કરે છે. હોર્મોનની રજૂઆત પછી પેથોલોજીનું લાક્ષણિક સંકેત હશે:
- લોહીમાં કોર્ટિસોનની માત્રામાં ઘટાડો.
- લોહીમાં પોટેશિયમનો વધારો.
- ગ્લુકોઝમાં ઘટાડો.
સચોટ નિદાનમાં એચ.આય.વી પરીક્ષણ શામેલ છે. પરીક્ષા દરમિયાન, થાઇરોઇડ ગ્રંથિનું કાર્ય અને રોગપ્રતિકારક શક્તિની તપાસ કરવી ફરજિયાત છે.
હાયપોકોર્ટિસીઝમ: સારવાર અને તેની પદ્ધતિઓ
આજે, આવા રોગની ઉપચાર કરવા માટે ડોકટરો વિવિધ આધુનિક પદ્ધતિઓનો ઉપયોગ કરી શકે છે. સારવાર દરમિયાન, ડ doctorક્ટરનું મુખ્ય કાર્ય રોગવિજ્ .ાનના અભિવ્યક્તિના કારણોને દૂર કરવા અને હોર્મોન્સનું પ્રમાણ સામાન્યમાં લાવવું છે.
રોગના કારણોને દૂર કરવા માટે, નીચેની પદ્ધતિઓનો ઉપયોગ કરવામાં આવે છે:
- દવા.
- સર્જિકલ
- રેડિયેશન.
રોગના પ્રારંભિક તબક્કે, દર્દીને હોર્મોન્સ અને ખનિજોવાળી દવાઓ સૂચવવામાં આવે છે. ગૌણ પ્રકારના રોગમાં, માત્ર ગ્લુકોકોર્ટિકોઇડનો ઉપયોગ સૂચવવામાં આવે છે. ક્રોનિક પ્રકારના પેથોલોજીમાં, સેક્સ હોર્મોન્સનો ઉપયોગ સૂચવવામાં આવે છે.
ઉપરાંત, દવાઓની સહાયથી સારવાર કરવાની પ્રક્રિયામાં, ડ doctorક્ટર નિયમિતપણે દર્દીની સ્થિતિનું મૂલ્યાંકન કરે છે. તે તેના દ્વારા વ્યાખ્યાયિત કરે છે:
- વજન સામાન્ય કરો.
- બ્લડ પ્રેશર.
- બાહ્ય ત્વચાના રંગમાં સુધારો.
- હતાશા અદૃશ્ય થઈ.
- સુખાકારીમાં સુધારો કરવો.
જ્યારે ફરીથી pથલો આવે ત્યારે, દર્દી માટે કટોકટીની સંભાળ જરૂરી છે. આ કરવા માટે, તેને જરૂર છે:
- શરીરમાં પાણીનું સંતુલન ફરી ભરો.
- હોર્મોન્સ લો.
- લક્ષણો દૂર કરો.
વિવિધ તણાવપૂર્ણ પરિસ્થિતિઓમાં, હોર્મોન્સની માત્રામાં ત્રણ વખત વધારો કરવાની ભલામણ કરવામાં આવે છે જેથી નકારાત્મક લક્ષણો ન દેખાય. પરંતુ ગર્ભાવસ્થા દરમિયાન, ડોઝ વધારવો જોઈએ નહીં.
નિવારણ
જો કોઈ રોગની તપાસ પછી, તેની સારવાર યોગ્ય રીતે થવાનું શરૂ થાય છે, તો ડોકટરો પૂર્વસૂચન અનુકૂળ છે. સારવાર પછીની વ્યક્તિનું આગળનું જીવન પાછલા જીવન કરતા અલગ નહીં હોય.
તે પણ નોંધ્યું છે કે હાલમાં નિવારણ માટે કોઈ વિશિષ્ટ ભલામણો નથી. નિવારણની મુખ્ય પદ્ધતિઓ આલ્કોહોલ અને નિકોટિનનો વપરાશ ઘટાડવાનો છે.
આ રોગવિજ્ .ાન સાથે, વ્યક્તિને આવશ્યકપણે ક્લિનિકમાં નોંધણી કરાવવી આવશ્યક છે અને ડ aક્ટર દ્વારા સતત તપાસવામાં આવે છે. આ ભલામણ જોખમ ધરાવનારાઓને પણ લાગુ પડે છે. નવજાત શિશુમાં એડ્રેનલ અપૂર્ણતા એ બાળકની નોંધણીનું એક કારણ છે.
નિષ્કર્ષ
જેમ અગાઉના પરથી નક્કી કરી શકાય છે, એડ્રેનલ અપૂર્ણતા એ એક ખતરનાક અને અણધારી રોગ છે, અને તેથી તે વ્યક્તિ કે જેણે તેનાથી પીડાય છે, તેમના આરોગ્યનું સતત નિરીક્ષણ કરવું જ જોઇએ.
હાયપરથાઇરોઇડિઝમ થાઇરોઇડ ગ્રંથિ ભાગ 2 ના રોગો કાર્યાત્મક અને પ્રિવેન્ટએજ દવાના સંદર્ભમાં જઠરાંત્રિય નબળાઇ એડ્રેનલ ડિસફંક્શન એડ્રેનલ અપૂર્ણતા માટે Adડપ્ટોજેન્સ. એડિસનનો રોગ એડ્રેનલ અપૂર્ણતા અને ફ્લોરેવિટીસ.એક્ટિવ આયુષ્ય સિસ્ટમ એ ફ્લોરીવાઇટિસ વિશે છે .. એડ્રેનલ ગ્રંથિની તકલીફ. એડ્રેનલ ગ્રંથીઓની નિષ્ક્રિયતા, કિડની નિષ્ફળતાના સંકેતો + સ્ત્રીઓમાં
એન્ડોક્રિનોલોજિસ્ટ સર્જન સેરગેઇ ચેરેન્કો: "એડ્રેનલ ગાંઠો સતત વધારો થવાથી પોતાને અનુભવે છે ..
એક અભિપ્રાય છે કે એન્ડોક્રિનોલોજિસ્ટ એક ડ doctorક્ટર છે જે થાઇરોઇડ ગ્રંથિનો વ્યવહાર કરે છે અને ડાયાબિટીઝની સારવાર કરે છે. એવું લાગે છે કે કેટલીકવાર ડ doctorક્ટર પોતે પણ આવું વિચારે છે.
જ્યારે દર્દી પોતાને એડ્રેનલ ગ્રંથીઓની સમસ્યા અંગે શંકા કરે છે, એન્ડોક્રિનોલોજિસ્ટની ગેરસમજને લીધે છે ત્યારે પરિસ્થિતિને બીજું શું સમજાવી શકે છે? એક એવો કેસ હતો જ્યારે પ્રાદેશિક એન્ડોક્રિનોલોજી ક્લિનિક્સમાંની એકમાં આવી રહેલી સ્ત્રીને અન્ય ક્લિનિક્સની શોધ કરવી પડી જેમાં નિદાનની પુષ્ટિ કરવા માટે તેમની તપાસ કરી શકાય.
જો કે, વિશ્વસનીય પરિણામો જોયા પછી પણ, નિષ્ણાતએ પોતાનો આગ્રહ રાખ્યો: કોઈ બીમારી નથી, કારણ કે તે ખૂબ જ દુર્લભ છે ... તેમણે એફએસીટીએસની સીધી લાઇન દરમિયાન વ્યાવસાયિકતાના આ ખુશામત એપિસોડ વિશે વાત કરી. એન્ડોક્રિનોલોજિસ્ટ સર્જન, અંતocસ્ત્રાવી શસ્ત્રક્રિયા માટે યુક્રેનિયન વૈજ્ scientificાનિક અને વ્યવહારુ કેન્દ્રની અંતocસ્ત્રાવી શસ્ત્રક્રિયા વિભાગના વડા, અંતocસ્ત્રાવી અવયવો અને પેશીઓના પ્રત્યારોપણ, તબીબી વિજ્ professorાનના પ્રોફેસર સેર્ગેઇ ચેરેન્કો. એડ્રેનલ રોગના નિદાનમાં મુશ્કેલીઓ શું છે? તેમની સારવાર કેવી રીતે કરવી? Whenપરેશન ક્યારે જરૂરી છે? આજે આ અને અન્ય પ્રશ્નોના જવાબો વાંચો.
* - હેલો, સેર્ગેઇ મકારોવિચ! તમે કિવથી નાડેઝડા મિખૈલોવના વિશે ચિંતિત છો. હું હવે years 45 વર્ષનો છું, અને જ્યારે તે 32૨ વર્ષની હતી ત્યારે દબાણ વધવાનું શરૂ થયું. હવે તે 180 થી 110 સુધી પહોંચે છે. મારે શું કરવું જોઈએ?
- સતત હાયપરટેન્શનનું કારણ શોધી કા Lookો, અને આ માટે - કાળજીપૂર્વક તપાસવામાં આવે છે. યુવાન અને મધ્યમ વયે જે દબાણ વધ્યું તે શરીરમાં ઉલ્લંઘનનો સંકેત આપે છે - હૃદય, રક્ત વાહિનીઓ, કિડનીનો રોગ.
સિમ્પ્ટોમેટિક હાયપરટેન્શન ઘણી વાર સીધા જ એડ્રેનલ જખમ સાથે સંકળાયેલું છે.
આ અંતocસ્ત્રાવી ગ્રંથીઓમાં દેખાતા લગભગ તમામ ગાંઠો હાયપરટેન્શનનું કારણ બની શકે છે: વધુ પ્રમાણમાં હોર્મોન્સ ઉત્પન્ન થાય છે - અને વાસણો સંકુચિત હોય છે.
તે સાબિત થયું છે કે હાયપરટેન્શનનું સૌથી સામાન્ય કારણ એ હોર્મોન એલ્ડોસ્ટેરોનનું અતિશય માત્રા છે.
રોગના નિદાનની સ્પષ્ટતા કરવા માટે (તેને હાઇપરલ્ડોસ્ટેરોનિઝમ કહેવામાં આવે છે), તમારે ખાસ રક્ત પરીક્ષણ પાસ કરવું જરૂરી છે, જે એન્ડોક્રિનોલોજિસ્ટ સૂચવે છે, એક ગણતરી કરેલ ટોમોગ્રાફી કરાવવી.
જો પરીક્ષાના પરિણામો દ્વારા સૂચવવામાં આવેલી સારવાર એડ્રેનલ ગ્રંથીઓને સામાન્ય બનાવે છે, તો દબાણ પણ ઘટશે. અસર મોટાભાગે રોગની લંબાઈ પર આધારીત છે: જો કોઈ વ્યક્તિ પાંચથી છ વર્ષથી વધુ સમય સુધી પીડાય છે, તો સારું પરિણામ પ્રાપ્ત કરવું વધુ મુશ્કેલ છે.
* - "હકીકતો"? આ ઝાયટોમીર પ્રદેશનો ઓલ્ગા છે, જે 47 વર્ષ જૂનો છે. ગયા વર્ષે મારું બ્લડ પ્રેશર કૂદવાનું શરૂ કર્યું. હું માનું છું કે આ એડ્રેનલ ગ્રંથીઓને કારણે હોઈ શકે છે. કેવી રીતે તપાસવું?
- આવું છે કે કેમ તે શોધવા માટે, એન્ડોક્રિનોલોજિસ્ટની સલાહ લો. કિડની (રેનિન) દ્વારા ઉત્પન્ન એન્ઝાઇમના એલ્ડોસ્ટેરોનના ગુણોત્તરના વિશ્લેષણથી પરીક્ષા શરૂ થાય છે.
હું તમને ડ antiક્ટરને ચેતવણી આપવાની સલાહ આપું છું જો તમે એન્ટિહિપરપેટેન્સ્ડ દવાઓ લેતા હોવ તો: તેમાંથી કેટલાક પરિણામને વિકૃત કરી શકે છે.
નિષ્ણાત, દર્દીને વિશ્લેષણ માટે માર્ગદર્શન આપતા, સમય કરતા પહેલા મૂત્રવર્ધક પદાર્થ (વેરોશપીરોન) ને પાછો ખેંચી લેવો જોઈએ, અને અસ્થાયી રૂપે બીટા-બ્લocકર અને એસીઇ બ્લocકરને અન્ય દવાઓ સાથે બદલો.
લોહીમાં પોટેશિયમનું સ્તર, જે કરવાની જરૂર છે તે અન્ય એક મહત્વપૂર્ણ પરીક્ષણ છે. આ એકદમ સરળ અભ્યાસ છે જે સ્વચાલિત વિશ્લેષકની મદદથી કરવામાં આવે છે.
કેટલીકવાર પોટેશિયમનો અભાવ એ કિડનીની કેટલીક બિમારીઓ સાથે થાય છે, આંતરડાને ભારે નુકસાન થાય છે (સામાન્ય રીતે તે omલટી, ઝાડા સાથે હોય છે), પરંતુ વધુ વખત તે હજી પણ વધારો એલ્ડોસ્ટેરોન સૂચવે છે. જો ડ doctorક્ટર તેની સામે હાયપરટેન્શન જુએ છે, જેમાં પોટેશિયમ ઓછું કરવામાં આવે છે, તો કોઈને એડ્રેનલ ગ્રંથીઓમાં કારણ શોધી કા forવું જોઈએ.
તેથી, માર્ગ દ્વારા, તે વિદેશમાં રૂ custિગત છે: એક વ્યક્તિ જે ઉચ્ચ નબળાઇની પૃષ્ઠભૂમિ સામે નબળાઇ, સ્નાયુ લકવો વિકસે છે, તેને આંતરડામાં સમસ્યા હોય છે, રક્તમાં પોટેશિયમનું વિશ્લેષણ નિષ્ફળ કર્યા વિના.
કેટલાક યુક્રેનિયન એન્ડોક્રિનોલોજિસ્ટ્સની સમસ્યા એ છે કે તેઓ એડ્રેનલ રોગોને અત્યંત દુર્લભ માને છે. મારી પ્રેક્ટિસમાં, ત્યાં એક ખુશીનો કેસ હતો જ્યારે પોલેન્ડમાં કામ કરતી એક મહિલાએ હાયપરલ્ડોસ્ટેરોનિઝમ વિકસાવવાનું શરૂ કર્યું, અને તે, પોલિશ ડોકટરોની સલાહ લીધા પછી, ઘરે સારવાર માટે ગઈ.
પરંતુ પ્રાદેશિક કેન્દ્રોમાંથી એકના એન્ડોક્રિનોલોજી ક્લિનિકમાં, ડ doctorક્ટર સમસ્યાને "જોતા ન હતા". દર્દીને જરૂરી પરીક્ષણો કરવા માટે, વેપારી કેન્દ્રમાં સીટી સ્કેન કરાવી લેબોરેટરીની શોધ કરવાની ફરજ પડી હતી. જો કે, આ દુ griefખ નિષ્ણાતને મનાવી શક્યું નહીં.
તે કિવમાં જે દિશામાં સલાહ લેવા માટે આવ્યો હતો ત્યાં, એક સંપૂર્ણપણે અલગ (અને પ્રશ્નાર્થ પણ) નિદાન થયું હતું.
* - શુભ બપોર! ઇવાન રોમાનોવિચ, 51 વર્ષનો છે. મેં "હકીકતો" માં વાંચ્યું છે કે શરીરમાં પોટેશિયમનો અભાવ નબળાઇ, ચક્કર, તરસ વધે છે અને વારંવાર પેશાબ કરે છે. વધુ પોટેશિયમ મેળવવા માટે મારે કયા ખોરાકની જરૂર છે?
- સૂકા ફળોમાં પુષ્કળ પોટેશિયમ જોવા મળે છે: સુકા જરદાળુ, કિસમિસ, કાપણી, તેમજ કેળા, બેકડ બટાટા. પરંતુ તંદુરસ્ત વ્યક્તિ અને સામાન્ય ખોરાક સાથે, બધા જરૂરી ટ્રેસ તત્વોની પૂરતી માત્રા પ્રાપ્ત થાય છે.
જો તમે આ લક્ષણો વિશે ચિંતિત છો, તો હું તમને એડ્રેનલ ગ્રંથીઓની તપાસ કરવાની સલાહ આપું છું: તેમના કાર્યના કેટલાક ઉલ્લંઘનથી પોટેશિયમની ઉણપ થાય છે, અને હાઇપોક hypલેમિયા થાય છે. તમારે ઇલેક્ટ્રોલાઇટ્સ (પોટેશિયમ, કેલ્શિયમ, ક્લોરિન) માટે રક્ત પરીક્ષણ લેવાની જરૂર છે.
આદર્શરીતે, આ નિયમિત રીતે થવું જોઈએ, જેમ કે, સામાન્ય રક્ત પરીક્ષણ અથવા બ્લડ સુગર પરીક્ષણ. જો જરૂરી હોય તો, ડ doctorક્ટર બીજું વિશેષ વિશ્લેષણ (હોર્મોન એલ્ડોસ્ટેરોન માટે) લખશે.
પરંતુ તેથી તેના પરિણામો વિશ્વસનીય છે, નિષ્ણાત શરીરમાં પોટેશિયમના સ્તરને કેવી રીતે સામાન્ય બનાવવું તે ભલામણ કરશે. સામાન્ય રીતે તમારે પોટેશિયમ ધરાવતી દવાઓ અને માઇક્રોન્યુટ્રિયન્ટ હોલ્ડિંગ એજન્ટ લેવાની જરૂર છે.
* - સીધી રેખા? મારું નામ નતાલિયા છે. હું કિવ વિસ્તારમાં યગોટિનમાં રહું છું. દસ વર્ષથી, દબાણયુક્ત દબાણ અવ્યવસ્થિત છે, અને કેટલીકવાર શરીરનું તાપમાન ઘટે છે. મને લાગે છે કે તેનું કારણ થાઇરોઇડ ગ્રંથિ છે. તેવું છે?
- હું તમને કફોત્પાદક ગ્રંથિ (ટીએસએચ) ના થાઇરોઇડ-ઉત્તેજક હોર્મોનનું વિશ્લેષણ કરવાની સલાહ આપીશ. પરિણામોના આધારે, એન્ડોક્રિનોલોજિસ્ટ, જો જરૂરી માનવામાં આવે તો, વધારાના અભ્યાસ સૂચવે છે. સામાન્ય રીતે, મને લાગે છે કે થાઇરોઇડ ગ્રંથિ દબાણ પર ઓછી અસર કરે છે.
ગંભીર થાઇરોટોક્સિકોસિસ પણ ઘણીવાર ઉપલા દબાણમાં થોડો વધારો કરે છે, અને નીચલા અવશેષો સામાન્ય મર્યાદામાં રહે છે.
પરંતુ વિપરીત પરિસ્થિતિના કિસ્સામાં - હાયપોથાઇરismઇડિઝમ સાથે - એથરોસ્ક્લેરોસિસની પ્રવેગક પ્રગતિ શક્ય છે, જેના કારણે સતત હાયપરટેન્શન રચાય છે.
* - શુભ બપોર! કિરોવોગ્રાડની નીના તમારો સંપર્ક કરી રહી છે. જો તરસને હાઈ બ્લડ પ્રેશરથી પીડિત કરવામાં આવે છે - શું આ સમસ્યાઓ એડ્રેનલ ગ્રંથીઓ સાથે છે અથવા મારે ડાયાબિટીઝની શોધ કરવી જોઈએ?
- સર્વેના પરિણામો જોયા પછી જ તમારા પ્રશ્નનો જવાબ સ્પષ્ટ ન આપો. હું હાયપરટેન્સિવ દર્દીઓ માટે સતત પુનરાવર્તન કરું છું: જો રોગ 40 વર્ષની વયે શરૂ થયો હતો અને તેની સારવાર કરવી મુશ્કેલ છે, તો એડ્રેનલ ગ્રંથીઓ તપાસવાની સલાહ આપવામાં આવે છે.
પહેલું પગલું એ પરીક્ષણો લેવાનું છે જે એન્ડોક્રિનોલોજિસ્ટ સૂચવે છે, બીજું પગલું એ ગણતરી કરેલ ટોમોગ્રાફી કરવાનું છે.
આ પ્રકારનો ક્રમ જરૂરી છે કારણ કે ટોમોગ્રાફ સ્પષ્ટ રૂપે દૃશ્યમાન ગાંઠો બતાવે છે અને નાના રચનાઓ અથવા ગ્રંથિનો થોડો વધારો કરી શકશે નહીં.
જો કે, આપણે ભૂલવું ન જોઈએ: હાઈ બ્લડ પ્રેશર એ અન્ય રોગોનું લક્ષણ છે. હાયપરટેન્શન ઘણીવાર ડાયાબિટીઝ સાથે રહે છે. ડાયાબિટીઝમાં વધતા દબાણ એ હકીકતને કારણે થાય છે કે રક્ત વાહિનીઓ અતિશય રક્ત ખાંડ દ્વારા નુકસાન થાય છે, કાર્બોહાઇડ્રેટ ચયાપચયના અંડરoxક્સિડાઇઝ્ડ ઉત્પાદનો.
તેથી જ, જે વ્યક્તિ ડાયાબિટીઝ અને હાયપરટેન્શન બંનેથી પીડાય છે તેની સંપૂર્ણ તપાસ કરવાની જરૂર છે. પ્રેક્ટિસ બતાવે છે કે દર સાતમથી દસમી ડાયાબિટીક વધારેમાં એડ્રેનલ ગ્રંથીઓનું હોર્મોન્સ ઉત્પન્ન કરે છે.
જો ઉલ્લંઘન દૂર થાય છે, તો બંને રોગોને નિયંત્રિત કરવું ખૂબ સરળ છે, જેનો અર્થ એ કે દર્દીના જીવનની ગુણવત્તામાં સુધારો થાય છે, અને તેની અવધિમાં વધારો થાય છે.
* - હેલો! આ મેલિટોપોલની ઇન્ના વ્યાચેસ્લાવોવના છે. મારા પતિ વીસ વર્ષનો અનુભવ ધરાવતો હાઇપરટોનિક છે. હવે તે એક જ સમયે ત્રણ દવાઓ લઈ રહ્યો છે, અને હજી પણ દબાણ ઘણીવાર વધે છે.પતિ ડ theક્ટરને તપાસ માટે મોકલવા કહે છે, પરંતુ તે દાવો કરે છે કે મુખ્ય વસ્તુ ગોળીઓ લેવી છે ... આપણે શું કરવું જોઈએ?
- તમે જે પરિસ્થિતિ વિશે વાત કરી રહ્યા છો તે અસામાન્ય નથી. હું ફક્ત અનુમાન લગાવી શકું છું કે હાઈ બ્લડ પ્રેશરના કારણો શોધવા માટે નિષ્ણાતો માટે તે કેમ "અસ્પષ્ટ" છે.
જો સતત હાયપરટેન્શન એડ્રેનલ હોર્મોન એલ્ડોસ્ટેરોનના વધારે પ્રમાણ સાથે સંકળાયેલ હોય, તો મોટાભાગના કિસ્સાઓમાં, દર્દીએ સારવારની યુક્તિઓ ધરમૂળથી બદલવાની જરૂર છે.
આ અવ્યવસ્થાવાળા લગભગ 70 ટકા દર્દીઓને ખૂબ સસ્તી દવા દ્વારા મદદ કરવામાં આવે છે જે એલ્ડોસ્ટેરોન રીસેપ્ટર્સને અવરોધિત કરે છે.
હું તમારા પતિને સલાહકારો તરફ વળવાની સલાહ આપીશ જેમને એડ્રેનલ રોગોનું નિદાન અને સારવાર કરવામાં સારો અનુભવ છે. તમે અંત Ukrainianસ્ત્રાવી શસ્ત્રક્રિયાના અમારા યુક્રેનિયન વૈજ્ .ાનિક અને વ્યવહારુ કેન્દ્રમાં, યુક્રેનના આરોગ્ય મંત્રાલયના અંતocસ્ત્રાવી અંગો અને પેશીઓના પ્રત્યારોપણની સલાહ લઈ શકો છો.
તપાસવા માટે, પાછા ક callલ કરો: 0(44) 564-09-20 અથવા 0(44) 560-75-46 અથવા ક્લિનિક પર આવો, જે સરનામાં પર સ્થિત છે: કિવ, ક્લોવ્સ્કી મૂળ, 13 એ. Www.endosurg.com.ua પર questionsનલાઇન પ્રશ્નો પૂછો.
- કયા કિસ્સામાં ઓપરેશન જરૂરી છે?
- સર્જન હંમેશાં સ્પષ્ટતાપૂર્વક ઓપરેશનની હિમાયત કરે છે તેવું વિચારવું રૂryિગત છે, પરંતુ આ એક ભૂલ છે. વધેલા એલ્ડોસ્ટેરોનથી પીડાતા લગભગ 30 ટકા દર્દીઓ, ઉદાહરણ તરીકે, એક જ ગાંઠ અથવા ગંભીર એડ્રેનલ હાયપરપ્લાસિયા સાથે, તેનું ઓપરેશન કરવાની જરૂર છે.
Theપરેશનને લાંબા સમય સુધી મોકૂફ કરી શકાતું નથી: અદ્યતન કેસોમાં, જ્યારે વાહિનીઓ પહેલાથી સોજો આવે છે, સ્ક્લેરોટિક હોય છે, ત્યારે દબાણ સામાન્ય થઈ શકશે નહીં.
પરંતુ એવું થાય છે કે દર્દી દખલ કરવાની હિંમત કરતું નથી અથવા ડ medicalક્ટર તબીબી કારણોસર જોખમ લેવાનું ઇચ્છતા નથી - તો પછી તમે કોઈ દવા લખી શકો છો જે હોર્મોન-સંવેદનશીલ રીસેપ્ટર્સને અવરોધિત કરે છે.
પરંતુ પદ્ધતિ, ઉપચારાત્મક અથવા સર્જિકલ કોઈપણ હોય, કોઈ પણ વ્યક્તિ સારવારનો ઇનકાર કરી શકતો નથી. તે બ્લડ પ્રેશર ઘટાડે છે અને સ્ટ્રોકથી બચાવે છે, અને હૃદયની સુરક્ષા પણ કરે છે.
અતિશય એલ્ડોસ્ટેરોન માત્ર રક્ત વાહિનીઓને નુકસાન પહોંચાડે છે, પણ હૃદયની માંસપેશીઓમાં વધારો તરફ દોરી જાય છે. જો હૃદય oxygenક્સિજન, કોરોનરી ધમની રોગના અભાવથી પીડાય છે, તો હાર્ટ એટેક આવે છે.
વધતા દબાણને કારણે, દ્રષ્ટિ નબળી પડે છે, કિડની પીડાય છે, અને સમય જતાં, કિડનીની નિષ્ફળતા થાય છે.
* - શુભ બપોર! મેલીટોપોલથી દિના ડિમિટ્રેવનાને ખલેલ પહોંચાડે છે. 2008 માં, મને યોગ્ય એડ્રેનલ ગ્રંથિ પર કોર્ટીકોસ્ટેરોમા હોવાનું નિદાન થયું હતું. હવે ગાંઠ થોડો ઘટાડો થયો છે, પરંતુ હોર્મોન કોર્ટિસોલ સામાન્ય કરતા વધુ છે. તમે કઈ સારવારની ભલામણ કરો છો?
- તમારા જેવા ગાંઠના નિદાનની પુષ્ટિ હિસ્ટોલોજીકલ હોવી જોઈએ.
જો રચના વધતી નથી, અને તે પણ, જેમ તમે કહો છો, ઘટાડો થાય છે, તો આ એક સારો સંકેત છે: ચાર સેન્ટિમીટરથી વધુના ગાંઠના કદ સાથે, જીવલેણ અધોગતિનું જોખમ વધે છે.
તમારા કિસ્સામાં અસ્વસ્થતાનું કારણ એ છે કે ગાંઠની હોર્મોનલ પ્રવૃત્તિમાં વધારો - કોર્ટીસોલમાં વધારો આ સૂચવે છે. સારવાર નક્કી કરવા માટે, તમારે કહેવાતી નાઇટ ડેક્સમેથાસોન પરીક્ષણ કરવાની જરૂર છે.
તમારા ઉપસ્થિત એન્ડોક્રિનોલોજિસ્ટનો સંપર્ક કરો - તે એક અભ્યાસ શેડ્યૂલ કરશે. તે સરળ છે, પરંતુ વિશ્વસનીય અને સચોટ છે. રાત્રે, સાંજે અગિયાર વાગ્યે, તમે ડેક્સામેથાસોન નામની દવાનો એક મિલિગ્રામ લેશો, અને સવારે પ્રયોગશાળામાં કોર્ટિસોલ રક્ત પરીક્ષણ લો.
જો ધોરણ ઓળંગી ગયો હોય, તો મને લાગે છે કે તમારે ઓપરેશન અંગે નિર્ણય લેવાની જરૂર છે. આવી હસ્તક્ષેપથી ડરવાની જરૂર નથી, ખાસ કરીને એડ્રેનલ ગ્રંથીઓ હવે મુખ્યત્વે કોઈ ચીરો વગર, સૌમ્ય પદ્ધતિથી ચલાવવામાં આવે છે.
કોર્ટીસોલના લાંબા સમયથી વધુ પડતા સાવચેત રહેવું જોઈએ, જેના કારણે કનેક્ટિવ પેશીઓ, હાડકાં અને સાંધા પીડાય છે.
- હા, મારી પાસે આર્થ્રોસિસ છે ...
- મોટે ભાગે, આ કોર્ટિસોલની અતિશયતાનું પરિણામ છે. તમે જે રોગથી પીડાતા હો તે ખતરનાક છે કારણ કે તે વ્યક્તિને ચેપથી સંવેદનશીલ બનાવે છે, ડાયાબિટીઝનું જોખમ વધારે છે, વજન વધારવામાં ફાળો આપે છે.શક્ય છે કે તમે અન્ય એડ્રેનલ હોર્મોન્સનું ઉત્પાદન વધાર્યું હોય, તેથી હું તમને સલાહ આપીશ કે સારી રીતે તપાસ કરવામાં આવે અને તેની સારવાર કરવામાં આવે.
* - સેર્ગેઇ મકારોવિચ, હેલો! વ્લાદિમીર એલેક્ઝાન્ડ્રોવિચ, એક કિવિએટ, તમને બોલાવે છે. મને એક મોતિયો મળ્યો. શું તે એડ્રેનલ રોગથી સંબંધિત છે?
"મને આવું નથી લાગતું." પરંતુ ક્ષતિગ્રસ્ત દ્રષ્ટિ એ એડ્રેનલ ગ્રંથિના નુકસાનમાંના એક લક્ષણ હોઈ શકે છે. નિયમ પ્રમાણે, વ્યક્તિ હાયપરટેન્શનથી પીડાય છે. તમારે એન્ડોક્રિનોલોજિસ્ટનો સંપર્ક કરવો પડશે અને તેને હોર્મોન્સ માટે રક્ત પરીક્ષણ અને પોટેશિયમ સ્તરની તપાસ માટે સૂચવવાનું કહ્યું છે.
* - મારું નામ લીલીયા વિક્ટોરોવના છે, હું કિવ પ્રદેશનો છું. કેટલીકવાર, કોઈ અજ્ unknownાત કારણોસર, તે ખરાબ થઈ જાય છે: માથું તીવ્ર હર્ટ્સ કરે છે, દબાણ ખૂબ જ કૂદી જાય છે. ડ doctorક્ટર કહે છે કે તમારે ફિઓક્રોમોસાયટોમાની હાજરી માટે એડ્રેનલ ગ્રંથીઓની તપાસ કરવાની જરૂર છે. આ રોગના સંકેતો શું છે?
- તમે હુમલો દરમિયાન કંપન કરો છો?
- ક્યારેક તે થાય છે.
- આ એડ્રેનાલિન હોર્મોનના પ્રકાશનને કારણે છે. સામાન્ય રીતે તે બહાર આવે છે જો કોઈ વ્યક્તિને ભયથી દૂર થવાની જરૂર હોય તો - ગુસ્સે થયેલા કૂતરાથી ભાગી જવું, ગુંડાઓનો હુમલો ટાળવા માટે.
પરંતુ શરીરમાં ધ્રૂજતા હોવાના માનવામાં આવતા ગેરવાજબી દેખાવ સાથે, જે માથાનો દુખાવો અને દબાણમાં વધારો સાથે આવે છે, એડ્રેનલ મેડ્યુલામાંથી એક ગાંઠ શોધવી જરૂરી છે જે એડ્રેનાલિન પેદા કરે છે - ફેકોમોસાયટોમા.
તે એડ્રેનાલિન અને સમાન પદાર્થોની અતિશયતા છે જે રક્ત વાહિનીઓને તીવ્ર સંકુચિત કરવાનું કારણ બને છે, માત્ર એક સેકંડમાં દબાણ વધારી દે છે. હુમલા પછી, વ્યક્તિ ઘણીવાર ભંગાણ, નબળાઇ, સૂવાની ઇચ્છા અનુભવે છે - આ એડ્રેનાલિન અને વાસોોડિલેશનના અભાવને કારણે થાય છે.
તે જાણવું અગત્યનું છે કે ફેયોક્રોમાસાયટોમા સામાન્ય રીતે ધીરે ધીરે વધે છે, અને જ્યારે કોઈ ગાંઠ, બેથી ત્રણ સેન્ટિમીટર સુધી પહોંચે ત્યારે, ઘણાં એડ્રેનાલિનનું ઉત્પાદન કરવાનું શરૂ કરે છે, ત્યાં દબાણયુક્ત દબાણને ઉત્તેજિત કરતી વખતે કોઈ વ્યક્તિ સમસ્યાને ધ્યાનમાં લે છે.
અલ્ટ્રાસાઉન્ડ, ગણતરી કરેલ ટોમોગ્રાફી અથવા કરોડરજ્જુના એમઆરઆઈ સાથે - મોટાભાગની તમામ ફેયોક્રોમાસાયટ્સ અકસ્માત દ્વારા જોવા મળે છે.
જો તમારી પાસે એવા ચિહ્નો છે કે જેના વિશે મેં વાત કરી છે, તો તમારે વિશિષ્ટ એન્ડોક્રિનોલોજી કેન્દ્રમાં તપાસવાની જરૂર છે.
95 ટકા કેસોમાં, ફેયોક્રોમાસાયટોમા સૌમ્ય છે, અને તેને દૂર કર્યા પછી, વ્યક્તિ તેની સામાન્ય જીવનશૈલીમાં પાછો આવે છે. જો એક એડ્રેનલ ગ્રંથિ દૂર કરવામાં આવે છે, તો પણ બીજી સાથે કોઈ સમસ્યા નથી.
- બે "છિદ્રો" દ્વારા ઓપરેશન કરો છો?
- લેપ્રોસ્કોપીનો ઉપયોગ કરવો, ડાબી બાજુવાળા ગાંઠોના કિસ્સામાં, અમે ત્રણ પંચર બનાવીએ છીએ, જમણી બાજુ - ચાર. વધારાની “છિદ્ર”, તમે કહ્યું તેમ, યકૃતને "ખસેડવા" જરૂરી છે.
લેપ્રોસ્કોપિક સર્જરી એ સૌથી નમ્ર હસ્તક્ષેપ છે જે સ્નાયુઓને નુકસાન પહોંચાડતું નથી અને પેટની દિવાલની અગ્રવર્તી આઘાત કરતું નથી.
દર્દી માટે, રક્તસ્રાવના જોખમની ગેરહાજરી પણ મહત્વપૂર્ણ છે, કારણ કે લઘુચિત્ર વિડિઓ ક cameraમેરાના નિયંત્રણ હેઠળ, સર્જન ક્લિપ્સ અથવા વિશેષ ઉપકરણો (અલ્ટ્રાસાઉન્ડ અથવા ઇલેક્ટ્રિક) વહાણોને સચોટપણે સ્વીઝ કરી શકે છે. સામાન્ય રીતે ઓપરેશન પછી સાંજે, વ્યક્તિ ઉઠે છે, અને થોડા દિવસો પછી ઘરેથી નીકળી જાય છે.
રોગના લક્ષણો શું છે?
સ્ટીરોઈડ ડાયાબિટીસ ધીરે ધીરે વિકસે છે. દર્દીની સુખાકારીનો બગાડ સ્પષ્ટ ક્લિનિકલ ચિત્ર વિના, ખાસ કરીને અંતર્ગત રોગના વિકાસ સાથે ચોક્કસ લક્ષણોના સંયોજન દ્વારા પ્રગટ થાય છે. લોહી અને પેશાબની લેબોરેટરી પરીક્ષણોમાં નોંધપાત્ર વિચલનો હોતા નથી, સુગર મૂલ્યના ધોરણે સરહદ ધરાવે છે, એસીટોન ગેરહાજર છે.
રોગના મુખ્ય લક્ષણો:
- તરસ, પ્રવાહીનો અતિશય માત્રા પીવો,
- ઝડપી અને નકામું પેશાબ,
- થાક
- નબળાઇ, સુસ્તી,
- સામાન્ય સ્થિતિમાં બગાડ.
રોગના વ્યક્તિગત અભિવ્યક્તિઓ:
- વારંવાર ભૂખ
- શરીરના વજનમાં થોડો ઘટાડો,
- જાતીય તકલીફ,
- અંગો માં કળતર અને નિષ્ક્રિયતા આવે છે,
- દ્રશ્ય વિક્ષેપ - બગાડ, અસ્પષ્ટ દ્રષ્ટિ,
- યોનિમાર્ગ ચેપ માટે સ્ત્રીઓની સંવેદનશીલતા,
- મોંમાંથી એસિટોનની ગંધ.
ડાયાબિટીસ સાથે એડ્રેનલ ગ્રંથીઓની સારવાર
ડ્રગ ઓવરડોઝ અને તેમના ઉપાડની સંભાવનાના કિસ્સામાં, સ્ટીરોઈડ ડાયાબિટીસ પરિણામ વિના પસાર થાય છે. અંતર્ગત રોગની સારવાર દરમિયાન લક્ષણોની શરૂઆત સાથે, આડઅસરો વિના અસરમાં સમાન દવાઓ સાથે દવાઓની ફેરબદલ માનવામાં આવે છે. સ્ટેરોઇડ ડાયાબિટીઝની સારવાર માટે નીચેની પદ્ધતિઓનો ઉપયોગ કરવામાં આવે છે:
- ઓછી કાર્બ આહારમાં સંક્રમણ સાથે પોષણ સુધારણા,
- પર્યાપ્ત આરામ સમય અને શારીરિક પ્રવૃત્તિ સાથે તંદુરસ્ત જીવનશૈલી જાળવી રાખવી,
- દવા કે જે અંતર્ગત રોગ અને સ્ટેરોઇડ ડાયાબિટીસના અભિવ્યક્તિને ધ્યાનમાં લે છે,
- ઈન્જેક્શન ઉપચાર
- આંતરસ્ત્રાવીય સ્તરને સામાન્ય બનાવવા માટે એડ્રેનલ પેશીઓને શસ્ત્રક્રિયા દૂર કરવા.
મૂળભૂત દવા ઉપચાર
ડ્રગ થેરેપી એ એન્ડોક્રિનોલોજિસ્ટની દેખરેખ હેઠળ છે. દવાઓની પસંદગી દર્દીના સામાન્ય સ્વાસ્થ્ય અને સુખાકારી, સહવર્તી રોગોની હાજરી, રોગના લક્ષણોની તીવ્રતા પર આધારિત છે. ડ્રગ થેરેપીમાં શામેલ છે:
- એન્ટિબાયabબેટિક - એન્ટિપ્રાયરેટિક દવાઓ. ખાંડનું સ્તર નિયમિત કરો, એકંદર સુખાકારીમાં સુધારો કરો, કાર્યક્ષમતામાં વધારો કરો.
- ઇન્સ્યુલિન ઇન્જેક્શન. તેનો ઉપયોગ રક્ત ખાંડને સામાન્ય બનાવવા, સ્વાદુપિંડની પ્રવૃત્તિમાં સુધારો કરવા માટે થાય છે.
- એનાબોલિક દવાઓ. તેનો ઉપયોગ ચયાપચયમાં સુધારણા, પેશીઓ દ્વારા ગ્લુકોઝના શોષણ અને પ્રક્રિયામાં સુધારો કરવા અને આંતરસ્ત્રાવીય દવાઓનો પ્રભાવ ઘટાડવા માટે થાય છે.
નિવારક પગલાં
રોગના વિકાસને રોકવા અથવા શરીર પર નકારાત્મક પ્રભાવોને ઘટાડવા માટે હાલની પેથોલોજી સાથે નિવારણ નીચેના નિયમોનો સમાવેશ કરે છે: સ્વીકાર્ય શારીરિક પરિશ્રમ, પરેજી પાળવી, શરીરનું વજન નિયંત્રણ, બધી ખરાબ ટેવોને નકારવા સાથે તંદુરસ્ત જીવનશૈલી જાળવી રાખવી. સતત તબીબી દેખરેખ અને બ્લડ સુગરનું નિયમિત માપન જરૂરી છે.
એડ્રેનલ હાયપરપ્લેસિયા અને ડાયાબિટીસ
એડ્રેનલ ગ્રંથીઓ શરીરમાં સંખ્યાબંધ આવશ્યક કાર્યો કરે છે, જેમાં તેમાં ફાળો છે ચોક્કસ હોર્મોન્સનું ઉત્પાદન (એડ્રેનાલિન, નોરેપીનેફ્રાઇન, કોર્ટિકોઇડ ગ્રુપ હોર્મોન્સ, સેક્સ હોર્મોન્સ)
એડ્રેનલ ગ્રંથીઓનું ઉલ્લંઘન, ઉદાહરણ તરીકે, તેમના હાયપરપ્લેસિયાથી, હોર્મોનલ પૃષ્ઠભૂમિની સ્થિતિ, શરીરની સામાન્ય સ્થિતિ, તેના તમામ અવયવો અને સિસ્ટમોને નકારાત્મક અસર કરે છે.
તે શું છે: રોગની સુવિધાઓ
એડ્રેનલ ગ્રંથિમાં ગ્રંથિ પેશીઓ, મેડુલા અને કોર્ટેક્સનો સમાવેશ થાય છે.
જ્યારે હાયપરપ્લેસિયા થાય છે અંગ પેશી ફેલાવો, જે બદલામાં, તેના કદમાં વધારો તરફ દોરી જાય છે. આ કિસ્સામાં, અંગનું લાક્ષણિકતા સ્વરૂપ યથાવત રહે છે.
એડ્રેનલ પેશીઓની વૃદ્ધિ તેમના આંતરસ્ત્રાવીય કાર્યના ઉલ્લંઘન તરફ દોરી જાય છે, પરિણામે શરીરમાં વિવિધ હોર્મોન્સની વધુ માત્રા ઉત્પન્ન થાય છે, જે સમગ્ર જીવતંત્રની કામગીરીને નકારાત્મક અસર કરે છે.
ખાસ કરીને, એડ્રેનલ હાયપરપ્લેસિયા ક્ષતિગ્રસ્ત પ્રજનન કાર્યનું કારણ બની શકે છે.
હોર્મોન ઉત્પન્ન કરવાની પ્રક્રિયા રોગના સ્વરૂપ પર આધારિત છે. તેથી, સાથે androgenic ફોર્મ ત્યાં હોર્મોન એન્ડ્રોજન અને ખનિજ કોર્ટીકોઇડ્સનો વધતો સ્ત્રાવ છે, જે શરીરની વેસ્ક્યુલર સિસ્ટમની સ્થિતિને નકારાત્મક અસર કરે છે.
મીઠું સ્વરૂપ વધુ માત્રામાં એન્ડ્રોજેન્સના ઉત્પાદન દ્વારા વર્ગીકૃત થયેલ, જ્યારે ઉત્પન્ન થયેલા અન્ય હોર્મોન્સનું પ્રમાણ નોંધપાત્ર રીતે ઘટાડવામાં આવે છે. પરિણામે, વ્યક્તિ ડિહાઇડ્રેશન અને વજન ઘટાડે છે.
મુ વાઇરલ ફોર્મ એડ્રેનાલિનનું ઉત્પાદન વધુ સક્રિય છે, જે પ્રજનન અંગોના વિક્ષેપ તરફ દોરી જાય છે.
આ રોગ વિવિધ વયના લોકોમાં અને તેમના લિંગને ધ્યાનમાં લીધા વગર વિકસી શકે છે. બાળકોમાં, પેથોલોજીનું જન્મજાત સ્વરૂપ મોટે ભાગે જોવા મળે છે, જો કે તેમાં હસ્તગત પાત્ર પણ હોઈ શકે છે.
એડ્રેનલ હાયપરપ્લાસિયા અંગના નુકસાનના અન્ય સ્વરૂપોથી અલગ છે.ખાસ કરીને, હાયપોપ્લેસિયા અથવા ડિસપ્લેસિયા સાથે ઉત્પન્ન થાય છે ઓછા હોર્મોન્સછે, જે સમગ્ર શરીરના કાર્યને પણ નકારાત્મક અસર કરે છે.
વર્ગીકરણ અને પેથોલોજીના પ્રકારો
રોગના વિવિધ સ્વરૂપોને અલગ પાડવામાં આવે છે, જે વિવિધ પ્રવાહના દાખલામાં, લાક્ષણિકતા ચિહ્નોના સમૂહમાં એકબીજાથી અલગ પડે છે.
રોગનું આ સ્વરૂપ પેશીઓમાં કોઈ અંગના દેખાવ દ્વારા વર્ગીકૃત થયેલ છે. ચોક્કસ ગાંઠોજે સિંગલ અથવા મલ્ટીપલ હોઈ શકે છે.
પેથોલોજીમાં દ્વિપક્ષીય સ્વરૂપ હોય છે, એટલે કે, તે તરત જ જમણી અને ડાબી એડ્રેનલ ગ્રંથીઓને અસર કરે છે. મોટેભાગે વૃદ્ધોમાં નિદાન થાય છે. નોડ્યુલ્સ સજાતીય હોઈ શકે છે અથવા લોબડ સ્ટ્રક્ચર હોઈ શકે છે.
આ રોગ તેની જેમ દેખાય છે લાક્ષણિકતા લક્ષણો જેમ:
- બ્લડ પ્રેશર વધવાના સંકેતો,
- ક્ષતિગ્રસ્ત રેનલ ફંક્શન,
- સ્નાયુ પેશીઓમાં ચેતા કોશિકાઓની નિષ્ક્રિયતા, આંચકીના સ્વરૂપમાં પ્રગટ થાય છે, સ્નાયુઓની નબળાઇ.
આ સ્વરૂપ એડ્રેનલ ગ્રંથીઓનો દેખાવ જાળવવા દ્વારા વર્ગીકૃત થયેલ છે, જ્યારે અંગનું કદ નોંધપાત્ર રીતે વધે છે. એડ્રેનલ પેશીઓમાં એડિપોઝ પેશીઓ દ્વારા ઘેરાયેલા ત્રિકોણાકાર આકારની વિશિષ્ટ હાઇપોઇકોઇક રચનાઓ.
નોડ્યુલર નોડલ
પેથોલોજીના આ સ્વરૂપ સાથે થાય છે હોર્મોન કોર્ટિસોલના સ્ત્રાવમાં વધારો, જે રોગના આવા નૈદાનિક ચિહ્નોના દેખાવમાં ફાળો આપે છે:

કોર્ટેક્સનું હાયપરપ્લેસિયા
આ સ્વરૂપ એક પેથોલોજી છે જેમાં કોર્ટિસોન ઉત્પાદન ખોરવાયું છે. આના પરિણામે, ત્યાં આવા લાક્ષણિક ચિહ્નો છે:

ઘટનાના કારણો
વિવિધ કારણો પેથોલોજીના ઉદભવ અને વિકાસ તરફ દોરી શકે છે, જેમાં શામેલ છે નીચેના પ્રતિકૂળ પરિબળો:
- ગર્ભના ગ્રંથિ પેશીના આંતરડાકીય વિકાસમાં અસંગતતાઓ,
- આનુવંશિક સ્તરે વારસાગત અવસ્થા અને વિવિધ અસામાન્યતાઓ,
- સગર્ભા ગર્ભાવસ્થા, સગર્ભા માતાના તાણ, ઝેરી રોગનો વિકાસ, અન્ય નકારાત્મક પરિબળો સાથે સંકળાયેલ છે.
- વારંવાર તણાવ, હતાશા, અતિશય ભાવનાત્મક ઓવરસ્ટ્રેન,
- ધૂમ્રપાન અથવા દારૂ પીવા જેવી ખરાબ ટેવો રાખવી
- બળવાન દવાઓનો લાંબા ગાળાના ઉપયોગ
- શરીરમાં મેટાબોલિક પ્રક્રિયાઓનું ઉલ્લંઘન,
- કુશીંગ રોગ.
લક્ષણો અને ક્લિનિકલ લાક્ષણિકતાઓ
ત્યાં મોટી સંખ્યામાં છે ચોક્કસ સંકેતો, જેની હાજરી એડ્રેનલ હાયપરપ્લેસિયાના વિકાસને સૂચવી શકે છે. આ ક્લિનિકલ લાક્ષણિકતાઓમાં શામેલ છે:
ડાયગ્નોસ્ટિક્સ
રોગની હાજરીને ઓળખવા માટે, દર્દીનો સર્વેક્ષણ કરવાની જરૂર છે, તેની દ્રશ્ય પરીક્ષા, તેમજ સંખ્યાબંધ પ્રયોગશાળા અને ઇન્સ્ટ્રુમેન્ટલ અભ્યાસ.
ખાસ કરીને, દર્દીએ:
- એડ્રેનલ ગ્રંથીઓ દ્વારા ઉત્પન્ન થયેલ હોર્મોન્સ માટે પેશાબ અને લોહીની તપાસ લો,
- કિડની અને એડ્રેનલ ગ્રંથીઓની એક્સ-રે પરીક્ષા,
- સી.ટી.
- એમઆરઆઈ
- રેડિઓનક્લાઇડ અભ્યાસ.
અમારા લેખમાં સીટી એડ્રેનલ ગ્રંથીઓ કેવી રીતે વાંચી શકે છે.
દવા
સૌથી લોકપ્રિય ઉપચાર છે હોર્મોન રિપ્લેસમેન્ટ થેરેપી અમુક દવાઓનો ઉપયોગ કરવો. મોટેભાગે, દર્દીને આવા હોર્મોનલ દવાઓ સૂચવવામાં આવે છે:

કેટલાક કિસ્સાઓમાં, ઉપર સૂચવ્યા પ્રમાણે હોર્મોનલ દવાઓનો સંપૂર્ણ સંકુલ સૂચવવામાં આવે છે. ડ્રગ્સ લેવામાં આવે છે દિવસમાં 3 વખત દરેક દર્દી માટે વ્યક્તિગત રીતે ડ doctorક્ટર દ્વારા નિર્ધારિત ડોઝમાં.
હોર્મોનલ દવાઓ ઘણીવાર આપે છે નકારાત્મક આડઅસરો, દર્દીને એવી દવાઓ લેવાની જરૂર છે જે તેના અભિવ્યક્તિને ઘટાડે છે.
આ ઉપરાંત, લિંગ પર આધારીત, દર્દીને ચોક્કસ દવાઓ ધરાવતી દવાઓ સૂચવવામાં આવે છે સેક્સ હોર્મોન્સ (સ્ત્રીઓ માટે, એસ્ટ્રોજનની તૈયારીઓ, પુરુષો માટે - એન્ડ્રોજન).
શસ્ત્રક્રિયા
ગંભીર કિસ્સાઓમાં, દર્દીને એડ્રેનલ ગ્રંથિ સર્જરી સૂચવવામાં આવે છે. શસ્ત્રક્રિયા હાથ ધરવામાં આવે છે લેપ્રોસ્કોપી. આ પદ્ધતિ સૌથી નમ્ર, ન્યૂનતમ આક્રમક માનવામાં આવે છે.
સ્વસ્થ પેશીઓ વ્યવહારીક અસર થતી નથી, લોહીનું નુકસાન ઓછું છે. પરિણામે, શસ્ત્રક્રિયા પછી પુનર્વસન સમયગાળો શક્ય તેટલું ટૂંકા હશે.
અને હજુ સુધી, afterપરેશન પછી તરત જ, દર્દીએ કેટલાક નિયમોનું પાલન કરવું જોઈએ.
ખાસ કરીને, afterપરેશન પછીના દિવસ દરમિયાન, તમે ખોરાક ખાઈ શકતા નથી, કોઈપણ શારીરિક પ્રવૃત્તિ બતાવી શકો છો.
પરંપરાગત દવા
સહાયક ઉપચાર તરીકે, ડ્રગની સારવાર માટે પૂરક, તમે ઉપયોગ કરી શકો છો પરંપરાગત દવા વાનગીઓ.
ખાસ કરીને, હર્બલ ડેકોક્શન્સના ઉપયોગથી એડ્રેનલ ગ્રંથીઓના કાર્ય પર હકારાત્મક અસર પડે છે. તેમની તૈયારી માટે, તમે શેતૂરના પાંદડા, શબ્દમાળા, મેડુનિકા જેવા છોડનો ઉપયોગ કરી શકો છો.
તમારે 2 ચમચી લેવાની જરૂર છે. સૂકી કાચી સામગ્રી, તેને ઉકળતા પાણીના ગ્લાસ સાથે રેડવું, 10-15 મિનિટ માટે પાણીના સ્નાનમાં ગરમી. આ પછી, તૈયાર સૂપ ઠંડુ થાય છે, ફિલ્ટર થાય છે. પરિણામી સૂપને ઉકળતા પાણી સાથે મૂળ વોલ્યુમમાં પૂરક કરવામાં આવે છે, તેને 2 ડોઝમાં વહેંચવામાં આવે છે. સાધન દિવસમાં 2 વખત, સવાર અને સાંજે લેવામાં આવે છે.
એડ્રેનલ હાયપરપ્લેસિયા એ એક ખતરનાક રોગ છે જે ઘણી ગંભીર ગૂંચવણો તરફ દોરી શકે છે. એડ્રેનલ ગ્રંથીઓનું ઉલ્લંઘન ઘણીવાર બને છે કેન્સરનું કારણ. તેમ છતાં, સમયસર તપાસ અને સારવાર સાથે, પુન recoveryપ્રાપ્તિનું પૂર્વસૂચન ખૂબ અનુકૂળ છે.
સમયસર ડ doctorક્ટરને જોવા અને સારવાર શરૂ કરવા માટે, તમારે કાળજીપૂર્વક તમારા પોતાના સ્વાસ્થ્યનું નિરીક્ષણ કરવું જોઈએ, સ્થિતિમાં થતાં કોઈપણ ફેરફારો પર ધ્યાન આપવું જોઈએ. આ પેથોલોજીના ક્લિનિકલ લાક્ષણિકતાઓની હાજરી નક્કી કરવા માટે સમયને મંજૂરી આપશે.
જન્મજાત એડ્રેનલ હાયપરપ્લેસિયા અને તેના પરિણામો વિશે વિડિઓમાંથી જાણો:
એડ્રેનલ ડાયાબિટીસ
આ રોગ, જે એડ્રેનલ કોર્ટેક્સના લોહીમાં અતિશય સ્તરના હોર્મોન્સના પરિણામે થાય છે, તેને સ્ટેરોઇડ ડાયાબિટીઝ કહેવામાં આવે છે. રોગ માટેનો બીજો તબીબી શબ્દ એ ગૌણ ઇન્સ્યુલિન આધારિત ડાયાબિટીસ મેલીટસ 1 છે.ખાંડની બીમારીના ઇન્સ્યુલિન આધારિત આકારના ગંભીર સ્વરૂપનો ઉલ્લેખ કરે છે.
પ્રકાર 2 ડાયાબિટીસ
પ્રકાર 2 ડાયાબિટીસ - ક્રોનિક અંતocસ્ત્રાવી રોગ, જે ઇન્સ્યુલિન પ્રતિકાર અને સ્વાદુપિંડના બીટા કોશિકાઓના ક્ષતિગ્રસ્ત કાર્યના પરિણામે વિકસે છે, તે હાઇપરગ્લાયકેમિઆની સ્થિતિ દ્વારા વર્ગીકૃત થયેલ છે.
તે પોતાને વિપુલ પ્રમાણમાં પેશાબ (પોલિઅરિયા), તરસમાં વધારો (પોલિડિપ્સિયા), ત્વચા અને મ્યુકોસ મેમ્બ્રેનિસની ખંજવાળ, ભૂખમાં વધારો, ગરમ ચમક, સ્નાયુઓની નબળાઇથી પોતાને મેનીફેસ્ટ કરે છે. નિદાન પ્રયોગશાળાના તારણો પર આધારિત છે.
ગ્લુકોઝ એકાગ્રતા, ગ્લાયકોસાઇલેટેડ હિમોગ્લોબિન સ્તર, ગ્લુકોઝ સહિષ્ણુતા પરીક્ષણ માટે રક્ત પરીક્ષણ કરવામાં આવે છે. સારવારમાં, હાયપોગ્લાયકેમિક દવાઓ, ઓછી કાર્બ આહાર અને શારીરિક પ્રવૃત્તિમાં વધારો થાય છે.
"ડાયાબિટીઝ" શબ્દનો ગ્રીક ભાષામાંથી ભાષાંતર “રન આઉટ, લિક” તરીકે થાય છે, હકીકતમાં, આ રોગના નામનો અર્થ છે “ખાંડનો પ્રવાહ”, “ખાંડનું નુકસાન”, જે મુખ્ય લક્ષણને વ્યાખ્યાયિત કરે છે - પેશાબમાં ગ્લુકોઝનું વધતું વિસર્જન.
ટાઇપ 2 ડાયાબિટીઝ મેલીટસ, અથવા ઇન્સ્યુલિન આધારિત આ ડાયાબિટીસ મેલીટસ, ઇન્સ્યુલિનની ક્રિયામાં પેશીના પ્રતિકારની વધેલી પૃષ્ઠભૂમિની વિરુદ્ધ વિકસે છે અને લ Lanન્ગેરહન્સના આઇલેટ્સના કોષોના કાર્યમાં અનુગામી ઘટાડો.
પ્રકાર 1 ડાયાબિટીસથી વિપરીત, જેમાં ઇન્સ્યુલિનની ઉણપ પ્રાથમિક હોય છે, પ્રકાર 2 રોગમાં, હોર્મોનની ઉણપ એ લાંબા સમય સુધી ઇન્સ્યુલિન પ્રતિકારનું પરિણામ છે. વંશીય લાક્ષણિકતાઓ, સામાજિક-આર્થિક જીવનશૈલી પર આધારીત રોગશાસ્ત્રના ડેટા ખૂબ જ વિજાતીય છે.
રશિયામાં, અંદાજિત વ્યાપક પ્રમાણ 7% છે, જે ડાયાબિટીઝના તમામ પ્રકારોમાં 85-90% છે. આ ઘટના 40-45 વર્ષથી વધુ ઉંમરના લોકોમાં વધારે છે.
પ્રકાર 2 ડાયાબિટીઝનાં કારણો
આનુવંશિક વલણ અને પરિબળોના સંયોજન દ્વારા રોગના વિકાસને ઉશ્કેરવામાં આવે છે જે સમગ્ર જીવન દરમિયાન શરીરને અસર કરે છે. પુખ્તાવસ્થા દ્વારા, પ્રતિકૂળ બાહ્ય અસરો શરીરના કોષોની ઇન્સ્યુલિન પ્રત્યે સંવેદનશીલતા ઘટાડે છે, પરિણામે તેઓને પૂરતા પ્રમાણમાં ગ્લુકોઝ પ્રાપ્ત થવાનું બંધ થાય છે. પ્રકાર II ડાયાબિટીસનાં કારણો આ હોઈ શકે છે:
- જાડાપણું એડિપોઝ ટીશ્યુ ઇન્સ્યુલિનનો ઉપયોગ કરવાની કોષોની ક્ષમતા ઘટાડે છે. વધારે વજન એ રોગના વિકાસ માટેનું જોખમકારક પરિબળ છે, તે 80-90% દર્દીઓમાં નક્કી કરવામાં આવે છે.
- હાયપોડિનેમિઆ. મોટર પ્રવૃત્તિની ઉણપ મોટાભાગના અવયવોના કામને નકારાત્મક અસર કરે છે અને કોશિકાઓમાં મેટાબોલિક પ્રક્રિયાઓને ધીમું કરવામાં મદદ કરે છે. હાઈપોડાયનેમિક જીવનશૈલી સ્નાયુઓ દ્વારા ગ્લુકોઝના ઓછા વપરાશ અને લોહીમાં તેના સંચય સાથે છે.
- અયોગ્ય પોષણ. ડાયાબિટીઝવાળા લોકોમાં સ્થૂળતાનું મુખ્ય કારણ અતિશય આહાર છે - વધારે કેલરીનું સેવન. બીજું નકારાત્મક પરિબળ એ શુદ્ધ ખાંડનો મોટો જથ્થોનો ઉપયોગ છે, જે ઝડપથી લોહીના પ્રવાહમાં પ્રવેશ કરે છે, જેના કારણે ઇન્સ્યુલિન સ્ત્રાવમાં "કૂદકા" આવે છે.
- અંતocસ્ત્રાવી રોગો. ડાયાબિટીસના અભિવ્યક્તિને અંતocસ્ત્રાવી પેથોલોજીઓ દ્વારા શરૂ કરી શકાય છે. સ્વાદુપિંડનો રોગ, સ્વાદુપિંડનું ગાંઠો, કફોત્પાદક અપૂર્ણતા, હાયપો- અથવા થાઇરોઇડ ગ્રંથિ અથવા એડ્રેનલ ગ્રંથીઓની અતિસંવેદનશીલતા સાથે સંકળાયેલ રોગચાળાના કેસો નોંધવામાં આવે છે.
- ચેપી રોગો. વંશપરંપરાગત બોજવાળા લોકોમાં, ડાયાબિટીઝનું પ્રાથમિક અભિવ્યક્તિ એ વાયરલ રોગની જટિલતા તરીકે નોંધાય છે. સૌથી ખતરનાક એ ઈન્ફલ્યુએન્ઝા, હર્પીઝ અને હીપેટાઇટિસ છે.
ટાઇપ 2 ડાયાબિટીસનો આધાર એ ઇન્સ્યુલિનના કોષોના વધતા પ્રતિકારને કારણે કાર્બોહાઇડ્રેટ્સના ચયાપચયનું ઉલ્લંઘન છે.
ગ્લુકોઝ લેવા અને તેનો ઉપયોગ કરવાની પેશીઓની ક્ષમતા ઓછી થઈ છે, હાઈપરગ્લાયકેમિઆની સ્થિતિ, પ્લાઝ્મા સુગરનો વધતો સ્તર, વિકાસશીલ છે, મફત ફેટી એસિડ્સ અને એમિનો એસિડ્સથી energyર્જા ઉત્પન્ન કરવાની વૈકલ્પિક પદ્ધતિઓ સક્રિય થાય છે.
હાઈપરગ્લાયકેમિઆની સરભર કરવા માટે, શરીર કિડની દ્વારા વધુ પડતા ગ્લુકોઝને સઘન રીતે દૂર કરે છે. પેશાબમાં તેની માત્રા વધે છે, ગ્લુકોસુરિયા વિકસે છે.
જૈવિક પ્રવાહીમાં ખાંડની concentંચી સાંદ્રતાને લીધે ઓસ્મોટિક પ્રેશરમાં વધારો થાય છે, જે પોલ્યુરિયાને ઉશ્કેરે છે - પ્રવાહી અને મીઠાની ખોટ સાથે વિપુલ પ્રમાણમાં વારંવાર પેશાબ થાય છે, જે ડિહાઇડ્રેશન અને જળ-ઇલેક્ટ્રોલાઇટ અસંતુલન તરફ દોરી જાય છે. ડાયાબિટીઝનાં મોટાભાગનાં લક્ષણો આ પદ્ધતિઓ દ્વારા સમજાવવામાં આવે છે - આત્યંતિક તરસ, શુષ્ક ત્વચા, નબળાઇ, એરિથમિયા.
હાયપરગ્લાયકેમિઆ પેપ્ટાઇડ અને લિપિડ ચયાપચયની પ્રક્રિયાઓને બદલી નાખે છે.
સુગરના અવશેષો પ્રોટીન અને ચરબીના પરમાણુઓ સાથે જોડાયેલા છે, તેમના કાર્યોમાં ખલેલ પહોંચાડે છે, સ્વાદુપિંડમાં ગ્લુકોગનનું હાયપરપ્રોડક્શન થાય છે, energyર્જાના સ્ત્રોત તરીકે ચરબીનું ભંગાણ સક્રિય થાય છે, કિડની દ્વારા ગ્લુકોઝનું પુનabસર્બિશન વધે છે, ચેતાતંત્રમાં સંક્રમિત થાય છે, અને આંતરડાની પેશીઓ બળતરા થાય છે. આમ, ડાયાબિટીઝના પેથોજેનેટિક મિકેનિઝમ્સ વેસ્ક્યુલર પેથોલોજીઝ (એન્જીયોપથી), નર્વસ સિસ્ટમ (ન્યુરોપથી), પાચક સિસ્ટમ અને અંતocસ્ત્રાવી સ્ત્રાવ ગ્રંથીઓને ઉશ્કેરે છે. પછીની પેથોજેનેટિક મિકેનિઝમ એટલે ઇન્સ્યુલિનની ઉણપ. તે ઘણા વર્ષોથી ધીરે ધીરે રચાય છે, le-કોષોના અવક્ષય અને કુદરતી પ્રોગ્રામિત મૃત્યુને કારણે. સમય જતાં, મધ્યમ ઇન્સ્યુલિનની ઉણપને ઉચ્ચારણ દ્વારા બદલવામાં આવે છે. ગૌણ ઇન્સ્યુલિન અવલંબન વિકસે છે, દર્દીઓને ઇન્સ્યુલિન ઉપચાર સૂચવવામાં આવે છે.
જટિલતાઓને
ટાઇપ 2 ડાયાબિટીસના વિઘટનયુક્ત કોર્સમાં તીવ્ર અને ક્રોનિક ગૂંચવણોના વિકાસ સાથે છે. તીવ્ર પરિસ્થિતિઓ તે છે જે ઝડપથી થાય છે, અચાનક અને મૃત્યુના જોખમ સાથે સંકળાયેલી છે - હાઈપરગ્લાયકેમિક કોમા, લેક્ટિક એસિડ કોમા અને હાઇપોગ્લાયકેમિક કોમા.
ડાયાબિટીક માઇક્રો- અને મેક્રોઆંગિઓપેથીઝ સહિત, ક્રોનિક ગૂંચવણો ધીમે ધીમે રચાય છે, રેટિનોપેથી, નેફ્રોપથી, થ્રોમ્બોસિસ, વેસ્ક્યુલર એથરોસ્ક્લેરોસિસ દ્વારા પ્રગટ થાય છે.
ડાયાબિટીક પોલિનેરોપથી શોધી કા detectedવામાં આવે છે, એટલે કે, પેરિફેરલ નર્વ પ polyલિનેરિટિસ, પેરેસીસ, લકવો, આંતરિક અવયવોના કામમાં સ્વાયત્ત વિકારો.
ડાયાબિટીક આર્થ્રોપેથીઝ અવલોકન કરવામાં આવે છે - સાંધાનો દુખાવો, ગતિશીલતાના નિયંત્રણો, સાયનોવિયલ પ્રવાહીની માત્રામાં ઘટાડો, તેમજ ડાયાબિટીક એન્સેફાલોપેથીઝ - માનસિક વિકાર, હતાશા, ભાવનાત્મક અસ્થિરતા દ્વારા પ્રગટ થાય છે.
પ્રકાર 2 ડાયાબિટીસ
એન્ડોક્રિનોલોજીમાં, ઉપચાર માટેની પદ્ધતિસરની અભિગમ સામાન્ય છે. રોગના પ્રારંભિક તબક્કે, મુખ્ય ધ્યાન દર્દીઓની જીવનશૈલીમાં પરિવર્તન અને ધ્યાન પર ધ્યાન કેન્દ્રિત કરે છે જ્યાં નિષ્ણાત ડાયાબિટીઝ અને ખાંડ નિયંત્રણની પદ્ધતિઓ વિશે વાત કરે છે. સતત હાયપરગ્લાયકેમિઆ સાથે, ડ્રગ કરેક્શનના ઉપયોગનો પ્રશ્ન ઉકેલાય છે. રોગનિવારક ઉપાયોની સંપૂર્ણ શ્રેણીમાં શામેલ છે:
- આહાર. પોષણનો મૂળ સિદ્ધાંત એ છે કે ચરબી અને કાર્બોહાઈડ્રેટની માત્રા વધારે ખોરાકની માત્રા ઘટાડવી. ખાસ કરીને “ખતરનાક” એ શુદ્ધ ખાંડનાં ઉત્પાદનો છે - કન્ફેક્શનરી, મીઠાઈઓ, ચોકલેટ, મીઠી કાર્બોરેટેડ પીણાં. દર્દીઓના આહારમાં શાકભાજી, ડેરી ઉત્પાદનો, માંસ, ઇંડા, મધ્યમ માત્રામાં અનાજ શામેલ હોય છે. અપૂર્ણાંક આહાર, નાના પ્રમાણમાં પિરસવાનું, આલ્કોહોલ અને મસાલાઓનો ઇનકાર જરૂરી છે.
- નિયમિત શારીરિક પ્રવૃત્તિ. તીવ્ર ડાયાબિટીક ગૂંચવણો વિનાના દર્દીઓને રમત પ્રવૃત્તિઓ બતાવવામાં આવે છે જે ઓક્સિડેશન પ્રક્રિયાઓ (એરોબિક કસરત) ને વધારે છે. તેમની આવર્તન, અવધિ અને તીવ્રતા વ્યક્તિગત રીતે નક્કી કરવામાં આવે છે. મોટાભાગના દર્દીઓને ચાલવા, તરવા અને ચાલવાની મંજૂરી છે. એક પાઠ માટે સરેરાશ સમય 30-60 મિનિટ છે, આવર્તન અઠવાડિયામાં 3-6 વખત છે.
- ડ્રગ ઉપચાર. કેટલાક જૂથોની દવાઓનો ઉપયોગ. બિગુઆનાઇડ્સ અને થિયાઝોલિડેડીઓનોઇન્સ, દવાઓ કે જે કોષોના ઇન્સ્યુલિન પ્રતિકારને ઘટાડે છે, પાચનતંત્રમાં ગ્લુકોઝનું શોષણ કરે છે અને યકૃતમાં તેના ઉત્પાદનનો ઉપયોગ વ્યાપક છે. તેમની અપૂરતી અસરકારકતા સાથે, દવાઓ સૂચવવામાં આવે છે જે ઇન્સ્યુલિનની પ્રવૃત્તિમાં વધારો કરે છે: ડીપીપી -4 ઇન્હિબિટર્સ, સલ્ફોનીલ્યુરિયા, મેગલિટીનાઇડ્સ.
આગાહી અને નિવારણ
ડાયાબિટીઝની સારવાર માટે સમયસર નિદાન અને દર્દીઓનું એક જવાબદાર વલણ, ટકાઉ વળતરની સ્થિતિ પ્રાપ્ત કરી શકે છે, જેમાં નોર્મogગ્લાયકેમિઆ લાંબા સમય સુધી ચાલુ રહે છે, અને દર્દીઓના જીવનની ગુણવત્તા ઉચ્ચ રહે છે.
રોગની રોકથામ માટે, ઉચ્ચ ફાઇબર સામગ્રી સાથે સંતુલિત આહારનું પાલન કરવું જરૂરી છે, મીઠી અને ચરબીયુક્ત ખોરાકની મર્યાદા, ભોજનની અપૂર્ણાંક શાસન. શારીરિક નિષ્ક્રિયતાને ટાળવી, શરીરને દરરોજ વ walkingકિંગના રૂપમાં પ્રદાન કરવું, અઠવાડિયામાં 2-3 વાર રમત રમવી એ મહત્વનું છે.
જોખમવાળા લોકો માટે ગ્લુકોઝનું નિયમિત નિરીક્ષણ કરવું જરૂરી છે (વધુ વજન, પરિપક્વ અને વૃદ્ધાવસ્થા, સંબંધીઓમાં ડાયાબિટીઝના કેસો).
હોર્મોન્સ અને ડાયાબિટીસ
માનવ શરીરમાં મોટી સંખ્યામાં હોર્મોન્સ હોય છે, જેમાંના દરેક તેનું કાર્ય કરે છે. ડાયાબિટીસમાં મેલાટોનિન ઇન્સ્યુલિન અથવા વૃદ્ધિ હોર્મોન જેટલું જ મહત્વપૂર્ણ છે. તે મેટાબોલિક પ્રવૃત્તિ અને બાયરોઇધમ્સ માટે જવાબદાર છે.
હોર્મોન્સનો અભાવ, ડાયાબિટીસ મેલિટસ અથવા અંગો અને સિસ્ટમોમાં અન્ય રોગવિજ્ .ાનના વિકાસ તરફ દોરી શકે છે. તેથી, શરીરની સ્થિતિની દેખરેખ રાખવી જરૂરી છે અને રોગના પ્રથમ સંકેતો પર, નિષ્ણાતની સલાહ લો.
ડ doctorક્ટર રોગની પ્રકૃતિ નક્કી કરશે અને સક્ષમ સારવાર સૂચવે છે જે કોઈપણ રોગના વિકાસને રોકવામાં મદદ કરશે.
પેથોલોજીના વિકાસના કારણો
સ્ટીરોઈડ ડાયાબિટીસ મેલીટસ એ ગૌણ ઇન્સ્યુલિન આધારિત આ રોગવિજ્ .ાનનો પ્રકાર છે. કોર્ટીકોસ્ટેરોઇડ્સ, જે એડ્રેનલ કોર્ટેક્સ દ્વારા બનાવવામાં આવે છે, તે શરીરની મેટાબોલિક અને રક્ષણાત્મક પ્રક્રિયાઓને નિયંત્રિત કરવા માટે રચાયેલ છે.
વધારેમાં વધારે, સ્ટેરોઇડ હોર્મોન્સ અંગો પર નકારાત્મક અસર કરી શકે છે અને રોગના વિકાસને ઉશ્કેરે છે.
જો કે, રોગના વિકાસ માટેનું મુખ્ય કારણ હોર્મોનલ દવાઓનો ઉપયોગ છે, તેથી જ ડ્રગ પ્રકારની ડાયાબિટીસ દેખાય છે.
સ્ટીરોઈડ ડાયાબિટીસ ઉશ્કેરણી કરી શકે છે:
- બળતરા વિરોધી દવાઓ. શ્વાસનળીના અસ્થમા, સ્વયંપ્રતિરક્ષા રોગોના વિકાસમાં વપરાય છે. આમાં ડેક્સામેથાસોન, હાઇડ્રોકોર્ટિસોન, પ્રેડનીસોલોન શામેલ છે.
- વૃદ્ધિ હોર્મોન. પ્રોટીન સંશ્લેષણને વેગ આપવા અને ચામડીની ચરબીની થાપણોને સક્રિય રીતે દૂર કરવામાં મદદ કરે છે. તેનો ઉપયોગ એથ્લેટ્સ દ્વારા કરવામાં આવે છે જેઓ તેમના શરીરના મોડેલિંગમાં રોકાયેલા છે. શરીરમાં તેની વધુ પડતી અસર ડાયાબિટીઝની રચનાને અસર કરે છે.
- મૂત્રવર્ધક પદાર્થ. થિઆઝાઇડ મૂત્રવર્ધક પદાર્થ: ડિક્લોથાઇઝાઇડ, હાયપોથાઇઝાઇડ, નેફ્રીક્સ ડાયાબિટીઝને ઉત્તેજિત કરી શકે છે.
- નિદ્રામાં સુધારો કરે તેવા પદાર્થો. ખાસ કરીને દવા "મેલેક્સન", જે ગ્લુકોઝના સ્તરમાં વધારો અથવા ઘટાડોનું કારણ બને છે.
સ્ટીરોઇડ પ્રકારની ડાયાબિટીસ સ્વાદુપિંડનું જૂથનો ભાગ નથી અને ક્ષતિગ્રસ્ત થાઇરોઇડ કાર્ય સાથે સંકળાયેલ નથી.
રોગના વિકાસના લક્ષણો
રોગના વિકાસની શરૂઆતમાં, બીટા કોષો કાર્ય કરે છે.
સ્ટેરોઇડ ડાયાબિટીસ મેલીટસ પેથોલોજી પ્રકાર 1 અને 2 ના અભિવ્યક્તિની સુવિધાઓને જોડે છે. પ્રથમ, સ્વાદુપિંડનું નિર્માણ કરતી બીટા કોષોનું વિરૂપતા થાય છે.
પ્રકાર 1 ડાયાબિટીસમાં, કોષો થોડા સમય માટે કાર્ય કરવાનું ચાલુ રાખે છે. પ્રગતિશીલ, રોગ ઇન્સ્યુલિનમાં ઘટાડો અને પેશીઓની સંવેદનશીલતાનું ઉલ્લંઘન તરફ દોરી જાય છે, બીજો પ્રકારનો રોગ વિકસે છે. પછી ઇન્સ્યુલિનના ઉત્પાદનમાં સંપૂર્ણ સમાપ્તિ થાય છે, જે ઇન્સ્યુલિન આધારિત ડાયાબિટીસની લાક્ષણિકતા છે.
ડાયાબિટીસ મેલિટસવાળા ક્લિનિકલ ચિત્ર અન્ય પ્રકારો જેવા છે:
- પેશાબ વધે છે
- પાણીની જરૂરિયાત વધી રહી છે
- શરીરની ઝડપી થાક છે.
ઇન્સ્યુલિન અને તેના શરીરમાં ઉણપ
એડ્રેનલ ગ્રંથીઓ દ્વારા ઉત્પાદિત હોર્મોન્સની સંખ્યા વ્યક્તિગત રીતે વધે છે. ગ્લુકોકોર્ટિકોઇડ્સનો ઉપયોગ કર્યા પછી, બધા લોકોને ડાયાબિટીસ થતો નથી.
આવા પદાર્થો એક સાથે સ્વાદુપિંડને અસર કરે છે અને ઇન્સ્યુલિનનું ઉત્પાદન ઘટાડે છે. ગ્લુકોઝના સામાન્ય સ્તરને જાળવવા માટે શરીરને વધુ સખત મહેનત કરવી પડે છે.
તે જ સમયે, ડાયાબિટીઝમાં પહેલાથી કાર્બોહાઇડ્રેટ ચયાપચય નબળી પડી ગયું છે અને આયર્ન અપૂર્ણ શક્તિ સાથે કામ કરે છે, જે સ્ટીરોઇડ્સના બેદરકારી ઉપયોગથી મુશ્કેલીઓ તરફ દોરી જાય છે.
પેથોલોજી પરીક્ષણો
રિસેપ્શનમાં, એન્ડોક્રિનોલોજિસ્ટ જરૂરી પરીક્ષાઓની સૂચિ બનાવશે.
જો પેથોલોજીના સંકેતો દેખાય, તો એન્ડોક્રિનોલોજિસ્ટની સલાહ લો. તે આ રોગનો પ્રાથમિક ઇતિહાસ બનાવશે અને નિદાનના નીચેના પગલાં સૂચવે છે:
- રક્ત અને પેશાબ પરીક્ષણો
- ખાતા પહેલા લોહીમાં ગ્લુકોઝની સાંદ્રતાનો અભ્યાસ,
- ખાધા પછી ગ્લુકોઝ માટે રક્ત પરીક્ષણ,
- કીટોન બોડીઝનું સ્તર ચકાસી રહ્યા છીએ,
- હોર્મોન પરીક્ષણો.
કઈ દવાઓ શરીરમાં ઇન્સ્યુલિનનું સ્તર વધારવામાં મદદ કરે છે
ડાયાબિટીઝ મેલીટસમાં ઉત્પન્ન થયેલ હોર્મોનની ઉણપ ફરી ભરવી આવશ્યક છે. આ કરવા માટે, તમે આનો ઉપયોગ કરી શકો છો:
- બીમારી સામેની લડતમાં દ્રાવ્ય ઇન્સ્યુલિન એક અનિવાર્ય સાધન છે. તેનો ફાયદો સબક્યુટેનીયસ, ઇન્ટ્રાવેનસ અને ઇન્ટ્રામસ્ક્યુલર એડમિનિસ્ટ્રેશનની સંભાવના છે. વહીવટ પછી, તે 15-30 મિનિટની અંદર કાર્ય કરવાનું શરૂ કરે છે અને 6-8 કલાકમાં સમાપ્ત થાય છે.
- રિકોમ્બિનન્ટ ફોર્મના એનાલોગ. સોંપેલ જો સારવાર માટે સતત સબક્યુટેનીય વહીવટની જરૂર હોય. આવા ભંડોળની વિશિષ્ટતા ભોજન પહેલાં તરત જ તેમના ઉપયોગની શક્યતામાં રહેલી છે. શરીર માટે એક્સપોઝરનો સમય 3 કલાકથી વધુ નથી.
- "આઇસોફanન-ઇન્સ્યુલિન પીઇ" - ગ્લુકોઝ અને આયનોના પટલ પરિવહનને બદલે છે.
- વિવિધ inalષધીય પદાર્થોનું મિશ્રણ. તેઓ સિરીંજ પેન માટે ખાસ કારતૂસમાં ઉપલબ્ધ છે. વાપરવા માટે ખૂબ જ સરળ.
કયા પ્રકારની પેથોલોજી અસ્તિત્વમાં છે અને તેની સુવિધાઓ?
રોગમાં હોર્મોનલ ડિસઓર્ડરના પોતાના તફાવત છે. નીચેના પ્રકારો અલગ પડે છે:
MODY- પ્રકારનો રોગ ઉચ્ચ સંભાવના સાથે આનુવંશિક રીતે ફેલાય છે.
- શારીરિક ડાયાબિટીસ. આ 2 જી પ્રકારનું વિચલન છે, જે પોતાની જાતને નાની ઉંમરે (15-30 વર્ષની વચ્ચે) મેનીફેસ્ટ કરે છે. તેના વિકાસને અસર કરતી મુખ્ય પરિબળ ઇન્સ્યુલિન સ્ત્રાવના આનુવંશિક વિકૃતિઓ છે. તે autoટોસોમલ છે - પ્રભાવશાળી (જો માતાપિતામાંથી કોઈ એક બીમારીથી પીડાય છે તો વિકાસનું જોખમ 75% છે) અને મિટોકોન્ડ્રીયલ (ફક્ત માતા પેથોલોજી જનીનને સંક્રમિત કરી શકે છે).
- લાડા ડાયાબિટીસ. સ્વયંપ્રતિરક્ષા રોગવિજ્ .ાન જે વધુ પુખ્ત વસ્તી (35-45 વર્ષ) ને અસર કરે છે. તે મુખ્યત્વે એવા લોકોમાં નિદાન થાય છે જેઓ રોગ દરમિયાન વધુ વજન અને હાયપરટેન્શન માટે સંવેદનશીલ નથી. સારવારમાં સક્રિય ઇન્સ્યુલિન ઉપચારની જરૂર હોય છે, કારણ કે મૌખિક એજન્ટો ઇચ્છિત અસર લાવતા નથી અને ઘણીવાર સંપૂર્ણપણે નકામું હોય છે.
ડાયાબિટીઝમાં મેલાટોનિન, કોઈપણ હોર્મોનની જેમ, સાવધાની સાથે વાપરવો જોઈએ. ટૂંકા ગાળાના ઉપયોગ સાથે, દવા અનિદ્રા સામે લડવામાં સક્રિયપણે મદદ કરે છે અને દર્દીની સ્થિતિમાં સુધારો કરે છે.
પરંતુ તેની લાંબા ગાળાની અસર ગ્લાયકેટેડ હિમોગ્લોબિન ઘટાડે છે અને મુશ્કેલીઓ ઉશ્કેરે છે.
તેથી, આંતરસ્ત્રાવીય અસંતુલનના પ્રથમ અભિવ્યક્તિઓ પર, તમારે તમારા ડ doctorક્ટરની સલાહ લેવી જોઈએ કે જે રોગની લાક્ષણિકતાઓ ધ્યાનમાં લેતા, વ્યક્તિગત સારવારનું નિદાન અને સૂચન કરશે.