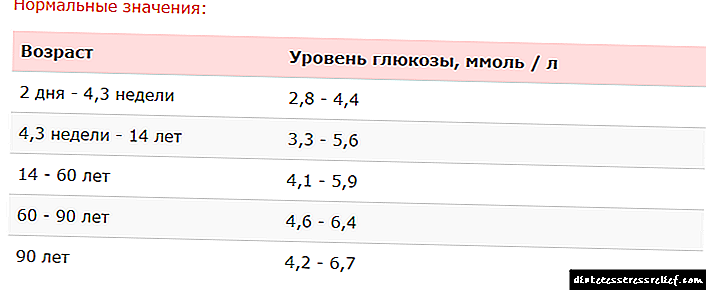
પ્રકાર 1 અને ટાઇપ 2 ડાયાબિટીસમાં બ્લડ સુગર ઘટાડવા માટેની દવાઓ
ડાયાબિટીઝ મેલીટસ એ એક લાંબી બિમારી છે જે શરીરમાં મેટાબોલિક ડિસઓર્ડર્સના પરિણામે થાય છે. આ રોગ લિંગ અને વયને ધ્યાનમાં લીધા વિના આપણા ગ્રહના કોઈપણ નિવાસીને અસર કરી શકે છે. દર વર્ષે ડાયાબિટીઝના દર્દીઓની સંખ્યામાં સતત વધારો થતો રહે છે.
ડાયાબિટીઝમાં સ્વાદુપિંડ હોર્મોન ઇન્સ્યુલિનને સ્ત્રાવ કરે છે. ખાંડને તોડવા અને સ્થિતિને સ્થિર કરવા માટે, ઇન્સ્યુલિન તૈયારીઓ, ઉદાહરણ તરીકે, actક્ટ્રાપિડ, જેની આજે આપણે વાત કરીશું, દર્દીના શરીરમાં રજૂ કરવામાં આવી છે.
ઇન્સ્યુલિનના સતત ઇન્જેક્શન વિના, ખાંડ યોગ્ય રીતે શોષાય નહીં, તે માનવ શરીરના તમામ અવયવોમાં પ્રણાલીગત વિકારનું કારણ બને છે. એક્ટ્રાપિડ એનએમ યોગ્ય રીતે કાર્ય કરવા માટે, ડ્રગ એડમિનિસ્ટ્રેશનના નિયમોનું પાલન કરવું અને લોહીમાં ગ્લુકોઝના સ્તરની સતત દેખરેખ રાખવી જરૂરી છે.
ઉપયોગ માટેની સૂચના અનુસાર, એક્ટ્રાપિડનો ઉપયોગ સારવાર માટે કરવામાં આવે છે:
- પ્રકાર 1 ડાયાબિટીસ (દર્દીઓ શરીરમાં ઇન્સ્યુલિનના સતત સેવન પર આધારિત હોય છે),
- પ્રકાર 2 ડાયાબિટીઝ (ઇન્સ્યુલિન પ્રતિરોધક. આ પ્રકારના ડાયાબિટીસવાળા દર્દીઓ ઘણીવાર ગોળીઓનો ઉપયોગ કરે છે, જો કે, ડાયાબિટીઝના વધારા સાથે, આવી દવાઓ કામ કરવાનું બંધ કરે છે, આવા કિસ્સાઓમાં ખાંડ ઘટાડવા માટે ઇન્સ્યુલિનના ઇન્જેક્શનનો ઉપયોગ કરવામાં આવે છે).
તેઓ ગર્ભાવસ્થા અને સ્તનપાન દરમિયાન એક્ટ્રેપિડ ઇન્સ્યુલિન, તેમજ ડાયાબિટીસની સાથે થતા રોગોના વિકાસની ભલામણ કરે છે. ડ્રગમાં અસરકારક એનાલોગ છે, ઉદાહરણ તરીકે, એક્ટ્રેપિડ એમએસ, આઇલેટિન રેગ્યુલર, બીટાસિન્ટ અને અન્ય. મહેરબાની કરીને નોંધ કરો કે એનાલોગમાં સંક્રમણ ફક્ત એક ડ doctorક્ટરની દેખરેખ હેઠળ અને રક્ત ખાંડની સતત દેખરેખ હેઠળની હોસ્પિટલમાં કરવામાં આવે છે.
પદ્ધતિનો પરિચય
ડ્રગના સબક્યુટેનીયસ, ઇન્ટ્રામસ્ક્યુલર અને નસમાં વહીવટની મંજૂરી છે. સબક્યુટેનીય વહીવટ સાથે, દર્દીઓને ઇન્જેક્શન માટે જાંઘનો વિસ્તાર પસંદ કરવાની સલાહ આપવામાં આવે છે, તે અહીં છે કે દવા ધીમે ધીમે અને સમાનરૂપે ઉકેલે છે.
આ ઉપરાંત, તમે ઇંજેક્શન માટે નિતંબ, ફોરઅર્મ્સ અને પેટની પોલાણની અગ્રવર્તી દિવાલનો ઉપયોગ કરી શકો છો (જ્યારે પેટમાં ઇન્જેક્ટ કરવામાં આવે છે, ત્યારે ડ્રગની અસર શક્ય તેટલી વહેલી તકે શરૂ થાય છે). મહિનામાં એક કરતા વધુ વખત એક વિસ્તારમાં ઇન્જેક્શન ન લો, દવા લિપોોડિસ્ટ્રોફીને ઉત્તેજિત કરી શકે છે.
ઇન્સ્યુલિન સિરીંજમાં ડ્રગનો સમૂહ:
- પ્રક્રિયા શરૂ કરતા પહેલા, હાથ ધોવા અને જંતુનાશક હોવા જોઈએ,
- ઇન્સ્યુલિન સરળતાથી હાથની વચ્ચે ફેરવવામાં આવે છે (દવા કાંપ અને વિદેશી સમાવેશ માટે, તેમજ સમાપ્ત થવાની તારીખ માટે તપાસવી આવશ્યક છે),
- સિરીંજમાં હવા દોરવામાં આવે છે, એક સોયને એમ્પૂલમાં દાખલ કરવામાં આવે છે, હવા બહાર આવે છે,
- ડ્રગની યોગ્ય માત્રા સિરીંજમાં દોરવામાં આવે છે,
- ટેપિંગ દ્વારા સિરીંજની અતિશય હવાને દૂર કરવામાં આવે છે.
જો લાંબા સાથે ટૂંકા ઇન્સ્યુલિનને પૂરક બનાવવું જરૂરી છે, તો નીચેની અલ્ગોરિધમનો કરવામાં આવે છે:
- હવા બંને એમ્પૂલ્સમાં દાખલ કરવામાં આવે છે (ટૂંકા અને લાંબા બંને સાથે),
- પ્રથમ, ટૂંકા અભિનયવાળા ઇન્સ્યુલિન સિરીંજમાં દોરવામાં આવે છે, પછી તે લાંબા ગાળાની દવા સાથે પૂરક બને છે,
- ટેપીંગ દ્વારા હવા દૂર કરવામાં આવે છે.
થોડો અનુભવ ધરાવતા ડાયાબિટીઝના દર્દીઓએ એક્ટ્રોફાઇડને ખભાના ક્ષેત્રમાં તેમના પોતાના પર દાખલ કરવાની ભલામણ કરી નથી, કારણ કે ત્વચાની ચરબીની અપૂર્ણતાવાળા ફોલ્ડ બનાવવાનું અને ડ્રગના ઇન્ટ્રામસ્ક્યુલરલી ઇન્જેકશનનું riskંચું જોખમ છે. તે નોંધવું યોગ્ય છે કે 4-5 મીમી સુધીની સોયનો ઉપયોગ કરતી વખતે, સબક્યુટેનીયસ ચરબી ગણો બિલકુલ રચાય નહીં.
લિપોડિસ્ટ્રોફી દ્વારા બદલાતા પેશીઓમાં, તેમજ હિમેટોમાસ, સીલ, ડાઘ અને સ્કાર્સના સ્થળોએ ડ્રગ લગાડવાની મનાઈ છે.
એક્ટ્રોપિડ પરંપરાગત ઇન્સ્યુલિન સિરીંજ, સિરીંજ પેન અથવા સ્વચાલિત પંપનો ઉપયોગ કરીને સંચાલિત કરી શકાય છે. પછીના કિસ્સામાં, દવા તેના પોતાના શરીરમાં રજૂ કરવામાં આવે છે, પ્રથમ બેમાં તે વહીવટની તકનીકમાં નિપુણતા લાયક છે.
- અંગૂઠો અને ઇન્ડેક્સની આંગળીની મદદથી, ઇન્સ્યુલિન ચરબીમાં પહોંચાડવામાં આવે છે તેની ખાતરી કરવા માટે ઈન્જેક્શન સાઇટ પર એક ગડી બનાવવામાં આવે છે, સ્નાયુ નહીં (4-5 મીમી સુધીની સોય માટે, તમે ગણો વિના કરી શકો છો),
- સિરીંજ ગડીના કાટખૂણે સ્થાપિત થયેલ છે (સોય માટે 8 મીમી સુધી, જો 8 મીમીથી વધુ હોય - ગડીથી 45 ડિગ્રીના ખૂણા પર), કોણ બધી રીતે દબાવવામાં આવે છે, અને ડ્રગ ઇન્જેક્શન આપવામાં આવે છે,
- દર્દી 10 ની ગણતરી કરે છે અને સોય કા takesે છે,
- મેનિપ્યુલેશન્સના અંતે, ચરબી ગણો મુક્ત થાય છે, ઈન્જેક્શન સાઇટ સળીયાથી નથી.
- નિકાલજોગ સોય સ્થાપિત થયેલ છે,
- દવા સરળતાથી ભળી જાય છે, ડિપેન્સરની મદદથી ડ્રગના 2 યુનિટ્સ પસંદ કરવામાં આવે છે, તેઓ હવામાં દાખલ થાય છે,
- સ્વીચનો ઉપયોગ કરીને, ઇચ્છિત ડોઝનું મૂલ્ય સુયોજિત થયેલ છે,
- અગાઉની પ્રક્રિયામાં વર્ણવ્યા મુજબ ત્વચા પર ચરબીનો ગણો રચાય છે,
- બધી રીતે પિસ્ટનને દબાવવાથી દવા રજૂ કરવામાં આવે છે,
- 10 સેકંડ પછી, સોય ત્વચા પરથી દૂર થાય છે, ગણો પ્રકાશિત થાય છે.
જો શોર્ટ-એક્ટિંગ actક્ટ્રાઇડનો ઉપયોગ કરવામાં આવે છે, તો ઉપયોગ કરતા પહેલા મિશ્રણ કરવું જરૂરી નથી.
ડ્રગનું અયોગ્ય શોષણ અને હાઈપોગ્લાયસીમિયાની ઘટના, તેમજ હાયપરગ્લાયકેમિઆને બાકાત રાખવા માટે, ઇન્સ્યુલિનને અયોગ્ય ઝોનમાં ઇન્જેક્ટ કરવું જોઈએ નહીં અને ડ doctorક્ટર સાથે સહમત ન હોય તેવા ડોઝનો ઉપયોગ કરવો જોઈએ. નિવૃત્ત થઈ રહેલા Actક્ટ્રાપિડનો ઉપયોગ પ્રતિબંધિત છે, દવા ઇન્સ્યુલિનના ઓવરડોઝનું કારણ બની શકે છે.
વહીવટ નસમાં અથવા ઇન્ટ્રામસ્ક્યુલરલી હાજરી આપતા ચિકિત્સકની દેખરેખ હેઠળ જ હાથ ધરવામાં આવે છે. એક્ટ્રrapપિડ એ ભોજનના અડધા કલાક પહેલાં શરીરમાં દાખલ કરવામાં આવે છે, ખોરાકમાં કાર્બોહાઇડ્રેટ્સ હોવું આવશ્યક છે.
કેવી રીતે એક્ટ્રેપિડ કરે છે
ઇન્સ્યુલિન એક્ટ્રાપિડ દવાઓના જૂથ સાથે સંબંધિત છે, જેની મુખ્ય ક્રિયા બ્લડ સુગરને ઘટાડવાનો છે. તે ટૂંકા અભિનયની દવા છે.
ખાંડમાં ઘટાડો આના કારણે છે:
- શરીરમાં ઉન્નત ગ્લુકોઝ પરિવહન,
- લિપોજેનેસિસ અને ગ્લાયકોજેનેસિસનું સક્રિયકરણ,
- પ્રોટીન ચયાપચય,
- યકૃત ઓછી ગ્લુકોઝ ઉત્પન્ન કરવાનું શરૂ કરે છે,
- ગ્લુકોઝ શરીરના પેશીઓ દ્વારા વધુ સારી રીતે શોષાય છે.

જીવતંત્રની દવાના સંપર્કમાં રહેવાની ડિગ્રી અને ગતિ ઘણા પરિબળો પર આધારિત છે:
- ઇન્સ્યુલિનની તૈયારીનો ડોઝ,
- વહીવટનો માર્ગ (સિરીંજ, સિરીંજ પેન, ઇન્સ્યુલિન પંપ),
- ડ્રગ વહીવટ માટે પસંદ કરેલ સ્થળ (પેટ, સશસ્ત્ર, જાંઘ અથવા નિતંબ).
એક્ટ્રાપિડના સબક્યુટેનીય વહીવટ સાથે, દવા 30 મિનિટ પછી કાર્ય કરવાનું શરૂ કરે છે, તે દર્દીની વ્યક્તિગત લાક્ષણિકતાઓના આધારે 1-3 કલાક પછી શરીરમાં તેની મહત્તમ સાંદ્રતા સુધી પહોંચે છે, હાયપોગ્લાયકેમિક અસર 8 કલાક સુધી સક્રિય રહે છે.
આડઅસર
દર્દીઓમાં ઘણા દિવસો સુધી (અથવા અઠવાડિયા, દર્દીની વ્યક્તિગત લાક્ષણિકતાઓને આધારે) Actક્ટ્રાપિડ પર સ્વિચ કરતી વખતે, હાથપગના સોજો અને દ્રષ્ટિની સ્પષ્ટતા સાથે સમસ્યાઓ જોઇ શકાય છે.
અન્ય પ્રતિકૂળ પ્રતિક્રિયાઓ આ સાથે રેકોર્ડ કરવામાં આવે છે:
- ડ્રગના વહીવટ પછી અયોગ્ય પોષણ, અથવા ભોજન છોડવામાં,
- અતિશય વ્યાયામ
- તે જ સમયે ઇન્સ્યુલિનનો વધુ માત્રા રજૂ કરી રહ્યા છીએ.



સૌથી સામાન્ય આડઅસર હાયપોગ્લાયકેમિઆ છે. જો દર્દીમાં નિસ્તેજ ત્વચા હોય, અતિશય ચીડિયાપણું હોય અને ભૂખ, મૂંઝવણ, હાથપગના કંપન અને વધતા પરસેવોની અનુભૂતિ થાય, તો લોહીમાં શર્કરા અનુમતિશીલ સ્તરથી નીચે આવી ગયા છે.
લક્ષણોના પ્રથમ અભિવ્યક્તિઓ પર, ખાંડનું માપન કરવું અને સરળતાથી સુપાચ્ય કાર્બોહાઈડ્રેટ ખાવું જરૂરી છે, ચેતનાના નુકસાનના કિસ્સામાં, ગ્લુકોઝ દર્દીને ઇન્ટ્રામસ્ક્યુલરલી ઇન્જેકશન આપે છે.
કેટલાક કિસ્સાઓમાં, એક્ટ્રાપિડ ઇન્સ્યુલિન એલર્જીક પ્રતિક્રિયા પેદા કરી શકે છે જે થાય છે:
- બળતરા, લાલાશ, દુ painfulખદાયક સોજોના ઇન્જેક્શન સાઇટ પરનો દેખાવ,
- Auseબકા અને omલટી
- શ્વાસની તકલીફ
- ટાકીકાર્ડિયા
- ચક્કર.


જો દર્દી વિવિધ સ્થળોએ ઈન્જેક્શનના નિયમોનું પાલન ન કરે, તો પેશીઓમાં લિપોડિસ્ટ્રોફી વિકસે છે.
જે દર્દીઓમાં હાયપોગ્લાયકેમિઆ સતત ધોરણે જોવા મળે છે, તે સંચાલિત ડોઝને સમાયોજિત કરવા માટે તમારા ડ doctorક્ટરની સલાહ લેવી હિતાવહ છે.
વિશેષ સૂચનાઓ
મોટે ભાગે, હાયપોગ્લાયસીમિયા માત્ર દવાની માત્રા દ્વારા જ નહીં, પણ અન્ય ઘણા કારણોસર પણ થઈ શકે છે:
- ડ doctorક્ટર દ્વારા નિયંત્રણ વિના ડ્રગના એનાલોગમાં ફેરફાર.
- અયોગ્ય આહાર
- ઉલટી
- અતિશય શારીરિક શ્રમ અથવા શારીરિક તાણ,
- ઈન્જેક્શન માટે જગ્યામાં ફેરફાર.
ઘટનામાં કે જ્યારે દર્દી ડ્રગની અપૂરતી રકમનો પરિચય કરે છે અથવા પરિચય છોડે છે, તે હાયપરગ્લાયસીમિયા (કેટોએસિડોસિસ) વિકસે છે, જે સ્થિતિ ઓછી જોખમી નથી, તે કોમા તરફ દોરી શકે છે.
- તરસ અને ભૂખની લાગણી
- ત્વચાની લાલાશ,
- વારંવાર પેશાબ કરવો
- મોંમાંથી એસિટોનની સુગંધ
- ઉબકા


ગર્ભાવસ્થા દરમિયાન ઉપયોગ કરો
દર્દીની ગર્ભાવસ્થાના કિસ્સામાં Actક્ટ્ર Actપિડ સારવારની મંજૂરી છે. સમગ્ર સમયગાળા દરમિયાન, ખાંડનું સ્તર નિયંત્રિત કરવું અને માત્રામાં ફેરફાર કરવો જરૂરી છે. તેથી, પ્રથમ ત્રિમાસિક દરમિયાન, ડ્રગની જરૂરિયાત ઓછી થાય છે, બીજા અને ત્રીજા દરમિયાન - onલટું, તે વધે છે.
બાળજન્મ પછી, ઇન્સ્યુલિનની જરૂરિયાત એ સ્તર પર ફરીથી સ્થાપિત થાય છે જે ગર્ભાવસ્થા પહેલા હતી.
સ્તનપાન દરમિયાન, ડોઝ ઘટાડો જરૂરી હોઈ શકે છે. દર્દીને લોહીમાં શર્કરાના સ્તરનું કાળજીપૂર્વક નિરીક્ષણ કરવાની જરૂર છે જેથી જ્યારે ડ્રગની જરૂરિયાત સ્થિર થાય ત્યારે તે ક્ષણને ચૂકી ન જાય.
ખરીદી અને સંગ્રહ
તમે તમારા ડ doctorક્ટરની પ્રિસ્ક્રિપ્શન પ્રમાણે ફાર્મસીમાં એક્ટ્રાપિડ ખરીદી શકો છો.
2 થી 7 ડિગ્રી સેલ્સિયસ તાપમાને ડ્રગને રેફ્રિજરેટરમાં સંગ્રહિત કરવું શ્રેષ્ઠ છે. ઉત્પાદનને સીધા તાપ અથવા સૂર્યપ્રકાશમાં સંપર્કમાં ન આવવા દો. જ્યારે સ્થિર થાય છે, ત્યારે એક્ટ્રેપિડ તેની ખાંડ-ઘટાડવાની લાક્ષણિકતાઓ ગુમાવે છે.
ઈન્જેક્શન પહેલાં, દર્દીએ દવાની સમાપ્તિની તારીખ તપાસવી જોઈએ, સમાપ્ત ઇન્સ્યુલિનનો ઉપયોગ કરવાની મંજૂરી નથી. કાંપ અને વિદેશી સમાવિષ્ટો માટે એમ્પ્રાઉલ અથવા એક્ટ્રાપિડ સાથે શીશી તપાસવાની ખાતરી કરો.
એક્ટ્રાપિડનો ઉપયોગ દર્દીઓ દ્વારા પ્રકાર 1 અને પ્રકાર 2 ડાયાબિટીસ મેલીટસ બંને સાથે થાય છે. ડ useક્ટર દ્વારા સૂચવેલ ડોઝના યોગ્ય ઉપયોગ અને પાલન સાથે, તે શરીરમાં આડઅસરોના વિકાસનું કારણ નથી.
યાદ રાખો કે ડાયાબિટીઝનો વ્યાપકપણે ઉપચાર કરવો જોઈએ: દવાની દૈનિક ઇન્જેક્શનો ઉપરાંત, તમારે ચોક્કસ આહારનું પાલન કરવું જોઈએ, શારીરિક પ્રવૃત્તિનું નિરીક્ષણ કરવું જોઈએ અને શરીરને તણાવપૂર્ણ પરિસ્થિતિઓમાં ખુલ્લું મૂકવું નહીં.
આવા વિવિધ ઇન્સ્યુલિન ...
પહેલી વાર પહેલેથી જ ઉલ્લેખ કર્યો છે તેમ, પ્રકાર 1 ડાયાબિટીસ સાથે, સ્વાદુપિંડ ઇન્સ્યુલિન બિલકુલ પેદા કરતું નથી, તેથી તેને બહારથી સંચાલિત કરવું આવશ્યક છે.
શરૂઆતમાં, માંદા લોકોને ખાસ સિરીંજ સાથેના ઇન્જેક્શન આપવાનું કહેવામાં આવ્યું, જો કે, આને ઘણી મુશ્કેલીઓ આવી. પ્રથમ, ઇંજેક્શન સાઇટ પર સબક્યુટેનીયસ પેશીઓ ખૂબ જ ઝડપથી એટ્રોફાઇડ થાય છે. શું દરરોજ 4-6 ઇંજેક્શન કરવાની મજાક છે!
બીજું, ઈન્જેક્શન સાઇટ્સ ઘણીવાર પૂરતી હતી. અને આ ઉલ્લેખ કરવો નથી કે ઈન્જેક્શન પોતે એક અત્યંત અપ્રિય પ્રક્રિયા છે.
આજે, ઇન્સ્યુલિનના ઇન્જેક્શન ન પહોંચાડવા માટેની પદ્ધતિઓ વિકસિત કરવામાં આવી રહી છે. પરંતુ આ સમસ્યાનું નિરાકરણ લાવવા માટે, તમારે ગેસ્ટ્રોઇંટેસ્ટીનલ ટ્રેક્ટના આક્રમક વાતાવરણથી ઇન્સ્યુલિનના પ્રોટીન અણુને કેવી રીતે સુરક્ષિત રાખવું તે આકૃતિ લેવાની જરૂર છે, જે તેના પ્રભાવના ક્ષેત્રમાં આવતા કોઈપણ પરમાણુને વિભાજીત કરવા માટે તૈયાર છે.
અફસોસ, આ વિકાસ પૂર્ણ થયાના ઘણા છે, તેથી પ્રકારનાં ડાયાબિટીસના દર્દીઓ માટે, હજી પણ બચવાનો એકમાત્ર રસ્તો છે: ઇન્સ્યુલિનની તૈયારીના દૈનિક ઇન્જેક્શન ચાલુ રાખવા.
એક ઇન્સ્યુલિન બીજાથી કેવી રીતે અલગ પડે છે, અને તે શું થાય છે તેના પર અમે વધુ વિગતવાર ધ્યાન આપીશું.
ઇન્સ્યુલિનના વર્ગીકરણ માટેના ઘણા અભિગમો છે: પ્રથમ, મૂળ દ્વારા (પોર્ક્સિન, હ્યુમન રિકોમ્બિનન્ટ, કૃત્રિમ, વગેરે), ક્રિયાના સમયગાળા દ્વારા (ટૂંકા, મધ્યમ અને લાંબા).
તમારા અને મારા માટે, કોષ્ટકમાં આપેલ છેલ્લું વર્ગીકરણ સૌથી વ્યવહારુ મહત્વનું છે.
ક્રિયાના સમયગાળા દ્વારા ઇન્સ્યુલિનનું વર્ગીકરણ
| ટૂંકી ક્રિયા | મધ્યમ સમયગાળો | લાંબી અભિનય |
પ્રકાર 1 ડાયાબિટીસ મેલિટસની સારવારમાં બે ભાગો હોય છે: મૂળભૂત ઉપચાર (એન્ડોક્રિનોલોજિસ્ટ દ્વારા સૂચવવામાં આવે છે): આ માધ્યમ અથવા લાંબા-અભિનયિત ઇન્સ્યુલિનનો સતત સંચાલિત ડોઝ છે.
આવી દવાઓ ઇન્સ્યુલિનની કુદરતી પૃષ્ઠભૂમિની નકલ કરે છે, કાર્બોહાઇડ્રેટ ચયાપચયની કુદરતી પ્રક્રિયાઓને નિયંત્રિત કરે છે.
ઉપચારનો બીજો ભાગ એ છે કે ખાવું, નાસ્તા વગેરે પછી ગ્લુકોઝની સુધારણા.
હકીકત એ છે કે જો પ્રકાર 1 ડાયાબિટીસ મેલીટસવાળા દર્દી પોતાને મીઠું અથવા કાર્બોહાઇડ્રેટ ધરાવતું અન્ય કોઈપણ ખોરાક લેવાની મંજૂરી આપે છે, તો પછી લોહીમાં ગ્લુકોઝનું સ્તર વધવાનું શરૂ થશે, અને "બેઝિક" ઇન્સ્યુલિન સામાન્ય ગ્લુકોઝ કરતાં વધુ ઉપયોગ કરવા માટે પૂરતું ન હોઈ શકે.
આ હાયપરગ્લાયકેમિઆના વિકાસ તરફ દોરી જશે, જે ઇન્સ્યુલિન વહીવટની ગેરહાજરીમાં દર્દીની કોમા અને મૃત્યુનું પરિણામ બને છે.
તેથી, અહીં અને હવે ગ્લુકોઝનું સ્તર સુધારવા માટે ડ theક્ટર ફક્ત "મૂળભૂત" ઇન્સ્યુલિન જ નહીં, પણ "ટૂંકા" સૂચવે છે. ટેબલ પરથી જોઇ શકાય છે, સબક્યુટેનીય વહીવટ સાથે, તે 30 મિનિટ પછી કાર્ય કરવાનું શરૂ કરે છે.
અને દર્દી પોતે ગ્લુકોમીટરના વાંચનના આધારે ટૂંકા ઇન્સ્યુલિન શીંગોની માત્રા પસંદ કરે છે. તેને આ ડાયાબિટીઝ સ્કૂલમાં શીખવવામાં આવે છે.
ઇન્સ્યુલિન ઉપચારની વિપરીત બાજુ, વહીવટના માર્ગની આડઅસરોની ગણતરી, ઓવરડોઝની સંભાવના.
દરરોજ સંચાલિત ઇન્સ્યુલિનની સરેરાશ માત્રા 0.1 થી 0.5 મિલી હોઈ શકે છે. આ ખૂબ ઓછી સંખ્યા છે, અને વહીવટની યાંત્રિક પદ્ધતિઓનો ઉપયોગ કરતી વખતે (ક્લાસિક સિરીંજ સાથે), વધારાની ટાઇપ કરવી ખૂબ જ સરળ છે, જે આવતા પરિણામોને હાઈપોગ્લાયકેમિઆ તરફ દોરી જશે.
આવી મુશ્કેલીઓ ટાળવા માટે, તેઓએ સ્વચાલિત ઉપકરણો વિકસાવવાનું શરૂ કર્યું. આમાં ઇન્સ્યુલિન પંપ અને જાણીતા સિરીંજ પેન શામેલ છે.
સિરીંજ પેનમાં, ડોઝ માથું ફેરવીને સેટ કરવામાં આવે છે, જ્યારે ઇન્જેક્શન દરમિયાન દાખલ થનારી એકમોની સંખ્યા ડાયલ પર સેટ કરેલી છે. સંખ્યાઓ ખૂબ મોટી છે, કારણ કે બાળકો અને વૃદ્ધ લોકો બંને સિરીંજ પેનનો ઉપયોગ કરે છે.

જો કે, આવી સિસ્ટમ ઓવરડોઝથી સુરક્ષિત નથી (કોઈએ થોડું વધારે ફેરવ્યું, આકૃતિ બનાવવી નહીં, વગેરે).
તેથી, આજે કહેવાતા ઇન્સ્યુલિન પમ્પનો ઉપયોગ થાય છે. તે મીની-કમ્પ્યુટર કહી શકાય જે તંદુરસ્ત સ્વાદુપિંડનું કાર્ય અનુકરણ કરે છે. ઇન્સ્યુલિન પંપ પેજરનું કદ માપે છે અને તેમાં ઘણા ભાગો શામેલ છે. તેમાં ઇન્સ્યુલિન, કંટ્રોલ સિસ્ટમ, ઇન્સ્યુલિન માટે બદલી શકાય તેવા જળાશય, બદલી શકાય તેવા પ્રેરણા સમૂહ, બેટરીઓ પૂરા પાડવાનો પંપ છે.
ઉપકરણની પ્લાસ્ટિક કેન્યુલા ત્વચાની નીચે તે જ સ્થળોએ મૂકવામાં આવે છે જ્યાં સામાન્ય રીતે ઇન્સ્યુલિન ઇન્જેક્શન આપવામાં આવે છે (પેટ, હિપ્સ, નિતંબ, ખભા). સિસ્ટમ પોતે દિવસ દરમિયાન લોહીમાં ખાંડનું સ્તર નક્કી કરે છે, અને તે યોગ્ય સમયે ઇન્સ્યુલિનને ઇન્જેક્શન આપે છે. તેથી, ઇન્જેક્શનની સંખ્યા ઘણી ગણી ઓછી છે. ઇન્સ્યુલિન વહીવટ માટે ખાંડ અને અન્ય સ્થાનો નિર્ધારિત કરવા માટે દિવસમાં 5-6 વખત તમારી આંગળીને ચૂસી લેવી જરૂરી નથી.
પ્રકાર II ડાયાબિટીઝમાં ખાંડ ઘટાડવા માટેની દવાઓ
પ્રકાર II ડાયાબિટીસ મેલીટસ (ડીએમ II) એ જીવનશૈલી અને પોષણનો સીધો પરિણામ છે.
મને એક ખરાબ ટીપ્સ યાદ છે:
"જો કોઈ તમને નારાજ કરે છે, તો તેને કેન્ડી આપો, પછી બીજું એક, અને તે ત્યાં સુધી ડાયાબિટીઝ ન થાય ત્યાં સુધી."
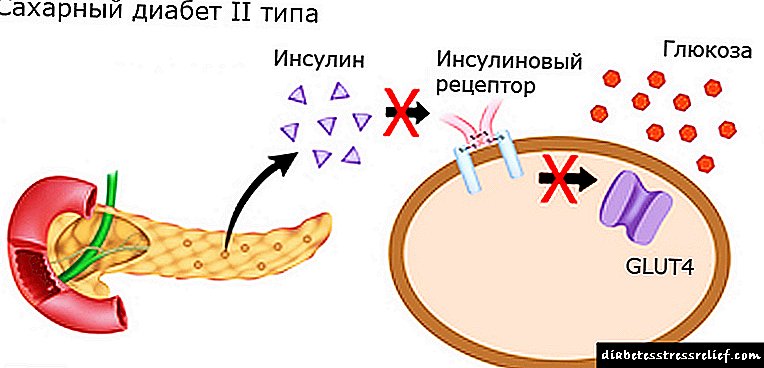
હું તમને યાદ અપાવીશ કે જ્યારે કાર્બોહાઇડ્રેટ્સ આંતરડામાં પ્રવેશ કરે છે, ત્યારે ઇન્સ્યુલિન ઉત્પન્ન થાય છે, જે કોષની દિવાલને ઇનકમિંગ ગ્લુકોઝ માટે અભેદ્ય બનાવે છે.
ઇન્સ્યુલિન રીસેપ્ટર્સની સતત ઉત્તેજના સાથે, તેમાંના કેટલાક ઇન્સ્યુલિનનો પ્રતિસાદ આપવાનું બંધ કરે છે. સહનશીલતા વિકસે છે, એટલે કે ઇન્સ્યુલિન પ્રત્યે સંવેદનશીલતા, જે ઇન્ટ્રાસેલ્યુલર ચરબીથી ઉત્તેજિત થાય છે, જે ગ્લુકોઝ સેલમાં પ્રવેશતા અટકાવે છે.
સેલ્યુલર રીસેપ્ટર્સના આગામી સક્રિયકરણ માટે, વધુ અને વધુ ઇન્સ્યુલિનની જરૂર છે.વહેલા અથવા પછીથી, શરીર જે ઇન્સ્યુલિનનું ઉત્પાદન કરે છે તે આ ચેનલો ખોલવા માટે અપૂરતું થઈ જાય છે.
ગ્લુકોઝ લોહીમાં એકઠા થાય છે, કોષોમાં પ્રવેશતું નથી. આ રીતે ટાઇપ II ડાયાબિટીસનો વિકાસ થાય છે.
આ પ્રક્રિયા લાંબી છે અને સીધા માનવ આહાર પર આધારીત છે.
તેથી અહીં સૌથી ન્યાયી અભિવ્યક્તિ છે: "પોતાના માટે એક છિદ્ર ખોદવું."
તેથી જ, દર્દીઓ, જે પ્રકાર II ડાયાબિટીઝનું નિદાન કરે છે, તેઓને મુખ્યત્વે આહારની ભલામણ કરવામાં આવે છે.
યોગ્ય પોષણ અને કાર્બોહાઈડ્રેટનું સેવન મર્યાદિત કરવાથી, ખાંડનું સ્તર અને તમારા પોતાના ઇન્સ્યુલિન પ્રત્યે સંવેદનશીલતા પુન areસ્થાપિત થાય છે.
દુર્ભાગ્યે, સૌથી સરળ ભલામણ એ સૌથી મુશ્કેલ છે.
મને એક પ્રોફેસર-એન્ડોક્રિનોલોજિસ્ટ યાદ છે કે, સવારના રાઉન્ડમાં તેણે દર્દીને એક સવાલ પૂછ્યો કે, સવારે ખાંડ કેમ વધારે છે? કદાચ તેણીએ કંઈક પ્રતિબંધિત ખાધું હશે?
દર્દી, સ્વાભાવિક રીતે, બધું જ ઇનકાર કરે છે: તે બ્રેડ ખાય નહીં, અને મીઠાઈ નહીં.
પાછળથી, જ્યારે નાઇટસ્ટેન્ડની તપાસ કરતી વખતે, મારી દાદીને મધનો એક બરડો મળ્યો, જેને તેણે ચામાં ઉમેર્યું, અને પ્રેરણા આપી કે તે મીઠાઇ વિના જીવી શકશે નહીં.
અહીં માણસની ઇચ્છા હવે કામ કરશે નહીં. ડાયાબિટીઝ સાથે, હું ખરેખર ખાવા માંગું છું અને પ્રાધાન્યમાં ફક્ત મીઠી! અને આ સમજી શકાય તેવું છે. ગ્લુકોઝની અભાવની સ્થિતિમાં (અને તમને યાદ છે કે તે શરીરમાં હોવા છતાં, તે મગજ સહિતના કોષોમાં પ્રવેશી શકતું નથી), મગજ ભૂખના કેન્દ્રને સક્રિય કરવાનું શરૂ કરે છે, અને વ્યક્તિ શબ્દના શાબ્દિક અર્થમાં બળદ ખાવા માટે તૈયાર છે.
પ્રકાર II ડાયાબિટીસના ડ્રગ નિયંત્રણ માટે, ત્યાં ઘણા અભિગમો છે:
- રક્ત ખાંડ માટે પૂરતા પ્રમાણમાં ઇન્સ્યુલિન સ્ત્રાવ ઉત્તેજીત કરો,
- આંતરડામાં કાર્બોહાઇડ્રેટ્સના શોષણને ધીમું કરો,
- ઇન્સ્યુલિન રીસેપ્ટર્સની ગ્લુકોઝ સંવેદનશીલતામાં વધારો.
તદનુસાર, પ્રકાર II ડાયાબિટીઝમાં ખાંડ ઘટાડવા માટેની બધી દવાઓ આ 3 જૂથોમાં વહેંચી શકાય છે.
1 જૂથ. ઇન્સ્યુલિન રીસેપ્ટર્સ માટે સંવેદનશીલ એજન્ટો
તેની અંદર, રાસાયણિક બંધારણ મુજબ, તેઓ વધુ બે જૂથોમાં વહેંચાયેલા છે - બિગુઆનાઇડ્સ અને ગ્લિટાઝોન ડેરિવેટિવ્ઝ.
બિગુઆનાઇડ્સમાં સિઓફોર, ગ્લુકોફેજ, બેગોમેટ (સક્રિય ઘટક મેટફોર્મિન) શામેલ છે.
ગ્લિટાઝોન ડેરિવેટિવ્ઝમાં અમલવીયા, પિયોગલર (પિઓગ્લિટઝોન), અવંડિયા (રોઝિગ્લેટાઝન) શામેલ છે.
આ દવાઓ સ્નાયુઓના પેશીઓ દ્વારા ગ્લુકોઝનો ઉપયોગ વધારે છે, અને ગ્લાયકોજેનના રૂપમાં તેના સંગ્રહને અટકાવે છે.
ગ્લિટાઝોન ડેરિવેટિવ્ઝ પણ યકૃતમાં ગ્લુકોઝ રિસેન્થેસિસને અટકાવે છે.
મેટફોર્મિનને અન્ય દવાઓ સાથે જોડવામાં આવે છે, ઉદાહરણ તરીકે સિબ્યુટ્રામાઇન સાથે - મેદસ્વીપણાની સારવાર, ગ્લિબેનક્લામાઇડ - એક દવા જે ઇન્સ્યુલિનના ઉત્પાદનને ઉત્તેજિત કરે છે.
2 જૂથ. જઠરાંત્રિય દવાઓ
ગ્લુકોઝ ઘટાડવાનો બીજો અભિગમ એ જઠરાંત્રિય માર્ગમાંથી તેના વપરાશને ધીમું બનાવવાનો છે.
આ માટે, ડ્રગ ગ્લુકોબાઈ (અકારબોઝા) નો ઉપયોગ થાય છે, જે એન્ઝાઇમ α-ગ્લુકોસિડેઝની ક્રિયાને અટકાવે છે, જે શર્કરા અને કાર્બોહાઇડ્રેટ્સને ગ્લુકોઝમાં તોડે છે. આ તે હકીકત તરફ દોરી જાય છે કે તેઓ મોટા આંતરડામાં પ્રવેશ કરે છે, જ્યાં તેઓ ત્યાં રહેતા બેક્ટેરિયા માટે પોષક સબસ્ટ્રેટ બની જાય છે.
તેથી આ દવાઓનો મુખ્ય આડઅસર: પેટનું ફૂલવું અને ઝાડા, કારણ કે બેક્ટેરિયા શર્કરાને તોડી ગેસ અને લેક્ટિક એસિડ બનાવે છે, જે આંતરડાની દિવાલને બળતરા કરે છે.
3 જી જૂથ. ઇન્સ્યુલિન ઉત્તેજક
Orતિહાસિક રીતે, દવાઓના બે જૂથો છે જેની આ અસર છે. પ્રથમ જૂથની દવાઓ ખોરાક અને ગ્લુકોઝ સ્તરની ઉપલબ્ધતાને ધ્યાનમાં લીધા વિના ઇન્સ્યુલિનના સ્ત્રાવને ઉત્તેજિત કરે છે. તેથી, અયોગ્ય ઉપયોગ અથવા ખોટી માત્રા સાથે, વ્યક્તિ હાયપોગ્લાયકેમિઆને લીધે સતત ભૂખનો અનુભવ કરી શકે છે. આ જૂથમાં મનીનીલ (ગ્લિબેનક્લેમાઇડ), ડાયાબેટોન (ગ્લાયક્લેઝાઇડ), એમેરીલ (ગ્લાઇમપીરાઇડ) શામેલ છે.
બીજો જૂથ એ જઠરાંત્રિય માર્ગના હોર્મોન્સના એનાલોગ છે. જ્યારે ગ્લુકોઝ આંતરડામાંથી પ્રવાહિત થવાનું શરૂ કરે છે ત્યારે જ તેમની પાસે ઉત્તેજક અસર હોય છે.
આમાં બાયતા (એક્સ્નેટાઇડ), વિક્ટોઝા (લિરાગ્લુટાઈડ), જાનુવીયા (સીડાગ્લાપ્ટિન), ગાલવસ (વિલ્ડાગ્લાપ્ટિન) નો સમાવેશ થાય છે.
અમે ખાંડ ઘટાડવાની દવાઓથી પરિચિતતાનો અંત લાવીશું, અને હોમવર્ક તરીકે, હું તમને સૂચનો અને પ્રશ્નોના જવાબ સૂચવીશ:
- કૃત્રિમ ઓરલ હાયપોગ્લાયકેમિક એજન્ટોનો ઉપયોગ પ્રકાર 1 ડાયાબિટીઝની સારવાર માટે કરી શકાય છે?
- ડાયાબિટીસ મેલ્લીટસ કયા પ્રકારનાં ઇન્જેક્ટેબલ છે?
- ડાયાબિટીઝના દર્દીઓ માટે કેન્ડીનો ટુકડો અથવા ખાંડનો ટુકડો કેમ રાખવાની ભલામણ કરવામાં આવે છે?
- ઇન્સ્યુલિન પ્રકાર II ડાયાબિટીસ ક્યારે સૂચવવામાં આવે છે?
અને અંતે, હું વિશેષ ડાયાબિટીઝ વિશે થોડાક શબ્દો કહેવા માંગુ છું. ચિત્ર મુજબ, તે એસ.ડી. I અને SD II બંને સાથે મળતું આવે છે.
તે ઇજાઓ, સ્વાદુપિંડના બળતરા રોગો, તેના પરના ઓપરેશન સાથે સંકળાયેલ છે.
જેમ તમે યાદ રાખો છો, તે સ્વાદુપિંડના cells-કોષોમાં છે કે ઇન્સ્યુલિન ઉત્પન્ન થાય છે. આ અંગને નુકસાનની ડિગ્રીના આધારે, વિવિધ ડિગ્રીની ઇન્સ્યુલિનની ઉણપ જોવા મળશે.
જો કોઈ વ્યક્તિ ક્રોનિક પેન્ક્રેટાઇટિસથી પીડાય છે, તો તે સ્પષ્ટ છે કે આ અંગ દ્વારા ઉત્પાદિત ઇન્સ્યુલિનની માત્રામાં ઘટાડો થશે, જ્યારે સંપૂર્ણ નિવારણ (અથવા તેના નેક્રોસિસ) સાથે, ઇન્સ્યુલિનની ઉણપાનો ઉચ્ચાર કરવામાં આવશે અને, પરિણામે, હાયપરગ્લાયકેમિઆ જોવા મળશે. આવી પરિસ્થિતિઓની સારવાર સ્વાદુપિંડની કાર્યકારી સ્થિતિના આધારે હાથ ધરવામાં આવે છે.
મારા માટે તે બધુ જ છે.
હંમેશની જેમ, સુપર! બધું સ્પષ્ટ અને સમજી શકાય તેવું છે.
તમે તમારા પ્રશ્નો, ટિપ્પણીઓ નીચે ટિપ્પણીઓ બ inક્સમાં મૂકી શકો છો.
અને, અલબત્ત, અમે એન્ટોને પૂછેલા પ્રશ્નોના તમારા જવાબોની રાહ જોઈ રહ્યા છીએ.
મેન બ્લોગ માટે ફાર્મસી પર ફરી મળીશું!
તમને પ્રેમ સાથે, એન્ટોન ઝટ્રુટિન અને મરિના કુઝનેત્સોવા
પી.એસ. જો તમે નવા લેખો દૂર રાખવાનું અને કામ માટે તૈયાર ચીટ શીટ્સ મેળવવા માંગતા હો, તો ન્યૂઝલેટર પર સબ્સ્ક્રાઇબ કરો. સબ્સ્ક્રિપ્શન ફોર્મ દરેક લેખ હેઠળ અને પૃષ્ઠની ટોચ પર જમણી બાજુએ છે.
જો કંઇક ખોટું થયું હોય, તો અહીં વિગતવાર સૂચનાઓ તપાસો.
પી.પી.એસ. મિત્રો, કેટલીકવાર મારા તરફથી લેટર્સ સ્પામમાં આવી જાય છે. જાગૃત મેઇલ પ્રોગ્રામ્સ આ રીતે કાર્ય કરે છે: તેઓ બિનજરૂરી ફિલ્ટર કરે છે, અને તેની સાથે ખૂબ જરૂરી છે. તેથી, ફક્ત કિસ્સામાં.
જો તમે અચાનક મારી પાસેથી મેઇલિંગ લેટર્સ પ્રાપ્ત કરવાનું બંધ કરી દીધું છે, તો "સ્પામ" ફોલ્ડરમાં જુઓ, કોઈપણ "ફાર્મસી લોકો માટે" મેઇલિંગ સૂચિ ખોલો અને "સ્પામ ન કરો" બટન પર ક્લિક કરો.
સારો વર્કિંગ સપ્તાહ અને ઉચ્ચ વેચાણ! 🙂
મારા પ્રિય વાચકો!
જો તમને લેખ ગમ્યો હોય, જો તમે પૂછવા, ઉમેરવા, અનુભવ શેર કરવા માંગતા હો, તો તમે તેને નીચે એક વિશિષ્ટ સ્વરૂપમાં કરી શકો છો.
બસ મહેરબાની કરીને મૌન ના રાખો! તમારી ટિપ્પણીઓ તમારા માટે નવી રચનાઓ માટેની મારી મુખ્ય પ્રેરણા છે.
જો તમે સોશિયલ નેટવર્ક પર તમારા મિત્રો અને સાથીદારો સાથે આ લેખની લિંક શેર કરશો તો હું ખૂબ આભારી હોઈશ.
ફક્ત સામાજિક બટનો પર ક્લિક કરો. તમે જે સભ્ય છો તે નેટવર્ક્સ.
સામાજિક બટનો ક્લિક કરવાનું. નેટવર્ક્સ સરેરાશ તપાસમાં વધારો, આવક, પગાર, ખાંડ, દબાણ, કોલેસ્ટ્રોલ ઘટાડે છે, ,સ્ટિઓચ્રોન્ડ્રોસિસ, ફ્લેટ ફીટ, હેમોરહોઇડ્સથી રાહત આપે છે!