ક્ષતિગ્રસ્ત ગ્લુકોઝ સહિષ્ણુતાનું જોખમ શું છે?
ક્ષતિગ્રસ્ત ગ્લુકોઝ સહિષ્ણુતા એ એક સ્થિતિ છે જેમાં લોહીમાં ગ્લુકોઝનું વધતું સ્તર છે, પરંતુ આ સૂચક તે સ્તરે પહોંચતો નથી, જ્યાં ડાયાબિટીઝનું નિદાન થાય છે. કાર્બોહાઇડ્રેટ મેટાબોલિઝમ ડિસઓર્ડરનો આ તબક્કો પ્રકાર 2 ડાયાબિટીસ મેલીટસના વિકાસ તરફ દોરી શકે છે, તેથી સામાન્ય રીતે તેનું નિદાન પૂર્વનિર્ધારણ રોગ તરીકે થાય છે.
| આઇસીડી -10 | R73.0 |
|---|---|
| આઇસીડી -9 | 790.22 |
| જાળી | D018149 |
પ્રારંભિક તબક્કે, પેથોલોજી એસિમ્પ્ટોમેટિકલી વિકસિત થાય છે અને તે માત્ર ગ્લુકોઝ સહિષ્ણુતા પરીક્ષણને આભારી છે.
સામાન્ય માહિતી
શરીરના પેશીઓ દ્વારા લોહીમાં શર્કરાના શોષણમાં ઘટાડો સાથે સંકળાયેલ નબળાઇ ગ્લુકોઝ સહિષ્ણુતાને અગાઉ ડાયાબિટીસનો પ્રારંભિક તબક્કો (સુપ્ત ડાયાબિટીસ મેલીટસ) માનવામાં આવતો હતો, પરંતુ તાજેતરમાં તે એક અલગ રોગ તરીકે બહાર આવ્યો છે.
આ ઉલ્લંઘન એ મેટાબોલિક સિન્ડ્રોમનું એક ઘટક છે, જે વિસેરલ ચરબી, ધમનીય હાયપરટેન્શન અને હાયપરિન્સ્યુલિનેમિઆના સમૂહમાં વધારો દ્વારા પણ પ્રગટ થાય છે.
હાલના આંકડા અનુસાર, લગભગ 200 મિલિયન લોકોમાં નબળાઇ ગ્લુકોઝ સહિષ્ણુતા જોવા મળી હતી, જ્યારે આ રોગ ઘણીવાર મેદસ્વીપણાની સાથે મળીને જોવા મળે છે. યુનાઇટેડ સ્ટેટ્સમાં પ્રિડિબિટિસ 4 થી 10 વર્ષની ઉંમરે પૂર્ણતાવાળા દરેક ચોથા બાળકમાં અને 11 થી 18 વર્ષની વયના દરેક પાંચમા સંપૂર્ણ બાળકમાં જોવા મળે છે.
દર વર્ષે, નબળાઇ ગ્લુકોઝ સહિષ્ણુતાવાળા 5-10% લોકો ડાયાબિટીઝ મેલિટસમાં આ રોગના સંક્રમણનો અનુભવ કરે છે (સામાન્ય રીતે આવા વજનવાળા દર્દીઓમાં આવા રૂપાંતર જોવા મળે છે).
વિકાસનાં કારણો
ગ્લુકોઝ energyર્જાના મુખ્ય સ્રોત તરીકે માનવ શરીરમાં મેટાબોલિક પ્રક્રિયાઓ પ્રદાન કરે છે. કાર્બોહાઇડ્રેટ્સના વપરાશને કારણે ગ્લુકોઝ શરીરમાં પ્રવેશ કરે છે, જે સડો પછી પાચક રક્તમાંથી લોહીના પ્રવાહમાં શોષાય છે.
પેશીઓ દ્વારા ગ્લુકોઝના શોષણ માટે ઇન્સ્યુલિન (હોર્મોન જે સ્વાદુપિંડ દ્વારા બનાવવામાં આવે છે) જરૂરી છે. પ્લાઝ્મા પટલની અભેદ્યતામાં વધારો થવાને કારણે, ઇન્સ્યુલિન પેશીઓને ગ્લુકોઝ ગ્રહણ કરવાની મંજૂરી આપે છે, લોહીમાં તેનું સ્તર ઘટાડે છે સામાન્ય (eating. 3.5 - .5..5 એમએમઓએલ / એલ) ખાધા પછીના 2 કલાક પછી.
નબળાઇ ગ્લુકોઝ સહિષ્ણુતાનાં કારણો વારસાગત પરિબળો અથવા જીવનશૈલી હોઈ શકે છે. રોગના વિકાસમાં ફાળો આપનારા પરિબળો છે:
- આનુવંશિક વલણ (નજીકના સંબંધીઓમાં ડાયાબિટીસ મેલીટસ અથવા પૂર્વસૂચકતાની હાજરી),
- સ્થૂળતા
- ધમની હાયપરટેન્શન
- એલિવેટેડ બ્લડ લિપિડ્સ અને એથરોસ્ક્લેરોસિસ,
- યકૃત, રક્તવાહિની તંત્રની બિમારીઓ, કિડની,
- સંધિવા
- હાઈપોથાઇરોડિસમ
- ઇન્સ્યુલિન પ્રતિકાર, જેમાં ઇન્સ્યુલિનની અસરો માટે પેરિફેરલ પેશીઓની સંવેદનશીલતા ઓછી થાય છે (મેટાબોલિક ડિસઓર્ડર્સ સાથે અવલોકન),
- સ્વાદુપિંડનું બળતરા અને અન્ય પરિબળો નબળી ઇન્સ્યુલિનના ઉત્પાદનમાં ફાળો આપે છે,
- ઉચ્ચ કોલેસ્ટરોલ
- બેઠાડુ જીવનશૈલી
- અંતocસ્ત્રાવી પ્રણાલીના રોગો, જેમાં કાઉન્ટર-હોર્મોનલ હોર્મોન્સ વધુ પ્રમાણમાં ઉત્પન્ન થાય છે (ઇટસેન્કો-કુશિંગ સિંડ્રોમ, વગેરે),
- ખોરાકનો દુરૂપયોગ જેમાં સરળ કાર્બોહાઈડ્રેટની નોંધપાત્ર માત્રા હોય,
- ગ્લુકોકોર્ટિકોઇડ્સ, મૌખિક ગર્ભનિરોધક અને કેટલીક અન્ય આંતરસ્ત્રાવીય દવાઓ લેવી,
- 45 વર્ષ પછી ઉંમર.
કેટલાક કિસ્સાઓમાં, સગર્ભા સ્ત્રીઓમાં ગ્લુકોઝ સહિષ્ણુતાના ઉલ્લંઘનને પણ શોધી કા .વામાં આવે છે (સગર્ભાવસ્થા ડાયાબિટીસ, જે ગર્ભાવસ્થાના તમામ કિસ્સાઓમાં 2.0-3.5% માં જોવા મળે છે). સગર્ભા સ્ત્રીઓ માટેના જોખમનાં પરિબળોમાં આ શામેલ છે:
- વધારાનું શરીરનું વજન, ખાસ કરીને જો વધારે વજન 18 વર્ષ પછી દેખાય છે,
- આનુવંશિક વલણ
- 30 વર્ષથી વધુ જૂની
- અગાઉના ગર્ભાવસ્થામાં સગર્ભાવસ્થા ડાયાબિટીસની હાજરી,
- પોલિસિસ્ટિક અંડાશયના સિન્ડ્રોમ.
ક્ષતિગ્રસ્ત ગ્લુકોઝ સહિષ્ણુતા નબળા ઇન્સ્યુલિન સ્ત્રાવના સંયોજનથી પરિણમે છે અને પેશીઓની સંવેદનશીલતામાં ઘટાડો થાય છે.
ઇન્સ્યુલિનની રચના ખોરાકના સેવનથી ઉત્તેજિત થાય છે (તેમાં કાર્બોહાઇડ્રેટ્સ હોવું જરૂરી નથી), અને લોહીમાં શર્કરાનું સ્તર વધે ત્યારે તેનું પ્રકાશન થાય છે.
ઇન્સ્યુલિન સ્ત્રાવ એ એમિનો એસિડ્સ (આર્જિનિન અને લ્યુસિન) અને ચોક્કસ હોર્મોન્સ (એસીટીએચ, એચઆઇપી, જીએલપી -1, ચોલેસિસ્ટોકિનિન), તેમજ એસ્ટ્રોજેન્સ અને સલ્ફોનીલ્યુરિયાઝની અસરો દ્વારા વધારવામાં આવે છે. ઇન્સ્યુલિન સ્ત્રાવ વધારે છે અને કેલ્શિયમ, પોટેશિયમ અથવા ફ્રી ફેટી એસિડ્સના પ્લાઝ્મામાં વધેલી સામગ્રી સાથે.
ઘટાડો ઇન્સ્યુલિન સ્ત્રાવ ગ્લુકોગન, સ્વાદુપિંડનું હોર્મોન પ્રભાવ હેઠળ થાય છે.
ઇન્સ્યુલિન ટ્રાંસમેમ્બ્રેન ઇન્સ્યુલિન રીસેપ્ટરને સક્રિય કરે છે, જે સંકુલ ગ્લાયકોપ્રોટીનનો સંદર્ભ આપે છે. આ રીસેપ્ટરના ઘટકો બે આલ્ફા અને બે બીટા સબનિટ્સ છે જે ડિસફ્લાઇડ બોન્ડ્સ દ્વારા જોડાયેલા છે.
રીસેપ્ટર આલ્ફા સબન્યુનિટ્સ કોષની બહાર સ્થિત છે, અને ટ્રાંસમેમ્બર પ્રોટીન બીટા સબ્યુનિટ્સ કોષની અંદર દિશામાન થાય છે.
ગ્લુકોઝના સ્તરોમાં વધારો સામાન્ય રીતે ટાઇરોસિન કિનેઝ પ્રવૃત્તિમાં વધારો થવાનું કારણ બને છે, પરંતુ પૂર્વસૂચન રોગ સાથે રીસેપ્ટરના ઇન્સ્યુલિન બંધનનું થોડું ઉલ્લંઘન થાય છે. આ ઉલ્લંઘનનો આધાર એ ઇન્સ્યુલિન રીસેપ્ટર્સ અને પ્રોટીનની સંખ્યામાં ઘટાડો છે જે કોષમાં ગ્લુકોઝ પરિવહન પ્રદાન કરે છે (ગ્લુકોઝ ટ્રાન્સપોર્ટર્સ).
ઇન્સ્યુલિનના સંપર્કમાં આવતા મુખ્ય લક્ષ્ય અંગોમાં યકૃત, ચરબીયુક્ત અને સ્નાયુ પેશીઓનો સમાવેશ થાય છે. આ પેશીઓના કોષો ઇન્સ્યુલિન પ્રત્યે સંવેદનશીલ (પ્રતિરોધક) બને છે. પરિણામે, પેરિફેરલ પેશીઓમાં ગ્લુકોઝનું પ્રમાણ ઓછું થાય છે, ગ્લાયકોજેન સંશ્લેષણ ઘટે છે, અને પૂર્વસૂચન વિકાસ થાય છે.
ડાયાબિટીસનું સુપ્ત સ્વરૂપ ઇન્સ્યુલિન પ્રતિકારના વિકાસને અસર કરતા અન્ય પરિબળોને કારણે થઈ શકે છે:
- રુધિરકેશિકાઓની અભેદ્યતાનું ઉલ્લંઘન, જે વેસ્ક્યુલર એન્ડોથેલિયમ દ્વારા ઇન્સ્યુલિનના પરિવહનનું ઉલ્લંઘન તરફ દોરી જાય છે,
- બદલાયેલા લિપોપ્રોટીનનું સંચય,
- એસિડિસિસ
- હાઇડ્રોલેઝ ક્લાસ એન્ઝાઇમ્સનું સંચય,
- બળતરાના ક્રોનિક ફેસીની હાજરી, વગેરે.
ઇન્સ્યુલિન પ્રતિકાર ઇન્સ્યુલિન પરમાણુમાં પરિવર્તન, તેમજ કોન્ટ્રાન્સ્યુલર હોર્મોન્સ અથવા ગર્ભાવસ્થાના હોર્મોન્સની વધેલી પ્રવૃત્તિ સાથે સંકળાયેલ હોઈ શકે છે.
રોગના વિકાસના પ્રારંભિક તબક્કે ગ્લુકોઝ સહિષ્ણુતાનું ઉલ્લંઘન એ તબીબી રૂપે પ્રગટ થતું નથી. દર્દીઓ મોટેભાગે વધારે વજન અથવા મેદસ્વી હોય છે, અને પરીક્ષામાં જણાવાયું છે:
- ઉપવાસ નોર્મોગ્લાયકેમિઆ (પેરિફેરલ લોહીમાં ગ્લુકોઝ સામાન્ય કરતાં સામાન્ય અથવા થોડો વધારે છે),
- પેશાબમાં ગ્લુકોઝનો અભાવ.
પ્રેડિબાઇટિસ સાથે હોઇ શકે છે:
- ફુરન્ક્યુલોસિસ,
- રક્તસ્ત્રાવ પેumsા અને પિરિઓડોન્ટલ રોગ,
- ત્વચા અને જનનેન્દ્રિય ખંજવાળ, શુષ્ક ત્વચા,
- બિન-હીલિંગ ત્વચા જખમ
- જાતીય નબળાઇ, માસિક અનિયમિતતા (એમેનોરિયા શક્ય છે),
- વિવિધ તીવ્રતા અને સ્થાનિકીકરણની એન્જીયોન્યુરોપથી (નબળા લોહીના પ્રવાહ સાથેના નાના જહાજોના જખમ, ચેતા નુકસાન સાથે સંયોજનમાં, જે આવેગના અશક્ત વહન સાથે હોય છે).
ઉલ્લંઘન વધુ ખરાબ થતાં, ક્લિનિકલ ચિત્ર પૂરક થઈ શકે છે:
- તરસ, સુકા મોં અને પાણીનો વપરાશ વધવાની લાગણી,
- વારંવાર પેશાબ
- પ્રતિરક્ષામાં ઘટાડો, જે વારંવાર બળતરા અને ફૂગના રોગો સાથે છે.
ડાયગ્નોસ્ટિક્સ
મોટાભાગના કેસોમાં ગ્લુકોઝ સહિષ્ણુતાની ક્ષતિ તક દ્વારા શોધી કા isવામાં આવે છે, કારણ કે દર્દીઓ કોઈ ફરિયાદ રજૂ કરતા નથી. નિદાનનો આધાર સામાન્ય રીતે ખાંડ માટે રક્ત પરીક્ષણનું પરિણામ છે, જે ઉપવાસ ગ્લુકોઝમાં 6.0 એમએમઓએલ / એલ વધારો દર્શાવે છે.
- ઇતિહાસ વિશ્લેષણ (સહવર્તી રોગો અને ડાયાબિટીઝથી પીડાતા સ્વજનો વિશેનો ડેટા ઉલ્લેખિત કરવામાં આવે છે),
- સામાન્ય પરીક્ષા, જે ઘણા કિસ્સાઓમાં શરીરના વધુ વજન અથવા મેદસ્વીપણાની હાજરી દર્શાવે છે.
પૂર્વસૂચન રોગના નિદાનનો આધાર એ ગ્લુકોઝ સહિષ્ણુતા પરીક્ષણ છે, જે શરીરમાં ગ્લુકોઝ ગ્રહણ કરવાની ક્ષમતાની આકારણી કરે છે. ચેપી રોગોની હાજરીમાં, પરીક્ષણ પહેલાંના દિવસ દરમિયાન શારીરિક પ્રવૃત્તિમાં વધારો અથવા ઘટાડો (સામાન્ય સાથે અનુરૂપ નથી) અને ખાંડના સ્તરને અસર કરતી દવાઓ લેતા, પરીક્ષણ કરવામાં આવતું નથી.
પરીક્ષણ લેતા પહેલા, ભલામણ કરવામાં આવે છે કે તમે તમારા આહારને 3 દિવસ સુધી મર્યાદિત ન કરો, જેથી કાર્બોહાઈડ્રેટનું સેવન દરરોજ ઓછામાં ઓછું 150 ગ્રામ હોય. શારીરિક પ્રવૃત્તિ માનક ભારથી વધુ ન હોવી જોઈએ. સાંજે, વિશ્લેષણ પસાર કરતા પહેલા, કાર્બોહાઇડ્રેટ્સનું પ્રમાણ 30 થી 50 ગ્રામ હોવું જોઈએ, ત્યારબાદ 8-14 કલાક સુધી ખોરાક લેતો નથી (પીવાના પાણીની મંજૂરી છે).
- ખાંડ વિશ્લેષણ માટે ઉપવાસ રક્ત નમૂના,
- ગ્લુકોઝ સોલ્યુશનનું સ્વાગત (75 ગ્રામ ગ્લુકોઝ 250-300 મિલી પાણી માટે જરૂરી છે),
- ગ્લુકોઝ સોલ્યુશન લીધાના 2 કલાક પછી સુગર વિશ્લેષણ માટે વારંવાર લોહીના નમૂના લેવા.
કેટલાક કેસોમાં, દર 30 મિનિટમાં વધારાના લોહીના નમૂના લેવામાં આવે છે.
પરીક્ષણ દરમિયાન, ધૂમ્રપાનને પ્રતિબંધિત છે જેથી વિશ્લેષણનાં પરિણામો વિકૃત ન થાય.
બાળકોમાં ગ્લુકોઝ સહિષ્ણુતાનું ઉલ્લંઘન પણ આ પરીક્ષણનો ઉપયોગ કરીને નક્કી કરવામાં આવે છે, પરંતુ બાળક પર ગ્લુકોઝનો "ભાર" તેની વજનના આધારે ગણવામાં આવે છે - ગ્લુકોઝના 1.75 ગ્રામ પ્રતિ કિલોગ્રામ લેવામાં આવે છે, પરંતુ કુલ 75 ગ્રામ કરતા વધુ નથી.
ગર્ભાવસ્થા દરમિયાન નબળાઇ ગ્લુકોઝ સહિષ્ણુતાને ગર્ભાવસ્થાના 24 થી 28 અઠવાડિયાની વચ્ચે મૌખિક પરીક્ષણની મદદથી તપાસવામાં આવે છે. પરીક્ષણ સમાન પદ્ધતિનો ઉપયોગ કરીને હાથ ધરવામાં આવે છે, પરંતુ તેમાં ગ્લુકોઝ સોલ્યુશન લીધાના એક કલાક પછી લોહીમાં ગ્લુકોઝના સ્તરનું વધારાનું માપન શામેલ છે.
સામાન્ય રીતે, વારંવાર રક્ત નમૂના લેવા દરમિયાન ગ્લુકોઝનું સ્તર 7.8 એમએમઓએલ / એલ કરતા વધારે ન હોવું જોઈએ. 7.8 થી 11.1 એમએમઓએલ / એલનું ગ્લુકોઝ સ્તર, અશક્ત ગ્લુકોઝ સહિષ્ણુતાને સૂચવે છે, અને 11.1 એમએમઓએલ / એલથી ઉપરનું સ્તર એ ડાયાબિટીઝનું નિશાની છે.
7.0 એમએમઓએલ / એલથી ઉપરના ઉપવાસ ગ્લુકોઝનું સ્તર ફરીથી શોધી કા detectedીને, પરીક્ષણ વ્યવહારિક નથી.
આ પરીક્ષણ એવા વ્યક્તિઓમાં બિનસલાહભર્યું છે કે જેમના ઉપવાસ ગ્લુકોઝ એકાગ્રતા 11.1 એમએમઓએલ / એલ કરતા વધી જાય છે, અને જેમણે તાજેતરના મ્યોકાર્ડિયલ ઇન્ફાર્ક્શન, શસ્ત્રક્રિયા અથવા બાળજન્મ લીધો છે.
જો ઇન્સ્યુલિનના સિક્રેટરી અનામતને નિર્ધારિત કરવું જરૂરી હોય, તો ડ doctorક્ટર ગ્લુકોઝ સહિષ્ણુતા પરીક્ષણની સમાંતર સી-પેપ્ટાઇડનું સ્તર નક્કી કરી શકે છે.
પૂર્વસૂચન રોગની સારવાર નોન-ડ્રગ અસરો પર આધારિત છે. ઉપચારમાં શામેલ છે:
- આહાર ગોઠવણ. અશક્ત ગ્લુકોઝ સહિષ્ણુતા માટેના આહારમાં મીઠાઈઓ (મીઠાઈઓ, કેક, વગેરે) ના બાકાત રાખવા, સરળતાથી સુપાચ્ય કાર્બોહાઈડ્રેટ (લોટ અને પાસ્તા, બટાકા) નો મર્યાદિત સેવન, ચરબીનો મર્યાદિત વપરાશ (ચરબીયુક્ત માંસ, માખણ) ની જરૂર છે. અપૂર્ણાંક ભોજનની ભલામણ કરવામાં આવે છે (દિવસમાં 5 વખત જેટલું નાનું સર્વિંગ).
- શારીરિક પ્રવૃત્તિને મજબૂત બનાવવી. દરરોજ શારીરિક પ્રવૃત્તિની ભલામણ, 30 મિનિટ સુધી ચાલે છે - એક કલાક (રમતોમાં અઠવાડિયામાં ઓછામાં ઓછા ત્રણ વખત થવું જોઈએ).
- શરીરનું વજન નિયંત્રણ.
રોગનિવારક અસરની ગેરહાજરીમાં, મૌખિક હાયપોગ્લાયકેમિક દવાઓ સૂચવવામાં આવે છે (એ-ગ્લુકોસિડેઝ ઇન્હિબિટર્સ, સલ્ફોનીલ્યુરિયા, થિયાઝોલિડિનેડીઅન્સ, વગેરે).
જોખમનાં પરિબળોને દૂર કરવા માટે ઉપાયના ઉપાયો પણ કરવામાં આવે છે (થાઇરોઇડ ગ્રંથિ સામાન્ય થાય છે, લિપિડ મેટાબોલિઝમ સુધારે છે, વગેરે.).
નબળાઇ ગ્લુકોઝ સહિષ્ણુતાના નિદાનવાળા 30% લોકોમાં, લોહીમાં ગ્લુકોઝનું સ્તર પછીથી સામાન્ય થઈ જાય છે, પરંતુ મોટાભાગના દર્દીઓમાં આ અવ્યવસ્થાને ટાઇપ -2 ડાયાબિટીઝ થવાનું જોખમ વધારે છે.
પ્રિડિબાઇટિસ રક્તવાહિની તંત્રના રોગોના વિકાસમાં ફાળો આપી શકે છે.
નિવારણ
ડાયાબિટીઝ નિવારણમાં શામેલ છે:
- યોગ્ય આહાર, જે મીઠા ખોરાક, લોટ અને ચરબીયુક્ત ખોરાકના અનિયંત્રિત ઉપયોગને દૂર કરે છે, અને વિટામિન્સ અને ખનિજોની સંખ્યામાં વધારો કરે છે.
- પૂરતી નિયમિત શારીરિક પ્રવૃત્તિ (કોઈપણ રમતો અથવા લાંબા સમય સુધી ચાલવું. ભાર વધારે પડતો ન હોવો જોઈએ (શારીરિક વ્યાયામની તીવ્રતા અને અવધિ ધીમે ધીમે વધે છે)).
શારીરિક વજન નિયંત્રણ પણ જરૂરી છે, અને 40 વર્ષ પછી, લોહીમાં શર્કરાના સ્તરની નિયમિત (દર 2-3 વર્ષે) તપાસ કરો.
રોગના કારણો
એનટીજી (ક્ષતિગ્રસ્ત ગ્લુકોઝ સહિષ્ણુતા) નો આઈસીડી 10 - આર 73.0 માટે પોતાનો કોડ છે, પરંતુ તે સ્વતંત્ર રોગ નથી. આવા રોગવિજ્ .ાન એ મેદસ્વીપણાની વારંવારની સાથી અને મેટાબોલિક સિન્ડ્રોમના લક્ષણોમાંનું એક છે. ઉલ્લંઘન એ રક્ત પ્લાઝ્મામાં ખાંડની માત્રામાં પરિવર્તન દ્વારા વર્ગીકૃત થયેલ છે, જે માન્ય કિંમતો કરતાં વધી જાય છે, પરંતુ હજી પણ હાયપરગ્લાયકેમિઆ સુધી પહોંચતું નથી.
 ઇન્સ્યુલિનમાં સેલ્યુલર રીસેપ્ટર્સની અપૂર્ણ સંવેદનશીલતાને લીધે અંગોના કોષોમાં ગ્લુકોઝ શોષણ કરવાની પ્રક્રિયાઓની નિષ્ફળતાને કારણે આવું થાય છે.
ઇન્સ્યુલિનમાં સેલ્યુલર રીસેપ્ટર્સની અપૂર્ણ સંવેદનશીલતાને લીધે અંગોના કોષોમાં ગ્લુકોઝ શોષણ કરવાની પ્રક્રિયાઓની નિષ્ફળતાને કારણે આવું થાય છે.
આ સ્થિતિને પ્રિડિબાઇટિસ પણ કહેવામાં આવે છે અને જો તેનો ઉપચાર ન કરવામાં આવે તો એનટીજી વાળા વ્યક્તિ વહેલા અથવા પછીના પ્રકારમાં ડાયાબિટીસના પ્રકારનું નિદાનનો સામનો કરશે.
કોઈ પણ ઉંમરે ઉલ્લંઘન જોવા મળે છે, બાળકોમાં અને મોટાભાગના દર્દીઓમાં પણ, સ્થૂળતાના વિવિધ ડિગ્રી નોંધાયેલા છે. ઇન્સ્યુલિન પ્રત્યે સેલ રીસેપ્ટર્સની સંવેદનશીલતામાં ઘટાડો સાથે વધારાનું વજન ઘણીવાર આવે છે.
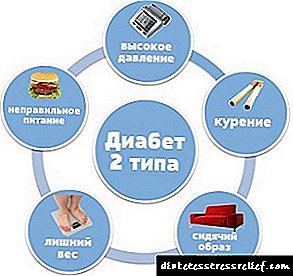
આ ઉપરાંત, નીચેના પરિબળો એનટીજીને ઉશ્કેરે છે:
- ઓછી શારીરિક પ્રવૃત્તિ. વધુ વજન સાથે જોડાયેલી નિષ્ક્રીય જીવનશૈલી રુધિરાભિસરણ વિકારો તરફ દોરી જાય છે, જે બદલામાં, હૃદય અને વેસ્ક્યુલર સિસ્ટમ સાથે સમસ્યાઓનું કારણ બને છે અને કાર્બોહાઇડ્રેટ ચયાપચયને અસર કરે છે.
- આંતરસ્ત્રાવીય સારવાર. આવી દવાઓ ઇન્સ્યુલિનના સેલ્યુલર પ્રતિસાદમાં ઘટાડો તરફ દોરી જાય છે.
- આનુવંશિક વલણ. પરિવર્તિત જીન રીસેપ્ટર્સની સંવેદનશીલતા અથવા હોર્મોનની કાર્યક્ષમતાને અસર કરે છે. આવા જનીનને વારસામાં મળે છે, આ બાળપણમાં અશક્ત સહનશીલતાની શોધ સમજાવે છે. આમ, જો માતાપિતાને કાર્બોહાઇડ્રેટ ચયાપચયની સમસ્યા હોય, તો બાળકને એનટીજી થવાનું જોખમ પણ .ંચું હોય છે.
આવા કિસ્સાઓમાં સહનશીલતા માટે રક્ત પરીક્ષણ કરવું જરૂરી છે:
- મોટા ગર્ભ સાથે ગર્ભાવસ્થા,
- અગાઉના ગર્ભાવસ્થામાં મોટા અથવા મર્જ બાળકનો જન્મ,
- હાયપરટેન્શન
- મૂત્રવર્ધક પદાર્થ લેતા
- સ્વાદુપિંડનું પેથોલોજી,
- લિપોપ્રોટીનનું લો બ્લડ પ્લાઝ્મા સ્તર,
- કુશિંગ સિન્ડ્રોમની હાજરી,
- 45-50 વર્ષ પછીનાં લોકો,
- ઉચ્ચ ટ્રાઇગ્લાઇસેરાઇડ્સ,
- હાઈપોગ્લાયકેમિઆ એટેક.
પેથોલોજીના લક્ષણો
ઉચ્ચારણ લક્ષણોની ગેરહાજરીને કારણે પેથોલોજીનું નિદાન મુશ્કેલ છે. અન્ય રોગની તબીબી તપાસ દરમિયાન રક્ત પરીક્ષણ દ્વારા એનટીજી વધુ વખત જોવા મળે છે.
કેટલાક કિસ્સાઓમાં, જ્યારે પેથોલોજીકલ સ્થિતિ પ્રગતિ કરે છે, દર્દીઓ આવા અભિવ્યક્તિઓ પર ધ્યાન આપે છે:
- ભૂખ નોંધપાત્ર રીતે વધે છે, ખાસ કરીને રાત્રે,
- ત્યાં એક તીવ્ર તરસ છે અને મો theામાં સુકાઈ જાય છે,
- આવર્તન અને પેશાબની માત્રા વધે છે,
- આધાશીશી હુમલો થાય છે
- ચક્કર ખાધા પછી તાપમાન વધે છે,
- વધેલી થાકને લીધે પ્રભાવમાં ઘટાડો, નબળાઇ અનુભવાય છે,
- પાચન અવ્યવસ્થિત છે.
 હકીકત એ છે કે દર્દીઓ આવા લક્ષણો પર ધ્યાન આપતા નથી અને ડ doctorક્ટરને મળવાની ઉતાવળ કરતા નથી તેના પરિણામે, પ્રારંભિક તબક્કામાં અંત endસ્ત્રાવી વિકારને સુધારવાની ક્ષમતામાં તીવ્ર ઘટાડો થાય છે. પરંતુ urableલટું, અસાધ્ય ડાયાબિટીઝ થવાની સંભાવના વધી રહી છે.
હકીકત એ છે કે દર્દીઓ આવા લક્ષણો પર ધ્યાન આપતા નથી અને ડ doctorક્ટરને મળવાની ઉતાવળ કરતા નથી તેના પરિણામે, પ્રારંભિક તબક્કામાં અંત endસ્ત્રાવી વિકારને સુધારવાની ક્ષમતામાં તીવ્ર ઘટાડો થાય છે. પરંતુ urableલટું, અસાધ્ય ડાયાબિટીઝ થવાની સંભાવના વધી રહી છે.
સમયસર સારવારનો અભાવ, પેથોલોજી સતત આગળ વધે છે. ગ્લુકોઝ, પ્લાઝ્મામાં એકઠું થવું, લોહીની રચનાને અસર કરવાનું શરૂ કરે છે, તેની એસિડિટીએ વધારે છે.
તે જ સમયે, લોહીના ઘટકો સાથે ખાંડની ક્રિયાપ્રતિક્રિયાના પરિણામે, તેની ઘનતા બદલાય છે. આ રક્ત પરિભ્રમણનું ઉલ્લંઘન તરફ દોરી જાય છે, પરિણામે હૃદય અને રુધિરવાહિનીઓના રોગો વિકસે છે.
કાર્બોહાઇડ્રેટ ચયાપચયનું ઉલ્લંઘન શરીરની અન્ય સિસ્ટમો માટે ટ્રેસ વિના પસાર થતું નથી. ક્ષતિગ્રસ્ત કિડની, યકૃત, પાચક અંગો.સારું, ગ્લુકોઝ સહિષ્ણુતાનું અંતિમ અનિયંત્રિત ઉલ્લંઘન એ ડાયાબિટીસ છે.
ડાયગ્નોસ્ટિક પદ્ધતિઓ
જો એનટીજીને શંકા છે, તો દર્દીને એન્ડોક્રિનોલોજિસ્ટની સલાહ માટે સૂચવવામાં આવે છે. નિષ્ણાત દર્દીની જીવનશૈલી અને ટેવો વિશેની માહિતી એકત્રિત કરે છે, ફરિયાદો, સહવર્તી રોગોની હાજરી, તેમજ સંબંધીઓમાં અંતocસ્ત્રાવી વિકારના કિસ્સાઓને સ્પષ્ટ કરે છે.
આગળનું પગલું એ વિશ્લેષણની નિમણૂક હશે:
- રક્ત બાયોકેમિસ્ટ્રી
- સામાન્ય ક્લિનિકલ રક્ત પરીક્ષણ,
- યુરિક એસિડ, ખાંડ અને કોલેસ્ટરોલ માટે યુરિનલિસીસ.
મુખ્ય નિદાન પરીક્ષણ એ સહનશીલતા પરીક્ષણ છે.
પરીક્ષણ પહેલાં, ઘણી શરતો પૂરી કરવી આવશ્યક છે:
- રક્તદાન પહેલાં છેલ્લું ભોજન અભ્યાસ કરતા 8-10 કલાક પહેલાં હોવું જોઈએ,
- નર્વસ અને શારીરિક તણાવ ટાળવો જોઈએ,
- પરીક્ષણ પહેલાં ત્રણ દિવસ દારૂ ન પીવો,
- તમારે અભ્યાસના દિવસે ધૂમ્રપાન ન કરવું જોઈએ,
- તમે વાયરલ અને શરદી માટે અથવા તાજેતરની સર્જરી પછી રક્તદાન કરી શકતા નથી.
પરીક્ષણ નીચે પ્રમાણે હાથ ધરવામાં આવે છે: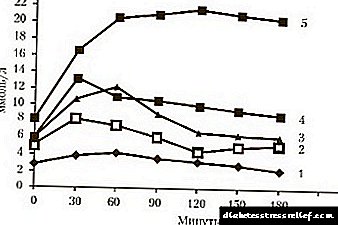
- પરીક્ષણ માટે લોહીના નમૂના લેવામાં આવે છે તે ખાલી પેટ પર લેવામાં આવે છે,
- દર્દીને પીવા માટે ગ્લુકોઝ સોલ્યુશન આપવામાં આવે છે અથવા નસમાં સોલ્યુશન આપવામાં આવે છે,
- 1-1.5 કલાક પછી, રક્ત પરીક્ષણનું પુનરાવર્તન થાય છે.
આવા ગ્લુકોઝ સૂચકાંકો દ્વારા ઉલ્લંઘનની પુષ્ટિ થાય છે:
- લોહી ખાલી પેટ પર લેવામાં આવે છે - 5.5 કરતા વધારે અને 6 એમએમઓએલ / એલ કરતા ઓછું,
- કાર્બોહાઇડ્રેટ લોડ પછી 1.5 કલાક લેવામાં લોહી 7.5 કરતા વધારે અને 11.2 એમએમઓએલ / એલ કરતા ઓછું છે.
એનટીજી સારવાર
જો એનટીજીની પુષ્ટિ થાય તો શું કરવું?
લાક્ષણિક રીતે, ક્લિનિકલ ભલામણો નીચે મુજબ છે:
- બ્લડ શુગરનું નિયમિત નિરીક્ષણ કરો,
- બ્લડ પ્રેશર મોનીટર કરો
- શારીરિક પ્રવૃત્તિમાં વધારો
- વજન ઘટાડવું, આહારનું પાલન કરો.
વધારામાં, દવાઓ સૂચવવામાં આવી શકે છે જે ભૂખ ઘટાડવામાં અને ચરબીવાળા કોશિકાઓના ભંગાણને વેગ આપવા માટે મદદ કરે છે.
યોગ્ય પોષણનું મહત્વ
યોગ્ય પોષણના સિદ્ધાંતોનું પાલન સંપૂર્ણપણે સ્વસ્થ વ્યક્તિ માટે પણ ઉપયોગી છે, અને કાર્બોહાઇડ્રેટ ચયાપચયનું ઉલ્લંઘન ધરાવતા દર્દીમાં, આહારમાં ફેરફાર એ સારવારની પ્રક્રિયાનો મુખ્ય મુદ્દો છે અને આહાર જીવનનો માર્ગ હોવો જોઈએ.
આહારના નિયમો નીચે મુજબ છે.
- અપૂર્ણાંક ભોજન. તમારે વધુ વખત ખાવાની જરૂર છે, દિવસમાં ઓછામાં ઓછા 5 વખત અને નાના ભાગોમાં. છેલ્લો નાસ્તો સૂવાના સમયે થોડા કલાકો પહેલાં હોવો જોઈએ.
- દરરોજ 1.5 થી 2 લિટર શુધ્ધ પાણી પીવો.
 આ લોહીને પાતળું કરવામાં, સોજો ઘટાડવામાં અને ચયાપચયની ગતિમાં મદદ કરે છે.
આ લોહીને પાતળું કરવામાં, સોજો ઘટાડવામાં અને ચયાપચયની ગતિમાં મદદ કરે છે. - ઘઉંના લોટના ઉત્પાદનો, તેમજ ક્રીમ મીઠાઈઓ, મીઠાઈઓ અને મીઠાઈઓને ઉપયોગથી બાકાત રાખવામાં આવી છે.
- સ્ટાર્ચ શાકભાજી અને આત્માઓના સેવનને ઓછામાં ઓછા સુધી મર્યાદિત કરો.
- ફાઇબરથી સમૃદ્ધ શાકભાજીની માત્રામાં વધારો. ફણગાવાળો greગવું, લીલોતરી અને અનાજ વગરના ફળોની પણ મંજૂરી છે.
- આહારમાં મીઠું અને મસાલાનું સેવન ઓછું કરો.
- ખાંડને કુદરતી સ્વીટનર્સથી બદલવામાં આવે છે, મધને મર્યાદિત માત્રામાં માન્ય છે.
- ચરબીયુક્ત સામગ્રીની percentageંચી ટકાવારીવાળા ડીશ અને ઉત્પાદનોના મેનૂને ટાળો.
- ઓછી ચરબીયુક્ત ડેરી અને ખાટા-દૂધના ઉત્પાદનો, માછલી અને દુર્બળ માંસની મંજૂરી છે.
- બ્રેડ પ્રોડક્ટ્સ આખા અનાજ અથવા રાઇના લોટમાંથી અથવા બ્ર branનના ઉમેરાથી બનાવવી આવશ્યક છે.
- મોતી જવ, બિયાં સાથેનો દાણો, બ્રાઉન ચોખા પસંદ કરવા માટે અનાજમાંથી.
- નોંધપાત્ર રીતે હાઇ-કાર્બ પાસ્તા, સોજી, ઓટમિલ, છાલવાળા ચોખા ઘટાડશો.
ભૂખમરો અને અતિશય આહાર, તેમજ ઓછી કેલરીયુક્ત પોષણ ટાળો. દૈનિક કેલરીનું પ્રમાણ 1600-2000 કેસીએલની રેન્જમાં હોવું જોઈએ, જ્યાં જટિલ કાર્બોહાઇડ્રેટ 50%, ચરબી લગભગ 30% અને પ્રોટીન ઉત્પાદનો માટે 20% હોય છે. જો ત્યાં કિડનીનો રોગ છે, તો પ્રોટીનની માત્રા ઓછી થાય છે.
શારીરિક વ્યાયામ
 ઉપચારનો બીજો મહત્વપૂર્ણ મુદ્દો શારીરિક પ્રવૃત્તિ છે. વજન ઘટાડવા માટે, તમારે energyર્જાના સઘન વપરાશને ઉશ્કેરવાની જરૂર છે, વધુમાં, આ ખાંડનું સ્તર ઘટાડવામાં મદદ કરશે.
ઉપચારનો બીજો મહત્વપૂર્ણ મુદ્દો શારીરિક પ્રવૃત્તિ છે. વજન ઘટાડવા માટે, તમારે energyર્જાના સઘન વપરાશને ઉશ્કેરવાની જરૂર છે, વધુમાં, આ ખાંડનું સ્તર ઘટાડવામાં મદદ કરશે.
નિયમિત કસરત મેટાબોલિક પ્રક્રિયાઓને વેગ આપે છે, રક્ત પરિભ્રમણને સુધારે છે, વેસ્ક્યુલર દિવાલો અને હૃદયના સ્નાયુઓને મજબૂત બનાવે છે. આ એથરોસ્ક્લેરોસિસ અને હૃદય રોગના વિકાસને અટકાવે છે.
શારીરિક પ્રવૃત્તિનું મુખ્ય ધ્યાન એરોબિક કસરત હોવું જોઈએ. તેઓ હૃદયના ધબકારામાં વૃદ્ધિ તરફ દોરી જાય છે, જે ચરબીના કોષોના ભંગાણને વેગ આપે છે.
રક્તવાહિની તંત્રના હાયપરટેન્શન અને પેથોલોજીથી પીડાતા લોકો માટે, ઓછા સઘન વર્ગો વધુ યોગ્ય છે. ધીમો ચાલ, સ્વિમિંગ, સરળ વ્યાયામો, એટલે કે, દરેક વસ્તુ જે વધતા દબાણ તરફ દોરી નથી અને શ્વાસની તકલીફ અથવા હૃદયમાં દુખાવો દેખાય છે.
સ્વસ્થ લોકો માટે, વર્ગોએ વધુ તીવ્ર પસંદ કરવાની જરૂર છે. દોડવા, જમ્પિંગ દોરડું, સાયકલ, સ્કેટિંગ અથવા સ્કીઇંગ, નૃત્ય, ટીમ રમતો માટે યોગ્ય. શારીરિક કસરતનો સમૂહ એવી રીતે ડિઝાઇન થવો જોઈએ કે મોટાભાગની વર્કઆઉટ એરોબિક કસરતમાં આવે.
મુખ્ય શરત વર્ગોની નિયમિતતા છે. અઠવાડિયામાં એકવાર બેથી ત્રણ કલાક કરવા કરતાં રમત માટે 30-60 મિનિટ દરરોજ નક્કી કરવું વધુ સારું છે.
સુખાકારીનું નિરીક્ષણ કરવું મહત્વપૂર્ણ છે. ચક્કર, auseબકા, પીડા, હાયપરટેન્શનના સંકેતોનો દેખાવ લોડની તીવ્રતાને ઘટાડવા માટેનો સંકેત હોવો જોઈએ.
ડ્રગ ઉપચાર
આહાર અને રમતગમતના પરિણામોની ગેરહાજરીમાં, ડ્રગની સારવારની ભલામણ કરવામાં આવે છે.
આવી દવાઓ સૂચવવામાં આવી શકે છે:
- ગ્લુકોફેજ
 - ખાંડની સાંદ્રતા ઓછી કરે છે અને કાર્બોહાઇડ્રેટ્સના શોષણને અટકાવે છે, આહાર ખોરાક સાથે સંયોજનમાં ઉત્તમ અસર આપે છે,
- ખાંડની સાંદ્રતા ઓછી કરે છે અને કાર્બોહાઇડ્રેટ્સના શોષણને અટકાવે છે, આહાર ખોરાક સાથે સંયોજનમાં ઉત્તમ અસર આપે છે, - મેટફોર્મિન - ભૂખ અને ખાંડનું પ્રમાણ ઘટાડે છે, કાર્બોહાઇડ્રેટ્સના શોષણ અને ઇન્સ્યુલિનના ઉત્પાદનમાં અવરોધે છે,
- એકર્બોઝ - ગ્લુકોઝ ઘટાડે છે
- સિઓફોર - ઇન્સ્યુલિનના ઉત્પાદન અને ખાંડની સાંદ્રતાને અસર કરે છે, કાર્બોહાઇડ્રેટ સંયોજનોના ભંગાણને ધીમો પાડે છે
જો જરૂરી હોય તો, બ્લડ પ્રેશરને સામાન્ય બનાવવા અને હૃદયના કાર્યને પુનર્સ્થાપિત કરવા માટે દવાઓ સૂચવવામાં આવે છે.
- જ્યારે પેથોલોજીના પ્રથમ લક્ષણો વિકસે ત્યારે ડ doctorક્ટરની મુલાકાત લો,
- દર છ મહિનામાં ગ્લુકોઝ સહિષ્ણુતા પરીક્ષણ લો,
- પોલિસિસ્ટિક અંડાશયની હાજરીમાં અને સગર્ભાવસ્થાના ડાયાબિટીસની તપાસમાં, ખાંડ માટે રક્ત પરીક્ષણ નિયમિતપણે થવું જોઈએ,
- દારૂ અને ધૂમ્રપાનને બાકાત રાખવું,
- આહારના નિયમોનું પાલન કરો,
- નિયમિત શારીરિક પ્રવૃત્તિ માટે સમય ફાળવો,
- તમારા વજનનું નિરીક્ષણ કરો, જો જરૂરી હોય તો, વધારાના પાઉન્ડથી છૂટકારો મેળવો,
- સ્વ-દવા ન કરો - બધી દવાઓ ફક્ત ડ doctorક્ટરના નિર્દેશન મુજબ જ લેવી જોઈએ.
પૂર્વગ્રહ રોગ અને તેની સારવાર કેવી રીતે કરવી તે વિશેની વિડિઓ સામગ્રી:
કાર્બોહાઇડ્રેટ મેટાબોલિઝમ ડિસઓર્ડર્સના પ્રભાવ હેઠળ થતાં ફેરફારો, સમયસર ઉપચારની શરૂઆત સાથે અને બધા ડ doctorક્ટરની સૂચનોનું પાલન, સુધારણા માટે એકદમ અનુકૂળ છે. નહિંતર, ડાયાબિટીઝ થવાનું જોખમ નોંધપાત્ર રીતે વધ્યું છે.

 આ લોહીને પાતળું કરવામાં, સોજો ઘટાડવામાં અને ચયાપચયની ગતિમાં મદદ કરે છે.
આ લોહીને પાતળું કરવામાં, સોજો ઘટાડવામાં અને ચયાપચયની ગતિમાં મદદ કરે છે. - ખાંડની સાંદ્રતા ઓછી કરે છે અને કાર્બોહાઇડ્રેટ્સના શોષણને અટકાવે છે, આહાર ખોરાક સાથે સંયોજનમાં ઉત્તમ અસર આપે છે,
- ખાંડની સાંદ્રતા ઓછી કરે છે અને કાર્બોહાઇડ્રેટ્સના શોષણને અટકાવે છે, આહાર ખોરાક સાથે સંયોજનમાં ઉત્તમ અસર આપે છે,