સ્વાદુપિંડનું નેક્રોસિસ માટેના ઓપરેશનના પ્રકાર

ઘણા વર્ષોથી ડાયાબિટીઝ સાથે અસફળ સંઘર્ષ કરી રહ્યા છો?
સંસ્થાના વડા: “તમે આશ્ચર્યચકિત થઈ જશો કે દરરોજ સેવન કરીને ડાયાબિટીઝનો ઇલાજ કરવો કેટલું સરળ છે.
સ્વાદુપિંડનું નેક્રોસિસ એ સ્વાદુપિંડનો રોગ છે, જે અંગના પેશીઓના મૃત્યુ દ્વારા વર્ગીકૃત થયેલ છે. તે તેના પોતાના ઉત્સેચકો દ્વારા ગ્રંથી (autટોલીસીસ) ની સ્વ-પાચનને કારણે થાય છે.
ઘણીવાર પેરીટોનિટિસ સાથે સ્વાદુપિંડનું નેક્રોસિસ હોય છે, પેટની પોલાણ અને વિવિધ ગૂંચવણોમાં ચેપી પ્રક્રિયાઓ સાથે જોડાય છે. સ્વાદુપિંડનું નેક્રોસિસને સ્વતંત્ર રોગ તરીકે વર્ગીકૃત કરી શકાય છે, અને તીવ્ર સ્વાદુપિંડની ગંભીર ગૂંચવણ તરીકે. એક અલગ રોગ તરીકે, મોટા ભાગે તે નિદાન યુવાન લોકોમાં થાય છે.
નીચેના પ્રકારના સ્વાદુપિંડનું નેક્રોસિસ અલગ પડે છે:
- પ્રક્રિયાના વ્યાપ અનુસાર - કેન્દ્રીય (મર્યાદિત) અને વ્યાપક.
- અસરગ્રસ્ત સ્વાદુપિંડમાં ચેપની હાજરી અનુસાર, તે જંતુરહિત (બિનસલાહભર્યા) અને ચેપગ્રસ્ત છે.
જંતુરહિત સ્વાદુપિંડનું નેક્રોસિસ હેમોરhaજિકમાં વહેંચાયેલું છે, જે આંતરિક રક્તસ્રાવ, ફેટી અને મિશ્રિત દ્વારા વર્ગીકૃત થયેલ છે, જે સૌથી સામાન્ય છે.
રોગનો કોર્સ અવ્યવસ્થિત અને પ્રગતિશીલ છે.
સ્વાદુપિંડનું નેક્રોસિસના કારણો અને લક્ષણો
રોગના વિકાસ માટે ઘણા કારણો છે.
સ્વાદુપિંડની સ્થિતિ અને રોગવિજ્ .ાનના વિકાસને અસર કરતી સૌથી સામાન્ય પરિબળ એ લાંબા સમય સુધી દારૂના દુરૂપયોગ છે.
આ ઉપરાંત, આ રોગના સંભવિત કારણોમાંનું એક આહારનું ઉલ્લંઘન, ચરબીયુક્ત અને તળેલા ખોરાકનો વધુ પડતો વપરાશ હોઈ શકે છે.
વધારામાં, જોખમ પરિબળો છે:
- શરીરમાં સહવર્તી ચેપ અથવા વાયરસ,
- પેટ અથવા ડ્યુઓડેનલ અલ્સર,
- પિત્તાશય
- શસ્ત્રક્રિયા અથવા પેટની ઇજાઓ
- જઠરાંત્રિય માર્ગના પહેલાથી હાજર રોગો,
- દવાનો ઉપયોગ.
એક અથવા અનેક કારણોના સંપર્ક પછી, સ્વાદુપિંડનું નેક્રોસિસ થઈ શકે છે, જેમાં વિકાસના ત્રણ તબક્કાઓ છે:
- ઝેર - આ કિસ્સામાં, બેક્ટેરિયા દ્વારા સ્ત્રાવતા ઝેર લોહીમાં ફેલાય છે.
- એક ફોલ્લો એ સ્વાદુપિંડનું મર્યાદિત સપોર્ટ અને તેની સાથે સંપર્કમાં કેટલાક અવયવો છે.
- પ્યુર્યુલન્ટ ફેરફારો - ગ્રંથિ અને નજીકના રેસામાં.
નેક્રોસિસના તબક્કાઓ અનુસાર, લાક્ષણિક લક્ષણો જોવા મળે છે:
- દુખાવો - મોટેભાગે દર્દીઓ તેનું વર્ણન ખૂબ જ મજબૂત, અસહ્ય હોય છે, પરંતુ જો તમે તમારા ઘૂંટણને પેટ પર દબાવતા રહો તો તે ઘટાડો થઈ શકે છે,
- ઉબકા
- ઉલટી - ખોરાકના ઉપયોગથી સંબંધિત નથી, જ્યારે કોઈ વ્યક્તિ લોહિયાળ મ્યુકોસ જનમને ઉલટી કરે છે, પરંતુ કોઈ રાહત અનુભવતા નથી,
- ડિહાઇડ્રેશન સિન્ડ્રોમ - તીવ્ર ડિહાઇડ્રેશનને કારણે થાય છે, દર્દીઓ અચોક્કસ ઉલટીને લીધે થાય છે, દર્દી બધા સમય પીવા માંગે છે, તેની ત્વચા અને મ્યુકોસ મેમ્બ્રેન સુકા છે, પેશાબમાં નોંધપાત્ર ઘટાડો થાય છે અથવા સંપૂર્ણપણે ગેરહાજર રહે છે,
- પ્રથમ લાલાશ, અને પછી ત્વચાની નિસ્તેજ,
- હાઈપરથર્મિયા
- પેટનું ફૂલવું
- નોંધપાત્ર ટાકીકાર્ડિયા,
- પેટ, નિતંબ અને પીઠ પર જાંબલી ફોલ્લીઓનો દેખાવ,
5-9 દિવસ પછી, પેરીટોનાઇટિસ અને તમામ અંગ પ્રણાલીઓની અપૂર્ણતા વિકસે છે.
સ્વાદુપિંડનું નેક્રોસિસની સારવાર માટે દવા
 સૌ પ્રથમ, દર્દીને કડક બેડ આરામ સૂચવવામાં આવે છે, ઉપચારાત્મક ઉપવાસ. ડ doctorક્ટરનું મુખ્ય લક્ષ્ય એ છે કે પીડા સિન્ડ્રોમ બંધ કરવું.
સૌ પ્રથમ, દર્દીને કડક બેડ આરામ સૂચવવામાં આવે છે, ઉપચારાત્મક ઉપવાસ. ડ doctorક્ટરનું મુખ્ય લક્ષ્ય એ છે કે પીડા સિન્ડ્રોમ બંધ કરવું.
આ હેતુ માટે, પેઇનકિલર્સ અને એન્ટિસ્પેસમોડિક્સ રજૂ કરવામાં આવ્યા છે. સ્વાદુપિંડના સિક્રેટરી કાર્યને દબાવવા માટે, જેના કારણે, હકીકતમાં, તેનો વિનાશ થાય છે, દર્દીને એન્ટિએન્ઝાઇમ તૈયારીઓ સૂચવવામાં આવે છે.
તેમાંથી સૌથી પ્રખ્યાત અને તબીબી પ્રેક્ટિસમાં વ્યાપકપણે ઉપયોગમાં લેવાય છે તે કોન્ટ્રિકલ છે (તેના અન્ય નામ ટ્રેસીલોલ અને ગોર્ડોક્સ છે). આગળનું પગલું તીવ્ર ઉલટી દરમિયાન ગુમાવેલ પ્રવાહીના ભંડારને ફરી ભરવું છે. આ માટે, કોલોઇડલ સોલ્યુશન્સની નસમાં ડ્રીપ સૂચવવામાં આવે છે. બળતરાના ક્ષેત્રમાં તાપમાન ઘટાડવું તે પણ ઇચ્છનીય છે - બરફ લાગુ કરો. ફરજિયાત એન્ટિબાયોટિક્સ - બેક્ટેરિયલ ફ્લોરાનો નાશ કરવા માટે.
જો બધી ઉપચાર બિનઅસરકારક હોય, તો સ્વાદુપિંડનો ચેપ લાગ્યો હોય, અથવા પ્રક્રિયા પડોશી અંગો અને પેરીટોનિયમ (પેરીટોનિટિસ) માં ફેલાઈ ગઈ હોય, તાત્કાલિક સર્જિકલ સારવાર સૂચવવામાં આવે છે.
સ્વાદુપિંડનું નેક્રોસિસ માટે શસ્ત્રક્રિયા
સ્વાદુપિંડનું નેક્રોસિસ સાથે કરવામાં આવેલા ઓપરેશન્સને ઓછામાં ઓછા આક્રમક અને ખુલ્લા, અથવા સીધા વિભાજિત કરવામાં આવે છે.
ન્યૂનતમ આક્રમક કામગીરીનો ઉપયોગ થાય છે જો સ્વાદુપિંડનો ફક્ત મર્યાદિત ક્ષેત્ર નેક્રોસિસ પસાર કર્યો હોય, પરંતુ તેનો મુખ્ય ભાગ હજી પણ કાર્ય કરવા માટે સક્ષમ છે.
જખમની જગ્યા પર, પ્રવાહી અને મૃત પેશીઓ એકઠા થાય છે, જેને દૂર કરવું આવશ્યક છે. પ્રક્રિયા પછી દૂર કરેલા કોષોને બેક્ટેરિયોલોજીકલ, હિસ્ટોલોજીકલ અને બાયોકેમિકલ અભ્યાસ માટે મોકલવામાં આવે છે.
એક બેક્ટેરિઓલોજિકલ વિશ્લેષણ ગ્રંથિમાં પેથોજેનિક બેક્ટેરિયાની હાજરીને સ્પષ્ટ કરે છે, જ્યારે હિસ્ટોલોજીકલ વિશ્લેષણ એ નક્કી કરે છે કે ત્યાં કટોકટીના કોષો છે જે કેન્સરગ્રસ્ત ગાંઠના વિકાસનું સ્રોત બની શકે છે, અને બહાર કા fluidેલા પ્રવાહીની રાસાયણિક રચનાનું વિશ્લેષણ બાયોકેમિકલ પર કરવામાં આવે છે. ઓપરેશન અલ્ટ્રાસાઉન્ડ નિયંત્રણ હેઠળ હાથ ધરવામાં આવે છે.
ન્યૂનતમ આક્રમક હસ્તક્ષેપો બે પ્રકારના હોય છે.
- વિરામચિહ્નો - અસરગ્રસ્ત ગ્રંથિમાંથી એક્ઝુડેટનું એક જ દૂર. તે અનઇફેક્ટેડ સ્વાદુપિંડનું નેક્રોસિસના કિસ્સામાં કરવામાં આવે છે. મોટે ભાગે, પંચર પછી, નવું પ્રવાહી રચતું નથી.
- ડ્રેનેજ એ સોયની સ્થાપના છે જેના દ્વારા પ્રવાહી ધીમે ધીમે વહેશે. દર્દીની સ્થિતિના આધારે, અંગને નુકસાનનું ક્ષેત્રફળ, વિવિધ કદ અને વ્યાસની ગટર વિવિધ પ્રકારની સ્થાપિત કરી શકાય છે. ઇન્સ્ટોલ કરેલા ડ્રેનેજ દ્વારા, સ્વાદુપિંડને એન્ટિસેપ્ટિક્સથી ધોવા અને જંતુમુક્ત કરવામાં આવે છે. આ પદ્ધતિનો ઉપયોગ ગ્રંથિના ચેપગ્રસ્ત નેક્રોસિસ માટે થાય છે, અથવા જો પંચર યોગ્ય પરિણામ લાવતું નથી.
તીવ્ર પેરીટોનિટિસના સામાન્ય વિનાશક સ્વરૂપો સાથે, સર્જનોને સીધા સર્જિકલ હસ્તક્ષેપનો આશરો લેવાની ફરજ પડે છે.
ખુલ્લી શસ્ત્રક્રિયામાં સ્વાદુપિંડનું નેક્રિક્ટomyમી શામેલ છે, એટલે કે. તેના મૃત વિભાગો દૂર. જો પિત્તરસ વિષયક માર્ગના પેથોલોજીને કારણે નેક્રોસિસ વિકસિત થયો હોય, તો પછી તે દૂર થઈ શકે છે. કેટલીકવાર પિત્તાશય અથવા બરોળ પણ દૂર કરવાની આધીન છે.
જો સ્વાદુપિંડનું નેક્રોસિસ પેરીટોનિટીસ સાથે હોય, તો પછી પેટની પોલાણ સંપૂર્ણપણે ધોવાઇ જાય છે, અને ગટરની સ્થાપના જરૂરી છે.
લેપ્રોસ્કોપીનો ઉપયોગ કરીને ખુલ્લા ઓપરેશન કરવામાં આવે છે. પદ્ધતિનો સાર એ લીધેલી ક્રિયાઓની સંપૂર્ણ વિઝ્યુલાઇઝેશન છે. આ કરવા માટે, પેટની પોલાણમાં નાના કાપ દ્વારા કેમેરા રજૂ કરવામાં આવે છે, અને જે બને છે તે મોનિટર સ્ક્રીન પર બહુવિધ વિશિષ્ટતાઓમાં પ્રદર્શિત થાય છે.
લેપ્રોસ્કોપી ઉપરાંત, પેનક્રેટોમેન્ટો-બર્સોસ્તોમીનો ઉપયોગ કરવામાં આવે છે - ખાસ કરીને લેપારોટોમી પછી ખુલ્લા ઘાને ઓમેન્ટલ બર્સા દ્વારા સ્વાદુપિંડને toક્સેસ કરવા માટે છોડવું.
સ્વાદુપિંડનું નેક્રોસિસનું પરિણામ
 સ્વાદુપિંડનું નેક્રોસિસ માટે સરેરાશ મૃત્યુ દર 50% છે, સૂચક 30 થી 70% સુધીની છે.
સ્વાદુપિંડનું નેક્રોસિસ માટે સરેરાશ મૃત્યુ દર 50% છે, સૂચક 30 થી 70% સુધીની છે.
બચેલા દર્દીઓને સમયસર અને પર્યાપ્ત સારવાર પૂરી પાડવાની જરૂર છે.
રોગ પછી, સ્વાદુપિંડનું ફક્ત બાહ્ય કાર્ય ખામીયુક્ત છે, એટલે કે પાચક ઉત્સેચકોનું સ્ત્રાવ નબળું છે.
તે જ સમયે, અંતocસ્ત્રાવી કાર્ય સામાન્ય છે - લોહીમાં ગ્લુકોઝના સ્તરને નિયંત્રિત કરનારા હોર્મોન્સ (ઇન્સ્યુલિન, ગ્લુકોગન) યોગ્ય રીતે વિસર્જન કરે છે.
ઉપરોક્ત રોગની નીચેની ગૂંચવણો શક્ય છે:
- અપચો,
- સ્વાદુપિંડમાં તીવ્ર બળતરા પ્રક્રિયા,
- એક ક્વાર્ટરમાં - ડાયાબિટીઝ
- ખોટી કોથળીઓ ગ્રંથિની અંદર થઈ શકે છે,
- લોહીમાં લિપિડ્સની માત્રામાં અસંતુલન,
- નળીઓમાં પત્થરો.
પુનરાવર્તિત સ્વાદુપિંડનું નેક્રોસિસ આના દ્વારા શક્ય છે:
- વધારે વજન
- પિત્તાશય રોગ
- ક્રોનિક દારૂબંધી
આ ઉપરાંત, ચરબીયુક્ત અને તળેલા ખોરાકના દુરૂપયોગથી રોગનો ફરીથી વિકાસ શક્ય છે.
સ્વાદુપિંડનું નેક્રોસિસ પછી પુનર્વસન
 ઓપરેશન પછી, દર્દી ત્રણથી ચાર મહિના કે તેથી વધુ સમય સુધી કામ કરવાની ક્ષમતા ગુમાવે છે. પોસ્ટopeપરેટિવ અવધિનો અભ્યાસક્રમ દર્દીની ઉંમર પર આધાર રાખે છે (વૃદ્ધ લોકો આવી કાર્યવાહી સહન કરવાનું ખૂબ જ મુશ્કેલ છે, તેથી જ મૃત્યુની સંભાવના વધારે છે), સ્થિતિની તીવ્રતા, અને, સૌથી અગત્યનું, સંબંધીઓ અને મિત્રોની સંભાળ અને સંભાળ પર.
ઓપરેશન પછી, દર્દી ત્રણથી ચાર મહિના કે તેથી વધુ સમય સુધી કામ કરવાની ક્ષમતા ગુમાવે છે. પોસ્ટopeપરેટિવ અવધિનો અભ્યાસક્રમ દર્દીની ઉંમર પર આધાર રાખે છે (વૃદ્ધ લોકો આવી કાર્યવાહી સહન કરવાનું ખૂબ જ મુશ્કેલ છે, તેથી જ મૃત્યુની સંભાવના વધારે છે), સ્થિતિની તીવ્રતા, અને, સૌથી અગત્યનું, સંબંધીઓ અને મિત્રોની સંભાળ અને સંભાળ પર.
પ્રથમ બે દિવસ, દર્દી હોસ્પિટલના સઘન સંભાળ એકમમાં હોવો જોઈએ, જ્યાં નર્સ નિયમિતપણે બ્લડ પ્રેશર, ગ્લુકોઝ અને ઇલેક્ટ્રોલાઇટ્સ માટેના રક્ત પરીક્ષણો, પેશાબનાં પરીક્ષણોનું માપન કરે છે, હિમેટ્રોકિટ (પ્લાઝ્માની માત્રામાં રચાયેલા તત્વોની સંખ્યાના ગુણોત્તર) નું માપન કરે છે. સ્થિર સ્થિતિ સાથે, દર્દીને સામાન્ય શસ્ત્રક્રિયા વિભાગના વ wardર્ડમાં સ્થાનાંતરિત કરવામાં આવે છે.
સઘન સંભાળ રાખતી વખતે દર્દીઓને કંઈપણ ખાવાની છૂટ નથી. ત્રીજા દિવસે, ખાંડ અને ફટાકડા વગરની ચા, વનસ્પતિ સૂપ, ચોખા અને બિયાં સાથેનો દાણો પોરીજ પર પ્રવાહી છૂંદેલા સૂપ, પ્રોટીન ઓમેલેટ (દિવસ દીઠ અડધો ઇંડા), સૂકા બ્રેડ (ફક્ત છઠ્ઠા દિવસે), કુટીર ચીઝ, માખણ (15 ગ્રામ) ની મંજૂરી છે. પ્રથમ અઠવાડિયામાં, તમારે ફક્ત વરાળની વાનગીઓ ખાવાની જરૂર છે, અને સાતથી દસ દિવસ પછી તમે ધીમે ધીમે દુર્બળ માંસ અને માછલીનો પરિચય કરી શકો છો. દર્દીઓને લગભગ 2 મહિના પછી ઘરેથી રજા આપવામાં આવે છે.
ઘરે, દર્દીઓએ આહારનું પાલન કરવું જોઈએ, લોહીમાં શર્કરાના સ્તરને નિયંત્રિત કરવા માટે મૌખિક હાયપોગ્લાયકેમિક દવાઓ લેવી જોઈએ, પાચનમાં સુધારણા માટે ઉત્સેચકો, શારીરિક ઉપચાર કરવો અને ફિઝીયોથેરાપીમાં જવું જોઈએ.
સ્વાદુપિંડનું નેક્રોસિસ પછીના આહારના મુખ્ય સિદ્ધાંતો:
- ઓછી માત્રામાં નિયમિત અપૂર્ણાંક પોષણ (દિવસમાં ઓછામાં ઓછું 5 વખત),
- ખરાબ ટેવોનો સંપૂર્ણ અસ્વીકાર,
- રાંધેલી વાનગીઓ ગરમ હોવી જોઈએ (કોઈ પણ સંજોગોમાં ગરમ અને ઠંડા નહીં, કેમ કે તે પેટના રીસેપ્ટર્સને બળતરા કરે છે),
- પીસેલા અથવા છૂંદેલા સ્વરૂપમાં બાફેલી, બાફેલી અથવા બાફેલી વાનગીઓ ફક્ત પીરસવામાં આવે છે.
સ્વાદુપિંડનું નેક્રોસિસ માટે પ્રતિબંધિત ખોરાક છે:
- તાજી શેકાય બ્રેડ અને મફિન.
- જવ, કોર્ન પોર્રીજ.
- ફણગો
- ચરબીયુક્ત માંસ અને માછલી.
- ચરબીયુક્ત, તળેલું, ધૂમ્રપાન કરેલું અને અથાણું.
- તૈયાર ખોરાક.
- મશરૂમ્સવાળી વાનગીઓ.
- શ્રીમંત બ્રોથ્સ.
- સીઝનિંગ્સ.
- સફેદ કોબી.
- ઉચ્ચ ચરબીયુક્ત ડેરી ઉત્પાદનો.
- ઇંડા.
- સૂકા બ્રેડ
- ઓછી ચરબીવાળા કુટીર ચીઝ,
- પ્રવાહી આહાર વનસ્પતિ સૂપ,
- દુરમ ઘઉં પાસ્તા,
- બાફેલી શાકભાજી
- બિન-કેન્દ્રિત રસ,
- દુર્બળ માંસ અને માછલી,
- વનસ્પતિ અને માખણ,
વધુમાં, સ્વાદુપિંડનું નેક્રોસિસ સાથે, તમે મર્યાદિત માત્રામાં સુગર-મુક્ત કૂકીઝનો ઉપયોગ કરી શકો છો.
સ્વાદુપિંડનું નેક્રોસિસ પછી નિદાન અને રોગની રોકથામ
 સ્વાદુપિંડનું નેક્રોસિસની રૂ Conિચુસ્ત અને સર્જિકલ સારવારમાં ખૂબ જ મિશ્રિત પૂર્વસૂચન છે.
સ્વાદુપિંડનું નેક્રોસિસની રૂ Conિચુસ્ત અને સર્જિકલ સારવારમાં ખૂબ જ મિશ્રિત પૂર્વસૂચન છે.
ટકી રહેવાની તક લગભગ પચાસ ટકા છે. તે બધા ઓપરેશનના પરિણામ પર આધારિત છે, જેમ કે પહેલાથી જ કહ્યું છે, દર્દીઓની જાતિ અને વય પર, સર્જનોના કાર્યની ગુણવત્તા પર, દર્દીઓની આહારની પાલન અને નિર્ધારિત દવાઓનો નિયમિત ઉપયોગ.
જો દર્દી જંક ફૂડ ખાય છે, ધૂમ્રપાન કરે છે, આલ્કોહોલ પીવે છે, તો તેની માફી લાંબી ચાલશે નહીં.
સાંધાઓની સારવાર માટે, અમારા વાચકોએ સફળતાપૂર્વક ડાયબNનટનો ઉપયોગ કર્યો છે. આ ઉત્પાદનની લોકપ્રિયતા જોઈને, અમે તેને તમારા ધ્યાન પર આપવાનું નક્કી કર્યું.
આવી જીવનશૈલી ગ્રંથીઓના તાત્કાલિક પુનરાવર્તિત નેક્રોસિસ તરફ દોરી શકે છે, અને આવી બેદરકારી માટેનો ભાવ ખૂબ વધારે હોઈ શકે છે.
સ્વાદુપિંડનું નેક્રોસિસ માટે શસ્ત્રક્રિયા કરાતા દર્દીઓએ ઉપસ્થિત ચિકિત્સક દ્વારા તેમના જીવન દરમ્યાન સૂચવેલ ઉપચાર ચાલુ રાખવો જોઈએ, તેની ભલામણોનું કડક પાલન કરો.
ગ્લુકોઝ માટે દર્દીઓની નિયમિત પરીક્ષણ થવી જોઈએ જેથી ડાયાબિટીસ મેલીટસના સંભવિત વિકાસને ચૂકી ન જાય, દરરોજ મૂત્રવર્ધક પદાર્થનો અભ્યાસ કરવા માટેનો એક સામાન્ય પેશાબ પરીક્ષણ અને દિવસ અને રાત્રિના પેશાબના ગુણોત્તરને, અને શસ્ત્રક્રિયા પછી કોઈ ગાંઠ છે કે કેમ તે જોવા માટે અલ્ટ્રાસાઉન્ડ રૂમમાં મુલાકાત લો.
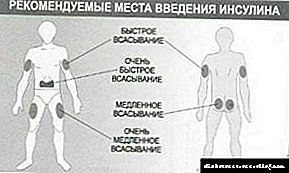
જો તમને ડાયાબિટીઝ હોય, તો તમારે ધીરજ રાખવી અને સમયસર ઇન્સ્યુલિનનું સંચાલન કરવું અને સુગર-લોઅર ગોળીઓ લેવી મહત્વપૂર્ણ છે.
આ રોગની રોકથામ નીચે મુજબ છે.
- યકૃતના રોગોની સમયસર અને સંપૂર્ણ સારવાર (હિપેટાઇટિસ, સિરોસિસ, ફેટી અધોગતિ) અને પિત્તરસ વિષેનું માર્ગ (કોલેરાલિથિઆસિસ),
- ચરબીયુક્ત, મીઠાવાળા, ધૂમ્રપાન કરેલા, અથાણાંવાળા, તૈયાર ખોરાક, અથવા તેનો ઉપયોગ ઘટાડવા માટેના આહારમાં હાજરીનો ઇનકાર કરવાની સલાહ આપવામાં આવે છે,
- ખરાબ ટેવો છોડી દેવી જરૂરી છે - દારૂ, તમાકુ અને દવાઓ, કારણ કે તેઓ યકૃત અને સ્વાદુપિંડ પર સ્પષ્ટ ઝેરી અસર ધરાવે છે,
- તમારે પેટની ઇજાઓથી સાવધ રહેવાની જરૂર છે,
- પાચનતંત્રના પ્રથમ ઉલ્લંઘન માટે, તમારે તમારા ડ doctorક્ટરની સલાહ લેવી જોઈએ,
- મધ્યમ શારીરિક પ્રવૃત્તિ દરરોજ કરવાની ભલામણ કરવામાં આવે છે,
આ ઉપરાંત, તમારે સ્વીટ કાર્બોરેટેડ પીણાંના વપરાશને સંપૂર્ણપણે છોડી દેવો જોઈએ અથવા ઓછામાં ઓછું વ્યસન કરવું જોઈએ.
આ લેખમાં વિડિઓમાં સ્વાદુપિંડનું નેક્રોસિસ વર્ણવવામાં આવ્યું છે.
ડાયાબિટીઝ અને કૃમિ
શું ડાયાબિટીઝથી કૃમિ સંક્રમણ શક્ય છે? ચોક્કસ, હા. પરંતુ એક અગત્યનું પાસું એ છે કે પરોપજીવીઓની પૃષ્ઠભૂમિ સામે ડાયાબિટીસની ઘટના. છેવટે, તે સામાન્ય રીતે સ્વીકાર્યું છે કે ડાયાબિટીસના વિકાસના સંપૂર્ણ કારણો છે. અમે આ મુદ્દાઓ સાથે વધુ વિગતવાર કાર્યવાહી કરીશું.
- ડાયાબિટીઝમાં કીડા હોઈ શકે?
- શું કીડા ડાયાબિટીઝના વિકાસને ઉત્તેજિત કરી શકે છે?
- ડાયાબિટીઝમાં કયા પરોપજીવીઓ દેખાઈ શકે છે?
- દેખાવના કારણો - હું કેવી રીતે ચેપ લગાવી શકું?
- લક્ષણો
- શક્ય ગૂંચવણો અને પરિણામો
- ડાયગ્નોસ્ટિક્સ
- પરંપરાગત સારવાર
- લોક ઉપાયો
- ડાયાબિટીઝ માટે કૃમિ નિવારણના ઉપાય
ડાયાબિટીઝમાં કીડા હોઈ શકે?
ડાયાબિટીઝ સાથે, રોગપ્રતિકારક શક્તિ નોંધપાત્ર રીતે ઉદાસીન છે, તેથી શરીર રોગકારક સુક્ષ્મસજીવો - વોર્મ્સ દ્વારા ચેપ માટે સંવેદનશીલ બને છે. પરંતુ શું ખાસ કરીને મહત્વનું છે, સ્વાદુપિંડ દ્વારા ચોક્કસ હોર્મોન્સ અને ઉત્સેચકોના અયોગ્ય ઉત્પાદનની પૃષ્ઠભૂમિ સામે ડાયાબિટીસ વિકસે છે. હેલમિન્થ્સ, બદલામાં, આ ચોક્કસ અંગમાં પ્રજનન કરવાનું પસંદ કરે છે. તેથી, કૃમિ અને ડાયાબિટીસ એકબીજા સાથે ગા. એકબીજા સાથે જોડાયેલા છે.
શું કીડા ડાયાબિટીઝના વિકાસને ઉત્તેજિત કરી શકે છે?
હેલ્મિન્થ પરોપજીવીઓ મોટાભાગે સ્વાદુપિંડમાં સ્થાનિક થાય છે, કારણ કે તેમાં કૃમિ (ઇન્સ્યુલિન, વગેરે) ના વિકાસ માટે અનુકૂળ ઉત્સેચકો ઉત્પન્ન થાય છે. આ સૂક્ષ્મ તત્વો છે જે તેઓ ખોરાક લે છે, તેમની સંખ્યામાં વધારો કરે છે. મોટા પાયે આક્રમણ સાથે, બી-કોશિકાઓનો વિનાશ થાય છે જે ઇન્સ્યુલિન ઉત્પન્ન કરે છે. પરિણામે, લોહીમાં મોટી માત્રામાં ખાંડ એકઠા થાય છે, જેનાથી ડાયાબિટીસ મેલીટસ થાય છે.
જો આપણે કૃમિના ચેપની પૃષ્ઠભૂમિ પર ડાયાબિટીઝના વિકાસની પદ્ધતિ વિશે વાત કરીશું, તો પછી આપણે સાઇબેરીયન ફ્લુક સાથેના ઉદાહરણ પર વિચાર કરી શકીએ છીએ. આ ફ્લેટવોર્મ ઓપ્સ્ટિઓર્કીઆસિસ તરફ દોરી જાય છે, જેમાં હેપેટોબિલરી સિસ્ટમ પ્રભાવિત થાય છે. સ્વાદુપિંડના નુકસાન સાથે, બળતરા વિકસે છે, જેની સામે સ્વાદુપિંડ અથવા સ્વાદુપિંડનું નેક્રોસિસ થાય છે.
આ પેથોલોજીઓ બીટા કોષોને નષ્ટ કરે છે જે ઇન્સ્યુલિન ઉત્પન્ન કરે છે. તેથી, હવે હોર્મોન ઉત્પન્ન થતું નથી, અથવા તેનું ઉત્પાદન ઘણી વખત ઘટાડો થાય છે. બ્લડ સુગર વધી રહી છે.
આ ઉપરાંત, શરીરમાં પરોપજીવીઓની હાજરીમાં, ભૂખ વધે છે, વ્યક્તિ લગભગ અનિયંત્રિત રીતે ખોરાકને શોષવાનું શરૂ કરે છે. અને આ જઠરાંત્રિય માર્ગ, યકૃત અને સ્વાદુપિંડના અંગો પર એક શક્તિશાળી ભાર છે. આ તે છે જે ઇન્સ્યુલિનના સંશ્લેષણના અવક્ષય અને સમાપ્તિ તરફ દોરી જાય છે.
આ મુદ્દા નીચેની વિડિઓમાં વધુ વિગતવાર ચર્ચા કરવામાં આવી છે:
ડાયાબિટીઝમાં કયા પરોપજીવીઓ દેખાઈ શકે છે?
હેલ્મિન્થ્સ અને ડાયાબિટીઝ વચ્ચેનો સીધો સંબંધ સાબિત થાય તે પહેલાં, વૈજ્ .ાનિકોએ વારંવાર અભ્યાસ અને પ્રયોગો કર્યા. એવું જાણવા મળ્યું છે કે તમામ પ્રકારના પરોપજીવીઓ ડાયાબિટીસના વિકાસમાં ફાળો આપતા નથી, પરંતુ માત્ર:
- સાઇબેરીયન ફ્લુક, જેની પૃષ્ઠભૂમિની વિરુદ્ધ, ઓપ્ટીફોરિયાસિસ વિકસે છે,
- આખલો ટેપવોર્મ ટેનેરિનહોઝને ઉશ્કેરે છે,
- ટોક્સોપ્લાઝ્માથી ટોક્સોપ્લાસ્મોસિસ થાય છે,
- વામન ટેપવોર્મ હાઈમેનોલિપિડોસિસ બનાવે છે,
- ગિઆર્ડિયા, ગિઆર્ડિઆસિસની ઘટનામાં ફાળો આપે છે,
- પ્લાઝમોડિયા - મેલેરિયા વિકસે છે,
- એમીએબા - એમોબીઆસિસ,
- ક્રિપ્ટોસ્પોરિડા - ક્રિપ્ટોસ્પોરિડીયોસિસ,
- માઇક્રોસ્પોરિડા - સ્વાદુપિંડનું ફંગલ ચેપ,
- લેશમેનિયા - લેશમેનિયાસિસ,
- ન્યુમોસાયટીસ - ન્યુમોસાયટોસિસ.
આ પરોપજીવી સુક્ષ્મસજીવો ચોક્કસ રોગવિજ્ toાન તરફ દોરી જાય છે, જેની સામે જટિલતાઓનો વિકાસ થાય છે જે ડાયાબિટીસ મેલિટસનું કારણ છે.
દેખાવના કારણો - હું કેવી રીતે ચેપ લગાવી શકું?
કૃમિ ચેપ વિવિધ રીતે શક્ય છે:
- માટી દ્વારા, જ્યારે કોઈ વ્યક્તિ દૂષિત જમીન પર ચાલે છે. તે બગીચામાં બીચ, પ્રકૃતિ, હોઈ શકે છે.
- તમે ગંદા હાથ દ્વારા ચેપ લગાવી શકો છો, જે બાળકોની સૌથી લાક્ષણિકતા છે.
- ધોવાયેલા ફળો, તેનાં રસ ઝરતાં ફળોની, શાકભાજી.
- સુશી અને કોઈપણ માછલીનો વપરાશ કાચો.
- નબળી પ્રોસેસ્ડ માંસ.
- નળનું પાણી.
- પાળતુ પ્રાણી.
- જાતીય સંપર્કો અને ચુંબન.

લક્ષણો સીધા કૃમિના પ્રકાર પર આધારિત છે, પરંતુ સામાન્ય રીતે, વ્યક્તિ આવા સામાન્ય સંકેતોને અલગ પાડી શકે છે:
- નાટકીય વજન ઘટાડો
- ભૂખ ઓછી અથવા વધારો
- ખૂજલીવાળું ત્વચા
- શરીર પર ફોલ્લીઓ,
- ઉબકા
- પાચનતંત્રમાં વિક્ષેપ,
- મૌખિક પોલાણમાંથી શ્વાસ લેવો,
- શ્વાસની તકલીફ
- વધારો પરસેવો.
શક્ય ગૂંચવણો અને પરિણામો
પરોપજીવી આક્રમણ સ્વાદુપિંડનો પરાજય અને વિનાશનો સમાવેશ કરે છે, જે ડાયાબિટીસના કોર્સને વધારે છે. ડેડ બીટા કોષો પુન notસ્થાપિત નથી, તેથી શરીર હવે ઇન્સ્યુલિન હોર્મોન ઉત્પન્ન કરી શકશે નહીં. તેથી, ડાયાબિટીઝ અસાધ્ય થઈ જાય છે.
અન્ય પરિણામો શું જોઇ શકાય છે:
- કૃમિના કચરા સાથે શરીરનો નશો, જેના કારણે વ્યક્તિ કામ કરવાની ક્ષમતા ગુમાવે છે, અનિદ્રા થાય છે.
- વિટામિન, ખનિજો અને અન્ય ઉપયોગી પદાર્થોની ઉણપ વિકસે છે, કારણ કે હેલ્મિન્થ્સ તેમના પર ખવડાવે છે. દર્દી તેમને કેટલું વધારે વપરાશ કરે છે તે મહત્વનું નથી, પરોપજીવીઓ હજી પણ ઘણી વખત વધુ સુક્ષ્મ પોષકતત્ત્વોને શોષી લે છે.
- ઘણી હેલ્મિન્થ સક્શન કપથી સજ્જ છે, જે તંદુરસ્ત કોષો અને અંગના પેશીઓને નુકસાન પહોંચાડે છે.
- પાચન અવ્યવસ્થિત છે.
- રોગપ્રતિકારક શક્તિ ઓછી થાય છે.
- પરોપજીવીઓ તમામ આંતરિક સિસ્ટમોમાં ફેલાતી હોવાથી, કોઈપણ અવયવોને અસર થાય છે.
- ગર્ભાવસ્થા દરમિયાન, કીડા પ્લેસેન્ટામાં પ્રવેશ કરે છે, ગર્ભને ચેપ લગાડે છે.
- ન્યુરોલોજીકલ ડિસઓર્ડર વિકસે છે.
ડાયગ્નોસ્ટિક્સ
શરૂઆતમાં, તમારે કોઈ સ્થાનિક ચિકિત્સકનો સંપર્ક કરવો જોઈએ, જે દર્દીને ચેપી રોગના પરોપજીવી વિજ્ toાનીના સંદર્ભમાં લેશે.

પરોપજીવીની ઇટીઓલોજી નક્કી કરવી તે ખૂબ મુશ્કેલ છે, તેથી, ડાયગ્નોસ્ટિક પગલાં વ્યાપક છે:
- ફેકલ સંગ્રહ તમને પરોપજીવી શોધવા માટે પરવાનગી આપે છે. અભ્યાસને મેક્રોસ્કોપી કહેવામાં આવે છે. મોટેભાગે, એક ગોળાકાર, છીછરા અને પ્રમાણમાં સપાટ બાઉલનો ઉપયોગ કરવામાં આવે છે, જે aાંકણથી coveredંકાયેલ હોય છે. કૃમિની તપાસ એક બૃહદદર્શક દ્વારા કરવામાં આવે છે.
- કાટો સ્મીયર - માઇક્રોસ્કોપી. દુર્ભાગ્યવશ, આ તકનીક તમામ પ્રકારના પરોપજીવીઓ નક્કી કરતી નથી, તેથી, એક કોપ્રોસ્કોપી વધુમાં કરવામાં આવે છે, જેમાં સ્ટૂલ વિરોધાભાસી એજન્ટથી રંગવામાં આવે છે.
- દર્દીના લોહીના પ્રવાહીની રોગપ્રતિકારક તપાસ. એન્થેલ્મિન્ટિક એન્ટિબોડીઝ મળી આવે છે. આ ઇમ્યુનોસોર્પ્શન પદ્ધતિ, એન્ઝાઇમ ઇમ્યુનોઆસે, નિષ્ક્રિય હિમાગ્લ્યુટિનેશન, ઇમ્યુનોઇલેક્ટ્રોફોરેસીસ, વગેરે હોઈ શકે છે.
- જો સ્નાયુ પ્રણાલીમાં હેલમિન્થ નુકસાનનું જોખમ હોય તો બાયોપ્સી કરવામાં આવે છે.
- કદાચ પિત્ત મિશ્રણના નમૂના, આંતરડા અને સ્વાદુપિંડનું સુગંધિત પદાર્થ, જઠરનો રસ દૂર કરો.
- વનસ્પતિના પડઘો પરીક્ષણ અને વોલ પદ્ધતિ: ઇલેક્ટ્રો-પંચર ડાયગ્નોસ્ટિક્સ.
- જખમ શોધવા માટે, અલ્ટ્રાસાઉન્ડ સ્કેન, ગણતરી કરેલ ટોમોગ્રાફી અને આંતરિક અવયવોની રેડિયોગ્રાફી કરવામાં આવે છે.
લોક ઉપાયો
પરંપરાગત દવા તેના શસ્ત્રાગારમાં એક વિશાળ સંખ્યામાં વાનગીઓ છે જે કૃમિના નાશમાં ફાળો આપે છે. અમે સૌથી અસરકારક માધ્યમોથી પરિચિત થવા માટે offerફર કરીએ છીએ:
- નાગદમન અને યારોના સમાન પ્રમાણમાં ભળી દો. ઉકળતા પાણીના 250 મિલીલીટર માટે, તમારે સંગ્રહના 2 ચમચીની જરૂર પડશે. મિશ્રણને આગ પર મૂકો અને 20-30 મિનિટ માટે રાંધવા. તાણ. દિવસમાં બે વાર લો - સવારે અને સાંજે ખાલી પેટ પર, 200 મિલી. સારવારનો સમયગાળો ઓછામાં ઓછો એક અઠવાડિયા હોય છે.
- ફાર્મસીમાં, નાગદમન, ટેન્સી અને લવિંગ ખરીદો. બ્લેન્ડર સાથે જડીબુટ્ટીઓને ગ્રાઇન્ડ કરો. તમારે પાવડર મેળવવો જોઈએ. ખાલી પેટ પર 1 tsp લો. મોટી માત્રામાં પાણી સાથે. પ્રવેશનો કોર્સ 30 દિવસનો છે.
- સમાન પ્રમાણમાં ઇલેકampમ્પેન, ટેન્સી ફૂલો અને બ્લુબેરીના મૂળમાં ભેગું કરો. 200 મિલી પાણી માટે તમારે મિશ્રણનો 1 ચમચી લેવાની જરૂર છે. આગ લગાડો અને અડધા કલાક સુધી રાંધો. 4-5 ચમચી માટે એક અઠવાડિયા પીવો.
- ડુંગળીનું ટિંકચર. ડુંગળીની છાલ કાlyો અને બારીક કાપો. અડધો લિટર જાર ભરો (તમે થોડું વધારે કરી શકો છો). કન્ટેનરની ગળામાં ગુણવત્તાયુક્ત વોડકા ઉમેરો. 3 અઠવાડિયાનો આગ્રહ રાખો. 1 tbsp માટે દિવસમાં બે વખત ભોજન પહેલાં ઉપયોગ કરો. એલ
- કૃમિ પેટમાં વધી રહેલી એસિડિટીને સહન કરતા નથી, તેથી, સાર્વક્રાઉટ અથવા તેના દરિયાઇના મોટા પ્રમાણમાં વપરાશ કરવાની ભલામણ કરવામાં આવે છે. પરંતુ નોંધ લો કે વધેલી એસિડિટીએ, આ સ્વરૂપમાં કોબી પ્રતિબંધિત છે.
- સેલેંડિન ટિંકચરનો ઉપયોગ સામાન્ય રીતે હેલ્મિન્થ્સ માટે થાય છે, જે પહેલાથી યકૃતમાં ફેલાય છે. તાજી પાંદડા અને સેલેન્ડિનના મૂળ એકઠા કરો. તેમને ગ્રાઇન્ડ કરો અને સમાન પ્રમાણમાં ભળી દો. ઉકળતા પાણીના ગ્લાસમાં તમારે મિશ્રણના 1 ચમચીની જરૂર પડશે. સૂપ ઠંડુ થયા પછી તેને ગાળી લો. ત્રણ દિવસ માટે રાત્રિભોજન પહેલાં દિવસમાં બે વાર લો. સૂચવેલા ડોઝની ગણતરી દરરોજ કરવામાં આવે છે.
- તમે અખરોટનો ઉપયોગ કરી શકો છો, જે હજી પણ લીલા પોપડાથી coveredંકાયેલ છે. તેઓ સંપૂર્ણપણે કચડી નાખવામાં આવે છે (બદામ, લીલા છાલ અને શેલ સાથે). પાણી ઉકાળો, થોડું મીઠું કરો. તમારે પૂરતું પાણી રેડવાની જરૂર છે જેથી તે બદામને આવરી લે. પ્રેરણાના 3 કલાક પછી, મૌખિક રીતે 100-200 મિલી લો.
- હેલ્મિન્થ્સના વિનાશને ધ્યાનમાં રાખીને કરવામાં આવતા ઘટકોમાં કોળુ એક પ્રિય છે. ફક્ત બીજનો ઉપયોગ થાય છે. તેમને એક 1/3 કપથી ભરો, પ્રવાહી મધના ચમચી અને ચમચી તેલનો 1 ચમચી ઉમેરો. આગ્રહ કરવા માટે સારી રીતે ભળી દો અને 4 કલાક માટે બાજુ પર મૂકો. જમ્યા પછી લો.
- અનલિમિટેડ લસણ અથવા ટિંકચર ખાય છે. આ કરવા માટે, લવિંગને કચડી નાખવામાં આવે છે અને ઓછી માત્રામાં ગરમ પાણી ભરાય છે.

ડાયાબિટીઝ માટે કૃમિ નિવારણના ઉપાય
હેલ્મિન્થ ચેપનું જોખમ ઓછું કરવા માટે, નિવારણના સરળ નિયમોનું પાલન કરો:
- પ્રાણી મૂળના કાચા ખોરાક ન ખાતા,
- કાચા ફળો, તેનાં રસ ઝરતાં ફળોની, શાકભાજી,
- શૌચાલય, શેરી, પ્રાણીઓનો સંપર્ક વગેરેનો ઉપયોગ કર્યા પછી તમારા હાથ ધોઈ લો.
- જો તમારી પાસે ઘરે બિલાડીઓ, કૂતરાં અને અન્ય પાળતુ પ્રાણી છે, તો દર 3 મહિનામાં એકવાર તેમને એન્ટિલેમિન્ટિક તૈયારીઓ આપવાનું ભૂલશો નહીં,
- જમીન પર ઉઘાડપગું ન ચાલવાનો પ્રયાસ કરો,
- સાફ ન થયેલ પાણીમાં તરવું નહીં,
- પાણી પુરવઠો પાણી પીતા નથી,
- ઘાતકી જનતાને થૂંકો,
- કાચા માંસ અથવા માછલીના ઉત્પાદનો કાપ્યા પછી, કાળજીપૂર્વક સપાટીઓની સારવાર કરો.
જો તમારી પાસે ઓછામાં ઓછા કૃમિના ચેપના સંકેત હોય, તો તરત જ ચેપી રોગના પરોપજીવી વિજ્ .ાની પાસે જાઓ. યાદ રાખો કે હેલ્મિન્થ્સ ડાયાબિટીઝ જેવા જટિલ રોગનું કારણ બની શકે છે.
શું કોઈ એન્ડોક્રિનોલોજિસ્ટ ડાયાબિટીઝનું નિદાન કરે છે? લોહીમાં શર્કરા સામાન્યની ઉપલા મર્યાદા પર છે, મેટાબોલિક ડિસઓર્ડર્સ સાથે સંકળાયેલ આરોગ્ય સમસ્યાઓ ધ્યાનમાં લેવાનું શરૂ કર્યું?
લોહીમાં શર્કરાના સ્તરને માપવા માટેના આધુનિક ઉપકરણો આજે દરેક માટે ઉપલબ્ધ છે, ઉત્પાદકો ગ્લુકોમીટરના વિવિધ મોડેલો આપે છે. ઘર માટે ગ્લુકોમીટર પસંદ કરવું એ ડાયાબિટીઝવાળા લોકો માટે જ નહીં, પણ સ્વસ્થ લોકો માટે પણ ઉપયોગી છે.

સ્વતંત્ર દેખરેખ અને લોહીમાં ગ્લુકોઝના સ્તરોમાં ફેરફારના આંકડા તમને પ્રારંભિક તબક્કે રોગને ઓળખવા અને સમયસર જરૂરી પગલાં લેવાની મંજૂરી આપશે.
ગ્લુકોમીટર ખરીદવાનું નક્કી કરતી વખતે, યોગ્ય પસંદગી કરવા માટે, તમારે કાળજીપૂર્વક બધી મહત્વપૂર્ણ ઘોંઘાટ ધ્યાનમાં લેવી જોઈએ.
ગ્લુકોમીટરની જરૂર હોય તેવા બધા લોકોને જૂથોમાં વહેંચી શકાય:
- ઇન્સ્યુલિન આધારિત ડાયાબિટીસ.
- ડાયાબિટીસથી આધારિત બિન-ઇન્સ્યુલિન.
- વૃદ્ધ લોકો.
- બાળકો.
ચાર જૂથોમાંથી દરેક માટે, શ્રેષ્ઠ ગ્લુકોમીટર મોડેલ પસંદ કરવાના માપદંડ છે.
ડાયાબિટીસ માટે ગ્લુકોમીટર કેવી રીતે પસંદ કરવું?
ડાયાબિટીસ માટે તમારા લોહીમાં ગ્લુકોઝનું નિરીક્ષણ કરવું એ આજીવન પ્રક્રિયા છે. આ હુમલાને અટકાવવાનો એકમાત્ર રસ્તો છે, મુશ્કેલીઓ ન આવે અને સારું વળતર પ્રાપ્ત કરવું. ડાયાબિટીઝના બે પ્રકાર છે: પ્રકાર 1 ડાયાબિટીસ - ઇન્સ્યુલિન આધારિત અને પ્રકાર 2 ડાયાબિટીસ - ઇન્સ્યુલિન આધારિત નહીં.
મોટાભાગના ગ્લુકોમીટર ટાઇપ 2 ડાયાબિટીસ માટે યોગ્ય છે. તે ઘરના ઉપયોગ માટે યોગ્ય છે અને લોહીના કોલેસ્ટરોલ અને ટ્રાઇગ્લાઇસેરાઇડ્સ નક્કી કરવામાં સહાય કરે છે. મેટાબોલિક સિન્ડ્રોમ (મેદસ્વી), એથરોસ્ક્લેરોસિસ અને કાર્ડિયોવાસ્ક્યુલર રોગોવાળા લોકો માટે આ સૂચકાંકોની દેખરેખ રાખવી જરૂરી છે.
મેટાબોલિક પરિમાણોને મોનિટર કરવા માટે ઉચ્ચ-ગુણવત્તાવાળા ગ્લુકોમીટરનું ઉદાહરણ એક્યુટ્રેન્ડ પ્લસ (એક્યુટ્રેન્ડ પ્લસ) છે. તેનો મુખ્ય ગેરલાભ એ priceંચી કિંમત છે, પરંતુ પ્રકાર 1 ડાયાબિટીસ સાથે, લોહીના પરિમાણોને ઘણી વાર માપવા જરૂરી નથી, તેથી સ્ટ્રીપ્સનો ઉપયોગ ભાગ્યે જ કરવામાં આવે છે.
ઇન્સ્યુલિન આધારિત ડાયાબિટીસના કિસ્સામાં, દિવસમાં ઓછામાં ઓછું 4-5 વાર, અને અસ્થિરતા અને નબળા વળતર સાથે - - ઘણી વખત રક્ત ખાંડની તપાસ કરવી જરૂરી છે. ગ્લુકોમીટર પસંદ કરતા પહેલાં, પરીક્ષણ સ્ટ્રીપ્સ અને તેમની કિંમતની અંદાજિત માસિક વપરાશની ગણતરી કરવાની સલાહ આપવામાં આવે છે, કારણ કે સંપાદનની આર્થિક બાજુ મહત્વપૂર્ણ ભૂમિકા ભજવે છે.
ધ્યાન! જો મફત ઇન્સ્યુલિન સાથે પરીક્ષણ સ્ટ્રીપ્સ અને લેન્સટ્સ પ્રાપ્ત કરવાનું શક્ય છે, તો તમારા ડ doctorક્ટર સાથે તપાસ કરવાનું ભૂલશો નહીં કે ગ્લુકોમીટર શું આપવામાં આવે છે અને કયા જથ્થામાં.
પ્રકાર 1 ડાયાબિટીસ મીટર
સારા ગ્લુકોમીટરની યોગ્ય પસંદગી માટે, ઇન્સ્યુલિન આધારિત વ્યક્તિએ ઉપકરણની લાક્ષણિકતાઓના આવશ્યક સેટ, તેમજ તેમનું મહત્વ નક્કી કરવાની જરૂર છે.
ગ્લુકોમીટરના મહત્વપૂર્ણ પરિમાણો:
- ફોટોમેટ્રિક અથવા ઇલેક્ટ્રોકેમિકલ ગ્લુકોમીટર? તેમની ચોકસાઈ લગભગ સમાન છે (ગ્લુકોમીટર્સની ચોકસાઈ તપાસવા વિશે વધુ), પરંતુ ઇલેક્ટ્રોકેમિકલ માપનની પદ્ધતિવાળા ઉપકરણો વધુ અનુકૂળ છે, વિશ્લેષણ માટે લોહીનું ઓછું પ્રમાણ જરૂરી રહેશે, અને પરિણામને આંખ દ્વારા તપાસવાની જરૂર રહેશે નહીં, સ્ટ્રીપના પરીક્ષણ ક્ષેત્રના રંગનું મૂલ્યાંકન કરો.
- અવાજ કાર્ય. ખૂબ નબળી દ્રષ્ટિવાળા લોકો અને ડાયાબિટીઝ દ્રષ્ટિની તીવ્રતાને નકારાત્મક અસર કરે છે, પરીક્ષણ પરિણામો જાહેર કરવાની આ રીત શ્રેષ્ઠ છે, અને કેટલીકવાર એકમાત્ર વિકલ્પ છે.
- સંશોધન માટે સામગ્રીનું પ્રમાણ. બાળકો અને વૃદ્ધો માટે આ સૂચક વિશેષરૂપે મહત્વપૂર્ણ છે, 0.6 tol સુધી રક્તનો એક ટીપાં મેળવવા માટે પંચરની ઓછામાં ઓછી depthંડાઈ ઓછી પીડાદાયક છે અને સામગ્રી લીધા પછી ઉપચાર ઝડપી થાય છે.
- માપન સમય. સેકંડમાં માપવામાં આવેલ, આધુનિક ઉપકરણો સરેરાશ 5-10 સેકંડમાં સચોટ પરિણામો લાવવામાં સક્ષમ છે.
- મેમરી, આંકડામાં માપનના ઇતિહાસને સાચવી રહ્યાં છે. આત્મ-નિયંત્રણની ડાયરી રાખતા લોકો માટે એક ખૂબ અનુકૂળ સુવિધા.
- કેટોએસિડોસિસ (ડીકેએ) ની વહેલી તપાસ માટે લોહીના કીટોનના સ્તરને માપવા એ એક ઉપયોગી સુવિધા છે.
- ખોરાક વિશે ચિહ્નિત કરો. નોંધો સેટ કરવાથી તમે સચોટ આંકડાઓને બે દિશામાં રાખી શકો છો: ભોજન પહેલાં અને પછી ગ્લુકોઝનું સ્તર.
- એન્કોડિંગ પરીક્ષણ સ્ટ્રીપ્સ. કોડ્સ મેન્યુઅલી સેટ કરી શકાય છે, બદલી શકાય છે, ખાસ ચિપ સાથે ઉપયોગમાં લેવામાં આવે છે, અને ત્યાં કોડિંગ વિના ગ્લુકોમીટર છે.
- પરીક્ષણ સ્ટ્રીપ્સનું કદ, તેમની પેકેજિંગ અને સમાપ્તિ તારીખ.
- ડિવાઇસ માટેની વોરંટી.
વૃદ્ધો માટે ગ્લુકોમીટર
વૃદ્ધ લોકોમાં પોર્ટેબલ બ્લડ ગ્લુકોઝ મીટર અને લોહીના બાયોઆનાલિઝર્સની ખૂબ માંગ છે, તેઓ ડાયાબિટીઝથી પીડાતા માતાપિતા, દાદા અને દાદીઓ દ્વારા ખરીદવામાં આવે છે.
એક આદર્શ ગ્લુકોમીટર મોડેલ અસ્તિત્વમાં નથી, તેમાંના દરેકના પોતાના ફાયદા અને ગેરફાયદા છે.
વૃદ્ધ વ્યક્તિ ઉપયોગ કરશે તે ઉપકરણની પસંદગી કરતી વખતે, તેઓ નીચેની લાક્ષણિકતાઓ દ્વારા માર્ગદર્શન આપે છે:
- ઉપયોગમાં સરળતા.
- વિશ્વસનીયતા, માપનની ચોકસાઈ.
- કરકસર.
વૃદ્ધ વ્યક્તિ માટે વિશાળ સ્ક્રીન, વિશાળ પરીક્ષણ સ્ટ્રીપ્સ અને ઓછામાં ઓછી સંખ્યામાં ફરતા પદ્ધતિઓ સાથેના ઉપકરણનો ઉપયોગ કરવો તે વધુ અનુકૂળ રહેશે.
વયના લોકો, અને નબળી તબિયત હોવા છતાં, કોડ વિના ગ્લુકોમીટરનો ઉપયોગ કરવો વધુ સારું છે - કોડ સંયોજનને યાદ રાખવામાં અથવા ચિપ શોધવામાં કોઈ સમસ્યા નહીં હોય.
મહત્વપૂર્ણ લાક્ષણિકતાઓમાં ઉપભોક્તા વસ્તુઓની કિંમત, તેમજ ફાર્મસી નેટવર્કમાં તેમનો વ્યાપ શામેલ હોઈ શકે છે. ટેસ્ટ સ્ટ્રીપ્સ સતત ઉપલબ્ધ હોવી જોઈએ, તેથી, મોડેલ વધુ લોકપ્રિય, નજીકની ફાર્મસીઓ અથવા વિશિષ્ટ સ્ટોર્સમાં જરૂરી "ઉપભોક્તા વસ્તુઓ" શોધવાનું સરળ છે.
ગ્લુકોમીટર્સના ઘણા કાર્યો છે જે વૃદ્ધ લોકો માટે ઉપયોગી થવાની સંભાવના નથી: ડિવાઇસ મેમરીનો મોટો જથ્થો, માપનના પરિણામોનો ઝડપી ગતિ નિર્ધારણ, વ્યક્તિગત કમ્પ્યુટરથી કનેક્ટ થવાની ક્ષમતા અને અન્ય.
વૃદ્ધ લોકો માટે, સચોટ ગ્લુકોમીટરનાં મોડેલ્સ યોગ્ય છે:
- વેનટચ સિલેક્ટ સિમ્પલ (સિલેક્ટ સિમ્પલ): કોઈ કોડિંગ, સરળ પરીક્ષણ પ્રક્રિયા, ઉચ્ચ માપનની ગતિ. કિંમત 900 આર.
- વેનટચ સિલેક્ટ (વન ટચ સિલેક્ટ): પરીક્ષણ સ્ટ્રિપ્સનો એક કોડ, જેને બદલી શકાય છે, ફૂડ નોટ્સ પ્રદાન કરવામાં આવે છે, ખૂબ અનુકૂળ નિયંત્રણ. કિંમત - 1000 આર.
- અકુ-ચેક મોબાઈલ (એક્યુ-ચેક મોબાઈલ): કોઈ કોડિંગ નહીં, આંગળીના પંચર માટે ખૂબ જ અનુકૂળ પેન, 50 સ્ટ્રીપ્સવાળી પરીક્ષણ કેસેટ, પીસી સાથે કનેક્ટ કરવાની ક્ષમતા. કીટની કિંમત લગભગ 4.5 હજાર રુબેલ્સ છે.
- કોન્ટૂર ટીએસ (કોન્ટૂર ટીએસ): કોઈ કોડિંગ નથી, પરીક્ષણ સ્ટ્રીપ્સનું શેલ્ફ લાઇફ છ મહિના છે. 700 રબ થી ભાવ.
આ સચોટ અને ઉચ્ચ-ગુણવત્તાવાળા ગ્લુકોમીટરો પોતાને વ્યવહારમાં સાબિત કરે છે, ઘણી સકારાત્મક પ્રતિસાદ ધરાવે છે, વિશ્વસનીય અને સંચાલન કરવા માટે સરળ છે, અને તેમના માપનની ચોકસાઈ સ્થાપિત ધોરણોને પૂર્ણ કરે છે.
બાળક માટે ગ્લુકોમીટર
જ્યારે બાળકના લોહીમાં ગ્લુકોઝનું સ્તર માપવું, ત્યારે આ પ્રક્રિયા શક્ય તેટલી પીડારહિત બનાવવી ખૂબ જ મહત્વપૂર્ણ છે. તેથી, ઉપકરણને પસંદ કરવા માટેનો મુખ્ય માપદંડ એ આંગળી પંચરની depthંડાઈ છે.
બાળકો માટે અકુ-ચેક મલ્ટક્લિક્સ શ્રેષ્ઠ પંચર પેન માનવામાં આવે છે, પરંતુ તે ઉપકરણોની એક્યુ-ચેક લાઇનથી અલગ વેચાય છે.
ગ્લુકોમીટર્સની કિંમત 700 થી 3000 રુબેલ્સ અને તેથી વધુ હોઈ શકે છે, કિંમત ઉત્પાદક અને કાર્યોના સેટ પર આધારિત છે.
વધુ અદ્યતન બાયો બ્લડ વિશ્લેષકોની કિંમત, જે એક જ સમયે અનેક સૂચકાંકોને માપે છે, તે તીવ્રતાનો ક્રમ છે.
ગ્લુકોમીટર 10 પરીક્ષણ સ્ટ્રીપ્સ અને લેંસેટ્સ સાથે એક માનક સંપૂર્ણ સેટમાં, અને વેધન માટેની પેન પણ વેચાણ પર છે. ડાયાબિટીઝવાળા દર્દીઓમાં, હંમેશાં પુરવઠાની ચોક્કસ પુરવઠો પ્રાપ્ત કરવો શ્રેષ્ઠ છે, તે હંમેશાં હોવું જોઈએ.

તે મહત્વનું છે કે ગ્લુકોમીટરવાળા લોહીમાં ગ્લુકોઝનું માપન યોગ્ય રીતે હાથ ધરવામાં આવે છે અને વાસ્તવિક રક્ત ખાંડ બતાવે છે. કેટલીકવાર મીટર ખોટું હોઈ શકે છે અને વિવિધ પરિણામો બતાવી શકે છે. ભૂલોના કારણો શોધી કા→ો →

પોર્ટેબલ ગ્લુકોમીટરનો ઉપયોગ કરીને લોહીમાં ગ્લુકોઝનું સ્તર ઝડપથી અને સચોટ રીતે નક્કી કરી શકાય છે, જે ઘર વપરાશ માટે આધુનિક તબીબી ઉપકરણ છે. તમામ પ્રકારના સમીક્ષાઓ →

લાઇફસ્કન રક્ત ગ્લુકોઝ મીટર માર્કેટમાં 20 વર્ષથી જાણીતું છે. તેમના વન ટચ અલ્ટ્રા ઇઝિ બ્લડ ગ્લુકોઝ મીટરને આજની તારીખમાં શ્રેષ્ઠમાંની એક માનવામાં આવે છે.
કોમ્પેક્ટ કદ, operationપરેશનમાં સરળતા, accessક્સેસિબલ ઇન્ટરફેસ, પ્રક્રિયામાં સરળતા, કાર્યક્ષમતા અને ગતિ આ ઉપકરણોના મુખ્ય ફાયદા છે. સંપૂર્ણ સમીક્ષા →

બ્લડ સુગર લેવલનું માપન કરતી વખતે, ઝડપથી પરીક્ષણ લેવું જરૂરી છે, સહેલાઇથી વાંચવામાં આવતા સચોટ પરિણામો મેળવો, અને લોહીના નમૂના પણ લો જ્યાં તે ઓછામાં ઓછી અગવડતા અને પીડાનું કારણ બને છે, ખાસ કરીને જ્યારે તે ડાયાબિટીઝની વાત આવે છે.ઓમરોન tiપ્ટિયમ ઓમેગા ગ્લુકોમીટર આ ગુણધર્મોને સંપૂર્ણ રીતે પૂર્ણ કરે છે. ઉત્પાદન સુવિધાઓ →

વન ટચ અલ્ટ્રા સ્માર્ટ ગ્લુકોમીટર એક મલ્ટિફંક્શનલ ડિવાઇસ છે જે, વિકલ્પોના સમૂહ દ્વારા, પૂર્ણ પીડીએ (પોકેટ કમ્પ્યુટર) જેવું જ છે.
વોલ્યુમેટ્રિક મેમરી અને મહાન પ્રોગ્રામિંગ તકો તમને માત્ર ગ્લુકોઝનું સ્તર જ નહીં, પણ અન્ય સૂચકાંકો પણ નિયંત્રિત કરવાની મંજૂરી આપે છે: રક્ત, રક્ત દબાણ, વગેરેની બાયોકેમિકલ રચના. મોડેલ વિહંગાવલોકન →

આજે બજાર ગ્લુકોમીટરની વિશાળ પસંદગી પ્રદાન કરે છે. ડાયાબિટીસ માટે, અનુકૂળ, વિશ્વાસપાત્ર અને કોમ્પેક્ટ ડિવાઇસ પસંદ કરવાનું મહત્વપૂર્ણ છે, ખાસ કરીને નિયમિત ઉપયોગ માટે.
તેમાંથી એક વાન વાન સિલેક્ટ સિમ્પલ ગ્લુકોમીટર છે, જેમાં કેટલીક રસપ્રદ સુવિધાઓ છે. આના પર વધુ →

ગ્લુકોમીટર એક પોર્ટેબલ ડિવાઇસ છે જે તમને ઘરે લોહીમાં શર્કરાના સ્તરને નિયંત્રિત કરવાની મંજૂરી આપે છે અને ખાસ કુશળતા અને જ્ requireાનની જરૂર નથી.
તાજેતરમાં, ઘરેલું ઉદ્યોગ એવા ઉપકરણોનું નિર્માણ કરી રહ્યું છે જે વિદેશી સમકક્ષો સાથે સ્પર્ધા લાયક છે. વધુ વાંચો →
શું શસ્ત્રક્રિયા વિના કરવું શક્ય છે?
જો રોગ ગંભીર ગૂંચવણો વિના આગળ વધે છે, તો પછી આમૂલ પગલાં લેવાની જરૂર નથી. ડ shortક્ટર ટૂંકા ગાળાના ઉપવાસની નિમણૂક સાથે રૂservિચુસ્ત ઉપચાર કરે છે, અનુગામી આહાર અને ક્રિયાના વિશાળ સ્પેક્ટ્રમ સાથે ડ્રગના સંકુલ.
જો ઉપચાર યોગ્ય અને સમયસર હાથ ધરવામાં આવે છે, તો પછી શસ્ત્રક્રિયા વિના ઉપચારની સંભાવના વધારે છે. પ્રારંભિક સ્વાદુપિંડનું નેક્રોસિસ સાથે, શસ્ત્રક્રિયા વ્યવહારુ નથી, કારણ કે પેથોલોજી વિકસાવે છે તે કેન્દ્રના સ્થાનિકીકરણને ઓળખવું અત્યંત મુશ્કેલ છે. આ ઉપરાંત, સ્વાદુપિંડનું સર્જરી સર્જિકલ રીતે જટિલ અને જોખમી છે. દર્દીઓ તેમને સખત વહન કરે છે. પોસ્ટopeરેટિવ સમયગાળામાં સ્વાદુપિંડનું નેક્રોસિસ સાથે, ઘણીવાર વિવિધ મુશ્કેલીઓ .ભી થાય છે, તેથી આત્યંતિક કેસોમાં આમૂલ પગલાં લેવામાં આવે છે.

જો સ્વાદુપિંડનું નેક્રોસિસ સાથે, ડ્રગ થેરેપી લાયક અને સમયસર હાથ ધરવામાં આવી હતી, તો પછી શસ્ત્રક્રિયા વિના ઉપચારની સંભાવના વધારે છે.
જો આક્રમક ઉત્સેચકોની ક્રિયા હેઠળનો સ્વાદુપિંડ ઝડપથી પોતાને નાશ કરે છે અને નેક્રોટિક ઝોન પહેલેથી જ વિશાળ છે, તો પછી નાશ પામેલા અંગના પેશીઓને શસ્ત્રક્રિયા દૂર કરવું અનિવાર્ય છે. જે દર્દીઓનું તાત્કાલિક ધોરણે ઓપરેશન કરી શકાતા નથી તેમની મૃત્યુદર વધારે છે. છેલ્લા તબક્કાના સ્વાદુપિંડનું નેક્રોસિસ સાથે, દર્દી કલાકોની બાબતમાં મૃત્યુ પામી શકે છે.
જેને શસ્ત્રક્રિયાની જરૂર છે
સ્વાદુપિંડનું નેક્રોસિસ સાથે સર્જિકલ હસ્તક્ષેપના સંકેતો:
- રોગવિજ્ ofાન ચેપી પ્રકૃતિ,
- ઉત્સેચક ફોલ્લો
- પેટની પોલાણમાં હેમરેજિક ફ્યુઝન,
- સેપ્ટિક કફ,
- પેટનો દુખાવો જે દવા દ્વારા રોકી શકાતો નથી
- પૂર્વગ્રહસ્થ અવકાશમાં વિસ્તૃત નેક્રોસિસ,
- પ્યુર્યુલન્ટ અથવા એન્ઝાઇમેટિક પેરીટોનિટિસ,
- સ્વાદુપિંડનો આંચકો
ઓવરએક્ટિવ ઉત્સેચકોના પ્રભાવ હેઠળ હેમોરhaજિક ફ્યુઝન સાથે, નેક્રોટિક પ્રક્રિયા પ્રગતિ કરે છે, ગ્રંથિનું રક્તસ્ત્રાવ અને પેરીટોનિયમમાં લોહીના સ્વરૂપના સંચયનું કેન્દ્ર. એન્ઝાઇમેટિક પેરીટોનાઇટિસ સાથે, પેટની પોલાણમાં ઘણા બધા પ્રવાહી એકઠા થાય છે. કlegલેજ રચના કરી શકે છે - કોઈ સ્પષ્ટ સીમાઓ સાથે એક મડદાવાળા ફોલ્લા. તેમાંથી, લોહીના પ્રવાહ અથવા લસિકા પ્રવાહની ચેનલો સાથે ચેપ ઝડપથી જખમ સાઇટની સરહદોની બહાર ફેલાય છે.
ગ્રંથિના મૃત પેશીના ચેપ ઉપરાંત, સ્વાદુપિંડનું નેક્રોસિસ માટે સર્જિકલ સારવાર માટે સંકેત રેનલ, કાર્ડિયાક, શ્વસન નિષ્ફળતા, વ્યાપક નેક્રોસિસની લાક્ષણિકતા છે.
જ્યારે સ્વાદુપિંડની પેશીઓના 50% થી વધુ લોકો મરી ગયા હોય ત્યારે આમૂલ પગલાં લેવાનું જરૂરી છે, કારણ કે શરીર માટે વિનાશક પરિણામો સાથે આંચકો રાજ્ય અને પ્રણાલીગત મુશ્કેલીઓ વિકસાવવાનું જોખમ ખૂબ વધારે છે.
સ્વાદુપિંડનું નેક્રોસિસ માટે સર્જિકલ સારવાર ઘણીવાર કેટલાક તબક્કામાં કરવામાં આવે છે. પ્રથમ કામગીરીના મુખ્ય ઉદ્દેશો:
- બધા મૃત પેશીઓ દૂર
- એક્સ્યુડેટ (ડ્રેનેજ) ને દૂર કરવું,
- પડોશી અંગો પર દબાણ ઘટાડો,
- પેટના પોલાણમાંથી નેક્રોટિક ઝોનનો સીમાંકન.
સ્વાદુપિંડનું નેક્રોસિસ માટે નીચેની શસ્ત્રક્રિયાનું કાર્ય નળી પેટન્ટસીની ખાતરી કરવાનું છે. તે દરેક બીજા દર્દી માટે અસરકારક છે. જો નળીઓની સામાન્ય સ્થિતિને પુનર્સ્થાપિત કરવી શક્ય ન હોય, તો પછી આ આમૂલ માપને ફરીથી નિયુક્તિ આપવામાં આવે છે. સ્વાદુપિંડનું નેક્રોસિસ સાથે, શસ્ત્રક્રિયાની સીધી અને ન્યૂનતમ આક્રમક બંને પદ્ધતિઓનો ઉપયોગ કરવામાં આવે છે.
સીધી શસ્ત્રક્રિયા
ખુલ્લા કામગીરીના પ્રકાર:
- શરીર દૂર
- ગ્રંથિની પૂંછડીનું ઉત્સર્જન.
સોજોગ્રસ્ત અંગને સાચવવું:
- ગ્રંથિનું નબળું થવું (તેના શરીર અને રેસામાંથી પૂંછડીની ફાળવણી),
- નેક્રોક્ટોમી (મૃત પેશીઓ દૂર કરવા) અથવા સિક્વેસ્ટરેટોમી (નેક્રોસિસના વ્યક્તિગત ભાગોનું વિસર્જન).

સ્વાદુપિંડનું શસ્ત્રક્રિયાની યોજનાઓ.
સ્વાદુપિંડનું નેક્રોસિસમાં, સર્જિકલ સારવારમાં સ્વાદુપિંડના ફક્ત મૃત અંગો અથવા આ અંગના લગભગ બધા જ ભાગોને કા involવાનો સમાવેશ થાય છે, પરંતુ પિત્તાશય, બરોળ, જ્યારે જરૂરી હોય ત્યારે. જો ગ્રંથિ જાળવી રાખવામાં આવે છે, તો ફક્ત મૃત પેશીઓનું નિર્માણ કરવામાં આવે છે, ત્યારબાદ અંગોના સેનીટેશન થાય છે. પેરીટોનિટિસ સાથે સ્વાદુપિંડનું નેક્રોસિસ સાથે, પેટની સમગ્ર પોલાણને એન્ટિસેપ્ટિક્સ દ્વારા ગણવામાં આવે છે, અને પછી ડ્રેનેજ સ્થાપિત થાય છે.
ન્યૂનતમ આક્રમક
સ્વાદુપિંડનું નેક્રોસિસ સાથે, નીચેના પ્રકારના ન્યુનતમ આઘાતજનક દખલ કરવામાં આવે છે:
- પંચર - ચેપી બિન-ચેપી પ્રકૃતિના સ્વાદુપિંડનું નેક્રોસિસ સાથે ગ્રંથિમાં નેક્રોટિક ફ fromક્સીમાંથી એક સમયે એક્ઝ્યુડેટ દૂર કરવું,
- ડ્રેનેજ - ચેપગ્રસ્ત સ્વાદુપિંડનું નેક્રોસિસના કિસ્સામાં સોય દ્વારા પ્રવાહીનો સતત પ્રવાહ.

સ્વાદુપિંડનો ગટર યોજના
જો પેથોલોજી પ્રમાણમાં સ્થાનિક પ્રકૃતિમાં હોય, તો પછી એક્ઝ્યુડેટને દૂર કરવું ખુલ્લી શસ્ત્રક્રિયાને ટાળવામાં મદદ કરે છે. જો કે, એડેમા ઘટાડવા માટે અસ્થાયી પગલા તરીકે સ્વાદુપિંડની નેક્રોસિસ માટેની નજીવી આક્રમક પ્રક્રિયાઓનો આશરો લેવામાં આવે છે. જો વિનાશક પેથોલોજી વ્યાપક છે, તો પછી ફક્ત સીધી કામગીરી સૂચવવામાં આવે છે.
પુનર્વસન
સર્જિકલ સારવાર પછી, દર્દીને પ્રાદેશિક પુનર્વસન કેન્દ્રમાં અથવા નિવાસ સ્થાને ક્લિનિકમાં ડિસ્પેન્સરી નોંધણી પર મૂકવામાં આવે છે. દર છ મહિને, તેણે પાચક સિસ્ટમની સંપૂર્ણ તપાસ કરવી જોઈએ. પરીક્ષણમાં લોહી અને પેશાબનાં પરીક્ષણો, પેટની પોલાણનું અલ્ટ્રાસાઉન્ડ અને જો જરૂરી હોય તો, રેડિયોગ્રાફી અને ચુંબકીય રેઝોનન્સ ઇમેજિંગ શામેલ છે.
આહાર નંબર 5 નું કડક પાલન કર્યા વિના સ્વાદુપિંડનું નેક્રોસિસ સાથે શરીરની સંપૂર્ણ પુનર્સ્થાપન અશક્ય છે.
જ્યારે માફી આવે છે, ત્યારે ડ doctorક્ટર પ્રતિબંધિત અને મંજૂરીવાળા ઉત્પાદનોની સંચાલિત દર્દીની સૂચિ આપે છે. રોગનું તીવ્ર સ્વરૂપ ન આવે ત્યાં સુધી આહારનું સખત પાલન કરવું જરૂરી છે.
પુનર્વસન સમયગાળા દરમિયાન આગ્રહણીય છે:
- ફિઝિયોથેરાપ્યુટિક પ્રક્રિયાઓ
- ઉપચારાત્મક જિમ્નેસ્ટિક્સની સરળ કસરતો,
- અનહૃત વ .ક
- પેટની નિયમિત મસાજ
- ખાધા પછી આરામ કરો
- મનની શાંતિ.






સ્વાદુપિંડનું સર્જરી પછી પુન recoveryપ્રાપ્તિની તક, જેમ કે પરિબળોના સંયોજન પર આધારિત છે:
- સ્વાદુપિંડનું નેક્રોસિસનું સ્વરૂપ અને તીવ્રતા,
- દર્દીની ઉંમર
- સારવારની પર્યાપ્તતા
- ગ્રંથિ પેશીના નેક્રોસિસની હદ,
- સહવર્તી રોગો.
સ્વાદુપિંડનું નેક્રોસિસ સાથે, દર્દીને શસ્ત્રક્રિયા પછીના પાંચમા દિવસે દરરોજ 3-4 ગ્લાસ પાણી અથવા રોઝશીપ ઇન્ફ્યુઝન પીવાની મંજૂરી છે. જો તેની સ્થિતિ બગડે નહીં, તો આહાર નંબર 5 પી સૂચવવામાં આવે છે, જે 3-4 અઠવાડિયા સુધી અવલોકન કરવું આવશ્યક છે.

સ્વાદુપિંડનું નેક્રોસિસ સાથે, દર્દીને શસ્ત્રક્રિયા પછીના પાંચમા દિવસે દરરોજ 3-4 ગ્લાસ રોઝશીપ ઇન્ફ્યુઝન પીવાની મંજૂરી છે.
દર્દીએ ઘણી વખત ખોરાક લેવો જોઈએ, પરંતુ નાના ભાગોમાં અને માત્ર ગરમ સ્વરૂપમાં. સકારાત્મક ગતિશીલતા સાથે, મેનુ ધીમે ધીમે બાફેલી, બાફવામાં અથવા બાફવામાં વિવિધ વાનગીઓ સાથે પૂરક છે.
સ્વાદુપિંડનું નેક્રોસિસ માટે પીણા અને નિષિદ્ધ ઉત્પાદનો:
- મજબૂત દારૂ, વાઇન, બીયર,
- માંસ, માછલી, ડેરી ઉત્પાદનોની ચરબીયુક્ત જાતો,
- ચટણી, પીવામાં માંસ, તૈયાર ખોરાક, ચરબીયુક્ત,
- મસાલેદાર સીઝનીંગ્સ, મેયોનેઝ,
- તાજા અને મીઠું ચડાવેલું અથાણાંના શાકભાજી
- તાજી બ્રેડ
- મીઠાઈઓ, ચોકલેટ, સોડા.






જટિલતાઓને
જો સારવાર ઉચ્ચતમ લાયકાતના સર્જનો દ્વારા કરવામાં આવે છે, તો પણ સ્વાદુપિંડનું નેક્રોસિસ સાથે, ગંભીર પોસ્ટopeપરેટિવ પરિણામોથી દર્દીના રક્ષણની સંપૂર્ણ ખાતરી આપવી અશક્ય છે. શક્ય ગૂંચવણોની સૂચિ વ્યાપક છે:
- કબજિયાત
- આંતરિક રક્તસ્રાવ
- ગુમાવેલ પ્રવાહીને કારણે 20% અથવા વધુ દ્વારા દબાણ ઘટાડવું,
- નબળા ડાબા ક્ષેપક કાર્યને લીધે હૃદયની નિષ્ફળતા,
- કિડની નબળાઇ,
- શ્વસન ઉપકરણમાં મુશ્કેલીઓ (પલ્મોનરી ધમનીઓમાં ઓક્સિજન ભૂખમરો),
- પેટની પોલાણમાં ફોલ્લાઓ,
- deepંડા નસ થ્રોમ્બોસિસ,
- મેટાબોલિક ડિસઓર્ડર્સ (હાઈપરગ્લાયકેમિઆ - લોહીમાં ગ્લુકોઝની વધેલી સાંદ્રતા, hypocપોકિલેસિમિયા - શરીરમાં કેલ્શિયમના સ્તરમાં ઘટાડો, એસિડિસિસ - એસિડની વધુ માત્રા સાથે એસિડ-બેઝ અસંતુલન)
- ડાયાબિટીસ મેલીટસ
- મનોરોગ (ખાસ કરીને દારૂના દુરૂપયોગ સાથે),
- એન્સેફાલોપથી (માથાનો દુખાવો, ચક્કર, અસ્પષ્ટ ચેતના, સ્પર્શેન્દ્રિયની સંવેદનશીલતામાં ઘટાડો, નર્વ એટેક વગેરે),
- દ્રશ્ય ઉગ્રતામાં ઘટાડો, ક્યારેક સંપૂર્ણ અંધત્વ,
- બહુવિધ અંગ નિષ્ફળતાના અભિવ્યક્તિ,
- સૌમ્ય કોથળીઓને
- ભગંદર, ફોલ્લાઓ, સેપ્સિસ, કફ,
- પેરીટોનિટિસ
સ્વાદુપિંડનું નેક્રોસિસનું પ્રતિકૂળ પરિણામ શક્ય છે જો:
- તેના પેશીઓમાં માળખાકીય વિકૃતિઓ,
- નેક્રોટિક ફોકસી,
- નેક્રોટિક ફiક્સીમાં પ્રતિક્રિયાશીલ ફેરફારો (નજીકના અંગોના પેથોલોજી પ્રત્યેની પ્રતિક્રિયાઓ),
- આંચકો રાજ્ય.
સ્વાદુપિંડનું નેક્રોસિસ સાથે મૃત્યુનું જોખમ વધે છે જો દર્દી તબીબી સહાય લેશે, તેમજ પરિબળો જેવા કે:
- 60 વર્ષથી વધુ જૂની
- ગંભીર હાયપરટેન્શન
- લ્યુકોસાઇટોસિસ
- યુરિયાની highંચી સાંદ્રતા,
- હાઈપરગ્લાયકેમિઆ
- શરીરમાં કેલ્શિયમનો અભાવ,
- એસિડિસિસ
- પેશીઓમાં લોહીના પ્લાઝ્માની હાજરી.
સ્વાદુપિંડનું નેક્રોસિસમાં મૃત્યુનાં આંકડા 40 થી 70% સુધી બદલાય છે. તદુપરાંત, દરેક બીજા દર્દીનું ઓપરેટિંગ ટેબલ પર મૃત્યુ થાય છે. મૃત્યુનું સામાન્ય કારણ એ ચેપી-ઝેરી પ્રકૃતિની આઘાતજનક સ્થિતિ છે. જીવલેણ પરિણામ 3-4 કલાક અથવા એક દિવસમાં આવી શકે છે. જો દર્દી જીવંત રહે છે, તો પછી પેરીટોનિયલ પોલાણમાં વિવિધ પોસ્ટopeપરેટિવ ગૂંચવણોને કારણે તેની અપંગતા ખૂબ જ સંભવિત છે.