સ્વાદુપિંડના હાયપોફંક્શન અને હાઈફર્ફંક્શનથી શું વિકાસ થાય છે
સ્વાદુપિંડનું હાયપોફંક્શન અને અતિસંવેદનશીલતા એ ખૂબ ગંભીર રોગો છે જે, યોગ્ય સારવારની ગેરહાજરીમાં, મૃત્યુ પણ કરી શકે છે. આવી રોગની ઘટના નર્વસ સિસ્ટમ અને હાઈપોગ્લાયકેમિઆ (શરીરમાં ગ્લુકોઝના ઓછામાં ઓછા સ્તરમાં ઘટાડો) ની તકલીફ સાથે સંકળાયેલી છે. આ રોગનો સામનો કરવા માટે, ગ્લુકોઝને નસમાં વહીવટ કરવો જરૂરી છે, જે દર્દીની સ્થિતિને સામાન્ય બનાવવા અને રોગના લક્ષણોને અવરોધિત કરવામાં સક્ષમ છે.

હાયપોફંક્શન ડાયાબિટીસના વિકાસ તરફ દોરી શકે છે. આ સ્થિતિમાં, દર્દીએ શરીરની સામાન્ય કામગીરી જાળવવા માટે ઇન્સ્યુલિન લગાડવું આવશ્યક છે. સ્વાદુપિંડની હાયપો- અને હાઈપરફંક્શનની સમયસર સારવાર રોગનો સામનો કરવામાં અને ઝડપી પુન recoveryપ્રાપ્તિની સંભાવનાને વધારવામાં મદદ કરશે.
હાયફંક્શનના કારણો
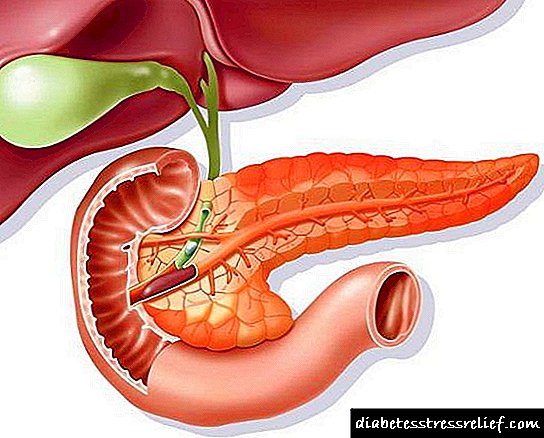
સ્વાદુપિંડનો અંતocસ્ત્રાવી ભાગ એક વિશેષ સેલ જૂથ રચવા માટે સક્ષમ છે, જેને સામાન્ય રીતે લેંગેરેહન્સના ટાપુઓ કહેવામાં આવે છે. અંતocસ્ત્રાવી હોર્મોન ઉત્પાદક કોષોનું સંચય ગ્રંથિની પૂંછડીમાં સ્થાનિક છે. આ કોષોના જૂથને આભારી છે, સ્વાદુપિંડ ત્રણ પ્રકારના હોર્મોન ઉત્પન્ન કરી શકે છે:
- ગ્લુકોગન - લોહીમાં ગ્લુકોઝનું સ્તર વધે છે,
- ઇન્સ્યુલિન - ગ્લુકોઝનું સ્તર નિયંત્રિત કરે છે,
- લિપોકેઇન - યકૃતમાં ચરબી ચયાપચયનું નિયમન કરે છે.
લેંગેરેહન્સના ટાપુઓની હાર સ્વાદુપિંડનું હાયફંક્શન તરફ દોરી શકે છે. આ જખમની પ્રકૃતિ બદલાઈ શકે છે.
હાયપોંક્શનના લક્ષણો
ભૂલશો નહીં કે આ રોગના લક્ષણો સંપૂર્ણપણે સ્વભાવે વ્યક્તિગત હોય છે અને દર્દીની સ્થિતિને આધારે બદલાઇ શકે છે. ઘટાડો થયેલ સ્વાદુપિંડનું કાર્ય નીચેના મુખ્ય લક્ષણો દ્વારા પ્રગટ થાય છે:
- સતત તરસ, નિર્જલીકરણ,
- મો mouthામાં શુષ્કતા અને અસ્વસ્થતાની લાગણી,
- ઘણીવાર પેશાબ કરવો (પોલિરીઆ)
- ઝડપી અને સખત વજન ઘટાડવું,
- ઉબકા, vલટી થવાની લાગણી,
- પેટમાં સ્થાનિક પીડા
- થાક અને નબળાઇ,
- મૂંઝવણ.
આવા લક્ષણો ડાયાબિટીસ કોમા તરફ દોરી શકે છે. જો તમને ઉપરોક્ત લક્ષણોની હાજરી અને સામાન્ય સ્થિતિમાં બગાડ દેખાય છે, તો તરત જ નિષ્ણાતની મદદ લેવી જોઈએ.
તે હકીકત પર ધ્યાન આપવું યોગ્ય છે કે લોહીમાં ગ્લુકોઝનું ઉચ્ચ સ્તર, કેટલાક પેશીઓ અને રુધિરવાહિનીઓના વિનાશ તરફ દોરી શકે છે. કેટલીકવાર આ પ્રક્રિયાઓ ગેંગ્રેન, અંધત્વ, રક્તવાહિની તંત્રના વિકાર અને સ્ટ્રોક તરફ દોરી શકે છે. રોગના આવા અભિવ્યક્તિઓને રોકવા માટે, તમારે તમારી સુખાકારી પર દેખરેખ રાખવાની જરૂર છે અને ઘણી વખત તબીબી પરીક્ષાઓ પર જવું પડે છે.

સ્વાદુપિંડનું અતિસંવેદનશીલતાનાં કારણો
અનુગામી સારવાર માટે ગ્રંથિના અતિશય કાર્યના મુખ્ય કારણની ઓળખ ખૂબ મહત્વપૂર્ણ છે. લોહીમાં શર્કરામાં ઘટાડો થવાને કારણે હાઈપરફંક્શન થઈ શકે છે. આ ઘટનાના જવાબમાં, શરીર ઇન્સ્યુલિનના ઉત્પાદનમાં નાટકીય રીતે વધારો કરવાનું શરૂ કરે છે, જે અંતે તે તટસ્થ થઈ શકતું નથી.
સ્વાદુપિંડનું અતિસંવેદનશીલતા લિંગ દ્વારા વિતરિત કરવામાં આવે છે, કારણ કે આ રોગ પુરુષો કરતાં સ્ત્રીઓમાં વધુ જોવા મળે છે.આ ઘટનાનું કારણ અંતocસ્ત્રાવી પ્રણાલીનો ભિન્નતા, તેમજ સ્ત્રીના શરીરની વિશેષ વિશિષ્ટતાઓ છે (રોગ ટૂંકા સમય અંતરાલ સાથે પ્રગતિ કરી શકે છે, પરંતુ મોટા પાયે).
હાઈપોગ્લાયસીમિયા એ સ્વાદુપિંડનું હાઈફર્ફંક્શનથી પરિણમે છે.

રોગના પ્રથમ લક્ષણોને જાણવા માટે, તમારે વિશેષ કાળજી લેવી જ જોઇએ:
- આહાર
- શરીરની સામાન્ય સ્થિતિ,
- લોહીમાં શર્કરાનું સ્તર.
સ્વાદુપિંડનું અતિશય કાર્ય કેવી રીતે પોતાને પ્રગટ કરે છે?
અપૂર્ણતાના લક્ષણો
આ રોગના લક્ષણો ઉચ્ચારવામાં આવતા નથી. આને કારણે જ દર્દીઓ માટે જીવનની દૈનિક લયમાં થતા કોઈપણ ફેરફારોની નોંધ લેવી મુશ્કેલ છે, અને તેથી પણ ડ aક્ટરની સલાહ લેવી મુશ્કેલ છે. ગ્લુકોઝમાં વધારો થવાના પ્રારંભિક સંકેતો સામાન્ય થાક અને નર્વસ અનુભવો જેવા વધુ છે. સ્વાદુપિંડના અતિસંવેદન સાથે, નીચેનો વિકાસ થાય છે:
- સામાન્ય થાક અને શરીરની નબળાઇ,
- ગેરવાજબી થાક,
- સુસ્તી, શક્તિ ગુમાવવી,
- ઉદાસીનતા રાજ્ય
- પગ અને હાથ ખેંચાણ
- બેભાન

સ્વાદુપિંડના અતિસંવેદનશીલતાના લક્ષણોને જેટલી વહેલી તકે તમે યોગ્ય રીતે જવાબ આપો, ઉપચાર ઝડપી, વધુ અસરકારક અને વધુ અસરકારક રહેશે. સ્વાદુપિંડનું અતિસંવેદનશીલતા માટે સમયસર સારવારનો અભાવ, શરીરના મહત્વપૂર્ણ કાર્યોને અટકાવવા સુધી, ન ભરવાપાત્ર પરિણામો તરફ દોરી જાય છે.
સમય જતાં આ રોગની લક્ષણવિજ્ .ાન વધુ સ્પષ્ટ થાય છે, દર્દીને ખૂબ અગવડતા અનુભવવાનું શરૂ થાય છે, પરિણામે તેની સામાન્ય જીવનશૈલી વિક્ષેપિત થાય છે.
ટીપ: તમારા સ્વાસ્થ્યને મૂલ્ય આપો અને તેનું રક્ષણ કરો, વધારાના પરીક્ષણોની સૂચિ સહિત સુનિશ્ચિત પરીક્ષાઓ માટે નિષ્ણાતોની મુલાકાત લેવાનું ભૂલશો નહીં. આ ઝડપથી પુન .પ્રાપ્તિની સંભાવનામાં નોંધપાત્ર વધારો કરશે.
સ્વાદુપિંડના અતિસંવેદનશીલતાવાળા રોગો ખૂબ ગંભીર હોઈ શકે છે.
રોગનું નિદાન
રોગનું નિદાન કેટલાક તબક્કે તારણ કા .વામાં આવે છે, જે તેમાંથી દરેકના ડ doctorક્ટરને ચોક્કસ અંગ અને સમગ્ર શરીરની સ્થિતિ વિશે વિસ્તૃત માહિતી પ્રાપ્ત કરવાની મંજૂરી આપે છે. રોગનું નિદાન છે:
- ગ્લુકોઝ સ્તર નક્કી,
- ઇન્સ્યુલિન સ્તર નક્કી,
- પ્રોન્સુલિનનું સ્તર નક્કી કરવું,
- કાર્યાત્મક પરીક્ષણ, જે દરરોજ ઉપવાસ પછી લેવામાં આવે છે,
- દર્દીના શરીરના વિશિષ્ટ ક્ષેત્રોની ગણતરી કરેલ ટોમોગ્રાફી.
સ્વાદુપિંડનો અતિશય ઇલાજ કેવી રીતે કરવો?

રોગના તીવ્ર હુમલાઓ, એક નિયમ તરીકે, ગ્લુકોઝ ઇન્ટ્રાવેન્ટની રજૂઆતને કારણે તટસ્થ થાય છે. દર્દીને આ પદ્ધતિનો ઇનકાર કરવાનો અને તીવ્ર બગાડ દરમિયાન ગ્લુકોઝના કોઈપણ સ્રોત લેવાનું શરૂ કરવાનો અધિકાર છે. સ્વાદુપિંડનું હાઈપરફંક્શન આ અંગમાં ગાંઠોના દેખાવ સાથે હોઈ શકે છે. આવી સ્થિતિમાં, રોગની સારવારમાં સર્જિકલ હસ્તક્ષેપ અને નિયોપ્લેઝમ દૂર કરવામાં સમાવિષ્ટ છે.
કેટલીકવાર, દર્દીની વ્યક્તિગત લાક્ષણિકતાઓને લીધે, આવી શસ્ત્રક્રિયા સખત રીતે બિનસલાહભર્યા છે. પછી દર્દીએ વિશેષ આહારનું પાલન કરવું જોઈએ, વિશેષ દવાઓ લેવી જોઈએ અને તબીબી સૂચનોનું સ્પષ્ટપણે પાલન કરવું જોઈએ.
પરંતુ ભૂલશો નહીં કે આવી રૂ aિચુસ્ત સારવારને ગાંઠને સમયસર દૂર કરવાથી વિપરીત, ઓછી અસરકારક માનવામાં આવે છે.
નિષ્કર્ષમાં
હજી પણ વિચારો કે આ રોગનો ઇલાજ કરવો ખૂબ જ મુશ્કેલ છે? જો આવા વિચારો તમારા માથાની મુલાકાત લે છે, તો પછી સ્વાદુપિંડના રોગો સામેની લડતમાં વિજય તમારી તરફ સ્પષ્ટ રીતે નથી. અથવા તમે પહેલાથી જ શસ્ત્રક્રિયા અંગે વિચારણા કરી રહ્યા છો? આ આશ્ચર્યજનક નથી, કારણ કે સ્વાદુપિંડનો ખૂબ જ મહત્વપૂર્ણ અંગ છે, જેની યોગ્ય કામગીરી સામાન્ય રીતે સ્વાસ્થ્ય અને આરોગ્ય માટે ચાવીરૂપ માનવામાં આવે છે. તમારી સંભાળ લો અને સ્વસ્થ બનો!
ધ્યાન, આ લેખ ફક્ત માહિતીપ્રદ હેતુ માટે છે.સ્વ-દવા ન કરો, કારણ કે આ અભિગમ ખૂબ જ ખતરનાક છે, ખાસ કરીને જ્યારે તે સ્વાદુપિંડના રોગોની વાત આવે છે.
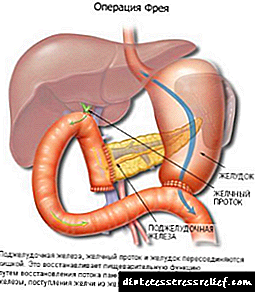
સ્વાદુપિંડનું માળખું
સ્વાદુપિંડ શરીરના કામમાં નિર્ણાયક ભૂમિકા ભજવે છે. તેનું વજન 70 ગ્રામ કરતા વધુ હોતું નથી, અને તેનું કદ 16 થી 22 સે.મી. સુધી બદલાય છે આ વિસ્તરેલું અંગ, પેટની પાછળ "છુપાવી રહ્યું છે", જેમાં શરીર, માથું અને પૂંછડી હોય છે.
ગ્રંથિના ત્રિકોણાકાર શરીરમાં અગ્રવર્તી, પશ્ચાદવર્તી, નીચલા સપાટી હોય છે. શંકુ પૂંછડી બરોળ સુધી પહોંચે છે. વડા ડ્યુઓડેનમના વળાંક પર સ્થિત છે.
અંગની અંદર લ Lanન્ગેરહન્સના ટાપુઓ છે. તેમના કોષો લોહીના રુધિરકેશિકાઓ દ્વારા બ્રેઇડેડ હોય છે, સ્વયંસંચાલિત રૂપે ચેતા તંતુઓથી સજ્જ છે. આ ટાપુઓ સમાવે છે:
ઇન્સ્યુલિનની રચના બીટા કોષોમાં થાય છે.
અતિસંવેદનશીલ પ્રવૃત્તિ માટે ડાયગ્નોસ્ટિક પદ્ધતિઓ
વધેલા સ્ત્રાવની હાજરીને શોધવા માટે, પેથોલોજીના નિદાન માટેની વિવિધ પદ્ધતિઓનો ઉપયોગ કરવામાં આવે છે. સૌ પ્રથમ, દર્દીની ફરિયાદો અને તબીબી ઇતિહાસનું વિશ્લેષણ હાથ ધરવામાં આવે છે.
પ્રાથમિક માહિતી પ્રાપ્ત કર્યા પછી, ઉપસ્થિત ચિકિત્સક વિશિષ્ટ નિદાન પગલાં સૂચવે છે. પરીક્ષા માટે, બંને પ્રયોગશાળા અને સાધન સંશોધન પદ્ધતિઓનો ઉપયોગ થાય છે.
જેમ કે પ્રયોગશાળા પદ્ધતિઓ વપરાય છે:
- ખાલી પેટ પર શરીરમાં ગ્લુકોઝની માત્રા નક્કી કરવા,
- લોહીના પ્લાઝ્મામાં ઇન્સ્યુલિનની માત્રા નક્કી કરવા, આ હેતુ માટે એક સૌથી વધુ માહિતીપ્રદ પદ્ધતિનો ઉપયોગ કરવામાં આવે છે - રેડિયોઆમ્યુનોલોજિકલ,
- ખાંડ માટે ભાર સાથે રક્ત પરીક્ષણ,
- લોહીમાં પ્રોન્સ્યુલિન અને સી-પેપ્ટાઇડનું નિર્ધારણ,
- ઉપવાસ સાથે વિધેયાત્મક પરીક્ષણો.
સ્વાદુપિંડના કોષની પ્રવૃત્તિમાં વધારાના નિદાન માટેની નિમિત્ત પદ્ધતિઓ તરીકે, નીચે આપેલા ઉપયોગ કરવામાં આવે છે:
- ગણતરી કરેલ ટોમોગ્રાફી.
- એન્જીયોગ્રાફી.
- ઇમ્યુનોરેક્ટિવ ઇન્સ્યુલિનને શોધવા માટે પોર્ટલ નસનું કેથેરાઇઝેશન.
બધા જરૂરી અભ્યાસ હાથ ધર્યા પછી અને નિદાનની પુષ્ટિ કર્યા પછી, ઉપસ્થિત ચિકિત્સક સ્વાદુપિંડને સામાન્ય બનાવવાના હેતુથી સારવારનો કોર્સ સૂચવે છે.
તીવ્ર અવધિમાં ગ્રંથિની અતિસંવેદનશીલતાની સ્થિતિની ઉપચાર એ શરીરમાં નસમાં ગ્લુકોઝ સોલ્યુશનની રજૂઆત સમાવે છે.
ગ્રંથિના પેશીઓમાં ઇન્સ્યુલનોમાસની તપાસ માટે સારવારમાં સર્જિકલ હસ્તક્ષેપ શામેલ છે. શસ્ત્રક્રિયા ગાંઠને દૂર કરે છે. ગાંઠના ફોકસની જીવલેણ પ્રકૃતિને જાહેર કરવાના કિસ્સામાં, તે ગ્રંથિ પેશીઓના ભાગ સાથે દૂર કરવામાં આવે છે.
જો ઉદ્દેશ્યપૂર્ણ કારણોસર શસ્ત્રક્રિયા હાથ ધરવાનું અશક્ય છે, તો પછી દર્દીને ઉપચારનો મેડિકલ કોર્સ સૂચવવામાં આવે છે, જેમાં હોર્મોન ઇન્સ્યુલિનના સંશ્લેષણને દબાવતી દવાઓ હોય છે.
દર્દીઓ માટે કોઈ રોગની ઓળખ કરતી વખતે, વિશેષ આહારનું પાલન કરવાનું વિશેષ મહત્વ છે. આવા આહારમાં કાર્બોહાઇડ્રેટયુક્ત ખોરાકનો વપરાશ શામેલ છે.
આહાર પોષણની પાલનમાં ચરબીયુક્ત અને મસાલાવાળા ખોરાકના ઉપયોગની અસ્વીકાર શામેલ છે, વધુમાં, દર્દીએ આહારમાં લોટના ઉત્પાદનોનો ઉપયોગ કરવાનો ઇનકાર કરવો જોઈએ.

સ્વાદુપિંડના પેશીઓની ગુપ્ત પ્રવૃત્તિના કિસ્સામાં, બ્લડ સુગર અને ઇન્સ્યુલિનના સ્તર પર દેખરેખ રાખવી જોઈએ, અને કાર્બોહાઇડ્રેટ્સની માત્રામાં ઘટાડો થવાના કિસ્સામાં, આ ઘટકની મોટી માત્રાવાળા ખોરાકનું સેવન કરીને તેમની સામગ્રીમાં વધારો કરવો જરૂરી છે.
આવા ખોરાકનો વપરાશ બ્લડ સુગર અને ઇન્સ્યુલિનનું સ્તર ઓછું કરી શકે છે.
આ લેખમાં વિડિઓમાં સ્વાદુપિંડના કાર્યોનું વર્ણન કરવામાં આવ્યું છે.
સ્વાદુપિંડ જઠરાંત્રિય માર્ગના કામમાં મહત્વપૂર્ણ ભૂમિકા ભજવે છે. તેમાં માથું, શરીર અને પૂંછડી એક વિચિત્ર આકાર છે. આ અંગમાં 2 સિક્રેટરી કાર્યો છે: આંતરિક અને બાહ્ય.
સ્વાદુપિંડનો અતિશય વિકાસ કોઈપણ ઉંમરે થઈ શકે છે. આ રોગ ઇન્સ્યુલિનના ઉત્પાદન સાથે ગા closely સંબંધ ધરાવે છે. આ રોગ દુર્લભ છે, પરંતુ તે શરીરમાં જીવલેણ, ઉલટાવી શકાય તેવું પ્રક્રિયાઓ તરફ દોરી શકે છે.
સ્વાદુપિંડનું હાઇપોફંક્શન અને અતિસંવેદનશીલતા, અંગના પેશીઓમાં પેથોલોજીઓની ઘટના અને પ્રગતિ સાથે ગા closely સંબંધ ધરાવે છે.
મોટેભાગે, હાયપોફંક્શન વિકસે છે, પરંતુ કેટલીક પરિસ્થિતિઓમાં, અંગ કોષોની પ્રવૃત્તિ વધે છે. આ પરિસ્થિતિ એ હકીકત તરફ દોરી જાય છે કે દર્દીએ સ્વાદુપિંડનું હાઈપરફંક્શન જાહેર કર્યું. આવા ઉલ્લંઘન ખૂબ જ ભાગ્યે જ થાય છે અને, નિયમ પ્રમાણે, શરીરમાં ગંભીર રોગોની પ્રગતિ સાથે.
મૂળભૂત રીતે, લોહીમાં ઇન્સ્યુલિનની વધેલી સામગ્રીમાં ઓર્ગન હાઈફર્ફંક્શન પ્રગટ થાય છે.
સ્વાદુપિંડની ગ્રંથિની કોષોની પ્રવૃત્તિમાં વધારો કરવાના કારણો હંમેશા અંગની કામગીરીમાં વિક્ષેપ સાથે સંકળાયેલા ન હોઈ શકે.
ગ્રંથિની પેશીની પ્રવૃત્તિમાં વધારો ડાયાબિટીસ મેલિટસની ખોટી અથવા અયોગ્ય સારવારને કારણે હોઈ શકે છે, જ્યારે સુધારણા પ્રક્રિયાની આવશ્યકતા કરતા વધુ ઇન્સ્યુલિન શરીરના આંતરિક વાતાવરણમાં ઇન્જેક્ટ કરવામાં આવે છે.
આ સ્થિતિ ત્યારે થાય છે જ્યારે દવાઓની ડોઝની ગણતરી ખોટી હોય અથવા ખાલી પેટ પર દવાઓના વહીવટ પછી.
આ ઉપરાંત, ગુપ્ત પ્રવૃત્તિમાં વધારો થવાનું કારણ ઇન્સ્યુલોમાનો વિકાસ હોઈ શકે છે.
ઇન્સ્યુલોમા એ એક ગાંઠની રચના છે જે લેંગરેહન્સના ટાપુથી વિકસે છે. સ્વાદુપિંડના પેશીઓમાં આવી ગાંઠ ઇન્સ્યુલિનના ઉત્પાદનમાં વધારો તરફ દોરી જાય છે. આવી ગાંઠ સૌમ્ય છે અને મેટાસ્ટેસેસિસ બનાવતી નથી, પરંતુ પરિણામી સ્વાદુપિંડનું અતિસંવેદન શરીરમાં તીવ્ર ગૂંચવણોના વિકાસ તરફ દોરી જાય છે જે પર્યાપ્ત ઉપચારની ગેરહાજરીમાં શરીરને નોંધપાત્ર નુકસાન પહોંચાડે છે.
મગજમાં અમુક પ્રકારના ગાંઠોની રચના પણ કોશિકાઓની ગુપ્ત પ્રવૃત્તિમાં વધારો તરફ દોરી જાય છે.
તમારી ખાંડનો સંકેત આપો અથવા ભલામણો માટે લિંગ પસંદ કરો. શોધી રહ્યું નથી. બતાવી રહ્યું છે. શોધી રહ્યું નથી. મળ્યું નથી. બતાવી રહ્યું છે.

ગુપ્ત પ્રવૃત્તિમાં વધારો સાથે કયા લક્ષણો દેખાય છે, અને સ્વાદુપિંડનું હાયફંક્શન સાથે શું વિકસે છે?
સ્વાદુપિંડના કોષની પ્રવૃત્તિમાં વધારો સાથે લાક્ષણિક લક્ષણોનો દેખાવ દર્દીના શરીરમાં હાયપોગ્લાયકેમિઆની શરૂઆત અને પ્રગતિ સાથે સંકળાયેલ છે.
હાઈપોગ્લાયસીમિયા એ અંગના પેશીઓમાં સિક્રેટરી હાયપરએક્ટિવિટીનું મુખ્ય અભિવ્યક્તિ છે.
ઉલ્લંઘન વધવાના સમયે આ રોગવિજ્ologicalાનવિષયક સ્થિતિના લક્ષણો, નીચેના ચિહ્નો છે:
- સવારે, દર્દી માટે શોધખોળ કરવી મુશ્કેલ છે, ઘણી વાર આવા ક્ષણો પર તે જ હિલચાલ અને શબ્દોનું પુનરાવર્તન કરે છે, અને પૂછાયેલા પ્રશ્નોના રેન્ડમ જવાબ આપી શકે છે.
- સાયકોમોટર આંદોલન પ્રગટ થાય છે, દર્દીને ઘણીવાર પોતાને માટે સ્થાન મળતું નથી, આ ઘણીવાર અન્ય લોકોને તે વિચાર તરફ દોરી જાય છે કે વ્યક્તિ નશામાં છે.
- દર્દીને આંચકી આવી શકે છે જે વાળની જેમ દેખાય છે, પરંતુ લાંબા સમય સુધી ટકી શકે છે.
- વ્યક્તિમાં પરસેવો વધે છે, બ્લડ પ્રેશરમાં તીવ્ર કૂદકા હોય છે, અને હૃદયના સંકોચનની લય વ્યગ્ર થઈ શકે છે.
- હાયપોગ્લાયકેમિઆની પ્રગતિ ક્ષતિગ્રસ્ત ચેતના તરફ દોરી જાય છે, ત્યાં સુધી વ્યક્તિ હાઈપોગ્લાયકેમિક કોમામાં ન આવે.
વ્યક્તિમાં અતિશય બિમારીના સમયગાળા વચ્ચે, ક્રોનિક હાયપોગ્લાયકેમિઆના લક્ષણો મળી આવે છે:
- ચહેરાના અને ગ્લોસોફેરિંજલ નર્વના માળખાને નુકસાન પહોંચાડે છે, અને પરિણામે, નુકસાન ચહેરાના સ્નાયુઓના લકવોને ઉશ્કેરે છે,
- કંડરાના પ્રતિબિંબમાં વિક્ષેપ અને પેટ્રેફ્લેક્સિસની ઘટના,
- મેમરી અને માનસિક પ્રભાવમાં ઘટાડો છે.
ગુપ્ત સ્ત્રાવની પ્રવૃત્તિના લક્ષણો દર્દીના શરીરની વ્યક્તિગત લાક્ષણિકતાઓ પર આધારિત છે.
આવા ઉલ્લંઘનના મૂળ ચિહ્નો છે:
- ડિહાઇડ્રેશન.
- મૌખિક પોલાણમાં શુષ્કતાની લાગણી.
- વધારો પેશાબ.
- ઝડપી વજન ઘટાડવું.
- ઉબકા અને vલટી થવાની અરજની લાગણીઓનો દેખાવ.
- પેટનો દુખાવો સ્થાનિકીકૃત દેખાય છે.
- મૂંઝવણનો દેખાવ.
- ઝડપી થાક અને સામાન્ય ભંગાણનો દેખાવ.
આ લક્ષણો ડાયાબિટીસ કોમાવાળા દર્દીની શરૂઆત અને પ્રગતિના હર્બીંગર્સ હોઈ શકે છે.
સ્વાદુપિંડની પ્રવૃત્તિમાં વિકૃતિઓ સ્વાદુપિંડના પેશીઓમાં પેન્ક્રેટીટીસના પરિણામે મોટા ભાગે જોવા મળે છે.
ઇન્ટ્રાસેક્રેટરી પ્રવૃત્તિના ઉલ્લંઘન મોટાભાગે ગ્રંથીયુક્ત પેશીઓની બાહ્ય પ્રવૃત્તિના ઉલ્લંઘન સાથે હોય છે, જે પાચનતંત્રની કામગીરીમાં ઉલ્લંઘન સાથે છે.
સ્વાદુપિંડ માનવ શરીરના જીવનમાં એક વિશાળ ભૂમિકા ભજવે છે. તે બે મુખ્ય કાર્યો કરે છે. પ્રથમ, સ્વાદુપિંડ ગ્લુકોગન અને ઇન્સ્યુલિન હોર્મોન્સ ઉત્પન્ન કરે છે જે લોહીમાં ગ્લુકોઝનું સ્તર સામાન્ય કરે છે, અને બીજું, તેનો આભાર, ઉત્સેચકોની રચના જે આપણા શરીરમાં પ્રોટીન, કાર્બોહાઇડ્રેટ અને ચરબી ચયાપચયને અસર કરે છે.
જો આ શરીરના કામમાં કોઈ સમસ્યા હોય તો, સામાન્ય ફૂડ પ્રોસેસિંગનું કાર્ય વિક્ષેપિત થાય છે, જે બદલામાં, બળતરા અથવા coંકોજેનિક પ્રકૃતિના મોટી સંખ્યામાં રોગોના વિકાસ તરફ દોરી જાય છે.
કિસ્સામાં જ્યારે આ અંગનો એન્ઝાઇમેટિક ઘટક વધેલી માત્રામાં ઉત્પન્ન થવાનું શરૂ કરે છે, ત્યારે સ્વાદુપિંડનું અતિશય નિદાન નિદાન થાય છે. આ રોગવિજ્ologyાન લોકોમાં ખૂબ જ દુર્લભ છે, અને શરીરમાં કાર્બોહાઇડ્રેટ ચયાપચયના ઉલ્લંઘન સાથે સંકળાયેલું છે.
મોટેભાગે, સ્વાદુપિંડનું સ્ત્રાવના ઉત્પાદનમાં વધારો સૂચવે છે કે વ્યક્તિએ જીવલેણ ગાંઠની પ્રક્રિયા શરૂ કરી છે. તેથી જ અંગની કામગીરીમાં આવા રોગવિજ્ .ાનવિષયક ફેરફારોની ઘટનામાં પ્રારંભિક નિદાન ખૂબ જ મહત્વપૂર્ણ છે.
પહેલેથી જ ઉલ્લેખ કર્યો છે તેમ, આ શાપનું નિદાન એકલતાવાળા કેસોમાં થાય છે, પરંતુ કોઈ પણ તેના દેખાવથી સુરક્ષિત નથી. તેથી જ તમારે પેથોલોજીના વિકાસને દર્શાવતા મુખ્ય અભિવ્યક્તિઓથી વાકેફ હોવું જોઈએ, જે પ્રથમ અલાર્મિંગ સંકેતોને ચૂકી ન જવા અને સમયસર નિષ્ણાતની સલાહ લેશે.
ગેસ્ટ્રોએંટેરોલોજિસ્ટ્સ, સ્વાદુપિંડનું અતિસંવેદનશીલતા પોતાને કેવી રીતે મેનીફેસ્ટ કરે છે તે વિશેના લોકોના પ્રશ્નોના જવાબમાં, સામાન્ય રીતે નોંધો કે સ્વાદુપિંડનું અતિસંવેદનશીલતા દર્શાવતી ખૂબ જ પ્રથમ અભિવ્યક્તિઓ અનન્ય છે.
અંગના કામમાં અસામાન્યતાઓ પર શંકા કરવી ખૂબ જ મુશ્કેલ છે, કારણ કે આ શરીરમાં સામાન્ય વિકૃતિઓનાં ચિહ્નો છે - થાક, નબળાઇ, અસ્થિરતા, સતત સુસ્તી અને ઉદાસીનતા. સભાનતા અને આંચકીના એપિસોડિક નુકસાનની પણ નોંધ લેવામાં આવે છે.
- બીજાની સાથે વાતચીત કરવામાં મુશ્કેલીઓ થવાની ઘટનામાં વ્યક્ત કરાયેલ, દિશા નિર્ધારણની સવારે ખોવાઈ, રૂ steિવાદી શબ્દસમૂહો અને હલનચલન દ્વારા પુરાવા મળે છે.
- મધ્યમ તીવ્રતાના નશોની સ્થિતિની યાદ અપાવે તે લગભગ સતત સાયકોમોટર તણાવ પ્રસ્તુત કરો.
- મરકીના હુમલાની જેમ જ માનસિક આંચકાઓનો દેખાવ, એક લાક્ષણિકતા તફાવત એ છે કે તે લાંબા સમય સુધી હોય છે.
એવા કિસ્સામાં જ્યારે સ્વાદુપિંડનું અતિસંવેદનશીલતા, એક ખૂબ જ ખતરનાક ઇન્સ્યુલનોમા રોગ સાથે ક્લિનિકલ પ્રેક્ટિસમાં સંકળાયેલ છે, તે જીવલેણ છે, વ્યક્તિને ઓન્કોલોજીના ચિહ્નો હોય છે - પેટની પોલાણ, મેદસ્વીતા અને સ્ટૂલ ડિસઓર્ડરમાં તીવ્ર પીડા.
- ખાલી પેટ પર શરીરમાં ગ્લુકોઝની માત્રા નક્કી કરવા,
- રક્ત પ્લાઝ્મામાં ઇન્સ્યુલિનની માત્રા નક્કી કરવા, આ હેતુ માટે સૌથી વધુ માહિતીપ્રદ પદ્ધતિઓમાંથી એકનો ઉપયોગ થાય છે - રેડિયોઆમ્યુનોલોજિકલ,
- સુગર માટે રક્ત પરીક્ષણ લોડ સાથે,
- લોહીમાં પ્રોન્સ્યુલિન અને સી-પેપ્ટાઇડનું નિર્ધારણ,
- ઉપવાસ સાથે વિધેયાત્મક પરીક્ષણો.
તમારી ખાંડ સૂચવો અથવા ભલામણો માટે લિંગ પસંદ કરો
માણસની ઉંમર સૂચવો
સ્ત્રીની ઉંમર સૂચવો
સ્વાદુપિંડનું અતિસંવેદન - ક્લિનિકલ લાક્ષણિકતાઓ અને સારવારની પદ્ધતિઓ

ઇન્સ્યુલિનોમાનું સૌથી સામાન્ય સ્થાનિકીકરણ એ એક ગાંઠ છે જે ગ્રંથિની અતિશય શક્તિ તરફ દોરી જાય છે
કયા ગાંઠ થાય છે તેના આધારે પ્રશ્નમાં પેથોલોજીના લક્ષણો બદલાઇ શકે છે. મોટાભાગના કિસ્સાઓમાં, રોગની શરૂઆત એસિમ્પ્ટોમેટિક હોય છે.જેમ જેમ નિયોપ્લાઝમ પેશીઓ સાથે હોર્મોન સ્ત્રાવ વધે છે, દર્દી સુસ્તી, થાક, પ્રભાવમાં ઘટાડો, મેમરીની ક્ષતિ અને મેદસ્વીપણા અનુભવી શકે છે. વોલ્યુમેટ્રિક પ્રક્રિયાઓ રોગના સંકેતોના તેજસ્વી સંકુલના દેખાવ તરફ દોરી જાય છે.
દર્દી છતી કરે છે:
- પરસેવો
- ટાકીકાર્ડિયા
- ભૂપ્રદેશ દિશામાં બગાડ
- માનસિક આંદોલન,
- સ્વાદ ક્ષતિ.
મોટા પ્રમાણમાં ઇન્સ્યુલિનોમસ ઘણીવાર ગંભીર હાયપોગ્લાયકેમિઆનું કારણ બને છે (3 એમએમઓએલ / એલ કરતા ઓછું). આ કિસ્સામાં, દર્દી ચેતના ગુમાવે છે, કોમામાં આવે છે, અને તબીબી સંભાળની અકાળે જોગવાઈ કરવામાં આવે ત્યારે તેનું મૃત્યુ થાય છે.
રોગનું નિદાન ખાંડ, કાર્યાત્મક પરીક્ષણો, ઇન્સ્ટ્રુમેન્ટલ અને હાર્ડવેર પદ્ધતિઓ (સીટી, એમઆરઆઈ) માટે રક્ત પરીક્ષણ પર આધારિત છે. કિમોથેરાપ્યુટિક અથવા રેડિયેશન તકનીકો સાથે જોડાયેલા ગાંઠોની સર્જિકલ સારવાર.
ગ્લુકોઝના નસમાં વહીવટ અથવા કાર્બોહાઈડ્રેટથી સમૃદ્ધ ભોજન દ્વારા હાયપોગ્લાયસીમિયાના હુમલાથી રાહત શક્ય છે. જો ઇન્સ્યુલિન સંશ્લેષણને સતત દબાવવું જરૂરી હોય, તો ફાર્માકોલોજીકલ કરેક્શન એજન્ટોનો ઉપયોગ કરવામાં આવે છે.

ડાયાબિટીઝ મેલીટસ એ સ્વાદુપિંડનું હાઇપોફંક્શનનું સૌથી સામાન્ય અભિવ્યક્તિ છે.
સ્વાદુપિંડના સ્ત્રાવના ઘટાડા સાથે જે મુખ્ય રોગ થાય છે તે છે ડાયાબિટીઝ. પેથોલોજી સોમેટિક કોષો દ્વારા અપર્યાપ્ત ગ્લુકોઝના ઉપયોગને કારણે થાય છે, જે લોહીમાં તેની સાંદ્રતામાં વધારો તરફ દોરી જાય છે.
ઇન્સ્યુલિનની ઉણપ આ સાથે વિકસે છે:
- સ્થૂળતા
- સ્વયંપ્રતિરક્ષા પ્રતિક્રિયાઓ
- ચેપ
- ઝેરી અસરો
- થાઇરોટોક્સિકોસિસ.
ડાયાબિટીઝના પ્રથમ લક્ષણોમાંથી એક તરસ છે. દર્દી દરરોજ 10 લિટર પાણી પી શકે છે. ડાય્યુરિસિસ કુદરતી રીતે પણ વધી રહ્યો છે, જે આ રોગનું બીજું લક્ષણ છે. ડાયાબિટીઝના દર્દીઓ વધુ પડતા ખાવા માટે જોખમી હોય છે, પરંતુ મોટા પ્રમાણમાં ખોરાક હોવા છતાં પણ તેમનું વજન ઓછું થતું રહે છે.
જેમ જેમ રોગ વિકસે છે, દર્દીઓને વેસ્ક્યુલર આંતરિક નુકસાનનો અનુભવ થાય છે, જે ઘણા ક્લિનિકલ સંકેતો (રેટિનોપેથી, ટ્રોફિક અલ્સર, લંગડાપણું, આંતરિક અવયવોમાં ખામીયુક્ત) માટે જવાબદાર છે. શરીરની રક્ષણાત્મક પ્રતિક્રિયાઓની તીવ્રતામાં ઘટાડો નોંધવામાં આવે છે.
લેંગેરેહન્સના આઇલેટ્સનો નાશ અને સ્વાદુપિંડનું સંકળાયેલ હાઇપોફંક્શન એ એક અસાધ્ય રોગ છે. ઉપચાર સહાયક સ્થિતિમાં કરવામાં આવે છે. દર્દીને જીવનભર ઇન્જેક્ટેબલ સ્વરૂપમાં કૃત્રિમ હોર્મોન પ્રાપ્ત કરવાની ફરજ પાડવામાં આવે છે.
સ્વાદુપિંડનું હાઈપો અને હાઈપરફંક્શનને એન્ડોક્રિનોલોજિસ્ટ દ્વારા ફરજિયાત પરીક્ષા અને સારવારની જરૂર હોય છે. પરંપરાગત દવાઓની વાનગીઓ અહીં લાગુ નથી. તેથી, રોગના પ્રથમ સંકેતો પર, સંપૂર્ણ તપાસ કરાવવી અને શોધાયેલ રોગ માટે સૂચવેલ ઉપચારનો માર્ગ શરૂ કરવાની ભલામણ કરવામાં આવે છે.
આવી રોગની ઘટના નર્વસ સિસ્ટમ અને હાઈપોગ્લાયકેમિઆ (શરીરમાં ગ્લુકોઝના ઓછામાં ઓછા સ્તરમાં ઘટાડો) ની તકલીફ સાથે સંકળાયેલી છે.
આ રોગનો સામનો કરવા માટે, ગ્લુકોઝને નસમાં વહીવટ કરવો જરૂરી છે, જે દર્દીની સ્થિતિને સામાન્ય બનાવવા અને રોગના લક્ષણોને અવરોધિત કરવામાં સક્ષમ છે.

હાયપોફંક્શન ડાયાબિટીસના વિકાસ તરફ દોરી શકે છે. આ સ્થિતિમાં, દર્દીએ શરીરની સામાન્ય કામગીરી જાળવવા માટે ઇન્સ્યુલિન લગાડવું આવશ્યક છે. સ્વાદુપિંડની હાયપો- અને હાઈપરફંક્શનની સમયસર સારવાર રોગનો સામનો કરવામાં અને ઝડપી પુન recoveryપ્રાપ્તિની સંભાવનાને વધારવામાં મદદ કરશે.
સ્વાદુપિંડનો અંતocસ્ત્રાવી ભાગ એક વિશેષ સેલ જૂથ રચવા માટે સક્ષમ છે, જેને સામાન્ય રીતે લેંગેરેહન્સના ટાપુઓ કહેવામાં આવે છે. અંતocસ્ત્રાવી હોર્મોન ઉત્પાદક કોષોનું સંચય ગ્રંથિની પૂંછડીમાં સ્થાનિક છે. આ કોષોના જૂથને આભારી છે, સ્વાદુપિંડ ત્રણ પ્રકારના હોર્મોન ઉત્પન્ન કરી શકે છે:
- ગ્લુકોગન - લોહીમાં ગ્લુકોઝનું સ્તર વધે છે,
- ઇન્સ્યુલિન - ગ્લુકોઝનું સ્તર નિયંત્રિત કરે છે,
- લિપોકેઇન - યકૃતમાં ચરબી ચયાપચયનું નિયમન કરે છે.
લેંગેરેહન્સના ટાપુઓની હાર સ્વાદુપિંડનું હાયફંક્શન તરફ દોરી શકે છે. આ જખમની પ્રકૃતિ બદલાઈ શકે છે.
ભૂલશો નહીં કે આ રોગના લક્ષણો સંપૂર્ણપણે સ્વભાવે વ્યક્તિગત હોય છે અને દર્દીની સ્થિતિને આધારે બદલાઇ શકે છે. ઘટાડો થયેલ સ્વાદુપિંડનું કાર્ય નીચેના મુખ્ય લક્ષણો દ્વારા પ્રગટ થાય છે:
- સતત તરસ, નિર્જલીકરણ,
- મો mouthામાં શુષ્કતા અને અસ્વસ્થતાની લાગણી,
- ઘણીવાર પેશાબ કરવો (પોલિરીઆ)
- ઝડપી અને સખત વજન ઘટાડવું,
- ઉબકા, vલટી થવાની લાગણી,
- પેટમાં સ્થાનિક પીડા
- થાક અને નબળાઇ,
- મૂંઝવણ.
આવા લક્ષણો ડાયાબિટીસ કોમા તરફ દોરી શકે છે. જો તમને ઉપરોક્ત લક્ષણોની હાજરી અને સામાન્ય સ્થિતિમાં બગાડ દેખાય છે, તો તરત જ નિષ્ણાતની મદદ લેવી જોઈએ.
તે હકીકત પર ધ્યાન આપવું યોગ્ય છે કે લોહીમાં ગ્લુકોઝનું ઉચ્ચ સ્તર, કેટલાક પેશીઓ અને રુધિરવાહિનીઓના વિનાશ તરફ દોરી શકે છે. કેટલીકવાર આ પ્રક્રિયાઓ ગેંગ્રેન, અંધત્વ, રક્તવાહિની તંત્રના વિકાર અને સ્ટ્રોક તરફ દોરી શકે છે.
સ્વાદુપિંડનું હાયપોફંક્શન
સ્વાદુપિંડની તકલીફ સાથે, તેની સામાન્ય કામગીરીમાં ખલેલ પડે છે. આવા નિષ્ક્રિયતાના બે પ્રકાર છે - હાયપોફંક્શન અને હાયપરફંક્શન - સ્વાદુપિંડ દ્વારા હોર્મોન્સનું ઘટાડો અને વધતો સ્ત્રાવની સ્થિતિ.
સ્વાદુપિંડનું હાઈપોફંક્શન એક રોગવિજ્ .ાનવિષયક સ્થિતિ છે જેમાં સ્વાદુપિંડ તેના હોર્મોન્સની જરૂરી માત્રા ઉત્પન્ન કરતું નથી, ખાસ કરીને ઇન્સ્યુલિન, અને લેન્ગરેન્સના ટાપુઓના વિનાશને કારણે થાય છે.
આઇલેટ સેલ્સના એન્ટિજેનિક ગુણધર્મોમાં ફેરફાર વિવિધ પરિબળોને કારણે હોઈ શકે છે. તેમની વચ્ચે અગ્રણી એ એક વાયરલ ચેપ, પર્યાવરણીય પરિબળો, જેમાં નર્વસ તાણ અને નબળા પોષણ શામેલ છે. દર્દીઓમાં અમુક વાયરસ માટે એન્ટિબોડીઝના ઉચ્ચ ટાઇટર્સની વારંવાર તપાસ દ્વારા વાયરલ ચેપની ભૂમિકા પુરાવા મળે છે. હવે કેટલાક વાયરસ સ્વાદુપિંડના હાયપોફંક્શનના પેથોજેનેસિસમાં શામેલ હોવાનું માનવામાં આવે છે અને, ખાસ કરીને, તેનું આત્યંતિક સ્વરૂપ - પ્રકાર 1 ડાયાબિટીસ મેલીટસ:
વિશેષજ્ toોને કોઈ પ્રશ્ન પૂછો અને મેળવો
15 મિનિટમાં જવાબ!
- કોક્સસીકી વાયરસ વીઝેડ અને બી 4,
- રીવોવાયરસ પ્રકાર 3,
- સાયટોમેગાલોવાયરસ,
- ગાલપચોળિયું વાયરસ
- જન્મજાત રૂબેલા
- એન્સેફાલોમિઓકાર્ડિટિસ,
- ચેપી મોનોન્યુક્લિઓસિસ.
સ્વાદુપિંડના હાઇપોફંક્શનના આત્યંતિક કેસ તરીકે 1 ડાયાબિટીસ લખો
સ્વાદુપિંડનું તીવ્ર હાયફંક્શન એ ટાઇપ 1 ડાયાબિટીસ મેલીટસ કરતાં વધુ કંઇ નથી, જે સ્વયંપ્રતિરક્ષા રોગ છે. પ્રકાર 1 ડાયાબિટીસ મેલીટસને વાયરલ ચેપ, તેમજ વારસાગત વલણની પૃષ્ઠભૂમિ સામેના વિવિધ પર્યાવરણીય તાણ પરિબળો દ્વારા પ્રેરિત કરી શકાય છે. આ પ્રકારની ડાયાબિટીસ એ છેલ્લી પાનખર અને શિયાળામાં વધારો સાથેની ઘટનાઓની seasonતુ દ્વારા વર્ગીકૃત થયેલ છે (ટોચની ઘટના ઓક્ટોબર અને જાન્યુઆરીમાં થાય છે).
પ્રકાર 1 ડાયાબિટીસમાં, સ્વાદુપિંડનું વજન અને કદ ડાયાબિટીઝ વગરના લોકોમાં અથવા ટાઇપ 2 ડાયાબિટીઝવાળા દર્દીઓ કરતા ઓછું હોય છે આઇલેટ્સની સંખ્યા, તેમજ ટાઇપ 1 ડાયાબિટીસવાળા દર્દીઓમાં સ્વાદુપિંડમાંથી કા insવામાં આવેલા ઇન્સ્યુલિનની માત્રા ઘણી ઓછી છે. ધોરણની તુલનામાં.
પ્રકાર 1 ડાયાબિટીસ મેલીટસના ઇટીયોપેથોજેનેસિસમાં, એચએલએ લ્યુકોસાઇટ એન્ટિજેન સિસ્ટમ (હ્યુમન લ્યુકોસાઇટ એન્ટિજેન્સ - હ્યુમન લ્યુકોસાઇટ એન્ટિજેન્સ) ની ચોક્કસ એન્ટિજેન્સ સાથે સંકળાયેલ આનુવંશિક વલણને અલગ પાડવાની સલાહ આપવામાં આવે છે, જે રોગપ્રતિકારક પ્રતિભાવ જનીનો સાથે જોડાયેલ છે. એચએલએ સિસ્ટમ એન્ટિજેન્સ છઠ્ઠા autoટોસોમલ રંગસૂત્રના નાના ભાગ પર સ્થિત છે, જ્યાં 5 લોકી ઓળખાય છે: એ, બી, સી, ડી, ડી. લોકી એ, બી, સીના એન્ટિજેન્સ શરીરના તમામ કોષ કોષોમાં જોવા મળે છે, બી-લિમ્ફોસાઇટ્સ અને મેક્રોફેજેસમાં લોકસ ડી (ડીઆર, ડીઆરડબલ્યુ) ના એન્ટિજેન્સ. તે સ્થાપિત કરવામાં આવ્યું છે કે ટાઇપ 1 ડાયાબિટીઝની આનુવંશિક વલણ એચએલએ બી 8 અને બી 15 એન્ટિજેન્સ સાથે સંકળાયેલ છે (રોગની સંભાવના આ એન્ટિજેન્સ વિનાની વ્યક્તિઓની તુલનામાં 2.5-3 ગણી વધારે છે, અને બી 8 અને બી 15 ની એક સાથે હાજરી સાથે, રોગનું જોખમ વધે છે 8-9 વખત).
પ્રકાર 2 ડાયાબિટીસવાળા દર્દીઓમાં, એન્ટિજેન્સનું વિતરણ સામાન્ય વસ્તી કરતા અલગ નથી.લોકસ ડીના અધ્યયનમાં બતાવવામાં આવ્યું કે પ્રકાર 1 ડાયાબિટીસ મેલીટસની હાજરી મુખ્યત્વે ડીડબ્લ્યુ 3, ડીઆરડબ્લ્યુ 3, ડીઆર 4 અને ડીઆરડબ્લ્યુ 4 એન્ટિજેન્સની હાજરી સાથે જોડાયેલી છે, જ્યારે ડીઆરડબ્લ્યુ 2 એન્ટિજેન પ્રમાણમાં નાના 1 ડાયાબિટીસ મેલીટસના જોખમનું એક માર્કર છે (એક રક્ષણાત્મક અને રક્ષણાત્મક અસરનું કારણ બને છે).
ચિહ્નો અને લક્ષણો
પ્રકાર 1 ડાયાબિટીઝના ક્લાસિક લક્ષણોમાં આનો સમાવેશ થાય છે: પોલીયુરીયા (વધુ પડતી પેશાબ), પોલીડિપ્સિયા (તરસ વધારો), શુષ્ક મોં, પોલિફેગિયા (ભૂખમાં વધારો), થાક અને વજનમાં ઘટાડો.
ડાયાબિટીક કીટોએસિડોસિસ સાથે હોય ત્યારે ઘણા પ્રકારનાં 1 ડાયાબિટીસનું નિદાન થાય છે. ડાયાબિટીક કેટોએસિડોસિસના ચિન્હો અને લક્ષણોમાં શુષ્ક ત્વચા, ઝડપી deepંડા શ્વાસ, સુસ્તી, તરસમાં વધારો, વારંવાર પેશાબ કરવો, પેટમાં દુખાવો અને omલટી થવી શામેલ છે. પ્રકાર 1 ડાયાબિટીસવાળા લગભગ 12% લોકોમાં ક્લિનિકલ ડિપ્રેસન હોય છે.
પ્રકાર 1 ડાયાબિટીઝવાળા લગભગ 6 ટકા લોકોને સેલિયાક રોગ હોય છે, પરંતુ મોટા ભાગના કિસ્સાઓમાં પાચક લક્ષણો નથી હોતા અથવા ભૂલથી ડાયાબિટીસ, ગેસ્ટ્રોપેરિસિસ અથવા ડાયાબિટીક ન્યુરોપથીના નબળા નિયંત્રણને આભારી છે. મોટાભાગના કિસ્સાઓમાં, સેલિયાક રોગનું નિદાન ટાઇપ 1 ડાયાબિટીસની શરૂઆત પછી થાય છે. પ્રકાર 1 ડાયાબિટીસ સાથે સેલિયાક રોગને જોડવાથી રેટિનોપેથી અને મૃત્યુદર જેવી ગૂંચવણોનું જોખમ વધે છે. આ જોડાણને સંયુક્ત આનુવંશિક પરિબળો, તેમજ સારવાર ન કરાયેલ સેલિયાક રોગ દ્વારા થતી બળતરા અથવા કુપોષણ દ્વારા સમજાવી શકાય છે, પછી ભલે ટાઇપ 1 ડાયાબિટીસનું નિદાન પહેલા નિદાન થાય.
પ્રકાર 1 ડાયાબિટીસવાળા કેટલાક લોકો ગ્લુકોઝના સ્તરોમાં અચાનક અને વારંવાર વધઘટ અનુભવે છે, ઘણી વાર કોઈ સ્પષ્ટ કારણોસર ન આવે છે, આને "અસ્થિર ડાયાબિટીસ" અથવા "લેબલ ડાયાબિટીસ" અને કેટલીકવાર "બરડ ડાયાબિટીસ" કહેવામાં આવે છે, જોકે આ શબ્દ લાંબા સમય સુધી ઉપયોગમાં નથી લેતો. આવા વધઘટનું પરિણામ અનિયમિત અને અણધારી હાયપરગ્લાયકેમિઆ હોઈ શકે છે, કેટલીકવાર કેટોએસિડોસિસ સાથે સંકળાયેલું હોય છે, અને ક્યારેક ગંભીર હાયપોગ્લાયકેમિઆ સાથે. નાજુક ડાયાબિટીસ ડાયાબિટીસના 1% થી 2% કરતા વધુ વખત થતો નથી.
જવાબ મળ્યો નથી
તમારા પ્રશ્ન માટે?
ફક્ત તમે શું લખો
મદદની જરૂર છે
હાયપોફંક્શન સારવાર
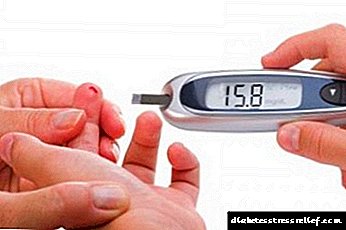
યુરિન ટેસ્ટ જે તમારા લોહીમાં ગ્લુકોઝ બતાવે છે તે તમારા સ્વાદુપિંડને ટ્ર helpક કરવામાં મદદ કરશે. વિશ્લેષણ પસાર કર્યા પછી, તાત્કાલિક સારવાર શરૂ કરવી જરૂરી છે. સામાન્ય રક્ત ગ્લુકોઝનું સ્તર જાળવવા માટે ડ doctorક્ટર નસમાં કૃત્રિમ ઇન્સ્યુલિનના વહીવટને સૂચવે છે.
અનુગામી સારવાર માટે ગ્રંથિના અતિશય કાર્યના મુખ્ય કારણની ઓળખ ખૂબ મહત્વપૂર્ણ છે. લોહીમાં શર્કરામાં ઘટાડો થવાને કારણે હાઈપરફંક્શન થઈ શકે છે. આ ઘટનાના જવાબમાં, શરીર ઇન્સ્યુલિનના ઉત્પાદનમાં નાટકીય રીતે વધારો કરવાનું શરૂ કરે છે, જે અંતે તે તટસ્થ થઈ શકતું નથી.
સ્વાદુપિંડનું અતિસંવેદનશીલતા લિંગ દ્વારા વિતરિત કરવામાં આવે છે, કારણ કે આ રોગ પુરુષો કરતાં સ્ત્રીઓમાં વધુ જોવા મળે છે. આ ઘટનાનું કારણ અંતocસ્ત્રાવી પ્રણાલીનો ભિન્નતા, તેમજ સ્ત્રીના શરીરની વિશેષ વિશિષ્ટતાઓ છે (રોગ ટૂંકા સમય અંતરાલ સાથે પ્રગતિ કરી શકે છે, પરંતુ મોટા પાયે).
હાઈપોગ્લાયસીમિયા એ સ્વાદુપિંડનું હાઈફર્ફંક્શનથી પરિણમે છે.
રોગના પ્રથમ લક્ષણોને જાણવા માટે, તમારે વિશેષ કાળજી લેવી જ જોઇએ:
- આહાર
- શરીરની સામાન્ય સ્થિતિ,
- લોહીમાં શર્કરાનું સ્તર.

સ્વાદુપિંડનું અતિશય કાર્ય કેવી રીતે પોતાને પ્રગટ કરે છે?
આ રોગના લક્ષણો ઉચ્ચારવામાં આવતા નથી. આને કારણે જ દર્દીઓ માટે જીવનની દૈનિક લયમાં થતા કોઈપણ ફેરફારોની નોંધ લેવી મુશ્કેલ છે, અને તેથી પણ ડ aક્ટરની સલાહ લેવી મુશ્કેલ છે. ગ્લુકોઝમાં વધારો થવાના પ્રારંભિક સંકેતો સામાન્ય થાક અને નર્વસ અનુભવો જેવા વધુ છે. સ્વાદુપિંડના અતિસંવેદન સાથે, નીચેનો વિકાસ થાય છે:
- સામાન્ય થાક અને શરીરની નબળાઇ,
- ગેરવાજબી થાક,
- સુસ્તી, શક્તિ ગુમાવવી,
- ઉદાસીનતા રાજ્ય
- પગ અને હાથ ખેંચાણ
- બેભાન
સ્વાદુપિંડના અતિસંવેદનશીલતાના લક્ષણોને જેટલી વહેલી તકે તમે યોગ્ય રીતે જવાબ આપો, ઉપચાર ઝડપી, વધુ અસરકારક અને વધુ અસરકારક રહેશે. સ્વાદુપિંડનું અતિસંવેદનશીલતા માટે સમયસર સારવારનો અભાવ, શરીરના મહત્વપૂર્ણ કાર્યોને અટકાવવા સુધી, ન ભરવાપાત્ર પરિણામો તરફ દોરી જાય છે.
સમય જતાં આ રોગની લક્ષણવિજ્ .ાન વધુ સ્પષ્ટ થાય છે, દર્દીને ખૂબ અગવડતા અનુભવવાનું શરૂ થાય છે, પરિણામે તેની સામાન્ય જીવનશૈલી વિક્ષેપિત થાય છે.
ટીપ: તમારા સ્વાસ્થ્યને મૂલ્ય આપો અને તેનું રક્ષણ કરો, વધારાના પરીક્ષણોની સૂચિ સહિત સુનિશ્ચિત પરીક્ષાઓ માટે નિષ્ણાતોની મુલાકાત લેવાનું ભૂલશો નહીં. આ ઝડપથી પુન .પ્રાપ્તિની સંભાવનામાં નોંધપાત્ર વધારો કરશે.
સ્વાદુપિંડના અતિસંવેદનશીલતાવાળા રોગો ખૂબ ગંભીર હોઈ શકે છે.
રોગનું નિદાન કેટલાક તબક્કે તારણ કા .વામાં આવે છે, જે તેમાંથી દરેકના ડ doctorક્ટરને ચોક્કસ અંગ અને સમગ્ર શરીરની સ્થિતિ વિશે વિસ્તૃત માહિતી પ્રાપ્ત કરવાની મંજૂરી આપે છે. રોગનું નિદાન છે:
- ગ્લુકોઝ સ્તર નક્કી,
- ઇન્સ્યુલિન સ્તર નક્કી,
- પ્રોન્સુલિનનું સ્તર નક્કી કરવું,
- કાર્યાત્મક પરીક્ષણ, જે દરરોજ ઉપવાસ પછી લેવામાં આવે છે,
- દર્દીના શરીરના વિશિષ્ટ ક્ષેત્રોની ગણતરી કરેલ ટોમોગ્રાફી.
સ્વાદુપિંડનો અતિશય ઇલાજ કેવી રીતે કરવો?
રોગના તીવ્ર હુમલાઓ, એક નિયમ તરીકે, ગ્લુકોઝ ઇન્ટ્રાવેન્ટની રજૂઆતને કારણે તટસ્થ થાય છે.

દર્દીને આ પદ્ધતિનો ઇનકાર કરવાનો અને તીવ્ર બગાડ દરમિયાન ગ્લુકોઝના કોઈપણ સ્રોત લેવાનું શરૂ કરવાનો અધિકાર છે.
સ્વાદુપિંડનું હાઈપરફંક્શન આ અંગમાં ગાંઠોના દેખાવ સાથે હોઈ શકે છે. આવી સ્થિતિમાં, રોગની સારવારમાં સર્જિકલ હસ્તક્ષેપ અને નિયોપ્લેઝમ દૂર કરવામાં સમાવિષ્ટ છે.
પરંતુ ભૂલશો નહીં કે આવી રૂ aિચુસ્ત સારવારને ગાંઠને સમયસર દૂર કરવાથી વિપરીત, ઓછી અસરકારક માનવામાં આવે છે.
રોગના કારણો
- ડાયાબિટીઝની સારવારમાં ભૂલો. ઇન્સ્યુલિનનું ઇન્જેક્શન ખાલી પેટ પર કરવામાં આવે છે અથવા દવાનો દર ખૂબ વધારે છે,
- ઇન્સ્યુલોમસ - હોર્મોન્સ દ્વારા ઉશ્કેરવામાં આવતા ગાંઠો. આ નિયોપ્લેઝમ જીવલેણ નથી, મેટાસ્ટેસિસ બનાવતા નથી,
- મગજની ગાંઠો.
- ચેતના ગુમાવવી
- સામાન્ય નબળાઇ
- ઉદાસીનતા અભિવ્યક્તિ,
- અંગો માં ખેંચાણ
- સતત સુસ્તી.
- ઇન્સ્યુલિન મોટી માત્રામાં.
- ઇન્સ્યુલોમાનો વિકાસ.
- મગજની ગાંઠોનો દેખાવ.
પેરાથાઇરોઇડ ગ્રંથીઓ અને તેના કાર્યો વિશે સંક્ષિપ્ત માહિતી

હાયપરપેરાથાઇરોઇડિઝમ, સ્ત્રીઓમાં લક્ષણો અને સારવાર, ગૌણ હાયપરપેરિથાઇરોઇડિઝમ, હાયપરક્લેસિમિક કટોકટી એ એવી શરતો છે જે દર્દીઓની ઘણીવાર સામનો કરે છે. પરંતુ તમે રોગના કારણો અને લક્ષણોને સમજો તે પહેલાં, તે માનવ શરીરની કેટલીક રચનાત્મક સુવિધાઓ ધ્યાનમાં લેવું યોગ્ય છે.
મોટાભાગના લોકોમાં પેરાથાઇરોઇડ ગ્રંથીઓ બે જોડ હોય છે, જે સામાન્ય રીતે થાઇરોઇડ ગ્રંથિની પાછળની સપાટી પર સ્થિત હોય છે (કેટલીકવાર તેઓ તેના પેશીઓમાં પણ ડૂબી જાય છે). માર્ગ દ્વારા, 15-20% વસ્તી 3 થી 12 ગ્રંથીઓમાંથી છે. તેમની સંખ્યા અને સ્થાન અલગ અલગ હોઈ શકે છે. ગ્રંથીઓ નાની હોય છે, કેટલાક મીલીમીટર કદની, તેનું વજન 20 થી 70 મિલિગ્રામ છે.
પેરાથાઇરોઇડ ગ્રંથીઓ સક્રિય જૈવિક પદાર્થ સ્ત્રાવ કરે છે, એટલે કે પેરાથાઇરોઇડ હોર્મોન, જે શરીરમાં ફોસ્ફરસ અને કેલ્શિયમના ચયાપચયને નિયંત્રિત કરે છે. લોહીમાં કેલ્શિયમની અપૂરતી માત્રા સાથે, હોર્મોન હાડકાંથી તેના પ્રકાશનની પ્રક્રિયા શરૂ કરે છે, આંતરડાની પેશીઓ દ્વારા આ ખનિજનું શોષણ સુધારે છે, અને તે જથ્થો પણ ઘટાડે છે જે સામાન્ય રીતે પેશાબમાં વિસર્જન થાય છે. પેરાથાઇરોઇડ હોર્મોન શરીરમાંથી ફોસ્ફરસનું મુક્ત થવું પણ વધારે છે.
હાયપરપેરેથાઇરોઇડિઝમ શું છે? રોગશાસ્ત્ર

હાયપરપેરાથાઇરોઇડિઝમ એ એક રોગ છે જેમાં પેરાથાઇરોઇડ ગ્રંથીઓ દ્વારા પેરાથાઇરોઇડ હોર્મોનના સ્ત્રાવમાં વધારો થાય છે. આ અંતocસ્ત્રાવી પ્રણાલીનો એક લાંબી રોગ છે, જે ઘણીવાર ગ્રંથીઓની જાતે અથવા તેમના પેશીઓમાં ગાંઠોની રચના સાથે સંકળાયેલ હોય છે.
ઉપયોગી લેખ? લિંક શેર કરો
તે કહેવું યોગ્ય છે કે સ્ત્રીઓમાં હાયપરપેરthyથાઇરોઇડિઝમના લક્ષણો મજબૂત સેક્સ કરતા ત્રણ ગણી વધુ વખત નોંધાય છે. આજે, પેથોલોજી ખૂબ સામાન્ય માનવામાં આવે છે. જો આપણે અંતocસ્ત્રાવી રોગો વિશે વાત કરીએ, તો વ્યાપક પ્રમાણમાં હાયપરપેરthyથાઇરોઇડિઝમ ત્રીજા સ્થાન પર આવે છે (હાયપરથાઇરોઇડિઝમ અને ડાયાબિટીસ મેલીટસ પછી).
માંદગીને કારણે પેથોલોજીકલ ફેરફારો
પહેલેથી જ ઉલ્લેખ કર્યો છે તેમ, લોહીમાં પેરાથાઇરોઇડ હોર્મોનની માત્રામાં વધારા સાથે, શરીરમાં કેલ્શિયમ ચયાપચયનું ઉલ્લંઘન થાય છે - આ ખનિજ હાડકાંમાંથી ધોવા લાગે છે. તે જ સમયે, લોહીમાં કેલ્શિયમનું સ્તર વધે છે. હાડપિંજરની હાડકાની પેશીઓ તંતુમય દ્વારા બદલાઈ જાય છે, જે, અલબત્ત, સહાયક ઉપકરણના વિકૃતિ તરફ દોરી જાય છે.
હાઈપરપેરેથીરોઇડિઝમના લક્ષણો ફક્ત હાડકાંની રચનાના ઉલ્લંઘન સાથે જ સંકળાયેલા છે. લોહીમાં કેલ્શિયમના સ્તરમાં વધારો ઘણીવાર આંતરિક અવયવોના પેશીઓમાં કેલિસિક્શન્સની રચના તરફ દોરી જાય છે. સૌ પ્રથમ, વેસ્ક્યુલર દિવાલો અને કિડની આવા નિયોપ્લાઝમના દેખાવથી પીડાય છે. આ ઉપરાંત, કેલ્શિયમની પૃષ્ઠભૂમિ સામે, બ્લડ પ્રેશરમાં વધારો, પેટમાં સ્ત્રાવ (ઘણી વખત અલ્સેરેશન થાય છે) અને ચેતા પેશીઓમાં ક્ષતિગ્રસ્ત વહન, જે ક્ષતિગ્રસ્ત મેમરી, સ્નાયુઓની નબળાઇ અને ડિપ્રેસિવ સ્થિતિઓ સાથે છે.
હાયપરપેરાથાઇરોઇડિઝમ: લક્ષણો અને પ્રાથમિક સ્વરૂપનાં કારણો

આધુનિક વર્ગીકરણમાં, આ રોગવિજ્ .ાનના કેટલાક જૂથોને અલગ પાડવામાં આવે છે. દર્દીઓનું નિદાન હંમેશાં પ્રાથમિક હાયપરપેરિથાઇરોઇડિઝમથી થાય છે. તેના લક્ષણો ગ્રંથીઓના પ્રાથમિક નુકસાન સાથે સંકળાયેલા છે, અને 85% કેસોમાં, રોગના વિકાસનું કારણ એડેનોમા (સૌમ્ય ગાંઠ) છે.
ઘણી વાર, નિદાન કરતી વખતે, બહુવિધ ગાંઠો મળી આવે છે. ભાગ્યે જ, સ્ત્રાવનું કારણ કેન્સર છે, જે મોટાભાગના કિસ્સાઓમાં ગરદન અને માથાના ઇરેડિયેશન પછી વિકસે છે. રોગના પ્રારંભિક તબક્કામાં નોંધપાત્ર ચિહ્નો સાથે છે - નબળાઇ, થાક, સુસ્તી, ચીડિયાપણું. તેથી જ દર્દીઓ ભાગ્યે જ મદદ લે છે. કોઈ રોગ વર્ષોથી વિકાસ કરી શકે છે. આંકડા અનુસાર, મોટાભાગના કેસોમાં આ રોગનું પ્રાથમિક સ્વરૂપ મેનોપોઝની પૃષ્ઠભૂમિ સામેની સ્ત્રીઓમાં, તેમજ વૃદ્ધ લોકોમાં વિકસે છે.
રોગ અને તેની લાક્ષણિકતાઓનું ગૌણ સ્વરૂપ
ગૌણ હાયપરપેરિથાઇરોઇડિઝમ એ એક રોગ છે જે મુખ્યત્વે તંદુરસ્ત ગ્રંથીઓ સાથે વિકસે છે. પેરાથાઇરોઇડ હોર્મોનનું વધતું સ્ત્રાવ રક્તમાં કેલ્શિયમના સ્તરમાં ઘટાડોની પૃષ્ઠભૂમિ સામે થાય છે, જે, એક નિયમ તરીકે, અન્ય પેથોલોજીઓ સાથે સંકળાયેલ છે.
મોટાભાગના કેસોમાં, ફેપાલેસેમિયા એ ગંભીર કિડનીની તીવ્ર બિમારી સાથે અથવા આંતરડાની દિવાલો દ્વારા પોષક તત્વો (કેલ્શિયમ સહિત) ના માલાસોર્પ્શન સાથે સંકળાયેલ છે. પેરાથાઇરોઇડ હોર્મોનનું સ્તર પેટના રિસેક્શન પછી, તેમજ હિમોડિઆલિસીસની પૃષ્ઠભૂમિ સામે વધે છે. કારણોમાં રિકેટ્સ અને યકૃતના ગંભીર નુકસાનનો સમાવેશ થાય છે, જે વિટામિન ડીના ચયાપચયના ઉલ્લંઘન સાથે છે.
કારણો
અંત increasedસ્ત્રાવી સ્વાદુપિંડનું કાર્ય વધવાના વિકાસ માટે ત્રણ વૈશ્વિક કારણો છે:
- ડાયાબિટીસ મેલિટસ અથવા ઉપચારની ઉપચારની યુક્તિઓમાં ભૂલો: ઇન્સ્યુલિનનો વધુપડવો અથવા ખાલી પેટ પર તેનો પરિચય.
- સ્વાદુપિંડનું ગાંઠ - ઇન્સ્યુલોમા. આ એક સામાન્ય ખ્યાલ છે જે લgerન્ગરેન્સના ટાપુઓમાંથી તમામ નિયોપ્લાઝમ્સને એક કરે છે. તેમાં ઇન્સ્યુલિનોમસ, ગ્લુકોગોનોમસ, ગેસ્ટ્રિનોમાસ, સોમાટોસ્ટેટિનોમસ અને અન્યના વિકાસનો સમાવેશ થાય છે. મોટેભાગે, ઇન્સ્યુલિનોમા વિકસે છે, પરંતુ તે વસ્તીમાં ખૂબ જ દુર્લભ છે - દર વર્ષે 250 હજાર લોકો દીઠ 1 કેસ. બાકીના ઇન્સ્યુલોમસ, અનુક્રમે, પણ ઓછી આવર્તન સાથે થાય છે.
- મગજમાં સ્થાનિકીકરણ સાથેના ગાંઠો.
મોટેભાગે, વિવિધ પ્રકારનાં કોષો ઇન્સ્યુલોમાના વિકાસ અને વિકાસમાં ભાગ લે છે. લગભગ 60% ગાંઠો ઇન્સ્યુલિન ઉત્પન્ન કરે છે, પરંતુ ગેસ્ટ્રિન, સોમાટોસ્ટેટિન, સ્વાદુપિંડનું પોલીપેપ્ટાઇડ સ્ત્રાવ થઈ શકે છે. ઇન્સ્યુલોમા એડેનોમા, સૌમ્ય નિયોપ્લાઝમ અથવા એડેનોકાર્સિનોમા, જીવલેણ, ઝડપથી પ્રગતિ કરતી ગાંઠ તરીકે વિકસે છે.બાદમાંના કિસ્સામાં, ઇન્સ્યુલિનની વિશાળ માત્રામાં શરીરના સંપર્કમાં આવવા અને ગાંઠના ફેલાવાને કારણે complicationsભી થતી ગૂંચવણોને લીધે જીવલેણ પરિણામ શક્ય છે.
આંકડા મુજબ, ઇન્સ્યુલિન હોવાનું નિદાન કરનારાઓમાંથી, નીચેના મળી આવે છે:
- 80% - સૌમ્ય એડેનોમસ,
- 9% - જીવલેણ સંકેતો સાથે,
- 11% એ જીવલેણ એડેનોકાર્સિનોમસ છે.
એક ગાંઠ 35-50 વર્ષની ઉંમરે વિકસે છે, સ્ત્રીઓમાં પુરુષો કરતાં 2 ગણો વધુ જોવા મળે છે, બાળકોમાં લગભગ ક્યારેય આવતું નથી. તે વારસાગત રોગ નથી.
ઇન્સ્યુલિનના પ્રકાર
- ઇન્સ્યુલિનોમા - આ એક ઇન્સ્યુલોમા છે જેમાં વધારો ઇન્સ્યુલિન ઉત્પાદન છે (જ્યારે ફક્ત સ્વાદુપિંડની-કોષો પ્રક્રિયામાં સામેલ હોય છે). ઇન્સ્યુલિનોમાના કેસોમાં: 70% એડેનોમા છે, 30% એડેનોકાર્સિનોમા છે.
- ગ્લુકોગન (ઇન્સ્યુલોમાનો એક પ્રકાર) અત્યંત દુર્લભ છે. તે સ્વાદુપિંડના-કોષોમાંથી આવે છે, તેની વૃદ્ધિ સાથે ડાયાબિટીસ મેલીટસ તેના બધા સંકેતો સાથે વિકસે છે. તે હકીકત દ્વારા સમજાવાયું છે કે ગ્લુકોગન તેના વધુ સ્ત્રાવ સાથે રક્ત ખાંડના સ્તરમાં નોંધપાત્ર વધારો કરી શકે છે, સ્નાયુઓ અને યકૃતમાં ગ્લાયકોજેન સ્ટોર્સને તોડી નાખે છે. ગાંઠમાં જીવલેણતા હોય છે, ત્યારબાદ તે બેકાબૂ વૃદ્ધિ મેળવે છે.
- ગેસ્ટ્રિનોમા જી-કોષોમાંથી ગેસ્ટ્રિન ઉત્પન્ન કરે છે. હોર્મોન પેટની સ્થિતિને અસર કરે છે. 90% દર્દીઓમાં, તે પોતાને પેટના ગંભીર જખમ તરીકે ઝોલિંગર-એલિસન સિન્ડ્રોમ (અલ્સર્રોજેનિક સિન્ડ્રોમ) ના સ્વરૂપમાં પ્રગટ કરે છે. તે 50 વર્ષથી પુરૂષોમાં જોવા મળે છે. તે સ્વાદુપિંડના ગાંઠોમાં સૌથી વધુ જીવલેણ (70% માં) છે. ક્લિનિકલ લક્ષણો એ અલ્સર અને અતિસાર છે. અસામાન્ય gastંચા ગેસ્ટ્રિનનું સ્તર પેરિએટલ કોષોને ઉત્તેજિત કરે છે. હાઇડ્રોક્લોરિક એસિડની highંચી સામગ્રીવાળા ગેસ્ટિક રસનો મોટો જથ્થો ઉત્પન્ન થાય છે, જે પેપ્ટીક અલ્સરની રચનાનું કારણ બને છે.
- સોમાટોસ્ટેટિન - સ્વાદુપિંડના-કોષોમાંથી ગાંઠ. ઇન્સ્યુલોમસ વચ્ચે દુર્લભ. સોમાટોસ્ટેટિન, અતિશય માત્રામાં ઉત્પન્ન થાય છે, વૃદ્ધિ હોર્મોન (એસટીએચ - ગ્રોથ હોર્મોન, કફોત્પાદક ગ્રંથિમાં ઉત્પન્ન થાય છે), થાઇરોટ્રોપિક (થાઇરોઇડ હોર્મોન), ઇન્સ્યુલિન, ગ્લુકોગન, ગેસ્ટ્રિનનું સ્ત્રાવ અટકાવે છે. શિક્ષણ બહુવિધ મેટાસ્ટેસેસ (% 74% માં) માટે સંભવિત છે, આનુવંશિક વિકાર છે. ક્લિનિક વૈવિધ્યસભર છે, ત્યાં કોઈ વિશિષ્ટ ચિત્ર નથી (પિત્તાશય, ડાયાબિટીસ મેલીટસ, એનિમિયા, ઝડપી ડિહાઇડ્રેશનવાળા ઝાડા, વજન ઘટાડવાના સરળ સ્નાયુઓ પર સોમાટોસ્ટેટિનની એન્ટિસ્પેસ્ડોડિક અસરને લીધે ગેલસ્ટોન રોગ વિકસે છે). એસટીએચ (વૃદ્ધિ હોર્મોન) માં તીવ્ર ઘટાડો મુખ્ય થાઇમસ હોર્મોન (બીજું નામ થાઇમસ ગ્રંથિ) નું સેવન અવરોધિત તરફ દોરી જાય છે - થાઇમોસિન. તે કેલ્શિયમ ચયાપચય અને ન્યુરોમસ્ક્યુલર ટ્રાન્સમિશનને અસર કરે છે. બાળપણમાં, આ બાળકના જાતીય વિકાસ અને વિકાસને ધીમું કરે છે.
રોગના પ્રાથમિક લક્ષણો
પેથોલોજીના લક્ષણો ચોક્કસ હોર્મોનના સ્ત્રાવના વ્યાપ પર આધારિત છે. મોટેભાગે, ઇન્સ્યુલિનનું ઉત્પાદન વધે છે.
ક્લિનિકલ ચિત્ર વ્યક્તિગત છે, પરંતુ એવી સ્થિતિમાં અનેક વિકારો છે, જેના દ્વારા પેથોલોજી પર શંકા થઈ શકે છે. આ વ્હિપ્લ ટ્રાયડ છે - બ્લડ સુગરના ઘટાડા સાથે સંકળાયેલ લક્ષણો:
- સ્વયંભૂ હાયપોગ્લાયકેમિઆ (ઓછી સુગર એક રાતની afterંઘ, સખત મહેનત પછી અથવા ભૂખમરો પછી ચેતનાના નુકસાન સાથે નક્કી થાય છે).
- Onટોનોમિક અભિવ્યક્તિઓ (પરસેવો, તીવ્ર નબળાઇ અને શરીરમાં ધ્રુજારી, ધબકારા, અસ્વસ્થતા, ડર, ઉબકા, ચક્કર, ઉલટી, તીવ્ર ભૂખની લાગણી, ગંભીર કિસ્સાઓમાં - કોમા).
- ગ્લુકોઝ એડમિનિસ્ટ્રેશન પછી ઝડપી સુધારો.
સમય જતાં, ન્યુરોલોજીકલ લક્ષણો, સુનાવણીમાં ક્ષતિ અને દ્રષ્ટિ જોડાય છે. વધુ વખત દેખાય છે:
- સવારે અવ્યવસ્થા,
- મરકી જેવા મળતાં લાંબા સમયથી ચાલતા આંચકી,
- વનસ્પતિ વિકાર પ્રગતિ કરે છે અને વધુ વખત આવે છે: હાયપરહિડ્રોસિસ (વધુ પડતો પરસેવો), તીવ્ર નબળાઇ, ચહેરાની લાલાશ, સુસ્તી, બ્લડ પ્રેશર (બીપી), ટાકીકાર્ડિયા અથવા એરિથિમિયાના હુમલા,
- અસ્પષ્ટ ભાષણ અને અવિવેકી હલનચલન સાથે સાયકોમોટર આંદોલન, નશોની સ્થિતિ જેવી જ,
- ક્ષીણ ચેતના અપ કોમા સુધી.
આ રોગ જોખમી છે કારણ કે પ્રારંભિક તબક્કે ત્યાં કોઈ ખાસ લક્ષણો નથી. આ સ્થિતિ deepંડી થાક, એસ્ટhenનિક સિન્ડ્રોમ જેવું લાગે છે અથવા વનસ્પતિવાળું ડાયસ્ટોનિયા તરીકે થાય છે. ઘણા કિસ્સાઓમાં, ક્લિનિક ધીરે ધીરે વિકસે છે: વિક્ષેપ દેખાય છે, એકાગ્રતાનો અભાવ હોય છે, કેટલીકવાર કોઈ વ્યક્તિ ધ્યાન કેન્દ્રિત કરી શકતા નથી અને કોઈ સાદા પ્રશ્નના યોગ્ય જવાબ આપી શકતા નથી.
ભવિષ્યમાં, લોહીમાં શર્કરાનું સ્તર ઘટી જતાં, ત્યાં સાયકોમોટર આંદોલનનાં કિસ્સાઓ છે (ફેંકવાની, સમજશક્તિવાળી શોધ, અસંયોજિત હલનચલન, વાતચીત કરવામાં અસમર્થતા). અભિગમના અવ્યવસ્થા સાથે ચેતનાના મૂંઝવણના તત્વો દેખાય છે, જે વધુ વારંવાર અને પ્રગતિશીલ બને છે, સ્વપ્ન જેવું લાગે છે: કોઈ વ્યક્તિ ક્યાંક જાય છે અથવા અકલ્પ્ય અને બેભાન ક્રિયાઓ કરે છે. વનસ્પતિના હુમલાઓ પણ વધુ વારંવાર બની શકે છે: બ્લડ પ્રેશરમાં અચાનક વધારે સંખ્યામાં વધારો, હાર્ટ એટેક, પરસેવો. સ્થિતિ શુષ્ક મોં, ઉબકા, omલટી સાથે છે. એક વર્ષ પછી, હાયપોગ્લાયસીમિયાના વારંવારના એપિસોડ્સને કારણે માનસિકતામાં બદલી ન શકાય તેવા પરિવર્તનનો વિકાસ થાય છે.
ભૂખના વારંવાર હુમલા છતાં, વધુ પડતા પોષણને કારણે તેમની વચ્ચે મેદસ્વીપણું વિકસી શકે છે. મોટાભાગના કિસ્સાઓમાં, રોગના લાંબા સમય સુધી અભ્યાસક્રમ સાથે, થાક અને સ્નાયુઓની કૃશતા જોવા મળે છે.
રોગમાં વધારો
ઇન્સ્યુલિનના વધતા ઉત્પાદન સાથે સંકળાયેલ સ્વાદુપિંડનું અતિશય કાર્ય સાથે, હાયપોગ્લાયકેમિક સ્થિતિઓ અને કોમા થાય છે. લો બ્લડ સુગર સાથે સંકળાયેલ બગાડ હંમેશા ધીમે ધીમે થતો નથી. મોટેભાગે આ અચાનક થાય છે અને તે મૂર્ખ, આંચકી અથવા મનોવૃત્તિના તીવ્ર સ્વરૂપ દ્વારા પ્રગટ થાય છે.
પ્રારંભિક તબક્કાના સંકેતો એ તીવ્ર ભૂખ, હાથ કંપન, સ્વાતંત્રિક વિકૃતિઓ છે. જો તમે કાર્બોહાઇડ્રેટ્સ (ખોરાક અથવા ગ્લુકોઝ) સાથે હાયપોગ્લાયસીમિયાના વિકાસને તુરંત બંધ ન કરો તો, હુમલો વિકાસ ચાલુ રાખશે. દેખાશે:
- પરસેવો પરસેવો,
- શરીરમાં ધ્રુજારી
- ડિપ્લોપિયા (ડબલ વિઝન)
- નિશ્ચિત દેખાવ
- હેમિપ્લેગિયા.
કદાચ આલ્કોહોલિક નશો જેવું માનસિક રાજ્યનો વિકાસ: નેવિગેટ કરવામાં અસમર્થતા, આભાસ. જો સ્થિતિ સામાન્ય ન થાય તો, omલટી થાય છે, ક્લોનિક અને ટોનિક આંચકી, મૂંઝવણ, કોમાવાળા આક્રમણકારી સિન્ડ્રોમ. વારંવારના હુમલા વ્યક્તિત્વના અધોગતિ તરફ દોરી જાય છે.
ક્રોનિક હાયપોગ્લાયકેમિઆના લક્ષણો
લાંબી હાઈપોગ્લાયસીમિયા નબળાઇ, ઉદાસીનતા, કારણ વગરની થાકની લાગણી, નબળાઇ, સામાન્ય sleepંઘની પદ્ધતિ દરમિયાન સતત સુસ્તી, માથાનો દુખાવો અને ધ્યાન કેન્દ્રિત કરવામાં અસમર્થતા દ્વારા પ્રગટ થાય છે. લક્ષણો હળવા હોય છે, ક્લિનિકલ ચિત્ર હાયપોથાઇરોડિઝમ જેવું લાગે છે. સામાન્ય રીતે દર્દી ડ doctorક્ટર પાસે જતા નથી, રોગની શરૂઆત છોડી દેવામાં આવે છે. રોગવિજ્ chronicાન ક્રોનિક બને છે. દરેક લક્ષણ સમય જતાં વધે છે.
હાયપોગ્લાયકેમિક એટેકના હર્બિંગર્સ પરસેવો, કંપન, અસ્વસ્થતા, ધબકારા, બ્લડ પ્રેશરમાં ઘટાડો, ભૂખની તીવ્ર લાગણી છે. ગ્લુકોઝ લેવાથી સ્થિતિ વિક્ષેપિત થઈ શકે છે.
હાયપોંક્શનના લક્ષણો
ઘટાડો થયો સ્વાદુપિંડનું કાર્ય એ ડાયાબિટીસ છે. તે દ્વારા વર્ગીકૃત થયેલ છે:
- સતત સુકા મોં
- તીવ્ર તરસ
- પોલ્યુરિયા (પેશાબની મોટી માત્રામાં વિસર્જન),
- વજન ઘટાડો
- સતત થાક અને નબળાઇ.
જો પર્યાપ્ત સારવાર હાથ ધરવામાં આવતી નથી અથવા આહારનું ઉલ્લંઘન થાય છે, તો રોગ વધે છે, ગૂંચવણો વિકસિત થાય છે: લગભગ તમામ અવયવો અને સિસ્ટમો પ્રભાવિત થાય છે. કિડની, આંખો (અંધત્વ દેખાઈ શકે છે), રક્તવાહિની અને નર્વસ સિસ્ટમ્સ ખાસ કરીને અસર કરે છે, પગમાં લોહીનો પુરવઠો ખલેલ પહોંચે છે, ડાયાબિટીક પગ, ગેંગ્રેન વિકસે છે. સૌથી ખતરનાક ગૂંચવણ એ ડાયાબિટીસ કોમા છે.
ઇન્સ્યુલિનના હાયપોફંક્શન સાથે ડાયાબિટીઝ મેલીટસ, નુકસાનની પદ્ધતિને ધ્યાનમાં લેતા, તેને 2 પ્રકારોમાં વહેંચવામાં આવે છે:
- ઇન્સ્યુલિન આધારિત (પ્રકાર I) - cells-કોષોના વિનાશથી થાય છે, સંપૂર્ણ ઇન્સ્યુલિનની ઉણપ (દર્દીઓના 10% માં) દ્વારા વર્ગીકૃત થયેલ છે,
- બિન-ઇન્સ્યુલિન આધારિત (પ્રકાર II) - મેદસ્વી લોકોમાં વિકાસ થાય છે, શારીરિક નિષ્ક્રિયતા, તાણ સાથે, હાલની આનુવંશિક વલણ, ઇન્સ્યુલિન પ્રત્યે રીસેપ્ટર્સની સંવેદનશીલતાના ઉલ્લંઘન સાથે સંકળાયેલું છે.
હોર્મોન્સનું હાયપોફંક્શન
સ્વાદુપિંડના નુકસાન સાથેના હોર્મોન્સનું હાયપોફંક્શન વધુ વખત જોવા મળે છે અને તે ઇન્સ્યુલિનના ઉત્પાદનના ઉલ્લંઘન દ્વારા પ્રગટ થાય છે, પરિણામે - ડાયાબિટીસ મેલીટસ. હાલમાં, ઇન્સ્યુલિનની રચના અને ગુણધર્મોનો અભ્યાસ કરવામાં આવે છે, તે આ પેથોલોજીની સારવારમાં સંશ્લેષિત અને વ્યાપકપણે ઉપયોગમાં લેવાય છે. આ દર્દીઓના જીવનને લંબાવવાનું શક્ય બનાવે છે. પરંતુ દર્દીઓએ રિપ્લેસમેન્ટ ઇન્સ્યુલિન થેરેપી લેવી પડશે અને આખી જીંદગી વિશેષ આહારનું પાલન કરવું પડશે.
સ્વાદુપિંડની તકલીફ માટે નિદાન પદ્ધતિઓ
જો સ્વાદુપિંડની તકલીફની શંકા હોય, તો સંપૂર્ણ તપાસ કરવી જરૂરી છે. ઇન્સ્યુલિનોમા માટે પ્રયોગશાળાની પદ્ધતિઓ સૂચવવામાં આવે છે:
- રક્ત અને ખાંડ માટે પેશાબ પરીક્ષણો,
- જો જરૂરી હોય તો - કાર્બોહાઇડ્રેટ નાસ્તો, ઇન્સ્યુલિન, સાથે વધારાના તાણ પરીક્ષણો
- ઇન્સ્યુલિનોમાના સ્વયંભૂ હુમલો દરમિયાન, લોહીમાં ઇન્સ્યુલિનનું સ્તર નક્કી કરવામાં આવે છે.
કાર્યાત્મક પદ્ધતિઓનો ઉપયોગ થાય છે:
- અલ્ટ્રાસાઉન્ડ OBP અને ZP - એક ગાંઠ શોધવા માટે અને પડોશી અવયવોમાં ફેરફાર, જો કોઈ હોય તો,
- સીટી સ્કેન - અલ્ટ્રાસાઉન્ડ સ્કેન કરતી વખતે શંકા હોય તો.
ગ્લુકોનોમસ નિદાન કરતી વખતે:
- લોહી અને પેશાબની ખાંડ
- રક્ત ગ્લુકોગન.
- ગેસ્ટ્રિન માટે ઉપવાસ રક્ત,
- પેટ અને આંતરડાઓના મ્યુકોસ મેમ્બ્રેનમાં અલ્સર શોધવા માટે એક્સ-રે અને એન્ડોસ્કોપિક પરીક્ષા,
- ગેસ્ટ્રિક એસિડિટી.
ગાંઠનું સ્થાન ઇન્સ્યુલિનોમાની જેમ, ધોરણસર નક્કી કરવામાં આવે છે.
રોગની સારવાર
ગાંઠો (ઇન્સ્યુલિઓમાસ) એ નીચેની પદ્ધતિઓનો ઉપયોગ કરીને સર્જિકલ સારવાર કરવામાં આવે છે:
- enucleation - સફળતાપૂર્વક રોગના પ્રારંભિક તબક્કામાં ઉપયોગ,
- અંતરનો સ્વાદુપિંડ,
- લેપ્રોસ્કોપી
ગેસ્ટ્રિનમની સારવાર એવી દવાઓ દ્વારા કરવામાં આવે છે જે હાઇડ્રોક્લોરિક એસિડના સ્ત્રાવને દબાવશે:
- પીપીઆઇ (પ્રોટોન પંપ અવરોધકો) - પેન્ટાપ્રઝોલ, રાબેપ્રઝોલ, ઓમેપ્રઝોલ,
- એચ 2-રીસેપ્ટર બ્લocકર્સ - સિમેટાઇડિન, રેનિટીડાઇન, ફેમોટિડાઇન.
ગંભીર કિસ્સાઓમાં, શસ્ત્રક્રિયાનો ઉપયોગ થાય છે - ગેસ્ટરેકટમી.
હાઈફોફંક્શનની સારવાર માટે, લો બ્લડ સુગર, કાર્બોહાઇડ્રેટ આહાર દ્વારા પ્રગટ, ગ્લુકોઝની રજૂઆત જરૂરી છે, ગાંઠના નિદાનમાં - સર્જિકલ સારવાર, કીમોથેરાપીનો કોર્સ. ઇન્સ્યુલિનને દબાવતી દવાઓ - ડાયઝોક્સાઇડ, Octક્ટોટિઓટાઇડ અને સ્વાદુપિંડનું હોર્મોન - ગ્લુકોગન સૂચવવાનું શક્ય છે. ઇન્સ્યુલિન ઘટાડતી દવાઓ એક્ઝોક્રાઇન સ્વાદુપિંડનું કાર્ય બગડે છે, તેથી તે જ સમયે એન્ઝાઇમ થેરેપીની ભલામણ કરવામાં આવે છે.
ડાયાબિટીઝ મેલિટસ, ઇન્સ્યુલિન, ખાંડ ઘટાડવાની દવાઓ, એક સખત આહારની સારવારમાં - પેવઝનરના અનુસાર ટેબલ નંબર 9 નો ઉપયોગ થાય છે. જ્યારે ઇન્સ્યુલિન સૂચવવામાં આવે છે, ત્યારે દર્દીને ઉત્પાદનોની કાર્બોહાઈડ્રેટ સામગ્રી, પરંપરાગત બ્રેડ એકમોની સંખ્યા દર્શાવતા વિશેષ કોષ્ટકનો ઉપયોગ કરવાનું શીખવવામાં આવે છે, જે કુપોષણના કિસ્સામાં ઇન્સ્યુલિનની જરૂરી માત્રાની ગણતરી માટે વાપરી શકાય છે.
સ્વાદુપિંડનું હાયપોફંક્શન અને હાઈફર્ફંક્શનથી શું વિકાસ થાય છે?
હાઈપોગ્લાયસીમિયા એ અંગના પેશીઓમાં સિક્રેટરી હાયપરએક્ટિવિટીનું મુખ્ય અભિવ્યક્તિ છે.
મોટાભાગના કેસોમાં આ રોગવિજ્ .ાનનો વિકાસ નર્વસ સિસ્ટમની ખામીને લીધે છે, તેમજ માનવ રક્તમાં ગ્લુકોઝના ઘટાડાને લીધે છે.
ગ્રંથિની દરેક પ્રકારની કાર્યાત્મક ખામીને વ્યક્તિગત રૂપે ધ્યાનમાં લેવી જોઈએ.
સ્વાદુપિંડ - એક અંગ કે જે બાહ્ય અને ઇન્ટ્રાસેક્રેટરી કાર્ય કરે છે
રોગનું ત્રીજું સ્વરૂપ
કિડની પ્રત્યારોપણ કરાવતા દર્દીઓમાં તૃતીય હાયપરપેરિથાઇરોઇડિઝમ થાય છે, અને પ્રત્યારોપણ સફળ થયું હતું.
પહેલેથી જ ઉલ્લેખ કર્યો છે તેમ, કિડની રોગ હંમેશાં પેરાથાઇરોઇડ હોર્મોનનાં સ્તરમાં વધારો સાથે હોય છે. હકીકત એ છે કે આવા પેથોલોજીઝ શરીર સાથેના કેલ્શિયમના વધતા ઉત્સર્જન સાથે હોય છે. લાંબા સમય સુધી પ hypocપોથાલેસીઆથી પેરાથાઇરોઇડ ગ્રંથીઓમાં કાયમી ફેરફાર થઈ શકે છે.રેનલ સૂચકાંકોની સંપૂર્ણ પુનર્સ્થાપન પછી પણ, દર્દીઓ હજી પણ ગ્રંથીઓનું વિક્ષેપ અનુભવે છે અને પેરાથાઇરોઇડ હોર્મોનનું સ્ત્રાવ વધારે છે.
હોર્મોન ડિસફંક્શનની ગૂંચવણો
જો સ્વાદુપિંડનું કાર્ય ઓછું કરવામાં આવે છે, તો ઇન્સ્યુલિનનું ઉત્પાદન ઓછું થાય છે અને ડાયાબિટીસ થાય છે, પર્યાપ્ત ઉપચાર અથવા આહારના ઉલ્લંઘનની ગેરહાજરીમાં, રોગ વધે છે. મુશ્કેલીઓ વિકસે છે જેમાં લગભગ તમામ અવયવો અને સિસ્ટમોના જહાજો અને પેશીઓ પ્રભાવિત હોય છે. કિડની, આંખો (અંધત્વ દેખાઈ શકે છે), રક્તવાહિની અને નર્વસ સિસ્ટમ્સ ખૂબ અસર કરે છે, પગમાં લોહીનો પુરવઠો ખલેલ પહોંચે છે, ડાયાબિટીક પગ, ગેંગ્રેન વિકસે છે. સૌથી ગંભીર ગૂંચવણ એ ડાયાબિટીસ કોમા છે.
સ્વાદુપિંડની તકલીફને સંપૂર્ણપણે ઇલાજ કરવો અશક્ય છે, પરંતુ સમયસર ઉપચાર અને પ્રારંભિક ઉપચારાત્મક અથવા સર્જિકલ સારવારથી જીવનની ગુણવત્તામાં સુધારણા શક્ય છે, અને કેટલાક કિસ્સાઓમાં તેને જાળવી રાખવું.
હાયપરપેરેથોરોઇડિઝમ સાથેની ક્લિનિકલ ચિત્ર

હાયપરપેરિથાઇરોઇડિઝમના લક્ષણો વૈવિધ્યસભર છે, કારણ કે તે ઘણી અંગ પ્રણાલીને અસર કરે છે. તદુપરાંત, ક્લિનિકલ ચિત્ર રોગની વિવિધતા, તેના વિકાસના તબક્કે, સહવર્તી પેથોલોજીઓની હાજરી, દર્દીની ઉંમર અને તે પણ લિંગ પર આધારિત છે.
પ્રથમ લક્ષણો સામાન્ય રીતે બિન-વિશિષ્ટ હોય છે. દર્દીઓ સુસ્તી અને નબળાઇના દેખાવ, ભૂખમાં ઘટાડો, nબકાના સમયાંતરે દેખાવની નોંધ લે છે. સાંધામાં પણ દુખાવો થાય છે. કેલ્શિયમના સ્તરમાં વધારો થવાથી ન્યુરોમસ્ક્યુલર આવેગના સંક્રમણમાં ફેરફાર થાય છે, દર્દીઓ પણ સ્નાયુઓમાં દુખાવો અનુભવે છે - આ રીતે હાઈપરપેરિથાઇરોઇડિઝમ વિકસે છે. વૃદ્ધ દર્દીઓના લક્ષણો, એક નિયમ તરીકે, સ્નાયુઓની નબળાઇ શામેલ છે. દર્દીઓ માટે ખુરશીમાંથી બહાર નીકળવું મુશ્કેલ છે, ચાલતી વખતે તેઓ ઠોકર ખાતા હોય છે, ઘણીવાર પડી જાય છે.
પગના સ્નાયુઓની નબળાઇને કારણે, સપાટ પગ ઘણીવાર વિકસે છે, જ્યારે ચાલતા હો ત્યારે પગમાં દુખાવો દેખાય છે. રેનલ ટ્યુબ્યુલ્સને નુકસાનને કારણે, અન્ય વિકારો શક્ય છે, ખાસ કરીને, પેશાબની માત્રામાં વધારો. ગંભીર કિસ્સાઓમાં, ભૂખ નબળાઇ અને નિર્જલીકરણને લીધે દર્દીઓ નાટકીય રીતે વજન ઘટાડે છે. શરીરમાં પ્રવાહીની અભાવ ત્વચાની સ્થિતિને અસર કરે છે - તે શુષ્ક બને છે, ધરતીનો રંગ મેળવે છે. કેલ્શિયમની ખોટ હંમેશાં ningીલા થવાની અને તંદુરસ્ત દાંત તરફ દોરી જાય છે.
હાડકાં સતત કેલ્શિયમ અને ફોસ્ફરસ ગુમાવે છે. તદુપરાંત, આ બીમારીની પૃષ્ઠભૂમિની સામે, teસ્ટિઓક્લાસ્ટ્સ, હાડકાઓને વિસર્જન કરવામાં સક્ષમ એવા કોષોનું સક્રિયકરણ અવલોકન કરવામાં આવે છે. પેરાથાઇરોઇડ હોર્મોનનું સ્તર વધવાનું પરિણામ પ્રગતિશીલ teસ્ટિઓપોરોસિસ છે.
હાડકાની ઘનતામાં ઘટાડો થવાને કારણે, અસ્થિભંગ દર્દીઓ માટે અસામાન્ય નથી. તદુપરાંત, નાના શારીરિક શ્રમ અથવા આંચકો પણ હાડકાને ઇજા પહોંચાડી શકે છે. હાડકાં ઘણીવાર એક સાથે વધતા નથી, કહેવાતા "ખોટા સાંધા" બનાવે છે. હાડપિંજરના વિકૃતિઓ, ખાસ કરીને, કરોડરજ્જુ (કાઇફોસિસ, સ્કોલિયોસિસ), છાતી અને નિતંબ, પણ જોવા મળે છે. આ, અલબત્ત, વ્યક્તિની સુખાકારી અને ગતિશીલતાને અસર કરે છે. હાયપરપેરાથાઇરોઇડિઝમ ઘણીવાર સાંધા (ગૌટ) માં યુરિક એસિડ ક્રિસ્ટલ્સના જુબાની સાથે હોય છે.
વધારે કેલ્શિયમ કિડનીના કાર્યને અસર કરે છે. ઘણીવાર પાયલોકાલીસીઅલ સિસ્ટમની અંદર, કોરલ આકારના પત્થરો રચાય છે. સારવારની ગેરહાજરીમાં, રેનલ નિષ્ફળતા ઘણીવાર વિકસે છે, જે, અરે, બદલી ન શકાય તેવું છે - ઘણીવાર દર્દીને કિડની ટ્રાન્સપ્લાન્ટની જરૂર હોય છે.
આ રોગ પાચનતંત્રને અસર કરે છે. દર્દીઓ ભૂખ, પેટનું ફૂલવું, કબજિયાત, ઉબકા અને પેટમાં દુખાવોની ફરિયાદ કરે છે. લોહીમાં કેલ્શિયમની વધુ માત્રા સાથે, પિત્તાશય અને પcનકreatરેટિક નલિકામાં પત્થરોની રચના બાકાત નથી, જે કોલેસીસાઇટિસ અને સ્વાદુપિંડનો વિકાસ તરફ દોરી જાય છે. માર્ગ દ્વારા, સ્ત્રીઓમાં હાયપરપેરેથાઇરismઇડિઝમના લક્ષણો ઘણીવાર ગર્ભાવસ્થા દરમિયાન બગડે છે, જે ફક્ત માતા માટે જ નહીં, પણ બાળક માટે પણ ખૂબ જ જોખમી છે.

કેલ્શિયમના સ્તરમાં વધારો નર્વસ સિસ્ટમની કામગીરીને અસર કરે છે અને ઘણીવાર માનસિક પરિવર્તનનું કારણ બને છે.દર્દીઓ ઉદાસીનતા, અસ્વસ્થતા અને કેટલીક વખત જુદી જુદી તીવ્રતાનું ઉદાસીનતા જોઇ શકે છે. સુસ્તી, અશક્ત મેમરી અને જ્ognાનાત્મક ક્ષમતાઓ દેખાય છે. સૌથી ગંભીર કિસ્સાઓમાં, બિમારી મૂંઝવણ અને તીવ્ર માનસિકતા સાથે હોય છે.
બાળકોમાં હાયપરપેરાથાઇરોઇડિઝમ કેવી દેખાય છે તે વિશેના પ્રશ્નોમાં માતાપિતાને રસ હોય છે. આ કિસ્સામાં લક્ષણો, ઉપચાર અને મુશ્કેલીઓ સમાન છે. પરંતુ જો આપણે રોગના પ્રાથમિક સ્વરૂપ વિશે વાત કરી રહ્યા છીએ, તો તે સામાન્ય રીતે આનુવંશિક આનુવંશિકતા સાથે સંકળાયેલું છે. જો રોગ જીવનના પ્રથમ મહિના અથવા વર્ષોમાં દેખાયો, તો બાળકના શારીરિક અને માનસિક વિકાસમાં વિલંબ જોવા મળે છે.
હાયપરપેરેથાઇરોઇડિઝમ: નિદાન
આ કિસ્સામાં, તે ડાયગ્નોસ્ટિક્સ છે જે અત્યંત મહત્વપૂર્ણ છે. હાયપરપેરિથાઇરોઇડિઝમના લક્ષણો ધીરે ધીરે વધે છે, અને કેટલીકવાર તે સંપૂર્ણપણે ગેરહાજર રહે છે. તેથી જ, શરૂઆત માટે, લોહી અને પેશાબની પ્રયોગશાળા પરીક્ષણો કરવામાં આવે છે. લોહીના નમૂનાઓના અધ્યયન દરમિયાન, તમે કેલ્શિયમના સ્તરમાં વધારો અને ફોસ્ફેટ્સની માત્રામાં ઘટાડો નોંધશો. પેશાબનું વિશ્લેષણ કરતી વખતે, બંને તત્વોની વધેલી માત્રા મળી આવે છે. આ અભ્યાસ બે વાર હાથ ધરવામાં આવે છે - જો તેઓ સમાન પરિણામો આપે છે, તો પેરાથાઇરોઇડ હોર્મોન માટે રક્ત પરીક્ષણ કરવામાં આવે છે.

હોર્મોનના સ્તરમાં વધારો એ હાયપરપેરિથાઇરોઇડિઝમની હાજરી સૂચવે છે, પરંતુ તે માત્ર રોગની હાજરી સ્થાપિત કરવા માટે જ નહીં, પણ તેનું કારણ નક્કી કરવા માટે પણ મહત્વપૂર્ણ છે. પ્રથમ, અલ્ટ્રાસાઉન્ડ સ્કેન કરવામાં આવે છે જે નિષ્ણાતને પેરાથાઇરોઇડ ગ્રંથિના કદમાં વધારો અથવા નિયોપ્લાઝમની હાજરી જોવા માટે મદદ કરે છે. વધુમાં, ચુંબકીય રેઝોનન્સ ઇમેજિંગ અને ગણતરી કરેલ ટોમોગ્રાફી કરવામાં આવે છે - આ કાર્યવાહી વધુ સચોટ માહિતી પ્રદાન કરે છે.
દર્દીને મુશ્કેલીઓ છે કે કેમ તે શોધવા માટે કિડની અને હાડપિંજર સિસ્ટમની તપાસ કરવાની ખાતરી કરો.
હાયપરક્લેસિમિક કટોકટી અને તેની સારવાર
હાયપરક્લેસિમિક કટોકટી એ એક તીવ્ર સ્થિતિ છે જે લોહીમાં કેલ્શિયમના સ્તરમાં તીવ્ર વધારો સાથે વિકસે છે. આવી પેથોલોજી શરીરને ખતરનાક નુકસાન તરફ દોરી જાય છે અને 50-60% કેસોમાં મૃત્યુ તરફ દોરી જાય છે.
સદભાગ્યે, કટોકટીને હાયપરપેરાથાઇરોઇડિઝમની એક દુર્લભ ગૂંચવણ માનવામાં આવે છે. વિવિધ પરિબળો તેને ઉશ્કેરણી કરી શકે છે, જેમાં ચેપ, મોટા હાડકાંના અસ્થિભંગ, ચેપ, માદક દ્રવ્યોનો સમાવેશ થાય છે. જોખમના પરિબળોમાં ગર્ભાવસ્થા, નિર્જલીકરણ અને કેલ્શિયમ અને વિટામિન ડી, થિઆઝાઇડ મૂત્રવર્ધક પદાર્થવાળા ઉત્પાદનો સહિત કેટલીક દવાઓનો ઉપયોગ શામેલ છે. હાઈપરપેરિથાઇરોઇડિઝમવાળા દર્દીઓએ કાળજીપૂર્વક તેમના આહારની દેખરેખ રાખવી જરૂરી છે, કેલ્શિયમ અને વિટામિન ડીમાં વધારે ખોરાકને બાદ કરતા, કટોકટીના વિકાસમાં ઓછામાં ઓછી ભૂમિકા પૂરતી ઉપચાર અને ભૂલભરેલા નિદાનની અભાવ દ્વારા ભજવવામાં આવતી નથી.
હાયપરકેલેમિક કટોકટી ઝડપથી વિકસે છે. પ્રથમ, દર્દીઓમાં તીવ્ર તીવ્ર પેટમાં દુખાવો, તીવ્ર ઉલટી સહિત પાચક તંત્રના વિકાર હોય છે. શરીરના તાપમાનમાં વધારો નોંધવામાં આવે છે. દર્દીઓ હાડકામાં દુખાવો અને માંસપેશીઓની નબળાઇની ફરિયાદ કરે છે. નર્વસ સિસ્ટમમાંથી વિકાર પણ દેખાય છે, હતાશા અને હતાશાથી શરૂ કરીને, સાઇકોસાઇઝથી સમાપ્ત થાય છે. માંદા વ્યક્તિની ત્વચા શુષ્ક થઈ જાય છે, ખંજવાળ દેખાય છે.
રક્તસ્રાવ વિકારને કારણે, ડીઆઈસી વિકસાવવાનું શક્ય છે. કદાચ આંચકો રાજ્યનો વિકાસ. કાર્ડિયાક એરેસ્ટ અથવા શ્વસન સ્નાયુના લકવોના પરિણામે દર્દીનું મૃત્યુ થાય છે.
હાયપરપેરેથીરોઇડિઝમ સારવારની પદ્ધતિઓ

હાયપરપેરthyથાઇરોઇડિઝમ એટલે શું તે વિશેના પ્રશ્નોને આપણે પહેલેથી જ સંબોધિત કર્યા છે. આ કિસ્સામાં લક્ષણો અને સારવાર નજીકથી સંબંધિત છે. જો આપણે ગાંઠની રચના સાથે સંકળાયેલા રોગના પ્રાથમિક સ્વરૂપ વિશે વાત કરી રહ્યા છીએ, તો નિયોપ્લાઝમની સર્જિકલ દૂર કરવું શક્ય છે. Alwaysપરેશન હંમેશા હાથ ધરવામાં આવતું નથી. હકીકત એ છે કે દર્દીને કોઈ ખાસ અસુવિધા પેદા કર્યા વિના, આ રોગ દાયકાઓ સુધી વિકાસ કરી શકે છે. હા, અને મોટાભાગે વૃદ્ધ લોકો તેનાથી પીડાય છે, જે વધારાની મુશ્કેલીઓ .ભી કરે છે.
શસ્ત્રક્રિયાની જરૂરિયાત અંગેનો નિર્ણય ડ doctorક્ટર દ્વારા લેવામાં આવે છે.એવું માનવામાં આવે છે કે લોહીમાં કેલ્શિયમના સ્તરમાં તીવ્ર વૃદ્ધિ (3 એમએમઓએલ / એલ કરતા વધુ) અને કિડનીના કાર્યમાં તીવ્ર ક્ષતિ સાથે સર્જરી જરૂરી છે. પ્રક્રિયાના સંકેતો એ વિસર્જન પ્રણાલીમાં પત્થરો, પેશાબની સાથે કેલ્શિયમનું નોંધપાત્ર નુકસાન, હાયપરક્લેસિમિક કટોકટીનો ઇતિહાસ, તેમજ ગંભીર ઓસ્ટીયોપોરોસિસ છે.
જો ડ doctorક્ટરએ ગાંઠ અથવા ગ્રંથિને દૂર કરવાની (તેના હાયપરટ્રોફી સાથે) ન લેવાનું નક્કી કર્યું છે, તો પછી પણ દર્દીઓની નિયમિત તપાસ કરવી જરૂરી છે - વર્ષમાં ઓછામાં ઓછા 1-2 વખત કિડની અને હાડકાના ઉપકરણોનો અભ્યાસ કરવો મહત્વપૂર્ણ છે. બ્લડ કેલ્શિયમ અને બ્લડ પ્રેશરનું સતત નિરીક્ષણ મહત્વપૂર્ણ છે.
ગૌણ સ્વરૂપની વાત કરીએ તો, હાયપરપેરેથીરોઇડિઝમની સારવાર પ્રાથમિક રોગોને દૂર કરવા માટે ઉકળે છે. રક્તમાં કેલ્શિયમની ઉણપને દવા દ્વારા દૂર કરી શકાય છે - દર્દીઓમાં આ ખનિજ ધરાવતી દવાઓ સૂચવવામાં આવે છે, તેમજ વિટામિન ડી એવી ઘટનામાં કે જ્યારે દવાઓ લેવી અપેક્ષિત અસર ન આપે, તો ગ્રંથિના ભાગોની સર્જિકલ ઉત્તેજના થઈ શકે છે.
સ્યુડોહાઇપરપેરેથાઇરોઇડિઝમ અને તેની લાક્ષણિકતાઓ
આધુનિક દવા કહેવાતા સ્યુડોહાઇપરપેરાથીરોઇડિઝમ માટે પણ જાણીતી છે. આ એકદમ દુર્લભ રોગ છે જે સમાન લક્ષણો સાથે છે. તેમ છતાં, પેથોલોજી સૌથી પેરાથાઇરોઇડ ગ્રંથીઓના કાર્ય સાથે સંકળાયેલ નથી.
દર્દીમાં જીવલેણ નિયોપ્લેઝમ હોય છે જે કિડની, ફેફસાં, સસ્તન ગ્રંથીઓ અને અન્ય અવયવોમાં સ્થાનીકૃત થઈ શકે છે. આ ગાંઠોમાં એવા કોષો હોય છે જે પેરાથાઇરોઇડ હોર્મોન પ્રત્યેની તેમની ક્રિયાપદ્ધતિમાં સક્રિય પદાર્થો સમાન પેદા કરવા સક્ષમ છે. આવા રોગ સાથે, હાડકાની પેશીઓના વિસર્જનને કારણે લોહીમાં કેલ્શિયમના સ્તરમાં વધારો જોવા મળે છે. આ એક અત્યંત જોખમી બિમારી છે જે મૃત્યુ તરફ દોરી શકે છે.
દર્દીઓ માટે આગાહીઓ
હવે તમે જાણો છો કે હાઈપરપેરિથાઇરોઇડિઝમ કેવી રીતે વિકસે છે. સ્ત્રીઓમાં લક્ષણો અને સારવાર, ખાસ કરીને બાળકોમાં રોગનો કોર્સ, એ મહત્વના મુદ્દાઓ છે. પણ કઈ આગાહીઓ ગણી શકાય? પરિણામો કયા વિકાસના તબક્કે રોગને શોધી કા .વામાં આવ્યા તેના પર આધાર રાખે છે.
જો આપણે પ્રારંભિક પ્રાથમિક હાયપરપેરિથાઇરોઇડિઝમ વિશે વાત કરી રહ્યા છીએ, તો સમયસર સારવાર સાથે, પૂર્વસૂચન અનુકૂળ છે. આંતરિક અવયવો અને નર્વસ સિસ્ટમના લક્ષણો થોડા અઠવાડિયા પછી અદૃશ્ય થઈ જાય છે. હાડકાની રચના થોડા વર્ષોમાં પુન beસ્થાપિત થઈ શકે છે. અદ્યતન કેસોમાં, દર્દીઓ હાડપિંજરની વિકૃતિઓ જાળવી શકે છે જે જીવનની ગુણવત્તાને અસર કરે છે, પરંતુ તે જોખમી નથી.
જો કિડનીને નુકસાન થાય છે, તો શસ્ત્રક્રિયા પછી પણ, રેનલ નિષ્ફળતા પ્રગતિ કરી શકે છે. કોઈ પણ સંજોગોમાં, તમારે કાળજીપૂર્વક તમારી સુખાકારીનું નિરીક્ષણ કરવું જોઈએ અને નિવારક તબીબી પરીક્ષાઓમાંથી પસાર થવું જોઈએ.
એડ્રેનલ ગ્રંથીઓ માનવ અંતocસ્ત્રાવી પ્રણાલીનો જોડી કરેલો અંગ છે. તેમના ઉલ્લંઘન સાથે સંકળાયેલ સૌથી સામાન્ય સમસ્યાઓ હાયપોફંક્શન અને હાયપરફંક્શન છે. પ્રથમ કિસ્સામાં, જોડી થયેલ અંતocસ્ત્રાવી ગ્રંથીઓ, પૂરતા પ્રમાણમાં હોર્મોન્સનું સંશ્લેષણ કરવાની ક્ષમતા ગુમાવે છે, અને બીજામાં, તેનાથી વિપરીત, તેઓ ખૂબ ઉત્પાદન કરે છે.
એડ્રેનલ ગ્રંથીઓ શું છે?
આ અંતocસ્ત્રાવી અંગ કિડનીના ઉપરના ભાગની સીધી સીધી ગ્રંથીઓની એક નાની જોડી છે. જમણી એડ્રેનલ ગ્રંથિ ત્રિકોણની આકારમાં છે, અને ડાબી બાજુ અર્ધચંદ્રાકાર છે.
આ જોડીવાળા અંગ દ્વારા ઉત્પાદિત હોર્મોન્સ રક્ત પરિભ્રમણમાં પ્રવેશ કરે છે અને શરીરના જીવન માટે મહત્વપૂર્ણ છે. દરેક એડ્રેનલ ગ્રંથિમાં બે જુદા જુદા ભાગો હોય છે: આંતરિક મગજનો અને બાહ્ય કોર્ટીકલ સ્તરો. અમુક સંજોગોમાં આ ગ્રંથીઓના કાર્યમાં ઘટાડો થવાની દિશામાં અને વધારો બંને તરફ દોરી શકે છે.
એડ્રેનલ હાઈફર્ફંક્શનનું વર્ગીકરણ
આ જોડીવાળા ગ્રંથીઓના આચ્છાદનમાં મગજનું સ્તર, રેટિના, ગ્લોમેર્યુલર અને બંડલ ઝોન હોય છે. દરેક એડ્રેનલ કોર્ટેક્સ હોર્મોન્સ ઉત્પન્ન કરે છે. નીચેની વિકૃતિઓ તેમના કાર્યમાં વિક્ષેપ લાવી શકે છે:
- લોહીમાં ઇલેક્ટ્રોલાઇટ્સની સંખ્યાને નિયંત્રિત કરતા વધુ પ્રમાણમાં મીનરલકોર્ટિકોઇડ્સ,
- એડ્રેનલ હાઇપરએન્ડ્રોજેનિઝમ,
- અતિશય કેટેલોમિનાઇન્સ, જે જીવલેણ ગાંઠમાંથી અથવા તણાવ હેઠળ રચાય છે,
- વધારાનું ગ્લુકોકોર્ટિકોઇડ્સ, સામાન્ય બ્લડ પ્રેશર, પ્રતિરક્ષા અને ચયાપચય જાળવવા માટે જવાબદાર.

એડ્રેનલ ગ્રંથીઓ: અતિસંવેદનશીલતા અને હાયપોફંક્શન
અંતocસ્ત્રાવી પ્રણાલીના જોડીવાળા અંગને લોહીથી પુરા પાડવામાં આવે છે. તેની પ્રવૃત્તિ વિના જીવન અશક્ય છે. ઉદાહરણ તરીકે, એડ્રેનલ ગ્રંથીઓ દૂર થયાના થોડા દિવસ પછી પ્રાણી મૃત્યુ પામે છે.
હાઈપરફંક્શન અને હાયપોફંક્શન એ શરીરમાં એક ગંભીર અવ્યવસ્થા છે. એડ્રેનલ ગ્રંથિની પ્રવૃત્તિમાં ઘટાડો એ પ્રાથમિક અને ગૌણ છે. ગ્રંથીઓના કોર્ટીકલ પદાર્થમાં વિનાશક ઉલટાવી શકાય તેવું પ્રક્રિયાઓ દરમિયાન પ્રાથમિક સ્વરૂપ રચાય છે, અને ગૌણ એક હાયપોથેલેમિક-કફોત્પાદક પ્રણાલીના ઉલ્લંઘનથી પરિણમે છે.
એડ્રેનલ અપૂર્ણતાનું મુખ્ય લક્ષણ ત્વચાની રંગદ્રવ્ય છે. તે શરીરના નીચેના ભાગોમાં, નિયમ તરીકે, ઘાટા થવાનું શરૂ કરે છે: ગરદન, હાથ અને ચહેરો.
એડ્રેનલ કોર્ટેક્સની હાઈફર્ફંક્શન એ અંગની પ્રવૃત્તિનું ઉલ્લંઘન છે, બાળકોમાં સેક્સ હોર્મોન્સની શરૂઆત સાથે. આ બધા અકાળ તરુણાવસ્થા તરફ દોરી શકે છે. કિસ્સાઓ વર્ણવવામાં આવે છે જ્યારે 4-6 વર્ષની વયના છોકરાઓની જાતીય ઇચ્છા હોય છે, દા grewી વધતી હતી, અને જનનાંગો કદમાં પહોંચતા, પુખ્ત વયે.
ગ્લુકોકોર્ટિકોઇડ્સના વધતા ઉત્પાદન સાથે એડ્રેનલ ગ્રંથીઓની હાઈફર્ફંક્શન, ગાંઠો સાથે થઈ શકે છે, જે ઇટસેન્કો-કુશિંગ સિન્ડ્રોમના વિકાસને ઉશ્કેરે છે. આ એકદમ ગંભીર રોગ છે.
એડ્રેનલ ગ્રંથીઓની હાઈફર્ફંક્શન, તેમજ હાયપોફંક્શન, મોટેભાગે શરીરમાં ગંભીર રોગવિજ્ .ાનની હાજરી સૂચવે છે, તેથી રોગના પ્રથમ સંકેતોને અવગણશો નહીં, પરંતુ નિષ્ણાતની સલાહ લેવી વધુ સારું છે.

સ્વાદુપિંડનું હોર્મોન્સ
સ્વાદુપિંડનું ઇન્સ્યુલિન હાઈપરફંક્શન
સ્વાદુપિંડનો અંતocસ્ત્રાવી ભાગ 3 હોર્મોન્સ બનાવે છે:
ઇન્સ્યુલિન ગ્લાયકોજેન સંશ્લેષણ માટે જવાબદાર છે અને સ્નાયુઓમાં સુગર ઓક્સિડેશન સાથે સંકળાયેલ છે. જ્યારે લ Lanંગરેહન્સના ટાપુઓ કાર્ય કરવાનું બંધ કરે છે, ત્યારે લોહીમાં ખાંડની સાંદ્રતા ઝડપથી વધે છે. આ સ્થિતિને હાઇપરગ્લાયકેમિઆ કહેવામાં આવે છે.
જ્યારે ખાંડ પેશાબમાં દેખાય છે, ત્યારે ગ્લુકોસુરિયા વિકસે છે. જો લોહીમાં તેની સાંદ્રતા ઓછી થાય છે, તો હાયપોગ્લાયકેમિઆ વિકસે છે. ન્યુરો-હ્યુમર અને ન્યુરલ મિકેનિઝમ્સના માધ્યમથી હોર્મોન સ્ત્રાવના નિયમન હાથ ધરવામાં આવે છે.
ગ્લુકોગન એ ઇન્સ્યુલિન વિરોધી છે. તે હાયપરગ્લાયકેમિઆના વિકાસ સાથે, યકૃતમાં ગ્લાયકોજેનની સાંદ્રતા ઘટાડે છે. લિપોકેઇન આ અંગમાંથી ચરબીને દૂર કરવા સાથે સંકળાયેલ છે. હોર્મોનની પ્રવૃત્તિ ચરબીમાં કાર્બોહાઇડ્રેટ્સના પરિવર્તનને અટકાવવામાં મદદ કરે છે.
એવી ઘણી રીતો છે કે ગ્રંથિના હોર્મોન્સ કાર્બોહાઇડ્રેટ ચયાપચયને અસર કરી શકે છે. ઇન્સ્યુલિનનો આભાર, ગ્લુકોઝ સેલ મેમ્બ્રેન દ્વારા પ્રવેશ કરે છે. આ હોર્મોન ઉત્સેચકોના સંશ્લેષણને પ્રોત્સાહન આપે છે. તેઓ ગ્લાયકોજેનનું સંશ્લેષણ કરે છે, ગ્લુકોઝનું ઓક્સિડાઇઝ કરે છે. ગ્લુકોગનની પ્રવૃત્તિને લીધે, ગ્લાયકોજેન તૂટેલા એન્ઝાઇમની સામગ્રી વધે છે.
નબળા સેક્સ એડ્રેનલ હાઈફર્ફંક્શન કેવી રીતે પ્રદર્શિત કરે છે?
હોર્મોન્સની અતિશય રચના સાથેની સ્ત્રીઓમાં નીચે મુજબનાં લક્ષણો છે.
- ખીલ,
- ત્વચાની રંગદ્રવ્ય,
- ડિપ્રેસિવ રાજ્ય.
જો સગર્ભા સ્ત્રીને હાયપરએન્ડ્રોજેનિઝમનું નિદાન થાય છે, તો બીજા શબ્દોમાં કહીએ તો, પુરુષ હોર્મોન્સનું ઉત્પાદન વધ્યું છે, તો પછી કસુવાવડ ટાળવા માટે સ્ત્રીરોગચિકિત્સક દ્વારા સતત નિરીક્ષણ કરવું આવશ્યક છે. મોટેભાગે, આવી બિમારીની સારવાર માટે, કોર્ટિસોલના કૃત્રિમ એનાલોગનું સંચાલન, જે એન્ડ્રોજેન્સના ઉત્પાદનને દબાવતું હોય છે, સૂચવવામાં આવે છે. આ જોડીવાળા અંગની પ્રવૃત્તિને સામાન્ય બનાવવા માટે, બી અને સી વિટામિન્સ અને માઇક્રોઇલેમેન્ટ્સ સૂચવવામાં આવી શકે છે.
આ ઉપરાંત, સ્ત્રીઓમાં જોડીવાળા ગ્રંથીઓની પ્રવૃત્તિના ઉલ્લંઘનના કિસ્સામાં, બાળકની કલ્પના અને બેરિંગ સાથે સમસ્યાઓ .ભી થઈ શકે છે.સ્ત્રીઓમાં એડ્રેનલ ગ્રંથીઓની હાઈફર્ફંક્શન ઘણીવાર ભગ્નના વિકાસ, છાતીમાં દુખાવો, માસિક અનિયમિતતા અને ગર્ભાશયના કદમાં ઘટાડો દ્વારા પણ પ્રગટ થાય છે.
ગર્ભનિરોધક લેતી સ્ત્રીને જોડીવાળા ગ્રંથીઓના કાર્યને સામાન્ય બનાવવા માટે તેમને લેવાનું બંધ કરવું પડશે. સામાન્ય રીતે, જો કોઈ સ્ત્રીને એડ્રેનલ ગ્રંથિની અતિશયતા હોય, તો તેણે પોતાની જીવનશૈલી બદલવી પડશે, તણાવપૂર્ણ પરિસ્થિતિઓને ટાળવી પડશે અને, અલબત્ત, સારી આરામ કરવો પડશે. આવા ઉલ્લંઘન સાથે યોગ્ય રીતે ખાવું તેની ખાતરી કરો. આ ઉપરાંત, એ જાણવું જરૂરી છે કે આવી બિમારીથી એડ્રેનલ ગ્રંથીઓ અન્ય કયા ભારણનો અનુભવ કરી શકે છે. રોગના લક્ષણો, નિદાન અને જોડી ગ્રંથિની અપૂર્ણતાની સમયસર સારવાર, આરોગ્યને ઝડપથી પુન restoreસ્થાપિત કરી શકે છે.
પેથોલોજીના કારણો
એડ્રેનલ કોર્ટેક્સની હાઈફર્ફંક્શન ગ્રંથિની કોષોની અતિશય પ્રવૃત્તિના પરિણામે થાય છે. આ સુવિધા કાર્યાત્મક વિકાર સાથે અથવા બળતરા પ્રક્રિયાઓના વિકાસને કારણે દેખાય છે. બાળકોમાં, એડ્રેનલ હાઈપરફંક્શન ભાગ્યે જ જોવા મળે છે.

તેના નિર્માણના કારણો ભિન્ન હોઈ શકે છે, પરંતુ સૌથી સામાન્ય છે:
- હાયપરપ્લાસિયા એ જોડીવાળા ગ્રંથિના કદમાં ફેરફાર છે.
- શરીરની કાર્યાત્મક વિકૃતિઓ: ડાયાબિટીઝ, મેદસ્વીપણું, બાળક બેરિંગ, તાણ.
- એડ્રેનલ ગ્રંથીઓને અસર કરતી ગાંઠો.
રોગના લક્ષણો
એડ્રેનલ ગ્રંથીઓની બળતરા અને અન્ય રોગવિજ્ pathાનને શોધવા માટે નિદાન હાથ ધરવામાં આવે છે, પરંતુ કેટલાક ચિહ્નો તેના વિના પણ શરીરમાં હાલના વિકારો સૂચવે છે. ઉદાહરણ તરીકે, તેમની અતિશય ક્રિયા સાથે, દર્દીને પેટમાં દુખાવો લાગે છે, કબજિયાત અથવા ઝાડાથી પીડાઈ શકે છે.
એડિસનનો રોગ પોતાને સરળ અને હાડપિંજરના સ્નાયુઓના સ્વરમાં ઘટાડો, સ્નાયુઓની નબળાઇ, મ્યુકોસ મેમ્બ્રેન અને ત્વચાની હાયપરપીગમેન્ટેશનમાં પોતાને મેનીફેસ્ટ કરે છે. પ્રારંભિક તબક્કે મેલાનોસિસ ગ્રુવ્સ અને ત્વચા ફોલ્ડ્સના સ્તરે થાય છે, પછી ફેલાયેલા પાત્રને પ્રાપ્ત કરે છે. કોર્ટીસોન અને એલ્ડોસ્ટેરોનના એડ્રેનલ ગ્રંથિના ઉત્પાદનમાં ઘટાડો અને મેલાનોફોર્મ પીટ્યુટરી હોર્મોનના સ્ત્રાવમાં વધારો થવાને કારણે આ રોગવિજ્ .ાન વિકસે છે.

પરંતુ કુશિંગના સિન્ડ્રોમ સાથે, સ્પષ્ટ લક્ષણો એ ચંદ્ર આકારનો, લાલ રંગનો ગોળો ચહેરો, ત્વચાની પાતળા થવા અને ગળા પર ચરબીનો જથ્થો છે. મોટાભાગના કિસ્સાઓમાં, ડાયાબિટીસ મેલીટસ લોહીમાં ગ્લુકોઝની સાંદ્રતામાં વધારો થવાને કારણે થાય છે, કારણ કે સ્વાદુપિંડ ઇન્સ્યુલિનની જરૂરી માત્રા ઉત્પન્ન કરતું નથી. બાળકો અને સ્ત્રીઓમાં પુરૂષ સેક્સ હોર્મોન્સના વધુ પડતા સ્ત્રાવ સાથે, વાળની મજબૂત વૃદ્ધિ અને બ્લડ પ્રેશરમાં વધારો નોંધવામાં આવે છે.
શરીરમાં ગ્લુકોકોર્ટિકોસ્ટેરોઇડ્સનો અભાવ હાયપોગ્લાયસીમિયા, વજન ઘટાડવું, હાયપોટેન્શન, અશક્ત રક્તવાહિની તંત્ર અને પાચનના દેખાવને ઉશ્કેરે છે. તદુપરાંત, ધમનીય હાયપોટેન્શનને લીધે, હૃદયના કદમાં ઘટાડો શક્ય છે.
એડ્રેનલ હાઈફર્ફંક્શનનું નિદાન
નિદાન કરતા પહેલા, ડ doctorક્ટર પ્રથમ દર્દીની તપાસ કરે છે અને એનામેનેસિસ એકત્રિત કરે છે. પછી તે હોર્મોનલ સ્થિતિ અને કોર્ટિસોલના સ્તરનું આકારણી કરવા માટે તેને લોહી અને પેશાબ માટે મોકલે છે. આ ઉપરાંત, દર્દી અલ્ટ્રાસાઉન્ડ અને એમઆરઆઈમાંથી પસાર થાય છે.

જોડી થયેલ અંતocસ્ત્રાવી ગ્રંથીઓના કાર્યને સામાન્ય કેવી રીતે બનાવવું?
એડ્રેનલ હાયપરફંક્શનની સારવાર બદલાઈ શકે છે. ઉદાહરણ તરીકે, જો ગાંઠમાં તેમની પ્રવૃત્તિના અવ્યવસ્થાનું કારણ છે, તો પછી, મોટા ભાગે, સર્જિકલ દૂર કરવાનું સૂચન કરવામાં આવશે. સામાન્ય રીતે, આવા ઓપરેશન પછી, મોટાભાગના લક્ષણો વધારાના ઉપચાર વિના તેમના પોતાના પર જ જાય છે.
આ રોગની તબીબી સારવાર ગ્લુકોકોર્ટિકોઇડ્સના વિવિધ સંયોજનો પર આધારિત છે: કોર્ટીસોન એસિટેટ, હાઇડ્રોકોર્ટિસોન, ડેક્સામેથાસોન. તદુપરાંત, સ્ત્રી અને પુરુષ સેક્સ હોર્મોન્સ જેવા કે એસ્ટ્રોજન અને એન્ડ્રોજન સૂચવી શકાય છે. વધુમાં, મીઠાનું સેવન ઘટાડવાની ભલામણ કરવામાં આવે છે.
વધુ પડતા હોર્મોન ઉત્પાદન સાથે હર્બલ પૂરક
જો તમને એડ્રેનલ હાઈફર્ંક્શનનું નિદાન થયું હોય તો તમારે અસ્વસ્થ થવું અને છોડવું જોઈએ નહીં.લોક ઉપાયો સાથેની સારવાર આ જોડીવાળા અંતocસ્ત્રાવી અંગોની કામગીરીમાં સુધારો કરવામાં મદદ કરશે.
રોગનિવારક હેતુઓ માટે, તમે inalષધીય લંગવાર્ટનો ઉપયોગ કરી શકો છો, જેનાં પાંદડા અને દાંડી તાજી ખાવાની મંજૂરી છે. તેમાં ઘણા ઉપયોગી ખનિજો અને વિટામિન હોય છે. એડ્રેનલ હાઈફર્ફંક્શનની સારવાર માટે આ છોડમાંથી ડેકોક્શન તૈયાર કરવામાં આવે છે, જે હોર્મોન્સના ઉત્પાદનને ઉત્તેજિત કરે છે.
ટિંકચર તૈયાર કરવા માટે, તમારે 30 ગ્રામ સુકા ઘાસ તૈયાર કરવાની જરૂર છે. તે ઉકળતા પાણીથી રેડવામાં આવે છે અને સંપૂર્ણપણે ઠંડું થવા માટે બાકી છે. પછી પરિણામી મિશ્રણ સારી રીતે ફિલ્ટર થાય છે. દિવસમાં ઓછામાં ઓછા 4 વખત સૂપ લો, 250 મિલી, પ્રાધાન્ય ભોજન પહેલાં 30 મિનિટ. સારવારનો સમયગાળો 2-3 મહિના છે.
એડ્રેનલ હાઈપરફંક્શન સાથે પણ, તે કાળા અને સફેદ શેતૂરના ડેકોક્શનનો ઉપયોગ કરવા માટે ઉપયોગી છે. આ પીણું બનાવવા માટે તમારે શેતૂરના પાંદડાની જરૂર પડશે. પ્રથમ તેઓ સારી રીતે ધોવા જોઈએ, પછી ઉડી અદલાબદલી. 1 લિટર પાણીમાં, 4 ચમચી સમારેલા પાંદડા ઉમેરો અને ઓછી ગરમી પર 15 મિનિટ સુધી રાંધવા. ઠંડુ મિશ્રણ ફક્ત તાણ કરશે. નિયમિત ચાની જેમ, તેને પીવાની ભલામણ કરવામાં આવે છે. સ્વાદ સુધારવા માટે, પીણામાં એક ચમચી મધ ઉમેરો.
એડ્રેનલ કોર્ટેક્સના અપૂર્ણતાના વિકાસને રોકવા માટે, પોષણમાં કેટલાક નિયમોનું પાલન કરવું હિતાવહ છે. તે વટાણા, ચોકલેટ, કઠોળ, કોકો, મજબૂત ચા અને અખરોટનો ઉપયોગ છોડી દેવા યોગ્ય છે. કાચા ચિકન યોલ્સ, ડુંગળી, તાજી વનસ્પતિ, હોમમેઇડ કોટેજ પનીર અને બેકડ સફરજનને પ્રાધાન્ય આપવાનું વધુ સારું છે.
હાઇપોથાઇરોડિઝમ અને હાયપરથાઇરોઇડિઝમ એ સૌથી સામાન્ય થાઇરોઇડ પેથોલોજી છે. આંકડા અનુસાર, ઘણી વાર નહીં કરતા, 30 વર્ષ પછીની સ્ત્રીઓ આ શરતોથી પીડાય છે. રોગના પ્રારંભિક તબક્કે, તેમની સારવાર સફળતાપૂર્વક થઈ શકે છે, જ્યારે અંતમાં નિદાનથી ગંભીર ગૂંચવણો થઈ શકે છે. હાયપોથાઇરોડિઝમ અને હાયપરથાઇરોઇડિઝમ વચ્ચેનો તફાવત પાર પાડવાનું મહત્વનું છે. કોર્સની સુવિધાઓ આબેહૂબ ક્લિનિકલ ચિત્ર દ્વારા વર્ગીકૃત કરવામાં આવે છે, તે જાણીને કે તમે સમયસર આ રોગની ઓળખ કરી શકો અને તમારા સ્વાસ્થ્યને જાળવી શકો.
થાઇરોઇડ ગ્રંથિ ગળાના આગળના ભાગ પર થાઇરોઇડ કોમલાસ્થિના સ્તરે સ્થિત છે. શ્વાસનળી, કંઠસ્થાન, કેરોટિડ ધમનીઓ અને ચેતા તેની નજીકથી અડીને છે. થાઇરોઇડ ગ્રંથિમાં ડાબી અને જમણી લોબ્સ શામેલ હોય છે, જે શ્વાસનળીની 6 મી કોમલાસ્થિ સુધી વિસ્તૃત થઈ શકે છે. લોબ્સને જોડતા એક ઇસથમસ પણ છે. તે શ્વાસનળીની 3 જી કોમલાસ્થિના સ્તરે સ્થિત છે. લોહીનો પુરવઠો ઉપલા અને નીચલા થાઇરોઇડ ધમનીઓ દ્વારા થાય છે. અંગના સ્ટ્રોમામાં પ્રવેશ કરવો, તેઓ અસંખ્ય શાખાઓમાં વહેંચાયેલા છે, દરેક કોષને પોષે છે. તેની પશ્ચાદવર્તી સપાટી પર બીજી ગ્રંથિ, પેરાથાઇરોઇડ છે. તેથી જ, દૂર કરવાની કામગીરી દરમિયાન, તેઓ તેમના અલગ થવા માટે ખૂબ ધ્યાન આપે છે. છેવટે, આવા પેરાથાઇરોઇડ હોર્મોન સ્ટેશનોને દૂર કરવાથી માનવ મૃત્યુ થઈ શકે છે.
હાયપોથાઇરોડિઝમ અને હાયપરથાઇરોઇડિઝમ વચ્ચે શું તફાવત છે? આ પરિસ્થિતિઓમાં થાઇરોઇડ ગ્રંથિના સ્થાનની તુલના નકામું છે - પ્રથમ અને બીજા બંને કિસ્સાઓમાં, તેમાં વધારો કરવામાં આવશે.

થાઇરોઇડ ફંક્શન
થાઇરોઇડ ગ્રંથિનું મુખ્ય વર્કહોર્સ અને માળખાકીય એકમ થાઇરોઇડ સેલ છે. તે આ કોષ છે જે રક્તમાંથી નકારાત્મક ચાર્જ આયોડિન આયનોને ફસાવે છે અને ખાસ એન્ઝાઇમનો ઉપયોગ કરીને એક પ્રોટીન, થાઇરોગ્લોબ્યુલિન બનાવે છે. અને તે બદલામાં, બે મુખ્ય હોર્મોન્સના સંશ્લેષણમાં સામેલ છે: ટ્રાયોડિઓથronરોઇન અને થાઇરોક્સિન, જે પછીથી લોહીમાં વિસર્જન થાય છે.
તેમની ક્રિયાના લક્ષ્યો આપણા શરીરના તમામ કોષો છે. ટ્રાઇઓડોથિઓરોન અને થાઇરોક્સિન શરીરના ચયાપચયના નિયમનમાં સામેલ છે, સ્નાયુ વિકાસ અને પ્રોટીન નિર્માણને પ્રોત્સાહન આપે છે, અને વિટામિન એ અને બી 12 ની આપ-લે માટે જવાબદાર છે.
થાઇરોઇડ કોષો ઉપરાંત, થાઇરોઇડ ગ્રંથિમાં વધુ બે પ્રકારના કોષો હોય છે. કેટલાક કેલસિટોનિન ઉત્પન્ન કરે છે, જ્યારે અન્ય બે પ્રકારના હોર્મોન્સ ઉત્પન્ન કરનારા ખોવાયેલા કામદારોને બદલવા માટે એક પ્રકારનાં અનામત તરીકે સેવા આપે છે.હાયપોથાઇરismઇડિઝમ અને હાયપરથાઇરોઇડિઝમ, તેમના લક્ષણો માત્ર લોહીમાં થાઇરોક્સિન અને ટ્રાઇઓડોથિઓરોનિનની માત્રા પર જ નહીં, પણ પેશીઓ પરના ચોક્કસ રીસેપ્ટર્સની હાજરી પર પણ આધાર રાખે છે.

પ્રતિસાદ સિદ્ધાંત
માનવ શરીરમાં, બધી અંતocસ્ત્રાવી ગ્રંથીઓ - કફોત્પાદક ગ્રંથિનો રાજા હોય છે. તે તે છે જે, તેના હોર્મોન્સની મદદથી, એડ્રેનલ ગ્રંથીઓ, અંડાશય અને થાઇરોઇડ ગ્રંથિના કામને નિયંત્રિત કરે છે.
પરંતુ કફોત્પાદક ગ્રંથિનું કાર્ય પણ નિયંત્રિત થાય છે. તેના હોર્મોન્સ લિબિરિન અને સ્ટેટિન્સની મદદથી હાયપોથાલેમસ કફોત્પાદક ગ્રંથિના સ્ત્રાવને અટકાવી અથવા સક્રિય કરી શકે છે. બાદમાં, થાઇરોઇડ-ઉત્તેજક હોર્મોનને સ્ત્રાવ કરે છે, જે થાઇરોઇડ ગ્રંથિને ઉત્તેજિત કરે છે.
લોહીમાં થાઇરોક્સિન અને ટ્રાઇઓડોથિઓરોનિનની સામગ્રીમાં ઘટાડો થવાના કિસ્સામાં, સિગ્નલ કફોત્પાદક ગ્રંથિમાં પ્રવેશ કરે છે અને થાઇરોટ્રોપિન સંશ્લેષણ સક્રિય થાય છે. તે થાઇરોઇડ ગ્રંથિની પ્રવૃત્તિમાં વધારો કરે છે, અને હોર્મોન્સનું સ્તર તેના મૂળ ધોરણમાં પાછું આવે છે. જો લોહીમાં થાઇરોક્સિન અને ટ્રાઇઓડોથિઓરોનિનનું સ્તર વધે છે, તો પછી હાયપોથાલમસ સ્ટેટિન્સને સ્ત્રાવ કરે છે, જે કફોત્પાદક ગ્રંથિના સ્ત્રાવને અટકાવે છે. થાઇરોઇડ-ઉત્તેજક હોર્મોન સ્ત્રાવ થતો નથી, અને થાઇરોઇડ ગ્રંથિ હોર્મોન્સ સ્ત્રાવવાનું બંધ કરે છે. આમ, થાઇરોક્સિન અને ટ્રાઇડિઓથિઓરોનિનનું સ્તર તેના મૂળ સ્તર પર પાછું આવે છે.
હાયપોથાઇરોડિઝમ, થાઇરોઇડ ગ્રંથિનું હાયપરથાઇરોઇડિઝમ એ એવી પરિસ્થિતિઓ છે કે જેમાં બનતી આંતરસ્ત્રાવીય વિક્ષેપો માનવ શરીરની વિરુદ્ધ પ્રતિસાદના સિદ્ધાંતને વિરુદ્ધ બનાવે છે.
હાયપરથાઇરોઇડિઝમ: વ્યાખ્યા, સ્વરૂપો અને પ્રથમ લક્ષણો
હાયપોથાઇરોડિઝમ અને હાયપરથાઇરોઇડિઝમ. આ સિન્ડ્રોમ વચ્ચેનો તફાવત પેથોલોજીના નિદાનને ઝડપથી કરવામાં મદદ કરશે. સૌ પ્રથમ, થાઇરોક્સિન અને ટ્રાઇડિઓથેરોઇનિનના અતિશય કાર્યો પર વિચારણા કરવી જોઈએ. હાઈપરથાઇરોઇડિઝમ એ શરીરની એક સ્થિતિ છે જે થાઇરોઇડ હોર્મોન્સના અતિશય પૂરવણી સાથે સંકળાયેલ છે. આ રોગ થાઇરોઇડ ગ્રંથિના પેથોલોજીમાં પ્રાથમિક હોઈ શકે છે, ગૌણ - કફોત્પાદક ગ્રંથિના ઉલ્લંઘનમાં - અને તૃતીય - હાયપોથાલેમસની નિષ્ફળતાના કિસ્સામાં.
હાયપરથાઇરોઇડિઝમના કોર્સના ત્રણ સ્વરૂપો અલગ પડે છે: એસિમ્પ્ટોમેટિક, મેનિફેસ્ટ, જટિલ. પ્રથમ સ્વરૂપ રોગના ભૂંસી નાખેલા અભિવ્યક્તિઓ દ્વારા વર્ગીકૃત થયેલ છે, અને નિદાન ફક્ત પ્રયોગશાળા અને ઇન્સ્ટ્રુમેન્ટલ અભ્યાસ દ્વારા જ થઈ શકે છે. મેનિફેસ્ટ ફોર્મ આબેહૂબ ક્લિનિકલ લક્ષણો દ્વારા અલગ પડે છે. જ્યારે અન્ય અવયવો અને સિસ્ટમોથી રોગવિજ્ .ાનવિષયક વિકૃતિઓ જોડવામાં આવે ત્યારે હાયપરથાઇરોઇડિઝમને જટિલ માનવામાં આવે છે. ઉદાહરણ તરીકે: એરિથમિયાની ઘટના, એડીમાનો દેખાવ.
પ્રથમ લક્ષણ કે જેના પર તમારે ધ્યાન આપવું જોઈએ તે શરીરના વજનમાં તીવ્ર ઘટાડો છે. દર્દીઓમાં ક્યારેક ક્યારેક ફ્લેશિંગ, ધબકારા વધી જવા, મોટી આંખો, પરસેવો થવાની, તરસની સતત અનુભૂતિ અને અતિશય આહારના એપિસોડ્સનો પણ અનુભવ થાય છે. અનિદ્રા અને ચીડિયાપણું સતત સાથી બને છે. સ્ત્રીઓમાં, માસિક સ્રાવની અનિયમિતતા થાય છે.

હાયપોથાઇરismઇડિઝમ: પ્રથમ લક્ષણો
હાઈપોથાઇરોડિઝમ એ શરીરની એક સ્થિતિ છે જે થાઇરોઇડ હોર્મોન્સના અભાવ સાથે સંકળાયેલ છે. આ રોગ પ્રકૃતિમાં પ્રાથમિક, ગૌણ અને તૃતીય પણ હોઈ શકે છે. ક્લિનિકલ લક્ષણો અનુસાર, તે સબક્લિનિકલ, મેનિફેસ્ટ અને જટિલ સ્વરૂપોમાં પણ વહેંચાયેલું છે. દર્દીઓએ મૂડ, થાક, સુસ્તી, વજનમાં ઘટાડો નોંધાવ્યો. સુકા ત્વચા, બરડ વાળ, કબજિયાત, ધીમા ધબકારા, બ્લડ પ્રેશર ઓછું થવું - આ બધાને હાયપોથાઇરોડિઝમનો વિચાર પૂછવો જોઈએ અને ડ doctorક્ટરની વહેલી મુલાકાત માટેનું કારણ બનવું જોઈએ. હાયપોથાઇરોડિઝમ અને હાયપરથાઇરોઇડિઝમ વચ્ચે શું તફાવત છે?
હાયપોથાઇરોડિઝમ અને હાયપરથાઇરોઇડિઝમના ક્લિનિકલ લાક્ષણિકતાઓ, તેમના લક્ષણો ધ્રુવીય અલગ છે. સબક્લિનિકલ સ્વરૂપોના અપવાદ સિવાય, તેમને ડાયગ્નોસ્ટિક્સમાં અલગ પાડવું મુશ્કેલ નથી, જે ફક્ત પ્રયોગશાળાના ગ્રંથોની મદદથી શોધી શકાય છે. નિદાન માટે, નિ thyશુલ્ક થાઇરોક્સિન, ટ્રાઇડિઓથિઓરોનિન અને થાઇરોઇડ ઉત્તેજક હોર્મોનનું સ્તર નક્કી કરવા માટે વપરાય છે.
હાયપોથાઇરોડિઝમ, હાયપરથાઇરોઇડિઝમ: લક્ષણ કોષ્ટક
મુશ્કેલીઓ ઓળખવી અને સારવાર કરવી
પહેલેથી જ ઉલ્લેખ કર્યો છે તેમ, વિકાસના પ્રારંભિક તબક્કે આ રોગવિજ્ .ાનવિષયક ઘટનાને ઓળખવા માટે ખૂબ જ મહત્વપૂર્ણ છે.ફક્ત આ કિસ્સામાં નિષ્ણાત દ્વારા સૂચવવામાં આવેલા સારવારના કોર્સથી સફળતાની ખાતરી આપી શકાય છે. ડાયગ્નોસ્ટિક અભ્યાસ કેટલાક તબક્કે હાથ ધરવામાં આવે છે, જેમાંના દરેકને ડ theક્ટરને સ્વાદુપિંડની રોગવિજ્ .ાનવિષયક સ્થિતિ દર્શાવે છે તે ચોક્કસ માહિતી મળે છે. લાક્ષણિક રીતે, નિદાન માટે નીચેની પદ્ધતિઓનો ઉપયોગ કરવામાં આવે છે:
- પ્રોન્સ્યુલિન, ઇન્સ્યુલિન અને ગ્લુકોઝની રક્ત સામગ્રીનું પગલું ભરવાનો નિર્ણય,
- કાર્યાત્મક પરીક્ષણ, દર્દીને એક દિવસ ભૂખે મરવું જ પડે તે પહેલાં,
- ગણતરી કરેલ ટોમોગ્રાફી શરીરના અમુક વિસ્તારોમાં.
Cંકોલોજીની શંકા હોય તેવી સ્થિતિમાં, તેમાં ગાંઠ માર્કર્સની હાજરી માટે રક્ત પરીક્ષણ કરવામાં આવે છે (ચોક્કસ પ્રકારનાં પ્રોટીન, જે અસામાન્ય કોષો દ્વારા ઉત્પન્ન થાય છે). નિદાનનું મુખ્ય કાર્ય માત્ર અતિશય કાર્યની ઓળખ જ નથી, જેના કારણે પાચક અંગમાં હોર્મોન્સ વધુ માત્રામાં ઉત્પન્ન થાય છે, પણ આ અસંતુલનને ઉત્તેજિત કરનારા પરિબળોની સ્થાપના પણ.
ગ્રંથિની પેથોલોજીકલ સ્થિતિની લાક્ષણિકતા લક્ષણો
- થાક
- ઉદાસીનતા
- નબળાઇ
- સુસ્તી
- માનસિક વિકૃતિ,
- ચેતના ગુમાવવી.
સમય જતાં, લક્ષણો ફક્ત વધુ ખરાબ થાય છે. નાના આક્રમક વળવું વધુ વખત જોવા મળે છે. પછી લાંબા, પીડાદાયક હુમલાઓ થાય છે. કોઈ વ્યક્તિ અનપેક્ષિત રીતે ચેતના ગુમાવી શકે છે, જે તેના જીવન માટે ગંભીર જોખમ બનાવે છે. બીજું વિશિષ્ટ લક્ષણ એ તીવ્ર, પાયાવિહોણા વજનમાં વધારો છે.
સ્વાદુપિંડનું હાઈફર્ફંક્શનનું ક્લિનિકલ અભિવ્યક્તિ એ હાયપોગ્લાયકેમિઆનું પરિણામ છે. રોગના તીવ્ર વિકાસ દરમિયાન, લક્ષણો વધુ સ્પષ્ટ થાય છે.
જાગૃત થયા પછી, વ્યક્તિ સમય અને અવકાશમાં અભિગમ સાથે મુશ્કેલીઓનો અનુભવ કરે છે. તે ઘણી વખત એક જ ચળવળ કરે છે, સહેલાઇથી પ્રશ્નોના જવાબો આપે છે.
સાયકોમોટર આંદોલન ખૂબ જ ઉચ્ચારવામાં આવે છે. દર્દીનું વર્તન ઘણી રીતે ભારે દારૂના નશામાં પડેલા વ્યક્તિની પ્રતિક્રિયા જેવું જ છે. ન્યુરોવેજેટિવ ડિસઓર્ડર વિકસવા માંડે છે. તેઓ હૃદયની લયની વિક્ષેપ, પરસેવો વધારવા અને ત્વચાની લાલાશ દ્વારા વર્ગીકૃત થયેલ છે. તીવ્ર દબાણ વધઘટ જોવા મળે છે.
ક્ષતિગ્રસ્ત ચેતનાની સૌથી ગંભીર ડિગ્રી એ હાઇપોગ્લાયકેમિક કોમા છે. કેટલીકવાર દર્દી "સ્વપ્ન જેવી" સ્થિતિમાં હોય છે. તે બેભાન રીતે આગળ વધે છે, અને “જાગતા” પછી તે સમજી શકતો નથી કે તે ત્યાં કેવી રીતે અંત આવ્યો. આ સ્થિતિને રેટ્રોગ્રેડ એમેનેસિયા કહેવામાં આવે છે.
- ચહેરાના લકવો,
- કંડરાના પ્રતિબિંબનું ઉલ્લંઘન,
- સ્વાદ નુકશાન
- મેમરી ક્ષતિ
- ક્ષતિગ્રસ્ત બૌદ્ધિક કામગીરી,
- વ્યાવસાયિક કુશળતા ગુમાવવી.
જ્યારે જીવલેણ ઇન્સ્યુલિનોમા વિકસે છે, ત્યારે દર્દીને ઝાડા અને પેટની તીવ્ર પીડા થાય છે.
સ્વાદુપિંડનું અતિશય કાર્ય સાથે, ડાયાબિટીસ વિકસે છે
પેથોલોજી મિરર ઇમેજ
રોગમાં અરીસાની છબી છે - આ આ પાચક અંગની કામગીરીમાં ઘટાડો છે. સ્વાદુપિંડનું હાઇપોફંક્શન અને અતિસંવેદનશીલતા એ ખૂબ જ ગંભીર રોગવિજ્ologicalાનવિષયક ફેરફારો છે, અને તેમાંથી તે કશું કહેવું મુશ્કેલ છે કે તે ખૂબ ભયંકર છે.
પરંતુ જો આપણે તેની તુલના કરીએ તો, તે હાઇપોફંક્શન વિશે કહી શકાય કે તે બળતરા સ્વાદુપિંડની સમસ્યાઓવાળા લોકોમાં ઘણી વાર દેખાય છે. તેનો સાર એ હકીકતમાં રહેલો છે કે ગ્રંથિ અપૂરતી માત્રામાં હોર્મોન્સ અને ઉત્સેચકોનું ઉત્પાદન કરવાનું શરૂ કરે છે, જે ગંભીર રોગોના વિકાસ તરફ પણ દોરી જાય છે, જેમાંથી સૌથી વધુ પ્રખ્યાત ડાયાબિટીઝ છે.
નિષ્ણાતો ભારપૂર્વક ભલામણ કરે છે કે યાદ રાખો કે સ્વાદુપિંડનું અતિસંવેદનશીલતા અને હાયફંક્શન એ ખૂબ જ ખતરનાક રોગો છે જે શરીર માટે ગંભીર પરિણામો તરફ દોરી જાય છે.
એટલા માટે લાંબી અને ઘણીવાર બિનઅસરકારક સારવારમાં વ્યસ્ત રહેવા કરતાં તેમના દેખાવને રોકવું સૌથી સરળ છે.તદુપરાંત, બિમારીઓના વિકાસ સામે ચેતવણી આપવી ખૂબ જ સરળ છે - તે ફક્ત તંદુરસ્ત જીવનશૈલી શરૂ કરવા, ખરાબ ટેવોથી છૂટકારો મેળવવા અને આહાર અને આહારમાં પોષક વિકારોને રોકવા માટે પૂરતું છે.
અતિશય ચિકિત્સા
હાઈપરફંક્શન એ એક દુર્લભ રોગવિજ્ .ાન છે. વૈજ્ .ાનિકોએ સાબિત કર્યું છે કે પુરુષો કરતાં સ્ત્રીઓ ઘણી વાર આ રોગથી પીડાય છે. આ શરીરની કેટલીક માળખાકીય સુવિધાઓ અને હોર્મોનલ સિસ્ટમને કારણે છે.
આ પ્રકૃતિના રોગને ઓળખવા માટે, નીચેની નિદાન પદ્ધતિઓનો ઉપયોગ કરવામાં આવે છે:
- લોહીમાં શર્કરાના સ્તરનું નિર્ધારણ,
- ઉત્પાદિત ઇન્સ્યુલિનની માત્રા,
- પ્રોન્સુલિન સ્તરનું નિર્ધારણ,
- દૈનિક ઉપવાસનો ઉપયોગ કરીને કાર્યાત્મક નમૂના લેવામાં આવે છે,
- શરીરના વિશિષ્ટ વિસ્તારોની ગણતરી કરેલ ટોમોગ્રાફીનો અમલ.
જો જુદા જુદા સ્થાનિકીકરણના નિયોપ્લાઝમ્સ શોધી કા .વામાં આવ્યાં, તો કેન્સરના કોષો અને ગાંઠ માર્કર્સ (વિશિષ્ટ પ્રોટીન જે જીવલેણ ગાંઠો દ્વારા ઉત્પન્ન થાય છે) ની હાજરી માટે રક્ત પરીક્ષણ કરવામાં આવે છે.
નિદાનનું મુખ્ય કાર્ય માત્ર વધતા સ્ત્રાવની હાજરીને ઓળખવા માટે જ નહીં, પણ તેના વિકાસને ઉશ્કેરતા પરિબળોને સ્પષ્ટ કરવાનું છે. આ પ્રકૃતિના રોગોની ઉપચાર મુખ્યત્વે પેથોલોજીના કારણોને દૂર કરવાના લક્ષ્યમાં હોવું જોઈએ, નહીં તો રોગ ફરીથી અને ફરીથી પાછા આવશે.
તીવ્ર સ્વરૂપમાં સ્વાદુપિંડના સ્ત્રાવના વધારાનો ઉપચાર નસમાં ગ્લુકોઝ સોલ્યુશનનો ઉપયોગ કરીને કરવામાં આવે છે. જો દર્દીને તેના શરીરના બગાડની લાગણી થવા લાગે છે, તો પછી તે કંઈક મીઠું ખાઈ શકે છે અથવા કાર્બોરેટેડ પીણું પી શકે છે.
જો શરીરમાં ઇન્સ્યુલિનોમા શોધી કા .વામાં આવી, તો પછી ઉપચાર એક સર્જિકલ હસ્તક્ષેપની મદદથી કરવામાં આવે છે, જે દરમિયાન ગાંઠ સંપૂર્ણપણે દૂર થઈ જાય છે. નિયોપ્લાઝમની જીવલેણ પ્રકૃતિના કિસ્સામાં, ગ્રંથિનો ચોક્કસ ભાગ, ઘણી વાર તેની પૂંછડી, બાકાત રાખવામાં આવે છે.
હાઈપરફંક્શનની સારવારમાં એક ખૂબ જ મહત્વપૂર્ણ મુદ્દો એ આહાર છે. તેમાં નાના ભાગોમાં મોટા પ્રમાણમાં પ્રવાહી અને વારંવાર ભોજનનો ઉપયોગ થાય છે. એવી ભલામણ કરવામાં આવે છે કે તમે તમારા આહારમાં કાર્બોહાઈડ્રેટથી વધુ પ્રમાણમાં ખોરાક શામેલ કરો.