કેટોન્યુરિયા શું છે? ડાયાબિટીસમાં કેટોન્યુરિયા કેવી રીતે પ્રગટ થાય છે અને તેની સારવાર કરવામાં આવે છે?
ઉપવાસ દરમિયાન, લાંબા સમય સુધી શારીરિક કાર્ય, અને જ્યારે કોષોને પૂરતા પ્રમાણમાં ગ્લુકોઝ પ્રાપ્ત થતો નથી, ત્યારે ફેટી એસિડ્સનો ઉપયોગ ઘણા પેશીઓ દ્વારા energyર્જાના મુખ્ય સ્ત્રોત તરીકે થાય છે. અન્ય પેશીઓથી વિપરીત, મગજ અને નર્વસ પેશીઓના અન્ય ભાગો વ્યવહારીક tyર્જા સ્ત્રોત તરીકે ફેટી એસિડ્સનો ઉપયોગ કરતા નથી. યકૃતમાં, ફેટી એસિડ્સનો એક ભાગ કીટોન બોડીમાં ફેરવાય છે, જે મગજ, ચેતા પેશીઓ અને સ્નાયુઓ દ્વારા ઓક્સિડાઇઝ્ડ હોય છે, જે એટીપી સંશ્લેષણ માટે પૂરતી providingર્જા પ્રદાન કરે છે અને ગ્લુકોઝના વપરાશને ઘટાડે છે. કેટોન સંસ્થાઓમાં β-હાઇડ્રોક્સિબ્યુટેરેટ, એસેટોએસેટેટ અને એસીટોન શામેલ છે. પ્રથમ બે અણુઓ પેશીઓમાં ઓક્સિડાઇઝ કરી શકાય છે, જે એટીપીનું સંશ્લેષણ પૂરું પાડે છે. એસિટોન માત્ર રક્તમાં કેટોન શરીરની concentંચી સાંદ્રતા પર રચાય છે અને, પેશાબમાં વિસર્જન કરે છે, શ્વાસ બહાર કા .ે છે અને તે પછી, શરીરને વધુ કેટોન શરીરમાંથી છૂટકારો મેળવવા માટે પરવાનગી આપે છે.
યકૃતમાં કીટોન સંસ્થાઓનું સંશ્લેષણ. લોહીમાં ઓછા ઇન્સ્યુલિન / ગ્લુકોગન રેશિયો સાથે, ચરબી ભંગાણ એડીપોઝ પેશીઓમાં સક્રિય થાય છે. ફેટી એસિડ્સ સામાન્ય કરતાં મોટી માત્રામાં યકૃતમાં પ્રવેશ કરે છે, તેથી, β-idક્સિડેશનનો દર વધે છે. આ શરતો હેઠળ સીટીકે પ્રતિક્રિયાઓનો દર ઘટાડવામાં આવે છે, કારણ કે ઓક્સાલોઆસેટેટ ગ્લુકોનોજેનેસિસ માટે વપરાય છે. પરિણામે, એસિટિલ-કોએના નિર્માણનો દર સીટીકેની ઓક્સિડાઇઝ કરવાની ક્ષમતા કરતાં વધી જાય છે. એસીટીલ-કોએ યકૃતના માઇટોકોન્ડ્રિયામાં એકઠા થાય છે અને તેનો ઉપયોગ કીટોન બોડીના સંશ્લેષણ માટે થાય છે. કીટોન બોડીઝનું સંશ્લેષણ ફક્ત યકૃતના મિટોકોન્ડ્રિયામાં થાય છે.

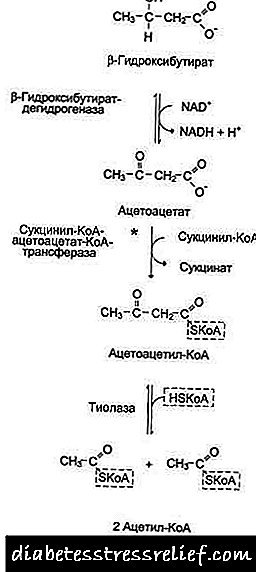
ફિગ. 8-33. મિટોકondન્ડ્રિયામાં કીટોન બ bodiesડીઝનું સંશ્લેષણ
હેપેટોસાયટ્સ. કેટોન બ bodiesડીઝ (એચએમજી-કોએ સિન્થેસ) ના સંશ્લેષણ માટેનું નિયમનકારી એન્ઝાઇમ નિ freeશુલ્ક CoA દ્વારા અટકાવવામાં આવે છે. - રક્તમાં કીટોન શરીરની bodiesંચી સાંદ્રતા સાથે પ્રતિક્રિયા એ બિન-ઉત્સેચક છે.
પેશીઓમાં કીટોન બોડીઝનું Oxક્સિડેશન.
કેટોએસિડોસિસ. સામાન્ય રીતે, લોહીમાં કેટોન શરીરની સાંદ્રતા 1-3 મિલિગ્રામ / ડીએલ (0.2 એમએમઓએલ / એલ સુધી) હોય છે, પરંતુ ભૂખમરો સાથે તે નોંધપાત્ર રીતે વધે છે. લોહીમાં કેટોન શરીરની સાંદ્રતામાં વધારોને કેટોનેમિયા કહેવામાં આવે છે, અને પેશાબમાં કીટોન શરીરના સ્ત્રાવને કેટોન્યુરિયા કહેવામાં આવે છે. શરીરમાં કીટોન સંસ્થાઓનો સંચય કેટોએસિડોસિસ તરફ દોરી જાય છે: આલ્કલાઇન રિઝર્વમાં ઘટાડો (વળતર આપેલ એસિડિસિસ), અને ગંભીર કિસ્સાઓમાં, પીએચ શિફ્ટમાં (બિનસલાહભર્યું એસિડિસિસ), કારણ કે કેટોન સંસ્થાઓ (એસિટોન સિવાય) જળ દ્રાવ્ય કાર્બનિક એસિડ્સ (પીકે) છે
3,5) વિચ્છેદન માટે સક્ષમ:
ડાયાબિટીસ મેલિટસમાં એસિડિસિસ ખતરનાક મૂલ્યો સુધી પહોંચે છે, કારણ કે આ રોગમાં કેટોન બોડીઝની સાંદ્રતા 400-500 મિલિગ્રામ / ડીએલ સુધી પહોંચી શકે છે. ડાયાબિટીઝમાં મૃત્યુનું એક મુખ્ય કારણ ગંભીર એસિડિઓસિસ છે. લોહીમાં પ્રોટોનનું સંચય હિમોગ્લોબિન દ્વારા oxygenક્સિજનના બંધનને વિક્ષેપિત કરે છે, પ્રોટીનના કાર્યકારી જૂથોના આયનીકરણને અસર કરે છે, તેમની રચના અને કાર્યને વિક્ષેપિત કરે છે.
પેશાબમાં કેટોન એ કારણો છે. ગર્ભાવસ્થા દરમિયાન પેશાબમાં કેટોન
કોઈ વ્યક્તિ અને તેના બધા અવયવોને energyર્જા પ્રદાન કરવા માટે, શરીર ગ્લાયકોજેન તોડી નાખે છે અને ગ્લુકોઝ ઉત્પન્ન કરે છે. મગજના કાર્ય માટે, આ મુખ્ય energyર્જા સપ્લાયર છે. દુર્ભાગ્યે, ગ્લાયકોજેન સ્ટોર્સ ખૂબ મર્યાદિત છે. જ્યારે તેઓ સમાપ્ત થાય છે, ત્યારે શરીર અન્ય energyર્જા સ્ત્રોતો - કીટોન્સ તરફ સ્વિચ કરે છે. તંદુરસ્ત વ્યક્તિના પેશાબ અને લોહીમાં, વ્યવહારીક કોઈ નથી. વિશ્લેષણમાં આ પદાર્થોની શોધ હાલની પેથોલોજી સૂચવે છે.
સામાન્ય લાક્ષણિકતા
કેટોન્યુરિયા એ એક સ્થિતિ છે જ્યારે પેશાબમાં એસિટોન (કીટોન) શરીરની માત્રા ઝડપથી વધે છે. આવા ઉલ્લંઘન ઘણીવાર કેટોનેમિયા સાથે આવે છે - લોહીના પ્રવાહીમાં કેટોન સંસ્થાઓની વધેલી સામગ્રી.
આદર્શ ત્યારે છે જ્યારે દિવસ દરમિયાન 40 મિલિગ્રામથી વધુ કીટોન સંસ્થાઓ પેશાબ સાથે વિસર્જન કરે છે. ડાયાબિટીઝમાં, આ સૂચક વધારીને 50 મિલિગ્રામ કરવામાં આવે છે.
ડાયાબિટીઝમાં, યકૃતમાં ગ્લાયકોજેન સ્ટોર્સમાં તીવ્ર ઘટાડો થાય છે. અમુક અંગો અને પેશીઓ માટે (સ્નાયુ સહિત), આનો અર્થ થાય છે energyર્જા ભૂખ. તેનો અનુભવ કરતા કોષો સેન્ટ્રલ નર્વસ સિસ્ટમના મેટાબોલિક સેન્ટર્સના ઉત્તેજનાનું કારણ બને છે. આ લિપોલિસીસમાં તીવ્ર વધારો તરફ દોરી જાય છે. ફેટી એસિડ્સની વધેલી માત્રા યકૃતમાં પ્રવેશ કરે છે, જેની સામે કીટોન સંસ્થાઓ સઘન રચના કરે છે. તેમની અત્યંત concentંચી સાંદ્રતાને કારણે, પેશીઓમાં તેમને oxક્સિડાઇઝ કરવાનો સમય નથી. કેટોનેમિયા શરૂ થાય છે, અને તેની પૃષ્ઠભૂમિ પર, કેટોન્યુરિયા.

કેટોન્યુરિયાની તીવ્રતાના ત્રણ ડિગ્રી છે. દરેક ચોક્કસ લક્ષણો દ્વારા વર્ગીકૃત થયેલ છે.
આવી રોગવિજ્ .ાન ઇન્સ્યુલિન આધારિત ડાયાબિટીસના દર્દીઓમાં વધુ વખત જોવા મળે છે, તેથી, પ્રકાર I ડાયાબિટીસનું જોખમ રહેલું છે.
કેટોન્યુરિયા શરીરમાં ગ્લુકોઝની તીવ્ર ઉણપને કારણે થાય છે. બ્લડ સુગરમાં તીવ્ર ઘટાડો થવાથી આ થાય છે. આવા ઉલ્લંઘન નીચેના કારણોસર થઈ શકે છે:
- ઇન્સ્યુલિનની ખોટી રીતે પસંદ કરેલી માત્રા,
- ઇન્સ્યુલિનનું અકાળ વહીવટ,
- થાઇરોઇડ પેથોલોજી,
- ઉપવાસ
- ઉચ્ચ શારીરિક પ્રવૃત્તિ
- તણાવ
- ગર્ભાવસ્થા
- નશો
- ઉચ્ચ ચરબીનું સેવન.
ડાયાબિટીઝ મેલીટસ એ કેટોન્યુરિયાના સંભવિત કારણોમાંનું એક છે. આ સ્થિતિ અન્ય પેથોલોજીઓને પણ ઉશ્કેરે છે. આ કેન્સર, એનિમિયા, ગંભીર ચેપ, શરદી, મરડો, થાઇરોટોક્સિકોસિસ, સ્વાદુપિંડ છે. કેટોન્યુરિયા તાવ અને પુષ્કળ omલટી થવાનું જોખમ વધારે છે.
કેટોન્યુરિયા એટલે એસીટોન સાથેનો તીવ્ર નશો. આ કિસ્સામાં, સારવારમાં વિલંબ થવો જોઈએ નહીં.
ડાયાબિટીસમાં કેટોન્યુરિયાના લક્ષણો
મોટાભાગના કિસ્સાઓમાં, કેટોન્યુરિયાનો વિકાસ થોડા દિવસોમાં થાય છે. કેટલીકવાર તે કલાકો લઈ શકે છે. આવી પેથોલોજી ચોક્કસ સંકેતો દ્વારા પ્રગટ થાય છે:
- સતત તરસ, પીધા પછી થોડો સમય ઓછો થવું,
- શુષ્ક ત્વચા
- નાટકીય વજન ઘટાડો,
- શક્તિ અને અપંગતા ગુમાવવી,
- મૂંઝવણ અને એકાગ્રતાનો અભાવ,
- મેમરી ક્ષતિ,
- પાચક અસ્વસ્થતાને કારણે પેટમાં દુખાવો,
- ઉબકા, omલટી,
- હ્રદય લય વિક્ષેપ (સામાન્ય રીતે હૃદય ધબકારા)
- બેભાન
- એસિટોન શ્વાસ.
પેથોલોજીના વિકાસનો પ્રારંભિક તબક્કો વારંવાર પેશાબ દ્વારા વર્ગીકૃત થયેલ છે. ભવિષ્યમાં, પેશાબ લગભગ સંપૂર્ણપણે ગેરહાજર હોઈ શકે છે.
લક્ષણો કેટોન્યુરિયાની તીવ્રતા નક્કી કરી શકે છે:
- હળવા સ્વરૂપમાં, તે તરસ, ઝડપી અને નકામું પેશાબ, પેટમાં અસ્વસ્થતા અને મોcetામાંથી એસીટોનની એક ચક્કર ગંધ દ્વારા પ્રગટ થાય છે.
- મધ્યમ કેટોન્યુરિયા સાથે, પેશાબમાં નોંધપાત્ર ઘટાડો થાય છે. પાચક તંત્ર અસ્વસ્થ છે, પેટમાં તીવ્ર દુખાવો, omલટી અને ઝાડા થવાનું કારણ બને છે. બ્લડ પ્રેશર ડ્રોપ થાય છે, અને ધબકારા સ્પષ્ટ થાય છે. વિચારવાનું અવરોધે છે, નર્વસ સિસ્ટમ ખરાબ કાર્ય કરે છે, કારણ કે પ્રતિક્રિયા વ્યગ્ર છે.
- ગંભીર કેટોન્યુરિયા સાથે, પેશાબ મોટા પ્રમાણમાં ઘટાડો થાય છે અથવા સંપૂર્ણપણે ખોવાઈ જાય છે. ખાંડનું સ્તર એક નિર્ણાયક તબક્કે પહોંચે છે. યકૃત વિસ્તૃત થાય છે, એસીટોન શ્વાસ મજબૂત બને છે. સ્નાયુઓની પ્રતિક્રિયા નોંધપાત્ર રીતે નબળી પડી છે, વિદ્યાર્થીઓ કોઈ પણ ઉત્તેજનાનો જવાબ આપતા નથી. ઘણીવાર વ્યક્તિ ચેતન ગુમાવે છે. શ્વાસ લેવામાં આવતા ઘરગથ્થુ સંભળાય છે, પ્રેરણા દુર્લભ છે, પરંતુ ઘણી .ંડી છે. તીવ્ર શુષ્કતાને લીધે ત્વચા છાલ કાપવા લાગે છે. લાળ ગેરહાજર છે, મ્યુકોસ મેમ્બ્રેન સૂકાઈ જાય છે, જેનાથી આંખોમાં દુખાવો થાય છે.

જો ગંભીર કેટોન્યુરિયાથી વ્યક્તિને તાત્કાલિક તબીબી સહાય આપવામાં આવતી નથી, તો પછી કીટોનેમિક કોમા શરૂ થઈ શકે છે. ડાયાબિટીઝ સાથે, આ એક સૌથી ગંભીર ગૂંચવણો છે જે મૃત્યુમાં પરિણમી શકે છે.
ડાયાબિટીસ મેલીટસમાં કેટોન્યુરિયા: વિકાસના કારણો, નિદાન
કેટોન્યુરિયા એ ડાયાબિટીઝની એક સામાન્ય અને જોખમી ગૂંચવણ છે. તે કાર્બોહાઇડ્રેટ ચયાપચયના ઉલ્લંઘનના પરિણામે વિકસે છે, જે દર્દીના લોહીમાં કેટોન પદાર્થોના સંચય તરફ દોરી જાય છે અને તેમાં એસિટોનના સ્તરમાં વધારો થાય છે.
આ સ્થિતિ દર્દી માટે એક મોટો ભય હોઈ શકે છે, કારણ કે તે એસિડિસિસ અને કીટોનેમિક કોમાનું મુખ્ય કારણ છે. તેથી, જટિલતાઓના પ્રથમ લક્ષણોમાં કેટોન્યુરિયાની સારવાર શરૂ કરવી આવશ્યક છે, જે વધુ ગંભીર પરિણામો અટકાવશે.
આ કરવા માટે, તમારે ડાયાબિટીઝ અને ઉપવાસમાં કેટોન્યુરિયા એસિડિસિસ હાયપરકેટોનેમિયા શું છે અને તેમની સાથે કેવી રીતે વ્યવહાર કરવો તે વિશે બધું જાણવાની જરૂર છે.
 રક્ત ખાંડમાં તીવ્ર ઘટાડો, કેટોન્યુરિયાના વિકાસ તરફ દોરી જાય છે, જે શરીરમાં ગ્લુકોઝની તીવ્ર ઉણપનું કારણ બને છે. ડાયાબિટીઝ મેલિટસમાં, આ સ્થિતિ મોટેભાગે ઇન્સ્યુલિનની અયોગ્ય રીતે પસંદ કરેલી માત્રાના પરિણામે થાય છે. તંદુરસ્ત વ્યક્તિમાં, કેટોન્યુરિયા એ ઘણીવાર લાંબા સમય સુધી ભૂખમરો અથવા ખૂબ ચરબીના વપરાશનું પરિણામ છે.
રક્ત ખાંડમાં તીવ્ર ઘટાડો, કેટોન્યુરિયાના વિકાસ તરફ દોરી જાય છે, જે શરીરમાં ગ્લુકોઝની તીવ્ર ઉણપનું કારણ બને છે. ડાયાબિટીઝ મેલિટસમાં, આ સ્થિતિ મોટેભાગે ઇન્સ્યુલિનની અયોગ્ય રીતે પસંદ કરેલી માત્રાના પરિણામે થાય છે. તંદુરસ્ત વ્યક્તિમાં, કેટોન્યુરિયા એ ઘણીવાર લાંબા સમય સુધી ભૂખમરો અથવા ખૂબ ચરબીના વપરાશનું પરિણામ છે.
ગ્લુકોઝ, જેમ તમે જાણો છો, energyર્જાનો મુખ્ય સ્ત્રોત છે, અને જ્યારે તેનો અભાવ હોય છે, ત્યારે શરીરના કોષો energyર્જા પોષણની ગંભીર અભાવ અનુભવવાનું શરૂ કરે છે. તેને દૂર કરવા માટે, શરીર ચરબી પર પ્રક્રિયા કરવાનું શરૂ કરે છે, જે, જ્યારે શોષાય છે, ત્યારે ફેટી એસિડ્સમાં તૂટી જાય છે અને યકૃતના કોષોમાં એકઠા થાય છે, કેટોન શરીર બનાવે છે.
જો કે, એસિટોનની અતિશય માત્રા સાથે, શરીરના અનામત ખૂબ જ ઝડપથી ખાલી થઈ જાય છે, જે રક્ત શુદ્ધિકરણની પ્રક્રિયાને અવરોધે છે. આના પરિણામે, એસીટોન એસિડ્સ ફક્ત દર્દીના લોહીમાં જ નહીં, પણ તેના પેશાબ અને અન્ય શારીરિક પ્રવાહીમાં પણ એકઠું થવાનું શરૂ કરે છે.
પેશાબમાં કીટોન શરીરની હાજરી એસિટોનથી શરીરમાં તીવ્ર ઝેરનું સૂચન કરે છે અને દર્દીની તાત્કાલિક સારવાર શરૂ કરવાની જરૂરિયાત સૂચવે છે.
કેટલીકવાર ડાયાબિટીઝમાં કેટોન્યુરિયા ફક્ત થોડા કલાકોમાં જ વિકસે છે, પરંતુ મોટેભાગે તે ઘણા દિવસો લે છે. નીચેના લક્ષણો આ સ્થિતિની લાક્ષણિકતા છે:
- તરસની સતત અનુભૂતિ, જે પ્રવાહી લીધા પછી થોડા સમય માટે અદૃશ્ય થઈ જાય છે,
- થાક, કામગીરીનો અભાવ,
- તીવ્ર વજન ઘટાડવું
- પેટમાં દુખાવો પાચક અસ્વસ્થ
- ઉબકા, omલટી,
- તીવ્ર માથાનો દુખાવો, ડાયાબિટીસ સાથે ચક્કર,
- શુષ્ક ત્વચા,
- હાર્ટ ધબકારા, હ્રદય લય વિક્ષેપ,
- પ્રારંભિક તબક્કે, વારંવાર પેશાબ કરવો, ત્યારબાદ પેશાબની લગભગ સંપૂર્ણ ગેરહાજરી,
- દર્દીના મોંમાંથી એસીટોનની ગંધ આવે છે
- મૂંઝવણમાં રહેલી ચેતના, કંઈક પર ધ્યાન કેન્દ્રિત કરવામાં અસમર્થતા, મેમરી ક્ષતિ,
- બેહોશ.
 કેટોન્યુરિયાના વિકાસમાં, ત્રણ મુખ્ય તબક્કાઓ અલગ પાડવામાં આવે છે: હળવા, મધ્યમ અને તીવ્ર. તેમાંના દરેકમાં લક્ષણોની પોતાની વિશિષ્ટ સૂચિ છે, જે દર્દીની સ્થિતિની ગંભીરતા નક્કી કરવામાં અને તેને યોગ્ય સારવાર સૂચવવામાં મદદ કરે છે.
કેટોન્યુરિયાના વિકાસમાં, ત્રણ મુખ્ય તબક્કાઓ અલગ પાડવામાં આવે છે: હળવા, મધ્યમ અને તીવ્ર. તેમાંના દરેકમાં લક્ષણોની પોતાની વિશિષ્ટ સૂચિ છે, જે દર્દીની સ્થિતિની ગંભીરતા નક્કી કરવામાં અને તેને યોગ્ય સારવાર સૂચવવામાં મદદ કરે છે.
હળવા સ્વરૂપ નીચેના લક્ષણો દ્વારા પ્રગટ થાય છે:
- મહાન તરસ.
- વારંવાર અને નકામું પેશાબ
- પેટમાં દુખાવો
- મો mouthામાંથી એસિટોનની ગંધ ખૂબ જ દુર્બળ છે, ભાગ્યે જ નોંધનીય છે.
મધ્યમ સ્વરૂપ માટે, લાક્ષણિકતાઓ જેમ કે:
- નર્વસ સિસ્ટમના બગાડને લીધે વિચારણા અને અશક્ત પ્રતિક્રિયાઓને અવરોધે છે,
- પ્રકાશ અથવા તેની સંપૂર્ણ ગેરહાજરી માટે નબળો વિદ્યાર્થી પ્રતિસાદ,
- તમારા પોતાના ધબકારા લાગે છે
- બ્લડ પ્રેશરમાં ઘટાડો
- પાચન તંત્રના વિકાર: vલટી, ઝાડા, પેટમાં તીવ્ર દુખાવો,
- પેશાબમાં નોંધપાત્ર ઘટાડો.
ગંભીર સ્વરૂપ નીચેના લક્ષણો દ્વારા પ્રગટ થાય છે:
- ચેતનાનું નુકસાન
- સ્નાયુઓની પ્રતિક્રિયાઓનું ગંભીર ઉલ્લંઘન, કોઈપણ ઉત્તેજના માટે વિદ્યાર્થીઓની પ્રતિક્રિયાની અભાવ,
- એસીટોનની તીવ્ર ગંધ, જે દર્દી શ્વાસ લેતી વખતે સ્પષ્ટપણે અનુભવાય છે,
- ચામડીની તીવ્ર શુષ્કતા અને છાલ, મ્યુકોસ મેમ્બ્રેનમાંથી સૂકવવાને કારણે લાળ અને આંખોમાં દુખાવો,
- શ્વાસ દરમિયાન ઘરેલું, શ્વાસ લેવાનું વધારે deepંડું થાય છે, પરંતુ દુર્લભ,
- મોટું યકૃત
- પેશાબ ન્યુનતમ બને છે અથવા સંપૂર્ણપણે બંધ થાય છે,
- બ્લડ સુગરનું સ્તર એક નિર્ણાયક સ્તર કરતાં વધી જાય છે અને 20 એમએમઓએલ / એલ અથવા વધુના આંકડા સુધી પહોંચે છે.
- રક્ત એસિટોનમાં નોંધપાત્ર વધારો,
- એસિટોન એસિડ્સના પેશાબમાં હાજરી.
આ સ્થિતિમાં, જરૂરી તબીબી સંભાળની ગેરહાજરીમાં, ડાયાબિટીસ મેલીટસની સૌથી ગંભીર ગૂંચવણોમાં એક, કીટોનેમિક કોમા, ફ્રોલિક થઈ શકે છે.
તે માનવો માટે એક મોટો ભય પેદા કરે છે અને જો સારવાર ન કરવામાં આવે તો તેનું મૃત્યુ થઈ શકે છે.
કેટોન્યુરિયા શું છે?
એસિટોન એ એકદમ સક્રિય અને અત્યંત આક્રમક પદાર્થ છે, તેના પરમાણુની માળખાકીય સુવિધાઓને કારણે, તે કોઈપણ રાસાયણિક પ્રતિક્રિયા દરમિયાન ખલેલ પહોંચાડવા માટે સક્ષમ નથી.
અને તે જ પ્રભાવો કે જે ઘરેલું operationsપરેશન કરતી વખતે સંતોષનું કારણ બને છે (જાડું પેઇન્ટ પાતળું કરવું), જ્યારે શરીરની અંદરની રાસાયણિક પ્રક્રિયાઓની વાત આવે ત્યારે કાયદેસર ચિંતા થાય છે. એસીટoneન કપડાંથી ચીકણું ડાઘ દૂર કરે છે તે જ સરળતા સાથે, તે શરીરના કાર્બનિક સંયોજનોમાં લિપિડ ઓગળી જાય છે, આ વિષય પર તેના અભિપ્રાયમાં સંપૂર્ણપણે રુચિ નથી, અને ઘણી બધી મુશ્કેલીઓ કરવા માટે સક્ષમ છે.
સામાન્ય, સ્વસ્થ શરીરમાં, લોહીમાં એસિટોનની હાજરી શબ્દ દ્વારા વ્યક્ત કરી શકાય છે: પદાર્થના નિશાનની હાજરી, લોહી માટે તે 1-2 મિલિગ્રામ / 100 મિલી છે, પેશાબ માટે - દૈનિક માત્રામાં 0.01-0.03 ગ્રામથી વધુ નહીં. ટૂંકમાં, આ પદાર્થ લોહીની રચનામાં અથવા પેશાબમાં લાંબા સમય સુધી ટકી શકતો નથી, કાં તો તેની સાથે દૂર જાય છે, અથવા પરસેવો કરે છે, અથવા ફેફસાં દ્વારા દૂર કરેલી હવા સાથે.
જો કે, કેટલીક પરિસ્થિતિઓમાં, આપણે હવે શરીરમાં કોઈ પદાર્થના નિશાન વિશે વાત કરી રહ્યા નથી, પરંતુ તેના પર ઝેરી અસર વિશે, કારણ કે લોહીમાં તેનું સ્તર અને પેશાબમાં તેની સામગ્રી બંને નોંધપાત્ર રીતે વધે છે (કેટોનેમિયા અને કેટોન્યુરિયાની ઘટનાની ઘટના તરફ દોરી જાય છે).
પેથોલોજીના કારણો અને સંકેતો
કેટોનુરિયા, શરીર માટે નજીવા અને હાનિકારક, કુદરતી કારણોનું પરિણામ હોઈ શકે છે:
- આથો દૂધની ચીજોનો વધુ પડતો વ્યસન, પ્રોટીન અને ચરબી તોડવા માટે ઘણી માત્રામાં મુશ્કેલ ખોરાક, પરંતુ કાર્બોહાઈડ્રેટની અછત સાથે,
- દારૂ પીવો.
રક્તમાં કેટોન સંસ્થાઓ (એસિટોન, એસેટોએસિટીક અને hydro-હાઇડ્રોક્સિબ્યુટ્રિક એસિડ્સના ચહેરામાં) યકૃતમાં થતી પ્રક્રિયાઓના પરિણામ રૂપે દેખાય છે (ગ્લાયકોજેન ભંગાણ), તેમનું લોહીમાં સંચય થવું અને પેશાબમાં વધુ પડવું તેના નિષ્ક્રિયતાના પરિણામે હોઈ શકે છે.

અન્ય કારણો (ગ્લાયકોજેનની માંગમાં વધારો કરવાના સ્વરૂપમાં) ઉપવાસ અથવા સંબંધિત શરતોના બધા વિકલ્પો શામેલ છે:
- નબળાઇ ગુણવત્તા (અથવા એકવિધ) પોષણ, અથવા સ્વૈચ્છિક ભૂખમરો, અથવા પોષણ સિસ્ટમનો એક અભિન્ન ભાગ (રમતવીરો, બોડીબિલ્ડરો, કોઈપણ આધ્યાત્મિક માર્ગના અનુયાયીઓમાં) ના અભાવને લીધે ભૂખ,
- ચેપી રોગના courseંકોલોજીકલ પ્રક્રિયા (પેટનો કેન્સર) ને લીધે ઉપવાસ.
- ભારે શારીરિક શ્રમ, તીવ્ર હાયપોથર્મિયાને લીધે થાક
- આંતરડામાં શોષણ પ્રક્રિયાના ઉલ્લંઘનના કિસ્સામાં પોષક તત્વોનું નુકસાન, તેમજ તેના પાયલોરસ અથવા અન્નનળીના સ્ટેનોસિસ સાથે પેટની ગડબડી.
- વારંવાર અથવા નિયમિત omલટી થવાને કારણે (ગંભીર અંતમાં ઝેરી ઝેરી દવા દરમિયાન એક્લેમ્પસિયાવાળા સગર્ભા સ્ત્રીમાં અનિવાર્ય ઉલટી), મરડો.
એનિમિયા અને ડાયાબિટીસ મેલીટસના કેસો એક જ વર્ગમાં આવે છે. પ્રથમ કિસ્સામાં, પોષક તત્ત્વોના પેશીઓ માટે પૂરતા વાહક કોષો નથી, બીજામાં - ગ્લુકોઝના અસ્થિર સ્તરને યકૃતમાં ગ્લાયકોજેન ડેપોથી તેની ગતિશીલતાની જરૂર પડે છે.
કેટોન્યુરિયાનો એપિસોડ એ લક્ષણ હોઈ શકે છે:
- ગંભીર ઝેર (સીસા, ફોસ્ફોરિક, એટ્રોપિન નશો),
- લાંબા સમય સુધી તાવ
- શસ્ત્રક્રિયા પછી જીવંત અવધિ (ખાસ કરીને ક્લોરોફોર્મ એનેસ્થેસિયા પછી).
કાર્બોહાઈડ્રેટની અતિશય જરૂરિયાતને કારણે કેટોન્યુરિયા રાજ્ય અને તેના વપરાશની degreeંચી ડિગ્રી થાઇરોટોક્સિકોસિસ સાથે દેખાય છે અને કેન્દ્રીય નર્વસ સિસ્ટમની ઉત્તેજના અને ચીડિયાપણું સાથેની પરિસ્થિતિઓ:
- સબરાક્નોઇડ સ્થાનિકીકરણના હેમરેજિસ,
- માથામાં ઇજાઓ
- પૂર્વવર્તી રાજ્ય
લાલચટક તાવ, ઈન્ફલ્યુએન્ઝા અથવા વધુ ગંભીર લોકોની હાજરી (ક્ષય રોગ, મેનિન્જાઇટિસ) જેવા તીવ્ર ચેપની ઘટના પણ એસેટોન્યુરિયા તરફ દોરી જાય છે, પરંતુ આ કિસ્સાઓમાં તે ડાયગ્નોસ્ટિક માપદંડ નથી.
ડાયાબિટીસ મેલ્લીટસમાં કેટોન્યુરિયા ખાસ ધ્યાન આપવાનું પાત્ર છે - તેની હાજરી રોગની તીવ્ર વૃદ્ધિ અથવા વધુ ભયંકર પરિસ્થિતિઓ (એસિટોન કટોકટી અથવા હાયપરગ્લાયકેમિક કોમા) નો અભિગમ સૂચવે છે.

આ બધા સાથે, એકલતાવાળા એસેટોન્યુરિયાની હાજરી (પેશાબમાં ગ્લુકોઝનું નુકસાન વિનાના - ગ્લુકોઝુરિયા વિના) તમને ડાયાબિટીઝને તેના કારણોની સૂચિમાંથી સુરક્ષિત રીતે બાકાત રાખવા દે છે.
કેટોન્યુરિયાના એક કારણમાં હસ્તગત અને જન્મજાત હાઈપરિન્સ્યુલિનિઝમ (અથવા હાઈપોગ્લાયકેમિક રોગ) બંનેની હાજરી છે - એવી સ્થિતિ જ્યાં ગ્લુકોઝમાં એક ડ્રોપ સાથે લોહીમાં ઇન્સ્યુલિનની વધુ માત્રા ડાયાબિટીસ મેલિટસથી થતી નથી.
કેટોન્યુરિયાના લક્ષણોમાં માનવ સ્ત્રાવમાં તીવ્ર એસિટોન ગંધ શામેલ છે.
પુખ્ત વયના લોકોમાં સુસંગત ચિહ્નો સુસ્તી, માનસિક હતાશા, ઉદાસીનતા છે.
- માત્ર ખોરાકથી જ નહીં, પણ પાણીથી પણ (સતત auseબકા થવાને કારણે) ઇનકાર
- નિર્જલીકરણના સંકેતો (માથાનો દુખાવો, સુસ્તી, શુષ્ક ત્વચા અને જીભમાં નબળાઇ),
- માનસિકતાની ઉત્તેજના, તેના જુલમ દ્વારા બદલાઈ,
- પેટમાં સ્પેસ્ટિક અભિવ્યક્તિઓ (સામાન્ય રીતે નાભિ પ્રદેશમાં),
- ઉબકા
- ઉલટી જે દરેક પીણા અને ભોજન સાથે આવે છે,
- ચહેરા પર બિનઆરોગ્યપ્રદ બ્લશ સાથે ત્વચાના પેલેરરની પૃષ્ઠભૂમિ સામે શરીરના તાપમાનમાં વધારો,
- ફરજિયાત એસિટોન શ્વાસ, પેશાબ અને omલટી ફાટી નીકળવું.
સગર્ભા સ્ત્રીઓમાં, આ લક્ષણનો દેખાવ અને વૃદ્ધિ (પર્યાપ્ત પોષણ અને પર્યાપ્ત શારીરિક પ્રવૃત્તિ સાથે) સૂચવે છે:
સગર્ભાવસ્થા ડાયાબિટીસ વિશે વિડિઓ:
ગર્ભ પરના ઝેરી પ્રભાવોને લીધે, કેટોનેમિયા અને કેટોન્યુરિયાને દર્દીના સંચાલન અને સારવાર માટે કાળજીપૂર્વક વિચારણા અને યોગ્ય પગલાં લેવાની જરૂર છે (અને સૌ પ્રથમ, પાણીનું સંતુલન પુન restસ્થાપન).
બાળકના યકૃતમાં ગ્લાયકોજેન ભંડારની તુલનાને લીધે, તેમનો અવક્ષય ઝડપથી થાય છે, જે શરીરના અન્ય ચરબી તોડવાની જરૂરિયાત સાથે ભૂખમરોનાં એપિસોડ તરફ દોરી જાય છે.
તેમના oxક્સિડેશનની અપૂર્ણતા અથવા અશક્યતાને લીધે vલટીમાંથી ઉત્પન્ન થતાં પદાર્થની સ્પષ્ટ ગંધ સાથે એસિટોનેમિક omલટી થવાની ઘટના સાથે એસિટોનેમિયા થાય છે.
પ્રોટીન અને ચરબીના શોષણની અવ્યવસ્થા ઉપરાંત (જ્યારે ખોરાકમાં વધુ પડતો હોય છે), તેનો દેખાવ બાળકની અતિશય-ઉત્તેજનાનું પરિણામ હોઈ શકે છે, જે ઝડપથી એસીટોન કટોકટીની સ્થિતિમાં ફેરવી શકે છે.
પહેલાનાં લક્ષણો છે:
- સુસ્તી
- સુસ્તી
- ગરમી (તાપમાનમાં વધારો),
- પેટમાં આંતરડા.
એસીટોનmicમિક vલટીની નિયમિતતામાં એસેટોન્યુરિયા સાથે સંયોજનમાં અપવાદની જરૂર છે:
- ડાયાબિટીસ મેલીટસ
- આંતરડાના ચેપ
- મગજની ગાંઠો
- યકૃત રોગવિજ્ .ાન
બાળપણના એસેટોન્યુરિયાના અન્ય કારણો છે:
- સ્વાદુપિંડનો અધૂરો વિકાસ,
- મોટી સંખ્યામાં પ્રિઝર્વેટિવ્સ, રંગો, રાસાયણિક મૂળના સ્વાદ, તેમજ સાથે અથવા વગર લેવામાં આવતી એન્ટિબાયોટિક્સના ખોરાકમાં હાજરી.
- ઉચ્ચ બૌદ્ધિક અને શારીરિક તાણ,
- હેલ્મિન્થિક ઉપદ્રવ, ડાયાથેસિસ (કુદરતી પ્રતિરક્ષાના સ્તરને ઘટાડતા),
- જીવંત તણાવપૂર્ણ પરિસ્થિતિઓ, હાયપરથર્મિયા, હાયપોથર્મિયા.
નવજાત શિશુના કેટોનરીઆનો આધાર એ ખોરાકની અછત છે અથવા તેના ગંભીર, આનુવંશિક રીતે નિર્ધારિત ફેરફારનું અસ્તિત્વ છે - લ્યુસિનોસિસ, જે 30 હજારમાંથી એક બાળકોમાં થાય છે અને (સેન્ટ્રલ નર્વસ સિસ્ટમના ગંભીર વિકારોને કારણે) સામાન્ય રીતે મૃત્યુમાં સમાપ્ત થાય છે.
કેટોન્યુરીયાના નિદાનને ઝડપી ડાયગ્નોસ્ટિક પદ્ધતિના ઉપયોગ દ્વારા સુવિધા આપી શકાય છે - ટેસ્ટ સ્ટ્રીપ્સનો ઉપયોગ કરતી વખતે વાયોલેટ સ્ટેનિંગ (હંમેશા સળંગ ત્રણ) અને એમોનિયા સોલ્યુશનવાળા નમૂના - જ્યારે તે કીટોન બોડીવાળા પેશાબમાં ઉમેરવામાં આવે છે, ત્યારે તેનો રંગ તેજસ્વી લાલ થઈ જશે.
ડો.કોમરોવ્સ્કીનો વિડિઓ:
સારવારની પદ્ધતિઓ
એસેટોન્યુરિયાને કારણે વિવિધ પ્રકારના શક્ય સંકુલના કારણે, દર્દી લક્ષી હોવું જોઈએ, કયા નિષ્ણાતની સલાહ લેવી જોઈએ.
સતત તરસ અને ભૂખની હાજરીમાં, ઝડપી અને વધુ પડતી પેશાબ, માનસિક હતાશા, ડિહાઇડ્રેશનના સંકેતોની સાથે, એન્ડોક્રિનોલોજિસ્ટની સલાહ લેવી જરૂરી છે, તાવની હાજરી અને ચેપના સંકેતો માટે ચેપી રોગના નિષ્ણાતનું ધ્યાન લેવું જરૂરી છે.
એસિટોન્યુરિયા પછી આલ્કોહોલિક પીણું એક નર્કોલોજિસ્ટનો સંપર્ક કરવાનું એક કારણ છે, જ્યારે એનેસ્થેસિયા સાથેની અગાઉની શસ્ત્રક્રિયા એ પુનર્જીવિતકર્તાની જવાબદારી છે. હાઇપરિન્સ્યુલિનિઝમ અથવા થાઇરોટોક્સિકોસિસના સંકેતો એન્ડોક્રિનોલોજિસ્ટ દ્વારા પરીક્ષાના આધાર તરીકે સેવા આપે છે.
સગર્ભા સ્ત્રીઓએ પ્રસૂતિવિજ્ .ાની-સ્ત્રીરોગચિકિત્સકની મુલાકાત લેવી જરૂરી છે, માંદા બાળકો સાથેની માતા - બાળરોગ. મગજનો વિકાર અથવા ઝેરના લક્ષણો સાથેના માથાના ભાગે ઇજાઓ - આ ન્યુરોલોજિસ્ટ અથવા ટોક્સિકોલોજિસ્ટની officeફિસનો માર્ગ છે, જો તમને કોઈ જીવલેણ નિયોપ્લાઝમની શંકા હોય, તો તમારે ઓન્કોલોજિસ્ટનો સંપર્ક કરવો જોઈએ, અને જો ક્લિનિક અસ્પષ્ટ છે, તો ચિકિત્સકની સલાહ લો.
ઓળખાયેલ લક્ષણો પર આધાર રાખીને, પરીક્ષા કરાવનાર ડ doctorક્ટર જરૂરી પરીક્ષણો અને ઇન્સ્ટ્રુમેન્ટલ પરીક્ષા લખશે. સારવારની પૂરતી સ્થિતિની નિમણૂક માટે ડેટાની સંપૂર્ણતા, આધાર તરીકે સેવા આપશે.
ઉપચાર પદ્ધતિઓની શ્રેણીમાં sleepંઘ, આરામ અને પોષણ બંનેની સુધારણા, તેમજ સ્થિતિના cંકોલોજીકલ કારણમાં જટિલ પોલાણ operationsપરેશન શામેલ હોઈ શકે છે. એસેટોન્યુરિયાના ડાયાબિટીસ ઉત્પત્તિમાં, એન્ડોક્રિનોલોજિસ્ટ દ્વારા ઉપચાર સૂચવવામાં આવે છે કે સહવર્તી પેથોલોજી (યકૃત, ગેસ્ટ્રોઇંટેસ્ટીનલ અપસેટ્સ, વગેરે) ના અસ્તિત્વને ધ્યાનમાં લેવું. સારવારની અસરકારકતાનું આકલન કરવા માટે દર્દીએ નિયમિતપણે નિયંત્રણ અભ્યાસ માટે હાજર થવું જોઈએ.
કેટોન્યુરિયાનું ઉચ્ચ સ્તર એ હોસ્પિટલમાં દાખલ થવા માટેનો સંકેત છે.
પ્રવાહીને પૂરક બનાવવા માટે, ઓરસોલ અથવા રેજિડ્રોનના ઉકેલો અથવા કિસમિસના ઉકાળો, અન્ય સૂકા ફળો, ગેસ વિના આલ્કલાઇન પાણીનો ઉપયોગ કરવો ઉપયોગી છે.
જો omલટીને લીધે પીવું અશક્ય છે, તો પ્રવાહી પેરેન્ટેરલી (નસમાં ડ્રીપ) ઇન્જેક્ટ કરવામાં આવે છે, સેર્યુકલનું ઇન્જેક્શન ઉલટીને દૂર કરવાની મંજૂરી આપે છે.
ઝેરી પદાર્થોને દૂર કરવાનો લક્ષ્ય સોર્બેન્ટ્સ (સોર્બેક્સ, સક્રિય ચારકોલ) નો ઉપયોગ કરીને, એક સફાઇ એનિમા સેટ કરીને (એકસાથે હાયપરથેર્મિયા સાથે, 1 ચમચી ઉમેરો. દરેક લિટર પાણીમાં મીઠું) મેળવી શકાય છે.
આહારનો વિકાસ નિષ્ણાત ન્યુટ્રિશનિસ્ટ દ્વારા કરવામાં આવે છે.
માંસ (ટર્કી, સસલું, બીફ) સ્ટ્યૂડ અથવા બાફેલી ખાવામાં આવે છે. પ્રથમ કોર્સ તરીકે, બોર્શ, વનસ્પતિ સૂપ, પોર્રીજ અને ઓછી ચરબીવાળી માછલીની ભલામણ કરવામાં આવે છે.
રીહાઇડ્રેશન અને ટ્રેસ એલિમેન્ટ્સ અને વિટામિન્સના ફરીથી ભરવાનાં માધ્યમ તરીકે, ફળ અને શાકભાજીનો રસ, કોમ્પોટ્સ (પ્રાધાન્ય તે ઝાડનું ફળનો મુરબ્બો) ઓફર કરવામાં આવે છે.
તેનો ઉપયોગ કરવા માટે સખત પ્રતિબંધિત છે:
- મીઠાઈઓ
- ફેટી (સૂપના સ્વરૂપમાં પણ),
- મસાલા
- સાઇટ્રસ ફળો
- કેળા.
તે યાદ રાખવું આવશ્યક છે કે એસિટ્યુન્યુરિયાના કારણો વચ્ચે સ્પષ્ટ તફાવત હોવો જોઈએ - ફરજિયાત ભૂખમરોમાં, મગજ અને સ્નાયુ પેશીઓની તમામ કેટેગરીમાં energyર્જાનો આ એકમાત્ર સ્રોત છે.
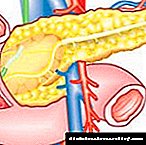
69. કોલેસ્ટરોલ. શરીરમાંથી પ્રવેશ, ઉપયોગ અને વિસર્જનની રીતો. સીરમ કોલેસ્ટરોલ. કોલેસ્ટરોલ બાયોસિન્થેસિસ, તેના તબક્કાઓ. સંશ્લેષણનું નિયમન.
કોલેસ્ટરોલ એ પ્રાણીસૃષ્ટિ માટે વિશિષ્ટ સ્ટીરોઇડ છે. તે ઘણા માનવ પેશીઓમાં સંશ્લેષણ કરવામાં આવે છે, પરંતુ સંશ્લેષણનું મુખ્ય સ્થાન યકૃત છે. યકૃતમાં, 50% થી વધુ કોલેસ્ટરોલનું સંશ્લેષણ કરવામાં આવે છે, નાના આંતરડામાં - 15-20%, બાકીનું કોલેસ્ટ્રોલ ત્વચા, એડ્રેનલ કોર્ટેક્સ અને ગોનાડમાં સંશ્લેષણ કરવામાં આવે છે. શરીરમાં દરરોજ 1 ગ્રામ કોલેસ્ટરોલનું સંશ્લેષણ કરવામાં આવે છે, 300-500 મિલિગ્રામ ખોરાક સાથે (ફિગ. 8-65) પીવામાં આવે છે. કોલેસ્ટરોલ ઘણા કાર્યો કરે છે: તે તમામ કોષ પટલનો એક ભાગ છે અને તેમની ગુણધર્મોને અસર કરે છે, પિત્ત એસિડ્સ અને સ્ટીરોઇડ હોર્મોન્સના સંશ્લેષણમાં પ્રારંભિક સબસ્ટ્રેટ તરીકે સેવા આપે છે. કોલેસ્ટરોલ સિન્થેસિસના મેટાબોલિક માર્ગોના પૂર્વવર્તી પદાર્થ પણ યુબિક્વિનોનમાં ફેરવાય છે, જે શ્વસન ચેઇન અને ડોલીકોલનું એક ઘટક છે, જે ગ્લાયકોપ્રોટીનના સંશ્લેષણમાં સામેલ છે. તેના હાઇડ્રોક્સિલ જૂથને કારણે, કોલેસ્ટરોલ ફેટી એસિડ્સ સાથે એસ્ટર બનાવી શકે છે. એથેરીફાઇડ કોલેસ્ટરોલ લોહીમાં મુખ્ય છે અને કેટલાક પ્રકારના કોષોમાં તે ઓછી માત્રામાં સંગ્રહિત થાય છે જે તેનો ઉપયોગ અન્ય પદાર્થોના સંશ્લેષણ માટે સબસ્ટ્રેટ તરીકે કરે છે. કોલેસ્ટરોલ અને તેના એસ્ટરો હાઇડ્રોફોબિક પરમાણુઓ છે, તેથી તેઓ લોહી દ્વારા વિવિધ પ્રકારની દવાઓના ભાગ રૂપે પરિવહન કરે છે. કોલેસ્ટરોલનું વિનિમય અત્યંત જટિલ છે - ફક્ત તેના સંશ્લેષણ માટે, લગભગ 100 સતત પ્રતિક્રિયાઓ જરૂરી છે. કુલ, કોલેસ્ટરોલ ચયાપચયમાં લગભગ 300 વિવિધ પ્રોટીન શામેલ છે. કોલેસ્ટરોલ ચયાપચયની વિકૃતિઓ સૌથી સામાન્ય રોગોમાંથી એક તરફ દોરી જાય છે - એથરોસ્ક્લેરોસિસ. એથરોસ્ક્લેરોસિસ (મ્યોકાર્ડિયલ ઇન્ફાર્ક્શન, સ્ટ્રોક) ની અસરોથી મૃત્યુદર મૃત્યુદરની એકંદર રચનામાં પરિણમે છે. એથરોસ્ક્લેરોસિસ એ "પોલિજેનિક રોગ" છે, એટલે કે. તેના વિકાસમાં ઘણા પરિબળો શામેલ છે, જેમાંથી સૌથી મહત્વપૂર્ણ વંશપરંપરાગત છે. શરીરમાં કોલેસ્ટરોલનું સંચય અન્ય સામાન્ય રોગ - ગેલસ્ટોન રોગના વિકાસ તરફ દોરી જાય છે.
એ કોલેસ્ટરોલ અને તેના નિયમનનું સંશ્લેષણ
કોષોના સાયટોસોલમાં કોલેસ્ટરોલ સંશ્લેષણની પ્રતિક્રિયાઓ થાય છે. આ માનવ શરીરના સૌથી લાંબા મેટાબોલિક માર્ગોમાંનું એક છે.
કીટોન્સ શું છે?
નામ "કેટોન" જર્મન "એસિટોન" માંથી આવે છે. કેટોન્સ એવા પદાર્થો છે કે જેના પરમાણુઓમાં હાઇડ્રોજન અને બે હાઇડ્રોકાર્બન રેડિકલ્સવાળા ઓક્સિજનનું કાર્બનિક સંયોજન છે. કેટટોન્સની ઘણી જાતો છે. ઉદાહરણ તરીકે, યુબિક્વિનોન, તે હૃદયના કાર્ય માટે અત્યંત મહત્વપૂર્ણ છે. તેમાં કીટોન જૂથ, બધા જાણીતા ફ્રુટોઝ, મેન્ટન છે, જે મૌખિક સંભાળ ઉત્પાદનોનો ભાગ છે, ફૂડ ઉદ્યોગમાં વપરાયેલા કાર્વોન, પ્રોજેસ્ટેરોન, કોર્ટિસોન, ટેટ્રાસાયક્લાઇન પણ. આપણામાંના દરેકમાં પેશાબ અને લોહીમાં કેટોન્સ હોય છે, જે દરરોજ આશરે 20-50 મિલિગ્રામની માત્રામાં વિસર્જન કરે છે, જેમાંથી 70% નબળા બીટા-હાઇડ્રોક્સિબ્યુટ્રિક એસિડ પર પડે છે, 36% મજબૂત એસિટtoએસિટીક એસિડ પર અને 4% એસીટોન પર. છેલ્લું તત્વ બધામાં ઓછામાં ઓછું છે, કારણ કે તે શ્વાસ દરમિયાન શરીરમાંથી બહાર કા .ી શકાય છે. નમૂના લેંગે, કાનૂની અને અન્યની આટલી માત્રામાં બતાવવામાં આવતું નથી. તેથી જ એવું માનવામાં આવે છે કે તંદુરસ્ત વ્યક્તિમાં પેશાબમાં કેટોન્સનો ધોરણ એ તેમની સંપૂર્ણ ગેરહાજરી છે.
કેટોન્યુરિયા અને કેટોએસિડોસિસ
દવામાં, કેટોન્સ સાથે સંકળાયેલ ઘણી શરતોને અલગ પાડવામાં આવે છે. જ્યારે લોહીમાં તેમાંથી ઘણાં બધાં હોય છે, ત્યારે તેઓ કેટોનેમિયા અને પેશાબમાં - કેટોન્યુરિયા વિશે વાત કરે છે. કીટોન બ bodiesડીઝની પૂરતી contentંચી સામગ્રી સાથે, પીએચ ખલેલ પહોંચવાનું શરૂ કરે છે અને કેટોએસિડોસિસ વિકસિત થાય છે. જો ત્યાં ઘણા બધા કીટોન્સ છે, પરંતુ લોહીમાં ઇલેક્ટ્રોલાઇટમાં ફેરફાર હજી શરૂ થયા નથી, તો તેઓ કીટોસિસ કહે છે. નબળું પ્રોટીન, ચરબી અથવા કાર્બોહાઇડ્રેટ મેટાબોલિક પ્રક્રિયાઓવાળા લોકોમાં કેટોન્યુરિયા જોવા મળે છે. આ સ્થિતિ ઘણીવાર નાના બાળકો અને સગર્ભા સ્ત્રીઓમાં જોવા મળે છે.
ત્યાં ઘણા બધા પરિબળો છે જેમાં પેશાબમાં કીટોન જોવા મળે છે. કારણો નીચે મુજબ છે.
- મગજના પટલ પર કામગીરી,
- નર્વસ સિસ્ટમની તીવ્ર ઉત્તેજના,
- બહુવિધ સ્નાયુઓની ઇજાઓ,
- ગંભીર ચેપી રોગો,
- શરીરમાં ગ્લાયકોજેન ડિસઓર્ડર,
અતિશય શારીરિક શ્રમ
- અયોગ્ય પોષણ (મલ્ટિ-ડે ભૂખ હડતાલ).
બાળકના પેશાબમાં કેટોન
13 વર્ષથી ઓછી વયના બાળકોમાં, પરંતુ વધુ વખત 10 વર્ષ સુધી, કેટોન્સ મોટા પ્રમાણમાં પેશાબમાં વિસર્જન કરી શકાય છે. જો તે ડાયાબિટીઝ સાથે સંકળાયેલ નથી, તો તેનું કારણ એસિડ-બેઝ સંતુલનનું ઉલ્લંઘન છે. લક્ષણો
- મો fromામાંથી એસિટોનની તીવ્ર ગંધ,
- નબળાઇ, કેટલીક વખત મૂર્છા માટે,
- માથાનો દુખાવો (અચાનક થાય છે),
- ક્યારેક પેટમાં દુખાવો થાય છે.
હુમલા દરમિયાન, "સ્ટીમોલ", "સિટ્રેજિનિન", એક સ્વીટ પીણું (ચા, રસ, ચાસણી સાથે પાણી) આપવાની ભલામણ કરવામાં આવે છે. આવા બાળકોનું પોષણ સખત આહાર હોવું જોઈએ, ચરબીયુક્ત ખોરાક, મફિન્સ સિવાય, ખાસ કરીને ચોકલેટ એડિટિવ્સ, ખાટા ફળો અને શાકભાજી, કાર્બોરેટેડ પીણાં સાથે. જ્યારે હુમલો પસાર થાય છે, ત્યારે બાળકની સ્થિતિ વધુ કે ઓછી સ્થિર બને છે. અયોગ્ય પોષણ, ભૂખમરો, બાળકોમાં નર્વસ તાણ અને કેટલાક ચેપી રોગો બાળપણમાં બિન-ડાયાબિટીક કેટોન્યુરિયાનું કારણ બની શકે છે.
સગર્ભા સ્ત્રીઓમાં કેટોન્યુરિયા
સગર્ભાવસ્થા દરમિયાન પેશાબમાં રહેલા કેટોન એ પ્રારંભિક ટોક્સિકોસિસનું પુરોગામી હોઈ શકે છે, તેમજ સગર્ભાવસ્થા ડાયાબિટીસ નામનો એક ચોક્કસ રોગ છે, જે ફક્ત સગર્ભા સ્ત્રીઓમાં થાય છે. તે ત્યારે થાય છે જ્યારે સગર્ભા માતાના શરીરમાં કાર્બોહાઇડ્રેટ ચયાપચયનું ઉલ્લંઘન થાય છે અને તે ઘણીવાર ફક્ત પ્રયોગશાળા પરીક્ષણોમાં જ જોવા મળે છે. સ્ત્રી પોતે પેથોલોજીકલ ફેરફારો ન અનુભવે. જો કે, આ રોગ, જે મોટાભાગના કિસ્સાઓમાં બાળજન્મ પછી થાય છે, તે સામાન્ય ડાયાબિટીસ મેલીટસ, તેમજ અંતocસ્ત્રાવી પેથોલોજીઝનું હર્બિંગર હોઈ શકે છે. જો વિશ્લેષણ પેશાબમાં કીટોન્સ બતાવ્યું, તો સગર્ભા સ્ત્રીને સાચા ડાયાબિટીસ અને થાઇરોઇડ રોગોની હાજરીને બાકાત રાખવા માટે વધારાના પરીક્ષણો કરાવવું જોઈએ. યોગ્ય સંતુલિત આહારની સ્થાપના કરવી, દૈનિક દિનચર્યાને બાકાત રાખવી અને આલ્કોહોલિક પીણા, ઝેરી અને હાનિકારક પદાર્થોના ઉપયોગને સંપૂર્ણપણે દૂર કરવા પણ મહત્વપૂર્ણ છે.
ડાયગ્નોસ્ટિક્સ
 પેશાબમાં કેટોન્સનું નિદાન ક્લિનિકલ પરિસ્થિતિઓ અને ઘરે બંને કરી શકાય છે. પ્રયોગશાળાના અભ્યાસ માટે, દર્દીના પેશાબ અને લોહીની જરૂર પડશે, જેમાં સામાન્ય વિશ્લેષણ દરમિયાન એસિટોનની સામગ્રી નક્કી કરવામાં આવશે.
પેશાબમાં કેટોન્સનું નિદાન ક્લિનિકલ પરિસ્થિતિઓ અને ઘરે બંને કરી શકાય છે. પ્રયોગશાળાના અભ્યાસ માટે, દર્દીના પેશાબ અને લોહીની જરૂર પડશે, જેમાં સામાન્ય વિશ્લેષણ દરમિયાન એસિટોનની સામગ્રી નક્કી કરવામાં આવશે.
ઘરના વિશ્લેષણ માટે, તમે તાજેતરમાં દેખાયા ટેસ્ટ સ્ટ્રીપ્સનો ઉપયોગ કરી શકો છો, જે એસીટોન એસિડ્સના પ્રભાવ હેઠળ તેમનો રંગ બદલી શકે છે. તે જ સમયે, રંગની તીવ્રતા દર્દીની સ્થિતિની તીવ્રતા સૂચવે છે, જે પ્લેસની સંખ્યા દ્વારા સ્પષ્ટ રીતે દર્શાવવામાં આવે છે.
ઘર પરીક્ષણ નીચેના પરિણામો બતાવી શકે છે:
300 રુબેલ્સના પ્રદેશમાં, આ સ્ટ્રીપ્સની કિંમત પ્રમાણમાં ઓછી છે. તેઓ લગભગ કોઈપણ ફાર્મસીમાં વેચાય છે અને ડ doctorક્ટરની પ્રિસ્ક્રિપ્શન વિના વેચાય છે.
પરંતુ એ નોંધવું જોઇએ કે કેટોન બ bodiesડીઝ માટેના ઘરેલું પરીક્ષણો પ્રયોગશાળા ડાયગ્નોસ્ટિક્સને બદલતા નથી.
 ડાયાબિટીઝમાં કેટોન્યુરિયાના ઉપચારનો આધાર એ છે કે તમારી રક્ત ખાંડ ઓછી કરવા માટે તમારા ઇન્સ્યુલિનની માત્રામાં વધારો કરવો. આવા રોગનિવારક ઉપચારની ગૂંચવણના હળવા સ્વરૂપ સાથે, એક નિયમ તરીકે, દર્દીની સ્થિતિમાં સુધારો કરવા માટે તે પૂરતું છે.
ડાયાબિટીઝમાં કેટોન્યુરિયાના ઉપચારનો આધાર એ છે કે તમારી રક્ત ખાંડ ઓછી કરવા માટે તમારા ઇન્સ્યુલિનની માત્રામાં વધારો કરવો. આવા રોગનિવારક ઉપચારની ગૂંચવણના હળવા સ્વરૂપ સાથે, એક નિયમ તરીકે, દર્દીની સ્થિતિમાં સુધારો કરવા માટે તે પૂરતું છે.
ગંભીર કેટોન્યુરિયામાં, જ્યારે દર્દી એસિડિસિસ વિકસાવે છે, ત્યારે તેને તાત્કાલિક તબીબી સહાયની જરૂર છે. તેથી, ડાયાબિટીઝની આ ગૂંચવણની સારવાર માત્ર ડોકટરોની દેખરેખ હેઠળની હોસ્પિટલમાં કરવામાં આવે છે.
આ કરવા માટે, નીચેની કાર્યવાહી કરવામાં આવે છે:
- ટૂંકા ઇન્સ્યુલિનની માત્રામાં વધારો, અને પછી લોહીમાં ખાંડનું સ્તર દર કલાકે તપાસો. શરીરમાં ગ્લુકોઝની ઉણપને દૂર કરવામાં અને તે જ સમયે ખાંડને સામાન્ય સ્તરે ઘટાડવામાં મદદ કરે છે,
- દર્દીને ક્ષારનું ટપકવું. તે ડિહાઇડ્રેશનનો સામનો કરવામાં મદદ કરે છે, જે અતિશય પેશાબના પરિણામે પ્રવાહીની અતિશય ખોટને કારણે એસિડિસિસવાળા દર્દીઓમાં વારંવાર થાય છે,
- દર્દીના લોહીમાં ઇલેક્ટ્રોલાઇટ ઉકેલોની રજૂઆત. શરીરના પાણીના મીઠાના સંતુલનને પુન restoreસ્થાપિત કરવામાં મદદ કરે છે,
- એસિડ-બેઝ રાજ્ય સુધારવા માટે કાર્યવાહી હાથ ધરવી. દર્દીના લોહીમાં એસીટોન એસિડ્સની સાંદ્રતા ઘટાડવા અને તેના પર સામાન્ય પીએચ મૂલ્ય પર પાછા આવવા માટે આ જરૂરી છે,
- એન્ટીકોએગ્યુલન્ટ્સ અને એન્ટિબાયોટિક્સનો ઉપયોગ. લોહીની સ્નિગ્ધતાને ઘટાડવા માટે ભૂતપૂર્વ સહાય, જે ડિહાઇડ્રેશન દરમિયાન જોવા મળે છે. અને બીજું શક્ય બળતરા પ્રક્રિયાઓ અટકાવે છે.
- કેટલીકવાર સારવાર દરમિયાન ગ્લુકોઝ સોલ્યુશનનો ઉપયોગ કરવામાં આવે છે. આ ખાંડના સ્તરોમાં રહેલા ઘટાડાને રોકવામાં મદદ કરે છે જે ખૂબ મજબૂત અને હાઇપોગ્લાયકેમિઆ છે.
કેટોન્યુરિયાની યોગ્ય સારવાર સાથે, જટિલતાના લક્ષણો ઝડપથી અદૃશ્ય થઈ જાય છે, અને દર્દીની સ્થિતિ સંપૂર્ણપણે પુન restoredસ્થાપિત થાય છે. ભવિષ્યમાં, આવી સ્થિતિના વિકાસને રોકવા માટે, ઇન્સ્યુલિનની માત્રાની યોગ્ય ગણતરી કરવી અને હંમેશાં સમયસર ડ્રગના ઇન્જેક્શન બનાવવું મહત્વપૂર્ણ છે. આ લેખમાંની વિડિઓ સમસ્યાનો વિષય ચાલુ રાખશે.

ડાયાબિટીસના વિઘટનની સ્થિતિ, માનવ શરીરની લગભગ બધી સિસ્ટમ્સના જીવનમાં ધોરણમાંથી વિવિધ વિચલનો સાથે. કેટોસિસ, કેટોએસિડોસિસ અને ડાયાબિટીસ કોમા એ સૌથી જીવલેણ છે.ચરબીયુક્ત યકૃતની ઘૂસણખોરી કીટોન બોડીઝ (કેટોનેમિયા) ના લોહીમાં સંચયમાં ફાળો આપે છે - ચરબી ચયાપચય (એસેટોએસિટીક, બીટા-હાઇડ્રોક્સિબ્યુટ્રિક એસિડ, એસિટોન) ના ઓક્સિડાઇઝ્ડ ઉત્પાદનો, લોહીની અનામત ક્ષાર અને ઘટાડો એસિડિસિસના વિકાસ તરફ દોરી જાય છે, જે પેશી પ્રોટીનના ભંગાણનું કારણ બને છે. કિડનીમાં ગ્લુકોઝના પુનabસર્જનનું ઉલ્લંઘન અને પેશાબમાં કેટોન શરીરના વિસર્જન (કેટોન્યુરિયા) રેનલ ટ્યુબ્યુલ્સમાં ઓસ્મોટિક દબાણમાં વધારો કરે છે, પોલીયુરિયા (ઝડપી પેશાબ) ના વિકાસને પ્રોત્સાહન આપે છે, જે ડિહાઇડ્રેશન તરફ દોરી જાય છે. કીટોસિડોટિક પરિસ્થિતિઓના ક્લિનિકમાં ડાયાબિટીસ મેલીટસના વિઘટનના લક્ષણો દ્વારા વર્ગીકૃત કરવામાં આવે છે, જેની તીવ્રતા દર્દીના શરીરમાં અને કીટોજેનેસિસમાં મેટાબોલિક ડિસઓર્ડર્સની ડિગ્રી પર આધારિત છે. એના વિશ્લેષણ દરમિયાન મળેલા પેશાબમાં કેટટોન બોડીઝની સામગ્રીના આધારે કેટટોનરીયાના કેટલાંક સ્તરો ઓળખી શકાય છે.
હળવા કીટોસિસમાં, એસીટોનના નિશાન અને એસિટોનની નબળી હકારાત્મક પેશાબની પ્રતિક્રિયા જોવા મળે છે, કેટોન સંસ્થાઓનું સ્તર 0.10-0.20 એમએમઓએલ / એલ છે, લોહીના પ્લાઝ્મામાં એચસીઓ 2 આયનનું સાંદ્રતા સામાન્ય છે, ધમની લોહીનું પીએચ સામાન્ય છે, ગ્લાયસીમિયા સ્તર સામાન્ય શ્રેણીમાં હોય છે. દર્દી માટે, અથવા થોડું વધારે, ગ્લુકોસુરિયાનું સ્તર દર્દી માટે સામાન્ય અથવા થોડું વધારે હોય છે. ક્લિનિકલ લક્ષણો ગેરહાજર હોય છે અથવા ડાયાબિટીસ મેલિટસના હળવા વિઘટનના લક્ષણો વિકસે છે. કીટોસિસના કારણને દૂર કરવા માટે, આહારનું સખતપણે પાલન કરવું જરૂરી છે જેમાં ચરબીને દર્દીના આહારમાંથી બાકાત રાખવામાં આવે છે અને તેને કુદરતી જ્યુસ, અનવેટિવેટેડ ફળો, તેનાં રસ ઝરતાં ફળોની અને આલ્કલાઇન પીણાંના ઉપયોગને વિસ્તૃત કરવાની ભલામણ કરવામાં આવે છે. ડ્રગ સારવાર બાહ્ય દર્દીઓના આધારે ડ onક્ટર દ્વારા સૂચવ્યા મુજબ કરવામાં આવે છે.
જ્યારે વ્યક્ત કરવામાં આવે છે કીટોઝ પેશાબની પ્રતિક્રિયા મધ્યમથી ગંભીર એસિટોન સુધી, કેટોન સંસ્થાઓનું સ્તર 0.30-0.55 એમએમઓએલ / એલ છે, લોહીના પ્લાઝ્મામાં એચસીઓ 2 આયનોનું સાંદ્રતા સામાન્ય અથવા થોડો ઘટાડો થાય છે, ધમની રક્તનું પીએચ સામાન્ય છે, ગ્લાયસીમિયા સ્તર સામાન્ય સ્તર કરતા વધારે હોય છે, ઘણી વાર 14-15 એમએમઓએલ / એલ, ઉચ્ચ ગ્લુકોસ્યુરિયા સ્તર, સામાન્ય રીતે 30-40 ગ્રામ / એલથી ઉપર. , રોગના ગંભીર વિઘટનના લક્ષણો નોંધવામાં આવે છે: નબળાઇ, તરસ, શુષ્ક મોં, પોલીયુરિયા. ગંભીર કીટોસિસની સ્થિતિમાં દર્દીની સારવાર એન્ડોક્રિનોલોજીકલ અથવા ઉપચારાત્મક હોસ્પિટલમાં થવી જોઈએ.
કેટોએસિડોસિસ સાથે એસિટોનના પેશાબની પ્રતિક્રિયા ઉચ્ચારણથી ઉચ્ચારવામાં આવે છે, કેટોન સંસ્થાઓનું સ્તર 0.55 એમએમઓએલ / એલ કરતા વધારે હોય છે, લોહીના પ્લાઝ્મામાં એચસીઓ 2 આયનોનું સાંદ્રતા ઓછું થાય છે, ધમનીના લોહીનું પીએચ સામાન્ય અથવા 7.35 ની નીચે હોય છે, ગ્લાયસીમિયાનું સ્તર 15-16 એમએમઓએલ / એલ કરતા વધુ હોય છે, કેટલીકવાર દર્દીમાં થતી વધઘટની મર્યાદામાં, ગ્લુકોસુરિયાનું પ્રમાણ ,ંચું હોય છે, -૦-g૦ જી / એલ અથવા વધુ, ડાયાબિટીસ મેલીટસના ઉચ્ચારણ વિઘટનના લક્ષણો: ynડિનેમિયા, પોલિડિપ્સિયા, પોલીયુરિયા, ભૂખમાં ઘટાડો. કેટોએસિડોસિસની સ્થિતિમાં દર્દીની સારવાર એન્ડોક્રિનોલોજીકલ અથવા રોગનિવારક હોસ્પિટલમાં હાથ ધરવામાં આવે છે. તાત્કાલિક ક્રમમાં હોસ્પિટલમાં દાખલ કરવામાં આવે છે.
એસીટોનની પીઆઈ પ્રિકોમ પેશાબની પ્રતિક્રિયા ઉચ્ચારવામાં આવે છે, કેટોન સંસ્થાઓનું સ્તર 1.25 મીમીલોલ / એલ કરતા વધારે હોય છે, લોહીના પ્લાઝ્મામાં એચસીઓ 2 આયનોનું સાંદ્રતા ઘટાડવામાં આવે છે, ધમનીના લોહીનું પીએચ 7.35 ની નીચે હોય છે, ગ્લિસેમિયાનું સ્તર 16-18 એમએમઓએલ / એલની ઉપર હોય છે, કેટલીકવાર વધઘટની અંદર દર્દી માટે સામાન્ય, ગ્લુકોસુરિયાનું સ્તર ,ંચું હોય છે, 50-60 ગ્રામ / એલ, ઘણી વાર diabetesંચા હોય છે, ત્યાં ડાયાબિટીસ મેલીટસના ગંભીર વિઘટનના લક્ષણોની પ્રગતિ છે: એડિનમિયા, સુસ્તી, મંદાગ્નિ, auseબકા, કેટલીકવાર ઉલટી અને હળવા પેટમાં દુખાવો, પોલીયુરિયા અને પોલિડિપ્સિયા વિસ્તૃત થાય છે. પ્રિકોમા રાજ્યના દર્દીઓની સારવાર સઘન સંભાળ એકમ (પુનર્જીવન) માં કરવામાં આવે છે, તેની ગેરહાજરીમાં - એન્ડોક્રિનોલોજિકલ અથવા રોગનિવારક. તાત્કાલિક ક્રમમાં હોસ્પિટલમાં દાખલ કરાવવું. સમયસર અને પર્યાપ્ત સારવારની ગેરહાજરીમાં, ઉચ્ચારિત કેટોએસિડોસિસની સ્થિતિ, પ્રેકોમા કોમામાં ફેરવી શકે છે.
કેમટોન બોડીઝ કેમ દેખાય છે?
ગ્લુકોઝની અછત સાથે, ચરબીનું વિરામ શરૂ થાય છે, જેનો હેતુ શરીરના energyર્જા ભંડારને ફરીથી ભરવાનો છે. વિઘટન પ્રક્રિયા ઉચ્ચ ગુણવત્તાવાળી થવા માટે, oxક્સાલોએસિટીક એસિડની હાજરી ફરજિયાત છે. પરંતુ તે ગ્લુકોઝથી આવે છે. અને, તેથી, શરીર તેને તેના પોતાના પર બનાવવાનું છે. પરંતુ પરિણામી ગ્લુકોઝ અને oxક્સાલોએસિટીક એસિડ ફેટી એસિડ્સના રૂપાંતરની પ્રક્રિયાની ગુણવત્તા માટે પૂરતા નથી.
પરિણામે, ચરબી ઓક્સિડેશનનો બીજો પ્રકાર શરૂ થાય છે. જ્યારે તે ઘણા બધા કીટોન શરીર બનાવે છે. જો કે, શ્વાસ લેવાની પ્રક્રિયામાં, તેમજ પેશાબ સાથે, તેઓ શરીરમાંથી બહાર કા .વામાં આવે છે.
આ સંયોજનો શરીરમાં એકઠા થવા માટેના ઘણા કારણો છે. તેમાંથી કેટલાક સીધા માનવ જીવનને ધમકી આપે છે. આમાં શામેલ છે:
- ગંભીર હાયપોથર્મિયા,
- લાંબા સમય સુધી ઉપવાસ,
- ગર્ભાવસ્થા
- શારીરિક પ્રવૃત્તિ
- ફ્લૂ
- પ્રોટીન ખોરાકનો અમર્યાદિત ઇનટેક,
- કેન્સર
- ડાયાબિટીસ મેલીટસ
- એનિમિયા અને કેટલીક અન્ય પીડાદાયક સ્થિતિઓ.
જો કેટોન્યુરિયા ડાયાબિટીસ મેલિટસની પૃષ્ઠભૂમિ સામે થાય છે, તો તમારે તરત જ આહારમાં ફેરફાર કરવો જોઈએ. હકીકત એ છે કે કેટલીકવાર તે થાય છે જ્યારે ખોરાકમાં પીવામાં ચરબી અને કાર્બોહાઈડ્રેટ વચ્ચે અસંતુલન રહે છે. સંતુલિત આહાર ઉલ્લંઘનની સંભાવનાને ઘટાડશે.
જો પેશાબમાં કેટોન્યુરિયામાં ગર્ભની ગંધ હોય છે, તો તે ડાયાબિટીઝ સાથે ગ્લુકોઝની માત્રામાં વધારો સૂચવે છે.
જ્યારે એસિટોન અને એસિટિક એસિડ પેશાબમાં દેખાય છે, ત્યારે ડોકટરો રોગના સંક્રમણને વધુ ગંભીર તબક્કે નોંધે છે, જેમાં હાઈપરગ્લાયકેમિક કોમાનું જોખમ રહેલું છે.
કીટોન શરીર ક્યાંથી આવે છે?
પહેલેથી જ ઉલ્લેખ કર્યો છે તેમ, તેઓ શરીર દ્વારા ઓછી માત્રામાં રચાય છે. સામાન્ય રીતે, કિડની તેમના વિસર્જનના કાર્ય માટે જવાબદાર હોય છે.
જો કે, કેટલીકવાર કીટોન બોડીઝ વધેલી માત્રામાં શરીરમાં હાજર હોય છે. આ મેટાબોલિક પ્રક્રિયાઓના ઉલ્લંઘનને કારણે છે. કેટલાક કિસ્સાઓમાં, તેઓ ઓપરેશનલ ઘા દ્વારા થતાં પ્રોટીનના ભંગાણને કારણે સર્જરી પછી શરીરમાં દેખાય છે. પેશાબ ઉપરાંત, એસિટોન અને એસિટિક એસિડ લોહીમાં એકઠા થાય છે. આ સ્થિતિને કીટોનેમિયા કહેવામાં આવે છે.
ડાયાબિટીસમાં કેટોન્યુરિયા માટે ઉપચાર
સારવારનું મુખ્ય ધ્યાન રક્ત ખાંડને ઘટાડવાનું છે. પ્રભાવને સ્થિર કરવા માટે, તમારે ઇન્સ્યુલિનનો ડોઝ વધારવાની જરૂર છે. જો પેથોલોજી હળવા સ્વરૂપમાં પોતાને પ્રગટ કરે તો આવી સારવાર સલાહ આપવામાં આવે છે.
જ્યારે કેટોન્યુરિયા છેલ્લા તબક્કામાં જાય છે, ત્યારે કેટોએસિડોસિસ વિકસે છે. આ સ્થિતિમાં, દર્દીને કટોકટીની તબીબી સંભાળની જરૂર હોય છે. નીચેની પ્રવૃત્તિઓ જરૂરી છે:
- ટૂંકા ઇન્સ્યુલિનની માત્રામાં વધારો. આ કિસ્સામાં, દર કલાકે બ્લડ સુગરનું સ્તર તપાસવું જરૂરી છે.
- ખારા સોલ્યુશન (ટીપાં) માં રેડવું. એસિડિસિસ સામે ડિહાઇડ્રેશન માટે આ જરૂરી છે.
- લોહીમાં ઇલેક્ટ્રોલાઇટ ઉકેલો રજૂ કરો. આ પ્રક્રિયા પાણી-મીઠાના સંતુલનને પુનર્સ્થાપિત કરે છે.
- એસિડ-બેઝ રાજ્ય (પરિમાણ હોમિઓસ્ટેસીસ) ને સુધારે છે. આવી કાર્યવાહી લોહીમાં એસિટોન એસિડ્સની સાંદ્રતા ઘટાડે છે અને તેના પીએચ સ્તરને સામાન્ય બનાવે છે.
- ડિહાઇડ્રેશનની પૃષ્ઠભૂમિ સામે થાય છે તે લોહીની સ્નિગ્ધતામાં ઘટાડો. આ હેતુ માટે, દર્દીને એન્ટીકોએગ્યુલન્ટ્સની જરૂર હોય છે.
- બળતરાના વિકાસને રોકવા માટે. એન્ટીબેક્ટેરિયલ ઉપચાર આ કાર્ય સાથે કોપ કરે છે.
જો લોહીમાં ખાંડ ઘણી ઓછી હોય અથવા એવું જોખમ હોય, તો દર્દીને ગ્લુકોઝ સોલ્યુશનની જરૂર પડી શકે છે. આ હાઈપોગ્લાયકેમિઆ ટાળવા માટે મદદ કરશે.
જો કેટોન્યુરિયાની સારવાર સમયસર અને સાચી રીતે શરૂ કરવામાં આવે, તો દર્દીની સ્થિતિ ઝડપથી સ્થિર થાય છે. આ કિસ્સામાં, મુશ્કેલીઓ સંપૂર્ણપણે અથવા ઝડપથી રોકી શકાય છે.
કેટોન્યુરિયા સાથે, તમારે સખત આહારનું પાલન કરવું જોઈએ. કોઈ પણ સંજોગોમાં તમારે ભૂખ્યા ન થવું જોઈએ, પરંતુ આહારમાંથી કેટલાક ખોરાક દૂર કરવા આવશ્યક છે. પોષણનો અપવાદ એ પોતાને પેશાબમાં કેટોન્સના વધારાથી બચાવવા માટે છે:
- મશરૂમ, હાડકા અથવા માછલીના બ્રોથ પર સૂપ,
- alફલ,
- નદીની માછલી (ઝેંડર અને પાઇક શક્ય),
- ચીકણું ખોરાક
- પીવામાં માંસ
- અથાણાં અને અથાણાં,
- સાઇટ્રસ ફળો, ખાટા જાતોના સફરજન, કિવિ, કેળા, ચેરી,
- મશરૂમ્સ
- રીંગણ, ટામેટા, મરી,
- સ્પિનચ, રેવંચી, સોરેલ,
- લીલીઓ
- ચટણી
- બ્લેક ટી, કોફી અને સોડા.
આવા આહારવાળા ડાયાબિટીસને સમસ્યા ન હોવી જોઈએ, કારણ કે તેના રોગમાં અમુક નિયંત્રણો સાથે વિશેષ પોષણ શામેલ છે.

નિવારણ
ડાયાબિટીઝ સાથે, શક્ય ગૂંચવણો ટાળવી જોઈએ. કેટોન્યુરિયાના કિસ્સામાં, સૌથી મહત્વપૂર્ણ નિવારક પગલું એ ઇન્સ્યુલિનનો યોગ્ય ઉપયોગ છે. આનો અર્થ એ છે કે ડોઝ ડ byક્ટર દ્વારા સૂચવવામાં આવવો જોઈએ. ખાંડના સ્તરની નિયમિત દેખરેખ તમને જરૂરી હોય તો દવાની માત્રાને સમયસર ગોઠવવાની મંજૂરી આપશે. તે જ સમયે ઇન્સ્યુલિન લેવાનું પણ મહત્વપૂર્ણ છે.
નિવારક હેતુઓ માટે, તંદુરસ્ત જીવનશૈલી જીવી પણ જરૂરી છે. યોગ્ય પોષણ ઉપરાંત, આનો અર્થ મધ્યમ શારીરિક પ્રવૃત્તિ છે, તાજી હવામાં ચાલે છે અને સમયસર અને ક્રોનિક રોગોની સંપૂર્ણ સારવાર.
કેટોન્યુરિયા ડાયાબિટીઝની ગૂંચવણોની પૃષ્ઠભૂમિ સામે થાય છે. નિવારક પગલાં આના જોખમને ઘટાડવામાં મદદ કરશે. જો પેથોલોજીને ટાળી શકાય નહીં, તો તરત જ સારવાર શરૂ કરવી જોઈએ, મદદ માટે ડોકટરો તરફ વળવું.
કેટોન્સ, ડાયાબિટીઝ અને ગર્ભાવસ્થા
ડાયાબિટીઝની હાજરીનું અનિવાર્ય સૂચક એ પેશાબમાં કેટોન્સ સાથે ગ્લુકોઝની શોધ છે. જો આ બે પદાર્થો પ્રથમ ત્રિમાસિક ગાળામાં મળી આવે છે, તો ત્યાં એક ઉચ્ચ સંભાવના છે કે સ્ત્રીને સાચી ડાયાબિટીસ છે, જે ગર્ભાવસ્થા પહેલા અસ્તિત્વમાં છે. આ સ્થિતિ ગર્ભવતી માતા અને વિકાસશીલ ગર્ભ બંને માટે ખૂબ જ બિનતરફેણકારી છે. તે એક મહિલાને પોલિહાઇડ્રેમનીઓસ, જટિલ જન્મો, વેસ્ક્યુલર રોગો, હાઈપોગ્લાયકેમિઆ, ગર્ભની ઠંડક, ગર્ભાવસ્થાના સમાપ્તિ, પ્રારંભિક અને અંતમાં સગર્ભાવસ્થા, ગંભીર ઝેરી રોગનો ભય છે. એક બાળક વિવિધ અસામાન્યતાઓ સાથે જન્મે છે. આ રોગનો વારસો 1.3% બાળકોમાં જોવા મળે છે, જો ઇન્સ્યુલિન આધારિત માતા, અને 6.1% - જો કોઈ પિતા બીમાર છે. જો ગર્ભાવસ્થા દરમિયાન પેશાબમાં કીટોન્સ જોવા મળે છે, અને સામાન્ય ડાયાબિટીસના નિદાનની પુષ્ટિ થાય છે, તો સગર્ભા માતાને આવશ્યકપણે ડ doctorક્ટર દ્વારા સૂચવવામાં આવતી ઉપચાર કરવો જ જોઇએ અને કડક આહાર કરવો જોઈએ.
ડાયગ્નોસ્ટિક પદ્ધતિઓ
પેશાબમાં કેટોન્સનું નિર્ધારણ પ્રયોગશાળા અને ઘરે કરી શકાય છે. કાનૂની પરીક્ષણ સામાન્ય રીતે ઉપલબ્ધ છે. તેના અમલીકરણ માટે, આલ્કલાઇન પદાર્થ અને સોડિયમ નાઇટ્રોપ્રુસાઇડથી સંતૃપ્ત એક ખાસ પટ્ટી 1 મિનિટ માટે પેશાબમાં મૂકવામાં આવે છે. ગર્ભાધાન સોલ્યુશન્સના ગુણધર્મો એવા છે કે જો પેશાબમાં કેટોન્સનું પ્રમાણ વધ્યું હોય, તો તે રંગને સફેદથી ભૂરા-લાલ રંગમાં બદલી દે છે. તેજસ્વી રંગ, વધુ કીટોન્સ શામેલ છે. તેમની સંખ્યા, આ પરીક્ષણ ફક્ત લગભગ બતાવે છે. વધુ સચોટ સંખ્યા માટે, રક્ત પરીક્ષણ લેવામાં આવે છે. પરંતુ કાનૂની કસોટીમાં એક મોટો ફાયદો છે - તે સ્વતંત્ર રીતે અસંખ્ય વખત કરી શકાય છે. તેને ડાયાબિટીઝના દર્દીઓ, સગર્ભા સ્ત્રીઓ, બાળકોને એસિટોનેમિક સિન્ડ્રોમથી સોંપો. જ્યારે સલ્ફાઇડ્રિલ જૂથ તૈયારીઓ (કેપ્ટોપ્રિલ, કેપોટેન અને અન્ય) ની સારવાર કરતી વખતે, પરીક્ષણ પોતાને ન્યાયી ઠેરવતા નથી અને ખોટું પરિણામ આપી શકે છે.
સારવાર અને નિવારણ
કેટોસિસની સારવાર ઘરે કરી શકાય છે. દર્દી માટે મુખ્ય ઘટના એ કડક આહાર છે. સૂચવેલ દવાઓમાંથી "કોકરબોક્સીલેઝ", "આવશ્યક", "સ્પ્લેનિન", "મેથિઓનાઇન" નો અર્થ થાય છે. જેથી પેશાબમાં કેટોન્સ વધે નહીં, તે નીચેના ઉત્પાદનોનો ઉપયોગ કરવા માટે પ્રતિબંધિત છે:
- અસ્થિ, માછલી, મશરૂમ બ્રોથ પર સૂપ અથવા બોર્શટ,
- નદીની માછલી (પાઇક અને પાઈક પેર્ચ સિવાય),
- કુટીર ચીઝ અને ચીઝ સહિત ચરબીયુક્ત ખોરાક,
- ખાટા સફરજન, સાઇટ્રસ ફળો, ચેરી,
- કેટલીક શાકભાજી (ટામેટાં, મરી, રીંગણ, સોરેલ, પાલક, વમળની માછલી),
- ચટણી (મેયોનેઝ, કેચઅપ, એડિકા),
- ક્રીમ કેક, ચોકલેટ, મફિન,
- કોફી, કાર્બોરેટેડ પીણાં, બ્લેક ટી.
ઉત્પાદનો મર્યાદિત રહેશે:
- કેટલાક ફળ (કેળા, કિવિ),
પ્રગતિશીલ કીટોસિસ અને કીટોસિડોસિસ સાથે, સારવાર બિન-દર્દીથી હાથ ધરવામાં આવે છે. આ શરતોના નિવારણમાં યોગ્ય પોષણ અને દિવસના એક ફાજલ શાસનનો સમાવેશ થાય છે, અને ડાયાબિટીસના દર્દીઓ માટે - ઇન્સ્યુલિનના ઇન્જેક્શનની સમયસરતા અને પેશાબમાં કેટોન્સની નિયમિત દેખરેખમાં.
કેટોન પેશાબમાં શરીર કરે છે - તેનો અર્થ શું છે? પેશાબમાં કેટોન્સની ઘટનાના સંકેતો.
 કેટોન બ bodiesડીઝ અથવા કીટોન્સ એ ફેટી એસિડ્સના તત્વોનું સંયોજન છે: બીટા-હાઇડ્રોબ્યુટ્રિક, એસેટોએસિટીક એસિડ્સ અને એસીટોન, યકૃત દ્વારા ઉત્પન્ન થાય છે અને પેશાબમાં તેમના અપૂર્ણ વિઘટનને લીધે વિસર્જન કરે છે.
કેટોન બ bodiesડીઝ અથવા કીટોન્સ એ ફેટી એસિડ્સના તત્વોનું સંયોજન છે: બીટા-હાઇડ્રોબ્યુટ્રિક, એસેટોએસિટીક એસિડ્સ અને એસીટોન, યકૃત દ્વારા ઉત્પન્ન થાય છે અને પેશાબમાં તેમના અપૂર્ણ વિઘટનને લીધે વિસર્જન કરે છે.
બધા સ્વસ્થ લોકોમાં, એસિડ્સ પાણી અને કાર્બન ડાયોક્સાઇડમાં તૂટી જાય છે. અમુક રોગવિજ્ .ાનમાં, મુખ્યત્વે ડાયાબિટીસ મેલિટસમાં, ઇન્સ્યુલિનનું ઉત્પાદન ઘટે છે, પરિણામે એમિનો એસિડ્સ અને ફેટી એસિડ્સ સંપૂર્ણપણે oxક્સિડાઇઝ્ડ નથી. અન Unક્સિડાઇઝ્ડ અવશેષો એ કીટોન બ .ડીઝ છે.
પેશાબમાં કેટોન એક સાથે નક્કી કરવામાં આવે છે, અને કિડની દ્વારા દરરોજ 50 મિલિગ્રામ સુધીની માત્રામાં વિસર્જન કરવામાં આવે છે, જે આ ધોરણ છે.
બાળકમાં પેશાબનું એસિટોન વધારો
બાળકોમાં, આ સ્થિતિ પુખ્ત વયના લોકો કરતા વધુ વખત જોવા મળે છે. આ કિસ્સામાં, કેટોન્યુરિયા હંમેશા નિદાન થતું નથી. બાળકોના પેશાબમાં કીટોન શરીરમાં વધારો એ એસિટોનેમિક કટોકટીના લક્ષણોમાંનું એક છે, જે બિનતરફેણકારી પર્યાવરણીય પરિસ્થિતિને કારણે સામાન્ય રીતે વધે છે, જેનાથી બાળકની પ્રતિરક્ષામાં ઘટાડો થાય છે.
આ ઉપરાંત, પેશાબમાં કેટટોન બોડીઝની માત્રામાં વધારો થવાથી તાવ, વાયરલ રોગો અને ચેપ જેવા કારણો હોઈ શકે છે. અયોગ્ય પોષણ અને તાણ પણ પેશાબમાં એસિટોનની ગંધ તરફ દોરી શકે છે. શિશુમાં, એન્ટિબાયોટિક્સ લેવાની પ્રતિક્રિયા તરીકે સ્થિતિ શક્ય છે. આ રોગપ્રતિકારક શક્તિને ડિપ્રેસ કરે છે, અને યકૃત કેટટોન બ ofડીમ્સને દૂર કરવામાં સામનો કરવામાં અસમર્થ છે.

સમજો કે બાળકમાં પેશાબમાં એસિટોનની વધેલી સામગ્રી છે, નીચેના માપદંડ મુજબ:
- ખાવા-પીધા પછી omલટી થવી
- ભૂખ મરી જવી. બાળક ખાવા પીવા માંગતો નથી, ઉબકા અનુભવે છે,
- પેટમાં દુખાવો
- શરીરના નિર્જલીકરણ. બાળકમાં નિસ્તેજ, શુષ્ક ત્વચા, નબળાઇ, એક સ્વાસ્થ્યપ્રદ ગ્લો, શુષ્ક અને કોટેડ જીભ છે, પ્રવાહીની ઓછી માત્રા બહાર આવે છે,
- ચેતાતંત્રને નુકસાન: અતિસંવેદનશીલતા, આંદોલન, સુસ્તી અને સુસ્તીમાં ફેરવાય છે,
- તાપમાન
- પેશાબની એસિટોનની ગંધ, મોંમાંથી ઉલટી,
- મોટું યકૃત.
જોખમમાં એક વર્ષથી 12 વર્ષનાં બાળકો છે. ઉંમર સાથે, આવા સંકટ અદૃશ્ય થઈ જાય છે.
જો પેશાબની એસિટોન ગંધ મળી આવે, તો તાત્કાલિક તબીબી સહાયની જરૂર છે. તે આ કેટોન્યુરિયા છે તે ધારણાની પુષ્ટિ કરશે અથવા રદિયો આપશે.
ડ doctorક્ટર પીતા પહેલા, ઘણું પીવાનું પ્રયાસ કરો. દર 10 મિનિટ પછી, સૂકા ફળોના ચમચી, પીણા, કેમોલીનું પાણી અથવા રેડવાની ક્રિયા.
એક સફાઇ એનિમા મદદ કરશે. ઓરડાના તાપમાને એક લિટર પાણીમાં એક મોટી ચમચી મીઠું ઓગાળો. પરિણામી પ્રવાહી સાથે, એક એનિમા બનાવો. તે તાપમાન ઘટાડવામાં અને વધારે એસિટોનને દૂર કરવામાં મદદ કરશે.
કેટોન્યુરિયા તરફ દોરી જતા સંજોગોને દૂર કરવા અને ઓળખવા મહત્વપૂર્ણ છે. દર્દીની તપાસ અને નિદાન કર્યા પછી, સારવાર ફક્ત ડ doctorક્ટરની દેખરેખ હેઠળ કરવામાં આવે છે. રોગના કારણને આધારે, સારવાર બદલાય છે.
કેટોન્યુરિયાના નિદાન માટે આહારની જરૂર છે. બાફેલી, સ્ટ્યૂડ અથવા બેકડ વાછરડાનું માંસ, સસલું અથવા મરઘાં, ઓછી ચરબીવાળી માછલી એ આહાર દરમિયાન શ્રેષ્ઠ પસંદગી છે. સૂપમાંથી, વનસ્પતિ પસંદ કરો. પોર્રીજ, શાકભાજી અને ફળો, ફ્રૂટ ડ્રિંક્સ, ફ્રૂટ ડ્રિંક્સ, જ્યુસની પણ મંજૂરી છે.
ચરબીવાળા માંસ અને તેના પર બ્રોથ, દહીં, મીઠું, પીવામાં, મસાલેદાર અને તૈયાર ખોરાક, કેળા અને સાઇટ્રસ ફળો પર પ્રતિબંધ છે.
જો તમને કેટોન્યુરિયાના સંકેતો મળે, તો તમારા ડ doctorક્ટરની સલાહ લો. તે એક પરીક્ષા સુનિશ્ચિત કરશે, લક્ષણો તપાશે, કારણોને ઓળખશે અને સચોટ નિદાન કરશે. સ્વ-દવા ન લો અને ડ medicક્ટરની સલાહ લીધા વિના કોઈ દવાઓનો ઉપયોગ ન કરો.
ગર્ભાવસ્થા દરમિયાન એસિટોન
 સગર્ભાવસ્થા દરમિયાન પેશાબમાં કેટોન શરીર ઘણીવાર ટોક્સિકોસિસવાળા પ્રથમ ત્રિમાસિકમાં શોધી કા .વામાં આવે છે. તદુપરાંત, તે પેશાબમાં નક્કી કરી શકાય છે, જો સ્ત્રીને શારીરિક રીતે સારું લાગે, તો પણ આ કિસ્સામાં, કેટોન્સ એ ટોક્સિકોસિસનું પુરોગામી છે.
સગર્ભાવસ્થા દરમિયાન પેશાબમાં કેટોન શરીર ઘણીવાર ટોક્સિકોસિસવાળા પ્રથમ ત્રિમાસિકમાં શોધી કા .વામાં આવે છે. તદુપરાંત, તે પેશાબમાં નક્કી કરી શકાય છે, જો સ્ત્રીને શારીરિક રીતે સારું લાગે, તો પણ આ કિસ્સામાં, કેટોન્સ એ ટોક્સિકોસિસનું પુરોગામી છે.
જો કીટોન સંસ્થાઓ પેશાબમાં મળી આવે છે, તો યોગ્ય આહારને વ્યવસ્થિત કરવો અને સમયસર દવાઓ લેવાનું શરૂ કરવું મહત્વપૂર્ણ છે (યકૃતના ઉત્સેચકો, યકૃતના કાર્યને પુન restoreસ્થાપિત કરતી દવાઓ).
બીજા અને ત્રીજા ત્રિમાસિકમાં કેટોન્સની તપાસ બંને પોષક ભૂલો (વધુ વજનના નિવારણ માટે કાર્બોહાઇડ્રેટને ખોરાકમાંથી બાકાત રાખે છે) અને ગંભીર અંતocસ્ત્રાવી રોગોના વિકાસ સાથે - સગર્ભાવસ્થા ડાયાબિટીસ, થાઇરોટોક્સિકોસિસ બંને સાથે સંકળાયેલ હોઈ શકે છે.
સગર્ભાવસ્થા ડાયાબિટીસ (એક રોગ જે ગર્ભાવસ્થાના પરિણામે સીધો વિકાસ થયો હતો) સાથે, કેટોન્યુરિયા ત્રીજા ત્રિમાસિક ગાળામાં જોવા મળે છે. જો કે, ગ્લુકોઝનું સ્તર નક્કી કરવા માટે પરીક્ષણોનો ઉપયોગ કરીને ડાયાબિટીસનું નિદાન થોડું વહેલું થાય છે. પેશાબના સામાન્ય વિશ્લેષણ દ્વારા, પેશાબમાં કેટોન્સના સ્તરની દેખરેખ રાખવામાં આવે છે, જે કેટોસિડોસિસના પ્રારંભિક નિદાન માટે મહત્વપૂર્ણ છે, જે માતા અને ગર્ભ માટે ભયંકર જોખમ છે.
બાળકોમાં કેટોન્યુરિયા
 એક વર્ષથી ઓછી વયના બાળકોમાં કેટોનુરિયા ખૂબ સામાન્ય છે અને તેનું વિશેષ ક્લિનિકલ મહત્વ નથી. બાળકના પેશાબમાં કેટોન્સની તપાસ, સામાન્ય સ્થિતિમાં બગાડ સાથે: omલટી, અશક્ત સ્ટૂલ, તાવનો દેખાવ - બાળકના શરીરમાં ગંભીર ઉલ્લંઘન સૂચવે છે. કેટોન્યુરિયા, આ કિસ્સામાં, લાંબા સમય સુધી ગેસ્ટ્રોઇંટેંસ્ટાઇનલ ઉશ્કેરણીનું પરિણામ છે, પેશીઓ અથવા પોષણની ભૂલો સૂચવી શકે છે.
એક વર્ષથી ઓછી વયના બાળકોમાં કેટોનુરિયા ખૂબ સામાન્ય છે અને તેનું વિશેષ ક્લિનિકલ મહત્વ નથી. બાળકના પેશાબમાં કેટોન્સની તપાસ, સામાન્ય સ્થિતિમાં બગાડ સાથે: omલટી, અશક્ત સ્ટૂલ, તાવનો દેખાવ - બાળકના શરીરમાં ગંભીર ઉલ્લંઘન સૂચવે છે. કેટોન્યુરિયા, આ કિસ્સામાં, લાંબા સમય સુધી ગેસ્ટ્રોઇંટેંસ્ટાઇનલ ઉશ્કેરણીનું પરિણામ છે, પેશીઓ અથવા પોષણની ભૂલો સૂચવી શકે છે.
બાળકના પેશાબમાં કેટોન સંસ્થાઓ પેશાબમાંથી અને બાળકના મોંમાંથી, ખાસ કરીને સવારે, એસીટોનની ગંધના દેખાવ જેવા સંકેતો દ્વારા સ્વતંત્ર રીતે નક્કી કરી શકાય છે. જો બાળક કંઈક સુસ્ત લાગે છે, તો પછી તમે ઘરે જ પેશાબમાં એસીટોનના નિશાનીઓથી તેની સ્થિતિને વ્યવસ્થિત કરી શકો છો. તમારે તેને પુષ્કળ પીણું આપવું જોઈએ: ગેસ વિના ખનિજ જળ અથવા કિસમિસના ઉકાળો. પાણી-ઇલેક્ટ્રોલાઇટ સંતુલનને પુનર્સ્થાપિત કરવા માટે બાળકને ગ્લુકોઝ-મીઠું ઉકેલો પણ આપો.
તદનુસાર, આહાર 5 દિવસ સુધી જાળવવામાં આવે છે. તેને ખાવાની મંજૂરી છે: ફટાકડા, ઓછી ચરબીવાળા ચિકન બ્રોથ, પાણી પર ચોખાના પોર્રીજ, બટાટા, ગાજર અને પાસ્તામાંથી વનસ્પતિ સૂપ.
જો બાળકની સ્થિતિ નોંધનીય રીતે વણસે છે: તે ખાવા અથવા પીવા માટે ઇનકાર કરે છે, સુસ્ત લાગે છે, તેના મો mouthામાંથી એસિટોનની તીવ્ર ગંધ આવે છે - તમારે તાત્કાલિક ડ aક્ટરની સલાહ લેવી જોઈએ.
પુખ્ત પેશાબમાં એલિવેટેડ કીટોન્સ મોટેભાગે ડાયાબિટીઝ મેલિટસ સૂચવે છે. આ સ્થિતિમાં, રક્તમાં ગ્લુકોઝનું સ્તર નક્કી કરવા માટે દર્દીને રક્ત પરીક્ષણ સૂચવવામાં આવે છે, જે ડાયાબિટીઝના ધોરણની ઉપર નિર્ધારિત છે.
પુખ્ત વયના કેટોન્યુરિયાને દારૂના નશો, લાંબા સમય સુધી ભૂખમરો, કાર્બોહાઇડ્રેટ મુક્ત આહાર, દારૂના ઝેરથી નક્કી કરી શકાય છે. અને અન્ય અંતocસ્ત્રાવી રોગો સાથે પણ: થાઇરોટોક્સિકોસિસ, એડ્રેનલ ગાંઠો અને કફોત્પાદક ગ્રંથિ, જે હાયપરસિસ્ટીક સ્ટીરોઇડ ઉત્પાદન તરફ દોરી જાય છે (આ કિસ્સાઓમાં, દર્દીઓની તપાસ માટે વધારાની પદ્ધતિઓ સૂચવવામાં આવે છે).
તંદુરસ્ત વ્યક્તિ માટે ધોરણ
 સામાન્ય રીતે, દરરોજ 50 મિલિગ્રામ કેટોન્સ પેશાબ સાથે વિસર્જન કરવામાં આવે છે, જે પ્રયોગશાળા પરીક્ષણો દ્વારા શોધી શકાતું નથી. સામાન્ય ક્લિનિકલ પેશાબ પરીક્ષણમાં, કેટોન સંસ્થાઓ કેઇટી પ્રતીક દ્વારા સૂચવવામાં આવે છે. જો પેશાબમાં કીટોન્સ ન મળે તો વિશ્લેષણને સામાન્ય માનવામાં આવે છે.
સામાન્ય રીતે, દરરોજ 50 મિલિગ્રામ કેટોન્સ પેશાબ સાથે વિસર્જન કરવામાં આવે છે, જે પ્રયોગશાળા પરીક્ષણો દ્વારા શોધી શકાતું નથી. સામાન્ય ક્લિનિકલ પેશાબ પરીક્ષણમાં, કેટોન સંસ્થાઓ કેઇટી પ્રતીક દ્વારા સૂચવવામાં આવે છે. જો પેશાબમાં કીટોન્સ ન મળે તો વિશ્લેષણને સામાન્ય માનવામાં આવે છે.
પેશાબમાં કેટોન બે ડાયગ્નોસ્ટિક પદ્ધતિઓ દ્વારા નક્કી કરવામાં આવે છે: લેંગેજ ટેસ્ટ અને લેસ્ટ્રેડ પરીક્ષણ, જે સૂચક પદાર્થોના ઉપયોગ પર આધારિત છે જે દર્દીના શારીરિક પ્રવાહીમાં એસીટોનની સામગ્રીને પ્રતિક્રિયા આપે છે. એસીટોન પરીક્ષણ તમારા પોતાના ઘરે ઘરે કરી શકાય છે, આ માટે, ફાર્માસીમાં ખાસ ડાયગ્નોસ્ટિક સ્ટ્રીપ્સ વેચાય છે જે એસીટોન સાથે વાતચીત કરતી વખતે રંગ બદલી દે છે.
જો આપણે કીટોન બ bodiesડીઝના સંખ્યાત્મક મૂલ્યો વિશે વાત કરીએ, તો પછી તેમની માત્રાત્મક સામગ્રી 0 થી 0.05 એમએમઓએલ / એલ સુધીની હોય છે.
સૂચક 0.5 નો અર્થ શું છે?
ડાયાબિટીક કીટોસિડોસિસના નિદાન માટે, લોહીમાં કેટોન્સની સાંદ્રતા નક્કી કરવા માટે ખાસ રક્ત પરીક્ષણોનો ઉપયોગ કરવામાં આવે છે. આ માટે, લોહીમાં બીટા-હાઇડ્રોક્સિબ્યુટ્રિક એસિડની સામગ્રી માટે એક પરીક્ષણનો ઉપયોગ થાય છે. 0 થી 0.5 એમએમઓએલ / એલ સુધીની રેન્જમાં તેની સામગ્રી સામાન્ય છે, જો કે, 0.5 એમએમઓએલ / એલનું મૂલ્ય સરહદ તરીકે માનવામાં આવે છે અને ડાયાબિટીક કેટોએસિડોસિસના સંભવિત વિકાસને સૂચવે છે. તેથી, 0.5 એમએમઓએલ / એલની સાંદ્રતામાં બીટા-હાઇડ્રોક્સિબ્યુટ્રિક એસિડ શોધી કાingતી વખતે, બીજો અભ્યાસ જરૂરી છે. જો પછીના વિશ્લેષણના સૂચકાંકો ઓછા થઈ જાય, તો અમે સામાન્ય પરિણામો વિશે વાત કરી શકીએ છીએ.
જો એકાગ્રતા 1.5 ની ઉપર હોય તો?
લોહીમાં કેટોન સંસ્થાઓની સાંદ્રતા 1.5 એમએમઓએલ / એલના સ્તરથી ઉપર છે, જે ડાયાબિટીસ કેટોએસિડોસિસના વિકાસને સૂચવે છે, જે ડાયાબિટીસ મેલિટસવાળા દર્દીઓમાં ઇન્સ્યુલિનની લાંબી ઉણપનું પરિણામ છે અને દર્દીના જીવન માટે જોખમ છે.
જ્યારે બીટા-હાઇડ્રોક્સિબ્યુટ્રિક એસિડની સામગ્રી 1.5 એમએમઓએલ / એલ અથવા વધુની માત્રામાં હોય છે, ત્યારે દર્દીને ઇન્સ્યુલિનની માત્રાના અનુગામી ગોઠવણ સાથે તાત્કાલિક હોસ્પિટલમાં દાખલ થવાની જરૂર હોય છે. નહિંતર, ડાયાબિટીસ કોમા થવાનું જોખમ રહેલું છે.
 ડાયાબિટીઝવાળા દર્દીઓમાં કેટોન્યુરિયાના પરિણામો એ ડાયાબિટીક કેટોએસિડોસિસનો વિકાસ છે, જે અકાળે અથવા અપૂરતી સારવાર સાથે, ડાયાબિટીક કોમા બને છે.
ડાયાબિટીઝવાળા દર્દીઓમાં કેટોન્યુરિયાના પરિણામો એ ડાયાબિટીક કેટોએસિડોસિસનો વિકાસ છે, જે અકાળે અથવા અપૂરતી સારવાર સાથે, ડાયાબિટીક કોમા બને છે.
કેટોનુરિયા, જે સગર્ભા સ્ત્રીઓ અને બાળકોમાં ઝેરી રોગનું પરિણામ છે, તેમજ ભૂખમરો, આહાર, તાવ, ચેપી પરિસ્થિતિઓ, ઉપચારની ગેરહાજરીમાં દારૂનો નશોની પૃષ્ઠભૂમિ સામે વિકસિત, દર્દીના જીવન માટે ગંભીર ખતરો છે.
લાંબા સમય સુધી કેટોન્યુરિયાની પૃષ્ઠભૂમિની વિરુદ્ધ, કાર્ડિયાક અને શ્વસન ધરપકડ, સેરેબ્રલ એડીમાને કારણે મૃત્યુ થઈ શકે છે.
ડાયાબિટીઝ માટે પેશાબમાં કેટોન: તેનો અર્થ શું છે
ડાયાબિટીસ મેલીટસના જટિલ કોર્સ સાથે, લોહીમાં એસિટોનના સ્તરમાં વધારો થવાને કારણે, પેશાબમાં કેટોન્સનું સ્તર વધે છે. આ સ્થિતિને કેટોએસિડોસિસ કહેવામાં આવે છે. તે કાર્બોહાઇડ્રેટ ચયાપચયમાં ખલેલને કારણે વિકસે છે અને નજીકના ધ્યાનની જરૂર છે, કારણ કે તે કેટોસિડોટિક કોમાના વિકાસનું કારણ બની શકે છે. આ લેખમાં, અમે તમને કેટોએસિડોસિસના વિકાસના કારણો, તેના લક્ષણો અને ઉપચારના સિદ્ધાંતોની રજૂઆત કરીશું.
પેશાબમાં રહેલા કેટોન્સ (અથવા કીટોન બોડીઝ) ચરબીના ભંગાણ અને ગ્લુકોઝના પ્રકાશન દરમિયાન યકૃતમાં સંશ્લેષિત કાર્બનિક પદાર્થોનું જૂથ છે. તેમાં એસીટોન, β-હાઇડ્રોક્સિબ્યુટ્રિક અને એસેટોનાસેટીક એસિડ હોય છે.
સામાન્ય રીતે, આ સંયોજનો ઝડપથી અધોગતિમાં આવે છે, અને કિડની દ્વારા એક નાનો અપૂર્ણાંક વિસર્જન થાય છે. પેશાબમાં તેમાંથી ઘણા બધા છે કે જે નિયમિત વિશ્લેષણ દરમિયાન પણ મળ્યાં નથી.
જ્યારે પેશાબમાં કેટોન્સની હાજરી જોખમી નથી
ડાયાબિટીઝના પેશાબમાં કેટોન ઓછા કાર્બવાળા આહારનું પાલન ન કરવાને કારણે થઈ શકે છે. જો આની પૃષ્ઠભૂમિની વિરુદ્ધ, દર્દીની બ્લડ સુગર 13 એમએમએલ / એલ અથવા વધુ સુધી વધતી નથી, તો પછી આવા પરીક્ષણ પરિણામો સારવાર સૂચવવાનું કારણ નથી.
એવી ભલામણ કરવામાં આવે છે કે દર્દી વધુ વખત ગ્લુકોમીટરનો ઉપયોગ કરીને ગ્લુકોઝના સ્તરની દેખરેખ રાખે છે અને ઇન્સ્યુલિનનું સંચાલન યોગ્ય રીતે કરે છે. જો આ ભલામણોનું પાલન કરવામાં નહીં આવે, તો કેટોન્સનું સ્તર વધી શકે છે અને કેટોએસિડોસિસના વિકાસ તરફ દોરી શકે છે.
કેમ કેટોસિડોસિસ વિકસે છે
ડાયાબિટીક કેટોએસિડોસિસ એ ક્ષતિગ્રસ્ત કાર્બોહાઇડ્રેટ ચયાપચયનું પરિણામ છે. કાર્બોહાઇડ્રેટ્સ જે દર્દીના શરીરમાં પ્રવેશ કરે છે તે શર્કરાના વાઇન બેઝમાં વિઘટિત થઈ શકતું નથી, અને ઇન્સ્યુલિનની ઉણપ એ હકીકત તરફ દોરી જાય છે કે કોશિકાઓ ગ્લુકોઝને energyર્જા સ્ત્રોત તરીકે શોષી લેવામાં સમર્થ નથી. પરિણામે, શરીર ચરબીના ભંડારમાંથી અનામતનો ઉપયોગ કરે છે અને સઘન પ્રક્રિયા કરે છે. આને કારણે, ચરબી અને પ્રોટીન સંપૂર્ણપણે ઓક્સિડાઇઝ થતા નથી અને એસીટોન્સ બનાવે છે, જે લોહીમાં એકઠા થાય છે, અને પછી પેશાબમાં દેખાય છે.
 પ્રથમ પ્રકારનાં ડાયાબિટીસવાળા પેશાબમાં કેટોન દેખાય છે જ્યારે લોહીમાં ગ્લુકોઝનું સ્તર 13.5-16.7 એમએમઓએલ / એલ સુધી વધે છે અથવા જ્યારે ગ્લુકોસુરિયા 3% કરતા વધી જાય છે. સમયસર સારવારની ગેરહાજરીમાં, કેટોએસિડોસિસ કેટોએસિડોટિક કોમાના વિકાસને ઉત્તેજિત કરી શકે છે.
પ્રથમ પ્રકારનાં ડાયાબિટીસવાળા પેશાબમાં કેટોન દેખાય છે જ્યારે લોહીમાં ગ્લુકોઝનું સ્તર 13.5-16.7 એમએમઓએલ / એલ સુધી વધે છે અથવા જ્યારે ગ્લુકોસુરિયા 3% કરતા વધી જાય છે. સમયસર સારવારની ગેરહાજરીમાં, કેટોએસિડોસિસ કેટોએસિડોટિક કોમાના વિકાસને ઉત્તેજિત કરી શકે છે.
એક નિયમ મુજબ, ડાયાબિટીસ મેલીટસમાં કેટોસિડોસિસ એ અકાળે નિદાન અથવા અયોગ્ય સારવારનું પરિણામ છે:
- અપર્યાપ્ત ઇન્સ્યુલિન વહીવટ
- ઇન્સ્યુલિન વહીવટ કરવાનો ઇનકાર,
- પ્રસંગોપાત ચૂકી ગયેલા ઇન્જેક્શન
- લોહીમાં ગ્લુકોઝના સ્તરોનું દુર્લભ નિયંત્રણ,
- મીટરના સૂચકાંકોના આધારે ઇન્સ્યુલિનનું ખોટું ડોઝ એડજસ્ટમેન્ટ,
- મોટી માત્રામાં કાર્બોહાઇડ્રેટયુક્ત ખોરાક લેવા અથવા ચેપી રોગના વિકાસને લીધે ઇન્સ્યુલિનની વધારાની આવશ્યકતાનો દેખાવ,
- ઇન્સ્યુલિનનો વહીવટ કે જે અયોગ્ય રીતે સંગ્રહિત કરવામાં આવ્યો છે અથવા સમાપ્ત થઈ ગયો છે,
- ઇન્સ્યુલિન પંપ અથવા ઇન્સ્યુલિન પેનની ખામી.
નીચેની શરતો કોઈ પણ પ્રકારની ડાયાબિટીસમાં કેટોસીડોસિસના વિકાસમાં ફાળો આપી શકે છે:
- તીવ્ર ચેપ અથવા બળતરા પ્રક્રિયાઓ,
- ઇજાઓ
- ગર્ભાવસ્થા
- ઇન્સ્યુલિન વિરોધી લોકો લેતા: ગ્લુકોકોર્ટિકોસ્ટેરોઇડ્સ, મૂત્રવર્ધક પદાર્થ, સેક્સ હોર્મોન દવાઓ,
- શસ્ત્રક્રિયા
- દવાઓ કે જે પેશીઓની ઇન્સ્યુલિન પ્રત્યે સંવેદનશીલતા ઘટાડે છે: એન્ટિસાયકોટિક્સ, વગેરે.
- પ્રકાર 2 ડાયાબિટીઝના વિઘટન દરમિયાન ઇન્સ્યુલિન સ્ત્રાવના અવક્ષય.
કેટલીકવાર કેટોએસિડોસિસના વિકાસનું કારણ ડોકટરોની ભૂલો છે:
- ટાઇપ 2 ડાયાબિટીઝમાં ઇન્સ્યુલિનનું અકાળ વહીવટ,
- અકાળ નિદાન પ્રકાર 1 ડાયાબિટીસ.
પેશાબમાં કેટોન્સનો દેખાવ કેવી રીતે શોધી શકાય

પેશાબમાં કીટોન્સ શોધવા માટે, નીચેની પદ્ધતિઓનો ઉપયોગ કરી શકાય છે:
- પ્રયોગશાળામાં પેશાબ વિશ્લેષણ - પરિણામો "+" (+ - કેટોન્સના નિશાનની હાજરી વિશેની નબળી હકારાત્મક પ્રતિક્રિયા, ++ અથવા +++ તરીકે નક્કી કરવામાં આવે છે - હકારાત્મક પ્રતિક્રિયા, પેશાબમાં કેટોન્સની હાજરી સૂચવે છે, ++++ - તીવ્ર હકારાત્મક પ્રતિક્રિયા દર્શાવે છે પેશાબમાં મોટી સંખ્યામાં કેટોન્સની હાજરી),
- પરીક્ષણ સ્ટ્રીપ્સ - પરીક્ષણને કેટલાક સેકંડ માટે પેશાબમાં ડૂબવું, અને પરિણામને સ્ટ્રીપ પર અને પેકેજ સાથે જોડાયેલા સ્કેલ પરના રંગની તુલના દ્વારા અર્થઘટન કરવામાં આવે છે.
ઘરે, પરીક્ષણ સ્ટ્રીપ્સની ગેરહાજરીમાં, તમે એમોનિયાનો ઉપયોગ કરીને પેશાબમાં કેટોન્સની હાજરી વિશે શોધી શકો છો. તેનો ડ્રોપ પેશાબમાં ઉમેરવો આવશ્યક છે. તેજસ્વી લાલચટક રંગમાં તેનો સ્ટેનિંગ એસીટોનની હાજરી સૂચવશે.
મોટાભાગના કિસ્સાઓમાં, ડાયાબિટીક કીટોએસિડોસિસ કેટલાક દિવસોમાં, અને કેટલીકવાર 24 કલાકથી વધુ સમય સુધી વિકસે છે.
શરૂઆતમાં, દર્દી બ્લડ સુગરમાં વધારો અને ઇન્સ્યુલિનનો અભાવ સૂચવતા લક્ષણો વિશે ચિંતા કરવાનું શરૂ કરે છે:
- તીવ્ર તરસ
- વારંવાર પેશાબ કરવો,
- નબળાઇ
- ગેરવાજબી વજન ઘટાડો,
- શુષ્ક ત્વચા અને મ્યુકોસ મેમ્બ્રેન.
સારવારની ગેરહાજરીમાં, એસિડિસિસમાં વધારો અને કીટોસિસનો વિકાસ થાય છે:
- મોંમાંથી એસિટોનની ગંધ,
- ઉલટી અને nબકા
- કુસમૌલનો શ્વાસ (deepંડો અને ઘોંઘાટવાળા).
આ સ્થિતિની તીવ્રતા નર્વસ સિસ્ટમના ભાગમાં ખલેલ પહોંચાડે છે:
- સુસ્તી અને સુસ્તી,
- માથાનો દુખાવો
- ચીડિયાપણું
- સુસ્તી
- પ્રેકોમા અને કેટોએસિડoticટિક કોમા.
કેટોએસિડોસિસની સારવાર તેના પ્રથમ સંકેતથી શરૂ થવી જોઈએ, જેની હાજરી લોહી અને પેશાબ પરીક્ષણોના પરિણામો દ્વારા સૂચવવામાં આવે છે.
પ્રારંભિક તબક્કે ડાયાબિટીક કીટોએસિડોસિસવાળા દર્દી (જ્યારે ચેતના જાળવવા અને ગંભીર સહવર્તી પેથોલોજીની ગેરહાજરી) થેરેપી અથવા એન્ડોક્રિનોલોજી વિભાગમાં હોસ્પિટલમાં દાખલ થાય છે. અને વધુ ગંભીર સ્થિતિમાં દર્દીઓ - સઘન સંભાળ એકમમાં.
સાચી સારવાર યોજના દોરવા માટે, વિભાગ મહત્વપૂર્ણ સંકેતો પર સતત નજર રાખે છે.
ઉપચાર યોજનામાં નીચેની પ્રવૃત્તિઓ શામેલ છે:
- ઇન્સ્યુલિન ઉપચાર
- નિર્જલીકરણ નાબૂદી,
- એસિડિસિસ નાબૂદી,
- ખોવાઈ ગયેલી ઇલેક્ટ્રોલાઇટ્સની ભરપાઈ,
- રોગોની સારવાર જે ડાયાબિટીઝના જટિલ અભ્યાસક્રમનું કારણ બને છે.