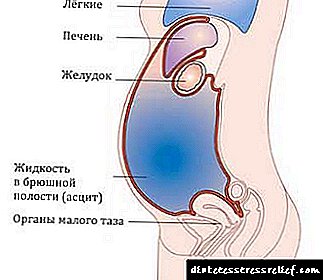
સ્વાદુપિંડ અને એસાયટ્સ
સ્વાદુપિંડનો સ્વાદુપિંડનો એક બળતરા રોગ છે, જેમાં તેના દ્વારા સ્ત્રાવિત ઉત્સેચકો ગ્રંથિમાં જ સક્રિય થાય છે, ડ્યુઓડેનમમાં નાખવાને બદલે. આ રોગ કોઈ પણ ઉંમરે સ્વતંત્ર રોગવિજ્ asાન તરીકે, અને જઠરાંત્રિય માર્ગના અન્ય રોગોની પૃષ્ઠભૂમિની સામે પ્રગટ થઈ શકે છે.
સ્વાદુપિંડનો સોજો સામાન્ય રીતે જખમની પ્રકૃતિ, ચેપની હાજરી, મોર્ફોલોજિકલ સંકેતો તેમજ રોગના કોર્સ અનુસાર વહેંચાયેલું છે રોગના કોર્સ વિશે, તેનું ક્લિનિકલ ચિત્ર અલગ પાડે છે:
- તીવ્ર સ્વાદુપિંડનો રોગ, જેમાં રોગવિજ્ .ાન ઝડપથી વિકસિત થાય છે, તેમાં ઉચ્ચારણ લક્ષણવિજ્ .ાન છે.
- તીવ્ર આવર્તક સ્વાદુપિંડ, જેમાં લક્ષણો ઉચ્ચારવામાં આવે છે, પરંતુ સમયાંતરે દેખાય છે.
- ક્રોનિક પેનક્રેટાઇટિસ, જેમાં લક્ષણો ઉચ્ચારવામાં આવતા નથી, પરંતુ કાયમી હોય છે, તે વિવિધ પરિબળો દ્વારા તીવ્ર બને છે. ક્રોનિક પેન્ક્રેટાઇટિસ બે તબક્કામાં આગળ વધે છે: અતિશયતા અને માફી.
બદલામાં, તીવ્ર સ્વાદુપિંડનો વિવિધ તબક્કામાં થાય છે:
- ઉત્સેચક: 3-5 દિવસ,
- પ્રતિક્રિયાશીલ: 6-14 દિવસ,
- અનુક્રમણિકા તબક્કો: 21 મી દિવસથી પ્રારંભ,
- પરિણામ: 6 મહિના અથવા વધુ.
ક્રોનિક પેનક્રેટાઇટિસ એ ઘટનાના કારણને લગતા બે પ્રકારોમાં વહેંચાયેલું છે:
- પ્રાથમિક સ્વાદુપિંડનો: એક સ્વતંત્ર રોગ તરીકે થાય છે.
- ગૌણ સ્વાદુપિંડનો રોગ: અન્ય જઠરાંત્રિય પેથોલોજીની પૃષ્ઠભૂમિ સામે થાય છે, ઉદાહરણ તરીકે, ગેલસ્ટોન રોગ, ડ્યુઓડેનલ અલ્સર.
રોગના કારણો તીવ્ર સ્વાદુપિંડનું મુખ્ય કારણ દારૂનું સેવન અને ધૂમ્રપાન, પિત્તાશયના માર્ગના જખમને લીધે પિત્તનો ક્ષતિગ્રસ્ત પ્રવાહ, કોલેલીથિઆસિસની હાજરી અને અસંતુલિત આહાર છે. પરંતુ પેથોલોજી પણ ડ injuriesક્ટરની સલાહ લીધા વિના સ્વાદુપિંડ પર ઇજાઓ અથવા operationsપરેશન અને અમુક દવાઓનો ઉપયોગ ઉશ્કેરે છે.
લક્ષણો તીવ્ર સ્વાદુપિંડનું લક્ષણ તેના કોર્સની પ્રકૃતિ પર આધારીત છે ઉદાહરણ તરીકે, તીવ્ર સ્વાદુપિંડમાં, વ્યક્તિ અસ્પષ્ટ ખોરાકના કણો સાથે સામાન્ય પેટની નબળાઇ, auseલટી, looseીલા સ્ટૂલના ઉપલા પેટમાં દુખાવાની ફરિયાદ કરી શકે છે, સામાન્ય નબળાઇ, શરીરમાં કંપન, તાવ 38 સુધી લાંબી સ્વાદુપિંડમાં, લક્ષણો ઓછા ઉચ્ચારણ અને કાયમી હોય છે. આ રોગ હર્પીસ ઝosસ્ટરની એકવિધ પીડાની હાજરી, ચરબીયુક્ત ખોરાક ખાધા પછી તીવ્ર બનેલા, દુર્લભ auseબકા અને omલટી, અશક્ત સ્ટૂલ અને વજન ઘટાડવા દ્વારા ઓળખી શકાય છે.
નિદાન રોગના નિદાન માટે, તમારે ગેસ્ટ્રોએંટોરોલોજિસ્ટ અથવા સર્જનની તાત્કાલિક પરામર્શની સલાહ લેવી પડશે. આગળ, આ ડોકટરો તમને જરૂરી ડાયગ્નોસ્ટિક પગલાં તરફ દોરી જશે, જેમાં આ શામેલ હોઈ શકે છે:
- બાયોકેમિકલ અને સામાન્ય રક્ત પરીક્ષણ,
- પેટની પોલાણનું અલ્ટ્રાસાઉન્ડ,
- સીટી અથવા એમઆરઆઈ
- એન્ડોસ્કોપિક રેટ્રોગ્રેડ ચોલેંગીયોપેંક્રિટોગ્રાફી (ERCP): પિત્ત અને સ્વાદુપિંડનું નળીઓની પરીક્ષા.
સારવાર ઘરે સ્વાદુપિંડની સ્વ-દવા માત્ર આરોગ્યને ગંભીર નુકસાન પહોંચાડે છે, પણ મૃત્યુ તરફ દોરી જાય છે. તેથી જ, જો તમે લાક્ષણિકતા લક્ષણો શોધી કા ,ો છો, તો તમારે જરૂરી ઉપચાર સૂચવવા માટે ગેસ્ટ્રોએંટોરોલોજિસ્ટનો સંપર્ક કરવો જરૂરી છે સૌ પ્રથમ, ગ્રંથિમાંથી ભાર દૂર કરવા માટે ઉપવાસ સૂચવવામાં આવે છે અને દુખાવો ઘટાડવા માટે ઉપલા પેટમાં બરફ લાગુ પડે છે.
- એન્ટિસ્પેસ્ડોડિક પીડા રાહત,
- સ્વાદુપિંડનું એન્ઝાઇમ ઘટાડતી દવાઓ
- એન્ટીoxકિસડન્ટો અને વિટામિન્સ.
ગ્રંથિ (સ્વાદુપિંડનું નેક્રોસિસ) ના મૃત્યુ અથવા રૂ orિચુસ્ત ઉપચારની બિનઅસરકારકતા માટે સર્જરી સૂચવવામાં આવે છે.
જટિલતાઓને સ્વાદુપિંડનું નેક્રોસિસ, ખોટા સ્વાદુપિંડનું ફોલ્લો, સ્વાદુપિંડનું ફોલ્લો, સ્વાદુપિંડનું જંતુઓ અને પલ્મોનરી ગૂંચવણોની રચના દ્વારા તીવ્ર પ panનકreatટાઇટિસ તીવ્ર થઈ શકે છે.
જો તમે સ્વાદુપિંડનો સામનો કરવા માંગતા ન હોવ, તો તમારે દારૂ અને ધૂમ્રપાન છોડી દેવું જોઈએ, તર્કસંગત અને સંતુલિત ખાવું જોઈએ, અને જો તમને પિત્તાશયના માર્ગની પેથોલોજી, પિત્તાશયના રોગની શંકા હોય તો સમયસર ડ doctorક્ટરની સલાહ લો.
પેટની પોલાણમાં પ્રવાહી કેમ એકઠું થાય છે?

ઘણા વર્ષોથી, ગેસ્ટ્રાઇટિસ અને અલ્સર સાથે અસફળ સંઘર્ષ કરી રહ્યા છો?
સંસ્થાના વડા: “તમે આશ્ચર્યચકિત થશો કે ગેસ્ટ્રાઇટિસ અને અલ્સરનો ઉપચાર દરરોજ લેવાથી તમે સરળતાથી કરી શકો છો.
એસાઇટિસના લાક્ષણિક લક્ષણો એ આંતર-પેટના દબાણમાં વધારો, એકઠા કરેલા પ્રવાહીથી પેટમાં વધારો છે.
ગેસ્ટ્રાઇટિસ અને અલ્સરની સારવાર માટે, અમારા વાચકો સફળતાપૂર્વક મઠના ચાનો ઉપયોગ કરે છે. આ ઉત્પાદનની લોકપ્રિયતા જોઈને, અમે તેને તમારા ધ્યાન પર આપવાનું નક્કી કર્યું.
જંતુનાશક પદાર્થો (પ્રવાહીનું અસામાન્ય સંચય) જઠરાંત્રિય માર્ગના ફેફસાં અને અવયવોની કામગીરીને અવરોધે છે.
પ્રવાહીના સંચયના કારણો અલગ હોઈ શકે છે: શરીરના ઘણા વિકારો, અંગ પેથોલોજીને કારણે જંતુઓ દેખાઈ શકે છે. એસાઇટિસનું સૌથી સામાન્ય કારણ સિરોસિસ હોઈ શકે છે.
અલ્ટ્રાસાઉન્ડ અને ડ doctorક્ટરની તપાસનો ઉપયોગ કરીને જંતુનાશક નિદાન થાય છે. નિદાન પછી, સારવારમાં લાંબો સમય લાગે છે. તમારે કોઈ વ્યક્તિને જંતુઓથી અને તે જ સમયે થનાર રોગથી બચાવવું જોઈએ.
કોર્સનો સમયગાળો, રોગની તીવ્રતા, આગળનો પૂર્વસૂચન માનવ આરોગ્ય પર આધારિત છે, રોગનું કારણ. કેટલાક મહિનાઓ દરમિયાન અચાનક અથવા ધીરે ધીરે દેખાઈ શકે છે.
જો પેટમાં એક લિટરથી વધુ પ્રવાહી એકઠો થયો હોય તો જલ્દીનાં લક્ષણો પ્રગટ થવા લાગે છે.
અસામાન્ય પ્રવાહી સંચયના લક્ષણો:
- શ્વાસની તકલીફ
- વજન અને પેટના જથ્થામાં વધારો,
- પગ સોજો
- બર્પીંગ
- બેન્ડિંગ દરમિયાન અગવડતા
- પેટનો દુખાવો, પીડા,
- હાર્ટબર્ન
- સ્ક્રોટલ એડીમા (પુરુષોમાં).
સામાન્ય રીતે, પ્રથમ, એક વ્યક્તિ નાભિનું પ્રસરણ, પેટના ભાગનું વિસ્તરણ જેવા લક્ષણો તરફ ધ્યાન આપે છે - સ્થાયી સ્થિતિમાં, પેટ લટકતું હોય છે, એક બોલ જેવું લાગે છે, અને જ્યારે કોઈ વ્યક્તિ સૂઈ જાય છે, ત્યારે પેટ "અલગ પડે છે".
સ્ત્રીઓમાં, સફેદ ખેંચાણનાં ચિહ્નો એક લક્ષણ હોઈ શકે છે - આ એસાઈટાઇટના સંકેતોમાંનું એક છે.
કેટલાક લક્ષણો વધારાની બિમારીઓ સાથે સંકળાયેલા છે, જંતુઓનું મૂળ કારણ.
ઉદાહરણ તરીકે, જો વધારે પ્રવાહી યકૃતના વાસણોમાં દબાણને કારણે થાય છે, તો પછી પેટની આગળ (આગળ, બાજુ) શિરાઓ ઉચ્ચારવામાં આવે છે.
જો સમસ્યાઓ યકૃત હેઠળ વાસણોમાં હોય, તો પછી રોગના લક્ષણો ચિહ્નો vલટી, કમળો, ઉબકા છે.
ટ્યુબરક્યુલસ એસિટેસિસ ઉપરના તમામ, તેમજ માથાનો દુખાવો, વધેલી થાક, નબળાઇ અને ઝડપી ધબકારા દ્વારા વર્ગીકૃત થયેલ છે.
લસિકા વાહિનીઓમાં વહેતી સમસ્યાઓ પેટમાં ઝડપથી વધારો કરવા માટે ફાળો આપે છે. જો ત્યાં પ્રોટીનનો અભાવ હોય, તો પછી જંતુઓના સંકેતો હાથપગના સોજો, શ્વાસની તકલીફ છે.
જો રોગ લસિકા વાહિનીઓની સમસ્યાઓ સાથે સંકળાયેલ છે, તો પછી નસાનો અલ્ટ્રાસાઉન્ડ, સમસ્યા વિસ્તારના વાહિનીઓ સૂચવવામાં આવે છે. જો ઓન્કોલોજી પર શંકા છે, તો અલ્ટ્રાસાઉન્ડ સ્કેન પણ કરવામાં આવે છે.
ક્રોનિક પેનક્રેટિક એસાયટ્સ
ઓ.પી. સાથે પેરિટોનિયલ પોલાણમાં બહાર નીકળવું ઘણીવાર દેખાય છે, જો કે, સ્વાદુપિંડનું એસાઈટ્સ એ એક દુર્લભ રોગવિજ્ .ાનવિષયક ઘટના છે. કેટલાક કિસ્સાઓમાં, પેટની પોલાણમાં પ્રવાહ પ્રક્રિયાના વિકાસને અનુકૂળ રીતે સમાપ્ત થતું નથી; ઓ.પી. પછી પ્રતિક્રિયાશીલ પ્રવાહ સંચય ધીમું થવાની વૃત્તિ સાથે સ્થિર થાય છે. તેના કારણ, ઉપર સૂચવ્યા મુજબ, પોર્ટલ નસ સિસ્ટમમાં કમ્પ્રેશન અને થ્રોમ્બોસિસ હોઈ શકે છે. આ મોટે ભાગે ઓ.પી. અથવા પિત્તાશયના સિરહોસિસવાળા દર્દીમાં સી.પી.ના તીવ્ર હુમલો દ્વારા જોવા મળે છે - સિરોસિસના વિઘટનની પૃષ્ઠભૂમિ પર સ્વાદુપિંડનો પ્રભાવ અને પોર્ટલ હાયપરટેન્શનની વધતી ઘટનાને વાસ્તવિક જલદનમાં અનુભૂતિ થાય છે.
મોટેભાગે, સ્વાદુપિંડનું અસ્થિવાળું પેટના પોલાણમાં મુક્ત પેટના પોલાણમાં વહેતા દર્દીઓમાં ધીમે ધીમે થાય છે. નીચેના પરિબળો સ્વાદુપિંડના અંડકોષના વિકાસમાં ફાળો આપે છે: થોરાસિક લસિકા નળીમાં હાયપરટેન્શનવાળા રેટ્રોપેરીટોનિયલ લિમ્ફ ગાંઠો (પેરાપંક્રreatટાઇટિસ) નો બ્લ blockક, ક્વોશીયોકોર જેવી પ્રોટીન-energyર્જાની તીવ્ર ઉણપ.
સ્વાદુપિંડનું એસાયટીસના ક્લિનિકલ કોર્સના બે પ્રકારોને અલગ પાડવામાં આવે છે. પ્રથમ વિકલ્પમાં, તીવ્ર દુ crisisખની કટોકટીની ઘટનાને પગલે, પેટની પોલાણમાં પ્રવાહી ઝડપથી એકઠા થાય છે, જે પેટના પોલાણ સાથે વાતચીત કરતી સ્યુડોસિસ્ટ્સની અનુગામી રચના સાથે સ્વાદુપિંડની નળી સિસ્ટમના ભાગને પકડવાની સાથે ફોકલ પેનક્રેટિક નેક્રોસિસના વિકાસને કારણે થાય છે. બીજો વિકલ્પ સી.પી.ના સબક્લિનિકલ કોર્સની પૃષ્ઠભૂમિ સામે પ્રવાહીના ધીમે ધીમે સંચય દ્વારા વર્ગીકૃત થયેલ છે, જે ક્રોનિક પેનક્રેટિક ફોલ્લોના નાના વિસ્તારના વિનાશ દરમિયાન વધુ વખત જોવા મળે છે.
નિદાન મુશ્કેલ નથી. અસાઇટ શારીરિક ધોરણે નક્કી કરવામાં આવે છે, વધારાના અભ્યાસ દ્વારા પુષ્ટિ કરવામાં આવે છે (અલ્ટ્રાસાઉન્ડ, એક્સ-રે પદ્ધતિઓ). એસીટાઇટિસ ઘણીવાર ફુલ્લમ અને પેરીકાર્ડિયલ ફ્યુઝન સાથે હોય છે, ખાસ કરીને એસિટ્સના સંયુક્ત ઉત્પત્તિવાળા દર્દીઓમાં (પોર્ટલ હાયપરટેન્શન, ક્વાશીયોકોર, થોરાસિક લસિકા નળીનું હાયપરટેન્શન).
નિદાન છેલ્લે લેપ્રોસેન્ટીસિસ દ્વારા ચકાસી શકાય છે. પેટની પોલાણમાં પ્રવાહીનું પ્રમાણ હંમેશાં નોંધપાત્ર હોય છે અને 10-15 લિટર સુધી પહોંચી શકે છે. લેપ્રોસેન્ટેસીસ દરમિયાન પ્રાપ્ત પ્રવાહીનો હળવા પીળો રંગ હોય છે, પ્રોટિનની માત્રા 30 ગ્રામ / એલ કરતા વધુ હોતી નથી, જેમાં સાયટોલોજીકલ પરીક્ષા હોય છે, લિમ્ફોસાઇટ્સ મુખ્ય છે. ઓછું સામાન્ય રીતે, જંતુઓ પ્રકૃતિમાં રાંધેલા હોય છે. એસ્કેટિક પ્રવાહીમાં સ્વાદુપિંડના ઉત્સેચકોની પ્રવૃત્તિમાં વધારો થાય છે.
ઇન્ટ્રાપેરીટોનિયલ પ્રવાહીના મહત્તમ સ્થળાંતરવાળા લેપ્રોસેંટીસિસ પર અસ્થાયી અસર પડે છે, પેટની પોલાણમાં પ્રવાહ ફરીથી ઝડપથી એકઠું થાય છે. લેપ્રોસેન્ટીસિસનું પુનરાવર્તન થવું જોઈએ નહીં, કારણ કે આ ફક્ત એક રોગનિવારક ઉપચાર છે, જો કે અસ્થાયીરૂપે તે દર્દીના જીવનની ગુણવત્તામાં સુધારો કરે છે. વારંવાર લેપ્રોસેંટીસિસ ટ્રોફોલોજિકલ અપૂર્ણતાને વધારે છે અને એસિડિક પ્રવાહી સાથે પ્રોટીનના મોટા પ્રમાણમાં નુકસાનને કારણે ક્વાશીયોરકોરના લક્ષણોને ઉત્તેજિત કરી શકે છે.
સ્વાદુપિંડનું એસાઇટિસ સાથે, doક્ટોરotટાઇડ (સેન્ડostસ્ટેટિન) સાથે ફાર્માકોથેરાપીની ભલામણ સામાન્ય ડોઝમાં 2-3 અઠવાડિયા સુધી કરવામાં આવે છે, પછી શસ્ત્રક્રિયા કરવામાં આવે છે.
સ્વાદુપિંડના જંતુનાશકો મુખ્યત્વે સ્વાદુપિંડના કોથળીઓને કારણે હોવાથી, સર્જિકલ ઉપચાર એ એકમાત્ર પર્યાપ્ત પગલા તરીકે ગણી શકાય છે, અને સૌથી સલામત હસ્તક્ષેપ એ કોથળીઓનો આંતરિક ડ્રેનેજ છે. અતિરિક્ત સારવાર તરીકે, આલ્કોહોલિક સિરોસિસ, ન્યુટ્રિશનલ સપોર્ટ અને હાયપોપ્રોટીનેમિયાના સુધારણા, તેમજ મૂત્રવર્ધક પદાર્થ (સ્પિરોનોલેક્ટોન) ની સારવાર માટેના દવાઓનો ઉપયોગ થવો જોઈએ.
પેનક્રેટોજેનિક પ્લ્યુરિસી
સ્વાદુપિંડનો સોજો પેલેસિટિક જંતુઓ સાથે વારંવાર થાય છે અને ડાયાફ્રેમની નજીકના સ્વાદુપિંડની ફોલ્લોની હાજરીમાં વધુ વખત થાય છે, ખાસ કરીને જ્યારે તે પૂરક થાય છે, સાથે સાથે સ્વાદુપિંડનું ભ્રમણ કે જે પ્યુર્યુલિવ પોલાણમાં ખુલે છે તેની રચના સાથે. પ્યુર્યુલસ પોલાણમાં ત્રાસ આપતા ફોલ્લોની છિદ્રાળગતા પ્યુર્યુલન્ટ પ્યુર્યુરીસીના વિકાસ તરફ દોરી જાય છે.
પ્યુર્યુરીસીનું નિદાન ફક્ત થોડો એક્સ્યુડેટ સાથે જ મુશ્કેલ છે, જ્યારે શારીરિક પરીક્ષા હંમેશા પેથોગ્નોમોનિક પ્યુર્યુરિસી લક્ષણોને જાહેર કરતી નથી. છાતીના અંગોની એક્સ-રે પરીક્ષાનો ઉપયોગ કરીને આખરે નિદાનની સ્થાપના કરવામાં આવે છે. એક મહત્વપૂર્ણ ડાયગ્નોસ્ટિક મૂલ્ય એ પ્લ્યુરલ પંચર છે, જે પ્રવાહની પ્રકૃતિને સ્પષ્ટ કરવા અને વધુ સારવારની યુક્તિ નક્કી કરવા દે છે. આ ઉપરાંત, એક વિશાળ ફ્યુઝન સાથે, ખાસ કરીને પ્યુર્યુલન્ટ, એક પ્યુર્યુલર પોલાણ પંચરનો ઉપયોગ ઉપચારાત્મક હેતુઓ માટે પણ થઈ શકે છે (એક્સ્યુડેટને ખાલી કરાવવી, કમ્પ્રેશન એટેલેક્ટીસિસને દૂર કરવું, પ્યુર્યુલર પોલાણમાં એન્ટિબાયોટિક્સની રજૂઆત વગેરે).
પ્રવાહીનું સ્વાદુપિંડનું પ્રાકૃતિક પ્રકૃતિ તેમાં સ્વાદુપિંડના ઉત્સેચકોની પ્રવૃત્તિના નિર્ધારણ દ્વારા પુષ્ટિ મળે છે. જો પંચર પછી સિસ્ટીક-પ્લુઅરલ કમ્યુનિકેશનની શંકા હોય, તો આવા સંદેશ અથવા આંતરિક સ્વાદુપિંડના ભગંદરને ઓળખવા માટે એક વિરોધાભાસ અભ્યાસ (પાણી-દ્રાવ્ય વિપરીત સાથેની પેરગ્રાગ્રાફી) કરવામાં આવે છે.
જો તે સ્થાપિત થયું છે કે ફ્યુરલ ફ્યુઝનનું કારણ સ્વાદુપિંડનું ફોલ્લો છે, તો ફોલ્લો પર જ સર્જિકલ હસ્તક્ષેપ જરૂરી છે (આંતરિક અથવા બાહ્ય ડ્રેનેજ, સિસ્ટેક્ટોમી, ડાબી બાજુની સ્વાદુપિંડનું રીસેક્શન, વગેરે). રૂ conિચુસ્ત ઉપચાર તરીકે, tકટ્રિઓટાઇડ (સેન્ડostસ્ટેટિન) નો ઉપયોગ 200 μg સબક્યુટ્યુનિન માત્રામાં ઘણા અઠવાડિયા સુધી દિવસમાં 3 વખત કરવામાં આવે છે, જે ફોલ્લોના વિષયવસ્તુના ઉત્પાદનમાં નોંધપાત્ર ઘટાડો કરે છે.
અન્નનળી અને પેટની કાયમની અતિશય ફૂલેલી નસો
અન્નનળી અને પેટની બિન-હિપેજેજેનિક કાયમની અતિશય ફૂલેલી નસો whenભી થાય છે જ્યારે પોર્ટલ નસ અને તેની શાખાઓ વિસ્તૃત સ્વાદુપિંડનું માથું અથવા સ્વાદુપિંડનું ફોલ્લો દ્વારા સંકુચિત કરવામાં આવે છે, અથવા તેમના થ્રોમ્બોસિસને કારણે થાય છે. સૌથી ખતરનાક એ છે કે કાયમની અતિશય ફૂલેલી નસોમાંથી રક્તસ્રાવ, જેનાં મુખ્ય લક્ષણો લોહિયાળ omલટી અથવા "કોફી મેદાન" પ્રકાર, મેલેના, તીવ્ર પોસ્ટહેમોરેજિક એનિમિયા, હેમોરહેજિક આંચકો સુધી હાયપોવોલેમિયાની ઉલટી છે.
આ ગૂંચવણની રૂ Conિચુસ્ત સારવારમાં પૂરતા પ્રમાણમાં પ્રેરણા-ટ્રાન્સફ્યુઝન થેરાપી, ઇટામસિલેટનું વહીવટ અને એસ્કોર્બિક એસિડની મોટી માત્રા શામેલ છે. સ્થાનિક હિમોસ્ટેસિસ પ્રાપ્ત કરવા માટે, બ્લેકમોર ચકાસણીનો ઉપયોગ કરવો અસરકારક છે, જે અન્નનળી અને કાર્ડિયાના રક્તસ્ત્રાવના કાયમની અતિશય ફૂલેલી નસોને કેટલાક કલાકો સુધી (એક દિવસ સુધી) સંકુચિત કરે છે. જો આ રીતે ગેસ્ટ્રિક રક્તસ્રાવને સ્ટેઇલીથી રોકવું શક્ય નથી, તો સર્જિકલ હસ્તક્ષેપનો આશરો લો.
એક ન્યુનતમ આઘાતજનક usedપરેશનનો ઉપયોગ થાય છે - ગેસ્ટ્રોમી અને ડાબી ગેસ્ટ્રિક અને સ્પ્લેનિક ધમનીના પ્રારંભિક બંધન સાથે ગેસ્ટ્રોએસોફેજલ જંકશનમાં રક્તસ્રાવ નસોની અંદર ફ્લેશિંગ. સ્વાદુપિંડના ફોલ્લો દ્વારા પોર્ટલ નસ અથવા તેની શાખાઓના કમ્પ્રેશનને લીધે થતી કાયમની અતિશય ફૂલેલી નસો સાથે, ડ્રેનેજ અથવા ફોલ્લોને દૂર કરવાથી રક્તસ્રાવ બંધ થાય છે, પણ કાયમની અતિશય ફૂલેલી નસો અદૃશ્ય થઈ જાય છે.
મેલોરી - વેઇસ સિન્ડ્રોમ
જ્યારે સ્વાદુપિંડમાં બળતરા અથવા વિનાશક પ્રક્રિયા વારંવાર અથવા અયોગ્ય omલટી દ્વારા પ્રગટ થાય છે ત્યારે મેલરી-વેઇસ સિન્ડ્રોમ 3% કરતા ઓછા દર્દીઓમાં તબીબી રીતે શોધી શકાય છે. સિન્ડ્રોમના મોર્ફોલોજિકલ આધારમાં જઠરાંત્રિય સંક્રમણના ક્ષેત્રમાં, મુખ્યત્વે ઓછી વળાંકની બાજુમાંથી, મ્યુકોસ મેમ્બર અને પેટની દિવાલની સબમ્યુકોસલ સ્તરના ભંગાણનો સમાવેશ થાય છે. વિરામ થવા માટે, પેટના કાર્ડિયાક ભાગમાં કાયમની અતિશય ફૂલેલી વાહિનીઓ, પેરિવાસ્ક્યુલર ઘૂસણખોરી અને માઇક્રોનક્રોસિસ સાથે સબમ્યુકોસલ સ્તરમાં ડિસ્ટ્રોફિક ફેરફારના સ્વરૂપમાં એક વિચિત્ર માળખાકીય પૃષ્ઠભૂમિની જરૂર છે. પોર્ટલ હાયપરટેન્શનના સબક્લિનિકલ સ્વરૂપોનું મહત્વ નકારી શકાય તેમ નથી.
સ્વાદુપિંડનો હુમલો, આલ્કોહોલનું સેવન અને અતિશય આહારના આક્રમણમાં ફાળો આપતા સમાન પરિબળો, મેલોરી-વેઇસ સિન્ડ્રોમના વિકાસને ઉશ્કેરે છે. પેથોજેનેસિસમાં, મુખ્ય મહત્વ કાર્ડિયલ અને પાયલોરિક પલ્પના બંધ કાર્યના અવ્યવસ્થાને આપવામાં આવે છે, જેની સામે ઉશ્કેરણીજનક અસર vલટી દરમિયાન ઇન્ટ્રાગastસ્ટ્રિક દબાણમાં અચાનક વધારો થાય છે. વિશેષ મહત્વ એ છે કે અન્નનળીના લ્યુમેનમાં ગેસ્ટ્રિક મ્યુકોસાની લંબાઈ, તેમજ ડાયાફ્રેમના અન્નનળીના ઉદઘાટનની નાના સ્લાઇડિંગ હર્નીયાની હાજરી.
મેલરી-વેઇસ સિન્ડ્રોમની ક્લિનિકલ લાક્ષણિકતાઓ ગેસ્ટ્રિક રક્તસ્રાવના ક્લાસિક ચિહ્નો અને લોહીના નુકસાનના લક્ષણોથી બનેલી છે. તે ધ્યાનમાં રાખવું જોઈએ કે રક્તસ્રાવ હોવા છતાં, એડિમેટસ સ્વાદુપિંડનો રોગ ધરાવતા યુવાન લોકોમાં, લોહીના ઘટાડાની માત્રાને અનુલક્ષીને, હાઈ બ્લડ પ્રેશર લાંબા સમય સુધી ચાલુ રહે છે.
મેલ્લોરી-વેઇસ સિન્ડ્રોમનું નિદાન કટોકટી ઇજીડીએસ ડેટા પર આધારિત છે, જે રક્તસ્રાવનું કારણ સ્થાપિત કરવા અને ગેપની theંડાઈ નક્કી કરવા માટે જ નહીં, પરંતુ સ્થાનિક હિમોસ્ટેસિસ હાથ ધરવા માટે પરવાનગી આપે છે. એન્ડોસ્કોપી કરતી વખતે, એસોફેગસ, પેટ અને ડ્યુઓડેનમની સંપૂર્ણ તપાસ કરવી જરૂરી છે, કારણ કે ઓ.પી. અને સી.પી.ના અતિશય ફૂલેલા દર્દીઓમાં, તીવ્ર ધોવાણ અને અલ્સર ઘણીવાર શોધી શકાય છે.
મેલોરી-વેઇસ સિન્ડ્રોમની સારવારમાં એન્ટિએમેટિક દવાઓની રજૂઆત શામેલ છે: મેટ્રોક્લોપ્રાઇમાઇડ (સેર્યુકલ) ઇન્ટ્રામસ્ક્યુલરલી અથવા ડોમ્પરિડોન (મોટિલિયમ) 40 મિલિગ્રામની દૈનિક માત્રામાં સબલીંગલી. સમાંતરમાં, હિમોસ્ટેટિક અને ઇન્ફ્યુઝન-ટ્રાન્સફ્યુઝન ઉપચાર હાથ ધરવામાં આવે છે. રૂ Conિચુસ્ત સર્જિકલ સારવારમાં હિમોસ્ટેટિક ઉપચારના આધારે બ્લેકમોર ચકાસણી (12 કલાક માટે) ની રજૂઆત કરવામાં આવે છે. આધુનિક પરિસ્થિતિઓમાં, મ્યુકોસલ ભંગાણના એન્ડોસ્કોપિક ડાયથેર્મિક (બાયપોલર) અથવા લેસર કોગ્યુલેશનને વૈકલ્પિક પદ્ધતિ માનવામાં આવે છે. પેપ્સિન પ્રવૃત્તિના નિષેધ નિષેધને લીધે પેટના લ્યુમેનમાં રચિત થ્રોમ્બસના પ્રોટીઓલિસિસને અટકાવતા પી.પી.આઇ. (ઓમેપ્રોઝોલ, લેન્સોપ્રોઝોલ, રેબેપ્રોઝોલ) ની ફરજિયાત નિમણૂક,
જઠરાંત્રિય માર્ગના ઇરોસિવ અને અલ્સેરેટિવ જખમ
સ્વાદુપિંડના દર્દીઓમાં તીવ્ર ધોવાણ અને અલ્સરના વિકાસ માટેના જોખમી પરિબળો:
• વૃદ્ધાવસ્થા,
Nce એન્સેફાલોપથી સાથે યકૃતની નિષ્ફળતા,
Hyp ગંભીર હાઈપોક્સેમિયા સાથે શ્વસન નિષ્ફળતા,
• હાયપોવોલેમિયા અને સંકળાયેલ હેમોડાયનેમિક અસ્થિરતા,
Pat હેપેટોરેનલ સિન્ડ્રોમ,
C સ્વાદુપિંડ અને પેરાપ્રેનreatટિક ફાઇબરમાં સ્વાદુપિંડનું પેરીટોનિટિસ, પ્યુર્યુલન્ટ-સેપ્ટિક પ્રક્રિયાઓ,
નેક્રોટિક પેનક્રેટીસ અથવા અન્ય સ્વાદુપિંડનો રોગ માટે આઘાતજનક હસ્તક્ષેપ.
ઓપીવાળા દર્દીઓની 2/3 માં એસોફેગastસ્ટ્રોપ્રોડ્યુડનેનલ ઝોનના તીવ્ર ઇરોઝિવ અને અલ્સેરેટિવ જખમની પદ્ધતિ વ્યવસ્થિત એન્ડોસ્કોપિક પરીક્ષા દ્વારા શોધી શકાય છે. મોટેભાગે, ધોવાણ અને અલ્સર સ્થાનિક અને પેટના શરીરમાં સ્થાનિક હોય છે, ઘણી વાર ડ્યુઓડેનમમાં. તીવ્ર અલ્સર ઘણીવાર બહુવિધ હોય છે.
હેમોરેજિક જટિલતાઓના વિકાસમાં, સમય પરિબળને ધ્યાનમાં લે છે - રક્તસ્રાવ એ સ્વાદુપિંડના વિનાશના વિકાસના 3 થી 20 દિવસ પછી જોવા મળે છે.
તીવ્ર અલ્સરના પેથોજેનેસિસ, મ્યુકોસ મેમ્બ્રેનમાં પ્રારંભિક અલ્સેરેટિવ નેક્રોટિક ફેરફારોની પ્રગતિ અને આના પરિણામે તીવ્ર રક્તસ્રાવની ઘટનામાં નીચેનાનો સમાવેશ થાય છે: પાચનતંત્રના વિવિધ વિસ્તારોમાં માઇક્રોસિરિક્યુલેશનની વિક્ષેપ, સ્વાદુપિંડનો સ્ત્રાવની ક્ષારયુક્ત ક્ષમતામાં ઘટાડો સાથે ગેસ્ટ્રિક સ્ત્રાવના અતિશય ઉત્તેજના, ડ્યુક્યુનogગ.
ઇસ્કેમિયા, પિત્ત એસિડ્સ અને લિસોલેસિથિન, હાઈડ્રોક્લોરિક એસિડનું અતિસંવેદન અને પેપ્સિન પ્રવૃત્તિની સંયુક્ત અસર કુદરતી રીતે અગાઉના અસ્તિત્વમાં રહેલા મ્યુકોસલ સંતુલનને આક્રમણ પરિબળો તરફ સ્થાનાંતરિત કરે છે. હેમોસ્ટેસીસની સ્થાનિક વિકૃતિઓ ઘણીવાર સબહેપેટિક પોર્ટલ હાયપરટેન્શન, હિપેટ્રોપ્રાઇવલ સિન્ડ્રોમ, અને યકૃતની નિષ્ફળતા દ્વારા જટિલ આલ્કોહોલિક સીપી અને સીપીવાળા દર્દીઓમાં કૃત્રિમ યકૃતના કાર્યને લીધે લોહીના કોગ્યુલેશન પરિબળોની અછત સાથે જોડાય છે.
સ્વાદુપિંડનો રોગ ધરાવતા મોટાભાગના દર્દીઓમાં, તીવ્ર ઇરોઝિવ અને અલ્સેરેટિવ જખમ એસિમ્પ્ટોમેટિક હોય છે, તેઓ ભાગ્યે જ મોટા પ્રમાણમાં રક્તસ્રાવ ક્લિનિક સાથે પ્રગટ થાય છે, "કોફી મેદાન" ની ઉલટી અને હેમોરહેજિક આંચકો, તેઓ વધુ વખત મેલેના દ્વારા પ્રગટ થાય છે, જે ઘણીવાર રક્તસ્રાવ પછી માત્ર એક દિવસ થાય છે. નિદાનમાં અગ્રણી સ્થાન એંડોસ્કોપિક પરીક્ષાનું છે, જોકે પ્રવેશ માટેના પોષણ માટે નાસોગાસ્ટ્રિક અથવા ડબલ-લ્યુમેન નાસોઇનટેસ્ટીનલ પ્રોબ્સવાળા દર્દીઓમાં રક્તસ્રાવની શંકા થઈ શકે છે.
સારવાર જટિલ છે, તેમાં સ્થાનિક (એન્ડોસ્કોપીની સહાયથી) અને પ્રણાલીગત હિમોસ્ટેટિક ઉપચાર, ગેસ્ટિક સ્ત્રાવના અવરોધ કરનારાઓ, સાયટોપ્રોટેક્ટર્સ અને એન્ટીidકિસડન્ટોનો ઉપયોગ, માઇક્રોસિક્લેશન અને રિપેર સુધારવા માટેની દવાઓની રજૂઆત પછી શામેલ છે.
સર્જિકલ હોસ્પિટલોમાં વારંવાર થતી ભૂલો રક્તસ્રાવ, એટ્રોપિન, પિરેન્ઝેપીન, રેનિટિડાઇનનો ઉપયોગ ધોરણસર ડોઝ અથવા એન્ટાસિડ્સનો ઉપયોગ બ્લ blકર તરીકે બંધ કર્યા પછી થેરેપીના સંપૂર્ણ રદ છે, જે IDUs ના “યુગ” માં એકદમ તર્કસંગત નથી. આ પરિસ્થિતિમાં પસંદગીની દવાઓ પેરેંટલ વહીવટ માટે ઓમેપ્રોઝોલ અને લેન્સોપ્રોઝોલ છે. તીવ્ર રક્તસ્રાવ સાથે, matક્ટોરotટાઇડનો ઉપયોગ, સોમાટોસ્ટેટિનનું કૃત્રિમ એનાલોગ, અસરકારક છે.
તીવ્ર અલ્સરની સર્જિકલ સારવાર લાંબા સમય સુધી અથવા વારંવાર રક્તસ્રાવ માટે સૂચવવામાં આવે છે, આ સંસ્થામાં પ્રણાલીગત, સ્થાનિક અથવા એન્ડોસ્કોપિક હિમોસ્ટેસીસ ઉપલબ્ધ હોવા છતાં.
સ્વાદુપિંડનું ભગંદર
સ્વાદુપિંડનું ફિસ્ટુલા સ્વાદુપિંડની નબળી અભ્યાસ કરેલી સમસ્યાઓમાંની એક છે. આ મુખ્યત્વે આ ગૂંચવણની સંબંધિત વિરલતાને કારણે છે (જોકે સ્વાદુપિંડના ભગંદરવાળા દર્દીઓની સંખ્યામાં તાજેતરમાં નોંધ્યું છે). સ્વાદુપિંડનું ભગંદર હંમેશા સ્વાદુપિંડની નળી સિસ્ટમ સાથે સંકળાયેલું હોય છે, સ્વાદુપિંડના માથામાં, શરીરમાં અથવા પૂંછડીમાં સ્થાનિક કરી શકાય છે.
સ્વાદુપિંડનું ભગંદર આમાં વહેંચાયેલું છે:
• આઘાતજનક, પોસ્ટ-નેક્રોટિક અને પોસ્ટopeઓપરેટિવ,
• પૂર્ણ (ટર્મિનલ) અને અપૂર્ણ (બાજુની),
• બાહ્ય (ચામડી માટે ખુલ્લું છે અથવા પેટની દિવાલ અથવા અડીને આવેલા પ્યુર્યુલન્ટ પોલાણના ઘામાં રચના કરેલો માર્ગ છે) અને આંતરિક (સ્વાદુપિંડના ફોલ્લો, પડોશી અંગો અથવા અન્ય પોલાણની ખોલી - ઉદાહરણ તરીકે, પ્લ્યુરલ).
બાહ્ય સ્વાદુપિંડના ભગંદરના નિદાન માટે, ફિસ્ટ્યુલ સ્રાવ અને ફિસ્ટ્યુલોગ્રાફીમાં સ્વાદુપિંડનું ઉત્સેચકો નક્કી કરવું જરૂરી છે.
સ્વાદુપિંડના ફિસ્ટુલાની સારવારમાં, રૂ conિચુસ્ત અને સર્જિકલ પદ્ધતિઓનો સૌથી તર્કસંગત સંયોજન. અસ્પષ્ટ અને બિનસલાહભર્યા ફિસ્ટ્યુલાને મૂર્તિમય કોર્સ અને પોલાણની વધારાની સ્વચ્છતા, ફિસ્ટ્યુઅલ કોર્સની આસપાસના સ્ત્રાવના નાબૂદ સાથે પ્રમાણભૂત સી.પી. સ્વાદુપિંડના ફિસ્ટુલાની રૂ conિચુસ્ત ઉપચાર, સ્વાદુપિંડવિજ્reાનમાં octreotide (સેન્ડોસ્ટેટિન) ની રજૂઆતના સંદર્ભમાં તાજેતરમાં વધુ સફળ બન્યું છે. આ ડ્રગનો ઉપયોગ કરતી વખતે, 10 વખત અથવા તેથી વધુ દ્વારા ફિસ્ટ્યુલ પેસેજમાંથી સ્રાવની માત્રામાં ઘટાડો નોંધવામાં આવે છે, જે તમને પાણી-ઇલેક્ટ્રોલાઇટ વિક્ષેપને વળતર આપવા માટે, મૂર્તિપૂજક પેસેજને પૂરતા પ્રમાણમાં શુદ્ધિકરણ અને ત્વચાના સ્ત્રાવને દૂર કરવા માટે પરવાનગી આપે છે. એવા પુરાવા છે કે 100-300 μg ની દૈનિક માત્રામાં ઓક્ટોટાઇટાઇડ 6 દિવસની અંદર 70% દર્દીઓમાં ફિસ્ટુલાને બંધ કરવામાં મદદ કરે છે.
સ્વાદુપિંડના ફિસ્ટ્યુલાસના લાંબા સમય સુધી અસ્તિત્વ વિવિધ ગૂંચવણો તરફ દોરી જાય છે: એન્ઝાઇમ્સના બાહ્ય નુકસાનને લીધે માલેબ્સોર્પ્શન, મેલેબ્સોર્પ્શનને કારણે ટ્રોફોલોજિકલ અપૂર્ણતા અને ફિસ્ટ્યુલ કોર્સમાંથી સ્રાવ સાથે પ્રોટીન, પ્રવાહી અને ટ્રેસ એલિમેન્ટ્સ, પ્યુર્યુલન્ટ જટિલતાઓને (ફિસ્ટ્યુલાના ફોલ્લાઓ, ઓમેન્ટોરલ ફોર્સેસિસના ફોલ્લીઓ) ફિસ્ટ્યુલસ પેસેજ (અલ્સેરેટિવ ત્વચાનો સોજો, ખરજવું) ની આસપાસ વિવિધ ત્વચાના જખમ, ઘમંડી રક્તસ્રાવ.
સર્જિકલ સારવારના સંકેતોને નિર્ધારિત કરવા માટે, ખાસ કરીને લાંબા સમય સુધી (4-6 અઠવાડિયા) અને બિનઅસરકારક રૂ conિચુસ્ત ઉપચાર દરમિયાન, ફિસ્ટ્યુલોગ્રાફી કરવી જરૂરી છે, જેમાં જીએલપી, સિલસિલોની રચના, હાજરીની હાજરી સાથે ફિસ્ટ્યુલ કોર્સના જોડાણને ઓળખવું શક્ય છે. સ્વાદુપિંડના ફિસ્ટુલાવાળા દર્દીઓમાં રૂ conિચુસ્ત ઉપચારની અવધિમાં વધારો સર્જિકલ હસ્તક્ષેપની તાત્કાલિક પરિણામોને વધુ ખરાબ કરે છે. સંપૂર્ણ અથવા ટર્મિનલ બાહ્ય સ્વાદુપિંડનું ભગંદર કે જે ફાર્માકોથેરાપી માટે પ્રતિરોધક છે, સર્જિકલ હસ્તક્ષેપનો વિકલ્પ ઓક્યુલેશન થેરેપી હોઈ શકે છે - ફિસ્ટુલા અને પોલિમરીક સામગ્રી સાથે સ્વાદુપિંડની નળી સિસ્ટમના ભાગોને "ભરવા".
ગેલેટોપ્રાઇવિયલ સિન્ડ્રોમ, ટેપેટોસેલ્યુલર અપૂર્ણતા અને યકૃત એન્સેફાલોપથી
જિલોટોપ્રાઇવલ સિન્ડ્રોમ એ તીવ્ર, તીવ્ર સ્વાદુપિંડના રોગોની ગૂંચવણ છે. હેપેટોપ્રાઇવલ સિન્ડ્રોમનાં કારણો:
C સ્વાદુપિંડનો, હેમોરhaજિક અથવા આઘાતજનક આંચકો, જે સ્વાદુપિંડની ઇજા (કહેવાતા આંચકો યકૃત) સાથે મળીને યકૃતને સીધો નુકસાન.
Dest ગંભીર વિનાશક સ્વાદુપિંડ, અપૂરતી સારવાર (કહેવાતા સ્વાદુપિંડનું-હિપેટિક અપૂર્ણતા) સાથે આત્યંતિક એન્ડોટોક્સેમિયા સાથે થાય છે,
OP ઓ.પી. ના પ્યુર્યુલન્ટ જટિલતાના તબક્કે ખૂબ આક્રમક અથવા સામાન્યકૃત ચેપના કિસ્સામાં માઇક્રોબાયલ નશો (કહેવાતા ચેપી ઝેરી યકૃત નિષ્ફળતા, અથવા સેપ્ટિક યકૃત),
• પોર્ટલ વેઇન થ્રોમ્બોસિસ,
Surgery સ્વાદુપિંડ પર સર્જિકલ હસ્તક્ષેપ (કટોકટી અથવા આયોજિત), એનેસ્થેટિક સંરક્ષણની નોંધપાત્ર આઘાત અને અપૂર્ણતા સાથે, ખાસ કરીને શસ્ત્રક્રિયા પહેલાં યકૃતના નોંધપાત્ર ઉલ્લંઘનની પૃષ્ઠભૂમિ સામે,
• આત્યંતિક અને લાંબા સમય સુધી કોલેસ્ટાસિસ, ખાસ કરીને શસ્ત્રક્રિયા, ઓ.પી., ઉપાડના લક્ષણો, હિપેટોટોક્સિક દવાઓના ઓવરડોઝ વગેરેને લીધે હાયપોક્સિક અને ઝેરી યકૃતના નુકસાનની પૃષ્ઠભૂમિ સામે.
હિપેટાઇટિસ બી સિન્ડ્રોમની તીવ્રતા યકૃતના પ્રોટીન સંશ્લેષણ કાર્યમાં વિવિધ depthંડાઈવાળા ફેરફારો દ્વારા વર્ગીકૃત થયેલ છે, મુખ્યત્વે સીરમ પ્રોટીન (આલ્બ્યુમિન, ટ્રાન્સફરિન, સીરમ કોલિનેસ્ટેરેઝ) ની સામગ્રીમાં ફેરફાર, અને સાયટોલિસિસ અને કોલેસ્ટેસિસના માર્કર્સનો દેખાવ.
જટિલ ઉપચાર - ઇટીઓટ્રોપિક, પેથોજેનેટિક અને લક્ષણવાળું. ઇટીઓલોજિકલ અભિગમ અલગ છે અને સિન્ડ્રોમના તાત્કાલિક કારણને સુધારવાના લક્ષ્યમાં છે. હેપેટ્રોપ્રોટેક્ટર્સ (હેપ્ટ્રલ, rsર્સોફાલ્ક, આવશ્યક ફોર્ટે), એન્ટીoxકિસડન્ટ્સ (એસ્કોર્બિક એસિડ, ઓલિગોગાઇ-સે, યુનિટિઓલ, વગેરે), ગ્લુકોકોર્ટિકોઇડ્સ (પ્રેડિનોસોલોન, મેથિલેપ્રેડિન્સોલoneન), ડિટોક્સિફિકેશન થેરેપી અને પોષક સપોર્ટનો ઉપયોગ વાજબી રૂપે યોગ્ય છે. ડિટોક્સિફિકેશનમાં માત્ર પ્રેરણા ઉપચાર જ નહીં, પણ એક્સ્ટ્રાકોર્પોરીઅલ હિમોકorરેક્શન પદ્ધતિઓ (પ્લાઝ્માફેરીસિસ, હિમોસોર્પ્શન) શામેલ છે. એંટોરોસોર્બેન્ટ્સનું મૌખિક વહીવટ (એંટોરોસેગલ, પોલિફેન) પણ અસરકારક છે, અને લેક્ટ્યુલોઝ (ડ્યુફાલcક) ખૂબ અસરકારક છે.
હિપેટોસેલ્યુલર અપૂર્ણતા એ હિપેટોપ્રાઇવિઅલ સિન્ડ્રોમની એક આત્યંતિક ડિગ્રી છે જે સામાન્ય પિત્ત નળીના ઇન્ટ્રાએનપ્રેક્ટિક ભાગના બ્લ blockકની પૃષ્ઠભૂમિ સામે લાંબા સમય સુધી કોલેસ્ટિસિસની સાથે, સામાન્ય પિત્ત નળીના કેલક્યુલસના બ્લ withક સાથે પિત્તપ્રાપ્તિ આધારિત સી.પી. સ્વાદુપિંડનો રોગ ધરાવતા દર્દીઓમાં હિપેટોપેલ્યુલર અપૂર્ણતાનો વિકાસ ભાગ્યે જ ફુલમેંટન્ટ હોય છે, જેમ કે ફુલિમન્ટ વાયરલ અથવા ડ્રગ હિપેટાઇટિસની જેમ, ઘણી વાર તે લાંબા સમય સુધી આગળ વધે છે, જે સઘન સંભાળના કેટલાક ઘટકોની ચોક્કસ હિપેટોસ્ટેબિલાઇઝિંગ અસરને કારણે થાય છે.
હિપેટોસેલ્યુલર અપૂર્ણતાનું મુખ્ય ક્લિનિકલ અભિવ્યક્તિ એ હિપેટિક એન્સેફાલોપથી છે. યકૃતની તીવ્ર અથવા તીવ્ર લિકટના નુકસાનના પરિણામે મગજની વિકૃતિઓના સંપૂર્ણ સંકુલનો અર્થ હેપેટિક એન્સેફાલોપથી તરીકે થાય છે. સંભવિત ઉલટાવી શકાય તેવું ન્યુરોલોજીકલ અને માનસિક વિકૃતિઓ તીવ્રતામાં ભિન્ન હોય છે અને જુદા જુદા સંયોજનોમાં જોઇ શકાય છે, જે હિપેટિક એન્સેફાલોપથીના તબક્કા (તીવ્રતા) ને અલગ પાડવાનું શક્ય બનાવે છે.
હિપેટિક એન્સેફાલોપથીની સારવાર એક મુશ્કેલ કાર્ય રહે છે, કારણ કે રોગના ઇટીઓલોજિકલ પરિબળને દૂર કરવું હંમેશાં શક્ય નથી, અને હાલમાં ઉપયોગમાં લેવામાં આવતી ઉપચારાત્મક અભિગમો મલ્ટિકોમ્પોંન્ટ છે અને માનક નથી. મોટાભાગના ગેસ્ટ્રોએંટેરોલોજિસ્ટ્સ ઓછા પ્રોટીન પોષણ, રેચકનો ઉપયોગ અને આંતરડાની યાંત્રિક સફાઇની વિવિધ પદ્ધતિઓનો ઉપયોગ, આંતરડાની વિચ્છેદનના હેતુ માટે એન્ટિબાયોટિક્સનો ઉપયોગ, યુરિયા ચક્રના મધ્યવર્તી ચયાપચય, બ્રાન્ચેડ ચેઇન એમિનો એસિડ્સ, બેન્ઝોડિઆઝેપિન રીસેપ્ટર્સના વિરોધી અને અન્ય દવાઓની ભલામણ કરે છે.
આંતરડામાં એમોનિયાની રચના ઘટાડવા માટે, લેક્ટોલોઝ (ડુફાલcક) નો ઉપયોગ થાય છે - એક કૃત્રિમ ડિસક્રાઇડ જે આંતરડામાં લctક્ટિક અને એસિટિક એસિડમાં તૂટી જાય છે, આંતરડાના લ્યુમેનમાં પીએચ ઘટાડે છે, એમોનિયા બેક્ટેરિયાની પ્રવૃત્તિને અવરોધે છે, અને એમોનિયાના શોષણને ઘટાડે છે. દવાની માત્રા વ્યક્તિગત રૂપે પસંદ કરવામાં આવે છે (30 થી 120 મિલી / દિવસ સુધી). જો દવાનો ઉપયોગ કરવો શક્ય ન હોય તો, તે એનિમામાં સૂચવવામાં આવે છે (દિવસમાં 2 વખત 700 મિલી પાણી દીઠ 300 મિલી ચાસણી).
યકૃતમાં એમોનિયાના ન્યૂટ્રિલાઇઝેશનને વધારવા માટેની દવાઓની નિમણૂક માટે હિપેટિક એન્સેફાલોપથીના રોગકારક જીવાણુમાં હાઈપ્રેમોનેમીઆનું પ્રબળ મહત્વ છે. સૌથી સામાન્ય છે એલ-ઓર્નિથિન-એલ-એસ્પાર્ટેટ.
હેમોરhaજિક સિન્ડ્રોમથી હિપેટોસેલ્યુલર અપૂર્ણતાની શરૂઆત શક્ય છે - નાક અને ગર્ભાશય રક્તસ્રાવ છે, નસોના ઇન્જેક્શન અને કેન્યુલેશન સાઇટ્સ પર હેમરેજિસ, પગ પર સબક્યુટેનીયસ હેમરેજિસ, દબાણના સંપર્કમાં, ગેસ્ટ્રોઇંટેસ્ટાઇનલ રક્તસ્રાવની સંભાવના વધારે છે.
પ્રારંભિક કોલેસ્ટેસીસના કિસ્સામાં હિપેટોસેલ્યુલર અપૂર્ણતાના પ્રયોગશાળાના માપદંડને હાયપરબિલિરૂબિનેમિઆ દ્વારા વર્ગીકૃત કરવામાં આવે છે, અને ત્યાં એક "નેતાનો પરિવર્તન" આવે છે - અસંબદ્ધ બિલીરૂબિનનું પ્રમાણ વધે છે. આંચકા યકૃતને નુકસાન સાથે, એન્સેફાલોપથીના પરિણામ સાથે પોસ્ટopeપરrativeવેટિવ હિપેટોરેનલ સિન્ડ્રોમ, હાયપરબિલિરૂબિનેમિઆ મધ્યમ હોઈ શકે છે. હાયપરકોલેસ્ટેરોલિયા અદૃશ્ય થઈ જાય છે, લોહીના સીરમમાં કુલ કોલેસ્ટરોલની સાંદ્રતા ધોરણની નીચી મર્યાદા (3.5 એમએમઓએલ / એલ) સુધી પહોંચે છે, અનિશ્ચિત કોલેસ્ટરોલ ઘટકની સામગ્રી ખાસ કરીને ઓછી થાય છે. તણાવ કેટબોલિઝમના ઘટાડા છતાં, યુરિયાના સ્તરમાં અસ્પષ્ટ ફેરફારો અને કૃત્રિમ પોષણની સહાયથી પ્લાસ્ટિકના પૂરતા પ્રમાણમાં આલ્બુમિનની સંપૂર્ણ માત્રામાં ઝડપથી ઘટાડો થાય છે.
અલ્ટિમેટ હાયપોઆલ્બ્યુમિનેમિયા ઘણીવાર હાયપેરાઝોટેમિયા સાથે જોડાય છે. નાઇટ્રોજનસ સ્લેગનો નોંધપાત્ર પ્રમાણ એ નાઇટ્રોજન પોલિપેપ્ટાઇડ્સ છે જે યકૃત દ્વારા શોષાય નથી. સીરમ સ્યુડોકોલિનેસ્ટેરેઝની પ્રવૃત્તિ અને સેર્યુલોપ્લાઝિનની સાંદ્રતા, ટ્રાન્સફરિન ઝડપથી ઘટાડો થાય છે, જે યકૃતના પ્રોટીન સંશ્લેષણ કાર્યની disordersંડા વિકારો સૂચવે છે. હિપેટોસેલ્યુલર અપૂર્ણતાના એક લાંબા સ્વરૂપમાં એડીમા સિન્ડ્રોમના વિકાસ દ્વારા વર્ગીકૃત કરવામાં આવે છે, જેમાં એસાયટીસનો સમાવેશ થાય છે, જેના વિકાસમાં એક મહત્વપૂર્ણ ભૂમિકા માત્ર પ્રગતિશીલ હાયપોપ્રોટેનેમિયા દ્વારા જ ભજવવામાં આવે છે, અને પોર્ટલ વેનિસ પ્રેશરમાં વધારો, પણ એલ્ડોસ્ટેરોન દ્વારા યકૃતની નિષ્ક્રિયતામાં ઘટાડો.
કોગ્યુલોગ્રામમાં નોંધપાત્ર પરિવર્તન એ હિપેટોસેલ્યુલર અપૂર્ણતાની લાક્ષણિકતા છે: પ્રોથ્રોમ્બિન ઇન્ડેક્સમાં પ્રગતિશીલ ઘટાડો (60% અને નીચે), પ્રોકોનવર્ટિન (40% ની નીચે), સક્રિય પ્યુર્યુલન્ટ-ઇન્ફ્લેમેટરી પ્રક્રિયાના કેટલાક દર્દીઓમાં હાજરી હોવા છતાં, સામાન્ય રીતે હાયપરકોગ્યુલેશનમાં ફાળો આપે છે. તે જ સમયે, ફાઈબિનોલિસીસ અને પ્રોટીઓલિસીસની પ્રવૃત્તિ વધે છે.
આવા દર્દીઓમાં સાયટોલિટીક પ્રયોગશાળા સિન્ડ્રોમ એસ્પાર્ટાયલામિનોટ્રાન્સફેરેસમાં અને ડી રાયટિસ ગુણાંકના ખોટા સામાન્યકરણમાં બિનતરફેણકારી વધારોના સંકેતો દ્વારા વર્ગીકૃત થયેલ છે. Activity-ગ્લુટામાઇલ ટ્રાન્સપેપ્ટિડેઝની remainsંચી પ્રવૃત્તિ રહે છે, પરંતુ સૌથી ગંભીર કિસ્સાઓમાં તે ઘટે છે. કુદરતી એન્ટીoxકિસડન્ટ સંરક્ષણ પરિબળોની પ્રવૃત્તિમાં નોંધપાત્ર ઘટાડાને ધ્યાનમાં લેતા, લિપિડ પેરોક્સિડેશનમાં પણ મધ્યમ વધારો (મondલોન્ડિઆલહાઇડ અને ડાયેન કન્ગ્યુજેટ્સની સાંદ્રતા દ્વારા નક્કી કરવામાં આવે છે) એ હિપેટોપ્રાઇવા સિન્ડ્રોમથી દર્દીના શરીર પર વિપરીત અસર કરે છે અને હિપેટોસેલ્યુલર અપૂર્ણતામાં વધારો કરી શકે છે.
હિપેટોસેલ્યુલર અપૂર્ણતાની સફળ સારવાર ફક્ત પ્રિકોમાના તબક્કે જ શક્ય છે. રિપ્લેસમેન્ટ ટ્રાન્સફ્યુઝન, જે તમને energyર્જા પુરવઠો જાળવવા માટે અને પ્રોકોએગ્યુલન્ટ્સ (વિક્સોલના મોટા ડોઝવાળા મૂળ પ્લાઝ્મા) નું સ્તર જાળવવા માટે પરવાનગી આપે છે, તે ટકાઉ અસર આપતું નથી. Energyર્જા સબસ્ટ્રેટ્સ (ગ્લુકોઝ) નો ઉપયોગ કરતી વખતે, કોઈએ હાઈપોગ્લાયક્સમિક રાજ્યની સંભાવના સાથે બાહ્ય ઇન્સ્યુલિનની સહનશીલતામાં ઘટાડો વિશે યાદ રાખવું જોઈએ.
સેલ્યુરેટિક્સના ઉપયોગથી (થોડું નુકસાન થયેલી કિડની સાથે) આલ્બ્યુમિનની ઉણપને ફરીથી ભરીને એડિમેટસ એસાઇટિસ સિન્ડ્રોમની તીવ્રતા ઘટાડી શકાય છે. અતિશય બેક્ટેરિયાના વિકાસને દબાવવા માટે, બિન-પ્રતિરોધક એન્ટિબાયોટિક્સ, જેમ કે કamનમિસિન (4 જી / દિવસ સુધી), ટોબ્રામાસીન, પોલિમિક્સિન, વગેરેનું ઇન્જેશન સૂચવવામાં આવે છે.
સીધા એન્ટીoxકિસડન્ટો (600-800 મિલિગ્રામ / દિવસ ઇન્ટ્રામસ્ક્યુલરલી વિટામિન ઇ, અંદરની ડિબ્યુનોલ) નો ઉપયોગ કરો, તેમજ દવાઓ કે જે અંતર્ગત એન્ટીoxકિસડન્ટ સંરક્ષણ પ્રણાલીઓને સ્થિર કરે છે (દિવસમાં 5 મિલી યુનિટિઓલ 2-3 વખત). હેપેટોસેલ્યુલર અપૂર્ણતા તરફ દોરી રહેલા રોગવિજ્ .ાનવિષયક પરિબળોને જાળવીતી વખતે હેપેટોપ્રોટેક્ટર્સ (હેપ્ટરલ, આવશ્યક ફોર્ટ, વગેરે) નો ઉપયોગ બિનઅસરકારક હોઈ શકે છે.
પ્રોકોએગ્યુલન્ટ્સની સાંદ્રતામાં વધારો અને લોહીના ફાઇબિનોલિટીક પ્રવૃત્તિમાં ઘટાડો, હાઈપરબિલિરૂબિનેમિઆની તીવ્રતામાં ઘટાડો, સીરમ આલ્બુમિનની સામગ્રીનું સ્થિર સામાન્યકરણ, સેર્યુલોપ્લાઝિન (અને પછીથી સીરમ કોલિનેસ્ટેરેઝ પ્રવૃત્તિ), દર્દીની સતત ચિકિત્સાની ચિકિત્સાની ચિકિત્સા સાથે સતત લિક્વિડ પેરોક્સિડેશન ઉત્પાદનોની અભિવ્યક્તિમાં ઘટાડો.
પેથોલોજી શા માટે ઉત્પન્ન થાય છે?
પ્રવાહી સંચયના કારણો:
- ઓન્કોલોજી (જીવલેણ રચના),
- યકૃતના સિરોસિસ (75% લોકોમાં જોવા મળે છે)
- હૃદય નિષ્ફળતા
- કિડનીના વિવિધ રોગો
- ક્ષય રોગ
- યકૃતમાં દબાણ વધ્યું,
- સ્ત્રીરોગવિજ્ diseasesાન સંબંધી રોગો (સ્ત્રીઓમાં),
- સ્વાદુપિંડ
સૌથી મુશ્કેલ કિસ્સાઓમાંનું એક ઓન્કોલોજીની હાજરી છે. નિરાશાજનક પૂર્વસૂચન અને વધુ તીવ્ર લક્ષણો ધરાવતા દર્દીને શસ્ત્રક્રિયા સૂચવવામાં આવી શકે છે.
નવજાત શિશુઓ પણ જંતુઓથી પીડાય છે. સામાન્ય રીતે તે બાળકમાં પાચક વિકાસના વિકારને કારણે થાય છે, વિવિધ જન્મજાત એડીમા.
અલબત્ત, આ કિસ્સામાં, પેથોલોજીના મુખ્ય કારણો વિવિધ રોગો અથવા માતાની ખરાબ ટેવો છે જે બાળકને વહન કરતી હતી.
અતિશય પ્રવાહી બાળકના આહારમાં પ્રોટીનની અભાવનું કારણ બની શકે છે. કેટલીકવાર નવજાત શિશુઓ માટે એસાયટ્સનો પૂર્વસૂચન નિરાશાજનક છે
શરીરમાં કેમ વધારે પ્રવાહી એકઠું થવા લાગ્યું તે બરાબર સમજવા માટે, તમારે નિષ્ણાતની મુલાકાત લેવાની અને હાર્ડવેર ડાયગ્નોસ્ટિક્સમાંથી પસાર થવાની જરૂર છે.
પ્રવાહી સંચય પદ્ધતિ અને ડાયગ્નોસ્ટિક્સ
દરેક વ્યક્તિમાં બિમારીનો વિકાસ જુદી જુદી રીતે થાય છે. ચાલો માનવ શરીરને વધુ સારી રીતે સમજવા માટે કે આ કેવી રીતે થાય છે.
અંદરના ભાગોમાં અવયવોને આવરી લેતી સીરસ પટલ (પટલ) છે. તે કેટલાકને સંપૂર્ણપણે આવરી લે છે, કેટલાક ભાગ્યે જ સ્પર્શે છે. પરબિડીયું અંગો ઉપરાંત, પટલ પ્રવાહી પેદા કરે છે.
દિવસ દરમિયાન, તે સ્ત્રાવ અને શોષાય છે, જે અંગોને સામાન્ય રીતે કામ કરવા દે છે અને સાથે એકસાથે વળગી રહેતું નથી. જો કોઈ વ્યક્તિ અતિશય પ્રવાહીથી પીડાય છે, તો તેના ઉત્પાદનના કાર્યનું ઉલ્લંઘન થાય છે.
વિપરીત પ્રક્રિયા થાય છે, ઝેર માટે અનુકૂળ વાતાવરણ બનાવે છે. આ સંદર્ભે, લાક્ષણિક લક્ષણો પણ દેખાય છે.
જો કોઈ વ્યક્તિ યકૃતના સિરોસિસથી બીમાર હોય, તો પ્રવાહી બીજી રીતે એકઠા થાય છે.
આકાશી સ્થળો બનાવવાની ચાર રીત છે:
- યકૃતના સિરોસિસ સાથે, દબાણ વધે છે, પરિણામે પેટમાં પ્રવાહીનો સંચય થાય છે,
- લસિકા ડ્રેનેજ દ્વારા શરીર નસોનો ભાર ઘટાડવાનો પ્રયાસ કરે છે. લસિકા હાઈપરટેન્શન રચાય છે (શરીર ભાર સાથે સામનો કરી શકતું નથી), પ્રવાહી જહાજોમાંથી પેટની પોલાણમાં વહે છે. થોડા સમય માટે, તે પ્રવાહીમાં ચૂસી જાય છે, અને પછી તેનો સામનો કરવાનું બંધ કરે છે,
- યકૃતના સિરોસિસ સાથે, યકૃતના કોષોની સંખ્યામાં ઘટાડો થાય છે, ઓછી પ્રોટીન ઉત્પન્ન થાય છે, પ્રવાહી વાહિનીઓ છોડી દે છે, મુક્ત પેરીટોનિયમ આવા થવાનું બંધ કરે છે,
- તે જ સમયે પેટની પોલાણમાં પ્રવાહીના સંચય સાથે, લોહીમાંથી પ્રવાહીનો પ્રવાહ થાય છે. પછી પ્રકાશિત પેશાબની માત્રામાં ઘટાડો થાય છે, બ્લડ પ્રેશર વધે છે.
ચોથા બિંદુ પછી, પ્રવાહી સંચય ઝડપી અને વધુ તીવ્ર બને છે. ઓન્કોલોજી (જો કોઈ હોય તો) ને લીધે આગળની ગૂંચવણો શક્ય છે.
જો કોઈ વ્યક્તિ હૃદયની નિષ્ફળતાથી પીડાય છે, તો પછી યકૃતમાં દબાણ કૂદી જાય છે, પરિણામે પ્રવાહી તેના વાસણોમાંથી બાષ્પીભવન થાય છે.
પેરીટોનિયમની બળતરા પ્રક્રિયા પ્રવાહીના મોટા ઉત્પાદને ઉશ્કેરે છે, જે સામનો કરી શકતું નથી, પરિણામે તે પેરીટોનિયમમાં પ્રવેશ કરે છે.
ડોકટરો સામાન્ય રીતે અલ્ટ્રાસાઉન્ડનો ઉપયોગ કરે છે, જે જંતુઓના નિદાનમાં મદદ કરે છે. આ સાથે, સિર્રોસિસ માટે યકૃતની તપાસ કરવામાં આવે છે.
હૃદયની સ્થિતિ, દર્દીની નસો, પ્રવાહી સંચયનું સ્થળ સમજવા માટે પણ અલ્ટ્રાસાઉન્ડ કરવામાં આવે છે.
તમે અલ્ટ્રાસાઉન્ડ વિના પરીક્ષા કરી શકો છો - દર્દીના પેટના ધબકારાને બનાવવા માટે. જો પ્રવાહીના કંપનો અનુભવાય છે, તો જંતુઓનું નિદાન થાય છે.
આધુનિક તકનીકીઓ અને અલ્ટ્રાસાઉન્ડ તમને અડધા લિટરથી વધુના વોલ્યુમવાળા પ્રવાહીને ધ્યાનમાં લેવાની મંજૂરી આપે છે.
યકૃતની સ્થિતિ, સિરોસિસની ડિગ્રી સ્થાપિત કરવા માટે હેપેટોસિંટીગ્રાફી (અલ્ટ્રાસાઉન્ડનું એનાલોગ) લાગુ કરો.
સિરોસિસની ડિગ્રી, તેનો વિકાસ કોગ્યુલોમીટર દ્વારા સ્થાપિત કરવામાં આવે છે - એક ઉપકરણ જે લોહીના કોગ્યુલેશનને નિર્ધારિત કરવામાં મદદ કરે છે.
ડોકટરો કેટલીકવાર α-ફેલોપ્રોટીન માટે નસોમાં રહેલા રક્ત પરીક્ષણો લે છે, જે લીવર કેન્સરને શોધી શકે છે જેનાથી વધારે પ્રવાહી થાય છે.
અંગોનો એક્સ-રે પણ નિદાનમાં મદદ કરે છે. ઉદાહરણ તરીકે, ફેફસાંનો એક એક્સ-રે ક્ષય રોગની માત્રા, પ્રવાહીની હાજરી, પ્રવાહીના સંચયનું કારણ ઓળખવામાં મદદ કરશે.
ત્યાં એન્જીયોગ્રાફી છે - રક્ત વાહિનીઓનો અભ્યાસ (અલ્ટ્રાસાઉન્ડનું એનાલોગ), જે એસ્કેટ્સ (વેસ્ક્યુલર મૂળના જંતુનાશકો) ના કારણોને ઓળખવામાં મદદ કરે છે.
પેરીટોનિયમ અને યકૃતનું બાયોપ્સી વિશ્લેષણ શક્ય છે. કેટલીકવાર સંશોધન કર્યા પછી ડોકટરો પ્રવાહી પરીક્ષણ લે છે. દર્દીને યુરિયા, સોડિયમ, ક્રિએટિનિન, પોટેશિયમનું વિશ્લેષણ સૂચવવામાં આવી શકે છે.
બીમારીની સારવાર માટેની પદ્ધતિઓ
હવે અસાઇટની સારવાર માટે ઘણી રીતો છે. આ રોગ મોટા ભાગે જઠરાંત્રિય માર્ગના યકૃતના ઉલ્લંઘન સાથે સંકળાયેલ છે.
ગેસ્ટ્રાઇટિસ અને અલ્સરની સારવાર માટે, અમારા વાચકો સફળતાપૂર્વક મઠના ચાનો ઉપયોગ કરે છે. આ ઉત્પાદનની લોકપ્રિયતા જોઈને, અમે તેને તમારા ધ્યાન પર આપવાનું નક્કી કર્યું.
આ તથ્યને જોતાં, ડોકટરો મોટાભાગે ભારે ખોરાક, હાનિકારક ખોરાક, આલ્કોહોલ અને મીઠું વગરનો ખોરાક સૂચવે છે.
ઓછી ચરબીવાળા સૂપ, ચિકન, વાછરડાનું માંસ પર રાંધેલા આહાર બ્રોથની ભલામણ કરવામાં આવે છે. પોર્રીજને બદામથી બદલવું જોઈએ.
જંતુનાશક દર્દીઓએ આહારને કડક રીતે અનુસરવાની જરૂર છે, નહીં તો ત્યાં ગૂંચવણો અથવા રોગ ફરીથી થવાનું જોખમ રહેલું છે.
તમે મૂળો, લસણ, ડુંગળી, મૂળા, સોરેલ, કોબી, સલગમ, વિવિધ પ્રકારના સાઇટ્રસ ફળો ખાઈ શકતા નથી. માત્ર સ્કીમ મિલ્ક અને સ્કીમ મિલ્ક પ્રોડક્ટ્સ જ ખાવા જોઈએ.

તમે તળેલું, મીઠું ચડાવેલું, મસાલેદાર નહીં ખાઈ શકો. વિવિધ ધૂમ્રપાન કરાયેલ માંસ, સોસેજ, સ્ટ્યૂની ભલામણ કરવામાં આવતી નથી. કણકમાંથી કન્ફેક્શનરી, કોઈપણ પકવવા પણ અશક્ય છે.
જો કે, આ રોગ માટેનો આહાર માનવ આહારની વિવિધતામાં નોંધપાત્ર ઘટાડો સૂચવતા નથી. દર્દીએ ગરમ પીણાંનું સેવન કરવું જોઈએ.
વાનગીઓમાં નેવું ટકા બાફવું જોઈએ. બ્રેડ સૂકવી શકાય છે. છૂંદેલા માંસના સૂપ લેવાની ભલામણ કરવામાં આવે છે. તમે બાજરી વિના પોર્રીજ રસોઇ કરી શકો છો.
ઇંડા એક સપ્તાહમાં એક કે બે વાર ઓમેલેટ તરીકે ખાઈ શકાય છે. ડેઝર્ટ માટે, તમે જેલી, માર્શમેલોઝ ખાઈ શકો છો.
આવી સારવારનો મુખ્ય લક્ષ્ય દર્દીનું વજન ઘટાડવું છે. એક અઠવાડિયા પછી, વ્યક્તિએ ઓછામાં ઓછું બે કિલોગ્રામ વજન ઘટાડવું જોઈએ.
જો આ ન થાય, તો પછી તેને હોસ્પિટલમાં મોકલવામાં આવે છે, મૂત્રવર્ધક પદાર્થ સૂચવવામાં આવે છે. દર્દી ઘણીવાર લોહીમાં ઇલેક્ટ્રોલાઇટ્સ માટે પરીક્ષણ કરે છે.
આવા સારવારના કોર્સમાંથી પસાર થયા પછી, જંતુઓથી પીડિત વ્યક્તિની સ્થિતિની પૂર્વસૂચન સુધરી શકે છે.
ખાસ કરીને ગંભીર કિસ્સાઓમાં prescribedપરેશન સૂચવવામાં આવે છે, જો આહાર અને દવાઓની સારવાર કરવામાં મદદ ન થાય. એક નિયમ મુજબ, આવા નિર્ણય સાથે, જંતુઓનું નિદાન નિરાશાજનક છે.
સંભવ છે કે આવા દર્દીમાં onંકોલોજીના એક તબક્કા હોઈ શકે છે. અસાઇટિસના લક્ષણો અને હાર્ડવેર સંશોધન પદ્ધતિઓ વધુ વિગતવાર આ નિર્ધારિત કરવામાં મદદ કરશે.
હવે અસીલોની સારવાર માટે નીચે આપેલ કામગીરી છે:
- પેરીટોનોવેનોસ શન્ટની સ્થાપના,
- પેરાસેન્ટીસિસ, પેટની દિવાલનું પંચર (પંચર પછી ટ્રાંસ્યુડેટ કા isવામાં આવે છે),
- યકૃત ટ્રાન્સપ્લાન્ટ.
એસાઇટ્સને દૂર કરવા માટેનું સૌથી સામાન્ય ઓપરેશન એ પેટની દિવાલનું પંચર છે, જેમાં મુક્ત પ્રવાહીને સરળતાથી બહાર કા .વામાં આવે છે.
અન્ય પ્રકારની દખલ માટે ખાસ શરતોની જરૂર પડે છે - એનેસ્થેસિયા, નજીકથી દેખરેખ. ઉદાહરણ તરીકે, liverન્કોલોજીની વિવિધ ડિગ્રી સાથે યકૃતનું ટ્રાન્સપ્લાન્ટ કરવામાં આવે છે.

જો દર્દીને પેરાસેન્ટીસિસ સૂચવવામાં આવ્યો હતો, તો સ્થાનિક એનેસ્થેસિયા કરવામાં આવે છે - નાભિ વિસ્તાર. આ પછી, એક સેન્ટીમીટરની લંબાઈનો કાપ હાથ ધરવામાં આવે છે, વધુ પ્રવાહીનું પંપીંગ શરૂ થાય છે.
આ પરેશનમાં દર્દીની બેસવાની સ્થિતિ શામેલ છે.
એ નોંધવું જોઇએ કે ઓપરેશનમાં કેટલાક વિરોધાભાસી છે. હેપેટિક કોમા, આંતરિક રક્તસ્રાવનું જોખમ છે.
ચેપી રોગોવાળા દર્દીઓ, આ પ્રકારનું contraપરેશન બિનસલાહભર્યું છે. પેરાસેંટીસિસ કેટલીકવાર મુશ્કેલીઓનું કારણ બને છે - એમ્ફિસીમા, પેટની પોલાણમાં હેમરેજ અને અંગમાં ખામી.
કેટલીકવાર ultraપરેશન અલ્ટ્રાસાઉન્ડનો ઉપયોગ કરીને કરવામાં આવે છે. શસ્ત્રક્રિયા પછી, સંચિત પ્રવાહી દર્દીના શરીરમાંથી લાંબા સમય સુધી બહાર નીકળી શકે છે, જે રોગમાંથી છુટકારો મેળવવામાં મદદ કરે છે.
જે લોકો જંતુનાશકોથી છૂટકારો મેળવવા માગે છે તે વૈકલ્પિક દવા પદ્ધતિઓનો ઉપયોગ કરી શકે છે જે રોગના લક્ષણોને દૂર કરે છે.
વૈકલ્પિક દવા તે લોકો માટે બનાવાયેલ છે કે જેમની પાસે પ્રવાહી સંચયના પ્રમાણમાં "હળવા" લક્ષણો છે, આશાસ્પદ પૂર્વસૂચન છે અને ઓન્કોલોજીના વિવિધ ડિગ્રીની કોઈ શંકા નથી.
કોળુ યકૃતને વધુ સારી રીતે કાર્ય કરવામાં મદદ કરે છે. અસાઇટિસિસ (પ્રવાહીનું સંચય) ની સારવાર માટે, તમે કોળાના અનાજ, બેકડ કોળા બનાવી શકો છો.
સુંગધી પાનવાળી એક વિલાયતી વનસ્પતિ ઘણીવાર મૂત્રવર્ધક પદાર્થ તરીકે વપરાય છે. સુંગધી પાનવાળી એક વિલાયતી વનસ્પતિ બે ચમચી ગરમ પાણીના ગ્લાસમાં પલાળીને.
ક્ષમતાને બંધ કરવાની જરૂર છે, તેને બે કલાક આગ્રહ કરવાની જરૂર છે. તમારે દિવસમાં પાંચ વખત એક સો મિલિલીટર રેડવાની જરૂર છે.

સુંગધી પાનવાળી એક વિલાયતી વનસ્પતિ દૂધમાં પલાળી શકાય છે. તમારે એક સુંગધી પાનવાળી એક વિલાયતી વનસ્પતિ રુટ લેવાની જરૂર છે, ગરમ પાણીના લિટરમાં ખાડો, પાણીના સ્નાનમાં મૂકો. અડધો કલાક આગ્રહ કરો. પીણું ઉપર સૂચવેલ રકમમાં હોવું જોઈએ.
ડોકટરો વારંવાર મૂત્રવર્ધક પદાર્થ સૂચવે છે. આવી જ દવા ઘરે તૈયાર કરી શકાય છે. ઉદાહરણ તરીકે, તમે બીન શીંગોનો ઉકાળો બનાવી શકો છો.
શીંગોને કાપવાની જરૂર છે - તમારે આવા પાવડરના બે ચમચીની જરૂર છે. આગળ, તમારે પંદર મિનિટ સુધી પાણી (બે લિટર) માં પાવડર ઉકાળો.
આકાશી સ્થાનોને દૂર કરવા માટે, તમારે દિવસમાં ત્રણ વખત સો મિલિલીટર પીવાની જરૂર છે.
પેથોલોજીના વિકાસના 1 કારણો
એસાઇટિસ સાથે, પેટની પોલાણમાં પ્રવાહીનું સંચય થાય છે, જેનો પ્રવાહ નથી. મોટાભાગના કિસ્સાઓમાં, ડોકટરો આ રોગવિજ્ .ાનને પાણી-મીઠું સંતુલન અને એડીમાના ઉલ્લંઘન સાથે જોડે છે. તે અનુમાન લગાવવું મુશ્કેલ છે કે વ્યક્તિને આકાશી સ્થાનો છે. પ્રથમ ગંભીર લક્ષણો દેખાય ત્યાં સુધી કોઈ વ્યક્તિ હંમેશની જેમ જીવવાનું ચાલુ રાખે છે, ત્યાં સુધી પેથોલોજી દર્દીની સુખાકારી પર નકારાત્મક અસર કરે છે.

Cંકોલોજીકલ એસાઇટિસ ઘણા ગંભીર રોગોની પૃષ્ઠભૂમિ સામે થઈ શકે છે, જ્યારે એક અથવા બીજું અંગ તેના પર લાદવામાં આવેલા ભારનો સામનો કરી શકતું નથી. પેરીટોનિયમમાં પ્રવાહીનું સંચય યકૃત, હૃદય અને કિડનીના કેન્સર સાથે દેખાય છે. આ અંગો આખા શરીરમાં પ્રવાહીના વિતરણમાં સામેલ છે. જો સમસ્યાઓ રક્તવાહિની તંત્રની હોય, તો તે વાલ્વ ખામી, મ્યોકાર્ડિટિસ દ્વારા થાય છે.
હાયપોપ્લાસિયા, ક્ષય રોગ, કેન્સર, શરીરના સામાન્ય નશો દ્વારા થતી રેનલ નિષ્ફળતા પણ પેટની પોલાણમાં પ્રવાહીના સંચયનું કારણ બને છે. હેપેટાઇટિસ અને સિરોસિસ પેથોલોજીના વિકાસને ઉશ્કેરે છે.
પેથોલોજીનું કારણ ઓન્કોલોજી હોઈ શકે છે. જ્યારે કેન્સરના કોષો ગુણાકાર કરે છે, ત્યારે તેઓ ઘણા અવયવો અને સિસ્ટમોની કામગીરીને અસર કરે છે, ખાસ કરીને જો કેન્સર કોષોના કારણે આ અંગોમાં ગૌણ ગાંઠો દેખાય છે જે રક્ત સાથે અંગમાં પ્રવેશ કરે છે. અંગ તેના સામાન્ય સ્થિતિમાં કામ કરવાનું બંધ કરે છે, અને પરિણામે - મોટી માત્રામાં પ્રવાહીનું સંચય.

2 લાક્ષણિકતા
એસાઇટ્સમાં તેની વિશેષ લાક્ષણિકતાઓ માત્ર વિશેષતા છે. ઉદાહરણ તરીકે, જો કોઈ વ્યક્તિ તેની પીઠ પર સ્થિત હોય, તો પછી પેટ બાજુઓ પર ઝબૂકવું શરૂ કરે છે. આ તે હકીકતને કારણે છે કે પ્રવાહી ફરીથી વિતરિત થાય છે. બીજુ લક્ષણ એ પેટનું બટન છે. જો તમે પેટ પર તમાચો મારો છો, તો સંચિત પ્રવાહીને કારણે અવાજ બહેરા થઈ જશે. આ રોગ સાથે હાઈ બ્લડ પ્રેશર અને શ્વાસની તકલીફો પણ હોઈ શકે છે. ઉપેક્ષિત સ્થિતિમાં, ગુદામાર્ગની લંબાઈ થઈ શકે છે.
જડબાની સારવાર તેની રચનાના કારણ પર આધારિત છે. સંચિત પ્રવાહીને દૂર કરવા માટે, દર્દી લેપ્રોસેન્ટેસીસમાંથી પસાર થાય છે, જેનો હેતુ પેટને વીંધ્યા પછી પ્રવાહીને બહાર કા .વાનો છે.
કેન્સરના અદ્યતન તબક્કાઓ સાથે, જંતુઓ, પેટની દિવાલોના પ્રસરણ દ્વારા આવશ્યકપણે પ્રગટ થાય છે. આ વિસ્તારમાં પસાર થતી નસો ખૂબ જર્જરિત થઈ ગઈ છે. પ્લુઅરલ પ્રદેશમાં પ્રવાહી પણ એકઠા થઈ શકે છે. કર્કરોગ સાથે, ડોકટરોના જણાવ્યા મુજબ, જંતુઓના વિકાસની સંભાવના 10% છે.
પરંતુ દરેક કેન્સર એસાઇટિસ સાથે હોઇ શકે નહીં. પેથોલોજીનો વિકાસ સંભવિત છે જો દર્દી:
- કોલોરેક્ટલ કેન્સર
- પેટ અથવા આંતરડાનું કેન્સર
- સ્તનધારી ગ્રંથીઓ અથવા અંડાશયના જીવલેણ ગાંઠો.

Life આયુષ્ય
સ્વાદુપિંડને નુકસાન સાથે, જલદી થવાની સંભાવના થોડી ઓછી હોય છે. તેઓ અંડાશયના કેન્સરમાં સૌથી વધુ છે, 50% સુધી. આ રોગવિજ્ .ાન સાથેની મૃત્યુ કેન્સરથી થતી નથી, એટલે કે એસાયટ્સથી થાય છે. જ્યારે પેટની પોલાણમાં પ્રવાહી એકઠું થાય છે ત્યારે શું થાય છે?
ઇન્ટ્રા-પેટનો દબાણ વધે છે, જેના કારણે ડાયફ્રraમ શિફ્ટ થાય છે. તે છાતીના પોલાણમાં ફરે છે. સ્વાભાવિક છે કે શ્વાસ લેવાની પ્રક્રિયા અને હૃદયના કામમાં ખલેલ આવે છે.
તંદુરસ્ત સ્થિતિમાં, પ્રવાહી હંમેશા પેટની પોલાણમાં હોય છે. તેના જથ્થા નાના છે, હાજરી જરૂરી છે. તે આંતરિક અવયવોના બંધનને અટકાવે છે અને એકબીજાની સામે સળીયાથી રોકે છે.
પેટની પોલાણમાં પ્રવાહીનું પ્રમાણ સતત નિયંત્રિત થાય છે. વધારે શોષણ થાય છે. ઓન્કોલોજી સાથે, આ પ્રક્રિયા સંપૂર્ણપણે કાર્ય કરવાનું બંધ કરે છે. કદાચ બે દિશામાં ઘટનાઓનો વિકાસ. પ્રથમ કિસ્સામાં, ઘણું પ્રવાહી ઉત્પન્ન થાય છે, બીજામાં તે સંપૂર્ણપણે શોષાય નહીં. પરિણામે, જંતુઓ થાય છે. બધી ખાલી જગ્યા પ્રવાહી દ્વારા કબજે કરવામાં આવી છે. સ્થિતિને ગંભીર માનવામાં આવે છે જ્યારે છાંટવામાં પ્રવાહીનું પ્રમાણ 25 લિટર હોય છે.
કેન્સરના કોષો પેરીટોનિયમ પ્રવેશવા માટે સક્ષમ છે, તેના શોષણ કાર્યને વિક્ષેપિત કરે છે, પ્રવાહીનું પ્રમાણ વધે છે.

એસાઇટ્સ 1 ક્ષણમાં થતી નથી. સંચય ધીરે ધીરે થાય છે - કેટલાક અઠવાડિયાથી કેટલાક મહિના સુધી, તેથી પ્રારંભિક તબક્કો કોઈનું ધ્યાન નહીં લે. છાતી પર દબાણ વધે છે. દર્દી માટે સરળ ક્રિયાઓ કરવી મુશ્કેલ બને છે.
રોગના કોર્સ પર મુખ્ય ધ્યાન કેન્દ્રિત કરીને અસર થાય છે - કેન્સર. વધુ ગંભીર સ્થિતિ, ટર્મિનલ તબક્કાની શરૂઆત વધુ વાસ્તવિક. શરૂઆતમાં, જંતુનાશકો દર્દીની સ્થિતિને અસર કરતા નથી, તે પછી, જેમ જેમ પ્રવાહી એકઠું થાય છે, લક્ષણો દેખાય છે જે એપેન્ડિસાઈટિસ જેવા ખૂબ જ સમાન હોય છે.
જો તમે સમયસર દખલ કરો અને સારવાર શરૂ કરો, તો પરિણામ અનુકૂળ હોઈ શકે છે. આ કરવા માટે, અતિશય પ્રવાહીને દૂર કરો અને આહારને અનુસરો. ઘણી વખત, દર્દીનું જીવન સંપૂર્ણપણે અંતર્ગત રોગ, શરીરની વય અને સ્થિતિ પર આધાર રાખે છે.
ઘણા પરિબળો પ્રવાહી સંચયથી આયુષ્યને અસર કરે છે: શું સારવાર કરવામાં આવી હતી, તે કેટલું અસરકારક હતું, જીવલેણ ગાંઠ કેવી રીતે વિકસે છે. જો દર્દીની સ્થિતિ અત્યંત ગંભીર છે, અને કેન્સર મેટાસ્ટેસેસિસ સાથે અદ્યતન તબક્કામાં છે, અને જલ્દીથી ઝડપથી વિકાસ થતો રહે છે, તો રોગના લક્ષણોમાં વધારો થાય છે, અને સારવાર હકારાત્મક પરિણામો આપતી નથી. આ સ્થિતિમાં, દર્દીઓ ઘણા અઠવાડિયાથી કેટલાક મહિના સુધી જીવી શકે છે.
જો સ્થિતિ હળવા અથવા મધ્યમ છે, અને સારવાર અસરકારક છે, તો આવા દર્દીઓ લાંબા સમય સુધી જીવી શકે છે. આ કિસ્સામાં, કોઈ વ્યક્તિ આશા રાખી શકે છે કે સફળ ઉપચાર કેન્સર અને જંતુઓના સંપૂર્ણ અથવા આંશિક માફીની સિદ્ધિ તરફ દોરી જશે. પરંતુ નિષ્ણાતની બધી ભલામણોનું પાલન કરવું જરૂરી છે, નિરીક્ષણ હેઠળ સતત રહેવું અને શરીરમાં થતા સહેલા ફેરફારની જાણ હાજરી આપતા ચિકિત્સકને કરવી.
સ્વાદુપિંડ અને ગેસ્ટ્રાઇટિસવાળા દર્દીઓ માટેના આહારની સુવિધાઓ
- સવારનો નાસ્તો - પાણી અથવા દૂધમાં અર્ધ-પ્રવાહી પોર્રીજ (ચોખા, ઓટમીલ, બિયાં સાથેનો દાણો, બદલામાં સોજી), બાફેલી ઓછી ચરબીવાળા માંસ, નબળી ચા, સ્વિસ્ટેનવાળી કૂકીઝ.
- બપોરના કે બપોરના ભોજન - બે ઇંડામાંથી આમલેટ વગરના ઓમેલેટ, પાતળા ફળનો રસ
- બપોરનું ભોજન - વનસ્પતિ સૂપ, માંસમાંથી સ્ટ્રોગનોફ પૂર્વ રાંધેલા માંસમાંથી, સૂકા સફેદ બ્રેડ, છૂંદેલા શેકેલા શાકભાજી અને ફળો, બાફેલા બટાટા, સ્ટ્યૂડ ફળ.
- નાસ્તા - કુટીર ચીઝ, જંગલી ગુલાબનો સૂપ.
- ડિનર - બાફેલી અથવા શેકેલી માછલી, છૂંદેલા શાકભાજી, દૂધ સાથે ચા.
- સુતા પહેલા, દૂધ અથવા કીફિર જરૂરી છે.
વાનગીઓમાં દૂધ અથવા આથો દૂધના ઉત્પાદનોનો ઉપયોગ સ્થાપિત ગેસ્ટ્રાઇટિસના પ્રકાર સાથે સંકલન થવો જોઈએ - ઓછી એસિડિટીએ સાથે, બધા દૂધને પાણી અથવા કેફિરથી બદલવામાં આવે છે. ખાંડની માત્રા, ફળો અને શાકભાજીમાં કુદરતી સામગ્રીને આધારે, દિવસ દીઠ 40 ગ્રામ અને એક સમયે 15 ગ્રામથી વધુ ન હોવી જોઈએ.

આહાર ભલામણો
જો તમે ખાવાનાં કેટલાક સરળ નિયમોનું પાલન કરો છો, તો સ્વસ્થ પેટ પોતાને નુકસાન પહોંચાડ્યા વિના, પચાવવામાં સક્ષમ છે, બીમાર લોકોએ જે છોડવું જોઈએ તેમાંથી ઘણા. જઠરાંત્રિય માર્ગની દીર્ઘકાલિન બિમારીઓના વિકાસને રોકવા માટે, ખાદ્ય સંસ્કૃતિ એ ખાવામાં આવતા ખોરાકની ગુણવત્તા કરતા ઓછી મહત્વની નથી, અને જઠરનો સોજો અને સ્વાદુપિંડનો રોગ પહેલેથી બીમાર છે, તે માટે તેનું પાલન એકદમ જરૂરી છે. મુખ્ય સિદ્ધાંતો:
1. અતિશય ખાવું ટાળો. અતિશય માત્રામાં ખોરાક ખેંચાય છે અને પેટની દિવાલોમાં બળતરા થાય છે, બળતરા અને અલ્સર માટેની પરિસ્થિતિઓ બનાવે છે, વધુમાં, હાર્ટબર્ન, સ્થિરતા અને ખોરાકની સડો થઈ શકે છે, સ્વાદુપિંડના વિક્ષેપમાં ફાળો આપે છે.
2. ભોજન વારંવાર અને નિયમિત હોવું જોઈએ. ઉત્તેજનાના સમયગાળા દરમિયાન, દિવસમાં 6 વખત ખાવું જરૂરી છે, એક અઠવાડિયા પછી - 5, ક્રોનિક રોગો માટે - ઓછામાં ઓછું 4 વખત. પેટમાંથી આંતરડામાં નક્કર ખોરાકનો માર્ગ 3-6 કલાક છે, દરેક દિવસ માટેના મેનૂનું સંકલન કરવામાં આવે છે જેથી ભોજન પછી hours-. કલાક પછી એક નાનો નાસ્તો થાય.
3. સવારનો નાસ્તો શક્ય તેટલું વહેલું હોવું જોઈએ, અને હળવા રાત્રિભોજન - સૂવાનો સમય પહેલાં 3 કલાક પહેલાં નહીં. જ્યારે કોઈ વ્યક્તિ સૂઈ જાય છે અને આડી સ્થિતિમાં હોય છે, ત્યારે પેટમાં પાચન વ્યવહારીક અટકે છે, અને સડો શરૂ થઈ શકે છે.
When. જ્યારે સ્વાદુપિંડમાં ખોરાક ચાવવા માટે ખાસ કરીને મહત્વનું હોય છે. આ યાંત્રિક બળતરાને અટકાવશે, પાચનને ઝડપી બનાવશે, સ્વાદુપિંડ પરનો ભાર ઘટાડશે. દરરોજ પાંચ મિનિટના વિરામ પર એક વિશાળ હેમબર્ગર ભરીને 25-30 વર્ષ વહેલી તકે હોસ્પિટલમાં જવાનો શ્રેષ્ઠ માર્ગ છે.
5. તમારે ભોજન દરમિયાન તણાવને ટાળવાની જરૂર છે, ભોજનમાં સંપર્ક કરો. ઓછી એસિડિટીએ અને સ્વાદુપિંડનો રોગ ધરાવતા ક્રોનિક જઠરનો સોજો માટેના આહારનું અવલોકન કરવું, ખાસ કરીને બધી બાબતોથી ધ્યાન ભટકાવવું અને વાનગીઓના સ્વાદ અને સુગંધ પર ધ્યાન કેન્દ્રિત કરવું મહત્વપૂર્ણ છે - આ પાચન તંત્રને ઉત્તેજીત કરવામાં મદદ કરશે.
6. ખરાબ ટેવોથી છૂટકારો મેળવવા માટે જરૂરી છે - સ્વાદુપિંડનો દારૂ આલ્કોહોલ શાબ્દિક રીતે મારી શકે છે, અને ધૂમ્રપાનથી પટલની સતત બળતરા થાય છે અને અંગોને ઝેરી નુકસાન થાય છે.
સ્વાદુપિંડ અને ગેસ્ટ્રાઇટિસ માટે ડાયેટ મેનૂની યોજના કરતી વખતે, ધ્યાનમાં રાખો કે તમારે આખી જીંદગી તેને અનુસરવું પડશે. યોગ્ય રીતે પસંદ કરેલ, વૈવિધ્યસભર અને સંતુલિત આહાર રોગના માર્ગને નોંધપાત્ર રીતે સરળ કરી શકે છે અને સંપૂર્ણ આયુષ્ય સુનિશ્ચિત કરી શકે છે, પરંતુ તેનાથી આગળનું દરેક પગલું અચાનક વધવા અને મૃત્યુનું જોખમ છે, ખાસ કરીને વૃદ્ધાવસ્થામાં.
સામાન્ય માહિતી
એસ્ટાઇટિસ અથવા પેટની ડ્રોપ્સ એ ગેસ્ટ્રોએન્ટેરોલોજી, સ્ત્રીરોગવિજ્ onાન, ઓન્કોલોજી, યુરોલોજી, કાર્ડિયોલોજી, એન્ડોક્રિનોલોજી, સંધિવા અને લસિકાવિજ્ .ાનના રોગોની વિશાળ શ્રેણીમાં સાથે હોઈ શકે છે. એસિટાઇટ્સમાં પેરીટોનિયલ પ્રવાહીનું સંચય ઇન્ટ્રા-પેટના દબાણમાં વધારો સાથે છે, ડાયફ્રેમના ગુંબજને છાતીના પોલાણમાં દબાણ કરે છે. તે જ સમયે, ફેફસાના શ્વસન પ્રવાસમાં નોંધપાત્ર મર્યાદિત છે, કાર્ડિયાક પ્રવૃત્તિ, રક્ત પરિભ્રમણ અને પેટના અવયવોની કામગીરીમાં ખલેલ આવે છે. મોટા પ્રમાણમાં અસાઇટ નોંધપાત્ર પ્રોટીન નુકસાન અને ઇલેક્ટ્રોલાઇટ અસામાન્યતાઓ સાથે હોઈ શકે છે. આમ, અંડકોશ, શ્વસન અને હૃદયની નિષ્ફળતા સાથે, તીવ્ર મેટાબોલિક વિક્ષેપ થઈ શકે છે, જે અંતર્ગત રોગની પૂર્વસૂચનને વધુ ખરાબ કરે છે.

અસાઇટનાં કારણો
નવજાત શિશુમાં જંતુનાશકો ઘણીવાર ગર્ભના હેમોલિટીક રોગમાં જોવા મળે છે, નાના બાળકોમાં - કુપોષણ, એક્સ્યુડેટિવ એંટોરોપથી, જન્મજાત નેફ્રોટિક સિન્ડ્રોમ સાથે. એસિટેટ્સનો વિકાસ પેરીટોનિયમના વિવિધ જખમ સાથે હોઈ શકે છે: પેટ, મોટા આંતરડા, સ્તન, અંડાશય, એન્ડોમેટ્રીયમના કેન્સરને કારણે ફેલાવો બિન-વિશિષ્ટ પેરીટોનિટીસ, ક્ષય રોગ, ફંગલ, પરોપજીવી ઇટીઓલોજી, પેરીટોનિયલ મેસોથેલીઓમા, સ્યુડોમિક્સોમા, પેરીટોનિયલ કાર્સિનોસિસ.
અસાઇટાઇટ પોલિસ્રોસિટિસ (એક સાથે પેરીકાર્ડિટિસ, પ્યુર્યુરી અને પેટના પોલાણના જલ્દીરોગ) ના અભિવ્યક્તિ તરીકે સેવા આપી શકે છે, જે સંધિવા, પ્રણાલીગત લ્યુપસ એરિથેટોસસ, યુરેમિયા, તેમજ મેગ સિન્ડ્રોમ (અંડાશયના ફાઇબ્રોમા, એસોથrક્સાઇટિસ અને હાઇકોરાઇટ્સનો સમાવેશ કરે છે) સાથે થાય છે.
એસાઇટિસના સામાન્ય કારણો એ રોગો છે જે પોર્ટલ હાયપરટેન્શન સાથે થાય છે - યકૃતની પોર્ટલ સિસ્ટમમાં દબાણમાં વધારો (પોર્ટલ નસ અને તેની ઉપનદીઓ). પોર્ટલ હાયપરટેન્શન અને એસિસાઇટ્સ સિરosisસિસ, સારકોઇડોસિસ, હિપેટોસિસ, આલ્કોહોલિક હીપેટાઇટિસ, યકૃતના કેન્સરને લીધે થતાં હિપેટિક વેઇન થ્રોમ્બોસિસ, હાયપરફેરોમા, લોહીના રોગો, સામાન્ય થ્રોમ્બોફ્લેબિટિસ, વગેરે, પોર્ટલ અથવા લોઅર વેના કાવા, સ્ટેનિસિસ (થ્રોમ્બોસિસ) ને લીધે વિકસી શકે છે. જમણા વેન્ટ્રિક્યુલર નિષ્ફળતા સાથે.
પ્રોટીનની ઉણપ, કિડની રોગ (નેફ્રોટિક સિન્ડ્રોમ, ક્રોનિક ગ્લોમેર્યુલોનફાઇટિસ), હાર્ટ નિષ્ફળતા, માઇક્સિડેમા, જઠરાંત્રિય માર્ગના રોગો (સ્વાદુપિંડ, ક્રોહન રોગ, ક્રોનિક અતિસાર), થોરાસિક લસિકા નળીના સંકોચન સાથે સંકળાયેલ લિમ્ફોસ્ટેસિસ, લસિકાને લગતું રોગોનું અવરોધ છે. .
સામાન્ય રીતે, પેટની પોલાણના સીરસ કવર - પેરીટોનિયમ આંતરડાની લૂપ્સની મુક્ત હિલચાલ અને અવયવોના ગ્લુઇંગની રોકથામ માટે જરૂરી પ્રવાહીની નજીવી માત્રા પેદા કરે છે. આ એક્સ્યુડેટ એ જ પેરીટોનિયમ દ્વારા પાછા શોષાય છે. અસંખ્ય રોગો સાથે, પેરીટોનિયમના સિક્રેટરી, રિસોર્પ્ટિવ અને અવરોધ કાર્યોનું ઉલ્લંઘન થાય છે, જે જંતુનાશકોના દેખાવ તરફ દોરી જાય છે.
આમ, એસેટિસના પેથોજેનેસિસ બળતરા, હેમોડાયનેમિક, હાઇડ્રોસ્ટેટિક, વોટર-ઇલેક્ટ્રોલાઇટ, મેટાબોલિક વિક્ષેપના જટિલ સંકુલ પર આધારિત હોઈ શકે છે, જેના પરિણામે આંતરરાજ્ય પ્રવાહી પેટના પોલાણમાં પરસેવો આવે છે અને એકઠા થાય છે.
જંતુના લક્ષણો
કારણો પર આધાર રાખીને, પેથોલોજી અચાનક અથવા ધીરે ધીરે વિકસી શકે છે, કેટલાક મહિનાઓમાં વધી શકે છે. લાક્ષણિક રીતે, દર્દી કપડાંના કદમાં ફેરફાર અને બેલ્ટને બાંધવાની અસમર્થતા, વજન વધારવા તરફ ધ્યાન આપે છે. જંતુઓના ક્લિનિકલ અભિવ્યક્તિઓ પેટમાં સંપૂર્ણતા, ભારેપણું, પેટમાં દુખાવો, પેટનું ફૂલવું, હાર્ટબર્ન અને chingબકા, auseબકાની લાગણીઓ દ્વારા વર્ગીકૃત થયેલ છે.
જેમ જેમ પ્રવાહીનું પ્રમાણ વધતું જાય છે, પેટ વોલ્યુમમાં વધે છે, નાભિ આગળ વધે છે. તે જ સમયે, સ્થાયી સ્થિતિમાં, પેટ સgગી લાગે છે, અને સુપાઇન સ્થિતિમાં તે સપાટ બને છે, બાજુના વિભાગોમાં ("દેડકા પેટ") માં મચાવતો હોય છે. પેરીટોનિયલ ફ્યુઝનના વિશાળ જથ્થા સાથે, શ્વાસની તકલીફ દેખાય છે, પગ પર સોજો, હલનચલન, ખાસ કરીને વારા અને શરીરના ઝુકાવ, મુશ્કેલ છે. જંતુનાશકોમાં ઇન્ટ્રા-પેટના દબાણમાં નોંધપાત્ર વધારો નાળ અથવા ફેમોરલ હર્નિઆસ, વેરીકોસેલ, હેમોરહોઇડ્સ અને ગુદામાર્ગના લંબગોળના વિકાસ તરફ દોરી શકે છે.
ક્ષય રોગના પેરીટોનિટિસમાં એસિસાઇટ્સ પેનિટોનિયમના ગૌણ ચેપને કારણે જનન ક્ષય રોગ અથવા આંતરડાની ક્ષય રોગને કારણે થાય છે. ટ્યુબરક્યુલસ ઇટીઓલોજીના જંતુઓ માટે, વજન ઘટાડવું, તાવ અને સામાન્ય નશો પણ લાક્ષણિકતા છે. પેટની પોલાણમાં, એસિટીક પ્રવાહી ઉપરાંત, આંતરડાના મેસેન્ટરી સાથે વિસ્તૃત લસિકા ગાંઠો નક્કી કરવામાં આવે છે. ટ્યુબરક્યુલ એસિટેટ્સ સાથે મેળવેલ એક્ઝુડેટની ઘનતા> 1016, 40-60 જી / એલની પ્રોટીન સામગ્રી, હકારાત્મક પ્રતિસ્પર્ધી પ્રતિક્રિયા, અને લિમ્ફોસાઇટ્સ, એરિથ્રોસાઇટ્સ, એન્ડોથેલિયલ કોષો ધરાવતા અવક્ષેપમાં માયકોબેક્ટેરિયમ ટ્યુબરક્યુલોસિસ હોય છે.
પેરીટોનિયલ કાર્સિનોસિસ સાથેના એસીકાઇટ્સ, વિસ્તૃત લસિકા ગાંઠો સાથે આગળ વધે છે જે અગ્રવર્તી પેટની દિવાલ પર ધબકે છે. આ પ્રકારના રસાયણો સાથેની મુખ્ય ફરિયાદો પ્રાથમિક ગાંઠના સ્થાન દ્વારા નક્કી કરવામાં આવે છે. પેરીટોનિયલ ફ્યુઝન લગભગ હંમેશાં હેમોરhaજિક પ્રકૃતિમાં હોય છે, કેટલીકવાર કાંપમાં કાંટોવાળો ભાગના કોષો જોવા મળે છે.
મેગ સિન્ડ્રોમથી, અંડાશયના ફાઈબ્રોમા (કેટલીકવાર જીવલેણ અંડાશયના ગાંઠો), જંતુઓ અને હાઇડ્રોથોરેક્સ દર્દીઓમાં જોવા મળે છે. પેટમાં દુખાવો, શ્વાસની તીવ્ર તકલીફ દ્વારા લાક્ષણિકતા. એસિટાઇટ્સ સાથે થતી જમણા વેન્ટ્રિક્યુલર હૃદયની નિષ્ફળતા એક્રોકાયનોસિસ દ્વારા પ્રગટ થાય છે, પગ અને પગની સોજો, હિપેટોમેગાલિ, જમણા હાઈપોકondન્ડ્રિયમમાં હાઈડ્રોથોરેક્સ. રેનલ નિષ્ફળતામાં, જંતુઓ ત્વચા અને સબક્યુટેનીય પેશીઓના ફેલાયેલા સોજો સાથે જોડાય છે - એનાસારકા.
પોર્ટલ વેઇન થ્રોમ્બોસિસની પૃષ્ઠભૂમિ સામે વિકસિત એસાઇટ્સ, સતત પીડાદાયક, સ્પ્લેનોમેગાલિ અને નાના હિપેટોમેગલીની સાથે છે. કોલેટરલ પરિભ્રમણના વિકાસને કારણે, હેમોરહોઇડ્સ અથવા અન્નનળીના કાયમની અતિશય ફૂલેલી નસોમાંથી મોટા પ્રમાણમાં રક્તસ્રાવ થાય છે. પેરિફેરલ લોહીમાં એનિમિયા, લ્યુકોપેનિયા, થ્રોમ્બોસાયટોપેનિઆ મળી આવે છે.
સ્નાયુબદ્ધ ડિસ્ટ્રોફી, મધ્યમ હિપેટોમેગાલિ સાથે ઇન્ટ્રાએપેટિક પોર્ટલ હાયપરટેન્શન સાથે જતા અસાઇટ્સ. તે જ સમયે, "જેલીફિશ હેડ" ના સ્વરૂપમાં વેનિસ નેટવર્કનું વિસ્તરણ પેટની ત્વચા પર સ્પષ્ટ દેખાય છે. પોસ્ટપેપેટિક પોર્ટલ હાયપરટેન્શનમાં, સતત અસાઇટ્સને કમળો સાથે જોડવામાં આવે છે, જે હિપેટોમેગાલિ, auseબકા અને omલટી દ્વારા વ્યક્ત થાય છે.
પ્રોટીનની ઉણપમાં એસિસાઇટ્સ સામાન્ય રીતે નાના હોય છે, પેરિફેરલ એડીમા અને પ્યુર્યુલર ફ્યુઝન નોંધવામાં આવે છે. સંધિવા રોગોમાં પોલિસ્રોસિટિસ ત્વચાના ચોક્કસ લક્ષણો, જંતુઓથી, પેરીકાર્ડિયલ પોલાણમાં પ્રવાહીની હાજરી અને ગ્લુમોરોલopપથી, આર્થ્રાલ્જીયા દ્વારા પ્રગટ થાય છે. ક્ષતિગ્રસ્ત લિમ્ફેટિક ડ્રેનેજ (ચાઇલોસ એસાયટ્સ) સાથે, પેટ ઝડપથી કદમાં વધે છે. એસ્કીટીક પ્રવાહી દૂધિયું રંગ, એક પાસ્તા સુસંગતતા ધરાવે છે, અને પ્રયોગશાળાના અધ્યયનમાં, તેમાં ચરબી અને લિપોઇડ્સ મળી આવે છે. એસિટેટ્સવાળા પેરીટોનિયલ પોલાણમાં પ્રવાહીની માત્રા 5-10 સુધી પહોંચી શકે છે, અને કેટલીકવાર 20 લિટર.
ડાયગ્નોસ્ટિક્સ
પરીક્ષા દરમ્યાન, ગેસ્ટ્રોએન્ટેરોલોજિસ્ટ પેટના વોલ્યુમમાં વધારો થવાના અન્ય સંભવિત કારણોને બાકાત રાખે છે - મેદસ્વીપણું, અંડાશયના ફોલ્લો, ગર્ભાવસ્થા, પેટની પોલાણની ગાંઠો વગેરે. નિદાન માટે પેટના પર્ક્યુશન અને પેલેપ્શન, પેટનો અલ્ટ્રાસાઉન્ડ, વેનિસ અને લિમ્ફેટિક વાહિનીઓ, અલ્ટ્રાસાઉન્ડ. પેટની પોલાણ, યકૃતની સિંટીગ્રાફી, ડાયગ્નોસ્ટિક લેપ્રોસ્કોપી, પ્રવાહી પરીક્ષણને બાકાત રાખે છે.

એસિટેટ્સવાળા પેટની પર્ક્યુઝન એ અવાજની નીરસતા દ્વારા વર્ગીકૃત થયેલ છે, શરીરની સ્થિતિમાં ફેરફાર સાથે નીરસતાની સરહદમાં ફેરબદલ. પેટની બાજુની બાજુમાં તમારી હથેળી મૂકવાથી પેટની વિરુદ્ધ દિવાલ પર આંગળીઓને ટેપ કરતી વખતે તમને કંપન (વધઘટનું લક્ષણ) લાગે છે. પેટની પોલાણની સર્વે રેડિયોગ્રાફી તમને 0.5 લિટરથી વધુના મુક્ત પ્રવાહી વોલ્યુમવાળા એસિટ્સને ઓળખવાની મંજૂરી આપે છે.
એસાઇટિસ માટેના પ્રયોગશાળા પરીક્ષણોમાંથી, કોગ્યુલોગ્રામ, યકૃતના બાયોકેમિકલ નમૂનાઓ, આઇજીએ, આઇજીએમ, આઇજીજી, યુરિનાલિસિસના સ્તરની તપાસ કરવામાં આવે છે. પોર્ટલ હાયપરટેન્શનવાળા દર્દીઓમાં, એંડોસ્કોપી એ એસોફેગસ અથવા પેટની કાયમની અતિશય ફૂલેલી નસો શોધવા માટે સૂચવવામાં આવે છે. છાતીની ફ્લોરોસ્કોપી સાથે, ફ્લુરીંગ પોલાણમાં પ્રવાહી શોધી શકાય છે, ડાયફ્રraમના તળિયાની .ંચી સ્થિતિ, ફેફસાના શ્વસન પ્રવાસમાં પ્રતિબંધ.
અસાઇટિસિસવાળા પેટના અવયવોના અલ્ટ્રાસાઉન્ડ દરમિયાન, કદ, યકૃત અને બરોળના પેશીઓની સ્થિતિનો અભ્યાસ કરવામાં આવે છે, ગાંઠની પ્રક્રિયાઓ અને પેરીટોનિયમના જખમને બાકાત રાખવામાં આવે છે. ડોપ્લેરોગ્રાફી તમને પોર્ટલ સિસ્ટમના જહાજોમાં લોહીના પ્રવાહનું મૂલ્યાંકન કરવાની મંજૂરી આપે છે. યકૃતના શોષણ-વિસર્જન કાર્ય, તેના કદ અને રચનાને નિર્ધારિત કરવા અને સિરહોટિક ફેરફારોની તીવ્રતાનું મૂલ્યાંકન કરવા માટે હિપેટોસિંટીગ્રાગ્રાફી કરવામાં આવે છે. સ્પ્લેનોપોર્ટલ બેડની સ્થિતિનું મૂલ્યાંકન કરવા માટે, પસંદગીયુક્ત એન્જીયોગ્રાફી કરવામાં આવે છે - પોર્ટોગ્રાફી (સ્પ્લેનોપોટોગ્રાફી).
એસિટિક પ્રવાહીની પ્રકૃતિને એકત્રિત કરવા અને તેનો અભ્યાસ કરવા માટે પ્રથમ વખત શોધી કા asેલ એસીસાઇટવાળા તમામ દર્દીઓ ડાયગ્નોસ્ટિક લેપ્રોસેન્ટેસીસમાંથી પસાર થાય છે: ઘનતા, સેલ્યુલર રચના, પ્રોટીનની માત્રા અને બેક્ટેરિઓલોજિકલ સંસ્કૃતિ નક્કી કરે છે. અસાઇટિસના મુશ્કેલ તફાવતપૂર્ણ કેસોમાં, લક્ષિત પેરીટોનિયલ બાયોપ્સી સાથે ડાયગ્નોસ્ટિક લેપ્રોસ્કોપી અથવા લેપ્રોટોમી સૂચવવામાં આવે છે.
Ascites સારવાર
પેથોજેનેટિક ઉપચાર માટે પ્રવાહી સંચયનું કારણ દૂર કરવું જરૂરી છે, એટલે કે, પ્રાથમિક પેથોલોજી. જંતુઓના અભિવ્યક્તિઓ ઘટાડવા માટે, મીઠું રહિત આહાર, પ્રવાહીના વપરાશ પર પ્રતિબંધ, મૂત્રવર્ધક પદાર્થ (સ્પાયરોનોક્ટોન, ફુરોસાઇડ પોટેશિયમ તૈયારીઓના કવર હેઠળ) સૂચવવામાં આવે છે, એન્જીયોટેન્સિન II રીસેપ્ટર વિરોધી અને એસીઇ અવરોધકોની મદદથી પોર્ટલ હાયપરટેન્શન ઘટાડવામાં આવે છે. તે જ સમયે, હેપેટોપ્રોટેક્ટર્સનો ઉપયોગ, પ્રોટીન તૈયારીઓના નસમાં વહીવટ (મૂળ પ્લાઝ્મા, આલ્બ્યુમિન સોલ્યુશન) સૂચવવામાં આવે છે.
જ્યારે જંતુનાશકો ચાલુ ડ્રગ થેરેપી માટે પ્રતિરોધક હોય છે, ત્યારે તેઓ પેટની પેરાસેન્ટીસિસ (લેપ્રોસેંટીસિસ) નો આશરો લે છે - પેટની પોલાણમાંથી પ્રવાહીને પંચર દૂર કરે છે. એક પંચર માટે, ભંગાણના ભયને કારણે 4-6 લિટરથી વધુ આનુષંગિક પ્રવાહીને બહાર કા toવાની ભલામણ કરવામાં આવે છે. વારંવાર પુનરાવર્તિત પંચર પેરીટોનિયમની બળતરા, એડહેસન્સની રચના અને લેપ્રોસેન્ટેસીસના અનુગામી સત્રોની ગૂંચવણોની સંભાવનાને વધારવા માટેની પરિસ્થિતિઓ બનાવે છે. તેથી, પ્રવાહીના લાંબા સ્થળાંતર માટે મોટા જથ્થામાં, કાયમી પેરીટોનિયલ કેથેટર સ્થાપિત થયેલ છે.
હેરફેર જે પેરીટોનિયલ પ્રવાહીના સીધા પ્રવાહના માર્ગ માટે શરતો પ્રદાન કરે છે તેમાં પેરીટોનોવેનેસસ શન્ટ અને પેટની પોલાણની દિવાલોનું આંશિક અવ્યવસ્થા સમાવેશ થાય છે. અસાઇટ માટેના પરોક્ષ હસ્તક્ષેપોમાં operationsપરેશન શામેલ છે જે પોર્ટલ સિસ્ટમમાં દબાણ ઘટાડે છે. આમાં વિવિધ પોર્ટોકાવલ એનાસ્ટોમોઝ (પોર્ટોકાવલ બાયપાસ સર્જરી, ટ્રાંસજેગ્યુલર ઇન્ટ્રાહેપેટીક પોર્ટોસિસ્ટમ બાયપાસ સર્જરી, સ્પ્લેનિક લોહીના પ્રવાહમાં ઘટાડો), લિમ્ફોવેનાસ એનાસ્ટોમોસિસની અરજી સાથેના હસ્તક્ષેપોનો સમાવેશ થાય છે. કેટલાક કિસ્સાઓમાં, પ્રત્યાવર્તન એસાઇટ્સ સાથે, એક સ્પ્લેનેક્ટોમી કરવામાં આવે છે. પ્રતિરોધક જંતુઓથી, યકૃત પ્રત્યારોપણ સૂચવવામાં આવી શકે છે.
આગાહી અને નિવારણ
અસાઇટની હાજરી અંતર્ગત રોગના કોર્સને નોંધપાત્ર રીતે જટિલ બનાવે છે અને તેના પૂર્વસૂચનને વધુ ખરાબ કરે છે. એસાઇટિસની ગૂંચવણો સ્વયંભૂ બેક્ટેરિયલ પેરીટોનિટિસ, હિપેટિક એન્સેફાલોપથી, હિપેટોરેનલ સિન્ડ્રોમ, રક્તસ્રાવ હોઈ શકે છે. રોગવિજ્ withાનવિષયક દર્દીઓમાં પ્રતિકૂળ પ્રોગ્નોસ્ટીક પરિબળોમાં 60 વર્ષથી વધુની ઉંમર, હાયપોટેન્શન (80 મીમી એચ.જી. ની નીચે), રેનલ નિષ્ફળતા, હિપેટોસેલ્યુલર કાર્સિનોમા, ડાયાબિટીસ મેલીટસ, સિરહોસિસ, યકૃત કોષ નિષ્ફળતા, વગેરેનો સમાવેશ થાય છે ક્લિનિકલ ગેસ્ટ્રોએન્ટરોલોજીના ક્ષેત્રના નિષ્ણાતોના જણાવ્યા મુજબ, બે વર્ષના જંતુનાશક જીવન ટકાવી રાખવાનું લગભગ 50% છે.
ક્રોનિક પેનક્રેટાઇટિસમાં એસાયટ્સ શું છે
સામાન્ય રીતે, એસાઇટિસ સાથે, એક્ઝ્યુડેટ નળીઓમાંથી રેટ્રોપેરિટિઓનલ પોલાણમાં પસાર થાય છે અને તેમાં થોડી માત્રામાં એકઠા થાય છે. આ કિસ્સામાં, સ્વાદુપિંડની બળતરા પસાર થયા પછી તે ઝડપથી પર્યાપ્ત ઝડપથી ઉકેલે છે, અને તે ખૂબ ભયંકર છે.
 રોગના લાંબા સમય સુધી કોર્સ સાથે, પ્રવાહી એકઠા થાય છે અને લાંબા સમય સુધી પોલાણમાં રહે છે. આ પેશીઓ નેક્રોસિસનું કારણ બની શકે છે અને નલિકાઓની અખંડિતતાના ઉલ્લંઘન તરફ દોરી શકે છે.
રોગના લાંબા સમય સુધી કોર્સ સાથે, પ્રવાહી એકઠા થાય છે અને લાંબા સમય સુધી પોલાણમાં રહે છે. આ પેશીઓ નેક્રોસિસનું કારણ બની શકે છે અને નલિકાઓની અખંડિતતાના ઉલ્લંઘન તરફ દોરી શકે છે.
પ્રવાહી સતત એકત્રિત કરવામાં આવે છે, પરંતુ પ્રક્રિયા ઘણીવાર ક phલેજ અથવા સ્યુડોસિસ્ટ્સની રચના સાથે સમાપ્ત થાય છે.
જો પેનક્રેટોજેનિક એસાઇટ્સથી પીડિત લોકોમાં, લોહીમાં એમીલેઝનું વધતું સ્તર જોવા મળે છે, નળી ભંગાણ દુર્લભ છે અને ફક્ત સર્જિકલ હસ્તક્ષેપ દ્વારા શોધી શકાય છે.
સુસ્ત સ્વાદુપિંડનો સોજો છે, તેની સાથે, એમિલેઝની સાંદ્રતા નોંધપાત્ર રીતે ઓછી થાય છે, પ્રવાહી એકઠા થાય છે અને પેટની પોલાણના પુનરાવર્તિત પંચર દ્વારા દૂર કરવામાં આવે છે.
મોટાભાગના કેસોમાં તેના પછીનો પૂર્વસૂચન સારું છે, અને ભવિષ્યમાં જલદ દેખાતું નથી.
સ્વાદુપિંડનો અંડકોશ કેમ થાય છે તેના મુખ્ય કારણો
સ્વાદુપિંડના અંડકોશના સૌથી સામાન્ય કારણો છે:
- સ્વાદુપિંડના ફોલ્લોની હાજરી,
- રેટ્રોપેરિટિઓનલ પોલાણમાં સ્થિત લસિકા ગાંઠોને અવરોધિત કરવું,
- થોરાસિક લસિકા નળીઓનું હાયપરટેન્શન,
- પ્રોટીનની ઉણપ.
 એવું કહેવું આવશ્યક છે કે જંતુના રોગનો સંપૂર્ણ રોગકારક રોગ હજી સુધી સંપૂર્ણ રીતે સમજી શકાયો નથી. રોગના ક્લિનિકલ કોર્સની વાત કરીએ તો, તેને બે પ્રકારોમાં વહેંચી શકાય છે. પ્રથમ મૂર્ત સ્વરૂપમાં, ગેંડાને તીવ્ર પીડા અનુભવાય છે, પ્રવાહી ઝડપથી પેટની પોલાણમાં પ્રવેશ કરે છે અને તેમાં એકઠા થાય છે. સ્વાદુપિંડનું નેક્રોસિસ વિકસે છે, સ્વાદુપિંડના નલિકાઓના ભાગને અસર કરે છે, એક સ્યુડો-ફોલ્લો રચાય છે, જે રેટ્રોપેરીટોનેઅલ અવકાશમાં વિસ્તરે છે.
એવું કહેવું આવશ્યક છે કે જંતુના રોગનો સંપૂર્ણ રોગકારક રોગ હજી સુધી સંપૂર્ણ રીતે સમજી શકાયો નથી. રોગના ક્લિનિકલ કોર્સની વાત કરીએ તો, તેને બે પ્રકારોમાં વહેંચી શકાય છે. પ્રથમ મૂર્ત સ્વરૂપમાં, ગેંડાને તીવ્ર પીડા અનુભવાય છે, પ્રવાહી ઝડપથી પેટની પોલાણમાં પ્રવેશ કરે છે અને તેમાં એકઠા થાય છે. સ્વાદુપિંડનું નેક્રોસિસ વિકસે છે, સ્વાદુપિંડના નલિકાઓના ભાગને અસર કરે છે, એક સ્યુડો-ફોલ્લો રચાય છે, જે રેટ્રોપેરીટોનેઅલ અવકાશમાં વિસ્તરે છે.
બીજા પ્રકાર સાથે, ક્લિનિક એટલું ઉચ્ચારણ નથી. પ્રવાહી ધીમે ધીમે એકઠા કરે છે અને વિનાશક પ્રક્રિયાઓની પૃષ્ઠભૂમિ સામે રચાય છે જે ફોલ્લોના નાના વિસ્તારમાં થાય છે. આ રોગ એક્સ-રે પરીક્ષા દરમિયાન અને લેપ્રોસેન્ટેસીસ પછી મળી આવે છે.
એક્સીડેટનું વોલ્યુમ જે એસીટાઇટ્સ સાથે પેટની પોલાણમાં પ્રવેશ કરે છે તે દસ લિટર સુધી પહોંચી શકે છે. આ કિસ્સામાં લેપ્રોસેન્ટીસિસ પ્રવાહીને દૂર કરવામાં મદદ કરે છે, પરંતુ તેનો કોઈ કાયમી અસર નથી. ટૂંકા સમય પછી, તે ફરીથી એકઠું થાય છે, અને ત્યારબાદના દરેક લેપ્રોસેન્ટીસિસ પ્રોટીનની નોંધપાત્ર ખોટ તરફ દોરી જાય છે. તેથી, ડોકટરો સર્જિકલ હસ્તક્ષેપને પ્રાધાન્ય આપે છે જે ફાર્માકોલોજીકલ ઉપચારના બે અઠવાડિયા પછી થાય છે. જલ્દીની સારવારમાં ઓછી મીઠું, પ્રોટીનયુક્ત આહાર શામેલ છે.
ડોકટરો મૂત્રવર્ધક દવા, એન્ટિબાયોટિક્સ, દવાઓ સૂચવે છે કે જે પોર્ટલ નસમાં દબાણ ઘટાડે છે (જો તે એલિવેટેડ હોય).
જલ્દીયાની ગૂંચવણો અને તેના નિવારણ
અસાઇટની ગૂંચવણો વિવિધ છે. તે પેરીટોનિટિસ, શ્વસન નિષ્ફળતા, આંતરિક અવયવોમાં વિક્ષેપ અને ડાયાફ્રેમ, યકૃત, પેટના પેરિટોનિયમ અને કોમ્પ્રેશનમાં પ્રવાહીના પ્રમાણમાં વધારાને કારણે થતાં પેથોલોજીના વિકાસનું કારણ બની શકે છે. વારંવાર લેપ્રોસેન્ટેસીસ સાથે, સંલગ્નતા વારંવાર દેખાય છે જે રુધિરાભિસરણ તંત્રના સંપૂર્ણ કાર્યમાં દખલ કરે છે.

આ બધા અકાળે અથવા ખોટી રીતે હાથ ધરવામાં આવતી સારવારનું કારણ છે. અસાઇટને તાત્કાલિક તબીબી પગલાંની જરૂર છે, નહીં તો તે પ્રગતિ કરશે અને અનિચ્છનીય પરિણામો તરફ દોરી જશે. તેથી, કોઈ રોગની પ્રથમ આશંકા પર, તમારે તાત્કાલિક નિષ્ણાતોની મદદ લેવી જોઈએ.
રોગને બાકાત રાખવા માટે નિયમિતપણે નિવારક પરીક્ષા કરવી અને સ્વાદુપિંડની બળતરાની સારવાર સાથે સમયસર આગળ વધવું મહત્વપૂર્ણ છે. આહારમાંથી તળેલું, મીઠું ચરબીયુક્ત ખોરાકને બાકાત રાખવું, કોફી, કાર્બોરેટેડ સુગરયુક્ત પીણા, મજબૂત ચાનો વપરાશ મર્યાદિત કરવો જરૂરી છે. તમારે ખરાબ ટેવોને સંપૂર્ણપણે છોડી દેવી જોઈએ, તાજી હવામાં શક્ય તેટલો સમય પસાર કરવો જોઈએ અને કોઈપણ કારણોસર નર્વસ થવાનો પ્રયાસ કરવો જોઈએ નહીં. સ્વાદુપિંડનો રોગ અને જંતુનાશકો સાથે, અતિશય શારીરિક પ્રવૃત્તિ બિનસલાહભર્યું છે, તેથી રમતોમાં સામેલ લોકોએ હળવા વ્યાયામથી સંતુષ્ટ થવું પડશે.
આ લેખમાં વિડિઓમાં ascites શું છે તે વર્ણવવામાં આવ્યું છે.