ડાયાબિટીસના પરિણામો
ડાયાબિટીઝ મેલીટસ એ એક ક્રોનિક મેટાબોલિક ડિસઓર્ડર છે. રોગના સારા નિયંત્રણ સાથે પણ, આરોગ્ય અને જીવનની ગુણવત્તા માટે ઘણાં નકારાત્મક પરિણામો અનિવાર્યપણે જોવા મળે છે.
- જીવનશૈલી ગોઠવણો કરે છે,
- કાર્ય ક્ષમતા મર્યાદિત કરે છે
- રમતગમત અને પર્યટનની તકો ઘટાડે છે,
- મનોવૈજ્ stateાનિક સ્થિતિ પર પ્રતિબિંબિત કરે છે,
- જાતીય ક્ષેત્રને અસર કરે છે,
- અંતમાં મુશ્કેલીઓ (રુધિરવાહિનીઓ, નર્વસ પેશીઓ, આંતરિક અવયવોને નુકસાન) નું કારણ બને છે,
- સહવર્તી રોગોનું જોખમ વધારે છે.
કેટલાક દર્દીઓ કેટલાક હકારાત્મક ફેરફારો પણ નોંધે છે જે રોગના પ્રવેશ પછી થયા હતા. તેથી, ઘણા માણસોએ તેમના જીવન મૂલ્યોમાં સુધારો કર્યો, કુટુંબ અને પ્રિયજનો માટે વધુ સમય આપવાનું શરૂ કર્યું. ઉપરાંત, ડાયાબિટીઝ તમને વધુ એકત્રિત, જવાબદાર, સચેત બનાવે છે. જો કે, મેટાબોલિક ડિસઓર્ડરના સીધા પરિણામો નકારાત્મક છે.
જીવનશૈલીમાં શું બદલવું પડશે?
દૈનિક દિનચર્યાનું પાલન કરવાની સલાહ આપવામાં આવે છે. તમારે નિયમિત અને અપૂર્ણાંક ખાવાની જરૂર છે. તે હિતાવહ છે કે તમે સ્વ-નિરીક્ષણ ડાયરી રાખો અને બ્લડ ગ્લુકોઝ મીટરથી તમારી રક્ત ખાંડનું માપન કરો. તમારી પાસે ઘરનાં અન્ય તબીબી ઉપકરણો પણ હોઈ શકે છે: બાથરૂમ સ્કેલ, એક ટનomeમીટર.
જો ડાયાબિટીઝની તપાસ થાય છે, તો દર્દીને ડિસ્પેન્સરી એકાઉન્ટ પર મૂકવામાં આવે છે. આનો અર્થ એ કે વર્ષમાં ઓછામાં ઓછું એકવાર inંડાણપૂર્વક પરીક્ષા લેવી જરૂરી રહેશે. તેમાં ઇલેક્ટ્રોકાર્ડિયોગ્રાફી, ફ્લોરોગ્રાફી, લોહી અને પેશાબ પરીક્ષણો, નેત્રરોગવિજ્ .ાની, ન્યુરોલોજીસ્ટ અને અન્ય વિશેષજ્ .ોની સલાહ સાથે સમાવેશ થાય છે. આ ઉપરાંત, મહિનામાં એકવાર તમારે ક્લિનિકમાં તમારા ડ doctorક્ટરની મુલાકાત લેવાની જરૂર રહેશે. એન્ડોક્રિનોલોજિસ્ટ અથવા સામાન્ય વ્યવસાયી ડાયાબિટીઝના દર્દીઓ સાથે વ્યવહાર કરે છે. આ નિષ્ણાત સામાન્ય પરીક્ષા હાથ ધરે છે, ફરિયાદોનું મૂલ્યાંકન કરે છે, જીવનશૈલી સલાહ આપે છે અને સારવારની પદ્ધતિને સમાયોજિત કરે છે. ડ doctorક્ટર પ્રેફરન્શિયલ દવાઓ માટે પ્રિસ્ક્રિપ્શનો લખે છે અને, જો જરૂરી હોય તો, હોસ્પિટલમાં દાખલ થવાનો સંદર્ભ આપે છે.
ડાયાબિટીસના પરિણામોમાંથી એક એ છે કે હોસ્પિટલની સેટિંગમાં નિયમિત સારવારની જરૂરિયાત. હોસ્પિટલમાં, દર્દી નિદાન પ્રક્રિયાઓ કરે છે અને ઉપચાર (દવા, ફિઝીયોથેરાપી) ના અભ્યાસક્રમોનું સંચાલન કરે છે. વર્ષમાં 1-2 વખત નિયમિત હોસ્પિટલમાં દાખલ થવાની ભલામણ કરવામાં આવે છે. કેટલીકવાર તમે એક દિવસની હોસ્પિટલમાં સારવાર કરી શકો છો, પરંતુ ઘણી વાર રાઉન્ડ-ધ-ક્લોક હોસ્પિટલ રહેવાની જરૂર પડે છે.
જીવનશૈલીમાં તમારે અન્ય ગોઠવણો કરવી પડશે. તેથી, સંપૂર્ણ આરામ કરવો તે ખૂબ જ મહત્વપૂર્ણ છે. દરરોજ તમારે ઓછામાં ઓછા 6-8 કલાક sleepંઘ આપવાની જરૂર છે. જૈવિક લય અનુસાર કાર્ય કરવાની સલાહ આપવામાં આવે છે. આનો અર્થ એ કે દૈનિક સમયપત્રક, 12 કલાકની પાળી, રાત્રિની પાળી છોડી દેવી આવશ્યક છે. આ બધી કાર્યકારી પરિસ્થિતિઓને બિન-શારીરિક માનવામાં આવે છે. તેઓ યોગ્ય પોષણમાં દખલ કરે છે, હાયપરટેન્શનનું જોખમ વધારે છે અને પ્રતિરક્ષા દબાવશે.
ડાયાબિટીઝનું બીજું પરિણામ એ છે કે સતત શારીરિક પ્રવૃત્તિની જરૂરિયાત. તાલીમ નિયમિત હોવી જોઈએ (દરરોજ અથવા દરેક બીજા દિવસે) વર્ગોનો સમયગાળો 20 મિનિટથી એક કલાકનો હોઈ શકે છે. શારીરિક પ્રવૃત્તિ સુખાકારી માટે પૂર્વ-આયોજિત અને સમાયોજિત હોવી આવશ્યક છે. પ્રવૃત્તિ કેટલાક રમતગમતના પરિણામો માટે નહીં, પરંતુ આરોગ્ય માટે જરૂરી છે. તેથી, તાલીમ મધ્યમ ગતિએ કરવામાં આવે છે અને સહવર્તી પેથોલોજી ધ્યાનમાં લેવામાં આવે છે. સૌથી યોગ્ય પ્રવૃત્તિઓમાંની એક પૂલમાં તરવું છે. વ walkingકિંગ, એરોબિક્સ અને ફિઝિયોથેરાપી કસરતો માટેના કસરતોના વિશેષ સેટ પણ યોગ્ય છે.
ડાયાબિટીઝમાં ખરાબ ટેવોને મર્યાદિત અથવા સંપૂર્ણપણે છોડી દેવાની જરૂર છે. જો દારૂ હજી પણ ઓછી માત્રામાં માન્ય છે, તો પછી ધૂમ્રપાન સંપૂર્ણપણે છોડી દેવું જોઈએ. નિકોટિન લોહીમાં ગ્લુકોઝ વધારે છે, રોગપ્રતિકારક શક્તિ ઘટાડે છે, નાના અને મોટા વાહિનીઓને નકારાત્મક અસર કરે છે.
કામ પર પ્રતિબંધો
ડાયાબિટીઝ પોતે પણ અપંગતા જૂથની સ્થાપનાનું કારણ નથી. પરંતુ રોગની ગંભીર ગૂંચવણોની હાજરી એ દર્દીને વિશેષ તબીબી અને સામાજિક કમિશનનો સંદર્ભિત કરવાનો પ્રસંગ છે. જો ઘરે કામ કરવાની અથવા પોતાની સેવા કરવાની ક્ષમતા પર નોંધપાત્ર પ્રતિબંધો હોય તો અપંગતા આપવામાં આવે છે. ખાસ કરીને, જૂથ નોંધપાત્ર દ્રષ્ટિની ક્ષતિ, રક્તવાહિની પ્રવૃત્તિ અથવા અંગવિચ્છેદનવાળા દર્દીઓ માટે સૂચવવામાં આવે છે.
તેથી, ડાયાબિટીસનો લેબલ કોર્સ ગંભીર હાયપોગ્લાયકેમિઆની probંચી સંભાવના સૂચવે છે. આનો અર્થ એ છે કે લગભગ કોઈ પણ સમયે, ડાયાબિટીસ બેભાન થઈ શકે છે અથવા અયોગ્ય વર્તન કરવાનું શરૂ કરી શકે છે.
તેથી, રોગ મર્યાદિત કરવાનું કારણ બની શકે છે:
- શસ્ત્રોના કબજામાં
- જાહેર પરિવહન વ્યવસ્થાપન
- કામમાં heightંચાઇ પર અને અન્ય જોખમી પરિસ્થિતિઓમાં.
આને કારણે, ડાયાબિટીઝના દર્દીઓને કેટલીકવાર લશ્કરી કર્મચારીઓ, પોલીસ અધિકારીઓ, કટોકટી મંત્રાલયના નિષ્ણાતો, બસ અને ટ્રોલીબસ ડ્રાઇવરો, પાઇલટ્સ, અમુક પ્રકારના સાધનોના ઇન્સ્ટોલર્સ વગેરે હોદ્દા પર રાખવામાં આવતું નથી.
રમતગમત અને લેઝરની તકો
સક્રિય જીવનશૈલી ડાયાબિટીઝના દર્દીઓ માટે સરળતાથી ઉપલબ્ધ છે. પરંતુ પુરુષોએ હજી પણ આત્યંતિક પર્યટન અને ભારે રમતોના ભારણના જોખમોનું સંવેદનશીલતાપૂર્વક મૂલ્યાંકન કરવું જોઈએ.
જો દર્દી ડાયાબિટીઝના વિઘટનની સ્થિતિમાં હોય તો કોઈપણ તાલીમ છોડી દેવી જોઈએ. જ્યારે સ્વ-નિયંત્રણના પરિણામો 13-14 એમએમ / એલ, એસેટોન્યુરિયા અને ગ્લુકોસ્યુરિયાથી વધુના ગ્લાયસીમિયા દર્શાવે છે, ત્યારે કોઈપણ શારીરિક પ્રવૃત્તિ સારી કરતાં વધુ નુકસાન કરે છે. રોગની ગંભીર ગૂંચવણોની હાજરીમાં તાલીમ મર્યાદિત કરવી પણ જરૂરી છે. સૌ પ્રથમ, ડાયાબિટીક પગના સિન્ડ્રોમના નિદાનમાં વર્ગો રદ કરવામાં આવે છે (જુઓ ફિગ. 1)
વળતરની કોઈપણ ડિગ્રી માટે, ડોકટરોએ આની ભલામણ કરી છે:
ઇજાના riskંચા જોખમવાળા તમામ ભારણ પ્રતિબંધિત છે.
મુસાફરી એ એક સારા પ્રકારનાં વેકેશન છે જે નવી માહિતી અને ઘણી છાપ મેળવવા માટે મદદ કરે છે. સફરનું આયોજન કરતી વખતે, ડાયાબિટીઝવાળા માણસે ઘણા નિયમો ધ્યાનમાં લેવાની જરૂર છે.
- પુરવઠા સાથે જરૂરી દવાઓ (ઉદાહરણ તરીકે, ઇન્સ્યુલિન) લો,
- તમને જરૂરી દવાઓ વિશે ક્લિનિકનું સર્ટિફિકેટ મેળવવા વિદેશની મુસાફરી કરતી વખતે,
- ટ્રિપ્સ દરમિયાન ડ્રગ્સ યોગ્ય રીતે સંગ્રહિત કરો (થર્મલ કન્ટેનર વગેરેનો ઉપયોગ કરો),
- પોષણક્ષમ તબીબી સંભાળ, ઉપલબ્ધ આહાર અને દૈનિક દિનચર્યા વિશેની માહિતી સ્પષ્ટ કરો.
"સેવઝ" મુસાફરી કરવા વિશે સાવચેત રહેવાની સલાહ આપવામાં આવે છે. વર્ગીકૃત રૂપે તમે એકલા મુસાફરી કરી શકતા નથી. ડાયાબિટીઝવાળા માણસે ધ્યાનમાં રાખવું જોઈએ કે ઉનાળાના ઘરની નજીક વૂડ્સમાંથી ચાલીને પણ કોઈ વ્યક્તિ તેના સાથી વ્યક્તિ વિના પહેલેથી જ ચોક્કસ જોખમ લઈ શકે છે.
ડાયાબિટીઝની માનસિક અસરો
તેની માંદગી વિશે પહેલી વાર જાણ્યા પછી, માણસને આઘાત લાગે છે. દર્દીઓ તેમના સ્વાસ્થ્ય વિશેના આવા સમાચાર સ્વીકારવા હંમેશા તૈયાર હોતા નથી. ઘણી વાર, પુરુષો રોગમાં માનસિક અનુકૂલનના તમામ તબક્કાઓમાંથી પસાર થાય છે.
- અસ્વીકાર
- ક્રોધ અને રોષ
- વ્યવહાર પ્રયાસ
- હતાશા
- પર્યાપ્ત દત્તક.
શરૂઆતમાં, દર્દી રોગના લક્ષણોની અવગણના કરે છે અને માનતો નથી કે તેના સ્વાસ્થ્યમાં આવા ફેરફારો થઈ શકે છે. આ તબક્કે, કોઈ માણસ ડોકટરો પાસે જવાનું બંધ કરી શકે છે અથવા conલટું, ઘણાં વિવિધ નિષ્ણાતોની મુલાકાત લઈ શકે છે. જ્યારે નિદાન સ્પષ્ટ થઈ જાય અને હવે શંકા ન થાય, ત્યારે દર્દીને ભારે રોષ અને ગુસ્સો આવે છે. ક્રોધ રોગના અન્યાય સાથે સંકળાયેલ છે, તેની લાંબી પ્રકૃતિ સાથે, નિયંત્રણોની જરૂરિયાત સાથે. આગળ, માનસિકતા રોગને અનુકૂળ થવાનું શરૂ કરે છે. એક માણસ થોડી છૂટ આપે છે, પોતાની સાથે સોદા કરે છે, દૈવી શક્તિઓ અને પરંપરાગત દવાઓમાં વિશ્વાસ રાખે છે. ત્યારબાદ મોટાભાગના દર્દીઓ હતાશ થઈ જાય છે. મુશ્કેલીઓ અને નિરાશાઓ માટે આ કુદરતી માનવીની પ્રતિક્રિયા છે. હતાશા એ મૂડ, ડિપ્રેશન, ઉદાસીનતા, ટુકડી, આસપાસની અને વર્તમાન ઘટનાઓ પ્રત્યે ઉદાસીનતાની ઓછી પૃષ્ઠભૂમિ દ્વારા વર્ગીકૃત થયેલ છે. આ નકારાત્મક સ્થિતિનો અનુભવ કર્યા પછી જ, કોઈ વ્યક્તિ રોગ સાથે સંકળાયેલી અને નવી પરિસ્થિતિઓમાં જીવવા માટે તૈયાર થઈ જાય છે.
ડાયાબિટીઝ મેલીટસ દર્દીઓની માનસિક સ્થિતિને વધુ અસર કરે છે. ચિંતા, અસ્થાયીકરણ અને sleepંઘની વિક્ષેપ આ રોગ સાથે સંકળાયેલા છે. જો લાંબી પીડા અથવા onટોનોમિક ડિસઓર્ડર જોડાય છે, તો ડિપ્રેસિવ ડિસઓર્ડરનું જોખમ વધારે છે.
આ ઉપરાંત, ડાયાબિટીસ એન્સેફાલોપથી તરફ દોરી શકે છે. આ ગૂંચવણ જ્ognાનાત્મક ક્ષતિ સાથે છે. દર્દીઓએ મેમરી, વિચારદશા અને શીખવાની ક્ષમતામાં ઘટાડો કર્યો છે. એન્સેફાલોપથી વ્યક્તિત્વની લાક્ષણિકતાઓમાં ફેરફાર લાવી શકે છે. દર્દીઓ ઘણીવાર ગ્રુચી, ચીડિયા, આક્રમક, સ્વાર્થી બની જાય છે.
મનોવૈજ્icallyાનિક રૂપે ડાયાબિટીઝને સ્વીકારવું અને જે પુરુષ જે બન્યું છે તેની જવાબદારી લે છે તે રોગને અનુકૂળ બનાવે છે. જો નિયંત્રણનું સ્થાન બાહ્ય સ્થાનાંતરિત થાય છે, તો પછી દર્દી તેની આસપાસના ડોકટરો, સંજોગો પર આધાર રાખે છે. શરૂઆતમાં આ સ્થિતિ ગેરલાભકારક છે. તે પોતાની જવાબદારીના પોતાના માપનું ભાન કરવું અને રોગનું સંચાલન કરવાનું અશક્ય બનાવે છે.
જીની વિસ્તાર
ઘણા પુરુષોને ડાયાબિટીઝના નિદાનને સ્વીકારવામાં મુશ્કેલી થાય છે, કારણ કે જાતીય સ્વાસ્થ્ય પર આ મેટાબોલિક ડિસઓર્ડરના નકારાત્મક પ્રભાવો વિશે તે વ્યાપકપણે જાણીતું છે. આ રોગ ખરેખર ફૂલેલા તકલીફના વિકાસના જોખમ સાથે સંકળાયેલ છે. મનોવૈજ્ componentાનિક ઘટક, આંતરસ્ત્રાવીય અસંતુલન, systemટોનોમિક નર્વસ સિસ્ટમ અને રુધિરવાહિનીઓને નુકસાનને કારણે શક્તિનો ભોગ બને છે.
- જાતીય ઉત્તેજના દરમિયાન સ્થિર ઉત્થાનનો અભાવ,
- કામવાસનામાં ઘટાડો (ડ્રાઇવ),
- સવારે ઉત્થાનનો અભાવ,
- હસ્તમૈથુન દરમિયાન સ્થિર ઉત્થાનનો અભાવ,
- વિલંબિત સ્ખલન,
- સ્ખલનનો અભાવ,
- સ્ખલનની માત્રામાં ઘટાડો,
- વંધ્યત્વ
નપુંસકતાની સારવાર અને નિવારણ એ વિવિધ પ્રોફાઇલ્સના ડોકટરોનું કાર્ય છે. કાર્બોહાઇડ્રેટ અને લિપિડ ચયાપચયને નિયંત્રિત કરવા, નર્વસ સિસ્ટમ અને રુધિરવાહિનીઓને જાળવવા માટે તે જરૂરી છે. જોખમનાં પરિબળોમાં ધૂમ્રપાન, કેટલીક એન્ટિહાઇપરટેન્સિવ દવાઓ લેવાનું શામેલ છે.
જો કોઈ માણસને ઇરેક્ટાઇલ ડિસફંક્શનની ફરિયાદ હોય, તો તેને એક પરીક્ષણ સૂચવવામાં આવે છે. આ પછી, હોર્મોન્સ, વેસ્ક્યુલર તૈયારીઓ અને વિશેષ માધ્યમોનો ઉપયોગ કરીને (સંકેતો અનુસાર) એક વ્યાપક સારવાર હાથ ધરવામાં આવે છે.
ડાયાબિટીઝની અંતમાં ગૂંચવણો
રુધિરકેશિકાઓ, ધમનીઓ, પેરિફેરલ નર્વ ટ્રંક્સ, સેન્ટ્રલ નર્વસ સિસ્ટમ, લેન્સ, રેટિના, કિડની, યકૃત, ત્વચા, હાડકાના પેશીઓ, સાંધા વગેરે ઉચ્ચ રક્ત ખાંડના સ્તર પ્રત્યે સંવેદનશીલ હોય છે.
ડાયાબિટીઝની મુખ્ય અંતમાં મુશ્કેલીઓ:
- માઇક્રોવાસ્ક્યુલર બેડને નુકસાન (રેટિના વાહિનીઓ, કિડની વાહિનીઓ),
- ધમની પેથોલોજી (હૃદયની નળીઓ, મગજનું બેસિન, નીચલા હાથપગની ધમનીઓ),
- પેરિફેરલ સેન્સોરીમોટર ન્યુરોપથી,
- onટોનોમિક ડિસફંક્શન,
- ડાયાબિટીક ફુટ સિન્ડ્રોમ.
રુધિરકેશિકાઓ, ધમની અને વેનિલ્સના પેથોલોજીને કારણે, ડાયાબિટીક રેટિનોપેથી વિકસે છે. રેટિનાલ જહાજો વ્યાસમાં અસમાન બને છે, તેમની દિવાલ પાતળા બને છે, અને હેમરેજ થવાનું જોખમ વધે છે. રેટિનોપેથી રેટિના ટુકડી અને દ્રષ્ટિ ખોટ તરફ દોરી શકે છે. પુખ્ત અંધત્વનું આ વારંવાર ગૂંચવણાનું કારણ છે.
કિડનીના નાના જહાજોની હાર નેફ્રોપથી તરફ દોરી જાય છે. આ રોગવિજ્ .ાન ગ્લોમર્યુલોનફાઇટિસનો એક ખાસ કેસ છે. ગ્લોમેર્યુલર ઉપકરણની બળતરા ધીમે ધીમે જોડાયેલી પેશીઓ સાથે કાર્યાત્મક કોષોના સ્થાને પરિણમે છે. પરિણામે, માઇક્રોઆલ્બ્યુમિન્યુરિયા પ્રથમ વિકસે છે, પછી પેશાબમાં વધુ અને વધુ પ્રોટીન જોવા મળે છે. નેફ્રોપથીના અંતિમ તબક્કામાં, રેનલ નિષ્ફળતા વિકસે છે. તે લોહીમાં ક્રિએટિનાઇન અને યુરિયાના સંચય દ્વારા વર્ગીકૃત થયેલ છે, ઇલેક્ટ્રોલાઇટ સંતુલનમાં ફેરફાર. રેનલ નિષ્ફળતાના તબક્કે, મોટાભાગના પુરુષો એનિમિયાને ઠીક કરે છે. આ સ્થિતિ નેફ્રોન્સમાં ક્ષતિગ્રસ્ત એરિથ્રોપોટિન સંશ્લેષણ સાથે સંકળાયેલ છે.
ડાયાબિટીસમાં મોટા જહાજોની હાર એ ક્લાસિક એથરોસ્ક્લેરોસિસ છે. પરંતુ જુદા જુદા પૂલની ધમનીઓને નુકસાન પહેલાની ઉંમરે થાય છે અને તે વધુ ગંભીર છે. ખાસ કરીને ખતરનાક એ પીડારહિત મ્યોકાર્ડિયલ ઇસ્કેમિયા છે. ઘણા પુરુષો શ્વાસની તકલીફ અને થાકને અવગણે છે, શારીરિક પ્રવૃત્તિમાં સહનશીલતામાં ઘટાડો. પરિણામે, હ્રદય રોગની માન્યતા નથી અને તીવ્ર મ્યોકાર્ડિયલ ઇન્ફાર્ક્શન દ્વારા જટિલ બની શકે છે.
સેન્સમોટર ન્યુરોપથી એ ડાયાબિટીઝની પ્રથમ મુશ્કેલીઓ છે. દર્દીઓમાં સ્પંદન, થર્મલ, પીડા અને અન્ય પ્રકારની સંવેદનશીલતામાં ઘટાડો થાય છે. હાર પ્રથમ અંગો (પગ, નીચલા પગ, હાથ) ના સૌથી દૂરના ભાગોને અસર કરે છે. સંવેદનશીલતા ઘટાડવા ઉપરાંત, અગવડતા પણ આવી શકે છે. ઘણા દર્દીઓમાં બેચેન પગ સિન્ડ્રોમ હોય છે. આ રોગવિજ્ .ાન sleepંઘની અવ્યવસ્થા અને નર્વસ સિસ્ટમના થાક તરફ દોરી જાય છે. આ ઉપરાંત, સ્નાયુઓની શક્તિમાં ઘટાડો સાથે ન્યુરોપથી પણ હોઈ શકે છે.
ડાયાબિટીઝમાં onટોનોમિક નર્વસ સિસ્ટમને નુકસાન એ સહાનુભૂતિશીલ અને પેરાસિમ્પેથેટિક ટ્રંક્સને નુકસાન છે. પરિણામે, દર્દી વિવિધ અવયવો અને સિસ્ટમોની નિષ્ક્રિયતા વિકસાવે છે.
- ખાધા પછી ભારેપણું ની લાગણી,
- પેટનું ફૂલવું
- કબજિયાત અને ઝાડા
- બ્લડ પ્રેશર માં ઘટાડો
- કઠોર નાડી
- ઓછી ભાર સહનશીલતા,
- નપુંસકતા
- હળવા હાઈપોગ્લાયકેમિઆ પ્રત્યે સંવેદનશીલતા ગુમાવવી.
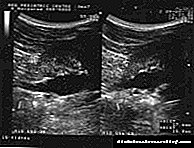
ડાયાબિટીક ફીટ સિન્ડ્રોમ એ પગના જહાજો અને ચેતા તંતુઓને નુકસાન પહોંચાડવાનું પરિણામ છે (ફિગ. 1 જુઓ). આ ગૂંચવણ નરમ પેશીઓના યાંત્રિક કમ્પ્રેશનના સ્થળોએ અથવા નાની ઇજાઓ પછી અલ્સરના દેખાવ દ્વારા પ્રગટ થાય છે. ઘાવ ખૂબ deepંડા છે. આવા અલ્સર લાંબા સમય સુધી મટાડતા નથી. સારવાર વિના, ડાયાબિટીક ફુટ સિન્ડ્રોમ સામાન્ય રીતે ગેંગ્રેન તરફ દોરી જાય છે.
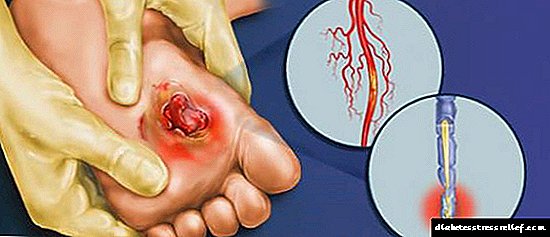
ફિગ. 1 - ડાયાબિટીક ફુટ સિન્ડ્રોમ એ ડાયાબિટીસના પરિણામોમાંનું એક છે.
સંકળાયેલ રોગો
ડાયાબિટીસનું પરિણામ એ સહવર્તી પેથોલોજીની ઉચ્ચ સંભાવના છે. આ તમામ રોગો પરોક્ષ રીતે મેટાબોલિક ડિસઓર્ડર્સ સાથે સંકળાયેલા છે.
કોષ્ટક 1 - ડાયાબિટીસ મેલિટસ પ્રકાર 1 અને પ્રકાર 2 માટે રોગનિવારક કાર્યો.
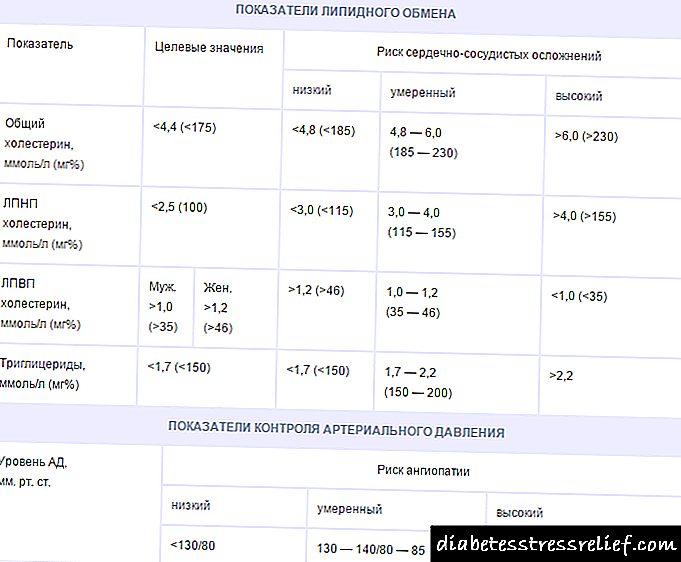
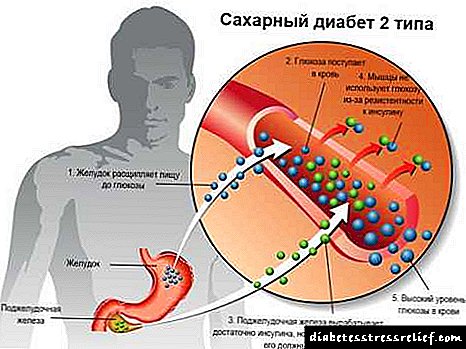
તેથી, બીજા પ્રકારનાં ડાયાબિટીસવાળા પુરુષોમાં પણ નિદાન થઈ શકે છે: ધમનીય હાયપરટેન્શન, સંધિવા, જાડાપણું. આ તમામ રોગો મેટાબોલિક સિન્ડ્રોમના ઘટકો છે. તેઓ એક સામાન્ય કારણ દ્વારા જોડાયેલા છે - આનુવંશિક રીતે નિર્ધારિત ઇન્સ્યુલિન પ્રતિકાર.
પ્રકાર 1 ડાયાબિટીસ સાથે, અન્ય autoટોઇમ્યુન પેથોલોજીઝ સહવર્તી રોગોથી સામાન્ય છે. ઉદાહરણ તરીકે, પુરુષોને ક્રોનિક autoટોઇમ્યુન થાઇરોઇડિસ, ગ્રેવ્સ ડિસીઝ, પાંડુરોગ, રુમેટોઇડ સંધિવા, વગેરેનું નિદાન થઈ શકે છે.
કાર્બોહાઇડ્રેટ ચયાપચયનું ઉલ્લંઘન હંમેશા ચેપી રોગોના પ્રતિકારને અસર કરે છે. ડાયાબિટીઝના પરિણામોમાંનું એક વાયરલ, બેક્ટેરિયલ, ફંગલ બળતરાનું જોખમ છે. ક્ષય રોગ પ્રત્યે પ્રતિકારમાં ઘટાડો એ ખાસ કરીને ખતરનાક છે.
દર્દીઓમાં ડાયાબિટીઝની કયા પ્રકારની ગૂંચવણો .ભી થાય છે
ડાયાબિટીઝના પરિણામો આ રોગના લક્ષ્યોના મુખ્ય અવયવોના નુકસાનને કારણે થાય છે: કિડની, આંખો, રુધિરવાહિનીઓ, ચેતા.
આ કિડનીના પેરેંચાઇમા અને રક્ત વાહિનીઓનું જખમ છે. કિડનીનું મુખ્ય કાર્ય, એટલે કે મેટાબોલિક ઉત્પાદનોને દૂર કરવું, ઘટાડવામાં આવે છે. રેનલ નિષ્ફળતા થાય છે. તે જ સમયે, ઘણા નાઇટ્રોજનયુક્ત પાયા લોહીમાં રહે છે. સડો ઉત્પાદનો દ્વારા શરીરના નશોનો વિકાસ થાય છે. ડાયાબિટીઝના ગંભીર કિસ્સાઓમાં, કિડની સંપૂર્ણ રીતે કામ કરવાનું બંધ કરે છે અને પેશાબને બહાર કા .ે છે. આવા દર્દીઓને હેમોડાયલિસીસ દ્વારા સતત રક્ત શુદ્ધિકરણની જરૂર હોય છે. આ સ્થિતિમાં, પરિસ્થિતિને ધરમૂળથી સુધારવાનો એકમાત્ર રસ્તો દાતા કિડની ટ્રાન્સપ્લાન્ટ છે.
તે પેરિફેરલ ચેતા, એટલે કે હાથ, પગ અને આંગળીઓની ચેતાને નુકસાનને કારણે થાય છે. પ્રારંભિક તબક્કે, દર્દી સતત નિષ્ક્રિયતા આવે છે, ઠંડક આપે છે, કળતર અનુભવે છે. ભવિષ્યમાં, ઠંડી અને પીડા પ્રત્યે હાથપગની સંવેદનશીલતા ગુમાવી છે. દર્દીઓમાં ઘણાં ઘર્ષણ, સ્ક્રેચિસ, ઇજાઓ હોય છે જેને તેઓ અનુભવતા નથી અને તેથી તેઓ તબીબી સહાય લેતા નથી. ડાયાબિટીસના પગમાં ગંભીર ગૂંચવણ આવે છે. તે બિન-હીલિંગ અલ્સર અને અંગના ગેંગ્રેનના દેખાવ દ્વારા પ્રગટ થાય છે. જો સારવાર ન કરવામાં આવે તો, દર્દીને અંગવિચ્છેદનનો સામનો કરવો પડી શકે છે.
આ રેટિનાના જહાજોનું જખમ છે. તે દ્રષ્ટિની ક્ષતિ, આંખના થાક, અસ્પષ્ટતાથી પ્રારંભ થાય છે. ભવિષ્યમાં, રેટિના ટુકડી વિકસી શકે છે, જે સંપૂર્ણ અંધત્વ તરફ દોરી શકે છે.
આ કોઈપણ કેલિબર, અને રુધિરકેશિકાઓ, અને કેન્દ્રીય વાહિનીઓના વાહનોનો પરાજય છે. તેમની અભેદ્યતા ઘટે છે, તેઓ બરડ થઈ જાય છે. આને કારણે, થ્રોમ્બોસિસ અથવા વેસ્ક્યુલર રક્તસ્રાવ જેવી ગૂંચવણો ઘણીવાર થાય છે.
ડાયાબિટીઝની અસરો ધીરે ધીરે વિકસે છે. દરેક દર્દીને તેમના વિશે જાણવું જોઈએ અને સમયસર પ્રોફીલેક્સીસ હાથ ધરવા જોઈએ. કેવી રીતે બરાબર, તે તેના ડ doctorક્ટર પાસેથી એન્ડોક્રિનોલોજિસ્ટ અથવા સ્કૂલ ડાયાબિટીઝથી શોધી શકે છે.
ડાયાબિટીઝ મેલીટસ: પ્રકાર 1 અને પ્રકાર 2 રોગોના પરિણામો અને જટિલતાઓને
ડાયાબિટીઝ મેલીટસ એ એક રોગ છે જે મેટાબોલિક પ્રક્રિયાઓના ઉલ્લંઘનના આધારે છે.
આ રોગ પોતે જીવલેણ સંકટનું પ્રતિનિધિત્વ કરતું નથી, જો કે, રોગના લક્ષણો માટે લાંબી અવગણના કરવાથી ગંભીર પરિણામો તરફ દોરી જાય છે જે જીવનની ગુણવત્તાને વધુ ખરાબ કરે છે.
સ્ત્રીઓ અને પુરુષોમાં ડાયાબિટીસ:
- વ્યક્તિની કાર્ય કરવાની ક્ષમતાને નકારાત્મક અસર કરે છે, તેને મર્યાદિત કરીને,
- સામાન્ય રીતે જીવનશૈલીને સમાયોજિત કરે છે,
- પર્યટન અને રમતગમતના ડાયાબિટીસની શક્યતાઓને મર્યાદિત કરે છે,
- માનસિક સ્થિતિના બગાડમાં ફાળો આપે છે,
- જાતીય ક્ષેત્રને અસર કરે છે,
- ઘણા અંતમાં ગૂંચવણોમાં ફાળો આપે છે,
- વિવિધ પ્રકારના સહજ રોગો થવાનું જોખમ વધારે છે.
એક નિયમ મુજબ, રોગના કોર્સના દસથી પંદર વર્ષ પછી ડાયાબિટીઝની ગૂંચવણો થાય છે. આ શરીરમાં ગ્લુકોઝમાં વધારો થવાને કારણે છે. શરૂઆતમાં, આ રોગ નાના વાહિનીઓને અસર કરે છે, એટલે કે, રુધિરકેશિકાઓ જે પગની ચામડી, આંખની કીકીની સપાટી અને કિડની ફિલ્ટર્સમાં પ્રવેશ કરે છે. તદુપરાંત, વિકાસ માટેનાં કારણો મહત્વપૂર્ણ નથી.
ડાયાબિટીઝ સાથે, વ્યક્તિનું દૈનિક જીવન નોંધપાત્ર ફેરફારોમાંથી પસાર થાય છે. તે સ્પષ્ટ રીતે વ્યવસ્થિત, શાંત અને માપવા જોઈએ. ડાયાબિટીસને વ્યવહારીક રીતે સ્વયંભૂ કામ કરવાની કોઈ તક નથી.
દર્દીએ દિવસની નિયત પદ્ધતિનું પાલન કરવું જોઈએ. પોષણનો મુખ્ય નિયમ એ છે કે ભોજન નિયમિત અને અપૂર્ણાંક હોવું જોઈએ. આ ઉપરાંત, ડાયાબિટીઝે નિયમિતપણે બ્લડ સુગરના વધઘટનું નિરીક્ષણ કરવું જોઈએ, જેના માટે ગ્લુકોમીટરનો ઉપયોગ કરી શકાય છે. ઘરના ઉપયોગ માટે, દર્દીને ટોનોમીટર અને ફ્લોર ભીંગડા ખરીદવાની પણ જરૂર પડશે.
જ્યારે ડાયાબિટીસનું નિદાન થાય છે, ત્યારે વ્યક્તિ નોંધણી કરાવે છે. તેથી, દર વર્ષે તેની વાર્ષિક પરીક્ષા કરવી પડશે. Examinationંડાણપૂર્વકની પરીક્ષામાં ન્યુરોલોજીસ્ટ, ઓપ્ટોમેટ્રીસ્ટ અને સાંકડી યોજનાના અન્ય નિષ્ણાતો, ઇલેક્ટ્રોગ્રાફી, પેશાબ અને રક્ત પરીક્ષણો, ફ્લોરોગ્રાફીના સલાહકારોનો સમાવેશ થાય છે.
આ ઉપરાંત, ડાયાબિટીઝે માસિક ડ aક્ટર અથવા એન્ડોક્રિનોલોજિસ્ટની સલાહ લેવી જોઈએ. એનામેનેસિસ એકત્રિત કર્યા પછી અને અભ્યાસ હાથ ધર્યા પછી, ઉપસ્થિત ચિકિત્સક યોગ્ય ફેરફારો સૂચવે છે અથવા કરે છે.
ઉપરાંત, દર્દીને તેની પોતાની જીવનશૈલી વ્યવસ્થિત કરવી પડશે. એક મહત્વપૂર્ણ પરિબળ એ સારી આરામની જરૂરિયાત છે, જે ઓછામાં ઓછા છથી આઠ કલાક ચાલવી જોઈએ. તેથી, ડાયાબિટીસ સાથેના કાર્યને દર્દીની જૈવિક લય માટે યોગ્ય પસંદ કરવું જોઈએ, એટલે કે, બાર-કલાકની પાળી, તેમજ રાત્રિની પાળીને બાકાત રાખવી શ્રેષ્ઠ છે.
આવી કાર્યકારી પરિસ્થિતિઓ બિન-શારીરિક સંજોગોની કેટેગરીની છે જે યોગ્ય પોષણમાં દખલ કરે છે, તેમજ હાયપરટેન્શનના વિકાસના જોખમમાં ફાળો આપે છે. આ ઉપરાંત, તેઓ શરીરની પ્રતિરક્ષા સંરક્ષણ ઘટાડવામાં પણ સક્ષમ છે.
ડાયાબિટીસને પણ મધ્યમ કસરત કરવી જોઈએ. તે જ સમયે, તાલીમ નિયમિત જેટલી તીવ્ર હોવી જોઈએ નહીં. ફિઝિયોથેરાપી કસરતો દરરોજ અથવા દરેક બીજા દિવસે થવી જ જોઇએ. 20 થી 60 મિનિટ સુધી ચાલેલી તાલીમ માપવી જોઈએ, તેથી તે મધ્યમ ગતિએ હાથ ધરવામાં આવે છે.
પૂલ, એરોબિક્સ, વ walkingકિંગ, તેમજ કસરતોના ખાસ ડિઝાઇન કરેલા સમૂહમાં શ્રેષ્ઠ વિકલ્પ છે. આ ઉપરાંત, ડાયાબિટીઝે ખરાબ ટેવોને સંપૂર્ણપણે છોડી દેવી જોઈએ. દુર્લભ આલ્કોહોલ સ્વીકાર્ય છે, પરંતુ ધૂમ્રપાનનો સંપૂર્ણ ઇનકાર કરવો જોઈએ.
નિકોટિન માત્ર રોગપ્રતિકારક શક્તિનો નાશ કરે છે, પરંતુ ખાંડની માત્રામાં પણ વધારો કરે છે.
ડાયાબિટીઝના પરિણામો આ રોગથી પીડિત તમામ દર્દીઓમાં થાય છે. દુર્ભાગ્યે, આ રોગ પ્રગતિ તરફ વળે છે. જો કોઈ વ્યક્તિ ડrupક્ટરની બધી ભલામણોનું અસ્પષ્ટપણે પાલન કરે છે, બ્રેડ એકમોની ગણતરી કરે છે અને કાળજીપૂર્વક ઇન્સ્યુલિનની માત્રામાં પ્રવેશ કરે છે, એક પણ ગુમ કર્યા વિના, ગ્લુકોમીટરથી બ્લડ સુગર લેવલને નિયંત્રિત કરે છે અને લક્ષ્ય ગ્લુકોઝ મૂલ્યો પ્રાપ્ત કરે છે (3..3--5..5 એમએમઓએલ / એલ) - જેટલું જલ્દીથી અથવા વહેલામાં તેને ડાયાબિટીઝની મુશ્કેલીઓ અથવા પરિણામો હશે. આ પ્રકાર 1 ડાયાબિટીસવાળા દર્દીઓ માટે ખાસ કરીને સાચું છે, જે ભાગ્યે જ 50 વર્ષ સુધી જીવે છે.
પ્રકાર 2 ડાયાબિટીઝ મેલીટસ ઓછા જીવલેણ કોર્સ ધરાવે છે, જો કે, આ પ્રકારના ડાયાબિટીસવાળા દર્દીઓ સામાન્ય રીતે અન્ય રોગોનો સમૂહ હોય છે - જાડાપણું, કોરોનરી હ્રદય રોગ, હાયપરટેન્શન, રેનલ નિષ્ફળતા. તેથી, રોગની શરૂઆતથી ઘણા વર્ષો પછી ડાયાબિટીઝની ગૂંચવણો પણ .ભી થાય છે.