ડાયાબિટીઝ મેલીટસ
"ટાઇપ 1 ડાયાબિટીઝમાં મૃત્યુનાં મુખ્ય કારણોમાંનું એક છે ડાયાબિટીક કેટોએસિડોસિસ. આલ્ફા એન્ડો ચેરિટી પ્રોગ્રામના ભાગ રૂપે હાથ ધરવામાં આવેલા એક અભ્યાસ મુજબ, રશિયન પ્રદેશોમાં અડધાથી વધુ બાળકોને નિદાન કરવામાં આવે ત્યારે કેટોએસિડોસિસ હોવાનું નિદાન થાય છે. કેટોએસિડોસિસ એ જીવલેણ સ્થિતિ છે જ્યારે, જ્યારે ઇન્સ્યુલિનના અભાવને લીધે, લોહીમાં ખાંડનું પ્રમાણ જ વધતું નથી, પરંતુ કીટોન સંસ્થાઓ પણ, બીજા શબ્દોમાં, એસિટોન કહે છે, "અલ્ફા-ચેરિટી પ્રોગ્રામના એમડી, અન્ના કરપુષ્કીના કહે છે. એન્ડો. "
- Ur પેશાબનું પ્રમાણ વધે છે, તે પાણી જેટલું રંગહીન અને ખાંડની હાજરીને લીધે સ્ટીકી થઈ જાય છે,
- • એક તીવ્ર તરસ છે,
- Et ભૂખમાં વધારો થવા છતાં, બાળકનું વજન ઓછું થઈ ગયું છે,
- • ઝડપી થાક,
- Attention ધ્યાનની અવધિમાં ઘટાડો,
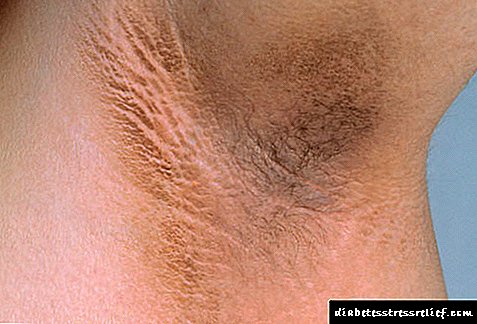
- Ching ખંજવાળ અથવા શુષ્ક ત્વચા,
- Ause ઉબકા અને vલટી.
હનીમૂન ડાયાબિટીસ
પ્રકાર 1 ડાયાબિટીઝ એ તેની જાતનો એક અનોખો રોગ છે. આહારની મર્યાદા અને આજીવન દવાઓ સાથે સંકળાયેલી ઘણી લાંબી બિમારીઓ છે. ડાયાબિટીઝ વચ્ચેનો તફાવત એ હકીકતમાં રહેલો છે કે વ્યક્તિ માનક દર્દીની વર્તણૂકની સામાન્ય સીમાઓથી ઘણી આગળ જાય છે: ફક્ત તબીબી પ્રિસ્ક્રિપ્શનોનું પાલન કરવું પૂરતું નથી, તમારે તમારા શરીરની આખી સિસ્ટમને સ્વતંત્ર રીતે કેવી રીતે સંચાલિત કરવી તે શીખવાની જરૂર છે. ડ doctorક્ટર, અલબત્ત, નિર્વિવાદ સત્તા અને મુખ્ય નિષ્ણાત રહે છે, પરંતુ કામ અને જવાબદારીનો મોટો ભાગ દર્દીના હાથમાં કેન્દ્રિત કરવામાં આવશે. ડાયાબિટીઝનો ઇલાજ થઈ શકતો નથી, પરંતુ સફળતાપૂર્વક નિયંત્રિત કરી શકાય છે.
દર્દીઓના ફાયદા માટે, ટેકનોલોજીઓ કાર્ય કરે છે - આધુનિક મોનિટરિંગ સિસ્ટમ્સ (જ્યારે મીટરથી ડેટા મોબાઇલ ઉપકરણમાં સંક્રમિત થાય છે), પમ્પ્સ - ઇન્સ્યુલિનના સ્વચાલિત વહીવટ માટેના ઉપકરણો, જેની માહિતી ટેલિમીડિસિનના વિકાસ દ્વારા ડ doctorક્ટરને ટ્રાન્સમિટ કરી શકાય છે. આંકડા મુજબ, આપણા દેશમાં પમ્પ થેરેપી પર બિમાર બાળકો અને કિશોરોની સંખ્યા લગભગ 9 હજાર લોકો છે. રશિયામાં, હાઇ-ટેક મેડિકલ કેર પ્રોગ્રામ હેઠળના ફેડરલ બજેટના ખર્ચે અને પ્રાદેશિક બજેટના ખર્ચે, પમ્પ્સ મફતમાં સ્થાપિત થાય છે.
માનસિક સપોર્ટ
"રશિયાના 20 પ્રદેશોમાં ડાયાબિટીસના કામવાળા દર્દીઓ સાથે વાર્તાલાપ કરવા માટે તાલીમ પામેલા માનસશાસ્ત્રીઓ. ઉદાહરણ તરીકે, શહેરના મનોવૈજ્ andાનિક અને શિક્ષણ શાસ્ત્ર કેન્દ્રની સંસ્થાઓમાં મોસ્કોના દરેક જિલ્લામાં એવા વ્યાવસાયિક મનોવૈજ્ologistsાનિકો છે જે પરિવારોને મદદ કરવા તૈયાર હોય તેવા બાળકોમાં ડાયાબિટીઝની સારવારમાં જાણકાર હોય છે. નિદાન કરવામાં, હતાશાને દૂર કરવા, મૂડ અને આત્મવિશ્વાસમાં સુધારો કરવો એ નોંધવું મહત્વપૂર્ણ છે કે આ સહાય પરિવાર માટે તદ્દન મફત છે, તેમજ તબીબી સંભાળ, "અન્નાએ જણાવ્યું હતું. arpushkina, એમડી આલ્ફા એન્ડો ચેરીટી પ્રોગ્રામના વડા.
ભવિષ્ય વિશે
"હું પ્રબોધક નથી, પરંતુ બે દિશાઓ આશાસ્પદ છે - એક ક્લોઝ-સાયકલ પંપ બનાવવો જે સ્વાદુપિંડનું તકનીકી એનાલોગ બની શકે છે, અને સ્ટેમ સેલ્સ જે ઇન્સ્યુલિનનું સંશ્લેષણ કરવાનું શરૂ કરી શકે છે. મને લાગે છે કે ડાયાબિટીઝમાં એક પ્રગતિ આગામી 10 વર્ષમાં થશે," કહે છે. જોસેફ વુલ્ફસ્ડોર્ફ, બોસ્ટન ચિલ્ડ્રન્સ મેડિકલ સેન્ટરના એન્ડોક્રિનોલોજીના હેડ, હાર્વર્ડ યુનિવર્સિટીના પેડિયાટ્રિક્સના પ્રોફેસર.
સ્વાદુપિંડની ભૂમિકા
સ્વાદુપિંડ ખોરાકને પચાવવામાં મદદ કરે છે, સ્ત્રાવ કરેલા ઉત્સેચકોના આભાર, અને ઇન્સ્યુલિન ઉત્પન્ન કરે છે જેથી શરીરના કોષો તેમના energyર્જાના મુખ્ય સ્રોત - ગ્લુકોઝનો યોગ્ય રીતે ઉપયોગ કરી શકે.
પ્રકાર 1 ડાયાબિટીસમાં, ઇન્સ્યુલિન ઉત્પન્ન કરનારા સ્વાદુપિંડના બીટા કોષોને અસર થાય છે. અને આખરે, લોખંડ આ મહત્વપૂર્ણ હોર્મોન ઉત્પન્ન કરવાની ક્ષમતા ગુમાવે છે.
પ્રકાર 2 ડાયાબિટીસમાં, સ્વાદુપિંડ હજી પણ કેટલાક ઇન્સ્યુલિન ઉત્પન્ન કરી શકે છે, પરંતુ શરીર યોગ્ય રીતે કાર્ય કરે તે માટે તે પૂરતું નથી.
લોહીમાં શર્કરાના સ્તરને સુરક્ષિત મર્યાદામાં જાળવવા માટે ઇન્સ્યુલિનની યોગ્ય માત્રા ખૂબ જ મહત્વપૂર્ણ છે.
ડાયાબિટીઝ એ લાંબી કોર્સ અને તમામ પ્રકારના ચયાપચયના ઉલ્લંઘન દ્વારા વર્ગીકૃત થયેલ છે: કાર્બોહાઇડ્રેટ, ચરબી, પ્રોટીન, ખનિજ અને પાણી-મીઠું. ડાયાબિટીઝના આશરે 20% દર્દીઓમાં કિડની નિષ્ફળતાનો વિકાસ થાય છે.
કૃત્રિમ સ્વાદુપિંડનું
જૂન 2017 સુધી, ત્યાં અદ્યતન ઉપકરણો છે, ઉદાહરણ તરીકે, કૃત્રિમ સ્વાદુપિંડ (ઇન્સ્યુલિન પંપ અને બ્લડ સુગર માટે સતત દેખરેખ પ્રણાલીનું સંયોજન), જે પ્રકાર 1 ડાયાબિટીસવાળા લોકોની સ્થિતિને સંચાલિત કરવામાં અને તેમના જીવનને સરળ બનાવવામાં મદદ કરે છે. આ ડિવાઇસ આપમેળે તમારી બ્લડ સુગરને તપાસે છે અને જરૂરી હોય ત્યારે ઇન્સ્યુલિનનો યોગ્ય જથ્થો બહાર પાડે છે. ડિવાઇસ સ્માર્ટફોન અથવા ટેબ્લેટ સાથે જોડાણમાં કાર્ય કરે છે. આજે, કૃત્રિમ સ્વાદુપિંડનો માત્ર એક પ્રકાર છે, અને તેને "વર્ણસંકર સિસ્ટમ" કહેવામાં આવે છે. તેમાં દર 5 મિનિટમાં ગ્લુકોઝને માપવા માટે શરીર સાથે જોડાયેલ સેન્સરનો સમાવેશ થાય છે, તેમજ એક ઇન્સ્યુલિન પંપ જે આપમેળે પૂર્વ-સ્થાપિત કેથેટર દ્વારા ઇન્સ્યુલિનને ઇન્જેક્શન આપે છે.
સિસ્ટમ હાઇબ્રિડ હોવાથી, તે પૂર્ણપણે સ્વચાલિત નથી. આનો અર્થ એ છે કે દર્દીએ મેન્યુઅલી ઇન્સ્યુલિનના સંચાલિત ડોઝની પુષ્ટિ કરવી આવશ્યક છે. તેથી, 2017 માં, સંશોધનકર્તાઓ સંપૂર્ણ રીતે બંધ ઇન્સ્યુલિન ડિલિવરી સિસ્ટમ્સનો અભ્યાસ કરી રહ્યાં છે તેની ખાતરી કરવા માટે કે હોર્મોનની યોગ્ય માત્રા વપરાશકર્તાની દખલની જરૂરિયાત વિના સંચાલિત થાય છે.
2019: મૃત્યુ પરની મૂડી: યુ.એસ.માં ઇન્સ્યુલિનની કિંમત બમણી થઈ ગઈ
જાન્યુઆરી 2019 ના અંતમાં, બિન-લાભકારી સંસ્થાએ મેડિકલ કોસ્ટના મૂલ્યાંકન માટે એચસીસીઆઈએ એક અહેવાલ પ્રકાશિત કર્યો હતો, જે મુજબ યુનાઇટેડ સ્ટેટ્સમાં ટાઇપ 1 ડાયાબિટીઝની સારવાર માટે ઇન્સ્યુલિનનો ખર્ચ 2012 થી 2016 ના પાંચ વર્ષના ગાળામાં લગભગ બમણો થઈ ગયો છે, જે દવાઓની કિંમતોમાં થયેલા વધારા વિશે વસ્તીના વિરોધને યોગ્ય ઠેરવે છે. .
અહેવાલમાં જણાવ્યા અનુસાર, ૨૦૧૨ માં, પ્રકાર 1 ડાયાબિટીસવાળા સરેરાશ વ્યક્તિએ એક વર્ષમાં સારવાર માટે 8 2,864 ડોલર ખર્ચ કર્યા હતા, જ્યારે વર્ષ ૨૦૧ in માં ઇન્સ્યુલિનનો વાર્ષિક ખર્ચ $ 5,705 થયો હતો. આ આંકડા દર્દી અને તેના વીમાદાતા દ્વારા ચૂકવવામાં આવતી કુલ રકમનું પ્રતિનિધિત્વ કરે છે. દવાઓ, અને પછીથી ચૂકવવામાં આવતી ડિસ્કાઉન્ટને પ્રતિબિંબિત કરતી નથી.

ઇન્સ્યુલિનનો વધતો ખર્ચ કેટલાક દર્દીઓનું પોતાનું સ્વાસ્થ્ય જોખમમાં મૂકવાનું કારણ બની રહ્યું છે. તેઓ મહત્વપૂર્ણ દવાઓનો ઉપયોગ મર્યાદિત કરવાનું શરૂ કરે છે કારણ કે તેઓ ઇન્સ્યુલિનનો ખર્ચ કરી શકતા નથી. દર્દીઓ અને તેમના પરિવારોના સભ્યોએ ઇન્સ્યુલિન ઉત્પાદકોના મુખ્યાલયની બારીની નીચે અનેક વખત વિરોધ નોંધાવ્યો છે.
એચસીસીઆઈના અહેવાલમાં જણાવવામાં આવ્યું છે કે સામાન્ય રીતે ઇન્સ્યુલિનના higherંચા ભાવ અને ઉત્પાદકો દ્વારા વધુ ખર્ચાળ દવાઓ છૂટી થવાના કારણે ખર્ચમાં વધારો થયો છે. એ જ પાંચ વર્ષના સમયગાળા દરમિયાન ઇન્સ્યુલિનનો સરેરાશ દૈનિક ઇન્ટેક માત્ર 3% જેટલો વધ્યો છે, અને નવી દવાઓ વિશેષ લાભ પ્રદાન કરતી નથી અને કુલ વપરાશનો થોડો અંશ બનાવે છે. તે જ સમયે, નવી અને જૂની બંને દવાઓ માટે કિંમતોમાં ફેરફાર થાય છે - તે જ દવાના ખર્ચ વર્ષ 2012 ની તુલનામાં 2016 માં બમણો છે.
ડ્રગ ઉત્પાદકોએ આ હકીકતને ન્યાયી ઠેરવ્યા છે કે તેમને વિમા બજારમાં પ્રવેશવામાં મદદ કરે છે તે નોંધપાત્ર ડિસ્કાઉન્ટની ભરપાઈ કરવા માટે, યુનાઇટેડ સ્ટેટ્સમાં દવાઓના ભાવમાં સમય સમય વધારો કરવાની જરૂર છે. 2017-2018 માં અમેરિકન રાષ્ટ્રપતિ ડોનાલ્ડ ટ્રમ્પ અને કોંગ્રેસના વહીવટીતંત્રના વધતા દબાણ હેઠળ પ્રિસ્ક્રિપ્શન દવાઓના ભાવોમાં વાર્ષિક વધારાને રોકવા માટે મોટા ફાર્માસ્યુટિકલ ઉત્પાદકોએ શરૂઆત કરી દીધી છે.
ડાયાબિટીઝના નિદાન માટે વિશ્વની પ્રથમ સ્વાયત્ત સિસ્ટમ શરૂ કરી
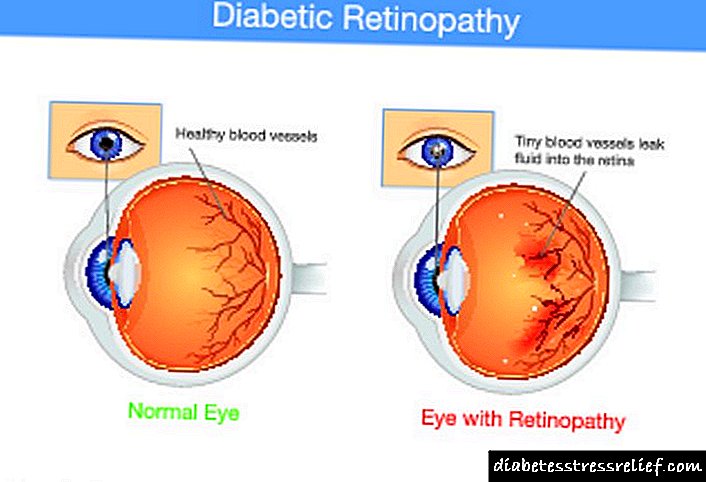
જુલાઈ 2018 માં, યુનાઇટેડ સ્ટેટ્સે ડાઇબિટીક રેટિનોપેથીને શોધવા માટે વિશ્વની પ્રથમ સ્વાયત્ત એઆઈ આધારિત ડાયગ્નોસ્ટિક સિસ્ટમ શરૂ કરી, જે ડાયાબિટીઝ મેલીટસની ગંભીર ગૂંચવણ છે, જે યોગ્ય દેખરેખ અને સારવાર વિના, દ્રષ્ટિનું સંપૂર્ણ નુકસાન કરી શકે છે. સિસ્ટમ ડેવલપર, આઈડીએક્સ કંપનીએ 22 વર્ષથી વધુ ઉંમરના પુખ્તોમાં રેટિનોપેથીનું નિદાન કરવા માટે ભંડોળની છબીઓમાંથી ડાયાબિટીસ મેલીટસ સાથે પોતાનું એલ્ગોરિધમ વિકસાવી છે. આયોવા યુનિવર્સિટી એ ક્લિનિકલ પ્રેક્ટિસમાં ટેકનોલોજીનો પરિચય કરાવતી પ્રથમ યુ.એસ. આરોગ્યસંભાળ સંસ્થા હતી. વધુ વિગતો અહીં.
2017: આગામી 10 વર્ષોમાં 45% રશિયનોને ડાયાબિટીઝ થવાનું જોખમ છે
જિનોટેક મેડિકલ જિનેટિક્સ સેન્ટરના સંશોધનકારોએ 2500 ડીએનએ પરીક્ષણોના પરિણામોનું વિશ્લેષણ કર્યું અને શોધી કા .્યું કે 40% રશિયનો પાસે ટીસીએફ 7 એલ 2 જનીનનું જોખમી સંસ્કરણ છે, જે સીટી જીનોટાઇપ - 2 વખત તેમના ડાયાબિટીસને 1.5 ગણી વધારી દે છે. બીજા%% માં, સમાન જનીનનું જોખમી સંસ્કરણ મળ્યું હતું જે રોગની સંભાવનાને times. times ગણો વધારે છે - ટીટી જીનોટાઇપ. 25 થી વધુના બોડી માસ ઇન્ડેક્સ સાથે સંયોજનમાં, સીટી જીનોટાઇપ ઓછામાં ઓછું 2.5 વખત રોગ થવાની સંભાવના વધારે છે, અને ટીટી જીનોટાઇપ - ઓછામાં ઓછા 4 વખત. આંકડા અનુસાર, 2500 રશિયનોમાંથી અભ્યાસ કર્યો છે, બોડી માસ ઇન્ડેક્સમાં 30% થી વધુ છે. અભ્યાસ માટે, અમે 18 થી 60 વર્ષની વયના પુરુષો અને સ્ત્રીઓના ડીએનએ પરીક્ષણોનાં પરિણામોનો ઉપયોગ કર્યો છે.
આરોગ્ય મંત્રાલયના જણાવ્યા અનુસાર, ટાઇપ -2 ડાયાબિટીઝની ઘટનાનો થ્રેશોલ્ડ ઘટીને 30 વર્ષ થઈ ગયો છે. વર્લ્ડ હેલ્થ ઓર્ગેનાઇઝેશનની આગાહી છે કે 2030 સુધીમાં ડાયાબિટીસ મૃત્યુનું સાતમા મુખ્ય કારણ બનશે. ડબ્લ્યુએચઓ અનુસાર, 2015 માં, રશિયામાં ટાઇપ 2 ડાયાબિટીસના નિદાનવાળા 4.5 મિલિયન દર્દીઓ નોંધાયા હતા, દર વર્ષે આ સંખ્યા 3-5% વધે છે, છેલ્લા 10 વર્ષોમાં દર્દીઓની સંખ્યામાં 2.2 મિલિયન લોકોનો વધારો થયો છે. ડોકટરોને સત્તાવાર આંકડા ખૂબ ઓછા લાગે છે, કારણ કે ઘણા દર્દીઓ મદદ લેતા નથી અથવા ખૂબ મોડા થતા નથી. ફેડરલ સ્ટેટ બજેટરી ઇન્સ્ટિટ્યુશન એન્ડોક્રિનોલોજિકલ રિસર્ચ સેન્ટરની ડાયાબિટીઝ ઇન્સ્ટિટ્યૂટની આગાહી અનુસાર, રશિયામાં ટાઇપ 2 ડાયાબિટીઝનો વાસ્તવિક વ્યાપ સત્તાવાર ડેટા કરતા times- times ગણો વધારે છે, એટલે કે આશરે 10-12 મિલિયન લોકો.
ઇન્સ્ટિટ્યૂટ Diફ ડાયાબિટીસના નિષ્ણાતોના જણાવ્યા મુજબ, આનુવંશિક પરિબળો અને જીવનશૈલીના પરિબળોના યોગદાનનું પ્રમાણ 90% થી 10% છે, પરંતુ પ્રકાર II ડાયાબિટીસના વિકાસની સંભાવના એ રોગની રોકથામ માટેના યોગ્ય અભિગમ સાથે ક્યારેય સમજી શકાતી નથી. નિવારક પગલાં નક્કી કરવા માટે, ગણતરી કરવી જરૂરી છે કે આનુવંશિક જોખમ કેટલું વધ્યું છે અને જીવનશૈલીના પરિબળો તેને કેવી અસર કરે છે. ડાયાબિટીઝના કિસ્સામાં સૌથી મહત્વપૂર્ણ જીવનશૈલી પરિબળ વજન વધારે છે, તેથી વ્યક્તિગત જોખમોની ગણતરી કરવા માટે આનુવંશિક વિશ્લેષણના પરિણામોમાં બોડી માસ ઇન્ડેક્સ (BMI) ઉમેરવું મહત્વપૂર્ણ છે. બોડી માસ ઇન્ડેક્સ શોધવા માટે, વ્યક્તિના વજનને કિલોગ્રામમાં તેની metersંચાઇથી મીટર, ચોરસ, અને પછી પરિણામ દ્વારા વજન વહેંચવું જરૂરી છે. 25-30 ની BMI સાથે ડાયાબિટીઝની સંભાવના 1.6 ગણી વધે છે, જેને દવામાં વધુ વજન માનવામાં આવે છે. -3૦--35 ની બીએમઆઈ સાથે, રોગ થવાની સંભાવના times વખત વધે છે, 35 35- --૦ - with વખત, અને બીએમઆઈ સાથે 40૦ - ११ વખત.
You સમસ્યા તમને કેટલી હદે ચિંતા કરે છે તે નક્કી કરવા માટે ડીએનએ પરીક્ષણની જરૂર છે. આનુવંશિક માર્કર્સની હાજરી જે ડાયાબિટીસ થવાનું જોખમ 1.5 ગણો વધારે છે અને માર્કર્સની હાજરી કે જે તેને 2.5 ગણો વધારે છે, તે જોખમ અને નિવારણના ઉપાયની એક અલગ ડિગ્રી છે જે પ્રયત્નોમાં અલગ છે. અને જો આમાં વધેલી બોડી માસ ઇન્ડેક્સ ઉમેરવામાં આવે છે, તો સંભાવના ઓછામાં ઓછી 1.6 ગણી વધે છે. કોઈએ મોડી રાત્રિભોજન અથવા ડેઝર્ટ પોતાને નકારવા માટે તે પૂરતું હશે, અને કોઈને માટે, નિવારણ એ ગંભીર પગલું હશે જે જીવનની રીતને સંપૂર્ણપણે બદલી નાખશે. આ અભ્યાસનો હેતુ રશિયામાં ડાયાબિટીઝની સમસ્યા અને જીનોમની લાક્ષણિકતાઓના આધારે વ્યક્તિગત નિવારક પગલાઓના વિકાસ તરફ ધ્યાન દોરવાનો છે, જેનોટેક જિનેટેક મેડિકલ અને જિનેટિક સેન્ટરના જનરલ ડિરેક્ટર વાલેરી ઇલિંસ્કીએ ટિપ્પણી કરી છે.
Time માનવીય ડીએનએ સમય જતાં બદલાતા નથી, પરંતુ જે વલણો આપણી જીવનશૈલી પર આધાર રાખે છે. ફાસ્ટ ફૂડ અને ઉચ્ચ ખાંડવાળા ખોરાકના વ્યાપ સાથે, ઓછી શારીરિક પ્રવૃત્તિની વધતી સમસ્યા સાથે, રોગ તરીકે ડાયાબિટીઝની ઉંમર ઓછી થતી જાય છે. પહેલેથી જ, ડોકટરો કહે છે કે અગાઉ 60 વર્ષથી વધુ વયના લોકોમાં તેનું નિદાન થયું હતું, પરંતુ હવે તે વધુને વધુ 30-35 વર્ષના દર્દીઓમાં જોવા મળે છે. જેનોટીક વલણ એ બિનઆરોગ્યપ્રદ જીવનશૈલી દ્વારા વિકસિત થયેલું કારણ છે, 'જેનોટેક મેડિકલ જિનેટિક્સ સેન્ટરના જનરલ પ્રેક્ટિશનર પીએચ.ડી.ના એમ.ડી. મરિના સ્ટેપકોસ્કાયા કહે છે.
ડાયાબિટીઝ એટલે શું?

ડાયાબિટીઝ મેલીટસ (ડીએમ) એ એક લાંબી બિમારી છે જે પેનક્રીઆસ પૂરતા પ્રમાણમાં ઇન્સ્યુલિન પેદા કરતી નથી અથવા જ્યારે શરીર ઉત્પાદિત ઇન્સ્યુલિનનો અસરકારક રીતે ઉપયોગ કરી શકતું નથી ત્યારે વિકસે છે.
ઇન્સ્યુલિન એક હોર્મોન છે જે રક્ત ખાંડને નિયંત્રિત કરે છે. અનિયંત્રિત ડાયાબિટીસનું એકંદર પરિણામ હાઈપરગ્લાયકેમિઆ અથવા લોહીમાં ગ્લુકોઝ (સુગર) નું સ્તર છે, જે સમય જતા શરીરની ઘણી સિસ્ટમોને ગંભીર નુકસાન પહોંચાડે છે.
ડાયાબિટીઝ મેલીટસ હૃદય, રક્ત વાહિનીઓ, આંખો, કિડની અને નર્વસ સિસ્ટમને નુકસાન પહોંચાડે છે. તે જાણીતું છે કે પ્રકાર 2 ડાયાબિટીસનો વિકાસ, એક નિયમ તરીકે, શરીરમાં પરિવર્તન દ્વારા કરવામાં આવે છે, પ્રિડીઆબીટીસ નામની દવાઓમાં.
ડાયાબિટીસના ચિન્હો







વાસ્તવિકતા
ડાયાબિટીઝ મેલીટસ એ એક લાંબી બિમારી છે જે ત્યારે થાય છે જ્યારે સ્વાદુપિંડનું પૂરતું ઇન્સ્યુલિન હોર્મોન ઉત્પન્ન થતું નથી, અથવા જ્યારે શરીર તેની જરૂરીયાતો માટે પેદા કરેલું ઇન્સ્યુલિનનો સંપૂર્ણ ઉપયોગ કરી શકતું નથી.
તે ઇન્સ્યુલિન છે જે લોહીમાં ગ્લુકોઝ (સુગર) નું સામાન્ય સ્તર જાળવે છે. ઇન્સ્યુલિનની ઉણપને કારણે, બ્લડ સુગરનું પ્રમાણ વધે છે, હાયપરગ્લાયકેમિઆ વિકસે છે. જો દવાઓની મદદથી લાંબા સમય સુધી એલિવેટેડ ગ્લુકોઝનું સ્તર સુધારવામાં ન આવે તો, અંધત્વ અથવા રેનલ નિષ્ફળતા સહિત વિવિધ મુશ્કેલીઓ .ભી થાય છે. ડાયાબિટીઝનો દર બીજો દર્દી સમય જતાં મ્યોકાર્ડિયલ ઇન્ફાર્ક્શન અથવા ઇસ્કેમિક સ્ટ્રોકનો વિકાસ કરે છે.
સારા સ્વાસ્થ્ય સાથે, તમે લોહીમાં ગ્લુકોઝનું સ્તર માપી શકતા નથી.