ડાયાબિટીઝ ઇન્સ્યુલિન ઉપચાર પદ્ધતિ
પ્રકાર 1 ડાયાબિટીસ મેલીટસ એ સંપૂર્ણ ઇન્સ્યુલિનની ઉણપ દ્વારા વર્ગીકૃત થયેલ છે, તેથી રોગના તમામ તબક્કે ઇન્સ્યુલિન રિપ્લેસમેન્ટ થેરેપી હાથ ધરવામાં આવે છે. અને તે જ કારણોસર, રોગની શરૂઆતમાં ટાઇપ 1 ડાયાબિટીઝના અસ્થાયી માફીના ટૂંકા ગાળામાં પણ, ખાસ કરીને સલ્ફોનામાઇડ્સ અને, ખાસ કરીને, બિગુઆનાઇડ્સમાં, ટાઇપ કરેલી ખાંડ-ઘટાડતી દવાઓ સાથે પ્રકાર 1 ડાયાબિટીસ મેલિટસની સારવાર, એકદમ બિનસલાહભર્યા છે.
પ્રકાર 1 ડાયાબિટીસ મેલીટસવાળા દર્દીની સારવારનો સિદ્ધાંત એ ઇન્સ્યુલિનનો બાહ્ય વહીવટ છે, જેના વિના હાયપરગ્લાયકેમિક, કેટોસિડોટિક કોમાના વિકાસની ખાતરી આપવામાં આવે છે.
ઉપચારનું લક્ષ્ય માંદગી બાળકો, કિશોરો અને યુવાન લોકોની મુખ્ય ટુકડી હોવાથી નોર્મmગ્લાયકેમિઆ પ્રાપ્ત કરવાનું અને શરીરના સામાન્ય વિકાસ અને વિકાસને સુનિશ્ચિત કરવાનું છે.
જ્યારે પ્રકાર 1 ડાયાબિટીસનું નિદાન સ્થાપિત થાય છે, ત્યારે તાત્કાલિક ઇન્સ્યુલિન ઉપચાર તરત જ શરૂ થવો જોઈએ.
સમયસર શરૂ થયેલ અને સારી રીતે આયોજિત ઇન્સ્યુલિન થેરેપી 75-90% કેસોમાં કામચલાઉ માફી (હનીમૂન) પ્રાપ્ત કરે છે, અને પછી રોગના કોર્સને સ્થિર કરે છે અને ગૂંચવણોના વિકાસમાં વિલંબ કરે છે.
પ્રકાર 1 ડાયાબિટીઝ ઇન્સ્યુલિન ઉપચાર
બહુવિધ ઈન્જેક્શનના શાસનમાં પ્રકાર 1 ડાયાબિટીસ મેલીટસવાળા દર્દીઓ માટે ઇન્સ્યુલિન ઉપચાર હાથ ધરવા સલાહ આપવામાં આવે છે. મલ્ટીપલ ઇન્સ્યુલિન ઇન્જેક્શન માટે વિવિધ વિકલ્પો છે. આમાંના બે વિકલ્પો સૌથી સ્વીકાર્ય છે.
મલ્ટીપલ ઇન્જેક્શન મોડ
1. મુખ્ય ભોજન પહેલાં શોર્ટ-એક્ટિંગ ઇન્સ્યુલિન (Actક્ટ્રidપિડ, હ્યુમુલિન આર, ઇન્સુમેન રેપિડ), મધ્યમ-અભિનયિત ઇન્સ્યુલિન (મોનોર્ટાર્ડ, પ્રોટાફન, હ્યુમુલિન એનપીએચ, ઇન્સુમન બઝલ) નાસ્તા પહેલાં અને સૂવાનો સમય પહેલાં.
2. મુખ્ય ભોજન પહેલાં શોર્ટ-એક્ટિંગ ઇન્સ્યુલિન (એક્ટ્રેપિડ, હ્યુમુલિન આર, ઇન્સુમેન રેપિડ), મધ્યમ સમયગાળાની ઇન્સ્યુલિન (મોનોટાર્ડ, પ્રોટાફન, હ્યુમુલિન એનપીએચ, ઇન્સુમન બઝાલ) સૂવાના સમય પહેલાં.
ટૂંકા અભિનયવાળા ઇન્સ્યુલિનની દૈનિક માત્રા નીચે પ્રમાણે વિતરિત કરવામાં આવે છે: 40% નાસ્તા પહેલાં, 30% બપોરના ભોજન પહેલાં અને 30% રાત્રિભોજન પહેલાં આપવામાં આવે છે. ઉપવાસ ગ્લાયસીમિયા (00.૦૦) ના નિયંત્રણમાં, સૂવાનો સમય પહેલાં સંચાલિત લાંબા-અભિનયિત ઇન્સ્યુલિન (એસડીઆઈ) ની માત્રાને સમાયોજિત કરવી જોઈએ, અને નાસ્તા પહેલાં સંચાલિત એસડીઆઈની માત્રા લંચ (13.00) પહેલાં ગ્લાયસીમિયા સ્તર અનુસાર ગોઠવવામાં આવે છે. શોર્ટ-એક્ટિંગ ઇન્સ્યુલિન (આઇસીડી) ની માત્રા પોસ્ટપ્રાન્ડિયલ ગ્લાયસીમિયાના નિયંત્રણ હેઠળ ગોઠવવામાં આવે છે.
ડાયાબિટીસ માટે ઇન્સ્યુલિન
હાલમાં, માંસ, ડુક્કરનું માંસ અને માનવીય ઇન્સ્યુલિન તૈયારીઓનું નિર્માણ કરવામાં આવી રહ્યું છે, પ્રથમ એક એમિનો એસિડ દ્વારા ત્રણ માણસોથી અલગ છે, બીજો એક પછી એક, અને તેથી એન્ટિબોડીઝની રચના દર બીજા કરતા વધારે છે.
ઇન્સ્યુલિનની તૈયારીની પુનરાવર્તિત સ્ફટિકીકરણ અને ક્રોમેટોગ્રાફી દ્વારા કહેવાતા "મોનોપિક" ઇન્સ્યુલિન ઉત્પન્ન થાય છે, જેમાં પ્રોટીન અશુદ્ધિઓ હોવા છતાં, ઇન્સ્યુલિન પરમાણુના રાસાયણિક ફેરફારોના સ્વરૂપમાં અશુદ્ધિઓ શામેલ છે - મોનો-ડેસામિડો ઇન્સ્યુલિન, મોનો-આર્જિનિન ઇન્સ્યુલિન, વગેરે. એસિડિક વાતાવરણ છે, જે ઇન્સ્યુલિનની તૈયારીમાં પ્રતિકૂળ સ્થાનિક પ્રતિક્રિયાઓના વિકાસમાં ફાળો આપે છે.
આયન-એક્સચેંજ ક્રોમેટોગ્રાફીનો ઉપયોગ કરીને આવી તૈયારીની અતિરિક્ત શુદ્ધિકરણ આ અશુદ્ધિઓને દૂર કરે છે અને કહેવાતા "મોનોકોમ્પોનન્ટ" ઇન્સ્યુલિન મેળવે છે, જેમાં ફક્ત ઇન્સ્યુલિન શામેલ હોય છે અને, નિયમ પ્રમાણે, તટસ્થ પી.એચ. માનવીય ઇન્સ્યુલિનની બધી તૈયારીઓ એકવિધ છે.
હાલમાં, આનુવંશિક ઇજનેરી અને અર્ધ-કૃત્રિમ રીતે ગૌમાંસ, ડુક્કરનું માંસ અને માનવીય ઇન્સ્યુલિન ઉત્પન્ન કરી શકાય છે.
ઇન્સ્યુલિન તૈયારીઓ તેમની ક્રિયાના સમયગાળાને આધારે 3 જૂથોમાં વહેંચવામાં આવે છે:
1. ટૂંકા અભિનય (સરળ, દ્રાવ્ય, સામાન્ય, અર્ધવિરામ) - 4-6 કલાકની અવધિ સાથે ઇન્સ્યુલિન.
2. (મધ્યવર્તી) ક્રિયા (ટેપ, એનપીએચ) ની સરેરાશ અવધિ - 10-18 કલાક સુધી.
3. 24-6 કલાકની અવધિ સાથે, લાંબા ગાળાની ક્રિયા (અલ્ટ્રા ટેપ)
ઇન્સ્યુલિન સિરીંજ સાથેના વહીવટ માટેની ઇન્સ્યુલિનની તૈયારી 1 મિલીમાં 40 પીઆઈસીઇએસની સાંદ્રતામાં શીશીઓમાં સમાયેલ છે, અને ઇન્સ્યુલિન પેન સાથેના વહીવટ માટે, 1 મિલી (નોવોરાપિડ-પેનફિલ) માં 100 પીસિસની સાંદ્રતામાં કહેવાતા કાર્ટ્રેજપેનફિલમાં.
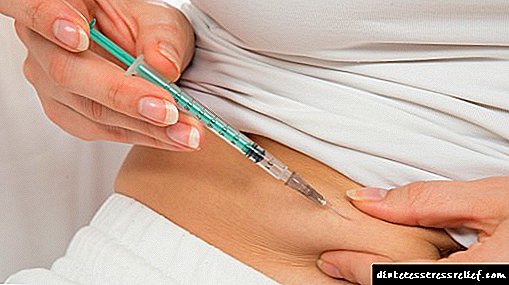
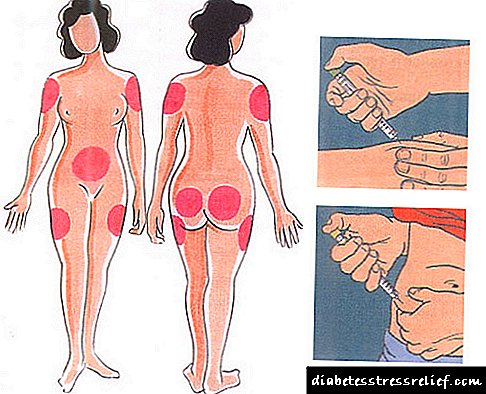
ઇન્સ્યુલિનના ઇન્જેક્શન સામાન્ય રીતે સબક્યુટેનીયસ ચરબીમાં વિશેષ ઇન્સ્યુલિન સિરીંજથી બનાવવામાં આવે છે. ઇન્સ્યુલિનના સ્વ-વહીવટ માટે સૂચવેલ સ્થાનો એ પેટ, જાંઘ, નિતંબ અને આગળનો ભાગ છે.
પ્રકાર 1 ડાયાબિટીઝમાં ઇન્સ્યુલિનની સરેરાશ દૈનિક માત્રા 0.4–0.9 યુ / કિગ્રા શરીરનું વજન છે.
જ્યારે ડોઝ વધારે હોય ત્યારે, આ સામાન્ય રીતે ઇન્સ્યુલિન પ્રતિકાર સૂચવે છે, પરંતુ વધુ વખત ઇન્સ્યુલિનનો વધુ પડતો ડોઝ. ડાયાબિટીસ મેલિટસની અપૂર્ણ ક્ષતિના સમયગાળા દરમિયાન ઓછી જરૂરિયાત જોવા મળે છે.
વિનિમય વળતરની સ્થિતિમાં, ઇન્સ્યુલિનના 1 એકમ ક્રિયાની ટોચ પર ગ્લાયસીમિયાને લગભગ 1.5-2 એમએમઓએલ / એલ દ્વારા ઘટાડે છે, અને એક બ્રેડ યુનિટ (XE) (કાર્બોહાઇડ્રેટનું 12 ગ્રામ) તેને લગભગ 3 એમએમઓએલ / એલ દ્વારા વધારે છે.
પ્રકાર 1 ડાયાબિટીઝ માટે ઇન્સ્યુલિન થેરેપી યોજનાઓ
હાલમાં, ક્લિનિકલ પ્રેક્ટિસમાં, પ્રકાર 1 ડાયાબિટીસ મેલિટસની ઇન્સ્યુલિન ઉપચારની 2 મુખ્ય યોજનાઓ વપરાય છે:
1. "પરંપરાગત" ઇન્સ્યુલિન ઉપચારજ્યારે મધ્યવર્તી અભિનય ઇન્સ્યુલિન સાથે દિવસમાં બે વાર શોર્ટ-એક્ટિંગ ઇન્સ્યુલિન નાખવામાં આવે છે.
"પરંપરાગત" ઇન્સ્યુલિન થેરેપીમાં, ઇન્સ્યુલિન ભોજન પહેલાં 0.5 કલાક પહેલાં, નાસ્તામાં અને રાત્રિભોજન પહેલાં (આ ભોજન વચ્ચેનું અંતરાલ લગભગ 12 કલાક હોવું જોઈએ) સાથે આપવામાં આવે છે, જેમાં દરરોજ 60-70% ડોઝ આપવામાં આવે છે અને સાંજે 30-40%. લાંબી દવાઓની સારવારની અસરકારકતા વધે છે જ્યારે સરળ ઇન્સ્યુલિન તે જ સમયે આપવામાં આવે છે, જે નાસ્તા અને રાત્રિભોજન પછી ગ્લાયસેમિયામાં નોંધપાત્ર વધારો અટકાવે છે.
સંખ્યાબંધ દર્દીઓમાં, દિવસ દરમિયાન ટ્રીપલ ઇન્સ્યુલિન એડમિનિસ્ટ્રેશનની રીત સૌથી અસરકારક છે: સવારના નાસ્તામાં આઈ.પી.ડી. સાથે સૂચવવામાં આવે છે, અને રાત્રિભોજન (18-29 કલાકે) પહેલાં અને આઈ.સી.ડી. વહન કરવામાં આવે છે, સૂવાનો સમય પહેલાં, બીજો. દિવસમાં એકવાર એસ.પી.ડી.
ઇન્સ્યુલિન તૈયારીઓના મિશ્રણો (મિશ્રણ) પરંપરાગત ઇન્સ્યુલિન ઉપચાર માટે અનુકૂળ છે, કારણ કે તેમાં શોર્ટ-એક્ટિંગ ઇન્સ્યુલિન અને એનપીએચનું તૈયાર મિશ્રણ હોય છે, જે સવારના નાસ્તામાં અને રાત્રિભોજન પહેલાં એક દિવસમાં 2 વખત સિરીંજથી ઇન્જેક્ટ કરવામાં આવે છે.
લાક્ષણિક રીતે, આ પ્રકારના of પ્રકારનાં મિશ્રણો છે જેમાં અનુક્રમે 10, 20, 30, અથવા 40% સરળ ઇન્સ્યુલિન હોય છે (ઉદાહરણ તરીકે, હ્યુમલિન્સ એમ 1, એમ 2, એમ 3 અથવા એમ 4, અનુક્રમે) આઇપીડી (આઇસોફન) ના મિશ્રણમાં.
આ ઇન્સ્યુલિનની તૈયારીની ફાર્માકોકેનેટિક લાક્ષણિકતાઓ એક તરફ, સરળ ઇન્સ્યુલિન દ્વારા નક્કી કરવામાં આવે છે - આ દવાઓ વહીવટ પછી 30 મિનિટ પછી કાર્ય કરવાનું શરૂ કરે છે, અને બીજી બાજુ, ઇન્સ્યુલિન વહીવટ પછી 2 થી 8 કલાક સમય સુધી ખેંચાયેલી, લાંબા ગાળાના ઇન્સ્યુલિન દ્વારા, ક્રિયાની ટોચ પ્રદાન કરે છે. , ક્રિયાનો સમયગાળો (12-16 કલાક) ફક્ત લાંબા સમય સુધી ઇન્સ્યુલિન નક્કી કરે છે.
પરંપરાગત ઇન્સ્યુલિન ઉપચારનો મુખ્ય ગેરલાભ એ સ્થિર આહાર અને શારીરિક પ્રવૃત્તિના કડક પાલનની જરૂર છે. આ સંજોગો એ મુખ્ય કારણોમાંનું એક છે કેમ કે તાજેતરના વર્ષોમાં ડાયાબિટીઝના ઘણા દર્દીઓએ સઘન ઇન્સ્યુલિન ઉપચાર પર સ્વિચ કરવાનું પસંદ કર્યું છે, જે દર્દીનું જીવન ઓછું નિયમન કરે છે, જે તેની ગુણવત્તામાં સુધારો કરે છે.
2. સઘન ઇન્સ્યુલિન ઉપચાર:
દિવસમાં બે વાર મધ્યવર્તી અભિનય ઇન્સ્યુલિનની રજૂઆત ટૂંકા અભિનયવાળા ઇન્સ્યુલિન દ્વારા પૂરક છે, સામાન્ય રીતે 3 મુખ્ય ભોજન પહેલાં આપવામાં આવે છે,
Bas "બેસલ-બોલસ" ની વિભાવના - ભોજન પહેલાં સરળ ઇન્સ્યુલિનનો વારંવાર વહીવટ ("બોલોસ"), સાંજના કલાકોમાં ઇન્જેકટ લાંબા-અભિનયિત ઇન્સ્યુલિનની પૃષ્ઠભૂમિ સામે કરવામાં આવે છે ("મૂળભૂત").
સઘન ઉપચારમાં ઇન્સ્યુલિન ડિસ્પેન્સર (પોમ્પો) ની સારવાર પણ શામેલ છે - એક ઉપકરણ જે આપમેળે ઇન્સ્યુલિન સબક્યુટેનીયસ ચરબીમાં પહોંચાડે છે. ઇન્સ્યુલિન પંપ એકમાત્ર ડિવાઇસ છે જે પૂર્વ-પ્રોગ્રામ કરેલ મૂલ્યો અનુસાર નાના ડોઝમાં ઇન્સ્યુલિનનું સતત, રાઉન્ડ-ધ-ક્લોક સબક્યુટેનિયસ એડમિનિસ્ટ્રેશન પ્રદાન કરે છે.
"કૃત્રિમ સ્વાદુપિંડ" નામના સાધનસામગ્રીના સંકુલ પર કામ ચાલી રહ્યું છે. જ્યારે ઇન્સ્યુલિન પંપને સતત રક્ત ખાંડ (જેમ કે સતત પહેરતા ગ્લુકોમીટર) ને માપે છે તે ઉપકરણ સાથે એકીકૃત કરતી વખતે, ઇન્સ્યુલિન ગ્લુકોમીટર દ્વારા પંપમાં ફેલાયેલ રક્ત ખાંડના સ્તરના ડેટા અનુસાર સંચાલિત થાય છે. આમ, "કૃત્રિમ સ્વાદુપિંડ" વાસ્તવિક સ્વાદુપિંડનું કાર્ય શક્ય તેટલું સચોટપણે અનુકરણ કરે છે, જે ડાયાબિટીઝ માટે અત્યંત શારીરિક વળતર પ્રદાન કરે છે.
પ્રકાર 1 ડાયાબિટીઝ માટે સઘન ઇન્સ્યુલિન ઉપચાર.
ઇન્સ્યુલિનના વારંવાર વહીવટ માટે અનુકૂળ એવા ઇટ્યુરમેટિક ઇન્જેક્શન સોયવાળા વિશેષ, કહેવાતા ઇન્સ્યુલિન પેનનું સિરીયલ ઉત્પાદન શરૂ થતાં, ડાયાબિટીઝવાળા ઘણા દર્દીઓ માટે ઇન્સ્યુલિન (સઘન ઇન્સ્યુલિન થેરેપી) ના વારંવાર વહીવટ કરવાની રીત વધુ આકર્ષક બની છે.
ટાઇપ 1 ડાયાબિટીઝની સઘન ઇન્સ્યુલિન થેરેપીનો સિદ્ધાંત એ છે કે મધ્યવર્તી ઇન્સ્યુલિનના સવાર અને સાંજનાં ઇન્જેક્શનની મદદથી, ભોજન અને રાત્રિ દરમિયાન, અને મુખ્ય ભોજન પહેલાં 30 મિનિટ પહેલાં, ઇન્સ્યુલિનમિયાની એક ચોક્કસ પૃષ્ઠભૂમિ (બેસલ) સ્તર બનાવવામાં આવે છે. દિવસમાં એક વખત) સરળ ઇન્સ્યુલિનની પર્યાપ્ત આહારની માત્રા આપવામાં આવે છે. સઘન ઇન્સ્યુલિન ઉપચારની પદ્ધતિની પૃષ્ઠભૂમિની વિરુદ્ધ, પરંપરાગત એકથી વિપરીત, લાંબા સમય સુધી ઇન્સ્યુલિનની દૈનિક માત્રા નોંધપાત્ર રીતે ઓછી હોય છે, અને ત્યાં એક સરળ કરતાં વધુ હોય છે.
મધ્યવર્તી ઇન્સ્યુલિનના 2 ઇન્જેક્શનને બદલે, તમે સાંજના કલાકોમાં એક-અભિનય લાંબી-અભિનયિત ઇન્સ્યુલિનનું સંચાલન કરી શકો છો, જે મુખ્ય ભોજન સરળ ઇન્સ્યુલિન રજૂ થાય તે પહેલાં, રાત્રે અને ભોજન વચ્ચે દિવસ દરમિયાન, ઇન્સ્યુલિનમિયાના મૂળભૂત સ્તર પ્રદાન કરશે.
ડાયાબિટીઝમાં માનવ ઇન્સ્યુલિનના ઉપયોગ માટે સંકેતો. માનવીય ઇન્સ્યુલિન તૈયારીઓમાં ઓછામાં ઓછી રોગપ્રતિકારક શક્તિ હોય છે, તેથી ખાસ કરીને ડાયાબિટીઝથી પીડાતી સગર્ભા સ્ત્રીઓ માટે સૂચવવા અથવા વિદેશી પ્રોટીનની રજૂઆત માટે ખૂબ સક્રિય રીતે પ્રતિક્રિયા આપવા માટે જાણીતા બાળકોમાં તીવ્ર મેટાબોલિક ડિસઓર્ડર્સની ઝડપથી વળતર આપવાનું સલાહ આપવામાં આવે છે. હ્યુમન ઇન્સ્યુલિનની નિમણૂક એ દર્દીઓને અન્ય પ્રકારની ઇન્સ્યુલિનથી એલર્જિક, તેમજ ઇન્સ્યુલિન લિપોએટ્રોફી અને લિપોહાઇપરટ્રોફી માટે પણ સૂચવવામાં આવે છે.
ઇન્સ્યુલિન થેરપીની ગૂંચવણો ડાયાબિટીસ મેલિટસ ઇન્સ્યુલિનના ઇન્જેક્શન સાઇટ પર, હાયપોગ્લાયકેમિક પ્રતિક્રિયાઓ, ઇન્સ્યુલિન પ્રતિકાર (ઇન્સ્યુલિનની 200 કરતાં વધુ એકમની જરૂરિયાત સાથે), એલર્જી, લિપોએટ્રોફી અથવા લિપોહાઇપરટ્રોફીના સ્વરૂપમાં પોતાને મેનીફેસ્ટ કરે છે.
લિપોહાઇપરટ્રોફી એ જ જગ્યાએ ઇન્સ્યુલિનના દૈનિક વહીવટનું કારણ બને છે. જો ઇન્સ્યુલિનને શરીરના સમાન ભાગમાં દર અઠવાડિયે 1 વખત કરતા વધુ સમય સુધી ઇન્જેક્ટ કરવામાં આવે છે, તો લિપોહાઇપરટ્રોફી વિકસિત થતી નથી. લિપોહાયપરટ્રોફીની સારવાર માટે અસરકારક ઉપચારાત્મક પદ્ધતિ અસ્તિત્વમાં નથી અને જો તે ઉચ્ચારણ કોસ્મેટિક ખામીને રજૂ કરે છે, તો તે સર્જિકલ રીતે દૂર કરવામાં આવે છે.
પુખ્ત વયના અને બાળકોમાં પ્રકાર 1 ડાયાબિટીઝની સારવાર કેવી રીતે કરવી

ઘણા વર્ષોથી ડાયાબિટીઝ સાથે અસફળ સંઘર્ષ કરી રહ્યા છો?
સંસ્થાના વડા: “તમે આશ્ચર્યચકિત થઈ જશો કે દરરોજ સેવન કરીને ડાયાબિટીઝનો ઇલાજ કરવો કેટલું સરળ છે.
તે સાબિત થયું છે: મનુષ્યમાં પ્રકાર 1 ડાયાબિટીસ એ એક લાંબી બિમારી છે. લક્ષણો હાઈ બ્લડ ગ્લુકોઝ દ્વારા વર્ગીકૃત થયેલ છે. ખાંડને સેલ્યુલર સ્તરે સંપૂર્ણ રીતે આત્મસાત કરવા માટે, શરીરને ઇન્સ્યુલિનની જરૂર પડે છે - સ્વાદુપિંડ દ્વારા ઉત્પન્ન થયેલ હોર્મોન. દર્દીઓના બીટા કોષો ફક્ત તેની જરૂરિયાતને આંશિકરૂપે આવરે છે અથવા તેનો ઉત્પાદન કરતા નથી. અને ડાયાબિટીઝની સારવાર માટે, ડ doctorક્ટર ઇન્સ્યુલિન ઉપચાર સૂચવે છે. ઇન્જેક્શન દ્વારા સંચાલિત દવા હોર્મોનની અછતને દૂર કરે છે અને ગ્લુકોઝના ભંગાણ અને શોષણને સામાન્ય બનાવે છે.
લેન્જરલેન્સના ટાપુઓના બીટા કોશિકાઓના વિનાશ દ્વારા રોગના વિકાસને ઉશ્કેરવામાં આવે છે. તેમની મૃત્યુના પ્રથમ તબક્કામાં સામાન્ય રીતે શરીરમાં કાર્બોહાઇડ્રેટ ચયાપચયની અસર થતી નથી. પરંતુ જ્યારે પૂર્વગ્રહનો સમયગાળો પુનર્જન્મ થાય છે, ત્યારે પ્રક્રિયાને રોકી શકાતી નથી. તેથી, કાયમ 1 ડાયાબિટીઝના ઇલાજ માટેની પદ્ધતિઓ કાયમ અસ્તિત્વમાં નથી. પ્રકાર 1 ડાયાબિટીઝની સારવાર એ શ્રેષ્ઠ રક્ત ખાંડનું સ્તર જાળવવાનું છે. પરંતુ ડાયાબિટીઝ મટાડી શકાય છે કે કેમ તે વિશે વાત કરવી વ્યવહારુ નથી.
દવાની સારવાર
પ્રકાર 1 ડાયાબિટીઝની સારવાર માટે હોર્મોન ઇન્જેક્શન એટલા બધા નથી કારણ કે તે ખાંડનું સ્તર ઓછું કરવા માટે છે. જલદી રોગની તપાસ થાય છે, વ્યક્તિને તેટલું સારું લાગે છે. છેવટે, પ્રથમ વખત હોર્મોન્સનું ઉત્પાદન ચાલુ છે, જો કે, થોડી હદ સુધી.
- પૃષ્ઠભૂમિ - દિવસ દરમિયાન હોર્મોન ઉત્પાદનને બદલે છે.
- વિસ્તૃત - તમને કાર્બોહાઇડ્રેટ્સની ભરપાઈ કરવાની મંજૂરી આપે છે જે ખોરાક સાથે આવે છે.
આહાર ઉપચાર
યોગ્ય ઉપચાર સાથે, તમારે કોઈપણ સખત આહારનું પાલન કરવાની જરૂર નથી. ડાયાબિટીઝની સારવાર માટેના ડ્રગ્સ આવતા કાર્બોહાઇડ્રેટ્સને સંપૂર્ણપણે વળતર આપે છે.
હોર્મોનની માત્રા પસંદ કરવાની તબક્કે, ઝડપી કાર્બોહાઇડ્રેટ્સનો ત્યાગ કરવાની સલાહ આપવામાં આવે છે. ભવિષ્યમાં, તેમને સવારે ઘટાડવું જોઈએ. તે જ સમયે, કાર્બોહાઇડ્રેટ ખોરાકનો ઇનકાર કરવો પ્રતિબંધિત છે: આ પ્રકાર 1 ડાયાબિટીઝને મટાડશે કે નહીં તેની અસર કરતું નથી. દર્દીઓ માટે યોગ્ય પોષણ મહત્વપૂર્ણ છે, કારણ કે શર્કરાની ગેરહાજરીથી સક્રિય ચરબી બર્ન થાય છે. જ્યારે તેઓ વિભાજીત થાય છે, ત્યારે ઝેરી કીટોન્સ ઉબકા અને ગંભીર માથાનો દુખાવો કરે છે.
આહાર સાથેના પાલનમાં કહેવાતા બ્રેડ એકમોની ગણતરી શામેલ છે - XE. 1 XE - 10 ... 12 ગ્રામ ગ્લુકોઝ. પુખ્ત વયના લોકો માટે, સૂત્ર યોગ્ય છે, જે મુજબ દરેક XE માં ઇન્સ્યુલિનના 1-2 એકમો નાખવામાં આવે છે. બાળકો માટે, ડોઝની ગણતરી જુદી જુદી રીતે કરવામાં આવે છે. આ ઉપરાંત, વર્ષોથી, દરેક XE હોર્મોન્સની માત્રામાં વધારે છે.
શારીરિક પ્રવૃત્તિ
ડાયાબિટીઝની સારવાર માટે રમતગમત જરૂરી છે. અલબત્ત, આ પ્રકાર 1 ડાયાબિટીઝને મટાડવાનો કોઈ રસ્તો નથી, પરંતુ તાણ બ્લડ શુગરને ઓછી કરવામાં મદદ કરી શકે છે.
તાલીમ પહેલાં, મધ્યમાં અને અંતે, ગ્લુકોઝના સ્તરોનું નિરીક્ષણ કરવું મહત્વપૂર્ણ છે. 5.5 એમએમઓએલ / એલ અથવા તેનાથી ઓછા સમયે, શારીરિક શિક્ષણ જોખમી હોઈ શકે છે, તેથી તમારે કેટલાક કાર્બોહાઇડ્રેટ ઉત્પાદન સાથે નાસ્તો લેવો જોઈએ, ઉદાહરણ તરીકે, બ્રેડ અથવા ફળ. ખાંડમાં 3.8 એમએમઓએલ / એલ સુધીનો ઘટાડો, હાયપોગ્લાયકેમિક કોમામાં આવવાનું જોખમ રાખે છે, તેથી વર્ગોને તાત્કાલિક બંધ કરવો જોઈએ.
- સરળ રન
- એરોબિક્સ
- તાકાત વ્યાયામ ટૂંકા સેટ,
- વારા, સ્ક્વોટ્સ,
- ખેંચાતો.
પ્રકાર 1 ડાયાબિટીઝની સારવાર કેવી રીતે કરવી તે માટે આ ઘટકો એકસાથે પ્રોગ્રામ બનાવે છે.
ઇન્સ્યુલિન ઉપચાર દવાઓની લાક્ષણિકતા
- હુમાલોગ, નોવોરાપીડ. 15 મિનિટ પછી માન્ય, ટોચ 30-120 મિનિટ પછી આવે છે.
- હ્યુમુલિન, એક્ટ્રાપિડ. તે ત્રીસ મિનિટમાં, 7-8 કલાકની અંદર શરૂ થાય છે.
- હ્યુમુલિન એનપીએચ, પ્રોટાફન એનએમ. 16 કલાક માટે 1-2 કલાક પછી માન્ય.
- લેન્ટસ અને લવમાયર. તેમાં ક્રિયાનો ચોક્કસ શિખરો નથી, જ્યારે લગભગ એક દિવસ માટે ગ્લુકોઝના શોષણમાં ફાળો આપે છે.
- ટ્રેસીબા એ એક ફાર્માકોલોજીકલ નવીનતા છે જે રક્તમાં બે દિવસ સુધી કાર્ય કરે છે.
પરંતુ સંયોજન દવાઓ સામાન્ય રીતે પ્રકાર 1 ડાયાબિટીઝની સારવાર માટે ઉપયોગમાં લેવાય છે. તે ફક્ત તેના બીજા સ્વરૂપમાં, અને ઇન્સ્યુલિન માંગની તબક્કે આવશ્યક છે.
બાળકોમાં ઇન્સ્યુલિન આધારિત ડાયાબિટીસની સારવાર
જ્યારે કોઈ રોગ મળી આવે છે, ત્યારે બાળકને પ્રથમ હોસ્પિટલમાં સારવાર આપવામાં આવે છે, પછી તેને નિયમિત અવલોકન કરવું જોઈએ. બાળકોમાં ડાયાબિટીઝ મટાડી શકાય છે? પુખ્ત વયે, ના, પરંતુ સંતુલિત આહાર, શારીરિક શિક્ષણ, ઇન્સ્યુલિન થેરેપી અને દિનચર્યા ડાયાબિટીસ પ્રક્રિયાઓ માટે વળતર આપે છે અને મુશ્કેલીઓનું જોખમ ઘટાડે છે.
આહારમાં બેકરી ઉત્પાદનો, અનાજ, પશુ ચરબીની સંખ્યા ઘટાડવાનો સમાવેશ થાય છે. નાસ્તામાં અને બપોરના ભોજન માટે બાળકએ દિવસમાં 5-6 વખત સૌથી વધુ કાર્બોહાઇડ્રેટ લોડ ખાવા જોઈએ.
- સરળ અથવા ઝડપી અભિનય - 20-30 મિનિટ પછી કાર્ય કરે છે, ઇંજેક્શન પછી ત્રણ કલાક સુધી પ્રવૃત્તિ જોવા મળે છે (એક્ટ્રેપિડ એનએમ, હ્યુમુલિન નિયમિત, વગેરે) એક નિયમ તરીકે, તે સ્પષ્ટ પ્રવાહી છે જે મુખ્ય ભોજન પહેલાં ચૂકે છે.
- રોગનિવારક અસરની સરેરાશ અવધિ સાથે દવાઓ. 1-3- 1-3 કલાક પછી માન્ય (સેમિલેન્ટ, એકટ્રાફન એનએમ, હ્યુમુલિન એન, વગેરે)
- લાંબા-અભિનયવાળા ઇન્સ્યુલિન (ઇન્સ્યુલિન-અલ્ટ્રાલોંગ) દો and દિવસ સુધી ગ્લુકોઝના શોષણને પ્રોત્સાહન આપે છે.
પરંતુ આ બધા મુદ્દાઓનું પાલન પણ બાળકમાં ડાયાબિટીઝના ઇલાજ માટે શક્ય છે કે નહીં તેની અસર કરશે નહીં. આખા જીવન દરમ્યાન તેણે ઈન્જેક્શનની પદ્ધતિને અનુસરવાની રહેશે.
ઇન્સ્યુલિન ડોઝ
- વિસ્તૃત ઇન્સ્યુલિનની શ્રેષ્ઠ રકમ ઈન્જેક્શન પછી અને 2.5 કલાક પછી સામાન્ય ખાંડનું સ્તર જાળવે છે.
- નિષ્ણાત દ્વારા ભલામણ કરવામાં આવેલા સમયે એક લાંબી-અભિનયવાળી દવા દિવસમાં 1-2 વખત આપવામાં આવે છે.
- કાર્બોહાઈડ્રેટનું સેવન ભરપાઈ કરવા માટે ભોજન પહેલાં સરળ ઇન્સ્યુલિન આપવામાં આવે છે. થોડા કલાકોમાં યોગ્ય રકમ સાથે, ગ્લુકોઝ સૂચક વધીને 3 એમએમઓએલ / એલ થઈ જશે.
- 4 કલાક પછી, ગ્લુકોઝનું પ્રમાણ ભોજન પહેલાં જેવું હોવું જોઈએ.
ડાયાબિટીસ માટેના આહાર કેવી રીતે બનાવવામાં આવે છે?
ડાયાબિટીઝ મેલીટસ - ગ્લુકોઝની પૂરતી માત્રામાં શોષણ કરવામાં શરીરની અસમર્થતાના આધારે એક રોગ. આવી મેટાબોલિક સમસ્યાઓ મોટા ભાગે કુપોષણની પૃષ્ઠભૂમિ સામે થાય છે. ડાયાબિટીઝ માટેનો આહાર ડાયાબિટીઝવાળા વ્યક્તિની સ્થિતિમાં સુધારો કરી શકે છે, અને પોષણની પસંદગી યોગ્ય રીતે થવી જોઈએ. સફળ સારવાર માટેની આ મુખ્ય શરત હશે.

ડાયાબિટીઝની સારવારમાં કેવી રીતે ખાવું?
ડાયાબિટીઝને ઇન્સ્યુલિન આધારિત (પ્રથમ પ્રકાર) અને બિન-ઇન્સ્યુલિન આધારિત (બીજા પ્રકાર) માં વહેંચવામાં આવે છે. રોગની સારવાર માટે, તેના સ્વરૂપને ધ્યાનમાં લીધા વિના, સફળ થવા માટે, પોષણ પદ્ધતિની કાળજીપૂર્વક પસંદગી કરવી જરૂરી છે, જેની સાથે ચયાપચયને સામાન્ય બનાવવું શક્ય છે. ડાયાબિટીક આહારને કેટલીકવાર આહાર નંબર 9 કહેવામાં આવે છે ડોકટરોના જણાવ્યા મુજબ, આ રોગના નિવારણ માટે તબીબી પોષણ અત્યંત ઉપયોગી છે, અને સારવાર મેળવતા દર્દીઓ ઓછી દવાઓ લઈ શકશે.
 ડાયાબિટીસ માટેની ડાયેટ થેરેપી એ હાજરી આપતા ચિકિત્સક દ્વારા વિકસિત થવી જોઈએ. આ કિસ્સામાં, રોગની લાક્ષણિકતાઓ, જેમ કે, ઉદાહરણ તરીકે, તીવ્રતા અને ડાયાબિટીસનો પ્રકાર, ચોક્કસપણે ધ્યાનમાં લેવામાં આવે છે. ડાયાબિટીસ માટેનો આહાર વ્યક્તિગત રીતે બનાવવો જોઈએ. આ નિદાન સાથે, આહાર ફક્ત એકવિધ અને કંટાળાજનક વાનગીઓથી બનેલો રહેશે નહીં. .લટું, તેઓ ખૂબ જ વ્યવહારદક્ષ અને આનંદપ્રદ હોઈ શકે છે. ફક્ત કેટલાક સિદ્ધાંતોનું પાલન કરવું જરૂરી રહેશે, તે મુજબ તમારે નવી પાવર સિસ્ટમનું પાલન કરવાની જરૂર છે.
ડાયાબિટીસ માટેની ડાયેટ થેરેપી એ હાજરી આપતા ચિકિત્સક દ્વારા વિકસિત થવી જોઈએ. આ કિસ્સામાં, રોગની લાક્ષણિકતાઓ, જેમ કે, ઉદાહરણ તરીકે, તીવ્રતા અને ડાયાબિટીસનો પ્રકાર, ચોક્કસપણે ધ્યાનમાં લેવામાં આવે છે. ડાયાબિટીસ માટેનો આહાર વ્યક્તિગત રીતે બનાવવો જોઈએ. આ નિદાન સાથે, આહાર ફક્ત એકવિધ અને કંટાળાજનક વાનગીઓથી બનેલો રહેશે નહીં. .લટું, તેઓ ખૂબ જ વ્યવહારદક્ષ અને આનંદપ્રદ હોઈ શકે છે. ફક્ત કેટલાક સિદ્ધાંતોનું પાલન કરવું જરૂરી રહેશે, તે મુજબ તમારે નવી પાવર સિસ્ટમનું પાલન કરવાની જરૂર છે.
ખારા અને મસાલેદાર ખોરાક, તળેલા ખોરાક, પીવામાં માંસ, તૈયાર ખોરાક અને આલ્કોહોલને આહારમાંથી બાકાત રાખવામાં આવશે. ખાંડનું સેવન ઓછું હોવું જોઈએ. જો ડાયાબિટીઝનું સ્વરૂપ ગંભીર માનવામાં આવે છે, તો ખાંડને સંપૂર્ણપણે દૂર કરવું વધુ સારું છે. જો રોગની ડિગ્રી મધ્યમ અથવા હળવા ગણવામાં આવે છે, તો કેટલાક ખાંડવાળા ખોરાકને મંજૂરી આપી શકાય છે. પરંતુ તે જ સમયે તમારે શરીરમાં ગ્લુકોઝના સ્તરને સતત મોનિટર કરવું પડશે.
અધ્યયનો અનુસાર, મોટા પ્રમાણમાં શરીરમાં પ્રવેશતા ચરબીના પ્રભાવ હેઠળ ડાયાબિટીસની સ્થિતિ વધુ ખરાબ માટે બદલાઈ રહી છે. તેથી, ચરબીના વપરાશને નિયંત્રિત કરવો જોઈએ, તમારે આવા ખોરાકને મીઠાઇ કરતાં ઓછી કડક રીતે મર્યાદિત કરવાની જરૂર રહેશે. ડાયાબિટીઝ માટેનું પોષણ યોગ્ય રીતે વિતરિત કરવું આવશ્યક છે. જો તમે દિવસમાં 5 વખત ખાવાનું મેળવશો તો સારું છે: આવી સિસ્ટમ લોહીમાં ગ્લુકોઝના સ્તર પર હકારાત્મક અસર કરે છે.
પ્રકાર 1 ડાયાબિટીઝ માટે આહાર કેવી રીતે બનાવવો જોઈએ?
 ઇન્સ્યુલિન આધારિત પ્રકારનાં ડાયાબિટીઝની સારવારમાં, ઇન્સ્યુલિન ઉપચારના વિકાસની ચોકસાઈ તરફ વધતું ધ્યાન આપવું જોઈએ. પરેજી પાળનાર ચિકિત્સક દવાઓ અને સિસ્ટમનો શ્રેષ્ઠ સંયોજન પસંદ કરે છે જેના દ્વારા દર્દી ખાય છે. પરિણામે, લોહીમાં શર્કરાના સ્તરમાં વધઘટ ઘટાડવી જોઈએ, વિવિધ ગૂંચવણોનું જોખમ ઘટાડવું જોઈએ. ઇન્સ્યુલિન આધારિત ડાયાબિટીઝની સારવારમાં આહાર મહત્વપૂર્ણ ભૂમિકા ભજવે છે. તેને નિષ્ણાત દ્વારા કમ્પાઈલ કરવું આવશ્યક છે, કારણ કે આ પ્રકારની ડાયાબિટીસ વધુ જોખમી છે, અને તેનો ઉપચાર મુખ્યત્વે દવાઓથી થાય છે, એટલે કે ઇન્સ્યુલિનની રજૂઆત.
ઇન્સ્યુલિન આધારિત પ્રકારનાં ડાયાબિટીઝની સારવારમાં, ઇન્સ્યુલિન ઉપચારના વિકાસની ચોકસાઈ તરફ વધતું ધ્યાન આપવું જોઈએ. પરેજી પાળનાર ચિકિત્સક દવાઓ અને સિસ્ટમનો શ્રેષ્ઠ સંયોજન પસંદ કરે છે જેના દ્વારા દર્દી ખાય છે. પરિણામે, લોહીમાં શર્કરાના સ્તરમાં વધઘટ ઘટાડવી જોઈએ, વિવિધ ગૂંચવણોનું જોખમ ઘટાડવું જોઈએ. ઇન્સ્યુલિન આધારિત ડાયાબિટીઝની સારવારમાં આહાર મહત્વપૂર્ણ ભૂમિકા ભજવે છે. તેને નિષ્ણાત દ્વારા કમ્પાઈલ કરવું આવશ્યક છે, કારણ કે આ પ્રકારની ડાયાબિટીસ વધુ જોખમી છે, અને તેનો ઉપચાર મુખ્યત્વે દવાઓથી થાય છે, એટલે કે ઇન્સ્યુલિનની રજૂઆત.
ઇન્સ્યુલિન અને ખાવામાં આવતા ખોરાકના પ્રમાણનો સૌથી સચોટ અંદાજ કા makeવા માટે, પોષણવિજ્istsાનીઓએ "બ્રેડ યુનિટ" નામની શરતી ખ્યાલ વિકસાવી છે. બ્રેડ એકમોની દત્તક લીધેલી સિસ્ટમ મુજબ, તેમાંથી એક કાર્બોહાઈડ્રેટની 10-12 ગ્રામ બરાબર છે (આ લગભગ એક નારંગી અથવા બ્રેડનો ટુકડો છે). જો તે જાણીતું છે કે કાળા બ્રેડના 30 ગ્રામ, અને સરેરાશ (કદમાં) સફરજન, અને ઓટમીલ અથવા બિયાં સાથેનો દાણોનો અડધો ગ્લાસ, એક બ્રેડ એકમને અનુરૂપ છે, તો તેઓ એકદમ સફળતાપૂર્વક જોડાઈ શકે છે અને તેનું વિતરણ કરી શકે છે.
બ્રેડ યુનિટ બ્લડ સુગરમાં 2.8 એમએલ / એલનો વધારો કરી શકે છે. શરીર તેને શોષી લે તે માટે, ઇન્સ્યુલિનના બે એકમો આવશ્યક છે. ડાયાબિટીસના દર્દીઓ માટે ઇન્સ્યુલિન પ્રાપ્ત કરવા માટે, કાર્બોહાઇડ્રેટ્સના દૈનિક સેવનનું અવલોકન કરવું મહત્વપૂર્ણ છે, જે સંચાલિત દવાને અનુરૂપ છે.
જો પગલાનું પાલન ન કરવામાં આવે તો, બ્લડ સુગરનું સ્તર વધશે અથવા ઘટશે, હાયપરગ્લાયકેમિઆ અથવા હાઈપોગ્લાયકેમિઆ થાય છે.
 બ્રેડ એકમ તરીકે આવી ખ્યાલ રજૂ કર્યા પછી, ડાયાબિટીઝના દર્દીઓ માટે મેનુ બનાવવાનું વધુ અનુકૂળ બન્યું, જો તમે ઈચ્છો, તો કાર્બોહાઈડ્રેટ ધરાવતા કેટલાક ખોરાક સરળતાથી અન્યમાં બદલી શકાય છે.
બ્રેડ એકમ તરીકે આવી ખ્યાલ રજૂ કર્યા પછી, ડાયાબિટીઝના દર્દીઓ માટે મેનુ બનાવવાનું વધુ અનુકૂળ બન્યું, જો તમે ઈચ્છો, તો કાર્બોહાઈડ્રેટ ધરાવતા કેટલાક ખોરાક સરળતાથી અન્યમાં બદલી શકાય છે.
સામાન્ય રીતે, વ્યક્તિએ દરરોજ 18-25 XE (બ્રેડ એકમો) મેળવવો જોઈએ. તેમને 6 ભોજનમાં વહેંચવું વધુ સારું છે: રાત્રિભોજન, બપોરના ભોજન અને નાસ્તો માટે, એક ડાયાબિટીસ - 3-5 એકમો, બપોરે નાસ્તા અથવા બપોરના ભોજન માટે - 1-2 એકમો, વગેરે.
જો કોઈ નિષ્ણાત પ્રકાર 1 ડાયાબિટીઝવાળા દર્દીઓ માટે આહારનું સંકલન કરે છે, તો મુખ્ય કાર્ય ઉત્પાદનમાં કેટલી કાર્બોહાઇડ્રેટ છે તેની ગણતરી યોગ્ય રીતે કરવી પડશે. જે દર્દીઓનું વજન વધારે નથી, તેમના માટે ડાયાબિટીસનો આહાર અમુક ખોરાક ખાવામાં નહીં, પરંતુ ખાવામાં માત્રામાં શામેલ છે.
કેટલાક નિયમોને આધિન, ઇન્સ્યુલિન આધારિત ડાયાબિટીઝની વ્યક્તિ થોડા તફાવતો સિવાય, તંદુરસ્ત લોકોની જેમ ખૂબ જ ખોરાક લેશે:
- એક ભોજન માટે વ્યક્તિએ ખૂબ કાર્બોહાઇડ્રેટનું સેવન ન કરવું જોઈએ. 70-90 ગ્રામ. પૂરતું હશે.
- દરેક ભોજન પહેલાં, ઇન્સ્યુલિનની માત્રા અને XE (બ્રેડ એકમો) ની માત્રા શક્ય તેટલી સચોટ ગણતરી કરવી જોઈએ.
- આહારમાંથી મીઠા પીણાં દૂર કરો: કાર્બોરેટેડ પ્રવાહી, મીઠી તૈયાર રસ, ખાંડ સાથેની ચા.
પ્રકાર 2 ડાયાબિટીસ આહાર
 સતત અતિશય આહાર, મેદસ્વીતા મોટા ભાગે બીજા, બિન-ઇન્સ્યુલિન-આધારિત સ્વરૂપની ડાયાબિટીસના મુખ્ય કારણો બની જાય છે. ડાયાબિટીઝ માટે આહાર ઉપચાર કરતી વખતે, મોટાભાગના કાર્યો એ કાર્બોહાઇડ્રેટ્સના ચયાપચયને સામાન્ય બનાવવું છે. શરીરના કોષો ઇન્સ્યુલિન પ્રત્યે વધુ સંવેદનશીલ બને તે માટે, ડાયાબિટીસ માટેનો ખોરાક નિયમિત શારીરિક પ્રવૃત્તિ સાથે જોડવો જોઈએ.
સતત અતિશય આહાર, મેદસ્વીતા મોટા ભાગે બીજા, બિન-ઇન્સ્યુલિન-આધારિત સ્વરૂપની ડાયાબિટીસના મુખ્ય કારણો બની જાય છે. ડાયાબિટીઝ માટે આહાર ઉપચાર કરતી વખતે, મોટાભાગના કાર્યો એ કાર્બોહાઇડ્રેટ્સના ચયાપચયને સામાન્ય બનાવવું છે. શરીરના કોષો ઇન્સ્યુલિન પ્રત્યે વધુ સંવેદનશીલ બને તે માટે, ડાયાબિટીસ માટેનો ખોરાક નિયમિત શારીરિક પ્રવૃત્તિ સાથે જોડવો જોઈએ.
પ્રકાર 2 ડાયાબિટીસમાં, મોટાભાગના દર્દીઓનું વજન વધારે હોય છે. તેમના માટે, આહાર પોષણ વ્યક્તિગત રીતે પસંદ કરવું આવશ્યક છે, વ્યક્તિની જાતિ અને વય, તેની સામાન્ય શારીરિક પ્રવૃત્તિને ધ્યાનમાં રાખીને. બીજા પ્રકારનાં રોગના કિસ્સામાં, ડાયાબિટીઝના આહારથી વજન ઘટાડવામાં ફાળો આપવો જોઇએ. દર્દીઓ માટે, શ્રેષ્ઠ કેલરી ગણતરી કરવામાં આવે છે. તેથી, શરીરના વજનના કિલોગ્રામ વજન પુખ્ત પુરુષ દર્દીઓ માટે 25 કેલરી અને સ્ત્રીઓ માટે 20 કેલરી હશે. ઉદાહરણ તરીકે, જો સ્ત્રીનું વજન 70 કિલો છે, તો પછી કેલરી ધોરણ તેના માટે નક્કી કરવામાં આવે છે - 1400 (દૈનિક).
જો કોઈ વ્યક્તિ ડાયાબિટીઝનું નિદાન કરે છે, તો તેણે સતત આહારનું પાલન કરવું જરૂરી છે. તેથી, જ્યારે તેને સંકલન કરતી વખતે, તમારે આહારને વિજાતીય બનાવવાનો પ્રયાસ કરવો જ જોઇએ, વાનગીઓ સ્વાદિષ્ટ હોવી જોઈએ. આ કિસ્સામાં, તમારે કેલરીમાં foodsંચા ખોરાકનો ઉપયોગ મર્યાદિત કરવાનો પ્રયાસ કરવો જોઈએ, જે રક્તમાં ગ્લુકોઝનું સ્તર વધશે તે હકીકત માટે ફાળો આપે છે.
આહાર નંબર 9 શું છે?
 ડાયાબિટીઝના દર્દીઓ માટે, વિવિધ પોષક સિસ્ટમ્સ છે. આ ડાયાબિટીઝ માટેના ફ્રેન્ચ આહાર છે, અને "ટેબલ નંબર 9" નામની પ્રખ્યાત પ્રણાલી છે, જેણે પોતાને સારી રીતે સાબિત કરી છે. આ આહાર મધ્યમથી હળવા ડાયાબિટીઝ માટે બનાવાયેલ છે. બીજા પ્રકારનાં ડાયાબિટીઝ સાથે, આહાર નંબર 9 નો ઉપયોગ દરરોજ ખોરાકમાં થઈ શકે છે અને લાંબા સમય સુધી.
ડાયાબિટીઝના દર્દીઓ માટે, વિવિધ પોષક સિસ્ટમ્સ છે. આ ડાયાબિટીઝ માટેના ફ્રેન્ચ આહાર છે, અને "ટેબલ નંબર 9" નામની પ્રખ્યાત પ્રણાલી છે, જેણે પોતાને સારી રીતે સાબિત કરી છે. આ આહાર મધ્યમથી હળવા ડાયાબિટીઝ માટે બનાવાયેલ છે. બીજા પ્રકારનાં ડાયાબિટીઝ સાથે, આહાર નંબર 9 નો ઉપયોગ દરરોજ ખોરાકમાં થઈ શકે છે અને લાંબા સમય સુધી.
કોષ્ટક નંબર 9 એ ડાયાબિટીસ મેલીટસવાળા દર્દીઓ માટેનો આહાર છે, જેનું energyર્જા મૂલ્ય ઓછું છે. સામાન્ય માત્રામાં પ્રોટીન પીવા, ચરબી મર્યાદિત કરવા અને શરીરમાં કાર્બોહાઈડ્રેટનું સેવન નોંધપાત્ર રીતે ઘટાડવાની ભલામણ કરવામાં આવે છે. કોલેસ્ટરોલ, ખાંડ, મીઠું આહારમાંથી સંપૂર્ણપણે બાકાત રાખવું જોઈએ.
ડાયાબિટીઝ ફૂડ્સ
દર્દીઓને આહારમાં નીચેના ઉત્પાદનોનો સમાવેશ કરવાની મંજૂરી છે:

સાંધાઓની સારવાર માટે, અમારા વાચકોએ સફળતાપૂર્વક ડાયબNનટનો ઉપયોગ કર્યો છે. આ ઉત્પાદનની લોકપ્રિયતા જોઈને, અમે તેને તમારા ધ્યાન પર આપવાનું નક્કી કર્યું.
- ઘઉંની બ્રેડ, રાઈ, બ્રાન સાથે,
- સૂપ (શાકભાજી, મશરૂમ્સમાંથી), ઓક્રોશકા, બીટરૂટ સૂપ, ઓછી ચરબીવાળી જાતોની માછલીઓમાંથી બ્રોથ,
- ટામેટાં અને કાકડીઓ, કોળું, ઝુચિિની, રીંગણ, શેકેલી કે બાફેલી કોબી અને પ્રાધાન્યમાં ચીઝ,
- ચિકન, સસલા, ચરબી રહિત માંસ, વાછરડાનું માંસ,
- 7 દિવસમાં 2 થી વધુ ઇંડા નહીં (ફક્ત પ્રોટીન),
- માછલી - શેકેલા અથવા રાંધેલા સ્વરૂપમાં ઓછી ચરબીવાળી સામગ્રીવાળી જાતો થોડી તૈયાર (પરંતુ તેલમાં નહીં) હોઈ શકે છે,
- દૂધ, ચીઝ, ડેરી ઉત્પાદનો,
- અનાજ (બાજરી, બિયાં સાથેનો દાણો, જવ, મોતી જવ, ઓટ),
- સ્વેઇન્ટેડ બેરી અને ફળો,
- સોર્બીટોલ અથવા સcકરિન પરના વિશેષ ઉત્પાદનો,
- બટાકા એ માત્રામાં જે કાર્બોહાઈડ્રેટ્સના દૈનિક સેવનની અંદર બંધબેસે છે,
- ચા, શાકભાજી, ફળના ઉકાળો.
ડાયાબિટીઝ સાથે શું ન ખાય?
આ રોગ સાથે, નીચેના ઉત્પાદનો પર પ્રતિબંધ છે:
- માંસ બ્રોથ, કારણ કે તેમાં ઘણી ચરબી હોય છે,
- ચરબીયુક્ત માંસ (લેમ્બ, ડુક્કરનું માંસ, હંસ, ડકલિંગ્સ), સોસેજ અને પીવામાં માંસ,
- માખણ અને પફ પેસ્ટ્રીમાંથી પેસ્ટ્રી,
- ચરબીવાળી માછલી, કેવિઅર, તેલમાં તૈયાર,
- મીઠું ચડાવેલું ચીઝ, કુટીર ચીઝ, ક્રીમ, માખણ,
- પાસ્તા, સફેદ ચોખા, સોજી,
- મીઠું ચડાવેલું અને અથાણાંવાળા શાકભાજી,
- તારીખો, અંજીર, કેળા, દ્રાક્ષ, સ્ટ્રોબેરી,
- ખાંડ-રાંધેલા સોફ્ટ ડ્રિંક્સ, કાર્બોરેટેડ પીણાં.
કયા ઉત્પાદનોને મંજૂરી અને પ્રતિબંધિત છે? ડાયાબિટીઝવાળા લોકો માટે આ એક સૌથી મહત્વપૂર્ણ મુદ્દો છે. પરવાનગી અથવા પ્રતિબંધિત તરીકે અહીં સૂચિબદ્ધ ઉત્પાદનોની સૂચિ એ પ્રકૃતિની સલાહકારી છે. ઉત્પાદનોની સંપૂર્ણ સૂચિ એ વ્યક્તિગત પોષણ પ્રણાલીના વિકાસમાં નિષ્ણાત ન્યુટ્રિશનિસ્ટ છે.
ઇન્સ્યુલિન ઉપચારના પ્રકારો વચ્ચે તફાવત
 પ્રકાર 1 ડાયાબિટીસ માટે ઇન્સ્યુલિન ઉપચારની પસંદગી દર્દીના શરીરની લાક્ષણિકતાઓ અનુસાર હાજરી આપતા એન્ડોક્રિનોલોજિસ્ટ દ્વારા કરવામાં આવે છે.
પ્રકાર 1 ડાયાબિટીસ માટે ઇન્સ્યુલિન ઉપચારની પસંદગી દર્દીના શરીરની લાક્ષણિકતાઓ અનુસાર હાજરી આપતા એન્ડોક્રિનોલોજિસ્ટ દ્વારા કરવામાં આવે છે.
જો દર્દીને વધારે વજન હોવાની સમસ્યા ન હોય, અને જીવનમાં કોઈ વધારે ભાવનાત્મક તણાવ ન આવે, તો દર્દીના શરીરના વજનના એક કિલોગ્રામની દ્રષ્ટિએ દિવસમાં એક વખત ઇન્સ્યુલિન 0.5-11 યુનિટની માત્રામાં સૂચવવામાં આવે છે.
આજની તારીખે, એન્ડોક્રિનોલોજિસ્ટ્સે નીચેના પ્રકારનાં ઇન્સ્યુલિન થેરેપી વિકસાવી છે:
- તીવ્ર
- પરંપરાગત
- પંપ ક્રિયા
- બોલોસ આધાર.
તીવ્ર ઇન્સ્યુલિન ઉપચારના ઉપયોગની સુવિધાઓ
 ઇન્ટેન્સિફાઇડ ઇન્સ્યુલિન થેરેપીને બોલ્સ ઇન્સ્યુલિન થેરેપીનો આધાર કહી શકાય, જે પદ્ધતિની એપ્લિકેશનની કેટલીક સુવિધાઓને આધિન છે.
ઇન્ટેન્સિફાઇડ ઇન્સ્યુલિન થેરેપીને બોલ્સ ઇન્સ્યુલિન થેરેપીનો આધાર કહી શકાય, જે પદ્ધતિની એપ્લિકેશનની કેટલીક સુવિધાઓને આધિન છે.
ઇન્સ્યુલિન ઉપચારની તીવ્રતા એ છે કે તે દર્દીના શરીરમાં ઇન્સ્યુલિનના કુદરતી સ્ત્રાવના સિમ્યુલેટર તરીકે કાર્ય કરે છે.
જ્યારે ટાઇપ 1 ડાયાબિટીઝની ઇન્સ્યુલિન થેરેપી જરૂરી હોય ત્યારે આ પદ્ધતિનો ઉપયોગ કરવામાં આવે છે. તે આ પ્રકારના રોગની સારવારમાં છે કે આવી ઉપચાર શ્રેષ્ઠ ક્લિનિકલ સૂચકાંકો આપે છે, અને આ તબીબી પુષ્ટિ છે.
આ કાર્યને પરિપૂર્ણ કરવા માટે, શરતોની ચોક્કસ સૂચિ આવશ્યક છે. આ શરતો નીચે મુજબ છે:
- ઇન્સ્યુલિન દર્દીના શરીરમાં ગ્લુકોઝના ઉપયોગને અસર કરવા માટે પૂરતી માત્રામાં ઇન્જેક્ટ કરવામાં આવે છે.
- શરીરમાં રજૂ કરેલા ઇન્સ્યુલિન સંપૂર્ણપણે ડાયાબિટીસ મેલિટસવાળા દર્દીના સ્વાદુપિંડ દ્વારા ઉત્પાદિત ઇન્સ્યુલિન જેવા હોવા જોઈએ.
સ્પષ્ટ આવશ્યકતાઓ ટૂંકા અને લાંબા સમય સુધી ઇન્સ્યુલિનમાં ઉપયોગમાં લેવામાં આવતી દવાઓને અલગ પાડતી ઇન્સ્યુલિન ઉપચારની વિચિત્રતા નક્કી કરે છે.
ઇન્સ્યુલિન સંચાલિત કરવા માટે સવાર-સાંજ લાંબા અભિનયવાળા ઇન્સ્યુલિનનો ઉપયોગ કરવામાં આવે છે. આ પ્રકારની દવા સ્વાદુપિંડ દ્વારા ઉત્પાદિત હોર્મોનલ ઉત્પાદનોની સંપૂર્ણ નકલ કરે છે.
ટૂંકા ગાળાની ક્રિયા સાથે ઇન્સ્યુલિનનો ઉપયોગ કાર્બોહાઈડ્રેટનું mealંચું ભોજન ખાધા પછી ન્યાયી છે. આ દવાઓ શરીરમાં દાખલ કરવા માટે વપરાયેલી માત્રા ખોરાકમાં સમાયેલી બ્રેડ એકમોની સંખ્યા પર આધારિત છે અને દરેક દર્દી માટે વ્યક્તિગત રીતે કડક રીતે નક્કી કરવામાં આવે છે.
પ્રકાર 1 ડાયાબિટીસ મેલીટસ માટે તીવ્ર ઇન્સ્યુલિન ઉપચારનો ઉપયોગ, ખાવું પહેલાં ગ્લાયસીમિયાના નિયમિત માપનો સમાવેશ કરે છે.
પરંપરાગત ઇન્સ્યુલિન ઉપચારના ઉપયોગની સુવિધાઓ
 પરંપરાગત ઇન્સ્યુલિન ઉપચાર એક સંયુક્ત તકનીક છે જેમાં એક ઇન્જેક્શનમાં ટૂંકા અને લાંબા સમય સુધી એક્શન ઇન્સ્યુલિનનો સમાવેશ થાય છે.
પરંપરાગત ઇન્સ્યુલિન ઉપચાર એક સંયુક્ત તકનીક છે જેમાં એક ઇન્જેક્શનમાં ટૂંકા અને લાંબા સમય સુધી એક્શન ઇન્સ્યુલિનનો સમાવેશ થાય છે.
આ પ્રકારની ઉપચારનો ઉપયોગ કરવાનો મુખ્ય ફાયદો એ છે કે ઈન્જેક્શનની સંખ્યાને ઓછામાં ઓછી કરવી. મોટેભાગે, આ તકનીક અનુસાર સારવાર દરમિયાન ઇન્જેક્શનની સંખ્યા દરરોજ 1 થી 3 સુધીની હોય છે.
આ પદ્ધતિનો ઉપયોગ કરવાનો ગેરલાભ એ સ્વાદુપિંડની પ્રવૃત્તિને સંપૂર્ણપણે અનુકરણ કરવાની અક્ષમતા છે. આ હકીકત તરફ દોરી જાય છે કે આ પદ્ધતિનો ઉપયોગ કરતી વખતે કોઈ પણ વ્યક્તિના કાર્બોહાઇડ્રેટ ચયાપચયના ઉલ્લંઘનની સંપૂર્ણ ભરપાઈ કરવી અશક્ય છે.
આ પદ્ધતિને લાગુ કરવાની પ્રક્રિયામાં, દર્દીને દરરોજ 1-2 ઇન્જેક્શન મળે છે. ટૂંકા અને લાંબા ઇન્સ્યુલિન એક સાથે શરીરમાં સંચાલિત થાય છે. ઇન્સ્યુલન્સની સરેરાશ અવધિ સાથેના ઇન્સ્યુલિન ઇન્જેક્ટેડ દવાઓના કુલ ડોઝમાંથી 2/3 જેટલા હોય છે, દૈનિક માત્રામાં એક તૃતીયાંશ ટૂંકા અભિનયવાળા ઇન્સ્યુલિન છે.
પરંપરાગત પ્રકારનાં ઇન્સ્યુલિન ઉપચાર સાથે પ્રકાર 1 ડાયાબિટીસ મેલીટસની સારવાર માટે ભોજન પહેલાં ગ્લાયસીમિયાના નિયમિત માપનની જરૂર નથી.
પંપ ઇન્સ્યુલિન ઉપચારના ઉપયોગની સુવિધાઓ
 ઇન્સ્યુલિન પમ્પ એ ઇલેક્ટ્રોનિક ઉપકરણ છે જે ટૂંકી અથવા અતિ-ટૂંકી ક્રિયા ધરાવતી ઇન્સ્યુલિન તૈયારીઓના રાઉન્ડ-ધ-ક્લોક સબક્યુટેનીયસ એડમિનિસ્ટ્રેશન પ્રદાન કરવા માટે રચાયેલ છે.
ઇન્સ્યુલિન પમ્પ એ ઇલેક્ટ્રોનિક ઉપકરણ છે જે ટૂંકી અથવા અતિ-ટૂંકી ક્રિયા ધરાવતી ઇન્સ્યુલિન તૈયારીઓના રાઉન્ડ-ધ-ક્લોક સબક્યુટેનીયસ એડમિનિસ્ટ્રેશન પ્રદાન કરવા માટે રચાયેલ છે.
આ પ્રકારની ઉપચારનો ઉપયોગ કરતી વખતે, દવા મીની ડોઝમાં આપવામાં આવે છે.
ઇલેક્ટ્રોનિક ઇન્સ્યુલિન પમ્પ સિસ્ટમ વિવિધ સ્થિતિઓમાં ચલાવી શકાય છે. પંપની કામગીરીના મુખ્ય રીતો નીચે મુજબ છે:
- મૂળભૂત દર સાથે માઇક્રોડોઝના સ્વરૂપમાં શરીરમાં ડ્રગનું સતત સંચાલન.
- શરીરમાં બોલ્સના દરે ડ્રગની રજૂઆત, જેના પર ડ્રગના ઇન્જેક્શનની આવર્તન દર્દી દ્વારા પ્રોગ્રામ કરવામાં આવે છે.
ઇન્સ્યુલિન વહીવટની પ્રથમ પદ્ધતિના કિસ્સામાં, સ્વાદુપિંડમાં હોર્મોન સ્ત્રાવનું સંપૂર્ણ અનુકરણ થાય છે. ડ્રગ એડમિનિસ્ટ્રેશનનો આ મોડ લાંબા સમયથી અભિનય કરતા ઇન્સ્યુલિનનો ઉપયોગ ન કરવો શક્ય બનાવે છે.
શરીરમાં ઇન્સ્યુલિન દાખલ કરવાની બીજી પદ્ધતિનો ઉપયોગ કરવો તે ખાવું પહેલાં અથવા કોઈ સમયે ગ્લાયકેમિક ઇન્ડેક્સમાં વધારો થાય ત્યારે ન્યાયી છે.
પંપની મદદથી ઇન્સ્યુલિન થેરેપી સ્કીમ, માનવ શરીરમાં ઇન્સ્યુલિન સ્ત્રાવની પ્રક્રિયાની ગતિના સંયોજનને મંજૂરી આપે છે, જેમાં સ્વસ્થ સ્વાદુપિંડ હોય છે. પંપનો ઉપયોગ કરતી વખતે, દર 3 દિવસે કેથેટર બદલવું જોઈએ.
ઇલેક્ટ્રોનિક પંપનો ઉપયોગ તમને માનવ શરીરમાં ઇન્સ્યુલિનના કુદરતી સ્ત્રાવની પ્રક્રિયાની નકલ સાથે સમસ્યાઓ હલ કરવાની મંજૂરી આપે છે.
બાળપણમાં ઇન્સ્યુલિન ઉપચાર
 બાળકોમાં ઇન્સ્યુલિન થેરેપીને એક વ્યક્તિગત અભિગમની જરૂર હોય છે અને જ્યારે કોઈ તકનીકની પસંદગી કરવામાં આવે ત્યારે બાળકના શરીરના વિશાળ પરિબળો અને વ્યક્તિગત લાક્ષણિકતાઓની આવશ્યકતા હોય છે.
બાળકોમાં ઇન્સ્યુલિન થેરેપીને એક વ્યક્તિગત અભિગમની જરૂર હોય છે અને જ્યારે કોઈ તકનીકની પસંદગી કરવામાં આવે ત્યારે બાળકના શરીરના વિશાળ પરિબળો અને વ્યક્તિગત લાક્ષણિકતાઓની આવશ્યકતા હોય છે.
બાળકોમાં પ્રકાર 1 ડાયાબિટીસ માટે ઇન્સ્યુલિન ઉપચારનો પ્રકાર પસંદ કરતી વખતે, બાળકના શરીરમાં ઇન્સ્યુલિન ધરાવતી દવાઓ 2- અને 3 ગણો વહીવટને પસંદગી આપવામાં આવે છે.
બાળકોમાં ઇન્સ્યુલિન થેરેપીની એક વિશેષતા એ છે કે દિવસના ઇન્જેક્શનની સંખ્યા ઘટાડવા માટે ક્રિયાના વિવિધ સમયગાળા સાથે ઇન્સ્યુલિનનું સંયોજન.
જે બાળકોની ઉંમર 12 વર્ષથી વધુની છે, તે ઉપચારની તીવ્ર પદ્ધતિનો ઉપયોગ કરવાની ભલામણ કરવામાં આવે છે.
પુખ્ત વયના શરીરની તુલનામાં બાળકના શરીરની એક વિશેષતા ઇન્સ્યુલિન પ્રત્યે સંવેદનશીલતામાં વધારો થાય છે. આનાથી એન્ડ્રોક્રિનોલોજિસ્ટને જરૂરી છે કે બાળક ધીમે ધીમે લઈ રહેલા ઇન્સ્યુલિનની માત્રાને ધીરે ધીરે સમાયોજિત કરે. જો બાળકને પ્રથમ પ્રકારનાં ડાયાબિટીસ મેલીટસનું નિદાન થાય છે, તો પછી ગોઠવણ દરેક ઈન્જેક્શન દીઠ 1-2 એકમોની મર્યાદામાં હોવી જોઈએ, અને મહત્તમ સ્વીકાર્ય એક-સમય ગોઠવવાની મર્યાદા 4 એકમોથી વધુ ન હોવી જોઈએ.
ગોઠવણના યોગ્ય આકારણી માટે, ઘણા દિવસો સુધી શરીરમાં થતા ફેરફારોનું નિરીક્ષણ કરવું જરૂરી છે.
ગોઠવણો કરતી વખતે, એન્ડોક્રિનોલોજિસ્ટ બાળકોના શરીરમાં ઇન્સ્યુલિનના સવાર અને સાંજના વહીવટ સાથે સંકળાયેલ ડોઝને એક સાથે બદલવાની ભલામણ કરતા નથી.
ઇન્સ્યુલિન સારવાર હાથ ધરવા અને આવી સારવારના પરિણામો
 જ્યારે ડ doctorક્ટર-એન્ડોક્રિનોલોજિસ્ટની મુલાકાત લેતા હો ત્યારે, ઘણા દર્દીઓ ચિંતિત હોય છે કે ઇન્સ્યુલિન સાથેની સારવાર કેવી રીતે કરવામાં આવે છે અને ઇન્સ્યુલિન ધરાવતી દવાઓની ઉપચારની મદદથી કયા પરિણામો પ્રાપ્ત કરી શકાય છે.
જ્યારે ડ doctorક્ટર-એન્ડોક્રિનોલોજિસ્ટની મુલાકાત લેતા હો ત્યારે, ઘણા દર્દીઓ ચિંતિત હોય છે કે ઇન્સ્યુલિન સાથેની સારવાર કેવી રીતે કરવામાં આવે છે અને ઇન્સ્યુલિન ધરાવતી દવાઓની ઉપચારની મદદથી કયા પરિણામો પ્રાપ્ત કરી શકાય છે.
દરેક વ્યક્તિગત કેસમાં, સારવારની ચોક્કસ પદ્ધતિ એંડોક્રિનોલોજિસ્ટ દ્વારા વિકસાવવામાં આવે છે. હાલમાં, દર્દીઓ માટે ઉપચારની સુવિધા માટે ખાસ સિરીંજ પેન બનાવવામાં આવી છે. બાદની ગેરહાજરીમાં, ખૂબ પાતળા ઇન્સ્યુલિન સોયવાળી ઇન્સ્યુલિન સિરીંજનો ઉપયોગ કરી શકાય છે.
ડાયાબિટીઝ ઇન્સ્યુલિનના દર્દી સાથે સારવાર નીચેની યોજના અનુસાર હાથ ધરવામાં આવે છે:
- શરીરમાં ઇન્સ્યુલિનનો સબક્યુટેનિયસ એડમિનિસ્ટ્રેશન કરતા પહેલા, ઈન્જેક્શન સાઇટને ગૂંથવું.
- ડ્રગના એડમિનિસ્ટ્રેશન પછી 30 મિનિટથી વધુ પાછળથી ખોરાક લેવો જોઈએ નહીં.
- એક જ વહીવટની મહત્તમ માત્રા 30 એકમોથી વધુ ન હોવી જોઈએ.
સિરીંજ પેનનો ઉપયોગ પસંદ અને સલામત છે. ઉપચાર દરમિયાન પેનનો ઉપયોગ નીચેના કારણોસર વધુ તર્કસંગત માનવામાં આવે છે:
- સિરીંજ પેનમાં ખાસ શાર્પિંગ સાથે સોયની હાજરી, ઇન્જેક્શન દરમિયાન પીડા ઘટાડે છે.
- પેન-સિરીંજની અનુકૂળ રચના તમને ઇન્સ્યુલિન ઇન્જેક્શન આપવા માટે કોઈપણ સમયે અને ક્યાંય પણ ડિવાઇસનો ઉપયોગ કરવાની મંજૂરી આપે છે.
- આધુનિક સિરીંજ પેનનાં કેટલાક નમૂનાઓ ઇન્સ્યુલિનની શીશીઓથી સજ્જ છે. આ ઉપચારની પ્રક્રિયામાં દવાઓના સંયોજન અને વિવિધ ઉપચારાત્મક પદ્ધતિઓનો ઉપયોગ કરવાની મંજૂરી આપે છે.
ઇન્સ્યુલિનના ઇન્જેક્શનથી ડાયાબિટીઝની સારવારની રીતમાં નીચેના ઘટકો શામેલ છે:
- સવારના ભોજન પહેલાં, ડાયાબિટીસના દર્દીને ટૂંકા અથવા લાંબા અભિનયવાળા ઇન્સ્યુલિનનું સંચાલન કરવું જરૂરી છે.
- લંચ ટાઇમ પહેલાં ઇન્સ્યુલિનના વહીવટમાં ટૂંકા અભિનયની તૈયારીનો ડોઝ શામેલ હોવો જોઈએ.
- સાંજના ભોજન પહેલાંના ઇન્જેક્શનમાં શોર્ટ-એક્ટિંગ ઇન્સ્યુલિન હોવું જોઈએ.
- સૂવા પહેલાં ડ્રગની દવાની માત્રામાં સતત પ્રકાશનની દવા શામેલ હોવી જોઈએ.
શરીરમાં ઇન્જેક્શન માનવ શરીરના ઘણા વિસ્તારોમાં લઈ શકાય છે. તેના દરેક ક્ષેત્રમાં શોષણ દર.
પેટમાં ત્વચાની નીચે દવાને સંચાલિત કરવામાં આવે ત્યારે ખૂબ જ ઝડપી શોષણ થાય છે.
ઇન્સ્યુલિન ઉપચારની ગૂંચવણો
અન્ય ઉપચારની જેમ, ઉપચાર ઉપચાર કરવા માટે પણ માત્ર contraindication જ નહીં, પણ ગૂંચવણો પણ હોઈ શકે છે. ઇન્સ્યુલિન થેરેપીથી ઉદ્ભવતા ગૂંચવણોના અભિવ્યક્તિઓમાંની એક એ ઇન્જેક્શનના ક્ષેત્રમાં એલર્જીક પ્રતિક્રિયા છે.
ઇન્સ્યુલિન ધરાવતી દવાઓનો ઉપયોગ કરતી વખતે એલર્જીની સૌથી સામાન્ય ઘટના ક્ષતિગ્રસ્ત ઇંજેક્શન તકનીક સાથે સંકળાયેલી હોય છે. એલર્જીનું કારણ ઇંજેક્શન કરતી વખતે મંદ અથવા જાડા સોયનો ઉપયોગ હોઈ શકે છે, ઇન્સ્યુલિનના વહીવટ માટે બનાવાયેલ નથી, વધુમાં, એલર્જીનું કારણ ખોટું ઈન્જેક્શન ક્ષેત્ર અને કેટલાક અન્ય પરિબળો હોઈ શકે છે.
ઇન્સ્યુલિન થેરેપીની બીજી ગૂંચવણ એ છે કે દર્દીની બ્લડ શુગરમાં ઘટાડો અને શરીરમાં હાઈપોગ્લાયકેમિઆનો વિકાસ. હાયપોગ્લાયકેમિઆની સ્થિતિ માનવ શરીર માટે રોગવિજ્ .ાનવિષયક છે.
ઇન્સ્યુલિનની માત્રા અથવા લાંબા સમય સુધી ઉપવાસની પસંદગીમાં ઉલ્લંઘન દ્વારા હાયપોગ્લાયસીમિયાની ઘટના ઉત્તેજીત થઈ શકે છે. ઘણીવાર ગ્લાયસીમિયા ઉચ્ચ માનસિક ભારણ ધરાવતા વ્યક્તિના પરિણામે થાય છે.
ઇન્સ્યુલિન થેરેપી માટે બીજી લાક્ષણિક ગૂંચવણ એ લિપોોડિસ્ટ્રોફી છે, જેનો મુખ્ય સંકેત એ છે કે ઇન્જેક્શન વિસ્તારમાં સબક્યુટેનીયસ ચરબી અદૃશ્ય થઈ જવી. આ ગૂંચવણના વિકાસને રોકવા માટે, ઇન્જેક્શન ક્ષેત્ર બદલવું જોઈએ.
આ લેખમાંની વિડિઓમાં, સિરીંજ પેનનો ઉપયોગ કરીને ઇન્સ્યુલિન સંચાલિત કરવાની પ્રક્રિયા સ્પષ્ટ રીતે બતાવવામાં આવી છે.
ઇન્સ્યુલિનનો ઉપયોગ બાળરોગની પ્રેક્ટિસમાં થાય છે
ઇન્સ્યુલિનની આધુનિક તૈયારીઓ, મૂળના આધારે, બે જૂથોમાં વહેંચાયેલી છે - પ્રાણીઓ અને માનવ (અર્ધ-કૃત્રિમ અને બાયોસાયન્થેટીક ઇન્સ્યુલિન). 80 વર્ષોથી, માંસ અને ડુક્કરનું માંસ ઇન્સ્યુલિનનો ઉપયોગ ડાયાબિટીઝની સારવાર માટે કરવામાં આવે છે, જે અનુક્રમે ત્રણ અને એક એમિનો એસિડથી માણસોથી અલગ પડે છે. તદુપરાંત, ઇમ્યુનોજેનિસિટી ગૌમાંસ ઇન્સ્યુલિન, ન્યૂનતમ, કુદરતી રીતે, માનવીમાં વ્યક્ત કરવામાં આવે છે. છેલ્લા બે દાયકાથી માનવ ઇન્સ્યુલિનનો ઉપયોગ કરવામાં આવે છે અને ડાયાબિટીઝના દર્દીઓની સારવારમાં શાબ્દિક રૂપે પરિવર્તન આવ્યું છે.
સેમિસિંથેટિક પદ્ધતિ દ્વારા માનવ ઇન્સ્યુલિનની પ્રાપ્તિ પછી, પોર્સીન ઇન્સ્યુલિન બી-સાંકળની 30 મી સ્થિતિમાં lanલાનાઇન એમિનો એસિડને થ્રોનાઇનથી બદલવામાં આવે છે, જે માનવ ઇન્સ્યુલિનમાં આ સ્થિતિમાં છે. અર્ધ-કૃત્રિમ ઇન્સ્યુલિનમાં પોર્સીન ઇન્સ્યુલિનમાં હાજર સોમાટોસ્ટેટિન, ગ્લુકોગન, સ્વાદુપિંડનું પોલીપેપ્ટાઇડ્સની થોડી માત્રામાં અશુદ્ધિઓ હોય છે, જે આ પ્રકારના માનવ ઇન્સ્યુલિનના ઉત્પાદન માટે સબસ્ટ્રેટ છે. બાયોસાયન્થેટીક ઇન્સ્યુલિનમાં આ અશુદ્ધિઓ હોતી નથી અને ઓછી રોગપ્રતિકારક શક્તિ હોય છે. જ્યારે તે કોષમાં બનાવવામાં આવે છે, ત્યારે બેકરનું આથો અથવા ઇકોલી માનવીય ઇન્સ્યુલિન જનીન ધરાવતા રિકોમ્બિનન્ટ ડીએનએ આનુવંશિક એન્જિનિયરિંગ દ્વારા રજૂ કરવામાં આવ્યા હતા. પરિણામે, આથો અથવા બેક્ટેરિયા માનવ ઇન્સ્યુલિનનું સંશ્લેષણ કરવાનું શરૂ કરે છે. માનવ આનુવંશિક ઇજનેરી ઇન્સ્યુલિન એક વધુ પ્રગતિશીલ સ્વરૂપ છે અને જ્યારે કોઈ સારવાર પદ્ધતિ પસંદ કરતી વખતે પ્રથમ-લાઇન દવાઓ તરીકે માનવું જોઈએ. રશિયામાં, તાજેતરનાં વર્ષોમાં, બાળકો અને કિશોરોમાં ફક્ત માનવ આનુવંશિક રીતે ઇજનેરી ઇન્સ્યુલિનની ભલામણ કરવામાં આવી છે.
આધુનિક આનુવંશિક રીતે ઇજનેરી ઇન્સ્યુલિન ક્રિયાના સમયગાળા દરમિયાન બદલાય છે:
- અલ્ટ્રા શોર્ટ એક્ટિંગ ઇન્સ્યુલિન,
- ટૂંકા અભિનયવાળા ઇન્સ્યુલિન ("ટૂંકા" ઇન્સ્યુલિન),
- મધ્યમ સમયગાળાના ઇન્સ્યુલિન ("વિસ્તૃત" ઇન્સ્યુલિન),
- મિશ્ર ઇન્સ્યુલિન.
તેમની ફાર્માકોકેનેટિક લાક્ષણિકતાઓ પ્રસ્તુત છે કોષ્ટક 1.
છેલ્લા દાયકાએ ઇન્સ્યુલિન ઉપચારમાં એક નવો યુગ ખોલ્યો છે: અમે નવી ફાર્માકોકેનેટિક ગુણધર્મો સાથે માનવ ઇન્સ્યુલિનના એનાલોગ મેળવવા વિશે વાત કરી રહ્યા છીએ. તેમાં અલ્ટ્રા-શોર્ટ-એક્ટિંગ ઇન્સ્યુલિન (હુમાલોગ અને નોવોરાપિડ) અને માનવ ઇન્સ્યુલિનના વિસ્તૃત પીકલેસ એનાલોગ (ડીટેમિર અને લેન્ટસ) શામેલ છે.
બાળપણ અને કિશોરાવસ્થામાં ડાયાબિટીઝની સારવારમાં વિશેષ સ્થાન અલ્ટ્રા-શોર્ટ-એક્ટિંગ ઇન્સ્યુલિન - હુમાલોગ અને નોવોરાપિડ દ્વારા કબજે કરવામાં આવ્યું છે. પીકલેસ ઇન્સ્યુલિન એનાલોગ ઇન્સ્યુલિન પરમાણુઓની સ્વ-જોડાણની પ્રક્રિયાઓ માટે જવાબદાર એમિનો એસિડ્સને બદલીને મેળવવામાં આવે છે, જે સબક્યુટેનીયસ ડેપોમાંથી તેમના શોષણના પ્રવેગ તરફ દોરી જાય છે. તેથી, હ્યુમાલોગ એ એમિનો એસિડ પ્રોલોઇન અને લાઇસિનની સ્થિતિ પરસ્પર બદલીને 28 મી અને બી ચેનમાં 28 અને 29 મી સ્થાને, નોવોપ --પિડ દ્વારા મેળવવામાં આવ્યો - એમિનો એસિડ પ્રોોલિનને એસ્પ્રેજિન સાથે સમાન 28 મી સ્થાને બદલીને. આનાથી ઇન્સ્યુલિનની જૈવિક પ્રવૃત્તિમાં કોઈ ફેરફાર થયો નહીં, પરંતુ તેના ફાર્માકોકિનેટિક ગુણધર્મોમાં ફાયદાકારક ફેરફાર થયો. સબક્યુટેનીયસ એડમિનિસ્ટ્રેશન સાથે, હુમાલોગ અને નોવોરાપિડમાં ઝડપી શરૂઆત અને શિક્ષાત્મક ક્રિયા છે, પોષણ પછીના હાયપરગ્લાયકેમિઆના સ્તરની સમાંતર, અને ટૂંકા સમયગાળા, જે ભોજન પહેલાં તરત જ આ દવાઓનું સંચાલન કરવાનું શક્ય બનાવે છે, વારંવાર નાસ્તાને ટાળીને (જો ઇચ્છિત હોય તો). માનવ ઇન્સ્યુલિનના એનાલોગનો ઉપયોગ કરતી વખતે, કાર્બોહાઇડ્રેટ ચયાપચયની વૃદ્ધિ માટે વળતર માટેની શક્યતાઓ, જે ગ્લાયકેટેડ હિમોગ્લોબિનના ઘટાડામાં પ્રતિબિંબિત થાય છે, અને ગંભીર હાયપોગ્લાયસીમની આવર્તનમાં ઘટાડો થાય છે.
ઇન્સ્યુલિન થેરેપીના ક્ષેત્રમાં નવીનતમ સિદ્ધિ એ ઇન્સ્યુલિન લેન્ટસની ક્લિનિકલ પ્રેક્ટિસની રજૂઆત હતી, જે માનવ ઇન્સ્યુલિન 24-કલાકની ક્રિયાનું પ્રથમ પીકલેસ એનાલોગ છે. એ સાંકળના 21 મા સ્થાને એમિનો એસિડ શતાવરીને બદલીને બી સાંકળમાં ટર્મિનલ એમિનો એસિડમાં આર્જિનિનના બે એમિનો એસિડ ઉમેરીને પ્રાપ્ત થાય છે. પરિણામ એ ઇન્સ્યુલિન સોલ્યુશનના પીએચમાં ફેરફાર કર્યા પછી તેની સબક્યુટેનીયસ ચરબીમાં to..4 થી .4. introduction ની રજૂઆત કરી હતી, જે માઇક્રોપ્રિસિપીટની રચનાનું કારણ બને છે, જે ઇન્સ્યુલિનના શોષણના દરને ધીમું કરે છે અને તેના સતત અને સ્થિર રક્ત સ્તરને 24 કલાક સુનિશ્ચિત કરે છે.
દિવસના કોઈપણ સમયે લેન્ટસનું સંચાલન કરી શકાય છે, કિશોરોમાં તે સાંજે યોગ્ય છે. તેની પ્રારંભિક માત્રા લાંબા સમય સુધી ઇન્સ્યુલિનના કુલ દૈનિક માત્રાના 80% છે. આગળ ડોઝ ટાઇટ્રેશન ઉપવાસ રક્ત ખાંડ અને રાત્રે અનુસાર કરવામાં આવે છે. નાસ્તા પછી ગ્લાયસીમિયાનું સ્તર, બપોરે અને સાંજના કલાકોમાં, ટૂંકા અથવા અલ્ટ્રાશોર્ટ ક્રિયાના ઇન્સ્યુલિન દ્વારા નિયંત્રિત થાય છે. લેન્ટસની નિમણૂક, "સવારે વહેલા" ઘટના સાથેના મોટાભાગના કિશોરોમાં વહેલી સવારમાં ટૂંકા ઇન્સ્યુલિનના વધારાના ઇન્જેક્શનને ટાળે છે, મોર્નિંગ ગ્લાયસીમિયામાં નોંધપાત્ર ઘટાડો થાય છે, અને ઘણા દર્દીઓમાં કાર્બોહાઇડ્રેટ ચયાપચયની સુલભ્યતાને ઘટાડે છે.
ડીટેમિર ઇન્સ્યુલિન એ પણ લાંબી કાર્યવાહીનું બિન-શિક્ષાત્મક એનાલોગ છે, જેની વિસ્તૃત અસર બી-સાંકળની 29 મી સ્થિતિમાં 14 ફેટી એસિડ અવશેષોની સાંકળને જોડીને પ્રાપ્ત કરવામાં આવી છે. દિવસમાં બે વખત ડિટેમિરનું સંચાલન કરવામાં આવે છે.
મિશ્ર ઇન્સ્યુલિનની રચનામાં મધ્યમ સમયગાળાના ઇન્સ્યુલિન અને વિવિધ પ્રમાણમાં ટૂંકી ક્રિયા શામેલ છે - 90 થી 10 થી 50 થી 50 સુધી. મિશ્રિત ઇન્સ્યુલિન વધુ અનુકૂળ છે કારણ કે તેનો ઉપયોગ સિરીંજ પેનનો ઉપયોગ કરીને કરવામાં આવતા ઇન્જેક્શનની સંખ્યાને ઘટાડી શકે છે. જો કે, બાળકોની પ્રેક્ટિસમાં, ગ્લાયકેમિક સૂચકાંકો પર આધાર રાખીને, ઘણા દર્દીઓ ટૂંકા ઇન્સ્યુલિનની માત્રાને ઘણી વાર બદલવાની જરૂરિયાતના સંદર્ભમાં, તેમને વિશાળ એપ્લિકેશન શોધી શક્યા નથી. તેમ છતાં, મિશ્રિત ઇન્સ્યુલિનની મદદથી ડાયાબિટીસ મેલિટસ (ખાસ કરીને રોગના પ્રારંભિક વર્ષોમાં) ના સ્થિર કોર્સ સાથે, સારી વળતર પ્રાપ્ત કરી શકાય છે.
ઇન્સ્યુલિન ઉપચાર પદ્ધતિઓ
ઇન્સ્યુલિન થેરેપીના જીવનપદ્ધતિ વિશેની અસ્તિત્વમાંની સામાન્ય ભલામણો ફક્ત વ્યક્તિગત જીવનપદ્ધતિના વિકાસ માટેનો આધાર છે, જે દરેક બાળકની શારીરિક જરૂરિયાતો અને પ્રવર્તતી જીવનશૈલીને ધ્યાનમાં લેવી જોઈએ.
સૌથી વધુ પ્રમાણમાં ઉપયોગમાં લેવામાં આવે છે તીવ્ર (અથવા બેઝલાઇન-બોલ્સ) શાસન, જેમાં દરેક મુખ્ય ભોજન પહેલાં ટૂંકા ઇન્સ્યુલિન સંચાલિત કરવામાં આવે છે અને દિવસમાં એકથી ત્રણ વખત લાંબા ઇન્સ્યુલિન હોય છે (આકૃતિ 2 જુઓ). મોટેભાગે, લાંબા સમય સુધી ઇન્સ્યુલિન બે વાર આપવામાં આવે છે - સાંજે અને સવારના કલાકોમાં. તે જ સમયે, ટૂંકા અભિનયવાળા ઇન્સ્યુલિનની મદદથી લાંબા સમય સુધી ઇન્સ્યુલિનની સહાયથી મૂળભૂત સ્ત્રાવ અને પોસ્ટaliલિમેન્ટરી સ્ત્રાવની નકલ કરવાનો પ્રયાસ કરવામાં આવે છે.
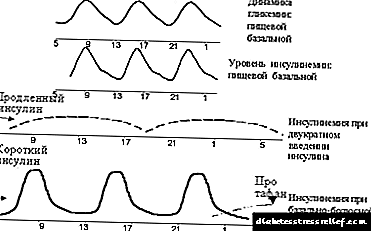 |
| આકૃતિ 2. ઇન્સ્યુલિન ઉપચારના મૂળભૂત-બોલ્સ સિદ્ધાંત માટે ગ્રાફિકલ તર્ક. |
લાંબા સમય સુધી ઇન્સ્યુલિનના ત્રીજા ઇન્જેક્શનની રજૂઆતને બેસલ ઇન્સ્યુલિન ઉપચારનું ofપ્ટિમાઇઝેશન કહેવામાં આવે છે. ત્રીજા ઇન્જેક્શનની જરૂરિયાત અને સમયનો પ્રશ્ન ગ્લાયકેમિક પ્રોફાઇલના આધારે નક્કી કરવામાં આવે છે. જો ગ્લાયકેમિયા લંચ પછીના 1.5-2 કલાક પછી તેના સામાન્ય દરે રાત્રિભોજન પહેલાં વધે છે, તો બપોરના ભોજન પહેલાં વિસ્તૃત ઇન્સ્યુલિનનું વધારાનું ઇન્જેક્શન આપવામાં આવે છે (જુઓ આંકડા 3, 4). એક નિયમ મુજબ, આ સ્થિતિ મોડી (19.00-20.00 વાગ્યે) રાત્રિભોજન પર .ભી થાય છે. પ્રારંભિક રાત્રિભોજન (18.00 વાગ્યે) અને સૂવાના સમયે લાંબા સમય સુધી ઇન્સ્યુલિનના બીજા ઇન્જેક્શનની રજૂઆત સાથે, હાયપરગ્લાયકેમિઆ ઘણીવાર 23.00 વાગ્યે જોવા મળે છે. આ પરિસ્થિતિમાં, રાત્રિભોજન પહેલાં વિસ્તૃત ઇન્સ્યુલિનના વધારાના ઇન્જેક્શનની નિમણૂક દ્વારા સારી અસર આપવામાં આવે છે.
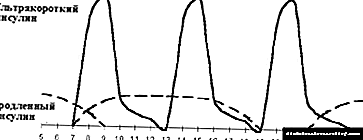 |
| આકૃતિ 3. તીવ્ર ઇન્સ્યુલિન ઉપચાર. |
આ યોજના તંદુરસ્ત લોકોમાં ઇન્સ્યુલિનના શારીરિક સ્ત્રાવના સંપર્ક માટે અમુક અંશે મંજૂરી આપે છે. આ ઉપરાંત, ડાયાબિટીઝવાળા દર્દીના જીવન અને પોષણની સ્થિતિને વિસ્તૃત કરવાનું શક્ય બનાવે છે. તેનો માનસિક ગેરલાભ એ વારંવાર ઇન્જેક્શન અને વારંવાર ગ્લાયકેમિક નિયંત્રણની જરૂરિયાત છે, જો કે, વર્તમાન તકનીકી પ્રગતિને આભારી છે (પીડારહિત આંગળીના પ્રિકિંગ માટે સ્વયંસંચાલિત ઉપકરણો સાથે અનુકૂળ સિરીંજ પેન) એથ્રોમેટિક સોય અને ગ્લુકોમીટર સાથે આભાર. હાયપોગ્લાયકેમિક પ્રતિક્રિયાઓના એપિસોડમાં વધારો, જેને ઘણી વખત તીવ્ર ઇન્સ્યુલિન થેરેપી પર દોષી ઠેરવવામાં આવે છે, તે ન norર્મogગ્લાયકેમિઆ પ્રાપ્ત કરવાની ડોકટરોની ઇચ્છાના પરિણામ રૂપે ઉપયોગમાં લેવામાં આવતી યોજનાનું પરિણામ નથી. આ મુદ્દાને હલ કરતી વખતે, તમારે હંમેશાં સમાધાન લેવું જોઈએ, ગ્લાયસીમિયાનું ન્યૂનતમ સ્તર જાળવવા માટે પ્રયત્નશીલ હોવું જોઈએ જે વારંવાર હાયપોગ્લાયકેમિક પ્રતિક્રિયાઓનું કારણ નથી. દરેક બાળક માટે ગ્લાયસીમિયાનું આ સ્તર એકદમ વ્યક્તિગત છે.
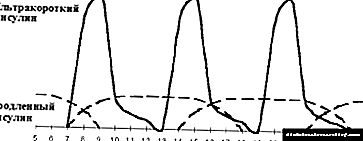 |
| આકૃતિ 4. તીવ્ર ઇન્સ્યુલિન ઉપચારની ofપ્ટિમાઇઝેશન. |
જીવનનાં પ્રથમ બે વર્ષનાં બાળકોમાં, તીવ્ર યોજનાનો ઉપયોગ ઘણી વાર થાય છે.
ઇન્સ્યુલિન ઉપચારની પરંપરાગત યોજનામાં, નાસ્તામાં અને રાત્રિભોજન પહેલાં, દિવસમાં બે વખત ટૂંકા અને લાંબા સમય સુધી ક્રિયાના ઇન્સ્યુલિનની રજૂઆત કરવામાં આવે છે. રોગના પ્રથમ એકથી બે વર્ષમાં સંખ્યાબંધ બાળકોમાં તેનો ઉપયોગ શક્ય છે, ડાયાબિટીસ મેલિટસની લાંબી અવધિ સાથે ભાગ્યે જ (આકૃતિ 5 જુઓ).
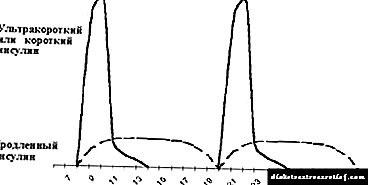 |
| આકૃતિ 5. પરંપરાગત ઇન્સ્યુલિન ઉપચાર પદ્ધતિ. |
જો લંચ પહેલાં ટૂંકા ઇન્સ્યુલિનની થોડી માત્રા આપવામાં આવે છે, તો આવી યોજના કૃત્રિમરૂપે નાસ્તા પહેલાં વિસ્તૃત ઇન્સ્યુલિનની માત્રામાં વધારો કરીને અને પોષણમાં થોડું પુન redવિતરણ (લંચથી બપોરના ભોજનમાં એક અથવા બે બ્રેડ એકમોના સ્થાનાંતરણ) દ્વારા કરી શકાય છે.
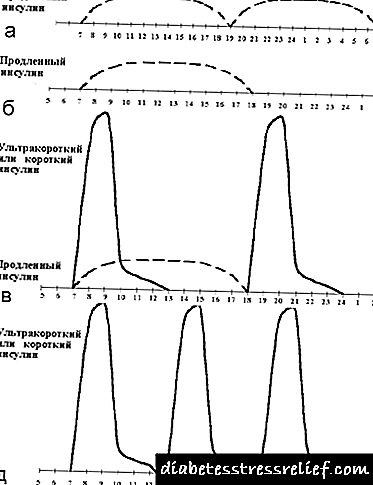 |
| આકૃતિ 6. બિનપરંપરાગત ઇન્સ્યુલિન ઉપચાર પદ્ધતિઓ. |
આ ઉપરાંત, ત્યાં ઘણી બધી બિનપરંપરાગત યોજનાઓ છે (જુઓ આકૃતિ 6):
- માત્ર સવારે અને સાંજે લાંબા સમય સુધી ઇન્સ્યુલિન,
- એક સવારે માત્ર એક લાંબી ઇન્સ્યુલિન,
- સવારે લાંબા અને ટૂંકા ઇન્સ્યુલિન અને સાંજે ફક્ત ટૂંકા ઇન્સ્યુલિન,
- નાસ્તા, લંચ અને ડિનર, વગેરે પહેલાં ફક્ત ટૂંકા ઇન્સ્યુલિન.
આ યોજનાઓ કેટલીકવાર ડાયાબિટીસ મેલ્લીટસના ટૂંકા ગાળાના દર્દીઓમાં β-સેલ ફંક્શનની આંશિક જાળવણી સાથે ઉપયોગમાં લેવાય છે.
કોઈ પણ સંજોગોમાં, ઇન્સ્યુલિન ઉપચાર પદ્ધતિની પસંદગી ડ doctorક્ટર અથવા દર્દીના પરિવારની ઇચ્છા દ્વારા એટલી નક્કી કરવામાં આવતી નથી જેટલી ઇન્સ્યુલિન એડમિનિસ્ટ્રેશનની શ્રેષ્ઠ પ્રોફાઇલ દ્વારા કરવામાં આવે છે, જે કાર્બોહાઇડ્રેટ ચયાપચય માટે વળતર પ્રદાન કરે છે.
ઇન્સ્યુલિન ડોઝ
બાળપણમાં, ઇન્સ્યુલિનની જરૂરિયાત, જેની ગણતરી 1 કિલો વજન દીઠ થાય છે, તે પુખ્ત વયના લોકો કરતા ઘણી વાર વધારે હોય છે, જે સ્વયંપ્રતિરક્ષા પ્રક્રિયાઓની તીવ્ર ગતિ, તેમજ બાળકની સક્રિય વૃદ્ધિ અને તરુણાવસ્થા દરમિયાન વિરોધી-હોર્મોનલ હોર્મોન્સનું ઉચ્ચ સ્તર હોવાને કારણે થાય છે.ઇન્સ્યુલિનની માત્રા રોગની ઉંમર અને અવધિના આધારે બદલાય છે.
રોગની શરૂઆત પછીના પ્રથમ એકથી બે વર્ષમાં, ઇન્સ્યુલિનની જરૂરિયાત સરેરાશ 0.5-0.6 યુ / કિગ્રા શરીરનું વજન છે. પ્રથમ મહિનામાં 40-50% રોગની આંશિક છૂટ છે, જ્યારે કાર્બોહાઇડ્રેટ ચયાપચય માટે વળતર પ્રાપ્ત કર્યા પછી, ઇન્સ્યુલિનની જરૂરિયાત ન્યૂનતમ 0.1-0.2 યુ / કિગ્રા સુધી ઘટી જાય છે, અને કેટલાક બાળકોમાં પણ ઇન્સ્યુલિનના સંપૂર્ણ રદ સાથે, જ્યારે આહારને અનુસરતા હોય છે. નોર્મોગ્લાયકેમિઆ જાળવવાનું સંચાલન કરો. (માફીની શરૂઆત એ શક્ય છે કે ડાયાબિટીઝનું નિદાન જલ્દીથી સ્થાપિત થાય અને ઇન્સ્યુલિન ઉપચાર શરૂ થાય, સંચાલિત ઇન્સ્યુલિનની ગુણવત્તા વધુ હોય અને કાર્બોહાઇડ્રેટ ચયાપચય માટે વધુ સારું વળતર પ્રાપ્ત થાય.)
ડાયાબિટીઝના ક્ષણના પાંચ વર્ષ પછી, મોટાભાગના દર્દીઓમાં-કોષો સંપૂર્ણ રીતે કાર્ય કરવાનું બંધ કરે છે. આ કિસ્સામાં, ઇન્સ્યુલિનની જરૂરિયાત સામાન્ય રીતે 1 યુ / કિગ્રા વજન સુધી વધે છે. તરુણાવસ્થા દરમિયાન, તે હજી વધુ વધે છે, ઘણા કિશોરોમાં 1.5, ક્યારેક 2 યુનિટ / કિલો સુધી પહોંચે છે. ત્યારબાદ, ઇન્સ્યુલિનનો ડોઝ સરેરાશ 1 યુ / કિગ્રા જેટલો ઘટાડો થાય છે. ડાયાબિટીઝ મેલિટસના લાંબા સમય સુધી વિઘટન પછી, ઇન્સ્યુલિનની જરૂરિયાત 2-2.5 સુધી પહોંચી શકે છે, કેટલીકવાર 3 IU / કિલોગ્રામ, ત્યારબાદ ડોઝ ઘટાડો, કેટલાક કિસ્સાઓમાં પ્રારંભિક સુધી.
લાંબા સમય સુધી અને ટૂંકા ઇન્સ્યુલિન પાળીનું ગુણોત્તર: જીવનના પ્રથમ વર્ષના બાળકોમાં લાંબા ગાળાના ઇન્સ્યુલિનના પ્રભાવથી લઈને કિશોરોમાં ટૂંકા ઇન્સ્યુલિનનું વર્ચસ્વ (જુઓ) કોષ્ટક 2).
પુખ્ત વયના લોકોની જેમ, સવારના સમયે, એક બ્રેડ યુનિટમાં લંચ અને ડિનર કરતાં દિવસમાં થોડો વધારે ઇન્સ્યુલિનની જરૂર હોય છે.
તે પર ભાર મૂકવો જોઈએ કે આ ફક્ત સામાન્ય કાયદા છે, દરેક બાળક માટે ઇન્સ્યુલિનની જરૂરિયાત અને વિવિધ અવધિના ઇન્સ્યુલિનનું પ્રમાણ તેમની પોતાની વ્યક્તિગત લાક્ષણિકતાઓ ધરાવે છે.
ઇન્સ્યુલિન થેરપીની ગૂંચવણો
- હાઈપોગ્લાયસીમિયા એ લોહીના ગ્લાયસીમિયાને કારણે થાય છે. હાયપોગ્લાયકેમિક પરિસ્થિતિઓના સૌથી સામાન્ય કારણો: ઇન્સ્યુલિનનો વધુ પડતો વપરાશ, અતિશય શારીરિક શ્રમ, અવગણવું અથવા ખોરાકની અપૂરતી માત્રા, આલ્કોહોલનું સેવન. ઇન્સ્યુલિનની માત્રા પસંદ કરતી વખતે, નોર્મોગ્લાયસીમિયાની નજીક કાર્બોહાઇડ્રેટ ચયાપચયની ઇચ્છા અને હાયપોગ્લાયકેમિક પ્રતિક્રિયાઓના જોખમ વચ્ચે સમાધાન લેવું જોઈએ.
- ઇન્સ્યુલિનનો ક્રોનિક ઓવરડોઝ (સોમોગી સિન્ડ્રોમ). અતિશય ઇન્સ્યુલિન અને હાયપોગ્લાયસીમિયા કોન્ટિરેન્સ્યુલર હોર્મોન્સના સ્ત્રાવને ઉત્તેજીત કરે છે, જે પોસ્ટહિપ્ગ્લાયકેમિક હાઇપરગ્લાયકેમિઆનું કારણ બને છે. બાદમાં હાઈપરગ્લાયકેમિઆની degreeંચી ડિગ્રી (સામાન્ય રીતે 16 એમએમઓએલ / એલથી ઉપર) અને લાંબા સમયથી ચાલતા ઇન્સ્યુલિન પ્રતિકાર દ્વારા વર્ગીકૃત કરવામાં આવે છે, જે કેટલાક કલાકોથી બે દિવસ સુધી ચાલે છે.
- ઇન્સ્યુલિન માટે એલર્જી. ઇન્સ્યુલિન પ્રત્યેની સ્થાનિક એલર્જીક પ્રતિક્રિયાઓ (ત્વચાની સોજો, હાયપ્રેમિયા, કડક થવું, ખંજવાળ, કેટલીકવાર ઈન્જેક્શન સાઇટ પર દુખાવો) અને સામાન્ય એલર્જી (એલર્જિક ત્વચા ફોલ્લીઓ, વેસ્ક્યુલર એડીમા અને બ્રોન્કોસ્પેઝમ, તીવ્ર એનાફિલેક્ટિક આંચકો) વચ્ચેનો તફાવત. તાજેતરનાં વર્ષોમાં, સુધારેલ ઇન્સ્યુલિનની ગુણવત્તા સાથે, આ દવાઓ માટે એલર્જી અત્યંત દુર્લભ છે.
- લિપોોડીસ્ટ્રોફી જેને ઇન્સ્યુલિનના ઇન્જેક્શન સાઇટ પર તેના એટ્રોફી (એટ્રોફિક ફોર્મ) અથવા હાયપરટ્રોફી (હાયપરટ્રોફિક ફોર્મ) ના સ્વરૂપમાં સબક્યુટેનીયસ ચરબીમાં ફેરફાર કહે છે. ક્લિનિકલ પ્રેક્ટિસમાં માનવ ઇન્સ્યુલિનની રજૂઆત સાથે, લિપોોડિસ્ટ્રોફીની ઘટનામાં નોંધપાત્ર ઘટાડો થયો છે.
રશિયામાં ઇન્સ્યુલિન ઉપચાર સુધારવા માટેની સંભાવનાઓ
માનવ ઇન્સ્યુલિનના એનાલોગની રજૂઆત વળતર પ્રાપ્ત કરવાની શક્યતાઓને વિસ્તૃત કરે છે, ડાયાબિટીઝવાળા બાળકો અને કિશોરોમાં રોગના માર્ગમાં સુધારો કરે છે.
વિદેશી વર્ષોથી ઉપયોગમાં લેવામાં આવતા ઇન્સ્યુલિન પમ્પ આજે સ્થાનિક બજારમાં દેખાયા છે, પરંતુ તેમની કિંમત વધુ ખર્ચને કારણે મર્યાદિત છે.
હાલમાં, શ્વાસમાં લેવાતા પ્રકારના ઇન્સ્યુલિનના ઉપયોગની અસરકારકતા અને સલામતી પર વિદેશમાં અભ્યાસ કરવામાં આવે છે, જે ભોજન પહેલાં ટૂંકા ઇન્સ્યુલિનના સતત વહીવટને નકારવાની શક્યતાની આશા સાથે સંકળાયેલા છે.
આઇલેટ સેલ ટ્રાન્સપ્લાન્ટેશનના ક્લિનિકલ ઉપયોગનો પ્રશ્ન જ્યાં સુધી તે જ સ્વયંપ્રતિરક્ષા પ્રક્રિયાથી ટ્રાન્સપ્લાન્ટેડ કોષોને સુરક્ષિત રાખવાના માધ્યમ ન મળે ત્યાં સુધી ખુલ્લું રહેશે જ્યાં તેમના પોતાના કોષોને અસર કરે છે. હાલમાં, વિદેશમાં cells-કોષોનું પ્રત્યારોપણ ફક્ત અદ્યતન ક્રોનિક રેનલ નિષ્ફળતાવાળા દર્દીઓમાં જ થાય છે, તે જ સમયે કિડની પ્રત્યારોપણ અને ઇમ્યુનોસપ્રેસન્ટ્સની નિમણૂક સાથે. અન્ય પ્રત્યારોપણની કામગીરી સંશોધન પ્રકૃતિની છે અને તે સ્વયંસેવકો પર કરવામાં આવે છે. જો કે, કેનેડિયન સંશોધનકારોએ પ્રથમ પ્રોત્સાહક પરિણામો મેળવવામાં સફળ રહ્યા.
વી.એ.પીટરકોવા, મેડિકલ સાયન્સના ડોક્ટર, પ્રોફેસર
ટી. એલ. કુરેવા, એમડી
ઇ.વી. ટીટોવિચ, તબીબી વિજ્ ofાનના ઉમેદવાર
ઇન્સ્ટિટ્યૂટ Pedફ પીડિયાટ્રિક એન્ડોક્રિનોલોજી જીયુ ઇએનટીએસ રેમ્સ, મોસ્કો