ડાયાબિટીક નેફ્રોપથી માટે આહાર: ઉત્પાદન સૂચિ
ડાયાબિટીક નેફ્રોપથી એ રેનલ પેથોલોજી છે જેમાં અંગની પેશીઓ અને તેના જહાજોને અસર થાય છે, ઘણી વાર ડાયાબિટીઝની ગૂંચવણ તરીકે વિકસે છે. સારવાર માટે, ડાયાબિટીક કિડની નેફ્રોપથી માટે દવાઓ અને વિશેષ આહાર સૂચવવામાં આવે છે, જે પેશાબની સિસ્ટમ પરનો ભાર અને રોગનિવારક ચિત્રની તીવ્રતાને ઘટાડવામાં મદદ કરે છે.

સામાન્ય ભલામણો
નેફ્રોપથી માટે આહારની પસંદગી પરીક્ષા દરમિયાન પ્રાપ્ત ડેટાના આધારે હાજરી આપતા ચિકિત્સક દ્વારા કરવામાં આવે છે. રોગના તીવ્ર સમયગાળામાં પોષણની છબી શરીરના તીવ્ર સોજો સાથે સામનો કરવામાં મદદ કરે છે, પાણી-મીઠાના સંતુલનને સામાન્ય બનાવે છે. આને કારણે, શરીરના નશોના સંકેતોની તીવ્રતા ઓછી થાય છે અને મૂત્રવર્ધક પદાર્થનું કાર્ય સામાન્ય થાય છે. આહાર ટેબલની પસંદગી એ ખોરાકમાંથી આવતા હાનિકારક સંયોજનોની સંખ્યાને ઘટાડવાની છે.
લક્ષણોની તીવ્રતાના આધારે, પેથોલોજીકલ પ્રક્રિયાના કારણ, તેમજ દર્દીની સામાન્ય સ્થિતિ, આહાર કોષ્ટક 7, 7 એ, 7 બી સૂચવવામાં આવે છે.
પોષણના તમામ ક્ષેત્રો સામાન્ય સિદ્ધાંતો પર આધારિત છે:
- ચરબીયુક્ત ખોરાક અને પ્રાણી પ્રોટીનની માત્રામાં ઘટાડો, જે ધીમે ધીમે વનસ્પતિ ચરબી દ્વારા બદલવામાં આવે છે,
- પ્રતિ કિલોગ્રામ વજનના મીઠાના પ્રમાણમાં ઘટાડો,
- તૈયાર, તળેલા, પીવામાં, મીઠું ચડાવેલું, મસાલેદાર અને અથાણાંવાળા ખોરાકનો ઇનકાર
- પુષ્કળ પીવાના શાસન,
- નાના ભાગોમાં અવારનવાર ભોજન સાથે અપૂર્ણાંક ભોજન,
- પ્રકાશ કાર્બોહાઈડ્રેટ અને ખાંડનું બાકાત,
- લોહીમાં પોટેશિયમની વધેલી સાંદ્રતા સાથે - ખોરાક સાથે તેના સેવનમાં ઘટાડો,
- પોટેશિયમના નીચા સ્તર સાથે - ખોરાક સાથે તેનો પૂરતો પુરવઠો સુનિશ્ચિત કરવું,
- ફોસ્ફરસ foodsંચા ખોરાકની માત્રામાં ઘટાડો,
- આહારમાં વધુ પ્રમાણમાં ખોરાક લેતા,
- બધા ઉત્પાદનો બાફેલા અથવા બાફેલા amed શેકેલા,
- બાળકો માટે આહાર ખોરાક, પુખ્ત વયના લોકો માટે સમાન છે.

પોષક ઘટકો પર વધુ
જોડાયેલા અવયવોની માંદગીના સમયગાળા દરમિયાન, તેમનો પ્રભાવ નબળો પડે છે, જે શરીરમાંથી ઝેર અને ઝેરના નાબૂદમાં ઘટાડો દર્શાવે છે. કિડની માટે સૌથી મુશ્કેલ એ નાઇટ્રોજનસ સંયોજનો છે, જે પ્રાણી મૂળના પ્રોટીન ઉત્પાદનોમાંથી રચાય છે. તેથી, રેનલ પેથોલોજીઓ માટેના તમામ આહારનો વપરાશ રોજિંદા પ્રાણીના પ્રોટીનની માત્રામાં ધીમે ધીમે ઘટાડો અને વનસ્પતિ પ્રોટીન સાથે તેના સ્થાને છે.
તે યાદ રાખવું અગત્યનું છે કે પ્રોટીન ઉત્પાદનોનો તીવ્ર અસ્વીકાર નબળા શરીરને ઇજા પહોંચાડે છે અને સ્થિતિની બગાડ તરફ દોરી શકે છે. તેથી, આ પ્રક્રિયા ક્રમિક હોવી જોઈએ. ભલામણ કરવામાં આવે છે કે તમે પ્રથમ ચરબીયુક્ત ખોરાકને આહાર ખોરાક (ચિકન, ઓછી ચરબીવાળી માછલી, વાછરડાનું માંસ) સાથે બદલો.
દૈનિક આહારમાં મોટી માત્રામાં મીઠું સોજોની રચના તરફ દોરી જાય છે અને ઇન્ટ્રાએરેનલ અને બ્લડ પ્રેશરમાં વધારો કરે છે. તેથી, આ ચિહ્નોની તીવ્રતા ઘટાડવા માટે, મીઠાની ધીમે ધીમે પ્રતિબંધ જરૂરી છે.
મીઠું વિના ખોરાક રાંધવાની ભલામણ કરવામાં આવે છે અથવા જો જરૂરી હોય તો, ઉપયોગ કરતા પહેલા થોડું મીઠું ઉમેરો. ખાદ્ય ઉત્પાદનોની સ્વાદની લાક્ષણિકતાઓમાં સુધારો કરવા માટે, મીઠું મીઠું, લીંબુનો રસ, લસણ, ડુંગળી, bsષધિઓ વિના ટમેટાના રસ સાથે બદલી શકાય છે.

કિડનીના કાર્ય પર પોષણની અસર
કિડનીના દુરૂપયોગથી શરીરમાં પોટેશિયમ દૂર કરવાની પ્રક્રિયામાં વિક્ષેપ થાય છે, જે જોડી કરેલા અંગો, હૃદયની માંસપેશીઓ અને સ્નાયુ પેશીઓના પ્રભાવ માટે જવાબદાર છે. તેથી, તેની અતિશયતા અથવા ઉણપથી શરીરમાં ઉલટાવી શકાય તેવું પરિણામ થઈ શકે છે. ડોકટરો નેફ્રોપથીના પ્રારંભિક તબક્કામાં પોટેશિયમના દૈનિક ઇન્ટેકમાં વધારો અને પછીના તબક્કામાં તેને ઘટાડવાની ભલામણ કરે છે.
લોહીમાં અતિશય ફોસ્ફરસ શરીરમાંથી કેલ્શિયમની ધીરે ધીરે લીચિંગ તરફ દોરી જાય છે, સાંધામાં દુખાવાના વિકાસ તરફ અને હાડકા અને કોમલાસ્થિના ધીમે ધીમે પાતળા થવા તરફ દોરી જાય છે. ફોસ્ફરસ પણ પેશી સખ્તાઇનું કારણ બને છે, પરિણામે કિડની, હૃદયના સ્નાયુઓ, સાંધા અને ફેફસાના જોડાણશીલ પેશીઓમાં ઝડપી વૃદ્ધિ થાય છે. તેથી, રેનલ પેથોલોજી ખંજવાળ ત્વચાકોપ, અશક્ત હૃદયની લય અને ફેફસામાં ભારેપણુંની લાગણી દ્વારા પ્રગટ થાય છે. તીવ્ર સમયગાળામાં, આ તત્વના સેવનને સખત રીતે મર્યાદિત કરવું જરૂરી છે, જે ઉપચાર પ્રક્રિયાને વેગ આપવા માટે મદદ કરશે.
શુદ્ધ પીવાના પાણીનો પૂરતો સેવન એ યોગ્ય આહાર માટેની મહત્વપૂર્ણ સ્થિતિ છે. પાણી હાનિકારક સંયોજનોના શરીરને શુદ્ધ કરવામાં મદદ કરે છે, જે પુન recoveryપ્રાપ્તિની ગતિશીલતાને હકારાત્મક અસર કરે છે. પેશાબના સારા માર્ગને સુનિશ્ચિત કરવા માટે, સારવાર દરમિયાન મસાલેદાર, તેલયુક્ત, ખારી અને તૈયાર ખોરાકનો ત્યાગ કરવો જરૂરી છે, જે શરીરમાં પ્રવાહી જાળવી રાખે છે અને તેના પ્રદૂષણ તરફ દોરી જાય છે અને સોજો વધે છે.
રેનલ પેથોલોજીઝ અને ક્રોનિક રેનલ નિષ્ફળતાના સમયગાળા દરમિયાન, મેનૂમાં આયર્ન, જસત, કેલ્શિયમ અને સેલેનિયમથી સમૃદ્ધ ખોરાક શામેલ હોવા જોઈએ. રોગ દરમિયાન, એક વિક્ષેપિત ચયાપચય, ઉપયોગી પદાર્થોની અભાવ તરફ દોરી જાય છે જે અંગો અને સિસ્ટમોના સામાન્ય કાર્ય માટે જરૂરી છે.

ડાયેટ ટેબલ નંબર 7
ડાયાબિટીક નેફ્રોપથી નંબર 7 માટેનો આહાર મેટાબોલિક પ્રક્રિયાઓને પુન restoreસ્થાપિત કરવા, સોજો ઘટાડવા, આંતરડાના અને બ્લડ પ્રેશરની ભલામણ કરવામાં આવે છે. તેનો ઉપયોગ ડાયાબિટીસ અને ડાયસ્મેટabબોલિક નેફ્રોપથી, ગ્લોમેર્યુલોનફાઇટિસ, ક્રોનિક રેનલ નિષ્ફળતા અને અન્ય રેનલ પેથોલોજીઓ માટે થાય છે.
કોષ્ટકની ભલામણો અનુસાર, કાર્બોહાઈડ્રેટ અને ચરબીની contentંચી સામગ્રીવાળા ઉત્પાદનો પ્રતિબંધ હેઠળ આવે છે. મીઠું વિના વાનગીઓ તૈયાર કરવામાં આવે છે. પીવામાં પ્રવાહીનું દૈનિક માત્રા 1 લિટર કરતા વધારે નથી. ઉત્પાદનોની દૈનિક કેલરી સામગ્રી 2900 કેસીએલથી વધુ હોતી નથી, જેમાં કાર્બોહાઇડ્રેટસ - 450 ગ્રામ, પ્રોટીન - 80 ગ્રામ સુધી, ચરબી - 100 ગ્રામ સુધી, ખાંડ - 90 ગ્રામ સુધીનો સમાવેશ થાય છે.
આહાર નંબર 7 દરમિયાન તેને વપરાશ કરવાની મંજૂરી છે:
- વનસ્પતિ સૂપ પર સૂપ,
- દુર્બળ માંસ અને જીભ,
- ઓછી ચરબીવાળી માછલી
- ચીઝ સિવાય ડેરી ઉત્પાદનો,
- પોર્રીજ
- શાકભાજી
- ફળ
- ઇંડા 2 પીસી કરતા વધુ નહીં.,
- મધ, જામ, જેલી,
- મીઠું વગર બ્રેડ અને પcનકakesક્સ.
- મીઠું ચડાવેલું લોટ ઉત્પાદનો
- ચરબીયુક્ત જાતોના માંસ અને માછલીના ઉત્પાદનો અને તેના આધારે બ્રોથ,
- મશરૂમ્સ
- સખત અને નરમ ચીઝ,
- બીન
- ઓક્સાલિક અને એસ્કોર્બિક એસિડ્સના પ્રમાણમાં વધુ પ્રમાણ ધરાવતા ઉત્પાદનો,
- ચોકલેટ

ડાયાબિટીક નેફ્રોપથી માટે આહાર ઉપચાર
 આ રોગ ડાયાબિટીસના દર્દીઓમાં મૃત્યુદરના કારણોમાંનું એક અગ્રણી સ્થાન ધરાવે છે. કિડની ટ્રાન્સપ્લાન્ટ અને ડાયાલિસિસ માટે લાઇનમાં standingભા રહેલા દર્દીઓની બહુમતી ડાયાબિટીસના દર્દીઓ છે.
આ રોગ ડાયાબિટીસના દર્દીઓમાં મૃત્યુદરના કારણોમાંનું એક અગ્રણી સ્થાન ધરાવે છે. કિડની ટ્રાન્સપ્લાન્ટ અને ડાયાલિસિસ માટે લાઇનમાં standingભા રહેલા દર્દીઓની બહુમતી ડાયાબિટીસના દર્દીઓ છે.
ડાયાબિટીક નેફ્રોપથી એ એક વ્યાપક ખ્યાલ છે જેમાં ગ્લોમેરૂલી, ટ્યુબ્યુલ્સ અથવા કિડનીને ખવડાવતા વાહિનીઓને નુકસાન શામેલ છે. આ રોગ નિયમિતપણે એલિવેટેડ લોહીમાં શર્કરાના સ્તરને કારણે વિકસે છે.
ડાયાબિટીઝના દર્દીઓ માટે આવા નેફ્રોપથીનું જોખમ એ છે કે જ્યારે ડાયાલિસિસ જરૂરી હોય ત્યારે અંતિમ તબક્કો વિકસી શકે છે. આ કિસ્સામાં, કિડનીના કામમાં વધારો કરતા પ્રોટીનને આહારમાંથી સંપૂર્ણપણે બાકાત રાખવામાં આવે છે.
- સુસ્તી
- મો inામાં ધાતુનો સ્વાદ
- થાક
- પગ ખેંચાણ, ઘણીવાર સાંજે.
સામાન્ય રીતે, ડાયાબિટીક નેફ્રોપથી પ્રારંભિક તબક્કે પોતાને પ્રગટ કરતી નથી. તેથી ડાયાબિટીઝના દર્દીને વર્ષમાં એક કે બે વાર આવા પરીક્ષણો લેવાની ભલામણ કરવામાં આવે છે:
- ક્રિએટિનાઇન, આલ્બ્યુમિન, માઇક્રોઆલ્બુમિન,
- કિડનીનું અલ્ટ્રાસાઉન્ડ
- ક્રિએટિનાઇન માટે રક્ત પરીક્ષણ.
નિદાન કરતી વખતે, ઘણા ડોકટરો ઓછી પ્રોટીન આહારની ભલામણ કરે છે, એમ માને છે કે તે જ તે છે જેણે કિડની પરનો ભાર વધાર્યો છે. આ અંશત true સાચું છે, પરંતુ ડાયાબિટીક નેફ્રોપથીના વિકાસ તરીકે પ્રોટીન પીરસવામાં આવતું નથી. આનું કારણ ખાંડમાં વધારો છે, જે કિડનીના કાર્ય પર ઝેરી અસર કરે છે.
કિડની રોગના છેલ્લા તબક્કાને ટાળવા માટે, તમારે સંતુલિત આહારનું પાલન કરવું જોઈએ.હાઈ બ્લડ સુગર - આવા આહાર ઉપચાર રોગના કારણને ધ્યાનમાં રાખીને કરવામાં આવશે.
મેનૂની તૈયારીમાં ઉત્પાદનોની પસંદગી તેમના ગ્લાયકેમિક ઇન્ડેક્સ (જીઆઈ) પર આધારિત હોવી જોઈએ.
ગ્લાયસિમિક પ્રોડક્ટ ઇન્ડેક્સ
 ઓછી કાર્બોહાઇડ્રેટ આહાર ડાયાબિટીસ મેલીટસ પ્રકાર 2 ડાયાબિટીસના સામાન્ય સ્તરને જાળવી રાખે છે, જ્યારે પ્રથમ પ્રકાર ટૂંકા અને અલ્ટ્રાશોર્ટ ઇન્સ્યુલિનની માત્રામાં નોંધપાત્ર ઘટાડો કરે છે. તે આ મિલકત છે જે ડાયાબિટીઝથી ઘણી મુશ્કેલીઓ ટાળવામાં મદદ કરે છે.
ઓછી કાર્બોહાઇડ્રેટ આહાર ડાયાબિટીસ મેલીટસ પ્રકાર 2 ડાયાબિટીસના સામાન્ય સ્તરને જાળવી રાખે છે, જ્યારે પ્રથમ પ્રકાર ટૂંકા અને અલ્ટ્રાશોર્ટ ઇન્સ્યુલિનની માત્રામાં નોંધપાત્ર ઘટાડો કરે છે. તે આ મિલકત છે જે ડાયાબિટીઝથી ઘણી મુશ્કેલીઓ ટાળવામાં મદદ કરે છે.
જીઆઈની કલ્પના એ લોહીમાં કાર્બોહાઇડ્રેટનું સેવન અને ભંગાણનું ડિજિટલ સૂચક છે, લોહીમાં ગ્લુકોઝના સ્તરને અસર કર્યા પછી, તેમના ઉપયોગ પછી. સૂચક ઓછું, ખોરાક "સલામત".
ઓછી જીઆઈવાળા ઉત્પાદનોની સૂચિ તદ્દન વિસ્તૃત છે, જે તમને વાનગીઓનો સ્વાદ ગુમાવ્યા વિના સંપૂર્ણ આહાર બનાવવાની મંજૂરી આપે છે. નીચા ઇન્ડેક્સ 50 એકમો સુધી, સરેરાશ 50 થી 70 એકમો અને 70 કરતાં વધુ એકમો હશે.
સામાન્ય રીતે, પ્રકાર 1 અને પ્રકાર 2 ડાયાબિટીસ સાથે, સરેરાશ અનુક્રમણિકાવાળા ખોરાકને અઠવાડિયામાં ઘણી વખત મંજૂરી આપવામાં આવે છે. પરંતુ ડાયાબિટીક નેફ્રોપથી સાથે આ બિનસલાહભર્યું છે.
ડાયાબિટીક નેફ્રોપથી આહાર ફક્ત ઓછી જીઆઈ સાથેનો ખોરાક બનાવે છે, પણ વાનગીઓની ગરમીની સારવારની પદ્ધતિઓ પણ છે. નીચેના રસોઈ સ્વીકાર્ય છે:
- એક દંપતી માટે
- ઉકાળો
- માઇક્રોવેવમાં
- વનસ્પતિ તેલની થોડી માત્રામાં સણસણવું,
- ગરમીથી પકવવું
- ધીમા કૂકરમાં, "ફ્રાય" મોડ સિવાય.
નીચે ઉત્પાદનોની સૂચિ છે જેમાંથી આહાર રચાય છે.
આહાર ઉત્પાદનો
 દર્દીના ખોરાકમાં વૈવિધ્ય હોવું જોઈએ. દૈનિક આહારમાં અનાજ, માંસ અથવા માછલી, શાકભાજી, ફળો, ડેરી અને ખાટા-દૂધના ઉત્પાદનોનો સમાવેશ થાય છે. પ્રવાહીના સેવનનો દર બે લિટર છે.
દર્દીના ખોરાકમાં વૈવિધ્ય હોવું જોઈએ. દૈનિક આહારમાં અનાજ, માંસ અથવા માછલી, શાકભાજી, ફળો, ડેરી અને ખાટા-દૂધના ઉત્પાદનોનો સમાવેશ થાય છે. પ્રવાહીના સેવનનો દર બે લિટર છે.
તે જાણવું યોગ્ય છે કે ફળો અને બેરીનો રસ, ઓછા જીઆઈવાળા ફળોમાંથી પણ, આહાર પોષણ માટે પ્રતિબંધિત છે. આ ઉપચાર સાથે, તેઓ ફાઇબર ગુમાવે છે, જે લોહીમાં ગ્લુકોઝના એકસમાન પ્રવેશનું કાર્ય કરે છે.
ફળો અને તેનાં રસ ઝરતાં ફળોની સવારમાં શ્રેષ્ઠ ખાવામાં આવે છે, 150 - 200 ગ્રામથી વધુ નહીં. તેઓને શુદ્ધ સ્થિતિમાં લાવવું જોઈએ નહીં જેથી જીઆઈમાં વધારો ન થાય. જો આ ઉત્પાદનોમાંથી ફળનો કચુંબર તૈયાર કરવામાં આવે છે, તો શક્ય તેટલા ઉપયોગી વિટામિન્સ અને ખનિજોને બચાવવા માટે ઉપયોગ કરતા પહેલા આ તરત જ થવું જોઈએ.
નીચા જીઆઈ ફળો અને તેનાં રસ ઝરતાં ફળોની:
- કાળા અને લાલ કરન્ટસ,
- ગૂસબેરી
- કોઈપણ પ્રકારની સફરજન, તેમની મીઠાશ ઇન્ડેક્સને અસર કરતી નથી,
- પિઅર
- જરદાળુ
- બ્લુબેરી
- રાસબેરિઝ
- સ્ટ્રોબેરી
- જંગલી સ્ટ્રોબેરી.
- લીંબુ, નારંગી, મેન્ડરિન, પોમેલો, ચૂનો - સાઇટ્રસ ફળો કોઈપણ પ્રકારના.
શાકભાજી એ ડાયાબિટીસ પોષણનો આધાર છે અને કુલ આહારનો અડધો ભાગ બનાવે છે. તેઓ સવારના નાસ્તામાં, અને બપોરે ચા અને રાત્રિભોજન માટે આપી શકાય છે. મોસમી શાકભાજી પસંદ કરવાનું વધુ સારું છે, તેમાં વધુ પોષક તત્વો છે.
ઓછી જીઆઈ ડાયાબિટીક નેફ્રોપથી માટે શાકભાજી:
- સ્ક્વોશ
- ડુંગળી
- લસણ
- રીંગણા
- ટમેટા
- લીલા કઠોળ
- મસૂર
- તાજા અને સૂકા ભૂકો વટાણા,
- તમામ પ્રકારના કોબી - કોબીજ, બ્રોકોલી, સફેદ અને લાલ કોબી,
- મીઠી મરી.
અનાજમાંથી, તમે બંને બાજુની વાનગીઓને રાંધવા અને પ્રથમ વાનગીઓમાં ઉમેરી શકો છો. તેમની પસંદગી ખૂબ કાળજી લેવી જોઈએ, કારણ કે કેટલાકમાં મધ્યમ અને ઉચ્ચ જીઆઇ હોય છે. ડાયાબિટીઝથી, અન્ય રોગોથી બોજો ન હોવાના કારણે, ડોકટરો ક્યારેક-ક્યારેક કોર્ન પોર્રીજ ખાવાની મંજૂરી આપે છે - ઉચ્ચ મર્યાદામાં જી.આઈ., કારણ કે તે પોષક તત્ત્વોથી ભરપુર છે. પરંતુ ડાયાબિટીક નેફ્રોપથી સાથે, તેનું સેવન બિનસલાહભર્યું છે. લોહીમાં શર્કરામાં પણ લઘુત્તમ ઉછાળો કિડની પર તાણ લાવે છે.
તેમની લગભગ તમામ ડેરી અને ખાટા-દૂધના ઉત્પાદનોમાં ઓછી જીઆઈ હોય છે, ફક્ત આવી બાકાત રાખવી જોઈએ:
- ખાટા ક્રીમ
- ક્રીમ 20% ચરબી,
- મીઠી અને ફળ દહીં,
- માખણ
- માર્જરિન
- સખત ચીઝ (નાનો અનુક્રમણિકા, પરંતુ ઉચ્ચ કેલરી સામગ્રી),
- કન્ડેન્સ્ડ દૂધ
- ચમકદાર ચીઝ,
- દહીં સમૂહ (કુટીર ચીઝ સાથે મૂંઝવણમાં ન આવે).
ઇંડાને ડાયાબિટીઝમાં દરરોજ એક કરતા વધુની મંજૂરી નથી, કારણ કે જરદીમાં ખરાબ કોલેસ્ટ્રોલ હોય છે. આ નેફ્રોપેથી સાથે, આવા ઉત્પાદનનો ઉપયોગ ઓછામાં ઓછો ઘટાડવો વધુ સારું છે.
આ પ્રોટીન પર લાગુ પડતું નથી, તેમની જીઆઈ 0 પીસિસ છે, અને જરદી અનુક્રમણિકા 50 પીસ છે.
માંસ અને માછલીએ ઓછી ચરબીવાળી જાતો પસંદ કરવી જોઈએ, તેમાંથી ત્વચા અને ચરબીના અવશેષો દૂર કરો. કેવિઅર અને દૂધ પર પ્રતિબંધ છે. માંસ અને માછલીની વાનગીઓ રોજિંદા આહારમાં હોય છે, દિવસમાં એક વખત પ્રાધાન્ય.
આવા માંસ અને alફલની મંજૂરી:
- ચિકન
- ક્વેઈલ
- ટર્કી
- સસલું માંસ
- વાછરડાનું માંસ
- માંસ
- બીફ યકૃત
- ચિકન યકૃત
- બીફ જીભ.
માછલીમાંથી, તમે પસંદ કરી શકો છો:
ઉપરોક્ત બધી કેટેગરીના ઉત્પાદનોમાંથી દર્દીના ડાયાબિટીસ ખોરાકની રચના, વ્યક્તિને યોગ્ય અને આરોગ્યપ્રદ ખોરાક મળે છે.
તેનો હેતુ સામાન્ય શ્રેણીમાં રક્ત ખાંડનું સ્તર જાળવવાનું છે.
નમૂના મેનૂ
 વ્યક્તિની સ્વાદ પસંદગીઓ અનુસાર નીચેના મેનૂને બદલી શકાય છે. મુખ્ય વસ્તુ એ છે કે ઉત્પાદનોમાં ઓછી જીઆઈ હોય છે અને યોગ્ય રીતે થર્મલ પ્રક્રિયા થાય છે. ખોરાકમાં મીઠું ઉમેરવા માટે પ્રતિબંધિત છે; મીઠાના સેવનને ઓછામાં ઓછું કરવું વધુ સારું છે.
વ્યક્તિની સ્વાદ પસંદગીઓ અનુસાર નીચેના મેનૂને બદલી શકાય છે. મુખ્ય વસ્તુ એ છે કે ઉત્પાદનોમાં ઓછી જીઆઈ હોય છે અને યોગ્ય રીતે થર્મલ પ્રક્રિયા થાય છે. ખોરાકમાં મીઠું ઉમેરવા માટે પ્રતિબંધિત છે; મીઠાના સેવનને ઓછામાં ઓછું કરવું વધુ સારું છે.
ભૂખમરા અને અતિશય આહારને મંજૂરી ન આપો. આ બે પરિબળો બ્લડ સુગરમાં એક કૂદકા ઉશ્કેરે છે. દિવસમાં પાંચથી છ વખત નાના ભાગમાં ખાવું.
જો તમને ખૂબ ભૂખ લાગે છે, તો તમને થોડો નાસ્તો લેવાની મંજૂરી છે, ઉદાહરણ તરીકે, વનસ્પતિ કચુંબરનો એક નાનો ભાગ અથવા આથો દૂધનો ગ્લાસ.
- પ્રથમ નાસ્તો - ફળનો કચુંબર,
- બીજો નાસ્તો - પ્રોટીન અને શાકભાજીમાંથી ઓમેલેટ, રાઈ બ્રેડની ટુકડાવાળી ગ્રીન ટી,
- બપોરના ભોજન - વનસ્પતિ સૂપ, માછલી કટલેટ સાથે જવ, ક્રીમ સાથે લીલી કોફી,
- બપોરે ચા - વનસ્પતિ કચુંબર, ચા,
- પ્રથમ રાત્રિભોજન - મીઠી મરી ભુરો ચોખા, ચા, સાથે નાજુકાઈના ચિકન સાથે સ્ટફ્ડ
- બીજો ડિનર - દહીંનો અડધો ગ્લાસ.
- પ્રથમ નાસ્તો - એક સફરજન, કુટીર ચીઝ,
- પ્રકાર 2 ડાયાબિટીસ માટે બીજા નાસ્તામાં વનસ્પતિ સ્ટયૂ, જેમ કે રીંગણા, ટમેટા, ડુંગળી અને મીઠી મરી, લીલી ચા,
- બપોરના ભોજન - બિયાં સાથેનો દાણો સૂપ, વરાળ માંસના કટલેટ સાથે જવનો પોર્રીજ, ક્રીમ સાથે લીલી કોફી,
- બપોરનો નાસ્તો - ઓટમીલ સાથે જેલી, રાઈ બ્રેડનો ટુકડો,
- રાત્રિભોજન - માંસબોલ્સ, વનસ્પતિ કચુંબર.
- પ્રથમ નાસ્તો - ફ્રૂટ કચુંબર કેફિર સાથે પી season,
- લંચ - પ્રોટીનમાંથી વરાળ ઓમેલેટ, ક્રીમ સાથેની કોફી,
- બપોરનું ભોજન - વનસ્પતિ સૂપ, સ્ટવ્ડ ચિકન યકૃતમાંથી ગ્રેવી સાથે જવના પોર્રીજ, ગ્રીન ટી,
- બપોરે ચા - દહીં ની 150 મિલી,
- પ્રથમ રાત્રિભોજન - ચોખા અને મશરૂમ્સ સાથે સ્ટય્ડ કોબી, રાઈ બ્રેડનો ટુકડો,
- બીજો ડિનર એ ડાયાબિટીક ચીઝ કેક સાથેની ચા છે.
- પ્રથમ નાસ્તો - ઓટમીલ પર જેલી, રાઈ બ્રેડનો ટુકડો,
- લંચ - વનસ્પતિ કચુંબર, બાફેલી ઇંડા, લીલી ચા,
- બપોરનું ભોજન - મોતીનો સૂપ, શેકવામાં રીંગણા ગ્રાઉન્ડ ટર્કી, ચા,
- બપોરના નાસ્તા - 150 ગ્રામ કુટીર પનીર અને મુઠ્ઠીભર સૂકા ફળો (સૂકા જરદાળુ, કાપણી, અંજીર),
- પ્રથમ રાત્રિભોજન - બાફેલી બીફ જીભ, બિયાં સાથેનો દાણો, ચા,
- બીજું ડિનર - રાયઝેન્કાના 150 મિલી.
- પ્રથમ નાસ્તો - ફળનો કચુંબર,
- બપોરના ભોજન - વનસ્પતિ કચુંબર, રાઈ બ્રેડનો ટુકડો,
- લંચ - વનસ્પતિ સૂપ, ચિકન સાથે સ્ટ્યૂડ મશરૂમ્સ, ક્રીમ સાથે ગ્રીન કોફી,
- બપોરે ચા - 150 ગ્રામ કુટીર ચીઝ, સૂકા ફળો, ચા,
- પ્રથમ રાત્રિભોજન - જવ, સ્ટીમ ફિશ પtyટી, ગ્રીન ટી,
- બીજો ડિનર ચરબી રહિત કેફિરનો ગ્લાસ છે.
- પ્રથમ નાસ્તો - ક્રીમ સાથેની ગ્રીન કોફી, ફ્રુટોઝ પર ડાયાબિટીઝ કૂકીઝના ત્રણ ટુકડાઓ,
- બપોરના ભોજન - શાકભાજી, ગ્રીન ટી સાથે વરાળ ઓમેલેટ,
- બપોરનું ભોજન - ભુરો ચોખાનો સૂપ, બીલનો સ્ટયૂ વાળો સ્ટુ, રાઈ બ્રેડનો ટુકડો, ચા,
- બપોરે નાસ્તો - ઓટમીલ પર જેલી, રાઈ બ્રેડનો ટુકડો,
- પ્રથમ રાત્રિભોજન - પેર્ચ, શાકભાજી, ચા, સાથે સ્લીવમાં શેકવામાં
- બીજો ડિનર - દહીંનો અડધો ગ્લાસ.
- પ્રથમ નાસ્તો - ચીઝ કેકસ સાથે ચા,
- બીજો નાસ્તો - પ્રોટીન અને શાકભાજીમાંથી ઓમેલેટ, રાઈ બ્રેડનો ટુકડો,
- બપોરના ભોજનમાં ટાઇપ 2 ડાયાબિટીસના દર્દીઓ માટે રાય બ્રેડની સ્લાઈસ, ફિશ પtyટીવાળા બિયાં સાથેનો દાણો, ગ્રીન કોફી,
- બપોરે ચા - સૂકા ફળો, ચા, સાથે કુટીર પનીર
- પ્રથમ રાત્રિભોજન - મસૂર, લીવર પtyટી, ગ્રીન ટી,
- બીજો ડિનર દહીંનો ગ્લાસ છે.
આ લેખમાંની વિડિઓમાં ડાયાબિટીઝમાં કિડનીનું નુકસાન શા માટે થાય છે તેનું વર્ણન કરવામાં આવ્યું છે.
ડાયાબિટીસ માટે આહાર


અંતocસ્ત્રાવી પેથોલોજીની ઉપચાર માત્ર મધ્યસ્થી નથી. ડાયાબિટીઝ માટેનું પોષણ એ માટે મહત્વપૂર્ણ ભૂમિકા ભજવે છે સામાન્ય ગ્લુકોઝનું સ્તર જાળવવું લોહીમાં, તેમજ પર્યાપ્ત ચયાપચય (પાચન) માટે.
મહત્વની હોર્મોન - ઇન્સ્યુલિનની પ્રવૃત્તિમાં અસામાન્યતા હોવાના હકીકતને કારણે, હાયપરગ્લાયકેમિક કોમા (ગ્લુકોઝ લેવલ> 10 એમએમઓએલ / એલ) ના વિકાસને ટાળવા માટે આહારની સખત અવલોકન કરવી આવશ્યક છે.
ડાયાબિટીઝ માટે યોગ્ય પોષણ, તાજા ફળો, શાકભાજી અને bsષધિઓના દૈનિક સેવનની ખાતરી કરવી જોઈએ.
એ આગ્રહણીય છે કે પ્રાણી મૂળના બધા ખોરાક, તેમજ તળેલા અને મીઠું ચડાવેલું છોડવામાં આવે.
ડાયાબિટીસ માટેનો આહાર:
- શરીરની energyર્જા જરૂરિયાતોને પૂર્ણ કરો (સક્રિય લોકો માટે સરેરાશ 2000-3000 કેસીએલ),
- વિટામિન અને ઉત્સેચકોનો સંતુલિત પુરવઠો,
- દિવસ દરમિયાન 5-6 રિસેપ્શનમાં વિતરિત,
- શરીરનું વજન ઘટાડવાનું લક્ષ્ય રાખો (પ્રકાર 2 ડાયાબિટીસ સાથે)
- ધીમે ધીમે શોષી રહેલા કાર્બોહાઈડ્રેટ (સ્ટાર્ચ, ફાઇબર, પેક્ટીન) શામેલ છે, જેનાં સ્ત્રોત શણગારા, અનાજ, પાંદડાવાળા શાકભાજી છે.
યોગ્ય ઉત્પાદનની પસંદગી
ડાયાબિટીસ માટેનો આહાર આધારિત હોવો જોઈએ પાચન આ રોગ સાથે, તેથી, હાઈપરગ્લુકોસીમિયા (લોહીમાં ગ્લુકોઝમાં વધારો) ની વૃત્તિ સાથે હોમિઓસ્ટેસિસ (સ્થિરતા) જાળવવા ઉત્પાદનોની સખત પસંદગી છે.
ડાયાબિટીસથી, તમે મર્યાદિત ઉત્પાદનોનો ખાય શકો છો જે અંતocસ્ત્રાવી સ્વાદુપિંડના પેથોલોજીવાળા લોકો માટે ખાસ પસંદ કરવામાં આવે છે.
ડાયાબિટીઝ માટે માન્ય ઉત્પાદનો:
- નટ્સ, પ્રાધાન્ય કાચા,
- વનસ્પતિ સૂપ, ઓક્રોસ્કા, અથાણું,
- સોયા ઉત્પાદનો, જેમ કે ટોફુ, સોયા દૂધ,
- કઠોળ, વટાણા, દાળ,
- તાજી શાકભાજી (કાકડી, ટામેટાં, કોબી, ગાજર, બીટ),
- અનઇસ્ટીન ફળો અને તેનાં રસ ઝરતાં ફળોની (નાશપતીનો, સફરજન, નારંગી, લીંબુ, પ્લમ, ચેરી),
- સુકાઈ ગયેલા અથવા પૂર્વ-પલાળેલા સૂકા ફળો,
- પોર્રીજ (બિયાં સાથેનો દાણો, બાજરી, ઓટમીલ),
- તાજી સ્ક્વિઝ્ડ કરેલા રસ અને ખનિજ જળ,
ડાયાબિટીક ઉત્પાદનો ખાંડ ન હોવી જોઇએ. આ માટે, ત્યાં એનાલોગ છે જે બે કેટેગરીમાં વહેંચાયેલ છે:
- જેની anર્જા મૂલ્ય છે: ઝાયલીટોલ, ફ્રુટોઝ, સોર્બીટોલ,
- જેની પાસે energyર્જાનું મૂલ્ય નથી: એસ્પાર્ટમ, સેકારિન,
મોટેભાગે સ્વીટનર્સનું સેવન અનિચ્છનીય છે, કારણ કે તેઓ પ્રતિકૂળ પ્રતિક્રિયા પેદા કરી શકે છે અને વ્યસનમાં ફાળો આપી શકે છે.
સ્ટીવિંગ, ઉકળતા, પકવવાના સ્વરૂપમાં રાંધણ પ્રક્રિયાને જો જરૂરી હોય તો મંજૂરી છે. હર્બલ ઉત્પાદનો કે જે કાચા સ્વરૂપમાં ઉપયોગમાં લેવાય છે તે પ્રક્રિયા વિના ઉપયોગમાં લેવા માટે વધુ ફાયદાકારક છે.
તમારે ડાયાબિટીઝ સાથે ખાવાની જરૂર છે ઘણીવાર પરંતુ નાના ભાગોમાં. આ લોહીમાં શર્કરાને વધુ સારી રીતે નિયંત્રણમાં રાખવામાં મદદ કરે છે.
ડાયાબિટીઝ ઉત્પાદનો પર પ્રતિબંધ:
- ખાંડ, મીઠું, ચોકલેટ, મીઠાઈઓ, આઈસ્ક્રીમ,
- જામ, અથાણાં અને મરીનેડ્સ,
- દહીં, ક્રીમ, ચરબીયુક્ત ખાટા ક્રીમ અને દૂધ,
- ફેટી સૂપ્સ
- કોઈપણ આલ્કોહોલિક પીણાં,
- ફળ પીણાં, ખાંડવાળા કાર્બોરેટેડ પીણાં,
- મીઠી પેસ્ટ્રીઝ અને લોટના ઉત્પાદનો.
ડાયાબિટીઝ માટેની ટિપ્સ અને યુક્તિઓ
ડાયાબિટીઝના દર્દીઓ માટે, યોગ્ય મેનુ પસંદ થયેલ છે, જે અવલોકન કરવું જ જોઇએ. મુખ્ય કાર્બોહાઇડ્રેટ લોડ નાસ્તામાં આપવામાં આવે છે, બપોરના ભોજનમાં ઓછી માત્રા સાથે, રાત્રિભોજન ઓછી કેલરી હોવું જોઈએ.
રોગના પ્રકાર પર આધારીત, ડાયાબિટીસ પોષણ તેની પોતાની લાક્ષણિકતાઓ ધરાવે છે:
- ટાઇપ 2 ડાયાબિટીસ માટેના મેનૂઝ હોવા જોઈએ ઓછી કેલરી, નિયમિત અને શારીરિક પ્રવૃત્તિ સાથે જોડાય છે, કારણ કે દર્દીઓએ વજન ઓછું કરવું પડે છે.
- આલ્કોહોલિક પીણાં બાકાત છે. ડાયાબિટીસ પોષણ માંથી, જેમ કે તેઓ ઉચ્ચ કેલરીવાળા છે અને આહાર માટેનો હેતુ નથી.
- પ્રકાર 1 ડાયાબિટીસ માટે ક્લિનિકલ પોષણ નીચે આવે છે ખાંડ ઉત્પાદનો બાકાત, તેમજ શાસનનું પાલન. પ્રોટીન, ચરબી અને કાર્બોહાઇડ્રેટ્સના સંતુલિત સેવન માટે ઉત્પાદનોનું સંયોજન જરૂરી છે. તમે દૈનિક કેલરી સામગ્રીમાં વધારો કરી શકતા નથી.ઇન્સ્યુલિન ઇન્જેક્શનની રજૂઆત સાથે ખોરાકના સેવનને ધ્યાનમાં લેવું જરૂરી છે.
નિવારણ
ડાયાબિટીઝ (હાયપરગ્લાયકેમિક, હાઈપોગ્લાયકેમિક કોમા) ની ગૂંચવણોને રોકવા માટે, ચાને ઉકાળવા અને નીચેના છોડના આધારે ડેકોક્શન્સ બનાવવાની ભલામણ કરવામાં આવે છે:
- જિનસેંગ
- ચિકરી (કોફીને બદલે)
- સેન્ટ જ્હોન વtર્ટ
- એલ્યુથરોકoccકસ,
- ડેંડિલિઅન
- ખીજવવું
- બ્લુબેરી
- અખરોટ ના પાંદડા
- બોર્ડોક રુટ
- શણના બીજ
ફાયટોપ્રેરેશન તેઓ દરરોજ ઉપયોગ માટે ડાયાબિટીસના દર્દીઓમાં લોકપ્રિય છે, કારણ કે તેઓ મેટાબોલિક પ્રક્રિયાઓના કોર્સને ખલેલ પહોંચાડતા નથી, લોહીમાં ગ્લુકોઝનું સ્તર પણ બહાર કા andે છે અને ઉપયોગ પર કોઈ પ્રતિબંધ નથી. તેમની પાસે સામાન્ય ટોનિક અને શાંત અસર છે.
કિડની નેફ્રોપથી માટે આહાર


નેફ્રોપથી શબ્દ વિવિધ પેથોલોજીકલ પ્રક્રિયાઓને જોડે છે જે કિડનીમાં થાય છે. કિડની નેફ્રોપથી માટેનો આહાર આરોગ્ય જાળવવા માટે એક મહત્વપૂર્ણ ઘટક છે. આવા પોષણનો હેતુ શરીરમાં મેટાબોલિક પ્રક્રિયાઓને સામાન્ય બનાવવાનો છે. ક્લિનિકલ પોષણ ઉપરાંત, નેફ્રોપેથીના વિકાસનું કારણ બનેલા રોગને રોકવા માટે, સાથેના લક્ષણોને દૂર કરવા જરૂરી છે.
નેફ્રોપથીના કારણો
સમસ્યા ઉશ્કેરનારાઓ છે:
- ડાયાબિટીસ
- ગર્ભાવસ્થા
- સંધિવા
- કેન્સર
- ઓછી હિમોગ્લોબિન
- આનુવંશિકતા
- રાસાયણિક અથવા દવાની ઝેર,
- આંતરસ્ત્રાવીય બદલાવ
- મેટાબોલિક ડિસઓર્ડર
- પેશાબની નળીઓનો વિસ્તાર ચેપ
- કિડની પત્થરો.
આહારની સામાન્ય લાક્ષણિકતાઓ
દર્દીની વ્યક્તિગત જરૂરિયાતો અને લાક્ષણિકતાઓ નક્કી કરવા માટે દર્દીની સંપૂર્ણ તપાસ પછી આહાર તૈયાર કરવામાં આવે છે. રોગના પ્રારંભિક તબક્કે, નિવારણ માટે નાના આહાર પ્રતિબંધો શામેલ કરવા માટે તે પૂરતું છે. અદ્યતન સ્વરૂપ સાથે, પોષણ રોગનિવારક હોવું જોઈએ.
યોગ્ય પોષણની સહાયથી, શરીરમાં પાણી-મીઠું સંતુલન ફરીથી સ્થાપિત થાય છે. ખાસ પસંદ કરેલા ઉત્પાદનો માટે આભાર, પેશાબની વ્યવસ્થા સામાન્ય રીતે કાર્ય કરવાનું શરૂ કરે છે, પરિણામે, હાથપગનો સોજો ઘટે છે અથવા સંપૂર્ણપણે અદૃશ્ય થઈ જાય છે.
બ્લડ પ્રેશર ફરી શરૂ થાય છે, શરીરનો નશો પસાર થાય છે.
આહારના મૂળ નિયમો
- દૈનિક આહારમાં પ્રાણીઓના પ્રોટીનમાં ધીરે ધીરે ઘટાડો અને વનસ્પતિ પ્રોટીનમાં ધીમે ધીમે સંક્રમણ.
- મીઠાનું સેવન ઓછું કરો.
- લોહીમાં પોટેશિયમની વધેલી સાંદ્રતા સાથે પોટેશિયમ foodsંચા ખોરાકની મર્યાદા.
- લોહીમાં ઓછા પોટેશિયમની સાંદ્રતાવાળા પોટેશિયમયુક્ત ખોરાકમાં વધારો.
- ફોસ્ફરસ વધારે ખોરાક મર્યાદિત.
- મસાલેદાર, તેલયુક્ત, તૈયાર અને અથાણાંવાળા ખોરાકનો ઉપયોગ મર્યાદિત કરવો.
- અપૂર્ણાંક પોષણમાં સંક્રમણ.
- પૂરતું પીવાનું પાણી પીવું.
- વિટામિન, ખનિજો અને આયર્ન સમૃદ્ધ ખોરાકનું સેવન.
- કોલેસ્ટરોલ ઓછું કરે છે તેવું ખોરાક.
- તમારા આહારમાં સરળ કાર્બોહાઈડ્રેટ ઘટાડો.
પ્રોટીન વિગતો
ક્ષતિગ્રસ્ત કિડનીને નાઇટ્રોજનયુક્ત ઝેર દૂર કરવું મુશ્કેલ છે, તેમાંના મોટાભાગના પ્રાણીઓના મૂળના પ્રોટીન બનાવે છે. જો કે, પશુ ઉત્પાદનોનો તીવ્ર અસ્વીકાર એ શરીર માટે તાણ છે, જે આરોગ્યની સ્થિતિને વધુ ખરાબ કરે છે. દરરોજ પ્રોટીનનું સેવન ધીમે ધીમે ઘટાડવું જોઈએ. આહારમાં માંસ, માછલી અને પછી વનસ્પતિ પ્રોટીન પર સંપૂર્ણપણે સ્વિચ કરવાની ભલામણ કરવામાં આવે છે.
મીઠું પર વધુ
એડીમા, હાઈ બ્લડ પ્રેશરની રચના સાથે, મીઠાનું સેવન ઓછું કરવું જરૂરી છે. રસોઈ દરમિયાન, મીઠું બિલકુલ ઉમેરશો નહીં, ઉપયોગ કરતા પહેલા સહેજ મીઠું ઉમેરો.
મીઠા-મુક્ત આહારમાં સંક્રમણ, સ્વાદની સંવેદનાઓને અનુકૂળ બનાવવા માટે ધીમે ધીમે થાય છે.
મીઠું ખોરાકનો સ્વાદ સુધારે છે; તેથી, જ્યારે મીઠું રહિત આહાર તરફ સ્વિચ કરવામાં આવે ત્યારે, તે અન્ય ખોરાકનો ઉપયોગ કરવાનું શરૂ કરવું મહત્વપૂર્ણ છે કે જે ખોરાકનો સ્વાદ સુધારે છે: ટામેટાંનો રસ અથવા ચટણી મીઠું, લીંબુનો રસ, સૂકા જડીબુટ્ટીઓ, સૂકા લસણ અને ડુંગળી, સેલરી દાંડી મીઠું.
ટ્રેસ એલિમેન્ટ પોટેશિયમ વિશે વધુ વાંચો
વિશ્લેષણના પરિણામો પર આધાર રાખીને, તે ખોરાકમાં પોટેશિયમ ધરાવતા ઉત્પાદનોની સંખ્યામાં વધારો અથવા ઘટાડવા માટે યોગ્ય છે.
સામાન્ય રીતે, રોગના પ્રારંભિક અભિવ્યક્તિઓ સાથે, પોટેશિયમનું સેવન વધારવું જરૂરી છે, અને પછીથી, તેનાથી વિપરીત, તેને મર્યાદિત કરો. કેળામાં પોટેશિયમ, ઘણા બદામ, કુટીર ચીઝ, બિયાં સાથેનો દાણો, સ્પિનચ, એવોકાડો, ઓટમીલ સમૃદ્ધ છે.
જો ઉત્પાદનમાં પોટેશિયમ ઘટાડવાની જરૂર હોય, તો હીટ ટ્રીટમેન્ટનો ઉપયોગ કરવામાં આવે છે.
ફોસ્ફરસ અને પાણી વિશે
આહારમાં ફોસ્ફરસમાં ધીમે ધીમે ઘટાડો થવાથી સારવાર પર હકારાત્મક અસર પડે છે, કનેક્ટિવ પેશીઓની કિડનીમાં વૃદ્ધિ ધીમી પડે છે અને તીવ્ર અથવા તીવ્ર નશોનો દેખાવ. મસાલેદાર, ચરબીયુક્ત, તૈયાર અને અથાણાંવાળા ખોરાક પેશાબની વ્યવસ્થા પર મજબૂત ભાર આપે છે.
પાણીને પૂરતા પ્રમાણમાં વપરાશ કરવો જ જોઇએ, સવારે, પાણીનું સેવન શરીરમાંની બધી પ્રક્રિયાઓ શરૂ કરે છે અને રાતોરાત એકઠા થયેલા ઝેરના શરીરને શુદ્ધ કરે છે. જો કે, ઝડપી વજન વધારવા સાથે, એડીમાને લીધે, કારણને દૂર કરવાના સમયગાળા માટે પ્રવાહીનું સેવન ઘટાડવું જરૂરી છે.
વિટામિન અને કોલેસ્ટરોલ વિશે
માંદગી અને ઉપચારના સમયગાળા દરમિયાન, માનવ શરીર ઘણા ઉપયોગી પદાર્થો ગુમાવે છે. તેથી, લોખંડ, જસત, સેલેનિયમ, કેલ્શિયમના ટ્રેસ તત્વો સહિત વિટામિન પૂરવણીઓ લેવી જરૂરી છે.
આહારમાં આયર્ન સમૃદ્ધ ખોરાક શામેલ કરો: દ્રાક્ષ, બીટ, દાડમ. પોષણમાં ખૂબ મહત્વનું છે કોલેસ્ટ્રોલ ઘટાડતા ખોરાકમાં વધારો થશે: વિવિધ જાતો, bsષધિઓ, લીલા ઘઉંના ફણગાના કોબી.
આ ઉપરાંત, ઝડપી કાર્બોહાઇડ્રેટ્સને ટાળવાથી લોહીનું કોલેસ્ટરોલ અને ઇન્સ્યુલિનનું સ્તર ઓછું થાય છે.
માંસની વાનગીઓ
અનાજ અને અનાજ વિનાના શાકાહારી અને કડક શાકાહારી વાનગીઓ બિનતરફેણકારી માંસ, મશરૂમ ડીશ, ઇંડા. વનસ્પતિ પ્રોટીન પર સ્વિચ કરતી વખતે, માછલીના સૂપ અને બ્રોથ્સની મંજૂરી છે. સોસઝ, તૈયાર માંસ, મીઠું ચડાવેલું અને પીવામાં માછલી પર પ્રતિબંધ છે. ડેરી ઉત્પાદનોને સંપૂર્ણપણે દૂર કરવું મહત્વપૂર્ણ છે.
અનાજ અને લોટના ઉત્પાદનો
બધા આખા અનાજ અનાજ, ખાસ કરીને ધાન્યના લોટમાં રહેલું નત્રિલ દ્રવ્ય મુક્ત રાશિઓ, સારા છે: બાજરી (બાજરી), બિયાં સાથેનો દાણો, અમરન્થ, ક્વિનોઆ, ચિયા, બ્રાઉન રાઇસ, બધા દાણા સારા છે. સફેદ ચોખા, ઓટમીલ, ખાસ કરીને હાનિકારક ઇન્સ્ટન્ટ ફ્લેક્સનો ત્યાગ કરવો જરૂરી છે.
ધાન્યના લોટમાં રહેલું નત્રિલ દ્રવ્ય ગ્રુટ્સ અનિચ્છનીય છે: મકાઈ, ઘઉં, જવ, ઓટ. દુરમ ઘઉં પાસ્તાને મંજૂરી છે. તમે આખા અનાજ, ખમીરથી મુક્ત બ્રેડ અથવા બ્રેડ ખાઈ શકો છો.
સફેદ અને કાળા શુદ્ધ લોટમાંથી શેકાયેલી ખાંડ અને ખમીરવાળા તમામ બેકરી ઉત્પાદનો પર પ્રતિબંધ છે.
શાકભાજી અને ગ્રીન્સ
લગભગ બધી શાકભાજી અનુકૂળ છે: બટાકા, બીટ, ગાજર, સફેદ કોબી, બ્રસેલ્સ સ્પ્રાઉટ્સ, બ્રોકોલી, કોબીજ, કોળા, લીલા વટાણા, ઝુચિિની, બેલ મરી, રીંગણા, ટામેટાં, કાકડીઓ, ગ્રીન્સ. તમારે મૂળા, મૂળો, સોરેલ, પાલક, લસણ અને તાજી ડુંગળીના ઉપયોગથી સાવચેત રહેવું જોઈએ. તૈયાર અને અથાણાંવાળા શાકભાજી પર પ્રતિબંધ છે.
મીઠી ખોરાક
પ્રથમ ભાગમાં, તે કુદરતી મીઠાઈઓ ખાવાનું અનુકૂળ છે: ફળો, તેનાં રસ ઝરતાં ફળોની, સૂકા ફળો, મધ. જો કે, રોગની ચેપી પ્રકૃતિ સાથે, તેમને છોડી દેવા યોગ્ય છે. ચોકલેટ, ગ્રેનોલા, કન્ડેન્સ્ડ મિલ્ક, મીઠાઈઓ, કેક, કૂકીઝ, ખાંડ સાથેની કોઈપણ મીઠાઈઓ અને કન્ફેક્શનરી, ખાંડના અવેજીવાળા ડાયાબિટીક ઉત્પાદનોને સંપૂર્ણપણે નાબૂદ કરવા જોઈએ.
ચટણી અને મસાલા
સૂકા herષધિઓ, લસણ, ડુંગળી, નરમ મસાલા અનુકૂળ છે: એલચી, ધાણા, વરિયાળી, હળદર, હિંગ. કચડી કોળાના બીજ અને સૂર્યમુખીના બીજ પર આધારિત લીંબુના રસ સાથેની ચટણી સારી છે. હોમમેઇડ ટમેટાની ચટણી ફાયદાકારક છે. હોર્સરાડિશ, સરસવ, મેયોનેઝ, કેચઅપ, સોયા સોસ, દૂધની ચટણી, મરચું, આદુ, કાળા મરી પર પ્રતિબંધ છે.
વિવિધ પીણાં
સારી હર્બલ ચા, રોઝશીપ બ્રોથ, લીંબુ સાથે પીણું, લીલા લીલા સોડામાં પાણી અને લીલા ઘઉંના ફણગા, લીલા શાકભાજીનો રસ, શુદ્ધ પાણી. કાળી અને લીલી ચા, કોફી, કોકો, આલ્કોહોલિક પીણા, દૂધ, જ્યુસ, સોડિયમથી ભરપૂર પાણી, કાર્બોરેટેડ પીણાને બાકાત રાખવું જરૂરી છે.જવ પીણાં, ચિકોરીની મંજૂરી છે.
તેલ અને ચરબી
કાચા અને પલાળેલા સૂર્યમુખીના બીજ, કોળા, બદામ, કાજુ અનુકૂળ છે. શણના બીજ, ચિયા ખૂબ સારા છે. બિન-નિર્ધારિત ઠંડા-દબાયેલા તેલની મંજૂરી છે, જેમાંથી ઓલિવ તેલનું સૌથી વધુ વપરાશ થાય છે. સાવધાની રાખીને, અખરોટ, બ્રાઝિલિયન, મગફળી, મ maકડામિયા લેવી જોઈએ. તે ઘી, માખણ, માછલી અને પશુ ચરબી, ચરબીયુક્ત પ્રતિબંધિત છે.
કિડની આઇજીએ નેફ્રોપથી માટે યોગ્ય પોષણ
આઇજીએ નેફ્રોપથી વિવિધ અવરોધો અથવા અન્ય અવયવો અને સિસ્ટમોના રોગો સાથે છે. રક્તવાહિની અને હાડપિંજરની સિસ્ટમ, યકૃત અને જઠરાંત્રિય માર્ગ પીડાય છે.
આઇજીએ-નેફ્રોપથી માટે યોગ્ય પોષણનું લક્ષ્ય બ્લડ પ્રેશર ઓછું કરવું, પોષક તત્વો પૂરો પાડવો અને પ્રતિરક્ષા વધારવી છે.
પોષણમાં મોટો ભાર દર્દીના શરીરમાં ટ્રેસ મિનરલ આયર્નના સેવન, પ્રાણી પ્રોટીન અને ચરબીના બાકાત, ઝડપી કાર્બોહાઈડ્રેટ્સના બાકાત પર છે.
ડાયાબિટીક નેફ્રોપથી: આહાર, નમૂના મેનૂ, મંજૂરી અને પ્રતિબંધિત ઉત્પાદનોની સૂચિ
ડાયાબિટીઝ ખતરનાક ગૂંચવણોનું કારણ બને છે. ડાયાબિટીઝમાં, કિડનીની કાર્યક્ષમતા સહિત માનવ અંગોના જુદા જુદા જૂથોને અસર થાય છે.
આ બદલામાં, ગંભીર આરોગ્ય પરિણામો તરફ દોરી જાય છે, અને જો સારવાર ન કરવામાં આવે તો પણ દર્દીની મૃત્યુ થાય છે.
ડાયાબિટીઝ અને કિડનીની સમસ્યાઓ માટેનો આહાર, યોગ્ય દવા સાથે જોડવામાં આવે છે, જે સમસ્યાનું સમાધાન લાવવામાં મદદ કરી શકે છે.
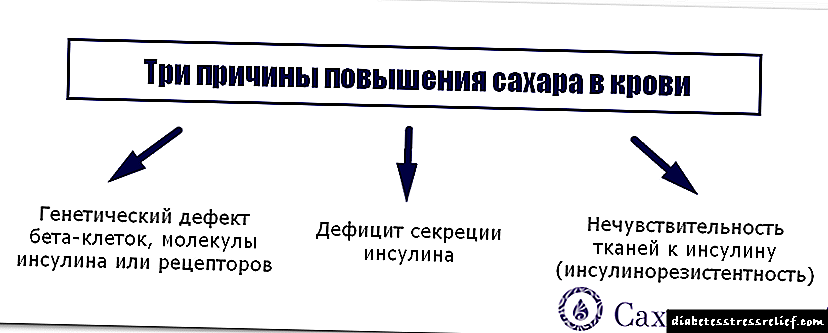
પરંતુ કયા કારણોસર ઉચ્ચ ખાંડ કિડનીના કાર્યને નકારાત્મક અસર કરે છે? ડાયાબિટીઝમાં કિડનીને નકારાત્મક અસર કરવાના કેટલાક મહત્વપૂર્ણ પરિબળો.
સૌ પ્રથમ, લોહીમાં ગ્લુકોઝની વધુ માત્રામાં નકારાત્મક અસર પડે છે.
તે પેશી પ્રોટીન સાથે જોડાય છે - ગ્લાયકેશન થાય છે, જે કિડનીની કામગીરીને નબળી પાડે છે. ગ્લાયકેટેડ પ્રોટીન શરીરને ચોક્કસ એન્ટિબોડીઝ બનાવવા માટેનું કારણ બને છે, જેની અસરો કિડની પર પણ નકારાત્મક અસર કરે છે.
આ ઉપરાંત, ડાયાબિટીઝના લોહીમાં ઘણીવાર પ્લેટલેટ્સની અતિશય સામગ્રી હોય છે, જે નાના વાહિનીઓને ચોંટી રહે છે. અને છેવટે, કોશિકાઓમાં પાણીનું નબળું શોષણ અને તેના શરીરમાંથી દૂર થવાની અપૂર્ણતા, રક્તની માત્રામાં વધારો કરે છે જે કિડની દ્વારા જ પસાર થવું જોઈએ.
આ બધા એ હકીકત તરફ દોરી જાય છે કે ગ્લોમેર્યુલર હાઈફર્ફિલિટેશન થાય છે - રેનલ ગ્લોમેર્યુલીનું પ્રવેગક. અને અલ્ટ્રાહિઈંગ લોડ્સ અંગના પ્રભાવને નકારાત્મક અસર કરે છે અને ગ્લોમેર્યુલર ઉપકરણના જખમ - ડાયાબિટીક નેફ્રોપથીના દેખાવ તરફ દોરી જાય છે. તે ઇન્ટ્રાકitaryવેટરી રુધિરકેશિકાઓના અવરોધને કારણે સક્રિય ગ્લોમેર્યુલીની સંખ્યામાં નોંધપાત્ર ઘટાડો દ્વારા વર્ગીકૃત થયેલ છે.
જ્યારે અસરગ્રસ્ત ગ્લોમેર્યુલીની સંખ્યા ચોક્કસ બિંદુએ પહોંચે છે, ત્યારે લક્ષણો દેખાય છે જે રેનલ નિષ્ફળતાના વિકાસને સૂચવે છે:
- માથાનો દુખાવો
- auseબકા અને omલટી
- પાચક વિકાર
- શ્વાસની તીવ્ર તકલીફ
- ધાતુનો સ્વાદ અને ખરાબ શ્વાસ,
- ખૂજલીવાળું ત્વચા
- ખેંચાણ અને ખેંચાણ.
રોગના વધુ વિકાસ સાથે, વધુ ગંભીર પરિણામો શક્ય છે - ચક્કર અને કોમા પણ. તેથી, વહેલી તકે સારવાર શરૂ કરવી ખૂબ જ મહત્વપૂર્ણ છે, જ્યારે કિડની હજી પણ લોહી શુદ્ધિકરણ સાથે સામાન્ય રીતે સામનો કરે છે.
નેફ્રોપથીની સારવાર ખાંડના નિયંત્રણથી શરૂ થાય છે. છેવટે, તે ખાંડના નોંધપાત્ર વધારાના ધોરણો છે જે ડાયાબિટીસમાં કિડનીના નુકસાનના વિકાસનું કારણ બને છે.
રોગ સામે સફળ લડત માટેની આગળની પૂર્વશરત બ્લડ પ્રેશરમાં ઘટાડો છે.
તે જરૂરી છે કે દબાણ 130/80 ના સ્તરે સામાન્ય થાય છે, અને તે વધુ નીચું પણ હશે.
છેવટે, ડાયાબિટીસમાં, રેનલ નિષ્ફળતામાં પોષણ ખૂબ જ મહત્વપૂર્ણ ભૂમિકા ભજવે છે. ખરેખર, કેટલાક પોષક નિયમોનું પાલન લોહીમાં ખાંડની સાંદ્રતા અને કિડની પરનો ભાર ઘટાડે છે, આમ નવી રુધિરકેશિકાઓના હારને અટકાવી શકે છે.
ડાયાબિટીક નેફ્રોપથીમાં આહારનું પાલન કરવું જોઈએ તે મુખ્ય સિધ્ધાંત સુગરના સ્તરોમાં વધારો અને કિડની પરના ભારમાં ઘટાડો અટકાવવાનો છે.રોગના જુદા જુદા તબક્કે પોષક ભલામણો વ્યાપકપણે બદલાય છે.
તેથી, પ્રથમ, સરળ તબક્કામાં, માત્ર ખાંડ જ નહીં, પણ ખોરાકમાં પ્રોટીનનું પ્રમાણ પણ નિયંત્રિત કરવું ખૂબ જ મહત્વપૂર્ણ છે. કિડનીના કામની સુવિધા માટે આ પગલાં જરૂરી છે.
ઓછી પ્રોટીન આહાર કિડની પરનો ભાર નોંધપાત્ર રીતે ઘટાડે છે અને રોગનો સામનો કરવામાં મદદ કરે છે. આ ઉપરાંત, એલિવેટેડ બ્લડ પ્રેશર એ રોગનું એક મહત્વપૂર્ણ પરિબળ પણ છે. આ સંદર્ભમાં, અથાણાંના સેવનને શક્ય તેટલું મર્યાદિત કરવાની ભલામણ કરવામાં આવે છે.
જો રોગના પ્રથમ તબક્કે ખાંડનું નિયંત્રણ પ્રથમ સ્થાને હોય, તો પછી ડાયાબિટીસ નેફ્રોસિસના વિકાસ સાથે સૌથી મહત્વપૂર્ણ એનિમલ પ્રોટીનનું નિયંત્રણ છે. છેવટે, સુગરના સ્તરને ઓછું કરવા માટે વિશેષ દવાઓ છે, જ્યારે કિડની પરનો ભાર ઘટાડતી દવાઓની અસરકારકતા ઘણી ઓછી છે.
શ્રેષ્ઠ વિકલ્પ એ છે કે વનસ્પતિ રાશિઓ સાથે પ્રાણી પ્રોટીનને લગભગ સંપૂર્ણપણે બદલો. સંશોધન પરિણામો અનુસાર, દર્દીના આહારમાં પ્રાણી પ્રોટીનનું પ્રમાણ 12% કરતા વધુ ન હોવું જોઈએ.
આ ઉપરાંત, મીઠું, પ્રોટીન અને ખાંડના માત્રાને મર્યાદિત કરવા ઉપરાંત, રોગની વૃદ્ધિ દરમિયાન ફોસ્ફેટવાળા ખોરાકની માત્રામાં નોંધપાત્ર ઘટાડો થવાની ભલામણ કરવામાં આવે છે. ફોસ્ફરસ પણ કિડનીને અસર કરવાની અને અતિશય અતિશયતાને વધારવાની ક્ષમતા ધરાવે છે.
આ ઉપરાંત, પશુ ચરબીના ઉપયોગ પર પ્રતિબંધ પણ દર્શાવવામાં આવ્યો છે. છેવટે, તેઓ કોલેસ્ટ્રોલનો સ્ત્રોત છે જે તકતીના સાંકડી જહાજો બનાવે છે. તદુપરાંત, આવા સંકુચિત માત્ર મગજનો જહાજોની લાક્ષણિકતા નથી - વધુ કોલેસ્ટ્રોલ પણ કિડનીમાં રુધિરકેશિકાઓ પર નોંધપાત્ર અસર કરે છે, જે તેમના અવરોધ માટેના વધારાના જોખમ પરિબળ છે.
ડાયાબિટીઝ અગ્નિની જેમ આ ઉપાયથી ભયભીત છે!
તે લાગુ કરવું જ જરૂરી છે.
ખાદ્ય ઉત્પાદનોની એકદમ વ્યાપક શ્રેણી છે, જે, જો ડાયાબિટીઝ મેલિટસમાં રેનલ નિષ્ફળતા માટે આહારનું પાલન કરવામાં આવે છે, તો તે ફક્ત આગ્રહણીય નથી - તે સ્પષ્ટ પ્રતિબંધિત છે.
સૌ પ્રથમ, તમે ખાંડ અને તેમાં શામેલ ઉત્પાદનો, અથવા મધ, ફળની ચાસણી વગેરે સહિતના મોટા પ્રમાણમાં ફ્રુટોઝ ખાઈ શકતા નથી, આવા ઉત્પાદનોને સંપૂર્ણપણે બાકાત રાખવું જોઈએ.
આ ઉપરાંત, તમે સફેદ લોટમાંથી બનાવેલ કોઈપણ પેસ્ટ્રીનો ઉપયોગ કરી શકતા નથી. આ ખોરાકમાં ઘણા બધા કાર્બોહાઈડ્રેટ છે. ખૂબ ફળના ફળ - કેળા, ખજૂર, દ્રાક્ષ, તરબૂચ સાથે ફળોના વપરાશને મર્યાદિત કરો. તમારે પિઅર, સફરજન, તરબૂચની મીઠી જાતો પણ ન ખાવી જોઈએ.
તળેલું ખોરાક, ચરબીયુક્ત માંસ ન ખાઓ. પ્રતિબંધિત ડુક્કરનું માંસ, ભોળું, ચરબીયુક્ત માછલી. ઉચ્ચ ચરબીવાળી સામગ્રી સાથે ડેરી ઉત્પાદનો ખાવાની ભલામણ કરવામાં આવતી નથી - ચરબી કુટીર ચીઝ, ખાટી ક્રીમ, વગેરે.
આ ઉપરાંત, તમે અથાણાં અને ધૂમ્રપાન કરતું માંસ ખાઈ શકતા નથી - તેમાં હંમેશાં ખૂબ મીઠું હોય છે, જે દબાણ વધારે છે.
બાકાત રાખેલું માખણ અને માર્જરિન, જેમાં પશુ ચરબીનો મોટો જથ્થો છે. મેયોનેઝનો ઉપયોગ પણ અનિચ્છનીય છે.
કાર્બોનેટેડ પીણાં, ખાસ કરીને મધુર પીણાં, તેમજ ફળોના રસ, કુદરતી તાજી સ્ક્વિઝ્ડ્ડ પીણાંનો ઉપયોગ કરવા માટે પ્રતિબંધિત છે - તેમના સેવનથી ગ્લુકોઝના સ્તરમાં વધારો થાય છે.
પ્રતિબંધ હેઠળ, અલબત્ત, આલ્કોહોલિક પીણાંની કોઈપણ માત્રા, તેમજ મસાલેદાર સીઝનીંગ્સ અને મસાલા. ચાનો ઉપયોગ સાવચેતી સાથે થવો જોઈએ, અને કોફી સંપૂર્ણપણે છોડી દેવી જોઈએ.
આહારનો મુખ્ય ભાગ શાકભાજીનો હોવો જોઈએ. તેઓ કાચા, બાફેલા, સ્ટ્યૂડ, બાફેલા ખાય જોઈએ - માત્ર તળેલું નથી.
બટાટાના અપવાદ સિવાય શાકભાજીના કોઈપણ નિયંત્રણો નથી. દરરોજ 200 ગ્રામથી વધુ નહીં, તેને બેકડ સ્વરૂપમાં વાપરવાની ભલામણ કરવામાં આવે છે.
બિયાં સાથેનો દાણો સૌથી વધુ ઉપયોગી અનાજ તરીકે ઓળખવું જોઈએ, જે ડાયાબિટીક નેફ્રોપથી માટે આહારમાં દાખલ થવું આવશ્યક છે. ડાયાબિટીઝના દર્દીઓમાં વ્યવહારીક કોઈ સરળ કાર્બોહાઇડ્રેટ વિરોધી નથી. અન્ય અનાજ, ખાસ કરીને સોજી, સાવધાની સાથે વાપરવી જોઈએ.
ખાસ કરીને લીલી શાકભાજી અને ખાસ કરીને લીલોતરી ખાવામાં તે ખૂબ ઉપયોગી છે. પશુ ચરબી ડેરી ઉત્પાદનોમાંથી તેમની માત્રાને નિયંત્રિત કરીને શ્રેષ્ઠ રીતે મેળવવામાં આવે છે.
ફળોના રસમાંથી, ઓછી માત્રામાં તાજી પ્લમનો રસ લેવાનું સ્વીકાર્ય છે.
સામાન્ય રીતે, રેનલ નિષ્ફળતા અને ડાયાબિટીસ મેલીટસના કિસ્સામાં પોષણ, અમુક ખોરાકને પ્રતિબંધિત કરવા ઉપરાંત, ભાગોમાં મધ્યસ્થતામાં પણ અલગ હોવા જોઈએ. કોઈ પણ સંજોગોમાં તમારે વધારે પડતું ખાવું જોઈએ નહીં - આ શરીરમાં ઉત્સેચકોનું સંતુલન અને કિડનીની સ્થિતિ બંનેને નકારાત્મક અસર કરે છે.
પ્રતિબંધિત અને અનિચ્છનીય ઉત્પાદનોની સૂચિને ભૂલ્યા વિના, તેમને વૈકલ્પિક, મિશ્રિત, બદલી શકાય છે. આવા આહારનું પાલન કિડનીના નુકસાન સાથે સામનો કરવામાં મદદ કરશે અને શરીરની સામાન્ય સ્થિતિ અને દર્દીની સુખાકારીમાં સુધારો કરશે.
પ્રથમ મેનૂ વિકલ્પમાં બાફવામાં પ્રોટીન ઓમેલેટ નાસ્તો, રાઈ બ્રેડ ટોસ્ટ અને બે ટામેટાં શામેલ છે. જો ગ્લુકોઝનું સ્તર ખૂબ highંચું નથી, તો સ્વીટનર સાથેની કોફી સ્વીકાર્ય છે.
બપોરના ભોજનમાં પાતળા સૂપ અને બેથી ત્રણ કાપી નાંખેલા બ્રેડનો સમાવેશ થવો જોઈએ. બપોરના નાસ્તા માટે, તમારે સ્વીટર અથવા દૂધ જેલી સાથે નારંગી અથવા લીંબુ જેલી ખાવું જરૂરી છે. રાત્રિભોજન માટે - બાફેલી ઓછી ચરબીવાળી ચિકન, વનસ્પતિ કચુંબર વગરના હોમમેઇડ દહીં, લીંબુ સાથે અનસ્વેઇન્ડ ચા શક્ય છે.
ડાયાબિટીઝને કારણે જેડ માટેના આહાર કોષ્ટકનું બીજું સંસ્કરણ.
સવારના નાસ્તામાં - એક ટોસ્ટ સાથે ઓછી ચરબીવાળી કુટીર ચીઝ, ખાટા બેરીનો કચુંબર. લંચ માટે - ઓછી ચરબીવાળી માછલી, બેકડ બટાટા, ચાનો ઉપયોગ કરીને માછલીનો સૂપ.
બપોરનો નાસ્તો - લીલો રંગ વગરની સફરજન. રાત્રિભોજન માટે - તાજી કાકડી અને લેટીસનો એક કચુંબર, એક ગુલાબશીપ સૂપ.
ત્રીજો વિકલ્પ વાનગીઓની પસંદગી છે. સવારના નાસ્તામાં - સ્કીમ દૂધ સાથે બિયાં સાથેનો દાણો પોર્રીજ. લંચ માટે - શાકાહારી કોબી સૂપ, વરાળ ચિકન કટલેટ, તેલ વિના શાકભાજીનો કચુંબર. બપોરના સમયે - ખાંડ મુક્ત પ્રોટીન મૌસ. રાત્રિભોજન - સીફૂડ કચુંબર અને સ્વિવેટેડ ચા.
અલબત્ત, ડાયાબિટીક કિડની નેફ્રોપથી માટેના ખોરાકમાં ખોરાક અને વાનગીઓની વધુ વિસ્તૃત સૂચિ છે.
વાનગીઓની પસંદગી જાતે કરી શકાય છે, પ્રતિબંધિત વાનગીઓને ટાળીને અને ઉત્પાદનોના સંયોજનના સરળ નિયમને અનુસરો.
માંસ અથવા માછલીની વાનગીઓ એક સમયે ડેરી ઉત્પાદનો, ઓછી ચરબીવાળા, સાથે ન પીવી જોઈએ.
એકમાત્ર અપવાદ જેની મંજૂરી છે તે વનસ્પતિ કચુંબરમાં કુદરતી અનવેઇટેડ દહીં અથવા ઓછી ચરબીવાળા કીફિરનો ઉમેરો છે.
ડાયાબિટીક ડાયેટ બેઝિક્સ:
આહારનું પાલન રોગનો સામનો કરવામાં અને બ્લડ સુગરને ઘટાડવામાં મદદ કરશે, તેમજ દર્દીની સુખાકારીમાં નોંધપાત્ર સુધારો કરશે અને સૂચિત દવાઓની અસરકારકતામાં વધારો કરશે.
- દબાણ વિકારના કારણોને દૂર કરે છે
- વહીવટ પછી 10 મિનિટની અંદર દબાણને સામાન્ય બનાવે છે
ડાયાબિટીક કિડની રોગ અથવા ડાયાબિટીક નેફ્રોપથીના વિકાસમાં કિડનીના સામાન્ય કાર્યની અવરોધ સાથે છે. ડાયાબિટીક નેફ્રોપથીના તબક્કા: માઇક્રોઆલ્બ્યુમિન્યુરિયાનો તબક્કો, કિડનીના સાચવેલ નાઇટ્રોજન વિસર્જન કાર્ય સાથે પ્રોટીન્યુરિયાનો તબક્કો, ક્રોનિક રેનલ નિષ્ફળતાનો તબક્કો. દીર્ઘકાલિન મૂત્રપિંડની નિષ્ફળતાના વિવિધ તબક્કાઓ માટે, પોષણવિજ્istsાનીઓએ ત્રણ પ્રકારના લો-પ્રોટીન આહાર વિકસિત કર્યા છે: 7 પી, 7 બી, અને 7 એ, જેનો ઉપયોગ ડાયાબિટીક નેફ્રોપથીની જટિલ સારવારમાં થાય છે.
તે સારવાર અને ક્રોનિક નેફ્રાઇટિસના ત્રીજા થી ચોથા અઠવાડિયા સુધી તીવ્ર નેફ્રાટીસ માટે વપરાય છે.
તે શરીરમાંથી નાઇટ્રોજનસ મેટાબોલિક ઉત્પાદનોને દૂર કરે છે, સોજો ઘટાડે છે, દબાણ ઘટાડે છે.
કાર્બોહાઇડ્રેટ અને ચરબી મર્યાદિત છે. રસોઈમાં મીઠાનો ઉપયોગ થતો નથી. જો ડ doctorક્ટર પરવાનગી આપે છે, તો પીરસતી વખતે વાનગીઓ ઉમેરવામાં આવે છે. દિવસ દીઠ પ્રવાહીની માત્રા (સૂપ અને ત્રીજા અભ્યાસક્રમો સહિત) 1 લિટરથી વધુ હોતી નથી. આવશ્યક તેલો (ડુંગળી, લસણ, હ horseર્સરાડિશ), ઓક્સાલિક એસિડ, મશરૂમ્સ, માછલી અને માંસના નિષ્કર્ષોના પ્રતિબંધિત સ્ત્રોતો.
મધ્યમ રાસાયણિક (ફ્રાયિંગ બાકાત રાખવામાં આવે છે) અને મિકેનિકલ સ્પેરિંગ વગર (વાનગીઓ સાફ કરવું નહીં) સાથે રસોઈ. દિવસમાં 100-150 ગ્રામની માત્રામાં માછલી અને માંસને ઉકાળો. ખોરાક ગરમ ખાય છે.
મીઠું અને ખમીર વગરના ભજિયા, પcનકakesક્સ, સtleલ્ટસ બ્રેડ,
બટાટા, અનાજ અને શાકભાજી, ફળના સૂપ,
બાફેલી જીભ, ઓછી ચરબીવાળી વાછરડાનું માંસ, માંસ, કટ અને માંસનો ડુક્કર, ટર્કી, ચિકન, સસલું અને ઘેટાંના,
ઓછી ચરબીવાળી બાફેલી માછલી, ત્યારબાદ લાઇટ બેકિંગ અથવા ફ્રાયિંગ, એસ્પિક, સ્ટફ્ડ, સમારેલી અને પીસ માછલી,
દૂધ, ખાટી ક્રીમ, કુટીર ચીઝ અલગથી અને ચોખા, સફરજન, ગાજર, ખાટા-દૂધ પીણાં, ક્રીમ,
કુટીર ચીઝ, માછલી અથવા માંસમાં ઘટાડો સાથે દરરોજ બે આખા ઇંડા (સ્ક્રramમ્બલ કરેલા ઇંડા અથવા નરમ-બાફેલા ઇંડા). તમે ડીશમાં ઉમેરવામાં આવેલા યોલ્ક્સનો પણ ઉપયોગ કરી શકો છો,
કોઈપણ તૈયારીમાં કોઈપણ પાસ્તા, મોતી જવ, મકાઈની છીણી, ચોખા, સાગો,
કોઈપણ પ્રક્રિયામાં શાકભાજી અને બટાકા,
તાજા ફળો અને શાકભાજીના સલાડ, અથાણાં વિના વિનાશ,
આઈસ્ક્રીમ, મીઠાઈઓ, સાચવેલ, મધ, જેલી, જેલી, બાફેલી અને કાચા બેરી અને ફળો.
લોટ ઉત્પાદનો મીઠું, સામાન્ય બ્રેડ,
મશરૂમ, માછલી, માંસ બ્રોથ, બીન બ્રોથ,
તૈયાર માંસ, ધૂમ્રપાન કરાયેલ માંસ, સોસેજ, સોસેજ, ઉકાળ્યા વગર સ્ટ્યૂડ અને તળેલું ડીશ, ફેટી જાતો,
તૈયાર માછલી, કેવિઅર, પીવામાં, મીઠું ચડાવેલું, તેલયુક્ત માછલી,
મશરૂમ્સ, અથાણાંવાળા, મીઠું ચડાવેલા અને અથાણાંવાળા શાકભાજી, મૂળો, પાલક, સોરેલ, મૂળો, લસણ, ડુંગળી,
ઉપવાસના દિવસો પછી રેનલ નિષ્ફળતાના લક્ષણો સાથે ગંભીર ગંભીર ગ્લોમેર્યુલોનફ્રીટીસ અને માંદગીના પ્રથમ દિવસથી કિડનીની નિષ્ફળતા સાથે મધ્યમ તીવ્રતા, ઉચ્ચારિત રેનલ નિષ્ફળતા સાથે ક્રોનિક ગ્લોમેર્યુલોનફ્રીટીસ માટે સૂચવવામાં આવે છે.
તેનો હેતુ: રેનલ ફંક્શનની મહત્તમ અવગણના, શરીરમાંથી મેટાબોલિક ઉત્પાદનોના ઉત્સર્જનમાં સુધારણા, ધમનીય હાયપરટેન્શન અને એડીમામાં ઘટાડો.
પ્રોટીન અને મીઠાની તીવ્ર મર્યાદા સાથે તે મુખ્યત્વે વનસ્પતિ આધારિત આહાર છે. ચરબી અને કાર્બોહાઈડ્રેટનું પ્રમાણ સાધારણ ઘટાડો થાય છે. નિષ્કર્ષ પદાર્થો, આવશ્યક તેલ, oxક્સાલિક એસિડથી સમૃદ્ધ ખોરાકને બાકાત રાખો. યાંત્રિક ભાગી વિના રસોઈ: ઉકળતા, પકવવા, સરળ ફ્રાયિંગ. મીઠું, મીઠું રહિત બ્રેડ વિના ખોરાક તૈયાર કરવામાં આવે છે. દિવસમાં 5-6 વખત ખોરાક લેવામાં આવે છે.
પ્રોટીન - દરરોજ 20 ગ્રામ (50-60% પ્રાણીઓ, અને ક્રોનિક કિડની નિષ્ફળતા સાથે - 70%), ચરબી - 80 ગ્રામ (15% શાકભાજી), કાર્બોહાઇડ્રેટ - 350 ગ્રામ (80 ગ્રામ ખાંડ), મીઠું બાકાત, મફત પ્રવાહી, દૈનિક સમાન છે પેશાબ વત્તા 500 મિલી રકમ. આહારની કેલરી સામગ્રી 2100-22200 કેકેલ છે.
બ્રેડ અને લોટના ઉત્પાદનો. પ્રોટીન રહિત મીઠું રહિત બ્રેડ કોર્ન સ્ટાર્ચ પર - દરરોજ 100 ગ્રામ, તેની ગેરહાજરીમાં 50 ગ્રામ ઘઉં મીઠું રહિત બ્રેડ અથવા અન્ય લોટના ઉત્પાદનો મીઠું વિના ખમીર પર શેકવામાં આવે છે,
સાગો, વનસ્પતિ, બટાકા, ફળ સાથે સૂપ. બાફેલી ટોસ્ટેડ ડુંગળી, ખાટી ક્રીમ, bsષધિઓ,
ઓછી ચરબીવાળા માંસ, વાછરડાનું માંસ, માંસ અને ધારનું ડુક્કરનું માંસ, સસલું, ચિકન, ટર્કી, માછલીના 50-60 ગ્રામ સુધી. ઉકળતા પછી, તમે બેક કરી શકો છો અથવા થોડું ફ્રાય કરી શકો છો ટુકડો અથવા અદલાબદલી,
60 ગ્રામ (અથવા માંસ અને માછલીને કારણે) દૂધ, ક્રીમ, ખાટા ક્રીમ. કુટીર ચીઝ - માંસ અને માછલીના અપવાદ સિવાય,
ઇંડા વાનગીઓમાં વ્યક્તિ દીઠ દિવસમાં 1 / 4-1 / 2 ઇંડાના દરે અથવા એક ઇંડા માટે અઠવાડિયામાં 2-3 વખત ઉમેરવામાં આવે છે (નરમ-બાફેલા, ભંગાર ઇંડા),
અનાજમાંથી: સાગો, મર્યાદિત - ચોખા, પ્રોટીન મુક્ત પાસ્તા. અનાજ, પુડિંગ્સ, કેસેરોલ, પીલાફ, કટલેટ, અને પાણીના સ્વરૂપમાં દૂધમાં તૈયાર
બટાટા (200-250 ગ્રામ) અને તાજી શાકભાજી (400-450 ગ્રામ) વિવિધ વાનગીઓના સ્વરૂપમાં. બાફેલી અને તળેલા ડુંગળીને ડીશમાં ઉમેરવામાં આવે છે, સુવાદાણા અને સુંગધી પાનવાળી એક વિલાયતી વનસ્પતિ મંજૂરી છે,
મીઠું ચડાવેલું અને અથાણાંવાળા શાકભાજી વગર વનસ્પતિ તેલ સાથે શાકભાજીના સલાડ અને વિનાઇલ,
ફળો, મીઠી વાનગીઓ અને મીઠાઈઓ, વિવિધ ફળો અને તેનાં રસ ઝરતાં ફળોની (કાચા, સૂકા, શેકાયેલા), જેલી, સ્ટ્યૂડ ફળો અને જેલી,
ખાંડ, મધ, જામ, ચોકલેટ નહીં,
મીઠું મુક્ત ખોરાક સાથે વાનગીઓનો સ્વાદ સુધારવા માટે, મીઠી અને ખાટા ચટણી, ટમેટા, ખાટા ક્રીમ, વનસ્પતિ અને ફળની ચટણી, વેનીલીન, તજ, સાઇટ્રિક એસિડનો ઉપયોગ થાય છે,
લીંબુ, ફળ અને બેરીનો રસ, રોઝશીપ બ્રોથ, સાથે નબળી ચા
ચરબી, અનસેલ્ટિડ ક્રીમ, ઓગાળવામાં ગાય, વનસ્પતિ તેલ.
સાદી બ્રેડ, મીઠું સાથે લોટના ઉત્પાદનો,
માંસ, માછલી અને મશરૂમ બ્રોથ, ડેરી, અનાજ (સાગો સિવાય) અને લીલીઓ,
બધા માંસ અને માછલી ઉત્પાદનો (તૈયાર ખોરાક, પીવામાં માંસ, અથાણાં),
સાગો અને ચોખા અને પાસ્તા સિવાયના અન્ય અનાજ (પ્રોટીન મુક્ત સિવાય),
મીઠું ચડાવેલું, અથાણાંવાળા અને અથાણાંવાળા શાકભાજી, લીલીઓ, પાલક, સોરેલ, કોબીજ, મશરૂમ્સ, મૂળો, લસણ,
ચોકલેટ, દૂધ જેલી, આઈસ્ક્રીમ,
માંસ, માછલી અને મશરૂમ ચટણીઓ, મરી, મસ્ટર્ડ, હ horseર્સરાડિશ,
કોકો, કુદરતી કોફી, સોડિયમ સમૃદ્ધ ખનિજ જળ,
બાકીની ચરબી (મટન, બીફ, ડુક્કરનું માંસ, વગેરે).
તેનો ઉપયોગ આહાર નંબર 7 એ પછી રેનલ નિષ્ફળતાના લક્ષણો સાથે તીવ્ર ગ્લોમેર્યુલોનફ્રીટીસ, મધ્યમ રેનલ નિષ્ફળતા સાથે ક્રોનિક નેફ્રાટીસ માટે થાય છે.
હેતુ: કિડનીના કાર્યને મહત્તમ છોડી દેવું, શરીરમાંથી મેટાબોલિક ઉત્પાદનોના ઉત્સર્જનમાં સુધારો, ધમની હાયપરટેન્શન અને એડીમા ઘટાડે છે.
આ આહારમાં, પ્રોટીનની માત્રા ખૂબ ઓછી થાય છે, મીઠું તીવ્ર મર્યાદિત હોય છે. ચરબી અને કાર્બોહાઇડ્રેટ સામાન્ય શ્રેણીમાં રહે છે. Energyર્જા મૂલ્ય સામાન્ય શ્રેણીની અંદર રહેવું જોઈએ, એટલે કે, પ્રોટીનના ઘટાડા સાથે, તે ચરબી અને મીઠાઈમાં પ્રાપ્ત થાય છે.
રાંધણ પ્રક્રિયા, મંજૂરી અને પ્રતિબંધિત ખોરાકની સૂચિ એ આહાર નંબર 7 એ જેવી જ છે. જો કે, માંસ અને માછલીના 125 ગ્રામ, 1 ઇંડા, 125 ગ્રામ અને દૂધ અને ખાટા ક્રીમ સુધીના વધારાને કારણે પ્રોટીનની માત્રા બમણી થાય છે. આ ઉત્પાદનોમાં પ્રોટીન સામગ્રીને ધ્યાનમાં લેતા, માંસ અને માછલીને કુટીર ચીઝથી બદલી શકાય છે. આહાર નંબર 7 બી માટે, મકાઈના સ્ટાર્ચ, સાગો (અથવા ચોખા) પર પ્રોટીન રહિત મીઠું રહિત બ્રેડની માત્રા, તેમજ બટાટા અને શાકભાજી (અનુક્રમે 300 ગ્રામ અને 650 ગ્રામ), ખાંડ અને વનસ્પતિ તેલ પણ વધારીને 150 ગ્રામ કરવામાં આવ્યું છે. દિવસમાં 5-6 વખત ખોરાક લેવામાં આવે છે.
પ્રોટીન 40-50 ગ્રામ (50-60% પ્રાણીઓ, અને ક્રોનિક કિડની નિષ્ફળતા 70% સાથે), ચરબી 85-90 ગ્રામ (20-25% વનસ્પતિ), કાર્બોહાઈડ્રેટ 400-450 ગ્રામ (100 ગ્રામ ખાંડ), મીઠું બાકાત, મુક્ત પ્રવાહી ડાયુરેસિસના નિયંત્રણ હેઠળ સરેરાશ 1-1.2 લિટર. 2500-2600 કેસીએલની Energyર્જા કિંમત.
સામાન્ય લાક્ષણિકતાઓ: હાયપોટatriનટ્રિયમ આહાર, રાસાયણિક સંયોજનમાં સંપૂર્ણ અને energyર્જા મૂલ્યમાં પર્યાપ્ત, મુખ્યત્વે પ્લાન્ટ ઓરિજિન (75%) ના પ્રોટીન સાથે, પ્યુરિન બેઝને મહત્તમ દૂર કરે છે.
રાંધણ પ્રક્રિયા: બધી વાનગીઓ મીઠું, માંસ અને માછલી વિના તૈયાર કરવામાં આવે છે - બાફેલી સ્વરૂપમાં અથવા પછીના પકવવાની સાથે.
Energyર્જા મૂલ્ય: 00 કેસીએલ (142 કેજે).
ઘટકો: પ્રોટીન 70 ગ્રામ, ચરબી, કાર્બોહાઇડ્રેટ.
ડાયાબિટીક નેફ્રોપથી એક જટિલ ખ્યાલ છે. તેમાં કિડનીના રોગોનું એક જૂથ શામેલ છે જે રક્ત ખાંડમાં સતત વધઘટનાં પરિણામે વિકસે છે. ડાયાબિટીક નેફ્રોપથીનું એક અભિવ્યક્તિ ક્રોનિક રેનલ નિષ્ફળતા છે.
ડાયાબિટીક નેફ્રોપથી સાથે, આહારનો હેતુ દર્દીની સ્થિતિને સામાન્ય બનાવવા અને શક્ય ગૂંચવણોને રોકવાનો છે. જો તમે કિડની નેફ્રોપથી સાથે ડાયાબિટીસ અને આહાર સાથેના પોષણની તુલના કરો છો, તો મૂળ સિદ્ધાંતો સમાન હશે:
- સંતુલિત રચના. ડાયાબિટીસ સાથે, બંને પ્રારંભિક તબક્કામાં અને ક્રોનિક સ્વરૂપમાં, તમારે મોટાભાગના પરિચિત ઉત્પાદનોનો ત્યાગ કરવો પડશે. આ પીવામાં માંસ, મરીનેડ્સ, આલ્કોહોલ, મસાલા, મીઠું, મીઠું, લોટ છે. આ નિષ્ફળતા પોષક તત્ત્વોની ઉણપ તરફ દોરી જાય છે, તેથી તમારે યોગ્ય પોષણ દ્વારા તેમના માટે તૈયાર કરવાની જરૂર છે. જ્યારે ડાયાબિટીસ ક્રોનિક તબક્કામાં જાય છે, ત્યારે શરીરમાં ઘણી વિનાશક પ્રક્રિયાઓ થાય છે. તેમાંથી એક ક્ષતિગ્રસ્ત રેનલ ફંક્શન છે. બાદમાં શરીરમાંથી જરૂરી માઇક્રો અને મેક્રો તત્વોના લીચિંગ તરફ દોરી જાય છે. આહારમાં દાડમ, બીટ, દ્રાક્ષ, કોબી જેવા ઉત્પાદનોના સમાવેશ સાથે વિશેષ પોષણ નુકસાનને દૂર કરવામાં મદદ કરશે.
- નાના ભાગો. ડાયાબિટીઝ સાથે, વધુ પડતું ખાવાનું ટાળવું મહત્વપૂર્ણ છે. આ કિસ્સામાં, પાચક અવયવો પરનો ભાર ઝડપથી વધે છે, અને આ લોહીમાં ખાંડમાં તીવ્ર જમ્પથી ભરપૂર છે. આ ઉપરાંત, ડાયાબિટીસના ક્રોનિક સ્વરૂપમાં, પાચક સિસ્ટમ દ્વારા સ્ત્રાવિત ઉત્સેચકોનું ઉત્પાદન ક્ષતિગ્રસ્ત છે. આ ભીડ, અતિસાર, પેટનું ફૂલવું, auseબકા, બેલ્ચિંગ, પેટનું ફૂલવું તરફ દોરી જાય છે.જો તમે કૂતરાના ભાગના કદને ઘટાડે છે (આશરે મૂક્કોનું કદ), તો પેટ અને આંતરડા ઓછા તણાવનો અનુભવ કરશે.
- ન્યૂનતમ ખાંડ. ટિપ્પણીઓ બિનજરૂરી છે - ખાંડની ન્યૂનતમ માત્રા દર્દીની સ્થિતિમાં તીવ્ર બગાડ તરફ દોરી શકે છે. તેથી, આહારયુક્ત ભોજન તૈયાર કરવા ઉપરાંત, ખાવા પછી અને સૂવાના સમયે, ઉપવાસ ખાંડના સ્તરને નિયંત્રિત કરવો પણ મહત્વપૂર્ણ છે.
- મીઠું ના પાડવું. શરીરમાં ખાંડ અને મીઠાની છટકું બંને. તેથી જ મોટાભાગના ડાયાબિટીસના દર્દીઓ એડીમાથી પીડાય છે. દિવસ દીઠ મીઠાની મહત્તમ માન્ય રકમ 3 જી.
- લો ગ્લાયકેમિક ઇન્ડેક્સ (જીઆઈ) સાથે ખોરાક લેવો એ દરનું સૂચક છે કે જે ખોરાકમાં કાર્બોહાઈડ્રેટ શરીર દ્વારા શોષાય છે અને બ્લડ શુગરમાં વધારો કરે છે.
ડાયાબિટીસ પ્રકારનાં વ wallpલપેપર (પ્રકાર 1 અને પ્રકાર 2) ના અંતિમ તબક્કામાં નેફ્રોપથી સહજ છે. તે, નામ પ્રમાણે જ, કિડનીને અસર કરે છે. પરંતુ તેના પ્રથમ સંકેતો, ડાયાબિટીસના નિદાનના ક્ષણ પછીના ઓછામાં ઓછા 10 વર્ષ પછી દેખાય છે.
ડાયાબિટીક નેફ્રોપથી ખૂબ કપટી છે, કારણ કે તે રેનલ ફંક્શનની ધીમી, પરંતુ પ્રગતિશીલ અને ઉલટાવી શકાય તેટલી બગાડ તરફ દોરી જાય છે, ક્રોનિક રેનલ નિષ્ફળતા અને યુરેમિયા (લોહીમાં નાઇટ્રોજનયુક્ત પદાર્થોનું સંચય) સુધી. આ પરિસ્થિતિઓમાં સતત ડાયાલિસિસ અથવા કિડની પ્રત્યારોપણની જરૂર હોય છે.
ડાયાબિટીક નેફ્રોપથી દ્વારા વર્ગીકૃત થયેલ છે:
- કિડનીના કાર્યમાં ધીરે ધીરે અને ધીરે ધીરે બગાડ,
- એલ્બ્યુમિન્યુરિયા, જે 24 કલાક માટે 300 મિલિગ્રામથી ઉપરના સ્તરે રહે છે,
- ગ્લોમેર્યુલર ગાળણક્રિયા દરમાં ક્રમિક અને ધીમી ઘટાડો,
- હાઈ બ્લડ પ્રેશર
- રક્તવાહિની તંત્રના ગંભીર રોગવિજ્ .ાનના વિકાસની ઉચ્ચ સંભાવના.
ચાલો આપણે ડાયાબિટીક નેફ્રોપથી વિકસિત થવાની પ્રક્રિયાઓ પર વધુ વિગતવાર વિચાર કરીએ.
- હાઈ બ્લડ સુગર પેશાબમાં ગ્લુકોઝમાં વધારો નક્કી કરે છે, જે કિડનીના ગ્લોમેર્યુલીથી ફિલ્ટર થાય છે. કારણ કે શરીર પેશાબ દ્વારા ખાંડની અતિશય ખોટને પરવડી શકે તેમ નથી, તેથી, તેને કિડનીની નિકટતા ચેનલોમાં તેના પુનabસર્જનને વધારવું આવશ્યક છે, જે સોડિયમ આયનોના એક સાથે સ્થાનાંતરણ સાથે થાય છે.
- રીબસોર્બડ સોડિયમ આયનો પાણીને બાંધે છે અને તેથી, ફરતા લોહી (વોલેમિયા) ની માત્રામાં વધારો તરફ દોરી જાય છે.
- વિલેમિયામાં વધારો, બદલામાં, બ્લડ પ્રેશર અને કિડનીના ગ્લોમેર્યુલીને ખવડાવતા ધમનીઓનું અનુગામી વિસ્તરણનું કારણ બને છે. કિડનીના નિકટ નળીઓમાં સ્થિત એક રાસાયણિક ડિટેક્ટર - ડેંસા મકુલા, પરિસ્થિતિને બ્લડ પ્રેશરના ઘટાડા તરીકે અર્થઘટન કરે છે અને રેઇનિન એન્ઝાઇમ મુક્ત કરીને પ્રતિક્રિયા આપે છે, જે એક એવી પ્રણાલીને ચાલુ કરે છે જે દબાણમાં વધુ વધારો તરફ દોરી જાય છે.
- હાયપરટેન્શન, જે આ બધી જટિલ પ્રક્રિયામાંથી પરિણમે છે, ગ્લોમેર્યુલીમાં દબાણમાં વધારોનું કારણ બને છે, જે ગ્લોમેર્યુલર ગાળણક્રિયા દરમાં વધારો તરફ દોરી જાય છે.
- શુદ્ધિકરણ દરમાં વધારો નેફ્રોન્સ (એલિમેન્ટરી કિડની ફિલ્ટર) નો વધુ પડતો વસ્ત્રો તરફ દોરી જાય છે.
વર્ણવેલ પ્રક્રિયા નેફ્રોટિક સિન્ડ્રોમ અને આલ્બ્યુમિન્યુરિયા માટે એક ટ્રિગર છે, પરંતુ તે ડાયાબિટીક નેફ્રોપથીની શરૂઆત માટે જ જવાબદાર છે.
હાઈપરગ્લાયકેમિઆ ડાયાબિટીસ ન્યુરોપથી પરના લેખમાં પહેલાથી વર્ણવેલ અન્ય પ્રક્રિયાઓ પણ ગોઠવે છે, જે ગ્લોમેરૂલી બનાવે છે તે પ્રોટીનમાં ફેરફાર નક્કી કરે છે. આ પ્રક્રિયાઓમાં શામેલ છે: પ્રોટીન ગ્લાયકેશન, સોર્બિટોલની રચના અને પ્રોટીન કિનેઝ સીનું સક્રિયકરણ.
આ પ્રક્રિયાઓના સક્રિયકરણનો સીધો પરિણામ ગ્લોમેર્યુલર પેશીઓની રચનામાં પરિવર્તન આવશે. આ ફેરફારો રુધિરકેશિકા દિવાલ અને ગ્લોમેર્યુલર સ્ક્લેરોસિસની અભેદ્યતામાં વધારો કરે છે.
પેથોલોજીનો વ્યાપ દરેક મિલિયન લોકોમાં જન્મેલા કેસોના સ્તરે રાખવામાં આવે છે. અગાઉના પક્ષમાં પુરુષો અને સ્ત્રીઓનું પ્રમાણ 2 થી 1 છે ડાયાબિટીક નેફ્રોપથીના 30% કેસોમાં ટાઇપ 1 ડાયાબિટીસ મેલિટસ અથવા ઇન્સ્યુલિન આધારિત ડાયાબિટીસ જોવા મળે છે. પ્રકાર 2 ડાયાબિટીસ મેલીટસ - 20% માં.અમેરિકાના ભારતીય લોકો અને આફ્રિકાના લોકો જેવા કેટલાક વંશીય જૂથો સંભવત ge આનુવંશિક કારણોને લીધે છે.
ડાયાબિટીક નેફ્રોપથીનું ક્લિનિકલ ચિત્ર, વીસથી વધુ વર્ષોમાં ખૂબ ધીરે ધીરે વિકસે છે.
રોગના પાંચ તબક્કાઓ અલગ પાડવામાં આવે છે, જેમાંથી દરેક તેના પોતાના લક્ષણો દ્વારા વર્ગીકૃત થયેલ છે.
હકીકતમાં, જો તમે વિગતો તરફ જાઓ છો, તો તમે પોલિરીઆ (પેશાબની મોટી માત્રામાં વિસર્જન), પેશાબમાં ખાંડની છૂટાછવાયા હાજરી અને ગ્લોમેર્યુલર ફિલ્ટરેટમાં વધારો શોધી શકો છો. રોગના આ તબક્કાની અવધિ પર આધાર રાખે છે કે શું તમે લોહીમાં ખાંડના સ્તરને નિયંત્રિત કરી શકો છો: નિયંત્રણ વધુ સારું છે, 1 તબક્કો લાંબો રહેશે.
રોગનો આ તબક્કો પણ એસિમ્પટમેટિક છે. એકમાત્ર નિશાની કે જેના દ્વારા નેફ્રોપથી સમય-સમય પર દેખાય છે તીવ્ર શારીરિક પ્રયત્નો પછી તરત જ માઇક્રોઆલ્બ્યુમિન્યુરિયાની હાજરી છે. તે સામાન્ય રીતે ડાયાબિટીસની શરૂઆતના થોડા વર્ષો પછી શરૂ થાય છે અને એક વર્ષ ચાલે છે.
ડાયાબિટીક નેફ્રોપથી માટે પોષણ


આપણે બધા જાણીએ છીએ કે દૈનિક આહાર આપણા જીવનમાં, ખાસ કરીને કિડની રોગવાળા દર્દીઓના જીવનમાં મહત્વપૂર્ણ ભૂમિકા ભજવે છે હાલમાં, વિશ્વમાં ઘણા લોકો ડાયાબિટીક નેફ્રોપથીથી પીડાય છે.
આપણે બધા જાણીએ છીએ કે અસરકારક સારવાર ઉપરાંત ડાયાબિટીસ નેફ્રોપથીના દર્દીઓ માટે પણ યોગ્ય પોષણ મહત્વપૂર્ણ છે. જ્યાં સુધી આપણે જાણીએ છીએ, ડાયાબિટીક નેફ્રોપથીના દર્દીઓની આહારની કડક જરૂર હોય છે.
તો તેઓ તેમના સ્વાસ્થ્ય માટે શું સારું ખાય છે? આગળ, અમે તમને વિગતવાર જવાબ આપીશું, અને અમે આશા રાખીએ છીએ કે તમને નીચેના લેખમાંથી ફાયદો થશે. કૃપા કરીને નીચેના સિદ્ધાંતો પર ધ્યાન આપો, કૃપા કરીને:
ડાયાબિટીક નેફ્રોપથી માટેના પોષણમાં ચાર સિદ્ધાંતો છે, નીચે પ્રમાણે.
1. ઉચ્ચ ગુણવત્તાની હાઇપોપ્રોટીન આહાર
અતિશય પ્રોટીન કિડનીનો ભાર વધારી શકે છે, તેથી દર્દીઓએ તેમના દ્વારા લેતા પ્રોટીનની માત્રાને નિયંત્રિત કરવાની જરૂર છે. રોજિંદા જીવનમાં, વનસ્પતિ પ્રોટીન ખાવાનો પ્રયત્ન કરો અને તમારા મુખ્ય ખોરાકને મર્યાદિત કરો. અને તમે થોડું દૂધ, માછલી અને દુર્બળ માંસ પણ ખાઈ શકો છો, કારણ કે આ ઉત્પાદનોમાં પ્રાણી પ્રોટીન હોય છે.
2. ઓછી ચરબી ખાવી
ડાયાબિટીક નેફ્રોપથી માટે ગરમીની માત્રાને પૂરક બનાવવા માટે યોગ્ય માત્રા હોવી આવશ્યક છે. જો ગરમીનું પ્રમાણ અપૂરતું હોય, તો ક્રિએટિનાઇન અને યુરિયા વધી શકે છે. અને જ્યારે ગરમીનું પ્રમાણ ખૂબ હોય છે, તે બ્લડ સુગર માટે હાનિકારક છે. દર્દીઓએ નૂડલ્સ અને નૂડલ્સ ખાવા જોઈએ.
3. માલિફોસ્ફરસ પોષણ
ડ doctorક્ટર સામાન્ય રીતે દર્દીઓને પ્રાણીની અંદરથી મગજ, યકૃત, કિડની અને કોળાના દાણા જેવા સુકા ફળો ખાવા માટે થોડું ખાવાનું પ્રતિબંધિત કરશે.
જો તમારી પાસે કોઈ અન્ય પ્રશ્નો છે, તો તમે તેમને ઇમેઇલ સુરક્ષિત ઇમેઇલ મોકલી શકો છો અથવા + 86-311-89261580 પર ક callલ કરી શકો છો અને અમે તમારા પ્રશ્નોના શક્ય તેટલી વહેલી તકે જવાબ આપી શકીશું.આમ તમને મદદ કરવામાં ખુશી છે. બધા શ્રેષ્ઠ!
કિડનીની કોઈ સમસ્યા છે? અમારા Docનલાઇન ડોક્ટરનો સંપર્ક કરો. દર્દીની સંતોષ 93% સુધી પહોંચે છે.
ગત I શું હું ડાયાબિટીક નેફ્રોપથીના યમ દર્દીઓ લઈ શકું છું?
આગળ : ડાયાબિટીક નેફ્રોપથી માટેનું પોષણ
જો તમને કોઈ પ્રશ્નો હોય અથવા વધુ જાણવા માંગતા હોય, તો કૃપા કરીને તળિયે બોર્ડ પર એક નોંધ મૂકો.
ડાયાબિટીક નેફ્રોપથી - તમારે કિડનીના નુકસાન વિશે જાણવાની જરૂર છે


ડાયાબિટીઝ મેલ્લીટસ શરીરમાં ઘણાં નકારાત્મક ફેરફારો ઉશ્કેરે છે, લગભગ તમામ અવયવોને અસર કરે છે અને તેમની તકલીફ પેદા કરે છે. તેથી, એક સામાન્ય ગૌણ રોગો જે ઇન્સ્યુલિન આધારિત દર્દીઓ અને ઇન્સ્યુલિન આધારિત ન હોય તેવા દર્દીઓ બંનેમાં વિકાસ પામે છે તે ડાયાબિટીક નેફ્રોપથી છે, જેમાં કિડની પેથોલોજીકલ "લક્ષ્ય" છે.
ડાયાબિટીઝની કિડનીની ગૂંચવણો માટે આહાર
ડાયાબિટીઝ ખતરનાક ગૂંચવણોનું કારણ બને છે. ડાયાબિટીઝમાં, કિડનીની કાર્યક્ષમતા સહિત માનવ અંગોના જુદા જુદા જૂથોને અસર થાય છે.
આ બદલામાં, ગંભીર આરોગ્ય પરિણામો તરફ દોરી જાય છે, અને જો સારવાર ન કરવામાં આવે તો પણ દર્દીની મૃત્યુ થાય છે.
ડાયાબિટીઝ અને કિડનીની સમસ્યાઓ માટેનો આહાર, યોગ્ય દવા સાથે જોડવામાં આવે છે, જે સમસ્યાનું સમાધાન લાવવામાં મદદ કરી શકે છે.
પરંતુ કયા કારણોસર ઉચ્ચ ખાંડ કિડનીના કાર્યને નકારાત્મક અસર કરે છે? ડાયાબિટીઝમાં કિડનીને નકારાત્મક અસર કરવાના કેટલાક મહત્વપૂર્ણ પરિબળો.
સૌ પ્રથમ, લોહીમાં ગ્લુકોઝની વધુ માત્રામાં નકારાત્મક અસર પડે છે.
તે પેશી પ્રોટીન સાથે જોડાય છે - ગ્લાયકેશન થાય છે, જે કિડનીની કામગીરીને નબળી પાડે છે. ગ્લાયકેટેડ પ્રોટીન શરીરને ચોક્કસ એન્ટિબોડીઝ બનાવવા માટેનું કારણ બને છે, જેની અસરો કિડની પર પણ નકારાત્મક અસર કરે છે.

આ ઉપરાંત, ડાયાબિટીઝના લોહીમાં ઘણીવાર પ્લેટલેટ્સની અતિશય સામગ્રી હોય છે, જે નાના વાહિનીઓને ચોંટી રહે છે. અને છેવટે, કોશિકાઓમાં પાણીનું નબળું શોષણ અને તેના શરીરમાંથી દૂર થવાની અપૂર્ણતા, રક્તની માત્રામાં વધારો કરે છે જે કિડની દ્વારા જ પસાર થવું જોઈએ.
આ બધા એ હકીકત તરફ દોરી જાય છે કે ગ્લોમેર્યુલર હાઈફર્ફિલિટેશન થાય છે - રેનલ ગ્લોમેર્યુલીનું પ્રવેગક. અને અલ્ટ્રાહિઈંગ લોડ્સ અંગના પ્રભાવને નકારાત્મક અસર કરે છે અને ગ્લોમેર્યુલર ઉપકરણના જખમ - ડાયાબિટીક નેફ્રોપથીના દેખાવ તરફ દોરી જાય છે.
જ્યારે અસરગ્રસ્ત ગ્લોમેર્યુલીની સંખ્યા ચોક્કસ બિંદુએ પહોંચે છે, ત્યારે લક્ષણો દેખાય છે જે રેનલ નિષ્ફળતાના વિકાસને સૂચવે છે:
- માથાનો દુખાવો
- auseબકા અને omલટી
- પાચક વિકાર
- શ્વાસની તીવ્ર તકલીફ
- ધાતુનો સ્વાદ અને ખરાબ શ્વાસ,
- ખૂજલીવાળું ત્વચા
- ખેંચાણ અને ખેંચાણ.
રોગના વધુ વિકાસ સાથે, વધુ ગંભીર પરિણામો શક્ય છે - ચક્કર અને કોમા પણ. તેથી, વહેલી તકે સારવાર શરૂ કરવી ખૂબ જ મહત્વપૂર્ણ છે, જ્યારે કિડની હજી પણ લોહી શુદ્ધિકરણ સાથે સામાન્ય રીતે સામનો કરે છે.
નેફ્રોપથીની સારવાર ખાંડના નિયંત્રણથી શરૂ થાય છે. છેવટે, તે ખાંડના નોંધપાત્ર વધારાના ધોરણો છે જે ડાયાબિટીસમાં કિડનીના નુકસાનના વિકાસનું કારણ બને છે.
રોગ સામે સફળ લડત માટેની આગળની પૂર્વશરત બ્લડ પ્રેશરમાં ઘટાડો છે.
તે જરૂરી છે કે દબાણ 130/80 ના સ્તરે સામાન્ય થાય છે, અને તે વધુ નીચું પણ હશે.
છેવટે, ડાયાબિટીસમાં, રેનલ નિષ્ફળતામાં પોષણ ખૂબ જ મહત્વપૂર્ણ ભૂમિકા ભજવે છે. ખરેખર, કેટલાક પોષક નિયમોનું પાલન લોહીમાં ખાંડની સાંદ્રતા અને કિડની પરનો ભાર ઘટાડે છે, આમ નવી રુધિરકેશિકાઓના હારને અટકાવી શકે છે.
ડાયાબિટીક નેફ્રોપથીમાં આહારનું પાલન કરવું જોઈએ તે મુખ્ય સિધ્ધાંત સુગરના સ્તરોમાં વધારો અને કિડની પરના ભારમાં ઘટાડો અટકાવવાનો છે. રોગના જુદા જુદા તબક્કે પોષક ભલામણો વ્યાપકપણે બદલાય છે.
તેથી, પ્રથમ, સરળ તબક્કામાં, માત્ર ખાંડ જ નહીં, પણ ખોરાકમાં પ્રોટીનનું પ્રમાણ પણ નિયંત્રિત કરવું ખૂબ જ મહત્વપૂર્ણ છે. કિડનીના કામની સુવિધા માટે આ પગલાં જરૂરી છે.
ઓછી પ્રોટીન આહાર કિડની પરનો ભાર નોંધપાત્ર રીતે ઘટાડે છે અને રોગનો સામનો કરવામાં મદદ કરે છે. આ ઉપરાંત, એલિવેટેડ બ્લડ પ્રેશર એ રોગનું એક મહત્વપૂર્ણ પરિબળ પણ છે. આ સંદર્ભમાં, અથાણાંના સેવનને શક્ય તેટલું મર્યાદિત કરવાની ભલામણ કરવામાં આવે છે.
જો રોગના પ્રથમ તબક્કે ખાંડનું નિયંત્રણ પ્રથમ સ્થાને હોય, તો પછી ડાયાબિટીસ નેફ્રોસિસના વિકાસ સાથે સૌથી મહત્વપૂર્ણ એનિમલ પ્રોટીનનું નિયંત્રણ છે. છેવટે, સુગરના સ્તરને ઓછું કરવા માટે વિશેષ દવાઓ છે, જ્યારે કિડની પરનો ભાર ઘટાડતી દવાઓની અસરકારકતા ઘણી ઓછી છે.
આ ઉપરાંત, મીઠું, પ્રોટીન અને ખાંડના માત્રાને મર્યાદિત કરવા ઉપરાંત, રોગની વૃદ્ધિ દરમિયાન ફોસ્ફેટવાળા ખોરાકની માત્રામાં નોંધપાત્ર ઘટાડો થવાની ભલામણ કરવામાં આવે છે. ફોસ્ફરસ પણ કિડનીને અસર કરવાની અને અતિશય અતિશયતાને વધારવાની ક્ષમતા ધરાવે છે.
આ ઉપરાંત, પશુ ચરબીના ઉપયોગ પર પ્રતિબંધ પણ દર્શાવવામાં આવ્યો છે. છેવટે, તેઓ કોલેસ્ટ્રોલનો સ્ત્રોત છે જે તકતીના સાંકડી જહાજો બનાવે છે. તદુપરાંત, આવા સંકુચિત માત્ર મગજનો જહાજોની લાક્ષણિકતા નથી - વધુ કોલેસ્ટ્રોલ પણ કિડનીમાં રુધિરકેશિકાઓ પર નોંધપાત્ર અસર કરે છે, જે તેમના અવરોધ માટેના વધારાના જોખમ પરિબળ છે.
ડાયાબિટીઝ અગ્નિની જેમ આ ઉપાયથી ભયભીત છે!
તે લાગુ કરવું જ જરૂરી છે.
ખાદ્ય ઉત્પાદનોની એકદમ વ્યાપક શ્રેણી છે, જે, જો ડાયાબિટીઝ મેલિટસમાં રેનલ નિષ્ફળતા માટે આહારનું પાલન કરવામાં આવે છે, તો તે ફક્ત આગ્રહણીય નથી - તે સ્પષ્ટ પ્રતિબંધિત છે.
સૌ પ્રથમ, તમે ખાંડ અને તેમાં શામેલ ઉત્પાદનો, અથવા મધ, ફળની ચાસણી વગેરે સહિતના મોટા પ્રમાણમાં ફ્રુટોઝ ખાઈ શકતા નથી, આવા ઉત્પાદનોને સંપૂર્ણપણે બાકાત રાખવું જોઈએ.
આ ઉપરાંત, તમે સફેદ લોટમાંથી બનાવેલ કોઈપણ પેસ્ટ્રીનો ઉપયોગ કરી શકતા નથી. આ ખોરાકમાં ઘણા બધા કાર્બોહાઈડ્રેટ છે. ખૂબ ફળના ફળ - કેળા, ખજૂર, દ્રાક્ષ, તરબૂચ સાથે ફળોના વપરાશને મર્યાદિત કરો. તમારે પિઅર, સફરજન, તરબૂચની મીઠી જાતો પણ ન ખાવી જોઈએ.
તળેલું ખોરાક, ચરબીયુક્ત માંસ ન ખાઓ. પ્રતિબંધિત ડુક્કરનું માંસ, ભોળું, ચરબીયુક્ત માછલી. ઉચ્ચ ચરબીવાળી સામગ્રી સાથે ડેરી ઉત્પાદનો ખાવાની ભલામણ કરવામાં આવતી નથી - ચરબી કુટીર ચીઝ, ખાટી ક્રીમ, વગેરે.
આ ઉપરાંત, તમે અથાણાં અને ધૂમ્રપાન કરતું માંસ ખાઈ શકતા નથી - તેમાં હંમેશાં ખૂબ મીઠું હોય છે, જે દબાણ વધારે છે.
બાકાત રાખેલું માખણ અને માર્જરિન, જેમાં પશુ ચરબીનો મોટો જથ્થો છે. મેયોનેઝનો ઉપયોગ પણ અનિચ્છનીય છે.
કાર્બોનેટેડ પીણાં, ખાસ કરીને મધુર પીણાં, તેમજ ફળોના રસ, કુદરતી તાજી સ્ક્વિઝ્ડ્ડ પીણાંનો ઉપયોગ કરવા માટે પ્રતિબંધિત છે - તેમના સેવનથી ગ્લુકોઝના સ્તરમાં વધારો થાય છે.
પ્રતિબંધ હેઠળ, અલબત્ત, આલ્કોહોલિક પીણાંની કોઈપણ માત્રા, તેમજ મસાલેદાર સીઝનીંગ્સ અને મસાલા. ચાનો ઉપયોગ સાવચેતી સાથે થવો જોઈએ, અને કોફી સંપૂર્ણપણે છોડી દેવી જોઈએ.
આહારનો મુખ્ય ભાગ શાકભાજીનો હોવો જોઈએ. તેઓ કાચા, બાફેલા, સ્ટ્યૂડ, બાફેલા ખાય જોઈએ - માત્ર તળેલું નથી.
બટાટાના અપવાદ સિવાય શાકભાજીના કોઈપણ નિયંત્રણો નથી. દરરોજ 200 ગ્રામથી વધુ નહીં, તેને બેકડ સ્વરૂપમાં વાપરવાની ભલામણ કરવામાં આવે છે.
બિયાં સાથેનો દાણો સૌથી વધુ ઉપયોગી અનાજ તરીકે ઓળખવું જોઈએ, જે ડાયાબિટીક નેફ્રોપથી માટે આહારમાં દાખલ થવું આવશ્યક છે. ડાયાબિટીઝના દર્દીઓમાં વ્યવહારીક કોઈ સરળ કાર્બોહાઇડ્રેટ વિરોધી નથી. અન્ય અનાજ, ખાસ કરીને સોજી, સાવધાની સાથે વાપરવી જોઈએ.
ખાસ કરીને લીલી શાકભાજી અને ખાસ કરીને લીલોતરી ખાવામાં તે ખૂબ ઉપયોગી છે. પશુ ચરબી ડેરી ઉત્પાદનોમાંથી તેમની માત્રાને નિયંત્રિત કરીને શ્રેષ્ઠ રીતે મેળવવામાં આવે છે.
ફળોના રસમાંથી, ઓછી માત્રામાં તાજી પ્લમનો રસ લેવાનું સ્વીકાર્ય છે.
સામાન્ય રીતે, રેનલ નિષ્ફળતા અને ડાયાબિટીસ મેલીટસના કિસ્સામાં પોષણ, અમુક ખોરાકને પ્રતિબંધિત કરવા ઉપરાંત, ભાગોમાં મધ્યસ્થતામાં પણ અલગ હોવા જોઈએ. કોઈ પણ સંજોગોમાં તમારે વધારે પડતું ખાવું જોઈએ નહીં - આ શરીરમાં ઉત્સેચકોનું સંતુલન અને કિડનીની સ્થિતિ બંનેને નકારાત્મક અસર કરે છે.
પ્રતિબંધિત અને અનિચ્છનીય ઉત્પાદનોની સૂચિને ભૂલ્યા વિના, તેમને વૈકલ્પિક, મિશ્રિત, બદલી શકાય છે. આવા આહારનું પાલન કિડનીના નુકસાન સાથે સામનો કરવામાં મદદ કરશે અને શરીરની સામાન્ય સ્થિતિ અને દર્દીની સુખાકારીમાં સુધારો કરશે.
પ્રથમ મેનૂ વિકલ્પમાં બાફવામાં પ્રોટીન ઓમેલેટ નાસ્તો, રાઈ બ્રેડ ટોસ્ટ અને બે ટામેટાં શામેલ છે. જો ગ્લુકોઝનું સ્તર ખૂબ highંચું નથી, તો સ્વીટનર સાથેની કોફી સ્વીકાર્ય છે.
બપોરના ભોજનમાં પાતળા સૂપ અને બેથી ત્રણ કાપી નાંખેલા બ્રેડનો સમાવેશ થવો જોઈએ. બપોરના નાસ્તા માટે, તમારે સ્વીટર અથવા દૂધ જેલી સાથે નારંગી અથવા લીંબુ જેલી ખાવું જરૂરી છે. રાત્રિભોજન માટે - બાફેલી ઓછી ચરબીવાળી ચિકન, વનસ્પતિ કચુંબર વગરના હોમમેઇડ દહીં, લીંબુ સાથે અનસ્વેઇન્ડ ચા શક્ય છે.
ડાયાબિટીઝને કારણે જેડ માટેના આહાર કોષ્ટકનું બીજું સંસ્કરણ.
સવારના નાસ્તામાં - એક ટોસ્ટ સાથે ઓછી ચરબીવાળી કુટીર ચીઝ, ખાટા બેરીનો કચુંબર. લંચ માટે - ઓછી ચરબીવાળી માછલી, બેકડ બટાટા, ચાનો ઉપયોગ કરીને માછલીનો સૂપ.
બપોરનો નાસ્તો - લીલો રંગ વગરની સફરજન. રાત્રિભોજન માટે - તાજી કાકડી અને લેટીસનો એક કચુંબર, એક ગુલાબશીપ સૂપ.

ત્રીજો વિકલ્પ વાનગીઓની પસંદગી છે. સવારના નાસ્તામાં - સ્કીમ દૂધ સાથે બિયાં સાથેનો દાણો પોર્રીજ. લંચ માટે - શાકાહારી કોબી સૂપ, વરાળ ચિકન કટલેટ, તેલ વિના શાકભાજીનો કચુંબર.બપોરના સમયે - ખાંડ મુક્ત પ્રોટીન મૌસ. રાત્રિભોજન - સીફૂડ કચુંબર અને સ્વિવેટેડ ચા.
અલબત્ત, ડાયાબિટીક કિડની નેફ્રોપથી માટેના ખોરાકમાં ખોરાક અને વાનગીઓની વધુ વિસ્તૃત સૂચિ છે.
વાનગીઓની પસંદગી જાતે કરી શકાય છે, પ્રતિબંધિત વાનગીઓને ટાળીને અને ઉત્પાદનોના સંયોજનના સરળ નિયમને અનુસરો.
માંસ અથવા માછલીની વાનગીઓ એક સમયે ડેરી ઉત્પાદનો, ઓછી ચરબીવાળા, સાથે ન પીવી જોઈએ.
એકમાત્ર અપવાદ જેની મંજૂરી છે તે વનસ્પતિ કચુંબરમાં કુદરતી અનવેઇટેડ દહીં અથવા ઓછી ચરબીવાળા કીફિરનો ઉમેરો છે.
આહારનું પાલન રોગનો સામનો કરવામાં અને બ્લડ સુગરને ઘટાડવામાં મદદ કરશે, તેમજ દર્દીની સુખાકારીમાં નોંધપાત્ર સુધારો કરશે અને સૂચિત દવાઓની અસરકારકતામાં વધારો કરશે.
- દબાણ વિકારના કારણોને દૂર કરે છે
- વહીવટ પછી 10 મિનિટની અંદર દબાણને સામાન્ય બનાવે છે
માછલી, માંસ અને મશરૂમ બ્રોથ. આલ્કોહોલ અને કાર્બોરેટેડ પીણાં. પ્રત્યાવર્તન ચરબી. મીઠું વધારે ખોરાક: ચીપ્સ, મીઠું ચડાવેલું બદામ, તૈયાર ખોરાક, ચીઝ, સોસેજ, ચટણીઓ, કેચઅપ્સ, મરીનેડ્સ, ઇન્સ્ટન્ટ સૂપ્સ, સૂપ સમઘનનું, મીઠું ચડાવેલું માખણ, માર્જરિન.
પોટેશિયમની માત્રા વધારે છે: કોફી, દૂધનો પાઉડર, કરી, સોરેલ, કેળા, ફળનો રસ, દરિયાઈ માછલી, માંસ, બીજ, તલ, ચોકલેટ, ડેરી મિક્સ, સૂકા ફળો, સૂકા સફરજન, બદામ, માર્ઝીપન, વાઇન, બીયર, રેવંચી, એવોકાડો , ફળોના રસ, ટામેટાંનો રસ, મગફળીના માખણ, કેચઅપ, ટમેટાની ચટણી, પાલક, બીટ, આર્ટિકોક, ગોળ, સફરજનની ચાસણી, સોયા, દાળ, સોયા ઉત્પાદનો, મશરૂમ્સ.
| પ્રોટીન, જી | ચરબી, જી | કાર્બોહાઇડ્રેટ્સ, જી | કેલરી, કેકેલ | ||||||||||||||
| સોજી | 10,3 | 1,0 | 73,3 | 328 | |||||||||||||
| ઓટમીલ | 11,9 | 7,2 | 69,3 | 366 | |||||||||||||
| મકાઈના કપચી | 8,3 | 1,2 | 75,0 | 337 | |||||||||||||
| મોતી જવ | 9,3 | 1,1 | 73,7 | 320 | |||||||||||||
| બાજરી કરડવું | 11,5 | 3,3 | 69,3 | 348 | |||||||||||||
કાચો માલ અને સીઝનિંગ્સ | |||||||||||||||||
| સરસવ | 5,7 | 6,4 | 22,0 | 162 | |||||||||||||
| આદુ | 1,8 | 0,8 | 15,8 | 80 | |||||||||||||
| કેચઅપ | 1,8 | 1,0 | 22,2 | 93 | |||||||||||||
| મેયોનેઝ | 2,4 | 67,0 | 3,9 | 627 | |||||||||||||
| જમીન કાળા મરી | 10,4 | 3,3 | 38,7 | 251 | |||||||||||||
| ટમેટાની ચટણી | 1,7 | 7,8 | 4,5 | 80 | |||||||||||||
માંસ ઉત્પાદનો | |||||||||||||||||
| ડુક્કરનું માંસ | 16,0 | 21,6 | 0,0 | 259 | |||||||||||||
| ચરબી | 2,4 | 89,0 | 0,0 | 797 | |||||||||||||
| પીવામાં ચિકન | 27,5 | 8,2 | 0,0 | 184 | |||||||||||||
| બતક | 16,5 | 61,2 | 0,0 | 346 | |||||||||||||
| પીવામાં બતક | 19,0 | 28,4 | 0,0 | 337 | |||||||||||||
| હંસ | 16,1 | 33,3 | 0,0 | 364 | |||||||||||||
માછલી અને સીફૂડ | |||||||||||||||||
| સ્ટોકફિશ | 17,5 | 4,6 | 0,0 | 139 | |||||||||||||
| પીવામાં માછલી | 26,8 | 9,9 | 0,0 | 196 | |||||||||||||
| બ્લેક કેવિઅર | 28,0 | 9,7 | 0,0 | 203 | |||||||||||||
| દાણાદાર સmonલ્મોન કેવિઅર | 32,0 | 15,0 | 0,0 | 263 | |||||||||||||
| તૈયાર માછલી | 17,5 | 2,0 | 0,0 | 88 | |||||||||||||
કિડની નિષ્ફળતા માટે આહાર મેનૂ (આહાર)
આહાર ખોરાકમાં ઓછી પ્રોટીન અને ઓછી કાર્બ ખોરાક હોવો જોઈએ. સક્ષમ તર્કસંગત પોષણ માટે આભાર, દવાઓનો પ્રભાવ સુધરે છે, શરીરમાં મેટાબોલિક પ્રક્રિયાઓ સામાન્ય થાય છે. આઇજીએ નેફ્રોપથી (ક્રોનિક નોન-ચેપી ગ્લોમેરોલoneનફ્રાટીસ) સાથે ખોરાકની વિશેષ પધ્ધતિ અવલોકન કરવું મહત્વપૂર્ણ છે, શરીરની ઘણી સિસ્ટમ્સના કામમાં મુશ્કેલીઓ સાથે. આ રોગ સાથે, નકારાત્મક ફેરફારો કાર્ડિયોવાસ્ક્યુલર સિસ્ટમ, હાડકાની પેશીઓ અને જઠરાંત્રિય માર્ગના યકૃત દ્વારા અનુભવાય છે.
આવા રોગમાં યોગ્ય પોષણનું લક્ષ્ય બ્લડ પ્રેશર ઓછું કરવું, રોગપ્રતિકારક શક્તિને મજબૂત બનાવવી અને જરૂરી પોષક તત્ત્વોનું સેવન વધારવું છે. પ્રાણી પ્રોટીન અને ચરબી, પ્રકાશ કાર્બોહાઇડ્રેટ્સને મેનૂમાંથી બાકાત રાખવું મહત્વપૂર્ણ છે. પણ ભલામણ કરી
ડાયાબિટીક નેફ્રોપથીની સારવારમાં ઘણી દિશાઓ છે:
ઉપચાર એ ઉપાયનો સમૂહ છે:
ઉપરાંત, દર્દીએ પણ:
અને જો પ્રથમ તબક્કે સારવાર નિવારક પગલાંના સ્વરૂપમાં સૂચવવામાં આવે છે, તો ઉપેક્ષિત કેસો વધુ ગંભીર અભિગમ પ્રદાન કરે છે. ડાયાબિટીક નેફ્રોપથીની સારવાર માટે, પેથોલોજીને દૂર કરવાની બધી પદ્ધતિઓ ડ doctorક્ટર દ્વારા સૂચવવામાં આવે છે. વનસ્પતિ પ્રોટીન ઉત્પાદનો
ઉપચારમાં આહારનું પાલન કરવું, કાર્બોહાઇડ્રેટ ચયાપચયને સુધારવું, બ્લડ પ્રેશર ઓછું કરવું, અને ચરબી ચયાપચયની પુનoringસ્થાપના શામેલ છે. મહત્વનો મુદ્દો એ છે કે ઇન્સ્યુલિન ઉપચાર અથવા ખાંડ-ઘટાડતી દવાઓનો ઉપયોગ કરીને ડાયાબિટીસ માટે વળતર પ્રાપ્ત કરવું. નેફ્રોલોજિસ્ટ - એક નિષ્ણાત જે ડાયાબિટીઝના દર્દીઓમાં કિડનીની સમસ્યાનો સામનો કરે છે
ન Nonન-ડ્રગ ઉપચાર નીચેના મુદ્દાઓ પર આધારિત છે:
કિડની નિષ્ફળતા અને ડાયાબિટીસ માટેનો આહાર, સાપ્તાહિક મેનૂ
ડાયાબિટીઝમાં કિડનીની સમસ્યાઓનું પ્રારંભિક સંકેત માઇક્રોઆલ્બ્યુમિન્યુરિયા છે. આલ્બ્યુમિન એક પ્રોટીન છે જેના અણુઓ વ્યાસમાં નાના હોય છે. સ્વસ્થ કિડની પેશાબમાં ખૂબ જ ઓછી રકમ પસાર કરે છે. જલદી તેમનું કાર્ય થોડું ખરાબ થઈ જાય છે, પેશાબમાં વધુ આલ્બ્યુમિન છે. આલ્બ્યુમિન્યુરિયાના ડાયગ્નોસ્ટિક સૂચકાંકો તમારે જાણવું જોઈએ કે પેશાબમાં આલ્બુમિનની માત્રા માત્ર કિડનીના નુકસાનને લીધે જ હોતી નથી. ગઈકાલે જો ત્યાં નોંધપાત્ર શારીરિક શ્રમ હતો, તો આજે આલ્બ્યુમિન્યુરિયા સામાન્ય કરતા વધારે હોઈ શકે છે. પરીક્ષણના દિવસની યોજના કરતી વખતે આ ધ્યાનમાં લેવું આવશ્યક છે. આલ્બ્યુમિન્યુરિયા પણ વધ્યું છે: ઉચ્ચ પ્રોટીન આહાર, તાવ, પેશાબની નળીઓનો વિસ્તાર ચેપ, હાર્ટ નિષ્ફળતા, ગર્ભાવસ્થા.
કિડની વધુ ખરાબ કામ કરે છે, લોહીમાં વધુ ક્રિએટિનાઇન એકઠું થાય છે. ગ્લોમેર્યુલર ગાળણક્રિયા દરની ગણતરી કર્યા પછી, તે નક્કી કરવું શક્ય છે કે દર્દીના કિડનીને નુકસાન કયા તબક્કે થાય છે. ગ્લોમેર્યુલર ગાળણક્રિયા દરના આધારે ક્રોનિક કિડની રોગના તબક્કા
ટેબલ પર નોંધો. કિડનીની સમસ્યાઓના પુરાવા જે પરીક્ષણો અને પરીક્ષાઓ બતાવે છે. તે હોઈ શકે છે:
ફરી એક વાર, અમે ભારપૂર્વક ભલામણ કરીએ છીએ કે તમે વર્ષમાં ઓછામાં ઓછા એક વાર તમારી પરીક્ષણો નિયમિતપણે લો, "તમારી કિડની તપાસવા માટે કયા પરીક્ષણો લેવો જોઈએ" વિભાગમાં વર્ણવ્યા અનુસાર. તે જ સમયે, તમે લોહીમાં યુરિયા અને યુરિક એસિડનું સ્તર પણ ચકાસી શકો છો. પ્રકાર 2 ડાયાબિટીઝ ગોળીઓ કે જે કિડની રોગના વિવિધ તબક્કે ઉપયોગમાં લેવાની મંજૂરી છે
ટેબલ પર નોંધ. * કિડનીને નુકસાનના 4-5 તબક્કે, તમારે દવાની માત્રાને સમાયોજિત કરવાની જરૂર છે. ઉપરાંત, જેમ જેમ કિડની રોગ વધે છે, શરીરમાં ઇન્સ્યુલિનનું ભંગાણ ધીમું થાય છે. આ હાઈપોગ્લાયકેમિઆનું જોખમ વધારે છે. તેથી, ઇન્સ્યુલિન ડોઝને નીચે તરફ સમાયોજિત કરવાની જરૂર છે.
નેફ્રોપથીની સારવારમાં શરીરમાં ગ્લુકોઝનું સામાન્યકરણ, આત્મસાત થાય છે, કારણ કે તે એક મોટા પ્રમાણમાં સુગર ઇન્ડેક્સ છે જે રોગના વિકાસનું મુખ્ય કારણ છે. ક્લિનિકલ અધ્યયન સ્થાપિત થયા છે: જો લાંબા ગાળા માટે ગ્લાયકેમિક હિમોગ્લોબિન ઇન્ડેક્સ 6.9% કરતા વધુ ન હોય તો નેફ્રોપેથીના વિકાસને રોકવું શક્ય છે.
નિષ્ણાતો ગ્લાઇકેટેડ હિમોગ્લોબિનના મૂલ્યોને હાયપોગ્લાયકેમિક રાજ્યના riskંચા જોખમમાં%% થી વધુ તેમજ હૃદયના ગંભીર રોગવિજ્ .ાનવાળા દર્દીઓમાં સ્વીકારે છે. ડાયાબિટીક નેફ્રોપથીની સારવારમાં, શરીરમાં ખાંડના સંકેતો સામાન્યની નજીક લાવવા જોઈએ
નિયમ પ્રમાણે, નીચેની યોજનાનો ઉપયોગ થાય છે: લાંબા સમય સુધી ઇન્સ્યુલિન દિવસમાં 1-2 વખત, ટૂંકા અભિનયની દવા આપવામાં આવે છે - દરેક ભોજન પહેલાં. કિડની રોગ માટે ખાંડ ઘટાડતી દવાઓની પસંદગી મર્યાદિત છે. ડ્રગનો ઉપયોગ, ઉપાડ તેમાંથી કિડની દ્વારા હાથ ધરવામાં આવે છે, તેમજ શરીર પર અનિચ્છનીય અસર પડે છે, તે અનિચ્છનીય છે. કિડની પેથોલોજી સાથે, આનો ઉપયોગ:
ટાઇપ 2 ડાયાબિટીસના દર્દીઓ માટે, કિડની દ્વારા ઓછી ટકાવારી ધરાવતા સલામત મૌખિક દવાઓનો ઉપયોગ કરવાની ભલામણ કરવામાં આવે છે: જો ટાઇપ 2 ડાયાબિટીઝના ગોળીઓના ખર્ચે સંતોષકારક વળતર પ્રાપ્ત કરવું શક્ય ન હોય તો, નિષ્ણાતો લાંબા-અભિનયિત ઇન્સ્યુલિનનો ઉપયોગ કરીને સંયુક્ત સારવારનો આશરો લે છે. ક્રોનિક રેનલ નિષ્ફળતાના તબક્કે, ગોળીઓનો ઉપયોગ contraindated છે, ફક્ત ઇન્સ્યુલિનનો ઉપયોગ થાય છે. અપવાદ એ ગ્લાયસિડોન છે, તેનો ઉપયોગ ચોક્કસ સૂચકાંકો દ્વારા શક્ય છે. જ્યારે કિડનીમાં પેથોલોજીકલ પરિવર્તન થાય છે, ત્યારે બ્લડ પ્રેશરના સૂચકાંકોને સામાન્ય બનાવવું અને તેમના લઘુત્તમ વધારાને પણ દૂર કરવું ખૂબ જ મહત્વપૂર્ણ છે.
બ્લડ પ્રેશર, સૌથી યોગ્ય ધોરણ, તમને કિડનીમાં પેથોલોજીકલ પ્રક્રિયાઓના વિકાસને ધીમું કરવાની મંજૂરી આપે છે.
દવાઓ પસંદ કરતી વખતે, અસરગ્રસ્ત અંગ પર તેમની અસર ધ્યાનમાં લેવી જરૂરી છે. એક નિયમ તરીકે, નિષ્ણાતો દવાઓના નીચેના જૂથોનો આશરો લે છે:
ડાયાબિટીક નેફ્રોપથીના વિકાસમાં તે ગ્લાયસીમિયા highંચું પ્રમાણ છે, જે ખાંડનું સ્તર માન્ય શ્રેણીમાં છે તેની ખાતરી કરવા માટે તમામ પ્રયત્નો કરવા જરૂરી છે.
જે દર્દીઓમાં હાયપોગ્લાયકેમિક સ્થિતિઓનું .ંચું જોખમ હોય તેવા દર્દીઓ માટે 7% થી ઉપરના સૂચકની મંજૂરી છે, તેમજ તે દર્દીઓ માટે કે જેઓને હૃદયરોગ છે અને તેમની આયુષ્ય અપેક્ષિત રીતે મર્યાદિત છે. ઇન્સ્યુલિન ઉપચાર સાથે, સ્થિતિની સુધારણા વપરાયેલી દવાઓ, તેમના વહીવટ અને ડોઝની યોજનાઓની સમીક્ષા દ્વારા હાથ ધરવામાં આવે છે. શ્રેષ્ઠ પદ્ધતિને દિવસમાં 1-2 વખત લાંબા સમય સુધી ઇન્સ્યુલિન અને શરીરમાં દરેક ભોજન પહેલાં "ટૂંકા" દવાના ઇન્જેક્શન માનવામાં આવે છે. ડાયાબિટીક નેફ્રોપથીની સારવાર માટે ખાંડ ઘટાડતી દવાઓમાં ઉપયોગની સુવિધાઓ પણ છે. પસંદ કરતી વખતે, દર્દીના શરીરમાંથી સક્રિય પદાર્થો અને દવાઓના ફાર્માકોડિનેમિક્સને દૂર કરવાની રીતો ધ્યાનમાં લેવી જરૂરી છે. મહત્વપૂર્ણ મુદ્દાઓ
ડાયાબિટીઝ એંજિયોપેથી
મહત્તમ કામગીરી 140/85 મીમી એચ.જી.થી ઓછી છે. આર્ટ., તેમ છતાં, સંખ્યાઓ 120/70 મીમી આરટી કરતા ઓછી છે. કલા. પણ ટાળવું જોઈએ. સૌ પ્રથમ, દવાઓના નીચેના જૂથો અને તેના પ્રતિનિધિઓનો ઉપયોગ સારવાર માટે થાય છે:
બ્લડ પ્રેશર સૂચકાંકોની સુધારણા - અસરકારક ઉપચારનો એક તબક્કો મહત્વપૂર્ણ! સક્રિય ઘટકો પ્રત્યેની વ્યક્તિગત અતિસંવેદનશીલતાની હાજરીમાં પ્રથમ બે જૂથો એક બીજાને બદલી શકે છે. પ્રતિબંધિત અને અનિચ્છનીય ઉત્પાદનોની સૂચિને ભૂલ્યા વિના, તેમને વૈકલ્પિક, મિશ્રિત, બદલી શકાય છે. આવા આહારનું પાલન કિડનીના નુકસાન સાથે સામનો કરવામાં મદદ કરશે અને શરીરની સામાન્ય સ્થિતિ અને દર્દીની સુખાકારીમાં સુધારો કરશે. સવારના નાસ્તામાં - એક ટોસ્ટ સાથે ઓછી ચરબીવાળી કુટીર ચીઝ, ખાટા બેરીનો કચુંબર. લંચ માટે - ઓછી ચરબીવાળી માછલી, બેકડ બટાટા, ચાનો ઉપયોગ કરીને માછલીનો સૂપ.
સીબીજેયુ અનુક્રમણિકા વિશેKBZhU તેની વ્યક્તિગત સુવિધાઓ ધ્યાનમાં લેતા, દરેક વ્યક્તિગત વ્યક્તિ માટે ગણતરી કરે છે. નેફ્રોપથી સાથે, પોષણ ઉચ્ચ કેલરી હોવું જોઈએ અને દિવસમાં 3,500 કેકેલ હોવું જોઈએ. ખોરાકમાં વનસ્પતિ ચરબી અને ધીમું કાર્બોહાઈડ્રેટ હોવું જોઈએ. કેલરી સામગ્રીમાં ઘટાડો એ હકીકત તરફ દોરી જાય છે કે શરીર તેના પોતાના પ્રોટીનનો ખર્ચ કરવાનું શરૂ કરે છે, પરિણામે આ પ્રતિક્રિયા દરમિયાન થતા નુકસાનકારક પદાર્થો સાથે ઝેર થાય છે. આ સંદર્ભે, કિડની પરનો ભાર વધે છે. કેલરી, ચરબી, કાર્બોહાઈડ્રેટ, પ્રોટીન કે જે ખોરાક સાથે શરીરમાં પ્રવેશ કરે છે તેની સાચી ગણતરી માટે, એક KBJU અનુક્રમણિકા છે. દરેક દર્દી માટે, અનુક્રમણિકાની ગણતરી વય અને લક્ષ્યોને ધ્યાનમાં રાખીને વ્યક્તિગત રીતે કરવામાં આવે છે. ઉત્પાદનની રચનાના સંખ્યાત્મક મૂલ્યોનો ઉપયોગ કરીને, તમે કેલરીની ગણતરી કરી શકો છો.
KBZhU તેની વ્યક્તિગત સુવિધાઓ ધ્યાનમાં લેતા, દરેક વ્યક્તિગત વ્યક્તિ માટે ગણતરી કરે છે. ઉત્પાદન સૂચિરોગ માટે ભલામણ કરેલ:
નેફ્રોપેથીથી, તમે મૂળા ખાઈ શકતા નથી. નેફ્રોપથી સાથે, નીચેના ખોરાક બાકાત રાખવામાં આવે છે:
માન્ય ઉત્પાદનો / ડીશ:
મર્યાદિત ચિકન, સસલું, ભોળું, બાફેલી જીભ અને યકૃતની મંજૂરી છે. માછલીમાંથી - બાફેલી સ્વરૂપમાં કોઈ પણ ચીકણું જાતો, વનસ્પતિ તેલ વિના બાફેલી અથવા શેકવામાં આવે છે. ડેરી ઉત્પાદનો. ઓછી ચરબીવાળી ચીઝ, ઉમેરવામાં ખાંડ વગરની ડેરી ઉત્પાદનો. મર્યાદિત - 10 ટકા ખાટા ક્રીમ, ઓછી ચરબી અથવા બોલ્ડ દહીં. ઇંડા ઓમેલેટના સ્વરૂપમાં, આત્યંતિક કેસોમાં, જરદી વિના ખાય છે. મર્યાદિત - સ્ક્વોશ અથવા અન્ય વનસ્પતિ કેવિઅર, વિનાઇગ્રેટ, જેલી માછલી, ઓછામાં ઓછા વનસ્પતિ તેલ સાથે સીફૂડ વાનગીઓ, ઓછી ચરબીવાળા બીફ જેલી. સુગર ફ્રી ડ્રિંક્સ (ચા, કોફી, રોઝશીપ બ્રોથ, વનસ્પતિનો રસ), જેલી, મૌસિસ, તાજા મીઠા અને ખાટા બિન-વિદેશી ફળો, કમ્પોટ્સ. ખૂબ જ મર્યાદિત - મધ અને મીઠાઇ પર મીઠાઈઓ. સોમવાર
રવિવાર
પીવાના મોડપ્રવાહીની જરૂરી માત્રા યુરિક એસિડ ક્ષારને ઉત્સર્જિત કરવામાં મદદ કરે છે અને મેટાબોલિક પ્રક્રિયાઓને સ્થિર કરે છે. પીવાના વ્યવહારનું પાલન કરવું મહત્વપૂર્ણ છે. પેશાબનું ઉત્પાદન વધારવા માટે દરરોજ પુષ્કળ પ્રવાહી પીવો. આ પ્રવાહી દિવસ દરમિયાન સમાનરૂપે વિતરિત થાય છે. શુધ્ધ પાણી, ચા, herષધિઓના રેડવાની ક્રિયા પીવા માટે ઉપયોગી છે, ઉદાહરણ તરીકે, કેમોલી ફૂલોમાંથી, દિવસ દરમિયાન ગુલાબના હિપ્સનું પ્રેરણા. ખનિજ જળ, કોકો, મજબૂત ટોનિક પીણાંને ખોરાકમાંથી બાકાત રાખવામાં આવે છે. બ્લડ પ્રેશર સુધારણાકિડનીના નુકસાન સાથે, કોલેસ્ટેરોલની સામગ્રી 4.6 એમએમઓએલ / એલ કરતા વધુ ન હોવી જોઈએ, ટ્રાઇગ્લાઇસેરાઇડ્સ - 2.6 એમએમઓએલ / એલ. અપવાદ એ હૃદયરોગ છે, જેમાં ટ્રાઇગ્લાઇસેરાઇડ્સનું સ્તર 1.7 એમએમઓએલ / એલ કરતા ઓછું હોવું જોઈએ.
આ ઉલ્લંઘનને દૂર કરવા માટે, દવાઓના નીચેના જૂથોનો ઉપયોગ કરવો જરૂરી છે:
ડાયાબિટીક નેફ્રોપથીના તબક્કાઓના લક્ષણો
જો તમને ખૂબ ભૂખ લાગે છે, તો તમને થોડો નાસ્તો લેવાની મંજૂરી છે, ઉદાહરણ તરીકે, વનસ્પતિ કચુંબરનો એક નાનો ભાગ અથવા આથો દૂધનો ગ્લાસ.
આ લેખમાંની વિડિઓમાં ડાયાબિટીઝમાં કિડનીનું નુકસાન શા માટે થાય છે તેનું વર્ણન કરવામાં આવ્યું છે.
વર્ણવેલ પ્રક્રિયા નેફ્રોટિક સિન્ડ્રોમ અને આલ્બ્યુમિન્યુરિયા માટે એક ટ્રિગર છે, પરંતુ તે ડાયાબિટીક નેફ્રોપથીની શરૂઆત માટે જ જવાબદાર છે. હાઈપરગ્લાયકેમિઆ ડાયાબિટીસ ન્યુરોપથી પરના લેખમાં પહેલાથી વર્ણવેલ અન્ય પ્રક્રિયાઓ પણ ગોઠવે છે, જે ગ્લોમેરૂલી બનાવે છે તે પ્રોટીનમાં ફેરફાર નક્કી કરે છે. આ પ્રક્રિયાઓમાં શામેલ છે: પ્રોટીન ગ્લાયકેશન, સોર્બિટોલની રચના અને પ્રોટીન કિનેઝ સીનું સક્રિયકરણ.
પેથોલોજીનો વ્યાપ દરેક મિલિયન લોકોમાં જન્મેલા કેસોના સ્તરે રાખવામાં આવે છે. અગાઉના પક્ષમાં પુરુષો અને સ્ત્રીઓનું પ્રમાણ 2 થી 1 છે ડાયાબિટીક નેફ્રોપથીના 30% કેસોમાં ટાઇપ 1 ડાયાબિટીસ મેલિટસ અથવા ઇન્સ્યુલિન આધારિત ડાયાબિટીસ જોવા મળે છે. પ્રોટીન ખોરાકનો તીવ્ર અસ્વીકાર શરીર માટે તણાવપૂર્ણ સ્થિતિને ઉશ્કેરે છે. ચરબીયુક્ત માંસને ડાયાબિટીક સાથે બદલીને, ધીમે ધીમે પ્રોટીન ખોરાકની માત્રા ઘટાડવી જરૂરી છે. પછી વનસ્પતિ પ્રોટીન પર સ્વિચ કરો. ડાયાબિટીઝના દર્દીઓને દરરોજ ઓછામાં ઓછા 2 લિટરની માત્રામાં પ્રવાહી લેવાની ભલામણ કરવામાં આવે છે. ડાયાબિટીક નેફ્રોપથી સાથે, અસરગ્રસ્ત અંગો પર પાણી એ વધારાનો ભાર છે. પ્રવાહીની દૈનિક માત્રામાં 2 ગણો ઘટાડો થાય છે. વધુ પડતા પ્રવાહીના સેવનનું મુખ્ય સંકેત સોજો છે. તત્વો ટ્રેસશરીરમાં ફોસ્ફરસનું વધુ પ્રમાણ, જોડાયેલી રેનલ પેશીઓના પ્રસાર અને કેલ્શિયમને દૂર કરવામાં ફાળો આપે છે. ડોકટરો ફોસ્ફરસ ધરાવતા ખોરાકનું સેવન ઘટાડવાની ભલામણ કરે છે. કિડનીની યોગ્ય કામગીરીમાં પોટેશિયમ ફાળો આપે છે. તે સરળતાથી શોષાય છે અને ઝડપથી વિસર્જન કરે છે.શરીરમાં પોટેશિયમના સ્તરને મોનિટર કરવું જરૂરી છે.
50 કરતા ઓછા ગુણવાળા ઉત્પાદનો:
ઘરે ડાયાબિટીસની અસરકારક સારવાર માટે, નિષ્ણાતો ડાયલifeફને સલાહ આપે છે
ઉત્પાદકોને રશિયા અને પડોશી દેશોમાં બંને જરૂરી લાઇસન્સ અને ગુણવત્તા પ્રમાણપત્રો પ્રાપ્ત થયા છે. અમે અમારી સાઇટના વાચકોને ડિસ્કાઉન્ટ ઓફર કરીએ છીએ! સત્તાવાર વેબસાઇટ પર ખરીદો
આહારનું પાલન કરવું કિડની નેફ્રોપેથીવાળા દર્દીઓની સુખાકારીમાં નોંધપાત્ર સુધારવામાં મદદ કરે છે. આહારની સારવાર સાથે આગળ વધતા પહેલાં, તમારે નેફ્રોલોજિસ્ટ, એન્ડોક્રિનોલોજિસ્ટ અથવા ન્યુટ્રિશનિસ્ટની સલાહ લેવી જોઈએ. પૂર્વ મંજૂરી વિના સાઇટની સામગ્રીની કyingપિની મંજૂરી છે - જો સ્રોતની સક્રિય અનુક્રમણિકાની કડી ઇન્સ્ટોલ કરેલી હોય.
ઇલેક્ટ્રોલાઇટ સંતુલન પુન recoveryપ્રાપ્તિગેસ્ટ્રોઇંટેસ્ટીનલ ટ્રેક્ટમાંથી હાનિકારક પદાર્થોને શોષી લેવાની એંટોરોસોર્બેંટ દવાઓની ક્ષમતા ક્ષતિગ્રસ્ત રેનલ ફંક્શન અને વપરાયેલી દવાઓ દ્વારા થતી નશોમાં નોંધપાત્ર ઘટાડો કરવા માટે ફાળો આપે છે. એંટોરોસોર્બેન્ટ્સ (સક્રિય ચારકોલ, એન્ટરોડિસિસ, વગેરે) ડ aક્ટર દ્વારા વ્યક્તિગત રૂપે સૂચવવામાં આવે છે અને ભોજન અને દવાઓ પહેલાં દો oneથી બે કલાક લેવામાં આવે છે. શરીરમાં પોટેશિયમનું ઉચ્ચ સ્તર (હાયપરકેલેમિયા) પોટેશિયમ વિરોધીની મદદથી દૂર કરવામાં આવે છે, કેલ્શિયમ ગ્લુકોનેટનું સમાધાન, ગ્લુકોઝ સાથે ઇન્સ્યુલિન. સારવારની નિષ્ફળતા સાથે, હેમોડાયલિસિસ શક્ય છે. નીચેની સારવાર પદ્ધતિનો ઉપયોગ થાય છે:
હેમોડાયલિસિસ અને પેરીટોનિયલ ડાયાલિસિસહેમોડાયલિસીસ પ્રક્રિયા દરમિયાન, એક કેથેટર દર્દીની ધમનીમાં દાખલ કરવામાં આવે છે. તે બાહ્ય ફિલ્ટર ડિવાઇસથી જોડાયેલું છે જે કિડનીને બદલે લોહીને શુદ્ધ કરે છે. સફાઈ કર્યા પછી, લોહી દર્દીના લોહીના પ્રવાહમાં પાછું મોકલવામાં આવે છે. પેરીટોનિયલ ડાયાલિસિસ એ છે જ્યારે નળી ધમનીમાં દાખલ થતી નથી, પરંતુ પેટની પોલાણમાં હોય છે. પછી તેમાં ડ્રોપ પદ્ધતિ દ્વારા પ્રવાહીનો મોટો જથ્થો આપવામાં આવે છે. આ એક ખાસ પ્રવાહી છે જે કચરો ખેંચે છે. ડાયાબિટીઝ મેલિટસમાં, પ્રવાહી રીટેન્શન, નાઇટ્રોજનમાં વિક્ષેપ અને ઇલેક્ટ્રોલાઇટ સંતુલન glંચા ગ્લોમેર્યુલર ફિલ્ટરેશન દરે વિકસે છે.આનો અર્થ એ છે કે ડાયાબિટીસના દર્દીઓએ અન્ય રેનલ પેથોલોજીઝવાળા દર્દીઓ કરતાં પહેલાં ડાયાલિસિસમાં ફેરવવું જોઈએ. ડાયાલિસિસ પદ્ધતિની પસંદગી ડ doctorક્ટરની પસંદગીઓ પર આધારીત છે, પરંતુ દર્દીઓ માટે વધારે તફાવત નથી. ડાયાબિટીસ મેલીટસવાળા દર્દીઓમાં રેનલ રિપ્લેસમેન્ટ થેરેપી (ડાયાલિસિસ અથવા કિડની ટ્રાન્સપ્લાન્ટેશન) ક્યારે શરૂ કરવી:
ડાયાબિટીઝના દર્દીઓમાં રક્ત પરીક્ષણો માટે લક્ષ્યાંક સૂચકાંકો કે જેમની સારવાર ડાયાલિસિસ દ્વારા કરવામાં આવે છે:
તેઓ બ્લડ પ્રેશરને 140/90 મીમી એચ.જી.થી નીચે જાળવવાનો પ્રયાસ કરે છે. આર્ટ., એસીઇ અવરોધકો અને એન્જીઓટેન્સિન -2 રીસેપ્ટર બ્લocકર હાયપરટેન્શનની સારવાર માટે પસંદગીની દવાઓ રહે છે. વધુ વિગતવાર લેખ "પ્રકાર 1 માં હાયપરટેન્શન અને પ્રકાર 2 ડાયાબિટીઝ" વાંચો.
કિડની પ્રત્યારોપણની તૈયારી માટેના હંગામી પગલા તરીકે હેમોડાયલિસિસ અથવા પેરીટોનિયલ ડાયાલિસિસને ધ્યાનમાં લેવી જોઈએ. પ્રત્યારોપણની કામગીરીના સમયગાળા માટે કિડની ટ્રાન્સપ્લાન્ટ પછી, દર્દી મૂત્રપિંડની નિષ્ફળતાથી સંપૂર્ણપણે મટે છે. ડાયાબિટીક નેફ્રોપથી સ્થિર થઈ રહી છે, દર્દીનું અસ્તિત્વ વધી રહ્યું છે. ડાયાબિટીઝના કિડની ટ્રાન્સપ્લાન્ટની યોજના કરતી વખતે, ડોકટરો આકારણી કરવાનો પ્રયાસ કરી રહ્યા છે કે શસ્ત્રક્રિયા દરમિયાન અથવા પછી દર્દીને કાર્ડિયોવાસ્ક્યુલર અકસ્માત (હાર્ટ એટેક અથવા સ્ટ્રોક) થવાની સંભાવના કેટલી છે. આ માટે, દર્દી ભાર સાથે ઇસીજી સહિત વિવિધ પરીક્ષાઓ પસાર કરે છે. ઘણીવાર આ પરીક્ષાઓના પરિણામો બતાવે છે કે હૃદય અને / અથવા મગજને ખવડાવતા વાહિનીઓ એથરોસ્ક્લેરોસિસથી ખૂબ અસર કરે છે. વિગતો માટે “રેનલ આર્ટરી સ્ટેનોસિસ” લેખ જુઓ. આ કિસ્સામાં, કિડની ટ્રાન્સપ્લાન્ટ પહેલાં, આ જહાજોની પેટન્ટસીને સર્જિકલ રીતે પુનર્સ્થાપિત કરવાની ભલામણ કરવામાં આવે છે. ડાયાલિસિસ - ખાસ ઉપકરણ દ્વારા અથવા પેરીટોનિયમ દ્વારા રક્ત શુદ્ધિકરણ. આ પદ્ધતિની મદદથી, કિડનીનો ઇલાજ કરવો અશક્ય છે. તેનો હેતુ અંગને બદલવાનો છે. પ્રક્રિયામાં દુખાવો થતો નથી અને દર્દીઓ સામાન્ય રીતે સહન કરે છે.
હેમોડાયલિસીસ માટે, એક ખાસ ઉપકરણનો ઉપયોગ કરવામાં આવે છે - ડાયાલિઝર. ઉપકરણમાં પ્રવેશતા, લોહી ઝેરી પદાર્થો અને વધુ પ્રમાણમાં પ્રવાહીથી છુટકારો મેળવે છે, જે ઇલેક્ટ્રોલાઇટ અને આલ્કલાઇન સંતુલન જાળવવામાં અને બ્લડ પ્રેશરને સામાન્ય બનાવવામાં મદદ કરે છે. પ્રક્રિયા અઠવાડિયામાં ત્રણ વખત હાથ ધરવામાં આવે છે અને તબીબી સ્થિતિમાં ઓછામાં ઓછા 4-5 કલાક ચાલે છે અને તે પરિણમી શકે છે:
અમે તમને વાંચવાની સલાહ પણ આપીશું: ડાયાબિટીક નેફ્રોપથી અને તેના લક્ષણો
પેરીટોનિયલ ડાયાલિસિસ સાથે, લોહી પેરીટોનિયમ દ્વારા શુદ્ધ થાય છે, જે આ કિસ્સામાં ડાયાલિઝર છે. પ્રક્રિયા તબીબી અને ઘરે બંને દિવસમાં બે કે તેથી વધુ વખત હાથ ધરવામાં આવી શકે છે. પેરીટોનિયલ ડાયાલિસિસના પરિણામે, નીચેના અવલોકન કરી શકાય છે:
ડાયાલિસિસ આની સાથે કરવામાં આવતું નથી:
કિડની ટ્રાન્સપ્લાન્ટઅંગ પ્રત્યારોપણ માટેનો એક માત્ર આધાર ડાયાબિટીક નેફ્રોપથીનો અંતિમ તબક્કો છે. સફળ સર્જરી દર્દીની સ્વાસ્થ્યની સ્થિતિમાં ધરમૂળથી સુધારો કરી શકે છે. Followingપરેશન નીચેના સંપૂર્ણ contraindication સાથે કરવામાં આવતું નથી:
પ્રત્યારોપણ તમને કિડનીની નિષ્ફળતાથી સંપૂર્ણપણે છૂટકારો મેળવવા દે છે, પરંતુ કેટલાક કિસ્સાઓમાં અસ્વીકાર અને ચેપી ગૂંચવણોની ઘટના શક્ય છે. શું વાપરવા માટે જરૂરી છે?બટાટાના અપવાદ સિવાય શાકભાજીના કોઈપણ નિયંત્રણો નથી. દરરોજ 200 ગ્રામથી વધુ નહીં, તેને બેકડ સ્વરૂપમાં વાપરવાની ભલામણ કરવામાં આવે છે. રસમાંથી, અન્ય વનસ્પતિના રસ સાથે ટમેટાં અને ટમેટાંના મિશ્રણોનો ઉપયોગ કરવાની ભલામણ કરવામાં આવે છે.
મોતી જવનો ઉપયોગ કરશો નહીં - તેમાં ઘણા બધા કાર્બોહાઈડ્રેટ હોય છે. વર્ગીકરણડાયાબિટીઝની પૃષ્ઠભૂમિ સામે કિડનીના પેથોલોજીના આધુનિક વિભાગમાં 5 તબક્કા હોય છે, પ્રથમ બે અવ્યવસ્થિત માનવામાં આવે છે, અને બાકીના નૈદાનિક છે. કિડનીમાં સીધી સ્પષ્ટતા એ સીધી બદલાવ છે, પેથોલોજીના સ્પષ્ટ લક્ષણો નથી. નિષ્ણાત નક્કી કરી શકે છે:
આ તબક્કે, પેશાબના સામાન્ય વિશ્લેષણમાં કોઈ ફેરફાર થતો નથી, બ્લડ પ્રેશર ઘણીવાર સામાન્ય હોય છે, ફંડસના વાસણોમાં કોઈ સ્પષ્ટ ફેરફારો નથી. સમયસર દખલ અને સારવારની નિમણૂક દર્દીના સ્વાસ્થ્યને પુન restoreસ્થાપિત કરી શકે છે. આ તબક્કાઓ ઉલટાવી શકાય તેવું માનવામાં આવે છે.
મહત્વપૂર્ણ! આ તબક્કાઓને સતત પ્રગતિશીલ પ્રક્રિયા માનવામાં આવે છે, જેમાં દર્દીની સ્થિતિને સહેજ સુધારવી અને તેના જીવનની ગુણવત્તાને જાળવવી શક્ય છે, પરંતુ તેનો ઉપાય નથી. સંબંધિત વિડિઓઝ
લક્ષણોના અભિવ્યક્તિને ઘટાડવા અને ક્લિનિકલ ચિત્રને સુધારવા માટે, નેફ્રોપેથી માટે આહાર જરૂરી છે. ઉત્સર્જન પ્રણાલીના કોઈપણ રોગો ઘણા અવયવોના સામાન્ય કાર્યમાં વિક્ષેપ પાડે છે. આહાર ખોરાકમાં ઓછી પ્રોટીન અને ઓછી કાર્બ ખોરાક હોવો જોઈએ. વિડિઓ જુઓ: RCM Products .એમ. ઉતપદ સચ.द सचक : II VIJAY CHUDASAMA II (નવેમ્બર 2024). |


 શરીરની કોઈપણ લાંબા ગાળાની રોગવિજ્ .ાનવિષયક પરિસ્થિતિઓ જે માઇક્રોસિરક્યુલેશનના વિકારમાં થાય છે તે શુદ્ધિકરણ અને ખારા અને અન્ય પેશાબના ચયાપચય ઉત્પાદનોને પાછો ખેંચવાની ખામી પેદા કરી શકે છે.
શરીરની કોઈપણ લાંબા ગાળાની રોગવિજ્ .ાનવિષયક પરિસ્થિતિઓ જે માઇક્રોસિરક્યુલેશનના વિકારમાં થાય છે તે શુદ્ધિકરણ અને ખારા અને અન્ય પેશાબના ચયાપચય ઉત્પાદનોને પાછો ખેંચવાની ખામી પેદા કરી શકે છે. કિડની નેફ્રોપથીના લક્ષણો ધીમે ધીમે વધે છે. વ્યક્તિ લાંબા સમય સુધી આ રોગથી પીડાય છે અને તેના અસ્તિત્વ વિશે જાણતો નથી.
કિડની નેફ્રોપથીના લક્ષણો ધીમે ધીમે વધે છે. વ્યક્તિ લાંબા સમય સુધી આ રોગથી પીડાય છે અને તેના અસ્તિત્વ વિશે જાણતો નથી. મૂળના આધારે, રોગના 2 સ્વરૂપો છે:
મૂળના આધારે, રોગના 2 સ્વરૂપો છે: રેનલ નેફ્રોપથીની સારવાર તબક્કામાં કરવામાં આવે છે. દવા સૂચવતા પહેલા, ડ doctorક્ટર નીચેના પગલાંની ભલામણ કરે છે:
રેનલ નેફ્રોપથીની સારવાર તબક્કામાં કરવામાં આવે છે. દવા સૂચવતા પહેલા, ડ doctorક્ટર નીચેના પગલાંની ભલામણ કરે છે: પેથોલોજીના વિકાસની પ્રક્રિયા બળતરા પ્રક્રિયાઓ દ્વારા આગળ આવે છે જે જીનીટોરીનરી સિસ્ટમમાં લાંબા સમયથી થાય છે. ક્રોનિક સ્વરૂપ મ્યોકાર્ડિટિસ, એન્ડોકાર્ડિટિસ, ક્ષય રોગ, મદ્યપાન, માદક પદાર્થ વ્યસન, પદાર્થના દુરૂપયોગ, મોટી માત્રામાં analનલજેક્સ લેવાની પૃષ્ઠભૂમિ પર વિકસી શકે છે.
પેથોલોજીના વિકાસની પ્રક્રિયા બળતરા પ્રક્રિયાઓ દ્વારા આગળ આવે છે જે જીનીટોરીનરી સિસ્ટમમાં લાંબા સમયથી થાય છે. ક્રોનિક સ્વરૂપ મ્યોકાર્ડિટિસ, એન્ડોકાર્ડિટિસ, ક્ષય રોગ, મદ્યપાન, માદક પદાર્થ વ્યસન, પદાર્થના દુરૂપયોગ, મોટી માત્રામાં analનલજેક્સ લેવાની પૃષ્ઠભૂમિ પર વિકસી શકે છે.

 અંગના વિકાસ સાથેની પેથોલોજીઓ રોગને ઉશ્કેરે છે.
અંગના વિકાસ સાથેની પેથોલોજીઓ રોગને ઉશ્કેરે છે. આ રોગ મેટાબોલિક ડિસઓર્ડરથી થાય છે.
આ રોગ મેટાબોલિક ડિસઓર્ડરથી થાય છે.


 પુખ્ત વયના લોકો માટે પ્રતિરક્ષા વધારવાનો શ્રેષ્ઠ રસ્તો શું છે અને શું ન કરવું જોઈએ
પુખ્ત વયના લોકો માટે પ્રતિરક્ષા વધારવાનો શ્રેષ્ઠ રસ્તો શું છે અને શું ન કરવું જોઈએ વ્યક્તિ પાસે કેટલી પાંસળી હોય છે અને તેનું બંધારણ શું છે?
વ્યક્તિ પાસે કેટલી પાંસળી હોય છે અને તેનું બંધારણ શું છે? બાળક વારંવાર ઝબકતું હોય છે - કારણો
બાળક વારંવાર ઝબકતું હોય છે - કારણો હોઠ પર હર્પીઝની સારવાર કેવી રીતે કરવી
હોઠ પર હર્પીઝની સારવાર કેવી રીતે કરવી દોડતી વખતે પીડા - શા માટે જમણી કે ડાબી બાજુ દુ sideખ થાય છે
દોડતી વખતે પીડા - શા માટે જમણી કે ડાબી બાજુ દુ sideખ થાય છે માસ્કની તૈયારી અને ઉપયોગ માટેના નિયમો
માસ્કની તૈયારી અને ઉપયોગ માટેના નિયમો