યુઆઈએ પર પેશાબના વિશ્લેષણ માટેના સંકેતો, આલ્બ્યુમિનની સામગ્રીમાં વધારાના કારણો, પરીક્ષાની તૈયારી, પરિણામોનું અર્થઘટન અને ડાયાબિટીસના ધોરણ

ડ sugarક્ટર ખાંડ માટે પેશાબ પરીક્ષણ સૂચવે છે માત્ર તેમાં ગ્લુકોઝનું પ્રમાણ નક્કી કરવા માટે જ નહીં, પણ કિડનીની કામગીરી પર નજર રાખવા માટે.
ડેટા ડિક્રિપ્શનમાં પેશાબના મુખ્ય સૂચકાંકો વિશેની માહિતી શામેલ છે: રંગ, ગંધ, પારદર્શકતા અને વિવિધ પદાર્થોની સાંદ્રતા.
પેશાબના વિતરણ માટેના સંકેતો
મોટેભાગે, અંતocસ્ત્રાવી પ્રણાલીમાં શંકાસ્પદ અસામાન્યતાના કેસોમાં ડ doctorક્ટર દ્વારા સુગર ટેસ્ટ સૂચવવામાં આવે છે. સંભવિત સ્વસ્થ દર્દીઓ માટે દર ત્રણ વર્ષે તપાસની ભલામણ કરવામાં આવે છે. ગ્લુકોઝના સ્તરોમાં ફેરફાર પ્રારંભિક તબક્કે ગંભીર રોગના વિકાસની ચેતવણી આપી શકે છે.

નિયમિત વિશ્લેષણ સૂચવવામાં આવે છે:
- ડાયાબિટીસ નિદાન
- સારવારની અસરકારકતાનું મૂલ્યાંકન,
- હોર્મોનલ થેરેપી કરેક્શન,
- પેશાબમાં ગુમાવેલ ગ્લુકોઝનું પ્રમાણ નક્કી કરવું.
સ્વાદુપિંડ, થાઇરોઇડ ગ્રંથિના રોગોવાળા દર્દીઓને ખાંડ માટે પેશાબની તપાસ સૂચવવામાં આવે છે. તે સગર્ભા સ્ત્રીઓ માટે પણ જરૂરી છે.
વધારે વજન, ઇન્સ્યુલિન પ્રતિકાર ધરાવતા દર્દીઓને એમ.એ.યુ. ખાતે યુરિનલિસીસ સૂચવવામાં આવે છે. તે તેમાં આલ્બુમિનનું પ્રમાણ બતાવે છે. પેશાબમાં પદાર્થના વિશાળ મૂલ્યની હાજરી રેનલ ડિસફંક્શન, એથરોસ્ક્લેરોસિસનો પ્રારંભિક તબક્કો સૂચવે છે. વૃદ્ધ દર્દીઓ, રોગથી વધુ પુરુષો અસરગ્રસ્ત છે.
અભ્યાસની તૈયારી



અભ્યાસના પરિણામોને વિશ્વસનીય બનાવવા માટે, તેની તૈયારી માટેના કેટલાક નિયમોનું પાલન કરવું જોઈએ:

- વિશ્લેષણની પૂર્વસંધ્યાએ, તીક્ષ્ણ, ખારા વાનગીઓને આહારમાંથી બાકાત રાખવામાં આવે છે. મીઠાઇઓનો વપરાશ ઓછો કરવો જોઇએ. વિશ્લેષણના બે દિવસ પહેલા આવા મેનૂને વળગી રહેવું સલાહભર્યું છે,
- દર્દીએ પોતાની જાતને શારીરિક શ્રમ અને રમતગમતથી વધુપડતું ન કરવું જોઈએ. તણાવપૂર્ણ પરિસ્થિતિઓને પણ ટાળવી જોઈએ.
- પૂર્વસંધ્યાએ તે તબીબી અભ્યાસથી પસાર થવું અનિચ્છનીય છે જે માનસિક અને શારીરિક તકલીફનું કારણ બને છે,
- 24 કલાકની અંદર ઉત્પન્ન થતા દૈનિક વિશ્લેષણ માટે પેશાબ સંગ્રહ. આ સમયગાળા દરમિયાન પેશાબ સાથે થતા ફેરફારોનું મૂલ્યાંકન કરવું આ જરૂરી છે. આ કિસ્સામાં, સવારનો ભાગ લેવામાં આવતો નથી, કારણ કે તેમાં સૌથી વધુ માત્રામાં ગ્લુકોઝ હોય છે.
પેશાબના બીજા ભાગ સાથે વાડ ઉત્પન્ન થવા લાગે છે. દરરોજ એકત્રિત કરેલા બધા પ્રવાહીને રેફ્રિજરેટરમાં મૂકવામાં આવેલા સામાન્ય કન્ટેનરમાં વિસર્જન કરવામાં આવે છે.
સગવડ માટે, તમે ગ્લાસ જારનો ઉપયોગ કરી શકો છો. 24 કલાક પછી, કન્ટેનરની સામગ્રીને હલાવવામાં આવે છે, શુદ્ધ કન્ટેનરમાં 100 મિલિગ્રામ પેશાબ રેડવામાં આવે છે અને વિશ્લેષણ માટે કરવામાં આવે છે.
આલ્બ્યુમિન એટલે શું?
આલ્બુમિન એ પ્રોટીન છે જે બ્લડ સીરમમાં જોવા મળે છે. તે મુખ્યત્વે યકૃતના કોષો (હિપેટોસાયટ્સ) માં રચાય છે. બ્લડ પ્રોટીન કહેવાતા કોલોઇડ ઓસ્મોટિક પ્રેશરને ટેકો આપે છે. તે લગભગ 25 મીમી આરટી છે. કલા. પ્લાઝ્મામાં (જે લગભગ 3.3 કેપીએ જેટલું છે) અને કોષોની અંદર અને બહાર ઓગળેલા કણો (કોલોઇડ્સ) વચ્ચે સંતુલન સ્થાપિત કરવા માટે મહત્વપૂર્ણ છે.
જો ઓસ્મોટિક પ્રેશર ડ્રોપ થાય છે, તો એડીમાની સંભાવના વધે છે. રક્ત પ્રોટીનનું સૌથી મોટું પ્રમાણ એલ્બુમિન બનાવે છે, તેથી આ દબાણને જાળવવાનું તે સૌથી મહત્વનું પરિબળ પણ છે.
લોહીના પ્રવાહમાં પદાર્થોનું મહત્વપૂર્ણ વાહક એલ્બુમિન છે. આલ્બ્યુમિન બાંધે છે અને સ્થાનાંતરણ કરે છે:
- હોર્મોન્સ: કોર્ટિસોલ અને થાઇરોક્સિન,
- વિટામિન ડી
- ફેટી એસિડ્સ
- બિલીરૂબિન (લાલ રક્ત રંગદ્રવ્યના અધradપતનનું ઉત્પાદન),
- ઉત્સેચકો
- એમિનો એસિડ્સ (ઉત્સેચકોના બિલ્ડિંગ બ્લોક્સ),
- ઇલેક્ટ્રોલાઇટ્સ (મેગ્નેશિયમ, કેલ્શિયમ),
- ધાતુઓ (કોપર આયન),
- એન્ટિકોએગ્યુલન્ટ્સ, ઇમ્યુનોસપ્રેસન્ટ્સ અથવા એન્ટિબાયોટિક્સ.
ડ doctorક્ટર લોહીના સીરમ અને પેશાબ બંનેમાં આલ્બ્યુમિન નક્કી કરી શકે છે.

માઇક્રોઆલ્બ્યુમિન્યુરિયા - તે શું છે
માઇક્રોઆલ્બ્યુમિન્યુરિયા - પેશાબ સાથે નાના પ્રમાણમાં આલ્બુમિનનું વિસર્જન (20 થી 200 મિલિગ્રામ / એલ સુધી અથવા દરરોજ 30 થી 300 મિલિગ્રામ સુધી). ડાયાબિટીઝ અથવા ધમનીવાળા હાયપરટેન્શનમાં, માઇક્રોઆલ્બ્યુમિન્યુરિયા લગભગ 10-40% દર્દીઓમાં થાય છે. માઇક્રોઆલ્બ્યુમિન્યુરિયાની આવર્તન લગભગ 5-7% છે. કિડની અને રક્તવાહિની તંત્રના રોગોના વિકાસ માટે - મ્યોકાર્ડિયલ ઇન્ફાર્ક્શન, સ્ટ્રોક અથવા રુધિરાભિસરણ વિકૃતિઓ માટે આલ્બ્યુમિનનું વિસર્જનનું સ્તર એક સ્વતંત્ર જોખમ પરિબળ છે. આલ્બ્યુમિન્યુરિયાના સ્તરમાં વ્યક્તિગત તફાવતો જન્મ પછી તરત જ શોધી શકાય છે, અને સંભવત end એન્ડોથેલિયલ કોષોના કાર્યમાં વ્યક્તિગત તફાવતો પ્રતિબિંબિત કરે છે - રક્ત વાહિનીઓનું આંતરિક સ્તર.

આલ્બુમિન એ પ્રમાણમાં મોટી નકારાત્મક ચાર્જ પ્રોટીન છે. લોહીના અવરોધમાંથી પસાર થતા 99% આલ્બ્યુમિન રેનલ ટ્યુબ્યુલ્સની ખૂબ જ ટોચ પર કોષો દ્વારા મેળવે છે. હાઈ બ્લડ પ્રેશર અને ડાયાબિટીઝ કિડનીના શરીરમાં દબાણ વધારે છે અને આમ ફિલ્ટર કરેલા આલ્બ્યુમિનનું પ્રમાણ વધારે છે. હાયપરગ્લાયકેમિઆ ગ્લોમેર્યુલર કેશિકરી એન્ડોથેલિયલ કોષોના નકારાત્મક ચાર્જને ઘટાડી શકે છે અને, આમ, આલ્બ્યુમિનમાં લોહીના અવરોધની અભેદ્યતામાં વધારો કરી શકે છે.
ડાયાબિટીઝ એટલે શું
આ અંતocસ્ત્રાવી પ્રણાલીનો રોગ છે, જેમાં ઇન્સ્યુલિનનું ઉત્પાદન અથવા શરીરના પેશીઓની સંવેદનશીલતા તેમાં વિક્ષેપિત થાય છે. ડાયાબિટીસ મેલિટસ (ડાયાબિટીસ) માટેનું લોકપ્રિય નામ "મીઠી રોગ" છે, કારણ કે એવું માનવામાં આવે છે કે મીઠાઈઓ આ રોગવિજ્ pathાન તરફ દોરી શકે છે. વાસ્તવિકતામાં, જાડાપણું એ ડાયાબિટીઝ માટેનું જોખમનું પરિબળ છે. આ રોગ પોતે જ બે મુખ્ય પ્રકારોમાં વહેંચાયેલો છે:
- પ્રકાર 1 ડાયાબિટીસ (ઇન્સ્યુલિન આધારિત). આ એક રોગ છે જેમાં ઇન્સ્યુલિનનું અપૂરતું સંશ્લેષણ છે. પેથોલોજી 30 વર્ષથી ઓછી ઉંમરના યુવાન લોકોની લાક્ષણિકતા છે.
- પ્રકાર 2 ડાયાબિટીસ (નોન-ઇન્સ્યુલિન આધારિત) તે ઇન્સ્યુલિન પ્રત્યે શરીરની પ્રતિરક્ષાના વિકાસને કારણે થાય છે, જો કે લોહીમાં તેનું સ્તર સામાન્ય રહે છે. ડાયાબિટીઝના તમામ કિસ્સાઓમાં 85% માં ઇન્સ્યુલિન રેઝિસ્ટન્સ નિદાન થાય છે. તે સ્થૂળતાનું કારણ બને છે, જેમાં ચરબી પેશીઓની સંવેદનશીલતાને ઇન્સ્યુલિનમાં અવરોધે છે. પ્રકાર 2 ડાયાબિટીસ વૃદ્ધ લોકો માટે વધુ સંવેદનશીલ હોય છે, કારણ કે વૃદ્ધ થવાની સાથે ગ્લુકોઝ સહિષ્ણુતા ધીમે ધીમે ઓછી થાય છે.
ઉચ્ચ આલ્બુમિનનાં કારણો
ડાયાબિટીસ મેલિટસવાળા દર્દીઓમાં, માઇક્રોઆલ્બ્યુમિન્યુરિયાનો દેખાવ ગ્લોમેર્યુલર ફિલ્ટરેશન રેટ (હાયપરફિલ્ટરેશન સ્ટેજ) ની વૃદ્ધિ સાથે કિડનીના નુકસાનના પ્રારંભિક તબક્કાથી પ્રગતિશીલ રેનલ ડિસફંક્શનના તબક્કે સંક્રમણ કરે છે. ડાયાબિટીઝ ન હોય તેવા લોકોમાં, માઇક્રોઆલ્બ્યુમિન્યુરિયા, આગામી કેટલાક વર્ષોમાં સ્પષ્ટ કિડની રોગ થવાનું જોખમ દર્શાવે છે. ડાયાબિટીઝના પેશાબમાં પ્રોટીન એ સંભવિત જોખમી સંકેત છે.
માઇક્રોઆલ્બ્યુમિન્યુરિયાવાળા ડાયાબિટીસના દર્દીઓની તુલનામાં કાર્ડિયાક ગૂંચવણોથી મૃત્યુનું જોખમ લગભગ 2.4 ગણો વધારે છે. હાઈ બ્લડ પ્રેશર (હાયપરટેન્શન) અને સામાન્ય વસ્તીવાળા લોકોમાં પણ, આગામી 5 વર્ષોમાં રક્તવાહિની વિકૃતિઓ (વિકલાંગતા) બનાવવાનું જોખમ વધે છે. માઇક્રોઆલ્બ્યુમિન્યુરિયા ડિમેન્શિયા અને વેનિસ થ્રોમ્બોએમ્બોલિઝમનું જોખમ વધારે છે.
Industrialદ્યોગિક દેશોમાં ડાયાબિટીસ નેફ્રોપથી એ ડાયાલિસિસ થેરેપીનું મુખ્ય કારણ છે. શરૂઆતમાં, રેનલ ડિસફંક્શન સામાન્ય રીતે ગેરહાજર હોય છે અને ગ્લોમેર્યુલર ગાળણક્રિયા દર સામાન્ય હોય છે, અને માત્ર માઇક્રોઆલ્બ્યુમિન્યુરિયા કિડનીના નુકસાનની શરૂઆત દર્શાવે છે. 10-50% ડાયાબિટીસ રોગના સમયગાળાના આધારે માઇક્રોઆલ્બ્યુમિન્યુરિયા વિકાસ કરે છે.

થોડા વર્ષો પછી, મેક્રોઆલ્બ્યુમિન્યુરિયા (> 300 મિલિગ્રામ / દિવસ) ટર્મિનલ રેનલ નિષ્ફળતા તરફ દોરી શકે છે. ફક્ત પ્રારંભિક તપાસ અને માઇક્રોઆલ્બ્યુમિન્યુરિયાની અનુક્રમિક સારવાર આવી અસરોને રોકી શકે છે. પ્રકાર I ડાયાબિટીઝના દર્દીઓમાં, માઇક્રોઆલ્બ્યુમિન્યુરિયા એ ડાયાબિટીસ નેફ્રોપથી માટે એક મજબૂત પૂર્વસૂચન પરિબળ છે; પ્રકાર II ડાયાબિટીસમાં, તે ફક્ત સંભવિત આગાહી કરનાર છે.
હાયપરટેન્શનવાળા તમામ દર્દીઓમાં લગભગ 5-32% ને માઇક્રોઆલ્બ્યુમિન્યુરિયા છે. ડાયાબિટીઝ અને હાયપરટેન્શનમાં ઉચ્ચ વ્યાપ જોવા મળે છે.
મૃત્યુદરમાં વધારો કરવા ઉપરાંત, દર્દીઓમાં હાયપરલિપિડેમિયા, ડાબું ક્ષેપક હાયપરટ્રોફી, નવીનીકૃત રોગ અને ધમનીના અવ્યવસ્થા રોગનો પણ અનુભવ છે. આ ઉપરાંત, કિડનીનું હાયપરટેન્શન પણ બાળક અને પુખ્ત વયના બંનેમાં મૂત્રપિંડની નિષ્ફળતા તરફ દોરી શકે છે.
દર્દી સામાન્ય રીતે તબીબી રીતે એસિમ્પટમેટિક હોવાથી, માઇક્રોઆલ્બ્યુમિન્યુરિયા હંમેશાં વિકાસના અંતિમ તબક્કામાં જ નિદાન થાય છે. નિદાન માટે, 24 કલાકની અંદર વિશેષ વિશ્લેષણ કરવાની ભલામણ કરવામાં આવે છે.
ઇનસિપેન્ટ નેફ્રોપથીના નિદાન માટે, માઇક્રોઆલ્બ્યુમિન્યુરિયાની શોધ એકમાત્ર ઉપલબ્ધ વિકલ્પ છે. ટાઇપ I ડાયાબિટીસના દર્દીઓમાં 5 થી 10 વર્ષની બીમારીની કિડનીને નુકસાન થવાની અપેક્ષા છે. પ્રકાર II ડાયાબિટીસની શરૂઆત ઘણીવાર નિદાનની આગળ હોવાથી, દર્દીને નિદાનના સમયથી નિયમિતપણે માઇક્રોઆલ્બ્યુમિન્યુરિયાની તપાસ કરવી જોઈએ. દર 3 મહિનામાં દર્દીઓને ડ doctorક્ટરને બતાવવું જોઈએ. ડાયાબિટીક બિન કિડની રોગ પણ ડાયાબિટીઝમાં પ્રોટીન્યુરિયા પેદા કરી શકે છે.
દૈનિક યુઆઈએ માટે કેવી રીતે તૈયારી કરવી
પરંપરાગત પેશાબ પરીક્ષણ સ્ટ્રીપ્સનો ઉપયોગ કરીને માઇક્રોઆલ્બુમિનુરિયા શોધી શકાતી નથી. પરંપરાગત ઝડપી પેશાબ પરીક્ષણો પ્રથમ દિવસમાં 300-500 મિલિગ્રામથી વધુ આલ્બ્યુમિનનું વિસર્જન શોધી કા .ે છે. પેથોલોજીને શોધવા માટે વિવિધ પદ્ધતિઓ છે: રેડિયોમ્યુનોલોજિકલ સંશોધન, નેફેલોમેટ્રી, ઇમ્યુનોટ્યુમિડિમેટ્રી. સોનાનો ધોરણ એ પેશાબમાં આલ્બ્યુમિનનું નિર્ધારણ છે, જે 24 કલાકની અંદર એકત્રિત કરવામાં આવે છે. ડાયાબિટીઝમાં માઇક્રોઆલ્બ્યુમિન્યુરિયાની હાજરી માટે પેશાબનું વિશ્લેષણ એ એક મહત્વપૂર્ણ પરીક્ષા છે જે વિવિધ ગૂંચવણોને ઓળખવામાં મદદ કરે છે.
યુઆઈએ ખાતે પેશાબ - ડાયાબિટીસના દર્દીઓ માટેના ધોરણ:
- એક જ પેશાબ: 20 મિલિગ્રામથી ઓછું
- દૈનિક પેશાબ: 30 મિલિગ્રામથી ઓછું.
જો આ પ્રોટીનની વધેલી સાંદ્રતા શોધી કા .વામાં આવે તો, સ્ત્રીઓ અને પુરુષોને તાત્કાલિક નેફ્રોલોજિસ્ટનો સંપર્ક કરવો જરૂરી છે જે જરૂરી સારવાર સૂચવે છે.
સરતાન સાથે સ્વયંભૂ માફી અને સારવાર
ઇન્સ્યુલિન આધારિત ડાયાબિટીસ અને માઇક્રોઆલ્બ્યુમિન્યુરિયાવાળા 386 દર્દીઓ 6 વર્ષ સુધી જોવા મળ્યા હતા. અડધાથી વધુ (58%) કિસ્સાઓમાં, માઇક્રોઆલ્બ્યુમિન્યુરિયા સારવાર વિના સ્વયંભૂ રીતે દબાણ કરે છે. જે દર્દીઓમાં એચબીએ 1 સી 8% કરતા ઓછું હતું, રીગ્રેસન થવાની સંભાવના વધુ હતી, સિસ્ટોલિક બ્લડ પ્રેશર 115 મીમી એચ.જી. કરતા ઓછો હતો, કુલ કોલેસ્ટરોલ 5.1 એમએમઓએલ / એલ કરતા ઓછું હતું, અને ટ્રાઇગ્લાઇસેરાઇડ્સ 1.6 એમએમઓએલ / એલ કરતા ઓછી હતી. ACE અવરોધકો સાથેની સારવારથી માફીની સંખ્યામાં વધારો થયો નથી. પૂર્વસૂચન માટે નિર્ણાયક, જો કે, રક્તવાહિનીના રોગવિજ્ .ાન માટેના જોખમી પરિબળો પર સારો નિયંત્રણ છે.
સંશોધનકારોએ નોંધ્યું છે તેમ, તંદુરસ્ત જીવનશૈલી તરફ દોરી જનારા દર્દીઓમાં વધુ વખત રિમિશન જોવા મળે છે. જો કે, ગંભીર ગૂંચવણોના જોખમને ઘટાડવા માટે દવા લેવી પણ મહત્વપૂર્ણ છે.
જોકે ડાયાબિટીઝ અને સામાન્ય બ્લડ પ્રેશરવાળા લોકોમાં માઇક્રોઆલ્બ્યુમિન્યુરિયા પર એસીઇ અવરોધકોની સકારાત્મક અસરો સારી રીતે દસ્તાવેજી છે, પરંતુ આ એન્જીયોટેન્સિન II રીસેપ્ટર વિરોધીને લાગુ પડતી નથી. ફક્ત 10 અઠવાડિયા સુધી ચાલનારા ડચ ડબલ-બ્લાઇંડ અભ્યાસમાં, તપાસ કરવામાં આવી હતી કે લોસોર્ટન અનુરૂપ અસર પ્રાપ્ત કરી શકે છે કે કેમ. આ અભ્યાસમાં ડાયાબિટીસ અને માઇક્રોઆલ્બ્યુમિન્યુરિયાવાળા 147 લોકો સામેલ હતા, પરંતુ સામાન્ય દબાણ સાથે. લોસોર્ટને બ્લડ પ્રેશરને થોડું ઓછું કર્યું, અને ક્રિએટિનાઇન ક્લિયરન્સ યથાવત રહ્યો. જેમ જેમ અધ્યયન બતાવે છે તેમ લોસાર્ટન લોહીના પ્લાઝ્મામાં આલ્બ્યુમિનની સાંદ્રતા પર, અન્ય સારન્ટોની જેમ આંકડાકીય રીતે નોંધપાત્ર પ્રભાવ પાડતો નથી.

રોગશાસ્ત્ર
કિડની રોગવાળા ડાયાબિટીઝના 20-40% માં, પેશાબના નમૂનામાં માઇક્રોઆલ્બુમિન શોધી શકાય છે. સામાન્ય આલ્બ્યુમિન વિસર્જન સાથે ડાયાબિટીસવાળા 2-2.5% દર્દીઓમાં, માઇક્રોઆલ્બ્યુમિન્યુરિયા માંદગીના પ્રથમ વર્ષમાં પ્રથમ દેખાય છે. પ્રકાર 1 ડાયાબિટીસ ખાસ કરીને રોગ માટે સંવેદનશીલ હોય છે.
સલાહ! વધુ પડતા પ્રોટીનને "કા removeી નાખવા" લોક ઉપચારો અથવા અનરિફાઇડ પદ્ધતિઓ (આહાર) નો ઉપયોગ કરવાની ભલામણ કરવામાં આવતી નથી. હાઈ બ્લડ સુગર અને હાયપરટેન્શન સાથે, તમારે ડ doctorક્ટરની સલાહ લેવી જ જોઇએ.
વિશ્લેષણ સુવિધાઓ

આધુનિક તબીબી નવીનતાઓએ ડાયાબિટીઝવાળા લોકોનું જીવન સરળ બનાવ્યું છે. આજે તમે ઘરે પેશાબની રચના ચકાસી શકો છો, આ માટે તમને જે જોઈએ છે તે બધું ફાર્મસીમાં વેચાય છે. સૂચનોને અનુસરો, તમે સરળતાથી તમારા સ્વાસ્થ્યનું નિરીક્ષણ કરી શકો છો અને તમારા પેશાબમાં ખાંડનું સ્તર નિયંત્રિત કરી શકો છો. આ માટે, સરળ પરીક્ષણ સ્ટ્રીપ્સનો ઉપયોગ કરવામાં આવે છે, જે આ ચોક્કસ સમયે ચોક્કસ પરિણામ દર્શાવે છે.
સંપૂર્ણ નિદાન માટેના મુખ્ય સૂચકાંકો આવા મુદ્દાઓ દ્વારા અલગ પડે છે:
- વજનમાં તીવ્ર ઘટાડો,
- ગ્લુકોઝના સ્તરોમાં નોંધપાત્ર વધઘટ,
- આરોગ્ય બગડવું
- થાક.
આ સ્થિતિનું નિદાન અને સંપૂર્ણ તપાસ કરવાની જરૂર છે. સ્વ-દવા ન કરો, દર્દીની સાચી નિદાન અને સામાન્ય સ્થિતિનું મૂલ્યાંકન ફક્ત ડ doctorક્ટર એન્ડોક્રિનોલોજિસ્ટ દ્વારા કરવામાં આવશે. સામાન્ય યુરીનાલિસિસ ઉપરાંત, તમારે સંખ્યાબંધ પ્રયોગશાળાઓ અને ઇન્સ્ટ્રુમેન્ટલ પરીક્ષણો પસાર કરવાની જરૂર છે.
ડાયાબિટીઝ મેલીટસ લાંબા સમય સુધી વ્યક્તિને ત્રાસ આપી શકતો નથી, તેથી માત્ર ડ doctorક્ટર નિદાનની પુષ્ટિ કરી શકે છે.
યુ.આઇ.એ. પર પેશાબ
યુઆઈએ એ એક પ્રયોગશાળા પરીક્ષણ છે જે પેશાબમાં આલ્બુમિન પ્રોટીનની માત્રાને માપે છે. આવા સંકેતો દર્દીમાં ગંભીર ફેરફારો અને રોગોની હાજરી સૂચવે છે. યુઆઈએ વિશ્લેષણ એ મૂલ્યવાન ડાયગ્નોસ્ટિક માર્કર છે, કારણ કે આ અભ્યાસના આભાર, ઉલ્લંઘન પ્રારંભિક તબક્કે મળી આવે છે, જે, ચોક્કસપણે, વ્યક્તિના જીવનને બચાવે છે.
અભ્યાસની તેની પોતાની લાક્ષણિકતાઓ છે, સૌથી સચોટ પરિણામ માટે પેશાબ 2-3 મહિનાની અંદર લેવો આવશ્યક છે. એક સમયની કાર્યવાહી 100% ચોકસાઈની બાંયધરી આપી શકશે નહીં.
યુઆઈએના વધઘટને અસર કરતા ઘણા પરિબળો છે: 
- મજબૂત શારીરિક પ્રવૃત્તિ,
- પ્રોટીન ઇનટેક
- લિંગ સુવિધાઓ
- જાતિ ઓળખ
અલબત્ત, સચોટ પરિણામ મેળવવા માટે, બધા પ્રભાવિત પરિબળોને બાકાત રાખવું મહત્વપૂર્ણ છે.
જોખમ ધરાવતા અથવા નીચેના પેથોલોજીઓ ધરાવતા લોકો માટે યુઆઇએ વિશ્લેષણની ભલામણ કરવામાં આવે છે:
- રક્તવાહિની તંત્રના રોગો,
- ખરાબ ટેવોની હાજરી,
- શરીરના વજનમાં વધારો
- વૃદ્ધ લોકો.
વિશ્લેષણ વિવિધ પ્રકારના ડાયાબિટીસવાળા લોકો માટે પણ કરવામાં આવે છે. વધેલા સૂચકાંકોની હાજરી એ રોગના વિકાસને સૂચવે છે જે પેશાબની વ્યવસ્થાને અસર કરી શકતી નથી.
યુઆઈએ - શરીરમાં ફેરફાર નક્કી કરવા માટે એક અનિવાર્ય પ્રયોગશાળા વિશ્લેષણ.
પેશાબ સંગ્રહની સુવિધાઓ
ડાયાબિટીસ મેલિટસ માટે પેશાબનું વિશ્લેષણ, તેના સૂચકાંકો દર્દીની રોગવિજ્ .ાનવિષયક સ્થિતિની દેખરેખ અને સુધારણા માટેનો આધાર છે. સામગ્રીના ગુણાત્મક સંગ્રહ માટે ઘણા નિયમો છે.
આ અભિગમ ખોટા સૂચકાંકોને ટાળશે અને સચોટ પરિણામ બતાવશે: 
- અયોગ્યતાની સંભાવનાને ટાળવા માટે પેશાબ સંગ્રહ કન્ટેનર જંતુરહિત હોવો આવશ્યક છે.
- પ્રક્રિયા પહેલાં, બાહ્ય જનનાંગોની વ્યક્તિગત સ્વચ્છતા ચલાવો.
- પેશાબની ગુણાત્મક રચના 2 કલાક સુધી જાળવવામાં આવે છે, તેથી સામગ્રીને પ્રયોગશાળામાં ઝડપથી પહોંચાડવી મહત્વપૂર્ણ છે.
- કોઈપણ દવાઓનો ઉપયોગ બાકાત રાખો, ખાસ કરીને બળવાન.
- પ્રબલિત શારીરિક અને માનસિક તાણ બંધ કરો.
- પરીક્ષણની પૂર્વસંધ્યા પર આહારની નજીકથી દેખરેખ રાખો, તળેલા, મીઠા ખોરાકને બાકાત રાખો.
બધી ભલામણોનું પાલન કરીને તમે અસરકારક પરિણામ મેળવી શકો છો. અભ્યાસમાં પેશાબનો રંગ પણ નોંધવામાં આવ્યો છે, અશુદ્ધિઓ ઉત્સર્જન પ્રણાલીના સહવર્તી રોગો સૂચવે છે.
સામગ્રીનું સંગ્રહ એ એક મહત્વપૂર્ણ પ્રક્રિયા છે, તેથી ડ doctorક્ટરની તમામ સુવિધાઓ તપાસવી તે યોગ્ય છે. ડાયાબિટીઝમાં પેશાબનો રંગ ખોરાક સહિતના વિવિધ પરિબળોના આધારે બદલાઈ શકે છે.
સૂચકાંકોનું વર્ણન
ડિસિફરિંગ સૂચકાંકો એક જટિલ પ્રક્રિયા છે જે શરીરની તમામ વ્યક્તિગત લાક્ષણિકતાઓ ધ્યાનમાં લે છે.
ધોરણ એ પ્રમાણમાં ફેરફારવાળા પ્રમાણ છે, જે આવા પાસાઓ પર આધારિત છે:
- દર્દીની ઉંમર
- લિંગ
- રેસ
પુખ્ત વયના, યુરિક એસિડિટીનું સ્તર વધારી શકાય છે, પરંતુ બેક્ટેરિયા, ફૂગ અને ખતરનાક સુક્ષ્મસજીવો ગેરહાજર હોવા જોઈએ. ધોરણમાં ગંધની ગેરહાજરી અને કોઈપણ અશુદ્ધિઓ દર્શાવવી જોઈએ. જો ત્યાં પરિવર્તન થાય છે, તો પછી વધારાના વિશ્લેષણ અને વધુ સંપૂર્ણ નિદાન પગલાં આવશ્યક છે.
ડાયાબિટીઝ મેલીટસ એ એક રોગ છે જે અંતિમ નિદાન કર્યા પછી ઘરે નિયંત્રિત કરી શકાય છે અને બધી સુવિધાઓ ઓળખવામાં આવે છે. દર્દીઓ માટે, ખાસ કોષ્ટકો રાખવાની ભલામણ કરવામાં આવે છે જેમાં તમે સંકેતોની ગતિશીલતા, તેમજ રોગના વિકાસની દેખરેખ રાખી શકો છો.
જો સુખાકારીમાં કોઈ ફેરફાર અથવા બગાડ થાય છે, તો તમારે ડ aક્ટર પાસે જવાની જરૂર છે જે લક્ષણોને દૂર કરી શકે છે.
યુરીનાલિસિસ એ કોઈ વ્યક્તિની સ્થિતિ નક્કી કરવા માટે નિદાન લઘુતમ છે. ડાયાબિટીસ મેલીટસ પેશાબ અને લોહીના પ્રયોગશાળા પરિક્ષણોનો ઉપયોગ કરીને નક્કી કરવામાં આવે છે. આ કિસ્સામાં ધોરણ એ એક વ્યક્તિગત માપન છે, તેની સ્થાપના માટે શરીરની તમામ વ્યક્તિગત લાક્ષણિકતાઓનો ટ્ર trackક રાખવો જરૂરી છે.
ડાયાબિટીસ મેલીટસવાળા દર્દીઓમાં પેશાબનો લેબોરેટરી અભ્યાસ
કોઈપણ ઉપચાર સંપૂર્ણ નિદાન સાથે શરૂ થાય છે. જો સ્વાસ્થ્યની સ્થિતિ ચિંતા ન કરે, તો દર છ મહિનામાં ઓછામાં ઓછું એક વાર ડાયાબિટીસ માટે પેશાબની ભલામણ કરવામાં આવે છે. સુખાકારીમાં બગાડની સ્થિતિમાં, ખાંડના સ્તર પર નિયમિત અને ઘણીવાર દેખરેખ રાખવી જોઈએ. આ પગલાથી કાર્બોહાઇડ્રેટ ચયાપચયનું ઉલ્લંઘન અને કિડની અને સ્વાદુપિંડમાં ખામી, તેમજ હાર્ટ એટેક અથવા સ્ટ્રોકની સંભાવના સૂચવવા માટે સમય જાહેર કરવામાં આવશે.
લક્ષ્ય લક્ષ્યો
ડાયાબિટીઝ કપટી છે અને તે લિંગ અથવા વય પર આધારિત નથી. સ્ત્રી અને પુરુષ બંને આ રોગથી અસરગ્રસ્ત થવાની સંભાવના છે. નિષ્ણાતો કહે છે કે અગાઉ પેથોલોજીના વિકાસની શરૂઆત થઈ, સામાન્ય જીવન પ્રવૃત્તિ માટે જેવું જોખમ તે વધારે છે. તેથી, તેઓ માત્ર બાળકની જ નહીં, પણ તેમના પોતાના સ્વાસ્થ્યની સ્થિતિની કાળજીપૂર્વક દેખરેખ રાખવા સલાહ આપે છે અને વિશ્લેષણ માટે નિયમિતપણે પેશાબ અને લોહી લે છે. ખરેખર, વહેલા નિદાનથી સમયસર રીતે સારવારના પગલા શરૂ કરવામાં અને ખતરનાક ગૂંચવણોનું જોખમ ઘટાડવામાં મદદ મળે છે.
ડાયાબિટીસ મેલીટસ માટે સામાન્ય પેશાબની તપાસ નીચેના કિસ્સાઓમાં સૂચવવામાં આવે છે:
 જો જરૂરી હોય તો, રોગનો માર્ગ અને દર્દીની સ્થિતિને નિયંત્રિત કરો,
જો જરૂરી હોય તો, રોગનો માર્ગ અને દર્દીની સ્થિતિને નિયંત્રિત કરો,- ઉપચારની અસરકારકતા નક્કી કરવા માટે,
- કિડનીના કાર્યનું મૂલ્યાંકન કરવા માટે,
- ડાયાબિટીસના વિકાસને સૂચવતા લક્ષણોની હાજરીમાં.
ડાયાબિટીસ અથવા ડાયાબિટીઝ ઇંસિપિડસના વિકાસને નીચેના લક્ષણો દ્વારા વર્ગીકૃત કરી શકાય છે:
- લાલચુ તરસ
- અતિશય અને વારંવાર પેશાબ કરવો,
- શુષ્કતા અને ત્વચાની છાલ,
- નબળાઇ, અસ્પષ્ટ દ્રષ્ટિ,
- વારંવાર મૂડ બદલાય છે
- થાક
- ફંગલ ચેપ.
પેશાબ અને લોહીના અધ્યયન પર કોઈ પ્રતિબંધ નથી. દરેક જણ તબીબી સંસ્થા સાથે સંપર્ક કરી શકે છે અને જરૂરી ડાયગ્નોસ્ટિક્સ માટે કહી શકે છે. નિવારણના હેતુ માટેની પરીક્ષાઓ ડાયાબિટીસ ફેરફારોના પ્રારંભિક સંકેતોને ઓળખવામાં મદદ કરે છે, જે ઉપચારને વધુ સરળ બનાવશે અને આંતરિક અવયવોના કાર્યોને સંપૂર્ણપણે પુન restoreસ્થાપિત કરવાની તકમાં વધારો કરશે.
કી સૂચકાંકોનું વર્ણન
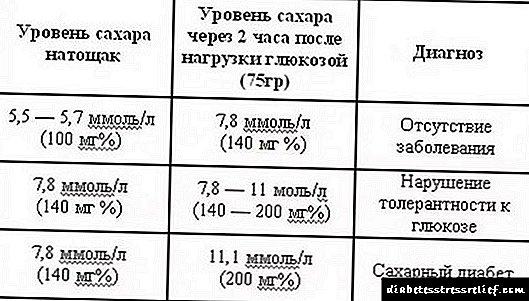
સામાન્ય સ્થિતિમાં, વળતર ભર્યા તબક્કાવાળા અને અંતocસ્ત્રાવી વિક્ષેપના અનિયંત્રિત સ્વરૂપવાળા દર્દીઓમાં, પેશાબ સૂચકાંકો તંદુરસ્ત વ્યક્તિના પરિણામોની શક્ય તેટલું નજીક છે. ડાયાબિટીઝ સાથે કયા રંગ પેશાબ હોઈ શકે તેના આધારે, નિષ્ણાતો રોગવિજ્ .ાનની તીવ્રતાનો નિર્ણય કરે છે. અંતocસ્ત્રાવી વિક્ષેપ અને સરહદની પરિસ્થિતિઓ માટે પેશાબના સામાન્ય વિશ્લેષણના ધોરણ મૂલ્યો સ્પષ્ટપણે ટેબલમાં દર્શાવવામાં આવ્યા છે.
એક મહત્વપૂર્ણ સૂચક એ યુ.આઇ.એ. પેશાબ વિશ્લેષણ છે, અને ડાયાબિટીઝવાળા સામાન્ય દર્દીઓમાં આલ્બ્યુમિનનું પ્રમાણ 30 મિલિગ્રામથી વધુ ન હોવું જોઈએ.
વિકૃતિઓનું જોખમ
આધુનિક રોગનિદાનને કોઈ પણ રોગની તપાસ અને સારવારમાં મહત્વપૂર્ણ તબક્કો માનવામાં આવે છે. ડાયાબિટીઝ મેલીટસને જીવન અસંગત ગૂંચવણોના વિકાસના જોખમને કારણે ખાસ કરીને સતત દેખરેખની જરૂર હોય છે. તેમાંથી સૌથી ગંભીર હાયપો- અને હાયપરગ્લાયકેમિક કોમા, રેનલ નિષ્ફળતા છે. પ્રથમ કિસ્સામાં, ડ doctorક્ટર દ્વારા સૂચવેલ ઉપચારની ભલામણોનું પાલન કરીને મુશ્કેલીને ટાળી શકાય છે. જોડી કરેલ અંગની કાર્યક્ષમતામાં બગાડ અટકાવવા માટે, એલિવેટેડ પ્રોટીન સ્તરની સમયસર તપાસ કરવામાં મદદ મળશે.
પેશાબની ખાંડ વધવાના કારણો
તંદુરસ્ત વ્યક્તિમાં, ખોરાકમાંથી ગ્લુકોઝ લગભગ અંત સુધી લોહીમાં સમાઈ જાય છે. કોષો દ્વારા શોષાયેલી બાકીની, કિડનીમાં પ્રવેશે છે, જ્યાં તે ગ્લોમેર્યુલર સિસ્ટમ દ્વારા સંપૂર્ણપણે ફિલ્ટર થાય છે. તેથી, લોહીમાં ખાંડની ધોરણ માત્ર 0.06-0.083 એમએમઓએલ / એલ છે. આ રકમ એટલી ઓછી ગણવામાં આવે છે કે તે સામાન્ય અને બાયોકેમિકલ વિશ્લેષણ દરમિયાન પણ નક્કી કરવામાં આવતી નથી.
જો આ થ્રેશોલ્ડ નોંધપાત્ર રીતે ઓળંગી ગયો છે, તો પરીક્ષણો માત્ર ગ્લુકોઝને "જુઓ" નહીં, પણ તેનું મૂલ્ય પણ આપી શકે છે. પેશાબમાં ગ્લુકોઝના ધોરણને ઓળંગી જવાથી ઘણા કારણો ઉત્તેજિત થઈ શકે છે:
- ડાયાબિટીસ મેલીટસ
- ચેપી મેનિન્જાઇટિસ
- સ્વાદુપિંડના બળતરાનો તબક્કો,
- શારીરિક અથવા રેનલ ગ્લુકોસુરિયા,
- મગજની ગાંઠો
 વાઈ
વાઈ- હેમોરહેજિક સ્ટ્રોક.
વૃદ્ધિ હોર્મોન - વૃદ્ધિ હોર્મોન, એડ્રેનાલિન અને ગ્લુકોકોર્ટિકોઇડ હોર્મોન્સના વધતા ઉત્પાદન સાથે પણ વધતા જતા ધોરણ સૂચકાંકો નોંધવામાં આવે છે. યકૃત પેથોલોજીઓ પેશાબમાં ખાંડમાં વધારો કરવા માટે ઉશ્કેરવામાં સક્ષમ છે.
પેશાબના મૂળભૂત અને વધારાના અભ્યાસના પ્રકારો
ડાયાબિટીઝ મેલિટસમાં, લોહી અને પેશાબની તપાસ જરૂરી છે, જે ઘણી પદ્ધતિઓ દ્વારા કરી શકાય છે. આજકાલ, વિવિધ પ્રકારનાં સંશોધનનો ઉપયોગ થાય છે:
- સામાન્ય વિશ્લેષણ
- ત્રણ ગ્લાસ પરીક્ષણ
- નેચિપોરેન્કો સંશોધન
- દૈનિક વિશ્લેષણ
- માઇક્રોઆલ્બ્યુમિનનો નિર્ણય,
- ઝિમ્નીટસ્કી પરીક્ષણ.
પ્રારંભિક તબક્કે આ રોગને ઓળખવા માટે, ઘરે હાથ ધરવામાં આવેલા એક્સપ્રેસ ડાયગ્નોસ્ટિક્સ મદદ કરશે. આ કરવા માટે, તમારી પાસે પરીક્ષણ સ્ટ્રીપ્સ, એ 1 સી કીટ અને ગ્લુકોમીટર હોવું આવશ્યક છે. આ બધું કોઈપણ ફાર્મસીમાં ખરીદી શકાય છે. પરંતુ જો શૌચાલયની સફર વધુ વખત આવે છે, અને પેશાબમાં ગંધ આવે છે અને ગંધ આવે છે અને વજનમાં નોંધપાત્ર ઘટાડો થાય છે, તો તમારે એન્ડોક્રિનોલોજિસ્ટની સલાહ લેવી જોઈએ અને પરીક્ષા લેવી જોઈએ.
વિશ્લેષણ અને સામગ્રીના યોગ્ય સંગ્રહ માટેની તૈયારી
વિશ્લેષણ માટે યોગ્ય તૈયારી એ સૌથી સચોટ પરિણામ મેળવવા માટેની ચાવી છે. પ્રયોગશાળાના પરીક્ષણ માટે, ડ doctorક્ટર સામાન્ય રીતે સવારના પેશાબ અથવા દૈનિક પેશાબનું સંગ્રહ સૂચવે છે.
બંને કેસોમાં યોગ્ય માહિતીપ્રદ ચિત્ર પ્રાપ્ત કરવું નીચેના નિયમોને આધિન શક્ય છે.
 નિયુક્ત સમયના 2-3 દિવસ પહેલાં આહાર ખોરાકમાંથી બાકાત રાખવો જોઈએ જે રંગ પરિવર્તનને અસર કરી શકે છે - બીટ, બ્લૂબેરી, ગાજર, ચેરી, કરન્ટસ.
નિયુક્ત સમયના 2-3 દિવસ પહેલાં આહાર ખોરાકમાંથી બાકાત રાખવો જોઈએ જે રંગ પરિવર્તનને અસર કરી શકે છે - બીટ, બ્લૂબેરી, ગાજર, ચેરી, કરન્ટસ.- તે જ સમયે, મૂત્રવર્ધક પદાર્થ દવાઓ લેવાનું બંધ કરો, તેમજ કોઈપણ તાકાત, બિયર પણ દારૂ પીવાનું બંધ કરો.
- સૂચિત અધ્યયનના એક દિવસ પહેલાં, દર્દીએ શારીરિક પ્રવૃત્તિને બાકાત રાખવી જોઈએ, તાણ અને નર્વસ તાણને મર્યાદિત કરવી જોઈએ.
- સામગ્રી એકત્રિત કરતા પહેલા, બાહ્ય જનન અંગોના શૌચાલયનું સંચાલન કરવું જરૂરી છે, ચોકસાઈ માટે, સ્ત્રીઓએ સ્વેબથી યોનિમાર્ગની પ્રવેશદ્વાર બંધ કરવી જોઈએ.
- ફાર્મસીમાં, જંતુરહિત નિકાલજોગ કન્ટેનર ખરીદો.
- પ્રવાહી ટેવો બદલવાની ભલામણ કરવામાં આવતી નથી, કારણ કે આ શરીરને તણાવની સ્થિતિમાં ડૂબી શકે છે અને કિડનીના કાર્યમાં પરિવર્તન લાવી શકે છે, પરિણામોને વિક્ષેપિત કરે છે.
પ્રક્રિયાને યોગ્ય રીતે કરવા માટે, સવારનો પેશાબ એકત્રિત કરવો જરૂરી છે જે રાતોરાત એકઠા થઈ ગયો છે. આ કરવા માટે, શૌચાલયમાં એક નાનો ભાગ ઓછો કરો, પછી, પેશાબની પ્રક્રિયા બંધ કર્યા વિના, કન્ટેનર ભરો. સંશોધન માટે તમારે 50 મિલીથી વધુ પ્રવાહીની જરૂર રહેશે નહીં. Theાંકણ સાથે કન્ટેનર બંધ કરો અને તેને પ્રયોગશાળામાં લઈ જાઓ. એકત્રિત સામગ્રી બે કલાક માટે સંગ્રહિત હોવી જોઈએ, કારણ કે પાછળથી ઉલટાવી શકાય તેવું પ્રક્રિયાઓ જે વિશ્લેષણ ડેટાને વિકૃત કરી શકે છે તે તેમાં થવાનું શરૂ થાય છે.
પ્રક્રિયાની પહેલાના દિવસે સામગ્રીની તૈયારી શરૂ થાય છે. આ હેતુ માટે, તમારે એક ગ્લાસ કન્ટેનર પસંદ કરવાની જરૂર છે. શૌચાલયમાં નિમ્ન સવારનો પેશાબ. પછીના ભાગથી શરૂ કરીને, બધા પેશાબ એક કન્ટેનરમાં એકત્રિત કરો. સવારે, બધા પેશાબને ભળી દો અને 150-200 મિલી એક જંતુરહિત કન્ટેનરમાં રેડવું. તેને aાંકણથી બંધ કરો અને સંશોધન માટે મોકલો.
આવા કિસ્સાઓમાં નમૂનાઓની ભલામણ કરવામાં આવતી નથી:
- એલિવેટેડ શરીરના તાપમાને,
- બ્લડ પ્રેશરની અસ્થિરતાના કિસ્સામાં,
- સ્ત્રીઓમાં માસિક ચક્ર દરમિયાન.
ડેટા ડિક્રિપ્શન
સામાન્ય પરિસ્થિતિમાં, પેશાબમાં સ્ટ્રો અથવા એમ્બરનો રંગ અને સંપૂર્ણ પારદર્શિતા હોય છે, ત્યાં કાંપની અશુદ્ધિઓ દેખાતી નથી. ડાયાબિટીઝના દર્દીઓમાં, રેનલ ફિલ્ટરેશનના સ્તર અને શરીરમાં મેટાબોલિક પ્રક્રિયાઓની સ્થિતિને કારણે આ મૂલ્યોમાં ફેરફાર થાય છે. ડાયાબિટીસ માટે પેશાબની તપાસમાં આવા સૂચકાંકો હોય છે.
| સૂચક | ડિક્રિપ્શન |
|---|---|
| રંગ | પ્રવાહીનું આંશિક અથવા સંપૂર્ણ વિકૃતિકરણ શક્ય છે. તેનાથી વિપરીત, ડાયાબિટીઝ મેલિટસમાં પેશાબનો રંગ ડિહાઇડ્રેશનથી અથવા અમુક દવાઓ અથવા કલર રંગદ્રવ્યવાળા ખોરાકના સેવનથી વધુ સંતૃપ્ત થાય છે. |
| પારદર્શિતા | ટર્બિડિટી પેશાબમાં પ્રોટીન ઘટકની હાજરી સૂચવે છે. |
| સુગંધ | મીઠી અથવા નિષ્ઠુર એસિટોન. બાદમાં પેશાબમાં કીટોન સંસ્થાઓની હાજરી સૂચવે છે, જે કેટોસિડોસિસ થવાની સંભાવના દર્શાવે છે. |
| ઘનતા | માન્ય થ્રેશોલ્ડ કરતાં વધુ ઓળંગી જૈવિક મૂળના પદાર્થોની મોટી સંખ્યામાં પ્રકાશન સૂચવે છે. નિમ્ન સૂચક અતિશય પ્રવાહીનું સેવન સૂચવે છે. |
| પેશાબની પ્રતિક્રિયા (પીએચ) | ડાયાબિટીસ મેલિટસના વિકાસ અથવા પોટેશિયમની અછતનો નિર્ણય કરી શકાય છે જો પીએચ 4.5 કરતા વધારે ન હોય |
| પ્રોટીનની હાજરી | કદાચ તીવ્ર શારીરિક શ્રમ અથવા તાણ પછી. આ સંજોગોની ગેરહાજરીમાં, કોઈએ છુપાયેલા રોગવિજ્ .ાનવિષયક પ્રક્રિયાઓના કોર્સ વિશે અથવા કિડનીમાં સમસ્યાઓ વિશે વિચારવું જોઈએ. |
| ગ્લુકોઝ | ડાયાબિટીઝ માટેનું એક મહત્વપૂર્ણ સૂચક. તેના કોઈપણ સમાવિષ્ટમાં સ્વાદુપિંડ અને સ્વાદુપિંડની તકલીફ થવાની સંભાવના પણ સૂચવવામાં આવે છે. |
| શ્વેત રક્તકણો | વધતો સ્તર જીનીટોરીનરી સિસ્ટમમાં બળતરા પ્રક્રિયા સૂચવે છે. |
| કેટોન શરીર | ઇન્સ્યુલિનની ઉણપથી થતા મેટાબોલિક ડિસઓર્ડર્સનું પરિણામ. તેઓ તીવ્ર અપ્રિય ગંધનો સ્રોત છે. |
ખરાબ પરિણામ મેળવવા માટેની ભલામણો
એલિવેટેડ પેશાબની ખાંડની સારવારનો એક અભિન્ન ભાગ એ આહાર છે. નિષ્ણાત એન્ડોક્રિનોલોજિસ્ટ અથવા ચિકિત્સક દ્વારા સૂચવવામાં આવેલી દવાઓ ઉપરાંત, સ્પેરિંગ પોષણ દર્દીઓની સુખાકારીમાં સુધારવામાં મદદ કરે છે, અને કેટલાક કિસ્સાઓમાં તમે દવાઓ વિના કરી શકો છો.

આ કરવા માટે, તમારે તબીબી ભલામણોનું પાલન કરવું જોઈએ અને સરળ નિયમોનું પાલન કરવું જોઈએ.
- દિવસમાં 5-6 વખત નાના ભાગોમાં અપૂર્ણાંક ખાય છે.
- આહારમાં તળેલા ખોરાકનો ઉપયોગ ટાળો. પકાવવાની નાની ભઠ્ઠી માં શેકવામાં ખોરાક, બાફેલી અથવા બાફેલી આપવા માટે પસંદગી.
- મેનુમાંથી સરળ કાર્બોહાઇડ્રેટ્સને બાકાત રાખો - મધ, ખાંડ, તમામ પ્રકારના બેકડ માલ, સફેદ અનાજ, ઘઉંનો લોટ, આઈસ્ક્રીમ.
- ઓટ અથવા રાઇના લોટના ફળો, શાકભાજી, ઉત્પાદનોનો વપરાશ વધારવો.
- ખાંડના સ્તરને પુનર્સ્થાપિત કરવા માટે, સાર્વક્રાઉટ, કાકડીઓ, દ્રાક્ષના ફળને ઉપયોગી માનવામાં આવે છે.
- ચાના વપરાશને medicષધીય વનસ્પતિઓના ડેકોક્શન્સ (સેન્ટ જ્હોન વtર્ટ, લિંગનબેરી પાંદડા, બ્લેકક્યુરન્ટ, ખીજવવું) અને ફીસ દ્વારા બદલીને તેને મર્યાદિત કરો.
ઉપસ્થિત ચિકિત્સક આહારની ઘોંઘાટ સમજાવવા અને દર્દીની ઉંમર, ડાયાબિટીઝના પ્રકાર અને કોર્સના તબક્કાને ધ્યાનમાં લેતા, આગામી પરામર્શમાં મેનૂને સુધારવાની સલાહ આપી શકશે.
નિષ્કર્ષ
ખાંડની સામગ્રી માટે પેશાબની લેબોરેટરી પરીક્ષણ એ એક સરળ પ્રક્રિયા છે, પરંતુ એકદમ માહિતીપ્રદ. સામાન્ય ગ્લુકોઝની સાંદ્રતાને વધારવી હંમેશા ડાયાબિટીઝના વિકાસને સૂચવતી નથી. સૂચકાંકોના પરિવર્તનની અસર અમુક ખોરાક, અતિશય શારીરિક પ્રવૃત્તિ અને નકારાત્મક મનો-ભાવનાત્મક પૃષ્ઠભૂમિના ઉપયોગથી થાય છે. પરંતુ એન્ડોક્રિનોલોજિસ્ટની સમયસર પરામર્શ, પુનરાવર્તિત વિશ્લેષણ પ્રારંભિક તબક્કામાં રોગને ઓળખવામાં અને ગૂંચવણોના વિકાસને રોકવામાં મદદ કરશે.
ધોરણમાંથી પરિણામોના વિચલન માટેનાં કારણો

ગ્લુકોઝ પેશાબમાં દર્દીઓમાં જોવા મળે છે:
- ડાયાબિટીસ
- મેટાબોલિક વિક્ષેપ,
- કિડની પેથોલોજીઓ
- સ્વાદુપિંડની સમસ્યાઓ
- કુશિંગ સિન્ડ્રોમ.
પેશાબની પરીક્ષા પાસ કરતી વખતે, ઘણી સગર્ભા સ્ત્રીઓ ખાંડ શોધી કા .ે છે, સાથે સાથે શુદ્ધ ખાંડ અને તેમાં રહેલા ઉત્પાદનોનો દુરૂપયોગ કરે છે.
પેશાબમાં ગ્લુકોઝ પરીક્ષણ સ્ટ્રીપ્સ
તેમની ક્રિયા ગ્લુકોઝ oxક્સિડેઝ અને પેરોક્સિડેઝની ઉત્સેચક પ્રતિક્રિયા પર આધારિત છે.
પ્રક્રિયાના પરિણામે, સૂચક ઝોનનો રંગ બદલાય છે. તેનો ઉપયોગ ઘરે અને નિશ્ચિત સુવિધાઓમાં થઈ શકે છે.
ગ્લુકોઝના સ્તરની દેખરેખની સુવિધા માટે ફેટી એસિડ્સના ક્ષતિગ્રસ્ત ચયાપચયવાળા દર્દીઓ, ડાયાબિટીસ મેલીટસવાળા દર્દીઓ દ્વારા ટેસ્ટ સ્ટ્રીપ્સનો ઉપયોગ કરવામાં આવે છે.
યુઆઈએ મૂત્ર વિશ્લેષણ શું છે? ડાયાબિટીઝનું ધોરણ શું છે? વિડિઓમાં જવાબો:
શરીરમાં સમાયેલ ગ્લુકોઝની માત્રાને નિર્ધારિત કરવા માટે, ડinalક્ટર યુરિનલિસીસ સૂચવે છે: કુલ અથવા દૈનિક. બીજું કિડનીની સ્થિતિનું વધુ વિગતવાર આકારણી કરવા માટે, સામાન્ય મૂલ્યોથી વધુ થવાનાં કારણોને ઓળખવા માટે પરવાનગી આપે છે.
વ્યક્તિને તેના પેશાબમાં ગ્લુકોઝ હોવો જોઈએ નહીં. પરીક્ષણનાં પરિણામોની વિશ્વસનીયતાની ખાતરી કરવા માટે, અભ્યાસની પૂર્વસંધ્યાએ, બીટ, ટામેટાં, સાઇટ્રસ ફળોને ટાળવો જોઈએ, અને કોઈએ શારીરિક પ્રવૃત્તિને વધારે ન કરવી જોઈએ.
સામગ્રી સોંપતા પહેલા, સ્વચ્છતા પ્રક્રિયાઓ હાથ ધરવા જરૂરી છે જેથી બેક્ટેરિયા તેમાં પ્રવેશ ન કરે. અધ્યયનનાં મુખ્ય સંકેતો છે અંત endસ્ત્રાવી રોગો, ડાયાબિટીઝ મેલીટસ.
માઇક્રોઆલ્બ્યુમિન શું છે?
 માઇક્રોઆલ્બુમિન એ પ્રોટીન છે જે આલ્બ્યુમિનના જૂથ સાથે સંબંધિત છે. તે યકૃતમાં ઉત્પન્ન થાય છે અને તે પછી લોહીમાં ફરે છે. કિડની રુધિરાભિસરણ તંત્ર માટેનું ફિલ્ટર છે, હાનિકારક પદાર્થો (નાઇટ્રોજનસ પાયા) ને દૂર કરો, જે મૂત્રના સ્વરૂપમાં મૂત્રાશયને મોકલવામાં આવે છે.
માઇક્રોઆલ્બુમિન એ પ્રોટીન છે જે આલ્બ્યુમિનના જૂથ સાથે સંબંધિત છે. તે યકૃતમાં ઉત્પન્ન થાય છે અને તે પછી લોહીમાં ફરે છે. કિડની રુધિરાભિસરણ તંત્ર માટેનું ફિલ્ટર છે, હાનિકારક પદાર્થો (નાઇટ્રોજનસ પાયા) ને દૂર કરો, જે મૂત્રના સ્વરૂપમાં મૂત્રાશયને મોકલવામાં આવે છે.
સામાન્ય રીતે તંદુરસ્ત વ્યક્તિ પેશાબમાં ખૂબ જ ઓછી માત્રામાં પ્રોટીન ગુમાવે છે, વિશ્લેષણમાં તે સંખ્યા તરીકે દર્શાવવામાં આવે છે (0.033 ગ્રામ) અથવા "પ્રોટીનના નિશાન જોવા મળે છે" તે વાક્ય લખાયેલું છે.
જો કિડનીની રક્ત વાહિનીઓને નુકસાન થાય છે, તો વધુ પ્રોટીન નષ્ટ થઈ જાય છે. આ ઇન્ટરસેલ્યુલર જગ્યામાં - એડીમામાં પ્રવાહીના સંચય તરફ દોરી જાય છે. માઇક્રોઆલ્બ્યુમિન્યુરિયા ક્લિનિકલ લાક્ષણિકતાઓના વિકાસ પહેલાં આ પ્રક્રિયાના પ્રારંભિક તબક્કાના માર્કર છે.
સંશોધન સૂચકાંકો - ધોરણ અને પેથોલોજી
ડાયાબિટીઝવાળા લોકોમાં, યુઆઈએ સામાન્ય રીતે નિયમિત તબીબી તપાસમાં મળી આવે છે. અભ્યાસનો સાર એ પેશાબમાં આલ્બુમિન અને ક્રિએટિનાઇનના ગુણોત્તરની તુલના છે.
વિશ્લેષણના સામાન્ય અને રોગવિજ્ologicalાનવિષયક સૂચકાંકોનું કોષ્ટક:
| લિંગ | ધોરણ | પેથોલોજી |
|---|---|---|
| પુરુષો | 2.5 મિલિગ્રામ / μmol કરતા ઓછા અથવા બરાબર | > 2.5 મિલિગ્રામ / olમોલ |
| સ્ત્રીઓ | Mg. mg મિલિગ્રામ / μmol કરતા ઓછા અથવા બરાબર | > 3.5 મિલિગ્રામ / olmol |
પેશાબમાં આલ્બ્યુમિનનું સૂચક સામાન્ય રીતે 30 મિલિગ્રામથી વધુ ન હોવું જોઈએ.
કિડની રોગ અને ડાયાબિટીક નેફ્રોપથીના વિભેદક નિદાન માટે, બે પરીક્ષણો કરવામાં આવે છે. પ્રથમ માટે, પેશાબના નમૂનાનો ઉપયોગ કરવામાં આવે છે અને પ્રોટીન સ્તરની તપાસ કરવામાં આવે છે. બીજા માટે, તેઓ લોહી લે છે અને કિડનીના ગ્લોમેર્યુલર ગાળણક્રિયા દર તપાસે છે.
ડાયાબિટીક નેફ્રોપથી એ ડાયાબિટીઝની સૌથી સામાન્ય ગૂંચવણોમાંની એક છે, તેથી વર્ષમાં ઓછામાં ઓછા એક વખત તેનું પરીક્ષણ કરવું મહત્વપૂર્ણ છે. જેટલી વહેલા તે શોધી કા .વામાં આવે છે, તેની સારવાર પછીથી કરવી વધુ સરળ છે.

રોગના કારણો
માઇક્રોઆલ્બ્યુમિન્યુરિયા એ પ્રકાર 1 અથવા પ્રકાર 2 ડાયાબિટીસ મેલીટસની સંભવિત ગૂંચવણ છે, ભલે તે સારી રીતે નિયંત્રિત હોય. ડાયાબિટીસના નિદાનવાળા લગભગ પાંચમાં એક વ્યક્તિ 15 વર્ષની અંદર યુઆઈએ વિકસે છે.
પરંતુ ત્યાં અન્ય જોખમ પરિબળો છે જે માઇક્રોઆલ્બ્યુમિન્યુરિયાનું કારણ બની શકે છે:
- હાયપરટેન્શન
- ડાયાબિટીસ નેફ્રોપથી વિકસિત કરવાના કુટુંબનો બોજો
- ધૂમ્રપાન
 ,
, - વધારે વજન
- રક્તવાહિની તંત્રના રોગો,
- સગર્ભા સ્ત્રીઓમાં અંતમાં ગર્ભાવસ્થા,
- કિડનીના જન્મજાત ખોડખાંપણ,
- પાયલોનેફ્રાટીસ,
- ગ્લોમેર્યુલોનફાઇટિસ,
- એમીલોઇડિસિસ
- આઇજીએ નેફ્રોપથી.
માઇક્રોઆલ્બ્યુમિન્યુરિયાના લક્ષણો
પ્રારંભિક તબક્કે, ત્યાં કોઈ લક્ષણો નથી. પછીના તબક્કે, જ્યારે કિડની તેમના કાર્યોથી નબળું કામ કરે છે, ત્યારે તમે પેશાબમાં બદલાવ નોંધી શકો છો અને એડીમાના દેખાવની નોંધ લઈ શકો છો.
સામાન્ય રીતે, કેટલાક મુખ્ય લક્ષણો નોંધી શકાય છે:
- પેશાબમાં પરિવર્તન: પ્રોટીનના ઉત્સર્જનના પરિણામે ક્રિએટિનાઇન ફીણ બની શકે છે.
- એડીમા સિન્ડ્રોમ - લોહીમાં આલ્બુમિનના સ્તરમાં ઘટાડો પ્રવાહી રીટેન્શન અને સોજોનું કારણ બને છે, જે મુખ્યત્વે હાથ અને પગ પર ધ્યાન આપતા હોય છે. વધુ ગંભીર કેસોમાં, ચહેરાના જંતુઓ અને સોજો દેખાઈ શકે છે.
- બ્લડ પ્રેશરમાં વધારો - લોહીના પ્રવાહમાંથી પ્રવાહીનું નુકસાન છે અને પરિણામે, લોહી ઘટ્ટ થાય છે.
શારીરિક અભિવ્યક્તિઓ
શારીરિક લક્ષણો માઇક્રોઆલ્બ્યુમિન્યુરિયાના કારણ પર આધારિત છે.
આમાં શામેલ છે:
- છાતીના ડાબા ભાગમાં દુખાવો,
- કટિ પ્રદેશમાં પીડા
- સામાન્ય આરોગ્યની વિક્ષેપ
 ,
, - ટિનીટસ
- માથાનો દુખાવો
- સ્નાયુની નબળાઇ
- તરસ
- તમારી આંખો પહેલાં ફ્લાય્સની ફ્લાય્સ,
- શુષ્ક ત્વચા
- વજન ઘટાડો
- નબળી ભૂખ
- એનિમિયા
- પીડાદાયક પેશાબ અને અન્ય.
વિશ્લેષણ કેવી રીતે એકત્રિત કરવું?
વિશ્લેષણ માટે પેશાબ કેવી રીતે પસાર કરવો તે ડ aક્ટરને વારંવાર પૂછાતા પ્રશ્નોમાંનો એક છે.
એકત્રિત પેશાબના નમૂના પર આલ્બ્યુમિન પરીક્ષણ કરી શકાય છે:
- રેન્ડમ સમયે, સામાન્ય રીતે સવારે,
- 24 કલાકની અવધિમાં,
- ચોક્કસ સમયગાળા દરમિયાન, ઉદાહરણ તરીકે, રાત્રે 16.00 વાગ્યે.
 વિશ્લેષણ માટે, પેશાબનો સરેરાશ ભાગ જરૂરી છે. સવારનો નમુનો એલ્બ્યુમિનના સ્તર વિશેની શ્રેષ્ઠ માહિતી આપે છે.
વિશ્લેષણ માટે, પેશાબનો સરેરાશ ભાગ જરૂરી છે. સવારનો નમુનો એલ્બ્યુમિનના સ્તર વિશેની શ્રેષ્ઠ માહિતી આપે છે.
યુઆઈએ પરીક્ષણ એ એક સરળ પેશાબ પરીક્ષણ છે. તેના માટે ખાસ તાલીમ લેવાની જરૂર નથી. તમે હંમેશની જેમ ખાઈ અને પી શકો છો, તમારે તમારી જાતને મર્યાદિત ન કરવી જોઈએ.
સવારના પેશાબ એકત્રિત કરવાની તકનીક:
- તમારા હાથ ધોવા.
- વિશ્લેષણ કન્ટેનરમાંથી idાંકણને દૂર કરો, તેને આંતરિક સપાટી સાથે મૂકો. તમારી આંગળીઓથી તમારા અંદરનો ભાગ ન લગાડો.
- શૌચાલયમાં પેશાબ કરવાનું પ્રારંભ કરો, પછી પરીક્ષણના બરણીમાં ચાલુ રાખો. મધ્યમ પેશાબ લગભગ 60 મિલી એકત્રિત કરો.
- એક કે બે કલાકમાં, વિશ્લેષણ સંશોધન માટે પ્રયોગશાળામાં પહોંચાડવું જોઈએ.
24-કલાકની અવધિમાં પેશાબ એકત્રિત કરવા માટે, સવારના પેશાબનો પ્રથમ ભાગ બચાવશો નહીં. આગામી 24 કલાકમાં, બધા મોટા પેશાબને એક વિશિષ્ટ મોટા કન્ટેનરમાં એકત્રિત કરો જે એક દિવસ માટે રેફ્રિજરેટરમાં સંગ્રહિત હોવો જોઈએ.
- 30 મિલિગ્રામથી ઓછું એક ધોરણ છે.
- 30 થી 300 મિલિગ્રામ સુધી - માઇક્રોઆલ્બ્યુમિન્યુરિયા.
- 300 મિલિગ્રામથી વધુ - મેક્રોઆલ્બ્યુમિન્યુરિયા.
ત્યાં ઘણા અસ્થાયી પરિબળો છે જે પરીક્ષણ પરિણામને અસર કરે છે (તેમને ધ્યાનમાં લેવું જોઈએ):
- હિમેટુરિયા (પેશાબમાં લોહી),
- તાવ
- તાજેતરના ઉત્સાહી કસરત
- નિર્જલીકરણ
- પેશાબની નળીઓનો વિસ્તાર ચેપ.
કેટલીક દવાઓ પેશાબના આલ્બુમિનના સ્તરને પણ અસર કરી શકે છે:
- એમિનોગ્લાયકોસાઇડ્સ, સેફાલોસ્પોરીન્સ, પેનિસિલિન્સ,
- એન્ટિફંગલ દવાઓ (એમ્ફોટોરિસિન બી, ગ્રીસોફુલવિન),
- પેનિસ્લેમાઇન
- ફેનાઝોપીરીડિન
- સેલિસીલેટ્સ,
- ટોલબ્યુટામાઇડ.
પેશાબ વિશ્લેષણના સૂચકાંકો, તેમના દરો અને ફેરફારોનાં કારણો વિશે ડ Dr..માલિશેવા તરફથી વિડિઓ:
પેથોલોજી સારવાર
 માઇક્રોઆલ્બ્યુમિન્યુરિયા એ સંકેત છે કે તમને ગંભીર અને સંભવિત જીવન માટે જોખમી પરિસ્થિતિઓ, જેમ કે ક્રોનિક કિડની રોગ અને કોરોનરી હ્રદય રોગ જેવા જોખમોનું જોખમ છે. તેથી જ પ્રારંભિક તબક્કે આ રોગવિજ્ .ાનનું નિદાન કરવું તે ખૂબ મહત્વનું છે.
માઇક્રોઆલ્બ્યુમિન્યુરિયા એ સંકેત છે કે તમને ગંભીર અને સંભવિત જીવન માટે જોખમી પરિસ્થિતિઓ, જેમ કે ક્રોનિક કિડની રોગ અને કોરોનરી હ્રદય રોગ જેવા જોખમોનું જોખમ છે. તેથી જ પ્રારંભિક તબક્કે આ રોગવિજ્ .ાનનું નિદાન કરવું તે ખૂબ મહત્વનું છે.
માઇક્રોઆલ્બ્યુમિન્યુરિયાને કેટલીકવાર "પ્રારંભિક નેફ્રોપથી" કહેવામાં આવે છે, કારણ કે તે નેફ્રોટિક સિન્ડ્રોમની શરૂઆત હોઈ શકે છે.
ડાયાબિટીસ મેલીટસ યુઆઈએ સાથે સંયોજનમાં, તમારી સ્થિતિની દેખરેખ રાખવા વર્ષમાં એકવાર પરીક્ષણો લેવી જરૂરી છે.
દવાનો અને જીવનશૈલીમાં પરિવર્તન કિડનીના વધુ નુકસાનને રોકવામાં મદદ કરી શકે છે. તે રક્તવાહિની તંત્રના રોગોનું જોખમ ઘટાડવામાં પણ સક્ષમ છે.
જીવનશૈલીમાં પરિવર્તન માટેની ભલામણો:
- નિયમિતપણે કસરત કરો (મધ્યમ તીવ્રતાના અઠવાડિયામાં 150 મિનિટ),
- ખોરાક વળગી
- ધૂમ્રપાન છોડો (ઇલેક્ટ્રોનિક સિગારેટ સહિત)
- આલ્કોહોલ પર પાછા કાપી
- લોહીમાં ખાંડના સ્તરને નિયંત્રિત કરો અને જો તે નોંધપાત્ર રીતે ઉન્નત થાય છે, તો તરત જ ડ doctorક્ટરની સલાહ લો.
 હાઈ બ્લડ પ્રેશર સાથે, હાયપરટેન્શન માટેની દવાઓના વિવિધ જૂથો સૂચવવામાં આવે છે, મોટેભાગે તે એન્જીયોટેન્સિન-કન્વર્ટીંગ એન્ઝાઇમ (એસીઈ) અવરોધકો અને એન્જીયોટેન્સિન II રીસેપ્ટર બ્લocકર (એઆરબી) હોય છે. તેમનો હેતુ મહત્વપૂર્ણ છે, કારણ કે હાઈ બ્લડ પ્રેશર કિડની રોગના વિકાસને વેગ આપે છે.
હાઈ બ્લડ પ્રેશર સાથે, હાયપરટેન્શન માટેની દવાઓના વિવિધ જૂથો સૂચવવામાં આવે છે, મોટેભાગે તે એન્જીયોટેન્સિન-કન્વર્ટીંગ એન્ઝાઇમ (એસીઈ) અવરોધકો અને એન્જીયોટેન્સિન II રીસેપ્ટર બ્લocકર (એઆરબી) હોય છે. તેમનો હેતુ મહત્વપૂર્ણ છે, કારણ કે હાઈ બ્લડ પ્રેશર કિડની રોગના વિકાસને વેગ આપે છે.
માઇક્રોઆલ્બ્યુમિન્યુરિયાની હાજરી એ રક્તવાહિની તંત્રને નુકસાનની નિશાની હોઇ શકે છે, તેથી ઉપસ્થિત ચિકિત્સક સ્ટેટિન્સ (રોસુવાસ્ટેટિન, એટરોવાસ્ટેટિન) લખી શકે છે. આ દવાઓ કોલેસ્ટ્રોલ ઘટાડે છે, જેનાથી હાર્ટ એટેક અથવા સ્ટ્રોકની સંભાવના ઓછી થાય છે.
એડીમાની હાજરીમાં, મૂત્રવર્ધક પદાર્થ, ઉદાહરણ તરીકે, વેરોશપીરોન સૂચવી શકાય છે.
ક્રોનિક કિડની રોગના વિકાસ સાથે ગંભીર પરિસ્થિતિઓમાં, હિમોડાયલિસિસ અથવા કિડની પ્રત્યારોપણની જરૂર પડશે. કોઈ પણ સંજોગોમાં, અંતર્ગત રોગની સારવાર કરવી જરૂરી છે જે પ્રોટીન્યુરિયાનું કારણ બને છે.
તંદુરસ્ત આહાર માઇક્રોઆલ્બ્યુમિન્યુરિયા અને કિડની સમસ્યાઓની પ્રગતિને ધીમું કરવામાં મદદ કરશે, ખાસ કરીને જો તે બ્લડ પ્રેશર, કોલેસ્ટરોલને પણ ઘટાડે છે અને મેદસ્વીતાને અટકાવે છે.
ખાસ કરીને, તેનું પ્રમાણ ઘટાડવું મહત્વપૂર્ણ છે:
- સંતૃપ્ત ચરબી
- મીઠું
- પ્રોટીન, સોડિયમ, પોટેશિયમ અને ફોસ્ફરસ વધારે ખોરાક.
તમે એન્ડોક્રિનોલોજિસ્ટ અથવા ન્યુટ્રિશનિસ્ટ પાસેથી પોષણ વિશે વધુ વિગતવાર સલાહ મેળવી શકો છો. તમારી સારવાર એક સંકલિત અભિગમ છે અને માત્ર દવાઓ પર આધાર રાખવો ખૂબ જ મહત્વપૂર્ણ છે.
નેફ્રોપેથીની પ્રગતિના તબક્કાઓનું વર્ગીકરણ
જો માઇક્રોઆલ્બ્યુમિન્યુરિયા અથવા પ્રોટીન્યુરિયા વારંવાર જોવા મળે છે, તો તમારે આ સ્થિતિનું રોગવિજ્ .ાનવિષયક કારણ શોધવાની જરૂર છે.
નેફ્રોપથીની શરૂઆત ઘણીવાર ક્રમિક હોવાને કારણે, ક્લિનિકલ લાક્ષણિકતાઓ વિના, આવા એસિમ્પ્ટોમેટિક સ્ટેજનું ભાગ્યે જ નિદાન થાય છે. પ્રયોગશાળાના પરિમાણોમાં ફક્ત નાના ફેરફારો છે, અને દર્દીમાં કોઈ વ્યક્તિલક્ષી ફરિયાદો નથી.
પેશાબમાં થોડું એલિવેટેડ આલ્બ્યુમિન ઓળખવું શક્ય છે. તેથી, પ્રારંભિક તબક્કે નેફ્રોપથીના નિદાન માટે આ પ્રકારની પ્રયોગશાળા પરીક્ષણો અત્યંત મહત્વપૂર્ણ છે.
બાળકને ડાયાબિટીઝ થઈ શકે છે
દુર્ભાગ્યે, ડાયાબિટીઝ પણ બાળકોમાં જોવા મળે છે. મોટેભાગે આવું કોઈ રોગને શોધવા માટે પેશાબ અથવા લોહીની તપાસ દરમિયાન અકસ્માત દ્વારા થાય છે.
પ્રકાર 1 રોગ જન્મજાત છે, પરંતુ તેને બાળપણ અથવા કિશોરાવસ્થામાં થવાનું જોખમ છે.
ઇન્સ્યુલિન આધારિત ડાયાબિટીસ (પ્રકાર 2) ફક્ત પુખ્ત વયના લોકોમાં જ નહીં, પણ બાળકોમાં પણ વિકાસ કરી શકે છે. જો સુગરની સાંદ્રતા ડાયાબિટીઝને નિર્ધારિત કરે તેવા નિર્ણાયક સ્તરે નથી, તો તમે રોગના આગળના વિકાસને અસર કરી શકો છો. આ કિસ્સામાં, ડ sugarક્ટર દ્વારા પસંદ કરેલ વિશેષ આહાર દ્વારા ખાંડનું સ્તર સ્થિર થાય છે.
લેબોરેટરી નિદાન: યુઆઈએ ખાતે પેશાબ
- તીવ્ર શારીરિક પ્રવૃત્તિ
- ઉચ્ચ પ્રોટીન ખોરાક
- રેસ
- લિંગ
- નિવાસ સ્થાન
- શરીરમાં અન્ય રોગવિજ્ .ાનવિષયક પ્રક્રિયાઓની હાજરી.
આ સંજોગોને લીધે, પ્રથમ જૈવિક પ્રવાહી પરીક્ષણ પછી 100% વિશ્લેષણ પરિણામ પ્રાપ્ત કરવું હંમેશાં શક્ય નથી. તેના આધારે, ડોકટરો 3 મહિનાથી વધુ શ્રેણીના અભ્યાસની ભલામણ કરે છે. કાર્યવાહીની કુલ સંખ્યા 6 ગણો સુધી પહોંચી શકે છે.
એમએયુમાં પેશાબ વિશ્લેષણ શક્ય તેટલું વિશ્વસનીય બનવા માટે, તેને લેતા પહેલા, તમારે બધા સંભવિત પરિબળોને બાકાત રાખવાની જરૂર છે જે પ્રયોગશાળાના પરિક્ષણને વિકૃત કરી શકે છે.
- નિષ્ણાતનો અભિપ્રાય: આજે તે કિડનીના રોગોની સારવારમાં એક સૌથી અસરકારક માધ્યમ છે. હું લાંબા સમયથી મારી પ્રેક્ટિસમાં જર્મન ટીપાંનો ઉપયોગ કરું છું ...
- ઘરે તમારી કિડની સાફ કરવાની અસરકારક રીત
આંકડા મુજબ, આ તબીબી પરીક્ષણમાં પાસ થયેલા તમામ દર્દીઓમાંથી 10-15% દ્વારા સકારાત્મક પરિણામ પ્રાપ્ત થાય છે.
જોખમમાં લોકો છે:
- વધારે વજન
- ઇન્સ્યુલિન પ્રતિરોધક
- ખરાબ ટેવો
- હૃદયના ડાબા ક્ષેપકની નિષ્ક્રિયતા સાથે,
- વૃદ્ધ લોકો.

સ્ત્રીઓથી વિપરીત, પુરુષો આ રોગવિજ્ .ાન માટે વધુ સંવેદનશીલ હોય છે.
ત્યાં ઘણા લક્ષણો અથવા રોગો છે જેના આધારે ડ doctorક્ટર યુઆઈએને પેશાબ કરવાની ભલામણ કરી શકે છે. જો આવા અધ્યયનની જરૂર હોય, તો તમારે સૂચિત નિદાનને નકારવું જોઈએ નહીં.
વિશ્લેષણ માટેના સંકેતોમાં આ શામેલ હોઈ શકે છે:
- પ્રકાર 2 ડાયાબિટીસનું પ્રારંભિક નિદાન,
- પ્રકાર 1 ડાયાબિટીસ, જે 5 વર્ષથી વધુ સમયથી ચાલે છે,
- બાળકમાં ડાયાબિટીઝની હાજરી,
- એડીમા સાથે હૃદયની નિષ્ફળતા,
- લ્યુપસ એરિથેટોસસ,
- કિડની પેથોલોજી
- એમીલોઇડિસિસ.
રેનલ ડિસફંક્શન ઉપરાંત, પેશાબમાં આ પ્રોટીનની વધેલી સામગ્રી શરીરમાં અન્ય પેથોલોજીકલ પ્રક્રિયાઓને સૂચવી શકે છે. તેથી, જો પરીક્ષણોના સંપૂર્ણ જૂથ માટે યુઆઈએ સૂચક ધોરણ કરતાં વધી જાય, તો પછી અન્ય સિસ્ટમ્સ અને અવયવોની વધારાની પરીક્ષા, ઉદાહરણ તરીકે, હાયપરટેન્શન અથવા ભારે ધાતુના ઝેર સાથે, જરૂરી હોઈ શકે છે.
વિશ્લેષણ શું કહેશે
સચોટ નિદાન કરવાનું મુખ્ય લક્ષ્ય છે. જો તમને ડાયાબિટીઝની શંકા હોય, તો તમારે કોઈ ચિકિત્સક અથવા એન્ડોક્રિનોલોજિસ્ટનો સંપર્ક કરવો જોઈએ - નિષ્ણાત અને જરૂરી ઇન્સ્ટ્રુમેન્ટલ અથવા લેબોરેટરી પરીક્ષણો સૂચવો. ડાયગ્નોસ્ટિક ક્રિયાઓની સૂચિમાં નીચેનાનો સમાવેશ પણ છે:
- ઇન્સ્યુલિનનો યોગ્ય ડોઝ,
- આહાર અને પાલન સહિત, સૂચવેલ સારવારની ગતિશીલતાનું નિરીક્ષણ કરવું,
- વળતર અને ડાયાબિટીસના વિઘટનના તબક્કે પરિવર્તનનો નિર્ણય,
- ખાંડના સ્તરોનું સ્વ-નિરીક્ષણ,
- કિડની અને સ્વાદુપિંડની કાર્યકારી સ્થિતિનું નિરીક્ષણ કરવું,
- સગર્ભાવસ્થા દરમિયાન ગર્ભાવસ્થાના ડાયાબિટીસની સારવાર નિરીક્ષણ,
- હાલની ગૂંચવણો અને દર્દીના બગાડની ડિગ્રીની ઓળખ.
ડાયાબિટીઝ નક્કી કરવા માટેની મુખ્ય પરીક્ષણોમાં દર્દીઓમાં લોહી અને પેશાબની પહોંચ શામેલ છે. આ માનવ શરીરના મુખ્ય જૈવિક પ્રવાહી છે, જેમાં ડાયાબિટીઝ મેલીટસમાં વિવિધ ફેરફારો જોવા મળે છે - તેમને ઓળખવા માટે પરીક્ષણો કરવામાં આવે છે. ગ્લુકોઝનું સ્તર નક્કી કરવા માટે લોહી લેવામાં આવે છે. નીચે આપેલા વિશ્લેષણ આમાં મદદ કરે છે:
- સામાન્ય
- બાયોકેમિકલ
- ગ્લાયકેટેડ હિમોગ્લોબિન પરીક્ષણ,
- સી પેપ્ટાઇડ પરીક્ષણ
- સીરમ ફેરીટિન પર સંશોધન,
- ગ્લુકોઝ સહિષ્ણુતા પરીક્ષણ.
રક્ત પરીક્ષણો ઉપરાંત, પેશાબ પરીક્ષણો પણ દર્દી માટે સૂચવવામાં આવે છે. તેની સાથે, શરીરમાંથી બધા ઝેરી સંયોજનો, સેલ્યુલર તત્વો, ક્ષાર અને જટિલ કાર્બનિક બંધારણો દૂર થાય છે. પેશાબ સૂચકાંકોના અભ્યાસ દ્વારા, આંતરિક અવયવોની સ્થિતિમાં પરિવર્તનને ઓળખવું શક્ય છે. શંકાસ્પદ ડાયાબિટીસના મુખ્ય પેશાબ પરિક્ષણો છે:
- સામાન્ય તબીબી
- દૈનિક ભથ્થું
- કીટોન સંસ્થાઓની હાજરીનો નિર્ણય,
- માઇક્રોઆલ્બ્યુમિન નિશ્ચય.
ડાયાબિટીઝની તપાસ માટે વિશિષ્ટ પરીક્ષણો છે - તે લોહી અને પેશાબ ઉપરાંત પસાર થાય છે. આવા અભ્યાસ હાથ ધરવામાં આવે છે જ્યારે ડ doctorક્ટરને નિદાન વિશે શંકા હોય અથવા રોગનો વધુ વિગતવાર અભ્યાસ કરવો હોય તો. આમાં નીચેનાનો સમાવેશ થાય છે:
- બીટા કોષો માટે એન્ટિબોડીઝની હાજરી માટે. સામાન્ય રીતે, તેઓ દર્દીના લોહીમાં હાજર ન હોવા જોઈએ. જો બીટા કોષોના એન્ટિબોડીઝ શોધી કા .વામાં આવે છે, તો ડાયાબિટીઝ અથવા તેના માટેના પૂર્વવૃત્તિની પુષ્ટિ થાય છે.
- એન્ટિબોડીઝ માટે ઇન્સ્યુલિન. તે સ્વચાલિત સંસ્થાઓ છે જે શરીર તેના પોતાના ગ્લુકોઝ સામે અને ઇન્સ્યુલિન આધારિત ડાયાબિટીસના વિશિષ્ટ માર્કર્સ સામે પેદા કરે છે.
- ઇન્સ્યુલિનની સાંદ્રતા પર. તંદુરસ્ત વ્યક્તિ માટે, ધોરણ એ 15-180 એમએમઓએલ / એલનું ગ્લુકોઝ સ્તર છે. નીચલી મર્યાદા કરતા ઓછા મૂલ્યો, પ્રકાર 1 ડાયાબિટીસ, ઉપલા ઉપરના પ્રકાર 2 ડાયાબિટીઝની ઉપર સૂચવે છે.
- જીએડી (ગ્લુટામેટ ડેકારબોક્સિલેઝ) માટે એન્ટિબોડીઝના નિર્ધારણ પર. આ એક એન્ઝાઇમ છે જે નર્વસ સિસ્ટમનો અવરોધક મધ્યસ્થી છે. તે સ્વાદુપિંડના તેના કોષો અને બીટા કોષોમાં હાજર છે. પ્રકાર 1 ડાયાબિટીસ માટેની પરીક્ષણો જીએડી માટે એન્ટિબોડીઝના નિર્ધારણ સૂચવે છે, કારણ કે તેઓ આ રોગના મોટાભાગના દર્દીઓમાં જોવા મળે છે. તેમની હાજરી સ્વાદુપિંડના બીટા કોષોના વિનાશની પ્રક્રિયાને પ્રતિબિંબિત કરે છે. એન્ટિ-જીએડી એ ચોક્કસ માર્કર્સ છે જે પ્રકાર 1 ડાયાબિટીઝના સ્વયંપ્રતિરક્ષાના મૂળની પુષ્ટિ કરે છે.
રક્ત પરીક્ષણો
શરૂઆતમાં, ડાયાબિટીસ માટે સામાન્ય રક્ત પરીક્ષણ કરવામાં આવે છે, જેના માટે તે આંગળીથી લેવામાં આવે છે. અભ્યાસ આ જૈવિક પ્રવાહીના ગુણવત્તા સૂચકાંકોના સ્તર અને ગ્લુકોઝની માત્રાને પ્રતિબિંબિત કરે છે.

આગળ, કિડની, પિત્તાશય, યકૃત અને સ્વાદુપિંડના પેથોલોજીઓને ઓળખવા માટે રક્ત બાયોકેમિસ્ટ્રી હાથ ધરવામાં આવે છે. વધુમાં, લિપિડ, પ્રોટીન અને કાર્બોહાઇડ્રેટ મેટાબોલિક પ્રક્રિયાઓની તપાસ કરવામાં આવે છે.
સામાન્ય અને બાયોકેમિકલ અધ્યયન ઉપરાંત, લોહી કેટલાક અન્ય પરીક્ષણો માટે લેવામાં આવે છે. મોટેભાગે તેઓ સવારે અને ખાલી પેટ પર સોંપવામાં આવે છે, કારણ કે તેથી નિદાનની ચોકસાઈ વધારે હશે.
માઇક્રોઆલ્બ્યુમિન્યુરિયા એ ગંભીર અસામાન્યતા છે જે પ્રગતિના પછીના તબક્કામાં મનુષ્ય માટે જીવલેણ જોખમ છે. આવા ઉલ્લંઘનને ફક્ત આલ્બ્યુમિન માટે પેશાબની પ્રયોગશાળા પરીક્ષણ દ્વારા નક્કી કરી શકાય છે. આ પદાર્થ માનવ લોહીમાં હાજર છે, તેથી જૈવિક પ્રવાહીમાં તેનો દેખાવ સારી રીતે પ્રગટ થતો નથી.
માઇક્રોઆલ્બ્યુમિન્યુરિયા શું છે, દર્દીના સ્વાસ્થ્ય માટે તે કેવી રીતે જોખમી હોઈ શકે છે, અને તેમાં આલ્બ્યુમિનની હાજરી પર સંશોધન માટે પેશાબ કેવી રીતે એકત્રિત કરવો? ચાલો તે ક્રમમાં બહાર આકૃતિ.
આ પ્રક્રિયા નીચેના કેસોમાં યોગ્ય છે:
- જો ડાયાબિટીઝ સૂચવતું લક્ષણ હોય તો
- જો જરૂરી હોય તો, રોગના માર્ગને નિયંત્રિત કરો,
- સારવાર સંકુલની અસરકારકતા નક્કી કરવા માટે,
- કિડની કાર્યનું મૂલ્યાંકન કરવા માટે.
સૂચિત અભ્યાસના બે દિવસ પહેલાં, મૂત્રવર્ધક પદાર્થની અસર સાથે દવાઓનો ઉપયોગ બાકાત રાખવો જરૂરી છે. મૂત્રવર્ધક પદાર્થને દૂર કરવા માટે ઉપસ્થિત ચિકિત્સક સાથે સંમત થવાની ભલામણ કરવામાં આવે છે. વિશ્લેષણના એક દિવસ પહેલા આલ્કોહોલ પીવો બાકાત રાખવો જોઈએ. વિશ્લેષણ પસાર કરવાના અડધા કલાક પહેલાં, શારીરિક પ્રવૃત્તિને દૂર કરીને, મનની શાંતિ પસાર કરવી જરૂરી છે.
ગ્લુકોઝના વિશ્લેષણમાં પેશાબના એક જ ભાગની ડિલિવરી શામેલ છે. તમે ખાસ નિકાલજોગ પરીક્ષણ સ્ટ્રીપ્સનો ઉપયોગ કરીને સ્વતંત્ર રીતે અભ્યાસ કરી શકો છો.
તેમની સહાયથી, તમે નક્કી કરી શકો છો કે પેશાબ કેવી રીતે બદલાય છે. સૂચક પટ્ટાઓ ચયાપચયમાં ખામીની હાજરી ઓળખવામાં તેમજ કિડનીની હાલની પેથોલોજી વિશે શીખવામાં મદદ કરે છે.
આવા વિશ્લેષણમાં 5 મિનિટથી વધુ સમય લાગતો નથી અને ખાસ કુશળતાની જરૂર હોતી નથી. પરિણામ દૃષ્ટિની નક્કી થાય છે.

પેકેજિંગ પર મુદ્રિત સ્કેલ સાથે સ્ટ્રીપના સૂચક ભાગના રંગની તુલના કરવા તે પૂરતું છે.
અભ્યાસ તમને પેશાબમાં ખાંડની હાજરી નક્કી કરવાની મંજૂરી આપે છે. તેની હાજરી શરીરના હાઈપરગ્લાયકેમિઆ (લોહીમાં ગ્લુકોઝની ઉચ્ચ સાંદ્રતા) - ડાયાબિટીસનું લક્ષણ સૂચવે છે.
તંદુરસ્ત વ્યક્તિના પેશાબમાં, ગ્લુકોઝની સામગ્રી નોંધપાત્ર નથી અને તે લગભગ 0.06 - 0.083 એમએમઓએલ / એલ છે. સૂચક પટ્ટીનો ઉપયોગ કરીને સ્વતંત્ર વિશ્લેષણ હાથ ધરવું, ધ્યાનમાં રાખવું આવશ્યક છે કે ખાંડની માત્રા ઓછામાં ઓછી 0.1 એમએમઓએલ / એલ હોય તો સ્ટેનિંગ થાય છે.
સ્ટેનિંગનો અભાવ સૂચવે છે કે પેશાબમાં ગ્લુકોઝની સાંદ્રતા નહિવત્ છે.
રેનલ ડાયાબિટીસ એ એક રોગ છે જે કિડનીના નળીઓ દ્વારા ગ્લુકોઝના પરિવહનમાં અસંતુલન દ્વારા વર્ગીકૃત થયેલ છે. યુરિનાલિસિસ ગ્લાયકોસુરિયાની હાજરી દર્શાવે છે, જે રોગના કોર્સ સાથે સંકળાયેલ મુખ્ય લક્ષણ છે.
ડાયાબિટીક નેફ્રોપથી સારવાર
તેથી અમે આ લેખમાં ખૂબ જ મહત્વપૂર્ણ બન્યા. જ્યારે નેફ્રોપેથી હોય ત્યારે શું કરવું. સૌ પ્રથમ, ગ્લુકોઝનું સ્તર સામાન્ય કરો, કારણ કે જો આ કરવામાં નહીં આવે, તો પછી સારવારનો વ્યય થશે. બીજી વસ્તુ એ છે કે બ્લડ પ્રેશરને નિયંત્રણમાં રાખવું, અને જો તે સામાન્ય છે, તો સમયાંતરે તેનું નિરીક્ષણ કરો. લક્ષ્ય દબાણ એ 130/80 મીમી એચ.જી.થી વધુ ન હોવું જોઈએ. કલા.
રોગના કોઈપણ તબક્કે ડી.એન. ની રોકથામ અને સારવારના આ બે પોસ્ટ્યુલેટ્સની ભલામણ કરવામાં આવે છે. આગળ, સ્ટેજ પર આધાર રાખીને, ભલામણોમાં નવા ફકરા ઉમેરવામાં આવશે.
તેથી, સતત માઇક્રોટીન્યુરિયા સાથે, એસીઇ અવરોધકો (એન્લાપ્રિલ, પેરીન્ડોપ્રિલ અને અન્ય "બાયચ") નો લાંબા ગાળાના ઉપયોગની ભલામણ કરવામાં આવે છે. એસીઇ અવરોધકો એન્ટિહિપરટેન્સિવ દવાઓ છે, પરંતુ નાના ડોઝમાં તેમની પાસે દબાણ ઘટાડવાની અસર નથી, પરંતુ તેમની પાસે હજી પણ ઉચ્ચારણ એન્જીયોપ્રોટેક્ટીવ અસર છે.
આ જૂથની દવાઓ કિડનીના વાહિનીઓ સહિત રક્ત વાહિનીઓની આંતરિક દિવાલ પર હકારાત્મક અસર કરે છે, અને આને કારણે, વાહિનીની દિવાલમાં પેથોલોજીકલ પ્રક્રિયાઓનો વિપરીત વિકાસ થાય છે.
ડાયાબિટીક નેફ્રોપથી માટે ભલામણ કરવામાં આવેલી બીજી દવા સુલોડેક્સાઇડ (વેસેલ ડુ એફ) છે. કિડનીના માઇક્રોવાસ્ક્યુલેચર પર પણ સકારાત્મક અસર પડે છે. આ તબક્કે, આ દવાઓ પર્યાપ્ત છે અને આહાર પર કોઈ પ્રતિબંધ નથી.
પ્રોટીન્યુરિયાના તબક્કે, અગાઉની ભલામણો ઉપરાંત, પ્રોટીન લેવાની મર્યાદા અને હાઈ બ્લડ લિપિડ્સમાં સુધારણા ઉમેરવામાં આવે છે.
ક્રોનિક રેનલ નિષ્ફળતાના તબક્કે, ફોસ્ફરસ-કેલ્શિયમ ચયાપચયની સુધારણા હાથ ધરવામાં આવે છે, કારણ કે ઓસ્ટીયોપોરોસિસના વિકાસ સાથે કેલ્શિયમનું નુકસાન છે, તેમજ આયર્નની તૈયારીઓ સાથે એનિમિયામાં સુધારણા છે. ટર્મિનલ તબક્કામાં, આવા દર્દીઓ હેમોડાયલિસિસ અથવા કિડની પ્રત્યારોપણ કરે છે.
મારા માટે તે બધુ જ છે. તમારી અને તમારા કિડનીની સંભાળ રાખો. બ્લોગ અપડેટ્સ પર સબ્સ્ક્રાઇબ કરો અને જાણ કરો.

 જો જરૂરી હોય તો, રોગનો માર્ગ અને દર્દીની સ્થિતિને નિયંત્રિત કરો,
જો જરૂરી હોય તો, રોગનો માર્ગ અને દર્દીની સ્થિતિને નિયંત્રિત કરો, વાઈ
વાઈ નિયુક્ત સમયના 2-3 દિવસ પહેલાં આહાર ખોરાકમાંથી બાકાત રાખવો જોઈએ જે રંગ પરિવર્તનને અસર કરી શકે છે - બીટ, બ્લૂબેરી, ગાજર, ચેરી, કરન્ટસ.
નિયુક્ત સમયના 2-3 દિવસ પહેલાં આહાર ખોરાકમાંથી બાકાત રાખવો જોઈએ જે રંગ પરિવર્તનને અસર કરી શકે છે - બીટ, બ્લૂબેરી, ગાજર, ચેરી, કરન્ટસ. ,
, ,
,