ડાયાબિટીસનું નિદાન કેવી રીતે કરવું - ડાયગ્નોસ્ટિક પદ્ધતિઓ
આજે, વિશ્વની 7% વસ્તી આ પ્રકારની ડાયાબિટીઝથી પીડિત છે. ડાયાબિટીસના દર્દીઓની સંખ્યામાં અગ્રણીઓ ભારત, ચીન અને યુનાઇટેડ સ્ટેટ્સ જ રહે છે. તેમ છતાં, રશિયા આ દેશો પછી ચોથા સ્થાને (9.6 મિલિયન) લઈ વધુ આગળ નથી ગયું.
એક કપટી રોગ હોવાના કારણે, પ્રારંભિક તબક્કે ડાયાબિટીસ લગભગ અસ્પષ્ટરૂપે પસાર થઈ શકે છે. પેથોલોજીની પ્રગતિ સાથે, પ્રથમ સંકેતો દેખાવાનું શરૂ થાય છે. જો કે, ડ doctorક્ટર તરફ વળવું તે સમયસર ન હોઈ શકે, કારણ કે ડાયાબિટીસ પહેલાથી જ ઘણા અવયવોને અસર કરી ચુકી છે અને તે મુશ્કેલીઓનું કારણ છે.
આવા પરિણામને ટાળવા માટે, તમારે તમારા શરીરના સંકેતોને કાળજીપૂર્વક મોનિટર કરવાની જરૂર છે. સંકેતો શું છે અને ડાયાબિટીસનું નિદાન કેવી રીતે થાય છે - ઘણા લોકોની ચિંતાનો વિષય.
ડાયાબિટીઝ એટલે શું?
આ રોગ ઝડપથી ઝડપથી ફેલાતો હોવાથી, અને ઘણા દર્દીઓ ગૂંચવણોથી મરી જાય છે, તેથી તેને 21 મી સદીનો "પ્લેગ" કહેવામાં આવે છે. ડાયાબિટીઝ મેલીટસ (ડીએમ) અથવા "મીઠી માંદગી", જેમ કે તેઓ કહે છે, એક સ્વયંપ્રતિરક્ષા રોગવિજ્ .ાન છે. હાલમાં, ત્યાં રોગના વિવિધ પ્રકારો છે, જેમ કે પ્રકાર 1 અને પ્રકાર 2, તેમજ સગર્ભાવસ્થા ડાયાબિટીઝ. તે બધામાં એક વસ્તુ સામાન્ય છે - ઉચ્ચ ગ્લુકોઝ અથવા હાઇપરગ્લાયકેમિઆ.
પ્રકાર 1 ડાયાબિટીસ એ એક પેથોલોજી છે જેમાં ઇન્સ્યુલિનનું ઉત્પાદન બંધ થાય છે. રોગપ્રતિકારક શક્તિના અવ્યવસ્થાના પરિણામે, તે આઇલેટ ઉપકરણના બીટા કોષોને પ્રતિકૂળ અસર કરવાનું શરૂ કરે છે, જે સુગર-લોઅરિંગ હોર્મોનના ઉત્પાદન માટે જવાબદાર છે. પરિણામે, ગ્લુકોઝ પેરિફેરલ કોષોમાં પ્રવેશતું નથી અને ધીમે ધીમે લોહીમાં એકઠું થવાનું શરૂ કરે છે. મોટેભાગે, આ રોગ નાની ઉંમરે વિકસે છે, તેથી તેને કિશોર કહેવામાં આવે છે. રોગની સારવારમાં એક મહત્વપૂર્ણ ઘટક એ ઇન્સ્યુલિન ઉપચાર છે.
પ્રકાર 2 ડાયાબિટીસ મેલીટસ એવી સ્થિતિ છે જ્યાં ઇન્સ્યુલિનનું ઉત્પાદન બંધ થતું નથી, પરંતુ હોર્મોન બદલાતા લક્ષ્ય કોષોની સંવેદનશીલતામાં ફેરફાર થાય છે. ટી 2 ડીએમના વિકાસના મુખ્ય કારણોને જાડાપણું અને આનુવંશિકતા માનવામાં આવે છે. જો આનુવંશિક વલણ વિશે કંઇ કરી શકાતું નથી, તો પછી વધારાના પાઉન્ડ લડવું આવશ્યક છે. આ રોગ 40-45 વર્ષ જૂની પુખ્ત પે generationીને અસર કરે છે. પેથોલોજીના વિકાસના પ્રારંભિક તબક્કે, તમે હાયપોગ્લાયકેમિક દવાઓ વિના કરી શકો છો, આહારનું નિરીક્ષણ કરી શારીરિક વ્યાયામ કરી શકો છો. પરંતુ સમય જતાં, સ્વાદુપિંડનો અવક્ષય થાય છે, અને ઇન્સ્યુલિનનું ઉત્પાદન ઓછું થાય છે, જેને દવાઓનો ઉપયોગ કરવાની જરૂર છે.
સગર્ભાવસ્થા દરમિયાન સ્ત્રીઓમાં સગર્ભાવસ્થા ડાયાબિટીસ થાય છે. સગર્ભાવસ્થા દરમિયાન ગ્લુકોઝમાં વધારો થવાનું કારણ પ્લેસેન્ટા છે. તે હોર્મોન્સ ઉત્પન્ન કરે છે જે ઇન્સ્યુલિનનો પ્રતિકાર કરે છે. પરિણામે, લોહીમાં શર્કરામાં પર્યાપ્ત ઘટાડો થતો નથી. આ પેથોલોજી લગભગ હંમેશા બાળજન્મ પછી પસાર થાય છે. જો કે, અયોગ્ય સારવાર સાથે, તે ટાઇપ 2 ડાયાબિટીસમાં ફેરવી શકે છે.
ડાયાબિટીઝ મેલિટસમાં કાયમી હાયપરગ્લાયસીમ, કોશિકાઓમાં લિપિડ્સના ભંગાણમાં વધારો, રક્તમાં ઇલેક્ટ્રોલાઇટ્સની રચનામાં ફેરફાર, ડિહાઇડ્રેશન, લોહીના એસિડ-બેઝ સંતુલનમાં ઘટાડો, કેટોન શરીર સાથે નશો, પેશાબ સાથે ગ્લુકોઝનું પ્રકાશન અને રક્ત વાહિનીઓની દિવાલોમાં પ્રોટીનને નુકસાન તરફ દોરી જાય છે.
કાર્બોહાઇડ્રેટ ચયાપચયના લાંબા સમય સુધી ઉલ્લંઘન સાથે, પેથોજેનિક પ્રક્રિયાઓ વ્યક્તિના ઘણા અવયવોમાં થાય છે, ઉદાહરણ તરીકે, કિડની, યકૃત, હૃદય, આંખની કીકી અને વધુ.
મારે ક્યારે ડ doctorક્ટરને મળવાની જરૂર છે?
 ડાયાબિટીસનું ક્લિનિકલ ચિત્ર એકદમ વ્યાપક છે. જ્યારે કોઈ વ્યક્તિ કેટલાક લક્ષણોથી પરેશાન થાય છે જે "મીઠી બીમારી" નો પુરોગામી હોઈ શકે છે, ત્યારે તેની ઓળખ તાત્કાલિક હોવી જોઈએ.
ડાયાબિટીસનું ક્લિનિકલ ચિત્ર એકદમ વ્યાપક છે. જ્યારે કોઈ વ્યક્તિ કેટલાક લક્ષણોથી પરેશાન થાય છે જે "મીઠી બીમારી" નો પુરોગામી હોઈ શકે છે, ત્યારે તેની ઓળખ તાત્કાલિક હોવી જોઈએ.
તેથી, પ્રકાર 1 અથવા પ્રકાર 2 ડાયાબિટીઝને કેવી રીતે ઓળખવું? રોગના મુખ્ય સંકેતો એ છે કે વારંવાર પેશાબ કરવો અને અજોડ તરસ. કિડની પરના તાણને લીધે આવી પ્રક્રિયાઓ થાય છે. આ અંગનો આભાર, શરીર તમામ ઝેર અને હાનિકારક પદાર્થોથી છુટકારો મેળવે છે.
વધુ પડતી ખાંડ દૂર કરવા માટે, કિડનીને ખૂબ પ્રવાહીની જરૂર હોય છે, તેથી તે તેને પેશીઓમાંથી લેવાનું શરૂ કરે છે. અને જે વ્યક્તિને હજી સુધી તેના રોગ વિશે ખબર નથી હોતી તે ગ્લાયકેમિક સ્તરનું highંચું સ્તર ધરાવે છે, તેથી ગ્લુકોઝને સતત દૂર કરવો આવશ્યક છે. આવા દુષ્ટ વર્તુળ આ બે લક્ષણોના દેખાવને ઉશ્કેરે છે.
પરંતુ ડાયાબિટીઝના અન્ય ઓછા ઉચ્ચારણ સંકેતો પણ છે જેને ધ્યાનમાં લેવાની જરૂર છે:
- ચીડિયાપણું, ચક્કર અને થાક. આ લક્ષણો મગજના કાર્ય સાથે સંબંધિત છે. ગ્લુકોઝના ભંગાણને પરિણામે, ઝેર મુક્ત થાય છે - કીટોન બોડીઝ. જ્યારે તેમની સાંદ્રતા વધે છે, ત્યારે તેઓ મગજના કાર્યને પ્રતિકૂળ અસર કરવાનું શરૂ કરે છે. આ ઉપરાંત, ગ્લુકોઝની અભાવને લીધે, જેને "energyર્જાના સ્ત્રોત" કહેવામાં આવે છે, ત્યાં કોષોનો ભૂખમરો હોય છે, તેથી વ્યક્તિ ઝડપથી થાકી જાય છે.
- વિઝ્યુઅલ ઉપકરણનું વિક્ષેપ. વેસ્ક્યુલર દિવાલોની જાડાઈ ડાયાબિટીસમાં થાય છે, તેથી સામાન્ય રક્ત પરિભ્રમણ અવ્યવસ્થિત થાય છે. રેટિનાનું પોતાનું વેસ્ક્યુલેચર છે, અને પેથોજેનિક ફેરફારો સાથે તે સોજો થઈ જાય છે. પરિણામે, આંખો સામેનું ચિત્ર અસ્પષ્ટ બને છે, વિવિધ ખામી દેખાય છે. પ્રક્રિયાની પ્રગતિ સાથે, ડાયાબિટીસ રેટિનોપેથીનો વિકાસ શક્ય છે.
- કળતર અને નીચલા હાથપગનો નિષ્ક્રિયતા આવે છે. જેમ દ્રષ્ટિની ક્ષતિના કિસ્સામાં, તે રક્ત પરિભ્રમણ સાથે સંકળાયેલ છે. પગ એક દૂરની જગ્યા હોવાથી, તેઓ સૌથી વધુ પીડાય છે. ડ doctorક્ટરની અકાળ સારવારથી, વિવિધ ગૂંચવણો શક્ય છે: ટીશ્યુ નેક્રોસિસ, ગેંગ્રેન, ડાયાબિટીક પગ અને મૃત્યુ પણ.
- અન્ય લક્ષણો શુષ્ક મોં, બ્લડ પ્રેશરમાં વધારો, ઝડપી વજન ઘટાડવું, સતત ભૂખમરો, જાતીય સમસ્યાઓ, માસિક અનિયમિતતા, ત્વચા પર ફોલ્લીઓ અને ખંજવાળ, ઘા અને અલ્સરની લાંબા સમય સુધી ઉપચાર છે.
ડ doctorક્ટરની તપાસ કર્યા પછી, એક દર્દી જેણે ઓછામાં ઓછું સૂચિબદ્ધ લક્ષણો શોધી કા discovered્યું છે તેને ડાયાબિટીસના નિદાન માટે સંદર્ભિત કરવામાં આવે છે.
બ્લડ સુગર ટેસ્ટ
 ડાયાબિટીઝના ઝડપથી નિદાન માટે, નિષ્ણાત દર્દીને કેશિક રક્ત પરીક્ષણ માટે માર્ગદર્શન આપે છે.
ડાયાબિટીઝના ઝડપથી નિદાન માટે, નિષ્ણાત દર્દીને કેશિક રક્ત પરીક્ષણ માટે માર્ગદર્શન આપે છે.
આ કરવા માટે, ગ્લુકોઝ માપવા માટે ડિવાઇસનો ઉપયોગ કરો - ગ્લુકોમીટર અથવા પરીક્ષણ સ્ટ્રીપ્સ.
એ નોંધવું જોઇએ કે તંદુરસ્ત લોકો પણ જે ડબ્લ્યુએચઓ દર છ મહિનામાં ઓછામાં ઓછા એક વાર લોહીમાં ગ્લુકોઝની સાંદ્રતા પર અભ્યાસ કરાવવાની ભલામણ કરે છે.
આ રોગ માટે જોખમ ધરાવતા લોકો માટે ખાસ કરીને સાચું છે, જેમાં શામેલ છે:
- સમાન રોગ સાથે સંબંધીઓની હાજરી
- વધારે વજન
- 40 વર્ષથી વધુ વય વર્ગ
- વેસ્ક્યુલર પેથોલોજીનો ઇતિહાસ,
- સ્ત્રીઓ જેણે 4.1 કિલોગ્રામથી વધુ વજનવાળા બાળકને જન્મ આપ્યો, વગેરે.
લોહીના નમૂના લેવાના 24 કલાક પહેલા, દર્દીએ અભ્યાસની તૈયારી કરવી જોઈએ. તેણે વધારે પડતું કામ, તેમજ અતિશય આહારથી પોતાની જાતને વધુપડતું ન કરવું જોઈએ. વિશ્લેષણ મોટે ભાગે ખાલી પેટ પર કરવામાં આવે છે, તેથી તમારે કોઈ ખાવાનું પીવું જોઈએ નહીં (ચા, કોફી). આ ઉપરાંત, દર્દીએ યાદ રાખવું જોઈએ કે આવા પરિબળો ગ્લુકોઝના સ્તરને પ્રભાવિત કરે છે: તણાવપૂર્ણ પરિસ્થિતિઓ, ગર્ભાવસ્થા, ક્રોનિક અને ચેપી રોગો, થાક (ઉદાહરણ તરીકે, રાત્રિ શિફ્ટ પછી). તેથી, જ્યારે ઉપરના પરિબળોમાંથી કોઈ એક દેખાય છે, ત્યારે દર્દીએ પરીક્ષાને થોડા સમય માટે મુલતવી રાખવી પડશે.
જૈવિક પદાર્થને ખાલી પેટ સુધી પહોંચાડ્યા પછી, પ્રયોગશાળા પરીક્ષણો કરવામાં આવે છે. પરિણામો ખાંડની સામાન્ય સામગ્રી બતાવી શકે છે જો તે to. to થી .5. mm એમએમઓએલ / એલની રેન્જમાં હોય, તો ડાયાબિટીસની પૂર્વ સ્થિતિ .6..6 થી .1..1 એમએમઓએલ / એલ સુધીની હોય છે, અને ડાયાબિટીઝ .1.૧ એમએમઓએલ / એલ એ નોંધવું જોઇએ કે કેટલીકવાર ખાધા પછી અભ્યાસ હાથ ધરવામાં આવે છે. પછી તંદુરસ્ત વ્યક્તિમાં ગ્લુકોઝનું મૂલ્ય 11.2 એમએમઓએલ / એલ કરતા વધારે ન હોવું જોઈએ.
પ્રકાર 2 ડાયાબિટીસ મેલીટસના નિદાનમાં લોડ પરીક્ષણ શામેલ છે અથવા, જેને ગ્લુકોઝ સહિષ્ણુતા પરીક્ષણ પણ કહેવામાં આવે છે. તે બે તબક્કામાં હાથ ધરવામાં આવે છે. પ્રથમ, દર્દી વેનિસ રક્ત લે છે, અને પછી તેઓ તેને એક ગ્લાસ મીઠુ પાણી આપે છે (300 મિલી પ્રવાહી 100 ગ્રામ ખાંડ). પછી, બે કલાક માટે, દર અડધા કલાકમાં આંગળીમાંથી લોહી લેવામાં આવે છે. શરીરના રાજ્યના આધારે અભ્યાસના પરિણામો નોંધપાત્ર રીતે અલગ પડે છે.
7.8 મીમીલોલ / એલ કરતા ઓછી ખાંડ સાથે પ્રવાહી પીધા પછી, ખાલી પેટનો ધોરણ 3.5 થી 5.5 એમએમઓએલ / એલ સુધીનો છે.
7.8 થી 11.0 એમએમઓએલ / એલ કરતાં ઓછી ખાંડ સાથે પ્રવાહી પીધા પછી, 5.6 થી 6.1 એમએમઓએલ / એલ સુધી ખાલી પેટ પર પ્રિડિબિટિસ.
ખાંડ સાથે 11.0 એમએમઓએલ / એલ કરતાં વધુ પ્રવાહી પીધા પછી, 6.1 એમએમઓએલ / એલથી ખાલી પેટ પર ડાયાબિટીઝ મેલીટસ.
અન્ય ડાયગ્નોસ્ટિક પદ્ધતિઓ
 રુધિરકેશિકા અને નસોનું રક્તનું નિદાન ડાયાબિટીઝને ઝડપથી ઓળખવામાં મદદ કરે છે, જો કે, આ એકમાત્ર રસ્તો નથી. સૌથી સચોટ પરીક્ષણ એ ગ્લાયકોસાઇલેટેડ હિમોગ્લોબિન પરીક્ષણ છે. તે જ સમયે, તેની નોંધપાત્ર ખામી એ અભ્યાસની અવધિ છે - ત્રણ મહિના સુધી.
રુધિરકેશિકા અને નસોનું રક્તનું નિદાન ડાયાબિટીઝને ઝડપથી ઓળખવામાં મદદ કરે છે, જો કે, આ એકમાત્ર રસ્તો નથી. સૌથી સચોટ પરીક્ષણ એ ગ્લાયકોસાઇલેટેડ હિમોગ્લોબિન પરીક્ષણ છે. તે જ સમયે, તેની નોંધપાત્ર ખામી એ અભ્યાસની અવધિ છે - ત્રણ મહિના સુધી.
પરંપરાગત લોહીના નમૂના લેવાથી વિપરીત, જેમાં રોગની પુષ્ટિ ઘણી વખત પરીક્ષણ પછી જ કરવામાં આવે છે, ચોકસાઈ સાથે ગ્લાયકોસાઇલેટેડ હિમોગ્લોબિન માટેનું પરીક્ષણ ડાયાબિટીઝનું નિદાન કરવામાં મદદ કરે છે.
આ ઉપરાંત, રોગના નિદાનમાં દરરોજ પેશાબનું સેવન શામેલ છે. સામાન્ય રીતે, પેશાબમાં ખાંડ સમાયેલ નથી અથવા તે 0.02% ના દરથી વધુ નથી. પેશાબ તેની એસીટોન સામગ્રી માટે પણ તપાસવામાં આવે છે. આવા પદાર્થની હાજરી એ ડાયાબિટીસના લાંબા ગાળાના કોર્સ અને ગૂંચવણોની હાજરી સૂચવે છે.
હાયપરગ્લાયકેમિઆ નક્કી કર્યા પછી, ડ doctorક્ટરને પેથોલોજીનો પ્રકાર શોધવો જોઈએ. ડાયાબિટીસ મેલીટસ પ્રકાર 1 અને 2 નું નિદાન સી-પેપ્ટાઇડ્સના અભ્યાસને આભારી કરવામાં આવે છે. સામાન્ય મૂલ્યો લિંગ અથવા વય પર આધારિત નથી અને 0.9 થી 7.1 એનજી / મિલી સુધીની છે. આ ઉપરાંત, સી-પેપ્ટાઇડ્સ પરના અભ્યાસથી ટાઇપ 1 ડાયાબિટીસના દર્દીઓ ઇન્સ્યુલિનના ઇન્જેક્શનની સાચી માત્રાની ગણતરી કરવામાં મદદ કરે છે.
આવા ડાયગ્નોસ્ટિક પગલાં લેવાથી ડાયાબિટીઝ મેલીટસ અને તેની તીવ્રતાની ચોક્કસ પુષ્ટિ મળે છે.
બાળપણના ડાયાબિટીસનું નિદાન
 મૂળભૂત રીતે, બાળકોમાં ડાયાબિટીસનું નિદાન 5 થી 12 વર્ષની ઉંમરે થાય છે. બાળકની ફરિયાદો પુખ્ત વયના લક્ષણો સાથે સંપૂર્ણપણે સુસંગત છે.
મૂળભૂત રીતે, બાળકોમાં ડાયાબિટીસનું નિદાન 5 થી 12 વર્ષની ઉંમરે થાય છે. બાળકની ફરિયાદો પુખ્ત વયના લક્ષણો સાથે સંપૂર્ણપણે સુસંગત છે.
દુર્લભ કિસ્સાઓમાં, ડાયાબિટીસ નવજાત શિશુમાં વિકસે છે. શરૂઆતમાં આ બાળકોમાં પ્રકાર 1 ડાયાબિટીસના નિદાનમાં તેનું નિરીક્ષણ કરવું શામેલ છે. ડાયપર ફોલ્લીઓ શિશુમાં થાય છે, સ્ટૂલ બ્રેકડાઉન થાય છે, પેશાબ ભેજવાળા બને છે, ત્વચા પર બળતરા દેખાય છે.
તેથી બાળકોમાં ડાયાબિટીઝના કારણો માત્ર અસંતુલિત આહાર અને આલ્કોહોલિક પીણાના પ્રારંભિક વપરાશ જ નહીં, પણ માનસિક અને શારીરિક પરિબળો પણ હોઈ શકે છે.
આ પરિબળો છે:
- ભાવનાત્મકતામાં વધારો.
- તણાવ ભાર.
- આંતરસ્ત્રાવીય બદલાવ.
સૈદ્ધાંતિકરૂપે, બાળકોમાં ડાયાબિટીઝનું નિદાન વ્યવહારિક રૂપે પુખ્ત વયના નિદાનથી અલગ નથી. ઘણીવાર, શંકાસ્પદ "મીઠી બીમારી" સાથે નિષ્ણાત બાળકને લોહીની તપાસ માટે રેફરલ સૂચવે છે. ખાંડનું સ્તર પુખ્ત વયના લોકોથી અલગ છે. તેથી, 2 વર્ષથી ઓછી વયના બાળકોમાં, ધોરણ 2.8 થી 4.4 એમએમઓએલ / એલ છે, 2 થી 6 વર્ષની વયમાં - 3.3 થી 5.0 એમએમઓએલ / એલ, કિશોરાવસ્થામાં, સૂચકાંકો પુખ્ત વયનાને અનુરૂપ છે - 3 થી 3 થી 5.5 એમએમઓએલ / એલ.
સૂચકાંકોના વધારા સાથે, બાળકોમાં ડાયાબિટીસનું નિદાન થાય છે. જો અભ્યાસના પરિણામો 5.6 થી 6.0 એમએમઓએલ / એલ સુધીની હોય, તો ડ thenક્ટર વધુમાં ગ્લુકોઝ સહિષ્ણુતા પરીક્ષણ સૂચવે છે. મીઠા પાણી લીધાના બે કલાક પછી, 7 એમએમઓએલ / એલ સુધીનું સૂચક માનવામાં આવે છે. જ્યારે મૂલ્યો 7.0 થી 11.0 એમએમઓએલ / એલ સુધીની હોય છે, ત્યારે આ પૂર્વસૂચન છે; 11.0 એમએમઓએલ / એલથી વધુ, બાળકોમાં ડાયાબિટીઝ.
અભ્યાસની શ્રેણી પસાર કર્યા પછી, નિષ્ણાત કથિત નિદાનની પુષ્ટિ અથવા રદિયો આપી શકે છે. રોગને નિર્ધારિત કરવા માટે, બાળકોમાં કયા પ્રકારનું, હંમેશાની જેમ, સી-પેપ્ટાઇડ્સનું વિશ્લેષણ હાથ ધરવામાં આવે છે.
બાળકો અને પુખ્ત વયના બંનેમાં ડાયાબિટીસના નિદાન અને સારવારમાં દવા અથવા ઇન્સ્યુલિન ઉપચાર લેવી, સંતુલિત આહાર જાળવવો, ગ્લાયસીમિયા અને રમતોની સતત દેખરેખ શામેલ છે.
ડાયાબિટીઝનું વહેલું નિદાન થાય તે માટે, માતાપિતાએ, ખાસ કરીને મમ્મીએ બાળકને કાળજીપૂર્વક જોવાની જરૂર છે.
જો ડાયાબિટીઝના મુખ્ય ચિહ્નો અવલોકન કરવામાં આવે છે, તો તમારે જલદીથી ડ doctorક્ટરની સલાહ લેવાની જરૂર છે અને યાદ રાખો કે તમે વિશ્લેષણ કર્યા વિના કોઈપણ રીતે કરી શકતા નથી. ડાયાબિટીસનું નિદાન કેવી રીતે કરવું તે જાણવાનું પોતાને અને તમારા પ્રિયજનોને ઘણી ગૂંચવણોથી બચાવી શકે છે.
આ લેખમાંની વિડિઓમાં, ડાયાબિટીઝના નિદાનની રીતોનો વિષય ચાલુ રાખ્યો છે.
ડાયાબિટીસનું નિદાન કેવી રીતે કરવું - ડાયગ્નોસ્ટિક પદ્ધતિઓ
ડાયાબિટીઝ મેલીટસ શરીરમાં કાર્બોહાઈડ્રેટ અને પાણીના ચયાપચયના ઉલ્લંઘનમાં વિકાસ પામે છે. આ સ્થિતિ સ્વાદુપિંડની તકલીફ અને ઇન્સ્યુલિનના નબળા ઉત્પાદનનું કારણ બને છે, જે ખાંડની પ્રક્રિયામાં સામેલ છે. અકાળે નિદાન સાથે, રોગ ગંભીર ગૂંચવણો, મૃત્યુ સુધીનું કારણ બની શકે છે.
ડાયાબિટીઝના સંકેતો રોગના પ્રકારને આધારે દેખાય છે. પ્રકાર 1 સમસ્યાઓ સાથે, અસરગ્રસ્ત સ્વાદુપિંડનો આંશિક અથવા સંપૂર્ણપણે હોર્મોનનું ઉત્પાદન બંધ કરે છે. આને કારણે, શરીર ખોરાકમાંથી ગ્લુકોઝનું ચયાપચય કરતું નથી. ડ્રગની સારવાર વિના, રોગના વિકાસને નિયંત્રિત કરી શકાતા નથી.
પ્રકાર 1 ડાયાબિટીઝથી પીડાતા દર્દીઓ સામાન્ય રીતે 30 વર્ષથી ઓછી ઉંમરના હોય છે. તેઓ પેથોલોજીના નીચેના ચિહ્નોની નોંધ લે છે:
- અચાનક વજન ઘટાડો
- ભૂખ વધારો
- પેશાબમાં એસિટોનની ગંધ,
- અચાનક મૂડ બદલાય છે,
- અતિશય થાક
- સુખાકારીમાં તીવ્ર બગાડ.
ઇન્સ્યુલિનના ઉપયોગ વિના, પ્રકાર 1 ડાયાબિટીસ કીટોસાઇટોસિસ દ્વારા જટિલ હોઈ શકે છે. રોગને લીધે, શરીરમાં ઝેરી સંયોજનો દેખાય છે, જે લિપિડ કોશિકાઓના ભંગાણને કારણે રચાય છે.
ટાઇપ 2 ડાયાબિટીઝનું નિદાન 35 વર્ષ પછીના લોકોમાં વધુ વખત થાય છે. આ રોગ મેદસ્વી દર્દીઓમાં વધુ રહે છે. આંકડા મુજબ, ડાયાબિટીસ મેલિટસ નિદાન કરનારા 85% લોકો ટાઇપ 2 પેથોલોજીથી પીડાય છે. આ રોગ શરીરમાં ઇન્સ્યુલિનના અતિશય ઉત્પાદન દ્વારા વર્ગીકૃત થયેલ છે. પરંતુ આ કિસ્સામાં, ઇન્સ્યુલિન નકામું બને છે, કારણ કે પેશીઓ આ હોર્મોન પ્રત્યે તેમની સંવેદનશીલતા ગુમાવે છે.
પ્રકાર 2 ડાયાબિટીસ ભાગ્યે જ કીટોસાઇટોસિસ દ્વારા જટિલ હોય છે. નકારાત્મક પરિબળોના પ્રભાવ હેઠળ: તાણ, દવાઓ લેતા, લોહીમાં શર્કરાનું સ્તર લગભગ 50 એમએમઓએલ / એલ સુધી વધી શકે છે. સ્થિતિ નિર્જલીકરણ, ચેતનાના નુકસાનનું કારણ બને છે.
પ્રકાર 1 અને ટાઇપ 2 પેથોલોજી સાથે થતા રોગના સામાન્ય લક્ષણો ફાળવો:
- સતત સૂકા મોં ની લાગણી
- તરસ
- શરીરના વજનમાં તીવ્ર ફેરફાર,
- ત્વચાને નજીવા નુકસાન પહોંચાડ્યા હોવા છતાં, ઘાને નબળી બનાવવું,
- સુસ્તી અને નબળાઇ
- અપંગતા
- સેક્સ ડ્રાઇવ ઘટાડો થયો,
- હાથ અને પગની નિષ્ક્રિયતા
- અંગો માં સંવેદના કળતર
- ફુરન્ક્યુલોસિસ,
- શરીરનું તાપમાન ઓછું કરવું
- ખૂજલીવાળું ત્વચા.
રોગના નિદાનમાં ક્લિનિકલ અને પ્રયોગશાળાના અભ્યાસ શામેલ છે. પ્રથમ કિસ્સામાં, ડ doctorક્ટર રોગવિજ્ .ાનનું anamnesis એકત્રિત કરે છે - દર્દીની તપાસ કરે છે, તેની heightંચાઇ અને વજન નક્કી કરે છે, સમસ્યાનું વારસાગત વલણ. જો દર્દીને રોગના 2 અથવા વધુ ચિહ્નો હોય તો અભ્યાસ ચાલુ રહે છે.
નિદાન કરતી વખતે, જોખમનાં પરિબળો ધ્યાનમાં લેવામાં આવે છે:
- 40 વર્ષથી વધુ જૂની
- વધારે વજન
- શારીરિક પ્રવૃત્તિનો અભાવ,
- ગર્ભાવસ્થા દરમિયાન અને બાળજન્મ પછી સ્ત્રીઓમાં કાર્બોહાઇડ્રેટ ચયાપચયનું ઉલ્લંઘન,
- વાજબી સેક્સમાં પોલિસિસ્ટિક અંડાશય,
- બ્લડ પ્રેશર સતત વધારો.
40 વર્ષથી વધુ ઉંમરના લોકોએ શરીરમાં ખાંડનું સ્તર નિયમિત રીતે તપાસવું જોઈએ (3 વર્ષમાં 1 વખત). ડાયાબિટીઝનું જોખમ ધરાવતા લોકોને વર્ષમાં એકવાર તપાસ કરાવવી જરૂરી છે.
પ્રકાર 2 ડાયાબિટીસનું નિદાન કેટલાક પરીક્ષણ અથવા સ્ક્રિનિંગ દ્વારા કરી શકાય છે. આવા અભ્યાસ તમને વિકાસના પ્રારંભિક તબક્કામાં રોગવિજ્ .ાનને ઓળખવાની મંજૂરી આપે છે, જ્યારે રોગ લાક્ષણિકતાના લક્ષણો સાથે નથી.
પેથોલોજીનું નિદાન કરવાની વિશ્વસનીય રીત એ ગ્લાયકોસાઇલેટેડ હિમોગ્લોબિનના સૂચકને ઓળખવું છે. ધોરણમાંથી સૂચકના વિચલનની ડિગ્રી લોહીમાં ખાંડની સાંદ્રતા પર આધારિત છે.
ડાયાબિટીસના નિદાનમાં મૂળભૂત અને વધારાની તકનીકીઓ શામેલ છે. અભ્યાસના પ્રથમ જૂથમાં શામેલ છે:
- ખાંડનું સ્તર નક્કી કરવા માટે રક્ત પરીક્ષણ.
- ગ્લુકોઝ સહિષ્ણુતા પરીક્ષણ. પરીક્ષા પહેલાં, દર્દી એક કોકટેલ પીવે છે અને તે પહેલાં અને પછી આંગળીમાંથી રક્તદાન કરે છે. તકનીક રોગને પૂર્વનિર્ધારણ્યથી અલગ પાડવાની મંજૂરી આપે છે.
- ખાંડ માટે યુરીનાલિસિસ.
- રોગની ગૂંચવણો અથવા તેના તીવ્ર વિકાસને નિર્ધારિત કરવા માટે દર્દીના લોહી અથવા પેશાબમાં કેટોન્સની તપાસ.
વધારામાં, નીચેના સૂચકાંકો નિર્ધારિત છે:
- ઇન્સ્યુલિન માટે anટોન્ટીબોડીઝ.
- પ્રોન્સ્યુલિન - સ્વાદુપિંડનું કાર્ય કરવાની શક્યતાનો અભ્યાસ કરવા માટે.
- હોર્મોનલ પૃષ્ઠભૂમિના સૂચક.
- સી-પેપ્ટાઇડ - કોષોમાં ઇન્સ્યુલિનના શોષણના દરને શોધવા માટે.
- એચએલએ - ટાઇપિંગ - શક્ય વારસાગત પેથોલોજીઓને ઓળખવા માટે.
સારવારની સૌથી અસરકારક યુક્તિઓ નક્કી કરવા અથવા ડાયાબિટીસનું નિદાન મુશ્કેલ હોય તેવા કિસ્સાઓમાં વધારાની સંશોધન પદ્ધતિઓનો ઉપયોગ કરવામાં આવે છે. વધારાના પરીક્ષણો લખવાનો નિર્ણય ડ doctorક્ટર દ્વારા લેવામાં આવે છે.
ગ્લુકોઝ સહિષ્ણુતા પરીક્ષણ પહેલાં, ડ doctorક્ટર દર્દી સાથે વાત કરે છે. દરેક વ્યક્તિ માટે સૂચકાંકોનું ધોરણ વ્યક્તિગત છે, તેથી પરીક્ષણ સૂચકાંકો ગતિશીલતામાં અભ્યાસ કરવામાં આવે છે.
- ડ takenક્ટર દર્દી પાસેથી લેવાયેલી દવાઓ વિશે શીખે છે. કેટલીક દવાઓ અભ્યાસના પરિણામોને અસર કરી શકે છે, તેથી તે અસ્થાયી રૂપે રદ કરવામાં આવે છે. જો દવા બંધ કરવી અથવા યોગ્ય રિપ્લેસમેન્ટ પસંદ કરવું શક્ય નથી, તો પરીક્ષણ પરિણામો આ પરિબળને ધ્યાનમાં લેતા ડિક્રિપ્ટ થાય છે.
- પ્રક્રિયાના 3 દિવસ પહેલા, દર્દીએ કાર્બોહાઈડ્રેટનું સેવન કરવાની માત્રા મર્યાદિત કરવી આવશ્યક છે. કાર્બોહાઈડ્રેટનો ધોરણ દિવસમાં 150 ગ્રામ છે.
- પરીક્ષણ પહેલાં સાંજે, કાર્બોહાઈડ્રેટનું સેવન કરતા પ્રમાણમાં 80 ગ્રામ ઘટાડો થાય છે.
- અભ્યાસ કરતા પહેલા, તેઓ 8-10 કલાક ખાતા નથી, ધૂમ્રપાન અને પીવા પર પ્રતિબંધ છે. ફક્ત બિન-કાર્બોરેટેડ પાણી પીવા માટે મંજૂરી છે.
- પરીક્ષણના 24 કલાક પહેલા, શારીરિક પ્રવૃત્તિ મર્યાદિત છે.
અભ્યાસ પછી, ડાયાબિટીસના દર્દીને ટournરનીકિટની અરજીના સ્થળે ત્વચા પર સહેજ ચક્કર અને બળતરા થઈ શકે છે.
ડાયાબિટીઝનું વિભેદક નિદાન તમને રોગના પ્રકારને ઓળખવાની મંજૂરી આપે છે. નિષ્ણાત રોગવિજ્ .ાનના સંકેતો તરફ ધ્યાન આકર્ષિત કરે છે, કારણ કે વિવિધ પ્રકારનાં ડાયાબિટીઝ તેમના લક્ષણવાળું ચિત્ર દ્વારા વર્ગીકૃત થયેલ છે. પ્રથમ પ્રકારનાં પેથોલોજી એ ઝડપી શરૂઆત, 2 - ધીમી વિકાસ દ્વારા વર્ગીકૃત થયેલ છે.
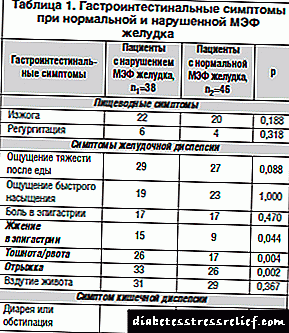
કોષ્ટક વિવિધ પ્રકારના ડાયાબિટીઝના વિભેદક નિદાન માટેના માપદંડ બતાવે છે
ડાયાબિટીઝ મેલીટસ એ દુષ્ટ ખડક અથવા વાક્ય નથી. આસપાસ જુઓ, લાખો લોકો આ બિમારીથી જીવે છે - જીવનનો આનંદ માણે છે, બાળકો અને પૌત્રોનો ઉછેર કરે છે, દરરોજ સકારાત્મકતાથી ભરે છે.
અમને ખાતરી છે કે આ લેખ વાંચ્યા પછી, તમને તમારા માટે ઘણી ઉપયોગી માહિતી મળશે. ચાલો આપણે તરત જ આરક્ષણ કરીએ: તે કોઈ deepંડી વૈજ્ .ાનિક ગ્રંથ હોવાનો દાવો કરતો નથી, પરંતુ ઘણા લોકો માટે તે ખૂબ ઉપયોગી સાબિત થશે.
ત્યાં ત્રણ વ્હેલ, ત્રણ સ્તંભો, ત્રણ મૂળભૂત નિયમો, અવલોકન અને તેના પર આધાર રાખીને, તમે આ કપટી દુશ્મન સામેની લડતમાં વિજયી ઉભરી આવશો.
મૂળ સિદ્ધાંતો યાદ રાખવું મહત્વપૂર્ણ છે:
- રોગના કારણોને રોકવા અને દૂર કરવા,
- રોગ પ્રારંભિક નિદાન,
- કડક શાસન અને આરોગ્યની દૈનિક દેખરેખ.
પ્રકારનાં ડાયાબિટીસ મેલ્લીટસના નિર્ણાયક ડિગ્રીના કારણો સ્વાદુપિંડમાં નિષ્ફળતા (વિક્ષેપ) છે.
તે તે છે જે ઇન્સ્યુલિનના "ઉત્પાદન" માટે જવાબદાર છે, તેનું ઉત્પાદન કરવાનું બંધ કરે છે અથવા ઉત્પાદકતા ઘટાડે છે. અને ઇન્સ્યુલિન, જેમ તમે જાણો છો, લોહીમાં ખાંડની માત્રાનું મુખ્ય "નિયમનકાર" છે.
પ્રકાર 2 ડાયાબિટીસ ધ્રુવીય સંજોગો અને કારણો દ્વારા વર્ગીકૃત થયેલ છે. જેમ કે: ઇન્સ્યુલિન પૂરતા પ્રમાણમાં ઉત્પન્ન થાય છે, પરંતુ તે હવે માનવ શરીરના કોષો દ્વારા માનવામાં આવતું નથી.
શરીરમાં નિષ્ફળતાના કારણો પર, વિજ્ fromાનથી પતિના મંતવ્યો અલગ પડે છે. પરંતુ તે એકમાં એક છે: "સુગર" માંદગી એ એક બિન-વાતચીત રોગ છે. તે વ્યક્તિથી વ્યક્તિમાં પ્રસારિત થતું નથી.
પ્રારંભિક કારણોમાં શામેલ હોઈ શકે છે:
- માંદા સાથેનો ગા close સંબંધ એ આનુવંશિકતા છે. અહીં વૈજ્ .ાનિકોનો અભિપ્રાય એકમત છે: તે પરિવારોમાં રોગનો relaથલો અત્યંત highંચો છે જ્યાં આ દુષ્ટતા સામે લડવાનો કડવો અનુભવ પહેલેથી જ છે. ભાઈ, બહેન, માતા, પિતા - જેટલા સંબંધ વધુ નજીક છે, રોગનું જોખમ વધારે છે.
- અતિશય, સ્વાસ્થ્યપ્રદ પૂર્ણતા એ સ્થૂળતા છે. અહીં બધું સ્પષ્ટ છે. એક વ્યક્તિ, મોટેભાગે, તેની સ્થિતિની હાનિકારકતા વિશે જાગૃત હોય છે અને વજન ઓછું કરવાનાં પગલાં લેશે.
- ગંભીર રોગો અત્યંત જોખમી છે: ઓન્કોલોજી અથવા પેનક્રેટાઇટિસ. તેઓ સ્વાદુપિંડના બીટા કોષોને મારી નાખે છે. તમારા સ્વાદુપિંડને શારીરિક ઈજાથી પણ સુરક્ષિત કરો.
- ડાયાબિટીસના વિકાસ માટે વાયરલ પ્રકૃતિના ચેપ એ અનુકૂળ સ્પ્રિંગબોર્ડ છે. તે હોઈ શકે છે: વાયરલ હેપેટાઇટિસ, રૂબેલા, ચિકન પોક્સ. કમનસીબે, ફ્લૂ પણ આ રોગની શરૂઆત માટે ટ્રિગર બની શકે છે. તરત જ આરક્ષણ કરવું જરૂરી છે: લોજિકલ સાંકળ અથવા કારણ સંબંધ "ફ્લૂ-ડાયાબિટીઝ" ની સ્થાપના થઈ નથી. જો કે, જો ફલૂનો કોર્સ સ્થૂળતા અને વંશપરંપરાગત આનુવંશિકતા દ્વારા વિકસિત થાય છે, તો પછી રોગની ઘટના વિશે ઉચ્ચ સંભાવના સાથે વાત કરવી શક્ય છે - તે ફલૂ છે જે ડાયાબિટીઝના વિકાસ માટે પ્રોત્સાહન તરીકે સેવા આપી શકે છે.
- અને અંતે, આ વય છે. આંકડા કહે છે કે જીવનના દર દસ વર્ષ રોગની સંભાવનાને બમણા કરે છે. પરંતુ ઉપરોક્ત કારણોને દૂર કરીને, તમે આ દુષ્ટ વ્યક્તિઓ સાથે વિવાદ કરી શકો છો.
અલબત્ત, માત્ર એક લાયક ડ doctorક્ટર જ ડાયાબિટીઝનું નિદાન કરી શકે છે. જો કે, ત્યાં ઘણા સંકેતો છે જે ચેતવણી આપવી જોઈએ, તેમને એલાર્મ વગાડશે અને તબીબી સંસ્થા સાથે સંપર્ક કરવાના કારણ તરીકે સેવા આપશે.
આ તે જ કેસ છે જેનો લેખની શરૂઆતમાં ઉલ્લેખ કરવામાં આવ્યો હતો - પ્રારંભિક નિદાન. તે તે છે જે રોકી શકે નહીં, તો પછી રોગનો વધુ નમ્ર અભ્યાસક્રમ પ્રદાન કરી શકે છે.
તેમના સ્વાસ્થ્યના સરળ અવલોકનોનો ઉપયોગ કરીને રોગનું નિદાન અને આગાહી કેવી રીતે કરવી?