ગર્ભાવસ્થામાં હાયપોથાઇરroidઇડિઝમ
આ લેખમાં તમે શીખી શકશો:
હાયપોથાઇરોડિઝમ અને ગર્ભાવસ્થા ખૂબ સુસંગત નથી, કારણ કે રોગ વંધ્યત્વને ઉત્તેજિત કરે છે, પરંતુ જન્મ શક્ય છે. જો ગર્ભાવસ્થા દરમિયાન હાયપોથાઇરોડિઝમની તપાસ થાય છે, તો બાળક માટેના પરિણામો ખૂબ નકારાત્મક હોઈ શકે છે, કારણ કે ગર્ભની રચનાની શરૂઆતમાં તે સંપૂર્ણપણે માતાના હોર્મોન્સ પર આધારિત છે. જો હોર્મોન્સ પૂરતા પ્રમાણમાં ન હોય તો, બાળકનો વિકાસ અટકાવવામાં આવે છે, પરિણામે, અવિકસિત નર્વસ સિસ્ટમ અને માનસિક મંદતાવાળા બાળકનો જન્મ શક્ય છે.

ગર્ભાવસ્થા દરમિયાન હાયપોથાઇરોડિઝમનું કારણ શું છે?
ઉપર જણાવ્યા મુજબ, સગર્ભાવસ્થા દરમિયાન હાયપોથાઇરismઇડિઝમ એ એક દુર્લભ ઘટના છે, કારણ કે આ રોગના પરિણામોમાંથી એક પરિણામ વંધ્યત્વનો વિકાસ છે. પરંતુ કેટલાક કિસ્સાઓમાં, સ્ત્રીઓ ગર્ભવતી થવાનું સંચાલન કરે છે, ખાસ કરીને જો રોગની ફેરબદલ થેરેપી દ્વારા ઉપચાર કરવામાં આવે તો.
હાઈપોથાઇરોડિઝમના કારણો એ થાઇરોઇડ ગ્રંથિની રચનાનું ઉલ્લંઘન છે, પછી ભલે તે જન્મજાત હોય અથવા પછી દેખાયા. આવા ઉલ્લંઘનના કારણોમાં શામેલ હોઈ શકે છે:
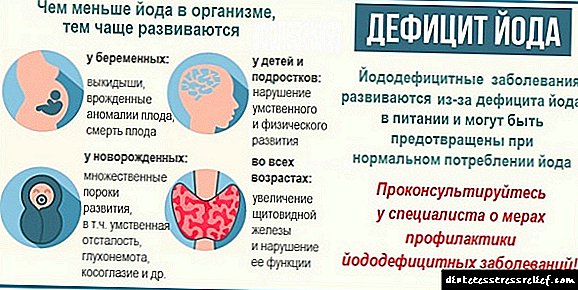
- તીવ્ર આયોડિનની ઉણપ,
- અન્ય રોગોની સારવારમાં કિરણોત્સર્ગી આયોડિનનું સ્વાગત,
- જન્મજાત રોગવિજ્ ,ાન,
- imટોઇમ્યુન અથવા પોસ્ટપાર્ટમ થાઇરોઇડિસની હાજરી,
- થાઇરોઇડ ગ્રંથિ પર ગાંઠની રચનાઓનો વિકાસ,
- થાઇરોઇડ ગ્રંથિનું આંશિક અથવા સંપૂર્ણ નિવારણ.
હાયપોથાઇરોડિઝમની ઘટનાનું બીજું કારણ છે, જે ખાસ કરીને ગર્ભાવસ્થા સાથે સંકળાયેલું છે. હકીકત એ છે કે ગર્ભાવસ્થા દરમિયાન, સ્ત્રીના શરીરમાં શારીરિક ફેરફારો થાય છે, જે થાઇરોઇડ ગ્રંથિને અસર કરે છે. ગર્ભાવસ્થા દરમિયાન, સ્ત્રીના શરીરને તેના કાર્ય માટે વધુ થાઇરોઇડ હોર્મોન્સની જરૂર હોય છે, અને થાઇરોઇડ ગ્રંથિ તેમને પ્રદાન કરે છે. પરંતુ હોર્મોન્સનું મોટું ઉત્પાદન આયોડિનની મોટી જરૂરિયાત તરફ દોરી જાય છે, પરિણામે આયોડિનનો અભાવ છે. આ સંજોગો સબક્લિનિકલ હાઈપોથાઇરોડિઝમના ઝડપી વિકાસ તરફ દોરી જાય છે.
ગર્ભાવસ્થા દરમિયાન સબક્લિનિકલ હાયપોથાઇરોડિઝમ
સગર્ભાવસ્થા દરમિયાન, સબક્લિનિકલ હાઈપોથાઇરોડિઝમનો વિકાસ એ માતા અને બાળક બંને માટે સૌથી જોખમી છે. ભયનું કારણ બાળક માટેના સંભવિત પરિણામો છે, કારણ કે સબક્લિનિકલ હાયપોથાઇરroidઇડિઝમમાં વ્યવહારીક રીતે કોઈ ઉચ્ચારણ લક્ષણો નથી, અને તેથી સમયસર તેને ધ્યાનમાં લેવું અને સારવારનો કોર્સ કરવો મુશ્કેલ છે. સગર્ભાવસ્થા દરમિયાન સબક્લિનિકલ હાયપોથાઇરroidઇડિઝમનું ચોક્કસ નિદાન કરવાનો એકમાત્ર રસ્તો સમયસર પ્રયોગશાળા પરીક્ષણો કરવો છે.
આ રોગના લક્ષણો ઉબકા, આળસ, sleepંઘમાં વધારો, ત્વચાની સોજો અને નબળાઇમાં પ્રગટ થાય છે, જે ઘણી વાર ગર્ભાવસ્થા દરમિયાન તંદુરસ્ત સ્ત્રીઓની લાક્ષણિકતા હોય છે. તદુપરાંત, આવા લક્ષણો પ્રગટ થતા નથી. તેથી જ ગર્ભાવસ્થાના પ્રારંભમાં પ્રયોગશાળા પરીક્ષણો એટલા મહત્વપૂર્ણ છે.

સગર્ભા સ્ત્રી માટે સબક્લિનિકલ હાયપોથાઇરોડિઝમના વિકાસના પરિણામો ગર્ભાવસ્થાના અકાળ સમાપ્તિ, વિવિધ ગૂંચવણો છે. બાળક માટેનાં પરિણામો પણ ગંભીર છે, બાદમાં જન્મજાત હાઈપોથાઇરોડિઝમની સંભાવના ખૂબ વધારે છે, અને થાઇરોઇડ પેથોલોજી થઈ શકે છે.
ગર્ભાવસ્થા દરમિયાન હાયપોથાઇરોડિઝમના વિકાસને શું સૂચવે છે?
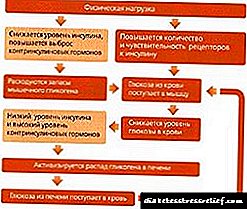
થાઇરોઇડ હોર્મોન્સનો ઉપયોગ શરીરના મોટાભાગના પેશીઓ દ્વારા અનુક્રમે કરવામાં આવે છે, અને રોગની લક્ષણવિજ્ .ાન વિવિધતા ધરાવે છે અને રોગના અભાવ અને અવધિની વ્યવસ્થિત પ્રકૃતિ પર આધારિત છે. હોર્મોન્સમાં તમામ પેશીઓનો અભાવ હોવાથી, બાદમાં મેટાબોલિક પ્રક્રિયાઓ ધીમી થવાની શરૂઆત થાય છે. પરિણામે, સ્ત્રીઓ જે હાયપોથાઇરismઇડિઝમથી સગર્ભા હોય છે, તેઓ સુસ્ત, નીરસ લાગે છે, સામાન્ય પ્રકારનાં કામ કરવાથી કંટાળાજનક બને છે, અને ઉદાસીનતા દેખાય છે. આ તે લક્ષણો છે જે દર્દીની સુખાકારી સાથે સંકળાયેલા છે.
સુખાકારીના બગાડ ઉપરાંત, દર્દીમાં ત્વચા, વાળ ખરવા, બરડ નખ હોય છે, કારણ કે આ પેશીઓ એ અછતના તમામ પરિણામો અનુભવે છે. આંતરિક અવયવો પણ પીડાય છે, દર્દીઓમાં કબજિયાત જોવા મળે છે. મેટાબોલિક પ્રક્રિયાઓના ઉલ્લંઘનથી શરીરના વજનમાં ધીમે ધીમે વધારો થાય છે.
હોર્મોન્સનો અભાવ પણ શરીર દ્વારા ઉત્પાદિત energyર્જામાં ઘટાડો તરફ દોરી જાય છે, આનું નિશાની શરીરના તાપમાનમાં સતત ઘટાડો છે.
મેટાબોલિક ડિસઓર્ડર પણ પેશીઓના એડીમા તરફ દોરી જાય છે, જેના પરિણામે માથાનો દુખાવો અને સાંધાનો દુખાવો થાય છે. આ તે હકીકતને કારણે છે કે સોજો પેશીઓ ચેતા અંતને સંકુચિત કરે છે, તેથી પીડા.
રોગનું નિદાન
પ્રથમ તબક્કામાં હાયપોથાઇરismઇડિઝમનું નિદાન થવાની સંભાવના રોગના અસ્પષ્ટ લક્ષણો અને તેની વિવિધતા દ્વારા અવરોધે છે, અને સગર્ભા સ્ત્રીમાં રોગનું નિદાન બમણું જટિલ છે. રોગના તમામ લક્ષણો સ્વસ્થ સ્ત્રીમાં જોવા મળે છે, કારણ કે તે ગર્ભાવસ્થાની લાક્ષણિકતા છે. તેથી, શારીરિક અને ઇન્સ્ટ્રુમેન્ટલ અભ્યાસના ડેટા સાથે જોડાણમાં પ્રયોગશાળા પરીક્ષણોનો ડેટા સૌથી મહત્વપૂર્ણ છે.
ઇસીજી, થાઇરોઇડ ગ્રંથિ અને હૃદયનું અલ્ટ્રાસાઉન્ડ - થાઇરોઇડ ગ્રંથિની સ્થિતિ નક્કી કરવામાં સહાય કરે છે
સૌ પ્રથમ, ડ doctorક્ટર દર્દીનો તબીબી ઇતિહાસ દોરે છે, જે થાઇરોઇડ રોગો, સંભવિત સર્જિકલ હસ્તક્ષેપો, તેના ઉપચારની પદ્ધતિઓ અને સંબંધીઓમાં રોગની હાજરી વિશેનો ડેટા એકત્રિત કરે છે.
શારીરિક તપાસ દરમિયાન, દર્દીની દ્રશ્ય તપાસ કરવામાં આવે છે, થાઇરોઇડ ગ્રંથિની સ્થિતિ અને શરીરની સામાન્ય સ્થિતિને માપવામાં આવે છે.
પ્રયોગશાળાની પરીક્ષામાં, સૌથી મહત્વપૂર્ણ એ આંતરસ્ત્રાવીય વિશ્લેષણ છે, તે તે છે જે રાજ્યના સૌથી સચોટ પરિણામો અને શરીરમાં હોર્મોન્સનું જથ્થાત્મક ગુણોત્તર આપે છે. વધુમાં, નીચેના વિશ્લેષણ કરવામાં આવે છે:
- પ્રોટીન સાથે સંકળાયેલ આયોડિનની માત્રાનું વિશ્લેષણ,
- રક્ત કોગ્યુલેશન વિશ્લેષણ
- રક્તના બાયોકેમિકલ રચનાનું વિશ્લેષણ,
- ક્લિનિકલ વિશ્લેષણ.
ઇસીજી, થાઇરોઇડ ગ્રંથિ અને હૃદયના અલ્ટ્રાસાઉન્ડના રૂપમાં વાદ્ય અભ્યાસ હાથ ધરવામાં આવે છે. બાદમાં સમાન લક્ષણોવાળા અન્ય રોગોની હાજરીને બાકાત રાખવાનું અને થાઇરોઇડ ગ્રંથિની રચનાની સ્થિતિ નક્કી કરવાનું શક્ય બનાવે છે.
સારવાર કેવી રીતે હાથ ધરવામાં આવે છે?
ગર્ભાવસ્થા દરમિયાન હાયપોથાઇરroidઇડિઝમની સારવાર કરવાનો મુખ્ય લક્ષ્ય એ બાળક માટેના પરિણામોને દૂર કરવું છે. જો ગર્ભાવસ્થાના પ્રથમ તબક્કામાં રોગની તપાસ થાય છે, તો વિક્ષેપની ભલામણ કરવામાં આવે છે. જો અવરોધવું અશક્ય છે અથવા જો તમે બાળકને બચાવવા માંગતા હો, તો રિપ્લેસમેન્ટ થેરેપી હાથ ધરવામાં આવે છે, જેનો હેતુ હાયપોથાઇરોડિસમની ભરપાઈ કરવાનો છે. સબસ્ટિટ્યુશન થેરેપી એ મુખ્ય ઉપચાર છે, અન્ય, દવાની બિન-પદ્ધતિઓનો ઉપયોગ થતો નથી.
બાળકને સામાન્ય રીતે વિકાસ થાય તે માટે, ખાસ કરીને ગર્ભાવસ્થાના પ્રથમ તબક્કામાં, જ્યારે ગર્ભ હજી સુધી થાઇરોઇડ ગ્રંથિનો વિકાસ થયો નથી, ત્યારે થાઇરોઇડ હોર્મોન્સની ચોક્કસ માત્રા પસંદ કરવી જરૂરી છે. હોર્મોનલ પરીક્ષણોનો ઉપયોગ કરીને એલ-થાઇરોક્સિન અને ટીએસએચનું વર્તમાન સ્તર નક્કી કરવામાં આવે છે. દિવસમાં કુલ 50 એમસીજી પ્રાપ્ત કરવા માટે એલ-થાઇરોક્સિનની આવી માત્રા પસંદ કરવામાં આવે છે.
ડોઝ એડજસ્ટમેન્ટ અને હોર્મોનનું સ્તરનું નિરીક્ષણ દર બે મહિનામાં કરવામાં આવે છે.
સગર્ભા સ્ત્રીમાં હાયપોથાઇરroidઇડિઝમની સમયસર તપાસ અને પર્યાપ્ત ઉપચાર સાથે, બાળક માટે કોઈ નકારાત્મક પરિણામો નથી.
પ્રકારો અને વિકાસનાં કારણો
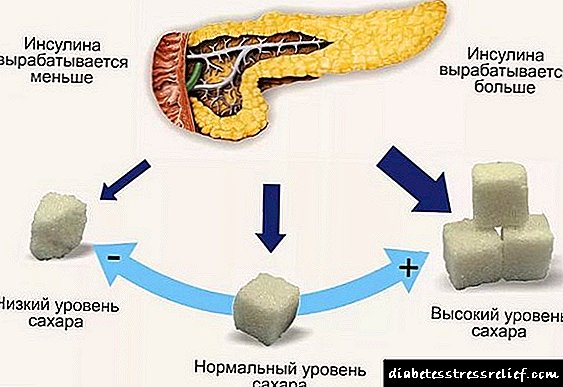
હાયપોથાઇરોડિઝમ એ પ્રાથમિક (99% કેસો) અને ગૌણ (1%) છે. પ્રથમ થાઇરોઇડ હોર્મોન્સના ઉત્પાદનમાં ઘટાડો થવાને કારણે થાય છે, જે તેની કાર્યક્ષમતામાં ઘટાડોનું કારણ બને છે. હાયપોથાઇરોડિઝમનું પ્રાથમિક કારણ ગ્રંથિમાં જ અસામાન્યતા છે, અને ગૌણ કારણ કફોત્પાદક અથવા હાયપોથાલેમસને નુકસાન છે.
પ્રાથમિક હાયપોથાઇરismઇડિઝમને સબક્લિનિકલ અને મેનિફેસ્ટમાં વહેંચવામાં આવે છે. જ્યારે રક્તમાં ટીએસએચ (થાઇરોઇડ ઉત્તેજીત હોર્મોન) નું સ્તર વધતું જાય છે, અને ટી 4 (થાઇરોક્સિન) સામાન્ય હોય છે ત્યારે સબક્લિનિકલ કહેવામાં આવે છે. મેનિફેસ્ટ સાથે - ટીએસએચ વધ્યું છે, અને ટી 4 ઘટાડ્યું છે.
લોહીમાં હોર્મોન્સના ધોરણો:
- થાઇરોઇડ-ઉત્તેજીત હોર્મોન (ટીએસએચ): ગર્ભાવસ્થા દરમિયાન 0.4–4 એમઆઈયુ / મિલી: 0.1.03.0 એમઆઈયુ / મિલી,
- મફત થાઇરોક્સિન (ટી 4): 9.0-19.0 બપોરે / એલ, ગર્ભાવસ્થા દરમિયાન: 7.6-18.6 pmol / L,
- મફત ટ્રાઇઓડોથિઓરોનિન (ટી 3): - ગર્ભાવસ્થા દરમિયાન 2.6-55.6 pmol / L: 2.2–5.1 pmol / L.
હાયપોથાઇરોડિઝમ પણ જન્મજાત અને હસ્તગતમાં વહેંચાયેલું છે.
હાયપોથાઇરોડિઝમનાં કારણો:
- જન્મજાત ખોડખાંપણ અને થાઇરોઇડ ગ્રંથિની અસામાન્યતા,
- જે રોગોની સારવારથી આયોડિનની ઉણપ થઈ શકે છે (ઝેરી ગોઇટર ફેલાવો),
- થાઇરોઇડિસ (imટોઇમ્યુન, પોસ્ટપાર્ટમ) - થાઇરોઇડ ગ્રંથિની બળતરા,
- થાઇરોઇડક્ટોમી (થાઇરોઇડ ગ્રંથિને દૂર કરવા માટેનું ઓપરેશન),
- થાઇરોઇડ ગાંઠ,
- આયોડિનની ઉણપ (ખોરાક અથવા ફાર્માસ્યુટિકલ્સ સાથે),
- જન્મજાત હાઈપોથાઇરોડિઝમ,
- થાઇરોઇડ ગ્રંથિનું ઇરેડિયેશન અથવા કિરણોત્સર્ગી આયોડિન સાથેની સારવાર.
હાયપોથાઇરોડિઝમના લક્ષણો
શરીરમાં હાયપોથાઇરroidઇડિઝમ સાથે, થાઇરોઇડ ગ્રંથિ દ્વારા ઉત્પાદિત થાઇરોઇડ હોર્મોન્સની અછતને કારણે, કેટલીક સિસ્ટમ્સનું પ્રદર્શન ધીમું પડે છે. રોગની તીવ્રતા પેથોલોજીની ડિગ્રી અને અવધિ પર આધારિત છે. લક્ષણો બંને વ્યક્તિગત રીતે અને સંયોજનમાં થઈ શકે છે. આમાં શામેલ છે:
- વિસ્મૃતિ
- ધ્યાન ઘટાડો
- વાળ ખરવા અને બરડપણું,
- રફ અવાજ (જીભ અને કંઠસ્થાનને લીધે સોજો આવે છે)
- સ્નાયુ ખેંચાણ
- ત્વચા સોજો
- સામાન્ય નબળાઇ (સવારે પણ),
- સાંધાનો દુખાવો
- હતાશા
- અપંગતા ઘટાડો
- વજનમાં વધારો
- શ્વસન દર અને પલ્સ રેટમાં ઘટાડો (સૌથી ગંભીર લક્ષણોમાંનું એક, હૃદયનો દર 60 ધબકારા / મિનિટ કરતા ઓછો હોઈ શકે છે),
- શુષ્ક ત્વચા
- શરીરનું તાપમાન ઘટાડવું (તેનાથી મરચાની લાગણી થાય છે),
- હાથમાં સુન્નતા (કાંડામાં પેશીઓમાં સોજો દ્વારા ચેતા અંતના સંકોચનને કારણે),
- ક્ષતિગ્રસ્ત દ્રષ્ટિ, સુનાવણી, કાનમાં રણકવું (પેશીના સોજોને લીધે સંવેદનાત્મક અંગો અસરગ્રસ્ત થાય છે).
ગર્ભાવસ્થા દરમિયાન હાયપોથાઇરોડિઝમની વિશિષ્ટતા
હાયપોથાઇરોડિઝમવાળી સગર્ભા સ્ત્રીઓમાં એક લક્ષણ છે. ગર્ભાવસ્થાના વિકાસ સાથે, લક્ષણોમાં ઘટાડો થઈ શકે છે. આ ગર્ભની થાઇરોઇડ ગ્રંથિની પ્રવૃત્તિમાં વધારો અને વળતર તરીકે માતાને તેના હોર્મોન્સનું સેવન કરવાને કારણે છે.
રોગપ્રતિકારક શક્તિ પર થાઇરોઇડ હોર્મોન્સની નબળી અસર સાથે, વારંવાર ચેપનું વલણ દેખાય છે.
લક્ષણો વધુ ન વિકસાવવા માટે, તમારે તાત્કાલિક ડ doctorક્ટરની સલાહ લેવી જ જોઇએ, બધી આવશ્યક પરીક્ષણો પાસ કરવી અને શક્ય તેટલી વહેલી તકે સારવાર શરૂ કરવી જોઈએ.
ગર્ભાવસ્થા દરમિયાન હાયપોથાઇરોડિઝમની સારવાર
ગર્ભાવસ્થા દરમિયાન હાયપોથાઇરroidઇડિઝમની સારવાર એન્ડોક્રિનોલોજિસ્ટ દ્વારા પ્રસૂતિવિજ્ .ાનીની સાથે હાથ ધરવામાં આવે છે.
પ્રથમ ત્રિમાસિક ગાળામાં, ગર્ભમાં સંભવિત ઉલ્લંઘનનું પૂર્વસૂત્ર (પ્રિનેટલ) નિદાન ફરજિયાત છે. બિનસલાહભર્યા હાયપોથાઇરોડિઝમ સાથે, ગર્ભપાત તબીબી કારણોસર સૂચવવામાં આવે છે. પરંતુ જો કોઈ સ્ત્રી બાળકને જન્મ આપવાનું ચાલુ રાખવા માંગે છે, તો પછી સોડિયમ લેવોથિઓરોક્સિન (એલ-થાઇરોક્સિન) સાથે રિપ્લેસમેન્ટ થેરેપી સૂચવવામાં આવે છે. વળતર આપેલ હાયપોથાઇરroidઇડિઝમ (ટીએસએચ સ્તરના સતત સામાન્યકરણ સાથે) એ ગર્ભાવસ્થા માટે વિરોધાભાસ નથી, તે જ સારવાર હાથ ધરવામાં આવે છે.
ગર્ભાવસ્થા પહેલાં, એલ-થાઇરોક્સિન રિપ્લેસમેન્ટ થેરેપી 50-100 એમસીજી / દિવસ છે. તેની શરૂઆત પછી, માત્રામાં 50 byg નો વધારો થાય છે, ત્યાં ઓવરડોઝનું જોખમ નથી, તેનાથી વિપરીત, ગર્ભના લોહીમાં થાઇરોઇડ હોર્મોન્સનું સ્તર ઘટે છે. તે ક્યારેક બને છે કે હોર્મોનલ પરીક્ષા પછી 20 મી અઠવાડિયાથી કેટલીક સગર્ભા સ્ત્રીઓમાં, ડોઝ વધારવાની જરૂર હોય છે. રિપ્લેસમેન્ટ થેરેપી દરમિયાન ટીએસએચ 1.5-2 એમઆઈયુ / એલથી નીચે હોવું જોઈએ.
લેવોથિરોક્સિન સોડિયમ 50 અને 100 μg (ઉદાહરણ તરીકે, યુટિઓરોક્સ) ની ગોળીઓમાં ઉપલબ્ધ છે. ભોજનના અડધા કલાક પહેલાં દવા સવારે લેવામાં આવે છે, જો ત્યાં ટોક્સિકોસિસ હોય, તો પછીના સમયમાં લેવાનું વધુ સારું છે.
હાયપોથાઇરોડિઝમ સાથે, થાઇરોઇડ ગ્રંથિ દ્વારા હોર્મોન્સનું ઉત્પાદન પુન notસ્થાપિત થતું નથી, તેથી રિપ્લેસમેન્ટ થેરેપી સતત, સમગ્ર જીવન દરમિયાન જાળવવી પડે છે.
ડિલિવરી
હાઈપોથાઇરોડિઝમની ઘણી સગર્ભા સ્ત્રીઓ, સંપૂર્ણ વળતર આપવામાં આવે છે, સમયસર અને ગૂંચવણો વિના જન્મ આપે છે. સીઝેરિયન વિભાગ ફક્ત પ્રસૂતિશાસ્ત્રના સંકેતો અનુસાર કરવામાં આવે છે.
હાયપોથાઇરોડિઝમ સાથે, બાળજન્મની મુશ્કેલીઓ કેટલીકવાર થાય છે, જેમ કે નબળુ મજૂર. આ કિસ્સામાં ડિલિવરી બંને કુદરતી માર્ગો દ્વારા થઈ શકે છે, અને સિઝેરિયન વિભાગની સહાયથી (સંકેતોને આધારે).
પોસ્ટપાર્ટમ સમયગાળામાં, રક્તસ્રાવ થવાનું જોખમ રહેલું છે, તેથી નિવારણ જરૂરી છે (ગર્ભાશયમાં ઘટાડો કરતી દવાઓની રજૂઆત).
માતા અને ગર્ભ માટે હાયપોથાઇરોડિઝમની સંભવિત ગૂંચવણો
ગર્ભમાં જન્મજાત હાઈપોથાઇરોડિઝમ થવાનું જોખમ રહેલું છે. જો સમયસર રોગની તપાસ થાય છે, તો પછી રિપ્લેસમેન્ટ થેરેપીની મદદથી તેને સરળતાથી સુધારી શકાય છે.
- કસુવાવડ (30-35%),
- પ્રિક્લેમ્પસિયા
- નબળા મજૂર પ્રવૃત્તિ
- પોસ્ટપાર્ટમ સમયગાળામાં રક્તસ્ત્રાવ.
અનમ્પેન્સિટેડ હાયપોથાઇરોડિઝમની સંભવિત મુશ્કેલીઓ:
- હાયપરટેન્શન, પ્રિક્લેમ્પ્સિયા (15-20%),
- પ્લેસેન્ટલ ભંગાણ (3%),
- પોસ્ટપાર્ટમ હેમરેજ (4-6%),
- ગર્ભનું નાનું વજન (10-15%),
- ગર્ભની ખામી (3%),
- ગર્ભનું ગર્ભ મૃત્યુ (3-5%).
સમયસર અને પર્યાપ્ત ઉપચાર સાથે, ગૂંચવણોનું જોખમ ઓછું છે. ગર્ભાવસ્થા અને ગર્ભના વિકાસના અનુકૂળ કોર્સ માટે, ગર્ભાવસ્થાના સમગ્ર સમયગાળા દરમિયાન રિપ્લેસમેન્ટ થેરેપી જરૂરી છે. સગર્ભા સ્ત્રીમાં જન્મજાત હાઈપોથાઇરોડિસમ સાથે, આનુવંશિક પરામર્શ જરૂરી છે.
ફેડરલ મેડિકલ લાઇબ્રેરીની વેબસાઇટ પરથી લેવામાં આવેલા આંકડાકીય માહિતી (નિબંધ: "ક્રિવાનોગોવા એમ.ઇ., આયોડિનની ઉણપના રોગોવાળી સગર્ભા સ્ત્રીઓમાં ગર્ભની સ્થિતિ")
ગર્ભાવસ્થા દરમિયાન કેટલાક અભ્યાસ
હાયપોથાઇરોડિઝમ સાથે ગર્ભાવસ્થા: શક્ય જોખમો શું છે?
| વિડિઓ (રમવા માટે ક્લિક કરો). |
હાયપોથાઇરોડિઝમ એ થાઇરોઇડ હોર્મોન્સની સતત તંગીને કારણે સિન્ડ્રોમ છે. બાળક પેદા કરતી સ્ત્રીઓમાં પેથોલોજીની ઘટનાઓ 2% સુધી પહોંચે છે. હાયપોથાઇરોડિઝમ સાથે ગર્ભાવસ્થા માટે સાવચેતી તબીબી દેખરેખની જરૂર છે, કારણ કે આ સ્થિતિમાં સુધારણાનો અભાવ ગર્ભ પર નકારાત્મક અસરથી ભરપૂર છે.
થાઇરોઇડ ગ્રંથિ એ અંતocસ્ત્રાવી પ્રણાલીનો એક ભાગ છે જેની લગભગ તમામ શરીર સિસ્ટમો પર સીધી અથવા પરોક્ષ અસર પડે છે. આ કારણોસર, તે જાણવું મહત્વપૂર્ણ છે કે સગર્ભાવસ્થા દરમિયાન હાયપોથાઇરોડિઝમ કેવી રીતે જોખમી હોઈ શકે છે. થાઇરોઇડ હોર્મોનની ઉણપના વિકાસની પદ્ધતિને સમજવા માટે, તેના કારણોને ધ્યાનમાં લેવું જોઈએ.
આ લેખ માટે કોઈ થીમિક વિડિઓ નથી.| વિડિઓ (રમવા માટે ક્લિક કરો). |
થાઇરોઇડ હોર્મોન્સના સ્તરમાં ઘટાડો થવાના પરિબળને આધારે, ઘણા પ્રકારનાં હાયપોથાઇરોઇડિઝમને અલગ પાડવામાં આવે છે.
તેમાંના છે:
તે હાયપોથાઇરોડિઝમના તમામ પ્રકારોમાંથી 95% બનાવે છે. થાઇરોઇડ ગ્રંથિને સીધા નુકસાન દ્વારા થાય છે. મોટેભાગે આપણે અંગના પેશીઓને નુકસાન અથવા તેના કાર્યાત્મક અપૂર્ણતા વિશે વાત કરીશું.
આ પરિણમી શકે છે:
- Imટોઇમ્યુન થાઇરોઇડિસ. તે બળતરા થાઇરોઇડ રોગ છે. સગર્ભાવસ્થા દરમિયાન Autoટોઇમ્યુન હાયપોથાઇરોડિઝમ ઘણીવાર થાય છે.
- સર્જિકલ સારવારના પરિણામો. સમગ્ર થાઇરોઇડ ગ્રંથિ અથવા તેના ભાગને દૂર કર્યા પછી હાયપોથાઇરોડિઝમ વિકસી શકે છે.
- વિકાસની અસંગતતાઓ. અમે થાઇરોઇડ ગ્રંથિની એજનેસિસ (જન્મજાત ગેરહાજરી) અને ડાયજેનેસિસ (ખોડખાંપણ) વિશે વાત કરી રહ્યા છીએ.
- ચેપી રોગો. એઆરવીઆઈની ગૂંચવણો ઘણીવાર બળતરા તરફ દોરી જાય છે.
- કિરણોત્સર્ગી આયોડિન ઉપચાર. જીવલેણ નિયોપ્લાઝમ સામેની લડતમાં વપરાય છે.
- ક્ષણિક હાયપોથાઇરોડિસમ. કેટલીકવાર તે પોસ્ટપાર્ટમ થાઇરોઇડિસને કારણે વિકસે છે.
ગર્ભાવસ્થા દરમિયાન અન્ય પ્રાથમિક હાઇપોથાઇરોડિઝમ ઓછું જોવા મળે છે અને થાઇરોઇડ હોર્મોન્સના સંશ્લેષણમાં કોઈ અવ્યવસ્થાને કારણે થાય છે.
કારણો:
- શરીરમાં થાઇરોટ્રોપિક ઝેરનું સેવન, અમુક દવાઓનો ઉપયોગ.
- થાઇરોઇડ ગ્રંથિના કૃત્રિમ કાર્યનું જન્મજાત ઉલ્લંઘન.
- શરીરમાં ગંભીર ઉણપ અથવા વધારે આયોડિન (આ કારણોસર, સગર્ભાવસ્થા દરમિયાન સ્થાપિત હાયપોથાઇરોડિસમવાળા આયોડોમરીનને ફક્ત હાજરી આપતા ચિકિત્સકની પરવાનગી સાથે લેવાની ભલામણ કરવામાં આવે છે).
સિન્ડ્રોમ કફોત્પાદક ગ્રંથિને નુકસાનને કારણે થાય છે.મગજમાં સ્થિત આ અંતocસ્ત્રાવી ગ્રંથિનું અગ્રવર્તી લોબ, થાઇરોઇડ-ઉત્તેજક હોર્મોનને સ્ત્રાવ કરે છે. ટીએસએચ થાઇરોઇડ ગ્રંથિના ઉત્તેજક તરીકે કાર્ય કરે છે. કફોત્પાદક ગ્રંથિનું દમન થાઇરોઇડ હોર્મોન્સના ઉત્પાદનમાં ઘટાડો ઉત્તેજીત કરે છે. ગર્ભાવસ્થા દરમિયાન TSH વિશે વધુ વાંચો →
પેથોલોજી અંતocસ્ત્રાવી પ્રણાલીના બીજા ભાગની ખામી દ્વારા થાય છે - હાયપોથાલેમસ, મગજમાં પણ સ્થિત છે. આ ચેતા કેન્દ્રમાં થાઇરોટ્રોપિન મુક્ત કરનારા હોર્મોનને મુક્ત કરીને કફોત્પાદક ગ્રંથિ દ્વારા TSH ના સ્ત્રાવ પર ઉત્તેજીત અસર પડે છે. હાયપોથાલેમસ પર દબાવતી અસર થાઇરોઇડ નિષ્ફળતા તરફ દોરી શકે છે.
સગર્ભાવસ્થા દરમિયાન આવા હાઈપોથાઇરismઇડિઝમને સાવચેતીપૂર્વક તપાસ કરવી જરૂરી છે, કારણ કે તે મગજની રચનાઓને ગંભીર નુકસાન પહોંચાડવાના ગૌણ સંકેતોમાંનું એક હોઈ શકે છે. પ્રાથમિક અને ગૌણ થાઇરોઇડ હોર્મોનની ઉણપને સેન્ટ્રલ હાયપોથાઇરોડિસમ કહેવામાં આવે છે.
આ પ્રકારના સિન્ડ્રોમના અત્યંત દુર્લભ કિસ્સાઓ સામાન્ય રીતે કૌટુંબિક સ્વરૂપોના સ્વરૂપમાં નોંધાય છે. પ્રશ્નમાં જન્મજાત હાયપોથાઇરોડિઝમના કિસ્સામાં ગર્ભાવસ્થાનું આયોજન કરવું જોઈએ અને નજીકના એન્ડોક્રિનોલોજિકલ નિરીક્ષણ હેઠળ હાથ ધરવું જોઈએ. પેરિફેરલ હાયપોથાઇરroidઇડિઝમ થાઇરોઇડ હોર્મોન્સમાં શરીરના પેશીઓની સંવેદનશીલતામાં ઘટાડો થવાને કારણે થાય છે. આ કિસ્સામાં, થાઇરોઇડ ગ્રંથિ, હાયપોથાલેમસ અને કફોત્પાદક ગ્રંથિમાં એકદમ ઉલ્લંઘનનો અભાવ છે.
હાયપોથાઇરોડિઝમનો ક્લિનિકલ કોર્સ સીધો સમયગાળો અને થાઇરોઇડ હોર્મોનની ઉણપની તીવ્રતા પર આધારિત છે. મોટે ભાગે, પેથોલોજી ગુપ્ત રીતે આગળ વધે છે. તેથી, સબક્લિનિકલ હાયપોથાઇરroidઇડિઝમ ગર્ભાવસ્થા દરમિયાન અને બાળજન્મ પછી ફરિયાદોનું કારણ નથી.
મધ્યમ અને તીવ્ર ડિગ્રીના આંતરસ્ત્રાવીય વિકાર વિવિધ રોગોના "માસ્ક" ના સ્વરૂપમાં પ્રગટ થાય છે. ઉદાહરણ તરીકે, જ્યારે એરિથિમિયા થાય છે ત્યારે બિનસલાહભર્યા હાયપોથાઇરોડિઝમના પરિણામોની ચર્ચા કરી શકાય છે, જે ખરેખર હૃદયને થતા પ્રાથમિક નુકસાન સાથે સંકળાયેલ નથી.
હાયપોથાઇરોડિઝમ સિન્ડ્રોમ્સ:
તે હોર્મોનલ ડિસઓર્ડરનું સૌથી કપટી સ્વરૂપ છે. સબક્લિનિકલ હાયપોથાઇરothyઇડિઝમ ગર્ભાવસ્થા દરમિયાન સ્ત્રીને ત્રાસ આપતું નથી, તેથી અંતમાં નિદાનને લીધે તેના પરિણામો ગંભીર હોઈ શકે છે. આંતરસ્ત્રાવીય અસંતુલનની તીવ્રતા, અંતમાં, ક્લિનિકલ લક્ષણોના દેખાવ તરફ દોરી જશે, પરંતુ તે બિન-વિશિષ્ટ છે.
ગર્ભાવસ્થા દરમિયાન સબક્લિનિકલ હાઈપોથાઇરોડિઝમ લેબોરેટરી પરીક્ષણોનો ઉપયોગ કરીને શોધી શકાય છે. મુખ્ય સંકેત એ કુલ ટી 4 (ટેટ્રાઆડોથિઓરોક્સિન) ના સામાન્ય સ્તરની પૃષ્ઠભૂમિ સામે ટીએસએચમાં વધારો છે. આ હાયપોથેલેમિક-કફોત્પાદક સિસ્ટમ દ્વારા થાઇરોઇડ ગ્રંથિની ભરપાઈ ઉત્તેજનાને કારણે છે.
ગર્ભાવસ્થા દરમિયાન સબક્લિનિકલ હાઇપોથાઇરroidઇડિઝમ ગભરાવવાનું કારણ નથી: એક નિયમ તરીકે, તેની પૃષ્ઠભૂમિ સામે જન્મેલા બાળક માટેના પરિણામો જીવન માટે જોખમી નથી. 55% કેસોમાં, પ્રમાણમાં તંદુરસ્ત નવજાત જન્મે છે. સમસ્યાઓ વિલંબિત હોઈ શકે છે, ઉદાહરણ તરીકે, ઘટાડો પ્રતિરક્ષાના સ્વરૂપમાં.
ગર્ભ વહન કરતી સ્ત્રીઓમાં ઘણીવાર થાઇરોઇડ ગ્રંથિની બળતરા જોવા મળે છે. જોખમ જૂથમાં તે લોકો શામેલ છે જે પ્રારંભિક પોસ્ટપાર્ટમ અવધિમાં છે. પ્રમાણમાં frequencyંચી આવર્તન એ 10-2% સગર્ભા સ્ત્રીઓમાં થાઇરોઇડ ગ્રંથિ પેશીઓમાં એન્ટિબોડીઝના વાહન દ્વારા સમજાવવામાં આવે છે.
Imટોઇમ્યુન થાઇરોઇડિસ, autoટોન્ટીબોડીઝ દ્વારા ઉત્તેજિત, હાયપોથાઇરothyઇડિઝમનું કારણ બને છે, જે ગર્ભાવસ્થાને વિક્ષેપિત કરી શકે છે અને, યોગ્ય સારવારની ગેરહાજરીમાં, અજાત બાળકને પ્રતિકૂળ અસર કરે છે. આ રોગ હાઈપરટ્રોફિક અને એટ્રોફિક સ્વરૂપમાં આગળ વધે છે. પ્રથમ કિસ્સામાં, તે થાઇરોઇડ ગ્રંથિના કદમાં વળતરકારક વધારો છે, બીજામાં - જોડાયેલી પેશીઓ સાથે અસરગ્રસ્ત વિસ્તારોની ફેરબદલ.
સગર્ભાવસ્થાની યોજના કરતી વખતે હાયપોથાઇરોડિઝમની હાજરીને અવગણવી જોઈએ નહીં. થાઇરોઇડ હોર્મોન્સની સ્પષ્ટ ઉણપ વંધ્યત્વનું કારણ બની શકે છે. અગાઉ સ્થાપિત હાયપોથાઇરroidઇડિઝમની સારવાર અગાઉથી હાથ ધરવી આવશ્યક છે: ગર્ભાવસ્થા, જો તે થાય તો પણ, ગર્ભના વિકાસમાં સ્વયંભૂ ગર્ભપાત અથવા ગંભીર ઉલ્લંઘનને સમાપ્ત કરવાનું જોખમ ચલાવે છે.
જે મહિલાઓએ અગાઉ હાઈપોથાઇરોડિઝમનો શિકાર ન લીધો હોય તેમને ગર્ભાવસ્થાના આયોજન દરમિયાન થાઇરોઇડની સ્થિતિ તપાસવાની સલાહ પણ આપવામાં આવે છે. આ પેથોલોજીના સબક્લિનિકલ સ્વરૂપવાળા બાળકની કલ્પના કરવાની ક્ષમતાને કારણે છે. જો સગર્ભાવસ્થા પહેલાં હોર્મોનલ અસંતુલન નક્કી કરવામાં ન આવે, તો પછી ગર્ભાવસ્થા દરમિયાન હાયપોથાઇરોડિઝમના ચિહ્નો ધ્યાન પર ન જાય તેવું હોઈ શકે છે.
થાઇરોઇડ હોર્મોન્સની ઉણપથી સગર્ભા માતા અને બેરિંગ ગર્ભ બંને પર નકારાત્મક અસર થઈ શકે છે. પ્રથમ ત્રિમાસિકમાં પેથોલોજી ખાસ કરીને ખતરનાક છે, જ્યારે ગર્ભના અવયવો અને સિસ્ટમો મૂકવામાં આવે છે.
સગર્ભાવસ્થા દરમિયાન અસમંજિત હાઇપોથાઇરismઇડિઝમ ગંભીર થઈ શકે છેબાળક માટે પરિણામો:
- ઓછું જન્મ વજન.
- શારીરિક અને માનસિક વિકાસમાં લેગ.
- રચનાની અસંગતતાઓ.
- જન્મજાત હાઈપોથાઇરોડિસમ.
ગંભીર હાઈપોથાઇરોડિઝમ ગર્ભાવસ્થા પર નકારાત્મક અસર કરે છે અને તે સ્ત્રી માટે જોખમી બની શકે છે. ગર્ભાવસ્થાના પહેલા ભાગમાં ગર્ભ દ્વારા માતૃ થાઇરોઇડ હોર્મોન્સના ઉપયોગ દ્વારા રોગવિજ્ .ાનની તીવ્રતાને સમજાવવામાં આવે છે.
શક્ય ગૂંચવણો:
- સ્વયંભૂ ગર્ભપાત.
- ગંભીર રક્તસ્રાવ સાથે પ્લેસેન્ટાની અકાળ ટુકડી.
- નબળા મજૂર.
- આયર્નની ઉણપનો એનિમિયા.
ગર્ભાવસ્થા દરમિયાન હાયપોથાઇરોડિઝમ માટે મારે કયા ડ doctorક્ટરનો સંપર્ક કરવો જોઈએ?
હાયપોથાઇરોડિઝમ સાથે ગર્ભાવસ્થાના સમગ્ર સમયગાળાનું સંચાલન એન્ડોક્રિનોલોજિસ્ટ અને પ્રસૂતિવિજ્ .ાની-સ્ત્રીરોગચિકિત્સકની સંયુક્ત દેખરેખ હેઠળ હાથ ધરવામાં આવે છે. પ્રથમ નિષ્ણાત આંતરસ્ત્રાવીય અસંતુલનને સુધારે છે અને પરિણામોની દેખરેખ રાખે છે, જ્યારે બીજો ગર્ભમાં શક્ય વિકારોનું પ્રિનેટલ નિદાન કરે છે અને સગર્ભાવસ્થાના માર્ગ પર નજર રાખે છે. આ તમને સગર્ભા માતા અને તેના બાળકની રાહ જોતા સંભવિત જોખમોને ઘટાડવા માટે પરવાનગી આપે છે.
ગર્ભાવસ્થા દરમિયાન યોગ્ય રીતે વળતર આપતું હાઇપોથાઇરોડિઝમ, બાળક અને માતા માટે જોખમી પરિણામો આપતું નથી. સારવારનો આધાર હોર્મોન રિપ્લેસમેન્ટ થેરેપી છે. દવા તરીકે, સોડિયમ લેવોથિઓરોક્સિનવાળી દવાઓ છે: યુટિઓરોક્સ, એલ-થાઇરોક્સિન, બગોથિરોક્સ.
ડોઝ એ એન્ડોક્રિનોલોજિસ્ટ દ્વારા નક્કી કરવામાં આવે છે અને દરરોજ 50 થી 150 એમસીજી સુધીની હોય છે. ભોજનના અડધા કલાક પહેલાં દવા સવારે લેવામાં આવે છે. લેવોથિરોક્સિન સોડિયમ થાઇરોઇડ કાર્યને પુન restoreસ્થાપિત કરતું નથી, પરંતુ ફક્ત તેના કાર્યને બદલે છે.
લોક વાનગીઓ કે જે તમને ઘરે સોડિયમ લેવોથિરોક્સિન મેળવવા દે છે, અસ્તિત્વમાં નથી. થાઇરોઇડ ગ્રંથિના હાયપોથાઇરismઇડિઝમ દરમિયાન થતી ગર્ભાવસ્થા માટે ખાસ કાળજી લેવાની જરૂર હોય છે અને સ્વ-દવા સહન કરતી નથી. કોઈપણ ડ્રગના સેવન માટે ડ doctorક્ટર સાથે સંમત થવું જોઈએ.
મોટાભાગની લોકપ્રિય વાનગીઓમાં આયોડિનવાળા ઉત્પાદનો લેવા પર ધ્યાન કેન્દ્રિત કરવામાં આવે છે. જો કે, શરીરમાં તેનો વધુ પડતો સેવન હાયપોથાઇરોડિઝમને વધારે છે અને ગર્ભાવસ્થાને પ્રતિકૂળ અસર કરે છે. આયોડિનની ઉણપને દૂર કરવાની સલામત રીતોમાં સીવીડ ડીશનો મધ્યમ વપરાશ શામેલ છે.
Sourcesનલાઇન સ્રોતમાં પ્રકાશિત વાનગીઓનાં ઉદાહરણો કે જેના પર આશરો ન લેવો જોઈએ:
- એપલ સીડર સરકો આયોડિન સોલ્યુશન અંદર. આ પદ્ધતિ માત્ર સગર્ભાવસ્થા દરમિયાન હાયપોથાઇર cureઇડિઝમનો ઇલાજ કરતું નથી, પરંતુ તે જીવલેણ પરિણામો પણ આપે છે: પ્રથમ, તમે બર્ન મેળવી શકો છો, અને બીજું, આયોડિનની doseંચી માત્રા સાથે ઝેર.
- જ્યુનિપર અને બટર મલમ. થાઇરોઇડ ગ્રંથિ પરની કોઈપણ બાહ્ય અસર અનિચ્છનીય છે. અંગમાં નોડ્સ જોવા મળે છે ત્યારે આ ખાસ કરીને કિસ્સાઓમાં સાચા છે.
નિવારણની વિશિષ્ટ પદ્ધતિઓ વિકસાવવામાં આવી નથી. મુખ્ય પગલાં અસ્તિત્વમાં રહેલા ઉલ્લંઘનને સમયસર સુધારવાના લક્ષ્યમાં છે.
સગર્ભાવસ્થા દરમિયાન હાયપોથાઇરroidઇડિઝમ અટકાવવા અને તેની શક્ય ગૂંચવણો ટાળવા માટે, નીચેની ભલામણો અવલોકન કરવી જોઈએ:
- સગર્ભાવસ્થાના આયોજન દરમિયાન થાઇરોઇડ હોર્મોનનું સ્તર નિરીક્ષણ કરવું.
- તમારા ડ doctorક્ટર દ્વારા સૂચવ્યા પ્રમાણે આયોડિન ધરાવતી દવાઓ લેવી.
- લેવોથિરોક્સિનનો ઉપયોગ કરતી વખતે ઉપચારાત્મક શાસનની સુવિધાઓની વિચારણા.
- ચેપી રોગોની રોકથામ, ઝેરી પદાર્થોના સંપર્કની બાકાત.
તે યાદ રાખવું મહત્વપૂર્ણ છે કે હાઇપોથાઇરોડિઝમ ગર્ભાવસ્થાને કેટલું અસર કરે છે. "નાના" અંતocસ્ત્રાવી ગ્રંથિના મહત્વને ઓછો અંદાજ આપવો એ બાળક અને માતા બંને માટે જોખમી પરિણામો તરફ દોરી શકે છે. સામાન્ય સગર્ભાવસ્થાની ચાવી એ એન્ડોક્રિનોલોજિસ્ટ અને સ્ત્રીરોગચિકિત્સકની સમયસર અપીલ, તેમજ તેમની ભલામણોનો અમલ છે.
ગર્ભાવસ્થા દરમિયાન હાયપોથાઇરroidઇડિઝમના કારણો અને પરિણામો
સગર્ભાવસ્થા દરમિયાન હાયપોથાઇરismઇડિઝમ એ થાઇરોઇડ હોર્મોન્સનું અપૂરતું ઉત્પાદનનું રાજ્ય છે, જે ગર્ભાવસ્થા દરમિયાન, બાળક તેના અંતocસ્ત્રાવી પ્રણાલીની રચના કરે તે પહેલાં તેમને માતા અને બાળકના શરીરને પ્રદાન કરવાની ફરજ પાડે છે.
ઓછી સામગ્રીવાળા હોર્મોન્સ થાઇરોક્સિન અને ટ્રાઇડિઓથિઓરોનિન માતા અને બાળકોના સ્વાસ્થ્યને પ્રતિકૂળ અસર કરી શકે છે.
ગર્ભાવસ્થા દરમિયાન હાયપોથાઇરroidઇડિઝમ બે પ્રકારના હોય છે:
પ્રાથમિક એ પોતે જ થાઇરોઇડ ગ્રંથિના ખામીનું પરિણામ છે અને તે ક્યાં તો પ્રાપ્ત કરી શકાય છે અથવા જન્મજાત પાત્ર હોઈ શકે છે. તે સક્રિય પેશીઓની માત્રામાં ઘટાડો થાય છે જે હોર્મોન્સ ઉત્પન્ન કરે છે, અને થાઇરોઇડ પ્રકારનાં હોર્મોન્સના બાયોસિન્થેટીસમાં ખામી દર્શાવે છે. ગૌણ હાયપોથાઇરismઇડિઝમ કફોત્પાદક ગ્રંથિના થાઇરોઇડ-ઉત્તેજક હોર્મોનની અપૂરતી માત્રાની પૃષ્ઠભૂમિની વિરુદ્ધ થાય છે, તેમજ હોર્મોન હાયપોથલામસના પ્રકારોને મુક્ત કરે છે.
લેબોરેટરી રીતે હાયપોથાઇરોડિઝમના નિદાનમાં, વધેલી ટીએસએચ સામગ્રીને મફત ટી 3 અને ટી 4 (ગર્ભાવસ્થા દરમિયાન સુપ્ત અથવા સબક્લિનિકલ હાયપોથાઇરોડિઝમ) ની પૃષ્ઠભૂમિ અને મફત ટી 3 અને ટી 4 (મેનિફેસ્ટ હાયપોથાઇરોડિઝમ) ના ઘટાડેલા સ્તરની પૃષ્ઠભૂમિ સામે ટીએસએચ સ્તર વધારીને અલગ પાડવામાં આવે છે.
જો સગર્ભા સ્ત્રીનું શરીર ટી 3 અને ટી 4 ની ઓછી સામગ્રી સાથે અનુકૂળ આવે છે, તો પછી વળતર આપેલ અને વિઘટનિત સ્વરૂપનું નિદાન થાય છે. ગંભીર કિસ્સાઓમાં, જટિલ હાયપોથાઇરોડિઝમ સાથે, સગર્ભા સ્ત્રીઓમાં કોમા થઈ શકે છે. રોગની હાજરીમાં લુબ્રિકેટેડ લક્ષણો હોય છે, તેથી સગર્ભા સ્ત્રીને ડ doctorક્ટરની સતત દેખરેખ હેઠળ રાખવી જોઈએ.
હાયપોથાઇરોડિઝમ સિન્ડ્રોમના અભિવ્યક્તિના ક્લિનિકલ ચિહ્નો આ છે:
- શરીરની સામાન્ય નબળાઇની લાગણી,
- ઘટાડો કામગીરી
- સાંધાનો દુખાવો અને સ્નાયુ ખેંચાણ,
- થાક
- હતાશા લક્ષણો
- મેમરી અને ધ્યાન ઘટાડો,
- વધારે વજન
- હૃદય અને વાહિની સમસ્યાઓ,
- શુષ્ક ત્વચા અને વાળ ખરવા,
- જઠરાંત્રિય માર્ગની સમસ્યાઓ
- અવાજ સ્વર બદલવા.
આ રોગનું પરિણામ એ બધી મેટાબોલિક પ્રક્રિયાઓમાં સામાન્ય મંદી છે. આને કારણે, તમે સતત મરચું અને શરીરનું તાપમાન ઓછું કરી શકો છો. થાઇરોઇડ હોર્મોન્સનો અભાવ રોગપ્રતિકારક શક્તિની નબળી ઉત્તેજના તરફ દોરી જાય છે, જે વારંવાર ચેપી રોગોનું કારણ છે. સવારના કલાકોમાં પણ નબળાઇ અને થાકની લાગણી એ લાક્ષણિકતા છે. આ સ્થિતિ માથાનો દુખાવો, હાથમાં સુન્નતા અને સોજો સાથે છે.
પેશીઓની સોજો ઇન્દ્રિયોને અસર કરે છે, અવાજની દોરીઓને તાણ કરે છે, દ્રષ્ટિમાં ઘટાડો થાય છે, કાનમાં રિંગિંગ આવે છે. પાચન વિકાર કબજિયાત સાથે પ્રતિક્રિયા આપે છે. થાઇરોઇડ ગ્રંથિની ખામીની પૃષ્ઠભૂમિની સામે, હૃદયની બિમારીઓ વિકસે છે, લોહીમાં કોલેસ્ટરોલ વધે છે, વેસ્ક્યુલર એથરોસ્ક્લેરોસિસ, કોરોનરી ધમની રોગ વિકસે છે.
હાયપોથાઇરોડિઝમ અને વંધ્યત્વ એ સરહદની વિભાવનાઓ છે. સ્ત્રીઓમાં, માસિક સ્રાવ ડિસઓર્ડર છે, જે નીચેના સ્વરૂપોને હાઇપોથાઇરોડિઝમ સાથે લે છે: માસિક સ્રાવ ખૂબ લાંબા સમયથી, ખૂબ જ વ્યાપકપણે થાય છે, અને કેટલાક કિસ્સાઓમાં સંપૂર્ણપણે બંધ થઈ શકે છે. તેથી, હાયપોથાઇરોડિઝમથી ગર્ભવતી થવું અશક્ય બને છે.
સગર્ભા સ્ત્રીઓમાં હાયપોથાઇરોડિઝમ એ ગર્ભ માટે એક મોટું જોખમ છે. બાળક માટે નકારાત્મક પરિણામો નીચે મુજબ હશે:
- તેની સેન્ટ્રલ નર્વસ સિસ્ટમનો વિકાસ માતાના રોગથી પીડાય છે.
- ગર્ભાવસ્થાના પહેલા ભાગમાં, ગર્ભની થાઇરોઇડ ગ્રંથિની કામગીરીની લગભગ સંપૂર્ણ ગેરહાજરી હોય છે. આ ઉપરાંત માતાની હોર્મોન્સની અસરોને કારણે તેની નર્વસ સિસ્ટમ વિકસે છે.
- સ્ત્રીઓમાં હાયપોથાઇરismઇડિઝમ સાથે, ગર્ભ હાયપોક્સિઆથી પીડાય છે, જે બાળકનું વજન ઓછું કરે છે.
- આ રોગ ખતરનાક છે કારણ કે ગર્ભમાં ગર્ભ મૃત્યુ પામી શકે છે.
બીજા ભાગમાં, માતૃત્વના હોર્મોન્સની અસર વધુ મજબૂત હશે અને બાળકમાં થાઇરોઇડ હોર્મોન્સની અભાવની ભરપાઈ કરશે.
બાળજન્મ પછી, જો જન્મજાત રોગવિજ્ .ાન સમયસર મળી આવે, તો રોગને રિપ્લેસમેન્ટ થેરેપી દ્વારા મટાડી શકાય છે, અને ગર્ભમાં માનસિક વિકલાંગતા રહેશે નહીં. માતૃત્વની હાઈપોથાઇરોડિઝમ સાથે ગર્ભાવસ્થા એ હકીકત તરફ દોરી જશે કે બાળકની મધ્યસ્થ નર્વસ સિસ્ટમ નાખવાથી થાઇરોઇડ હોર્મોન્સની ઉણપ ધ્યાનમાં લેવામાં આવશે, જેનો અર્થ એ છે કે ઉલટાવી શકાય તેવું પ્રક્રિયાઓ શક્ય છે.
તાજેતરમાં સુધી, ગર્ભાવસ્થા દરમિયાન હાયપોથાઇરroidઇડિઝમમાં બાળજન્મ પછીની ઘણી મુશ્કેલીઓ હતી. આજે, સમયસર તપાસ અને યોગ્ય સારવાર સાથે રોગનું પ્રયોગશાળા નિદાન વર્ચ્યુઅલ મુશ્કેલીઓને દૂર કરે છે. આ જ પ્રયોગશાળાના અધ્યયન કહે છે કે થાઇરોઇડ હોર્મોન્સના ધોરણમાંથી વિચલન એ સ્ત્રીના સ્વાસ્થ્યને બદલે બાળકના વિકાસ માટે વધુ નુકસાનકારક છે.
હાઇપોથાઇરોડિઝમ અને ગર્ભાવસ્થા એક સાથે સ્ત્રીના સ્વાસ્થ્ય માટે ખતરો છે. આ નીચેનામાં પ્રગટ થાય છે:
- પ્રથમ ત્રિમાસિક ગંભીર ઝેરી દવા સાથે છે, સ્વયંભૂ ગર્ભપાત પરિણમી શકે છે.
- ગર્ભાવસ્થા દરમ્યાન કસુવાવડનો ભય રહે છે.
- અંતમાં તારીખો ગર્ભાવસ્થા દ્વારા જટિલ હોય છે.
- સગર્ભાવસ્થા દરમિયાન હાયપોથાઇરોડિઝમની અસરોમાં આયર્નની ઉણપનો એનિમિયા, બાળજન્મ પછી ગર્ભાશયના રક્તસ્રાવનો સમાવેશ થાય છે.
ગર્ભાવસ્થા દરમિયાન સ્ત્રીઓમાં, આ રોગ દસમાંથી એક કેસમાં થાય છે. મોટે ભાગે, હાયપોથાઇરોડિઝમ પોતાને પ્રગટ કરતું નથી.
આ કિસ્સામાં પ્રયોગશાળાના અભ્યાસ થાઇરોઇડ ગ્રંથિ પર નિર્દેશિત એન્ટિબોડીઝને જાહેર કરે છે. એન્ટિબોડીઝની હાજરી થાઇરોઇડ કોશિકાઓના વિનાશ તરફ દોરી જાય છે, જ્યારે હોર્મોન સંશ્લેષણ પણ ઓછું થાય છે.
જો ગર્ભાવસ્થા દરમિયાન ગર્ભના વિકાસ સાથે, ટી.એસ.એચ. સામાન્ય રહે છે, તો ત્યાં પણ થાઇરોઇડ હોર્મોન્સની અછત છે અને પરિણામે, હાયપોથાઇરોડિઝમ વિકસે છે.
થાઇરોઇડ ગ્રંથિ સાથે સંકળાયેલ શસ્ત્રક્રિયા પણ આ રોગમાં ફાળો આપે છે. જ્યારે તેના પેશીઓનો ભાગ દૂર કરવામાં આવે છે, ત્યારે હોર્મોન ઉત્પન્ન કરનારા કોષોની સંખ્યા તે મુજબ ઘટાડો થાય છે. ગર્ભાવસ્થા દરમિયાન આ હોર્મોનની ઉણપનું કારણ છે.
આ રોગ સ્ત્રીઓમાં થાઇરોઇડ ગ્રંથિની કામગીરીમાં ફેરફારનું કારણ બને છે. આ ઉલ્લંઘનો નીચેના મુદ્દાઓને લગતા છે:
- ગ્રંથિ પેશીઓનું હાયપરસ્ટિમ્યુલેશન,
- યકૃતમાં ગ્લોબ્યુલિન વધ્યું,
- પેશાબ આયોડિન ઉત્સર્જન,
- પ્લેસેન્ટામાં થાઇરોઇડ જૂથના હોર્મોન્સનું ડાયોડિનેશન.
સગર્ભાવસ્થા દરમિયાન હાયપોથાઇરોડિઝમના લક્ષણો ઘણીવાર આયોડિનની ઉણપ દર્શાવે છે, કારણ કે આ રોગ થાઇરોઇડ હોર્મોન્સની વધતી જરૂરિયાત સાથે સંકળાયેલ છે.
રોગના કોર્સની લાક્ષણિકતાઓમાંની એક એ છે કે ગ્રંથિની અતિશયતાના ક્લિનિકલ લક્ષણોની પૃષ્ઠભૂમિ સામે ટાકીકાર્ડિયાના ગર્ભાવસ્થાના બીજા ભાગમાં દેખાવ. આ ગર્ભમાંથી હોર્મોન્સના સેવનને કારણે છે. થાઇરોઇડ હોર્મોન્સનો અભાવ ત્વચા, આંતરિક અવયવો અને મ્યુકોસ મેમ્બ્રેનની સોજો તરફ દોરી જાય છે.
સગર્ભાવસ્થાના હાયપોથાઇરroidઇડિઝમ એ હકીકત તરફ દોરી જાય છે કે ગર્ભધારણ દરમિયાન ઘણીવાર ગર્ભસ્થ ઓક્સિજન ભૂખમરો રહે છે. ત્યારબાદ, તે વારંવાર ચેપી રોગો માટે સંવેદનશીલ બનશે.
પોસ્ટપાર્ટમ હાઈપોથાઇરોડિઝમ એ પણ સ્ત્રીઓમાં સ્વાસ્થ્યની મુશ્કેલીઓનું એક કારણ છે.
સગર્ભા સ્ત્રીને પ્રસૂતિવિજ્ .ાની-સ્ત્રીરોગચિકિત્સક અને ચિકિત્સક દ્વારા અવલોકન કરવું આવશ્યક છે. આ નિષ્ણાતો હાયપોથાઇરોડિઝમના લક્ષણો પર સતત ધ્યાન આપે છે. જો સહેજ શંકા હોય, તો તરત જ હોર્મોન પરીક્ષણ સૂચવવામાં આવે છે.
અભ્યાસ થાઇરોઇડ હોર્મોન (ટી 4) અને કફોત્પાદક હોર્મોનના લોહીમાં હાજરી નક્કી કરે છે, જે ટી 4 (ટીએસએચ) ના સંશ્લેષણને નિયંત્રિત કરે છે. પ્રથમના ઘટાડેલા સ્તર અને બીજામાં વધારો સાથે, નિદાન કરવામાં આવે છે - પ્રાથમિક હાયપોથાઇરroidઇડિઝમ, એટલે કે, તે થાઇરોઇડ ગ્રંથિની ખામીનું નિશાની છે. બંને હોર્મોન્સના ઘટાડેલા સૂચક સાથે, હાઈપોથાઇરોડિઝમનું નિદાન પીટ્યુટરી ગ્રંથિ અને હાયપોથાલેમસના કાર્યોના ઉલ્લંઘન સાથે થાય છે.
જો સ્ક્રીનીંગ એ પ્રાથમિક હાયપોથાઇરismઇડિઝમમાં અંતર્ગત ફેરફારો બતાવે છે, તો ડોકટરો એન્ટિબોડીઝની હાજરી માટે વધારાની રક્ત પરીક્ષણ સૂચવે છે. સકારાત્મક વિશ્લેષણ તેમના પોતાના એન્ટિબોડીઝવાળા કોષોને નુકસાન સૂચવે છે.
ઉપરાંત, નિષ્ણાતોની દેખરેખ હેઠળ, સગર્ભાવસ્થાનું આયોજન કરી શકાય છે.
સારવાર શરૂ કરતા પહેલા, એક કારણ સ્થાપિત કરવામાં આવે છે. આ આયોડિનનો અભાવ અથવા ગ્રંથિને નુકસાન હોઈ શકે છે. સારવાર પોટેશિયમ આયોડાઇડ પર આધારિત હશે. સબસ્ટિટ્યુશન થેરેપી પેથોલોજીને દૂર કરવા માટે બનાવવામાં આવી છે. ગંભીર સ્વરૂપમાં, ગર્ભાવસ્થા સમાપ્ત કરવું શક્ય છે. જો કોઈ મહિલાએ ગર્ભાવસ્થા ચાલુ રાખવાનું નક્કી કર્યું છે, તો પછી હોર્મોન ઉપચાર સૂચવવામાં આવે છે, જે જન્મ પછી થોડો વધુ સમય લેશે.
લેવોથિરોક્સિન દ્વારા હોર્મોન્સની અછતને વળતર આપવામાં આવે છે, જેની માત્રા રક્ત પરીક્ષણ અને સ્ત્રીની સ્થિતિને આધારે વ્યક્તિગત રીતે પસંદ કરવામાં આવે છે. પ્રારંભિક માત્રા 50 એમસીજી છે. આ દૈનિક માત્રા દર ત્રણ દિવસમાં એકવાર 25 એમસીજી દ્વારા વધારી શકાય છે અને 175 એમસીજીમાં સમાયોજિત કરી શકાય છે.
જો ગર્ભાવસ્થા પહેલાં હાયપોથાઇરોડિઝમ મૂકવામાં આવી હતી, તો પછી માત્રામાં 25 એમસીજી પ્રતિ દિવસ વધારો થાય છે. આવી સગર્ભા સ્ત્રીઓમાં, થાઇરોઇડ ગ્રંથિનું સતત નિરીક્ષણ કરવામાં આવે છે. પ્રારંભિક નિદાનથી સારવાર ઝડપથી કરવામાં મદદ મળશે, જેનો અર્થ એ કે પુન recoveryપ્રાપ્તિ વહેલા આવશે. યોગ્ય રીતે વ્યવસ્થિત સારવાર સાથે, સ્ત્રી સમસ્યાઓ વિના તંદુરસ્ત બાળકને સહન કરી શકે છે.
રોગને રોકવા માટે, શરીરમાં આયોડિનની સંભવિત ઉણપને બાકાત રાખવા માટે, ગર્ભાવસ્થાના આયોજન પહેલાં સ્ત્રીની તપાસ કરવી જરૂરી છે. પ્રતિકૂળ વિશ્લેષણના કિસ્સામાં, ગર્ભાવસ્થા મુલતવી રાખવું વધુ સારું છે.
- થાઇરોઇડ રોગ. - મોસ્કો: એન્જિનિયરિંગ, 2007. - 432 સી.
- પેટ્યુનીના, એન. એ. થાઇરોઇડ ગ્રંથિના રોગો: મોનોગ્રાફ. / એન.એ. પેટુનીના, એલ.વી. ટ્રુકીના. - એમ .: જીયોટાર-મીડિયા, 2011 .-- 222 પી.
- થાઇરોઇડ પુનorationસ્થાપન - ઉષાકોવ એ.વી. - દર્દી માર્ગદર્શિકા
- સિનેલનીકોવા, એ. એ. થાઇરોઇડ આરોગ્ય માટે 225 વાનગીઓ: મોનોગ્રાફ. / એ.એ. સિનેલ્નિકોવા. - એમ .: વેક્ટર, 2012 .-- 128 પી.
- ઉઝેગોવ, જી.એન. થાઇરોઇડ ગ્રંથિના રોગો: રોગોની વિવિધતા, પરંપરાગત દવા સાથે ઉપચાર, ઉપચારાત્મક / જી.એન. બર્ન્સ. - મોસ્કો: રશિયન રાજ્ય માનવતાવાદી યુનિવર્સિટી, 2014 .-- 144 પી.
Ольга મેલિખોવા ઓલ્ગા એલેક્સandન્ડ્રોવના - ડ doctorક્ટર એન્ડોક્રિનોલોજિસ્ટ, 2 વર્ષનો અનુભવ.
તે અંતocસ્ત્રાવી પ્રણાલીના રોગોની રોકથામ, નિદાન અને સારવારમાં સામેલ છે: થાઇરોઇડ ગ્રંથિ, સ્વાદુપિંડ, એડ્રેનલ ગ્રંથિ, કફોત્પાદક ગ્રંથિ, સેક્સ ગ્રંથીઓ, પેરાથાઇરોઇડ ગ્રંથીઓ, થાઇમસ ગ્રંથિ, વગેરે.
Doctor ડ doctorક્ટર દ્વારા આર્ટિકલ તપાસવામાં આવે છે
જ્યારે ગર્ભાવસ્થા દરમિયાન કોઈ છોકરીમાં થાઇરોઇડ ગ્રંથિની ખામી હોય છે અને હોર્મોન્સ (થાઇરોઇડ) અપૂરતી માત્રામાં ઉત્પન્ન થાય છે, તો પછી સબક્લિનિકલ હાયપોથાઇરોડિઝમ જેવી બિમારીની સંભાવના વધે છે. આ સ્થિતિમાં, સ્ત્રી વિવિધ પ્રકારના પરિણામોનો અનુભવ કરી શકે છે.
જો સગર્ભાવસ્થા દરમિયાન સ્ત્રી શરીર ચોક્કસ હોર્મોન્સનું પૂરતું પ્રમાણ પેદા કરવા માટે સમર્થ નથી, તો આ ગર્ભથી ભરપૂર છે. પરિણામે, એક બાળક માનસિક મંદતા, નર્વસ સિસ્ટમની સમસ્યાઓ, બૌદ્ધિક વિકાસના અપૂરતા સ્તર સાથે જન્મે છે. બદલામાં, સ્ત્રીના સ્વાસ્થ્ય માટે પણ આ ખૂબ જોખમી છે, કારણ કે જાતીય તકલીફ અને વંધ્યત્વ નકારી શકાય નહીં. જ્યારે કોઈ સ્ત્રી હાઈપોથાઇરોડિઝમના નિદાનની પુષ્ટિ કરે છે, ત્યારે બાળકની કલ્પના કરવી શક્ય છે, પરંતુ આ કિસ્સામાં, ભાવિ માતાપિતાએ તમામ સંભવિત પરિણામો વિશે જાણવાની જરૂર છે.
ગર્ભાવસ્થા દરમિયાન સબક્લિનિકલ હાયપોથાઇરોડિઝમ
સ્ત્રી શરીર દ્વારા ઉત્પન્ન થાઇરોઇડ હોર્મોન્સ ગર્ભાવસ્થા દરમિયાન ખૂબ જ મહત્વપૂર્ણ છે, કારણ કે તે બાળકના સામાન્ય વિકાસમાં ફાળો આપે છે. બાળક માટે હોર્મોન્સના આ જૂથના મહત્વ હોવા છતાં (જીવનના પ્રથમ તબક્કે, ગર્ભમાં થાઇરોઇડ ગ્રંથિનો અભાવ હોય છે), થાઇરોઇડ હોર્મોન્સ માતા માટે પણ મહત્વપૂર્ણ છે, કારણ કે ત્યાં ગૂંચવણોની probંચી સંભાવના છે:
- કસુવાવડ બાકાત નથી,
- હાઈપોથાઇરોડિઝમ બાળકમાં થઈ શકે છે
- બાળક બૌદ્ધિક પેથોલોજી સાથે જન્મે છે,
- જન્મ સમયે, બાળકનું શરીરનું અસામાન્ય વજન હશે,
- સગર્ભાવસ્થા દરમિયાન સ્ત્રીમાં, પ્લેસેન્ટાનું એક્સ્ફોલિયેશન બાકાત નથી,
- સગર્ભા માતામાં હાયપરટેન્શન,
- થાઇરોઇડ વિકાસ
- ગર્ભ ઠંડું
- બાળજન્મ પછી રક્તસ્રાવમાં વધારો,
- બાળકમાં નર્વસ સિસ્ટમની ખામી.
ધ્યાન! જો કોઈ સ્ત્રી સબક્લિનિકલ હાયપોથાઇરોડિઝમના નિદાન સાથે ગર્ભવતી થાય છે, તો પછી પેરીનેટલ મૃત્યુદરના વધતા જોખમ માટે તૈયાર રહેવું જરૂરી છે.
થાઇરોઇડ ડિસફંક્શનની તીવ્રતા
મૂળભૂત રીતે, હાઈપોથાઇરોડિઝમ સ્વતંત્ર પ્રાથમિક બિમારી તરીકે આગળ વધે છે, જે થાઇરોઇડ ગ્રંથિની બળતરા પ્રક્રિયાની પૃષ્ઠભૂમિ સામે અથવા ક્ષતિગ્રસ્ત રોગપ્રતિકારક શક્તિના કિસ્સામાં વિકસે છે.
હાયપોથાલેમિક-કફોત્પાદક રાજ્ય પહેલાથી જ ગૌણ હાયપોથાઇરોડિઝમ સાથે અવલોકન કરવામાં આવે છે. આ સીધા થાઇરોઇડ ગ્રંથિમાં ચેપ અથવા નિયોપ્લાઝમની હાજરી દ્વારા સમજાવવામાં આવે છે.
સબક્લિનિકલ હાઇપોથાઇરroidઇડિઝમ વિભાવનાની શક્યતાને ઘટાડે છે. આ માસિક ચક્ર અને ગર્ભાશયની ખામી દ્વારા સમજાવાયેલ છે. તેથી, ovulatory વંધ્યત્વ નકારી શકાય નહીં. બાળકની કલ્પના અને ત્યારબાદના વિકાસમાં સમસ્યાઓ ટાળવા માટે, સ્ત્રી માટે હંમેશા હોર્મોનલ પૃષ્ઠભૂમિ અને હોર્મોનનું સ્તર નિરીક્ષણ કરવું મહત્વપૂર્ણ છે, જો ત્યાં થાઇરોઇડ ગ્રંથિમાં કોઈ વિચલનો હોય, તો પછી હોર્મોન્સનું ઉત્પાદન સામાન્ય બનાવવા માટે વિશેષ ઉપચારનો ઉપયોગ કરો. બાદમાં ફક્ત સ્ત્રી માટે જ નહીં, પણ બાળકના સંપૂર્ણ વિકાસ માટે પણ મહત્વપૂર્ણ છે. અન્યથા, જો સગર્ભાવસ્થા દરમિયાન સબક્લિનિકલ હાયપોથાઇરroidઇડિઝમ મળી આવે છે, તો પછી સ્વયંભૂ ગર્ભપાત દ્વારા બાળકના નુકસાનને નકારી શકાય નહીં.
ગર્ભાવસ્થા અને સબક્લિનિકલ હાયપોથાઇરોડિઝમ સુસંગતતા
ગર્ભાવસ્થા પર હાયપોથાઇરોડિઝમની અસર
થાઇરોઇડ ગ્રંથિમાં અસામાન્યતાની તપાસ કરવાની યોજના દરમિયાન તે ખૂબ જ મહત્વપૂર્ણ છે. ખરેખર, વિભાવના પછીના પ્રથમ અઠવાડિયામાં, ટીએસએચ શરીરમાં સક્રિયપણે વિકસિત થવાનું શરૂ કરે છે, જે શરીરમાં નવી જરૂરિયાતોના ઉદભવ દ્વારા ન્યાયી છે. બાળજન્મ પછી બીજા દિવસે મહત્તમ ટીએસએચ માર્કની પુષ્ટિ થાય છે.
ધ્યાન આપો! જો કોઈ સ્ત્રીના શરીરને આયોડિનની જરૂર નથી, તો પછી આ હોર્મોનનું નિર્માણ સામાન્ય શ્રેણીમાં રહેશે.
જ્યારે આયોડિનની ઉણપ જોવા મળે છે, ત્યારે ટીએસએચનું સંશ્લેષણ નોંધપાત્ર રીતે ઘટાડવામાં આવે છે - આ બાળકના વિકાસ માટે નકારાત્મક સૂચક છે. વિભાવના પછી પ્રથમ ત્રિમાસિક, ગર્ભ સંપૂર્ણપણે ઉત્પાદિત માતૃત્વ હોર્મોન્સ પર આધારીત રહેશે. હોર્મોન્સની અછતની સ્થિતિમાં, ગર્ભનો અસામાન્ય વિકાસ થઈ શકે છે.
આ મહત્વપૂર્ણ છે! નવજાતમાંથી સ્રાવ પહેલાં પેથોલોજીના અભિવ્યક્તિ માટે એક ખાસ વિશ્લેષણ લેવું જોઈએ - જન્મજાત હાઈપોથાઇરોડિઝમ. વિશ્લેષણ એડીમાંથી બાળકમાંથી લોહી લઇને કરવામાં આવે છે.
બાળક અને માતા બંને માટેના જોખમોને ઘટાડવા માટે, હોર્મોન થેરેપી સૂચવવામાં આવે છે, જેમાં એલ-થાઇરોક્સિનનું વહીવટ શામેલ છે. આ કિસ્સામાં, દવાની માત્રા માત્ર ડ doctorક્ટર દ્વારા નક્કી કરવામાં આવે છે, અને સ્વ-દવા સખત રીતે contraindication છે. હોર્મોન થેરેપી લેવાની અવધિ દરમિયાન, સ્ત્રીને દર આઠ અઠવાડિયામાં હોર્મોનનું સ્તર તપાસવા માટે રક્તદાન કરવું જરૂરી છે.
સબક્લિનિકલ હાઇપોથાઇરોડિઝમ માટેની યુક્તિઓ
તેથી, સબક્લિનિકલ હાયપોથાઇરોડિઝમના નિદાનથી ગભરાવું તે યોગ્ય નથી, થાઇરોક્સિન લઈને આ સમસ્યાને અગાઉથી ઠીક કરવી શ્રેષ્ઠ છે. આ હોર્મોનનો રિસેપ્શન ફક્ત ડિલિવરી પછી જ સમાપ્ત થાય છે. આમ, ગર્ભના તંદુરસ્ત વિકાસને જાળવવાનું શક્ય છે. જો આ નિદાનવાળી સ્ત્રીએ પોતાના પર લોક ઉપચાર કરવાનું નક્કી કર્યું છે, તો આવી સારવાર કોઈ પરિણામ આપશે નહીં અને ત્યારબાદ ગર્ભાવસ્થા રોગવિજ્ .ાનવિષયક હશે.
વર્ગીકરણ
તીવ્રતા અનુસાર, હાયપોથાઇરોડિઝમના 3 સ્વરૂપો અલગ પડે છે:
- વિષયક. તે રોગના ચિહ્નો અને લક્ષણોની ગેરહાજરી દ્વારા વર્ગીકૃત થયેલ છે. લોહીમાં સામાન્ય થાઇરોઇડ હોર્મોનનું સ્તર હોઈ શકે છે, પરંતુ હંમેશા TSH સ્તર એલિવેટેડ હોય છે. હાઈપોથાઇરોડિઝમનું સબક્લિનિકલ સ્વરૂપ 20% થી વધુ સ્ત્રીઓને અસર કરતું નથી.
- ક્લાસિક અથવા મેનિફેસ્ટ. હંમેશાં ખરાબ સ્વાસ્થ્ય સાથે. લોહીમાં હોર્મોન્સનું સ્તર ઓછું કરવામાં આવે છે, પરંતુ ટીએસએચ એલિવેટેડ છે.
- ભારે તે પૂરતી સારવારની ગેરહાજરીમાં રોગના લાંબા ગાળાના કોર્સ દ્વારા વર્ગીકૃત થયેલ છે. નિયમ પ્રમાણે, પરિણામ એ કોમા છે.
સગર્ભાવસ્થા દરમિયાન હાયપોથાઇરismઇડિઝમ એ ચયાપચયમાં ઘટાડોનું કારણ છે. થાઇરોઇડ હોર્મોન્સ માટે રીસેપ્ટર્સ લગભગ આખા શરીરમાં સ્થિત હોવાથી, ઘણા અવયવો અને સિસ્ટમોની કામગીરીમાં વિક્ષેપ આવે છે. તીવ્રતા હોર્મોનલ ઉણપના સ્તર પર આધારિત છે. આ કારણોસર જ પ્રારંભિક તબક્કે આ રોગની શંકા કરવી મુશ્કેલ છે, અને ગર્ભ માટે ગર્ભાવસ્થાના પ્રથમ 12 અઠવાડિયામાં, આંતરિક અવયવોની રચના દરમિયાન, થાઇરોઇડ હોર્મોન્સની યોગ્ય માત્રા મેળવવી ખૂબ જ મહત્વપૂર્ણ છે.
| અવયવો અને સિસ્ટમો | લક્ષણો |
|---|---|
| ત્વચા અને મ્યુકોસ મેમ્બ્રેન | કેટલીકવાર કમળો, સોજો અને ચહેરાના puffiness સાથે pallor. સુકા, ઠંડી અને પરસેવી ત્વચા. માથા પર અને ભમરની ધાર સાથે વાળ ખરવા. |
| શ્વસન અંગો | Sleepંઘ દરમિયાન શ્વાસની તકલીફના હુમલા, પ્યુર્યુલર પોલાણમાં એક્ઝ્યુડેટનું સંચય શક્ય છે. |
| રક્તવાહિની તંત્ર | દર મિનિટમાં 60 થી ઓછા ધબકારાના ધબકારામાં ઘટાડો, વધારો અથવા ઘણી વખત દબાણ ઓછું થવું, હૃદય ભાગ્યે જ અને આળસ ઘટાડવામાં આવે છે, અવાજો નિસ્તેજ હોય છે. આને કારણે, સ્ત્રી નબળાઇ અને શ્વાસની તકલીફની ફરિયાદ કરી શકે છે. |
| જઠરાંત્રિય માર્ગ | નબળી ભૂખ, ખોરાકનો નબળો સ્વાદ, પિત્ત નળીનું કાર્ય નબળું, પિત્તનો ક્ષતિગ્રસ્ત પ્રવાહ, પિત્તાશય. |
| ઉત્સાહિત અવયવો | શરીરમાં સ્થિર પ્રવાહી, પેશાબમાંથી જૈવિક પદાર્થોના લોહીમાં પાછા આવવાનું ઉલ્લંઘન. |
| હાડકાં અને સાંધા | સંયુક્ત બળતરા, હાડકાની પેશીઓનો વિનાશ. |
| લોહીનું નિર્માણ | એનિમિયા, રક્ત કોગ્યુલેશન પ્રક્રિયાઓનું ઉલ્લંઘન. |
| ઇએનટી અંગો | સુનાવણીની ખોટ, કર્કશતા, નાક દ્વારા શ્વાસની તકલીફના લક્ષણો. |
| નર્વસ સિસ્ટમ | Leepંઘમાં ખલેલ, યાદશક્તિ ઓછી થવી, હતાશા. |
| અન્ય | બેઠાડુ જીવનશૈલી અને ચયાપચયના ઘટાડાને કારણે, સ્ત્રીઓ વજનમાં વધારો કરે છે, તેઓએ શરીરનું તાપમાન ઓછું કર્યું છે, શુષ્ક અને સ્પર્શ ત્વચા પર ઠંડા. |
હાયપોથાઇરismઇડિઝમવાળી સગર્ભા સ્ત્રીનું સંચાલન
જો કોઈ સગર્ભા સ્ત્રીને થાઇરોઇડ રોગ હોય, તો તેને એક અલગ ગર્ભાવસ્થા વ્યવસ્થાપન યોજના સોંપવામાં આવી છે:
- ગર્ભાવસ્થા જાળવવાના મુદ્દા પર ધ્યાન આપવામાં આવી રહ્યું છે.
- એન્ડોક્રિનોલોજિસ્ટની સાથે એક સ્ત્રીને bsબ્સ્ટેટ્રિશિયન દ્વારા અવલોકન કરવામાં આવે છે.
- આનુવંશિક પરામર્શ સૂચવવામાં આવે છે, ઘણીવાર ગર્ભમાં જન્મજાત ખામીને બાકાત રાખવા વિશ્લેષણ માટે એમ્નિઅટિક પ્રવાહી લેવામાં આવે છે.

- હાયપોથાઇરોડિઝમના હળવા અને એસિમ્પટમેટિક સ્વરૂપો માટે પણ સારવાર સૂચવવામાં આવે છે.
- સગર્ભાવસ્થાના પ્રથમ ત્રિમાસિક ગાળામાં બધી સ્ત્રીઓને આયોડિન તૈયારીઓ લેવાની ભલામણ કરવામાં આવે છે.
- ગર્ભાવસ્થા દરમિયાન, હોર્મોનનું સ્તર ઘણી વખત તપાસવામાં આવે છે.
- મહિલાઓ બાળજન્મની પદ્ધતિના મુદ્દાને હલ કરવા માટે પ્રસૂતિ હોસ્પિટલમાં અગાઉથી જાય છે, જે ઘણીવાર પૂર્વ-અવધિ હોય છે. જન્મ પછી, બાળકને આનુવંશિક સલાહ આપવી આવશ્યક છે.
બાળક માટે શું પરિણામ હોઈ શકે છે?
થાઇરોઇડ હોર્મોન્સ, નવજાતનાં મગજના નિર્માણ અને પરિપક્વતા પર સૌથી મહત્વપૂર્ણ અસર કરે છે. અન્ય કોઈ હોર્મોન્સની સમાન અસર હોતી નથી.
ગર્ભ માટે ગર્ભાવસ્થા દરમિયાન હાયપોથાઇરોડિઝમના નકારાત્મક પરિણામો:
- સ્વયંભૂ ગર્ભપાતનું ઉચ્ચ જોખમ,
- સ્થિર જન્મ
- હૃદયની જન્મજાત ખોડખાંપણ,
- સુનાવણી નુકશાન
- સ્ક્વિન્ટ
- આંતરિક અવયવોના જન્મજાત ખોડખાંપણ.
- જન્મજાત હાઈપોથાઇરોડિઝમ, જે સારવાર ન કરાયેલ હાયપોથાઇરોડિઝમવાળા માતાઓમાં જન્મેલા બાળકોમાં વિકસે છે. ગર્ભ માટે આ સૌથી ગંભીર પરિણામ છે, તે ક્રિએટિનિઝમના વિકાસનું મુખ્ય કારણ છે. ક્રેટીનિઝમ એ એક રોગ છે જે હાયપોથાઇરોડિઝમ દ્વારા થાય છે. તે માનસિક અને શારીરિક વિકાસમાં વિલંબ, દાંતમાં વિલંબ, ફોન્ટાનેલ્સના નબળા બંધ તરીકે પોતાને મેનીફેસ્ટ કરે છે, ચહેરો લાક્ષણિક જાડા અને edematous લાક્ષણિકતાઓ લે છે, શરીરના ભાગો પ્રમાણસર નથી, બાળકની પ્રજનન પ્રણાલી પીડાય છે.

નિદાનની સ્થાપના પછી, બાળકને દવાઓનો આયુષ્ય સંચાલન સૂચવવામાં આવે છે જે થાઇરોઇડ હોર્મોન્સને બદલે છે. બાળકની વહેલા સારવાર શરૂ કરવામાં આવે છે, તેની માનસિક ક્ષમતાઓના સામાન્ય વિકાસની શક્યતા વધારે છે. તે પછી, વર્ષના દરેક ક્વાર્ટરમાં, સારવારનું નિરીક્ષણ કરવામાં આવે છે - બાળક theંચાઇ, વજન, એકંદર વિકાસ અને હોર્મોન્સનું સ્તર માપે છે.
ટ્રાંઝિટર હિપોથાયરોઇડિસિસ. નવજાત બાળકોનો અસ્થાયી રોગ, જે સ્વતંત્ર અને ટ્રેસ વિના પસાર થાય છે. અકાળ બાળકોમાં, આયોડિનની ઉણપવાળા વિસ્તારોમાં તે વધુ સામાન્ય છે, જો માતાએ એવી દવાઓ લીધી જે થાઇરોઇડ ગ્રંથિની આંતરસ્ત્રાવીય પ્રવૃત્તિને ઉદાસીન બનાવે છે. આ કિસ્સામાં, બાળકને હાયપોથાઇરોડિઝમની જેમ સારવાર સૂચવવામાં આવે છે, જો વારંવાર વિશ્લેષણ કર્યા પછી નિદાનની પુષ્ટિ કરવામાં આવતી નથી, તો બધી દવાઓ રદ કરવામાં આવે છે.
પરિસ્થિતિ નિયંત્રણની સુવિધાઓ
પ્રારંભિક તારીખથી, સગર્ભા સ્ત્રીને હોર્મોન્સની હાજરી માટે નિયમિતપણે લોહી તપાસવું જોઈએ. શરીરમાં પૂરતા પ્રમાણમાં પદાર્થો ઉત્પન્ન થવું આવશ્યક છે, જેથી પુખ્ત અને ગર્ભ બંનેનું શરીર પૂરતું હોય. થાઇરોઇડ દ્વારા ઉત્પાદિત હોર્મોન્સ, ગર્ભના સીમલેસ રચના અને વિકાસ માટે જરૂરી છે.
થાઇરોઇડ હાઈપોથાઇરોડિઝમ સાથે ગર્ભાવસ્થા એકદમ સામાન્ય પરિસ્થિતિ છે, પેથોલોજીનું નિદાન ઘણી સગર્ભા માતામાં થાય છે, સામાન્ય રીતે સુસ્ત સ્વરૂપમાં આગળ વધે છે. ઘણા ડોકટરો દર્દીની સ્થિતિ અને નિયમિત રક્ત પરીક્ષણોનું નિરીક્ષણ કરવા માટે પૂરતા હોવાને ધ્યાનમાં લેતા, તેની સારવાર કરવાનું બિલકુલ માનતા નથી. તે જ સમયે, જો ડિસઓર્ડર પ્રગતિ થાય છે, તો ગર્ભાવસ્થા અને હાઇપોથાઇરોડિઝમના પરિણામો સૌથી નકારાત્મક હોઈ શકે છે. જો ત્યાં સંકેતો હોય, તો તમે હોર્મોન ઉત્પાદનના વોલ્યુમના તબીબી ગોઠવણથી અચકાવું નહીં.
કારણો, પરિણામ
ગર્ભાવસ્થા દરમિયાન, થાઇરોઇડ ગ્રંથિનું કાર્ય ગર્ભ ધારણ કરવાની ખૂબ જ પ્રક્રિયા દ્વારા ઉશ્કેરવામાં આવે છે - સ્ત્રી શરીર માટેનો સમયગાળો ખૂબ મુશ્કેલ છે. કેટલીક પરિસ્થિતિઓમાં, કારણ સ્ત્રીઓની સ્થિતિમાં નથી, પરંતુ શરીરની લાક્ષણિકતાઓમાં, પેથોલોજીમાં ગ્રંથિની વૃત્તિ છે. આ રોગ ગર્ભાવસ્થા પહેલાં પણ દેખાઈ શકે છે, પરંતુ વર્ષો સુધી કોઈનું ધ્યાન ન જાય. ગર્ભ વહન કરતી વખતે કોઈપણ વિકલ્પોમાં, આ સૌથી અપ્રિય પરિણામ હોઈ શકે છે.

થાઇરોઇડ ગ્રંથિ દ્વારા ઉત્પન્ન થતાં હોર્મોન્સ વિવિધ સિસ્ટમો અને ગર્ભના અવયવોના વિકાસને અસર કરે છે. સગર્ભાવસ્થા દરમિયાન સબક્લિનિકલ હાયપોથાઇરismઇડિઝમ નર્વસ સિસ્ટમની કામગીરીમાં ખામીઓ તરફ દોરી શકે છે. તે જાણીતું છે કે જે બાળકો આ રોગથી બીમાર છે, સ્ત્રીઓમાં, તંદુરસ્ત માતામાં જન્મેલા બાળકો કરતા સરેરાશ, બુદ્ધિનું પ્રમાણ થોડું ઓછું હોય છે. આ ઉપરાંત, સગર્ભાવસ્થા દરમિયાન હાયપોથાઇરismઇડિઝમના ગર્ભ પર થતી અસર વિકાસશીલ થાઇરોઇડ ગ્રંથિ પર નકારાત્મક અસર છે. બાળકને જન્મથી જ તેની કામગીરીમાં સમસ્યા આવી શકે છે.
ક્લિનિકલ ચિત્ર
નાના વિકારો સાથે, હાયપોથાઇરોડિઝમ મુખ્યત્વે વર્તણૂક દાખલાઓ અને મૂડ સ્વિંગ્સ દ્વારા પ્રગટ થાય છે. નોંધપાત્ર માનસિક અસ્થિરતા અનુભવાય છે, કેટલાક કિસ્સાઓમાં વિચારવાનો તર્ક પીડાય છે, પ્રવૃત્તિમાં તીવ્ર ઘટાડો થાય છે. આ રોગ જેટલો મજબૂત છે, તે ભાવનાત્મક સ્થિતિને વધુ નકારાત્મક અસર કરે છે, ડિપ્રેસિવ ડિસઓર્ડર્સ, અસ્વસ્થતા, ડર અને મનોગ્રસ્તિઓને ઉશ્કેરે છે.

ગર્ભાવસ્થા દરમિયાન હાયપોથાઇરismઇડિઝમ દરમિયાન કોઈ રોગ અને તેના બાળક પરના પરિણામો શું હોઈ શકે છે તે ધારીને, બધા ઉલ્લંઘનને ઓળખવા માટે તમારે સ્ત્રીની સ્થિતિનું કાળજીપૂર્વક નિદાન કરવાની જરૂર છે. હોર્મોન્સ ટી 3, ટી 4 સૌથી વધુ મહત્વ ધરાવે છે. મોટાભાગનાં કિસ્સાઓમાં, પ્રથમ પ્રકારનાં હોર્મોનનું પ્રમાણ ઓછું થાય છે, જ્યારે બીજો સામાન્ય સ્તર પર જાળવવામાં આવે છે.
પરિસ્થિતિ નિયંત્રણમાં રાખો
એવું માનવામાં આવે છે કે ગર્ભાવસ્થાના સૌથી જવાબદાર અભિગમ એ બાળકની અગાઉથી યોજના બનાવવી છે. આમાં થાઇરોઇડ ગ્રંથિની કામગીરીની પ્રવૃત્તિ સહિત તમામ સૂચકાંકોની સંપૂર્ણ તપાસ શામેલ છે. આ તમને કોઈપણ અસામાન્યતાને ઓળખવા અને ગર્ભના પરિણામો ટાળવા માટે કયા પ્રકારનાં વળતર ઉપચારની જરૂર પડશે તે સૂચવવા માટે પરવાનગી આપે છે. સગર્ભાવસ્થા દરમિયાન હાયપોથાઇરોડિઝમ એ સામાન્ય સગર્ભાવસ્થામાં અવરોધ હોઈ શકે છે. જો કે, વિભાવના પછી સૌથી ખતરનાક સ્વરૂપ વિકાસશીલ છે.
ગર્ભાવસ્થા દરમિયાન હાયપોથાઇરોડિઝમના ગર્ભ પરની અસર ખોટા, હલકી ગુણવત્તાવાળા વિકાસને ઉત્તેજિત કરી શકે છે. તે જાણીતું છે કે આ રોગના દર્દીઓમાં બિનઆરોગ્યપ્રદ, ઓછા વજનવાળા બાળકો હંમેશા જન્મે છે. જો કે, સૌથી મોટી શક્ય સમસ્યાનું વર્ણન કરવામાં આવ્યું છે. સેન્ટ્રલ નર્વસ સિસ્ટમ પર અસર વધુ ખરાબ છે.
ગૂંચવણો: શું છે
બાળક માટે ગર્ભાવસ્થા દરમિયાન હાયપોથાઇરismઇડિઝમના નીચેના પ્રભાવો જાણીતા છે:
- જન્મ સમયે ઓછું વજન,
- અકાળતા, પ્લેસેન્ટાનું પ્રારંભિક એક્સ્ફોલિયેશન,
- ઓછી બુદ્ધિ
- કસુવાવડ
- ટોક્સિકોસિસના ગંભીર સ્વરૂપો,
- ખોડખાંપણ
- મૃત બાળકનો જન્મ
- થાઇરોઇડ ગ્રંથિની જન્મજાત રોગવિજ્ .ાન.

બાળજન્મ અને મુશ્કેલીઓ
બાળક અને માતા માટે ગર્ભાવસ્થા દરમિયાન હાયપોથાઇરismઇડિઝમના પરિણામો સૌથી અપ્રિય છે. તે જાણીતું છે કે આ રોગ સાથે પ્રસૂતિ કરતી સ્ત્રીમાં આરોગ્ય માટે જોખમી રક્તસ્રાવ થવાની સંભાવના વધારે છે. પરિસ્થિતિ એટલી ખતરનાક છે કે તે માતા અને બાળક બંનેના જીવનને જોખમમાં મૂકે છે. જોખમો ઘટાડવાનો એકમાત્ર રસ્તો વિભાવના પછી વહેલી તકે ભરપાઈ ઉપચાર શરૂ કરવાનો છે.
બાળક માટે ગર્ભાવસ્થા દરમિયાન હાયપોથાઇરroidઇડિઝમના પરિણામોને બાકાત રાખવા માટે, બાળકના આયોજનના તબક્કે નિષ્ણાતની નિયમિત તપાસ કરવી જરૂરી છે અને સગર્ભાવસ્થા દરમિયાન, સૂચકોનું નિરીક્ષણ કરવું, યોગ્ય રીતે ખાવું અને તમારી સંભાળ લેવી જરૂરી છે. માત્ર તબીબી હસ્તક્ષેપની સમયસરતા સ્વાસ્થ્ય સમસ્યાઓથી બચવા માટે ઉચ્ચ ડિગ્રી સંભાવનામાં મદદ કરે છે.
હાયપોથાઇરોડિઝમ: માતા માટે ભય
બાળક માટે ગર્ભાવસ્થા દરમિયાન હાયપોથાઇરroidઇડિઝમના પરિણામો ઉપર સૂચવ્યા પ્રમાણે છે. માતા માટે, તેઓ મૃત્યુની સંભાવના સહિત, વધુ નકારાત્મક પણ હોઈ શકે છે. થાઇરોઇડ દ્વારા ઉત્પાદિત હોર્મોન્સ માનવ સ્વાસ્થ્ય માટે અત્યંત મહત્વપૂર્ણ છે, અને ગર્ભનો જન્મ થાય ત્યારે આ ખાસ કરીને નોંધનીય છે. ગ્રંથિ દ્વારા ઉત્પાદિત પદાર્થોના અભાવ સાથે, ચરબીયુક્ત કોષો યકૃતમાં એકઠા થાય છે, જે રુધિરાભિસરણ તંત્રના કોલેસ્ટરોલ દૂષણ તરફ દોરી જાય છે. આ બદલામાં, એથરોસ્ક્લેરોસિસને ઉશ્કેરે છે, રક્ત વાહિનીઓ પીડાય છે, અને સ્ટ્રોકનું જોખમ વધે છે.

હાઈપોથાઇરોડિઝમ, તીવ્ર હાયપોથર્મિયા અથવા વધુ ગરમ સાથે, હાઈપોથાઇરોડ કટોકટી તરફ દોરી જાય છે. દબાણ ઓછું થાય છે, પલ્સ ધીમું થાય છે, સ્ત્રી ચેતના ગુમાવે છે. આ પરિસ્થિતિ જીવલેણ છે. ઉપરાંત, આ રોગ ગર્ભના ભારને ઉશ્કેરે છે.
ગર્ભમાં હાયપોથાઇરોડિઝમ અને ભય
જો આ રોગ ગર્ભાવસ્થાના પ્રથમ ત્રિમાસિક ગાળામાં ખુદ પ્રગટ થાય છે, તો બાળક માટેનો ભય ખાસ કરીને મહાન છે. આ તે હકીકતને કારણે છે કે થાઇરોઇડ ગ્રંથિ દ્વારા ઉત્પાદિત હોર્મોન્સ નાના જીવતંત્રની નિર્માણ પ્રણાલીના મુખ્ય ઘટકોમાંનું એક છે. હોર્મોન્સનો અભાવ નર્વસ સિસ્ટમ પર અસર કરે છે. સમય જતાં, બાળક ન્યુરોલોજીકલ રોગો પ્રગટ કરી શકે છે, માનસિક વિકૃતિઓની સંભાવના વધારે છે. ચિકિત્સકની દેખરેખ હેઠળ વળતર ઉપચાર દ્વારા આને અટકાવી શકાય છે.
ઘણીવાર હાયપોથાઇરોડિઝમ ગર્ભાશયમાં ગર્ભના વિકાસમાં વિલંબ ઉશ્કેરે છે. કઈ સિસ્ટમો આનાથી પીડાશે તે આગાહી કરવી અશક્ય છે. જો થાઇરોઇડ ગ્રંથિ પીડાય છે, તો પછી ભવિષ્યમાં બાળકને આખી જીંદગી હોર્મોનલ દવાઓ લેવી પડશે.
હાયપોથાઇરોડિઝમ: અભિવ્યક્તિઓ
જો નીચેની સ્પષ્ટતાઓ ધ્યાનમાં લેવામાં આવે તો તમે રોગની ધારણા કરી શકો છો:
- નબળાઇ
- સુન્ન અંગો
- મોં માં સોજો
- અવાજ ફેરફાર
- અસામાન્ય તાપમાન
- સ્ટૂલ સમસ્યાઓ.
અપૂરતા થાઇરોઇડ કાર્ય સાથે, હૃદય અને રુધિરવાહિનીઓ ખૂબ પીડાય છે, અવરોધ, રક્ત ગંઠાઇ જવાનું શક્ય છે. પ્લેસેન્ટામાં પૂરતા પ્રમાણમાં ઓક્સિજન નથી, નવા જીવતંત્રના નિર્માણ માટે જરૂરી અન્ય પોષક તત્વો નથી.
પેથોલોજી: સુવિધાઓ
જો સગર્ભાવસ્થાના સ્વરૂપનું નિદાન થયું હોય, તો મગજ માટે નકારાત્મક પરિણામો શક્ય છે, જેની સામાન્ય રચના લોહીમાં હોર્મોન્સની અભાવથી વ્યગ્ર છે. આ ઉપરાંત, રોગ ઉશ્કેરે છે:
- મજ્જાતંતુઓની મેલિનેશન,
- એપોપ્ટોસિસ
- એનિમેશન
- હોર્મોન ચળવળ.
આ તબક્કે હાયપોથાઇરismઇડિઝમના વિકાસ સાથે, કસુવાવડ, સ્વયંભૂ ગર્ભપાત, તેમજ મૃત બાળકના જન્મની સંભાવના વધે છે. તેમ છતાં, જો બાળક બચી જાય, તો પણ લાંબા સમય સુધી તેની આંતરિક સિસ્ટમો સંવેદનશીલ સ્થિતિમાં છે અને તે યોગ્ય રીતે વિકાસ કરી શકશે નહીં.
નર્વસ સિસ્ટમ પીડાય છે: શું અને કેવી રીતે?
હાયપોથાઇરોડિઝમ સાથે, સ્થાનિક ક્રેટિનિઝમ થવાની સંભાવના વધારે છે. આ ઉલ્લંઘન સામાન્ય રીતે નીચેના અસાધારણ ઘટના દ્વારા પ્રગટ થાય છે:
- બોલવામાં અસમર્થતા
- બહેરાપણું
- માનસિક મંદતા
- દ્રશ્ય ક્ષતિ (સ્ક્વિન્ટ),
- સ્પેસ્ટિક ડિપ્લેગિયા.
કેટલાક કિસ્સાઓમાં, આ દ્વાર્ફિઝમને ઉશ્કેરે છે. આ સમસ્યાઓથી બાળકને બચાવવાનો એકમાત્ર રસ્તો નિયમિતપણે નિષ્ણાતની પરીક્ષા કરવી. જો કે, પેથોલોજીઓની સંપૂર્ણ ગેરહાજરીની બાંયધરી આપવી અશક્ય છે, તમે ફક્ત તેમની ઘટનાના જોખમને ઘટાડી શકો છો.
ડ doctorક્ટરની દેખરેખ હેઠળ
જલદી રોગના પ્રથમ સંકેતોની રૂપરેખા આપવામાં આવે છે, નિષ્ણાતની સલાહ લેવી તાકીદે છે. ડોકટરો પરીક્ષણો ચકાસીને પરિસ્થિતિને નિયંત્રણમાં રાખશે. અપ્રિય પરિણામો ઘટાડવા માટે, સગર્ભા સ્ત્રી માટે શ્રેષ્ઠ પરિસ્થિતિઓ બનાવવી જરૂરી છે, જે ક્લિનિક શું કરશે.

રોગની લાક્ષણિકતાઓને ઓળખવા માટે, તમારે પ્રથમ એનામેનેસિસ બનાવવું આવશ્યક છે, જેમાં આનુવંશિકતાનો અભ્યાસ શામેલ છે - કેટલાક કિસ્સાઓમાં, આનુવંશિક વલણ એ થાઇરોઇડ ગ્રંથિને ઉત્તેજીત વિકારોનું મુખ્ય પરિબળ છે. શારીરિક પરીક્ષા લેવામાં આવી રહી છે.
ડાયગ્નોસ્ટિક્સ: શું અને કેવી રીતે?
સૌ પ્રથમ, ડ doctorક્ટર આવતા દર્દીની તપાસ કરે છે, તે ખૂબ જ મોટે ભાગે મામૂલી નજીવા પરિબળો પર પણ ધ્યાન આપે છે. દેખાવનું મૂલ્યાંકન કરો, ગરદન તપાસો, સબક્યુટેનીયસ ચરબીની રચના શું છે તેનો અભ્યાસ કરો. તમારી આંગળીઓથી થાઇરોઇડ ગ્રંથિની નજીકના વિસ્તારોની તપાસ કરવાનું ધ્યાન રાખો. પછી દર્દીને સાંભળવામાં આવે છે, પલ્સ, હૃદયના ધબકારાની લય, દબાણનું સ્તર ચકાસીને.
સગર્ભા સ્ત્રીની દ્રશ્ય તપાસ સાથે પણ સ્વાસ્થ્ય સમસ્યાઓ એકદમ નોંધનીય છે. એક નિયમ તરીકે, હાઈપોથાઇરોડિઝમ સોજો, ચહેરા પર સોજો, પફનેસ દ્વારા પ્રગટ થાય છે. ત્વચા નિસ્તેજ, મોટર કાર્યો ફેરવે છે જેમ કે ધીમી ગતિ મૂવીમાં. ઉચ્ચાર તૂટી ગયો છે, વાણીની ગતિ ઓછી થાય છે, દર્દી કર્કશ સાથે બોલે છે. માનસિક વિકાર પણ શક્ય છે.
રોગની લાક્ષણિકતાઓને ઓળખવા માટે, તમારે પ્રયોગશાળા પરીક્ષણો કરવાની જરૂર છે. સૌ પ્રથમ, તેઓ લોહીની તપાસ કરે છે, હોર્મોન્સનું સ્તર, કોગ્યુલેબિલીટી, આયોડિનનું પ્રમાણ દર્શાવે છે. બાયોકેમિકલ વિશ્લેષણ જરૂરી છે. આગળ, એક ઇન્સ્ટ્રુમેન્ટલ સ્ટડી કરવામાં આવે છે, જે દરમિયાન દર્દીને અલ્ટ્રાસાઉન્ડ, ઇલેક્ટ્રોકાર્ડિયોગ્રામ માટે મોકલવામાં આવે છે. જો ગર્ભાવસ્થા હજી પણ આયોજિત છે, તો ડિફરન્સલ નિદાન એ શ્રેષ્ઠ છે. સગર્ભા સ્ત્રીની સારવાર ફક્ત ડ doctorક્ટરની દેખરેખ હેઠળ શક્ય છે. તમારા માટે દવાઓ સૂચવવા, ડોઝ પસંદ કરવાનું અથવા ડ doctorક્ટર દ્વારા પસંદ કરેલી ઉપચારને સમાયોજિત કરવું અસ્વીકાર્ય છે.
સબક્લિનિકલ હાઇપોથાઇરોડિઝમ શા માટે વિકસી શકે છે?
આ રોગ શા માટે વિકસિત થાય છે તેનું મુખ્ય કારણ થાઇરોઇડ ગ્રંથિમાં પેથોલોજીકલ પ્રક્રિયા છે. કેટલાક કિસ્સાઓમાં, તે કફોત્પાદક ગ્રંથિને નુકસાનની પૃષ્ઠભૂમિ સામે વિકાસ કરી શકે છે.
પ્રાથમિક હાયપોથાઇરroidઇડિઝમનાં કારણો:
- જન્મજાત રોગવિજ્ .ાન.
- Imટોઇમ્યુન થાઇરોઇડિસ.
- સ્ત્રી શરીરમાં આયોડિનનો અભાવ.
- થાઇરોઇડ ગ્રંથિનું કેન્સર.
- થાઇરોઇડ ગ્રંથિમાં નિયોપ્લાઝમની હાજરી.
- કિરણોત્સર્ગથી અસરગ્રસ્ત ગ્રંથીઓ.
- થાઇરોઇડectક્ટomyમી.
ધ્યાન! જો ગર્ભાવસ્થા દરમિયાન કોઈ છોકરીને સબક્લિનિકલ હાયપોથાઇરોડિઝમ હોવાનું નિદાન થયું હતું, તો પછી, સૌ પ્રથમ, અવેજી ઉપચારને આભારી છે.
પ્રાથમિક અને ગૌણ હાઇપોથાઇરોડિસમ
સબક્લિનિકલ હાયપોથાઇરroidઇડિઝમમાં હળવા લક્ષણો હોય છે, જે ફક્ત મનોવૈજ્ .ાનિક અસંતુલનના સ્વરૂપમાં પોતાને પ્રગટ કરે છે, જે પોતાને હતાશા તરીકે પ્રગટ કરવાનું શરૂ કરે છે. વધુમાં, આ બિમારીથી પીડાતી સ્ત્રીમાં, પ્રવૃત્તિમાં નોંધપાત્ર ઘટાડો થાય છે અને અવરોધિત વિચારસરણી દેખાય છે. તેથી, જો કોઈ સ્ત્રી તેના માટે અસામાન્ય વર્તન કરે છે, તો પછી પ્રથમ થાઇરોઇડ ગ્રંથિની તપાસ કરવામાં આવે છે.
પેથોલોજીના સબક્લિનિકલ સ્વરૂપમાં ટી 3 સામાન્ય રેન્જમાં રહે છે તેવું હોવા છતાં, ટી 3 માં નોંધપાત્ર વધારો દ્વારા વર્ગીકૃત કરવામાં આવે છે. હાયપોથાઇરોડિઝમના ક્લિનિકલ સ્વરૂપનું નિદાન સબક્લિનિકલ (લગભગ એસિમ્પટમેટિક) કરતા ખૂબ સરળ છે. આવી છુપાવેલ પેથોલોજી ફક્ત સ્ત્રીની વર્તણૂકીય પ્રતિક્રિયામાં જ પ્રગટ થઈ શકે છે:
- ચીડિયાપણું, જે ઘણી વાર પોતાને પ્રગટ કરે છે,
- વાણી અવરોધે છે
- હલનચલનની નિષ્ક્રિયતા,
- હતાશ રાજ્ય
- વધુ વજન દેખાવ
- રક્તવાહિની તંત્રનું ઉલ્લંઘન.
ઉપરોક્ત તમામ ચિહ્નો ગંભીર રોગના અભિવ્યક્તિઓને આભારી હોવાનું મુશ્કેલ છે, તેથી, નિદાનની પુષ્ટિ વ્યાપક પરીક્ષા પછી જ થાય છે અને, અલબત્ત, થાઇરોઇડ પંચર.
સગર્ભાવસ્થા દરમિયાન હાયપોથાઇરોડિઝમ - દરેક યુવા સ્ત્રીને તે જાણવાની જરૂર છે
ગર્ભાવસ્થા દરમિયાન હાયપોથાઇરismઇડિઝમ એ એક દુર્લભ અને ખૂબ જ જોખમી ઘટના નથી. થાઇરોઇડ હોર્મોનનાં સ્તરમાં સતત ઘટાડો થવાને કારણે આ એક અંત .સ્ત્રાવી રોગ છે. વિવિધ પરિબળો રોગની પદ્ધતિને ઉત્તેજીત કરી શકે છે.
સ્ત્રીઓમાં થાઇરોઇડ રોગો પુરુષો કરતાં 10-15 ગણો વધારે જોવા મળે છે. રોગની મુખ્ય સામાજિક સમસ્યા એ રોગના એસિમ્પ્ટોમેટિક કોર્સ સાથે પણ મહિલાઓના પ્રજનન કાર્યનું ઉલ્લંઘન છે. હાયપોથાઇરismઇડિઝમ વંધ્યત્વ ધરાવતા પ્રત્યેક 3 સ્ત્રીઓમાં જોવા મળે છે.
એ નોંધવું જોઇએ કે કેટલીકવાર ગર્ભાવસ્થા પોતે થાઇરોઇડ રોગોના વિકાસને ઉત્તેજિત કરી શકે છે, વધુ વખત આયોડિન માટે સ્થાનિક સ્થાનિકમાં થાય છે.
બધા કારણોને શરતી રૂપે 2 કેટેગરીમાં વહેંચી શકાય છે - પ્રાથમિક અને માધ્યમિક.
પ્રાથમિક હાયપોથાઇરોડિસમ. આ કિસ્સામાં, રોગનું કારણ થાઇરોઇડ ગ્રંથિ છે.
- થાઇરોઇડ ગ્રંથિના જન્મજાત ખોડખાંપણ,
- autoટોઇમ્યુન થાઇરોઇડિસિસ સહિત બળતરા પ્રક્રિયા. શરૂઆતમાં, imટોઇમ્યુન થાઇરોઇડિસ એસિમ્પ્ટોમેટિક હોય છે, પછી હાઈપોથાઇરોડિઝમના લક્ષણો દેખાય છે,
- કિરણોત્સર્ગી આયોડિનના સંપર્ક પછી ગ્રંથિની રચનાનું ઉલ્લંઘન,
- નિયોપ્લેઝમ
- પોસ્ટopeપરેટિવ પરિણામ - રોગના કદમાં ઘટાડો થવાને કારણે રોગ વિકસે છે.
ગૌણ હાઇપોથાઇરોડિસમ. તે બીજા અંગના રોગોની ગૂંચવણ છે, જ્યારે થાઇરોઇડ ગ્રંથિ પોતે સંપૂર્ણપણે સ્વસ્થ છે. ગૌણ હાયપોથાઇરismઇડિઝમના કારણો કફોત્પાદક રોગો છે, જેના પરિણામે થાઇરોઇડ સ્ટીમ્યુલેટિંગ હોર્મોન (ટીએસએચ), અથવા થાઇરોઇડ-ઉત્તેજીત હોર્મોન મુક્ત થવાની અપૂરતી રકમનું ઉત્પાદન થાય છે, જેની સાથે હાયપોથાલેમ TSH ઉત્પાદનને નિયંત્રિત કરે છે.
- ગાંઠો
- રુધિરાભિસરણ વિક્ષેપ,
- સર્જિકલ નુકસાન અથવા કફોત્પાદક ગ્રંથિના ભાગને દૂર કરવા,
- કફોત્પાદક ગ્રંથિની જન્મજાત ખામી,
- ગ્લુકોકોર્ટિકોઇડ્સ (ડોપામાઇનના મોટા ડોઝ) સાથે લાંબા ગાળાની સારવાર.
તીવ્રતા અનુસાર, હાયપોથાઇરોડિઝમના 3 સ્વરૂપો અલગ પડે છે:
- વિષયક. તે રોગના ચિહ્નો અને લક્ષણોની ગેરહાજરી દ્વારા વર્ગીકૃત થયેલ છે. લોહીમાં સામાન્ય થાઇરોઇડ હોર્મોનનું સ્તર હોઈ શકે છે, પરંતુ હંમેશા TSH સ્તર એલિવેટેડ હોય છે. હાઈપોથાઇરોડિઝમનું સબક્લિનિકલ સ્વરૂપ 20% થી વધુ સ્ત્રીઓને અસર કરતું નથી.
- ક્લાસિક અથવા મેનિફેસ્ટ. હંમેશાં ખરાબ સ્વાસ્થ્ય સાથે. લોહીમાં હોર્મોન્સનું સ્તર ઓછું કરવામાં આવે છે, પરંતુ ટીએસએચ એલિવેટેડ છે.
- ભારે તે પૂરતી સારવારની ગેરહાજરીમાં રોગના લાંબા ગાળાના કોર્સ દ્વારા વર્ગીકૃત થયેલ છે. નિયમ પ્રમાણે, પરિણામ એ કોમા છે.
સગર્ભાવસ્થા દરમિયાન હાયપોથાઇરismઇડિઝમ એ ચયાપચયમાં ઘટાડોનું કારણ છે. થાઇરોઇડ હોર્મોન્સ માટે રીસેપ્ટર્સ લગભગ આખા શરીરમાં સ્થિત હોવાથી, ઘણા અવયવો અને સિસ્ટમોની કામગીરીમાં વિક્ષેપ આવે છે. તીવ્રતા હોર્મોનલ ઉણપના સ્તર પર આધારિત છે. આ કારણોસર જ પ્રારંભિક તબક્કે આ રોગની શંકા કરવી મુશ્કેલ છે, અને ગર્ભ માટે ગર્ભાવસ્થાના પ્રથમ 12 અઠવાડિયામાં, આંતરિક અવયવોની રચના દરમિયાન, થાઇરોઇડ હોર્મોન્સની યોગ્ય માત્રા મેળવવી ખૂબ જ મહત્વપૂર્ણ છે.
જો કોઈ સગર્ભા સ્ત્રીને થાઇરોઇડ રોગ હોય, તો તેને એક અલગ ગર્ભાવસ્થા વ્યવસ્થાપન યોજના સોંપવામાં આવી છે:
- ગર્ભાવસ્થા જાળવવાના મુદ્દા પર ધ્યાન આપવામાં આવી રહ્યું છે.
- એન્ડોક્રિનોલોજિસ્ટની સાથે એક સ્ત્રીને bsબ્સ્ટેટ્રિશિયન દ્વારા અવલોકન કરવામાં આવે છે.
- આનુવંશિક પરામર્શ સૂચવવામાં આવે છે, ઘણીવાર ગર્ભમાં જન્મજાત ખામીને બાકાત રાખવા વિશ્લેષણ માટે એમ્નિઅટિક પ્રવાહી લેવામાં આવે છે.
- હાયપોથાઇરોડિઝમના હળવા અને એસિમ્પટમેટિક સ્વરૂપો માટે પણ સારવાર સૂચવવામાં આવે છે.
- સગર્ભાવસ્થાના પ્રથમ ત્રિમાસિક ગાળામાં બધી સ્ત્રીઓને આયોડિન તૈયારીઓ લેવાની ભલામણ કરવામાં આવે છે.
- ગર્ભાવસ્થા દરમિયાન, હોર્મોનનું સ્તર ઘણી વખત તપાસવામાં આવે છે.
- મહિલાઓ બાળજન્મની પદ્ધતિના મુદ્દાને હલ કરવા માટે પ્રસૂતિ હોસ્પિટલમાં અગાઉથી જાય છે, જે ઘણીવાર પૂર્વ-અવધિ હોય છે. જન્મ પછી, બાળકને આનુવંશિક સલાહ આપવી આવશ્યક છે.
થાઇરોઇડ હોર્મોન્સ, નવજાતનાં મગજના નિર્માણ અને પરિપક્વતા પર સૌથી મહત્વપૂર્ણ અસર કરે છે. અન્ય કોઈ હોર્મોન્સની સમાન અસર હોતી નથી.
ગર્ભ માટે ગર્ભાવસ્થા દરમિયાન હાયપોથાઇરોડિઝમના નકારાત્મક પરિણામો:
- સ્વયંભૂ ગર્ભપાતનું ઉચ્ચ જોખમ,
- સ્થિર જન્મ
- હૃદયની જન્મજાત ખોડખાંપણ,
- સુનાવણી નુકશાન
- સ્ક્વિન્ટ
- આંતરિક અવયવોના જન્મજાત ખોડખાંપણ.
- જન્મજાત હાઈપોથાઇરોડિઝમ, જે સારવાર ન કરાયેલ હાયપોથાઇરોડિઝમવાળા માતાઓમાં જન્મેલા બાળકોમાં વિકસે છે. ગર્ભ માટે આ સૌથી ગંભીર પરિણામ છે, તે ક્રિએટિનિઝમના વિકાસનું મુખ્ય કારણ છે. ક્રેટીનિઝમ એ એક રોગ છે જે હાયપોથાઇરોડિઝમ દ્વારા થાય છે. તે માનસિક અને શારીરિક વિકાસમાં વિલંબ, દાંતમાં વિલંબ, ફોન્ટાનેલ્સના નબળા બંધ તરીકે પોતાને મેનીફેસ્ટ કરે છે, ચહેરો લાક્ષણિક જાડા અને edematous લાક્ષણિકતાઓ લે છે, શરીરના ભાગો પ્રમાણસર નથી, બાળકની પ્રજનન પ્રણાલી પીડાય છે.
નિદાનની સ્થાપના પછી, બાળકને દવાઓનો આયુષ્ય સંચાલન સૂચવવામાં આવે છે જે થાઇરોઇડ હોર્મોન્સને બદલે છે. બાળકની વહેલા સારવાર શરૂ કરવામાં આવે છે, તેની માનસિક ક્ષમતાઓના સામાન્ય વિકાસની શક્યતા વધારે છે. તે પછી, વર્ષના દરેક ક્વાર્ટરમાં, સારવારનું નિરીક્ષણ કરવામાં આવે છે - બાળક theંચાઇ, વજન, એકંદર વિકાસ અને હોર્મોન્સનું સ્તર માપે છે.
ટ્રાંઝિટર હિપોથાયરોઇડિસિસ. નવજાત બાળકોનો અસ્થાયી રોગ, જે સ્વતંત્ર અને ટ્રેસ વિના પસાર થાય છે. અકાળ બાળકોમાં, આયોડિનની ઉણપવાળા વિસ્તારોમાં તે વધુ સામાન્ય છે, જો માતાએ એવી દવાઓ લીધી જે થાઇરોઇડ ગ્રંથિની આંતરસ્ત્રાવીય પ્રવૃત્તિને ઉદાસીન બનાવે છે. આ કિસ્સામાં, બાળકને હાયપોથાઇરોડિઝમની જેમ સારવાર સૂચવવામાં આવે છે, જો વારંવાર વિશ્લેષણ કર્યા પછી નિદાનની પુષ્ટિ કરવામાં આવતી નથી, તો બધી દવાઓ રદ કરવામાં આવે છે.
તેના વિકાસની શરૂઆતમાં કોઈ રોગની શંકા કરવી મુશ્કેલ હોવાથી, ડ doctorક્ટર સ્ત્રીનો ઇતિહાસ ખોલે છે: પાછલા જન્મેલા બાળકમાં થાઇરોઇડ ડિસઓર્ડર, કસુવાવડ, વંધ્યત્વ, જન્મજાત હાઈપોથાઇરોડિઝમ.
નિદાનની પુષ્ટિ કરવા માટે, હોર્મોન્સ માટે રક્તદાન કરવું તે પૂરતું છે - એલિવેટેડ ટીએસએચ સ્તર ઓળખવું પૂરતું છે, કારણ કે એલિવેટેડ ટીએસએચ એ તેના સબક્લિનિકલ કોર્સ સાથે પણ, હાયપોથાઇરોડિઝમનું સૌથી સંવેદનશીલ સંકેત છે.
બધી સ્ત્રીઓને આ રોગનો અસમપ્રમાણતાવાળા કોર્સ હોવા છતાં તાત્કાલિક સારવારની જરૂર હોય છે.
સબસ્ટિટ્યુશન થેરેપી થાઇરોક્સિન હોર્મોન લેવોથિઓરોક્સિનના કૃત્રિમ એનાલોગ સાથે કરવામાં આવે છે. આ હકીકતને કારણે કે ગર્ભાવસ્થા દરમિયાન આ હોર્મોન માટે સ્ત્રી શરીરની જરૂરિયાત વધે છે, દવાના ડોઝની ગણતરી વિશ્લેષણના પરિણામો અનુસાર કરવામાં આવે છે, જે મહિલાના શરીરના વજનને ધ્યાનમાં લે છે. ગર્ભાવસ્થા દરમિયાન, સ્ત્રીને 2 એમયુ / એલનું ટીએસએચ સ્તર જાળવવું જરૂરી છે, ટી 4 સામાન્ય છે, પરંતુ તેની ઉપલા સીમા પર વધુ સારું છે.
સામાન્ય રીતે, સ્થિતિમાં રહેલી સ્ત્રી માટે, દવાની માત્રામાં અડધાથી વધારો થાય છે. તે પછી, ગર્ભાવસ્થાના દર 8-12 અઠવાડિયામાં, હોર્મોન પરીક્ષણો આપવામાં આવે છે, જેના પરિણામો અનુસાર ડ doctorક્ટર દવાની માત્રાને નિયમન કરે છે. ગર્ભાવસ્થાના 20 અઠવાડિયા પછી, ડોઝ બીજા 20-50 એમસીજી દ્વારા વધે છે. સવારે આ દવા લેવામાં આવે છે (તીવ્ર ઉલટી સાથે ઝેરી દવા સાથે, લેવોથિરોક્સિન લંચના કલાકોમાં સ્થાનાંતરિત કરી શકાય છે). ડ્રગ ગર્ભ પર નકારાત્મક અસર કરતું નથી, તે વધારે માત્રા લાવવા માટે સક્ષમ નથી. વધુમાં, સ્ત્રીને આયોડિન તૈયારીઓ લેવી જ જોઇએ (ઉદાહરણ તરીકે - આયોડોમરીન).
જો આ રોગને સંપૂર્ણ વળતર આપવામાં આવે છે, તો પછી સગર્ભાવસ્થાનું આયોજન સ્ત્રી માટે બિનસલાહભર્યું નથી.
આયોડિનના ડ્રગ્સ. શરીરમાં આયોડિનની ઉણપને ભરવા માટે સૌથી સામાન્ય દવા આયોડોમરીન છે, તે 100 અને 200 મિલિગ્રામની આયોડિન સામગ્રીવાળી ગોળીઓમાં ઉપલબ્ધ છે. ડ્રગનો ઉપયોગ નિવારક હેતુઓ માટે, તેમજ સારવાર માટે કરી શકાય છે.
આયોડોમરીન થાઇરોઇડ હોર્મોન્સના ઉત્પાદનને સામાન્ય બનાવે છે, થાઇરોઇડ હોર્મોન્સના પુરોગામીના આયોડિનેશન પ્રદાન કરે છે. પ્રતિસાદ પદ્ધતિ અનુસાર, તે ટીએસએચના સંશ્લેષણને અટકાવે છે, થાઇરોઇડ ગ્રંથિના વિકાસને અટકાવે છે.
ઉપયોગ માટે સંકેતો:
- નિવારણ માટે આયોડોમરીન સઘન વૃદ્ધિના સમયગાળા દરમિયાન લેવી જોઈએ, એટલે કે બાળકો, કિશોરો, સગર્ભા અને સ્તનપાન કરાવતી સ્ત્રીઓ.
- ગર્ભાવસ્થા આયોજન.
- થાઇરોઇડ ગ્રંથિને દૂર કર્યા પછી, તેમજ હોર્મોન્સથી સારવારનો કોર્સ.
- આયોડોમરીનને પ્રસરેલા ઝેરી ગોઇટરની સારવારની પદ્ધતિમાં શામેલ કરવામાં આવે છે, જે આયોડિનની ઉણપનું પરિણામ છે.
- કિરણોત્સર્ગી આયોડિનના ઇન્જેશનનો ભય.
- આ ઉપરાંત, ડ્રગ સિફિલિસ, મોતિયા, કોર્નિયા અને કાદ્યના શરીરના વાદળછાયા, આંખોના ફંગલ ચેપ સાથે, કફનાશક તરીકે સૂચવવામાં આવે છે.
અરજી કરવાની પદ્ધતિ. આયોડોમરીનને નવજાત શિશુઓને 1/2 ગોળીઓ (50 મિલિગ્રામ) અને 12 વર્ષ સુધીના બાળકો, 1-2 ગોળીઓ (100-200 મિલિગ્રામ) કિશોરોને આપવામાં આવે છે. સગર્ભા અને સ્તનપાન કરાવતી સ્ત્રીઓ આયોડોમરીન દરરોજ 200 મિલિગ્રામ સૂચવવામાં આવે છે.
અમે પેરેંટલ ફોરમ સમીક્ષાઓની સમીક્ષા કરી છે. બધી સ્ત્રીઓ સકારાત્મક પ્રતિસાદ આપે છે, દાવો કરે છે કે ડ્રગ લીધા પછી તેમની સુખાકારીમાં સુધારો થયો છે, તેઓએ તાકાત અને શક્તિનો વધારો અનુભવ્યો. અમને એવી સમીક્ષાઓ મળી છે જ્યાં માતાપિતાએ જણાવ્યું હતું કે ડ્રગ લીધા પછી, અલ્ટ્રાસાઉન્ડ સ્કેનનાં પરિણામોએ ગર્ભમાં હકારાત્મક દિશામાં બદલાવ લાવ્યો. પેરેંટલ ફોરમ પર કોઈ નકારાત્મક સમીક્ષાઓ નથી.
અમે તમામ મહિલાઓને વિનંતી કરીએ છીએ કે ગર્ભાવસ્થા અને સ્તનપાન દરમિયાન આયોડોમરીન સાથે આયોડિનની ઉણપને રોકવા, અને હાયપોથાઇરismઇડિઝમવાળી મહિલાઓએ તાત્કાલિક સારવાર શરૂ કરવી જોઈએ.
એફિમોવ એ.એસ., બોડનાર પી.એન., ઝેલિન્સકી બી.એ. એન્ડોક્રિનોલોજી, વિશ્રા સ્કૂલ - એમ., 2014 .-- 328 પી.
ચેર્નીશ, પાવેલ ગ્લુકોકોર્ટિકોઇડ-મેટાબોલિક થિયરી ટાઇપ 2 ડાયાબિટીસ મેલીટસ / પાવેલ ચર્નીશ. - એમ .: એલએપી લેમ્બર્ટ એકેડેમિક પબ્લિશિંગ, 2014 .-- 820 પી.
ચેર્નીશ, પાવેલ ગ્લુકોકોર્ટિકોઇડ-મેટાબોલિક થિયરી ટાઇપ 2 ડાયાબિટીસ મેલીટસ / પાવેલ ચર્નીશ. - એમ .: એલએપી લેમ્બર્ટ એકેડેમિક પબ્લિશિંગ, 2014 .-- 901 પૃષ્ઠ.

મને મારી રજૂઆત કરવા દો. મારું નામ એલેના છે. હું 10 વર્ષથી વધુ સમયથી એન્ડોક્રિનોલોજિસ્ટ તરીકે કાર્યરત છું. હું માનું છું કે હું હાલમાં મારા ક્ષેત્રમાં એક વ્યાવસાયિક છું અને હું સાઇટ પરના બધા મુલાકાતીઓને જટિલ અને તેથી કાર્યો નહીં હલ કરવામાં મદદ કરવા માંગું છું. શક્ય તેટલી બધી જરૂરી માહિતી પ્રદાન કરવા માટે સાઇટ માટેની બધી સામગ્રી એકત્રિત કરવામાં આવી છે અને કાળજીપૂર્વક પ્રક્રિયા કરવામાં આવે છે. વેબસાઇટ પર વર્ણવેલ છે તે લાગુ પાડવા પહેલાં, નિષ્ણાતો સાથે ફરજિયાત પરામર્શ હંમેશા જરૂરી છે.
હાયપોથાઇરોડિઝમના કારણો
સગર્ભા સ્ત્રીઓમાં હાયપોથાઇરોડિઝમ અને થાઇરોઇડ હોર્મોનની ઉણપ, એક નિયમ તરીકે, અન્ય લોકોની જેમ જ કારણોસર વિકસે છે. આ ત્યારે હોઈ શકે છે:
- કેન્સરયુક્ત ગાંઠ અથવા નોડ્સના દેખાવને કારણે ગ્રંથિના બધા ભાગ અથવા ભાગને દૂર કરવું,
- થાઇરોઇડ ગ્રંથિનું આયનોઇઝિંગ અથવા તેના અતિસંવેદનશીલતાને કિરણોત્સર્ગી આયોડિનથી,
- શરીરના વિવિધ બળતરા રોગો,
- વારસાગત વલણ
- પાણી અને / અથવા ખોરાકમાં આયોડિનની ઉણપ,
- કફોત્પાદક ગ્રંથિનું ઉલ્લંઘન
સગર્ભા સ્ત્રીના શરીરમાં ઘણી સુવિધાઓ છે જે હાયપોથાઇરismઇડિઝમના સીધા કારણો હોઈ શકે છે, અથવા આ રોગવિજ્ologyાનના પૂર્વગ્રહો તરીકે કાર્ય કરી શકે છે:
- સગર્ભા સ્ત્રીના શરીરમાં, એસ્ટ્રોજેન્સના કામને કારણે, થાઇરોક્સિન-બંધનકર્તા ગ્લોબ્યુલિન (પ્રોટીન) ના લોહીમાં વોલ્યુમ વધે છે. આ પ્રોટીન થાઇરોક્સિન નામના હોર્મોનને બાંધે છે અને લોહીમાં મુક્ત હોર્મોનના પરિભ્રમણમાં ઘટાડો તરફ દોરી જાય છે, જે તેની કાર્યાત્મક લાક્ષણિકતાઓમાં સક્રિય છે,
- થાઇરોઇડ ગ્રંથિનું કાર્ય કફોત્પાદક ગ્રંથિ દ્વારા નિયંત્રિત થાય છે, તે ઉષ્ણકટિબંધીય હોર્મોન થાઇરોટ્રોપિન (ટીએસએચ) નું સંશ્લેષણ કરે છે. આ હોર્મોન કફોત્પાદક ગ્રંથિ દ્વારા જેટલું ઉત્પન્ન થાય છે તેટલું ઝડપથી તમારા થાઇરોઇડ હોર્મોન્સ સંશ્લેષણ કરે છે. ગર્ભાવસ્થા દરમિયાન, સ્ત્રીનું શરીર કોરિઓનિક ગોનાડોટ્રોપિન ઉત્પન્ન કરે છે, જે થાઇરોઇડ ગ્રંથિને ખૂબ ઉત્તેજિત કરે છે. આવી ઉત્તેજના કારણે કફોત્પાદક ગ્રંથિ થાઇરોઇડ ઉત્તેજક હોર્મોનનું ઉત્પાદન ઘટાડે છે, કારણ કે તેની ક્રિયા અદૃશ્ય થઈ જાય છે. ગર્ભાવસ્થાના અંત સુધીમાં, કોરિઓનિક ગોનાડોટ્રોપિનનું સંશ્લેષણ બંધ થાય છે, અને કફોત્પાદક ગ્રંથિ TSH ઉત્પન્ન કરી શકતી નથી. આ પરિસ્થિતિના પરિણામો હાયપોથાઇરોડિઝમની રચના છે,
- ગર્ભાવસ્થાના બીજા ભાગમાં, પ્લેસેન્ટાના વિશેષ ઉત્સેચકોનું સંશ્લેષણ, જેમાં મહાન પ્રવૃત્તિ હોય છે, સ્ત્રી શરીરમાં શરૂ થાય છે. આ થાઇરોઇડ હોર્મોન્સનું નિષ્ક્રિય સંયોજનોમાં રૂપાંતર તરફ દોરી શકે છે.
- ગર્ભાવસ્થા દરમિયાન સ્ત્રી માટે મહત્તમ આયોડિન મેળવવી ખૂબ જ મહત્વપૂર્ણ છે. શરીરમાં ગર્ભાવસ્થા દરમિયાન, આયોડિનમાંથી કેટલાક પેશાબમાં વિસર્જન થાય છે, તો કેટલાક વધુ પ્લેસેન્ટામાં આપવામાં આવે છે. આ સગર્ભા સ્ત્રીના શરીરમાં આયોડિનની ઉણપની રચના માટેની પરિસ્થિતિઓ બનાવે છે, તેથી હાયપોથાઇરોડિઝમ દેખાઈ શકે છે.
સારવારના મુખ્ય મુદ્દાઓ
નિયમ પ્રમાણે, થાઇરોઇડ હાયપોંક્શનની સારવાર એ થાઇરોઇડ હોર્મોન્સનો આજીવન ઉપયોગ છે: લેવોથિઓરોક્સિન અથવા થાઇરોક્સિન.
ડોઝ વ્યક્તિગત રૂપે સૂચવવામાં આવે છે - પ્રથમ, ડ doctorક્ટર દર્દીને લઘુત્તમ માત્રા સૂચવે છે, પછી તે દર 6-8 અઠવાડિયામાં મહત્તમ મૂલ્યોમાં વધે છે. તેમનો અર્થ તે કિંમતો છે જે ગુમાવેલ થાઇરોઇડ કાર્યને બદલશે.
 ગર્ભાવસ્થા દરમિયાન, હાયપોથાઇરોડિઝમની સારવારમાં હોર્મોન રિપ્લેસમેન્ટ થેરેપીનો ઉપયોગ શામેલ છે, જો કે, ઉપચારના સિદ્ધાંતો સંપૂર્ણપણે અલગ છે. સારવારના પહેલા દિવસથી, "હાયપરથાઇરોઇડિઝમ" નિદાન સાથે ગર્ભવતી સ્ત્રી, લેવોથિઓરોક્સિન મહત્તમ રિપ્લેસમેન્ટ ડોઝમાં સૂચવવામાં આવે છે.
ગર્ભાવસ્થા દરમિયાન, હાયપોથાઇરોડિઝમની સારવારમાં હોર્મોન રિપ્લેસમેન્ટ થેરેપીનો ઉપયોગ શામેલ છે, જો કે, ઉપચારના સિદ્ધાંતો સંપૂર્ણપણે અલગ છે. સારવારના પહેલા દિવસથી, "હાયપરથાઇરોઇડિઝમ" નિદાન સાથે ગર્ભવતી સ્ત્રી, લેવોથિઓરોક્સિન મહત્તમ રિપ્લેસમેન્ટ ડોઝમાં સૂચવવામાં આવે છે.
આ ઉપરાંત, જો કોઈ સ્ત્રી બાળકની કલ્પના પહેલાં જ હાયપોથાઇરroidઇડિઝમ બતાવે, અને તેણીએ પ્રમાણભૂત ડોઝમાં હોર્મોન લીધું, તો પછી સગર્ભાવસ્થા પછી તેને તરત જ હોર્મોનની મહત્તમ માત્રામાં સ્વિચ કરવાની જરૂર છે, બધા 9 મહિનામાં ડોઝ લેવો.
સફળ સારવાર માટે આ મુદ્દો ખૂબ જ મહત્વપૂર્ણ છે, કારણ કે ગર્ભાવસ્થાના પહેલા ભાગમાં બાળકનું શરીર કોઈપણ માટે સંવેદનશીલ હોય છે, તે પણ સૌથી નજીવી, થાઇરોક્સિનની અછત.
એક મહત્વપૂર્ણ પરિબળ પર ધ્યાન આપો: સ્ત્રીને ગર્ભાવસ્થા દરમિયાન માત્ર મેનિફેસ્ટ મેનિફેસ્ટ હાયપોથાઇરોડિઝમ જ નહીં, પણ સબક્લિનિકલ હાયપોથાઇરોડિઝમની પણ સારવાર કરવાની જરૂર છે.
સમયસર હોર્મોનલ ઉપચાર ઉપરાંત, સગર્ભાવસ્થા દરમિયાન હાયપોથાઇરroidઇડિઝમમાં આહારમાં ફેરફારની જરૂર છે:
- કાર્બોહાઇડ્રેટ્સનું પ્રમાણ ઓછું કરવું જરૂરી છે: મફિન, ચોકલેટ અને લોટ ઉત્પાદનો,
- પીવામાં ચરબીયુક્ત ખોરાકની માત્રા ઘટાડવી મહત્વપૂર્ણ છે: માંસ, માછલી, ધૂમ્રપાન કરાયેલ માંસ, ચરબીયુક્ત.
- તે પ્રોટીન વપરાશમાં વધારો દર્શાવે છે,
- આહારમાં તમારે આથો દૂધ નfનફેટ ઉત્પાદનો રજૂ કરવાની જરૂર છે,
- તમારા ફાઇબર અને વિટામિન્સનું સેવન વધારવું.
આ ઉપરાંત, ડોકટરો દરરોજ વપરાશમાં આવતા મીઠાની માત્રામાં નોંધપાત્ર ઘટાડો અને પીવાના પ્રવાહીની ભલામણ કરે છે. માયક્સીડેમાના જોખમને ઘટાડવા માટે આ જરૂરી છે.
હાયપોથાઇરોડિઝમનો ભય અને પરિણામો
 સગર્ભા સ્ત્રીના શરીર માટે, થાઇરોઇડ હોર્મોન્સ અત્યંત મહત્વપૂર્ણ છે. આવા હોર્મોન્સની ઉણપ સ્ત્રી અને તેના ગર્ભ માટે જોખમી અને ગંભીર પરિણામો તરફ દોરી જાય છે. નવજાતમાં ગંભીર રોગવિજ્ pathાન વિકસાવવાની સંભાવના વધે છે.
સગર્ભા સ્ત્રીના શરીર માટે, થાઇરોઇડ હોર્મોન્સ અત્યંત મહત્વપૂર્ણ છે. આવા હોર્મોન્સની ઉણપ સ્ત્રી અને તેના ગર્ભ માટે જોખમી અને ગંભીર પરિણામો તરફ દોરી જાય છે. નવજાતમાં ગંભીર રોગવિજ્ pathાન વિકસાવવાની સંભાવના વધે છે.
સ્ત્રી અને તેના બાળકો માટે હાયપોથાઇરોડિઝમના તમામ જોખમોને ઘણા જૂથોમાં વહેંચી શકાય છે
સગર્ભા સ્ત્રીમાં દેખાતા વિકારો:
- થાઇરોક્સિન હોર્મોનની ખામીને લીધે બાળકના ઇન્ટ્રાઉટરિન વિકાસમાં વિલંબ,
- યોનિમાર્ગ રક્તસ્રાવ
- સગર્ભાવસ્થાના હાયપરટેન્શન - બ્લડ પ્રેશરનું ઉચ્ચ સ્તર, જે ગર્ભાવસ્થા દરમિયાન દેખાય છે,
- અકાળ ટુકડી અથવા પ્લેસેન્ટાનો ટુકડો,
- અકાળ જન્મ અથવા ઓછું જન્મ વજન
- સિઝેરિયન વિભાગ,
- ગર્ભાવસ્થા દરમિયાન અથવા બાળજન્મ દરમિયાન ગર્ભ મૃત્યુ,
- ક્યારેક સ્વયંભૂ ગર્ભપાત.
હાઇપોથાઇરોડિઝમની માતા ધરાવતા બાળકમાં જે ગૂંચવણો દેખાય છે:
- જન્મજાત વિકાસ રોગવિજ્ ,ાન,
- જન્મજાત હાઈપોથાઇરોડિઝમ,
- સાયકોમોટર કુશળતાના વિકાસના વિકાર, ક્યારેક તીવ્ર માનસિક મંદતા સાથે.
મહત્વપૂર્ણ: જો ગર્ભાવસ્થાના આયોજનના તબક્કે કોઈ સ્ત્રીમાં હાયપોથાઇરોડિઝમ દેખાય છે, તો પછી વિભાવનાની સંભાવના ખૂબ ઓછી છે.
આ પરિસ્થિતિ ઇંડા પરિપક્વતાના ઉલ્લંઘન સાથે સંકળાયેલી છે, કેટલીકવાર કેટલીક સ્ત્રીઓમાં હાયપોથાઇરોડિઝમ વંધ્યત્વ બની શકે છે.