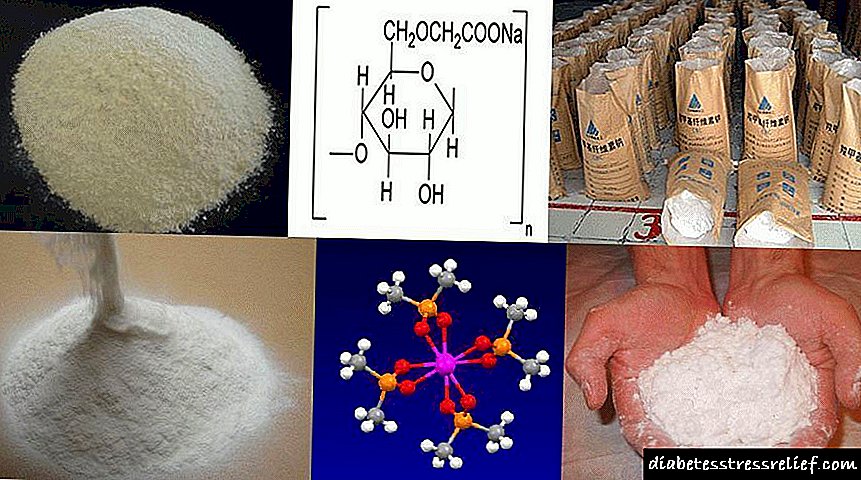
બાળકોમાં ડાયાબિટીઝ મેલીટસ

પુખ્ત વયના લોકોની જેમ, બાળકોમાં પણ ડાયાબિટીઝના સંકેતો ઝડપથી અથવા ધીમે ધીમે વિકાસ કરી શકે છે. બાળકોના ડાયાબિટીસને એક દુર્લભ રોગ માનવામાં આવે છે, પરંતુ, આંકડા મુજબ, બાળકોમાં પેથોલોજીના કેસોની સંખ્યા વાર્ષિક ધોરણે વધી રહી છે. શિશુઓ અને પ્રિસ્કુલર્સમાં પણ આ રોગનું નિદાન થાય છે. રોગના પ્રથમ સંકેતોને જાણીને, તમે પ્રારંભિક તબક્કે ડાયાબિટીસ શોધી શકો છો. આ ગંભીર પરિણામોને રોકવા માટે, સારવાર શરૂ કરવામાં મદદ કરશે.
રોગ વિશે થોડાક શબ્દો
ડાયાબિટીઝ મેલીટસ એ દર્દીના બ્લડ સુગરમાં વધારો સાથે સંકળાયેલ રોગનું સામાન્ય નામ છે. ઘણાને ખબર નથી હોતી કે પેથોલોજીના ઘણા પ્રકારો છે, અને તેમના વિકાસની પદ્ધતિ ધરમૂળથી અલગ છે. આ રોગની આનુવંશિક વલણ ધરાવતા બાળકોમાં ટાઇપ 1 ડાયાબિટીસ ઘણીવાર થાય છે. કેટલીકવાર ઉત્તેજક પરિબળો એ તાણ, શરીરમાં આંતરસ્ત્રાવીય વિકાર છે.
આ પ્રકારને ઇન્સ્યુલિન આધારિત હોય છે, દર્દીને ખાંડના સ્તરની સતત દેખરેખ, ઇન્સ્યુલિન વહીવટની જરૂર હોય છે. પ્રકાર 2 પેથોલોજી સાથે, ડાયાબિટીઝના કારણો વિવિધ કારણોના પ્રભાવ હેઠળ મેટાબોલિક ડિસઓર્ડર છે. પ્રકાર 2 ડાયાબિટીઝને ઇન્સ્યુલિન-સ્વતંત્ર માનવામાં આવે છે, બાળકોમાં ભાગ્યે જ વિકાસ થાય છે, પુખ્ત વસ્તીની અંતર્ગત.
રોગના પ્રથમ લક્ષણો
બાળકોમાં ડાયાબિટીઝના પ્રાથમિક લક્ષણોની નોંધ લેવી ખૂબ મુશ્કેલ છે. રોગના સંકેતોના વિકાસની દર તેના પ્રકાર પર આધારિત છે. પ્રકાર 1 ડાયાબિટીસનો ઝડપી અભ્યાસક્રમ છે, દર્દીની સ્થિતિ 5-7 દિવસમાં નાટકીય રીતે બગડી શકે છે. પ્રકાર 2 ડાયાબિટીસમાં, લક્ષણો ધીમે ધીમે વધે છે. ઘણા માતા-પિતા તેમને યોગ્ય ધ્યાન આપતા નથી, ગંભીર ગૂંચવણો પછી હોસ્પિટલમાં જાય છે. આવી પરિસ્થિતિઓને ટાળવા માટે, તમારે પ્રારંભિક તબક્કે ડાયાબિટીઝને કેવી રીતે ઓળખવું તે જાણવાની જરૂર છે.
મીઠાઈની જરૂર છે
શરીરને તેની processર્જામાં પ્રક્રિયા કરવા માટે ગ્લુકોઝ જરૂરી છે. ઘણા બાળકોને મીઠાઈઓ ગમે છે, પરંતુ ડાયાબિટીસના વિકાસ સાથે, મીઠાઈઓ અને ચોકલેટની જરૂરિયાત વધી શકે છે. બાળકના શરીરના કોષો ભૂખમરાને કારણે આવું થાય છે, કારણ કે ગ્લુકોઝ ગ્રહણ થતું નથી અને procesર્જામાં પ્રક્રિયા થતું નથી. પરિણામે, બાળક સતત કેક અને પેસ્ટ્રી તરફ દોરે છે. માતાપિતાનું કાર્ય એ છે કે તેમના બાળકના શરીરમાં રોગવિજ્ .ાનવિષયક પ્રક્રિયાના વિકાસથી મીઠાઈઓનો સામાન્ય પ્રેમ સમયથી અલગ પાડવો.
ભૂખ વધી
ડાયાબિટીઝનું બીજું સામાન્ય લક્ષણ ભૂખની સતત લાગણી છે. બાળક પૂરતા પ્રમાણમાં ખોરાક લેતા હોવા છતાં સંતુષ્ટ થતું નથી, તે ખોરાક લેવાની વચ્ચેના અંતરાલોને ભાગ્યે જ ટકી શકે છે. મોટેભાગે, ભૂખની પેથોલોજીકલ સંવેદના માથાનો દુખાવો સાથે છે, અંગોમાં કંપાય છે. મોટા બાળકો સતત ખાવા માટે કંઈક માંગે છે, જ્યારે ઉચ્ચ કાર્બ અને મીઠા ખોરાકને પસંદ કરવામાં આવે છે.
ખાવું પછી શારીરિક પ્રવૃત્તિમાં ઘટાડો
ડાયાબિટીઝવાળા બાળકોમાં ખાધા પછી, શારીરિક પ્રવૃત્તિ ઓછી થઈ શકે છે. બાળક ચીડિયા બને છે, રડે છે, મોટા બાળકો સક્રિય રમતોનો ઇનકાર કરે છે. જો આવા લક્ષણ ડાયાબિટીઝના અન્ય ચિહ્નો (ત્વચા પર ફોલ્લીઓ, પસ્ટ્યુલર રચનાઓ, દ્રષ્ટિમાં ઘટાડો, પેશાબની વધતી માત્રામાં વધારો) સાથે સંયોજનમાં દેખાય છે, તો ખાંડનાં પરીક્ષણો તરત જ લેવા જોઈએ.
રોગવિજ્ .ાનવિષયક તરસ
પોલિડિપ્સિયા એ ડાયાબિટીઝના સ્પષ્ટ સંકેતોમાંનું એક છે. માતાપિતાએ ધ્યાન આપવું જોઈએ કે તેમના બાળક દીઠ દિવસમાં કેટલું પ્રવાહી વાપરે છે. ડાયાબિટીઝ સાથે, દર્દીઓ તરસની સતત અનુભૂતિ અનુભવે છે. દર્દી દરરોજ 5 લિટર પાણી પી શકે છે. તે જ સમયે, શુષ્ક મ્યુકોસ મેમ્બ્રેન શુષ્ક રહે છે, તમને સતત તરસ લાગે છે.
પેશાબના વિસર્જનની માત્રામાં વધારો એ મોટા પ્રવાહીના સેવન દ્વારા સમજાવવામાં આવે છે. એક બાળક દિવસમાં 20 વખત પેશાબ કરી શકે છે. રાત્રે પેશાબ પણ જોવા મળે છે. મોટે ભાગે, માતાપિતા આને બાળપણની ખાતરી સાથે મૂંઝવણમાં મૂકે છે. આ ઉપરાંત, ડિહાઇડ્રેશન, શુષ્ક મોં અને ત્વચાના છાલને લગતા ચિહ્નો નોંધવામાં આવી શકે છે.
વજન ઘટાડવું
બાળકોમાં ડાયાબિટીઝ વજન ઘટાડવા સાથે છે. રોગની શરૂઆત વખતે, શરીરનું વજન વધી શકે છે, પરંતુ પછીથી વજનમાં ઘટાડો થાય છે. આ તે હકીકતને કારણે છે કે શરીરના કોષો તેની processingર્જામાં પ્રક્રિયા કરવા માટે જરૂરી ખાંડ મેળવતા નથી, પરિણામે ચરબી તૂટી જાય છે, અને શરીરનું વજન ઓછું થાય છે.
ધીમા ઘા રૂઝ આવવા
ઘા અને સ્ક્રેચમુદ્દેની ધીમી ઉપચાર જેવા સંકેત દ્વારા ઇનસ્પિન્ટ ડાયાબિટીસને ઓળખવું શક્ય છે. શરીરમાં ખાંડની સતત વૃદ્ધિને કારણે નાના વાહિનીઓ અને રુધિરકેશિકાઓની ખામીને લીધે આવું થાય છે. યુવાન દર્દીઓમાં ત્વચાને નુકસાન સાથે, સપોર્શન વારંવાર થાય છે, ઘા લાંબા સમય સુધી મટાડતા નથી, અને બેક્ટેરિયલ ચેપ ઘણીવાર જોડાય છે. જો આવા સંકેતો મળી આવે, તો તમારે શક્ય તેટલી વહેલી તકે એન્ડોક્રિનોલોજિસ્ટનો સંપર્ક કરવો જોઈએ.
ત્વચાનો વારંવાર પસ્ટ્યુલર અને ફંગલ જખમ
ડાયાબિટીસના દર્દીઓ ઘણીવાર ત્વચાના વિવિધ જખમથી પીડાય છે. ડાયાબિટીક ત્વચાકોપ - આ લક્ષણનું વૈજ્ .ાનિક નામ છે. અલ્સર, પસ્ટ્યુલ્સ, ફોલ્લીઓ, વય ફોલ્લીઓ, સીલ અને અન્ય અભિવ્યક્તિ દર્દીના શરીર પર રચાય છે. આ રોગપ્રતિકારક શક્તિમાં ઘટાડો, શરીરના નિર્જલીકરણ, ત્વચારોગની રચનામાં ફેરફાર, મેટાબોલિક પ્રક્રિયાઓનું ઉલ્લંઘન અને રક્ત વાહિનીઓના કાર્ય દ્વારા સમજાવાયેલ છે.
બળતરા અને નબળાઇ
લાંબી થાક energyર્જાના અભાવને કારણે વિકસે છે, બાળક નબળાઇ, થાક, માથાનો દુખાવો જેવા ક્લિનિકલ લક્ષણો અનુભવે છે. ડાયાબિટીસના દર્દીઓ શારીરિક અને માનસિક વિકાસમાં પાછળ રહે છે, શાળાની કામગીરીનો ભોગ બને છે. આવા બાળકો શાળામાં ગયા પછી અથવા કિન્ડરગાર્ટનને સુસ્તી, તીવ્ર થાક લાગે છે, સાથીદારો સાથે વાતચીત કરવા માંગતા નથી.
મોંમાંથી એસિટોનની સુગંધ
બાળકમાં ડાયાબિટીઝનું સ્પષ્ટ લક્ષણ એ છે કે મોંમાંથી સરકો અથવા ખાટા સફરજનની ગંધ. આ લક્ષણ હોસ્પિટલમાં તાત્કાલિક મુલાકાત તરફ દોરી જાય છે, કારણ કે એસીટોનની ગંધ કેટોન શરીરના શરીરમાં વધારો સૂચવે છે, જે ગંભીર ગૂંચવણ વિકસાવવાનું જોખમ સૂચવે છે - કેટોસીડોસિસ અને કેટોસિડોટિક કોમા.
શિશુઓમાં ડાયાબિટીસનો કોર્સ
નવજાત બાળકોમાં, આ રોગની ઓળખ કરવી તદ્દન મુશ્કેલ છે. છેવટે, એક વર્ષ સુધીના બાળકોમાં, પેથોલોજીકલ તરસ અને પોલ્યુરિયાને સામાન્ય સ્થિતિથી અલગ પાડવાનું મુશ્કેલ છે. મોટે ભાગે, પેથોલોજી vલટી, ગંભીર નશો, ડિહાઇડ્રેશન અને કોમા જેવા લક્ષણોના વિકાસ સાથે મળી આવે છે. ડાયાબિટીઝના ધીમા વિકાસ સાથે, નાના દર્દીઓ વજન ઓછું કરી શકે છે, sleepંઘ ખલેલ પહોંચાડે છે, આંસુઓ, પાચક સમસ્યાઓ અને સ્ટૂલ ડિસઓર્ડર નોંધવામાં આવે છે. છોકરીઓમાં, ડાયપર ફોલ્લીઓ જોવા મળે છે, જે લાંબા સમય સુધી પસાર થતી નથી. બંને જાતિના બાળકોમાં ત્વચાની સમસ્યાઓ, પરસેવો, પસ્ટ્યુલર જખમ, એલર્જીક પ્રતિક્રિયાઓ હોય છે. માતાપિતાએ બાળકના પેશાબની સ્ટીકીનેસ પર ધ્યાન આપવું જોઈએ. જ્યારે તે ફ્લોરને ફટકારે છે, ત્યારે સપાટી સ્ટીકી થઈ જાય છે. સૂકા પછી ડાયપર સ્ટાર્ચ બની જાય છે.
પ્રિસ્કુલર્સમાં ચિન્હો
7 વર્ષથી ઓછી ઉંમરના બાળકોમાં ડાયાબિટીઝના લક્ષણો અને ચિહ્નોનો વિકાસ શિશુઓની તુલનામાં ઝડપી છે. ક coમાટોઝ રાજ્યની શરૂઆત અથવા કોમા પોતે જ શરૂ થાય તે પહેલાં, ડાયાબિટીઝ નક્કી કરવું મુશ્કેલ છે, તેથી માતાપિતાએ હંમેશાં બાળકોમાં નીચેના અભિવ્યક્તિઓ પર ધ્યાન આપવું જોઈએ:
- શરીરના વજનમાં ઝડપથી ઘટાડો, ડિસ્ટ્રોફી સુધી,
- વારંવાર પેટનું ફૂલવું, પેરીટોનિયમની માત્રામાં વધારો,
- સ્ટૂલનું ઉલ્લંઘન
- વારંવાર પેટમાં દુખાવો,
- ઉબકા, માથાનો દુખાવો,
- સુસ્તી, અશ્રુતા,
- ખોરાક ઇનકાર
- મૌખિક પોલાણમાંથી એસીટોનની ગંધ.
તાજેતરમાં, પ્રિસ્કુલ બાળકોમાં ટાઇપ 2 ડાયાબિટીસ ખૂબ સામાન્ય છે. આ જંક ફૂડ, વજન વધારવા, બાળકની મોટર પ્રવૃત્તિમાં ઘટાડો, મેટાબોલિક ડિસઓર્ડરના ઉપયોગને કારણે છે. પ્રિસ્કુલ બાળકોમાં પ્રકાર 1 ડાયાબિટીસનાં કારણો આનુવંશિક લાક્ષણિકતાઓમાં રહે છે, આ પ્રકારનો રોગ ઘણી વાર વારસામાં આવે છે.
શાળાના બાળકોમાં અભિવ્યક્તિ
કિશોરોમાં ડાયાબિટીઝના લક્ષણો ઉચ્ચારવામાં આવે છે, રોગ નક્કી કરવાનું સરળ છે. આ વય માટે, નીચેના લક્ષણો લાક્ષણિકતા છે:
- વારંવાર પેશાબ
- નિશાચર enuresis,
- સતત તરસ
- વજન ઘટાડો
- ત્વચા રોગો
- કિડની, યકૃતનું ઉલ્લંઘન
આ ઉપરાંત, સ્કૂલનાં બાળકોમાં ડાયાબિટીસની અતિશય લાક્ષણિકતાઓ છે. ચિંતા, લાંબી થાક દેખાય છે, શૈક્ષણિક કામગીરીમાં ઘટાડો થાય છે, સાથીદારો સાથે વાતચીત કરવાની ઇચ્છા સતત નબળાઇ, હતાશાને લીધે અદૃશ્ય થઈ જાય છે.
હાયપોગ્લાયકેમિક કોમા
આ ગૂંચવણ ઇન્સ્યુલિનની વિશાળ માત્રાના વહીવટથી ઉદ્ભવે છે. પરિણામે, દર્દીના લોહીમાં ગ્લુકોઝનું પ્રમાણ ઝડપથી ઘટે છે, સામાન્ય સ્થિતિ નોંધપાત્ર રીતે બગડે છે. બાળક પીવા માટે બધા સમય માફ કરશે, પેશાબનું વિસર્જન થતાં તેનું પ્રમાણ વધે છે, નબળાઇ વિકસે છે અને ભૂખની લાગણી વધે છે. વિદ્યાર્થીઓને ફેલાવવામાં આવે છે, ત્વચા ભેજવાળી હોય છે, ઉદાસીનતા ઉત્તેજનાના સમયગાળા દ્વારા બદલાઈ જાય છે. આ સ્થિતિના વિકાસ સાથે, દર્દીને ગરમ, મીઠી પીણું અથવા ગ્લુકોઝ આપવાની જરૂર છે.
કેટોએસિડોટિક કોમા
બાળકોમાં કેટોએસિડોસિસ ભાગ્યે જ જોવા મળે છે, આ સ્થિતિ બાળકના સ્વાસ્થ્ય અને જીવન માટે અત્યંત જોખમી છે. જટિલતા નીચેના લક્ષણો સાથે છે:
- ચહેરાની લાલાશ
- ઉબકા, omલટી,
- પેરીટોનિયમનો દુખાવો,
- સફેદ કોટિંગ સાથે જીભના રાસબેરિનાં શેડ,
- ધબકારા
- દબાણ ઘટાડો.
આ કિસ્સામાં, આંખની કીકી નરમ હોય છે, શ્વાસ અવાજ આવે છે, તૂટક તૂટક હોય છે. દર્દીની ચેતના ઘણીવાર મૂંઝવણમાં રહે છે. યોગ્ય ઉપચારની ગેરહાજરીમાં, કેટોસિડોટિક કોમા થાય છે. જો દર્દીને સમયસર હોસ્પિટલમાં પહોંચાડવામાં નહીં આવે તો મૃત્યુનું જોખમ રહેલું છે.
લાંબી ગૂંચવણો તરત જ વિકસિત થતી નથી. તેઓ ડાયાબિટીસના લાંબા કોર્સ સાથે દેખાય છે:
- આંખનો રોગ છે. તે રેટિનોપેથી (રેટિનાલ ડેમેજ) માં વહેંચાયેલું છે, આંખની ચળવળ (સ્ક્વિન્ટ) માટે જવાબદાર ચેતાના કાર્યોનું ઉલ્લંઘન. કેટલાક ડાયાબિટીસના દર્દીઓનું મોતિયા અને અન્ય મુશ્કેલીઓ હોવાનું નિદાન થાય છે,
- આર્થ્રોપેથી - સાંધાના રોગો. આના પરિણામે, નાના દર્દીને ગતિશીલતાની સમસ્યાઓ, સાંધાનો દુખાવો,
- ન્યુરોપથી - સેન્ટ્રલ નર્વસ સિસ્ટમને નુકસાન. અહીં હાથપગના સુન્નપણું, પગમાં દુખાવો, હૃદયની વિકૃતિઓ જેવા અભિવ્યક્તિઓ છે.
- એન્સેફાલોપથી - બાળકના માનસિક સ્વાસ્થ્યના નકારાત્મક અભિવ્યક્તિઓ સાથે છે. આને કારણે, મૂડ, ડિપ્રેસન, ચીડિયાપણું, હતાશા,
- નેફ્રોપથી - રેનલ નિષ્ફળતાનો પ્રારંભિક તબક્કો, ક્ષતિગ્રસ્ત રેનલ ફંક્શન દ્વારા વર્ગીકૃત થયેલ.
ડાયાબિટીઝનો મુખ્ય ભય એ છે કે અપૂરતી સારવાર, તંદુરસ્ત આહારનું પાલન ન કરવું અને નિવારણના અન્ય નિયમોથી રોગની મુશ્કેલીઓ છે. પેથોલોજીના લક્ષણો જાણ્યા પછી, તમે સરળતાથી કોઈ બાળકના રોગની શંકા કરી શકો છો, સમયસર ડ doctorક્ટરની સલાહ લો. વિકાસશીલ સમસ્યાની ઝડપી પ્રતિક્રિયા તમારા બાળકના આરોગ્ય અને જીવનને બચાવવા માટે મદદ કરશે.
સામાન્ય માહિતી
બાળકોમાં ડાયાબિટીઝ મેલીટસ એ કાર્બોહાઇડ્રેટ અને અન્ય પ્રકારના ચયાપચયનું ઉલ્લંઘન છે, જે ઇન્સ્યુલિનની ઉણપ અને / અથવા ઇન્સ્યુલિન પ્રતિકાર પર આધારિત છે, જેનાથી ક્રોનિક હાયપરગ્લાયકેમિઆ થાય છે. ડબ્લ્યુએચઓ મુજબ, દરેક 500 મી બાળક અને દરેક 200 મી કિશોર ડાયાબિટીઝથી પીડાય છે. તદુપરાંત, આગામી વર્ષોમાં, બાળકો અને કિશોરોમાં ડાયાબિટીઝની ઘટનામાં 70% વધારો થવાનો અંદાજ છે. વ્યાપક વ્યાપ, પેથોલોજીને "કાયાકલ્પ" કરવાની વૃત્તિ, જટિલતાઓના પ્રગતિશીલ અભ્યાસક્રમ અને તીવ્રતાને જોતાં, બાળકોમાં ડાયાબિટીઝની સમસ્યાને બાળરોગ, બાળ ચિકિત્સા, એન્ડોક્રિનોલોજી, કાર્ડિયોલોજી, ન્યુરોલોજી, નેત્રવિજ્ ,ાન, વગેરેના નિષ્ણાતોની ભાગીદારી સાથે આંતરશાખાકીય અભિગમની જરૂર છે.

બાળકોમાં ડાયાબિટીસનું વર્ગીકરણ
બાળરોગના દર્દીઓમાં, ડાયાબિટીસના નિષ્ણાતોએ મોટાભાગના કિસ્સાઓમાં પ્રકાર 1 ડાયાબિટીસ મેલીટસ (ઇન્સ્યુલિન આધારિત) નો સામનો કરવો પડે છે, જે સંપૂર્ણ ઇન્સ્યુલિનની ઉણપ પર આધારિત છે. બાળકોમાં પ્રકાર 1 ડાયાબિટીસ મેલીટસ સામાન્ય રીતે સ્વયંપ્રતિરક્ષા પાત્ર ધરાવે છે, તે anટોન્ટીબોડીઝ, cell-સેલ વિનાશ, મુખ્ય હિસ્ટોકોમ્પેટીબિલિટી જટિલ એચ.એલ. ની જનીનો સાથે જોડાણ, સંપૂર્ણ ઇન્સ્યુલિન અવલંબન, કેટોસિડોસિસનું વલણ વગેરે દ્વારા વર્ગીકૃત કરવામાં આવે છે. આઇડિયોપેથિક પ્રકાર 1 ડાયાબિટીસ અજાણ છે પેથોજેનેસિસ ઘણીવાર બિન-યુરોપિયન જાતિના વ્યક્તિઓમાં પણ નોંધાય છે.
પ્રભાવી પ્રકાર 1 ડાયાબિટીસ મેલીટસ ઉપરાંત, રોગના વધુ દુર્લભ સ્વરૂપો બાળકોમાં જોવા મળે છે: ટાઇપ 2 ડાયાબિટીઝ મેલીટસ, આનુવંશિક સિન્ડ્રોમ સાથે સંકળાયેલ ડાયાબિટીસ મેલીટસ, MODY પ્રકાર ડાયાબિટીસ મેલીટસ.
બાળકોમાં ડાયાબિટીઝ: શું જોઈએ
બાળકોમાં પ્રકાર 1 ડાયાબિટીસ, જેને અગાઉ કિશોર ડાયાબિટીસ કહેવામાં આવે છે, ત્યારે થાય છે જ્યારે સ્વાદુપિંડનો હોર્મોન ઇન્સ્યુલિનની પૂરતી માત્રામાં ઉત્પાદન કરવામાં સક્ષમ નથી. આ સ્થિતિવાળા બાળકોને ઇન્સ્યુલિનનો આજીવન વહીવટ અને ગ્લુકોઝના સ્તરની દૈનિક દેખરેખની જરૂર પડશે, અને આહારમાં ફેરફાર પણ જરૂરી છે.
પ્રકાર 2 ડાયાબિટીઝ મેલીટસ, પુખ્ત વયના લોકોમાં સામાન્ય છે, પરંતુ બાળકોમાં થવાની સંભાવના ઓછી છે, તે ઇન્સ્યુલિનના અપૂરતા ઉત્પાદન અથવા આ હોર્મોન પ્રત્યેની ક્ષતિગ્રસ્ત સેલ સંવેદનશીલતા સાથે થાય છે - ઇન્સ્યુલિન પ્રતિકાર. પરિણામે, લોહીમાં શર્કરાનું પ્રમાણ વધે છે. આહાર, આહાર અને શરીરના વજનના સામાન્યકરણમાં ફેરફાર દ્વારા નિયંત્રિત કરી શકાય છે. કેટલાક દર્દીઓ માટે ખાસ ખાંડ ઘટાડવાની દવાઓ (દા.ત., મેટફોર્મિન) અથવા ઇન્સ્યુલિન ઇન્જેક્શનની જરૂર હોય છે.
બાળકો અને કિશોરોમાં પ્રકાર 1 અને પ્રકાર 2 ડાયાબિટીસના સૌથી સામાન્ય લક્ષણો:
- તરસ અને સુકા મોં
- અતિશય પેશાબનું આઉટપુટ
- થાક
- વજન ઘટાડવું
અમેરિકન નિષ્ણાતો લખે છે કે બાળકોમાં પ્રકાર 1 ડાયાબિટીસના લક્ષણો સામાન્ય રીતે થોડા અઠવાડિયામાં જ ઝડપથી વિકાસ પામે છે. પ્રકાર 2 ડાયાબિટીસ મેલીટસના લક્ષણો ધીમે ધીમે, અસ્પષ્ટપણે વિકસે છે. જો માતાપિતાએ બાળકને બાળરોગ ચિકિત્સક પાસે લઈ જવું જોઈએ જો તેઓ ઉપર સૂચિબદ્ધ લક્ષણોની નોંધ લે.
અમેરિકામાં બાળપણના ડાયાબિટીસનો રોગચાળો હોવા છતાં, નિષ્ણાતો આ રોગના લક્ષણો વિશે માતાપિતાની ખૂબ ઓછી જાગૃતિ નોંધે છે.
બ્રિટનમાં, માત્ર 14% માતાપિતા બાળકમાં ડાયાબિટીઝના મુખ્ય લક્ષણો જોઇ શકે છે
યુકેમાં 2012 ના ડાયાબિટીઝ યુકેના સર્વે અનુસાર, ફક્ત 9% માતાપિતા બાળકમાં ડાયાબિટીઝના 4 મુખ્ય લક્ષણો ઓળખવામાં સક્ષમ છે. તાજેતરના એક અધ્યયનથી જાણવા મળ્યું છે કે આવા માતાપિતા 14% બન્યા છે, જેને શરમજનક નીચા દર પણ કહી શકાય.
ડાયાબિટીસ યુકેના અધ્યક્ષ બાર્બરા યંગના જણાવ્યા મુજબ, આ સારા પરિણામથી ખૂબ દૂર છે: “ખૂબ જ ઘણા કિસ્સાઓમાં, બાળકને ગંભીર માંદગી ન આવે ત્યાં સુધી ટાઇપ 1 ડાયાબિટીસનું નિદાન બાળકમાં થતું નથી, અને કેટલાક દુ: ખદ કિસ્સામાં ફાઇનલ જીવલેણ હતી. "
યંગ ભૂલથી નથી. જે બાળકોને ટાઇપ 1 ડાયાબિટીસનું સમયસર નિદાન થતું નથી, અને ટાઇપ 2 ડાયાબિટીઝના ભાગ્યે જ કિસ્સાઓમાં, તેઓ ડાયાબિટીક કેટોએસિડોટિક કોમા (ડીકેએ) માં આવી શકે છે અને મૃત્યુ પામે છે. પ્રકાર 1 ડાયાબિટીઝવાળા બાળકોમાં મૃત્યુનું મુખ્ય કારણ ડીકેએ છે.
જો શરીરમાં ઇન્સ્યુલિનની તીવ્ર ઉણપ હોય, તો તે glર્જા માટે ગ્લુકોઝનો ઉપયોગ કરી શકશે નહીં. પરિણામે, શરીર કેલરી પેદા કરવા માટે તેના પોતાના પેશીઓને તોડવાનું શરૂ કરે છે, અને આ ઝેરી સડો ઉત્પાદનો - કીટોન બોડીઝના સંચય તરફ દોરી જાય છે. આ પદાર્થોની નિર્ણાયક માત્રામાં સંચય સાથે, ડાયાબિટીક કેટોએસિડોટિક કોમા વિકસી શકે છે.
જો સમયસર ડાયાબિટીસની તપાસ કરવામાં આવે અને તેની સારવાર કરવામાં આવે તો આ સ્થિતિ સરળતાથી રોકી શકાય છે. દુર્ભાગ્યે, હંમેશાં અજ્ .ાનતાને કારણે આવું થતું નથી.
ડોકટરો બાળકોમાં ડાયાબિટીઝના વહેલા નિદાનનો સામનો કરી શકતા નથી
અધ્યયનો દર્શાવે છે કે જ્યારે બાળકોમાં ડાયાબિટીઝની વાત આવે છે ત્યારે માતાપિતા જ આંધળા થઈ શકે છે. આ વર્ષે, બ્રિટિશ વૈજ્ scientistsાનિકોએ ચેતવણી આપી હતી કે ઘણા સ્થાનિક ડોકટરો પણ બાળકોમાં ડાયાબિટીઝના ચિન્હો તરફ ધ્યાન આપતા નથી, જે નાના દર્દીઓનું જીવન અને આરોગ્ય જોખમમાં મૂકે છે.
બાળપણમાં આર્કાઇવ્ઝ Dફ ડિસીઝ જર્નલમાં પ્રકાશિત થયેલા એક અધ્યયનમાં વૈજ્ scientistsાનિકોએ 8 મહિનાથી 16 વર્ષની વયના 261 બાળકોના જૂથનું વિશ્લેષણ કર્યું જેમને ટાઇપ 1 ડાયાબિટીઝ હોવાનું નિદાન થયું હતું. શરૂઆતમાં આ રોગના લક્ષણો બધા કિસ્સાઓમાં, જેમ તેઓ કહે છે, હાજર હતા. પરંતુ, જેમ કે બહાર આવ્યું છે, સમયાંતરે તબીબી પરીક્ષાઓ હોવા છતાં, પ્રકાર 1 ડાયાબિટીસવાળા બાળકોમાં, 2 વર્ષથી ઓછી વયના બાળકોને 80% કેસોમાં નિદાન થયું હતું જ્યારે તે કેટોસીડોટિક કોમાથી હોસ્પિટલમાં દાખલ થયો હતો.
અધ્યયનના સહ-લેખક, સાઉધમ્પ્ટન ચિલ્ડ્રન્સ હોસ્પિટલના ડો. કેમી લોકુલો-સોડિપ, ટિપ્પણીઓમાં લખે છે: "ડાયાબિટીસના સ્પષ્ટ લક્ષણોવાળા બાળકો આરોગ્ય સંભાળ પ્રદાતા સાથે ઘણી વખત સંપર્ક કરે છે, પરંતુ તેઓ માત્ર ડીકેએના વિકાસ સાથે નિદાન કરે છે - આ ચિંતાજનક છે. જેમ આપણે જાણીએ છીએ, અસરકારક રોગ નિયંત્રણ અને જટિલતાઓને રોકવા માટે પ્રકાર 1 ડાયાબિટીસનું પ્રારંભિક નિદાન એ એક મહત્વપૂર્ણ સ્થિતિ છે. "
પેડિઆટ્રિક એન્ડોક્રિનોલોજી, ડાયાબિટીઝ અને મેટાબોલિઝમ જર્નલમાં પ્રકાશિત થયેલા 2008 ના અધ્યયનમાં જાણવા મળ્યું છે કે પ્રકાર 1 ડાયાબિટીસવાળા 17 વર્ષથી ઓછી ઉંમરના 335 બાળકો અને કિશોરોમાં, પ્રારંભિક નિદાન 16% કરતા વધુ કેસોમાં ખોટું હતું.
આ અભ્યાસ દર્શાવે છે કે 54 ખોટા નિદાનમાંથી, ડોકટરોના તારણો નીચે મુજબ હતા:
- ઉપલા શ્વસન માર્ગના ચેપ (46.3%)
- કેન્ડિડાયાસીસ ચેપ (16.6%)
- ગેસ્ટ્રોએન્ટેરિટિસ (16.6%)
- પેશાબની નળીઓનો વિસ્તાર ચેપ (11.1%)
- સ્ટોમેટાઇટિસ (11.1%)
- એપેન્ડિસાઈટિસ (7.7%)
જોકે ડાયાબિટીઝવાળા બાળકો અને કિશોરોમાં ઉપર જણાવેલ 4 લક્ષણો હોઈ શકે છે, યંગ નોંધે છે કે "એક બાળકમાં ચારેય લક્ષણોની હાજરી એ નિયમને બદલે અપવાદ છે." તેના કહેવા પ્રમાણે, સામાન્ય રીતે બાળકમાં તેમાંથી 1-2 હોય છે. કેટલાક કિસ્સાઓમાં, ત્યાં કોઈ લક્ષણો નથી.
વૈજ્entistsાનિકો કહે છે કે બાળકમાં અચાનક તરસ હોવી તે માતાપિતા માટે ચિંતાજનક ઘંટ હોવું જોઈએ. અને બાળકોમાં ડાયાબિટીઝ ખૂબ જ દુર્લભ હોવાથી, ડોકટરો સામાન્ય રીતે તરસ અને અન્ય લક્ષણોને કંઇક સામાન્ય બાબતે જવાબદાર ગણાવે છે.
ચાર ટીનો નિયમ
પ્રશ્ન arભો થાય છે: જો ડોકટરો હંમેશા રોગ નક્કી કરતા નથી, તો માતાપિતા બાળકમાં ડાયાબિટીઝના સમયસર નિદાન માટે શું કરી શકે છે?
“રાષ્ટ્રીય સ્તરે, એ સમજવું જરૂરી છે કે ડાયાબિટીઝ એ એક સામાન્ય રોગ છે, અને તે વધુ સામાન્ય બની રહ્યો છે. તે નાનામાં નાના બાળકમાં જોવા મળે છે, અને જ્યારે તમે બાળકમાં તરસ અથવા અતિશય પેશાબના કારણો શોધી રહ્યા હો ત્યારે આ રોગની સૂચિની ખૂબ જ ટોચ પર મૂકવી જોઈએ. ખાસ કરીને જો તમે વજન ઘટાડવું અને થાક પણ અવલોકન કરો, "ડો. લોકુલો-સોડિપ કહે છે.
2012 માં, ડાયાબિટીઝ યુકેએ ફોર ટી અભિયાન શરૂ કર્યું હતું, જેનો હેતુ બાળકોમાં ડાયાબિટીઝના લક્ષણો પ્રત્યે બ્રિટીશ જાગૃતિ લાવવાનો છે. આ જેવા અભિયાનોમાં Australiaસ્ટ્રેલિયા સહિતના અન્ય દેશોમાં પહેલેથી જ એક ઉચ્ચ સફળતા દર દર્શાવ્યો છે, જ્યાં ડી.કે.એ. સાથે હોસ્પિટલમાં દાખલ થયા પછી ટાઇપ 1 ડાયાબિટીસના નિદાનની આવૃત્તિમાં 64% ઘટાડો થયો છે.
ચાર "ટી" નો નિયમ નીચે મુજબ છે.
શૌચાલય: શૌચાલયનો વારંવાર ઉપયોગ, ડાયપર જે ખૂબ ભારે હોય છે અને ભીનું પલંગ, જો કે તે બાળક પહેલાં ન હતું.
2. તરસ્યું (તરસ્યું): બાળક પહેલા કરતાં વધુ પ્રવાહી પીવે છે, સૂકા મો ofાની ફરિયાદ કરે છે.
Th. પાતળા (સ્લિમિંગ): અસ્પષ્ટ વજન ઘટાડો, ભૂખ વધી શકે છે.
T. કંટાળી ગયેલું: બાળક પહેલા કરતા ઝડપથી થાકી જાય છે.
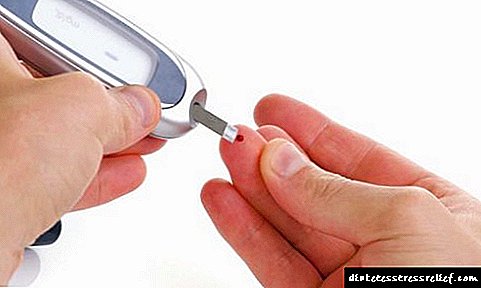
ઝુંબેશ આયોજકો કહે છે કે ચારેય લક્ષણો હાજર હોવા સાથે, માતાપિતાએ તરત જ બાળકને બાળરોગ ચિકિત્સકને બતાવવું જોઈએ અને પ્રકાર 1 ડાયાબિટીસના પરીક્ષણ માટે આગ્રહ રાખવો જોઈએ. તે ખૂબ જ સરળ છે, અને તેમાં રક્ત પરીક્ષણ (આંગળીથી) અને યુર્યુનાલિસિસ શામેલ છે.
યુનાઈટેડ સ્ટેટ્સ Americaફ અમેરિકામાં, નવેમ્બરને ડાયાબિટીઝ અવેરનેસનો મહિનો જાહેર કરવામાં આવ્યો, તેથી નજીકના ભવિષ્યમાં આપણે આ વિષય પરના અન્ય રસપ્રદ પ્રકાશનોની અપેક્ષા રાખવી જોઈએ.
ડાયાબિટીઝ એટલે શું
અંતocસ્ત્રાવી રોગ, જ્યારે સંપૂર્ણ અથવા સંબંધિત ઇન્સ્યુલિન પ્રતિકાર માનવ શરીરમાં વિકસે છે અથવા તેનું ઉત્પાદન ક્ષતિગ્રસ્ત છે. આંતરસ્ત્રાવીય વિક્ષેપોને લીધે, તમામ પ્રકારના ચયાપચયમાં અસંતુલન રહે છે. કાર્બોહાઇડ્રેટ, પ્રોટીન અને ચરબી ચયાપચય પીડાય છે. આ રોગની ઘણી જાતો છે, તેમ છતાં, સૌથી સામાન્ય પ્રકાર 1 અને પ્રકાર 2 ડાયાબિટીઝ.
નાના બાળકો અને નવજાત શિશુમાં, પ્રથમ પ્રકાર વધુ જોવા મળે છે - ઇન્સ્યુલિન આધારિત અથવા કિશોર ડાયાબિટીસ. સામાન્ય રીતે, લોહીમાં ગ્લુકોઝની સાંદ્રતા 33.3333 એમએમઓએલ / એલ થી mm મીમીોલ / એલ સુધીની હોય છે અને તે ખાવામાં આવતા ખોરાક અને દિવસના સમય પર આધારીત છે. રોગના વિકાસ સાથે, લોહીમાં ગ્લુકોઝની સાંદ્રતા સતત વધે છે.
બાળકોમાં ડાયાબિટીઝના લક્ષણો
 2 વર્ષના બાળકમાં ડાયાબિટીસના પ્રાથમિક સંકેતોની નોંધ લેવી ખૂબ મુશ્કેલ છે. રોગના લક્ષણોના વિકાસનો સમય તેના પ્રકાર પર આધારિત છે. પ્રકાર 1 ડાયાબિટીસનો ઝડપી માર્ગ છે, દર્દીની સ્થિતિ એક અઠવાડિયામાં નોંધપાત્ર રીતે બગડી શકે છે. પ્રકાર 2 ડાયાબિટીસ દરમિયાન, રોગના લક્ષણો ધીમે ધીમે વધે છે. મોટાભાગનાં માતાપિતા ગંભીર ગૂંચવણો પછી જ ક્લિનિક તરફ વળતાં હોય છે, તેમની તરફ ધ્યાન આપતા નથી. આ પરિસ્થિતિઓને રોકવા માટે, તમારે કેવી રીતે તે જાણવાની જરૂર છે પ્રારંભિક તબક્કામાં રોગ ઓળખો.
2 વર્ષના બાળકમાં ડાયાબિટીસના પ્રાથમિક સંકેતોની નોંધ લેવી ખૂબ મુશ્કેલ છે. રોગના લક્ષણોના વિકાસનો સમય તેના પ્રકાર પર આધારિત છે. પ્રકાર 1 ડાયાબિટીસનો ઝડપી માર્ગ છે, દર્દીની સ્થિતિ એક અઠવાડિયામાં નોંધપાત્ર રીતે બગડી શકે છે. પ્રકાર 2 ડાયાબિટીસ દરમિયાન, રોગના લક્ષણો ધીમે ધીમે વધે છે. મોટાભાગનાં માતાપિતા ગંભીર ગૂંચવણો પછી જ ક્લિનિક તરફ વળતાં હોય છે, તેમની તરફ ધ્યાન આપતા નથી. આ પરિસ્થિતિઓને રોકવા માટે, તમારે કેવી રીતે તે જાણવાની જરૂર છે પ્રારંભિક તબક્કામાં રોગ ઓળખો.
મીઠાઈની જરૂરિયાત
શરીરને energyર્જામાં પ્રક્રિયા કરવા માટે ગ્લુકોઝની જરૂર હોય છે. ઘણા બાળકોને મીઠાઈઓ ગમે છે, પરંતુ ડાયાબિટીસના વિકાસ દરમિયાન, ચોકલેટ અને મીઠાઈઓની જરૂરિયાત નોંધપાત્ર રીતે વધી શકે છે. શરીરના કોષો ભૂખમરાને કારણે આવું થાય છે, કારણ કે ગ્લુકોઝ procesર્જામાં પ્રક્રિયા થતું નથી અને શોષાય નથી. આના પરિણામે, બાળક હંમેશાં કેક અને કેક માટે પહોંચે છે. માતાપિતા કાર્ય - મીઠાઇના સામાન્ય પ્રેમને બાળકના શરીરમાં પેથોલોજી પ્રક્રિયાના અભિવ્યક્તિથી સમયસર અલગ કરો.
ભૂખ વધી
 ડાયાબિટીઝનું બીજું સામાન્ય લક્ષણ ભૂખની સતત લાગણી છે. બાળક પૂરતા પ્રમાણમાં ખોરાક લેતી વખતે પણ ખાતો નથી, મુશ્કેલી સાથે ફીડિંગ્સ વચ્ચેના અંતરાલોનો સામનો કરે છે. ઘણીવાર, ભૂખની પેથોલોજીકલ લાગણી સાથે હોવું શરૂ થાય છે ધ્રુજતા અંગો અને માથાનો દુખાવો. મોટા બાળકો હંમેશાં કંઇક ખાવા માટે પૂછતા હોય છે, અને તે મીઠી અને ઉચ્ચ કાર્બવાળા ખોરાકને પસંદ કરે છે.
ડાયાબિટીઝનું બીજું સામાન્ય લક્ષણ ભૂખની સતત લાગણી છે. બાળક પૂરતા પ્રમાણમાં ખોરાક લેતી વખતે પણ ખાતો નથી, મુશ્કેલી સાથે ફીડિંગ્સ વચ્ચેના અંતરાલોનો સામનો કરે છે. ઘણીવાર, ભૂખની પેથોલોજીકલ લાગણી સાથે હોવું શરૂ થાય છે ધ્રુજતા અંગો અને માથાનો દુખાવો. મોટા બાળકો હંમેશાં કંઇક ખાવા માટે પૂછતા હોય છે, અને તે મીઠી અને ઉચ્ચ કાર્બવાળા ખોરાકને પસંદ કરે છે.
રોગના સ્પષ્ટ લક્ષણો
રોગના વધુ વિકાસ દરમિયાન, ડાયાબિટીસના લક્ષણોમાં ઉચ્ચારણ પાત્ર મળે છે. બાળકને કોઈ રોગ છે કે કેમ તે શોધવા માટે, માતાપિતા ઘણા લક્ષણો અનુસાર સક્ષમ હશે:
- સતત તરસ. પોલિડિપ્સિયા એ સ્પષ્ટ લક્ષણોમાંનું એક છે. માતાપિતાએ તેમના બાળકને દિવસમાં કેટલું પ્રવાહી વાપરે છે તેના પર ધ્યાન આપવું આવશ્યક છે. ડાયાબિટીઝ દરમિયાન, દર્દીઓ બધા સમય તરસ અનુભવે છે. એક બાળક દરરોજ 5 લિટર પ્રવાહી પી શકે છે. તે જ સમયે સુકા મ્યુકોસ મેમ્બ્રેન.
- પોલ્યુરિયા પ્રવાહીના વપરાશમાં વધારો થવાથી પેશાબની amountંચી માત્રા થાય છે. એક વ્યક્તિ દિવસમાં 25 કરતા વધુ વખત પેશાબ કરી શકે છે. રાત્રે પેશાબ થાય છે. મોટાભાગે પુખ્ત વયના લોકો તેને બાળપણની ખાતરી સાથે મૂંઝવણમાં મૂકે છે. પણ થઈ શકે છે ડિહાઇડ્રેશન લક્ષણો, ત્વચાની છાલ, મોંની મ્યુકોસ મેમ્બ્રેનની સુકાતા.
- વજન ઘટાડવું. ડાયાબિટીઝ વજન ઘટાડવા સાથે છે. રોગની શરૂઆત વખતે, વજન વધી શકે છે, પરંતુ પછીથી તે ઘટે છે. આ એ હકીકતને કારણે છે કે શરીરના કોષોને ખાંડ પ્રાપ્ત થતો નથી, જે તેની energyર્જામાં પ્રક્રિયા કરવા માટે જરૂરી છે, પરિણામે, ચરબી તૂટી જાય છે, અને શરીરનું વજન ઘટે છે.
- ઘાવની ધીમી ઉપચાર. ડાયાબિટીઝનો દેખાવ, સ્ક્રેચમુદ્દે અને ઘાના ધીમા ઉપાય દ્વારા નક્કી કરી શકાય છે. આ શરીરમાં સતત વધુ પ્રમાણમાં સુગર સામગ્રીના પરિણામે રુધિરકેશિકાઓ અને નાના વાહિનીઓના વિક્ષેપને કારણે છે. ત્વચાને નુકસાન દરમિયાન, ઘા લાંબા સમય સુધી મટાડતા નથી, સપોર્શન અને બેક્ટેરિયલ ચેપ ઘણીવાર થાય છે. જો આ લક્ષણો મળી આવે, તો તમારે શક્ય તેટલી વહેલી તકે તમારા એન્ડોક્રિનોલોજિસ્ટનો સંપર્ક કરવો જોઈએ.
- ત્વચાનો વારંવાર ફૂગ અને પ્યુસ્ટ્યુલર જખમ. ડાયાબિટીસના દર્દીઓ ઘણીવાર ત્વચાના વિવિધ જખમથી પીડાય છે. આ લક્ષણનું તબીબી નામ છે - ડાયાબિટીક ત્વચારોગ. પુસ્ટ્યુલ્સ, સીલ, વ્રણ, વય ફોલ્લીઓ, ફોલ્લીઓ અને અન્ય અભિવ્યક્તિઓ દર્દીના શરીર પર દેખાય છે. આ નિર્જલીકરણને કારણે છે, પ્રતિરક્ષા ઘટાડો, રક્ત વાહિનીઓ અને મેટાબોલિક પ્રક્રિયાઓનું ક્ષતિપૂર્ણ કાર્ય, ત્વચાની રચનામાં ફેરફાર.
- નબળાઇ અને બળતરા. સતત થાક energyર્જાના અભાવને લીધે દેખાય છે, વ્યક્તિ માથાનો દુખાવો, થાક, નબળાઇ જેવા ક્લિનિકલ લક્ષણો અનુભવે છે. ડાયાબિટીઝવાળા બાળકો માનસિક અને શારીરિક વિકાસમાં પાછળ રહે છે, શાળાની કામગીરીનો ભોગ બનવાનું શરૂ થાય છે. કિન્ડરગાર્ટન અથવા શાળાની મુલાકાત લીધા પછી, આ બાળકો તેમના સાથીદારો સાથે વાતચીત કરવા માંગતા નથી, તેઓ તીવ્ર થાક અને સુસ્તી અનુભવે છે.
શિશુઓમાં ડાયાબિટીઝ
 શિશુમાં, આ રોગને નિર્ધારિત કરવાનું એકદમ મુશ્કેલ છે, કારણ કે એક વર્ષ સુધીના બાળકોમાં પોલ્યુરિયા અને રોગવિજ્ .ાનની તરસને કુદરતી સ્થિતિથી અલગ પાડવી મુશ્કેલ છે. મોટે ભાગે, આ રોગ ગંભીર નશો, ઉલટી, કોમા અને ડિહાઇડ્રેશન જેવા લક્ષણોના વિકાસ દરમિયાન જોવા મળે છે.
શિશુમાં, આ રોગને નિર્ધારિત કરવાનું એકદમ મુશ્કેલ છે, કારણ કે એક વર્ષ સુધીના બાળકોમાં પોલ્યુરિયા અને રોગવિજ્ .ાનની તરસને કુદરતી સ્થિતિથી અલગ પાડવી મુશ્કેલ છે. મોટે ભાગે, આ રોગ ગંભીર નશો, ઉલટી, કોમા અને ડિહાઇડ્રેશન જેવા લક્ષણોના વિકાસ દરમિયાન જોવા મળે છે.
ડાયાબિટીઝના ધીમા વિકાસ દરમિયાન, sleepંઘ ખલેલ પહોંચે છે, બાળકો ધીમે ધીમે વજન વધારી શકે છે, સ્ટૂલ ડિસઓર્ડર, પાચક અને આંસુઓ સાથેની સમસ્યાઓ નોંધવામાં આવે છે. છોકરીઓમાં, ડાયપર ફોલ્લીઓ જોઇ શકાય છે, જે લાંબા સમય સુધી પસાર થતી નથી. બંને જાતિના બાળકોને ત્વચાની સમસ્યા હોય છે, એલર્જીક પ્રતિક્રિયાઓ, ફોલ્લો જખમ, પરસેવો. પુખ્ત વયના લોકોએ બાળકના પેશાબની સ્ટીકીનેસ પર ધ્યાન આપવું આવશ્યક છે. જ્યારે તે ફ્લોરને ફટકારે છે, ત્યારે સપાટી સ્ટીકી થવા લાગે છે.
પ્રિસ્કુલર્સમાં લક્ષણો
સાત વર્ષથી ઓછી વયના બાળકોમાં ડાયાબિટીઝના ચિહ્નો અને લક્ષણોનો વિકાસ, બાળકોથી અલગ છે. પૂર્વવર્તી રાજ્ય અથવા તાત્કાલિક કોમાની શરૂઆત પહેલાં, રોગની ઓળખ કરવી તે મુશ્કેલ છે, કારણ કે પુખ્ત વયના લોકોએ ચોક્કસપણે ધ્યાન આપવું જોઈએ આવા અભિવ્યક્તિઓ બાળકોમાં:
- પેરીટોનિયમ, વારંવાર પેટનું ફૂલવું,
- શરીરના વજનમાં ઝડપથી ઘટાડો, ડિસ્ટ્રોફી સુધી,
- પેટના વિસ્તારમાં વારંવાર દુખાવો,
- સ્ટૂલનું ઉલ્લંઘન
- આંસુ, સુસ્તી,
- માથાનો દુખાવો, ઉબકા,
- મૌખિક પોલાણમાંથી એસિટોનની ગંધ,
- ખાવાનો ઇનકાર.
 આજે, પ્રિસ્કુલ બાળકોમાં ટાઇપ 2 ડાયાબિટીસ ખૂબ સામાન્ય છે. આ વજનમાં વધારો, જંક ફૂડનો વપરાશ, ક્ષતિગ્રસ્ત મેટાબોલિક પ્રક્રિયાઓ, મોટર પ્રવૃત્તિમાં ઘટાડો કારણે છે. પ્રકાર 1 ડાયાબિટીઝના કારણો આનુવંશિક સુવિધાઓમાં છુપાયેલા છે, રોગનું આ સ્વરૂપ ઘણી વાર વારસામાં આવે છે.
આજે, પ્રિસ્કુલ બાળકોમાં ટાઇપ 2 ડાયાબિટીસ ખૂબ સામાન્ય છે. આ વજનમાં વધારો, જંક ફૂડનો વપરાશ, ક્ષતિગ્રસ્ત મેટાબોલિક પ્રક્રિયાઓ, મોટર પ્રવૃત્તિમાં ઘટાડો કારણે છે. પ્રકાર 1 ડાયાબિટીઝના કારણો આનુવંશિક સુવિધાઓમાં છુપાયેલા છે, રોગનું આ સ્વરૂપ ઘણી વાર વારસામાં આવે છે.
શાળાના બાળકોમાં રોગ
કિશોરોમાં ડાયાબિટીઝના સંકેતો ઉચ્ચારવામાં આવે છે, રોગને ઓળખવું ખૂબ સરળ છે. આ ઉંમરે, નીચેના લક્ષણો લાક્ષણિકતા છે:
- નિશાચર enuresis,
- વારંવાર પેશાબ
- વજન ઘટાડો
- સતત તરસ
- યકૃત અને કિડનીનું ઉલ્લંઘન,
- ત્વચા રોગો.
બાળકોમાં ડાયાબિટીઝની સંભવિત મુશ્કેલીઓ
ડાયાબિટીઝની ગૂંચવણોને ક્રોનિક અને તીવ્ર વિભાજિત કરવામાં આવે છે. પછીના કિસ્સામાં, રોગના ગંભીર પરિણામો પેથોલોજીના કોઈપણ તબક્કે વિકસે છે.
હાયપરગ્લાયકેમિક કોમા
માનવ શરીરમાં ઇન્સ્યુલિનની તીવ્ર અભાવની પૃષ્ઠભૂમિ સામે, ખાંડ વધે છે. આ કિસ્સામાં, નીચેના લક્ષણો દેખાય છે:
- ભૂખ વધી
- તીવ્ર તરસ
- સુસ્તી, નબળાઇ, આંસુઓ, ચિંતા,
- વારંવાર પેશાબ.
જો સહાય પૂરી પાડવામાં આવતી નથી, તો હાઈપરગ્લાયકેમિઆના ચિહ્નો વધારી દે છે. માથાનો દુખાવો દેખાય છે, કેટલીક વાર omલટી અને nબકા આવે છે.
હાયપોગ્લાયકેમિક કોમા
 ની રજૂઆતને કારણે આ ગૂંચવણ દેખાય છે નોંધપાત્ર માત્રા ઇન્સ્યુલિન આના પરિણામે, દર્દીના લોહીમાં ગ્લુકોઝનું સ્તર ઝડપથી ઘટતું જાય છે, અને સામાન્ય સ્થિતિ બગડે છે. બાળક તમને પીવા માટે સતત માફ કરશે, ભૂખ વધી રહી છે, નબળાઇ વિકસે છે અને પેશાબમાં વિસર્જન થાય છે તેની માત્રામાં વધારો થાય છે. ઉત્તેજનાના સમયગાળા સાથે ઉદાસીનતામાં નાટ્યાત્મક ફેરફાર થાય છે, ત્વચા ભેજવાળી હોય છે, વિદ્યાર્થીઓને જર્જરિત કરવામાં આવે છે. આ સ્થિતિના વિકાસ દરમિયાન, દર્દીને ગ્લુકોઝ દાખલ કરવો અથવા મીઠી ગરમ પીણું આપવું આવશ્યક છે.
ની રજૂઆતને કારણે આ ગૂંચવણ દેખાય છે નોંધપાત્ર માત્રા ઇન્સ્યુલિન આના પરિણામે, દર્દીના લોહીમાં ગ્લુકોઝનું સ્તર ઝડપથી ઘટતું જાય છે, અને સામાન્ય સ્થિતિ બગડે છે. બાળક તમને પીવા માટે સતત માફ કરશે, ભૂખ વધી રહી છે, નબળાઇ વિકસે છે અને પેશાબમાં વિસર્જન થાય છે તેની માત્રામાં વધારો થાય છે. ઉત્તેજનાના સમયગાળા સાથે ઉદાસીનતામાં નાટ્યાત્મક ફેરફાર થાય છે, ત્વચા ભેજવાળી હોય છે, વિદ્યાર્થીઓને જર્જરિત કરવામાં આવે છે. આ સ્થિતિના વિકાસ દરમિયાન, દર્દીને ગ્લુકોઝ દાખલ કરવો અથવા મીઠી ગરમ પીણું આપવું આવશ્યક છે.
કેટોએસિડોટિક કોમા
બાળકોમાં, કેટોએસિડોસિસ ભાગ્યે જ જોવા મળે છે, આ સ્થિતિ ખૂબ જ જીવલેણ છે. જટિલતા નીચેના લક્ષણો સાથે હોઈ શકે છે:
- ઉલટી, ઉબકા,
- ચહેરાની લાલાશ
- સફેદ એક સ્પર્શ સાથે રાસબેરિનાં રંગની જીભ
- પેરીટોનિયમનો દુખાવો,
- દબાણ ઘટાડો
- વધારો હૃદય દર.
તે જ સમયે, શ્વાસ તૂટક તૂટક અને ઘોંઘાટીયા હોય છે, આંખની કીકી નરમ હોય છે. ઘણીવાર દર્દીની ચેતના મૂંઝવણમાં રહે છે. આવશ્યક સારવારની ગેરહાજરી દરમિયાન, કેટોસિડોટિક કોમા થાય છે. જો બાળકને તાત્કાલિક હોસ્પિટલમાં લઈ જવામાં ન આવે, તો તે દેખાય છે મૃત્યુ ધમકી.
લાંબી ગૂંચવણો તરત જ દેખાતી નથી, તે ડાયાબિટીસના લાંબા ગાળાના કોર્સથી વિકાસ પામે છે:
- આર્થ્રોપથી એ સંયુક્ત રોગ છે. આના પરિણામે, સાંધાનો દુખાવો થાય છે, બાળકને ગતિશીલતામાં સમસ્યા અનુભવી શકે છે,
- ઓપ્થાલ્મોપથી એ આંખનો રોગ છે. તે રેટિના ડેમેજ (રેટિનોપેથી) અને ક્ષતિગ્રસ્ત ચેતામાં વહેંચાયેલું છે, જે આંખની ચળવળ (સ્ક્વિન્ટ) માટે જવાબદાર છે,
- નેફ્રોપથી - રેનલ નિષ્ફળતાના વિકાસનો પ્રારંભિક તબક્કો,
- ન્યુરોપથી - સેન્ટ્રલ નર્વસ સિસ્ટમને નુકસાન. રક્તવાહિની તંત્રના વિકાર, પગમાં દુખાવો, પગની સુન્નતા જેવા લક્ષણો અહીં નોંધવામાં આવે છે.
નિવારક પગલાં
કોઈ પણ પુસ્તિકામાં નિવારક પગલાં લેવામાં આવતાં નથી. જોખમમાં રહેલા બાળકોમાં રોગ થવાની સંભાવનાને ઘટાડવા માટે, તમારે આની જરૂર છે:
- પ્રતિરક્ષા વધારવા
- સામાન્ય વજન જાળવવા
- સહવર્તી રોગોની સારવાર કરો
- જરૂરી શારીરિક પ્રવૃત્તિ પૂરી પાડે છે.
ડો.કોમરોવ્સ્કી ધ્યાન દોરે છે:
- ડાયાબિટીઝના સંકેતોના અભિવ્યક્તિ દરમિયાન તરત જ હોસ્પિટલમાં જાઓ.
- જો બાળકને ઇન્સ્યુલિન થેરેપી સૂચવવામાં આવે છે, તો પછી તે જ જગ્યાએ ઇન્જેક્શન ટાળો, નહીં તો લિપોોડિસ્ટ્રોફીનો વિકાસ થઈ શકે છે.
- ઘરે, એક ગ્લુકોમીટર ચોક્કસપણે હોવો જોઈએ - એક ઉપકરણ જે લોહી અથવા પેશાબમાં ગ્લુકોઝની માત્રાને માપે છે.
- સંભવ છે કે આ રોગ સાથે સંકળાયેલા બાળકને માનસિક સહાયની જરૂર પડશે.
- સંભાળ સાથે બાળકને આસપાસ કરો અને ગભરાશો નહીં.
- બાળક માટે ખાસ પરિસ્થિતિઓ બનાવવાની જરૂર નથી. તે, અન્ય બાળકોની જેમ, રમવા માટે, વર્ગો અને શાળામાં જવા માટે બંધાયેલા છે.
 રોગની તીવ્રતા હોવા છતાં, ભૂલશો નહીં કે લાખો લોકો આ નિદાન સાથે જીવે છે, જેમાં જીવન સંપૂર્ણ અને સંપૂર્ણ છે. ડાયાબિટીઝ સંપૂર્ણપણે મટાડતા નથી, પરંતુ સમયસર સહાયક ઉપચાર જટિલતાઓ અને પરિણામોના વિકાસને નકારી શકે છે.
રોગની તીવ્રતા હોવા છતાં, ભૂલશો નહીં કે લાખો લોકો આ નિદાન સાથે જીવે છે, જેમાં જીવન સંપૂર્ણ અને સંપૂર્ણ છે. ડાયાબિટીઝ સંપૂર્ણપણે મટાડતા નથી, પરંતુ સમયસર સહાયક ઉપચાર જટિલતાઓ અને પરિણામોના વિકાસને નકારી શકે છે.
ડાયાબિટીઝના પ્રકાર
મોટેભાગે રોગના પ્રકારોને અલગ પાડવામાં આવતા નથી, પરંતુ તે સંપૂર્ણપણે અલગ છે. ડાયાબિટીઝના પ્રકારોમાં શામેલ છે:
- પ્રકાર I - આ કારણ બાળકોમાં રોગના આનુવંશિક વલણમાં રહેલું હોય છે, જે ક્યારેક ખૂબ જ તીવ્ર તણાવને કારણે થાય છે. આ રોગનું જન્મજાત સ્વરૂપ છે, આ ફોર્મ ધરાવતું બાળક ઇન્સ્યુલિન આધારિત છે અને દવાઓ સાથે શરીરનો ટેકો જરૂરી છે. સ્વાદુપિંડના પેશીઓ દ્વારા ગ્લુકોઝની પ્રક્રિયા કરવી મુશ્કેલ છે.
- પ્રકાર II - આ કેટેગરીમાં એક વ્યક્તિ ઇન્સ્યુલિનથી સ્વતંત્ર છે. હસ્તગત ડાયાબિટીસ એ અયોગ્ય ચયાપચય અને ત્યારબાદ લોહીમાં ઇન્સ્યુલિનની ઉણપ સાથે સંકળાયેલું છે. રોગનો પ્રકાર જૂની વસ્તીની લાક્ષણિકતા છે.
બાળકમાં ડાયાબિટીઝના પ્રથમ સંકેતો અને લક્ષણો

બાળકોની ડાયાબિટીસ થોડા અઠવાડિયામાં ખૂબ જ ઝડપથી વિકસે છે. જલદી શક્ય રોગને ઓળખવા માટે તમારે સાવચેત માતાપિતા બનવાની જરૂર છે:
- તરસ.જ્યારે બ્લડ સુગર એલિવેટેડ થાય છે, ત્યારે તે કોશિકાઓમાંથી પાણી ખાય છે, જેનાથી ડિહાઇડ્રેશન થાય છે. બાળકો ખાસ કરીને સાંજે તરસ્યા હોય છે.
- વારંવાર પેશાબ કરવો. ગ્લુકોઝમાં વધારો એ કિડનીને નકારાત્મક અસર કરે છે, પ્રાથમિક પેશાબના વિપરીત શોષણની પ્રક્રિયા ઓછી થાય છે અને બાળકને વારંવાર પેશાબ થાય છે, પરિણામે શરીર ઝેરી પદાર્થોથી છુટકારો મેળવે છે.
- ભૂખ વધી. જ્યારે બાળક ઘણું ખાય છે, પરંતુ વજનમાં વધારો કરતો નથી, અને વજન પણ નાટકીય રીતે ગુમાવે છે, ત્યારે આ એક નિશાની છે કે ગ્લુકોઝ કોષોમાં પ્રવેશતું નથી, તેઓ ભૂખે મરતા હોય છે.
- ખાધા પછી અસ્વસ્થ લાગે છે. સ્વાદુપિંડ ગ્લુકોઝનું સ્તર પાછું સામાન્ય લાવે ત્યાં સુધી, બાળકને ઉબકા, પેટમાં દુખાવો અને vલટી થવી પણ થાય છે.
- અચાનક વજન ઘટાડો. આ લક્ષણ પોતાને મેનીફેસ્ટ કરે છે જો ગ્લુકોઝ કોષોમાં જરાય પ્રવેશ ન કરે અને શરીરને સબક્યુટેનીયસ ચરબીની eatર્જા ખાવી પડે.
- સતત નબળાઇ. થાક, સુસ્તી, ઉદાસીનતા લોહીમાં ગ્લુકોઝની અશક્ત પાચનક્ષમતા સાથે સંકળાયેલ છે.
- મૌખિક પોલાણમાંથી એસિટોનની ગંધ. આ ઘટના ચરબીના ભંગાણ પછી લોહીમાં કેટોન સંસ્થાઓની રચનાને કારણે થાય છે. શરીરને ઝેરમાંથી છૂટકારો મેળવવાની જરૂર છે, અને તે ફેફસાં દ્વારા થાય છે.
- ચેપી રોગો. નબળી પ્રતિરક્ષા રક્ષણાત્મક કાર્યોનો સામનો કરતી નથી, અને બાળક ઘણીવાર બેક્ટેરિયલ અને ફંગલ ચેપનો ભોગ બને છે.
ઉંમરના આધારે રોગના કોર્સની સુવિધાઓ

કોઈ પણ ઉંમરના બાળકોમાં ડાયાબિટીઝનો વિકાસ થાય છે. જીવનના પ્રથમ મહિનામાં, આ ભાગ્યે જ બને છે, પરંતુ 9 મા મહિનાથી તરુણાવસ્થાનો સમયગાળો શરૂ થાય છે, જેમાં બાળકમાં ડાયાબિટીઝના પ્રથમ સંકેતો દેખાય છે. ક્લિનિકલ લાક્ષણિકતાઓ અને જુદા જુદા વયના સમયગાળામાં ઉપચાર અલગ છે. રોગ કેવી રીતે વયના આધારે આગળ વધે છે અને બાળકમાં ડાયાબિટીઝ કેવી રીતે નક્કી કરે છે?
શિશુઓમાં
શિશુઓમાં રોગની તીવ્ર શરૂઆત પ્રોડ્રોમલ અવધિ સાથે વૈકલ્પિક થાય છે, જે ઘણી વખત ધ્યાન આપતી નથી. એક વર્ષથી ઓછી ઉંમરના બાળકોમાં ડાયાબિટીઝનું નિદાન કરવું મુશ્કેલ છે, કારણ કે તરસ અને ઝડપી પેશાબને શોધવાનું મુશ્કેલ છે. કેટલાક બાળકોમાં, તીવ્ર નશો, omલટી અને ડિહાઇડ્રેશન અને ત્યારબાદ ડાયાબિટીક કોમાથી ડાયાબિટીસ તીવ્ર વિકાસ પામે છે.
બીજો પ્રકારનો રોગ ધીમે ધીમે પ્રગતિ કરે છે. 2 વર્ષ સુધીની શિશુઓ વજનમાં વધારો કરતી નથી, તેમ છતાં તેઓ સારી રીતે ખાય છે. ખાવું પછી, બાળક બીમાર થઈ શકે છે, પરંતુ પીધા પછી, તે નોંધપાત્ર રીતે હળવું થાય છે. રોગની પૃષ્ઠભૂમિ સામે ચેપનો વિકાસ જનનાંગો પર ડાયપર ફોલ્લીઓની રચનામાં ફાળો આપે છે, ડાયપર હેઠળ ત્વચાની ગડી. ડાયપર ફોલ્લીઓ ખૂબ લાંબા સમય સુધી દૂર થતી નથી, અને જો બાળકનો પેશાબ ડાયપર પર પડે છે, તો તે સુકાઈ જાય છે અને સ્ટાર્ક થઈ જાય છે. જો પેશાબનું પ્રવાહી ફ્લોર અથવા અન્ય સપાટી પર આવે છે, તો તે સ્ટીકી થઈ જાય છે.
પ્રિસ્કુલર્સ અને પ્રાથમિક શાળાના બાળકોમાં

3 વર્ષથી 5 વર્ષના બાળકોમાં ડાયાબિટીસનું નિદાન, પ્રાથમિક શાળા જૂથ જટિલ છે. પ્રિકોમા અથવા કોમા પહેલાં રોગની શોધ કરવી મુશ્કેલ છે, કારણ કે લક્ષણો હંમેશાં ઓળખી શકાય તેવા નથી. આ વય જૂથમાં વારંવાર નોંધાયેલ ચિહ્નો:
- તીવ્ર થાક, ડિસ્ટ્રોફી,
- પેટની માત્રામાં વધારો (વારંવાર ફૂલેલું),
- પેટનું ફૂલવું
- સમસ્યા ખુરશી
- ડિસબાયોસિસ,
- પેટમાં દુખાવો
- મૌખિક પોલાણમાંથી એસિટોનની ગંધ,
- ખોરાક ઇનકાર
- vલટી,
- શરીરની બગાડ, મીઠાઇનો સંપૂર્ણ અસ્વીકાર.
બાળકોમાં ટાઇપ 2 ડાયાબિટીસ થવાનું જોખમ પણ છે, જે કુપોષણ, મેદસ્વીતા અને અપૂરતી શારીરિક પ્રવૃત્તિ સાથે સંકળાયેલું છે. વધુને વધુ કિશોરો જંક ફૂડ પસંદ કરે છે, તે પછીથી અયોગ્ય ચયાપચય, અશક્ત હોર્મોનલ પૃષ્ઠભૂમિ અને સ્વાદુપિંડના કાર્યોથી પીડાય છે. જહાજો પરનો ભાર તેમના નબળા ઉશ્કેરે છે, રોગની વધારાની ગૂંચવણો દેખાય છે. આ પ્રકારના રોગ માટે, સખત આહાર જરૂરી છે. નાના બાળકોમાં ડાયાબિટીઝના બાકીના સંકેતો ખૂબ ઉચ્ચારણ નથી.
કિશોરોમાં
10 વર્ષથી વધુ વયના બાળકોમાં, આ ઘટનાઓ યુવાન વયની તુલનામાં વધુ સામાન્ય છે અને 37.5% છે. રોગની ઓળખ, પુખ્ત દર્દીઓની જેમ, સરળ છે, લક્ષણો ઉચ્ચારવામાં આવે છે. પૂર્વ-તરુણાવસ્થા અને તરુણાવસ્થા (13 વર્ષ) અવધિ નીચેના લક્ષણો દ્વારા વર્ગીકૃત થયેલ છે:
- ડાયાબિટીસ વધારો
- પ્રવાહી સતત અભાવ
- enuresis
- અચાનક વજન ઘટાડો
- ભૂખ વધારો.
તે થાય છે જ્યારે રોગ અસ્તિત્વ ધરાવે છે, પરંતુ તેમાં ઉચ્ચારણ ચિહ્નો નથી, તેથી, તે તબીબી પરીક્ષા દરમિયાન મળી આવે છે. સક્રિય વિકાસનો સમયગાળો છ મહિના સુધી ચાલે છે. સ્કૂલનાં બાળકોને વારંવાર થાક, ઉદાસીનતા, આખા જીવતંત્રની નબળાઇ, ઘણા પ્રકારના ચેપનું સ્થાનાંતરણ લાક્ષણિકતા છે. કિશોરવયની છોકરીઓમાં, એક અનિયમિત માસિક ચક્ર, જનનાંગોમાં ખંજવાળ જોવા મળે છે. તણાવમાં વિનાશક સ્થિતિ હોય છે, આ રોગ વધુ ઝડપથી વિકસાવવાનું શરૂ કરે છે.
ડાયગ્નોસ્ટિક પદ્ધતિઓ

પુખ્ત વયના બાળકોમાં રોગના નિદાનમાં કોઈ નોંધપાત્ર તફાવત નથી, તેથી, આ શોધ પદ્ધતિઓનો ઉપયોગ કરવામાં આવે છે:
- રક્ત પરીક્ષણ. આ અધ્યયનમાં ખાસ કરીને મહત્વના સૂચકાંકો છે: પ્રોટીનની માત્રા, ઉપવાસ રક્ત ગ્લુકોઝ, ભોજન પહેલાં અને પછી ગ્લુકોઝ સહિષ્ણુતા, ગ્લાયકેટેડ હિમોગ્લોબિન. લોહીના નમૂના લેવાના રોગપ્રતિકારક અભ્યાસ મહત્વપૂર્ણ છે: એન્ટિબોડીઝની હાજરી તપાસવામાં આવે છે, જે ડાયાબિટીસના વિકાસને સૂચવે છે.
- યુરીનાલિસિસ બાળકોમાં ડાયાબિટીઝનું નિશાની એ પેશાબમાં ગ્લુકોઝની વિશાળ માત્રા છે, તેની વધેલી ઘનતા. આ હકીકત એ પણ સૂચવે છે કે કિડનીની તપાસ કરવી જરૂરી છે, જેને અસર થઈ શકે છે. પેશાબમાં એસિટોનની હાજરી મળી આવે છે.
- હોર્મોન્સ માટે વિશ્લેષણ.
- સ્વાદુપિંડ
- ત્વચાનો અભ્યાસ. ડાયાબિટીઝના દર્દીઓમાં, ગાલ, કપાળ, રામરામ, ફોલ્લીઓ, રોગની લાક્ષણિકતાનો બ્લશ અવલોકન કરવામાં આવે છે, જીભ કર્કશ રંગ બની જાય છે.
- સ્વાદુપિંડની અલ્ટ્રાસાઉન્ડ પરીક્ષા.
શક્ય ગૂંચવણો અને પરિણામો
શરીરને જાળવવા માટે, નાના દર્દીઓને ખોરાકની સલાહ આપવામાં આવે છે, ક્રિયાના વિવિધ વિશિષ્ટ દવાઓ, લોક ઉપચાર. માતાપિતાએ શરીરમાં ઇન્સ્યુલિનના પ્રવાહની કાળજીપૂર્વક દેખરેખ રાખવી જોઈએ, યોગ્ય પોષણ, શારીરિક પ્રવૃત્તિને નિયંત્રિત કરવી અને તાણ ટાળવું જોઈએ. જો સારવાર ન કરવામાં આવે તો રોગના પરિણામો શું છે?
- કોમા (હાઇપોગ્લાયકેમિક, હાયપરગ્લાયકેમિક, લેક્ટિક એસિડ, કેટોએસિડોટિક).
- અવયવો અને સિસ્ટમોને નુકસાન.
- ચેપી રોગોનો વિકાસ.
- રોગના ગંભીર કોર્સને લીધે જીવલેણ પરિણામ.
બાળકોમાં ડાયાબિટીઝના કારણો
બાળકોમાં પ્રકાર 1 ડાયાબિટીસના વિકાસમાં અગ્રણી પરિબળ એ વારસાગત વલણ છે, જેમ કે આ રોગના કુટુંબના કેસોની ઉચ્ચ આવર્તન અને નજીકના સંબંધીઓ (માતાપિતા, બહેનો અને ભાઈઓ, દાદા દાદી) માં પેથોલોજીની હાજરી દ્વારા પુરાવા મળે છે.
જો કે, સ્વયંપ્રતિરક્ષા પ્રક્રિયાની શરૂઆત માટે ઉશ્કેરણીજનક પર્યાવરણીય પરિબળના સંપર્કની આવશ્યકતા છે. મોટા ભાગે ક્રોનિક લિમ્ફોસાયટીક ઇન્સ્યુલાટીસ, β-કોષો અને ઇન્સ્યુલિનની ઉણપના પછીના વિનાશ તરફ દોરી જતા ટ્રિગર્સ એ વાયરલ એજન્ટો છે (કોક્સસીકી બી વાયરસ, ઇસીએચઓ, એપ્સટિન-બાર વાયરસ, ગાલપચોળિયા, રૂબેલા, હર્પીઝ, ઓરી, રોટાવાયરસ, એન્ટોવાયરસ, સાયટોમેગાલોરસ, વગેરે). .
આ ઉપરાંત, ઝેરી અસરો, પોષક પરિબળો (કૃત્રિમ અથવા મિશ્રિત ખોરાક, ગાયના દૂધ સાથે ખોરાક, એકવિધ કાર્બોહાઇડ્રેટ ખોરાક, વગેરે), તણાવપૂર્ણ પરિસ્થિતિઓ, સર્જિકલ હસ્તક્ષેપ આનુવંશિક વલણવાળા બાળકોમાં ડાયાબિટીસના વિકાસમાં ફાળો આપી શકે છે.
ડાયાબિટીઝના વિકાસ દ્વારા ધમકીભર્યું જોખમ જૂથ, 4.5 કિલોથી વધુ વજનવાળા બાળકો સાથે બનેલું છે, જે મેદસ્વી છે, નિષ્ક્રિય જીવનશૈલી જીવે છે, ડાયાથેસિસથી પીડાય છે અને ઘણીવાર બીમાર રહે છે.
બાળકોમાં ડાયાબિટીસના માધ્યમિક (રોગનિવારક) સ્વરૂપો એન્ડોક્રિનોપેથીઝ (ઇટસેન્કો-કુશિંગ સિન્ડ્રોમ, વિખેરાતા ઝેરી ગોઇટર, એક્રોમેગલી, ફિઓક્રોમોસાયટોમા), સ્વાદુપિંડના રોગો (સ્વાદુપિંડ, વગેરે) સાથે વિકાસ કરી શકે છે. બાળકોમાં પ્રકાર 1 ડાયાબિટીસ મેલીટસ ઘણીવાર અન્ય ઇમ્યુનોપેથોલોજિકલ પ્રક્રિયાઓ સાથે આવે છે: પ્રણાલીગત લ્યુપસ એરિથેટોસસ, સ્ક્લેરોર્ડેમા, સંધિવા, પેરીઆર્ટિરાઇટિસ નોડોસા, વગેરે.
બાળકોમાં ડાયાબિટીઝ મેલીટસ વિવિધ આનુવંશિક સિન્ડ્રોમ્સ સાથે સંકળાયેલ હોઈ શકે છે: ડાઉન સિન્ડ્રોમ, ક્લીનફેલટર, પ્રોડર - વિલી, શેરેશેવ્સ્કી-ટર્નર, લreરેન્સ - મૂન - બર્ડે - બીડલ, વુલ્ફ્રામ, હન્ટિંગ્ટનનું કોરિયા, ફ્રીડ્રેઇક એટેક્સિયા, પોર્ફિરિયા, વગેરે.
બાળકોમાં ડાયાબિટીઝની ગૂંચવણો
બાળકોમાં ડાયાબિટીસનો કોર્સ અત્યંત કમજોર છે અને તે હાઇપોગ્લાયસીમિયા, કેટોએસિડોસિસ અને કેટોએસિડોટિક કોમાના ખતરનાક રાજ્યોના વિકાસની વૃત્તિ દ્વારા વર્ગીકૃત થયેલ છે.
હાઈપોગ્લાયકેમિઆ તણાવ, અતિશય શારીરિક શ્રમ, ઇન્સ્યુલિનનો વધુ માત્રા, નબળા આહાર વગેરે દ્વારા થતાં રક્ત ખાંડમાં તીવ્ર ઘટાડાને કારણે વિકસે છે હાયપોગ્લાયકેમિક કોમા સામાન્ય રીતે સુસ્તી, નબળાઇ, પરસેવો, માથાનો દુખાવો, તીવ્ર ભૂખની લાગણી, અંગોના ધ્રુજારી દ્વારા થાય છે. જો તમે બ્લડ શુગર વધારવા માટેનાં પગલાં નહીં ભરો, તો બાળકમાં ખેંચાણ, આંદોલન થાય છે, ત્યારબાદ ચેતનાના હતાશા આવે છે. હાઈપોગ્લાયકેમિક કોમાથી, શરીરનું તાપમાન અને બ્લડ પ્રેશર સામાન્ય છે, મોંમાંથી એસિટોનની ગંધ નથી, ત્વચા ભેજવાળી છે, લોહીમાં ગ્લુકોઝનું પ્રમાણ
ડાયાબિટીક કેટોએસિડોસિસ એ બાળકોમાં ડાયાબિટીઝની તીવ્ર ગૂંચવણનો એક હર્બિંગર છે - કેટોસીડોટિક કોમા. તેની ઘટના વધેલી લિપોલિસિસ અને કીટોજનિસિસને કારણે છે કેટોન શરીરની વધુ માત્રાની રચના સાથે. બાળકમાં નબળાઇ, સુસ્તી, ભૂખ ઓછી થાય છે, auseબકા, omલટી થવી, શ્વાસ લેવામાં તકલીફ થાય છે, મો fromામાંથી એસિટોનની ગંધ દેખાય છે. પર્યાપ્ત ઉપચારાત્મક પગલાઓની ગેરહાજરીમાં, કેટટોસિડોસિસ કેટટોસિડોટિક કોમામાં ઘણા દિવસો સુધી વિકાસ કરી શકે છે. આ સ્થિતિ ચેતનાના સંપૂર્ણ નુકસાન, ધમનીય હાયપોટેન્શન, ઝડપી અને નબળી પલ્સ, અસમાન શ્વાસ, anનુરિયા દ્વારા વર્ગીકૃત થયેલ છે. બાળકોમાં ડાયાબિટીસ મેલીટસમાં કેટોસીડોટિક કોમા માટે પ્રયોગશાળાના માપદંડ એ હાયપરગ્લાયકેમિઆ> 20 મીમીલ / એલ, એસિડિસિસ, ગ્લુકોસુરિયા, એસેટોન્યુરિયા છે.
સામાન્ય રીતે, બાળકોમાં ડાયાબિટીસના અવગણના કરેલા અથવા અયોગ્ય માર્ગદર્શિત કોર્સ સાથે, હાયપરerસ્મોલર અથવા લેક્ટિક એસિડિક (લેક્ટિક એસિડ) કોમા વિકસી શકે છે.
બાળપણમાં ડાયાબિટીઝનો વિકાસ એ ઘણા લાંબા ગાળાની ગૂંચવણો માટેનું જોખમકારક પરિબળ છે: ડાયાબિટીક માઇક્રોએંજીઓપથી, નેફ્રોપથી, ન્યુરોપથી, કાર્ડિયોમિયોપેથી, રેટિનોપેથી, મોતિયા, પ્રારંભિક એથરોસ્ક્લેરોસિસ, કોરોનરી હ્રદય રોગ, ક્રોનિક રેનલ નિષ્ફળતા, વગેરે.
બાળકોમાં ડાયાબિટીસનું નિદાન
ડાયાબિટીઝને ઓળખવામાં, એક મહત્વપૂર્ણ ભૂમિકા સ્થાનિક બાળ ચિકિત્સકની છે, જે નિયમિતપણે બાળકને જુએ છે. પ્રથમ તબક્કે, રોગના શાસ્ત્રીય લક્ષણો (પોલિરીઆ, પોલિડિપ્સિયા, પોલિફેજિયા, વજન ઘટાડવું) અને ઉદ્દેશ્ય ચિહ્નોની હાજરી ધ્યાનમાં લેવી જોઈએ. બાળકોની તપાસ કરતી વખતે, ગાલ, કપાળ અને રામરામ, રાસ્પબેરી જીભ અને ડાયાબિટીસ બ્લશની હાજરી, ત્વચાની ટ્યુર્ગરમાં ઘટાડો ધ્યાન આપે છે. ડાયાબિટીઝની લાક્ષણિકતા ધરાવતા બાળકોને આગળના સંચાલન માટે બાળરોગના એન્ડોક્રિનોલોજિસ્ટને સૂચવવું જોઈએ.
અંતિમ નિદાન એ બાળકની સંપૂર્ણ પ્રયોગશાળા પરીક્ષા દ્વારા કરવામાં આવે છે. બાળકોમાં ડાયાબિટીઝ મેલીટસના મુખ્ય અધ્યયનોમાં રક્તમાં શર્કરાના સ્તરના નિર્ધારણ (દૈનિક દેખરેખ દ્વારા), ઇન્સ્યુલિન, સી-પેપ્ટાઇડ, પ્રોન્સ્યુલિન, ગ્લાયકોસાઇલેટેડ હિમોગ્લોબિન, ગ્લુકોઝ સહિષ્ણુતા, સીબીએસ, પેશાબમાં શામેલ છે - ગ્લુકોઝ અને કીટોન ટેલ. બાળકોમાં ડાયાબિટીઝ માટેના સૌથી મહત્વપૂર્ણ ડાયગ્નોસ્ટિક માપદંડમાં હાઇપરગ્લાયકેમિઆ (5.5 એમએમઓએલ / એલથી ઉપર), ગ્લુકોસુરિયા, કેટોન્યુરિયા, એસેટોન્યુરિયા છે. Geંચા આનુવંશિક જોખમો ધરાવતા જૂથોમાં પ્રકાર 1 ડાયાબિટીસ મેલીટસની પૂર્વસૂચક તપાસના હેતુ માટે અથવા પ્રકાર 1 અને પ્રકાર 2 ડાયાબિટીસના વિભેદક નિદાન માટે, સ્વાદુપિંડના β-કોષો અને એટ ટુ ગ્લુટામેટ ડેકરબોક્સીલેઝ (જીએડી) ની વ્યાખ્યા બતાવવામાં આવી છે. સ્વાદુપિંડની માળખાકીય સ્થિતિનું મૂલ્યાંકન કરવા માટે અલ્ટ્રાસાઉન્ડ સ્કેન કરવામાં આવે છે.
બાળકોમાં ડાયાબિટીઝનું વિશિષ્ટ નિદાન એસિટોનેમિક સિન્ડ્રોમ, ડાયાબિટીઝ ઇન્સિપિડસ, નેફ્રોજેનિક ડાયાબિટીસ સાથે કરવામાં આવે છે. કેટોએસિડોસિસ અને જેને તીવ્ર પેટ (એપેન્ડિસાઈટિસ, પેરીટોનિટિસ, આંતરડાની અવરોધ), મેનિન્જાઇટિસ, એન્સેફાલીટીસ, મગજની ગાંઠથી અલગ પાડવાની જરૂર છે.
બાળકોમાં ડાયાબિટીઝની સારવાર
બાળકોમાં પ્રકાર 1 ડાયાબિટીસ મેલીટસના ઉપચારના મુખ્ય ઘટકો ઇન્સ્યુલિન ઉપચાર, આહાર, યોગ્ય જીવનશૈલી અને આત્મ-નિયંત્રણ છે. આહારના ઉપાયોમાં ખાંડમાંથી શર્કરાનું બાકાત રાખવું, કાર્બોહાઇડ્રેટ્સ અને પ્રાણી ચરબી પર પ્રતિબંધ, અપૂર્ણાંક પોષણ દિવસમાં 5-6 વખત, અને વ્યક્તિગત energyર્જાની જરૂરિયાતોનો વિચાર શામેલ છે. બાળકોમાં ડાયાબિટીઝની સારવારનો મહત્વપૂર્ણ પાસા એ સક્ષમ આત્મ-નિયંત્રણ છે: તેમના રોગની ગંભીરતા વિશે જાગૃતિ, લોહીમાં ગ્લુકોઝનું સ્તર નક્કી કરવાની ક્ષમતા અને ગ્લિસેમિયાનું સ્તર, શારીરિક પ્રવૃત્તિ અને પોષણની ભૂલો ધ્યાનમાં લેતા ઇન્સ્યુલિનની માત્રાને સમાયોજિત કરવી. ડાયાબિટીઝવાળા માતાપિતા અને બાળકો માટે સ્વ-નિરીક્ષણ તકનીકીઓ ડાયાબિટીઝ શાળાઓમાં શીખવવામાં આવે છે.
ડાયાબિટીઝવાળા બાળકો માટે સબસ્ટિટ્યુશન થેરેપી માનવ આનુવંશિક રીતે ઇન્સ્યુલિન તૈયારીઓ અને તેમના એનાલોગ સાથે કરવામાં આવે છે. ઇન્સ્યુલિનની માત્રા હાયપરગ્લાયકેમિઆની ડિગ્રી અને બાળકની ઉંમરને ધ્યાનમાં લેતા વ્યક્તિગત રીતે પસંદ કરવામાં આવે છે. બેસલાઇન બોલસ ઇન્સ્યુલિન થેરેપીએ બાળકોની પ્રેક્ટિસમાં પોતાને સાબિત કરી દીધું છે, જેમાં બેસલ હાયપરગ્લાયકેમિઆને સુધારવા માટે સવાર-સાંજ લાંબા સમય સુધી ઇન્સ્યુલિનની રજૂઆત અને દરેક મુખ્ય ભોજન પહેલાં પોસ્ટપ્રાન્ડિયલ હાયપરગ્લાયકેમિઆને સુધારવા માટે ટૂંકા અભિનય ઇન્સ્યુલિનનો વધારાનો ઉપયોગ શામેલ છે.
બાળકોમાં ડાયાબિટીઝ માટેની ઇન્સ્યુલિન ઉપચારની આધુનિક પદ્ધતિ એ ઇન્સ્યુલિન પંપ છે, જે તમને સતત મોડ (ઇંસેલિન સ્ત્રાવનું અનુકરણ) અને બોલસ મોડ (પોષણ પછીના સ્ત્રાવનું અનુકરણ) માં ઇન્સ્યુલિનનું સંચાલન કરવાની મંજૂરી આપે છે.
બાળકોમાં ટાઇપ 2 ડાયાબિટીસ મેલીટસના ઉપચારના સૌથી મહત્વપૂર્ણ ઘટકો છે આહાર ઉપચાર, પર્યાપ્ત શારીરિક પ્રવૃત્તિ અને મૌખિક ખાંડ ઘટાડવાની દવાઓ.
ડાયાબિટીક કેટોએસિડોસિસના વિકાસ સાથે, રેડવાની ક્રિયામાં ફરીથી ઘટાડો, ઇન્સ્યુલિનની વધારાની માત્રાની રજૂઆત, હાયપરગ્લાયકેમિઆના સ્તરને ધ્યાનમાં લેતા, અને એસિડિઓસિસમાં સુધારણા જરૂરી છે. હાયપોગ્લાયકેમિક રાજ્યના વિકાસના કિસ્સામાં, બાળકને ખાંડવાળા ઉત્પાદનો (ખાંડ, રસ, મીઠી ચા, કારામેલનો ટુકડો) આપવાની તાકીદ છે, જો બાળક બેભાન હોય, તો ગ્લુકોઝનું નસમાં વહીવટ અથવા ગ્લુકોગનનું ઇન્ટ્રામસ્ક્યુલર એડમિનિસ્ટ્રેશન જરૂરી છે.
આગાહી અને બાળકોમાં ડાયાબિટીઝની રોકથામ
ડાયાબિટીઝવાળા બાળકોના જીવનની ગુણવત્તા મોટાભાગે રોગના વળતરની અસરકારકતા દ્વારા નક્કી કરવામાં આવે છે. આગ્રહણીય આહાર, શાસન, રોગનિવારક ઉપાયોને આધિન, આયુષ્ય વસ્તીની સરેરાશને અનુરૂપ છે. ડ doctorક્ટરની પ્રિસ્ક્રિપ્શનના ગંભીર ઉલ્લંઘનના કિસ્સામાં, ડાયાબિટીઝના વિઘટન, ડાયાબિટીસની વિશિષ્ટ ગૂંચવણો વહેલા વિકાસ પામે છે. ડાયાબિટીસ મેલ્લીટસવાળા દર્દીઓ જીવન માટે એન્ડોક્રિનોલોજિસ્ટ-ડાયાબિટીજિસ્ટ પર નિરીક્ષણ કરે છે.
ડાયાબિટીસ મેલીટસવાળા બાળકોનું રસીકરણ ક્લિનિકલ અને મેટાબોલિક વળતરની અવધિ દરમિયાન કરવામાં આવે છે, આ કિસ્સામાં તે અંતર્ગત રોગ દરમિયાન બગાડનું કારણ નથી.
બાળકોમાં ડાયાબિટીઝના ચોક્કસ નિવારણનો વિકાસ થતો નથી. રોગપ્રતિકારક પરીક્ષાના આધારે રોગના જોખમ અને પૂર્વસૂચકતાની ઓળખની આગાહી કરવી શક્ય છે. ડાયાબિટીઝ થવાનું જોખમ ધરાવતા બાળકોમાં, મહત્તમ વજન જાળવવા, દૈનિક શારીરિક પ્રવૃત્તિ, રોગપ્રતિકારક શક્તિમાં વધારો કરવો અને સહવર્તી પેથોલોજીનો ઉપચાર કરવો મહત્વપૂર્ણ છે.
બાળકોમાં રોગ
પ્રકાર 1 ડાયાબિટીસ મેલીટસ ઝડપથી વિકાસ પામે છે અને તે એક સ્વયંપ્રતિરક્ષા રોગ છે, એટલે કે, તેમની પોતાની રોગપ્રતિકારક શક્તિ દ્વારા ઇન્સ્યુલિન ઉત્પન્ન કરતા કોષોનો વિનાશ થાય છે. બાળકોમાં રોગના સંકેતો જીવનના ખૂબ જ પ્રારંભિક તબક્કામાં પણ દેખાઈ શકે છે.આ રોગ ત્યારે થાય છે જ્યારે 90% કરતા વધારે બીટા કોષોનો નાશ થાય છે, જે બાળકના શરીર દ્વારા ઇન્સ્યુલિનના ઉત્પાદનમાં તીવ્ર ઘટાડો તરફ દોરી જાય છે. મોટેભાગે, કિશોર સ્વરૂપ કિશોરોમાં જોવા મળે છે, એક વર્ષ સુધીના નાના બાળકોમાં ઘણી વાર.
બાળકોમાં રોગના મુખ્ય કારણો તેમના પોતાના પેશીઓમાં રોગવિજ્ .ાન પ્રતિરક્ષાના વિકાસનો વિકાસ છે. સ્વાદુપિંડનું કોષ મુખ્ય લક્ષ્યોમાંનું એક બને છે, જેનો ઉપચાર ન કરવામાં આવે તો, અંત quicklyસ્ત્રાવી પ્રણાલીથી સંબંધિત કેટલાક કોષોનો વિનાશ તરફ દોરી જાય છે. બાળકના શરીરમાં ઇન્સ્યુલિનના ઉત્પાદન માટે જવાબદાર અંતocસ્ત્રાવી કોશિકાઓનો વિનાશ ઝડપથી થાય છે, જે રોગની તીવ્ર શરૂઆત તરફ દોરી જાય છે. મોટેભાગે, રૂબેલા જેવા વાયરલ ચેપી રોગ, સ્વયંપ્રતિરક્ષા પ્રતિક્રિયાનો ઉત્તેજક બને છે.
અન્ય કારણો કે જે ઓછા સામાન્ય છે તેમાં શામેલ છે:
- મેટાબોલિક ડિસઓર્ડર અને મેદસ્વીતા.
- કસરતનો અભાવ.
- વારસાગત વલણ
બાળકમાં ડાયાબિટીઝના ચિન્હો આરોગ્યમાં અન્ય વિચલનો સાથે જોડાઈ શકે છે, અને તમારે આ તરફ ધ્યાન આપવાની જરૂર છે!
રોગના લક્ષણો
ડાયાબિટીસ નક્કી કરવા અથવા ઓછામાં ઓછા શંકાસ્પદ એવા મુખ્ય લક્ષણોમાં નીચેનાનો સમાવેશ થાય છે:
- પોલ્યુરિયા આ એક સ્થિતિ છે જ્યારે બીમાર બાળક ખૂબ પેશાબને સ્ત્રાવ કરે છે. પોલીયુરિયા એ હાઈપરગ્લાયકેમિઆ માટે શરીરની વળતર આપતી પ્રતિક્રિયા છે - લોહીના પ્લાઝ્મામાં ગ્લુકોઝની વધારાનું સાંદ્રતા. વારંવાર અને વિપુલ પ્રમાણમાં પેશાબ પહેલાથી જ 8 મીમી / એલ કરતાં વધુની લોહીમાં ગ્લુકોઝ એકાગ્રતાથી શરૂ થાય છે. લોહીમાં શર્કરાની સાંદ્રતા ઘટાડવા માટે, પેશાબની વ્યવસ્થા ઉન્નત સ્થિતિમાં કામ કરવાનું શરૂ કરે છે અને કિડની વધુ પેશાબને ફિલ્ટર કરે છે.
- પોલિફેગી. માંદા બાળકમાં ઘણીવાર તીવ્ર ખાઉધરાપણું હોય છે. ઇન્સ્યુલિનની iencyણપને કારણે ભૂખમાં નોંધપાત્ર વધારો શરીરના કોષોમાં ગ્લુકોઝના અપૂરતા સેવન સાથે સંકળાયેલ છે. અગત્યની બાબત એ છે કે, પોલિફેગી હોવા છતાં, બાળક નોંધપાત્ર વજન ઘટાડે છે - આ એક ખૂબ જ મહત્વપૂર્ણ લાક્ષણિકતા છે!
આ લક્ષણો ડાયાબિટીઝવાળા દર્દીઓની પ્રારંભિક પરામર્શમાં નિર્ણાયક હોય છે, પરંતુ ઘણી વખત અન્ય ઓછા ચોક્કસ લક્ષણો પણ દર્દીઓમાં જોવા મળે છે. પરંતુ તે જ સમયે, તેઓ ઘણીવાર ડાયાબિટીઝમાં જોવા મળે છે. પોલિરીઆ અને પોલિફેગી એ કોઈ રોગના પ્રકારને ધ્યાનમાં લીધા વિના, રોગના પ્રથમ સંકેતો છે.
- મહાન તરસ. આ સ્થિતિ પેશાબની સાથે પાણીના મોટા ઉત્સર્જનને કારણે થાય છે, જે બાળકને ડિહાઇડ્રેશન તરફ દોરી જાય છે. ઘણીવાર બાળક શુષ્ક મ્યુકોસ મેમ્બ્રેન અને લાલચુ તરસની ફરિયાદ કરે છે.
- ત્વચાની ખંજવાળ. લક્ષણ એ અપ્રચલિત છે તે હકીકત હોવા છતાં, તે હંમેશાં પ્રથમ પ્રકારના રોગમાં પોતાને પ્રગટ કરે છે.
- શરીરના કોષોમાં અપૂરતા ગ્લુકોઝને લીધે સામાન્ય નબળાઇ અને શક્તિમાં ઘટાડો.
ટાઇપ 2 ડાયાબિટીઝ મેલીટસનું નિદાન ખૂબ મોડું થઈ શકે છે અને નિવારક અભ્યાસ દરમિયાન ઘણીવાર તે શોધી શકાય છે. રોગનો વિકાસ ધીમું છે, આ કારણોસર ઓળખવું તે મુશ્કેલ છે.
બાળકોમાં ડાયાબિટીઝના પ્રકાર
બાળકને કઈ પ્રકારની બીમારી છે અને રોગ કેવી રીતે પ્રગટ થાય છે તે કેવી રીતે ઓળખવું? સચોટ નિદાન સ્થાપિત કરવા માટે, તમારે ડાયાબિટીઝના બધા લક્ષણો અને ચિહ્નો, તેમજ પ્રકાર 1 અને પ્રકાર 2 ડાયાબિટીઝ વચ્ચેના તફાવતો જાણવાની જરૂર છે. સામાન્ય રીતે ડાયાબિટીઝના લક્ષણો બાળકની ઉંમર સાથે બદલાય છે.
- પ્રથમ પ્રકારનો રોગ, મોટાભાગના કિસ્સાઓમાં, તીવ્રતાથી શરૂ થાય છે, અને બીજા પ્રકારનાં ડાયાબિટીસ કરતાં તેના પર શંકા કરવી વધુ સરળ છે.
- પ્રથમ પ્રકારનાં પરિણામે, માંદા બાળકનું વજન ઝડપથી ઘટે છે. બીજા પ્રકારમાં, તેનાથી વિપરીત, બાળકમાં મેદસ્વીતા સાથે મેટાબોલિક સિન્ડ્રોમ છે.
- સૌથી મહત્વપૂર્ણ લેબોરેટરી તફાવત એ બીટા કોષો માટે એન્ટિબોડીઝની હાજરી છે. બીજા પ્રકારનાં કિસ્સામાં, એન્ટિબોડીઝ શોધી શકાતી નથી.
વિવિધ ઉંમરના બાળકોમાં ચિન્હો
બાળકોમાં ડાયાબિટીઝના ચિહ્નો બાળકના વય જૂથના આધારે ખૂબ જ વૈવિધ્યસભર હોઈ શકે છે. તબીબી લક્ષણો, બાળકના વર્તન પર ઉંમરની નોંધપાત્ર અસર છે, તેથી બાળકોમાં ડાયાબિટીઝના ચિન્હોની કાળજીપૂર્વક નિરીક્ષણ કરવું આવશ્યક છે. રોગના પ્રારંભિક તબક્કે ચૂકી ન જવા માટે, બાળકની ઉંમરે ડાયાબિટીઝના સંકેતોની નોંધ લેવી યોગ્ય છે.
શિશુમાં માંદગીના લક્ષણોનાં ચિન્હોમાં અસ્વસ્થતા શામેલ છે, એક બાળક ઘણીવાર પીવે છે, પૂરતા પોષણ સાથે, બાળક સમૂહમાં વધારે પ્રમાણમાં પ્રાપ્ત થતું નથી, પેશાબ ભેજવાળા હોઈ શકે છે, બાળક ઘણીવાર સૂઈ જાય છે અને ઝડપથી શક્તિ ગુમાવે છે, ત્વચા શુષ્ક છે, અને ત્વચા બળતરા સારી રીતે મટાડતા નથી. આ ઉંમરે એક મોટી સમસ્યા એ છે કે બાળક તેના માતાપિતાને તેની સ્થિતિ વિશે કહી શકતું નથી, અને અસ્વસ્થતા અને રડતી ભૂલથી સંપૂર્ણપણે અલગ રોગ માટે ભૂલ થઈ શકે છે, ઉદાહરણ તરીકે, આંતરડાના આંતરડા માટે.
મોટી ઉંમરે, બાળકની વર્તણૂકીય લાક્ષણિકતાઓ સંપૂર્ણપણે જુદી જુદી હોય છે. તેથી, બાળક નર્વસ થઈ જાય છે, ઘણીવાર માથાનો દુખાવો, તરસની ફરિયાદ કરે છે અને સતત શૌચાલય તરફ દોડે છે. વારંવાર પેશાબ કરવાને કારણે, ડાયાબિટીસ બેડવેટિંગ - ઇન્સ્યુરિસનું અનુકરણ કરી શકે છે. મોટેભાગે, આ જ બાબતમાં માતાપિતા ધ્યાન આપે છે, અને ડાયાબિટીસના નિદાનમાં વિલંબ થાય છે. બાળક નિષ્ક્રિય થઈ જાય છે અને સુસ્તીની સ્થિતિમાં છે, જેમ કે energyર્જાના અભાવ દ્વારા પુરાવા મળે છે.
ઇન્સ્યુલિન આધારિત ડાયાબિટીસના અભિવ્યક્તિ સાથે, એક લાક્ષણિકતા લક્ષણ દેખાઈ શકે છે - ઇમેસિએશન. ટૂંકા સમયગાળામાં અસલના 5% કરતા વધુ દ્વારા શરીરના વજનમાં ઘટાડો એ માતાપિતાને ચેતવણી આપવી જોઈએ.
કિશોરોમાં ડાયાબિટીઝના લક્ષણો પોતાને અન્ય રોગોની જેમ છૂપાવી શકે છે. જે નિદાનને પણ જટિલ બનાવે છે અને વિલંબ કરે છે, જો કે, પ્રમાણમાં સરળ અને અસરકારક પ્રયોગશાળા વિશ્લેષણ કરતી વખતે, ઉચ્ચ રોગની સંભાવના સાથે આ રોગની પુષ્ટિ અથવા બાકાત શક્ય છે. આ ગ્લાયકેટેડ હિમોગ્લોબિન અને બ્લડ ગ્લુકોઝ જેવા સૂચક છે. આ ક્ષણે, આ સૂચકાંકો ડાયાબિટીઝના નિદાનમાં નિર્ણાયક છે.
રોગનું નિદાન કેવી રીતે કરવું
બાળકોમાં રોગની પુષ્ટિ કરવાની રીતો શું છે? બાળકોમાં ડાયાબિટીઝ અને તેના સ્વરૂપને ઓળખવાથી વિશેષ પ્રયોગશાળા અને સાધનસામગ્રીનો અભ્યાસ કરવામાં મદદ મળે છે. રોગની પુષ્ટિમાં સોનાનું ધોરણ એ છે કે ઉપવાસ રક્ત ખાંડ અને ગ્લાયકેટેડ હિમોગ્લોબિનનો નિર્ણય.
લોહીમાં બીટા કોશિકાઓ માટે એન્ટિબોડીઝનું ટાઇટર્સ, તેમજ ગ્લુટામેટ ડેકાર્બોક્સીલેઝ અને ટાઇરોસિન ફોસ્ફેટ જેવા એન્ઝાઇમ્સને નિર્ધારિત કરવું પણ જરૂરી છે. જ્યારે આ એન્ટિબોડીઝ શોધી કા .વામાં આવે છે, ત્યારે પ્રકાર 1 ડાયાબિટીસના ક્લિનિકલ નિદાનની પુષ્ટિ થાય છે અને બાળક માટે એક વ્યક્તિગત ઇન્સ્યુલિન થેરેપી સંકુલ પસંદ કરવામાં આવે છે. બાળકોમાં ટાઇપ 2 ડાયાબિટીઝ ખૂબ ઓછું સામાન્ય છે, પરંતુ તેનું સ્થાન પણ છે.