આધુનિક ડાયાબિટીઝ અને પુરાવા-આધારિત દવાઓના સિદ્ધાંતો
ડાયાબિટીઝ એ એન્ડોક્રિનોલોજીનો એક વિભાગ છે જે ડાયાબિટીસ મેલિટસ, તેની ઘટના અને વિકાસ, તેનાથી પરિણમેલી ગૂંચવણો - ગૌણ રોગોનો અભ્યાસ કરે છે.
રોગવિજ્ .ાનવિષયક પરિસ્થિતિઓ અને માનવ અવયવો અને સિસ્ટમોના નબળા કાર્યોનો અભ્યાસ, તેમજ ડાયાબિટીસ મેલિટસની રોકથામોનો વિકાસ અને વિકાસ, ડાયાબિટીઝ મેલિટસ અને તેની સાથે સંકળાયેલ ગૂંચવણોના નિદાન અને સારવાર માટેની સ્થાપનાની પદ્ધતિઓ.
ડાયાબિટીઝ સામાન્ય ક્લિનિકલ જટિલતા અને ડાયાબિટીસના અભિવ્યક્તિઓ, ડાયાબિટીઝની સ્થિતિમાં સુધારણાની જટિલતા અને ડાયાબિટીઝની સમસ્યાના મહત્વને કારણે સામાન્ય એન્ડોક્રિનોલોજીથી બહાર આવે છે. ડાયાબિટીઝ મેલીટસ એ અંતocસ્ત્રાવી પ્રણાલીનો સૌથી સામાન્ય રોગ છે અને ચેપી બિન-ચેપી રોગચાળાની સુવિધાઓ મેળવે છે.
ડાયગ્નોસ્ટિક માપદંડના મેળ ખાતા હોવાને કારણે દર્દીઓની ચોક્કસ સંખ્યા નક્કી કરવી મુશ્કેલ છે, સંભવત. દર્દીઓની સંખ્યા વસ્તીના લગભગ 1% છે અને દર્દીઓની સંખ્યા સતત વધી રહી છે. ડિસઓર્ડરવાળા દર્દીઓ સજાતીય જૂથની રચના કરતા નથી, કેટલાકમાં, કેટલાક વિશેષ ડાયાબિટીક જૂથોને ઓળખી શકાય છે.
આધુનિક ડાયાબિટીઝ એ વિજ્ ofાનની ઝડપથી વિકસતી શાખાઓમાંથી એક છે અને બાયોલોજી, ઇમ્યુનોલોજી અને મોલેક્યુલર જિનેટિક્સની સિદ્ધિઓના આધારે આરોગ્યસંભાળનો વિશેષ ક્ષેત્ર છે.
ડાયાબિટીઝ મેલીટસ - ઇન્સ્યુલિનના શરીરમાં સંપૂર્ણ અથવા સંબંધિત અપૂર્ણતાને કારણે વારસાગત અથવા હસ્તગત મેટાબોલિક રોગ. અભિવ્યક્તિઓ: લોહીમાં ખાંડની સાંદ્રતામાં વધારો, ખાંડ, તરસ, વજન ઘટાડો, નબળાઇ, ખંજવાળવાળા પેશાબની માત્રામાં તીવ્ર વધારો.
ડાયાબિટીઝનું વિશેષ ક્ષેત્ર એ બાળપણના ડાયાબિટીસનો વિકાસ છે.
ડાયાબિટીઝ એ ડાયાબિટીઝ મેલીટસના વ્યાપક રીતે અભ્યાસ કરવા માટે, હાલના મેટાબોલિક ડિસઓર્ડર્સને ધ્યાનમાં લેતા, ઇન્સ્યુલિનની ઉણપને દૂર કરવા અથવા વળતર આપવાના હેતુથી, મેટાબોલિક પ્રક્રિયાઓને સામાન્ય બનાવવા, અશક્ત શારીરિક અને માનસિક કામગીરીને પુનoringસ્થાપિત કરવા, આંતરિક અવયવોમાં મોટા રોગવિજ્ologicalાનવિષયક ફેરફારોને અટકાવવા, નેત્ર, ન્યુરોલોજીકલ વિકારો, તેમજ સુનિશ્ચિત કરવા માટે ફાળો આપે છે. બાળકોનો સામાન્ય વિકાસ અને તેમની સામાન્ય વૃદ્ધિ.
આ સમસ્યાઓના નિવારણમાં અગ્રણી ભૂમિકા વિકસિત આહારો, બ્લડ સુગર ઘટાડતી દવાઓ, ઉપચારાત્મક શારીરિક સંસ્કૃતિ તકનીકો દ્વારા ભજવવામાં આવે છે, જેમાં બંને વિશેષ કસરતો અને શારીરિક પ્રવૃત્તિના નિયમિત શાસનનો સમાવેશ થાય છે. કાર્બોહાઈડ્રેટ અને ચરબીની સામગ્રીમાં થોડો ઘટાડો થતાં, સરળતાથી શોષી રહેલા કાર્બોહાઈડ્રેટવાળા ઉત્પાદનોના અપવાદ સિવાય, ઉપયોગમાં લેવાતો આહાર શારીરિક સંબંધની નજીક છે.
જટિલ ઉપચારમાં ફિઝીયોથેરાપી કસરતોનો ઉપયોગ ઝડપી સામાન્યકરણ અને ચયાપચયને પ્રોત્સાહન આપે છે, જે બાળકો માટે શારીરિક વ્યાયામના ઉત્તેજક અને ટ્રોફિક અસર બંને સાથે સંકળાયેલું છે. શારીરિક પ્રવૃત્તિના પ્રભાવ હેઠળ, ગ્લુકોઝ, ફેટી એસિડ્સ અને કીટોન શરીરના સ્નાયુઓનો વપરાશ વધે છે, જે શરીરમાં આ પદાર્થોની સામગ્રીને ઘટાડે છે, ચયાપચયને સામાન્ય બનાવે છે, અને ડાયાબિટીક કોમાના વિકાસનું જોખમ ઘટાડે છે.
જે બાળકો હાલની વૃદ્ધિ અને વિકાસની સ્થિતિમાં છે, energyર્જા વપરાશને સામાન્ય બનાવવાના એક સાધન તરીકે ફિઝીયોથેરાપી કસરતોનો ઉપયોગ પણ જરૂરી છે - હાડપિંજરના સ્નાયુઓના વિકાસ માટે theર્જાના નિયમને લાગુ કરવા માટેની એક મહત્વપૂર્ણ સ્થિતિ. બાળકના શરીરને વધતી તીવ્રતાના ભાર માટે અનુકૂલન માટે, વિવિધ તીવ્રતાની શારીરિક પ્રવૃત્તિના શારીરિક અને બાયોકેમિકલ પ્રભાવોને ધ્યાનમાં રાખીને, એનારોબિક energyર્જા પ્રક્રિયાઓને ઉત્તેજીત કરવું (ગ્લાયકોલિસીસ, ગ્લાયકોજેન ભંગાણ) અને રક્ત ખાંડના સ્તરને અસર કર્યા વિના, લેક્ટિક એસિડ અને મેટાબોલિક એસિડિસિસના સંચય તરફ દોરી જાય છે. આવા વર્ગોનું કાર્ય એ છે કે પ્રક્રિયાના સતત વળતરને પ્રોત્સાહન આપવું અને બાળકના વધતા શરીરના શારીરિક તાણમાં અનુકૂલનના પ્રાપ્ત સ્તરને જાળવવું.
ડાયાબિટીસ સેવાના આયોજનમાં સૌથી મહત્વનું કાર્ય એ છે કે નવા ઉચ્ચ ગુણવત્તાવાળા કર્મચારીઓની જાળવણી, સુધારણા અને તાલીમ.
પ્રેક્ટિસિયલ હેલ્થકેરમાં ડાયાબિટીસના નિષ્ણાતની વિશેષતાનો પરિચય ડાયાબિટીસ મેલિટસવાળા દર્દીઓની તબીબી સંભાળની ગુણવત્તામાં સુધારો કરવામાં અને તેમના જીવનની ગુણવત્તામાં સુધારવામાં મદદ કરે છે.
કોઈ લાંબી બિમારીની હકીકત સાથે સમાધાન કરવું મુશ્કેલ છે, કારણ કે કોઈ વ્યક્તિ તેની આખી જીવનશૈલીમાં ફેરફાર કરે છે, ખાસ કરીને ડાયાબિટીસ મેલિટસવાળા દર્દીઓ માટે. દર્દીઓ જાગૃત છે કે તેમની પાસે ભવિષ્યની મુશ્કેલીઓ હોઈ શકે છે જે પછીથી આવી શકે છે, અને આયુષ્ય ઘટી શકે છે, જીવનની ગુણવત્તામાં પણ ફેરફાર થઈ શકે છે.
ડ doctorક્ટરને બધું સમજાવવું અને કરવું જ જોઇએ જેથી દર્દી તેની સ્થિતિથી સંપૂર્ણ વાકેફ હોય, તેની સાથે તર્કસંગત રીતે વર્તે અને નિરાશામાં ન આવતાં ડાયાબિટીઝથી જીવે. બાળકો અને કિશોરોમાં સમસ્યા ખાસ કરીને તીવ્ર છે. પરંતુ જો સામાન્ય સમજશક્તિ દર્દી પ્રત્યેના યોગ્ય વલણ અને લક્ષ્યાંકિત સારવારમાં દૃ firmતા સાથે જોડવામાં આવે તો મોટાભાગની મુશ્કેલીઓનું નિરીક્ષણ અને નિવારણ થઈ શકે છે. એવી આશા રાખવાની જરૂર છે કે ભવિષ્યમાં હાલમાં ઉપચાર અને દવાઓની તુલનામાં વધુ સારૂ હશે.
એકટેરીના નાઇલેવના ડ્યુડિન્સકાયા
એકટેરીના ડુડિન્સકાયા: "એક વસ્તુ મહત્વપૂર્ણ છે - આધુનિક દવાઓમાં, કેટલાક ધોરણો, એલ્ગોરિધમ્સ અને આંતરરાષ્ટ્રીય ભલામણોનો ઉપયોગ થાય છે, જે મુજબ વિશ્વભરના ડોકટરો કામ કરે છે. તેઓ બ્લડ શુગર, સારવારના સિદ્ધાંતો, પ્રથમ-બીજા અને ત્રીજા-લાઇનની દવાઓ, contraindated દવાઓ અને તેથી માટે લક્ષ્ય મૂલ્યો નક્કી કરે છે. જો કોઈ દવા કોઈ ચોક્કસ યોજના અનુસાર યોગ્ય સંશોધન કરતી નથી, તો તે સર્વસંમતિ અને એલ્ગોરિધમ્સમાં શામેલ નથી, અને આ ભલામણોને નકારી કા toવા માટે તેનો ઉપયોગ કરવાની મનાઈ છે. editsiny અને હાલમાં આ સિદ્ધાંતો સમગ્ર પાલન થવું જોઈએ. "
1. શું ડાયાબિટીઝની કોઈ સારવાર છે જે ઇન્સ્યુલિનના નિયમિત ઇન્ટ્રામસ્ક્યુલર એડમિનિસ્ટ્રેશન સાથે સંકળાયેલ નથી?
ડાયાબિટીસના વિકાસનું કારણ માનવ શરીરમાં હોર્મોન ઇન્સ્યુલિનની અપૂર્ણતા છે. આ અપૂર્ણતા સંપૂર્ણ અથવા સંબંધિત હોઈ શકે છે. સંબંધિત અપૂર્ણતા સાથે (મોટા ભાગે તે ટાઇપ 2 ડાયાબિટીસ હોય છે) ખાંડ-ઘટાડતી દવાઓનો ઉપયોગ થાય છે. જો કે, કેટલાક કિસ્સાઓમાં, તેઓ બ્લડ સુગરને અસરકારક રીતે ઘટાડવા માટે પૂરતા નથી. પછી ઉપસ્થિત ડ doctorક્ટર વિવિધ શાખાઓમાં ઇન્સ્યુલિનના ઇંજેક્શન્સની સારવારમાં ઉમેરો કરે છે. ભવિષ્યમાં આવા દર્દીઓ ઘટાડી શકાય છે ઇન્સ્યુલિન અથવા તો તેનો સંપૂર્ણ ત્યાગ પણ કરો. પરંતુ ડ doctorક્ટર આ નિર્ણય રોગના કોર્સ અને દરેક દર્દીની લાક્ષણિકતાઓને ધ્યાનમાં રાખીને વ્યક્તિગત રીતે લે છે.
ઉપરોક્ત ઇન્સ્યુલિનની relativeણપ સંબંધિત છે. તેની સંપૂર્ણ અપૂર્ણતા સાથે (પ્રકાર 1 ડાયાબિટીસ અને તેના કેટલાક અન્ય પ્રકારો) ઇન્સ્યુલિનનું સંચાલન કરવાનો ઇનકાર, ઉલટાવી શકાય તેવા પરિણામો તરફ દોરી શકે છે - મૃત્યુ પણ. છેવટે, શરીરમાં આ હોર્મોન લેવા માટે બીજે ક્યાંય નથી. આધુનિક દવાઓ સ્વાદુપિંડની સામાન્ય કામગીરીને સંપૂર્ણ રીતે અનુકરણ કરવામાં, રક્ત ખાંડને સામાન્ય બનાવવા અને ભયંકર ગૂંચવણોના વિકાસને રોકવામાં મદદ કરવા માટે સક્ષમ છે. તેથી, પ્રકાર 1 ડાયાબિટીઝની એકમાત્ર અસરકારક સારવાર ઇન્સ્યુલિન ઉપચાર છે. દુર્ભાગ્યે, વિશ્વભરના વૈજ્ .ાનિક અધ્યયન દર્શાવે છે કે ટૂંકા ગાળામાં, સદીના આ રોગની કોઈ વૈકલ્પિક સારવાર નહીં હોય.
2. શું પમ્પ થેરેપી કરતા પ્રકાર 1 ડાયાબિટીસ માટે વધુ અસરકારક ઉપચાર છે?
ઇન્સ્યુલિન વહન માટે સિરીંજ અને સિરીંજ પેન સાથેનો ઇન્સ્યુલિન પંપ એ એક પદ્ધતિ છે. પંપ શરીરમાં ઇન્સ્યુલિન માઇક્રોડોઝનો પરિચય આપે છે, તેથી આ પદ્ધતિ તેના સ્વાદુપિંડના શારીરિક કાર્યની સૌથી નજીક છે અને દર્દીને બહુવિધ ઇન્જેક્શન ટાળવાની મંજૂરી આપે છે. પંપ ઉપચારમાં, ફક્ત ટૂંકા અથવા અલ્ટ્રાશોર્ટ ક્રિયાના ઇન્સ્યુલિનનો ઉપયોગ કરવામાં આવે છે, તેથી, પમ્પનો આભાર, દર્દી કડક ભોજનના સમયપત્રકનું પાલન કરવાની જરૂરિયાતને દૂર કરે છે. આ ઉપરાંત, તેની સહાયથી ડ્રગ એડમિનિસ્ટ્રેશનના વિવિધ પ્રકારોનો પ્રોગ્રામ બનાવવાનું શક્ય છે - દર્દી કયા પ્રકારનું ખોરાક લેશે અને તેના માટે કેવા પ્રકારની શારીરિક પ્રવૃત્તિ કરવી પડશે તેના આધારે. તેથી દર્દી ઇન્સ્યુલિન પંપ માત્ર ગ્લુકોઝનું સ્તર જ નિયંત્રિત કરતું નથી, પરંતુ તમારા જીવનને મોટા પ્રમાણમાં સગવડ પણ કરે છે.
Domestic. શું ઘરેલું ઇન્સ્યુલિન આયાત કરતા અલગ છે, અને ઘરેલું ઇન્સ્યુલિનમાં સ્થાનાંતરિત કરતી વખતે દર્દીની ચિંતા ન્યાયી છે?
આધુનિક ફાર્માસ્યુટિકલ ઉદ્યોગમાં, જેનરિક્સનો વ્યાપકપણે ઉપયોગ થાય છે - દવાઓ જે વિવિધ ઉત્પાદકો દ્વારા બનાવવામાં આવે છે, પરંતુ બરાબર સમાન પરમાણુ હોય છે. આ પરમાણુના ગુણધર્મો સંપૂર્ણપણે મૂળ દવા જેવી જ છે. આ બાયોકિવivલેન્સની, સૌ પ્રથમ, અસંખ્ય પરીક્ષણો દરમિયાન પુષ્ટિ મળે છે અને, બીજું, જેનરિકના વેચાણની પૂર્વશરત તરીકે સેવા આપે છે. આધુનિક ઘરેલું ઇન્સ્યુલિન એનાલોગ રાસાયણિક બંધારણ અને ગુણધર્મોના વિદેશી ઉત્પાદકો મૂળ દવાઓથી બિલકુલ અલગ નથી અને ખાતરીપૂર્વક તેમની અસરકારકતા અને સલામતી સાબિત કરી છે.
5. ડાયાબિટીઝ માટે એન્ટિબાયોટિક્સ લેવાનું જોખમી છે?
કેટલીક એન્ટિબાયોટિક્સ ઇન્સ્યુલિનની અસરો વધારવા માટે જાણીતી છે અને તે પરિણમી શકે છે હાઈપોગ્લાયકેમિઆ. બીજી બાજુ, દાહક રોગો ડાયાબિટીસ અને વધે છે બ્લડ સુગર. તેથી, એન્ટિબાયોટિક સારવાર દરમિયાન, ખાંડના સ્તરની વધુ સાવચેત સ્વ-નિરીક્ષણ કરવું જરૂરી છે.
8. શું તે સાચું છે કે રોગના સારા વળતર સાથે પણ પ્રકાર 1 ડાયાબિટીસની ગૂંચવણો ?ભી થાય છે?
સારું ડાયાબિટીસ વળતર - આ જટિલતાઓને રોકવા માટેનો આધાર છે. દર્દીએ ધ્યાનમાં રાખવું જોઈએ કે ડાયાબિટીસનો પ્રકાર જટિલતાઓના વિકાસની ગતિ અને તીવ્રતાને અસર કરતો નથી. સારવાર ડાયાબિટીઝ ગૂંચવણો તેમના વિકાસના પ્રારંભિક તબક્કામાં સૌથી અસરકારક, તેથી, ડાયાબિટીઝના તમામ દર્દીઓ માટે વિશેષ એન્ડોક્રિનોલોજીકલ હોસ્પિટલમાં વાર્ષિક પરીક્ષા લેવાની સલાહ આપવામાં આવે છે.
9. પ્રકાર 1 ડાયાબિટીસવાળા બાળકો શાળામાં શારીરિક શિક્ષણ કરી શકે છે?
આધુનિક ડાયાબિટીઝ એ અભિપ્રાય આપ્યો છે કે બાળકનું સામાજિક જીવન પ્રકાર 1 ડાયાબિટીસ તેના તંદુરસ્ત સાથીઓના જીવન કરતાં આશ્ચર્યજનક રીતે ભિન્ન ન હોવું જોઈએ. જો બાળકને ડાયાબિટીસ માટે સારું વળતર હોય, તો ત્યાં કોઈ જટિલતાઓ નથી, તેને ડાયાબિટીસ સ્કૂલમાં તાલીમ આપવામાં આવી હતી, શારીરિક પ્રવૃત્તિ દરમિયાન ઇન્સ્યુલિન ઉપચારની સુવિધાઓ, નિવારણ અને રાહતના સિદ્ધાંતો જાણે છે. હાઈપોગ્લાયકેમિઆ, તો પછી આ શરતોને આધિન, તમે શાળામાં શારીરિક શિક્ષણમાં શામેલ થઈ શકો છો. જો કે, પ્રત્યેક ચોક્કસ કેસમાં શારીરિક પ્રવૃત્તિના સંકેતો અને વિરોધાભાસ, હાજરી આપતા ડાયાબિટીજિસ્ટ દ્વારા નક્કી થવું જોઈએ. આ ઉપરાંત, એન્ડોક્રિનોલોજિકલ સમુદાય કોઈપણ વિશેષતાના શિક્ષકો માટેના તાલીમ કાર્યક્રમમાં ડાયાબિટીઝવાળા બાળકો અને કિશોરો સાથેની ક્રિયાપ્રતિક્રિયા પર વિશેષ અભ્યાસક્રમ રજૂ કરવાનું જરૂરી માને છે. છેવટે, સાથે વિદ્યાર્થીઓ ડાયાબિટીસ તેમના જીવનનો મોટાભાગનો સમય માતાપિતા સાથે વિતાવતો નથી જેઓ તેમના બાળકોની વિશેષ બિમારીઓ જાણે છે, પરંતુ એવા શિક્ષકો સાથે કે જેઓ બાળકને જરૂરી સહાય પૂરી પાડવા માટે અસમર્થ હોય છે.
10. જે લોકો સરહદ (ડાયાબિટીસ પૂર્વ) સ્થિતિમાં છે તેમના દ્વારા કયા નિયમોનું પાલન કરવું આવશ્યક છે?
“પ્રિડીઆબીટીસ” ની વિભાવનામાં ક્ષતિગ્રસ્ત ઉપવાસ ગ્લાયસીમિયા અને ક્ષતિગ્રસ્ત ગ્લુકોઝ સહિષ્ણુતા જેવી શરતો શામેલ છે. બંને સ્થિતિનું નિદાન એક વિશેષ પરીક્ષણના આધારે કરવામાં આવે છે, જે ડાયાબિટીસની સહેજ શંકા સાથે અથવા શરીરના વધુ વજન સાથે, ક્લિનિકમાં પસાર થવું આવશ્યક છે. જો દર્દીના વિકાસનું riskંચું જોખમ હોય તો ડોકટરો પૂર્વસૂચન શબ્દનો ઉપયોગ કરે છે પ્રકાર 2 ડાયાબિટીસ. જો, પૂર્વસૂચકતાના તબક્કે, કોઈ વ્યક્તિના સ્વાસ્થ્યમાં સક્રિય રીતે ભાગ લેવાનું શરૂ કરે છે (સંતુલિત ખાય છે, વ્યાયામ કરે છે, વજન સામાન્ય કરે છે), તો પછી રોગના વિકાસને ટાળવાની અથવા વિલંબ કરવાની સંભાવના છે. ઉદાહરણ તરીકે, અધ્યયનોએ દર્શાવ્યું છે કે loss-7% વજન ઘટાડવું, એક સ્વસ્થ, ઓછી કેલરીયુક્ત આહાર, -૦ મિનિટની કસરત અઠવાડિયામાં times વખત, ડાયાબિટીઝના જોખમને 58% ઘટાડી શકે છે.
12. 2000 માં, રશિયામાં સ્વાદુપિંડના દાતા (પશુ) કોષોને બદલવાની કામગીરી પર પ્રતિબંધ મૂકવામાં આવ્યો હતો. ડાયાબિટીઝની સારવારની આ રીત અને તેની ગૂંચવણોને રોકવા માટેના કોઈ કાર્ય છે? શું ટાઇપ 2 ડાયાબિટીઝની સારવારની આ પદ્ધતિ તેના ઇન્સ્યુલિન લેતા વિકલ્પ સાથે વાપરી શકાય છે?
રોજિંદા ક્લિનિકલ પ્રેક્ટિસમાં ઉપયોગ કરતા પહેલા, ડાયાબિટીસ સામે લડવાની કોઈપણ પ્રાયોગિક પદ્ધતિઓ માટે ગંભીર પ્રયોગશાળા અને ક્લિનિકલ ટ્રાયલ્સમાંથી પસાર થવું આવશ્યક છે, જેમાં વર્ષોનો સમય લાગે છે. અને જો કાયદા દ્વારા એક અથવા બીજી પદ્ધતિ પર પ્રતિબંધિત છે, તો પછી આ ક્ષેત્રમાંના બધા કામ "સ્થિર" છે. તેથી, તમારા પ્રશ્નનો ખાસ અને ચોક્કસ જવાબ આપવો ખૂબ મુશ્કેલ છે.
13. શું પેશીઓ અને જૂથ સુસંગતતાવાળા બાળકોમાં ડાયાબિટીઝની સારવારમાં નજીકના સંબંધી પાસેથી સ્ટેમ સેલ ટ્રાન્સપ્લાન્ટેશન કરવામાં આવે છે? આ સારવારનાં પરિણામો શું છે? તે કેટલું અસરકારક છે?
સ્ટેમ સેલ્સનો આજે વિશ્વભરના નિષ્ણાતો દ્વારા અભ્યાસ કરવામાં આવી રહ્યો છે. જો કે, માનવ શરીર પર ગંભીર અને મોટા પાયે અભ્યાસના પરિણામો હજી સુધી પ્રાપ્ત થયા નથી. આપણા દેશમાં શામેલ ડાયાબિટીઝના દર્દીઓમાં સ્ટેમ સેલ્સની રજૂઆત વિશેનો ડેટા છે, પરંતુ આ ડેટાનો ઉપયોગ કરવાનો હજી સુધી કોઈ રસ્તો નથી - લાંબા ગાળાના ફોલો-અપ અને મોટી સંખ્યામાં અભ્યાસ જરૂરી છે. આ પદ્ધતિની અસરકારકતા અને સલામતી નક્કી કરવા માટે, ઉપચાર માટેના સ્ટેમ સેલ્સના વ્યાપક ઉપયોગ વિશે વાત કરવા માટે, તે ઘણો સમય લેશે. ડાયાબિટીસ મેલીટસ, ખાસ કરીને બાળકોમાં, હજી સુધી નથી.
14. મેનોપોઝલ મહિલાઓ માટેની તમામ હોર્મોન રિપ્લેસમેન્ટ થેરાપી ફક્ત એસ્ટ્રોજન-પ્રોજેસ્ટોજેન દવાઓના જોડાણોમાં કેમ આવે છે અને કોઈએ એવો ઉલ્લેખ કર્યો નથી કે સ્ત્રીઓને પણ એન્ડ્રોજેન્સ સૂચવવાની જરૂર છે?
આજની તારીખમાં, મેનોપોઝમાં સ્ત્રીઓમાં એન્ડ્રોજેન્સના ઉપયોગ અંગેના અભ્યાસ ખૂબ ઓછા છે, તેમના પરિણામો વિરોધાભાસી છે અને ગંભીર સુધારણા અને લાંબા ગાળાના અવલોકનોની જરૂર છે. વિવિધ સંયોજનોમાં - સમગ્ર વિશ્વમાં, ફક્ત એસ્ટ્રોજન-પ્રોજેસ્ટોજન તૈયારીઓનો ઉપયોગ કરવાની ભલામણ કરવામાં આવે છે. જો કે, એચઆરટીમાં એન્ડ્રોજેન્સનો ઉપયોગ એ ખૂબ નજીકના ભવિષ્યની બાબત છે તે માનવા માટે દરેક કારણો છે.
15. મેદસ્વીપણાની સૌથી અસરકારક સારવાર શું છે?
સૌ પ્રથમ, પર્યાપ્ત શારીરિક પ્રવૃત્તિ સાથે સંયોજનમાં આ આહાર ઉપચાર છે. મેદસ્વીપણાની સારવાર માટેના દવાઓનો ઉપયોગ સંતુલિત આહારના "બદલે" કરવામાં આવતો નથી, પરંતુ તેને ઉમેરવા માટે. દરેક ડ્રગમાં તેના વિરોધાભાસી અને આડઅસરો હોય છે. તેથી, આહાર અને વ્યાયામ અને ડ્રગ થેરેપી શ્રેષ્ઠ રીતે ડ aક્ટરની સાથે પસંદ કરવામાં આવે છે જે મેદસ્વીપણાની સારવાર માટેના તમામ વ્યક્તિગત લાક્ષણિકતાઓ, તેમજ સંકેતો અને વિરોધાભાસને ધ્યાનમાં લેશે.
ડાયાબિટીઝ: ડાયાબિટીઝના અધ્યયનનો એક આધુનિક વિભાગ
ડાયાબિટીઝ એ એન્ડોક્રિનોલોજીનો એક વિભાગ છે. ડાયાબિટીઝ એ એવા મુદ્દાઓનો અભ્યાસ કરી રહી છે જે ડાયાબિટીઝ જેવી બીમારીના વિકાસને અસર કરે છે.
આ ક્ષેત્રના ચિકિત્સા ક્ષેત્રના નિષ્ણાતો ડાયાબિટીઝથી સંબંધિત મુદ્દાઓનો અભ્યાસ કરી રહ્યા છે.
- પેથોલોજીકલ સ્થિતિના કારણો.
- વિવિધ પ્રકારની ડાયાબિટીસની સારવાર માટેની પદ્ધતિઓ.
- ડાયાબિટીઝની રોકથામ માટેની પદ્ધતિઓ.
ડાયાબિટીસના અભ્યાસમાં નિષ્ણાત ડોકટરો, તેની ઘટનાના કારણો અને નિવારણના કારણોને ડાયાબિટીસologistsલોજિસ્ટ કહેવામાં આવે છે. ડાયાબિટીસ અને તેની સારવારની પદ્ધતિઓનો અભ્યાસ કરતા ડોકટરો એન્ડોક્રિનોલોજીમાં ખૂબ લાયક વ્યાવસાયિકો છે.
ડાયાબિટીઝ મેલીટસ એ રોગ છે જે ઇન્સ્યુલિનના ઉત્પાદન માટે જવાબદાર સ્વાદુપિંડના કોશિકાઓના કાર્યમાં વિકારના વિકાસના પરિણામે થાય છે.
રોગનું કારણ હોર્મોન ઇન્સ્યુલિન પ્રત્યે ઇન્સ્યુલિન આધારિત પેરિફેરલ પેશીઓના સેલ મેમ્બ્રેન રીસેપ્ટર્સની સંવેદનશીલતામાં ઘટાડો પણ હોઈ શકે છે.
ડાયાબિટીસનું સૌથી સામાન્ય પ્રકાર એ ટાઇપ 2 ડાયાબિટીસ છે.
ડાયાબિટીઝ મેલીટસ એ અંતocસ્ત્રાવી વિકૃતિઓના સંપૂર્ણ સંકુલના પરિણામે વિકસે છે, જે શરીરમાં સંપૂર્ણ અથવા સંબંધિત ઇન્સ્યુલિનની ઉણપ દ્વારા વર્ગીકૃત થયેલ છે. આ ઉપરાંત, ડાયાબિટીઝના વિકાસને ચયાપચયની બધી પ્રક્રિયાઓમાં ડિસઓર્ડરના દેખાવ દ્વારા ઉત્તેજિત કરી શકાય છે.
માનવ શરીરમાં આવી પ્રક્રિયાઓ છે:
- પ્રોટીન ચયાપચય
- લિપિડ
- પાણી અને મીઠું
- ખનિજ
- કાર્બોહાઇડ્રેટ.
ડાયાબિટીસના સૌથી સામાન્ય પ્રકાર છે:
- ઇન્સ્યુલિન આધારિત - પ્રકાર 1 ડાયાબિટીસ મેલીટસ.
- બિન-ઇન્સ્યુલિન આધારિત પ્રકાર 2 ડાયાબિટીસ મેલીટસ.
- સગર્ભાવસ્થા ડાયાબિટીસ.
આ ઉપરાંત, ડાયાબિટીસના નિષ્ણાંતો માનવ શરીરની વિશેષ સ્થિતિને પ્રકાશિત કરે છે જેને પ્રિડીએબિટીઝ કહેવાય છે. મનુષ્યમાં પૂર્વસૂચકતા સાથે, શરીરમાં ગ્લુકોઝના સ્તરમાં વધારો થતો જોવા મળે છે જે તે શારીરિક રીતે નક્કી કરેલા ધોરણથી અલગ છે, પરંતુ તે સૂચક સુધી પહોંચતો નથી જેમાં વ્યક્તિની સ્થિતિને ડાયાબિટીસ તરીકે વર્ગીકૃત કરી શકાય છે.
ડાયાબિટીસના નિષ્ણાતની સલાહ માટેના લક્ષણો
 જો શરીરની કામગીરીમાં અસામાન્યતાઓ શોધી કા .વામાં આવે, તો તમારે સલાહ માટે અને જો જરૂરી હોય તો ચોક્કસ સારવારની નિમણૂક માટે તુરંત તબીબી સંસ્થાનો સંપર્ક કરવો જોઈએ.
જો શરીરની કામગીરીમાં અસામાન્યતાઓ શોધી કા .વામાં આવે, તો તમારે સલાહ માટે અને જો જરૂરી હોય તો ચોક્કસ સારવારની નિમણૂક માટે તુરંત તબીબી સંસ્થાનો સંપર્ક કરવો જોઈએ.
ત્યાં ઘણાં સંકેતો છે, જેનો દેખાવ માનવ શરીરમાં ડાયાબિટીઝના વિકાસને સૂચવી શકે છે.
જો આમાંના એક અથવા વધુ લક્ષણો મળી આવે છે, તો તમારે તાત્કાલિક ડાયાબિટીસના નિષ્ણાતની મદદ લેવી જોઈએ.
ડાયાબિટીઝની સ્થિતિના સંભવિત વિકાસને સૂચવતા મુખ્ય સંકેતો નીચે મુજબ છે.
- નીચલા હાથપગના કામમાં ખલેલ,
- વધેલી નબળાઇ અને સામાન્ય ભંગાણનો દેખાવ,
- એક મજબૂત અને અગમ્ય તરસનો ઉદભવ,
- વધારો પેશાબ,
- શરીરના વધતા થાકનો દેખાવ,
- શરીરના સ્વાસ્થ્યમાં નોંધપાત્ર ઘટાડો,
- આ માટે દૃશ્યક્ષમ પૂર્વજરૂરીયાતોની ઘટના વિના શરીરના વજનમાં ફેરફાર.
ડાયાબિટીસના નિષ્ણાત સાથે સલાહ અને દર્દીના શરીરની સંપૂર્ણ તપાસ હાથ ધરે છે જેના માટે આ લક્ષણો ઓળખવામાં આવે છે, જેનાથી શરીરમાં ડાયાબિટીસની વહેલી તકે તપાસ થાય છે અને સમયસર ઉપચારાત્મક પગલા લેવામાં આવે છે.
આવી ઘટનાઓનો હેતુ શરીરમાં ગ્લાયકેમિક ઇન્ડેક્સને સામાન્ય બનાવવો અને શક્ય પ્રકારની ડાયાબિટીઝની આગળની પ્રગતિ સાથે શક્ય ગૂંચવણોની ઘટનાને અટકાવવાનો છે.
ડાયાબિટોલોજિસ્ટ સાથેની એપોઇન્ટમેન્ટ કેવી છે?
 ડાયાબિટીસના નિષ્ણાતની પ્રારંભિક મુલાકાત એ અન્ય વિશેષતાઓના ડોકટરોની મુલાકાત લેતા દર્દીઓ કરતા વ્યવહારીક રીતે અલગ હોતી નથી.
ડાયાબિટીસના નિષ્ણાતની પ્રારંભિક મુલાકાત એ અન્ય વિશેષતાઓના ડોકટરોની મુલાકાત લેતા દર્દીઓ કરતા વ્યવહારીક રીતે અલગ હોતી નથી.
ડાયાબિટીસologistલોજિસ્ટની પ્રથમ મુલાકાત વખતે, ડ doctorક્ટર દર્દીનો પ્રારંભિક સર્વે કરે છે.
પ્રારંભિક સર્વેક્ષણની પ્રક્રિયામાં, ડ doctorક્ટરને પ્રશ્નોની આખી શ્રેણી મળે છે જે તમને શરીરમાં મેટાબોલિક ડિસઓર્ડરવાળા દર્દીની હાજરી અથવા ગેરહાજરી વિશે પ્રારંભિક નિષ્કર્ષની મંજૂરી આપે છે.
મોજણી દરમિયાન, ડ doctorક્ટર નીચેના પ્રશ્નો શોધે છે:
- દર્દીઓ તેમની સ્થિતિ વિશે શું ફરિયાદ કરે છે.
- ડાયાબિટીસ મેલિટસની લાક્ષણિકતા અથવા શરીરની પૂર્વવર્તી રોગની સ્થિતિની હાજરી નક્કી કરે છે.
- તે સમયની સ્પષ્ટતા કરે છે કે જો દર્દીમાં હાજર હોય તો લાક્ષણિક લક્ષણો દેખાય છે.
પ્રારંભિક સર્વેક્ષણ પછી, ઉપસ્થિત ચિકિત્સક દર્દીના શરીરમાં ગ્લુકોઝની સામગ્રીને માપે છે અથવા પ્લાઝ્મા કાર્બોહાઇડ્રેટ્સના વિશ્લેષણ માટે રક્તદાન માટે વિશેષ ક્લિનિકલ પ્રયોગશાળાનો સંપર્ક કરવાની ભલામણ કરે છે.
જો વધારાના અધ્યયનની જરૂર હોય, તો યુરિનલિસિસ સૂચવવામાં આવી શકે છે:
આ ઉપરાંત, દર્દીના પ્લાઝ્મા ગ્લુકોઝ સ્તરની દૈનિક દેખરેખ સૂચવવામાં આવી શકે છે.
તમામ જરૂરી પરીક્ષણ પરિણામો પ્રાપ્ત કર્યા પછી અને બધી જરૂરી માહિતી એકઠી કર્યા પછી, ડાયાબિટીસના નિષ્ણાત નિદાન કરે છે અને, જો જરૂરી હોય તો, ઉપચારાત્મક પગલાં માટે વ્યક્તિગત યોજના વિકસાવે છે.
રોગનિવારક પગલાંની યોજનાની પસંદગી વિશ્લેષણના પરિણામો અને ડાયાબિટીસ મેલિટસના એક પ્રકાર અથવા બીજાથી પીડાતા દર્દીના શરીરની વ્યક્તિગત લાક્ષણિકતાઓ પર આધારિત છે.
ડાયાબિટીસ મેલિટસની સારવાર માટે ઉપચારાત્મક ઉપાયોનો ઉપયોગ માત્ર એવી દવાઓ જ લેતા નથી જે લોહીના પ્લાઝ્મામાં ખાંડનું સ્તર ઘટાડે છે.
રોગનિવારક ઉપાયોની યોજનામાં આહાર અને ભોજનનો સમય, દવાઓનું સમયપત્રક અને ક્રમ સમાયોજિત કરી શકાય છે.
દર્દીના શરીર પર શારીરિક શ્રમ સુધારણા અને ડોઝ, જીવનશૈલીનું સામાન્ય ગોઠવણ, ખરાબ ટેવોનો ફરજિયાત ત્યાગ, જેમ કે તમાકુનો ધૂમ્રપાન અને આલ્કોહોલનું સેવન.
ડાયાબિટોલોજિસ્ટ શું કરે છે?
 ડાયાબિટીસ નિષ્ણાત એક નિષ્ણાત છે જે દર્દીના શરીરમાં આ રોગની પ્રગતિ સાથે સંકળાયેલ ડાયાબિટીસ મેલિટસ અને જટિલતાઓને સારવાર અને નિવારણના વિકાસમાં રોકાયેલા છે.
ડાયાબિટીસ નિષ્ણાત એક નિષ્ણાત છે જે દર્દીના શરીરમાં આ રોગની પ્રગતિ સાથે સંકળાયેલ ડાયાબિટીસ મેલિટસ અને જટિલતાઓને સારવાર અને નિવારણના વિકાસમાં રોકાયેલા છે.
રોગની સફળ સારવાર માટેની સૌથી અગત્યની સ્થિતિ એ છે કે રોગની સમયસર તપાસ અને તે તબક્કે તેની પ્રગતિ અટકાવવી, જ્યાં મુશ્કેલીઓ વિકસી શકે છે.
પ્રકાર 2 ડાયાબિટીઝ મેલીટસ અને પ્રકાર 1 ડાયાબિટીસની ગૂંચવણો વ્યક્તિગત અંગો અને સામાન્ય રીતે તેમની સિસ્ટમોની કામગીરી પર ગંભીર અસર કરે છે.
કોઈ પણ પ્રકારના ડાયાબિટીસ મેલિટસની પ્રગતિ સાથે થતી ગૂંચવણોના વિકાસને રોકવા માટે, તમારે સારવારની પ્રક્રિયામાં સલાહ અને ગોઠવણ માટે નિયમિતપણે હાજરી આપતા ડાયાબિટીસની મુલાકાત લેવી જોઈએ.
સમયસર ડાયાબિટીસના નિષ્ણાતનો સંપર્ક કરવો અને તેની નિયમિત મુલાકાત તમને શરીરમાં શર્કરાના સ્તરને સમાયોજિત કરવા અને મેટાબોલિક પ્રક્રિયાઓને વ્યવસ્થિત કરવા માટે સમયસર યોગ્ય પગલાં લેવાની મંજૂરી આપે છે.
હાજરી આપતા ચિકિત્સક દ્વારા નિયમિત નિરીક્ષણ ડાયાબિટીસ મેલિટસ સાથે સંકળાયેલ ગંભીર રોગોના શરીરમાં વિકાસને ટાળે છે, જે ઉત્સર્જન રક્તવાહિની, નર્વસ અને શરીરની અન્ય સિસ્ટમોની કામગીરીને અસર કરે છે.
તમે આ લેખમાંની વિડિઓ જોઈને ડાયાબિટીઝના નવીનતાઓ વિશે શીખી શકો છો.
આધુનિક સિદ્ધિઓ
ડાયાબિટીઝ મેલીટસ પ્રાચીન કાળથી ડોકટરો માટે જાણીતો છે. આ બીમારીનું પ્રથમ ક્લિનિકલ વર્ણન બીજી સદીના એ.ડી. માં રોમન ચિકિત્સક એરેટિયસ દ્વારા આપવામાં આવ્યું હતું. ઇ., તેમણે તબીબી પ્રેક્ટિસમાં "ડાયાબિટીસ" શબ્દ પણ રજૂ કર્યો. પ્રાચીન ઇજિપ્તની પેપિરસ (લગભગ 1000 બીસી), ગેલન (130-200), તિબેટીયન કેનન ચુજુદ-શેઠ (VIII સદી) માં, આરબ હીલર એવિસેન્ના (980-1037) માં પણ આ રોગનું વર્ણન આપવામાં આવ્યું છે. જી.જી.) અને અન્ય સ્રોતોમાં.
1776 માં, એક ઇંગ્લિશ ચિકિત્સક, મેથ્યુ ડોબ્સન (1731-1784), એ શોધી કા .્યું કે દર્દીઓના પેશાબમાં ખાંડ (ગ્લુકોઝ) ની સાંદ્રતા વધારે છે, પરિણામે આ રોગ ડાયાબિટીસ મેલિટસ તરીકે જાણીતો બન્યો.
પ Paulન લgerન્ગ્રેન્સ (1847-1888), સ્વાદુપિંડની રચનાનો અભ્યાસ કરનાર જર્મન પેથોલોજીસ્ટ, ગ્રંથિ પેશીઓમાં વિશેષ કોષોના સંચયનું વર્ણન કરે છે, જે હવે ઇન્સ્યુલિન ઉત્પન્ન કરવા માટે જાણીતું છે. ત્યારબાદ, આ ક્લસ્ટરોને લ Lanંગરહsન્સની આઇલેટ કહેવાતા. રશિયન ચિકિત્સક યારોત્સ્કી (1866-1944) એ પ્રથમ વૈજ્ .ાનિક હતા જેમણે 1898 માં લ Lanંગર્હેન્સના ટાપુઓ આંતરિક ગુપ્ત પેદા કરે છે તે વિચાર રજૂ કર્યો હતો જે શરીરમાં શર્કરાના ચયાપચયને અસર કરે છે. 89સ્કર મિંકોવ્સ્કી (1858-1796) અને જોસેફ વોન મેહરિંગ (1849-1908) એ 1889 માં સ્વાદુપિંડને દૂર કરીને કૂતરાઓમાં "પ્રાયોગિક ડાયાબિટીસ" કર્યો અને નિષ્કર્ષ કા .્યો કે ગ્રંથિને દૂર કરવા અને ડાયાબિટીસના અનુગામી વિકાસ વચ્ચે જોડાણ છે. છેવટે, રશિયન વૈજ્ .ાનિક લિયોનીદ સોબોલેવ (1876-1919) એ 1901 માં પ્રસ્તુત કરેલા તેમના નિબંધમાં પ્રાયોગિક રૂપે સાબિત કર્યું કે લેંગેરેહન્સના ટાપુઓ રક્ત ખાંડને નિયંત્રિત કરતું એક ખાસ હોર્મોન સ્ત્રાવ કરે છે.
વીસ વર્ષ પછી, કેનેડિયન સંશોધનકારો ફ્રેડરિક બ્યુન્ટિંગ (1891-1941) અને ચાર્લ્સ બેસ્ટ (1899-1978) એ આ ઇન્સ્યુલિન નામના હોર્મોનને અલગ પાડ્યું અને 1922 માં ડાયાબિટીઝની સારવારમાં "ઇન્સ્યુલિન યુગ" શરૂ થયો. કામની દેખરેખ રાખનારા બન્ટિંગ અને પ્રોફેસર મ Macકલેડને આ શોધ માટે નોબેલ પુરસ્કાર એનાયત કરાયો હતો.
ફ્રાન્સમાં, બીજા વિશ્વયુદ્ધ દરમિયાન, ડોકટરો ઝાંબોન અને લ્યુબેટિઅરે રક્તમાં શર્કરાના સ્તરને ઓછું કરતી સલ્ફા દવાઓના ઇન્સ્યુલિન સ્ત્રાવના પ્રભાવનો અભ્યાસ કર્યો. પરિણામે, ઘણાં વૈજ્ .ાનિકો (ચેન, 1946, સવીત્સ્કી અને મryન્ડ્રિકા, 1949, યુસે, 1950) ના પ્રયત્નોને આભારી, પચાસના દાયકાના મધ્યભાગમાં, સલ્ફામાઇડ જૂથના મૌખિક માધ્યમો - ટોલબૂટામાઇડ, કાર્બ્યુટામાઇડ, હરિતદ્રવ્ય, તબીબી પ્રેક્ટિસમાં પ્રવેશ્યા. આપણે માની શકીએ કે ડાયાબિટીઝમાં તે ક્ષણે જ આધુનિક સારવાર અને ડાયાબિટીસ રોગના નિયંત્રણનો યુગ શરૂ થયો.
આધુનિક સિદ્ધિઓ
ડાયાબિટીઝ નિયંત્રણમાં વર્તમાન પ્રગતિમાં શામેલ છે: ઇન્સ્યુલિન અને મૌખિક ટેબ્લેટની તૈયારીઓની વિશાળ શ્રેણીનો ઉપયોગ, કાળજીપૂર્વક ડિઝાઇન કરેલા આહાર અને ઉત્પાદનોના ગ્લાયકેમિક અનુક્રમણિકા, ગ્લુકોમીટર્સ સાથે દર્દીઓની સ્વ-નિરીક્ષણ અને શારીરિક પ્રવૃત્તિ સંબંધિત ભલામણો.
ડાયાબિટીઝના પ્રકાર

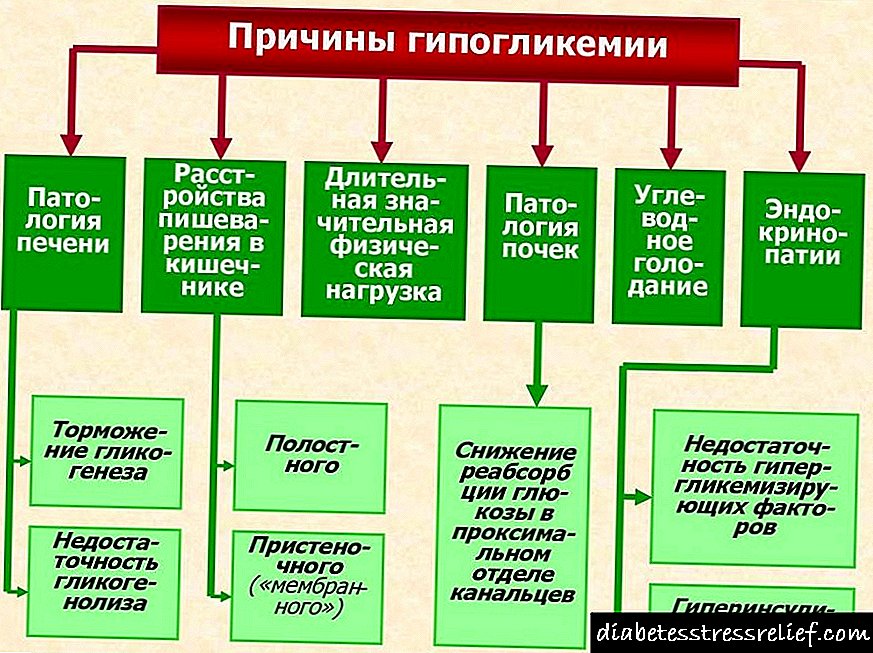
ડબ્લ્યુએચઓ ની વ્યાખ્યા મુજબ, ડાયાબિટીસ એ મેટાબોલિક રોગોનું એક જૂથ છે જે ક્રોનિક હાયપરગ્લાયકેમિઆ સાથે થાય છે જે ઇન્સ્યુલિન સ્ત્રાવના નબળાઇ, તેની ક્રિયામાં ફેરફાર અથવા બંને પરિબળોના પરિણામે થાય છે.
ઇન્સ્યુલિન એક હોર્મોન છે જે સ્વાદુપિંડના બીટા કોષો દ્વારા બનાવવામાં આવે છે. તે માત્ર કાર્બોહાઇડ્રેટ્સના ચયાપચયને જ નિયંત્રિત કરે છે, પણ અન્ય પ્રકારનાં ચયાપચય - પ્રોટીન, ચરબી, કોષના તફાવતની પ્રક્રિયામાં સામેલ છે.
ડીએએમ એ રોગવિજ્ologyાનનો સંદર્ભ આપે છે જે લાક્ષણિક કોર્સ દ્વારા વર્ગીકૃત થયેલ છે અને શરીરના વિવિધ અવયવોને નુકસાન પહોંચાડે છે.
ડાયાબિટીઝની હાજરીમાં, અને પર્યાપ્ત ઉપચાર સાથે પણ, આ રોગ સાથે સંકળાયેલ ગૂંચવણો ટાળવાનું મુશ્કેલ છે. ડાયાબિટીઝની સૌથી સામાન્ય ગૂંચવણો એન્જિયોપેથી (ડાયાબિટીક એન્જીયોપથી) અને પોલિનેરોપથી છે. બદલામાં, આ વિકૃતિઓ ઘણા અવયવોને નુકસાન પહોંચાડે છે - કિડની, હૃદયની રુધિરવાહિનીઓ, નર્વસ સિસ્ટમ, ત્વચા, રેટિનોપેથી અને ડાયાબિટીક પગનો વિકાસ.
ક્લિનિકલી, ડાયાબિટીસ મેલીટસને ઘણા પ્રકારોમાં વહેંચવામાં આવે છે.
- પ્રકાર 1 ડાયાબિટીસ (પ્રકાર 1 ડાયાબિટીસ), અથવા ઇન્સ્યુલિન આધારિત આ પ્રકાર, ફક્ત સ્વાદુપિંડના બીટા કોષોને થતી autoટોઇમ્યુન અથવા ઇડિઓપેથિક નુકસાન સાથે સંકળાયેલ નથી, પરંતુ ઇન્સ્યુલિન ઉત્પન્ન કરતા કોષોને નુકસાનમાં ફાળો આપતા અન્ય કારણો (દા.ત., ઝેરી અસર) સાથે પણ સંકળાયેલ છે. આ ઇન્સ્યુલિનના ઉત્પાદનમાં તીવ્ર અથવા લગભગ સંપૂર્ણ સમાપ્તિ તરફ દોરી જાય છે. પ્રકાર 1 ડાયાબિટીસ હંમેશાં યુવાન લોકોમાં વિકાસ પામે છે.
- આનુવંશિક વલણ ધરાવતા લોકોમાં બિન-ઇન્સ્યુલિન-આધારિત પ્રકારનો ડાયાબિટીસ (ટી 2 ડીએમ) વધુ વખત પરિપક્વ ઉંમરે (સામાન્ય રીતે 40-50 વર્ષથી વધુ વૃદ્ધ) વિકાસ પામે છે. તેના વિકાસમાં આનુવંશિક વલણ અને બાહ્ય પરિબળોની હાજરીનો સમાવેશ થાય છે. માનવામાં આવે છે કે આનુવંશિક પૂર્વજરૂરીયાઓ ટાઇપ 1 ડાયાબિટીઝ કરતા ટાઇપ 2 ડાયાબિટીસના વિકાસમાં વધુ મહત્વપૂર્ણ ભૂમિકા ભજવે છે.
પ્રકાર 2 ડાયાબિટીઝના પેથોજેનેસિસ
પ્રકાર 2 ડાયાબિટીઝના વિકાસ માટે આનુવંશિક વલણ અસંખ્ય આનુવંશિક અભ્યાસ દ્વારા સારી રીતે સાબિત થાય છે. લગભગ 100 જનીનો શોધી કા .વામાં આવ્યા છે, જેની બહુપદી (જીન વેરિએન્ટ્સ) ડાયાબિટીસ થવાનું જોખમ નોંધપાત્ર રીતે વધારે છે. બદલામાં, આ જનીનોને જૂથોમાં વહેંચવામાં આવે છે જેમાં આ જનીનોના ઉત્પાદનો સ્વાદુપિંડના બીટા કોષોના કાર્યને અસર કરે છે જે ઇન્સ્યુલિન, ઇન્સ્યુલિન અને તેના રીસેપ્ટર્સની કામગીરીમાં આનુવંશિક ખામી અને ઇન્સ્યુલિન પ્રતિકારના વિકાસને અસર કરે છે. ટાઇપ 2 ડાયાબિટીઝ માટેના સૌથી વધુ અભ્યાસ કરેલા જનીનો કે જે પેનક્રેટિક બીટા કોષોના કાર્યને નિયંત્રિત કરે છે તેમાં જીઆરએન જીઆરએજી, કેસીએનજી 11, કેસીએનક્યુ 1, એડીએએમટીએસ 9, એચએનએફ 1 એ, ટીસીએફ 7 એલ 2, એબીસીસી 8, જીસીકે, એસએલસી 30 એ 8 અને કેટલાક અન્ય સમાવેશ થાય છે.
ટાઇપ 2 ડાયાબિટીઝના પેથોજેનેસિસમાં બે પરિબળો આવશ્યકપણે શામેલ છે - ઇન્સ્યુલિન પ્રતિકાર અને બીટા કોશિકાઓની કામગીરીમાં ફેરફાર. તે હંમેશાં સ્પષ્ટ હોતું નથી કે કયા પરિબળો પ્રાથમિક છે.
ઇન્સ્યુલિન પ્રત્યેની કોશિકાઓની સંવેદનશીલતામાં ઘટાડો, તેની પૂરતી સંખ્યાની પૃષ્ઠભૂમિની સામે અથવા ધોરણની ઉપલા મર્યાદાથી વધુને કારણે થતી સ્થિતિને ઇન્સ્યુલિન પ્રતિકાર કહે છે. વળતરની હાઈપરિન્સ્યુલિનમિયા ડાયાબિટીસના પ્રારંભિક તબક્કામાં વિકસે છે અને તે સ્થૂળતાના સંકેતોમાંનું એક છે.
હાલમાં, પ્રકાર 2 ડાયાબિટીઝને કાર્બોહાઇડ્રેટ ચયાપચયના ઉલ્લંઘન તરીકે વ્યાખ્યાયિત કરવામાં આવે છે, જે મુખ્યત્વે ઇન્સ્યુલિન પ્રતિકાર અને સંબંધિત ઇન્સ્યુલિનની ઉણપ અથવા ઇન્સ્યુલિન પ્રતિકાર સાથે અથવા વિના હોર્મોન સ્ત્રાવના મુખ્ય નુકસાનને કારણે થાય છે.
ઇન્સ્યુલિનની પેશી પ્રતિરક્ષા ઇન્સ્યુલિન રીસેપ્ટર્સ પ્રત્યે સંવેદનશીલતામાં ઘટાડો અથવા ઇન્સ્યુલિન ઉત્પન્ન કરનારા ઉત્સેચકોની ક્ષતિપૂર્ણ કામગીરી દ્વારા સમજાવી છે.
રોગો જેમાં ડાયાબિટીસનો વિકાસ થાય છે

પ્રથમ અને બીજા પ્રકારનાં ડાયાબિટીસ ઉપરાંત, ચોક્કસ રોગો / સિન્ડ્રોમ અને શરતોમાં થતાં ડાયાબિટીસ મેલિટસના ચોક્કસ પ્રકારોને અલગ પાડવામાં આવે છે.
કેટલાક અંતocસ્ત્રાવી અને autoટોઇમ્યુન રોગો ડાયાબિટીઝ સાથે સંકળાયેલ હોઈ શકે છે: ગ્રેવ્સ રોગ (ઝેરી ગોઇટર ફેલાવો), ઇટસેન્કો-કુશિંગ સિન્ડ્રોમ (હાયપરકોર્ટિસિઝમ), ફેકોરોસાયટોમા (એડ્રેનલ ગ્રંથિ ગાંઠ), એક્રોમેગ્લી, ગ્લુકોગોનોમા, હાનિકારક એનિમિયા, હાયપોથાઇરોડિઝમ,.
ડાયાબિટીસ મેલિટસ સ્વાદુપિંડના રોગો સાથે થઈ શકે છે: સ્વાદુપિંડનો રોગ, સિસ્ટિક ફાઇબ્રોસિસ, ગાંઠ, હિમોક્રોમેટોસિસ. આઇપેક્સ સિન્ડ્રોમની હાજરીના પરિણામે, તેમજ ઇન્સ્યુલિન અને ઇન્સ્યુલિન રીસેપ્ટર્સ બંને માટે એન્ટિબોડીઝના દેખાવ પછી, રોગપ્રતિકારક મધ્યસ્થી ડાયાબિટીસને અલગ પાડવામાં આવે છે. આઇપેક્સ સિન્ડ્રોમ રોગપ્રતિકારક ડિસરેગ્યુલેશન, પોલિએંડ્રોક્રિનોપેથી (ડાયાબિટીસ મેલીટસ, હાયપોથાઇરોઇડિઝમ) અને imટોઇમ્યુન એન્ટરopપથી દ્વારા વર્ગીકૃત થયેલ છે, જે પોતાને મેલેબ્સોર્પ્શન સિન્ડ્રોમ તરીકે પ્રગટ કરે છે. તેની ઘટના ફોક્સપી 3 જીનમાં પરિવર્તન સાથે સંકળાયેલ છે, જેમાં સ્કાર્ફિન પ્રોટીનનો ક્રમ એન્કોડ થયેલ છે, જે નિયમનકારી ટી-લિમ્ફોસાઇટ્સના સામાન્ય કાર્ય માટે જવાબદાર છે અને, તે મુજબ, એન્ટિવાયરલ અને એન્ટીબેક્ટેરિયલ પ્રતિરક્ષાની અપૂર્ણતાના વિકાસ માટે. આ સિન્ડ્રોમથી ઉત્પન્ન થતી ઇન્સ્યુલિન આધારિત ડાયાબિટીસ, બાળકના જીવનના પ્રથમ 6 મહિનામાં, એક નિયમ તરીકે, પોતાને મેનીફેસ્ટ કરે છે.
ડાયાબિટીઝના અન્ય ચોક્કસ પ્રકારોમાં ડાયાબિટીઝ શામેલ છે, જે બીટા કોષોની તકલીફ અને ઇન્સ્યુલિનના આનુવંશિક વિકારના પરિણામે વિકાસ પામે છે (MODY-1-6, mitochondrial DNA પરિવર્તન, leprechaunism, પ્રકાર એ ઇન્સ્યુલિન પ્રતિકાર, વગેરે).
ડાયાબિટીસના વિકાસ અને વાયરલ ચેપ (સાયટોમેગાલોવાયરસ, કોક્સસીકી વાયરસ બી 3 અને બી 4, રેવોવાયરસ પ્રકાર 3, જન્મજાત રૂબેલા) ની વચ્ચેનો સંબંધ શોધી શકાય છે. એવું જોવા મળ્યું હતું કે 2 વર્ષ પછી ગાલપચોળિયાંના રોગચાળા પછી, બાળકોમાં નવા નિદાન ડાયાબિટીઝના કેસોમાં વધારો થયો છે.
ડાયાબિટીઝનો વિકાસ ચોક્કસ આનુવંશિક અસામાન્યતાઓની હાજરીથી શક્ય છે જે ડાયાબિટીઝ સાથે જોડાયેલા છે. આમાં સિન્ડ્રોમ્સ શામેલ છે: ડાઉન, ક્લિનફેલ્ટર, ટર્નર, પ્રોડર-વિલ અને હન્ટિંગ્ટનના કોરિયા.
અસામાન્ય ડાયાબિટીસના જોખમનાં પરિબળો
સંખ્યાબંધ વૈજ્ scientificાનિક દસ્તાવેજોમાં બતાવ્યા પ્રમાણે, નવજાત શિશુઓ દ્વારા ગાયના દૂધનો ઉપયોગ એ સ્વયંપ્રતિરક્ષા પ્રક્રિયાઓને ઉત્તેજીત કરનારા પરિબળો અને ડાયાબિટીસના શક્ય વિકાસમાંનું એક છે. એવું દર્શાવવામાં આવ્યું છે કે કૃત્રિમ ખોરાક સાથે ગાયનું દૂધ ખાવાથી ટાઇપ 1 ડાયાબિટીઝ થવાનું જોખમ વધે છે. એવું માનવામાં આવે છે કે આ વિકાસલક્ષી મિકેનિઝમ દૂધમાં ડાયાબિટીક અસરવાળા સંખ્યાબંધ પ્રોટીનની હાજરી સાથે સંકળાયેલ છે.
ઇન્સ્યુલિન ઉત્પન્ન કરનારા બીટા કોષોનો પરાજય આ કોષો પર કોઈ ઝેરી અસરથી શક્ય છે, ઉદાહરણ તરીકે, સ્ટ્રેપ્ટોઝોટોસીન લીધા પછી (અમુક પ્રકારના કેન્સરની સારવારમાં એન્ટીબાયોટીકનો ઉપયોગ થાય છે).કેટલીક દવાઓમાં ગ્લુકોકોર્ટિકોઇડ્સ, નિકોટિનિક એસિડ, થાઇરોઇડ હોર્મોન્સ, બીટા-બ્લocકર, પેન્ટામિડિન, વેક્ટર, આલ્ફા-ઇંટરફેરોન, તેમજ ગાયના દૂધમાં મળી આવતા પદાર્થો (બોવાઇન સીરમ આલ્બુમિન પેપ્ટાઇડ) શામેલ છે. નાઇટ્રોસો સંયોજનોવાળા ધૂમ્રપાન કરાયેલા ઉત્પાદનો નકારાત્મક ભૂમિકા ભજવી શકે છે.
સગર્ભાવસ્થા દરમિયાન થતી સગર્ભાવસ્થા ડાયાબિટીસ (ગર્ભવતી ડાયાબિટીસ) એક ખાસ જૂથને ફાળવવામાં આવે છે.
ડાયાબિટીઝના નિદાન માટેના સિદ્ધાંતો

કોઈ પણ સંજોગોમાં, ડાયાબિટીઝના પ્રકાર અને તેના કારણોને ધ્યાનમાં લીધા વગર, શરીરમાં કાર્બોહાઇડ્રેટ્સના ચયાપચયમાં રોગવિજ્ .ાનવિષયક પરિવર્તન થાય છે, તેમજ ચરબી અને પ્રોટીનના ચયાપચયનું ઉલ્લંઘન, જે નોંધપાત્ર ક્લિનિકલ લાક્ષણિકતાઓને સમાવે છે.
આ રોગના મહાન સામાજિક મહત્વના સંદર્ભમાં, સમયસર સારવાર અને નિવારક પગલાં સૂચવવા માટે, જે ઉદ્દભવે છે તે જટિલતાઓને નિષ્ફળ બનાવવાના પ્રશ્નમાં, તેના પ્રારંભિક નિદાનનો પ્રશ્ન ઉદ્ભવે છે.
ડાયાબિટીઝ મેલિટસમાં, સૌ પ્રથમ, કાર્બોહાઇડ્રેટ્સના ચયાપચયમાં ફેરફાર સૌથી સ્પષ્ટ રીતે પ્રગટ થાય છે. તેથી, ડાયાબિટીઝના નિદાનમાં મુખ્ય નિદાન ક્લિનિકલ અને પ્રયોગશાળા પરીક્ષણ એ લોહીમાં ગ્લુકોઝનું નિર્ધારણ છે. ગ્લુકોઝનું માપન આંગળીમાંથી લેવામાં આવેલા બંને શિરાઓમાં અને રુધિરકેશિકામાં કરવામાં આવે છે.
ડાયાબિટીઝના ડાયગ્નોસ્ટિક માપદંડ વિશેષજ્ byો દ્વારા લાંબા સમયથી વિકસિત કરવામાં આવ્યા છે. માહિતી એકઠા થતાં, તેમની સમયાંતરે સમીક્ષા કરવામાં આવતી અને સુધારવામાં આવતી.
ડાયાબિટીસ અને ગ્લાયસિમિક સ્તર આકારણીના આધુનિક ડાયગ્નોસ્ટિક્સ ડબ્લ્યુએચઓ ની ભલામણો પર આધારિત છે જેમાં વધુ ઉમેરાઓ (1999 થી 2015 સુધી) છે.
ડાયાબિટીઝના મુખ્ય પ્રયોગશાળા નિદાનના માપદંડમાં ગ્લુકોઝ, ગ્લાયકોસાઇલેટેડ (ગ્લાયકેટેડ) હિમોગ્લોબિનની સાંદ્રતા નક્કી કરવા અને નિદાનની પુષ્ટિ કરવા માટે મૌખિક ગ્લુકોઝ સહિષ્ણુતા પરીક્ષણ શામેલ છે. કાર્બોહાઇડ્રેટ ચયાપચયનો અભ્યાસ કરવાની પ્રક્રિયામાં, અમે ગ્લુકોઝ સહિષ્ણુતા પરીક્ષણ દરમિયાન પેરિફેરલ બ્લડ (વેનિસ) અને રુધિરકેશિકા રક્ત (આંગળીથી) માં ગ્લુકોઝના ધોરણો, ગ્લાયકેટેડ હિમોગ્લોબિન સાંદ્રતા સૂચકાંકો, સામાન્ય અને રોગવિજ્ologicalાનવિષયક ગ્લુકોઝ મૂલ્યો નક્કી કર્યા હતા.
બ્લડ ગ્લુકોઝ
જ્યારે ગ્લુકોઝની સાંદ્રતાનું મૂલ્યાંકન કરતી વખતે, વેનિસ અને આખા રુધિરકેશિકાના રક્તમાં તેના સામાન્ય મૂલ્યોમાં તફાવત ધ્યાનમાં લેવું જરૂરી છે. આ નિર્ભર થઈ શકે છે, ઉદાહરણ તરીકે, હિમેટ્રોકિટના કદ પર. તેથી, જ્યારે દર્દીને ગતિશીલ રીતે નિરીક્ષણ કરીએ ત્યારે, એક તપાસ તકનીકનો ઉપયોગ કરવો વધુ સારું છે.
ઉપવાસ ગ્લુકોઝ એટલે ગ્લુકોઝ ઓછામાં ઓછું આઠ અને ચૌદ કલાકથી વધુ નહીં રાતોરાત ઉપવાસ પછી સવારે નક્કી કરવામાં આવે છે. સામાન્ય રીતે, કેશિકા રક્ત માટે ગ્લુકોઝ blood. mm એમએમઓએલ / એલથી વધુ ન હોવું જોઈએ અને શિરાયુક્ત લોહીમાં .1.૧ એમએમઓએલ / એલ કરતા ઓછું ન હોવું જોઈએ. પ્રાપ્ત કરેલા ડેટા અનુક્રમે .1.૧ એમએમઓએલ / એલ કરતા વધારે અથવા સમાન હોય છે અને અનુક્રમે .0.૦ એમએમઓએલ / એલ કરતા વધારે અથવા બરાબર, વારંવાર વિશ્લેષણ અને ગ્લુકોઝ સહિષ્ણુતા પરીક્ષણના બહાનું તરીકે સેવા આપે છે. ડાયાબિટીસ મેલીટસનું નિદાન, ગ્લાયસીમિયામાં વધારો થવાની હકીકત સ્થાપિત કરવા માટે, પ્રથમ વખત ઓળખાયેલ, વારંવાર વિશ્લેષણ દ્વારા સાબિત થવું આવશ્યક છે.
આખા કેશિકા રક્તમાં ખાલી પેટ પર 5.6 - 6.1 એમએમઓએલ / એલની રેન્જમાં ગ્લુકોઝ અને વેનિસ લોહીમાં 6.1 - 7.0 એમએમઓએલ / એલ ગ્લાયસીમિયાનું ઉલ્લંઘન સૂચવી શકે છે.
ફરી એકવાર ભાર મૂકવો જોઈએ કે વિશ્લેષણનાં પરિણામો અસંખ્ય પરિબળો (ચોક્કસ દવાઓ, હોર્મોનલ સ્તર, ભાવનાત્મક સ્થિતિ, ખાવાની પદ્ધતિ) દ્વારા પ્રભાવિત છે, તેથી ગ્લુકોઝ ઘણી વખત નક્કી થવું જોઈએ.
ગ્લાયકેટેડ હિમોગ્લોબિનનું નિર્ધારણ
2011 થી, ડબ્લ્યુએચઓ ની ભલામણ પર, ગ્લાયકેટેડ હિમોગ્લોબિન એકાગ્રતા (એચબીએ 1 સી) ના નિર્ધારણનો ઉપયોગ ડાયાબિટીસ મેલિટસના ડાયગ્નોસ્ટિક માપદંડ તરીકે કરવામાં આવે છે.
સામાન્યને એકાગ્રતા માનવામાં આવે છે જે 6.0% કરતા વધારે નથી. ડાયાબિટીઝની હાજરી માટે એચબીએ 1 સીની સાંદ્રતા 6.5% કરતા વધારે અથવા બરાબર છે. ઉચ્ચારણ લક્ષણોની ગેરહાજરીમાં, બે અધ્યયનની તુલના કર્યા પછી એક નિષ્કર્ષ રચાય છે - ગ્લાયકેટેડ હિમોગ્લોબિનની બે વ્યાખ્યાઓ અથવા એચબીએ 1 સી અને ગ્લુકોઝના એક સાથે નિર્ણય પછી.
ઓરલ ગ્લુકોઝ સહિષ્ણુતા પરીક્ષણ
ગ્લાયસીમિયાના એપિસોડ્સના નિદાનની સ્પષ્ટતા માટે મૌખિક ગ્લુકોઝ સહિષ્ણુતા પરીક્ષણ (પીએચટીટી) કરવામાં આવે છે.
જો કોઈ વ્યક્તિમાં 75 ગ્રામ ગ્લુકોઝ લીધા પછી 2 કલાકમાં ગ્લુકોઝ સાંદ્રતા 11.1 એમએમઓએલ / એલ કરતા વધારે અથવા તેની બરાબર હોય તો પરીક્ષણને સકારાત્મક માનવામાં આવે છે (ડાયાબિટીસ મેલીટસના નિદાનની પુષ્ટિ).
મૌખિક ગ્લુકોઝ સહિષ્ણુતા પરીક્ષણ કડક નિયમોને આધિન છે. ઉદાહરણ તરીકે, બાળકોમાં ગ્લુકોઝની ગણતરી શરીરના વજનના કિલોગ્રામ ગ્લુકોઝની 1.75 ગ્રામ છે અને 75 ગ્રામ કરતા વધુ નહીં. હાજરી આપતા ચિકિત્સકની ફરજ એ છે કે પરીક્ષણ દરમિયાન તમામ નિયમોનું કડક અમલ.
એડવાન્સ સ્ટડીઝ
ડાયાબિટીઝની હાજરીને લગતી ફરિયાદોની હાજરીમાં, અને કેટલીકવાર આકસ્મિક કિસ્સામાં (ઉદાહરણ તરીકે, નિવારક પરીક્ષાઓ) એલિવેટેડ ગ્લુકોઝ સ્તરની તપાસ, જો જરૂરી હોય તો, ડાયાબિટીઝના નિદાનમાં -ંડાણપૂર્વકની પ્રયોગશાળા નિદાન પદ્ધતિઓ કરી શકાય છે. આવા પરીક્ષણોમાં શામેલ છે: લોહી અને પેશાબના બાયોકેમિકલ અભ્યાસ (લોહીનું બાયોકેમિકલ વિશ્લેષણ, સી-પેપ્ટાઇડ અને ઇન્સ્યુલિનનો નિર્ધાર, ઇન્સ્યુલિન પ્રતિકારની ગણતરી, માઇક્રોબલ્બ્યુમિન્યુરિયા), 24 કલાક સતત ગ્લુકોઝ મોનિટરિંગ (સીજીએમએસ), રોગપ્રતિકારક (લોહીમાં એન્ટિબોડીઝની તપાસ), આનુવંશિક.
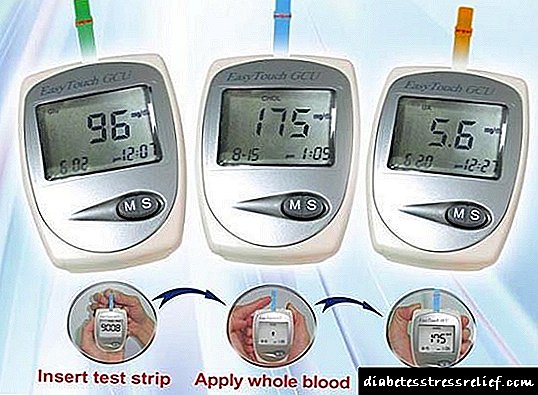
લોહીમાં ગ્લુકોઝ મીટરનો ઉપયોગ
ઘરે, ગ્લુકોમિટર્સનો ઉપયોગ ગ્લુકોઝના સ્તરને મોનિટર કરવા માટે થાય છે. આ ઉપકરણો રુધિરકેન્દ્રિય રક્ત (આંગળીમાંથી લોહી) માં ગ્લુકોઝની માત્રા નક્કી કરવા અને પરિણામોને ફરીથી ઉત્પન્ન કરવા માટે પૂરતી ચોકસાઈ દ્વારા વર્ગીકૃત થયેલ છે. ગ્લુકોઝનું નિર્ધારણ બીમાર વ્યક્તિ દ્વારા જ હાથ ધરવામાં આવતું હોવાથી, વિશ્લેષકની ગુણવત્તા ચકાસવા માટે આ માટે અનેક કુશળતા અને ડાયગ્નોસ્ટિક પગલાંની જરૂર છે (પરીક્ષણ સ્ટ્રીપ્સ, બેટરીનું ગુણવત્તા નિયંત્રણ). હોસ્પિટલો અને મોટી વ્યાપારી પ્રયોગશાળાઓમાં, ગ્લિસેમિઆનું મૂલ્યાંકન સામાન્ય રીતે ઉચ્ચ ચોકસાઈના બાયોકેમિકલ વિશ્લેષકોની મદદથી કરવામાં આવે છે, જેની ગુણવત્તાની પદ્ધતિસર દેખરેખ રાખવી જોઈએ, જેના નિયમો પ્રયોગશાળા પરીક્ષણોના ગુણવત્તા નિયંત્રણને સુનિશ્ચિત કરવા માટે રશિયન ફેડરેશનના આરોગ્ય મંત્રાલયના આદેશો દ્વારા સ્થાપિત કરવામાં આવે છે.