ક્રોનિક સ્વાદુપિંડના બળતરા સાથે શું કરવું જોઈએ?

સ્વાદુપિંડને સ્વાદુપિંડની પેશીઓની બળતરા કહેવામાં આવે છે, પરિણામે અંગના નલિકાઓ અવરોધિત થાય છે અને પાચન દરમિયાન સ્વાદુપિંડનો સ્વાદ નાના આંતરડામાં પ્રવેશ કરે છે. બળતરા પ્રક્રિયાના પરિણામ એ છે કે સ્વાદુપિંડ પોતાને પાચન કરવાનું શરૂ કરે છે. પુખ્ત વયના લોકોમાં સ્વાદુપિંડનો ઉપયોગ દારૂના દુરૂપયોગની પૃષ્ઠભૂમિ સામે થાય છે, પરંતુ અન્ય કારણો પણ છે, જે નીચે ચર્ચા કરવામાં આવશે.
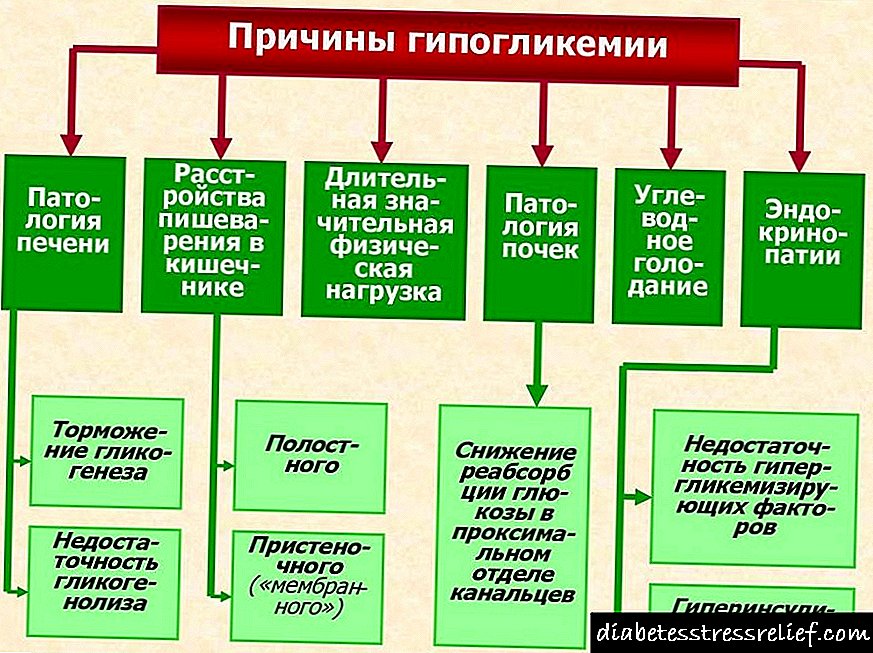
સ્વાદુપિંડનો મુખ્ય કારણો
પુખ્ત વયના સ્વાદુપિંડનું કાર્ય ઘણા પરિબળો દ્વારા પ્રભાવિત છે - આહાર, ખરાબ ટેવો, સામાન્ય આરોગ્ય, જીવનશૈલી. ખોરાક સાથે આવતા બીઝેડએચયુને પાચનતંત્રમાં સંપૂર્ણ રીતે આત્મસાત કરવા માટે, ચોક્કસ ઉત્સેચકો હોવું આવશ્યક છે અને પેદા થાય છે - પેનક્રેટિન, લિપેઝ અને ટ્રીપ્સિન. જો, કોઈપણ કારણોસર, સ્વાદુપિંડ તૂટી જાય છે, તો તે પાચન માટે જરૂરી ઉત્સેચકો ઉત્પન્ન કરી શકતું નથી, પાચન પ્રક્રિયા ધીમું થાય છે, સ્વાદુપિંડનો રસ શરીરમાં બનાવે છે, પરિણામે ગ્રંથિની બળતરા પ્રક્રિયા થાય છે.
સામાન્ય રીતે, પુખ્ત વયના લોકોમાં તીવ્ર સ્વાદુપિંડનું બળતરા આ કારણે થાય છે:
- ખોરાક અથવા આલ્કોહોલનું ઝેર,
- અતિશય આહાર
- ખૂબ ચરબીયુક્ત અથવા ખૂબ મસાલેદાર વાનગીઓ ખાવું,
- અગ્રવર્તી પેટની દિવાલ અને આંતરિક અવયવોના કોન્ટ્યુઝનની ઇજાઓ.
નિયમ પ્રમાણે, સ્વાદુપિંડનો રોગ ભાગ્યે જ એક સ્વતંત્ર રોગ તરીકે આગળ વધે છે, મોટેભાગે પાચનતંત્રના અન્ય અવયવો રોગવિજ્ .ાનવિષયક પ્રક્રિયામાં ભાગ લે છે - પેટ, ડ્યુઓડેનમ, પિત્તાશય અને નાના આંતરડા. સાચી નિદાન એ હકીકત દ્વારા મુશ્કેલ કરવામાં આવે છે કે સ્વાદુપિંડ પેટની પોલાણમાં deepંડા સ્થિત છે, તેનું કદ નાનું છે, અને અંગની બળતરા સાથે, લક્ષણો દેખાય છે જે અન્ય રોગવિજ્ .ાનવિષયક પ્રક્રિયાઓ જેવું લાગે છે.
ત્યાં ઘણા પૂર્વનિર્વાહના પરિબળો છે જે તીવ્ર સ્વાદુપિંડનો વિકાસ તરફ દોરી શકે છે:
- પિત્તરસ વિષેનું માર્ગ અને પિત્તાશયના રોગો - એક સૌથી સામાન્ય કારણ છે. જ્યારે પથ્થરો ગ્રંથિમાં એકઠા થાય છે, પિત્ત નલિકાઓમાં અવરોધ આવે છે, ત્યારે સ્વાદુપિંડ પેથોલોજીકલ રાસાયણિક પ્રક્રિયા સાથે પ્રતિક્રિયા આપે છે. તે એવા પદાર્થો એકઠા કરે છે જે ઉત્પન્ન કરેલા ઉત્સેચકોની ક્રિયાને તેમના પોતાના પેશીઓ સામે ઉત્તેજીત કરે છે. આના પરિણામે, સ્વાદુપિંડનું પેશીઓ એડેમેટસ બને છે, રક્ત વાહિનીઓનો વિનાશ થાય છે, હેમરેજિસ દેખાય છે અને તીવ્ર બળતરા પ્રક્રિયા વિકસે છે.
- ડ્યુઓડેનમ અને પેટના રોગો - જો ઓડ્ડીનો સ્ફિંક્ટર ગૌણ હોય, તો આંતરડાના સમાવિષ્ટને સ્વાદુપિંડના નલિકાઓમાં ફેંકી શકાય છે, જેનાથી બળતરા થાય છે. મોટેભાગે આ જઠરનો સોજો, પેપ્ટીક અલ્સર અને ડ્યુઓડીનલ અલ્સર જેવા રોગોની પૃષ્ઠભૂમિ સામે થાય છે.
- નશો અને શરીરના ઝેર - પુખ્ત વયના લોકોમાં સ્વાદુપિંડનો આલ્કોહોલ, નબળા-ગુણવત્તાવાળા ખોરાક, દવાઓ, રસાયણોથી ઝેરની પૃષ્ઠભૂમિ સામે વિકાસ થાય છે. આ ઉપરાંત, જંતુનાશકો અને રાસાયણિક ઉમેરણોથી ભરપૂર બિન-મોસમી શાકભાજી અને ફળો સ્વાદુપિંડ અને તેના બળતરામાં ખામીને ફાળો આપી શકે છે.
- ધમનીય હાયપરટેન્શન, ડાયાબિટીઝ મેલીટસ, ગર્ભાવસ્થા - પેટની પોલાણમાં અને સમગ્ર શરીરમાં કોઈ પણ રુધિરાભિસરણ અવ્યવસ્થાના કિસ્સામાં, સ્વાદુપિંડના રોગો થવાનું જોખમ વધે છે, કારણ કે અંગને અપૂરતી રક્ત પુરવઠાની પૃષ્ઠભૂમિ સામે, તેનું પોષણ ખલેલ પહોંચે છે, ઇસ્કેમિયા વિકસે છે, ઉત્સેચકો અને હોર્મોન્સનું ઉત્પાદન અવરોધિત થાય છે. બળતરા પ્રક્રિયા માટે.
- સતત અતિશય આહાર - શરીરમાં ખોરાકની વધુ માત્રા સાથે, સ્વાદુપિંડના સતત ઓવરલોડને કારણે ચરબી ચયાપચય વિક્ષેપિત થાય છે. નિયમિત અતિશય આહાર સાથે, સ્વાદુપિંડના રોગો અને તેના બળતરાનું જોખમ વધે છે.
- કેટલીક દવાઓ લેવી - ટેટ્રાસાયક્લાઇન, સલ્ફોનામાઇડ્સ, ગ્લુકોકોર્ટિકોસ્ટેરોઇડ્સ, એસ્ટ્રોજન ધરાવતી દવાઓ જેવી લાંબી અને અનિયંત્રિત સેવન ગ્રંથિની ખામી તરફ દોરી જાય છે અને સ્વાદુપિંડમાં રોગો અને બળતરા પ્રક્રિયાના વિકાસનું જોખમ વધારે છે.
- ઈજા - અગ્રવર્તી પેટની દિવાલ પર મારામારી, ઇજાઓ, ડ્યુઓડેનમ 12 પર હાથ ધરવામાં આવેલા ઓપરેશન પુખ્ત વયના લોકોમાં સ્વાદુપિંડનું બળતરા પેદા કરી શકે છે.
પુખ્ત વયના લોકોમાં સ્વાદુપિંડનું લક્ષણ
સ્વાદુપિંડનું તીવ્ર બળતરા એ ઝેરના ચિન્હો જેવા લક્ષણો સાથે છે, દર્દીને આ છે:
- નીચલા પીઠ, કિડનીમાં ઇરેડિયેશનવાળા કમરપટ્ટીના પાત્રના પેટમાં (એપીગાસ્ટ્રિક ઝોન અને નાભિ) માં તીવ્ર દુખાવો - દુ painfulખદાયક સિન્ડ્રોમના spillability ને કારણે, દર્દી તરત જ સમજી શકતો નથી કે તેને બરાબર શું ત્રાસ છે.
- ઉચ્ચ તાપમાન અને બ્લડ પ્રેશરમાં કૂદકા - ગ્રંથિની બળતરા પ્રક્રિયા વધુ સ્પષ્ટ થાય છે, દર્દીની સ્થિતિ વધુ ખરાબ હોય છે. સંભવિત તાવ 39 ડિગ્રી સુધી, શરદી, તીવ્ર તાવ, બ્લડ પ્રેશરમાં વધારો અથવા તીવ્ર ઘટાડો,
- ઉબકા અને અયોગ્ય vલટી - પેટની સામગ્રી બહારથી ભરાઈ જાય પછી, દર્દીને કોઈ રાહત નથી, ઉબકા તેને સતાવે છે અને omલટી થવાનું હુમલો આવે છે,
- ઉધરસ, હાર્ટબર્ન,
- અતિસાર - ફોમલા પાત્રવાળા સ્વાદુપિંડના તીવ્ર તબક્કામાં સ્ટૂલ, ચરબી, વાંધાજનક, લીલો, અસ્પષ્ટ ખોરાકના કણો સ્ટૂલમાં સ્પષ્ટપણે દેખાય છે,
- ત્વચાની નિસ્તેજ, ધરતીનો છાંયો, હેલિટosisસિસનો દેખાવ, શ્વાસની તકલીફ,
- પેટનું ફૂલવું.
મહત્વપૂર્ણ! તીવ્ર સ્વાદુપિંડમાં, દર્દીની સ્થિતિ ઝડપથી પ્રગતિ કરે છે અને બગડે છે, જે રોગના સંક્રમણને ક્રોનિક સ્વરૂપમાં પરિણમે છે અથવા સ્વાદુપિંડનું નેક્રોસિસ (સ્વાદુપિંડનું નેક્રોસિસ) પેદા કરી શકે છે. રોગના પ્રથમ સંકેતોમાં જટિલતાઓના વિકાસને ટાળવા માટે, તમારે તાત્કાલિક તબીબી સહાય લેવી જોઈએ.
સ્વાદુપિંડનું માથું, શરીર અને પૂંછડી હોય છે. અંગના કયા ભાગમાં બળતરા પ્રક્રિયા સ્થાનિક થાય છે તેના આધારે, લક્ષણો થોડો અલગ હશે:
- ગ્રંથિના માથાના બળતરા સાથે, દર્દીને જમણા હાયપોકોન્ડ્રીયમમાં પીડા અનુભવાય છે,
- લોહ શરીરના બળતરા સાથે - એપિગigસ્ટ્રિક પ્રદેશમાં,
- પૂંછડી બળતરા સાથે - ડાબી હાયપોકોન્ડ્રીયમમાં.
જો બધી ગ્રંથીઓ સોજો થઈ જાય, તો પછી દર્દીને ખભા બ્લેડ, કરોડરજ્જુ, કિડની હેઠળ ઇરેડિયેશન સાથે હર્પીસ ઝોસ્ટરની તીવ્ર પીડા વિશે ચિંતા છે.
સ્વાદુપિંડનું નિદાન
નિદાન દર્દીની ફરિયાદો અને પરીક્ષણો અને અભ્યાસના પરિણામોના આધારે કરવામાં આવે છે.
- પેશાબના વિશ્લેષણમાં, ઇલાસ્ટેઝની માત્રામાં ફેરફાર જોવા મળે છે,
- મળના વિશ્લેષણમાં, સ્ટીઅરેરિયાની તપાસ એ મળમાં અપાત ચરબી અને ખોરાકના કણોની હાજરી છે,
- અંગ ઉત્તેજના પરીક્ષણો,
- સ્વાદુપિંડનો અલ્ટ્રાસાઉન્ડ,
- ગ્લુકોઝ સહિષ્ણુતા પરીક્ષણ અને સ્વાદુપિંડના ઉત્સેચકો માટે રક્ત પરીક્ષણો.
નિદાનના પરિણામોના આધારે, દર્દીને સારવારની પદ્ધતિ સૂચવવામાં આવે છે.
પુખ્ત વયના લોકોમાં સ્વાદુપિંડનો ઉપચાર
પુખ્ત વયના લોકોમાં તીવ્ર સ્વાદુપિંડનો ઉપચારનો મુખ્ય સિદ્ધાંત ભૂખમરો છે. રોગના વધતા જતા 1-2 દિવસ સુધી, કોઈપણ ખોરાક સંપૂર્ણપણે બાકાત છે. ફક્ત સ્વચ્છ, પીવાનું પાણી. જો દર્દીના પાણીના હુમલાઓ અને omલટીઓ ચાલુ રહે તો પણ ઝાડા ચાલુ રહે છે, પછી શરીરના નિર્જલીકરણને રોકવા માટે ઇન્ટ્રાવેનસ રીહાઇડ્રેશન થેરાપી હાથ ધરવામાં આવે છે - ખારા ઉકેલો અને વિટામિન સાથે ગ્લુકોઝનું પ્રેરણા.
એક બરફ મૂત્રાશય દર્દીના એપિગસ્ટ્રિયમ પર લાગુ કરવામાં આવે છે, જે પીડાની તીવ્રતા ઘટાડે છે, ગ્રંથિની સોજો દૂર કરે છે અને સંભવત. બળતરાને દૂર કરે છે. દર્દીએ સંપૂર્ણ આરામની ખાતરી સાથે બેડ આરામનું અવલોકન કરવું જોઈએ.
મહત્વપૂર્ણ! જો આ સ્થિતિ પ્રથમ વખત aroભી થઈ હોય, તો એમ્બ્યુલન્સ આવે તે પહેલાં કોઈ પણ દુખાવાની દવા અથવા એન્ટિસ્પેસ્મોડિક્સ લેવાની ભલામણ કરવામાં આવતી નથી, કારણ કે આ નિદાનને જટિલ બનાવી શકે છે. આ ઉપરાંત, પેટમાં દુખાવો, auseબકા અને ઉલટી એ શસ્ત્રક્રિયામાં તીવ્ર પરિસ્થિતિઓને સંકેત આપી શકે છે જે દર્દીના જીવનને બચાવવા માટે તાત્કાલિક સર્જિકલ હસ્તક્ષેપની જરૂર પડે છે.
તીવ્ર બળતરા પ્રક્રિયા ઓછી થવા પછી, દર્દીને સખત આહાર અને ડ્રગની સારવાર - એન્ઝાઇમ્સ, એન્ટિસ્પેસ્મોડિક્સ, પ્રોબાયોટિક્સ બતાવવામાં આવે છે.
આહાર એ આહારમાંથી સંપૂર્ણ બાકાત છે:
- તળેલા ખોરાક, મસાલેદાર, મસાલા, સરકો, પીવામાં માંસ,
- મશરૂમ્સ
- ડુક્કરનું માંસ, ભોળું, alફલ,
- ચરબી
- માખણ
- પાસ્તા (ફક્ત વર્મીસેલીની મંજૂરી છે),
- દારૂ
- કોફી
- ચોકલેટ, કોકો,
- પેસ્ટ્રીઝ, કેક, મીઠાઈઓ,
- તાજી સફેદ બ્રેડ.
આહારનો આધાર અનાજ અને વનસ્પતિ વાનગીઓ છે, બાફેલી, બાફેલી દ્વારા રાંધવામાં આવે છે અને તેલના ન્યુનતમ ઉમેરો સાથે સ્ટીવિંગ.
ભોજન દરમિયાન, દર્દીએ એન્ઝાઇમેટિક તૈયારીઓ કરવી આવશ્યક છે જે સ્વાદુપિંડની સુવિધા આપે છે અને વધુ સારી રીતે પાચનમાં ફાળો આપે છે:
તીવ્ર સ્વાદુપિંડનો અતિસાર સાથે હોવાથી, પ્રોબાયોટિક્સ સૂચવવામાં આવે છે આંતરડાની માઇક્રોફલોરાને પુન theપ્રાપ્તિ અવધિ દરમિયાન દર્દીને પુન restoreસ્થાપિત કરો:
- લાઈનએક્સ
- બાયોગાયા
- લેક્ટોફિલ્ટ્રમ,
- બીફ-ફોર્મ્સ અને અન્ય.
સ્વાદુપિંડનું નિવારણ
સ્વાદુપિંડના બળતરાના તીવ્ર સ્વરૂપનો ઉપચાર હોસ્પિટલમાં થવો જોઈએ, કારણ કે દર્દીની સ્થિતિ વધુ ખરાબ થઈ શકે છે અને કટોકટીની શસ્ત્રક્રિયાની જરૂર પડે છે. વારંવારના તીવ્ર સ્વાદુપિંડનો રોગ સાથે, રોગના અભિવ્યક્તિનું જોખમ વધે છે, એટલે કે સોજો થયેલ સ્વાદુપિંડ પોતે જ ધીમે ધીમે પોતાને નષ્ટ કરે છે.
ઓછામાં ઓછા એક વખત તીવ્ર સ્વાદુપિંડનો રોગ ધરાવતા દર્દીઓએ ભલામણોનું પાલન કરવું જોઈએ જે પરિસ્થિતિના પુનરાવર્તનને રોકવામાં મદદ કરશે:
- લાંબા સમય સુધી અને ભારે શારીરિક શ્રમ ટાળો,
- કોફી અને મજબૂત કાળી ચાના દુરૂપયોગ સહિત ખરાબ ટેવો (ધૂમ્રપાન, દારૂ) છોડી દો.
- પરેજી પાળવી આવશ્યક છે!
- ઓછા ખાટા ફળો અને શાકભાજી, ખાસ કરીને ખાલી પેટ પર.
જે લોકોએ 2 થી વધુ વખત સ્વાદુપિંડનો અનુભવ કર્યો છે તેઓ ગેસ્ટ્રોએંટોરોલોજિસ્ટ સાથે નોંધાયેલા હોવા જોઈએ.
રોગ વિશે મહત્વપૂર્ણ તથ્યો
સ્વાદુપિંડનું પાચનતંત્રના ઉપલા અને નીચલા માળની સરહદ પર, પેટની પાછળ અને પેટની નીચેના ભાગમાં પેટની પોલાણમાં સ્થિત છે. તે તેની રચના અને પિત્તાશય, યકૃત, ડ્યુઓડેનમ સાથેના કાર્યોમાં નજીકથી સંબંધિત છે અને તે એક અંગ છે જે જીવન માટે મહત્વપૂર્ણ છે.

સ્વાદુપિંડની રહસ્યમય પ્રવૃત્તિને 2 દિશામાં સમજાયું:
- બાહ્ય (બાહ્ય) - ચરબી, કાર્બોહાઈડ્રેટ અને પ્રોટીનના ભંગાણ માટે પાચક ઉત્સેચકોનું સંશ્લેષણ, તેમજ ગેસ્ટિક રસના એસિડને નિષ્ક્રિય કરવા માટે બાયકાર્બોનેટ,
- આંતરિક (અંતocસ્ત્રાવી) - હોર્મોન્સ ઇન્સ્યુલિન અને ગ્લુકોગનનું ઉત્પાદન, રક્ત ખાંડ, પોલિપેપ્ટાઇડ્સ અને સોમાટોસ્ટેટિનનું સંતુલન નિયમન કરે છે.
મહત્વપૂર્ણ! સ્વાદુપિંડની બળતરા સાથે, એક્ઝોક્રાઇન ફંક્શન સૌથી વધુ અસર કરે છે. ગ્રંથિની અંદર સ્વાદુપિંડના રસના ઉત્સેચકો નિષ્ક્રિય હોય છે, તે ડ્યુઓડીનલ પોલાણમાં પ્રવેશ્યા પછી પિત્તની ક્રિયા હેઠળ સક્રિય થાય છે.
જ્યારે ગ્રંથિને આલ્કોહોલ, મસાલેદાર, ચરબીયુક્ત ખોરાક દ્વારા ઉત્તેજિત કરવામાં આવે છે, ત્યારે વધુ પડતા સ્ત્રાવ ઉત્પન્ન થાય છે. તેની પાસે શ્રેષ્ઠ સમયમાં પેરેંચાઇમા છોડવાનો સમય નથી, વિસર્જન નલિકાઓની અખંડિતતા તૂટી ગઈ છે, ઉત્સેચકો તેના પોતાના અંગના પેશીઓમાં વહે છે.

આ સ્વ-પાચનની પ્રક્રિયા શરૂ કરે છે, જે બળતરાના વિકાસ તરફ દોરી જાય છે. એડીમાને નેક્રોસિસ અને ત્યારબાદ ગ્રંથીઓના મૃત કાર્યાત્મક કોષોની જગ્યાએ કનેક્ટિવ પેશીઓના સંચય દ્વારા બદલવામાં આવે છે.
મહત્વપૂર્ણ! જો તબીબી ભલામણોને અવગણવામાં આવે તો, ક્રોનિક પેન્ક્રેટીસના હુમલાઓનું પુનરાવર્તન થઈ શકે છે. દરેક ઉશ્કેરાટ પછી, ફાઈબ્રોસિસનું ક્ષેત્રફળ મોટું થાય છે, જે સ્વાદુપિંડની કાર્યકારી સદ્ધરતાને અસર કરે છે.
કારણો વિશે શું જાણીતું છે?
 ક્રોનિક પેનક્રેટાઇટિસ એ પોલિએટીયોલોજીકલ રોગ છે. તેનો આઈસીડી કોડ 10 કે 86.1 છે. અલગથી, એક્યુટ (કે 85) અને આલ્કોહોલિક પેનક્રેટીસ (કે 86) ને અલગ પાડવામાં આવે છે. પેથોલોજીના વિકાસમાં મહત્વપૂર્ણ ભૂમિકા દર્દીની આનુવંશિક વલણ અને જીવનની આદતો દ્વારા ભજવવામાં આવે છે.
ક્રોનિક પેનક્રેટાઇટિસ એ પોલિએટીયોલોજીકલ રોગ છે. તેનો આઈસીડી કોડ 10 કે 86.1 છે. અલગથી, એક્યુટ (કે 85) અને આલ્કોહોલિક પેનક્રેટીસ (કે 86) ને અલગ પાડવામાં આવે છે. પેથોલોજીના વિકાસમાં મહત્વપૂર્ણ ભૂમિકા દર્દીની આનુવંશિક વલણ અને જીવનની આદતો દ્વારા ભજવવામાં આવે છે.
કેટલાક ઉત્તેજક પરિબળોની ક્રિયા પછી ક્રોનિક સ્વાદુપિંડના બળતરાના સંકેતો મળી આવે છે. મુખ્ય મુદ્દાઓ છે:
- તીક્ષ્ણ, ચરબીયુક્ત ખોરાકની મુખ્યતા સાથે અસામાન્ય પુષ્કળ ખોરાક - આવા ખોરાકને સ્વાદુપિંડમાંથી સઘન સ્વાદુપિંડનું એન્ઝાઇમ ઉત્પાદન જરૂરી છે.
- આલ્કોહોલ - વારંવાર અને (અથવા) લાંબા ગાળાના ઉપયોગ સાથે ઇથેનોલ સમાન અસર કરે છે, વત્તા તે મુક્ત આમૂલ તત્વોની રચનામાં ફાળો આપે છે જે અંગના કોષોને નુકસાન પહોંચાડે છે.
- વિવિધ ઝેરી પદાર્થો, રસાયણો, ઝેર દ્વારા ઝેર. કેટલીક દવાઓ પણ અહીં સમાવવામાં આવેલ છે.
- ધૂમ્રપાન - તમાકુ અને મિશ્રણ સ્વાદુપિંડના બળતરા માટે સ્વતંત્ર જોખમ પરિબળો છે.
- પિત્તાશય અને પિત્તરસંથન તંત્રના એકસરખી રોગો, ખાસ કરીને કોલેલેથિઆસિસ, જેમાં કેલ્કુલી પિત્તને નલિકાઓમાંથી પ્રવાહિત કરવાનું મુશ્કેલ બનાવે છે.
- પોસ્ટકોલેસિક્ટોમી સિન્ડ્રોમ - પિત્તાશયને દૂર કરવા માટે શસ્ત્રક્રિયા કર્યા પછી, પcનકreatરેટિક ગ્રંથિના ભંગાણ વારંવાર અનિયમિત પિત્ત પ્રવાહને કારણે થાય છે.
- ડ્યુઓડેનિયમના બળતરા રોગો - ડ્યુઓડિનેટીસ, અલ્સેરેટિવ પેથોલોજી, સિકાટ્રિસિયલ સ્ટેનોસિસ, ડાયવર્ટિક્યુલા.
- તાણ, મજબૂત ભાવનાત્મક અનુભવો પણ સ્વાદુપિંડનું કારણ બની શકે છે.
- પેરેંચાઇમાને યાંત્રિક નુકસાન (આઘાત, પંચર બાયોપ્સી).
ધ્યાન! સ્વાદુપિંડના રોગોનો પારિવારિક વલણ ધરાવતા લોકો માટે ઉશ્કેરણીજનક પરિબળો વિશે જાણવું ખાસ કરીને મહત્વપૂર્ણ છે. ચોક્કસ જનીનોમાં પરિવર્તનની ભૂમિકા સ્થાપિત કરવામાં આવી છે, જે પ્રતિકૂળ પરિબળોના પ્રભાવ હેઠળ રોગમાં વારસામાં પ્રાપ્ત થાય છે અને અનુભૂતિ થાય છે.
ક્લિનિકલ ચિત્ર
તીવ્ર તબક્કામાં ક્રોનિક પેન્ક્રેટાઇટિસ આબેહૂબ અભિવ્યક્તિઓ દ્વારા વર્ગીકૃત થયેલ છે જે દર્દીને ડ doctorક્ટર તરફ દોરી જાય છે. હુમલોની heightંચાઈએ, તે સ્વાદુપિંડની તીવ્ર બળતરાથી થોડો અલગ છે.
 ગંભીર પીડા સિન્ડ્રોમ માટે લાયક તબીબી સંભાળની જરૂર હોય છે. ગંભીર પરિસ્થિતિઓમાં, સ્વાદુપિંડના પેશીઓના નેક્રોટિક ફ્યુઝનનાં ઉત્પાદનો લોહીના પ્રવાહમાં પ્રવેશ કરે છે અને નશો કરે છે તે હકીકતને કારણે આંચકો પણ વિકસી શકે છે.
ગંભીર પીડા સિન્ડ્રોમ માટે લાયક તબીબી સંભાળની જરૂર હોય છે. ગંભીર પરિસ્થિતિઓમાં, સ્વાદુપિંડના પેશીઓના નેક્રોટિક ફ્યુઝનનાં ઉત્પાદનો લોહીના પ્રવાહમાં પ્રવેશ કરે છે અને નશો કરે છે તે હકીકતને કારણે આંચકો પણ વિકસી શકે છે.
તે omલટી, બ્લડ પ્રેશરમાં ઘટાડો, તાવ અને શરદી દ્વારા પ્રગટ થાય છે. આ સ્થિતિમાં, હોસ્પિટલમાં ઉદ્ભવને દૂર કરવું શક્ય છે. આ સ્થિતિ કેટલો સમય ચાલે છે તે સ્વાદુપિંડનું કારણ, સહવર્તી રોગોની હાજરી, દર્દીની શરીરની લાક્ષણિકતાઓ અને સારવારની પર્યાપ્તતા પર આધારિત છે. સામાન્ય રીતે કેટલાક કલાકોથી એક દિવસ અથવા વધુ.
જેમ કે બળતરાની ઘટના ઓછી થાય છે, ક્લિનિક ઓછું સ્પષ્ટ થાય છે. ક્રોનિક પેનક્રેટાઇટિસના તીવ્ર વિકાસના વ્યક્તિલક્ષી લક્ષણો એકદમ વૈવિધ્યસભર છે. તેમને શરતે જૂથોમાં જોડી શકાય છે.
ડિસ્પેપ્ટિક સિન્ડ્રોમ
લક્ષણોના આ સંકુલનો વિકાસ એ હકીકતને કારણે છે કે પાચક ઉત્સેચકો સ્વાદુપિંડની બળતરાને કારણે અપૂર્ણ માત્રામાં ડ્યુઓડેનમમાં પ્રવેશ કરે છે.
દર્દી ખલેલ પહોંચે છે: vલટી સુધી auseબકા, હાર્ટબર્ન, ભૂખ ઓછી થવી, ઉદર, મો mouthામાં એક અપ્રિય બાદની સનસનાટીભર્યા. તે જ સમયે, સ્ટૂલ અસ્થિર હોય છે, વધુ વખત ઝાડા થાય છે, મળ પ્રવાહી, ચીકણું હોય છે, મોટી માત્રામાં ચરબીને લીધે તે શૌચાલયમાં નબળી પડે છે.
કેટલીકવાર કબજિયાત જોવા મળે છે. તીવ્ર તબક્કામાં ક્રોનિક પેન્ક્રેટાઇટિસના ડિસપ્પેટીક લક્ષણો એન્ઝાઇમ્સની ઉણપથી ઉત્પન્ન થતાં માલbsબ્સોર્પ્શન (પોષક પરમાણુઓની માલbsબorર્ક્શન) ને કારણે નશોના સંકેતોને પૂરક છે. આમાં શામેલ છે: અસ્વસ્થતા, ચક્કર, માથાનો દુખાવો, વજન ઘટાડવું, બરડ નખ, વાળ.
પીડા સિન્ડ્રોમ
તે વૈવિધ્યસભર છે, મોટેભાગે ત્યાં તીવ્ર કમરપટો પીડા હોય છે (મોંઘા કમાનોથી નીચલા પીઠ સુધી), કેટલીકવાર ડાબી હાયપોકોન્ડ્રિયમમાં અલગ સ્થાનિકીકરણ થાય છે. આવી પીડા ફક્ત તીવ્ર સમયગાળા માટે જ લાક્ષણિકતા છે, હુમલાના ઘટાડા પછી, તે ભારેપણું અથવા દુખાવો દ્વારા બદલી લેવામાં આવે છે, એપિગસ્ટ્રિયમ (પેટની નીચે) માં સંવેદના છલકાતું હોય છે. નીચલા પેટમાં, અશક્ત પેરીસ્ટાલિસિસ સાથે સંકળાયેલ ખેંચાણ હોઈ શકે છે.
પીડાની તીવ્રતા ખોરાકની ભૂલો સાથે થાય છે. પેઇન સિન્ડ્રોમની પ્રકૃતિમાં તફાવત એ હકીકત દ્વારા સમજાવાયેલ છે કે સ્વાદુપિંડનો વધારો, પાચક અંગના અન્ય ભાગો રોગવિજ્ .ાનવિષયક પ્રક્રિયામાં સામેલ થાય છે: પિત્તાશય, પેટ, ડ્યુઓડેનમ, નાના અને મોટા આંતરડા. આ નિદાનને જટિલ બનાવે છે.
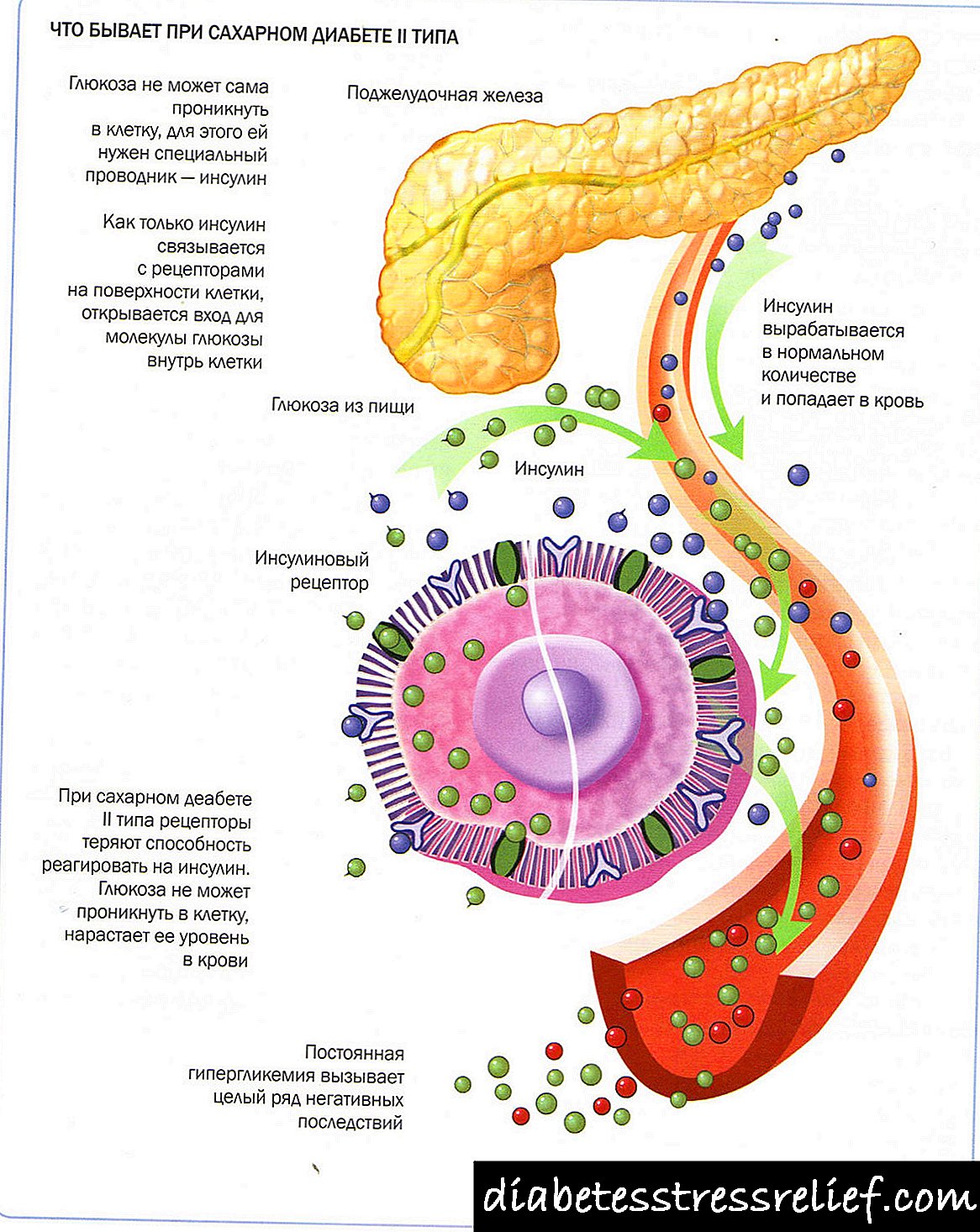
લક્ષણો! કેટલાક કિસ્સાઓમાં, જ્યારે ઇન્સ્યુલિનના ઉત્પાદન માટે જવાબદાર કોષોને નુકસાન થાય છે, ત્યારે સ્વાદુપિંડના અંતocસ્ત્રાવી કાર્યના ઉલ્લંઘન સાથે સ્વાદુપિંડનો રોગ થઈ શકે છે, પછી ડાયાબિટીઝના સંકેતો છે: પોલિડિપ્સિયા (તરસ), પોલીયુરીયા (વધારો ડાય્યુરિસ), અથવા અન્ય, હાયપો-અથવા હાઈપરગ્લાયકેમિઆના વિકાસને આધારે.
સ્વાદુપિંડનો કોર્સની સુવિધાઓ
ક્રોનિક પેનક્રેટાઇટિસ એ લાંબા ગાળાની બીમારી છે જે સંપૂર્ણ રીતે મટાડી શકાતી નથી; નીચેના સમયગાળાના ફેરફાર સાથે આગળ વધવું:
- પ્રારંભિક - લગભગ 10 વર્ષ ચાલે છે, તે ક્ષમતાઓ અને અતિશયોક્તિના એકાંતરણ દ્વારા વર્ગીકૃત થયેલ છે, જે દરમિયાન પીડા તીવ્ર બને છે,
- બાહ્ય સ્વાદુપિંડનું ઇનસોલ્વન્સીનો તબક્કો - સામાન્ય રીતે પ્રથમ હુમલાના બીજા દસ વર્ષમાં, ક્લિનિકમાં પ્રથમ સ્થાને ડિસપેપ્સિયા, માલેબ્સોર્પ્શન સિન્ડ્રોમ, ઝાડા અને દર્દીનું પ્રગતિશીલ વજન ઘટાડો થાય છે.
- સ્વાદુપિંડની જટિલતા - તે રોગના કોઈપણ તબક્કે થઈ શકે છે, જ્યારે પીડાની તીવ્રતા વધે છે, ડિસપેપ્સિયા હઠીલા બને છે, હાયપોગ્લાયસીમિયા વિકસે છે, પેરેન્ચાઇમામાં કોથળીઓને દેખાય છે, અને ચેપી પ્રક્રિયાઓ શક્ય છે.
 આ રોગના ઓછા રોગના દર્દીઓમાં વધારો થવાની શક્યતા, જટિલતાઓનો વિકાસ ઓછો થવાની સંભાવના છે.
આ રોગના ઓછા રોગના દર્દીઓમાં વધારો થવાની શક્યતા, જટિલતાઓનો વિકાસ ઓછો થવાની સંભાવના છે.
એક તીવ્ર પરિસ્થિતિ હંમેશા સ્વાદુપિંડનું મૃત્યુ તરફ દોરી જાય છે, ત્યારબાદ તેમના સ્થાને બિન-કાર્યકારી કનેક્ટિવ (તંતુમય) પેશીઓના સ્થાને સંચય થાય છે. અંગના પેરેંચાઇમાના 90% નાશ સાથે, તીવ્ર બાહ્ય પેનક્રેટિક અપૂર્ણતા જોવા મળે છે.
લાંબી સ્વાદુપિંડનું બળતરા કેટલું લાંબું ચાલે છે તે ઘણા પરિબળો પર આધારિત છે: દર્દીની જીવનશૈલી, સહવર્તી પેથોલોજીની હાજરી, સારવારના પગલાંની સમયસરતા. જો તમે ખોટી રીતે અને (અથવા) અનિયમિત રીતે ખાવ છો, ઘણું નર્વસ થાઓ છો, સૂચિત દવાઓ ન લો, તો પછી તમે રોગના સતત આવર્તક કોર્સ પર આવી શકો છો.
સ્વાદુપિંડનો રોગ ધરાવતા દર્દીની સ્થિતિ પાચનતંત્રના અન્ય ભાગોમાં (ગેસ્ટ્રાઇટિસ, ગેસ્ટ્રોડ્યુડિનેટીસ, કોલાઇટિસ, કોલેસીસીટીસ) અથવા પિત્તાશય અને નલિકાઓમાં કેલ્કુલીમાં ક્રોનિક ઇન્ફ્લેમેટરી ફેસીની હાજરીથી વિકસિત થાય છે.
ક્રોનિક સ્વરૂપના ઉત્તેજના સાથે શું કરવું?
 ફેફસાના ઉત્તેજનાના તબક્કે ક્રોનિક પેનક્રેટાઇટિસની સારવાર અને મધ્યમ કેસો ઘરે ઘરે કરી શકાય છે.
ફેફસાના ઉત્તેજનાના તબક્કે ક્રોનિક પેનક્રેટાઇટિસની સારવાર અને મધ્યમ કેસો ઘરે ઘરે કરી શકાય છે.
હોસ્પિટલમાં દાખલ થવાના સંકેતો ડ doctorક્ટર દ્વારા વ્યક્તિગત રૂપે નક્કી કરવામાં આવે છે. હોસ્પિટલમાં, સ્વાદુપિંડના લક્ષણો (પીડા, ડિસપેપ્સિયા) બંધ થાય છે, અને ડિટોક્સિફિકેશન હાથ ધરવામાં આવે છે.
ઘરે સારવાર મુખ્યત્વે સ્વાદુપિંડની સિક્રેરી ઇન્સોલ્વન્સીને સુધારવા અને વધુ ખામીને અટકાવવાનું લક્ષ્ય છે. આહારના ધીમે ધીમે વિસ્તરણ સાથે, ભૂખ્યા થોભો 1-2 દિવસ સુધી જાળવવામાં આવે છે. આ સમયે, તમે ફક્ત બાફેલી પાણી, નબળી ચા અથવા આલ્કલાઇન ખનિજ જળ પી શકો છો, દિવસ દરમિયાન નાના ભાગોમાં અપૂર્ણાંક રૂપે 1.5 લિટર જેટલું પ્રવાહીનો કુલ જથ્થો.
સ્વાદુપિંડ માટેના દવાઓમાં નીચેની દવાઓ શામેલ છે:
- analનલજેક્સિક્સ - કેટોનલ, ન્યુરોફેન, પેરાસીટામોલ,
- એન્ટિસ્પેસ્મોડિક્સ - બરાગલિન, ડ્રોટાવેરીન (નો-શ્પા), પાપાવેરીન,
- એન્ટિસેક્રેટરી દવાઓ - રાબેપ્રઝોલ, લાન્સોપ્રોઝોલ, ઓમેપ્ર્રેઝોલ, એસોમેપ્રઝોલ, ક્વામાટેલ,
- એન્ટાસિડ્સ - ફોસ્ફોલ્ગેલ, ગેવિસ્કોન,
- એન્ટિબાયોટિક્સ (એમ્પીયોક્સ, ક્લેરિથોરોમિસિન, ફ્લેમોક્સિન) - તે સ્વાદુપિંડના નેક્રોસિસના પ્યુર્યુલન્ટ જટિલતાઓના ભય સાથે ક્રોનિક પેન્ક્રેટાઇટિસના તીવ્ર વિકાસના જટિલ ઉપચારમાં શામેલ છે,
- એન્ઝાઇમ્સ (ક્રિઓન, લિક્રીઆઝ, મેઝિમ, પેનક્રેટિન) - ડ exક્ટર દ્વારા સૂચવેલા ડોઝમાં, એક્સocક્રાઇન પેનક્રેટિક ફંક્શનની અપૂર્ણતાના કિસ્સામાં રિપ્લેસમેન્ટ થેરેપી માટે વપરાય છે.
ધ્યાન! સ્વાદુપિંડના બળતરા સાથે શું લેવું, ડ doctorક્ટર નિર્ણય લે છે. કોઈપણ દવા ન્યાયી હોવી જોઈએ. દર્દીઓનું કાર્ય એ જટિલતાઓના વિકાસને રોકવા માટે તમામ નિમણૂકનું સખત પાલન કરવાનું છે. સારવાર કેળવણી દરેક કિસ્સામાં વ્યક્તિગત રીતે પસંદ કરવામાં આવે છે.
પોષણ સૂચનો
 ડાયેટ એ સ્વાદુપિંડના ઉપચારનો એક મહત્વપૂર્ણ ભાગ છે. ભૂખ્યા થોભ્યા પછી કંટાળો આવે ત્યારે શું ખાય છે, દર્દીને જાણવું જોઇએ. સારા પોષણમાં સંક્રમણ ધીમે ધીમે હાથ ધરવામાં આવે છે.
ડાયેટ એ સ્વાદુપિંડના ઉપચારનો એક મહત્વપૂર્ણ ભાગ છે. ભૂખ્યા થોભ્યા પછી કંટાળો આવે ત્યારે શું ખાય છે, દર્દીને જાણવું જોઇએ. સારા પોષણમાં સંક્રમણ ધીમે ધીમે હાથ ધરવામાં આવે છે.
ફક્ત બાકી રહેલ, યાંત્રિક અને રાસાયણિક રૂપે, ઓછી કેલરીવાળા ખોરાકને મંજૂરી આપવામાં આવે છે, જેમાં ઓછી માત્રામાં ચરબી અને પૂરતી માત્રામાં પ્રોટીન હોય છે, અને પ્રાણીના મૂળના ઓછામાં ઓછા 30%. સ્વાદુપિંડના બળતરા દરમિયાન કયા ખોરાક ખાઈ શકાય છે:
- વિવિધ અનાજમાંથી મ્યુકોસ સૂપ,
- પ્રવાહી દૂધ પોર્રીજ
- સફેદ બ્રેડ ફટાકડા,
- ઓછી ચરબીવાળા બાફેલી માંસ અને માછલી,
- બાફેલા ઈંડાનો પૂડલો,
- તાજા ઓછી ચરબીવાળા અને બિન-એસિડિક કુટીર ચીઝ,
- બેકડ સફરજન
- છૂંદેલા શાકભાજી
- પોર્રીજ અથવા છૂંદેલા બટાટા ઉમેરવા માટે અનસેલ્ટિ માખણ,
- તાજા અને સૂકા ફળોનો ઉકાળો,
- ઇઝોટોવનું કિસલ એ સ્વાદુપિંડને પુનર્સ્થાપિત કરવા માટે એક અસરકારક માધ્યમ છે, તેને તૈયાર કરવાની ઘણી રીતો છે, તેનો આધાર ઓટમીલ અને કીફિર છે.
ક્રોનિક સ્વાદુપિંડનો આહાર અપૂર્ણાંક હોવો જોઈએ, તમે વધારે પડતો આહાર કરી શકતા નથી, ખાસ કરીને રાત્રે. નવા ઉત્પાદનો ધીમે ધીમે રજૂ કરવામાં આવે છે, પરંતુ રસોઈની મિકેનિકલ રીતે નમ્ર રીત જાળવવામાં આવે છે. ફક્ત સતત માફીના તબક્કે તેને રદ કરવામાં આવે છે. સ્વાદુપિંડ ધીમે ધીમે પુન .પ્રાપ્ત થઈ રહ્યું છે. સ્વાદુપિંડનું બળતરા વર્ષો સુધી ટકી શકે છે, જો તમે આહારનું પાલન ન કરો તો, ડ doctorક્ટરની પ્રિસ્ક્રિપ્શનને અવગણો.
રોગના સ્વરૂપો
તીવ્રતા દ્વારા, ક્રોનિક સ્વાદુપિંડને 3 સ્વરૂપોમાં વહેંચી શકાય છે:
- હળવા તીવ્રતા: તીવ્રતા ન આવે તેવું (વર્ષ દરમિયાન 2 વખત), ટૂંકા ગાળાના, પીડા સંવેદના નજીવી છે, તેઓ અટકવાનું સરળ છે, વજન ઓછું થતું નથી, બાહ્ય સ્વાદુપિંડનું કાર્ય વિક્ષેપિત નથી, રોગના સ્પષ્ટ સંકેતો નથી.
- મધ્યમ તીવ્રતા: એક હુમલો વર્ષ દરમિયાન ઘણી વખત થાય છે, મળના વિશ્લેષણમાં, તીવ્ર પીડા સાથે લાંબા સમય સુધી આગળ વધવું - ચરબી, સ્નાયુ તંતુઓ, પ્રોટીન, વજનની contentંચી સામગ્રીમાં ઘટાડો થઈ શકે છે, એક્ઝોક્રાઇન સ્વાદુપિંડનું કાર્ય ઘટાડો થવાની સંભાવના છે.
- સખત અભ્યાસક્રમ: તીવ્ર પ્રતિકૂળ સંવેદના અને ઉચ્ચારણ લક્ષણો સાથે નિયમિત અને લાંબા સમય સુધી હુમલા (વર્ષમાં 5 કરતા વધુ વખત). વજન થાક સુધી નોંધપાત્ર રીતે ઘટાડવામાં આવે છે, જેનો સંકેત ઝાડા છે. કેટલીકવાર પ્રતિકૂળ પરિણામો ઉમેરી શકાય છે - ડાયાબિટીસ મેલીટસ, ડ્યુઓડેનમ 12 ના સ્ટેનોસિસ, જે સ્વાદુપિંડના માથાના કદમાં વધારો થવાને કારણે થાય છે.
વર્ગીકરણ
ક્રોનિક સ્વાદુપિંડનું વર્ગીકૃત કરવામાં આવે છે
- મૂળ દ્વારા: પ્રાથમિક (આલ્કોહોલિક, ઝેરી, વગેરે) અને માધ્યમિક (પિત્તરસ વિષેનું વગેરે),
- ક્લિનિકલ લાક્ષણિકતાઓ દ્વારા: પીડા (વારંવાર અને સતત), સ્યુડોટ્યુમર (કોલેસ્ટેટિક, પોર્ટલ હાયપરટેન્શન સાથે, આંશિક ડ્યુઓડેનલ અવરોધ સાથે), સુપ્ત (અસ્પષ્ટ ક્લિનિક) અને સંયુક્ત (ઘણા ક્લિનિકલ લક્ષણો વ્યક્ત કરવામાં આવે છે),
- મોર્ફોલોજિકલ ચિત્ર અનુસાર (કેલ્સિફાઇંગ, અવરોધક, બળતરા કરનાર (ઘુસણખોરી-તંતુમય), પ્રેરણાદાયક (ફાઇબ્રો-સ્ક્લેરોટિક),
- કાર્યાત્મક ચિત્ર મુજબ (હાયપરરેંજાઇમેટિક, હાયપોઇંઝાઇમેટિક), કાર્યાત્મક વિકારની પ્રકૃતિ હાયપરસેકટરી, હાયપોસેક્રેટરી, અવરોધક, નળીવાળું (સિક્રેરી અપૂર્ણતાને પણ હળવા, મધ્યમ અને ગંભીરમાં વહેંચવામાં આવે છે), હાયપરઇન્સ્યુલિનિઝમ, હાઈપોઇન્સ્યુલિનિઝમ (સ્વાદુપિંડનું ડાયાબિટીસ)
ક્રોનિક પેનક્રેટાઇટિસ કોર્સની તીવ્રતા અને માળખાકીય વિકારો (ગંભીર, મધ્યમ અને હળવા) દ્વારા અલગ પડે છે. રોગ દરમિયાન, ઉત્તેજના, માફી અને અસ્થિર માફીના તબક્કાઓ અલગ પાડવામાં આવે છે.
રોગના પ્રારંભિક તબક્કે, પેથોલોજીકલ પ્રક્રિયાઓ સુસ્તીથી આગળ વધે છે, ઘણીવાર તે અભિવ્યક્તિ વિના. જ્યારે સ્વાદુપિંડમાં ડિસ્ટ્રોફી અને રીગ્રેસિવ પ્રક્રિયાઓ નોંધપાત્ર હોય ત્યારે ક્રોનિક પેનક્રેટાઇટિસનું પ્રથમ તબીબી નોંધપાત્ર pથલો થાય છે. ક્રોનિક પેન્ક્રેટાઇટિસના લક્ષણોમાં માત્ર શક્તિશાળી બળતરાનું ક્લિનિક જ નથી, પણ સામાન્ય લોહીના પ્રવાહમાં ઉત્સેચકોના પ્રવેશને કારણે નશોનો અભિવ્યક્તિ પણ શામેલ છે.
ક્રોનિક સ્વાદુપિંડના લાક્ષણિક ચિહ્નો:
- તીવ્ર પીડા (દુખાવોના હુમલા) પ્રકૃતિને કાપીને અથવા નિસ્તેજ કરે છે, નિયમિત રહે છે અથવા હુમલાના રૂપમાં, કેટલીક વખત પીડા દર્દીને આંચકાની સ્થિતિમાં લઈ જાય છે, ક્રોનિક પેન્કreatટાઇટિસમાં દુખાવો ગ્રંથિના અસરગ્રસ્ત ભાગને આધારે સ્થાનીકૃત કરવામાં આવે છે - જો પીડા પેરીટીઓનિયમ દરમ્યાન છૂટી જાય છે અને પીઠના નીચલા પાત્ર, પૂંછડી અથવા માથાને નુકસાન સાથે, સંપૂર્ણ અવયવો સંપૂર્ણપણે અસરગ્રસ્ત છે, હૃદયના ક્ષેત્રમાં ઇરેડિયેશન, એપિગસ્ટ્રિયમ અથવા જમણી બાજુની નોંધ લેવામાં આવે છે,
- તાપમાનમાં વધારો અને બ્લડ પ્રેશરમાં કૂદકા સીધા નશો પ્રક્રિયાઓ સાથે સંબંધિત છે, તાપમાનમાં 38-29 ° સે તાપમાનમાં વધારો એ શક્ય બેક્ટેરિયલ ગૂંચવણ અથવા ફોલ્લાઓની રચના સાથે તીવ્ર જખમ સૂચવે છે, દબાણ ટીપાં ટૂંકા સમય અંતરાલમાં થાય છે અને સામાન્ય સ્થિતિને વધુ ખરાબ કરે છે,
- દર્દીના દેખાવમાં પરિવર્તન - ચહેરો દુ painfulખદાયક દેખાવ લે છે, આંખો નીચે પડે છે, ચહેરાના લક્ષણો તીક્ષ્ણ બને છે, ચામડીનો રંગ ભૂખરા રંગ સાથે નિસ્તેજ રંગમાં બદલાઇ જાય છે, નાના લાલ ફોલ્લીઓ ("લાલ ટીપાં") છાતી અને પેટમાં દેખાય છે,
- ત્વચા અને આંખના સ્ક્લેરાના પીળાશ સાથે અવરોધક કમળો (પિત્ત નળીના અવરોધ સાથે) નો વિકાસ,
- દુ painfulખદાયક itingલટી, અને vલટીના એપિસોડ પછી, રાહત થતી નથી, omલટીમાં પિત્ત સાથે મિજાજિત ખોરાક હોય છે,
- airબકા અને હિચકીના હુમલા હવાના ઉધરસ સાથે સંયોજનમાં, મૌખિક પોલાણમાં શુષ્કતા ઉપરાંત દેખાઈ શકે છે,
- સ્ટૂલ ડિસઓર્ડર કબજિયાત અથવા અતિસાર તરીકે પ્રગટ થઈ શકે છે: લાળની પુષ્કળ પ્રમાણમાં ફીણ ફીટિડ સમૂહના રૂપમાં વારંવાર છૂટક સ્ટૂલ ફરીથી થવું લાક્ષણિક છે, પેટનું ફૂલવું અને કબજિયાત સાથે કબજિયાત, લાંબી બીમારીના પ્રારંભિક તબક્કાની લાક્ષણિકતા છે.
- પોષક તત્વોને સંપૂર્ણ રીતે જોડવામાં અસમર્થતાને લીધે ભૂખ અને વજનમાં ઘટાડો.
પુખ્ત વયના લોકોમાં ક્રોનિક સ્વાદુપિંડ એક અથવા વધુ લક્ષણોના સ્પષ્ટ વર્ચસ્વ સાથે થઈ શકે છે. કેટલાક માટે, રોગનો કોર્સ સંપૂર્ણપણે એસિમ્પટમેટિક છે - વ્યક્તિએ ઘણા વર્ષોથી બળતરાની શંકા નથી. વ્યક્તિઓની અન્ય કેટેગરીમાં, સ્વાદુપિંડનું ક્રોનિક સ્વરૂપ વારંવાર અતિસાર અને ઇમેસીસ સાથે ડિસપેપ્સિયા દ્વારા જ પ્રગટ થાય છે. પોષણ અને આલ્કોહોલના સેવનની ભૂલો પછી પેઇન પ્રકારના બળતરા, તીવ્ર પીડાના વારંવાર તકરાર સાથે સંકળાયેલા છે. ભાગ્યે જ, સિમ્પ્ટોમેટોલોજીમાં કેન્સરના ચિહ્નો સાથે સ્યુડોટ્યુમર બળતરાનું ચિત્ર છે અને તે જ સમયે ત્વચા અને આંખના સ્ક્લેરામાં પીળો થાય છે.
કારણો અને લક્ષણો
સ્વાદુપિંડનો હુમલો અણધારી રીતે થઈ શકે છે, સામાન્ય રીતે આ otherતુને લીધે નથી, અન્ય ક્રોનિક રોગોની જેમ, પણ દર્દીની જીવનશૈલી અને પોષણને લીધે. તેથી, તેઓ વર્ષમાં ઘણી વખત અથવા ઓછા પણ થઈ શકે છે. પરંતુ કેટલીકવાર આ રોગમાં relaથલો આવવાનું પાત્ર હોય છે, જ્યારે ફક્ત શાંત થવાની વૃદ્ધિ ફરી રહે છે.
ઘણા દર્દીઓ કે જેઓ તેમના રોગના pથલાને પ્રથમ અનુભવે છે, જેના વિશે તેઓ ભૂલી પણ શકે છે, આ સ્થિતિ ક્યાં સુધી ચાલે છે તેમાં રસ લે છે. સામાન્ય રીતે ઉત્તેજના 1-2 અઠવાડિયા સુધી ચાલે છે. તે પેથોલોજીની લાક્ષણિકતાઓ, ઉપચારની શરૂઆતની સમયસરતા અને દર્દીની વર્તણૂક પર આધારિત છે. તેના કારણની વૃદ્ધિની તીવ્રતાને તીવ્ર અસર કરે છે. સૌથી વધુ ગંભીર રીલેપ્સ એ શસ્ત્રક્રિયા, ઝેર, પરોપજીવી અથવા ચેપી રોગો પછી પેટની ઇજાઓને લીધે થાય છે. વૃદ્ધોમાં પણ વારંવાર અને ગંભીર રીતે ઉત્તેજના પેદા થાય છે, જેમાં પેશીઓની સમારકામ અને ચયાપચયની પ્રક્રિયાઓ ધીમું થાય છે. આ બધા કિસ્સાઓમાં, ફરીથી થવાની અવધિ વધારી શકાય છે.
પરંતુ ઉશ્કેરણી મોટા ભાગે મામૂલી નજીવા કારણોસર થઈ શકે છે. આ સૂચિમાં પ્રથમ સ્થાને આહારનું ઉલ્લંઘન છે. ઘણા દર્દીઓ, જેમના ક્રોનિક પેન્ક્રેટાઇટિસ હળવા હોય છે અને લગભગ એસિમ્પ્ટોમેટિક તે ભૂલી જાય છે કે તેમને તેમના પોષણ પર દેખરેખ રાખવાની જરૂર છે. પરંતુ આ રોગ સાથે, આહારમાં કોઈપણ ભૂલો પેનક્રેટીક સ્વાદુપિંડનું બળતરા તરફ દોરી શકે છે.
સૌ પ્રથમ, આલ્કોહોલિક પીણાંનો ઉપયોગ. કોઈપણ સ્વરૂપમાં આલ્કોહોલ એ સ્વાદુપિંડના કોઈપણ તબક્કે બિનસલાહભર્યું છે, કારણ કે તે સ્વાદુપિંડના પેશીઓને અફર નુકસાન પહોંચાડે છે. આ શરીર ચરબીયુક્ત અને તળેલા ખોરાક, નાસ્તા, મીઠાઈ અને કાર્બોહાઈડ્રેટની વિપુલતાને પણ સ્વીકારતું નથી.
ક્રોનિક સ્વાદુપિંડમાં તમે ગેસ્ટ્રોઇંટેસ્ટીનલ માર્ગના અવયવોના ગુપ્ત કાર્યોને ઉત્તેજીત કરતા હોવાથી તાજી શાકભાજી અને ફળો, bsષધિઓ ખાઈ શકતા નથી. પ્રોટીન ઉત્પાદનોની થોડી માત્રા જે સેલ પુનર્જીવન માટે સામગ્રી પ્રદાન કરે છે તે પણ pથલો થઈ શકે છે. તેથી જ, ઘણીવાર પેન્ક્રેટાઇટિસનો હુમલો રજાઓ, તહેવારો અથવા પિકનિક પછી થાય છે, જ્યારે વ્યક્તિ સ્વાદુપિંડને ગમતું ન હોય તે તમામ પ્રકારના "ગુડીઝ" ને વધારે પડતું વજન આપે છે.
ઉત્તેજનાનું એક સામાન્ય કારણ તણાવપૂર્ણ પરિસ્થિતિઓ છે. એક મજબૂત નર્વસ શોક એડ્રેનાલિન અને કોર્ટિસોલના પ્રકાશનનું કારણ બને છે, તેમજ એક સરળ સ્નાયુઓની ખેંચાણ. આ બધા સ્વાદુપિંડમાં રક્ત પુરવઠાના ઉલ્લંઘન તરફ દોરી જાય છે અને તેના નલિકાઓને અવરોધિત કરી શકે છે. પરિણામે, સ્વાદુપિંડનું ઉત્સેચકો ગ્રંથિ પેશીઓને "ડાયજેસ્ટ" કરવાનું શરૂ કરે છે, જે ગંભીર બળતરા તરફ દોરી જાય છે.
આ તમામ પરિબળો બાળકોમાં પણ, કોઈપણ ઉંમરે ઉત્તેજના પેદા કરી શકે છે. પરંતુ ઘણા કારણો છે જે મોટાભાગે પુખ્ત વયના લોકોમાં જોવા મળે છે:
- ધૂમ્રપાન અને દારૂ પીવો
- પેઇનકિલર્સ, હોર્મોન્સ અથવા એન્ટિબાયોટિક્સના અનિયંત્રિત સેવન,
- કોલેસીસિટિસ, પિત્તાશય રોગ
- યકૃત, પેટ, ડ્યુઓડેનમના ક્રોનિક રોગો.
ક્રોનિક પેનક્રેટાઇટિસ કોઈ લક્ષણો બતાવી શકે નહીં. પરંતુ કેટલાક દર્દીઓમાં અવારનવાર auseબકા, સ્ટૂલ ડિસઓર્ડર અથવા પેટનું ફૂલવું અનુભવાય છે. આ કોઈ ઉશ્કેરણી નથી. છેવટે, સ્વાદુપિંડના હુમલોના મુખ્ય લક્ષણોમાં તીવ્ર પીડા છે. ગ્રંથિના કયા ભાગને અસર થાય છે તેના આધારે, તેઓ જમણી, ડાબી બાજુ અથવા એપિગેસ્ટ્રિક ક્ષેત્રમાં સ્થાનીકૃત થઈ શકે છે. ઘણીવાર દુ sખાવાનો એક કમરપટો પાત્ર હોય છે, જે પેટની પોલાણમાં ફેલાય છે, સ્ટર્નમ, પીઠ, ખભા સુધી ફેલાય છે.
સ્વાદુપિંડના બળતરા સાથે દુખાવો દુખાવો, ધબકારા, ખેંચીને હોઈ શકે છે. પરંતુ મોટેભાગે તે તીક્ષ્ણ, મજબૂત અને અસહ્ય પણ હોય છે. ખાવાથી પછી, શારીરિક શ્રમ દરમિયાન, સુપિનની સ્થિતિમાં પીડા તીવ્ર બને છે. મોટેભાગે દર્દી સરળ બને છે જો તે તેની બાજુ પર મૂકે છે અને તેના પગને તેના પેટ તરફ ખેંચે છે અથવા નીચે બેસે છે અને આગળ ઝૂકી જાય છે.
દુcખદાયક સંવેદનાઓ, સ્વાદુપિંડના ઉત્તેજનાના અન્ય લક્ષણોની જેમ, આ રોગવિજ્ .ાન સાથે સ્વાદુપિંડમાં થતી પ્રક્રિયાઓ સાથે સંકળાયેલ છે. અયોગ્ય પોષણ અથવા અન્ય પ્રતિકૂળ પરિબળો સ્વાદુપિંડના ઉત્સેચકોની પ્રવૃત્તિમાં વધારોનું કારણ બને છે. તેઓ ગ્રંથિની પેશીઓને બળતરા કરે છે, જે એડીમા અને બળતરા પ્રક્રિયા તરફ દોરી જાય છે. ગ્રંથિ કદમાં વધારો કરે છે, આસપાસના પેશીઓ, ચેતા અને રુધિરવાહિનીઓને સ્ક્વિઝિંગ કરે છે. કેટલીકવાર સ્વાદુપિંડના રસનું સ્થિરતા પણ થાય છે, પરિણામે ગ્રંથિ પેશીઓનો વિનાશ વધુ ઝડપથી થાય છે.
તેથી, પીડા ઉપરાંત, સ્વાદુપિંડના બળતરાના અન્ય ચિહ્નો હંમેશાં આવે છે:
- ઉબકા, ઘણીવાર vલટી, બેલ્ચિંગ, હાર્ટબર્ન,
- પાચન પ્રક્રિયાના ઉલ્લંઘન, પરિણામે શરીરમાં પોષક તત્વો અને અમુક વિટામિનનો અભાવ છે, અને અસ્થિર ખોરાકના ટુકડાઓ મળમાં નોંધપાત્ર છે,
- કડવાશ અને સુકા મોં, ભૂખ ઓછી થવી,
- સ્વાદુપિંડના બળતરા સાથે, અતિસાર હંમેશાં થાય છે, મળ સાથે ચરબીનું વિસર્જન વધે છે, આંતરડાની ગતિમાં વોલ્યુમમાં વધારો થાય છે, એક ગંધ પ્રાપ્ત થાય છે,
- ત્યાં ગેસનું નિર્માણ, પેટનું ફૂલવું, ધબકવું વધ્યું છે.
સૌથી મુશ્કેલ કેસોમાં, તીવ્ર તબક્કામાં સ્વાદુપિંડનું લક્ષણ વધુ ગંભીર લક્ષણો સાથે હોય છે. દર્દીને તાવ આવી શકે છે. આ પ્યુર્યુલન્ટ બળતરા અથવા તેના પડોશી અવયવોમાં ફેલાવા સૂચવે છે. કેટલીકવાર દર્દીની પલ્સ પણ વધે છે, બ્લડ પ્રેશર વધે છે અથવા પડે છે, ત્વચા નિસ્તેજ થઈ જાય છે અને શુષ્ક થઈ જાય છે. મોટે ભાગે, સ્વાદુપિંડનું બળતરા અવરોધક કમળો સાથે હોય છે, જે પિત્તના પ્રવાહના ઉલ્લંઘન સાથે સંકળાયેલું છે. ભૂખમાં ઘટાડો થવાને લીધે, વ્યક્તિ ઝડપથી વજન ગુમાવે છે, નબળું પડે છે. તેની કાર્ય કરવાની ક્ષમતા ઓછી થાય છે, નર્વસ થાકના સંકેતો, ખરાબ મૂડ અને sleepંઘની સમસ્યાઓ દેખાય છે.
પરંતુ તે ખાસ કરીને ખતરનાક છે જ્યારે કોઈ હુમલો દરમિયાન બળતરા પ્રક્રિયા સ્વાદુપિંડના કોષોને નુકસાન પહોંચાડે છે, જે હોર્મોન્સના ઉત્પાદન માટે જવાબદાર છે. આ કિસ્સામાં, લોહીમાં ઇન્સ્યુલિનની સામગ્રીનું મોટાભાગે ઉલ્લંઘન થાય છે. તેના સ્તરમાં વધારો હાયપોગ્લાયસીમિયાના વારંવાર હુમલા તરફ દોરી જાય છે, અને તેમાં ઘટાડો ડાયાબિટીસ મેલિટસના વિકાસ તરફ દોરી જાય છે.
જટિલતાઓને
જો સમયસર તમે ક્રોનિક સ્વાદુપિંડનો સક્ષમ અને સંપૂર્ણ ઉપચાર ન કરો તો, તેની પૃષ્ઠભૂમિ સામે નીચેની ગૂંચવણો સક્રિયપણે પ્રગતિ કરવાનું શરૂ કરશે:
- સ્વાદુપિંડનું અંડકોશ,
- સ્વાદુપિંડનું ડાયાબિટીસ મેલીટસ,
- ફોલ્લો
- retroperitoneal જગ્યામાં કફની રચના,
- ઉત્સર્જન નળીમાં બળતરા પ્રક્રિયા,
- ક્રોનિક ડ્યુઓડેનલ અવરોધ,
- બી 12 ની ઉણપ એનિમિયા
- પોર્ટલ હાયપરટેન્શન
- સ્યુડોસિસ્ટ્સના ભંગાણને કારણે જઠરાંત્રિય રક્તસ્રાવ થઈ શકે છે,
- જીવલેણ પ્રકૃતિના ગાંઠોની રચના.
ક્રોનિક સ્વાદુપિંડનો ઉપચાર કેવી રીતે કરવો?
દર્દીને આગામી સારવાર માટેની યોજના લખીને, ડ doctorક્ટર સારી રીતે નિર્ધારિત લક્ષ્યો નક્કી કરે છે. તે જરૂરી છે:
- પીડા દૂર કરો
- સ્વાદુપિંડને શાંતિથી પ્રદાન કરો,
- તેની રહસ્યમય પ્રવૃત્તિ ઓછી કરો,
- સ્વાદુપિંડના ઉત્સેચકોની ઉણપને ભરપાઈ કરો,
- ક્ષતિગ્રસ્ત કાર્બોહાઇડ્રેટ ચયાપચયની સુધારણા (જો જરૂરી હોય તો).
ક્રોનિક સ્વાદુપિંડના તમામ પ્રકારોવાળા દર્દીઓની બિન-સર્જિકલ સારવારમાં આ લક્ષ્યો હાંસલ કરવા માટે, વિવિધ પદ્ધતિઓ લાગુ કરવી જોઈએ. વિવિધ રોગનિવારક પરિબળો (આહાર ઉપચાર, દવાઓ, ફિઝીયોથેરાપ્યુટિક પ્રક્રિયાઓ, વગેરે) ની જટિલ અસર વધુ અસરકારક છે.
સારવાર માટે સૂચવેલ દવાઓ
ક્રોનિક પેનક્રેટાઇટિસની સારવારમાં ઉપયોગમાં લેવામાં આવતી દવાઓના જૂથો:
- એન્ટિસ્પેસમોડિક્સ અને analનલજેક્સિક્સ (નોશ પા, એસ્પિરિન) નો ઉપયોગ તીવ્ર પીડા માટે થાય છે. દિવસમાં 3 વખત Nosh PA 1 ગોળી.
- બળતરા વિરોધી દવાઓ (ડિક્લોફેનાક) સ્વાદુપિંડમાં બળતરા ઘટાડીને પીડા ઘટાડે છે.
- સબસ્ટ્રેટ્યુશન થેરેપી, સ્વાદુપિંડના ઉત્સેચકો (મેઝિમ, ક્રેઓન, પેનક્રેટિન) ધરાવતી તૈયારીઓ સાથે હાથ ધરવામાં આવે છે, જેથી પાચન પ્રક્રિયાઓ સુધારવા માટે (પાચનમાં સગવડ થાય છે), પીડા અને પેટનું ફૂલવું દૂર થાય છે. ભોજન સાથે આવી દવાઓ લેવી જરૂરી છે. ભોજન સાથે મેઝિમ 1 ટેબ્લેટ.
- એંટાસિડ્સ (ફોસ્ફાલ્યુગલ, આલ્જેમેલ, ગ્રેસ્ટલ) એસિડિક સામગ્રીમાંથી ડ્યુઓડેનલ મ્યુકોસાને સુરક્ષિત રાખવા સૂચવવામાં આવે છે, જે સ્વાદુપિંડ દ્વારા સ્ત્રાવિત બાયકાર્બોનેટના અભાવના પરિણામે રચાય છે. અલ્જેગેલ 1 ચમચી દિવસમાં 3 વખત, ભોજન પહેલાં 30 મિનિટ.
- એન્ટિસેક્રેટરી દવાઓ (ફેમોટિડાઇન, ઓમેપ્રઝોલ) એસિડને નિષ્ક્રિય કરવા માટે સૂચવવામાં આવે છે. ઓમેપ્રઝોલ 1 ટેબ્લેટ (20 મિલિગ્રામ) દિવસમાં 2 વખત.
- ગ્રંથિના સક્રિય સ્ત્રાવને ઘટાડવું, દવાઓ (Octક્ટોરોટાઇડ, સેન્ડોસ્ટેટિન) નો ઉપયોગ ક્રોનિક પેન્ક્રેટાઇટિસના તીવ્ર વિકાસમાં થાય છે, તીવ્ર પીડા સાથે, એન્ટિસ્પેસ્મોડિક્સને રોકતા નથી. સેન્ડોસ્ટેટિન 100 એમસીજી દિવસમાં 3 વખત, સબક્યુટ્યુનલી.
- પ્રોક્નેનેટિક્સ (મોટિલિયમ, ત્સરુકલ) નો ઉપયોગ ઉલટી વિશેના ઉબકાને દબાવવા માટે કરવામાં આવે છે, ક્રોનિક પેન્ક્રેટાઇટિસના તીવ્ર વિકાસ દરમિયાન. મોટિલિયમ 10 મિલિગ્રામ દિવસમાં 3 વખત, ભોજન પહેલાં 30 મિનિટ.
ક્રોનિક પેનક્રેટાઇટિસના લાંબા ગાળાના રોગ સાથે, અંતocસ્ત્રાવી સ્વાદુપિંડનું વિકાર અને ડાયાબિટીસ મેલિટસના સંભવિત વિકાસનો વિકાસ થાય છે, તેથી, એન્ડોક્રિનોલોજિસ્ટની ફરજિયાત પરામર્શ જરૂરી છે.
આહાર અને પોષણના સિદ્ધાંતો
જો ક્રોનિક પેનક્રેટાઇટિસની તીવ્રતા ગંભીર છે અને તીવ્ર પીડા, સતત ઉલટી, પ્રયોગશાળા પરીક્ષણોમાં નોંધપાત્ર ફેરફારો સાથે છે, તો દર્દીઓને ભૂખની જરૂર હોય છે.
તે તમને સોજોગ્રસ્ત અંગને મહત્તમ શાંતિ પ્રદાન કરવાની અને ગ્રંથિ દ્વારા આક્રમક ઉત્સેચકોના ઉત્પાદનને ઘટાડવાની મંજૂરી આપે છે જે અંગને નષ્ટ કરે છે. તેની અવધિ વિશિષ્ટ ક્લિનિકલ કેસ પર આધારીત છે, પરંતુ વધુ વખત 1 થી 3 દિવસ સુધીની હોય છે. કેટલીકવાર "ભૂખ્યા" તબક્કામાં તેને રોઝશીપ બ્રોથ, આલ્કલાઇન ખનિજ જળ અને નબળી ચા પીવાની મંજૂરી છે.
પછી સામાન્ય પ્રોટીન ક્વોટા સાથેનો ખાસ લો-કેલરી આહાર (2200 કેસીએલ સુધી) સૂચવવામાં આવે છે. તે સ્વાદુપિંડ અને અન્ય પાચક અવયવોના વધુને વધુ બનાવવા માટે રચાયેલ છે. આ આહારની વિશેષતાઓ છે:
- ઉતારા અથવા આવશ્યક તેલ (માછલી, માંસની સૂપ, કોકો, કોફી, વગેરે), તાજા બેરી, શાકભાજી, herષધિઓ, ફળો, ફળો, ખાટા રસ, કાર્બોરેટેડ પીણા, મરીનેડ્સ,
- ચરબીયુક્ત ખોરાક (ઘેટાં, ડુક્કરનું માંસ, ક્રીમ, ચરબીયુક્ત વગેરે) અને દારૂ પર પ્રતિબંધ,
- ખોરાકના સેવનના ટુકડા (6 વખત સુધી),
- વપરાયેલ ઉત્પાદનોને ગ્રાઇન્ડીંગ અથવા સાફ કરવું,
- મીઠું પ્રતિબંધ
- વાનગીઓ ફક્ત ગરમ સ્વરૂપમાં પીરસવામાં આવે છે,
- મ્યુકોસ સીરીયલ સૂપનો વ્યાપક ઉપયોગ, બાફેલી માંસ, સૂફલ, પ્રોટીન ઓમેલેટ, માછલી અને માંસની ડમરીઓ, વરાળ કટલેટ, મીટબsલ્સ, બેકડ સફરજન, વનસ્પતિ પ્યુરીઝ, જેલી, મૌસિસ, સૂકા સફેદ બ્રેડ, ઓછી ચરબીવાળી કુટીર ચીઝ, જેલી.
ક્લિનિકલ અને પ્રયોગશાળા સુધારણાની સ્થિતિ હેઠળ, પોષણ વિસ્તૃત થાય છે, તેની કેલરી સામગ્રી અને ઝડપી પુન recoveryપ્રાપ્તિ માટે જરૂરી પ્રોટીનની માત્રામાં વધારો થાય છે. તેમ છતાં સ્વીકાર્ય ઉત્પાદનોનો સમૂહ પહેલાથી ઉલ્લેખિત આહાર જેવો જ છે, મેનુ પરની વાનગીઓની સૂચિ વધી રહી છે (પકવવા મંજૂરી છે). જો ડાયાબિટીસના વિકાસ સાથે સ્વાદુપિંડનો સમાવેશ થાય છે, તો પછી સફેદ પોર્રીજ, બટાટા, મધ, મીઠાઈઓ અને પેસ્ટ્રીઝ પ્રતિબંધિત કરિયાણાની સૂચિમાં ઉમેરવામાં આવે છે.
ક્રોનિક પેન્ક્રેટીસ માટે નમૂના મેનુ શું છે?
સ્વાદુપિંડનું પાચક અંગ છે જે વિશેષ ઉત્સેચકો અને હોર્મોન્સને સ્ત્રાવ કરે છે જે ખોરાકને પચાવવામાં મદદ કરે છે અને પોષક તત્ત્વોને શોષી લે છે.
ક્રોનિક સ્વાદુપિંડનો આહારનો હેતુ:
- સ્વાદુપિંડનું બળતરા ઘટાડવા,
- રોગના લક્ષણો (પીડા, પેટનું ફૂલવું, ઉબકા, છૂટક સ્ટૂલ વગેરે) નાબૂદ કરો,
- શરીરને જરૂરી પોષક તત્વો આપો.
સ્વાદુપિંડની તીવ્ર બળતરામાં, ચરબીને પચાવવાની અને શોષી લેવાની ક્ષમતા મુખ્યત્વે ઓછી થાય છે, જે પેટમાં દુખાવો અને છૂટક સ્ટૂલ દ્વારા પ્રગટ થાય છે. આ સંદર્ભમાં, મેનૂનું સંકલન કરવાનો મુખ્ય સિદ્ધાંત એ છે કે દરરોજ આહારમાં ઓછી ચરબીની સામગ્રી, જે દરરોજ 50 ગ્રામ કરતાં વધુ ચરબી નથી.
ઓછી ચરબીવાળી સામગ્રી અને શ્રેષ્ઠ પ્રોટીન અને કાર્બોહાઇડ્રેટ સામગ્રીવાળા ખોરાક સ્વાદુપિંડ પરનો ભાર ઘટાડે છે, તેની બળતરા ઘટાડે છે અને તેના વધુ નુકસાનને અટકાવે છે.
મેનૂનું સંકલન કરતી વખતે, ઘણા મૂળભૂત સિદ્ધાંતો અવલોકન કરવા આવશ્યક છે:
લાંબી સ્વાદુપિંડ માટે કયા ખોરાકને પ્રાધાન્ય આપવું?
| મર્યાદિત હોવું જોઈએ | ફીચર્ડ |
| ક્રીમ અને પનીરની ચટણી, ક્રીમ, ફ્રાઇડ પનીર, ઉચ્ચ ચરબીવાળા ડેરી ઉત્પાદનો, મિલ્કશેક્સ. | ઓછી ચરબીવાળા અથવા ઓછી ચરબીવાળા ડેરી ઉત્પાદનો: દૂધ, ચીઝ, દહીં, ખાટી ક્રીમ. |
| તળેલું, ચરબીયુક્ત માંસ, ચામડી સાથેનું ચિકન માંસ, પ્રાણીના અંગો (યકૃત, વગેરે), બતક, હંસ, તળેલા ઇંડા, બેકન, તેલમાં તૈયાર ડ્યુના, ગરમ કૂતરા, સલામી, સોસેજ, પીવામાં માછલી | શેકવામાં, બાફેલી, બાફેલી અથવા બાફેલી દુર્બળ માંસ: વાછરડાનું માંસ, માંસ, સસલું, ટર્કી, ચિકન (વગર ત્વચા), માછલી, તેના પોતાના રસમાં તૈયાર ટ્યૂના, તેલ વિના, નરમ-બાફેલા ઇંડા, ઇંડા ગોરા, વરાળ ઓમેલેટ. |
| નાળિયેર દૂધ, બદામ, મગફળીના માખણ, રીફ્રીડ બીન્સ, ફ્રાઇડ ટોફુ. | બદામ / ભાતનું દૂધ અને તેમાંથી બનાવેલ ઉત્પાદનો, સોયા ઉત્પાદનો, તોફુ. |
| ખાટા ફળો અને તેની જાતો ન ખાઓ: લીંબુ, ચેરી, લાલ કિસમિસ, વગેરે. મર્યાદિત પ્રમાણમાં એવોકાડો ચરબીમાં વધારે છે. તરબૂચ, તડબૂચ નાના કાપી નાંખ્યું દરરોજ 1-2. તળેલા ફળોને બાકાત રાખો. ખાસ કરીને ખાડાવાળા, ગૂસબેરી, પ્લમ, જરદાળુ સાથે દ્રાક્ષને મર્યાદિત કરો. | તાજા, સ્થિર, તૈયાર ફળ. તે ગરમીની સારવાર માટે વાપરવાની સલાહ આપવામાં આવે છે. છાલ વિના, નરમ, મધુર, બરછટ બીજ વિના .. ઉદાહરણ તરીકે: મીઠી શેકવામાં સફરજન, કેળા, બ્લુબેરી. ક્રોનિક સ્વાદુપિંડમાં ફળની સહિષ્ણુતા ખૂબ જ વ્યક્તિગત છે. |
| કૂકીઝ, ક્રોસેન્ટ્સ, ફ્રેન્ચ ફ્રાઈસ, ફ્રાઇડ બટાકા અથવા મકાઈ, ચિપ્સ, ફ્રાઇડ રાઇસ, સ્વીટ રોલ્સ, મફિન્સ, તાજી બ્રેડ, પેસ્ટ્રી. | આખા અનાજ: બ્રેડ (પ્રાધાન્યમાં ગઈકાલે), કૂસકૂસ, ઓછી ચરબીવાળા ફટાકડા, નૂડલ્સ, પાસ્તા, ચોખા, બાજરી, જવ, મકાઈ, ઓટમીલ. |
| તળેલી શાકભાજી, કોબી, કાચા ડુંગળી, ઘંટડી મરી, મૂળો, મૂળો, લસણ, પાલક, સોરેલ, ડાઇકોન, ટામેટાં, કાકડીઓ, સફેદ કોબી, રીંગણા, લીલા વટાણા, યુવાન દાળો. | તાજી, સ્થિર અને રાંધવામાં આવે છે. તે ગરમીની સારવાર માટે વાપરવાની સલાહ આપવામાં આવે છે. છાલ અને મોટા બીજ કા Removeો. કોળુ, ગાજર, બીટ, ઝુચિની, બટાકા. |
| લાર્ડ, મેયોનેઝ, ઓલિવ, કચુંબર ડ્રેસિંગ્સ, તાહિની પાસ્તા. | લીલી એલચી, તજ, જાયફળ, શાકભાજી / માખણની થોડી માત્રા, મેપલ સીરપ, ઓછી ચરબીવાળા મેયોનેઝ, સરસવ, મીઠું, ખાંડ (મર્યાદિત માત્રામાં). |
| કેક, કેક, મીઠાઈઓ, પાઈ, કસ્ટાર્ડ, ડોનટ્સ. | સફરજનની ચટણી, પુડિંગ્સ, શરબત, મુરબ્બો, થોડી માત્રામાં ચોકલેટ, મધ, જામ. |
| ક્રીમ પીણાં, કાર્બોરેટેડ પીણાં, આલ્કોહોલ, કેવાસ. સાઇટ્રસ ફળો, દ્રાક્ષમાંથી રસ. | સુકા ફળનો ફળનો મુરબ્બો, તારીખનો ઉકાળો, રમતો પીણાં, નબળી ચા, બોરજોમી ખનિજ જળ, એસેન્ટુકી નંબર 17. |
ઓછા વજનવાળા, તમે મધ્યમ ચેઇન ટ્રાઇગ્લાઇસેરાઇડ્સ (એમટીસી ઓઇલ, મધ્ય-સાંકળ ટ્રાઇગ્લાઇસેરાઇડ્સ) જેવી ખાસ પ્રકારની ચરબીવાળા વિશેષ પૂરવણીઓનો ઉપયોગ કરી શકો છો. આ ચરબીના શોષણ માટે, સ્વાદુપિંડનું ઉત્સેચકો જરૂરી નથી. તમે રમતના પોષણ સ્ટોર્સમાં આવા ચરબીને અલગ મિશ્રણ તરીકે ખરીદી શકો છો અથવા નાળિયેર અને પામ કર્નલ તેલ (પામ કર્નલ તેલ) માં શોધી શકો છો. એમ.ટી.એસ. તેલ તેલમાં ઉમેરો, દરરોજ 1-3 ચમચી.
ફિઝીયોથેરાપી
બળતરાની પ્રવૃત્તિમાં ઘટાડો થયા પછી ફિઝીયોથેરાપ્યુટિક પ્રક્રિયાઓ મર્યાદિત રીતે લાગુ કરવામાં આવે છે. તીવ્ર પીડા સાથે, નોવોકેઇન અથવા ડેલેર્ગિન સાથેનો ઇલેક્ટ્રોફોરેસિસ સૂચવવામાં આવે છે, અલ્ટ્રાસાઉન્ડ, ડાયડાઇનેમિક પ્રવાહો. લોહીની બાકીની બળતરા, લેસર અથવા અલ્ટ્રાવાયોલેટ ઇરેડિયેશનનો સામનો કરવા માટે, વૈકલ્પિક ચુંબકીય ક્ષેત્રની ભલામણ કરવામાં આવે છે.
ક્રોનિક સ્વાદુપિંડના બળતરા માટે સારવાર
ગંભીર હુમલાની સારવારની લાક્ષણિકતાઓમાં પલંગ આરામ, આહાર અને માત્ર એક હોસ્પિટલમાં યોગ્ય દવાઓ લેવાનું કડક પાલન શામેલ છે, કારણ કે ત્યાં માત્ર સ્વાસ્થ્ય જ નહીં, પણ માનવજીવનને પણ ખતરો છે. એમ્બ્યુલન્સ આવે તે પહેલાં, દર્દીને પ્રાથમિક સારવાર આપવી જોઈએ:
- સંપૂર્ણ ભૂખ.
- સ્વાદુપિંડના પ્રદેશમાં ઠંડા લાગુ કરો.
- સંપૂર્ણ આરામ અને બેડ આરામ.
ઘણા દર્દીઓ સ્પષ્ટ કરવા માંગે છે કે ક્રોનિક પેન્ક્રેટાઇટિસનો તીવ્ર વિકાસ કેટલો સમય ટકી શકે? ડોકટરો ભાર મૂકે છે કે મોટા ભાગના એપિસોડમાં રોગનો pથલો 7 દિવસથી વધુ નથી.
પીડાથી રાહત માટે સહાયક દવાઓ:
- ઉત્સેચકો (ક્રિઓન અથવા પેંગરોલ),
- એન્ટિસ્પેસ્મોડિક્સ (ડ્રોટાવેરીન અથવા પેપેવેરાઇન),
- પ્રોટોન પંપ અવરોધકો (લેન્સોપ્રોઝોલ, રેબેપ્રોઝોલ).
સ્વાદુપિંડને અનલોડ કરવા માટે, લાગુ કરો:
- સખત ચરબી પ્રતિબંધ અથવા કેટલાક દિવસોથી સંપૂર્ણ ભૂખમરો સાથેનો આહાર,
- દારૂ અને ધૂમ્રપાનનો સંપૂર્ણ બાકાત,
- ocકટ્રotટાઇડ એ એક દવા છે જે સ્વાદુપિંડનું હોર્મોન સોમાટોસ્ટેટિનનું એનાલોગ છે.
આ બિમારીનો ઇલાજ કરવા માટે, કેટલીકવાર સર્જિકલ હસ્તક્ષેપની જરૂર પડે છે. પુખ્ત વયના લોકોમાં ક્રોનિક પેન્ક્રેટાઇટિસના સર્જિકલ સારવારના સંકેતો પ્યુુઅલન્ટ ગૂંચવણો, પિત્તરસ વિષેનું અને સ્વાદુપિંડના માર્ગમાં અવરોધ, સ્ટેનોસિસ, ગ્રંથિના પેશીઓમાં ફેરફાર, જટિલ અભ્યાસક્રમ, અને અન્ય લક્ષણો છે જે રૂ conિચુસ્ત રીતે સારવાર કરી શકતા નથી.
શસ્ત્રક્રિયાના નીચેના પ્રકારો કરવામાં આવે છે:
- ઓડ્ડીના સ્ફિંક્ટરને ભરીને રાખવાની પ્રક્રિયામાં સ્ફિંક્ટેરોટોમી,
- ગ્રંથિના માર્ગોમાં પત્થરોનું વિસર્જન,
- પ્યુર્યુલન્ટ ફોકસીનું ઉદઘાટન અને સ્વચ્છતા,
- પેનક્રેટોમી
- રક્તવાહિની, સ્પ્લેનહેક્ટોમી, પેટનો આંશિક ઉત્તેજના,
- મોટા પિત્ત નળી અને પિત્તાશયમાં મુશ્કેલીઓ દરમિયાન પિત્તાશયને દૂર કરવું,
- મુખ્ય સ્વાદુપિંડના માર્ગોથી તણાવ ઘટાડવા માટે પરિઘર્ષક પિત્ત પ્રવાહ બનાવવા માટેની તકનીક.
સારવાર સુવિધાઓ
તીવ્ર તબક્કે સ્વાદુપિંડનું અભિવ્યક્તિ અન્ય રોગવિજ્ .ાન જેવા હોઈ શકે છે. તેથી, સારવાર શરૂ કરતા પહેલા, નિદાન કરાવવાની સલાહ આપવામાં આવે છે. તે તીવ્ર એપેન્ડિસાઈટિસ, આંતરડાની અવરોધ, આંતરિક રક્તસ્રાવ, પેરીટોનિટીસ અને કેન્સરગ્રસ્ત ગાંઠોને નકારી કા .વામાં મદદ કરશે. આ માટે, સ્વાદુપિંડનો અને રક્ત પરીક્ષણોનો અલ્ટ્રાસાઉન્ડ સૂચવવામાં આવે છે. કેટલીકવાર તમારે હજી પણ એમઆરઆઈ અથવા એન્ડોસ્કોપિક રેટ્રોગ્રેડ કોલાંગીયોપેન્ક્રાગ્રાફી કરવાની જરૂર છે.
પરંતુ તપાસ પહેલાં ડ doctorક્ટરની પ્રથમ મુલાકાત વખતે પણ, તે દર્દીને પીડા ઘટાડવા અને પાચન સ્થાપિત કરવા માટે શું કરવું તે સલાહ આપશે. ક્રોનિક પેન્ક્રેટાઇટિસની તીવ્રતાનો ઉપચાર મોટા ભાગે ઘરે કરવામાં આવે છે. માત્ર નળીઓના ગાંઠ અથવા અવરોધની શંકા સાથે, દર્દીને હોસ્પિટલમાં જવાની જરૂર છે.
પ્રારંભિક તબક્કે ક્રોનિક સ્વાદુપિંડના બળતરાની સારવાર ત્રણ મૂળભૂત સિદ્ધાંતોને આધિન હોવી જોઈએ: ભૂખ, શરદી અને આરામ. આ અભિગમ ઘણા દિવસો સુધી ચાલુ રાખવો જોઈએ જ્યાં સુધી બળતરા ઓછી થાય નહીં. સ્વાદુપિંડનું કામ સરળ બનાવવા માટે ખોરાકનો અભાવ જરૂરી છે. છેવટે, ખોરાકની થોડી માત્રા પણ સ્વાદુપિંડના ઉત્સેચકોના ઉત્પાદનને ઉત્તેજિત કરે છે જે બળતરામાં વધારો કરે છે. અને ભૂખ દરમિયાન, સ્વાદુપિંડમાં પુન recoverપ્રાપ્ત કરવાની ક્ષમતા હોય છે.
શીત સંકોચન એ હુમલોને ઝડપથી રાહતમાં મદદ કરે છે, કારણ કે તેઓ સોજો અને બળતરા દૂર કરે છે. અને દર્દી માટે આરામ કરવો ખૂબ જ મહત્વપૂર્ણ છે કારણ કે શારીરિક પ્રવૃત્તિમાં પીડા વધે છે.
અસ્થિરતા દરમિયાન સ્વાદુપિંડનો ઉપચાર કરવાનો મુખ્ય ધ્યેય એ છે કે દુખાવો અને બળતરાથી રાહત મળે. “શીત, ભૂખ અને શાંતિ” ના સિદ્ધાંત આની સારી રીતે નકલ કરે છે. પરંતુ, વધુમાં, જરૂરી દવાઓ લાગુ પડે છે. પ્રારંભિક તબક્કે, આ મુખ્યત્વે એન્ટિસ્પેસમોડિક્સ છે. તે પછી, જ્યારે દર્દી થોડો ખોરાક લેવાનું શરૂ કરે છે, ત્યારે અન્ય દવાઓની જરૂર પડે છે: ઉત્સેચકો, પ્રોક્નેનેટિક્સ, મેટાબોલિક એજન્ટો, મલ્ટિવિટામિન્સ. 1-2 અઠવાડિયા સુધી સખત આહારનું પાલન કરવું ખૂબ જ મહત્વપૂર્ણ છે. ફાજલ આહાર સ્વાદુપિંડને દૂર કરવામાં અને તેની પુન recoveryપ્રાપ્તિને વેગ આપવા માટે મદદ કરશે.
ડcક્ટરની દેખરેખ હેઠળ સ્વાદુપિંડના અતિશય વૃદ્ધિની સારવાર કરવી જરૂરી છે. ખરેખર, પીડા અને બળતરા દૂર કરવા ઉપરાંત, સ્વાદુપિંડની સામાન્ય કામગીરીને પુન restoreસ્થાપિત કરવી જરૂરી છે. આમાં વારંવાર અંતocસ્ત્રાવી અપૂર્ણતા માટે વળતરની જરૂર હોય છે, સિક્રેટરી ફંક્શનને સામાન્ય બનાવે છે. આ ઉપરાંત, અશક્ત પાચનને લીધે સહન કરેલા પાચનતંત્રના અન્ય અવયવોના કાર્યને સામાન્ય બનાવવું જરૂરી છે.
પ્રથમ સહાય
મુશ્કેલીઓ વિના હુમલાના ઝડપી સમાપ્તિની સંભાવનાઓ દર્દીને પ્રથમ સહાય કેટલી સારી રીતે પૂરી પાડવામાં આવે છે તેના પર નિર્ભર છે. મોટેભાગે તમારે આ જાતે કરવું પડે છે, ડ .ક્ટર આવે તેની રાહ જોતા હોય છે.
તેથી, ક્રોનિક પેન્ક્રેટાઇટિસવાળા તમામ દર્દીઓએ જ્યારે હુમલો શરૂ થાય છે ત્યારે શું કરવું જોઈએ તે જાણવું જોઈએ:
- સૌ પ્રથમ, તમારે તરત જ ખાવાનો ઇનકાર કરવો જ જોઇએ.આ ઉત્સેચકોના ઉત્પાદનને રોકવામાં અને સ્વાદુપિંડને રાહત કરવામાં મદદ કરશે. ફક્ત સાદા પાણી પીવા માટે મંજૂરી.
- સ્વાદુપિંડ પર ઠંડી લાગુ થવી જોઈએ. સૌથી શ્રેષ્ઠ બરફ નથી, પરંતુ ઠંડા પાણી સાથેનો હીટિંગ પેડ. આ સોજો અને બળતરાને થોડો દૂર કરવામાં અને પીડાને નિખારવામાં મદદ કરશે.
- ગ્રંથિમાં લોહીનો પ્રવાહ ઘટાડવા માટે, પલંગનો આરામ કરવો જરૂરી છે. દર્દીએ આરામદાયક સ્થિતિ લેવી જોઈએ અને ખસેડવાનો પ્રયાસ ન કરવો જોઇએ.
- પીડાને દૂર કરવા માટે તેને પ્રથમ 3 દિવસમાં એન્ટિસ્પેસ્મોડિક્સ લેવાની મંજૂરી છે. આ છે નો-શ્પા, ડ્રોટાવેરીન, સ્પાઝમલ્ગન.
હુમલો શરૂ થયા પછીના પ્રથમ દિવસોમાં, તમે કંઈપણ ખાઈ શકતા નથી, તમારે શારીરિક પ્રવૃત્તિને મર્યાદિત કરવાની અને તાણ ટાળવાની જરૂર છે. જો કોઈ ડ drugsક્ટર દ્વારા સૂચવવામાં ન આવે તો વધુ દવાઓ લેવાની પણ ભલામણ કરવામાં આવતી નથી. ખાસ કરીને એન્ઝાઇમ તૈયારીઓ પીવા માટે આ તબક્કે તે હાનિકારક છે.
આ ઉપરાંત, ડ patientક્ટરની સલાહ લેવી અને તપાસ કરાવવાની ભલામણ કરવામાં આવે છે, પછી ભલે દર્દીને ખાતરી હોય કે તેને ક્રોનિક પેન્ક્રેટાઇટિસનો અતિશય ઉત્તેજના છે. ગાંઠો, ગ્રંથિ પેશીઓનું નેક્રોસિસ અથવા નલિકાઓના અવરોધને બાકાત રાખવા માટે આ જરૂરી છે. આ કિસ્સામાં, હુમલાની સારવાર હોસ્પિટલમાં થવી જોઈએ જ્યાં ડોકટરો, જો જરૂરી હોય તો, દર્દીને કટોકટી સહાય પૂરી પાડશે: તેઓ પેરેંટલ પોષણ આપે છે, નશો બંધ કરે છે અથવા સર્જરી કરાવે છે.
દવાની સારવાર
કોઈપણ સ્વરૂપમાં સ્વાદુપિંડનો ઉપચાર કરવાની મુખ્ય પદ્ધતિઓમાંની એક દવા છે. પરંતુ દર્દીની સ્થિતિની ગંભીરતાના આધારે ડ aક્ટર દ્વારા દવાઓ સૂચવવી આવશ્યક છે.
- મોટેભાગે એન્ટિસ્પેસ્મોડિક્સ અને પેઇનકિલર્સનો ઉપયોગ થાય છે. તેઓ હુમલોના પહેલા જ દિવસથી લઈ શકાય છે. તે પાપાવેરીન, નો-શ્પા, Analનલગિન હોઈ શકે છે.
- કેટલીકવાર, બળતરા પ્રક્રિયાને રોકવા માટે, સાયટોસ્ટેટિક્સ સૂચવવામાં આવે છે, ઉદાહરણ તરીકે, સાયક્લોફોસ્ફેમાઇડ. એનએસએઆઈડીનો ઉપયોગ થતો નથી, કારણ કે તે પાચનતંત્રને ભારે નુકસાન પહોંચાડે છે.
- એન્ટિસેક્ટોરી દવાઓ પણ જરૂરી છે જે ઉત્સેચકોના ઉત્પાદનને અવરોધે છે અને ગ્રંથિ પેશીઓને વધુ નુકસાન અટકાવે છે. તે એન્ઝાઇમ બ્લocકર હોઈ શકે છે, ઉદાહરણ તરીકે, કોન્ટ્રિકલ, ટ્રેસીલોલ અથવા સોમાટોસ્ટેટિન, અથવા પ્રોટોન પંપ અવરોધકો - ઓમેપ્ર્રાઝોલ.
- અન્ય અવયવોમાં બળતરાના ફેલાવા સાથે, ચેપ અથવા પ્યુર્યુલન્ટ પ્રક્રિયા સાથે જોડાણ, એન્ટિબાયોટિક્સ જરૂરી છે. સૌથી સામાન્ય રીતે સૂચવવામાં આવેલ કાનમિસિન અથવા મોનોમિસીન છે.
- બળતરા દૂર કર્યા પછી, દર્દીને મેટાબોલિક પ્રક્રિયાઓ સ્થાપિત કરવાની અને પોષક તત્ત્વોની અછત માટે મેક અપ કરવાની જરૂર છે. આ માટે, મલ્ટિવિટામિન્સ અને મેટાબોલિક એજન્ટોનો ઉપયોગ થાય છે.
- શાંત થવાના સમયગાળા દરમિયાન સ્વાદુપિંડનું કામ સરળ બનાવવા માટે, જ્યારે દર્દી તેના આહારમાં વિવિધતા લાવવાનું શરૂ કરે છે, ત્યારે એન્ઝાઇમ તૈયારીઓ જરૂરી છે. હળવા કેસોમાં, તે પેનક્રેટીન અથવા ચોલેનિઝિમ હોઈ શકે છે, ગંભીર કિસ્સાઓમાં, ક્રેઓન, પેનઝિનોર્મ અથવા હર્મિટેજ સૂચવવામાં આવે છે.
- મુશ્કેલ કેસોમાં, ગંભીર નશો અથવા લોહીની રચનામાં ફેરફાર સાથે, કોલોઇડલ સોલ્યુશન્સ, એમિનો એસિડ્સ અને ઇલેક્ટ્રોલાઇટ્સ સૂચવવામાં આવે છે.