સ્વાદુપિંડની ગૂંચવણો: ક્રોનિક, તીવ્ર અને પ્યુર્યુલન્ટ
તીવ્ર સ્વાદુપિંડની પ્રારંભિક ગૂંચવણો (રક્તસ્રાવ, ફોલ્લો, રેટ્રોપેરીટોનેઅલ કફની ચામડી, ફિસ્ટ્યુલાસ, કોથળીઓને, સાયકોસિસ, મિડિયાસ્ટિનાઇટિસ): ઉપચાર, ઉપચાર.
તીવ્ર પેનક્રેટાઇટિસ એ એક રોગ છે જે olyટોલિટીક પ્રક્રિયાઓ દ્વારા થતી બળતરા નેક્રોટિક પ્રક્રિયાના આધારે છે. સ્વાદુપિંડનું પાટણ c / સ્વાદુપિંડનો એડીમા - સોજો, કદમાં વધારો, જાડું થવું, નળીઓમાં લાળ, એડિમેટસ ઇન્ટર્સ્ટિશલ પેશી, હાયપ્રેમિયા, એસિનીનું અધોગતિ. બી / હેમોરhaજિક પેનક્રેટાઇટિસ - તે જહાજોમાં એડીમા + લોહી ગંઠાઈ જવાથી + હેમરેજ ઝોનમાં ઇન્ટર્સ્ટિશલ પેશીઓના નેક્રોસિસ, હેમરેજિસની સરહદ પર કોષ ઘૂસી જાય છે. સી / પ્યુર્યુલન્ટ સ્વાદુપિંડ - ન્યુટ્રોફિલ્સ, બાદમાં ડાઘ, એમ. ફોલ્લો જી / નેક્રોટિક પેનક્રેટાઇટિસ - સમગ્ર ગ્રંથિ અથવા તેના ભાગમાં નેક્રોટિક ફેરફારો.
ક્રોનિક પેન્ક્રેટાઇટિસમાં પરિવર્તન - લાંબી બળતરા, કનેક્ટિવ પેશીમાં બળતરા, પેરેન્કાયમલ કોશિકાઓનું મૃત્યુ, એન્ડોર્ટેરિટિસ, નળીના લ્યુમેનનું સંકુચિતતા અને નાબૂદી, ફોલ્લોની રચના, ડાઘ. વર્ગીકરણ: ક્લિનિકલ કોર્સ: એક્યુટ (એડીમા, હેમોરhaજિક, સ્વાદુપિંડનું નેક્રોસિસ, પ્યુર્યુલન્ટ), ક્રોનિક (રિલેપ્સ-ફ્રી, રિલેપ્સ, પેઇન, સ્યુડોટોમોરોસિસ), કoલેસિસ્ટિક પેનક્રેટાઇટિસ (એક્યુટ, રિલેપ્સ, રિલેપ્સ ફ્રી). તે કોલેસીસાઇટિસ, સ્વાદુપિંડના પ્રભાવ સાથે થઈ શકે છે. ઇટીઓલોજી: ચેપ, નુકસાન, આઘાત, પેટના રોગો, પેટ અને ડ્યુઓડેનમના રોગો, માંસનો ખોરાક, અતિશય આહાર, મદ્યપાન, હોર્મોન્સ. સંકળાયેલ પરિબળો: વય, લિંગ, વેસ્ક્યુલર ફેરફારો, સંપૂર્ણતા, એલર્જી, વારંવાર ઉલટી. પેથોજેનેસિસ: 1. સંક્રમિત થિયરી (લોહી, લસિકા, વગેરે). 2. વિનાશક સ્વાદુપિંડના 30-50% તીવ્ર સ્વાદુપિંડની ઇજાની ગૂંચવણો. આયર્ન કનેક્ટિવ પેશી -> કેલિસિફિકેશન -> એક્સપી દ્વારા સુરક્ષિત છે. સ્વાદુપિંડ
તીવ્ર સ્વાદુપિંડનો સોજોની જટિલતાઓને (ક્રોનિક પેનક્રેટાઇટિસ, કોથળીઓને, ભગંદર, ડાયાબિટીસ મેલીટસ, ડ્યુઓડેનમ 12 ના સંકુચિતતા).
ક્રોસ. પેન્ક્રેટીટીસ: ગ્રંથિની પેશીઓમાં ડિજનરેટિવ પ્રક્રિયા પર આધારિત એક રોગ, જેનો અંત બાહ્ય અને અંતર્જાત સ્ત્રાવના નુકસાન સાથે અંગ પેરેન્કાયમાના સ્ક્લેરોસિસ છે. તીવ્ર સ્વાદુપિંડનો એક વિનાશક પ્રક્રિયા છે. તીવ્ર સ્વાદુપિંડની પ્રારંભિક મુશ્કેલીઓ: 1. રક્તસ્ત્રાવ. 2. રેટ્રોપેરિટોનિયલ કફ. 3. ફિસ્ટુલાસ (બાહ્ય, આંતરિક) 4. કોથળીઓને (સાચું - તેના પોતાના શેલ, આંતરિક દિવાલો એપિથેલિયમથી લાઇન કરેલી છે. ખોટું - ત્યાં કોઈ પોતાનું શેલ નથી, પડોશી અંગો સુધી મર્યાદિત છે). 5. પ્લેઇરીસી 6. મેડિએસ્ટેનાઇટિસ. 7. સાયકોસિસ. તીવ્ર સ્વાદુપિંડની અંતમાં જટિલતાઓને: 1. એક્સ. સ્વાદુપિંડ 2. કોથળીઓને (ઘણીવાર સાચું) 3. સ્ટોન્સ (ભાગ્યે જ, પરંતુ મળી આવે છે) 4. ડાયાબિટીઝ મેલીટસ 5. સાંકડી 12 કે. હિંમત. ક્રોનિક સ્વાદુપિંડનું ક્લિનિકલ વર્ગીકરણ (ક્લિનિકલ કોર્સ અનુસાર) 1. પીડા મુક્ત (સુપ્ત), 2. પીડા. 3. પુનરાવર્તિત. 4. સ્યુડોટ્યુમર અથવા કમળો. 5. ચોલેસિસ્ટોપanનક્રાઈટીસ. નૈતિકતા સ્વાદુપિંડ: 1. તીવ્રમાં તીવ્રનું સંક્રમણ; 2. રોગો. અને ડબલ્યુ. મૂત્રાશય, Li. યકૃતના રોગો (હીપેટાઇટિસ એફ, યકૃત સિરહોસિસ) the. પેટના રોગો અને આંતરડાના ૧૨ પી., ronic. ક્રોનિક આલ્કોહોલિઝમ, Post. પોસ્ટopeરેટિવ પેનક્રેટાઇટિસ (પેટનું રિસેક્શન), Vas. વાહિની રોગો, Al. એલર્જિક રોગો. ક્લિનિક સ્વાદુપિંડ: 1. તીવ્ર સ્વાદુપિંડનો હુમલો ના ભૂતકાળમાં હાજરી. 2. રોગોની હાજરી zh.p. zh.bubble, પેટ, 12 p.p. કમરનો દુખાવો દેખાવ સાથે. The. એપિગસ્ટ્રિયમમાં નિસ્તેજ અથવા દુ achખદાયક નીરસ અથવા તીક્ષ્ણ પીડા, ડાબી બાજુએ વધુ. 4. સ્ટર્નેમ માટે પીડાનું વિકિરણ, જમણી અથવા ડાબી કોલરબોનમાં, સસ્તન ગ્રંથિમાં. 5. સ્વાદુપિંડના પેલેપેશન પર દુખાવો. 6. ડાબા પાંસળી-વર્ટીબ્રેલ ખૂણામાં દુખાવો (મેયો-રોબસન લક્ષણ). 7.ફ્રેનિકસ એ એક લક્ષણ છે.8. ક્ષતિગ્રસ્ત કાર્બોહાઇડ્રેટ ચયાપચય સાથે સ્વાદુપિંડના સંકેતોનું સંયોજન. 9. ડિસપેપ્ટીક ડિસઓર્ડર (ઉબકા, લાળ, પેટનું ફૂલવું). 10. વજન ઘટાડવું, સુસ્તી, એસ્થાનિયા. 11. એલર્જીક રોગોની વૃત્તિ. વિશેષ સંશોધન પદ્ધતિઓ: 1. ઇકોલોકેશન. 2.કોમ્પ્યુટોગ્રામ સી.એચ.આર. ની સારવાર 1. કન્ઝર્વેટિવ: એ) પેરિએરનલ નોવોકેઇન નાકાબંધી, બી) પોલિગ્લુસીન, રિઓપોલિગ્લ્યુકિન, એન્ટિએન્ઝાઇમ્સ, નોવોકેઇન, પ્લાઝ્મા, લોહી, એકે, સી) પ્રોટીન ડાયેટ (એન 5), ડી) એટીમિન 1-10 દિવસમાં 3 વખત 7-10 દિવસ માટે, દિવસમાં 1 વખત 2 વખત દિવસ 15 દિવસ, રેટાબોલીલ અઠવાડિયામાં 1 વખત 2 વખત, ઇ) પેનક્રેટિન, મેથિઓનાઇન, લિપોલ્કેઇન, ફેસ્ટલ, ઇ) gesનલજેસિયા: પapaપવેરિન, નો-સ્પા એન્ટિસ્પાસોડિક માયોટ્રોપિક એક્શન, બેરાગલિન, પ્રોમેડોલ, જી) વિટામિન સાથે ખારા સોલ્યુશનનું સંક્રમણ: એચ) એક્સ-રે ઉપચાર (યુએચએફ) સોલાર પ્લેક્સસ એરિયા, અને સ્પા ટ્રીટમેન્ટ (ઝેલેઝ્નોવોડ્સ્ક, એસેન્ટુકી, ટ્રુસ્કેવેટ્સ) માટેની ઉપચાર. સંકેતો: - રૂ conિચુસ્ત સારવારની નિષ્ફળતા (ઘણા મહિનાઓ પછી), - સ્વાદુપિંડના કોથળીઓને, ફિસ્ટુલા (બાહ્ય), અવરોધક (યાંત્રિક) કમળો, - સ્યુડોટોમર સ્વાદુપિંડ, - સ્વાદુપિંડનું પત્થરો. કામગીરીનું વર્ગીકરણ: એ. સ્વાદુપિંડનું શસ્ત્રક્રિયા: રિસેક્શન અંતથી અંગવિચ્છેદન, મધ્યથી રિસેક્શન. - પેનક્રેટો-ડ્યુઓડીનલ રિસક્શન, - સ્વાદુપિંડનું, - સર્વાઇકલ એનાસ્ટોમોસિસ, - સ્વાદુપિંડનું આંતરડાની anastomosis, પૂર્ણાહુતિ. અને નાર. સ્વાદુપિંડનું ફોલ્લો,-મર્સ્યુલિનાઇઝેશન - ખોટા ફોલ્લો સાથે બાહ્ય ડ્રેનેજ, બી. પિત્તરસંબંધી સિસ્ટમ પર ઓપરેશન: - કoલેસિસ્ટેટોમી, - બાયોડિજેસ્ટિવ anનાટોમોસિસ, - રેલ્વેના ડિટેરેટેબલ ડ્રેનેજ, - પેટ પર શસ્ત્રક્રિયા અને 12 પૃષ્ઠ આંતરડા, - ગેસ્ટ્રોએંટેરોઆનાસ્ટોમોસિસ, - પેટનું રિસેક્શન, - ડ્યુઓડેનોજેજેજોઆનાસ્ટોમોસિસ. બી. વનસ્પતિ એન.એસ. પર કામગીરી: - સોલર પ્લેક્સસનું રિસેક્શન; - સીમાંત ન્યુરોટોમી, વગેરે. જી ફિસ્ટુલા ભરવા
ક્રોનિક પેનક્રેટાઇટિસ: એક ખ્યાલની વ્યાખ્યા, કારણ.
આ રોગ તીવ્ર સ્વાદુપિંડનું પરિણામ છે અથવા ત્યારથી
શરૂઆત ધીમે ધીમે વિકસે છે, એક ક્રોનિક અભ્યાસક્રમ લીધા પછી.
ઇટીઓલોજી: ક્રોનિક સ્વાદુપિંડનું કારણ પેટના રોગો છે,
ડ્યુઓડેનમ, યકૃત, પિત્તાશય અને પિત્તરસ વિષેનું માર્ગ, એટલે કે.
સ્વાદુપિંડ સાથે ગા close શરીરરચનાત્મક અને કાર્યાત્મક જોડાણોવાળા અવયવો
પોષક વિકારો અને ચરબી ચયાપચયમાં ફેરફાર (આહારમાં પાપીઓ,
મદ્યપાન), તીવ્ર અને ક્રોનિક ચેપ, નશો, ઝેર, બદલાવ
સ્વાદુપિંડની નળી સિસ્ટમમાં (પ્રાથમિક ગાંઠો, કડક,
વિસર્જન નળી એપિથેલિયમ મેટાપ્લેસિયા), સ્વાદુપિંડની બંધ ઇજાઓ.
પેથોજેનેસિસ: ક્રોનિક પેન્ક્રેટાઇટિસ તીવ્ર પેથોજેનેસિસમાં ખૂબ સામાન્ય છે
સ્વાદુપિંડ રોગની ફરીથી લંબાઈ બધા નવા લોકોની સંડોવણી તરફ દોરી જાય છે
સ્વાદુપિંડના વિભાગો, જે સમય જતાં કાર્યને બદલવા માટેનું કારણ બને છે
ડાઘ કનેક્ટિવ પેશીના પેરેંચાઇમામાં સ્ક્લેરોટિક ફેરફારો થાય છે
ગ્રંથિની નલિકા પ્રણાલી અને પેરાવલ પેશીઓમાં.
પેથોલોજીકલ એનાટોમી: ફેલાવો સ્વાદુપિંડના પેશીઓમાં થાય છે
કનેક્ટિવ પેશી, ફાઇબ્રોસિસ અને સ્ક્લેરોસિસના પરિણામે. છેલ્લું
ક્યાં તો પેરિ- અથવા ઇન્ટ્રાલોબ્યુલર હોઈ શકે છે, એક સાથે એટો્રોફી સાથે જોડાઈ શકે છે
ગ્રંથિની પેશી. આયર્ન કનેક્ટિવ પેશીઓના વધેલા વિકાસના પરિણામે
કોમ્પેક્ટેડ અને ઘણીવાર વોલ્યુમમાં બદલાય છે. માઇક્રોસ્કોપિકલી એક સાથે
પેશી ફાઇબ્રોસિસ, તેની બળતરા ઘૂસણખોરી, લિપોમેટોસિસ,
નલિકાઓની દિવાલોમાં બળતરા બદલાવ. ક્યારેક બહુવિધ
નળીઓ, થાપણોના લ્યુમેનને નાબૂદ કરવાના પરિણામે રચાયેલ નાના કોથળીઓ
ગ્રંથિ પેશીઓમાં કેલ્શિયમના ક્ષાર (સ્વાદુપિંડનું પેશીકરણ).
ક્રોનિક સ્વાદુપિંડના નીચેના ક્લિનિકલ અને એનાટોમિકલ સ્વરૂપોને અલગ પાડવામાં આવે છે: 1)
ક્રોનિક ઇન્ડક્ટિવ પેનક્રેટાઇટિસ, 2) સ્યુડોટ્યુમર સ્વાદુપિંડ, 3)
સ્યુડોસિસ્ટિક પેનક્રેટાઇટિસ (ફોલ્લોના પરિણામ સાથે ક્રોનિક પેનક્રેટાઇટિસ), 4)
ક્રોનિક કેલક્યુલસ સ્વાદુપિંડ (વિરગોલિથિઆસિસ, કેલસિફિંગ)
ક્લિનિકલ કોર્સ (પીડારહિત, પીડાદાયક, આવર્તક, એટ્રોફિક, સ્યુડોટોમરસ, કoલેસિસ્ટોપanનક્રિઆટાઇટિસ) ના આધારે ક્રોનિક પેનક્રેટાઇટિસની સ્પષ્ટતા.
ક્રોનિક સ્વાદુપિંડનો કે-કે, ક્યૂ-કે.
ક્લિનિક અને નિદાન: પીડા, ડિસપેપ્ટીક ડિસઓર્ડરના મુખ્ય લક્ષણો,
કમળો, વજન ઘટાડવું, એપિગastસ્ટ્રિક ક્ષેત્રમાં દુખાવો અને ઘણી વખત વધારો
પેલેક્યુરીસ પેલ્પેશન દ્વારા મળી.
પીડા તીવ્ર અથવા નિસ્તેજ અને એપિજigસ્ટ્રિક ક્ષેત્રમાં સ્થાનિક હોઈ શકે છે,
જમણી અને ડાબી હાયપોકોન્ડ્રિયા, ઘણી વખત કમરપટ્ટી જેવી હોય છે, ફેલાય છે
પાછળ, આંતરવર્તુળ પ્રદેશમાં, જમણો હાયપોકોન્ડ્રીયમ. પીડા સતત હોઈ શકે છે
અથવા પેરોક્સિસ્મલ. પીડાના હુમલા થોડા કલાકોથી 4-6 દિવસ સુધી ચાલે છે.
મોટેભાગે આહારમાં ભૂલો ઉશ્કેરે છે.
ડિસપેપ્ટીક ડિસઓર્ડર - ઉબકા, omલટી, લાળ, અસ્થિર સ્ટૂલ
(અતિસાર સાથે કબજિયાતની ફેરબદલ) - કાં તો સતત હોય છે, અથવા ફક્ત સમયગાળા દરમિયાન
અડધા દર્દીઓમાં કમળો, આઇસ્કરિક ત્વચા અને સ્ક્લેરા જોવા મળે છે. તેઓ કરી શકે છે
બંને મોકલવા અને કાયમી રહેવું. ગંભીર કમળો
મોટાભાગના દર્દીઓ એચોલિયા સાથે જોડાયેલા, માથાના સોજોનું પરિણામ છે
સ્વાદુપિંડનું, બળતરા કારણે પિત્ત નળીનું સંકોચન
ગ્રંથિમાં પ્રક્રિયા, નલિકાઓ અને સ્ફિંક્ટરમાં સિક્ટેટ્રિયલ અને ઇનફ્લેમેટરી ફેરફારો
ઓડ્ડી, મોટા ડ્યુઓડેનલ પેપિલાના એમ્પૂલમાં પત્થરો.
વજનમાં ઘટાડો ક્યારેક તીવ્ર ડિગ્રી સુધી પહોંચે છે. થાકનાં કારણો છે:
માં અપૂર્ણ ઉત્પાદન અને સ્વાદુપિંડના ઉત્સેચકોનો પુરવઠો
ડ્યુઓડેનમ, આહાર પસંદ કરવામાં મુશ્કેલીઓ, દર્દીઓ લેવાનું ડર
પીડા કારણે ખોરાક. ઘણા દર્દીઓમાં, પીડા કર્યા પછી પણ હુમલો થાય છે
પ્રવાહી ખોરાકનો એક નાનો જથ્થો જેમાં sokogonnymi ગુણધર્મો નથી.
ઉત્તેજનાના સમયગાળા દરમિયાન ઉદ્દેશ્ય પરીક્ષા ઘણીવાર લક્ષણો જાહેર કરે છે,
તીવ્ર સ્વાદુપિંડનું લક્ષણ. ઇન્ટરિટિકલ અવધિમાં, સામાન્ય રીતે નોંધાયેલું છે
સ્વાદુપિંડ સાથે મધ્યમ દુ: ખાવો. પાતળા દર્દીઓમાં, કેટલીકવાર
તમે વિસ્તૃત અને ગાense સ્વાદુપિંડને લગાવી શકો છો.
દર્દીને પાછળની અંદર રોલર સાથે સુપિન સ્થિતિમાં તપાસવી જોઈએ
ધડ સાથે જમણી બાજુની સ્થિતિ 45 ° દ્વારા અગ્રવર્તી તરફ નમેલી છે, નમેલી સાથે standingભી છે
આગળ ધડ - ડાબી બાજુએ. કમળો સાથે થતાં સ્યુડોટ્યુમર સ્વરૂપો સાથે,
કર્વોઇઝાયર સિન્ડ્રોમ ક્યારેક જોવા મળે છે, જે નિશાનીઓના ત્રિજ્યા દ્વારા વર્ગીકૃત થયેલ છે:
અવરોધક કમળો, વિસ્તૃત અને પીડારહિત પિત્ત, મૂત્રાશય, અકોલિયા.
ક્રોનિક સ્વાદુપિંડનું નિદાન વ્યક્તિલક્ષી પર આધારિત છે અને
રોગના ઉદ્દેશ્ય ક્લિનિકલ લક્ષણો, પ્રયોગશાળા પરીક્ષણોમાંથી ડેટા અને
વિશેષ સંશોધન પદ્ધતિઓનું પરિણામ. માં પ્રક્રિયાની તીવ્રતા સાથે
લોહી અને પેશાબમાં સ્વાદુપિંડનો સ્વાદ અને સ્વાદુપિંડનો રસ પ્રવાહમાં મુશ્કેલી
સ્વાદુપિંડના ઉત્સેચકોની સામગ્રીમાં ઘણીવાર વધારો થાય છે - ડાયસ્ટેસિસ, ટ્રીપ્સિન,
lipases. ઇન્ટરિટિકલ અવધિમાં, તે સામાન્ય છે. બધા મુખ્ય એકાગ્રતા
ડ્યુઓડેનલ સમાવિષ્ટોમાં જખમના ઉત્સેચકો, તેનાથી વિરુદ્ધ, ઘટાડો થાય છે,
વ્યક્તિગત દર્દીઓ, તેઓ સંપૂર્ણપણે ગેરહાજર છે.
કોપ્રોલોજિકલ પરીક્ષા મોટી સંખ્યામાં હાજરી બતાવે છે
અસ્પષ્ટ સ્નાયુ તંતુઓ (સર્જક) અને તટસ્થ ચરબીનો એક ડ્રોપ
આઇલેટ ઉપકરણની પ્રક્રિયામાં જોડાવાના જોડાણમાં, ગ્રંથીઓ અવલોકન કરવામાં આવે છે
હાયપરગ્લાયકેમિઆ અને ડબલ પ્રભાવ હેઠળ સામાન્ય ખાંડ વળાંક માં ફેરફાર
પેટની પોલાણની પેનોરેમિક ફ્લોરોસ્કોપી સાથે, કેલિફિકેશન કેટલીકવાર દ્વારા નક્કી કરવામાં આવે છે
સ્વાદુપિંડનો કોર્સ. એક્સ-રે પરીક્ષા સાથે
તેના હાયપોટેન્શનની સ્થિતિમાં ડ્યુઓડેનમ ("લકવો"
ડ્યુઓડenનોગ્રાફી) ક્રોનિક પેનકreatટાઇટિસના પરોક્ષ લક્ષણો શોધી શકે છે:
ડ્યુઓડેનમ, છાપ અથવા ખામીના પ્રગટ લૂપ ("હોર્સશૂ")
તેના ઉતરતા ભાગના આંતરિક સમોચ્ચને ભરવાથી, ગડીની રાહત બદલાઈ રહી છે
ડ્યુઓડેનલ પેપિલા અને વિરૂપતાના ક્ષેત્રમાં મ્યુકોસ મેમ્બ્રેન
અલ્ટ્રાસાઉન્ડ અને ગણતરી કરેલ ટોમોગ્રાફી ક્રોનિક માટે મંજૂરી આપે છે
સ્વાદુપિંડનો સોજો સમગ્ર ગ્રંથિ અથવા ફક્ત તેના માથામાં વધારો શોધવા માટે
(સ્યુડોટ્યુમર પેનક્રેટાઇટિસ), ગ્રંથિની જાડાઈમાં સિસ્ટીક ફેરફાર. સંખ્યામાં
કેસો ગાense ઇકોસ્ટ્રક્ચર્સ જમણી અને ડાબી બાજુએ સ્થિત છે
સ્તર II પર કરોડરજ્જુ - કટિની કરોડરજ્જુની III ની હાજરીના આધારે
પથ્થરોના નળીનો લ્યુમેન અથવા ગ્રંથિની પેરેંચાઇમાની જાડાઈમાં કેલસિનેટ.
રેડિયોઆસોટોપ સ્કેનીંગ જણાવે છે: સિંટીગ્રાગ્રાફિક અવક્ષય
ફેલાયેલા સ્ક્લેરોટિક પ્રક્રિયાને કારણે, આઇસોટોપના સંચયમાં ખામી, જે
તેમના સિસ્ટીક ફેરફારો અથવા પેરેંચાઇમાના કેલિસિફિકેશન સૂચવે છે
પ્રત્યાવર્તન સ્વાદુપિંડનું લક્ષણ લાક્ષણિક ચિહ્નો શોધી શકે છે
ક્રોનિક પેનક્રેટાઇટિસ: મુખ્ય અથવા અતિરિક્ત નલિકાઓનું વિરૂપતા, સંકુચિત
પત્થરોની હાજરીને કારણે તેમના ગાબડા, નળીમાં ખામીઓ ભરવા.
પ્રારંભિક તબક્કામાં એંજીયોગ્રાફિક પરીક્ષા (સેલિયાક અને મેસેંટેરિકોગ્રાફી)
ક્રોનિક પેનક્રેટાઇટિસ હાઇપરવાસ્ક્યુલાઇઝેશનના ક્ષેત્રો અને પછીથી દર્શાવે છે
વેસ્ક્યુલરના સામાન્ય ફાઇબ્રોસિસ પ્રસરેલા અવક્ષયને કારણે તબક્કાઓ
પેટર્ન, દરમિયાન તેની આર્કિટેકonનિક્સમાં ફેરફાર, દરમિયાન રક્ત વાહિનીઓનું વિસ્થાપન અથવા વિસ્થાપન
ગ્રંથિના કોથળીઓને બનાવે છે.
ક્રોનિક પેનક્રેટાઇટિસ (પેપ્ટિક અલ્સર અને 12 પીસી, પેટનું કેન્સર, સ્વાદુપિંડનું કેન્સર, ક્રોનિક જઠરનો સોજો, ક્રોનિક કોલેસીસીટીસ, હિપેટાઇટિસ) માટે વિભેદક.
મજબૂત, આ ક્ષેત્રમાં ઘેરાયેલા. ખભા, ખભા બ્લેડ, નીચલા પાછળ ઇરેડિએશન સાથે એપિગસ્ટ્રિયમ
ઇન્સ્યુલિન ઉપકરણમાં ક્ષતિગ્રસ્ત કાર્યને કારણે .ભી થાય છે. પીળો
પિત્તાશય માર્ગો, ફોલ્લોની દિવાલનું કેલિસિફિકેશન, સંધિવામાં નોડ્યુલ્સ. પીળો
ડિસ્પ્રોટીનેમિયા, હાયપોનેટ્રેમિયા, ટ્રાઇપ્સિન વધ્યો, સક્રિય વધારો ઉત્તેજના સાથે amylases
બર્નિંગ, વધુ વખત ખાલી પેટ પર અથવા રાત્રે પ્રદેશમાં.પીગાસ્ટ્રિયા મોસમી સ્વાભાવિક છે
જો કોઈ હોય તો, પછી રોગ સાથે સંકળાયેલ નથી
જ્યારે વિરોધાભાસી: અલ્સર વિશિષ્ટ, ગણો અલ્સરના પાયામાં આવે છે
કોઈ મોટા ફેરફારો
કોલોનની ઝુંબેશની દુoreખ, જે સ્પાસ્મોડિક છે
વિરોધાભાસ સાથે: આંતરડાના લ્યુમેનને સંકુચિત કરવા, હસ્ત્રાની ગેરહાજરી, અલ્સરમાં બેરિયમ ડેપો
એનિમિયા, લોહીના કોગ્યુલેશન સિસ્ટમની અવ્યવસ્થા
ખેંચાણ., જમણા હાયપોકોન્ડ્રીયમમાં સ્થાનાંતરિત, જમણા હાથ અને ખભા બ્લેડ પર ફેલાયેલ
જઠરાંત્રિય માર્ગમાં અને પિત્ત નલિકામાં પત્થરો
વધારો જોવા મળે છે: દ્વિ-લિરૂબિન, ઇએસઆર, આલ્કલાઇન ફોસ્ફેટ એમિનોટ્રાન્સફેરેસિસ
ક્રોનિક પેન્ક્રેટાઇટિસ અને તેની ગૂંચવણોની રૂ Conિચુસ્ત સારવાર.
એ) પેરિએરનલ નોવોકેઇન નાકાબંધી, બી) પોલિગ્લુસીન, રિયોપોલિગ્લુકિન, એન્ટિફેર્મેન્ટ, નોવોકેઇન, પ્લાઝ્મા, લોહી, એકે, સી) પ્રોટીન ડાયેટ (એન 5), ડી) એટીન 7-10 દિવસ માટે દિવસમાં 1 વખત 3 વખત, નેરોબોલ 1 દિવસમાં 2 વખત 15 દિવસ માટે, રેટિબabલિન અઠવાડિયામાં 1 વખત 2 વખત, ઇ) પેનક્રેટીન, મેથિઓનાઇન, લિપોલ્કેઇન, ફેસ્ટલ, ઇ) gesનલજેસિયા: પapaપવેરિન, નો-સ્પા એન્ટિસ્પાસોડિક માયોટ્રોપિક એક્શન, બેરાગલિન, પ્રોમેડોલ, જી) વિટામિન સાથે ખારા સોલ્યુશનનું સંક્રમણ: એચ) રેડિયોચિકિત્સા (યુએફએફ થેરેપીને આ ક્ષેત્રમાં પ્લેક્સસ અને સ્પા ટ્રીટમેન્ટ (ઝેલેઝ્નોવોડ્સ્ક, એસેન્ટુકી, ટ્રુસ્કવેટ્સ) ટી એક ખાસ આહારમાંથી બાકાત છે જે બાકાત નથી
તળેલું, મસાલેદાર, ખારી, ચરબીયુક્ત ખોરાક, sokogonnye વાનગીઓ. જો કે, આહાર
કેલરી વધારે હોવી જોઈએ અને સરળતાથી સુપાચ્ય પ્રમાણમાં પૂરતા પ્રમાણમાં હોવી જોઈએ
પ્રોટીન. દૈનિક આહાર 150 ગ્રામ પ્રોટીન, 30-40 ગ્રામ ચરબી, 350-400 ગ્રામ હોવો જોઈએ
કુપોષણના કિસ્સામાં, એંટ્રેલ પોષણને પૂરક બનાવવાની સલાહ આપવામાં આવે છે
પેરેંટલ, આ હેતુ માટે કેન્દ્રિત એમિનો એસિડ સોલ્યુશન્સનો ઉપયોગ કરીને
ગ્લુકોઝ ઉકેલો. પાચનમાં સુધારો કરવા માટે, દર્દીઓ લેવાની ભલામણ કરવામાં આવે છે
સ્વાદુપિંડનું ઉત્સેચકો ધરાવતા તૈયારીઓ (સ્વાદુપિંડ, ફેસ્ટલ,
પzઝિનોર્મ). સમયાંતરે એન્ટિસ્પેસ્મોડિક્સ, આલ્કલાઈઝિંગ સાથે સારવાર કરો
બોર્ઝ જેવા ખનિજ જળ
ક્રોનિક પેનક્રેટાઇટિસના દરેક ઉદ્ભવને એક હુમલો માનવો જોઈએ.
તીવ્ર સ્વાદુપિંડનો સોજો. તીવ્રતા દરમિયાન સારવાર એ જ પ્રમાણે થવી જોઈએ
સિદ્ધાંતો કે જે તીવ્ર સ્વાદુપિંડનો ઉપચાર કરે છે.
ક્રોનિક પેનક્રેટાઇટિસ અને તેની ગૂંચવણોની સર્જિકલ સારવારના સંકેતો.
2. ઓપરેશનલ: સંકેતો: - રૂ conિચુસ્ત ઉપચારની નિષ્ફળતા (ઘણા મહિનાઓ પછી), - સ્વાદુપિંડના કોથળીઓને, ફિસ્ટુલા (બાહ્ય), અવરોધક (યાંત્રિક) કમળો, - સ્યુડોટોમર સ્વાદુપિંડ,-સ્ટોન્સ સ્વાદુપિંડ. કામગીરીનું વર્ગીકરણ: એ. સ્વાદુપિંડનું શસ્ત્રક્રિયા: રિસેક્શન અંતથી અંગવિચ્છેદન, મધ્યથી રિસેક્શન. - પેનક્રેટો-ડ્યુઓડીનલ રિસક્શન, - સ્વાદુપિંડનું, - સર્વાઇકલ એનાસ્ટોમોસિસ, - સ્વાદુપિંડનું આંતરડાની anastomosis, પૂર્ણાહુતિ. અને નાર. સ્વાદુપિંડનું ફોલ્લો,-મર્સ્યુલિનાઇઝેશન - ખોટા ફોલ્લો સાથે બાહ્ય ડ્રેનેજ, બી. પિત્તરસંબંધી સિસ્ટમ પર ઓપરેશન: - કoલેસિસ્ટેટોમી, - બાયોડિજેસ્ટિવ anનાટોમોસિસ, - રેલ્વેના ડિટેરેટેબલ ડ્રેનેજ, - પેટ પર શસ્ત્રક્રિયા અને 12 પૃષ્ઠ આંતરડા, - ગેસ્ટ્રોએંટેરોઆનાસ્ટોમોસિસ, - પેટનું રિસેક્શન, - ડ્યુઓડેનોજેજેજોઆનાસ્ટોમોસિસ. બી. વનસ્પતિ એન.એસ. પર કામગીરી: - સોલર પ્લેક્સસનું રિસેક્શન; - સીમાંત ન્યુરોટોમી, વગેરે. જી ફિસ્ટુલા ભરવા
ક્રોનિક પેનક્રેટાઇટિસ પાડોશી અંગોના રોગોની પૃષ્ઠભૂમિ સામે વધુ વખત થાય છે
(ક્રોનિક કેલક્યુલસ કોલેસીટીટીસ, ગેસ્ટ્રિક અલ્સર અથવા
ડ્યુઓડેનમ), તેથી, આ રોગોની સર્જિકલ સારવાર
ક્રોનિક સ્વાદુપિંડનો કોર્સ સુધારે છે. થી પેથોલોજીની ગેરહાજરીમાં
પિત્ત નળી, પેટ અને ડ્યુઓડેનમ થઈ શકે છે
સ્વાદુપિંડ પર સીધા હસ્તક્ષેપનો પ્રશ્ન. માટે સંકેતો
આ કિસ્સામાં કામગીરી થશે: ગ્રંથિના નળીઓમાં પત્થરોની હાજરી, કિક્રેટ્રિયલ
નલિકાઓની કડકતા, પેનક્રેટાઇટિસના ગંભીર સ્વરૂપો. મુખ્ય ધ્યેય
સર્જિકલ સારવાર - શ્રેષ્ઠ આઉટફ્લો માટે શરતો બનાવવી
જઠરાંત્રિય માર્ગમાં સ્વાદુપિંડનો રસ.
શસ્ત્રક્રિયા દરમિયાન, નળીઓનું સંપૂર્ણ ઇન્ટ્રાએપરેટિવ auditડિટ કરવું જરૂરી છે
સ્વાદુપિંડ, પિત્તરસ વિષેનું માર્ગ અને ડ્યુઓડેનમ. આ સાથે
ધ્યેય ઇન્ટ્રાઓપરેટિવ કoલેગ્રાફી દ્વારા કરવામાં આવે છે, પિત્તાશયનો અભ્યાસ. માં
ઓપરેશન દરમિયાન, કેન્યુલેશન દ્વારા રેટ્રોગ્રેડ સ્વાદુપિંડનો ઉપયોગ થાય છે
ડ્યુઓડેનલ પેપિલા અથવા પંચર દ્વારા નળી - પેશીઓ દ્વારા પંચર દ્વારા
તેના અંતર ભાગના વિસ્તૃત નલિકાઓના ગ્રંથીઓ.
સ્વાદુપિંડના નળીના અંતિમ ભાગની નાની લાંબી કડકતા સાથે
ટ્રાંસ્પ્પાયલરી સાથે ટ્રાંસડુઝ્નેનલ પેપિલોસ્ફિન્ટેરોટોમી સૂચવવામાં આવે છે
સ્વાદુપિંડનું નળી અથવા વિરસુંગોપ્લાસ્ટીનું ગટર. ના કિસ્સામાં
આવા ઓપરેશનમાં સ્વાદુપિંડના નળીના વિસ્તૃત કડક હાજરી
અવ્યવસ્થિત, ડિસેક્ટેડ ઇન વચ્ચેના એનાસ્ટોમોસિસની સૌથી યોગ્ય એપ્લિકેશન
સ્વાદુપિંડના નળી સાથે ગ્રંથિની જાડાઈ દ્વારા લંબાઈ અને રુ સાથે લૂપ બંધ થાય છે
જ્યારે ગ્રંથિના માથા અને શરીરના ક્ષેત્રમાં નળીનો નોંધપાત્ર ભાગ સાંકડો
ગ્રંથિના દૂરના ભાગને ફરીથી લગાડવું અને તેને ડિપિંગમાં સીવવા સલાહ આપવામાં આવે છે
આંતરડા રુ દ્વારા ડિસ્કનેક્ટ થયેલ. આવી કામગીરીનો હેતુ આઉટફ્લો માટેની પરિસ્થિતિઓ બનાવવાનો છે
પૂર્વગ્રહ દિશામાં સ્વાદુપિંડનો રસ.
એવા કિસ્સાઓમાં કે જેના પરિણામે મોટાભાગની ગ્રંથિનું કાર્યકારી પેરેંચાઇમા
રોગવિજ્ .ાનવિષયક પ્રક્રિયા અસ્પષ્ટપણે મરી ગઈ છે, નળી પ્રણાલીમાં છે
ફેલાવો સ્ક્લેરોટિક ફેરફારો, અને ક્રોનિક પેન્ક્રેટીટીસના મુખ્ય લક્ષણો
ઉચ્ચારણ અને સારવારની રૂ conિચુસ્ત પદ્ધતિઓ માટે યોગ્ય નથી, ઉત્પાદન
સ્વાદુપિંડનું રિસેક્શન (પૂંછડી અને શરીર, પેટાટોટલ સ્વાદુપિંડનું).
ક્રોનિક પેનક્રેટાઇટિસ માટે કામગીરીના પ્રકાર.
ક્રોનિક પેનક્રેટાઇટિસ પાડોશી અંગોના રોગોની પૃષ્ઠભૂમિ સામે વધુ વખત થાય છે
(ક્રોનિક કેલક્યુલસ કોલેસીટીટીસ, ગેસ્ટ્રિક અલ્સર અથવા
ડ્યુઓડેનમ), તેથી, આ રોગોની સર્જિકલ સારવાર
ક્રોનિક સ્વાદુપિંડનો કોર્સ સુધારે છે.થી પેથોલોજીની ગેરહાજરીમાં
પિત્ત નળી, પેટ અને ડ્યુઓડેનમ થઈ શકે છે
સ્વાદુપિંડ પર સીધા હસ્તક્ષેપનો પ્રશ્ન. માટે સંકેતો
આ કિસ્સામાં કામગીરી થશે: ગ્રંથિના નળીઓમાં પત્થરોની હાજરી, કિક્રેટ્રિયલ
નલિકાઓની કડકતા, પેનક્રેટાઇટિસના ગંભીર સ્વરૂપો. મુખ્ય ધ્યેય
સર્જિકલ સારવાર - શ્રેષ્ઠ આઉટફ્લો માટે શરતો બનાવવી
જઠરાંત્રિય માર્ગમાં સ્વાદુપિંડનો રસ.
શસ્ત્રક્રિયા દરમિયાન, નળીઓનું સંપૂર્ણ ઇન્ટ્રાએપરેટિવ auditડિટ કરવું જરૂરી છે
સ્વાદુપિંડ, પિત્તરસ વિષેનું માર્ગ અને ડ્યુઓડેનમ. આ સાથે
ધ્યેય ઇન્ટ્રાઓપરેટિવ કoલેગ્રાફી દ્વારા કરવામાં આવે છે, પિત્તાશયનો અભ્યાસ. માં
ઓપરેશન દરમિયાન, કેન્યુલેશન દ્વારા રેટ્રોગ્રેડ સ્વાદુપિંડનો ઉપયોગ થાય છે
ડ્યુઓડેનલ પેપિલા અથવા પંચર દ્વારા નળી - પેશીઓ દ્વારા પંચર દ્વારા
તેના અંતર ભાગના વિસ્તૃત નલિકાઓના ગ્રંથીઓ.
સ્વાદુપિંડના નળીના અંતિમ ભાગની નાની લાંબી કડકતા સાથે
ટ્રાંસ્પ્પાયલરી સાથે ટ્રાંસડુઝ્નેનલ પેપિલોસ્ફિન્ટેરોટોમી સૂચવવામાં આવે છે
સ્વાદુપિંડનું નળી અથવા વિરસુંગોપ્લાસ્ટીનું ગટર. ના કિસ્સામાં
આવા ઓપરેશનમાં સ્વાદુપિંડના નળીના વિસ્તૃત કડક હાજરી
અવ્યવસ્થિત, ડિસેક્ટેડ ઇન વચ્ચેના એનાસ્ટોમોસિસની સૌથી યોગ્ય એપ્લિકેશન
સ્વાદુપિંડના નળી સાથે ગ્રંથિની જાડાઈ દ્વારા લંબાઈ અને રુ સાથે લૂપ બંધ થાય છે
જ્યારે ગ્રંથિના માથા અને શરીરના ક્ષેત્રમાં નળીનો નોંધપાત્ર ભાગ સાંકડો
ગ્રંથિના દૂરના ભાગને ફરીથી લગાડવું અને તેને ડિપિંગમાં સીવવા સલાહ આપવામાં આવે છે
આંતરડા રુ દ્વારા ડિસ્કનેક્ટ થયેલ. આવી કામગીરીનો હેતુ આઉટફ્લો માટેની પરિસ્થિતિઓ બનાવવાનો છે
પૂર્વગ્રહ દિશામાં સ્વાદુપિંડનો રસ.
એવા કિસ્સાઓમાં કે જેના પરિણામે મોટાભાગની ગ્રંથિનું કાર્યકારી પેરેંચાઇમા
રોગવિજ્ .ાનવિષયક પ્રક્રિયા અસ્પષ્ટપણે મરી ગઈ છે, નળી પ્રણાલીમાં છે
ફેલાવો સ્ક્લેરોટિક ફેરફારો, અને ક્રોનિક પેન્ક્રેટીટીસના મુખ્ય લક્ષણો
ઉચ્ચારણ અને સારવારની રૂ conિચુસ્ત પદ્ધતિઓ માટે યોગ્ય નથી, ઉત્પાદન
સ્વાદુપિંડનું રિસેક્શન (પૂંછડી અને શરીર, પેટાટોટલ સ્વાદુપિંડનું).
ઇન્સ્યુલોમા: કે-કા, ક્યૂ-કા, સારવાર.
સ્વાદુપિંડનું સૌમ્ય ગાંઠોમાં ગાંઠો શામેલ છે,
સ્વાદુપિંડના આઇલેટ ઉપકરણના કોષોમાંથી આવતા. તેમાંના કેટલાક
હોર્મોનલ રીતે સક્રિય, જેમ કે બીટા-સેલ enડેનોમસ (ઇન્સ્યુલોમસ) અને
અલ્સર્રોજેનિક એડેનોમસ (ગેસ્ટ્રોનોમસ).
બીટા-સેલ enડેનોમસ (ઇન્સ્યુલોમસ) મોટા પ્રમાણમાં ઇન્સ્યુલિન ઉત્પન્ન કરે છે અને
ક્લિનિકલી હાઈપોગ્લાયસીમિયા સિન્ડ્રોમ દ્વારા પ્રગટ થાય છે. સાથેના સૌથી સામાન્ય લક્ષણો
આવું થાય છે: પરસેવો, ધ્રુજારી, તીવ્ર નબળાઇના ત્રાસ,
ચેતનાના સમયાંતરે નુકસાન.
ઇન્સ્યુલોમાને કારણે હાઈપરિન્સ્યુલિનિઝમ એ સંકેતોની ત્રિજ્યા દ્વારા વર્ગીકૃત થયેલ છે: 1)
ભૂખમરોની પૃષ્ઠભૂમિ પર કોમા સુધી હાયપોગ્લાયકેમિઆના ગંભીર હુમલાની ઘટના
અથવા શારીરિક પ્રવૃત્તિ, 2) રક્ત ખાંડમાં તીવ્ર ઘટાડો (0.5 ગ્રામ / એલથી નીચે, અથવા 50)
મિલિગ્રામ%),)) નસમાં વહીવટ પછી હાયપોગ્લાયકેમિઆના તમામ લક્ષણોનું અદ્રશ્ય
ઇન્સ્યુલોમાના નિદાન માટેની મુખ્ય પદ્ધતિ પસંદગીયુક્ત સેલિઆકોગ્રાફી છે. ચાલુ
ઇન્સ્યુલોમાના એન્જીગ્રામ સ્પષ્ટપણે સીમાંકિત અને સામાન્ય રીતે સારા લાગે છે
0.5 થી 2-3 સે.મી.ના વ્યાસ સાથે વેસ્ક્યુલર રચના
કેટલીકવાર બહુવિધ એડેનોમસ જોવા મળે છે, મુખ્યત્વે સ્થાનિક
સ્વાદુપિંડનું પૂંછડી અને શરીરના ભાગો.
સારવાર: ફક્ત સર્જિકલ, જેમાં theડેનોમાની સાથે દૂર કરવામાં શામેલ હોય છે
તેના કેપ્સ્યુલ. સ્વાદુપિંડના પૂંછડી અને શરીરના બહુવિધ એડેનોમસ સાથે, અને
જીવલેણતાના સંકેતો સાથે એડિનોમસ (સાથે મેલીગ્નન્ટ એડેનોમસ
હાયપરિન્સ્યુલિનિઝમ એ કેસોની કુલ સંખ્યાના 10% થાય છે)
સ્વાદુપિંડનું રિસેક્શન બનાવો.
અલ્ટ્રોજેનિક એડેનોમા (ગેસ્ટ્રોનોમા) એ ઉદભવતા ગાંઠોના જૂથનો સંદર્ભ આપે છે
સ્વાદુપિંડનું આઇલેટ ઉપકરણ ન -ન-પ્રોડ્યુસિંગ ઇન્સ્યુલિન.
આ ગાંઠોનું એક વિશિષ્ટ લક્ષણ એ છે કે તેમના કોષો
ગેસ્ટ્રિન ઉત્પન્ન કરે છે, જે હોર્મોન્સ મ્યુકોસાના ગ્રંથીઓને અસર કરે છે
પેટની પટલ. 60% દર્દીઓમાં, ગેસ્ટ્રિનોમાસ જીવલેણ છે અને આપે છે
લસિકા ગાંઠો, યકૃત, ફેફસાં, પેરીટોનિયમ અને ત્વચાના મેટાસ્ટેસેસ. 50% દર્દીઓમાં
ગેસ્ટ્રિનોમસ અન્ય અંતocસ્ત્રાવી ગ્રંથીઓના એડેનોમેટોસિસ સાથે જોડાયેલા છે
(મલ્ટીપલ અંતocસ્ત્રાવી એડેનોમેટોસિસ) સાથે ગાંઠ અથવા
કફોત્પાદક, પેરાથાઇરોઇડમાં પણ હાયપરપ્લાસ્ટીક ફેરફારો જોવા મળે છે
અલ્સરોજેનિક એડેનોમેટોસિસનું ક્લિનિકલ ચિત્ર સિન્ડ્રોમ દ્વારા વર્ગીકૃત થયેલ છે
ક્રોનિક સ્વાદુપિંડમાં અપંગતાની પરીક્ષા.
આ રોગ તીવ્ર સ્વાદુપિંડનું પરિણામ છે અથવા ત્યારથી
શરૂઆત ધીમે ધીમે વિકસે છે, એક ક્રોનિક અભ્યાસક્રમ લીધા પછી.
ઇટીઓલોજી: ક્રોનિક સ્વાદુપિંડનું કારણ પેટના રોગો છે,
ડ્યુઓડેનમ, યકૃત, પિત્તાશય અને પિત્તરસ વિષેનું માર્ગ, એટલે કે.
સ્વાદુપિંડ સાથે ગા close શરીરરચનાત્મક અને કાર્યાત્મક જોડાણોવાળા અવયવો
પોષક વિકારો અને ચરબી ચયાપચયમાં ફેરફાર (આહારમાં પાપીઓ,
મદ્યપાન), તીવ્ર અને ક્રોનિક ચેપ, નશો, ઝેર, બદલાવ
સ્વાદુપિંડની નળી સિસ્ટમમાં (પ્રાથમિક ગાંઠો, કડક,
વિસર્જન નળી એપિથેલિયમ મેટાપ્લેસિયા), સ્વાદુપિંડની બંધ ઇજાઓ.
પેથોજેનેસિસ: ક્રોનિક પેન્ક્રેટાઇટિસ તીવ્ર પેથોજેનેસિસમાં ખૂબ સામાન્ય છે
સ્વાદુપિંડ રોગની ફરીથી લંબાઈ બધા નવા લોકોની સંડોવણી તરફ દોરી જાય છે
સ્વાદુપિંડના વિભાગો, જે સમય જતાં કાર્યને બદલવા માટેનું કારણ બને છે
ડાઘ કનેક્ટિવ પેશીના પેરેંચાઇમામાં સ્ક્લેરોટિક ફેરફારો થાય છે
ગ્રંથિની નલિકા પ્રણાલી અને પેરાવલ પેશીઓમાં.
પેથોલોજીકલ એનાટોમી: ફેલાવો સ્વાદુપિંડના પેશીઓમાં થાય છે
કનેક્ટિવ પેશી, ફાઇબ્રોસિસ અને સ્ક્લેરોસિસના પરિણામે. છેલ્લું
ક્યાં તો પેરિ- અથવા ઇન્ટ્રાલોબ્યુલર હોઈ શકે છે, એક સાથે એટો્રોફી સાથે જોડાઈ શકે છે
ગ્રંથિની પેશી. આયર્ન કનેક્ટિવ પેશીઓના વધેલા વિકાસના પરિણામે
કોમ્પેક્ટેડ અને ઘણીવાર વોલ્યુમમાં બદલાય છે. માઇક્રોસ્કોપિકલી એક સાથે
પેશી ફાઇબ્રોસિસ, તેની બળતરા ઘૂસણખોરી, લિપોમેટોસિસ,
નલિકાઓની દિવાલોમાં બળતરા બદલાવ. ક્યારેક બહુવિધ
નળીઓ, થાપણોના લ્યુમેનને નાબૂદ કરવાના પરિણામે રચાયેલ નાના કોથળીઓ
ગ્રંથિ પેશીઓમાં કેલ્શિયમના ક્ષાર (સ્વાદુપિંડનું પેશીકરણ).
ક્રોનિક સ્વાદુપિંડના નીચેના ક્લિનિકલ અને એનાટોમિકલ સ્વરૂપોને અલગ પાડવામાં આવે છે: 1)
ક્રોનિક ઇન્ડક્ટિવ પેનક્રેટાઇટિસ, 2) સ્યુડોટ્યુમર સ્વાદુપિંડ, 3)
સ્યુડોસિસ્ટિક પેનક્રેટાઇટિસ (ફોલ્લોના પરિણામ સાથે ક્રોનિક પેનક્રેટાઇટિસ), 4)
ક્રોનિક કેલક્યુલસ સ્વાદુપિંડ (વિરગોલિથિઆસિસ, કેલસિફિંગ)
ડી-કેએ અને ગેસ્ટ્રોડ્યુડેનલ રક્તસ્રાવની સારવાર
વર્ગીકરણ: 1. અલ્સેરેટિવ રક્તસ્રાવ - 50-60% 2. પેટના રોગો - 30-40% 3. પેટમાંથી રક્તસ્ત્રાવ અન્ય રોગો (લોહી, બરોળ) દ્વારા થાય છે - 3-5% 4. ખોટા રક્તસ્રાવ (નાક, કંઠસ્થાન) રક્તસ્રાવના સ્ત્રોતો: I જૂથ - કેન્સર, II, ધો .12%, સૌમ્ય ગાંઠો -3%, જઠરનો સોજો -10%, એમ-મેલોરી-વેઇસ -7%, સિરોસિસ -6%, ઇજાઓ -1%, બર્ન્સ-0.5%, ડાયવર્ટિક્યુલમ્સ- 0.5%, III જી.આર. રક્ત રોગો (હિમોફીલિયા, લ્યુકેમિયા, વર્લ્ગોફની શસ્ત્રક્રિયા), સ્પ્લેનોમેગલી, બંટીની શસ્ત્રક્રિયા, થ્રોમ્બોફ્લેબિટિસ, હાયપરટોનિક સર્જરી, દવા (જળાશય, સેલિસીલેટ્સ, હોર્મોન્સ, એન્ટિકોએગ્યુલેન્ટ્સ) યુરેમિયા, કેપિલરોટોક્સિકોસિસ, એન્યુરિઝમ. પદ્ધતિ: પેપ્ટીક અલ્સર: પ્રગતિ, ડિસ્ટ્રોફી, નેક્રોસિસ, છિદ્ર, વેસ્ક્યુલર વિનાશ. પેટનો કેન્સર: વિસ્તૃત વૃદ્ધિ, કુપોષણ, સડો, વેસ્ક્યુલર નુકસાન. ઇરોઝિવ ગેસ્ટ્રાઇટિસ: તાણ, એડ્રેનાલિન રશ, વાસોસ્પેઝમ, ફોકલ નેક્રોસિસ, પાચન, ધોવાણ, અલ્સર. એસ. મેલોરી-વેઇસ: જઠરનો સોજો, પોષક ભૂલો, અન્ય બી-એનઆઈ -> ઉલટી, કાર્ડિયા અને ડાયાફ્રેમ તણાવ, મ્યુકોસ મેમ્બ્રેન અને સ્નાયુઓનું ભંગાણ -> રક્તસ્રાવ.કાયમની અતિશય ફૂલેલી નસો: સિરોસિસ અને પોર્ટલ બ્લોક, હાયપરટેન્શન, વેનસ કોલેટરલ, નોડ ફાટવું, લોહીનું થર. સૌમ્ય ગાંઠો: વૃદ્ધિ, કુપોષણ, સડો, રક્તસ્રાવ. ઇજાઓ: પેશીઓ અને રુધિરવાહિનીઓને નુકસાન, રક્તસ્રાવ, હિમોસ્ટેસીસમાં ગેસ્ટિક રસની ભૂમિકા. બર્ન્સ: સ્તર નેક્રોસિસ, સ્કેબ રચના, નેક્રોટિક માસનો અસ્વીકાર, રક્ત વાહિનીઓના સંપર્કમાં, 3-10 દિવસ સુધી રક્તસ્રાવ. ડાયવર્ટિક્યુલમ્સ: સ્થિરતા, બળતરા, બળતરા, નેક્રોસિસ + પાચન, રક્તસ્રાવ. હિમોફીલિયા: પર્યાપ્ત એન્ટી હિમોફીલિક પરિબળ નથી, લોહી ગંઠાઈ જવું + પાચન. વર્લ્ફોફની લડત: હાયપરસ્પ્લેનિઝમ, પ્લેટલેટ વિનાશ, કેશિકા ફેરફારો, હેમરેજ, નેક્રોસિસ, અસ્વીકાર.
પેથોજેનેસિસ: 1. લોહી, અશક્ત હેમોડાયનેમિક્સ, હાયપોક્સિયા, ડિસ્ટ્રોફી, અશક્ત રચના અને કાર્ય, રક્તસ્રાવ, વી = 20-50% -> મૃત્યુનું નુકસાન. 2. પ્રવાહીનું ફરીથી વિતરણ: પેશીઓ અને કોષોથી -> વેસ્ક્યુલર બેડ સુધી. બીસીસી - હિમોડિલ્યુશન (મંદન). 3. ચયાપચયનું ઉલ્લંઘન (પાણી, ઇલેક્ટ્રોલાઇટ, બી, એફ, વાય). 4. ચયાપચયનું ઉલ્લંઘન (ગ્લાયકોલિસીસનું સક્રિયકરણ, સીટીકે, પીએફપી, energyર્જા ચયાપચય) 5. લોહીના વિઘટન ઉત્પાદનોને લીધે શરીરનો નશો: એઝોટેમિયા, વધેલી ટી, બળતરા સિન્ડ્રોમ.
વળતર પદ્ધતિ: વેસ્ક્યુલર અસ્થિરતા, ડેપોમાંથી લોહીનું ઇજેક્શન, હ્રદયના દરમાં ફેરફાર, એસવી, એસઆઈ, બીપીમાં ફેરફાર, હિમોડિલ્યુશન, હિમાટોપopઇસીસ અને હિમોસ્ટેસિસનું ઉત્તેજન, ચયાપચયમાં ફેરફાર, બીસીસીમાં ઘટાડો, વાસોસ્પેઝમ, બ્લડ પ્રેશરનું સામાન્યકરણ, રક્તસ્રાવ, હિમોસ્ટેસિસનું ઉત્તેજન, રક્તસ્રાવ બંધ. રક્તસ્ત્રાવ, 10% સુધી વળતર, 20-25% સુધીનું સબકમ્પેન્સ, 30% સુધી સડવું, 30-50% સુધી જીવલેણ.
સંશોધન પદ્ધતિઓ: રક્ત: એર, એચબી, એચટી, એલ, ઇએસઆર - વધારો., ટીઆર - ઘટાડો., પ્રોથ્રોમ્બિન - ઘટાડો. અથવા એન, બ્લડ કોગ્યુલેબિલીટી, ફાઈબિનોલિસીસ., ગંઠાઈ જવા, રક્તસ્રાવની અવધિ. ત્યાં છે: પ્રોફ્યુઝ (પ્રોફ્યુસ) - 2 એલ, મધ્યમ - 0.7-1.3 એલ, સહેજ - 0.5 એલ સુધી, માઇક્રોબ્લ્યુડિંગ.
ડાયગ્નોસ્ટિક્સ, કાર્યો: બરાબર, હિમોસ્ટેસીસ, સ્રોત (સ્થાનિકીકરણ અને સ્થિતિ), રક્તસ્રાવ દર, અંતર્ગત રોગનો તબક્કો, વળતરની ડિગ્રી. ડાયગ્નોસ્ટિક તાકીદ: જીવન માટે જોખમ, વળતરના ભંગાણની સંભાવના, રક્તસ્રાવ ફરી શરૂ થવાની સંભાવના-> મૃત્યુ, અંતમાં સારવાર - એક શંકાસ્પદ પરિણામ. ક્લિનિકલ જૂથો: 1. મોબાઇલ અથવા ચાલુ મૃત્યુ પામ્યા, 2. હળવા અથવા મધ્યમ આવર્તક, ,.મોબાઈલ અથવા મૃત્યુ પામ્યા બંધ, ins. તુચ્છ (સતત, રેપ., રોકી.), Micro. માઇક્રોબાયિડિંગ.
બ્લેડિંગ ક્લિનિક: "માછલીનો શ્વાસ" (રક્તસ્રાવ), મીણનો રંગ (ગંભીર રક્તસ્રાવ), પેટના અભ્યાસમાં: પેરીસ્ટાલિસિસમાં વધારો. એસ-એમ ટournરનિકેટ (શ્થેનન-ગેનોક) - હરાવોની ટીપું, રક્તસ્રાવની શરૂઆતના સમયે પીડાની એસ-બર્ગમેન-સમાપ્તિ.
યુક્તિઓરક્તસ્રાવના પ્રકારને આધારે 1. નકામું (ભારે) અથવા મધ્યમ ચાલુ રક્તસ્રાવ -> તાત્કાલિક શસ્ત્રક્રિયા 2. નકામું અથવા મધ્યમ પુનરાવર્તિત રક્તસ્રાવ -> તાત્કાલિક શસ્ત્રક્રિયા 3. નકામું અથવા મધ્યમ બંધ રક્તસ્રાવ -> દવા, નિરીક્ષણ, પરીક્ષા 4. સહેજ ચાલુ, બંધ, વારંવાર રક્તસ્રાવ - > દવાની સારવાર, નિરીક્ષણ, પરીક્ષા. M.માઇક્રોસિરક્યુલેશન -> સારવાર, પરીક્ષા (બેન્ઝિડાઇન ટેસ્ટ)
કામગીરી 1. પેટની તપાસ (બી -2, હોફમિસ્ટર-ફિંસ્ટરેરા) 2. સ્થાનિક હિમોસ્ટેસિસ (રક્તસ્રાવ વાહિનીઓ સાથે અલ્સરનો ટાંકો) 3. ફકરો 2 + વોગોટોમી (લિટોર્જ ચેતાનું આંતરછેદ) blood. અલ્સરમાં જતા રક્ત વાહિનીઓનું બંધન. સારવાર 1. સર્જિકલ હોસ્પિટલમાં (હિમોસ્ટેસિસ, હેમોડાયનેમિક્સનું મોનિટરિંગ, સામાન્ય સ્થિતિ, શસ્ત્રક્રિયાની સંભાવના) 2. બેડ રેસ્ટ! D. ડાયેટ મેઇલિંગેચટ (છૂંદેલા ખોરાક) Er. એર માસ અને પ્લાઝ્માનું ટ્રાન્સફ્યુઝન He. હિમોસ્ટેસિસ (વિસ્કોસ, વીટ. સી, ના ક્લોરાઇડ, થ્રોમ્બીન + એએસીએ અંદર, ઇ-એમિનોકાપ્રોઇક એસિડ IV) G. ગેસ્ટ્રિક હાયપોથર્મિયા (શાલિમોવનો મોનોગ્રાફ) )! એન્ડોસ્કોપિક હિમોસ્ટેસીસ (સમય) સ્થાનિક હિમોસ્ટેસિસ (વધતા જતું)
ગૂંચવણોના પ્રકારો
ત્યાં ઘણી બધી ગૂંચવણો છે જે પેનકિટાઇટિસના આક્રમણથી ઉશ્કેરવામાં આવે છે. દવામાં સરળતા માટે, વર્ગીકરણ બે મુખ્ય પ્રકારોને અલગ પાડે છે: અંતમાં અને પ્રારંભિક નકારાત્મક પરિણામો જે આ રોગને લીધે છે.
પોસ્ટ નેક્રોટિક સિન્ડ્રોમ, તીવ્ર સ્વાદુપિંડની પ્યુર્યુલન્ટ ગૂંચવણો, પ્લ્યુરો-પલ્મોનરી પરિણામો ખાસ કરીને તીવ્ર હોય છે.
પ્રતિક્રિયાશીલ હુમલોની પોસ્ટ નેક્રોટિક ઘટનાને આંચકો અને રેનલ અને યકૃતની નિષ્ફળતાની સ્થિતિમાં વહેંચવામાં આવે છે.
લોહીમાં વધુ ઉત્સેચકો અને ઝેરી પદાર્થોનું મોટું પ્રકાશન પ્રારંભિક ગૂંચવણોના વિકાસ તરફ દોરી જાય છે:
- રક્તવાહિની નિષ્ફળતા.
- ફેફસાંમાં બદલી ન શકાય તેવા પરિવર્તન.
- આંતરડા, પેટમાં રક્તસ્ત્રાવ.
- પેરીટોનાઇટિસ
- કમળો
- માનસિક વિકાર
- રક્ત વાહિની થ્રોમ્બોસિસ.
- સેરોસ પટલની બળતરા.
હિપેટિક-રેનલ નિષ્ફળતા સાથે, યકૃત નોંધપાત્ર રીતે વધે છે, ત્યાં પેશાબ થતો નથી (કબજિયાત હોય છે), અથવા, તેનાથી વિપરીત, દરરોજ પેશાબની વિશિષ્ટ ગુરુત્વાકર્ષણમાં વધારો થાય છે. ધમનીય પરિમાણો વધી રહ્યા છે, ત્વચા અને મ્યુકોસ મેમ્બ્રેન શુષ્ક થઈ જાય છે.
50% દર્દીઓમાં, તીવ્ર હુમલોના પરિણામો સીરીસ અથવા પ્યુર્યુલન્ટ સ્વરૂપના પેરીટોનાઇટિસના સ્વરૂપમાં થાય છે.
તીવ્ર સ્વાદુપિંડનો હુમલો અને પરિણામો
 તીવ્ર હુમલામાં, પેરીટોનાઇટિસ વિકસે છે, જે પ્રકૃતિમાં એસેપ્ટીક છે. પેટની પોલાણ પર સક્રિય આક્રમક અસર સાથે, આ એક પ્રચંડ ગૂંચવણ છે.
તીવ્ર હુમલામાં, પેરીટોનાઇટિસ વિકસે છે, જે પ્રકૃતિમાં એસેપ્ટીક છે. પેટની પોલાણ પર સક્રિય આક્રમક અસર સાથે, આ એક પ્રચંડ ગૂંચવણ છે.
નશોને લીધે, કિડની અને યકૃતની પ્રવૃત્તિ નબળી પડે છે. જઠરાંત્રિય માર્ગની કાર્યક્ષમતા, ઝેરી ન્યુમોનિયા અને પલ્મોનરી એડીમાના વિકાસ સાથે ગંભીર સમસ્યાઓ શક્ય છે.
દર્દીના સંબંધિત સ્થિરતાના સમયગાળા પછી અંતમાં તીવ્ર ગૂંચવણો વિકસે છે. સામાન્ય રીતે પેથોલોજીની શરૂઆતથી 20-25 દિવસ પછી. મોટેભાગે, પ્યુર્યુલન્ટ પરિણામ નિદાન કરવામાં આવે છે. તેમાંના સૌથી ખરાબ રક્તનું ઝેર છે.
- પેટની પોલાણમાં ગેરહાજરી.
- પેરાપ્રેનreatટિક સિન્ડ્રોમ.
- હાયપરહિડ્રોસિસ.
- સ્વાદુપિંડનું નેક્રોસિસ.
- પિલેફ્લેબિટિસ (પોર્ટલ નસની બળતરા પ્રક્રિયા).
- સ્યુડોસિસ્ટ્સ અથવા કોથળીઓને.
નકારાત્મક પરિણામોમાં ગાંઠ નિયોપ્લેઝમ, લિમ્ફેડિનાઇટિસ (શરીરના નશોને લીધે થાય છે), ગભરાટ ભર્યા હુમલાઓ (ઝેરી પદાર્થોના નકારાત્મક પ્રભાવોને લીધે), આંતરિક અવયવોના બહુવિધ અંગ નિષ્ફળતાનો સમાવેશ થાય છે.
જો સ્વાદુપિંડનું પેશીઓના ફેસ્ટર્સ, જ્યારે કોથળીઓ રચાય છે, ત્યારે આ ઘટનાને જીવલેણ સ્થિતિ તરીકે વર્ગીકૃત કરવામાં આવે છે. સર્જિકલ સારવાર જરૂરી છે. પૂર્વસૂચન માત્ર સમયસર ઉપચાર સાથે જ અનુકૂળ છે.
એરોસિવ રક્તસ્રાવ હંમેશાં થાય છે - બળતરા કેન્દ્રમાં રક્તવાહિનીના પ્રગતિને કારણે પેથોલોજીકલ સ્થિતિ.
લાંબી માંદગીના પરિણામો
દીર્ઘકાલિન રોગના પરિણામોમાં આંતરિક અવયવોના વિકાર શામેલ છે, જે સ્વાદુપિંડની કાર્યક્ષમતા સાથે સંકળાયેલા છે. મોટેભાગે, યકૃત અને પિત્ત નલિકાઓને અસર થાય છે.
દર્દીને નિદાન થાય છે પ્રતિક્રિયાશીલ પ્રકારનાં હિપેટાઇટિસ, કોલેસ્ટિસિસ, કોલેસીસીટીસ - પિત્ત નલિકાઓ, પ્યુર્યુલન્ટ કોલેજીટીસનો બળતરા રોગ.
 અંગની અંદરની નલિકાઓ દ્વારા સ્વાદુપિંડના રસના પ્રવાહમાં મુશ્કેલીને કારણે કોથળીઓની રચના થાય છે. નિયોપ્લાઝમના ઘણા પ્રકારો છે - સાચું અને ખોટું. લગભગ 80% ક્લિનિકલ ચિત્રોમાં, ખોટા ફોલ્લોનું નિદાન થાય છે.
અંગની અંદરની નલિકાઓ દ્વારા સ્વાદુપિંડના રસના પ્રવાહમાં મુશ્કેલીને કારણે કોથળીઓની રચના થાય છે. નિયોપ્લાઝમના ઘણા પ્રકારો છે - સાચું અને ખોટું. લગભગ 80% ક્લિનિકલ ચિત્રોમાં, ખોટા ફોલ્લોનું નિદાન થાય છે.
અસંખ્ય અધ્યયનોએ સાબિત કર્યું છે કે સ્વાદુપિંડનો રોગ એ એવા રોગોનો ઉલ્લેખ કરે છે જે કેન્સરને ઉત્તેજિત કરે છે. ખાસ કરીને, સ્વાદુપિંડનું કેન્સર.
અન્ય મુશ્કેલીઓ અલગ પાડવામાં આવે છે:
- પ્રકાર 1 ડાયાબિટીસ. જો દર્દીને આલ્કોહોલિક સ્વાદુપિંડનો રોગ હોય તો વિકાસનું જોખમ વધારે છે.
- આયર્નની ઉણપનો એનિમિયા.
- જી.આર.ડી.
પુખ્ત વયના પુરુષો અને સ્ત્રીઓમાં, આ રોગ પોર્ટલ હાયપરટેન્શનને ઉત્તેજિત કરી શકે છે, જે પેટની પોલાણમાં એક્ઝ્યુડેટની રચના તરફ દોરી જાય છે. આ ઉપરાંત, પાચનતંત્રની કાયમની અતિશય ફૂલેલી નસો વિકસે છે, જે મોટાભાગે રક્તસ્રાવ દ્વારા પ્રગટ થાય છે.
સમયસર ગૂંચવણોને ઓળખવા માટે, શરીરનું તાપમાન, દબાણ, પલ્સ, દર્દીના શ્વસનનું નિરીક્ષણ કરવું જરૂરી છે.
સારવારની પદ્ધતિઓ
 ક્રોનિક પેન્ક્રેટાઇટિસની ગૂંચવણો અને તેના વધવાને સ્થિર પરિસ્થિતિઓમાં સારવાર આપવામાં આવે છે. ડાયગ્નોસ્ટિક પગલાં અને લેબોરેટરી પરીક્ષણોના આધારે, ડ doctorક્ટર શ્રેષ્ઠ સારવાર જીવનપદ્ધતિની ભલામણ કરે છે. તે હંમેશાં બદલાય છે, કારણ કે તે રોગના વિશિષ્ટ પરિણામો પર આધારિત છે.
ક્રોનિક પેન્ક્રેટાઇટિસની ગૂંચવણો અને તેના વધવાને સ્થિર પરિસ્થિતિઓમાં સારવાર આપવામાં આવે છે. ડાયગ્નોસ્ટિક પગલાં અને લેબોરેટરી પરીક્ષણોના આધારે, ડ doctorક્ટર શ્રેષ્ઠ સારવાર જીવનપદ્ધતિની ભલામણ કરે છે. તે હંમેશાં બદલાય છે, કારણ કે તે રોગના વિશિષ્ટ પરિણામો પર આધારિત છે.
પ્રેરણા ઉપચાર સૂચવો - ઉપચારની એક પદ્ધતિ, જે શરીરના રોગવિજ્ .ાનવિષયક નુકસાનને અટકાવતા ઉકેલોના છછુંદરમાં રજૂઆત સૂચવે છે. ઉપવાસ, એન્ટીબેક્ટેરિયલ દવાઓ અને અન્ય દવાઓ સૂચવવાની ખાતરી કરો. મોટે ભાગે, ચેપગ્રસ્ત પેશીઓના વ્યાપક ડ્રેનેજનો ઉપયોગ થાય છે.
આ યાંત્રિક પ્રક્રિયા પછી, એક ભગંદર દેખાય છે જે ઉપચારને મુશ્કેલ બનાવે છે. સામાન્ય રીતે દવાઓને પ્રાધાન્ય આપવામાં આવે છે. ફાર્માકોલોજી ઉપચાર માટે દવાઓની વિશાળ શ્રેણી રજૂ કરે છે.
જો પ્રારંભિક તબક્કે સ્વાદુપિંડના રસનું મોટું નુકસાન થાય છે, તો તે હજી પણ theપરેશન માટે સંકેત નથી. સ્વાદુપિંડની અપૂર્ણતા, જે ભગંદર દ્વારા થાય છે, તે ગોળીઓ દ્વારા વળતર આપી શકાય છે. મોટાભાગના કિસ્સાઓમાં, ભગંદર તેના પોતાના પર રૂઝ આવે છે. જો તે પોલાણ અથવા નલિકાઓ સાથે જોડાય છે, તો પુનર્જીવન પ્રક્રિયા નોંધપાત્ર રીતે ધીમી થઈ જાય છે.
ફિસ્ટુલાસની સારવાર માટે Octકટ્રેઓટાઇડ સૂચવવામાં આવી શકે છે. દૈનિક માત્રા: 100 એમસીજી સબક્યુટ્યુન દિવસમાં ત્રણ વખત, ઉપચારની અવધિ પાંચ દિવસની હોય છે. ડ્રગ ટ્રાઇપ્સિન પ્રવૃત્તિને અવરોધે છે, એન્ટિસ્પેસ્મોડિક અસર ધરાવે છે, અને સામાન્ય નશો અટકાવે છે.
ઓપરેશન આવા અસાધારણ ઘટના માટે સૂચવેલ છે:
- ફોલ્લોના પોલાણમાં રક્તસ્રાવની હાજરી.
- હેમોરહેજિક અથવા પ્યુર્યુરસીનું પ્યુર્યુલન્ટ સ્વરૂપ.
- સ્પીલ પેરીટોનિટિસ.
- પેટની પોલાણમાં બ્રેકથ્રુ કોથળીઓ.
- ભંગાણ અને સપોર્શન.
પોસ્ટopeપરેટિવ સમયગાળામાં, એન્ટિબાયોટિક ઉપચાર (ઉદાહરણ તરીકે, ફુરાઝોલિડોન) હાથ ધરવામાં આવે છે, ખાસ આહાર જરૂરી છે. પેઇનકિલર્સ સૂચવો, દિવસમાં 5 વખત સુધી આપવામાં આવે છે.
સ્વાદુપિંડની જટિલતાઓને અટકાવવી
 નિવારણના સિદ્ધાંતોમાં આલ્કોહોલિક પીણાને ખોરાકમાંથી બાકાત રાખવું, ધૂમ્રપાન બંધ કરવું, સંતુલિત આહાર અને તંદુરસ્ત જીવનશૈલી શામેલ છે. દારૂ દ્વારા ગ્રંથિને ગંભીર નુકસાન થાય છે, ખાસ કરીને વારંવાર ઉપયોગ અને મોટી માત્રા. સ્વાદુપિંડનો રોગ સાથે, તેને પીવા માટે સખત પ્રતિબંધિત છે. જો આ શક્ય ન હોય તો, દર મહિને વપરાશને 1 વખત ઘટાડવો.
નિવારણના સિદ્ધાંતોમાં આલ્કોહોલિક પીણાને ખોરાકમાંથી બાકાત રાખવું, ધૂમ્રપાન બંધ કરવું, સંતુલિત આહાર અને તંદુરસ્ત જીવનશૈલી શામેલ છે. દારૂ દ્વારા ગ્રંથિને ગંભીર નુકસાન થાય છે, ખાસ કરીને વારંવાર ઉપયોગ અને મોટી માત્રા. સ્વાદુપિંડનો રોગ સાથે, તેને પીવા માટે સખત પ્રતિબંધિત છે. જો આ શક્ય ન હોય તો, દર મહિને વપરાશને 1 વખત ઘટાડવો.
સ્વસ્થ આહાર લાંબા જીવનની ચાવી છે. દર્દીઓએ આહારનું કડક પાલન કરવું જોઈએ, ભારે ખોરાક સાથે શરીર પર બોજો ન મૂકવો. ચરબી અને મીઠું ચડાવવાનો ઇનકાર કરવો જરૂરી છે, બધી મસાલેદાર વાનગીઓને બાકાત રાખવી જોઈએ. તમારે ખોરાકનાં ઉત્પાદનોનો ત્યાગ કરવો જોઈએ જેમાં કાર્સિનોજેનિક પદાર્થો - પ્રિઝર્વેટિવ્સ, રંગો, સ્વાદ, વગેરે શામેલ છે.
અવેજીના હેતુ સાથે કોઈ લાંબી બિમારીના કિસ્સામાં, પેનક્રેટિન દવા લેવાની ભલામણ કરવામાં આવે છે. ભોજન દરમિયાન ડોઝ દરરોજ 16,000 થી 32,000 યુનિટ (4 ગોળીઓ સુધી) સુધીની હોય છે. મહત્તમ દૈનિક માત્રા 18 ગોળીઓ છે.
તમે બિનપરંપરાગત માધ્યમથી સ્વાદુપિંડમાં દુખાવો રોકી શકો છો. ઘણા દર્દીઓ અડધા મૃત પ્લાન્ટના આધારે ડેકોક્શન અથવા પ્રેરણા લેવાની ભલામણ કરે છે (ફક્ત ડ doctorક્ટર સાથે કરાર દ્વારા).
આ લેખમાંની વિડિઓમાં સ્વાદુપિંડના નિષ્ણાતોના કહેવા મુજબ કઈ ગૂંચવણો થઈ શકે છે.
પેથોલોજીના તીવ્ર અભ્યાસક્રમ પછી ગૂંચવણોનો વિકાસ

તીવ્ર સ્વાદુપિંડનો રોગ પછી પ્રારંભિક અને અંતમાં ગૂંચવણો છે. રોગની શરૂઆતના થોડા દિવસો પહેલાં. આમાં પેટ, સ્વાદુપિંડ અને આંતરડાના મ્યુકોસ મેમ્બ્રેન પર નશો અને અલ્સેરેટિવ ફોર્મેશન્સને કારણે ગેસ્ટ્રોઇંટેસ્ટીનલ રક્તસ્રાવ શામેલ છે. તીવ્ર રેનલ અથવા યકૃત નિષ્ફળતા વિકસે છે. ચિહ્નો:
- નિસ્તેજ (આઇસ્ટેરિક) અને શુષ્ક ત્વચા,
- હાઈ બ્લડ પ્રેશર
- ટાકીકાર્ડિયા
- પેશાબનું ઉત્પાદન અથવા તેની અભાવમાં ઘટાડો.
શોક - તેનું કારણ તીવ્ર પીડા અને નશો છે જે સ્વાદુપિંડનું નેક્રોસિસ દરમિયાન સ્વાદુપિંડનું પેશીઓના ભંગાણને કારણે થાય છે. આંચકોની સ્થિતિમાં પેલોર, ટાકીકાર્ડિયા, પેશાબમાં ઘટાડો અને સાયકોમોટર આંદોલન છે.
નશો માનસિકતા
નશો માનસિકતા - જે લોકો દારૂના દુરૂપયોગ માટે લાક્ષણિક છે. તે અનિયંત્રિત વર્તન, આભાસ, હાયપરથર્મિયામાં વ્યક્ત થાય છે.
સ્વાદુપિંડના પેશીઓના સડો ઉત્પાદનો સાથે વેસ્ક્યુલર થ્રોમ્બોસિસ થવાનું જોખમ છે.
રોગની શરૂઆતથી અઠવાડિયાના 1520 દિવસની અંતમાં જટિલ મુશ્કેલીઓ થાય છે અને ચેપને કારણે થાય છે.
પ્યુર્યુલન્ટ પેનક્રેટાઇટિસ, પેરાપcનક્રાઇટિસ, પેરીટોનિટિસ. તેઓ bodyંચા શરીરનું તાપમાન, ફેબ્રીલ રાજ્ય અને વધતા પરસેવો દ્વારા વર્ગીકૃત થયેલ છે. પેટના પોલાણમાં સેપ્સિસ, ફોલ્લાઓ અને કફની વિકસિત થવાનું જોખમ છે, તેમજ પેટ અથવા સ્વાદુપિંડના કોથળીઓને અને ભગંદર.
ન્યુમોનિયા અને પ્લુરીસી (મોટા ભાગે ડાબી બાજુ). લક્ષણો:
- શ્વાસ લેવામાં તકલીફ,
- શ્વાસની તકલીફ
- છાતીમાં દુખાવો અને ઘરેણાં
- ત્વચા સાયનોસિસ.
પેથોલોજીના ક્રોનિક અભ્યાસક્રમમાં જટિલતાઓને
રોગનો ક્રોનિક કોર્સ ક્રમિક દ્વારા વર્ગીકૃત થયેલ છે અને વારંવાર ઉચ્ચારણ લક્ષણોથી અલગ હોતા નથી. પરંતુ, સૌથી પહેલાં, પ્રથમ નજરમાં, નાના લક્ષણોને પણ અવગણશો નહીં. છેવટે, પેટના ઉપરના ભાગમાં એક નાનો દુખાવો આંતરડાના કેન્સરને કારણે પણ થઈ શકે છે.
ક્રોનિક સ્વાદુપિંડની જટિલતાઓને સ્વાદુપિંડ સાથે ક્રિયાપ્રતિક્રિયા કરતી પાચક અવયવોના જખમમાં વ્યક્ત કરવામાં આવે છે. મોટેભાગે, પિત્તરસ વિષેનું સિસ્ટમ અને યકૃત પીડાય છે:
- પ્રતિક્રિયાશીલ હિપેટાઇટિસ
- કમળો સાથે અથવા વગર કોલેસ્ટાસિસ,
- પ્યુર્યુલન્ટ કોલેસીસિટિસ,
- પ્યુર્યુલન્ટ કોલેંગાઇટિસ.
બળતરાના પરિણામે, સ્વાદુપિંડનો રસનો પ્રવાહ મુશ્કેલ છે, જે ક્રોનિક પેન્ક્રેટાઇટિસની સામાન્ય ગૂંચવણનું કારણ બને છે - કોથળીઓને અથવા સ્યુડોસિસ્ટ્સનો દેખાવ. ખોટા કોથળીઓને આશરે 80% કેસ છે.
ડાયાફ્રેમ અને પ્યુર્યુલર પોલાણની સ્વાદુપિંડની નિકટતાને કારણે, પ્યુર્યુરીસ અથવા ન્યુમોનિયાના સ્વરૂપમાં મુશ્કેલીઓ સામાન્ય છે. લાંબી સ્વાદુપિંડનો સ્વાદુપિંડનું કેન્સર થવાનું જોખમ વધારે છે.
20 વર્ષથી તેનાથી પીડાતા લોકો 4-8% કેસોમાં સ્વાદુપિંડનું કેન્સરના વિકાસ માટે સંવેદનશીલ હોય છે. ઓછી સામાન્ય મુશ્કેલીઓ શામેલ છે:
- ડાયાબિટીસ મેલીટસ
- જઠરાંત્રિય માર્ગના પેથોલોજીઓનો વિકાસ,
- ક્રોનિક ડ્યુઓડેનલ અવરોધ.
રોગની આલ્કોહોલિક પ્રકૃતિની ગૂંચવણો
આલ્કોહોલના દુરૂપયોગથી આખા શરીર પર નકારાત્મક અસર પડે છે, અને ખાસ કરીને સ્વાદુપિંડ પર, એકદમ ભયંકર ગૂંચવણોના વિકાસને ઉશ્કેરે છે. નાના પ્રમાણમાં આલ્કોહોલનો વારંવાર ઉપયોગ કરવાથી પણ ગંભીર પરિણામો આવી શકે છે.
દર્દીને તપાસ અને સારવાર માટે હોસ્પિટલમાં મૂકવામાં આવે છે. પ્રથમ દિવસોમાં ખોરાકનો સંપૂર્ણ અસ્વીકાર કરવો જરૂરી છે, ભવિષ્યમાં - સખત આહાર. ધૂમ્રપાન અને આલ્કોહોલ સખત પ્રતિબંધિત છે.
પરીક્ષા પછી, ડ doctorક્ટર સારવારની યુક્તિઓ નક્કી કરે છે - રૂ conિચુસ્ત અથવા સર્જિકલ પદ્ધતિ. મોટાભાગના કિસ્સાઓમાં, આલ્કોહોલિક સ્વાદુપિંડની ગૂંચવણોમાં સર્જિકલ હસ્તક્ષેપની જરૂર હોય છે.
મદ્યપાનના કારણે ક્રોનિક પેન્ક્રેટાઇટિસ લાંબા સમય સુધી કોઈનું ધ્યાન ગયું નહીં. ઘણીવાર, દર્દીઓ હેંગઓવર સિન્ડ્રોમ માટે અસ્વસ્થતા લેતા, ડ doctorક્ટર પાસે જતા નથી. પરિણામે, રોગ પ્રગતિ કરે છે, વ્યક્તિની સુખાકારી વધુ ખરાબ થાય છે, અને તીવ્ર પેનક્રેટાઇટિસ અથવા સ્વાદુપિંડનું નેક્રોસિસના તબક્કો 2-3ના સ્વરૂપમાં ગંભીર ગૂંચવણો દેખાય છે.
નિદાન અને જટિલતાઓને રોકવા
તીવ્ર અને ક્રોનિક સ્વાદુપિંડની ગૂંચવણો મૃત્યુનું કારણ બની શકે છે, અને સ્વાદુપિંડનું નેક્રોસિસના વિકાસ સાથે, મૃત્યુદર 70% સુધી પહોંચે છે. ગૂંચવણોના વિકાસમાં છેલ્લી ભૂમિકા અન્ય હાલની રોગો અને વ્યક્તિની જીવનશૈલી દ્વારા ભજવવામાં આવતી નથી.
રોગના ક્રોનિક અભ્યાસક્રમમાં મોડા બગડવાની ઘટનાને રોકવા માટે, સ્વાદુપિંડની સ્થિતિની સતત દેખરેખ રાખવી જરૂરી છે - અલ્ટ્રાસાઉન્ડ પરીક્ષાઓ અને રક્ત પરીક્ષણો પસાર.
રોગના તીવ્ર વિકાસના કિસ્સામાં - તરત જ લાયક તબીબી સહાય લેવી.
સારવારનો આવશ્યક અભ્યાસક્રમ પસાર કર્યા પછી, ભવિષ્યમાં તમારા આહારનું સતત નિરીક્ષણ કરવું જરૂરી છે:
સ્વાદુપિંડ માટેના આહારનું પાલન કરવું તે યોગ્ય છે
- ચોક્કસ આહાર, આહારને વળગી રહો,
- દારૂ અને તમાકુને સંપૂર્ણપણે દૂર કરો,
- સમયસર પેટ અને અન્ય પાચન અંગોના રોગોની સારવાર કરો.
સ્વાદુપિંડનો રોગ એ એક ગંભીર રોગ છે જે મોટે ભાગે તે વ્યક્તિ પર આધારિત છે. દોરવામાં આવી શકે તેવા બે મુખ્ય તારણો - તમારે તંદુરસ્ત જીવનશૈલીનું પાલન કરવું જોઈએ અને સમયસર ડ doctorક્ટરની સલાહ લેવી આવશ્યક છે. નહિંતર, થોડી અછત પણ ઉલટાવી શકાય તેવા પરિણામો તરફ દોરી શકે છે.
તીવ્ર સ્વાદુપિંડની ગૂંચવણો: પ્યુર્યુલન્ટ ગૂંચવણો


તમારા ડોક્ટરને તીવ્ર સ્વાદુપિંડનું નિદાન થયું છે. સંભવત,, તમે પ્રથમ આ રોગનો સામનો કર્યો હતો અને રોગના લક્ષણોમાંથી ઝડપથી છુટકારો મેળવવા માટે, વર્તન, પ્રતિક્રિયા કેવી રીતે કરવી તે જાણતા નથી.
અને અહીં, પરિણામ અને ગૂંચવણો વિશે ધમકી આપતી માહિતી વિવિધ સ્રોતોથી સંભળાય છે. તે સંબંધીઓ, મિત્રો આ ભય, સમસ્યાઓ વિશે એકબીજા સાથે વાતો કરે છે, ઇન્ટરનેટ કોઈ પણ નકારાત્મક નહીં આપે છે. અમે આ રોગને જાતે જ સમજવાનો પ્રયત્ન કરીશું, અને તીવ્ર સ્વાદુપિંડની જટિલતાઓને કેટલું જોખમી અને ભરપૂર છે.
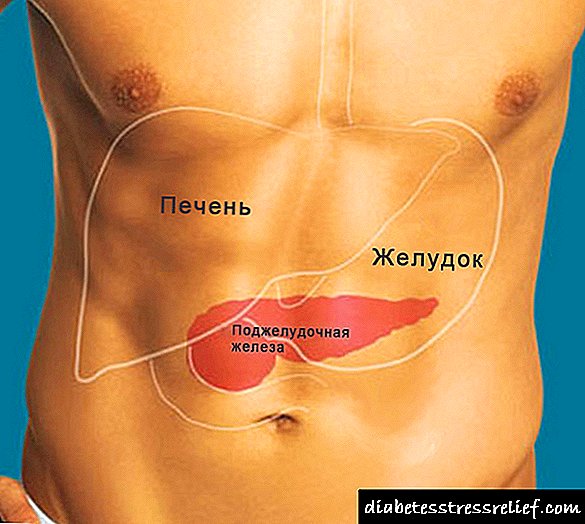
સ્વાદુપિંડ
માનવ સ્વાદુપિંડ એ પાચક તંત્રના સૌથી મહત્વપૂર્ણ અવયવોમાંનું એક છે, તે પેટની પોલાણની .ંડાણોમાં સ્થિત છે, નીચલા, પેટની ડાબી બાજુએ (તેથી આ નામ ધરાવે છે), તેમાં ત્રણ ભાગો (માથા, શરીર અને પૂંછડી) હોય છે. તેની બાજુમાં બરોળ અને પિત્તાશય છે. ગ્રંથિનું વિસ્તૃત માથું ઘોડાની અંદર રહે છે, જે ડ્યુઓડેનમ બનાવે છે.
સ્વાદુપિંડનો આકાર વિસ્તરેલ પિઅર જેવું લાગે છે, આંતરડા અને બરોળ વચ્ચેના ટ્રાંસવ .ર દિશામાં વિસ્તરે છે. આયર્ન એ માનવ શરીરમાં બીજા બધામાં સૌથી મોટો છે. સ્વાદુપિંડનો રંગ લાલ રંગનો, રાખોડી રંગનો હોય છે, જે ટોચ પર રક્ષણાત્મક કેપ્સ્યુલથી coveredંકાયેલો હોય છે.
આ અંગ બે મુખ્ય કાર્યો માટે જવાબદાર છે - કેટલાક હોર્મોન્સનું સંશ્લેષણ (ઉદાહરણ તરીકે, ઇન્સ્યુલિન, ગ્લુકોજન, સોમાટોસ્ટેટિન, વગેરે) અને આંતરડાના સમયે સ્વાદુપિંડનો રસનું ઉત્પાદન, જે આંતરડામાં પેટમાંથી પ્રક્રિયા કર્યા પછી મળેલા ખોરાકના પાચનમાં ભાગ લે છે, અથવા તેના બદલે ડ્યુઓડેનમ.
આયર્નમાં, રસ એક નિષ્ક્રિય તબક્કે છે (તેથી, તે પોતે જ પચતું નથી), અને જ્યારે તે વિરસંગ નળીમાંથી ડ્યુઓડેનમમાં જાય છે, ત્યારે તે તેની સ્થિતિને સક્રિયમાં બદલી નાખે છે, અને ત્યાં પહેલાથી જ તેના દરેક ઉત્સેચકો (એન્ઝાઇમ્સ) પ્રોટીન, કાર્બોહાઈડ્રેટ અને ચરબીને તત્વમાં તોડી નાખે છે. સ્તર કોષો દ્વારા શોષાય છે.
સ્વાદુપિંડ: તેના સ્વરૂપો અને લક્ષણો
જો શરીરની સામાન્ય કામગીરીમાં કોઈ ખામી હોય તો, મોટેભાગે વ્યક્તિ સ્વાદુપિંડનો રોગ જેવા રોગની પ્રાપ્તિ કરે છે. આ, હકીકતમાં, એક દાહક પ્રક્રિયા છે, જે શરૂઆતમાં એકદમ નોંધપાત્ર રીતે આગળ વધી શકે છે, જેથી કોઈ વ્યક્તિ રોગના પ્રારંભિક સ્વરૂપને છોડી શકે અને રોગ જ્યારે તેના વિકાસનું તીવ્ર સ્વરૂપ લઈ ગયું હોય ત્યારે તે પહેલાથી જ અનુભવી શકે.
સ્વાદુપિંડનો રોગ મુખ્યત્વે ચાર સ્વરૂપોમાં વહેંચાયેલો છે: પ્રારંભિક, પ્રતિક્રિયાશીલ, તીવ્ર અને ક્રોનિક. મોટેભાગે, આ રોગ થાય છે અને નબળા માનવ પોષણ, ભોજનની પદ્ધતિનો અભાવ, તળેલું, ચરબીયુક્ત, પીવામાં વાનગીઓ, આલ્કોહોલ સાથે સંકળાયેલું છે.
સ્વાદુપિંડનું બીજું સૌથી સામાન્ય કારણ (તેનું પ્રતિક્રિયાશીલ સ્વરૂપ) એ જઠરાંત્રિય માર્ગના અન્ય અવયવોના રોગો છે (જઠરાંત્રિય માર્ગ)
ઉપરાંત, આમાં શારીરિક પ્રવૃત્તિનો અભાવ, દુરૂપયોગ, દવાઓનો અયોગ્ય ઉપયોગ, વગેરે શામેલ હોઈ શકે છે. ડોકટરો મોટા ભાગે તીવ્ર સ્વાદુપિંડનું નિદાન કરે છે, કારણ કેદર્દી સામાન્ય રીતે રોગના આ સ્વરૂપ સાથે તેમની પાસે આવે છે. તીવ્ર સ્વાદુપિંડનો મુખ્ય સંકેતો:
- તૈલીય, ધૂમ્રપાન કરનાર, મસાલાવાળા ખોરાક અને આલ્કોહોલના ઇન્જેશનના 30 મિનિટ પછી, નિયમ પ્રમાણે, શિંગલ્સ પ્રકૃતિના, શક્તિ (સ્રોત (માથું, શરીર અથવા પૂંછડી પર શું છે તેના આધારે)), વિવિધ ડિગ્રીનો દુખાવો.
- લાંબા સમય સુધી nબકા, રાહતનાં ચિહ્નો વિના vલટી પ્રક્રિયામાં ફેરવવું, છૂટક સ્ટૂલ.
- પેટનું ફૂલવું, ભારેપણું, પેટનું ફૂલવું.
- શરીરના તાપમાનમાં વધારો, સતત થાક, સુસ્તી.
- પેશાબ, મળનો રંગ બદલવો.
- સુકા મોં, ચામડીનો રંગ પીળો થઈ જાય છે, મ્યુકોસા પર સફેદ કોટિંગ રચાય છે, વગેરે.
રોગની સારવાર અને શરીરની સમારકામ
અસ્વસ્થતાના પ્રથમ સંકેતોની લાગણી, આગામી થોડાક દિવસોમાં તબીબી સહાય લેવાની સલાહ આપવામાં આવે છે. ગેસ્ટ્રોએંટોરોલોજિસ્ટ, દર્દીની તપાસણી, તેની ફરિયાદો સાંભળવી, પેટમાં ધબકવું, પ્રારંભિક નિદાન કરશે. ઉપરોક્ત લક્ષણો સાથે, તીવ્ર સ્વાદુપિંડનો સામાન્ય રીતે મૂકવામાં આવે છે.
આગળ, નિયમ પ્રમાણે, જો કોઈ વ્યક્તિની સ્થિતિ પરવાનગી આપે છે, તો તેને ક્લિનિકલ પરીક્ષણો માટે મોકલવામાં આવે છે, હાર્ડવેર પરીક્ષા લેવામાં આવે છે અને, બીજી મુલાકાતમાં પ્રાપ્ત સંયુક્ત પરિણામોના આધારે, ડ doctorક્ટર તેને નિદાન કરે છે નિદાન. લેખના સંદર્ભમાં તીવ્ર સ્વાદુપિંડના નિદાનની પુષ્ટિ કરવાનો વિકલ્પ ધ્યાનમાં લો.
સામાન્ય રીતે, ડ thingક્ટર જે પ્રથમ વસ્તુની ભલામણ કરે છે (પ્રારંભિક પરીક્ષામાં પણ) એ કડક ઉપચારાત્મક આહાર છે (યોજના અનુસાર ભૂખમરો પ્રથમ બે દિવસ માટે શક્ય છે). પેઇનકિલર્સ, દવાઓ કે જે ઉત્સેચકો ઉત્પન્ન કરવાનું કાર્ય પુન restoreસ્થાપિત કરે છે, પેરેંચાઇમાના કાર્યને પુનર્સ્થાપિત કરે છે તે આહાર સાથે જોડાયેલ છે.
આહારમાં સંખ્યાબંધ ખોરાક, વાનગીઓનો અસ્વીકાર શામેલ છે. ડ doctorક્ટર નાના ભાગોમાં ખોરાક લેવાની ભલામણ કરે છે, દિવસમાં 5-6 વખત ભોજનની સંખ્યામાં વધારો થાય છે, ખોરાકને કાપીને, બાફવામાં, પકાવવાની નાની ભઠ્ઠીમાં, બાફેલી, સ્ટ્યૂડ સેવા આપે છે.
ફેટી માંસ, માછલી, ડેરી ઉત્પાદનો, તાજી રોટલી (ખાસ કરીને સફેદ), જરદી (પ્રથમ અઠવાડિયામાં), મોતી જવ, બાજરી, કઠોળ, ડુંગળી, લસણ, મૂળો, સફેદ કોબી, દ્રાક્ષ, કેળા, ચોકલેટ ઉત્પાદનો, કોફી પર પ્રતિબંધો છે. વગેરે. તમે ઓછી ચરબીવાળા માંસ, માછલી, ઓછી ચરબીવાળા ડેરી ઉત્પાદનો, શાકભાજી: ગાજર, બટાટા, બીટ, ઝુચિની, કોળા, વગેરે - ફળોમાંથી, શેકેલી અથવા લોખંડની જાળીવાળું, ઉદાહરણ તરીકે, સફરજન, પિઅર ખાઈ શકો છો.
સ્વાદુપિંડની ગૂંચવણો - તે શું છે?
જો સમયસર તમે સ્વાદુપિંડના રોગના ચિહ્નો પર ધ્યાન ન આપો, તો તરત જ ડ doctorક્ટર પાસે ન જશો, તમે રોગને વિલંબ કરી શકો છો, પછી તે વધુ જોખમી તીવ્ર સ્વરૂપમાં જશે, પરિણામે, તીવ્ર સ્વાદુપિંડની વિવિધ ગૂંચવણો ઉમેરી શકાય છે. આ રોગ માટે દર્દીના ભાગરૂપે મળવા માટેનો ખતરો શું છે? આ પછીથી વધુ.
નિયમ પ્રમાણે, જે દર્દી સમયસર તબીબી સહાય લેતો નથી, તે રોગને સહન કરવાનું વધુ મુશ્કેલ છે એ હકીકતને કારણે કે સંકળાયેલ નકારાત્મક પ્રક્રિયાઓ સ્વાદુપિંડનો રોગ સાથે જોડાયેલી છે. ઉદાહરણ તરીકે, સ્વાદુપિંડનો રસ ઉત્સેચકો લોહીના પ્રવાહમાં પ્રવેશ કરે છે, તેની રચનામાં ફેરફાર કરે છે, તેમજ ક્ષયગ્રસ્ત ગ્રંથિ કોષોના સડોના અવશેષો.
સાથે લેવામાં, તે લોહી માટે ચેપી વાતાવરણ છે, તેને ચેપ લગાડો. અન્ય પાચક અવયવો (પિત્તાશય, યકૃત, ડ્યુઓડેનમ, પેટ, વગેરે) ગ્રંથીની સમસ્યાઓના કારણે જ નિષ્ફળ થઈ શકે છે.
ખરેખર, જેમ તમે જાણો છો, તીવ્ર સ્વાદુપિંડનો રોગ એ એન્ઝાઇમના ઉત્પાદનના વધતા સ્તર દ્વારા આંતર રોગ છે, જે બદલામાં ગ્રંથિ કોષોને “ખાવાનું” શરૂ કરે છે અને પરિણામે, તેનું અધોગતિ અને નેક્રોસિસ થાય છે.
ડોકટરો સ્વાદુપિંડની ગૂંચવણોના બે તબક્કાને અલગ પાડે છે: પ્રારંભિક અને અંતમાં.
ગૂંચવણનો પ્રારંભિક તબક્કો
ગૂંચવણોનો પ્રારંભિક તબક્કો રોગની ખૂબ જ શરૂઆતમાં થાય છે, દર્દીની પહેલેથી જ ગંભીર પરિસ્થિતિને વધારી દે છે. ગૂંચવણોના પ્રારંભિક તબક્કાના ચિન્હોમાં શામેલ છે:
- શોક રાજ્ય
- નશો.
- ન્યુમોનિયા (પલ્મોનરી એડીમા) નો વિકાસ.
- તીવ્ર યકૃત-રેનલ નિષ્ફળતા.
- રક્ત વાહિની થ્રોમ્બોસિસ.
- કમળોના સંકેતો.
- જઠરાંત્રિય અસ્વસ્થ (રક્તસ્રાવ, અલ્સર).
- પેરીટોનાઇટિસ
- આભાસ, ચિત્તભ્રમણા, નર્વસ ચીડિયાપણુંમાં જતા લોકો સહિત માનસિક વિકાર.
- પેરીકાર્ડિટિસ, વગેરે.
સૂચિબદ્ધ બધા લક્ષણોમાંથી, સૌથી વધુ ખતરનાક અને તે જ સમયે લગભગ અડધા દર્દીઓમાં પેરીટોનિટિસ છે. તે માત્ર પ્યુર્યુલન્ટ જટિલતાઓને સૌથી વધુ ગંભીર પરિણામો માનવામાં આવે છે.
સમય માં તોળાઈ રહેલો ખતરો જોવા માટે, તમારે દિવસ દરમિયાન દર્દીના તાપમાનની ગતિશીલતા, ચામડીનો રંગ, મ્યુકોસ મેમ્બ્રેન, તેમજ શ્વસન દર, લય, પલ્સ અને દબાણનું સતત નિરીક્ષણ કરવાની જરૂર છે.
ગૌણ ચેપ
બીજો તબક્કો એ પછીની તારીખમાં તીવ્ર સ્વાદુપિંડની ગૂંચવણો છે, રોગની શરૂઆતના થોડા અઠવાડિયા પછી. તેઓ નિષ્ણાતો પણ કહે છે - ગૌણ ચેપ. આ ઉપરાંત, વધારાના લક્ષણો જોડાય છે:
- પેટની પોલાણમાં ફોલ્લીઓ.
- તાવ.
- સતત પરસેવો વધતો ગયો.
- પલ્મોનરી હુમલા (ઓક્સિજનનો અભાવ), કર્કશતા, કર્કશતા.
- હ્રદય પીડા
- પ્યુર્યુલન્ટ પેરીટોનિટીસ.
- કlegલેજ.
- પેટ, આંતરડામાં ભગંદર.
- ગ્રંથિનું નેક્રોસિસ.
- બ્લડ પોઇઝનિંગ.
- સ્વાદુપિંડમાં ગાંઠની રચનાઓ, કોથળીઓને.
- પાયલેફ્લેબિટિસ.
- આંતરિક અને બાહ્ય રક્તસ્રાવ, વગેરે.
જો દર્દી આઘાતની deepંડી સ્થિતિમાં હોય, તો તે "ઉપરના" લક્ષણો ધરાવે છે, વધુમાં, સેપ્સિસ (પ્યુર્યુલન્ટ પ્રક્રિયાઓ) શરૂ થઈ ગઈ છે, આ બધું એટલું ગંભીર છે કે તે શરીરની શક્તિ, વ્યક્તિની ઉંમર, તેની સ્થિતિના આધારે મૃત્યુ પણ કરી શકે છે. રોગપ્રતિકારક શક્તિ, ડ doctorક્ટરનો સંપર્ક કરતા સંબંધીઓની ગતિ અને સમયસર પૂરા પાડવામાં આવેલ પુનરુત્થાન.
તીવ્ર સ્વાદુપિંડની ગૂંચવણો એ જોખમ કરતાં વધુ છે, તે જીવન અને મૃત્યુ વચ્ચેની રમતમાં પરિણમી શકે છે, તેના વિશે ભૂલશો નહીં! દર્દીની સ્થિતિ જુઓ! શરીરને તીવ્ર સ્વાદુપિંડની ગૂંચવણોના અંતમાં તબક્કે ન લાવવાનું સલાહ આપવામાં આવે છે, જેથી તમારે બહાર નીકળવું અને લાંબા સમય સુધી પુન recoverપ્રાપ્ત કરવું ન પડે.
ક્રોનિક પેન્ક્રેટીસની ગૂંચવણો
અલગ રીતે, તે ક્રોનિક પેનક્રેટાઇટિસ અને તેની ગૂંચવણો વિશે કહેવું આવશ્યક છે, જે ઓછા કપટી અને જોખમી નથી. મોટેભાગે, ક્રોનિક સ્થિતિમાં સ્વાદુપિંડની ગૂંચવણો શરીરના અન્ય અવયવો અને સિસ્ટમોને નુકસાન દ્વારા વર્ગીકૃત કરવામાં આવે છે.
એક બિમારીગ્રસ્ત ગ્રંથિ યકૃત, પિત્તરસ વિષયક તંત્રને ઉશ્કેરે છે, તેમાં બળતરા પ્રક્રિયાઓ શરૂ થાય છે, જે હેપેટાઇટિસ, કોલેસીસીટીસ, પ્યુર્યુલન્ટ કોલેજીટિસ, કમળો સાથે કોલેસ્ટિસિસ, આયર્નની ઉણપનો એનિમિયા, જીઇઆરડી, વગેરે તરફ દોરી જાય છે જેમ કે ડાયફ્રેમની નિકટતા આવી જટીલતાઓને પરિણમી શકે છે. પ્લુરીસી, ન્યુમોનિયા. પેટ, અન્નનળીના મ્યુકોસ મેમ્બ્રેન પર, અલ્સર થવાનું જોખમ વધે છે.
ગ્રંથિના જ સંદર્ભમાં, તેમાં કોથળીઓ રચાય છે. આ અંગની દિવાલોના કોષોના સડોનું પરિણામ છે. કેન્સર એ પણ ક્રોનિક પેનક્રેટીસની સીધી જટિલતા છે. ડાયાબિટીઝ મેલીટસ રોગના કોર્સના ક્રોનિક તબક્કામાં વિકાસ કરી શકે છે.
ઉપરોક્ત, તે તારણ કા shouldવું જોઈએ કે તીવ્ર, લાંબી સ્વાદુપિંડની ગૂંચવણો દર્દીની સ્થિતિમાં નોંધપાત્ર વધારો કરે છે, રોગનો માર્ગ વધે છે, અને મૃત્યુ તરફ દોરી જાય છે (તમામ કિસ્સાઓમાં 15% સુધી). તમારી જાતને અને તમારા શરીરને રોગના ગંભીર માર્ગ પર ન લાવો. સમયસર તબીબી સહાય લેવી, તમારા પોતાના જીવન માટે આંશિક બનો, ભાગ્ય!
સ્વાદુપિંડનું બળતરા અથવા સ્વાદુપિંડ


સ્વાદુપિંડને સ્વાદુપિંડની પેશીઓની બળતરા કહેવામાં આવે છે.
તીવ્ર સ્વાદુપિંડનો રોગ એક ખૂબ જ ખતરનાક રોગ છે, સ્વાદુપિંડનો અને સ્ક્લેરોટિક અંગને નુકસાન સાથે, સ્વાદુપિંડ દ્વારા સ્વાદુપિંડ દ્વારા પેદાશમાં ઉત્પન્ન થતાં રસના નબળા પ્રવાહના પરિણામે થાય છે.
આગળ, નળીમાં દબાણ વધે છે, ગ્રંથિ કોષોને નુકસાન થાય છે. રોગવિજ્ .ાનવિષયક પ્રક્રિયાઓને લીધે, ઓટોલિસીસ (સ્વ-પાચન) અને અંગના પેશીઓના અનુગામી નેક્રોસિસ થાય છે.
નેક્રોટિક સાઇટ્સના ભંગાણ પછી લોહીના પ્રવાહમાં પ્રવેશતા ઝેર શરીરને ઝેર આપે છે, મગજ, કિડની, યકૃત અને ફેફસાંને નુકસાન પહોંચાડે છે.
ક્રોનિક પેનક્રેટાઇટિસ ગ્રંથિ પેરેંચાઇમા (ઇન્ડક્શન) ના ધીમે ધીમે કોમ્પેક્શનને લીધે પ્રગતિશીલ સ્વાદુપિંડના નિષ્ક્રિયતા પર આધારિત છે. આ પ્રક્રિયા નેક્રોટિક પેશીઓની જગ્યાએ જોડાયેલી પેશીઓની વૃદ્ધિ, સ્કાર્સ, સ્યુડોસિસ્ટ્સની રચના અને સાઇટ્સના કેલિસિફિકેશનના પરિણામે વિકસે છે.
રોગનું પાલન
તમામ તીવ્ર ઇમર્જન્સી સર્જિકલ પેથોલોજીઓમાં, એપેન્ડિસાઈટિસ, કોલેસીસીટીસ પછી પેન્ક્રીટીટીસ ઘટનાની આવર્તનમાં 3 જી સ્થાન પર છે. તે મુખ્યત્વે પુખ્તાવસ્થા (35-60 વર્ષ) માં થાય છે, ખાસ કરીને 35-45 વર્ષોમાં.
પુરુષો આ રોગના તીવ્ર અને ક્રોનિક સ્વરૂપથી 3 ગણા ઓછા પીડાય છેસ્ત્રીઓ કરતાં. બાળકોમાં, આ રોગ ગેસ્ટ્રોએન્ટેરોલોજીકલ સમસ્યાઓના 10% સુધી છે.
સ્વાદુપિંડના કારણો
ઘણાં કારણો છે જે તીવ્ર સ્વાદુપિંડનો વિકાસ ઉત્તેજિત કરી શકે છે. તેમ છતાં, રોગના ઇટીઓલોજીમાં દારૂના નશાને એક વિશેષ સ્થાન આપવામાં આવે છે: 50% કેસોમાં, તે દારૂના દુરૂપયોગથી સ્વાદુપિંડને નુકસાન પહોંચાડે છે. આંતરિક અવયવો પર શસ્ત્રક્રિયાને લીધે 20% જેટલા લોકો પેલેસિટાઇટિસના લક્ષણોને પિત્તાશયના લક્ષણોનો અનુભવ કરે છે, અને લગભગ 5%.
સ્વાદુપિંડનો તીવ્ર હુમલો અન્ય કારણો હોઈ શકે છે:
- પુષ્કળ ચરબીયુક્ત ખોરાકનો વારંવાર વપરાશ.
- ભૂખમરો.
- હાયપરલિપિડેમિયા.
- સ્વાદુપિંડને નુકસાન સાથે પેરીટોનિયલ ઇજા.
- થ્રોમ્બોસિસ અને ગ્રંથિની નજીક ધમનીઓની થ્રોમ્બોએમ્બોલિઝમ.
- ગેસ્ટ્રિક અલ્સર, ડ્યુઓડેનોસ્ટેસિસ.
- ગંભીર પ્રણાલીગત એલર્જી.
- ઝેરી ઝેર.
- વાઈરલ ગાલપચોળિયાં
- સાયટોસ્ટેટિક્સ, ગ્લુકોકોર્ટિકોસ્ટેરોઇડ્સ, એસ્ટ્રોજેન્સ, સલ્ફોનામાઇડ્સનો લાંબા ગાળાના ઉપયોગ.
- કિડનીને નુકસાન, કિડની ટ્રાન્સપ્લાન્ટ.
- હાયપરક્લેસીમિયા.
- સ્વાદુપિંડનું ગાંઠો.
- ડાયાબિટીઝ મેલીટસ.
લાંબી તીવ્ર બીમારીનું પરિણામ ક્રોનિક પેનક્રેટાઇટિસ હોઈ શકે છે. તેમ છતાં, મોટેભાગે આ સ્વાદુપિંડનું સ્વરૂપ પિત્તાશયના ક્રોનિક રોગોની પૃષ્ઠભૂમિની સામે સમય સાથે રચાય છે, નળીમાં પત્થરોની હાજરીમાં, અસંતુલિત આહારના પરિણામે અથવા આલ્કોહોલિઝમ સાથે.
સ્વાદુપિંડના વિકાસ માટેના જોખમનાં પરિબળો:
- આનુવંશિકતા દ્વારા બોજો
- એટ્રોફિક ગેસ્ટ્રાઇટિસ,
- ઓછી મોટર પ્રવૃત્તિ
- ક્રોનિક કોલેસીસ્ટાઇટિસ
- ક્રોનિક ચેપના કેન્દ્રની હાજરી,
- પરોપજીવી ઉપદ્રવ,
- પ્રતિરક્ષા ઘટાડો,
- સ્વાદુપિંડની રચનામાં વિસંગતતાઓ.
બાળકોમાં, સ્વાદુપિંડના કારણો એ આહારની વિકૃતિઓ, અવયવોને વાયરલ નુકસાન, આઘાત, તેમજ સ્વાદુપિંડની રચના અથવા કાર્યક્ષમતાના જન્મજાત ખામી છે.
વર્ગીકરણ અને પ્રકારો
ક્રોનિક સ્વાદુપિંડમાં, ત્યાં છે:
- સ્વાદુપિંડનો (કેસોના 90% સુધી) ગણતરી.
- અવરોધક સ્વાદુપિંડ
- ફાઇબ્રો-ઇન્ડક્ટિવ પેનક્રેટાઇટિસ.
જો રોગ સ્વતંત્ર પેથોલોજી તરીકે દેખાય છે, તો તે પ્રાથમિક માનવામાં આવે છે. ઘટનામાં કે ક્રોનિક સ્વાદુપિંડનો વિકાસ અન્ય રોગોની પૃષ્ઠભૂમિ સામે થાય છે, તેને ગૌણ કહેવામાં આવે છે.
રોગના તીવ્ર પ્રકારમાં આનાથી અલગ પડે છે:
- એડેમેટસ સ્વાદુપિંડ
- જંતુરહિત (પ્રતિક્રિયાશીલ) સ્વાદુપિંડનો (ફેટી, હેમોરહેજિક, મિશ્ર હોઈ શકે છે).
- ચેપગ્રસ્ત સ્વાદુપિંડનું નેક્રોસિસ.
અસરગ્રસ્ત વિસ્તારના આધારે, સ્વાદુપિંડમાં પેશી નેક્રોસિસ એ નાના કેન્દ્રીય, મધ્યમ કેન્દ્રીય, મોટા-કેન્દ્રીય, કુલ (ભાગ્યે જ) હોય છે.
તબક્કાઓ અને તબક્કાઓ
રોગ દરમિયાન, તીવ્ર, આવર્તક, ક્રોનિક પેન્ક્રેટાઇટિસ અને ક્રોનિક સ્વરૂપના અતિશય ફૂદને અલગ કરી શકાય છે. આ કિસ્સામાં, આવર્તક સ્વાદુપિંડ અને ક્રોનિકના વધતા જતા વ્યવહારીક રીતે એકબીજાથી અલગ નથી.
સ્વાદુપિંડની પ્રગતિના તબક્કાઓ:
- ઉત્સેચક સ્વાદુપિંડનું નેક્રોસિસ છે, અંતoસ્ત્રોત નશો વિકસે છે (5 દિવસ સુધી).
- પ્રતિક્રિયાશીલ. પેશી નેક્રોટાઇઝેશન (સેલ ઘૂસણખોરી, 6-14 દિવસ) માટે શરીરની પ્રતિક્રિયા રજૂ કરે છે.
- જપ્તીકરણ તબક્કો. ત્યાં મૃત સાઇટ્સનું જુદાપણું છે, ઝેરનું પ્રકાશન છે. આ તબક્કાના વિકાસ માટે 2 વિકલ્પો છે - એસેપ્ટિક અને સેપ્ટિક (પ્યુર્યુલન્ટ) સાથે રક્તસ્રાવ, ફોલ્લાઓ અને સેપ્સિસ (14 મી દિવસથી).
- પરિણામ તબક્કો. આ સમયગાળા દરમિયાન, રોગ રોગના પરિણામો (6 મહિના સુધી) "અસ્તિત્વ ધરાવે છે".
લક્ષણો અને ચિહ્નો
એન્ઝાઇમેટિક તબક્કામાં ક્લિનિકલ ચિત્ર સૌથી વધુ ઉચ્ચારવામાં આવે છે. મુખ્ય લક્ષણ ઉપલા પેટ, કમરપટો અને ખૂબ જ મજબૂતમાં પીડા છે, સ્ટર્નમની પાછળ હૃદયને આપે છે.
દર્દીને તેની સ્થિતિ દૂર કરવા માટે આરામદાયક સ્થિતિની શોધ કરવી પડશે. સૌથી તીવ્ર પીડા હેમોરહેજિક પ્રકારના પ્રતિક્રિયાશીલ સ્વાદુપિંડનો રોગ સાથે જોવા મળે છે.
જલદી નેક્રોટાઇઝિંગ સ્વાદુપિંડના ચેતા અંતને આવરી લે છે, પીડા કંઈક અંશે ઓછી થાય છે.
રોગના અન્ય ચિહ્નો:
- નરમાઈ, પરંતુ તીવ્ર પેટની કોમળતા પેલેપેશન પર,
- nબકા, omલટી, ઘણીવાર અનિયંત્રિત, પિત્ત અને મ્યુકસના પ્રકાશન સાથે,
- bloodલટીમાં લોહીની અશુદ્ધિઓ, શ્યામ omલટી,
- ત્વચા નિસ્તેજ, સાયનોસિસ,
- કમળો (પિત્ત નળીઓના સંકોચન સાથે),
- પ્રથમ દિવસે શરીરના તાપમાનમાં ઘટાડો,
- પેશી નેક્રોસિસના વિકાસ સાથે તાવ,
- એરિથમિયા, સ્વાદુપિંડનું નેક્રોસિસ સાથે - હાયપરટેન્શન અને ક્ષતિગ્રસ્ત હાર્ટ ફંક્શન (પતન પહેલાં),
- ચિત્તભ્રમણા સિન્ડ્રોમ (ભ્રામકતા, હડધડ),
- જીભનો ગ્રે કોટિંગ,
- પેટનું ફૂલવું
- એપીગાસ્ટ્રિક ઝોનમાં એઓર્ટિક પલ્સશનનું અદ્રશ્ય થવું.
અનુગામી તબક્કામાં, દર્દીની સ્થિતિમાં થોડો સુધારો થાય છે. પીડા સતત થતી નથી, omલટી ગેરહાજર રહે છે, શરીરનું તાપમાન, ધબકારા સામાન્ય થાય છે. જો સિક્વેન્ટેશન તબક્કો પ્યુુઅલન્ટ પ્રક્રિયાઓ સાથે આગળ વધે છે, તો માનવ આરોગ્ય ફરીથી કથળી જાય છે, ઉપર વર્ણવેલ લક્ષણો, તેમજ કટિ પ્રદેશમાં એડીમા વધે છે, જોડાઓ.
ક્રોનિક પેન્ક્રેટાઇટિસ એ ડાબી હાઈપોકondન્ડ્રિયમમાં વારંવાર દુ achખાવો દ્વારા વર્ગીકૃત કરવામાં આવે છે, એપીગાસ્ટ્રિયમમાં, પીઠ, હૃદય અને શિંગલ્સ પહેરીને ફરે છે.
ચરબીયુક્ત ખોરાક, આલ્કોહોલ, મસાલાવાળા ખોરાકના ઇન્જેશન પછી પીડાના હુમલા થઈ શકે છે. દર્દીઓ ઝાડા, વજન ઘટાડવું, ભૂખ મલાવવા, માંસ પ્રત્યે અણગમો, ઉદર, પેટનું ફૂલવું, ઉબકા થવાની ફરિયાદ કરે છે. ચીકણું જડબડાટ સાથે, અતિસાર ઘણી વાર તાવ આવે છે. ઘણીવાર ડાયાબિટીઝમાં જોડાય છે. આ કિસ્સામાં, તરસ છે, "ઘાતકી" ભૂખ છે.
સ્વાદુપિંડના પરિણામો અને જટિલતાઓને
હેમોરહેજિક સ્વાદુપિંડનું નેક્રોસિસ સાથે ખૂબ જ ગંભીર સ્થિતિ જોવા મળે છે. રોગના પ્રથમ સંકેતોના વિકાસ પછી વ્યક્તિ એક દિવસની અંદર મૃત્યુ પામી શકે છે. ફેટી પ્રકારના પેનક્રેટાઇટિસનો પૂર્વસૂચન નેક્રોસિસના ફેલાવાના ક્ષેત્ર દ્વારા, તેમજ સ્વાદુપિંડના એડીમાની તીવ્રતા દ્વારા નક્કી કરવામાં આવે છે.
ડ doctorક્ટરની ઝડપી મુલાકાત સાથે, રોગ પ્રથમ તબક્કામાં "ચુકવણી" થઈ શકે છે, સ્વાદુપિંડના આગળના તબક્કામાં સંક્રમણની પ્રવેશ તેમાંના દરેકના ધીમે ધીમે પસાર થવાની અને ગંભીર ગૂંચવણોના વિકાસને ધમકી આપે છે.
પરિણામો હોઈ શકે છે:
- પેનક્રેટોજેનિક આંચકો, અંતર્જાત નશો.
- પેરીટોનાઇટિસ
- રropટ્રોપેરિટ Abનિયલ સ્પેસની ગેરહાજરી અથવા કlegલેજ.
- પેટ અને કોલોનનું નેક્રોસિસ.
- સ્વાદુપિંડનું ફિસ્ટુલા.
- પાચનતંત્રમાંથી રક્તસ્ત્રાવ.
- તીવ્ર રેનલ, યકૃતની નિષ્ફળતા.
- તીવ્ર પલ્મોનરી ઇજા.
- સેરેબ્રલ એડીમા.
તીવ્ર સ્વાદુપિંડનો મ્રુતતા - 15% સુધી, હેમોરહેજિક સ્વરૂપો સાથે અને મોટા કેન્દ્રીય અથવા કુલ નેક્રોસિસ સાથે - 70% સુધી. ક્રોનિક સ્વાદુપિંડનો મુખ્ય ભય એ જીવલેણ વૃદ્ધિ, ડાયાબિટીસ મેલિટસ અને સ્વાદુપિંડનું કેન્સરનો વિકાસ છે.
ડાયગ્નોસ્ટિક્સ
તીવ્ર સ્વાદુપિંડમાં, દર્દીને હોસ્પિટલના સર્જિકલ વિભાગમાં હોસ્પિટલમાં દાખલ કરવામાં આવે છે. આ રોગના ક્રોનિક સ્વરૂપ માટેની પરીક્ષાઓ યોજના મુજબ હાથ ધરવામાં આવે છે.
નિદાન માટે વપરાયેલ પ્રયોગશાળા પરીક્ષણો:
- રક્ત બાયોકેમિસ્ટ્રી (ટ્રાન્સમિનેઝ, એમીલેઝ, ટ્રાઇપ્સિન, ફોસ્ફોલિપેઝ, રિબોન્યુક્લિઝ, બિલીરૂબિનના સૂચકાંકો મૂલ્યાંકન કરે છે),
- સામાન્ય રક્ત પરીક્ષણ (લ્યુકોસાઇટોસિસ, ESR પ્રવેગક શોધાયેલ છે),
- પેશાબની પ્રક્રિયા (કુલ, amylase સામગ્રી),
- કોપગ્રામ
પરીક્ષાની ઇન્સ્ટ્રુમેન્ટલ પદ્ધતિઓમાં અલ્ટ્રાસાઉન્ડ, રેડિયોગ્રાફી, સ્વાદુપિંડનો એમઆરઆઈ અને સમગ્ર પેટની પોલાણ, પેટ અને ડ્યુઓડેનમની ફાઇબ્રોગસ્ટ્રોડ્યુડોસ્કોપી છે. કેટલાક કિસ્સાઓમાં, ડાયગ્નોસ્ટિક લેપ્રોસ્કોપી અને આક્રમક એન્જીયોગ્રાફી જરૂરી હોઈ શકે છે.
સ્વાદુપિંડનું પરીક્ષણ કરવા માટેની વિશેષ પદ્ધતિઓ એ છે કે ગ્રંથિ પેશીઓનું રિટ્રોગ્રેડ ચોલેંગીયોપanનક્રોગ્રાફી, પસંદગીયુક્ત મેસેંટેરિકોગ્રાફી અને રેડિયોઆઈસોટોપ સ્કેનિંગ.
વિભેદક નિદાન, સ્વાદુપિંડનું કેન્સર, કોલેલીથિઆસિસ, ગેસ્ટ્રિક અલ્સરની છિદ્ર, આંતરડા, આંતરડા, આંતરડાની નબળાઇ, એર્નેટિક એન્યુરિઝમ, એપેન્ડિસાઈટિસ અને બરોળના કેટલાક રોગો સાથે કરવામાં આવે છે.
ગૂંચવણોનું વર્ગીકરણ
તીવ્ર સ્વાદુપિંડનો તબક્કો કોર્સ અને વિવિધ પ્રકારની ગૂંચવણો દ્વારા લાક્ષણિકતા છે - સ્વાદુપિંડ અને નજીકના અંગોના પેશીઓમાં પેથોલોજીકલ ફેરફાર.
સ્વાદુપિંડની પેશીઓ અને સ્વાદુપિંડના રસ, રક્ત અને લસિકાના પડોશી અંગોની આક્રમક ક્રિયા, તેમજ ગૌણ ચેપની બળતરા પ્રક્રિયામાં જોડાવાને કારણે સ્વાદુપિંડની પ્યુલ્યુન્ટ ગૂંચવણો વિકસે છે.
સ્વાદુપિંડના બળતરાની પ્યુર્યુલન્ટ-સેપ્ટિક ગૂંચવણો:
- એન્ઝાઇમેટિક ડિફેઝ પેરીટોનાઇટિસ (પેરીટોનિયમ અને પેટના અવયવોના સીરોસ મેમ્બ્રેનનું વિસ્તૃત બળતરા),
- પેટની પોલાણ, પેરીટોનિયમ અને બાયલેયર પેશીઓની દિવાલોની ફોલ્લીઓ (અલગ પ્યુર્યુલન્ટ પોલાણ) પેટની પોલાણના અવયવોને આવરી લે છે,
- સ્વાદુપિંડનો પેરાપ્રેક્રેટિક ફાઇબર અને ઓમેન્ટલ બર્સાના કનેક્ટિવ ટીશ્યુ કેપ્સ્યુલના ફોલ્લાઓ,
- retroperitoneal phlegmon (retroperitoneal પેશી બળતરા),
- પ્યુર્યુલન્ટ પેરેનેફ્રાટીસ (પેરીનેફ્રિક ફાઇબરની બળતરા),
- યકૃત ફોલ્લાઓ
- પ્યુર્યુલન્ટ મેડિયાસ્ટિનાઇટિસ (મેડિએસ્ટિનમની બળતરા),
- ન્યુમોનિયા (ફેફસાના ફોલ્લા),
- પ્રતિક્રિયાશીલ પ્યુર્યુલન્ટ પ્લ્યુરીસી (ફેફસાના અસ્તરની બળતરા),
- ફાઇબરિનસ પેરીકાર્ડિટિસ (હૃદયની બાહ્ય પડની બળતરા),
- સેપ્સિસ (બ્લડ પોઇઝનિંગ).

તીવ્ર સ્વાદુપિંડનો પ્રારંભિક જટિલતાઓએ સ્વાદુપિંડના જખમના પ્રારંભિક તબક્કામાં વિકાસ કરી શકે છે, જે રોગના કોર્સને ખૂબ જટિલ બનાવે છે.
આમાં નીચેની પેથોલોજીઓ શામેલ છે:
- આંચકો
- જઠરાંત્રિય રક્તસ્રાવ,
- શ્વાસનળીની માંસપેશીઓ અને ફેફસાંની રુધિરવાહિનીઓનું ખેંચાણ,
- તીવ્ર યકૃત અને કિડની નિષ્ફળતા,
- રક્તવાહિની નિષ્ફળતા
- મગજનો એડીમા,
- અંતર્ગત જહાજો અને નસોના થ્રોમ્બોસિસ,
- આંતરડાની પેરેસીસ (સ્નાયુ લકવો),
- માદક દ્રવ્યો.
તીવ્ર સ્વાદુપિંડની અંતમાં થતી ગૂંચવણોમાં સ્વાદુપિંડનું નેક્રોસિસ સાથે સંકળાયેલા તમામ પ્રકારના પ્યુુઅલન્ટ-સેપ્ટિક જખમ શામેલ છે, તેમજ:
- કોથળીઓને
- ભગંદર
- આંતરિક પોલાણ અને બાહ્ય રક્તસ્રાવ,
- સામાન્ય પિત્ત નળીનું સંકોચન, પેટ અને ડ્યુઓડેનમનું આઉટપુટ,
- અવરોધક કમળો
- શરીરના લાંબા સમય સુધી નશોને લીધે બહુવિધ ચેતા નુકસાન (પોલિનેરિટિસ).

સ્વાદુપિંડનો ઉપચાર
તીવ્ર સ્વાદુપિંડમાં, સારવારની યુક્તિઓ તે સ્થિતિ પર આધારિત છે કે જેમાં દર્દીને હોસ્પિટલમાં દાખલ કરવામાં આવ્યો હતો. જો કટોકટીની શસ્ત્રક્રિયાની જરૂર ન હોય તો, ઉપવાસનો ઉપયોગ કરવામાં આવે છે, ઘણીવાર પાણીનો વપરાશ અને ગ્લુકોઝ રેડવાની ક્રિયા સાથે 4-6 દિવસ સુધીનો ઉપયોગ થાય છે. તીવ્ર લક્ષણો ઓછા થયા પછી, આહાર નંબર 5 પીનો ઉપયોગ થાય છે.
સ્વાદુપિંડના edematous સ્વરૂપમાં સારવારમાં, નીચેની પદ્ધતિઓ સૂચવવામાં આવે છે:
- ગંભીર ઉલટીના કિસ્સામાં, નાસોગાસ્ટ્રિક ટ્યુબ દાખલ કરવામાં આવે છે અને પેટમાં પાણી નીકળી જાય છે.
- લોહીના સ્નિગ્ધતાને ઘટાડવા અને ગ્રંથિની એડીમાને દૂર કરવા માટે રિઓપોલિગ્લ્યુકિન સોલ્યુશન્સ નસોમાં નિયોજિત રીતે આપવામાં આવે છે.
- ઝેર, હિમોડેઝિસ, લિટિક મિશ્રણના ઇન્જેક્શન દૂર કરવા માટે.
- સ્વાદુપિંડના જહાજોના થપ્પાથી રાહત મેળવવા માટે - પેપેવેરીન, એટ્રોપિન, ડ્રotaટાવેરિનના ઇન્જેક્શન.
- વેસ્ક્યુલર અભેદ્યતાને ઘટાડવા માટે, શામક અસર - એન્ટિહિસ્ટામાઇન્સ ઇન્ટ્રાવેન (કલોરોપીરામીન, પ્રોમેથેઝિન).
- પીડા સિન્ડ્રોમને દૂર કરવા માટે, બળતરાથી રાહત મેળવવા, સ્વાદુપિંડના રસના પ્રવાહમાં સુધારો કરવો - પ્રોક્કેન નાકાબંધી, પિત્તાશયના ગોળ અસ્થિબંધનનું અવરોધ, પ્રોક્કેનના ઇન્જેક્શન, ગેંગલિઅન બ્લocકર્સ.
સ્વાદુપિંડનું નેક્રોસિસની સારવારની પદ્ધતિઓ:
- હેમોરહેજિક સ્વાદુપિંડનું નેક્રોસિસ સાથે - સઘન સંભાળ માટે તાત્કાલિક સ્થાનાંતરણ.
- મેટાબોલિક પ્રક્રિયાઓને સામાન્ય બનાવવા માટે - ગ્લુકોઝ, સોડિયમ બાયકાર્બોનેટ, હિમોડેસિસ, રક્ત પ્લાઝ્મા, આલ્બ્યુમિનની રજૂઆતના ઉકેલોનું પ્રેરણા.
- પેશાબના પ્રવાહના ઉત્તેજના (મેનિટોલ, મnનિટોલ, ફ્યુરોસેમાઇડના ઇન્જેક્શન).
- સાયટોસ્ટેટિક્સ, લિટિક મિશ્રણો, બળતરા, એડીમાને દૂર કરવા માટે પ્રોટીઝ અવરોધકો સાથે ઇન્ટ્રાવેનસ કોર્સ ટ્રીટમેન્ટ, એન્ઝાઇમ સંશ્લેષણનો દર ઘટાડે છે. પ્રોટીઝ અવરોધકો ઘણીવાર આંચકાના ડોઝમાં સંચાલિત કરવામાં આવે છે (ગોર્ડોક્સ, ક Contન્ટ્રિકલ, ટ્રેસીલોલ સાથે પલ્સ થેરેપી).
- સ્વાદુપિંડનો ચેપ જટિલતા સાથે, એન્ટિબાયોટિક્સનો ઉપયોગ થાય છે.
- ઉત્સેચકોની ફાળવણી ઘટાડવા માટે, ઇન્ટ્રાગastસ્ટ્રિક હાયપોથર્મિયા પણ વપરાય છે, સ્વાદુપિંડમાં ઠંડા લાગુ પડે છે.
- ગંભીર બળતરા સાથે - દર્દીના લોહીનું કિરણોત્સર્ગ, કિરણોત્સર્ગ ઉપચાર.
- ઝેર દૂર કરવા માટે - પ્લાઝ્માફેરીસિસ.
ક્રોનિક સ્વાદુપિંડનો ઉપચાર કરવાની યુક્તિઓ:
- એન્ટિહિસ્ટેમાઈન્સ (સિમેટીડાઇન, સુપ્રસ્ટિન).
- એન્ટિસ્પેસ્મોડિક્સ (નો-શ્પા, ડ્રોટાવેરીન, નાઇટ્રોગ્લિસરિન, એમિનોફિલિન).
- કોલિનોલિટીક્સ (પ્લેટિફિલિન, એટ્રોપિન, સ્ક scપોલેમાઇન, પેન્ટoxક્સિલ, મેથિલોરાસિલ).
- સાયટોસ્ટેટિક્સ (વિંક્રિસ્ટીન, ફ્ર્રોફુર, સાયક્લોફોસ્ફેમાઇડ). કેલિટર દ્વારા દવાઓ સેલિયાક ટ્રંકમાં દાખલ કરી શકાય છે, જે તેમની અસરને વધારે છે.
- સ્વાદુપિંડનું ઉત્સેચકો (મેથિઓનાઇન, પેનક્રેટિન).
- એન્ટિબાયોટિક્સ - રેટ્રોપેરીટોનિયલ ફાઇબર (ઝેપોરિન, કનામિસિન, ટ્રાઇકોપોલમ) ના ચેપને રોકવા માટે.
- વિટામિન્સ, ખનિજ જળ સાથે સારવાર, સેનેટોરિયમની મુલાકાત લેવી.
- ડાયાબિટીઝ સાથે, તેની સુધારણા અને જરૂરી ઉપાય કરવા માટેના ઉપાય કરવામાં આવે છે.
જો સારવારમાંથી અસરનો અભાવ હોય તો, કોથળીઓને અને ભગંદરની રચના અથવા પેરીટોનાઇટિસની પ્રગતિ, એક indicatedપરેશન સૂચવવામાં આવે છે - પેટની પોલાણની નળી, ઓમન્ટલ બર્સા, નેક્રોસિસના ફોકસીને દૂર કરવું, સ્વાદુપિંડનું ભેળવવું (પેટાસર, સ્પ્લેનેટોમી સાથે જોડાયેલું, ગેસ્ટ્રિક અલ્સર દૂર કરવું, પેટનું ડાયરેક્શન) વગેરે).
પોસ્ટ નેક્રોટિક
તીવ્ર સ્વાદુપિંડની બળતરા પછીની નેક્રોટિક જટિલતાઓને:
- માનવ અવયવો અને સિસ્ટમોના સ્થાનિક અને વ્યાપક પ્યુર્યુલન્ટ-નેક્રોટિક જખમ,
- પેટની પોલાણમાં તીવ્ર પ્રવાહી સંચય,
- મોટા ખોટા કોથળીઓને
- બહુવિધ અંગ નિષ્ફળતા (એક સાથે અનેક અવયવો અને સિસ્ટમોની નિષ્ક્રિયતા).
સ્વાદુપિંડનું ખામી, ઉત્સેચકોનું અતિશય ઉત્પાદન, સ્વાદુપિંડના રસના પ્રવાહમાં મુશ્કેલી અને ગૂંચવણોના વિકાસનું કારણ:
- ચેપ
- ગુદામાર્ગ, આંતરડાના રોગ નાના અથવા ડ્યુઓડેનલ અલ્સર,
- દારૂનો દુરૂપયોગ
- કુપોષણ
- ન્યુરોસાયકિક ઓવરલોડ,
- હેલ્મિન્થિક ઉપદ્રવ.
તીવ્ર સ્વાદુપિંડની જટિલતાઓને સાથે પિત્ત અને પાચક રસનો વિપરીત પ્રવાહ, તેમજ એન્ઝાઇમેટિક પ્રવાહીના દબાણમાં વધારો, સ્વાદુપિંડની નળી સિસ્ટમમાં ફેરફાર, શરીરના કોષોમાં સ્વાદુપિંડનું સ્ત્રાવના ઘૂસણખોરી (લિકેજ) અને તેમના સ્વ-પાચનને લીધે છે. આ પ્રક્રિયા એ અંગમાં કેડેવરિક ફેરફારોનો સંદર્ભ આપે છે.










લોહીના પ્રવાહમાં મોટી માત્રામાં આવતા એન્ઝાઇમ્સ, રક્ત વાહિનીઓના લ્યુમેનને સાંકડી કરવા, તેમની દિવાલોને નુકસાન અને રુધિરકેશિકાઓના ભંગાણનું કારણ બને છે. આ ધમનીની ખેંચાણ, લોહીના ગંઠાવાનું, હેમરેજ, એડીમા અને સ્વાદુપિંડનું પેશીઓનું નેક્રોસિસ (મૃત્યુ) ઉશ્કેરે છે.
સ્ટેફાયલોકોસી, સ્ટ્રેપ્ટોકોસી, ફૂગ, આંતરડાની ચેપ (એસ્ચેરીચીયા કોલી) અને ગેસ્ટ્રોઇંટેસ્ટીનલ માર્ગ અને માનવ રુધિરાભિસરણ તંત્રમાં રહેતા અન્ય રોગકારક માઇક્રોફલોરાની પ્રવૃત્તિ દ્વારા વિનાશક પ્યુર્યુલન્ટ ગૂંચવણો ઉશ્કેરવામાં આવે છે.
તીવ્ર સ્વાદુપિંડનો સોજો અને તેની ગૂંચવણો એ રોગના સંકેતોની સંખ્યાબંધ લાક્ષણિકતાઓ દ્વારા વર્ગીકૃત થયેલ છે.
સ્વાદુપિંડમાં વિનાશક ફેરફારોના વિકાસના લક્ષણો:
- એપિગastસ્ટ્રિક ક્ષેત્રમાં તીવ્ર કમરનો દુખાવો,
- ઉબકા
- રાહત વિના વારંવાર ઉલટી થવી,
- ટાકીકાર્ડિયા, સ્ટર્નમની પાછળનો દુખાવો,
- હાઈ બ્લડ પ્રેશર
- શુષ્ક મ્યુકોસ મેમ્બ્રેન,
- ત્વચાની કમળો અને આંખોની ટ્યુનિક (ઝેરી હીપેટાઇટિસ),
- ચહેરાના ફ્લશિંગ (લોહીની નળીઓ ઓવરફ્લો થવાને કારણે લાલાશ),
- પેટ અને થડની ત્વચાની સાયનોસિસ (બ્લુ રંગ)
- પેટનું ફૂલવું
- શ્વાસની તકલીફ
- તાવ
- ચેતના ગુમાવવી.










ક્લિનિકલ રક્ત પરીક્ષણમાં, સેલ્યુલર રચનામાં ફેરફાર નોંધવામાં આવે છે - લિમ્ફોસાઇટ્સની અસામાન્ય સંખ્યા, લ્યુકોસાઇટોસિસ.
સ્ત્રીઓ અને પુરુષોમાં સામાન્ય:
- લિમ્ફોસાઇટ્સ - 1.2 - 3.0x10 * 9 / એલ,
- શ્વેત રક્તકણો - 4.0 - 9.0x10 * 9 / l.
સ્વાદુપિંડનું સિન્ડ્રોમ સાથે, માનસિક વિકારની અવલોકન કરવામાં આવે છે - આ હતાશા, ભય, આંદોલન, સુસ્તી છે.
ભલામણો
ક્રોનિક સ્વાદુપિંડમાં, શ્વાસ લેવાની કસરત ઉપયોગી છે. તેનો ઉપયોગ દિવસમાં 2 વખત 20 મિનિટ સુધી થાય છે. માફી દરમિયાન, ચુંબકીય ઉપકરણો સાથેની સારવાર, કાદવની ઉપચાર, નીચલા પીઠ પર ઓઝોકરાઇટનો ઉપયોગ, શંકુદ્રુમ બાથ સૂચવવામાં આવે છે. ગેસ્ટ્રોએન્ટેરોલોજીકલ પ્રકારની સંસ્થાઓમાં સેનેટોરિયમની સારવાર પણ સારા પરિણામ લાવે છે.
આહાર અને આરોગ્ય ખોરાક
દર્દીને ખાવાની મંજૂરી આપ્યા પછી તરત જ, ચરબીના કડક પ્રતિબંધને ધ્યાનમાં રાખીને, પ્રોટીનની માત્રામાં ઘટાડો અને કાર્બોહાઇડ્રેટ ખોરાકની માત્રામાં વધારો કરીને મેનૂને સંકલિત કરવામાં આવે છે. દિવસમાં 6 વખત સુધી ખૂબ જ નાના ભાગમાં ખોરાક લેવામાં આવે છે.
વ્યક્તિની સ્થિતિને આધારે, ઉત્પાદનોના સમૂહનું વિસ્તરણ હુમલો પછી 1-2 અઠવાડિયા પછી થઈ શકે છે. લાંબા સમય સુધી, તળેલું, ચરબીયુક્ત, મીઠાઈયુક્ત ખોરાક, તાજી રોટલી, માંસના સૂપ, ચરબીયુક્ત માંસ, તૈયાર ખોરાક, કેવિઅર, ઇંડા, લીંબુ, કાચા ફળો, મસાલા, કાર્બોરેટેડ પીણાં, કોફી, ટમેટાના રસને બાકાત રાખવામાં આવે છે.
બધી વાનગીઓ ઉકાળવું, બાફવું પછી શુદ્ધ સ્વરૂપમાં ખાવામાં આવે છે.
સારવારની વૈકલ્પિક પદ્ધતિઓ
ક્રોનિક પેન્ક્રેટાઇટિસ માટે પરંપરાગત ઉપચારીઓને આવી પ્રેરણા લેવાની સલાહ આપવામાં આવે છે:
- વરિયાળી ફળો, મકાઈના કલંક, સેલેંડિન ઘાસ, હાઇલેન્ડર, ત્રિરંગો અને ડેંડિલિઅન વાયોલેટ મૂળ સમાન ભાગોમાં ભળી જાય છે, સંગ્રહનો 1 ચમચી લો અને તેને એક ગ્લાસ પાણીથી ઉકાળો. 30 મિલી લો. દિવસમાં ત્રણ વખત.
- પાછલા સંગ્રહ (14 દિવસ) ના કોર્સ પીણા પછી, નીચે આપેલ તૈયાર છે: સુવાદાણા બીજ, ફુદીનાના પાન, હોથોર્ન ફળો, કેમોલી ફૂલો જોડવામાં આવે છે અને સમાન રેસીપી અનુસાર પ્રેરણા તૈયાર કરવામાં આવે છે. ઇન્ટેક રેટ 50 મિલી છે. દિવસમાં 3 વખત.
- બ્લૂબriesરી અને બ્લેક વેલ્ડબેરી સ્વાદુપિંડમાં સુધારો કરે છે. તે પ્રકારની રીતે ખાઈ શકાય છે, પરંતુ તમે ફ્રૂટ ડ્રિંક્સ, જેલી, સ્ટ્યૂડ ફળો, સૂકા બેરીનો આગ્રહ રાખી શકો છો અને ચાની જેમ પી શકો છો.
પ્રારંભિક ગૂંચવણો
પ્રારંભિક પ્રતિક્રિયાઓ તેના કોર્સની શરૂઆતથી જ સ્વાદુપિંડની સાથે થઈ શકે છે અને પરિસ્થિતિને વધારે છે. સ્વાદુપિંડના ઉત્સેચકોના ખામી અને અતિશય ઉત્પાદનને કારણે તેઓ વિકાસ કરે છે.
પ્રારંભિક મુશ્કેલીઓ શામેલ છે:
- પ્લુરોપલ્મોનરી ડિસઓર્ડર,
- રેનલ અને યકૃત નિષ્ફળતા,
- આંચકો
- રક્તવાહિની નિષ્ફળતા
- પેટ અને આંતરડામાં રક્તસ્રાવ અને અલ્સર,
- પેરીટોનિટિસ
- શરીરના નશોને લીધે માનસિક વિકાર,
- કમળો
- વાસણોમાં લોહી ગંઠાવાનું,
- પેરીકાર્ડિટિસ.
સૌથી સામાન્ય બગાડ એ એન્ઝાઇમેટિક પેરીટોનિટિસ છે. તે લગભગ અડધા દર્દીઓમાં થાય છે. સેરસથી પ્યુર્યુલન્ટ સુધી - સમાવિષ્ટોની પ્રકૃતિ જુદી હોઈ શકે છે.
આ રોગને ઓળખવા માટે, ત્વચા, શરીરનું તાપમાન, શ્વસન, પલ્સ અને બ્લડ પ્રેશરના રંગનું નિરીક્ષણ કરવું જરૂરી છે. એન્સેફાલોપથી અને લીવર ફંક્શન નબળાઇના સંકેતો હોઈ શકે છે.
તીવ્ર સ્વાદુપિંડની અંતમાં જટિલતાઓને
અંતમાં બગાડ એ ગૌણ ચેપના ઉમેરા દ્વારા વર્ગીકૃત થયેલ છે. તેઓ રોગની શરૂઆતથી 1-2 અઠવાડિયા પછી થાય છે.
નીચેના અલગ પાડવામાં આવે છે.:
- પેટની પોલાણમાં ફોલ્લાઓ,
- સ્વાદુપિંડનો પ્યુર્યુલન્ટ કોર્સ,
- કફ
- પેટ અને આંતરડામાં ભગંદર
- પેરાપેન્ક્રિટાઇટિસ,
- ભગંદર અને સ્વાદુપિંડનું નેક્રોસિસ,
- ફ્લેબિટિસ
- રક્ત ઝેર
- રક્તસ્રાવ (આંતરિક અને બાહ્ય),
- ગ્રંથિમાં ગાંઠ નિયોપ્લાઝમ્સ.
તેમાંથી સૌથી ખતરનાક એ સેપ્સિસ છે. ઘણીવાર તે મૃત્યુ તરફ દોરી જાય છે.
આંચકોની સ્થિતિ એ સ્વાદુપિંડનો તીવ્ર અભ્યાસક્રમ લાક્ષણિકતા છે.
આ સ્થિતિના અભિવ્યક્તિઓ છે:
- પેટની દિવાલમાં તીવ્ર તીક્ષ્ણ પીડા અથવા પાછળની તરફ ફેલાવો.
- ત્વચાની સાયનોસિસ (એક્રોકાયનોસિસ). ત્વચાના નાના રુધિરકેશિકાઓને નબળા રક્ત પુરવઠાને કારણે આવું થાય છે. એક નિયમ મુજબ, હાથપગની આંગળીઓ, કાન, હોઠ વાદળી થાય છે.
- ચામડીનો નિસ્તેજ.
- શ્વાસમાં પરિવર્તન. તે વધુ વારંવાર બને છે અને વધુ સુપરફિસિયલ બને છે.
- સંભવિત એરિથમિયા સાથે હૃદયની ધબકારા.
- ઇસ્કેમિક લક્ષણો. તે અલ્ટ્રાસાઉન્ડનો ઉપયોગ કરીને શોધાયેલ છે.
- દૈનિક પેશાબની માત્રામાં નોંધપાત્ર ઘટાડો થયો છે.
- સેન્ટ્રલ નર્વસ સિસ્ટમમાં વિક્ષેપ. તેઓ સાયકોમોટર આંદોલનમાં વ્યક્ત થાય છે.
યકૃત-રેનલ નિષ્ફળતા
નીચેના લક્ષણો આ સ્થિતિની લાક્ષણિકતા છે:
- કદમાં યકૃતનું વિસ્તરણ,
- પેશાબનો અભાવ અથવા વધારે પડતું વિસર્જન,
- શુષ્ક ત્વચા અને મ્યુકોસ મેમ્બ્રેન,
- બ્લડ પ્રેશર 200 અથવા તેથી વધુની સંખ્યામાં વધે છે,
- ત્વચા અને સ્ક્લેરાનો પીળો થવો,
- મનો-ભાવનાત્મક અવરોધ,
- ધબકારા.
લોહી અને પેશાબનાં પરીક્ષણોમાં ગંભીર ફેરફારો થઈ રહ્યા છે. રક્ત કોશિકાઓની સંખ્યામાં ઘટાડો થાય છે, આલ્બ્યુમિન અને બિલીરૂબિનની સામગ્રી વધે છે. પેશાબ અને બ્લડ એસિટોન, યુરિયા અને ક્રિએટિનાઇન વધી રહ્યા છે.
પ્લેયુરો પલ્મોનરી ગૂંચવણો
તીવ્ર સ્વાદુપિંડનો રોગ ધરાવતા દર્દીઓમાં સૌથી સામાન્ય ગૂંચવણો. ડાબી બાજુની પ્લ્યુરીસી ડાબી બાજુની કરતાં સામાન્ય છે અને ફેફસાના ગૂંચવણો તરફ દોરી જાય છે. આ શ્વસન નિષ્ફળતા છે, જે ત્વચાની નિખાલસતા, છીછરા શ્વાસ, શ્વાસની તકલીફ અને સ્ટર્નમની પાછળ દુખાવોમાં પોતાને પ્રગટ કરે છે.
એક્સ-રે અભ્યાસની મદદથી, ફેફસામાં રોગવિજ્ pathાનવિષયક ધ્યાનની હાજરી શોધી કા .વી શક્ય છે.
પ્યુર્યુલન્ટ ગૂંચવણો
પ્યુલ્યુન્ટ ગૂંચવણો નીચેના લક્ષણો દ્વારા વર્ગીકૃત થયેલ છે:
- તાવ
- ધબકારા
- વધુ પડતો પરસેવો
- પેશી ઘૂસણખોરી.
તીવ્ર સ્વાદુપિંડના લક્ષણોના કિસ્સામાં આ ગંભીર ગૂંચવણો ટાળવા માટે, તાત્કાલિક તબીબી સહાય લેવી જરૂરી છે. આગળનું પરિણામ સહાયની ગતિ અને ગુણવત્તા પર આધારિત છે.
સ્વાદુપિંડની સાથે અને પછી જટિલતાઓને

 સ્વાદુપિંડનો સોજો પછી, વિવિધ ગૂંચવણો અવલોકન કરી શકાય છે, જેમાંથી સૌથી સામાન્ય કહેવાતા ખોટા કોથળીઓની રચના છે, જે સ્વાદુપિંડના ક્ષેત્રમાં પેલ્પેશન દ્વારા નક્કી થાય છે. ખોટા કોથળીઓને જાતે નિયોપ્લેઝમ નથી: આ લોહીના ગંઠાવાનું, પાચક ઉત્સેચકો અને મૃત સ્વાદુપિંડનું પેશીઓનું સીધું ગ્રંથિ અથવા આસપાસના પેશીઓમાં સ્થિત એક સંચય છે.
સ્વાદુપિંડનો સોજો પછી, વિવિધ ગૂંચવણો અવલોકન કરી શકાય છે, જેમાંથી સૌથી સામાન્ય કહેવાતા ખોટા કોથળીઓની રચના છે, જે સ્વાદુપિંડના ક્ષેત્રમાં પેલ્પેશન દ્વારા નક્કી થાય છે. ખોટા કોથળીઓને જાતે નિયોપ્લેઝમ નથી: આ લોહીના ગંઠાવાનું, પાચક ઉત્સેચકો અને મૃત સ્વાદુપિંડનું પેશીઓનું સીધું ગ્રંથિ અથવા આસપાસના પેશીઓમાં સ્થિત એક સંચય છે.
તીવ્ર સ્વાદુપિંડનો હુમલો ધરાવતા દર્દીઓમાં ઝડપથી પુનingપ્રાપ્ત થતાં સ્વાદુપિંડનો સમાન પ્રભાવ જોવા મળે છે. ખોટા કોથળીઓને લગતું નિદાન ઘણાં પરિબળો પર આધારિત છે: તેનું સ્થાન, રચના અને કદ.
કેટલાક કિસ્સાઓમાં, તેઓ તેમના પોતાના પર વિસર્જન કરી શકે છે, પરંતુ મોટાભાગે તેમને સર્જિકલ હસ્તક્ષેપની જરૂર પડે છે, જેમાં ફોલ્લો ખોલવામાં આવે છે અને ધોવાઇ જાય છે.
જો આ કરવામાં ન આવે તો, ખોટી ફોલ્લો પૂરું કરી શકે છે, જે બદલામાં સ્વાદુપિંડની વધુ તીવ્ર ગૂંચવણ તરફ દોરી જશે, જે ફોલ્લો અને રક્તસ્રાવની સંભાવના સાથે સંકળાયેલ છે.
ઝડપથી પુનingપ્રાપ્ત દર્દીની અલ્ટ્રાસાઉન્ડ પરીક્ષા દરમિયાન ખોટા ફોલ્લોના સ્વરૂપમાં સ્વાદુપિંડની ગૂંચવણના વિકાસને નિર્ધારિત કરવું શક્ય છે, જે દરમિયાન કોથળીઓનું સ્થાન, તેમનું કદ અને આકાર સરળતાથી નક્કી થાય છે.
સ્વાદુપિંડનો હુમલો કર્યા પછી, પ્યુર્યુલન્ટ ગૂંચવણો પણ જોવા મળે છે.તેમના વિકાસના ચોક્કસ કારણો હજી સ્થાપિત થયા નથી. તબીબી વાતાવરણમાં, ચેપ પેથોજેન્સના સ્ત્રોત વિશે ચર્ચાઓ ચાલુ છે જે સોજોવાળા સ્વાદુપિંડના પેશીઓમાં પ્રવેશ કરે છે અને ફોલ્લાઓની રચનાનું કારણ બને છે.
પ્યુુઅલન્ટ પ્રક્રિયાઓના સ્ત્રોત પર એકમતતાના અભાવ હોવા છતાં, તેમની સારવાર માટેનો અભિગમ હંમેશાં સમાન હોય છે: જ્યારે ફોલ્લાઓ રચાય છે, તાત્કાલિક સર્જિકલ હસ્તક્ષેપ કરવામાં આવે છે, જેનો હેતુ ફોલ્લો ખોલવા અને તેને ડ્રેઇન કરે છે.
સ્વાદુપિંડની પ્યુુઅલન્ટ ગૂંચવણો દર્દીના ઉન્નત તાપમાન, ઠંડી અને તેની સામાન્ય ગંભીર સ્થિતિને આધારે નક્કી કરી શકાય છે. જો સમયસર પગલાં લેવામાં નહીં આવે તો મૃત્યુ શક્ય છે.
સ્વાદુપિંડનો સોજો પછી પણ વધુ ગંભીર ગૂંચવણ રક્તસ્રાવનો વિકાસ હોઈ શકે છે, જે સ્વાદુપિંડના જહાજોની છિદ્રોને કારણે રચાય છે. સૌથી ખતરનાક એ સ્પ્લેનિક ધમનીની સફળતા છે.
લોહી ગ્રંથિની આસપાસ તેમજ પેટની પોલાણમાં એકઠા થઈ શકે છે. આ કિસ્સામાં, બ્લડ પ્રેશર, હાર્ટ રેટ અને દર્દીની ગભરાટની સ્થિતિમાં ઘટાડો થાય છે.
આવી ગંભીર ગૂંચવણની પૂર્વસૂચન મોટા ભાગે ઝડપી સર્જિકલ હસ્તક્ષેપ પર આધારિત છે.
ક્રોનિક પેન્ક્રેટીસની ગૂંચવણો
સ્વાદુપિંડના કામથી સંબંધિત તેના કાર્યોમાં, ક્રોનિક પેનક્રેટાઇટિસની ગૂંચવણો મોટા ભાગે અંગોને નુકસાન થાય છે.
સામાન્ય રીતે આ યકૃત અને પિત્તરસ વિષેનું જખમ છે: પ્રતિક્રિયાશીલ હિપેટાઇટિસ, કમળો સાથે અથવા વગર કોલેસ્ટાસિસ, પિત્ત નલિકાઓના બળતરા રોગો - પ્યુર્યુલન્ટ કોલેજીટીસ, કોલેસીસીટીસ.
ડાયાફ્રેમ અને પ્યુર્યુલર પોલાણની નિકટતાને કારણે, પ્રતિક્રિયાશીલ ફ્યુઝન પ્યુર્યુરી અને ન્યુમોનિયા જેવી ગૂંચવણો અસામાન્ય નથી.
ઘણીવાર ક્રોનિક પેન્ક્રેટાઇટિસની ગૂંચવણ એ કોથળીઓને અને સ્યુડોસિસ્ટ્સનો દેખાવ છે. આ એ હકીકતને કારણે છે કે લાંબી બળતરા ગ્રંથિની અંદરના નળીઓ દ્વારા સ્વાદુપિંડના રસના પ્રવાહને ખૂબ જટિલ બનાવે છે. કોથળીઓ સાચા અને ખોટા છે. સ્યુડોસિસ્ટ્સ ઘણા સામાન્ય કિસ્સાઓમાં, લગભગ 80% કિસ્સાઓમાં.
ક્રોનિક સ્વાદુપિંડ અને સ્વાદુપિંડનું કેન્સર વચ્ચેનું કારક સંબંધ સાબિત થયું છે. લાંબા ગાળાના અવલોકનો અનુસાર, 20 થી વધુ વર્ષોથી ક્રોનિક પેનક્રેટાઇટિસથી પીડાતા દર્દીઓમાં, સ્વાદુપિંડનું કેન્સરની ઘટના 4 થી 8% સુધીની હોય છે, જે સામાન્ય વસ્તી કરતા 15 ગણા વધારે છે.
વ્યાપક અભિપ્રાય હોવા છતાં, ડાયાબિટીસ ક્રોનિક પેન્ક્રેટાઇટિસની સૌથી સામાન્ય ગૂંચવણ નથી, પરંતુ જો પેન્ક્રેટાઇટિસ પ્રકૃતિમાં નશીલા હોય તો આ સંભાવના નોંધપાત્ર રીતે વધે છે. ક્રોનિક પેનક્રેટાઇટિસના દરેક વર્ષ દરમિયાન ડાયાબિટીસ થવાનું જોખમ લગભગ 3-3.5% છે.
અન્નનળી અને પેટની જટિલતાઓને પણ અવારનવાર માનવામાં આવે છે; આ એક નિયમ તરીકે, પાચક નહેરના મ્યુકોસ મેમ્બરના ઇરોઝિવ-અલ્સેરેટિવ જખમ છે.
આ પૃષ્ઠભૂમિ સામે, આયર્નની ઉણપની એનિમિયા એનિમિયામાં શામેલ થઈ શકે છે - માઇક્રોડosesઝમાં નિયમિત લોહીની ખોટ અને બળતરાયુક્ત મ્યુકોસ મેમ્બ્રેન દ્વારા આયર્નના અશક્ત શોષણને કારણે.
આ ઉપરાંત, રોગની શરૂઆતના 10 વર્ષ પછી, કેટલાક દર્દીઓમાં ગેસ્ટ્રોએસોફેજલ-રિફ્લક્સ રોગ (જીઈઆરડી) થાય છે.
ક્રોનિક પેન્ક્રેટાઇટિસ, પોર્ટલ હાયપરટેન્શનના વિકાસ તરફ દોરી શકે છે અને પરિણામે, પેટની પોલાણ (જંતુઓ) માં પ્રવાહનું સંચય. પોર્ટલ હાયપરટેન્શન, બદલામાં, અન્નનળીની કાયમની અતિશય ફૂલેલી નસો અને મેલોરી-વેઇસ સિન્ડ્રોમના વિકાસને ઉશ્કેરે છે, જે મોટા પાયે અન્નનળી રક્તસ્રાવ દ્વારા પ્રગટ થાય છે. પરિણામે, દર્દીઓ તીવ્ર પોસ્ટહેમોરેજજિક એનિમિયા અનુભવે છે.
ક્રોનિક ડ્યુઓડેનલ અવરોધ એ એક દુર્લભ ગૂંચવણ છે જે પ્રકૃતિમાં કાર્યરત છે. તે પેથોલોજીકલ આવેગને કારણે થાય છે જે સ્નાયુઓ પર આવે છે જે બળતરાના કેન્દ્રિત માંથી ડ્યુઓડેનમ 12 ના લ્યુમેનને નિયમન કરે છે (સ્વાદુપિંડ)
વિવિધ ગૂંચવણોના વિકાસ સાથે રોગની પૂર્વસૂચન
તીવ્ર સ્વાદુપિંડનો રોગ એક રોગ છે જે એકદમ mortંચા મૃત્યુ દર સાથેનો રોગ છે. તે 7-15% સુધી પહોંચી શકે છે, અને તેનું સ્વરૂપ જેમ કે સ્વાદુપિંડનું નેક્રોસિસ - 70% સુધી. આ રોગમાં મૃત્યુનું મુખ્ય કારણ પ્યુર્યુલન્ટ-સેપ્ટિક ગૂંચવણો છે, જે બહુવિધ અંગની નિષ્ફળતા અને ગંભીર નશો સાથે હોય છે.
આ રોગના કોર્સ અને પૂર્વસૂચન પર નોંધપાત્ર પ્રભાવ દારૂના સેવન જેવા પરિબળ દ્વારા કરવામાં આવે છે. દારૂના સંપૂર્ણ ત્યાગ સાથે, 80% કરતા વધારે દર્દીઓમાં 10 વર્ષનું અસ્તિત્વ જોવા મળે છે. જો દર્દી પીવાનું ચાલુ રાખે છે, તો આ સૂચક અડધાથી ઘટાડે છે.
ક્રોનિક સ્વાદુપિંડમાં વિકલાંગતા દર્દીઓની કુલ સંખ્યાના સરેરાશ 15% સુધી પહોંચે છે.