સ્વાદુપિંડનું ઇન્સ્યુલિનોમા (કારણો, સંકેતો, ઉપચારની પદ્ધતિઓ)
ઇન્સ્યુલિનોમા એ પેનક્રીઝ (સ્વાદુપિંડ) ની એક ગાંઠ છે જે બીટા કોષો, લેંગેરેહન્સના આઇલેટથી વધે છે. પ્રકૃતિ દ્વારા, તે અંતocસ્ત્રાવી રચનાઓનો સંદર્ભ આપે છે, એટલે કે, હોર્મોન-સક્રિય છે. તે અલગ છે કે તે વધેલી અનિયંત્રિત માત્રામાં ઇન્સ્યુલિન ઉત્પન્ન કરે છે, હાઈપરિન્સ્યુલિનિઝમનું કારણ બને છે અને પરિણામે, હાયપોગ્લાયકેમિઆ.
બધા લક્ષણો અને તેનું નામ આ સાથે સંકળાયેલ છે. સામાન્ય રીતે તે નક્કર, એકલ હોય છે, પરંતુ 105 કેસોમાં તે બહુવિધ હોઈ શકે છે. તેણીની આંતરસ્ત્રાવીય પ્રવૃત્તિ સ્વાયત્ત છે. 85-90% કેસોમાં તે સૌમ્ય છે, અને માત્ર 10-15% માં તે જીવલેણ છે. તે કોઈપણ ઉંમરે વિકાસ કરી શકે છે, શિશુઓમાં પણ, પરંતુ આ ભાગ્યે જ જોવા મળે છે. 45 વર્ષ પછી વધુ સામાન્ય, સ્ત્રીઓમાં 4 વાર વધુ વખત.
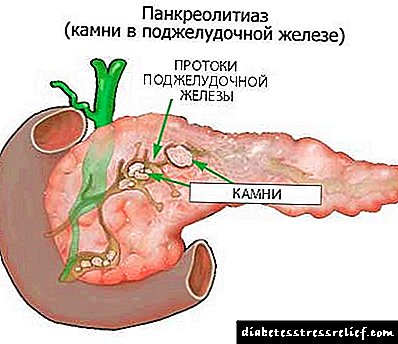
ઇન્સ્યુલિનોમા સ્વાદુપિંડના કોઈપણ ભાગમાં વિકાસ કરી શકે છે, પરંતુ વધુ વખત તેના કમળના ભાગમાં. 1% કેસોમાં, સ્થાન એક્ટોપિક અથવા એક્સ્ટ્રાપ્નેક્રેટિક છે - યકૃતમાં બરોળ, પેટની દિવાલ અથવા ડ્યુઓડેનિયમનો દરવાજો.
લાક્ષણિક રીતે, ગાંઠનું કદ 2 સે.મી.થી વધુ હોતું નથી (મોટાભાગે તે જીવલેણ છે) રોગની આવર્તન એક મિલિયન દીઠ 1 કેસ છે આવી દુર્લભ સંખ્યા ખોટી નિદાન અને અયોગ્ય સારવારનું કારણ બને છે, અને ઘણા ડ doctorsક્ટરો તેમની પ્રેક્ટિસ દરમિયાન તેનો સામનો કરતા નથી.
હોર્મોન-સક્રિય ગાંઠો

બધા સૌમ્ય સ્વાદુપિંડનું ગાંઠ ભાગ્યે જ જોવા મળે છે - cases-. કેસો / મિલિયન જો પુરુષોમાં તેઓ 3.5.%% હોય તો સ્ત્રીઓમાં - ૧ 16% સુધી. તેમાંના મોટાભાગના અંત endસ્ત્રાવી છે. કદ 0.5 સે.મી.થી 15 સે.મી. સુધીની હોય છે. કોઈપણ સૌમ્ય સ્વાદુપિંડનું નિયોપ્લેઝમ હંમેશાં માત્ર શસ્ત્રક્રિયા દ્વારા ઉપચાર કરવામાં આવે છે. હોર્મોન્સના સ્ત્રાવ મુજબ, તેઓ પ્રકારોમાં વહેંચાયેલા છે:
- ઇન્સ્યુલિનોમા - 75% લે છે,
- વીઆઇપોમા (વધુ વખત, 70% કિસ્સાઓમાં, 45 પછી સ્ત્રીઓમાં થાય છે) - વાસોએક્ટીવ આંતરડાની પેપ્ટાઇડ ઉત્પન્ન કરે છે,
- ગેસ્ટ્રિનોમા (આધેડ પુરુષોને વધુ અસર કરે છે),
- ગ્લુકોગોનોમા - આવર્તન 20 મિલિયન દીઠ 1 કેસ છે, ઘણી વાર સ્ત્રીઓમાં, 80% માં તે જીવલેણ છે.
ઇન્સ્યુલિનોમા લક્ષણો
એ હકીકત હોવા છતાં કે ઇન્સ્યુલિનોમા મોટેભાગે સૌમ્ય હોય છે, તે ખૂબ કપટી છે. ગાંઠ દ્વારા ઇન્સ્યુલિનનું અનિયંત્રિત ઉત્પાદન લોહીમાં ગ્લુકોઝની સાંદ્રતા (હાઈપોગ્લાયસીમિયા) માં નોંધપાત્ર ઘટાડો તરફ દોરી જાય છે, આ રોગના લક્ષણોનું કારણ બને છે. તે સીધા નંબર, કદ અને ગાંઠ ફોસીની પ્રવૃત્તિ પર આધારિત છે. આપણે ભૂલવું ન જોઈએ કે સ્વાદુપિંડના સ્વસ્થ કોષો દ્વારા હોર્મોનનું સંશ્લેષણ થવાનું ચાલુ રહે છે.
હાઈપોગ્લાયકેમિઆ એટેક
આ રોગનું મુખ્ય, સૌથી આશ્ચર્યજનક નિશાની એ તીવ્ર હાયપોગ્લાયકેમિઆના હુમલા છે, જે પોતાને વિવિધ રીતે પ્રગટ કરી શકે છે. મોટાભાગના કિસ્સાઓમાં, ખાલી પેટ પર, વહેલી સવારે હુમલો વિકસે છે, જ્યારે છેલ્લા ભોજન પછી ઘણો સમય પસાર થઈ જાય છે અને બ્લડ સુગરનું સ્તર ઓછું હોય છે.
કોઈ હુમલો દરમિયાન સવારે વ્યક્તિને જગાડવું મુશ્કેલ છે, જાગ્યા પછી તે લાંબા સમય સુધી નિરાશ રહે છે, તે ભાગ્યે જ સરળ પ્રશ્નોના જવાબ આપી શકે છે, અને અયોગ્ય હિલચાલ કરે છે. આ સેન્ટ્રલ નર્વસ સિસ્ટમના કાર્બોહાઇડ્રેટ ભૂખમરાથી ચેતનાના અવ્યવસ્થાના સંકેતો છે.
હુમલાઓ ફક્ત સવારે જ નહીં, પરંતુ દિવસ દરમિયાન પણ જોઇ શકાય છે, ખાસ કરીને જો ભોજનની વચ્ચે શારીરિક અને માનસિક-ભાવનાત્મક તણાવ સાથે ઘણો સમય પસાર થાય છે. તીવ્ર હાયપોગ્લાયકેમિઆ સાયકોમોટર આંદોલનના હુમલો સાથે હોઈ શકે છે. દર્દીઓ આક્રમકતા બતાવી શકે છે, શપથ લે છે, કંઇક ચીસો પાડી શકે છે, અપૂરતા પ્રશ્નોના જવાબ આપે છે, બાહ્યરૂપે તે ગંભીર દારૂના નશાની સ્થિતિ જેવું લાગે છે.
આ ઉપરાંત, દર્દીઓમાં વારંવાર ઇપીલેપ્ટિફformર્મ હુમલા, લાંબા સમય સુધી આક્રમણકારી સિન્ડ્રોમ, વિવિધ સ્નાયુ જૂથોમાં અનૈચ્છિક હલનચલન અને આંગળીઓનો ધ્રુજારી હોય છે. દર્દીઓ ફરિયાદ કરી શકે છે કે તેઓ તાવમાં "ફેંકી દેવામાં આવે છે", પછી ઠંડીમાં, હવાની અછતની લાગણી, ભયની અવગણનાની લાગણી.
હાયપોગ્લાયસીમિયાની પ્રગતિ ચેતનાની ગરીબ ક્ષતિ તરફ દોરી શકે છે, તબીબી સંભાળની જોગવાઈ વિના, દર્દીનું મૃત્યુ પણ થઈ શકે છે.
ઇન્ટરિટિકલ અવધિ
ઇન્ટ્યુક્ટલ સમયગાળા દરમિયાન ઇન્સ્યુલનોમાવાળા દર્દીઓમાં જે લક્ષણો શોધી શકાય છે તે સંપૂર્ણપણે વિશિષ્ટ નથી અને મોટાભાગના કિસ્સાઓમાં ન્યુરોલોજીકલ પ્રકૃતિ હોય છે, જે યોગ્ય નિદાન કરવું મુશ્કેલ બનાવે છે.
લાંબા સમય સુધી હાઈપોગ્લાયકેમિઆ સાથે, ક્રેનિયલ ચેતા પીડાય છે, એટલે કે ચહેરાના અને ગ્લોસોફેરીંજેલ. આ ચહેરાની અસમપ્રમાણતા, નાસોલેબિયલ ગણોની સરળતા, મોંના ખૂણાઓમાંથી ડૂબવું, ચહેરાના હાવભાવ ગુમાવવી, લક્ષણીકરણ, સ્વાદની વિક્ષેપ, જીભ અને કાકડાઓના મૂળના વિસ્તારમાં દુખાવોનો દેખાવ દ્વારા પ્રગટ થઈ શકે છે. તપાસ પછી, ડ doctorક્ટર કેટલાક રોગવિજ્ .ાનવિષયક પ્રતિક્રિયાઓનો દેખાવ શોધી શકે છે જે તંદુરસ્ત લોકોમાં ગેરહાજર છે. દર્દીઓ પણ મેમરી અને ધ્યાનમાં બગાડની નોંધ લે છે, તેમના માટે સામાન્ય કાર્ય કરવું મુશ્કેલ બને છે, જે બન્યું છે તેના પ્રત્યે ઉદાસીનતા છે. આવા ન્યુરોલોજીકલ લક્ષણો નાના નિષ્ક્રિય ગાંઠો સાથે પણ અવલોકન કરી શકાય છે.
રોગના આવા અનન્ય લક્ષણોને લીધે, દર્દીઓ ઘણીવાર ન્યુરોપેથોલોજિસ્ટ અને માનસ ચિકિત્સકો દ્વારા લાંબા સમય સુધી અસફળ સારવાર લે છે.
ઇન્સ્યુલિનોમાનું નિદાન
સવારના સમયે ખાલી પેટ પર જપ્તી થાય છે તે રોગનિવારક પુરાવા, ભોજન છોડ્યા પછી, શારીરિક પ્રવૃત્તિ, સ્ત્રીઓમાં માસિક સ્રાવ પહેલાં દર્દીમાં આ ગાંઠ હોવાની શંકા હોવી જોઈએ.
ત્યાં સંકેતોની ત્રિપુટી છે જે નિયોપ્લાઝમ સ્ત્રાવ ઇન્સ્યુલિન પર શંકા કરવાનું શક્ય બનાવે છે:
- ઉપવાસ હાઈપોગ્લાયકેમિઆ,
- એટેક સમયે લોહીમાં શર્કરાનું પ્રમાણ 2.7 એમએમઓએલ / એલથી નીચે છે,
- ગ્લુકોઝ સોલ્યુશનનો નસમાં વહીવટ દર્દીને હુમલામાંથી બહાર કા .ે છે.
કોઈ હુમલો દરમિયાન, લોહીમાં ઇન્સ્યુલિનનું સ્તર નક્કી કરવામાં આવે છે, સામાન્ય રીતે આ સૂચક ખૂબ નીચા ગ્લુકોઝના સ્તરે elevંચાઇમાં આવે છે. પ્રોગ્નોસ્ટીક વેલ્યુ એ પ્રોન્સ્યુલિન અને સી-પેપ્ટાઇડના સ્ત્રાવની વ્યાખ્યા છે.
એ હકીકતને કારણે કે નિયોપ્લાઝમ મોટાભાગે કદમાં નાનું હોય છે, અલ્ટ્રાસાઉન્ડ ડાયગ્નોસ્ટિક્સ અને કોમ્પ્યુટેડ ટોમોગ્રાફી બિનહરીફ છે.
આજની તારીખમાં, સ્વાદુપિંડનું એન્જીયોગ્રાફી એ સૌથી અસરકારક નિદાન પદ્ધતિમાંની એક તરીકે ઓળખાય છે, કારણ કે ગાંઠો સામાન્ય રીતે વ્યાપક વેસ્ક્યુલર નેટવર્ક ધરાવે છે. આ તમને ઇન્સ્યુલિનોમસનું સ્થાન અને કદ સૌથી સચોટ રીતે નક્કી કરવા દે છે.
ઇન્સ્યુલિનોમા: સારવાર
મોટાભાગના કિસ્સાઓમાં, તેઓ ઇન્સ્યુલનોમસની સર્જિકલ સારવારનો આશરો લે છે, ગાંઠને દૂર કરવાથી દર્દીની સંપૂર્ણ પુન recoveryપ્રાપ્તિ થાય છે.
જો સર્જિકલ સારવાર શક્ય ન હોય તો, દર્દીઓ ઇન્સ્યુલિન સ્ત્રાવને ઘટાડવા અને ગાંઠ અને તેના મેટાસ્ટેસેસના વિકાસને ધીમું કરવાના હેતુથી ડ્રગ થેરેપી સૂચવે છે. હાઈપોગ્લાયસીમિયાના હુમલાને રોકવા માટે કાર્બોહાઇડ્રેટ ખોરાકના વારંવાર સેવન અથવા ગ્લુકોઝની રજૂઆત કરવાની ભલામણ કરવામાં આવે છે.
કયા ડોક્ટરનો સંપર્ક કરવો
જો કોઈ વ્યક્તિને સમયાંતરે ભૂખ, સ્નાયુઓના કંપન, ચીડિયાપણું, માથાનો દુખાવો, આળસુતા અથવા ચેતનાના નુકસાનની તીવ્ર લાગણી હોય, તો તેને એન્ડોક્રિનોલોજિસ્ટનો સંપર્ક કરવો જરૂરી છે. વધુમાં, ન્યુરોલોજીસ્ટની સલાહ લેવી જરૂરી છે. ઇન્સ્યુલિનોમસની સારવાર ઘણીવાર સર્જન દ્વારા કરવામાં આવે છે.
શરીર દ્વારા સંશ્લેષણ કરાયેલ અતિશય ઇન્સ્યુલિન વિવિધ કારણોસર થઈ શકે છે. હાઈપોગ્લાયસીમિયા (ઇન્સ્યુલિનના વધુને કારણે થતી સ્થિતિ) એ દર્દીના શરીરમાં સૌમ્ય ગાંઠ, ઇન્સ્યુલિનmaમા દેખાય છે તેવું પ્રથમ સંકેત હોઈ શકે છે.
ઇન્સ્યુલિનોમા ખૂબ જ દુર્લભ છે, તેથી તે સામાન્ય રોગવિજ્ .ાનની સંખ્યાને આભારી નથી. એક નિયમ તરીકે, તે 45 વર્ષથી વધુ ઉંમરના લોકોમાં વિકસે છે. ઇન્સ્યુલિનોમા એક જીવલેણ ગાંઠમાં વિકાસ કરી શકે છે, પરંતુ આ 7% કરતા વધારે દર્દીઓમાં જોવા મળતું નથી.
ગાંઠનો દેખાવ હોર્મોનલ ડિસઓર્ડર તરફ દોરી જાય છે, પરિણામે ઇન્સ્યુલિન સંશ્લેષણ વધે છે. વધારે ઇન્સ્યુલિન કાયમી છે અને હાયપોગ્લાયકેમિઆનું કારણ બની શકે છે.
નીચેના લક્ષણો હાયપોગ્લાયકેમિઆ નક્કી કરવામાં મદદ કરશે:
- આધાશીશી અને ચક્કર,
- અચાનક નબળાઇ અને સુસ્તી,
- ક્ષતિગ્રસ્ત એકાગ્રતા,
- ભૂખ વધી રહી છે
- અસ્વસ્થતાની લાગણી.
જો આ સ્થિતિને સમયસર બંધ ન કરવામાં આવે તો, ગ્લુકોઝનું સ્તર વધુ ઘટી જશે અને હાયપોગ્લાયકેમિક કોમા વિકસી શકે છે.
આમ, પ્રથમ ગાંઠ દેખાય છે જે ઇન્સ્યુલિનના ઉત્પાદનને ઉત્તેજિત કરે છે અને હાયપોગ્લાયકેમિઆનું કારણ બને છે. ઇન્સ્યુલિનmasમસના દેખાવના કારણો હજી પણ સંપૂર્ણ રીતે સમજી શક્યા નથી.
બે પ્રકારના રોગ
સૌમ્ય ગાંઠ એ એન્ડોક્રિનોલોજિકલ રોગ છે અને એન્ડોક્રિનોલોજિસ્ટ દ્વારા તેની સારવાર કરવામાં આવે છે. નિયોપ્લાઝમ હોર્મોન્સના સંશ્લેષણના ઉલ્લંઘનનું કારણ બને છે, તેથી ઉપચારને એન્ડોક્રિનોલોજિસ્ટ દ્વારા પસંદ કરવામાં આવે છે. સૌમ્ય ઇન્સ્યુલિનોમાનું મુખ્ય જોખમ હાયપોગ્લાયકેમિઆનો વિકાસ છે. ગ્લુકોઝની સાંદ્રતામાં તીવ્ર ઘટાડો નકારાત્મક પરિણામ હોઈ શકે છે, કોમા સુધી, જે જીવલેણ હોઈ શકે છે.
હોર્મોનલ ઉપરાંત, ઇસ્ન્યુલોમા એ onંકોલોજીકલ પ્રકૃતિ હોઈ શકે છે. આ કિસ્સામાં, કોઈ પણ જીવલેણ નિયોપ્લાઝમની જેમ મેટાસ્ટેસિસનું જોખમ રહેલું છે.
ઇન્સ્યુલિનોમાનું સ્થાન સ્વાદુપિંડનું છે, તેથી નિદાનમાં સ્વાદુપિંડની તપાસ કરવી અને પેશીઓની રચના નક્કી કરવી શામેલ છે.
ઇન્સ્યુલિનોમસ લક્ષણો
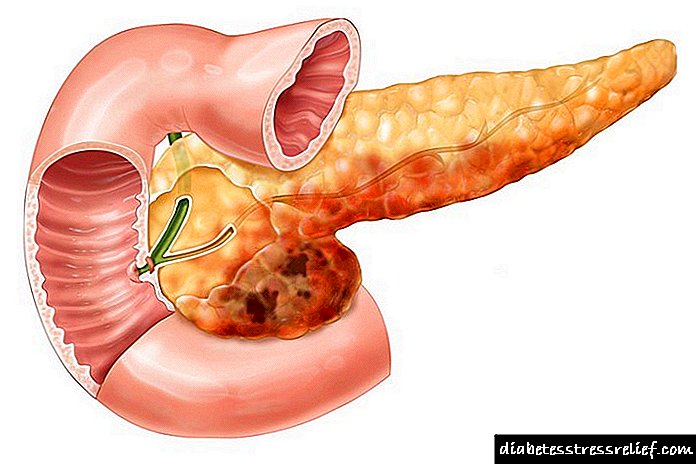
સ્વાદુપિંડનું ઇન્સ્યુલિનોમા મુખ્યત્વે દર્દીની અંતocસ્ત્રાવી પ્રણાલીને અસર કરે છે. તેથી, રોગના મુખ્ય લક્ષણો દર્દીમાં ભૂખ અને તીવ્ર સ્થૂળતામાં ઝડપથી વધારો થાય છે.
હાઇપોગ્લાયસીમિયાના લક્ષણો, બપોરના અંતમાં દર્દીની મુલાકાત લે છે. આ સમગ્ર દિવસ દરમિયાન વિપુલ પ્રમાણમાં પોષણને કારણે છે. એક નિયમ મુજબ, હાયપોગ્લાયસીમિયા આખી રાત અદૃશ્ય થઈ જાય છે, અને સવારે દર્દી ફરીથી સારું લાગે છે. આવી લક્ષણવિજ્ .ાન એ હકીકત તરફ દોરી જાય છે કે દર્દીઓ તેમના પોતાના સ્વાસ્થ્ય પર ધ્યાન ન આપવાનો પ્રયાસ કરે છે અને ડ doctorક્ટરને મળવાનું પસંદ ન કરે.
અંતocસ્ત્રાવી પ્રણાલી ઉપરાંત, ઇન્સ્યુલિનોમા દર્દીની નર્વસ સિસ્ટમની પ્રવૃત્તિને દબાવી દે છે.
અંતocસ્ત્રાવી પ્રણાલીમાંથી રોગના લક્ષણો:
- ટાકીકાર્ડિયા વિકાસ,
- ગભરાટ ભર્યા હુમલાઓ (અચાનક એડ્રેનાલિન ઉત્પાદન),
- ઠંડા પરસેવો
- કંપતી આંગળીઓ.
નર્વસ સિસ્ટમ નીચેના લક્ષણો સાથે નિયોપ્લાઝમને પ્રતિક્રિયા આપે છે:
- નબળાઇ, ચક્કર અને આધાશીશી,
- પાયાવિહોણા આક્રમણ
- ક્ષતિગ્રસ્ત એકાગ્રતા
આમ, સ્વાદુપિંડનું ઇન્સ્યુલિનોમા (નિયોપ્લાઝમ) માં હાઇપોગ્લાયકેમિઆ જેવા જ લક્ષણો છે. જો તેઓ મળી આવે, તો તમારે તાત્કાલિક ડ aક્ટરની મુલાકાત લેવી જોઈએ. હાઈપોગ્લાયકેમિઆ કોમાનું કારણ બની શકે છે, જે બદલામાં હાર્ટ એટેક આવે છે. મોટી ઉંમરે આ રોગ લોકોને અસર કરે છે, તેથી આ સ્થિતિ જીવલેણ બની શકે છે.
રોગનું નિદાન

ઇન્સ્યુલિનોમાનું નિદાન એન્ડોક્રિનોલોજિસ્ટ દ્વારા હાથ ધરવામાં આવે છે. સમયસર નિદાન એ અનુકૂળ પરિણામ અને અસરકારક સારવારની ખાતરી આપે છે.
- ઇન્સ્યુલિન સ્તર નક્કી,
- સ્વાદુપિંડના પેશીઓનો અભ્યાસ,
- લોહીમાં શર્કરાના સ્તરનું નિર્ધારણ,
- સ્વાદુપિંડનો અલ્ટ્રાસાઉન્ડ,
- સ્વાદુપિંડનું ગણતરી કરેલ ટોમોગ્રાફી.
આવા મલ્ટિ-લેવલ ડાયગ્નોસ્ટિક્સ ઇન્સ્યુલિનના ઉત્પાદનમાં માત્રાત્મક ફેરફારો અને ગ્લુકોઝ દમનને નિર્ધારિત કરવાની મંજૂરી આપશે. સ્વાદુપિંડનું નિદાન ઇન્સ્યુલિનોમાની પ્રકૃતિ નક્કી કરવાનું શક્ય બનાવે છે.
સારવાર કેવી છે
જો તમને શંકા છે કે દર્દીને ઇન્સ્યુલિનmaમા છે, જો હાઈપોગ્લાયસીમિયાના લક્ષણો સતત હાજર રહે છે, તો તમારે ડ .ક્ટર પાસે જવું જોઈએ અને એક વ્યાપક પરીક્ષા કરવી જોઈએ.
જો ઇસ્ન્યુલિનોમા નિદાન દ્વારા પુષ્ટિ મળી હોય, તો ગાંઠની પ્રકૃતિ નક્કી કર્યા પછી સારવાર શરૂ થાય છે. સૌમ્ય ગાંઠ તરત જ સર્જિકલ રીતે દૂર કરવામાં આવે છે. આગળની સારવારનો હેતુ હાયપોગ્લાયસીમિયાના લક્ષણો અને તેના પરિણામોને દૂર કરવા માટે છે. Oftenપરેશન ઘણીવાર ઘણી બધી મુશ્કેલીઓનું કારણ બને છે, તેથી સારવારમાં તેમના નિવારણ શામેલ છે. સારવારમાં ન્યુરોલોજીસ્ટની સલાહની પણ જરૂર હોય છે, કારણ કે ગાંઠ ઘણીવાર નર્વસ સિસ્ટમને મુશ્કેલીઓ આપે છે.
એક નિયમ તરીકે, સૌમ્ય ઇસુલીનોમા સારવાર માટે સારી પ્રતિક્રિયા આપે છે. રોગવિજ્ .ાનને ફરીથી લંબાવી ખૂબ જ દુર્લભ કિસ્સાઓમાં થાય છે.
જીવલેણ ઇન્સ્યુલિનોમાને પણ લાયક સારવારની જરૂર હોય છે, પરંતુ આ કિસ્સામાં કોઈ નિષ્ણાત ઉપચારના સફળ પરિણામની બાંયધરી આપી શકશે નહીં. સારવાર cંકોલોજિસ્ટ દ્વારા કરવામાં આવે છે.
જો ઇન્સ્યુલિનની શંકા હોય, તો તમારે ગાંઠ જાતે જ પસાર થાય તેની રાહ જોવાની જરૂર નથી. સમયસર ડ doctorક્ટરની મુલાકાત દર્દીનું જીવન બચાવી શકે છે.
ડ aક્ટરને ક્યારે મળવું?

સમયસર સારવાર અને નિદાનથી જીવલેણ સહિત ઇન્સ્યુલિનને ઓળખવામાં સમય મળશે. મલિનગ્ન ઇન્સ્યુલિનોમાવાળા દર્દી કેટલી ઝડપથી નિષ્ણાત તરફ વળે છે તેના પર સંપૂર્ણ સારવારનું પરિણામ આધાર રાખે છે.
જ્યારે હાયપોગ્લાયકેમિઆના પ્રથમ લક્ષણો દેખાય છે, ત્યારે એન્ડોક્રિનોલોજિસ્ટની મુલાકાત લેવી જોઈએ.
પ્રારંભિક તબક્કામાં ગાંઠની વ્યાખ્યા મેટાસ્ટેસેસિસના વિકાસને ટાળવા અને કેન્સર પ્રકૃતિના ગાંઠની સમયસર સારવાર કરવામાં મદદ કરશે.
તમારે એવું વિચારવું જોઈએ નહીં કે સૌમ્ય ઇસ્ન્યુલિનોમા જોખમી નથી. લાયક સારવાર વિના, હાયપોગ્લાયસીમિયાની આવર્તન વધશે, અને આ કોમા સુધી ગંભીર ગૂંચવણોથી ભરપૂર છે. એવા કિસ્સાઓ જાણીતા છે કે જ્યાં દર્દી, કોમામાં આવીને, ડ theક્ટર પાસે ગયો, અને ફક્ત આ તબક્કે ઇન્સ્યુલિનોમા મળી આવ્યો.
નિવારણ અને પૂર્વસૂચન

એક નિયમ મુજબ, ઇન્સ્યુલિનોમસની સમયસર સારવારથી રોગના વધુ pથલાને ટાળવામાં મદદ મળે છે. જો કે, ઇસ્ન્યુલિનોમાને દૂર કર્યા પછી, સ્વાદુપિંડનો રોગ જેવા કે સ્વાદુપિંડનો રોગ વારંવાર વિકાસ પામે છે. તેમને લાંબી અને લાયક સારવાર, તેમજ જીવનશૈલી અને પોષક ગોઠવણોની જરૂર છે.
નિયોપ્લાઝમના વિકાસ માટેનાં કારણો હજુ સુધી ઓળખાવાયા નથી, તેથી, નિવારણ પદ્ધતિઓ અસ્તિત્વમાં નથી. ગાંઠના વિકાસને ટાળવું અશક્ય છે, જો કે, તમારા પોતાના સ્વાસ્થ્ય પર ધ્યાન આપવાથી, તમે સમયસર પેથોલોજી શોધી શકો છો અને સારવાર કરી શકો છો.
લોહીમાં શર્કરાનું સ્તર નિયમિતપણે માપવું અને સ્વાદુપિંડ દ્વારા ઉત્પાદિત ઇન્સ્યુલિનની માત્રાને મોનિટર કરવું મહત્વપૂર્ણ છે. આરોગ્ય માટે શાંત રહેવા માટે, હોર્મોન અને બ્લડ સુગરનું સ્તર નક્કી કરવા માટે વર્ષમાં એકવાર તંદુરસ્ત વ્યક્તિ માટે પરીક્ષણો કરવા માટે તે પૂરતું છે.
પૂર્વસૂચન જાણવા માટે, તે ઇન્સ્યુલિનોમા સમજવું જોઈએ - તેને કેવી રીતે ઓળખવું અને તે શું છે. જો ગાંઠ સૌમ્ય હોય, તો 70% કેસોમાં સંપૂર્ણ પુન recoveryપ્રાપ્તિ થાય છે, પરંતુ દર્દી આખા જીવન દરમિયાન સ્થાનિક એન્ડોક્રિનોલોજિસ્ટ સાથે નોંધાયેલ છે અને સમય સમય પર સ્વાદુપિંડની તપાસ કરવી જોઈએ. 30% કેસોમાં, રોગનો pથલો જોવા મળે છે.
જો રોગ cંકોલોજીકલ પ્રકૃતિનો છે, તો પૂર્વસૂચન એટલું રોઝી નથી જેટલું આપણે જોઈએ છે. ત્રણમાંથી બે કેસોમાં, ગાંઠ દૂર કરી શકાતી નથી. થેરપી ઘણીવાર અંતમાં નિદાનને કારણે નિષ્ફળ થાય છે અને 40% કેસોમાં રોગ મૃત્યુમાં સમાપ્ત થાય છે.
ઇન્સ્યુલિનોમા એ સૌથી સામાન્ય સ્વાદુપિંડનો અંતocસ્ત્રાવી ગાંઠ છે. તે આ અંગના હોર્મોન-સક્રિય ગાંઠોમાં 70-75% જેટલો છે. ઇન્સ્યુલિનોમા એકલા અને બહુવિધ હોય છે, 1-5% કેસોમાં, ગાંઠ બહુવિધ અંત multipleસ્ત્રાવી એડેનોમેટોસિસનું એક ઘટક છે. તે કોઈ પણ ઉંમરે થઈ શકે છે, પરંતુ ઘણી વાર - 40-60 વર્ષ વયના લોકોમાં, અને પુરુષો અને સ્ત્રીઓમાં સમાન આવર્તન સાથે. સૌમ્ય ગાંઠો મુખ્ય છે (લગભગ 90% કેસોમાં). ઇન્સ્યુલિનોમા સ્વાદુપિંડના કોઈપણ ભાગમાં સ્થાનિક કરી શકાય છે. લગભગ 1% દર્દીઓમાં, તે એક્સ્ટ્રાપ્રેન્ટ્રેલીલી રીતે ઓમેન્ટમ, પેટની દિવાલ, ડ્યુઓડેનમ, બરોળ દરવાજા અને અન્ય વિસ્તારોમાં સ્થિત છે. ગાંઠનું કદ થોડા મિલીમીટરથી 15 સે.મી. વ્યાસમાં બદલાય છે, સામાન્ય રીતે 1-2 સે.મી.
ગાંઠના કોષોનો મોટો ભાગ બી કોષો છે, પરંતુ ત્યાં એક કોષો પણ છે, સ્રાવના ગ્રાન્યુલ્સ વિનાના કોષો, વિસર્જન નલિકાઓના કોષો સમાન છે. જીવલેણ ઇન્સ્યુલિનોમા વિવિધ અવયવોમાં મેટાસ્ટેસેસ આપી શકે છે, પરંતુ મોટા ભાગે યકૃતને.
રક્ત ગ્લુકોઝને ધ્યાનમાં લીધા વગર ઇન્સ્યુલિનmaમાના અનિયંત્રિત ઉત્પાદન અને સ્ત્રાવ એ ઇન્સ્યુલિનmaમાના મુખ્ય પેથોજેનેટિક પરિબળો છે (ગાંઠના કોષો દ્વારા ઇન્સ્યુલિનના વધતા ઉત્પાદન સાથે, પ્રોપેટાઇડ અને પેપ્ટાઇડ જમા કરવાની તેમની ક્ષમતા ઓછી થઈ છે). હાયપરઇન્સ્યુલિનિઝમથી ઉદ્ભવતા મોટાભાગના ક્લિનિકલ લક્ષણોનું કારણ બને છે.
ઇન્સ્યુલિન કોષોની સાથે, ઇન્સ્યુલિનmasમ્સ વધેલી માત્રામાં અને અન્ય પેપ્ટાઇડ્સ - ગ્લુકોગન, પીપીમાં ઉત્પન્ન કરી શકાય છે.
ઇન્સ્યુલિનોમાનાં કારણો:
1921 માં બન્ટિંગ અને વેસ્ટ દ્વારા ઇન્સ્યુલિનની શોધ કર્યા પછી, તેના ઓવરડોઝના લક્ષણો, ડાયાબિટીઝ મેલિટસવાળા દર્દીઓમાં વ્યાપારી દવાઓના ક્લિનિકલ ઉપયોગમાં જાણીતા બન્યા. આનાથી હ hરિસને આ હોર્મોનના વધતા સ્ત્રાવને કારણે સ્વયંભૂ હાયપોગ્લાયકેમિઆની કલ્પના ઘડવાની મંજૂરી મળી. ઇન્સ્યુલિનને શોધી કા andવા અને સારવાર કરવા માટેના અસંખ્ય પ્રયત્નો 1929 માં કરવામાં આવ્યા હતા, જ્યારે ગ્રેહામ એ સફળતાપૂર્વક ઇન્સ્યુલિન-સ્ત્રાવના ગાંઠને સફળતાપૂર્વક દૂર કર્યો હતો, ત્યારથી, વિશ્વ બીટ-સેલ નિયોપ્લાઝમના 2000 દર્દીઓ કાર્યરત છે.
તેમાં કોઈ શંકા નથી કે ઇન્સ્યુલિનોમાના લક્ષણો તેની હોર્મોનલ પ્રવૃત્તિ સાથે સંકળાયેલા છે. હાઈપરિન્સ્યુલિનિઝમ એ મુખ્ય રોગકારક યાંત્રિક પદ્ધતિ છે જેના પર રોગનું સંપૂર્ણ લક્ષણ સંકુલ આધાર રાખે છે. ઇન્સ્યુલિનનું સતત સ્ત્રાવ, ગ્લુકોઝ હોમિયોસ્ટેસિસને નિયમન કરતી શારીરિક પદ્ધતિઓનું પાલન ન કરવાથી હાયપોગ્લાયકેમિઆના વિકાસ તરફ દોરી જાય છે, બધા અવયવો અને પેશીઓ, ખાસ કરીને મગજની સામાન્ય કામગીરી માટે લોહીમાં ગ્લુકોઝ જરૂરી છે, જેનું આચ્છાદન અન્ય તમામ અવયવો કરતાં વધુ સઘન રીતે તેનો ઉપયોગ કરે છે. શરીરમાં પ્રવેશતા તમામ ગ્લુકોઝમાંથી 20% મગજના કાર્યમાં ખર્ચવામાં આવે છે. હાઈપોગ્લાયકેમિઆ પ્રત્યે મગજની વિશેષ સંવેદનશીલતા એ હકીકતને કારણે છે કે શરીરના લગભગ તમામ પેશીઓથી વિપરીત, મગજમાં કાર્બોહાઇડ્રેટનો ભંડાર નથી અને freeર્જાના સ્ત્રોત તરીકે ફરતા ફ્રી ફેટી એસિડ્સનો ઉપયોગ કરવામાં સક્ષમ નથી. જ્યારે ગ્લુકોઝ b-7 મિનિટ સુધી મગજનો આચ્છાદન દાખલ કરવાનું બંધ કરે છે, ત્યારે તેના કોષોમાં બદલી ન શકાય તેવા પરિવર્તન થાય છે, અને આચ્છાદનના સૌથી અલગ તત્વો મરી જાય છે.
ગ્લુકોઝના સ્તરમાં હાયપોગ્લાયસીમિયાના ઘટાડા સાથે, ગ્લાયકોજેનોલિસીસ, ગ્લુકોનોજેનેસિસ, ફ્રી ફેટી એસિડ્સનું એકત્રીકરણ અને કેટોજેનેસિસના લક્ષ્ય પર મિકેનિઝમ્સ ચાલુ કરવામાં આવી છે. આ મિકેનિઝમ્સમાં, મુખ્યત્વે 4 હોર્મોન્સ શામેલ છે - નોરેપીનેફ્રાઇન, ગ્લુકોગન, કોર્ટિસોલ અને ગ્રોથ હોર્મોન. દેખીતી રીતે, તેમાંથી માત્ર પ્રથમ જ ક્લિનિકલ લાક્ષણિકતાઓનું કારણ બને છે. જો નoreરpપિનેફ્રાઇનના પ્રકાશન દ્વારા હાયપોગ્લાયસીમિયાની પ્રતિક્રિયા ઝડપથી થાય છે, તો પછી દર્દી નબળાઇ, પરસેવો, અસ્વસ્થતા અને ભૂખનો વિકાસ કરે છે, સેન્ટ્રલ નર્વસ સિસ્ટમના લક્ષણોમાં માથાનો દુખાવો, ડબલ દ્રષ્ટિ, અશક્ત વર્તન, ચેતનાનો સમાવેશ થાય છે. જ્યારે હાઈપોગ્લાયસીમિયા ધીરે ધીરે વિકસે છે, ત્યારે સેન્ટ્રલ નર્વસ સિસ્ટમ સાથે સંકળાયેલા ફેરફારો પ્રવર્તે છે, અને પ્રતિક્રિયાશીલ (નોરેપીનેફ્રાઇન પર) તબક્કો ગેરહાજર હોઈ શકે છે.
ઇન્સ્યુલિનોમા સારવાર:
સારવાર માટે નિમણૂક:
જો હાઈપોગ્લાયકેમિઆ ચાલુ રહે છે, તો ડાયરોક્સticsક્સાઇડનો ઉપયોગ દિવસમાં 2 વખત મૈત્રીપૂર્ણ 1.5 મિલિગ્રામ / કિગ્રાની પ્રારંભિક માત્રા સાથે નેત્રિઓરticsટિક્સ સાથે થઈ શકે છે. ડોઝ 4 મિલિગ્રામ / કિલો સુધી વધી શકે છે. સોમાટોસ્ટેટિન ઓક્ટોટિઓટાઇડનું એનાલોગ (100-500 utg સબક્યુટ્યુની રૂપે દિવસમાં 2-3 વખત) હંમેશા અસરકારક હોતું નથી અને તેનો ઉપયોગ ચાલુ હાયપોગ્લાયકેમિઆવાળા દર્દીઓમાં ધ્યાનમાં લેવો જોઈએ, જે ડાયઝoxક્સાઇડથી પ્રતિરક્ષા છે. જે દર્દીઓમાં ocક્ટોરideટાઇડની સારવાર અસરકારક હતી તે દિવસમાં એકવાર 20-30 મિલિગ્રામ ઇન્ટ્રામસ્ક્યુલરલી સૂચવવામાં આવી શકે છે. ઓક્ટોટાઇટાઇડનો ઉપયોગ કરતી વખતે, દર્દીઓએ સ્વાદુપિંડના ઉત્સેચકોની સાથે સાથે સૂચવવાની પણ જરૂર હોય છે, કારણ કે તે સ્વાદુપિંડના ઉત્સેચકોના સ્ત્રાવને અટકાવે છે. અન્ય દવાઓ કે જેમાં ઇન્સ્યુલિન સ્ત્રાવ પર નાની અને ચલ અસર હોય છે તેમાં વેરાપામિલ, ડિલ્ટિઆઝમ અને ફેનીટોઇન શામેલ છે.
જો ઇન્સ્યુલિનmasમસના લક્ષણો ચાલુ રહે છે, તો કીમોથેરાપીનો ઉપયોગ કરી શકાય છે, પરંતુ તેની અસરકારકતા મર્યાદિત છે. સ્ટ્રેપ્ટોઝોટોસીન 30% કેસોમાં અસરકારક છે, અને 5-ફ્લોરોરસીલ સાથે સંયોજનમાં, અસરકારકતા 2% સુધીની અવધિ સાથે 60% સુધી પહોંચે છે. અન્ય દવાઓમાં ડોક્સોરુબિસિન, ક્લોરોઝોટોસીન અને ઇંટરફેરોન શામેલ છે.
ઇન્સ્યુલિનોમા એ એક સક્રિય આંતરસ્ત્રાવીય ગાંઠ છે જે બી સેલ્સ, લેન્ગ્રેહન્સના આઇલેટ્સ, સ્વાદુપિંડના કારણે થાય છે, વધુ પડતા ઇન્સ્યુલિનને છુપાવે છે, જે અનિવાર્ય રીતે હાયપોગ્લાયકેમિઆના વિકાસ તરફ દોરી જાય છે.
ત્યાં સૌમ્ય (85-90% કેસોમાં) અથવા જીવલેણ ઇન્સ્યુલિનોમા (10-15% કેસોમાં) છે. આ રોગ 25 થી 55 વર્ષની વયના લોકોમાં વધુ જોવા મળે છે. નાના લોકો માટે, આ રોગ જોખમી નથી.
પુરૂષો કરતાં સ્ત્રીઓને ઇન્સ્યુલનોમા થવાની સંભાવના વધારે હોય છે.
ઇન્સ્યુલિનોમસ સ્વાદુપિંડના કોઈપણ ભાગમાં દેખાઈ શકે છે, કેટલાક કિસ્સાઓમાં તે પેટની દિવાલમાં દેખાય છે. તેના પરિમાણો 1.5 - 2 સે.મી.
રોગની લાક્ષણિકતાઓ
ઇન્સ્યુલિનોમામાં નીચેની સુવિધાઓ છે:
- ઇન્સ્યુલિનmaમામાં વધારો ઇન્સ્યુલિનમાં પણ વધુ વધારો અને રક્ત ખાંડમાં ઘટાડો તરફ દોરી જાય છે. શરીરને તેની જરૂર ન હોય ત્યારે પણ, ઇન્સ્યુલિનોમા તેને સતત સંશ્લેષણ કરે છે,
- મગજના કોષોને હાઇપોગ્લાયકેમિઆ માટે વધુ સંવેદનશીલ માનવામાં આવે છે, તેમના માટે ગ્લુકોઝ એ મુખ્ય energyર્જા પદાર્થ છે,
- ઇન્સ્યુલિનોમા સાથે, ન્યુરોગ્લાયકોપેનિયા થાય છે, અને લાંબા ગાળાના હાયપોગ્લાયકેમિઆ સાથે, સીએનએસ ગોઠવણીઓ મોટા પ્રમાણમાં ઉલ્લંઘન સાથે પ્રગટ થાય છે.
- લોહીમાં શર્કરા સામાન્ય રીતે ઘટે છે, પરંતુ ઇન્સ્યુલિનનું સંશ્લેષણ પણ ઘટે છે. આ ચયાપચયના સામાન્ય નિયમનનું પરિણામ છે. ગાંઠમાં, ખાંડના ઘટાડા સાથે, ઇન્સ્યુલિનનું સંશ્લેષણ ઘટતું નથી,
- હાઈપોગ્લાયકેમિઆ સાથે, નોરેડ્રેનાલિન હોર્મોન્સ લોહીના પ્રવાહમાં પ્રવેશ કરે છે, એડ્રેનર્જિક સંકેતો દેખાય છે,
- ઇન્સ્યુલનોમા વિવિધ રીતે ઇન્સ્યુલિનનું સંશ્લેષણ કરે છે, રક્ષણ કરે છે અને અલગ કરે છે. તે ગ્રંથિના બાકીના કોષોને ખવડાવે છે,
- ગાંઠનો આકાર અસરગ્રસ્ત કોષના આકાર જેવો જ છે,
- ઇન્સ્યુલિનોમા એ સ્વાદુપિંડનો ઇન્સ્યુલોમાનો એક પ્રકાર છે અને તે આઇસીડીમાં સૂચિબદ્ધ છે,
- 1.25 મિલિયન લોકોમાંથી 1 વ્યક્તિ આ ગાંઠથી સંક્રમિત છે.
ઇન્સ્યુલનોમા સાથે હાઈપોગ્લાયકેમિઆના પેથોજેનેસિસ
ઇન્સ્યુલિનોમા એ એક ગાંઠ છે જે એક હોર્મોન ઉત્પન્ન કરે છે. ઇન્સ્યુલિનોમાવાળા કેન્સરના કોષો અનિયમિત રચના ધરાવે છે તે હકીકતને કારણે, તેઓ બિન-માનક રીતે કાર્ય કરે છે, જેના કારણે લોહીમાં ગ્લુકોઝનું સ્તર નિયંત્રિત થતું નથી. ગાંઠ ઘણાં ઇન્સ્યુલિનનું ઉત્પાદન કરે છે, જે બદલામાં લોહીમાં ગ્લુકોઝની સાંદ્રતા ઘટાડે છે. હાઈપોગ્લાયકેમિઆ અને હાઈપરઇન્સ્યુલિનિઝમ એ રોગની મુખ્ય પેથોજેનેટિક લિંક્સ છે.
વિવિધ દર્દીઓમાં ઇન્સ્યુલિનmaમાના પેથોજેનેસિસ સમાન હોઈ શકે છે, પરંતુ રોગના વિકાસના લક્ષણો એકદમ વૈવિધ્યસભર છે. આવા સૂચકાંકો એ હકીકતને કારણે છે કે દરેક વ્યક્તિમાં ઇન્સ્યુલિન અને હાયપોગ્લાયકેમિઆ પ્રત્યેની સંવેદનશીલતા અલગ હોય છે. મોટે ભાગે, લોહીમાં ગ્લુકોઝનો અભાવ મગજની પેશીઓ દ્વારા અનુભવાય છે. આ એ હકીકતને કારણે છે કે મગજમાં ગ્લુકોઝ સપ્લાય નથી, અને fatર્જા સ્ત્રોતના વિકલ્પ તરીકે ફેટી એસિડ્સનો ઉપયોગ કરી શકતા નથી.
ઇન્સ્યુલિનોમા માટે નિદાન
જો ગાંઠ સૌમ્ય હોય, તો પછી સારવારની આમૂલ પદ્ધતિ (ગાંઠને દૂર કરવાની શસ્ત્રક્રિયા) સ્થાનાંતરિત કર્યા પછી, દર્દી સ્વસ્થ થઈ જાય છે. જ્યારે ગાંઠને પેરાએન્ડ્રોક્રાઇન સ્થાનિકીકરણ હોય છે, ત્યારે ઇન્સ્યુલનોમાની દવાઓની સારવાર પણ સફળ થશે.
જ્યારે ગાંઠ જીવલેણ છે, ત્યારે ઉપચારનો પૂર્વસૂચન વધુ ગંભીર બનશે. તે ગાંઠના સ્થાન અને જખમની સંખ્યા પર આધારિત છે. કીમોથેરાપ્યુટિક દવાઓની સફળતા ખૂબ જ મહત્વપૂર્ણ છે - તે રોગના દરેક વિશિષ્ટ કેસો અને દવાઓ પ્રત્યેની ગાંઠની સંવેદનશીલતા પર આધારિત છે. મોટેભાગે 60% દર્દીઓ સ્ટ્રેપ્ટોઝોસિટોન પ્રત્યે સંવેદનશીલ હોય છે, જો ગાંઠ આ દવા પ્રત્યે સંવેદનશીલ નથી, તો એડ્રિઆમિસિનનો ઉપયોગ થાય છે. પ્રેક્ટિસ બતાવે છે તેમ, ઇન્સ્યુલિનોમસની સર્જિકલ સારવારની સફળતા 90% કેસોમાં પ્રાપ્ત થાય છે, જ્યારે શસ્ત્રક્રિયા દરમિયાન મૃત્યુ 5-10 %માં થાય છે.
આમૂલ સારવાર
આમૂલ ઉપચાર એ ગાંઠને દૂર કરવા માટે શસ્ત્રક્રિયાનો સંદર્ભ આપે છે. દર્દી સ્વેચ્છાએ ગાંઠને દૂર કરવા માટે શસ્ત્રક્રિયાનો ઇનકાર કરી શકે છે. ઉપરાંત, તીવ્ર પ્રકૃતિના સુસંગત સોમેટિક અભિવ્યક્તિઓની હાજરીમાં સર્જિકલ સારવારનો ઉપયોગ થતો નથી.
જ્યારે ગાંઠ સ્વાદુપિંડની પૂંછડીમાં સ્થિત હોય છે, ત્યારે ક્રિયા અંગના પેશીઓના ભાગને કાપીને અને ગાંઠને દૂર કરીને કરવામાં આવે છે. એવા કિસ્સામાં કે જ્યાં ઇન્સ્યુલિનોમા સૌમ્ય હોય છે અને થાઇરોઇડ ગ્રંથિના શરીર અથવા માથામાં સ્થિત હોય છે, ઇંક્લ્યુલેશન (ગાંઠના શkingકિંગ) કરવામાં આવે છે. જ્યારે ગાંઠ બહુવિધ જખમોથી જીવલેણ હોય છે અને જ્યારે તેને સંપૂર્ણપણે દૂર કરવું અશક્ય હોય છે, ત્યારે દવાઓ સાથે સારવારની પદ્ધતિનો ઉપયોગ કરવામાં આવે છે. દવાઓની સારવારમાં ડાયઝોક્સાઇડ (પ્રોગ્લાઇસેમ, હાઈપરસ્ટેટ) અથવા ઓક્ટ્રેઆટાઇડ (સેન્ડોસ્ટેટિન) જેવી દવાઓ લેવાનો સમાવેશ થાય છે. આ દવાઓ લેવાથી ઇન્સ્યુલિનના ઉત્પાદનમાં ઘટાડો થાય છે, તેમજ હાઈપોગ્લાયકેમિઆના હુમલામાં અવરોધ આવે છે.
રૂ Conિચુસ્ત સારવાર
ઇન્સ્યુલિનોમસની રૂ conિચુસ્ત સારવાર સાથે, નીચેના પરિણામો અનુસરે છે: હાયપોગ્લાયકેમિઆથી રાહત અને નિવારણ, તેમજ ગાંઠની પ્રક્રિયા પર અસરો.
એવા કિસ્સાઓમાં કે જ્યાં આમૂલ ઉપચાર શક્ય નથી, ઉદાહરણ તરીકે, બહુવિધ જખમો સાથે જીવલેણ ગાંઠ, રોગનિવારક ઉપચાર સૂચવવામાં આવે છે. આવી ઉપચારમાં કાર્બોહાઇડ્રેટ્સના વારંવાર ઇન્ટેકનો સમાવેશ થાય છે. જો દવાઓ દ્વારા ઇન્સ્યુલિનના ઉત્પાદનના સ્તરને સામાન્ય બનાવવું શક્ય ન હોય તો, દર્દી કિમોચિકિત્સા માટે નક્કી કરવામાં આવે છે, અને પછી પોલિચેમોથેરાપી માટે.
અમારી વેબસાઇટ પર મોસ્કોમાં કયા ક્લિનિક્સ ઇન્સ્યુલિનમસનો ઉપચાર કરે છે તે તમે સરળતાથી શોધી શકો છો.
તમારો ડેટા દાખલ કરો અને અમારા નિષ્ણાતો તમારો સંપર્ક કરશે અને તમને જે મુદ્દાઓ છે તે અંગે મફત સલાહ આપશે.
- આ એક હોર્મોન-સક્રિય પ્રકારનું ગાંઠ છે જે સ્વાદુપિંડના ટાપુઓને અસર કરે છે (લેંગેરેન્સના આઇલેટ્સ). તે બીટા કોષોને અસર કરે છે, પરિણામે રક્તમાં અનિયંત્રિત ઉત્પાદન અને ઇન્સ્યુલિનનો પ્રવેશ થાય છે. આવા નિયોપ્લાઝમ સૌમ્ય હોઈ શકે છે (70% કેસોમાં) અથવા એડેનોકાર્સિનોમસ હોઈ શકે છે. બાદમાં 6 સે.મી. અથવા તેથી વધુ વ્યાસ ધરાવે છે.
આલ્ફા, ડેલ્ટા અને પીપી કોષોમાંથી પેન્ક્રેટિક ગાંઠો (ઇન્સ્યુલોમસ) અન્ય પ્રકારના હોય છે. આ કિસ્સામાં, અન્ય પ્રજાતિઓ ઉત્પન્ન થાય છે: સ્વાદુપિંડનું પોલીપેપ્ટાઇડ, ગેસ્ટ્રિન, સેરોટોનિન, સોમાટોસ્ટેટિન અથવા એડ્રેનોકોર્ટિકોટ્રોપિક હોર્મોન. ઇન્સ્યુલિનોમા સામાન્ય રીતે 35 થી 60 વર્ષની વયના દર્દીઓમાં થાય છે, ખૂબ જ ભાગ્યે જ. પુરુષો સ્ત્રીઓ કરતાં 2 વાર ઓછા માંદા હોય છે.
ઇન્સ્યુલિનોમા એ વારસાગત રોગ નથી, તે એકદમ દુર્લભ છે. તેની ઇટીઓલોજી અસ્પષ્ટ રહે છે. તે સાબિત થયું છે કે ઘણી વખત સ્વાદુપિંડનું ગાંઠો લો બ્લડ ગ્લુકોઝ દ્વારા ઉશ્કેરવામાં આવે છે, જે ઇન્સ્યુલિનના ઉત્પાદનના ઉલ્લંઘનને કારણે થાય છે. હાયપોગ્લાયસીમિયા નીચે જણાવેલ સ્થિતિઓમાં થઇ શકે છે.
- વૃદ્ધિ હોર્મોનનો અભાવ, જે કફોત્પાદક ગ્રંથિના આગળના કામના ઘટાડાને કારણે થાય છે (આ ઇન્સ્યુલિનની પ્રવૃત્તિમાં ઘટાડો તરફ દોરી જાય છે),
- એડ્રેનલ કોર્ટેક્સ (તીવ્ર અથવા ક્રોનિક) ની અપૂર્ણતા, જે ગ્લુકોકોર્ટિકોઇડ્સમાં ઘટાડો અને રક્તમાં ખાંડની માત્રામાં ઘટાડો તરફ દોરી જાય છે,
- લાંબી માંદગી અથવા ભૂખમરાને લીધે થાક
- માયક્સીડેમા, ગ્લુકોઝનું સ્તર વધારતા થાઇરોઇડ પદાર્થોની ઓછી સામગ્રીને કારણે,
- જો કાર્બોહાઇડ્રેટ્સ શરીર દ્વારા નબળી રીતે શોષાય છે,
- ઝેરી નુકસાનને લીધે થતા યકૃતના રોગો,
- નર્વસ થાક (ભૂખ ન લાગવાના કારણે),
- પેટની પોલાણમાં ગાંઠ,
- આંતરડાની બળતરા.
સ્વાદુપિંડનો ઇન્સ્યુલોમા મોટા ભાગે કોઈ અંગના પૂંછડી અથવા શરીરને અસર કરે છે. એક્ટોપિક (વધારાના) અંગ પેશીના આધારે ગ્રંથીની બહાર ખૂબ જ ભાગ્યે જ સ્થિત છે. દેખાવમાં, તે એક ગાense રચના છે, તેનો વ્યાસ 0.5 થી 8 સે.મી. સુધી બદલાય છે ગાંઠનો રંગ સફેદ, રાખોડી અથવા ભુરો છે.
વધુ વખત, સિંગલ ઇન્સ્યુલિનોમાસનું નિદાન થાય છે, ફક્ત ભાગ્યે જ કિસ્સાઓમાં ત્યાં બહુવિધ રચનાઓ હોય છે. ગાંઠ ધીમા વિકાસ દ્વારા વર્ગીકૃત થયેલ છે, મેટાસ્ટેસેસ દુર્લભ છે અને ફક્ત જીવલેણ સ્વરૂપોમાં.
રોગના વિકાસ અને સંકેતો
સ્વાદુપિંડનું ઇન્સ્યુલિનોમા સાથે, લક્ષણો હાયપોગ્લાયકેમિઆના તાવને કારણે થાય છે. લોહીમાં ગ્લુકોઝના સ્તરને ધ્યાનમાં લીધા વિના, ગાંઠ દ્વારા ઇન્સ્યુલિનના વધતા ઉત્પાદનને કારણે આ છે. તંદુરસ્ત લોકોમાં, ગ્લુકોઝના સ્તરમાં ઘટાડો (ઉદાહરણ તરીકે, સાથે) સાથે, ઇન્સ્યુલિનની માત્રામાં નોંધપાત્ર ઘટાડો જોવા મળે છે. ઇન્સ્યુલિનોમા સાથે, આ મિકેનિઝમ કામ કરતું નથી, કારણ કે તે ગાંઠ ઇન્સ્યુલિનથી વ્યગ્ર છે. આ હાયપોગ્લાયકેમિક એટેકની ઘટના માટેની પરિસ્થિતિઓ બનાવે છે.
રક્તમાં ગ્લુકોઝના નિયમનની રચનામાં અસંતુલનને કારણે હાઈપોગ્લાયસીમિયા એ લક્ષણોનું એક સંકુલ છે. જ્યારે ખાંડનું સ્તર 2.5 એમએમઓએલ / એલ સુધી આવે ત્યારે તે વિકસે છે.
ક્લિનિકલી, હાઈપોગ્લાયકેમિઆ ન્યુરોસાયકાયટ્રિક ડિસઓર્ડરના વિકાસ અને હોર્મોન્સની સંખ્યામાં વધારો દ્વારા પ્રગટ થાય છે: નોરેપીનેફ્રાઇન, કોર્ટિસોલ, ગ્લુકોગન. નોરેપીનેફ્રાઇનમાં વધારો થવાને કારણે પરસેવો, ધ્રૂજતા અંગો અને કંઠમાળ પેક્ટોરિસના ફેરો થાય છે. હુમલા સ્વભાવમાં સ્વયંભૂ હોય છે અને સમય જતાં તે વધુ ગંભીર સ્વરૂપો લે છે.
ઇન્સ્યુલિનોમાવાળા તમામ દર્દીઓમાં, વ્હિપ્લ ટ્રાયડ હાજર છે, જેમાં નીચેના લક્ષણો છે:
- ઉપવાસ દરમિયાન ન્યુરોસાયકિયાટ્રિક ડિસઓર્ડરનું અભિવ્યક્તિ,
- રક્ત ગ્લુકોઝમાં એક ડ્રોપ 2.7 એમએમઓએલ / એલથી નીચે,
- ગ્લુકોઝના નસમાં અથવા મૌખિક વહીવટ દ્વારા હાયપોગ્લાયકેમિક એટેકને દૂર કરવાની ક્ષમતા.
મગજ આ સિંડ્રોમથી સૌથી વધુ અસર કરે છે, કારણ કે ગ્લુકોઝ એ પોષણનો મુખ્ય સ્રોત છે. ક્રોનિક હાયપોગ્લાયકેમિઆમાં, સેન્ટ્રલ નર્વસ સિસ્ટમમાં ડિસ્ટ્રોફિક ફેરફારો થાય છે.
સુપ્ત તબક્કામાં ઇન્સ્યુલિનોમાના ચિહ્નો
ઇન્સ્યુલિનના હુમલા વચ્ચેના સમયગાળામાં, તે પોતાને વિવિધ લક્ષણો અને વિકારોના સ્વરૂપમાં પણ પ્રગટ કરે છે. તેમને જાણવું મહત્વપૂર્ણ છે કે જેથી ડ doctorક્ટર શ્રેષ્ઠ ઉપચાર લખી શકે. સુપ્ત તબક્કામાં, દર્દીઓમાં નીચેના લક્ષણો દેખાઈ શકે છે:
- સ્નાયુની નબળાઇ અથવા અન્ય સ્નાયુઓની ચળવળની વિકૃતિઓ (અટેક્સિયા),
- માથાનો દુખાવો
- મેમરી ક્ષતિ અને માનસિક પતન,
- દ્રષ્ટિની ક્ષતિ
- મૂડ સ્વિંગ
- અંગોના ફ્લેક્સિઅન-એક્સ્ટેન્સર રીફ્લેક્સિસની વિક્ષેપ,
- nystagmus
- ભૂખ વધારવી અને વધારે વજનનો દેખાવ,
- જાતીય વિકાર.
ઇન્સ્યુલિનોમા એ સ્વાદુપિંડનું એક હોર્મોન-સક્રિય આઇલેટ ગાંઠ છે જે ઇન્સ્યુલિનની માત્રામાં વધારો કરે છે. આ રોગનું નિદાન ઘણી વાર આધેડ અને વૃદ્ધ મહિલાઓમાં થાય છે. 70% કેસોમાં ઇન્સ્યુલિનોમસ એ નાના (6 સે.મી.થી ઓછા) કદના સૌમ્ય ગાંઠો છે. બાકીના 30% નિયોપ્લાઝમ જીવલેણ બંધારણના છે.
નિયોપ્લાઝમ એ સિક્રેટરી-પાચક અંગનું સક્રિય હોર્મોન ઉત્પન્ન કરતું ગાંઠ છે, જેમાં ઇન્સ્યુલિનની વધુ માત્રા ઉત્પન્ન થાય છે. આ પ્રક્રિયા માનવો માટે ખૂબ જ જોખમી માનવામાં આવે છે, કારણ કે લોહીના ઇન્સ્યુલિનના સ્તરમાં વધારો ગ્લુકોઝના વપરાશમાં વધારો કરે છે, અને તેની ઉણપથી આરોગ્યની ગંભીર સમસ્યાઓ સાથે હાયપોગ્લાયકેમિઆના વિકાસ તરફ દોરી જાય છે. આ ઉપરાંત, પર્યાપ્ત ઉપચારની ગેરહાજરીમાં સ્વાદુપિંડનું ઇન્સ્યુલિનોમા સક્રિય જીવલેણતા માટે સક્ષમ છે.
આ પ્રકારના ગાંઠમાં, નિષ્ણાતો ઘણી આકારશાસ્ત્રની સુવિધાઓ નોંધે છે જે તેની ઓળખમાં મદદ કરે છે:
- નિયોપ્લાઝમમાં કેપ્સ્યુલમાં સ્થિત ગાense નોડનું સ્વરૂપ હોય છે, જે તેની જીવલેણતા શોધવાનું મુશ્કેલ બનાવે છે,
- ગાંઠનો રંગ આછો ગુલાબીથી ભુરો હોય છે,
- ગાંઠની રચનાનું કદ 5 સે.મી.થી વધુ હોતું નથી.
ઇન્સ્યુલિનની વધેલી માત્રા ઉત્પન્ન કરતી નિયોપ્લાઝમ ગ્રંથિના કોઈપણ ભાગમાં દેખાઈ શકે છે, પરંતુ મોટા ભાગે તે સ્વાદુપિંડના શરીરમાં જોવા મળે છે.સ્વાદુપિંડના કોષમાં જીવલેણતા આવી અને વિકાસ થયો તે હકીકત લસિકા ગાંઠો, ફેફસાં, ગાંઠો અને યકૃતમાં આંતરસ્ત્રાવીય સક્રિય મેટાસ્ટેસેસના દેખાવ દ્વારા સૂચવવામાં આવશે.
ઇન્સ્યુલિન વર્ગીકરણ
રોગનિવારક યુક્તિઓ પસંદ કરવા માટે, નિયોપ્લાઝમની પ્રકૃતિનો સચોટ નિર્ણય જરૂરી છે.
આ હેતુ માટે, ક્લિનિકલ પ્રેક્ટિસમાં, રોગનું વર્ગીકરણ લાગુ કરવામાં આવે છે:
- સૌ પ્રથમ, ઇન્સ્યુલિનોમા ગાંઠને જીવલેણતાની ડિગ્રી અનુસાર પેટા વિભાજિત કરવામાં આવે છે. 90% કેસોમાં, દર્દીઓ સૌમ્ય નિયોપ્લાઝમનું નિદાન કરે છે, અને બાકીના 10% હિસ્સો ગણાય છે.
- અંગ પેરેંચાઇમામાં વિતરણની ડિગ્રી અનુસાર, અસામાન્ય રચનાઓ એકાંત (સિંગલ) અને મલ્ટીપલ હોઈ શકે છે. ભૂતકાળ હંમેશાં મોટા હોય છે અને જીવલેણતા માટે સંવેદનશીલ નથી, અને બાદમાં ક્લસ્ટરોમાં એકત્રિત કરવામાં આવતા નાના ગાense ગાંઠો હોય છે જે શરૂઆતમાં જીવલેણ શરૂ થાય છે.
- સ્વાદુપિંડનો કયા ભાગને નુકસાન થાય છે તેના આધારે, માથું, પૂંછડી અને શરીરનો ઇન્સ્યુલિનmaમા સ્ત્રાવ થાય છે. દરેક પ્રકારના નિયોપ્લાઝમ માટે, એક ચોક્કસ પ્રકારની તબીબી યુક્તિ યોગ્ય છે જે રોગવિજ્ .ાનવિષયક પ્રક્રિયાને બંધ અથવા સંપૂર્ણપણે દૂર કરી શકે છે.
ઇન્સ્યુલનોમા સાથે હાઇપોગ્લાયકેમિઆ
આ રોગવિજ્ .ાનવિષયક સ્થિતિ, હંમેશાં ઇન્સ્યુલિન-સ્ત્રાવની સાથે રહે છે, લોહીમાં શર્કરાના સ્તરમાં તીવ્ર ઘટાડોની પૃષ્ઠભૂમિ સામે થાય છે. તંદુરસ્ત વ્યક્તિના શરીરમાં, લોહીમાં શર્કરાના સ્તરમાં ઘટાડો સાથે, ઇન્સ્યુલિનનું ઉત્પાદન, તેની પ્રક્રિયા માટે જરૂરી, પણ ઘટે છે. જો ઇન્સ્યુલિન-સ્ત્રાવના કોષોને ગાંઠથી નુકસાન થાય છે, તો કુદરતી પ્રક્રિયા ખોરવાય છે, અને લોહીમાં શર્કરાના ઘટાડા સાથે, ઇન્સ્યુલિન સ્ત્રાવ બંધ થતો નથી.
ઇન્સ્યુલિનોમા સાથે હાયપોગ્લાયસીમિયાનો વિકાસ સીધો આ રોગવિજ્ .ાનવિષયક ઘટના સાથે સંબંધિત છે, એટલે કે, જ્યારે ગેરહાજર હોય ત્યારે ક્ષતિગ્રસ્ત ગાંઠની રચનાઓ દ્વારા ઇન્સ્યુલિનનું અતિશય અને અનિયંત્રિત ઉત્પાદન જોખમી સ્થિતિ તરફ દોરી જાય છે. હાઈપોગ્લાયસીમિયાનો હુમલો એ ક્ષણે થાય છે જ્યારે હોર્મોન-સ્ત્રાવના ગાંઠ લોહીમાં ઇન્સ્યુલિનનો નવો ભાગ બહાર કા .ે છે.
તમે નીચેના સંકેતોના દેખાવ દ્વારા ખતરનાક સ્થિતિની શરૂઆત નક્કી કરી શકો છો:
- ભૂખ,
- ટાકીકાર્ડિયા અને આખા શરીરમાં કંપન,
- અસ્પષ્ટ મૂંઝવણ અને ભય,
- ભાષણ, દ્રશ્ય અને વર્તણૂકીય વિકારો,
- ઠંડા, ભેજવાળા પરસેવો (કપાળ પર પરસેવો) મોટી માત્રામાં પ્રકાશન.
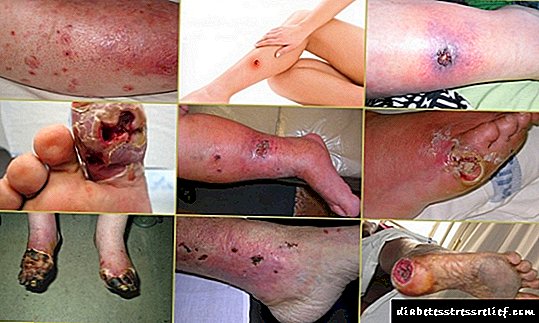
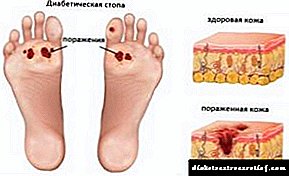
ગંભીર કિસ્સાઓમાં, સ્વાદુપિંડનું ઇન્સ્યુલિનોમા, હાયપોગ્લાયકેમિઆ સાથે, વ્યક્તિને આંચકી અને કોમાના વિકાસનું કારણ બની શકે છે.
ઇન્સ્યુલિનોમાના કારણો
નિષ્ણાતો કોઈ હોર્મોન-સ્ત્રાવના ગાંઠના દેખાવને ઉશ્કેરતા વિશ્વસનીય કારણોનું નામ આપી શકતા નથી, જો કે, મોટાભાગના ઓન્કોલોજિસ્ટ્સ અનુસાર, હોર્મોનલ પરાધીનતા તેના વિકાસ માટે આગાહી કરે છે તે મુખ્ય પરિબળ છે. ઇન્સ્યુલિનોમા પાચક અંગમાં બીટા કોશિકાઓના વિનાશ તરફ દોરી જાય છે, પરિણામે અમુક પદાર્થોની ઉણપ ઉચ્ચારવામાં આવે છે. આવી ઉણપની ઘટના અને સેલ પરિવર્તનની પ્રક્રિયા શરૂ કરે છે.
મોટી સંખ્યામાં જોખમી પરિબળોમાં, નિષ્ણાતો ઇન્સ્યુલિનinoમાના નીચેના કારણોને નોંધે છે, જે મુખ્ય છે:
- એડ્રેનલ ગ્રંથીઓ અને કફોત્પાદક ગ્રંથિની ખામી સાથે સંકળાયેલ અંતocસ્ત્રાવી પ્રણાલીના કાર્યમાં ખલેલ,
- પેટના અલ્સર અથવા ડ્યુઓડીનલ અલ્સરનું તીવ્ર સ્વરૂપ,
- ગ્રંથિને યાંત્રિક અથવા રાસાયણિક નુકસાન,
- પાચનતંત્રના ક્રોનિક રોગો,
- ઝેરી પદાર્થોના સંપર્કમાં,
- કેચેક્સિયા (ગંભીર થાક),
- ખાવા વિકાર
ઇન્સ્યુલનોમસ લક્ષણો અને અભિવ્યક્તિ

રોગના લક્ષણો અને અભિવ્યક્તિ
અપ્રિય રોગવિજ્ologicalાનવિષયક સ્થિતિના સંકેતોનું અભિવ્યક્તિ સીધા ગાંઠની આંતરસ્ત્રાવીય પ્રવૃત્તિના સ્તર પર આધારિત છે. રોગ નકારાત્મક લક્ષણો જાહેર કર્યા વિના, અથવા ગુપ્ત અભિવ્યક્તિઓ કર્યા વિના, ગુપ્ત રીતે આગળ વધી શકે છે. ઇન્સ્યુલિનોમાવાળા દર્દીઓ ભૂખની સતત લાગણી અનુભવે છે, જે તેમને મોટા પ્રમાણમાં કાર્બોહાઇડ્રેટ (મીઠાઈઓ, ચોકલેટ) પીવા માટે ઉશ્કેરે છે. હુમલોની શરૂઆતને સમયસર અટકાવવા માટે તેમને આ મીઠાઇઓને સતત સાથે રાખવાની ભલામણ કરવામાં આવે છે.
ઇન્સ્યુલિનોમાના નીચેના ચિહ્નો વિશિષ્ટ માનવામાં આવે છે:
- માંદગી અનુભવો, નબળાઇ અને સતત કારણ વગરની થાક વ્યક્ત કરો,
- શરદી, ભેજવાળા પરસેવોનો સ્ત્રાવ વધે છે,
- અંગોનો કંપન (ખમીર),
- ત્વચા ની નિસ્તેજ,
- ટાકીકાર્ડિયા.
આ ઇન્સ્યુલિનmaમા લક્ષણો મગજના ડાબા ગોળાર્ધને નુકસાનના સંકેતો દ્વારા પૂરક છે: માનસિક પ્રક્રિયાઓ ધીમું થાય છે, ધ્યાન ઓછું થાય છે, મેમરી ક્ષતિઓ ઘણીવાર થાય છે. ગંભીર કિસ્સાઓમાં, સ્મૃતિ ભ્રંશ અને માનસિક વિકારની ઘટના નોંધવામાં આવે છે.
માહિતીપ્રદ વિડિઓ
સ્વાદુપિંડનું ઇન્સ્યુલિનોમા એ એક ગાંઠ છે જે મોટા પ્રમાણમાં ઇન્સ્યુલિન સ્ત્રાવ કરવામાં સક્ષમ છે. આ દર્દીઓમાં હાયપોગ્લાયસીમિયાના હુમલા તરફ દોરી શકે છે. બાદમાં એટલે લો બ્લડ ગ્લુકોઝ.
મોટેભાગે, આ પ્રકારનું ગાંઠ 25 થી 55 વર્ષની વયના લોકોમાં વિકસે છે. એટલે કે, આ બિમારી લોકોમાં ખૂબ જ કામની ઉંમરે થાય છે. બાળપણ અને કિશોરાવસ્થામાં, ઇન્સ્યુલિનોમા લગભગ મળતું નથી.
મોટાભાગના કિસ્સાઓમાં, ઇન્સ્યુલિનોમા એ સૌમ્ય ગાંઠ છે. ખૂબ જ દુર્લભ કિસ્સાઓમાં, ઇન્સ્યુલિનોમા એ મલ્ટીપલ અંત endસ્ત્રાવી એડેનોમેટોસિસના લક્ષણોમાંનું એક છે.
કદમાં, ઇન્સ્યુલિનોમા સામાન્ય રીતે 1.5-2 સેમી સુધી પહોંચે છે, અને સ્વાદુપિંડના કોઈપણ ભાગમાં વિકાસ કરી શકે છે:
દુર્ભાગ્યવશ, ઇન્સ્યુલિનોમસના વિકાસના ચોક્કસ કારણો જાણીતા નથી. ઘણા માને છે કે પેથોલોજીના વિકાસને લીધે આનુવંશિક વલણ, ખરાબ ટેવો, બાહ્ય નકારાત્મક પરિબળો અને અનુકૂલનશીલ મિકેનિઝમ્સની નિષ્ફળતાનું કારણ બને છે. જો કે, ઉપરોક્ત તમામ કારણો ફક્ત પૂર્વધારણા છે.
રોગના લક્ષણો અને ચિહ્નો
સ્વાદુપિંડનું ઇન્સ્યુલિનોમા નીચેના લાક્ષણિકતા લક્ષણો સાથે આગળ વધે છે:
- હાઈપોગ્લાયસીમિયાના હુમલા દર્દીના લોહીમાં ઇન્સ્યુલિનના વધારાને કારણે થાય છે,
- સામાન્ય નબળાઇ અને થાકના તીક્ષ્ણ ગેરવાજબી હુમલાઓની ઘટના,
- હાર્ટ ધબકારા (ટાકીકાર્ડિયા),
- વધારો પરસેવો
- ચિંતા અને ભય
- મહાન ભૂખ લાગણી.
ઉપરોક્ત તમામ લક્ષણો દર્દીઓને ખાધા પછી અદૃશ્ય થઈ જાય છે. આ રોગનો સૌથી ખતરનાક અભ્યાસક્રમ એવા દર્દીઓમાં માનવામાં આવે છે જેમને હાઈપોગ્લાયકેમિઆની સ્થિતિ ન લાગે. આ કારણોસર, આવા દર્દીઓ તેમની સ્થિતિને સામાન્ય બનાવવા માટે સમયસર ખાઇ શકતા નથી.
જ્યારે લોહીમાં ગ્લુકોઝનું સ્તર ઘટે છે, ત્યારે દર્દીનું વર્તન અપૂરતું થઈ શકે છે. તેઓ ભ્રાંતિથી પીડાય છે, જે ખૂબ જ કાલ્પનિક અને આબેહૂબ ચિત્રો સાથે હોય છે. ત્યાં પુષ્કળ પરસેવો, લાળ, ડબલ વિઝન છે. દર્દી બળજબરીથી અન્ય લોકો પાસેથી ખોરાક લઈ શકે છે. લોહીમાં ગ્લુકોઝમાં વધુ ઘટાડો થવા સાથે, સ્નાયુઓની સ્વરમાં વધારો થાય છે, એક વાળની જપ્તી વિકસી શકે છે.
બ્લડ પ્રેશર વધે છે, વિદ્યાર્થીઓ ડિલેટ થાય છે અને ટાકીકાર્ડિયામાં વધારો થાય છે. જો દર્દીને સમયસર તબીબી સંભાળ આપવામાં આવતી નથી, તો હાયપોગ્લાયકેમિક કોમા આવી શકે છે. ચેતના નષ્ટ થાય છે, વિદ્યાર્થીઓનું વિક્ષેપ આવે છે, સ્નાયુઓનો સ્વર ઓછો થાય છે, પરસેવો થંભી જાય છે, હૃદય અને શ્વસન લયમાં ખલેલ થાય છે, બ્લડ પ્રેશર ટપકતા હોય છે.
જો કોઈ હાયપોગ્લાયકેમિક કોમા થાય છે, તો દર્દી મગજનો એડેમા વિકસાવી શકે છે.
હાયપોગ્લાયકેમિઆના હુમલાઓ ઉપરાંત, ઇન્સ્યુલિનmaમાનું બીજું મહત્વનું સંકેત શરીરના વજનમાં વધારો (મેદસ્વીતાનો વિકાસ) માનવામાં આવે છે.
હાઈપોગ્લાયકેમિઆના હુમલાઓને રોકવા અને કોમા અથવા સાયકોસિસના વિકાસને રોકવા માટે આ રોગનું સમયસર નિદાન એ એક મહત્વપૂર્ણ મુદ્દો છે. ગ્લુકોઝનો અભાવ મગજ ન્યુરોન્સને નકારાત્મક અસર કરે છે. આ કારણોસર, બિમારીમાં વારંવાર કોમા એક આક્રમક લક્ષણ, પાર્કિન્સન્સિઝમ અને ડિસ્ક્રીક્યુલેટરી એન્સેફાલોપથીના વિકાસને ઉત્તેજિત કરી શકે છે. હાયપોગ્લાયકેમિક એટેક સાથે, મ્યોકાર્ડિયલ ઇન્ફાર્ક્શન વિકસી શકે છે.
ગાંઠને દૂર કરવાના Afterપરેશન પછી, એન્સેફાલોપથીના ચિહ્નો અને બુદ્ધિમાં ઘટાડો સતત થઈ શકે છે. આનાથી વ્યાવસાયિક કુશળતા અને સામાજિક દરજ્જાની ખોટ થઈ શકે છે.
પુરુષોમાં હાયપોગ્લાયકેમિઆના વારંવાર વારંવાર થવું નપુંસકતા તરફ દોરી શકે છે.
રોગની સારવાર
ઇન્સ્યુલિનમસની મુખ્ય સારવાર શસ્ત્રક્રિયા છે. શસ્ત્રક્રિયા દરમિયાન, ઇન્સ્યુલિનોમસ દૂર કરવામાં આવે છે. શસ્ત્રક્રિયાની માત્રા ગાંઠના કદ અને સ્થાન પર આધારિત છે.
ઇન્સ્યુલિનોમસને દૂર કરવા માટે નીચે આપેલા પ્રકારનાં પરેશનનો ઉપયોગ થાય છે:
- ઇન્સ્યુલનોમેક્ટોમી (ગાંઠનું નિયંત્રણ),
- સ્વાદુપિંડનું લંબાણ,
ઓપરેશન દરમિયાન લોહીમાં ગ્લુકોઝનું સ્તર નક્કી કરીને operationપરેશનની અસરકારકતાનું મૂલ્યાંકન કરવામાં આવે છે.
પોસ્ટopeપરેટિવ જટિલતાઓ વચ્ચે નોંધી શકાય છે:
જો કોઈ કારણોસર ઓપરેશન કરી શકાતું નથી, તો રૂ forિચુસ્ત ઉપચાર સારવાર માટે સૂચવવામાં આવે છે.
રૂ conિચુસ્ત ઉપચારનો સાર નીચેના પર આધારિત છે:
- દર્દીનું યોગ્ય તર્કસંગત પોષણ,
- હાયપોગ્લાયકેમિક હુમલાઓને સમયસર દૂર કરવા,
- મગજમાં મેટાબોલિક પ્રક્રિયાઓ સુધારવા માટે દવા.
સામાન્ય રીતે હાયપોગ્લાયસીમિયાના હુમલાથી રાહત આપવી એ કેન્ડી અથવા એક ગ્લાસ ગરમ મીઠી ચાની મદદથી કરવામાં આવે છે. જો દર્દીની ચેતનાનું ઉલ્લંઘન થાય છે, તો ડ theક્ટર ઇન્ટ્રાવેનસ ગ્લુકોઝ સોલ્યુશન સૂચવે છે.

જો દર્દી માનસિકતાના હુમલાથી પીડાય છે, તો તાત્કાલિક કriageરેજને ક .લ કરવો તાકીદે છે.
રોગ પૂર્વસૂચન
મોટાભાગના કિસ્સાઓમાં, ગાંઠને દૂર કરવાના ઓપરેશન પછી, પૂર્વસૂચન અનુકૂળ હોય છે અને દર્દી સ્વસ્થ થાય છે.
પોસ્ટપેરેટિવ મૃત્યુદર વધારે નથી. રિલેપ્સ ખૂબ જ ભાગ્યે જ વિકાસ પામે છે. જીવલેણ ઇન્સ્યુલિનોમસ સાથે, પૂર્વસૂચન નબળું છે.
આ રોગવાળા લોકોએ એન્ડોક્રિનોલોજિસ્ટ અને ન્યુરોલોજીસ્ટ સાથે નોંધણી કરાવવી જોઈએ, સંતુલિત આહાર લેવો જોઈએ અને ખરાબ ટેવો ભૂલી જવું જોઈએ. ઉપરાંત, તેઓએ દર વર્ષે શારીરિક તપાસ કરવી જ જોઇએ અને લોહીમાં ગ્લુકોઝના સ્તરનું નિરીક્ષણ કરવું જોઈએ.
આપણામાંના ઘણા, ચિકિત્સા સાથે પણ સંબંધિત નથી, તે જાણે છે કે તબીબી શબ્દો કે જેમાં "ઓમ" શબ્દ છે કેન્સર સાથે સંકળાયેલા છે. ઇન્સ્યુલિનોમા તેનો અપવાદ નથી. મોટાભાગના કિસ્સાઓમાં, તે સ્વાદુપિંડનું એક ગાંઠ છે, એટલે કે, કોષો જે હોર્મોન્સ (લેંગેર્હન્સના ટાપુઓના બીટા કોષો) સ્ત્રાવ કરે છે, અને તે મોટા ભાગે અંગની પૂંછડીમાં સ્થિત છે. ઘણીવાર ઓછી વાર, ઇન્સ્યુલિન ઉત્પન્ન કરનાર નિયોપ્લાઝમ અન્ય કોષોમાંથી વિકસે છે અને તે બરોળ, યકૃત, આંતરડા અને અન્ય અવયવોના દરવાજામાં સ્થિત થઈ શકે છે. મોટાભાગના કિસ્સાઓમાં, આ ગાંઠ સૌમ્ય છે, જોકે રોગના વિકાસના જીવલેણ પ્રકાર, કમનસીબે, પણ થાય છે.
આ ગાંઠને ઇન્સ્યુલિનોમા કહેવામાં આવે છે કારણ કે તેના કોષો અનિયંત્રિત લોહીના પ્રવાહમાં હોર્મોન ઇન્સ્યુલિનને સ્ત્રાવ કરે છે, જે મુખ્યત્વે કાર્બોહાઇડ્રેટ ચયાપચયનું નિયમન કરે છે. આ હોર્મોનની સતત અનિયંત્રિત પ્રકાશન સાથે તે રોગના મુખ્ય લક્ષણો સંકળાયેલા છે.
આ રોગનું નિદાન મોટાભાગે 30 થી 50 વર્ષની વયના લોકોમાં થાય છે, જો કે, કોઈ પણ ઉંમરે ઇન્સ્યુલિનોમા થઈ શકે છે, અને શિશુઓમાં પણ, તેની તપાસના કેસો વર્ણવ્યા છે. આ રોગ સૌથી સામાન્ય નથી, તેથી, ઘણા ડોકટરો તેનો ભાગ્યે જ મળે છે, અથવા ઇન્સ્યુલિનોમાસના નિદાન અને સારવારનો કોઈ અનુભવ નથી. આ કારણોસર, એક ભૂલભરેલા નિદાન અને બિનઅસરકારક સારવારની નિમણૂકની probંચી સંભાવના છે.
સ્વાદુપિંડનું ટોપોગ્રાફી અને એનાટોમી

સ્વાદુપિંડનો માનવમાં સૌથી મહત્વપૂર્ણ આંતરિક અંગ છે. તે એક બાહ્ય અને અંતocસ્ત્રાવી ગ્રંથિ છે. તે કાર્બોહાઇડ્રેટ ચયાપચય માટે પાચક ઉત્સેચકો (ટ્રાઇપ્સિન, કાઇમોટ્રીપ્સિન, એમીલેઝ, લિપેઝ) અને હોર્મોન્સ (ગ્લુકોગન અને ઇન્સ્યુલિન) ઉત્પન્ન કરે છે. ઇન્સ્યુલિન ગ્લુકોઝ ઘટાડે છે, અને ગ્લુકોગન, તેનાથી વિપરીત, વધે છે. તેણીના પેથોલોજીઓ અસામાન્ય નથી, તેથી, તેના સ્થાન અને લક્ષણો વિશે ખ્યાલ રાખવી વધુ મૂલ્યવાન છે.
સ્વાદુપિંડ ક્યાં સ્થિત છે અને તેની સારવાર કેવી રીતે કરવી? તે પેટની પાછળના ભાગમાં પેટની પોલાણમાં જમાવટ કરવામાં આવે છે, તેને અને ડ્યુઓડેનમને નજીકથી જોડે છે, 2 ઉપલા કટિ વર્ટેબ્રેના સ્તરે.
કેડીપી ઘોડાના નાળના રૂપમાં ગ્રંથિની આસપાસ વળે છે. પુખ્ત ગ્રંથિનું કદ 20-25 સે.મી., વજન - 70-80 ગ્રામ હોય છે તેમાં માથું, શરીર અને પૂંછડી હોય છે.
માથુ પિત્ત નળી સુધી પહોંચે છે, બરોળની નજીકની પૂંછડી ડાબી હાયપોકોન્ડ્રિયમ હેઠળ જાય છે. જ્યારે સામેથી જોવામાં આવશે, ત્યારે પ્રોજેક્શન નાભિથી 10-12 સે.મી. આ કેમ ખબર છે? કારણ કે તેની બળતરા દરમિયાન થતી પીડાઓ આ ઝોન પર ચોક્કસ નીચે આવશે.
સ્વાદુપિંડનો રોગ

સ્વાદુપિંડમાં ઘણા રોગો છે અને સારવાર સામાન્ય રીતે રૂservિચુસ્ત છે. પરંતુ આ ગાંઠોને લાગુ પડતું નથી. અહીં ફક્ત આમૂલ પગલાં. સ્વાદુપિંડ (લક્ષણો) ને કેવી રીતે ઇજા પહોંચાડે છે? બળતરા પ્રક્રિયાઓમાં, સૌથી સામાન્ય પીડા અને પાચન વિકાર છે. ત્યાં કોઈ લિંગ તફાવત નથી. પીડા તેના કમરપટ્ટી પાત્ર દ્વારા વર્ગીકૃત થયેલ છે અને ડાબી હાયપોકોન્ડ્રીયમમાં સ્થાનિક છે. તે ખોરાકના સેવન સાથે સંકળાયેલ હોઈ શકે નહીં, ઘણીવાર ઉબકા સાથે, કેટલીકવાર એસિડિક સામગ્રીની ઉલટી.
ભૂખ હંમેશા તીવ્ર ઘટાડો થાય છે અથવા ગેરહાજર રહે છે, ગડબડી થાય છે, પેટમાં ફૂલેલું હોય છે, અને સ્ટૂલ અસ્થિર હોય છે. મળમાં, ઘણીવાર ચરબી અથવા અસ્પષ્ટ ખોરાકનો ઉપયોગ થઈ શકે છે.
ઉપરાંત, તીવ્ર બળતરામાં, માદક દ્રવ્યો, ટાકીકાર્ડિયા, નબળાઇ અને પરસેવોના સ્વરૂપમાં નશોના ચિન્હો લાક્ષણિકતા છે, અને તાપમાનમાં વધારો થઈ શકે છે. યકૃત મોટું થાય છે.
ક્રોનિક સ્વાદુપિંડમાં સ્વાદુપિંડ (લક્ષણો) કેવી રીતે નુકસાન કરે છે? અહીં પીડા ઓછી તીવ્ર છે, પરંતુ વારંવાર અને પોષણની ભૂલો સાથે સંકળાયેલ છે. ક્રોનિક પેનક્રેટાઇટિસનો ભય એ છે કે તે ગ્રંથિમાં ગાંઠોના વિકાસ તરફ દોરી શકે છે.
ઇન્સ્યુલિનનું ઇટીઓલોજી
સ્વાદુપિંડના ઇન્સ્યુલિનmaમાના કારણો આજે બરાબર જાણીતા નથી. કેટલાક સંશોધકો આનુવંશિક વલણના પ્રભાવને સૂચવે છે.
પરંતુ જોખમી પરિબળો ઉશ્કેરણી કરનારાઓ જાણીતા છે:
- એડ્રેનલ ગ્રંથિ અને કફોત્પાદક ગ્રંથિની ખામી,
- પેટ અલ્સર અથવા ડ્યુઓડેનમ,
- સ્વાદુપિંડ, રાસાયણિક અથવા મિકેનિકલને નુકસાન
- ક્રોનિક જઠરાંત્રિય પેથોલોજી,
- શરીરનો થાક
- ખાવા વિકાર.
ગાંઠ સુવિધાઓ
ગાંઠના મોર્ફોલોજીને તેને ઓળખવા માટે જરૂરી છે: રચના એક ગાense એન્કેપ્સ્યુલેટેડ નોડ જેવી લાગે છે, આ તરત જ તેની સૌમ્યતાની ડિગ્રી નક્કી કરતું નથી. તેનો રંગ ગુલાબીથી ભૂરા રંગનો છે, જીવલેણતા સાથે તે વધુ વખત ઇંટ લાલ થાય છે. પરિમાણો 5 સે.મી.થી વધુ હોતા નથી. અધોગતિ દરમિયાન, લસિકા ગાંઠો, ફેફસાં, ગાંઠો અને યકૃતમાં મેટાસ્ટેસેસ, જે હોર્મોન-સક્રિય પણ છે, તે શોધી કા .વામાં આવશે.
ઇન્સ્યુલિનોમાસની ગૂંચવણો
સ્વાદુપિંડનું ઇન્સ્યુલિનોમાના પરિણામો તેના સૌમ્ય ગાંઠ અને જીવલેણતા બંનેને ચિંતા કરી શકે છે. પુનર્જન્મ પોતે પહેલેથી જ એક ગૂંચવણ છે; તે 10% કેસોમાં થાય છે. પરંતુ જો આમ ન થાય, તો પણ તે નોંધ્યું છે:
- ચહેરાના અને ગ્લોસોફેરિંજિયલ ચેતાના નબળા કામ સાથે ન્યુરોલોજીકલ લક્ષણો,
- ક્ષતિગ્રસ્ત મેમરી, દ્રષ્ટિ, માનસિક ક્ષમતાઓ,
- પુરુષોમાં નપુંસકતા શક્ય છે,
- સ્થૂળતા.
હાયપોગ્લાયસીમિયાની સ્થિતિ કોમા, મ્યોકાર્ડિયલ ઇન્ફાર્ક્શનના વિકાસ તરફ દોરી શકે છે.
આમૂલ પગલાં

સર્જિકલ સારવાર વધુ પ્રાધાન્યવાળું છે, તેના પ્રકારો: ઇંક્લ્યુએશન (ગાંઠના શkingકિંગ), સ્વાદુપિંડનું લંબાણ, સ્વાદુપિંડનું ઉત્પાદન અથવા કુલ સ્વાદુપિંડનું નિયંત્રણ, એટલે કે સંપૂર્ણ દૂર. સામાન્ય રીતે, સ્વાદુપિંડ પરની કામગીરી હંમેશાં જટિલ તરીકે વર્ગીકૃત કરવામાં આવે છે.
પરંતુ કોઈ વ્યક્તિ શસ્ત્રક્રિયા પછી સ્વાદુપિંડ વિના જીવી શકે છે કે કેમ તે દૂર કરવા માટે આગાહી કરવી અશક્ય છે. વધુ નકારાત્મક પરિબળો શરીરને અસર કરે છે, જટિલતાઓની ટકાવારી વધારે છે. ઓપરેશનનું વોલ્યુમ ઇન્સ્યુલિનોમાના સ્થાન અને તેના કદ પર આધારિત છે.
ગ્લુકોઝનું સ્તર duringપરેશન દરમિયાન સીધા ગતિશીલતામાં નક્કી કરવામાં આવે છે. 10% કેસોમાં, કામગીરી જટિલતાઓને આપે છે: પેટની પોલાણ, પેરીટોનિટીસ, સ્વાદુપિંડ, ફોલ્લાઓ, સ્વાદુપિંડનું નેક્રોસિસ (મૃત્યુ તરફ દોરી જાય છે) ના ભગંદર અને ફોલ્લાઓ. ઓપરેશન કરવામાં આવતું નથી જો દર્દી પોતે આ ઇચ્છતો નથી અથવા સોમેટિક પેથોલોજીઓ છે.
શું કોઈ વ્યક્તિ સ્વાદુપિંડ વિના જીવી શકે છે? અલબત્ત, હા! પરંતુ ફક્ત સ્વસ્થ જીવનશૈલીને આધિન અને ડ .ક્ટરની બધી ભલામણોનું પાલન.
જો ગાંઠ મલિનિગન્ટ છે, તેમાં ઘણી મેટાસ્ટેસેસ છે અને તે બિનકાર્યક્ષમ બની જાય છે, તો કીમોથેરાપી સૂચવવામાં આવે છે. તે સ્ટ્રેપ્ટોઝોટોસીન, 5-ફ્લોરોરસીલ, ડોક્સોર્યુબિસિન, વગેરે દ્વારા હાથ ધરવામાં આવે છે. કીમોથેરાપી 60% કેસોમાં જ મદદ કરી શકે છે: આ રકમ સ્ટ્રેપ્ટોઝોટોસીન પ્રત્યેની સારી સંવેદનશીલતા દ્વારા સમજાવાયેલ છે. સ્ટ્રેપ્ટોઝોટોસિન પ્રત્યે ગાંઠની સંવેદનશીલતાના કિસ્સામાં, તેને એડ્રિઆમિસિનથી બદલવામાં આવે છે.
ઉપરાંત, જો શસ્ત્રક્રિયા શક્ય ન હોય તો, હાયપોગ્લાયકેમિઆ અટકાવવામાં આવે છે. આ માટે, હાયપરગ્લાયકેમિક એજન્ટોનો ઉપયોગ થાય છે (એડ્રેનાલિન, નોરેડ્રેનાલિન, ગ્લુકોગન, કોર્ટીકોસ્ટેરોઇડ્સ).
ઇન્સ્યુલિનના ઉત્પાદનને દબાવવા માટે, "ડાયઝoxક્સાઇડ" ("પ્રોગ્લlikeકmમ", "હાયપરસ્ટેટ") અથવા "reકટ્રેઓટાઇડ (સેન્ડostસ્ટેટિન) સૂચવવામાં આવે છે. તેઓ હાયપોગ્લાયસીમિયા હુમલાઓની તીવ્રતા ઘટાડે છે. પરંતુ જીસીએસ જૂથની આડઅસર છે - તેમની હકારાત્મક અસર માટે, ડોઝની જરૂર છે જેથી ન્યુરોએંડ્રોક્રાઇન વિકાસ કરી શકે. કુશિંગ સિન્ડ્રોમના પ્રકારનાં વિકારો.
ઇન્સ્યુલિન માટે આહાર
આહાર માત્ર બાકી જ હોવો જોઈએ. ઇન્સ્યુલિનોમાથી, દર્દીને મીઠું ચડાવેલું, પીવામાં, મસાલેદાર, ચરબીયુક્ત અને તળેલા ખોરાકનો ઉપયોગ, તેમજ કાર્બોનેટેડ પીણાં અને કોફીને ઘટાડવાની જરૂર રહેશે.
પસંદગી એ બધાં ખોરાક છે જેમાં ફાઇબર હોય છે. સરળ (શુદ્ધ) કાર્બોહાઇડ્રેટ સંપૂર્ણપણે બાકાત છે. આ ખાંડ, કેક, પેસ્ટ્રી, ચોકલેટ, તેમજ ઉચ્ચ GKI સાથેના ઉત્પાદનો છે: બટાકા, સફેદ બ્રેડ, મફિન્સ, આખું દૂધ.
પીવાના શાસનને મજબૂત બનાવવામાં આવે છે, તમારે દરરોજ ઓછામાં ઓછું 2 લિટર શુધ્ધ પાણી પીવાની જરૂર છે, પરંતુ કોઈ પણ સંજોગોમાં કોફી અને મીઠી સોડા પીતા નથી.
સૌમ્ય ઇન્સ્યુલિનોમસ સાથે, 80% કેસોમાં પુન recoveryપ્રાપ્તિની ટકાવારી. 3% કેસોમાં, ફરીથી થવું શક્ય છે. મૃત્યુદર 5-10% છે. એક્ટોપિક ઇન્સ્યુલિનોમસ સાથે, ફક્ત રૂ conિચુસ્ત ઉપચાર સૂચવવામાં આવે છે.
ઇન્સ્યુલિનના જીવલેણ રોગવિષયક રોગવિષયક રોગવિષયક રોગના કિસ્સામાં, પૂર્વસૂચન મેટાસ્ટેસેસ અને ગાંઠના જ સ્થાનિકીકરણ પર આધારિત છે. દ્વેષપણાની ટકાવારી 10% છે. લગભગ 60% નો 2 વર્ષનો અસ્તિત્વ દર. ઇન્સ્યુલિનોમાના નિદાનના ક્ષણથી, દર્દીને એન્ડોક્રિનોલોજિસ્ટ અને ન્યુરોલોજીસ્ટ દ્વારા આજીવન તબીબી પરીક્ષા આપવામાં આવે છે.