ડાયાબિટીઝને કારણે કેટોસિડોટિક કોમાની ઇમરજન્સી કેર
| ડાયાબિટીક કેટોએસિડોસિસ | |
|---|---|
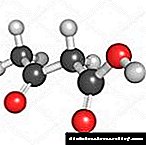
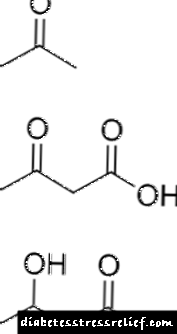 ત્રણ કીટોન સંસ્થાઓનું રાસાયણિક બંધારણ: એસિટોન, એસિટceઓસેટીક અને બીટા-હાઇડ્રોક્સિબ્યુટ્રિક એસિડ. | |
| આઇસીડી -10 | ઇ 10.1 10.1, ઇ 11.1 11.1, ઇ 12.1 12.1, ઇ 13.1 13.1, ઇ 14.1 14.1 |
| આઇસીડી -9 | 250.1 250.1 |
| રોગો | 29670 |
| eMedicine | મેડ / 102 |
ડાયાબિટીક કેટોએસિડોસિસ (કેટોએસિડોસિસ) ઇન્સ્યુલિનની ઉણપના પરિણામે કાર્બોહાઇડ્રેટ મેટાબોલિઝમના ઉલ્લંઘન સાથે સંકળાયેલ મેટાબોલિક એસિડિસિસનું એક પ્રકાર છે: લોહીમાં ગ્લુકોઝ અને કીટોન શરીરની concentંચી સાંદ્રતા (નોંધપાત્ર શારીરિક મૂલ્યોથી વધુ) ફેટી એસિડ્સના ક્ષતિગ્રસ્ત ચયાપચયના પરિણામે રચાય છે (લિપોલીસીસ) અને એમિનો એસિડ્સના ડિમિનિનેશન. જો કાર્બોહાઇડ્રેટ ચયાપચયનું ઉલ્લંઘન સમયસર બંધ ન થાય, તો ડાયાબિટીક કેટોએસિડોટિક કોમા વિકસે છે.
બિન-ડાયાબિટીક કીટોએસિડોસિસ (બાળકોમાં એસિટોનેમિક સિન્ડ્રોમ, ચક્રીય એસિટોનેમિક omલટીનું સિન્ડ્રોમ, એસિટોનેમિક omલટી) - લોહીના પ્લાઝ્મામાં કીટોન શરીરની સાંદ્રતામાં વધારો થવાને કારણે લક્ષણોનો સમૂહ - એક રોગવિજ્ .ાનવિષયક સ્થિતિ જે મુખ્યત્વે બાળપણમાં થાય છે, સંપૂર્ણ સુખાકારીના વૈકલ્પિક સમયગાળા દ્વારા steલટીના સ્ટીરિયોટાઇડ પુનરાવર્તિત એપિસોડ દ્વારા પ્રગટ થાય છે. તે આહારમાં ભૂલો (લાંબા ભૂખ્યા થોભો અથવા ચરબીનો વધુ પડતો વપરાશ) ના પરિણામે, તેમજ સોમેટિક, ચેપી, અંતocસ્ત્રાવી રોગોની પૃષ્ઠભૂમિ અને સેન્ટ્રલ નર્વસ સિસ્ટમના નુકસાનના પરિણામે વિકસે છે. પ્રાથમિક (ઇડિઓપેથિક) ને અલગ પાડવામાં આવે છે - તે 4 થી 6% બાળકોમાં થાય છે ... 1 થી 12 વર્ષની વયના બાળકો ... 13 વર્ષ અને માધ્યમિક (રોગોને કારણે) એસિટોનેમિક સિન્ડ્રોમ.
સામાન્ય રીતે, માનવ શરીરમાં, મુખ્ય ચયાપચયના પરિણામે, કીટોન સંસ્થાઓ સતત પેશીઓ (સ્નાયુઓ, કિડની) દ્વારા રચાય છે અને તેનો ઉપયોગ થાય છે:
ગતિશીલ સંતુલનના પરિણામે, લોહીના પ્લાઝ્મામાં તેમની સાંદ્રતા સામાન્ય રીતે દયનીય છે.
ઇટીઓલોજી
ડાયાબિટીક કેટોએસિડોસિસ અંત endસ્ત્રાવી રોગોની તીવ્ર ગૂંચવણોમાં પ્રથમ ક્રમે છે, મૃત્યુદર 6 ... 10% સુધી પહોંચે છે. ઇન્સ્યુલિન આધારિત ડાયાબિટીસ મેલીટસવાળા બાળકોમાં, આ મૃત્યુનું સૌથી સામાન્ય કારણ છે. આ સ્થિતિના બધા કેસોને બે જૂથોમાં વહેંચી શકાય છે:
- ડાયાબિટીક કીટોસિસ - લોહી અને પેશીઓમાં કેટટોન શરીરના સ્તરમાં વધારો, ઝેરી અસર અને નિર્જલીકરણની ઘટના વગરની સ્થિતિ,
- ડાયાબિટીક કેટોએસિડોસિસ - એવા કિસ્સામાં કે જ્યારે ઇન્સ્યુલિનની ઉણપને એક્સોજેનસ વહીવટ દ્વારા સમયસર ભરપાઇ કરવામાં આવતી નથી અથવા વધેલા લિપોલીસીસ અને કેટોજેનેસિસમાં ફાળો આપતા કારણોને દૂર કરવામાં આવતા નથી, રોગવિજ્ .ાનવિષયક પ્રક્રિયા પ્રગતિ કરે છે અને ક્લિનિકલી ઉચ્ચારણ કીટોસિડોસિસના વિકાસ તરફ દોરી જાય છે.
આમ, આ શરતોના પેથોફિઝિયોલોજિકલ તફાવતો મેટાબોલિક ડિસઓર્ડર્સની તીવ્રતામાં ઘટાડો થાય છે.
ઇટીઓલોજી સંપાદન |
ડાયાબિટીસ માટે કેટોએસિડોટિક કોમા
ડાયાબિટીઝની સૌથી સામાન્ય તીવ્ર ગૂંચવણ એ કેટોસિડોટિક કોમા છે. વિવિધ અંદાજ મુજબ, ડાયાબિટીસના 1-6% લોકો આ અવ્યવસ્થાનો સામનો કરે છે. પ્રારંભિક તબક્કો, કેટોએસિડોસિસ, શરીરમાં બાયોકેમિકલ ફેરફારો દ્વારા વર્ગીકૃત થયેલ છે. જો આ સ્થિતિને સમયસર બંધ ન કરવામાં આવે તો, કોમા વિકાસ પામે છે: મેટાબોલિક પ્રક્રિયાઓમાં નોંધપાત્ર પાળી થાય છે, ચેતનાનું નુકસાન થાય છે, કેન્દ્રિય સહિત નર્વસ સિસ્ટમના કાર્યો ખોરવાય છે. દર્દીને તબીબી સુવિધામાં તાત્કાલિક સંભાળ અને ઝડપી વિતરણની જરૂર હોય છે. રોગનું નિદાન કોમાના તબક્કે, બેભાન રીતે વિતાવેલો સમય અને શરીરની વળતરની ક્ષમતાઓ પર આધારિત છે.
આંકડા મુજબ, કેટોએસિડોટિક કોમાની સ્થિતિમાં હોસ્પિટલમાં દાખલ થયેલા 80-90% દર્દીઓ બચાવી શકાય છે.
કેટોએસિડોટિક કોમા - તે શું છે?
આ પ્રકારના કોમા ડાયાબિટીઝની હાયપરગ્લાયકેમિક ગૂંચવણોનો સંદર્ભ આપે છે. આ વિકૃતિઓ છે જે હાયપરગ્લાયકેમિઆ - હાઈ બ્લડ સુગરને કારણે શરૂ થાય છે. આ પ્રકારના કોમા એ તમામ પ્રકારના ચયાપચયમાં ઝડપથી વિકસિત ખામી છે, શરીરમાં પ્રવાહી અને ઇલેક્ટ્રોલાઇટ્સના સંતુલનમાં ફેરફાર છે, અને લોહીના એસિડ-બેઝ સંતુલનનું ઉલ્લંઘન છે. કીટોસિડોટિક અને અન્ય પ્રકારના કોમા વચ્ચેનો મુખ્ય તફાવત એ લોહી અને પેશાબમાં કીટોન શરીરની હાજરી છે.
ઇન્સ્યુલિનની અછતને કારણે સંખ્યાબંધ ક્રેશ:
- સંપૂર્ણ, જો દર્દીનું પોતાનું હોર્મોન સંશ્લેષણ કરવામાં આવ્યું નથી, અને રિપ્લેસમેન્ટ થેરાપી હાથ ધરવામાં આવી નથી,
- સંબંધિત જ્યારે ઇન્સ્યુલિન હાજર હોય, પરંતુ ઇન્સ્યુલિન પ્રતિકારને કારણે કોષો દ્વારા માનવામાં આવતું નથી.
સામાન્ય રીતે કોમા ઝડપથી વિકાસશીલ છેથોડા દિવસોમાં. મોટે ભાગે, તે તે છે જે પ્રકાર 1 ડાયાબિટીસનું પ્રથમ સંકેત છે. રોગના ઇન્સ્યુલિન-સ્વતંત્ર સ્વરૂપ સાથે, વિકારો મહિનાઓ સુધી ધીરે ધીરે એકઠા થઈ શકે છે. આ સામાન્ય રીતે થાય છે જ્યારે દર્દી સારવાર માટે યોગ્ય ધ્યાન આપતો નથી અને ગ્લાયસીમિયાને નિયમિતપણે માપવાનું બંધ કરે છે.
પેથોજેનેસિસ અને કારણો
કોમાનું ન્યુક્લિએશન મિકેનિઝમ એક વિરોધાભાસી પરિસ્થિતિ પર આધારિત છે - શરીરની પેશીઓ getર્જાથી ભૂખે મરતા હોય છે, જ્યારે લોહીમાં ગ્લુકોઝનું ઉચ્ચ સ્તર હોય છે, જે ofર્જાનો મુખ્ય સ્ત્રોત છે.
ખાંડમાં વધારો થવાને કારણે, લોહીની અસ્પષ્ટતા વધે છે, જે તેમાં ભળેલા બધા કણોની કુલ સંખ્યા છે. જ્યારે તેનું સ્તર 400 મોસ્મ / કિલો કરતા વધારે હોય છે, ત્યારે કિડની વધારે ગ્લુકોઝથી છૂટકારો મેળવવાનું શરૂ કરે છે, તેને ગાળીને શરીરમાંથી દૂર કરે છે. પેશાબની માત્રા નોંધપાત્ર રીતે વધે છે, નસોમાં પ્રવેશવાને કારણે ઇન્ટ્રા સેલ્યુલર અને એક્સ્ટ્રા સેલ્યુલર પ્રવાહીની માત્રામાં ઘટાડો થાય છે. ડિહાઇડ્રેશન શરૂ થાય છે. આપણું શરીર તેની વિરુદ્ધ પ્રતિક્રિયા આપે છે: બાકીના પ્રવાહીને બચાવવા માટે તે પેશાબનું વિસર્જન અટકે છે. લોહીનું પ્રમાણ ઘટે છે, તેની સ્નિગ્ધતા વધે છે, અને શરૂ થાય છે સક્રિય રક્ત ગંઠાવાનું.
બીજી બાજુ, ભૂખે મરતા કોષો પરિસ્થિતિને વધારે છે. Energyર્જાના અભાવને વળતર આપવા માટે, યકૃત પહેલાથી વધુ પડતા મીઠા રક્તમાં ગ્લાયકોજેન ફેંકી દે છે. તેના ભંડારના અવક્ષય પછી, ચરબીનું ઓક્સિડેશન શરૂ થાય છે. તે કીટોન્સની રચના સાથે થાય છે: એસેટોએસેટેટ, એસીટોન અને બીટા-હાઇડ્રોક્સિબ્યુટેરેટ. લાક્ષણિક રીતે, કેટોન્સનો ઉપયોગ સ્નાયુઓમાં થાય છે અને પેશાબમાં વિસર્જન થાય છે, પરંતુ જો તેમાં ઘણા બધા હોય, તો ઇન્સ્યુલિન પૂરતું નથી, અને ડિહાઇડ્રેશનને લીધે પેશાબ અટકે છે, તે શરીરમાં એકઠું થવાનું શરૂ કરે છે.
કીટોન બોડીઝ (કેટોએસિડોસિસ) ની વધેલી સાંદ્રતાને નુકસાનકારક:
- કેટોનમાં ઝેરી અસર હોય છે, તેથી દર્દી ઉલટી, પેટમાં દુખાવો, કેન્દ્રીય નર્વસ સિસ્ટમ પર અસરના સંકેતોની શરૂઆત કરે છે: પ્રથમ, ઉત્તેજના અને પછી ચેતનાના હતાશા.
- તેઓ નબળા એસિડ્સ છે, તેથી, લોહીમાં કેટોન્સનું સંચય તેમાં હાઇડ્રોજન આયનોની વધુ માત્રા અને સોડિયમ બાયકાર્બોનેટની અભાવ તરફ દોરી જાય છે. પરિણામે, લોહીનું pH 7.4 થી 7-7.2 સુધી ઘટે છે. એસિડosisસિસ શરૂ થાય છે, હૃદય, નર્વસ અને પાચક પ્રણાલીના અવરોધથી ભરપૂર છે.
આમ, ડાયાબિટીઝમાં ઇન્સ્યુલિનની ઉણપ હાઈપરosસ્મોલિટરી તરફ દોરી જાય છે, એસિડ-બેઝ બેલેન્સમાં ફેરફાર, ડિહાઇડ્રેશન અને શરીરમાં ઝેર. આ વિકારોનું સંકુલ કોમાના વિકાસ તરફ દોરી જાય છે.
કોમાના સંભવિત કારણો:
- પ્રકાર 1 ડાયાબિટીસની શરૂઆતથી ચૂકી ગયા,
- કોઈ પણ પ્રકારની ડાયાબિટીઝમાં ખાંડનું દુર્લભ નિયંત્રણ
- અયોગ્ય ઇન્સ્યુલિન થેરેપી: ડોઝની ગણતરીમાં ભૂલો, ઇન્જેક્શન છોડવામાં, સિરીંજ પેનમાં ખામીયુક્ત અથવા સમાપ્ત થઈ ગયેલી, ખોટી રીતે સંગ્રહિત ઇન્સ્યુલિન.
- ઉચ્ચ જીઆઈ સાથે કાર્બોહાઈડ્રેટનો વધુ પડતો અતિરેક - વિશેષ કોષ્ટકોનો અભ્યાસ કરો.
- એન્ટોનિસ્ટ હોર્મોન્સના વધેલા સંશ્લેષણને લીધે ઇન્સ્યુલિનની ઉણપ, જે ગંભીર ઇજાઓ, તીવ્ર બીમારીઓ, તાણ, અંત endસ્ત્રાવી રોગો,
- સ્ટેરોઇડ્સ અથવા એન્ટિસાઈકોટિક્સથી લાંબા ગાળાની સારવાર.
કેટોએસિડોટિક કોમાના ચિન્હો
કેટોએસિડોસિસ ડાયાબિટીસ મેલીટસના વિઘટનથી શરૂ થાય છે - બ્લડ સુગરમાં વધારો. પ્રથમ લક્ષણો હાયપરગ્લાયકેમિઆ સાથે સંકળાયેલા છે: તરસ અને પેશાબની માત્રામાં વધારો.
ઉબકા અને સુસ્તી એ કીટોનની સાંદ્રતામાં વધારો સૂચવે છે. ટેસ્ટ સ્ટ્રીપ્સનો ઉપયોગ કરીને આ સમયે કેટોએસિડોસિસને ઓળખી શકાય છે. જેમ કે એસિટોનનું સ્તર વધે છે, પેટમાં દુખાવો શરૂ થાય છે, ઘણીવાર શ્ચેટકીન-બ્લમ્બરગ લક્ષણ સાથે: જ્યારે ડ doctorક્ટર પેટને દબાવતા હોય છે અને અચાનક તેનો હાથ દૂર કરે છે ત્યારે સંવેદના તીવ્ર બને છે. જો દર્દીમાં ડાયાબિટીઝ વિશે કોઈ માહિતી નથી, અને કેટોન્સ અને ગ્લુકોઝનું સ્તર માપવામાં આવ્યું નથી, તો પેરીટોનિયમમાં એપેન્ડિસાઈટિસ, પેરીટોનિટીસ અને અન્ય બળતરા પ્રક્રિયાઓ માટે આવી પીડા ભૂલથી થઈ શકે છે.
કેટોએસિડોસિસનું બીજું નિશાની એ શ્વસન કેન્દ્રની બળતરા છે અને પરિણામે, કુસમૌલના શ્વાસનો દેખાવ. પ્રથમ, દર્દી હવામાં વારંવાર અને સુપરફિસિયલ રીતે શ્વાસ લે છે, પછી શ્વાસ લેવો એસિટોનની ગંધથી, દુર્લભ અને ઘોંઘાટીયા બને છે. ઇન્સ્યુલિન તૈયારીઓની શોધ પહેલાં, તે આ લક્ષણ હતું જે સંકેત આપે છે કે કેટોસિડોટિક કોમા શરૂ થાય છે અને મૃત્યુ નજીક.

ડિહાઇડ્રેશનના સંકેતો શુષ્ક ત્વચા અને મ્યુકોસ મેમ્બ્રેન, લાળ અને આંસુનો અભાવ છે. ત્વચાની ગાંઠ પણ ઓછી થાય છે, જો તમે તેને ક્રીઝમાં ચપાવો, તો તે સામાન્ય કરતાં ધીમી થઈ જશે. કેટલાક કિલોગ્રામ પાણીના નુકસાનને કારણે, ડાયાબિટીસના શરીરનું વજન ઓછું થાય છે.
લોહીના પ્રમાણમાં ઘટાડો થવાને કારણે, ઓર્થોસ્ટેટિક પતન જોઇ શકાય છે: શરીરની સ્થિતિમાં તીવ્ર પરિવર્તન દરમિયાન દર્દી દબાણ ઘટાડે છે, તેથી તે આંખોમાં અંધારું થઈ જાય છે, ચક્કર આવે છે. જ્યારે શરીર નવી સ્થિતિમાં સમાયોજિત થાય છે, ત્યારે દબાણ સામાન્ય થાય છે.
કોમાના પ્રયોગશાળા સંકેતો જે પ્રારંભ થાય છે:
| સહી | મૂલ્ય | |
| હાયપરગ્લાયકેમિઆ, એમએમઓએલ / એલ | > 18, સામાન્ય રીતે 30 ની આસપાસ | |
| લોહી પીએચ ઘટાડો | 6,8-7,3 | |
| બ્લડ બાયકાર્બોનેટ ઘટાડો, મેક / એલ | 300, 3 | |
કોમાના લક્ષણો - તાપમાનમાં ઘટાડો, સ્નાયુઓની સુસ્તી, રીફ્લેક્સનો દમન, ઉદાસીનતા, સુસ્તી. ડાયાબિટીસ ચેતના ગુમાવે છે, શરૂઆતમાં તે થોડા સમય માટે સ્વસ્થ થઈ શકે છે, પરંતુ જેમ કે કોમા deepંડું થાય છે, તે કોઈપણ બળતરાને પ્રતિક્રિયા આપવાનું બંધ કરે છે.
ગૂંચવણોનું નિદાન
સમયસર કેટોસીડોસિસ અને નજીકમાં આવતા કોમાનું નિદાન કરવા માટે, ડાયાબિટીઝના દર્દીએ કોઈપણ શંકાસ્પદ પરિસ્થિતિઓમાં લોહીમાં ગ્લુકોઝ માપવાની જરૂર છે:
- ઉબકા સાથે
- કોઈપણ તીવ્રતા અને સ્થાનિકીકરણના પેટમાં દુખાવો સાથે,
- ત્વચામાંથી એસિટોનની ગંધ સાથે, જ્યારે શ્વાસ લેતા હોય,
- જો તરસ અને નબળાઇ એક જ સમયે જોવા મળે છે,
- જો શ્વાસની તકલીફ હોય,
- તીવ્ર રોગો અને ક્રોનિક ઉત્તેજના સાથે.
જો હાઈપરગ્લાયસીમિયા 13 થી ઉપરની તપાસમાં મળી આવે છે, તો ઇન્સ્યુલિનના દર્દીઓએ ડ્રગનું એક સુધારાત્મક ઈંજેક્શન બનાવવું જોઈએ, જેમાં ટાઇપ 2 ડાયાબિટીસ હોય, કાર્બોહાઇડ્રેટ્સને બાકાત રાખવો જોઈએ અને હાયપોગ્લાયકેમિક એજન્ટો લેવી જોઈએ. બંને કિસ્સાઓમાં, તમારે રક્ત ગ્લુકોઝ દર કલાકે તપાસવાની જરૂર છે, અને તેની વધુ વૃદ્ધિ સાથે, ઝડપથી તબીબી સહાય લેવી જોઈએ.
જો ડ doctorક્ટર જાગૃત હોય કે દર્દીને ડાયાબિટીઝ છે તો હોસ્પિટલની દિવાલોની અંદર નિદાન સામાન્ય રીતે મુશ્કેલ નથી. “કેટોસીડોટિક કોમા” નું નિદાન કરવા માટે, લોહીની બાયોકેમિસ્ટ્રી અને યુરિનલિસીસ બનાવવા માટે તે પૂરતું છે. મુખ્ય માપદંડ એ હાયપરગ્લાયકેમિઆ, ખાંડ અને પેશાબમાં કીટોન્સ છે.
જો ડાયાબિટીસની શરૂઆતથી કોમા થાય છે, તો જ્યારે દર્દીને ડિહાઇડ્રેશન, લાક્ષણિકતા શ્વાસ લેવાનું, વજન ઘટાડવાનું લક્ષણો હોય ત્યારે કેટોએસિડોસિસ પરીક્ષણ સૂચવવામાં આવે છે.
કેટોએસિડોટિક કોમાને નીચેના લક્ષણો અનુસાર તબક્કામાં વહેંચવામાં આવે છે:
| લક્ષણ | કોમા સ્ટેજ | ||||
| કેટોએસિડોસિસ | પ્રેકોમા | કોમા | |||
| મ્યુકોસ મેમ્બ્રેનની સ્થિતિ | સુકા | સુકા, ભુરો | સુકા, crusts સાથે, હોઠ પર ચાંદા | ||
| ચેતના | કોઈ ફેરફાર નથી | સુસ્તી અથવા સુસ્તી | સોપર | ||
| પેશાબ | ઉચ્ચ વોલ્યુમ પારદર્શક | નાનું કે ના | |||
| ઉલટી | ભાગ્યે જ, ઉબકા હાજર છે. | વારંવાર, ભૂરા દાણા | |||
| શ્વાસ | કોઈ ફેરફાર નથી | ગહન, મોટેથી, પીડા હોઈ શકે છે | |||
| લોહીની ગણતરીઓ, એમએમઓએલ / એલ | ગ્લુકોઝ | 13-20 | 21-40 | ||
| કીટોન્સ | 1,7-5,2 | 5,3-17 | |||
| બાયકાર્બોનેટ | 22-16 | 15-10 | ≤ 9 | ||
| પીએચ | ≥ 7,3 | 7,2-7,1 | ફક્ત 147 રુબેલ્સ માટે!
પાણીનું સંતુલન પુન restoreસ્થાપિત કરવા માટે, દર્દીનું વજન કરવામાં આવે છે અને ડ્રોપર્સને સોડિયમ ક્લોરાઇડ સાથે મૂકવામાં આવે છે: 10 મિલી દીઠ કિલો વજન, તીવ્ર નિર્જલીકરણ સાથે - 20 મિલી, હાયપોવોલેમિક આંચકો સાથે - 30 મિલી. જો આ પછી પલ્સ નબળી રહે છે, તો સારવાર પુનરાવર્તિત થાય છે. જ્યારે પેશાબ દેખાય છે, ત્યારે ડોઝ ઓછો થાય છે. ડાયાબિટીઝના દર્દીને દરરોજ નસોમાં દાખલ કરી શકાય છે. પ્રવાહી 8 કરતાં વધુ એલ. ઇન્સ્યુલિન ઉપચારહાઇ સુગર ઇન્સ્યુલિન થેરેપી (> 30) ડિહાઇડ્રેશન ટ્રીટમેન્ટની જેમ જ શરૂ થાય છે. જો પાણીની ઉણપ નોંધપાત્ર છે, અને ખાંડ 25 કરતા વધારે ન હોય તો, રક્તના એક સાથે મંદન અને કોશિકાઓમાં ગ્લુકોઝના સ્થાનાંતરણને કારણે હાયપોગ્લાયકેમિઆને રોકવા માટે ઇન્સ્યુલિન મોડાથી સંચાલિત કરવાનું શરૂ કરવામાં આવે છે.
ઇન્સ્યુલિનનો ઉપયોગ ફક્ત ટૂંકા ગાળામાં કરવામાં આવે છે. તેની રજૂઆત માટે, એક ઇન્ફુસોમેટનો ઉપયોગ કરવામાં આવે છે - એક ઉપકરણ જે નસમાં ડ્રગનો સચોટ, સતત પ્રવાહ પ્રદાન કરે છે. ઉપચારના પ્રથમ દિવસે કાર્ય એ છે કે ખાંડને 13 એમએમઓએલ / એલ સુધી ઘટાડવાનું છે, પરંતુ કલાક દીઠ 5 એમએમઓએલ / એલ કરતા ઝડપી નથી. દર્દીમાં ખાંડના સ્તર અને ઇન્સ્યુલિન પ્રતિકારની હાજરીના આધારે ડોઝની પસંદગી વ્યક્તિગત રીતે કરવામાં આવે છે, સામાન્ય રીતે કલાકમાં લગભગ 6 એકમ. જો દર્દી લાંબા સમય સુધી ચેતના પાછો મેળવતો નથી, તો ઇન્સ્યુલિનને ગ્લુકોઝથી ઇન્જેક્શન આપવામાં આવે છે જેથી energyર્જાની ખોટ થાય છે. જલદી ડાયાબિટીસ તેના પોતાના પર ખાવાનું શરૂ કરે છે, હોર્મોનનો નસોકારક વહીવટ રદ કરવામાં આવે છે અને સબક્યુટેનીયસ ઇન્જેક્શનમાં સ્થાનાંતરિત થાય છે. જો કેટોસીડોટિક કોમા બિન-ઇન્સ્યુલિન આધારિત ડાયાબિટીસ સાથે થાય છે, તો પુનર્વસવાટ પછી દર્દીને ઇન્સ્યુલિનમાં ફેરવવું પડશે નહીં, તેને પાછલી સારવાર સાથે છોડી દેવામાં આવશે - એક વિશેષ આહાર અને ખાંડ ઘટાડતી દવાઓ. ક્યુસી નિવારણડાયાબિટીસના દર્દી પોતે જ કોમાથી બચી શકે છે. મુખ્ય સ્થિતિ એ રોગનું સામાન્ય વળતર છે. ખાંડનું લક્ષ્ય જેટલું નજીક છે, તીવ્ર મુશ્કેલીઓ ઓછી થાય છે. જો ગ્લુકોઝ ઘણીવાર 10 કરતા વધારે હોય, અથવા તો 15 એમએમઓએલ / એલ પણ, જીવનના સામાન્ય માર્ગમાંથી કોઈ વિચલન કોમા તરફ દોરી શકે છે: માંદગી, આહાર વિકાર, તીવ્ર ઉત્તેજના. જો તમને yંઘ આવે છે અથવા ખૂબ કંટાળો આવે છે, તો એકલા શરૂ થતા કોમાથી સામનો કરવાનો પ્રયાસ કરશો નહીં. આ સ્થિતિમાં સભાનતા થોડી મિનિટોમાં ઓછી થઈ શકે છે. જો તમારી પાસે ખાંડ વધારે છે અને તમે અસ્વસ્થતા અનુભવતા હો, તો એમ્બ્યુલન્સ બોલાવો, તમારા પડોશીઓને બોલાવો, આગળનો દરવાજો ખોલો જેથી ડોકટરો ઝડપથી apartmentપાર્ટમેન્ટમાં પ્રવેશ કરી શકે જો તમે પલંગમાંથી બહાર ન નીકળી શકો. તમારી જાતને તમામ પ્રકારના ડાયાબિટીક કોમ્સથી પરિચિત કરો અને તમારા સંબંધીઓને તેમના વિશે વાંચવા દો. પ્રથમ સહાયના નિયમો છાપો, તેમને અગ્રણી સ્થાને મૂકો. તમારા પાસપોર્ટ, વletલેટ અથવા ફોન સ્ક્રીનમાં, તમારી ડાયાબિટીસના પ્રકાર, સારવાર સૂચવેલ અને અન્ય રોગો વિશેની માહિતી મૂકો. સાથીદારો અને મિત્રોને જણાવો કે તમને ડાયાબિટીઝ છે, મને કહો કે તમારે એમ્બ્યુલન્સને ક callલ કરવા માટે કયા લક્ષણોની જરૂર છે. કોમાના પૂર્વસૂચન મોટા ભાગે અન્ય લોકો અને કટોકટીના ડોકટરોની યોગ્ય ક્રિયાઓ પર આધારિત છે. શક્ય ગૂંચવણકેટોસીડોટિક કોમાની સૌથી ખતરનાક ગૂંચવણ મગજનો એડીમા છે. તે 6-48 કલાકમાં શરૂ થાય છે. જો આ સમયે દર્દી બેભાન છે, તો સોજો ઓળખવો ખૂબ મુશ્કેલ છે. તે સકારાત્મક ગતિશીલતાની ગેરહાજરી દ્વારા શંકા કરી શકાય છે, મગજના અલ્ટ્રાસાઉન્ડ અથવા સીટી દ્વારા પુષ્ટિ મળે છે. એડીમા મોટા ભાગે શરૂ થાય છે જ્યારે vioંડા કેટોસિડોટિક કોમાની સારવાર ઉલ્લંઘન સાથે કરવામાં આવે છે: પાણીની ઉણપ પુન restoredસ્થાપિત થાય છે તેના કરતાં ખાંડ ઝડપથી ઓછી થાય છે, અને કીટોન્સ દૂર થાય છે. જો ગંભીર કેટોએસિડોસિસ અને 8 એમએમઓએલ / એલ કરતા ઓછું ગ્લુકોઝનું સ્તર ચાલુ રહે છે, તો મગજનો એડીમાનું જોખમ ખાસ કરીને વધારે છે. એડીમાના પરિણામો એ કોમાથી મૃત્યુના જોખમમાં બે ગણો વધારો, ગંભીર ન્યુરોલોજીકલ સમસ્યાઓ અને અપક્રિયા સહિતનો સમાવેશ છે. શક્ય લકવો, વાણીની ખોટ, માનસિક બીમારી. કોમાની ગૂંચવણોમાં મોટા પ્રમાણમાં થ્રોમ્બોસિસ, કાર્ડિયાક અને રેનલ નિષ્ફળતા, પલ્મોનરી એડીમા, બેભાન થવા પર શ્વાસ લેવાનું પણ શામેલ છે. શીખવાની ખાતરી કરો! શું તમને લાગે છે કે ગોળીઓ અને ઇન્સ્યુલિનનો આજીવન વહીવટ એ ખાંડને નિયંત્રણમાં રાખવાનો એકમાત્ર રસ્તો છે? સાચું નથી! તમે તેનો ઉપયોગ શરૂ કરીને આને જાતે ચકાસી શકો છો. વધુ વાંચો >> ઇમરજન્સી કેર
જો જરૂરી હોય તો, તેઓએ તે જરૂરી છે તે સમજવું જોઈએ. કેટોએસિડોટિક કોમાની શરૂઆત માટેના અલ્ગોરિધમનો નીચે મુજબ છે:
જ્યારે એમ્બ્યુલન્સ આવે ત્યારે, ડોકટરોએ નીચેની પ્રવૃત્તિઓ કરવી પડશે:
આ પછી, દર્દીને તાત્કાલિક હોસ્પિટલમાં દાખલ કરવામાં આવે છે અને હોસ્પિટલમાં લઈ જવામાં આવે છે. ખાસ કરીને, આવા દર્દીઓને સઘન સંભાળ એકમમાં મોકલવામાં આવે છે. ત્યાં બધા જરૂરી રોગનિવારક ઉપાયો કરવામાં આવે છે. સારવાર સુવિધાઓકીટોસિડોટિક કોમાના લક્ષણોવાળા અથવા તેના તીવ્ર સ્વરૂપવાળા દર્દીઓની સારવારમાં તાત્કાલિક હોસ્પિટલમાં દાખલ થવું જરૂરી છે. આવા લોકોને સઘન સંભાળ એકમમાં મોકલવામાં આવે છે, જ્યાં તેઓ ઉપસ્થિત ચિકિત્સકોની સતત દેખરેખ હેઠળ હોય છે. તે પછી, વિભેદક નિદાન હાથ ધરવામાં આવે છે. પૂર્વજને કોમાથી અલગ કરવા માટે, દર્દીને ઇન્સ્યુલિનના 10-20 સમઘનનું સંચાલન કરવામાં આવે છે. અન્ય રોગનિવારક ઉપાયો માત્ર સચોટ નિદાનની સ્થાપના પછી સૂચવવામાં આવે છે. ડાયાબિટીક કોમાની સારવાર માટે ઇન્સ્યુલિનની તાત્કાલિક ભરપાઈ કરવાની જરૂર છે. આ લોહીમાં શર્કરાના સ્તરને સામાન્ય બનાવવામાં મદદ કરશે, જેના પરિણામે સુખાકારીમાં સામાન્ય સુધારો થાય છે. આ પછી, દર્દીને સોડિયમ સોલ્યુશન આપવામાં આવે છે જે ડિહાઇડ્રેશનથી છુટકારો મેળવવામાં મદદ કરે છે.
આ પછી, નિષ્ણાત દર કલાકે લોહીમાં ગ્લુકોઝનું સ્તર તપાસે છે, જેના પછી તે યોગ્ય નિમણૂક કરે છે. સ્થિતિમાં સુધારણા સાથે, ઇન્સ્યુલિનની માત્રા ધીમે ધીમે ઓછી થાય છે. ડાયાબિટીક કોમાથી શરીરના સામાન્ય ડિહાઇડ્રેશનના અભિવ્યક્તિઓને દૂર કરવા માટે, નસમાં નસમાં મોટી માત્રામાં પ્રવાહી નાખવામાં આવે છે. શરૂઆતમાં, સોડિયમ ક્લોરાઇડનો સોલ્યુશન આ હેતુ માટે વપરાય છે. તે ધ્યાનમાં લેવું આવશ્યક છે કે ઉપચારની અવધિના આધારે, ડ્રગના વહીવટનો દર બદલાય છે. જ્યારે દર્દીની ચેતના સામાન્ય પરત આવે છે, ત્યારે પ્રેરણા ઉપચાર બંધ થાય છે. સારવારની ભૂલો
દર્દીની દેખરેખજ્યારે દર્દી કીટોસિડોટિક કોમામાં હોય છે, ત્યારે તેઓનું સતત નિરીક્ષણ કરવામાં આવે છે. સારવારની પદ્ધતિને સમયસર સુધારવા માટે ડ doctorક્ટરને તે જાણવાની જરૂર છે કે તેનું શરીર કેવી રીતે કાર્ય કરે છે. નિયંત્રણ નીચે મુજબ કરવામાં આવે છે:
દર્દી પર આવા ગંભીર નિયંત્રણને એ હકીકત દ્વારા સમજાવવામાં આવે છે કે દર્દીને કોઈપણ સમયે મુશ્કેલીઓ હોઈ શકે છે. કેટોએસિડોટિક કોમા તેની સારવારમાં જટિલતાના સૌથી અનિચ્છનીય પરિણામો કહી શકાય:
શક્ય ગૂંચવણોકેટોએસિડોટિક કોમા એ ડાયાબિટીસનું ગંભીર પરિણામ છે. ખોટી અથવા અકાળે તબીબી સંભાળના કિસ્સામાં, દર્દી ગંભીર ગૂંચવણો અનુભવી શકે છે. સૌથી મોટો ભય મગજનો એડીમા છે. મોટાભાગના કિસ્સાઓમાં આવી ઘટના મૃત્યુમાં સમાપ્ત થાય છે. દર્દીમાં અનુકૂળ ફેરફારોની ગેરહાજરી દ્વારા મગજમાં પફનેસના સંભવિત દેખાવને ઓળખવું શક્ય છે, બધા રોગનિવારક ઉપાયો કરવામાં આવ્યા હોવા છતાં. આ કિસ્સામાં, ડ doctorક્ટર કાર્બોહાઈડ્રેટ અને ચરબીના ચયાપચયમાં નોંધપાત્ર સુધારણા નિદાન કરે છે.
આ નિદાનની પુષ્ટિ કરવા માટે, નિષ્ણાત દર્દીને ગણતરી કરેલ ટોમોગ્રાફી અને અલ્ટ્રાસાઉન્ડ એન્સેફાલોગ્રાફી માટે મોકલે છે. EEC અને REC મગજમાં થતી પ્રક્રિયાઓનું મૂલ્યાંકન કરવા માટે પણ કરવામાં આવે છે. તેમની સહાયથી, તમે સમયસર કોઈપણ મુશ્કેલીઓ ઓળખી શકો છો અને યોગ્ય સારવાર આપી શકો છો. | ||

 ડાયાબિટીઝ મેલીટસ એ એક ગંભીર રોગ છે કે જેના વિશે બધા નજીકના સંબંધીઓ અને દર્દીના લોકોએ જાગૃત રહેવું જોઈએ.
ડાયાબિટીઝ મેલીટસ એ એક ગંભીર રોગ છે કે જેના વિશે બધા નજીકના સંબંધીઓ અને દર્દીના લોકોએ જાગૃત રહેવું જોઈએ.

 ડ doctorક્ટર કેટોસીડોટિક કોમાની પુષ્ટિ કર્યા પછી, તે દર્દીને ઇન્સ્યુલિનના ઇન્જેક્શન સૂચવે છે. તેમને કલાક દીઠ 10-20 એકમોના દરે જેટ અથવા ઇન્ટ્રામસ્ક્યુલર રીતે ઇન્જેક્શન આપવામાં આવે છે.
ડ doctorક્ટર કેટોસીડોટિક કોમાની પુષ્ટિ કર્યા પછી, તે દર્દીને ઇન્સ્યુલિનના ઇન્જેક્શન સૂચવે છે. તેમને કલાક દીઠ 10-20 એકમોના દરે જેટ અથવા ઇન્ટ્રામસ્ક્યુલર રીતે ઇન્જેક્શન આપવામાં આવે છે. કીટોસિડોટિક કોમાની સારવાર માટે ઉપસ્થિત ચિકિત્સકની ઉચ્ચ લાયકાત જરૂરી છે. અયોગ્ય રીતે પસંદ કરેલી ઉપચાર સાથેની આવી સ્થિતિ ફક્ત ગંભીર પરિણામો જ નહીં, પણ મૃત્યુ સુધી પણ લઈ શકે છે. અધ્યયનોએ બતાવ્યું છે કે સારવારમાં નીચેની ભૂલો મોટાભાગે જોવા મળે છે.
કીટોસિડોટિક કોમાની સારવાર માટે ઉપસ્થિત ચિકિત્સકની ઉચ્ચ લાયકાત જરૂરી છે. અયોગ્ય રીતે પસંદ કરેલી ઉપચાર સાથેની આવી સ્થિતિ ફક્ત ગંભીર પરિણામો જ નહીં, પણ મૃત્યુ સુધી પણ લઈ શકે છે. અધ્યયનોએ બતાવ્યું છે કે સારવારમાં નીચેની ભૂલો મોટાભાગે જોવા મળે છે.

 સેરેબ્રેલ એડીમાને વિદ્યાર્થીઓને પ્રકાશ તરફની ઓછી પ્રતિક્રિયા દ્વારા અથવા તેની ગેરહાજરી દ્વારા, ઓપ્ટિક ચેતા અથવા ઓપ્થાલ્મોપ્લેજિયાના ઇડીમા દ્વારા ઓળખી શકાય છે.
સેરેબ્રેલ એડીમાને વિદ્યાર્થીઓને પ્રકાશ તરફની ઓછી પ્રતિક્રિયા દ્વારા અથવા તેની ગેરહાજરી દ્વારા, ઓપ્ટિક ચેતા અથવા ઓપ્થાલ્મોપ્લેજિયાના ઇડીમા દ્વારા ઓળખી શકાય છે.