ડાયાબિટીસમાં હાઈપરગ્લાયકેમિઆ
અન્ય કોઈ રોગની તુલનાએ દર વર્ષે રક્તવાહિની રોગ (સીવીડી) થી વધુ લોકો મૃત્યુ પામે છે. વર્લ્ડ હેલ્થ ઓર્ગેનાઇઝેશનની આગાહી છે કે સીવીડીથી મૃત્યુ દર વર્ષે જ વધશે.
બીજો અસાધ્ય રોગવિજ્ .ાન એ ડાયાબિટીસ છે. તે દર્દીની સાથે તેના દિવસોની સમાપ્તિ થાય છે. આ સમસ્યા સાથે જીવવા માટે, તમારે તે કેવી રીતે કરવું તે જાણવાની જરૂર છે. શું શક્ય છે અને શું ન હોઈ શકે તે જાણવા માટે, રોગના વિકાસની પદ્ધતિની સમજ અને ઉચ્ચ જીવનની ગુણવત્તાને ટેકો આપવાની રીતો, તબીબી સાધનોનો સામનો કરવા માટે સક્ષમ, દવાઓ સમજવા માટે.
પાછલા દાયકાઓથી, રક્તવાહિનીના રોગો માટે દવા એક સંપૂર્ણપણે નવા સ્તરે પહોંચી ગઈ છે: એવી દવાઓ છે જે કોલેસ્ટ્રોલને અસરકારક રીતે ઘટાડે છે, સર્જિકલ ઓપરેશન જે એથરોસ્ક્લેરોટિક તકતીઓ દૂર કરે છે, દર્દીના સ્વાસ્થ્ય માટે ન્યૂનતમ જોખમવાળા લોહીના ગંઠાવાનું.
જો કે, અત્યાર સુધીની એકમાત્ર વસ્તુ જે નિદાન રોગોથી ડોકટરો કરી શકે છે તે છે પેથોલોજીના વિકાસને ધીમું કરવું અને લક્ષણોને દૂર કરવું. રક્તવાહિની રોગ સામે લડવાનો સૌથી અસરકારક માર્ગ નિવારણ રહે છે.
રક્તવાહિની રોગોમાં શામેલ છે:
- હાયપરટેન્શન
- હૃદય રોગ અને તેની ગૂંચવણ મ્યોકાર્ડિયલ ઇન્ફાર્ક્શન,
- મગજનો દુર્ઘટના, સ્ટ્રોક,
- પેરિફેરલ વેસ્ક્યુલર રોગ
- હૃદય નિષ્ફળતા
- કાર્ડિયોમાયોપેથીઝ
- સંધિવા હૃદય રોગ,
- જન્મજાત હૃદયની ખામી.
આમાંના મોટાભાગના પેથોલોજીઓ એથરોસ્ક્લેરોસિસના વિકાસ સાથે સંકળાયેલા છે - એક લાંબી રોગ જે રક્ત વાહિનીઓને નુકસાન સાથે થાય છે, લિપિડ મેટાબોલિઝમ ડિસઓર્ડર. તે મધ્યમ, મોટી ધમનીઓની દિવાલો પર એથરોસ્ક્લેરોટિક તકતીઓની રચના દ્વારા વર્ગીકૃત થયેલ છે.
મોટાભાગના કાર્ડિયોવાસ્ક્યુલર પેથોલોજીનું કારણ જીવનશૈલીની ભૂલો છે. વ્યક્તિ તેની ખરાબ ટેવો તરફ જલ્દી ધ્યાન આપે છે, લાંબી જિંદગી જીવવાની વધુ સંભાવના. ઓછા સામાન્ય રીતે, રોગો વારસાગત ખામીને કારણે થાય છે અને તે આંતરિક અવયવોના પેથોલોજીની ગૂંચવણો છે.
તેથી, આધુનિક વ્યક્તિને રોગોની પ્રકૃતિ, પ્રથમ સંકેતો, સંઘર્ષની પદ્ધતિઓ, નિવારણ, તંદુરસ્ત આહારના સામાન્ય સિદ્ધાંતો વિશે સામાન્ય વિચાર હોવું ખૂબ જ મહત્વપૂર્ણ છે.
અમારી સાઇટ એથરોસ્ક્લેરોસિસ, હાર્ટ એટેક, સ્ટ્રોક અને રક્તવાહિની તંત્રના અન્ય રોગોના વિકાસથી સંબંધિત તમામ પાસાઓને સમજવામાં મદદ કરશે. ગ્રંથો નિષ્ણાંત દ્વારા એવી ભાષામાં લખાઈ છે જે વિશાળ શ્રેણી માટે સમજી શકાય તેવું છે.
પેથોલોજીના પ્રકાર
ઘટનાના સમય અનુસાર, લોહીમાં ગ્લુકોઝમાં પેથોલોજીકલ 2 પ્રકારનાં વધારાને અલગ પાડવામાં આવે છે:
- ઉપવાસ ખાંડમાં વધારો, ઓછામાં ઓછું 8 કલાક પહેલાં (ઉપવાસ અથવા "પોસ્ટહિપરગ્લાયકેમિઆ") છેલ્લું ભોજન પૂરું પાડ્યું છે,
- જમ્યા પછી તરત જ ગ્લુકોઝમાં રોગવિજ્ .ાનવિષયક વધારો (પોસ્ટપ્રાન્ડિયલ હાયપરગ્લાયકેમિઆ).
ડાયાબિટીસવાળા તંદુરસ્ત લોકો અને દર્દીઓ માટે, હાઇપરગ્લાયકેમિઆ સૂચવતા સૂચકાંકો બદલાઇ શકે છે. તેથી, જે દર્દીઓમાં ડાયાબિટીઝનું નિદાન થતું નથી, તેઓ માટે ઉપવાસ ખાંડનું પ્રમાણ 6.7 એમએમઓએલ / એલ કરતા વધારે જોખમી અને અસામાન્ય માનવામાં આવે છે. ડાયાબિટીઝના દર્દીઓ માટે, આ આંકડો થોડો વધારે છે - તેઓ હાયપરગ્લાયકેમિઆને 7.28 એમએમઓએલ / એલ કરતા વધુ ખાલી પેટ પર ગ્લુકોઝમાં વધારો માને છે. ભોજન કર્યા પછી, તંદુરસ્ત વ્યક્તિની રક્ત ખાંડ 7.84 એમએમઓએલ / એલ કરતા વધારે ન હોવી જોઈએ. ડાયાબિટીઝના દર્દી માટે, આ સૂચક અલગ છે. આ કિસ્સામાં, જમ્યા પછી 10 એમએમઓએલ / એલ અથવા તેનાથી વધારે ગ્લુકોઝનું સ્તર પરંપરાગત રીતે પેથોલોજીકલ માનવામાં આવે છે.
શા માટે ડાયાબિટીસ ખાંડમાં વધારો કરી શકે છે?
ઘણા કારણો છે કે શા માટે ડાયાબિટીઝની વ્યક્તિ નાટકીય રીતે તેમના બ્લડ સુગરમાં વધારો કરી શકે છે. સૌથી સામાન્ય લોકોમાં શામેલ છે:
- ઇન્સ્યુલિન ખોટી માત્રા
- ઇન્જેક્શન છોડવું અથવા ગોળી લેવી (ડાયાબિટીસના પ્રકાર અને ડ્રગની સારવારના પ્રકાર પર આધારીત),
- આહારના સંપૂર્ણ ઉલ્લંઘન,
- ભાવનાત્મક તાણ, તાણ,
- અન્ય અંગોના અંતocસ્ત્રાવી પેથોલોજીના ઉપચાર માટે ચોક્કસ આંતરસ્ત્રાવીય ગોળીઓ લેવી,
- ચેપી રોગો
- સહવર્તી ક્રોનિક પેથોલોજીઝના ઉપદ્રવ.
જો તેની પર પ્રક્રિયા કરવા માટે પૂરતા પ્રમાણમાં ઇન્સ્યુલિન ન હોય તો બ્લડ સુગર સામાન્ય કરતાં ઉપર વધે છે. હાઈપરગ્લાયકેમિઆના કિસ્સાઓ છે, જેમાં પૂરતા પ્રમાણમાં ઇન્સ્યુલિન સ્ત્રાવ થાય છે, પરંતુ પેશી કોષો તેનો અપૂરતી પ્રતિક્રિયા આપે છે, તેમની સંવેદનશીલતા ગુમાવે છે અને વધુને વધુ તેનું ઉત્પાદન જરૂરી છે. આ બધા લોહીમાં ગ્લુકોઝ સ્તરના નિયમનની પદ્ધતિઓના ઉલ્લંઘન તરફ દોરી જાય છે.
હાયપરગ્લાયકેમિઆના સંકેતો પેથોલોજીની ડિગ્રી પર આધારિત છે. બ્લડ સુગરનું સ્તર જેટલું .ંચું છે, દર્દીને તેટલું ખરાબ લાગે છે. શરૂઆતમાં, તે નીચેના લક્ષણોથી પરેશાન થઈ શકે છે:
- જોમનો અભાવ, સુસ્તી અને sleepંઘની સતત ઇચ્છા,
- તીવ્ર તરસ
- ત્વચાની તીવ્ર ખંજવાળ,
- આધાશીશી
- પાચક વિકાર (કબજિયાત અને ઝાડા બંને વિકાસ કરી શકે છે),
- શુષ્ક ત્વચા અને મ્યુકોસ મેમ્બ્રેન, ખાસ કરીને મૌખિક પોલાણમાં ઉચ્ચારવામાં આવે છે, જે ફક્ત તરસને વધારે છે,
- અસ્પષ્ટ દ્રષ્ટિ, ફોલ્લીઓનો દેખાવ અને આંખોની સામે "ફ્લાય્સ",
- ચેતનાના સમયાંતરે નુકસાન.
ખાંડમાં વધારો થવાના સંકેતોમાંનુ એક પેશાબમાં એસીટોનનો દેખાવ હોઈ શકે છે. આ તે હકીકતને કારણે છે કે કોશિકાઓ receiveર્જા પ્રાપ્ત કરતી નથી, કારણ કે તેઓ ગ્લુકોઝની યોગ્ય માત્રાને તોડી શકતા નથી. આની ભરપાઈ કરવા માટે, તેઓ એસીટોન બનાવવા માટે ચરબીયુક્ત સંયોજનો તોડી નાખે છે. લોહીના પ્રવાહમાં એકવાર, આ પદાર્થ એસિડિટીમાં વધારો કરે છે અને શરીર સામાન્ય રીતે કાર્ય કરી શકતું નથી. બાહ્યરૂપે, આ દર્દીના એસીટોનની તીવ્ર ગંધના દેખાવ દ્વારા પણ પ્રગટ થઈ શકે છે. આ કિસ્સામાં પેશાબમાં કીટોન સંસ્થાઓ માટેના ટેસ્ટ સ્ટ્રીપ્સ ઘણીવાર તીવ્ર હકારાત્મક પરિણામ દર્શાવે છે.
જેમ જેમ ખાંડ વધે છે, પેથોલોજીના અભિવ્યક્તિઓ વધુ ખરાબ થાય છે. સૌથી ગંભીર કિસ્સાઓમાં, ડાયાબિટીક હાયપરગ્લાયકેમિક કોમા વિકસે છે.
હાયપરગ્લાયકેમિક કોમા
ખાંડમાં વધારો થતો કોમા માનવ જીવન માટે અત્યંત જોખમી છે. તે નોંધપાત્ર હાયપરગ્લાયકેમિઆને કારણે વિકસે છે અને નીચેના લક્ષણો દ્વારા વ્યક્ત થાય છે:
- ચેતના ગુમાવવી
- બિનઆરોગ્યપ્રદ અવાજ અને વારંવાર શ્વાસ,
- જે રૂમમાં દર્દી હોય ત્યાં એસીટોનની સુગંધિત ગંધ,
- બ્લડ પ્રેશર ઘટાડવું
- આંખની કીકીની પેશીઓમાં નરમાઈ (જ્યારે તેમના પર દબાવવામાં આવે છે, ત્યારે થોડો સમય સુધી ખાડો રહે છે),
- પ્રથમ લાલાશ, અને પછી ત્વચાની તીવ્ર ઝબૂકવું,
- ખેંચાણ.
લોહીનું પરિભ્રમણ નબળું થવાને લીધે આ સ્થિતિમાં દર્દીને તેના હાથની પલ્સ ન લાગે. તે જાંઘ અથવા ગળાના મોટા વાસણો પર તપાસવું આવશ્યક છે.
જટિલતાઓને
હાયપરગ્લાયકેમિઆ ભયંકર છે માત્ર અપ્રિય લક્ષણો જ નહીં, પણ ગંભીર ગૂંચવણો પણ. તેમાંથી, સૌથી ખતરનાક રાજ્યો ઓળખી શકાય છે:
- રક્તવાહિની તંત્રના રોગો (હાર્ટ એટેક, પલ્મોનરી થ્રોમ્બોસિસ),
- મગજનો દુર્ઘટના,
- ગંભીર રક્તસ્રાવ વિકૃતિઓ,
- તીવ્ર રેનલ નિષ્ફળતા
- ચેતાતંત્રને નુકસાન,
- ડાયાબિટીક રેટિનોપેથીની દ્રષ્ટિની ક્ષતિ અને પ્રવેગક પ્રગતિ.
જો પ્રકાર 1 ડાયાબિટીસવાળા દર્દીમાં હાઈપરગ્લાયકેમિઆ થાય છે અને મીટર પરનો નિશાન 14 એમએમઓએલ / એલ કરતા વધારે છે, તો દર્દીએ તરત એમ્બ્યુલન્સ બોલાવવી જોઈએ. એક નિયમ મુજબ, આયોજિત સલાહકારોમાં હાજરી આપતા એન્ડોક્રિનોલોજિસ્ટ ડાયાબિટીસને આવી પરિસ્થિતિની સંભાવના વિશે ચેતવણી આપે છે અને તેને પ્રથમ પગલાં વિશે સૂચના આપે છે. કેટલીકવાર ડ doctorક્ટર આવા કિસ્સાઓમાં તબીબી ટીમના આગમન પહેલાં ઘરે ઇન્સ્યુલિનનું ઇન્જેક્શન બનાવવાની ભલામણ કરે છે, પરંતુ તમે જાતે જ આવા નિર્ણય લઈ શકતા નથી. જો નિરીક્ષણ કરી રહેલા એન્ડોક્રિનોલોજિસ્ટ કંઈપણ સલાહ આપી ન હતી અને આવા કેસો નક્કી ન કરે, તો તમે ક callલ દરમિયાન એમ્બ્યુલન્સ મેનેજરની સલાહ લઈ શકો છો. ડ doctorક્ટર આવે તે પહેલાં, દર્દીને દવાઓ વિના પણ પ્રાથમિક સારવાર આપવામાં આવી શકે છે.
આ કરવા માટે, તમારે આની જરૂર છે:
- ડાયાબિટીસ તેજસ્વી પ્રકાશ વિના અને તાજી હવામાં સતત પ્રવેશ સાથે, શાંત, ઠંડી જગ્યાએ રહે છે તેની ખાતરી કરવા માટે,
- પાણી-મીઠું સંતુલન જાળવવા માટે તેને પુષ્કળ પાણી સાથે પીવો અને રક્ત ખાંડને ઘટાડીને ઘટાડે છે (આ કિસ્સામાં, આ એક ડ્રોપરનું ઘર એનાલોગ છે),
- ભીના ટુવાલથી શુષ્ક ત્વચા સાફ કરો.
ડ doctorક્ટર આવે તે પહેલાં, તમારે હોસ્પિટલમાં દાખલ કરવા, મેડિકલ કાર્ડ્સ અને દર્દીના પાસપોર્ટ માટે આવશ્યક ચીજો તૈયાર કરવાની જરૂર છે. આ કિંમતી સમયનો બચાવ કરશે અને હોસ્પિટલમાં પરિવહનની પ્રક્રિયાને ઝડપી બનાવશે. જો લક્ષણો શક્ય કોમા સૂચવે છે તો આને ધ્યાનમાં રાખવું ખાસ કરીને મહત્વપૂર્ણ છે. હાયપો- અને હાયપરગ્લાયકેમિક કોમા બંને અત્યંત જોખમી પરિસ્થિતિઓ છે. તેઓ ફક્ત ઇનપેશન્ટ સારવાર સૂચવે છે. ડ doctorsક્ટર વિના સમાન સ્થિતિમાં વ્યક્તિને મદદ કરવાનો પ્રયાસ કરવો તે ખૂબ જ ખતરનાક છે, કારણ કે ગણતરી કલાકો માટે નથી, પરંતુ મિનિટ માટે છે.
હોસ્પિટલ સારવારમાં ડ્રગ થેરેપીને ડ્રગ સાથે સુગર ઘટાડવા અને મહત્વપૂર્ણ અવયવોની સહાયક સારવારનો સમાવેશ થાય છે. તે જ સમયે, દર્દીને તેની સાથેની લક્ષણોની તીવ્રતાના આધારે, રોગનિવારક સહાય પ્રદાન કરવામાં આવે છે. રાજ્ય અને ખાંડના સૂચકાંકો સામાન્ય કર્યા પછી, દર્દીને ઘરેથી રજા આપવામાં આવે છે.
નિવારણ
હાઈપરગ્લાયકેમિઆથી બચાવ કરવો તેનાથી છૂટકારો મેળવવાના પ્રયત્નો કરતા વધુ સરળ છે. આ કરવા માટે, તમારે શારીરિક અને ભાવનાત્મક શાંત જાળવવાની જરૂર છે. તમે મનસ્વી રીતે ઇન્સ્યુલિન અથવા ખાંડ ઘટાડવાની ગોળીઓની માત્રાને વ્યવસ્થિત કરી શકતા નથી - આવી કોઈ પણ ક્રિયાઓ વિશે તમારે તમારા ડ doctorક્ટરની સલાહ લેવી જોઈએ. ગ્લુકોમીટરથી લોહીમાં ગ્લુકોઝના સ્તરની નિયમિત દેખરેખ રાખવી અને બધા ભયાનક ફેરફારો રેકોર્ડ કરવું મહત્વપૂર્ણ છે.
સારા પોષણ અને આહાર એ સારા આરોગ્ય અને લોહીમાં ગ્લુકોઝના સામાન્ય સ્તરની ચાવી છે. કોઈ પણ સંજોગોમાં, તમારે ડ્રગનો ઇનકાર કરીને, ફક્ત લોક ઉપાયોથી ખાંડ ઘટાડવાનો પ્રયાસ કરવો જોઈએ નહીં. ડાયાબિટીઝવાળા તમારા શરીર પ્રત્યે સાવચેતીભર્યું વલણ એ એક પૂર્વશરત છે કે જો દર્દીને સારું લાગે અને સંપૂર્ણ જીવન જીવવા માંગે તો તે અવલોકન કરવું જોઈએ.
હાયપરગ્લાયકેમિઆના મુખ્ય લક્ષણો અને વિકાસની પદ્ધતિ
રસપ્રદ વાત એ છે કે, પ્રાચીન ડોકટરો ડાયાબિટીઝને "મીઠી પેશાબની બીમારી" કહે છે. પંડિતોએ જોયું કે જે દર્દીઓમાં અનિવાર્ય તરસનો અનુભવ થાય છે અને મોટે ભાગે પેશાબ થાય છે, પેશાબને મીઠો સ્વાદ આવે છે. સદીઓ પછી, જ્યારે તેઓએ લોહીમાં ગ્લુકોઝ નક્કી કરવાનું શીખ્યા, ત્યારે એક પ્રયોગશાળા પદ્ધતિમાં બહાર આવ્યું હતું કે લોહીમાં વધુ પ્રમાણમાં રક્ત ખાંડ દેખાય છે.
હું વિશિષ્ટ લક્ષણોનું જૂથ બનાવું છું, તીવ્ર વિકાસ કરું છું:
- ગ્લુકોસુરિયા - ગ્લુકોઝના પેશાબમાં દેખાવ, તેની રક્તમાં 10 એમએમઓએલ / એલની સાંદ્રતા સાથે,
- પોલીયુરીયા - પેશાબની મોટી માત્રા (પુખ્ત વયના લોકોમાં, દૈનિક ધોરણ બે લિટર સુધી હોય છે). ગ્લુકોઝના પેશાબમાં દેખાવ, રાસાયણિક સંતુલન પ્રાપ્ત કરવા માટે કોષોમાંથી પાણી ખેંચે છે,
- પોલિડિપ્સિયા - શરીરની સામાન્ય ડિહાઇડ્રેશનના પરિણામે તરસ વધી.
જૂથ II એ કોઈ વિશિષ્ટ લક્ષણો નથી, ધીમે ધીમે વિકાસ થાય છે.
લોહીમાં ગ્લુકોઝની ખૂબ concentંચી સાંદ્રતા પેશીઓના નિર્જલીકરણનું કારણ બને છે, ખાસ કરીને મગજ:
- માથાનો દુખાવો
- સુસ્તી
- વિક્ષેપ
- ક્ષતિગ્રસ્ત મેમરી,
- મેમરી ક્ષતિ
હાયપરગ્લાયકેમિઆ, ખાસ કરીને લાંબા સમય સુધી સતત રહે છે, તે માત્ર કાર્બોહાઇડ્રેટ જ નહીં, પણ પ્રોટીન, ચરબી, વિટામિન અને ટ્રેસ તત્વોની જૈવિક રાસાયણિક ક્રિયાપ્રતિક્રિયાની સમગ્ર પ્રક્રિયાનું ઉલ્લંઘન કરે છે. પ્રોટીન સંશ્લેષણનું ઉલ્લંઘન એ સુક્ષ્મસજીવો પ્રત્યેની સંવેદનશીલતા તરફ દોરી જાય છે, સામાન્ય માત્રામાં એન્ટિબોડીઝ (રોગપ્રતિકારક શક્તિની રક્ષણાત્મક પદ્ધતિ) ની ગેરહાજરીમાં, બદલાયેલ લિપિડ મેટાબોલિઝમ એલિવેટેડ કોલેસ્ટ્રોલ સ્તરને સંભવિત કરે છે અને તેથી વધુ.
આના જેવા લક્ષણોનું કારણ બને છે:
- રક્તસ્રાવ ડિસઓર્ડર (લોહીના કોષોમાં માળખાકીય ફેરફારો),
- વજન ઘટાડવું (ચરબીયુક્ત પેશીઓનો વિનાશ),
- પોલિફેગી (ભૂખમાં વધારો),
છેલ્લાં બે લક્ષણો પરસ્પર આધારિત છે અને સેલ ભૂખમરાને કારણે થાય છે. ગ્લુકોઝ યોગ્ય માત્રામાં કોષોમાં પ્રવેશ કરતું નથી, મગજ ભૂખના સ્વરૂપમાં વધુ ખોરાક લેવાની આજ્ givesા આપે છે, અને ડેપોમાંથી પોષક તત્વોને દૂર કરે છે.
- નીચા ઘા હીલિંગ
- ઘટાડો પ્રતિરક્ષા
- શુષ્ક ત્વચા
- ત્વચા અને મ્યુકોસ મેમ્બ્રેનના બેક્ટેરિયલ અને ફંગલ રોગો,
- એથરોસ્ક્લેરોટિક વેસ્ક્યુલર જખમનો વિકાસ,

હાયપરગ્લાયકેમિઆનું કારણ એ ઘણા રોગો હોઈ શકે છે, પરંતુ હજી પણ તેમાંના સૌથી સામાન્ય ડાયાબિટીસ છે. ડાયાબિટીઝ 8% વસ્તીને અસર કરે છે.
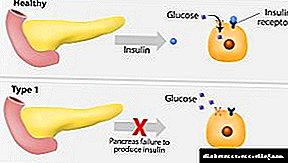
ડાયાબિટીઝ સાથે, શરીરમાં ઇન્સ્યુલિનના અપૂરતા ઉત્પાદનને કારણે અથવા ઇન્સ્યુલિનનો અસરકારક રીતે ઉપયોગ કરી શકાતો નથી તેના કારણે ગ્લુકોઝનું સ્તર વધે છે. સામાન્ય રીતે, સ્વાદુપિંડ ખાધા પછી ઇન્સ્યુલિન ઉત્પન્ન કરે છે, પછી કોષો ગ્લુકોઝનો ઉપયોગ બળતણ તરીકે કરી શકે છે.
આ તમને રક્ત ખાંડનું સ્તર સામાન્ય મર્યાદામાં જાળવી રાખવા માટે પરવાનગી આપે છે.
હાઈપોગ્લાયકેમિક કટોકટી પણ પર્યાપ્ત સામાન્ય છે. તેની સાથે, બ્લડ સુગર ઓછી છે. જો સમયસર હાઈપોગ્લાયકેમિક કટોકટી મટાડવામાં નહીં આવે તો, ડાયાબિટીસ કોમા થઈ શકે છે.
આ રોગવિજ્ ?ાન શા માટે વિકસે છે? નિયમ પ્રમાણે, ઇન્સ્યુલિનની અયોગ્ય રીતે પસંદ કરેલ ડોઝનું પરિણામ કટોકટી બને છે.
જો દર્દીને દવાની માત્રા ખૂબ વધારે આપવામાં આવે છે, તો પછી લોહીમાં ખાંડ ખૂબ ઓછી થાય છે, જે કટોકટીની પ્રગતિ માટે અનુકૂળ પરિસ્થિતિઓ બનાવે છે.
બાળપણમાં ડાયાબિટીઝ મેલીટસ કારણોસર અને વર્ગીકરણ પુખ્ત વયના સમાન રોગવિજ્ .ાનથી ખૂબ અલગ નથી. બાળકોમાં આ રોગ અન્ય રોગોની તુલનામાં ખૂબ ઓછો જોવા મળે છે, પરંતુ તાજેતરના વર્ષોમાં પ્રગતિનું વલણ રહ્યું છે.
જીવનના પ્રથમ મહિનાથી શરૂ કરીને, દરેક વયના આશ્ચર્યજનક બાળકો. રોગની ટોચ 8-30 વર્ષની સરેરાશમાં થાય છે. આ ચયાપચયની સામાન્ય વૃદ્ધિ અને હોર્મોન્સના પ્રકાશનને કારણે છે, ખાસ કરીને વૃદ્ધિ હોર્મોન ગ્રોથ હોર્મોનમાં.
વૃદ્ધિ અને પરિપક્વતાની પ્રક્રિયામાં, પ્રોટીન સંશ્લેષણમાં વધારો થાય છે, ચોક્કસ ઇન્સ્યુલિન પેશીઓના વપરાશની ટકાવારી વધે છે.
જો સ્વાદુપિંડ કોઈ રોગથી અસરગ્રસ્ત હોય, તો પછી ઇન્સ્યુલિન ઉત્પન્ન કરનારા વિશિષ્ટ કોષોનું અવક્ષય ઝડપથી થાય છે અને ડાયાબિટીસ વિકસે છે. બાળકોમાં હાઈપરગ્લાયકેમિઆનું કારણ એ છે કે ડાયાબિટીસનું મોડું નિદાન અને ખોટી રીતે લગાવાયેલા લક્ષણો.
જ્યારે બાળકો તરસ, શુષ્ક મોં, નબળાઇ, થાક, વારંવાર પેશાબની ફરિયાદ કરે છે, તો પછી આ હેલમિન્થિક આક્રમણ, પાચક વિકાર અથવા અન્ય રોગોના સંકેતો તરીકે માનવામાં આવે છે. અનુગામી સારવાર કેટલીકવાર હાયપરગ્લાયકેમિઆના વધુ તીવ્ર ઉત્તેજના તરફ દોરી જાય છે, પેશાબમાં ખાંડનો દેખાવ અને બોર્ડરલાઇન કોમા.
હાઈપોગ્લાયસીમિયાને એક સ્થિતિ તરીકે સમજવામાં આવે છે જે સ્થાપના ધોરણ નીચે લોહીમાં ખાંડની સાંદ્રતા દ્વારા વર્ગીકૃત થયેલ છે. હાયપરગ્લાયકેમિઆ એ ગ્લુકોઝ અપમાં તીવ્ર જમ્પ છે.
બંને વિકલ્પો મનુષ્ય માટે જોખમી છે. તેથી, તમારે હુમલાના કારણો જાણવાની અને ઉશ્કેરણીજનક પરિબળોને ટાળવાની જરૂર છે.
હાયપરગ્લાયકેમિઆ
ડાયાબિટીઝના નિદાનવાળા દર્દીઓમાં ખાંડ વધારે હોવાનું મુખ્ય કારણ એ છે કે સુગર-લોઅરિંગ ગોળીઓ અથવા ઇન્સ્યુલિનના ઇન્જેક્શન લેવાનું છોડી દેવું. જો દવા ખોટી રીતે સંગ્રહિત કરવામાં આવી હતી અને બગડેલી છે, તો તે કાર્ય કરશે નહીં.
પરિણામે, પ્લાઝ્મા ગ્લુકોઝનું સ્તર વધશે.
હાયપરગ્લાયકેમિઆના અન્ય કારણોમાં શામેલ છે:
- કાર્બોહાઇડ્રેટ સંતૃપ્ત ખોરાક ખાવાથી
- તીવ્ર તાણ, ઉત્તેજના,
- મોટર પ્રવૃત્તિનો અભાવ,
- ચેપી રોગો સહિત વિવિધ રોગવિજ્ ofાનની હાજરી,
- અતિશય આહાર.
હાઈપોગ્લાયકેમિઆ
તે ડાયાબિટીઝવાળા વ્યક્તિમાં હાયપોગ્લાયકેમિઆને ઉશ્કેરે છે, ડ્રગનો વધુ પડતો વપરાશ. બ્લડ શુગરમાં તીવ્ર ઘટાડો ચોક્કસ દવાઓના ફાર્માકોકેનેટિક્સમાં ફેરફાર તરફ દોરી શકે છે.
આવું થાય છે જ્યારે કોઈ દર્દી રેનલ અથવા યકૃતની નિષ્ફળતાનો વિકાસ કરે છે. ખોટી okંડાઈમાં ડ્રગની રજૂઆત સાથે ફાર્માકોકેનેટિક્સમાં ફેરફારો પણ જોવા મળે છે (ઉદાહરણ તરીકે, ઇન્સ્યુલિન ત્વચામાં પ્રવેશતું નથી, પરંતુ સ્નાયુમાં).
હાઈપરગ્લાયકેમિઆના ચિન્હો અને લક્ષણો શું છે?
લોહીમાં ગ્લુકોઝમાં વધારા સાથે, પેશાબમાં ગ્લુકોઝનો દેખાવ ઘણીવાર જોવા મળે છે (ગ્લુકોઝુરિયા). સામાન્ય રીતે, પેશાબમાં ગ્લુકોઝ હોવું જોઈએ નહીં, કારણ કે તે કિડની દ્વારા સંપૂર્ણપણે રિબ્સર્બ કરવામાં આવે છે.
હાઈપરગ્લાયકેમિઆના મુખ્ય લક્ષણોમાં વધારો તરસ અને પેશાબમાં વધારો છે. અન્ય લક્ષણોમાં માથાનો દુખાવો, થાક, અસ્પષ્ટ દ્રષ્ટિ, ભૂખ અને વિચાર અને સાંદ્રતા સાથેની સમસ્યાઓ શામેલ હોઈ શકે છે.
લોહીમાં શર્કરામાં નોંધપાત્ર વધારો થવાથી કટોકટી થઈ શકે છે (“ડાયાબિટીક કોમા”). આ પ્રકાર 1 ડાયાબિટીસ અને ટાઇપ 2 ડાયાબિટીસ બંને સાથે થઈ શકે છે.
પ્રકાર 1 ડાયાબિટીસવાળા લોકોમાં ડાયાબિટીક કેટોએસિડોસિસ થાય છે, અને ટાઇપ 2 ડાયાબિટીસવાળા દર્દીઓમાં હાયપરગ્લાયકેમિક હાઈપરmસ્મોલેર બેઝકેટોનોવી સિન્ડ્રોમ (અથવા હાયપરosસ્મોલર કોમા) થાય છે. આ કહેવાતા હાયપરગ્લાયકેમિક કટોકટી એ ગંભીર સ્થિતિઓ છે જે દર્દીના જીવનને ધમકી આપે છે જો સારવાર તરત જ શરૂ ન કરવામાં આવે.
સમય જતાં, હાયપરગ્લાયકેમિઆ અંગો અને પેશીઓના વિનાશ તરફ દોરી શકે છે. લાંબા સમય સુધી હાઈપરગ્લાયકેમિઆ રોગપ્રતિકારક પ્રતિક્રિયાને નબળી પાડે છે, જે નબળા હીલિંગ કટ અને ઘાવનું કારણ બને છે. નર્વસ સિસ્ટમ, રુધિરવાહિનીઓ, કિડની અને દ્રષ્ટિને પણ અસર થઈ શકે છે.
હાયપરગ્લાયકેમિઆ એ ગંભીર સ્થિતિ છે જેને તબીબી સહાયની જરૂર છે. નિર્ણાયક પરિણામોને રોકવા માટે, પ્રારંભિક તબક્કે કાર્બન ચયાપચયના ઉલ્લંઘનને ઓળખવું મહત્વપૂર્ણ છે.
કમનસીબે, ઉચ્ચ ખાંડના અભિવ્યક્તિઓ અનુભવવાનું હંમેશાં શક્ય નથી.
જો 10-15 એમએમઓએલ / લિટરનું ગ્લુકોઝ ઇન્ડેક્સ ઘણા વર્ષો સુધી ચાલે છે, તો પછી વ્યક્તિ સંપૂર્ણપણે સામાન્ય અને કોઈપણ શારીરિક અભિવ્યક્તિ વિના અનુભવી શકે છે.
- માણસ વજન ગુમાવે છે
- વારંવાર પેશાબ (પોલ્યુરિયા) નો અનુભવ કરવો અને પેશાબમાં ઘણા પ્રવાહી વિસર્જન થાય છે
- તરસ્યું
- પેશાબમાં મળી આવેલી ખાંડ (ગ્લુકોસુરિયા)
- ખાસ કરીને sleepંઘ દરમિયાન અથવા રાત્રે તે ગળામાં મજબૂત રીતે સૂકાય છે
- ઝડપથી થાકેલા, નબળા લાગે છે, સામાન્ય વિરામ
- શક્ય ઉબકા, omલટી, માથાનો દુખાવો
જલદી "મીઠી energyર્જા" ની સાંદ્રતા રેનલ થ્રેશોલ્ડ કરતા વધી જાય છે, પછી પેશાબમાં ખાંડનો વધુ એક ભાગ બહાર આવે છે. એક વ્યક્તિ ઘણીવાર દર કલાકે કે બે કલાકે થોડો શૌચાલય જાય છે.
આમ, શરીર સઘન ભેજ ગુમાવે છે અને નિર્જલી તરસની લાગણી સાથે નિર્જલીકરણ થાય છે.
કિડની તેમના કાર્યનો સામનો કરવાનું બંધ કરે છે, તેથી લોહી યોગ્ય શુદ્ધિકરણ મેળવતું નથી અને માત્ર વધારે ખાંડ જ નહીં, પણ અન્ય ઉપયોગી પદાર્થો પણ પેશાબમાં વિસર્જન કરે છે: પોટેશિયમ, સોડિયમ, ક્લોરાઇડ, પ્રોટીન. આ વજનમાં ઘટાડો, સુસ્તી, સુસ્તીમાં પ્રગટ થાય છે.
જો કિડનીઓ તેમની ક્ષમતાઓને સંપૂર્ણપણે ગુમાવે છે (શરૂઆતમાં ડાયાબિટીક નેફ્રોપથી પ્રગતિ કરે છે, તો પછી મૂત્રપિંડ રેનલ નિષ્ફળતા વિકસે છે), તો તમારે રેનલ હેમોડાયલિસિસનો આશરો લેવો પડે છે, જેના દ્વારા રક્ત કૃત્રિમ રીતે શુદ્ધ થાય છે.
કિડનીનું હેમોડાયલિસીસ શું છે અને તે શા માટે જરૂરી છે
ગ્લુકોઝની સાંદ્રતા જેટલી વધારે છે અને તે લાંબા સમય સુધી ચાલે છે, હાયપરગ્લાયકેમિઆના લક્ષણો અને ચિહ્નો વધુ તીવ્ર અને તેજસ્વી છે.
જો તમે સમયસર દખલ ન કરો અને ઉપચાર શરૂ કરશો નહીં, તો આ સ્થિતિ ગ્લુકોસુરિયા સાથે મળીને કેટોન્યુરિયા અને કેટોએસિડોસિસના વિકાસમાં ફાળો આપશે.
જો તમે ખાંડના સ્તરને સામાન્ય બનાવવા માટે પગલાં ન ભરો તો હાઈપર-, હાઈપોગ્લાયસીમિયા કોમામાં પરિણમી શકે છે. તમારે હુમલોની શરૂઆતમાં જ કાર્યવાહી કરવાની જરૂર છે. તેથી, તમારે ઉચ્ચ અને નીચા પ્લાઝ્મા ગ્લુકોઝ સ્તરના સંકેતો જાણવાની જરૂર છે.
હાયપોગ્લાયકેમિક
હાયપરગ્લાયકેમિઆના સંકેતો પેથોલોજીની ડિગ્રી પર આધારિત છે. બ્લડ સુગરનું સ્તર જેટલું .ંચું છે, દર્દીને તેટલું ખરાબ લાગે છે. શરૂઆતમાં, તે નીચેના લક્ષણોથી પરેશાન થઈ શકે છે:
- જોમનો અભાવ, સુસ્તી અને sleepંઘની સતત ઇચ્છા,
- તીવ્ર તરસ
- ત્વચાની તીવ્ર ખંજવાળ,
- આધાશીશી
- પાચક વિકાર (કબજિયાત અને ઝાડા બંને વિકાસ કરી શકે છે),
- શુષ્ક ત્વચા અને મ્યુકોસ મેમ્બ્રેન, ખાસ કરીને મૌખિક પોલાણમાં ઉચ્ચારવામાં આવે છે, જે ફક્ત તરસને વધારે છે,
- અસ્પષ્ટ દ્રષ્ટિ, ફોલ્લીઓનો દેખાવ અને આંખોની સામે "ફ્લાય્સ",
- ચેતનાના સમયાંતરે નુકસાન.
ખાંડમાં વધારો થવાના સંકેતોમાંનુ એક પેશાબમાં એસીટોનનો દેખાવ હોઈ શકે છે. આ તે હકીકતને કારણે છે કે કોશિકાઓ receiveર્જા પ્રાપ્ત કરતી નથી, કારણ કે તેઓ ગ્લુકોઝની યોગ્ય માત્રાને તોડી શકતા નથી.
આની ભરપાઈ કરવા માટે, તેઓ એસીટોન બનાવવા માટે ચરબીયુક્ત સંયોજનો તોડી નાખે છે. લોહીના પ્રવાહમાં એકવાર, આ પદાર્થ એસિડિટીમાં વધારો કરે છે અને શરીર સામાન્ય રીતે કાર્ય કરી શકતું નથી.
બાહ્યરૂપે, આ દર્દીના એસીટોનની તીવ્ર ગંધના દેખાવ દ્વારા પણ પ્રગટ થઈ શકે છે. આ કિસ્સામાં પેશાબમાં કીટોન સંસ્થાઓ માટેના ટેસ્ટ સ્ટ્રીપ્સ ઘણીવાર તીવ્ર હકારાત્મક પરિણામ દર્શાવે છે.
જેમ જેમ ખાંડ વધે છે, પેથોલોજીના અભિવ્યક્તિઓ વધુ ખરાબ થાય છે. સૌથી ગંભીર કિસ્સાઓમાં, ડાયાબિટીક હાયપરગ્લાયકેમિક કોમા વિકસે છે.
હાયપરગ્લાયકેમિઆની સારવારમાં રોગની સારવારની જ જરૂર હોય છે જેના કારણે તે થાય છે. મોટાભાગના કિસ્સાઓમાં તીવ્ર હાયપરગ્લાયકેમિઆ ઇન્સ્યુલિનના સીધા વહીવટ દ્વારા ઉપચાર કરી શકાય છે. તીવ્ર ગંભીર સ્વરૂપોમાં, મૌખિક હાયપોગ્લાયકેમિક ઉપચારનો ઉપયોગ થાય છે, જેમાં સમયાંતરે તમારે "ડાયાબિટીસ ગોળીઓ" પીવાની જરૂર રહે છે.
હાયપરગ્લાયકેમિઆ સાથે, દર્દી એન્ડોક્રિનોલોજિસ્ટ દ્વારા અવલોકન કરવામાં આવે છે. ઉપરાંત, દર 6 મહિનામાં કાર્ડિયોલોજિસ્ટ, નેફ્રોલોજિસ્ટ, નેત્ર ચિકિત્સક અને ન્યુરોપેથોલોજિસ્ટ દ્વારા પરીક્ષા કરવી જરૂરી છે.
શુગરમાં વધારો સાથે, શરૂઆત કરનારાઓ માટે, ડ્રગ-ન therapyન ઉપચારની ભલામણ કરવામાં આવે છે, જેમાં ખાસ આહારનું નિરીક્ષણ કરવામાં આવે છે. આમ, શક્ય તેટલું ઓછું કાર્બોહાઇડ્રેટ ખોરાક (લોટ અને મીઠી ઉત્પાદનો) ખાવું જરૂરી છે. આજે, ઘણા સુપરમાર્કેટ્સમાં એવા વિભાગો છે જે ડાયાબિટીઝવાળા લોકો માટે વિશેષ ખોરાક વેચે છે.
હાઈપરગ્લાયકેમિઆના અભિવ્યક્તિની વૃત્તિ સાથેનો આહાર કોબી, ટામેટાં, પાલક, લીલા વટાણા, કાકડીઓ, સોયાના ફરજીયાત ઉપયોગને સૂચિત કરે છે. ઓછી ચરબીવાળા કુટીર ચીઝ, ઓટમીલ, સોજી અથવા કોર્ન પોર્રીજ, માંસ, માછલીની પણ ભલામણ કરવામાં આવે છે. વિટામિન સપ્લાય ફરી ભરવા માટે, તમે ખાટા ફળો અને સાઇટ્રસ ફળો ખાઈ શકો છો.
જો આહાર યોગ્ય પરિણામ લાવતું નથી અને બ્લડ સુગર સામાન્ય થતું નથી, તો ડ doctorક્ટર એવી દવાઓ સૂચવે છે જે સ્વાદુપિંડને ખાંડના ભંગાણ માટે પૂરતા પ્રમાણમાં હોર્મોન ઇન્સ્યુલિનને ફરીથી ઉત્પન્ન કરવામાં મદદ કરે છે.
ઇન્સ્યુલિનનો ઉપયોગ કરીને, તમારે સતત તમારી રક્ત ખાંડનું નિરીક્ષણ કરવું જરૂરી છે. ડાયાબિટીસના હળવા સ્વરૂપોમાં, દવા ભોજનના 30 મિનિટ પહેલાં સવારે ત્વચાની નીચે આપવામાં આવે છે (ડોઝ 10-20 એકમો છે).
જો રોગ વધુ જટિલ છે, તો પછી સવારે ભલામણ કરેલ માત્રા 20-30 પાઇસ છે, અને સાંજે, ખોરાકનો છેલ્લો ભાગ લેતા પહેલા, - 10-15 ટુકડાઓ. ડાયાબિટીસના જટિલ સ્વરૂપ સાથે, ડોઝ નોંધપાત્ર રીતે વધે છે: દિવસ દરમિયાન, દર્દીને તેના પેટમાં 20-30 એકમોના ત્રણ ઇન્જેક્શન ઇન્જેક્શન આપવું આવશ્યક છે.
જો દર્દીને હાયપરગ્લાયકેમિક કટોકટીના લાક્ષણિક લક્ષણો હોય, તો તેને પ્રથમ સહાય આપવી જોઈએ. શરૂઆતમાં, અલ્ટ્રા-શોર્ટ-એક્ટિંગ ઇન્સ્યુલિન દાખલ કરવા અને બ્લડ સુગરને માપવાની ભલામણ કરવામાં આવે છે.
ઉપરાંત, દર્દીને પુષ્કળ પીણું બતાવવામાં આવે છે. વ્યક્તિને આલ્કલાઇન પાણી આપવાનું સલાહ આપવામાં આવે છે, જેમાં મેગ્નેશિયમ અને ખનિજો છે. જો જરૂરી હોય તો, પોટેશિયમ પીવો. આ પગલાં કીટોસિડોસિસની પ્રગતિની સંભાવનાને ઘટાડશે.
પલ્સ અને શ્વસનની સ્થિતિનું નિરીક્ષણ કરવાની ખાતરી કરો. જો ત્યાં કોઈ પલ્સ અથવા શ્વાસ ન હોય તો, પછી કૃત્રિમ શ્વસન અને સીધા હૃદયની મસાજ તરત જ થવી જોઈએ.
જો હાઈપરગ્લાયકેમિક કટોકટી vલટી સાથે હોય, તો દર્દીને એક બાજુ નાખવી જોઈએ. આ વાયુમાર્ગ અને જીભને વળગી રહેતી ઉલટીને અટકાવશે. તમારે દર્દીને ધાબળા સાથે આવરી લેવાની પણ જરૂર છે અને થર્મલ પાણીથી હીટરથી coverાંકવું.
જો દર્દી હાયપરગ્લાયકેમિક કોમા વિકસાવે છે, તો પછી હોસ્પિટલમાં, નીચેની મેનીપ્યુલેશન્સ કરવામાં આવે છે:
- હેપરિનનું વહીવટ. આ જહાજોમાં લોહી ગંઠાવાનું શક્યતા ઘટાડવા માટે જરૂરી છે.
- ઇન્સ્યુલિનથી કાર્બોહાઇડ્રેટ ચયાપચય સ્થિર કરો. હોર્મોન શરૂઆતમાં જેટ દ્વારા સંચાલિત કરી શકાય છે, અને પછી ટપક.
- સોડાના સોલ્યુશનની રજૂઆત. આ મેનીપ્યુલેશન એસિડ-બેઝ મેટાબોલિઝમને સ્થિર કરશે. ઇલેક્ટ્રોલાઇટ સંતુલનને સ્થિર કરવા માટે, પોટેશિયમ તૈયારીઓનો ઉપયોગ કરવામાં આવે છે.
ઉપરાંત, સારવાર દરમિયાન, દર્દીને દવાઓ સૂચવવામાં આવે છે જે હૃદયના કાર્યને સ્થિર કરવામાં મદદ કરે છે. તેઓ કડક રીતે વ્યક્તિગત રીતે પસંદ કરવામાં આવે છે.
સારવાર પછી, દર્દીએ પુનર્વસનનો કોર્સ કરવો જ જોઇએ. તેમાં ખરાબ ટેવોનો અસ્વીકાર, દૈનિક આહારનું સ્થિરકરણ, મલ્ટિવિટામિન સંકુલનું સેવન શામેલ છે. વળી, પુનર્વસન સમયગાળા દરમિયાન, દર્દીને મધ્યમ શારીરિક પ્રવૃત્તિ બતાવવામાં આવે છે.
હાયપરગ્લાયકેમિઆની સારવારમાં પ્લાન્ટ મટિરિયલમાં જોવા મળતા આ પદાર્થો લોહીમાં શર્કરાના સ્તરમાં નોંધપાત્ર ઘટાડો કરવામાં મદદ કરે છે. અમે inalષધીય હર્બલ પેશનની તૈયારી માટેની પદ્ધતિઓ આપીએ છીએ.
ડેંડિલિઅન. આ છોડની મૂળ સારી રીતે અદલાબદલી હોવી જોઈએ. એક ગ્લાસ ઉકળતા પાણીમાં એક ચમચી કાચી સામગ્રી ઉમેરો અને બે કલાક આગ્રહ કરો. તમારે ભોજન પહેલાં દિવસમાં ચાર વખત અડધા ગ્લાસમાં તૈયાર પ્રેરણા પીવાની જરૂર છે.
ડેંડિલિઅન કચુંબર પણ હાયપરગ્લાયકેમિઆથી ફાયદો કરશે. છોડના તાજા યુવાન પાંદડા શુધ્ધ પાણીમાં પલાળીને પછી અદલાબદલી, herષધિઓ સાથે મિશ્રિત થવી જોઈએ, વનસ્પતિ તેલ અને ખાટા ક્રીમ ઉમેરો.
હાયપરગ્લાયકેમિક કટોકટી: પ્રથમ સહાય અને સારવાર
પ્રથમ તમારે ખાસ ઉપકરણ સાથે બ્લડ સુગરનું એક માપન બનાવવાની જરૂર છે - એક ગ્લુકોમીટર, જે કદાચ દરેક ડાયાબિટીસને હોય છે. તેનો ઉપયોગ ખૂબ જ સરળ છે: તમારી આંગળીની ટોચ પર ત્વચાનો પંચર બનાવો, છૂટેલા લોહીની એક ટીપાને એક પટ્ટી પર લગાવો.
આગળ, એક અંક સ્ક્રીન પર પ્રદર્શિત થાય છે, જે ગ્લુકોઝનું સ્તર સૂચવે છે. જો ત્યાં ગ્લુકોમીટર નથી, તો પછી શક્ય હોય તો તમારે ડ aક્ટરની સલાહ લેવી જોઈએ - ઘણા ચિકિત્સકો અને એન્ડોક્રિનોલોજિસ્ટ્સ તેને સીધી officeફિસમાં ઉપલબ્ધ હોય છે.
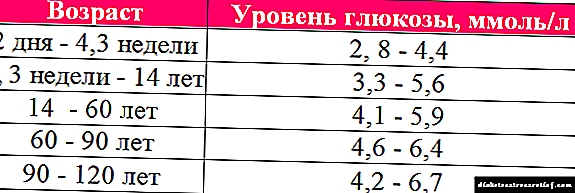
લોહીમાં ગ્લુકોઝનું સરેરાશ સ્તર -5.-5--5..5 એમ / મોલ રક્તના લિટર દીઠ છે. તે ધ્યાનમાં રાખવું જોઈએ કે જીવનના 1.5 મહિનાથી ઓછી ઉંમરના બાળકોમાં, આ સૂચક લિટર દીઠ 2.8-4.4 એમ / મોલ હોઈ શકે છે, અને 60 વર્ષ પછીની સ્ત્રીઓ અને પુરુષોમાં - 4..6 - .4..4 મી / મોલ લિટર
પરિણામો અને જટિલતાઓને
મોટેભાગે, ગંભીર હાયપરગ્લાયકેમિઆ પ્રકાર 1 ડાયાબિટીઝથી પીડાતા દર્દીઓ દ્વારા અનુભવાય છે. ટાઇપ 2 ડાયાબિટીઝ સાથે, બ્લડ સુગરમાં તીવ્ર વધારો પણ શક્ય છે, પરંતુ આ ઓછું જોવા મળે છે અને એક પૂર્વશરત, એક નિયમ તરીકે, સ્ટ્રોક અથવા મ્યોકાર્ડિયલ ઇન્ફાર્ક્શન છે.
| જટિલતા | ટૂંકું વર્ણન |
| પોલ્યુરિયા | વારંવાર પેશાબ કરવો. પેશાબ સાથે, પાણી-મીઠાના સંતુલનની સામાન્ય જાળવણી માટે જરૂરી ક્ષાર શરીરમાંથી દૂર થાય છે. |
| ગ્લુકોસુરિયા | પેશાબમાં ખાંડ (સામાન્ય રીતે તે હોવી જોઈએ નહીં). લોહીમાં ગ્લુકોઝમાં વધારા સાથે, કિડની પેશાબ દ્વારા મુખ્ય તત્ત્વને દૂર કરવાનો પ્રયાસ કરે છે. સુગર ફક્ત ઓગળેલા સ્વરૂપમાં જ વિસર્જન થાય છે, તેથી શરીર તમામ મુક્ત પ્રવાહી આપે છે, જે સામાન્ય નિર્જલીકરણ તરફ દોરી જાય છે. |
| કેટોએસિડોસિસ | ફેટી એસિડ્સ અને કાર્બોહાઇડ્રેટ્સના ક્ષતિગ્રસ્ત ચયાપચયના પરિણામે, શરીરમાં કીટોન સંસ્થાઓનું સંચય. આ સ્થિતિને પૂર્વસૂચન તરીકે ગણવામાં આવે છે. |
| કેટોન્યુરિયા (એસિટોન્યુરિયા) | પેશાબ સાથે કીટોન શરીરને પાછું ખેંચવું. |
| કેટોએસિડોટિક કોમા | વારંવાર ઉલટી થાય છે, જેનાથી રાહત થતી નથી. તીવ્ર પેટમાં દુખાવો, સુસ્તી, સુસ્તી, સમય જતાં વિકાર. જો આ તબક્કે દર્દીને મદદ ન કરવામાં આવે, તો પછી હૃદયની નિષ્ફળતા, શ્વાસ હોલ્ડિંગ, ચેતનાનું નુકસાન, આક્રમક સિન્ડ્રોમ થશે. |
લાંબા ગાળાની હાયપરગ્લાયકેમિઆ સાથે લાંબા ગાળાની ગૂંચવણો ખૂબ તીવ્ર હોઈ શકે છે. તેઓ ડાયાબિટીઝવાળા લોકોમાં થાય છે જો સ્થિતિ નબળી પડે. એક નિયમ તરીકે, આ પરિસ્થિતિઓ લાંબા સમયથી ધીમે ધીમે અને અસ્પષ્ટ રીતે વિકસે છે. તેમાંથી કેટલાક અહીં છે:
- હૃદય અને રુધિરવાહિનીઓના રોગો જે હાર્ટ એટેક, સ્ટ્રોક અને પેરિફેરલ ધમની બિમારીનું જોખમ વધારે છે,
- કિડનીની કામગીરી નબળી થવી, પરિણામે કિડની નિષ્ફળતા,
- ચેતાને નુકસાન, જે બર્નિંગ, કળતર, પીડા અને અશક્ત ઉત્તેજના તરફ દોરી શકે છે,
- રેટિના, ગ્લુકોમા અને મોતિયાને નુકસાન સહિત આંખના રોગો,
- ગમ રોગ.
કોઈપણ ક્રોનિક પેથોલોજી, ડાયાબિટીસ મેલીટસ, તેના વિકાસમાં પસાર થાય છે જેની લાક્ષણિકતા તેનાથી ગંભીર ગૂંચવણોનું અભિવ્યક્તિ શક્ય છે. આ ખાસ કરીને અન્ય સહજ રોગોની હાજરીમાં અને વ્યક્તિની સામાન્ય બિનતરફેણકારી સ્થિતિ (વૃદ્ધાવસ્થા, હાનિકારક કાર્યકારી પરિસ્થિતિઓ, નીચા સામાજિક સ્તર) ની અગત્યતા છે.
ડાયાબિટીઝ માટે, નીચેની મુશ્કેલીઓ લાક્ષણિકતા છે:
- મ્યોકાર્ડિયલ ઇન્ફાર્ક્શન, મગજનો સ્ટ્રોક, નીચલા હાથપગની આંગળીઓના ગેંગ્રેન, એથરોસ્ક્લેરોસિસના ઝડપી વિકાસના પરિણામે, અને મોટા અને નાના જહાજોને નુકસાન.
- માઇક્રોએંગિયોપેથી અને રેનલ નિષ્ફળતાનો વિકાસ. વાહિની દિવાલની જાડાઈ અને લોહી અને પેશીઓ વચ્ચેના મેટાબોલિક ડિસઓર્ડર્સના પરિણામે કિડનીના રુધિરકેશિકાઓને નુકસાન.
- રેટિનોપેથીઝ - રેટિનાના નાના જહાજોને નુકસાન, રેટિનાની ટુકડી, અંધત્વ,
- ન્યુરોપેથીઝ - નર્વસ સિસ્ટમનું વિશિષ્ટ જખમ અને ચેતા તંતુઓની રચનાનું આંશિક ઉલ્લંઘન
સમયસર સારવાર વિના ગંભીર હાયપરગ્લાયકેમિઆના તીવ્ર વિકાસથી તીવ્ર પરિસ્થિતિઓ થઈ શકે છે. આ ગૂંચવણો થોડા દિવસોમાં અથવા કલાકોમાં પણ બની શકે છે.
હાયપરગ્લાયકેમિઆ ભયંકર છે માત્ર અપ્રિય લક્ષણો જ નહીં, પણ ગંભીર ગૂંચવણો પણ. તેમાંથી, સૌથી ખતરનાક રાજ્યો ઓળખી શકાય છે:
- રક્તવાહિની તંત્રના રોગો (હાર્ટ એટેક, પલ્મોનરી થ્રોમ્બોસિસ),
- મગજનો દુર્ઘટના,
- ગંભીર રક્તસ્રાવ વિકૃતિઓ,
- તીવ્ર રેનલ નિષ્ફળતા
- ચેતાતંત્રને નુકસાન,
- ડાયાબિટીક રેટિનોપેથીની દ્રષ્ટિની ક્ષતિ અને પ્રવેગક પ્રગતિ.
પ્રથમ ચિંતાજનક સંકેતો પર આને રોકવા માટે, તમારે ગ્લુકોમીટરથી ખાંડ માપવાની જરૂર છે અને, જો જરૂરી હોય તો, તબીબી સહાય લેવી જોઈએ.