બાળકોમાં ડાયાબિટીઝ મેલીટસ: કારણો, નિદાન, લક્ષણો અને સારવાર

બાળકોમાં ડાયાબિટીઝનું મુખ્ય કારણ આનુવંશિક વલણ છે. રોગ થવા માટે, બાળકને બાહ્ય અથવા આંતરિક પરિબળ દ્વારા અસરગ્રસ્ત થવી આવશ્યક છે:
- વાયરસ - રુબેલા, ગાલપચોળિયા, સાયટોમેગાલોવાયરસ, કોક્સસીકી વી, એન્ટરવિવાયરસ, ઓરી, એપ્સટિન-બાર, હર્પીઝ,
- મિશ્રણ અથવા ગાયના દૂધ સાથે ખોરાક,
- ખોરાકમાં કાર્બોહાઈડ્રેટનું વર્ચસ્વ,
- કામગીરી
- તણાવ
- આંતરિક અવયવોના ગંભીર રોગવિજ્ systemાન, ખાસ કરીને પાચક તંત્ર,
- વારંવાર શરદી
- ડ્રગનો ઉપયોગ - પ્રિડિસોન અને એનાલોગ્સ, લેવોથિરોક્સિન, નિકોટિનિક એસિડ, બીટા-બ્લkersકર, ઇંટરફેરોન, રસીઓ અને સીરમ, હાઇડ્રોક્લોરોથિયાઝાઇડ.
મોટેભાગે, બાળકોને ડાયાબિટીસ જ નહીં, પણ વિકાસની સ્વયંપ્રતિરક્ષા પદ્ધતિથી થતા રોગો પણ મળે છે - થાઇરોઇડિસ, સંધિવા, લ્યુપસ એરિથેટોસસ, વેસ્ક્યુલાઇટિસ. ટાઇપ 2 ડાયાબિટીઝ સામાન્ય જોવા મળે છે., સ્થૂળતાવાળા બાળકો, ઓછી શારીરિક પ્રવૃત્તિ, ડાયાથેસિસથી પીડાય છે.
માધ્યમિક અંતocસ્ત્રાવી પ્રણાલીના અવયવોના ઉલ્લંઘન સાથે દેખાય છે, તીવ્ર અથવા ક્રોનિક પેનક્રેટાઇટિસ ઉશ્કેરણી કરી શકે છે. મોટેભાગે આનુવંશિક અસામાન્યતાઓ (શેરેશેવ્સ્કી સિન્ડ્રોમ, વુલ્ફરામ, ક્લેઇનફેલ્ટર, ડાઉન અને લોરેન્સ) ના દર્દીઓમાં, સહવર્તી ડાયાબિટીસ મેલીટસ થાય છે.
નવજાત શિશુઓને એક ખાસ પ્રકારનો રોગ છે - નવજાત ડાયાબિટીસ. તે એક નિયમ તરીકે દેખાય છે, આનુવંશિક પરિવર્તનવાળા બાળકોમાં, ગર્ભાવસ્થા દરમિયાન માતાના આંતરડાના ચેપ સાથેના સંબંધની નોંધ લેવામાં આવે છે. વધુ સામાન્ય ક્ષણિક (કામચલાઉ) ફોર્મ. બાળકમાં, ઉપચાર સાથે અથવા વિના, રોગના લક્ષણો ચોથા મહિના દ્વારા અદૃશ્ય થઈ જાય છે, અને પ્રયોગશાળાના સૂચકાંકો 7-12 મહિનામાં સામાન્ય થાય છે.
નવજાત ડાયાબિટીસ
માટે ખરાબ આગાહી સતત (સામયિક) નવજાત રોગ. તે સમયાંતરે ઉશ્કેરણી અને માફી સાથે થાય છે, ઇન્સ્યુલિન સાથે સાવચેતીપૂર્વક સુધારણા જરૂરી છે.
ડાયાબિટીસના પ્રકારો:
- પ્રથમ. તે ઇન્સ્યુલિનની સ્પષ્ટ ઉણપ પર આધારિત છે. આ પર્યાપ્ત ઇન્સ્યુલિન ઉપચારની ગેરહાજરીમાં ઝડપી શરૂઆત અને અત્યંત ગંભીર અભ્યાસક્રમ તરફ દોરી જાય છે.
- બીજું. ખોરાકની જાડાપણું, ઓછી મોટર પ્રવૃત્તિવાળા અથવા અંત endસ્ત્રાવી પેથોલોજીવાળા દર્દીઓમાં કિશોરાવસ્થામાં વધુ વખત જોવા મળે છે.
- પુખ્ત રોગપ્રતિકારક ડાયાબિટીસ (મોડ). તે યુવાન લોકોમાં દેખાય છે, ઇન્સ્યુલિનથી સ્વતંત્ર છે, એકદમ હળવા સ્વરૂપમાં આગળ વધે છે.
પ્રથમ સંકેતો કોઈપણ ઉંમરે દેખાઈ શકે છે, પરંતુ જ્યારે બે અવધિ હોય ત્યારે ડાયાબિટીઝ વધુ વખત જોવા મળે છે - 5 થી 8 વર્ષની અને કિશોરોમાં. પ્રથમ પ્રકારના રોગવાળા બાળકમાં, સામાન્ય રીતે લક્ષણોનો વિકાસ ચેપી પ્રક્રિયા દ્વારા થાય છે - ઓરી, શરદી, હિપેટાઇટિસ. શરૂઆત તોફાની છે, ઘણીવાર કેટોએસિડોટિક અથવા હાઈપરગ્લાયકેમિક કોમા ડાયાબિટીઝની તપાસ માટે એક પ્રસંગ બની જાય છે.
પ્રથમ લક્ષણો:
- વારંવાર પેશાબ, અસંયમ,
- તીવ્ર તરસ, બાળક તેને મોટા પ્રમાણમાં પાણીથી પણ કાenી શકતું નથી,
- ભૂખના હુમલા, ભૂખમાં વધારો,
- સારા પોષણ સાથે વજન ઘટાડવું.
વધુ સ્પષ્ટ નિશાચર પેશાબ, enuresis થાય છે. શિશુઓમાં, પ્રથમ સંકેત એક સખત હોય છે, જાણે કે ડાઘિત ડાયપર, અને પેશાબ સ્ટીકી થઈ જાય છે.
બાળકોમાં, ગૌણ જાતીય લાક્ષણિકતાઓનો દેખાવ વિલંબિત થાય છે, માસિક સ્રાવમાં ખલેલ પહોંચાડે છે. ઘણીવાર કાર્ડિયાક પ્રવૃત્તિમાં ખલેલ આવે છે, યકૃત વધે છે.
નવજાત ડાયાબિટીસ નીચે મુજબ પ્રગટ થાય છે: બાળકો ઓછા વજનવાળા, સુસ્ત, ભૂખ ઓછી અથવા યથાવત હોય છે. સામાન્ય પોષણની પૃષ્ઠભૂમિની સામે, શરીરના વજનમાં થોડો વધારો નોંધવામાં આવે છે. ડિહાઇડ્રેશન અને મોંમાંથી એસિટોનની ગમગીય ગંધ લાક્ષણિકતા છે.
કાયમી ફોર્મ માટે વિકાસલક્ષી વિલંબ એ લાક્ષણિકતા નથી, પરંતુ તરસ, ભૂખ અને પેશાબમાં વધારો છે. લાંબી ઝાડા, થાઇરોઇડ ગ્રંથિની વિકૃતિઓ, કિડની, હાડકાની રચના, એનિમિયા અને માનસિક મંદતા એક સાથે મળી શકે છે.
ડાયાબિટીઝ માટે જીવલેણ પરિસ્થિતિઓ:
- હાઈપોગ્લાયકેમિઆ (ઓછી ગ્લુકોઝ એકાગ્રતા),
- કેટોએસિડોસિસ (એસિટોન બોડીઝનું સંચય).
સુગર ડ્રોપના પ્રથમ સંકેતો:
- ગંભીર નબળાઇ
- મૂર્છા રાજ્ય
- પરસેવો
- શરીર કંપન
- માથાનો દુખાવો
- ભૂખ હુમલો.
જો બાળકને કાર્બોહાઇડ્રેટ્સ પ્રાપ્ત થયો નથી, તો પછી કોમા વિકસે છે.
બાળપણ ડાયાબિટીસ એક જોખમ પરિબળ છે પ્રારંભિક એથરોસ્ક્લેરોસિસ, મ્યોકાર્ડિયલ ઇસ્કેમિયા (એન્જીના પેક્ટોરિસ અને હાર્ટ એટેક), કિડનીના વાહિનીઓને નુકસાન, રેટિના, નર્વસ સિસ્ટમ, મોતિયા.
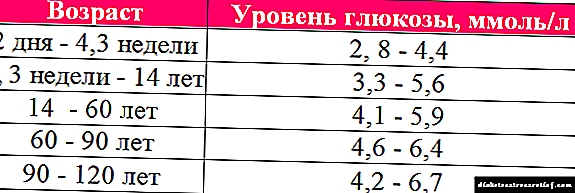
ડાયાબિટીઝનું સૌથી મહત્વનું નિશાની - લોહીમાં ગ્લુકોઝની concentંચી સાંદ્રતા (5.5 એમએમઓએલ / એલ કરતા વધારે). તે ખાલી પેટ પર જોવા મળે છે, તે આગ્રહણીય છે કે દિવસ દરમિયાન સૂચકના નિર્ધારણમાં ઓછામાં ઓછું ત્રણ ગણો. જો હાયપરગ્લાયકેમિઆ (ઉચ્ચ સુગર) ની તપાસ કરવામાં આવે છે, તો ફરજિયાત પરીક્ષા સંકુલમાં રક્ત પરીક્ષણો શામેલ છે: ઇન્સ્યુલિન, પ્રોન્સ્યુલિન, સી પેપ્ટાઇડ, ગ્લાયકેટેડ હિમોગ્લોબિન, કીટોન સંસ્થાઓ.
પેશાબ ખાંડ અને કીટોન બોડીઝ માટે તપાસવામાં આવે છે; પૂર્વસૂચન સાથે, ગ્લુકોઝ સહિષ્ણુતા પરીક્ષણની જરૂર પડી શકે છે. સ્વાદુપિંડના પેથોલોજીને ઓળખવા માટે અલ્ટ્રાસાઉન્ડ કરવામાં આવે છે. જ્યારે કોઈ બાળકના રોગની સંભાવના નક્કી કરે છે, ત્યારે ઇન્સ્યુલિન અને ગ્લુટામેટ ડેકારબોક્સિલેઝ (જીએડી) ઉત્પન્ન કરતા કોષો માટે એન્ટિબોડીઝનો ઇમ્યુનોલોજિકલ અભ્યાસ કરવામાં આવે છે.
ડાયાબિટીઝવાળા બાળકો માટેની સારવારની મુખ્ય દિશાઓ - આ પ્રથમ પ્રકારમાં ઇન્સ્યુલિનનું યોગ્ય પોષણ અને વહીવટ છે, બીજામાં ગોળીઓ લે છે. આહારમાંથી બાકાત ઉચ્ચ ગ્લાયકેમિક ઇન્ડેક્સવાળા ખોરાક, મુખ્યત્વે સફેદ લોટ અને ખાંડ, પ્રાણીઓની ચરબીને મહત્તમ દૂર કરે છે.
તે હિતાવહનું ડોઝ વ્યક્તિગત તાણ સ્તરને પ્રતિબિંબિત કરે છે તે હિતાવહ છે..
ઇન્સ્યુલિન ઉપચાર એ બાળકના જીવનને બચાવવાની એકમાત્ર તક છે. ખાંડમાં બેઝલાઇન વધારો સામાન્ય બનાવવા માટે મોટાભાગના બાળકોને એક કે બે વાર સતત પ્રકાશન દવાઓ સૂચવવામાં આવે છે. ટૂંકા રાશિઓ પણ રજૂ કરવામાં આવે છે - જમ્યાના અડધા કલાક પહેલાં.
ઇન્જેક્શનનો વિકલ્પ એ ઇન્સ્યુલિન પંપ છેબોલોસ (ભોજન પહેલાં) અને સતત, જે ભોજન વચ્ચેના હોર્મોનના કુદરતી સ્ત્રાવનું અનુકરણ કરે છે - ડ્રગના યાંત્રિક વહીવટને બે સ્થિતિઓ માટે બનાવાયેલ છે.
બીજા પ્રકારમાં, ઉત્પાદનોની રચના પરના નિયંત્રણો ઉપરાંત, શરીરનું વજન ઘટાડવા માટે કેલરી કરેક્શન રજૂ કરવામાં આવે છે. દરરોજ ડોઝ કરેલી શારીરિક પ્રવૃત્તિ અને બ્લડ સુગરને ઓછી કરવા ગોળીઓ લેવાની ભલામણ કરવામાં આવે છે.
જટિલ કોમામાં, વધારાના ઇન્સ્યુલિન ઇન્જેક્શન કેટોસીડોસિસ માટે વપરાય છે, અને હાયપોગ્લાયકેમિઆ માટે, સભાન બાળકને રસ, મીઠી ચા, કેન્ડી ઓગાળીને અથવા ખાંડનો ટુકડો પીવો જરૂરી છે.. બેભાન અવસ્થામાં, ગ્લુકોગન અથવા કેન્દ્રિત ગ્લુકોઝ સોલ્યુશન આપવામાં આવે છે.
આ લેખ વાંચો
બાળકોમાં ડાયાબિટીઝના કારણો
રોગના વિકાસનું કારણ બને છે તે અગ્રણી પરિબળ એ આનુવંશિક વલણ છે. રક્ત સંબંધીઓમાં રોગની હાજરી અને મળેલા પેશી સુસંગતતા જનીનો (40 થી વધુ પ્રકારો ઓળખી કા )વામાં આવ્યા છે) દ્વારા પુષ્ટિ મળે છે, જે ડાયાબિટીઝવાળા બાળકોમાં જોવા મળે છે.
આ રોગ થાય તે માટે બાળકને બાહ્ય અથવા આંતરિક ઉશ્કેરણીજનક પરિબળ દ્વારા અસર થવી જ જોઇએ:
- વાયરસ - રુબેલા, ગાલપચોળિયા, સાયટોમેગાલોવાયરસ, કોક્સસીકી વી, એન્ટરવિવાયરસ, ઓરી, એપ્સટિન-બાર, હર્પીઝ,
- મિશ્રણ અથવા ગાયના દૂધ સાથે ખોરાક,
- ખોરાકમાં કાર્બોહાઈડ્રેટનું વર્ચસ્વ,
- કામગીરી
- તણાવ
- આંતરિક અવયવોના ગંભીર રોગવિજ્ systemાન, ખાસ કરીને પાચક તંત્ર,
- વારંવાર શરદી
- ડ્રગનો ઉપયોગ - પ્રિડિસોન અને એનાલોગ્સ, લેવોથિરોક્સિન, નિકોટિનિક એસિડ, બીટા-બ્લkersકર, ઇંટરફેરોન, રસીઓ અને સીરમ, હાઇડ્રોક્લોરોથિયાઝાઇડ.
જ્યારે કોઈ પણ ઉશ્કેરણી કરનાર અથવા અજાણ્યા કારણોસર સંપર્કમાં આવે છે, ત્યારે બાળકની રોગપ્રતિકારક શક્તિ સ્વાદુપિંડના આઇલેટ ભાગના કોષોને તેના પોતાના તરીકે ઓળખવાનું બંધ કરે છે. આ તેમના ભાગોમાં એન્ટિબોડીઝની રચના તરફ દોરી જાય છે અને ઇન્સ્યુલિન રચતા પેશીઓમાં એન્ટિજેન-એન્ટિબોડી સંકુલને જમાવે છે.
પરિણામ એ છે કે કાર્યકારી બીટા કોષોનો વિનાશ અને સંપૂર્ણ ઇન્સ્યુલિનની ઉણપ છે. રોગના અભિવ્યક્તિઓ એવા સમયે થાય છે જ્યારે લગભગ કોઈ સક્રિય પેશી બાકી નથી.
અંત Secondaryસ્ત્રાવી પ્રણાલીના વિકારો સાથે ગૌણ ડાયાબિટીસ થઈ શકે છે. આવા કિસ્સાઓમાં, તેનો કોર્સ સંપૂર્ણપણે અંતર્ગત રોગ પર આધાર રાખે છે: ઝેરી ગોઇટર, ઇટસેન્કો-કુશિંગનું સિન્ડ્રોમ, ફિઓક્રોમોસાયટોમા, કફોત્પાદક એડેનોમા. તીવ્ર અથવા ક્રોનિક સ્વાદુપિંડ પણ કાર્બોહાઇડ્રેટ ચયાપચયનું ઉલ્લંઘન ઉશ્કેરે છે.
ઘણીવાર આનુવંશિક અસામાન્યતાવાળા દર્દીઓમાં, સહવર્તી ડાયાબિટીસ મેલીટસ થાય છે. સંયુક્ત કોર્સના સૌથી સામાન્ય પ્રકારો શેરેશેવ્સ્કી, વુલ્ફ્રામ, ક્લીનફેલ્ટર, ડાઉન અને લોરેન્સ સિન્ડ્રોમ્સ છે.
અને અહીં ડાયાબિટીઝની ગૂંચવણોના નિવારણ વિશે વધુ છે.
ડાયાબિટીઝવાળા બાળકોનો જન્મ
નવજાત શિશુમાં, એક વિશેષ પ્રકારનો રોગ છે - નવજાત ડાયાબિટીસ. તે એ હકીકતને કારણે છે કે સ્વાદુપિંડના ટાપુઓના કોષો પૂરતા પ્રમાણમાં વિકસિત નથી અથવા અસામાન્ય રચના ધરાવે છે, તે ખામીયુક્ત ઇન્સ્યુલિન ઉત્પન્ન કરે છે. તે એક નિયમ તરીકે દેખાય છે, આનુવંશિક પરિવર્તનવાળા બાળકોમાં, ગર્ભાવસ્થા દરમિયાન માતાના આંતરડાના ચેપ સાથેના સંબંધની નોંધ લેવામાં આવે છે.
વધુ સામાન્ય ક્ષણિક (અસ્થાયી) ફોર્મ. બાળકમાં, ઉપચાર સાથે અથવા વિના, રોગના લક્ષણો ચોથા મહિના દ્વારા અદૃશ્ય થઈ જાય છે, અને પ્રયોગશાળાના સૂચકાંકો 7-12 મહિનામાં સામાન્ય થાય છે. પુખ્તાવસ્થામાં મેટાબોલિક ડિસઓર્ડર થવાનું જોખમ રહેલું છે.
નવજાત ડાયાબિટીસ
સતત (સામયિક) નવજાત રોગ માટે ખરાબ પૂર્વસૂચન. તે સમયાંતરે તીવ્રતા અને ક્ષતિ સાથે આગળ વધે છે, ઇન્સ્યુલિન સાથે રક્ત ખાંડમાં વધારો કરવાની સાવચેતી સુધારણા જરૂરી છે.
ડાયાબિટીઝના પ્રકાર
ડાયાબિટીસના મોટા ભાગના બાળકોમાં પ્રથમ પ્રકારનો રોગ હોય છે. તે ઇન્સ્યુલિનની સ્પષ્ટ ઉણપ પર આધારિત છે. આ પર્યાપ્ત ઇન્સ્યુલિન ઉપચારની ગેરહાજરીમાં ઝડપી શરૂઆત અને અત્યંત ગંભીર અભ્યાસક્રમ તરફ દોરી જાય છે. આ પ્રકારની ડાયાબિટીસ લાક્ષણિકતા ધરાવે છે:
- લોહીમાં anટોન્ટીબોડીઝ,
- ઇન્સ્યુલિન ઉત્પન્ન કરનારા કોષોનું ઉલટાવી શકાય તેવું વિનાશ,
- મુખ્ય હિસ્ટોલોજિકલ (પેશી) સુસંગતતા સંકુલના જનીનોની હાજરી,
- હોર્મોન ઇન્જેક્શન પર સંપૂર્ણ અવલંબન,
- અપૂરતી રિપ્લેસમેન્ટ થેરેપી સાથે અથવા સહવર્તી રોગો, તાણ અને કોમાના વિકાસની પૃષ્ઠભૂમિ સામે કીટોન સંસ્થાઓ વિકસાવવાની વૃત્તિ.
ડાયાબિટીસનો બીજો પ્રકાર ઘણીવાર ખોરાકની જાડાપણુંવાળા દર્દીઓમાં, ઓછી મોટર પ્રવૃત્તિ સાથે અથવા અંત endસ્ત્રાવી પેથોલોજીવાળા દર્દીઓમાં જોવા મળે છે. પુખ્ત વયના બિન-રોગપ્રતિકારક ડાયાબિટીસ (MODY) નું એક સ્વરૂપ છે. તે યુવાન લોકોમાં દેખાય છે, ઇન્સ્યુલિનથી સ્વતંત્ર છે, એકદમ હળવા સ્વરૂપમાં આગળ વધે છે.
નાના બાળકોમાં રોગના લક્ષણો
પ્રથમ સંકેતો કોઈપણ ઉંમરે દેખાઈ શકે છે, પરંતુ ત્યાં બે સમયગાળા હોય છે જ્યારે ડાયાબિટીઝ વધુ વખત જોવા મળે છે - 5 થી 8 વર્ષની અને કિશોરોમાં, એટલે કે મેટાબોલિક પ્રક્રિયાઓ અને શરીરના વિકાસના highંચા દર દરમિયાન. પ્રથમ પ્રકારના રોગવાળા બાળકમાં, સામાન્ય રીતે લક્ષણોનો વિકાસ ચેપી પ્રક્રિયા દ્વારા થાય છે - ઓરી, શરદી, હિપેટાઇટિસ. શરૂઆત તોફાની છે, ઘણીવાર કેટોએસિડોટિક અથવા હાઈપરગ્લાયકેમિક કોમા ડાયાબિટીઝની તપાસ માટે એક પ્રસંગ બની જાય છે.
પ્રથમ સંકેતો
ક્ષતિગ્રસ્ત કાર્બોહાઇડ્રેટ ચયાપચયની શંકા આવા અભિવ્યક્તિઓ સાથે થાય છે:
- વારંવાર પેશાબ, અસંયમ,
- તીવ્ર તરસ, બાળક તેને મોટા પ્રમાણમાં પાણીથી પણ કાenી શકતું નથી,
- ભૂખના હુમલા, ભૂખમાં વધારો,
- સારા પોષણ સાથે વજન ઘટાડવું.
વિપુલ પ્રમાણમાં પેશાબ લોહીમાં ગ્લુકોઝના વધુ પ્રમાણ સાથે સંકળાયેલ છે, જેની ભરપાઈ કરવાનો પ્રયાસ કરે છે, તેને પેશાબથી દૂર કરે છે. તે પારદર્શક બને છે, ઘનતા વધે છે.
જો ગ્લુકોઝ કિડની માટેના થ્રેશોલ્ડથી ઉપર જાય છે, તો પેશાબની ખાંડ મળી આવે છે. દિવસના સમયમાં, માતાપિતા આ લક્ષણ પર ધ્યાન આપી શકતા નથી, રાત્રે પેશાબ વધુ સ્પષ્ટ થાય છે, ઇન્સ્યુરિસિસ થાય છે. શિશુઓમાં, પ્રથમ સંકેત એક સખત હોય છે, જાણે કે ડાઘિત ડાયપર, અને પેશાબ સ્ટીકી થઈ જાય છે.
તરસ એ પેશાબનું વધતું ઉત્પાદન અને વધતા ડિહાઇડ્રેશનનું અભિવ્યક્તિ છે. બાળકો ઘણીવાર રાત્રે જાગે છે અને પીવા માટે પૂછે છે. ડાયાબિટીઝના દર્દીઓમાં સારી ભૂખ વજન ઘટાડવા સાથે છે. આ ઇન્સ્યુલિનની ઉણપ અને તેના પરિણામોને કારણે છે:
- આવતા કાર્બોહાઇડ્રેટ્સ પાચક નથી
- ખાંડ ઘણો પેશાબમાં ખોવાઈ જાય છે
- પ્રોટીન ભંગાણ વેગ આપ્યો છે
- ચરબી ભંગાણ થાય છે
વિગતવાર ક્લિનિકલ ચિત્ર
ડાયાબિટીઝવાળા બાળકોમાં આ લાક્ષણિકતા બાહ્ય સંકેતો હોય છે:
- શુષ્ક ત્વચા, મ્યુકોસ મેમ્બ્રેન,
પાયોડર્મા - લો ટર્ગોર (સ્થિતિસ્થાપકતા) સાથેના ઇન્ટિગ્યુમેન્ટ્સ,
- ફ્લેકી પગ અને હાથ
- મોં ના ખૂણા માં જામ
- ખોપરી ઉપરની ચામડી પર seborrheic ચકામા,
- મૌખિક શ્વૈષ્મકળામાં કેન્ડિડાયાસીસ (થ્રશ),
- જીની ખંજવાળ,
- ફોલ્લીઓ, પુસ્ટ્યુલ્સ, ખીલ, બોઇલ,
- ફંગલ ચેપ
- ડાયપર ફોલ્લીઓ, ત્વચાની ગડી લાલાશ,
- ગાલ પર, રામરામ અને કપાળ પર એક લાક્ષણિક બ્લશ,
- લાલ જીભ.
બાળકોમાં, ગૌણ જાતીય લાક્ષણિકતાઓના દેખાવમાં વિલંબ થાય છે, છોકરીઓમાં માસિક ચક્રનું ઉલ્લંઘન થાય છે. ઘણીવાર કાર્ડિયાક પ્રવૃત્તિમાં વિક્ષેપ હોય છે - સિસ્ટોલિક ગણગણાટ, હૃદયના ધબકારા અને યકૃત વિસ્તરે છે.
નવજાત ડાયાબિટીસ
બાળકો વજનના અભાવ, સુસ્ત, ભૂખ ઓછી અથવા ન બદલાતા જન્મે છે. સામાન્ય પોષણની પૃષ્ઠભૂમિની સામે, શરીરના વજનમાં થોડો વધારો નોંધવામાં આવે છે. ડિહાઇડ્રેશન અને મોંમાંથી એસિટોનની ગમગીય ગંધ લાક્ષણિકતા છે.
કાયમી સ્વરૂપ માટે, વિકાસલક્ષી વિલંબ એ લાક્ષણિકતા નથી, પરંતુ તરસ, ભૂખ અને પેશાબમાં વધારો છે. બાળકોમાં, તીવ્ર ઝાડા, થાઇરોઇડ ગ્રંથિની વિકૃતિઓ, કિડની, હાડકાની રચના, એનિમિયા અને માનસિક મંદતા એક સાથે મળી શકે છે.
નવજાત ડાયાબિટીસના પરિણામો
ડાયાબિટીઝની ગૂંચવણો
બાળપણમાં રોગની તીવ્રતા લોહીમાં શર્કરામાં ફેરફાર સાથે સંકળાયેલી છે. આ કિસ્સામાં, જીવલેણ પરિસ્થિતિઓ દેખાઈ શકે છે:
- હાઈપોગ્લાયકેમિઆ (ઓછી ગ્લુકોઝ એકાગ્રતા),
- કેટોએસિડોસિસ (એસિટોન બોડીઝનું સંચય).
પ્રથમ સ્થિતિ તણાવ, તીવ્ર શારીરિક પ્રવૃત્તિ, ઇન્સ્યુલિનની મોટી માત્રાની રજૂઆત, ભોજનને છોડવા અથવા કાર્બોહાઇડ્રેટ્સની ખોટી ગણતરીની માત્રાને ઉશ્કેરે છે. સુગર ડ્રોપના પ્રથમ સંકેતો:
- ગંભીર નબળાઇ
- મૂર્છા રાજ્ય
- પરસેવો
- શરીર કંપન
- માથાનો દુખાવો
- ભૂખ હુમલો.
જો બાળકને કાર્બોહાઇડ્રેટ્સ પ્રાપ્ત થયો નથી, તો પછી કોમા વિકસે છે. પ્રારંભિક ઉત્તેજના ચેતનાના જુલમને માર્ગ આપે છે, આંચકો દેખાય છે. ભેજ, તાપમાન અને દબાણ જાળવવા દરમિયાન ત્વચા સામાન્ય છે.
બાળકોમાં ડાયાબિટીક કોમા
કેટોએસિડોસિસ અપૂરતી ઇન્સ્યુલિન ઉપચાર અને forર્જા માટે ગ્લુકોઝને બદલે ચરબીના ઉપયોગને કારણે થાય છે. આ કિસ્સામાં, કેટોન (એસિટોન) સંસ્થાઓ રચાય છે, તે મગજના પેશીઓ માટે અત્યંત ઝેરી છે. બાળકોમાં, તેઓ શોધી કા :ે છે:
- સામાન્ય નબળાઇ
- સુસ્તી
- ઓછી ભૂખ
- ઉબકા
- તીવ્ર પેટમાં દુખાવો
- omલટી
- મોcetામાં એસીટોનની ગંધ.
જો સારવાર ન કરવામાં આવે તો કેટોએસિડોસિસ દરરોજ કોમાના વિકાસને ઉશ્કેરે છે. બાળકની ચેતના અદૃશ્ય થઈ જાય છે, બ્લડ પ્રેશર ડ્રોપ થાય છે, પલ્સ નબળી અને વારંવાર બને છે. શ્વાસ અનિયમિત છે, ઘોંઘાટીયા છે, પેશાબ છૂટી જાય છે. કોમા બાળકના મૃત્યુ તરફ દોરી શકે છે. બાળકોમાં અદ્યતન ડાયાબિટીસ મેલીટસની અપૂરતી સારવાર સાથે, કોક્મા એકદમ highંચી ગ્લુકોઝ સામગ્રીવાળા લેક્ટિક એસિડ અથવા હાયપરસ્મોલરના સંચય સાથે દેખાય છે.
બાળકોની ડાયાબિટીસ એથરોસ્ક્લેરોસિસ, મ્યોકાર્ડિયલ ઇસ્કેમિયા (એન્જીના પેક્ટોરિસ અને હાર્ટ એટેક), કિડની, રેટિના, નર્વસ સિસ્ટમ અને મોતિયાના રક્ત વાહિનીઓને નુકસાન માટેનું જોખમ છે.
ડાયગ્નોસ્ટિક્સ
ડાયાબિટીઝનું સૌથી અગત્યનું સંકેત એ લોહીમાં ગ્લુકોઝની concentંચી સાંદ્રતા છે (5.5 એમએમઓએલ / એલ કરતા વધારે). તે ખાલી પેટ પર જોવા મળે છે, તે આગ્રહણીય છે કે દિવસ દરમિયાન સૂચકના નિર્ધારણમાં ઓછામાં ઓછું ત્રણ ગણો. જો હાયપરગ્લાયકેમિઆ (હાઈ સુગર) ની તપાસ કરવામાં આવે છે, તો ફરજિયાત પરીક્ષા સંકુલમાં સ્તરના રક્ત પરીક્ષણો શામેલ છે:
- ઇન્સ્યુલિન
- પ્રોઇન્સ્યુલિન
- પેપ્ટાઇડમાંથી
- ગ્લાયકેટેડ હિમોગ્લોબિન,
- કીટોન સંસ્થાઓ.
પેશાબ ખાંડ અને કીટોન બોડીઝ માટે તપાસવામાં આવે છે; પૂર્વસૂચન સાથે, ગ્લુકોઝ સહિષ્ણુતા પરીક્ષણની જરૂર પડી શકે છે. સ્વાદુપિંડનું પેથોલોજી ઓળખવા માટે, અલ્ટ્રાસાઉન્ડ સૂચવવામાં આવે છે.
જ્યારે ડાયાબિટીઝના કુટુંબમાં જન્મેલા બાળકના રોગની સંભાવના નક્કી કરવામાં આવે છે અથવા નિદાન કરવામાં મુશ્કેલીઓ આવે છે ત્યારે ઇન્સ્યુલિન અને ગ્લુટામેટ ડેકારબોક્સીલેઝ (જીએડી) ઉત્પન્ન કરનારા કોશિકાઓ માટે એન્ટિબોડીઝનો રોગપ્રતિકારક અભ્યાસ કરવામાં આવે છે.
રોગ સાથે કેવી રીતે જીવવું
ડાયાબિટીઝવાળા બાળકોની સારવારની મુખ્ય દિશાઓ એ યોગ્ય પ્રકારનું પોષણ અને પ્રથમ પ્રકારમાં ઇન્સ્યુલિનનું વહીવટ, બીજામાં ગોળીઓ લેવી. ઉચ્ચ ગ્લાયકેમિક ઇન્ડેક્સવાળા ઉત્પાદનોને આહારમાંથી બાકાત રાખવું જોઈએ, સૌ પ્રથમ, તે સફેદ લોટ અને ખાંડ છે. તેનો ઉપયોગ રસોઈમાં ન કરવા અને ખરીદેલી રચનાની કાળજીપૂર્વક અભ્યાસ કરવો તે મહત્વનું છે. ઉપરાંત, અશક્ત ચરબી ચયાપચયને લીધે, પ્રાણીની ચરબી ખોરાકમાંથી શક્ય તેટલું દૂર કરવામાં આવે છે.
ઇન્સ્યુલિન ઉપચાર એ બાળકના જીવનને બચાવવાની એકમાત્ર તક છે. જેમ કે નવા ડોઝ સ્વરૂપોની શોધ કરવામાં આવે છે, તે ઓછી જોખમી અને વધુ અસરકારક બને છે. ખાંડમાં બેઝલાઇન વધારો સામાન્ય બનાવવા માટે મોટાભાગના બાળકોને એક કે બે વાર સતત પ્રકાશન દવાઓ સૂચવવામાં આવે છે. ટૂંકા રાશિઓ પણ રજૂ કરવામાં આવે છે - ભોજનના અડધા કલાક પહેલાં, જેથી કાર્બોહાઇડ્રેટ ખોરાકમાંથી શોષાય.
ઈન્જેક્શનનો વિકલ્પ એ ઇન્સ્યુલિન પંપ છે જે ડ્રગના યાંત્રિક વહીવટ માટે બે સ્થિતિઓમાં બોલોસ (ભોજન પહેલાં) અને સતત રાખવામાં આવે છે, જે ભોજન વચ્ચેના હોર્મોનના કુદરતી સ્ત્રાવની નકલ કરે છે.
બીજા પ્રકારનાં રોગ સાથે, આહાર એ પહેલા કરતાં વધુ મહત્વનો છે. ઉત્પાદનોની રચના પરના પ્રતિબંધો ઉપરાંત, શરીરના વજનને ઘટાડવા માટે કેલરી માટે સુધારણા રજૂ કરવામાં આવી છે. બાળકોને દરરોજ ડોઝ કરેલી શારીરિક પ્રવૃત્તિ અને બ્લડ સુગરને ઓછી કરવા ગોળીઓ લેવાની ભલામણ કરવામાં આવે છે.
જટિલ કોમામાં, વધારાના ઇન્સ્યુલિન ઇન્જેક્શન કેટોસીડોસિસ માટે વપરાય છે, અને હાયપોગ્લાયકેમિઆ માટે, સભાન બાળકને રસ, મીઠી ચા, કેન્ડી ઓગાળીને અથવા ખાંડનો ટુકડો પીવો જરૂરી છે.. બેભાન અવસ્થામાં, ગ્લુકોગન અથવા કેન્દ્રિત ગ્લુકોઝ સોલ્યુશન આપવામાં આવે છે.
ડાયાબિટીઝવાળા બાળકો માટે આગાહી
નિયોનેટલ ડાયાબિટીસનું ક્ષણિક સ્વરૂપ વર્ષ પછી કોઈ ટ્રેસ વિના અદૃશ્ય થઈ શકે છે અથવા 25 વર્ષ પછી પ્રથમ પ્રકારનું ડાયાબિટીઝ મેનિફેસ્ટ કરે છે. શિશુઓની કાયમી ડાયાબિટીસ મુશ્કેલ છે, કારણ કે રક્ત ખાંડમાં તીવ્ર વધઘટ હોય છે, સ્થિર થવું મુશ્કેલ છે. સહવર્તી આનુવંશિક વિકૃતિઓ સાથે, પૂર્વસૂચન શંકાસ્પદ છે.
સૌથી સામાન્ય ઇન્સ્યુલિન આધારિત આ પ્રકારનું પરિણામ ગ્લાયસીમિયા (બ્લડ સુગર) ના લક્ષ્ય સ્તરને પ્રાપ્ત કરવાની અસરકારકતા સાથે સંપૂર્ણપણે સંબંધિત છે. જો કોઈ આહારનું પાલન કરવામાં આવે છે, તો ઇન્સ્યુલિન એડમિનિસ્ટ્રેશનની શાખાના ઉલ્લંઘનને બાકાત રાખવામાં આવે છે, બાળક એન્ડોક્રિનોલોજિસ્ટની દેખરેખ હેઠળ હોય છે, તો પછી તેના વિકાસ અને આરોગ્યના સૂચકાંકો સાથીદારો માટે સરેરાશ કરતા ખૂબ અલગ નથી.
બાળકોમાં ડાયાબિટીઝ અંગેની વિડિઓ જુઓ:
વિકાસ નિવારણ
ઘટના દરમાં તીવ્ર વધારો અને તેના દરમાં આગાહી વધારો હોવા છતાં, બાળકોમાં ડાયાબિટીઝની રોકથામાનો વિકાસ થયો નથી. હાલમાં, તમે ફક્ત તેની ઘટનાનું જોખમ નિર્ધારિત કરી શકો છો, પૂર્વસૂચકતા શોધી શકો છો. આ બાળકો માટે તે મહત્વપૂર્ણ છે:
- માંદા વાયરલ ચેપ સાથે સંપર્ક ટાળો,
- પોષણ અને શારીરિક પ્રવૃત્તિ માટેની ભલામણોને અનુસરો,
- કોઈપણ બીમારીઓ માટે બાળરોગ ચિકિત્સકનો તાત્કાલિક સંપર્ક કરો,
- કાર્બોહાઇડ્રેટ ચયાપચય પ્રયોગશાળા સૂચકાંકો મોનીટર કરે છે.
જો કુટુંબમાં વંશપરંપરાગત વિકૃતિઓવાળા દર્દીઓ હોય, તો પછી સગર્ભાવસ્થાની યોજના બનાવતા પહેલા, પરિણીત દંપતીને તબીબી આનુવંશિકતાની સલાહ લેવી જરૂરી છે.
બાળકોમાં ડાયાબિટીઝ મેલીટસ મુખ્યત્વે સ્વાદુપિંડના સ્વયંપ્રતિરક્ષાના વિનાશને કારણે થાય છે. અંગના અવિકસિત થવાને લીધે નવજાતમાં ક્ષણિક સ્વરૂપો હોય છે. આ રોગ ઇન્સ્યુલિન ઉત્પન્ન કરનારા લગભગ તમામ કોષોના મૃત્યુથી શરૂ થાય છે, તેથી તેની રજૂઆત કર્યા વિના જીવલેણ પરિસ્થિતિઓ ariseભી થાય છે.
અને અહીં હોર્મોન સોમાટોસ્ટેટિન વિશે વધુ છે.
પેથોલોજીના મુખ્ય સંકેતોમાં વધારો પેશાબનું ઉત્પાદન, તરસ, વજન ઘટાડવા સાથે ભૂખના હુમલા છે. નિદાન માટે, લોહી અને પેશાબની તપાસ કરવામાં આવે છે, સ્વાદુપિંડનો અલ્ટ્રાસાઉન્ડ સૂચવવામાં આવે છે. પ્રથમ પ્રકારનાં ડાયાબિટીઝમાં, ઇન્સ્યુલિનની જરૂર હોય છે, અને બીજામાં, ગોળીઓ જે ખાંડ-ઘટાડતી દવાઓ હોય છે તે જરૂરી છે.
રોગ એટલે શું?
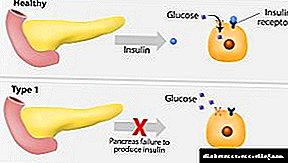
બાળકોમાં ડાયાબિટીઝ મેલીટસ એ તમામ ક્રોનિક રોગોમાં બીજા ક્રમે આવે છે. તેના કારણો કાર્બોહાઇડ્રેટ ચયાપચયના ઉલ્લંઘનમાં છુપાયેલા છે. ડાયાબિટીઝની રચનાને પરિબળો આપતા પરિબળોને સમજવા માટે, તમારે સમજવું જરૂરી છે કે રોગ શું છે. શરીરમાં પ્રવેશતી ખાંડ ગ્લુકોઝની અવસ્થામાં તૂટી જાય છે, જે વ્યક્તિના સામાન્ય અસ્તિત્વ માટે જરૂરી energyર્જા આધાર તરીકે કામ કરે છે. ઇન્સ્યુલિન તેને શોષવા માટે જરૂરી છે.

આ હોર્મોન સ્વાદુપિંડના કોષો દ્વારા ઉત્પન્ન થાય છે, અને જો કોઈ કારણોસર આ કાર્યનું ઉલ્લંઘન થાય છે, તો પછી ગ્લુકોઝ તેની મૂળ સ્થિતિમાં રહે છે.
પ્રકાર અને ફોર્મ
બાળકોમાં ડાયાબિટીઝના કારણને આધારે, તેને પ્રકાર અને ફોર્મ અનુસાર વર્ગીકૃત કરવામાં આવે છે. સૌ પ્રથમ, રોગ 1 અને 2 પ્રકારોમાં વહેંચાયેલો છે. તે શા માટે ઉદ્ભવે છે તે સમજવું ખૂબ જ મહત્વપૂર્ણ છે, દરેક જાતિના કયા સંકેતો અને ઉપચાર છે.
પ્રકાર 1 બાળકોમાં ડાયાબિટીઝ મેલીટસ રોગપ્રતિકારક તંત્રના નબળા કામો પર આધારિત છે, જ્યારે સ્વાદુપિંડના કોષોને પ્રતિકૂળ માનવામાં આવે છે અને તેમની પોતાની પ્રતિરક્ષા દ્વારા તેનો નાશ થાય છે. રોગના આ સ્વરૂપનું નિદાન હંમેશાં આનુવંશિક વલણ દ્વારા કરવામાં આવે છે, તેમજ બાહ્ય પરિબળોના સંપર્કમાં આવે છે. આમાં શામેલ છે:
- ચેપી રોગો
- કુપોષણ
- તણાવપૂર્ણ પરિસ્થિતિઓ
- ઝેરી પદાર્થોનું સંચય.
જો બાળક ડાયાબિટીઝથી જન્મેલો હતો, તો પછી રોગના વિકાસ માટે અને ઇન્સ્યુલિનના ક્ષતિગ્રસ્ત ઉત્પાદન માટે, એક અથવા અનેક બાહ્ય પરિબળોનો સંપર્ક કરવો જરૂરી છે. સુષુપ્ત તબક્કે, રોગપ્રતિકારક કોષો ખૂબ જ ધીમેથી ઇન્સ્યુલિન ઉત્પન્ન કરનારા પેશીઓને નષ્ટ કરે છે. સવારે, બાળકની ખાંડ સામાન્ય રેન્જમાં રહે છે, અને જમ્યા પછી તેના કૂદકા જોવા મળે છે. આ તબક્કે, સ્વાદુપિંડનો ભાર હજી પણ સામનો કરી શકે છે, પરંતુ જ્યારે 85% કોષો મરી જાય છે, ત્યારે રોગ સક્રિય તબક્કે જાય છે.
મોટેભાગે આ હકીકત તરફ દોરી જાય છે કે બાળકોને "કેટોએસિડોસિસ" અથવા "કેટોએસિડોટિક કોમા" નિદાન સાથે હોસ્પિટલમાં દાખલ કરવામાં આવે છે. આ સ્થિતિ એ હકીકત દ્વારા વર્ગીકૃત થયેલ છે કે ગ્લુકોઝનું સ્તર સામાન્ય કરતા નોંધપાત્ર રીતે વધારે છે. Imટોઇમ્યુન ડાયાબિટીસને સંપૂર્ણપણે ઇલાજ કરવો સરળ છે, તેમ છતાં, ડ doctorક્ટરની સૂચનોનું પાલન કટોકટીઓ અને વેસ્ક્યુલર સિસ્ટમના અકાળ વિનાશને ટાળવા માટે મદદ કરશે. માંદા બાળકને જીવનભર ઇન્સ્યુલિન લેવું જોઈએ.
લાંબા સમયથી, ટાઇપ 2 ડાયાબિટીઝને વૃદ્ધોનો રોગ માનવામાં આવતો હતો, પરંતુ કિશોરોએ વધુ અને વધુ વખત તેનો ભોગ બનવાનું શરૂ કર્યું હતું. રોગનો સાર એ છે કે સ્વાદુપિંડ પૂરતું ઇન્સ્યુલિન ઉત્પન્ન કરે છે, પરંતુ તે બધા શરીર દ્વારા જોવામાં આવતું નથી. મોટેભાગે, તે તરુણાવસ્થા દરમિયાન થાય છે, કારણ કે આ સમયગાળા દરમિયાન હોર્મોન્સ ઇન્સ્યુલિનમાં પેશીઓની સંવેદનશીલતાને અટકાવવાનું શરૂ કરે છે. રોગના મુખ્ય કારણો વચ્ચેની ઓળખ કરી શકાય છે જેમ કે:
- વજન અને સ્થૂળતા,
- બેઠાડુ જીવનશૈલી
- હોર્મોન્સ લેવા
- અંતocસ્ત્રાવી સિસ્ટમ રોગો.
ખાસ કરીને વારસાગત વલણથી ડાયાબિટીઝ થવાનું જોખમ. આ પ્રકારના રોગનો કોર્સ મુખ્યત્વે એસિમ્પટમેટિક છે અને વિશ્લેષણમાં કોઈ ખાસ ફેરફાર નથી. બાળકોમાં ડાયાબિટીઝની સારવાર આહાર અને દવાઓનો ઉપયોગ પર આધારિત છે જે રક્ત ખાંડને ઘટાડે છે અને સહવર્તી રોગોના નિયમનને નિયંત્રિત કરે છે.
મોથિ ડાયાબિટીસ મોટે ભાગે 10 વર્ષથી ઓછી ઉંમરના બાળકોમાં જોવા મળે છે. તેની ઘટનાનું મુખ્ય કારણ આનુવંશિક સ્તરે સેલનું નુકસાન છે. મૂળભૂત રીતે, આ રોગમાં એક અનિયંત્રિત કોર્સ હોય છે, શરૂઆતમાં બાળક વધારાના ઇન્સ્યુલિન વિના કરે છે.
નવજાત ડાયાબિટીસ મુખ્યત્વે 6 મહિનાથી ઓછી ઉંમરના બાળકોમાં જોવા મળે છે, તે ખૂબ જ દુર્લભ છે અને વારસાગત સ્વભાવ ધરાવે છે.
કારણો
ડાયાબિટીઝ મેલીટસ એ એક લાંબી બિમારી છે જેની સારવાર કરવી ખૂબ જ મુશ્કેલ છે. તેના વિકાસ માટે ઘણા કારણો છે, જેમાંથી તે પ્રકાશિત કરવું જરૂરી છે:
- આનુવંશિક વલણ
- વારંવાર શરદી
- અતિશય આહાર
- વધારે વજન
- બેઠાડુ જીવનશૈલી.
બાળકોમાં ડાયાબિટીઝની ઘટના આનુવંશિક સ્તરે મૂકી શકાય છે, કારણ કે આ રોગવાળા માતાપિતા પહેલાથી જ બીમાર બાળક ધરાવે છે. આ કિસ્સામાં, રોગ તાત્કાલિક અથવા થોડા વર્ષો પછી થઈ શકે છે. સગર્ભાવસ્થા દરમિયાન સ્ત્રીમાં લોહીમાં ગ્લુકોઝમાં વધારો કરવો ખૂબ જ જોખમી છે. તે નોંધવું યોગ્ય છે કે તે પ્લેસેન્ટામાંથી ખૂબ જ સારી રીતે પસાર થાય છે અને બાળકના લોહીના પ્રવાહમાં પ્રવેશ કરે છે, અને ગર્ભની જરૂરિયાતો આ સમયગાળા દરમિયાન ન્યૂનતમ હોય છે, તેથી તેની ચામડીની ચરબીમાં વધારે પ્રમાણમાં સંચય થાય છે. આ કિસ્સામાં, બાળકો ઘણા વજન સાથે જન્મે છે.

ખોરાકમાં મોટા પ્રમાણમાં સુપાચ્ય કાર્બોહાઇડ્રેટનું સેવન કરવાથી બાળકના કોષો પર મોટો ભાર આવે છે જે ઇન્સ્યુલિન ઉત્પન્ન કરે છે. પરિણામે, તેઓ ખૂબ જ ઝડપથી તેમના ભંડાર ખાલી કરી દે છે અને સામાન્ય રીતે કાર્ય કરવાનું બંધ કરે છે, જે રક્ત ઇન્સ્યુલિનમાં તીવ્ર ઘટાડો તરફ દોરી જાય છે.
જ્યારે ખાંડનો મોટો જથ્થો શરીરમાં પ્રવેશ કરે છે, ત્યારે વધુ પડતું વિસર્જન થતું નથી, પરંતુ ચરબીના રૂપમાં જમા થાય છે. ચરબીનાં પરમાણુ ગ્લુકોઝ પ્રોસેસીંગ રીસેપ્ટર્સને રોગપ્રતિકારક શક્તિ બનાવે છે. આના પરિણામે, પૂરતા પ્રમાણમાં ઇન્સ્યુલિન હોવા છતાં, લોહીમાં ખાંડનું પ્રમાણ ઓછું થતું નથી.
ઓછી જીવનશૈલી વજનમાં પરિણમે છે, જે ડાયાબિટીસ તરફ દોરી શકે છે. વારંવાર શરદી થવાની સાથે રોગપ્રતિકારક શક્તિ વાયરસ અને બેક્ટેરિયા સામે લડતા લક્ષ્યમાં એન્ટિબોડીઝ ઉત્પન્ન કરે છે. આના પરિણામે, તે તેના પોતાના કોષો પર હુમલો કરવાનું શરૂ કરી શકે છે, ખાસ કરીને ઇન્સ્યુલિન ઉત્પન્ન કરનારા લોકો. આ સ્વાદુપિંડને નુકસાન પહોંચાડે છે અને તેની સંખ્યામાં ઘટાડો થાય છે.
મુખ્ય લક્ષણો
સામાન્ય રીતે, બાળકોમાં ડાયાબિટીસ પૂર્વશાળા અથવા કિશોરાવસ્થામાં વિકસિત થાય છે, જ્યારે બાળકમાં શારીરિક વૃદ્ધિ કૂદી જાય છે. શરીરને ઘણી energyર્જાની જરૂર હોવાથી, ત્યારબાદ આ તબક્કે ક્લિનિકલ લક્ષણો છે. બાળકોમાં ડાયાબિટીઝના મુખ્ય ચિહ્નો વચ્ચેની ઓળખ કરી શકાય છે જેમ કે:
- અચાનક વજન ઘટાડો
- સતત તરસ
- વારંવાર પેશાબ
- વારંવાર ભૂખ
- શુષ્ક ત્વચા, ફોલ્લીઓ અને પસ્ટ્યુલ્સનો દેખાવ,
- પરસેવો, જીભ પર લાલ તકતી,
- માથાનો દુખાવો, અશક્ત ચેતના.
બાળક ઠંડીની inતુમાં પણ ઘણા પ્રવાહી પીવાનું શરૂ કરે છે અને રાત્રે તરસ્યો તરસ છીપાવવા માટે પણ ઉઠે છે. જ્યારે તમે મોટી માત્રામાં પ્રવાહીનો વપરાશ કરો છો, ત્યારે પુષ્કળ પેશાબ બહાર નીકળવાનું શરૂ થાય છે, કારણ કે ખાંડનો વધુ એક ભાગ તેની સાથે ઉત્સર્જન કરે છે. આ ઉપરાંત, પથારીવટ ઘણીવાર જોવા મળે છે.

બાળકોમાં ડાયાબિટીઝના મુખ્ય સંકેતોમાં, શરીરના વજનમાં તીવ્ર ઘટાડો પ્રકાશિત થવો જોઈએ, કારણ કે ગ્લુકોઝ energyર્જાના મુખ્ય સ્ત્રોત તરીકે કાર્ય કરે છે. રોગના કોર્સ સાથે, કોશિકાઓમાં પ્રવેશતા ગ્લુકોઝની માત્રામાં ઘટાડો થાય છે, જેનો અર્થ છે કે તેમનું પોષણ નોંધપાત્ર રીતે બગડ્યું છે. બાળકની energyર્જાની માત્રા ઓછી થતાં, તે સુસ્ત, નબળા અને ઝડપથી થાકેલા બને છે.
ડાયગ્નોસ્ટિક્સ
જો તમને કોઈ રોગની શંકા છે, તો બાળકોમાં ડાયાબિટીઝનું વ્યાપક નિદાન કરવું જરૂરી છે, જેમાં આ શામેલ છે:
- ડ doctorક્ટર દ્વારા તપાસ
- રક્ત અને ખાંડ માટે પેશાબ પરીક્ષણો,
- ગ્લુકોઝ સહિષ્ણુતા પરીક્ષણ
- બાયોકેમિકલ રક્ત નિયંત્રણ.
ત્વચારોગ વિજ્ .ાની, બાળરોગ, ગેસ્ટ્રોએંટોરોલોજિસ્ટ, ઓપ્ટોમેટ્રિસ્ટ, એન્ડોક્રિનોલોજિસ્ટ દ્વારા પરીક્ષા કરવી જરૂરી છે. પરીક્ષણો અને પરીક્ષણો લોહીમાં ગ્લુકોઝનું સ્તર નક્કી કરવામાં અને શક્ય અસામાન્યતાઓને ઓળખવામાં મદદ કરે છે. આંતરિક અવયવોના અલ્ટ્રાસાઉન્ડની જરૂર પડી શકે છે.

વ્યાપક ડાયગ્નોસ્ટિક્સ યોગ્ય નિદાન કરવાનું શક્ય બનાવશે અને સમયસર વ્યાપક ઉપચાર સૂચવે છે, જેમાં એક વિશેષ આહાર, શારીરિક વ્યાયામો અને જો જરૂરી હોય તો ઇન્સ્યુલિન ઉપચાર સૂચવવામાં આવે છે. સમયસર નિદાન એ કોમા અને બાળકના મૃત્યુને ટાળવા માટે મદદ કરશે.
સારવાર સુવિધાઓ
બાળકોમાં ડાયાબિટીઝની સારવાર મોટા ભાગે તેના પ્રકાર પર આધારિત છે. એન્ડોક્રિનોલોજિસ્ટ દ્વારા પર્યાપ્ત ઉપચાર સૂચવવામાં આવે છે. ડાયાબિટીઝ સારવાર સિદ્ધાંતોનું પાલન સૂચિત કરે છે જેમ કે:
- મ્યુકોસા અને ત્વચાની સ્વચ્છતા,
- રમતો રમે છે
- આહાર ઉપચાર
- મનોવૈજ્ .ાનિક આધાર.
બાળકોમાં પ્રકાર 1 ડાયાબિટીઝની સારવાર માટે, રિપ્લેસમેન્ટ થેરેપીનો ઉપયોગ ઘણીવાર થાય છે. સ્વાદુપિંડના કોષો પૂરતા પ્રમાણમાં ઇન્સ્યુલિન ઉત્પન્ન કરતા નથી, તમારે લોહીમાં તેની માત્રા ફરી ભરવાની જરૂર છે. આ કિસ્સામાં, ખોરાકના સેવન અનુસાર ગ્લુકોઝના ઉત્પાદનની વિચિત્રતા ધ્યાનમાં લેવી જરૂરી છે, કારણ કે જો શરીર ખાંડના બધા ભંડારનો ઉપયોગ કરે છે, તો આ energyર્જા ભૂખમરો તરફ દોરી જશે.
તેથી જ, દવાઓનો ઉપયોગ કરવા ઉપરાંત, બાળકના યોગ્ય પોષણનું આયોજન કરવું જરૂરી છે, કારણ કે ઉપવાસ સંપૂર્ણપણે અસ્વીકાર્ય છે. નાસ્તા પણ મુખ્ય ભોજનની વચ્ચે લેવી જોઈએ.
ફરજિયાત એ ખાસ ગ્લુકોમીટરનો ઉપયોગ કરીને રક્ત ગ્લુકોઝની દૈનિક દેખરેખ છે. તમારે એક વિશેષ ડાયરી રાખવાની જરૂર છે, જે દિવસ માટે પીવામાં ખોરાક, તણાવપૂર્ણ પરિસ્થિતિઓને દર્શાવે છે, કારણ કે તે ગ્લુકોઝના સ્તરમાં વધારો તરફ દોરી જાય છે. આ ડ theક્ટરને યોગ્ય સારવાર પસંદ કરવાની મંજૂરી આપશે.
પ્રકાર 1 ડાયાબિટીઝની સારવાર માટેની બીજી પદ્ધતિ એ સ્વાદુપિંડનું પ્રત્યારોપણ છે, કારણ કે આ તમને તમારા સ્વાસ્થ્યને સામાન્ય બનાવશે અને ઇન્સ્યુલિનના આજીવન વહીવટની આવશ્યકતાથી છૂટકારો મેળવશે.

પ્રકાર 2 ડાયાબિટીસ સાથે, અંતર્ગત રોગની ઉપચાર કરવો જરૂરી છે. આ રોગના મુખ્ય લક્ષણોને દૂર કરશે. ટાઇપ 2 ડાયાબિટીસવાળા બાળકોએ આહારનું પાલન કરવું જોઈએ. આ કિસ્સામાં, બાળકના શરીરમાં ઇન્સ્યુલિન છે, પરંતુ તમારે ખાતરી કરવાની જરૂર છે કે ગ્લુકોઝમાં કોઈ અચાનક કૂદકા ન આવે.
આહારમાંથી સરળતાથી સુપાચ્ય કાર્બોહાઇડ્રેટને સંપૂર્ણપણે દૂર કરવું અને અન્ય તમામ પ્રકારનાં સેવનને મર્યાદિત કરવું મહત્વપૂર્ણ છે. આ ઉપરાંત, ખાસ કરીને અમરિલ, મનીનીલ, ડાયાબેટોન જેવી ખાંડ ઘટાડતી દવાઓનો ઉપયોગ જરૂરી છે. યકૃતને ટેકો આપવા માટે દવાઓની આવશ્યકતા છે, ખાસ કરીને, જેમ કે એસેન્શિયલ ફ Forteર્ટ Nન એન, તેમજ અળસીનું તેલ, જે ફેટી એસિડ્સનું સ્રોત છે.
લોહીના માઇક્રોસિરક્યુલેશનને સામાન્ય બનાવવા માટે, ટ્રેન્ટલ અને વાઝિનિટ જેવી દવાઓનો ઉપયોગ સૂચવવામાં આવે છે. વિટામિન સંકુલ પણ જરૂરી છે. આંખોને પોષણ આપવા માટે, ટૌરિન સૂચવવામાં આવે છે. આ એમિનો એસિડ હાયપોગ્લાયકેમિક અસર ધરાવે છે, અને રેટિનાને પોષવામાં પણ મદદ કરે છે. ડાયાબિટીઝવાળા બાળકો તેમની સામાન્ય જીવનશૈલી છોડી શકતા નથી, તેથી જ માતાપિતાએ તેમને તેમના પોતાના ઉદાહરણથી પ્રેરણા આપવી જોઈએ.
ઇન્સ્યુલિનનો ઉપયોગ
ડાયાબિટીઝની સારવાર કયા તબક્કે તેનું નિદાન થયું તેના પર નિર્ભર છે.જો બાળક કોમા અથવા કેટોસિડોસિસની સ્થિતિમાં હોય, તો પછી ઉપચાર એક હોસ્પિટલની સેટિંગમાં કરવામાં આવે છે જ્યાં ડ્રોપર્સને શરીરમાંથી ઝેર દૂર કરવામાં, લોહીની રાસાયણિક રચનાને પુન restoreસ્થાપિત કરવામાં અને રક્તની રાસાયણિક રચનાને પુન selectedસ્થાપિત કરવામાં મદદ કરે છે, અને ઇન્સ્યુલિનની જરૂરી માત્રા પસંદ કરવામાં આવે છે. પુન recoveryપ્રાપ્તિ માટે, ગ્લુકોઝ અને ઇન્સ્યુલિનવાળા ડ્રોપર્સનો ઉપયોગ સૂચવવામાં આવે છે.
પ્રકાર 1 ના બાળકોમાં ડાયાબિટીઝવાળા આહારનું પાલન કરવાની ખાતરી કરો, કારણ કે ઇન્સ્યુલિનની માત્રા મોટા ભાગે પોષણ પર આધારિત છે. એન્ડોક્રિનોલોજિસ્ટ રોગના કોર્સની ઉંમર, વજન અને ગંભીરતાને ધ્યાનમાં રાખીને એક વિશેષ મેનૂ બનાવે છે.
ઇન્સ્યુલિનની સહાયથી સારવાર હાથ ધરવામાં આવી હોવાથી, તે ધ્યાનમાં લેવું યોગ્ય છે કે તે 2 પ્રકારો છે, એટલે કે બોલસ અથવા બેસલ. શોર્ટ-એક્ટિંગ ઇન્સ્યુલિનને "હ્યુમુલિન રેગ્યુલેટર" અથવા "હુમાલોગ" જેવા આભારી શકાય છે. આ ઉપરાંત, રશિયન બનાવટનાં ઉત્પાદનોનો ઉપયોગ કરી શકાય છે. બોલસ ઇન્સ્યુલિન લગભગ તરત જ કાર્ય કરવાનું શરૂ કરે છે, અને ક્રિયાની મહત્તમ અવધિ લગભગ 4-8 કલાક છે તે કાર્બોહાઈડ્રેટ્સના ઝડપી શોષણ માટે બનાવાયેલ છે જે ખોરાક સાથે શરીરમાં પ્રવેશ કરે છે.
ઇંજેક્શન પછી 30 મિનિટ પછી લાંબા-અભિનયથી ઇન્સ્યુલિન સક્રિય બને છે અને 20-30 કલાક સુધી ચાલે છે. મૂળ ભંડોળમાં અલ્ટ્રાટાર્ડ-એનએમ, હ્યુમુલિન-એનપીએચ, ઇન્સુમન બઝલ અને વીઓ-એસ શામેલ છે.
ઇન્સ્યુલિનનો યોગ્ય રીતે ઉપયોગ અને સંગ્રહ કેવી રીતે કરવો તે બાળકને શીખવવું જરૂરી છે. તે મહત્વપૂર્ણ છે કે તે તેના સ્વાસ્થ્ય માટેની તમામ જવાબદારીથી વાકેફ છે અને ઈન્જેક્શનની આવશ્યકતાને સમજે છે, કેમ કે માનવ જીવન આના પર નિર્ભર છે.
જો ઇન્સ્યુલિનની માત્રા ખોટી રીતે ગણવામાં આવે તો, પછી હાયપોગ્લાયકેમિઆની સ્થિતિ વિકસી શકે છે. ખાંડમાં ઘટાડો માત્ર અયોગ્ય ગણતરીના ડોઝને કારણે નથી. કાર્બોહાઈડ્રેટની ઓછી માત્રાવાળા ખોરાક અને વધુ પડતી શારીરિક પ્રવૃત્તિ આમાં ફાળો આપી શકે છે.
બ્રેડ એકમોની ગણતરી
ડાયાબિટીઝવાળા બાળકો માટે કેટલીક ભલામણોનું પાલન કરવાનું ભૂલશો નહીં, કારણ કે આ જીવનમાં વધારો કરશે અને તેની ગુણવત્તામાં સુધારો કરશે. યુરોપમાં, લગભગ દરેક ઉત્પાદન બ્રેડ એકમોની સામગ્રી સૂચવે છે. આ ડાયાબિટીઝવાળા લોકોને કોઈ પણ સમસ્યા વિના પોતાનું ખોરાક પસંદ કરવામાં મદદ કરે છે.

તમે બ્રેડ એકમોની સ્વતંત્ર રીતે ગણતરી કરી શકો છો. બધા ખોરાકમાં કાર્બોહાઇડ્રેટ હોય છે. આ રકમ 12 દ્વારા વહેંચવી જોઈએ અને પેકેજ પર સૂચવેલ વજન દ્વારા ગુણાકાર કરવો આવશ્યક છે. બાળકોમાં ડાયાબિટીઝનો આહાર કાર્બોહાઇડ્રેટનું સેવન કરવાની મર્યાદા સૂચવે છે, કારણ કે કોઈપણ ભૂલો સુખાકારીમાં બગાડને ઉત્તેજિત કરી શકે છે.
લોહીમાં ગ્લુકોઝ નિયંત્રણ
ડાયાબિટીઝના બાળકને બ્લડ સુગરનું સતત નિરીક્ષણ કરવું જરૂરી છે. આ માટે, તમે વિશિષ્ટ ઉપકરણનો ઉપયોગ કરી શકો છો - ગ્લુકોમીટર. હવે આવા ઉત્પાદન માટે ઘણાં જુદા જુદા વિકલ્પો છે, તેથી તમે તમારી આવશ્યકતાઓને આધારે તેને પસંદ કરી શકો છો. આ ઉપકરણનો ઉપયોગ ઘણી વાર કરવામાં આવે છે, તેથી તે ઉચ્ચ ગુણવત્તાવાળી અને વિશ્વસનીય હોવું આવશ્યક છે.
જ્યારે બાળક નાનું હોય છે, ત્યારે ગ્લુકોમીટરનો ઉપયોગ માતાપિતા દ્વારા ગ્લુકોઝના સ્તરને માપવા માટે કરવામાં આવે છે, અને જ્યારે તે મોટો થાય છે, ત્યારે તે ડિવાઇસનો ઉપયોગ તેના પોતાના પર કરી શકે છે, તેથી ડિઝાઇન શક્ય તેટલી સરળ હોવી જોઈએ. ખાસ પરીક્ષણ સ્ટ્રીપ્સ સાથેનું ખૂબ અનુકૂળ ઉપકરણ. જો કે, સમાપ્તિ તારીખનું નિરીક્ષણ કરવું આવશ્યક છે. સમાપ્ત થયેલ સ્ટ્રીપ્સ ભૂલો પેદા કરી શકે છે જે ડાયાબિટીસના બાળક માટે જોખમી હોઈ શકે છે.
શક્ય ગૂંચવણો
ડાયાબિટીઝની ગૂંચવણો તીવ્ર અને અંતમાં હોઈ શકે છે. રોગના કોઈપણ અવધિમાં તીવ્ર વિકાર થઈ શકે છે અને તાત્કાલિક સહાયની જરૂર હોય છે. તેમાંના છે:
- હાયપરગ્લાયકેમિક કોમા
- હાઈપોગ્લાયકેમિક કોમા,
- આંતરિક અવયવો પર અસર.
હાયપરગ્લાયકેમિક કોમા ઇન્સ્યુલિનના અભાવ પર આધારિત છે. તે ધીમે ધીમે વિકસે છે અને તે જ સમયે સુસ્તી, નબળાઇ જોવા મળે છે, તરસ અને પેશાબ તીવ્ર બને છે. આ ઉપરાંત, પેટમાં દુખાવો, auseબકા અને omલટી થઈ શકે છે. આ કિસ્સામાં, તમારે તાત્કાલિક એમ્બ્યુલન્સને ક callલ કરવો આવશ્યક છે.

હાયપોગ્લાયકેમિક કોમા ઇન્સ્યુલિનના ઓવરડોઝ સાથે થાય છે. તે ઝડપથી આગળ વધે છે, ચામડી તરત જ ભીની થઈ જાય છે, બાળકને વધુ પડતું મૂકવામાં આવે છે, તેના વિદ્યાર્થીઓને વિચ્છેદન થાય છે, તેની ભૂખ વધે છે. આ સ્થિતિમાં, તમારે તેને ખવડાવવાની અથવા નસમાં ગ્લુકોઝ સોલ્યુશન ઇન્જેક્શન આપવાની જરૂર છે. ઘણી વાર, ડાયાબિટીઝવાળા બાળકો અક્ષમ કરે છે, કારણ કે તેમાં ઘણા આંતરિક અવયવોમાં ખામી હોય છે. રોગની અંતમાં મુશ્કેલીઓ વચ્ચે, તે તફાવત કરવો જરૂરી છે:
- નેત્રરોગ ચિકિત્સા
- નેફ્રોપેથી
- આર્થ્રોપેથી
- ન્યુરોપથી
- એન્સેફાલોપથી.
ડાયાબિટીઝ મેલિટસમાં, દ્રષ્ટિના અવયવોને રોગવિજ્ .ાનવિષયક નુકસાન જોવા મળે છે. આ itselfપ્ટિક ચેતાને નુકસાન અથવા દ્રશ્ય ઉગ્રતામાં ઘટાડોના સ્વરૂપમાં પોતાને મેનીફેસ્ટ કરે છે. સંયુક્ત નુકસાન પણ થાય છે, જે તીવ્ર પીડા અને તેમની ગતિશીલતાની મર્યાદા દ્વારા વર્ગીકૃત થયેલ છે.
એન્સેફાલોપથી બાળકના માનસિકતા અને મૂડમાં પરિવર્તન તરફ દોરી જાય છે, જે મૂડ, અસંતુલન અને હતાશાની શરૂઆતના ઝડપી ફેરફારમાં પ્રતિબિંબિત થાય છે. આ ઉપરાંત, કિડની અને નર્વસ સિસ્ટમ નુકસાનને અવલોકન કરી શકાય છે. જટિલતાઓને ખૂબ જોખમી છે, તેથી જ તમારે નિયમિત રૂપે ઉપચાર કરવો, આહારનું પાલન કરવું અને બ્લડ સુગરનું નિરીક્ષણ કરવાની પણ જરૂર છે.
રોગ નિવારણ
બાળકોમાં ડાયાબિટીઝનું અસરકારક નિવારણ નથી, તેમ છતાં, આનુવંશિક વલણવાળા બાળકમાં રોગની ઘટનાને રોકવા માટે, તમારે ઓછા કાર્બ આહારનું પાલન કરવું જરૂરી છે. આ ઉપરાંત, તમારે તાણ ટાળવાની, સખ્તાઇ લેવાની, વિટામિન સંકુલ લાગુ કરવાની જરૂર છે.
સમયસર રીતે સંભવિત ઉલ્લંઘનોની નોંધ લેવા માટે સમયસર રીતે નિવારક પરીક્ષા લેવી મહત્વપૂર્ણ છે.