ડાયાબિટીઝથી શરદી સામે કેવી રીતે લડવું
ડાયાબિટીઝથી પીડિત વ્યક્તિ રોગપ્રતિકારક શક્તિ ઓછી થવાને કારણે વિવિધ રોગોની વારંવારની ઘટના પ્રત્યે સંવેદનશીલ હોય છે. આ લેખ એક મહત્વપૂર્ણ વિષય પર ચર્ચા કરશે - ડાયાબિટીઝ માટેના એન્ટિબાયોટિક્સ, જે તમને કહેશે કે કઈ પરિસ્થિતિમાં આ દવાઓ જરૂરી છે, તેઓ અંતર્ગત રોગના માર્ગને કેવી રીતે અસર કરે છે, જે પ્રતિબંધિત દવાઓને આભારી હોવી જોઈએ.
 ડાયાબિટીક ચેપની સારવાર
ડાયાબિટીક ચેપની સારવાર
જે વ્યક્તિને ડાયાબિટીઝ હોય છે, તે ખાંડ વિરોધી ઉપચાર સાથે, વાયરલ અને ચેપી રોગો સામે લડવા માટે સતત પ્રોફીલેક્ટીક પદ્ધતિઓ લેવી જોઈએ. શરીર, ભારે ભારને લીધે, પેથોજેનિક સુક્ષ્મસજીવોનો સામનો કરવાનું બંધ કરે છે, તેથી ઘણી બિમારીઓ પસાર થતી નથી.
મોટે ભાગે, સારવાર એન્ટીબાયોટીક્સ લીધા વિના કરી શકતી નથી. આ દવાઓ ફક્ત ડ doctorક્ટર દ્વારા સૂચવવામાં આવે છે, તમારા પોતાના સ્વાસ્થ્યને તમારા પોતાના પર જોખમ લેવાની મનાઈ છે.
સુગર લેવલ અને અન્ય વિગતો વિશે
તેથી, કારણ કે પ્રથમ નજરમાં શરદીમાં પણ સૌથી નજીવી બાબતો ગૂંચવણો પેદા કરી શકે છે, તેથી કેટલાક નિયમોનું પાલન કરવું આવશ્યક છે. ખાસ કરીને, સક્ષમ સારવારમાં લોહીમાં ગ્લુકોઝના ગુણોત્તરની સતત દેખરેખ શામેલ છે. તે દર ત્રણથી ચાર કલાકે આ સૂચકને માપવા વિશે છે.
જો ડાયાબિટીઝની શરદી ખૂબ highંચા ગ્લુકોઝ રેશિયો સાથે હોય, તો તમારે તેનો ઉપયોગ કરવો જોઈએ, તેને નાના નાના ચૂસણમાં લેવાની ખાતરી કરો:
- પાણી
- ખાંડ મુક્ત આદુ પીણું.
ડાયાબિટીઝ માટેના માનક આહાર ઉપરાંત પીવામાં આવતા ખાદ્યપાનુ અને પીણાંનું નિયંત્રણ હંમેશાં જરૂરી છે. આનાથી ચકાસવું શક્ય બનશે કે ઉપયોગમાં લેવામાં આવતા ઉત્પાદનો અને પીણાં માનવ શરીરને કેવી અસર કરે છે. રોગના ભાગ રૂપે, માનવ શરીર ખૂબ જ ધીરે ધીરે ઇન્સ્યુલિન ઉત્પન્ન કરે છે અને ચયાપચય કરે છે. આ પછીથી હાઈપરગ્લાયકેમિઆ તરફ દોરી જાય છે.
તેની સામેની લડત અને શરીરની સારવાર નિષ્ણાતની નિરંતર દેખરેખ હેઠળ હોવી જોઈએ.
મોટાભાગે હંમેશાં સૂચવવામાં આવેલા ઇન્સ્યુલિનના વિશેષ ઇન્જેક્શનની જરૂર હોય છે. આ ફક્ત ટૂંકી જ નહીં, પણ અલ્ટ્રાશોર્ટ તૈયારીઓ પણ હોઈ શકે છે. તેમને દર ત્રણથી ચાર કલાકે કરવા ભલામણ કરવામાં આવે છે.

શરદી અને ડાયાબિટીઝના પોષણ વિશે
તે યાદ રાખવું અગત્યનું છે કે 37.5 પછી તાપમાનની દરેક ડિગ્રીમાં હોર્મોનનું પ્રમાણ 20-25% વધારવાની જરૂર છે. ફક્ત આ કિસ્સામાં, સામાન્ય શરદી અને વિકાસશીલ ડાયાબિટીસ સસ્પેન્ડ કરવામાં આવશે.
રાજ્યની વિશેષતાઓ વિશે
પ્રથમ અને બીજા પ્રકારનાં ડાયાબિટીસ મેલીટસ સાથેની સામાન્ય શરદી તેની પોતાની લાક્ષણિકતાઓ છે. તે બરાબર શું છે? સૌ પ્રથમ, કે સામાન્ય શરદીની માળખામાં, ખૂબ શરૂઆતમાં, વ્યક્તિને ભૂખ ન લાગે. જો કે, કંઈક ખાવું તે હજી પણ ખૂબ મહત્વનું છે - તે સારવારને ઝડપી અને વધુ યોગ્ય બનાવશે. ડાયાબિટીસ તેના ધોરણસર ડાયાબિટીક આહારના આધારે ખોરાક પસંદ કરી શકે છે.
Temperatureંચા તાપમાને, ઉલટી થવી અથવા પેટમાં અસ્વસ્થ થવું, દર કલાકે એક ગ્લાસ પ્રવાહી પીવું જોઈએ. આ સ્થિતિમાં, પાણી પીવું અને એક કલાક સુધી તેને નાના ચુસકામાં કરવું શ્રેષ્ઠ છે. સુધારણાના કિસ્સામાં, દર 60 મિનિટમાં 15 ગ્રામ કાર્બોહાઇડ્રેટથી વધુ વપરાશ કરવો માન્ય છે:
- કુદરતી ફળના દહીં સાથે અનાજનો અડધો કપ,
- ફળની થોડી માત્રા.
આમ, સારવાર પૂર્ણ થઈ જશે, પરંતુ વપરાયેલી દવાઓનું શું?

શું ડાયાબિટીઝનો ઇલાજ શક્ય છે?
કેટલાક ઓટીસી દવાઓ ડાયાબિટીસના દર્દીઓ માટે પણ યોગ્ય છે. જોકે, સુનિશ્ચિત કરવું મહત્વપૂર્ણ છે કે glંચા ગ્લુકોઝ રેશિયોવાળા ખોરાકનો વપરાશ ન થાય. અમે ઉધરસની ચાસણી, શરદી, ત્વરિત પ્રવાહી, ગળાના દુ loખાવા અને અન્ય ઘણા વિશે વાત કરી રહ્યા છીએ. દુર્લભ અપવાદો સાથે, તેમાં ખાંડનો મોટો જથ્થો શામેલ છે, અને ડાયાબિટીસની સામાન્ય શરદી માટે તે યોગ્ય રહેશે નહીં. તેથી, તેમાં સુગર છે કે કેમ તે સુનિશ્ચિત કરવા માટે ડ્રગના ઘટકોની સૂચિનો કાળજીપૂર્વક અભ્યાસ કરવો જરૂરી છે.
જો તમને કોઈ શંકા છે, તો તમારે કોઈ નિષ્ણાતની સલાહ લેવી જોઈએ જેથી સારવાર અસરકારક બને. આ ઉપરાંત, જ્યારે શરદી અને વિકાસશીલ ડાયાબિટીસ એકસાથે આવે છે અને તેની સાથે હોય છે, વધુમાં, હાઈ બ્લડ પ્રેશર દ્વારા, ડેકોંજેસ્ટન્ટ્સ જેવી દવાઓનો ઉપયોગ ટાળવો જોઈએ.
આ કારણ છે કે તેઓ ડાયાબિટીસના બ્લડ પ્રેશરને વધારે વધારે છે.
જ્યારે ડાયાબિટીઝમાં એવા લક્ષણો હોય છે જેમ કે:
- શ્વાસની તકલીફ
- છાતીમાં દુખાવો
- મૌખિક પોલાણમાંથી એસિટોનની તીવ્ર ગંધ,
- ઝાડા અને sixલટી, છ કલાકથી વધુ સમય માટે
અને બે દિવસ પછી પણ આરોગ્યમાં કોઈ સુધારો થયો નથી, એમ્બ્યુલન્સ બોલાવવાની ભલામણ કરવામાં આવે છે.

સામાન્ય શરદીની રોકથામ એ પુન recoveryપ્રાપ્તિની ચાવી છે
તે જ કિસ્સામાં, જ્યારે પરીક્ષણો પેશાબમાં કીટોન બોડીનું પ્રમાણ વધારે દર્શાવે છે, અને સતત ત્રણ માપન પછી ગ્લુકોઝનું પ્રમાણ (ંચું રહે છે (લિટર દીઠ 13.9 મીમીથી વધુ) અથવા ઓછું (લિટર દીઠ 3.3 એમએમઓલથી ઓછું), તમારે કોઈ વ્યવસાયીનો સંપર્ક કરવો પડશે .
નિવારણ વિશે
જેમ તમે જાણો છો, અનુગામી અનુગામી નિવારણ વિના ઉપચાર ક્યારેય 100% પરિણામ આપતું નથી, તેથી જ તે ખૂબ મહત્વનું છે. આમ, વ્યક્તિગત સ્વચ્છતાના તમામ નિયમોનું કાળજીપૂર્વક પાલન કરવાથી તે ચેપથી ચેપ ટાળવાનું શક્ય બનશે જે શ્વસન માર્ગ દ્વારા પ્રસારિત થઈ શકે છે. પરંતુ વારંવાર અને ઓછા હાથ ધોવાથી સામાન્ય શરદીના વિકાસ અને તીવ્રતાને અટકાવવી શક્ય બનશે, ફક્ત ડાયાબિટીસથી જ નહીં, પણ તેના વિના પણ.
એ યાદ રાખવું મહત્વપૂર્ણ છે કે વર્ણવેલ રોગ માટે સામાન્ય શરદી સામે કોઈ રસી અસ્તિત્વમાં નથી. જો કે, હજી પણ કોઈ નિષ્ણાત સાથે ઈન્ફલ્યુએન્ઝા રસીનો ઉપયોગ કરવાની સંભાવના સાથે ચર્ચા કરવાની ભલામણ કરવામાં આવે છે. આ થવું જોઈએ, જો ફક્ત એટલા માટે કે તેઓ શરીર માટે થોડો તણાવ ઉત્પન્ન કરે છે અને લોહીમાં ગ્લુકોઝના શ્રેષ્ઠ ગુણોત્તરની જાળવણીને પણ જટિલ બનાવે છે.
અલબત્ત, તમારે શારીરિક પ્રવૃત્તિના સ્તરને યાદ રાખવું જોઈએ, બધી જરૂરી અને મંજૂરીવાળી દવાઓ લેવી જોઈએ, સાથે સાથે ખાંડના સ્તર અને માન્ય આહારનું સતત નિરીક્ષણ કરવું જોઈએ. ફક્ત આ કિસ્સામાં, તમે એ હકીકત પર વિશ્વાસ કરી શકો છો કે ડાયાબિટીસ સાથેની શરદી ઝડપથી અને ગંભીર ગૂંચવણો વિના ઝડપથી પસાર થશે.
પ્રકાર 2 ડાયાબિટીઝ માટે એન્ટિબાયોટિક્સ: તમે શરદીથી શું પી શકો છો?
ડાયાબિટીઝવાળા લોકોમાં ચેપી ગૂંચવણો ખૂબ સામાન્ય છે. રોગવિજ્ologicalાનવિષયક ધ્યાનને ઝડપથી તટસ્થ કરવા માટે સમયસર સક્રિય એન્ટિમાઇક્રોબાયલ થેરેપીમાં શામેલ થવું જરૂરી છે. ઘણા લોકોને ડાયાબિટીઝના ઉપયોગ માટે કયા એન્ટિબાયોટિક્સ સૂચવવામાં આવે છે તેમાં રસ છે.
તે સ્પષ્ટ કરવું આવશ્યક છે કે આ જૂથની દવાઓનો ઉપયોગ ફક્ત ડ doctorક્ટરની દેખરેખ હેઠળ અને તેની પરવાનગી સાથે હોવો જોઈએ. બ્લડ શુગરમાં વધારો મેટાબોલિઝમના સામાન્ય કોર્સમાં ફેરફાર કરે છે. ઘણા કિસ્સાઓમાં, ડાયાબિટીઝ માટે ઉપયોગમાં લેવામાં આવતી એન્ટિબાયોટિક્સ શરીર પર અણધારી અસર દર્શાવે છે.
| વિડિઓ (રમવા માટે ક્લિક કરો). |
એન્ટિબાયોટિક્સના ઉપયોગથી નકારાત્મક આડઅસર થઈ શકે છે. આમ, રક્ત ખાંડમાં વધારો ન થાય તે માટે, આ રોગ સાથે કઈ એન્ટિબાયોટિક્સ લેવી જોઈએ તે જાણવું મહત્વપૂર્ણ છે.
ડાયાબિટીઝના ઘણા પ્રકારો છે. પ્રથમ પ્રકારનો રોગ ઇન્સ્યુલિનની ઉણપ સાથે સંકળાયેલ છે, એક અપૂરતી રકમ ઉત્પન્ન થાય છે. પ્રકાર 1 ડાયાબિટીસ 10-15% દર્દીઓમાં નોંધાયેલ છે.
આ રોગવાળા સ્વાદુપિંડનું કાર્ય તેના કાર્યનો સામનો કરી શકતું નથી, સંશ્લેષિત હોર્મોનનું પ્રમાણ ગ્લુકોઝની આવક માત્રા પર પ્રક્રિયા કરતું નથી, અને બ્લડ શુગર વધે છે. આ પ્રકારની ડાયાબિટીસ માટે ઇન્સ્યુલિન ઉપચારની જરૂર હોય છે.
ટાઇપ 2 ડાયાબિટીઝથી, શરીરમાં પૂરતી માત્રામાં ઇન્સ્યુલિન ઉત્પન્ન થાય છે, કેટલીક વખત કંટાળાજનક કરતાં પણ વધારે હોય છે. જો કે, હોર્મોન લગભગ નકામું છે, કારણ કે શરીરની પેશીઓ તેની પ્રત્યે સંવેદનશીલતા ગુમાવે છે.
જો ત્યાં બીજો પ્રકારનો રોગ છે, તો પછી ઇન્સ્યુલિનનો ઉપયોગ ભાગ્યે જ કિસ્સાઓમાં થાય છે, ફક્ત અન્ય દવાઓની બિનઅસરકારકતા સાથે જટિલ અભ્યાસક્રમ સાથે.
આ ઉપરાંત, ત્યાં "સુપ્ત ડાયાબિટીસ" છે, જે ફક્ત વિશિષ્ટ વિશ્લેષણનો ઉપયોગ કરીને નક્કી કરી શકાય છે. આ ત્યારે થાય છે:
- સ્થૂળતા
- નકારાત્મક આનુવંશિકતા
- જન્મ સમયે વધુ વજન (4 કિગ્રા અથવા તેથી વધુ)
ડાયાબિટીસના શરીર સાથે એન્ટિબાયોટિક્સની ક્રિયાપ્રતિક્રિયા
ડાયાબિટીઝ અને એન્ટિબાયોટિક્સ સારી રીતે કાર્ય કરી શકે છે, પરંતુ દવાઓનો ઉપયોગ કરતા પહેલા, તમારે તે સંભવિત જોખમોનો અભ્યાસ કરવાની જરૂર છે જે આ કિસ્સાઓમાં લાક્ષણિક છે.
એન્ટિબાયોટિક્સના ઉપયોગ માટે આગ્રહણીય નથી:
- રોગનો વિઘટન કરાયેલ કોર્સ,
- વૃદ્ધાવસ્થા
- રોગની અંતમાં ગૂંચવણોની રચના,
- માઇક્રો અને મેક્રોએંગિયોપેથીઝ, નેફ્રો- અને ન્યુરોપેથીઝ, તેમજ રેટિનોપેથીઝ,
- રોગની અવધિ 10 વર્ષથી વધુ છે,
- રોગપ્રતિકારક શક્તિ અને શરીરના કેટલાક ઘટકોના કામમાં પરિવર્તન, ઉદાહરણ તરીકે, ન્યુટ્રોફિલ્સ, કીમોટાક્સિસ અને ફાગોસિટોસિસની પ્રવૃત્તિમાં ઘટાડો.
જ્યારે ડ doctorક્ટર બધી ઘોંઘાટ ધ્યાનમાં લે છે, ત્યારે તે લોહીમાં ગ્લુકોઝમાં વધારો ન કરતી દવાને ચોક્કસપણે સેટ કરે છે, જે ઘણી નકારાત્મક આડઅસરોને અટકાવે છે.
આ ઉપરાંત, આ મુદ્દાઓ યાદ રાખવું મહત્વપૂર્ણ છે:
ડાયાબિટીઝ માટેના વિવિધ એન્ટિબાયોટિક્સ હાયપોગ્લાયકેમિક દવાઓની અસરકારકતાને સમાનરૂપે અસર કરતા નથી. એટલે કે, એન્ટિબાયોટિક્સ ગોળીઓ અને ઇન્જેક્શનથી પરિણામ બદલી શકે છે જે સીરમ ગ્લુકોઝ ઘટાડે છે.
મેક્રોલાઇડ્સ અને સલ્ફોનામાઇડ્સ એન્ઝાઇમ્સને અટકાવે છે જે ડ્રગના પદાર્થોના ભંગાણ માટે જવાબદાર છે. પરિણામે, ઘણા સક્રિય એજન્ટો લોહીના પ્રવાહમાં પ્રવેશ કરે છે, અને અવધિ અને અસરમાં વધારો થાય છે. રીફામ્પિસિન, ઉદાહરણ તરીકે, હાયપોગ્લાયકેમિક દવાઓના પ્રભાવોને ઘટાડે છે.
માઇક્રોઆંગિઓપેથી નાના વાહિનીઓના સ્ક્લેરોસિસ તરફ દોરી જાય છે. આનો અર્થ એ કે તમારે સામાન્ય રીતે, સ્નાયુઓ સાથે નહીં, પણ ઇન્ટ્રાવેનસ ઇન્જેક્શનથી એન્ટિબાયોટિક ઉપચાર શરૂ કરવાની જરૂર છે. માત્ર ત્યારે જ જ્યારે શરીર યોગ્ય માત્રાથી સંતૃપ્ત થાય છે ત્યારે તમે મૌખિક દવાઓ પર સ્વિચ કરી શકો છો.
ડાયાબિટીઝવાળા લોકોમાં ચેપી ગૂંચવણો એક સામાન્ય સમસ્યા છે.
જ્યારે ડાયાબિટીઝ મેલિટસવાળા દર્દીઓમાં ચેપનો એન્ટિમાઇક્રોબાયલ સારવાર સૂચવે છે, ત્યારે ખાંડ-ઘટાડતી દવાઓ સાથે આ દવાઓની ક્રિયાપ્રતિક્રિયા ધ્યાનમાં લેવી જોઈએ.
સુક્ષ્મસજીવો શરીરના કોઈપણ ભાગને સંક્રમિત કરવામાં સક્ષમ છે. જેમ તમે જાણો છો, મોટેભાગે પીડાય છે:
- ત્વચા
- પેશાબની વ્યવસ્થા
- નીચલા શ્વસન માર્ગ.
પેશાબની નળીઓનો વિસ્તાર ચેપ
આવા ચેપ નેફ્રોપથીની રચના દ્વારા સમજાવવામાં આવે છે. કિડની તેમના કાર્યો સાથે સંપૂર્ણ રીતે સામનો કરી શકતી નથી અને બેક્ટેરિયા ઝડપથી આ સિસ્ટમની તમામ રચનાઓ પર હુમલો કરે છે.
યુટીઆઈના ઉદાહરણો આપી શકાય છે:
- પાયલોનેફ્રાટીસ,
- રેનલ એડિપોઝ પેશીની ગેરહાજરી,
- સિસ્ટાઇટિસ
- પેપિલરી નેક્રોસિસ.
આ કિસ્સામાં ડાયાબિટીઝ માટેના એન્ટિબાયોટિક્સ ચોક્કસ સિદ્ધાંતોના આધારે સૂચવવામાં આવે છે. તેથી, પ્રારંભિક પ્રયોગમૂલક સારવાર માટે ટૂલમાં ક્રિયાના વિશાળ સ્પેક્ટ્રમ ન હોવા જોઈએ. જ્યારે કારક એજન્ટ ચોક્કસપણે જાણીતું નથી, ત્યારે ફ્લોરોક્વિનોલોન્સ અને કેફાલોસ્પોરીન્સનો ઉપયોગ થાય છે.
ખાસ કરીને, Augગમેન્ટિનનો ઉપયોગ સિનુસાઇટિસ, ન્યુમોનિયા, ત્વચા અને પેશાબના ચેપની સારવાર માટે થાય છે. Augગમેન્ટિન એમોક્સિસિલિન અને પોટેશિયમ ક્લેવાલાનેટના સંયોજન સાથે પેનિસિલિન એન્ટિબાયોટિક્સનો સંદર્ભ આપે છે.
Mentગમેન્ટિન સારી રીતે સહન કરે છે અને તમામ પેનિસિલિનમાં ઓછી ઝેરી છે. જો તમે લાંબા સમય સુધી ડ્રગ પીતા હો, તો તમારે સમયાંતરે રક્ત રચના, કિડની અને યકૃતની સ્થિતિનું મૂલ્યાંકન કરવાની જરૂર છે.
દવા એલર્જિક પ્રતિક્રિયાઓ ઉશ્કેરે છે, જે ડાયાબિટીઝના દર્દીઓ માટે અત્યંત અનિચ્છનીય છે. તેથી, ડ doctorક્ટર, દવા સૂચવે તે પહેલાં, આ ચોક્કસ કેસમાં ઉપયોગની સંભાવનાનું વિસ્તૃત મૂલ્યાંકન કરવું આવશ્યક છે.
યુ.ટી.આઈ. ની ગંભીર જાતના સ્વરૂપોની સારવારનો સમયગાળો સામાન્ય કરતા લગભગ બમણો છે. સિસ્ટેટીસની સારવાર લગભગ 8 દિવસ માટે થાય છે, પાયલોનેફ્રીટીસ - ત્રણ અઠવાડિયા. જો કોઈ વ્યક્તિ નેફ્રોપથી સક્રિયપણે વિકાસ કરી રહ્યો છે, તો તમારે કિડનીના વિસર્જન કાર્યને સતત મોનિટર કરવાની જરૂર છે. આ હેતુઓ માટે, ક્રિએટિનાઇન ક્લિયરન્સ, તેમજ ગ્લોમેર્યુલર ફિલ્ટરેશન રેટને માપવા જરૂરી છે.
જો ઉપયોગમાં લેવામાં આવતી એન્ટિબાયોટિકની અસર ન જોવામાં આવે, તો તેને બદલવી જોઈએ.
આ પ્રકૃતિના જખમ મોટા ભાગે આના સ્વરૂપમાં જોવા મળે છે:
- ફાસિઆઇટિસ
- કાર્બંકલ
- ફુરન્ક્યુલોસિસ,
- ડાયાબિટીક ફુટ સિન્ડ્રોમ.
સૌ પ્રથમ, લક્ષણોને દૂર કરવા માટે, તમારે ગ્લાયસીમિયાને સામાન્ય બનાવવાની જરૂર છે. જો સુગર પરીક્ષણ અસંતોષકારક છે, તો પછી આ રોગની પ્રગતિ તરફ દોરી જાય છે અને નરમ પેશીઓના પુનર્જીવનની પ્રક્રિયામાં મંદી તરફ દોરી જાય છે.
ડાયાબિટીઝવાળા લોકો મ્યુકોરોસિસ વિકસાવી શકે છે, જેને જીવલેણ ફંગલ ચેપ માનવામાં આવે છે. ચેપી પ્રક્રિયાનો દેખાવ સામાન્ય રીતે અનુનાસિક પોલાણમાં જોવા મળે છે, પરંતુ તે પછી મગજ અને આંખોમાં ફેલાય છે.
સામાન્ય ફંગલ ઇન્ફેક્શનની સારવારમાં એન્ટિફંગલ દવાઓ લેવાનું શામેલ છે.
સારવારના વધારાના સિદ્ધાંતો છે:
- ઘાયલ અવયવનું સતત આરામ અને અનલોડિંગ (જો પગ ઉપચારને આધિન હોય તો),
- મજબૂત એન્ટિમાઇક્રોબાયલ્સનો ઉપયોગ. સૌથી વધુ ઉપયોગમાં લેવાયેલા પેનિસિલિન્સ, કાર્બાપેનિમ્સ, ત્રીજી પે generationીના સેફલોસ્પોરીન્સ છે. આ દવા પેથોજેનની સંવેદનશીલતા અને દર્દીની લાક્ષણિકતાઓના આધારે પસંદ કરવામાં આવે છે. સારવારનો કોર્સ ઓછામાં ઓછા બે અઠવાડિયા સુધી ચાલે છે,
- શસ્ત્રક્રિયા પ્રક્રિયાઓ: મૃત પેશીઓ દૂર કરવા અથવા પ્યુર્યુલન્ટ વિસ્તારોની ગટર,
- મહત્વપૂર્ણ કાર્યોની સતત દેખરેખ. પ્રક્રિયાના ઝડપી પ્રસાર સાથે, અંગને કાપવા માટે તે જરૂરી હોઈ શકે છે.
ત્વચાની ખંજવાળની સ્થાનિક ઘટના એ ડાયાબિટીસનો વારંવાર સાથી છે. ખૂજલીવાળું ત્વચા વિવિધ કારણોસર થઈ શકે છે, ઉદાહરણ તરીકે:
- નબળુ રક્ત પરિભ્રમણ
- શુષ્ક ત્વચા
- આથો ચેપ.
અપૂરતા રક્ત પરિભ્રમણ સાથે, પગ અને નીચલા પગ પર ત્વચા પર ફોલ્લીઓ શરૂ થઈ શકે છે.
કોઈપણ ડાયાબિટીસ ત્વચાની ખંજવાળ અટકાવી શકે છે. ત્વચાને ભેજયુક્ત બનાવવા માટે તમારે ક્રિમ અને લોશનનો ઉપયોગ કરવાની જરૂર છે. આ ઉપરાંત, નહાતી વખતે માત્ર હળવા સાબુનો ઉપયોગ કરો.
ત્વચાના ચેપના જોખમને ટાળવા માટે, યોગ્ય જીવનશૈલી જીવી અને રોગનિવારક આહારનું પાલન કરવું જરૂરી છે.
તાત્કાલિક તબીબી સહાય લેવી જો:
- ઉચ્ચ તાપમાન, જે વ્યવહારીક રીતે ઘટતું નથી,
- તાપમાનની સાથે શ્વાસ લેવામાં તકલીફ અને શ્વાસ લેવામાં તકલીફ હોય છે,
- સતત પીવા માટે જરૂર છે
- કેટોએસિડોસિસ છે,
- શરીરના વજનમાં તીવ્ર ઘટાડો
- ચેતનાનું ખોટ છે, ખેંચાણ છે,
- ઝાડા અથવા omલટી 6 કલાકથી વધુ સમય સુધી જોવા મળે છે,
- રોગની લક્ષણવિજ્ologyાન દૂર થતું નથી, પરંતુ સતત વધી રહ્યું છે,
- બ્લડ સુગરની ડિગ્રી 17 એમએમઓએલ / એલ કરતા વધારે છે.
બ્રોંકાઇટિસ અથવા ન્યુમોનિયાવાળા પ્રકાર 2 ડાયાબિટીસના એન્ટિબાયોટિક્સ યુનિફાઇડ ક્લિનિકલ પ્રોટોકોલની સ્ટાન્ડર્ડ સ્કીમ અનુસાર સૂચવવામાં આવે છે. તમારે સુરક્ષિત પેનિસિલિન્સથી પ્રારંભ કરવાની જરૂર છે, અને પછી દર્દીની સુખાકારી પર ધ્યાન કેન્દ્રિત કરવું જોઈએ. ફેફસાંનું એક્સ-રે વિશ્લેષણ વ્યવસ્થિત રીતે કરવું જરૂરી છે. વધારાની લાક્ષાણિક ઉપચાર લાગુ કરો.
ડાયાબિટીઝવાળા લોકો ડ coldક્ટરની પ્રિસ્ક્રિપ્શન વિના કેટલીક ઠંડા દવાઓ પણ લઈ શકે છે. પરંતુ તે સુનિશ્ચિત કરવું મહત્વપૂર્ણ છે કે ખાંડની રચના વધારે નથી. કોઈપણ દવાનો ઉપયોગ કરીને, સૂચનોને અગાઉથી વાંચવું મહત્વપૂર્ણ છે, જે દવામાં ખાંડની ચોક્કસ રકમ સૂચવે છે.
ડાયાબિટીસના દર્દીઓએ પરંપરાગત મીઠી ચાસણી અને ખાંસીના ટીપાં ન ખાવા જોઈએ. તમારે હંમેશાં "સુગર ફ્રી" શબ્દો શોધવો જોઈએ, પછી ભલે દવા એન્ટિબાયોટિક માટે પૂરક હોય. કેટલાક કિસ્સાઓમાં, પ્રકાર 2 ડાયાબિટીઝ માટેની હર્બલ દવા એક વિકલ્પ હોઈ શકે છે.
હાઈ બ્લડ પ્રેશર સાથે, ડેકોંજેસ્ટન્ટ્સવાળી દવાઓ ટાળવી મહત્વપૂર્ણ છે, તેઓ બ્લડ પ્રેશર વધારે છે.
ડાયાબિટીઝ માટે એન્ટીબેક્ટેરિયલ દવાઓ સૂચવવા માટે ડ careક્ટરની સંભાળ અને વ્યવસાયિક સ્તરની જરૂર છે. સુક્ષ્મજીવાણુઓ ડાયાબિટીઝ મેલિટસવાળા દર્દીઓ પર સક્રિય રીતે હુમલો કરી રહ્યા છે, તેથી તમારે શરીરના માઇક્રોફલોરાના મૃત્યુને રોકવા માટે વિવિધ દવાઓ અને પ્રોબાયોટિક્સનો ઉપયોગ કરવા વિશે વિચારવું જોઈએ. આ અભિગમ મોટાભાગની આક્રમક દવાઓમાં આડઅસરોનું જોખમ ઘટાડશે. આ લેખમાંની વિડિઓ ડાયાબિટીસ સંભાળની થીમ ચાલુ રાખે છે.
ડાયાબિટીસ માટે એન્ટિબાયોટિક્સ. અન્ય દવાઓ સાથે કેવી રીતે લેવું?
"મીઠી રોગ" ધરાવતા દર્દીઓમાં ચેપી ગૂંચવણો ખૂબ સામાન્ય ઘટના છે. રોગવિજ્ .ાનવિષયક ધ્યાનના સમયસર નાબૂદ માટે સક્રિય એન્ટિમાઇક્રોબાયલ ઉપચાર ઝડપથી શરૂ કરવું જરૂરી છે. ઘણા દર્દીઓ ડાયાબિટીઝ માટે કઈ એન્ટિબાયોટિક્સ શક્ય છે તે અંગે રસ લે છે.
તે તરત જ સ્પષ્ટ થવું જોઈએ કે દવાઓના આ જૂથનું સેવન ફક્ત ઉપસ્થિત ચિકિત્સકની દેખરેખ હેઠળ અને તેની નિમણૂકથી થવું જોઈએ. હાઈપરગ્લાયકેમિઆ સામાન્ય મેટાબોલિક પ્રક્રિયામાં ફેરફાર કરે છે. મોટાભાગના કિસ્સાઓમાં, દવાની અસર પ્રમાણમાં તંદુરસ્ત શરીરની જેમ અલગ હોઈ શકે છે.
આવી ઘોંઘાટ વિશે બહુ ઓછા લોકો જાણે છે. તેથી, ઘણીવાર "મીઠી બીમારી" સાથે એન્ટિમાઇક્રોબાયલ્સના ઉપયોગ પછી અનિચ્છનીય બાજુની પ્રતિક્રિયાઓ આવે છે.
ડ્રગનો સીધો ઉપયોગ કરતા પહેલા, ડ્રગ લેતી વખતે દર્દીની રાહ જોતા બધા જોખમોનો અભ્યાસ કરવો જરૂરી છે.
આમાં શામેલ છે:
- રોગનો વિક્ષેપિત કોર્સ.
- વૃદ્ધાવસ્થા.
- આ રોગની અંતમાં જટિલતાઓને પહેલેથી જ રચના કરી છે (માઇક્રો અને મેક્રોઆંગોપેથી, રેટિનોપેથી, નેફ્રો- અને ન્યુરોપથી).
- રોગની અવધિ (years10 વર્ષ).
- રોગપ્રતિકારક તંત્રના કેટલાક ઘટકો અને સમગ્ર જીવતંત્રના કામમાં પરિવર્તનની હાજરી (ન્યુટ્રોફિલ્સ, ફાગોસિટોસિસ અને કેમોટાક્સિસની પ્રવૃત્તિમાં ઘટાડો).
જ્યારે ડ doctorક્ટર આ તમામ પાસાઓને ધ્યાનમાં લે છે, ત્યારે તે દર્દી માટે જરૂરી દવાને વધુ સચોટ રૂપે સ્થાપિત કરી શકશે અને અસંખ્ય અનિચ્છનીય પરિણામોને અટકાવી શકશે.
ઉપરાંત, કોઈએ નીચેના મહત્વપૂર્ણ મુદ્દાઓ વિશે ભૂલી જવું જોઈએ નહીં:
- ડાયાબિટીસ મેલિટસ માટે વિવિધ એન્ટિબાયોટિક્સ હાયપોગ્લાયકેમિક દવાઓ (ઇન્સ્યુલિન અને ગોળીઓ જે સીરમ ગ્લુકોઝ ઘટાડે છે) ની અસરકારકતાને સમાનરૂપે અસર કરતી નથી. તેથી, સલ્ફોનામાઇડ્સ અને મેક્રોલાઇડ્સ ઉત્સેચકોને અટકાવે છે, જે દવાઓના સક્રિય પદાર્થોના ભંગાણ માટે જવાબદાર છે. પરિણામે, વધુ સક્રિય સંયોજનો લોહીના પ્રવાહમાં પ્રવેશ કરે છે, અને તેમના કાર્યની અસર અને અવધિ વધે છે. રિફામ્પિસિન, તેનાથી વિપરીત, હાયપોગ્લાયકેમિક દવાઓના સંપર્કમાં રહેવાની ગુણવત્તાને અટકાવે છે.
- માઇક્રોઆંગિઓપેથી નાના વાહિનીઓના સ્ક્લેરોસિસ તરફ દોરી જાય છે. તેથી, સામાન્ય રીતે સ્નાયુઓમાં ઇન્જેક્શનથી નહીં પણ ઇન્ટ્રાવેનસ ઇન્જેક્શનથી એન્ટિબાયોટિક ઉપચાર શરૂ કરવાની સલાહ આપવામાં આવે છે. શરીરને જરૂરી માત્રા સાથે સંતૃપ્ત કર્યા પછી જ તમે દવાઓના મૌખિક સ્વરૂપો પર સ્વિચ કરી શકો છો.
સુક્ષ્મસજીવો સંભવિત શરીરના તમામ ભાગોને સંક્રમિત કરી શકે છે.
સૌથી વધુ અસર:
- પેશાબની વ્યવસ્થા
- ત્વચા એકીકરણ
- નિમ્ન શ્વસન માર્ગ.
પેશાબની નળીઓનો વિસ્તાર ચેપ (યુટીઆઈ) નેફ્રોપથીની રચનાને કારણે થાય છે. રેનલ અવરોધ તેના કાર્યનો 100% દ્વારા સામનો કરી શકતો નથી અને બેક્ટેરિયા સક્રિય રીતે આ સિસ્ટમની રચના પર હુમલો કરે છે.
યુટીઆઈ ઉદાહરણો:
- રેનલ એડિપોઝ પેશીની ગેરહાજરી,
- પાયલોનેફ્રાટીસ,
- પેપિલરી નેક્રોસિસ
- સિસ્ટાઇટિસ.
આ કિસ્સામાં ડાયાબિટીસ માટેના એન્ટિબાયોટિક્સને નીચેના સિદ્ધાંતો આભારી છે:
- પ્રારંભિક પ્રયોગમૂલક ઉપચાર માટે ડ્રગમાં ક્રિયાના વિશાળ સ્પેક્ટ્રમ હોવા જોઈએ. કાર્યકારી એજન્ટ ચોક્કસપણે સ્થાપિત થાય ત્યાં સુધી, સેફાલોસ્પોરીન્સ અને ફ્લોરોક્વિનોલોન્સનો ઉપયોગ કરવામાં આવે છે.
- યુટીઆઈના જટિલ સ્વરૂપોની સારવારનો સમયગાળો સામાન્ય કરતાં લગભગ 2 ગણો વધી જાય છે. સિસ્ટીટીસ - 7-8 દિવસ, પાયલોનેફ્રીટીસ - 3 અઠવાડિયા.
- જો દર્દી નેફ્રોપથીમાં પ્રગતિ કરે છે, તો કિડનીના વિસર્જન કાર્યને સતત મોનિટર કરવું જરૂરી છે. આ માટે, ક્રિએટિનાઇન ક્લિયરન્સ અને ગ્લોમેર્યુલર ફિલ્ટરેશન રેટ નિયમિતપણે માપવામાં આવે છે.
- ઉપયોગમાં લેવામાં આવતી એન્ટિબાયોટિકની અસરની ગેરહાજરીમાં, તમારે તેને બદલવાની જરૂર છે.
આવા જખમ મોટા ભાગે આના સ્વરૂપમાં પોતાને મેનીફેસ્ટ કરે છે:
- ફુરન્ક્યુલોસિસ,
- કાર્બનકલ
- ડાયાબિટીક ફીટ સિન્ડ્રોમ
- ફાસિસીટીસ.
સૌ પ્રથમ, લક્ષણોને દૂર કરવા માટે, ગ્લાયસીમિયાને સામાન્ય બનાવવું જરૂરી છે. તે રક્ત ખાંડમાં વધારો થયો છે જે રોગની પ્રગતિનું કારણ બને છે અને નરમ પેશીઓના પુનર્જીવનની પ્રક્રિયા ધીમું કરે છે.
ઉપચારના વધારાના સિદ્ધાંતો બાકી છે:
- ઇજાગ્રસ્ત અંગ (ડાયાબિટીક પગના કિસ્સામાં) ના સંપૂર્ણ આરામ અને મહત્તમ અનલોડિંગની ખાતરી.
- શક્તિશાળી એન્ટિમાઇક્રોબાયલ્સનો ઉપયોગ. સેફાલોસ્પોરીન્સ 3 પે generationsી, કાર્બાપેનિમ્સ, સુરક્ષિત પેનિસિલિન્સ મોટાભાગે સૂચવવામાં આવે છે. દવાઓની પસંદગી રોગકારકની સંવેદનશીલતા અને દર્દીની વ્યક્તિગત લાક્ષણિકતાઓ પર આધારિત છે. સારવારનો સમયગાળો ઓછામાં ઓછો 14 દિવસ છે.
- સર્જિકલ પ્રક્રિયાઓનો ઉપયોગ (મૃત પેશીઓ દૂર કરવા અથવા પ્યુર્યુલન્ટ ફોસીનું ડ્રેનેજ).
- મહત્વપૂર્ણ કાર્યોનું સતત નિરીક્ષણ. પ્રક્રિયાના પ્રસાર સાથે, અંગ કા removalવાનો પ્રશ્ન હોઈ શકે છે.
એકીકૃત ક્લિનિકલ પ્રોટોકોલની સ્ટાન્ડર્ડ સ્કીમ અનુસાર સહવર્તી ન્યુમોનિયા અથવા બ્રોન્કાઇટિસવાળા પ્રકાર 2 ડાયાબિટીસના એન્ટિબાયોટિક્સ સૂચવવામાં આવે છે. તમારે પરિસ્થિતિની આગળ, સુરક્ષિત પેનિસિલિન્સ (એમોક્સિકલાવ) થી પ્રારંભ કરવું જોઈએ. ફેફસાંની સ્થિતિનું સતત એક્સ-રે મોનીટરીંગ કરવું અગત્યનું છે. વધારાની સિમ્પ્ટોમેટિક થેરેપીનો ઉપયોગ થાય છે.
ડાયાબિટીઝ માટે એન્ટીબેક્ટેરિયલ દવાઓ સૂચવવા માટે ડ attentionક્ટરનું ખૂબ ધ્યાન અને કાળજી લેવી જરૂરી છે. સૂક્ષ્મજીવાણુઓ હંમેશાં "મીઠી રોગ" દ્વારા માનવ શરીર પર સક્રિય રીતે હુમલો કરે છે, તેથી તે વિવિધ પ્રકારના પ્રોબાયોટિક્સ અને દવાઓનો ઉપયોગ કરવા યોગ્ય છે જે તેમના પોતાના માઇક્રોફલોરાના મૃત્યુને અટકાવે છે.
આ અભિગમ સાથે, મોટાભાગની આક્રમક દવાઓની આડઅસરોને સ્તર આપવાનું શક્ય બનશે.
ટિપ્સ અને યુક્તિઓ
ડાયાબિટીઝ રોગપ્રતિકારક શક્તિને નકારાત્મક અસર કરે છે, તેથી દર્દી વધુ વખત બીમાર રહે છે. જ્યારે એન્ટિમાઇક્રોબાયલ સારવાર જરૂરી હોય ત્યારે ડાયાબિટીઝના એન્ટિબાયોટિક્સનો ઉપયોગ આત્યંતિક કેસોમાં થાય છે.
રોગપ્રતિકારક અવરોધ ઘટાડવામાં આવે છે, તેથી દર્દીનું શરીર બધા રોગકારક વાયરસને પ્રતિક્રિયા આપે છે.
આવી ગંભીર દવાઓની નિમણૂક માત્ર ડ doctorક્ટર દ્વારા કરવામાં આવે છે, ચયાપચયની વિકૃતિઓના કિસ્સામાં, અસર અપેક્ષિત અથવા બરાબર પ્રાપ્ત ન થાય તે વિરુદ્ધ છે.
ડાયાબિટીસનું શરીર નબળું છે, તેથી ચેપ શરીરના કોઈપણ ભાગને અસર કરી શકે છે. કોઈ રોગનું નિદાન કરતી વખતે, તાત્કાલિક હસ્તક્ષેપ જરૂરી છે. આવા પેથોલોજીઓની હાજરીમાં ઘણીવાર એન્ટિબાયોટિક્સ સૂચવવામાં આવે છે:
- ત્વચાકોપ રોગો
- પેશાબની નળીઓનો વિસ્તાર ચેપ
- નિમ્ન શ્વસન માર્ગના રોગો.
સૌ પ્રથમ, અસર વધતા ભાર સાથેના અવયવો પર થાય છે. કિડની 100% તેમના કાર્યો સાથે સામનો કરી શકતી નથી, તેથી ચેપી જખમ નેફ્રોપથી તરફ દોરી શકે છે.
એન્ટિબાયોટિક્સ અને ડાયાબિટીઝ એ ખ્યાલ છે જે સાવધાની સાથે જોડાય છે. નિમણૂક આત્યંતિક કેસોમાં થાય છે, જ્યારે ત્યાં હાઇપોગ્લાયકેમિઆનું જોખમ હોય છે.
રોગનો તીવ્ર અભ્યાસક્રમ એક હોસ્પિટલમાં ડ doctorક્ટરની દેખરેખ હેઠળ થવો જોઈએ.
દર્દીની તબિયતને ધ્યાનમાં રાખીને, ઉપસ્થિત ચિકિત્સક દ્વારા એન્ટિબાયોટિક સારવાર સૂચવવામાં આવે છે.
પ્રકાર 2 ડાયાબિટીઝ માટેના એન્ટિબાયોટિક્સની ધોરણ અનુસાર યોજના સૂચવવામાં આવે છે. કારણ બ્રોંકાઇટિસ અથવા ન્યુમોનિયા છે. રેડિયોલોજીકલ મોનિટરિંગ નિયમિતપણે હાથ ધરવામાં આવે છે, કારણ કે શરૂઆતમાં નબળા પ્રતિરક્ષા દ્વારા રોગનો માર્ગ જટિલ છે.
ઉપચારમાં સંરક્ષિત પેનિસિલિન્સનો ઉપયોગ કરવામાં આવે છે: "એઝિથ્રોમાસીન", "ગ્રામમિડિન", જે લક્ષણ રોગનિવારક ઉપચાર સાથે સંયોજનમાં છે. ઉપયોગ કરતા પહેલા, સૂચનાઓનો કાળજીપૂર્વક અભ્યાસ કરો, ખાંડની સામગ્રી પર ધ્યાન આપો. હાઈ બ્લડ પ્રેશર પર, ડીકોન્જેસ્ટન્ટ અસરવાળા એન્ટિબાયોટિક્સ પ્રતિબંધિત છે.
પ્રોબાયોટીક્સ અને આહાર પૂરવણીઓ સાથે જોડાણ કે જે માઇક્રોફલોરાને સુરક્ષિત રાખે છે અને બાજુની પ્રતિક્રિયાઓને અટકાવે છે, ખાસ કરીને પ્રકાર 1 ડાયાબિટીઝમાં.
લક્ષણોને દૂર કરવા માટે, ડાયાબિટીઝના દર્દીઓએ ખાંડના સ્તર પર ધ્યાન આપવું જોઈએ, કારણ કે rateંચા દર હીલિંગને અટકાવે છે અને એન્ટિબાયોટિક્સની ક્રિયાને અવરોધે છે. ત્વચાના સૌથી સામાન્ય ચેપી રોગો:
- ડાયાબિટીક ફુટ સિન્ડ્રોમ
- ફુરન્ક્યુલોસિસ અને કાર્બંકલ,
- નેક્રોટાઇઝિંગ ફાસિઆઇટિસ.
ડાયાબિટીસના પગની સારવાર કરતી વખતે, તમારે લાંબા અને પીડાદાયક ઉપચારની પ્રક્રિયા માટે તૈયારી કરવાની જરૂર છે. હાથપગ પર રક્તસ્રાવ અલ્સર રચનાઓ રચાય છે જે ગંભીરતાના 2 જૂથોમાં વહેંચાયેલી છે. નિદાન માટે, નમૂનાઓ અલગ પાડી શકાય તેવા સિક્વેસ્ટ્રામાંથી લેવામાં આવે છે અને પગનો એક્સ-રે લેવામાં આવે છે.
ડાયાબિટીક પગની એન્ટિબાયોટિક્સ સ્થાનિક અને મૌખિક રીતે સૂચવવામાં આવે છે. જો ત્યાં અંગ કા ampવાનું જોખમ વધારે છે, તો બહારના દર્દીઓની સારવાર માટે નીચે આપેલ ઉપયોગ થાય છે: સેફાલેક્સિન, એમોક્સિસિલિન. દવાઓ રોગના જટિલ અભ્યાસક્રમ સાથે જોડાઈ શકે છે. કોર્સની સારવાર 2 અઠવાડિયા સુધી કરવામાં આવે છે.
થેરપી વ્યાપકપણે હાથ ધરવામાં આવે છે અને તેમાં કેટલાક તબક્કાઓ શામેલ છે:
- સુગર માંદગી વળતર,
- નીચલા હાથપગનો ભાર
- ઘાવની નિયમિત સારવાર
- પ્યુર્યુલન્ટ-નેક્રોટિક જખમ સાથેના અંગનું અંગવિચ્છેદન, અન્યથા જીવલેણ.
ફ્યુરનક્યુલોસિસ માટેની સારવારની પદ્ધતિ.
ફ્યુરંક્યુલોસિસ અને કાર્બંકલ આવર્તક રોગો. બળતરા પ્રક્રિયા ખોપરી ઉપરની ચામડી પર સ્થાનિક છે. તે કાર્બોહાઇડ્રેટ ચયાપચયના ઉલ્લંઘન અને ઉપચારાત્મક આહારનું પાલન ન કરવા સાથે થાય છે, ત્વચાની deepંડા સ્તરોમાં પ્યુર્યુલન્ટ નેક્રોટિક ઘા સાથે. એન્ટીબેક્ટેરિયલ સારવાર: "Oxક્સાસીલિન", "એમોક્સિસિલિન", સારવારનો કોર્સ 1-2 મહિના છે.
નેક્રોટાઇઝિંગ ફાસિઆઇટિસ સાથે, તાત્કાલિક હોસ્પિટલમાં દાખલ થવું જરૂરી છે, કારણ કે ત્યાં આખા શરીરમાં ચેપ ફેલાવાનું એક ઉચ્ચ જોખમ છે. ખભા, આગળના જાંઘ અને પેટની દિવાલની નરમ પેશીઓ અસરગ્રસ્ત છે. સારવાર વ્યાપકપણે હાથ ધરવામાં આવે છે, એન્ટિબેક્ટેરિયલ ઉપચાર એ શસ્ત્રક્રિયામાં ફક્ત એક ઉમેરો છે.
ગ્યુબરગ્રિટ્સ એ.આય.એ., લાઇનવસ્કી યુ.વી. રોગનિવારક પોષણ. કિવ, પબ્લિશિંગ હાઉસ "હાઇ સ્કૂલ", 1989.
ક્રેશેનિતા જી.એમ. ડાયાબિટીસની સ્પા સારવાર. સ્ટાવ્રોપોલ, સ્ટાવ્રોપોલ બુક પબ્લિશિંગ હાઉસ, 1986, 109 પાના, પરિભ્રમણ 100,000 નકલો.
સ્ટ્રોયકોવા એ.એસ. આપણે બાળકમાં ઘરે ડાયાબિટીઝની સારવાર કરીએ છીએ. બ્રોશર, કંપની નોવો નોર્ડીસ્કનું પ્રકાશન, સંભવત 1999 1999, 31 પૃષ્ઠો, પરિભ્રમણને સ્પષ્ટ કર્યા વિના

મને મારી રજૂઆત કરવા દો. મારું નામ એલેના છે. હું 10 વર્ષથી વધુ સમયથી એન્ડોક્રિનોલોજિસ્ટ તરીકે કાર્યરત છું. હું માનું છું કે હું હાલમાં મારા ક્ષેત્રમાં એક વ્યાવસાયિક છું અને હું સાઇટ પરના બધા મુલાકાતીઓને જટિલ અને તેથી કાર્યો નહીં હલ કરવામાં મદદ કરવા માંગું છું. શક્ય તેટલી બધી જરૂરી માહિતી પ્રદાન કરવા માટે સાઇટ માટેની બધી સામગ્રી એકત્રિત કરવામાં આવી છે અને કાળજીપૂર્વક પ્રક્રિયા કરવામાં આવે છે. વેબસાઇટ પર વર્ણવેલ છે તે લાગુ પાડવા પહેલાં, નિષ્ણાતો સાથે ફરજિયાત પરામર્શ હંમેશા જરૂરી છે.
ડાયાબિટીઝના પ્રકાર
 ડાયાબિટીઝના ઘણા પ્રકારો છે. પ્રથમ પ્રકારનો રોગ ઇન્સ્યુલિનની ઉણપ સાથે સંકળાયેલ છે, એક અપૂરતી રકમ ઉત્પન્ન થાય છે. પ્રકાર 1 ડાયાબિટીસ 10-15% દર્દીઓમાં નોંધાયેલ છે.
ડાયાબિટીઝના ઘણા પ્રકારો છે. પ્રથમ પ્રકારનો રોગ ઇન્સ્યુલિનની ઉણપ સાથે સંકળાયેલ છે, એક અપૂરતી રકમ ઉત્પન્ન થાય છે. પ્રકાર 1 ડાયાબિટીસ 10-15% દર્દીઓમાં નોંધાયેલ છે.
આ રોગવાળા સ્વાદુપિંડનું કાર્ય તેના કાર્યનો સામનો કરી શકતું નથી, સંશ્લેષિત હોર્મોનનું પ્રમાણ ગ્લુકોઝની આવક માત્રા પર પ્રક્રિયા કરતું નથી, અને બ્લડ શુગર વધે છે. આ પ્રકારની ડાયાબિટીસ માટે ઇન્સ્યુલિન ઉપચારની જરૂર હોય છે.
ટાઇપ 2 ડાયાબિટીઝથી, શરીરમાં પૂરતી માત્રામાં ઇન્સ્યુલિન ઉત્પન્ન થાય છે, કેટલીક વખત કંટાળાજનક કરતાં પણ વધારે હોય છે. જો કે, હોર્મોન લગભગ નકામું છે, કારણ કે શરીરની પેશીઓ તેની પ્રત્યે સંવેદનશીલતા ગુમાવે છે.
જો ત્યાં બીજો પ્રકારનો રોગ છે, તો પછી ઇન્સ્યુલિનનો ઉપયોગ ભાગ્યે જ કિસ્સાઓમાં થાય છે, ફક્ત અન્ય દવાઓની બિનઅસરકારકતા સાથે જટિલ અભ્યાસક્રમ સાથે.
આ ઉપરાંત, ત્યાં "સુપ્ત ડાયાબિટીસ" છે, જે ફક્ત વિશિષ્ટ વિશ્લેષણનો ઉપયોગ કરીને નક્કી કરી શકાય છે. આ ત્યારે થાય છે:
- સ્થૂળતા
- નકારાત્મક આનુવંશિકતા
- જન્મ સમયે વધુ વજન (4 કિગ્રા અથવા તેથી વધુ)
ત્વચા અને નરમ પેશીઓના ચેપ
આ પ્રકૃતિના જખમ મોટા ભાગે આના સ્વરૂપમાં જોવા મળે છે:
- ફાસિઆઇટિસ
- કાર્બંકલ
- ફુરન્ક્યુલોસિસ,
- ડાયાબિટીક ફુટ સિન્ડ્રોમ.
 સૌ પ્રથમ, લક્ષણોને દૂર કરવા માટે, તમારે ગ્લાયસીમિયાને સામાન્ય બનાવવાની જરૂર છે. જો સુગર પરીક્ષણ અસંતોષકારક છે, તો પછી આ રોગની પ્રગતિ તરફ દોરી જાય છે અને નરમ પેશીઓના પુનર્જીવનની પ્રક્રિયામાં મંદી તરફ દોરી જાય છે.
સૌ પ્રથમ, લક્ષણોને દૂર કરવા માટે, તમારે ગ્લાયસીમિયાને સામાન્ય બનાવવાની જરૂર છે. જો સુગર પરીક્ષણ અસંતોષકારક છે, તો પછી આ રોગની પ્રગતિ તરફ દોરી જાય છે અને નરમ પેશીઓના પુનર્જીવનની પ્રક્રિયામાં મંદી તરફ દોરી જાય છે.
ડાયાબિટીઝવાળા લોકો મ્યુકોરોસિસ વિકસાવી શકે છે, જેને જીવલેણ ફંગલ ચેપ માનવામાં આવે છે. ચેપી પ્રક્રિયાનો દેખાવ સામાન્ય રીતે અનુનાસિક પોલાણમાં જોવા મળે છે, પરંતુ તે પછી મગજ અને આંખોમાં ફેલાય છે.
સામાન્ય ફંગલ ઇન્ફેક્શનની સારવારમાં એન્ટિફંગલ દવાઓ લેવાનું શામેલ છે.
સારવારના વધારાના સિદ્ધાંતો છે:
- ઘાયલ અવયવનું સતત આરામ અને અનલોડિંગ (જો પગ ઉપચારને આધિન હોય તો),
- મજબૂત એન્ટિમાઇક્રોબાયલ્સનો ઉપયોગ. સૌથી વધુ ઉપયોગમાં લેવાયેલા પેનિસિલિન્સ, કાર્બાપેનિમ્સ, ત્રીજી પે generationીના સેફલોસ્પોરીન્સ છે. આ દવા પેથોજેનની સંવેદનશીલતા અને દર્દીની લાક્ષણિકતાઓના આધારે પસંદ કરવામાં આવે છે. સારવારનો કોર્સ ઓછામાં ઓછા બે અઠવાડિયા સુધી ચાલે છે,
- શસ્ત્રક્રિયા પ્રક્રિયાઓ: મૃત પેશીઓ દૂર કરવા અથવા પ્યુર્યુલન્ટ વિસ્તારોની ગટર,
- મહત્વપૂર્ણ કાર્યોની સતત દેખરેખ. પ્રક્રિયાના ઝડપી પ્રસાર સાથે, અંગને કાપવા માટે તે જરૂરી હોઈ શકે છે.
ત્વચાની ખંજવાળની સ્થાનિક ઘટના એ ડાયાબિટીસનો વારંવાર સાથી છે. ખૂજલીવાળું ત્વચા વિવિધ કારણોસર થઈ શકે છે, ઉદાહરણ તરીકે:
- નબળુ રક્ત પરિભ્રમણ
- શુષ્ક ત્વચા
- આથો ચેપ.
અપૂરતા રક્ત પરિભ્રમણ સાથે, પગ અને નીચલા પગ પર ત્વચા પર ફોલ્લીઓ શરૂ થઈ શકે છે.
કોઈપણ ડાયાબિટીસ ત્વચાની ખંજવાળ અટકાવી શકે છે. ત્વચાને ભેજયુક્ત બનાવવા માટે તમારે ક્રિમ અને લોશનનો ઉપયોગ કરવાની જરૂર છે. આ ઉપરાંત, નહાતી વખતે માત્ર હળવા સાબુનો ઉપયોગ કરો.
ત્વચાના ચેપના જોખમને ટાળવા માટે, યોગ્ય જીવનશૈલી જીવી અને રોગનિવારક આહારનું પાલન કરવું જરૂરી છે.
શ્વસન માર્ગ ચેપ
તાત્કાલિક તબીબી સહાય લેવી જો:
- ઉચ્ચ તાપમાન, જે વ્યવહારીક રીતે ઘટતું નથી,
- તાપમાનની સાથે શ્વાસ લેવામાં તકલીફ અને શ્વાસ લેવામાં તકલીફ હોય છે,
- સતત પીવા માટે જરૂર છે
- કેટોએસિડોસિસ છે,
- શરીરના વજનમાં તીવ્ર ઘટાડો
- ચેતનાનું ખોટ છે, ખેંચાણ છે,
- ઝાડા અથવા omલટી 6 કલાકથી વધુ સમય સુધી જોવા મળે છે,
- રોગની લક્ષણવિજ્ologyાન દૂર થતું નથી, પરંતુ સતત વધી રહ્યું છે,
- બ્લડ સુગરની ડિગ્રી 17 એમએમઓએલ / એલ કરતા વધારે છે.
 બ્રોંકાઇટિસ અથવા ન્યુમોનિયાવાળા પ્રકાર 2 ડાયાબિટીસના એન્ટિબાયોટિક્સ યુનિફાઇડ ક્લિનિકલ પ્રોટોકોલની સ્ટાન્ડર્ડ સ્કીમ અનુસાર સૂચવવામાં આવે છે. તમારે સુરક્ષિત પેનિસિલિન્સથી પ્રારંભ કરવાની જરૂર છે, અને પછી દર્દીની સુખાકારી પર ધ્યાન કેન્દ્રિત કરવું જોઈએ. ફેફસાંનું એક્સ-રે વિશ્લેષણ વ્યવસ્થિત રીતે કરવું જરૂરી છે. વધારાની લાક્ષાણિક ઉપચાર લાગુ કરો.
બ્રોંકાઇટિસ અથવા ન્યુમોનિયાવાળા પ્રકાર 2 ડાયાબિટીસના એન્ટિબાયોટિક્સ યુનિફાઇડ ક્લિનિકલ પ્રોટોકોલની સ્ટાન્ડર્ડ સ્કીમ અનુસાર સૂચવવામાં આવે છે. તમારે સુરક્ષિત પેનિસિલિન્સથી પ્રારંભ કરવાની જરૂર છે, અને પછી દર્દીની સુખાકારી પર ધ્યાન કેન્દ્રિત કરવું જોઈએ. ફેફસાંનું એક્સ-રે વિશ્લેષણ વ્યવસ્થિત રીતે કરવું જરૂરી છે. વધારાની લાક્ષાણિક ઉપચાર લાગુ કરો.
ડાયાબિટીઝવાળા લોકો ડ coldક્ટરની પ્રિસ્ક્રિપ્શન વિના કેટલીક ઠંડા દવાઓ પણ લઈ શકે છે. પરંતુ તે સુનિશ્ચિત કરવું મહત્વપૂર્ણ છે કે ખાંડની રચના વધારે નથી. કોઈપણ દવાનો ઉપયોગ કરીને, સૂચનોને અગાઉથી વાંચવું મહત્વપૂર્ણ છે, જે દવામાં ખાંડની ચોક્કસ રકમ સૂચવે છે.
ડાયાબિટીસના દર્દીઓએ પરંપરાગત મીઠી ચાસણી અને ખાંસીના ટીપાં ન ખાવા જોઈએ. તમારે હંમેશાં "સુગર ફ્રી" શબ્દો શોધવો જોઈએ, પછી ભલે દવા એન્ટિબાયોટિક માટે પૂરક હોય. કેટલાક કિસ્સાઓમાં, પ્રકાર 2 ડાયાબિટીઝ માટેની હર્બલ દવા એક વિકલ્પ હોઈ શકે છે.
હાઈ બ્લડ પ્રેશર સાથે, ડેકોંજેસ્ટન્ટ્સવાળી દવાઓ ટાળવી મહત્વપૂર્ણ છે, તેઓ બ્લડ પ્રેશર વધારે છે.
ડાયાબિટીઝ માટે એન્ટીબેક્ટેરિયલ દવાઓ સૂચવવા માટે ડ careક્ટરની સંભાળ અને વ્યવસાયિક સ્તરની જરૂર છે. સુક્ષ્મજીવાણુઓ ડાયાબિટીઝ મેલિટસવાળા દર્દીઓ પર સક્રિય રીતે હુમલો કરી રહ્યા છે, તેથી તમારે શરીરના માઇક્રોફલોરાના મૃત્યુને રોકવા માટે વિવિધ દવાઓ અને પ્રોબાયોટિક્સનો ઉપયોગ કરવા વિશે વિચારવું જોઈએ. આ અભિગમ મોટાભાગની આક્રમક દવાઓમાં આડઅસરોનું જોખમ ઘટાડશે. આ લેખમાંની વિડિઓ ડાયાબિટીસ સંભાળની થીમ ચાલુ રાખે છે.
શા માટે ઠંડા ડાયાબિટીઝના દર્દીઓમાં બ્લડ સુગરમાં વધારો કરે છે?
જ્યારે તમને શરદી થાય છે, ત્યારે તમારી બ્લડ સુગર વધવાની શક્યતા રહે છે. જ્યારે તમારું શરીર વાયરલ ચેપ સામે લડવા માટે હોર્મોન્સ મોકલે છે ત્યારે આવું થાય છે. જ્યારે હોર્મોન્સ શરદી સામે લડવામાં મદદ કરી શકે છે, તો તે તમારા શરીરને ઇન્સ્યુલિનનો યોગ્ય રીતે ઉપયોગ કરતા અટકાવે છે.
જ્યારે બ્લડ સુગર લેવલ શરદી અથવા અન્ય બીમારીથી સંચાલિત કરવું મુશ્કેલ બને છે, ત્યારે તમને કેટોએસિડોસિસ જેવી સમસ્યાઓ થઈ શકે છે, જો તમને ટાઇપ 1 ડાયાબિટીઝ હોય. કેટોએસિડોસિસ એ લોહીમાં ખૂબ જ એસિડનું સંચય છે અને સંભવિત જીવન માટે જોખમી છે. જો તમને ટાઇપ -2 ડાયાબિટીઝ છે, ખાસ કરીને જો તમે વૃદ્ધાવસ્થામાં હો, તો તમે હાઈપરગ્લાયકેમિક હાઈપરosસ્મોલર ન nonન-કેટોન કોમા નામની ગંભીર સ્થિતિ વિકસાવી શકો છો, જેને ડાયાબિટીક કોમા પણ કહેવામાં આવે છે, જે એક ખૂબ જ રક્ત ખાંડને કારણે થાય છે.
શરદી-શરદી માટે મારે કેટલી વાર મારા બ્લડ સુગરની તપાસ કરવી જોઈએ?
જ્યારે તમને શરદી થાય છે, ઓછામાં ઓછી દર ત્રણ કે ચાર કલાકમાં તમારી બ્લડ સુગર તપાસો. જો તમારા બ્લડ સુગર વધારે હોય તો તમારા ડ Yourક્ટર ભલામણ કરી શકે છે કે તમે વધુ ઇન્સ્યુલિનનો ઉપયોગ કરો.
જો તમારા ગ્લુકોઝનું સ્તર તંદુરસ્ત રેન્જથી દૂર હોય તો તમારા બ્લડ સુગરના સ્તરને જાણવાનું તમને તમારી ડાયાબિટીસની સારવારની વ્યૂહરચના બદલવાની મંજૂરી આપશે.
જો મને ડાયાબિટીઝ અને શરદી હોય તો મારે શું ખાવું?
શરદીના પ્રથમ લક્ષણો સાથે, તમારી ભૂખ મટે છે. પરંતુ ડાયાબિટીઝ સાથે, ઓછામાં ઓછું કંઈક ખાવાનો પ્રયાસ કરવો મહત્વપૂર્ણ છે. તમે તમારી નિયમિત પોષણ પ્રણાલીમાંથી ખોરાક પસંદ કરી શકો છો.
દર કલાકે લગભગ 15 ગ્રામ કાર્બોહાઇડ્રેટનું સેવન કરવાની ભલામણ કરવામાં આવે છે. તમે 100 ગ્રામ ફળોનો રસ, અડધો ગ્લાસ કેફિર અથવા અડધો કપ રાંધેલા અનાજ પી શકો છો. જો તમે ન ખાઓ, તો તમારી બ્લડ સુગર ખૂબ ઓછી થઈ શકે છે.
જો તમને તાવ, ઉલટી અથવા ઝાડા થાય છે, તો દર કલાકે એક ગ્લાસ પ્રવાહી પીવાનું નિશ્ચિત કરો. તમે તે બધા એક જ સમયે પીવાને બદલે પ્રવાહીને ચૂસવી શકો છો, શરદી સાથેની મુખ્ય વસ્તુ નિર્જલીકરણ ટાળવાનું છે.
જો તમારી બ્લડ સુગર ખૂબ વધારે છે, તો વધુ પ્રવાહી, પાણી અથવા હર્બલ ચા પીવો. જો તમારે તમારી બ્લડ શુગર વધારવાની જરૂર હોય, તો એક ગ્લાસ સફરજનનો રસ અથવા અડધી ગ્લાસ મીઠી હર્બલ ટીનો ઉપયોગ કરો. તમારા નિયમિત ડાયાબિટીસ આહાર સાથે તમે શું ખાશો અથવા પીશો તે હંમેશાં તપાસો કે તમારી પરિસ્થિતિમાં આ ખોરાક અને પ્રવાહી સહન ન થાય તે માટે.
ડાયાબિટીઝ માટે હું કઈ શરદી લઈ શકું છું?
ડાયાબિટીઝવાળા લોકો થોડીક વધુ કાઉન્ટરની દવા લઈ શકે છે. પરંતુ સુગરની વધારે દવાઓ લેવાનું ધ્યાન રાખો. પ્રવાહી ઠંડા દવાઓમાં ઘણીવાર ખાંડ હોય છે. દવામાં ખાંડ છે કે કેમ તે નિર્ધારિત કરવા માટે સૂચનો વાંચો. જો શંકા હોય તો, તમારા ડ doctorક્ટરની સલાહ લો. તમે ખાંસી, વહેતું નાક અને શરદી માટેના ઇન્હેલેશન માટે લોક ઉપાયો પણ વાપરી શકો છો.
ડાયાબિટીઝવાળા લોકોએ પરંપરાગત મીઠી ઉધરસ ઉપાય, ઉધરસની ચાસણી અને પ્રવાહી ઠંડા દવાઓથી દૂર રહેવું જોઈએ. આવા ઉત્પાદનો ખરીદતી વખતે "ખાંડ મુક્ત" શબ્દો શોધો. જો તમારી પાસે હાઈ બ્લડ પ્રેશર છે, તો ડિકંજેસ્ટન્ટ્સને ટાળો જે તમારા બ્લડ પ્રેશરને વધારે વધારે છે.
જો મને ડાયાબિટીઝ હોય તો હું શરદીને કેવી રીતે રોકી શકું?
તમને ડાયાબિટીઝ છે કે નહીં, સામાન્ય શરદી અથવા ફ્લૂ જેવા શ્વસન ચેપને ઘટાડવા માટે હંમેશાં સારી સ્વચ્છતાનો ઉપયોગ કરો. શરદીથી બચાવો, ખાતરી કરો કે તમે અને તમારા પરિવાર નિયમિતપણે તમારા હાથ ધોતા રહેશો. શરદીની કોઈ રસી નથી, પરંતુ ફ્લૂ વાયરસ થવાનું ટાળવા માટે વાર્ષિક ફ્લૂ શોટ લેવાની વાત તમારા ડ doctorક્ટર સાથે કરો, જે તમારા શરીરમાં તાણ ઉમેરી શકે છે અને તમારા બ્લડ સુગર મેનેજમેંટમાં દખલ કરી શકે છે.
લક્ષણ વિકાસ પદ્ધતિ
કયા કારણોસર કોઈ ખાસ લક્ષણ દેખાય છે તે સમજવા માટે, તમારે તેના વિકાસની પદ્ધતિઓ જાણવાની જરૂર છે:
- પોલિડિપ્સિયા (સતત તરસ) એ રચાય છે કે ખાંડ પાણીને આકર્ષિત કરે છે, જ્યારે શરીરમાંથી પ્રવાહીનું ઉત્સર્જન થાય છે. નુકસાનને દૂર કરવા માટે, શરીર બહારથી વધુને વધુ પ્રવાહીની "વિનંતી કરે છે",
- ઝડપી પેશાબ એ હકીકત સાથે સંકળાયેલ છે કે પાણીનો પરમાણુ ગ્લુકોઝ પરમાણુ સાથે જોડાય છે, જે કિડનીના ફિલ્ટરિંગ ઉપકરણનો ઉપયોગ કરીને શરીરમાંથી પ્રવાહીના ઉત્સર્જન તરફ દોરી જાય છે,
- વજન ઘટાડવું એ પ્રકારનાં ડાયાબિટીઝમાં મોટે ભાગે જોવા મળે છે તે હકીકત એ છે કે સ્વાદુપિંડ પોતાનું ઇન્સ્યુલિન ઉત્પન્ન કરી શકતું નથી, જ્યારે ગ્લુકોઝ કોષો અને પેશીઓની અંદર મેળવી શકતા નથી. શરીર સતત energyર્જા ભૂખમરો અનુભવે છે. પ્રકાર 2 સાથે, શરીરના વજનમાં વધારો જોવા મળે છે, જ્યારે મેદસ્વીપણાની પૃષ્ઠભૂમિની સામે, ગ્લુકોઝ પેશીઓનો સંપર્ક કરી શકતું નથી, કારણ કે તેમને બાંધનારા રીસેપ્ટર્સ યોગ્ય રીતે કાર્ય કરતા નથી,
- માથામાં દુખાવો, સુસ્તી, નબળાઇ મગજના ભૂખમરા સાથે સંકળાયેલી છે, કારણ કે ગ્લુકોઝ એ સેન્ટ્રલ નર્વસ સિસ્ટમ (સી.એન.એસ.) ની energyર્જાનો મુખ્ય સ્રોત છે,
- નબળા ઘાને મટાડવું એ ઉચ્ચ ગ્લુકોઝ સ્તર સાથે પણ સંકળાયેલું છે, કારણ કે ખાંડ શરતી રૂપે રોગકારક માઇક્રોફલોરા (બેક્ટેરિયા, વાયરસ) ના પ્રસરણ માટે અનુકૂળ સંવર્ધન છે. શ્વેત રક્તકણોની સંપૂર્ણ કામગીરી માટે, ગ્લુકોઝની પણ જરૂર હોય છે, જે પર્યાપ્ત નથી. તેથી, રક્ષણાત્મક રક્ત કોષો પેથોજેન્સનો નાશ કરી શકતા નથી,
- લિપિડ્સ (ચરબી) ના ઓક્સિડેશનને કારણે, એસિટોનની ગંધ દેખાય છે, લોહીમાં કેટોન શરીરના સ્તરમાં વધારો.
વર્ગીકરણ
આ શું છે ડાયાબિટીઝ મેલીટસ બે પ્રકારનાં હોઈ શકે છે - ઇન્સ્યુલિન આધારિત અને બિન-ઇન્સ્યુલિન આધારિત.
પ્રકાર 1 ડાયાબિટીસ
ઇન્સ્યુલિનની ઉણપની પૃષ્ઠભૂમિ સામે થાય છે, તેથી તેને ઇન્સ્યુલિન આધારિત છે. આ પ્રકારના રોગ સાથે, સ્વાદુપિંડનો સંપૂર્ણ રીતે કાર્ય થતો નથી: તે કાં તો ઇન્સ્યુલિન પેદા કરતું નથી, અથવા આવનારા ગ્લુકોઝની ખૂબ ઓછી માત્રામાં પણ પ્રક્રિયા કરવા માટે પૂરતું ઉત્પાદન કરતું નથી. પરિણામે, લોહીમાં શર્કરામાં વધારો થાય છે. એક નિયમ મુજબ, 30 વર્ષથી ઓછી ઉંમરના પાતળા લોકો ટાઇપ 1 ડાયાબિટીઝથી બીમાર પડે છે. આવા કિસ્સાઓમાં, કેટોએસિડોસિસને રોકવા અને જીવનધોરણની સામાન્ય ગુણવત્તા જાળવવા દર્દીઓને ઇન્સ્યુલિનની વધારાની માત્રા આપવામાં આવે છે.
પ્રકાર 2 ડાયાબિટીસ
ડાયાબિટીસ મેલિટસવાળા 85% દર્દીઓમાં મુખ્યત્વે 50 વર્ષથી વધુ ઉંમરના લોકો (ખાસ કરીને સ્ત્રીઓ) પીડાય છે. વધુ વજનવાળા દર્દીઓ આ પ્રકારની ડાયાબિટીસની લાક્ષણિકતા છે: આમાંથી 70% દર્દીઓ મેદસ્વી છે. તેની સાથે પૂરતા પ્રમાણમાં ઇન્સ્યુલિનનું ઉત્પાદન થાય છે, જેના માટે પેશીઓ ધીમે ધીમે તેમની સંવેદનશીલતા ગુમાવે છે.
પ્રકાર I અને પ્રકાર II ડાયાબિટીસના વિકાસના કારણો મૂળભૂત રીતે અલગ છે. પ્રકાર 1 ડાયાબિટીસવાળા દર્દીઓમાં, બીટા-કોષો જે વાયરલ ચેપ અથવા સ્વયંપ્રતિરક્ષાના આક્રમણને કારણે ઇન્સ્યુલિનનું વિઘટન કરે છે, જેના કારણે તેની ઉણપ તમામ નાટકીય પરિણામો સાથે વિકસે છે. પ્રકાર 2 ડાયાબિટીસવાળા દર્દીઓમાં, બીટા કોષો ઇન્સ્યુલિનની માત્રામાં પૂરતા પ્રમાણમાં વધારો કરે છે, પરંતુ પેશીઓ તેના વિશિષ્ટ સંકેતને સમજવાની ક્ષમતા ગુમાવે છે.
તીવ્રતા
ડાયાબિટીસ મેલિટસના વર્ગીકરણમાં એક ખૂબ જ મહત્વપૂર્ણ વિભાગ એ તેની તીવ્રતાની ડિગ્રી દ્વારા અલગ થવું છે.
- તે રોગના સૌથી અનુકૂળ કોર્સની લાક્ષણિકતા છે કે જેમાં કોઈપણ સારવાર માટે પ્રયત્ન કરવો જોઈએ. પ્રક્રિયાની આવી ડિગ્રી પર, તેને સંપૂર્ણ વળતર આપવામાં આવે છે, ગ્લુકોઝનું સ્તર 6-7 એમએમઓએલ / એલ કરતાં વધી શકતું નથી, ત્યાં કોઈ ગ્લુકોસુરિયા નથી (પેશાબમાં ગ્લુકોઝનું વિસર્જન), અને ગ્લાયકોસાઇલેટેડ હિમોગ્લોબિન અને પ્રોટીન્યુરિયા સામાન્ય શ્રેણીથી આગળ વધતા નથી.
- પ્રક્રિયાનો આ તબક્કો આંશિક વળતર સૂચવે છે. ડાયાબિટીઝની ગૂંચવણો અને લાક્ષણિક લક્ષ્ય અંગોના જખમના સંકેતો છે: આંખો, કિડની, હૃદય, રુધિરવાહિનીઓ, ચેતા, નીચલા હાથપગ. ગ્લુકોઝનું સ્તર થોડું વધ્યું છે અને 7-10 એમએમઓએલ / એલ જેટલું છે.
- પ્રક્રિયાનો સમાન અભ્યાસક્રમ તેની સતત પ્રગતિ અને ડ્રગ નિયંત્રણની અશક્યતાને સૂચવે છે. તે જ સમયે, ગ્લુકોઝનું સ્તર 13-14 એમએમઓએલ / એલથી બદલાય છે, સતત ગ્લુકોસુરિયા (પેશાબમાં ગ્લુકોઝનું વિસર્જન), ઉચ્ચ પ્રોટીન્યુરિયા (પેશાબમાં પ્રોટીનની હાજરી) અવલોકન કરવામાં આવે છે, અને ડાયાબિટીસ મેલિટસમાં લક્ષ્ય અંગના નુકસાનના સ્પષ્ટ અને ઉજાગર અભિવ્યક્તિઓ છે. વિઝ્યુઅલ તીવ્રતા ધીરે ધીરે ઘટાડો થાય છે, તીવ્ર ધમનીનું હાયપરટેન્શન ચાલુ રહે છે, ગંભીર પીડા અને નીચલા હાથપગના નિષ્ક્રિયતાના દેખાવ સાથે સંવેદનશીલતા ઓછી થાય છે.
- આ ડિગ્રી પ્રક્રિયાના સંપૂર્ણ વિઘટન અને ગંભીર ગૂંચવણોના વિકાસની લાક્ષણિકતા દર્શાવે છે. આ સ્થિતિમાં, ગ્લિસેમિયાનું સ્તર ગંભીર સંખ્યામાં વધે છે (15-25 અથવા વધુ એમએમઓએલ / એલ), કોઈપણ રીતે સુધારણા માટે નબળી રીતે અનુકૂળ છે. રેનલ નિષ્ફળતા, ડાયાબિટીસ અલ્સર અને હાથપગના ગેંગ્રેનનો વિકાસ લાક્ષણિકતા છે. ગ્રેડ 4 ડાયાબિટીઝ માટેનો બીજો માપદંડ એ છે કે વારંવાર ડાયાબિટીસ કોમ્સ વિકસાવવાનું વલણ છે.
કાર્બોહાઇડ્રેટ મેટાબોલિઝમ ડિસઓર્ડર માટે વળતરની ત્રણ સ્થિતિઓ પણ અલગ પડે છે: વળતર, સબકમ્પેન્સિટ અને વિઘટન.
સ્ત્રીઓ અને પુરુષોમાં ડાયાબિટીસના ચિન્હો
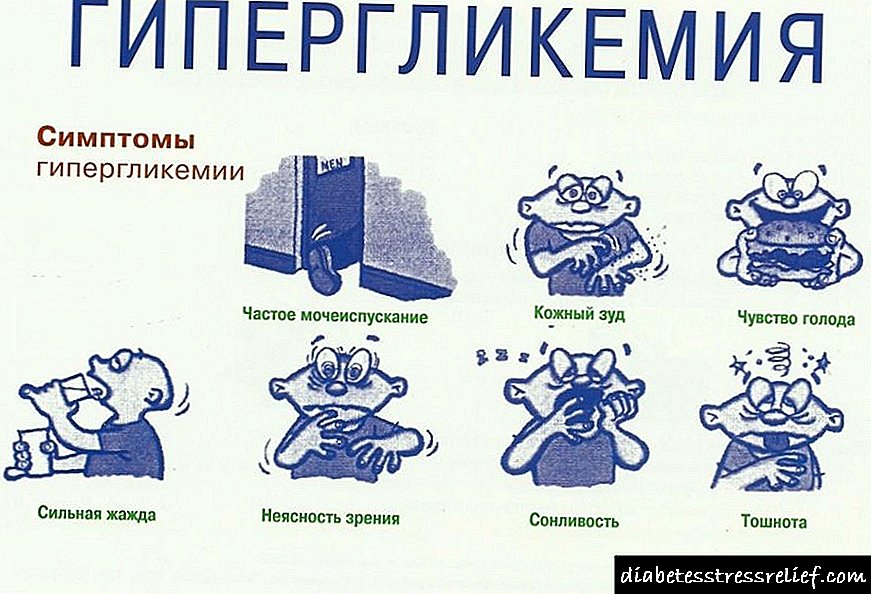
આ સ્થિતિને હાઇપરગ્લાયકેમિઆ કહેવામાં આવે છે, અને તે અસંખ્ય નકારાત્મક પરિણામોથી ભરપૂર છે.
પુખ્ત વયની સ્ત્રીઓમાં રક્ત ખાંડનું મહત્તમ ધોરણ શું છે, સગર્ભા સ્ત્રીઓ માટે અને બાળજન્મ પછી, લક્ષણો, સંકેતો અને એલિવેટેડ સ્તરના કારણો વિશે - અમારું લેખ.
ડાયાબિટીઝના ઘણા સંકેતો છે જે બંને પ્રકાર 1 અને ટાઇપ 2 રોગોની લાક્ષણિકતા છે. આમાં શામેલ છે:
- અયોગ્ય તરસ અને ઝડપી પેશાબની લાગણી, જે નિર્જલીકરણ તરફ દોરી જાય છે,
- એક નિશાની એ શુષ્ક મોં છે,
- થાક,
- યાવન, સુસ્તી,
- નબળાઇ
- ઘાવ અને કાપ ખૂબ ધીમેથી મટાડતા,
- ઉબકા, સંભવત v omલટી,
- વારંવાર શ્વાસ લેવો (સંભવત a એસિટોનની ગંધથી)
- હાર્ટ ધબકારા
- જીની ખંજવાળ અને ત્વચાની ખંજવાળ,
- વજન ઘટાડવું
- વધારો પેશાબ
- દ્રષ્ટિની ક્ષતિ.
જો તમને ડાયાબિટીઝના ઉપરના લક્ષણો છે, તો તમારે ચોક્કસપણે તમારી બ્લડ સુગરને માપવી જોઈએ.
સૌ પ્રથમ, ઉપચાર રક્ત ખાંડને ઘટાડવા માટે સૂચવવામાં આવે છે. ડાયાબિટીઝની સારવાર દવાની સાથે કરવામાં આવે છે.
આ રોગના પ્રથમ પ્રકારની સારવાર કરવામાં આવે છે:
- ઇન્સ્યુલિન, યોગ્ય પોષણ અને આહાર.
- ઇન્સ્યુલિનનો ઉપયોગ આખા જીવન દરમિયાન એક ઇન્જેક્શન તરીકે થાય છે.
- ડોઝ અને દવાઓ હાજરી આપતા ચિકિત્સક દ્વારા સૂચવવામાં આવે છે, જે દર્દીની સ્થિતિનું નિરીક્ષણ કરે છે.
બીજા પ્રકારનાં ડાયાબિટીઝની સારવાર કરવામાં આવે છે:
- ગોળીઓ સાથે જે લોહીમાં ખાંડ ઘટાડે છે.
લોક ઉપાયો સાથેની સારવાર:
તેમાં ઇન્સ્યુલિન હોય છે, જે રક્ત પરિભ્રમણના સામાન્યકરણને અસર કરે છે, જે વ્યક્તિને energyર્જા આપે છે. ચિકરી એક પીણું તરીકે લેવામાં આવે છે.
સુકા બીન શીંગો ઉકળતા પાણીથી રેડવામાં આવે છે અને રાતોરાત રેડવું બાકી છે. દિવસ દરમિયાન, તમારે આ ઉકાળાના આશરે 200 મિલી પીવાની જરૂર છે.
અખરોટનું પાર્ટીશનો.
તેમની પાસે રક્ત ખાંડ ઘટાડવા સહિતના ઘણા ફાયદાકારક ગુણધર્મો છે. ટિંકચર તૈયાર કરવા માટે, તમારે ઉકળતા પાણીના ગ્લાસથી 50 ગ્રામ પાર્ટીશનો ભરવાની જરૂર છે. મહત્તમ અડધા કલાકનો આગ્રહ રાખો, અને પછી તાણ અને 1 ચમચી પીવો. દરેક ભોજન પહેલાં.
- તે ડ doctorક્ટરની ભલામણ પર કરી શકાય છે,
- નાની શારીરિક પ્રવૃત્તિ વજન ઘટાડવામાં અને વજનને નિયંત્રણમાં રાખવામાં મદદ કરશે.
- રક્ત પરિભ્રમણ અને ઇન્સ્યુલિન ક્રિયામાં સુધારો કરવા માટે ફાળો આપો.
- સંભવિત લોડ્સ: તાજી હવા, તરવું, જિમ્નેસ્ટિક્સ, નૃત્ય, erરોબિક્સ, યોગમાં બે કલાક ચાલવું અને ચાલવું.
હાલમાં, મોટાભાગના કિસ્સાઓમાં ડાયાબિટીઝની સારવાર એ રોગસંવેદનશીલ છે અને રોગના કારણોને દૂર કર્યા વિના હાલના લક્ષણોને દૂર કરવાના હેતુથી છે, કારણ કે ડાયાબિટીઝની અસરકારક સારવાર હજી વિકસિત થઈ નથી.
ડાયાબિટીઝની સારવારમાં ડ doctorક્ટરની મુખ્ય ક્રિયાઓ છે:
- કાર્બોહાઇડ્રેટ ચયાપચય માટે વળતર.
- ગૂંચવણોની રોકથામ અને ઉપચાર.
- શરીરના વજનનું સામાન્યકરણ.
- દર્દીની તાલીમ.
ડાયાબિટીસ મેલિટસના પ્રકારને આધારે, દર્દીઓને દવાઓના ઇન્સ્યુલિન અથવા મૌખિક વહીવટ સૂચવવામાં આવે છે જેની સુગર-ઓછી અસર હોય છે. દર્દીઓએ આહારનું પાલન કરવું જોઈએ, ગુણાત્મક અને માત્રાત્મક રચના જેમાંથી ડાયાબિટીઝના પ્રકાર પર પણ આધાર રાખે છે.
પ્રકાર 2 ડાયાબિટીસ
લોહીમાં ગ્લુકોઝના સ્તરને ઘટાડે છે તેવો આહાર અને દવાઓ લખો: ગ્લિબેન્ક્લામાઇડ, ગ્લુરેનormર્મ, ગ્લિકેલાઇડ, ગ્લિબુટાઇડ, મેટફોર્મિન. તેઓ ચોક્કસ દવાઓની વ્યક્તિગત પસંદગી અને ડ dosક્ટર દ્વારા તેના ડોઝ પછી મૌખિક રીતે લેવામાં આવે છે.
પ્રકાર 1 ડાયાબિટીસ
ઇન્સ્યુલિન ઉપચાર અને આહાર સૂચવો. બ્લડ સુગર અને પેશાબના નિયંત્રણ હેઠળ હોસ્પિટલમાં ડોઝ અને ઇન્સ્યુલિનનો પ્રકાર (ટૂંકા, મધ્યમ અથવા લાંબા-અભિનય) ની પસંદગી વ્યક્તિગત રીતે કરવામાં આવે છે.
ડાયાબિટીઝ મેલિટસનો નિષ્ફળ વિના ઉપચાર કરવો જ જોઇએ, નહીં તો તે ખૂબ ગંભીર પરિણામોથી ભરપૂર છે, જે ઉપર સૂચિબદ્ધ હતા. ડાયાબિટીઝનું વહેલા નિદાન થાય છે, શક્યતા એ છે કે નકારાત્મક પરિણામો સંપૂર્ણપણે ટાળી શકાય છે અને એક સામાન્ય અને પરિપૂર્ણ જીવન જીવે છે.
ઇન્સ્યુલિન ઉપચાર
ઇન્સ્યુલિન ઉપચાર એ કાર્બોહાઇડ્રેટ ચયાપચયની મહત્તમ શક્ય વળતર, હાયપો- અને હાયપરગ્લાયકેમિઆની રોકથામ અને આ રીતે ડાયાબિટીઝની ગૂંચવણોને રોકવાનો લક્ષ્યાંક છે. પ્રકાર 1 ડાયાબિટીસવાળા લોકો માટે ઇન્સ્યુલિન સારવાર મહત્વપૂર્ણ છે અને ટાઇપ 2 ડાયાબિટીઝવાળા લોકો માટે કેટલીક પરિસ્થિતિઓમાં તેનો ઉપયોગ કરી શકાય છે.
ઇન્સ્યુલિન ઉપચારની નિમણૂક માટેના સંકેતો:
- પ્રકાર 1 ડાયાબિટીસ
- કેટોએસિડોસિસ, ડાયાબિટીક હાયપરosસ્મોલર, હાયપરલેક્ટીસિમિક કોમા.
- ડાયાબિટીસ સાથે ગર્ભાવસ્થા અને બાળજન્મ.
- પ્રકાર 2 ડાયાબિટીઝનું મહત્વપૂર્ણ વિઘટન.
- પ્રકાર 2 ડાયાબિટીઝની અન્ય પદ્ધતિઓ સાથે સારવારની અસરનો અભાવ.
- ડાયાબિટીઝમાં નોંધપાત્ર વજન ઘટાડવું.
- ડાયાબિટીક નેફ્રોપથી.
હાલમાં, મોટી સંખ્યામાં ઇન્સ્યુલિન તૈયારીઓ છે જે ક્રિયાના સમયગાળા (અલ્ટ્રાશોર્ટ, ટૂંકા, મધ્યમ, લાંબા સમય સુધી) થી અલગ પડે છે, શુદ્ધિકરણ (મોનોપિક, મોનોકોમ્પોન્ટ), પ્રજાતિની વિશિષ્ટતા (માનવ, ડુક્કરનું માંસ, બોવાઇન, આનુવંશિક રીતે ઇજનેરી, વગેરે).
મેદસ્વીપણા અને મજબૂત ભાવનાત્મક તાણની ગેરહાજરીમાં, ઇન્સ્યુલિન દરરોજ શરીરના વજનના 1 કિલોગ્રામ દીઠ 0.5-1 યુનિટની માત્રામાં સૂચવવામાં આવે છે. ઇન્સ્યુલિનની રજૂઆત આના સંદર્ભમાં શારીરિક સ્ત્રાવને નકલ કરવા માટે બનાવવામાં આવી છે, નીચેની આવશ્યકતાઓ આગળ મૂકવામાં આવે છે:
- ઇન્સ્યુલિનની માત્રા શરીરમાં પ્રવેશતા ગ્લુકોઝના ઉપયોગ માટે પૂરતી હોવી જોઈએ.
- ઇન્જેક્ટેડ ઇન્સ્યુલિન સ્વાદુપિંડના મૂળભૂત સ્ત્રાવની નકલ કરવી જોઈએ.
- ઇન્જેક્ટેડ ઇન્સ્યુલિન ઇન્સ્યુલિન સ્ત્રાવના અનુગામી શિખરોની નકલ કરવી જોઈએ.
આ સંદર્ભમાં, કહેવાતી તીવ્ર ઇન્સ્યુલિન ઉપચાર છે. ઇન્સ્યુલિનની દૈનિક માત્રા લાંબા અને ટૂંકા અભિનય ઇન્સ્યુલિન વચ્ચે વહેંચાયેલી છે. વિસ્તૃત ઇન્સ્યુલિન સામાન્ય રીતે સવારે અને સાંજે આપવામાં આવે છે અને સ્વાદુપિંડના મૂળભૂત સ્ત્રાવની નકલ કરે છે. કાર્બોહાઇડ્રેટ ધરાવતા દરેક ભોજન પછી ટૂંકા અભિનયવાળા ઇન્સ્યુલિન આપવામાં આવે છે, આપેલા ભોજનમાં ખાવામાં આવેલા બ્રેડ એકમોના આધારે ડોઝ બદલાઈ શકે છે.
ઇન્સ્યુલિન ઇન્સ્યુલિન સિરીંજ, પેન સિરીંજ અથવા વિશેષ મીટરિંગ પંપનો ઉપયોગ કરીને સબક્યુટ્યુન ઇંજેક્શન આપવામાં આવે છે. હાલમાં, રશિયામાં, સિરીંજ પેનનો ઉપયોગ કરીને ઇન્સ્યુલિન સંચાલિત કરવાની સૌથી સામાન્ય પદ્ધતિ. આ પરંપરાગત ઇન્સ્યુલિન સિરીંજની તુલનામાં વધુ સુવિધા, ઓછી સ્પષ્ટ અગવડતા અને વહીવટની સરળતાને કારણે છે. સિરીંજ પેન તમને ઇન્સ્યુલિનની આવશ્યક માત્રા ઝડપથી અને લગભગ પીડારહિત રીતે દાખલ કરવાની મંજૂરી આપે છે.
સુગર ઘટાડતી દવાઓ
તમે લોક પદ્ધતિઓનો ઉપયોગ કરીને ખાંડનું સ્તર ઘટાડી શકો છો:
- વસંત Inતુમાં, લીલાકના સોજોની કળીઓ એકત્રિત કરો, 2 ચમચી રેડવું. ચમચી ગરમ પાણીના 2 વર્તુળો. તમારે 6 કલાક બચાવ કરવાની જરૂર છે, તમે થર્મોસમાં આ કરી શકો છો.ફિલ્ટર કરો, પછી દિવસ દરમિયાન પ્રેરણાનો વપરાશ કરો,
- 40 જી.આર. વોલનટ શેલમાંથી પાર્ટીશનો પાણીનું લિટર રેડવું. 60 મિનિટ સુધી ઓછી ગરમી પર મૂકો, ઠંડુ કરો, ફિલ્ટર કરો. 1 tbsp વપરાશ. મુખ્ય ભોજન પહેલાં દર વખતે ચમચી,
- તાજી હ horseર્સરાડિશ રુટ છીણવું, ખાટા દૂધ અથવા દહીં સાથે 1:10 ના પ્રમાણમાં ભળી દો. 1 tbsp વપરાશ. દિવસમાં ત્રણ વખત ભોજન પહેલાં મિશ્રણનો ચમચી,
- ઓટ્સનો 1 કપ લો અને બાફેલી ગરમ પાણીના 6 કપ રેડવું, 60 મિનિટ સુધી ઓછી ગરમી પર મૂકો. જ્યારે તમે ઇચ્છો ત્યારે અને કોઈપણ માત્રામાં કૂલ, ફિલ્ટર અને પીવો. પીણુંને ઠંડી જગ્યાએ રાખો,
- 10 ખાડીના પાંદડા ગ્રાઇન્ડ કરો, થર્મોસમાં રેડવું અને ઉકળતા પાણીનો 1 કપ રેડવો. દિવસ દરમિયાન આગ્રહ કરો, ફિલ્ટર કરો, મુખ્ય ભોજન પહેલાં કપમાં ગરમ ફોર્મમાં લો, દિવસમાં 4 વખત નહીં.
સુગર-લોઅરિંગ ગોળીઓ આહાર ઉપરાંત ઇન્સ્યુલિન આધારિત ડાયાબિટીસ મેલિટસ માટે સૂચવવામાં આવે છે. રક્ત ખાંડ ઘટાડવાની પદ્ધતિ દ્વારા ખાંડ-ઘટાડતી દવાઓના નીચેના જૂથો અલગ પડે છે:
- બિગુનાઇડ્સ (મેટફોર્મિન, બુફોર્મિન, વગેરે) - આંતરડામાં ગ્લુકોઝનું શોષણ ઘટાડે છે અને પેરિફેરલ પેશીઓના સંતૃપ્તિમાં ફાળો આપે છે. બિગુઆનાઇડ્સ લોહીમાં યુરિક એસિડનું સ્તર વધારીને ગંભીર સ્થિતિના વિકાસનું કારણ બની શકે છે - 60 વર્ષથી વધુ ઉંમરના દર્દીઓમાં લેક્ટિક એસિડિસિસ, તેમજ યકૃત અને કિડની નિષ્ફળતા, ક્રોનિક ચેપથી પીડાતા લોકો. મોટા મેદસ્વી દર્દીઓમાં બીગ્યુનાઇડ્સ સામાન્ય રીતે ન nonન-ઇન્સ્યુલિન આધારિત ડાયાબિટીસ મેલીટસ માટે સૂચવવામાં આવે છે.
- સલ્ફonyનીલ્યુરિયા તૈયારીઓ (ગ્લાયસિડોન, ગ્લિબેનક્લેમાઇડ, ક્લોરપ્રોપેમાઇડ, કાર્બામાઇડ) - સ્વાદુપિંડના cells-કોષો દ્વારા ઇન્સ્યુલિનના ઉત્પાદનને ઉત્તેજીત કરે છે અને પેશીઓમાં ગ્લુકોઝના પ્રવેશને પ્રોત્સાહન આપે છે. આ જૂથમાં દવાઓનો શ્રેષ્ઠ રીતે પસંદ થયેલ ડોઝ ગ્લુકોઝના સ્તરને ટેકો આપતો નથી.
પ્રકાર 1 ડાયાબિટીઝના સંપૂર્ણ ઉપાય માટે ઉમેદવાર
આ લેખની સામગ્રીનો ઉપયોગ સ્વ-દવા માટે કરી શકાતો નથી. ડ doctorક્ટરની પ્રિસ્ક્રિપ્શન વિના કોઈ પણ દવા લેવી એ તમારા સ્વાસ્થ્ય માટે જોખમી છે.
વેરાપામિલ દવાઓના જૂથ સાથે સંબંધિત છે - કેલ્શિયમ ટ્યુબ્યુલ બ્લocકર્સ. દવાઓનું આ જૂથ સરળ અને કાર્ડિયાક સ્નાયુઓની ઉત્તેજનાને ઘટાડવા માટે વિકસાવવામાં આવ્યું હતું, અને તે હાયપરટેન્શન, કોરોનરી હાર્ટ ડિસીઝ અને કાર્ડિયાક એરિથમિયામાં પણ ઉપયોગી હતું.
પરંતુ તાજેતરમાં, તે શોધી કા .્યું છે કે વેરાપામિલ કેલ્શિયમ ચેનલ અવરોધક TXNIP પ્રોટીન (ડાયાબિટીસ મેલીટસનું કારણ) ની અભિવ્યક્તિને અટકાવે છે (અટકાવે છે) - સ્વાદુપિંડનું cells-કોશિકાઓ અને વર્તે છે 1 ડાયાબિટીસના મૃત્યુનું કથિત કારણ. આમ, પ્રથમ વખત એક દવા મળી જે સંભવિતપણે ડાયાબિટીઝના સંપૂર્ણ ઇલાજનો દાવો કરે છે. વિટ્રો અને ઉંદરોમાં ઉત્તમ પરિણામો પ્રાપ્ત થયા. ઉંદરમાં, cells-કોષોના મૃત્યુને અટકાવવાનું અને તેમના મૃત્યુની પ્રક્રિયાને વિરુદ્ધ કરવાનું શક્ય હતું.
માનવીમાં ક્લિનિકલ ટ્રાયલ 2015 ની શરૂઆતમાં શરૂ થઈ હતી. આ 52 લોકોનો સમાવેશ કરતો ડબલ-બ્લાઇંડ અભ્યાસ છે. પરિણામ 2016 ની શરૂઆતમાં જાહેર કરવામાં આવશે.
ડાયાબિટીઝના ઉપચાર માટે વેરાપામિલની તપાસની માત્રા દિવસમાં 2-3 વખત 120-160 મિલિગ્રામ છે.
સંશોધન, લેખો અને ચર્ચાઓની લિંક્સ:
આ સમાચાર ઘણા પ્રકારનાં દર્દીઓને પ્રકાર 1 ડાયાબિટીસના નિદાનથી એટલા પ્રભાવિત કર્યા કે તેઓએ પહેલેથી જ ક્લિનિકલ ટ્રાયલના અંતની રાહ જોયા વિના વેરાપામિલ લેવાનું શરૂ કર્યું. અને તેઓ દાવો કરે છે કે તેમના સી-પેપ્ટાઇડનું સ્તર વધવાનું શરૂ થયું છે. કોઈને શંકા નથી કે વેરાપામિલ 1 ડાયાબિટીસની સારવાર કરે છે. નિષ્ણાતો ફક્ત એક જ પ્રશ્ન સાથે સંબંધિત છે - વેરાપામિલ ટાઇપ 1 ડાયાબિટીસને સંપૂર્ણપણે પરાજિત કરી શકે છે, અથવા તેને જીવન માટે લેવાની જરૂર રહેશે.
વધુ સારા સમાચાર છે. વેરાપામિલ સાયટોક્રોમ દ્વારા તેના પોતાના ચયાપચયને અટકાવે છે. અને તેથી, તે જ અસર જાળવી રાખતા સમય સાથે તેની માત્રા ઘટાડી શકાય છે.
પણ સવાલ એ છે. આખા શરીર માટે વેરાપામિલ કેટલું સારું અથવા ખરાબ છે? છેવટે, અમે વૃદ્ધત્વ પ્રક્રિયાઓના અવરોધમાં રસ ધરાવીએ છીએ. આ કરવા માટે, ચાલો આ લેખની માળખામાં દવાની બાકીની હકારાત્મક અને નકારાત્મક અસરો પર વિચાર કરીએ અને અંતિમ નિષ્કર્ષ કરીએ - શું તે અમને બતાવવામાં આવ્યું છે કે નહીં.
નાટકીય રીતે કેન્સર મટાડવાની શક્યતા વધી જાય છે

વેરાપામિલ એ પી-ગ્લાયકોપ્રોટીનનું બળવાન અવરોધક છે. આનો અર્થ શું છે? પી-જી.પી. (પી-ગ્લાયકોપ્રોટીન અથવા મલ્ટિડ્રેગ રેઝિસ્ટિન પ્રોટીન) એ પ્રોટીન છે જે પ્રાણીઓ અને ફૂગમાં હાનિકારક પદાર્થો સામે રક્ષણ આપવા માટે હાજર છે - દવાઓ સહિત. તે આ પ્રોટીન છે જે દવાઓનો સંપૂર્ણ પ્રભાવ બતાવવાથી રોકે છે. અને તે પણ વધુ. કેટલાક પ્રકારના કેન્સરની ગાંઠો પી-જી.પી. પ્રોટીનના સ્તરમાં વધારો કરે છે, આમ ડ્રગ થેરેપીને પ્રતિકાર પ્રદાન કરે છે. અને જો તમે આ સુરક્ષાને દૂર કરો છો, તો પછી તમે સમાન અસર પ્રાપ્ત કરીને, એન્ટિ-કેન્સર દવાઓનો ડોઝ ખૂબ ઘટાડી શકો છો. અને આ ખૂબ મહત્વનું છે - કારણ કે આપણે જેટલું ઓછું ડોઝ વાપરીશું, આ ડ્રગથી આપણે આપણા શરીરને ઓછું નુકસાન પહોંચાડીશું.
વેરાપામિલ, પી-જી.પી. પ્રોટીનની પ્રવૃત્તિને અવરોધિત કરીને મગજમાં કોઈ કિમોચિકિત્સા (અને ફક્ત જીવલેણ ગાંઠો માટેની દવાઓ) ની ડિલિવરીની માત્રામાં નાટકીય રીતે વધારો કરે છે. અને આ જીવલેણ મગજની ગાંઠના પ્રકારનાં ડ્રગ-પ્રતિરોધક પ્રકારનાં અસ્તિત્વ અને સંપૂર્ણ ઉપાયની શક્યતાને મોટા પ્રમાણમાં વધારે છે. ઉદાહરણ તરીકે, ગ્લાયિઓબ્લાસ્ટomaમા (મગજની ગાંઠ) ની સારવાર માટે તેને દવાઓ સાથે જોડી શકાય છે.
આંતરડામાં, પી-જી.પી. પ્રોટીન પણ ભારપૂર્વક વ્યક્ત કરવામાં આવે છે. આ ઘણી દવાઓનું શોષણ મોટા પ્રમાણમાં ઘટાડે છે. અને વેરાપામિલ તેમની જૈવઉપલબ્ધતામાં વધારો કરી શકે છે.
વેરાપામિલ શક્તિશાળી મગજને વૃદ્ધત્વથી સુરક્ષિત કરે છે

વેરાપામિલ મગજને ચેતા કોષના મૃત્યુથી સુરક્ષિત કરે છે:
- માઇક્રોક્લિયા (ચેતા કોષોનો નાશ કરનાર કોશિકાઓ) ની બળતરા અને પ્રવૃત્તિને અટકાવે છે
- ચેતાકોષોમાં કેલ્શિયમ પ્રવેશ અટકાવે છે
અભ્યાસમાં વેરાપામિલે કર્ક્યુમિન, મેમેન્ટાઇન અને બાઇકાલીન કરતાં મગજનું વધુ શક્તિશાળી રક્ષણ બતાવ્યું છે.
સંશોધન લિંક્સ:
લગભગ 60% થી વધુ લોકો પાર્કિન્સન રોગથી પીડાય છે, જે અલ્ઝાઇમર રોગ પછી વૃદ્ધોમાં બીજો સૌથી સામાન્ય ક્રોનિક પ્રગતિશીલ ન્યુરોોડિજનરેટિવ ડિસઓર્ડર છે. વેરાપામિલ પાર્કિન્સન રોગનું જોખમ ઘટાડે છે.
અભ્યાસની લિંક:
વેરાપામિલ એક શક્તિશાળી opટોફેગી પ્રેરક
માનવીય વૃદ્ધત્વના કારણોમાંનું એક ઇન્ટ્રાસેલ્યુલર ભંગારનું સંચય છે. ઇન્ટ્રાસેલ્યુલર કાટમાળ સામે લડવાનો મુખ્ય અર્થ autટોફેગી છે. અહીં autટોફેગી શું મળી શકે તે વિશે. ક્લાસિક સંસ્કરણમાં, એમટીઓઆર કિનાઝ પ્રવૃત્તિના દમન દ્વારા opટોફેગી સક્રિય થાય છે. સમયાંતરે ઉપવાસ, ઓછી કેલરીયુક્ત આહાર અને ઘણી દવાઓ આ કરે છે: મેટફોર્મિન, ગ્લુકોસામાઇન અને અન્ય ઘણા. પરંતુ એમટીઓઆર કિનાઝની પ્રવૃત્તિને ઘટાડવાની સમસ્યા એ છે કે તે સ્નાયુઓના નિર્માણમાં દખલ કરે છે, અને એમટીઓઆર પ્રવૃત્તિના અતિશય દમન સાથે, સરકોપેનિઆ (સ્નાયુ સમૂહમાં ઘટાડો) થાય છે. પરંતુ વેરાપામિલમાં એમટીઓઆરને બાયપાસ કરીને opટોફેગી શામેલ છે.
સંશોધન લિંક્સ:
વેરાપામિલ બિનસલાહભર્યું
- બીમાર સાઇનસ સિંડ્રોમ અને હાર્ટ બ્લ blockક.
- ગંભીર બ્રેડીકાર્ડિયા (રમતમાં ભાગ લેતો નથી તે વ્યક્તિમાં મિનિટ દીઠ 50 થી ઓછી ધબકારાની આરામની પલ્સ)
- તીવ્ર અથવા તીવ્ર હૃદયની નિષ્ફળતા 3 તબક્કા અથવા તેથી વધુ.
- સિનોએટ્રિયલ બ્લોક
- એવી બ્લોક II અને III ડિગ્રી (કૃત્રિમ પેસમેકરવાળા દર્દીઓને બાદ કરતા),
- વુલ્ફ-પાર્કિન્સન-વ્હાઇટ સિન્ડ્રોમ,
- મોર્ગગ્ની-એડમ્સ-સ્ટોક્સ સિન્ડ્રોમ,
- બીટા-બ્લocકર્સ (દા.ત. પ્રોપ્રોનોલ) નું એક સાથેનું વહીવટ
- બાળકોની ઉંમર - અ ageાર વર્ષ સુધી
- તે યાદ રાખવું જોઈએ કે વેરાપામિલ એ હાઈ બ્લડ પ્રેશર માટેની દવા પણ છે. તેથી, તેનું સેવન શરૂ કરવું જોઈએ, ધીમે ધીમે ડોઝ વધારવો.
તેમ છતાં વેરાપામિલ હૃદય માટે સારું છે અને હૃદયની અનેક રોગોની સારવાર કરે છે, તેમ છતાં તે ઉપર સૂચિબદ્ધ હૃદયની કેટલીક સમસ્યાઓ માટે જોખમી છે. તેથી, તેનો ઉપયોગ કરતા પહેલા, આ રોગોને બાકાત રાખવા માટે હૃદયનું ઇલેક્ટ્રોકાર્ડિયોગ્રામ બનાવવું જરૂરી છે.
વેરાપામિલની નકારાત્મક અસરો
પ્રોટીન પી-જી.પી. (જે અગાઉ આ લેખમાં વર્ણવવામાં આવ્યું હતું) હિમેટોપોએટીક સ્ટેમ સેલ્સને ઝેરથી સુરક્ષિત રાખે છે. અને વેરાપામિલ દ્વારા પી-જી.પી. પ્રવૃત્તિની સતત અવરોધ આ સ્ટેમ સેલ્સના ડીએનએને નુકસાન પહોંચાડી શકે છે. કદાચ - આનો અર્થ એ નથી કે તે નુકસાન તરફ દોરી જશે. પરંતુ જો આ સ્થિતિ છે, તો વેરાપામિલ સંભવત ste સ્ટેમ સેલ્સની વૃદ્ધ વૃદ્ધત્વનું કારણ બની શકે છે, જેનો અર્થ છે કે તે સતત ઉપયોગથી આયુષ્ય ટૂંકાવી શકે છે. આ પ્રયોગોમાં ચકાસવું આવશ્યક છે. આ વિચારણાઓના આધારે, અમે તારણ કા .ીએ છીએ કે વેરાપામિલનો સતત ઉપયોગ થવો જોઈએ નહીં. અને તે અભ્યાસક્રમોમાં લાગુ થવું જોઈએ. ઉદાહરણ તરીકે, કેન્સર વિરોધી દવાઓ સાથે સારવાર દરમિયાન તેમની જૈવઉપલબ્ધતામાં નાટકીય રીતે વધારો થાય છે. સમયાંતરે, સાંધાઓની સારવાર માટેના અભ્યાસક્રમો, વગેરે. અભ્યાસક્રમોની સમયાંતરે અરજી કરવાથી નકારાત્મક અસર થશે નહીં, પરંતુ સંભવત even આયુષ્ય પણ લાંબા સમય સુધી રહેશે.
અને આજે, આપણા માટે, વેરાપામિલ એ એક મૂલ્યવાન દવા છે જે પ્રકાર 1 ડાયાબિટીસની સારવાર કરે છે, તેમજ કેન્સર વિરોધી ઉપચારની અસરકારકતામાં નાટકીય રીતે વધારો કરવા માટે એક શક્તિશાળી સાધન છે.
સાવધાની: વેરાપામિલ મેટફોર્મિનની સુગર-ઘટાડવાની અસરને ઘટાડે છે
અભ્યાસની લિંક:
આ લેખની સામગ્રીનો ઉપયોગ સ્વ-દવા માટે કરી શકાતો નથી. ડ doctorક્ટરની પ્રિસ્ક્રિપ્શન વિના કોઈ પણ દવા લેવી એ તમારા સ્વાસ્થ્ય માટે જોખમી છે.
અમે તમને નવા બ્લોગ લેખ માટે ન્યૂઝલેટર પર સબ્સ્ક્રાઇબ કરવા આમંત્રણ આપીએ છીએ.
પ્રિય વાચક જો તમને આ બ્લોગની સામગ્રી ઉપયોગી લાગે છે અને તમે આ માહિતી દરેક માટે ઉપલબ્ધ થાય તેવું ઇચ્છતા હોવ, તો પછી તમે ફક્ત થોડી મિનિટોનો સમય કા yourીને તમારા બ્લોગને પ્રોત્સાહિત કરવામાં મદદ કરી શકો છો. આ કરવા માટે, લિંકને અનુસરો.
એન્ટીબાયોટીક્સ સૂચવી રહ્યા છીએ
ચેપના કારક એજન્ટો શરીરના કોઈપણ ક્ષેત્રને અસર કરી શકે છે. ગંભીર રોગોમાં તાત્કાલિક તબીબી હસ્તક્ષેપની જરૂર પડે છે, કારણ કે નાની બીમારીનો વિકાસ રક્ત ખાંડના સ્તરને પ્રતિકૂળ અસર કરી શકે છે. જેટલી જલ્દી કોઈ વ્યક્તિ ચેપથી મટાડવામાં આવે છે, તે સ્વાસ્થ્ય માટે વધુ સારું છે.
 પ્રિસ્ક્રિપ્શનની દવાઓ લેવી તમને સારું લાગે છે
પ્રિસ્ક્રિપ્શનની દવાઓ લેવી તમને સારું લાગે છે
મોટેભાગે, આ દવાઓ નીચેના કેસોમાં સૂચવવામાં આવે છે:
- ત્વચા રોગો
- પેશાબની નળીઓનો વિસ્તાર ચેપ
- નીચલા શ્વસન માર્ગને નુકસાન.
ડાયાબિટીઝ માટે એન્ટિબાયોટિક સારવાર એ મુશ્કેલ પરિસ્થિતિમાંથી બહાર નીકળવાનો એક વ્યાજબી રસ્તો છે. ઉપરોક્ત રોગો ડાયાબિટીઝની ગૂંચવણોથી સંબંધિત છે.
ઘટનાના કારણો:
- ખોટી સારવાર
- ડાયાબિટીક આહારની નિષ્ફળતા
- જરૂરી દવાઓ અવગણીને.
 એન્ટિબાયોટિક ઉપચાર સાથે જોડાણમાં ફાયદાકારક બેક્ટેરિયા લેવાનું મહત્વપૂર્ણ છે
એન્ટિબાયોટિક ઉપચાર સાથે જોડાણમાં ફાયદાકારક બેક્ટેરિયા લેવાનું મહત્વપૂર્ણ છેતે યાદ રાખવું યોગ્ય છે કે એન્ટિમાઇક્રોબાયલ દવાઓ માત્ર પેથોજેનિક સુક્ષ્મસજીવો માટે જ નહીં, પણ ફાયદાકારક માઇક્રોફલોરા માટે પણ વિનાશક અસર ધરાવે છે.
તેથી, નીચેની દવાઓના વપરાશ પર ધ્યાન આપવું મહત્વપૂર્ણ છે:
- પ્રિબાયોટિક્સ અને પ્રોબાયોટિક્સ - આંતરડામાં સુધારો કરશે, ડિસબાયોસિસના વિકાસ સામે રક્ષણ કરશે.
- મલ્ટિવિટામિન્સનો કોર્સ - રોગપ્રતિકારક શક્તિમાં ઘટાડો કરશે, ચેપી રોગોથી સંવેદનશીલ જીવને સુરક્ષિત કરશે.
ટીપ: મલ્ટિવિટામિન્સ તમારા ડ doctorક્ટરના નિર્દેશ પ્રમાણે લેવી જોઈએ.
તે ઉપરાંત વધારાની લેવી જરૂરી છે:
- લાઈનએક્સ, એસિપોલ, બિફિડુમ્બટેરિન,
- “ડોપલહેર્ઝ એસેટ”, “વેરવાગ ફાર્મા”.
ત્વચારોગવિષયક પેથોલોજીઓ
ડાયાબિટીસની સૌથી સામાન્ય ત્વચારોગની બિમારીઓ છે:
- ડાયાબિટીક ફુટ સિન્ડ્રોમ
- નેક્રોટિક ફ fasસિઆઇટિસ,
- ઉકળે અને કાર્બંકલ્સ.
જો એન્ટિબાયોટિક્સ પ્રકાર 2 ડાયાબિટીઝ માટે સૂચવવામાં આવે છે, તો ખાતરી કરો કે તમારું લોહીમાં ગ્લુકોઝ સામાન્ય છે. ઓવરસ્ટેટેડ સૂચકાંકો ઇચ્છિત અસર લાવ્યા વિના દવાઓની અસરને અવરોધિત કરી શકે છે. ખાંડમાં વધારો, ક્ષતિગ્રસ્ત પેશીઓના ઉપચારને અટકાવશે.
ડાયાબિટીક ફીટ સિન્ડ્રોમ
નિદાનનો અર્થ એ છે કે નીચલા હાથપગ પર ન-હીલિંગ અલ્સરની ઘટના. અદ્યતન પરિસ્થિતિઓમાં, અંગવિચ્છેદન શક્ય છે. ચરમસીમા પર ન જવા માટે, તમારે ડ doctorક્ટરની સલાહ લેવી જ જોઇએ. તે તપાસ કરશે, હાડકાની પેશીઓને અસર ન થાય તેની ખાતરી કરવા પગના એકસ-રેની નિમણૂક કરશે.
વધુ વખત એન્ટિબાયોટિક્સ સ્થાનિક અને મૌખિક રીતે સૂચવવામાં આવે છે. સેફાલોસ્પોરીન્સ અને પેનિસિલિન્સના જૂથોનો ઉપયોગ થાય છે. કેટલીકવાર તેઓ એક સાથે લેવામાં આવે છે, ચોક્કસ સંયોજનમાં.
આ રોગની સારવાર એક મુશ્કેલ અને લાંબી કાર્ય છે. પરિણામ પ્રાપ્ત કરવા માટે ઘણા અભ્યાસક્રમો લેવું જરૂરી છે. ડાયાબિટીઝમાં હાડકાના રોગ માટે એન્ટિબાયોટિક 2 અઠવાડિયા માટે લેવામાં આવે છે, ત્યારબાદ વિરામ થાય છે.
ઉપચારમાં નીચેના પગલાં શામેલ છે:
- દવા અને આહાર સાથે ખાંડનું સ્તર ઘટાડવું,
- નીચલા હાથપગ પર ભાર ઘટાડો,
- ઘા અથવા તેમના આંતરડાની એન્ટિબાયોટિક સારવાર,
- ચાલતા સિન્ડ્રોમના કિસ્સામાં, અંગનું વિચ્છેદન કરવામાં આવે છે, અન્યથા સ્થિતિ જીવલેણ છે.
બોઇલ્સ અને કાર્બનકલ્સ
આ બળતરા પ્રક્રિયાઓ છે જે વાળના કોથળ પર થાય છે. આ રોગ ઘણી વખત ફરી શકે છે, જો તમે ડ doctorક્ટરની સૂચનાનું પાલન ન કરો, આહારનું ઉલ્લંઘન કરો, દવા લેવાનું છોડી દો.
વિક્ષેપિત મેટાબોલિક પ્રક્રિયાઓના કિસ્સામાં, મોટા પ્રમાણમાં પસ્ટ્યુલર પ્રોટ્ર્યુશનની રચના થાય છે. રચનાને સ્પર્શવા, તેને સ્વીઝ કરવા માટે પ્રતિબંધિત છે. આમાંથી, રોગ મોટા પાયે વિકાસ કરશે.
ડાયાબિટીઝના ઇજાગ્રસ્ત ન થતા ઘા માટે એન્ટિબાયોટિક્સ લખો. સારવારનો કોર્સ લાંબો છે, બે મહિના સુધીનો સમય લે છે. તેઓ ઘણીવાર સર્જિકલ હસ્તક્ષેપ કરે છે, પસ્ટ્યુલર રચનાને સાફ કરે છે.
ઉપચાર નીચે મુજબ છે.
- સંપૂર્ણ વ્યક્તિગત ત્વચા સ્વચ્છતા,
- એન્ટિબાયોટિક મલમની સારવાર,
- મૌખિક રીતે ડ્રગ્સનો કોર્સ લેવો.
નેક્રોટિક ફ fasસિઆઇટિસ
આ નિદાનમાં એક મોટું જોખમ છે કે તે તરત જ ઓળખી શકતું નથી. આ એક ચેપી રોગ છે જેમાં સબક્યુટેનીય પેશીઓને નુકસાન થાય છે, અને ચેપનું ધ્યાન આખા શરીરમાં ફેલાય છે.
લાલ, કિરમજી રંગની ફોલ્લીઓ ત્વચા પર દેખાય છે, અદ્યતન કેસોમાં તે ગેંગ્રેનમાં જઈ શકે છે, જેના પછી અંગવિચ્છેદન જરૂરી છે. જો સારવાર સમયસર ન લેવામાં આવે તો મૃત્યુનાં કેસો સામાન્ય છે.
જટિલ સારવાર સૂચવવામાં આવે છે, પરંતુ ડાયાબિટીઝની આ સ્થિતિમાં, એન્ટીબાયોટીક્સ ઉપચારની મુખ્ય પદ્ધતિ નથી. તે ફક્ત સર્જિકલ હસ્તક્ષેપ દ્વારા પૂરક છે. ક્ષતિગ્રસ્ત પેશીઓ અથવા અંગોનો સંપૂર્ણ નિકાલ હાથ ધરવા - આ એકમાત્ર રસ્તો છે.
- સારવાર અને એન્ટીબેક્ટેરિયલ એજન્ટો સાથે ઘાવની ડ્રેસિંગ,
- સંકુલમાં એન્ટિબાયોટિક્સ લેવા, ઓછામાં ઓછા બે પ્રકારના.
કોષ્ટક - પેથોજેન્સ અને દવાઓના નામ:
| રોગ | રોગકારક | એન્ટિબાયોટિક |
| ડાયાબિટીક ફુટ સિન્ડ્રોમ (હળવો) | સ્ટ્રેપ્ટોકોકસ | સેફાલેક્સિન, ક્લિન્ડામિસિન |
| ડાયાબિટીક ફીટ સિન્ડ્રોમ (ગંભીર) | સ્ટ્રેપ્ટોકોકસ | ક્લિંડામિસિન અને જેન્ટામાસીન |
| ઉકાળો | સ્ટેફાયલોકોકસ .રેયસ | એમોક્સિસિલિન |
| નેક્રોટિક ફ fasસિઆઇટિસ | ગ્રામ-નેગેટિવ બેક્ટેરિયા | ઇમીપેનેમ, બેન્ઝીલ્પેનિસિલિન |
પેશાબની નળીઓનો વિસ્તાર ચેપ
પેશાબની નળીઓનો વિસ્તાર ચેપ કિડનીની ગૂંચવણો દ્વારા પરિણમે છે. ડાયાબિટીસના આંતરિક અંગો પર ખૂબ ભાર હોય છે, ઘણીવાર તેઓ તેમના કામનો સામનો કરી શકતા નથી.
ડાયાબિટીક નેફ્રોપથી એ એક સામાન્ય ઘટના છે, જે ઘણા લક્ષણો દ્વારા પ્રગટ થાય છે. અસરગ્રસ્ત પેશાબની નળીઓનો વિસ્તાર ચેપ માટેનું એક ઉત્તમ માધ્યમ છે.
એન્ટિબાયોટિક દવાઓ લીધા પછી, રક્તમાં શર્કરામાં ઘટાડો મેળવવા માટે મુખ્ય દવા છે. જો તેમને કાળજીપૂર્વક સૂચવવામાં આવે તો ડાયાબિટીઝ મેલિટસ અને એન્ટિબાયોટિક્સ સંપર્ક કરી શકે છે. એન્ટિમાઇક્રોબાયલ એજન્ટની પસંદગી રોગકારક અને રોગની તીવ્રતા પર આધારિત છે. આ બધા જરૂરી પરીક્ષણો પસાર કર્યા પછી જાણીતા બને છે.
ટીપ: ડ doctorક્ટરની ભલામણ કર્યા પછી પણ, તમારે ખાંડની હાજરી માટે ડ્રગની otનોટેશનને કાળજીપૂર્વક ધ્યાનમાં લેવી જોઈએ. કેટલીક દવાઓ ગ્લુકોઝમાં વધારો કરી શકે છે, ઉદાહરણ તરીકે, ટેટ્રાસાયક્લાઇન એન્ટીબાયોટીક્સ.
નિમ્ન શ્વસન માર્ગ
શ્વસનતંત્રનો રોગ ઘણીવાર ડાયાબિટીસમાં જોવા મળે છે. પ્રતિરક્ષા ઓછી થવાને કારણે, બ્રોન્કાઇટિસ, ન્યુમોનિયા થાય છે. ડાયાબિટીસનો કોર્સ દર્દીની સ્થિતિમાં બગાડ લાવી શકે છે, તેથી, નિદાનની પુષ્ટિ કર્યા પછી, હોસ્પિટલમાં દર્દીની સ્થિતિનું કાળજીપૂર્વક નિરીક્ષણ કરવું જરૂરી છે.દર્દીને એક્સ-રે પરીક્ષા સૂચવવામાં આવે છે, જે સ્વાસ્થ્યના બગાડ પર નજર રાખે છે.
ડ doctorક્ટર, સ્ટાન્ડર્ડ સ્કીમ પ્રમાણે ટાઇપ 2 ડાયાબિટીસ અથવા ટાઇપ 1 ડાયાબિટીસ માટે એન્ટિબાયોટિક્સનો સમાવેશ કરે છે. મોટેભાગે, પેનિસિલિન તૈયારીઓનો ઉપયોગ અન્ય વિકસિત લક્ષણો (ઉધરસ, ગળફા, તાવ) ની સારવાર માટે બનાવાયેલી અન્ય દવાઓ સાથે કરવામાં આવે છે. બધી દવાઓમાં ખાંડ હોવી જોઈએ નહીં, જે ડાયાબિટીઝના દર્દીઓ માટે યોગ્ય છે.
એન્ટિમિક્રોબાયલ પ્રતિબંધ
આવી ગંભીર દવાઓ ડાયાબિટીઝના દર્દીને ખૂબ કાળજી સાથે સૂચવવામાં આવે છે. તે જ સમયે, તેની સ્થિતિનું સતત નિરીક્ષણ કરવામાં આવે છે, ગ્લુકોમીટરની મદદથી ખાંડનું સ્તર તપાસવામાં આવે છે, અને જો જરૂરી હોય તો ખાંડ-ઘટાડવાની દવાની માત્રા સમાયોજિત કરવામાં આવે છે.
એન્ટિબાયોટિકની ભલામણ કરવામાં આવતી નથી જો:
- 60 વર્ષથી વધુ જૂની
- અંતર્ગત રોગનો માર્ગ વધુ ખરાબ થાય છે,
- રોગપ્રતિકારક શક્તિમાં ફેરફાર કરવામાં આવ્યા છે.
એ નોંધવું યોગ્ય છે કે એન્ટિબાયોટિક્સના જુદા જુદા જૂથો શરીર પર જુદી જુદી અસર પેદા કરે છે. ડાયાબિટીસ સાથે કયા એન્ટીબાયોટીક લઈ શકાય છે તે ફક્ત ડ doctorક્ટર જ નક્કી કરી શકે છે. ખાંડ માત્ર વધારી શકે છે, પણ ઘટાડો પણ કરી શકે છે.
એન્ટિબાયોટિક્સ ડાયાબિટીઝની દવાઓને અસર કરી શકે છે અને તેમની ક્રિયાના પ્રકારને બદલી શકે છે. સારવાર છોડતી વખતે આ બધા મુદ્દાઓ ડ Allક્ટર દ્વારા ધ્યાનમાં લેવા જોઈએ. તે યાદ રાખવું યોગ્ય છે કે ચેપી રોગો માટે એન્ટીબાયોટીક્સનો લાંબા સમય સુધી ઉપયોગ પણ વાજબી છે.
ડાયાબિટીસ સિસ્ટીટીસ
હેલો, મારું નામ વેલેરિયા છે. હું 3 વર્ષથી ટાઇપ 2 ડાયાબિટીઝથી બીમાર છું. સિસ્ટીટીસના લક્ષણો તાજેતરમાં દેખાયા છે, ડ theક્ટર હજી સુધી નથી આવ્યા. મને કહો, એન્ટિબાયોટિક્સ અને ડાયાબિટીસ સુસંગત છે?
હેલો, વેલેરિયા. ડ Takingક્ટરની મુલાકાત લીધા પછી અને પરીક્ષણો લીધા પછી દવાઓ લેવી શકાય છે. પરંતુ સામાન્ય રીતે, ઉપચાર નીચે મુજબ છે: પ્રથમ તમારે ખાંડનું સ્તર ખાતરી કરવાની જરૂર છે, તે ખૂબ notંચું હોવું જોઈએ નહીં. Ol દિવસની અંદર એન્ટિબાયોટિક્સ, જેમ કે નોલિટ્સિન, સિપ્રોલેટ, દ્વારા સારવાર કરી શકાય છે.
આંતરડાની માઇક્રોફલોરા અને મલ્ટિવિટામિન્સને સુધારવા માટે સાથે મળીને "લાઇનલાઇન" લેવું જરૂરી છે. એન્ટિમાઇક્રોબાયલ કોર્સ પછી, તમારે કેનેફ્રોન પીવાની જરૂર છે. ડોઝ દ્વારા વિશિષ્ટ કેસના આધારે ડોઝ સૂચવવામાં આવશે. આહાર અને ઓછી ગ્લુકોઝ પર ગોળીઓ લેવાનું ભૂલશો નહીં.
સ્ત્રીરોગવિજ્ .ાન રોગોની સારવાર
હેલો, મારું નામ પૌલિન છે. મને કહો, ડાયાબિટીસ મેલિટસ માટે એન્ટીબાયોટીક શું છે જે સ્ત્રીરોગવિજ્ ?ાન રોગોની સારવાર માટે લઈ શકાય છે? શું તેનો ઉપયોગ કરવાની મંજૂરી છે:
હેલો પોલિન. તમને રસ હોય તેવી દવાઓ સાથેની સારવારમાં ડાયાબિટીઝની મંજૂરી છે. તે કેટલીક સુવિધાઓ ધ્યાનમાં લેવા યોગ્ય છે: મેટ્રોનીડાઝોલ ખાંડના સ્તરને વિકૃત કરી શકે છે.
ડાયાબિટીઝથી શરદી કેવી છે
ડાયાબિટીઝ મેલીટસ માનવ શરીરમાં લગભગ બધી સિસ્ટમ્સના કામમાં અવરોધે છે. આંતરસ્ત્રાવીય અસંતુલન, મેટાબોલિક પ્રક્રિયાઓમાં ફેરફાર, રોગપ્રતિકારક શક્તિની પ્રવૃત્તિમાં ઘટાડો વાયરલ ચેપના વિકાસ માટે અનુકૂળ પરિબળો છે. સામાન્ય વ્યક્તિ માટે, સાર્સ અને ફ્લૂ એ સામાન્ય રોગો છે. સારવારમાં 7 દિવસ લાગે છે, અને સો લોકોમાં એકમાં મુશ્કેલીઓ આવે છે.

ડાયાબિટીઝવાળા લોકોને બીમાર થવું મુશ્કેલ બને છે. શરદી અને લોહીમાં ગ્લુકોઝની સાંદ્રતામાં બગાડ પછી 97% દર્દીઓમાં ગંભીર ગૂંચવણો હોય છે.
ડાયાબિટીઝમાં શરદીનાં લક્ષણો વધુ સ્પષ્ટ થાય છે. તાવ, માથાનો દુખાવો, તીવ્ર નબળાઇ છે. શરીરના તાપમાનમાં વધારો એ ખાંડના સ્તરની તપાસ માટેનું સિગ્નલ છે. તે લોહીમાં શર્કરા અને હાયપરગ્લાયકેમિઆમાં તીવ્ર વધારો ઉશ્કેરે છે.
ડ aક્ટરની ક્યારે જરૂર પડે છે?
વાયરસ શરીરમાં પ્રવેશ્યા પછી, સેવનનો સમયગાળો શરૂ થાય છે. તે 3 થી 7 દિવસ સુધી ચાલે છે. આ સમયે, વ્યક્તિને સારું લાગે છે. એક અઠવાડિયા પછી, વાયરલ ચેપના લક્ષણો દેખાય છે:
- નબળાઇ
- માથાનો દુખાવો અને ચક્કર,
- આંખમાં દુખાવો
- શરીરનું તાપમાન વધે છે
- ગળું
- સોજો લસિકા ગાંઠો
- વહેતું નાક
- શ્વાસ લેવામાં તકલીફ.

જ્યારે આ સંકેતો દેખાય છે, ત્યારે તમારે ડ doctorક્ટરની મદદ લેવાની જરૂર છે. જ્યારે લક્ષણો વર્ણવે છે, ત્યારે ડાયાબિટીઝની જાણ કરવી આવશ્યક છે. ડ pathક્ટર દવાઓ અને પ્રક્રિયાઓ પસંદ કરશે જેનો ઉપયોગ આ રોગવિજ્ .ાન માટે થઈ શકે છે.
ડાયાબિટીઝમાં સામાન્ય શરદીની સારવાર તેના પોતાના પર કરી શકાતી નથી. અયોગ્ય ઉપચાર મુશ્કેલીઓ અને બગાડ તરફ દોરી જાય છે.
રોગ ખાંડનું સ્તર
શરદી અને ફલૂ માટે, ખાંડનું માપન કરવું આવશ્યક છે. ઉચ્ચ તાપમાનથી, લોહીમાં ગ્લુકોઝની સાંદ્રતા વધે છે. મોનિટરિંગ સૂચકાંકો દર 3 કલાકે હોવા આવશ્યક છે.
વાયરલ ચેપ સાથે, ખાંડને સામાન્ય બનાવવા માટે વધુ ઇન્સ્યુલિન જરૂરી છે. તે ધ્યાનમાં લેવું મહત્વપૂર્ણ છે કે ઠંડી દરમિયાન, ઇન્સ્યુલિન પછીની ખાંડ સેકંડમાં ઓછી થાય છે. તેથી, દવાની માત્રા કાળજીપૂર્વક લેવી જોઈએ.
ડાયાબિટીસમાં ઇનોવેશન - ફક્ત દરરોજ પીવો.
ગૂંચવણો ડાયાબિટીઝના પ્રકારને આધારે બદલાય છે:
- પ્રકાર 1 ડાયાબિટીસ - કીટોસિડોસિસ અને મૃત્યુ થવાનું જોખમ,
- પ્રકાર 2 ડાયાબિટીસ - હાયપરસ્મોલર હાયપોગ્લાયકેમિઆ.
તીવ્ર શ્વસન વાયરલ ચેપ અથવા ઈન્ફલ્યુએન્ઝાના પ્રથમ લક્ષણોની શરૂઆત પછી ચોથા દિવસે, એસિટોનની હાજરી નક્કી કરવા માટે યુરિનાલિસિસ લેવી જોઈએ.

પ્રથમ લક્ષણોની શરૂઆત પછી તરત જ ઠંડીની સારવાર શરૂ કરવી જોઈએ. સારવારનો અભાવ ગેરંટીઝ મુશ્કેલીઓ તરફ દોરી જાય છે.
નિવારણ અને ભલામણો
ડાયાબિટીઝવાળા લોકોને વાયરલ ચેપ લાગવાની સલાહ આપવામાં આવતી નથી. તમારી જાતને બચાવવા માટે, તમારે નિવારક ટીપ્સનું પાલન કરવું આવશ્યક છે:
- ખોરાક હંમેશા નિયમિત અને સંતુલિત હોવો જોઈએ. આહારના આધારે ફળ અને શાકભાજી તેમજ ડેરી ઉત્પાદનો શામેલ હોવા જોઈએ. તેમાં ફાયદાકારક ટ્રેસ તત્વો, વિટામિન્સ અને બેક્ટેરિયા હોય છે.
- વિટામિન સી (કીવી, બ્લેકક્યુરન્ટ, bsષધિઓ) વધુ હોય તેવા ખોરાકથી તમારા આહારને સમૃદ્ધ બનાવો.
- સક્રિય જીવનશૈલી દોરો અને રમત રમો. તાજી હવામાં નિયમિત ચાલવું, તરવું અથવા તંદુરસ્તી રોગપ્રતિકારક શક્તિને મજબૂત બનાવે છે અને તેનું કાર્ય સક્રિય કરે છે.
- વ્યક્તિગત સ્વચ્છતા અવલોકન કરો. જાહેર સ્થળોની મુલાકાત લીધા પછી, એન્ટીબેક્ટેરિયલ સાબુથી તમારા હાથ ધોવા.
- રોગચાળા દરમિયાન, ગીચ જગ્યાઓ, દુકાનો અને ખરીદી કેન્દ્રો ટાળો. વાઈરસ વાયુ વાયુના ટીપાંથી ફેલાય છે અને આવા સ્થળોએ ચેપની સંભાવના વધારે છે.
- એન્ટિસેપ્ટિક સોલ્યુશનથી ભીની સફાઈ.
- ઓરડામાં નિયમિતપણે હવાની અવરજવર કરવી અને ભેજનું સ્તર સમાયોજિત કરવું જરૂરી છે. એક હ્યુમિડિફાયર શ્રેષ્ઠ ઇનડોર ભેજને જાળવવામાં મદદ કરે છે.

શરદી અને ડાયાબિટીઝ એકબીજાના નકારાત્મક અભિવ્યક્તિઓને મજબૂત કરે છે. આરોગ્ય જાળવવા માટે નિવારણના નિયમોનું પાલન કરવું મહત્વપૂર્ણ છે.
જો ડાયાબિટીઝવાળા વ્યક્તિના શરીરમાં વાયરસ દાખલ થયો હોય, તો લોહીમાં ખાંડના સ્તરની નિયમિત દેખરેખ રાખવી અને ઇન્સ્યુલિન લેવું જરૂરી છે.

ડાયાબિટીઝ હંમેશા જીવલેણ ગૂંચવણો તરફ દોરી જાય છે. અતિશય બ્લડ સુગર અત્યંત જોખમી છે.
એરોનોવા એસ.એમ. ડાયાબિટીઝની સારવાર વિશે ખુલાસો આપ્યો. સંપૂર્ણ વાંચો