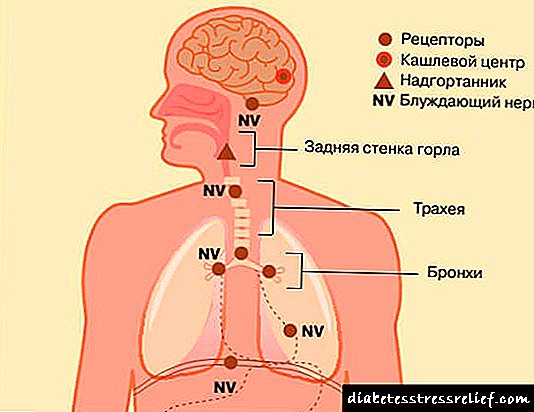
ડાયાબિટીસ માટેના એન્ટિબોડીઝ: ડાયગ્નોસ્ટિક વિશ્લેષણ

ડાયાબિટીઝ મેલીટસ અને બીટા કોષોના એન્ટિબોડીઝનો ચોક્કસ સંબંધ છે, તેથી જો તમને કોઈ રોગની શંકા હોય, તો ડ doctorક્ટર આ અભ્યાસ લખી શકે છે.
અમે autoટોએન્ટિબોડીઝ વિશે વાત કરી રહ્યા છીએ જે માનવ શરીર આંતરિક ઇન્સ્યુલિન સામે બનાવે છે. ઇન્સ્યુલિન એન્ટિબોડીઝ એ પ્રકાર 1 ડાયાબિટીસ માટે માહિતીપ્રદ અને સચોટ અભ્યાસ છે.
શુગર પ્રકારની જાતો માટેની ડાયગ્નોસ્ટિક પ્રક્રિયાઓ પૂર્વસૂચન બનાવવા અને અસરકારક સારવારની પદ્ધતિ બનાવવા માટે મહત્વપૂર્ણ છે.
એન્ટિબોડીઝનો ઉપયોગ કરીને ડાયાબિટીઝની વિવિધતાની તપાસ
પ્રકાર 1 ના પેથોલોજીમાં, સ્વાદુપિંડના પદાર્થોના એન્ટિબોડીઝ ઉત્પન્ન થાય છે, જે ટાઇપ 2 રોગની જેમ નથી. પ્રકાર 1 ડાયાબિટીસમાં, ઇન્સ્યુલિન inટોએન્ટિજેનની ભૂમિકા ભજવે છે. સ્વાદુપિંડ માટે પદાર્થ સખત રીતે વિશિષ્ટ છે.
ઇન્સ્યુલિન આ બીમારી સાથેના બાકીની theટોન્ટીજેન્સથી અલગ છે. પ્રકાર 1 ડાયાબિટીઝમાં ગ્રંથિની ખામીનું સૌથી વિશિષ્ટ માર્કર એ ઇન્સ્યુલિન એન્ટિબોડીઝ પરનું સકારાત્મક પરિણામ છે.
લોહીમાં આ રોગ સાથે બીટા કોષો સંબંધિત અન્ય સંસ્થાઓ છે, ઉદાહરણ તરીકે, ગ્લુટામેટ ડેકારબોક્સીલેઝથી એન્ટિબોડીઝ. ત્યાં કેટલીક સુવિધાઓ છે:
- 70% લોકો પાસે ત્રણ અથવા વધુ એન્ટિબોડીઝ છે,
- 10% કરતા ઓછી એક પ્રજાતિ હોય છે
- 2-4% દર્દીઓમાં એન્ટિબોડીઝ નથી.
ડાયાબિટીઝના હોર્મોન માટેના એન્ટિબોડીઝને આ રોગની રચનાનું કારણ માનવામાં આવતું નથી. તેઓ ફક્ત સ્વાદુપિંડના કોષ માળખાંનો વિનાશ બતાવે છે. ડાયાબિટીસના બાળકોમાં ઇન્સ્યુલિનની એન્ટિબોડીઝ પુખ્તાવસ્થા કરતા વધારે હોય છે.
પ્રથમ પ્રકારના બિમારીવાળા ડાયાબિટીસના બાળકોમાં, ઇન્સ્યુલિનથી એન્ટિબોડીઝ પ્રથમ અને મોટી માત્રામાં દેખાય છે. આ સુવિધા ત્રણ વર્ષથી ઓછી વયના બાળકોની લાક્ષણિકતા છે. ટાઇપ 1 બાળપણ ડાયાબિટીઝ નક્કી કરવા માટે એન્ટિબોડી પરીક્ષણ હવે સૌથી નોંધપાત્ર પરીક્ષણ માનવામાં આવે છે.
મહત્તમ માહિતી મેળવવા માટે, ફક્ત આવા અભ્યાસની નિમણૂક કરવી જ નહીં, પણ પેથોલોજીની લાક્ષણિકતાની અન્ય anટોન્ટિબોડીઝની હાજરીનો અભ્યાસ કરવો પણ જરૂરી છે.
જો કોઈ વ્યક્તિને હાઈપરગ્લાયકેમિઆની અભિવ્યક્તિ હોય તો તેનો અભ્યાસ કરવો જોઈએ:
- પેશાબ વધારો
- તીવ્ર તરસ અને તીવ્ર ભૂખ,
- ઝડપી વજન ઘટાડો
- દ્રશ્ય ઉગ્રતામાં ઘટાડો,
- પગની સંવેદનશીલતામાં ઘટાડો.
ઇન્સ્યુલિન એન્ટિબોડીઝ
તમારી ખાંડનો સંકેત આપો અથવા ભલામણો માટે લિંગ પસંદ કરો શોધ્યું નથી મળ્યું શોધ્યું નથી મળ્યું નથી
ઇન્સ્યુલિનના એન્ટિબોડીઝ પરના અભ્યાસ બીટા કોષોને નુકસાન દર્શાવે છે, જે વારસાગત વલણ દ્વારા સમજાવાયું છે. બાહ્ય અને આંતરિક ઇન્સ્યુલિન માટે એન્ટિબોડીઝ છે.
બાહ્ય પદાર્થના એન્ટિબોડીઝ આવા ઇન્સ્યુલિનથી એલર્જી થવાનું જોખમ અને ઇન્સ્યુલિન પ્રતિકારનો દેખાવ સૂચવે છે. જ્યારે નાની ઉંમરે ઇન્સ્યુલિન થેરેપી સૂચવવાની શક્યતા, તેમજ ડાયાબિટીઝ થવાની શક્યતાવાળા લોકોની સારવારમાં એક અભ્યાસનો ઉપયોગ કરવામાં આવે છે.
ગ્લુટામેટ ડેકારબોક્સીલેઝ એન્ટિબોડીઝ (જીએડી)
જી.એ.ડી. માટે એન્ટિબોડીઝ પરના અભ્યાસનો ઉપયોગ ડાયાબિટીઝને શોધવા માટે થાય છે જ્યારે ક્લિનિકલ ચિત્ર ઉચ્ચારવામાં આવતો નથી અને રોગ પ્રકાર 2 ની જેમ હોય છે. જો જીએડીમાં એન્ટિબોડીઝ બિન-ઇન્સ્યુલિન આધારિત લોકોમાં નક્કી કરવામાં આવે છે, તો આ રોગના ઇન્સ્યુલિન આધારિત આ સ્વરૂપમાં પરિવર્તન સૂચવે છે.
રોગની શરૂઆતના ઘણા વર્ષો પહેલાં જીએડીમાં એન્ટિબોડીઝ પણ દેખાઈ શકે છે. આ એક સ્વયંપ્રતિરક્ષા પ્રક્રિયા સૂચવે છે જે ગ્રંથિના બીટા કોષોને નષ્ટ કરે છે. ડાયાબિટીઝ ઉપરાંત, આવા એન્ટિબોડીઝ વાત કરી શકે છે, સૌ પ્રથમ, આ વિશે:
- લ્યુપસ એરિથેટોસસ,
- સંધિવા.
મહત્તમ જથ્થો 1.0 યુ / મીલી એક સામાન્ય સૂચક તરીકે માન્યતા આપવામાં આવે છે. આવા એન્ટિબોડીઝનું volumeંચી માત્રા પ્રકાર 1 ડાયાબિટીસ સૂચવી શકે છે, અને autoટોઇમ્યુન પ્રક્રિયાઓ વિકસાવવાના જોખમો વિશે વાત કરી શકે છે.
તે તમારા પોતાના ઇન્સ્યુલિનના સ્ત્રાવનું સૂચક છે. તે સ્વાદુપિંડના બીટા કોષોની કામગીરી બતાવે છે. આ અભ્યાસ બાહ્ય ઇન્સ્યુલિન ઇન્જેક્શન અને ઇન્સ્યુલિનના હાલના એન્ટિબોડીઝ સાથે પણ માહિતી પ્રદાન કરે છે.
પ્રથમ પ્રકારની બિમારીથી ડાયાબિટીઝના અભ્યાસમાં આ ખૂબ મહત્વનું છે. આવા વિશ્લેષણ ઇન્સ્યુલિન ઉપચાર પદ્ધતિની શુદ્ધતાની આકારણી કરવાની તક પૂરી પાડે છે. જો ત્યાં પૂરતા પ્રમાણમાં ઇન્સ્યુલિન ન હોય, તો સી-પેપ્ટાઇડ ઘટાડવામાં આવશે.
આવા કિસ્સાઓમાં અભ્યાસ સૂચવવામાં આવે છે:
- જો પ્રકાર 1 ને ટાઈપ કરવો અને ડાયાબિટીસ 2 ટાઇપ કરવો જરૂરી છે,
- ઇન્સ્યુલિન ઉપચારની અસરકારકતાનું મૂલ્યાંકન કરવા માટે,
- જો તમને ઇન્સ્યુલિનની શંકા હોય
- યકૃત રોગવિજ્ .ાન સાથે શરીરની સ્થિતિને નિયંત્રિત કરવા.
સી-પેપ્ટાઇડનો મોટો જથ્થો આ સાથે હોઈ શકે છે:
- બિન-ઇન્સ્યુલિન આધારિત ડાયાબિટીસ,
- કિડની નિષ્ફળતા
- ગર્ભનિરોધક જેવા હોર્મોન્સનો ઉપયોગ,
- ઇન્સ્યુલિનોમા
- કોષોની હાયપરટ્રોફી.
સી-પેપ્ટાઇડનું ઓછું પ્રમાણ, ઇન્સ્યુલિન આધારિત ડાયાબિટીસ સૂચવે છે, તેમજ:
- હાઈપોગ્લાયકેમિઆ,
- તણાવપૂર્ણ પરિસ્થિતિઓ.
ઇન્સ્યુલિન માટે રક્ત પરીક્ષણ
ડાયાબિટીઝના પ્રકારને શોધવા માટે આ એક મહત્વપૂર્ણ પરીક્ષણ છે.
પ્રથમ પ્રકારનાં પેથોલોજી સાથે, લોહીમાં ઇન્સ્યુલિનનું પ્રમાણ ઓછું થાય છે, અને બીજા પ્રકારનાં પેથોલોજી સાથે, ઇન્સ્યુલિનનું પ્રમાણ વધ્યું છે અથવા સામાન્ય રહે છે.
આંતરિક ઇન્સ્યુલિનનો આ અભ્યાસ અમુક શરતોની શંકા માટે પણ વપરાય છે, અમે તે વિશે વાત કરી રહ્યા છીએ:
- એક્રોમેગલી
- મેટાબોલિક સિન્ડ્રોમ
- ઇન્સ્યુલિનોમા.
સામાન્ય શ્રેણીમાં ઇન્સ્યુલિનનું પ્રમાણ 15 pmol / L - 180 pmol / L, અથવા 2-25 mked / L છે.
વિશ્લેષણ ખાલી પેટ પર હાથ ધરવામાં આવે છે. તેને પાણી પીવાની મંજૂરી છે, પરંતુ છેલ્લી વખત કોઈ વ્યક્તિએ અભ્યાસના 12 કલાક પહેલા ખાવું જોઈએ.
ગ્લાયકેટેડ હિમોગ્લોબિન
આ હિમોગ્લોબિન પરમાણુ સાથેના ગ્લુકોઝ પરમાણુનું સંયોજન છે. ગ્લાયકેટેડ હિમોગ્લોબિનનો નિર્ણય છેલ્લા 2 અથવા 3 મહિનામાં ખાંડના સરેરાશ સ્તર પર ડેટા પ્રદાન કરે છે. સામાન્ય રીતે, ગ્લાયકેટેડ હિમોગ્લોબિનનું મૂલ્ય 4 - 6.0% છે.
ગ્લાયકેટેડ હિમોગ્લોબિનનો વધતો જથ્થો જો ડાયાબિટીઝની પ્રથમ તપાસ થાય તો કાર્બોહાઇડ્રેટ ચયાપચયમાં ખામીને સૂચવે છે. ઉપરાંત, વિશ્લેષણમાં અપૂરતું વળતર અને ખોટી સારવારની વ્યૂહરચના બતાવવામાં આવી છે.
ડોકટરો ડાયાબિટીઝના દર્દીઓને વર્ષમાં ચાર વખત આ પ્રકારનો અભ્યાસ કરવાની સલાહ આપે છે. પરિણામો ચોક્કસ શરતો અને કાર્યવાહી હેઠળ વિકૃત થઈ શકે છે, એટલે કે જ્યારે:
- રક્તસ્ત્રાવ
- લોહી ચfાવવું
- આયર્નનો અભાવ.
ફ્રેક્ટોઝામિન
ગ્લાયકેટેડ પ્રોટીન અથવા ફ્રુક્ટosસામિન એ પ્રોટીન પરમાણુવાળા ગ્લુકોઝ પરમાણુનું સંયોજન છે. આવા સંયોજનોનું આયુષ્ય લગભગ ત્રણ અઠવાડિયા જેટલું હોય છે, તેથી ફ્રુક્ટosસમાઇન છેલ્લા કેટલાક અઠવાડિયામાં સરેરાશ ખાંડનું મૂલ્ય દર્શાવે છે.
સામાન્ય માત્રામાં ફ્રુક્ટosસામિનના મૂલ્યો 160 થી 280 olmol / L સુધી છે. બાળકો માટે, વયસ્કો કરતા વાંચન ઓછું થશે. બાળકોમાં ફ્રુક્ટosસામિનનું પ્રમાણ સામાન્ય રીતે 140 થી 150 μmol / L છે.
ગ્લુકોઝ માટે પેશાબની પરીક્ષા
પેથોલોજી વિનાની વ્યક્તિમાં, ગ્લુકોઝ પેશાબમાં હોવું જોઈએ નહીં. જો તે દેખાય છે, તો આ વિકાસને સૂચવે છે, અથવા ડાયાબિટીસ માટે અપર્યાપ્ત વળતર. રક્ત ખાંડ અને ઇન્સ્યુલિનની ઉણપ વધવા સાથે, કિડની દ્વારા વધારે ગ્લુકોઝ સરળતાથી વિસર્જન કરતું નથી.
આ ઘટના "રેનલ થ્રેશોલ્ડ", એટલે કે, લોહીમાં ખાંડનું સ્તર, કે જેના પર તે પેશાબમાં દેખાવાનું શરૂ કરે છે, તેમાં વધારો સાથે જોવા મળે છે. "રેનલ થ્રેશોલ્ડ" ની ડિગ્રી વ્યક્તિગત છે, પરંતુ, મોટેભાગે, તે 7.0 એમએમઓલ - 11.0 એમએમઓએલ / એલની રેન્જમાં હોય છે.
ખાંડ પેશાબના એક જ જથ્થામાં અથવા દૈનિક માત્રામાં શોધી શકાય છે. બીજા કિસ્સામાં, આ કરવામાં આવે છે: પેશાબની માત્રા દિવસ દરમિયાન એક કન્ટેનરમાં રેડવામાં આવે છે, પછી વોલ્યુમ માપવામાં આવે છે, મિશ્રિત થાય છે, અને સામગ્રીનો એક ભાગ ખાસ કન્ટેનરમાં જાય છે.
ગ્લુકોઝ સહિષ્ણુતા પરીક્ષણ
જો લોહીમાં ગ્લુકોઝનું વધતું સ્તર મળી આવે છે, તો ગ્લુકોઝ સહિષ્ણુતા પરીક્ષણ સૂચવવામાં આવે છે. ખાંડને ખાલી પેટ પર માપવા માટે જરૂરી છે, પછી દર્દી 75 ગ્રામ પાતળા ગ્લુકોઝ લે છે, અને બીજી વખત અભ્યાસ કરવામાં આવે છે (એક કલાક અને બે કલાક પછી).
એક કલાક પછી, પરિણામ સામાન્ય રીતે 8.0 એમએલ / એલ કરતા વધારે હોવું જોઈએ નહીં. ગ્લુકોઝમાં 11 એમએમઓએલ / એલ અથવા વધુમાં વધારો ડાયાબિટીઝના સંભવિત વિકાસ અને વધારાના સંશોધનની આવશ્યકતા સૂચવે છે.
અંતિમ માહિતી
પ્રકાર 1 ડાયાબિટીસ સ્વાદુપિંડના કોષ પેશીઓ સામેની પ્રતિરક્ષા પ્રતિભાવમાં પ્રતિબિંબિત થાય છે. સ્વયંપ્રતિરક્ષા પ્રક્રિયાઓની પ્રવૃત્તિ સીધી રીતે સાંદ્રતા અને ચોક્કસ એન્ટિબોડીઝની માત્રા સાથે સંબંધિત છે. આ એન્ટિબોડીઝ પ્રકાર 1 ડાયાબિટીસના પ્રથમ લક્ષણો દેખાય તે પહેલાં લાંબી દેખાય છે.
એન્ટિબોડીઝની તપાસ કરીને, પ્રકાર 1 અને પ્રકાર 2 ડાયાબિટીઝ વચ્ચેનો તફાવત શક્ય છે, સાથે સાથે સમયસર LADA ડાયાબિટીસ પણ શોધી શકાય છે). તમે પ્રારંભિક તબક્કે યોગ્ય નિદાન કરી શકો છો અને આવશ્યક ઇન્સ્યુલિન ઉપચાર દાખલ કરી શકો છો.
બાળકો અને પુખ્ત વયના લોકોમાં, વિવિધ પ્રકારના એન્ટિબોડીઝ મળી આવે છે. ડાયાબિટીઝના જોખમના વધુ વિશ્વસનીય આકારણી માટે, તમામ પ્રકારની એન્ટિબોડીઝ નક્કી કરવી જરૂરી છે.
તાજેતરમાં, વૈજ્ .ાનિકોએ એક વિશેષ anટોન્ટીજન શોધી કા .્યું છે જેમાં એન્ટિબોડીઝ પ્રકાર 1 ડાયાબિટીઝમાં રચાય છે. ટૂંકાક્ષર ઝેડટીટી 8 હેઠળ તે ઝિંક ટ્રાન્સપોર્ટર છે. તે ઝીંક અણુઓને સ્વાદુપિંડના કોષોમાં સ્થાનાંતરિત કરે છે, જ્યાં તેઓ નિષ્ક્રિય વિવિધ પ્રકારના ઇન્સ્યુલિનના સંગ્રહમાં સામેલ છે.
ઝેડએનટી 8 ને એન્ટિબોડીઝ, એક નિયમ તરીકે, એન્ટિબોડીઝની અન્ય જાતો સાથે જોડવામાં આવે છે. પ્રથમ પ્રકારનાં ડાયાબિટીસ મેલ્લીટસ મળી આવતાં, ઝેનટી 8 ને એન્ટિબોડીઝ 65-80% કેસોમાં હાજર હોય છે. પ્રકાર 1 ડાયાબિટીઝ અને અન્ય ચાર સ્વયંસંચાલિત જાતિઓની ગેરહાજરીમાં 30% જેટલા લોકોમાં ZnT8 છે.
તેમની હાજરી એ પ્રકાર 1 ડાયાબિટીસની પ્રારંભિક શરૂઆત અને આંતરિક ઇન્સ્યુલિનની સ્પષ્ટ અભાવની નિશાની છે.
આ લેખનો વિડિઓ શરીરમાં ઇન્સ્યુલિનની ક્રિયાના સિદ્ધાંત વિશે જણાવે છે.
તમારી ખાંડનો સંકેત આપો અથવા ભલામણો માટે લિંગ પસંદ કરો શોધ્યું નથી મળ્યું શોધ્યું નથી મળ્યું નથી
ડાયાબિટીસનું પ્રાથમિક નિદાન
આ બાયોકેમિકલ રક્ત પરિમાણોનો અભ્યાસ છે, જેના સ્તરમાં વધારો ડાયાબિટીસ મેલીટસની હાજરી અને / અથવા તેની સારવારની બિનઅસરકારકતા સૂચવે છે.
ડ Researchક્ટર દ્વારા નિ commentશુલ્ક ટિપ્પણી સાથે સંશોધન પરિણામો જારી કરવામાં આવે છે.
સમાનાર્થીઅંગ્રેજી
ડાયાબિટીઝ મેલીટસ પ્રારંભિક પરીક્ષણ.
સંશોધન પદ્ધતિ
ઇમ્યુનોઇનિબિશન પદ્ધતિ, એન્ઝાઇમેટિક યુવી પદ્ધતિ (હેક્સોકિનાઝ).
એકમો
ગ્લાયકેટેડ હિમોગ્લોબિન માટે -%, પ્લાઝ્મામાં ગ્લુકોઝ માટે - એમએમઓએલ / એલ (મિલિમોલ દીઠ લિટર).
સંશોધન માટે કયા બાયોમેટ્રાયલનો ઉપયોગ કરી શકાય છે?
વેનિસ, કેશિકા રક્ત.
અભ્યાસની તૈયારી કેવી રીતે કરવી?
- રક્તદાન કરતા પહેલા 12 કલાક ન ખાઓ.
- અભ્યાસ કરતા 30 મિનિટ પહેલાં શારીરિક અને ભાવનાત્મક તાણ દૂર કરો.
- વિશ્લેષણ પહેલાં 30 મિનિટ સુધી ધૂમ્રપાન ન કરો.
અધ્યયન અવલોકન
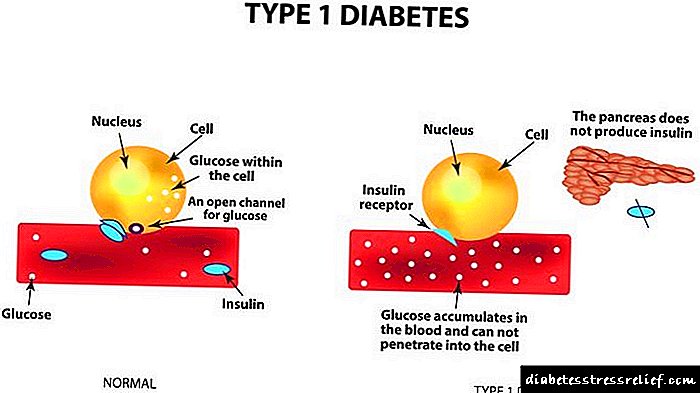
ડાયાબિટીઝ મેલીટસ એ તેની ક્રિયામાં ઇન્સ્યુલિન અને / અથવા પેશીઓની પ્રતિરક્ષાના અપૂરતા ઉત્પાદન સાથે સંકળાયેલ રોગોનો જૂથ છે, જે કાર્બોહાઇડ્રેટ ચયાપચયનું ઉલ્લંઘન અને લોહીમાં ગ્લુકોઝ (હાયપરગ્લાયકેમિઆ) માં વધારો સાથે છે.
સૌથી સામાન્ય પ્રકાર 1 ડાયાબિટીસ (ઇન્સ્યુલિન આધારિત), પ્રકાર 2 ડાયાબિટીઝ (ઇન્સ્યુલિનથી સ્વતંત્ર), સગર્ભાવસ્થા ડાયાબિટીસ (ગર્ભાવસ્થા દરમિયાન થતી) છે.
તેઓ રોગના વિકાસના મિકેનિઝમ્સમાં ભિન્ન છે, પરંતુ તે જ બાયોકેમિકલ લાક્ષણિકતા ધરાવે છે - લોહીમાં ગ્લુકોઝમાં વધારો.
શરીરમાં શક્તિનો મુખ્ય સ્ત્રોત ગ્લુકોઝ છે, જેનો એક સ્થિર સ્તર હોર્મોન્સ ઇન્સ્યુલિન અને ગ્લુકોગન દ્વારા સપોર્ટેડ છે. વિવિધ કારણોને પરિણામે હાયપરગ્લાયકેમિઆ (ઉદાહરણ તરીકે, ઉચ્ચ કાર્બ ખોરાકની વિપુલ માત્રા પછી) સ્વાદુપિંડના આઇલેટ પેશીઓના બીટા કોશિકાઓના ઉત્તેજના તરફ દોરી જાય છે અને ઇન્સ્યુલિન મુક્ત થાય છે.
ઇન્સ્યુલિન કોશિકાઓમાં વધુ ગ્લુકોઝના પ્રવેશને અને કાર્બોહાઇડ્રેટ ચયાપચયના સામાન્યકરણને પ્રોત્સાહન આપે છે. સ્વાદુપિંડ દ્વારા ઇન્સ્યુલિનના અપૂરતા સ્ત્રાવ અને / અથવા તેની અસર માટે સેલ રીસેપ્ટર્સની પ્રતિરક્ષા સાથે, લોહીમાં ગ્લુકોઝનું સ્તર વધે છે. કાર્બોહાઇડ્રેટ મેટાબોલિઝમ ડિસઓર્ડર ધીમે ધીમે થઈ શકે છે.
ક્લિનિકલ સંકેતો જે ડાયાબિટીસ મેલિટસ સૂચવે છે: પેશાબ વધે છે, પેશાબનું ઉત્પાદન વધે છે, તરસ આવે છે, ભૂખમાં વધારો થાય છે, થાક આવે છે, દ્રષ્ટિ નબળી પડે છે, ઘામાં વિલંબ થાય છે.
ઘણા કેસોમાં, રોગના પ્રારંભિક સમયગાળામાં, શરીરની વળતરની ક્ષમતાઓ અને પેશાબમાં વધારે ગ્લુકોઝની ફાળવણીને કારણે વ્યક્ત ક્લિનિકલ લક્ષણો ગેરહાજર હોય છે. હાઈપરગ્લાયકેમિઆ એસિડ-બેઝ અને ઇલેક્ટ્રોલાઇટ સંતુલન, ડિહાઇડ્રેશન, કેટોસિડોસિસ, કોમાના વિકાસના ઉલ્લંઘન સાથે હોઈ શકે છે અને તાત્કાલિક પુનર્જીવનની જરૂર છે.
ક્રોનિક હાયપરગ્લાયકેમિઆ રક્ત વાહિનીઓ, ચેતા, દ્રષ્ટિની ક્ષતિ, રેનલ નિષ્ફળતાના વિકાસ, રક્તવાહિની રોગો, સ્ટ્રોક, હાર્ટ એટેકને નુકસાન તરફ દોરી જાય છે. ડાયાબિટીઝનું પ્રારંભિક નિદાન અને સમયસર અને પર્યાપ્ત ઉપચાર એ રોગ અને ગૂંચવણોની પ્રગતિને અટકાવે છે.
જો ઉપવાસ રક્ત ગ્લુકોઝ સંદર્ભ મૂલ્યો કરતાં વધી જાય, તો ક્ષતિગ્રસ્ત ગ્લુકોઝ સહિષ્ણુતા અથવા ડાયાબિટીસની શંકા છે. ગ્લાયકેટેડ (ગ્લાયકોસાઇલેટેડ) હિમોગ્લોબિન (એચબીએ 1 સી) નું સ્તર પાછલા 2-3 મહિનામાં લોહીમાં ગ્લુકોઝનું સ્તર દર્શાવે છે અને જટિલતાઓના જોખમ સાથે સંકળાયેલું છે.
જુદા જુદા દેશો (અમેરિકન ડાયાબિટીઝ એસોસિએશન, વર્લ્ડ હેલ્થ ઓર્ગેનાઇઝેશન) ની આરોગ્ય સંસ્થાઓની ભલામણો અનુસાર, લોહીમાં ગ્લુકોઝ (5.6-6.9 એમએમઓએલ / લિ) અને ગ્લાઇકેટેડ હિમોગ્લોબિન (5.7-6.4%) માં વધારો સહનશીલતાના ઉલ્લંઘનને સૂચવે છે ( સંવેદનશીલતા) માટે ગ્લુકોઝ, અને ઉપવાસ રક્ત ગ્લુકોઝ સાથે 7.0 એમએમઓએલ / એલ અને એચબીએ 1 સી? ડાયાબિટીઝના 6.5% નિદાનની પુષ્ટિ થાય છે. આ કિસ્સામાં, ગ્લુકોઝ અને ગ્લાયકેટેડ હિમોગ્લોબિનનું નિરીક્ષણ નિયમિત હોવું જોઈએ. વિશ્લેષણના પરિણામો અનુસાર, એચબીએ 1 સીના લક્ષ્ય સ્તરને પ્રાપ્ત કરવાના હેતુથી સુગર-લોઅરિંગ થેરેપીમાં કરેક્શન? 6.5% (
ડાયાબિટીસનું નિદાન

ડાયાબિટીઝ મેલીટસ - આ એક સૌથી સામાન્ય માનવ અંત endસ્ત્રાવી રોગો છે. ડાયાબિટીઝની મુખ્ય ક્લિનિકલ લાક્ષણિકતા એ લોહીમાં ગ્લુકોઝની સાંદ્રતામાં લાંબી વૃદ્ધિ છે, શરીરમાં ક્ષતિગ્રસ્ત ગ્લુકોઝ ચયાપચયના પરિણામે.
માનવ શરીરની ચયાપચય પ્રક્રિયાઓ સંપૂર્ણપણે ગ્લુકોઝ ચયાપચય પર આધારિત છે. ગ્લુકોઝ એ માનવ શરીરનો મુખ્ય ઉર્જા સાધન છે, અને કેટલાક અવયવો અને પેશીઓ (મગજ, લાલ રક્તકણો) ફક્ત ગ્લુકોઝનો ઉપયોગ energyર્જા કાચી સામગ્રી તરીકે કરે છે.
ગ્લુકોઝના વિરામ ઉત્પાદનો ઘણા પદાર્થોના સંશ્લેષણ માટેની સામગ્રી તરીકે સેવા આપે છે: ચરબી, પ્રોટીન, જટિલ કાર્બનિક સંયોજનો (હિમોગ્લોબિન, કોલેસ્ટ્રોલ, વગેરે).
આમ, ડાયાબિટીસ મેલિટસમાં ગ્લુકોઝ ચયાપચયનું ઉલ્લંઘન અનિવાર્યપણે તમામ પ્રકારના ચયાપચય (ફેટી, પ્રોટીન, પાણી-મીઠું, એસિડ-બેઝ) નું ઉલ્લંઘન તરફ દોરી જાય છે.
અમે ડાયાબિટીઝના બે મુખ્ય ક્લિનિકલ સ્વરૂપોને અલગ પાડીએ છીએ, જેમાં ઇટીઓલોજી, પેથોજેનેસિસ અને ક્લિનિકલ વિકાસ અને સારવારની દ્રષ્ટિએ બંનેમાં નોંધપાત્ર તફાવત છે.
પ્રકાર 1 ડાયાબિટીસ (ઇન્સ્યુલિન આધારિત) એ યુવાન દર્દીઓ (ઘણીવાર બાળકો અને કિશોરો) ની લાક્ષણિકતા છે અને શરીરમાં ઇન્સ્યુલિનની સંપૂર્ણ ઉણપનું પરિણામ છે. ઇન્સ્યુલિનની ઉણપ અંતસ્ત્રાવી સ્વાદુપિંડના કોષોના વિનાશના પરિણામે થાય છે જે આ હોર્મોનને સંશ્લેષિત કરે છે.
લેન્જરહેન્સ સેલ્સ (સ્વાદુપિંડના અંતocસ્ત્રાવી કોષો) ના મૃત્યુનાં કારણો વાયરલ ચેપ, સ્વયંપ્રતિરક્ષા રોગો, તણાવપૂર્ણ પરિસ્થિતિઓ હોઈ શકે છે. ઇન્સ્યુલિનની ઉણપ તીવ્ર વિકાસ પામે છે અને તે ડાયાબિટીઝના ક્લાસિક લક્ષણો દ્વારા પ્રગટ થાય છે: પોલિરીઆ (પેશાબનું આઉટપુટ વધ્યું), પોલિડિપ્સિયા (અસ્પષ્ટ તરસ), વજન ઘટાડવું.
ટાઇપ 1 ડાયાબિટીસનો ઇન્સ્યુલિન તૈયારીઓ સાથે ખાસ સારવાર કરવામાં આવે છે.
પ્રકાર 2 ડાયાબિટીસ તેનાથી વિપરિત, તે વૃદ્ધ દર્દીઓની લાક્ષણિકતા છે. તેના વિકાસના પરિબળો સ્થૂળતા, બેઠાડુ જીવનશૈલી, કુપોષણ છે. આ પ્રકારના રોગના પેથોજેનેસિસમાં નોંધપાત્ર ભૂમિકા વારસાગત વલણ દ્વારા ભજવવામાં આવે છે.પ્રકાર 1 ડાયાબિટીસથી વિપરીત, જેમાં સંપૂર્ણ ઇન્સ્યુલિનની ઉણપ છે (જુઓ
ઉપર), પ્રકાર 2 ડાયાબિટીઝમાં, ઇન્સ્યુલિનની ઉણપ સંબંધિત છે, એટલે કે, ઇન્સ્યુલિન લોહીમાં હાજર હોય છે (ઘણીવાર શરીરવિજ્ologicalાન કરતાં વધુ પ્રમાણમાં હોય છે), પરંતુ ઇન્સ્યુલિન પ્રત્યે શરીરના પેશીઓની સંવેદનશીલતા ગુમાવી દે છે. પ્રકાર 2 ડાયાબિટીસ લાંબી સબક્લિનિકલ વિકાસ (એસિમ્પ્ટોમેટિક સમયગાળો) અને ત્યારબાદ લક્ષણોમાં ધીમી વૃદ્ધિ દ્વારા વર્ગીકૃત થયેલ છે.
મોટાભાગના કિસ્સાઓમાં, ટાઇપ 2 ડાયાબિટીઝ મેદસ્વીપણા સાથે સંકળાયેલ છે. આ પ્રકારની ડાયાબિટીઝની સારવારમાં, દવાઓનો ઉપયોગ કરવામાં આવે છે જે શરીરના પેશીઓના ગ્લુકોઝ સામે પ્રતિકાર ઘટાડે છે અને જઠરાંત્રિય માર્ગમાંથી ગ્લુકોઝનું શોષણ ઘટાડે છે.
ઇન્સ્યુલિન તૈયારીઓનો ઉપયોગ સાચી ઇન્સ્યુલિનની ઉણપની સ્થિતિમાં (સ્વાદુપિંડના અંતocસ્ત્રાવી ઉપકરણના થાક સાથે) વધારાના સાધન તરીકે થાય છે.
બંને પ્રકારના રોગ ગંભીર (ઘણી વખત જીવલેણ) મુશ્કેલીઓ સાથે થાય છે.
ડાયાબિટીઝના નિદાન માટેની પદ્ધતિઓ
ડાયાબિટીસનું નિદાન રોગના ચોક્કસ નિદાનની સ્થાપના સૂચિત કરે છે: રોગનું સ્વરૂપ સ્થાપિત કરવું, શરીરની સામાન્ય સ્થિતિનું મૂલ્યાંકન કરવું, તેની સાથેની ગૂંચવણો નક્કી કરવી.
ડાયાબિટીસના નિદાનમાં આ રોગનું સચોટ નિદાન સ્થાપિત કરવું: રોગનું સ્વરૂપ સ્થાપિત કરવું, શરીરની સામાન્ય સ્થિતિનું મૂલ્યાંકન કરવું, અને સંકળાયેલ ગૂંચવણોને ઓળખવા શામેલ છે.
ડાયાબિટીઝના મુખ્ય લક્ષણો છે:
- પોલ્યુરિયા (અતિશય પેશાબનું આઉટપુટ) એ ડાયાબિટીસનું પ્રથમ સંકેત છે. પેશાબની માત્રામાં વધારો ગ્લુકોઝને કારણે પેશાબમાં ઓગળી જાય છે, જે કિડનીના સ્તરે પ્રાથમિક પેશાબમાંથી પાણીના વિપરીત શોષણને અટકાવે છે.
- પોલિડિપ્સિયા (તીવ્ર તરસ) - પેશાબમાં પાણીના વધતા નુકસાનનું પરિણામ છે.
- વજનમાં ઘટાડો એ ડાયાબિટીસનું એક તૂટક તૂટક લક્ષણ છે, જે પ્રકાર 1 ડાયાબિટીઝની વધુ લાક્ષણિકતા છે. દર્દીના વધેલા પોષણ સાથે પણ વજનમાં ઘટાડો જોવા મળે છે અને ઇન્સ્યુલિનની ગેરહાજરીમાં ગ્લુકોઝની પ્રક્રિયા કરવામાં પેશીઓની અસમર્થતાનું પરિણામ છે. આ કિસ્સામાં, ભૂખે મરતા પેશીઓ ચરબી અને પ્રોટીનનાં પોતાના ભંડાર પર પ્રક્રિયા કરવાનું શરૂ કરે છે.
પ્રકાર 1 ડાયાબિટીસ માટે ઉપરનાં લક્ષણો વધુ જોવા મળે છે. આ રોગના કિસ્સામાં, લક્ષણો ઝડપથી વિકાસ પામે છે. દર્દી, એક નિયમ તરીકે, લક્ષણોની શરૂઆતની ચોક્કસ તારીખ આપી શકે છે. મોટે ભાગે, રોગના લક્ષણો વાયરલ બીમારી અથવા તાણ પછી વિકસે છે. પ્રકાર 1 ડાયાબિટીસ માટે દર્દીની યુવાન વય ખૂબ લાક્ષણિકતા છે.
પ્રકાર 2 ડાયાબિટીસમાં, દર્દીઓ મોટેભાગે રોગની ગૂંચવણોની શરૂઆતના સંદર્ભમાં ડ doctorક્ટરની સલાહ લે છે. આ રોગ પોતે જ (ખાસ કરીને પ્રારંભિક તબક્કે) લગભગ અસ્પષ્ટરૂપે વિકસે છે.
જો કે, કેટલાક કિસ્સાઓમાં, નીચેના અ-વિશિષ્ટ લક્ષણોની નોંધ લેવામાં આવે છે: યોનિમાર્ગ ખંજવાળ, બળતરા ત્વચાના રોગો જેની સારવાર કરવી મુશ્કેલ છે, સૂકા મોં, સ્નાયુઓની નબળાઇ.
તબીબી સહાય મેળવવાનું સામાન્ય કારણ એ રોગની ગૂંચવણો છે: રેટિનોપેથી, મોતિયા, એન્જીયોપેથી (કોરોનરી હાર્ટ ડિસીઝ, સેરેબ્રોવેસ્ક્યુલર અકસ્માત, અંગોને વેસ્ક્યુલર નુકસાન, રેનલ નિષ્ફળતા, વગેરે). ઉપર જણાવ્યા મુજબ, પ્રકાર 2 ડાયાબિટીસ પુખ્ત વયના લોકોમાં (45 વર્ષથી વધુ વયના) વધુ જોવા મળે છે અને તે સ્થૂળતાની પૃષ્ઠભૂમિ સામે આગળ વધે છે.
દર્દીની તપાસ કરતી વખતે, ડ doctorક્ટર ત્વચાની સ્થિતિ (બળતરા, ખંજવાળ) અને ચરબીના સબક્યુટેનીય સ્તર (પ્રકાર 1 ડાયાબિટીઝના કિસ્સામાં ઘટાડો, અને પ્રકાર 2 ડાયાબિટીઝમાં વધારો) તરફ ધ્યાન આકર્ષિત કરે છે.
જો ડાયાબિટીઝની શંકા હોય તો, વધારાની પરીક્ષા પદ્ધતિઓ સૂચવવામાં આવે છે.
લોહીમાં ગ્લુકોઝની સાંદ્રતાનું નિર્ધારણ. આ ડાયાબિટીઝ માટેનો સૌથી વિશિષ્ટ પરીક્ષણો છે. લોહીમાં ગ્લુકોઝની સામાન્ય સાંદ્રતા (ગ્લાયસીમિયા) ખાલી પેટ પર 3.3-5.5 એમએમઓએલ / એલ સુધીની હોય છે.
આ સ્તરની ઉપર ગ્લુકોઝની સાંદ્રતામાં વધારો ગ્લુકોઝ ચયાપચયનું ઉલ્લંઘન સૂચવે છે. ડાયાબિટીઝના નિદાનની સ્થાપના કરવા માટે, વિવિધ દિવસોમાં હાથ ધરવામાં આવતા ઓછામાં ઓછા બે સતત માપમાં લોહીમાં ગ્લુકોઝની સાંદ્રતામાં વધારો સ્થાપિત કરવો જરૂરી છે.
વિશ્લેષણ માટે રક્ત નમૂના લેવા મુખ્યત્વે સવારે હાથ ધરવામાં આવે છે. લોહીના નમૂના લેતા પહેલા, તમારે ખાતરી કરવાની જરૂર છે કે દર્દીએ પરીક્ષાની પૂર્વસંધ્યાએ કંઈપણ ખાધું ન હતું.
તણાવપૂર્ણ પરિસ્થિતિના પ્રતિભાવ રૂપે લોહીમાં ગ્લુકોઝમાં પ્રતિબિંબ વધારો ન થાય તે માટે પરીક્ષા દરમિયાન દર્દીને માનસિક આરામ આપવાનું પણ મહત્વપૂર્ણ છે.
વધુ સંવેદનશીલ અને ચોક્કસ ડાયગ્નોસ્ટિક પદ્ધતિ છે ગ્લુકોઝ સહિષ્ણુતા પરીક્ષણછે, જે તમને ગ્લુકોઝ ચયાપચય (ગ્લુકોઝમાં ક્ષતિગ્રસ્ત પેશી સહિષ્ણુતા) ના સુપ્ત (છુપાયેલા) વિકારોને શોધવા માટે પરવાનગી આપે છે. રાત્રિના ઉપવાસના 10-14 કલાક પછી સવારે પરીક્ષણ હાથ ધરવામાં આવે છે.
પરીક્ષાની પૂર્વસંધ્યાએ, દર્દીને શારીરિક શ્રમ, આલ્કોહોલ અને ધૂમ્રપાન, તેમજ લોહીમાં ગ્લુકોઝની સાંદ્રતામાં વધારો કરતી દવાઓ (એડ્રેનાલિન, કેફીન, ગ્લુકોકોર્ટિકોઇડ્સ, ગર્ભનિરોધક, વગેરે) ને છોડી દેવાની સલાહ આપવામાં આવે છે. દર્દીને 75 ગ્રામ શુદ્ધ ગ્લુકોઝવાળી ડ્રિંક આપવામાં આવે છે.
લોહીમાં ગ્લુકોઝની સાંદ્રતાનો નિર્ધારણ ગ્લુકોઝના ઉપયોગ પછી 1 કલાક અને 2 પછી કરવામાં આવે છે. ગ્લુકોઝ લેવાના બે કલાક પછી સામાન્ય પરિણામ એ 7.8 એમએમઓએલ / એલ કરતા ઓછી ગ્લુકોઝની સાંદ્રતા છે. જો ગ્લુકોઝની સાંદ્રતા 7.8 થી 11 એમએમઓએલ / એલ સુધીની હોય, તો પછી વિષયની સ્થિતિ ગ્લુકોઝ સહિષ્ણુતા (પૂર્વસૂચકતા) નું ઉલ્લંઘન માનવામાં આવે છે.
ડાયાબિટીસનું નિદાન સ્થાપિત થાય છે જો ગ્લુકોઝની સાંદ્રતા પરીક્ષણની શરૂઆતના બે કલાક પછી 11 એમએમઓએલ / એલ કરતા વધી જાય. ગ્લુકોઝની સાંદ્રતા અને ગ્લુકોઝ સહિષ્ણુતાના પરીક્ષણ બંનેનો સરળ નિર્ણય ફક્ત અભ્યાસના સમયે ગ્લાયસીમિયાની સ્થિતિનું મૂલ્યાંકન કરવાનું શક્ય બનાવે છે.
લાંબા સમય સુધી (લગભગ ત્રણ મહિના) ગ્લાયસીમિયાના સ્તરનું મૂલ્યાંકન કરવા માટે, ગ્લાયકોસાઇલેટેડ હિમોગ્લોબિન (એચબીએ 1 સી) નું સ્તર નક્કી કરવા વિશ્લેષણ હાથ ધરવામાં આવે છે. આ સંયોજનની રચના સીધી લોહીમાં ગ્લુકોઝની સાંદ્રતા પર આધારિત છે. આ કમ્પાઉન્ડની સામાન્ય સામગ્રી 5.9% કરતા વધારે નથી (કુલ હિમોગ્લોબિન સામગ્રીમાંથી).
સામાન્ય મૂલ્યોથી ઉપરની HbA1c ની ટકાવારીમાં વધારો, છેલ્લા ત્રણ મહિનામાં લોહીમાં ગ્લુકોઝની સાંદ્રતામાં લાંબા ગાળાના વધારાને સૂચવે છે. આ પરીક્ષણ મુખ્યત્વે ડાયાબિટીઝના દર્દીઓની સારવારની ગુણવત્તાને નિયંત્રિત કરવા માટે હાથ ધરવામાં આવે છે.
પેશાબમાં ગ્લુકોઝ પરીક્ષણ. સામાન્ય રીતે, પેશાબમાં ગ્લુકોઝ હોતો નથી. ડાયાબિટીઝ મેલિટસમાં, ગ્લાયસીમિયાનો વધારો કિંમતો સુધી પહોંચે છે જે ગ્લુકોઝને રેનલ અવરોધમાંથી પસાર થવા દે છે. રક્ત ગ્લુકોઝ નક્કી કરવું એ ડાયાબિટીસના નિદાન માટે એક વધારાની પદ્ધતિ છે.
પેશાબમાં એસીટોનનું નિર્ધારણ (એસેટોન્યુરિયા) - ડાયાબિટીસ ઘણીવાર કેટોસીડોસિસ (લોહીમાં ચરબી ચયાપચયના મધ્યવર્તી ઉત્પાદનોના કાર્બનિક એસિડ્સનું સંચય) ના વિકાસ સાથે મેટાબોલિક ડિસઓર્ડર દ્વારા જટિલ હોય છે. પેશાબમાં કીટોન બોડીઝનું નિર્ધારણ એ કેટોસીડોસિસવાળા દર્દીની સ્થિતિની ગંભીરતાનું નિશાની છે.
કેટલાક કિસ્સાઓમાં, ડાયાબિટીઝનું કારણ નક્કી કરવા માટે, લોહીમાં ઇન્સ્યુલિન અને તેના મેટાબોલિક ઉત્પાદનોનો અંશ નક્કી કરવામાં આવે છે. પ્રકાર 1 ડાયાબિટીસ, લોહીમાં મફત ઇન્સ્યુલિન અથવા પેપ્ટાઇડ સીના અપૂર્ણાંકમાં ઘટાડો અથવા સંપૂર્ણ ગેરહાજરી દ્વારા વર્ગીકૃત થયેલ છે.
ડાયાબિટીઝની ગૂંચવણોનું નિદાન કરવા માટે અને રોગનું નિદાન કરવા માટે, વધારાની પરીક્ષાઓ હાથ ધરવામાં આવે છે: ફંડસ પરીક્ષા (રેટિનોપેથી), ઇલેક્ટ્રોકાર્ડિયોગ્રામ (કોરોનરી હ્રદય રોગ), વિસર્જન યુરોગ્રાફી (નેફ્રોપથી, રેનલ નિષ્ફળતા).
- ડાયાબિટીઝ મેલીટસ. ક્લિનિક ડાયગ્નોસ્ટિક્સ, અંતમાં ગૂંચવણો, ઉપચાર: પાઠયપુસ્તક.-પદ્ધતિ. લાભ, એમ .: મેડપ્રિટિકા-એમ, 2005
- ડેડોવ આઈ.આઈ. બાળકો અને કિશોરોમાં ડાયાબિટીઝ, એમ .: જીઓટીએઆર-મીડિયા, 2007
- લિયાબાખ એન.એન. ડાયાબિટીઝ મેલિટસ: મોનિટરિંગ, મોડેલિંગ, મેનેજમેન્ટ, રોસ્ટોવ એન / એ, 2004
ઉપવાસ રક્ત ગ્લુકોઝ
આ એક પ્રમાણભૂત રક્ત પરીક્ષણ છે જે તમારા બ્લડ સુગરને માપે છે. તંદુરસ્ત પુખ્ત વયના લોકો અને બાળકોમાં મૂલ્યો 3.33-5.55 એમએમઓએલ / એલ છે.
5.55 કરતા વધારે મૂલ્યો પર, પરંતુ 6.1 એમએમઓએલ / એલ કરતા ઓછા, ગ્લુકોઝ સહિષ્ણુતા નબળી છે, અને પૂર્વસૂચક સ્થિતિ પણ શક્ય છે. અને 6.1 એમએમઓએલ / એલથી ઉપરના મૂલ્યો ડાયાબિટીઝ સૂચવે છે.
કેટલીક પ્રયોગશાળાઓ અન્ય ધોરણો અને ધોરણો દ્વારા માર્ગદર્શન આપે છે, જે વિશ્લેષણ માટે ફોર્મ પર આવશ્યક સૂચવવામાં આવે છે.
રક્ત આંગળીથી અને નસમાંથી બંનેને દાન કરી શકાય છે. પ્રથમ કિસ્સામાં, લોહીની થોડી માત્રા જરૂરી છે, અને બીજામાં તે મોટા પ્રમાણમાં દાન કરવું આવશ્યક છે. બંને કિસ્સાઓમાં સૂચકાંકો એક બીજાથી ભિન્ન હોઈ શકે છે.
વિશ્લેષણની તૈયારી માટેના નિયમો
સ્પષ્ટ છે કે, જો વિશ્લેષણ ખાલી પેટ પર આપવામાં આવે છે, તો પછી તમે તેને પસાર કરતા પહેલા નાસ્તો કરી શકતા નથી. પરંતુ પરિણામોની સચોટતા માટે અન્ય નિયમોનું પાલન કરવું આવશ્યક છે:
- રક્તદાન કરતા 8-12 કલાક પહેલાં ન ખાઓ,
- રાત્રે અને સવારે તમે માત્ર પાણી પી શકો છો,
- છેલ્લા 24 કલાકથી દારૂ પ્રતિબંધિત છે,
- સવારમાં ગમ ચાવવાની અને ટૂથપેસ્ટથી દાંત સાફ કરવા પણ મનાઈ છે જેથી તેમાં રહેલ ખાંડ લોહીમાં પ્રવેશ ન કરે.
ધોરણમાંથી વિચલન
આ પરીક્ષાના પરિણામોમાં માત્ર ઉન્નત મૂલ્યો જ નહીં, નીચલા મૂલ્યો પણ ચિંતાજનક છે. ડાયાબિટીઝ ઉપરાંત, અન્ય કારણોને લીધે ગ્લુકોઝની સાંદ્રતામાં વધારો થાય છે:
- તાલીમ નિયમોનું પાલન ન કરવું,
- ભાવનાત્મક અથવા શારીરિક તાણ
- અંતocસ્ત્રાવી પ્રણાલી અને સ્વાદુપિંડમાં વિકાર,
- કેટલીક દવાઓ હોર્મોનલ, કોર્ટિકોસ્ટેરોઇડ, મૂત્રવર્ધક દવા છે.
ખાંડની ઓછી માત્રા સૂચવી શકે છે:
- યકૃત અને સ્વાદુપિંડનું ઉલ્લંઘન,
- પાચક અવયવોમાં ખામી - પોસ્ટ --પરેટિવ અવધિ, એંટરિટિસ, સ્વાદુપિંડ,
- વેસ્ક્યુલર રોગો
- સ્ટ્રોકના પરિણામો,
- અયોગ્ય ચયાપચય
- ઉપવાસ.
આ પરીક્ષણના પરિણામો અનુસાર, ડાયાબિટીસનું નિદાન ફક્ત અગાઉ કરવામાં આવે છે, જો ત્યાં કોઈ સ્પષ્ટ સંકેતો ન હોય તો. ગ્લુકોઝ સહિષ્ણુતા પરીક્ષણ સહિત અન્ય પરીક્ષણો, તેની ચોક્કસ પુષ્ટિ કરવા માટે જરૂરી છે.
ગ્લાયકેટેડ હિમોગ્લોબિન સ્તર
એક સૌથી વિશ્વસનીય પરીક્ષણ, કારણ કે તે પાછલા 3 મહિનામાં લોહીમાં ગ્લુકોઝની સાંદ્રતાની ગતિશીલતાનું મૂલ્યાંકન કરે છે. તે ચોક્કસપણે એવો સમય છે કે લાલ રક્ત કોશિકાઓ સરેરાશ રહે છે, જેમાંથી પ્રત્યેક 95% હિમોગ્લોબિન છે.
આ પ્રોટીન, જે પેશીઓને ઓક્સિજન પહોંચાડે છે, શરીરમાં ગ્લુકોઝને આંશિક રીતે બાંધે છે. આવા બોન્ડ્સની સંખ્યા સીધી શરીરમાં ગ્લુકોઝની માત્રા પર આધારિત છે. આવા બાઉન્ડ હિમોગ્લોબિનને ગ્લાયકેટેડ અથવા ગ્લાયકોસાઇલેટેડ કહેવામાં આવે છે.
વિશ્લેષણ માટે લેવામાં આવેલા લોહીમાં, શરીરમાં બધા હિમોગ્લોબિનનું પ્રમાણ અને ગ્લુકોઝ સાથેના તેના સંયોજનોની તપાસ કરવામાં આવે છે. સામાન્ય રીતે, સંયોજનોની સંખ્યા પ્રોટીનની કુલ માત્રાના 5.9% કરતા વધુ ન હોવી જોઈએ. જો સામગ્રી સામાન્ય કરતા વધારે હોય, તો આ સૂચવે છે કે પાછલા 3 મહિનામાં, લોહીમાં ખાંડની સાંદ્રતામાં વધારો થયો છે.
ધોરણમાંથી વિચલન
ડાયાબિટીસ ઉપરાંત, ગ્લાયકેટેડ હિમોગ્લોબિન આના મૂલ્યમાં વધારો કરી શકે છે:
- ક્રોનિક રેનલ નિષ્ફળતા
- ઉચ્ચ કુલ કોલેસ્ટરોલ
- બિલીરૂબિન ઉચ્ચ સ્તર.
- તીવ્ર રક્ત નુકશાન
- તીવ્ર એનિમિયા,
- જન્મજાત અથવા હસ્તગત રોગો જેમાં સામાન્ય હિમોગ્લોબિન સંશ્લેષણ થતું નથી,
- હેમોલિટીક એનિમિયા.
પેશાબ પરીક્ષણો
ડાયાબિટીસ મેલિટસના સહાયક નિદાન માટે, ગ્લુકોઝ અને એસિટોનની હાજરી માટે પણ પેશાબની તપાસ કરી શકાય છે. તેઓ રોગના કોર્સની દૈનિક દેખરેખ તરીકે વધુ અસરકારક છે. અને પ્રારંભિક નિદાનમાં તેઓ અવિશ્વસનીય, પરંતુ સરળ અને સસ્તું માનવામાં આવે છે, તેથી તેઓ ઘણીવાર સંપૂર્ણ પરીક્ષાના ભાગ રૂપે સૂચવવામાં આવે છે.
પેશાબમાં ગ્લુકોઝ માત્ર રક્ત ખાંડના ધોરણની નોંધપાત્ર માત્રાથી જ શોધી શકાય છે - 9.9 એમએમઓએલ / એલ પછી. પેશાબ દરરોજ એકત્રિત કરવામાં આવે છે, અને ગ્લુકોઝનું સ્તર 2.8 એમએમઓએલ / એલ કરતા આગળ વધવું જોઈએ નહીં. આ વિચલનની અસર માત્ર હાયપરગ્લાયકેમિઆથી જ નહીં, પણ દર્દીની ઉંમર અને તેની જીવનશૈલી દ્વારા પણ થાય છે. પરીક્ષણ પરિણામો યોગ્ય, વધુ માહિતીપ્રદ રક્ત પરીક્ષણો સાથે ચકાસવા જોઈએ.
પેશાબમાં એસિટોનની હાજરી પરોક્ષ રીતે ડાયાબિટીસ સૂચવે છે. આ કારણ છે કે આ નિદાન સાથે, ચયાપચય વિક્ષેપિત થાય છે. સંભવિત ગૂંચવણોમાંની એક કેટોસિડોસિસનો વિકાસ હોઈ શકે છે, એક એવી સ્થિતિ જેમાં ચરબી ચયાપચયના મધ્યવર્તી ઉત્પાદનોના કાર્બનિક એસિડ્સ લોહીમાં એકઠા થાય છે.
જો પેશાબમાં કીટોન શરીરની હાજરી સાથે સમાંતર, લોહીમાં ગ્લુકોઝનું વધુ પ્રમાણ જોવા મળે છે, તો પછી આ શરીરમાં ઇન્સ્યુલિનની સ્પષ્ટ અભાવ દર્શાવે છે. આ સ્થિતિ બંને પ્રકારની ડાયાબિટીઝમાં થઈ શકે છે અને ઇન્સ્યુલિન ધરાવતી દવાઓ સાથે ઉપચારની જરૂર પડે છે.
સ્વાદુપિંડના બીટા કોષો માટે એન્ટિબોડીઝ માટે પરીક્ષણ (આઇસીએ, જીએડી, આઇએએ, આઇએ -2)
ઇન્સ્યુલિન ખાસ પેનક્રેટિક બીટા કોષો દ્વારા બનાવવામાં આવે છે. પ્રકાર 1 ડાયાબિટીઝના કિસ્સામાં, શરીરની પોતાની રોગપ્રતિકારક શક્તિ આ કોષોને નાશ કરવાનું શરૂ કરે છે. ભય એ છે કે રોગના પ્રથમ ક્લિનિકલ લક્ષણો ફક્ત ત્યારે જ દેખાય છે જ્યારે 80% થી વધુ કોષોનો નાશ થઈ ચૂક્યો છે.
એન્ટિબોડીઝની તપાસ માટે વિશ્લેષણ તમને તેના લક્ષણોની શરૂઆતના 1-8 વર્ષ પહેલાં રોગની શરૂઆત અથવા વલણ શોધવા માટે પરવાનગી આપે છે. તેથી, આ પરીક્ષણોમાં પૂર્વસૂચક સ્થિતિની ઓળખ કરવામાં અને ઉપચાર શરૂ કરવામાં મહત્વપૂર્ણ પ્રોગ્નોસ્ટિક મૂલ્ય છે.
મોટાભાગના કેસોમાં એન્ટિબોડીઝ ડાયાબિટીઝના દર્દીઓના નજીકના સંબંધીઓમાં જોવા મળે છે. તેથી, તેમને આ જૂથના વિશ્લેષણનો માર્ગ બતાવવો આવશ્યક છે.
એન્ટિબોડીઝના 4 પ્રકારો છે:
- લેન્જરહેન્સ (આઇસીએ) ના આઇલેટ્સના કોષોને,
- ગ્લુટામિક એસિડ ડેકારબોક્સિલેઝ (જીએડી),
- ઇન્સ્યુલિન (આઇએએ),
- ટાયરોસિન ફોસ્ફેટ (આઇએ -2) થી.
આ માર્કર્સને નિર્ધારિત કરવા માટે એક પરીક્ષણ શિરોર રક્તના એન્ઝાઇમ ઇમ્યુનોસેની પદ્ધતિ દ્વારા હાથ ધરવામાં આવે છે. વિશ્વસનીય નિદાન માટે, એક જ સમયે તમામ પ્રકારના એન્ટિબોડીઝ નક્કી કરવા વિશ્લેષણ લેવાની ભલામણ કરવામાં આવે છે.
એક અથવા બીજા પ્રકારનાં ડાયાબિટીઝના પ્રાથમિક નિદાનમાં ઉપરોક્ત તમામ અભ્યાસ આવશ્યક છે. સમયસર શોધાયેલ રોગ અથવા તેની તરફેણમાં સૂચિત ઉપચારના અનુકૂળ પરિણામમાં નોંધપાત્ર વધારો થાય છે.
ડાયાબિટીઝનો પ્રકાર કેવી રીતે નક્કી કરવો
ડાયાબિટીસ મેલિટસના પ્રકારનાં વિભેદક નિર્ણય માટે, letટોન્ટીબોડીઝ કે જે આઇલેટ બીટા કોષો સામે નિર્દેશિત કરવામાં આવે છે તેની તપાસ કરવામાં આવે છે.
મોટાભાગના પ્રકાર 1 ડાયાબિટીઝના શરીરમાં તેમના સ્વાદુપિંડના તત્વો માટે એન્ટિબોડીઝ ઉત્પન્ન થાય છે. પ્રકાર 2 ડાયાબિટીસવાળા લોકો માટે, સમાન સ્વચાલિત સંસ્થાઓ અવિચારી છે.
પ્રકાર 1 ડાયાબિટીસમાં, હોર્મોન ઇન્સ્યુલિન anટોઆંટીજેન તરીકે કાર્ય કરે છે. ઇન્સ્યુલિન એ સખત રીતે સ્વાદુપિંડનું સ્વચાલિત પદાર્થ છે.
આ હોર્મોન અન્ય anટોન્ટિજેન્સથી અલગ છે જે આ રોગમાં જોવા મળે છે (લેન્ગ્રેહન્સ અને ગ્લુટામેટ ડેકાર્બોક્સીલેઝના આઇલેટ્સના તમામ પ્રકારના પ્રોટીન).
તેથી, પ્રકાર 1 ડાયાબિટીસમાં સ્વાદુપિંડના autoટોઇમ્યુન પેથોલોજીનો સૌથી વિશિષ્ટ માર્કર હોર્મોન ઇન્સ્યુલિનના એન્ટિબોડીઝ માટે સકારાત્મક પરીક્ષણ માનવામાં આવે છે.
ડાયાબિટીસના અડધા લોહીમાં ઇન્સ્યુલિનની toટોન્ટીબોડીઝ જોવા મળે છે.
પ્રકાર 1 ડાયાબિટીસમાં, અન્ય એન્ટિબોડીઝ લોહીના પ્રવાહમાં પણ જોવા મળે છે જે સ્વાદુપિંડના બીટા કોષોનો ઉલ્લેખ કરે છે, ઉદાહરણ તરીકે, ગ્લુટામેટ ડેકાર્બોક્સીલેઝ અને અન્ય માટે એન્ટિબોડીઝ.
આ ક્ષણે જ્યારે નિદાન થાય છે:
- 70% દર્દીઓમાં ત્રણ કે તેથી વધુ પ્રકારના એન્ટિબોડીઝ હોય છે.
- એક પ્રજાતિ 10% કરતા ઓછા સમયમાં જોવા મળે છે.
- 2-4% દર્દીઓમાં કોઈ વિશિષ્ટ anટોન્ટીબોડીઝ નથી.
જો કે, ડાયાબિટીઝના હોર્મોનમાં એન્ટિબોડીઝ એ રોગના વિકાસનું કારણ નથી. તેઓ ફક્ત સ્વાદુપિંડના કોષ માળખાના વિનાશને પ્રતિબિંબિત કરે છે. પ્રકાર 1 ડાયાબિટીસવાળા બાળકોમાં હોર્મોન ઇન્સ્યુલિનના એન્ટિબોડીઝ પુખ્ત વયના લોકો કરતા ઘણી વાર જોવા મળે છે.
ધ્યાન આપો! લાક્ષણિક રીતે, પ્રકાર 1 ડાયાબિટીસવાળા બાળકોમાં, ઇન્સ્યુલિનથી એન્ટિબોડીઝ પ્રથમ અને ખૂબ rationંચી સાંદ્રતામાં દેખાય છે. સમાન વલણ 3 વર્ષથી ઓછી વયના બાળકોમાં ઉચ્ચારવામાં આવે છે.
આ સુવિધાઓને ધ્યાનમાં લેતા, એટી પરીક્ષણને આજે બાળકોમાં પ્રકાર 1 ડાયાબિટીસનું નિદાન સ્થાપિત કરવા માટે શ્રેષ્ઠ પ્રયોગશાળા વિશ્લેષણ માનવામાં આવે છે.
ડાયાબિટીઝના નિદાનમાં સૌથી સંપૂર્ણ માહિતી મેળવવા માટે, માત્ર એન્ટિબોડી પરીક્ષણ સૂચવવામાં આવ્યું નથી, પણ ડાયાબિટીસની લાક્ષણિકતાની અન્ય autoટોન્ટિબોડીઝની હાજરી પણ.
જો હાઈપરગ્લાયકેમિઆ વગરના બાળકમાં લેન્ગેરહન્સ આઇલેટ સેલ્સના સ્વયંપ્રતિરક્ષાના જખમ હોય છે, તો તેનો અર્થ એ નથી કે ડાયાબિટીસ મેલીટસ પ્રકાર 1 બાળકોમાં હોય છે. જેમ જેમ ડાયાબિટીસની પ્રગતિ થાય છે, સ્વયંસંચાલિતોનું સ્તર ઘટે છે અને તે સંપૂર્ણપણે શોધી શકાતું નથી.
વારસો દ્વારા પ્રકાર 1 ડાયાબિટીસના સંક્રમણનું જોખમ
હોર્મોન પ્રત્યેની એન્ટિબોડીઝ એ પ્રકાર 1 ડાયાબિટીસના સૌથી લાક્ષણિક માર્કર તરીકે માન્યતા હોવા છતાં, એવા કિસ્સાઓ છે કે જ્યારે આ એન્ટિબોડીઝ ટાઇપ 2 ડાયાબિટીઝમાં મળી આવ્યા હતા.
મહત્વપૂર્ણ! પ્રકાર 1 ડાયાબિટીસ મુખ્યત્વે વારસાગત છે. ડાયાબિટીસવાળા મોટાભાગના લોકો એ જ એચ.એલ.એ.-ડીઆર 4 અને એચએલએ-ડીઆર 3 જનીનનાં અમુક પ્રકારનાં વાહક છે. જો કોઈ વ્યક્તિને પ્રકાર 1 ડાયાબિટીસથી સંબંધીઓ હોય, તો તે બીમાર થવાનું જોખમ 15 ગણો વધશે. જોખમ ગુણોત્તર 1:20 છે.
સામાન્ય રીતે, લgerન્ગેરહન્સના આઇલેટ્સના કોષોને સ્વતmપ્રતિરક્ષાના નુકસાનના માર્કરના રૂપમાં રોગપ્રતિકારક રોગવિજ્ાન, પ્રકાર 1 ડાયાબિટીઝ થાય તે પહેલાં શોધી કા areવામાં આવે છે. આ એ હકીકતને કારણે છે કે ડાયાબિટીસના લક્ષણોની સંપૂર્ણ રચનામાં બીટા કોષોના 80-90% ની રચનાનો વિનાશ જરૂરી છે.
તેથી, આ રોગનો વંશપરંપરાગત ઇતિહાસ ધરાવતા લોકોમાં પ્રકાર 1 ડાયાબિટીઝના ભાવિ વિકાસના જોખમને ઓળખવા માટે autoટોન્ટીબોડીઝ માટેની પરીક્ષણનો ઉપયોગ કરી શકાય છે. આ દર્દીઓમાં લાર્જેનહન્સ આઇલેટ સેલ્સના imટોઇમ્યુન જખમના માર્કરની હાજરી તેમના જીવનના 10 વર્ષોમાં ડાયાબિટીસ થવાનું જોખમ 20% વધે છે.
જો ટાઇપ 1 ડાયાબિટીસની લાક્ષણિકતા 2 અથવા વધુ ઇન્સ્યુલિન એન્ટિબોડીઝ લોહીમાં જોવા મળે છે, તો આ દર્દીઓમાં આગામી 10 વર્ષમાં આ રોગની સંભાવના 90% વધે છે.
પ્રકાર 1 ડાયાબિટીઝ (આ અન્ય પ્રયોગશાળા પરિમાણો પર પણ લાગુ પડે છે) માટે સ્ક્રિનિંગ તરીકે asટોન્ટીબોડીઝ પરના અભ્યાસની ભલામણ કરવામાં આવતી હોવા છતાં, આ વિશ્લેષણ ટાઇપ 1 ડાયાબિટીઝના સંદર્ભમાં બોજારૂપ વંશપરંપરાગત બાળકોની તપાસ કરવામાં ઉપયોગી થઈ શકે છે.
ગ્લુકોઝ સહિષ્ણુતા પરીક્ષણ સાથે સંયોજનમાં, તે ડાયાબિટીક કેટોએસિડોસિસ સહિતના ઉચ્ચારણ ક્લિનિકલ સંકેતો દેખાય તે પહેલાં, તમને પ્રકાર 1 ડાયાબિટીસનું નિદાન કરવાની મંજૂરી આપશે. નિદાન સમયે સી-પેપ્ટાઇડના ધોરણનું પણ ઉલ્લંઘન થાય છે. આ હકીકત શેષ બીટા સેલ ફંક્શનના સારા દરને પ્રતિબિંબિત કરે છે.
એ નોંધવું યોગ્ય છે કે એન્ટિબોડીઝ માટે ઇન્સ્યુલિનની સકારાત્મક પરીક્ષણવાળી વ્યક્તિમાં રોગ થવાનું જોખમ અને પ્રકાર 1 ડાયાબિટીસના નબળા કૌટુંબિક ઇતિહાસની ગેરહાજરી વસ્તીમાં આ રોગના જોખમથી અલગ નથી.
ઇન્સ્યુલિન ઇન્જેક્શન (રિકોમ્બિનન્ટ, એક્જોજેનસ ઇન્સ્યુલિન) પ્રાપ્ત કરતા મોટાભાગના દર્દીઓનું શરીર, થોડા સમય પછી હોર્મોનમાં એન્ટિબોડીઝ ઉત્પન્ન કરવાનું શરૂ કરે છે.
આ દર્દીઓના અભ્યાસના પરિણામો સકારાત્મક રહેશે. તદુપરાંત, તેઓ ઇન્સ્યુલિનમાં એન્ટિબોડીઝનું ઉત્પાદન અંતર્જાત છે કે નહીં તેના પર નિર્ભર નથી.
આ કારણોસર, વિશ્લેષણ તે લોકોમાં ટાઇપ 1 ડાયાબિટીસના વિભેદક નિદાન માટે યોગ્ય નથી, જેમણે પહેલાથી ઇન્સ્યુલિન તૈયારીઓનો ઉપયોગ કર્યો છે. આવી જ સ્થિતિ સર્જાય છે જ્યારે કોઈ વ્યક્તિમાં ડાયાબિટીઝની શંકા હોય છે જેને ભૂલથી ટાઇપ 2 ડાયાબિટીઝ હોવાનું નિદાન થયું હતું, અને હાયપરગ્લાયકેમિઆને સુધારવા માટે તેની એક્સજોજનસ ઇન્સ્યુલિનની સારવાર કરવામાં આવી હતી.
સંકળાયેલ રોગો
પ્રકાર 1 ડાયાબિટીસવાળા મોટાભાગના દર્દીઓમાં એક અથવા વધુ સ્વયંપ્રતિરક્ષા રોગો હોય છે. મોટે ભાગે તે ઓળખવું શક્ય છે:
- autoટોઇમ્યુન થાઇરોઇડ ડિસઓર્ડર (ગ્રેવ્સ ડિસીઝ, હાશિમોટોની થાઇરોઇડિસ),
- એડિસન રોગ (પ્રાથમિક એડ્રેનલ અપૂર્ણતા),
- સેલિયાક રોગ (સેલિયાક એન્ટરપથી) અને ઘાતક એનિમિયા.
તેથી, જ્યારે બીટા કોશિકાઓની imટોઇમ્યુન પેથોલોજીનો માર્કર શોધી કા andવામાં આવે છે અને ટાઇપ 1 ડાયાબિટીસની પુષ્ટિ થાય છે, ત્યારે વધારાના પરીક્ષણો સૂચવવા જોઈએ. આ રોગોને બાકાત રાખવા માટે તેમની આવશ્યકતા છે.
સંશોધન શા માટે જરૂરી છે
- દર્દીમાં પ્રકાર 1 અને ટાઇપ 2 ડાયાબિટીસને બાકાત રાખવા.
- તે દર્દીઓમાં રોગના વિકાસની આગાહી કરવી કે જેનો વંશપરંપરાગત ઇતિહાસ છે, ખાસ કરીને બાળકોમાં.
વિશ્લેષણ ક્યારે સોંપવું
વિશ્લેષણ સૂચવવામાં આવે છે જ્યારે દર્દી હાયપરગ્લાયકેમિઆના ક્લિનિકલ લક્ષણો દર્શાવે છે:
- પેશાબની માત્રામાં વધારો.
- તરસ.
- અસ્પષ્ટ વજન ઘટાડો.
- ભૂખ વધી.
- નીચલા હાથપગની સંવેદનશીલતામાં ઘટાડો.
- દ્રષ્ટિની ક્ષતિ.
- પગ પર ટ્રોફિક અલ્સર.
- લાંબા રૂઝ આવવાનાં ઘા.
પરિણામો દ્વારા પુરાવા તરીકે
ધોરણ: 0 - 10 એકમો / મિલી.
- પ્રકાર 1 ડાયાબિટીસ
- હિરાટ રોગ (એટી ઇન્સ્યુલિન સિંડ્રોમ),
- પોલિએન્ડ્રોક્રાઇન imટોઇમ્યુન સિન્ડ્રોમ,
- બાહ્ય અને રિકોમ્બિનન્ટ ઇન્સ્યુલિન તૈયારીઓમાં એન્ટિબોડીઝની હાજરી.
- ધોરણ
- હાઈપરગ્લાયકેમિઆના લક્ષણોની હાજરી એ પ્રકાર 2 ડાયાબિટીઝની probંચી સંભાવના સૂચવે છે.
ડાયગ્નોસ્ટિક પગલાં
યોગ્ય નિદાન કરવા અને યોગ્ય ઉપચાર સૂચવવા માટે, ડ doctorક્ટરને આ રોગની વિશેષતાઓ જાણવી જ જોઇએ. ડાયાબિટીઝ માટેની નિદાન પદ્ધતિઓમાં શામેલ છે:
- તબીબી ઇતિહાસ
- તબીબી ઇતિહાસ
- પ્રયોગશાળા સંશોધન પદ્ધતિઓ,
- બીમાર વ્યક્તિની બાહ્ય પરીક્ષા.
સૌ પ્રથમ, દર્દીના સર્વેક્ષણનો ઉપયોગ રોગના નિદાન તરીકે થાય છે. આ પરિસ્થિતિમાં, રોગના કોર્સની સુવિધાઓ તરફ ધ્યાન દોરવામાં આવે છે. તે જાણીતું છે કે ડાયાબિટીસ એ એક લાંબી બિમારી છે, તે વર્ષો અને દાયકાઓ સુધી ટકી શકે છે.
આ ઉપરાંત, જો નજીકના સંબંધીઓને ડાયાબિટીઝ હોય અથવા હોય, તો આ વ્યક્તિને બીમારી થવાનું જોખમ વધારે છે. ડાયાબિટીસનું નિદાન કરતી વખતે, દર્દીની ફરિયાદોનું ખૂબ મહત્વ હોય છે. લોહીમાં ગ્લુકોઝના સંચય સાથે, કિડનીનું કામ બદલાતું જાય છે, પરિણામે દરરોજ પેશાબનું વિસર્જન થતાં તેનું પ્રમાણ નોંધપાત્ર રીતે વધે છે.
આ સ્થિતિને પોલીયુરિયા કહેવામાં આવે છે. ઘણીવાર પેશાબની બહાર નીકળવું વારંવાર થાય છે.
બીજી મહત્વપૂર્ણ ડાયગ્નોસ્ટિક માપદંડ એ તરસ છે. તે શરીરના સંબંધિત ડિહાઇડ્રેશનની પૃષ્ઠભૂમિ સામે દેખાય છે. ડાયાબિટીઝના ડાયગ્નોસ્ટિક માપદંડમાં વજન ઘટાડવું શામેલ છે. વજન ઘટાડવાનું મુખ્ય કારણ કાર્બોહાઇડ્રેટ ચયાપચયનું ઉલ્લંઘન છે. ગ્લુકોઝ એ શક્તિનો આવશ્યક સ્ત્રોત છે.
જ્યારે તે શરીરમાંથી દૂર થાય છે, ત્યારે પ્રોટીન અને ચરબીનું ભંગાણ વધે છે, જેનાથી વજન ઓછું થાય છે. બીજી નિશાની એ ભૂખની સતત લાગણી છે. ડાયાબિટીઝનું પ્રારંભિક નિદાન ખૂબ જ મહત્વપૂર્ણ છે, કારણ કે ઘણી વખત અકાળે ઉપચાર સાથે ડાયાબિટીસ ગંભીર ગૂંચવણો તરફ દોરી જાય છે. તેઓ યોગ્ય નિદાન અને અન્ય સંકેતો બનાવવામાં મદદ કરે છે.
દર્દીઓ ત્વચાની ખંજવાળ, નબળાઇ, દ્રષ્ટિમાં ઘટાડો, શુષ્ક મોંની ફરિયાદ કરી શકે છે.
પ્રયોગશાળા સંશોધન પદ્ધતિઓ
પ્રયોગશાળાની પદ્ધતિઓનો ઉપયોગ કરીને રોગનું નિદાન કેવી રીતે કરવું? અંતિમ નિદાન ગ્લુકોઝ અને કીટોન શરીર માટે લોહી અને પેશાબ પરીક્ષણોના આધારે કરવામાં આવે છે. ડાયાબિટીઝનું પ્રયોગશાળા નિદાન એ સૌથી મૂલ્યવાન પદ્ધતિ છે.
તંદુરસ્ત વ્યક્તિમાં, ઉપવાસના લોહીના પ્રવાહમાં ખાંડની સાંદ્રતા 3.3-5.5 એમએમઓએલ / એલ છે. ઘટનામાં કે રક્તવાહિનીના રક્તમાં ગ્લુકોઝની સાંદ્રતા ખાલી પેટ પર 6.1 એમએમઓએલ / એલ કરતા વધી જાય છે, આ ડાયાબિટીઝની હાજરી સૂચવે છે.
ડાયાબિટીસ મેલિટસની હાજરી વિશે ઉચ્ચ ચોકસાઈ સાથે વાત કરવા માટે, ચોક્કસ અંતરાલ સાથે ઘણી વખત ગ્લુકોઝ પરીક્ષણ કરવું જરૂરી છે.
સવારે લોહી લેવામાં આવે છે. પ્રક્રિયા પહેલાં તરત જ, દર્દીએ ખોરાક ન ખાવું જોઈએ. વિશ્લેષણ ખાલી પેટ પર આપવામાં આવે છે. લોહીના નમૂના લેતી વખતે, વ્યક્તિને આરામ કરવો જોઈએ, નહીં તો તાણના જવાબમાં રીફ્લેક્સ હાયપરગ્લાયકેમિઆ થઈ શકે છે. નિદાનમાં એક મહત્વપૂર્ણ મૂલ્ય એ ગ્લુકોઝ સહિષ્ણુતા પરીક્ષણ છે.
તેની સહાયથી, ગ્લુકોઝમાં પેશીઓની સંવેદનશીલતાનું ઉલ્લંઘન નક્કી કરવું શક્ય છે. પ્રક્રિયા ખાલી પેટ પર હાથ ધરવામાં આવે છે. દર્દીને ગ્લુકોઝ સોલ્યુશન પીવાની ઓફર કરવામાં આવે છે. આની તુરંત પહેલા, ખાંડની પ્રારંભિક સાંદ્રતાનો અંદાજ છે. 1 અને 2 કલાક પછી, બીજો અભ્યાસ હાથ ધરવામાં આવે છે. સામાન્ય રીતે, 2 કલાક પછી, ખાંડની સાંદ્રતા 7.8 એમએમઓએલ / એલ કરતા ઓછી હોવી જોઈએ.
11 મીમી / લિટરથી વધુની ખાંડની સાંદ્રતા સાથે, તે ચોકસાઈથી કહી શકાય કે ડાયાબિટીઝ છે. ઘણીવાર ત્યાં સીમારેખાની સ્થિતિ હોય છે જેને પ્રિડીયાબિટીસ કહેવામાં આવે છે.
આ કિસ્સામાં, ખાંડનું સ્તર 7.8 થી 11 એમએમઓએલ / એલ સુધીની રેન્જમાં છે. આ વિશ્લેષણ એક્સપ્રેસ ડાયગ્નોસ્ટિક પદ્ધતિઓ છે.
લાંબા ગાળા સુધી ખાંડના સ્તરનું મૂલ્યાંકન કરવા માટે, ગ્લાયકોસાઇલેટેડ હિમોગ્લોબિન જેવા સૂચકનું મૂલ્યાંકન કરવામાં આવે છે.
અન્ય ડાયગ્નોસ્ટિક પદ્ધતિઓ
કેટલાક મહિનાઓમાં રક્ત ખાંડની સરેરાશ નક્કી કરવા માટે આ પ્રક્રિયા જરૂરી છે. સામાન્ય રીતે, તે 5.9% કરતા ઓછું છે. ડાયાબિટીસના નિદાન માટેના માપદંડ અસંખ્ય છે.
પેશાબમાં ખાંડનું સ્તર, તેમાં એસીટોનની હાજરીનું કોઈ નાનું મહત્વ નથી. છેલ્લો માપદંડ ડાયાબિટીસ માટે વિશિષ્ટ નથી, તે અન્ય રોગોમાં જોવા મળે છે.
જો પરીક્ષણનાં પરિણામો શંકાસ્પદ હોય, તો ઇન્સ્યુલિનની સાંદ્રતાનો વધારાનો અભ્યાસ. તંદુરસ્ત વ્યક્તિમાં, તે 15-180 એમએમઓએલ / એલ છે.
ડાયાબિટીસના નિદાનમાં ઘણીવાર સી-પેપ્ટાઇડનું સ્તર નક્કી કરવામાં શામેલ હોય છે. બાદમાં પ્રોન્સ્યુલિનમાંથી સ્વાદુપિંડના પેશીઓમાં રચાય છે. સી-પેપ્ટાઇડના ઉત્પાદનમાં ઘટાડો થતાં, ઇન્સ્યુલિનની ઉણપ જોવા મળે છે. સામાન્ય રીતે, તેનું સ્તર 0.5 થી 2 μg / l સુધી છે.
બીજાથી ટાઇપ 1 ડાયાબિટીસના વિભેદક નિદાન માટે, સ્વાદુપિંડના બીટા કોષોમાં વિશિષ્ટ એન્ટિબોડીઝની હાજરીની તપાસ કરવામાં આવે છે. વધુમાં, લેપ્ટિન, ઇન્સ્યુલિન હોર્મોન માટેના એન્ટિબોડીઝ, નિર્ધારિત છે. આમ, આ રોગનું નિદાન પ્રયોગશાળાના અભ્યાસના પરિણામો પર આધારિત છે.
મુખ્ય માપદંડ એ લોહીના પ્રવાહમાં ખાંડમાં વધારો છે. સંપૂર્ણ અભ્યાસ તમને ઇન્સ્યુલિનની શ્રેષ્ઠ માત્રા પસંદ કરવાની મંજૂરી આપે છે.